Аспирационная пневмония это: Аспирационная пневмония — симптомы и лечение
Аспирационная пневмония — Симптомы, диагностика и лечение
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Последний просмотренный: 23 Август 2022
Last updated: 04 Март 2020
Диагноз основывается на клинических признаках или симптомах пневмонии у лиц с анамнезом или факторами риска аспирации.
Окрашивание по Граму мокроты или аспирата из трахеи демонстрирует смешанную флору.
В инфекцию обычно вовлекается зависимая легочная доля.
Осложнениями заболевания являются легочной абсцесс и эмпиема.
Определение
Аспирационная пневмония является следствием вдыхания орофарингеального содержимого в нижние дыхательные пути, приводящая к легким травмам и бактериальной инфекции. Обычно возникает у пациентов с нарушением психического состояния, у которых наблюдается нарушение рвотного или глотательного рефлекса.
Бактериологическое исследование и клиническая картина аспирационной пневмонии изменились за последние пять десятилетий. Более старые исследования характеризовали анаэробный плевролегочный синдром некротизирующей пневмонией, гнилостной мокротой и образованием абсцесса как результата наличи анаэробных бактерий.[1]Bartlett JG, Gorbach SL, Finegold SM. The bacteriology of aspiration pneumonia. Am J Med. 1974;56:202-207.
http://www.ncbi.nlm.nih.gov/pubmed/4812076?tool=bestpractice.com
Более новые источники предполагают, что аспирационная пневмония, вызванная анаэробными бактериями, менее распространена, чем считалось ранее, и часто не отличается от пневмонии, вызванной аэробными бактериями.[2]El-Solh AA, Pietrantoni C, Bhat A, et al. Microbiology of severe aspiration pneumonia in institutionalized elderly. Am J Respir Crit Care Med. 2003;167:1650-1654.
http://www.atsjournals.org/doi/full/10.1164/rccm.200212-1543OC
http://www.ncbi.nlm.nih.gov/pubmed/12689848?tool=bestpractice.com
[3]Marik PE. Pulmonary aspiration syndromes. Curr Opin Pulm Med. 2011;17:148-154.
http://www.
Более старые исследования характеризовали анаэробный плевролегочный синдром некротизирующей пневмонией, гнилостной мокротой и образованием абсцесса как результата наличи анаэробных бактерий.[1]Bartlett JG, Gorbach SL, Finegold SM. The bacteriology of aspiration pneumonia. Am J Med. 1974;56:202-207.
http://www.ncbi.nlm.nih.gov/pubmed/4812076?tool=bestpractice.com
Более новые источники предполагают, что аспирационная пневмония, вызванная анаэробными бактериями, менее распространена, чем считалось ранее, и часто не отличается от пневмонии, вызванной аэробными бактериями.[2]El-Solh AA, Pietrantoni C, Bhat A, et al. Microbiology of severe aspiration pneumonia in institutionalized elderly. Am J Respir Crit Care Med. 2003;167:1650-1654.
http://www.atsjournals.org/doi/full/10.1164/rccm.200212-1543OC
http://www.ncbi.nlm.nih.gov/pubmed/12689848?tool=bestpractice.com
[3]Marik PE. Pulmonary aspiration syndromes. Curr Opin Pulm Med. 2011;17:148-154.
http://www.
 com
Нет определения, с помощью которого можно отделить пациентов с аспирационной пневмонией и с типичной пневмонией.[7]Metlay JP, Waterer GW, Long AC, et al. Diagnosis and treatment of adults with community-acquired pneumonia. An official clinical practice guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019 Oct 1;200(7):e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581ST
http://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Типичная пневмония также может возникать из-за микроаспирации ротоносоглоточного содержимого и может иметь такие же микробиологические показатели и клиническое течение, как и аспирационная пневмония, а также может требовать похожего лечения.
com
Нет определения, с помощью которого можно отделить пациентов с аспирационной пневмонией и с типичной пневмонией.[7]Metlay JP, Waterer GW, Long AC, et al. Diagnosis and treatment of adults with community-acquired pneumonia. An official clinical practice guideline of the American Thoracic Society and Infectious Diseases Society of America. Am J Respir Crit Care Med. 2019 Oct 1;200(7):e45-e67.
https://www.atsjournals.org/doi/full/10.1164/rccm.201908-1581ST
http://www.ncbi.nlm.nih.gov/pubmed/31573350?tool=bestpractice.com
Типичная пневмония также может возникать из-за микроаспирации ротоносоглоточного содержимого и может иметь такие же микробиологические показатели и клиническое течение, как и аспирационная пневмония, а также может требовать похожего лечения.Анамнез и осмотр
Ключевые диагностические факторы
- наличие факторов риска
- кашель
- одышка
Больше ключевые диагностические факторы
Другие диагностические факторы
- лихорадка
- плевральная боль в груди
- тахипноэ
- зловонное дыхание
- крепитация
- кашель с пенистой или гнойной мокротой
- рвота в анамнезе
Другие диагностические факторы
Факторы риска
- химиолучевое лечение рака головы и шеи
- нарушение сознания
- глотательная дисфункция
- Заболевания желудочно-кишечного тракта
- интубация или трахеостомическая трубка
- пожилой возраст
- плохая гигиена ротовой полости
- питательная трубка
- горизонтальное положение
Больше факторы риска
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Диагностические исследования
Исследования, которые показаны в первую очередь
- cатурация О2
- Рентгенография органов грудной клетки
- развернутый анализ крови
- окрашивание мокроты по Граму
- бактериологическое исследование мокроты на культуры возбудителя
Больше исследования, которые показаны в первую очередь
Исследования, проведение которых нужно рассмотреть
- Определение газового состава артериальной крови
- бронхоскопия
Больше исследования, проведение которых нужно рассмотреть
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Алгоритм лечения
Острый
все пациенты
Войдите в учетную запись или оформите подписку, чтобы получить полноценный доступ к BMJ Best Practice
Составители
Авторы
Рецензенты
Аспирационная пневмония — справочник болезней — ЗдоровьеИнфо
Главная Аспирационная пневмония
Описание |
Аспирационная пневмония – это воспаление легочной ткани, возникающее при проникновении в легкие чужеродного агента: химических веществ, инородных тел, частиц пищи, рвотных масс и т. Аспирационная пневмония включает три синдрома, зависящих от природы аспирированного материала: бактериальная пневмония, химический пневмонит, механическое нарушение проходимости дыхательных путей. |
Симптомы |
При химическом пневмоните непосредственно после аспирации возникает внезапная одышка, повышается частота сердечных сокращений, появляются другие симптомы: повышение температуры тела, розовая пенистая мокрота и синюшный оттенок кожи (цианоз), что связано с плохим снабжением крови кислородом. Попадание в дыхательные пути инородного тела проявляется мучительным кашлем. В дальнейшем кашель может прекратиться и начинают нарастать симптомы воспаления. |
Все симптомы: одышка, синюшная кожа (цианоз), боль в грудной клетке, повышение температуры тела, одышка, учащенное сердцебиение, учащенное дыхание, кашель с мокротой |
Причины |
Крошечные частицы пищи часто попадают в дыхательные пути (аспирируются), но обычно выводятся наружу благодаря действию нормальных механизмов защиты прежде, чем доходят до легких, где вызывают воспаление. Если такие частицы не удаляются, они могут стать причиной пневмонии.  Даже у здорового человека, которому в дыхательные пути попадает большое количество инородных частиц, что случается во время рвоты, может развиться пневмония. Даже у здорового человека, которому в дыхательные пути попадает большое количество инородных частиц, что случается во время рвоты, может развиться пневмония.Бактериальная пневмония – наиболее часто встречающаяся форма аспирационной пневмонии. Ее вызывают бактерии, которые попадают в легкие из желудочно-кишечного тракта. Возбудителями становятся, как правило, анаэробные бактерии, находящиеся в ротоглотке, и аэробные грамположительные кокки, в частности стрептококки. Химический пневмонит возникает, если попавшее при вдохе (аспирированное) вещество токсично для легких; при этом заболевание в большей мере является результатом раздражения, чем инфекции. Обычно таким токсическим веществом служит кислота желудочного сока. |
Диагностика |
Рентгенологическое исследование грудной клетки и измерение концентраций кислорода и углекислого газа в артериальной крови помогают установить диагноз, но обычно он очевиден после расспроса и осмотра больного. |
Список методов диагностик: внешний осмотр и опрос, обзорная рентгенография грудной клетки |
Лечение |
Терапия направлена на уничтожение возбудителя заболевание – назначаются антибиотики широкого спектра действия. |
Методы лечения: лекарственная терапия, искусственная вентиляция легких |
Зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций 21 октября 2010 г. Свидетельство о регистрации Эл № ФС77–42371. © 2022 Copyright ZdorovieInfo
Аспирационная пневмония кошек и собак
Описание и причины
Аспирационная пневмония собак и кошек – воспалительное заболевание легких развивающееся в результате вдыхания (ингаляции) в легкие значительного количества твердого или жидкого материала. У здоровых животных в легкие постоянно аспирируется из ротоглотки не большой объем жидкости и бактерий, но механизм клиренса (очистки) дыхательных путей предотвращает развитие инфекционного воспаления. Аспирационная пневмония у животных любого возраста обычно указывает на нарушение механизмов защиты и наличие предрасполагающих заболеваний. Ниже, представлены основные подлежащие заболевания кошек и собак, при которых может развиваться аспирационная пневмония.
Таблица. Заболевания предрасполагающие к развитию аспирационной пневмонии кошек и собак.
Нарушение функции пищевода
• Мегаэзофагус.
• Рефлюкс эзофагит.
• Обструкция пищевода.
• Миастения гравис (локализованная).
• Бронхопищеводная (бронхоэзофагеальная) фистула.
Локализованные заболевания ротоглотки и гортани
• Расщепление неба (cleft palate).
• Крикофарингеальная моторная дисфункция.
• Ларинглопластика.
• Брахицефалический дыхательный синдром.
• Отклонения в строении и функции гортани (врожденные и приобретенные).
Системные нейромышечные заболевания
• Миастения гравис.
• Полинейропатии/полимиопатии.
Нарушения сознания
• Общая анестезия/седация.
• Кома различной этиологии.
• Травма головы.
• Тяжелые метаболические расстройства.
• Икота.
Ятрогенные факторы
• Принудительное кормление.
• Погрешности в технике расположения питательных трубок.
Различные заболевания сопровождающиеся рвотой
Аспирационная пневмония обычно развивается у животных с регургитацией, которая чаще отмечается при мегаэзофагусе и различных нарушениях моторики пищевода. Другая важная причина аспирационной пневмонии – локализованные или системные нарушения рефлекса глотания со стороны глотки и гортани, глотательный рефлекс также может быть нарушен при угнетении сознания (пр. анестезия, кома). Введение per os различных лекарственных препаратов, а также принудительное кормление больных животных – еще одна важная причина аспирационной пневмонии, особенно это касается введение минерального масла кошкам.
В развитии повреждения легких при аспирации жидких или твердых масс выделяют следующие ключевые моменты: воздействие химических веществ; обструкция дыхательных путей; занос инфекции и результирующий воспалительный ответ на вышеперечисленные факторы.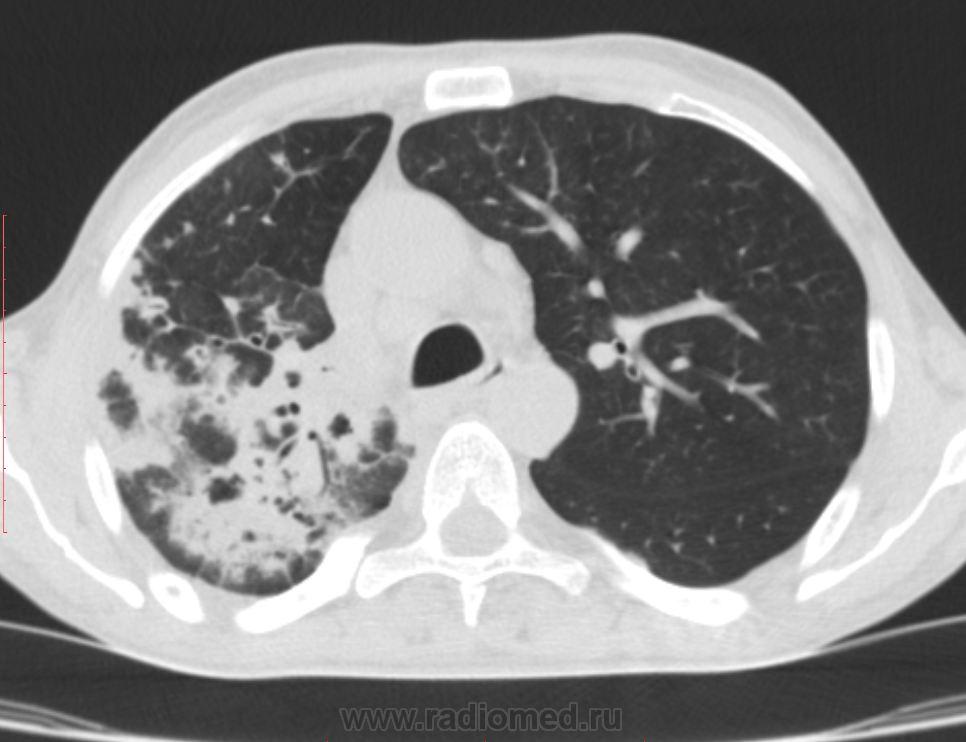 Тяжесть химического повреждения зависит от объема аспирата, его pH и токсического действия его составляющих. Инородное вещество (особенно кислое содержимое желудка) вызывает тяжелое химическое повреждение нижних дыхательных путей, развивается отек, геморрагии, некроз и бронхоконстрикция и выпот воспалительных клеток. На фоне острого воспалительного ответа, нарушается должная функция легких и гипоксемия, которая в ряде случаев может быть фатальной.
Тяжесть химического повреждения зависит от объема аспирата, его pH и токсического действия его составляющих. Инородное вещество (особенно кислое содержимое желудка) вызывает тяжелое химическое повреждение нижних дыхательных путей, развивается отек, геморрагии, некроз и бронхоконстрикция и выпот воспалительных клеток. На фоне острого воспалительного ответа, нарушается должная функция легких и гипоксемия, которая в ряде случаев может быть фатальной.
Тяжелый дыхательный дистресс при аспирационной пневмонии может развиться от обструкции дыхательных путей аспирируемым материалом (чаще мелких дыхательных путей), течение которой ухудшает рефлекторная бронхоконстрикция и воспалительный ответ. Бактериальная инфекция при аспирационной пневмонии может присоединяться с аспирируемым материалом, либо происходит ее гематогенный занос на фоне тяжелого воспалительного поражения легких (вторичная инфекция). После присоединения бактериальной инфекции, развивается классическая бактериальная пневмония.
Ингаляция минерального масла сопровождается хроническим воспалительным ответом, признаки аспирационной пневмонии выражены умеренно, тяжелое поражение отмечается редко. Радиографические изменения при этом персистируют достаточно долго и в дальнейшем могут быть ошибочно интерпретированы как новообразования легких.
Клинические признаки и диагноз
Собаки и кошки с аспирационной пневмонией часто представлены в ветеринарной клинике с признаками острой дыхательной дисфункции, также характерны системные проявления (пр. анорексия, депрессия) вплоть до тяжелого шокового состояния. История хронической рвоты или регургитации может предшествовать развитию дыхательных нарушений. Часть пациентов представлены в ветеринарной клиники с признаками хронического, перемежающегося или прогрессирующего кашля. Иногда, у пациентов с аспирационной пневмонией, отмечаются только признаки общего угнетения или предрасполагающих заболеваний. При аспирационной пневмонии, важен тщательный сбор истории болезни, особенно это касается принудительного кормления и дачи препаратов.
При проведении физикального обследования пациента с аспирационной пневмонией, лихорадка выявляется не всегда, при аускультации часто идентифицируются дыхательные шумы. Если пациент ветеринарной клиники находится в стабильном состоянии – должно быть проведено тщательное неврологическое обследование, а также должна проводиться оценка способности животного принимать и проглатывать пищу.
Диагноз аспирационной пневмонии обычно устанавливается на основании радиографических изменений совместно с идентификацией признаков подлежащих заболеваний. Радиографические изменения при аспирационной пневмонии обычно выявляют диффузной повышение интерстициальной плотности и исчезновение альвеол. Рентгенологические признаки поражения легких могут появляться только через 12-24 часа от момента аспирации. В хронических случаях может отмечаться узловой (нодулярный) паттерн, единичные узлы могут быть плотными вокруг, при аспирации минерального масла чаще отмечаются множественные узлы.
Изменения общего анализа крови могут отражать воспалительный процесс (пр. нейтрофилия с левым сдвигом), но зачастую общий анализ крови в пределах физиологической нормы. Трахеальный смыв при аспирационной пневмонии проводится у животных способных перенести эту процедуру для идентификации бактериальной инфекции и определения ее чувствительности к антибиотикам (культуральное исследование).
нейтрофилия с левым сдвигом), но зачастую общий анализ крови в пределах физиологической нормы. Трахеальный смыв при аспирационной пневмонии проводится у животных способных перенести эту процедуру для идентификации бактериальной инфекции и определения ее чувствительности к антибиотикам (культуральное исследование).
Ввиду того, что аспирационная пневмония всегда развивается на фоне какого либо патологического процесса, важная часть диагностики – выявление подлежащих заболеваний.
Лечение и прогнозы.
Отсасывание инородной жидкости проводится только в случаях, когда у животного произошла аспирация под анестезией в ветеринарной клинике, данная процедура проводится либо под контролем бронхоскопа либо вслепую тонким зондом, лаваж дыхательных путей противопоказан. У животных с тяжелым дыхательным дистрессом проводится его коррекция посредством инфузионной терапии, оксигенотерапии, бронходилататоров, кортикостероидов (спорно) и прочих соответствующих процедур. Дальнейшее лечение после стабилизации животного проводится также как и при бактериальной пневмонии.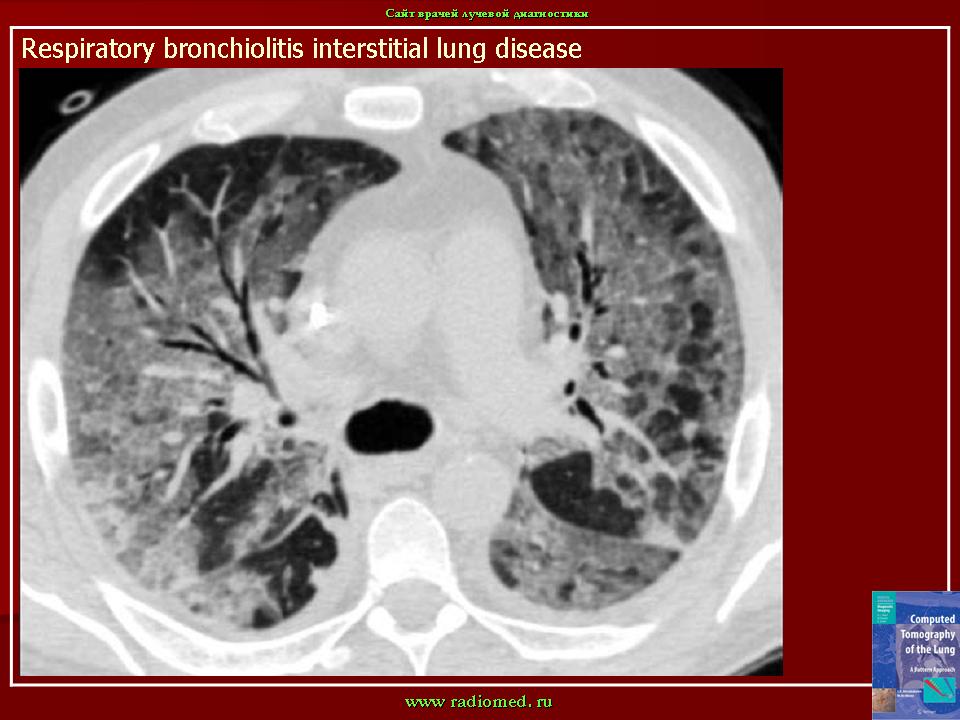 Прогнозы на эпизод аспирационной пневмонии чаще благоприятные, но в целом – исход зависит от возможности скорректировать подлежащее заболевание.
Прогнозы на эпизод аспирационной пневмонии чаще благоприятные, но в целом – исход зависит от возможности скорректировать подлежащее заболевание.
Фото 1. Молодая карликовая такса, несколько месяцев назад была проведена пластика голосовых связок («антилай»), владельцы обратились за помощью по причине хронического кашля.
Фото 2. Радиографическое исследование той же таксы, на снимке видны очаговые изменения паренхимы легких.
В данном случае, не представляется возможным скорректировать подлежащее заболевание (разрушенные голосовые связки) и лечение только симптоматическое, периодическая антибактериальная терапия значительно снижает кашель у данного животного и улучшает качество жизни.
Примечание. Сотрудники ветеринарной клиники не проводят операций по подрезанию голосовых связок.
Валерий Шубин, ветеринарный врач, г. Балаково.
Специализированное научно-практическое издания для ветеринарных врачей и студентов ветеринарных ВУЗов.
 Автор: Грачёва Г. Ю., ветеринарный врач ОРИТ Ветеринарной клиники доктора Сотникова, г. Санкт-Петербург.
Автор: Грачёва Г. Ю., ветеринарный врач ОРИТ Ветеринарной клиники доктора Сотникова, г. Санкт-Петербург.Аспирационный синдром (в литературе можно встретить термин «аспирационный пневмонит») определяется как острое повреждение легких вследствие вдыхания химических раздражителей, таких как кислое содержимое желудка, углеводороды, соленая или пресная вода (например, при утоплении). Наиболее распространенной причиной аспирационного синдрома является вдыхание содержимого желудка.

Принятая двухфазная модель острого повреждения легких после кислотной аспирации была утверждена на основании экспериментов, проводимых на мышах, где оценивались изменения проницаемости легких после прямой трахейной инстилляции соляной кислоты и описывалась хронология происходивших гистологических изменений
Первая фаза повреждения легких, которая начинается сразу после аспирации, является результатом прямого воздействия кислого аспирата. Первоначально это химический ожог, который повреждает бронхиальный и альвеолярный эпителий и эндотелий легочных капилляров. Легочная капиллярная проницаемость увеличивается после кислотной стимуляции сенсорных нейронов в гладкой мускулатуре трахеобронхиального дерева. Эти сенсорные нейроны участвуют в контроле тонуса гладких мышц бронхов и проницаемости сосудов, и их стимуляция вызывает высвобождение множества нейропептидов тахикинина, таких как вещество Р и нейрокинин А, а также нейрогенное воспаление, сужение бронхов, выделение слизи из бронхов, кашель, расширение сосудов и увеличение их проницаемости.
 Изменения проницаемости сосудов максимально проявляются через 1–2 ч. после аспирации. Гистологически повреждение первой фазы состоит из эпителиальной и эндотелиальной дегенерации, некроза альвеолярных клеток I типа и внутриальвеолярного кровоизлияния.
Изменения проницаемости сосудов максимально проявляются через 1–2 ч. после аспирации. Гистологически повреждение первой фазы состоит из эпителиальной и эндотелиальной дегенерации, некроза альвеолярных клеток I типа и внутриальвеолярного кровоизлияния.Вторая фаза кислотно-индуцированного повреждения легких начинается через 4–6 ч. после аспирации и может продолжаться до 2 дней. Она характеризуется дополнительным, более значительным увеличением проницаемости легочных капилляров и экстравазации белка по сравнению с первой фазой, что может приводить к отеку легких и еще большему ухудшению газообмена. Нейтрофилы первоначально привлекаются в легкие хемотаксическими медиаторами, такими как интерлейкин-8, фактор некроза опухоли-α и воспалительный белок макрофага-2, высвобождаемый альвеолярными макрофагами после начального эпизода аспирации. Вторая фаза включает генерацию локализованного провоспалительного состояния путем активации секвестрированных нейтрофилов. Интерлейкин-8 является основным стимулом для хемотаксиса нейтрофилов, а также активирует рецепторы эндотелия β2-интегрина нейтрофилов, опосредует трансэндотелиальную миграцию нейтрофилов и инициирует их для активации.
 Комбинированные кислотно-дисперсные аспираты вызывают более выраженную и продолжительную экспрессию фактора некроза опухоли-α, чем аспирация одной кислоты. Нейтрофилы повреждают ткани путем производства и высвобождения свободных радикалов кислорода и протеолитических ферментов. Высокие уровни сериновых протеаз, выделяемых секвестрированными активированными нейтрофилами, по-видимому, играют более важную роль в повреждении тканей, чем активные формы кислорода, полученные из лейкоцитов.
Комбинированные кислотно-дисперсные аспираты вызывают более выраженную и продолжительную экспрессию фактора некроза опухоли-α, чем аспирация одной кислоты. Нейтрофилы повреждают ткани путем производства и высвобождения свободных радикалов кислорода и протеолитических ферментов. Высокие уровни сериновых протеаз, выделяемых секвестрированными активированными нейтрофилами, по-видимому, играют более важную роль в повреждении тканей, чем активные формы кислорода, полученные из лейкоцитов.На контралатеральное легкое эти процессы влияют даже в том случае, если аспирация односторонняя. Активация комплемента в результате дегрануляции тучных клеток, стимулируемая тахикининами, опосредует этот ответ. На моделях морских свинок высвобождение тахикинина в легких происходит после стимуляции пищевода желудочной кислотой из-за наличия неадренергических нехолинергических нейронных сетей между пищеводом и трахеей.
Аспирационная пневмония может развиваться одновременно с аспирационным синдромом, если аспирированное содержимое обсеменено бактериями.
 Также аспирационная пневмония может возникать вследствие аспирационного синдрома с последующей бактериальной колонизацией дыхательных путей. Вероятные бактерии включают комменсалы, например Staphylococcus spp., кишечные палочки, такие как E. coli и Klebsiella spp., Mycoplasma spp., и первичные респираторные патогены, включая Pasteurella spp., Pseudomonas spp., Bordetella spp. и Streptococcus spp. Аспирация желудочного сока усиливает адгезию бактерий к дыхательному эпителию и уменьшает легочный клиренс бактерий.
Также аспирационная пневмония может возникать вследствие аспирационного синдрома с последующей бактериальной колонизацией дыхательных путей. Вероятные бактерии включают комменсалы, например Staphylococcus spp., кишечные палочки, такие как E. coli и Klebsiella spp., Mycoplasma spp., и первичные респираторные патогены, включая Pasteurella spp., Pseudomonas spp., Bordetella spp. и Streptococcus spp. Аспирация желудочного сока усиливает адгезию бактерий к дыхательному эпителию и уменьшает легочный клиренс бактерий. В конечном итоге изменения проницаемости сосудов становятся причиной образования отека легких, фокального ателектаза и коллапса альвеол, что приводит к гиповентиляции и шунтированию. Воспалительный ответ на бактериальную инфекцию усугубляет это, и гипоксия может развиваться вследствие несоответствия вентиляционно-перфузионного отношения (V/Q, где V – вентиляция, Q – перфузия) и снижения податливости легких.
Степень повреждения легких зависит от pH, объема, осмоляльности и наличия нестерильных твердых частиц в аспирате. Серьезное гистологическое повреждение вызывают аспираты с уровнем pH, более кислым, чем 1,5, но если уровень pH выше, чем 2,4, то незначительное или нулевое повреждение ими не вызвано. Твердые частицы вызывают повреждение легких вследствие обструкции дыхательных путей, пролонгирования воспалительного ответа, а также являются источником и очагом бактериальной инфекции. Аспирация содержимого желудка с твердыми частицами может привести к серьезному повреждению легких, даже если уровень рН будет выше 2,51.
Серьезное гистологическое повреждение вызывают аспираты с уровнем pH, более кислым, чем 1,5, но если уровень pH выше, чем 2,4, то незначительное или нулевое повреждение ими не вызвано. Твердые частицы вызывают повреждение легких вследствие обструкции дыхательных путей, пролонгирования воспалительного ответа, а также являются источником и очагом бактериальной инфекции. Аспирация содержимого желудка с твердыми частицами может привести к серьезному повреждению легких, даже если уровень рН будет выше 2,51.
Аспирационная пневмония чаще встречается у пожилых пациентов. Клинический анамнез важен для определения потенциальных причин. Наиболее распространенные причины аспирационной пневмонии у собак включают заболевание пищевода, рвоту, неврологические расстройства, заболевание гортани и постанестетическую аспирацию. Оппортунистические инфекции осложняют начальное событие аспирации. Распространена смешанная инфекция с анаэробной популяцией. Аспирационная пневмония обычно характеризуется распределением в наиболее зависимую долю легкого (т. е. в правую среднюю), однако возможно распространение в любую другую долю или сразу в оба легких. Пневмония должна быть заподозрена в том числе у собак с неспецифическими признаками вялости, снижением аппетита и/или повышенной утомляемостью и одышкой2.
е. в правую среднюю), однако возможно распространение в любую другую долю или сразу в оба легких. Пневмония должна быть заподозрена в том числе у собак с неспецифическими признаками вялости, снижением аппетита и/или повышенной утомляемостью и одышкой2.
Аспирационная пневмония диагностируется на основании анамнеза (если при сборе анамнеза обнаружены условия, при которых аспирация вероятна), клинических признаков (наличие одышки, утомляемости), рентгенограмм грудной клетки, бактериальных культур, выделенных из лаважа трахеи, и аутопсии (фото 1, 2).
Фото 1. А. Аспирационная пневмония. Данные аутопсии 6-летней собаки породы вельш-корги.
Фото 1. Б. Аспирационная пневмония. Данные аутопсии 6-летней собаки породы вельш-корги.
Фото 2. Рентгеновские снимки при аспирации. А – 8-летний мопс.
Фото 2. Рентгеновские снимки при аспирации. Б – кот, метис, 4 года.
Б – кот, метис, 4 года.
В крупнейшем на сегодняшний день ретроспективном исследовании были рассмотрены истории болезни 240 собак с аспирационной пневмонией из 488 собак контрольной группы3. Частота случаев аспирационной пневмонии, диагностированных с помощью рентгенограммы грудной клетки, составила 0,17%. Процедуры, которые обладают повышенным риском аспирации, – лапаротомия, операции верхних дыхательных путей, нейрохирургия, торакотомия и эндоскопия. Пациенты с мегаэзофагусом и ранее диагностированным респираторным или неврологическим заболеванием также более склонны к развитию аспирационной пневмонии. У 69% собак с двумя или более факторами, связанными с риском аспирации, развилась аспирационная пневмония.
Большинство лекарств, применяемых во время анестезии, и большинство процедур, требующих анестезии (при использовании в монорежиме), не способны вызывать аспирацию и приводить к аспирационному синдрому, однако для пациентов с множественными факторами риска вероятность развития аспирационной пневмонии значительно повышается4.

Количество пораженных долей легких у пациентов в исследовании имело прямую корреляцию с выживаемостью. У животных с двумя (или более) вовлеченными долями легкого прогноз был хуже, чем у пациентов с вовлечением одной доли. Другим важным открытием было то, что 77% образцов лаважа дыхательных путей дали положительный рост культур, а почти в половине образцов было выделено два или более видов бактерий. 43% образцов имели смешанный рост как грамположительных, так и грамотрицательных бактерий, причем чаще всего выделяли кишечную палочку. Присутствие кишечной палочки не было связано с повышенной летальностью. В целом прогноз, касающийся пациентов с аспирационной пневмонией в данном исследовании, оказывался хорошим, если обеспечивались надлежащая поддерживающая терапия и антибиотикотерапия широкого спектра действия5.
Потенциальные предрасполагающие факторы развития аспирационной пневмонии у кошек аналогичны тем, которые зарегистрированы у собак и людей. Аспирационная пневмония возникает у кошек после рвоты, анестезии или приема энтерального питания.
 Выживаемость пациентов высока после лечения антибиотиками и поддерживающей терапии, при этом 89% кошек в исследовании дожили до выписки6.
Выживаемость пациентов высока после лечения антибиотиками и поддерживающей терапии, при этом 89% кошек в исследовании дожили до выписки6.Лечение аспирационной пневмонии традиционно включает в себя антибиотикотерапию, инфузионную терапию и энтеральную поддержку. Чаще всего госпитализация для проведения интенсивной терапии длится около 3 дней.
Интересен следующий факт: использование антибиотиков не рекомендовано в гуманной медицине при аспирационном синдроме до появления клинических признаков развивающейся пневмонии. Однако в ветеринарной медицине антибиотикотерапия – это терапия первой линии, причем пробы на культуры должны быть взяты до назначения препаратов.
При нестабильности состояния пациентов и невозможности получить культуральные пробы с помощью лаважа назначается эмпирическая терапия препаратами широкого спектра действия (β-лактамные антибиотики, цефалоспорины в сочетании с флюороквинолонами). Есть ряд исследований, описывающих наличие анаэробных микроорганизмов в пробах, полученных из верхних дыхательных путей у животных с аспирационной пневмонией3.

Развитие аспирационной пневмонии неразрывно связано с появлением синдрома системного воспалительного ответа. Инфузионная терапия, направленная на поддержание гидратации и волемии, а также системного артериального давления, должна быть начата уже при подозрении на аспирацию поскольку при иных условиях все обстоятельства, перечисленные выше, будут усиливать повреждение легочной ткани. Предпочтительны сбалансированные кристаллоидные растворы («Стерофундин», «Нормофундин», «Плазма-Лит»)8.
Показана оксигенотерапия с помощью назальных катетеров, масок, камер (фото 3, 4).
ИВЛ с положительным давлением должна быть начата при регистрации серьезной гипоксемии. Есть ряд исследований, демонстрирующих, что при ИВЛ с положительным давлением обеспечиваются адекватная оксигенация и более быстрое восстановление пациентов9.
Применение ингаляций, стероидов и бронходилататоров не рекомендуется!3
Фото 3. Оксигенотерапия с помощью маски.
Фото 4. ИВЛ.
Заключение
Аспирационная пневмония является одним из самых частых осложнений у неврологических пациентов и пациентов с диагностированным инородным телом в ЖКТ. Заболевание встречается гораздо чаще, чем предполагалось, однако диагностируется in vitro реже, чем хотелось бы. Быстрое выявление проблемы и оперативно назначенное лечение – единственный способ сократить смертность таких пациентов. Изучение последних рекомендаций и исследований в этой области дает понимание необходимости в первую очередь профилактических мер по предотвращению аспирации. Назначение прокинетиков, антиэметиков, соблюдение правил энтерального кормления, установка гастростом, обеспечение необходимого моциона – это самые доступные меры профилактики заболевания на сегодняшний день.Литература:
- Robert Goggs, Amanda K. Boag. Aspiration Pneumonitis and Pneumonia, Nov, 2018.
- Common Pulmonary Diseases in Dogs.
 Douglas Palma, DVM, DACVIM (SAIM). The Animal Medical Center, New York, Oct, 2016.
Douglas Palma, DVM, DACVIM (SAIM). The Animal Medical Center, New York, Oct, 2016. - Sherman R., Karagiannis M. Aspiration Pneumonia in the Dog: A Review, May, 2017.
- Ovbey D. H., Wilson D. V., Bednarski R. M., et al. Veterinary Anesthesia and Analgesia, 41: 127–136, 2014.
- Tart K. M., Babski D. M., Lee J. A. Potential risks, prognostic indicators, and diagnostic and treatment modalities affecting survival in dogs with presumptive aspiration pneumonia: 125 cases (2005–2008). J Vet Emerg Crit Care, 20: 319–329, 2010.
- Levy N., Ballegeer E., Koenigshof A. Clinical and radiographic findings in cats with aspiration pneumonia: retrospective evaluation of 28 cases, June, 2019.
- Sherman R., Karagiannis M. Aspiration Pneumonia in Dogs: A review, 2017.
- Textbook of small animal emergency medicine, edited by Kenneth J. Drobatz, Kate Hopper, Elizabeth Rozanski, Deborah C. Silverstein, 2019.

- Mc. Michael Maureen. Handbook of Canine and Feline Emergency Protocols, Second Edition, 2010.
Аспирационная пневмония кошек и собак — Ветеринарная клиника доктора Шустовой
Skip to content Аспирационная пневмония кошек и собакАспирационная пневмония кошек и собак
Аспирационная пневмония – вид воспаления легких, возникающий у животных в результате попадании в дыхательные пути инородных тел.
Аспирация – это процесс вдыхания инородных веществ и тел в дыхательные пути. Аспирация приводит к инфицированию и воспалению легких вплоть до развития некроза отдельных участков.
При попадании в дыхательные пути небольшого количества жидкого корма или лекарственного препарата животное откашливается и тем самым удаляет из дыхательных путей попавшие инородные массы. В случае если в дыхательные пути попадает большое количество инородных тел, в бронхах и легочной ткани начинает развиваться воспаление. Если такому животному своевременно не оказать срочную лечебную помощь, то животное может погибнуть от асфиксии (удушья) или сепсиса.
Если такому животному своевременно не оказать срочную лечебную помощь, то животное может погибнуть от асфиксии (удушья) или сепсиса.
Аспирационную пневмонию принято делить на три вида, в зависимости от характера инородных масс: химический пневмонит, бактериальная инфекция нижних дыхательных путей и механическая обструкция дыхательных путей.
Химический пневмонит, или синдром Мендельсона, развивается при попадании в дыхательные пути соляной кислоты из желудка. Чаще всего это происходит при мегаэзофагусе, рвоте и при введении животного в наркоз на полный желудок.
Бактериальная инфекция нижних дыхательных путей возникает как следствие инфицирования бактериями, находящимися в инородной массе. Начинается медленнее, чем химический пневмонит, и является наиболее часто встречающейся формой аспирационной пневмонии.
Механическая обструкция дыхательных путей — это полная или частичная их закупорка вследствие большого объёма попавших туда инородных масс. Для её устранения может проводиться торакотомия (вскрытие грудной полости).
Для её устранения может проводиться торакотомия (вскрытие грудной полости).
Аспирационная пневмония у животных возникает в результате:
- нарушения акта глотания при фарингитах,
- при мегаэзофагусе,
- рвоте,
- заболеваниях центральной нервной системы,
- при неумелом введении носо-пищеводного или желудочного зонда (когда задаваемые медикаменты могут попасть через трахею в легкие),
- при насильственном задавании лекарств и раздражающихся медикаментов,
- при проведении наркоза на полный желудок.
К аспирационной пневмонии предрасположены животные с брахицефальным синдромом, вызывающим сужение верхних дыхательных путей.
СимптомыСобаки страдают от аспирационной пневмонии чаще, чем кошки.
Для аспирационной пневмонии характерно острое течение и быстрое нарастание симптомов:
- нарушение глотания,
- кашель,
- напряженное и учащенное дыхание,
- выделения из носовых ходов,
- отсутствует аппетит,
- общее состояние резко ухудшается.

При тяжелой форме течения наблюдается прогрессивное ухудшение общего состояния, появляются симптомы асфиксии (удушья), цианоз (синюшность) видимых слизистых оболочек, развивается сердечно — сосудистая недостаточность.
При химическом пневмоните резко возникают цианоз, одышка, бронхоспазм и кашель с мокротой, температура повышается.
Симптомы аспирационной пневмонии у кошек включают в себя:
- затруднённое или учащённое дыхание,
- ускоренное сердцебиение и повышение температуры,
- посинение слизистых оболочек и спазмы дыхательных путей,
- может появляться сладковатый запах при дыхании, который становится более интенсивным по мере того как заболевание прогрессирует,
- выделения из носа, иногда окрашенные в красновато-коричневый или зеленый цвет.
Диагноз на аспирационную пневмонию ставят на основании собранного анамнеза (возникновение болезни непосредственно после проведения лечебных процедур — промывания желудка, зондирования пищевода, насильственной дачи лекарственных препаратов, во время кормления, наркоза и др.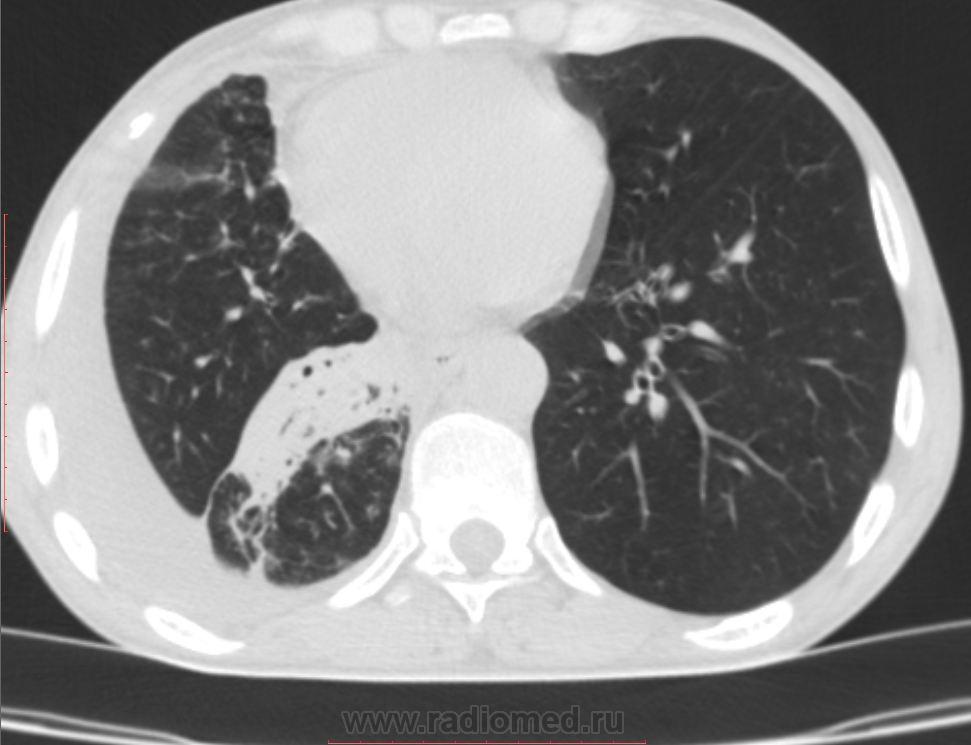 ).
).
При аускультации легких прослушиваются влажные хрипы.
Необходимо провести рентгенографию грудной клетки, забор анализов крови. Часто возникает необходимость в проведении бронхоальвеолярного лаважа для диагностики бактериальной инфекции, а также исключения других причин пневмонии (грибковое поражение, онкологическое заболевание).
ЛечениеЛечение аспирационной пневмонии может различаться в зависимости от причины. Может понадобиться ограничение физической активности и даже помещение животного в специальную клетку.
Аспирационная пневмония возникает всегда неотложно, поэтому в первый момент животному придают положение вниз головой и через 2-3 мин после отекания основной массы инородного тела совершают 3 резких боковых сдавливания грудной клетки для выталкивания остатков. Если у животного опухоль легких или инородное тело, которое вызывает обструкцию, может понадобиться хирургическое вмешательство.
При глубокой аспирации инородные массы отсасывают из трахеи и главных бронхов при помощи зонда.
Дополнительно назначают антибиотики широкого спектра действия, бронхоспазмолитики и глюкокортикоиды, бронходилататоры (расширяюие дыхательные пути), муколитики (разжижают мокроту для облегчения кашля).
revtail2016-12-27T21:11:38+04:00ФАРМАТЕКА » Диагностика и лечение аспирационного синдрома у детей раннего возраста
Цель исследования: изучить частоту аспирационных процессов у детей, госпитализированных с респираторными жалобами, оценить эффективность различных методов лечения микроаспирационного синдрома. Методы: для выявления частоты аспирационного синдрома у детей грудного и раннего возраста с острым поражением нижних дыхательных путей без неврологической патологии проведено наблюдение за 162 детьми в период 2013-2015 гг. В группу сравнения вошли 24 ребенка с аспирацией на фоне органического поражения центральной нервной системы. Результаты: из 162 обследованных детей признаки аспирации выявлены в 27 случаях, что составило 16,7%. Частота аспирационного синдрома была наибольшей в первом полугодии жизни: из 67 детей, госпитализированных в клинику с острым поражением нижних дыхательных путей без сопутствующей неврологической патологии в возрасте до 6 месяцев аспирация выявлена в 17 случаях (25%). Гастроэзофагеальный рефлюкс (ГЭР) имел место у 4 детей 1 полугодия жизни, что не отличается от частоты ГЭР у здоровых детей. Во 2 полугодии жизни из 88 детей – лишь 3 ребенка были с признаками микроаспирации (3,5%). Из 47 неврологически здоровых детей у 20 наблюдались рецидивирующие симптомы заболеваний бронхо-легочной системы. Заключение: приведенные данные показывают, что микроаспирация пищи является достаточно частой причиной респираторного синдрома, прежде всего у детей первого года жизни. Респираторный синдром у детей с синдромом микроаспирации пищи характеризуется повторными эпизодами кашля, обструкции с тенденцией к затяжному течению за счет продолжающейся аспирации.
Частота аспирационного синдрома была наибольшей в первом полугодии жизни: из 67 детей, госпитализированных в клинику с острым поражением нижних дыхательных путей без сопутствующей неврологической патологии в возрасте до 6 месяцев аспирация выявлена в 17 случаях (25%). Гастроэзофагеальный рефлюкс (ГЭР) имел место у 4 детей 1 полугодия жизни, что не отличается от частоты ГЭР у здоровых детей. Во 2 полугодии жизни из 88 детей – лишь 3 ребенка были с признаками микроаспирации (3,5%). Из 47 неврологически здоровых детей у 20 наблюдались рецидивирующие симптомы заболеваний бронхо-легочной системы. Заключение: приведенные данные показывают, что микроаспирация пищи является достаточно частой причиной респираторного синдрома, прежде всего у детей первого года жизни. Респираторный синдром у детей с синдромом микроаспирации пищи характеризуется повторными эпизодами кашля, обструкции с тенденцией к затяжному течению за счет продолжающейся аспирации.
Введение
Патология бронхов и легких, связанная с хронической аспирацией пищи, занимает значительное место у детей грудного и раннего возраста [1]. Как правило, развитие респираторных жалоб у детей грудного возраста связывают с гастроэзофагеальным рефлюксом (ГЭР) [2–3]. Однако в возникновении бронхолегочной патологии аспирационного генеза первостепенную роль играет дисфагия, а ГЭР имеет второстепенное значение, поскольку его распространенность наблюдалась практически с одинаковой частотой у детей с аспирационным синдромом и без него [4, 5]. В литературе наиболее часто эта проблема описывается у пациентов с сопутствующей патологией центральной нервной системы, а также с синдромом Сандифера [6–8]. Кроме того, по мнению некоторых авторов, с дисфагией связан угрожающий жизни эпизод [9–11]. Роли аспирации у детей без неврологической патологии посвящены отдельные работы [5, 12]. Средняя частота аспирационного синдрома (АС), по данным разных авторов, колеблется от 2 до 3% [13–15]. Однако истинная частота дисфагии и аспирации не известна, поскольку их клинические проявления бывают довольно стерты [1].
Как правило, развитие респираторных жалоб у детей грудного возраста связывают с гастроэзофагеальным рефлюксом (ГЭР) [2–3]. Однако в возникновении бронхолегочной патологии аспирационного генеза первостепенную роль играет дисфагия, а ГЭР имеет второстепенное значение, поскольку его распространенность наблюдалась практически с одинаковой частотой у детей с аспирационным синдромом и без него [4, 5]. В литературе наиболее часто эта проблема описывается у пациентов с сопутствующей патологией центральной нервной системы, а также с синдромом Сандифера [6–8]. Кроме того, по мнению некоторых авторов, с дисфагией связан угрожающий жизни эпизод [9–11]. Роли аспирации у детей без неврологической патологии посвящены отдельные работы [5, 12]. Средняя частота аспирационного синдрома (АС), по данным разных авторов, колеблется от 2 до 3% [13–15]. Однако истинная частота дисфагии и аспирации не известна, поскольку их клинические проявления бывают довольно стерты [1].
Акт глотания – сложный процесс, состоящий из 4 последовательных фаз, которые регулируются 5 парами черепных нервов и в котором участвуют 26 мышц. Губы, глотка, гортань, пищевод совершают координированную работу для его осуществления. Любые анатомические, неврологические или физиологические дефекты могут приводить к аспирации [16]. Перстнеглоточная дисфункция, дискоординация у новорожденных и преходящая дисфункция глоточных мышц достаточно хорошо описаны в педиатрической литературе [1]. Она включает спазм перстнеглоточной мускулатуры или ахалазию верхнего пищеводного сфинктера и встречается у детей, имеющих нормальный сосательный рефлекс, но некоординированный акт глотания. Такое возможно при вторичной задержке глотательного рефлекса или может быть ассоциировано с церебральным параличом [5].
Губы, глотка, гортань, пищевод совершают координированную работу для его осуществления. Любые анатомические, неврологические или физиологические дефекты могут приводить к аспирации [16]. Перстнеглоточная дисфункция, дискоординация у новорожденных и преходящая дисфункция глоточных мышц достаточно хорошо описаны в педиатрической литературе [1]. Она включает спазм перстнеглоточной мускулатуры или ахалазию верхнего пищеводного сфинктера и встречается у детей, имеющих нормальный сосательный рефлекс, но некоординированный акт глотания. Такое возможно при вторичной задержке глотательного рефлекса или может быть ассоциировано с церебральным параличом [5].
В отечественной литературе недостаточно данных о частоте аспирационной пневмонии у детей раннего возраста. Некоторые зарубежные исследования показали, что 5–15% из 4,5 млн внебольничной пневмонии – аспирационного генеза [17]. По данным проведенного ретроспективного обзора, 30-дневная летальность от аспирационной пневмонии составляет 21% [18]. У пациентов с СА высок риск тяжелых респираторных последствий и, возможно, смерти. У пациентов с массивной аспирацией смертность составляет 25% [19]. В публикациях отечественных исследователей отсутствуют данные о частоте аспирационных процессов и дисфагии у детей, о различиях клинической картины у детей с патологией центральной нервной системы и без нее и о рациональных подходах к терапии.
У пациентов с СА высок риск тяжелых респираторных последствий и, возможно, смерти. У пациентов с массивной аспирацией смертность составляет 25% [19]. В публикациях отечественных исследователей отсутствуют данные о частоте аспирационных процессов и дисфагии у детей, о различиях клинической картины у детей с патологией центральной нервной системы и без нее и о рациональных подходах к терапии.
Целью настоящего сравнительного наблюдательного исследования стало изучение частоты аспирационных процессов у детей с респираторными жалобами; сравнительное изучение клинической картины у детей с привычной аспирацией пищи с детьми, имеющими неврологическую симптоматику; оценка эффективности комплекса мер по борьбе с аспирацией.
В основную группу включали детей с острым поражением нижних дыхательных путей (острый бронхит, бронхиолит, пневмония) в возрасте до 3 лет, у которых не было выявлено неврологической патологии, кроме дисфагии вследствие морфофункциональной незрелости. В группу сравнения включены дети с аспирацией, госпитализированные с органическим поражением центральной нервной системы, имеющие бульбарный или псевдобульбарный синдром. Всем детям проведен физикальный осмотр, забор капиллярной или венозной крови, выполнена проба с кормлением жидкой пищей и аускультацией до и после кормления, осуществлены рентгенограммы органов грудной клетки, по показаниям проведены компьютерная томография органов грудной клетки, эзофагогастродуоденоскопия, рентгенконтрастное исследование пищевода, водно-сифонная проба. Комплекс лечебных мероприятий у детей с дисфагией включал соблюдение диеты, режимные мероприятия и медикаментозную терапию.
Всем детям проведен физикальный осмотр, забор капиллярной или венозной крови, выполнена проба с кормлением жидкой пищей и аускультацией до и после кормления, осуществлены рентгенограммы органов грудной клетки, по показаниям проведены компьютерная томография органов грудной клетки, эзофагогастродуоденоскопия, рентгенконтрастное исследование пищевода, водно-сифонная проба. Комплекс лечебных мероприятий у детей с дисфагией включал соблюдение диеты, режимные мероприятия и медикаментозную терапию.
Материал и методы
За 2013–2015 гг. в Центр здоровья детей были госпитализированы 162 ребенка в возрасте от 0 до 3 лет с респираторными заболеваниями (пневмония, острый бронхит, бронхиолит). Из этого числа у 27 детей был выявлен АС в отсутствие какой бы то ни было другой неврологической патологии, кроме дисфагии. Эти дети составили основную группу исследования. Возраст и диагнозы детей, госпитализиро-ванных с респираторными жалобами по возрасту и нозологии, представлены в табл. 1.
В группу сравнения были включены 24 ребенка с АС на фоне органического поражения центральной нервной системы из отделений психоневрологии и патологии детей раннего возраста.
Возраст и форма неврологических нарушений приведены в табл. 2.
Наиболее часто аспирация пищи встречалась у детей в возрасте до 6 месяцев (32%).
Аспирационный бронхит выявлен у 13 (14,6%) из 89 детей с бронхитом.
В первом полугодии жизни из 40 детей с бронхитом аспирация была у 11 (27,5%) детей. У детей старше 6 месяцев аспирация выявлена всего в 2 (4%) случаях из 49. Аспирация у детей с бронхиолитом имела место в первом полугодии жизни, частота АС достигала 12,5%. Из 7 детей в возрасте до 12 месяцев, госпитализированных с пневмонией, аспирационный генез выявлен у 3. Из 30 детей с пневмонией в возрасте от года до 3 лет аспирационная пневмония была диагностирована у 1 ребенка с дисфагией на фоне аномалии развития твердого неба. У детей из основной группы в возрасте до года все выявленные пневмонии имели аспирационный генез. Из 24 детей группы сравнения псевдобульбарный синдром был у 20 детей, 2 ребенка имели бульбарные нарушения. В течение госпитализации острая пневмония развилась у 10 детей. У 3 детей при обследовании были выявлены изменения, свидетельствующие о ранее перенесенной пневмонии. В отличие от основной группы пневмония была выявлена у детей в возрасте старше 6 месяцев. Развитие аспирационной пневмонии достоверно чаще наблюдалось в группе сравнения (14,8 и 41,6% соответственно, р=0,05%). Число повторно рожавших матерей (вторые роды и более) было достоверно выше в группе сравнения (29,6 и 58% соответственно, р=0,05%).
У 3 детей при обследовании были выявлены изменения, свидетельствующие о ранее перенесенной пневмонии. В отличие от основной группы пневмония была выявлена у детей в возрасте старше 6 месяцев. Развитие аспирационной пневмонии достоверно чаще наблюдалось в группе сравнения (14,8 и 41,6% соответственно, р=0,05%). Число повторно рожавших матерей (вторые роды и более) было достоверно выше в группе сравнения (29,6 и 58% соответственно, р=0,05%).
Указания на симптомы, которые позволили бы предположить наличие дисфагии, были у 9 из 11 детей с аспирационным бронхитом в возрасте до 6 месяцев. Поводом для госпитализации таких пациентов послужили длительно сохраняющиеся респираторные проявления. Это указывало на то, что у таких детей последний бронхит был не столько инфекционной природы, сколько аспирационной. У части детей наличие привычной аспирации пищи проявлялось тем, что они поступали в клинику в поздние сроки заболевания – после 3–5–8 дней отсутствия эффекта от лечения. Из 27 детей основной группы 12 поступили после стационарного лечения в другом медицинском учреждении, 8 детям назначался бронхолитик, 6 – будесонид.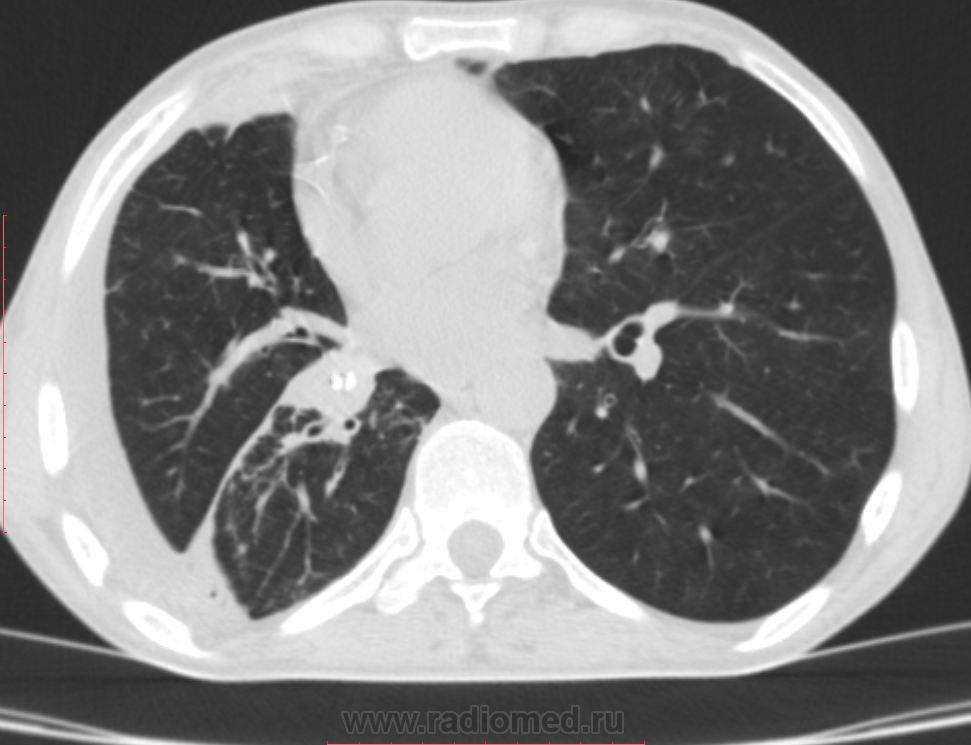 Еще 2 детей поступили с клиникой острого респираторного заболевания, в структуре которого развился бронхит.
Еще 2 детей поступили с клиникой острого респираторного заболевания, в структуре которого развился бронхит.
У этих детей не было лихорадки, воспалительной реакции крови, наличие аспирации ухудшало респираторную функцию. У детей с бронхиолитом аспирации в анамнезе не было, она имела место лишь во время острого заболевания, что в отличие от детей с бронхитами позволяет считать инфекцию триггером аспирации. У детей с пневмонией в анамнезе также не было аспирации, они не имели длительного кашля, эпизодов бронхообструкции, признаков дисфагии. Аспирация пищи возникла на фоне острого респираторного заболевания. В группе сравнения АС имел место с первого полугодия жизни детей. В клинической картине преобладали бульбарные и псевдобульбарные нарушения, судорожный синдром, отставание в развитии, гипотрофия. Из 24 детей 17 после рождения потребовалась искусственная вентиляция легких.
Дети с аспирационным бронхитом поступали с жалобами на длительный, плохо поддающийся терапии кашель, эпизоды свистящего дыхания, наличие дистанционных хрипов, присутствовала одышка, обилие густой вязкой мокроты, наличие хрипов, усиливающихся после кормления. При этом отсутствовали лихорадка, изменения гематологических показателей. Наличие аспирации пищи у детей с бронхиолитом утяжеляло их клиническую картину, способствуя более длительному и стойкому сохранению дыхательной недостаточности, гиперпродукции густой вязкой мокроты. В отличие от детей с бронхитами эти дети начали поперхиваться и закашливаться при кормлении лишь во время острого эпизода заболевания; кроме того, имели место десатурация и изменения гематологических показателей. В случае аспирационной пневмонии клиническая картина заметно отличалась от таковой при бронхите или бронхиолите: присутствовали выраженные признаки тяжести, высокая лихорадка, асимметрия хрипов при аускультации легких. Уровень лейкоцитов периферической крови у 3 детей оставался нормальным. В группе сравнения из 24 детей в возрасте до 3 лет, госпитализированных в плановом порядке, у 10 пневмония аспирационного генеза возникла во время пребывания в стационаре. Длительность острого заболевания в контрольной группе была выше, чем в основной, в среднем на 3 дня.
При этом отсутствовали лихорадка, изменения гематологических показателей. Наличие аспирации пищи у детей с бронхиолитом утяжеляло их клиническую картину, способствуя более длительному и стойкому сохранению дыхательной недостаточности, гиперпродукции густой вязкой мокроты. В отличие от детей с бронхитами эти дети начали поперхиваться и закашливаться при кормлении лишь во время острого эпизода заболевания; кроме того, имели место десатурация и изменения гематологических показателей. В случае аспирационной пневмонии клиническая картина заметно отличалась от таковой при бронхите или бронхиолите: присутствовали выраженные признаки тяжести, высокая лихорадка, асимметрия хрипов при аускультации легких. Уровень лейкоцитов периферической крови у 3 детей оставался нормальным. В группе сравнения из 24 детей в возрасте до 3 лет, госпитализированных в плановом порядке, у 10 пневмония аспирационного генеза возникла во время пребывания в стационаре. Длительность острого заболевания в контрольной группе была выше, чем в основной, в среднем на 3 дня. Сопоставляя особенности респираторных проявлений аспирации, мы не выявили достоверных различий ни в частоте бронхообструктивного синдрома (50 и 74% соответственно), ни в частоте ГЭР (50 и 74% соответственно). Эти данные показывают, что ни обструкция, ни ГЭР не были основной причиной респираторного синдрома.
Сопоставляя особенности респираторных проявлений аспирации, мы не выявили достоверных различий ни в частоте бронхообструктивного синдрома (50 и 74% соответственно), ни в частоте ГЭР (50 и 74% соответственно). Эти данные показывают, что ни обструкция, ни ГЭР не были основной причиной респираторного синдрома.
На рентгенограмме грудной клетки у детей с аспирационным бронхитом и бронхиолитом отмечались косвенные признаки микроаспирации (неоднородность легочных полей в области верхушек легких, преимущественно справа). Аспирационная пневмония у детей основной группы проявлялась характерным появлением инфильтрата в верхней доле правого легкого. Из 10 детей группы сравнения с аспирационной пневмонией, развившейся в клинике, рентгенологическое исследование проведено 8 раз, компьютерная томография органов грудной клетки – 7 раз (6 детям проведено и то и другое). По результатам компьютерной томографии в 7 случаях выявлены изменения в верхней доле правого легкого, в 1 – в нижней доле левого легкого. У 3 детей, по данным КТ, выявлены изменения в верхней доле правого легкого, что позволяет думать о ранее перенесенных аспирационных пневмониях. Еще 2 ребенка имели некоторое усиление легочного рисунка, множество мелких очаговых теней – преимущественно в верхних долях легких. От остальных детей не получено рентгенологических признаков поражения легочной ткани, несмотря на наличие у них псевдобульбарных расстройств, ГЭР. У 2 детей на рентгенограмме и компьютерной томограмме были выявлены признаки пневмофиброза. У 10 детей с дисфагией на фоне псевдобульбарного синдрома выявлены инфильтративные изменения, характерные для острой пневмонии. У 1 ребенка выраженные бронхитические изменения, у 8 детей – норма, остальным 5 детям компьютерную томографию органов грудной клетки не проводили ввиду отсутствия показаний. Наличие изменений на рентгенограмме органов грудной клетки в виде «заплеванности», сгущения рисунка в верхушках легких достоверно чаще встречалась в группе сравнения (16,7 и 66,7% соответственно, р=0,01%).
У 3 детей, по данным КТ, выявлены изменения в верхней доле правого легкого, что позволяет думать о ранее перенесенных аспирационных пневмониях. Еще 2 ребенка имели некоторое усиление легочного рисунка, множество мелких очаговых теней – преимущественно в верхних долях легких. От остальных детей не получено рентгенологических признаков поражения легочной ткани, несмотря на наличие у них псевдобульбарных расстройств, ГЭР. У 2 детей на рентгенограмме и компьютерной томограмме были выявлены признаки пневмофиброза. У 10 детей с дисфагией на фоне псевдобульбарного синдрома выявлены инфильтративные изменения, характерные для острой пневмонии. У 1 ребенка выраженные бронхитические изменения, у 8 детей – норма, остальным 5 детям компьютерную томографию органов грудной клетки не проводили ввиду отсутствия показаний. Наличие изменений на рентгенограмме органов грудной клетки в виде «заплеванности», сгущения рисунка в верхушках легких достоверно чаще встречалась в группе сравнения (16,7 и 66,7% соответственно, р=0,01%).
Наличие инфильтративных изменений в верхней доле правого легкого по результатам рентгенограммы органов грудной клетки достоверно чаще встречалось в группе сравнения (11,1 и 41,7% соответственно; р=0,05%).
Комплекс лечебных мероприятий у детей с дисфагией включал изменения диеты (введение в рацион загустителя или антирефлюксной смеси, безмолочной рисовой каши – 15 мл после каждого кормления; подбор соски с подходящим размером отверстия; переход на кормление с ложки; увеличение кратности и уменьшение объема разового кормления; исключение кислых и сладких продуктов) и противоаспи-рационный режим (подбор позиции для кормления, в которой аспирация наименее выражена; приподнятое положение головного конца кровати до 30–45°; проведение последнего кормления за 2–3 часа до сна). Всем детям проведены дренажный массаж грудной клетки и санация верхних дыхательных путей электроаспиратором. Введение всех этих мер потребовало настойчивой работы с роди-телями.
Наряду с диетической коррекцией и противоаспирационными мероприятиями вводились прокинетикики (домперидон 0,5–1,5 мг/кг/сут перед едой) 10 детям. Как правило, всего вышеперечисленного было достаточно для уменьшения проявлений микроаспирации, лишь 3 детям с инструментально подтвержденным ГЭР потребовалось назначение ингибитора протонной помпы (эзомепразол по 5 мг/сут 1 раз на ночь) и антацида (алюминия фосфат 4 г перед кормлением до 6 раз в сутки). Детям с бронхообструктивным синдромом назначалась ингаляционная терапия бронхолитиком (ипратропия бромид+фенотерол 0,1 мл на кг массы тела), но в половине случаев выраженного эффекта в виде повышения оксигенации не наблюдалось. Антибактериальную терапию получили 16 детей с аспирационной пневмонией.
Как правило, всего вышеперечисленного было достаточно для уменьшения проявлений микроаспирации, лишь 3 детям с инструментально подтвержденным ГЭР потребовалось назначение ингибитора протонной помпы (эзомепразол по 5 мг/сут 1 раз на ночь) и антацида (алюминия фосфат 4 г перед кормлением до 6 раз в сутки). Детям с бронхообструктивным синдромом назначалась ингаляционная терапия бронхолитиком (ипратропия бромид+фенотерол 0,1 мл на кг массы тела), но в половине случаев выраженного эффекта в виде повышения оксигенации не наблюдалось. Антибактериальную терапию получили 16 детей с аспирационной пневмонией.
В ходе катамнестического наблюдения было установлено, что у детей без органических неврологических заболеваний (n=20) на фоне рекомендованного лечения респираторные проявления уменьшились и через 2–3 месяцев полностью сгладились. В то же время у 10 детей аспирация прослеживалась до 1,0–1,5 лет. Дети, у которых аспирация проявилась во время бронхиолита, восстанавливались быстрее, чем дети с бронхитом.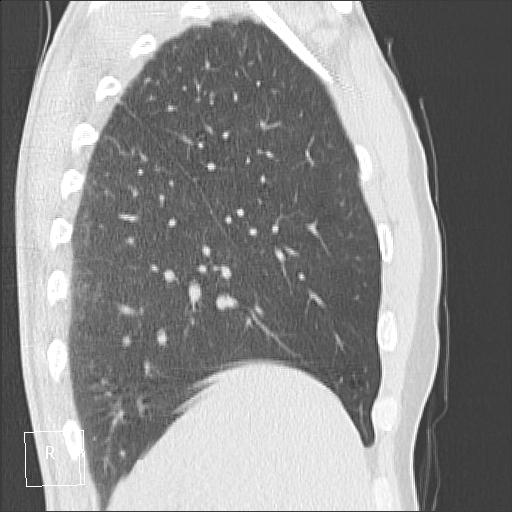 В отличие от этого у детей группы сравнения сохранялись стойкие глотательные нарушения и респираторная симптоматика в том возрасте, когда дети без неврологической симптоматики уже выздоравливали. При соблюдении всех рекомендованных противоаспирационных мероприятий в основной группе все дети были выписаны с улучшением или полным выздоровлением, в контрольной группе происходило стихание острого процесса, однако сохранялись стойкие явления дисфагии, длительно сохранялся кашель, гиперпродукция слизи в верхних дыхательных путях. Кроме того, на фоне фебрильного заболевания происходило усиление судорожного синдрома, связанного с основным заболеванием, что утяжеляло состояние ребенка.
В отличие от этого у детей группы сравнения сохранялись стойкие глотательные нарушения и респираторная симптоматика в том возрасте, когда дети без неврологической симптоматики уже выздоравливали. При соблюдении всех рекомендованных противоаспирационных мероприятий в основной группе все дети были выписаны с улучшением или полным выздоровлением, в контрольной группе происходило стихание острого процесса, однако сохранялись стойкие явления дисфагии, длительно сохранялся кашель, гиперпродукция слизи в верхних дыхательных путях. Кроме того, на фоне фебрильного заболевания происходило усиление судорожного синдрома, связанного с основным заболеванием, что утяжеляло состояние ребенка.
Отдельного внимания заслуживают 7 детей, не указанных в табл. 1, которые были госпитализированы без катарального синдрома. Причиной обращения за помощью со стороны 4 детей было наличие в анамнезе эпизода т.н. аффективно-респираторного пароксизма, который в последнее время принято именовать угрожающим жизни эпизодом. У них не было респираторных проявлений, дисфагия носила эпизодический характер и не было никаких изменений на рентгенограмме органов грудной клетки. У 3 детей имел место синдром Сандифера: у 1 ребенка – его развернутая форма; у 2 детей имел место неполный симптомокомплекс: акт глотания происходил с задержкой молока в полости рта на фоне резкого поворота головы в сторону и сопровождался слабовыраженным тоническим напряжением мышц шеи и конечностей, плачем. Аускультативная картина у этих детей была в норме, изредка выслушивались единичные влажные хрипы в верхних отделах легких, исчезающие после откашливания, что заставило думать о значительной компенсации дисфагии за счет поворота головы во время глотания. При помощи рентгенконтрастного исследования верхних отделов желудочно-кишечного тракта и эзофагогастродуоденоскопии был подтвержден ГЭР.
У них не было респираторных проявлений, дисфагия носила эпизодический характер и не было никаких изменений на рентгенограмме органов грудной клетки. У 3 детей имел место синдром Сандифера: у 1 ребенка – его развернутая форма; у 2 детей имел место неполный симптомокомплекс: акт глотания происходил с задержкой молока в полости рта на фоне резкого поворота головы в сторону и сопровождался слабовыраженным тоническим напряжением мышц шеи и конечностей, плачем. Аускультативная картина у этих детей была в норме, изредка выслушивались единичные влажные хрипы в верхних отделах легких, исчезающие после откашливания, что заставило думать о значительной компенсации дисфагии за счет поворота головы во время глотания. При помощи рентгенконтрастного исследования верхних отделов желудочно-кишечного тракта и эзофагогастродуоденоскопии был подтвержден ГЭР.
Обсуждение
Основной причиной аспирации у детей грудного возраста считается патология центральной нервной системы [16]. Однако наши данные показывают, что аспирация часто встречается у здоровых детей, обусловливая значительный процент госпитализации по поводу бронхиолита и затяжного кашля или рецидивирующего бронхита.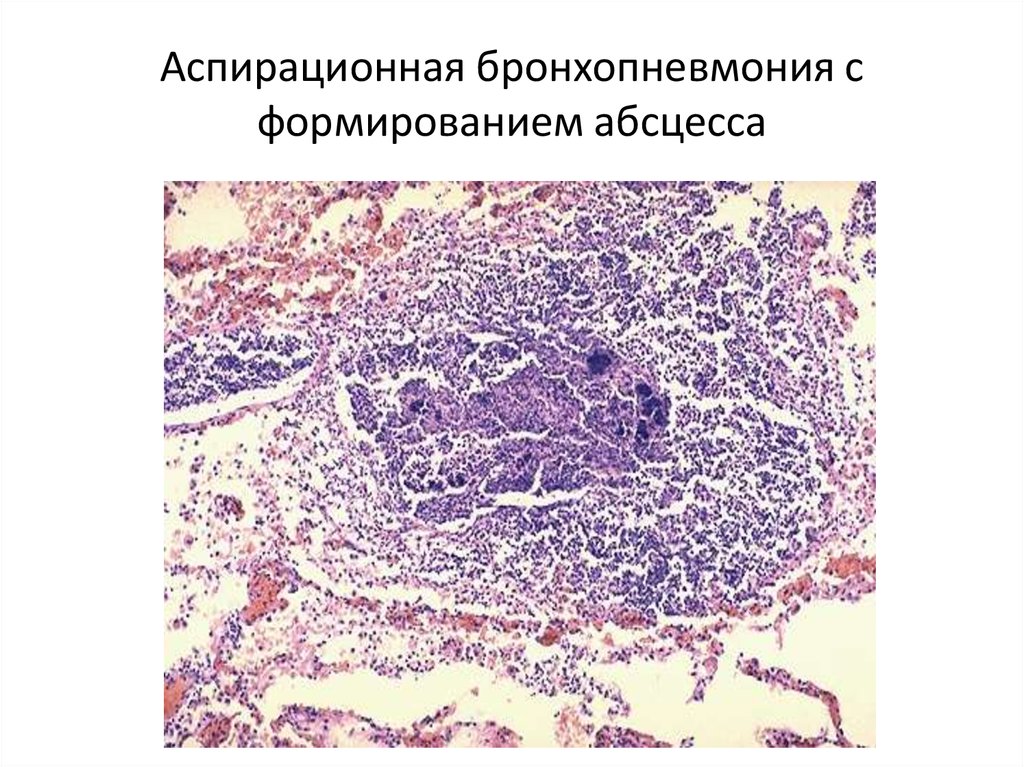 Выявление привычной аспирации пищи у детей раннего возраста, особенно первого полугодия жизни, остается важной задачей клинициста, поскольку достаточно простыми мерами и мягким медикаментозным воздействием можно существенно уменьшить аспирацию и частоту респираторных заболеваний.
Выявление привычной аспирации пищи у детей раннего возраста, особенно первого полугодия жизни, остается важной задачей клинициста, поскольку достаточно простыми мерами и мягким медикаментозным воздействием можно существенно уменьшить аспирацию и частоту респираторных заболеваний.
Причиной возникновения дисфагии у детей первых месяцев жизни чаще всего считаются патология центральной нервной системы и нейромышечная патология, парез мягкого неба, аномалии челюстно-лицевого скелета, стридор, сдавление пищевода аномальным сосудом, семейная дизаутономия Райли-Дея. Анатомические нарушения, такие как расщелина твердого и мягкого неба, трахеопищеводный свищ, дуоденальная обструкция или мальротация, а также макроглоссия и микрогнатия могут усиливать риск и предрасполагать к аспирации [1].
У значительного числа больных дисфагия является единственным симптомом. Аспирация зачастую протекает стерто и впервые выявляется при острых и особенно рецидивирующих респираторных синдромах, нередко является причиной аспирационной пневмонии [2, 20]. Наши данные показали, что у детей, госпитализированных с респираторной патологией в возрасте до 6 месяцев, АС встречался у каждого 3-го (32%) ребенка, более того, из всех 37 детей в возрасте до 3 лет аспирационная пневмония составила 10,8%.
Наши данные показали, что у детей, госпитализированных с респираторной патологией в возрасте до 6 месяцев, АС встречался у каждого 3-го (32%) ребенка, более того, из всех 37 детей в возрасте до 3 лет аспирационная пневмония составила 10,8%.
У детей в возрасте до года, особенно первого полугодия жизни, поступивших с респираторными жалобами, аспирация выявлена у 17 (27,5%) из 67. Кроме того, наши данные позволяют считать, что у 14 из 67 детей именно аспирация, а не инфекция стала причиной рецидивирующих респираторных жалоб или пневмонии. И лишь у 3 детей аспирация возникла на фоне бронхиолита, ставшего, по-видимому, триггером. Хотя число клинических наблюдений невелико, мы не можем не отметить, что из всех 3 детей первых 6 месяцев, госпитализированных в наше отделение с пневмонией, во всех случаях ее причиной была аспирация.
У детей без неврологических нарушений применение простых мер давало хороший эффект с постепенным уменьшением дисфагии и особенно кашля и бронхообструктивных проявлений. Применение домперидона на этом фоне не оказало значительного влияния на детей с ГЭР. Тот же комплекс оказался эффективным в отношении детей с синдромом Сандифера. Он позволил практически ликвидировать характерные для него признаки в течение месяца. Тот же комплекс у детей
Применение домперидона на этом фоне не оказало значительного влияния на детей с ГЭР. Тот же комплекс оказался эффективным в отношении детей с синдромом Сандифера. Он позволил практически ликвидировать характерные для него признаки в течение месяца. Тот же комплекс у детей
с псевдобульбарным синдромом дал далеко не полный эффект. В отличие от детей основной группы у детей группы сравнения пневмония, развившаяся в отделении и имевшая место ранее, наблюдалась существенно чаще (10 из 24 детей) и не только в первом полугодии, но и на 1–3-м году жизни. Это можно объяснить наличием у них псевдобульбарного и бульбарного синдромов и прогрессированием неврологической симптоматики.
В ходе нашего исследования ГЭР был диагностирован у 4 детей основной группы и у двух детей группы сравнения, что составило 14,8 и 8,3% соответственно и не превышало частоту ГЭР у здоровых детей. Гастроэзофагеальная рефлюксная болезнь у детей с неврологической патологией нередко требует хирургического лечения, поскольку именно у этих пациентов значительно чаще возникают осложнения со стороны дыхательной системы, в т.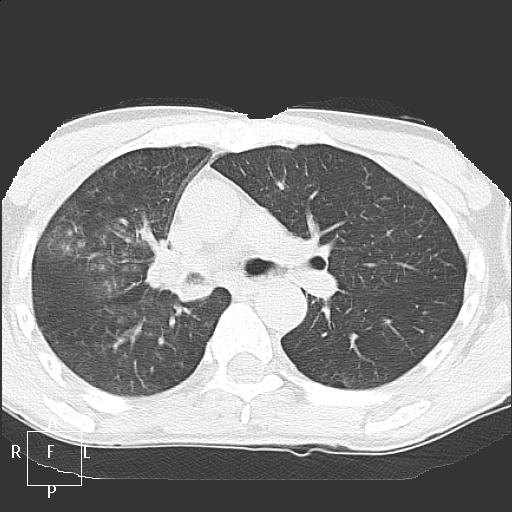 ч. с летальным исходом [21]. Двум из 24 детей контрольной группы в связи с неуклонным прогрессированием неврологической симптоматики, наличием псевдобульбарных расстройств, эпизодов апноэ и АС, белково-энергетической недостаточности была установлена пункционная низкопрофильная гастростома. Детей с тяжелыми необратимыми поражениями центральной нервной системы при невозможности хирургического лечения целесообразно кормить через зонд или гастростому. H. Williams, P. Phelan, однако, не рекомендуют этого – даже при выраженной аспирации и согласии родителей [22].
ч. с летальным исходом [21]. Двум из 24 детей контрольной группы в связи с неуклонным прогрессированием неврологической симптоматики, наличием псевдобульбарных расстройств, эпизодов апноэ и АС, белково-энергетической недостаточности была установлена пункционная низкопрофильная гастростома. Детей с тяжелыми необратимыми поражениями центральной нервной системы при невозможности хирургического лечения целесообразно кормить через зонд или гастростому. H. Williams, P. Phelan, однако, не рекомендуют этого – даже при выраженной аспирации и согласии родителей [22].
Заключение
Приведенные данные показывают, что аспирация пищи служит достаточно частой причиной респираторного синдрома, особенно у детей первого полугодия жизни. Наличие аспирации пищи связано не с ГЭР, а с дисфагией. Частота срыгиваний и инструментально установленный ГЭР у детей с аспирацией в целом не отличаются от частоты ГЭР у здоровых детей. Респираторный синдром у детей с привычной аспирацией пищи характеризуется повторными эпизодами кашля, обструкции с тенденцией к затяжному течению за счет продолжающейся аспирации и требует строгого соблюдения комплекса мер, направленных на ее уменьшение.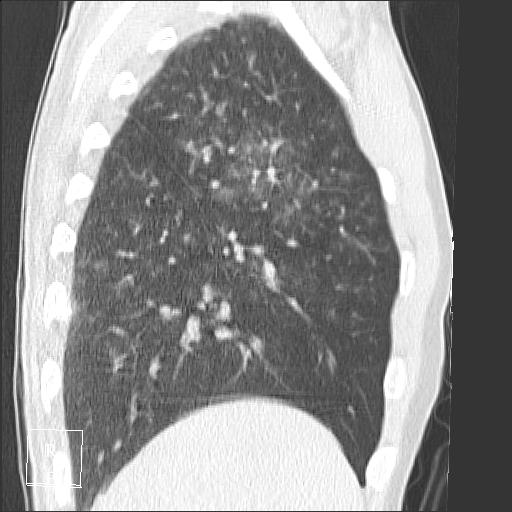
 , Oxon D.M. Hiatus hernia with contortions of the neck. Lancet. 1964;1:1058–61.
, Oxon D.M. Hiatus hernia with contortions of the neck. Lancet. 1964;1:1058–61.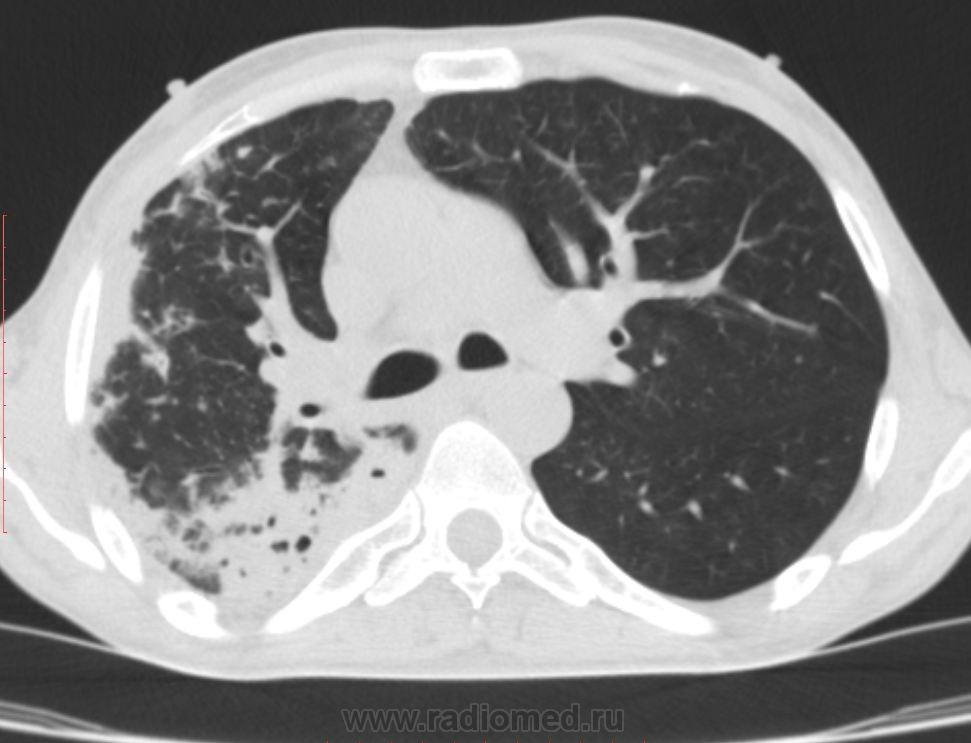 94 p.
94 p. К., Артамонов Р.Г. Болезни органов дыхания у детей. Руководство для врачей / Под ред. С.В. Рачинского, В.К. Таточенко. М., 1988 373 с.
К., Артамонов Р.Г. Болезни органов дыхания у детей. Руководство для врачей / Под ред. С.В. Рачинского, В.К. Таточенко. М., 1988 373 с.
О.А. Рогова – клинический аспирант отделения диагностики и восстановительного лечения ФГБУ Научный центр здоровья детей МЗ РФ, Москва, e-mail: [email protected]
Аспирационная пневмония Информация | Гора Синай
Анаэробная пневмония; Аспирация рвотных масс; некротическая пневмония; Аспирационный пневмонит
Пневмония – это воспаление (отек) и инфекция легких или крупных дыхательных путей.
Аспирационная пневмония возникает при вдыхании пищи или жидкости в дыхательные пути или легкие, а не при проглатывании.
На этом снимке показан микроорганизм Pneumococci. Эти бактерии обычно парные (диплококки) или появляются в виде цепочек. Пневмококки обычно связаны с пневмонией, но могут вызывать инфекцию других органов, таких как головной мозг (пневмококковый менингит) и кровоток (пневмококковая септицемия). (Изображение предоставлено Центрами по контролю и профилактике заболеваний)
Эти бактерии обычно парные (диплококки) или появляются в виде цепочек. Пневмококки обычно связаны с пневмонией, но могут вызывать инфекцию других органов, таких как головной мозг (пневмококковый менингит) и кровоток (пневмококковая септицемия). (Изображение предоставлено Центрами по контролю и профилактике заболеваний)
Бронхоскопия — хирургический метод осмотра внутренней части дыхательных путей. Используя сложные гибкие волоконно-оптические инструменты, хирурги могут исследовать трахею, главные стволовые бронхи и некоторые мелкие бронхи. У детей эта процедура может использоваться для удаления вдыхаемых посторонних предметов. У взрослых эта процедура чаще всего используется для взятия образцов (биопсии) подозрительных поражений и для посева определенных участков легких.
Основные элементы легких включают бронхи, бронхиолы и альвеолы. Альвеолы представляют собой микроскопические выстланные кровеносными сосудами мешочки, в которых происходит обмен кислорода и углекислого газа.
Воздух вдыхается через носовые ходы, проходит через трахею и бронхи в легкие.
Причины
Факторы риска вдыхания (аспирации) инородных тел в легкие:
- Снижение концентрации внимания из-за лекарств, болезни, операции или по другим причинам
- Кома
- Употребление большого количества алкоголя
- Прием запрещенных наркотиков (например, опиоидов), которые снижают концентрацию глубокий сон для операции (общая анестезия)
- Пожилой возраст
- Слабый рвотный рефлекс у людей, которые не бодрствуют (бессознательные или полубессознательные) после инсульта или черепно-мозговой травмы
- Проблемы с глотанием
Госпитализация может увеличить риск этого состояния.
Материалы, которые можно вдохнуть в легкие, включают:
- Saliva
- Vomit
- Жидкости
- Foods
. например, дома или в учреждении длительного ухода)
Симптомы
Симптомы могут включать любые из следующих:
- Боль в груди
- Кашель с неприятным запахом, зеленоватой или темной мокротой (мокротой) или мокротой, содержащей гной или кровь
- Усталость
- Лихорадка
- Одышка
- Свистящее дыхание
- Запах изо рта
- Повышенное потоотделение
- Проблемы с глотанием
- Спутанность сознания
- Анализ газов артериальной крови
- Посев крови
- Бронхоскопия (используется специальный эндоскоп для осмотра дыхательных путей легких) в некоторых случаях
- Общий анализ крови (ОАК)
- Рентген или КТ органов грудной клетки
- Посев мокроты
- Анализы на глотание
- состояния здоровья человека до пневмонии
- типа бактерий, вызывающих пневмонию
- степени поражения легких -срочное поражение легких.
Possible Complications
Complications may include:
- Lung abscess
- Shock
- Spread of infection to the bloodstream (bacteremia)
- Spread of infection to other areas of the body
- Respiratory failure
- Death
Когда обращаться к медицинскому работнику
Позвоните своему врачу, обратитесь в отделение неотложной помощи или позвоните по местному номеру экстренной помощи (например, 911), если у вас есть:
- Боль в груди
- Озноб
- Лихорадка
- Одышка
- Посинение губ или языка (цианоз)
- Свистящее дыхание
Мушер DM.
 Обзор пневмонии. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 91.
Обзор пневмонии. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 91.Шах Р.Дж., Янг В.Н. Стремление. В: Broaddus VC, Ernst JD, King TE и др., ред. Учебник Мюррея и Наделя по респираторной медицине . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 43.
Последнее рассмотрение: 01.08.2021
Отзыв: Денис Хаджилиадис, доктор медицины, MHS, Пол Ф. Харрон-младший, доцент кафедры медицины, пульмонологии, аллергии и интенсивной терапии, Школа Перельмана медицины, Пенсильванский университет, Филадельфия, Пенсильвания. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Аспирационная пневмония — StatPearls — Книжная полка NCBI
Рагхавендра Р. Саниварапу; Джошуа Гибсон.
Информация об авторе
Последнее обновление: 9 мая 2022 г.

Непрерывное обучение
Инфекционный легочный процесс, возникающий после аномального поступления жидкости в нижние дыхательные пути, называется аспирационной пневмонией. Аспирированная жидкость может представлять собой ротоглоточный секрет или твердые частицы, а также может быть желудочным содержимым. Термин аспирационный пневмонит относится к ингаляционному острому повреждению легких, возникающему после аспирации стерильного желудочного содержимого. В обсервационном исследовании установлено, что риск развития аспирационной пневмонии у больных, госпитализированных по поводу внебольничной пневмонии, составляет около 13,8%. Смертность от аспирационной пневмонии во многом зависит от объема и содержания аспирата и может достигать 70%. В этом упражнении описывается оценка, диагностика и лечение аспирационной пневмонии, а также подчеркивается роль командной межпрофессиональной помощи больным пациентам.
Цели:
Определите патофизиологию аспирационной пневмонии.

Обзор обследования пациентов с аспирационной пневмонией.
Опишите доступные варианты лечения и ведения аспирационной пневмонии.
Обобщить стратегии межпрофессиональной бригады по улучшению ухода и результатов у пациентов с аспирационной пневмонией.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Инфекционный легочный процесс, возникающий после аномального поступления жидкости в нижние дыхательные пути, называется аспирационной пневмонией. Аспирированная жидкость может быть ротоглоточным секретом, твердыми частицами или желудочным содержимым. Термин аспирационный пневмонит относится к ингаляционному острому повреждению легких, возникающему после аспирации стерильного желудочного содержимого. В обсервационном исследовании установлено, что риск развития аспирационной пневмонии у больных, госпитализированных по поводу внебольничной пневмонии, составляет около 13,8%.
 Смертность от аспирационной пневмонии во многом зависит от объема и содержания аспирата и может достигать 70%.[1][2][3][4]
Смертность от аспирационной пневмонии во многом зависит от объема и содержания аспирата и может достигать 70%.[1][2][3][4]Этиология
Отказ естественных защитных механизмов, таких как закрытие голосовой щели и кашлевой рефлекс, увеличивает риск аспирации. Общие факторы риска аспирации включают измененный психический статус, неврологические расстройства, нарушения моторики пищевода, затяжную рвоту и обструкцию выхода из желудка. Хотя распространенными микроорганизмами, участвующими в этиологии внебольничной пневмонии, являются Streptococci, Haemophilus, и грамотрицательные палочки, этиология аспирационной пневмонии зависит от содержимого аспирата. Проспективное исследование 95 пациентов показали, что грамотрицательные бациллы составляли 49%, за ними следовали анаэробы (16%). Основными выделенными анаэробами были Fusobacterium, Bacteroides и Peptostreptococcus. При внутрибольничной аспирационной пневмонии необходимо учитывать грамотрицательные микроорганизмы, в частности Pseudomonas aeruginosa, .
 [5][6][7]
[5][6][7]Состояния, повышающие риск аспирационной пневмонии, включают:
Инсульт
Передозировка лекарствами
Alcohol use disorder
Seizures
General anesthesia
Head trauma
Intracranial masses
Dementia
Parkinson disease
Esophageal strictures
Гастроэзофагеальная рефлюксная болезнь
Псевдобульбарный паралич
Трахеостомия
Назогастральный зонд
Бронхоскопия
Затяжная рвота
Эпидемиология
Из-за отсутствия биомаркеров эпидемиологические исследования пневмонии затрудняют выявление случаев аспирации. Несколько исследований показали, что аспирационная пневмония составляет от 5% до 15% всех внебольничных пневмоний. Ретроспективное исследование 628 пациентов с аспирационной пневмонией показало, что 30-дневная смертность составила 21%.
 Исследование также показало, что CURB 65, который является предиктором смертности при внебольничной пневмонии, не является надежным индикатором аспирационной пневмонии. Эта пневмония остается одним из частых осложнений после общей анестезии и возникает в одном случае на каждые 2000–30000 случаев. Исследование, проведенное на людях старше 65 лет, перенесших сердечно-сосудистые операции, показало, что частота аспирационной пневмонии составляет 90,8%, при этом у 12 из 123 пациентов развилась аспирационная пневмония после экстубации. Исследование случай-контроль показало, что заболеваемость аспирационной пневмонией составила 18 % у пациентов домов престарелых и 15 % — внебольничной аспирационной пневмонией. Поскольку в большинстве случаев аспирационная пневмония протекает бессимптомно или остается незамеченной, истинный уровень заболеваемости установить трудно.
Исследование также показало, что CURB 65, который является предиктором смертности при внебольничной пневмонии, не является надежным индикатором аспирационной пневмонии. Эта пневмония остается одним из частых осложнений после общей анестезии и возникает в одном случае на каждые 2000–30000 случаев. Исследование, проведенное на людях старше 65 лет, перенесших сердечно-сосудистые операции, показало, что частота аспирационной пневмонии составляет 90,8%, при этом у 12 из 123 пациентов развилась аспирационная пневмония после экстубации. Исследование случай-контроль показало, что заболеваемость аспирационной пневмонией составила 18 % у пациентов домов престарелых и 15 % — внебольничной аспирационной пневмонией. Поскольку в большинстве случаев аспирационная пневмония протекает бессимптомно или остается незамеченной, истинный уровень заболеваемости установить трудно.Патофизиология
У нормальных здоровых взрослых мукоцилиарный механизм и альвеолярные макрофаги выступают в качестве защиты при очистке микроаспирации от ротоглоточного секрета.
 Патологический процесс аспирационной пневмонии возникает при сбое нормальных защитных механизмов у предрасположенного человека. Поступление жидкости в бронхи и альвеолярное пространство запускает противовоспалительную реакцию с выбросом провоспалительных цитокинов, фактора некроза опухоли-альфа и интерлейкинов. Заражение организмами общей флоры из ротоглотки и пищевода приводит к инфекционному процессу. Мендельсон впервые изучил патофизиологию аспирационного пневмонита, индуцируя желудочное содержимое в легких кролика и сравнив его с 0,1 N соляной кислотой. Более поздние исследования, проведенные на крысах с использованием разбавленной соляной кислоты, продемонстрировали двухфазную реакцию с начальной коррозионной фазой при кислом рН, за которой следует воспалительная реакция, опосредованная нейтрофилами. При попадании в аспират нормальной ротоглоточной флоры развивается инфекционный процесс и развивается аспирационная пневмония. Если бактериальная нагрузка аспирата низка, нормальная защита хозяина очистит выделения и предотвратит инфекцию.
Патологический процесс аспирационной пневмонии возникает при сбое нормальных защитных механизмов у предрасположенного человека. Поступление жидкости в бронхи и альвеолярное пространство запускает противовоспалительную реакцию с выбросом провоспалительных цитокинов, фактора некроза опухоли-альфа и интерлейкинов. Заражение организмами общей флоры из ротоглотки и пищевода приводит к инфекционному процессу. Мендельсон впервые изучил патофизиологию аспирационного пневмонита, индуцируя желудочное содержимое в легких кролика и сравнив его с 0,1 N соляной кислотой. Более поздние исследования, проведенные на крысах с использованием разбавленной соляной кислоты, продемонстрировали двухфазную реакцию с начальной коррозионной фазой при кислом рН, за которой следует воспалительная реакция, опосредованная нейтрофилами. При попадании в аспират нормальной ротоглоточной флоры развивается инфекционный процесс и развивается аспирационная пневмония. Если бактериальная нагрузка аспирата низка, нормальная защита хозяина очистит выделения и предотвратит инфекцию.
Анамнез и физикальное исследование
Общие клинические признаки, которые должны вызвать подозрение на аспирацию, включают внезапную одышку, лихорадку, гипоксемию, рентгенологические признаки двусторонних инфильтратов и хрипы при аускультации легких у госпитализированного пациента. Общая вовлеченная локализация зависит от положения во время аспирации, обычно нижние доли вовлечены в вертикальное положение, а верхние доли могут быть вовлечены в лежачее положение. Рентгенологические данные появятся в течение 2 часов после аспирации, а бронхоскопия может выявить эритематозные бронхи.
Оценка
При диагностике аспирационной пневмонии следует проявлять высокий уровень подозрения, особенно у госпитализированных пациентов в критическом состоянии. Лечение антибиотиками следует начинать немедленно, а визуализирующие исследования не должны задерживать лечение. Обычно используемые визуализирующие исследования включают рентген грудной клетки и компьютерную томографию грудной клетки, которые помогают локализовать место аспирации.
 Однако в большинстве случаев аспирация протекает без свидетелей, из-за чего очень трудно отличить аспирационный пневмонит от аспирационной пневмонии. Клинические признаки могут помочь различить их. При аспирационном пневмоните необходимо аспирировать большой объем желудочного содержимого, чтобы вызвать химический пневмонит, который может быстро прогрессировать до острого повреждения легких с последующим развитием острого респираторного дистресс-синдрома (ОРДС). Тогда как при аспирационной пневмонии аспирация может быть в меньших объемах и может быть незамеченной, которая при инокуляции бактерий прогрессирует до признаков пневмонии и последующего развития острого респираторного дистресс-синдрома (ОРДС).
Однако в большинстве случаев аспирация протекает без свидетелей, из-за чего очень трудно отличить аспирационный пневмонит от аспирационной пневмонии. Клинические признаки могут помочь различить их. При аспирационном пневмоните необходимо аспирировать большой объем желудочного содержимого, чтобы вызвать химический пневмонит, который может быстро прогрессировать до острого повреждения легких с последующим развитием острого респираторного дистресс-синдрома (ОРДС). Тогда как при аспирационной пневмонии аспирация может быть в меньших объемах и может быть незамеченной, которая при инокуляции бактерий прогрессирует до признаков пневмонии и последующего развития острого респираторного дистресс-синдрома (ОРДС).Газ артериальной крови можно использовать для оценки pH-статуса и оксигенации. Анализ мокроты бесполезен, так как он обычно выявляет множество организмов, а посев крови малоэффективен и используется нечасто.
Визуализация
На рентгенограмме чаще всего поражается правая нижняя доля.
 Пациенты, которые аспирировались в вертикальном положении, могут иметь двустороннее поражение нижних долей. У пациентов, лежащих в положении лежа на левом боку, чаще встречаются левосторонние инфильтраты. Поражение правой верхней доли чаще встречается у пациентов с аспирацией в положении лежа и у пациентов с алкогольным расстройством.
Пациенты, которые аспирировались в вертикальном положении, могут иметь двустороннее поражение нижних долей. У пациентов, лежащих в положении лежа на левом боку, чаще встречаются левосторонние инфильтраты. Поражение правой верхней доли чаще встречается у пациентов с аспирацией в положении лежа и у пациентов с алкогольным расстройством.Бронхоскопия показана при аспирации частиц пищи. Этот метод также позволяет извлекать организмы для посева.
Лечение/управление
Лечение различается между аспирационной пневмонией и аспирационным пневмонитом. Коррекция положения больного с последующим отсасыванием ротоглоточного содержимого с постановкой назогастрального зонда. У неинтубированных больных вводят увлажненный кислород, при этом головной конец кровати должен быть приподнят на 45 градусов. Важен тщательный мониторинг насыщения пациента кислородом, и при обнаружении гипоксии следует обеспечить немедленную интубацию с искусственной вентиляцией легких. Гибкая бронхоскопия обычно показана при аспирации больших объемов для очистки секрета, а также для получения образца бронхоальвеолярного лаважа для количественного бактериологического исследования.
 В общей практике антибиотики назначают немедленно, даже если они не требуются при аспирационном пневмоните для предотвращения прогрессирования заболевания. Антибиотиками выбора при внебольничной аспирационной пневмонии являются ампициллин-сульбактам или комбинация метронидазола и амоксициллина. У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии необходимы антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. Как только результаты посева будут получены, схема антибиотикотерапии должна быть сужена до специфического для конкретного организма. [8][9][10][11]
В общей практике антибиотики назначают немедленно, даже если они не требуются при аспирационном пневмоните для предотвращения прогрессирования заболевания. Антибиотиками выбора при внебольничной аспирационной пневмонии являются ампициллин-сульбактам или комбинация метронидазола и амоксициллина. У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии необходимы антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. Как только результаты посева будут получены, схема антибиотикотерапии должна быть сужена до специфического для конкретного организма. [8][9][10][11]Часто требуется оксигенация, а некоторым пациентам может даже потребоваться искусственная вентиляция легких.
Дифференциальный диагноз
Дифференциальный диагноз аспирационной пневмонии:
ОРДС
Bronchitis
Mycoplasma pneumonia
Chronic obstructive pulmonary disease
Viral pneumonia
Septic shock
Prognosis
The prognosis is dependent on the patient age and other comorbidities.
 Однако, несмотря на оптимальное лечение, сообщалось о смертности от 11 до 30%. Даже те, кто выживает, выздоравливают долго, и повторные госпитализации являются обычным явлением.
Однако, несмотря на оптимальное лечение, сообщалось о смертности от 11 до 30%. Даже те, кто выживает, выздоравливают долго, и повторные госпитализации являются обычным явлением.Осложнения
Осложнения аспирационной пневмонии включают:
Послеоперационное и реабилитационное лечение
После лечения аспирации необходимо принять меры для предотвращения дальнейших эпизодов. Пациентам следует рекомендовать спать с приподнятым изголовьем кровати.
Тем, у кого проблемы с глотанием, следует есть густую пищу небольшими порциями.
Pearls and Other Issues
Болезненный синдром, возникающий после макроаспирации содержимого желудка и ротоглотки и приводящий к острой легочной инфекции, называется аспирационной пневмонией. Важно понимать и различать аспирационный пневмонит, воспалительный процесс, возникающий после аспирации, и аспирационную пневмонию для выбора лечения. Поскольку основное осложнение синдрома этого заболевания приводит к ОРДС, необходимо незамедлительное лечение дополнительным кислородом, антибиотиками и мерами по предотвращению дальнейшей аспирации.
 Требуется тщательный мониторинг пациента на предмет гипоксии, и если она присутствует, пациент должен быть интубирован и переведен на искусственную вентиляцию легких. В метаанализе, проведенном Kosaku K. et al., установлено, что аспирационная пневмония связана с высокими 30-дневными и внутрибольничными, но вне отделений интенсивной терапии показателями смертности у пациентов с внебольничной пневмонией.
Требуется тщательный мониторинг пациента на предмет гипоксии, и если она присутствует, пациент должен быть интубирован и переведен на искусственную вентиляцию легких. В метаанализе, проведенном Kosaku K. et al., установлено, что аспирационная пневмония связана с высокими 30-дневными и внутрибольничными, но вне отделений интенсивной терапии показателями смертности у пациентов с внебольничной пневмонией.Улучшение результатов работы бригады здравоохранения
Аспирационная пневмония несет с собой огромную заболеваемость и смертность. Задержки в диагностике и лечении приводят к длительному пребыванию в стационаре и дополнительным осложнениям. Лечением аспирационной пневмонии занимается межпрофессиональная бригада, состоящая из практикующей медсестры, врача первичной медико-санитарной помощи, терапевта, инфекциониста, рентгенолога, пульмонолога и логопеда.
Медсестры отделения интенсивной терапии должны распознавать аспирацию и принимать соответствующие меры. Изголовье кровати должно быть приподнято, и если есть подозрение на аспирацию, перед началом кормления следует провести исследование глотания.
 Медсестра должна работать с клиницистом над обучением пациента и семьи, чтобы свести к минимуму риски. Необходимо провести диетическую консультацию, чтобы определить оптимальный метод обеспечения питания. Пациенты должны наблюдаться на предмет дыхательной недостаточности. Кроме того, эти пациенты нуждаются в профилактике пролежней и профилактике тромбоза глубоких вен.
Медсестра должна работать с клиницистом над обучением пациента и семьи, чтобы свести к минимуму риски. Необходимо провести диетическую консультацию, чтобы определить оптимальный метод обеспечения питания. Пациенты должны наблюдаться на предмет дыхательной недостаточности. Кроме того, эти пациенты нуждаются в профилактике пролежней и профилактике тромбоза глубоких вен.Помимо лечения пневмонии важно обучить персонал, ухаживающий за больным, дальнейшей профилактике аспирации. Это означает приподнятое изголовье кровати, тщательный мониторинг кислородного статуса и регулярную аспирацию ротовой полости у пациентов с затрудненным глотанием. Пациенты с подозрением на аспирацию должны быть осмотрены логопедом.
Сертифицированный фармацевт-инфекционист и консультант по инфекционным заболеваниям должен проверить посев и порекомендовать соответствующие антибиотики. Антибиотик выбора при внебольничной аспирационной пневмонии — ампициллин-сульбактам или может быть использована комбинация метронидазола и амоксициллина.
 У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. После получения результатов посева схема антибиотикотерапии должна быть сужена до антибиотиков, специфичных для конкретного организма.
У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. После получения результатов посева схема антибиотикотерапии должна быть сужена до антибиотиков, специфичных для конкретного организма.Исходы
Прогноз для пациентов с аспирационной пневмонией зависит от тяжести инфекции, сопутствующих заболеваний, возраста, наличия ОРДС и реакции на антибиотики. При задержке лечения высока смертность.[5] [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Вентилятор-ассоциированная пневмония Аспирационная пневмония. Предоставлено Melvil (CC By S.A. 4.0 https://creativecommons.
 org/licenses/by-sa/4.0/deed.en)
org/licenses/by-sa/4.0/deed.en)Рисунок
Аспирационная пневмония. Изображение предоставлено О. Чайгасаме
Каталожные номера
- 1.
Манделл Л.А., Нидерман М.С. Аспирационная пневмония. N Engl J Med. 2019 14 февраля; 380 (7): 651-663. [PubMed: 30763196]
- 2.
Kudo H, Ide H, Nakabayashi M, Goto T, Wakakuri A, Iwata N, Kuroki Y. [Эффективность метода полного бокового положения у пожилых пациентов с тяжелой дисфагией] . Нихон Ронен Игаккай Засси. 2019;56(1):59-66. [PubMed: 30760684]
- 3.
Cicala G, Barbieri MA, Spina E, de Leon J. Всесторонний обзор затруднений при глотании и дисфагии, связанных с антипсихотиками у взрослых. Эксперт преподобный Clin Pharmacol. 2019март; 12(3):219-234. [PubMed: 30700161]
- 4.
Neill S, Dean N. Аспирационная пневмония и пневмонит: спектр инфекционных/неинфекционных заболеваний, поражающих легкие. Curr Opin Infect Dis. 2019 апр; 32(2):152-157.
 [PubMed: 30676341]
[PubMed: 30676341]- 5.
Бауэрман Т.Дж., Чжан Дж., Уэйт Л.М. Антибактериальное лечение аспирационной пневмонии у пожилых людей: систематический обзор. Clin Interv Старение. 2018;13:2201-2213. [Бесплатная статья PMC: PMC6214417] [PubMed: 30464429]
- 6.
Марин С., Серра-Прат М., Ортега О., Клаве П. Стоимость орофарингеальной дисфагии после инсульта: протокол для систематического обзора. Открытый БМЖ. 14 декабря 2018 г .; 8 (12): e022775. [Бесплатная статья PMC: PMC6303570] [PubMed: 30552255]
- 7.
пневмония. Cochrane Database Syst Rev. 2018 Sep 27;9:CD012416. [Бесплатная статья PMC: PMC6513285] [PubMed: 30264525]
- 8.
Barrett Mørk FC, Gade C, Thielsen M, Frederiksen MS, Arpi M, Johannesen J, Jimenez-Solem E, Holst H. Плохое соблюдение рекомендаций по антимикробным препаратам при детской пневмонии. Dan Med J. 2018 Nov;65(11) [PubMed: 30382022]
- 9.
Jam R, Mesquida J, Hernández Ó, Sandalinas I, Turégano C, Carrillo E, Pedragosa R, Valls J, Parera A , Ateca B, Salamero M, Jane R, Oliva JC, Delgado-Hito P.
 Рабочая нагрузка медсестер и соблюдение немедикаментозных мер для предотвращения вентилятор-ассоциированной пневмонии: многоцентровое исследование. Нурс Крит Уход. 2018 ноябрь;23(6):291-298. [PubMed: 30182383]
Рабочая нагрузка медсестер и соблюдение немедикаментозных мер для предотвращения вентилятор-ассоциированной пневмонии: многоцентровое исследование. Нурс Крит Уход. 2018 ноябрь;23(6):291-298. [PubMed: 30182383]- 10.
Казачков М., Пальма Дж. А., Норклифф-Кауфманн Л., Бар-Алума Б. Е., Спалинк С. Л., Барнс Э. П., Аморозо Н. Э., Балу С. М., Бесс С., Чопра А., Кондос Р., Эфрати О., Фицджеральд К., Фридман Д., Гольденберг Р.М., Голдхабер А., Кауфман Д.А., Котхаре С.В., Левин Дж., Леви Дж., Любинский А.С., Мааян С., Мой Л.С., Ривера П.Дж., Родригес А.Дж., Сокол Г., Слоан М.Ф., Тан Т. , Кауфманн Х. Респираторная помощь при семейной дизавтономии: систематический обзор и рекомендации экспертов. Респир Мед. 2018 авг;141:37-46. [Бесплатная статья PMC: PMC6084453] [PubMed: 30053970]
- 11.
Сон Ю.Г., Шин Дж., Рю Х.Г. Пневмонит и пневмония после аспирации. J Dent Anesth Pain Med. 2017 март; 17(1):1–12. [Бесплатная статья PMC: PMC5564131] [PubMed: 28879323]
Аспирационная пневмония: лечение, осложнения и перспективы
Аспирационная пневмония — это разновидность пневмонии, которая может возникнуть, если человек что-то вдыхает, а не глотает.
 Микробы из пищевых частиц, слюны, рвотных масс или других веществ могут инфицировать дыхательные пути и приводить к аспирационной пневмонии.
Микробы из пищевых частиц, слюны, рвотных масс или других веществ могут инфицировать дыхательные пути и приводить к аспирационной пневмонии.В этой статье вы узнаете о причинах и факторах риска аспирационной пневмонии, а также о том, как врачи диагностируют это состояние.
Мы также покрываем расходы на лечение и осложнения, в том числе на то, может ли человек умереть от инфекции.
Поделиться на Pinterest Микробы в легких вызывают аспирационную пневмонию. Изображение предоставлено: Мелвил, (2017, 13 ноября).Пневмония — это инфекция, вызываемая микробами, попавшими в легкие и дыхательные пути.
При аспирационной пневмонии эти микробы попадают в легкие, потому что человек случайно что-то вдыхает, а не глотает.
Здоровые легкие обычно могут справиться с бактериями, образовавшимися в результате этих несчастных случаев, и избавиться от них в максимально возможной степени, заставив человека кашлять.
Люди, у которых есть проблемы с кашлем, которые уже больны или у которых нарушена иммунная система, более склонны к аспирационной пневмонии.

Аспирационная пневмония чаще всего встречается у пожилых людей и детей младшего возраста, но может поразить любого.
От аспирационной пневмонии можно умереть, поэтому врачи примут меры в кратчайшие сроки.
Врачи будут уделять особое внимание лечению каждого пациента, чтобы убедиться, что он получает правильный антибиотик.
Опасные для жизни осложнения могут возникнуть, если человек слишком долго не лечился или у него нарушена иммунная система.
Аспирационная пневмония часто возникает, если у человека ослаблена иммунная система и он вдыхает предмет, содержащий много микробов.
Во многих случаях человек автоматически кашляет, что удаляет нежелательные частицы и предотвращает развитие аспирационной пневмонии.
Люди с нарушением кашля могут быть более подвержены риску развития инфекции при вдыхании чего-либо, особенно если объект был большим или был источником инфекционных микробов.
Другие факторы риска аспирационной пневмонии включают:
- заболевания или дисфункции пищевода
- использование миорелаксантов, седативных средств или анестезии
- употребление или злоупотребление алкоголем или наркотиками
- проблемы с зубами0022
- рак горла
- инсульт
- судороги
- сердечный приступ
- кома
- желудочно-кишечный рефлюкс (ГЭРБ) или изжога крупные дыхательные пути также могут изменяться в зависимости от многих факторов, но обычно это Streptococcus pneumonia , Staphylococcus aureus или грамотрицательные инфекционные бактерии.

Поделиться на PinterestВысокая температура и затрудненное дыхание могут указывать на аспирационную пневмонию.
Аспирационная пневмония может вызвать ряд симптомов, в том числе:
- Сложность по глотанию
- Одыдость или затруднение дыхания
- усталость
- болит груди
- .
Любой человек с этими симптомами должен немедленно обратиться к своему врачу для правильной диагностики и лечения.
Такие признаки, как окрашенная мокрота и высокая температура у детей или пожилых людей, оправдывают обращение за неотложной помощью.
Врачи будут работать над диагностикой и лечением аспирационной пневмонии как можно быстрее. Врачи обычно спрашивают о симптомах, а затем проводят медицинский осмотр, чтобы проверить наличие признаков пневмонии.
Признаки могут включать треск в легких при дыхании человека или затрудненное дыхание.
Рентгеновские снимки или компьютерная томография (КТ) позволяют получить изображения легких.
 Врачи также могут использовать бронхоскоп, чтобы осмотреть дыхательные пути и проверить наличие закупорок.
Врачи также могут использовать бронхоскоп, чтобы осмотреть дыхательные пути и проверить наличие закупорок.Посев мокроты, общий анализ крови (CBC) или анализ газов артериальной крови могут помочь определить, насколько серьезна инфекция и какой тип лечения требуется.
Лечение аспирационной пневмонии будет сильно различаться в зависимости от общего состояния здоровья человека и тяжести его симптомов.
Антибиотики обычно используются для устранения инфекции и предотвращения серьезных осложнений. Врачам, возможно, придется подождать, пока не будут получены результаты анализов, чтобы определить, какой антибиотик назначить, поскольку некоторые бактерии устойчивы к определенным антибиотикам.
Некоторым людям может потребоваться госпитализация и наблюдение. Если у человека проблемы с дыханием, ему может потребоваться использование дыхательного аппарата.
Если у человека возникают трудности с глотанием, врачи могут порекомендовать вспомогательный метод кормления или изменение пищевых привычек, чтобы избежать дальнейшей аспирации.

Поделиться на PinterestПосещение врача как можно скорее может предотвратить осложнения.
Аспирационная пневмония может вызвать серьезные осложнения, особенно если человек слишком долго не обращается к врачу.
Инфекция может быстро прогрессировать и распространяться на другие части тела. Он также может распространяться в кровоток, что особенно опасно.
В легких могут образовываться карманы или абсцессы. В некоторых случаях пневмония может вызвать шок или дыхательную недостаточность.
Болезни, которые влияют на глотание или вызывают дальнейшее воспаление, могут ухудшить течение аспирационной пневмонии или помешать ее правильному заживлению.
Некоторые тяжелые инфекции могут привести к долговременному повреждению и рубцеванию легких и основных дыхательных путей.
Аспирационная пневмония не всегда предотвратима, но некоторые изменения образа жизни могут помочь снизить риск.
Злоупотребление алкоголем или запрещенные наркотики повышают риск аспирационной пневмонии, поскольку человек может быть слишком пьян, чтобы правильно глотать.

Лекарства, отпускаемые по рецепту, которые воздействуют на мышцы или вызывают у человека чрезмерную сонливость, также могут увеличить риск аспирационной пневмонии.
Любой, кто чувствует, что его пища регулярно идет не по той трубе, когда он принимает лекарства, отпускаемые по рецепту, должен поговорить со своим врачом о корректировке дозировки или смене лекарств, чтобы избежать вдыхания посторонних частиц.
Другие советы по предотвращению аспирационной пневмонии включают:
- соблюдение правил гигиены полости рта и зубов
- отказ от курения
- сидя во время еды и жевание медленно и осознанно
Прогноз для людей с аспирационной пневмонией зависит от нескольких критических факторы, такие как то, как скоро человек обратился к врачу со своими симптомами, как далеко прогрессировали симптомы и его общее состояние здоровья до того, как он заболел пневмонией.
Тип вдыхаемого предмета и штамм бактериальной инфекции также могут играть роль в выздоровлении человека.

Аспирационная пневмония протекает тяжелее, чем обычная форма пневмонии. В одном исследовании исследователи отметили, что люди с аспирационной пневмонией с гораздо большей вероятностью попадут в больницу, останутся в реанимации или скончаются от болезни по сравнению с людьми с внебольничной пневмонией.
Тем не менее, большинство людей выживают при аспирационной пневмонии, но полное выздоровление может занять некоторое время.
Врачи будут тщательно наблюдать за пожилыми людьми или людьми с ослабленной иммунной системой, чтобы избежать опасных для жизни осложнений.
Очень важно следовать назначенному врачом плану лечения, чтобы дать организму наилучшие шансы на выздоровление. Если иное не указано врачом, всегда проходите полный курс лечения антибиотиками, даже если симптомы исчезают в самом начале лечения.
Изменения образа жизни, такие как улучшение гигиены полости рта и отказ от наркотиков или алкоголя, также могут помочь предотвратить аспирационную пневмонию.

Аспирационная пневмония: обзор, причины и симптомы
Что такое аспирационная пневмония?
Аспирационная пневмония является осложнением легочной аспирации. Легочная аспирация — это когда вы вдыхаете пищу, желудочную кислоту или слюну в легкие. Вы также можете аспирировать пищу, которая возвращается из желудка в пищевод.
Все эти вещи могут содержать бактерии, которые поражают ваши легкие. Здоровые легкие могут очиститься сами по себе. Если их нет, пневмония может развиться как осложнение.
У человека с аспирационной пневмонией могут проявляться симптомы плохой гигиены полости рта и откашливания горла или влажный кашель после еды. Другие симптомы этого состояния включают:
- chest pain
- shortness of breath
- wheezing
- fatigue
- blue discoloration of the skin
- cough, possibly with green sputum, blood, or a foul odor
- difficulty swallowing
- bad breath
- excessive sweating
Любой, у кого проявляются эти симптомы, должен обратиться к своему врачу.
 Сообщите им, если вы недавно вдыхали какую-либо пищу или жидкости. Особенно важно, чтобы дети в возрасте до 2 лет или взрослые старше 65 лет получали медицинскую помощь и быстро ставили диагноз.
Сообщите им, если вы недавно вдыхали какую-либо пищу или жидкости. Особенно важно, чтобы дети в возрасте до 2 лет или взрослые старше 65 лет получали медицинскую помощь и быстро ставили диагноз.Не медлите с обращением к врачу, если вы кашляете с цветной мокротой или у вас затяжная температура выше 102°F (38°C) в дополнение к упомянутым выше симптомам.
Пневмония от аспирации может возникнуть, когда ваши защитные силы ослаблены, а аспирированное содержимое содержит большое количество вредных бактерий.
У вас может развиться аспирация и пневмония, если ваша пища или питье «попадают не в то русло». Это может произойти, даже если вы можете нормально глотать и у вас регулярный рвотный рефлекс. В этом случае в большинстве случаев вы сможете предотвратить это с помощью кашля. Однако те, у кого нарушена способность к кашлю, не могут этого сделать. Это нарушение может быть связано с:
- Неврологические расстройства
- Рак в горле
- Служба, такие как миастения, или болезнь Паркинсона
- Чрезмерное употребление алкоголя или рецепта или незаконных лекарств
- Применение седативных средств или анестезиага
- Дистемная система.
 проблемы, мешающие жеванию или глотанию
проблемы, мешающие жеванию или глотанию
Факторы риска аспирационной пневмонии включают людей с:
- нарушением сознания
- Болезнь легких
- Приход
- Инсульт
- Проблемы с зубами
- Деменция
- Главная дисфункция
- Средство умственного статуса
- ГОДА. рефлюксная болезнь (ГЭРБ)
Ваш врач будет искать признаки пневмонии во время физического осмотра, такие как снижение потока воздуха, учащенное сердцебиение и хрипы в легких. Ваш врач может также провести серию тестов для подтверждения пневмонии. Среди них могут быть:
- рентгеновский рентген на грудь
- Культура мокрота
- Полное количество крови (CBC)
- Артериальная кровяная газ . состояние тяжелое, требует лечения. Некоторые результаты анализов должны быть получены в течение 24 часов. Посев крови и мокроты займет от трех до пяти дней.
- Были ли вы недавно госпитализированы?
- Каково ваше общее состояние здоровья?
- Принимали ли Вы в последнее время антибиотики?
- Где ты живешь?
- Избегайте поведения, которое может привести к аспирации, например чрезмерного употребления алкоголя.
- Будьте осторожны при приеме лекарств, вызывающих сонливость.
- Регулярно получать надлежащую стоматологическую помощь.
- степени поражения легких
- тяжести пневмонии
- типа бактерий, вызывающих инфекцию
- любого основного заболевания, которое ставит под угрозу вашу иммунную систему или вашу способность глотать
Нарушение когнитивных функций или уровня сознания вызывает неврологический дефицит.
 Инсульты могут быть ишемическими (80%), как правило, в результате… читать дальше или других неврологических заболеваний)
Инсульты могут быть ишемическими (80%), как правило, в результате… читать дальше или других неврологических заболеваний)Рвота
Желудочно-кишечные устройства и процедуры (например, установка назогастрального зонда)
Стоматологические процедуры ВАП) развивается не менее чем через 48 ч после эндотрахеальной интубации.Наиболее частыми возбудителями являются грамотрицательные палочки и Staphylococcus aureus ; устойчивые к антибиотикам… читать дальше)
Гастроэзофагеальная рефлюксная болезнь Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) Несостоятельность нижнего пищеводного сфинктера позволяет желудочному содержимому забрасываться в пищевод, вызывая жгучую боль. Длительный рефлюкс может привести к эзофагиту, стриктурам и, в редких случаях, к метаплазии… читать далее
Кашель
Лихорадка
DYSPNEA
Dishift Dishfort
Рентген грудной клетки
Антибиотики
1. Metlay JP, Waterer GW, Long AC и др.: Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med 200(7): e45–e67, 2019. https://doi.org/10.1164/rccm.201908-1581ST
Некоторых пациентов с необъяснимым аспирационным пневмонитом и аспирационной пневмонией следует обследовать на предмет нарушения глотания.

Аспирационную пневмонию следует лечить антибиотиками; Лечение аспирационного пневмонита в первую очередь поддерживающее.
Вторичная профилактика аспирации с использованием различных мер является ключевым компонентом ухода за больными.
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
- Боль в груди при вдохе или кашле
- Спутанность сознания или изменения сознания (у взрослых в возрасте 65 лет и старше)
- Кашель с выделением мокроты
- Усталость
- Лихорадка, потливость и озноб
- Температура тела ниже нормальной (у взрослых старше 65 лет и у людей со слабой иммунной системой)
- Тошнота, рвота или диарея
- Одышка
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Люди с сопутствующим заболеванием или ослабленной иммунной системой
- Люди, получающие химиотерапию или принимающие лекарства, подавляющие иммунную систему
- Бактерии. Наиболее частой причиной бактериальной пневмонии в США является Streptococcus pneumoniae. Этот тип пневмонии может возникать сам по себе или после простуды или гриппа. Это может затронуть одну часть (долю) легкого, состояние, называемое крупозной пневмонией.
- Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно она вызывает более легкие симптомы, чем другие виды пневмонии.
 Ходячая пневмония — это неофициальное название, данное этому типу пневмонии, которая обычно недостаточно тяжелая, чтобы требовать постельного режима.
Ходячая пневмония — это неофициальное название, данное этому типу пневмонии, которая обычно недостаточно тяжелая, чтобы требовать постельного режима. - Грибы. Этот тип пневмонии чаще всего встречается у людей с хроническими заболеваниями или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы микроорганизмов. Грибы, вызывающие это заболевание, могут быть обнаружены в почве или птичьем помете и различаются в зависимости от географического положения.
- Вирусы, включая COVID-19 . Некоторые вирусы, вызывающие простуду и грипп, могут вызывать пневмонию. Вирусы являются наиболее частой причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно протекает легко. Но в некоторых случаях это может стать очень серьезным. Коронавирус 2019(COVID-19) может вызвать пневмонию, которая может стать тяжелой.
- Дети в возрасте 2 лет и младше
- Люди в возрасте 65 лет и старше
- Госпитализация. Вы подвергаетесь большему риску пневмонии, если находитесь в отделении интенсивной терапии больницы, особенно если вы находитесь на аппарате, который помогает вам дышать (вентиляторе).
- Хронические заболевания. У вас больше шансов заболеть пневмонией, если у вас астма, хроническая обструктивная болезнь легких ( ХОБЛ ) или болезнь сердца.
- Курение. Курение повреждает естественную защиту организма от бактерий и вирусов, вызывающих пневмонию.
- Ослабленная или подавленная иммунная система. Люди, у которых ВИЧ / СПИД , перенесшие трансплантацию органов или получающие химиотерапию или длительно принимающие стероиды, находятся в группе риска.

- Бактерии в кровотоке (бактериемия). Бактерии, попадающие в кровоток из легких, могут распространить инфекцию на другие органы, потенциально вызывая отказ органов.
- Затрудненное дыхание. Если у вас тяжелая пневмония или у вас есть хронические заболевания легких, у вас могут возникнуть проблемы с вдыханием достаточного количества кислорода. Возможно, вам придется госпитализироваться и использовать дыхательный аппарат (вентилятор), пока ваше легкое не заживет.
- Скопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать скопление жидкости в тонком пространстве между слоями ткани, выстилающими легкие и грудную полость (плевру). Если жидкость заразится, вам может потребоваться дренировать ее через плевральную дренажную трубку или удалить хирургическим путем.

- Абсцесс легкого. Абсцесс возникает, если в полости легкого образуется гной. Абсцесс обычно лечат антибиотиками. Иногда для удаления гноя требуется хирургическое вмешательство или дренирование с помощью длинной иглы или трубки, помещенной в абсцесс.
- Сделайте прививку. Имеются вакцины для предотвращения некоторых видов пневмонии и гриппа. Поговорите со своим врачом о получении этих прививок. Рекомендации по вакцинации менялись с течением времени, поэтому обязательно уточните свой статус вакцинации у своего врача, даже если вы помните, что ранее получали вакцину против пневмонии.
- Убедитесь, что дети вакцинированы. Врачи рекомендуют другую вакцину против пневмонии для детей младше 2 лет и для детей в возрасте от 2 до 5 лет, которые подвергаются особому риску пневмококковой инфекции. Дети, которые посещают групповой детский сад, также должны пройти вакцинацию.

Лечение зависит от тяжести пневмонии. Исходы и продолжительность лечения зависят от вашего общего состояния здоровья, существовавших ранее заболеваний и политики больницы.
 Лечение тяжелой пневмонии может потребовать госпитализации. Людям с проблемами глотания может потребоваться прекратить прием пищи через рот.
Лечение тяжелой пневмонии может потребовать госпитализации. Людям с проблемами глотания может потребоваться прекратить прием пищи через рот.Ваш врач пропишет антибиотики для вашего состояния. Вопросы, которые ваш врач спросит перед назначением антибиотиков:
Обязательно принимайте антибиотики в течение всего срока действия рецепта. Этот период может варьироваться от одной до двух недель.
Вам также может потребоваться поддерживающая терапия, если аспирационная пневмония вызывает проблемы с дыханием. Лечение включает дополнительный кислород, стероиды или помощь дыхательного аппарата. В зависимости от причины хронической аспирации может потребоваться хирургическое вмешательство. Например, вам могут сделать операцию по установке зонда для кормления, если у вас есть проблемы с глотанием, которые не поддаются лечению.

Советы по профилактике
Ваш врач может порекомендовать пройти обследование у лицензированного логопеда или логопеда. Они могут работать с вами над стратегиями глотания и укреплением мышц горла. Возможно, вам также придется изменить свой рацион.
Риск операции: Следуйте указаниям врача о голодании, чтобы снизить вероятность рвоты под анестезией.
Многие люди с аспирационной пневмонией также имеют другие заболевания, влияющие на глотание. Это может привести к более длительному периоду восстановления. Ваш прогноз зависит от:
Пневмония может вызвать долгосрочные проблемы, такие как абсцесс легкого или необратимое рубцевание.
 У некоторых людей развивается острая дыхательная недостаточность, которая может привести к летальному исходу.
У некоторых людей развивается острая дыхательная недостаточность, которая может привести к летальному исходу.Было показано, что аспирационная пневмония увеличивает смертность у людей, госпитализированных с внебольничной пневмонией, если они не находятся в отделении интенсивной терапии (ОИТ).
Аспирационная пневмония представляет собой легочную инфекцию, вызванную вдыханием орального или желудочного содержимого. Это может стать серьезным, если его не лечить. Лечение включает антибиотики и поддерживающую терапию дыхания.
Ваше мнение зависит от состояния вашего здоровья до события, типа инородного тела, которое попало в ваши легкие, а также любых других заболеваний, которые у вас могут быть. Большинство людей (79 процентов) переживут аспирационную пневмонию. Из 21 процента людей, которые не выживут, смертность часто связана с ранее существовавшим состоянием, которое заставило их выбрать документ DNR (не реанимировать) или DNI (не интубировать).
Немедленно обратитесь к врачу, если вы заметили какие-либо симптомы пневмонии, особенно у пожилых людей или младенцев.
 Чтобы диагностировать аспирационную пневмонию, врач назначит анализы, чтобы оценить состояние легких и способность глотать.
Чтобы диагностировать аспирационную пневмонию, врач назначит анализы, чтобы оценить состояние легких и способность глотать.Аспирационный пневмонит и пневмония — легочные заболевания
By
Санджай Сетхи
, доктор медицинских наук, Университет в Буффало, Школа медицины и биомедицинских наук Джейкобса
Последний полный обзор/редакция: сентябрь 2022 г. | Последнее изменение содержимого: сентябрь 2022 г.
Нажмите здесь для обучения пациентов
Аспирационный пневмонит и пневмония вызываются вдыханием в легкие токсичных и/или раздражающих веществ, чаще всего больших объемов секрета верхних дыхательных путей или содержимого желудка. Может возникнуть химический пневмонит, бактериальная пневмония или обструкция дыхательных путей. Симптомы включают кашель и одышку. Диагноз ставится на основании клинической картины и результатов рентгенографии органов грудной клетки.
 Лечение и прогноз различаются в зависимости от аспирированного вещества.
Лечение и прогноз различаются в зависимости от аспирированного вещества.(См. также Общие сведения о пневмонии Общие сведения о пневмонии Пневмония — это острое воспаление легких, вызванное инфекцией. Первоначальный диагноз обычно основывается на рентгенографии органов грудной клетки и клинических данных. Причины, симптомы, лечение, профилактические меры и… читать больше .)
Аспирация может вызвать воспаление легких (химический пневмонит), инфекцию (бактериальную пневмонию) Общие сведения о пневмонии Пневмония – это острое воспаление легких, вызванное инфекцией. Первоначальный диагноз обычно основывается на рентгенографии органов грудной клетки и клинических данных. Причины, симптомы, лечение, профилактические меры, и… читать дальше или абсцесс легкого Абсцесс легкого Абсцесс легкого – это некротизирующая инфекция легкого, характеризующаяся заполненным гноем полостным поражением, которое чаще всего вызывается аспирацией ротового секрета больными с нарушением сознания.
 .. читать больше ), или обструкция дыхательных путей. Этиология. Остановка дыхания и остановка сердца различны, но неизбежно, если их не лечить, одно приводит к другому. (См. также Дыхательная недостаточность, Одышка и Гипоксия.) Нарушение газообмена в легких… читать дальше . Часто встречается микроаспирация небольшого количества секрета верхних дыхательных путей; однако этот аспирированный материал очищается нормальными защитными механизмами легких. Термин аспирационная пневмония используется, когда нарушена способность защищать нижние дыхательные пути и/или аспирирован большой объем. Утопление Утопление Утопление – нарушение дыхания в результате погружения в жидкую среду. Это может быть несмертельным (ранее называлось почти утоплением) или смертельным исходом. Утопление приводит к гипоксии, которая может повредить… читать далее, а также вызвать воспаление легких.
.. читать больше ), или обструкция дыхательных путей. Этиология. Остановка дыхания и остановка сердца различны, но неизбежно, если их не лечить, одно приводит к другому. (См. также Дыхательная недостаточность, Одышка и Гипоксия.) Нарушение газообмена в легких… читать дальше . Часто встречается микроаспирация небольшого количества секрета верхних дыхательных путей; однако этот аспирированный материал очищается нормальными защитными механизмами легких. Термин аспирационная пневмония используется, когда нарушена способность защищать нижние дыхательные пути и/или аспирирован большой объем. Утопление Утопление Утопление – нарушение дыхания в результате погружения в жидкую среду. Это может быть несмертельным (ранее называлось почти утоплением) или смертельным исходом. Утопление приводит к гипоксии, которая может повредить… читать далее, а также вызвать воспаление легких.Факторы риска аспирации включают:
Многие вещества непосредственно токсичны для легких или стимулируют воспалительную реакцию при аспирации; желудочная кислота является наиболее распространенным таким аспирационным веществом, но другие включают нефтепродукты (особенно с низкой вязкостью, такие как вазелин) и слабительные масла (такие как минеральное, касторовое и парафиновое масло).
 Нефтепродукты и слабительные масла могут вызвать липоидную пневмонию. Вдыхание бензина и керосина также вызывает химический пневмонит (см. Отравление углеводородами Отравление углеводородами Отравление углеводородами может быть результатом проглатывания или вдыхания. Проглатывание, наиболее распространенное среди детей 5 лет, может привести к аспирационному пневмониту. Вдыхание, наиболее распространенное среди подростков… читать далее ).
Нефтепродукты и слабительные масла могут вызвать липоидную пневмонию. Вдыхание бензина и керосина также вызывает химический пневмонит (см. Отравление углеводородами Отравление углеводородами Отравление углеводородами может быть результатом проглатывания или вдыхания. Проглатывание, наиболее распространенное среди детей 5 лет, может привести к аспирационному пневмониту. Вдыхание, наиболее распространенное среди подростков… читать далее ).Содержимое желудка вызывает повреждение в основном из-за желудочной кислоты, хотя пища и другие проглоченные материалы (например, активированный уголь для лечения передозировки) вредны в больших количествах. Желудочная кислота вызывает химический ожог дыхательных путей и легких, приводящий к быстрому сужению бронхов, ателектазу Ателектаз Ателектаз – это спадение легочной ткани с потерей объема. У пациентов может быть одышка или дыхательная недостаточность, если ателектаз обширный. У них также может развиться пневмония. Обычно ателектаз.
 .. читать дальше и отек. Этот синдром может разрешиться спонтанно, обычно в течение нескольких дней, или может прогрессировать до острого респираторного дистресс-синдрома. Острая гипоксемическая дыхательная недостаточность (ОГРН, ОРДС) Острая гипоксическая дыхательная недостаточность определяется как тяжелая гипоксемия (PaO2 (см. также Общие сведения о механической вентиляции).) Воздушное пространство. Восполнение острой гипоксической дыхательной недостаточности (ОГДН) может привести… читать дальше Бактериальная суперинфекция возникает примерно у 25% больных
.. читать дальше и отек. Этот синдром может разрешиться спонтанно, обычно в течение нескольких дней, или может прогрессировать до острого респираторного дистресс-синдрома. Острая гипоксемическая дыхательная недостаточность (ОГРН, ОРДС) Острая гипоксическая дыхательная недостаточность определяется как тяжелая гипоксемия (PaO2 (см. также Общие сведения о механической вентиляции).) Воздушное пространство. Восполнение острой гипоксической дыхательной недостаточности (ОГДН) может привести… читать дальше Бактериальная суперинфекция возникает примерно у 25% больныхЗдоровые люди обычно аспирируют небольшое количество выделений из ротовой полости, но нормальные защитные механизмы обычно удаляют инокулят без последствий. Аспирация больших количеств или аспирация у пациентов с ослабленной защитой легких часто вызывает пневмонию и/или абсцесс легкого. Чаще всего вызывается аспирацией выделений из ротовой полости у пациентов с нарушенным сознанием… читать далее . Пожилые пациенты склонны к аспирации из-за состояний, связанных со старением, которые изменяют сознание (например, прием седативных средств) и других расстройств (например, неврологических расстройств, нарушений глотания).
 Эмпиема (см. Этиология плеврального выпота) также иногда осложняет аспирацию.
Эмпиема (см. Этиология плеврального выпота) также иногда осложняет аспирацию.Грамотрицательные кишечные патогены и оральные анаэробы являются наиболее частыми возбудителями аспирационной пневмонии.
Симптомы и признаки включают
ХИМИЧЕСКИЙ ПНЖЕРИТА. , тахипноэ, тахикардия, лихорадка, диффузные хрипы и свистящее дыхание. При аспирации масла или вазелина пневмонит может протекать бессимптомно и выявляться случайно при рентгенографии грудной клетки или проявляться субфебрильной температурой, постепенной потерей веса и хрипами.
При аспирационной пневмонии рентгенография грудной клетки показывает инфильтрат, часто, но не исключительно, в зависимых сегментах легкого, т. е. в верхних или задних базальных сегментах нижней доли или в задней сегмент верхней доли.
 При абсцессе легкого, связанном с аспирацией, рентгенография грудной клетки может показать полостное поражение. Компьютерная томография с контрастным усилением (КТ) более чувствительна и специфична для абсцесса легкого и покажет круглое поражение, заполненное жидкостью или с воздушно-жидкостным уровнем. Аспирационный пневмонит и пневмония отличаются своим клиническим течением и неразличимы при визуализации.
При абсцессе легкого, связанном с аспирацией, рентгенография грудной клетки может показать полостное поражение. Компьютерная томография с контрастным усилением (КТ) более чувствительна и специфична для абсцесса легкого и покажет круглое поражение, заполненное жидкостью или с воздушно-жидкостным уровнем. Аспирационный пневмонит и пневмония отличаются своим клиническим течением и неразличимы при визуализации.У пациентов с аспирацией масла или вазелина результаты рентгенографии грудной клетки различаются; консолидация, кавитация, интерстициальные или узелковые инфильтраты, плевральный выпот и другие изменения могут прогрессировать медленно. Компьютерная томография может показать ослабление жира в области консолидационных затемнений и узелков.
Признаки продолжающейся аспирации могут включать частое откашливание или влажный кашель после еды. Иногда признаки отсутствуют, и продолжающаяся аспирация диагностируется только с помощью модифицированной бариевой эзофагографии, проводимой для исключения основного расстройства глотания.

Отдельные пациенты с необъяснимым аспирационным пневмонитом и аспирационной пневмонией должны быть обследованы на наличие основного расстройства глотания.
Поддерживающее лечение, часто включающее дополнительный кислород и искусственную вентиляцию легких Обзор механической вентиляции Механическая вентиляция может быть неинвазивной, с использованием различных типов лицевых масок Инвазивной, с эндотрахеальной интубацией Выбор и использование соответствующих методов требуют понимания … читать далее . Антибиотики (ингибиторы бета-лактамов/бета-лактамаз или клиндамицин) часто назначают пациентам с засвидетельствованной или известной аспирацией желудка из-за сложности исключения бактериальной инфекции как содействующего или основного фактора; однако, если состояние пациентов быстро улучшается, прием антибиотиков можно прекратить. Пациенты с явно легкими случаями также могут наблюдаться без назначения антибиотиков.

Следует избегать токсических веществ, которые могут вызвать липоидную пневмонию. Отдельные сообщения предполагают, что системные кортикостероиды могут быть полезными у пациентов с аспирацией масла или вазелина.
При аспирационной пневмонии рекомендуются ингибиторы бета-лактамов/бета-лактамаз, клиндамицин – для пациентов с аллергией на пенициллин (1 Справочные материалы по лечению Аспирационный пневмонит и пневмония вызываются вдыханием токсичных и/или раздражающих веществ, чаще всего больших объемов выделения из верхних дыхательных путей или содержимое желудка в легкие Химические… читать далее ). Если аспирация происходит в условиях стационара, можно использовать карбапенем или пиперациллин/тазобактам; препараты, эффективные против метициллинрезистентных Staphylococcus aureus добавляются, если присутствуют факторы риска для этого возбудителя. Продолжительность лечения обычно составляет от 1 до 2 недель.
Лечение абсцесса легкого Лечение Абсцесс легкого представляет собой некротизирующую легочную инфекцию, характеризующуюся полостным поражением, заполненным гноем.
 Чаще всего это вызвано аспирацией выделений из ротовой полости у пациентов с нарушением сознания… читать далее, антибиотиками, а иногда и чрескожным или хирургическим дренированием. Многие практикующие врачи продолжают лечение антибиотиками до тех пор, пока рентгенограмма грудной клетки не покажет полное разрешение или только небольшую стабильную остаточную аномалию.
Чаще всего это вызвано аспирацией выделений из ротовой полости у пациентов с нарушением сознания… читать далее, антибиотиками, а иногда и чрескожным или хирургическим дренированием. Многие практикующие врачи продолжают лечение антибиотиками до тех пор, пока рентгенограмма грудной клетки не покажет полное разрешение или только небольшую стабильную остаточную аномалию.Стратегии предотвращения аспирации важны для лечения и общего клинического результата . Для пациентов с пониженным уровнем сознания может помочь отказ от перорального питания и пероральных препаратов, а также подъем изголовья кровати более чем на 30 градусов.
 Следует прекратить прием седативных препаратов. Пациентам с дисфагией (из-за инсульта или других неврологических состояний) уже давно рекомендуется соблюдать диету со специальными текстурами, чтобы попытаться снизить риск аспирации, однако нет убедительных доказательств того, что это эффективно. Логопед может обучить пациентов определенным стратегиям (подтяжка подбородка и т. д.), чтобы снизить риск аспирации. Для пациентов с тяжелой дисфагией часто используется чрескожная гастростомия или еюностомическая трубка, хотя неясно, действительно ли эта стратегия снижает риск аспирации, поскольку пациенты все еще могут аспирировать оральные выделения и могут иметь рефлюкс при питании через гастростому.
Следует прекратить прием седативных препаратов. Пациентам с дисфагией (из-за инсульта или других неврологических состояний) уже давно рекомендуется соблюдать диету со специальными текстурами, чтобы попытаться снизить риск аспирации, однако нет убедительных доказательств того, что это эффективно. Логопед может обучить пациентов определенным стратегиям (подтяжка подбородка и т. д.), чтобы снизить риск аспирации. Для пациентов с тяжелой дисфагией часто используется чрескожная гастростомия или еюностомическая трубка, хотя неясно, действительно ли эта стратегия снижает риск аспирации, поскольку пациенты все еще могут аспирировать оральные выделения и могут иметь рефлюкс при питании через гастростому.Оптимизация гигиены полости рта и регулярный уход у стоматолога могут помочь предотвратить развитие пневмонии или абсцесса у пациентов, которые неоднократно аспирируют.
ПРИМЕЧАНИЕ: Это профессиональная версия. ПОТРЕБИТЕЛИ: Щелкните здесь для потребительской версииНазвание препарата Выберите сделку клиндамицин
КЛЕОЦИН пиперациллин/тазобактам
ЗОСИН Авторское право © 2022 Merck & Co.
 , Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
, Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.Проверьте свои знания
Пройди тест!Пневмония — Симптомы и причины
Обзор
Пневмония и ваши легкие
Пневмония и ваши легкие
В большинстве случаев пневмония возникает, когда нарушение естественной защиты вашего организма позволяет микробам проникать и размножаться в ваших легких. Для уничтожения атакующих организмов быстро накапливаются лейкоциты. Наряду с бактериями и грибками они заполняют воздушные мешочки в легких (альвеолы). Дыхание может быть затруднено. Классическим признаком бактериальной пневмонии является кашель с выделением густой кровянистой или желтовато-зеленоватой мокроты с гноем.
Пневмония — это инфекция, при которой воспаляются воздушные мешочки в одном или обоих легких. Воздушные мешки могут наполняться жидкостью или гноем (гнойным материалом), вызывая кашель с мокротой или гноем, лихорадку, озноб и затрудненное дыхание.
 Пневмонию могут вызывать различные микроорганизмы, в том числе бактерии, вирусы и грибки.
Пневмонию могут вызывать различные микроорганизмы, в том числе бактерии, вирусы и грибки.Серьезность пневмонии может варьироваться от легкой до опасной для жизни. Это наиболее серьезно для младенцев и детей младшего возраста, людей старше 65 лет и людей с проблемами со здоровьем или ослабленной иммунной системой.
Товары и услуги
Симптомы
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от факторов например, тип микроба, вызвавшего инфекцию, а также ваш возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать:
Новорожденные и младенцы могут не проявлять никаких признаков инфекции.
 Или у них может быть рвота, лихорадка и кашель, они могут казаться беспокойными или усталыми и лишенными энергии, или им трудно дышать и есть.
Или у них может быть рвота, лихорадка и кашель, они могут казаться беспокойными или усталыми и лишенными энергии, или им трудно дышать и есть.Когда обратиться к врачу
Обратитесь к врачу, если у вас затрудненное дыхание, боль в груди, постоянная температура 102 F (39 C) или выше или постоянный кашель, особенно если вы кашляете гноем.
Особенно важно, чтобы люди из этих групп высокого риска обращались к врачу:
У некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Записаться на прием в клинику Mayo
Из клиники Mayo на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19.
 плюс опыт управления здоровьем.
плюс опыт управления здоровьем.Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Причины
Многие микробы могут вызывать пневмонию.
 Наиболее распространены бактерии и вирусы в воздухе, которым мы дышим. Ваше тело обычно предотвращает заражение легких этими микробами. Но иногда эти микробы могут одолеть вашу иммунную систему, даже если ваше здоровье в целом хорошее.
Наиболее распространены бактерии и вирусы в воздухе, которым мы дышим. Ваше тело обычно предотвращает заражение легких этими микробами. Но иногда эти микробы могут одолеть вашу иммунную систему, даже если ваше здоровье в целом хорошее.Пневмония классифицируется в зависимости от типов вызывающих ее микробов и места заражения.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Внутрибольничная пневмония
Некоторые люди заражаются пневмонией во время пребывания в больнице по поводу другого заболевания.
 Внутрибольничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам, а люди, которые ее заболевают, уже больны. Люди, которые находятся на дыхательных аппаратах (вентиляторах), часто используемых в отделениях интенсивной терапии, подвергаются более высокому риску этого типа пневмонии.
Внутрибольничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам, а люди, которые ее заболевают, уже больны. Люди, которые находятся на дыхательных аппаратах (вентиляторах), часто используемых в отделениях интенсивной терапии, подвергаются более высокому риску этого типа пневмонии.Внутрибольничная пневмония
Медицинская пневмония — это бактериальная инфекция, которая возникает у людей, проживающих в учреждениях длительного ухода или получающих помощь в амбулаторных клиниках, включая центры почечного диализа. Как и внутрибольничная пневмония, внутрибольничная пневмония может быть вызвана бактериями, более устойчивыми к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает при вдыхании пищи, питья, рвотных масс или слюны в легкие. Аспирация более вероятна, если что-то нарушает ваш нормальный рвотный рефлекс, например, травма головного мозга или проблемы с глотанием, или чрезмерное употребление алкоголя или наркотиков.

Факторы риска
Пневмония может поразить любого. Но наибольшему риску подвержены две возрастные группы:
Другие факторы риска включают:
Осложнения
Даже при лечении у некоторых людей с пневмонией, особенно в группах высокого риска, могут возникнуть осложнения, в том числе:
Профилактика
Для профилактики пневмонии:
Exams and Tests
Ваш лечащий врач будет использовать стетоскоп, чтобы выслушать хрипы или необычные звуки дыхания в груди. Постукивание по стенке грудной клетки (перкуссия) помогает медицинскому работнику выслушать и почувствовать ненормальные звуки в груди.
Постукивание по стенке грудной клетки (перкуссия) помогает медицинскому работнику выслушать и почувствовать ненормальные звуки в груди.
При подозрении на пневмонию врач, скорее всего, направит вас на рентген грудной клетки.
Следующие тесты также могут помочь диагностировать это состояние:
Лечение
Некоторым людям может потребоваться госпитализация. Лечение зависит от того, насколько тяжела пневмония и насколько болен человек до аспирации (хроническое заболевание). Иногда для поддержки дыхания необходим аппарат ИВЛ (дыхательный аппарат).
Иногда для поддержки дыхания необходим аппарат ИВЛ (дыхательный аппарат).
Вам, скорее всего, будут назначены антибиотики.
Возможно, вам потребуется проверить функцию глотания. Людям, у которых есть проблемы с глотанием, возможно, потребуется использовать другие методы кормления, чтобы снизить риск аспирации.
Перспективы (прогноз)
Исход зависит от:




 Douglas Palma, DVM, DACVIM (SAIM). The Animal Medical Center, New York, Oct, 2016.
Douglas Palma, DVM, DACVIM (SAIM). The Animal Medical Center, New York, Oct, 2016.


 Обзор пневмонии. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 91.
Обзор пневмонии. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 91.

 Смертность от аспирационной пневмонии во многом зависит от объема и содержания аспирата и может достигать 70%.[1][2][3][4]
Смертность от аспирационной пневмонии во многом зависит от объема и содержания аспирата и может достигать 70%.[1][2][3][4] [5][6][7]
[5][6][7] Исследование также показало, что CURB 65, который является предиктором смертности при внебольничной пневмонии, не является надежным индикатором аспирационной пневмонии. Эта пневмония остается одним из частых осложнений после общей анестезии и возникает в одном случае на каждые 2000–30000 случаев. Исследование, проведенное на людях старше 65 лет, перенесших сердечно-сосудистые операции, показало, что частота аспирационной пневмонии составляет 90,8%, при этом у 12 из 123 пациентов развилась аспирационная пневмония после экстубации. Исследование случай-контроль показало, что заболеваемость аспирационной пневмонией составила 18 % у пациентов домов престарелых и 15 % — внебольничной аспирационной пневмонией. Поскольку в большинстве случаев аспирационная пневмония протекает бессимптомно или остается незамеченной, истинный уровень заболеваемости установить трудно.
Исследование также показало, что CURB 65, который является предиктором смертности при внебольничной пневмонии, не является надежным индикатором аспирационной пневмонии. Эта пневмония остается одним из частых осложнений после общей анестезии и возникает в одном случае на каждые 2000–30000 случаев. Исследование, проведенное на людях старше 65 лет, перенесших сердечно-сосудистые операции, показало, что частота аспирационной пневмонии составляет 90,8%, при этом у 12 из 123 пациентов развилась аспирационная пневмония после экстубации. Исследование случай-контроль показало, что заболеваемость аспирационной пневмонией составила 18 % у пациентов домов престарелых и 15 % — внебольничной аспирационной пневмонией. Поскольку в большинстве случаев аспирационная пневмония протекает бессимптомно или остается незамеченной, истинный уровень заболеваемости установить трудно. Патологический процесс аспирационной пневмонии возникает при сбое нормальных защитных механизмов у предрасположенного человека. Поступление жидкости в бронхи и альвеолярное пространство запускает противовоспалительную реакцию с выбросом провоспалительных цитокинов, фактора некроза опухоли-альфа и интерлейкинов. Заражение организмами общей флоры из ротоглотки и пищевода приводит к инфекционному процессу. Мендельсон впервые изучил патофизиологию аспирационного пневмонита, индуцируя желудочное содержимое в легких кролика и сравнив его с 0,1 N соляной кислотой. Более поздние исследования, проведенные на крысах с использованием разбавленной соляной кислоты, продемонстрировали двухфазную реакцию с начальной коррозионной фазой при кислом рН, за которой следует воспалительная реакция, опосредованная нейтрофилами. При попадании в аспират нормальной ротоглоточной флоры развивается инфекционный процесс и развивается аспирационная пневмония. Если бактериальная нагрузка аспирата низка, нормальная защита хозяина очистит выделения и предотвратит инфекцию.
Патологический процесс аспирационной пневмонии возникает при сбое нормальных защитных механизмов у предрасположенного человека. Поступление жидкости в бронхи и альвеолярное пространство запускает противовоспалительную реакцию с выбросом провоспалительных цитокинов, фактора некроза опухоли-альфа и интерлейкинов. Заражение организмами общей флоры из ротоглотки и пищевода приводит к инфекционному процессу. Мендельсон впервые изучил патофизиологию аспирационного пневмонита, индуцируя желудочное содержимое в легких кролика и сравнив его с 0,1 N соляной кислотой. Более поздние исследования, проведенные на крысах с использованием разбавленной соляной кислоты, продемонстрировали двухфазную реакцию с начальной коррозионной фазой при кислом рН, за которой следует воспалительная реакция, опосредованная нейтрофилами. При попадании в аспират нормальной ротоглоточной флоры развивается инфекционный процесс и развивается аспирационная пневмония. Если бактериальная нагрузка аспирата низка, нормальная защита хозяина очистит выделения и предотвратит инфекцию.
 Однако в большинстве случаев аспирация протекает без свидетелей, из-за чего очень трудно отличить аспирационный пневмонит от аспирационной пневмонии. Клинические признаки могут помочь различить их. При аспирационном пневмоните необходимо аспирировать большой объем желудочного содержимого, чтобы вызвать химический пневмонит, который может быстро прогрессировать до острого повреждения легких с последующим развитием острого респираторного дистресс-синдрома (ОРДС). Тогда как при аспирационной пневмонии аспирация может быть в меньших объемах и может быть незамеченной, которая при инокуляции бактерий прогрессирует до признаков пневмонии и последующего развития острого респираторного дистресс-синдрома (ОРДС).
Однако в большинстве случаев аспирация протекает без свидетелей, из-за чего очень трудно отличить аспирационный пневмонит от аспирационной пневмонии. Клинические признаки могут помочь различить их. При аспирационном пневмоните необходимо аспирировать большой объем желудочного содержимого, чтобы вызвать химический пневмонит, который может быстро прогрессировать до острого повреждения легких с последующим развитием острого респираторного дистресс-синдрома (ОРДС). Тогда как при аспирационной пневмонии аспирация может быть в меньших объемах и может быть незамеченной, которая при инокуляции бактерий прогрессирует до признаков пневмонии и последующего развития острого респираторного дистресс-синдрома (ОРДС). Пациенты, которые аспирировались в вертикальном положении, могут иметь двустороннее поражение нижних долей. У пациентов, лежащих в положении лежа на левом боку, чаще встречаются левосторонние инфильтраты. Поражение правой верхней доли чаще встречается у пациентов с аспирацией в положении лежа и у пациентов с алкогольным расстройством.
Пациенты, которые аспирировались в вертикальном положении, могут иметь двустороннее поражение нижних долей. У пациентов, лежащих в положении лежа на левом боку, чаще встречаются левосторонние инфильтраты. Поражение правой верхней доли чаще встречается у пациентов с аспирацией в положении лежа и у пациентов с алкогольным расстройством. В общей практике антибиотики назначают немедленно, даже если они не требуются при аспирационном пневмоните для предотвращения прогрессирования заболевания. Антибиотиками выбора при внебольничной аспирационной пневмонии являются ампициллин-сульбактам или комбинация метронидазола и амоксициллина. У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии необходимы антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. Как только результаты посева будут получены, схема антибиотикотерапии должна быть сужена до специфического для конкретного организма. [8][9][10][11]
В общей практике антибиотики назначают немедленно, даже если они не требуются при аспирационном пневмоните для предотвращения прогрессирования заболевания. Антибиотиками выбора при внебольничной аспирационной пневмонии являются ампициллин-сульбактам или комбинация метронидазола и амоксициллина. У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии необходимы антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. Как только результаты посева будут получены, схема антибиотикотерапии должна быть сужена до специфического для конкретного организма. [8][9][10][11] Однако, несмотря на оптимальное лечение, сообщалось о смертности от 11 до 30%. Даже те, кто выживает, выздоравливают долго, и повторные госпитализации являются обычным явлением.
Однако, несмотря на оптимальное лечение, сообщалось о смертности от 11 до 30%. Даже те, кто выживает, выздоравливают долго, и повторные госпитализации являются обычным явлением. Требуется тщательный мониторинг пациента на предмет гипоксии, и если она присутствует, пациент должен быть интубирован и переведен на искусственную вентиляцию легких. В метаанализе, проведенном Kosaku K. et al., установлено, что аспирационная пневмония связана с высокими 30-дневными и внутрибольничными, но вне отделений интенсивной терапии показателями смертности у пациентов с внебольничной пневмонией.
Требуется тщательный мониторинг пациента на предмет гипоксии, и если она присутствует, пациент должен быть интубирован и переведен на искусственную вентиляцию легких. В метаанализе, проведенном Kosaku K. et al., установлено, что аспирационная пневмония связана с высокими 30-дневными и внутрибольничными, но вне отделений интенсивной терапии показателями смертности у пациентов с внебольничной пневмонией.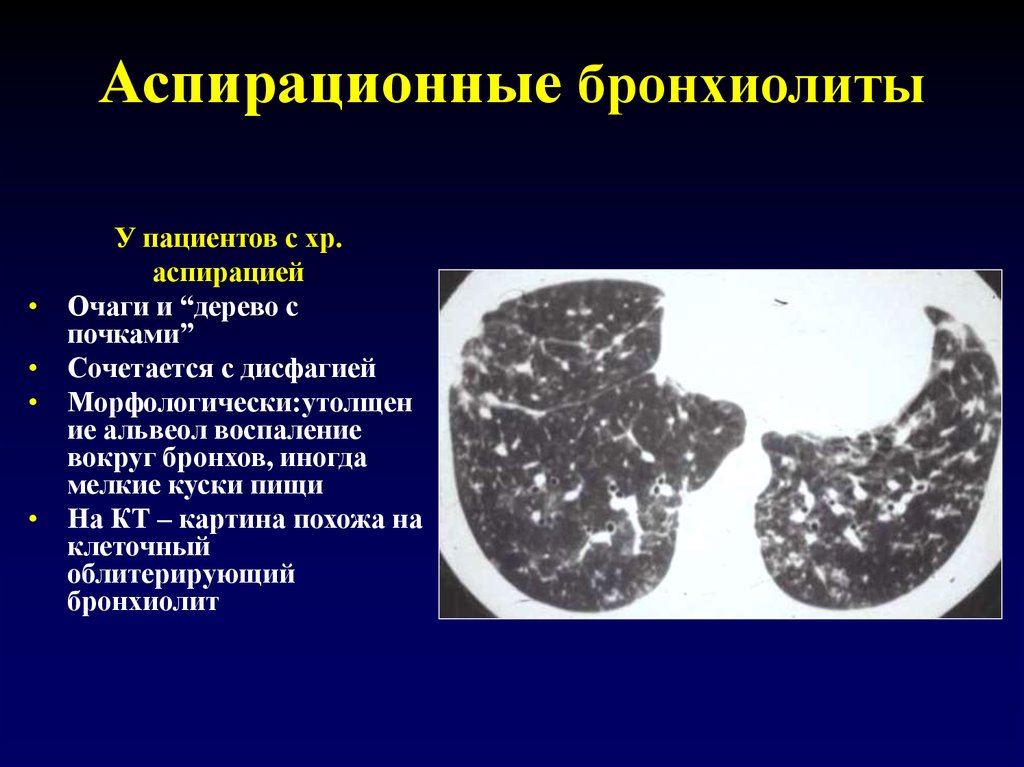 Медсестра должна работать с клиницистом над обучением пациента и семьи, чтобы свести к минимуму риски. Необходимо провести диетическую консультацию, чтобы определить оптимальный метод обеспечения питания. Пациенты должны наблюдаться на предмет дыхательной недостаточности. Кроме того, эти пациенты нуждаются в профилактике пролежней и профилактике тромбоза глубоких вен.
Медсестра должна работать с клиницистом над обучением пациента и семьи, чтобы свести к минимуму риски. Необходимо провести диетическую консультацию, чтобы определить оптимальный метод обеспечения питания. Пациенты должны наблюдаться на предмет дыхательной недостаточности. Кроме того, эти пациенты нуждаются в профилактике пролежней и профилактике тромбоза глубоких вен. У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. После получения результатов посева схема антибиотикотерапии должна быть сужена до антибиотиков, специфичных для конкретного организма.
У пациентов с аллергией на пенициллин предпочтение отдается клиндамицину. Однако при внутрибольничной аспирационной пневмонии антибиотики, воздействующие на резистентные грамотрицательные бактерии и S. aureus , поэтому наиболее широко используется комбинация ванкомицина и пиперациллина-тазобактама. После получения результатов посева схема антибиотикотерапии должна быть сужена до антибиотиков, специфичных для конкретного организма. org/licenses/by-sa/4.0/deed.en)
org/licenses/by-sa/4.0/deed.en) [PubMed: 30676341]
[PubMed: 30676341] Рабочая нагрузка медсестер и соблюдение немедикаментозных мер для предотвращения вентилятор-ассоциированной пневмонии: многоцентровое исследование. Нурс Крит Уход. 2018 ноябрь;23(6):291-298. [PubMed: 30182383]
Рабочая нагрузка медсестер и соблюдение немедикаментозных мер для предотвращения вентилятор-ассоциированной пневмонии: многоцентровое исследование. Нурс Крит Уход. 2018 ноябрь;23(6):291-298. [PubMed: 30182383] Микробы из пищевых частиц, слюны, рвотных масс или других веществ могут инфицировать дыхательные пути и приводить к аспирационной пневмонии.
Микробы из пищевых частиц, слюны, рвотных масс или других веществ могут инфицировать дыхательные пути и приводить к аспирационной пневмонии.

 Врачи также могут использовать бронхоскоп, чтобы осмотреть дыхательные пути и проверить наличие закупорок.
Врачи также могут использовать бронхоскоп, чтобы осмотреть дыхательные пути и проверить наличие закупорок.

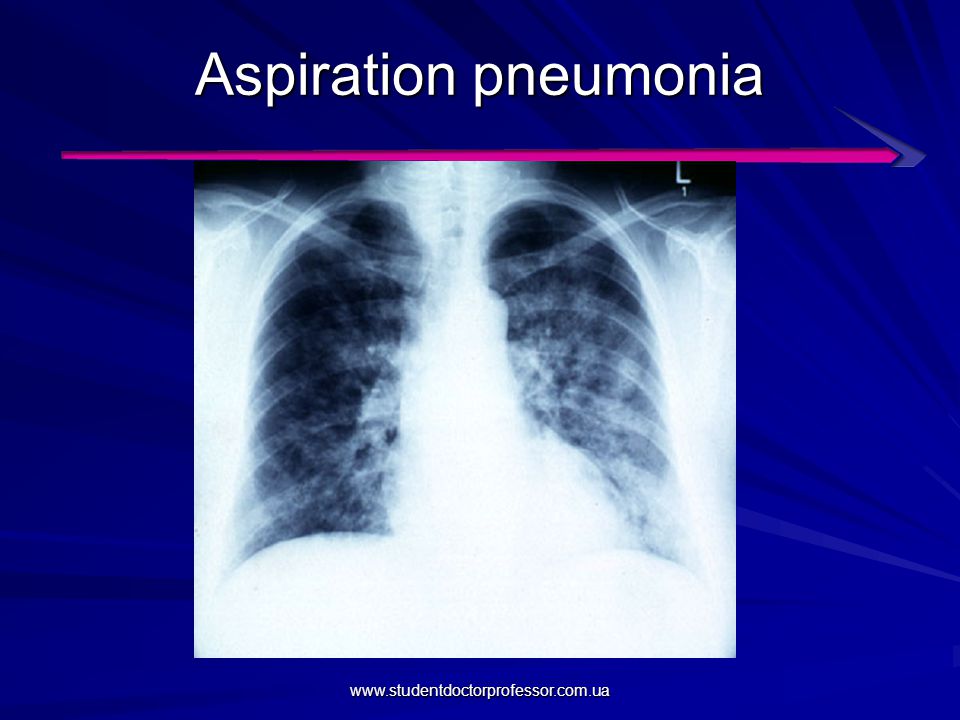

 Сообщите им, если вы недавно вдыхали какую-либо пищу или жидкости. Особенно важно, чтобы дети в возрасте до 2 лет или взрослые старше 65 лет получали медицинскую помощь и быстро ставили диагноз.
Сообщите им, если вы недавно вдыхали какую-либо пищу или жидкости. Особенно важно, чтобы дети в возрасте до 2 лет или взрослые старше 65 лет получали медицинскую помощь и быстро ставили диагноз. проблемы, мешающие жеванию или глотанию
проблемы, мешающие жеванию или глотанию Лечение тяжелой пневмонии может потребовать госпитализации. Людям с проблемами глотания может потребоваться прекратить прием пищи через рот.
Лечение тяжелой пневмонии может потребовать госпитализации. Людям с проблемами глотания может потребоваться прекратить прием пищи через рот.
 У некоторых людей развивается острая дыхательная недостаточность, которая может привести к летальному исходу.
У некоторых людей развивается острая дыхательная недостаточность, которая может привести к летальному исходу. Чтобы диагностировать аспирационную пневмонию, врач назначит анализы, чтобы оценить состояние легких и способность глотать.
Чтобы диагностировать аспирационную пневмонию, врач назначит анализы, чтобы оценить состояние легких и способность глотать. Лечение и прогноз различаются в зависимости от аспирированного вещества.
Лечение и прогноз различаются в зависимости от аспирированного вещества.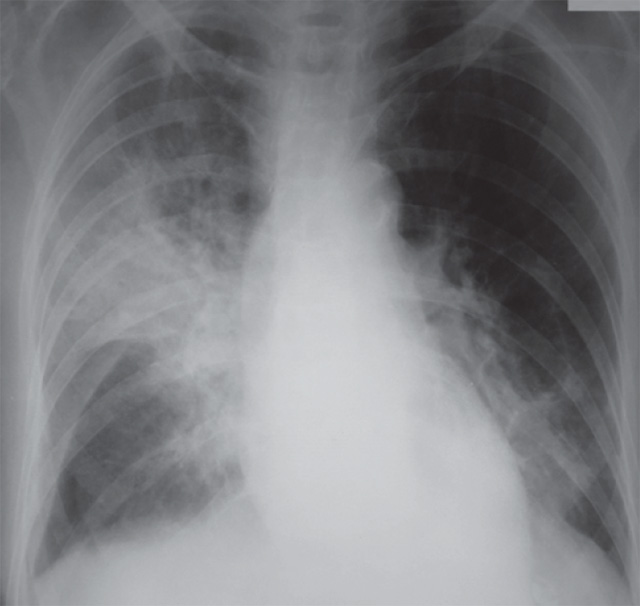 .. читать больше ), или обструкция дыхательных путей. Этиология. Остановка дыхания и остановка сердца различны, но неизбежно, если их не лечить, одно приводит к другому. (См. также Дыхательная недостаточность, Одышка и Гипоксия.) Нарушение газообмена в легких… читать дальше . Часто встречается микроаспирация небольшого количества секрета верхних дыхательных путей; однако этот аспирированный материал очищается нормальными защитными механизмами легких. Термин аспирационная пневмония используется, когда нарушена способность защищать нижние дыхательные пути и/или аспирирован большой объем. Утопление Утопление Утопление – нарушение дыхания в результате погружения в жидкую среду. Это может быть несмертельным (ранее называлось почти утоплением) или смертельным исходом. Утопление приводит к гипоксии, которая может повредить… читать далее, а также вызвать воспаление легких.
.. читать больше ), или обструкция дыхательных путей. Этиология. Остановка дыхания и остановка сердца различны, но неизбежно, если их не лечить, одно приводит к другому. (См. также Дыхательная недостаточность, Одышка и Гипоксия.) Нарушение газообмена в легких… читать дальше . Часто встречается микроаспирация небольшого количества секрета верхних дыхательных путей; однако этот аспирированный материал очищается нормальными защитными механизмами легких. Термин аспирационная пневмония используется, когда нарушена способность защищать нижние дыхательные пути и/или аспирирован большой объем. Утопление Утопление Утопление – нарушение дыхания в результате погружения в жидкую среду. Это может быть несмертельным (ранее называлось почти утоплением) или смертельным исходом. Утопление приводит к гипоксии, которая может повредить… читать далее, а также вызвать воспаление легких. Инсульты могут быть ишемическими (80%), как правило, в результате… читать дальше или других неврологических заболеваний)
Инсульты могут быть ишемическими (80%), как правило, в результате… читать дальше или других неврологических заболеваний) Нефтепродукты и слабительные масла могут вызвать липоидную пневмонию. Вдыхание бензина и керосина также вызывает химический пневмонит (см. Отравление углеводородами Отравление углеводородами Отравление углеводородами может быть результатом проглатывания или вдыхания. Проглатывание, наиболее распространенное среди детей 5 лет, может привести к аспирационному пневмониту. Вдыхание, наиболее распространенное среди подростков… читать далее ).
Нефтепродукты и слабительные масла могут вызвать липоидную пневмонию. Вдыхание бензина и керосина также вызывает химический пневмонит (см. Отравление углеводородами Отравление углеводородами Отравление углеводородами может быть результатом проглатывания или вдыхания. Проглатывание, наиболее распространенное среди детей 5 лет, может привести к аспирационному пневмониту. Вдыхание, наиболее распространенное среди подростков… читать далее ). .. читать дальше и отек. Этот синдром может разрешиться спонтанно, обычно в течение нескольких дней, или может прогрессировать до острого респираторного дистресс-синдрома. Острая гипоксемическая дыхательная недостаточность (ОГРН, ОРДС) Острая гипоксическая дыхательная недостаточность определяется как тяжелая гипоксемия (PaO2 (см. также Общие сведения о механической вентиляции).) Воздушное пространство. Восполнение острой гипоксической дыхательной недостаточности (ОГДН) может привести… читать дальше Бактериальная суперинфекция возникает примерно у 25% больных
.. читать дальше и отек. Этот синдром может разрешиться спонтанно, обычно в течение нескольких дней, или может прогрессировать до острого респираторного дистресс-синдрома. Острая гипоксемическая дыхательная недостаточность (ОГРН, ОРДС) Острая гипоксическая дыхательная недостаточность определяется как тяжелая гипоксемия (PaO2 (см. также Общие сведения о механической вентиляции).) Воздушное пространство. Восполнение острой гипоксической дыхательной недостаточности (ОГДН) может привести… читать дальше Бактериальная суперинфекция возникает примерно у 25% больных Эмпиема (см. Этиология плеврального выпота) также иногда осложняет аспирацию.
Эмпиема (см. Этиология плеврального выпота) также иногда осложняет аспирацию. При абсцессе легкого, связанном с аспирацией, рентгенография грудной клетки может показать полостное поражение. Компьютерная томография с контрастным усилением (КТ) более чувствительна и специфична для абсцесса легкого и покажет круглое поражение, заполненное жидкостью или с воздушно-жидкостным уровнем. Аспирационный пневмонит и пневмония отличаются своим клиническим течением и неразличимы при визуализации.
При абсцессе легкого, связанном с аспирацией, рентгенография грудной клетки может показать полостное поражение. Компьютерная томография с контрастным усилением (КТ) более чувствительна и специфична для абсцесса легкого и покажет круглое поражение, заполненное жидкостью или с воздушно-жидкостным уровнем. Аспирационный пневмонит и пневмония отличаются своим клиническим течением и неразличимы при визуализации.

 Чаще всего это вызвано аспирацией выделений из ротовой полости у пациентов с нарушением сознания… читать далее, антибиотиками, а иногда и чрескожным или хирургическим дренированием. Многие практикующие врачи продолжают лечение антибиотиками до тех пор, пока рентгенограмма грудной клетки не покажет полное разрешение или только небольшую стабильную остаточную аномалию.
Чаще всего это вызвано аспирацией выделений из ротовой полости у пациентов с нарушением сознания… читать далее, антибиотиками, а иногда и чрескожным или хирургическим дренированием. Многие практикующие врачи продолжают лечение антибиотиками до тех пор, пока рентгенограмма грудной клетки не покажет полное разрешение или только небольшую стабильную остаточную аномалию. Следует прекратить прием седативных препаратов. Пациентам с дисфагией (из-за инсульта или других неврологических состояний) уже давно рекомендуется соблюдать диету со специальными текстурами, чтобы попытаться снизить риск аспирации, однако нет убедительных доказательств того, что это эффективно. Логопед может обучить пациентов определенным стратегиям (подтяжка подбородка и т. д.), чтобы снизить риск аспирации. Для пациентов с тяжелой дисфагией часто используется чрескожная гастростомия или еюностомическая трубка, хотя неясно, действительно ли эта стратегия снижает риск аспирации, поскольку пациенты все еще могут аспирировать оральные выделения и могут иметь рефлюкс при питании через гастростому.
Следует прекратить прием седативных препаратов. Пациентам с дисфагией (из-за инсульта или других неврологических состояний) уже давно рекомендуется соблюдать диету со специальными текстурами, чтобы попытаться снизить риск аспирации, однако нет убедительных доказательств того, что это эффективно. Логопед может обучить пациентов определенным стратегиям (подтяжка подбородка и т. д.), чтобы снизить риск аспирации. Для пациентов с тяжелой дисфагией часто используется чрескожная гастростомия или еюностомическая трубка, хотя неясно, действительно ли эта стратегия снижает риск аспирации, поскольку пациенты все еще могут аспирировать оральные выделения и могут иметь рефлюкс при питании через гастростому.
 , Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
, Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены. Пневмонию могут вызывать различные микроорганизмы, в том числе бактерии, вирусы и грибки.
Пневмонию могут вызывать различные микроорганизмы, в том числе бактерии, вирусы и грибки. Или у них может быть рвота, лихорадка и кашель, они могут казаться беспокойными или усталыми и лишенными энергии, или им трудно дышать и есть.
Или у них может быть рвота, лихорадка и кашель, они могут казаться беспокойными или усталыми и лишенными энергии, или им трудно дышать и есть. плюс опыт управления здоровьем.
плюс опыт управления здоровьем. Наиболее распространены бактерии и вирусы в воздухе, которым мы дышим. Ваше тело обычно предотвращает заражение легких этими микробами. Но иногда эти микробы могут одолеть вашу иммунную систему, даже если ваше здоровье в целом хорошее.
Наиболее распространены бактерии и вирусы в воздухе, которым мы дышим. Ваше тело обычно предотвращает заражение легких этими микробами. Но иногда эти микробы могут одолеть вашу иммунную систему, даже если ваше здоровье в целом хорошее.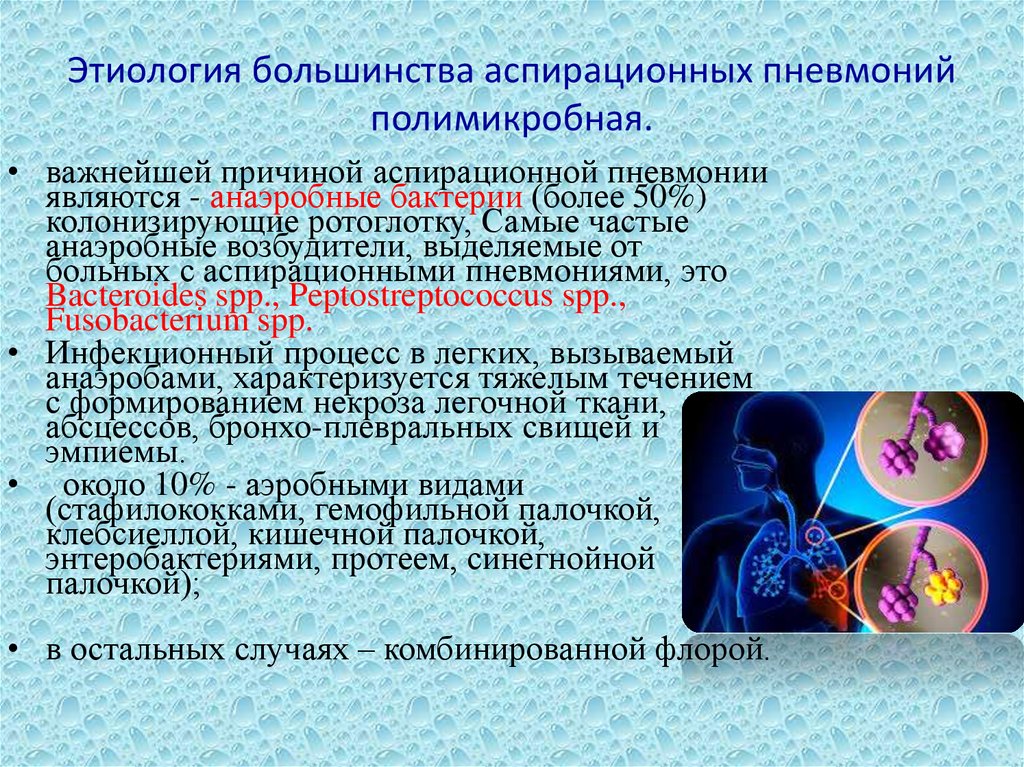 Ходячая пневмония — это неофициальное название, данное этому типу пневмонии, которая обычно недостаточно тяжелая, чтобы требовать постельного режима.
Ходячая пневмония — это неофициальное название, данное этому типу пневмонии, которая обычно недостаточно тяжелая, чтобы требовать постельного режима. Внутрибольничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам, а люди, которые ее заболевают, уже больны. Люди, которые находятся на дыхательных аппаратах (вентиляторах), часто используемых в отделениях интенсивной терапии, подвергаются более высокому риску этого типа пневмонии.
Внутрибольничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам, а люди, которые ее заболевают, уже больны. Люди, которые находятся на дыхательных аппаратах (вентиляторах), часто используемых в отделениях интенсивной терапии, подвергаются более высокому риску этого типа пневмонии.

