Боль при вдохе в печени: Боли в области печени: может ли болеть печень?
Почему болит печень и что с этим делать
1 июня 2020ЛикбезЗдоровье
Даже безобидный зуд спины может быть признаком серьёзной патологии. Не поленитесь провериться.
Поделиться
0Печень — один из самых больших органовLiver Deseases в нашем теле. Она помогает переваривать пищу, синтезировать жизненно необходимые вещества, выводить из организма токсины.
Если вдруг печень остановит работу, это аукнется серьёзными проблемами для всего организма — вплоть до летального исхода. Загвоздка в следующем: иногда распознать, что печень требует помощи, сложно.
Нарушения в работе печени — распространённая проблема. Только в США от этого страдаютLiver Pain по меньшей мере 30 миллионов человек.
Лайфхакер выяснил, как не пропустить опасные симптомы и что с ними делать.
Почему нельзя игнорировать то, что печень болит
Сразу скажем очень важную вещь. Если вы регулярно чувствуете неприятные — тянущие, спазматические, болезненные — ощущения в области печени, считайте это поводом немедленно обратиться к гепатологу, гастроэнтерологу или хотя бы терапевту. Сейчас объясним, почему.
Сейчас объясним, почему.
Вот она, печень, на рисунке ниже. Положите руку на правый бок, прикрыв ладонью рёбра, а пальцами, направив их в сторону пупка, подреберье — вы её нашли.
Сама по себе печень болеть не можетLiver Pain — Causes & Location, даже если ей действительно нехорошо: у неё нет болевых рецепторов. Обычно неприятные ощущения проявляются лишь в том случае, когда то или иное заболевание зашло достаточно далеко. Печень отекает, увеличивается и давит на стенки окружающей её оболочки (капсулы). В капсуле нервные окончания уже есть — так возникает чувство тяжести или боли.
Ещё раз: если появился дискомфорт в правом боку и повторяется несколько дней или длится дольше нескольких часов, — бегом к врачу.
Возможно, ничего серьёзного у вас не обнаружится. Может быть, причиной неприятных ощущений окажется не печень: болезненностью проявляют себя, например, камни в жёлчном пузыре (что тоже опасно). Но это тот самый случай, когда лучше перебдеть.
Какие ещё есть симптомы болезней печени
Боль в области печени — очевидный признак. Но не слишком-то частый. Иногда прогрессирующие заболевания этого органа дают о себе знать дискомфортом в совсем других местах: например, отдают в переднюю часть живота, поясницу, а порой даже в правое плечоLiver Pain.
А иногда болезненности нет вовсе. Человек живёт, не зная, что приближается к циррозу в той его стадии, справиться с которой медицина уже не сможет.
Чем раньше выявлены нарушения в работе печени, тем проще её восстановить. Поэтому важно знать и другие симптомы — прямые и косвенные. Сочетание сразу нескольких — повод как можно быстрее посетить терапевта или гепатолога.
- Быстрая утомляемость, немотивированная усталость в течение долгого времени — дней, недель.
- Потеря веса, особенно если она происходит без изменений в диете или образе жизни.
- Регулярная тошнота, головокружения.
- Снижение аппетита, горьковатый привкус во рту.

- Отёки, регулярно возникающие в районе лодыжек.
- Участившиеся случаи вздутия живота.
- Затянувшийся зуд непонятного происхождения — кожа может чесаться в любой области: на спине, груди, руках, ногах.
А если на фоне любого из этих симптомов вы обнаружите потемнение мочи, стул очевидно жёлтого или слишком светлого цвета, пожелтение кожи и слизистой глаз, ставший внезапно очень чувствительным (до болезненности) и мягким живот, — визит к медику должен перейти в разряд экстренных.
Если вас мутит, темнеет в глазах, вам больно или вы оцениваете своё состояние как очень нехорошее — это повод вызвать скорую.
Речь может идти о серьёзной интоксикации организма.
Почему болит печень
Существуют десятки заболеванийLiver Pain — Causes & Location, способных практически незаметно разрушить данный орган. Вот самые распространённые из них.
Вирусные гепатиты
Речь о воспалении печени, вызванном одним из гепатовирусов — А, В, С или D.
Самый безобидный из них (условно, в некоторых случаях он тоже может привести к летальному исходу) — вирус типа А, он же желтуха или болезнь Боткина. Это классическая «болезнь грязных рук»: как и другие кишечные инфекции, он передаётся с загрязнённой пищей — например, немытыми фруктами или водой. Главное преимущество болезни Боткина в том, что она очевидна, предотвратима (существуют прививки от вируса гепатита А) и чаще всего излечима без последствий для печени.
Вирусы В, С и более редкий D — вещи куда серьёзнее. Передаются они с биологическими жидкостями — например, кровью или спермой. Прививок от них нет, симптомы, как правило, стёрты, их можно спутать с обычным недомоганием. А тем временем эти гепатоинфекции в большинстве случаев становятся хроническими. В конечном итоге любой из этих гепатитов может перерасти в цирроз, печёночную недостаточность или даже рак печени.
Алкогольный гепатит
Тоже воспаление печени, только вызывает его не вирус, а алкоголь. Регулярное и неумеренное употребление спиртного перегружает печень, разрушает её изнутри и может в итоге привести к циррозу (так называют заболевание, при котором здоровая ткань печени замещается рубцовой и более не может выполнять свои функции).
Другие виды гепатитов
Кроме алкоголя, разрушительное действие на печень оказывают перебор с медикаментами или отравление тяжёлыми металлами. В таких ситуациях говорят о медикаментозном или токсическом гепатитах. Также он может быть аутоиммунным: когда иммунная система сбоит и атакует клетки собственной печени.
Жировая болезнь печени
Лишний жир в организме откладывается не только на талии и бёдрах, но и вокруг внутренних органов. В том числе он может накапливаться в клетках печени, увеличивая её размеры и мешая выполнять свои функции.
Абсцесс печени
Абсцесс (или киста) — это «карман» с инфицированной жидкостью или гноем, который образуется в печени. К нему могут привести бактериальные, грибковые или паразитарные инфекции. Как правило, такое заболевание сопровождается повышением температуры и достаточно ощутимым дискомфортом в области печени, так что просмотреть его сложно.
Рак печени
Одно из самых коварных заболеваний. Развивающаяся опухоль часто не даёт о себе знать, пока рак не переходит на поздние стадии. Онкология нередко незаметно «вырастает» из хронического гепатита или цирроза. Именно поэтому контролировать состояние печени необходимо — даже если, на первый взгляд, у вас ничего не болит.
Онкология нередко незаметно «вырастает» из хронического гепатита или цирроза. Именно поэтому контролировать состояние печени необходимо — даже если, на первый взгляд, у вас ничего не болит.
Что делать, если болит печень
Повторим: постарайтесь как можно быстрее попасть к врачу. Медик выслушает жалобы, проведёт осмотр, прощупает живот и, скорее всего, предложит сделать анализ крови — так называемые печёночные пробы и тест на вирусные гепатиты. Они помогут в общих чертах установить, насколько здоровой чувствует себя ваша печень.
Возможно, потребуются и другие исследования, например:
- УЗИ печени и желчевыводящих путей — чтобы определить размер органа и возможные повреждения;
- компьютерная или магнитно-резонансная томография;
- биопсия — манипуляция, в ходе которой кусочек ткани печени возьмут на лабораторный анализ.
Дальнейшее лечение будет зависеть от результатов анализов. Иногда, чтобы привести печень в чувство, достаточноLiver Pain лишь внести некоторые изменения в образ жизни:
- сбросить лишний вес;
- отказаться от алкоголя;
- перейти на здоровую диету, снизив содержание жирной пищи.

Но не все проблемы с печенью решаются так легко. Возможно, потребуется приём лекарств или операция. Окончательное решение о том, как именно восстанавливать повреждённый орган, должен принимать только врач. Ни в коем случае не занимайтесь самолечением — это может стоить вам жизни.
Читайте также 🚑❤🧠
- 15 симптомов рака, которые нельзя игнорировать мужчинам
- Как правильно сдавать анализы на аллергены
- 10 ранних симптомов деменции, которые нельзя игнорировать
- Как защититься от болезней сердца, вызванных стрессом
- Как не заразиться сифилисом и что делать, если это произошло
Кто кусает нас за печень? / Новости общества Красноярска и Красноярского края / Newslab.
 Ru
Ru11.01.2011
Помните это знакомое с детства ощущение, когда при беге начинает невыносимо колоть в правом боку? В таких случаях еще иногда советуют надавить пальцами на больную область. Вредно ли это и можно ли продолжать бег после появления такого ощущения?
Острый болевой печёночный синдром (а именно так по-научному называется данное состояние) чаще всего развивается во время быстрого бега вскоре после старта. В спортивной медицине выделяют две основные причины развития острого болевого печёночного синдрома: нарушения печёночного кровообращения и оттока желчи из печени.
Причины
В первом случае в результате интенсивной деятельности резко возрастают кровоток в работающих мышцах ног и объем оттекающей венозной крови в нижней полой вене, проходящей через печень. Механически нарушается отток крови из этого органа к сердцу. Это приводит к увеличению объема печени и давлению на печёночную капсулу, в которой расположены болевые рецепторы. Образно говоря, печень «разбухает», что и является причиной появления боли в правом подреберье.
Образно говоря, печень «разбухает», что и является причиной появления боли в правом подреберье.
Вторая причина развития болевого приступа связана с нарушением оттока желчи по печёночным протокам. Значение этого фактора возрастает при дискинезии желчных путей. Это заболевание связанно с изменением тонуса стенок желчных протоков, от которого затрудняется отток желчи. Воспаление желчного пузыря, расположенного под печенью, также может вызвать болевые ощущения в правом подреберье, однако характер боли при холецистите будет иной. Такая боль не обязательно связана с физическими нагрузками и обычно появляется с определенной периодичностью (если речь идет о хроническом процессе).
Таким образом, если приступ боли в правом подреберье начинается не только во время бега, но и в покое, в том числе после еды, имеет смысл обратиться к врачу и исключить (или подтвердить) диагноз дискинезии желчных путей или холецистита. Если же это состояние возникает исключительно во время физических нагрузок, от случая к случаю, то обычно оно объясняется ошибками в проведении тренировок. Разберемся, отчего же это происходит.
Разберемся, отчего же это происходит.
Не спортивно
Проявления острого болевого печёночного синдрома — итог специфической физиологической реакции организма на переход с относительного покоя к интенсивной физической работе, которое в спортивной медицине получило название «врабатывание». Происходят процессы развертывания функций дыхания, кровообращения и обмена энергии.
К примеру, пульс в состоянии покоя составляет 70 ударов в минуту, а во время быстрого бега — 170 ударов в минуту. Частота дыхания, соответственно, — 12 и 30-50 вдохов-выдохов в минуту и т. д. Для того, чтобы эти показатели достигли необходимого уровня, требуется определенное время, в среднем 3-5 минут. А вот для врабатывания двигательного аппарата требуются не минуты, а секунды. Например, для того чтобы бегун развил максимальную скорость, требуется всего 5 секунд: в спринтерском беге максимальная скорость достигается через 3,5-4 секунды — где-то с 35-го метра дистанции забега на 100 метров.
«Мёртвая точка» и «второе дыхание»
Такое несоответствие в работе систем организма вызывает диссонанс: мышцы уже работают на полную мощность, а кислорода для их работы не хватает. Именно в этот период наступает так называемая «мёртвая точка» — чувство тяжести и нехватки воздуха, желания прекратить бег. Если это состояние преодолеть, то через несколько минут процесс врабатывания завершится и «мёртвая точка» будет преодолена — это и есть «второе дыхание». Кстати говоря, «мёртвая точка» наблюдается не только при слишком быстром начале бега, но и при недостаточной тренированности.
Именно в этот период наступает так называемая «мёртвая точка» — чувство тяжести и нехватки воздуха, желания прекратить бег. Если это состояние преодолеть, то через несколько минут процесс врабатывания завершится и «мёртвая точка» будет преодолена — это и есть «второе дыхание». Кстати говоря, «мёртвая точка» наблюдается не только при слишком быстром начале бега, но и при недостаточной тренированности.
Итак, при развитии болевого печёночного синдрома в начале быстрого бега кровообращение печени не соответствует общему кровотоку, что и вызывает боль. Что же предпринять занимающимся бегом, чтобы избежать ее появления? В первую очередь уделить больше времени на разминку перед бегом — тогда процесс врабатывания дыхательной и кровеносной систем пройдет безболезненно. Суть такой разминки — постепенное наращивание интенсивности работы различных групп мышц, которые потребляют наибольшее количество кислорода, в первую очередь, речь идёт о мышцах ног.
Если все же, несмотря на проведенную разминку, острая боль в области печени все же появилась, необходимо снизить скорость бега. Если же и этого окажется недостаточным, то необходимо перейти на ходьбу.
Если же и этого окажется недостаточным, то необходимо перейти на ходьбу.
Дыхание
Следующий прием для купирования болевого приступа — проведение нескольких циклов брюшного дыхания. Необходимо сделать глубокий вдох с участием мышц передней брюшной стенки (при правильном выполнении живот увеличивается в объеме), затем выдох — живот втягивается как можно глубже. От этого упражнения происходит своеобразный массаж печени — при втягивании живота диафрагма прижимает этот орган к позвоночнику и выдавливает из него кровь.
После 3-4 таких дыхательных циклов нужно отдохнуть 30-60 секунд и повторить упражнение несколько раз. Обычно этих мероприятий (переход на ходьбу и брюшное дыхание) бывает достаточно для купирования болевого приступа. Примерно на этом же принципе основан и совет надавить на печень пальцами, однако делать это нужно непременно в состоянии покоя, да и эффект от такого «наружного массажа» уступает эффекту от дыхательных упражнений.
На пробежку!
Если вам приходилось ощущать колющую боль в печени во время упражнений в спортзале, не спешите ругать тренера: спровоцировать болевой приступ может и прием пищи незадолго до старта. Отнеситесь внимательнее к составу своего завтрака перед утренней пробежкой — заодно это поможет избежать тяжести в желудке во время физической нагрузки.
Отнеситесь внимательнее к составу своего завтрака перед утренней пробежкой — заодно это поможет избежать тяжести в желудке во время физической нагрузки.
Неподготовленным людям полезно начинать тренировки в беге… с ходьбы. Позже ходьбу чередовать с бегом. А потом уже переходить на один бег.
Итак, если вы занимаетесь бегом или только решили начать, во-первых, нужно проводить полноценную разминку перед бегом, во-вторых, — приступать к интенсивным занятиям постепенно, в-третьих, не забывать об умеренности в пище и, в-четвертых, не превышать оптимальной скорости бега, соответствующей состоянию тренированности на данный момент. Если соблюдать эти простые условия, бег (который, как известно, тренирует сразу все группы мышц) станет для вас любимым спортивным упражнением.
Ольга Дарсавелидзе
Поделиться 1817 Обсудить на форуме
Здоровье
Боль под лопаткой — лечение, симптомы, причины, диагностика
Видео
Заглавие
- Боль под левой лопаткой
- Боли под правой лопаткой
- Диагностика
- Методы лечения
Боль под лопаткой довольно распространенная жалоба у пациентов и нередко представляет трудности, как для диагностики, так и для лечения.
Боль под левой лопаткой
Боль под левой лопаткой может доставлять большой дискомфорт и влиять на качество жизни. Любая боль под левой лопаткой заслуживает внимания и требует посещения врача, так как причины болей под левой лопаткой довольно разнообразны и среди них могут быть серьезные состояния, иногда с угрозой для жизни человека.
Причины болей под левой лопаткой
- Травмы. Травмы лопатки встречаются достаточно часто и могут возникать как после тяжелых происшествий (например, при падениях, или ДТП), так и при подъеме и переносе тяжестей. Инволюционные изменения в костной ткани также могут приводить к повреждению лопатки из-за ослабления костной ткани и повреждения могут возникать даже при незначительных травмах
- Неправильное положение во время сна. Неправильное положение во время сна является наиболее частой причиной болей в плече и под левой лопаткой.
- ОРЗ или грипп.
 Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой.
Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой. - Дислокация плеча. Вывихи плеча могут быть достаточно болезненными и проявляться болями в плече и под лопаткой
- «Замороженное» плечо. Недостаток синовиальной жидкости вокруг плечевого сустава может приводить к ограничению движений и склеротическим изменениям в суставной капсуле и болям под лопаткой.
- Перелом. Перелома плеча является одной из самых болезненных причин болей в плече и под лопаткой.
- Бурсит. Воспаление суставной сумки нередко бывает причиной болей в плече и под лопаткой.
- Разрыв вращательной манжеты плеча. Чрезмерные нагрузки, вывихи могут приводить к повреждению вращательной манжеты, что также может быть причиной боли под лопаткой.
- Компрессия нервов. При компрессии нервов в области плеча при различных состояниях возможны болевые проявления под лопаткой и в руке.
- Триггерные точки.

- Подлопаточное воспаление. Подлопаточная мышца, участвует в ротации руки против часовой стрелки и вовнутрь. Достаточно часто эта мышца повреждается у спортсменов, что приводит к воспалению этой мышцы и болям под лопаткой.
- Импинджмент синдром. Это заболевание возникает при избыточной нагрузке на лопатку и происходит воспаление сухожилий и суставных сумок. Импинджмент сидром может привести к повреждению вращательной манжеты.
- Другие причины:
- Заболевания желчного пузыря могут быть причиной болей под лопаткой, как правило, под правой, но иногда под левой лопаткой. Воспалительные процессы в поджелудочной железе, плевре или перикарде могут давать болевые проявления как под лопаткой слева, так и справа.
- Язвенная болезнь желудка также может давать отраженную боль под левую лопатку.

- Заболевания сердца (миокардиты, пороки, ИБС) могут быть причиной болей под левой лопаткой. Приступы стенокардии также иногда проявляются болями под левой лопаткой.
- Воспалительные заболевания легких (например, пневмония) или легочная эмболия могут вызватьболь под лопаткой.
Боли под правой лопаткой
Боли под правой лопаткой являются обычным явлением, но самодиагностика, как и при болях под левой лопаткой достаточно проблематична. Боли под правой лопаткой могут быть признаком опасных для жизни состояний, и только врач может адекватно исключить серьезные причины болевого синдрома.
Причины болей под правой лопаткой.
- Холецистит. Желчнокаменная болезнь или острый холецистит могут приводить к появлению острых болей под правой лопаткой. Боль также может отдавать в правое плечо. Как правило, при желчнокаменной болезни необходимо оперативное лечение (удаление желчного пузыря).
- Инфаркт миокарда (стенокардия) могут давать боли в плече, под правую лопатку, в правое плечо, в шею.
 При аневризме аорты боль может иррадиировать в спину. Боли при таких состояниях, как правило,острые,интенсивные и требуют экстренной госпитализации.
При аневризме аорты боль может иррадиировать в спину. Боли при таких состояниях, как правило,острые,интенсивные и требуют экстренной госпитализации. - Заболевания печени
- Воспалительные процессы, инфекции печени, а также другие повреждения печени могут приводить к появлению болей под правой лопаткой. Бактериальные инфекции могут приводить к образованию карманов гноя в печени, и это будет сопровождаться не только болями, но и температурой и общим недомоганием. Рак печени также нередко приводит к появлению болей под правой лопаткой и в плече. Цирроз печени, особенно декомпенсированный, может приводить к накоплению жидкости в брюшной полости и приводить к болям под лопаткой и плече.
- Рак молочной железы
- Рак молочной железы является одним из наиболее распространенных видов рака и нередко является причиной болей как в правой, так и в левой подлопаточной областях.
- Артрит плечевого сустава может быть причиной болей под правой лопаткой.

- Биомеханические причины. Нарушения осанки или длительные статические нагрузки, такие как работа, за компьютером, особенно в неправильной позе, могут стать причиной мышечного спазма, который будет проявляться болями под правой лопаткой.
Симптомы, требующие экстренного обращения за медицинской помощью
- Наличие деформации, покраснения, отека в области плеча или лопатки, интенсивная боль, наличие недавно перенесенной травмы.
- Наличие острого болевого синдрома, сопровождающегося нарушением дыхания, сердцебиением, чувством нехватки воздуха.
- Наличие кровотечения или признаки перелома костных тканей.
- Боль, сопровождающаяся головокружением, обморок.
- Нарушение дыхания
Диагностика
Учитывая, что боли как под правой, так и левой лопаткой могут быть признаком серьезных угрожающих жизни состояний, то врачу, в первую очередь, необходимо исключить соматический, травматический и другой генез этих болей. Диагностика начинается с изучения истории болезни и физикального осмотра, который позволяет назначить необходимый план обследования. Применяются как лабораторные исследования, так и инструментальные (рентгенография, КТ, МРТ, сцинтиграфия, ЭНМГ УЗИ).
Диагностика начинается с изучения истории болезни и физикального осмотра, который позволяет назначить необходимый план обследования. Применяются как лабораторные исследования, так и инструментальные (рентгенография, КТ, МРТ, сцинтиграфия, ЭНМГ УЗИ).
Лечение
Лечение напрямую зависит от генеза болей. Если исключены серьезные соматические (травматические причины болей под лопаткой), то лечение болей, связанных с заболеваниями опорно-двигательного аппарата, проводится с использованием как медикаментозных так немедикаментозных методов лечения.
Отдых. Иногда достаточно полноценного отдыха для того, чтобы мышцы восстановились и болевые ощущения, связанные с перенапряжением мышц, исчезли.
Медикаментозное лечение включает в себя применение препаратов НПВС (мовалис, вольтарен, целебрекс), особенно когда речь идет о наличии воспалительных заболеваний. Возможно применение миорелаксантов при мышечном спазме, антидепрессантов при хронических болевых проявлениях, которые, как правило, сопровождаются депрессивными состояниями.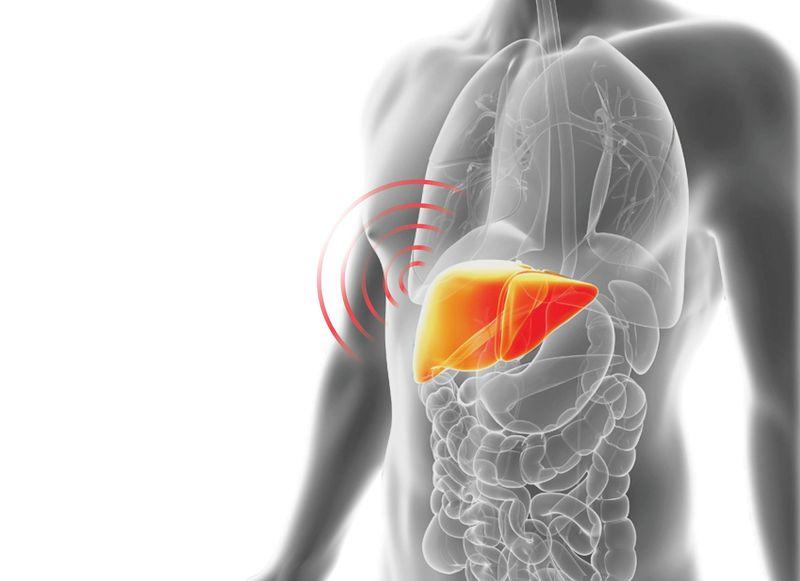
Физиотерапия позволяет уменьшить воспалительные явления в различных тканях, снизить болевые проявления, улучшить регенерацию.
Мануальная терапия позволяет снять мышечные блоки, улучшить мобильность двигательных сегментов.
ИРТ. Воздействие на биологически активные точки позволяет уменьшить болевые проявления, восстановить нормальную проводимость по нервным волокнам.
Массаж хорошо снимает мышечный спазм, помогает улучшить кровообращение и общее самочувствие.
Болит бок при беге: что делать
Все бегуны без исключения периодически сталкиваются с этой проблемой. Намного чаще она встречается у новичков. Что нужно делать, когда болит бок при беге, чтобы эта незначительная проблема не нарушала ваши тренировочные планы, мы узнали у профессиональных тренеров по бегу.
Следить за дыханием и осанкой
Илья Белоусов, главный тренер бегового клуба Run Or Die:
Если у вас нет хронических болезней печени, поджелудочной железы или желчного пузыря, то боль в правом или левом боку во время бега – это абсолютно естественное ощущение. Что же делать, чтобы боль прошла? Необходимо сбавить темп, лучше остановиться и восстановить дыхание, сделав несколько глубоких вдохов и выдохов.
Что же делать, чтобы боль прошла? Необходимо сбавить темп, лучше остановиться и восстановить дыхание, сделав несколько глубоких вдохов и выдохов.
Для того, чтобы избежать боли в боку во время бега, необходимо соблюдать следующие правила:
- всегда делайте разминку перед началом тренировки;
- никогда не бегайте на полный желудок;
- следите за дыханием, дышите равномерно, разговаривать во время бега не рекомендуется;
- следите за осанкой: ровная спина во время бега — залог правильного глубокого дыхания и ничем не сдавленной диафрагмы;
- темп и интенсивность тренировок должны наращиваться постепенно – это самое главное.
Ничего удивительного, если бок заболит после перерыва в тренировках. Если вы будете бегать регулярно и следовать плану тренировок, организм адаптируется к нагрузкам и к их постепенному увеличению, и о боли в боку можно будет забыть.
Перейти на шаг
Яна Хмелева, основатель и главный тренер школы бега Bestia. club:
club:
Бок болит обычно у новичков. Когда мы только начинаем заниматься, наше нетренированное сердце маленькое, капиллярных сосудов недостаточно. В процессе тренировок сетка капилляров разрастается. Когда мы бежим, вырабатывается лактат. Он поступает в кровь. Кровь очищается от лактата через печень. Капилляры не справляются с количеством крови, содержащей лактат, поэтому возникает спазм, и колет в боку.
Если начинает болеть бок, нужно перейти на шаг, дозировать нагрузку. Сильно не ускоряться вначале. Улучшать свою физическую форму следует постепенно.
Помассировать бок на выдохе
Сергей Сорокин, со-основатель и главный тренер марафонского клуба Jaxtor:
Печень не имеет нервных окончаний, поэтому печень не болит. Когда в этот орган поступает много крови, а выходит меньше, то печень увеличивается и начинает давить в те места, где присутствуют нервные окончания. Например, фасция (оболочка) печени имеет массу нервных окончаний, и при увеличении печени возникают болезненные ощущения.
Чтобы в боку перестало болеть, нужно глубоко вдохнуть и на сильном выдохе хорошенько помассировать район печени сильным нажатием. Тем самым вы стимулируете отток крови, и боль уйдет.
Накануне старта избегайте есть жирную, жареную, пищу, т.к. она перегружает печень, которой во время бега нужно перерабатывать молочную кислоту.
Всегда делать разминку
Максим Денисов, основатель и главный тренер школы Gepard:
Чаще всего бок начинает болеть у недостаточно тренированных людей. Если вы только начинаете бегать, то первое время можете часто сталкиваться с этой проблемой. Ничего страшного в этом нет. Просто снизьте темп до комфортного уровня. Продолжайте бегать, и с ростом тренированности все пройдет. С опытными бегунами такое случается гораздо реже, но и они тоже не застрахованы. Бок может прихватить в самый неподходящий момент, например, на соревнованиях.
Делайте хорошую разминку и никогда не стартуйте с полным желудком. Приезжайте на старт заранее с учетом времени на разогрев. Полноценная разминка – это 2 км бега в легком темпе, разминка суставов и несколько коротких ускорений. Обязательно рассчитывайте время приема пищи перед стартом или тренировкой.
Полноценная разминка – это 2 км бега в легком темпе, разминка суставов и несколько коротких ускорений. Обязательно рассчитывайте время приема пищи перед стартом или тренировкой.
Расслабиться и глубоко дышать
Денис Васильев, тренер бегового клуба Лаборатория бега Runlab, Санкт-Петербург:
Боль в правом подреберье – частая проблема при беге, особенно у новичков. Причин может быть много. Перечислю несколько основных.
Нагрузка на печень. Вспомните, когда был последний приём пищи, что вы ели перед бегом и накануне. Если это была тяжёлая пища, да ещё и съеденная непосредственно перед бегом, то причина, скорее всего, ясна. Если боль возникает регулярно, возможно, стоит пересмотреть свой рацион. Чтобы боль не застала врасплох на соревнованиях, советую брать с собой пару таблеток но-шпы или спазмалгона.
Искривление желчных протоков. В медицинской терминологии диагноз звучит иначе, но суть от этого не меняется: происходит нарушение оттока желчи. Но это, скорее, не патология, а особенность строения желчного пузыря. Если боитесь, что боль может настигнуть во время важного забега, то рекомендую заблаговременно до старта пропить курс желчегонного травяного сбора. Это простое, доступное и в то же время действенное средство. Перед применением препаратов рекомендуется консультация специалиста.
Если боитесь, что боль может настигнуть во время важного забега, то рекомендую заблаговременно до старта пропить курс желчегонного травяного сбора. Это простое, доступное и в то же время действенное средство. Перед применением препаратов рекомендуется консультация специалиста.
Нагрузка на сердце. Большой круг кровообращения снабжает насыщенной кислородом кровью наши органы и ткани. Если говорить простыми словами, то сердце работает в интенсивном режиме, толкает большой объём крови к органам и к печени в том числе. А печень не справляется с таким объёмом крови. В этом случае лучшим средством будет снизить темп бега и интенсивность нагрузки соответственно.
Во всех трёх случаях не помешает расслабиться, сделать несколько глубоких вдохов и выдохов, подключив в процесс дыхания диафрагму. Если боль возникает регулярно, то конечно же, следует обратиться к врачу.
Немного отдохнуть
Олег Бабчин, основатель и старший тренер школы «Второе дыхание»:
Любые болевые ощущения, кроме мышечных, необходимо уметь анализировать, выявлять действительно серьезные недуги или временные неудобства. Если побаливает левый бок, вполне вероятно, что это поджелудочная железа или селезенка. Как правило, это временный спазм, который можно нивелировать простой пальпацией или временным отдыхом, после чего можно продолжить тренировку.
Если побаливает левый бок, вполне вероятно, что это поджелудочная железа или селезенка. Как правило, это временный спазм, который можно нивелировать простой пальпацией или временным отдыхом, после чего можно продолжить тренировку.
Совсем другое дело, если заболел правый бок – это печень и примыкающие к ней звенья, желчевыводящие пути. В этом варианте стоит быть более осторожным, но возможны пути решения проблемы, как и с правым боком. Причин боли может быть несколько: поздний прием пищи, проблемы с сигнализирующими о боли органами, неправильный темп бега, при котором организм не справляется с переизбытком молочной кислоты.
Больше интересного о беге и триатлоне читайте в нашем Telegram-канале
Больше интересного о беге и триатлоне читайте в нашем Telegram-канале
СВЕЖИЕ ОБЗОРЫ
Как выбрать детские кроссовки для бега
Здоровье и любовь к спорту закладываются в детстве. Именно в это время можно и нужно прививать ребёнку основы правильного образа жизни. Важную роль при…
ПОПУЛЯРНОЕ
ЧИТАЙТЕ ТАКЖЕ
Почему колет в боку и что с этим делать — блог I Love Supersport
Почему колет в боку и что с этим делать — блог I Love SupersportЛекции
Журнал
Старты
Магазин
Еще
Москва
Сертификат
Помощь
14 сентября
#здоровье
#советы
#тренировки
Поделиться
Поделиться
Наверное, впервые каждый сталкивался с этим на уроках физкультуры — на очередном круге бегом трусцой по школьному стадиону вы чувствуете боль в боку и бежать становится невыносимо. Такая колющая боль может возникнуть даже при быстрой ходьбе, в правом или левом боку.
Из-за чего она возникает?
Если колет в правом боку, это боль в печени, если в левом — в селезёнке.
Причины появления таких ощущений — во внезапности физической нагрузки.
В состоянии покоя основная масса циркулирующей крови находится в грудной и брюшной полости и не циркулирует по кровеносному руслу, а находится в резерве. При физической нагрузке в организме происходит перераспределение кровотока в пользу работающих мышц. Но если мышцы начинают работать внезапно, то вегетативным функциям, которые обеспечивают их работу (дыхание и кровообращение), требуется для врабатывания несколько минут. То есть если вы начинаете быстро двигаться без предварительной разминки, кровь из резерва поступает в кровоток, но не успевает быстро оттекать от органов брюшной полости. Печень и селезенка переполняются кровью, увеличиваются в размерах и начинают давить на свои капсулы. В капсулах есть болевые рецепторы — они-то и дают сигнал в виде колющей боли.
Это типичная ошибка новичков — сразу начинать бежать быстро. Но, во-первых, это увеличивает риск разных неприятных ощущений — от головокружения до болей не только в боку, но и в коленях и неразогретых связках. И во-вторых, быстрый бег со старта сразу повышает ваш пульс до анаэробной зоны и вы очень устаёте уже на первых минутах — возможно, именно в этот момент вы подумаете «бег это не моё». Чтобы комфортно бегать в своей комфортной пульсовой зоне, мы в Школе бега выдаем ученикам пульсометры — когда сердце постепенно привыкнет к нагрузкам, вы сможете гораздо быстрее прогрессировать.
Но, во-первых, это увеличивает риск разных неприятных ощущений — от головокружения до болей не только в боку, но и в коленях и неразогретых связках. И во-вторых, быстрый бег со старта сразу повышает ваш пульс до анаэробной зоны и вы очень устаёте уже на первых минутах — возможно, именно в этот момент вы подумаете «бег это не моё». Чтобы комфортно бегать в своей комфортной пульсовой зоне, мы в Школе бега выдаем ученикам пульсометры — когда сердце постепенно привыкнет к нагрузкам, вы сможете гораздо быстрее прогрессировать.
Если же вы думаете, что бегать медленнее Усейна Болта это скучно — почитайте выдержки из блога бегуна Флориса Гирмана о том, как превратить раздражение от медленного бега в удовольствие.
Что делать, когда колет в боку?
Если боль уже появилась, то первым делом нужно уменьшить нагрузку — снизить скорость бега или даже перейти на ходьбу, и сделать несколько глубоких вдохов и выдохов. Глубокое дыхание позволяет ускорить отток крови от внутренних органов и нормализовать кровообращение.
Ещё один способ облегчить боль — как можно глубже втянуть живот. Таким образом вы проводите массаж печени, так как при втягивании живота диафрагма прижимает печень к позвоночнику и выдавливает из нее кровь. Когда перерастяжение капсулы печени или селезенки прекратится, боль пройдет.
Есть еще одна причина, которая может вызвать такой дискомфорт — это еда. Если вы начинаете бег сразу после еды, так же происходит перерастяжение капсул печени. Происходит это так: печень участвует в переваривании пищи, и если пища поступила в пищеварительный тракт, её сосуды расширяются. Расширяются также желчные протоки, по которым в кишечник начинает поступать желчь — отсюда и неприятные ощущения.
Можно ли предотвратить такую боль?
Можно и нужно. Перед любой тренировкой нужно обязательно сделать разминку — даже пять минут простых упражнений избавят вас от неприятных ощущений. Начинайте активные физические нагрузки не раньше, чем через 2-3 часа после еды и не пить слишком много воды во время тренировки.
Внезапные боли в боку могут навсегда испортить у вас впечатления от бега, но если разминаться,не забывать о технике бега и не злоупотреблять едой перед тренировками, бег принесет вам удовольствие, обещаем!
Поделиться
#здоровье
#советы
#тренировки
Спортивные программы
Спортивные программы
swimming
Школа
Школа плавания. Level 1
научиться плаватьчетыре недели
cycling
Абонемент
Тренировки на велотреке
2 или 3 занятия в неделювозможно разовое
cycling
Абонемент
Шоссейные велотренировки
Тренируйтесь регулярно и готовьтесь к личным целям в команде
три уровня сложностивозможны разовые
swimming
Школа
Школа плавания. Level 2
4 или 6 недельулучшить технику
Читайте также
Елена Федорова: «Я увидела тренера на фото и поняла, что хочу к нему в группу»
Елена — ученица I Love Runnig, которая недавно закончила школу бега у Марины Жалыбиной и теперь планирует пробежать 10-ку на Московском марафоне, а затем присоединиться к регулярной группе Runpass. …
…
Семь способов улучшить здоровье кишечника
Как вовремя заметить и решить проблемы с пищеварением.…
Интервью с Резедой Немцовой: «Раньше я терпеть не могла бег на длинные дистанции, а тут случилась любовь»
Резеда — руководительница филиалов в Севастополе и Симферополе. Мы задали ей несколько вопросов про ее невероятный путь в компании, цели и увлечения.…
Все записи
Острая боль внизу живота слева, справа — причины резкой, острой и колющей боли
20 августа 2018
Боль является защитной реакцией организма, его криком о помощи в случае, когда произошла какая-либо неполадка и что-то пошло не так.
Боль является защитной реакцией организма, его криком о помощи в случае, когда произошла какая-либо неполадка и что-то пошло не так.
Зависимо от длительности течения, различают острую и хроническую боль. За характером боль может быть колющей, режущей, резкой, схваткообразной, опоясывающей, распирающей, тупой, ноющей.
В сегодняшней статье мы расскажем, что такое острая боль внизу живота, какие причины болезненных ощущений и когда они могут возникать.
Острая боль внизу живота — достаточно распространенная жалоба как мужчин и женщин, так и детей. Причины острой боли внизу живота иногда могут крыться в банальном пищевом отравлении, а иногда могут свидетельствовать и о серьезной, угрожающей жизни, хирургической патологии.
Далее разберемся, какие основные причины острой боли внизу живота, о чем может говорить боль внизу живота справа и слева, какая патология сопровождается колющей и резкой острой болью.
Острая боль внизу живота слева
Чтобы разобраться, по каким причинам может возникать острая боль в левом боку внизу живота, следует знать, какие органы сюда проецируются. Итак, область внизу живота слева состоит из надлобковой области и левой подвздошной области.
- Сюда проецируются:
- сигмовидная кишка (отдел толстой кишки),
- часть мочевого пузыря,
- левый мочеточник,
- левые придатки матки у женщин.

Поэтому чаще всего острая боль внизу живота слева связана с поражением именно этих органов.
- Острая боль в левом боку внизу живота может подсказывать о наличии следующих заболеваний:
- Заболевания кишечника такие, как воспаление сигмовидной кишки (сигмоидит), дивертикулез сигмовидной кишки, синдром раздраженного кишечника, неспецифический язвенный колит, болезнь Крона, кишечная непроходимость, полипы, злокачественные новообразования кишки.
- Урологические заболевания, например цистит, уретрит, мочекаменная болезнь, пиелонефрит, почечная колика.
- Заболевания репродуктивной системы, в отдельности эндометрит, эндометриоз, оофорит, острый аднексит, киста яичника, апоплексия яичника, злокачественные новообразования придатков матки, внематочная беременность, разрыв маточной трубы, угроза выкидыша, или самопроизвольный аборт в ходу у женщин также могут быть причиной острой боли. Простатит, эпидидимит, злокачественные новообразования простаты — причины острой боли внизу живота слева у мужчин.

- Неврологические заболевания такие, как защемление седалищного нерва, межпозвоночная грыжа.
Острая боль внизу живота слева также может возникать при кишечных инфекциях, в отдельности при дизентерии, паразитозах (глистная инвазия, аскаридоз), перитоните, наличие контрацептивной спирали, патологически болезненных менструациях и, само собой, при травмах.
Острая боль внизу живота справа
- Острая боль внизу живота справа также зачастую связана с поражением органов, которые сюда проецируются, и именно:
- слепая кишка (отдел толстой кишки) и аппендикс (червеобразный отросток),
- правый мочеточник,
- часть мочевого пузыря,
- правые придатки матки у женщин.
Острая боль в правом боку внизу живота может свидетельствовать о заболеваниях кишечника, мочеполовой патологии, об урологических, онкологических, неврологических заболеваниях.
Как известно, острая боль внизу живота справа — наиболее характерный симптом аппендицита (воспаление червеобразного отростка), который при отсутствии немедленной хирургической помощи может привести к перитониту.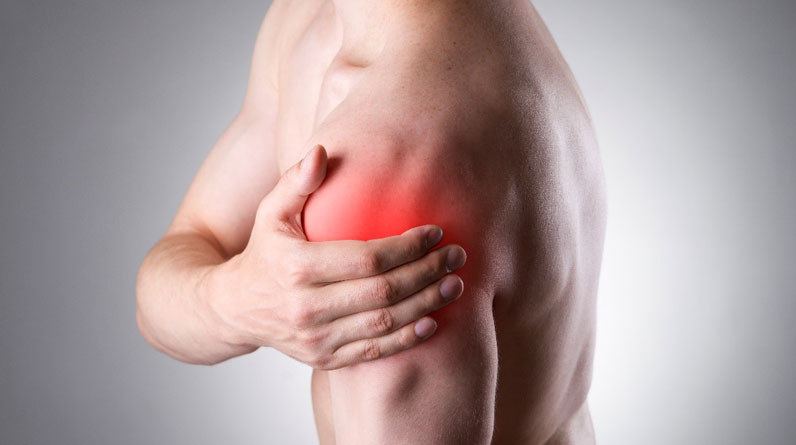
Нередко острая боль в правом боку внизу живота наблюдается при увеличении печени, при нарушении, или патологическом течении беременности, при паразитозах (глистная инвазия, аскаридоз), венерических заболеваниях, кишечных инфекциях, запорах, мезентериальном тромбозе, спаечной болезни и др.
О чем может говорить острая колющая боль внизу живота
Боль может быть различной за характером и силой — острая колющая боль внизу живота, режущая, кинжальная, распирающая, тупая, ноющая. Заподозрить то, или иное заболевание помогает не только локализация, но и характер боли, поэтому очень важно уточнить у пациента этот момент.
- Итак, острая колющая боль внизу живота может быть следствием следующих причин:
- Временный спазм мышц.
- Воспалительные заболевания кишечника, мочевыводящей, репродуктивной системы.
- Патологическое течение беременности.
Острая колющая боль внизу живота может сопровождать и нормальную беременность. В этом случае она физиологическая и связана с увеличением матки, вследствие чего сокращаются отдельные мышечные волокна. В любом случае, при часто повторяющихся колющих болях необходимо обратиться к врачу и выяснить точную причину.
В этом случае она физиологическая и связана с увеличением матки, вследствие чего сокращаются отдельные мышечные волокна. В любом случае, при часто повторяющихся колющих болях необходимо обратиться к врачу и выяснить точную причину.
О чем свидетельствует резкая острая боль внизу живота
Резкая острая боль внизу живота — частый симптом хирургической патологии.
Итак, при аппендиците может наблюдаться резкая острая боль внизу живота справа, при апоплексии яичника боль резкая и часто иррадиирует в промежность, при перитоните она разлитая.
Резкая острая боль внизу живота может также наблюдаться при беременности вне матки, при разрывах маточных труб, при перекруте ножки яичника, при мезентериальном тромбозе, почечной колике, при самопроизвольном аборте, или его угрозе, при преждевременном отслоении плаценты, остром простатите у мужчин и др.
В случае появления резкой острой, или колющей боли внизу живота, следует немедленно обратиться к врачу, так как она может свидетельствовать о серьезной, нередко даже угрожающей жизни патологии.
Симптомы, причины, методы лечения и многое другое
Часто нам помогают, когда что-то болит. Но когда дело доходит до печени, может быть трудно точно определить источник боли и знать, когда обратиться к врачу.
Боль в печени обычно носит генерализованный характер и не сосредоточена в определенной области. В этой статье вы узнаете, как может ощущаться боль в печени, какие типы проблем вызывают боль в печени и что вам следует делать, если вы подозреваете, что у вас проблемы с печенью.
Ваша печень расположена в нижней части грудной клетки и слегка наклонена, чтобы занимать больше места с правой стороны живота, чем с левой. Ваш живой лежит чуть выше вашего желудка на левой стороне живота и тонкой кишки на правой стороне.
Боль в печени трудно диагностировать, поскольку она может принимать различные формы. Кроме того, ваша печень на самом деле не содержит нервов, которые чувствуют боль, поэтому дискомфорт обычно является результатом воспаления или повреждения окружающих тканей.
Более 80 процентов людей с циррозом (заболеванием, сопровождающимся рубцеванием печени) жалуются на боль, обычно описываемую как тупую или пульсирующую. Об этой боли часто сообщают в основном в животе, но люди с циррозом печени могут также жаловаться на боль в спине, плечах и крупных суставах.
Заболевание печени может быть источником отраженной боли, при которой дискомфорт ощущается не в той области, где действительно возникла проблема. Плечи и шея являются распространенными местами боли, исходящей из печени.
Заболевания печени также могут вызывать воспаление по всему телу, приводя к общему ощущению дискомфорта. Асцит или скопление жидкости в брюшной полости, вызванное заболеванием печени, может привести к острой боли или даже боли при дыхании.
Что делает печень?
Печень — самый большой твердый орган в вашем теле, вес которого составляет около 3 фунтов. Это главный фильтр для вашего тела, удаляющий вредные вещества или токсины и балансирующий ваш метаболизм. Печень вырабатывает желчь, пищеварительную жидкость, а также производит и хранит такие белки, как альбумин — важный белок, который регулирует объем крови и баланс жидкости в организме.
Печень вырабатывает желчь, пищеварительную жидкость, а также производит и хранит такие белки, как альбумин — важный белок, который регулирует объем крови и баланс жидкости в организме.
Кроме того, ваша печень также хранит и управляет:
- белками, способствующими свертыванию крови (тромбоцитами)
- белками и веществами, поддерживающими иммунную функцию
- жирорастворимые витамины
- повышенный уровень сахара в крови, который трансформируется в долговременный гликоген
Без нормально функционирующей печени вы столкнетесь с такими проблемами, как накопление токсинов, неконтролируемое кровотечение из-за плохой свертываемости крови и усиление инфекций.
Боль в печени может сигнализировать о проблемах в самой печени или в других частях тела. Состояния, которые непосредственно влияют на печень и могут привести к боли, включают:
- чрезмерное употребление алкоголя
- гепатит или воспаление печени
- неалкогольная жировая болезнь печени
- цирроз печени
- синдром Рея, вызывающий отек печени и головного мозга вены, идущие от печени, закупорены
- Болезнь Вильсона, вызывающая накопление слишком большого количества меди
- Тромбоз воротной вены, при котором вена, ведущая к печени, закупорена или сужена
- абсцесс печени или очаг инфекции
- кисты печени или мешковидные образования
- травма или повреждение печени
Насколько распространены заболевания печени?
Около 4,5 миллионов американцев живут с заболеваниями печени.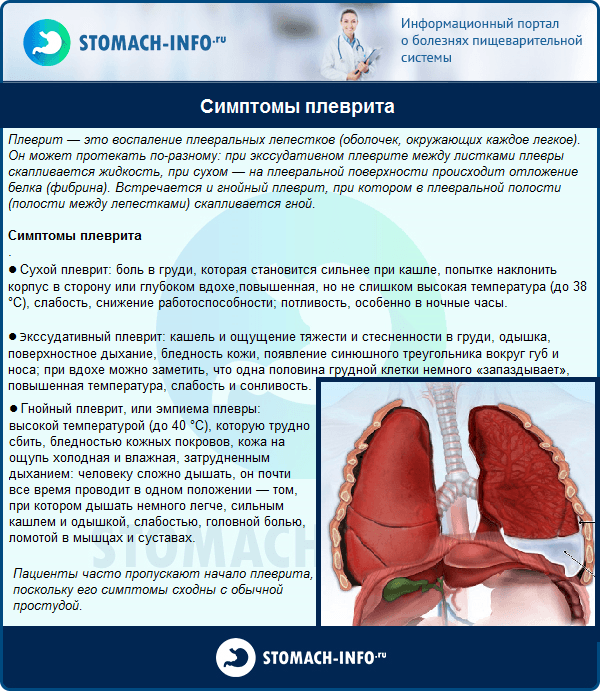 Это примерно 2 процента взрослых. Гепатит, неалкогольная жировая болезнь печени и чрезмерное употребление алкоголя являются наиболее распространенными причинами заболевания печени.
Это примерно 2 процента взрослых. Гепатит, неалкогольная жировая болезнь печени и чрезмерное употребление алкоголя являются наиболее распространенными причинами заболевания печени.
Иногда поражение печени вызывает боль в других частях тела. Поскольку в печени нет болевых рецепторов, могут болеть окружающие ткани и другие области тела, такие как шея и плечи.
Многим людям трудно точно определить место боли, связанной с заболеванием печени, поскольку она часто поражает брюшину. Это мембрана, которая выстилает брюшную стенку и органы внутри нее.
Синдром Фитца Хью Кертиса является одним из примеров сложного заболевания, которое может поражать печень и вызывать генерализованную боль в животе.
Это редкое заболевание встречается в основном у женщин и может быть осложнением воспалительного заболевания органов малого таза. Поражает брюшину и ткани вокруг печени. Люди с этим заболеванием обычно жалуются на внезапную сильную боль в верхней правой части живота, плече и правой руке.
Боль — не единственный симптом, который может возникнуть при заболевании печени. Поскольку ваша печень производит и хранит жизненно важные питательные вещества и отфильтровывает токсины, вы заметите всевозможные проблемы, если этот жизненно важный орган не выполняет свою работу.
Некоторые не связанные с болью симптомы, характерные для заболеваний печени, включают:
- утомляемость
- пожелтение кожи или белков глаз (желтуха)
- потемнение мочи
- отек лодыжек или ног
- кожный зуд
- потеря аппетита
Употребление алкоголя является одним из основных факторов риска, связанных с заболеванием печени. Печень фильтрует все виды вредных веществ, которые проходят через ваше тело. Это включает в себя такие вещи, как побочные продукты продуктов, которые вы едите, лекарства и алкоголь.
Вы можете снизить риск развития заболевания печени, выполняя следующие действия:
- избегая приема слишком большого количества лекарств
- консервативно употребляя алкоголь
- избегание вредных химикатов и пестицидов
- избегание совместного использования игл
- осторожность при нанесении татуировок или пирсинга и использование одноразовых инструментов
- сбалансированное питание
- регулярные физические упражнения может вызвать повреждение печени, поэтому рекомендуется по возможности сделать прививку от таких вирусов, как вирус гепатита А и вирус гепатита В.
 Вы также должны пройти обследование на гепатит С, рак печени и диабет.
Вы также должны пройти обследование на гепатит С, рак печени и диабет.Заметить ранние признаки заболевания печени бывает непросто. Усталость является наиболее распространенным ранним симптомом, и этот симптом может быть связан со многими состояниями и факторами образа жизни.
Часто заболевание печени не подозревают до тех пор, пока у вас не появятся более поздние симптомы заболевания, такие как легкие синяки, желтуха, зуд или боль в животе. Если вы испытываете следующие симптомы, у вас может быть острая печеночная недостаточность, и вам следует записаться на прием к врачу или обратиться за неотложной помощью:
- диарея
- кровотечение, которое не останавливается
- рвота или кашель с кровью
- спутанность сознания
- очень желтые глаза или кожа
- дискомфорт или боль в правой части живота
- вздутие живота из-за скопления жидкости
14
Самая важная часть защиты здоровья вашей печени — открыто сообщать своему врачу обо всех лекарствах, которые вы принимаете, что вы едите и сколько вы пьете.
 Все это может повлиять на риск развития заболевания печени.
Все это может повлиять на риск развития заболевания печени.Поговорите с врачом, если вы принимаете решения, которые могут повлиять на здоровье вашей печени, чтобы получить помощь, а также соответствующие прививки и обследования.
Если у вас есть семейный анамнез заболеваний печени или вы подвержены риску развития заболевания печени, ваш врач может захотеть регулярно посещать вас для общего медицинского осмотра и анализа крови. Обследования на предмет заболеваний печени могут включать:
- визуальный осмотр на предмет вздутия живота или воспаления
- проверка кожи и глаз на наличие желтухи
- функциональные пробы печени
- УЗИ
- КТ
- МРТ
- биопсия печени
состояния пищеварительной системы.
Примеры тестов, которые специально проверяют печень, могут включать транзиторную эластографию, которая может измерить жесткость вашей печени и проверить наличие цирротических рубцов.
Способ лечения боли в печени зависит от ее причины.
 Если боль в печени является результатом краткосрочных проблем с диетой или употреблением алкоголя, могут помочь следующие домашние средства:
Если боль в печени является результатом краткосрочных проблем с диетой или употреблением алкоголя, могут помочь следующие домашние средства:- пить больше воды
- избегать употребления алкоголя
- избегать жирной пищи
- проверять осанку и сидеть прямо, чтобы снять нагрузку с печени
- потреблять достаточно белка
- следить за уровнем холестерина
- заниматься спортом
Если ваши симптомы продолжаются в течение нескольких часов или дней, обратитесь к врачу. Возможно, вам потребуется дополнительное лечение. Печень способна восстанавливаться, поэтому ранние действия и изменение образа жизни могут позволить вам обратить вспять некоторые повреждения печени.
Избегайте приема безрецептурных обезболивающих, таких как ацетаминофен или ибупрофен, для лечения болей в печени. Эти лекарства проходят через вашу печень и могут ухудшить вашу боль и общее состояние печени.
В большинстве случаев врач прописывает режим, включающий сбалансированную диету и физические упражнения, а также лекарства для конкретных проблем с печенью.
 Эти лекарства могут включать:
Эти лекарства могут включать:- противовирусные препараты, такие как ламивудин (Эпивир) и адефовир (Хепсера), которые можно использовать для лечения хронических инфекций печени при гепатите В
- ледипасвир/софосбувир (Харвони) при гепатите С
- лактулоза для снижения уровня аммиака
- рифаксимин для предотвращения накопления аммиака
В крайних случаях заболевания печени может потребоваться диализ печени (используемый для очистки крови) или трансплантация печени.
Лечение рака печени
Если боль в печени вызвана раком печени, врач может посоветовать вам, как лучше остановить распространение рака.
Скорее всего, вам потребуется направление к онкологу (онкологу) и скорейшее лечение, так как в зависимости от типа рак печени может быть агрессивным и быстро расти.
В некоторых случаях повреждение печени от гепатита, ацетаминофена, воздействия других токсинов, рака или алкоголя невозможно обратить вспять. В этих случаях врач может порекомендовать трансплантацию печени как лучший вариант лечения.

Печень — не самый изученный орган, но один из самых важных. От фильтрации крови до защиты от инфекций печень выполняет ряд жизненно важных функций.
Хотя в самой печени нет болевых клеток, проблемы с печенью могут вызывать боль или дискомфорт в других местах — обычно в брюшной полости.
Если у вас есть боль в верхней правой части живота, боль в плече или другие общие неприятные ощущения в животе, которые не проходят, запишитесь на прием к врачу. У вас есть хорошие шансы обратить вспять заболевание печени, если вы поймаете его и внесете изменения на ранней стадии.
Что такое ушиб печени
Печень представляет собой большой клиновидный орган, расположенный чуть ниже грудной клетки и легких. Это жизненно важно для фильтрации токсинов из вашей крови, создания желчи для переваривания жиров и создания веществ, которые помогают вашей крови сгущаться.
Ваша печень удерживает примерно 1 пинту крови вашего тела в любой момент времени. Из-за своего размера и расположения это также один из наиболее травмируемых органов в вашем теле, особенно когда речь идет о травме тупым предметом.

Ваша печень расположена прямо под диафрагмой, с правой стороны живота. Это самый большой внутренний орган в вашем теле.
Из-за своего относительно большого размера и расположения в передней части тела он уязвим для травм, особенно если вы получите удар в живот.
Существует ряд распространенных причин травм, которые могут привести к поражению печени. Примеры травм тупым предметом включают:
- удар в область живота
- дорожно-транспортные происшествия
- несчастный случай с пешеходом
- падение
- огнестрельное или ножевое ранение
- несчастный случай на производстве или в сельском хозяйстве :
- гематома, развивающаяся при повреждении стенки кровеносного сосуда, приводящая к скоплению крови вне кровеносного сосуда
- надрыв (разрыв) печени, который может быть неглубоким и не вызывать кровотечения или может быть глубокой и вызывать сильное кровотечение
- потеря кровоснабжения печени
Категории повреждений печени
Всемирное общество неотложной хирургии делит повреждения печени на четыре типа категорий или степеней.
 Они обеспечивают краткую справку, помогающую определить, насколько серьезно повреждение печени. Чем выше степень, тем тяжелее поражение печени.
Они обеспечивают краткую справку, помогающую определить, насколько серьезно повреждение печени. Чем выше степень, тем тяжелее поражение печени.Травмы 1 или 2 степени Травмы 3 или 4 степени гематома занимает менее 10 см печени и не распространяется повреждения вен печени вызывают обильное кровотечение рваная рана глубиной менее 1 см и не кровоточащая рваная рана глубокая и нарушает участки печени кровообращение считается стабильным кровопотеря кровоснабжение печени кровообращение считается нестабильным По оценкам, от 80 до 90 процентов людей, перенесших удар по печени, получают травмы 1-2 степени тяжести. Врачи обычно могут лечить их нехирургическим путем.
В некоторых случаях, особенно при травмах более высокой категории, повреждение печени может привести к летальному исходу.

Поскольку орган находится внутри тела, может быть трудно идентифицировать симптомы. Есть несколько маркеров, которые могут показать, что ваша печень была ушиблена или повреждена. Они могут включать:
- постоянную одышку
- головокружение или предобморочное состояние
- бледность
- постоянную кровопотерю как наружную, так и внутреннюю
- внезапная и сильная боль в спине и животе
- необъяснимое вздутие живота
Стоит отметить, что симптомы ушиба печени могут различаться в зависимости от уровня травмы. Если синяк не был слишком сильным, вы все равно можете ощущать некоторую чувствительность или незначительную боль, обычно под ребрами.
Если вы получили какую-либо травму, такую как автомобильная авария, падение или удар в живот, жизненно важно обратиться за неотложной медицинской помощью.
Даже если вы не испытываете боли или не чувствуете, что у вас есть какие-либо травмы, у вас все равно могут быть повреждения внутренних органов.

Ушиб печени может вызвать кровотечение, которое вы можете не увидеть и не почувствовать. Через некоторое время кровотечение может начать влиять на ваше самочувствие, и ваше кровяное давление может быстро упасть. Если вы получите лечение как можно скорее, врачи смогут предотвратить это.
Для диагностики повреждения печени врачи обычно используют комбинацию визуализации и анализов крови, а также физикальное обследование.
Если вы обращаетесь в отделение неотложной помощи или к своему основному врачу после удара по печени, они могут использовать некоторые или все из следующих тестов:
- УЗИ. Это быстрый и безболезненный визуализирующий тест, в котором используются ультразвуковые волны для определения наличия активного или значительного кровотечения в печени. Он также может определить скопление крови, которое может возникнуть в брюшной полости из-за повреждения печени.
- Компьютерная томография. Компьютерная томография — это безболезненное визуализирующее исследование, позволяющее получить изображения внутренней части печени.
 Это поможет вашему врачу увидеть, насколько серьезна травма печени и есть ли повреждения в более глубоких частях вашей печени.
Это поможет вашему врачу увидеть, насколько серьезна травма печени и есть ли повреждения в более глубоких частях вашей печени. - Ангиограмма. Ангиограмма, также известная как артериограмма, позволяет получить изображения ваших артерий. Ваш врач будет использовать контрастное вещество или краситель, введенный через внутривенную (IV) линию, чтобы посмотреть на поток крови. Он может сказать вашему врачу, если кровь выходит через разрывы стенок кровеносных сосудов в вашей печени. В идеале ваш врач может использовать эти изображения для выявления и остановки кровотечения.
- Анализы крови. Ваш врач может взять кровь из вены и проверить ее, чтобы убедиться, что химический состав вашей печени здоров. Этот тип теста может показать, есть ли у вас правильные уровни ферментов печени, белков и билирубина в крови. Он также может сказать, потеряли ли вы значительное количество крови или у вас достаточно соединений, необходимых для свертывания крови.

Врачи могут быстро выполнить большинство из этих тестов, чтобы определить, есть ли какие-либо повреждения печени и насколько они серьезны. Если у вас есть другие травмы, ваш врач может использовать эти и другие тесты для диагностики этих травм.
Лечение ушиба печени может различаться в зависимости от серьезности травмы и уровня симптомов, которые вы испытываете.
Легкие травмы
В соответствии с последними рекомендациями консервативное лечение следует считать стандартным лечением всех степеней кровоподтеков печени, когда нет необходимости в хирургическом вмешательстве. Эти неоперативные меры могут включать ангиоэмболизацию или ангиографию, которые являются минимально инвазивными процедурами, при которых врачи используют визуализацию, чтобы помочь закрыть артерии, которые теряют слишком много крови.
При незначительных ушибах печени врачи обычно рекомендуют время и тщательное наблюдение.
Травмы средней и тяжелой степени
Тяжелые травмы от ушиба печени могут потребовать хирургического лечения, чтобы остановить кровотечение и контролировать любое дальнейшее повреждение, которое может произойти с печенью.

Ангиоэмболизация также может использоваться в случаях тяжелых или умеренных травм для остановки кровотечения даже после того, как врачи попытались остановить или контролировать кровотечение.
Другим методом лечения, который может помочь при возможном кровотечении, является реанимационный эндоваскулярный баллон, который помещается в аорту для остановки кровотечения.
Благодаря достижениям в области визуализации и лечения ваш врач или медицинский персонал могут внимательно наблюдать за вами, чтобы убедиться, что вы не теряете кровь, и поддерживать артериальное давление.
Пока вы находитесь под наблюдением, вам, вероятно, придется часто сдавать образцы крови. Если вы потеряли много крови, врач может порекомендовать переливание крови. Они также могут предложить переливание определенных соединений крови, которые способствуют свертыванию крови.
Удар по печени может вызвать болезненные ощущения и боль. Если ваш врач рекомендует лечение травмы в домашних условиях, вот несколько шагов, которые вы можете предпринять, чтобы помочь своему выздоровлению:
- Отдых.
 Достаточный отдых позволяет вашему телу и печени восстановиться. Это также снижает риск повторного повреждения печени.
Достаточный отдых позволяет вашему телу и печени восстановиться. Это также снижает риск повторного повреждения печени. - Избегайте алкоголя. Ваша печень расщепляет любой алкоголь, который вы пьете. Если вы повредили печень, отказ от алкоголя снижает нагрузку на печень.
- Ограничьте безрецептурные лекарства. Ваша печень отвечает за расщепление многих лекарств, включая ацетаминофен (тайленол). Спросите своего врача, какие лекарства вам следует избегать или ограничивать, пока ваша печень заживает.
Позвоните в службу экстренной помощи 911 или в местные службы экстренной помощи, если во время выздоровления у вас возникнут какие-либо из следующих симптомов:
- одышка
- сильная боль в животе
- учащенное сердцебиение
- головокружение
Размер, расположение и количество кровеносных сосудов в печени делают ее уязвимой для травм и кровотечений в результате ударов тупым предметом.

В зависимости от силы воздействия травма печени может привести к травмам, которые варьируются от незначительных до потенциально опасных для жизни.
В некоторых случаях вы можете не чувствовать боли или знать, что у вас внутреннее кровотечение. Вот почему важно обратиться за медицинской помощью, если у вас была какая-либо травма правой верхней части живота или правой нижней части грудной клетки, где находится ваша печень.
Своевременное обращение за медицинской помощью поможет свести к минимуму возможные осложнения.
Тромбоз воротной вены (ТВВ): симптомы, причины и лечение
Что такое тромбоз воротной вены (ТВВ)?
Тромбоз воротной вены (ТВВ) представляет собой тромб воротной вены, также известный как печеночная воротная вена. Эта вена позволяет крови течь от кишечника к печени. PVT блокирует этот кровоток. Хотя ТВВ поддается лечению, оно может быть опасным для жизни.
Сгустки крови чаще образуются, когда кровь течет в организме неравномерно.
 Хотя врачи обычно не знают, что вызывает тромбоз воротной вены, существует ряд факторов риска развития этого состояния.
Хотя врачи обычно не знают, что вызывает тромбоз воротной вены, существует ряд факторов риска развития этого состояния.Некоторые из наиболее распространенных включают:
- воспаление поджелудочной железы
- аппендицит
- морская инфекция из культи пуповины у младенцев
- полицитемия или избыток эритроцитов
- рак
- оральные контрацептивы
- цирроз печени
- заболевание печени
- травма
Другие факторы риска, которые могут способствовать ТВВ, включают беременность и хирургическое вмешательство. В обоих случаях кровь с большей вероятностью свернется, ограничивая приток крови к другим конечностям. В более тяжелых случаях эти факторы могут вызвать опасные для жизни осложнения.
Во многих случаях ТВВ симптомы могут быть незначительными или отсутствовать вовсе. Некоторые из наиболее распространенных симптомов менее выраженного сгустка:
- боль в верхней части живота
- вздутие живота из-за избытка брюшной жидкости
- лихорадка
Если у вас более тяжелый случай тромбоза воротной вены, у вас может развиться портальная гипертензия или высокое кровяное давление в воротной вене.
 Это состояние вызывает спленомегалию или увеличение селезенки из-за давления, препятствующего нормальному кровотоку. По мере увеличения селезенки количество лейкоцитов резко уменьшается, что увеличивает риск инфекции. Портальная гипертензия также может вызывать варикозное расширение вен (аномально увеличенные кровеносные сосуды) в пищеводе или желудке, что может привести к кровотечению.
Это состояние вызывает спленомегалию или увеличение селезенки из-за давления, препятствующего нормальному кровотоку. По мере увеличения селезенки количество лейкоцитов резко уменьшается, что увеличивает риск инфекции. Портальная гипертензия также может вызывать варикозное расширение вен (аномально увеличенные кровеносные сосуды) в пищеводе или желудке, что может привести к кровотечению.Other severe symptoms of portal vein thrombosis include:
- spiking fevers
- chills
- liver pain
- vomiting blood
- yellowing of the skin, or jaundice
- varices and gastric bleeding
- bloody or tarry stools
Симптомы ТВВ уникальны, и врачи часто могут определить наличие тромба в воротной вене, если у вас есть комбинация следующих симптомов:
- увеличение селезенки
- кровотечение из варикозно расширенных вен
- рвота с кровью
- инфекции печени
Существует также ряд тестов, помогающих определить размер и опасность тромбоза воротной вены.

1. Ультразвуковая допплерография
Это неинвазивный тест, при котором звуковые волны отражаются от правильно функционирующих эритроцитов. В то время как обычные УЗИ используют звуковые волны для создания изображений, они не могут показать кровоток. Ультразвуковая допплерография, с другой стороны, может использовать визуализацию для отображения кровообращения в сосудах. Это может быть использовано для диагностики тромбоза воротной вены и определения степени его тяжести.
2. Компьютерная томография
Компьютерная томография или компьютерная томография используют рентгеновское изображение и обработку для получения изображений костей и кровеносных сосудов. Для выявления тромбов врачи вводят в вены краситель, который будет виден на КТ.
3. МРТ брюшной полости
Магнитно-резонансная томография (МРТ) использует радиоволны и магниты для выявления:
- нарушения кровотока
- кровообращения
- опухоли в брюшной полости
- новообразования в других органах, включая печень
Этот тест также может помочь выявить опухоли, которые напоминают другие ткани организма.
 МРТ обычно используется для уточнения результатов других тестов визуализации, таких как компьютерная томография.
МРТ обычно используется для уточнения результатов других тестов визуализации, таких как компьютерная томография.4. Ангиография
Эта более инвазивная процедура представляет собой рентгенологическое исследование, используемое для получения изображения кровотока в артерии или вене. Ваш врач введет специальный краситель прямо в вену и проведет тест визуализации, называемый рентгеноскопией, чтобы посмотреть на кровообращение в пораженном органе и выявить сгустки крови.
Лечение во многом зависит от первоначальной причины образования тромба. При тромбозе воротной вены рекомендации по лечению будут сосредоточены на растворении тромба или предотвращении его роста в течение длительного периода времени.
Лекарства
При остром ТВВ врачи обычно рекомендуют медикаментозное лечение в качестве тромболитической терапии. Эти лекарства, отпускаемые по рецепту, могут растворять тромбы. Для постепенного роста сгустков пациентам могут быть назначены антикоагулянты — разбавители крови, такие как гепарин, — чтобы помочь предотвратить повторное образование сгустков и любой избыточный рост.

Если у вас более тяжелый случай ТВВ, вызывающий кровотечение из пищевода, врачи могут также порекомендовать вам принимать бета-блокаторы. Они помогают снизить давление в воротной вене и остановить риск избыточного кровотечения.
Другим лекарством, которое может порекомендовать врач, является оцетротид. Этот препарат помогает уменьшить приток крови к печени и снижает давление в брюшной полости. Чтобы остановить кровотечение, это лекарство может быть введено непосредственно в вену.
Если у вас развился тромбоз воротной вены из-за инфекции — особенно у младенцев — врачи могут назначить антибиотики для лечения источника. В результате исчезнут и симптомы ТВВ.
Бандаж
В некоторых тяжелых случаях ТВВ может возникнуть кровотечение из варикозно расширенных вен пищевода или желудка. Чтобы остановить кровотечение, через рот в пищевод вводят резиновые ленты, чтобы перевязать варикозно расширенные вены.
Хирургия
Хирургические варианты могут быть рекомендованы в зависимости от тяжести повреждения ТВВ.
 В крайнем случае врач может порекомендовать шунтирующую операцию. Эта процедура включает в себя размещение трубки между воротной и печеночной веной в печени для предотвращения чрезмерного кровотечения и снижения давления в венах.
В крайнем случае врач может порекомендовать шунтирующую операцию. Эта процедура включает в себя размещение трубки между воротной и печеночной веной в печени для предотвращения чрезмерного кровотечения и снижения давления в венах.В некоторых случаях тяжелого поражения печени вашему врачу может потребоваться пересадка печени.
Тромбоз воротной вены является серьезным заболеванием. При раннем обнаружении ТВВ можно лечить с помощью неинвазивных процедур и лечения. Если вы начинаете испытывать нерегулярные симптомы или дискомфорт, немедленно обратитесь к врачу.
Общие сведения о синдроме Бадда-Киари и его влиянии на печень
Синдром Бадда-Киари (БКК) — редкое заболевание печени, которое может возникать у взрослых и детей.
При этом состоянии печеночные (печеночные) вены сужены или закупорены. Это останавливает нормальный поток крови из печени и обратно к сердцу.
Закупорка печени может происходить постепенно или внезапно. Это может произойти из-за тромба.
 Синдром Бадда-Киари может вызвать поражение печени от незначительного до серьезного.
Синдром Бадда-Киари может вызвать поражение печени от незначительного до серьезного.Тромбоз печеночной вены — другое название этого синдрома.
Типы Бадда-Киари у взрослых
У взрослых синдром Бадда-Киари может проявляться различными типами в зависимости от того, насколько быстро он вызывает симптомы или насколько сильно повреждена печень. К таким типам относятся:
- Хронический Бадд-Киари. Это самый распространенный тип Бадда-Киари. Симптомы проявляются медленно с течением времени. Почти у 50 процентов людей с хронической болезнью Бадда-Киари также есть проблемы с почками.
- Острая болезнь Бадда-Киари. Острая болезнь Бадда-Киари возникает внезапно. У людей с этим типом очень быстро появляются такие симптомы, как боль в животе и отек.
- Молниеносный Бадд-Киари. Этот редкий тип возникает даже быстрее, чем острый Бадд-Киари. Симптомы проявляются необычно быстро и могут привести к печеночной недостаточности.

Педиатрический синдром Бадда-Киари
Синдром Бадда-Киари еще реже встречается у детей, и у детей нет каких-либо уникальных типов.
Согласно медицинскому исследованию 2017 года, проведенному в Лондоне, две трети детей с этим синдромом имеют основное заболевание, вызывающее образование тромбов.
Дети с болезнью Бадда-Киари обычно имеют медленно развивающиеся хронические симптомы. Поражение печени не происходит внезапно. Это чаще встречается у мальчиков и может возникать у детей в возрасте 9 лет.месяцы.
Признаки и симптомы синдрома Бадда-Киари зависят от тяжести состояния. Они могут быть незначительными или очень серьезными. Около 20 процентов людей с болезнью Бадда-Киари вообще не имеют симптомов.
Признаки и симптомы включают:
- боль в верхней правой части живота
- тошнота и рвота
- утомляемость
- потеря веса
- поражение печени )
- отек или вздутие живота (асцит)
- высокое кровяное давление в печени (портальная гипертензия)
- отек тела или ног (отек)
- кровь в рвотных массах (редкий симптом)
Синдром Бадда-Киари может вызвать недостаточность печени нарушение функции и рубцевание (фиброз) печени.
 Это может привести к другим заболеваниям печени, таким как цирроз.
Это может привести к другим заболеваниям печени, таким как цирроз.Синдром Бадда-Киари встречается редко. Обычно это происходит вместе с заболеванием крови.
Существует несколько причин синдрома Бадда-Киари. Во многих случаях точная причина неизвестна. Иногда другие заболевания печени, такие как цирроз, могут вызвать синдром Бадда-Киари.
Большинство людей с этим синдромом имеют основное заболевание, вызывающее слишком сильное свертывание крови.
Заболевания крови, которые могут привести к синдрому Бадда-Киари, включают:
- серповидно-клеточную анемию (клетки крови имеют форму полумесяца, а не круглую)
- истинную полицитемию (слишком много эритроцитов)
- тромбофилию (слишком сильное свертывание )
- Миелодиспластический синдром (заболевание костного мозга)
Взрослые женщины подвергаются более высокому риску заболевания Бадда-Киари, если они принимают противозачаточные таблетки.
 В некоторых случаях беременность может привести к этому синдрому, что может произойти после родов.
В некоторых случаях беременность может привести к этому синдрому, что может произойти после родов.Другие причины включают:
- воспалительные заболевания
- иммунодепрессанты
- рак печени и другие виды рака
- травма или повреждение печени )
- инфекции (туберкулез, сифилис, аспергиллез)
- болезнь Бехчета (аутоиммунное заболевание)
- дефицит витамина С
- дефицит протеина S (влияет на свертываемость крови)
Budd-Chiari может привести к ряду осложнений со стороны печени и проблемам с другими органами и системами организма.
К ним относятся:
- Руб для печени (фиброз)
- Низкая функция печени
- Высокое артериальное давление (гипертония)
- Проблемы с желтым пулеме привести к заболеванию печени или печеночной недостаточности.
Когда обратиться к врачу
- Обратитесь к своему лечащему врачу, если у вас есть какие-либо симптомы или признаки поражения печени, такие как боль в желудке или правом боку, пожелтение кожи и глаз, вздутие живота или опухоль в желудке, ногах или любом другом месте тела.

- Если у вас в анамнезе есть заболевание крови или если заболевание крови встречается в вашей семье, попросите своего поставщика медицинских услуг провести полное обследование.
- Если у вас есть заболевание крови, узнайте у своего поставщика медицинских услуг, как с ним справиться. Принимайте все лекарства точно так, как это предписано.
Синдром Бадда-Киари в основном диагностируется после медицинского осмотра. Ваш лечащий врач обнаружил, что печень больше нормы или в теле наблюдается необычный отек.
Ваш лечащий врач осмотрит вашу печень с помощью сканирования, чтобы определить ее размер и проверить наличие закупорки печеночных вен.
Сканирование и тесты, которые могут быть использованы, включают:
- анализы крови, чтобы увидеть, насколько хорошо работает печень
- ультразвуковое сканирование
- Компьютерная томография
- МРТ
Процедура, называемая венографией, может быть выполнена, если визуализирующие исследования дают противоречивые результаты, и чтобы помочь вашему лечащему врачу определить наилучший способ планирования вашего лечения.

Во время этой процедуры крошечная трубка или катетер вводится через вены в печень. Катетер измеряет артериальное давление внутри печени.
Если подтверждение диагноза затруднено, может быть выполнена биопсия печени. Однако из-за повышенного риска кровотечения биопсия не проводится рутинно.
Во время биопсии печени область онемения или вы будете спать во время процедуры.
Полая игла используется для удаления крошечного кусочка печени. Образец печени исследуют в лаборатории на наличие признаков синдрома Бадда-Киари. Однако важно отметить, что биопсия обычно не требуется для диагностики.
Синдром Бадда-Киари можно лечить с помощью лекарств для растворения и предотвращения образования тромбов в печени.
Лечение
Лечение болезни Бадда-Киари обычно начинается с того, что ваш лечащий врач прописывает лекарства, называемые антикоагулянтами. Эти препараты используются, чтобы помочь остановить чрезмерное свертывание крови.

Для растворения тромбов в венах печени могут быть назначены другие препараты, называемые фибринолитиками.
При наличии основного заболевания крови его лечение может помочь избавиться от синдрома Бадда-Киари.
В некоторых случаях синдром можно лечить только с помощью лекарств.
В других случаях человеку может потребоваться стент или трубка, введенная в вену, чтобы разблокировать ее. Специалист может использовать сканирование печени, чтобы помочь направить трубку в вену.
Вам потребуются регулярные осмотры и анализы крови, даже если тромбы в печени зафиксированы.
В более серьезных случаях синдрома Бадда-Киари лекарства и лечение могут не помочь, поскольку печень слишком повреждена. В этих случаях могут потребоваться другие хирургические процедуры или пересадка печени.
Что вы можете делать дома
Если вам прописали лекарства для предотвращения образования тромбов, вам может потребоваться избегать определенных продуктов, которые мешают эффективному действию препаратов, препятствующих свертыванию крови.
 Спросите своего поставщика медицинских услуг о лучшей диете для вас.
Спросите своего поставщика медицинских услуг о лучшей диете для вас.Возможно, вам придется избегать или ограничить некоторые продукты с высоким содержанием витамина К, который является питательным веществом, помогающим организму образовывать сгустки.
Не ешьте и не пейте в больших количествах:
- спаржу
- брюссельскую капусту
- брокколи
- листовая капуста
- листовая свекла
- капуста
- зеленый чай
- шпинат
проверьте витамины и добавки на наличие витамина К.
также избегайте употребления клюквенного сока и алкоголя. Они могут взаимодействовать с некоторыми разжижающими кровь препаратами и повышать риск кровотечения.
Бадд-Киари — редкое заболевание печени, которое может быть опасным для жизни. Без лечения это состояние в некоторых случаях может привести к печеночной недостаточности.
Однако при лечении состояние можно контролировать.
Медицинские исследования, проведенные в Европе, показывают, что почти 70 процентов людей с болезнью Бадда-Киари были успешно вылечены стентами и другими процедурами, позволяющими открыть вены печени.

Почему болит печень? 10 возможных причин боли в печени
- Обратитесь к своему лечащему врачу, если у вас есть какие-либо симптомы или признаки поражения печени, такие как боль в желудке или правом боку, пожелтение кожи и глаз, вздутие живота или опухоль в желудке, ногах или любом другом месте тела.
- Вирусный гепатит
- Алкогольный гепатит
- Жирое заболевание печени
- Синдром Фитц-Хью-Куртис
- Абсцесс печени или киста
- Синдром Бадд-Чиари
- Портальная вена Тромбоз
- ДЕРЕВИТЕЛЬНОЙ ПЕЧНА
- ОККИ
- ДЕРЕВИТЕЛЬНОЕ ПЕЧНА
- ОККИ
- ГАЛЛОНА
- рак печени. На что похожа боль в печени?
Печень — это орган размером с футбольный мяч, который находится под ребрами. Он работает как перерабатывающий завод вашего тела. Среди его более чем 500 задач — преобразование пищи из тонкого кишечника в вещества, которые помогают вам поглощать жир и бороться с болезнями, накапливать энергию, а также фильтровать и очищать вашу кровь.
Несмотря на то, что это самый большой орган в вашем теле, может быть трудно точно определить боль от печени. Его легко спутать с болью в животе, только слева от него. В зависимости от причины боль в печени может проявляться болью в передней части живота, в спине или даже в плечах.

На самом деле у вашей печени нет болевых рецепторов. Обычно боль возникает из-за того, что окружающая ее мембрана воспаляется в результате болезни или травмы.
Вирусный гепатит
Вирусный гепатит — это воспаление печени. Три наиболее распространенных типа — это гепатит А, В и С. Они вызываются разными вирусами, поражающими вашу печень. Это может вызвать боль в верхней правой части живота, где находится печень. Другие признаки гепатита включают мочу темного цвета, желтизну кожи или глаз (известную как желтуха), усталость, тошноту или рвоту. Узнайте больше о типах вирусного гепатита.
Алкогольный гепатит
Алкогольный гепатит возникает, когда слишком много алкоголя перегружает и вызывает воспаление печени. Боль от алкогольного гепатита может вызвать болезненность в животе. Вы также, вероятно, похудеете и потеряете аппетит, вас будет тошнить, у вас будет субфебрильная температура, вы почувствуете усталость и слабость. Подробнее об алкогольном гепатите.

Жировая болезнь печени
Избыточный вес, диабет или диета с высоким содержанием холестерина могут привести к накоплению слишком большого количества жира в печени. Со временем это может повредить вашу печень и помешать ей выполнять свою работу. Жирная печень обычно не вызывает никаких симптомов. Но это может вас утомлять или вызывать постоянную тупую боль либо в правой верхней части живота, либо во всем его протяжении. Узнайте об изменениях диеты и образа жизни, которые могут помочь при ожирении печени.
Синдром Фитц-Хью-Кертиса
Синдром Фитц-Хью-Кертиса — это редкое заболевание у женщин, которое вызывает внезапную сильную боль в верхней правой части живота, которая может распространяться на руку и плечо. Это бактериальная инфекция. Он вызывает воспаление тканей вокруг печени (ваш врач может назвать это перигепатитом) и может поражать слизистую оболочку желудка. У вас также часто будет лихорадка, озноб, головная боль и плохое самочувствие. Узнайте больше о синдроме Фитца-Хью-Кертиса.

Абсцесс или киста печени
Бактериальная, грибковая или паразитарная инфекция в печени может привести к образованию абсцесса или скопления гноя. Верхняя правая часть живота может быть чувствительной. Ваш врач может почувствовать, что ваша печень увеличена. Обычно у вас также будет лихорадка и озноб.
Кисты также представляют собой очаги жидкости, но обычно они не инфицированы. Если они большие, они могут причинять вам дискомфорт, главным образом потому, что вы будете чувствовать себя «наполненным» в животе. Кисты иногда могут кровоточить, что может вызвать внезапную сильную боль в верхней правой части живота и плече. Узнайте о симптомах, причинах и лечении поликистоза печени.
Синдром Бадда-Киари
Синдром Бадда-Киари — редкое заболевание, возникающее в результате сужения вен, по которым кровь и жидкость оттекают из печени. Это может быть вызвано образованием тромбов и отеком печени. Часто это вызывает боль в верхней правой части живота.
Тромбоз воротной вены
Ваша воротная вена — это сосуд, который доставляет кровь к печени из кишечника.
 Но если сгусток крови блокирует вену, вы можете почувствовать внезапную боль в верхней правой части живота из-за печени. У вас также может быть вздутие живота и лихорадка. Узнайте больше о различных типах тромбов.
Но если сгусток крови блокирует вену, вы можете почувствовать внезапную боль в верхней правой части живота из-за печени. У вас также может быть вздутие живота и лихорадка. Узнайте больше о различных типах тромбов.Травма печени
Из-за своего размера печень может быть повреждена после несчастных случаев, падений и других травм. Если ваша печень кровоточит, вы обычно испытываете боль и чувствительность в животе и правом плече. У вас также могут быть признаки шока от потери крови.
Рак печени
Обычно у вас не будет боли, пока рак печени не перейдет на более поздние стадии. Как только вы начнете болеть, она может проявиться в любом месте от живота до плеча. Ваш врач может почувствовать комок, нажав на правую сторону живота. Вы также можете терять вес, чувствовать зуд, иметь желтую кожу или глаза, вздутие живота и плохое самочувствие. Узнайте больше о симптомах рака печени.
Камни в желчном пузыре
Желчный пузырь находится прямо под печенью.
 Таким образом, камни в желчном пузыре — пищеварительные соки, затвердевающие в виде комочков, — могут вызывать боль, которую вы можете ошибочно принять за исходящую из печени. У вас может быть внезапная боль, которая быстро ухудшается. Желчнокаменная боль может локализоваться в центре или правой части верхней части живота, между лопатками или в правом плече. Посмотрите на фото, как выглядит желчный пузырь.
Таким образом, камни в желчном пузыре — пищеварительные соки, затвердевающие в виде комочков, — могут вызывать боль, которую вы можете ошибочно принять за исходящую из печени. У вас может быть внезапная боль, которая быстро ухудшается. Желчнокаменная боль может локализоваться в центре или правой части верхней части живота, между лопатками или в правом плече. Посмотрите на фото, как выглядит желчный пузырь.Когда звонить врачу
Если боль в печени возникает быстро, слишком сильно, продолжается в течение длительного времени или мешает вам заниматься обычной деятельностью, проверьте ее.
Другие признаки того, что вам необходимо немедленно обратиться за медицинской помощью, включают:
- Желтуха
- Лихорадка
- Озноб
- Тошнота или рвота
Одышка у пациента с хроническим заболеванием печени 9 0503 Обзор
1 9 2012 май; 16 (2): 321-9.
doi: 10.1016/j.
 cld.2012.03.007.
cld.2012.03.007.Пол И Кво 1
принадлежность
- 1 Отделение гастроэнтерологии/гепатологии, Медицинский факультет Университета Индианы, Индианаполис, 46202-5121, США. [email protected]
- PMID: 22541701
- DOI: 10.1016/j.cld.2012.03.007
Обзор
Пол Y Kwo. Клин печени Dis. 2012 май.
. 2012 май; 16 (2): 321-9.
doi: 10.1016/j.cld.2012.03.007.
Автор
Пол И Кво 1
принадлежность
- 1 Отделение гастроэнтерологии/гепатологии, Медицинская школа Университета Индианы, Индианаполис, 46202-5121, США.
 [email protected]
[email protected]
- PMID: 22541701
- DOI: 10.1016/j.cld.2012.03.007
Абстрактный
Одышка является распространенной жалобой у людей с хроническими заболеваниями печени. Дифференциальный диагноз при этой жалобе включает первичные легочные заболевания, системные заболевания, поражающие печень и легкие, и внепеченочные проявления портальной гипертензии. Ортотопическая трансплантация печени, при необходимости, является наиболее эффективной терапией для многих пациентов с одышкой и хроническим заболеванием печени, хотя терапия основных осложнений цирроза может принести облегчение. Одышка у пациентов с циррозом часто предвещает неблагоприятный прогноз, и таких пациентов следует обследовать на предмет ортотопической трансплантации печени, поскольку эта терапия, скорее всего, обеспечит долгосрочный положительный эффект.

Copyright © 2012. Опубликовано Elsevier Inc.
Похожие статьи
Поражение легких при запущенных заболеваниях печени — гепатепульмональном синдроме и портопульмональной гипертензии.
Герцер К., Пост Ф., Канбей А., Геркен Г. Герцер К. и др. Мед Клин (Мюнхен). 2010 декабрь; 105 (12): 916-23. doi: 10.1007/s00063-010-1157-9. Epub 2011 16 января. Мед Клин (Мюнхен). 2010. PMID: 21240591 Обзор. Немецкий.
Легочные сосудистые аномалии при циррозе печени.
Эрве П., Ле Павек Дж., Штримф Б., Деканте Б., Савале Л., Ситбон О. Эрве П. и др. Best Pract Res Clin Gastroenterol. 2007;21(1):141-59. doi: 10.1016/j.bpg.2006.07.011. Best Pract Res Clin Gastroenterol. 2007. PMID: 17223502 Обзор.

Портальная гипертензия и гепатопульмональный синдром у мужчины средних лет с гепатитом В.
Фил М.И., Шиано Т.Д., Суриавината А., Эмре С. Фил М.И. и соавт. Семин Печень Дис. 2000;20(3):391-5. doi: 10.1055/s-2000-9392. Семин Печень Дис. 2000. PMID: 11076405
[Легочные осложнения заболеваний печени].
Доллинджер ММ. Доллинджер ММ. Praxis (Берн 1994). 2006 4 октября; 95 (40): 1539-42. дои: 10.1024/1661-8157.95.40.1539. Праксис (Берн, 1994). 2006. PMID: 17048411 Обзор. Немецкий.
Гепатопульмональный синдром и портопульмональная гипертензия.
Наэйдже Р. Наейе Р.
 Swiss Med Wkly. 2003 22 марта; 133 (11-12): 163-9.
Swiss Med Wkly. 2003.
PMID: 12715285
Обзор.
Swiss Med Wkly. 2003 22 марта; 133 (11-12): 163-9.
Swiss Med Wkly. 2003.
PMID: 12715285
Обзор.
Посмотреть все похожие статьи
Цитируется
Хронический гепатит С с цианозом.
Алаваинати М., Хамис Дж., Абдулла М., Алсаид С. Алаваинати М. и соавт. Сообщения о клинических случаях Гепатол. 2019 13 января; 2019: 6586478. дои: 10.1155/2019/6586478. Электронная коллекция 2019. Сообщения о клинических случаях Гепатол. 2019. PMID: 30733879 Бесплатная статья ЧВК.
Торакальная перспектива при хроническом заболевании печени.
Сурека Б., Бансал К., Патидар Ю., Кумар С., Арора А. Сурека Б. и др. Гастроэнтерол Реп (Oxf). 2015 авг;3(3):194-200.



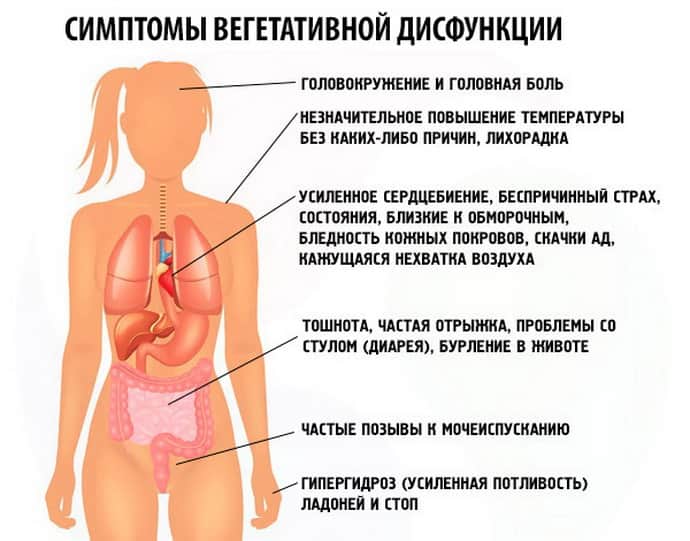
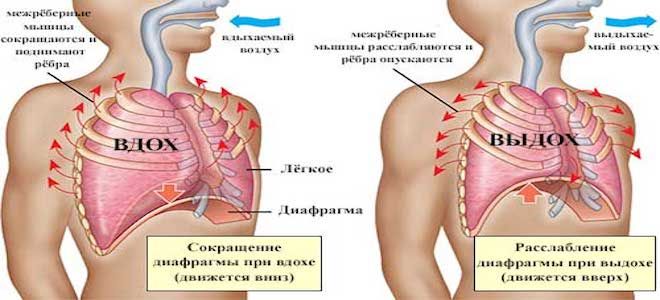 Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой.
Одним из первых признаков острой вирусной инфекции является боль в мышцах и в теле, в том числе и под левой лопаткой.