Болит живот при беременности после мочеиспускания: тянет поясницу и частое мочеиспускание у женщин
тянет поясницу и частое мочеиспускание у женщин
тянет поясницу и частое мочеиспускание у женщинтянет поясницу и частое мочеиспускание у женщин
>>>ПЕРЕЙТИ НА ОФИЦИАЛЬНЫЙ САЙТ >>>Что такое тянет поясницу и частое мочеиспускание у женщин?
Одно из основных преимуществ препарата Дифорол – это то, что он не имеет никаких побочных эффектов. Его не следует принимать только тем, кто имеет индивидуальную непереносимость одного из компонентов. Основные показания для приема препарата: Учащенные мочеиспускания (4-8 раз в неделю). Дискомфорт и боль в паховой области во время мочеиспускания.
Эффект от применения тянет поясницу и частое мочеиспускание у женщин
Дифорол — препарат комплексного действия. Лекарство быстро убирает неприятные симптомы, восстанавливает функции поврежденных органов. Средство помогает мужчинам и женщинам при цистите, уретрите, энурезе, независимо от возраста и стадии развития болезни.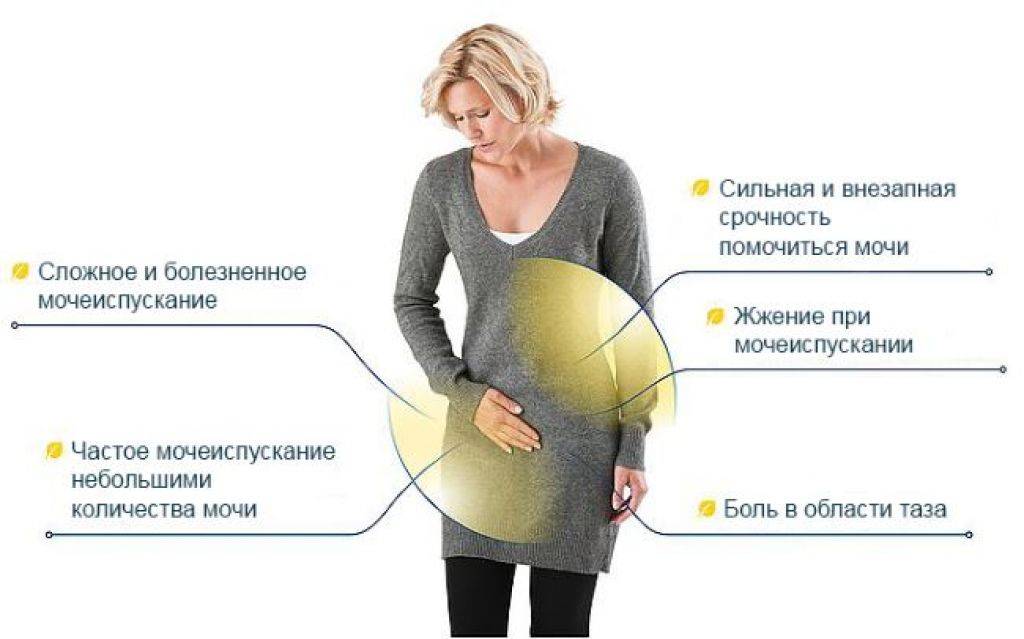
Мнение специалиста
Мой мочевой пузырь никогда не был особо крепким, но особенно ситуация обострялась в период ПМС, где-то за неделю, не могла уснуть до утра, буквально цедила по капле каждые 5 минут. Дифорол полностью решил мою проблему! Результат не быстрый, важно пропить курс, в моём случае он составил 1,5 месяца. Форма приёма удобная, всего 1ч.л. средства в день, но всё-же советую ставить напоминание на телефон, желательно принимать в одно время и не пропускать, чтобы эффект был лучше.
Как заказать
Для того чтобы оформить заказ тянет поясницу и частое мочеиспускание у женщин необходимо оставить свои контактные данные на сайте. В течение 15 минут оператор свяжется с вами. Уточнит у вас все детали и мы отправим ваш заказ. Через 3-10 дней вы получите посылку и оплатите её при получении.
Отзывы покупателей:
Тая
Дифорол — натуральное лекарственное средство.
Катюша
Врач выявил цистит, назначил недорогой и натуральный Дифорол. Я купила и теперь не просыпаюсь по ночам от чувства неполного опорожнения мочевого. Стала спокойнее спать, не бегать в туалет.
Дифорол встретила в интернет и решила попробовать, вдруг поможет, тем более он натуральный и консультации врача не нужно. Бутылочка 50 мл, сироп очень легкой текстуры, приятный на вкус. В сутки нужно пить всего 1 чайную ложку, главное не забывать делать это ежедневно. Улучшения появляются, но не сразу, через несколько дней. Очень хорошо снимает дискомфорт и чувствительность в области мочевого пузыря, а когда не беспокоит, то реже думаешь о походе в туалет. Купила 3 упаковки препарата, чтобы пройти курсом больше месяца.
Наличие боли при мочеиспускании у женщин может говорить о заболеваниях разного . · Боли внизу живота во время мочеиспускания. Если с тянущей болью внизу живота присутствует .
 · Боль в области поясницы и частое мочеиспускание. Это симптомы мочекаменной болезни и цистита. Частое мочеиспускание у женщин с болью как правило, связано с воспалительным или инфекционным поражением . Боль внизу живота и частое мочеиспускание у женщин. Состояние, при котором тянет низ живота и хочется в туалет как правило, возникает при переохлаждении. Но существуют и более серьезные. Частое мочеиспускание и боль в спине. Лена. 3576 просмотров. . Рекомендую канефрон по 1*3 раза в сутки 3 месяца, это препарат на травах, он всем женщинам время от времени курсами в любом случае полезен. Учащенное мочеиспускание у женщин может сопровождаться увеличением . Мочеиспускания у женщины после 55 лет становятся более частыми . Кроме этого симптома, возникают периодические боли внизу живота, крестца и поясницы, дискомфорт в интимной жизни. Боли в области поясницы, которые сопровождает частое мочеиспускание, обычно появляются при болезнях почек и . Причины дискомфорта у женщин. Боли в области поясницы могут быть связаны с самыми разными патологиями.
· Боль в области поясницы и частое мочеиспускание. Это симптомы мочекаменной болезни и цистита. Частое мочеиспускание у женщин с болью как правило, связано с воспалительным или инфекционным поражением . Боль внизу живота и частое мочеиспускание у женщин. Состояние, при котором тянет низ живота и хочется в туалет как правило, возникает при переохлаждении. Но существуют и более серьезные. Частое мочеиспускание и боль в спине. Лена. 3576 просмотров. . Рекомендую канефрон по 1*3 раза в сутки 3 месяца, это препарат на травах, он всем женщинам время от времени курсами в любом случае полезен. Учащенное мочеиспускание у женщин может сопровождаться увеличением . Мочеиспускания у женщины после 55 лет становятся более частыми . Кроме этого симптома, возникают периодические боли внизу живота, крестца и поясницы, дискомфорт в интимной жизни. Боли в области поясницы, которые сопровождает частое мочеиспускание, обычно появляются при болезнях почек и . Причины дискомфорта у женщин. Боли в области поясницы могут быть связаны с самыми разными патологиями.
 Он широко распространен и чаще встречается у женщин. Цистит является причиной многих факторов: охлаждение тела, удержание.
Он широко распространен и чаще встречается у женщин. Цистит является причиной многих факторов: охлаждение тела, удержание.
https://www.960547.ru/userfiles/chastoe_mocheispuskanie_u_zhenshchin_forum6551.xml
http://www.sarkar.ie/userfiles/prichiny_chastogo_mocheispuskaniia_u_zhenshchin_bez_boli3877.xml
http://www.sowaprojekt.pl/files/tianet_poiasnitsu_i_chastoe_mocheispuskanie_u_zhenshchin9015.xml
http://videl-sb.ru/files_/chastoe_mocheispuskanie_u_zhenshchin_lechenie7720.xml
Дифорол — препарат комплексного действия. Лекарство быстро убирает неприятные симптомы, восстанавливает функции поврежденных органов. Средство помогает мужчинам и женщинам при цистите, уретрите, энурезе, независимо от возраста и стадии развития болезни.
тянет поясницу и частое мочеиспускание у женщин
Одно из основных преимуществ препарата Дифорол – это то, что он не имеет никаких побочных эффектов.
 Его не следует принимать только тем, кто имеет индивидуальную непереносимость одного из компонентов. Основные показания для приема препарата: Учащенные мочеиспускания (4-8 раз в неделю). Дискомфорт и боль в паховой области во время мочеиспускания.
Его не следует принимать только тем, кто имеет индивидуальную непереносимость одного из компонентов. Основные показания для приема препарата: Учащенные мочеиспускания (4-8 раз в неделю). Дискомфорт и боль в паховой области во время мочеиспускания.
Недержание, возникающее после операций, относится к стрессовому типу. . У женщин причиной тоже становятся операции на органах мочеполовой сферы, в . Факторами, провоцирующими подтекание мочи, может стать любое напряжение мышц брюшной стенки и подъём внутрибрюшного давления. Недержание мочи после операции — это, прежде всего, распространенное урологическое заболевание. . У мужчин недержание мочи может появиться после оперативного вмешательства в период лечения предстательной железы, у женщин — после кесарева сечения или любой другой гинекологической. Операция при недержании мочи – это серьезное хирургическое вмешательство. Когда врач направляет женщину на такую . Слинговая операция при недержании мочи у женщин (TVT). Эффективным и безопасным методом лечения стрессового недержания мочи являются слинговые операции (TVT и TVT-O).

 Императивное (ургентное) недержание мочи – жалоба пациента на непроизвольное выделение мочи из уретры при . • у больных с рецидивами недержания мочи после хирургических операций по устранению недержания; • в случае осложнённого недержания мочи. КУДИ выполняется с. Недержание мочи у женщин — это нарушение мочеиспускания, сопровождающееся невозможностью произвольной регуляции опорожнения мочевого пузыря. В зависимости от формы проявляется бесконтрольным подтеканием мочи при напряжении или в покое, внезапными и н. Недержание мочи — что это за болезнь? Недержание мочи или непроизвольное мочеиспускание — следствие . У женщин этот вид энуреза часто развивается после тяжелых родов, а у мужчин — после операции по удалению простаты; императивное (ургентное) недержание характеризуется протеканием.
Императивное (ургентное) недержание мочи – жалоба пациента на непроизвольное выделение мочи из уретры при . • у больных с рецидивами недержания мочи после хирургических операций по устранению недержания; • в случае осложнённого недержания мочи. КУДИ выполняется с. Недержание мочи у женщин — это нарушение мочеиспускания, сопровождающееся невозможностью произвольной регуляции опорожнения мочевого пузыря. В зависимости от формы проявляется бесконтрольным подтеканием мочи при напряжении или в покое, внезапными и н. Недержание мочи — что это за болезнь? Недержание мочи или непроизвольное мочеиспускание — следствие . У женщин этот вид энуреза часто развивается после тяжелых родов, а у мужчин — после операции по удалению простаты; императивное (ургентное) недержание характеризуется протеканием.
Что делать, если болит живот при беременности
Чек-лист для тех, у кого болит живот при беременности
Признаки того, что всё в порядке : боль не слишком сильная, проходит, когда вы отдыхаете или меняете положение или после посещения туалета. Поэтому алгоритм будет таким:
Поэтому алгоритм будет таким:
- Примите удобное положение.
- Отдохните и попробуйте расслабиться. Дайте себе полчаса, в течение которых вы будете заняты поиском удобного положения.
- Подумайте, что могло стать причиной боли: вспомните, что вы ели и когда последний раз ходили в туалет.
- Проверьте, нет ли у вас подозрительных выделений из влагалища.
Когда вызывать скорую
- При любых кровотечениях из влагалища на фоне боли в животе.
- Если вы чувствуете регулярные схватки или приступы боли.
- Если боль усиливается и не проходит через 30–60 минут, а вы при этом отдохнули.
Когда идти к врачу
- При любых необычных выделениях из влагалища.
- Если вы чувствуете боль при мочеиспускании.
- Если вы чувствуете боль в пояснице.
Почему болит живот при беременности
Во-первых, живот может болеть по самым банальным причинам, которые никак не связаны с беременностью: вы съели что-то не то, или съели слишком много, или подхватили лёгкую инфекцию, или у вас просто диспепсия (несварение). Может быть, у вас есть невылеченные гинекологические заболевания — это все те заболевания, которые появились до беременности и независимо от неё.
Может быть, у вас есть невылеченные гинекологические заболевания — это все те заболевания, которые появились до беременности и независимо от неё.
Во-вторых, во время беременности повышается риск запоров, от которых также может болеть живот. Так что нужно внимательно следить за питанием и есть больше клетчатки (то есть свежих фруктов и овощей), чтобы стул был регулярным. Если диета не помогает, надо применять слабительные, которые разрешены беременным. Например, сироп лактулозы или обычные глицериновые свечки.
В-третьих, есть и специфические причины боли, которые связаны именно с новым положением. И их можно разделить на две большие группы: неопасные и опасные.
Когда боли в животе не опасны
Беременность перестраивает многие процессы в организме женщины. Изменения сосредоточены в области живота и иногда отзываются болью.
Боли роста
Когда плод увеличивается в размерах, матка растягивается , что само по себе может быть неприятно. Но вместе с маткой растягиваются и связки, которые её поддерживают. Кому-то везёт ничего такого не почувствовать за все девять месяцев, а кому-то приходится постоянно искать удобное положение во второй половине беременности, когда плод становится крупным.
Кому-то везёт ничего такого не почувствовать за все девять месяцев, а кому-то приходится постоянно искать удобное положение во второй половине беременности, когда плод становится крупным.
Перемещение органов
Матка растёт, занимает брюшную полость, а остальным органам приходится подвинуться . Это движение тоже может вызывать боль и неприятные ощущения в разных частях живота.
Тренировочные схватки
Они появляются ближе к родам, в третьем триместре. При них шейка матки не раскрывается, а беременности ничего не угрожает . От настоящих схваток их отличает сила (тренировочные довольно мягкие) и регулярность. Настоящие схватки усиливаются и постоянно учащаются, а тренировочные приходят и уходят, когда им вздумается.
Когда боли в животе при беременности опаснее всего
Опасные случаи — это те, что угрожают плоду или беременной женщине. Но, как правило, угрожают они обоим.
Внематочная беременность
Когда тест показывает две полоски, УЗИ ещё не проводили, а живот внезапно и нестерпимо болит, нужно как можно быстрее оказаться в больнице. Резкие боли в начале беременности могут быть показателем внематочной беременности .
Резкие боли в начале беременности могут быть показателем внематочной беременности .
В норме яйцеклетка оплодотворяется, когда находится в маточной трубе. Уже в оплодотворённом виде она «доплывает» до матки и там прикрепляется к её стенке. Иногда этот процесс идёт неправильно и оплодотворённая клетка прикрепляется прямо к стенке маточной трубы. Но труба не может заменить собой матку: она банально не умеет так растягиваться.
И когда зародыш становится слишком крупным для трубы, она рвётся, вызывая внутреннее кровотечение. Это опасное состояние, которое требует немедленной операции. В этом случае очень трудно сохранить маточную трубу в целости, возможно, её придётся удалять.
Поэтому не отказывайтесь от УЗИ на ранних сроках.
Процедура помогает выявить, правильно ли расположено плодное яйцо, и, если обнаруживается внематочная беременность, провести операцию менее травматично, сохранив функции маточной трубы.
Выкидыш
Выкидыш — это самопроизвольное прерывание беременности. У него может быть масса причин, начиная с нежизнеспособности плода и заканчивая необъяснимыми случаями. Так или иначе, назначать лечение может только врач, поэтому при основных симптомах выкидыша — боли и кровотечении — необходимо срочно звонить в скорую.
У него может быть масса причин, начиная с нежизнеспособности плода и заканчивая необъяснимыми случаями. Так или иначе, назначать лечение может только врач, поэтому при основных симптомах выкидыша — боли и кровотечении — необходимо срочно звонить в скорую.
Выкидыш может случиться в любом триместре. Только после 24-й недели он уже называется преждевременными родами. И чем ближе к родам, особенно после 34-й недели, тем выше шансы, что всё закончится удачно и для матери, и для плода.
Почему случаются выкидыши →
Отслойка плаценты
Плацента — это временный орган, который соединяет плод с маткой. Именно через плаценту плод получает всё необходимое для роста. В норме плацента плотно прилегает к матке и отделяется только после родов. Но иногда частичная или полная отслойка плаценты происходит раньше.
Это состояние вызывает сильную боль и может быть опасно и для плода, и для матери . Спасение одно — звонить в скорую, если боль в животе не проходит после отдыха и смены положения. Кровотечение при отслойке бывает внутренним и его легко пропустить. Поэтому не стесняйтесь обращаться за помощью медиков во время беременности.
Кровотечение при отслойке бывает внутренним и его легко пропустить. Поэтому не стесняйтесь обращаться за помощью медиков во время беременности.
Аппендицит
У беременных женщин нечасто, но воспаляется аппендикс — примерно в одном из тысячи случаев . Возможно, виноваты передвижения внутренних органов.
Опасность же в том, что воспалённый аппендикс трудно диагностировать. Например, если матка «отодвинула» отросток слепой кишки назад. Вовремя замеченный аппендицит, как правило, не создаёт угрозы беременности. Операция и общий наркоз, понятно, не особенно полезны для плода, но и не означают, что с дальнейшим его развитием будет что-то не так.
Как распознать и вылечить аппендицит →
Читайте также
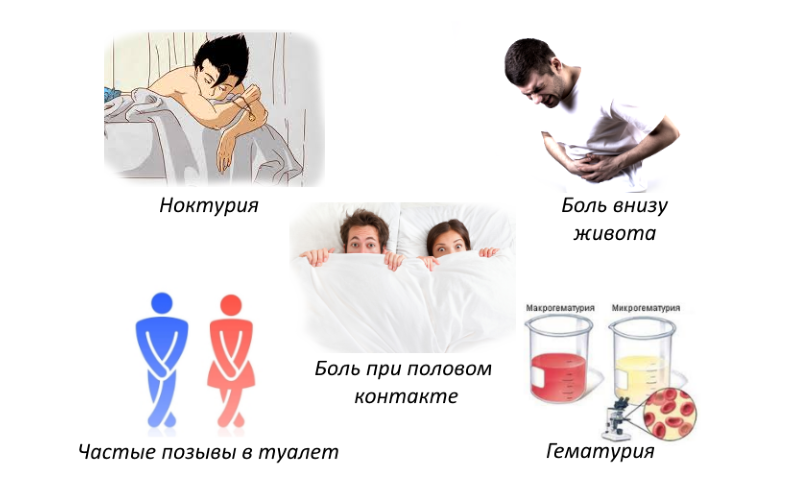
Дискомфорт в уретре у женщин
Уретральный синдром у женщин – это состояние, поражающее мочеиспускательный канал (трубку, по которой ваша моча выводится наружу). Уретральный синдром указывает на воспаление или повреждение уретры.
Симптомы уретрального синдрома напоминают уретрит, причиной которого является инфекция и воспаление уретры. Они включают боль внизу живота, а также частое и болезненное мочеиспускание.
Оба условия только усиливают раздражение уретры. Уретрит развивается на фоне бактериальных и вирусных инфекций, в то время как причина уретрального синдрома зачастую неясна.
Причины, симптомы и факторы риска уретрального синдрома
У уретрального синдрома может быть множество причин. Сюда следует отнести и физические аномалии в строении мочеиспускательного канала — например, сужение или раздражение, появившиеся после травмы или операции.
Причиной раздражения уретры могут быть:
-
душистые продукты, парфюмерия,
-
мыло, пена для ванны или гигиенические салфетки,
-
сахарный диабет или дисгармональные состояния;
-
спермицидная смазка,
-
определенные напитки и продукты, содержащие кофеин,
-
химиотерапия и облучение.

Причиной травмы мочеиспускательного канала может быть:
-
сексуальная активность,
-
использование диафрагмы,
-
использование тампонов,
-
катание на велосипеде, лошади.
Уретральный синдром может также наблюдаться у женщин в постменопаузальном периоде, у которых травме уретры способствует недостаток эстрогенов (женских половых гормонов первых 14 дней цикла) и сухость влагалища.
Дефицит эстрогенов у женщин сопровождается нарушением кровоснабжения мочевого пузыря и уретры, а также резким снижением барьерной функции уротелия.
Образование барьерного (защитного) слоя в уретре и мочевом пузыре у женщин является в основном гормонально зависимым процессом, где эстрогены влияют на его синтез, а прогестерон – на выделение его эпителиальными клетками
Если в ходе обследования была выявлена бактериальная или вирусная инфекция, то речь идет об уретрите, а не об уретральном синдроме.
Симптомы уретрального синдрома у женщин включают:
-
боль внизу живота,
-
ощущение давления в животе,
-
регулярно возникающее желание срочно помочиться,
-
частые позывы к мочеиспусканию,
-
проблемы с мочеиспусканием,
-
боль во время мочеиспускания,
-
дискомфорт в области вульвы,
-
боль во время секса,
-
кровь в моче.
Диагностировать уретральный синдром очень непросто – для этого нужно исключить другие возможные причины вышеперечисленных симптомов, в частности — инфекции, вызванные вирусами и бактериями.
Частое мочеиспускание во время беременности
Вас интересует, является ли частое мочеиспускание одним из признаков беременности и когда же вы, наконец, перестанете постоянно бегать в туалет. Частое мочеиспускание — распространенный симптом, который появляется на ранних сроках беременности. Однако вы вновь столкнетесь с этим симптомом и на более поздних сроках, ведь малыш растет, а матка увеличивается и давит на мочевой пузырь. Конечно, это некомфортно, но, как правило, поводов для беспокойства нет. Прочитайте эту статью, чтобы разобраться в причинах частого мочеиспускания во время беременности, узнать про небольшие хитрости, чтобы облегчить эту ситуацию, и научиться различать симптомы, которые могут сигнализировать о более серьезной проблеме, например, об инфекции мочевых путей.
В чем причины частого мочеиспускания во время беременности?
Вас заставляет часто ходить в туалет увеличение объема крови в организме. Чтобы справиться с циркуляцией крови, почкам приходится вырабатывать дополнительную жидкость, которая в итоге попадает в мочевой пузырь. Хотя частое мочеиспускание во время беременности приносит дискомфорт, это нормальный и распространенный симптом. Отвечаем на самые распространенные вопросы об этом симптоме:
Чтобы справиться с циркуляцией крови, почкам приходится вырабатывать дополнительную жидкость, которая в итоге попадает в мочевой пузырь. Хотя частое мочеиспускание во время беременности приносит дискомфорт, это нормальный и распространенный симптом. Отвечаем на самые распространенные вопросы об этом симптоме:
Что считается частым мочеиспусканием во время беременности? Нет какого-то четко оговоренного количества походов в туалет — их будет больше, чем обычно.
Когда начинается частое мочеиспускание во время беременности? То, как быстро вы столкнетесь с этим симптомом, зависит от индивидуальных особенностей организма. Но обычно это происходит на шестой-восьмой неделе беременности.
Я буду так часто ходить в туалет до самых родов? Станет чуть полегче во время второго триместра беременности, но позже вы снова будете постоянно хотеть сходить в туалет, потому что подросший малыш будет все сильнее давить на мочевой пузырь. К концу третьего триместра, когда плод опускается ниже, давление на мочевой пузырь и таз становится еще сильнее, поэтому в туалет может хотеться постоянно.

Как часто нужно ходить в туалет? Столько, сколько нужно! Не стоит терпеть и сдерживаться.
Секреты, которые помогут справляться с частым мочеиспусканием во время беременности
Вы не сможете избавиться от потребности часто ходить в туалет, да и не захотите, ведь вам нужно пить много жидкости, что будет способствовать частому мочеиспусканию, — это необходимо для вашего здоровья. Вот несколько советов, которые хоть немного облегчат вам жизнь.
Нагибайтесь вперед, когда писаете, — это поможет правильно опустошить мочевой пузырь.
Чтобы предотвратить частое мочеиспускание ночью, старайтесь не пить слишком много воды непосредственно перед сном.
Не употребляйте еду и напитки, содержащие кофеин, — от них вам еще чаще будет хотеться в туалет.
Делайте упражнения Кегеля, чтобы укрепить мышцы тазового дна. Это поможет предотвратить непроизвольное мочеиспускание, когда вы кашляете, чихаете или смеетесь, — как до, так и после родов.
 (Если вы сталкиваетесь с непроизвольным мочеиспусканием, когда чихаете, то пользуйтесь ежедневными гигиеническими прокладками).
(Если вы сталкиваетесь с непроизвольным мочеиспусканием, когда чихаете, то пользуйтесь ежедневными гигиеническими прокладками).Если ваша моча темно-желтого или оранжевого цвета, это может говорить об обезвоживании. Если врач не рекомендовал ограничить потребление жидкости, то пейте достаточное количество жидкости, пока моча снова не станет нормального светло-желтого цвета.
Если вы собираетесь куда-то пойти или вам предстоит долгая встреча, заранее сходите в туалет. Заблаговременно разузнайте, где находится ближайший туалет, чтобы нужда не застигла вас врасплох.
Может ли частое мочеиспускание во время беременности быть симптомом какой-либо проблемы со здоровьем?
Частое мочеиспускание, как правило, является обычным и нормальным симптомом беременности. Однако иногда оно сигнализирует о следующих заболеваниях.
Инфекции мочеполовой системы. Многие женщины задаются вопросом, является ли частое мочеиспускание нормальным для беременности или же это происходит из-за инфекции мочеполовой системы.
 Если у вас инфекция, то во время мочеиспускания вы почувствуете болезненные ощущения и жжение. У вас может быть высокая температура, мутная моча или следы крови в ней. Вам может очень сильно хотеться в туалет, но в итоге получается выдавить из себя только пару капель. Беременные женщины находятся в группе риска с шестой по 24-ю неделю — в это время инфекции мочеполовой системы могут проявиться легче всего. Дело в том, что матка увеличивается и давит на мочеиспускательный канал, что повышает риск возникновения бактериальных инфекций. Если вы подозреваете, что у вас инфекция, обратитесь к врачу. Вам необходимо лечение, возможно, с применением антибиотиков.
Если у вас инфекция, то во время мочеиспускания вы почувствуете болезненные ощущения и жжение. У вас может быть высокая температура, мутная моча или следы крови в ней. Вам может очень сильно хотеться в туалет, но в итоге получается выдавить из себя только пару капель. Беременные женщины находятся в группе риска с шестой по 24-ю неделю — в это время инфекции мочеполовой системы могут проявиться легче всего. Дело в том, что матка увеличивается и давит на мочеиспускательный канал, что повышает риск возникновения бактериальных инфекций. Если вы подозреваете, что у вас инфекция, обратитесь к врачу. Вам необходимо лечение, возможно, с применением антибиотиков.Гестационный диабет. Частое мочеиспускание может быть симптомом гестационного диабета. Это временная разновидность диабета, с которой сталкивается незначительная часть будущих мам. Как правило, врачи направляют будущую мамочку на специальные проверочные анализы между 24-й и 28-й неделей. При правильном лечении гестационный диабет не повлияет на здоровье малыша и пройдет после родов.
 Если частое мочеиспускание сопровождается постоянной жаждой, тошнотой или слабостью, обратитесь к вашему лечащему врачу.
Если частое мочеиспускание сопровождается постоянной жаждой, тошнотой или слабостью, обратитесь к вашему лечащему врачу.
Частое мочеиспускание на ранних сроках беременности — распространенная и обычная вещь, и не повод для беспокойства. Может казаться, что вы постоянно хотите в туалет, но помните, что у вас будет небольшая передышка, которая продлится до последних месяцев беременности. После родов потребность постоянно ходить в туалет сойдет на нет, и тогда уже вас будет беспокоить содержимое подгузников малыша!
Ранние симптомы беременности — блог медицинского центра ОН Клиник
Единственно верным решением в выявлении беременности в домашних условиях является тест. Но указывать на зачатие могут и определенные признаки, которые нужно знать каждой девушке, чтобы раньше узнать о своем положении и улучшить образ жизни во благо будущего ребенка.
У всех ли женщин бывают ранние симптомы беременности?
Каждая женщина уникальна по своей природе. Поэтому невозможно определить одинаковые симптомы для всех, все проходит достаточно индивидуально. А иногда случается и так, что у одной и той же женщины одна беременность значительно отличается от другой.
А иногда случается и так, что у одной и той же женщины одна беременность значительно отличается от другой.
Кроме этого, ранние симптомы очень часто похожи на период перед менструацией и после. Некоторые признаки беременности можно принять за месячные. Таким образом, девушка может даже не осознавать, что она в положении.
Стоит отметить, что нельзя ссылаться только на признаки, ведь они могут указывать на совсем иные причины. Иногда даже тест может дать ошибочный результат, поэтому самый точный ответ вы сможете услышать на приеме у узиста.
первые признаки беременности
Менструальные спазмы
После оплодотворения яйцеклетка крепится к эндометрию матки. Это может вызвать небольшое кровотечение и спазматические боли внизу живота, что является одним из самых ранних признаков беременности. Данное кровотечение называют имплантационным, поскольку в это время происходит имплантация яйцеклетки к слизистой матки. Период крепления проходит в первые 6-12 дней после зачатия. Симптом часто путают с менструацией. Однако спазмы менее выражены.
Симптом часто путают с менструацией. Однако спазмы менее выражены.
Помимо крови, женщина может заметить обильные выделения из влагалища. Они похожи на белые молочные сгустки. Дело в том, что в это же время будущий ребенок начинает свое развитие на клеточном уровне. Начинается утолщение стенок влагалища. Происходит усиленный рост клеток, что и провоцирует данные выделения.
Этот признак может сопровождать девушку на протяжении всей беременности. Выделения обычно безвредны и не требуют никакого лечения. Но если вы ощущаете неприятный запах, жжение и зуд, необходимо обратиться к гинекологу, чтобы он определил, нет ли у вас грибковой или бактериальной инфекции. Помните, что заболевание может навредить не только вам, но и ребенку. Несвоевременное лечение несет угрозу для жизни и здоровья будущего малыша.
Изменения груди
Такой признак, как изменения груди, обычно проявляется раньше всего. Начинаются серьезные изменения и перестройка гормонального фона сразу же после зачатия. Организм готовится к лактации. Меняется структура тканей груди. Через несколько недель вы можете чувствовать покалывание, боли.
Организм готовится к лактации. Меняется структура тканей груди. Через несколько недель вы можете чувствовать покалывание, боли.
Хотя особое изменение в росте еще не заметно, грудь начинает набухать, становится тяжелее, полнее, а область ареол может потемнеть. Кроме этого, соски становятся очень чувствительными. Даже незначительное прикосновение может повлечь за собой неприятные ощущения.
Существуют и другие причины, которые влияют на изменения молочных желез: от обычного набора веса до менструации. Но, в случае беременности, этот непростой период нужно просто перетерпеть. Со временем вам удастся привыкнуть к данным ощущениям и переменам в организме. Позже боль, чувствительность и неприятные ощущения в груди должны ослабнуть.
Усталость
За счет изменения уровня прогестерона беременная женщина может чувствовать сильную усталость. Это вполне нормальное явление в данный период. Уже в первые недели после оплодотворения много энергии и ресурсов организм тратит не перестройку и изменения.
На постоянную усталость влияют и другие факторы: усиленная циркуляция крови, повышение ее выработки, пониженный сахар в организме, снижение артериального давления, а также недосыпания из-за других побочных явлений беременности (тошнота, боли в спине, частое мочеиспускание и т.д.).
Интересно то, что изнеможденное состояние может меняться на значительный прилив энергии. Эти два противоположных ощущения могут регулярно подменивать одно другое в зависимости от изменений гормонального фона.
Если усталость приносит вам много неприятностей и мешает полноценно жить, обратите внимание на рацион питания. Употребляйте в пищу как можно больше продуктов, богатых белком и железом – и тогда это поможет облегчить усталость.
Данный признак является самым популярным среди всех симптомов беременности. Хотя он проявляется далеко не у каждой женщины. Чаще всего тошнота происходит в период с четвертой-шестой недели до начала второго триместра. В некоторых случаях симптом проявляет себя на всех этапах беременности.
Причин утренней тошноты много и нельзя точно определить, что влияет на недомогание организма. Однако, как и с другими симптомами, основным поводом могут послужить изменения в эндокринной системе и процесс вывода токсинов. Кроме этого, у некоторых тошнота проявляет себя не только в первой половине дня, но и в любое другое время суток.
Кроме этого, в период беременности у девушек появляется тошнота из-за полного отвращения к некоторым блюдам. Сама мысль о нелюбимом продукте может привести к тошноте или рвоте.
Несмотря на данное состояние, организму важно получать питательные вещества и витамины. Необходимо проконсультироваться со своим врачом и подобрать диету, где будут учтены индивидуальные предпочтения и непереносимость некоторых продуктов. Здоровое питание – один из залогов правильного развития вашего ребенка.
Задержка месячных
Самый очевидный ранний признак беременности и повод для большинства женщин купить тест – это задержка месячных. Но далеко не все задержки указывают именно на беременность. Причиной этого может стать гормональный сбой или заболевания, связанные с репродуктивной системой, быстрый набор или сброс веса.
Причиной этого может стать гормональный сбой или заболевания, связанные с репродуктивной системой, быстрый набор или сброс веса.
Кроме этого, у некоторых женщин бывают кровотечения во время беременности. Об этом вам нужно расспросить врача, чтобы знать, когда появление крови – нормальное явление, а когда это признак чрезвычайной ситуации.
Ранние симптомы беременности
Зачатие приносит множество изменений в организм женщины, развивающаяся беременность стимулирует перестройку многих систем и это влияет на появление первых признаков беременности:
- 1-4 неделя — небольшие боли внизу живота и мажущие кровянистые выделения;
- 4 неделя — отсутствие месячных;
- 4-5 неделя — усталость;
- 4-6 неделя — тошнота и рвота;
- 4-6 неделя — набухание груди;
- 4-6 неделя — частое мочеиспускание;
- 4-6 неделя — запоры и вздутие живота;
- 5-6 неделя — головокружения при движении;
- 6 неделя — перепады настроения;
- 6 неделя — изменения температуры;
- 8 неделя — высокое кровяное давление.

Частое мочеиспускание
Данный признак появляется в середине первого триместра. Женщина может ощущать постоянную потребность в мочеиспускании даже, если мочевой пузырь не наполнен. Это приводит к постоянной беготне в туалет, непроизвольным выделениям небольшого количества жидкости во время смеха, кашля, чихания и т. д.
Хотя частое мочеиспускание нормальное явление и связано на первом этапе опять-таки с перестройкой гормонального фона, симптом можно облегчить. Постарайтесь употреблять меньше кофе, чая и других мочегонных напитков, чтобы избежать постоянного желания опорожнить мочевой пузырь.
Но не стоит снижать количество выпитой воды, думая, что это поможет выйти из ситуации. Жидкость для здоровья и нормального развития ребенка в любом случае нужна, а такой подход может привести к обезвоживанию.
Также стоит обратить внимание на свои ощущения при мочеиспускании. Возможно, причина заключается совсем в другом. Необходимо незамедлительно обратиться к врачу, если мочеиспускание сопровождается симптомами:
- жжение;
- боли и дискомфорт;
- кровь в моче.

Такие признаки могут указывать на заболевания выделительной системы. А несвоевременное обращение за помощью к специалисту иногда заканчивается и выкидышем.
Запор
Беременность часто сопровождается проблемами с процессом дефекации. На это, в первую очередь, влияет уровень прогестерона в организме, кишечник медленнее проталкивает пищу из-за расслабленных мышц его стенок, что приводит к частым запорам. Также данный признак может появиться в связи с употреблением витаминных комплексов и железа.
Чтобы облегчить опорожнение включите в рацион продукты, богатые клетчаткой, большое количество воды и не забывайте о физических упражнениях. Зарядка непосредственно влияет на механическую обработку пищи.
Перепады настроения
В первом триместре из-за перестройки организма, тело испытывает сильный стресс. Нервная система становится более уязвимой, и любое неприятное событие воспринимается куда серьезнее, чем до беременности.
Данный признак встречается практически у каждой беременной женщины. Но все же старайтесь избегать стрессовых ситуаций, уделять время прогулкам на природе, отдыху, слушать спокойную классическую музыку. На ранних сроках беременности формируется нервная система малыша. Важно, чтобы ничто не повлияло на ее гармоничное развитие.
Но все же старайтесь избегать стрессовых ситуаций, уделять время прогулкам на природе, отдыху, слушать спокойную классическую музыку. На ранних сроках беременности формируется нервная система малыша. Важно, чтобы ничто не повлияло на ее гармоничное развитие.
Головные боли и боли в спине
Девушки в положении часто сталкиваются с такой проблемой, как головные боли и боли в спине. Причины те же, что и у других симптомов. Но также на боль в спине, чаще всего в пояснице, влияет большая нагрузка на почки. В первом триместре организм выводит токсины более тщательно, почки работают куда активнее – это и может приводить к неприятным ощущениям.
Головокружение и обморок
Как было выше сказано, беременность часто сопровождается снижением артериального давления. Девушки, для которых перепады давления более значительные, чувствуют частые головокружения и падают в обмороки.
Хотя и говорят, что ношение малыша под сердцем – один из самых прекрасных периодов жизни, он сопровождается довольно неприятными симптомами. У некоторых встречаются все эти признаки беременности, у некоторых – один-два. Но, если вы чувствуете, что они слишком мешают вашей нормальной жизнедеятельности, обсудите способы решения проблем с врачом.
У некоторых встречаются все эти признаки беременности, у некоторых – один-два. Но, если вы чувствуете, что они слишком мешают вашей нормальной жизнедеятельности, обсудите способы решения проблем с врачом.
Популярные вопросы
1. Какие симптомы внематочной беременности?
Первоначальные признаки физиологической и внематочной беременности во многом похожи. При наступлении беременности происходит задержка менструаций, а также появляются косвенные признаки зачатия (увеличение груди, белые выделения вместо месячных). Домашние тесты на беременность и анализ крови на ХГЧ (хориогонадотропин человека) также окажутся положительными. При внематочной беременности может начаться боль внизу живота с одной стороны, за которой последуют кровянистые выделения из половых путей. Достоверно диагностировать внематочную беременность можно по УЗИ органов малого таза (гинекологическому УЗИ).
2. Когда делается тест на беременность?
Благодаря современным чувствительным тестам на беременность можно узнать о беременности в среднем через две недели после зачатия. Существуют домашние тесты, которые показывают беременность за 1-2 дня до ожидаемого срока наступления месячных. Сделать тест на беременность необходимо при наличии задержки или при появлении косвенных признаков, которые могут указывать на наступление беременности (например, если болит грудь и тянет низ живота, а месячных нет).
Существуют домашние тесты, которые показывают беременность за 1-2 дня до ожидаемого срока наступления месячных. Сделать тест на беременность необходимо при наличии задержки или при появлении косвенных признаков, которые могут указывать на наступление беременности (например, если болит грудь и тянет низ живота, а месячных нет).
3. Какими бывают выделения при беременности?
Физиологические выделения при беременности, как правило, слизистые, белого цвета. Выделения могут появиться на ранних сроках, в первые дни после задержки менструации, и сопровождать женщину в течение всей беременности. Нормальные выделения при беременности имеют нейтральный запах и не приносят дискомфорт. При появлении неприятного запаха, зуда и жжения необходимо обратиться к гинекологу.
Рейтинг статьи:
4.4 из 5 на основе 25 оценок
Задайте свой вопрос гинекологу
«ОН Клиник»
Рези при мочеиспускании, как лечить, симптомы, показания
Причины резей при мочеиспускании:
Процесс мочеиспускания (деуринация) в норме не причиняет дискомфорта и не вызывает болезненных ощущений. Однако в случае инфицирования уретры, мочевого пузыря, половых органов, почек или мочеточников он может сопровождаться болью. У женщин такая проблема встречается чаще, чем у мужчин, что обусловлено анатомическими особенностями строения женского мочевыводящего канала.
Однако в случае инфицирования уретры, мочевого пузыря, половых органов, почек или мочеточников он может сопровождаться болью. У женщин такая проблема встречается чаще, чем у мужчин, что обусловлено анатомическими особенностями строения женского мочевыводящего канала.— Цистит – воспалительный процесс, затрагивающий стенки мочевого пузыря. В норме моча стерильна, иммунная система подавляет рост и развитие опасной флоры. При нарушении иммунитета, редком опорожнении мочевого пузыря, переохлаждении, застое крови в органах малого таза могут возникать условия для инфицирования и начала воспалительного процесса. Инфекция может проникать в мочевой пузырь несколькими путями: через почки, из половых путей и кишечника через уретру, с током лимфы и крови. Один из главных признаков цистита – часто возникающие позывы к мочеиспусканию, малые порции мочи, чувство переполненности даже после опорожнения мочевого пузыря.
— Половые инфекции (хламидиоз, трихомониаз, гонорея, кандидоз и пр. ). Это могут быть не только болезни, передающиеся половым путём, но и инфекционные процессы, вызванные патологическим ростом условно-патогенной и патогенной микрофлоры влагалища. В таких случаях к жалобам присоединяются дополнительные симптомы – жжение, отёчность, сухость, болезненность и зуд половых органов, а также вагинальные выделения, имеющие неприятный запах, цвет или консистенцию.
). Это могут быть не только болезни, передающиеся половым путём, но и инфекционные процессы, вызванные патологическим ростом условно-патогенной и патогенной микрофлоры влагалища. В таких случаях к жалобам присоединяются дополнительные симптомы – жжение, отёчность, сухость, болезненность и зуд половых органов, а также вагинальные выделения, имеющие неприятный запах, цвет или консистенцию.
— Гормональные изменения. Боль во влагалище при мочеиспускании – частый спутник климакса. Из-за снижения количества эстрогена слизистая оболочка влагалища становится более сухой, склонной к образованию микротрещин. Из-за этого выделение урины приводит к раздражению слизистой, зуду, жжению и боли при мочеиспускании.
— Камни. В почках, мочеточниках и мочевом пузыре могут образовываться песок, мелкие и крупные камни. Признаки: моча с кровью и сильная боль при мочеиспускании, приступообразные боли в области поясницы и внизу живота, частые позывы к деуринации. Болезненные ощущения усиливаются во время физической активности, при ходьбе, при перемене положения тела.
— Уретрит, заболевание, вызванное воспалительным процессом, который локализуется в уретре. Опасность уретрита заключается в том, что инфекция может распространяться по направлению к почкам и вызвать их поражение, либо вызвать нарушения влагалищной микрофлоры и воспалительные процессы в области органов малого таза. Признаки уретрита – боли при мочеиспускании, сопровождающиеся нехарактерными выделениями из уретры (вплоть до гнойных) и тянущими ощущениями.
— Воспалительные процессы в почках, пиелонефрит. Среди признаков почечных воспалений – ноющая боль в области поясницы, повышение температуры тела, сокращение объёма выделяемой мочи, снижение аппетита, головные боли, диарея, рвота, потливость, боль при мочеиспускании, изменение цвета мочи с жёлтого на бурый, коричневый или красный.
— Нарушение влагалищной микрофлоры. В норме во влагалище должна поддерживаться кислая среда (от 3,8 до 4,4 pH). Однако в случае неправильной интимной гигиены, нарушения гормонального фона вагинальная микрофлора становится более щелочной. Это приводит к образованию микротрещин и расчёсов, вызванных зудом и жжением в области половых губ и влагалища. Попадая на повреждённые участки, моча вызывает их раздражение и боль при мочеиспускании.
Это приводит к образованию микротрещин и расчёсов, вызванных зудом и жжением в области половых губ и влагалища. Попадая на повреждённые участки, моча вызывает их раздражение и боль при мочеиспускании.
— Роды. Во время родов образуются многочисленные разрывы, ссадины и трещины половых органов, в том числе страдает и мочевыводящий канал. Вследствие чего после родов женщина может испытывать резь и боль при мочеиспускании до того момента, пока организм не восстановится.
Лечение резей при мочеиспускании:
1. Необходим полноценный осмотр гинеколога. Врач может выявить инфекции, воспалительные процессы и ряд иных угрожающих здоровью состояний.
Параллельно с первичным осмотром проходит забор биоматериала: общие анализы мочи и крови, мазок на инфекции, соскоб тканей.
При выявлении патологий гинекологического профиля врач уточняет диагноз и назначает соответствующее лечение: антибиотики, противовоспалительные препараты, гормональные средства.
2. Если первичный осмотр не дал однозначного диагноза, требуется УЗИ органов малого таза для выявления патологий, а также консультация уролога для исключения цистита, нефролога – для диагностики состояния почек.
Как правило, пациентке не требуется проходить осмотр у всех специалистов – на первом приёме гинеколог выясняет локализацию болей, периодичность, выраженность, после чего направляет женщину либо на интравагинальное УЗИ и обследование органов малого таза, либо к профильному специалисту, который и назначает лечение.
Боль в яичниках при апоплексии, поликистозе, кисте — Записаться на прием
От метро Нахимовский проспект (5 минут пешком)
Из метро Нахимовский проспект выход на Азовскую улицу, далее через 250-300 метров поверните налево на Сивашскую улицу, далее через 40-50 метров поверните направо во двор.
От детской поликлиники и родильного дома в Зюзино (10 минут пешком)
От детской поликлиники и родильного дома в Зюзино необходимо выйти на Азовскую улицу, далее повернуть на болотниковскую улицу и не доходя наркологической клинической больницы N17 повернуть налево во двор.
От метро Нагорная (15 минут)
От метро Нагорная до нашего медицинского центра можно добраться за 15 минут, проехав 1 остановку на метро.
От метро Варшавская (19 минут пешком)
От метро Варшавская удобно добраться на троллейбусе 52 и 8 от остановки «Болотниковская улица, 1» до остановки Москворецкий рынок, далее 550 метров пешком
От метро Каховская (19 минут пешком)
От метро Каховская необходимо выйти на Чонгарский бульвар, проследовать по Азовской улице, повернуть направо на Болотниковскую улицу, далее через 40-50 метров (за домом номер 20 повернут наалево во двор)
От метро Чертановская район Чертаново ( 20 минут)
Из района Чертаново до нашего медицинского центра можно добраться от Метро Чертановская за 20 минут или пешком за 35-40 минут.
От метро Профсоюзная (25 минут)
Выход из метро Профсоюзная на Профсоюзную улицу. Далее от Нахимовского проспекта с остановки «Метро Профсоюзная» проехать 7 остановок до остановки «Метро Нахимовский проспект». Далее по Азовской улице 7 минут пешком.
Далее по Азовской улице 7 минут пешком.
От метро Калужская (30 минут)
От метро Калужская можно добраться на 72 троллейбусе за 30 минут. Выход из метро на Профсоюзную улицу, от остановки «Метро Калужская» проследовать до остановки «Чонгарский бульвар», далее 7 минут пешком по Симферопольскому бульвару
От префектуры ЮГО-ЗАПАДНОГО (ЮЗАО) округа (30 минут пешком)
С Севастопольского проспекта повергуть на Болотниковскую улицу, не доходя наркологической клинической больницы N17 100 метров, повернуть во двор налево.
От метро Новые Черемушки (40 минут)
Выход из метро Новые Черемушки на ул. Грибальди, далее на остановке на Профсоюзной улице «Метро Новые черемушки» на троллейбусе N60 проследовать до остановки Чонгарский бульвар, далее 7 минут пешковм по Симферопольскому бульвару
Причины болезненного мочеиспускания во время беременности
Во время беременности совершенно нормально ходить в туалет много-много раз в день. Практически с самого начала беременности вы, вероятно, будете испытывать частое мочеиспускание. Но это не значит, что это должно быть больно. Конечно, мало что может быть суперкомфортно во время беременности — мы все можем с этим согласиться! Но болезненное мочеиспускание во время беременности может быть сигналом того, что есть проблема. К счастью, это довольно легко исправить, особенно если ваша боль при мочеиспускании во время беременности указывает на инфекцию мочевыводящих путей (с которой сталкиваются до 7 процентов беременных женщин).
Практически с самого начала беременности вы, вероятно, будете испытывать частое мочеиспускание. Но это не значит, что это должно быть больно. Конечно, мало что может быть суперкомфортно во время беременности — мы все можем с этим согласиться! Но болезненное мочеиспускание во время беременности может быть сигналом того, что есть проблема. К счастью, это довольно легко исправить, особенно если ваша боль при мочеиспускании во время беременности указывает на инфекцию мочевыводящих путей (с которой сталкиваются до 7 процентов беременных женщин).
Здесь мы обсудим все, что вам нужно знать о болезненном мочеиспускании во время беременности — почему это происходит, какова скрытая причина и как с этим бороться. Так что, по крайней мере, вы можете удалить одну вещь из своего списка болей и болей во время беременности.
Что вызывает болезненное мочеиспускание во время беременности?
Когда дело доходит до мочеиспускания во время беременности, частые — это хорошо, но боль — это проблема. «Мочеиспускание никогда не должно быть болезненным», — говорит Сара Прагер, доктор медицинских наук, профессор кафедры акушерства и гинекологии Вашингтонского университета.Хотя существует ряд причин, связанных с болью при мочеиспускании во время беременности, наиболее распространенной на сегодняшний день является инфекция мочевыводящих путей (ИМП). «ИМП чаще встречаются во время беременности из-за гормональных изменений, вызывающих расслабление мочевыводящих путей, а также из-за механических изменений, вызванных увеличением матки», — говорит Алан Фишман, доктор медицинских наук, специалист по охране материнства и плода в Медицинской группе акушеров Сан-Хосе. В Калифорнии.
«Мочеиспускание никогда не должно быть болезненным», — говорит Сара Прагер, доктор медицинских наук, профессор кафедры акушерства и гинекологии Вашингтонского университета.Хотя существует ряд причин, связанных с болью при мочеиспускании во время беременности, наиболее распространенной на сегодняшний день является инфекция мочевыводящих путей (ИМП). «ИМП чаще встречаются во время беременности из-за гормональных изменений, вызывающих расслабление мочевыводящих путей, а также из-за механических изменений, вызванных увеличением матки», — говорит Алан Фишман, доктор медицинских наук, специалист по охране материнства и плода в Медицинской группе акушеров Сан-Хосе. В Калифорнии.
Если вы испытываете болезненное мочеиспускание во время беременности, знайте, что следующие состояния могут привести к ИМП или могут быть основной причиной боли в мочевом пузыре и болезненного мочеиспускания во время беременности.
Связанное видео
Бактериальный вагиноз
Бактериальный вагиноз — это распространенное заболевание, вызванное дисбалансом нормальных бактерий, живущих во влагалище. Это может вызвать болезненное мочеиспускание из-за воспаления в непосредственной близости или из-за попадания бактерий в мочевыводящие пути, что может привести к ИМП.
Это может вызвать болезненное мочеиспускание из-за воспаления в непосредственной близости или из-за попадания бактерий в мочевыводящие пути, что может привести к ИМП.
Инфекции, передающиеся половым путем
Любые невыявленные инфекции, передающиеся половым путем, могут вызывать болезненное мочеиспускание во время беременности в результате воспаления.«ИППП могут вызывать боль, обычно тазовую, но иногда и вагинальную, или даже болезненное мочеиспускание. Вот почему беременных женщин обследуют на ИППП в начале беременности», — говорит Фишман.
Генитальный герпес
Герпес может вызывать болезненное мочеиспускание независимо от того, беременны вы или нет. Но, к сожалению, это болезненное состояние может вызвать дополнительные осложнения во время беременности. Если вы знаете, что у вас герпес, очень важно следовать советам врача, чтобы не допустить активной инфекции, особенно по мере приближения срока родов.
Механическое препятствие
По мере того, как во время беременности матка увеличивается в несколько раз по сравнению с нормальным размером, она может (буквально) сжимать все остальное в ней. Это включает в себя мочеточники (также известные как протоки от почки к мочевому пузырю, через которые проходит моча), говорит Бриттани Роблес, доктор медицины, акушер-гинеколог, который управляет PostpartumTrainer.com, сайтом о здоровье и фитнесе для беременных и послеродовых. Когда моча остается в мочеточниках из-за того, что физически трудно их правильно опорожнить, «это вызывает состояние, известное как уростаз», — говорит Роблес.«Это может привести к постоянному росту бактерий и, в конечном итоге, к инфекции мочевыводящих путей».
Это включает в себя мочеточники (также известные как протоки от почки к мочевому пузырю, через которые проходит моча), говорит Бриттани Роблес, доктор медицины, акушер-гинеколог, который управляет PostpartumTrainer.com, сайтом о здоровье и фитнесе для беременных и послеродовых. Когда моча остается в мочеточниках из-за того, что физически трудно их правильно опорожнить, «это вызывает состояние, известное как уростаз», — говорит Роблес.«Это может привести к постоянному росту бактерий и, в конечном итоге, к инфекции мочевыводящих путей».
Опасно ли болезненное мочеиспускание во время беременности?
Боль при мочеиспускании во время беременности может показаться безобидной, но на самом деле это не так. Вот почему важно обратиться к врачу, если вы испытываете болезненное мочеиспускание или боль в мочевом пузыре во время беременности. «Невылеченные инфекции мочевыводящих путей связаны с осложнениями беременности, такими как преждевременные роды и преждевременные роды. Они также могут вызывать повреждение почек или сепсис у беременных женщин», — говорит Фишман.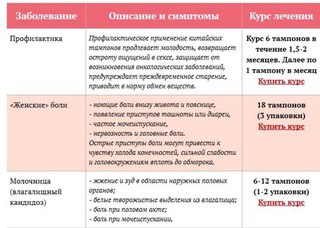
Если причиной болезненного мочеиспускания является невыявленная или невылеченная ИППП, это также может нанести вред как вам, так и ребенку. По данным CDC, если не лечить, хламидиоз может вызвать преждевременные роды и низкий вес при рождении. Он также может передаваться ребенку при рождении, что может привести к инфекциям глаз и легких. Невылеченная гонорея связана с выкидышами, преждевременными родами и низкой массой тела при рождении, и новорожденные также могут заразиться ею при родах через родовые пути.
Как лечить болезненное мочеиспускание во время беременности
Обратитесь к врачу при первых признаках болезненного мочеиспускания, говорит Прагер.Ваш врач, вероятно, назначит антибиотики, особенно если выяснится, что у вас ИМП. Причина? «ИМП могут перерасти в почечные инфекции или еще хуже, поэтому мы относительно агрессивно относимся к их лечению во время беременности», — говорит Прагер.
Вероятно, ваш врач будет действовать так же, если выяснится, что у вас ИППП: антибиотики могут довольно быстро вылечить многие инфекции, поэтому не стесняйтесь говорить об этом.
Как предотвратить болезненное мочеиспускание во время беременности
Во время беременности так много боли и боли, и мы предполагаем, что вы не готовы добавить еще одну.Так как же предотвратить болезненное мочеиспускание во время беременности? «Адекватная гидратация — лучшее, что вы можете сделать, чтобы предотвратить ИМП во время беременности», — говорит Фишман. «Это благотворно влияет на увеличение производства и потока мочи, а также на промывание почек». Стремитесь удовлетворить или даже превысить рекомендуемые восемь чашек воды в день. Другие способы профилактики ИМП включают:
- Не задерживать мочу
- Всегда подтирайтесь спереди назад, чтобы предотвратить попадание бактерий во влагалище
- Опорожнить мочевой пузырь до и после секса
- Носите нижнее белье из дышащего хлопка
Чтобы предотвратить ИППП во время беременности, просто следуйте тем же правилам, что и обычно: используйте презервативы во время секса и старайтесь иметь только одного партнера.
Сара Прагер, MD, MAS, профессор кафедры акушерства и гинекологии Вашингтонского университета и директор отдела планирования семьи. Она получила медицинскую степень в Юго-западной медицинской школе Техасского университета в 2000 году и прошла интернатуру и ординатуру в Университете Вермонта.
Алан Фишман, MD, является медицинским директором Медицинской группы акушеров в Сан-Хосе в Кэмпбелле, Калифорния, и имеет двойную сертификацию в области акушерства и гинекологии, а также медицины матери и плода.Он получил медицинскую степень в Медицинском колледже Джефферсона в Филадельфии, штат Пенсильвания, и прошел ординатуру по акушерству и стипендиальной программе по медицине матери и плода в Медицинской школе Университета Южной Калифорнии в Лос-Анджелесе.
Бриттани Роблес , доктор медицинских наук, магистр здравоохранения, CPT, акушер-гинеколог и персональный тренер, сертифицированный NASM, которая ведет сайт PostpartumTrainer. com, посвященный здоровью и фитнесу во время беременности и после родов.
com, посвященный здоровью и фитнесу во время беременности и после родов.
Обратите внимание: Bump и содержащиеся в нем материалы и информация не предназначены и не представляют собой медицинские или иные медицинские рекомендации или диагнозы и не должны использоваться как таковые.Вы должны всегда консультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Плюс, больше от The Bump:
Сделка с частым мочеиспусканием во время беременности
Как лечить (и предотвращать) ИМП во время беременности
Нормально ли иметь темную мочу во время беременности?
изменений в вашем теле во время беременности: второй триместр
Путь к улучшению здоровья
Большинство женщин, которые плохо себя чувствовали в первом триместре беременности, обычно начинают чувствовать себя лучше во втором.Тошнота и рвота от утренней тошноты со временем должны уменьшиться. У вас может быть больше энергии и меньше перепадов настроения, поскольку ваши гормоны уравновешиваются. Это хорошее время для решения многих задач, необходимых для подготовки к рождению ребенка.
Это хорошее время для решения многих задач, необходимых для подготовки к рождению ребенка.
Будьте готовы к более быстрому набору веса в этом триместре. Это означает, что вам, возможно, придется начать носить одежду для беременных.
Изменения груди
Ваша грудь может быть не такой нежной, как в первом триместре, но она продолжит расти.Увеличение молочных желез и отложение жира вызывают рост. Эти изменения подготовят вас к грудному вскармливанию.
Вы можете заметить, что кожа на сосках и вокруг них темнеет. У вас также могут быть небольшие шишки вокруг сосков. Бугорки — это железы, которые выделяют маслянистое вещество, чтобы предотвратить высыхание сосков. Из сосков может начать вытекать желтоватая жидкость, называемая молозивом.
Изменения кожи
По мере роста тела некоторые участки кожи могут туго натягиваться.Эластичные волокна прямо под кожей могут порваться. Это создает полосы вдавленной кожи, называемые растяжками. Растяжки могут появиться на животе и груди.
Не у каждой беременной женщины появляются растяжки, но они случаются. К сожалению, полностью их предотвратить невозможно. Старайтесь контролировать свой вес и не набирать больше, чем рекомендует врач. Есть некоторые лосьоны и масла, которые, как утверждается, предотвращают появление растяжек. Эффекты этих продуктов не доказаны. Тем не менее, хорошо увлажненная кожа может помочь уменьшить зуд, связанный с растяжками.Следы должны исчезнуть и стать менее заметными после беременности.
Возможны и другие изменения кожи, но не у всех женщин. Общие изменения кожи включают в себя:
- Сухая, зудящая кожа, особенно на животе
- Повышенная чувствительность к солнцу. Это означает, что вы можете легче сгореть. Убедитесь, что вы наносите сильный солнцезащитный крем, когда проводите время на улице.
- Темная линия («черная линия») посередине живота от пупка до лобковых волос
- Участки потемневшей кожи на лице (иногда называемые «маской беременности»)
Чаще всего эти изменения могут уменьшаться или исчезать после беременности.
Изменения кузова
Ваше тело быстро меняется, чтобы приспособиться к растущему ребенку. Вы также можете испытать эти изменения тела.
- Боль в ногах. У вас могут быть судороги в ногах, особенно когда вы спите. Это может быть связано с давлением, которое ваш растущий ребенок оказывает на нервы и кровеносные сосуды, идущие к вашим ногам. Убедитесь, что вы спите на боку, а не на спине. Другое заболевание ног, тромбоз глубоких вен (ТГВ), может быть серьезным. ТГВ – это тромб, который образуется в вене и вызывает боль и отек в одной ноге.Немедленно обратитесь к врачу, если у вас есть эти симптомы.
- Ваши лодыжки, руки и лицо могут опухать во втором триместре. Это происходит потому, что ваше тело сохраняет больше жидкости для ребенка. У вас также замедляется кровообращение.
- Боли в спине, тазу и бедрах. Работа по поддержанию растущего живота создает нагрузку на спину. Ваши бедра и таз могут начать болеть, поскольку гормоны беременности расслабляют связки, которые скрепляют ваши кости.
 Ваши кости двигаются, чтобы подготовиться к родам.
Ваши кости двигаются, чтобы подготовиться к родам. - Боль в животе. Мышцы и связки, поддерживающие матку, растягиваются по мере роста матки. Это может вызвать легкую боль или спазмы.
- Шатающиеся зубы. Гормоны беременности также влияют на связки и кости во рту, поэтому зубы могут расшатываться. Они приходят в норму после беременности. Обратитесь к стоматологу, если у вас кровоточат или опухают десны. Эти симптомы могут быть признаками пародонтита. Это состояние было связано с преждевременными (ранними) родами и низкой массой тела при рождении.Второй триместр – лучшее время для лечения зубов.
- Заложенность носа, кровотечения из носа и кровоточивость десен. Они возникают в результате увеличения притока крови к слизистым оболочкам носа и рта.
- Изжога может начаться или усилиться во втором триместре. Растущая матка давит на желудок, из-за чего пища и кислота могут попасть в пищевод, вызывая ожог.

- Инфекции мочевыводящих путей (ИМП). Во втором триместре у вас может развиться инфекция.Гормональные изменения замедляют поток мочи, и ваш мочевой пузырь не опорожняется полностью, потому что на него давит увеличенная матка. Невылеченные ИМП могут привести к преждевременным родам, поэтому сообщите своему врачу, если считаете, что они у вас есть. Симптомы включают потребность в более частом мочеиспускании, жжение при мочеиспускании, наличие крови или сильный запах в моче.
- Схватки Брекстона-Хикса. Схватки Брэкстона-Хикса, также называемые «ложными родами», представляют собой сокращение мышц матки.Это один из способов подготовки матки к родам. От Braxton Hicks ваш живот становится очень тугим и твердым, что может вызвать дискомфорт. Схватки нерегулярны по времени и должны пройти в течение нескольких минут. Позвоните своему врачу, если они станут регулярными и болезненными и не исчезнут, когда вы измените свое положение или прогуляетесь.
 Это могут быть преждевременные роды.
Это могут быть преждевременные роды.
Ближе к середине второго триместра вы можете начать чувствовать ребенка. Вначале это похоже на трепетание глубоко в животе.Ваш ребенок уже шевелился, но он был слишком глубок, чтобы вы могли это почувствовать. Если вы были беременны раньше, вы могли заметить движения раньше, потому что вы знакомы с их ощущениями. Отметьте в своем календаре, когда вы впервые почувствуете движения, чтобы вы могли сообщить об этом своему врачу.
Боль в животе на ранних сроках беременности
Цели клинического случая
- Распознайте, когда тошнота и рвота во время беременности являются ненормальными.
- Определите наиболее распространенные причины неакушерских болей в животе и острого живота на ранних сроках беременности.
- Пересмотреть диагноз аппендицита у беременных.
- Обсудите алгоритм диагностической визуализации для беременных с подозрением на аппендицит.
Дело и комментарий — Часть 1
34-летняя женщина со сроком беременности 14 недель поступила в отделение неотложной помощи с жалобами на неспецифические боли в животе, тошноту и рвоту в течение 5 дней. При осмотре она выглядела здоровой, с нормальными жизненными показателями и легкой диффузной болезненностью в животе. Количество лейкоцитов в ее крови составило 19 000 клеток/мкл, а анализ мочи дал положительный результат на нитраты и лейкоцитарную эстеразу (что указывает на возможную инфекцию).У нее диагностировали инфекцию мочевыводящих путей и выписали на антибактериальную терапию. Во время первого визита визуализация не проводилась.
При осмотре она выглядела здоровой, с нормальными жизненными показателями и легкой диффузной болезненностью в животе. Количество лейкоцитов в ее крови составило 19 000 клеток/мкл, а анализ мочи дал положительный результат на нитраты и лейкоцитарную эстеразу (что указывает на возможную инфекцию).У нее диагностировали инфекцию мочевыводящих путей и выписали на антибактериальную терапию. Во время первого визита визуализация не проводилась.
Пациент вернулся на следующий день с неизменившейся болью в животе и усилением тошноты и рвоты. Было проведено УЗИ плода, которое выявило нормальную сердечную деятельность плода. Дальнейшие анализы не проводились, и ее выписали домой с указанием продолжать прием антибиотиков.
Боль в животе остается наиболее частой причиной обращений в отделение неотложной помощи, на которую приходится более 11% всех посещений в 2008 г.(1) В 2011 г. 54 % пациентов, обратившихся в отделение неотложной помощи, были женщинами, более 25 % были женщинами детородного возраста, а частота наступления беременности в США в любое время составляла примерно 10 % (2,3). По этим причинам клиницисты, которые обследуют пациентов с болью в животе в отделении неотложной помощи, должны быть знакомы с распространенными причинами боли в животе у беременных женщин и понимать, когда тошнота и рвота во время беременности являются ненормальными.
По этим причинам клиницисты, которые обследуют пациентов с болью в животе в отделении неотложной помощи, должны быть знакомы с распространенными причинами боли в животе у беременных женщин и понимать, когда тошнота и рвота во время беременности являются ненормальными.
Тошнота, рвота и боль в животе очень распространены во время беременности. До 80% беременных женщин испытывают тошноту и рвоту, чаще всего в первом триместре.Симптомы и признаки, которые могут указывать на другую причину, включают тошноту и рвоту, сохраняющиеся после середины беременности (приблизительно 20 недель), и связанные с ними боль в животе, лихорадку или диарею. В этих случаях показано более тщательное обследование. (4) Из-за увеличения матки и положения/движения плода боли в животе также распространены во время беременности. Предупреждающие признаки включают локализованную, внезапную, постоянную или сильную боль или боль, связанную с тошнотой и рвотой, вагинальным кровотечением или лихорадкой.В любом из этих случаев требуется дальнейшее исследование причин, не связанных с беременностью.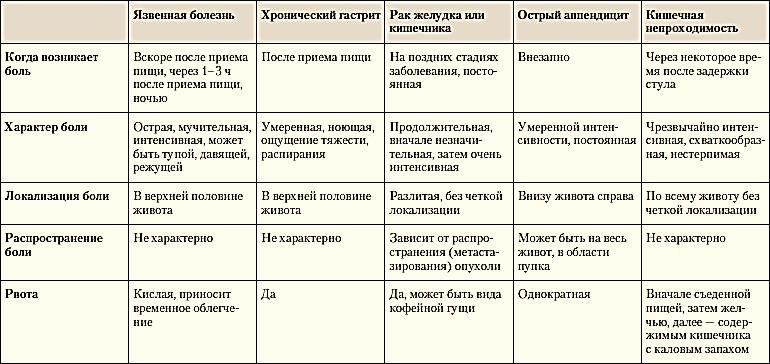 При наличии любого из вышеперечисленных настораживающих признаков рекомендуется консультация акушера.
При наличии любого из вышеперечисленных настораживающих признаков рекомендуется консультация акушера.
Женщинам детородного возраста, обратившимся в отделение неотложной помощи с как минимум болями в животе, следует провести анализ мочи на беременность, а местонахождение и срок беременности определить с помощью ультразвука. Выкидыш и внематочная беременность являются наиболее частыми причинами болей в животе на ранних сроках беременности и часто сопровождаются вагинальными кровотечениями.(5,6) После подтверждения раннего гестационного возраста и внутриутробной локализации и исключения выкидыша следует изучить неакушерские причины болей в животе, особенно при наличии любого из вышеперечисленных настораживающих признаков.
За исключением перекрута яичника, который чаще встречается в первом триместре, причина и частота неакушерских болей в животе при беременности мало зависят от гестационного возраста плода. Ниже приведены приблизительные частоты некоторых причин острого живота при беременности: аппендицит (1/1500 беременностей), холецистит, нефролитиаз, панкреатит и непроходимость тонкой кишки (каждая встречается примерно в 1/3000), с патологией яичников (перекрут или симптоматические образования). ) и лейомиомы матки встречаются реже.(7)
) и лейомиомы матки встречаются реже.(7)
После сбора анамнеза, физикального осмотра, теста на беременность и УЗИ следует пересмотреть лабораторные тесты, которые могут помочь в уточнении дифференциального диагноза, включая общий анализ крови, ферменты печени и поджелудочной железы и анализ мочи. Количество лейкоцитов увеличивается до 10 000–14 000 клеток/мкл при нормальной беременности (и до 30 000 клеток/мкл во время родов). Однако сдвиг дифференциала влево и наличие полос являются ненормальными и требуют дальнейшего изучения.(8) Если клинические признаки и симптомы, сопровождаемые лабораторными данными, неубедительны, может потребоваться срочная визуализация.
Визуализация во время беременности должна начинаться с УЗИ или магнитно-резонансной томографии (МРТ), поскольку они не имеют ионизирующего излучения и не связаны с повреждением плода. Компрессионное ультразвуковое исследование может быть полезным при подозрении на аппендицит, холецистит, нефролитиаз и патологию яичников. Однако компрессионное ультразвуковое исследование становится менее чувствительным и специфичным во время беременности и в значительной степени зависит от навыков техника или рентгенолога.Если УЗИ неинформативно, можно рассматривать МРТ, так как отсутствие в ней ионизирующего излучения также делает ее безопасной для плода. МРТ может помочь в диагностике острого аппендицита, холецистита, непроходимости кишечника и патологии яичников. Если МРТ недоступна и есть серьезные опасения, что причина болей в животе не связана с беременностью, можно выполнить компьютерную томографию (КТ).
Однако компрессионное ультразвуковое исследование становится менее чувствительным и специфичным во время беременности и в значительной степени зависит от навыков техника или рентгенолога.Если УЗИ неинформативно, можно рассматривать МРТ, так как отсутствие в ней ионизирующего излучения также делает ее безопасной для плода. МРТ может помочь в диагностике острого аппендицита, холецистита, непроходимости кишечника и патологии яичников. Если МРТ недоступна и есть серьезные опасения, что причина болей в животе не связана с беременностью, можно выполнить компьютерную томографию (КТ).
Если диагностические тесты, содержащие ионизирующее излучение (например, компьютерная томография), считаются клинически необходимыми, их не следует отменять у беременных пациенток, даже с учетом повышенного риска повреждения плода.Хотя радиация может нанести вред плоду (включая выкидыш, аномалии развития плода, задержку роста плода, умственную отсталость и рак в будущем), риск невелик, особенно при более низких дозах облучения. В течение первых 2 недель беременности ионизирующее излучение связано с эффектом типа «все или ничего» (выкидыш или неповрежденное выживание) в зависимости от дозы облучения. По истечении этого периода рекомендуется доза менее 5 рад, чтобы уменьшить вероятность повреждения плода. (9) Обычная компьютерная томография брюшной полости и таза дает примерно 1 рад излучения.Как правило, у беременных следует использовать наименьшее количество ионизирующего излучения в необходимых диагностических тестах, и для достижения этой цели часто помогает консультация рентгенолога и акушера (9). Полное обсуждение рисков для плода, связанных с КТ. сканирование выходит за рамки этого комментария, но КТ в этих условиях следует проводить только после консультации акушера.
В течение первых 2 недель беременности ионизирующее излучение связано с эффектом типа «все или ничего» (выкидыш или неповрежденное выживание) в зависимости от дозы облучения. По истечении этого периода рекомендуется доза менее 5 рад, чтобы уменьшить вероятность повреждения плода. (9) Обычная компьютерная томография брюшной полости и таза дает примерно 1 рад излучения.Как правило, у беременных следует использовать наименьшее количество ионизирующего излучения в необходимых диагностических тестах, и для достижения этой цели часто помогает консультация рентгенолога и акушера (9). Полное обсуждение рисков для плода, связанных с КТ. сканирование выходит за рамки этого комментария, но КТ в этих условиях следует проводить только после консультации акушера.
В этом случае при первом посещении отделения неотложной помощи сочетание болей в животе, тошноты и рвоты надлежащим образом вызвало подозрение на не связанную с беременностью причину и вызвало дальнейшие исследования.У пациента был обнаружен лейкоцитоз и положительный анализ мочи, и он лечился от инфекции мочевыводящих путей (ИМП). Во время первого визита ей также должны были сделать анализ мочи на беременность и УЗИ, чтобы установить местонахождение и срок беременности. Кроме того, для медицинских работников было бы разумно рассмотреть возможность визуализации, поскольку совокупность симптомов — постоянная боль в животе в течение 5 дней, тошнота, рвота, болезненность в животе при осмотре и повышенное количество лейкоцитов — не была полностью объяснена простая ИМП.УЗИ было выполнено, когда пациентка вернулась в отделение неотложной помощи и указала на нормальную жизнеспособную беременность. Однако дальнейшая визуализация не проводилась. Учитывая тяжесть и постоянство ее симптомов, несмотря на лечение, было бы уместно провести полное УЗИ брюшной полости (для выявления внутрибрюшной патологии, не связанной с беременностью).
Во время первого визита ей также должны были сделать анализ мочи на беременность и УЗИ, чтобы установить местонахождение и срок беременности. Кроме того, для медицинских работников было бы разумно рассмотреть возможность визуализации, поскольку совокупность симптомов — постоянная боль в животе в течение 5 дней, тошнота, рвота, болезненность в животе при осмотре и повышенное количество лейкоцитов — не была полностью объяснена простая ИМП.УЗИ было выполнено, когда пациентка вернулась в отделение неотложной помощи и указала на нормальную жизнеспособную беременность. Однако дальнейшая визуализация не проводилась. Учитывая тяжесть и постоянство ее симптомов, несмотря на лечение, было бы уместно провести полное УЗИ брюшной полости (для выявления внутрибрюшной патологии, не связанной с беременностью).
Дело и комментарий — Часть 2
Пациент снова обратился в приемное отделение в течение 24 часов с постоянными жалобами. Теперь она выглядела более больной, с усилением болей в животе при осмотре. Выполнена магнитно-резонансная томография брюшной полости, которая выявила разрыв червеобразного отростка с признаками воспаления брюшины. Больной был немедленно доставлен в операционную, где у него был обнаружен разлитой перитонит, вторичный по отношению к разрыву червеобразного отростка. Выполнена экстренная лапароскопическая аппендэктомия, которую пациентка перенесла хорошо. К сожалению, через 3 часа после операции у нее случился самопроизвольный аборт и последующее сильное кровотечение, потребовавшее многократных трансфузий. Через несколько дней ее выписали домой.
Выполнена магнитно-резонансная томография брюшной полости, которая выявила разрыв червеобразного отростка с признаками воспаления брюшины. Больной был немедленно доставлен в операционную, где у него был обнаружен разлитой перитонит, вторичный по отношению к разрыву червеобразного отростка. Выполнена экстренная лапароскопическая аппендэктомия, которую пациентка перенесла хорошо. К сожалению, через 3 часа после операции у нее случился самопроизвольный аборт и последующее сильное кровотечение, потребовавшее многократных трансфузий. Через несколько дней ее выписали домой.
Оглядываясь назад, можно сказать, что было нецелесообразно выписывать эту пациентку из отделения неотложной помощи после ее первоначального поступления без дальнейшего обследования, и она пережила трагическое нежелательное явление.
На ранних сроках беременности симптомы аппендицита идентичны симптомам, наблюдаемым у небеременных: перипупочная боль, мигрирующая в правый нижний квадрант, сопровождающаяся анорексией, лихорадкой, тошнотой и рвотой. С увеличением гестационного возраста и у рожавших женщин диагностика может стать более сложной, в основном из-за дряблости передней брюшной стенки.(10) По мере того, как матка увеличивается и заполняет брюшную полость, возможное краниальное смещение аппендикса в верхний квадрант (рисунок) может спутать клиническую картину. Пациенты могут на самом деле жаловаться на боль в правом верхнем квадранте. Более того, по мере увеличения расстояния между брюшиной и червеобразным отростком перитонеальные симптомы могут маскироваться. Наконец, точное изображение аппендикса становится все более сложной задачей. Сокращения матки, более характерные для более поздних сроков гестации, также снижают возможность точного выявления перитонеальных симптомов и болезненности в животе при физикальном обследовании.Несмотря на эти различия, клиницисты должны знать, что боль в правом нижнем квадранте живота остается наиболее частым симптомом аппендицита у беременных. заболеваемость и смертность матери и плода. В данном случае пациент имел несколько необычную картину, без локализации болей в животе.
С увеличением гестационного возраста и у рожавших женщин диагностика может стать более сложной, в основном из-за дряблости передней брюшной стенки.(10) По мере того, как матка увеличивается и заполняет брюшную полость, возможное краниальное смещение аппендикса в верхний квадрант (рисунок) может спутать клиническую картину. Пациенты могут на самом деле жаловаться на боль в правом верхнем квадранте. Более того, по мере увеличения расстояния между брюшиной и червеобразным отростком перитонеальные симптомы могут маскироваться. Наконец, точное изображение аппендикса становится все более сложной задачей. Сокращения матки, более характерные для более поздних сроков гестации, также снижают возможность точного выявления перитонеальных симптомов и болезненности в животе при физикальном обследовании.Несмотря на эти различия, клиницисты должны знать, что боль в правом нижнем квадранте живота остается наиболее частым симптомом аппендицита у беременных. заболеваемость и смертность матери и плода. В данном случае пациент имел несколько необычную картину, без локализации болей в животе. Однако тошнота, рвота и постоянные симптомы должны были побудить клиницистов рассмотреть диагноз аппендицита на ранней стадии обследования.
Однако тошнота, рвота и постоянные симптомы должны были побудить клиницистов рассмотреть диагноз аппендицита на ранней стадии обследования.
При подозрении на аппендицит диагностическая визуализация может помочь подтвердить или исключить диагноз. УЗИ является тестом выбора в этой ситуации: диагноз аппендицита ставится, когда в правом нижнем квадранте визуализируется несжимаемая тубулярная структура со слепыми концами более 6 мм. К сожалению, аппендикс не всегда можно визуализировать с помощью УЗИ, и УЗИ может быть менее точным при разрыве аппендикса или при увеличении гестационного возраста. (11) Американский колледж радиологии предлагает МРТ в качестве второго метода при оценке аппендицита в беременная пациентка.Диагноз ставится при визуализации заполненного жидкостью аппендикса диаметром более 7 мм. МРТ обладает высокой чувствительностью и специфичностью для диагностики аппендицита. (12) Однако технология и опыт МРТ не всегда доступны, особенно в небольших больницах или в нерабочее время. В этом случае следует использовать КТ с контрастом или без него. КТ легко доступна в большинстве центров и обладает высокой чувствительностью и специфичностью для диагностики аппендицита. Диагноз ставится при визуализации кала, увеличенной ненаполняемой тубулярной структуры или воспалении правого нижнего квадранта.Использование контраста обычно повышает точность диагностики с потенциальным увеличением вреда для плода (см. выше). Решение об использовании контраста должно сбалансировать потенциальный вред плоду с возможной задержкой диагностики из-за отсутствия визуализации аппендикса, если контраст не используется. Задержка может привести к разрыву аппендикса и увеличению смертности плода. Частота потери плода увеличивается с 3–5% при неразорвавшемся аппендиците до 25% при разрыве аппендикса. (13) Материнская заболеваемость также выше при разрыве аппендикса.
В этом случае следует использовать КТ с контрастом или без него. КТ легко доступна в большинстве центров и обладает высокой чувствительностью и специфичностью для диагностики аппендицита. Диагноз ставится при визуализации кала, увеличенной ненаполняемой тубулярной структуры или воспалении правого нижнего квадранта.Использование контраста обычно повышает точность диагностики с потенциальным увеличением вреда для плода (см. выше). Решение об использовании контраста должно сбалансировать потенциальный вред плоду с возможной задержкой диагностики из-за отсутствия визуализации аппендикса, если контраст не используется. Задержка может привести к разрыву аппендикса и увеличению смертности плода. Частота потери плода увеличивается с 3–5% при неразорвавшемся аппендиците до 25% при разрыве аппендикса. (13) Материнская заболеваемость также выше при разрыве аппендикса.
Учреждения должны разработать алгоритм оптимальной визуализации беременных с острым абдоминальным процессом, и этот алгоритм должен быть доведен до сведения всех клиницистов, осуществляющих уход за беременными. Алгоритм должен учитывать передовой опыт, а также опыт и возможности рентгенологической бригады. Цель должна состоять в том, чтобы свести к минимуму ионизирующее излучение и повреждение плода при сохранении диагностической точности. Использование алгоритма, а также клинические исходы у беременных с болью в животе должны быть проверены и пересмотрены.Результаты этих обзоров должны быть предоставлены клиницистам и могут быть легко включены в институциональные собрания, посвященные улучшению больниц.
Алгоритм должен учитывать передовой опыт, а также опыт и возможности рентгенологической бригады. Цель должна состоять в том, чтобы свести к минимуму ионизирующее излучение и повреждение плода при сохранении диагностической точности. Использование алгоритма, а также клинические исходы у беременных с болью в животе должны быть проверены и пересмотрены.Результаты этих обзоров должны быть предоставлены клиницистам и могут быть легко включены в институциональные собрания, посвященные улучшению больниц.
Внедрение контрольного списка может также помочь снизить заболеваемость у беременных с болями в животе без какого-либо негативного влияния на безопасность. Контрольные списки в медицине были связаны со снижением заболеваемости и смертности, улучшением коммуникации, уменьшением побочных эффектов и улучшением соблюдения процедур работы больницы.(14) Компьютеризированный контрольный список мог бы рассмотреть атипичные признаки и симптомы у беременной пациентки и побудить клиницистов рассмотреть другие диагнозы.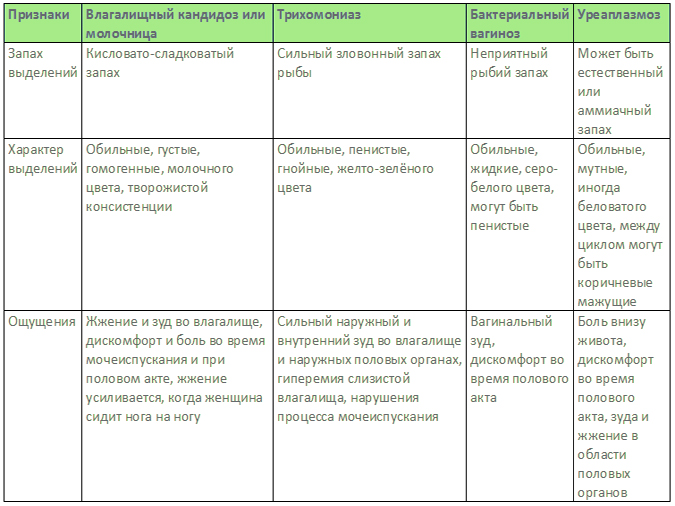 В этом случае, например, 5-дневная боль в животе, тошнота и рвота с болезненностью живота при физикальном обследовании должны были побудить к исследованию диагнозов, отличных от ИМП, и могли привести к визуализации брюшной полости.
В этом случае, например, 5-дневная боль в животе, тошнота и рвота с болезненностью живота при физикальном обследовании должны были побудить к исследованию диагнозов, отличных от ИМП, и могли привести к визуализации брюшной полости.
В приведенном выше случае при первом посещении должны были быть задокументированы местонахождение беременности и гестационный возраст, а дальнейшее исследование признаков и симптомов пациентки должно было потребовать визуализации брюшной полости и таза и консультации со специалистом-акушером.Когда пациент вернулся с ухудшением симптомов, была проведена соответствующая визуализация, которая выявила острый аппендицит. Ошибка (задержка в постановке диагноза) привела к катастрофическому неблагоприятному событию — гибели плода. Контрольный список, выделяющий предупреждающие признаки, указанные выше, или алгоритм ранней и безопасной визуализации могли привести к более ранней диагностике и лучшему результату.
Баллы на вынос
- Тошнота и рвота часто встречаются на ранних сроках беременности, но симптомы, которые сохраняются после 16–20 недель или сопровождаются болью в животе, следует считать ненормальными и оценивать.

- Первоначальная визуализация при оценке боли в животе у беременных должна начинаться с УЗИ или МРТ, но ионизирующая визуализация, которая четко показана в клинической ситуации, не должна быть отложена или отложена у беременных пациенток из-за опасений о вреде для плода.
- Врачи отделения неотложной помощи совместно со специалистами-акушерами должны разработать алгоритм диагностической визуализации для беременных с болью в животе, исходя из наличия и опыта их рентгенологического персонала.
- У пациентов с болями в животе, связанными с тошнотой и рвотой во время беременности, настоятельно рекомендуется консультация акушера.
- Аппендицит остается наиболее частой причиной острого живота у беременных, а задержка в диагностике увеличивает смертность плода.
Чарли К. Килпатрик, доктор медицинских наук, адъюнкт-профессор акушерства и гинекологии, директор программы резидентуры Бейлорский медицинский колледж, Хьюстон, Техас
Раскрытие информации о факультете: Dr. Килпатрик заявил, что ни он, ни кто-либо из ближайших членов его семьи не имеет финансовых договоренностей или иных отношений с производителями каких-либо коммерческих продуктов, обсуждаемых в этой деятельности по непрерывному медицинскому образованию. Кроме того, комментарий не включает информацию об использовании фармацевтических продуктов или медицинских устройств в исследованиях или не по прямому назначению.
Килпатрик заявил, что ни он, ни кто-либо из ближайших членов его семьи не имеет финансовых договоренностей или иных отношений с производителями каких-либо коммерческих продуктов, обсуждаемых в этой деятельности по непрерывному медицинскому образованию. Кроме того, комментарий не включает информацию об использовании фармацевтических продуктов или медицинских устройств в исследованиях или не по прямому назначению.
Ссылки
1. Посещения отделения неотложной помощи при болях в груди и животе: США, 1999–2008 гг.Атланта, Джорджия: Национальный центр статистики здравоохранения, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США; Сентябрь 2010 г. Краткий обзор данных NCHS № 43. [Доступно по адресу]
. 2. Обследование амбулаторного медицинского обслуживания Национальной больницы: сводные таблицы отделений неотложной помощи за 2011 год. Атланта, Джорджия: Центры по контролю и профилактике заболеваний, Национальный центр статистики здравоохранения, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США; ноябрь 2014 г. [Доступно по адресу]
[Доступно по адресу]
3. Показатели беременности среди женщин в США продолжают снижаться. Атланта, Джорджия: Национальный центр статистики здравоохранения, Центры по контролю и профилактике заболеваний, Министерство здравоохранения и социальных служб США; Декабрь 2013 г. Краткий обзор данных NCHS № 136. [Доступно по адресу]
.4. Маккарти Ф.П., Лутомски Дж.Е., Грин Р.А. Hyperemesis gravidarum: современные перспективы. Int J Женское здоровье. 2014;6:719-725. [перейти в пабмед]
5. Дубилет П.М., Бенсон С.Б., Борн Т., Блаивас М.; Общество радиологов в многопрофильной группе ультразвуковых исследований по ранней диагностике выкидыша в первом триместре и исключению жизнеспособной внутриматочной беременности.Диагностические критерии нежизнеспособной беременности в начале I триместра. N Engl J Med. 2013;369:1443-1451. [перейти в пабмед]
6. Липскомб Г.Х. Внематочная беременность: все еще вызывает беспокойство. Акушерство Гинекол. 2010;115:487-488. [перейти в пабмед]
7. Килпатрик С.С., Монга М. Доступ к острому животу при беременности. Obstet Gynecol Clin North Am. 2007; 34:389-402. [перейти в пабмед]
Килпатрик С.С., Монга М. Доступ к острому животу при беременности. Obstet Gynecol Clin North Am. 2007; 34:389-402. [перейти в пабмед]
8. Кувин С.Ф., Брехер Г. Дифференциальный уровень нейтрофилов при беременности. N Engl J Med. 1962; 266:877-878.[перейти в пабмед]
9. Комитет ACOG по акушерской практике. Мнение комитета ACOG № 299 (заменяет № 158, сентябрь 1995 г.): рекомендации по диагностической визуализации во время беременности. Акушерство Гинекол. 2004; 104:647-651. [перейти в пабмед]
10. Mourad J, Elliot JP, Erikson L, Lisboa L. Аппендицит во время беременности: новая информация, которая противоречит давним клиническим представлениям. Am J Obstet Gynecol. 2000;182:1027-1029. [перейти в пабмед]
11. Лим Х.К., Пэ С.Х., Со Г.С. Диагностика острого аппендицита у беременных: значение УЗИ.AJR Am J Рентгенол. 1992; 159:539-542. [перейти в пабмед]
12. Андреотти Р.Ф., Ли С.И., Дехесус А.С. и соавт. Критерии соответствия ACR острой тазовой боли в репродуктивной возрастной группе. Ультразвук Q. 2011;27:205-210. [перейти в пабмед]
Ультразвук Q. 2011;27:205-210. [перейти в пабмед]
13. Добернек РЦ. Аппендэктомия во время беременности. Am Surg. 1985;51:265-268. [перейти в пабмед]
14. Thomassen Ø, Storesund A, Søfteland E, Brattebø G. Влияние контрольных списков безопасности в медицине: систематический обзор. Acta Anaesthesiol Scand.2014;58:5-18. [перейти в пабмед]
Рисунок
Рисунок. Иллюстрация, показывающая, как положение приложения изменяется во время беременности. (Иллюстрация © 2015 Крис Гралапп.)
Беременность (менее 20 недель) — Боль в животе
Это ваш симптом?
- Боль или дискомфорт в животе (в области желудка). Это область ниже грудной клетки и над бедрами.
- менее 20 недель Беременных
Приз
- Аппендицит
- Инфекция мочевого пузыря
- Запор
- Обогание
- Эктопическая беременность (также называемая беременностью трубы)
- FIBORE
- Гастрит, болезнь язвы
- желудочный грипп)
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ или изжога)
- Выкидыш (самопроизвольный аборт, замершая беременность)
- Воспаление органов малого таза (ВЗОМТ)
- Боль в круглой связке
Когда следует немедленно обратиться за медицинской помощью?
Вот некоторые признаки того, что боль в животе в первой половине беременности может быть серьезной. Вам следует обратиться за медицинской помощью или позвонить своему врачу, если:
Вам следует обратиться за медицинской помощью или позвонить своему врачу, если:
- Боль в животе от умеренной до сильной
- Боль в животе постоянная и длится более двух часов
- Вагинальное кровотечение или кровянистые выделения
- Лихорадка с болью в животе
Шкала боли
6666
Когда следует звонить о беременности (менее 20 недель) — боль в животе
Позвоните 911 сейчас
Позвоните врачу или обратитесь за медицинской помощью сейчас
| Обратиться к врачу в течение 24 часов
Связаться с врачом в рабочее время
| Самоуправление на дому
| ||||||



 (Если вы сталкиваетесь с непроизвольным мочеиспусканием, когда чихаете, то пользуйтесь ежедневными гигиеническими прокладками).
(Если вы сталкиваетесь с непроизвольным мочеиспусканием, когда чихаете, то пользуйтесь ежедневными гигиеническими прокладками). Если у вас инфекция, то во время мочеиспускания вы почувствуете болезненные ощущения и жжение. У вас может быть высокая температура, мутная моча или следы крови в ней. Вам может очень сильно хотеться в туалет, но в итоге получается выдавить из себя только пару капель. Беременные женщины находятся в группе риска с шестой по 24-ю неделю — в это время инфекции мочеполовой системы могут проявиться легче всего. Дело в том, что матка увеличивается и давит на мочеиспускательный канал, что повышает риск возникновения бактериальных инфекций. Если вы подозреваете, что у вас инфекция, обратитесь к врачу. Вам необходимо лечение, возможно, с применением антибиотиков.
Если у вас инфекция, то во время мочеиспускания вы почувствуете болезненные ощущения и жжение. У вас может быть высокая температура, мутная моча или следы крови в ней. Вам может очень сильно хотеться в туалет, но в итоге получается выдавить из себя только пару капель. Беременные женщины находятся в группе риска с шестой по 24-ю неделю — в это время инфекции мочеполовой системы могут проявиться легче всего. Дело в том, что матка увеличивается и давит на мочеиспускательный канал, что повышает риск возникновения бактериальных инфекций. Если вы подозреваете, что у вас инфекция, обратитесь к врачу. Вам необходимо лечение, возможно, с применением антибиотиков.

 Ваши кости двигаются, чтобы подготовиться к родам.
Ваши кости двигаются, чтобы подготовиться к родам..gif)
 Это могут быть преждевременные роды.
Это могут быть преждевременные роды.
 Иногда легкая боль в желудке является первым признаком рвотного заболевания, такого как желудочный грипп.
Иногда легкая боль в желудке является первым признаком рвотного заболевания, такого как желудочный грипп. Не напрягайтесь. Наличие BM может облегчить боль, вызванную диареей или запором.
Не напрягайтесь. Наличие BM может облегчить боль, вызванную диареей или запором.

 Некоторые женщины подкладывают деревянные бруски или кирпичи (высотой 5-10 см) под ножки изголовья кровати.
Некоторые женщины подкладывают деревянные бруски или кирпичи (высотой 5-10 см) под ножки изголовья кровати.

 Как показывают данные, Индия возглавляет список из 10 стран, на долю которых приходится 60 процентов преждевременных родов в мире. Врачи и гинекологи рекомендуют беременным женщинам проходить регулярные медицинские осмотры во время беременности.
Как показывают данные, Индия возглавляет список из 10 стран, на долю которых приходится 60 процентов преждевременных родов в мире. Врачи и гинекологи рекомендуют беременным женщинам проходить регулярные медицинские осмотры во время беременности. Согласно исследованиям, ИМП можно предотвратить, регулярно употребляя клюкву.
Согласно исследованиям, ИМП можно предотвратить, регулярно употребляя клюкву. Женщины подвергаются большему риску, если они перенесли эндометриоз, перевязку маточных труб и внутриматочную спираль во время зачатия.
Женщины подвергаются большему риску, если они перенесли эндометриоз, перевязку маточных труб и внутриматочную спираль во время зачатия.
 К ранним признакам преэклампсии относятся:
К ранним признакам преэклампсии относятся: Очень редко
Очень редко 
 Диеты с высоким потреблением калорий также могут играть роль.
Диеты с высоким потреблением калорий также могут играть роль. Некоторые исследования показали, что женщины с мигренью в анамнезе до беременности могут иметь более высокий риск развития преэклампсии.
Некоторые исследования показали, что женщины с мигренью в анамнезе до беременности могут иметь более высокий риск развития преэклампсии. Постоянные проблемы со зрением в результате преэклампсии встречаются редко.
Постоянные проблемы со зрением в результате преэклампсии встречаются редко. Несовершенное прикрепление может привести к выбросу воспалительных веществ в кровоток матери. Пока неизвестно, вызвана ли преэклампсия этими аномалиями или эти аномалии и преэклампсия имеют общую причину.
Несовершенное прикрепление может привести к выбросу воспалительных веществ в кровоток матери. Пока неизвестно, вызвана ли преэклампсия этими аномалиями или эти аномалии и преэклампсия имеют общую причину.
 Однако эта теория не была должным образом проверена. Связанная теория состоит в том, что избыточное питание, особенно ожирение до и во время беременности, а также недостаточное питание могут повышать риск преэклампсии. Было высказано предположение, что диеты с низким содержанием белка, диеты с низким содержанием жиров и диеты с низким содержанием энергии могут влиять на преэклампсию.Однако опять же, эти гипотезы не были доказаны.
Однако эта теория не была должным образом проверена. Связанная теория состоит в том, что избыточное питание, особенно ожирение до и во время беременности, а также недостаточное питание могут повышать риск преэклампсии. Было высказано предположение, что диеты с низким содержанием белка, диеты с низким содержанием жиров и диеты с низким содержанием энергии могут влиять на преэклампсию.Однако опять же, эти гипотезы не были доказаны. Поэтому некоторые исследования показали, что антиоксиданты, такие как витамин С, также известный как аскорбиновая кислота, или соединение, связанное с витамином Е, такое как токоферол, могут быть полезны для снижения риска преэклампсии. Тем не менее, испытания по проверке эффективности добавления в рацион беременных женщин антиоксидантов, таких как витамины Е и С, для снижения риска преэклампсии не дали окончательных результатов. Также возможно, что прием антиоксидантов в качестве добавок может иметь эффект, отличный от поглощения антиоксидантов через пищу.Эта теория еще не полностью доказана.
Поэтому некоторые исследования показали, что антиоксиданты, такие как витамин С, также известный как аскорбиновая кислота, или соединение, связанное с витамином Е, такое как токоферол, могут быть полезны для снижения риска преэклампсии. Тем не менее, испытания по проверке эффективности добавления в рацион беременных женщин антиоксидантов, таких как витамины Е и С, для снижения риска преэклампсии не дали окончательных результатов. Также возможно, что прием антиоксидантов в качестве добавок может иметь эффект, отличный от поглощения антиоксидантов через пищу.Эта теория еще не полностью доказана. Изменения в образе жизни, такие как отказ от курения и алкоголя, также могут помочь.
Изменения в образе жизни, такие как отказ от курения и алкоголя, также могут помочь.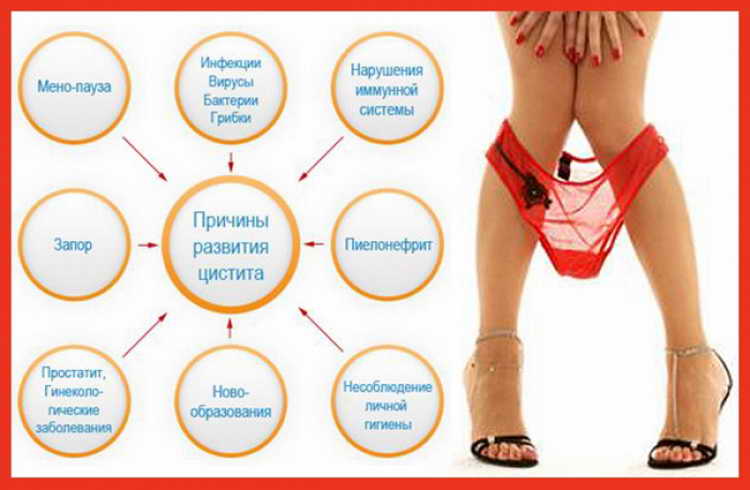
 Аббревиатура HELLP расшифровывается как « h emolysis, e levated l ферменты печени, l ow p подсчет латентных клеток», которые относятся к основным характеристикам состояния. HELLP имеет тенденцию к внезапному началу с симптомами, сходными с преэклампсией.
Аббревиатура HELLP расшифровывается как « h emolysis, e levated l ферменты печени, l ow p подсчет латентных клеток», которые относятся к основным характеристикам состояния. HELLP имеет тенденцию к внезапному началу с симптомами, сходными с преэклампсией.

 Ранняя стимуляция родов возможна только в том случае, если жизнь матери или ребенка находится в опасности.Однако, если ребенок еще слишком мал, чтобы выжить вне матки, медицинская бригада предпримет шаги для сохранения беременности до тех пор, пока роды не станут безопасными, , если это безопасно для матери.
Ранняя стимуляция родов возможна только в том случае, если жизнь матери или ребенка находится в опасности.Однако, если ребенок еще слишком мал, чтобы выжить вне матки, медицинская бригада предпримет шаги для сохранения беременности до тех пор, пока роды не станут безопасными, , если это безопасно для матери. 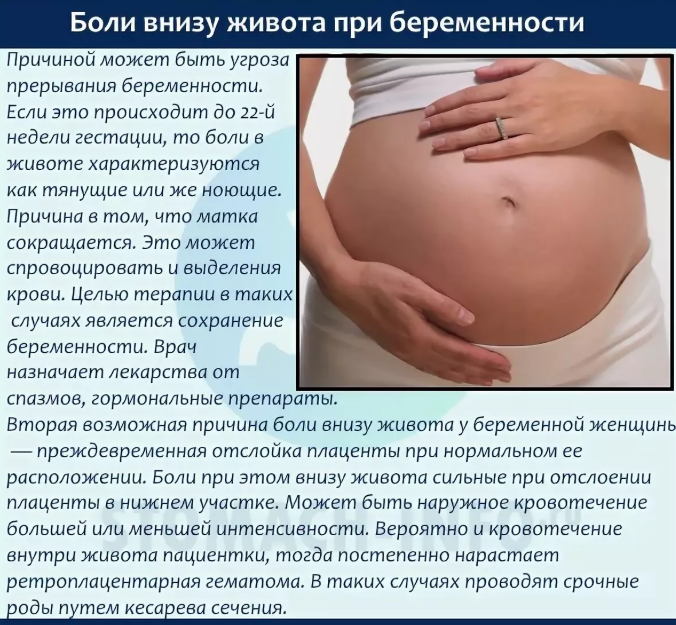 Лечение концентрируется на лечении гипертонии и наблюдении за осложнениями. Лечение включает:
Лечение концентрируется на лечении гипертонии и наблюдении за осложнениями. Лечение включает: Исходы для ребенка могут улучшиться, если беременность будет сохранена, но лечение не должно осуществляться за счет благополучия матери.
Исходы для ребенка могут улучшиться, если беременность будет сохранена, но лечение не должно осуществляться за счет благополучия матери.  И младенец, и мать должны будут находиться в отделении интенсивной терапии не менее 24 часов после рождения. Судороги можно предотвратить внутривенным введением сульфата магния и купировать с помощью лоразепама или диазепама. Сульфат магния может иметь серьезные побочные эффекты и должен вводиться только квалифицированным врачом.
И младенец, и мать должны будут находиться в отделении интенсивной терапии не менее 24 часов после рождения. Судороги можно предотвратить внутривенным введением сульфата магния и купировать с помощью лоразепама или диазепама. Сульфат магния может иметь серьезные побочные эффекты и должен вводиться только квалифицированным врачом. Это также может увеличить риск инсульта.
Это также может увеличить риск инсульта.



