Болят уколы что делать: Почему место от уколов болит — www.wday.ru
Болят места уколов, что делать в домашних условиях
Как лечить шишки от уколов медикаментозными средствами
Самыми проверенными и вызывающими доверие являются традиционные способы борьбы. Итак, шишки от уколов на ягодицах или на внешней поверхности бедра можно убрать, используя следующие мази:
- Гепариновая
- Вишневского
- Троксевазин
Это многокомпонентные мази, которые оказывают обеззараживающее, противовоспалительное и рассасывающее действие. Троксевазином и гепариновой мазью можно делать массаж (строго по направлению мышцы). А вот мазь Вишневского следует наложить компрессом на 3-4 часа. Линимент бальзамический и есть мазь Вишневского:
Сульфат магния – это неорагинческое вещество широко используется в медицине. Для лечения шишек после уколов необходимо сделать ночной компресс (смочить бинтик или ватный тампон раствором и закрепить на ночь лейкопластырем). В аптеке можно приобрести как уже готовый раствор сульфата магния, так и смесь для его приготовления.
Нельзя не упомянуть здесь йодовую сетку, которую делают даже в больницах. Однако об этом способе лечения знают все и многие пробовали. Судя по тому, насколько интенсивно люди задают вопрос, что делать с шишками от уколов, помогает этот способ мало кому. Теоретически йодовая сетка должна хорошо помогать, на практике же результат не очень понятен. Хотя, большой вопрос, что было бы, если бы йодовую сетку не делали вообще. Поэтому на всякий случай во время курса внутримышечных инъекций йодную сетку рекомендуется ставить в качестве профилактики.
Аппаратные способы лечения постъинекционного инфильтрата
В физиотерапевтических кабинетах для рассасывания шишек используют прогревающие обеззараживающие лампы, а также различные электрические массажеры.
И прогревающие лампы, и массажеры сегодня легко приобрести самостоятельно. Повторимся, массаж мышцы с шишками от уколов нужно проводить строго по направлению мышечных волокон.
Народные средства от шишек после уколов
Народных способов существует очень и очень много, приведем пятерку лидеров, эффективность которых проверена на личном опыте:
- Мёд
- Алоэ
- Спирт
- Капустный лист
- Кленка или целлофан
Способов использования первых двух лидеров всего два – массажи и компрессы. А лучше – их сочетание, последовательное. Сначала делаем массаж, затем накладываем компресс. Но, обо всем по порядку.
А лучше – их сочетание, последовательное. Сначала делаем массаж, затем накладываем компресс. Но, обо всем по порядку.
И мёду, и алоэ свойственен не только вытягивающий, но и разогревающий эффект. Если мёд выигрывает в плане разогрева, то алоэ – в вопросе рассасывания (препараты на его основе используются даже для рассасывания постоперационных спаек).
Однако не рекомендуется смешивать мёд с алоэ, каждый из них хорош по отдельности. Сделайте утром массаж с алоэ, а вечером с мёдом – разогревающий эффект на ночь сделает своё дело.
*Лист алоэ предварительно рекомендуется положить в холодильник на несколько часов (на ночь).
Компрессы от шишек после уколов
Самый простой способ – капустный лист или квадратик целлофана/пищевой пленки размером 10х10 сантиметров максимум. Просто прикладываете на место с шишками, закрепляете лейкопластырем и ложитесь спать.
Пищевую пленку или целлофан закреплять не обязательно, под воздействием испарины они приклеятся сами.
Чтобы достичь большего эффекта, под целлофан или капустный лист можно намазать, опять же, мёд или алоэ.
Также эффективен и спиртовой компресс. Он не только обеззараживает область с шишками, но и согревает её, а так как высвобождаемое тепло тела не может найти выход за счет капустного листа или плёнки, создается эффект теплицы – что нам и нужно.
Внимание! При использовании спиртового компресса пораженный участок кожи предварительно необходимо смазать кремом или вазелином!
В противном случае рискуете получить ожог, причем достаточно сильный. Люди, у которых кожа – слабое место (страдающие экземой и аллергическими реакциями) могут получить и сильнейший рецидив, который потом и Бепантеном и Целестодермом за неделю не вылечишь.
Как избавиться от старых шишек после уколов
Для шишек, которые не проходят уже долгое время, народная медицина припасла несколько очень хороших и безболезненных способов (всяко безболезненней, чем скальпель хирурга):
- Компрессы из смеси мёда и ржаной муки (1 к 1) прикладывают на место с шишками на ночь в течении недели.

- Компрессы от шишек с творогом. Творог предварительно необходимо подогреть на водяной бане, и теплым приложить на уплотнения от уколов. Тоже на ночь.
- Медовая лепешка – компресс на основе меда, но к мёду добавляются два новых ингредиента: масло и яичный желток (сырой). Медовую лепешку сверху накрывают пищевой пленкой и оставляют на ночь.
- В зеленый сезон вместо капустных листьев можно использовать листья лопуха.
- Самый действенный метод от застарелых шишек после уколов – это смесь мёда, спирта и аспирина, приготовленная на водяной бане. На ложку мёда необходимо взять ложку спирта и 1 таблетку аспирина (мелко растёртого). Компресс накладывается в тёплом виде, и снова – на ночь. Учитывая наличие в этом рецепте спирта, не забудьте перед компрессом смазать кожу жирным кремом или вазелином.
Все вышеперечисленные методы, не важно от свежих или старых шишек, не действует мгновенно! Для достижения эффекта требуется время и регулярность процедур.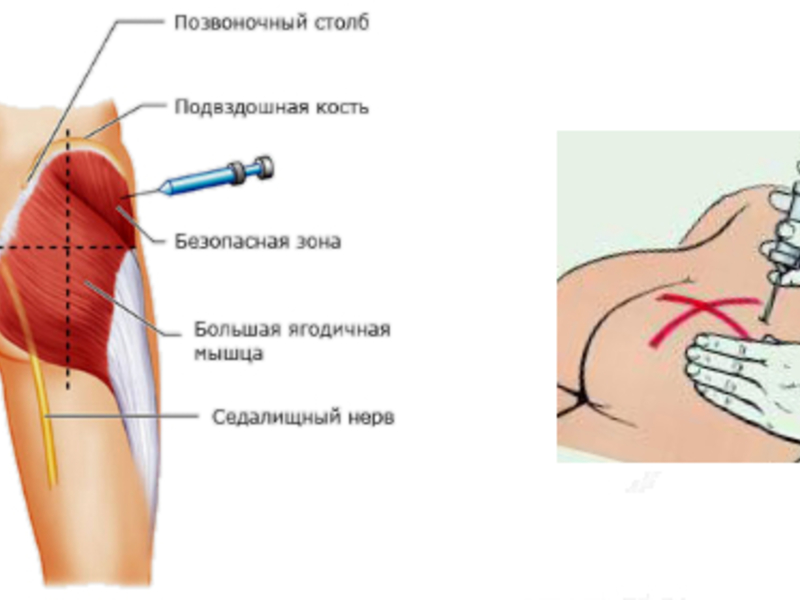 Минимум – неделя. Не ждите чудес.
Минимум – неделя. Не ждите чудес.
Если никакие способы вам не помогли, а на месте шишек начинает появляться покраснение и припухлость – срочно обратитесь к врачу! Это признаки абсцесса.
Предупреждение появления шишек от уколов
Чтобы шишки после уколов не образовывались вовсе, необходимо знать, почему они вообще образуются. Чаще всего причиной являются:
- Неправильная техника выполнения укола
- Неправильно выбранное место для инъекции
- Инъекция некачественными шприцами
- Нарушение правил асептики
Но, обо всём по порядку. Чтобы не появлялись шишки после уколов необходимо:
- Вводить иглу под углом 90 градусов к коже на ¾ её длины (между кожей пациента и муфтой иглы должно остаться 2-3мм). Чем медленней введено лекарство, тем лучше его усвоение и ниже риск образования инфильтрата. Если пациенту прописано лекарство на масляной основе, которое должно храниться в холодильнике, предварительно ампулу нужно согреть (потереть в ладонях, оставить на некоторое время при комнатной температуре).
 Вытаскивать иглу нужно резко под тем же углом в 90 градусов, не производя лишних движений.
Вытаскивать иглу нужно резко под тем же углом в 90 градусов, не производя лишних движений.
У детей место укола берется в складку, у взрослых напротив – растягивается пальцами.
- Место ввода иглы для ягодицы – верхний наружный квадрант мышцы (зрительно поделите ягодицу на 4 равных квадрата), для бедра – верхняя треть боковой поверхности.
- Не экономьте на шприцах. Покупайте только трёхкомпонентные шприцы с длинными иглами (для внутримышечных инъекций). Коротки иглы, предназначенные для подкожных уколов или введения инсулина, не подходят! Какими бы тонкими и заманчивыми они не казались. Короткая игла или недостаточно глубокое введение длиной иглы – наиболее распространенная причина появления шишек от уколов при самостоятельном их выполнении (медицинский персонал таких ошибок не допускает, во всяком случае не должен). При наборе лекарства убедитесь, что поршень идет легко, без рывков. Игла должна быть острой.
- Правила асептики.
 Во-первых, одноразовые шприцы потому и называются однразовыми, что использовать их можно только единожды! Во-вторых, для одной инъекции нужен не один, а два ватных диска, смоченных спиртом (или спиртовые салфетки). Первый – для протирания места инъекции до укола, второй – после укола. Инъекция должна выполняться чистыми, только что вымытыми руками.
Во-первых, одноразовые шприцы потому и называются однразовыми, что использовать их можно только единожды! Во-вторых, для одной инъекции нужен не один, а два ватных диска, смоченных спиртом (или спиртовые салфетки). Первый – для протирания места инъекции до укола, второй – после укола. Инъекция должна выполняться чистыми, только что вымытыми руками.
Еще один момент, верхний внешний квадрант – он большой. Не надо вводить укол за уколом в одно и то же место, особенно если вам прописано несколько инъекций в день. Старайтесь делать уколы в разные места указанного квадранта, а лучше – чередуйте ягодицы. Ну и напоследок, напряженная мышца – лучший друг шишек. Умейте расслабляться!
Как правильно делать уколы витаминов
20 июля 2018
В некоторых случаях витамины группы В назначаются в инъекциях (внутримышечно).
Лечение необходимо, если диагностированы определенные состояния, требующие действий по восстановлению клеток, стимуляции процесса образования крови, развития и восстановления функциональных возможностей головного мозга и формирования костной системы.
Показанием к инъекциям витамина является появление следующей негативной симптоматики:
- Снижение настроения, депрессия.
- Апатия.
- Бессонница.
- Тревожность, плаксивость.
- Перепады настроения.
- Боли в мышцах и суставах.
- Ухудшение мозговых функций (снижение памяти и концентрации внимания).
Инъекции делают в ягодницу, схема указана на картинке.
Оптимальная зона – область ягодиц. Однако, может быть выбрана для укола и другая часть тела (в зависимости от возраста и индивидуальных особенностей пациента):
- Предплечье.
- Бедро/внешняя часть бедра.
Препарат не применяется при наличии аллергических реакций на введение витаминов группы В внутримышечно. Дозировку и способ применения определяет врач на основании диагноза и возраста пациента.
Лечение инъекциями витаминов показано при ряде состояний, это:
- Диагностированная железодефицитная анемия.

- Подтвержденный дефицит витаминов группы В.
- Плохое усвоение витаминов при пероральном (внутреннем) применении.
Уколы могут быть назначены вегетарианцам, которые не используют никаких продуктов животного происхождения. Таким людям также требуется регулярный прием пищевых биологически активных добавок и минерально-витаминных комплексов. Делая уколы, следует для наблюдения в динамике регулярно проводить лабораторные исследования крови, чтобы определить – как организм реагирует на терапию и необходима ли коррекция доз и самого лечения как такового.
При болях в спине и суставах обязательно надо лечить еще и мышцы Medical On Group Тюмень
Возникновение болей является тревожным сигналом организма о том, что в определенной области развивается проблема. Множество причин может повлечь возникновение такого дискомфорта. Самыми частыми виновниками становятся дегенеративно-дистрофические процессы (остеохондроз, артроз), а так же различные травмы, будь то ушибы, разрывы связок, или даже просто растяжения или перенапряжение не тренированных мышц.
Чрезмерные нагрузки на элементы опорно-двигательной системы или их физиологическое старение провоцирует развитие болезней. Поэтому даже незначительные боли могут оказаться предвестниками или причинами серьезных проблем. Своевременное обращение к врачу и правильное лечение позволит: предотвратить прогрессирование патологии, снять болевой синдром, предотвратить возникновение осложнений, а так же улучшит прогноз лечения и, в большинстве случаев, удастся излечиться или добиться стойкой ремиссии и не дать болезни развиваться дальше. Тем самым улучшается качество жизни и восстанавливается трудоспособность.
Болевой синдром любой локализации, возникший по любой причине, может запустить «цепную реакцию» под названием миофасциальный болевой синдром. Человек интуитивно при болях старается выбрать наиболее комфортное положение, и даже привычные движения совершаются по-другому – начинают активно задействоваться те мышцы, которые раньше использовались в меньшей мере. Организм стремится создать мышечный каркас для того чтобы обездвижить болезненную область.
Миофасциальный болевой синдром (МБС) — хроническое, патологическое состояние, обусловленное формированием локальных мышечных спазмов или уплотнений, представленных болевыми точками (триггерами). Боли могут провоцироваться нажатием на эти точки, или движением мышц вовлеченных в патологический процесс. Данный синдром приводит к ограничению объема движений, и повышенной мышечной утомляемости.
При возникновении МБС боль распространяется по мышцам от первоисточника в окружающие мягкие ткани, что проявляется возникновением новых болезненных уплотнений (болевых точек). Эти участки уплотнения мышц не большие и имеют диаметр 0,1-0,3 см, но если их появляется большое количество, то они группируются, тем самым создавая триггерную зону диаметром от 1 см и более. Появление болевых точек происходит при перенапряжении и микротравматизации мышцы.
Предрасполагающими факторами к появлению МБС являются:
- Патология позвоночника. Дегенеративно-дистрофические заболевания (остеохондроз любой локализации, артроз межпозвонковых суставов), травмы позвоночника являются источником боли, которая провоцирует мышцы спины к поддержанию повышенного тонуса. Так же фактором провоцирующим возникновение МСБ становится вынужденное, из-за боли, статичное положение, обуславливающее мышечное перенапряжение.
-
Патология опорно-двигательной системы. деформация позвоночника, асимметрия нижних конечностей (одностороннее укорочение), асимметричность (перекос) таза, поперечное и продольное плоскостопие могут приводить к неправильному, не равномерному распределению нагрузки на мышцы, а так же хрящи и кости тела, что определят возникновение не только МБС , но и таких заболеваний как артроз, артрит, синовит, лигаментит.
 У 70% населения имеется сколиотическая деформация позвоночника и у 50% плоскостопие различных степеней.
У 70% населения имеется сколиотическая деформация позвоночника и у 50% плоскостопие различных степеней. - Вынужденная поза. Работа в однообразном положении тела, фиксации конечностей, статичное положение приводят к мышечной перегрузке.
- Стереотипные движения. Одинаковые повторяющиеся движения происходят с сокращением одних и тех же мышц, приводящее к их перенапряжению и неправильному распределению тонуса.
- Не адекватная нагрузка, в особенности нетренированных мышц. В результате возникает мышечное перенапряжение и микро надрывы.
- Ушибы. Непосредственная травматизация самой мышцы обуславливает нарушение структуры ее волокон. Следствием этого является нарушение функции, если функция одних волокон уменьшается, то функция других должна увеличиться, компенсируя недостаток первых, что и ведет к перегрузке последних.
-
Соматические заболевания. Болезненность внутренних органов, провоцирует тоническое напряжение определенных групп мышц.
 При длительном сохранении болевого синдрома могут формироваться триггерные точки и хронический выраженный болевой синдром.
При длительном сохранении болевого синдрома могут формироваться триггерные точки и хронический выраженный болевой синдром. - Эмоциональное перенапряжение. Различные психоэмоциональные реакции, такие как стресс, тревога могут побуждать мышцы к тоническому напряжению. В свою очередь возникновение мышечно-тонических состояний, и их сохранение после перенесенного эмоционального переживания, способны формировать МБС и постепенное развитие хронической боли в спине (остеохондроз) отдающиеся в конечности.

Бывают активные и латентные триггерные точки. Активные болевые точки могут проявляться при движениях и даже в покое. Латентные точки в покое не болят, но при нажатии на них возникает резкая боль.
Понимание причины заболевания требуется для подбора правильного лечения. Поэтому, в практике используется классификация МБС по этиологии: это может быть первичный миофасциальный болевой синдром, первопричиной которого, является непосредственное повреждение мышечного волокна – перенапряжение, микроразрывы; а так же вторичный МБС, первопричиной в этом случае служит боль в суставах, во внутренних органах, в позвоночнике.
Для жизни МБС не опасен, но в значительной степени может ухудшить ее качество, снизить трудоспособность и ускорить износ костных и хрящевых структур опорно-двигательной системы. Хронический болевой синдром изматывает человека физически, плохо отражается на психоэмоциональном состоянии, и может нарушать сон. Недосып усиливает усталость, негативно сказываясь на жизнедеятельности и трудовой активности.
Хронический болевой синдром изматывает человека физически, плохо отражается на психоэмоциональном состоянии, и может нарушать сон. Недосып усиливает усталость, негативно сказываясь на жизнедеятельности и трудовой активности.
Большую часть болей при дегенеративных патологиях опорно-двигательной системы обусловливает именно миофасциальный болевой синдром. Даже если убрать первоисточник болевых ощущений, при уже сформированном МБС, боль не уйдет, более того, неправильное распределение нагрузок в соседних, от пораженных мышц, областях будет провоцировать микротравматизацию и воспаление. Поэтому важно лечить не только артрозы суставов, протрузии и грыжи межпозвонковых дисков, бурситы, синовиты, но и окружающие мышцы.
Передовыми методами лечения миофасциального синдрома считается комплекс мер, воздействующий на все звенья цепочки патологических процессов, и обеспечивающий купирование первоисточника боли, улучшение микроциркуляции в, спазмированных, мышцах, за счет расслабления мышечного тонуса и непосредственного расширения просвета сосудов, восстановления процессов внутриклеточного обмена веществ и транспорта через мембрану клетки, а так же купирования воспаления.
Хороший эффект дают комбинации некоторых методов физиолечения, (Hil-терапия высокоинтенсивным лазером, ударно-волновая терапия, ультразвуковое воздействие с медицинскими препаратами) с массажем, различными вариантами блокад, лечебной физкультурой и медикаментозной терапией, а также использованием различных ортопедических изделий.
петербуржцы делятся отзывами после вакцинации от коронавируса
В Петербурге с декабря начали вакцинацию населения от коронавируса: сначала на прививку направляли организованно, теперь записаться на укол может любой житель. Редакция Peterburg2 выяснила, как проходит процесс вакцинации и какие отзывы среди тех, кто уже привился.
С 10 декабря в Северной столице началась вакцинация медиков, педагогов, военных, работников соцсферы. Накануне нового года записаться на прививку стало можно любому желающему. Ранее в специальном материале мы рассказывали, где прививку от COVID-19 можно сделать в Петербурге, можно ли привиться в частных клиниках, как записаться, и стоит ли вакцинироваться, если уже переболел.
А теперь собрали отзывы петербуржцев, которые уже успели сделать прививку от коронавируса и делятся своими впечатлениями.
(pixabay.com)
Анастасия, 24 года, педагог дополнительного образования
Официально подтвержденного положительным тестом заболевания COVID-19 не было, но в октябре 2020 проявлялись соответствующие симптомы и после выздоровления, появилось небольшое количество антител. Так что, скорее всего, переболела в легкой форме.
Прививали с работы организованно, между желающими были распределены даты и время, в которое нужно было прийти в клинику. Так как клиника частная* и график, в целом, соблюдался, то ждать своей очереди практически не приходилось.
Вакцинировали препаратом «Спутник V» в два этапа: первую в начале декабря, а вторую — в конце декабря (через 21 день).
За три дня до первой вакцинации у нас брали ПЦР-тест на COVID-19 (чтобы выяснить, нет ли активно протекающего заболевания) и количественные тесты на антитела IgM и IgG (чтобы выяснить, требуется ли вакцинация или собственных антител достаточно для защиты организма). До прививки допускали тех, у кого отрицательный ПЦР и невысокий уровень антител. Мы вакцинировались в частной клинике, поэтому с собой нужен был только паспорт. Перед самой вакцинацией был полный осмотр терапевтом, который включал в себя сбор анамнеза, измерение температуры, давления, осмотр горла и фонендоскопию, а также на приеме терапевт рассказывал о возможных побочных явлениях после вакцинации (самые частые — это повышение температуры до 38-39 градусов, слабость, ломота в мышцах и головная боль). После приема у терапевта при наличии допуска сразу отводили в процедурный кабинет на прививку. Также в требования клиники входило обязательное 30-минутное пребывание в учреждении после прививки (чтобы быстро оказать помощь, если возникнет аллергическая реакция).
До прививки допускали тех, у кого отрицательный ПЦР и невысокий уровень антител. Мы вакцинировались в частной клинике, поэтому с собой нужен был только паспорт. Перед самой вакцинацией был полный осмотр терапевтом, который включал в себя сбор анамнеза, измерение температуры, давления, осмотр горла и фонендоскопию, а также на приеме терапевт рассказывал о возможных побочных явлениях после вакцинации (самые частые — это повышение температуры до 38-39 градусов, слабость, ломота в мышцах и головная боль). После приема у терапевта при наличии допуска сразу отводили в процедурный кабинет на прививку. Также в требования клиники входило обязательное 30-минутное пребывание в учреждении после прививки (чтобы быстро оказать помощь, если возникнет аллергическая реакция).
После первой прививки у меня не проявлялись никакие побочные симптомы, даже температура не поднималась выше 37, а вот у моего мужа через 12 часов температура поднялась до 38,5 градусов, болела голова и была сильная слабость. Все симптомы (кроме легкой головной боли) прошли еще через 12 часов и больше не проявлялись. После второй прививки через примерно 12 часов у нас обоих началась ломота в мышцах, как при гриппе. Это продолжалось также 12 часов, после чего симптомы ушли.
Все симптомы (кроме легкой головной боли) прошли еще через 12 часов и больше не проявлялись. После второй прививки через примерно 12 часов у нас обоих началась ломота в мышцах, как при гриппе. Это продолжалось также 12 часов, после чего симптомы ушли.
*Примечание редакции: в частных клиниках массовая вакцинация на данный моммент не проводится, в данном отзыве речь идёт именно о предварительной договорённости организациии о месте вакцинации.
Владимир, 60 лет, журналист
В начале декабря 2020 перед поездкой в санаторий я делал тест Igm. Результат был отрицательным. После этого, правда, у меня были сопли и слезы, но нюх оставался и вкус тоже, температуры не было. Лёгкие сомнения о том, стоит ли делать, у меня были. Но я решил — двум смертям не бывать, а последствия прививки, что хорошие, что не очень, не вечные. Примерно 20 февраля я узнаю, стоила ли игра свеч.
Меня записывали на прививку через Союз журналистов России: перед новым годом бросили клич для всех желающих, но из нашей редакции желание уколоться изъявили только двое. После Нового года уточнили место и время вакцинации: я прививался в поликлинике №39 Центрального района на Малой Конюшенной. Никакой очереди на прививку у нас не было — было бы желание.
После Нового года уточнили место и время вакцинации: я прививался в поликлинике №39 Центрального района на Малой Конюшенной. Никакой очереди на прививку у нас не было — было бы желание.
Прививку мне делали 6 января «Спутником»: перед уколом специально даже показали ампулу с надписью. Процедура такая: для начала надо заполнить четыре документа (с общими сведениями, анкету, согласие на обработку персональных данных и памятку). Затем в порядке живой очереди проходит осмотр у терапевта: он замеряет температуру (бесконтактно), уровень сатурации, давление и пульс, слушает дыхание. А еще опрашивает на предмет противопоказаний, хронических болезней, принимаемых лекарств и пр. Кроме перечисленных бумаг, нужны паспорт, СНИЛС и полис ОМС — их данные заносят в базу.
Что касается анализов, то ничего не требуют. По уму, надо бы перед прививкой делать текст на антитела IgM (или ПЦР-тест), но в реальности этого не требуют. Однако если совсем недавно (или сейчас) были какие-то признаки ОРВИ или иной заразы, а также если ты, к примеру, завтра отправляешься в дальнюю дорогу – советуют не делать. В общем, последнее слово за терапевтом – если сам ему честно все не расскажешь или он не поймет, что лучше не надо – сделают. После терапевта формируют «пятерки» и, по мере готовности вакцины после разморозки, делают уколы. После прививки просят подождать полчаса для того, чтобы оценить состояние пациента сразу после вакцинации. В целом, времени на всю процедуру требуется от часа до двух. Записываться лучше на середину дня: с утра желающих уколоться больше и дольше придется ждать очереди, а после обеда может случиться и так, что не наберется «пятерка».
В общем, последнее слово за терапевтом – если сам ему честно все не расскажешь или он не поймет, что лучше не надо – сделают. После терапевта формируют «пятерки» и, по мере готовности вакцины после разморозки, делают уколы. После прививки просят подождать полчаса для того, чтобы оценить состояние пациента сразу после вакцинации. В целом, времени на всю процедуру требуется от часа до двух. Записываться лучше на середину дня: с утра желающих уколоться больше и дольше придется ждать очереди, а после обеда может случиться и так, что не наберется «пятерка».
Я пока сделал один укол – 27-го января пойду на второй. После первого укола у меня никаких негативных не было. Немного покраснело место укола, чуть побаливало. Но ни онемения, ни горящих щек, ни температуры, ни гриппозного состояния. В последующие дни (а 13-го уже неделя, как укололся) ничего не изменилось – никаких «побочек» или тревожных симптомов.
Дмитрий, 45 лет, учитель в школе
Ковидом не болел. Прививали «Спутником V» с работы организованно: в конце декабря (1 доза), в середине января (2 доза). Для вакцинации просили принести результаты двух анализов (антитела + ПЦР) — ожидалось, что оба отрицательны. Сдавал сам. Видимо, можно в поликлинике, но это было бы лишней морокой.
Для вакцинации просили принести результаты двух анализов (антитела + ПЦР) — ожидалось, что оба отрицательны. Сдавал сам. Видимо, можно в поликлинике, но это было бы лишней морокой.
В поликлинике в день вакцинации проводился осмотр (температура + давление + общий осмотр). Всё заняло часа два в сумме. Пока заполнишь бумаги, очередь на осмотр, прививка, потом ещё просят 30 минут посидеть — на случай аллергии.
После прививки, в тот же день, всё было нормально. Ночью, видимо, поднималась температура, но утром уже не было, на следующий день — ломота в костях, слабость (ощущение «варёности»), небольшая боль в месте укола. На третий день симптомы почти ушли.
Федор, 23 года, школьный учитель
Ковидом никогда не болел. На работе предложили сделать прививку, я согласился. Вакцинация проходила 24.12.2020 и 13.01.2021 препаратом «Гам-КОВИД-Вак».
Организация в поликлинике оставляла желать лучшего. В первый раз нужно было минут 20 ждать возле одного кабинета, где проверяли списки (тех, кто пришёл), потом больше часа стоять в очереди к терапевту, а потом ещё полчаса ждать, пока найдётся пятый человек. Дело в том, что ампула открывается на пятерых, хранить её долго нельзя, потому что там какие-то особые условия. Так вот из-за того, что в самом начале нас неправильно посчитали, нам долго пришлось ждать в конце (мы шли последние).
Дело в том, что ампула открывается на пятерых, хранить её долго нельзя, потому что там какие-то особые условия. Так вот из-за того, что в самом начале нас неправильно посчитали, нам долго пришлось ждать в конце (мы шли последние).
Во второй раз всё было намного упорядочено и не пришлось долго стоять в очередях.
Подготовки к вакцинации никакой не было, осмотр проводится скорее формально, на месте нужно заполнить две анкеты с личными данными и информацией о здоровье, а также подписать согласие.
На следующий день после первой прививки чувствовал озноб, недомогание, мышечную слабость, головную боль. Проспал почти все сутки, потом стало легче, но довольно долго оставались неприятные ощущения в области укола. Вторую сделали сегодня (13.01.2021), пока ничего не могу сказать.
Анна, 23 года, журналист
Болела коронавирусом или нет — не знаю, так как не сдавала тест на антитела. Но, судя по самочувствию последние 10 месяцев, не болела.
Прививали организованно 8 января 2021 «Спутник V» («Гам-КОВИД-Вак»). Пройти вакцинацию было предложено комитетом по здравоохранению.
Пройти вакцинацию было предложено комитетом по здравоохранению.
В моем случае никакой подготовки к прививке не было. Меня попросили принести паспорт, СНИЛС и полис ОМС. В поликлинике перед вакцинацией нужно было заполнить согласие и анкету. Вот некоторые вопросы: болела ли я ковидом, контактировала ли последние 2 недели с заражёнными, какими хроническими заболеваниями страдаю и т.д. Ещё мне выдали памятку, в которой говорилось о возможных реакциях на прививку. Там же было напоминание о сроках введения второго компонента вакцины.
Перед прививкой меня осмотрел терапевт (прослушивание лёгких, измерение насыщения кислородом, давления, пульса).
Что меня удивило: перед прививкой не берут анализ на антитела и не просят результаты, если ты ранее делал такое исследование.
Пока мне сделали только первую инъекцию. Сначала не было абсолютно никакой реакции, даже появился прилив сил. Через 13 часов начались типичные гриппозные симптомы: жуткий озноб, температура 37,2, плюс заболела дельтовидная мышца (именно в неё вводят препарат). На следующий день температура и озноб прошли, но была сильнейшая слабость, ломота в теле, болела голова. На третий день всё прошло. Сегодня шестой день после прививки: боль в дельтовидной мышце сохраняется, но всё менее ощутима, практически незаметна.
На следующий день температура и озноб прошли, но была сильнейшая слабость, ломота в теле, болела голова. На третий день всё прошло. Сегодня шестой день после прививки: боль в дельтовидной мышце сохраняется, но всё менее ощутима, практически незаметна.
Наталья, 30 лет, маркетолог
Коронавирусом не болела. Вакцинировалась 11 января сама («Спутник V»): пришла в ближайшую поликлинику, чтобы прикрепиться к ней и записаться конкретно на прививку от COVID. Там в это же время срочно искали одного желающего, так как кто-то не пришел. Я решила пойти. Поэтому можно сказать, что мне повезло, прививка была сделана в день обращения. Остальных записывают в лист ожидания, и они ждут своей очереди. Для того, чтобы сдать прививку, надо быть прикрепленным к поликлинике. Я прикреплена не была, для этого брала стандартный набор документов — паспорт, полис, СНИЛС. На сам прием ничего не нужно.
Перед прививкой есть осмотр терапевта. Меряют температуру, давление, проверяют сатурацию, прослушивают сердцебиение. Спрашивают про хронические заболевания, прием медикаментов, аллергию, болели или не болели ковидом/сдавали ли ранее тест ПЦР или антитела. Никаких анализов до вакцины в больнице сдавать не требовалось. Врач рассказала, как будет проходить процедура, какие могут быть побочные эффекты и какие медикаменты, в случае них, принимать. Дала рекомендации.
Спрашивают про хронические заболевания, прием медикаментов, аллергию, болели или не болели ковидом/сдавали ли ранее тест ПЦР или антитела. Никаких анализов до вакцины в больнице сдавать не требовалось. Врач рассказала, как будет проходить процедура, какие могут быть побочные эффекты и какие медикаменты, в случае них, принимать. Дала рекомендации.
Я подписывала стандартный пакет документов: анкета с описанием, были ли контакты с заболевшими, наличие кашля, боли в горле и т д, а также согласие на мед вмешательство. При прививке выдают памятку с рекомендациями и возможными побочными эффектами, и датой введения следующей дозы, а также справку о том, что была введена первая доза вакцины.
В течение 30 минут после прививки просят оставаться в поликлинике для отслеживания возможных аллергических реакций. У меня ничего не было, медсестра постоянно интересовалась, как я себя чувствовала. Вечером после прививки началось легкое гриппозное состояние: начало ломить кости, озноб, немного поднялась температура. Я выпила таблетку парацетамола, и на утро все прошло. Никаких иных ощущений кроме этих пока не было, все как обычно.
Я выпила таблетку парацетамола, и на утро все прошло. Никаких иных ощущений кроме этих пока не было, все как обычно.
Виктория, 45 лет, военнослужащая
Переболела коронавирусом 4 месяца назад с поражением лёгких более 50%. Врачи говорили, что полгода мне можно ничего не бояться. Но когда сдала анализы на антитела в поликлинике: их совсем не обнаружили, поэтому решила делать прививку.
Записалась сама. Первая вакцинация была 26 декабря (Спутник V). Второй раз прививать будут 15 января.
С собой на вакцинацию ничего не берешь. Приходишь, доктор заводит карточку, полностью осматривает, описывает все.
После прививки абсолютно не было никаких проблем. Доктор взял телефон, первые три дня звонил и спрашивал о самочувствии. Также веду специальный дневник на госуслугах. Мне приходят напоминания в те дни, когда надо заполнять. Там даны вопросы в виде теста (да/нет). Жду выработки антител.
Муж 30.12 тоже записался на вакцинацию, пока ждет звонка.
Ранее Peterburg2 рассказывал, где анализ на COVID-19 можно сделать в Петербурге бесплатно, сколько стоит услуга в частных клиниках, как сдать тест дома или не выходя из машины, и стоит ли делать анализы, если симптомов нет.
Болят уколы что делать. Если укол сделан неправильно
Болят уколычто делать, как себе помочь в исключительных случаях? Научимся делать уколы правильно, чтобы они не болели – проблема исчезнет.
Болят уколы что делать, общие понятия:Иногда инъекции себе больной вынужден делать самостоятельно при тяжелых заболеваниях (например, рассеянный склероз). По незнанию и не умению можно занести инфекцию.
При внутримышечной инъекции (уколе) лекарство должно быть введено глубоко в мышцу, так оно быстрее достигает крови.
Внутримышечные инъекции назначаются, когда другой способ доставки лекарства противопоказан либо не доступен:
- Это внутривенное введение. Лекарственное средство вам вводят в вену.

- Пероральный метод лечения (просто берете таблетку и глотаете, запивая водой).
- Подкожный способ введения лекарства (доставляется до жировой ткани, минуя кожу).
Есть лекарственные вещества, которые в вену нельзя вводить, очень раздражают вены, или разрушаются пищеварительными соками желудка. Заменой является доставка лекарства через мышцу.
Болят уколы что делать, как делать уколы правильно: Зоны для внутримышечного введения лекарств:- В плечо (дельтовидная мышца), но для самостоятельного введения она не удобна. Обычная вводимая доза лекарства в плечо не более 1 мл.
- Мышца ягодиц – наиболее распространенный и удобный участок для самостоятельного проведения укола. Но есть большой риск повредить седалищный нерв.
- Вводят лекарственные препараты и в мышцы бедра.
Перед тем, как самостоятельно сделать укол и избежать боли, воспаления нужно этому научиться.
Что нужно, чтобы правильно сделать инъекцию:- Первое: у вас должны быть на руках все назначения врача.
 Какими шприцами нужно пользоваться (1 мл, 2 мл, 5 мл, 10 мл, 20 мл).
Какими шприцами нужно пользоваться (1 мл, 2 мл, 5 мл, 10 мл, 20 мл). - На каждом шприце это указано.
- Название лекарственного препарата и его дозировка (например, анальгин, 2 мл). Если на ампуле это написано, вы можете точно прочесть, то делайте укол спокойно).
- Тщательно с мылом вымойте руки (старайтесь очищать все между пальцами, ногти).
- Приготовьте лекарство, шприцы в упаковке, ватные диски (продаются в аптеках), спирт (можно водку) или любые спиртовые салфетки.
- Приготовьте место для укола, тщательно протрите его спиртовой салфеткой, дайте немного просохнуть (чтобы избежать жжения).
- Приготовьте для инъекции: из упаковки достаньте шприц, отломите с головки лекарственного препарата верхушку там, где поставлена точка (это место слома), предварительно протерев это место на ампуле спиртовой салфеткой. Лучше оберните салфеткой верхушку и отломите.

- Снимите защитный колпачок с иглы шприца, не касаясь самой иглы (это очень важно для избавления от инфекций). Шприц с упаковки начинайте вынимать с области поршня.
- Наберите приготовленный препарат в ваш шприц.
- Осторожно удалите весь воздух из шприца, держа шприц вверх, иногда поможет постукивание ногтем пальца по шприцу (удаление пузырьков улучшится).
- Теперь все готово, остается ввести иглу на одну треть в мышцу, которую приготовили для инъекции. Если нужно шприц положить, предварительно наденьте на него снятый ранее колпачок.
- Укол делаем в ягодичную мышцу, а именно в верхний, мысленно определенный нами наружный квадрат (для того, чтобы его найти, мысленно разделите ягодичную мышцу на четыре части). Вот в верхний определенный вами наружный квадрат и делайте инъекцию.
- Вводится игла перпендикулярно коже на три четверти ее длинны.
- После укола ватным тампоном или куском марли закройте место прокола. Немного надавите на него, подержите для обработки.
 Место укола можно помассировать аккуратно для лучшего рассасывания препарата.
Место укола можно помассировать аккуратно для лучшего рассасывания препарата. - Шприцы одноразовые выбрасываются.
- После укола все испытывают некоторый дискомфорт, это ведь прокол кожи.
- Запомните, шишки в месте укола образуются от быстрого введения препарата из – за спазма ягодичной мышцы либо занесли инфекцию.
- Игла должна быть именно внутримышечной, а не подкожной, если делаем внутримышечный укол в ягодицу. Этим вы делаете себе только хуже.
- Ягодичная мышца во время процедуры должна быть максимально расслаблена, чтобы не получить уплотнение в ней после укола.
- Имеются лекарственные препараты, которые очень плохо, медленно рассасываются (например, витамины группы А, Е).
- Боль после укола и шишки образуются в том случае, если во время процедуры вы попали в кровеносный сосуд. Бывает задевают и нервные окончания, мышца долгое время будет спазмирована.
- В настоящее время более распространено самостоятельное введения препаратов в бедро.

- Инъекции в бедро делают из положения сидя.
- Разметьте мысленно бедро на три равные части, делайте укол в среднюю часть бедра.
- Если вы по комплекции худой человек для укола соберите кожу в складку, если наоборот полный, для облегчения доставки лекарства в мышцу растяните кожу пальцами по сторонам.
Но если в месте укола заметите покраснение, боль, немедленно к врачу.
Возможны еще симптомы:
- Онемение, постоянное покалывание.
- Кожа в месте сделанного укола покраснела, горячая, отекшая.
- Сильная, постоянная боль.
- Ранка от укола кровоточит.
- , тяжело дышать.
Таких симптомов не должно быть никогда после укола, если появились, вызывайте врача.
Болит ягодица после укола,что делать, как помочь себе: Магнезия:Если пока на месте укола имеются шишки, но нет еще покраснений, температура тела нормальных показателей может помочь примочки из магнезии (в аптеке ее называют магния сульфат). Лучше применять растворы для инъекций:
Лучше применять растворы для инъекций:
- На обыкновенный ватный диск из ампулы с магнезией наносим столько препарата, чтобы он не тек.
- Закрываем сверху кусочком целлофанового пакета, крепим лейкопластырем.
- Меняйте два раза в сутки. Можно с ним ходить на работу.
- Поможет рассосать шишки за одну неделю.
- На ватный диск нанесите небольшое количество водки, если кожа чувствительная добавьте воды.
- Диск закрыть сверху кусочком целлофана. Закрепить лейкопластырем.
- По причине запаха водки таким компрессом нужно пользоваться только на ночь.
- Поможет в устранении боли, избавления от шишек через 7 – 10 дней.
- При раздражении кожи в месте компресса смазывайте его немного прокипяченным растительным маслом.
- Хорошо убирает дискомфорт, шишки йодная сетка, нарисованная на месте большего ощущения боли.
- Применить для процедуры можно палочку для чистки ушей.

- Наносите сетку несколько раз в день.
- Пройдут шишки, дискомфорт через одну неделю.
- Берем один лист, немного его разминаем, крепим на место боли (прикладываем к больному месту, закрываем целлофаном, приклеиваем лейкопластырем).
- Ходить с таким компрессом днем не удобно, поэтому делаем его на ночь.
- Хватает 10 дней для излечения.
- Немного намочите его, болезненные места натрите им. Старайтесь сильно мыло не мочить, чтобы с него не бежало. Хорошо помогает рассасывать уплотнения, убирает боль от уколов.
- Хорошо помогают мази на основе троксевазина (их применяют при больных венах). За счет улучшения кровообращения в больном месте все явления уплотнений, боли от уколов быстро проходят. Просто наносите мазь на больные места 3 раза / сутки.
- Равные количества меда, сливочного масла, яйца смешать, наложить на ночь.
 Хватает 7 дней.
Хватает 7 дней.
- Потребуется сделать компресс в пропорции 1:5. Если димексида берем 1 чайную ложку, то фурацилина потребуется 5 чайных ложек. Делаем компресс на ночь. Фурацилин рассасывает шишки, димексиду отведена роль проводника лекарственного средства.
Теперь знаем, болят уколы, что делать. Умеем правильно их себе ставить, избегать уплотнений и инфекций. Когда нужна будет помощь вы сможете себе в этом помочь.
А я как всегда жду Вас у себя на сайте, заходите в гости.
Посмотрите видео, болят уколы что делать:
Чем опасно не окончательное удаление пузырьков воздуха из шприца? Какими последствиями чревато введение нескольких пузырьков воздуха в мышцу или под кожу?
В случае если в шприце, помимо препарата для внутримышечного введения, находилась капелька воздуха, опасности для здоровья такая инъекция не принесет. Попавший в мышцы воздух рассасывается за небольшой промежуток времени, причем пациент при этом практически ничего не ощущает. Однако злоупотреблять такими нарушениями технологии не стоит, так как регенерационные силы пациента, которому требуется укол, будут расходоваться нерационально.
Однако злоупотреблять такими нарушениями технологии не стоит, так как регенерационные силы пациента, которому требуется укол, будут расходоваться нерационально.
Допустимо ли введение нескольких препаратов посредством одной иглы? Например, если сделать один прокол, ввести первый препарат, отсоединить иглу, присоединить другой шприц и ввести следующий препарат, для того чтобы не делать лишний прокол.
Теоретически, ряд препаратов допустимо вводить таким образом, однако при этом остается вероятность осложнений, и уменьшение болезненности также остается под вопросом.
В любом случае, такие уколы можно делать только при 100% уверенности в совместимости вводимых препаратов, так как использование одной иглы равносильно смешению в одном шприце двух препаратов. В данной ситуации необходимо посоветоваться с врачом о совместимости препаратов.
Помимо этого, уровень болевых ощущений при оставленной в мышце игле может быть гораздо выше, чем в результате «лишнего» прокола. Причина этому — травмирование иглой мышцы во время подобных манипуляций, что вызовет болевые ощущения еще и после укола.
Препараты, введенные таким методом, создадут дополнительную нагрузку на проколотый участок, повышая вероятность его уплотнения, что в дальнейшем отрицательно скажется как на состоянии, так и на внешнем виде мышцы.
Существуют ли методы избавления от синяков на ягодицах, оставшихся после инъекций железа и не проходящих уже больше года?
Некоторые препараты, к сожалению, очень плохо рассасываются и оставляют синяки, которые не проходят в течение длительного времени. Значительной опасности такие образования не несут, являясь исключительно косметическим дефектом.
Чтобы устранить застаревшие синяки в домашних условиях, рекомендуется попробовать компрессы с препаратом «Лиотон» или «Димексид». В условиях поликлиники показаны физпроцедуры (ультрафонофорез с калий йодом, гепарином либо электрофорез). Если это не приносит эффекта, рекомендуется обратиться к хирургу за консультацией.
Можно ли принимать ванну или душ во время курса внутримышечных инъекций?
Гигиенический душ или ванну принимать можно так часто, как это необходимо, и в особенности перед уколами. Единственный момент — делать это можно через час-два после очередной инъекции, а до этого проколотое место необходимо прижать ватой, смоченной в спирте для предотвращения попадания инфекции.
Единственный момент — делать это можно через час-два после очередной инъекции, а до этого проколотое место необходимо прижать ватой, смоченной в спирте для предотвращения попадания инфекции.
Опасна ли ситуация, когда после инъекции выступает кровь, и почему это происходит?
Выступание крови после укола свидетельствует о том, что во время процедуры был задет кровеносный сосуд. Это не опасно! В случае появления крови следует обработать место укола ваткой со спиртом и подержать ее в течение 5 минут. Кровь, вытекшая не наружу, а под кожу, поспособствует образованию синяка, к которому необходимо будет приложить лед, а на следующий день грелку, для того чтобы он рассосался быстрее.
Стоит ли заменить иглу на шприце перед уколом после набора препарата из ампулы? И для чего это делается?
После набора в шприц лекарства, находящегося в емкости с резиновой крышкой, иглу следует заменить. Объясняется такая необходимость тем, что после того, как иглой была проткнута крышка, она затупляется, что ведет к более болезненному уколу. Помимо этого, существуют определенные категории лекарств, в инструкциях которых есть пометка «сменить иглу», например инсулин. Замену в таких случаях выполнять обязательно. Еще одной ситуацией, требующей замены иглы, является случай, когда после набора лекарства вы дотронулись до нее. В данном случае такое требование обусловлено мерами по предотвращению попадания инфекции в место укола.
Помимо этого, существуют определенные категории лекарств, в инструкциях которых есть пометка «сменить иглу», например инсулин. Замену в таких случаях выполнять обязательно. Еще одной ситуацией, требующей замены иглы, является случай, когда после набора лекарства вы дотронулись до нее. В данном случае такое требование обусловлено мерами по предотвращению попадания инфекции в место укола.
Раскрошившаяся при открытии ампула является причиной попадания осколков в шприц вместе с лекарством. Что будет в случае их попадания в сосуд или мышцу?
Вероятность попадания крошки стекла от ампулы в организм чрезвычайно мала, именно поэтому причин для беспокойства в данной ситуации нет. Скорее можно порезаться об острые края ампулы. И тем не менее, раскрошившиеся ампулы необходимо выбрасывать согласно правилам проведения инъекций.
Если рассматривать ситуацию со стеклом внутри шприца, то можно прийти к выводу, что попасть ему туда довольно сложно. Дело в том, что диаметр иглы для инъекций чрезвычайно мал, поэтому осколок должен быть размером меньше половины миллиметра. Если все же необходимость сделать укол весьма высока — старайтесь брать лекарство не со дна емкости, а сверху, так как с большой долей вероятности осколки выпадут в осадок. И даже если микрочастицы попадут в шприц, а оттуда в мышцу пациента, инородное тело внутри организма отграничится тканями, образуется небольшое уплотнение, которое будет незаметно для пациента.
Если все же необходимость сделать укол весьма высока — старайтесь брать лекарство не со дна емкости, а сверху, так как с большой долей вероятности осколки выпадут в осадок. И даже если микрочастицы попадут в шприц, а оттуда в мышцу пациента, инородное тело внутри организма отграничится тканями, образуется небольшое уплотнение, которое будет незаметно для пациента.
Существует ли вероятность попадания иглы в кость при внутримышечной инъекции?
Такая вероятность крайне мала, особенно если место для укола было выбрано достаточно тщательно. Если инъекция была сделана в верхнюю часть ягодицы, считающейся наиболее удаленной от костей, нервов и кровеносных сосудов, то попадание в кость исключено.
Необходим ли массаж места укола после проведения инъекции?
Если иное не указано в инструкции к препарату, то массаж после внутримышечного укола обязателен. Он поможет распределению лекарства в тканях и улучшит кровообращение. Кроме того, для дезинфекции необходимо протирать место укола ватным тампоном, смоченным в спирте.
Как делать уколы не больно?
Минимизация болевых ощущений возможна, если будут приняты следующие меры:
- будут использоваться хорошие шприцы с острыми одноразовыми иглами;
- укол будет делаться в положении лежа, при условии что ягодичная мышца будет полностью расслаблена (для этого рекомендуется развернуть ступни пациента носками внутрь). Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса;
- мышца перед уколом будет достаточно промассирована методом интенсивного растирания места введения препарата ватным тампоном, смоченным в спирте;
- препарат будет вводиться плавно и медленно, для того чтобы мышца проще его принимала. Медленное введение обеспечивается использованием трехкомпонентного шприца с резиновым уплотнителем на поршне;
- введение лекарства и извлечение иглы будут производиться при положении шприца под одним и тем же углом, во избежание «ковыряния» иглой мышцы.
Очень часто случаются такие ситуации, когда или вам самим или вашим близким понадобятся уколы. Как правильно делать Этот вопрос в первую очередь пугает тех, кому придется делать эту процедуру. Однако, ничего сложного в этом нет. При небольшом багаже знаний укол внутримышечно может сделать каждый.
Как правильно делать Этот вопрос в первую очередь пугает тех, кому придется делать эту процедуру. Однако, ничего сложного в этом нет. При небольшом багаже знаний укол внутримышечно может сделать каждый.
Чаще всего уколы внутримышечно делаются в ягодицу — ягодичная мышца довольно большая, прекрасно снабжена кровеносными сосудами, и отсюда лекарство быстро попадает в кровь — наступает лечебный эффект. К тому же, объем позволяет делать уколы практически безболезненно. Если вы не знаете, как делать стоит обратить внимание на следующие общие правила. Самое главное из них — дезинфекция рук спиртовым раствором перед введением лекарственного вещества.
- Открывать ампулу нужно непосредственно перед тем, как делать укол в ягодицу. Недопустимо, чтобы лекарство стояло в открытом виде какое-либо время.
- Для того, чтобы быстро открыть ампулу, необходимо специальной пилкой, вложенной в коробочку с инъекциями, отпилить горлышко ампулы по месту, которое обозначено другим цветом, или по самому тонкому месту вверху ампулы.

- После этого набираем лекарство и закрываем иголку шприца колпачком. Шприц необходимо подбирать в соответствии с количеством вещества в ампуле. Не стоит брать большие шприцы, в которым лекарственное вещество не занимает и половины — в них толще игла и введение может быть болезненным. Шприцы бывают до одного миллилитра — для детей, лиц, больных туберкулезом или сахарным диабетом; от двух до двадцати миллилитров — для различного вида инъекций для взрослых. Наиболее оптимальные — 2-х и 5-ти миллилитровые шприцы.
- Теперь важный вопрос: куда делать укол в ягодицу? Несмотря на то, что укол в ягодицу считается наиболее простым, но и здесь есть свои правила. Ягодицу нужно мысленно разделить на четыре части, словно прочертив по ней визуальный крест. Укол следует делать в правый верхний квадрат ягодичной мышцы, чтобы не повредить магистральную вену.
- После этого иголка шприца открывается и шприц встряхивается, чтобы не было пузырьков воздуха. Тот воздух, который образовался внутри, выпускается нажатием поршня до появления первых капель лекарственного вещества.
 Выпускание воздуха — необходимая процедура. Если воздух попадет в сосуд, то это может вызвать эмболию — закупорку воздухом. В принципе, организм человека рассасывает до одного кубического сантиметра воздуха самостоятельно, но лучше выработать в себе привычку всегда удалять воздух из шприца во избежание неприятных последствий.
Выпускание воздуха — необходимая процедура. Если воздух попадет в сосуд, то это может вызвать эмболию — закупорку воздухом. В принципе, организм человека рассасывает до одного кубического сантиметра воздуха самостоятельно, но лучше выработать в себе привычку всегда удалять воздух из шприца во избежание неприятных последствий. - Выбранное место, куда вы собираетесь сделать укол, нужно продезинфицировать спиртом.
- Перед тем, как делать укол в ягодицу, важно правильно настроиться. Ваша нерешительность и медлительность может принести болезненные ощущения тому, кому вы делаете укол.
- Делая укол, берем в правую руку шприц, немного растягиваем то место, куда будем вводить иглу, и быстрым движением вводим иглу под углом девяносто градусов в ягодицу примерно на три четверти длины иглы.
- Обычно все лекарства вводятся медленно, чтобы жидкость успела равномерно распределиться. Перед тем как делать инъекцию, необходимо обратить внимание на технику введения препарата — она описана в приложении к инъекциям.

- После введения лекарственного вещества левой рукой прижмите место укола ватным тампоном, который смочен в спирте, и вытащите иглу.
- Место, куда делался укол, не должно кровоточить — значит, укол сделан правильно и сосуды не повреждены. В норме после укола может вытечь небольшое количество лекарственной жидкости, об этом не стоит беспокоиться, ведь большая часть лекарства попала в нужное место.
При соблюдении этих несложных правил, можно быстро научиться, как делать укол в ягодицу правильно. Такой навык пригодится на будущее — вы можете выполнять простейшие манипуляции не только для себя, но и для своих близких.
Среди различных методов введения медицинских препаратов в организм человека внутримышечные инъекции находятся на втором месте (после таблетированных форм) по частоте использования. Это связано с тем, что техника выполнения таких уколов максимальна проста по сравнению с другими инъекциями, а введенное лекарство быстро поступает в кровь без развития многих побочных эффектов.
Известно, что при принятии некоторых таблеток (например, антибиотиков или противовоспалительных препаратов на основе диклофенака) оказывается раздражающее действие на желудок или угнетается размножение полезной микрофлоры кишечника, а при внутримышечном введении этих лекарств подобные побочные явления минимизируются.
Куда можно колоть лекарства для внутримышечного введения?
Лекарство вводится внутримышечно только в крупные мышцы — ягодичные, передне-боковую поверхность мышц бедра и дельтовидную мышцу плеча. Чаще всё-таки вводят в ногу или ягодицу. В мышцы плеча колют некоторые вакцины, а также лекарства первой помощи (обезболивающие, противошоковые) в чрезвычайных условиях, когда нет времени и возможности по-другому ввести препарат.
В большинстве случаев стараются делать укол внутримышечно в верхне-наружную часть ягодицы, поскольку в этой области толще всего мышечная ткань и меньше всего опасность задеть крупный нерв или кровеносный сосуд. Ягодичные мышцы имеют хорошо развитую капиллярную сеть, поэтому лекарство достаточно быстро поступает в общий кровоток.
Для выбора места введения препарата ягодицу мысленно делят на четыре части, выбирая верхне-наружную область. Затем приблизительно находят центр этой области (это обычно на 5-7 см ниже уровня выпирающих частей подвздошной кости) — это и будет точка предполагаемого укола.
Альтернативой ягодичной области при внутримышечных инъекциях выступает боковая широкая мышца бедра. К уколам в бедро прибегают, когда на обеих ягодицах образовались уплотнения из-за длительного курса лечения внутримышечными препаратами, или абсцессы вследствие неправильного введения лекарства в ягодицы. Также область бедра предпочитают многие из тех, кто делают уколы самому себе, ведь развернуть туловище к ягодице могут не все пациенты (особенно, когда нужен укол по поводу радикулита или ревматизма).
Поверхность бедра в этом случае более доступна для введения. Для выбора места укола нужно положить руку на передне-боковую поверхность бедра так, чтобы кончики пальцев касались коленки. Область бедренной мышцы под ладонью (ближе к запястью) и будет оптимальным местом введения лекарства. Колоть в бедро выше или ниже этого участка, а также сзади или с внутренней стороны ноги категорически запрещено из-за высокой опасности задеть крупные сосуды и нервы.
Колоть в бедро выше или ниже этого участка, а также сзади или с внутренней стороны ноги категорически запрещено из-за высокой опасности задеть крупные сосуды и нервы.
При выполнении укола ребенку или худощавому взрослому, чтобы быть уверенным, что игла попала именно в мышцу, перед инъекцией нужно собрать предполагаемую область введения в большую кожно-мышечную складку и прочувствовать мышцу под пальцами.
Как правильно выполнить внутримышечную инъекцию?
- Необходимо использовать для внутримышечных уколов только одноразовые шприцы и иголки во избежание заражения инфекциями, передаваемыми с кровью (ВИЧ, гепатиты B, C, D). Шприц распаковывается непосредственно перед инъекцией, наконечник с иглы не снимается до момента вскрытия ампулы с лекарством.
Объем шприца выбирается исходя из объема вводимого лекарства, а также из места введения — при введении в бедро лучше использовать шприц 2,0-5,0 мл с тонкой иглой, при введении в ягодицы — 5,0 мл, а для людей с выраженным подкожно-жировым слоем — 10,0 мл.
 Более 10 мл лекарства вводить в мышцу не рекомендуется, чтобы не образовывались трудно рассасываемые инфильтраты.
Более 10 мл лекарства вводить в мышцу не рекомендуется, чтобы не образовывались трудно рассасываемые инфильтраты. - Делать укол нужно чистыми, вымытыми антибактериальным мылом или обработанным дезинфицирующим средством руками и в пригодном для этого помещении. В домашних условиях наиболее подходящими являются места, где часто проводится влажная уборка, или нет источников пыли и грязи.
- Рекомендуется ставить укол пациенту, находящемуся в положении лежа, чтобы мышцы ягодицы или бедра были максимально расслаблены. Если же приходится делать инъекцию стоя, то нужно убедиться, что нога, в которую будут колоть, не напряжена. Для этого ее нужно немного согнуть в колене и перенести вес тела на другую ногу.
- Вскрыть ампулу с лекарством и набрать его в шприц. Готовый шприц держать в одной руке, а другой рукой обработать место предполагаемого укола в радиусе 5 см кусочком ваты, смоченным в медицинском спирте.
- Ввести иглу быстрым движением перпендикулярно поверхности кожи в обработанное спиртом место на глубину 3-5 см (для ягодицы), или в направлении слегка под углом к коже на глубину 2-3 см (для бедра).
 Игла должна на 1/3 своей длины остаться над кожей, чтобы была возможность ее извлечь в случае ее облома. Медленно надавливая на поршень, ввести лекарство.
Игла должна на 1/3 своей длины остаться над кожей, чтобы была возможность ее извлечь в случае ее облома. Медленно надавливая на поршень, ввести лекарство.Если вводится масляный раствор, перед введением лекарства в мышцу нужно слегка потянуть поршень на себя, чтобы убедиться, что вы не попали в кровеносный сосуд. При возникновении резкой нетерпимой боли необходимо прекратить введение препарата и вытащить иглу.
- После введения всего лекарства резким движением руки нужно вытащить иглу из мышцы в направлении, обратном введению, затем приложить к месту укола ватку, смоченную в спирте. Растирать и массировать место укола сразу после инъекции нельзя, потому что это может привести к микротравмам капилляров и неправильному всасыванию лекарства.
- Надеть на использованную иглу колпачок, чтобы избежать случайного укола, снять иглу со шприца, вытащить поршень. Разобранный шприц выбросить в специальный контейнер или же мусорное ведро.
Выбором оптимальной формы введения медикаментов должен заниматься не сам пациент, а специалист с медицинским образованием, который в каждом конкретном случае решит, какой способ введения будет лучшим. Кроме того, при выполнении первых внутримышечных инъекций в домашних условиях постарайтесь пригласить медработника, чтобы он оценил правильность техники и исправил возможные ошибки в самостоятельно сделанных уколах.
Кроме того, при выполнении первых внутримышечных инъекций в домашних условиях постарайтесь пригласить медработника, чтобы он оценил правильность техники и исправил возможные ошибки в самостоятельно сделанных уколах.
Несмотря на простоту техники выполнения внутримышечных уколов, не стоит прибегать к ним необоснованно часто, особенно, если есть возможность получить то же самое лекарство в виде таблеток.
Случается, что сделать укол надо, а медика рядом нет. И приходится обращаться к родственникам и тем, кто рядом. Есть умельцы, которые могут делать уколы сами себе, но это не очень удачная идея, хотя бы потому, что это неудобно. Лучше дать инструкцию человеку, который готов помочь с процедурой.
Шаг 1. Подготовьте всё, что понадобится
Мыло . Не обязательно антибактериальное.
Полотенце. Оно должно быть чистым, а лучше — одноразовым.
Тарелка . На неё надо будет сложить все инструменты. Дома трудно продезинфицировать поверхность стола, например, поэтому работать надо с тарелки. Её надо вымыть мылом и протереть антисептиком — спиртовой салфеткой или ватой со спиртом или хлоргексидином.
Её надо вымыть мылом и протереть антисептиком — спиртовой салфеткой или ватой со спиртом или хлоргексидином.
Перчатки . Дома часто пренебрегают перчатками, а зря. Поскольку тут ни о какой стерильности речи не идёт, перчатки нужны особенно сильно, чтобы защитить и пациента, и того, кто делает укол, от передачи инфекций.
Шприцы. Объём шприца должен соответствовать объёму лекарства. Если лекарство надо разводить, то учтите, что лучше брать шприц побольше.
Иглы. Они понадобятся, если лекарство надо разводить. Например, если сухой препарат продаётся в ампуле с резиновой крышкой, то разводится он так:
- В шприц набирают растворитель.
- Иглой протыкают резиновую крышку, выпускают растворитель в ампулу.
- Встряхивают ампулу, не вынимая иглы, чтобы растворить лекарство.
- Набирают раствор обратно в шприц.
После этого иглу надо поменять, потому что та, что уже проткнула резиновую крышку, для укола не годится: недостаточно острая.
Антисептик или спиртовые салфетки . Нужен спирт 70%, антисептик на его основе или хлоргексидин. Для дома лучше всего одноразовые спиртовые салфетки, которые продаются в любой аптеке.
Место для мусора . Куда-то придётся складывать отработанный материал: упаковки, крышки, салфетки. Лучше сразу сбрасывать их в отдельную коробку, корзинку или куда вам удобно, чтобы это всё не попало на тарелку к чистым инструментам.
Шаг 2. Научитесь мыть руки
Мыть руки придётся три раза: перед тем как собрать инструменты, перед инъекцией и после процедуры. Если кажется, что это много, вам кажется.
Лайфхакер писал о том, как надо правильно мыть руки. В этой есть все основные движения, но добавьте к ним ещё парочку: отдельно намыльте каждый палец на обеих руках и запястья.
Шаг 3. Подготовьте место
Выберите удобное место так, чтобы можно было поставить тарелку с инструментами и легко до неё дотянуться. Ещё один обязательный атрибут — хорошее освещение.
Неважно, как располагается человек, которому делают укол. Он может стоять или лежать, как ему удобнее. Но тому, кто колет, тоже должно быть удобно, чтобы руки не тряслись и не приходилось дёргать иглу во время инъекции. Так что выберите положение, которое всем подойдёт.
Если вы боитесь уколоть не туда, куда надо, перед процедурой нарисуйте прямо на ягодице здоровенный крест.
Сначала проведите вертикальную линию посередине ягодицы, потом горизонтальную. Верхний наружный угол — то место, куда можно колоть. Если всё ещё страшно, нарисуйте в этом углу окружность. Для художественной росписи подойдёт хотя бы старая губная помада или косметический карандаш, только следите за тем, чтобы частицы этих средств не попали на место укола.
Пока пациент лежит и боится, начинаем процедуру.
Шаг 4. Сделайте всё по порядку
- Вымойте руки и тарелку.
- Обработайте руки и тарелку антисептиком. Вату или салфетку выбрасывайте сразу после обработки.

- Откройте пять спиртовых салфеток или сделайте столько же ватных шариков с антисептиком. Положите их на тарелку.
- Достаньте ампулу с лекарством и шприц, но пока не открывайте их.
- Помойте руки.
- Наденьте перчатки и обработайте их антисептиком.
- Возьмите ампулу с лекарством, обработайте её антисептиком и откройте. Ампулу поставьте на тарелку.
- Откройте упаковку со шприцем.
- Откройте иглу и наберите лекарство в шприц.
- Поверните шприц иглой вверх и выпустите воздух.
- Обработайте ягодицу больного салфеткой со спиртом или антисептиком. Сначала — большой участок. Потом возьмите ещё одну салфетку и протрите то место, куда будете колоть. Движения для обработки — от центра к периферии или снизу вверх, в одном направлении.
- Возьмите шприц так, как вам удобно. Игла должна быть перпендикулярна коже. Одним движением введите иглу. Не надо загонять её до упора, чтобы не сломать: 0,5–1 см должен остаться снаружи.
- Введите лекарство.
 Не торопитесь, следите, чтобы шприц и игла не мотались и не дёргались. Можно держать шприц одной рукой, а другой давить на поршень.
Не торопитесь, следите, чтобы шприц и игла не мотались и не дёргались. Можно держать шприц одной рукой, а другой давить на поршень. - Возьмите последнюю спиртовую салфетку или вату, приложите её рядом с местом укола и одним движением вытащите иглу, чтобы быстро прижать ранку.
- Не растирайте ничего салфеткой, просто прижмите и подержите.
- Выбросьте использованные инструменты.
- Вымойте руки.
Если укол болезненный, вводите лекарство медленно. Кажется, что чем быстрее, тем скорее отмучается человек, но на самом деле медленное введение комфортнее. Средняя скорость — 1 мл за 10 секунд.
Не бойтесь лишний раз обработать ампулу, руки или кожу антисептиком. Тут лучше переработать, чем недоработать.
Если вам нужно поменять иглы после набора лекарства, не снимайте колпачок с новой до тех пор, пока не установите её на шприце. Иначе можно уколоться. По той же причине никогда не пытайтесь закрыть иглу колпачком, если вы его уже сняли.
Если вы не знаете, с какой силой вкалывать иглу, потренируйтесь хотя бы на курином филе. Просто чтобы понять, что это не страшно.
Когда делать укол без специалистов нельзя
- Если препарат назначил не врач. Вообще, самолечением заниматься не надо, а уж тем более инъекционным, даже если хочется зачем-то «поколоть витаминчики». Препарат, его дозировка, чем его разводить — это всё устанавливает доктор, и только он.
- Если больной никогда раньше не принимал этот препарат. Многие лекарства обладают побочными эффектами и могут вызывать нежелательные реакции. Лекарства, которые вводятся с помощью уколов, быстрее поступают в кровь, поэтому и реакции на них проявляются быстро и сильно. Поэтому первый укол лучше делать в медицинском учреждении и не спешить убегать оттуда, а подождать 5–10 минут, чтобы всё было в порядке. Если что-то пойдёт не так, в клинике помогут, а дома можно не справиться.
- Когда есть возможность воспользоваться услугами медиков, но не хочется.
 Внутримышечная инъекция — это недолго и недорого, а домашняя самодеятельность может закончиться, так что не получится сэкономить ни денег, ни времени.
Внутримышечная инъекция — это недолго и недорого, а домашняя самодеятельность может закончиться, так что не получится сэкономить ни денег, ни времени. - Когда человек, которому требуется укол, болен ВИЧ, гепатитом или другими инфекциями, передающимися через кровь, или если неизвестно, есть ли у человека эти инфекции (нет действительной справки). В этом случае лучше доверить дело специалистам, чтобы исключить риск заражения: у медиков и опыта больше, и инструменты они потом утилизируют как положено.
- Если вам очень страшно и руки трясутся так, что вы не попадаете в пациента.
Вопрос-ответ
Чем опасно не окончательное удаление пузырьков воздуха из шприца? Какими последствиями чревато введение нескольких пузырьков воздуха в мышцу или под кожу?
В случае если в шприце, помимо препарата для внутримышечного введения, находилась капелька воздуха, опасности для здоровья такая инъекция не принесет. Попавший в мышцы воздух рассасывается за небольшой промежуток времени, причем пациент при этом практически ничего не ощущает. Однако злоупотреблять такими нарушениями технологии не стоит, так как регенерационные силы пациента, которому требуется укол, будут расходоваться нерационально.
Однако злоупотреблять такими нарушениями технологии не стоит, так как регенерационные силы пациента, которому требуется укол, будут расходоваться нерационально.
Допустимо ли введение нескольких препаратов посредством одной иглы? Например, если сделать один прокол, ввести первый препарат, отсоединить иглу, присоединить другой шприц и ввести следующий препарат, для того чтобы не делать лишний прокол.
Теоретически, ряд препаратов допустимо вводить таким образом, однако при этом остается вероятность осложнений, и уменьшение болезненности также остается под вопросом.
В любом случае, такие уколы можно делать только при 100% уверенности в совместимости вводимых препаратов, так как использование одной иглы равносильно смешению в одном шприце двух препаратов. В данной ситуации необходимо посоветоваться с врачом о совместимости препаратов.
Помимо этого, уровень болевых ощущений при оставленной в мышце игле может быть гораздо выше, чем в результате «лишнего» прокола. Причина этому — травмирование иглой мышцы во время подобных манипуляций, что вызовет болевые ощущения еще и после укола.
Причина этому — травмирование иглой мышцы во время подобных манипуляций, что вызовет болевые ощущения еще и после укола.
Препараты, введенные таким методом, создадут дополнительную нагрузку на проколотый участок, повышая вероятность его уплотнения, что в дальнейшем отрицательно скажется как на состоянии, так и на внешнем виде мышцы.
Существуют ли методы избавления от синяков на ягодицах, оставшихся после инъекций железа и не проходящих уже больше года?
Некоторые препараты, к сожалению, очень плохо рассасываются и оставляют синяки, которые не проходят в течение длительного времени. Значительной опасности такие образования не несут, являясь исключительно косметическим дефектом.
Чтобы устранить застаревшие синяки в домашних условиях, рекомендуется попробовать компрессы с препаратом «Лиотон» или «Димексид». В условиях поликлиники показаны физпроцедуры (ультрафонофорез с калий йодом, гепарином либо электрофорез). Если это не приносит эффекта, рекомендуется обратиться к хирургу за консультацией.
Можно ли принимать ванну или душ во время курса внутримышечных инъекций?
Гигиенический душ или ванну принимать можно так часто, как это необходимо, и в особенности перед уколами. Единственный момент — делать это можно через час-два после очередной инъекции, а до этого проколотое место необходимо прижать ватой, смоченной в спирте для предотвращения попадания инфекции.
Опасна ли ситуация, когда после инъекции выступает кровь, и почему это происходит?
Выступание крови после укола свидетельствует о том, что во время процедуры был задет кровеносный сосуд. Это не опасно! В случае появления крови следует обработать место укола ваткой со спиртом и подержать ее в течение 5 минут. Кровь, вытекшая не наружу, а под кожу, поспособствует образованию синяка, к которому необходимо будет приложить лед, а на следующий день грелку, для того чтобы он рассосался быстрее.
Стоит ли заменить иглу на шприце перед уколом после набора препарата из ампулы? И для чего это делается?
После набора в шприц лекарства, находящегося в емкости с резиновой крышкой, иглу следует заменить. Объясняется такая необходимость тем, что после того, как иглой была проткнута крышка, она затупляется, что ведет к более болезненному уколу. Помимо этого, существуют определенные категории лекарств, в инструкциях которых есть пометка «сменить иглу», например инсулин. Замену в таких случаях выполнять обязательно. Еще одной ситуацией, требующей замены иглы, является случай, когда после набора лекарства вы дотронулись до нее. В данном случае такое требование обусловлено мерами по предотвращению попадания инфекции в место укола.
Объясняется такая необходимость тем, что после того, как иглой была проткнута крышка, она затупляется, что ведет к более болезненному уколу. Помимо этого, существуют определенные категории лекарств, в инструкциях которых есть пометка «сменить иглу», например инсулин. Замену в таких случаях выполнять обязательно. Еще одной ситуацией, требующей замены иглы, является случай, когда после набора лекарства вы дотронулись до нее. В данном случае такое требование обусловлено мерами по предотвращению попадания инфекции в место укола.
Раскрошившаяся при открытии ампула является причиной попадания осколков в шприц вместе с лекарством. Что будет в случае их попадания в сосуд или мышцу?
Вероятность попадания крошки стекла от ампулы в организм чрезвычайно мала, именно поэтому причин для беспокойства в данной ситуации нет. Скорее можно порезаться об острые края ампулы. И тем не менее, раскрошившиеся ампулы необходимо выбрасывать согласно правилам проведения инъекций.
Если рассматривать ситуацию со стеклом внутри шприца, то можно прийти к выводу, что попасть ему туда довольно сложно. Дело в том, что диаметр иглы для инъекций чрезвычайно мал, поэтому осколок должен быть размером меньше половины миллиметра. Если все же необходимость сделать укол весьма высока — старайтесь брать лекарство не со дна емкости, а сверху, так как с большой долей вероятности осколки выпадут в осадок. И даже если микрочастицы попадут в шприц, а оттуда в мышцу пациента, инородное тело внутри организма отграничится тканями, образуется небольшое уплотнение, которое будет незаметно для пациента.
Дело в том, что диаметр иглы для инъекций чрезвычайно мал, поэтому осколок должен быть размером меньше половины миллиметра. Если все же необходимость сделать укол весьма высока — старайтесь брать лекарство не со дна емкости, а сверху, так как с большой долей вероятности осколки выпадут в осадок. И даже если микрочастицы попадут в шприц, а оттуда в мышцу пациента, инородное тело внутри организма отграничится тканями, образуется небольшое уплотнение, которое будет незаметно для пациента.
Существует ли вероятность попадания иглы в кость при внутримышечной инъекции?
Такая вероятность крайне мала, особенно если место для укола было выбрано достаточно тщательно. Если инъекция была сделана в верхнюю часть ягодицы, считающейся наиболее удаленной от костей, нервов и кровеносных сосудов, то попадание в кость исключено.
Необходим ли массаж места укола после проведения инъекции?
Если иное не указано в инструкции к препарату, то массаж после внутримышечного укола обязателен. Он поможет распределению лекарства в тканях и улучшит кровообращение. Кроме того, для дезинфекции необходимо протирать место укола ватным тампоном, смоченным в спирте.
Он поможет распределению лекарства в тканях и улучшит кровообращение. Кроме того, для дезинфекции необходимо протирать место укола ватным тампоном, смоченным в спирте.
Как делать уколы не больно?
Минимизация болевых ощущений возможна, если будут приняты следующие меры:
- будут использоваться хорошие шприцы с острыми одноразовыми иглами;
- укол будет делаться в положении лежа, при условии что ягодичная мышца будет полностью расслаблена (для этого рекомендуется развернуть ступни пациента носками внутрь). Некоторые пациенты, для того чтобы максимально расслабиться, предпочитают снимать всю одежду ниже пояса;
- мышца перед уколом будет достаточно промассирована методом интенсивного растирания места введения препарата ватным тампоном, смоченным в спирте;
- препарат будет вводиться плавно и медленно, для того чтобы мышца проще его принимала. Медленное введение обеспечивается использованием трехкомпонентного шприца с резиновым уплотнителем на поршне;
- введение лекарства и извлечение иглы будут производиться при положении шприца под одним и тем же углом, во избежание «ковыряния» иглой мышцы.

Рекомендации для кистей и рук после удаления подмышечных лимфоузлов
Здесь приведена информация о том, как предотвратить развитие инфекции и уменьшить отечность кисти и руки после операции по удалению подмышечных лимфоузлов. Соблюдение этих рекомендаций поможет предотвратить развитие лимфедемы.
Вернуться к началуИнформация о лимфатической системе
Рисунок 1. Нормальный отток лимфы
Лимфатическая система выполняет 2 функции:
- помогает бороться с инфекциями;
- способствует оттоку жидкости от разных участков тела.
Ваша лимфатическая система состоит из лимфоузлов, лимфатических сосудов и лимфатической жидкости (см. рисунок 1).
- Лимфатические узлы — это небольшие железы в форме фасоли, расположенные вдоль лимфатических сосудов. Ваши лимфатические узлы фильтруют лимфатическую жидкость, задерживая бактерии, вирусы, раковые клетки и продукты обмена веществ.

- Лимфатические сосуды — это крохотные трубочки, похожие на кровеносные сосуды, по которым жидкость течет к лимфоузлам и от них.
- Лимфатическая жидкость — это прозрачная жидкость, которая перемещается по лимфатической системе. Она переносит клетки, которые помогают бороться с инфекциями и другими болезнями.
Подмышечные лимфоузлы — это группа лимфоузлов в подмышечной области (подмышке), которые отводят лимфатическую жидкость от молочной железы и руки. Количество подмышечных лимфоузлов у всех разное. Удаление подмышечных лимфоузлов — это операция по удалению группы таких узлов.
Вернуться к началуО лимфедеме
Иногда, в результате удаления лимфоузлов, лимфатической системе становится сложно справляться с выведением жидкости. В этом случае лимфатическая жидкость может накапливаться там, где были удалены лимфоузлы. Эта лишняя жидкость вызывает образование отека, который называется лимфедема.
Лимфедема может развиваться в руке, кисти, молочной железе или туловище со стороны, подвергнутой лечению (сторона, где были удалены лимфоузлы).
Признаки лимфедемы
Лимфедема может развиться внезапно или постепенно. Это может произойти спустя месяцы или годы после операции.
Следите за появлением следующих симптомов лимфедемы в руке, кисти, молочной железе и туловище со стороны, подвергнутой лечению:
- Чувство тяжести, боли или ломоты
- Ощущение стянутости кожи
- Снижение гибкости
- отека;
- Изменения на коже, такие как стянутость или вдавления (когда на коже остается след от надавливания)
Если у вас появился отек, вы можете заметить следующее:
- вены на кисти затронутой лечением руки менее заметны, чем на кисти другой руки;
- кольца на пальце(-ах) затронутой лечением руки сидят туже или не надеваются;
- рукав рубашки со стороны, подвергнутой лечению, сидит плотнее, чем обычно.

Если у вас есть какие-либо признаки лимфедемы или возникли сомнения, позвоните вашему медицинскому сотруднику.
Вернуться к началуСнижение риска развития лимфедемы
Важно предотвращать развитие инфекции и отечность, чтобы снизить риск возникновения лимфедемы.
Предотвращение развития инфекции
Лимфедема может возникнуть у вас с большей вероятностью, если в затронутой лечением руке появится инфекция. Это происходит из-за того, что для борьбы с инфекцией ваш организм будет вырабатывать дополнительные белые кровяные тельца и лимфатическую жидкость, и эта жидкость не будет выводиться должным образом.
Соблюдайте эти рекомендации, чтобы снизить риск развития инфекции.
- Берегитесь солнечных ожогов. Пользуйтесь солнцезащитным средством с фактором SPF не менее 30. Наносите его как можно чаще.
- Пользуйтесь средством от насекомых для предотвращения их укусов.
- Ежедневно используйте лосьон или крем, чтобы защитить кожу затронутой лечением руки и кисти.

- Не обрезайте кутикулу на затронутой лечением руке. Вместо этого аккуратно отодвиньте ее специальной палочкой для кутикулы.
- Надевайте защитные перчатки, когда выполняете работы во дворе или в саду, моете посуду или используете сильнодействующие моющие средства или проволочные мочалки.
- Надевайте наперсток во время шитья.
- Будьте осторожны, брея зону подмышки на затронутой лечением руке. Возможно, лучше использовать электрическую бритву. В случае пореза во время бритья обработайте его, следуя приведенным ниже инструкциям.
Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, более теплая, чем обычно, в этом месте кожа или болезненность), позвоните своему медицинскому сотруднику.
Уход за порезами и царапинами
- Промойте участок водой с мылом.
- Нанесите мазь с антибиотиком, например Bacitracin® или Neosporin®.
- Наложите повязку, например Band-Aid®.

Уход за ожогами
- Приложите к пораженному участку холодный компресс или поместите его под прохладную водопроводную воду примерно на 10 минут.
- Промойте участок водой с мылом.
- Наложите повязку, например Band-Aid.
- Профилактика отеков
Сразу после операции
Небольшой отек после операции — это нормальное явление. Этот отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет. После операции у вас также могут быть болевые и другие ощущения, например покалывания и пощипывания. Следуйте этим рекомендациям, чтобы снять отек после операции.
- Выполняйте упражнения 5 раз в день. Если ваш медицинский сотрудник рекомендует вам делать это реже или чаще, следуйте его рекомендациям.
- Продолжайте тренироваться до тех пор, пока не восстановится нормальная амплитуда движений плеча и руки. На это может потребоваться 4–6 недель после операции.
- Если вы чувствуете натяжение в грудной клетке или под рукой, возможно, будет полезно выполнять упражнения на растяжку еще дольше.

- Если через 4–6 недель нормальная амплитуда движений не восстановится, позвоните своему медицинскому сотруднику.
- Если вы чувствуете натяжение в грудной клетке или под рукой, возможно, будет полезно выполнять упражнения на растяжку еще дольше.
Долгосрочная перспектива
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
- Попросите своих медицинских сотрудников брать кровь на анализ, делать инъекции (уколы), вводить внутривенные (в/в) капельницы и измерять артериальное давление на незатронутой лечением руке.
- В некоторых ситуациях, если кровь нельзя взять из незатронутой лечением руки, можно использовать для этого затронутую лечением руку. Медицинский сотрудник может рассказать вам о них.
- Если нельзя сделать инъекцию в незатронутую лечением руку, ягодичную мышцу, бедро или брюшную полость (живот), можно сделать инъекцию в затронутую лечением руку.
- Если артериальное давление невозможно измерить на незатронутой лечением руке, можно использовать для этого затронутую лечением руку.
- Если лимфатические узлы были удалены с обеих сторон, поговорите со своим медицинским сотрудником о том, какую руку использовать безопаснее всего.

- Поддерживайте здоровый вес тела или постарайтесь достичь его безопасными способами.
- Носите что-то тяжелое незатронутой лечением рукой или обеими руками, пока не восстановите силу с той стороны, которая была подвергнута лечению.
- Регулярно тренируйте и растягивайте мышцы, Обсудите со своим врачом или медсестрой/медбратом, какие упражнения подходят именно вам.
- Возобновляя физические упражнения и повседневные дела, делайте это медленно и постепенно. Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Упражнения не должны причинять боль.
- Проконсультируйтесь со своим медицинским сотрудником, прежде чем возобновлять интенсивные физические нагрузки, такие как поднятие тяжестей или игра в теннис.
- Не носите плотно прилегающие или тяжелые ювелирные украшения, а также одежду с тугими резинками, оставляющими след. Все это может вызвать отек.
- Не прикладывайте грелки или горячие компрессы к затронутой лечением руке, плечу или грудной клетке.

- Если у вас на руке или кисти образовался отек, запишите, когда начался этот процесс. Если он не проходит спустя 1 неделю, позвоните своему медицинскому сотруднику.
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
- любой участок руки, кисти, молочной железы или туловища со стороны, подвергнутой лечению, стал:
- горячим на ощупь;
- красным;
- более болезненным;
- более отекшим
- у вас температура 101 °F (38,3 °C) или выше;
- вы выполняете упражнения в соответствии с указаниями медицинского сотрудника, однако нормальная амплитуда движений через 4–6 недель не восстанавливается;
- отек спустя 1 неделю не проходит.
Боль при инъекции — обзор
Использование ботулинического токсина при миофасциальном болевом синдроме — данные в рецензируемой литературе
Литературный поиск в базе данных PubMed с сентября 2007 г. до самого раннего доступного года с использованием терминов BoNT и миофасциальная боль дал 61 публикацию. Ограничение публикаций проспективными рандомизированными плацебо-контролируемыми исследованиями на людях или животных дало менее шести публикаций. В следующем разделе кратко описаны основные результаты выбранных проспективных исследований. 42-50
до самого раннего доступного года с использованием терминов BoNT и миофасциальная боль дал 61 публикацию. Ограничение публикаций проспективными рандомизированными плацебо-контролируемыми исследованиями на людях или животных дало менее шести публикаций. В следующем разделе кратко описаны основные результаты выбранных проспективных исследований. 42-50
В попытке решить вопрос о том, может ли BoNT лучше инъекций с местным анестетиком у пациентов с MPS, Graboskie et al сравнили эффекты ботулинического нейротоксина типа A (BoNT / A) с инъекциями бупивикаина. в одноцентровом рандомизированном перекрестном исследовании превосходства. 51 В качестве критерия включения в исследование были включены только субъекты, которые положительно отреагировали на инъекции бупивакаина в MTrP. В этом исследовании 18 пациентов с MPS получали инъекции MTrP либо 25 единиц BoNT / A, либо 0.5 мл 0,5% бупивакаина на триггерную точку. Каждому субъекту вводили максимум восемь триггерных точек.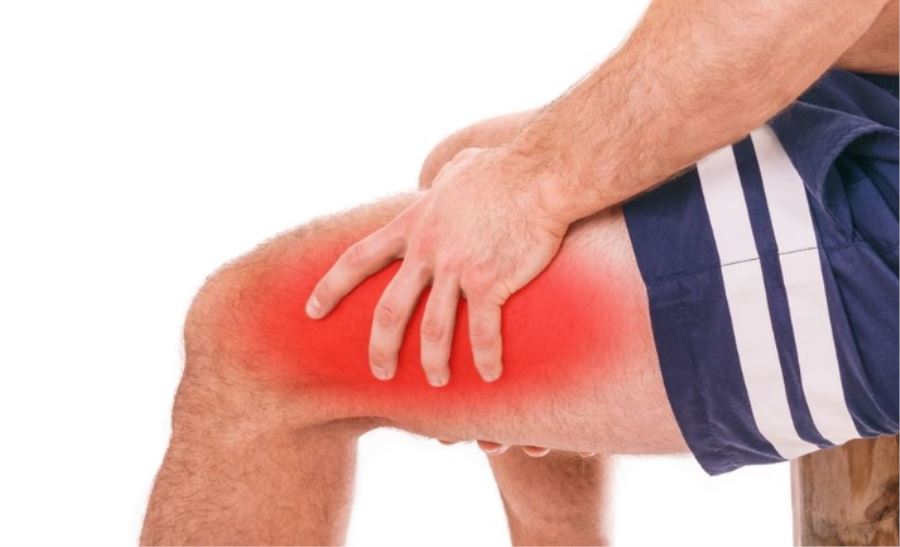 За субъектами наблюдали до тех пор, пока их боль не вернулась к 75% или более от боли до инъекции в течение 2 недель подряд, после чего был 2-недельный период вымывания. Затем субъекты пересеклись, и им были введены те же триггерные точки с другим агентом. Все испытуемые участвовали в программе домашних упражнений, включающих статическую растяжку пораженных мышц. Оба лечения были эффективны в уменьшении боли по сравнению с исходным уровнем ( P = 0.0067). Не было обнаружено значительных различий между обеими исследуемыми группами в отношении продолжительности или величины обезболивания, функции, удовлетворенности или стоимости лечения (за исключением стоимости инъекционного препарата). Авторы пришли к выводу, что бупивакаин является более экономичным средством лечения МПС по сравнению с BoNT / A.
За субъектами наблюдали до тех пор, пока их боль не вернулась к 75% или более от боли до инъекции в течение 2 недель подряд, после чего был 2-недельный период вымывания. Затем субъекты пересеклись, и им были введены те же триггерные точки с другим агентом. Все испытуемые участвовали в программе домашних упражнений, включающих статическую растяжку пораженных мышц. Оба лечения были эффективны в уменьшении боли по сравнению с исходным уровнем ( P = 0.0067). Не было обнаружено значительных различий между обеими исследуемыми группами в отношении продолжительности или величины обезболивания, функции, удовлетворенности или стоимости лечения (за исключением стоимости инъекционного препарата). Авторы пришли к выводу, что бупивакаин является более экономичным средством лечения МПС по сравнению с BoNT / A.
Querama et al. 52 исследовали влияние BoNT / A на боль и активность ЭМГ у 30 субъектов с MTrP подостной мышцы. Возможно, на основании вывода о том, что BoNT снижает шум замыкательной пластинки у MTrP кроликов, 53 Querama et al провели двойное слепое рандомизированное плацебо-контролируемое параллельное клиническое испытание по влиянию BoNT / A на боль от MTrP и на ЭМГ. Мероприятия.Тридцать пациентов с MTrP в подостной мышце получали либо 50 единиц BoNT / A, либо 0,25 мл изотонического раствора. Результаты показали, что BoNT / A снижал активность моторной замыкательной пластинки и интерференционную картину ЭМГ, но не влиял ни на боль (спонтанную или рефлексивную), ни на болевые пороги по сравнению с изотоническим физиологическим раствором. Авторы пришли к выводу, что их результаты не подтверждают обезболивающий эффект BoNT / A при МПС.
Мероприятия.Тридцать пациентов с MTrP в подостной мышце получали либо 50 единиц BoNT / A, либо 0,25 мл изотонического раствора. Результаты показали, что BoNT / A снижал активность моторной замыкательной пластинки и интерференционную картину ЭМГ, но не влиял ни на боль (спонтанную или рефлексивную), ни на болевые пороги по сравнению с изотоническим физиологическим раствором. Авторы пришли к выводу, что их результаты не подтверждают обезболивающий эффект BoNT / A при МПС.
Ojala et al. 54 изучали влияние малых доз BoNT / A на МПС шеи и плеча.Их обоснование для изучения малых доз было связано с тем, что инъекции большого количества BoNT могут вызвать мышечную слабость и другие побочные эффекты. Поэтому они изучили эффекты малых доз (5 ЕД) BoNT / A, вводимых непосредственно в активные MTrP, используя метод двойного слепого кроссовера. Обследован 31 пациент. Пациенты получали инъекции BoNT / A или физиологического раствора дважды с интервалом в 4 недели. Общая доза BoNT / A варьировала от 15 до 35 U. Последующие измерения проводили через 4 недели после каждого лечения.Боль в шее и результат лечения оценивали с помощью анкет. Пороги болевого давления измеряли с помощью долориметра. Их результаты показали, что не было статистически значимых изменений в значениях пороговых значений боли в шее и боли при давлении между экспериментальными группами, а также не было обнаружено значительных различий в побочных эффектах между группами. Авторы пришли к выводу, что не было значительных различий в анальгетических эффектах малых доз BoNT / A или физиологического раствора при лечении MPS.
Последующие измерения проводили через 4 недели после каждого лечения.Боль в шее и результат лечения оценивали с помощью анкет. Пороги болевого давления измеряли с помощью долориметра. Их результаты показали, что не было статистически значимых изменений в значениях пороговых значений боли в шее и боли при давлении между экспериментальными группами, а также не было обнаружено значительных различий в побочных эффектах между группами. Авторы пришли к выводу, что не было значительных различий в анальгетических эффектах малых доз BoNT / A или физиологического раствора при лечении MPS.
Ferrente et al. 42 изучали эффекты BoNT / A у пациентов с шейно-грудным MPS. Сто тридцать два пациента с МПС шейки матки или плеча или с обоими и активными СПП были включены в 12-недельное рандомизированное двойное слепое плацебо-контролируемое исследование. Пациентам вводили одну из трех доз (10, 25 или 50 ЕД) BoNT / A до пяти активных MTrP с максимальными дозами в каждой экспериментальной группе 0, 50, 125 и 250 ЕД. Пациенты также получали миофасциальные препараты. высвободить физиотерапию, амитриптилин, ибупрофен и напсилат пропоксифен-ацетаминофена.Результаты не продемонстрировали значительных различий между группами плацебо и BoNT / A в отношении визуальных аналогов боли, альгометрии давления или приема лекарств для экстренной помощи. Таким образом, авторы пришли к выводу, что инъекции BoNT / A в точки MTrP не улучшали шейно-грудной MPS.
Пациенты также получали миофасциальные препараты. высвободить физиотерапию, амитриптилин, ибупрофен и напсилат пропоксифен-ацетаминофена.Результаты не продемонстрировали значительных различий между группами плацебо и BoNT / A в отношении визуальных аналогов боли, альгометрии давления или приема лекарств для экстренной помощи. Таким образом, авторы пришли к выводу, что инъекции BoNT / A в точки MTrP не улучшали шейно-грудной MPS.
Kamanli et al. 35 сравнили инъекцию MTrP с BoNT-A с сухим иглоукалыванием и инъекцией лидокаина в простом слепом исследовании с участием 29 пациентов с МПС. Пациенты были случайным образом разделены на три группы: инъекции лидокаина (n = 10, 32 MTrP), сухие иглы (n = 10, 33 MTrP) и инъекции BoNT / A (n = 9, 22 MTrP).Результаты показали, что пороги болевого давления улучшились во всех трех группах. Интересно, что визуальные аналоги значительно снизились в группах лидокаина и BoNT / A, но не в группе с сухой иглой. Точно так же показатели качества жизни значительно улучшились только в группах лидокаина и BoNT / A, но не в группе сухих игл. Показатели депрессии и тревожности значительно улучшились только в группе BoNT / A. Авторы пришли к выводу, что инъекции лидокаина более практичны и быстры, чем сухие иглы, и более рентабельны, чем инъекции BoNT-A.Таким образом, лидокаин является препаратом выбора при МПС. С другой стороны, авторы предположили, что BoNT / A можно выборочно использовать у пациентов с МПС, устойчивых к традиционным методам лечения.
Показатели депрессии и тревожности значительно улучшились только в группе BoNT / A. Авторы пришли к выводу, что инъекции лидокаина более практичны и быстры, чем сухие иглы, и более рентабельны, чем инъекции BoNT-A.Таким образом, лидокаин является препаратом выбора при МПС. С другой стороны, авторы предположили, что BoNT / A можно выборочно использовать у пациентов с МПС, устойчивых к традиционным методам лечения.
В одном ключевом исследовании сообщалось об эффективности BoNT при MPS. В большом многоцентровом исследовании 55 в Европе эффективность и переносимость BoNT / A оценивалась у 145 пациентов с МПС верхней части спины. В этом проспективном рандомизированном двойном слепом плацебо-контролируемом 12-недельном исследовании пациенты с хроническим умеренным и тяжелым МПС, поражающим шейные или плечевые мышцы, или и то, и другое, были рандомизированы для получения инъекций BoNT / A или физиологического раствора в грудную клетку. 10 самых тендерных СРП (по 40 ЕД на участок). Первичным результатом была доля пациентов с легкой болью или отсутствием боли на 5-й неделе. Вторичные результаты включали изменения интенсивности боли и количества дней без боли в неделю. Также оценивали переносимость и безопасность. Результаты показали, что на 5-й неделе значительно больше пациентов в группе BoNT / A сообщили о слабой боли или ее отсутствии (51%) по сравнению с пациентами в группе плацебо (26%; P = 0,002). Кроме того, по сравнению с пациентами, получавшими плацебо, пациенты, получавшие BoNT / A, сообщили о значительно большем улучшении по сравнению с исходным уровнем интенсивности боли в течение 5-8 недель ( P <0.05) и значительно меньшее количество дней в неделю без боли между 5 и 12 неделями ( P = 0,036). Лечение хорошо переносилось, большинство побочных эффектов разрешалось в течение 8 недель. Это исследование было первой крупной многоцентровой оценкой BoNT / A у пациентов с хроническим MPS, подтверждающей гипотезу о том, что BoNT может безопасно и эффективно уменьшить боль, связанную с MTrP в верхней части спины.
Первичным результатом была доля пациентов с легкой болью или отсутствием боли на 5-й неделе. Вторичные результаты включали изменения интенсивности боли и количества дней без боли в неделю. Также оценивали переносимость и безопасность. Результаты показали, что на 5-й неделе значительно больше пациентов в группе BoNT / A сообщили о слабой боли или ее отсутствии (51%) по сравнению с пациентами в группе плацебо (26%; P = 0,002). Кроме того, по сравнению с пациентами, получавшими плацебо, пациенты, получавшие BoNT / A, сообщили о значительно большем улучшении по сравнению с исходным уровнем интенсивности боли в течение 5-8 недель ( P <0.05) и значительно меньшее количество дней в неделю без боли между 5 и 12 неделями ( P = 0,036). Лечение хорошо переносилось, большинство побочных эффектов разрешалось в течение 8 недель. Это исследование было первой крупной многоцентровой оценкой BoNT / A у пациентов с хроническим MPS, подтверждающей гипотезу о том, что BoNT может безопасно и эффективно уменьшить боль, связанную с MTrP в верхней части спины.
прививок кортизона — Mayo Clinic
Обзор
Уколы кортизона — это инъекции, которые могут помочь уменьшить боль и воспаление в определенной области вашего тела.Чаще всего их вводят в суставы, такие как лодыжка, локоть, бедро, колено, плечо, позвоночник или запястье. Уколы кортизона могут помочь даже маленьким суставам на руках или ногах.
Инъекции обычно содержат кортикостероидные препараты и местный анестетик. Часто вы можете получить его в кабинете врача. Из-за потенциальных побочных эффектов количество прививок, которые вы можете сделать в год, обычно ограничено.
Продукты и услуги
Показать больше товаров от Mayo ClinicПочему это делается
Уколы кортизона могут быть наиболее эффективными при лечении воспалительного артрита, такого как ревматоидный артрит.Они также могут быть частью лечения других заболеваний, в том числе:
- Боль в спине
- Бурсит
- Подагра
- Артроз
- Псориатический артрит
- Реактивный артрит
- Ревматоидный артрит
- Тендинит
Риски
Возможные побочные эффекты уколов кортизона усиливаются при больших дозах и повторном применении. Побочные эффекты могут включать:
Побочные эффекты могут включать:
- Повреждение хряща
- Смерть близлежащей кости
- Инфекция сустава
- Повреждение нерва
- Промывка лица временная
- Временное обострение боли и воспаления в суставе
- Временное повышение сахара в крови
- Ослабление или разрыв сухожилия
- Истончение близлежащей кости (остеопороз)
- Истончение кожи и мягких тканей вокруг места укола
- Отбеливание или осветление кожи вокруг места инъекции
Ограничения на количество инъекций кортизона
Есть опасения, что повторные инъекции кортизона могут повредить хрящ в суставе.Поэтому врачи обычно ограничивают количество инъекций кортизона в сустав.
Как правило, вам не следует делать инъекции кортизона чаще, чем каждые шесть недель и обычно не чаще трех или четырех раз в год.
Как вы готовитесь
Если вы принимаете антикоагулянты, возможно, вам придется прекратить их прием за несколько дней до введения кортизона, чтобы снизить риск кровотечения или синяков. Некоторые пищевые добавки также разжижают кровь.Спросите своего врача, каких лекарств и пищевых добавок вам следует избегать перед прививкой кортизона.
Некоторые пищевые добавки также разжижают кровь.Спросите своего врача, каких лекарств и пищевых добавок вам следует избегать перед прививкой кортизона.
Сообщите своему врачу, если в предыдущие две недели у вас была температура 100,4 F (38 C) или выше.
Что вы можете ожидать
Во время укола кортизоном
Ваш врач может попросить вас переодеться в халат. Затем вас разместят так, чтобы врач мог легко ввести иглу.
Область вокруг места укола очищена.Ваш врач может также применить анестезирующий спрей, чтобы обезболить область, в которую будет введена игла. В некоторых случаях ваш врач может использовать ультразвук или рентгеновский снимок, называемый рентгеноскопией, чтобы наблюдать за продвижением иглы внутри вашего тела, чтобы поместить ее в нужное место.
Скорее всего, вы почувствуете давление, когда введете иглу. Сообщите своему врачу, если вы испытываете сильный дискомфорт.
Затем лекарство попадает в место инъекции. Как правило, уколы кортизона включают кортикостероидные препараты для облегчения боли и воспаления с течением времени и анестетик для немедленного облегчения боли.
Как правило, уколы кортизона включают кортикостероидные препараты для облегчения боли и воспаления с течением времени и анестетик для немедленного облегчения боли.
После прививки кортизоном
У некоторых людей после прививки кортизоном появляется покраснение и ощущение тепла в груди и лице. Если у вас диабет, укол кортизона может временно повысить уровень сахара в крови.
После инъекции кортизона ваш врач может спросить вас:
- Защищайте место инъекции в течение дня или двух. Например, если вы получили укол кортизона в плечо, избегайте подъема тяжестей. Если вам сделали укол кортизона в колено, по возможности не стойте на ногах.
- Приложите лед к месту инъекции, чтобы уменьшить боль. Не используйте грелки.
- Не пользоваться ванной, джакузи или джакузи в течение двух дней. Принимать душ — это нормально.
- Следите за признаками инфекции, включая усиливающуюся боль, покраснение и припухлость, которые длятся более 48 часов.

Результаты
Результаты инъекций кортизона обычно зависят от причины лечения. Уколы кортизона обычно вызывают временную вспышку боли и воспаления на срок до 48 часов после инъекции.После этого боль и воспаление пораженного сустава уменьшатся и могут длиться до нескольких месяцев.
Как уменьшить боль от уколов, когда вашим детям сделают прививку
Следуйте этим простым правилам, которые помогут ребенку сделать снимки более комфортными.
Как родители, когда нашим детям делают прививки, их страхи легко отбрасывать.«Это будет просто легкая шутка», — скажем мы. По правде говоря, уколы могут по-настоящему повредить — как первоначальную иглу, так и больную руку впоследствии. Вместо того, чтобы обходить стороной проблему, лучше сразу обратиться к страху и боли.
«Детям, страдающим боязнью иглы или большим количеством тревог, мы должны признать их и подготовиться заранее», — говорит Энн Вормсбекер, педиатр из Unity Health Toronto.
Хорошая новость в том, что существует множество основанных на исследованиях способов сделать так, чтобы выстрелы не причиняли вреда вашим детям.Вот лучшие способы подготовить вашего ребенка к уколу и как минимизировать боль и беспокойство на протяжении всего процесса.
Расскажите им о преимуществах
Хотя это правда, что вашему ребенку, вероятно, не понравится пользоваться иглой, не зацикливайтесь на негативах, — предлагает Вормсбекер. Вместо этого расскажите им о том, как вакцины могут помочь им сохранить здоровье и как они будут защищать других.
Скажите им, чего ожидать
Хотя вы не хотите предупреждать своего ребенка за несколько дней о том, что он может почувствовать некоторые побочные эффекты, вы должны немного рассказать ему о процессе (даже утром в день приема) и рассказать им, что они можно ожидать во время и после вакцинации.«Вы не хотите, чтобы это стало для них полной неожиданностью, но в то же время вы не хотите давать им возможность построить это и представить себе нечто большее, чем оно будет», — объясняет Вормсбекер.
Эти продукты могут вызвать онемение кожи, чтобы дети не чувствовали этого укола. «Родители могут купить это без рецепта», — говорит Кристин Чемберс, клинический психолог и научный руководитель компании Solutions for Kids in Pain в Галифаксе.Вам нужно знать, где проходит игла на теле, и ее нужно прикладывать к коже за 30–60 минут раньше времени. Чемберс рекомендует попросить фармацевта показать вам, как его надевать.
Кормить ребенка грудью до или во время уколаРодителям, кормящим грудью, повезло, что в их распоряжении есть это секретное оружие. И все родители должны держать очень маленьких младенцев кожей к коже во время вакцинации.
Используйте отвлекающие средства «Нам так повезло в 21 веке, у нас есть телефоны, мы можем получить доступ к Wi-Fi или использовать наши данные, чтобы вытащить видео с их любимой песней или любимым шоу, чтобы отвлечь их», — говорит Вормсбекер. Другими хорошими приемами отвлечения внимания являются глубокое дыхание, надувание мыльных пузырей, просмотр книг или игрушек или разговоры с ними о чем-то, что им нравится. Можно даже попросить их посмотреть в окно или сосчитать точки на обоях.
Другими хорошими приемами отвлечения внимания являются глубокое дыхание, надувание мыльных пузырей, просмотр книг или игрушек или разговоры с ними о чем-то, что им нравится. Можно даже попросить их посмотреть в окно или сосчитать точки на обоях.
«Многие родители думают, что прием пероральных обезболивающих, таких как Тайленол или Адвил, поможет, но они не уменьшают боль, и некоторые исследования показывают, что они могут влиять на эффективность [определенных] вакцин», — говорит Чемберс.Однако вы можете дать обезболивающее после укола.
Не стесняйтесь спросить врача о лечении боли. Чемберс предлагает спросить: «Что вы собираетесь делать, чтобы помочь моему ребенку избавиться от боли во время этой процедуры?»
Не массируйте место укола.
Нет никаких доказательств или рекомендаций, связанных с массированием места инъекции после, поэтому это не рекомендуется, говорит Чемберс.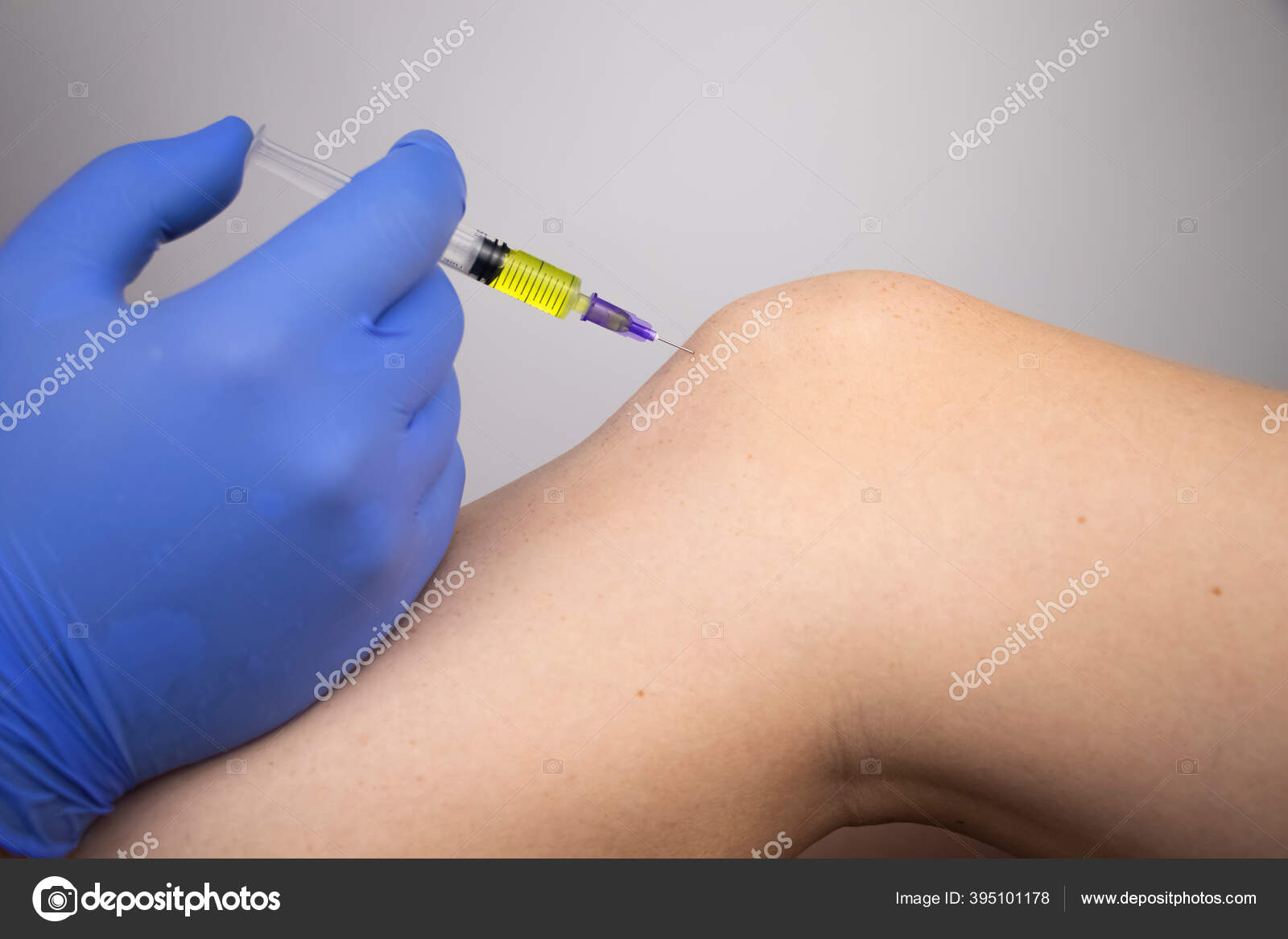
«При любом негативном опыте, если дать ребенку что-то позитивное, это может изменить ситуацию», — говорит Чемберс. Сообщите им заранее, как вы собираетесь праздновать — будут ли они смотреть шоу, когда вы вернетесь домой, или вы остановитесь, чтобы отведать вкусное угощение.
Не успокаивайте ребенка чрезмерно.«Родители говорят:« Все в порядке, скоро все закончится », — говорит Чемберс, — но исследование за исследованием показало, что использование такого типа успокаивающего языка на самом деле усиливает боль». Исследования показывают, что когда вы говорите ребенку, что все в порядке, он на самом деле предполагает, что вы беспокоитесь о том, что произойдет.«Используйте нейтральный язык», — предлагает Чемберс. Прежде чем вы это узнаете, вакцинация закончится, и вы все сможете наслаждаться этой наградой.
Инъекции гидрокортизона: стероид, используемый для лечения болезненных суставов.

У большинства людей нет побочных эффектов после инъекции гидрокортизона. Побочные эффекты менее вероятны, если вводится только одна часть тела.
Общие побочные эффекты
Наиболее частыми побочными эффектами являются сильная боль и припухлость в суставе, в который была сделана инъекция. Обычно это улучшается через день или два.
Вы также можете получить синяк в месте укола. Это должно исчезнуть через несколько дней.
Помогает дать суставу отдых в течение 24 часов после инъекции и избежать тяжелых физических нагрузок. Ежедневно принимать обезболивающие, такие как парацетамол или ибупрофен, безопасно.
Серьезные побочные эффекты
При инъекциях гидрокортизона лекарство вводится непосредственно в болезненный или опухший сустав.Он не проходит через остальную часть вашего тела. Это означает, что у него меньше шансов вызвать побочные эффекты.
Это означает, что у него меньше шансов вызвать побочные эффекты.
Однако иногда гидрокортизон после инъекции в сустав может попасть в кровь. Это более вероятно, если вы сделали несколько инъекций.
Если гидрокортизон попадает в вашу кровь, он может путешествовать по вашему телу, и есть очень небольшая вероятность того, что у вас может возникнуть серьезный побочный эффект.
Немедленно обратитесь к врачу, если вы:
- находитесь в депрессии (включая суицидальные мысли), чувствуете приподнятое настроение, перепады настроения, беспокойство, видите или слышите то, чего нет, или у вас есть странные или пугающие мысли — это могут быть признаки проблем с психическим здоровьем
- высокая температура, озноб, сильная боль в горле, боль в ухе или носовых пазухах, кашель, боль при мочеиспускании, язвы во рту или незаживающие раны — это могут быть признаки инфекции
- сонливость или спутанность сознания, сильная жажда или голод, мочеиспускание чаще, чем обычно, приливы, учащенное дыхание или дыхание с запахом фруктов — это могут быть признаки диабета или осложнения диабета
- иметь «лунное лицо» (опухшее , округлое лицо), увеличение веса в верхней части спины или живота — это происходит постепенно и может быть признаком синдрома Кушинга.
 Признаки тромбоза глубоких вен (ТГВ) или сгустка крови
Признаки тромбоза глубоких вен (ТГВ) или сгустка крови - влияют на ваше зрение
Некоторые из этих побочных эффектов, например изменение настроения, могут произойти через несколько дней.Другие, такие как округлость лица, могут произойти через несколько недель или месяцев после лечения.
Дети и подростки
В редких случаях, если вашему ребенку или подростку делают инъекции гидрокортизона в течение многих месяцев или лет, это может замедлить их нормальный рост.
Врач вашего ребенка будет внимательно следить за его ростом и весом, пока он получает лечение гидрокортизоном. Это поможет им заметить замедление роста вашего ребенка и при необходимости изменить лечение.
Даже если рост вашего ребенка замедлится, это не окажет большого влияния на его общий рост взрослого человека.
Поговорите со своим врачом, если вы беспокоитесь. Они смогут объяснить преимущества и риски введения вашему ребенку инъекций гидрокортизона.
Они смогут объяснить преимущества и риски введения вашему ребенку инъекций гидрокортизона.
Серьезная аллергическая реакция
Аллергическая реакция (анафилаксия) на инъекцию гидрокортизона возникает крайне редко.
Это еще не все побочные эффекты инъекций гидрокортизона.
Инъекции стероидов — NHS
Инъекции стероидов, также называемые инъекциями кортикостероидов, представляют собой противовоспалительные лекарства, используемые для лечения ряда заболеваний.
Их можно использовать для лечения таких проблем, как боли в суставах, артрит, радикулит и воспалительные заболевания кишечника.
Инъекции стероидов делают только медицинские работники. Общие примеры включают гидрокортизон, триамцинолон и метилпреднизолон.
Как делают инъекции стероидов
Стероидные инъекции обычно делает врач-специалист в больнице.
Их можно вводить несколькими способами, в том числе:
- в сустав (внутрисуставная инъекция)
- в мышцу (внутримышечная инъекция)
- в позвоночник (эпидуральная инъекция)
- в позвоночник. кровь (внутривенная инъекция)
Обычно инъекции начинают действовать через несколько дней, хотя некоторые из них работают через несколько часов.Эффект обычно проходит через несколько месяцев.
Если вам делают укол для облегчения боли, он также может содержать местный анестетик. Это обеспечивает немедленное облегчение боли, которое длится несколько часов.
Вы сможете пойти домой вскоре после инъекции. Возможно, вам понадобится дать отдых обработанной части тела в течение нескольких дней.
Побочные эффекты инъекций стероидов
Возможные побочные эффекты инъекций стероидов зависят от места инъекции.
Побочные эффекты инъекций в суставы, мышцы или позвоночник могут включать:
- боль и дискомфорт в течение нескольких дней — при этом может помочь парацетамол
- временные синяки или скопление крови под кожей
- покраснение лица в течение нескольких часов
- инфекция, вызывающая покраснение, отек и боль — если у вас есть эти симптомы, как можно скорее обратитесь за медицинской помощью
- потеря жира в месте инъекции — это может вызвать ямочки на коже и может быть постоянный
- более светлая кожа вокруг места инъекции — это может быть постоянным
- , если у вас диабет, ваш уровень сахара в крови может повыситься на несколько дней
- если у вас высокое кровяное давление, ваше кровяное давление может повыситься на несколько дней несколько дней
Эпидуральные инъекции также могут иногда вызывать очень болезненную головную боль, которая облегчается только в положении лежа. Это должно вылечиться само по себе, но если у вас это получится, сообщите об этом своему специалисту.
Это должно вылечиться само по себе, но если у вас это получится, сообщите об этом своему специалисту.
Побочные эффекты инъекций, вводимых в кровь, обычно похожи на побочные эффекты стероидных таблеток, такие как повышенный аппетит, изменения настроения и проблемы со сном.
Вы можете сообщить о любых подозреваемых побочных эффектах в британскую систему безопасности.
Кто может делать инъекции стероидов
Большинство людей могут делать инъекции стероидов.
Сообщите врачу перед лечением, если вы:
- делали инъекции стероидов в последние несколько недель — обычно вам нужно подождать не менее 6 недель между инъекциями
- вы сделали 3 инъекции стероидов за последний год — врачи обычно рекомендуют не более 3 инъекций в одну и ту же область в течение 12 месяцев
- имели аллергическую реакцию на стероиды в прошлом
- есть инфекция (включая глазные инфекции)
- недавно перенесли или собираются есть какие-либо прививки
- беременны, кормите грудью или пытаетесь зачать ребенка
- есть какие-либо другие заболевания, такие как диабет, эпилепсия, высокое кровяное давление или проблемы с печенью, сердцем или почками
- принимаете другие лекарства, такие как антикоагулянты
Стероидные инъекции не всегда подходят в этих случаях, хотя врач может порекомендовать их, если считает, что польза перевешивает любые риски.
Как работают инъекции стероидов
Стероиды — это искусственная версия гормонов, которые обычно вырабатываются надпочечниками, двумя маленькими железами, расположенными над почками.
При введении в сустав или мышцу стероиды уменьшают покраснение и отек (воспаление) в близлежащей области. Это может помочь уменьшить боль и скованность.
При попадании в кровь они могут уменьшить воспаление по всему телу, а также снизить активность иммунной системы, естественной защиты организма от болезней и инфекций.
Это может помочь в лечении аутоиммунных состояний, таких как рассеянный склероз (РС), которые вызваны ошибочной атакой иммунной системы на организм.
Инъекции стероидов отличаются от анаболических стероидов, которые незаконно используются некоторыми людьми для увеличения своей мышечной массы.
Последняя проверка страницы: 26 февраля 2020 г.
Срок следующего рассмотрения: 26 февраля 2023 г.
Инъекции в суставы, Инъекции стероидов от боли в суставах Цинциннати, Огайо, Mayfield Brain & Spine
Обзор
Инъекция стероидов — это малоинвазивная процедура, которая может временно облегчить боль, вызванную воспаленным суставом.Причина боли в суставах (артрит, травма, дегенерация) до конца не выяснена. Процедура преследует две цели. Во-первых, его можно использовать в качестве диагностического теста, чтобы узнать, действительно ли боль исходит от сустава. Во-вторых, его можно использовать для снятия воспалений и боли, вызванных различными заболеваниями.
Что такое стероидная инъекция в сустав?
Стероидная инъекция включает как кортикостероид (например, триамцинолон, метилпреднизолон, дексаметазон), так и обезболивающее (например, анестетик).g., лидокаин или бупивакаин). Препараты доставляются к болезненному суставу внутри суставной капсулы.
Инъекции кортикостероидов могут уменьшить воспаление и могут быть эффективными при непосредственном введении в болезненную область. Обезболивание может длиться от нескольких дней до нескольких лет, что позволяет улучшить ваше состояние с помощью физиотерапии и программы упражнений.
Уколы можно делать в следующие области:
Кто кандидат?
Если вы испытываете боль из-за воспаления суставов, вам может помочь инъекция стероидов.Обычно совместная инъекция рекомендуется тем, кто не реагирует на другие консервативные методы лечения, такие как пероральные противовоспалительные препараты, отдых или физиотерапия.
Стероидные инъекции в суставы, выполняемые под рентгеноскопическим контролем, НЕ должны выполняться людям, которые имеют инфекцию, беременны или имеют проблемы с кровотечением. Инъекция может немного повысить уровень сахара в крови у пациентов с диабетом. Он также может временно повышать артериальное или глазное давление у пациентов с глаукомой.Вам следует обсудить это со своим врачом.
Кто выполняет процедуру?
Типы врачей, которые проводят совместные инъекции, включают физиологов (PM&R), радиологов, анестезиологов, неврологов и хирургов.
Что происходит до лечения?
Врач, который будет выполнять процедуру, просматривает вашу историю болезни и предыдущие визуализационные исследования, чтобы спланировать наилучшее место для инъекций. Будьте готовы задать любые вопросы, которые могут у вас возникнуть на этом приеме.
Пациентам, принимающим аспирин или препараты, разжижающие кровь, возможно, потребуется прекратить их прием за несколько дней до процедуры. Обсудите любые лекарства со своими врачами, в том числе с тем, кто их прописал, и с врачом, который сделает инъекцию.
Процедура обычно выполняется в амбулаторном специальном кабинете, где есть доступ к рентгеноскопии. Примите меры, чтобы в день инъекции вас отвезли в офис или амбулаторный центр и обратно.
Что происходит во время лечения?
Во время процедуры вас попросят подписать формы согласия, перечислить лекарства, которые вы в настоящее время принимаете, а также указать, есть ли у вас аллергия на лекарства. Процедура может длиться 15-45 минут, после чего следует период восстановления.
Шаг 1: подготовьте пациента
Пациент лежит на рентгеновском столе. Местный анестетик используется для обезболивания обрабатываемой области, поэтому дискомфорт минимален на протяжении всей процедуры.Пациент остается бодрствующим и осведомленным во время процедуры, чтобы сообщить врачу обратную связь. Седативные препараты в низких дозах, такие как Валиум или Версед, обычно являются единственным лекарством, назначаемым для этой процедуры.
Рис. 1. Смесь анестетика и кортикостероидов (зеленый) вводится в воспаленный сустав для облегчения боли.Шаг 2: вставьте иглу
С помощью флюороскопа (специальный рентгеновский снимок) врач направляет полую иглу через кожу в область, вызывающую боль.Рентгеноскопия позволяет врачу наблюдать за иглой в режиме реального времени на флюороскопическом мониторе, чтобы убедиться, что игла попадает в желаемое место (рис. 1). Для подтверждения правильного расположения иглы может быть введен контраст. Возникает некоторый дискомфорт, но пациенты чаще ощущают давление, чем боль.
Шаг 3: введите лекарство
Когда игла установлена правильно, анестетик и кортикостероидные препараты вводятся в суставную капсулу. Затем игла удаляется.В зависимости от локализации боли могут вводиться инъекции в один или несколько суставов.
Что происходит после лечения?
Большинство пациентов могут ходить сразу после процедуры. После непродолжительного наблюдения вы обычно можете покинуть офис или комнату. Кто-то должен отвезти вас домой.
Пациенты обычно возвращаются к полной активности на следующий день. Болезненность вокруг места инъекции можно уменьшить, если использовать лед и принять слабый анальгетик (тайленол).
Вы можете записывать свой уровень боли в течение следующих нескольких недель в дневник. Вы можете заметить небольшое усиление боли по мере того, как действует обезболивающее, и до того, как кортикостероид начнет действовать.
Какие результаты?
Если леченный сустав является источником боли, вы можете почувствовать облегчение боли через два-семь дней после инъекции. Боль может уменьшиться на период от нескольких дней до нескольких месяцев, что позволит вам принять участие в физиотерапии.Если инъекции оказались полезными, и вы позже почувствуете повторение боли, процедуру можно повторить. Если вы не почувствуете боли, вам могут быть доступны другие варианты лечения.
Какие риски?
При небольшом риске инъекции стероидов в суставы считаются подходящим нехирургическим лечением для некоторых пациентов. Потенциальные риски, связанные с введением иглы, включают кровотечение, инфекцию, аллергическую реакцию, головную боль и повреждение нервов (редко).Побочные эффекты кортикостероидов могут вызывать временное увеличение веса, задержку воды, приливы (приливы), перепады настроения или бессонницу, а также повышенный уровень сахара в крови у диабетиков. Эти эффекты обычно исчезают в течение 7-10 дней. Пациентам, которые проходят лечение от хронических состояний (например, сердечных заболеваний, диабета, ревматоидного артрита, глаукомы, неконтролируемого артериального давления) или тех, кто не может временно прекратить прием препаратов, препятствующих свертыванию крови, следует проконсультироваться со своим личным врачом для оценки риска.
Источники и ссылки
Если у вас есть дополнительные вопросы, обращайтесь в Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Ссылки
SpineUniverse.com
Spine-Health.com
KnowYourBack.org
Глоссарий
анестетик: агент, вызывающий потерю чувствительности с потерей сознания или без нее.
кортикостероид: гормон, вырабатываемый надпочечниками или синтетическим путем.Регулирует солевой и водный баланс, оказывает противовоспалительное действие.
рентгеноскопия: устройство визуализации, которое использует рентгеновское или другое излучение для просмотра структур тела в реальном времени или «вживую». Также называется С-образной дугой.
суставная капсула: мешок, окружающий синовиальный сустав.
обновлено> 9.2018
рассмотрено> Марк Орландо, доктор медицины, Шон Линч, Пенсильвания, клиника Мэйфилд, Цинциннати, Огайо
Медицинские информационные материалы, сертифицированные Mayfield, написаны и разработаны клиникой Mayfield Clinic. Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
инъекций, которые могут облегчить вашу боль в суставах — Cleveland Clinic
Если вы один из 30 миллионов взрослых в Соединенных Штатах, которые живут с болью в суставах, вы знаете, что это часто изнуряет. Это может помешать вам оставаться активным и даже сделать повседневные дела невозможными. Вы можете не знать, что ваш врач может лечить вас не только таблетками или операцией.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
В зависимости от тяжести боли инъекции могут быть еще одним вариантом облегчения боли в суставах и возобновления движения, говорит спортивный и медицинский ортопед Джейсон Генин, доктор медицинских наук.
«Во многих случаях мы используем эти инъекции, чтобы уменьшить воспаление и боль в суставах», — сказал д-р.- говорит Генин. «С некоторыми видами лечения вы часто можете испытывать меньше симптомов в течение нескольких месяцев».
Есть несколько вариантов инъекций для облегчения боли в коленях. «Уколы варьируются от кортикостероидов, которые существуют уже несколько десятилетий, до новейших клеточных методов лечения, таких как обогащенная тромбоцитами плазма (PRP)», — говорит он.
Ваш врач решит, какой из них лучше всего, исходя из ваших индивидуальных потребностей, говорит спортивный и медицинский ортопед Доминик Кинг, DO.
«Не каждая инъекция подходит каждому пациенту», — сказал д-р.Кинг объясняет. «Мы потратим много времени, чтобы понять ваши конкретные проблемы и составить план инъекций, который подходит для всего вашего пути ухода за коленями». Это может включать потерю веса, упражнения, растяжку, изменение активности, противовоспалительные препараты, а также инъекционную терапию.
Доступные виды инъекционной терапии
Инъекции кортикостероидов
Традиционные инъекции, такие как кортикостероиды («кортизон»), могут быть эффективными, особенно на поздних стадиях артрита, как способ преодолеть внезапное усиление боли и отсрочить необходимость хирургического вмешательства.
Инъекции гиалуроновой кислоты
Инъекции гиалуроновой кислоты (ГК) часто используются, когда инъекции кортикостероидов не работают. Но обычно они разрешены только для использования в коленях.
В некоторых случаях врачи в первую очередь рассматривают инъекции ГК, если у вас нет явных признаков воспаления. ГК также является лучшим вариантом, если у вас диабет, поскольку кортикостероиды могут повышать уровень сахара в крови.
Инъекции гиалуроновой кислоты, также известные как инъекции геля, по химическому составу похожи на вашу естественную суставную жидкость.
При остеоартрозе суставная жидкость становится водянистой. Таким образом, этот впрыск помогает восстановить естественные свойства жидкости и действует как смазка и амортизатор.
«ГК — это подушка или буфер против воспалительных клеток сустава», — говорит д-р Генин. «В некоторых случаях это может стимулировать колено, чтобы начать производить более естественную ГК». Некоторые врачи также считают, что ГК помогает уменьшить боль, покрывая нервные окончания в суставе.
Одно лечение, которое может состоять из одной-трех инъекций, обычно обеспечивает облегчение симптомов на срок от четырех до пяти месяцев, но иногда и до одного года.Однако боль и скованность вернутся. Большинство страховых компаний одобряют только одну инъекцию ГК каждые шесть месяцев.
Инъекции плазмы, обогащенной тромбоцитами (PRP)
Инъекции богатой тромбоцитами плазмы (PRP) — новая альтернатива для лечения боли в суставах при остеоартрите. Клетки из собственной крови пациента обрабатываются в центрифуге для удаления красных кровяных телец и большей части лейкоцитов, концентрируя тромбоциты. «Растущее количество доказательств показывает, что PRP может быть столь же или более действенным, чем противовоспалительные препараты или кортизон, особенно на ранних стадиях артрита», — сказал доктор.Генин добавляет.
Побочные эффекты инъекционной терапии
Побочные эффекты включают очень низкий риск инфицирования и боли в месте инъекции. Вы также должны прекратить прием пероральных противовоспалительных препаратов на короткое время, если вам сделали инъекцию PRP, — говорит доктор Генин.
«Часто многие из этих инъекций эффективны для уменьшения или прекращения боли в суставах, но важно помнить, что они не могут удерживать боль от возвращения», — отмечает доктор Кинг.

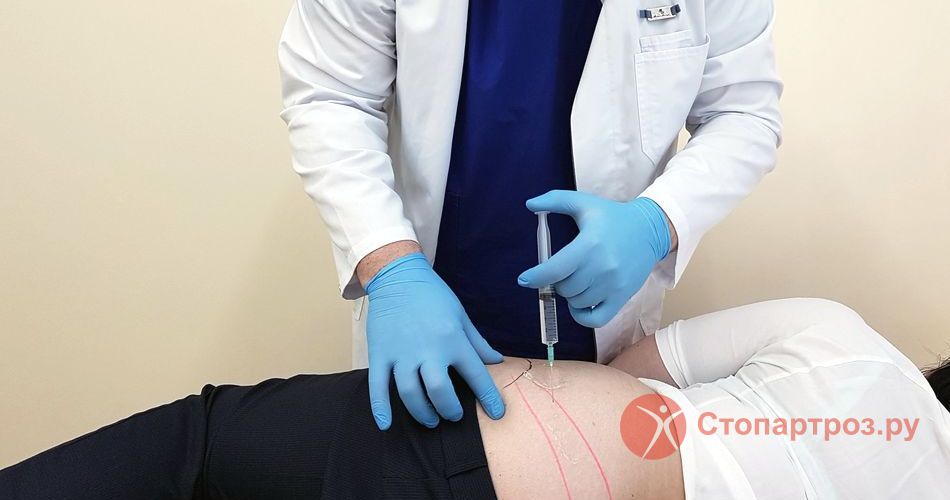 Вытаскивать иглу нужно резко под тем же углом в 90 градусов, не производя лишних движений.
Вытаскивать иглу нужно резко под тем же углом в 90 градусов, не производя лишних движений./GettyImages-134106302-575338113df78c9b466e4147.jpg) Во-первых, одноразовые шприцы потому и называются однразовыми, что использовать их можно только единожды! Во-вторых, для одной инъекции нужен не один, а два ватных диска, смоченных спиртом (или спиртовые салфетки). Первый – для протирания места инъекции до укола, второй – после укола. Инъекция должна выполняться чистыми, только что вымытыми руками.
Во-первых, одноразовые шприцы потому и называются однразовыми, что использовать их можно только единожды! Во-вторых, для одной инъекции нужен не один, а два ватных диска, смоченных спиртом (или спиртовые салфетки). Первый – для протирания места инъекции до укола, второй – после укола. Инъекция должна выполняться чистыми, только что вымытыми руками.
 У 70% населения имеется сколиотическая деформация позвоночника и у 50% плоскостопие различных степеней.
У 70% населения имеется сколиотическая деформация позвоночника и у 50% плоскостопие различных степеней. При длительном сохранении болевого синдрома могут формироваться триггерные точки и хронический выраженный болевой синдром.
При длительном сохранении болевого синдрома могут формироваться триггерные точки и хронический выраженный болевой синдром.
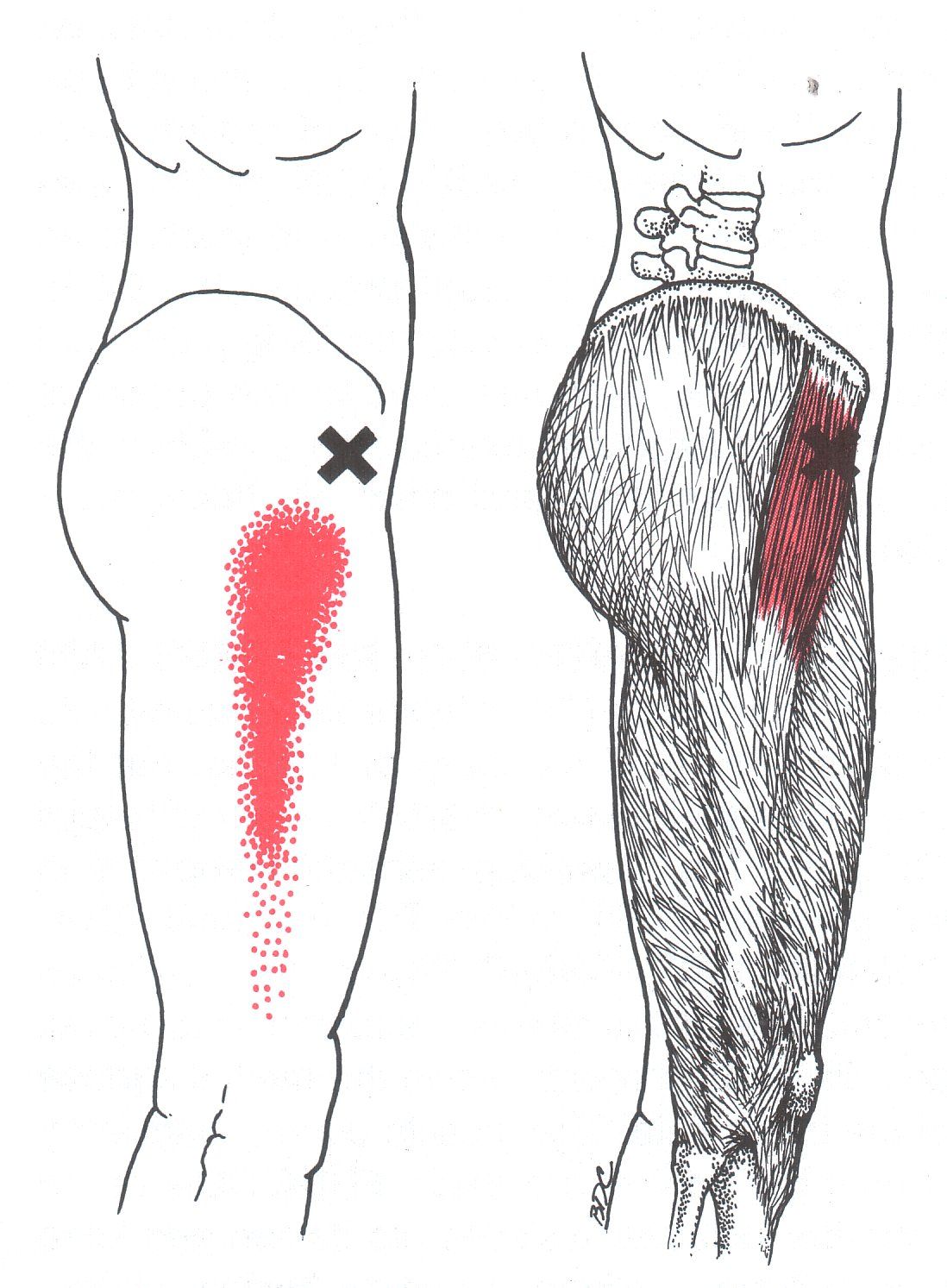 Какими шприцами нужно пользоваться (1 мл, 2 мл, 5 мл, 10 мл, 20 мл).
Какими шприцами нужно пользоваться (1 мл, 2 мл, 5 мл, 10 мл, 20 мл).
 Место укола можно помассировать аккуратно для лучшего рассасывания препарата.
Место укола можно помассировать аккуратно для лучшего рассасывания препарата.

 Хватает 7 дней.
Хватает 7 дней.
 Выпускание воздуха — необходимая процедура. Если воздух попадет в сосуд, то это может вызвать эмболию — закупорку воздухом. В принципе, организм человека рассасывает до одного кубического сантиметра воздуха самостоятельно, но лучше выработать в себе привычку всегда удалять воздух из шприца во избежание неприятных последствий.
Выпускание воздуха — необходимая процедура. Если воздух попадет в сосуд, то это может вызвать эмболию — закупорку воздухом. В принципе, организм человека рассасывает до одного кубического сантиметра воздуха самостоятельно, но лучше выработать в себе привычку всегда удалять воздух из шприца во избежание неприятных последствий.
 Более 10 мл лекарства вводить в мышцу не рекомендуется, чтобы не образовывались трудно рассасываемые инфильтраты.
Более 10 мл лекарства вводить в мышцу не рекомендуется, чтобы не образовывались трудно рассасываемые инфильтраты. Игла должна на 1/3 своей длины остаться над кожей, чтобы была возможность ее извлечь в случае ее облома. Медленно надавливая на поршень, ввести лекарство.
Игла должна на 1/3 своей длины остаться над кожей, чтобы была возможность ее извлечь в случае ее облома. Медленно надавливая на поршень, ввести лекарство.
 Не торопитесь, следите, чтобы шприц и игла не мотались и не дёргались. Можно держать шприц одной рукой, а другой давить на поршень.
Не торопитесь, следите, чтобы шприц и игла не мотались и не дёргались. Можно держать шприц одной рукой, а другой давить на поршень. Внутримышечная инъекция — это недолго и недорого, а домашняя самодеятельность может закончиться, так что не получится сэкономить ни денег, ни времени.
Внутримышечная инъекция — это недолго и недорого, а домашняя самодеятельность может закончиться, так что не получится сэкономить ни денег, ни времени.



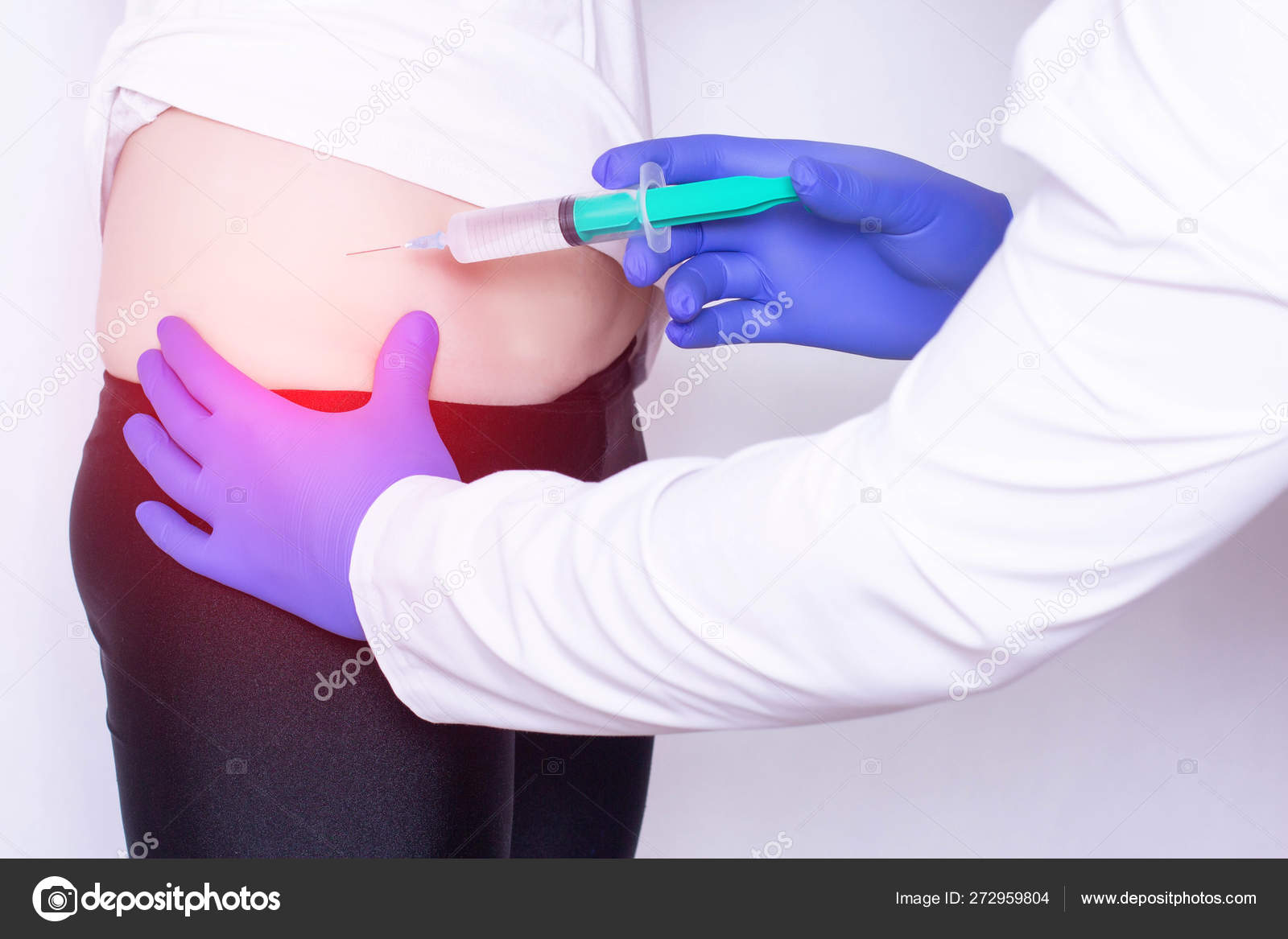



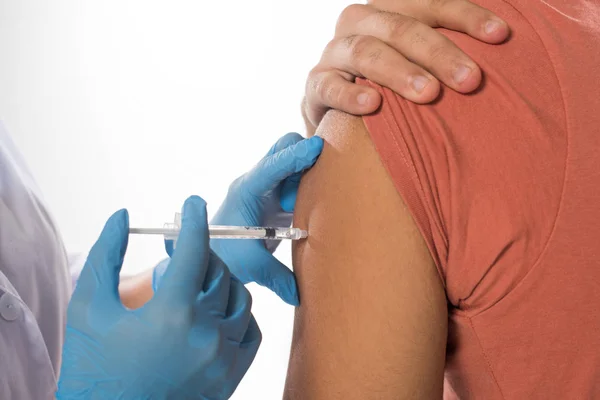 Признаки тромбоза глубоких вен (ТГВ) или сгустка крови
Признаки тромбоза глубоких вен (ТГВ) или сгустка крови