Чем лечить кашель в 3 триместре беременности: причины, риски, рекомендации по лечению и профилактика
причины, риски, рекомендации по лечению и профилактика
- Общие сведения
- Чем опасен кашель при беременности
- Причины и симптомы
- Причины кашля, типичные для беременных женщин
- Лечение кашля у беременных
- Общие рекомендации
- Профилактика
Беременные женщины из-за нагрузки на организм и ослабленной иммунной системы чаще других подвержены ОРВИ и осложнениям после перенесенной болезни. Кашель как сопутствующий симптом простудных заболеваний опасен тем, что вызывает сокращение брюшных, грудных и спинных мышц. Скорость воздушного потока при спазме бронхов составляет около 480 км/ч. Такая динамика приводит к тонусу матки и угрозе прерывания беременности.
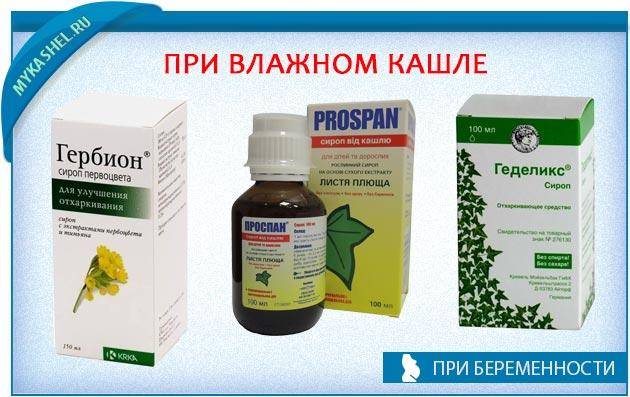
Если у беременной женщины диагностируется кашель с трудноотделяемой мокротой, назначить препарат для лечения может только врач. Чаще всего это отхаркивающие средства растительного происхождения.
Общие сведения
Вирусы простуды в основном поражают слизистые оболочки носа и глотки, а также верхние дыхательные пути. Кашель, возникающий при поражении верхних дыхательных путей, делится на продуктивный и непродуктивный.
- Продуктивный кашель возникает из-за простуды (гриппоподобная инфекция), бронхита или аллергического заболевания. Сопровождается образованием большого количества отделяемой слизи.
- Непродуктивный кашель (сухой кашель) возникает в результате воспаления гортани, трахеи или слизистой оболочки бронхов, а также раздражения инородными частицами (пылью или пыльцой). Во время кашля слизь и мокрота не отеляется.
По форме кашель делится на острый и хронический. Острый кашель длится менее 4 недель и обычно вызван инфекцией или переохлаждением. Хронический кашель длится более 4 недель и может быть вызван рецидивирующими респираторными инфекциями.
Чем опасен кашель при беременности
- 1-й триместр.
 У плода формируются нервная и сосудистая системы, естественный барьер в виде плаценты пока не сформировался, поэтому поражение внутриутробной инфекцией чревато патологиями плода.
У плода формируются нервная и сосудистая системы, естественный барьер в виде плаценты пока не сформировался, поэтому поражение внутриутробной инфекцией чревато патологиями плода. - 2-й триместр. Формируется плацента, и ОРВИ могут затормозить данный процесс. Кашель вызывает сильную нагрузку на органы малого таза, что провоцирует отслойку плаценты. Характерные признаки – тянущая боль в нижней части живота, кровотечение. Подача кислорода и питательных веществ прекращается, это приводит к гипоксии и прерыванию беременности. При этом кратковременная гипоксия (5-10 секунд) не наносит вреда.
- 3-й триместр. Продуктивный кашель может привести к разрыву околоплодного пузыря, преждевременным родам, кровотечению. Кашель, сопровождающийся высокой температурой, провоцирует старение плаценты.
Кроме этого, кашель становится причиной стресса будущей матери. Постоянное чувство дискомфорта, опасения за здоровье ребенка способствуют выработке большого количества кортизола.
Что касается осложнений у ребенка, на фоне перенесенного матерью простудного заболевания возможны слабый иммунитет, нервозность, небольшой вес.
Согласно медицинским наблюдениям, в период гестации более всего распространены вирусные заболевания — до 85% случаев. На долю бактериальных заболеваний приходится до 15% случаев. Частые возбудители – аденовирусы, стрептококки, коронавирусы, энтеровирусы, риновирусы.
Причины и симптомы
Характер кашля помогает специалисту установить его причину и поставить предварительный диагноз.
- Грипп – кашель сухой, слизистые выделения иногда гнойного цвета появляются через несколько дней. Кашель сопровождается сильными головными и мышечными болями, высокой температурой и общей слабостью.

- Бронхит – резкий спазмический кашель с сокращением мышц живота. Сильный кашель может вызвать рвотный рефлекс. Присутствуют болезненные ощущения в области груди. Кашель обостряется при холодном или сухом воздухе.
- Аллергический кашель – проблема, с которой сталкиваются беременные на фоне гормональных изменений. Контакт с аллергеном провоцирует приступы удушья. Выделения слизистого характера и практически отсутствуют.
- Ринит и фарингит сопровождаются ночным сухим кашлем. В редких случаях болит голова и область под глазами.
- Плеврит – острая грудная боль, отдышка, высокая температура, которая практически не сбивается, частый сухой кашель.
- Корь – изнуряющий кашель и сыпь на кожных покровах.
Причины кашля, типичные для беременных женщин
- Сухость в помещении, которая способствует повышению чувствительности слизистых. Это приводит к учащению позывов к кашлю. Эта проблема чаще встречается в зимние месяцы в сильно отапливаемых помещениях.

- Вазомоторный ринит при беременности – это насморк, вызванный не вирусами, а гормональными изменениями. При заложенном носе больные чаще дышат через рот, что приводит к пересушиванию слизистой, что, в свою очередь, приводит к раздражению горла.
- Изжога – типичная жалоба. Приступы кашля возникают в лежачем положении, когда кислота поступает из желудка обратно в пищевод, раздражая чувствительную слизистую горла, а затем происходит позыв к кашлю.
- Сердечный кашель наблюдается после чрезмерной физической нагрузки и как следствие сердечной недостаточности. Кровь застаивается, в легких образуется отек, что раздражает дыхательные рецепторы и провоцирует кашель.
Лечение кашля у беременных
Ввиду деликатности положения и риска осложнений большинство препаратов и профилактических мер для беременных женщин не рекомендовано. Если болезнь проходит в легкой форме и не требует приема антибиотиков, то можно ограничиться общими рекомендациями, предварительно посоветовавшись с врачом.
Консультация у лечащего врача требуется в качестве превентивной меры перед началом лечения для установления возбудителя кашля. Подбор лекарств проходит с учетом их тератогенности – степени токсичности лекарства по отношению к эмбриону.
Средства от кашля делятся на две главные группы – противокашлевые и отхаркивающие. Их одновременный прием недопустим. Противокашлевые, периферически или центрально воздействуют на рецепторы и центр кашля, блокируя позыв к кашлю. Отхаркивающие делятся на:
- муколитики, которые разжижают мокроту и помогают ее выведению;
- препараты, которые активизируют кашлевый и рвотный центры в головном мозге путем раздражения нервных окончаний и тем самым стимулируют процесс отхаркивания;
- препараты, увеличивающие количество легочного сурфактанта (назначаются при сухом кашле и хрипах в бронхах).
Кроме лекарственных препаратов беременным рекомендуются средства для полоскания носоглотки. Они рассчитаны на местное действие, в кровь не всасываются и не вызывают осложнений у плода.
Они рассчитаны на местное действие, в кровь не всасываются и не вызывают осложнений у плода.
Беременным женщинам можно принимать леденцы от кашля и боли в горле, спреи местного действия с противовоспалительным или противомикробным эффектом. Даже при высокой концентрации в пищеварительную систему попадает лишь малая доза.
Ингаляции небулайзером способствуют улучшению секреции и выводу мокроты. Аппарат запрещено использовать при высокой температуре.
Общие рекомендации
- Влажность воздуха в помещении должна составлять 65-70%. Такой уровень влажности комфортен для организма, препятствует пересыханию слизистой, снижает скорость развития патогенов. Влажная уборка уменьшает риск контакта с аллергенами (пыльцой, пылью, шерстью домашних животных).
- Комнату необходимо регулярно проветривать, не менее 2 раза в день. Свежий воздух снижает концентрацию вируса в воздухе. Температуру в комнате рекомендуется поддерживать на уровне 22 градусов.

- Необходимо пить достаточное количество жидкости, чтобы разжижение мокроты проходило естественным образом.
- Постельный режим, особенно в первые 3-4 дня после появления первых симптомов.
Профилактика
- Не рекомендуется посещать многолюдные места, особенно в период сезонных эпидемий гриппа.
- Следует ограничить контакты с больными людьми.
- На регулярной основе необходимо использовать средства для увлажнения слизистой носа.
- После посещения общественных мест важно тщательно обрабатывать руки антибактериальными средствами.
- Необходимо носить марлевую повязку при посещении медучреждений и общественных учреждений.
- Пользоваться нужно только личными домашними приборами и средствами для гигиены, для исключения передачи микробов бытовым путем.
Сухой кашель при беременности: причины и лечение
Диагностика кашля при беременности
Как правило, обследование проводится терапевтом, который после проведения осмотра может направить к другому специалисту.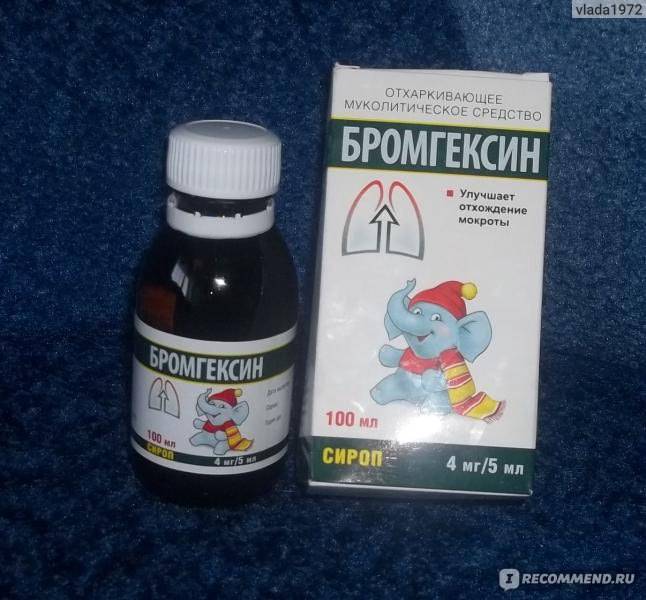 Диагностика кашля при беременности в обязательном порядке начинается с физикального осмотра, который включается в себя:
Диагностика кашля при беременности в обязательном порядке начинается с физикального осмотра, который включается в себя:
- измерение температуры тела;
- проверку сердечного ритма;
- измерение артериального давления;
- пальпацию лимфоузлов.
Данные, полученные на этом этапе обследования, очень важны для максимально точного определения причины кашля. Не менее значимым является анализ анамнеза и жалоб.
Первичного осмотра нередко достаточно для определения причины кашля у беременных. Если для установления точного диагноза не хватает данных, врач может назначить УЗИ или следующие анализы:
| Методика диагностики | Время |
|---|---|
| Исследование мокроты | 15-30 минут |
| Общий анализ крови | 10 минут |
| Биохимический анализ крови | 10 минут |
| Аллергопроба | 20 минут |
В сложных случаях по отношению к беременным женщинам может применяться рентгенография легких. Однако это допустимо только тогда, когда риск развития патологии серьезнее, чем вред, который приносит исследование. Перед посещением врача пройдите самодиагностику на нашем сайте. Стоит отметить, что прохождение этого теста не заменяет похода к врачу. Его результаты носят лишь приблизительный характер и помогают сориентироваться на что обратить внимание при посещении врача. Именно поэтому их нельзя использовать для постановки диагноза и назначения терапии.
Однако это допустимо только тогда, когда риск развития патологии серьезнее, чем вред, который приносит исследование. Перед посещением врача пройдите самодиагностику на нашем сайте. Стоит отметить, что прохождение этого теста не заменяет похода к врачу. Его результаты носят лишь приблизительный характер и помогают сориентироваться на что обратить внимание при посещении врача. Именно поэтому их нельзя использовать для постановки диагноза и назначения терапии.
К какому врачу обратиться?
При сухом кашле следует обратиться к врачу следующей специальности:
Наши специалисты
Власова Светлана Сергеевна
Где принимает доктор :
м. Проспект Мира
м. Улица 1905 года
Записаться на прием
Абрамова Ирина Петровна
Где принимает доктор :
м. Улица 1905 года
Записаться на прием
Гончарова Екатерина Олеговна
Где принимает доктор :
м. Улица 1905 года
Улица 1905 года
м. Улица 1905 года
Записаться на прием
Черемисина Анна Юрьевна
Где принимает доктор :
м. Улица 1905 года
Записаться на прием
Мясникова Наталия Петровна
Где принимает доктор :
м. Улица 1905 года
Записаться на прием
После осмотра, врач назначит необходимую в вашем случае диагностику. Некоторые заболевания сложно диагностировать как говорится «на глаз». Поэтому нужно довериться врачу при назначении исследований. После всех анализов врач сможет составить правильный курс лечения. Запомните: точная диагностика и правильный диагноз — уже 50% успеха в лечении!
Сухой кашель во время беременности
Любые изменения состояния женщины в период вынашивая плода требуют внимания. В частности, сухой кашель при беременности способен нанести вред будущему малышу. Он может появиться из-за острого респираторного заболевания или вируса гриппа. Для лечения такого кашля используют отхаркивающие препараты (сиропы, леденцы) или специальные процедуры, которые провоцируют выделение мокроты, к примеру, ингаляции. Важно отметить, что использование народных или продающихся без рецепта средств без консультации врача может быть опасно для плода.
Он может появиться из-за острого респираторного заболевания или вируса гриппа. Для лечения такого кашля используют отхаркивающие препараты (сиропы, леденцы) или специальные процедуры, которые провоцируют выделение мокроты, к примеру, ингаляции. Важно отметить, что использование народных или продающихся без рецепта средств без консультации врача может быть опасно для плода.
Кашель на ранних сроках беременности
В первом триместре из-за резкой перестройки организма у женщины снижается иммунитет. Именно поэтому кашель на ранних сроках беременности возникает достаточно часто. Он может быть спровоцирован:
- простудой;
- гриппом;
- стрессом;
- желудочными расстройствами.
Одной из причин появления кашля является аллергия. Как правило, в этот период она ослабевает, что связано с выработкой большого количества кортизола, обладающего противоаллергической активностью. Однако некоторые наблюдают обострение заболеваний.
На ранних сроках беременности кашель, вне зависимости от того, почему он появился, может нанести значительный вред малышу. Поэтому лечение болезней необходимо проводить как можно раньше. Негативное влияние объясняется тем, что во время кашля происходит напряжение матки, что в свою очередь ухудшает кровоснабжение плода и уменьшает количество питательных веществ, которые он получает. В первом триместре такой симптом может привести к:
Поэтому лечение болезней необходимо проводить как можно раньше. Негативное влияние объясняется тем, что во время кашля происходит напряжение матки, что в свою очередь ухудшает кровоснабжение плода и уменьшает количество питательных веществ, которые он получает. В первом триместре такой симптом может привести к:
- развитию гипоксии у малыша;
- отслоению плаценты;
- выкидышу.
Для того чтобы понять, как избавиться от кашля при беременности и не насести вреда здоровью плода, следует обратиться за помощью к врачу.
Кашель во втором и третьем триместрах
На более поздних сроках такие проявления менее опасны. Во втором триместре плод уже защищен плацентой, поэтому маточные сокращения практически не влияют на поступление питательных веществ в его организм. Тем не менее, это не значит, что заболевания, провоцирующие кашель, можно не лечить. Сам симптом не опасен, однако патология, о которой он сигнализирует может стать причиной:
- неправильного развития эндокринной системы;
- выкидыша;
- неправильного формирования костной ткани.

Стоит также отметить, что в третьем триместре плацента становится более проницаемой и может пропускать большое количество вирусов, что приводит к врожденным патологиям.
Кашель при беременности: лечение
В зависимости от того, почему появился неприятный симптом, врач назначит необходимую терапию. Кашель во время беременности, который появился из-за аллергии, лечится приемом антигистаминных и устранением раздражителя. Им может выступать пыльца растений, шерсть животных, пыль, продукты питания. Для лечения простудных и вирусных респираторных заболеваний применяют препараты, восстанавливающие иммунитет, снимающие спазм. При повышенной температуре в обязательном порядке показан прием жаропонижающих. Терапия кашля при беременности должна проводиться под наблюдением специалиста. Важно, чтобы женщина очень серьезно отнеслась к этой проблеме и соблюдала все указания врачей. Пройти диагностику, если вас мучает кашель при беременности, можно московских медицинских учреждениях, где проведут необходимые исследования и поставят диагноз, после чего назначат максимально подходящее лечение. Обращаясь к профессионалам, вы получаете высококвалифицированную медицинскую помощь.
Обращаясь к профессионалам, вы получаете высококвалифицированную медицинскую помощь.
способы безопасного и эффективного лечения
Автор Егор Новиков На чтение 14 мин. Просмотров 3k. Опубликовано
Содержание
- Какой бывает кашель
- Лечим кашель в первом триместре
- Опасность кашля во втором триместре
- Последствия кашля в третьем триместре
- Физиотерапевтическое лечение кашля у будущей мамы
- Категорическое нет
- Народные методы лечения кашля
- Опасность лечения травами при беременности
- Лечение больного горла народными средствами
- Разрешенные аптечные лекарственные средства
Беременность – прекрасное время. Женщина расцветает, но вместе с ней расцветают и все видимые и невидимые до этого проблемы со здоровьем. А такое знакомое каждому человеку явление, как кашель, во время беременности может доставить много неприятных моментов.
Проблема состоит еще и в том, что при беременности очень много лекарств использовать нельзя, чтобы не навредить будущему малышу. А какие средства разрешены? Что можно принимать от кашля при беременности? Ведь его нельзя пускать на самотек, чтобы не допустить осложнений. Кашель лечить нужно, но правильными лекарствами.
Какой бывает кашель
Почему человек кашляет? Все просто. Это слизистая оболочка наших дыхательных путей освобождается от бактерий, частичек пыли, вирусов, которые на нее попали.
Кашель бывает разный. Основные виды, которые встречаются при беременности, следующие:
- Сухой кашель, самый частый и самый распространенный. Как правило, он появляется в самом начале заболевания или в случае, если на слизистую попало инородное тело (например, вы поперхнулись едой, попавшей «не в то горло»)
- Влажный кашель — тоже очень распространенный вид. При влажном кашле выделяется мокрота. Это следующая стадия развития болезни, которая следует за сухим кашлем.

- Под смешанным кашлем понимается чередующийся сухой и влажный кашель.
- Кашель, который появляется при определенных болезнях (спазматический, приступообразный и т.д.)
- Невротический
Беременные девушки чаще всего кашляют по причине воспалительных процессов в верхних дыхательных путях. Для того, чтобы избавиться от кашля, нужно, конечно, определить причину воспаления и вылечить его.
Лечим кашель в первом триместре
Организм человека устроен таким образом, что при попадании в него инородного тела (вируса или, к примеру, занозы) он активизирует защитную функцию для отторжения этого самого тела. Плод – тоже, казалось бы, инородное тело. И чтобы не допустить его отторжения, природа придумала защиту – иммунитет снижается. Но в связи со снижением иммунитета в организм попадают и различные бактерии, и вирусы.
Именно поэтому на ранних сроках беременности, в 1 триместре, женщина подвержена различным заболеваниям. Ей нужно тщательно следить за собственным здоровьем, чтобы будущий малыш не пострадал.
Кашель – частое явление на ранних сроках. Причинами появления кашля могут быть:
- Инфекции дыхательных путей
- Инфекции ЛОР-органов
- Перенапряжение и стресс
- Расстройства желудка
- Курение
- Аллергия
Чем же может быть опасен кашель для будущего ребенка? Во время кашля стенка брюшной полости напрягается, поэтому напрягается и матка. Если кашель частый и затяжной, то матка очень часто находится в напряжении, что может привести к ее тонусу. Нарушается кровоснабжение плода, а значит уменьшается количество кислорода, поступающего к плоду. Как следствие, возможны отслойка плаценты, повышение давления, гипоксия и выкидыш.
Кашель может привести к осложнениям. Если он разовьется в пневмонию или бронхит, лечить его придется сильными препаратами, а это риск для плода. Особенно это опасно на ранних сроках развития будущего малыша.
Важно! Кашель при беременности может привести к серьезным последствиям. Поэтому нужно при первых признаках болезни обратиться ко врачу.

При небольшом кашле для борьбы с ним используют мед, молоко и лук или чеснок. Не следует пытаться вылечить кашель леденцами, они действуют очень непродолжительное время, а значит будут употребляться часто. Их можно использовать только для снятия приступов сильного кашля и не злоупотреблять.
Опасность кашля во втором триместре
Если кашель появился уже во втором триместре, можно беспокоиться о нем чуть меньше, чем в первом. В этот период (с 12 по 24 неделю) он не сможет оказать такого негативного влияния, как если бы он возник в начале беременности. Однако пускать всё на самотек тоже не стоит.
Хоть у будущего малыша уже есть надежная защита – плацента, которая является передатчиком кислорода и питательных элементов, а также преграждает путь вирусам и микробам, этот барьер нельзя назвать надежным на 100 процентов.
Если малышу будет поступать недостаточно питания, это может привести к преждевременным родам и маленькому весу ребенка. Второй триместр – время активного развития нервной системы, вирусная инфекция может оказать на нее негативное воздействие.
Также в это период развиваются эндокринная система и костная ткань. Кашель – это первый сигнал о том, что в организме беременной женщины находится очаг простуды или вирусы, поэтому нужно обязательно обратиться ко врачу. Самолечение опасно на любых сроках, только квалифицированный специалист сможет определить причину кашля и назначить правильное лечение.
Последствия кашля в третьем триместре
Третий триместр – последний период роста и развития малыша. Заболевания в этот период не могут оказать такого воздействия на ребенка, как в первом или втором. Но все-таки лучше и в это время не болеть.
Кашель, начавшийся в этот период, может привести к негативным последствиям:
- Преждевременные роды
- Излитие околоплодных вод
- Отслойка плаценты
- Уменьшение выработки грудного молока
Начиная с 37 недели, бактерии и вирусы, попавшие в организм беременной женщины, могут проникнуть в амниотическую жидкость, которую часто проглатывает малыш. То есть инфекция может попасть и ребенку. Поэтому все беременные на последних сроках должны сдавать анализ мочи каждую неделю, а также анализ крови по предписанию врача! Это поможет держать состояние будущей мамы под контролем.
То есть инфекция может попасть и ребенку. Поэтому все беременные на последних сроках должны сдавать анализ мочи каждую неделю, а также анализ крови по предписанию врача! Это поможет держать состояние будущей мамы под контролем.
Важно! В третьем триместре при лечении лекарства могут проникнуть через плаценту, поэтому назначать их должен только врач! Чтобы избежать заболевания, избегайте посещения людных мест, меньше нервничайте, побольше отдыхайте и питайтесь правильно!
Физиотерапевтическое лечение кашля у будущей мамы
Если все-таки несмотря на все меры предосторожности вы простудились или подхватили вирус, то нужно лечиться. Но лечить даже самый обычный кашель во время беременности нужно только по предписаниям врача.
Нельзя воспринимать кашель как нечто несерьезное, есть горстями леденцы и пить сироп, который, как обещает реклама, волшебным образом вас вылечит.
Одним из видов лечения является физиотерапевтическое. Но не все из процедур возможны при беременности.
Нельзя:
- Банки
- Горчичники
- Прогревания горчичниками
- Излучение
- Горячие ванны
- Распаривание ног
Можно:
- Полоскания горла
- Ингаляции
Ингаляции можно делать дома при помощи небулайзера, или другими словами, ингалятора. Возможность делать эту процедуру избавляет беременную женщину от риска заразиться чем-то, посещая лишний раз поликлинику.
Ингаляции также нужно делать правильно:
- Если температура тела повышена, то ингаляции делать нельзя. Только при нормальной для вас температуре вы можете делать эту процедуру.
- Время проведения ингаляции – около 10 минут. Дольше проводить процедуру не стоит.
- Температура раствора около 40 градусов. Больше не нужно.
- После проведения процедуры лучше в течение получаса помолчать и ничего не есть.
Важно правильно подобрать раствор для ингаляции. Важно помнить, что все, что попадает в организм беременной женщины даже в виде пара, может попасть и к ребенку.
Разрешенные растворы:
- в литре кипяченой воды настоять 10г размельченного чеснока и несколько листочков эвкалипта. Остудить раствор до 40 градусов.
- 20 г шалфея настоять в стакане кипяченой воды. Остудить до 40 градусов.
- 50 г пищевой соды растворить в литре кипяченой воды и остудить до 40 градусов.
- В стакане теплой воды растворить 10 г меда.
Полоскать горло нужно также аккуратно и только теми растворами, которые разрешены беременным:
- Пол чайной ложки соды растворить в стакане кипяченой воды
- В стакане кипятка настоять цветы ромашки, липовый цвет или листья подорожника. Все травки нужно брать из расчета 10 грамм на стакан воды.
Категорическое нет
Даже если вы не имели аллергии на лекарства и каких-либо противопоказаний, при беременности мало какие лекарства можно употреблять безбоязненно. Поэтому во всех аннотациях к лекарствам есть отдельный пункт про их употребление при беременности и лактации.
Ниже список препаратов, которыми беременным лечиться нельзя:
- Коделак
- Бронхолитин
- АЦЦ
- Аскорил
- Трависил
- Термопсис
- Гликодин
Можно ли лечиться народными средствами? Можно, но не всеми. Вот этими лечиться при беременности нельзя:
- Мать-и-мачеха и окопник содержат в составе пирролизидин, который может оказать очень негативное влияние на плод
- Если лечиться зверобоем, это может вызвать снижение эффективности анестезии при кесаревом сечении. Какая связь? Все дело в том, что это растение уменьшает действенность анальгетиков.
- От женьшеня повышается кровяное давление
- Гинкго билоба понижает свертываемость крови, это чревато маточным кровотечением.
Народные методы лечения кашля
Чем же лечить сильный кашель, если таблетки лучше не употреблять, и даже некоторые лекарства на травах могут быть опасны? Можно лечиться самыми традиционными средствами, которые всегда обычно припасены у наших бабушек: молоко, чеснок и мед.
Важно! Даже бабушкины рецепты лучше обсудить с врачом. Когда наши бабушки были молодые, экология была совсем другая, а про слово аллергия не знали вообще. Поэтому во избежание последствий лучше обсудить методы лечения с лечащим врачом. Если возникнет аллергия, лечение нужно прекратить.
Мед
Отличное лекарство от многих болезней, об этом знают все. Семь бед – один ответ. Его можно принимать внутрь, можно наружно. При этом при беременности ограничений нет, если конечно нет аллергии. При лечении сухого кашля мед превращает в мокрый. А мокрый кашель можно лечить чем? Правильно, опять же медом!
Если мучает кашель, можно на ночь приложить к груди мед, завернув его в плешку для пищи. До этого можно провести растирание, только не переусердствовать.
А внутрь принимать мед можно разными способами. Можно в чистом виде рассасывать его до еды по чайной ложке. Можно добавлять мед в теплый чай, молоко, воду. Можно делать смесь меда с черной редькой, и употреблять по 2 столовых ложки.
Молоко
«Пейте дети молоко, будете здоровы!» – так поется в известной детской песенке. Польза молока для взрослых давно уже ставится под вопрос, но польза от теплого молока как согревающего напитка явно есть. Выяснили, что подогретое молоко оказывает положительное влияние на нервную систему. Оно также смягчает горло и облегчает кашель.
Можно смешать молоко с минеральной водой, только негазированной. Пропорции один к одному. А еще добавить туда сливочное масло. Очень хорошо помогает от кашля при беременности, когда таблетки находятся под запретом.
Молоко с инжиром! Классический рецепт от наших бабушек. Простой, но очень эффективный! Нужно просто сварить инжир в молоке. На пол-литра молока надо взять 3 небольших вяленых фрукта и варить до того, как молоко потемнеет. Очень вкусный напиток получается!
Лук и чеснок
Не очень ароматно, зато эффективно. Каждый ребенок знает про удивительные свойства лука и чеснока, которые убивают микробы. Дети носят их в садик в период эпидемий. Точно также можно поступить и в период беременности, особенно если дома кто-то болеет: измельчить лук и чеснок, положить в блюдца и расставить по периметру помещения. Риск заразиться сразу же уменьшится!
Точно также можно поступить и в период беременности, особенно если дома кто-то болеет: измельчить лук и чеснок, положить в блюдца и расставить по периметру помещения. Риск заразиться сразу же уменьшится!
Из лука и чеснока можно давить сок! И смешать – опять к нему возвращаемся – с медом. Дозировка – чайная ложка 3 раза в день.
Опасность лечения травами при беременности
Как часто можно услышать такую фразу: «Это безопасно, это же просто травка». Но не стоит забывать, что среди растений много ядовитых. И безобидная трава может в своем составе содержать опасные элементы. При беременности нужно быть особенно внимательными!
Сильный кашель можно лечить шалфеем. Это разрешено.
Как вылечить кашель при беременности при помощи рецептов народной медицины? Для этого шалфей нужно смешать с молоком и вскипятить. Затем оставить в теплом месте на срок 3-4 часа, чтобы напиток настоялся. Его нужно пить перед сном.
Можно употреблять мать-и-мачеху. Рецепт приготовления лекарства очень простой. Нужно залить травы парой стаканов кипятка, настоять в течение часа и принимать по половине стакана в течение всего дня. А вот душицу для этого рецепта использовать нельзя. Кстати, часто она называется Орегано и добавляется в пиццу. Обращайте на это внимание. Беременным душицу (орегано) принимать нельзя, потому что она может вызвать сокращения матки и кровотечение.
Нужно залить травы парой стаканов кипятка, настоять в течение часа и принимать по половине стакана в течение всего дня. А вот душицу для этого рецепта использовать нельзя. Кстати, часто она называется Орегано и добавляется в пиццу. Обращайте на это внимание. Беременным душицу (орегано) принимать нельзя, потому что она может вызвать сокращения матки и кровотечение.
Важно! Травяные сборы № 1 (с душицей), №2 и 4 (с корнем солодки) и № 3 (с анисом) противопоказаны при беременности! Они могут привести к маточному кровотечению.
Лечение больного горла народными средствами
Часто бывает так, что, ложась спать вечером абсолютно здоровыми, можно проснуться с утра с больным горлом. Кашля еще нет, но глотать больно и чувствуется першение.
Может заложить нос, появиться боль в ушах. Будучи беременной, особенно важно обратить внимание на это состояние, чтобы не привести к кашлю и более серьезным последствиям.
Во время беременности горло может болеть часто. Иммунитет снижен, все вирусы и бактерии почти беспрепятственно могут попасть в организм. Больное горло может быть сигналом различных заболеваний. Обычно это простуда, тонзиллит или ангина. Реже это может быть начало кори, скарлатины или, что очень плохо, краснухи.
Иммунитет снижен, все вирусы и бактерии почти беспрепятственно могут попасть в организм. Больное горло может быть сигналом различных заболеваний. Обычно это простуда, тонзиллит или ангина. Реже это может быть начало кори, скарлатины или, что очень плохо, краснухи.
Какие методы лечения можно применять при беременности? Что пить, чтобы быстрее поправиться? Большинство лекарств под запретом, поэтому самые простые действия – это соблюдение постельного режима, теплое обильное питье и полоскание горла.
За счет полоскания
- Из ротовой полости удаляются микроорганизмы и вирусы, которые копятся там при болезни;
- Смягчаются воспаленные слизистые оболочки полости глотки;
- Лекарство попадает на слизистую оболочку
Любой раствор, который применяется для полоскания, нужно использовать теплым, но не горячим. Готовить лучше небольшие порции, чтобы одной хватало максимум на 2 полоскания. Раствор должен быть свежий, не стоит готовить его впрок.
Мы собрали несколько рецептов растворов для полоскания, которые разрешены к применению во время беременности.
- Растворы на основе соли.
- пол чайной ложки соли на стакан воды
- четверть ложки соли, столько же соды, пару капель йода на стакан теплой воды
- Разнообразные настои.
- Настой на лимонном соке. Полчашки воды надо смешать с соком, отжатым из одного лимона. Если нет возможности прополоскать горло, можно рассасывать дольку лимона вместе с цедрой.
- Сок из свеклы. Отжимаем сок из целой свеклы, подогреваем и можно полоскать горло.
- Настой на травах – ромашке, шалфее, календуле. Пол чайной ложки на стакан
- Лекарства для полоскания, купленные в аптеке.
Важно! Все аптечные препараты согласовывайте с врачом. Даже если в инструкции написано, что препарат разрешен во время беременности, в вашем конкретном случае он может не подойти. Не занимайтесь самолечением!
Разрешенные аптечные лекарственные средства
Не всегда кашель и причину его возникновения – воспалительный процесс в организме – можно вылечить ингаляциями и народными средствами. Иногда все-таки нужно пить лекарства. Какие из них разрешены, а какие находятся под строгим запретом?
Иногда все-таки нужно пить лекарства. Какие из них разрешены, а какие находятся под строгим запретом?
Если кашель сухой, то к применению разрешены:
- В первом триместре сироп Стодаль. Дозировку нужно смотреть в инструкции.
- Во втором и третьем Стоптуссин-Фито. Его применяют в течение пяти дней, три раза в день по чайной ложке. Чтобы не допустить возникновения аллергических реакций увеличивать срок лечения этим препаратом не стоит.
Если во втором или третьем триместре у беременной девушки из-за инфекции поднялась температура выше 38,5 градусов, при этом она кашляет, можно применять Колдрекс Найт. Следует соблюдать строгую дозировку: чайная ложка четыре раза в день.
Очень сильный препарат – таблетки Либексина. Применять его можно только тогда, когда кашель угрожает сохранению беременности. Дозу и необходимость назначения этого препарата определяет только врач. Как только состояние улучшилось и кашель уменьшился, прием нужно остановить.
Если кашель влажный, можно пить:
- Мукалтин.
 Довольно мягкий препарат, можно пить его в любом триместре.
Довольно мягкий препарат, можно пить его в любом триместре. - Туссин. Применяется на всем сроке беременности для отхаркивания.
- Бромгексин. Более тяжелый, содержит солодку, применяется при сильном кашле на всех сроках беременности.
- Доктор Тайсс. Также можно применять леденцы, но не злоупотреблять, чтобы не допустить аллергической реакции.
Важно! Ни в коем случае при беременности нельзя лечиться Коделаком и Терпинкодом. Они содержат кодеин, который противопоказан к применению будущими мамами.
Если беременная женщина еще не ушла в декретный отпуск, то при возникновении кашля ей нужно уходить на больничный. Но все мы понимаем, что в реалиях современного общества это не всегда возможно. И если кашель не такой сильный, что может привести к выкидышу, многие будущие мамы продолжают работать.
Очень удобно в этом случае применять аромамасла. В специальный кулон на шее капается несколько капель масла, которое при вдыхании оказывает благотворное влияние на раздраженную слизистую. Тот же эффект возникает от Звездочки, чей запах известен всем с детства. До сих пор она не сдает позиции используется повсеместно.
Тот же эффект возникает от Звездочки, чей запах известен всем с детства. До сих пор она не сдает позиции используется повсеместно.
Самое важное, что нужно понимать, — нельзя закрывать глаза на кашель. Если он появился, нужно обязательно обратиться к врачу. Только врач, а не подруги, мама, бабушка или знахари в интернете смогут определить его причину и назначить правильное лечение. Доверяйте свое здоровье профессионалам! Особенно это актуально в период беременности. И тогда ваш малыш появится на свет здоровым и в срок!
Кашель при беременности и ГВ — чем лечить в 1-2-3 триместрах и грудном вскармливании
Все материалы на сайте несут информационный характер. Обязательно проконсультируйтесь со специалистом!
Кашель представляет собой естественную реакцию организма на раздражение слизистой оболочки верхних и нижних дыхательных путей. В одних случаях он играет положительную роль, т.к. кашлевой рефлекс помогает отхождению мокроты из бронхов и бронхиол, в других случаях — негативную роль, т. к. является непродуктивным кашлем и является лишь реакцией на раздражение кашлевых рецепторов воспалительным процессом. И в первом и во втором случаях организму нужна помощь — в виде приема отхаркивающих или противокашлевых препаратов.
к. является непродуктивным кашлем и является лишь реакцией на раздражение кашлевых рецепторов воспалительным процессом. И в первом и во втором случаях организму нужна помощь — в виде приема отхаркивающих или противокашлевых препаратов.
Опасность кашля при беременности
Лечение кашля при беременности имеет особую актуальность, т.к. любой кашлевой толчок повышает внутрибрюшное, внутригрудное и артериальное давление, что может сказаться на процессе вынашивания и развитии плода.
Отрицательное воздействие кашля при беременности:
- Повышает тонус матки
- Повышает артериальное давление (при кашле и системно)
- Способствует гипоксии плода за счет нарушения кровоснабжения плаценты и уменьшения содержания кислорода в крови
- Способствует появлению у беременной женщины паховой и пупочной грыжи
- Влияет на работу внутренних органов, особенно пищеварительной системы
Сложности подбора препарата
Помимо возможных осложнений кашля, также имеются некоторые трудности с его лечением при беременности:
Многие лекарственные препараты способны проникать через фетоплацентарный барьер, а развивающийся плод на всем протяжении беременности (особенно в 1 триместре) очень чувствителен к побочным эффектам препаратов. Получается, то что можно принимать маме, может негативно сказаться на самом ребенке.
Получается, то что можно принимать маме, может негативно сказаться на самом ребенке.
Не для всех отхаркивающих и противокашлевых препаратов имеются результаты безопасности их применения во время беременности. В этом случае производитель указывает следующее: «назначать с особой осторожностью» или «применение возможно, если польза для матери больше, чем потенциальная угроза для плода». Тем самым производитель перекладывает ответственность на лечащего врача или конечного потребителя, в случае самолечения.
Конечно же, лучше не рисковать здоровьем ребенка и принимать от кашля только разрешенные и проверенные временем препараты.
Лечение влажного кашля
Отхаркивающие препараты
Лекарственные средства способствующие отхождению мокроты называются отхаркивающими и делятся на 2 типа: муколитики и секретолитики. Механизм их действия заключается в разжижении мокроты и усилении активности ресничек мерцательного эпителия дыхательных путей, благодаря чему мокрота становится более жидкой и усиленно перемещается наружу. Окончательный вердикт мокроте выносит кашель, т.к. именно ускоренный выброс воздуха способствует ее отхаркиванию.
Окончательный вердикт мокроте выносит кашель, т.к. именно ускоренный выброс воздуха способствует ее отхаркиванию.
И как бы не хотелось беременной женщине «прекратить» кашель, делать это при наличии мокроты нельзя. Только разжижать и откашливать. При мучительном кашле, когда мокрота очень густая, а отхаркивающие препараты еще не подействовали, можно применить грамотную комбинацию «отхаркивающие+противокашлевые», которая позволит сильный кашель уменьшить и не препятствовать отхаркиванию мокроты.
Препараты разрешенные при беременности и ГВ
В таблице указано, чем можно и чем нельзя лечить влажный кашель в 1, 2 и 3 триместрах беременности. Список представлен наиболее известными препаратами на основе различных активных компонентов. Практически все остальные отхаркивающие препараты, не включенные в таблицу, будут менее известными аналогами указанных ниже лекарственных средств.
Условные обозначения в таблице:
- + — препарат можно принимать во время беременности или грудного вскармливания
- ! — применять с особой осторожностью и только по назначению врача
- — — препарат противопоказан
Как наглядно видно из таблицы, разрешенный к применению при беременности перечень отхаркивающих препаратов не очень-то и большой. Но этого и стоило ожидать, т.к. требования к безопасности здоровья женщин в этот период наиболее высокие.
Но этого и стоило ожидать, т.к. требования к безопасности здоровья женщин в этот период наиболее высокие.
Перечень «относительно разрешенных» отхаркивающих средств практически идентичен на всех сроках, за исключением бромгексина и амброксола (и всех препаратов на их основе), которые противопоказаны в 1 триместре и могут быть назначены врачом во 2 и 3 триместрах беременности.
Лечение сухого кашля
Противокашлевые препараты
Лекарственные средства подавляющие кашлевой рефлекс называются противокашлевые. Они делятся на:
- Центрального действия. Препараты из данной группы подавляют кашель на уровне кашлевого центра продолговатого мозга.
- Периферического действия. Эти препараты уменьшают чувствительность кашлевых рецепторов дыхательных путей.
При мучительном сухом кашле применение противокашлевых средств во время беременности особенно важно, т.к. такой кашель не просто вызывает дискомфорт, но также может привести к повышению тонуса матки, что негативно влияет на развитие плода и протекание самой беременности.
Что разрешено
Чем можно лечить сухой кашель при беременности наглядно отображено в таблице ниже:
Условные обозначения в таблице:
- + — можно при беременности
- ! — применять с особой осторожностью и только по назначению врача
- — — противопоказан для беременных
Как видно из таблицы, особенно маленький список противокашлевых препаратов разрешенных в 1 триместре беременности. Большинство препаратов не оказывают явного негативного воздействия на организм беременной женщины и ребенка, но и не имеют клинических доказательств своей безопасности во время беременности, поэтому с особой осторожностью они могут применяться в этот период на усмотрение лечащего врача.
ЭТО ВАЖНО!
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. По всем медицинским вопросам обязательно проконсультируйтесь со специалистом!
По всем медицинским вопросам обязательно проконсультируйтесь со специалистом!
Кашель при беременности: чем лечить
Опубликовано:
Во время вынашивания плода иммунитет женщин очень уязвим, защитные функции организма снижаются. Не удивительно, что в этот период простудные заболевания случаются чаще обычного. Кашель при беременности возникает по разным причинам и может спровоцировать осложнения. Рассмотрим подробнее опасность и лечение кашля в домашних условиях.
Кашель при беременности: почему возникает, чем опасен
Ослабление иммунитета приводит к повышенной восприимчивости к микробам. Кашель — это один из симптомов простуды. Более 90% всех ОРЗ (острых респираторных заболеваний) вызваны вирусами. Они легко передаются при кашле и чихании, поэтому беременным женщинам нужно быть вдвойне осторожными.
Кашель — это один из симптомов простуды. Более 90% всех ОРЗ (острых респираторных заболеваний) вызваны вирусами. Они легко передаются при кашле и чихании, поэтому беременным женщинам нужно быть вдвойне осторожными.
По каким еще причинам возникает сильный кашель при беременности? Вот основные из них:
- бактериальные инфекции;
- заболевания горла;
- проблемы с пищеварительным трактом;
- аллергия;
- сухой воздух.
При беременности наблюдается повышенная чувствительность к запахам, поэтому будьте осторожны при использовании духов, порошков, моющих средств. Иногда, чтобы избавиться от кашля при беременности, достаточно заменить или перестать использовать одно из средств.
Сухой кашель при беременности не может навредить ребенку физически, однако будьте внимательны и не перепутайте простуду с гриппом. Если в первом случае симптоматика включает боль в горле, насморк, кашель и небольшой жар, то во втором добавляется боль в мышцах и резко повышается температура. Для беременных опасны осложнения после гриппа, которые могут привести к таким последствиям:
Для беременных опасны осложнения после гриппа, которые могут привести к таким последствиям:
- преждевременным родам;
- самопроизвольному выкидышу;
- задержке развития плода.
При подозрении на грипп немедленно обратитесь к врачу. Мои коллеги-врачи в статье указывают, помимо перечисленных выше, на такие возможные последствия респираторных инфекций:
- плацентарная недостаточность;
- маловодие;
- ранние осложнения;
- угроза выкидыша;
- кислородное голодание организма матери и плода;
- гипоксическое поражение центральной нервной системы (во 2-м триместре).
Прежде чем начинать самостоятельное лечение кашля при беременности, изучите симптомы осложнений:
- частый кашель с мокротами;
- плохое самочувствие, высокая температура;
- отхаркивание зеленой слизью, затрудненное дыхание.
В таких случаях немедленно обратитесь за медицинской помощью.
Кашель при беременности: YouTube/Простое МатеринствоКашель при беременности: медицинские препараты
Конечно, подобное состояние нельзя пускать на самотек. Наиболее опасен кашель в 1-м триместре беременности, когда органы и системы ребенка только формируются. Что можно беременным от кашля в этот период? Лучше всего поддержать ослабленный иммунитет и позволить организму бороться самостоятельно.
Наиболее опасен кашель в 1-м триместре беременности, когда органы и системы ребенка только формируются. Что можно беременным от кашля в этот период? Лучше всего поддержать ослабленный иммунитет и позволить организму бороться самостоятельно.
Также рекомендую использовать небулайзер для ингаляций как отварами трав, так и аптечными средствами (по предписанию врача). На более поздних сроках малыша защищает плацента, поэтому будущая мама может использовать некоторые медицинские препараты, среди них:
Таблетки и капсулы
Как побороть кашель при беременности? Чем лечить? Подойдут такие препараты для приема внутрь:
- разжижающие;
- отхаркивающие.
Лучше всего выбирать таблетки и капсулы на натуральной растительной основе, но в любом случае прежде проконсультируйтесь с лечащим врачом.
Сиропы и микстуры
Не все сиропы подходят беременным женщинам. Доктора чаще рекомендуют выбирать микстуры на растительной основе. Но и здесь следует проявить осторожность. Перед использованием уделите внимание таким пунктам:
Перед использованием уделите внимание таким пунктам:
- прочтите инструкцию;
- изучите дозировку.
Препараты от кашля беременным должны подбираться индивидуально лечащим врачом.
Спреи и аэрозоли
Средства местного применения такие, как спреи-антисептики, помогают:
- при боли в горле;
- при частом кашле.
Основное преимущество аэрозолей — локальное воздействие. То есть, препарат не всасывается в кровь, что снижает риски влияния на плод.
Лечение кашля у беременных имеет комплексный подход. Лучше всего комбинировать отхаркивающие препараты с полосканиями отварами. В любом случае недопустимо:
- заниматься самолечением и применять медпрепараты без консультации с врачом;
- выполнять прогревания, ставить банки, горчичники;
- делать горячие ванны для ног.
В период простуды старайтесь питаться по сбалансировано и выбирать легкую, некалорийную, богатую витаминами пищу. Чтобы дополнительно не раздражать слизистую оболочку, избегайте острых, кислых, соленых блюд. Помните: от ваших действий зависит не только состояние организма, но и здоровье малыша.
Помните: от ваших действий зависит не только состояние организма, но и здоровье малыша.
Как лечить кашель при беременности народными средствами?
Многие беременные женщины задаются вопросами, чем и как остановить кашель? Прелесть в том, что для лечения легкой формы ОРВИ (острой респираторной вирусной инфекции) никаких препаратов не требуется. Нужно лишь помочь организму бороться. Для этого:
- Одевайтесь теплее и поддерживайте в помещении температуру 18–22 °С, влажность воздуха от 50% до 70%. Такие климатические условия способствуют отделению мокроты и увлажнению слизистых оболочек.
- Пейте больше теплой жидкости.
- Чаще проветривайте комнату, выполняйте влажную уборку.
- Чаще мойте руки с мылом.
При кашле хорошо использовать такие народные средства:
Молоко с медом
В стакане теплого молока разведите 1 ст. л. меда. Это способствует смягчению и лучшему отхаркиванию мокроты. Подробно о полезных свойствах меда описано в статье WebMD. Также вместо молока можно использовать теплую воду.
Подробно о полезных свойствах меда описано в статье WebMD. Также вместо молока можно использовать теплую воду.
Молоко с инжиром
Это средство помогает справиться с болью в горле, обладает прекрасным отхаркивающим действием. Два сушеных инжира залейте стаканом молока и варите в течение получаса. Принимайте отвар теплым перед сном.
Луковый сок с медом
Среднюю луковицу мелко порежьте, добавьте пару ложек меда и оставьте на один час настаиваться. Принимайте смесь по 1 ч. л. три раза в день. Средство не только поможет справиться с кашлем, но и насытит организм витаминами.
Травяные отвары
Отличное средство от кашля для беременных — отвары из ромашки, шалфея, цветков липы. Это не только облегчает кашель, но и способствует поддержанию иммунитета. Заварите 1 ч. л. травы горячей водой (время настаивания — 20 минут). Процедите и пейте отвар теплым.
Витаминный настой
Для приготовления смешайте в равных пропорциях сушеные дольки яблок, изюм, шиповник, боярышник и малину. Добавьте 2 стакана воды на 4 ст. л. сушеной смеси. Варите 10 минут, принимайте по половине стакана несколько раз в день.
Добавьте 2 стакана воды на 4 ст. л. сушеной смеси. Варите 10 минут, принимайте по половине стакана несколько раз в день.
Как успокоить кашель? Дополнительно помогут ингаляции. Дышать горячим воздухом беременным нельзя, поэтому подойдет небулайзер, о котором шла речь выше. Наполнить его можно:
- при сухом кашле — отварами алтея, ромашки, тимьяна, зверобоя;
- при влажном — отварами череды, багульника, эвкалипта.
Помните, что информация в статье предоставлена для ознакомления. Не стоит рисковать и заниматься самолечением, лучше проконсультироваться с врачом и получить предписания, в которых учтены индивидуальные особенности организма и тяжесть заболевания .
Переболеть два-три раза в год простудными заболеваниями — это нормально. Сниженный иммунитет при беременности нужно поддерживать натуральными средствами и только под надзором специалиста. В остальном же старайтесь чаще мыть руки, не допускайте пересыхания слизистых оболочек, пейте больше натуральных соков.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
- Белоконь О. Я беременна, что делать? — М.: АСТ, 2019. — 384 с.
- Бонцевич Р.А., Головченко О.В. Муколитическая терапия при ОРЗ у беременных // Медицинский совет. — 2013. — №1. — С. 38–43.
- Ершова И.Б., Осипова Т.Ф. Использование ингаляций фитопрепаратами при осложненных острых респираторных вирусных заболеваний // Актуальная инфектология. — 2017. — №2. — Том 5.— С. 112–117.
- Zelman M. Kathleen. All About Honey // WebMD. — 2018. — 25 May.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www. nur.kz/health/motherhood/1781075-kasel-pri-beremennosti-cem-lecit/
nur.kz/health/motherhood/1781075-kasel-pri-beremennosti-cem-lecit/
Как лечить бронхит при беременности
Статьи
Бронхит — это острый воспалительный процесс, поражающий в основном слизистую бронхов и сопровождающийся приступами кашля. Часто развивается как осложнение острых респираторных инфекций у людей с ослабленным иммунитетом, что типично для беременных.
Из-за неспособности организма полностью противостоять вредоносным бактериям и вирусам патологический процесс быстро распространяется на все органы дыхания. Длительное отсутствие грамотного лечения может привести к развитию осложнений.
Причины
Во время беременности иммунная система женщины физиологически ослаблена. Организм подавляет собственные защитные механизмы, чтобы не навредить ребенку, потому что плод на 50% генетически чужероден. По этой причине организм женщины особенно подвержен воздействию болезнетворных микроорганизмов.
Во время беременности многие лекарства противопоказаны, а риск заражения увеличивается из-за низкого иммунитета, что делает женщину более восприимчивой к вирусным и другим инфекциям.
Существенно возрастает риск возникновения острого бронхита и рецидивов хронической формы. Неполное и неадекватное лечение может привести к повторному инфицированию (повторному заражению).
Под влиянием провоцирующих факторов, таких как: переохлаждение, пассивное или активное курение, наличие хронических очагов инфекции в организме, вероятность повторного бронхита увеличивается в 1, 2, 3 триместре беременности. В качестве хронических очагов инфекции могут возникнуть кариес, тонзиллит, синусит, пиелонефрит и другие патологии. Поэтому на этапе планирования беременности следует проводить санацию очагов инфекции (полное устранение).
Основные причины бронхита включают заражение инфекционными агентами, к которым относятся вирусные, бактериальные и грибковые микроорганизмы.
- Вирусы парагриппа 1, 3;
- аденовирусы;
- риновирусы;
- коронавирусы;
- вирусы гриппа A и B;
- энтеровирусы;
- цитомегаловирус.
- Палочка Haemophilus influenzae;
- Пневмококк.

- Грибковые микроорганизмы албиканс;
- Аспергиллы.
При поражении микроорганизмами высока вероятность развития бронхита и от неинфекционных причин. К ним относятся:
- Аллергические реакции. Когда иммунный ответ организма на аллергены увеличивается, реакция слизистой оболочки увеличивается. Раздражение приводит к усилению выработки слизи и присоединяется воспаление.
- Аспирация (закупорка просвета бронхов) и повреждение. Обычно вызывается вдыханием пыли, горячего воздуха и раздражителей.
При обращении за медицинской помощью женщина должна предоставить подробную информацию о возможных контактах с больными людьми, о воздействии ядовитых веществ и других обстоятельствах до заболевания.
Клиническая картина
Симптомы бронхита при беременности могут быть разными и зависят от его причины, степени тяжести заболевания, длительности и формы патологического процесса. Основные симптомы острого бронхита:
- Сухой кашель, сменяющийся через 2-3 дня влажным кашлем.

- Цвет мокроты колеблется от беловато-прозрачной до желто-зеленой гнойной. Иногда в нем присутствует примесь крови — при сильных приступах и кашле свидетельство поражения капилляров.
- Боль за грудиной при кашле.
- Затрудненное дыхание, одышка.
- Слабость, быстрое утомление.
- Повышение температуры до 38 или выше.
Симптомы рецидивирующего бронхита:
- Кашель такой же, как при остром бронхите. Более выражен утром.
- Мокрота — может быть негустой.
- Также при кашле возникает боль за грудиной.
- Температура повышается до субфебрильных или лихорадочных значений.
- Одышка — спровоцирована физической нагрузкой.
При обструктивном бронхите кашель не приносит облегчения, возникает ночью в состоянии покоя. При дыхании задействуются опорные мышцы — шея, плечо, живот. Выдох сопровождается свистом и хрипом. Женщины сообщают о периодическом ощущении одышки. Одышка становится более выраженной, возникает даже при незначительных физических нагрузках, легкой ходьбе.
Диагностика
Диагностика воспалениябронхит включает следующие анализы:
- Общий анализ крови — наблюдается повышение уровня лейкоцитов, увеличивается скорость оседания эритроцитов (скорость оседания).
- Микроскопия мокроты для выявления возбудителя, его посев на чувствительность к антибиотикам.
- EVD — исследование параметров внешнего дыхания — выявление обструктивной формы.
- Рентген грудной клетки — для исключения пневмонии или туберкулеза. Из-за рентгеновских лучей беременных женщин обследуют только в крайнем случае, когда риск осложнений превышает риск воздействия радиации.
Бронхоскопия — проводится очень редко при серьезных осложнениях.
Лечение
Объем проводимых диагностических исследований определяет лечащий врач. При первом обращении женщина выполняет только анализы крови и мокроты. При подозрении на обструктивную форму или наличии осложнений необходимость инструментальных методов диагностики определяется индивидуально.
- К лечению бронхита врач должен подойти индивидуально в каждом конкретном случае, в зависимости от клинической картины и причины заболевания. Самолечение может быть опасным — бронхит может перейти в пневмонию. Обычно бронхит лечится амбулаторно, но у беременных при ухудшении состояния врач может принять решение о госпитализации в стационар. Что лечить:
- Фармакологическое лечение — антибиотики, муколитики (разжижающие мокроты), бронходилататоры (прообструктивная форма), иммуномодуляторы по показаниям.
- Лечение — требуется постельный режим до нормализации температуры. Рекомендуется регулярно проветривать помещения, поддерживать в них достаточную влажность (этому способствует сухой кашель), отказаться от курения, в том числе пассивного, и принимать витамины.
- Физиотерапия — эффективные ингаляции небулайзером. Используется УВЧ-терапия (снимает боль и спазмы), электрофорез. Физиотерапевтические процедуры проводят после нормализации температуры тела.
Народные средства — различные сборки используются при отсутствии аллергии и только по назначению врача. Часто рекомендуется забор груди. Есть народные методы повышения иммунитета — настойки элеутерококка, женьшеня и др.
Часто рекомендуется забор груди. Есть народные методы повышения иммунитета — настойки элеутерококка, женьшеня и др.
- Лечение бронхита у беременных:
- 1-й триместр — рекомендуется ингаляция небулайзером. По показаниям (при бактериальной форме) назначают антибиотики. Многие антибактериальные препараты не рекомендуются к применению при беременности, их применяют только тогда, когда ожидаемая польза для матери превышает риск для плода.
- Во 2-м триместре используются антибиотики при бактериальной форме, иммуномодуляторы при вирусной форме и противогрибковые препараты при грибковой форме. Выбор препарата производится с учетом возможных побочных эффектов. С этого триместра можно применять амброксол, беродуал через небулайзер.
3-й триместр — к лечению добавляется интерферон, так как есть риск инфицирования плода.
АЦЦ – современный препарат для комплексного лечения кашля и выведения слизи из органов дыхания. Удобная форма и большой выбор дозировок позволяют использовать его для лечения детей и взрослых при инфекционных и вирусных заболеваниях, а также при хронических бронхитах. Эффективен при сухом и влажном кашле.
Эффективен при сухом и влажном кашле.
Таблетки АЦЦ 200 мг
Показания к применению
Лекарственный препарат АЦЦ помогает мягко удалять скопившуюся в дыхательных путях слизь, ускорять отделение мокроты при остром воспалении. Среди показаний к применению:
- острая стадия хронического бронхита;
- ларинготрахеит;
- бактериальная, вирусная пневмония;
- осложнения при бронхиальной астме, муковисцидозе;
- тяжелая форма синусита, средний отит.
Препарат АЦЦ рекомендован после операции на верхних дыхательных путях, когда у ослабленного пациента образуется большое количество слизистого секрета. Он эффективно снимает кашель после перенесенной травмы грудной клетки, который может привести к осложнениям.
По назначению лечащего врача препарат можно принимать при острых и хронических стадиях различных заболеваний бронхов, гортани, легких. Можно ли АЦЦ при сухом кашле, зависит от диагноза, но в большинстве случаев лекарство облегчает приступы, уменьшает неприятное жжение и покалывание.
Действие АЦЦ на организм
Лекарство содержит активное вещество — ацетилцистеин, которое легко проникает в легкие и бронхи человека. Оно не влияет на работу кашлевых рецепторов и быстро разжижает скопившуюся мокроту. Чтобы облегчить выведение секрета, средство АЦЦ увеличивает его объем за счет притока жидкости.
Активное вещество стимулирует клетки, выстилающие органы дыхания изнутри. Они легче отделяются, ускоряют и облегчают выведение слизи естественным путем. Воспалительная жидкость не задерживается в легких, что уменьшает риск осложнений при пневмонии.
Наиболее полезные свойства препарата АЦЦ:
- ускоряет синтез глутатиона, который необходим для обновления слизистых оболочек легких и органов дыхания;
- запускает процесс естественной детоксикации, ускоренного выведения продуктов распада естественным путем;
- подавляет воспалительный процесс;
- нормализует уровень свободных радикалов и кислородных метаболитов, которые провоцирует рост вредных вирусов и бактерий;
- обладает отхаркивающим действием;
- уменьшает частоту и интенсивность приступов кашля.

Прием средства АЦЦ облегчает дыхание, избавляет от ощущения тяжести в груди. Это облегчает состояние, устраняет гипоксию – недостаток кислорода в крови. Улучшается общее самочувствие, уменьшается слабость и сонливость, человек быстрее восстанавливает свои силы.
После приема дозы противокашлевого лекарство достигает максимальной концентрации уже через 1-3 часа. Лечебное и отхаркивающее действия средства АЦЦ Лонг сохраняются не менее 8 часов, обеспечивая крепкий сон без приступов кашля.
Активное вещество в составе препарата (ацетилцистеин) также может использоваться при передозировке парацетамолом. Оно является эффективным антидотом, блокирует побочные действия жаропонижающего лекарства, снижает риск возможных осложнений.
Формы выпуска АЦЦ
Для удобного применения у взрослых и детей производить разработал несколько лекарственных форм, которые отличаются дозировкой и способом употребления:
- шипучие таблетки АЦЦ с приятным ягодным привкусом и ароматом, 100 и 200 мг;
- шипучие таблетки АЦЦ Лонг с повышенным содержанием действующего вещества — 600 мг;
- сироп для детей, которые содержит 20 мг активного вещества в 1 мл;
- специальный порошок для приготовления раствора дозировкой по 100, 200 и 600 мг.

Для взрослых пациентов и подростков наиболее удобной формой являются шипучие таблетки. Они мгновенно растворяются в кипяченой воде, имеют легкий аромат. В сервисе «Ютека» вы найдете лучшие цены на шипучие таблетки АЦЦ в аптеках вашего города.
Детский порошок АЦЦ в пакетиках предназначен для приготовления раствора: его не следует принимать в сухом виде. Он имеет приятный аромат апельсина, быстро растворяется в теплой или прохладной воде. Дозировку необходимо подбирать в зависимости от возраста и веса ребенка, предварительно согласовав лечение с педиатром.
Для маленьких детей дошкольного и школьного возраста производитель разработал прозрачный сироп АЦЦ с вишневым ароматом. Чтобы облегчить дозировку, к каждой коробке прилагается удобный мерный шприц с нанесенной шкалой. В инструкции содержится подробная информация, как правильно отмерять дозу лекарства согласно возрасту.
АЦЦ, 200 мг, гранулы для приготовления раствора для приема внутрь, со вкусом или ароматом апельсина, 3 г, 20 шт.
Инструкция по применению
При лечении подростков от 14 лет и взрослых пациентов врачи рекомендуют принимать раствор, приготовленный в следующей дозировке:
- шипучие таблетки АЦЦ 600 по инструкции необходимо пить 1 раз в сутки утром или вечером по рекомендации доктора;
- порошок в дозировке 200 мг 2-3 раза в день.
Согласно инструкции к таблеткам АЦЦ 600 среднесуточная доза должна составлять 600 мг. При лечении осложнений бронхиальной астмы и муковисцидозе можно повысить дозировку до 800 мг в сутки. Продолжительность курса лечения в среднем составляет 5 дней. При тяжелых бронхитах и пневмонии его продлевают до 7 дней, постепенно уменьшая дозировку по мере улучшения самочувствия.
Препарат АЦЦ в любом виде рекомендуется принимать после еды. Чтобы усилить отхаркивающий эффект и ускорить разжижение слизи в легких, необходимо пить больше воды в течение дня. Для приготовления раствора из шипучих таблеток используют кипяченую или очищенную воду, натуральный сок, холодный чай без сахара. Для одной дозы достаточно 150 мл жидкости. При необходимости раствор можно приготовить за 1−2 часа до употребления: при комнатной температуре он не потеряет терапевтические свойства.
Для одной дозы достаточно 150 мл жидкости. При необходимости раствор можно приготовить за 1−2 часа до употребления: при комнатной температуре он не потеряет терапевтические свойства.
Для пожилых пациентов дозировку лекарства менять не рекомендуется, но необходимо обязательно исключить противопоказания.
Как часто надо пить АЦЦ, зависит от формы выпуска: таблетки можно принимать 1 раз в день, растворы – до 3 раз. Но последний прием лучше делать за час до сна: это уменьшит першение, тяжесть в груди, избавит от приступов кашля ночью.
Если после 5 дней лечения положительная динамика отсутствует, состояние ухудшается, появляются осложнения, необходимо обратиться к врачу: возможно, потребуется дополнительная диагностика и изменение терапевтического курса.
АЦЦ для детей
У детей младшего возраста воспалительные секрет, который выделяют бронхи и легкие, имеет более плотную и густую структуру. Мускулатура груди и диафрагмы слабее, чем у взрослых, поэтому ребенку сложно откашляться, чаще возникает застой жидкости и тяжелые осложнения.
Врачи назначают лекарство после предварительной диагностики. Схемы, как применять АЦЦ детям, зависят от возраста:
- до 6 лет можно давать сироп, доза рассчитывается индивидуально в зависимости от веса ребенка;
- детям от 2 до 6 лет лучше предложить раствор из порошка, дозой по 100 мг 3 раза в день;
- от 6 до 14 лет назначают по 1 пакетику (200 мг) утром и вечером.
Сколько раз в день принимать АЦЦ ребенку, зависит от тяжести течения болезни. Для разжижения мокроты и перевода кашля в продуктивный рекомендуется давать средство 3 раза в сутки.
Использование при беременности и лактации
Производитель лекарственного препарата проводил клинические испытания, которые не доказали опасных последствий для развития плода или формирования плаценты. Но врачи не исключают негативного воздействия ацетилцистеина на кровеносную систему, нервные окончания эмбриона. Поэтом ответ на вопрос «можно ли АЦЦ для беременных?» является отрицательным на любом триместре.
Активные вещества могут всасываться в грудное молоко с общим кровотоком. Если назначено лечение АЦЦ при лактации рекомендуется сцеживаться, на время перевести новорожденного на искусственное вскармливание.
Побочные действия
В большинстве случаев при соблюдении дозировки лечение средством АЦЦ переносится хорошо. В редких ситуациях активное вещество может спровоцировать аллергическую реакцию. Она выражается в следующих симптомах:
- сильные высыпания на коже, крапивница;
- обострение бронхиальной астмы, развитие бронхоспазма;
- зуд и жжение.
При появлении подобных побочных эффектов необходимо прекратить прием лекарства, принять противоаллергическое средство, обратиться за консультацией к специалисту.
Менее распространенные побочные действия, которые наблюдаются на фоне лечения препаратом:
- головные боли, головокружения, ощущение тяжести и шум в ушах;
- развитие стоматита;
- боль в животе, тошнота, рвотные позывы;
- резкое снижение артериального давления;
- нарушение сердечного ритма.

Наиболее опасным побочным эффектом является риск легочного кровотечения. Он связан с непереносимостью действующего вещества и неправильной дозировкой, требует экстренной помощи.
Противопоказания к лечению
Согласно инструкции по применению АЦЦ не рекомендуется в следующих ситуациях:
- возраст ребенка до 2 лет;
- непереносимость одного из компонентов лекарства;
- грудное вскармливание.
С большой осторожностью таблетки или порошок назначают при варикозном расширении вен пищевода, опухолях надпочечников, тяжелых заболеваниях печени или почек. Он может спровоцировать обострение язвы желудка и двенадцатиперстной кишки, вызвать кровохарканье при склонности к легочным кровотечениям.
Как АЦЦ взаимодействует с другими препаратами
При обильном образовании слизи в легких не следует сочетать АЦЦ и сиропы от кашля. Они подавляют действие кашлевых рецепторов, что вызывает застой воспалительного экссудата, провоцирует развитие гнойных абсцессов и других тяжелых осложнений.
При лечении бактериальных инфекций АЦЦ не назначают одновременно с антибиотиками на основе эритромицина, тетрациклина, пенициллина: он подавляет их активные свойства, уменьшает всасывание.
Особые указания и меры предосторожности
При лечении бронхиальной астмы необходимо регулярно показываться врачу для контроля бронхиальной проходимости. Пациентам с сахарным диабетом следует учитывать, что в составе присутствует сахароза.
Для приготовления раствора лучше выбирать посуду из стекла или фарфора, избегать изделий из металла, который окисляется.
Аналоги
Среди эффективных препаратов со схожим составом, которые могут заменить АЦЦ:
-
– улучшает отхаркивание, рекомендован при синусите, гриппе, ОРВИ; – хорошо разжижает секрет при гнойных воспалениях в бронхах, легких, замедляет распространение инфекции; – назначается с 14 лет, отпускается без рецепта; – полный аналог АЦЦ, используется при комплексном лечении воспалительных заболеваний.
Препараты подбираются индивидуально. Важно учитывать противопоказания, возможные побочные действия, возраст больного.
Важно учитывать противопоказания, возможные побочные действия, возраст больного.
Источники
- С. Я. Батагов // «Ацетилцистеин в лечении инфекций нижних дыхательных путей у взрослых» // Медицинский портал «Лечащий врач» №10 // 2014 г;
- Кахновский И. В. // «Оценка эффективности влияния ацетилцистеина на реологические свойства мокроты» // Клиническая фармакология и терапия // 1997 г.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru.
Обструктивный бронхит это воспалительное заболевание нижних дыхательных путей с поражением бронхов. Бронхит, при котором бронхи сужены, называется обструктивным. Обструкция (дословно это сужение, перекрытие) – возникает под воздействием воспалительного процесса в стенках бронхов и бронхиол, происходит их утолщение за счет отека. Отек приводит к концентрации в просвете бронха мокроты. Мокрота «забивает» бронхи. Воздух проходит через бронхи с трудом. Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
Пациент слышит свисты, хрипы в грудной клетке, как будто внутри играют на волынке.
У взрослого пациента он бывает — острым и хроническим.
Острый обструктивный бронхит
Это воспаление в бронхах, которое начинается быстро, ему не предшествуют несколько лет регулярного кашля. На вопрос врача « Давно ли вы кашляете?», пациент ответит не более недели.
Воспалительный процесс в бронхах, приводит к отеку и их раздражению. Появляется кашель продолжительностью не более 3 недель. При остром бронхите воспаление длится недолго, а структура бронхов полностью восстановится после выздоровления.
В 80% случаев острый обструктивный бронхит вызывает вирусная инфекция верхних дыхательных путей. Например грипп, парагрипп, риновирусная инфекция. Обычно все эти возбудители, кроме гриппа, люди называют простудой. Реже причинами острого бронхита встречаются бактерии — микоплазма или хламидия пневмония, возбудитель коклюша, стафилококк, стрептококки и гемофильная палочка.
Хронический обструктивный бронхит
Это хроническое заболевание бронхов, воспалительного характера. При этом в бронхиальном дереве развивается хроническое (длительное) воспаление и отек. Хроническое воспаление и отек сужают просвет бронхов, что ограничивает поступление воздуха в легкие. Механизм возникновения обструкции совпадает с острым процессом, который мы описали выше. На фоне обструкции усиливается кашель и одышка. В грудной клетке слышны свисты и хрипы. Иногда хрипы и свисты слышны даже рядом находящимся людям. Кашель мучает пациента в течение нескольких лет. Частота обострений кашля и прочих симптомов — два три раза в год, более трех недель подряд.
Хронический бронхит бывает
- Обструктивным
- Простым рецидивирующим
- Астматическим.
Причин хронического обструктивного бронхита у взрослых несколько. На первом месте это влияние внешних факторов — курение табака (активное и пассивное). На втором работа, связанная с неорганической пылью (металлургия, угольная промышленность и т. п.), применение угля для отопления жилища.
п.), применение угля для отопления жилища.
Другие причины этого заболевания — это инфекции. Например, ранее перенесенные, плохо или поздно леченые бронхолегочные болезни (последствия нелеченого ОРВИ, пневмоний или детских инфекций).
Астматический бронхит — это либо не выявленная астма или ее дебют, либо предастма.
Симптомы обструктивного бронхита
Основной и главный симптом любого бронхита — это кашель.
При остром и хроническом обструктивном заболевании во время кашля откашливается мокрота. Кашель называется влажным или «мокрым». Часто кашель бывает без мокроты — «сухой кашель».
Цвет мокроты при откашливании разнообразен, от прозрачного до зелено- бурого и иногда с кровью. Цвет ей придают бактерии, которые попали в бронхи при дыхании и размножились.
Для острого процесса более характерен светлый цвет мокроты или желтый. Для хронического процесса более характерен желто- зеленый, зеленый и бурый цвет. Это связано с хроническим длительным воспалением и присутствием более агрессивной микрофлоры в мокроте.
Для хронического астматического бронхита характерны приступы кашля иногда с пенистой или стекловидной мокротой. Кашель будит пациента ночью или под утро. Мешает такой кашель и при физических упражнениях и при поездке в метро. На фоне кашля при астматическом бронхите могу быть слышны свисты в грудной клетке. Пациент говорит у меня в груди «кошачий концерт»!
Подъем температуры при этих заболеваниях так же не редкость. Связано это с причинами, вызвавшими развитие болезни – это респираторные вирусы. Повышение температуры до 39С, а при гриппе более 39С возможны.
При обострении обструктивного бронхита температура поднимается медленно. Вначале она небольшая (субфебрильная), далее может неожиданно увеличиться и сохраняться долго. Как раз в период подъема, мокрота из светлой становиться зеленой или бурой.
Одышка, затруднённое дыхание
Эти симптомы характерные для любого острого и хронического бронхита осложненных обструкцией, так же и для астматического бронхита. Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
Эти симптомы, плюс хрипы и свисты связаны с сужением бронхов. Чем более выражено сужение, тем больше кашель, свисты в груди и хрипы. Когда инфекция попадает на слизистую бронха, то она воспаляется и отекает, а просвет его уменьшается. Обструкцию усугубляет мокрота, которая дополнительно перекрывает движение воздуха при дыхании и скорость его резко снижается. При этом человек вынужден чаще дышать, чтобы обеспечить себя кислородом. Во время этих событий заболевший человек ощущает заложенность и боли в груди, жжение, свистящее дыхание.
У астматического бронхита обструкция возникает внезапно. Этот приступ удушья вызывает панику у заболевшего. Человек говорит » У меня был приступ удушья!» Откашливание мокроты при этом приступе затруднено, в груди слышны свисты и хрипы.
Лечение обструктивного бронхита
Основные задачи, которые должны быть решены при обструктивном бронхите
- Облегчен кашель – он не должен мешать спать, заниматься домашними делами, раздражать и мешать близким людям.

- Необходимо восстановить нормальное прохождение воздуха по бронхам — уменьшить обструкцию, улучшить отхаркивание мокроты.
- Инфекция должна быть уничтожена.
- После выздоровления назначить программу по укреплению иммунитета, провести реабилитацию и дать рекомендации по вакцинации от гриппа и пневмонии.
Острый неосложненный бронхит излечивается без активного лечения, и без последствий. Пациенту лучше в это время на работу не выходить, а сидеть дома. Обильное теплое питье и обычно через 7 дней наступит выздоровление.
Помните: Переносимый на «ногах» обструктивный бронхит может осложниться пневмонией!
Для лечения обструкции применяется беродуал через небулайзер. Отхаркивающие препараты малоэффективны при остром процессе. Решение о применении принимает врач.
Если болезнь сопровождается повышением температуры тела более 4 дней, обратитесь к пульмонологу. Возможно, у вас началась пневмония и требуется назначение других лекарств.
При обострении хронического обструктивного процесса в легких задача иная. Лечение назначается обязательно. Чтобы заболевание не прогрессировало необходимо активное лечение. Причины обострения этого заболевания обычно связано с бактериальной инфекцией на фоне простуды или переохлаждения. Без антибиотиков в лечении не обойтись. Потребуются современные отхаркивающие препараты. Ингаляции бронхолитиков, особенно через небулайзер, быстро уменьшат кашель.
Лечение назначается обязательно. Чтобы заболевание не прогрессировало необходимо активное лечение. Причины обострения этого заболевания обычно связано с бактериальной инфекцией на фоне простуды или переохлаждения. Без антибиотиков в лечении не обойтись. Потребуются современные отхаркивающие препараты. Ингаляции бронхолитиков, особенно через небулайзер, быстро уменьшат кашель.
При астматическом бронхите лечение направлено на купирование внезапно возникшего сужения просвета бронхов. Заболевание развивается в ответ на вдыхание аллергена, химических средств с резким запахом, органической пыли. Необходимо исключить контакт пациента с раздражителем. Симптомы при этой болезни — это приступы кашля, хрипы и свисты в грудной клетке. Клиническая картина яркая. Для терапии эффективными будут лекарства расширяющие бронхи, отхаркивающие препараты, стероиды в виде ингаляций или внутривенно. Антибиотико терапия применяется редко.
Методы лечения
Лекарства
Антибиотики – необходимы для уничтожения бактерий вызвавших воспаление в бронхах. В связи с высоким процентом необдуманного применения антибиотиков возросло количество бактерий устойчивых к лечению.
В связи с высоким процентом необдуманного применения антибиотиков возросло количество бактерий устойчивых к лечению.
Не занимайтесь самолечением! Антибиотики должен назначить врач! В медицинском научном сообществе существуют четкие рекомендации к назначению антибиотика для регионов нашей страны.
Противовирусные препараты необходимы только для лечения гриппа и сопутствующего этой болезни воспаления бронхов. Применяются только два препарата с доказанной эффективностью к этому вирусу — Осельтамивир и Занамивир. Эти медикаменты лечат только грипп, для других ОРВИ они бесполезны.
Назначение стимуляторов иммунитета не принесут ощутимого результата. Поэтому в рекомендациях медицинских обществ вы не найдете этих лекарств.
При бронхиальной обструкции нужны и эффективны препараты разрешающие эту обструкцию — расширяют бронхи.
Расширяющие бронхи средства (бронхолитики)
Эти лекарства вдыхают при ингаляции через небулайзеры. К ним относятся Беродуал, Атровент и Сальбутамол. Назначает лечение врач т.к. у них есть побочные действия.
Назначает лечение врач т.к. у них есть побочные действия.
Стероидные медикаменты эффективны для хронического астматического бронхита. Их вдыхают в виде ингаляций, или вводят внутривенно.
Отхаркивающие препараты — амброксол, ацетилцестеин или карбоцестеин. Препараты могу применяться в виде ингаляций либо парентерально (внутривенно). Дозы и кратность приема этих средств определяет врач пульмонолог.
Ингаляции
При лечении обструктивного бронхита роль ингаляции сложно переоценить. Компрессорные небулайзеры распыляют антибиотики, бронхолитики, отхаркивающие, ГКС до микрочастиц и вводят лечебный аэрозоль внутрь бронхов. Преимущество этого способа доставки в том, что лекарство доставляется точно в место воспаления. Поэтому при лечении через небулайзер удается быстро уменьшить кашель, нормализовать отхаркивание мокроты, уменьшить ее вязкость.
Массаж
Очень эффективным и простым для лечения зарекомендовал массаж — баночный массаж. Баночный массаж давно пришел к нам из китайской медицины. Раздражение рефлекторных зон кожи спины стимулирует отхаркиванию мокроты, уменьшает кашель и приводит к выздоровлению.
Баночный массаж давно пришел к нам из китайской медицины. Раздражение рефлекторных зон кожи спины стимулирует отхаркиванию мокроты, уменьшает кашель и приводит к выздоровлению.
«Ventum Vest Vibration»– комплексное воздействие вибромассажа и давления на грудную клетку одновременно. На пациента надевают специальный жилет, в который нагнетают воздух под давлением. Изменяя частоту подачи воздуха в жилет и давление на грудную клетку, активируется иммунитет. Это происходит за счет улучшения микроциркуляции в пораженных бронхах. Улучшается лимфоциркуляция и регенерация поврежденной слизистой бронхов. Если вибромассаж совместить с ингаляцией антибиотиков и отхаркивающими лекарствами, то их концентрация в пораженных бронхах увеличится. Комплексное воздействие на бронхи способствует скорому выздоровлению без осложнений.
ЛФК и дыхательная гимнастика
На этапе снижения остроты заболевания или обострения, ЛФК и дыхательная гимнастика усилят отхаркивание мокроты, улучшат кровоснабжение бронхов. В результате этого уменьшится воспаление, одышка и затрудненное дыхание. Этот эффект получается за счет тренировки дыхательных мышц. К этим мышцам относятся – диафрагма, межреберные мышцы и мышцы спины. Основная аудитория кому помогает ЛФК это пациенты с хроническим кашлем курильщика, ХОБЛ.
В результате этого уменьшится воспаление, одышка и затрудненное дыхание. Этот эффект получается за счет тренировки дыхательных мышц. К этим мышцам относятся – диафрагма, межреберные мышцы и мышцы спины. Основная аудитория кому помогает ЛФК это пациенты с хроническим кашлем курильщика, ХОБЛ.
Возможные последствия и осложнения обструктивного бронхита
При неправильном лечении обструкции в бронхах возможны серьезные осложнения. На первом месте стоит пневмония. Пневмония это острое инфекционное заболевание, которое приводит к быстрой гибели. Риск развития пневмонии при несвоевременно начатом или неправильном лечении высок. Для предотвращения развития пневмонии пациент должен обязательно обратиться к пульмонологу. Врач сможет провести диагностику — исключит пневмонию. Возможно, он назначит курс антибиотиков, не дожидаясь развития воспаления легких. Если температура тела не снижается более 3-4 дней или постоянно нарастает, кашель усиливается и появляется гнойная или бурая мокрота, то очень высока вероятность, что у вас пневмония.
На фоне бронхита возможно осложнение пневмоторакс — это разрыв плевры из-за сильного и интенсивного кашля. Это реанимационная ситуация. Пневмоторакс отмечается у пациентов с буллезной трансформацией, ХОБЛ, но часто встречаются случаи пневмоторакса на фоне длительного кашля. Бри длительно существующей обструкции и воспалении легочная ткань теряет свою эластичность, становиться жесткой. Ткань легких легко повреждается при кашле. Поэтому при появлении таких симптомов как внезапная одышка и боль в грудной клетке необходимо срочно получить консультацию пульмонолога.
Частые обострение обструктивного бронхита приводят возникновению или прогрессированию ХОБЛ — заболевания, приводящего к развитию дыхательной недостаточности и гибели человека.
Профилактика
Профилактика острого обструктивного процесса в бронхах тождественна профилактике гриппа и ОРВИ — это ежегодные, сезонные вакцинации от гриппа. В период наступления холодов в межсезонье необходимо избегать переохлаждений, контактов с уже заболевшими пациентами.
Для предотвращения обострений хронического обструктивного заболевания бронхов в первую очередь устранить внешние факторы, которые вызывают его – это курение табака, пыль на предприятиях, работа в шахте. Вакцинация от гриппа проводится ежегодно. Для пациентов с хроническим обструктивным бронхитом проводится вакцинация против пневмонии. Проводиться она один раз в 5 лет.
Важными элементами профилактики считается лечение на специальных респираторных курортах. Они есть в нашей стране – Крым. В Германии (Бад Райхенхалл), южное побережье Франции, побережье Италии. Основная задача пациента находящегося на курорте — активные физические упражнения на свежем воздухе.
Многие родители при виде высоких цифр на градуснике впадают в панику, вызывают скорую помощь, ищут возможность срочно показать ребенка врачу. Врач-педиатр Текутьева Ольга Николаевна рассказала – когда стоит волноваться из-за высокой температуры у ребенка и чем ему можно помочь до того, как его осмотрит специалист.
Содержание
Для исключения данной инфекции требуется очная консультация врача.</b> </p> <h3>Какой термометр лучше использовать для измерения температуры?</h3> <p>Существуют три типа термометров, применяемых для измерения температуры тела у ребенка:</p> <ul> <li>ртутный — самый распространённый термометр. Плюс его в том, что такой прибор измеряет температуру точнее других. Минус — в хрупкости. Это наименее предпочтительный способ измерения температуры у детей. Ртутный градусник легко разбить. Малыш может пораниться осколками. А ртуть опасна для здоровья;</li> <li>электронный — простой современный и удобный термометр. Именно он предпочтителен для детей. Минусом может стать его точность. Перед тем как использовать прибор по назначению, следует сравнить его показания с показаниями ртутного термометра. Провести несколько измерений обоими приборами у здорового, взрослого члена семьи. Если показания расходятся не более чем на 0,1°С, то такой термометр можно класть в домашнюю аптечку;</li> <li>инфракрасный — плюс такого термометра в том, что он точнее электронного. Быстро измеряет температуру. Его не нужно долго держать, а достаточно только приложить к коже на несколько секунд. Это очень удобно для малышей. А также для деток постарше, когда требуется измерить температуру во сне. Минус в цене — это самый дорогой вариант. Инфракрасные термометры бывают разные. Некоторые необходимо прижимать к коже, другие измеряют температуру на определенном расстоянии от поверхности. У таких термометров существуют насадки для измерения температуры в ухе, в полости рта, в прямой кишке.</li>
</ul>
<p>Для точности измерения важно правильно пользоваться термометром. Ртутный термометр необходимо плотно прижимать к коже. Его надо держать пока ртутный столбик не перестанет подниматься. У электронных термометров обычно есть звуковой сигнал конца измерения. Нужно обязательно его дождаться.</p>
<!— Yandex.RTB R-A-1796232-4 —>
<div»>
Быстро измеряет температуру. Его не нужно долго держать, а достаточно только приложить к коже на несколько секунд. Это очень удобно для малышей. А также для деток постарше, когда требуется измерить температуру во сне. Минус в цене — это самый дорогой вариант. Инфракрасные термометры бывают разные. Некоторые необходимо прижимать к коже, другие измеряют температуру на определенном расстоянии от поверхности. У таких термометров существуют насадки для измерения температуры в ухе, в полости рта, в прямой кишке.</li>
</ul>
<p>Для точности измерения важно правильно пользоваться термометром. Ртутный термометр необходимо плотно прижимать к коже. Его надо держать пока ртутный столбик не перестанет подниматься. У электронных термометров обычно есть звуковой сигнал конца измерения. Нужно обязательно его дождаться.</p>
<!— Yandex.RTB R-A-1796232-4 —>
<div»> 1. У грудничка до года из-за несовершенства системы терморегуляции повышение температуры тела может возникать как ответ на высокую температуру окружающей среды. Вегетативная нервная система у малышей не сформирована окончательно, потоотделение не совершенно, их организм не может так хорошо и быстро подстраиваться под условия окружающей среды, как у взрослых. Летом, причина — жаркая погода. Зимой – излишнее количество одежды.
Вегетативная нервная система у малышей не сформирована окончательно, потоотделение не совершенно, их организм не может так хорошо и быстро подстраиваться под условия окружающей среды, как у взрослых. Летом, причина — жаркая погода. Зимой – излишнее количество одежды.
2. Повышение температуры у грудничка может возникнуть, как реакция на проведенную вакцинацию. Обычно такое повышение бывает непродолжительным – один-два дня. Показатели на градуснике, при этом, не достигают слишком высоких цифр – до 38,5°С. Нет ничего страшного в такой реакции на прививку. Наоборот – это может говорить о том, что у малыша формируется крепкий иммунитет.
Обычно, такое состояние не требует от родителей никаких особенных действий. Просто уход и питье. Если при этом у ребенка наблюдается плохое самочувствие – температуру можно сбить так же, как и при любом другом состоянии. Если повышение температуры затянулось надолго, цифры на градуснике слишком высокие, или у малыша появились другие жалобы – необходима консультация педиатра.
Подробнее о поствакцинальных реакциях у детей читайте в нашей статье «Что может произойти с ребенком после прививки?«.
3. Иногда повышение температуры у ребенка связанно с нарушением работы нервной системы. При этом температура сохраняется длительно, не достигает высоких цифр и не влияет на общее самочувствие ребенка. Причиной такого повышения температуры являются травмы или перенесенные инфекции головного мозга. Например: сотрясения, ушибы головного мозга, менингиты или энцефалиты. Это состояние требует обращения к педиатру и неврологу, дополнительного обследования и специфического лечения.
4. Наиболее частой причиной высокой температуры у грудничка является инфекция. О ней мы поговорим подробнее.
Нужно помнить о том, что высокая температура при инфекции – это защитный механизм. В ответ на попадание вируса или бактерии в кровь, клетки нашего тела начинают вырабатывать пирогены (вещества, вызывающие повышение температуры тела, лихорадку). Они стимулируют определенные отделы нервной системы, ответственные за терморегуляцию. Нервные окончания этих отделов дают сосудам сигнал сократиться. Так организм сохраняет уже имеющееся тепло. Поэтому температурящий ребенок выглядит бледным.
Нервные окончания этих отделов дают сосудам сигнал сократиться. Так организм сохраняет уже имеющееся тепло. Поэтому температурящий ребенок выглядит бледным.
В это время мышечные ткани поступает сигнал для активной работы. Это позволяет организму производить большее количество тепла. Поэтому малыша знобит. Когда температура достигает оптимального уровня, по мнению нашей нервной системы, организм дает команду расширить сосуды. Кожа ребенка краснеет, дрожь прекращается, начинается потоотделение. Происходит это примерно при 38,5-39°С. Почему именно при таких цифрах?
Во-первых, при такой температуре вырабатываются медиаторы воспаления —вещества, которые в нашем организме ведут борьбу с инфекцией.
Выходит, что высокая температура – это совсем не страшно, а очень даже полезно во время инфекции. Если ребенок хорошо переносит повышенную температуру – можно не торопиться ее сбивать, а дать иммунной системе побороться с болезнью.
Домашние средства, осложнения, влияние на ребенка
Уровень эстрогена во время беременности повышается, что делает беременных женщин более склонными к сухому кашлю. Общий иммунитет беременных также снижается, что делает их уязвимыми к инфекциям, кашлю и частым приступам аллергии. В этой статье будут раскрыты причины кашля во время беременности, а также возможные домашние средства от этого состояния.
Общий иммунитет беременных также снижается, что делает их уязвимыми к инфекциям, кашлю и частым приступам аллергии. В этой статье будут раскрыты причины кашля во время беременности, а также возможные домашние средства от этого состояния.
Причины кашля во время беременности
На иммунную систему организма ложится дополнительная нагрузка по защите матери и ребенка во время беременности. Чтобы иммунная система могла эффективно справляться с дополнительной нагрузкой, требуется питательная и богатая иммунитетом диета. Если вы не едите питательную пищу в достаточном количестве или не высыпаетесь, ваш иммунитет может снизиться, подвергая вас различным инфекциям и аллергии.
Согласно исследованию, потенциальными причинами кашля во время беременности являются:
1. Гастроэзофагеальный рефлюкс (кислотный рефлюкс) горечь во рту. Это может произойти из-за экстраабдоминального давления во время беременности или из-за снижения физической активности и неправильного питания.
 Согласно исследованию, примерно у двух третей беременных женщин развивается расстройство желудка и кислотный рефлюкс. Это наиболее распространенная причина кашля во время беременности, на долю которой приходится почти 77 процентов причин.
Согласно исследованию, примерно у двух третей беременных женщин развивается расстройство желудка и кислотный рефлюкс. Это наиболее распространенная причина кашля во время беременности, на долю которой приходится почти 77 процентов причин. 2. Бронхиальная астма
Согласно исследованиям, бронхиальная астма является наиболее распространенным хроническим заболеванием, осложняющим почти от пяти до восьми процентов беременностей. Исследование выделяет гормональные и физические изменения как причины бронхиальной астмы во время беременности. Это вторая по распространенности причина кашля во время беременности, на долю которой приходится 12 процентов причин.
3. Бронхит
Это воспаление бронхиол, которое может возникнуть в результате респираторных вирусных инфекций во время беременности. Иммунитет снижается во время беременности, в результате чего беременные женщины подвергаются респираторным инфекциям, таким как простуда и бронхит. Согласно исследованию, врачи часто сталкиваются с бронхитом у беременных женщин. Это способствует 7 процентам всех причин кашля во время беременности.
Это способствует 7 процентам всех причин кашля во время беременности.
4. Аллергический ринит
Согласно исследованию, распространенность всех видов ринита во время беременности составляет от 10 до 30 процентов. Исследование определяет гормональный дисбаланс и ослабленный иммунитет как основные причины ринита во время беременности. Согласно другому исследованию, аллергический ринит представляет собой серьезную проблему для врачей при диагностике и лечении.
Домашние средства от кашля во время беременности
Из-за неправильного питания, недостаточного сна и физической активности ослабленный иммунитет является основной причиной инфекций и аллергии, приводящих к кашлю во время беременности. Во время беременности домашние средства от кашля должны включать в себя здоровое питание, богатое антиоксидантами, витаминами и минералами, такими как цинк.
Это также должно включать увеличение вашей физической активности в виде упражнений и йоги. Качественный сон является важным компонентом в повышении общего иммунитета. Вот некоторые из простых домашних средств от кашля во время беременности:
Вот некоторые из простых домашних средств от кашля во время беременности:
1. Продукты, богатые цинком
Согласно исследованиям, 80 процентов беременных женщин испытывают дефицит цинка. Цинк является важным минералом, необходимым для более сильного иммунитета .
2. Витамин С
Продукты, богатые витамином С, такие как киви, апельсины и помидоры, помогают борются с вызывающими инфекцию микроорганизмами и обеспечивают облегчение кашля при беременности.
3. Качественный сон
Согласно исследованию, качественный сон оказывает положительное влияние на несколько иммунных параметров . Это связано со снижением риска заражения и, следовательно, защищает вас от простуды и кашля во время беременности.
4. Лимон и черный перец
Чтобы уменьшить дискомфорт от кашля во время беременности, попробуйте пососать ломтик лимона, посыпав его порошком черного перца. Согласно исследованиям, черный перец равен 9.0043 необходим для облегчения дискомфорта при простуде , кашле и респираторных инфекциях.
Согласно исследованиям, черный перец равен 9.0043 необходим для облегчения дискомфорта при простуде , кашле и респираторных инфекциях.
5. Сырой чеснок
Согласно исследованиям, чеснок обладает множественными терапевтическими эффектами . Обеспечивает облегчение респираторных инфекций благодаря своему антимикробному действию. Вы должны съедать от 2 до 3 кусочков сырого чеснока (нарезанного на мелкие кусочки) во время еды, чтобы уменьшить симптомы кашля.
6. Мед и листья базилика
Согласно исследованиям, листья базилика (тулси) обладают многочисленными терапевтическими свойствами, включая иммуностимулирующие и противомикробные свойства. Добавляйте листья базилика в утренний чай или употребляйте его ежедневно, когда вам удобно, чтобы получить облегчение симптомов кашля .
7. Носите тканевую маску, чтобы избежать аллергенов
Во время беременности вы страдаете от снижения иммунитета и нарушения обмена веществ. Это приводит к повышенному риску аллергии. Следовательно, вы должны носить маску, предпочтительно из хлопчатобумажной ткани, чтобы избежать аллергенов, таких как пыль и другие загрязняющие вещества.
Это приводит к повышенному риску аллергии. Следовательно, вы должны носить маску, предпочтительно из хлопчатобумажной ткани, чтобы избежать аллергенов, таких как пыль и другие загрязняющие вещества.
8. Теплая вода и мед
Согласно исследованиям, мед является альтернативой антибиотикам при респираторных инфекциях, таких как кашель. Это идеальное домашнее средство для облегчения симптомов кашля во время беременности.
9. Смесь соли и теплой воды для полоскания горла
Согласно исследованию, полоскание горла солью и теплой водой или обычной водой является эффективным и экономичным способом облегчения симптомов кашля при беременности.
10. Регулярные физические упражнения
Физические упражнения e улучшают кровообращение и повышают иммунитет . Активность во время беременности предотвращает риск инфекций.
11. Гидратация
Согласно исследованию, обезвоживание во время беременности может увеличить риск запоров и повлиять на исходы беременности. Употребление достаточного количества воды держите Баланс минералов в организме и помогает организму бороться с инфекциями .
Употребление достаточного количества воды держите Баланс минералов в организме и помогает организму бороться с инфекциями .
12. Избегайте тяжелой пищи
Тяжелая пища во время беременности может увеличить риск кислотного рефлюкса, который еще больше усугубит симптомы кашля во время беременности.
13. Не вступайте в контакт с людьми, имеющими гриппоподобные симптомы
Вы должны избегать контакта с одеждой и полотенцами человека или вашего партнера, страдающих гриппоподобными симптомами. Это предотвратит заражение кашлем и простудой.
14. Зеленый чай
Согласно исследованию, потребление зеленого чая во время беременности может контролировать вес и изменять иммунный ответ . Потребление зеленого чая может облегчить кашель.
15. Золотое молоко
Согласно исследованию, молоко с куркумой является отличным источником антиоксидантов . Он обладает укрепляющими иммунитет свойствами, которые облегчат симптомы кашля во время беременности.
Он обладает укрепляющими иммунитет свойствами, которые облегчат симптомы кашля во время беременности.
К каким осложнениям может привести кашель во время беременности?
Кашель во время беременности может уменьшиться с помощью домашних средств и некоторых безрецептурных лекарств. Однако, если ее не лечить или игнорировать, она может обостриться и вызвать следующие осложнения:
#1 Нарушения сна
Чрезмерная сонливость из-за слабости в результате инфекции или невозможность заснуть из-за регулярного кашля и заложенности носа.
#2 Проблемы с мочеиспусканием
Кашель во время беременности может оказывать дополнительное давление на мочевой пузырь, заставляя беременную женщину задерживать мочу. Подтекание мочи может быть неприятным и негигиеничным.
#3 Влияние на ребенка
При отсутствии лечения кашель может усилиться, что приведет к физическому и психическому стрессу. В редких случаях это может повлиять на ребенка или общий исход беременности.
Влияют ли простуда и кашель во время беременности на ребенка?
Согласно исследованию, женщина, страдающая кашлем и простудой непосредственно перед родами или в первом триместре беременности , может родить ребенка с врожденными отклонениями . Однако при лечении нормальный кашель не вызывает изменений у ребенка . Это влияет только на иммунитет и физическое состояние матери, но не на развивающегося ребенка.
Когда следует обратиться к врачу?
Кашель во время беременности лечится правильными домашними средствами и отпускаемыми по рецепту лекарствами. Однако, если его игнорировать, оно может ухудшиться, и вы должны обратиться к врачу по поводу кашля при лечении беременности, если:
- Вы не можете спать или часто чувствуете сонливость
- Вы ничего не чувствуете при еде
- У вас 102-градусная лихорадка
- У вас стеснение в груди и боль при кашле
- У вас кровянистая слизь при кашле своевременное лечение домашними средствами и лекарствами, отпускаемыми по рецепту, не повлияет на исход беременности и здоровье вашего ребенка.
 Если вы заметили ухудшение симптомов, немедленно обратитесь к врачу.
Если вы заметили ухудшение симптомов, немедленно обратитесь к врачу. Ссылки
- Гэри А. Инкаудо, февраль 2006 г.; Диагностика и лечение аллергического ринита при беременности и в период лактации — https://pubmed.ncbi.nlm.nih.gov/16443148/
- Рябова М.А., Шумилова Н.А., 2016; Дифференциальная диагностика причин, вызывающих кашель у беременных — https://pubmed.ncbi.nlm.nih.gov/27500580/
Кашель и простуда при беременности
В этой статье
- Что вызывает простуду ?
- Не повредит ли моему ребенку, если я простужусь?
- Как определить, что это простуда, а не грипп?
- Как не простудиться?
- Как лечить простуду во время беременности?
Что вызывает простуду?
Существует более 200 вирусов, вызывающих симптомы простуды (Sexton and McClain 2019). Симптомы длятся около недели, хотя кашель может длиться до трех недель (Larson and File 2019, NICE 2016).

Поскольку простуду вызывает вирус, а не бактерия, антибиотики не помогут вам выздороветь (Larson and File 2019, NHS 2017a).
Иногда бактериальная инфекция горла, носовых пазух, ушей или грудной клетки может следовать за простудой (ICSI 2017, NICE 2016). При некоторых бактериальных инфекциях может потребоваться прием антибиотиков, поэтому, если ваши симптомы продолжают ухудшаться, обратитесь к врачу общей практики (Larson and File 2019, NICE 2016).
Всегда обращайтесь к своему терапевту, если у вас высокая температура или вы внезапно чувствуете одышку во время беременности (Larson and File 2019, West 2017).
Не повредит ли моему ребенку простуда?
Обычная простуда, хоть и неприятная для вас, не должна наносить вред вашему здоровью или здоровью вашего ребенка (Larson and File 2019).
Однако, если у вас поднимется температура на ранних сроках беременности, это может нанести вред вашему развивающемуся ребенку (Dreier et al 2014, Larson and File 2019).
 Регулярно проверяйте температуру и обратитесь к врачу, если температура выше 38 градусов C. Узнайте больше о безопасном лечении лихорадки во время беременности.
Регулярно проверяйте температуру и обратитесь к врачу, если температура выше 38 градусов C. Узнайте больше о безопасном лечении лихорадки во время беременности. Как определить, что это простуда, а не грипп?
Не всегда легко отличить простуду от гриппа. Из-за простуды вы чувствуете себя плохо, поэтому легко почувствовать, что вы заболели гриппом.
Cold Flu Comes on more slowly, over a couple of days Comes on quickly, within a few hours Usually affects just your nose and throat Affects more чем нос и горло Симптомы включают боль в горле, насморк, чихание и кашель Симптомы могут быть похожими на простуду с дополнительными болями, диареей, рвотой, лихорадкой и усталостью Может вызывать недомогание в течение нескольких дней, но обычно вы можете вести нормальный образ жизни не так часто, у вас также могут быть другие симптомы простуды, включая легкую лихорадку и головную боль (NICE 2016). 
Если вас беспокоит коронавирус, узнайте, каковы симптомы, как он может повлиять на вас и вашего ребенка и что делать дальше.
Как избежать простуды?
Не всегда можно избежать простуды. Вы, вероятно, подхватите один из них во время беременности, потому что простудиться от двух до трех раз в год нормально (NICE 2016, Sexton and McClain 2019). Маленькие дети простужаются еще чаще, и если вы находитесь рядом с ними, вы можете заболеть простудой чаще (NICE 2016, Sexton and McClain 2019).
Вы, скорее всего, подхватите вирус, если прикоснетесь к человеку, который простудился, или к объекту, с которым он недавно прикасался, например, к телефону или дверной ручке, а затем коснетесь своего носа или глаз (ICSI 2017, NHS 2017a , Секстон и Макклейн, 2020 г.). Таким образом, соблюдение правил гигиены действительно может помочь предотвратить дальнейшее распространение простуды.
Старайтесь следовать этим советам по гигиене:
- Чаще мойте руки теплой водой с мылом.

- Не прикасайтесь к носу или глазам, так как вирусы часто попадают в организм таким путем.
- Попросите окружающих попрактиковаться в «поймай, выкинь, убей». При кашле и чихании используйте салфетку, выбросьте ее и вымойте руки.
- Регулярно очищайте поверхности дома и на работе.
- Не делитесь столовыми приборами, чашками или тарелками с простуженными людьми.
- Не пользуйтесь общими полотенцами — используйте свои или бумажные полотенца, чтобы высушить руки.
(NHS 2017)
Если возможно, держитесь подальше от тех, у кого очевидная простуда. Однако полностью избежать простуды сложно, так как люди становятся заразными за несколько дней до появления симптомов (NHS 2017).
Ежедневный прием добавки с витамином С не предотвратит простуду, но может сделать ее менее серьезной и продлится меньше времени (Hemilä and Chalker 2013).
Пищевые добавки для беременных
Существует так много витаминов для беременных, что трудно решить, с чего начать.
 Узнайте, что вам действительно нужно. Больше видео о беременности
Узнайте, что вам действительно нужно. Больше видео о беременности Здоровый образ жизни с низким уровнем стресса, правильным питанием, регулярными физическими упражнениями и достаточным количеством сна обеспечат вам наилучшую возможную защиту от простуды (Sexton and McClain, 2019). Пока вы хорошо питаетесь, вы должны получать все необходимые витамины и минералы из своего рациона. Но если вы не уверены, что получаете то, что вам нужно, спросите свою акушерку о приеме добавки для беременных.
Травяные средства, такие как эхинацея или бузина, часто используются для предотвращения или сокращения времени простуды. Но нет много убедительных доказательств того, что они работают, и большинство экспертов в любом случае советуют не использовать их во время беременности (Holst et al 2014, Saper 2019, Sexton and McClain 2020). Более подробно вы можете прочитать в нашей статье о фитопрепаратах при беременности.
Как лечить простуду во время беременности?
Антибиотики не помогут при простуде (Larson and File 2019, NICE 2016).
 Расслабьтесь, отдыхайте, когда чувствуете усталость, хорошо питайтесь и пейте много воды, чтобы избежать обезвоживания (NICE 2016).
Расслабьтесь, отдыхайте, когда чувствуете усталость, хорошо питайтесь и пейте много воды, чтобы избежать обезвоживания (NICE 2016). Лечение заложенности носа
Заложенность носа — неприятность. Вы можете попробовать вдыхать пар или использовать назальный спрей с соленой водой, чтобы облегчить симптомы (Larson and File 2019, NICE 2016). Считается, что некоторые паровые растирания безопасны для использования во время беременности (UKTIS 2019), поэтому попросите своего фармацевта порекомендовать их.
Если вы хотите принимать какие-либо противоотечные лекарства во время беременности, всегда сначала проконсультируйтесь с фармацевтом или врачом, поскольку они часто не рекомендуются при беременности (Larson and File 2019)., Национальная служба здравоохранения, 2019 г.). Деконгестанты доступны в различных формах, включая назальные спреи, капли и таблетки, и они действуют, вызывая сужение кровеносных сосудов. Это помогает облегчить заложенность носа или насморк, но они также могут сузить кровеносные сосуды вашей плаценты (UKTIS 2019b).
 Некоторые деконгестанты также были связаны с врожденными дефектами при использовании в первом триместре (Larson and File 2019, Stanley et al 2019).
Некоторые деконгестанты также были связаны с врожденными дефектами при использовании в первом триместре (Larson and File 2019, Stanley et al 2019). Многие универсальные средства от простуды, которые вы покупаете без рецепта, содержат комбинацию ингредиентов, в том числе противоотечное средство, поэтому всегда обращайтесь за профессиональным советом, прежде чем принимать их во время беременности (NICE 2016).
Лечение кашля или боли в горле
Чтобы успокоить кашель, вы можете попробовать средства, рекомендованные для детей, такие как мед и лимон, смешанные с горячей водой (NHS 2017b, NICE 2016). При боли в горле может помочь полоскание соленой водой (NHS 2017a, NICE 2016). Лекарства от кашля помогают уменьшить кашель, но не останавливают его полностью (Larson and File 2019, NHS 2017b). Вы можете попробовать простое лекарство от кашля на основе глицерина. Если вы хотите использовать сироп от кашля или леденец, попросите фармацевта порекомендовать вам безопасный для беременных.

Лечение лихорадки
Вы можете снизить температуру с помощью парацетамола, так как его безопасно принимать во время беременности (Larson and File 2019, NHS 2018a). Следуйте инструкциям по дозировке на упаковке и, как и все лекарства во время беременности, принимайте его в течение как можно более короткого промежутка времени (NHS 2018a).
Лечение головной боли
Хотя парацетамол часто рекомендуется для облегчения боли (Larson and File 2019, NHS 2018a), это не обязательно основано на надежных доказательствах (Moore et al 2015, Moore 2016, NICE 2015). Если у вас болит голова, пейте много жидкости и больше отдыхайте, чтобы это прошло (NHS 2018c).
Если вы находитесь в первом или втором триместре, поговорите со своим фармацевтом или врачом, прежде чем принимать ибупрофен, поскольку обычно это не рекомендуется (NHS 2018b). Вы не должны принимать ибупрофен в третьем триместре, поскольку известно, что в это время он небезопасен для вашего ребенка (NHS 2018b).

Если вы принимали противоотечное средство или ибупрофен до того, как узнали, что беременны, постарайтесь не волноваться. Риски очень малы (NHS 2018b, OTIS 2020), и маловероятно, что это повлияет на вашего ребенка. Расскажите об этом своему врачу общей практики или акушерке, и они смогут посоветовать и успокоить вас.
Если вы не можете избавиться от заложенного носа, это может быть побочным эффектом ваших гормонов беременности, а не простудой. Узнайте больше о заложенности носа при беременности (рините беременных).
Каталожные номера
Дрейер Дж. В., Андерсен А. М., Берг-Бекхофф Г. 2014. Систематический обзор и метаанализ: лихорадка во время беременности и влияние на здоровье потомства. Pediatrics 133(3):e674-88
Hemilä H, Chalker E. 2013. Витамин С для профилактики и лечения простуды. Кокрановская база данных систематических обзоров (1):CD000980. onlinelibrary.wiley.com [По состоянию на август 2020 г.
 ]
] Holst L, Havnen GC, Nordeng H. 2014. Эхинацея и бузина — следует ли их использовать против инфекций верхних дыхательных путей во время беременности? Front Pharmacol 5:31. [По состоянию на август 2020 г.]
ICSI. 2017. Диагностика и лечение респираторных заболеваний у детей и взрослых. Институт усовершенствования клинических систем. www.uptodate.com [По состоянию на август 2020 г.]
Ларсон Л., File TM. 2019. Лечение респираторных инфекций у беременных. Обновлено. www.uptodate.com [По состоянию на август 2020 г.]
Li S, Yue J, Dong BR, et al. 2013. Ацетаминофен (парацетамол) от простуды у взрослых. Кокрановская база данных систематических обзоров (7): CD008800. www.cochranelibrary.com [По состоянию на август 2020 г.]
Moore RA, Derry S, Wiffen PJ, et al. 2015. Обзорный обзор: сравнительная эффективность перорального приема ибупрофена и парацетамола (ацетаминофена) при острой и хронической боли.
 Eur J Pain 19(9):1213-23. onlinelibrary.wiley.com [По состоянию на август 2020 г.]
Eur J Pain 19(9):1213-23. onlinelibrary.wiley.com [По состоянию на август 2020 г.] Мур А. 2016. Парацетамол: широко используется и в значительной степени неэффективен. Очевидно, Кокрейн. www.evidentlycochrane.net [По состоянию на август 2020 г.]
NHS. 2017а. Простуда. NHS, Health AZ. www.nhs.uk [По состоянию на август 2020 г.]
NHS 2017b. Кашель. NHS Choices, Health AZ. www.nhs.uk [По состоянию на август 2020 г.]
NHS. 2018а. Могу ли я принимать парацетамол во время беременности? NHS, Общие вопросы о здоровье, Беременность. www.nhs.uk [По состоянию на август 2020 г.]
NHS. 2018б. Могу ли я принимать ибупрофен во время беременности? NHS, Общие вопросы о здоровье, Беременность. www.nhs.uk [По состоянию на август 2020 г.]
NHS. 2018г. Головные боли при беременности. NHS, Здоровье от А до Я, Беременность. www.nhs.uk [По состоянию на август 2020 г.]
NHS. 2019. Деконгестанты.
 NHS, Health AZ. www.nhs.uk [По состоянию на август 2020 г.]
NHS, Health AZ. www.nhs.uk [По состоянию на август 2020 г.] NICE. 2015. Анальгезия – боль от легкой до умеренной. Национальный институт здравоохранения и передового опыта, Клинические сводки знаний. cks.nice.org.uk [По состоянию на август 2020 г.]
NICE. 2016. Простуда. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на август 2020 г.]
NICE. 2019. Грипп — сезонный. Национальный институт здравоохранения и передового опыта, резюме клинических знаний. cks.nice.org.uk [По состоянию на август 2020 г.]
Saper RB. 2019. Клиническое применение эхинацеи. Обновлено. www.uptodate.com [По состоянию на август 2020 г.]
Sexton DJ, McClain MT. 2019. Простуда у взрослых: диагностика и клиника. Обновлено. www.uptodate.com [По состоянию на август 2020 г.]
Sexton DJ, McClain MT. 2020. Простуда у взрослых: лечение и профилактика. Обновлено.
 www.uptodate.com [По состоянию на август 2020 г.]
www.uptodate.com [По состоянию на август 2020 г.] Stanley AY, Durham CO, Sterrett JJ, et al. 2019. Безопасность безрецептурных препаратов при беременности. MCN Am J Медсестры матери и ребенка 44(4):196-205. Nursing.ceconnection.com [По состоянию на август 2020 г.]
UKTIS. 2019а. Эфирные масла. Информационная служба тератологии Великобритании, Bumps. www.medicinesinpregnancy.org [По состоянию на август 2020 г.]
UKTIS. 2019б. Деконгестанты. Информационная служба тератологии Великобритании, Bumps. www.medicinesinpregnancy.org [По состоянию на август 2020 г.]
West M. 2017. Беременность — тревожные симптомы. ГП. www.gponline.com [По состоянию на август 2020 г.]
Показать ссылки Скрыть ссылки
Лечение простуды или гриппа во время беременности
Лечение простуды или гриппа во время беременностиМедицинский обзор Майкла Вебера, доктора медицинских наук — Редакция Healthline от 17 июля 2015 г.
Поделиться на PinterestМы включаем продукты, которые мы считаем полезными для наших читателей.
 Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс. Когда вы беременны, все, что с вами происходит, может повлиять не только на ваше тело, но и на плод. Это может усложнить борьбу с болезнью. До беременности, если вы простудились или заболели гриппом, возможно, вы принимали безрецептурные противоотечные средства. Теперь, когда вы беременны, вы можете задаться вопросом, безопасно ли это. Хотя лекарства могут облегчить ваши симптомы, некоторые из них могут нанести вред развивающемуся плоду. Но лечение простуды или гриппа во время беременности не должно вызывать стресса, и вы можете принимать многие лекарства во время беременности.
Лекарства
По мнению большинства акушеров-гинекологов, лучше избегать приема всех лекарств в первые
12 недельбеременности. Это критическое время для развития жизненно важных органов плода. Рекомендуется поговорить с врачом, если вы беременны или пытаетесь забеременеть и в настоящее время принимаете лекарства или планируете принимать лекарства.
 Некоторые лекарства считаются безопасными после 12 недель беременности. К ним относятся:
Некоторые лекарства считаются безопасными после 12 недель беременности. К ним относятся: - ментол для местного применения
- полоски для носа
- леденцы или леденцы от кашля
- ацетаминофен (тайленол) от болей, болей и лихорадки
- средство от кашля на ночь
- отхаркивающее средство днем
- карбонат кальция (Mylanta, Tums) или аналогичные лекарства , тошнота или расстройство желудка
- простой сироп от кашля
- декстрометорфан (Robitussin) и декстрометорфан-гвайфенезин (Robitussin DM) сиропы от кашля
Избегайте комплексных препаратов, сочетающих ингредиенты для устранения многих симптомов. Вместо этого выберите одно лекарство для симптомов, с которыми вы имеете дело. Вам также следует избегать следующих лекарств во время беременности, если ваш врач не рекомендует их принимать. Они увеличивают риск возникновения проблем:
- aspirin (Bayer)
- ibuprofen (Advil, Motrin)
- naproxen (Aleve, Naprosyn)
- codeine
- Bactrim, an antibiotic
Home remedies for cold and flu during pregnancy
When you get больны во время беременности, ваши первые шаги должны быть следующими:
- Много отдыхайте.

- Пейте много жидкости.
- Полощите горло теплой соленой водой, если у вас болит горло или кашель.
Если ваши симптомы ухудшаются, вы можете попробовать:
- солевые назальные капли и спреи для разжижения носовой слизи и успокоения воспаленных тканей носа
- дышать теплым влажным воздухом, чтобы уменьшить заложенность носа;
- куриный бульон поможет снять воспаление и уменьшить заложенность носа, отпариватель для лица, распылитель горячего тумана или даже горячий душ
- добавление меда или лимона в теплую чашку чая без кофеина поможет облегчить боль в горле
- холодные компрессы для облегчения боли в пазухах
Это простуда или грипп?
Простуда и грипп имеют много общих симптомов, таких как кашель и насморк. Тем не менее, несколько различий могут помочь вам отличить их друг от друга. Если ваши симптомы в целом слабо выражены, то, скорее всего, у вас простуда.
 Кроме того, озноб и усталость более вероятны при гриппе.
Кроме того, озноб и усталость более вероятны при гриппе. Что вы можете сделать, чтобы снизить риск
Когда вы беременны, иммунная система вашего организма ослабевает, чтобы предотвратить отторжение плода. Но это также делает вас более уязвимыми для вирусных и бактериальных инфекций. Беременным тоже
чаще, чем небеременные люди их возраста, имеют осложнения гриппа. Эти осложнения могут включать пневмонию, бронхит или инфекции носовых пазух. Прививка от гриппа может снизить риск заражения и осложнений. Другие меры, которые вы можете предпринять, чтобы снизить риск заболеть, включают:
- частое мытье рук
- достаточное количество сна
- правильное питание
- избегание тесных контактов с больными родственниками или друзьями
- регулярные физические упражнения
- снижение стресса
Когда мне следует позвонить своему врачу?
Хотя в большинстве случаев простуда не вызывает проблем у плода, к гриппу следует относиться более серьезно.
 Осложнения гриппа увеличивают риск преждевременных родов и врожденных дефектов. Немедленно обратитесь за медицинской помощью, если вы испытываете следующие симптомы:
Осложнения гриппа увеличивают риск преждевременных родов и врожденных дефектов. Немедленно обратитесь за медицинской помощью, если вы испытываете следующие симптомы: - головокружение
- затрудненное дыхание
- боль или давление в груди
- вагинальное кровотечение
- спутанность сознания
- сильная рвота
- высокая температура, которая не снижается ацетаминофеном
- снижение подвижности плода
CDCрекомендует немедленное лечение беременных с гриппоподобными симптомами противовирусными препаратами. Позвоните своему врачу, если у вас есть какие-либо вопросы или вы не уверены, что ваши симптомы вызывают беспокойство.
Еда на вынос
Заболевание во время беременности может быть особенно неприятным, и вы можете задаться вопросом, безопасно ли принимать безрецептурные препараты для облегчения симптомов.
 Как правило, врачи рекомендуют избегать приема лекарств в первые 12 недель беременности. Если вы в настоящее время принимаете лекарства от какого-либо заболевания или прошло 12 недель, и вы хотите принять что-то, чтобы уменьшить симптомы простуды или гриппа, рекомендуется поговорить с врачом о том, что безопасно и чего вам следует избегать.
Как правило, врачи рекомендуют избегать приема лекарств в первые 12 недель беременности. Если вы в настоящее время принимаете лекарства от какого-либо заболевания или прошло 12 недель, и вы хотите принять что-то, чтобы уменьшить симптомы простуды или гриппа, рекомендуется поговорить с врачом о том, что безопасно и чего вам следует избегать. Последний медицинский осмотр 9 марта 2017 г. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Эребара, А., Боззо, П., Эйнарсон, А., и Корен, Г. (2008). Лечение простуды во время беременности.
ncbi.nlm.nih.gov/pmc/articles/PMC2377219/ - Грипп и беременность. (2022).
cdc.gov/flu/highrisk/pregnant.htm - Осложнения беременности. (2017). (2000). Куриный бульон ингибирует хемотаксис нейтрофилов in vitro.
ncbi.nlm.nih.gov/pubmed/11035691 - Прием лекарств во время беременности.
 (2018).
(2018).
onlinelibrary.wiley.com/doi/10.1111/jmwh.12765
Медицинское заключение Майкла Вебера, доктора медицинских наук — Редакция The Healthline 17 июля 2015 г. Не болейте гриппом и простудой одновременно
Исследователи говорят, что вирусы простуды и гриппа могут мешать друг другу в организме человека, предотвращая одновременное заболевание обоими заболеваниями.
ПОДРОБНЕЕ
Ранние симптомы гриппа
Медицинское заключение Stacy Sampson, D.O.
Во время сезона гриппа першение в горле, боли в теле или усталость могут сигнализировать о появлении вируса гриппа. Обнаружение ранних симптомов гриппа может помочь…
ПОДРОБНЕЕ
Инфографика: Когда обращаться к врачу по поводу гриппа
Медицинский обзор Дэниела Мюррелла, доктора медицины.
Если у вас появились симптомы гриппа, вы можете просто остаться дома, больше отдыхайте и пейте больше жидкости.
 Но в некоторых случаях это…
Но в некоторых случаях это… ПОДРОБНЕЕ
Сезон гриппа: важность прививки от гриппа
Медицинское заключение Майкла Вираты, доктора медицины
Прививка от гриппа — единственный лучший способ избежать заражения гриппом. Узнайте, какой тип вакцины против гриппа лучше всего подходит для вас.
ПОДРОБНЕЕ
Как справиться со школьными больничными
Медицинское заключение Тайлера Уокера, доктора медицины
Используйте это руководство, чтобы решить, следует ли вашему ребенку взять больничный в школе.
ПОДРОБНЕЕ
Джейсон Александр: Ядда, Ядда, Ядда … Сделайте прививку от гриппа
Актер «Сайнфелда» говорит, что его мать будет очень гордиться его новой ролью лица кампании по повышению осведомленности о важности получения…
ПОДРОБНЕЕ
Сезон гриппа может начаться раньше: когда лучше сделать прививку?
Сезон гриппа в Австралии начался в начале этого сезона, и эксперты говорят, что Соединенные Штаты могут оказаться в такой же ситуации этой осенью и зимой
ПОДРОБНЕЕ
Универсальная вакцина против гриппа приближается к реальности по мере начала испытаний фазы 1
В настоящее время проходит испытания новая форма противогриппозной вакцины, которая поможет защитить от всех форм гриппа.
 Национальные институты здравоохранения недавно…
Национальные институты здравоохранения недавно… ПОДРОБНЕЕ
Упражнения могут повысить ваш иммунный ответ на прививку от гриппа снова болен
ПОДРОБНЕЕ
8 способов укрепить иммунную систему, если вам за 65 может сделать, чтобы укрепить вашу иммунную систему и помочь предотвратить вирусы, такие как грипп, вызывающие осложнения.
ПОДРОБНЕЕ
лекарств, безопасных для беременных?
907:45 Среднеатлантический уход за женщинами Акушерство
Когда вы беременны, ваша иммунная система не работает на полную мощность, что на самом деле хорошо, потому что она защищает вашего растущего ребенка и не позволяет вашему телу думать, что плод является незваным гостем.
 Однако у этого есть и обратная сторона: ваш организм не может так же эффективно защищаться от вирусов, вызывающих простуду. Это может сделать вас уязвимыми для сопутствующих симптомов, включая заложенность носа, кашель и боль в горле.
Однако у этого есть и обратная сторона: ваш организм не может так же эффективно защищаться от вирусов, вызывающих простуду. Это может сделать вас уязвимыми для сопутствующих симптомов, включая заложенность носа, кашель и боль в горле. Поскольку мы приближаемся к сезону простуды и гриппа, вы можете заболеть простудой, и хотя вы можете быть уверены, что ваш ребенок не испытывает ни одной из них, вы хотите быстро и безопасно избавиться от симптомов. В то время как простуда в основном вызывает дискомфорт и раздражение, лучше всего справиться с небольшим дополнительным отдыхом, питьем и терпением, вы можете искать лекарства от простуды, чтобы облегчить свои симптомы. Мы рекомендуем позвонить своему акушеру-гинекологу, чтобы он мог направить вас в правильном направлении с точки зрения лекарств от простуды, которые считаются безопасными во время беременности. Вот наши собственные рекомендации о том, что делать, если вы заболели во время беременности.
Симптомы простуды во время беременности
Как правило, простуда начинается с боли или першения в горле, которая длится около дня или двух, после чего постепенно появляются другие симптомы, которые могут включать:
- Чихание
- Легкая усталость
- Насморк, затем заложенность носа
- Сухой кашель, особенно после окончания простуды, который может продолжаться в течение недели или более после того, как другие симптомы в основном исчезли
- Субфебрильная температура обычно ниже 100 градусов по Фаренгейту
Симптомы простуды обычно длятся от 10 до 14 дней.
 Однако, если ваши симптомы сохраняются дольше этого периода времени или вам кажется, что они постепенно ухудшаются, вам следует поговорить со своим лечащим врачом, чтобы он мог убедиться, что это не переросло в нечто более серьезное, например, в инфекцию или грипп.
Однако, если ваши симптомы сохраняются дольше этого периода времени или вам кажется, что они постепенно ухудшаются, вам следует поговорить со своим лечащим врачом, чтобы он мог убедиться, что это не переросло в нечто более серьезное, например, в инфекцию или грипп. Простуда или грипп?
Лучший способ отличить простуду от гриппа — это принять во внимание типичные симптомы.
- Простуда мягче гриппа. Его симптомы проявляются постепенно, и, как правило, у вас может быть только низкая температура или ее отсутствие. Обычно начинается с боли в горле, которая проходит через день или два, простуда заканчивается основными симптомами насморка и кашля.
- Грипп, обычно называемый гриппом, протекает тяжелее и начинается более внезапно, чем простуда. Симптомы включают высокую температуру (обычно 101-104 градуса по Фаренгейту или выше), головную боль, озноб, боль в горле, которая обычно усиливается на второй или третий день, сильную болезненность мышц и общее чувство слабости и усталости.
 Эти симптомы, наряду с чиханием и кашлем, могут длиться пару недель или дольше.
Эти симптомы, наряду с чиханием и кашлем, могут длиться пару недель или дольше.
Что делать, если вы простудились во время беременности
Прежде чем обратиться к медицине, есть несколько эффективных средств от простуды, которых не найти на аптечной полке. Вот способы облегчить симптомы и быстро почувствовать себя лучше:
- Продолжайте есть. Обычно при простуде аппетит отсутствует, но во время болезни и беременности важно соблюдать здоровую диету.
- Отдых: Хотя это не обязательно сократит продолжительность простуды, вашему телу нужен отдых. Сон может оказаться немного трудным, когда он болеет простудой. Дышите легче, приподняв голову с помощью нескольких подушек. Носовые полоски также могут помочь, поскольку они мягко открывают носовые ходы. Их легко найти, они продаются без рецепта и не содержат наркотиков.
- Оставайтесь активными: если можете, выполняйте легкие или умеренные упражнения, безопасные для беременных. Это поможет вашему телу быстрее бороться с простудой.

- Пейте много жидкости: симптомы простуды, такие как чихание, насморк и лихорадка, заставляют ваше тело терять жидкости, которые необходимы вам и вашему ребенку. Теплые напитки, такие как чай с медом (который помогает подавить сухой кашель) или горячий суп с бульоном, успокаивают ваши симптомы, а холодная вода и соки также хорошо работают.
- Ешьте продукты с витамином С. Такие продукты, как цитрусовые, помидоры, сладкий перец, брокколи, шпинат, дыня, киви и красная капуста, содержат витамин С, который поможет укрепить вашу иммунную систему.
- Получайте больше цинка: Беременные женщины должны стараться получать 11-15 миллиграммов цинка каждый день, включая цинк в витаминах для беременных. Такие продукты, как индейка, говядина, яйца, йогурт, зародыши пшеницы, овсянка и свинина, также помогут укрепить вашу иммунную систему.
- Используйте увлажнитель: сухая погода в вашем доме может усугубить ваши симптомы, поэтому использование увлажнителя холодного или теплого воздуха ночью может действительно помочь.

- Используйте солевые капли для носа, ополаскиватели и спреи. Все они могут помочь увлажнить носовые ходы, и они не содержат лекарств, поэтому их можно безопасно использовать во время беременности. Однако мы рекомендуем избегать использования нети-потов, так как они могут распространять микробы.
- Полоскание горла теплой соленой водой. Полоскание горла теплой соленой водой может облегчить першение в горле и помочь контролировать кашель.
Лекарства, безопасные для приема беременными женщинами при простуде
Прежде чем брать лекарства из аптечки, возьмите телефон и позвоните своему акушеру-гинекологу, чтобы обсудить рекомендуемые средства от простуды во время беременности. Вот лекарства от простуды, которые, как правило, безопасны во время беременности.
Ацетаминофен
Прием ацетаминофена, такого как Тайленол, может помочь на короткое время уменьшить головные боли и боли в теле и сбить лихорадку.
Лекарство от кашля
Отхаркивающие средства, такие как Mucinex, средства от кашля, такие как Robitussin, паровые растирания, такие как Vicks VapoRub, и леденцы от кашля считаются безопасными во время беременности.
 Но опять же, обязательно проконсультируйтесь со своим акушером-гинекологом о безопасных дозировках.
Но опять же, обязательно проконсультируйтесь со своим акушером-гинекологом о безопасных дозировках. Назальные спреи
Обычные солевые капли и спреи безопасны и могут помочь увлажнить нос и очистить его от заложенности. Большинство назальных спреев, содержащих стероиды, также безопасны, но вам следует проконсультироваться с врачом о торговых марках и дозировке.
Антигистаминные препараты
Бенадрил и Кларитин, как правило, безопасны во время беременности, но, как обычно, проконсультируйтесь с врачом, так как некоторые не рекомендуют их использовать в первом триместре.
Лекарства, которых следует избегать во время беременности
Всегда консультируйтесь со своим врачом или акушером-гинекологом, прежде чем принимать какие-либо лекарства (рецептурные, безрецептурные или гомеопатические), особенно следующие.
- Обезболивающие и жаропонижающие средства, такие как аспирин, ибупрофен и напроксен, могут вызывать осложнения беременности, особенно если их принимать в третьем триместре.

- Деконгестанты, такие как Sudafed и DayQuil, как правило, не рекомендуются после первого триместра и только в ограниченном количестве.
- Избегайте нестероидных назальных спреев, содержащих оксиметазолин.
- Не принимайте дополнительные витамины или лечебные травы без медицинского разрешения.
Как бороться с сухим кашлем во время беременности? – Neeva Baby
При нормальных обстоятельствах кашель причиняет человеку небольшой дискомфорт. Когда женщина беременеет, простой дискомфорт, такой как кашель, также может вызвать у нее серьезные проблемы.
Кашель во время беременности испортил счастливые дни беременности? Вас беспокоит влияние сухого кашля во время беременности на здоровье плода? Если вы ответили на приведенные выше вопросы «да», прочтите статью ниже — это все, что вам нужно!
Что такое сухой кашель при беременности?
Сухой (непродуктивный) кашель – это кашель без выделения слизи в горле.
 Это осложнение у женщин приводит ко многим проблемам, включая нарушения сна и недержание мочи. Сухой кашель в последнем триместре беременности вызывает одышку. Слабость и усталость также являются другими проблемами, связанными с сухим кашлем во время беременности.
Это осложнение у женщин приводит ко многим проблемам, включая нарушения сна и недержание мочи. Сухой кашель в последнем триместре беременности вызывает одышку. Слабость и усталость также являются другими проблемами, связанными с сухим кашлем во время беременности. Чем отличается сухой кашель от влажного?
Единственная разница между сухим и влажным кашлем заключается в отсутствии мокроты и выделений при сухом кашле. Другими словами, сухой кашель — это способ организма вывести вредные вещества из легких и носовых ходов. Это может произойти, когда у кого-то есть аллергия или он подвергается воздействию чего-то, что вызывает у него заболевание.
Почему беременные женщины более уязвимы к сухому кашлю во время беременности?
Беременные женщины более подвержены кашлю по разным причинам, наиболее важной из которых является повышенный уровень эстрогена во время беременности. С другой стороны, иммунная система во время беременности ослабляется, чтобы предотвратить вред плоду, что делает будущих матерей более уязвимыми для кашля и аллергии.

Что вызывает сухой кашель при беременности?
Существует несколько причин сухого кашля во время беременности, некоторые из наиболее важных из них:
Аллергия: Чем слабее иммунная система, тем больше она подвержена аллергии. Однако наличие этого осложнения не влияет на плод. Вирусы могут проникать в организм через нос или рот и вызывать такие проблемы, как затрудненное дыхание или сухой кашель.
Астма: Сухой кашель является одним из симптомов астмы, который также наблюдается у беременных женщин, страдающих астмой, наряду с одышкой.
Бронхиальный спазм: сокращение бронхиол (мелких дыхательных путей легких, также известных как бронхи) может привести к сухому кашлю. Шерсть домашних животных, воздействие холодной погоды, химические загрязнители и курение являются одними из триггеров бронхоспазма.
Гестационный ринит: Ринит является одним из наиболее частых осложнений беременности, вызывающим воспаление слизистой оболочки носа, приводящее к сухому кашлю во время беременности.

Слабая иммунная система: Ослабленная иммунная система предрасполагает беременных женщин к различным аллергиям и инфекциям, что приводит к сухому кашлю.
Изжога: Кислотный рефлюкс или изжога является распространенным осложнением беременности, которое может привести к сухому кашлю у беременных женщин.
Симптомы сухого кашля при беременности
К наиболее важным симптомам, наблюдающимся при сухом кашле при беременности, относятся следующие:
- Свистящее дыхание и заложенность носа
- Тошнота
- Бессонница и другие нарушения сна
Домашние средства от кашля во время беременности
Соблюдение здоровой диеты, богатой витаминами и минералами, является одним из лучших способов лечения кашля у беременных. Потребление продуктов, богатых цинком, также играет важную роль в лечении сухого кашля за счет укрепления иммунной системы. Достаточное количество воды в течение дня и употребление в пищу продуктов, богатых витамином С, таких как киви, помидоры, апельсины и грейпфруты, являются эффективными средствами от сухого кашля.
 Лекарства от кашля (сироп) — еще один метод лечения кашля и боли в горле во время беременности.
Лекарства от кашля (сироп) — еще один метод лечения кашля и боли в горле во время беременности. Другие средства защиты включают:
- Повышение влажности в вашем доме с помощью увлажнителя
- Употребление теплых жидкостей, таких как травяной чай или куриный суп
- Избегайте раздражителей, таких как дым, пыль и резкие запахи
- Полоскание горла соленой водой несколько раз в день
Эффективны ли вакцины для предотвращения сухого кашля во время беременности?
Некоторые вакцины, такие как гепатит В и сезонный грипп, разрешены для предотвращения этих заболеваний во время беременности и эффективно предотвращают кашель. Гепатит В, который имеет сходные начальные симптомы с простудой и проявляется лихорадкой и кашлем, является высококонтагиозным заболеванием, передающимся от матери к плоду. Получение вакцины против гриппа также защищает здоровье матери и плода в этот период.
Влияет ли сухой кашель при беременности на здоровье плода?
Короткий ответ — нет.
 На самом деле сухой кашель вызван ослаблением иммунной системы матери и никак не влияет на плод. С другой стороны, плацента защищает плод от многих болезней. Однако отсутствие лечения простуды, гриппа и кашля во время беременности в течение длительного времени может повлиять на когнитивное развитие плода и привести к врожденным дефектам.
На самом деле сухой кашель вызван ослаблением иммунной системы матери и никак не влияет на плод. С другой стороны, плацента защищает плод от многих болезней. Однако отсутствие лечения простуды, гриппа и кашля во время беременности в течение длительного времени может повлиять на когнитивное развитие плода и привести к врожденным дефектам. Соблюдая здоровую диету и регулярно посещая врача, вы можете предотвратить многие из этих проблем.
Каковы осложнения сухого кашля при беременности?
Сухой кашель при беременности, если его вовремя не лечить, приводит к следующим проблемам и осложнениям:
- Бессонница и другие нарушения сна очень часто встречаются у людей с сухим кашлем. Кашель ослабляет организм, а бессонница усугубляет состояние.
-
Недержание мочи – одно из самых частых и неприятных осложнений беременности. В этот период растущая матка оказывает давление на мочевой пузырь, вызывая необходимость частого опорожнения мочевого пузыря и ощущение немедленного мочеиспускания.
 Это состояние усугубляется при сухом кашле при беременности, в результате чего у будущих мам возникают нежелательные подтекания и мочеиспускания при кашле.
Это состояние усугубляется при сухом кашле при беременности, в результате чего у будущих мам возникают нежелательные подтекания и мочеиспускания при кашле. - Сухой кашель может вызывать физический, умственный и психологический стресс и тем самым влиять на здоровье развивающегося плода.
- Сухой кашель обычно связан с недоеданием и недостаточным приемом пищи. Сухой кашель вызывает у вас слабость и усталость, в результате чего снижается аппетит. Это, в свою очередь, приводит к нехватке питательных веществ, необходимых организму.
Когда следует обратиться к врачу?Хотя симптомы сухого кашля иногда можно уменьшить, правильно питаясь и принимая лекарства, тем не менее необходимо обратиться к врачу, если кашель сопровождается любым из следующих симптомов:
- Частая бессонница
- Снижение аппетита
- Лихорадка выше 38,9 °С
- Кашель с болью в груди
- Выделение бесцветной слизи при кашле
Если ни одно из домашних средств не облегчит или не вылечит сухой кашель во время беременности, а симптомы не исчезнут, как можно скорее обратитесь к врачу.
 Потому что отсутствие своевременного лечения усугубит симптомы и еще больше ослабит иммунитет.
Потому что отсутствие своевременного лечения усугубит симптомы и еще больше ослабит иммунитет. Можно ли использовать безрецептурные препараты для лечения сухого кашля?
Использование безрецептурных препаратов для лечения сухого кашля не ограничено. Однако перед употреблением обязательно запомните следующие важные моменты:
- Лекарства, используемые для лечения сухого кашля, безопасные для использования во время беременности, включают ацетаминофен, сироп декстрометорфана и леденцы от кашля, содержащие эфирное масло мяты перечной или ментол в качестве основного ингредиента.
- Безрецептурные препараты следует принимать только в том случае, если их эффективность значительно превышает побочные эффекты.
- Чрезмерное употребление некоторых лекарств может нанести вред здоровью плода. Поэтому, чтобы быть уверенным в типе лекарства от кашля и его дозировке, проконсультируйтесь с врачом.
Заключение
Хотя сухой кашель часто встречается при беременности, все же лучше контролировать его симптомы и обратиться к врачу, если осложнение усугубится.
 Соблюдение сбалансированной диеты, достаточный сон и отдых очень эффективны для профилактики и лечения сухого кашля во время беременности.
Соблюдение сбалансированной диеты, достаточный сон и отдых очень эффективны для профилактики и лечения сухого кашля во время беременности. Похожие сообщения
Как остановить послеродовое выпадение волос?
Выпадение волос при беременности беспокоит многих мам с самого начала беременности. Будучи беременной мамой, вы знаете, как…
Подробнее
Безопасно ли использовать эпидуральную анестезию при родах?
Естественные, безболезненные роды могут показаться невозможными. Но с развитием науки и техники стало возможным…
Подробнее
Все о генетическом тестировании во время беременности
Беременность – это период, который заставляет задуматься о многих вещах. Среди вещей, о которых вы думаете, есть: выбор п…
Подробнее
Какие безрецептурные лекарства от простуды безопасны во время беременности? | Беременность имеет значение
Большинство людей простужаются от двух до трех раз в течение зимы.
 и весна, и беременные не исключение. Простуду вызывают вирусы
от которых нет реального лечения — вы можете лечить симптомы, которые заставляют вас чувствовать себя
паршиво, но лекарства на самом деле не заставят простуду уйти быстрее.
и весна, и беременные не исключение. Простуду вызывают вирусы
от которых нет реального лечения — вы можете лечить симптомы, которые заставляют вас чувствовать себя
паршиво, но лекарства на самом деле не заставят простуду уйти быстрее. Многие лекарства, отпускаемые без рецепта (OTC), которые можно купить без рецепта как многосимптомные формулы. Эти препараты предназначены для лечения всех симптомов простуды: боли в теле, гиперемия, кашель, лихорадка, головная боль и чихание. Но нет у всех развиваются все симптомы простуды, и беременным женщинам следует избегать прием ненужных лекарств во время беременности.
Вместо того, чтобы искать многосимптомный препарат, воспользуйтесь приведенными ниже рекомендациями, чтобы найти эффективное лекарство, безопасное для симптомов, с которыми вы сталкиваетесь. И, как всегда, Сообщите своему акушеру-гинекологу или медсестре о любом безрецептурном препарате, который вы принимаете.
Что принимать при симптомах простуды
Кашель
Декстрометорфан — средство от кашля, отпускаемое без рецепта лекарства, такие как Робитуссин, чтобы уменьшить кашель.
 Средства от кашля могут прийти
в препаратах с немедленным и пролонгированным высвобождением. Максимальная доза для
беременным женщинам — 120 мг в 24 часа. Мультисимптомные препараты, которые
содержат декстрометорфан, часто включают «DM» в свое название.
Средства от кашля могут прийти
в препаратах с немедленным и пролонгированным высвобождением. Максимальная доза для
беременным женщинам — 120 мг в 24 часа. Мультисимптомные препараты, которые
содержат декстрометорфан, часто включают «DM» в свое название. Гвайфенезин — еще одно лекарство, часто встречающееся в препаратах от кашля, таких как как Муцинекс. Это отхаркивающее средство, поэтому оно помогает разжижать слизь из груди или горло, чтобы вам было легче откашляться. Он поставляется в немедленном выпуске или препараты пролонгированного действия. Максимальная доза, которую вы должны принять, составляет 2400 мг в сутки. 24 часа.
Лекарства от простуды, содержащие кодеин, использовались в прошлом для подавления кашля. Я не рекомендую их беременным женщинам, потому что исследования показывают, что они действительно плохо работают, и чем меньше в нашей медицине опиоидсодержащих препаратов шкафы, тем лучше. Имеются некоторые данные о том, что мед может быть полезен для детей.
 улучшить ночной кашель. Я, конечно, думаю, что это вариант для беременных
женщины также. Если вы хотите попробовать мед, я предлагаю ложку настоящего меда.
– не так ясно, что лекарство от простуды с медом указано как ароматизатор или
ингредиент столь же эффективен.
улучшить ночной кашель. Я, конечно, думаю, что это вариант для беременных
женщины также. Если вы хотите попробовать мед, я предлагаю ложку настоящего меда.
– не так ясно, что лекарство от простуды с медом указано как ароматизатор или
ингредиент столь же эффективен.
Заложенность носа и давление в пазухах
Противозастойные препараты уменьшают заложенность и давление в пазухах давление, сужая кровеносные сосуды в носу, что уменьшает припухлость. Псевдоэфедрин и фенилэфрин доступны без рецепта в виде Sudafed и безопасны для многих женщин во время беременности. Однако женщины, которые имеют высокое кровяное давление не должны принимать псевдоэфедрин без предварительного разговора к врачу. Препарат может повышать артериальное давление и вызывать дрожь и скачки. сердцебиение.
Поскольку псевдоэфедрин можно использовать для производства метамфетамина, в настоящее время хранится за аптечным прилавком. Вам нужно будет предоставить удостоверение личности купить его, и магазины отслеживают, сколько вы покупаете. Максимальная доза А.
типичное противоотечное средство составляет 240 мг в течение 24 часов.
Максимальная доза А.
типичное противоотечное средство составляет 240 мг в течение 24 часов.
Чихание, насморк и слезотечение
Эти симптомы являются результатом выброса гистамина, который иммунный ответ на проникающий вирус. Хлорфенирамин, такой как Triaminic Аллергия, и дифенгидрамин, такой как Бенадрил, безопасно принимать во время беременность. Однако оба могут вызывать сонливость, поэтому их лучше принимать в перед сном. Максимальная доза хлорфенирамина составляет 32 мг за 24 часа.
По сравнению с плацебо антигистаминные препараты дают наиболее успешные результаты в первые пару дней лечения. Пациенты не сообщали об облегчении симптомы между третьим и 10-м днями. Новые антигистаминные препараты, такие как лоратадин. (кларитин), одобрены для лечения аллергии, а не простуды, поэтому информации нет. о том, насколько хорошо они работают при симптомах простуды.
Боль в горле
Беременные женщины могут принимать ацетаминофен (тайленол) от боли горло с ограничением 3000 мг в течение 24 часов.
 Антигистаминные препараты могут помочь, если
боль в горле возникает из-за постназального затекания, потому что оно может высушить эти выделения.
Антигистаминные препараты могут помочь, если
боль в горле возникает из-за постназального затекания, потому что оно может высушить эти выделения.
Спреи или пастилки, содержащие местный анестетик бензокаин, могут помочь обезболить горло. Ментол и фенол, такие как хлорасептик, являются антисептиками, которые также помочь успокоить дискомфорт в горле. Сосание леденцов может вызвать выделение слюны, что может уменьшить раздражение горла.
Несколько слов об антибиотиках
Очень много пациентов звонят и просят антибиотики от простуды, обычно, когда у них были симптомы в течение нескольких дней. Есть несколько раз, когда антибиотики подходят, например, стрептококк или инфекции носовых пазух вызванные бактериями. Но антибиотики просто не работают против вирусов, которые вызвать простуду. Чрезмерное назначение антибиотиков при вирусных заболеваниях приводит к устойчивость к антибиотикам, что означает, что бактерии со временем становятся сильнее и становится сложнее бороться с антибиотиками.

- Беременность после химиотерапии: Беременность после лечения ранней стадии рака груди
- Гиалуроновый укол в коленный сустав цена: Внутрисуставные инъекции / гиалуроновая кислота для суставов

 У плода формируются нервная и сосудистая системы, естественный барьер в виде плаценты пока не сформировался, поэтому поражение внутриутробной инфекцией чревато патологиями плода.
У плода формируются нервная и сосудистая системы, естественный барьер в виде плаценты пока не сформировался, поэтому поражение внутриутробной инфекцией чревато патологиями плода. 





 Довольно мягкий препарат, можно пить его в любом триместре.
Довольно мягкий препарат, можно пить его в любом триместре.