Чем лучше спринцеваться при выделениях: эффективное решение проблемы. Подготовка к бакпосеву
эффективное решение проблемы. Подготовка к бакпосеву
Из этого материала вы узнаете,
что такое бели , как
выглядят эти выделения (фото ниже), что может показать анализ и как избавиться от белей в домашних условиях.
Патологические
выделения из половых органов женщины, которые могут быть как жидкими, так и вязкими густыми,
называются белями . Причина, вызвавшая появление белей у женщины
влияет на цвет выделений . Цвет белей (желтый, зеленоватый, молочный, иногда розовый или пурпурный
из-за примеси крови ) является одним из важных симптомов, указывающих на источник патологии. Не следует путать
естественные физиологические выделения (усиливающиеся в пубертатном периоде у девочки до полового созревания или же у женщины
с наступлением периода беременности , в предменструальные дни,
в послеродовой период ) с патологическими белями. Слизистая оболочка женского чрева выделяет почти прозрачную немного тягучую
жидкость без сгустков и примесей .
РАССМОТРИМ ВАРИАНТЫ НЕКОТОРЫХ ЗАБОЛЕВАНИЙ, СИМПТОМЫ КОТОРЫХ ПРОЯВЛЯЮТСЯ В КОНСИСТЕНЦИИ ВЫДЕЛЕНИЙ И ПАТОЛОГИЧЕСКИМИ ОТКЛОНЕНИЯМИ ОТ НОРМЫ:
— творожистые обильные выделения могут указывать на появление молочницы;
Желтоватые и
гнойные зеленоватые выделения могут быть симптомом некоторых венерических заболеваний, таких как гонорея;
— сероватые или пенистые темно-желтые бели — симптом трихомониаза;
Фиброма и саркома может вызвать появление сукровичных выделений;
Бактериальный вагиноз у женщин может вызвать вязкие бели с неприятным рыбным запахом.
Гинекологические заболевания, такие как вагинит , бартолинит и вульвит, могут спровоцировать обильное выделение вестибулярных белей у женщин;
Бели зеленоватого цвета вызывают гнойничковые образования в области промежности;
Цервикальные бели являются типичным симптомом развития эндоцервицита или цервицита у женщины .
Злокачественные образования в детородных органах могут вызвать обильные выделение белей;
Образование опухоли и эрозия шейки матки также проявляются белями;
Смещение
матки (например, загиб) может спровоцировать разного рода застойные процессы в области малого таза , что вызывает появление белей .
РАССМОТРИМ ЕЩЕ РЯД ПРИЧИН, КОТОРЫЕ СПОСОБСТВУЮТ ВЫДЕЛЕНИЮ БЕЛЕЙ:
— химическое, термическое или механическое травмирование детородных органов может вызвать обильные бели;
Постоянное ношение для предохранения от нежелательной беременности колпачка нередко способствует появлению густых белей;
Длительный прием гормональных противозачаточных средств и частое спринцевание может спровоцировать выделение белей у женщины;
Бели могут появиться, если у женщины развивается: туберкулез, сахарный диабет
Выделения белей подразделяются на несколько видов:
При развитии опухолей (миома или рак матки ) и при воспалении слизистой матки -эндометрите часто выделяются так называемые маточные бели ;
Если конец маточной трубы схлопывается из-за воспаления и сужается отдел матки,то все содержимое изливается наружу. В этом случае выделения белей называются трубными ;
При развитии
воспаления в шейке матки , при гонорейном или хламидийном
заражении шейки матки могут появиться слизистые выделения с примесями гноя (при цервиците). Это шеечные бели .
Это шеечные бели .
ВЫДЕЛЕНИЕ БЕЛЕЙ ПЕРЕД МЕСЯЧНЫМИ
Норма
Выделения у женщины белей белого цвета перед месячными — вполне нормальное явление. Известно,что во 2 фазу (лютеиновую) менструального цикла несколько видоизменяются цвет и характер выделений . Сперва выделения становятся кремообразными или иногда киселеобразными. Они становятся более обильными и за несколько дней до месячных бели приобретают белый цвет, по консистенции — густыми и вязкими. Нормальные бели без признаков патологии перед месячными не имеют неприятный запах, не вызывают боли, .
Молочница (Урогенитальный кандидоз)
Но бывает,что выделения белей перед месячными отличаются неоднородной консистенцией (становятся творожистыми,могут образоваться сгустки белей). Цвет белей
при молочнице может стать зеленовато-белым.
Вызывают молочницу дрожжеподобные грибки, которые провоцируют появление зуда и жжения внизу живота при выделении белей.
Цервицит шейки матки
Выделение белей перед месячными с белыми прожилками может вызвать воспалительный процесс в шейке матки у женщины.
СОВРЕМЕННЫЕ СПОСОБЫ АНАЛИЗА БЕЛЕЙ
Анализ белей. Расшифровка проверки мазка выделений на флору
Один из самых точных анализов лабораторного исследования — изучение мазка с возбудителем заболевания на патогенную флору с помощью микроскопа (микроскопия). Врач-микробиолог добавляет реактивами подсветку (реакция иммунофлуоресценции) в изучаемый образец белей.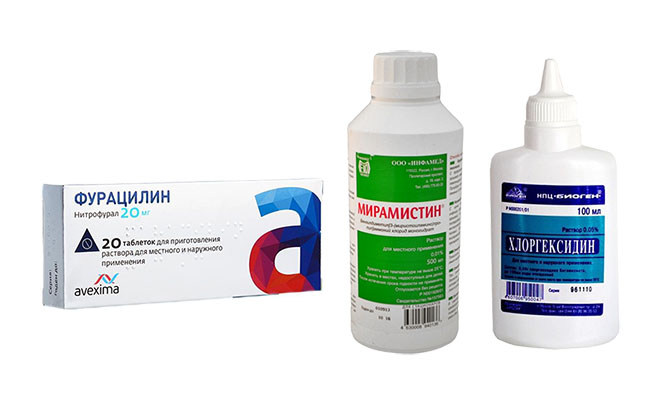
Анализ белей. Исследование посева микрофлоры
Врач микробиолог берет мазок выделения белей и высеивается в особый питательный бульон — среду для развития и размножения микроорганизмов. Этот бактериологический посев позволяет специалисту более тщательно исследовать бели, и точнее скорректировать курс последующего лечения заболевания. Полное созревание материала для исследования в питательном бульоне и для идентификации патогенных грибков или бактерий занимает примерно неделю. Кроме выявления возбудителя заболевания,вызвавшего характерные симптомы — изменение цвета и характер выделений белей, в лабораторных условиях проводятся тест-анализы на чувствительность инфекции к тем или иным антибиотикам или бактериофагам.
Как избавиться от белей. Иммуноферментный анализ крови (ИФА)
Дополнительно к исследованиям мазка выделения белей, для более точного выявления источника заражения проводится иммуноферментный анализ крови .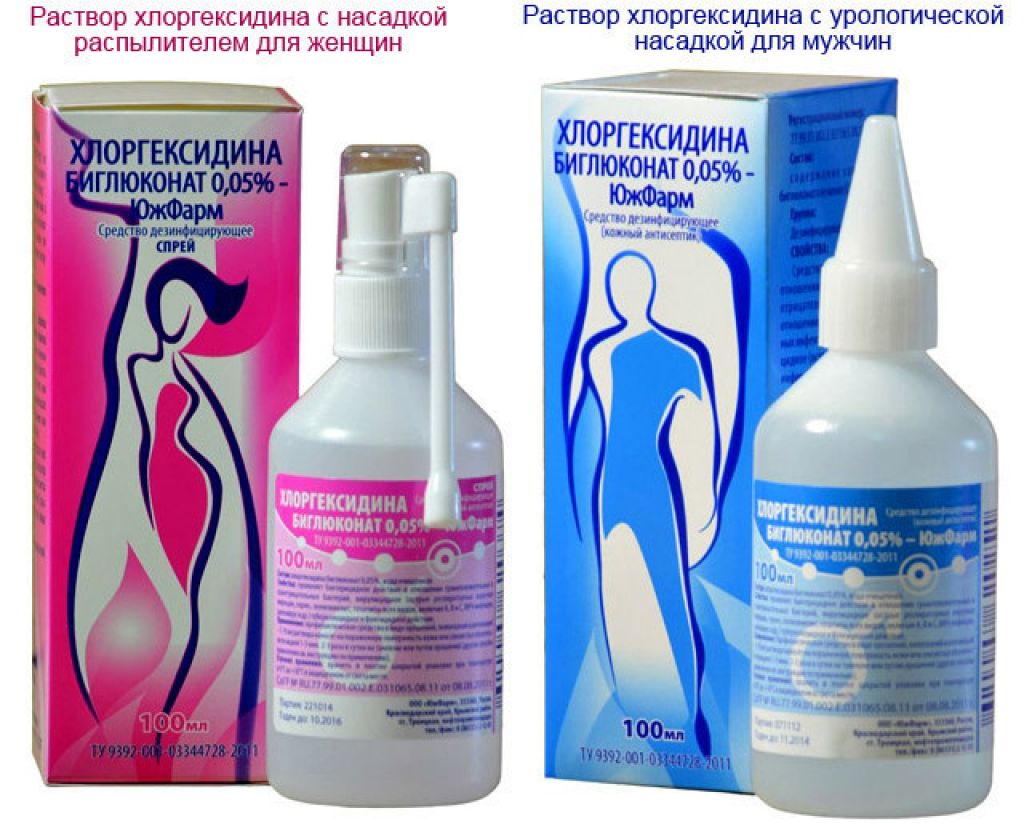 С помощью лабораторного исследования антигенов в крови, можно обнаружить микроорганизмы,оказывающие болезнетворное воздействие на половую систему. Кроме этого, анализ белей методом ИФА помогает обнаружить текущую стадию развития
инфекционного заболевания в организме женщины .
С помощью лабораторного исследования антигенов в крови, можно обнаружить микроорганизмы,оказывающие болезнетворное воздействие на половую систему. Кроме этого, анализ белей методом ИФА помогает обнаружить текущую стадию развития
инфекционного заболевания в организме женщины .
Анализ белей методом ПЦР-ДНК
Пожалуй, это самый точный способ обнаружения истинного виновника заражения в образце патологического выделения. ДНК-диагностика допускает погрешность в пределах 4-5 %,что является очень хорошим показателем. Как выполняется анализ белей с помощью полимеразной цепной реакции (ПЦР) ? Этот метод позволяет извлечь часть ДНК микроба — возбудителя заболевания. Исследование фрагмента ДНК микроорганизма из мазка (образца выделения белей) дает практически точный ответ,к какому виду (штамму) относится изучаемый вирус, грибок бактерия, простейшее. Точный результат анализа позволяет подобрать наиболее подходящий и безвредный для организма метод лечения (для того,чтобы избавиться от белей,не потребуется использовать лекарства широкого спектра воздействия на микроорганизмы).
После изучения основных первичных симптомов инфекционного заболевания (цвет белей,консистенция выделений и насколько они обильные у женщины),лабораторных тестов и анализов (крови,мазка выделения белей), лечащий врач назначает курс лечения заболевания,вызывающего патологические реакции организма женщины. Никакие народные способы лечения белей не могут полностью заменить комплексное современное лечение инфекционных заболеваний у женщин ! Народные методы лечения в домашних условиях возможно применять только дополнительно и они ни в коем случае не замещают основное лечение, назначенное врачом!
СОВРЕМЕННОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ, ВЫЗЫВАЮЩЕЕ ВЫДЕЛЕНИЕ БЕЛЕЙ ТОГО ИЛИ ИНОГО ЦВЕТА
Как избавиться от белей с помощью современной медицины? Для избавления женщины от патологических выделений, лечащий врач назначает этиотропное лечение и патогенетическое.
Перед этиотропным лечением выявляется причина образования белей и назначается соответствующий курс лечения,который
может быть противогрибковым ,
противовирусным или антибактериальным.
Для восстановления естественной микрофлоры во влагалище женщины, проводится патогенетическое лечение,которое направленно на составляющие патогенеза.
Например, для
лечения молочницы , провоцирующей выделение белей, назначается курс лечения противогрибковыми препаратами. Как вариант — прием Флуконазола в дозировке 150 мг и
после этого свечи — Клотримаксозола перед сном на период десять дней.
Если источником заражения является бактериальная инфекция , то для лечения белей назначается курс антибактериальной терапии с применением тетрациклина или макролидов.
НАРОДНЫЕ СПОСОБЫ ЛЕЧЕНИЯ БЕЛЕЙ У ЖЕНЩИН
Народное средство для лечения белей соком крапивы в домашних условиях
При обильных выделениях патологических белей, а также
при болезненных месячных 3 раза в день пить сок крапивы двудомной по 1 чайной ложки.
Народное средство для лечения белей в домашних условиях листьями черники
Прекрасный народный способ для лечения белей спринцеванием. Заливаем одним стаканом кипятка 1 столовую ложку измельченных сухих листьев черники. Затем на кипящей водяной бане настаиваем средство в закрытой посуде в течение 15 минут. Потом надо остудить отвар и процедить через марлю. Спринцевать перед сном.
Заливаем одним стаканом кипятка 1 столовую ложку измельченных сухих листьев черники. Затем на кипящей водяной бане настаиваем средство в закрытой посуде в течение 15 минут. Потом надо остудить отвар и процедить через марлю. Спринцевать перед сном.
Народное средство для лечения белей в домашних условиях зверобоем
Заливаем 3 столовые ложечки сухой измельченной травы зверобоя двумя литрами кипятка. Потом на слабом огне варить средство против белей 20 минут. Затем надо охладить и процедить отвар. Спринцевать отвар по два раза в день для лечения белей в домашних условиях.
Выделения из влагалища — результат работы желёз, располагающихся в слизистой оболочке влагалища. По характеру выделений можно оценить состояние органов женской половой сферы.
Нормальные влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. В преддверии влагалища и около шейки матки находятся секреторные железы, которые продуцируют слизь, необходимую для увлажнения слизистой оболочки и формирования здоровой микрофлоры. Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Виды выделений
В зависимости от количества продуцируемой слизи, выделения подразделяются на скудные, обильные и нормальные.
Скудными называют выделения, которых недостаточно для нормального функционирования влагалища и наружных половых органов. Слизистые оболочки начинают пересыхать, трескаться. При половом акте чувствуется трение и боль. Скудные выделения становятся результатом гормональных изменений из-за возраста, эндокринного заболевания или приёма гормональных препаратов.
Обильными называют выделения, которые приводят к постоянному ощущению влаги во влагалище. Они заметны на нижнем белье. Обильные выделения могут диагностироваться у молодых женщин в период овуляции в середине менструального цикла, они прозрачны и не имеют неприятного запаха. При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений — это свидетельствует о начале патологического процесса.
При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений — это свидетельствует о начале патологического процесса.
Естественными считаются выделения, которые в достаточной мере увлажняют влагалище и не причиняют беспокойства. При наличии нормальных выделений, дополнительного увлажнения влагалища перед половым актом не требуется.
По консистенции выделения различаются на водянистые, слизистые, творожистые и пенистые.
- Жидкие выделения — водянистые и слизистые — без запаха и цвета значатся нормальными. Водянистые выделения отмечаются в середине цикла в период овуляции, слизистые появляются во время полового акта и служат смазкой.
- Густые творожистые выделения говорят о наличии грибковой инфекции. Врачи обычно ставят диагноз кандидоз. Выделения напоминают жидкий творог, они не однородны по консистенции.
- Пенистые выделения говорят о присутствии бактериальной инфекции.
 Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза .
Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза .
По цвету выделений различают прозрачные (нормальные), белые, кровянистые, жёлтые, зелёные и коричневые.
- Прозрачные выделения являются нормой. Обычно они незаметны на нижнем белье и на теле.
- Густые белые выделения сигнализируют о наличии кандидоза (молочницы) . В здоровом состоянии белые выделения могут появляться перед родами.
- Кровянистые и коричневые выделения — самые опасные, так как сигнализируют о присутствии крови во влагалище. В норме они бывают только во время менструации. При приёме гормональной контрацепции, особенно в первые месяцы, допустимо появление межменструальных кровянистых выделений, это значится нормальным и сообщает об адаптации организма к искусственным гормонам. В иных случаях кровянистые выделения оповещают о наличии серьезной патологии или начале кровотечения.
- Жёлтые и зелёные выделения свидетельствуют о наличии инфекционно-воспалительного процесса.

По запаху дифференцируют выделения без запаха, со сладковатым запахом, с кислым запахом, с неприятным запахом.
- Фраза «выделения без запаха» условна, так как все выделения человека характеризуются некоторым запахом. В здоровом состоянии этот запах приятный и едва уловимый. Он индивидуален для каждого человека. Так как человек чувствует его постоянно, он со временем перестаёт его ощущать. Если женщина не чувствует запах выделений, можно заявить, что это выделения без запаха.
- Выделения со сладковатым или кисловатым запахом чаще всего говорят о молочнице. Грибки Candida используют сахар для питания, любят его и селятся в среде, богатой сахаром.
- Выделения с неприятным запахом вызываются бактериальной инфекцией. Часто они напоминают по запаху несвежую рыбу. Характерный запах рыбы дают анаэробные бактерии. Чем сильнее запах, тем сильнее инфекция.
Причины появления
Интимные выделения служат своеобразным индикатором здоровья женской сферы.
При естественных выделениях, не вызывающих дискомфорта, можно делать вывод о здоровом состоянии органов женской репродуктивной системы. Однако, регулярные осмотры у гинеколога в начале цикла всё же необходимы. Многие патологические процессы проходят без симптомов, показать их наличие может только гинекологический осмотр и лабораторные анализы .
На вид выделений у здоровой женщины может повлиять несколько факторов. Это стресс, перемена климата, приём гормональных препаратов, приём сильнодействующих лекарств, аллергические реакции. Также на характер выделений может повлиять личная гигиена.
Женщине следует побеспокоиться, когда выделения меняются по консистенции, приобретают странный цвет или запах, изменяется их интенсивность. Часто такие выделения сопровождаются болью в нижней части живота, зудом, резью в промежности, раздражением внешних половых органов, дискомфортом при мочеиспускании.
Есть некоторые симптомы, по которым можно предварительно определить заболевание. Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Творожистые выделения белые со сладковатым или кислым запахом говорят о кандидозе. Другими симптомами кандидоза являются:
- жжение, зуд во влагалище и наружных половых органах;
- отёчность влагалища после полового акта;
- боль при мочеиспускании и во время полового акта.
Обильные жёлтые или кровянистые выделения с неприятным запахом могут сообщать о бактериальном вагините. Это воспаление влагалища, вызванное нарушением микрофлоры. Это значит, что местный иммунитет не может сдерживать рост патогенных бактерий, они атакуют клетки влагалища, начинается воспалительный процесс. Характерные симптомы бактериального вагинита:
- покраснение, зуд и отёк половых органов;
- тянущие боли внизу живота;
- болезненность полового акта;
- небольшое увеличение температуры тела;
- слабость и утомляемость;
- учащённое мочеиспускание.

Обильные пенистые бели с неприятным запахом могут говорить о трихомониазе. Возбудителем заболевания являются трихомонады. Также наблюдаются следующие симптомы:
- раздражение гениталий и внутренних поверхностей бёдер;
- эрозия слизистых оболочек интимной зоны;
- боль при мочеиспускании;
- боли внизу живота;
- боль при половом контакте.
Однородные выделения жёлто-зелёного цвета с неприятным запахом могут быть признаком гонореи. Это острое инфекционное заболевание, вызываемое гонококком и передающееся половым путём. Симптомами гонореи являются:
- зуд и боль в мочеиспускательном канале и влагалище;
- повышение температуры тела;
- отделение гноя из влагалища;
- частое болезненное мочеиспускание;
- увеличение и болезненность лимфатических узлов;
- слабость;
- тошнота;
- нарушение аппетита.
Серозно-гнойные выделения с кровью часто говорят о наличии кисты в матке или её придатках. Симптомами кисты кроме кровянистых выделений являются:
Симптомами кисты кроме кровянистых выделений являются:
- дискомфорт во влагалище;
- боль в нижней части живота;
- боль при половом акте;
- увеличение менструальных выделений;
- нарушение менструального цикла;
- болезненность менструации.
Ярко жёлтые и зелёные выделения в обильном количестве с очень неприятным запахом сигнализируют об эндометрите. Это воспаление матки, вызванное бактериями или травмой. Симптомы эндометрита:
- острая боль в животе, в нижней его части;
- повышение температуры с ознобом;
- учащение пульса;
- болезненное мочеиспускание;
- слабость;
- увеличение матки, вызванное воспалением тканей;
- обильные и болезненные месячные;
- бесплодие.
Коричневые выделения при задержке менструации могут информировать о патологическом течении беременности, например, о внематочной беременности. Судить о вероятности этой патологии можно по следующим симптомам:
- отсутствие менструации;
- острая или схваткообразная боль в нижней части живота, обычно сбоку;
- токсикоз и другие признаки беременности.

Это очень опасное состояние, которое требует немедленной медицинской помощи. Даже если беременность маточная, но присутствуют кровянистые выделения, необходимо немедленно обратиться к врачу, так как это признак угрозы прерывания беременности.
К какому врачу обратиться при нездоровых выделениях из влагалища
При выделениях неестественного цвета, запаха или консистенции необходимо посетить гинеколога. Врач расспросит о симптомах, проведёт визуальный осмотр, возьмёт мазок из влагалища и поставит диагноз на основании полученных результатов исследований. Анализ влагалищных выделений покажет, есть ли бактериальная, вирусная или грибковая инфекция, какова степень заражения. После этого назначают ультразвуковое исследование органов репродуктивной системы . УЗИ покажет размер органов женской системы, их положение, наличие новообразований, например, кист или опухолей и поможет конкретизировать диагноз. Кроме того, врач назначает общий анализ крови , цитологическое исследование и/или кольпоскопию .
При кисте или опухоли потребуется дополнительная консультация онколога. При возникновении обильных выделений на фоне стресса полезно обратиться к психологу. При обнаружении венерических заболеваний потребуется консультация иммунолога . При длительном течении заболеваний полезно обратиться к иммунологу и оценить иммунный статус. При обильных выделениях на фоне аллергии рекомендуется консультация аллерголога. У детей нездоровые выделения оценивает детский гинеколог и педиатр .
Как лечить патологические выделения из влагалища
Лечение проблемных выделений всегда должно проходить при участии врача после тщательной диагностики.
При бактериальной инфекции и воспалениях на её фоне назначают противомикробные препараты. Антибиотики назначают орально и местно в виде свечей, крема, мази.
При грибковой инфекции назначают противогрибковые препараты. Стоит помнить, что молочница является местным проявлением обширного поражения организма грибком, и её лечение не ограничивается свечами и кремами. Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
При вирусной инфекции назначают противовирусные препараты. Вирусы — опасные организмы, и врачи ещё не научились эффективно лечить их. Здесь важнейшую роль играет повышение иммунитета.
При появлении новообразований возможно их консервативное лечение или удаление. Здесь решающую роль играет характер новообразования — доброкачественный или злокачественный — и скорость его развития.
При маточной беременности с угрозой выкидыша пациентку отправляют в стационар, обследуют состояние матки, плаценты, плода. При внематочной беременности требуется немедленное удаление плодного яйца из организма женщины.
В любом случае, при появлении нездоровых выделений требуется очень тщательная гигиена, так как многие патологические выделения разъедают кожу гениталий. Иногда врач назначает ванночки с лечебными растворами и спринцевания.
Существует множество народных методов лечения выделений. Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Как предотвратить патологические влагалищные выделения
Первым правилом профилактики болезненных выделений является регулярная гигиена. Подмываться необходимо каждый раз после посещения туалета и вечером перед сном. Подмывание проводится чистой тёплой водой со специальными средствами для интимной гигиены. Обычное мыло может уничтожить естественную микрофлору и способствовать размножению патогенных бактерий. Горячая вода убивает полезные лактобактерии, а холодная может способствовать обострению вирусной инфекции.
Менять нижнее бельё следует ежедневно. Бельё должно пропускать воздух и впитывать влагу, поэтому советуют бельё из натуральных тканей — хлопка, льна. Синтетическое бельё нельзя носить постоянно. Узкое бельё и стринги способствуют раздражению кожи гениталий и снижают местный иммунитет. Гинекологи не советуют пользоваться ежедневными прокладками, так как они нарушают воздухообмен. Лучше чаще менять нижнее бельё.
На характер выделений влияет и питание. Поглощение сладкой пищи в больших количествах повышает сахар в крови и способствует быстрому размножению грибков Candida.
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Выделения из влагалища: причины и лечение в зависмости от цвета, запаха, консистенции и других факторов
Выделения из влагалища: причины их возникновения, а также эффективные методы терапииВыделения из влагалища являются достаточно частым состоянием, которое время от времени беспокоит всех представительниц прекрасного пола без исключения.
 В большинстве случаев возникновение влагалищных выделений вызывает у женщины страх. На самом деле только единицы могут отличить нормальные выделения от патологических. Отметим сразу же, что влагалищные выделения могут быть как с запахом, так и без запаха. Их цвет может варьировать от красно-кровавого до желтоватого. По консистенции различают творожистые, пенистые, а также желеобразные выделения. Наряду с их возникновением у женщины могут наблюдаться еще и такие симптомы как болевые ощущения, зуд, раздражение. Прочитав информацию, представленную в данной статье, Вы сможете ознакомиться с самыми распространенными формами влагалищных выделений, а также узнать о методах диагностики и терапии патологий, при которых они отмечаются. Помимо этого в данной статье будут представлены сведения относительно проблемы влагалищных выделений при беременности .
В большинстве случаев возникновение влагалищных выделений вызывает у женщины страх. На самом деле только единицы могут отличить нормальные выделения от патологических. Отметим сразу же, что влагалищные выделения могут быть как с запахом, так и без запаха. Их цвет может варьировать от красно-кровавого до желтоватого. По консистенции различают творожистые, пенистые, а также желеобразные выделения. Наряду с их возникновением у женщины могут наблюдаться еще и такие симптомы как болевые ощущения, зуд, раздражение. Прочитав информацию, представленную в данной статье, Вы сможете ознакомиться с самыми распространенными формами влагалищных выделений, а также узнать о методах диагностики и терапии патологий, при которых они отмечаются. Помимо этого в данной статье будут представлены сведения относительно проблемы влагалищных выделений при беременности .Всегда ли выделения из влагалища указывают на факт наличия какого-либо заболевания? В каких случаях влагалищные выделения принято считать нормой?
Влагалищные выделения могут отмечаться даже у полностью здоровых женщин, причем данное состояние принято считать нормальным. К признакам здоровых влагалищных выделений можно причислить:
К признакам здоровых влагалищных выделений можно причислить:
- Прозрачные, жидкие выделения (желеобразные, слизь )
- Выделения, не наделенные заметным запахом
- Незначительное количество выделений
- Выделения не вызывающие раздражения кожного покрова и слизистых оболочек половых органов
- Выделения, не сопровождающиеся повышением температуры тела, болевыми ощущениями либо чувством дискомфорта в области половых органов.
 К примеру, особенно большое количество жидких влагалищных выделений отмечается в момент приближения овуляции .
К примеру, особенно большое количество жидких влагалищных выделений отмечается в момент приближения овуляции .Увеличение количества данного рода выделений при нормальном состоянии здоровья возможно и в случае чрезмерного сексуального возбуждения, на фоне стрессового состояния или использования тех или иных фармацевтических средств, из-за изменения климатических условий.
Достаточно большое количество обильных жидких выделений наблюдается и у беременных женщин, причем в последние месяцы беременности их становится еще больше. Увеличение их количества при беременности легко объяснить. Дело в том, что в данный период в организме женщины происходит увеличение числа половых гормонов .
Выделения из влагалища – какими они могут быть?
Чуть ниже вниманию читателей будет представлена информация относительно самых распространенных форм влагалищных выделений, а также причин, которые провоцируют их развитие.
Выделения из влагалища разнообразного цвета, запаха и консистенции
Чуть выше мы уже говорили о том, что у всех здоровых представительниц слабого пола наблюдаются водянистые, прозрачные и бесцветные влагалищные выделения.![]() В случае если они приобретают иную консистенцию, специфический запах либо какой-то цвет, тогда, скорее всего, в организме женщины поселилось какое-либо заболевание:
В случае если они приобретают иную консистенцию, специфический запах либо какой-то цвет, тогда, скорее всего, в организме женщины поселилось какое-либо заболевание:
Кровянистые (красные ) выделения из влагалища – являются сигналом того, что во влагалищных выделениях имеется кровь. В большинстве случаев данного рода выделения возникают за два – четыре дня до начала менструации, после чего они преобразуются в обильные выделения наряду с началом менструации. Стоит отметить, что данного рода выделениям свойственно отмечаться еще и несколько дней после менструации. В случае если выделения не являются обильными, тогда женщине лучше не паниковать. Особенно часто данное явление отмечается у женщин, которые носят спираль .
Довольно часто кровянистые выделения наделены черноватым либо коричневым окрасом, что сигнализирует о факте окисления, а также разрушения крови во влагалище.
Бывают и такие случаи, когда у женщины наблюдаются мажущие выделения, в которых содержится незначительное количество крови. Как правило, околоменструальным кровянистым выделениям не присущ специфический запах.
Как правило, околоменструальным кровянистым выделениям не присущ специфический запах.
Порой несильные кровянистые выделения отмечаются в момент овуляции, а также у женщин, которые носят спираль либо используют оральные средства контрацепции . В случае постоянного возникновения данного явления на фоне ношения внутриматочной спирали либо использования контрацептивов, необходимо обсудить данный факт с гинекологом , предварительно записавшись к нему на консультацию .
Если же кровянистые влагалищные выделения ни коим образом не связаны с менструальным циклом, тогда их можно считать сигналом наличия какой-либо патологии.
В большинстве случаев данного рода выделения дают о себе знать:
- При нарушениях менструального цикла
- Эндометриозе (аденомиозе )
- Раке либо эрозии шейки матки . В данном случае выделения особенно обильные после полового сношения.

Что касается внезапных красных выделений, то они могут быть спровоцированы неожиданным выкидышем на первых месяцах беременности. В случае развития внематочной беременности у женщины отмечаются очень сильные продолжительные кровянистые выделения. В случае если помимо выделений у женщины наблюдаются еще и некоторые симптомы беременности, тогда ее нужно немедленно доставить в больницу.
Желтые, а также белесоватые влагалищные выделения особенно часто наблюдаются при развитии тех или иных инфекционных патологий, которым свойственно передаваться половым путем. Желтый либо белесоватый цвет обусловлен скоплением в выделениях огромного числа лейкоцитов и микробов.
Гнойные влагалищные выделения отмечаются при таких инфекционных патологиях как хламидиоз , трихомониаз , молочница , гонорея и другие. Как правило, данного рода выделения вызывают также ощущение дискомфорта в области половых органов и зуд. Порой женщины жалуются и на болевые ощущения в области поясницы либо внизу живота. При беременности белесоватые вязкие влагалищные выделения принято считать нормальным состоянием в том случае, если других симптомов заболевания у будущей мамочки не наблюдается.
При беременности белесоватые вязкие влагалищные выделения принято считать нормальным состоянием в том случае, если других симптомов заболевания у будущей мамочки не наблюдается.
Творожистые, пенистые, густые выделения из влагалища
Изменение консистенции влагалищных выделений тоже принято считать одним из явных признаков наличия той или иной патологии. Чуть выше мы уже говорили о том, что нормальные выделения обязаны быть жидкими, похожими на слизь. Если же выделения являются белыми творожистыми либо пенистыми, тогда, скорее всего, у женщины имеется какое-либо инфекционное заболевание.
Выделения из влагалища с неприятным запахом
Возникновение влагалищных выделений, наделенных специфическим запахом, указывает на факт наличия инфекционной патологии. Запах в данном случае может быть как кислым, так и тухлым либо напоминать запах рыбы. Возникает он на фоне жизнедеятельности болезнетворных микроорганизмов, которым свойственно разлагать питательные компоненты, при этом выделяя газы, наделенные весьма неприятным запахом.
Выделения из влагалища до и после полового контакта
В момент сексуального возбуждения влагалищным железам представительниц прекрасного пола свойственно усиленно синтезировать вагинальную смазку, так что большое количество жидких прозрачных выделений, которые отмечаются до и во время полового контакта, принято считать нормой. Женщин не должно пугать возникновение густых обильных выделений и после полового контакта. Дело в том, что если половой контакт происходил без использования презерватива , тогда вполне возможно, что таким образом влагалище пытается очиститься от спермы. В большинстве случаев данного рода выделения исчезают за достаточно короткий промежуток времени.
Если же у женщины наблюдаются кровянистые выделения во время либо после секса, тогда, скорее всего, у нее имеется эрозия шейки матки .
Возникновение желтых, гнойных, белых, серых либо зеленоватых выделений спустя несколько дней либо недель после полового контакта принято считать сигналом возникновения какого-либо инфекционного заболевания.
Выделения из влагалища как симптом инфекции
Выделения из влагалища принято считать явным признаком развития инфекционной патологии половых путей всего лишь в нескольких случаях. Наибольшее количество патологий, при которых отмечаются влагалищные выделения, являются инфекционными и передаются во время полового контакта.
К самым частым причинам развития влагалищных выделений можно отнести:
- Кандидоз (молочница )
- Урогенитальный трихомониаз
Урогенитальный трихомониаз представляет собой воспалительную патологию половых путей мужчин и женщин, носящую инфекционный характер. Данное заболевание возникает в результате воздействия на организм человека микроорганизма Трихомонас вагиналис . Инфицирование данной патологией происходит во время полового акта. Явным признаком развития данного недуга принято считать воспаление слизистой оболочки влагалища.
 В медицине данное состояние именуют вагинитом . В случае развития вагинита у женщины отмечаются очень сильные пенистые влагалищные выделения, наделенные весьма специфическим запахом. При хроническом вагините выделения становятся густыми желтыми либо белыми. В большинстве случаев помимо выделений женщину беспокоит также очень сильный зуд в области наружных половых органов.
В медицине данное состояние именуют вагинитом . В случае развития вагинита у женщины отмечаются очень сильные пенистые влагалищные выделения, наделенные весьма специфическим запахом. При хроническом вагините выделения становятся густыми желтыми либо белыми. В большинстве случаев помимо выделений женщину беспокоит также очень сильный зуд в области наружных половых органов.Диагностика урогенитального трихомониаза
Поставить точный диагноз урогенитального трихомониаза, учитывая только лишь наличие выделений и некоторых других симптомов данной патологии, невозможно.
Чтобы выявить данную патологию следует провести такие исследования как:
- Культуральный метод исследования – выращивание колоний микроорганизмов, взятых из влагалища, на специальных питательных средах и их дальнейшее изучение.
- Микроскопическое исследование неокрашенного (нативного ) мазка, взятого из влагалища.
- ПЦР (полимеразная цепная реакция ) метод исследования, предусматривающий изучение генетического материала Трихомонас вагиналис .

- Исследование под микроскопом окрашенного мазка из влагалища. Окрашивают его специальными красителями.

Бактериальный вагиноз как причина, способствующая развитию влагалищных выделений
Бактериальным вагинозом именуют весьма распространенную патологию, сопровождающуюся выделениями, которые наделены неприятным запахом. Возникает данное заболевание в результате очень сильного разрастания бактерий непосредственно на слизистой оболочке влагалища. В здоровом состоянии данные бактерии тоже имеются во влагалище, но только в очень маленьких количествах. К их числу можно причислить как Пептококки , так и Герденереллу вагиналис , Бактероиды и другие. При развитии данной патологии у женщины наблюдаются белые влагалищные выделения, наделенные запахом рыбы. Чтобы поставить диагноз бактериального вагиноза недостаточно одних лишь сведений о наличии выделений.
Диагностика бактериального вагиноза предусматривает использование таких методов исследования как:
- pH-метрия, либо выявление кислотности среды влагалища. В нормальном состоянии влагалище обладает кислой средой, а вот в случае бактериального вагиноза она становится щелочной.

Терапия бактериального вагиноза предусматривает использование местных препаратов, а именно:
- Вагинальные свечи клиндамицин (сто миллиграмм ) – необходимо вводить во влагалище один раз в день в течение шести дней.
- Гель метронидазол семидесяти пяти процентный – необходимо вводить во влагалище один раз в день в течение пяти дней.
- Орнисид форте следует принимать внутрь по пятьсот миллиграмм утром и вечером в течение пяти дней.
- Клиндамицин принимают в капсулах по триста миллиграмм утром и вечером в течение семи дней.
- Метронидазол (Трихопол) в форме таблеток по двести пятьдесят миллиграмм. Следует принимать по две таблетки утром и вечером в течение семи дней.
Урогенитальный кандидоз (молочница) как причина, способствующая возникновению влагалищных выделений
Урогенитальный кандидоз представляет собой воспалительную патологию половых органов у женщин и мужчин, возникающую в результате воздействия на организм грибов рода Кандида . У женщин при развитии данного недуга наблюдаются белые густые выделения. Помимо этого их может беспокоить дискомфорт, а также зуд в области половых органов. Довольно часто данное заболевание вызывает еще болевые ощущения и рези во время мочеиспускания.
У женщин при развитии данного недуга наблюдаются белые густые выделения. Помимо этого их может беспокоить дискомфорт, а также зуд в области половых органов. Довольно часто данное заболевание вызывает еще болевые ощущения и рези во время мочеиспускания.
Диагностика молочницы предусматривает использование следующих методов исследования:
- Исследование под микроскопом неокрашенных мазков, взятых из влагалища.
- Исследование под микроскопом окрашенных специальными красителями мазков, взятых из влагалища.
- Микологическое исследование, предусматривающее обнаружение вида гриба, который спровоцировал развитие урогенитального кандидоза.
- Вагинальные таблетки клотримазол по двести миллиграмм – необходимо вводить во влагалище один раз в день в течение трех дней.

- Вагинальный крем клотримазол однопроцентный следует вводить во влагалище одиножды в сутки в течение семи – четырнадцати дней.
- Изоконазол – вагинальные свечи по шестьсот миллиграмм. Рекомендуется вводить во влагалище однократно.
- Итраконазол (Ирунин, Орунгал ) следует принимать по двести миллиграмм один раз в сутки в течение трех дней.
- Флуконазол (Дифлюкан , Флюкостат, Микомакс ) — используют по нескольким схемам терапии: сто пятьдесят миллиграмм однократно, либо по сто миллиграмм в первый, четвертый, а также седьмой день терапии.
 Если не произвести быстрое восстановление лактофлоры, возможна активация условно патогенной микрофлоры, которая приведет к обострению молочницы или бактериальных инфекций. По той же причине может быть недостаточно эффективной и противогрибковая терапия вагинального кандидоза. Поэтому важно после первого этапа лечения, направленного на уничтожение инфекции, провести второй этап — восстановить баланс полезной микрофлоры при помощи капсул Лактожиналь. Это единственный зарегистрированный на территории Российской федерации препарат-трибиотик. Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся паталогическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
Если не произвести быстрое восстановление лактофлоры, возможна активация условно патогенной микрофлоры, которая приведет к обострению молочницы или бактериальных инфекций. По той же причине может быть недостаточно эффективной и противогрибковая терапия вагинального кандидоза. Поэтому важно после первого этапа лечения, направленного на уничтожение инфекции, провести второй этап — восстановить баланс полезной микрофлоры при помощи капсул Лактожиналь. Это единственный зарегистрированный на территории Российской федерации препарат-трибиотик. Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся паталогическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
В борьбе с тяжелыми формами данной патологии используются довольно сложные комбинации и схемы противогрибковых медикаментов, которые назначаются больному его лечащим врачом.
Самолечение ни при одном вышеперечисленном недуге невозможно. Порой влагалищные выделения являются результатом сразу же нескольких инфекционных патологий. При таких обстоятельствах курс терапии может быть назначен только специалистом и то после того, как у него на руках окажутся результаты всех необходимых исследований.
Выделения из влагалища при беременности
Влагалищные выделения особенно сильно настораживают будущих мамочек, так как в данный период они несут ответственность не только за себя, но еще и за ребенка. На самом деле каждая беременная женщина должна с особым вниманием следить за характером выделений из влагалища, чтобы в нужный момент «забить тревогу».
Выделения на ранних сроках беременности
Чуть выше мы уж говорили о том, что обильные прозрачные выделения в первые месяцы беременности, которые не наделены специфическим запахом, являются нормальным явлением.
Если же у женщины в данный период отмечаются кровянистые выделения, тогда это может служить сигналом неожиданного выкидыша либо внематочной беременности.
Белесоватые либо гнойные влагалищные выделения на ранних сроках беременности принято считать признаком развития той или иной инфекционной патологии.
Выделения на поздних сроках беременности
Во втором триместре беременности у здоровой беременной женщины влагалищные выделения могут приобрести более густую и вязкую консистенцию. Данное явление является нормой. Если же влагалищные выделения являются кровянистыми, это может служить сигналом начала преждевременных родов либо выкидыша, так что в таких случаях рекомендуется экстренная госпитализация будущей мамочки. Влагалищные выделения коричневого цвета на поздних сроках беременности довольно часто возникают из-за незначительного кровотечения из сосудов шейки матки. В данном случае беременной женщине также стоит посетить врача.
Когда нужно обращаться к врачу при влагалищных выделениях?
У каждой женщины и девушки могут быть нормальные и патологические выделения из влагалища. Нормальные выделения обусловлены естественными физиологическими процессами, протекающими в организме, а потому не являются признаками патологии и не требуют обращения к врачу. А вот патологические выделения обусловлены различными заболеваниями, поэтому при их появлении нужно обращаться к врачу. Соответственно, чтобы понимать, когда нужно обращаться к врачу при влагалищных выделениях, необходимо знать, какие выделения – патологические, а какие – нормальные.
Нормальные выделения обусловлены естественными физиологическими процессами, протекающими в организме, а потому не являются признаками патологии и не требуют обращения к врачу. А вот патологические выделения обусловлены различными заболеваниями, поэтому при их появлении нужно обращаться к врачу. Соответственно, чтобы понимать, когда нужно обращаться к врачу при влагалищных выделениях, необходимо знать, какие выделения – патологические, а какие – нормальные.Нормальные выделения бывают в небольшом объеме, полупрозрачной, прозрачной или белесоватой окраски, жидковатой, сметанообразной или желеобразной консистенции, с легким кисловатым запахом. Нормальные выделения не раздражают половые органы, не вызывают дискомфорта, зуда , покраснения или отека . Также нормальные выделения не издают резкого или неприятного запаха (например, запаха рыбы, сильного кислого запаха и т.д.).
Кроме того, нормальными считаются незначительные кровянистые или коричневатые выделения за 2 – 4 дня перед и после менструаций . Также нормальными считаются несильные кровянистые выделения в течение нескольких дней в период овуляции.
Также нормальными считаются несильные кровянистые выделения в течение нескольких дней в период овуляции.
Патологическими считаются кровянистые выделения не перед или после менструации, а также не в период овуляции. Кроме того, патологическими являются выделения зеленоватой, желтоватой, сероватой, землистой окраски, содержащие примеси гноя, крови, хлопьев, пузырьков, имеющие творожистую или иную неоднородную консистенцию, издающие неприятный резкий запах или вызывающие зуд, жжение, отечность, покраснение и дискомфорт в области половых органов.
К какому врачу обращаться при патологических выделениях из влагалища?
При любых патологических выделениях женщине следует обращаться к врачу акушеру-гинекологу (записаться) . Если выделения вызывают ощущение дискомфорта, зуда, покраснения, жжения или отечности в области половых органов, то женщина может обратиться к акушеру-гинекологу или врачу-венерологу (записаться) , так как подобные симптомы свидетельствуют о наличии инфекционно-воспалительного процесса, который может лечить и гинеколог, и венеролог.
Если в течение двух недель после полового акта изменился характер выделений, в них появились примеси гноя, слизи, хлопьев или пузырьков, они окрасились в зеленоватый, желтоватый, сероватый или землистый цвет, начали издавать неприятный запах, то женщина может также обратиться к врачу-венерологу или гинекологу, так как подобные выделения свидетельствуют о заражении инфекционным заболеванием.
Какие исследования могут назначить врачи при влагалищных выделениях?
Перечень анализов и обследований, которые может назначить врач при влагалищных выделениях, зависит от характера этих выделений, сопутствующих симптомов и результатов гинекологического осмотра.В первую очередь при любом характере выделений врач назначает гинекологический бимануальный осмотр (руками) и осмотр тканей влагалища и шейки матки в зеркалах. Эти исследования считаются рутинными и производятся в обязательном порядке при обращении женщины в медицинское учреждение по поводу выделений из влагалища любого характера.
Далее, если имеет место довольно сильное кровотечение (выделение крови, как при менструации, в том же или большем количестве), врач обычно назначает ультразвуковое исследование (УЗИ) (записаться) и/или раздельное диагностическое выскабливание (записаться) . Причем сначала производят УЗИ, и если по результатам УЗИ выявляется новообразование в матке (например, миома , полип и др.) или эндометриоз, то раздельное диагностическое выскабливание не проводят, так как оно не нужно. В такой ситуации, если выявлено новообразование, врач может назначить гистероскопию (записаться) или предложить операцию по удалению образования. Если же выявлен эндометриоз, врач назначает определение концентрации лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ) и тестостерона в крови у женщины. Кроме того, в некоторых случаях при эндометриозе назначается диагностическая лапароскопия (записаться) . Если по результатам УЗИ на фоне кровотечения выявляется гиперплазия эндометрия , выкидыш и т. д., то назначается выскабливание.
д., то назначается выскабливание.
Если кровотечение незначительное или носит характер кровомазания, то врач в ходе осмотра устанавливает состояние шейки матки и тканей влагалища. Если на шейке матки имеются повреждения, например, эрозия, травма внутриматочной спиралью или иным предметом, то назначается кольпоскопия (записаться) зуду , жжению, отечности, покраснению и дискомфорту в области половых органов) врач всегда в первую очередь назначает мазок на флору (записаться) , который позволяет выявить ряд следующих инфекционных заболеваний: кандидоз, трихомониаз, гарднереллез (бактериальный вагиноз), гонорея (записаться) . Эти половые инфекции встречаются наиболее часто по сравнению с другими, а потому на первом этапе врач не назначает более дорогих и сложных анализов, ведь простой мазок на флору позволяет их выявлять.
Если по результатам мазка удалось выявить кандидоз, трихомониаз, гарднереллез или гонорею, то врач может пойти двумя путями – либо сразу назначить лечение, либо взять мазок из влагалища на бактериологический и микологический посев, чтобы определить, какие антибиотики и противогрибковые средства будут наиболее губительными в отношении имеющегося в конкретном случае возбудителя инфекции.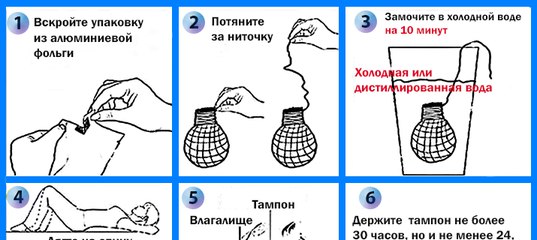 Если сразу назначенное лечение оказывается неэффективным, то врач назначает бактериологический или микологический посев.
Если сразу назначенное лечение оказывается неэффективным, то врач назначает бактериологический или микологический посев.
Если же по результатам мазка не было обнаружено каких-либо возбудителей инфекции, но имеется картина воспаления, то врач назначает более сложные анализы для выявления патогенны микробов. Обычно, в первую очередь, назначают анализ влагалищного отделяемого на наличие трихомонад и гонококков методом ПЦР и анализ крови на сифилис (бледную трепонему) (записаться) , так как именно эти возбудители встречаются чаще всего. Если по результатам анализа таковые обнаружены, то назначается лечение.
Если же гонококки, трихомонады или бледные трепонемы не обнаружены, то назначается анализ на уреаплазму (записаться) , хламидии (записаться) , микоплазму (записаться) , гарднерелл, бактероидов. Анализы на данные возбудители могут быть различными – бактериологический посев, ПЦР, ИФА и различные способы забора и окраски мазков из влагалища. Выбор анализа осуществляется врачом и зависит, главным образом, от технических возможностей медицинского учреждения или от финансовых возможностей пациентки, так как наиболее точные анализы чаще всего приходится сдавать в частных лабораториях платно.
Если же результаты анализов выявили отсутствие трихомониаза, гонореи, сифилиса, кандидоза, уреаплазмоза, хламидиоза, микоплазмоза и гарднереллеза, но в половых органах имеется воспалительный процесс, то врач может назначить анализы на наличие вирусов – вируса герпеса 1 и 2 типов, вируса папилломы человека, цитомегаловируса, вируса Эпштейна-Барра, которые также способны провоцировать воспаление в половых органах женщины.
Беременным женщинам при подозрении на подтекание околоплодных вод обычно назначают анализ мазка из влагалища на чешуйки. Кроме того, существуют аптечные, готовые к использованию тесты на подтекание околоплодных вод, которые по принципу действия сходны с тестами на беременность . Такие тесты беременная женщина может использовать самостоятельно. В остальном при появлении воспалительных выделений из влагалища беременным женщинам назначают такие же анализы, как и небеременным. А при появлении кровянистых выделений при беременности женщин направляют в стационар для обследования, так как в подобном положении они могут быть признаком осложнений беременности .
О чем расскажут выделения на ранних сроках беременности?
Перед применением необходимо проконсультироваться со специалистом.11235
У каждой женщины наличествуют естественные физиологические выделения из влагалища, которые становятся более заметными в период созревания у юных девочек и в период вынашивания ребенка, перед менструациями или после родов у женщин. При этом естественная слизь практически прозрачна, обладает небольшой тягучестью, в ней не содержатся сгустки либо какие-то примеси.
Другое дело патологические выделения из влагалища — они могут быть жидкими либо вязкими, чаще их называют бели. В зависимости от того, какая конкретно причина спровоцировала выделения из влагалища, меняется их оттенок. От этого зависит и метод, которым можно избавиться от выделений.
Почему изменяется микрофлора и как это проявляется
К сожалению, состояние микрофлоры далеко не всегда остается удовлетворительным. На него способны воздействовать множественные факторы, вызывая неблагоприятные изменения, при которых лечение становится необходимостью. В список негативно воздействующих причин можно внести:
В список негативно воздействующих причин можно внести:
- Неправильное питание и потакание вредным привычкам.
- Длительное применение противомикробных препаратов, особенно когда они принимаются без назначения специалиста.
- Нарушения гормонального фона.
- Сбои в иммунной системе.
- Роды, самопроизвольный выкидыш либо аборт.
- Сексуальные контакты без способов защиты от половых инфекционных заболеваний.
- Частая смена половых партнеров.
- Постоянное игнорирование интимной гигиены.
- Хронические патологии и воспаления, затрагивающие мочеполовую систему.
Результатом воздействия перечисленных выше факторов становится формирование кокковой и анаэробной флоры, которую характеризуют выделения из влагалища и развитие бактериального дисбиоза. Бели становятся достаточно обильными, отмечается их мутность, присутствует несвежий «рыбный» запах. При соитии зачастую появляется дискомфорт и зуд, возможно формирование трещин на слизистых слоях мочеполовой системы.
В зависимости от того, как выглядят такие выделения, можно достаточно точно определить причину и образовавшуюся патологию:
Традиционные способы борьбы с патологией
Бели — не самостоятельная патология, а лишь признак, обычно сопровождающий инфекционные болезни мочеполовой системы. Самое правильное решение при возникновении подобной симптоматики — обращение к гинекологу . Правильное лечение основывается на результатах гинекологического осмотра и лабораторных исследованиях. Учитывая, что достаточно часто терапия требует назначения антибиотиков, только лечащий врач может составлять безопасную для пациента схему.
Любое лечение в первую очередь направлено на устранение основной патологии, вызвавшей появление выделений.
Могут применяться спринцевания, лечебные ванночки, использоваться свечи, содержащие фармацевтические препараты.
Профилактические мероприятия направлены на соблюдение правил интимной гигиены. Даже избавившись от проблемы, нельзя забывать о регулярных посещениях гинекологического кабинета.
Чтобы избавиться от выделений, которые сопутствуют патологическим состояниям, используют следующие препараты:
- Из противомикробных средств обычно назначают Трихопол либо Метронидазол.
- Наружную обработку проводят при помощи Фурацилина, Лизоцима, перекиси водорода либо Риванола.
- Если не удается справиться с патологий при помощи обычных мер воздействия, могут назначаться противомикробные препараты в форме таблеток, свечей либо гормональных препаратов. Достаточно часто назначают Амоксициллин, Нитрофурантоин и другие.
- От дрожжеподобного грибка Candida обычно избавляются при помощи Нистатина в таблетках.
- Дополнительно для повышения эффективности терапии применяют метод УФО.
- Также в качестве дополнения могут использоваться рецепты народной медицины.
Народные методы лечения
Наши предки, не имея возможности пользоваться результатами научных исследований и плодами фармацевтической промышленности, отдавали должное целительным силам природы.![]() Как избавиться от патологических выделений при помощи лекарственных растений и прочих ингредиентов? Рассмотрим наиболее востребованные рецепты средств:
Как избавиться от патологических выделений при помощи лекарственных растений и прочих ингредиентов? Рассмотрим наиболее востребованные рецепты средств:
Вот еще несколько весьма действенных способов избавления от белей:
На сегодняшний день сохранилось немало весьма действенных рецептов, однако прежде чем выбирать подходящий состав, необходимо вспомнить определенные правила:
- Применяя народную медицину как самостоятельный способ терапии, вылечить патологию очень сложно — чаще и вовсе невозможно. Народные рецепты должны служить дополнением к традиционным методам, усиливая их воздействие.
- Даже если рецепт кажется вполне безобидным, перед его использованием необходимо проконсультироваться с лечащим врачом, поскольку только он знает все особенности патологии — ее стадию и клиническую картину.
- Следует учитывать возможность индивидуальной непереносимости растительных компонентов и использовать их с повышенной осторожностью.
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Выделения из влагалища: причины и лечение в зависмости от цвета, запаха, консистенции и других факторов
Выделения из влагалища: причины их возникновения, а также эффективные методы терапииВыделения из влагалища являются достаточно частым состоянием, которое время от времени беспокоит всех представительниц прекрасного пола без исключения. В большинстве случаев возникновение влагалищных выделений вызывает у женщины страх. На самом деле только единицы могут отличить нормальные выделения от патологических. Отметим сразу же, что влагалищные выделения могут быть как с запахом, так и без запаха. Их цвет может варьировать от красно-кровавого до желтоватого. По консистенции различают творожистые, пенистые, а также желеобразные выделения. Наряду с их возникновением у женщины могут наблюдаться еще и такие симптомы как болевые ощущения, зуд, раздражение.
 Прочитав информацию, представленную в данной статье, Вы сможете ознакомиться с самыми распространенными формами влагалищных выделений, а также узнать о методах диагностики и терапии патологий, при которых они отмечаются. Помимо этого в данной статье будут представлены сведения относительно проблемы влагалищных выделений при беременности .
Прочитав информацию, представленную в данной статье, Вы сможете ознакомиться с самыми распространенными формами влагалищных выделений, а также узнать о методах диагностики и терапии патологий, при которых они отмечаются. Помимо этого в данной статье будут представлены сведения относительно проблемы влагалищных выделений при беременности .Всегда ли выделения из влагалища указывают на факт наличия какого-либо заболевания? В каких случаях влагалищные выделения принято считать нормой?
Влагалищные выделения могут отмечаться даже у полностью здоровых женщин, причем данное состояние принято считать нормальным. К признакам здоровых влагалищных выделений можно причислить:
- Прозрачные, жидкие выделения (желеобразные, слизь )
- Выделения, не наделенные заметным запахом
- Незначительное количество выделений
- Выделения не вызывающие раздражения кожного покрова и слизистых оболочек половых органов
- Выделения, не сопровождающиеся повышением температуры тела, болевыми ощущениями либо чувством дискомфорта в области половых органов.

Увеличение количества данного рода выделений при нормальном состоянии здоровья возможно и в случае чрезмерного сексуального возбуждения, на фоне стрессового состояния или использования тех или иных фармацевтических средств, из-за изменения климатических условий.
Достаточно большое количество обильных жидких выделений наблюдается и у беременных женщин, причем в последние месяцы беременности их становится еще больше.
 Увеличение их количества при беременности легко объяснить. Дело в том, что в данный период в организме женщины происходит увеличение числа половых гормонов .
Увеличение их количества при беременности легко объяснить. Дело в том, что в данный период в организме женщины происходит увеличение числа половых гормонов .Выделения из влагалища – какими они могут быть?
Чуть ниже вниманию читателей будет представлена информация относительно самых распространенных форм влагалищных выделений, а также причин, которые провоцируют их развитие.
Выделения из влагалища разнообразного цвета, запаха и консистенции
Чуть выше мы уже говорили о том, что у всех здоровых представительниц слабого пола наблюдаются водянистые, прозрачные и бесцветные влагалищные выделения. В случае если они приобретают иную консистенцию, специфический запах либо какой-то цвет, тогда, скорее всего, в организме женщины поселилось какое-либо заболевание:
Кровянистые (красные ) выделения из влагалища – являются сигналом того, что во влагалищных выделениях имеется кровь. В большинстве случаев данного рода выделения возникают за два – четыре дня до начала менструации, после чего они преобразуются в обильные выделения наряду с началом менструации. Стоит отметить, что данного рода выделениям свойственно отмечаться еще и несколько дней после менструации. В случае если выделения не являются обильными, тогда женщине лучше не паниковать. Особенно часто данное явление отмечается у женщин, которые носят спираль .
Стоит отметить, что данного рода выделениям свойственно отмечаться еще и несколько дней после менструации. В случае если выделения не являются обильными, тогда женщине лучше не паниковать. Особенно часто данное явление отмечается у женщин, которые носят спираль .
Довольно часто кровянистые выделения наделены черноватым либо коричневым окрасом, что сигнализирует о факте окисления, а также разрушения крови во влагалище.
Бывают и такие случаи, когда у женщины наблюдаются мажущие выделения, в которых содержится незначительное количество крови. Как правило, околоменструальным кровянистым выделениям не присущ специфический запах.
Порой несильные кровянистые выделения отмечаются в момент овуляции, а также у женщин, которые носят спираль либо используют оральные средства контрацепции . В случае постоянного возникновения данного явления на фоне ношения внутриматочной спирали либо использования контрацептивов, необходимо обсудить данный факт с гинекологом , предварительно записавшись к нему на консультацию .
Если же кровянистые влагалищные выделения ни коим образом не связаны с менструальным циклом, тогда их можно считать сигналом наличия какой-либо патологии.
В большинстве случаев данного рода выделения дают о себе знать:
- При нарушениях менструального цикла
- Эндометриозе (аденомиозе )
- Раке либо эрозии шейки матки . В данном случае выделения особенно обильные после полового сношения.
Что касается внезапных красных выделений, то они могут быть спровоцированы неожиданным выкидышем на первых месяцах беременности. В случае развития внематочной беременности у женщины отмечаются очень сильные продолжительные кровянистые выделения. В случае если помимо выделений у женщины наблюдаются еще и некоторые симптомы беременности, тогда ее нужно немедленно доставить в больницу.
Желтые, а также белесоватые влагалищные выделения особенно часто наблюдаются при развитии тех или иных инфекционных патологий, которым свойственно передаваться половым путем. Желтый либо белесоватый цвет обусловлен скоплением в выделениях огромного числа лейкоцитов и микробов.
Гнойные влагалищные выделения отмечаются при таких инфекционных патологиях как хламидиоз , трихомониаз , молочница , гонорея и другие. Как правило, данного рода выделения вызывают также ощущение дискомфорта в области половых органов и зуд. Порой женщины жалуются и на болевые ощущения в области поясницы либо внизу живота. При беременности белесоватые вязкие влагалищные выделения принято считать нормальным состоянием в том случае, если других симптомов заболевания у будущей мамочки не наблюдается.
Творожистые, пенистые, густые выделения из влагалища
Изменение консистенции влагалищных выделений тоже принято считать одним из явных признаков наличия той или иной патологии. Чуть выше мы уже говорили о том, что нормальные выделения обязаны быть жидкими, похожими на слизь. Если же выделения являются белыми творожистыми либо пенистыми, тогда, скорее всего, у женщины имеется какое-либо инфекционное заболевание.
Если же выделения являются белыми творожистыми либо пенистыми, тогда, скорее всего, у женщины имеется какое-либо инфекционное заболевание.
Выделения из влагалища с неприятным запахом
Возникновение влагалищных выделений, наделенных специфическим запахом, указывает на факт наличия инфекционной патологии. Запах в данном случае может быть как кислым, так и тухлым либо напоминать запах рыбы. Возникает он на фоне жизнедеятельности болезнетворных микроорганизмов, которым свойственно разлагать питательные компоненты, при этом выделяя газы, наделенные весьма неприятным запахом.
Выделения из влагалища до и после полового контакта
В момент сексуального возбуждения влагалищным железам представительниц прекрасного пола свойственно усиленно синтезировать вагинальную смазку, так что большое количество жидких прозрачных выделений, которые отмечаются до и во время полового контакта, принято считать нормой. Женщин не должно пугать возникновение густых обильных выделений и после полового контакта. Дело в том, что если половой контакт происходил без использования презерватива , тогда вполне возможно, что таким образом влагалище пытается очиститься от спермы. В большинстве случаев данного рода выделения исчезают за достаточно короткий промежуток времени.
Дело в том, что если половой контакт происходил без использования презерватива , тогда вполне возможно, что таким образом влагалище пытается очиститься от спермы. В большинстве случаев данного рода выделения исчезают за достаточно короткий промежуток времени.
Если же у женщины наблюдаются кровянистые выделения во время либо после секса, тогда, скорее всего, у нее имеется эрозия шейки матки .
Возникновение желтых, гнойных, белых, серых либо зеленоватых выделений спустя несколько дней либо недель после полового контакта принято считать сигналом возникновения какого-либо инфекционного заболевания.
Выделения из влагалища как симптом инфекции
Выделения из влагалища принято считать явным признаком развития инфекционной патологии половых путей всего лишь в нескольких случаях. Наибольшее количество патологий, при которых отмечаются влагалищные выделения, являются инфекционными и передаются во время полового контакта.
К самым частым причинам развития влагалищных выделений можно отнести:
- Кандидоз (молочница )
- Урогенитальный трихомониаз
Урогенитальный трихомониаз представляет собой воспалительную патологию половых путей мужчин и женщин, носящую инфекционный характер.
 Данное заболевание возникает в результате воздействия на организм человека микроорганизма Трихомонас вагиналис . Инфицирование данной патологией происходит во время полового акта. Явным признаком развития данного недуга принято считать воспаление слизистой оболочки влагалища. В медицине данное состояние именуют вагинитом . В случае развития вагинита у женщины отмечаются очень сильные пенистые влагалищные выделения, наделенные весьма специфическим запахом. При хроническом вагините выделения становятся густыми желтыми либо белыми. В большинстве случаев помимо выделений женщину беспокоит также очень сильный зуд в области наружных половых органов.
Данное заболевание возникает в результате воздействия на организм человека микроорганизма Трихомонас вагиналис . Инфицирование данной патологией происходит во время полового акта. Явным признаком развития данного недуга принято считать воспаление слизистой оболочки влагалища. В медицине данное состояние именуют вагинитом . В случае развития вагинита у женщины отмечаются очень сильные пенистые влагалищные выделения, наделенные весьма специфическим запахом. При хроническом вагините выделения становятся густыми желтыми либо белыми. В большинстве случаев помимо выделений женщину беспокоит также очень сильный зуд в области наружных половых органов.Диагностика урогенитального трихомониаза
Поставить точный диагноз урогенитального трихомониаза, учитывая только лишь наличие выделений и некоторых других симптомов данной патологии, невозможно.
Чтобы выявить данную патологию следует провести такие исследования как:
- Культуральный метод исследования – выращивание колоний микроорганизмов, взятых из влагалища, на специальных питательных средах и их дальнейшее изучение.

- Микроскопическое исследование неокрашенного (нативного ) мазка, взятого из влагалища.
- ПЦР (полимеразная цепная реакция ) метод исследования, предусматривающий изучение генетического материала Трихомонас вагиналис .
- Исследование под микроскопом окрашенного мазка из влагалища. Окрашивают его специальными красителями.
 Немаловажно обратить внимание читателей и на то, что отсутствие выделений не является фактом полного исцеления, так что курс лечения необходимо провести до конца. Сколько он будет длиться, определит Ваш лечащий врач.
Немаловажно обратить внимание читателей и на то, что отсутствие выделений не является фактом полного исцеления, так что курс лечения необходимо провести до конца. Сколько он будет длиться, определит Ваш лечащий врач.Бактериальный вагиноз как причина, способствующая развитию влагалищных выделений
Бактериальным вагинозом именуют весьма распространенную патологию, сопровождающуюся выделениями, которые наделены неприятным запахом. Возникает данное заболевание в результате очень сильного разрастания бактерий непосредственно на слизистой оболочке влагалища. В здоровом состоянии данные бактерии тоже имеются во влагалище, но только в очень маленьких количествах. К их числу можно причислить как Пептококки , так и Герденереллу вагиналис , Бактероиды и другие. При развитии данной патологии у женщины наблюдаются белые влагалищные выделения, наделенные запахом рыбы. Чтобы поставить диагноз бактериального вагиноза недостаточно одних лишь сведений о наличии выделений.
Диагностика бактериального вагиноза предусматривает использование таких методов исследования как:
- pH-метрия, либо выявление кислотности среды влагалища. В нормальном состоянии влагалище обладает кислой средой, а вот в случае бактериального вагиноза она становится щелочной.
Терапия бактериального вагиноза предусматривает использование местных препаратов, а именно:
- Вагинальные свечи клиндамицин (сто миллиграмм ) – необходимо вводить во влагалище один раз в день в течение шести дней.
- Гель метронидазол семидесяти пяти процентный – необходимо вводить во влагалище один раз в день в течение пяти дней.
- Орнисид форте следует принимать внутрь по пятьсот миллиграмм утром и вечером в течение пяти дней.

- Клиндамицин принимают в капсулах по триста миллиграмм утром и вечером в течение семи дней.
- Метронидазол (Трихопол) в форме таблеток по двести пятьдесят миллиграмм. Следует принимать по две таблетки утром и вечером в течение семи дней.
Урогенитальный кандидоз (молочница) как причина, способствующая возникновению влагалищных выделений
Урогенитальный кандидоз представляет собой воспалительную патологию половых органов у женщин и мужчин, возникающую в результате воздействия на организм грибов рода Кандида . У женщин при развитии данного недуга наблюдаются белые густые выделения. Помимо этого их может беспокоить дискомфорт, а также зуд в области половых органов. Довольно часто данное заболевание вызывает еще болевые ощущения и рези во время мочеиспускания.
Диагностика молочницы предусматривает использование следующих методов исследования:
- Исследование под микроскопом неокрашенных мазков, взятых из влагалища.

- Исследование под микроскопом окрашенных специальными красителями мазков, взятых из влагалища.
- Микологическое исследование, предусматривающее обнаружение вида гриба, который спровоцировал развитие урогенитального кандидоза.
- Вагинальные таблетки клотримазол по двести миллиграмм – необходимо вводить во влагалище один раз в день в течение трех дней.
- Вагинальный крем клотримазол однопроцентный следует вводить во влагалище одиножды в сутки в течение семи – четырнадцати дней.
- Изоконазол – вагинальные свечи по шестьсот миллиграмм. Рекомендуется вводить во влагалище однократно.
- Итраконазол (Ирунин, Орунгал ) следует принимать по двести миллиграмм один раз в сутки в течение трех дней.

- Флуконазол (Дифлюкан , Флюкостат, Микомакс ) — используют по нескольким схемам терапии: сто пятьдесят миллиграмм однократно, либо по сто миллиграмм в первый, четвертый, а также седьмой день терапии.
 Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся паталогическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся паталогическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.В борьбе с тяжелыми формами данной патологии используются довольно сложные комбинации и схемы противогрибковых медикаментов, которые назначаются больному его лечащим врачом.
Самолечение ни при одном вышеперечисленном недуге невозможно. Порой влагалищные выделения являются результатом сразу же нескольких инфекционных патологий. При таких обстоятельствах курс терапии может быть назначен только специалистом и то после того, как у него на руках окажутся результаты всех необходимых исследований.
Выделения из влагалища при беременности
Влагалищные выделения особенно сильно настораживают будущих мамочек, так как в данный период они несут ответственность не только за себя, но еще и за ребенка. На самом деле каждая беременная женщина должна с особым вниманием следить за характером выделений из влагалища, чтобы в нужный момент «забить тревогу».
На самом деле каждая беременная женщина должна с особым вниманием следить за характером выделений из влагалища, чтобы в нужный момент «забить тревогу».
Выделения на ранних сроках беременности
Чуть выше мы уж говорили о том, что обильные прозрачные выделения в первые месяцы беременности, которые не наделены специфическим запахом, являются нормальным явлением.
Если же у женщины в данный период отмечаются кровянистые выделения, тогда это может служить сигналом неожиданного выкидыша либо внематочной беременности.
Белесоватые либо гнойные влагалищные выделения на ранних сроках беременности принято считать признаком развития той или иной инфекционной патологии.
Выделения на поздних сроках беременности
Во втором триместре беременности у здоровой беременной женщины влагалищные выделения могут приобрести более густую и вязкую консистенцию. Данное явление является нормой. Если же влагалищные выделения являются кровянистыми, это может служить сигналом начала преждевременных родов либо выкидыша, так что в таких случаях рекомендуется экстренная госпитализация будущей мамочки. Влагалищные выделения коричневого цвета на поздних сроках беременности довольно часто возникают из-за незначительного кровотечения из сосудов шейки матки. В данном случае беременной женщине также стоит посетить врача.
Влагалищные выделения коричневого цвета на поздних сроках беременности довольно часто возникают из-за незначительного кровотечения из сосудов шейки матки. В данном случае беременной женщине также стоит посетить врача.
Когда нужно обращаться к врачу при влагалищных выделениях?
У каждой женщины и девушки могут быть нормальные и патологические выделения из влагалища. Нормальные выделения обусловлены естественными физиологическими процессами, протекающими в организме, а потому не являются признаками патологии и не требуют обращения к врачу. А вот патологические выделения обусловлены различными заболеваниями, поэтому при их появлении нужно обращаться к врачу. Соответственно, чтобы понимать, когда нужно обращаться к врачу при влагалищных выделениях, необходимо знать, какие выделения – патологические, а какие – нормальные.Нормальные выделения бывают в небольшом объеме, полупрозрачной, прозрачной или белесоватой окраски, жидковатой, сметанообразной или желеобразной консистенции, с легким кисловатым запахом. Нормальные выделения не раздражают половые органы, не вызывают дискомфорта, зуда , покраснения или отека . Также нормальные выделения не издают резкого или неприятного запаха (например, запаха рыбы, сильного кислого запаха и т.д.).
Нормальные выделения не раздражают половые органы, не вызывают дискомфорта, зуда , покраснения или отека . Также нормальные выделения не издают резкого или неприятного запаха (например, запаха рыбы, сильного кислого запаха и т.д.).
Кроме того, нормальными считаются незначительные кровянистые или коричневатые выделения за 2 – 4 дня перед и после менструаций . Также нормальными считаются несильные кровянистые выделения в течение нескольких дней в период овуляции.
Патологическими считаются кровянистые выделения не перед или после менструации, а также не в период овуляции. Кроме того, патологическими являются выделения зеленоватой, желтоватой, сероватой, землистой окраски, содержащие примеси гноя, крови, хлопьев, пузырьков, имеющие творожистую или иную неоднородную консистенцию, издающие неприятный резкий запах или вызывающие зуд, жжение, отечность, покраснение и дискомфорт в области половых органов.
К какому врачу обращаться при патологических выделениях из влагалища?
При любых патологических выделениях женщине следует обращаться к врачу акушеру-гинекологу (записаться) . Если выделения вызывают ощущение дискомфорта, зуда, покраснения, жжения или отечности в области половых органов, то женщина может обратиться к акушеру-гинекологу или врачу-венерологу (записаться) , так как подобные симптомы свидетельствуют о наличии инфекционно-воспалительного процесса, который может лечить и гинеколог, и венеролог.
Если выделения вызывают ощущение дискомфорта, зуда, покраснения, жжения или отечности в области половых органов, то женщина может обратиться к акушеру-гинекологу или врачу-венерологу (записаться) , так как подобные симптомы свидетельствуют о наличии инфекционно-воспалительного процесса, который может лечить и гинеколог, и венеролог.Если в течение двух недель после полового акта изменился характер выделений, в них появились примеси гноя, слизи, хлопьев или пузырьков, они окрасились в зеленоватый, желтоватый, сероватый или землистый цвет, начали издавать неприятный запах, то женщина может также обратиться к врачу-венерологу или гинекологу, так как подобные выделения свидетельствуют о заражении инфекционным заболеванием.
Какие исследования могут назначить врачи при влагалищных выделениях?
Перечень анализов и обследований, которые может назначить врач при влагалищных выделениях, зависит от характера этих выделений, сопутствующих симптомов и результатов гинекологического осмотра.
В первую очередь при любом характере выделений врач назначает гинекологический бимануальный осмотр (руками) и осмотр тканей влагалища и шейки матки в зеркалах. Эти исследования считаются рутинными и производятся в обязательном порядке при обращении женщины в медицинское учреждение по поводу выделений из влагалища любого характера.
Далее, если имеет место довольно сильное кровотечение (выделение крови, как при менструации, в том же или большем количестве), врач обычно назначает ультразвуковое исследование (УЗИ) (записаться) и/или раздельное диагностическое выскабливание (записаться) . Причем сначала производят УЗИ, и если по результатам УЗИ выявляется новообразование в матке (например, миома , полип и др.) или эндометриоз, то раздельное диагностическое выскабливание не проводят, так как оно не нужно. В такой ситуации, если выявлено новообразование, врач может назначить гистероскопию (записаться) или предложить операцию по удалению образования. Если же выявлен эндометриоз, врач назначает определение концентрации лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ) и тестостерона в крови у женщины. Кроме того, в некоторых случаях при эндометриозе назначается диагностическая лапароскопия (записаться) . Если по результатам УЗИ на фоне кровотечения выявляется гиперплазия эндометрия , выкидыш и т.д., то назначается выскабливание.
Кроме того, в некоторых случаях при эндометриозе назначается диагностическая лапароскопия (записаться) . Если по результатам УЗИ на фоне кровотечения выявляется гиперплазия эндометрия , выкидыш и т.д., то назначается выскабливание.
Если кровотечение незначительное или носит характер кровомазания, то врач в ходе осмотра устанавливает состояние шейки матки и тканей влагалища. Если на шейке матки имеются повреждения, например, эрозия, травма внутриматочной спиралью или иным предметом, то назначается кольпоскопия (записаться)
зуду , жжению, отечности, покраснению и дискомфорту в области половых органов) врач всегда в первую очередь назначает мазок на флору (записаться) , который позволяет выявить ряд следующих инфекционных заболеваний: кандидоз, трихомониаз, гарднереллез (бактериальный вагиноз), гонорея (записаться) . Эти половые инфекции встречаются наиболее часто по сравнению с другими, а потому на первом этапе врач не назначает более дорогих и сложных анализов, ведь простой мазок на флору позволяет их выявлять.
Если по результатам мазка удалось выявить кандидоз, трихомониаз, гарднереллез или гонорею, то врач может пойти двумя путями – либо сразу назначить лечение, либо взять мазок из влагалища на бактериологический и микологический посев, чтобы определить, какие антибиотики и противогрибковые средства будут наиболее губительными в отношении имеющегося в конкретном случае возбудителя инфекции. Если сразу назначенное лечение оказывается неэффективным, то врач назначает бактериологический или микологический посев.
Если же по результатам мазка не было обнаружено каких-либо возбудителей инфекции, но имеется картина воспаления, то врач назначает более сложные анализы для выявления патогенны микробов. Обычно, в первую очередь, назначают анализ влагалищного отделяемого на наличие трихомонад и гонококков методом ПЦР и анализ крови на сифилис (бледную трепонему) (записаться) , так как именно эти возбудители встречаются чаще всего. Если по результатам анализа таковые обнаружены, то назначается лечение.
Если же гонококки, трихомонады или бледные трепонемы не обнаружены, то назначается анализ на уреаплазму (записаться) , хламидии (записаться) , микоплазму (записаться) , гарднерелл, бактероидов. Анализы на данные возбудители могут быть различными – бактериологический посев, ПЦР, ИФА и различные способы забора и окраски мазков из влагалища. Выбор анализа осуществляется врачом и зависит, главным образом, от технических возможностей медицинского учреждения или от финансовых возможностей пациентки, так как наиболее точные анализы чаще всего приходится сдавать в частных лабораториях платно.
Если же результаты анализов выявили отсутствие трихомониаза, гонореи, сифилиса, кандидоза, уреаплазмоза, хламидиоза, микоплазмоза и гарднереллеза, но в половых органах имеется воспалительный процесс, то врач может назначить анализы на наличие вирусов – вируса герпеса 1 и 2 типов, вируса папилломы человека, цитомегаловируса, вируса Эпштейна-Барра, которые также способны провоцировать воспаление в половых органах женщины.
Беременным женщинам при подозрении на подтекание околоплодных вод обычно назначают анализ мазка из влагалища на чешуйки. Кроме того, существуют аптечные, готовые к использованию тесты на подтекание околоплодных вод, которые по принципу действия сходны с тестами на беременность . Такие тесты беременная женщина может использовать самостоятельно. В остальном при появлении воспалительных выделений из влагалища беременным женщинам назначают такие же анализы, как и небеременным. А при появлении кровянистых выделений при беременности женщин направляют в стационар для обследования, так как в подобном положении они могут быть признаком осложнений беременности .
О чем расскажут выделения на ранних сроках беременности?
Перед применением необходимо проконсультироваться со специалистом.Лечение кольпита народными средствами. | Централ Клиник
КОЛЬПИТ — это воспалительное заболевание слизистой оболочки влагалища, причиной которого являются патогенные или условно-патогенные микроорганизмы.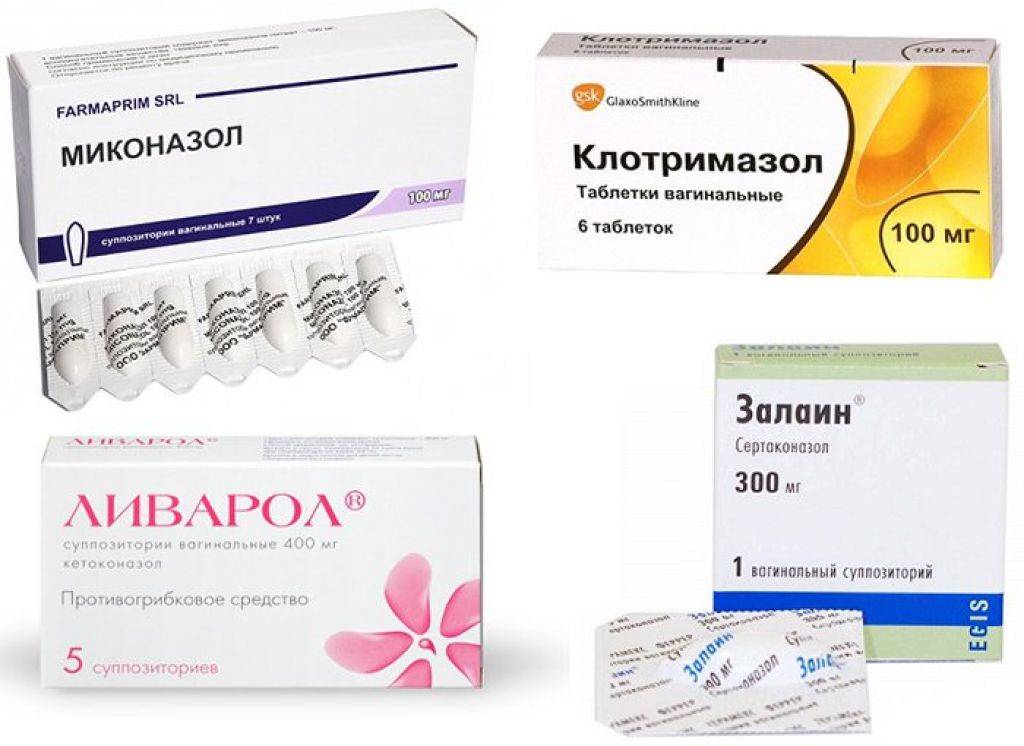 Также факторами риска могут стать состояния, при которых изменяется естественная флора влагалища: заболевания эндокринной системы, длительный прием антибиотиков, местные аллергические реакции. Кольпит (вагинит) — частое заболевание, которым страдают женщины детородного возраста. В период менопаузы возникает атрофический кольпит. Часто данное заболевание сочетается с воспалительными заболеваниями наружных половых органов (вульвитом), циститом, цервицитом.
Также факторами риска могут стать состояния, при которых изменяется естественная флора влагалища: заболевания эндокринной системы, длительный прием антибиотиков, местные аллергические реакции. Кольпит (вагинит) — частое заболевание, которым страдают женщины детородного возраста. В период менопаузы возникает атрофический кольпит. Часто данное заболевание сочетается с воспалительными заболеваниями наружных половых органов (вульвитом), циститом, цервицитом.
Причины появления:
- условно-патогенная флора;
- инфекции, передающиеся половым путем.
Провоцирующим фактором является: нарушения микрофлоры влагалища, эндокринные (гормональные) изменения, в т.ч. возрастные, воспалительные процесс в малом тазу, длительный прием антибиотиков, несоблюдение правил личной гигиены во время полового акта, переохлаждения, снижения иммунитета, стрессы.
Симптомы:
Кольпит в острой стадии протекает ярко:
- зуд и жжение;
- боль во время полового акта;
- выделения обильные, слизистые, могут быть с примесью крови;
- неприятно пахнущие влагалищные выделения.

Лечение кольпита в домашних условиях:
Выявив у себя это заболевание женщина, в силу экономии времени на визите к доктору, спешит в аптеку за медикаментозными препаратами: антибактериальными свечами, вагинальными таблетками или антибиотиками. Данные методы лечения могут быть эффективными только в случае назначения их врачом. При самолечении пациентка не может самостоятельно определить возбудителя заболевания, а в силу этого подобрать препарат, который улучшит, а не ухудшит ситуацию. Либо препарат может снять симптом заболевания, но не устранить саму причину и тогда все возобновится и усугубится.
Существуют народные средства, основанные на использовании в домашних условиях отваров и настоев целебных трав, которые используют для вагинальных ванночек и спринцеваний. Среди наиболее распространенных в использовании целебных трав: ромашка, чистотел, календула, имбирь, бессмертник, эвкалипт, ягоды черники и ежевики и даже мед. Стоит отметить, что лечение травяными настоями в домашних условиях эффективно и способно улучшить состояние слизистой пациентки, но направлено в первую очередь на избавление от основных признаков воспаления — жжения, зуда, чувства сухости, необычных выделений. Для борьбы же с возбудителем заболевания необходима консультация специалиста. При комплексном подходе можно добиться хороших результатов. Не занимайтесь самолечением — обратитесь к квалифицированному врачу-гинекологу.
Стоит отметить, что лечение травяными настоями в домашних условиях эффективно и способно улучшить состояние слизистой пациентки, но направлено в первую очередь на избавление от основных признаков воспаления — жжения, зуда, чувства сухости, необычных выделений. Для борьбы же с возбудителем заболевания необходима консультация специалиста. При комплексном подходе можно добиться хороших результатов. Не занимайтесь самолечением — обратитесь к квалифицированному врачу-гинекологу.
Спринцевание: что должна знать каждая женщина
Спринцевание (вагинальный душ) – процедура очищения влагалища водой с различными добавками (сода, отвары трав, йод) при помощи спринцовки. По некоторым данным, от 15 до 40% женщин используют эту процедуру с целью очистить влагалище от менструальной крови, излишних выделений или запаха хотя бы раз в неделю. Однако всё больше гинекологов считают эту процедуру небезопасной. Так надо ли делать спринцевания? Почему врачи рекомендуют воздерживаться от этой процедуры?
Надо ли очищать влагалище от менструальной крови, спермы, излишних выделений или запаха?
Нет, в этом нет никакой необходимости, поскольку влагалище самоочищается. Если у вас обильные выделения белого или желтовато-зелёного цвета, вам следует срочно обратиться к врачу. А минимальный запах имеет даже абсолютно чистое и здоровое влагалище.
Если у вас обильные выделения белого или желтовато-зелёного цвета, вам следует срочно обратиться к врачу. А минимальный запах имеет даже абсолютно чистое и здоровое влагалище.
Поможет ли спринцевание предотвратить нежелательную беременность и защитить от инфекции, передающейся половым путём?
Нет. Более того, спринцевание может нарушить бактериальный баланс внутри вагины и способствовать проникновению инфекций, которые могут поразить яичники и придатки. В этом случае беременность станет вообще проблематичной из-за воспалительных процессов в органах малого таза. Кроме того, возрастает риск внематочной беременности, ставящей под угрозу жизнь самой женщины. Что касается заболеваний, передающихся половым путём, и СПИДа, здесь смогут защитить только специальные средства – презервативы, а также уверенность в том, что ваш партнёр здоров (желательно, подтверждённая справкой из медицинского учреждения).
Поможет ли спринцевание при выделениях, зуде, болях при мочеиспускании, покраснении или жжении? Устранит ли дискомфорт, испытываемый во время секса?
Нет, категорически нельзя заниматься спринцеванием, если есть эти признаки (зуд, боль, покраснение). Скорее всего, это симптомы инфекции, поэтому немедленно обратитесь к врачу. Специалисты советуют даже не особо тщательно подмываться, чтобы гинеколог смог точнее определить характер заболевания и пути лечения. Что касается второго вопроса, ответ тоже отрицательный.
Скорее всего, это симптомы инфекции, поэтому немедленно обратитесь к врачу. Специалисты советуют даже не особо тщательно подмываться, чтобы гинеколог смог точнее определить характер заболевания и пути лечения. Что касается второго вопроса, ответ тоже отрицательный.
Если осмотр врача покажет, что вы здоровы, но ощущение дискомфорта продолжается, попробуйте обсудить это с партнёром или использовать специальные смазки, облегчающие контакт.
Каким опасностям подвергается организм во время спринцевания?
Последние исследования говорят о том, что женщины, использующие спринцевание, чаще подвергают риску своё здоровье, чем те, что не прибегают к этой процедуре. Частое спринцевание способно вызвать:
- вагинальное раздражение,
- различные виды вагиноза,
- воспалительные заболевания органов малого таза (яичников и маточных труб),
- проблемы при желании забеременеть,
- неаккуратное пользование спринцовкой может нанести небольшую травму.
Также есть сведения, что спринцевание во время беременности может привести к проникновению инфекции непосредственно в плод и рождению не совсем здорового ребёнка.
Чем заменить спринцевание? Какие процедуры помогут очистить влагалище?
Чаще спринцевание делают женщины, живущие в жарком климате, чтобы сохранить чувство свежести и чистоты. Но здоровым женщинам спринцевание не нужно, достаточно подмывания. Организм очищает себя сам. Также нежелательны всякие гигиенические тампоны с приятным запахом или ароматизированные прокладки на каждый день. Спринцевание надо делать только тогда, когда его назначает врач, и только по инструкциям, которые дал врач.
как делать домашних условиях, при молочнице
Гинекологи расходятся во мнении по поводу спринцевания ромашкой. Одни специалисты уверены, что данный способ может использоваться в лечебно-профилактических целях, а другие настоятельно не рекомендуют к нему прибегать даже при наличии показаний. Большинство женщин считают, что в борьбе за здоровье все средства хороши и продолжают регулярно выполнять спринцевания при выделениях.
Какого эффекта пациентки ожидают, делая спринцевание ромашкой
Ромашка с давних времен используется целителями и травниками для лечения воспалительных заболеваний. Отрасль гинекологии не стала исключением. Несмотря на то, что врачи назначают данный способ все реже, женщины самостоятельно вспоминают о положительных свойствах ароматного растения.
Отрасль гинекологии не стала исключением. Несмотря на то, что врачи назначают данный способ все реже, женщины самостоятельно вспоминают о положительных свойствах ароматного растения.
Спринцевание ромашкой должно выполняться по назначению врача
Выполняя спринцевания, пациентки ожидают получить комплексный эффект:
- Снять воспаление. Цветки ромашки славятся своим противовоспалительным действием. Концентрированный отвар растения наносится на слизистые оболочки, эпидермис и даже принимается внутрь.
- Устранить боль. В составе цветков и корневища содержатся дубильные вещества и кислоты. Они устраняют мышечные спазмы, снимают болезненные ощущения.
- Ускорить процессы регенерации. Витамин С, каротин и эфирные масла обеспечивают быстрое восстановление целостности тканей.
- Очистить слизистую. Научно подтверждено антисептическое действие ромашкового отвара. При нанесении на слизистые оболочки раствор подавляет активность вредоносных микроорганизмов и смывает их с поверхности эпителия.

Выполняя спринцевание ромашкой, женщины чувствуют себя комфортнее. Многие пациентки говорят об особом ощущении чистоты после проведения гигиенических процедур.
При каких заболеваниях может использоваться данный способ лечения
В гинекологии есть много разновидностей патологий воспалительного характера. Чаще всего ромашку женщины используют при остром или обостренном процессе. Также нетрадиционная методика лечения помогает при повреждении эпителиальной ткани и снижении местного иммунитета.
Ромашку применяют при следующих заболеваниях:
- При молочнице. Активность грибка Кандида сопровождается жжением и зудом. Одновременно женщины наблюдают неприятные творожистые выделения. Регулярные орошения влагалища способствуют очищению стенок, устранению неприятных проявлений и подавлению активности микроорганизмов.
- При воспалении. Воспалительный процесс во влагалище может иметь инфекционное и неинфекционное происхождение.
 В последнем случае антибиотики будут малоэффективны, а спринцевания повысят местный иммунитет и избавят от обильных выделений.
В последнем случае антибиотики будут малоэффективны, а спринцевания повысят местный иммунитет и избавят от обильных выделений. - При цистите. Хронические заболевания мочевыделительной системы имеют склонность к сезонным обострениям. В этот период активно применяются орошения и подмывания крепким отваром ромашки.
- При эрозии. Травмы шейки матки сопровождаются прорывными кровотечениями и могут привести к воспалению. Растительное средство ускоряет процесс заживления и предотвращает инфицирование слизистой.
- При геморрое. Отвар устраняет отек и снимает спазм. Микроклизмы полезны при хронических запорах на фоне расширения вен кишечника.
Врачи назначают орошения отваром ромашки в качестве дополнительного средства. Спринцевание не может заменить основного лечения препаратами. Процедура должна выполняться строго по рекомендации с соблюдением установленного алгоритма.
Как заварить ромашку для спринцевания
Готовить раствор можно разными способами. Лучше приобрести сырье для отвара в аптеке, поскольку самостоятельно можно собрать плохие цветки. Не рекомендуется рвать ромашку, растущую в неблагоприятных экологических районах или вблизи крупных трасс. Выброс выхлопных газов и отравляющих веществ быстро впитывается растением, в результате чего снижается его лечебное действие. Аптечная ромашка считается экологичным продуктом и может использоваться для спринцевания.
Лучше приобрести сырье для отвара в аптеке, поскольку самостоятельно можно собрать плохие цветки. Не рекомендуется рвать ромашку, растущую в неблагоприятных экологических районах или вблизи крупных трасс. Выброс выхлопных газов и отравляющих веществ быстро впитывается растением, в результате чего снижается его лечебное действие. Аптечная ромашка считается экологичным продуктом и может использоваться для спринцевания.
В гинекологии народные средства для лечения используются редко
Заваривать растение необходимо по инструкции, которая предложена на упаковке. Если аннотации нет или сырье было заготовлено самостоятельно, можно взять стандартные пропорции. На 1 литр жидкости хватит 2 столовых ложек сухих цветков ромашки.
Алгоритм приготовления:
- закипятить 1 литр чистой воды;
- положить в кипяток высушенное сырье;
- довести до кипения;
- снять с огня, закрыть крышкой;
- дать настояться 0.
 5-1 часа.
5-1 часа.
Перед проведением процедуры настой процеживается так, чтобы в нем не осталось частиц от цветка.
Как делать спринцевание
Отвар для спринцевания необходимо готовить непосредственно перед процедурой. Не рекомендуется хранить жидкость. Перед выполнением манипуляции надо убедиться в том, что температура жидкости комфортна. При необходимости отвар разводится горячей или прохладной водой. Оптимальной температурой для спринцевания является 37-38°.
Для проведения процедуры необходимо выполнить следующие действия:
- налить в спринцовку необходимый объем ромашкового отвара;
- сесть на корточки или поставить одну ногу на возвышенность, а если есть возможность – лечь;
- осторожно ввести наконечник спринцовки неглубоко во влагалище;
- медленно надавить на емкость, выпуская струю отвара во влагалище;
- после завершения процедуры протереть наружные половые органы чистым полотенцем.

Нельзя выпускать отвар ромашки под сильным напором, поскольку он может проникнуть в матку. Следует учитывать, что во время процедуры лишняя жидкость будет вытекать наружу. Рекомендуется проводить манипуляцию перед отходом ко сну, если другое не назначено врачом.
Как и когда делать спринцевания, врач рассказывает индивидуально
Противопоказания
Не следует спринцеваться ромашкой в следующих случаях:
- если есть венерические заболевания или острые воспаления влагалища, поскольку вместе с жидкостью они способны распространиться на полость матки и придатки;
- при беременности, так как любые травы могут негативно сказаться на формировании плода и вызвать аллергическую реакцию у будущей мамы;
- во время маточных кровотечений любого характера, так как можно создать подобие ретроградной менструации.
Также не рекомендуется заниматься самолечением, в том числе спринцеваниями ромашкой. При наличии жалоб на женское здоровье необходимо обратиться за медицинской помощью.
При наличии жалоб на женское здоровье необходимо обратиться за медицинской помощью.
Отношение современных гинекологов к спринцеванию в домашних условиях
Молодые специалисты относятся к любым спринцеваниям скептически, несмотря на то, что врачи предыдущего поколения продолжают назначать подобные манипуляции. Во время орошения влагалища происходит изменение микрофлоры. Это создает благоприятные условия для размножения вредоносных микроорганизмов. Также при спринцевании часть жидкости все равно проникает в шейку матки, подвергая внутренние органы риску инфицирования.
Если беспокоит зуд во влагалище любого происхождения, геморрой, странная слизь, запах и прочие признаки, необходимо пройти обследование и подобрать эффективный метод лечения. Вместо спринцеваний назначаются вагинальные суппозитории, которые более безопасны и удобны в применении.
Спринцевание ромашкой считается устаревшим методом лечения и профилактики воспалительных процессов во влагалище. Решаясь на самостоятельное проведение процедур в домашних условиях, рекомендуется взвесить все плюсы и минусы. Известно немало случаев, когда орошения травяными отварами приводило к осложнениям.
Решаясь на самостоятельное проведение процедур в домашних условиях, рекомендуется взвесить все плюсы и минусы. Известно немало случаев, когда орошения травяными отварами приводило к осложнениям.
Видео
Читайте также: как проводится спринцевание содой при молочнице
Коварная молочница — Полезные статьи
С молочницей сталкиваются три четверти женщин, половина из них – не один раз.
Не заметить ее сложно: обильные творожистые или белые выделения, зуд и жжение не дают покоя. Многие женщины считают ее абсолютно безобидной, а реклама современных лекарственных препаратов как бы даже освобождает нас от необходимости идти к гинекологу. Милые дамы на телеэкране сами ставят себе диагноз и назначают курс лечения. «Три дня, и молочницы как ни бывало!» — сплетничают они за чашкой чая. Молочница (по-научному «кандидоз») – действительно болезнь не опасная. Если только не относиться к ней вышеописанным способом.
Молочница (по-научному «кандидоз») – действительно болезнь не опасная. Если только не относиться к ней вышеописанным способом.
Во сем виноваты дрожжеподобные грибы рода Кандида, которые до поры до времени тихо – мирно живут в женских половых путях и никак себя не проявляют. Дрожжеподобные грибки обитают в нашем организме с момента рождения. Попадая на кожу новорожденного в момент его прохождения по родовым путям матери, грибки вскоре расселяются по всему организму: они живут на коже и ногтях, слизистых оболочках полости рта, кишечника, дыхательных и родовых путей и даже во внутренних органах здорового человека. Пока однажды организм не даст сбой. Ослабить его может что угодно: стресс, переохлаждение, болезни, жесткая диета, гормональные контрацептивы, антибиотики. И тогда грибы, которые спокойно соседствовали с прочей микрофлорой слизистой влагалища, начинают усиленно размножаться – развивается кандидоз, или попросту молочница. Кандидоз не представляет серьезной угрозы для жизни и здоровья человека, однако, он приводит к появлению неприятных симптомов. Они в свою очередь могут значительно снижать качество жизни, включая и интимные отношения. Возникновение кандидоза может свидетельствовать о наличие тяжелых заболеваний (сахарный диабет, ВИЧ – инфекция и др.)
Они в свою очередь могут значительно снижать качество жизни, включая и интимные отношения. Возникновение кандидоза может свидетельствовать о наличие тяжелых заболеваний (сахарный диабет, ВИЧ – инфекция и др.)
Развитию кандидоза способствует ряд факторов:
- При самостоятельном назначении антибиотиков,
- При ослаблении иммунитета (в том числе во время беременности),
- При онкологических заболеваниях и тяжелых инфекциях (ВИЧ – инфекция и другие инфекции, характеризующиеся подавлением иммунной системы),
- Сахарный диабет,
- Ношение тесного синтетического белья,
- Нерациональное спринцевание,
- Как профессиональное заболевание у работников по переработке фруктов, овощей, производству антибиотиков, белково – витаминных концентратов и других биологически активных веществ.
Как проявляется кандидоз?
У новорожденных и тяжелобольных, как правило, развивается кандидоз слизистой оболочки полости рта. У женщин, чьи руки много и часто бывают в воде, обычно встречается кандидоз ногтевых валиков. У детей и тучных людей грибки Кандида, наподобие плесени, могут населять складки кожи в паху, под грудью и между пальцами. В гинекологии лечат, печально известную большинству женщин, влагалищную форму кандидоза.
У женщин, чьи руки много и часто бывают в воде, обычно встречается кандидоз ногтевых валиков. У детей и тучных людей грибки Кандида, наподобие плесени, могут населять складки кожи в паху, под грудью и между пальцами. В гинекологии лечат, печально известную большинству женщин, влагалищную форму кандидоза.
Первым симптомом обычно становится резкий, быстро нарастающий и становящийся практически постоянным зуд в промежности и влагалище. Природа наградила женщину особенно большим числом нервных окончаний в этой части тела, поэтому влагалищный кандидоз — самый непереносимый и доставляющий наибольшее количество проблем.
Затем появляются белый налет на слизистой оболочке влагалища и сероватые «творожистые» выделения. Впрочем, выделений вы можете попросту не заметить, ведь сильный зуд призывает к усиленным мерам гигиены. Оценить общую картину сможет гинеколог, поэтому не стоит ставить диагноз самостоятельно, лишь на основе уже знакомых ощущений. Тем более назначать себе лечение, как это делают энергичные дамы из телерекламы.
КОРЕНЬ НЕПРИЯТНОСТЕЙ — В ОСЛАБЛЕНИИ ИММУНИТЕТА, А КАНДИДОЗ ЕГО ВНЕШНЕЕ ПРОЯВЛЕНИЕ.
У мужчин кандидоз проявляется крайне редко: при снижении иммунитета и вторичных инфекциях, в рамках общего процесса, когда поражаются полость рта и кишечник. Их лечить необходимо, т.к. грибок может передаться при половом контакте (лечение по той же схеме, что и у женщин).Так же как и у женщин, у мужчин кандидоз половых органов проявляется зудом, жжением, покраснением и творожистыми выделениями. «Непорочное» заражение влагалищной молочницей — не единственный вариант. Воинствующие грибки Кандида могут попасть во влагалище и традиционным для многих заболеваний, передающихся половым путем, способом — при незащищенном половом акте.
А есть ли гриб?
Однажды обратившись к врачу и получив инструкции, как одолеть молочницу, многие женщины по мере необходимости следуют им вновь. Такой образ действий поможет один раз, второй, третий, но рано или поздно палочка – выручалочка сломается. Ведь корень неприятностей – в ослаблении иммунитета, а кандидоз его внешнее проявление. Поэтому одновременно с лечением молочницы надо искать и устранять причину иммунодефицита. Без этого кандидоз будет появляться снова и снова. Кроме того, выделения, зуд и жжение могут оказаться не такими уж и безобидными. Те же самые симптомы характерны и для гонореи, трихомониаза, гарднереллеза, генитального герпеса, хламидиоза, микоплазмоза и других инфекций. А для их лечения требуются совсем другие лекарства. Чаще всего для диагностики вагинального кандидоза берут мазки и после специального окрашивания их смотрят под микроскопом. Кроме грибков эти исследования помогают выявить трихомонады, гонококки и гарднереллы. При необходимости делают посев на среду – чрезвычайно точный анализ, который позволяет определить родовую и видовую принадлежность грибов, а главное их чувствительность к противогрибковым препаратам.
Ведь корень неприятностей – в ослаблении иммунитета, а кандидоз его внешнее проявление. Поэтому одновременно с лечением молочницы надо искать и устранять причину иммунодефицита. Без этого кандидоз будет появляться снова и снова. Кроме того, выделения, зуд и жжение могут оказаться не такими уж и безобидными. Те же самые симптомы характерны и для гонореи, трихомониаза, гарднереллеза, генитального герпеса, хламидиоза, микоплазмоза и других инфекций. А для их лечения требуются совсем другие лекарства. Чаще всего для диагностики вагинального кандидоза берут мазки и после специального окрашивания их смотрят под микроскопом. Кроме грибков эти исследования помогают выявить трихомонады, гонококки и гарднереллы. При необходимости делают посев на среду – чрезвычайно точный анализ, который позволяет определить родовую и видовую принадлежность грибов, а главное их чувствительность к противогрибковым препаратам.
НЕ ЗАБЫВАЙТЕ, НИКАКИЕ ТАБЛЕТКИ НЕ ЗАМЕНЯТЬ ЗДОРОВЫЙ ОБРАЗ ЖИЗНИ.
Некоторые гинекологи до сих пор прописывают от молочницы борную кислоту (буру в глицерине), жидкость Кастеллиани или генцианвиолет.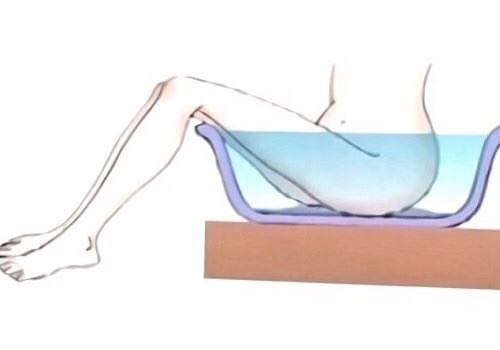 Эти препараты мешают грибу прикрепиться к стенке влагалища, тормозят его размножение, но и только. Противогрибковым действием эти препараты не обладают, поэтому на сегодняшний день считаются малоэффективными.
Эти препараты мешают грибу прикрепиться к стенке влагалища, тормозят его размножение, но и только. Противогрибковым действием эти препараты не обладают, поэтому на сегодняшний день считаются малоэффективными.
Современных лекарств для лечения кандидоза очень много, но доверять выбор подходящего вам можно только врачу, а не подруге или рекламе. При легком течение заболевании, как правило, обходятся местным лечением, для которого подбирают препараты группы имидазола (клотримазол, изоконазол, эконазол, миконазол) и противогрибковые антибиотики (натамицин, пимафукорт, леворин, амфотерицин В, нистатин).
Как облегчить свою участь?
Увы, самый простой способ этого вам не подходит — врачи настоятельно требуют прекращения половой жизни дней на десять. Вредоносные грибки, как тараканы, временно эмигрируют на «жилплощадь» вашего партнера, где и переждут смирно (не доставляя ему заметных проблем) весь курс лечения, а потом вновь отпразднуют возвращение в родные пенаты. Соблюдать интимную гигену необходимо как можно чаще, добавляя в воду таблетку фурацилина или ложку пищевой соды. А вот использовать раствор марганцовки и мыло не стоит — при частом их употреблении происходит пересушивание слизистой. После процедуры можно воспользоваться тальком или детской присыпкой — это на время предохранит вас от преследующего зуда. Исключите из рациона острые, пряные и маринованные продукты — все, что делает мочу слишком «едкой» и может дополнительно спровоцировать зуд (уже аллергического происхождения). Лучше налегайте на свежие овощи, фрукты, кисломолочные продукты, каши. Да и вообще для здоровья это полезнее. Тем более, что пост на дворе. Откажитесь на время от длительных физических нагрузок, обильных застолий и долгого пребывания на жаре — всего, что приводит к обильному потению, опрелостям и раздражению кожи.
Соблюдать интимную гигену необходимо как можно чаще, добавляя в воду таблетку фурацилина или ложку пищевой соды. А вот использовать раствор марганцовки и мыло не стоит — при частом их употреблении происходит пересушивание слизистой. После процедуры можно воспользоваться тальком или детской присыпкой — это на время предохранит вас от преследующего зуда. Исключите из рациона острые, пряные и маринованные продукты — все, что делает мочу слишком «едкой» и может дополнительно спровоцировать зуд (уже аллергического происхождения). Лучше налегайте на свежие овощи, фрукты, кисломолочные продукты, каши. Да и вообще для здоровья это полезнее. Тем более, что пост на дворе. Откажитесь на время от длительных физических нагрузок, обильных застолий и долгого пребывания на жаре — всего, что приводит к обильному потению, опрелостям и раздражению кожи.
Во время менструации меняйте прокладки почаще — каждые 4-6 часов вне зависимости от количества выделений. Менструальные выделения — подходящая среда для размножения болезнетворных бактерий, а иммунная система в эти дни ослаблена. Тампонами лучше в этот раз не пользоваться.
Тампонами лучше в этот раз не пользоваться.
Если молочница плохо поддается лечению и постоянно возобновляется, то говорят о хроническом (рецидивирующем) кандидозе и схему меняют. Одновременно с молочницей необходимо лечить заболевания, ослабляющие организм, и обязательно укреплять иммунитет (при необходимости врач назначает иммуномодуляторы).
Но не забывайте, что никакие таблетки не заменят здоровый образ жизни: 8 -10 часов сна, свежий воздух, фрукты – овощи, витамины и регулярный полноценный отдых.
Автор: Врач-гинеколог Мелехина Л.Д.
«Можете смеяться, но мне страшно» Половина россиянок не следит за женским здоровьем. Чем это грозит?: Общество: Россия: Lenta.ru
Как показывают ежегодные опросы Всероссийского центра изучения общественного мнения (ВЦИОМ), сегодня практически все россиянки знают о необходимости регулярных осмотров у специалиста по женскому здоровью. Несмотря на то что фактически до них добираются чуть больше половины женщин, за последние пять лет приверженность россиянок к ежегодным профилактическим визитам растет. Почему это важно — в материале «Ленты.ру».
Почему это важно — в материале «Ленты.ру».
Москвичке Ольге М. — 36 лет. У специалиста по женскому здоровью она старается бывать по мере необходимости, если есть какие-то «сигналы от организма». Но отправляется туда «как на фронт».
«Когда я раздеваюсь и залезаю на кресло, у меня возникает чувство какого-то унижения, — объясняет она. — А бывает, что в кабинет, когда ты в этом кресле, еще кто-то зайдет что-то спросить. Во время осмотра жутко зажимаюсь, присутствуют неприятнейшие ощущения».
Ольга признается, что из-за фобий уже несколько лет откладывает визит к специалисту по женскому здоровью. «Мне страшно, можете смеяться, понимаю, что выгляжу нелепо, но ничего с собой поделать не могу, — продолжает она. — Возможно, если бы ощущала реальные проблемы со здоровьем, то наплевала бы на свою мнительность. Но вроде все у меня в порядке, а просто так идти никакого желания нет. Хотя умом и понимаю, что это неправильно».
Глупые вопросы перед визитом в женскую консультацию
По просьбе «Ленты. ру» специалист по женскому здоровью ГКБ им. В.В. Виноградова в Москве Алла Захарова ответила на вопросы россиянок, которые обычно стесняются задавать.
ру» специалист по женскому здоровью ГКБ им. В.В. Виноградова в Москве Алла Захарова ответила на вопросы россиянок, которые обычно стесняются задавать.
Как часто нужно посещать специалиста по женскому здоровью? Раз в год, раз в полгода? А если ничего не болит?
В целях профилактики, когда ничего не беспокоит, следует посещать специалиста один-два раза в год. Обратите внимание, что дополнительно с 21 года девушкам проводится скрининг с применением цитологии для выявления рака шейки матки. У женщин с 40 до 75 лет включительно раз в два года — маммография молочных желез, чтобы исключить злокачественные опухоли.
Фото: Depositphotos
Надо ли мыться, спринцеваться перед походом на консультацию?
Слишком тщательные гигиенические процедуры не позволят составить представление о состоянии вашей микрофлоры. Спринцевание нефизиологично, поэтому скорее создает проблему, чем ее решает.
Можно ли во время менструации идти к гинекологу? На какой день цикла лучше запланировать визит?
Здесь нужно смотреть, с какой целью вы идете на консультацию. Например, если есть какие-то жалобы, или проблемы связаны с менструальным циклом, то, конечно, специалист вас обследует и во время менструации. Для профилактических осмотров лучше все же приходить, когда нет критических дней. Оптимально — с пятого по девятый день цикла. Для тех же, кто принимает комбинированные оральные контрацептивы (КОК), разницы нет — можно прийти в любой день цикла.
Например, если есть какие-то жалобы, или проблемы связаны с менструальным циклом, то, конечно, специалист вас обследует и во время менструации. Для профилактических осмотров лучше все же приходить, когда нет критических дней. Оптимально — с пятого по девятый день цикла. Для тех же, кто принимает комбинированные оральные контрацептивы (КОК), разницы нет — можно прийти в любой день цикла.
Можно ли заниматься сексом накануне визита?
Если будет браться мазок из влагалища на флору — от секса желательно воздержаться, чтобы получить корректные результаты анализа.
В какой одежде лучше пойти? Надо ли брать с собой пеленки, индивидуальные наборы инструментов?
Одежда может быть любой, в которой вам комфортно. С собой ничего брать не нужно. Все кабинеты сейчас хорошо оснащены, есть и одноразовые пеленки, и одноразовые наборы инструментов.
Можно ли отказаться от осмотра, если специалист мужчина?
Сейчас в поликлиниках электронная запись на прием. То есть можно еще в самом начале сориентироваться, к кому вы пойдете. Конечно, бывает, что по фамилии трудно понять, мужчина это или женщина. Но в случае необходимости всегда можно попросить заменить специалиста — к этому отнесутся с пониманием.
То есть можно еще в самом начале сориентироваться, к кому вы пойдете. Конечно, бывает, что по фамилии трудно понять, мужчина это или женщина. Но в случае необходимости всегда можно попросить заменить специалиста — к этому отнесутся с пониманием.
На собственном примере
«Конечно, здоровье дочерей зависит в том числе и от мам, — убеждает Алла Захарова. — Потребность в регулярном профилактическом осмотре — это элемент культуры. Необходимо рассказывать дочерям, что если им захочется что-то обсудить, будь то вопросы интимной близости или женского здоровья, то лучше это делать все же не с подружкой, не на интернет-форумах, а сходить на консультацию к специалисту по женскому здоровью».
По данным опроса «Индекс женского здоровья «Гедеон Рихтер»» 2020 года, многим родителям сложно говорить с детьми на такие темы из-за стеснения (73 процента) или незнания, как правильно преподнести информацию подростку (63 процента).
Фото: Cavan Images / Alamy / Diomedia
Но все же большинство россиянок готовы обсуждать с подростками гигиену половых органов, методы контрацепции и предохранения от заболеваний, передающихся половым путем, менструальный цикл и физиологические изменения во время полового созревания. Готовы обсудить. А показать дочерям пример?
Готовы обсудить. А показать дочерям пример?
Кому нужно женское здоровье?
С 2016 года фармацевтическая компания «Гедеон Рихтер» в третью неделю апреля проводит в России социальный проект «Неделя женского здоровья». Он направлен на то, чтобы обратить внимание женщин на необходимость заботы о репродуктивном здоровье и сформировать у них полезную привычку регулярно посещать специалиста по женскому здоровью.
Одной из постоянных активностей «Недели женского здоровья» является федеральное исследование «Индекс женского здоровья «Гедеон Рихтер»», которое компания «Гедеон Рихтер» проводит совместно с ВЦИОМ. По данным 2020 года,
93процента россиянок в возрасте от 18 до 45 лет знают, что
в профилактических целях посещать специалиста по репродуктивному здоровью следует хотя бы раз в год
Однако теория часто расходится с практикой. Только 61 процент респонденток рассказали, что ходили на профосмотр. До пандемии коронавируса (с весны 2019-го по весну 2020 года) за год консультации не посетили 12 процентов россиянок. Что интересно, в 2016 году, по данным исследования, таких пациенток было 6 процентов , в 2018-м — 5 процентов. А вот с началом режима самоизоляции дело приняло печальный оборот: почти половина женщин в России (47,1 процента) не были у специалиста по женскому здоровью.
Что интересно, в 2016 году, по данным исследования, таких пациенток было 6 процентов , в 2018-м — 5 процентов. А вот с началом режима самоизоляции дело приняло печальный оборот: почти половина женщин в России (47,1 процента) не были у специалиста по женскому здоровью.
Серьезнее других относятся к своему здоровью женщины 18-24 лет (93 процента ежегодно бывают на профосмотре), 25-34 лет (79 процентов), а также женщины, оценивающие свое материальное положение как очень хорошее (82 процента).
Чаще всего женщины не обращаются к специалистам, потому что считают, что у них нет проблем со здоровьем (59,4 процента россиянок). За последний год 25,2 процента женщин отказались от обследования из-за опасений заразиться коронавирусом, а 17,3 процента — из-за отсутствия хорошего, квалифицированного специалиста.
Фото: Westend61 RF / Kike Arnaiz / Diomedia
При этом 35 процентов респонденток заявили, что испытывают психологический дискомфорт при посещении женских консультаций. В топе причин называют необходимость обнажаться для обследования половых органов (57 процентов), невежливое обращение (23 процента), неловкость говорить о симптомах (18 процентов) и опасений, что найдут болезнь (18 процентов).
По словам специалиста по женскому здоровью Аллы Захаровой, в последние пять-шесть лет она видит, как пациентки изменили тактику поведения — стали больше следить за своим здоровьем. Правда, она отмечает, что это касается молодого поколения, тех, кому сегодня 20-30 лет.
Женщины более старшего возраста по-прежнему склонны верить, что все пройдет само, и к специалисту обращаются, когда уже нет сил терпеть. Однако, утверждает Алла, сейчас во взаимоотношениях с пациентками многое изменилось. «Мы очень радуемся, когда пациентки приходят на консультацию просто посоветоваться,— замечает Захарова. — Это самая лучшая стратегия. Чем раньше обнаружена проблема, тем проще с ней справиться. Если ничего не болит, это не значит, что женщина здорова. Многие болезни протекают скрытно».
В качестве примера она назвала миому матки, которая годами может никак не проявляться: «У нас периодически на научных конференциях докладываются клинические случаи, когда обнаружены большие миоматозные узлы». Бессимптомно в самом начале ведет себя и рак шейки матки. Большая часть генитальных инфекций также протекает скрытно.
Бессимптомно в самом начале ведет себя и рак шейки матки. Большая часть генитальных инфекций также протекает скрытно.
Эксперт настоятельно рекомендует обращаться к специалисту по женскому здоровью при любых сигналах организма, а особенно при нарушениях менструального цикла, необычных выделениях из половых органов, болях в молочных железах или животе.
Не стоит пренебрегать своим здоровьем, подвергаясь риску опасных заболеваний. Ничто из того, что останавливает женщин перед консультацией со специалистом, не сравнится с возможными последствиями вовремя не замеченной болезни. Проверьте себя и будьте здоровы!
Выделения с запахом. Какие типы выделений бывают у женщин?
В подавляющем большинстве случаев выделения абсолютно нормальны и не являются поводом для беспокойства, но все же есть некоторые типы выделений, которые должны настораживать и требуют консультации врача.
Что такое вагинальные выделения? Какие выделения нормальны?
Вагинальные выделения вырабатывают различные железы внутри вагины и шейки матки. Эти железы вырабатывают небольшое количество жидкостей, которые еще называют вагинальным секретом или смазкой. Эта жидкость вытекает из вагины каждый день, помогая органу очиститься от мертвых клеток, которые появляются на стенках вагины. Это абсолютно естественный и здоровый процесс, благодаря которому наше тело поддерживает здоровье и чистоту органов женской репродуктивной системы.
Эти железы вырабатывают небольшое количество жидкостей, которые еще называют вагинальным секретом или смазкой. Эта жидкость вытекает из вагины каждый день, помогая органу очиститься от мертвых клеток, которые появляются на стенках вагины. Это абсолютно естественный и здоровый процесс, благодаря которому наше тело поддерживает здоровье и чистоту органов женской репродуктивной системы.
Выделения у разных женщин отличаются. У некоторых выделения более обильные и бывают каждый день, а у некоторых они заметны только в определенные фазы цикла.
Нормальные вагинальные выделения обычно прозрачные или молочного цвета, у них может быть легкий запах. К сожалению, распространен вредный стереотип, что запаха не должно быть, но не любые выделения из влагалища с запахом признак патологии, а только те, чей запах резкий или неприятный.
Также важно помнить, что выделения меняются в зависимости от фазы цикла, особенно это заметно в период овуляции, когда выделений становится больше и они становятся более склизкими, похожими по текстуре на яичный белок.
В такие периоды многие женщины испытывают некоторый дискомфорт, потому что объем выделений становится довольно значительным, у некоторых он увеличивается в 20-30 раз по сравнению с обычным. Конечно, неприятно посреди дня почувствовать, что твои трусы промокли, поэтому для удобства в такие дни особенно актуальны ежедневные прокладки Kotex. Ежедневные прокладки Kotex идеально подходят для любых типов выделений. Ежедневные прокладки новой линейки Kotex Natural сделаны из 100% хлопка и протестированы дерматологами, они гипоаллергенны, а это особенно важно для чувствительной кожи и бактериальной среды интимной зоны.
Но, конечно же, нужно уметь отличать нормальные выделения от патологических.
Какие бывают виды выделений?
Творожистые выделения с запахом и белые обильные выделения с запахом.
Это типичные признаки молочницы. Другие симптомы: вагинальный зуд, болезненность, жжение, боль. У некоторых женщин возникает боль во время секса и мочеиспускания, а также покраснение, отечность или сыпь в лобковой зоне. Необходимо обратиться к врачу.
У некоторых женщин возникает боль во время секса и мочеиспускания, а также покраснение, отечность или сыпь в лобковой зоне. Необходимо обратиться к врачу.
Прозрачные выделения с запахом
Если запах не резкий и не неприятный, то это нормальный вид выделений для периода овуляции.
Обильные желтые выделения с запахом.
Такие выделения — признак бактериальной инфекции, они характерны для заболеваний, передаваемых половым путем (ЗППП), например, для гонореи и трихомониаза. Для них характерен неприятный, резкий запах. Нужно обратиться к врачу, сдать анализы на ЗППП и в случае положительных результатов сообщить своим сексуальным партнерам. Другие симптомы: зуд, воспаление, боль, но эти симптомы есть далеко не всегда.
Кровянистые выделения с неприятным запахом.
Такие выделения нормальны в период овуляции и за 1-2 дня до и после менструации. Запах обусловлен наличием в крови гемоглобина. На воздухе он окисляется, и кровь приобретает характерный металлический запах. В другие периоды цикла такие выделения не нормальны, они могут быть признаком серьезных заболеваний.
Запах обусловлен наличием в крови гемоглобина. На воздухе он окисляется, и кровь приобретает характерный металлический запах. В другие периоды цикла такие выделения не нормальны, они могут быть признаком серьезных заболеваний.
В целом выделения с неприятным запахом у женщин ненормальны, и сами по себе являются поводом обратиться к гинекологу за консультацией. Чаще всего патологические выделения связаны с ЗППП.
При каких заболеваниях бывают нетипичные выделения?
Бактериальный вагиноз.
Довольно распространенный вид бактериальной инфекции. Вызывает довольно обильные выделения, часто с резким, «рыбным» запахом, но может проходить и бессимптомно. Повышенный риск заболеть у женщин, которые имеют несколько половых партнеров.
Трихомониаз.
Заболевание, вызываемое простейшими одноклеточными организмами, передается половым путем. Симптомы варьируются, чаще всего диагностировать его самостоятельно невозможно. Даже при отсутствии симптомов носитель может передавать заболевание другим людям, причем заразиться можно не только во время секса, но и во время поцелуя или пользуясь одной зубной щеткой или полотенцем.
Симптомы варьируются, чаще всего диагностировать его самостоятельно невозможно. Даже при отсутствии симптомов носитель может передавать заболевание другим людям, причем заразиться можно не только во время секса, но и во время поцелуя или пользуясь одной зубной щеткой или полотенцем.
Молочница.
Грибковая инфекция, помимо выделений для нее характерны зуд и жжение. Вызван патологическим размножением грибка, который присутствует и в здоровой флоре влагалища. Факторы риска: стресс, диабет, прием оральных контрацептивов, беременность, прием антибиотиков.
Гонорея и хламидиоз.
Еще 2 вида инфекций, передаваемых половым путем. Развиваются, когда патологические бактерии размножаются во влагалище и других репродуктивных органах.
Папилломавирус человека (ВПЧ) и рак шейки матки.
ВПЧ передается половым путем и может привести к развитию рака шейки матки. Зачастую бессимптомен, но может вызывать кровянистые, коричневые или водянистые выделения. Очень важно ежегодно проходить обследование у гинеколога и делать ПАП-тест, который определяет, есть ли в матке раковые клетки. Помимо этого, в наши дни уже доступна вакцина от этого вируса.
Зачастую бессимптомен, но может вызывать кровянистые, коричневые или водянистые выделения. Очень важно ежегодно проходить обследование у гинеколога и делать ПАП-тест, который определяет, есть ли в матке раковые клетки. Помимо этого, в наши дни уже доступна вакцина от этого вируса.
Что можно сделать, чтобы уменьшить риск возникновения инфекций?
-
Следите за гигиеной, каждый день подмывайтесь мягким, нежным мылом или специальным гелем без ароматизаторов. Мыть вагину можно только снаружи, мыло не должно попадать внутрь. Это поможет сохранить кислотно-щелочной баланс, который необходим для здоровой микрофлоры.
-
Никогда не спринцуйтесь, особенно агрессивными средствами. Спринцевание НЕ очищает вагину от вредных бактерий, оно вымывает изнутри вообще все бактерии, в том числе полезные, а именно они борются с болезнетворными. Даже спринцевание водой может нарушить бактериальный баланс вагины.
 Научных доказательств того, что спринцевание помогает избежать ЗППП и вагинальных инфекций не существует. Более того, оно только увеличивает риск инфицирования.
Научных доказательств того, что спринцевание помогает избежать ЗППП и вагинальных инфекций не существует. Более того, оно только увеличивает риск инфицирования. -
После посещения туалета всегда подтирайте вагину по направлению от клитора к анусу. Это поможет избежать попадания вредоносных бактерий.
-
Старайтесь отдавать предпочтение белью из 100% хлопка и избегайте слишком тесной одежды. Белье из ненатуральных материалов и тесные вещи могут вызывать излишнюю потливость, а теплые и влажные места — идеальная среда для размножения бактерий. Конечно, если хочется надеть что-то особенное, то от пары раз большого вреда не будет, но такие вещи не предназначены для носки на постоянной основе.
-
Пользуйтесь презервативами КАЖДЫЙ раз, когда занимаетесь сексом без цели зачатия ребенка. Не стесняйтесь просить партнера показать справку об отсутствии ЗППП. Ваше здоровье куда важнее, чем чужой эгоизм и опасные стереотипы. Помните, что многие инфекции передаются не только при половом контакте, но и с другими телесными жидкостями, например, слюной при поцелуе или при оральном сексе.

-
Старайтесь пользоваться гигиеническими прокладками из дышащих материалов и меняйте их согласно инструкции и по мере загрязнения. Кровь, которая выходит из тела — стерильна, но со временем в теплой и влажной среде заводятся бактерии.
-
Во время менструации подмываться лучше пару раз в день.
-
Не пользуйтесь ароматизаторами и дезодорантами для вагины. Это нормально, что у вас есть свой собственный запах, и если он не резкий и неприятный, то это не признак болезни.
Все женщины в возрасте от 25 до 65 должны ежегодно проходить у гинеколога осмотр шейки матки и ПАП-тест (во время него берется проба клеток, и в лаборатории проверяют, нет ли среди них раковых). Это помогает отследить рак на ранних стадиях развития.
Пожалуйста, помните, что эта болезнь хорошо поддается лечению именно на ранних стадиях. Также имеет смысл сдать тест на наличие папилломавируса человека, и если Вы не инфицированы, сделать прививку.
Проблемы с женским запахом? Что нужно знать каждой женщине – Кливлендская клиника
Вы, наверное, видели ароматизированные женские продукты в отделах местной аптеки и задавались вопросом, подходит ли ваш конкретный аромат «там внизу»? Если вы стесняетесь своего запаха, значит ли это, что ваша вагина нуждается в освежении? Многие женщины утверждают, что спринцевание помогает им чувствовать себя чище, устраняет неприятный запах и защищает от инфекций. Но они могут навредить себе на этом пути.
Cleveland Clinic — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
«Спринцевание не рекомендуется, потому что влагалище — это самоочищающийся орган», — говорит практикующая медсестра Молли Гумуцио, CNP. «Когда вы пытаетесь очистить его самостоятельно с помощью душа, вы фактически вымываете нормальные, здоровые микробы, а также временно меняете pH, что меняет кислую среду на кислую. основная природа влагалища».
основная природа влагалища».
Кроме того, все составы для спринцеваний, за исключением разновидностей с чистым солевым раствором, содержат ингредиенты, которые могут вызвать неблагоприятную или аллергическую реакцию.
Термин douche, что означает «мыть» или «принимать душ» на французском языке, относится к очистке влагалища с использованием раствора воды, смешанного с другой жидкостью — часто уксусом, пищевой содой или какими-либо духами.
Вместо того, чтобы обеспечивать защиту, спринцевание создает среду, облегчающую развитие инфекции.Спринцевание также может привести к проблемам со здоровьем, таким как воспалительные заболевания органов малого таза и раздражение влагалища. Кроме того, все составы для спринцеваний, за исключением разновидностей с чистым солевым раствором, содержат ингредиенты, которые могут вызвать неблагоприятную или аллергическую реакцию. Ой!
Дилемма запаха
«Запах из влагалища может быть серьезной проблемой для некоторых, но на самом деле это нормально», — говорит Гумуцио. «Это также нормально, когда характер и интенсивность запаха меняются в течение менструального цикла.
«Это также нормально, когда характер и интенсивность запаха меняются в течение менструального цикла.
Можно заметить усиление запаха после изменения диеты, например, употребления большего количества чеснока, тунца или если вы только начали принимать пищевые добавки. Как только вы прекращаете употреблять пищу или другие продукты, запах обычно исчезает.
Мытье внешней области — вульвы — дезодорантным мылом может уменьшить естественный запах, но также может высушить чувствительную ткань, поэтому используйте эти продукты с осторожностью. Мойте вульву только водой, особенно если вы испытываете сухость, зуд или жжение.
Как понять, что запах представляет собой тревожный сигнал
Некоторые запахи могут возникать из-за проблем со здоровьем. «Если вы чувствуете стойкий и неприятный запах или если какой-либо запах сопровождается густыми или зеленоватыми выделениями, у вас может быть инфекция», — говорит Гумуцио. «Если у вас есть боль, раздражение или язвы в области влагалища, пришло время проконсультироваться с врачом».
Эти запахи и сопутствующие симптомы могут возникать из-за серьезной инфекции, такой как гонорея, трихомониаз или хламидиоз.
Но чаще всего причиной является вовсе не инфекция.
Бактериальный вагиноз, дисбаланс различных видов бактерий, находящихся во влагалище, также может вызывать дискомфорт и неприятный запах. Если у вас есть эта проблема, ваш врач назначит антибиотик, который избирательно воздействует только на анаэробные бактерии (бактерии, живущие без кислорода) и оставляет нетронутыми здоровые бактерии.
Дрожжевой вагинит — это то, что большинство людей называют дрожжевой инфекцией, но на самом деле он возникает из-за бактериального дисбаланса, который позволяет дрожжам процветать.Ваш врач назначит одно из нескольких лекарств для лечения обилия дрожжей и восстановления естественного баланса.
Посторонние предметы, такие как тампон, презерватив или туалетная бумага, иногда могут застревать во влагалище и вызывать неприятный запах или выделения. Чтобы убрать его самостоятельно, расслабьте мышцы таза и постарайтесь аккуратно схватить предмет. Если вам не удалось удалить его самостоятельно, не паникуйте. Медицинский работник сможет удалить его для вас.
«Если вы молоды, у вас еще не начались месячные, но есть запах, сначала проконсультируйтесь с врачом, прежде чем пытаться лечить его безрецептурным средством», — говорит Гумуцио.
Недостаток эстрогена может быть причиной, если у вас прошла менопауза и вы испытываете вагинальный запах. Ваш врач сможет поставить вам точный диагноз и обсудить варианты лечения.
Большая еда на вынос
Ваше влагалище очищается само, поэтому избегайте использования душа, который может навредить здоровью влагалища. Ежегодно посещайте своего акушера-гинеколога для визита к здоровой женщине и между визитами, если у вас есть какие-либо насущные проблемы.
Душ или не душ?
окт.15, 2004 — Что правда о придурках? Большинство экспертов говорят, что частые спринцевания увеличивают риск развития вагинальных инфекций у женщин, но новые исследования показывают, что это может быть не так для тех, кто спринцевается реже, чем раз в неделю, используя простой раствор уксуса и воды.
Исследование не выявило связи между нечастым спринцеванием уксусом и водой и вагинальными инфекциями у чернокожих женщин детородного возраста, наблюдавшихся в двух центрах женского здоровья Нью-Йорка.
Душ: вреден для здоровья?
Исследование, кажется, противоречит предыдущим исследованиям, связывающим регулярный душ с вагинальными инфекциями.Исследователь исследования Альберт Джордж Томас, доктор медицинских наук, сообщает WebMD, что в предыдущих исследованиях есть некоторые недостатки.
«Прошлые исследования полезны, но не окончательны», — говорит он. «Спринцевание было связано со всеми видами неблагоприятных исходов, включая внематочную беременность и ЗППП, но тщательно разработанные исследования, необходимые для доказательства этих связей, не проводились».
Ведущие национальные организации женского здоровья не рекомендуют регулярные спринцевания. По данным Национального информационного центра женского здоровья, подразделения Министерства здравоохранения и социальных служб, исследования показывают, что «женщины, которые спринцеваются на регулярной основе, как правило, имеют больше проблем, чем женщины, которые не спринцуются или редко спринцуются.Заявление группы связывает регулярные спринцевания с повышенным риском раздражения влагалища, воспалительных заболеваний органов малого таза, бактериальных инфекций, заболеваний, передающихся половым путем, детей с низким весом при рождении и внематочной беременности.
В своих рекомендациях по снижению риска вагинальных инфекций The Американский колледж акушеров и гинекологов (ACOG) предостерегает от спринцеваний и использования спреев для женской гигиены и ароматизированных тампонов с дезодорантами. хорошие бактерии, называемые лактобациллами, которые защищают от инфекций.Сопер — вице-председатель кафедры акушерства и гинекологии Медицинского университета Южной Каролины в Чарльстоне.
«Вся проблема со спринцеванием не рекомендуется, потому что она предполагает, что влагалище грязное и нуждается в регулярной чистке, что крайне далеко от истины», — говорит Сопер WebMD. «Если вы часто принимаете душ, вы рискуете уничтожить защитные бактерии и создать себе проблемы».
Использование душа в середине цикла не рекомендуется
В новом исследовании, проведенном Томасом и его коллегами, опубликованном в октябрьском номере журнала ACOG Акушерство и гинекология , примерно половина из 360 участвовавших женщин сообщили об использовании душа регулярно, но только 2% спринцеваться раз в неделю или чаще.
Было обнаружено, что частые спринцевания в течение предыдущих трех месяцев удваивают риск развития у женщин вагинальной инфекции, называемой бактериальным вагинозом. Но женщины, которые спринцевались реже одного раза в неделю, имели не больше шансов заразиться вагинальной инфекцией, чем женщины, которые никогда не спринцевались.
Исследователи процитировали более раннее исследование, показывающее, что спринцевание уксусом и водой оказывает минимальное и кратковременное воздействие на естественный химический баланс влагалища. Однако Томас рекомендует женщинам избегать спринцеваний в середине менструального цикла, когда шейка матки более открыта и уязвима для бактерий.
«Спринцевание уксусом и водой не кажется опасным, если его делать нечасто, особенно если это не делается в середине цикла», — говорит он.
Поддержание чистоты и здоровья влагалища
Влагалище предназначено для поддержания себя в чистоте с помощью естественных выделений (выделений). Узнайте, как помочь своему влагалищу оставаться чистым и здоровым, и почему вам не нужны спринцевания или вагинальные салфетки.
Влагалище представляет собой мышечную трубку внутри тела женщины, которая проходит от шейки матки (отверстия матки) до входа во влагалище.
Наружные половые органы, называемые вульвой, окружают вход во влагалище.
Ежедневная забота о своем здоровье может помочь сохранить ваше влагалище в хорошей форме, говорит доктор Сьюзи Эльнейл, консультант по урогинекологии в больнице Университетского колледжа в Лондоне и представитель Благополучия женщин.
«Как правило, хорошее вагинальное здоровье поддерживается за счет хорошего общего состояния здоровья», — объясняет она. «Это включает в себя здоровую диету и физические упражнения.
«Обычные физические упражнения помогают поддерживать хорошую вагинальную функцию, так как ходьба и бег помогают тонизировать тазовое дно и обеспечивают хорошее общее состояние здоровья.»
Узнайте больше о здоровом питании, физических упражнениях и поддержании формы. Упражнения для мышц тазового дна также могут помочь.
Видео: как и когда делать упражнения для мышц тазового дна?
В этом видео акушерка объясняет, как выполнять упражнения для мышц тазового дна и когда их можно выполнять.
Последнее рассмотрение СМИ: 25 января 2020 г.
Срок рассмотрения СМИ: 25 января 2023 г.
Вагинальные выделения или выделения
Помимо менструаций, являющихся частью вашего естественного менструального цикла, выделение прозрачных или белых выделений (выделений) из влагалища является нормальным явлением.
Эта слизь вырабатывается естественным образом из шейки матки, известной как шейка матки.
«Выделения из влагалища не всегда являются плохим признаком», — говорит доктор Эльнейл. «Существует миф, что обильные прозрачные или белые выделения связаны с инфекциями, передающимися половым путем.
«Изменения количества выделений могут быть на 100 % гормональными, другими словами, связанными с менструальным циклом, беременностью или менопаузой».
Характер и количество выделений из влагалища меняется в течение менструального цикла.
Примерно в то время, когда ваш яичник выпускает яйцеклетку (овуляция), ваши выделения обычно становятся более густыми и эластичными, как белок сырого яйца.
Здоровые выделения не имеют резкого запаха и цвета. Вы можете чувствовать неприятную влажность, но у вас не должно быть зуда или болезненности вокруг влагалища.
Если в ваших выделениях есть какие-либо изменения, которые не являются нормальными для вас, например, изменение цвета, появление запаха или зуда, обратитесь к своему врачу общей практики, так как у вас может быть инфекция.
Узнайте больше о выделениях из влагалища, беременности и менопаузе.
Бактерии во влагалище
Во влагалище обитает множество бактерий, и они защищают его.
Профессор Ронни Ламонт, представитель Королевского колледжа акушеров и гинекологов, говорит: «Влагалище содержит больше бактерий, чем где-либо еще в организме после кишечника, но бактерии там не просто так».
Полезные бактерии во влагалище:
- обеспечивают «численное доминирование» — они превосходят по численности другие потенциально вредные бактерии, которые могут попасть во влагалище
- помогают поддерживать баланс pH влагалища (насколько кислая среда влагалища) на одном уровне, что помогает поддерживать баланс бактерий здоровым
- может производить бактериоцины (природные антибиотики) для уменьшения или уничтожения других бактерий, попадающих во влагалище
- производят вещество, которое останавливает проникновение бактерий, прилипающих к стенкам влагалища, что предотвращает проникновение бактерий в ткани
Если баланс бактерий нарушен, это может привести к инфекции и воспалению.
Бактерии, называемые лактобациллами, помогают поддерживать рН-баланс влагалища на нормальном низком уровне (менее рН 4,5), что также предотвращает рост других организмов.
Если pH влагалища увеличивается (оно становится менее кислым), качество или количество лактобацилл может ухудшиться, а другие бактерии могут размножаться.
Это может привести к инфекциям, таким как бактериальный вагиноз или молочница, которые могут вызывать такие симптомы, как зуд, раздражение и аномальные выделения.
Мытье влагалища
Рекомендуется избегать ароматизированного мыла, гелей и антисептиков, поскольку они могут нарушить здоровый баланс бактерий и уровень pH во влагалище и вызвать раздражение.
Ежедневно аккуратно мойте область вокруг влагалища (вульвы) обычным мылом без запаха.
Влагалище очистится внутри вашего тела естественными вагинальными выделениями (выделениями).
«Во время менструации может быть полезно подмываться чаще, чем раз в день», — говорит д-р Эльнейл, который отмечает, что также важно содержать в чистоте область промежности между влагалищем и анусом.
«Необходимо соблюдать надлежащую гигиену промежности, промывая эту область не реже одного раза в день, используя обычные процедуры купания.
«Все женщины разные, — говорит профессор Ламонт. — Некоторые могут мыться ароматным мылом и не замечать никаких проблем.
«Но если у женщины есть раздражение или симптомы вульвы, первое, что вы можете сделать, это использовать неаллергенное обычное мыло, чтобы посмотреть, поможет ли это.»
Вагинальный душ
Душ выбрасывает воду во влагалище, очищая вагинальные выделения. Некоторые женщины используют душ, чтобы «очистить» влагалище.
Но использование душа может нарушить нормальную вагинальную флору, поэтому использовать его не рекомендуется.
«Я не могу вспомнить ни одного случая, когда спринцевание было бы полезным, потому что все, что он делает, — это вымывает все, что находится во влагалище, включая все здоровые бактерии», — объясняет профессор Ламонт.
Нет никаких доказательств того, что спринцевание защищает от ИППП или вагинальных инфекций, и даже может увеличить риск.
Ароматизированные салфетки и вагинальные дезодоранты
Эти парфюмированные продукты могут нарушить здоровый естественный баланс влагалища.
«Если бы природа предусмотрела, чтобы влагалище пахло розами или лавандой, оно должно было бы пахнуть розами или лавандой», — говорит профессор Ламонт.
Подмывание водой и обычным мылом — это все, что вам нужно для поддержания здоровья влагалища. Это нормально, что влагалище имеет запах.
«Запах из влагалища может меняться в разное время репродуктивного цикла, и его не всегда следует рассматривать как признак инфекции или болезни», — говорит доктор Эльнейл.
Если вас беспокоит, как пахнет ваше влагалище, запах неприятный или вы используете ароматизированные средства, чтобы скрыть запах влагалища, вам следует обратиться к своему терапевту.Возможно, у вас инфекция, требующая лечения.
Наиболее распространенной причиной необычных выделений из влагалища является бактериальный вагиноз, который может вызывать неприятный запах. Это легко лечится антибиотиками, поэтому, если вы беспокоитесь, обратитесь к врачу общей практики.
Узнайте больше о симптомах бактериального вагиноза, симптомах молочницы и симптомах, которые могут указывать на инфекцию, передающуюся половым путем.
Безопасный секс
Некоторые бактерии и вирусы могут попасть во влагалище во время секса.
К ним относятся микроорганизмы, вызывающие хламидиоз, гонорею, генитальный герпес, остроконечные кондиломы, сифилис и ВИЧ.
Вы можете защитить свое влагалище от этих инфекций, используя презерватив при каждом половом акте.
Получить советы по использованию презервативов
Скрининг шейки матки
Все женщины в возрасте от 25 до 64 лет приглашаются на скрининг шейки матки.
Регулярное обследование означает, что любые аномальные изменения в шейке матки можно выявить на ранней стадии и, при необходимости, лечить, чтобы остановить развитие рака.
Узнайте больше о скрининге шейки матки
Последняя проверка страницы: 18 октября 2018 г.
Дата следующей проверки: 18 октября 2021 г.
Спринцевание: почему акушеры-гинекологи говорят, что женщины не должны этого делать
Какие риски для здоровья может вызвать спринцевание?
Вагинальное спринцевание, когда-то рекомендуемое в медицинской практике, теперь известно, что оно нарушает естественный рН влагалища. Влагалище естественным образом поддерживает кислую среду с уровнем pH от 3,5 до 4.5. Эта кислая среда благоприятна для здоровых бактерий, которые естественным образом растут во влагалище, и неблагоприятна для вредных бактерий, которые могут попытаться проникнуть внутрь.
Спринцевание вагинальными салфетками, мылом и духами повышает уровень рН влагалища. Повышенный рН означает, что здоровая флора влагалища может бороться за выживание, в то время как вредные бактерии начинают процветать.
Этот повышенный уровень pH, вызванный вагинальным спринцеванием, может вызвать немедленные проблемы со здоровьем у женщины, в том числе:
- Сухость влагалища: Спринцевание может удалить или изменить естественную слизистую оболочку стенок влагалища.
- Бактериальный вагиноз: Болезненное воспаление ткани влагалища, бактериальный вагиноз возникает, когда вредные бактерии процветают во влагалище, что более вероятно, если естественные, здоровые бактерии смываются спринцеванием.
- Дрожжевые инфекции: Дрожжевые грибки лучше растут в менее кислой среде.
Спринцевание также может подвергнуть женщин риску долгосрочных проблем со здоровьем. На самом деле, Министерство здравоохранения и социальных служб США отмечает, что женщины, которые принимают душ, чаще болеют венерическими заболеваниями.Спринцевание может отправить вредоносные бактерии этих инфекций выше в репродуктивную систему. Часто у женщин может быть хламидиоз или гонорея без каких-либо симптомов.
Женщины, которые принимают душ, также имеют повышенную вероятность развития воспалительных заболеваний органов малого таза (ВЗОМТ). ВЗОМТ может вызвать длительную боль в области таза и увеличить шансы женщины на внематочную беременность и бесплодие. Некоторые исследования показывают, что даже если женщина, которая регулярно спринцевается, не имеет ВЗОМТ, ей все равно потребуется больше времени, чтобы зачать ребенка, чем женщинам, которые этого не делают.
Спринцевание не реже одного раза в неделю также связано с возможным увеличением вероятности развития некоторых видов рака, включая рак шейки матки и рак яичников.
Как ухаживать за собой без спринцевания
Так чем же лучше очистить влагалище, кроме спринцеваний? Ответ на самом деле ничего не делать. Ваше влагалище, как самоочищающаяся духовка, предназначено для самоочищения. Чем больше вы вмешиваетесь в его процесс спринцеванием или использованием сильнодействующего мыла или мыла с отдушкой, тем больше вероятность того, что вы испытаете раздражение.
Спринцевание водой
Некоторые женщины спрашивают нас: «Можно ли спринцеваться только водой?» Большинство врачей согласны с тем, что вода — самый безопасный и эффективный способ очистки вульвы. Просто смойте теплой водой из-под крана и мочалкой, если это необходимо.
Если вы испытываете какие-либо из следующих симптомов, вам следует немедленно обратиться к своему акушеру-гинекологу:
- Зловонные выделения из влагалища
- Неокрашенные выделения с запахом или без него
- Болезненное мочеиспускание
- Дискомфорт или боль во время секса
- Покраснение, жжение и/или отек во влагалище или вокруг него
Это не нормальные процессы во влагалище, а признаки того, что у вас есть инфекция.Спринцевание не решит проблему, а лишь замаскирует симптомы и затруднит вашему акушеру-гинекологу определение основной причины.
All About Women Опытные и сочувствующие акушеры-гинекологи Северной Флориды , медсестры и персонал в Гейнсвилле и Лейк-Сити готовы решить проблемы, которые могут возникнуть у вас в связи со спринцеванием или связанными с ним рисками, а также решить все другие проблемы, связанные с вашим женским здоровьем. от первого гинекологического осмотра через менопаузу и многое другое.
Свяжитесь с нами, чтобы записаться на прием, или посетите наш информационный центр акушерства и гинекологии и блог, чтобы узнать больше сегодня.
Что там внизу? — Advanced Women’s Healthcare: Далласский акушер-гинеколог
Доктор Эми Напьер обсуждает основы здорового влагалища
Что такое нормальное влагалище? Нормальное влагалище — это то, о чем вы не думаете постоянно из-за аномальных выделений, раздражения или запаха.
Влагалище не стерильное место, но если все в гармонии (достаточно хороших бактерий и мало плохих бактерий или дрожжей), то не стоит постоянно об этом думать. Ненормально иметь постоянные обильные выделения.Обычно это указывает на чрезмерный рост дрожжей или плохих бактерий или что-то похуже, например, на инфекцию, передающуюся половым путем.
Не принимайте душ, чтобы очистить себя. Примочки с уксусом на самом деле помогают размножаться плохим бактериям. Если вы вынуждены спринцеваться по какой-либо причине, используйте спринцевание с пищевой содой или теплую воду. Это нормально иметь скудные белые или прозрачные выделения, особенно во время овуляции. Это имеет тенденцию становиться более выраженным, чем старше становится человек. Женщины, принимающие противозачаточные таблетки, как правило, имеют менее нормальные выделения.
Частые вагинальные бактериальные или дрожжевые инфекции?
Вам может понадобиться противогрибковый крем или таблетка или вагинальный/пероральный антибиотик, особенно если у вас очень серьезные симптомы. Один из способов борьбы с дрожжами и вредными бактериями — увеличить количество хороших бактерий во влагалище. Это можно сделать несколькими способами.
- Принимать «пробиотические» пищевые добавки; т. е. хорошие бактерии в таблетке — как галлоны йогурта в день; обязательно принимайте с едой, чтобы желудочная кислота не убила все полезные бактерии.Когда у вас действительно симптомы, я бы принимал его с каждым приемом пищи 3 раза в день. Для обслуживания вы можете просто принимать его один раз в день. Неплохая идея, чтобы ваш партнер тоже принял это.
- Поместите полезные бактерии обратно во влагалище. Это можно сделать путем спринцевания разбавленной пахтой или простым йогуртом.
- Включайте в свой рацион много полезных бактерий. Ешьте свежие, необработанные продукты (да, они всегда возвращаются в ваш рацион) и избегайте обработанных продуктов, полных химикатов и лишенных полезных питательных веществ и бактерий.
- Измените рН влагалища. Принимайте ежедневную добавку витамина С или попробуйте вагинальные свечи с борной кислотой.
Дополнительные советы и рекомендации для здорового влагалища
- Избавьтесь от ежедневных ежедневных прокладок. Большинство из них вообще не дышат, а дрожжи любят захваченную влагу.
- Если вы имеете дело с внешним дрожжевым грибком (на промежности, внутренней стороне бедер), высушите феном при прохладной температуре. Вы будете удивлены, насколько мокрыми вы остаетесь там после ванны или душа.
- Помочитесь после секса и смойте после орального полового акта. Рот может быть грязным местом!
- Вытри спереди назад и надень хлопчатобумажные трусики, как сказала тебе мама!
- Никакого двойного погружения! Не вступайте в половую связь после анального секса. Вы спрашиваете о вагинальной инфекции.
Как предотвратить вагинит и молочницу?
Избегание вещей, которые могут изменить естественный баланс влагалища или вызвать раздражение, — лучший способ сохранить здоровье влагалища.
Как избежать вагинита?
Организм у всех разный, поэтому то, что у одних приводит к вагиниту, не всегда вызывает проблемы у других. Но в целом все, что изменяет химический баланс во влагалище, может привести к вагиниту.
Аллергические реакции или чувствительность к различным продуктам, материалам или действиям также могут вызывать вагинит. Вот несколько способов сохранить здоровье вульвы и влагалища:
Не используйте ароматизированные тампоны и прокладки, вагинальные дезодоранты и парфюмированные средства «женской гигиены».(Если вас беспокоит запах вашего влагалища, ваш врач может сообщить вам, нормально это или нет).
Прекратите использовать ароматизированные средства для ванн (например, мыло или пену для ванны), средства для стирки и ароматизированную или цветную туалетную бумагу, если они раздражают кожу.
Не спринцеваться — спринцевание вымывает полезные и полезные вещества из влагалища и нарушает естественный баланс влагалища. И если у вас уже есть инфекция, спринцевание может усугубить ее.Влагалища самоочищаются, поэтому вам не нужно чистить внутреннюю часть влагалища. Мытье вульвы мягким мылом без запаха или просто водой — самый здоровый способ очистить половые органы. Вагинит не имеет ничего общего с тем, насколько вы чисты, поэтому купание или спринцевание не вылечат вагинит.
Вагинит развивается быстрее, когда вульва влажная, поэтому держите область гениталий как можно более сухой. Не сидите в мокром купальнике или влажной одежде и не носите брюки, в которых вам неудобно.
Ополаскивайте вульву водой с мягким мылом, когда принимаете душ, и высушите после него. Носите хлопчатобумажное белье или нижнее белье с хлопковой промежностью — оно лучше дышит и может помочь сохранить сухость вульвы. И ежедневно меняйте нижнее белье.
Меняйте тампоны и прокладки каждые 4-8 часов. Тщательно мойте менструальные чаши и секс-игрушки в соответствии с их инструкциями.
Если микробы из заднего прохода попадают во влагалище, они могут вызвать инфекцию. Тщательно вытирайтесь после испражнений, чтобы избежать распространения микробов на вульву.Если палец, секс-игрушка или пенис попали вам в задницу, тщательно вымойте их, прежде чем они коснутся влагалища (или наденьте на них новый презерватив).
Некоторые типы лубрикантов и спермицидов могут вызывать раздражение у некоторых людей — прекратите их использование или попробуйте другую марку, если у вас возникнет реакция. Если у вас аллергия на латекс, вы можете использовать презервативы из полиуретана, полиизопрена или нитрила (они сделаны из мягкого пластика и не содержат латекса).
Познакомьтесь со своими гениталиями.Посмотрите на свою вульву в зеркало и обратите внимание на свои регулярные запахи и выделения из влагалища. Это нормально, если выделения немного меняются в течение менструального цикла. Но лучшее знание своего тела — лучший способ понять, что что-то не так, чтобы вы могли получить лечение как можно скорее, если оно вам понадобится.
Можно ли заразиться вагинитом при половом акте?
В большинстве случаев вагинит не передается половым путем. Но иногда вагинит вызывается инфекцией, передающейся половым путем — трихомониаз — очень распространенное ЗППП, которое легко передается во время полового контакта и часто вызывает вагинит.
Бактериальный вагиноз и молочница не передаются половым путем. Но иногда химия вашего тела может иметь плохую реакцию на сперму другого человека или натуральные генитальные дрожжи и бактерии, которые могут нарушить нормальный баланс во влагалище. И исследования показали, что секс с новым партнером или несколькими партнерами может повысить вероятность заражения БВ.
Секс также может привести к вагиниту, если у вас есть аллергия или чувствительность к определенным типам смазок, презервативов или материалов для секс-игрушек.(Если у вас аллергия на латекс, вы можете использовать презервативы из полиуретана, полиизопрена или нитрила.) И сильное трение или шероховатость во время вагинального секса может вызвать воспаление и дискомфорт, если слизистая оболочка вашего влагалища будет раздражена.
Была ли эта страница полезной?Помогите нам стать лучше — чем эта информация может быть более полезной?
Как вам помогла эта информация?
Ты лучший! Спасибо за ваш отзыв.
Спасибо за ваш отзыв.
Спринцевание — Новости здоровья потребителей
Что такое вагинальное спринцевание?
Спринцевание влагалища — древняя практика полоскания влагалища в гигиенических целях. Миллионы женщин во всем мире делают это, и недавнее исследование показало, что в Соединенных Штатах почти 30 процентов женщин в возрасте от 20 до 40 лет регулярно спринцеваются. Как магазинные, так и домашние препараты часто состоят из уксуса и воды, хотя некоторые женщины спринцеваются только водой.Другие могут использовать смесь воды и лекарственных трав.
Важно ли спринцевание для женской гигиены?
Нет. У влагалища есть собственный механизм самоочищения — хорошие бактерии, которые помогают поддерживать его здоровье. Эти бактерии (большинство из которых носят название Lactobacilli) делают это, контролируя рост плохих бактерий, которые могут вызвать инфекцию. Спринцевание нарушает этот хрупкий баланс, уменьшая количество защитных лактобацилл, тем самым создавая среду, в которой могут процветать плохие бактерии.
Некоторые женщины говорят, что им нравится спринцеваться, потому что это помогает им чувствовать себя чище, особенно после менструации или полового акта. Но ежедневного мытья наружных половых органов достаточно для соблюдения правил гигиены. Если вы не чувствуете себя чистым из-за неприятного запаха из влагалища или необычных выделений, или если вы испытываете зуд, покраснение или жжение, вам следует обратиться к врачу; инфекция может быть виновником.
Может ли спринцевание навредить?
Да. Врачи не рекомендуют спринцеваться, потому что это может привести к серьезным инфекциям.Если хорошие бактерии, такие как Lactobacilli, вымываются из влагалища в результате спринцевания, плохие бактерии могут бесконтрольно размножаться. Это оставляет вас уязвимыми для таких инфекций, как бактериальный вагиноз, который связан с серьезным заболеванием, известным как воспалительное заболевание органов малого таза. Симптомы бактериального вагиноза включают вагинальный зуд, обильные выделения и рыбный запах.
Спринцевание также может увеличить вероятность вагинальных дрожжевых инфекций, которыми три из четырех женщин заражаются по крайней мере один раз до наступления менопаузы.Дрожжевые грибки естественным образом присутствуют во влагалище женщины, но если спринцевание уничтожает слишком много лактобацилл, они могут быстро расти и вызывать сильный дискомфорт. Грибковая инфекция характеризуется жжением или зудом, густыми творожистыми выделениями и покраснением или отеком вульвы (внешних губ влагалища). Симптомы могут также включать боль или болезненность во время полового акта и жжение во время мочеиспускания.
Женщины, которые принимают душ более одного или двух раз в месяц, также подвергаются повышенному риску воспалительных заболеваний органов малого таза, сообщает Национальный институт аллергии и инфекционных заболеваний.Некоторые исследователи считают, что причина в том, что восходящая струя жидкости, вводимая во влагалище при спринцевании, способствует проникновению вредных бактерий в фаллопиевы трубы и матку. Воспаление органов малого таза, которое обычно вызывается венерическим заболеванием, таким как хламидиоз, представляет собой серьезную инфекцию верхних половых путей, матки или фаллопиевых труб. Это также может привести к необратимому рубцеванию или закупорке труб. Наиболее распространенными симптомами воспалительного заболевания органов малого таза являются постоянная боль в животе и в животе; некоторые женщины также испытывают озноб, лихорадку и тошноту.Если вы регулярно принимаете душ и у вас есть какие-либо из описанных выше симптомов, немедленно обратитесь к врачу.
Может ли спринцевание повлиять на мою фертильность?
Если вы пытаетесь забеременеть, не принимайте душ. Исследование, проведенное Национальным институтом наук об окружающей среде и гигиене, показало, что у женщин, которые принимают душ, меньше шансов забеременеть в любой конкретный месяц. Эта практика была связана с колоссальным 50-процентным снижением ежемесячной фертильности у женщин в возрасте от 18 до 24 лет и почти на 30 процентов снижением фертильности среди женщин в возрасте от 25 до 29 лет.У тех, кто спринцевался чаще одного раза в неделю, был самый низкий процент наступления беременности. После года попыток забеременеть 27 процентов женщин, которые спринцевались, не смогли забеременеть, по сравнению с 10 процентами тех, кто не спринцевался или делал это редко. (Хотя Национальный информационный центр женского здоровья предостерегает от использования спринцевания в качестве противозачаточного средства, поскольку оно может облегчить беременность, поскольку сперматозоиды проталкиваются дальше в шейку матки.)
Для беременных спринцевание представляет и другие опасности. Исследование, опубликованное в журнале «Акушерство и гинекология», предполагает, что существует корреляция между частыми спринцеваниями и детьми с низким весом при рождении — младенцами, которые весят менее 5.5 фунтов и, вероятно, будут страдать более серьезными проблемами со здоровьем, чем дети нормального роста. Исследователи обнаружили, что в группе из почти 4700 женщин 650, которые спринцевались два-три раза в неделю, имели на 40 процентов больше шансов родить детей с недостаточным весом, чем женщины, которые не спринцевались. Некоторые эксперты предполагают, что это связано с тем, что спринцевательная женщина с большей вероятностью заразится инфекцией, которая может проникнуть через заполненную жидкостью оболочку, окружающую плод.
Другие исследования показывают, что спринцевание может увеличить шансы женщины на внематочную беременность, когда оплодотворенная яйцеклетка женщины прикрепляется к внутренней части ее фаллопиевых труб.По данным Национального информационного центра женского здоровья
, при отсутствии лечения это состояние может быть опасным для жизни и затруднить беременность женщины в будущем.Рекомендуется ли спринцевание?
Некоторые врачи иногда рекомендуют спринцевание при некоторых вагинальных инфекциях. В большинстве случаев они предлагают спринцевание, состоящее из богатых лактобациллами Acidophilus, которые можно найти в магазинах здоровой пищи. Лучший совет — спринцеваться, только если ваш врач рекомендует это.
Каталожные номера
Часто задаваемые вопросы о спринцевании. Женское здоровье.gov. последнее обновление 18 мая 2010 г.
Baird DD, et al. Спринцевание влагалища и снижение фертильности. Am J Public Health 1996 Jun; 86 (6): 844-50.
Джеффри Т. Киршнер. Распространенность вагинального спринцевания, несмотря на его побочные эффекты. Американский семейный врач, 1 февраля 2000 г.
Несс РБ и др.

 Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза .
Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза .











 В последнем случае антибиотики будут малоэффективны, а спринцевания повысят местный иммунитет и избавят от обильных выделений.
В последнем случае антибиотики будут малоэффективны, а спринцевания повысят местный иммунитет и избавят от обильных выделений. 5-1 часа.
5-1 часа.
 Научных доказательств того, что спринцевание помогает избежать ЗППП и вагинальных инфекций не существует. Более того, оно только увеличивает риск инфицирования.
Научных доказательств того, что спринцевание помогает избежать ЗППП и вагинальных инфекций не существует. Более того, оно только увеличивает риск инфицирования.
