Что такое ахондроплазия: Травматология: Ахондроплазия — диагностика и лечение в СПб, цена
Заболевания
Ахондроплазия (или дварфизм, или карликовость) относится к системным дисплазиям и является наиболее часто встречаемой из этой группы заболеваний. Ахондроплазия встречается у 1: 10000 новорожденных.
Причина ахондроплазии – мутация гена FGFR3. Именно гиперактивность указанного гена ведет к нарушению энхондральной оссификации, что является причиной нарушения роста костей конечностей.
Что характерно для ахондроплазии?
- Низкий рост. При отсутствии хирургической коррекции рост взрослого человека, больного ахондроплазией, достигает 120-125 см
- Короткие руки и ноги при наличии нормально развитого туловища
- О-образная деформация голеней и бедер, торсионная деформация голеней, нестабильность связочного аппарата коленных суставов (разболтанность суставов), деформации предплечий, контрактуры (ограничение разгибания) локтевых суставов
- Характерный вид головы из-за преобладания «мозгового» черепа над лицевым, седловидный нос
- Характерная деформация позвоночника в виде усиленного лордоза поясничного отдела (искривление позвоночника по типу дуги вперед)
Основные проблемы больных ахондроплазией
- деформации конечностей и нестабильность связочного аппарата при отсутствии лечения ведут к развитию артрозов суставов, чаще коленных, проявляющихся болями
- психологические проблемы, связанные с низкорослостью
- социальные проблемы: сложности, связанные с высоким расположением стандартных выключателей, розеток, умывальников, унитазов, полок шкафов и т.
 д.
д. - сложности самообслуживания – короткая длина рук при развитом туловище зачастую не позволяют пациенту причесываться, самостоятельно одевать обувь, осуществлять личную гигиену.
Чем может помочь хирург?
- устранить деформации
- удлинить конечности
Как может помочь хирург?
- Для лечения деформаций выполняются корригирующие остеотомии. Это пересечение кости(ей). Фиксация, в зависимости от возраста ребенка осуществляется либо спицами и гипсовой повязкой, либо чрескостным аппаратом
- Удлинение конечности осуществляется методом чрескостного остеосинтеза (метод Илизарова). Для этого выполняется остеотомия, устанавливается чрескостный аппарат. Удлинение осуществляется путем дистракции (ежедневного подкручивания гаек аппарата). Одновременно с удлинением выполняются коррекция деформации(ий)
Нужно ли выполнять удлинение или нужно выполнять только корригирующие остеотомии?
С нашей точки зрения, обязательным в лечении пациентов с ахондроплазией является устранение деформаций, т. к. невыполнение этой процедуры в 100% случаев ведет к формированию артрозов суставов нижних конечностей.
к. невыполнение этой процедуры в 100% случаев ведет к формированию артрозов суставов нижних конечностей.
Выполнение удлинения конечностей является опциональным, т.е. необязательным. Удлинение конечностей не улучшает функцию суставов, не решает проблемы их разболтанности, однако оно несет за собой ряд эстетических и социальных преимуществ. Итак, удлинять конечности или не удлинять?
Почему удлинять?
- Ахондроплазия – наверное единственное заболевание опорно-двигательного аппарата, при котором ортопед может себе позволить «запредельное» удлинение конечностей. Увеличить длину сегмента (бедро, голень, плечо) за 1 цикл на 8-10 сантиметров на данный момент – не проблема. Это связано с тем, что при ахондроплазии отсутствует дефицит мягких тканей, характерный для других заболеваний костно-мышечной системы, а наоборот, имеет место их «избыток». У больных с ахондроплазией отличные регенераторные возможности кости, новая кость созревает в кратчайшие сроки.

- Решает психологические проблемы (комплекс низкого роста)
- Решает проблему социальной адаптации (возможность пользоваться выключателями, розетками, умывальникам и т.д.)
- Удлинение верхних конечностей решает проблему самообслуживания
Почему не удлинять?
- Боли и тяготы лечения
- Отсутствие адекватной двигательной активности, связанной с длительным пребыванием в чрескостном аппарате
- Удлинение конечностей является в большинстве случаев желанным для родителей, а не для ребенка
Взгляд хирурга
С нашей точки зрения, удлинение конечностей показано всем больным ахондроплазией при соблюдении ряда условий:
- родители и ребенок должны быть психологически готовы к лишениям, связанными с ношением чрескостных аппаратов
- родители и ребенок должны быть готовы к активным занятиям лечебной физкультурой во время лечения
- родители должны быть готовы обеспечивать уход за ребенком, лишенным возможности первое время нормально передвигаться
- родители должны пунктуально соблюдать требования хирурга (своевременное выполнение рентгенограмм, строгое соблюдение предписаний врача)
- возраст ребенка на момент начала удлинения не должен быть меньше 7 лет
К какому росту мы стремимся при удлинении пациентов с ахондроплазией?
Наша цель – 145 см у девочек и 150 см у мальчиков.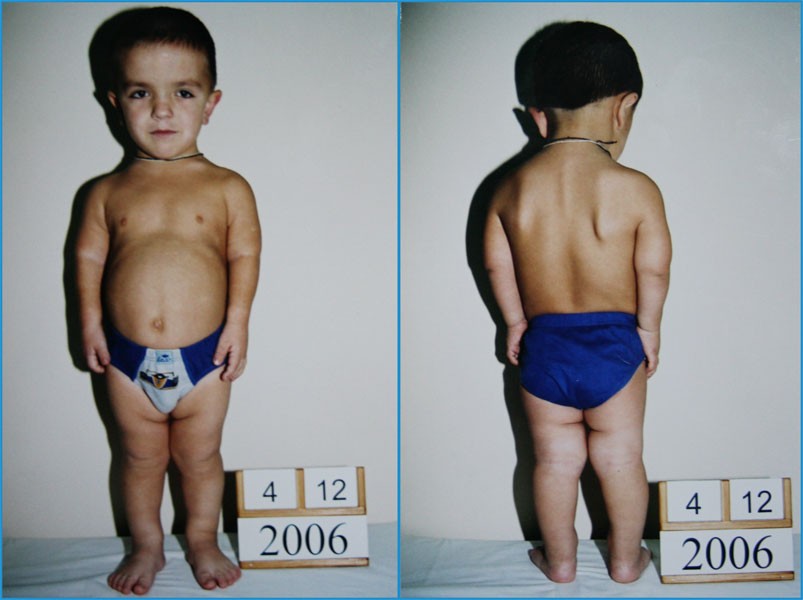
Как мы удлиняем?
При удлинении мы используем циркуллярные чрескостные аппараты (типа Илизарова). Если в конце удлинения имеет место деформация сегмента(ов), что в большинстве случаев имеет место, пациенту устанавливается узел на базе компьютерной навигации Орто-СУВ (гексапод) и выполняется коррекция деформации по расчету, выполненном у в компьютерной программе. Это не является операцией. Установка узла Орто-СУВ – безболезненная.
В каком возрасте лучше начинать удлинение?
Споры по этому вопросу среди ортопедов не утихают по настоящее время. Ряд хирургов настаивает на удлинении в раннем возрасте, начиная с 2 лет, другие ортопеды утверждают, что удлинять имеет смысл после 14-15 лет, когда ребенок полностью реализует свой собственный ростовой потенциал. Мы считаем, что удлинять конечности у пациентов с ахондроплазией следует не ранее 7-8 лет, т.е. после первого скачка роста.
Последовательность удлинения сегментов
- 1-ый цикл.
 С нашей точки зрения удлинение следует начинать с двух голеней. Голени целесообразно удлинять одновременно. Оптимально, удлинение не менее 9 см
С нашей точки зрения удлинение следует начинать с двух голеней. Голени целесообразно удлинять одновременно. Оптимально, удлинение не менее 9 см - 2-ой цикл. Через 1-1,5 года после окончания первого удлинения (снятия аппаратов). Обязательным условием для 2ого цикла является хорошая функция голенных и голеностопных суставов. Перекрестное удлинение бедро-голень, т.е. удлиняем бедро с одной стороны, голень- с другой. Оптимально, удлинение не менее 9 см
- Между 1-м и 2-м циклом возможно выполнение двухстороннего удлинения обоих плеч
Ахондроплазия — ДНК-диагностика — Центр Молекулярной Генетики
Ахондроплазия – заболевание, характеризующееся карликовостью за счет укорочения проксимальных отделов конечностей. Больные имеют низкий рост (при рождении – 46-48см, у взрослых – 120-130см), большой череп с выступающим затылком, запавшая переносица, прогнатизм у взрослых. Конечности укорочены за счет проксимальных отделов, широкие и короткие кисти, пальцы расположены в виде трезубца, часто у больных наблюдается изодактилия, выражен поясничный лордоз. Дети отстают в двигательном развитии. Интеллект, как правило, нормальный. Рентгенологически выявляется диспропорция лицевой и мозговой частей черепа, укорочение основания черепа, уменьшение затылочного отверстия. Трубчатые кости укорочены и утолщены, типичная форма таза – развернутые крылья подвздошной кости, крыша вертлужных впадин утолщена.
Конечности укорочены за счет проксимальных отделов, широкие и короткие кисти, пальцы расположены в виде трезубца, часто у больных наблюдается изодактилия, выражен поясничный лордоз. Дети отстают в двигательном развитии. Интеллект, как правило, нормальный. Рентгенологически выявляется диспропорция лицевой и мозговой частей черепа, укорочение основания черепа, уменьшение затылочного отверстия. Трубчатые кости укорочены и утолщены, типичная форма таза – развернутые крылья подвздошной кости, крыша вертлужных впадин утолщена.
Ахондроплазия наследуется по аутосомно-доминантному типу.
Популяционная частота – 1:100 000.
Ген, мутации в котором приводят к развитию ахондроплазии, картирован на хромосоме 4р16.3. Этот ген является членом семьи рецепторов факторов роста фибробластов –FGFR3 (fibroblast growth factor receptor 3). Он имеет длину 16,5 т.п.н. и состоит из 19 экзонов. 80% мутаций в гене являются мутациями de novo.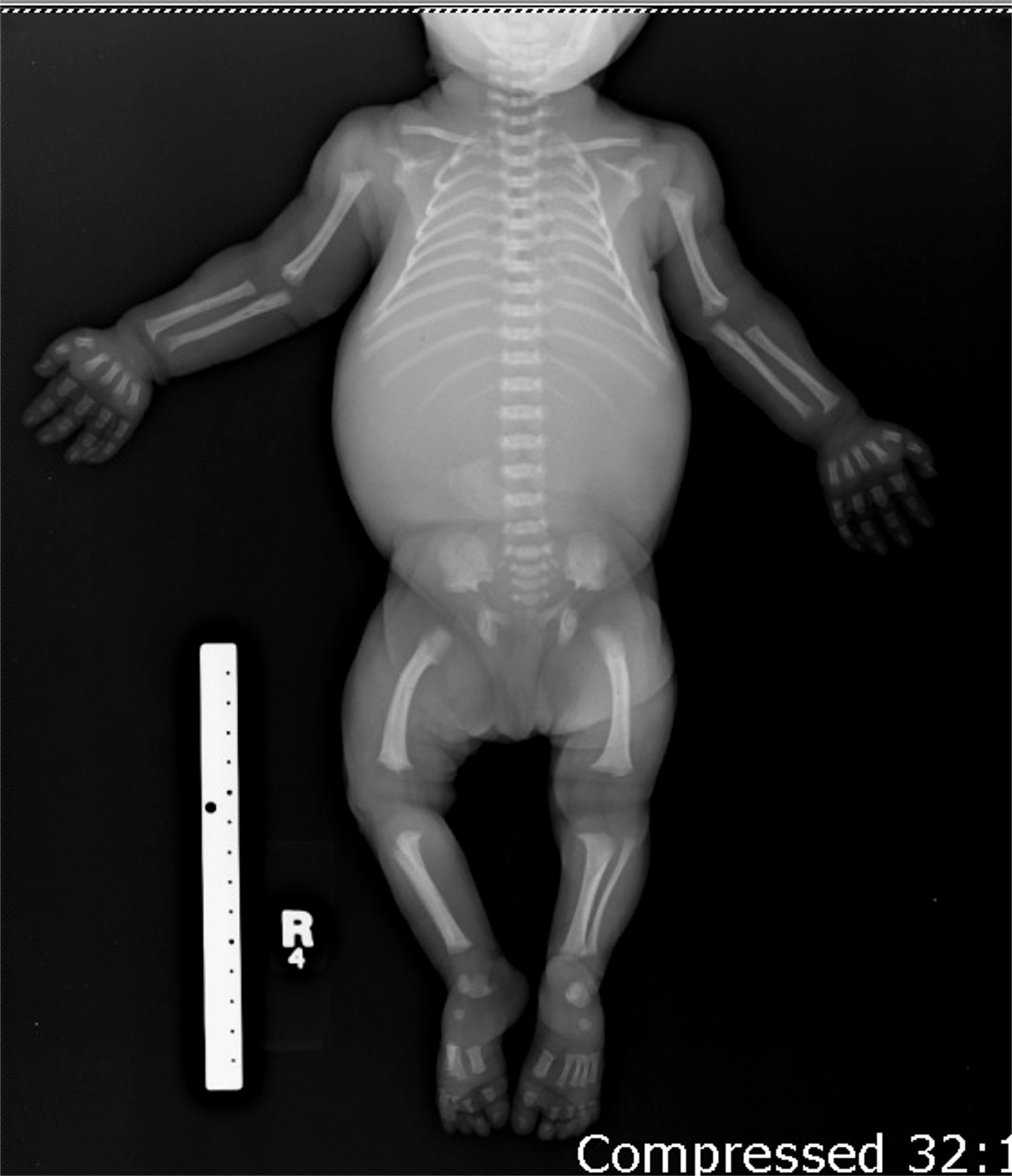 В 10 экзоне гена FGFR3найдены мутации, приводящие к развитию ахондроплазии. В 99% случаев причиной заболевания является мутация Gly380Arg (замена глицина на аргинин в 380 положении), которая возникает в результате замены 1138 нуклеотида G на А или С. Нуклеотид 1138 является наиболее часто мутирующим сайтом в геноме из известных на сегодняшний день. Мутация Gly380Arg практически всегда возникает в хромосоме отца. Также встречается мутация Gly375Cys и описаны мутации в экзоне 7 гена.
В 10 экзоне гена FGFR3найдены мутации, приводящие к развитию ахондроплазии. В 99% случаев причиной заболевания является мутация Gly380Arg (замена глицина на аргинин в 380 положении), которая возникает в результате замены 1138 нуклеотида G на А или С. Нуклеотид 1138 является наиболее часто мутирующим сайтом в геноме из известных на сегодняшний день. Мутация Gly380Arg практически всегда возникает в хромосоме отца. Также встречается мутация Gly375Cys и описаны мутации в экзоне 7 гена.
В Центре Молекулярной Генетики проводится поиск частых мутаций, приводящих к развитию ахондроплазии, расположенных в экзоне 10 гена FGFR3: Gly380Arg (замена нуклеотидов G1138A, G1138C), Gly375Cys (замена нуклеотидов G1123T). Кроме того проводится поиск частых мутаций, приводящих к развитию гипохондроплазии, расположенных в экзоне 13 гена FGFR3: Asn540Lys(замена нуклеотидов С1620А, С1620G), Asn540Ser (замена нуклеотидов А1619G).
Для проведения поиска мутаций в гене FGFR3 необходимо предоставить свежую кровь, взятую в пробирку с консервантом ЭДТА.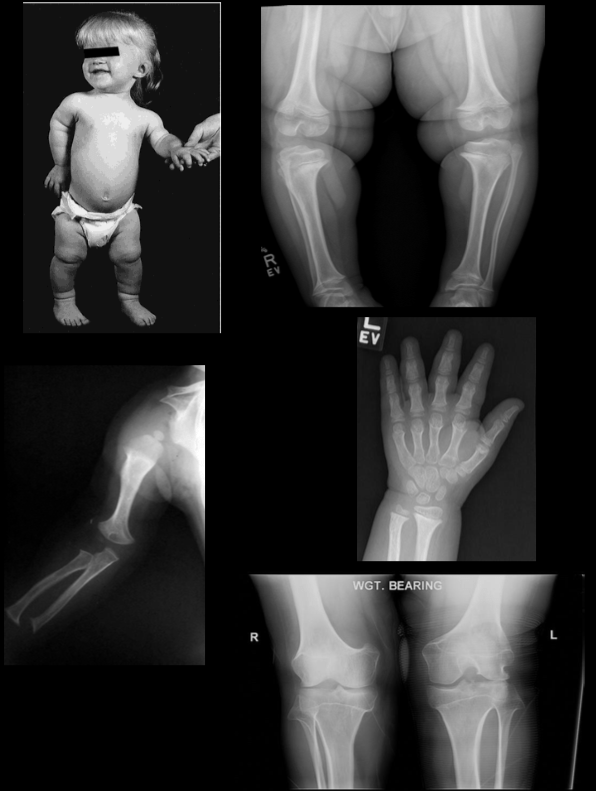
Кроме ахондроплазии, мутации в гене FGFR3 приводят к гипохондроплазии. Два заболевания в отдельных случаях могут быть клинически плохо различимы.
При проведении пренатальной (дородовой) ДНК-диагностики в отношении конкретного заболевания, имеет смысл на уже имеющемся плодном материале провести диагностику частых анеуплоидий (синдромы Дауна, Эдвардса, Шерешевского-Тернера и др), пункт 54.1. Актуальность данного исследования обусловлена высокой суммарной частотой анеуплоидий — около 1 на 300 новорожденных, и отсутствием необходимости повторного забора плодного материала.
Ахондроплазия
причины, симптомы, диагностика и лечение
Ахондроплазия – это врожденное заболевание, при котором нарушается процесс роста костей скелета и основания черепа. Причиной развития патологии является генетическая мутация. Часть плодов гибнет внутриутробно. При рождении нарушения заметны с первых дней жизни: головка увеличена, конечности укорочены.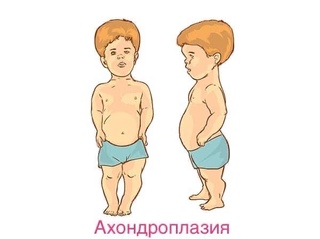 В последующем наблюдается выраженное отставание в росте рук и ног при нормальном размере туловища, возникают вальгусные и варусные деформации конечностей, деформации позвоночника. Ахондроплазия диагностируется по данным осмотра, специальных измерений и рентгенографии. Лечение симптоматическое, направлено на предотвращение и устранение грубых деформаций.
В последующем наблюдается выраженное отставание в росте рук и ног при нормальном размере туловища, возникают вальгусные и варусные деформации конечностей, деформации позвоночника. Ахондроплазия диагностируется по данным осмотра, специальных измерений и рентгенографии. Лечение симптоматическое, направлено на предотвращение и устранение грубых деформаций.
Общие сведения
Ахондроплазия (врожденная хондродистрофия, болезнь Парро-Мари, диафизарная аплазия) – генетическое заболевание, при котором наблюдается укорочение конечностей в сочетании с нормальной длиной туловища. Характерными особенностями являются низкий рост (130 и менее см.), изогнутый вперед позвоночник, седловидный нос и относительно большая голова с выступающими лобными буграми. По данным специалистов в сфере травматологии и ортопедии, ахондроплазия возникает у одного из 10 тысяч новорожденных, женщины страдают чаще мужчин. Способов полностью излечить ахондроплазию, восстановив рост и пропорции тела, в настоящее время не существует. Лечение направлено на минимизацию негативных последствий болезни.
Лечение направлено на минимизацию негативных последствий болезни.
Ахондроплазия
Причины ахондроплазии
В основе патологии лежит нарушение развития костей вследствие генетически обусловленной дистрофии эпифизарных хрящей. Причиной развития заболевания является мутация гена FGFR3. В 20% случаев ахондроплазия передается по наследству, в 80% развивается в результате впервые возникшей мутации. Из-за хаотичного расположения клеток ростковой зоны происходит нарушение нормального процесса окостенения. В результате рост костей замедляется. При этом поражаются только кости, растущие по энхондральному типу: трубчатые кости, кости основания черепа и т. д. Кости свода черепа, растущие из соединительной ткани, достигают положенного размера, что приводит к несоответствию пропорций между головой и телом, становится причиной характерного изменения формы черепа.
Симптомы ахондроплазии
Нарушение анатомических пропорций заметно уже при рождении: ребенок имеет относительно большую голову, короткие ручки и ножки.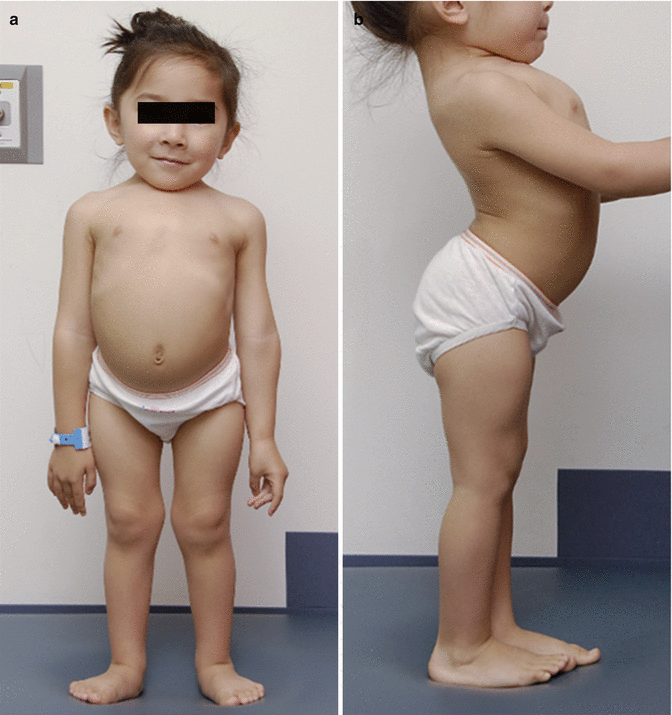 Лоб выпуклый, мозговая часть черепа увеличена, затылочные и теменные бугры выпирают. В отдельных случаях возможна гидроцефалия. Отмечаются нарушения строения лицевого скелета, возникшие вследствие неправильного развития костей основания черепа. Глаза пациентов с ахондроплазией широко расставлены, находятся глубоко в орбитах, около внутренних углов глаз есть дополнительные складочки. Нос седловидный, сплющенный, с широкой верхней частью, лобные кости заметно выступают вперед, верхняя челюсть также значительно выступает вперед над нижней. Язык грубый, небо высокое.
Лоб выпуклый, мозговая часть черепа увеличена, затылочные и теменные бугры выпирают. В отдельных случаях возможна гидроцефалия. Отмечаются нарушения строения лицевого скелета, возникшие вследствие неправильного развития костей основания черепа. Глаза пациентов с ахондроплазией широко расставлены, находятся глубоко в орбитах, около внутренних углов глаз есть дополнительные складочки. Нос седловидный, сплющенный, с широкой верхней частью, лобные кости заметно выступают вперед, верхняя челюсть также значительно выступает вперед над нижней. Язык грубый, небо высокое.
Нижние и верхние конечности больных ахондроплазией равномерно укорочены, в основном – за счет проксимальных сегментов (бедер и плеч). Ручки новорожденного ребенка достают только до пупка. Все сегменты конечностей несколько искривлены. Стопы широкие и короткие. Ладони широкие, II-V пальцы короткие, практически одинаковой длины, I палец длиннее остальных. В первые месяцы жизни у пациентов с ахондроплазией на конечностях видны жировые подушки и кожные складки.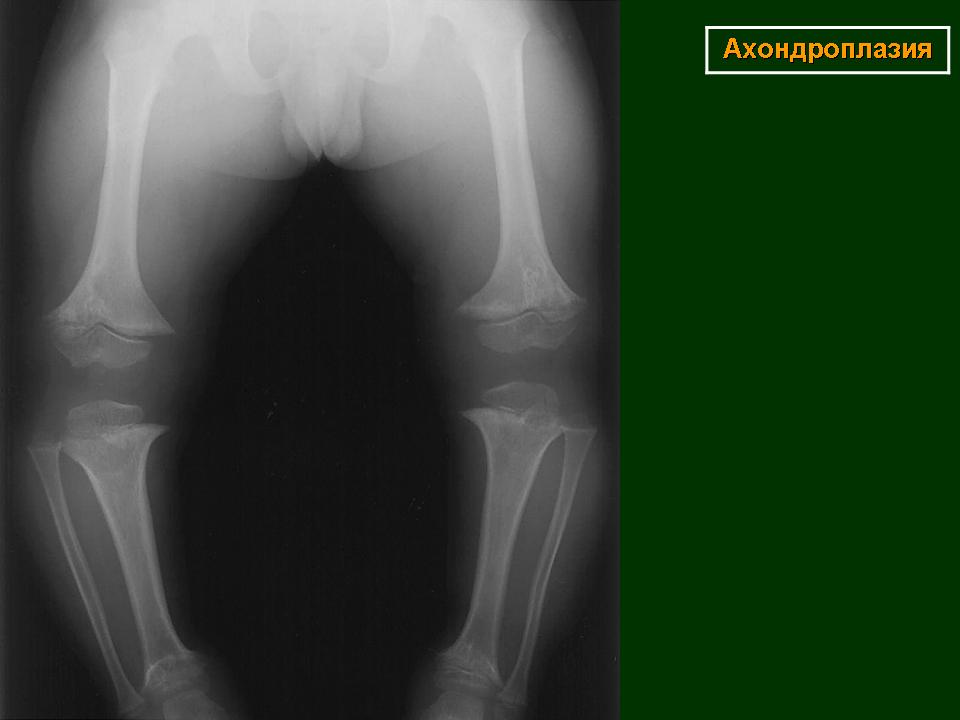 Туловище нормально развито, грудная клетка не изменена, живот выпячен вперед, а таз наклонен кзади, поэтому ягодицы выступают сильнее, чем у здоровых детей.
Туловище нормально развито, грудная клетка не изменена, живот выпячен вперед, а таз наклонен кзади, поэтому ягодицы выступают сильнее, чем у здоровых детей.
У грудных детей с ахондроплазией чаще, чем у их здоровых сверстников, развивается внезапная смерть во сне. Предполагается, что причиной гибели в таких случаях является сдавление продолговатого мозга и верхней части спинного мозга из-за аномалии формы и размера затылочного отверстия. Кроме того, для детей страдающих ахондроплазией характерны нарушения дыхания из-за особенностей строения лица, больших миндалин и небольшой грудной клетки.
На 1-2 году жизни из-за нарушения мышечного тонуса у больных ахондроплазией может формироваться шейно-грудной кифоз, исчезающий после начала ходьбы. У всех детей отмечается некоторое отставание в физическом развитии. Они начинают держать головку только после 3-4 месяцев, учатся сидеть в 8-9 месяцев и позже и начинают ходить в 1,5-2 года. При этом интеллектуальное развитие пациентов с ахондроплазией обычно остается в пределах нормы, психических отклонений нет.
По мере взросления из-за извращения эпифизарного роста костей при нормальном периостальном росте кости все больше утолщаются, изгибаются, становятся бугристыми. Из-за повышенной эластичности эпифизарных и метафизарных отделов трубчатых костей возникают варусные деформации конечностей, быстро прогрессирующие при ранней нагрузке. Искривление еще больше усугубляется вследствие чрезмерной тяги хорошо развитых мышц и значительной массы нормально развивающегося туловища. Из-за нарушения нормальной оси конечностей у больных ахондроплазией формируются плосковальгусные стопы, коленные суставы становятся разболтанными.
Возникает ряд характерных для ахондроплазии деформаций. Бедренные кости искривляются и скручиваются внутрь в нижних отделах. Из-за неравномерного роста костей голени малоберцовая кость в верхнем отделе «выдвигается» вверх и перестает сочленяться с большеберцовой, а в нижнем «перекашивает» вилку голеностопного сустава. В результате голеностопный сустав разворачивается на 10-15 градусов внутрь, стопа уходит в положение супинации под углом 10-20 градусов. Верхние конечности также искривляются, особенно в области предплечий. Укорочение верхних конечностей сохраняется, однако у взрослых пациентов с ахондроплазией пальцы достают уже не до пупка, а до паховой складки.
Верхние конечности также искривляются, особенно в области предплечий. Укорочение верхних конечностей сохраняется, однако у взрослых пациентов с ахондроплазией пальцы достают уже не до пупка, а до паховой складки.
У взрослых больных отмечается дефицит роста, обусловленный, в основном, укорочением нижних конечностей. Средний рост женщин составляет 124 см, мужчин – 131 см. Сохраняются и даже становятся более выраженными изменения головы и лицевого скелета: увеличенная мозговая часть черепа, выступающий и нависающий лоб, глубокая переносица, видимое нарушение прикуса. Возможно косоглазие.
Осложнения
Пациенты с ахондроплазией склонны к ожирению. Из-за зауженных носовых ходов у них часто развиваются средние отиты, формируется кондуктивная тугоухость. Из-за обструкции верхних дыхательных путей могут выявляться признаки дыхательной недостаточности. При ахондроплазии достаточно часто наблюдается сужение спинномозгового канала. Обычно оно возникает в поясничном, реже – в шейном или грудном отделе позвоночника. Может проявляться нарушениями чувствительности, парестезиями и болями в ногах. В тяжелых случаях возможно нарушение функции тазовых органов, парезы и параличи.
Может проявляться нарушениями чувствительности, парестезиями и болями в ногах. В тяжелых случаях возможно нарушение функции тазовых органов, парезы и параличи.
Диагностика
Постановка диагноза ахондроплазия производится детским ортопедом, не вызывает затруднений из-за характерного внешнего вида и пропорций тела пациента. Всех детей подробно осматривают, чтобы оценить степень отклонений от нормального развития скелета, данные заносят в таблицу. Эта таблица регулярно дополняется по мере роста ребенка, а внесенные в нее данные сравниваются со стандартной таблицей, специально составленной для больных с ахондроплазией.
Для оценки состояния различных органов и систем проводится комплексное обследование, назначаются консультации различных специалистов. Для исключения гидроцефалии новорожденных детей с ахондроплазией осматривает нейрохирург, при подозрении на гидроцефалию назначается МРТ головного мозга или более доступная компьютерная томография.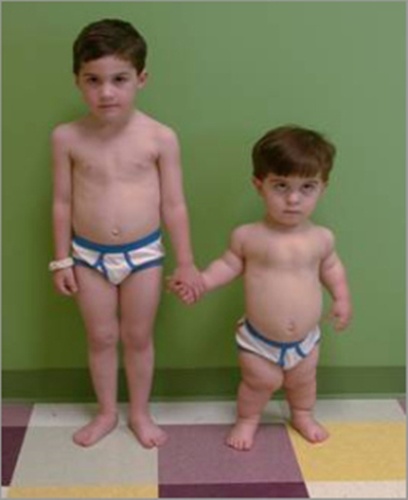 Для изучения состояния носовых ходов и ЛОР-органов больных ахондроплазией направляют на консультацию к отоларингологу. Может также потребоваться консультация пульмонолога.
Для изучения состояния носовых ходов и ЛОР-органов больных ахондроплазией направляют на консультацию к отоларингологу. Может также потребоваться консультация пульмонолога.
При рентгенографии черепа выявляется диспропорция между лицевой и мозговой частью. Затылочное отверстие уменьшено в размере, нижняя челюсть и кости свода черепа увеличены. Турецкое седло имеет характерную башмакообразную форму и плоское, удлиненное основание. Рентгенография грудной клетки при ахондроплазии обычно без изменений, в отдельных случаях грудина выдается вперед и несколько изогнута. Возможно утолщение ребер и их деформация в области перехода в хрящевые дуги. Иногда отсутствуют нормальные анатомические изгибы ключиц.
На снимках позвоночника больных ахондроплазией грубых изменений, как правило, также не выявляется, физиологические изгибы выражены слабее, чем у здоровых людей, при этом может выявляться поясничный гиперлордоз. Рентгенография таза свидетельствует об изменении размера и формы крыльев подвздошных костей – они имеют прямоугольную форму, развернуты и укорочены. Определяется также горизонтальное расположение крыши вертлужных впадин.
Определяется также горизонтальное расположение крыши вертлужных впадин.
При рентгенографии трубчатых костей у пациентов с ахондроплазией выявляется укорочение и истончение диафизов, утолщение и бокаловидное расширение метафизов. Эпифизы погружены в метафизы по типу шарниров. На рентгенографии суставов видны деформация и неконгруэнтность суставных поверхностей, расширение суставных щелей и нарушение формы эпифизов. Рентгенограммы коленного сустава больных ахондроплазией свидетельствуют об удлинении малоберцовой кости, при рентгенографии голеностопного сустава определяется ротация и супинация. Достоверность клинического диагноза подтверждается с помощью генодиагностики.
Лечение ахондроплазии
Полное излечение пациентов силами современной ортопедии пока невозможно. Предпринимались попытки проводить лечение с использованием гормона роста, однако достоверных свидетельств эффективности этой методики при ахондроплазии получить не удалось. В раннем возрасте проводится консервативная терапия, направленная на укрепление мышц и профилактику деформации конечностей.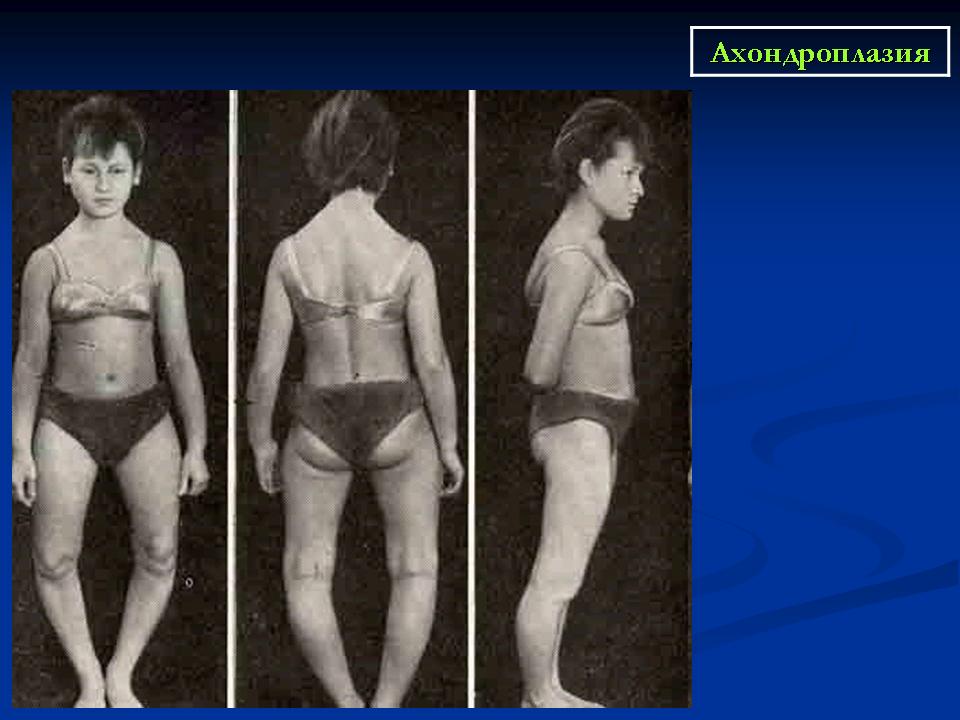 Больным ахондроплазией назначают ЛФК, массаж, рекомендуют носить специальную ортопедическую обувь и т. д. Проводится профилактика ожирения.
Больным ахондроплазией назначают ЛФК, массаж, рекомендуют носить специальную ортопедическую обувь и т. д. Проводится профилактика ожирения.
Хирургические вмешательства при ахондроплазии показаны при выраженных деформациях конечностей и сужении спинномозгового канала. Для коррекции деформаций выполняется остеотомия, для устранения спинального стеноза – ламинэктомия. В ряде случаев также осуществляются операции для увеличения роста. Удлинение конечностей при ахондроплазии обычно проводится перекрестно, в два этапа: сначала удлиняется бедро с одной стороны и голень с другой, затем выполняются оперативные вмешательства на оставшихся сегментах.
Что такое ахондроплазия? — Наука и Техника — Каталог статей
Что такое ахондроплазия?
Achondroplasia условие в котором, прежде всего, возникают дефекты внутри в хрящевой ткани на эпифизов в трубчатых костях. Лица, страдающие от achondroplasia обычно испытывает затруднения в локомоции и могут иметь толстые низкорослые конечности. Это самая распространенная причина карликовости.
Это самая распространенная причина карликовости.
Ахондроплазия-одна из группа заболеваний, которая называется chondrodystrophies или osteochondrodysplasias. Состояние может быть унаследовано как аутосомно-доминантный признак, это означает, что если ребенок получает дефектный ген от одного из родителей, ребенок будет иметь расстройство. Если один родитель имеет ахондроплазию, ребенок имеет 50% шанс наследования расстройства. Если оба родителя есть состояние, шансы ребенка быть затронутым увеличиваются до 75%. Однако в большинстве случаев появляются как спонтанные мутации. Это означает, что два родителя без ахондроплазии могут родить ребенка с условиями.
Типичный вид ахондропластического карликовости можно увидеть при рождении. Симптомы могут включать
Анормалное возникновение руки с настойчивым пространством между длиной и безымянный палец
Поклонившиеся ноги
Снижение мышечного тонуса
Непропорционально большая разница в размере головы и тела
Выпуклый лоб
Укороченные руки и ноги (особенно верхняя рука и бедро
Короткий рост (значительно ниже среднего для человека одного возраста и пола
Стеноз позвоночного канала
Искривления позвоночника, называемые кифозом и лордозом
Анализы и тесты
Во время беременности, предродовое УЗИ сканирование может показать чрезмерное амниотической жидкость вокруг нерожденного младенца. Обследование ребенка после рождение показывает увеличенный фронт-к-назад Размер головы. Могут быть признаки гидроцефалия («водянка мозга»). Рентген длинных костей может выявить ахондроплазии у новорожденного.
Обследование ребенка после рождение показывает увеличенный фронт-к-назад Размер головы. Могут быть признаки гидроцефалия («водянка мозга»). Рентген длинных костей может выявить ахондроплазии у новорожденного.
Лечение и прогноз
Никакой специфической обработки для ахондроплазии. Связанные с этим аномалии, включая хребтовый стеноз и обжатие спинного мозга, быть обработано когда они вызывают проблемы.
Люди с ахондроплазией редко достигают 5 футов в высоту. Интеллект есть в нормальном диапазоне. Младенцы, которые получают аномальный ген от обоих родителей не часто живут за несколько месяцев.
ВООЗ: итоги исследования качества жизни низкорослых людей в России
25 ноября в ТАСС (Екатеринбург) состоялась пресс-конференция, посвященная проблеме социальной интеграции низкорослых людей в России и презентации итогов исследования качества жизни пациентов с ахондроплазией и другими формами низкорослости.
По разным оценкам, в России проживает несколько тысяч людей с различными формами низкорослости, и преимущественно это люди с ахондроплазией, генетическим заболеванием, приводящим к росту до 130 см во взрослом возрасте и нарушению пропорций тела. «Синдром Тириона Ланнистера», карликовость, – мы чаще видим носителей этого редкого орфанного заболевания в кино, чем в повседневной жизни. Как сегодня живут взрослые люди с низкорослостью и семьи, воспитывающие низкорослых детей, рассказали эксперты на пресс-конференции в ТАСС.
В пресс-конференции приняли участие заведующая лабораторией наследственных болезней обмена веществ и лабораторией селективного скрининга, председатель экспертного совета Всероссийского общества орфанных заболеваний (ВООЗ), д.м.н. Екатерина Захарова, руководитель направления «Ахондроплазия» ВООЗ Юлия Нестерова, руководитель спортивной ассоциации маленьких людей России (DAAR) Ульяна Подпальная и руководитель Ассоциации родителей детей с ахондроплазией Сергей Фоминых.
«Мы с вами живем в период, который можно смело назвать «орфанной эпохой», а то, что сейчас происходит в медицине, – «орфанной революцией». Потому что для редких болезней, которые долгие годы считались неизлечимыми, сейчас появляются современные, инновационные подходы к лечению, в том числе и в области генной терапии. Не для всех из этих 7000 болезней мы имеем лечение, но для 300 заболеваний уже лечение существует и разрабатываются методы терапии. Еще для около 500 редких болезней сейчас проходят клинические исследования лекарств, и в том числе для заболевания, про которое мы будем говорить сегодня, – ахондроплазии, при которой страдает определенный ген. Мутационные изменения в этом гене тормозят рост костной ткани, – начала пресс-конференцию заведующая лабораторией наследственных болезней обмена веществ и лабораторией селективного скрининга, председатель экспертного совета Всероссийского общества орфанных заболеваний (ВООЗ), д.м.н. Екатерина Захарова. – Не так давно закончилась третья, финальная стадия клинического исследования препарата для лечения ахондроплазии за рубежом, и он помогает костям продолжать расти.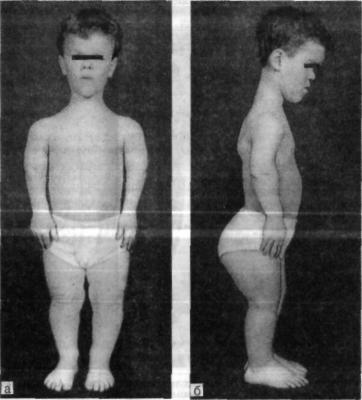 Конечно, это не будет человек среднего роста, но по крайней мере результат будет близок к этому. Я надеюсь, что будет расширяться массовый скрининг. Во многих странах уже на 20-50 болезней проводится обследования всех новорожденных детей, когда у нас пока только на 5. Надо не забывать, что кроме медицинских диагностических аспектов у всех пациентов с редкими заболеваниями есть общие проблемы, которые касаются их интеграции и принятия в обществе».
Конечно, это не будет человек среднего роста, но по крайней мере результат будет близок к этому. Я надеюсь, что будет расширяться массовый скрининг. Во многих странах уже на 20-50 болезней проводится обследования всех новорожденных детей, когда у нас пока только на 5. Надо не забывать, что кроме медицинских диагностических аспектов у всех пациентов с редкими заболеваниями есть общие проблемы, которые касаются их интеграции и принятия в обществе».
«Заболевание ахондроплазия ассоциировано с генетической мутацией, которая может возникнуть в любой семье у любых родителей, но встречается в популяции чрезвычайно редко – в одном случае на 25-40 тысяч человек. В России, если смотреть в абсолютных показателях, людей с ахондроплазией 4000-5000 человек. С учетом того, что по статистике это 10% случаев всех скелетных низкорослостей, то общее количество низкорослых людей, рост которых составляет до 140 см, в России составляет примерно 50-60 тысяч человек. В 80% случаев это случайная генетическая мутация, и только в 20% случаев заболевание передается наследственно от родителей своим детям. В отличие от гормональной низкорослости, ахондроплазия и другие скелетные дисплазии помимо низкого роста приводят также к выраженным нарушениям пропорций тела человека за счет укорочений рук и ног. Лечения для ахондроплазии, как и других скелетных низкорослостей на сегодняшний день нет. Пациенты могут скорректировать пропорции тела хирургическим путем, но это долгий, сложный, тяжелый способ лечения с риском серьезных осложнений. Чтобы подрасти на 30 см и стать ростом 150-160 см, пациенту придется провести 6 лет в аппаратах Илизарова. Ежегодно проходит мировая акция – октябрь считается месяцем распространения знаний о людях с низким ростом. В этом году в рамках данной акции Всероссийское общество орфанных заболеваний выступило с инициативой провести исследование, чтобы понять, как живут низкорослые люди в нашей стране. Исследование получилось достаточно репрезентативным. В нем приняли участие 250 респондентов: 200 семей воспитывающих низкорослых детей в возрасте от 0 до 18 лет, и 50 взрослых пациентов от 18 до 60 лет, 85% от общего числа респондентов указали диагноз «ахондроплазия».
В отличие от гормональной низкорослости, ахондроплазия и другие скелетные дисплазии помимо низкого роста приводят также к выраженным нарушениям пропорций тела человека за счет укорочений рук и ног. Лечения для ахондроплазии, как и других скелетных низкорослостей на сегодняшний день нет. Пациенты могут скорректировать пропорции тела хирургическим путем, но это долгий, сложный, тяжелый способ лечения с риском серьезных осложнений. Чтобы подрасти на 30 см и стать ростом 150-160 см, пациенту придется провести 6 лет в аппаратах Илизарова. Ежегодно проходит мировая акция – октябрь считается месяцем распространения знаний о людях с низким ростом. В этом году в рамках данной акции Всероссийское общество орфанных заболеваний выступило с инициативой провести исследование, чтобы понять, как живут низкорослые люди в нашей стране. Исследование получилось достаточно репрезентативным. В нем приняли участие 250 респондентов: 200 семей воспитывающих низкорослых детей в возрасте от 0 до 18 лет, и 50 взрослых пациентов от 18 до 60 лет, 85% от общего числа респондентов указали диагноз «ахондроплазия».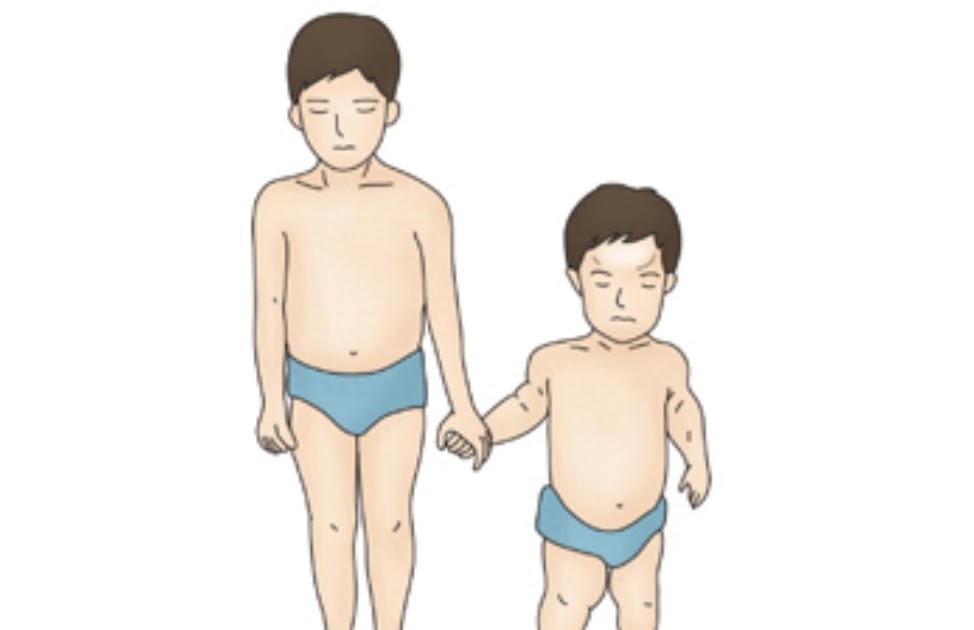 Как взрослые пациенты, так и родители пациентов-детей, – в основном это люди, имеющие высшее образование – такие данные указали 80% наших респондентов. При этом у взрослых людей с ахондроплазией, несмотря на то что у них есть профессия и специализация, основной доход составляют социальные пособия и редкие подработки. Только 10 % наших взрослых респондентов работают по профессии, причем занимают ответственные должности в таких отраслях как нефтяная промышленность, IT, безопасность и государственное управление. Исследование также показало, что все возрастные категории испытывают сложности, связанные с выраженным стереотипным восприятием общества. Во взрослом возрасте это выливается не только в стигматизацию низкорослых людей, но и в дискриминацию в их профессиональной деятельности. Рождение ребенка с ахондроплазией существенно ухудшает материальное положение семей. По результатам опроса, более четверти своего дохода семьи вынуждены тратить на физическую реабилитацию детей с разными формами низкорослости, которая крайне важна для них в раннем возрасте, так как если не уделять внимание реабилитации, то такие дети могут получить серьезные сопутствующие медицинские осложнения диагноза.
Как взрослые пациенты, так и родители пациентов-детей, – в основном это люди, имеющие высшее образование – такие данные указали 80% наших респондентов. При этом у взрослых людей с ахондроплазией, несмотря на то что у них есть профессия и специализация, основной доход составляют социальные пособия и редкие подработки. Только 10 % наших взрослых респондентов работают по профессии, причем занимают ответственные должности в таких отраслях как нефтяная промышленность, IT, безопасность и государственное управление. Исследование также показало, что все возрастные категории испытывают сложности, связанные с выраженным стереотипным восприятием общества. Во взрослом возрасте это выливается не только в стигматизацию низкорослых людей, но и в дискриминацию в их профессиональной деятельности. Рождение ребенка с ахондроплазией существенно ухудшает материальное положение семей. По результатам опроса, более четверти своего дохода семьи вынуждены тратить на физическую реабилитацию детей с разными формами низкорослости, которая крайне важна для них в раннем возрасте, так как если не уделять внимание реабилитации, то такие дети могут получить серьезные сопутствующие медицинские осложнения диагноза.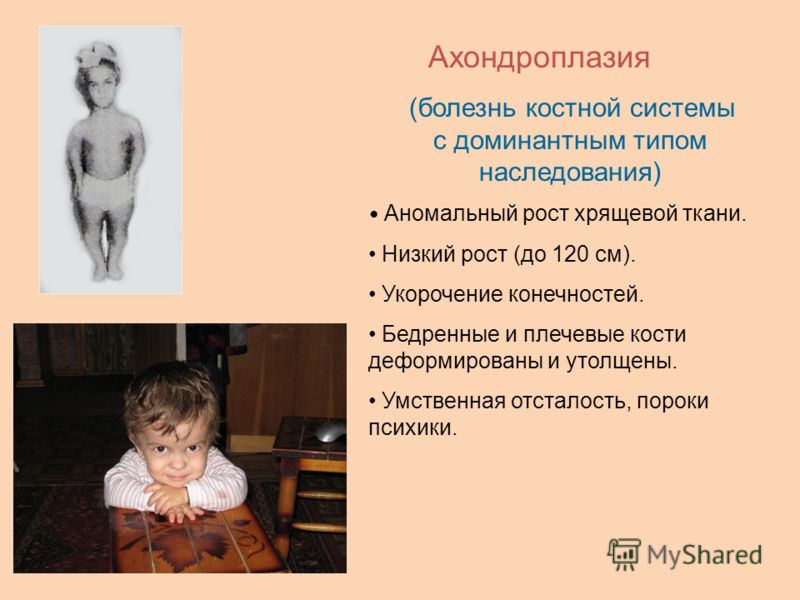 Примерно 80% семей указали, что одному из родителей пришлось уйти с работы, либо найти менее оплачиваемую работу на дому, в связи с необходимостью проводить реабилитацию и лечение ребенка, необходимостью помогать ребенку в самообслуживании в быту», – сказала руководитель направления «Ахондроплазия» ВООЗ Юлия Нестерова.
Примерно 80% семей указали, что одному из родителей пришлось уйти с работы, либо найти менее оплачиваемую работу на дому, в связи с необходимостью проводить реабилитацию и лечение ребенка, необходимостью помогать ребенку в самообслуживании в быту», – сказала руководитель направления «Ахондроплазия» ВООЗ Юлия Нестерова.
«В нашем исследовании на вопрос «Испытывают ли люди с ахондроплазией проблемы в медицине?» – 56,5% людей ответили, что да, испытывают. На сегодняшний день респонденты отметили, что в обычных государственных учреждениях отсутствуют специалисты, которые могут в том или ином случае определить диагноз, дать какие-то рекомендации и назначить лечение. 71% респондентов согласились с тем, что отсутствуют квалифицированные врачи и реабилитологи в городе, которые занимаются данным заболеванием. 46% респондентов ответили, что отсутствует доступная среда, а в открытых вопросах они указали, что испытывают бытовые трудности в образовательных учреждениях – это высокие парты и стулья, и также указали проблему в высоком расположении дверных ручек, кнопок домофона, лифта и выключателей света.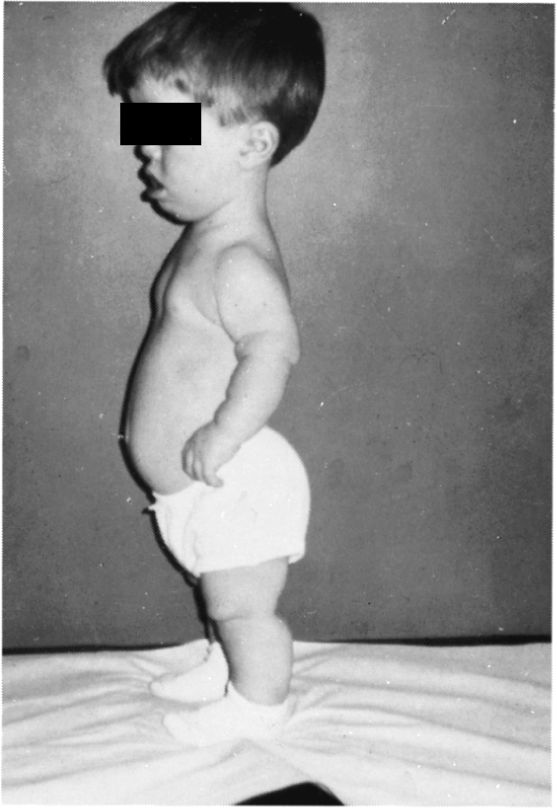 На вопрос: «Работаете ли вы в настоящее время?» – 78,2% респондентов ответили, что они работают. На вопрос в «Какой сфере вы работаете?» – 30% ответили, что работают в развлекательной сфере. В частности, это происходит именного от того, что работодателям нужен образ маленького человека, и волей-неволей люди идут туда подрабатывать. При устройстве на другую работу зачастую приходится принимать отказ. На открытый вопрос: «Были ли в вашей жизни ситуации, которые можно описать как буллинг?» – 17,3% людей ответили, что в их жизни был буллинг, остальные 82,6% – что не было. От простого незнания происходит стигматизация, как в обществе, так и в медицине. Так на вопрос: «С какими стереотипами о маленьких людях сталкивались респонденты?» – 47,5% говорили, что карлики должны работать в цирке. Другие 56,5% выбрали ответ об умственной отсталости и люди с низкорослостью должны содержаться в специальных учреждениях», – поделилась данными исследования руководитель спортивной ассоциации маленьких людей России (DAAR) Ульяна Подпальная.
На вопрос: «Работаете ли вы в настоящее время?» – 78,2% респондентов ответили, что они работают. На вопрос в «Какой сфере вы работаете?» – 30% ответили, что работают в развлекательной сфере. В частности, это происходит именного от того, что работодателям нужен образ маленького человека, и волей-неволей люди идут туда подрабатывать. При устройстве на другую работу зачастую приходится принимать отказ. На открытый вопрос: «Были ли в вашей жизни ситуации, которые можно описать как буллинг?» – 17,3% людей ответили, что в их жизни был буллинг, остальные 82,6% – что не было. От простого незнания происходит стигматизация, как в обществе, так и в медицине. Так на вопрос: «С какими стереотипами о маленьких людях сталкивались респонденты?» – 47,5% говорили, что карлики должны работать в цирке. Другие 56,5% выбрали ответ об умственной отсталости и люди с низкорослостью должны содержаться в специальных учреждениях», – поделилась данными исследования руководитель спортивной ассоциации маленьких людей России (DAAR) Ульяна Подпальная.
«Редкий пациент – это редкий врач. Таких врачей буквально можно пересчитать по пальцам одной руки. Все эти врачи находятся в разных крупных регионах и городах, таких как Москва, Санкт-Петербург, Екатеринбург. Зачастую об этом диагнозе родители могут рассказать больше врача. Мы не ставим это в упрек врачам, так как понимаем, что в России врачей катастрофически не хватает, особенно генетиков. Но проблема орфанного пациента может быть решена только при комплексном подходе. Сейчас мы наблюдаем такую ситуацию, что в разных регионах подходы к лечению разные. Например, во Владивостоке появился ребенок с ахондроплазией, и ему рекомендуют сделать шунтирование, а в Москве и Санкт-Петербурге говорят, что делать это категорически нельзя. Конечно, многие родители возлагают большие надежды на то, что в мире сейчас проводятся клинические исследования: 4 успешные фармкомпании активно работают на разных стадиях исследований препаратов для лечения ахондроплазии. Но если нам скажут: «Лекарство есть, давайте его закупим.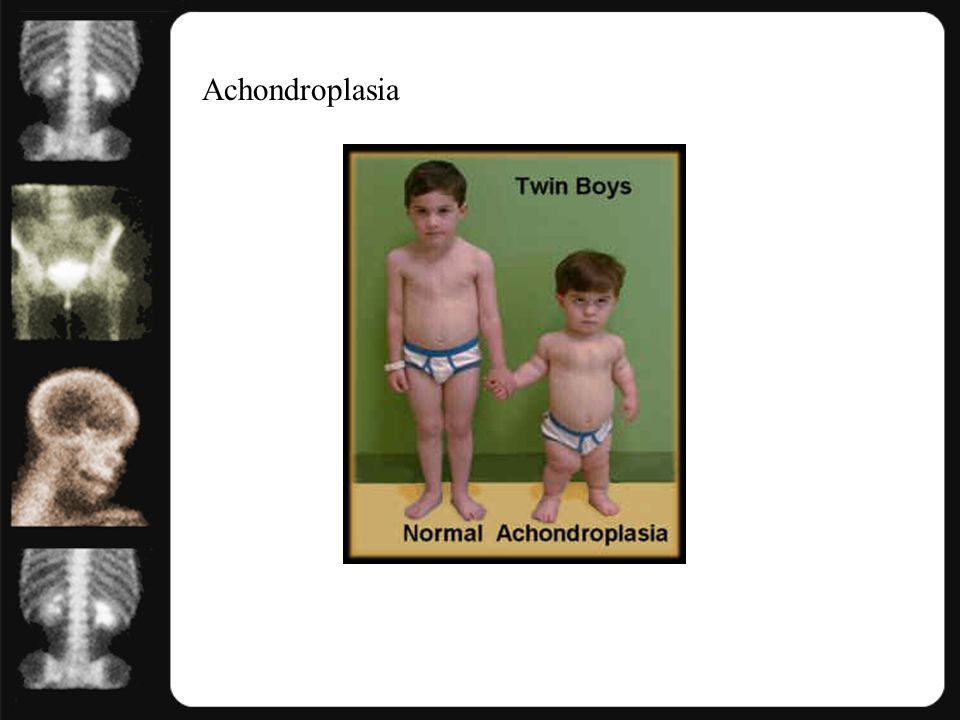 А вас вообще сколько? Сколько тратить на вас денег?» – мы не знаем, нас никто не посчитал. Наша идея в том, чтобы мобилизовать пациентское сообщество, чтобы у нас были конкретные цифры. Этот список ведет именно пациентское сообщество. Оно может быть не такое официальное, но по крайней мере это будет отправной точкой, чтобы направить официальное предложение в Министерство здравоохранения РФ. Только тогда в дальнейшем мы сможем увидеть конкретные плоды нашей работы», –отметил руководитель Ассоциации родителей детей с ахондроплазией Сергей Фоминых.
А вас вообще сколько? Сколько тратить на вас денег?» – мы не знаем, нас никто не посчитал. Наша идея в том, чтобы мобилизовать пациентское сообщество, чтобы у нас были конкретные цифры. Этот список ведет именно пациентское сообщество. Оно может быть не такое официальное, но по крайней мере это будет отправной точкой, чтобы направить официальное предложение в Министерство здравоохранения РФ. Только тогда в дальнейшем мы сможем увидеть конкретные плоды нашей работы», –отметил руководитель Ассоциации родителей детей с ахондроплазией Сергей Фоминых.
«Мы уже начали работу по созданию пациентского регистра для ахондроплазии и других форм низкорослости. В частности, уже начата работа по подготовке клинических рекомендаций, чтобы унифицировать работу по медицинскому сопровождению пациентов в разных регионах России. С другой стороны, с учетом наличия важного социально-психологического аспекта мы считаем необходимым проводить работу также по распространению информации об ахондроплазии и других низкорослостях и по стиранию тех стереотипов, которые живут в обществе и очень сильно осложняют жизнь низкорослым людям.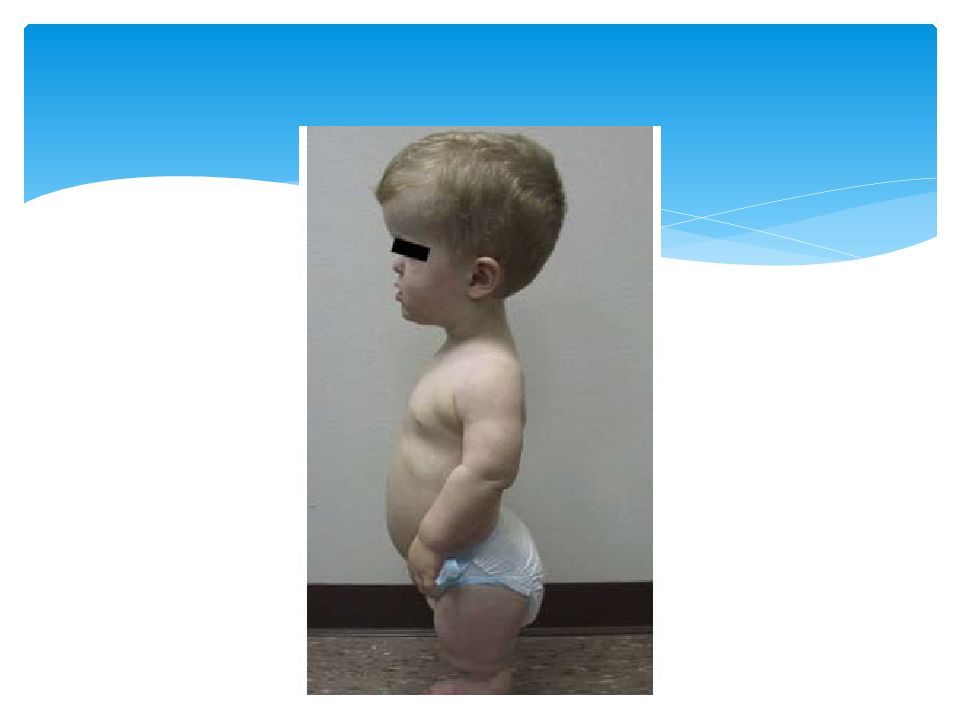 Если мы все совместно с журналистским сообществом будем уделять этому внимание, то есть надежда, что однажды мы достигнем равного отношения к низкорослым людям, свободного от любой формы дискриминации и стигматизации», – добавила Юлия Нестерова.
Если мы все совместно с журналистским сообществом будем уделять этому внимание, то есть надежда, что однажды мы достигнем равного отношения к низкорослым людям, свободного от любой формы дискриминации и стигматизации», – добавила Юлия Нестерова.
Что такое Ахондроплазия?
Ахондроплазия — это тип карликовости, вызванный наследованием мутантного гена или прямой мутацией гена. Поскольку хрящ не может сформироваться должным образом, кости не могут расти, как обычно. Это приводит к тому, что кости не достигают нормального взрослого размера. Большинство с Ахондроплазия достигают высоты около четырех футов (1,21 м) в зрелом возрасте.
Ахондроплазия называется аутосомно-доминантным состоянием, потому что люди должны наследовать только одну мутацию гена, чтобы вызвать состояние. Таким образом, один из родителей с ахондроплазией имеет 50% вероятность передачи гена каждому ребенку. Наследование двух генов ахондроплазии смертельно.
Если у обоих родителей есть Ахондроплазия, у них есть 25% -ый шанс передать два из видоизмененных генов каждому ребенку.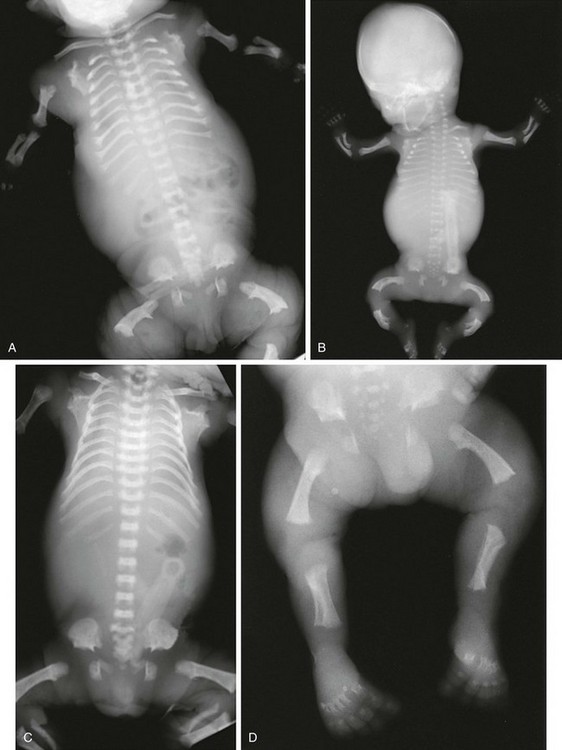 Два наследственных гена для ахондроплазии обычно не выживают. К сожалению, дети, которые наследуют два мутированных гена, умирают при рождении или вскоре после этого.
Два наследственных гена для ахондроплазии обычно не выживают. К сожалению, дети, которые наследуют два мутированных гена, умирают при рождении или вскоре после этого.
Даже при том, что Ахондроплазия считается аутосомно-доминантной, есть некоторые люди, которые родились с болезнью родителей без внешних признаков карликовости. У них явно нет гена, потому что перенос гена означал бы, что у них будет состояние. Таким образом, в редких случаях ген может мутировать сам по себе и создавать условия. Исследования показали, что это связано с мутациями сперматозоидов от отца. Такие мутации становятся более распространенными с возрастом мужчин.
Тем не менее, Ахондроплазия не совсем распространена. Он присутствует во всех расах примерно в 1 из 20 000 — 40 000 рождений. Это 0,005% — 0,0025% от общей численности населения. Это остается сложным, но относительно редким состоянием.
Как правило, ахондроплазия может быть диагностирована внутриутробно путем генетического тестирования на ранних сроках беременности, так как ответственный ген был идентифицирован.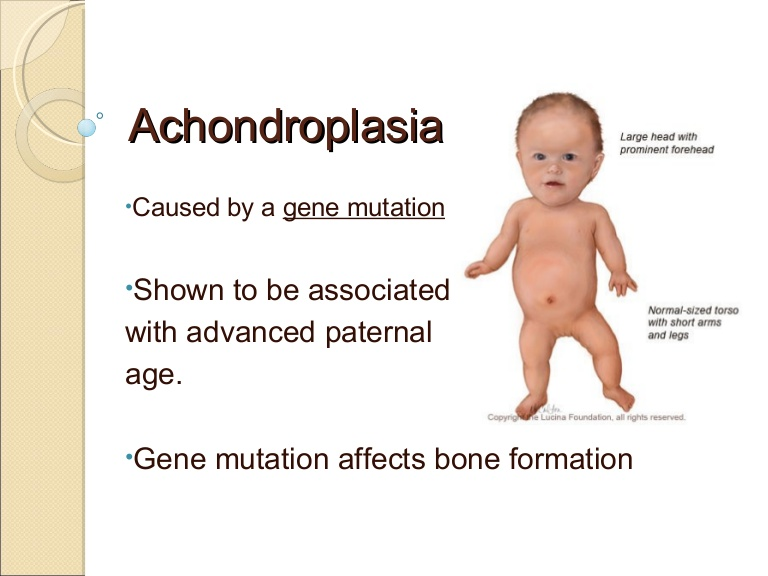 Кроме того, УЗИ во второй половине беременности показывает признаки ахондроплазии. В частности, длина бедренной кости не соответствует ее ширине по мере прогрессирования беременности.
Кроме того, УЗИ во второй половине беременности показывает признаки ахондроплазии. В частности, длина бедренной кости не соответствует ее ширине по мере прогрессирования беременности.
Диагноз после рождения ставится с помощью физического осмотра и рентгенографии, который показывает проблемы развития со многими костями. Взрослый с ахондроплазией может быть отмечен по его низкому росту, наклону ног, относительно большой голове, но небольшому носу, искривлению позвоночника и коротким пальцам рук и ног. Хотя состояние часто вызывает нежелательные комментарии от нечувствительных людей, оно не угрожает жизни.
Есть несколько осложнений, характерных для пациентов с ахондроплазией. В детстве у них может быть незначительное отставание в развитии, и они весьма склонны к ушным инфекциям. У некоторых детей повышен риск развития гидроцефалии или попадания воды в мозг. Помимо этих осложнений, которые присутствуют у многих без Ахондроплазии, состояние обычно приводит к той же продолжительности жизни, что и у тех, у кого нет гена.
Недавно врачи начали попытки хирургического вмешательства и / или приема лекарств, чтобы помочь людям с ахондроплазией достичь большего роста. Эти операции включают в себя операции по удлинению костей, которые ломают кость и затем стимулируют отрастание, чтобы достичь более высокого роста. Кроме того, некоторые врачи экспериментируют с использованием человеческого гормона роста у пациентов с ахондроплазией, чтобы попытаться увеличить потенциал роста. Эти исследования все еще находятся в зачаточном состоянии.
Некоторые с карликовостью протестуют против этих вмешательств и критикуют врачей, особенно за операции по удлинению костей. Эти операции, как правило, довольно болезненные для детей в течение длительного периода времени. Люди с этой формой карликовости могут утверждать, что, поскольку состояние не угрожает жизни, эти операции являются просто косметическими и причиняют ненужную боль ребенку. И наоборот, некоторые родители считают, что физическая боль от операций может спасти детей от эмоциональной боли критики со стороны групп сверстников.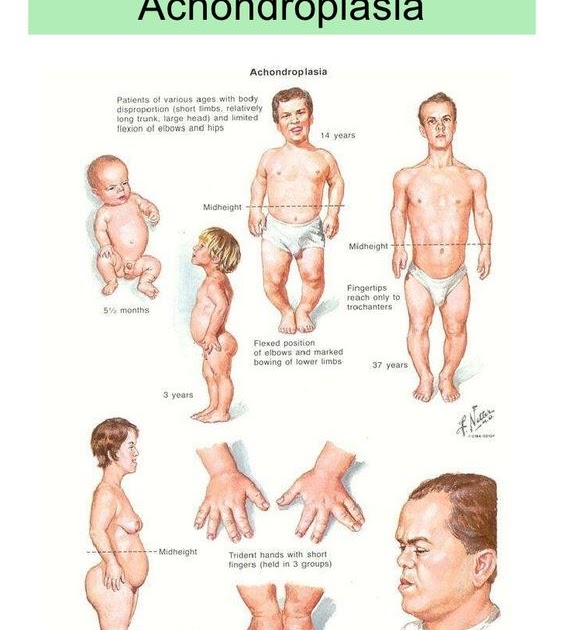
ДРУГИЕ ЯЗЫКИ
причины, симптомы, диагностика, лечение, профилактика
Наследственное заболевание, обусловленное укорочением длины конечностей в сочетании с нормальными размерами туловища.
ПричиныРазвитие недуга ассоциировано с мутацией гена FGFR3, коррелирующего развитие тканей хрящей и окостенение. Такие процессы сопряжены с ингибированием развития в длину и формированием необычной формы костей. Чаще всего недуг развивается на фоне спонтанной мутации.
Предрасполагающими агентами к развитию болезни являются возраст родителей на момент зачатия ребенка старше 35 или 40 лет и определение у одного из родителей данного недуга.
СимптомыО том, что у ребенка имеется изменение анатомических пропорций тела, становится известно сразу после его рождения. У малышей наблюдается довольно крупная голова, не естественно короткие ноги и руки, усиленна выпуклость лба, увеличен в размерах задний отдел черепа, а также значительно выступают затылочные и теменные бугры.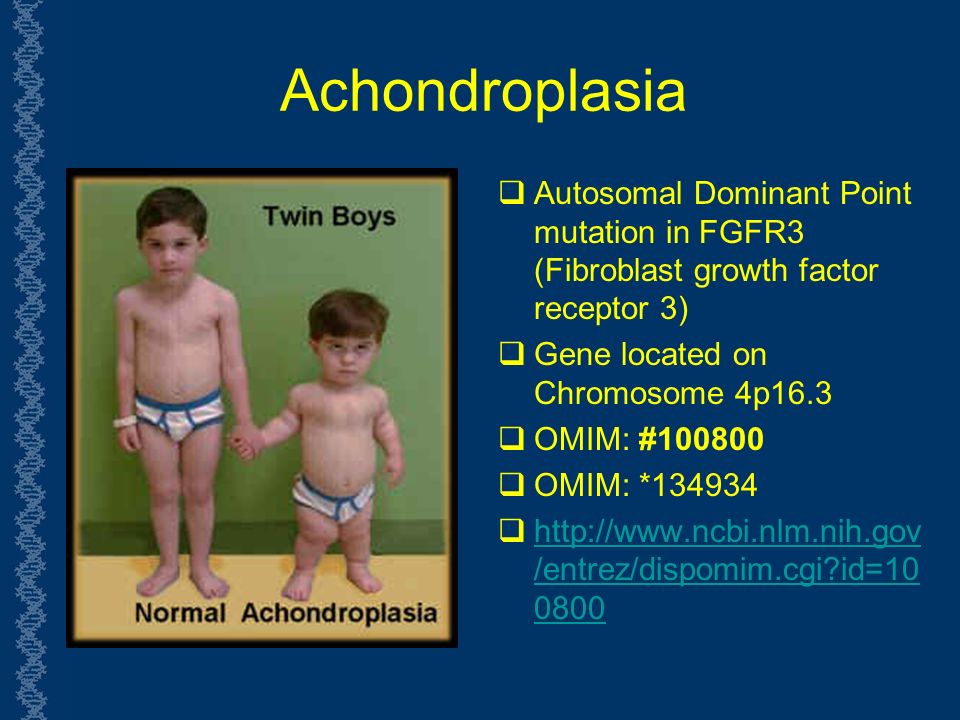 У некоторых новорожденных определяется гидроцефалия.
У некоторых новорожденных определяется гидроцефалия.
Также могут наблюдаться аномалии строения лицевой части черепа, обусловленные неправильным формированием костей основной части черепной коробки. У больных глаза расположены достаточно широко и находятся глубоко в орбитах, а возле внутренних уголков глаз имеются добавочные складки.
Нос у таких лиц сплющен и имеет седловидную форму с широкой верхней частью, при этом верхняя челюсть сильно выступает вперед, кости лба также значительно выступают кпереди. Они имеют высокое небо и грубый язык. У таких пациентов отмечается одинаковое укорочение всех конечностей, посредством уменьшения размера проксимальных частей.
Практически всегда наблюдается искривление всех элементов конечностей. Ручки младенца с данным заболеванием заканчиваются в районе пупка. Они имеют короткие и достаточно широкие стопы, а также широкие ладони, при этом второй и четвертый пальцы обладают одинаковой длинной, а первый палец немного длиннее, чем все остальные.
В первые несколько месяцев жизни у ребенка с данным заболеванием на конечностях имеются кожные складки и жировые подушки. Дети имеют нормально развитое туловище, но при этом у них живот сильно выпячен в перед, грудная клетка в норме, таз слегка наклонен кзади, вследствие чего наблюдается более выраженное выпячивание ягодиц.
Довольно часто у таких детей наблюдается дисфункция дыхания, обусловленная нарушением строения лица и маленькой грудной клетки. Довольно часто такие дети отстают от сверстников в физическом развитии.
Интеллектуально дети развиты нормально. По мере развития у таких больных наблюдается все больше утолщение и изгибание костей, которые со временем становятся бугристыми.
На фоне нарушения нормальной оси тела коленные суставы приобретают разболтанность, что провоцирует формирование плосковальгусных стоп. Наблюдается искривление и скручивание бедренных костей в нижних отделах, верхние конечности также искривляются в области предплечий. Деформация головы с возрастом становится более выраженной, также у таких больных может наблюдаться косоглазие. Довольно часто при этом недуге диагностируется в поясничном отделе сужение спинномозгового канала, что вызывает нарушение чувствительности, боли и парестезии в ногах.
Довольно часто при этом недуге диагностируется в поясничном отделе сужение спинномозгового канала, что вызывает нарушение чувствительности, боли и парестезии в ногах.
При постановке диагноза проводится комплексное обследование больного, для исключения гидроцефалии, может потребоваться проведение магниторезонансной томографии. При проведении рентгенографии черепа выявляется диспропорция между лицевой и мозговой частью, при этом наблюдается уменьшение размеров затылочного отверстия и увеличение костей свода черепа и нижней челюсти.
ЛечениеДети в раннем возрасте получают лечение, которое нацелено на развитие мышечного корсета и предупреждение появления деформаций конечностей. Для этих целей активно используют массаж и лечебную физкультуру. Также такие больные нуждаются в профилактике ожирения. Для предупреждения деформации нижних конечностей показано ношение ортопедической обуви.
Хирургическое вмешательство возможно только при тяжелых деформациях конечностей или выраженном сужении спинномозгового канала.
ПрофилактикаПредупреждение недуга основано на посещении врача-генетика пред зачатием ребенка и пренатальной диагностике.
Ахондроплазия: MedlinePlus Genetics
Ахондроплазия — это форма карликовости коротких конечностей. Слово ахондроплазия буквально означает «без образования хряща». Хрящ — это прочная, но гибкая ткань, которая составляет большую часть скелета на раннем этапе развития. Однако при ахондроплазии проблема заключается не в формировании хряща, а в преобразовании его в кость (процесс, называемый окостенением), особенно в длинных костях рук и ног. Ахондроплазия похожа на другое заболевание скелета, называемое гипохондроплазией, но признаки ахондроплазии, как правило, более тяжелые.
Все люди с ахондроплазией имеют низкий рост. Средний рост взрослого мужчины с ахондроплазией составляет 131 сантиметр (4 фута 4 дюйма), а средний рост взрослых женщин — 124 сантиметра (4 фута 1 дюйм).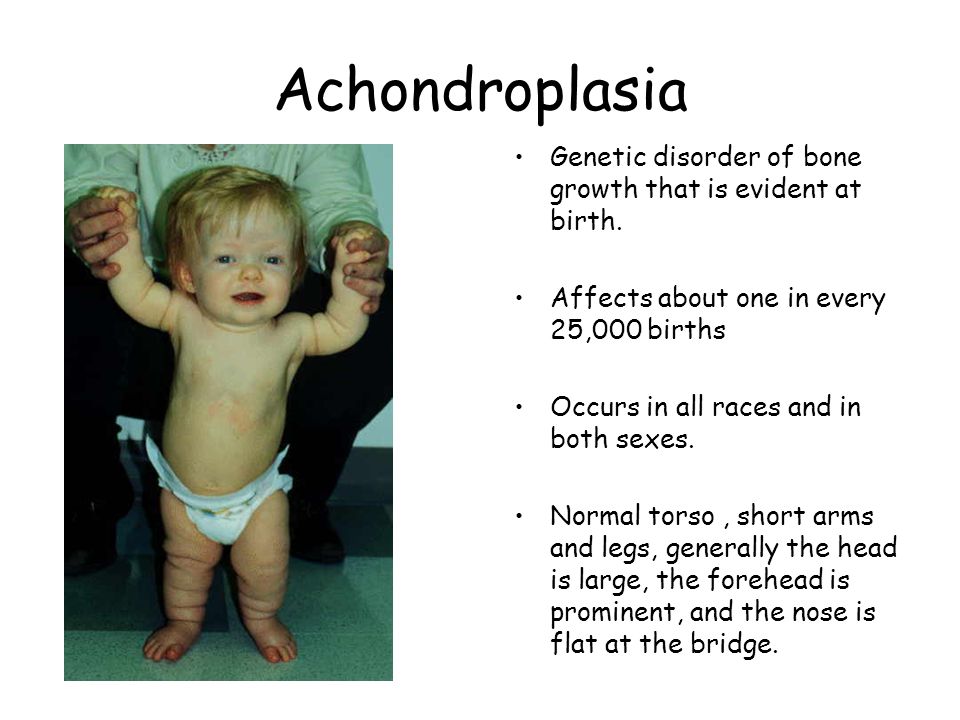 Характерные черты ахондроплазии включают туловище среднего размера, короткие руки и ноги с особенно короткими плечами и бедрами, ограниченный диапазон движений в локтях и увеличенную голову (макроцефалия) с выступающим лбом. Пальцы, как правило, короткие, а безымянный и средний пальцы могут расходиться, придавая руке вид с тремя зубцами (трезубец).Люди с ахондроплазией обычно имеют нормальный интеллект.
Характерные черты ахондроплазии включают туловище среднего размера, короткие руки и ноги с особенно короткими плечами и бедрами, ограниченный диапазон движений в локтях и увеличенную голову (макроцефалия) с выступающим лбом. Пальцы, как правило, короткие, а безымянный и средний пальцы могут расходиться, придавая руке вид с тремя зубцами (трезубец).Люди с ахондроплазией обычно имеют нормальный интеллект.
Проблемы со здоровьем, обычно связанные с ахондроплазией, включают эпизоды, при которых дыхание замедляется или останавливается на короткие периоды (апноэ), ожирение и рецидивирующие ушные инфекции. В детстве у людей с этим заболеванием обычно развивается выраженное и постоянное смещение нижней части спины (лордоз) и искривление ног. У некоторых больных также развивается аномальное искривление позвоночника вперед-назад (кифоз) и боль в спине. Потенциально серьезным осложнением ахондроплазии является спинальный стеноз, представляющий собой сужение позвоночного канала, которое может сдавливать (сдавливать) верхнюю часть спинного мозга. Стеноз позвоночника сопровождается болью, покалыванием и слабостью в ногах, что может вызывать трудности при ходьбе. Другим редким, но серьезным осложнением ахондроплазии является гидроцефалия, которая представляет собой скопление жидкости в головном мозге у больных детей, что может привести к увеличению размера головы и связанным с этим аномалиям головного мозга.
Стеноз позвоночника сопровождается болью, покалыванием и слабостью в ногах, что может вызывать трудности при ходьбе. Другим редким, но серьезным осложнением ахондроплазии является гидроцефалия, которая представляет собой скопление жидкости в головном мозге у больных детей, что может привести к увеличению размера головы и связанным с этим аномалиям головного мозга.
Ахондроплазия | Медицина Джона Хопкинса
Что такое ахондроплазия?
Ахондроплазия — это генетическое заболевание, поражающее белок в организме, называемый рецептором фактора роста фибробластов.При ахондроплазии этот белок начинает функционировать ненормально, замедляя рост кости в хряще пластинки роста. Это приводит к более коротким костям, костям неправильной формы и более низкому росту; рост взрослого человека с ахондроплазией составляет от 42 до 56 дюймов.
Кроме того, от 20 до 50 процентов детей, рожденных с этим заболеванием, будут иметь неврологические нарушения.
Факторы риска ахондроплазии
Генетический дефект может передаваться от родителей к детям.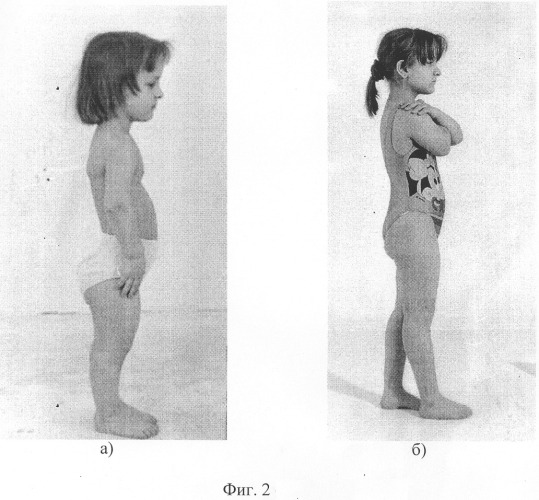 Однако примерно в 80% случаев ахондроплазия возникает в результате спонтанной мутации (внезапного генетического дефекта), возникающей в развивающемся эмбрионе.
Однако примерно в 80% случаев ахондроплазия возникает в результате спонтанной мутации (внезапного генетического дефекта), возникающей в развивающемся эмбрионе.
Симптомы ахондроплазии
Ниже приведены наиболее распространенные симптомы ахондроплазии; однако каждый ребенок может испытывать это состояние по-разному:
- Укороченные руки и ноги, при этом плечи и бедра поражаются больше, чем предплечья и голени
- Большой размер головы с выступающим лбом и уплощенной переносицей
- Скученность или смещение зубов
- Искривление нижней части позвоночника, состояние, также называемое лордозом (или провисанием спины), которое может привести к кифозу или развитию небольшого горба возле плеч, который обычно проходит после того, как ребенок начинает ходить
- Небольшие позвоночные каналы, которые могут привести к компрессии спинного мозга в подростковом возрасте
- Изогнутые голени
- плоскостопие, короткое и широкое
- Дополнительное пространство между средним и безымянным пальцами (также называемое трезубцем)
- Плохой мышечный тонус и подвижность суставов
- Частые инфекции среднего уха, которые могут привести к потере слуха
- Задержка вех развития — например, ходьба может начаться в возрасте от 18 до 24 месяцев вместо примерно 12 месяцев
Симптомы ахондроплазии могут напоминать другие проблемы или заболевания. Всегда консультируйтесь с врачом для постановки диагноза.
Всегда консультируйтесь с врачом для постановки диагноза.
Диагностика ахондроплазии
Ахондроплазия может быть диагностирована до рождения с помощью УЗИ плода или после рождения с помощью полного анамнеза и медицинского осмотра.
Тестирование ДНКтеперь доступно до рождения для подтверждения результатов УЗИ плода для родителей, которые подвергаются повышенному риску рождения ребенка с ахондроплазией.
Неврологические проблемы при ахондроплазии
Неврологические нарушения вызваны компрессией, возникающей, когда дети растут быстрее, чем их кости.Задержка роста костей у основания черепа и позвоночника может привести к сдавливанию спинного мозга и ствола головного мозга.
Это может сдавливать ключевые структуры нервной системы, такие как ствол головного мозга, спинной мозг, корешки спинномозговых нервов и пространства спинномозговой жидкости (ЦСЖ). В конечном итоге это может привести к неврологическому дефициту, в том числе:
Цервикомедуллярная миелопатия
Сдавление большого затылочного отверстия — костного отверстия в основании черепа, через которое из черепа выходят ствол головного и спинного мозга — может вызвать «перегиб» ствола головного мозга у ребенка, в результате чего:
- Очень быстрые рефлексы
- Онемение
- Слабость
- Повышенная раздражительность
- Плохая подача
- Трудности при ходьбе
- Потеря контроля над кишечником и мочевым пузырем
- Апноэ во сне (периоды во сне, когда у ребенка прекращается дыхание)
Сдавление ствола мозга может в конечном итоге привести к смерти, если его не лечить, поэтому родители и врачи детей с ахондроплазией должны следить за этими симптомами.
Если что-то из этого происходит, ваш ребенок должен быть осмотрен детским неврологом, детским нейрохирургом или детским ортопедом, который может порекомендовать МРТ головы, шеи или позвоночника вашего ребенка.
Гидроцефалия
Когда сужение у основания позвоночника препятствует свободному течению спинномозговой жидкости вокруг ствола мозга или внутрь и наружу черепа, спинномозговая жидкость скапливается в желудочках (пространствах головного мозга). В результате возникает гидроцефалия. У младенцев наиболее очевидным симптомом гидроцефалии является быстрое увеличение окружности головы.Дополнительные симптомы включают:
- Головные боли
- Раздражительность
- Летаргия
- Рвота
Поскольку увеличенная голова у детей с ахондроплазией является нормальным явлением, педиатры могут использовать специальную диаграмму роста окружности головы, чтобы отличить нормальный рост от возможной гидроцефалии.
Миелопатия спинного мозга
Иногда позвонки у детей с ахондроплазией растут недостаточно, чтобы оставить достаточно места для прохождения нервов, выходящих и входящих в спинной мозг, в костный позвоночник и из него.
При сдавлении только одного нервного корешка дети могут испытывать боль, онемение или слабость в определенной руке или ноге. Может показаться, что в раннем детстве они предпочитают использовать одну руку другой или жалуются на боль в спине или пораженной руке.
В более тяжелых случаях может сдавливаться весь спинной мозг, вызывая слабость и онемение во всем теле ниже защемления спинного мозга, а также потерю контроля над кишечником и мочевым пузырем.
Лечение ахондроплазии
Младенцы должны находиться под пристальным наблюдением в течение первых двух лет жизни, а затем наблюдаться каждые один-два года для оценки осложнений.
При оказании помощи детям с ахондроплазией врачи будут периодически делать рентген для контроля положения позвоночника и нижних конечностей. МРТ головного мозга и позвоночника помогает врачам обнаружить развитие спинального стеноза, а компьютерную томографию иногда назначают для визуализации позвонков в позвоночнике.
Лечение спинального стеноза может включать декомпрессию и спондилодез. Лечение смещения нижних конечностей может включать операцию по коррекции конечностей.
Лечение смещения нижних конечностей может включать операцию по коррекции конечностей.
При обнаружении опасно сдавленной области большого затылочного отверстия или позвоночника хирург может удалить кость и связки из проблемной области, чтобы освободить место для структур головного и позвоночника.
Структурная целостность шеи и позвоночника при этих процедурах не нарушается, и пациенты, как правило, чувствуют себя очень хорошо. Поскольку дети продолжают расти, им могут потребоваться дополнительные декомпрессии. Хирургическая декомпрессия наиболее успешна, когда выполняется быстро, поскольку проблемы с компрессией могут стать постоянными в течение месяцев или лет, если их не лечить.
Ребенку с ахондроплазией, у которого развилась гидроцефалия, может потребоваться вентрикулоперитонеальное шунтирование. В этом случае детский нейрохирург может уменьшить накопление спинномозговой жидкости в желудочках головного мозга ребенка, поместив под кожу длинную тонкую трубку. Один конец помещается в желудочек, а другой — в брюшную полость, позволяя спинномозговой жидкости вытекать в контролируемом темпе из головы ребенка туда, где ее можно быстро и безопасно всосать в кровоток.
Один конец помещается в желудочек, а другой — в брюшную полость, позволяя спинномозговой жидкости вытекать в контролируемом темпе из головы ребенка туда, где ее можно быстро и безопасно всосать в кровоток.
Своевременное выявление и современные медицинские вмешательства для детей с ахондроплазией могут оптимизировать их шансы на полноценную и счастливую жизнь.
Ахондроплазия | Бостонская детская больница
Что такое ахондроплазия?
Ахондроплазия — это генетическое заболевание костей, поражающее одного из 20 000 новорожденных.Это наиболее распространенный тип карликовости, при котором руки и ноги ребенка короткие по сравнению с длиной тела. Голова часто крупная, туловище нормального размера. Средний рост взрослых мужчин с ахондроплазией составляет 52 дюйма (или 4 фута 4 дюйма), а средний рост взрослых женщин с ахондроплазией составляет 49 дюймов (или 4 фута 1 дюйм).
Каковы симптомы ахондроплазии?
Ниже приведены наиболее распространенные симптомы ахондроплазии, но у каждого ребенка они могут проявляться по-разному:
- укороченные руки и ноги, с более короткими плечами и бедрами, чем предплечья и голени
- большой размер головы с выступающим лбом и уплощенной переносицей
- скученные или смещенные зубы
- искривление нижней части позвоночника — состояние, также называемое лордозом (или раскачиванием назад), которое может привести к кифозу или развитию небольшого горба возле плеч, который обычно проходит после того, как ребенок начинает ходить
- мелкие позвоночные каналы (позвоночные кости) — могут привести к компрессии спинного мозга в подростковом возрасте (иногда дети с ахондроплазией могут внезапно умереть в младенчестве или раннем детстве во сне из-за сдавления верхнего конца спинного мозга, что мешает дыханию)
- изогнутые голени
- плоскостопие, короткое и широкое
- дополнительное пространство между средним и безымянным пальцами (также называемое трезубцем)
- плохой мышечный тонус и подвижность суставов
- частые инфекции среднего уха, которые могут привести к потере слуха
- нормальный интеллект
- задержки развития, такие как ходьба (может произойти в возрасте от 18 до 24 месяцев)
Что вызывает ахондроплазию?
В некоторых случаях ребенок наследует ахондроплазию от родителя с этим заболеванием, но в большинстве случаев — около 80 процентов — причиной является новая мутация в семье. Это означает, что родители среднего роста и не имеют аномального гена.
Это означает, что родители среднего роста и не имеют аномального гена.
Однако у людей с ахондроплазией есть 50-процентный шанс передать ген ребенку, что приведет к заболеванию. Если оба родителя больны ахондроплазией, вероятность рождения ребенка с ахондроплазией составляет 50 %, вероятность того, что ребенок не унаследует этот ген и будет среднего роста, составляет 25 %, а вероятность того, что ребенок унаследует один аномальный ген от одного из родителей, составляет 25 %. каждого родителя, что может привести к серьезным проблемам со скелетом, которые часто приводят к ранней смерти.
У отцов старше 45 лет больше шансов иметь детей с определенными генетическими нарушениями, включая ахондроплазию. В настоящее время исследователи не обнаружили особых мутаций в сперматозоидах, связанных с этим заболеванием.
Как мы лечим ахондроплазию
Детей с ахондроплазией можно наблюдать в программе генетики или в программе охраны материнства и плода в детской больнице Бостона.
Области инноваций для лечения ахондроплазии
Исследователи изучают семейство генов, называемых факторами роста фибробластов.Ген, вызывающий ахондроплазию, включен в эту категорию. Цель состоит в том, чтобы понять, как неисправный ген вызывает признаки, наблюдаемые при ахондроплазии, чтобы улучшить лечение. Эти гены связаны с другими типами наследственных заболеваний скелета.
Ахондроплазия: основы практики, анатомия, патофизиология
Курильщик WR, Ханна Г. Визуализация краниоцервикального перехода. Детская нервная система . 24 октября 2008 г. (10): 1123-45.[Медлайн].
Паули РМ. Ахондроплазия: всесторонний клинический обзор. Orphanet J Rare Dis . 2019 3 янв. 14 (1): 1. [Медлайн]. [Полный текст].
Паули Р.М., Легаре Дж.М. Ахондроплазия. Адам М. П., Ардингер Х.Х., Пагон Р.А. и др., ред. GeneReviews [Интернет] . Сиэтл: Вашингтонский университет; 2018. [Полный текст].
П., Ардингер Х.Х., Пагон Р.А. и др., ред. GeneReviews [Интернет] . Сиэтл: Вашингтонский университет; 2018. [Полный текст].
Дж. М. Попугай. Les malformations achondrodysplasiques. Бюллетени Парижского общества антропологии, 1878 г. .1878.
Бейли Дж. А. 2-й. Ортопедические аспекты ахондроплазии. J Bone Joint Surg Am . 1970 52 октября (7): 1285-301. [Медлайн].
Нельсон Массачусетс. Ортопедические аспекты хондродистрофий. Карлик и его ортопедические проблемы. Ann R Coll Surg Engl . 1970 47 октября (4): 185-210. [Медлайн].
Horton WA, Hall JG, Hecht JT. Ахондроплазия. Ланцет . 2007 г., 14 июля. 370 (9582): 162-172.[Медлайн].
Ледерих М. Б., Хортон В.А. Ахондроплазия: патогенез и значение для будущего лечения. Curr Opin Pediatr . 2010 авг. 22 (4): 516-23. [Медлайн].
Б., Хортон В.А. Ахондроплазия: патогенез и значение для будущего лечения. Curr Opin Pediatr . 2010 авг. 22 (4): 516-23. [Медлайн].
Baitner AC, Maurer SG, Gruen MB, Di Cesare PE. Генетическая основа остеохондродисплазии. J Педиатр Ортоп . 2000 сен-окт. 20 (5): 594-605. [Медлайн].
Ван К., Грин Р.П., Чжао Г., Орниц Д.М. Дифференциальная регуляция роста эндохондральной кости и развития суставов доменами тирозинкиназы FGFR1 и FGFR3. Проявление . 2001 Октябрь 128 (19): 3867-76. [Медлайн].
Каракушанский Г., Розембаум С., Рибейро М.Г., Кан Э., Каракушанский М. Ахондроплазия, ассоциированная с синдромом Дауна. Am J Med Genet . 1998 1 мая. 77 (2): 168-9. [Медлайн].
Кои А., Санторо М., Гарне Э., Пьерини А., Аддор М. С., Алессандри Д.Л. и др. Эпидемиология ахондроплазии: популяционное исследование в Европе. Am J Med Genet A . 2019 сен. 179 (9): 1791-1798.[Медлайн].
С., Алессандри Д.Л. и др. Эпидемиология ахондроплазии: популяционное исследование в Европе. Am J Med Genet A . 2019 сен. 179 (9): 1791-1798.[Медлайн].
Wynn J, King TM, Gambello MJ, Waller DK, Hecht JT. Смертность в исследовании ахондроплазии: 42-летнее наблюдение. Am J Med Genet A . 2007 1 ноября. 143A (21): 2502-11. [Медлайн].
Гувер-Фонг Дж. Э., Макгриди Дж., Шульце К. Дж., Барнс Х., Скотт К. И. Таблицы веса и возраста для детей с ахондроплазией. Am J Med Genet A . 2007 1 октября. 143A (19): 2227-35. [Медлайн].
Гувер-Фонг Дж.Э., Шульце К.Дж., МакГреди Дж., Барнс Х., Скотт К.И.Соответствующий возрасту индекс массы тела у детей с ахондроплазией: интерпретация в зависимости от показателей роста. Am J Clin Nutr . 2008 авг. 88 (2): 364-71. [Медлайн].
Ирландия П.Дж., Джонсон С., Донаги С., Джонстон Л., Уэр Р.С., Занкл А. и др.Медицинское ведение детей с ахондроплазией: оценка австралийской когорты в возрасте 0-5 лет. J Педиатр Детское здоровье . 2012 май. 48 (5): 443-9. [Медлайн].
Лонштейн Дж. Э. Лечение кифоза и поясничного стеноза при ахондроплазии. Основные науки о жизни . 1988. 48:283-92. [Медлайн].
Коэн М.Е., Розенталь А.Д., Мэтсон Д.Д. Неврологические нарушения у детей с ахондропластикой. J Педиатр . 1967 сен.71 (3): 367-76. [Медлайн].
Морган Д.Ф., Янг РФ. Спинальные неврологические осложнения ахондроплазии. Результаты хирургического лечения. Дж Нейрохирург . 1980 апр. 52 (4):463-72. [Медлайн].
Эрдинчлер П., Дашти Р., Кайнар М.Ю., Канбаз Б., Чиплак Н., Кудай К.Гидроцефалия и хронически повышенное внутричерепное давление при ахондроплазии. Детская нервная система . 1997 13 июня (6): 345-8. [Медлайн].
Lugo N, Becker J, Van Bosse H, Campbell W, Evans B, Sagy M. Гистограммы объема легких после компьютерной томографии грудной клетки с трехмерной визуализацией как метод обоснования успешного хирургического расширения грудной клетки при ахондроплазии. J Pediatr Surg . 1998 май. 33 (5): 733-6. [Медлайн].
1998 май. 33 (5): 733-6. [Медлайн].
Song HR, Choonia AT, Hong SJ, Lee SH, Suh SW, Cha IH и др.Ротационный профиль нижней конечности при ахондроплазии: компьютерно-томографическое исследование 25 пациентов. Скелетный радиол . 2006 35 декабря (12): 929-34. [Медлайн].
Jeong ST, Song HR, Keny SM, Telang SS, Suh SW, Hong SJ. МРТ поясничного отдела позвоночника при ахондроплазии. Морфометрический анализ для оценки стеноза канала. J Bone Joint Surg Br . 2006 Сентябрь 88 (9): 1192-6. [Медлайн].
Роллинз Н., Бут Т., Шапиро К.Применение фазово-контрастной видеозаписи и МР-венографии при ахондроплазии. Детская нервная система . 2000 г., 16 сентября (9): 569-75; обсуждение 575-7. [Медлайн].
Моритани Т., Айхара Т., Огума Э.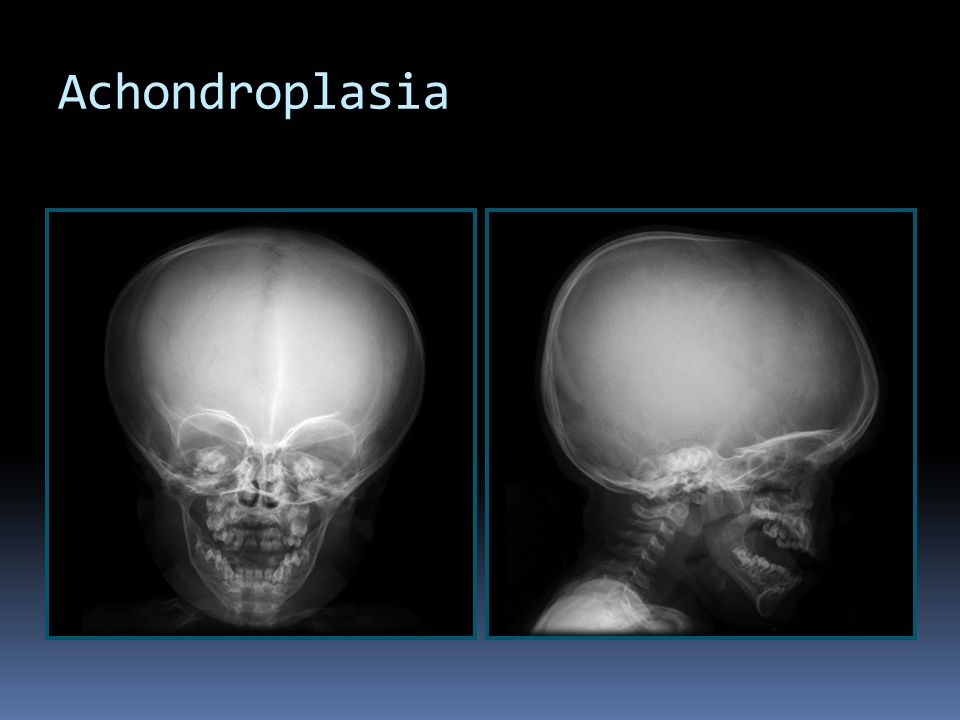 , Макияма Ю., Нисимото Х., Смокер В.Р. и др. Магнитно-резонансная венография при ахондроплазии: корреляция венозного сужения у яремного отверстия с гидроцефалией. Clin Imaging . 2006 май-июнь. 30 (3): 195-200. [Медлайн].
, Макияма Ю., Нисимото Х., Смокер В.Р. и др. Магнитно-резонансная венография при ахондроплазии: корреляция венозного сужения у яремного отверстия с гидроцефалией. Clin Imaging . 2006 май-июнь. 30 (3): 195-200. [Медлайн].
Заффанелло М., Ло Тартаро П., Пьячентини Г., Канталупо Г., Гаспери Э., Антониацци Ф.Нарушения дыхания во сне в когорте детей с ахондроплазией: корреляция клинических и инструментальных данных. Минерва Педиатр . 2017 Декабрь 69 (6): 481-488. [Медлайн].
Мехта А, Хиндмарш, шт. Применение соматропина (рекомбинантного гормона роста) у детей низкого роста. Детские препараты . 2002. 4 (1): 37-47. [Медлайн].
Харада Д., Намба Н., Ханиока Ю., Уэяма К., Сакамото Н., Накано Ю. и др.Окончательный рост взрослых пациентов с ахондроплазией, длительное время получавших гормон роста. Eur J Pediatr . 2017 июль 176 (7): 873-879. [Медлайн]. [Полный текст].
Eur J Pediatr . 2017 июль 176 (7): 873-879. [Медлайн]. [Полный текст].
Саварираян Р., Тофтс Л., Ирвинг М., Уилкокс В., Бачино К.А., Гувер-Фонг Дж. и др. Подкожная терапия восоритидом один раз в день у детей с ахондроплазией: рандомизированное, двойное слепое, фаза 3, плацебо-контролируемое, многоцентровое исследование. Ланцет . 2020 5 сентября. 396 (10252): 684-692. [Медлайн].
Саварираян Р., Тофтс Л., Ирвинг М., Уилкокс В.Р., Бачино К.А., Гувер-Фонг Дж. и др.Безопасные и стойкие стимулирующие рост эффекты восоритида у детей с ахондроплазией: 2-летние результаты открытого расширенного исследования фазы 3. Жене Мед . 2021 23 декабря (12): 2443-2447. [Медлайн]. [Полный текст].
Белл Д.Ф., Бойер М.И., Армстронг П.Ф. Применение методики Илизарова при коррекции деформаций конечностей, связанных со скелетной дисплазией.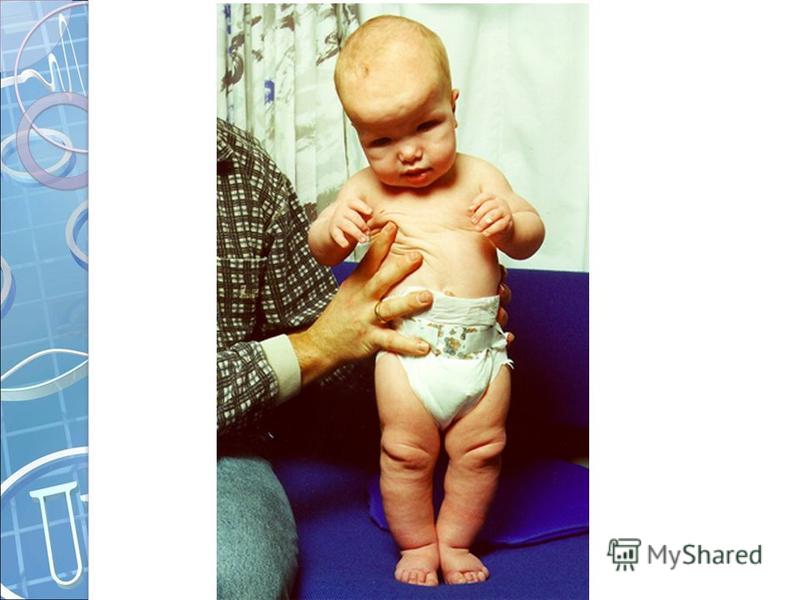 J Педиатр Ортоп . 1992 май-июнь. 12 (3): 283-90. [Медлайн].
J Педиатр Ортоп . 1992 май-июнь. 12 (3): 283-90. [Медлайн].
Туалет Брукс, Гросс RH.Genu Varum у детей: диагностика и лечение. J Am Acad Orthop Surg . 1995 3 ноября (6): 326-335. [Медлайн].
Gil Z, Tauman R, Sivan J, Orr-Urtreger A, Constantini S. [Нейрохирургические аспекты ахондроплазии: оценка и лечение]. Харефуа . 2001 Nov. 140 (11): 1026-31, 1118. [Medline].
Кашиваги Н., Судзуки С., Сето Ю., Футами Т. Двустороннее удлинение плечевой кости при ахондроплазии. Clin Orthop Relat Res .2001, октябрь (391): 251-7. [Медлайн].
Мамада К., Накамура К., Мацусита Т., Окадзаки Х., Широ Р., Оу В. и др. Диаметр костной мозоли при удлинении голени: 28 большеберцовых удлинений у 14 больных ахондроплазией. Acta Orthop Scand . 1998 июнь 69 (3): 306-10. [Медлайн].
1998 июнь 69 (3): 306-10. [Медлайн].
Палей Д. Современные методы удлинения конечностей. J Педиатр Ортоп . 1988 январь-февраль. 8 (1): 73-92. [Медлайн].
Перетти Г., Мемео А., Паронзини А., Марзорати С.Поэтапное удлинение в профилактике карликовости у детей с ахондропластикой: предварительный отчет. J Педиатр Ортоп B . 1995. 4 (1): 58-64. [Медлайн].
Пиритц Р.Э., Сак Г.Х. мл., Удвархей Г.Б. Тораколюмбосакральная ламинэктомия при ахондроплазии: отдаленные результаты у 22 пациентов. Am J Med Genet . 1987 28 октября (2): 433-44. [Медлайн].
Ravenscroft A, Rout C. Эпидуральная анестезия при кесаревом сечении у ахондропластического карлика. Бр Дж Анест . 1999 фев. 82 (2): 301-3. [Медлайн].
Xu L, Li Y, Sheng F, Xia C, Qiu Y, Zhu Z. Эффективность лечения корсетом грудопоясничного кифоза у пациентов с ахондроплазией. Позвоночник (Фила Па, 1976) . 2018 авг. 43 (16):1133-1138. [Медлайн].
Lee ST, Song HR, Mahajan R, Makwana V, Suh SW, Lee SH. Развитие genu varum при ахондроплазии: связь с разрастанием малоберцовой кости. J Bone Joint Surg Br . 2007 янв. 89 (1): 57-61. [Медлайн].
Kim SJ, Agashe MV, Song SH, Choi HJ, Lee H, Song HR. Сравнение удлинения верхних и нижних конечностей у пациентов с ахондроплазией: ретроспективное исследование. J Bone Joint Surg Br . 2012 янв. 94 (1): 128-33. [Медлайн].
J Bone Joint Surg Br . 2012 янв. 94 (1): 128-33. [Медлайн].
Schiedel F, Rödl R. Удлинение нижних конечностей у пациентов с непропорционально низким ростом с ахондроплазией: систематический обзор за последние 20 лет. Реабилитация инвалидов . 2012. 34 (12): 982-7. [Медлайн].
Кочевский П., Шади М. Хирургическое лечение низкорослости различной этиологии по Илизарову. Pediatr Endocrinol Diabetes Metab .2007. 13 (3): 143-6. [Медлайн].
[Руководство] Троттер Т.Л., Холл Дж.Г., Комитет по генетике Американской академии педиатрии. Санитарное наблюдение за детьми с ахондроплазией. Педиатрия . 2005 Сентябрь 116 (3): 771-83. [Медлайн]. [Полный текст].
[Руководство] Кубота Т., Адачи М., Китаока Т., Хасегава К., Охата Й. , Фудзивара М. и др. Клинические рекомендации по ахондроплазии. Клин Педиатр Эндокринол . 2020. 29 (1): 25-42.[Медлайн]. [Полный текст].
, Фудзивара М. и др. Клинические рекомендации по ахондроплазии. Клин Педиатр Эндокринол . 2020. 29 (1): 25-42.[Медлайн]. [Полный текст].
Ахондроплазия
Ахондроплазия — это врожденный дефект, который влияет на рост костей ребенка.
Врожденные дефекты — это состояния здоровья, присутствующие при рождении. Врожденные дефекты изменяют форму или функцию одной или нескольких частей тела. Они могут вызывать проблемы с общим состоянием здоровья, развитием или работой организма.
По мере роста ребенка ткань тела, называемая хрящевой, обычно становится костью в большинстве частей тела.Но если у ребенка ахондроплазия, хрящи в таких местах, как руки и ноги, не превращаются в кости должным образом. Ахондроплазия является частой причиной карликовости (также называемой «маленькими людьми»), состояния, при котором человек очень маленького роста (менее 4 футов 10 дюймов во взрослом возрасте).
Ахондроплазия поражает от 1 из 15 000 до 1 из 40 000 детей.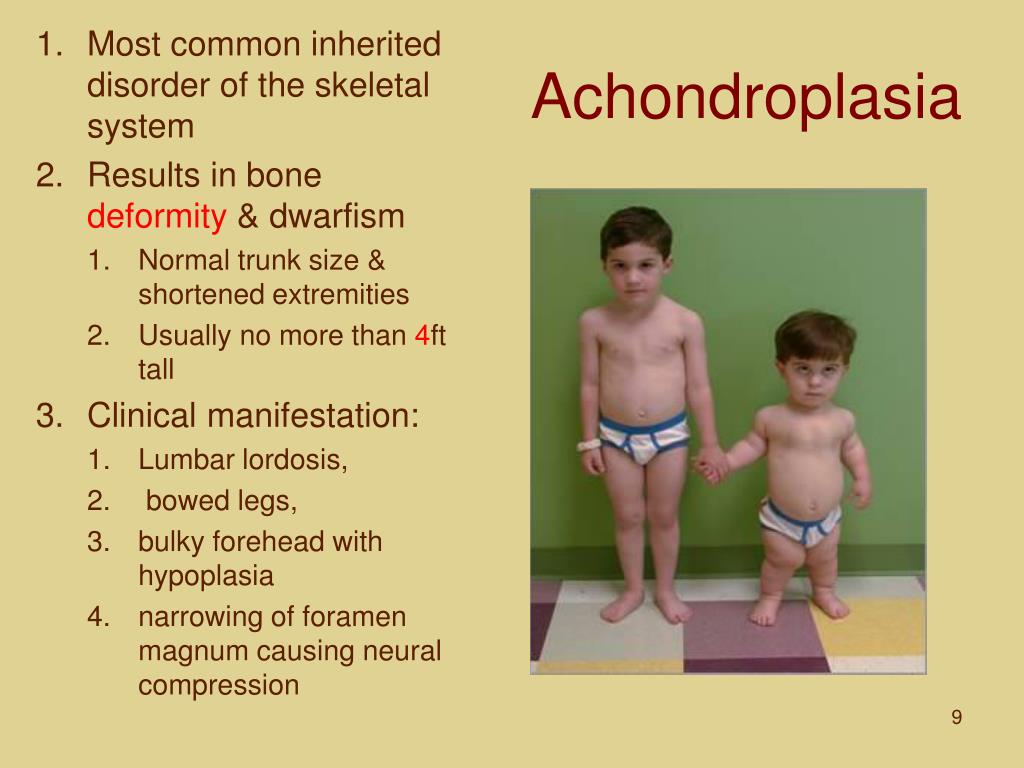 Большинство детей, рожденных с ахондроплазией, проживают нормальную жизнь, но у некоторых могут быть серьезные проблемы с костями, которые могут привести к смерти.
Большинство детей, рожденных с ахондроплазией, проживают нормальную жизнь, но у некоторых могут быть серьезные проблемы с костями, которые могут привести к смерти.
Что вызывает ахондроплазию?
Изменение гена (также называемое мутацией) вызывает ахондроплазию.Гены — это части клеток вашего тела, которые хранят инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям. Генное изменение — это изменение инструкций в гене. Эти изменения могут вызвать врожденные дефекты и другие состояния здоровья.
Большинство детей с ахондроплазией рождаются у родителей, не страдающих этим заболеванием. Это происходит, когда происходит случайное изменение гена в яйцеклетке или сперматозоиде, которые соединяются вместе и создают ребенка.
Если у вас или вашего партнера ахондроплазия, вы можете передать ее своему ребенку.Если только у одного из вас есть это заболевание, существует вероятность 1 к 2 (50 процентов), что у вашего ребенка может быть это заболевание. Если и у вас, и у вашего партнера ахондроплазия, есть:
Если и у вас, и у вашего партнера ахондроплазия, есть:
- Вероятность 1 из 2 (50 процентов) того, что у вашего ребенка может быть заболевание
- Шанс 1 из 4 (25 процентов), что у вашего ребенка не будет заболевания
- Вероятность 1 из 4 (25 процентов) того, что у вашего ребенка тяжелая форма ахондроплазии, которая может привести к смерти
Если у вас или вашего партнера ахондроплазия или вы являетесь родителем ребенка с ахондроплазией, поговорите с консультантом-генетиком об этом заболевании.Генетический консультант — это человек, обученный помогать вам понимать, как гены, врожденные дефекты и другие медицинские состояния проявляются в семьях и как они могут повлиять на ваше здоровье и здоровье вашего ребенка. Чтобы найти консультанта-генетика, обратитесь к своему врачу или в Национальное общество консультантов-генетиков.
Как узнать, есть ли у вашего ребенка ахондроплазия?
Перед рождением ваш врач может решить, что у вашего ребенка ахондроплазия, если УЗИ покажет, что у вашего ребенка проблемы с костями, например укороченные кости.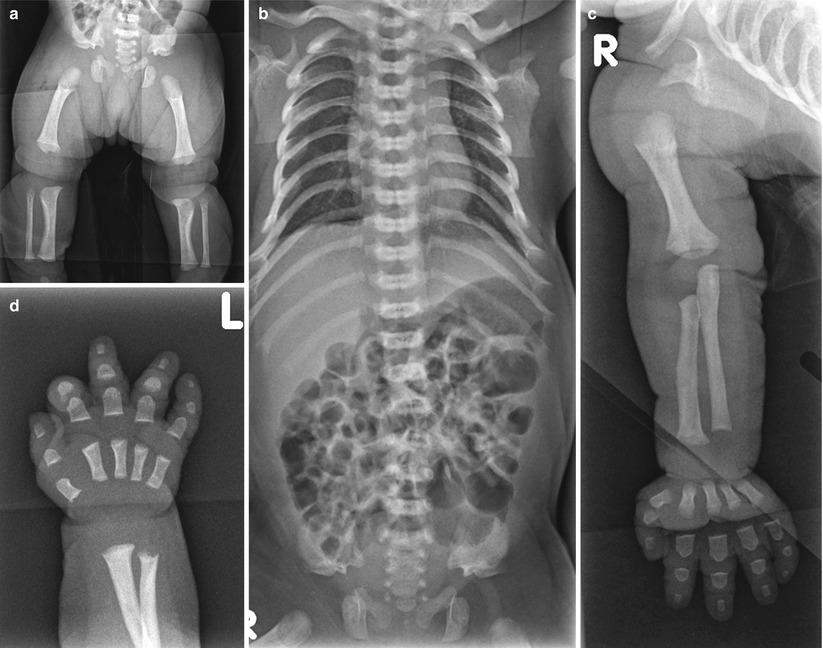 Ультразвук использует звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка внутри матки.
Ультразвук использует звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка внутри матки.
Если ультразвук выявит эти проблемы с костями, ваш врач может порекомендовать пренатальный тест, называемый амниоцентезом (также называемый амнио), чтобы подтвердить наличие у вашего ребенка ахондроплазии. В амнио врач берет немного амниотической жидкости вокруг вашего ребенка в матке. Тест проверяет наличие врожденных дефектов и генетических заболеваний у вашего ребенка.
После рождения лечащий врач вашего ребенка может использовать рентген, медицинский осмотр и анализ крови, чтобы проверить вашего ребенка на ахондроплазию.
Каковы некоторые физические характеристики человека с ахондроплазией?
У человека с ахондроплазией часто бывает:
- Короткая высота
- Короткие плечи и бедра (по сравнению с предплечьями и голенью)
- Большая голова и лоб с плоской переносицей
- Стоматологические проблемы, включая скученность или кривизну зубов
- Широкие, плоскостопие, короткие пальцы на ногах и короткие пальцы
- Рука с трезубцем, состояние, при котором у вас есть дополнительное пространство между средним и безымянным пальцами
- Слабый мышечный тонус.
 Младенцы со слабым мышечным тонусом могут иметь задержки в достижении основных этапов развития, таких как сидение, стояние и ходьба.
Младенцы со слабым мышечным тонусом могут иметь задержки в достижении основных этапов развития, таких как сидение, стояние и ходьба. - Кривые ноги. Это когда ноги изгибаются наружу между бедрами и лодыжками. Искривленные ноги могут вызвать боль и проблемы при ходьбе. Если искривление или боль сильные, хирургическое вмешательство может исправить искривление ног.
Какие проблемы со здоровьем может вызывать ахондроплазия и как их лечить?
У людей с ахондроплазией может быть целый ряд проблем со здоровьем, поэтому важно водить ребенка к лечащему врачу для плановых профилактических осмотров.
Во время этих осмотров лечащий врач вашего ребенка может сравнить рост, вес и размер головы вашего ребенка с показателями других детей с ахондроплазией. Это может помочь медицинскому работнику вашего ребенка выявить и устранить некоторые проблемы на ранней стадии.
Люди с ахондроплазией часто имеют следующие проблемы со здоровьем:
- Апноэ .
 Это когда ребенок перестает дышать на 15-20 секунд и более. Младенцам с апноэ и другими проблемами с дыханием может потребоваться операция по удалению миндалин и аденоидов (лимфатической ткани возле горла).
Это когда ребенок перестает дышать на 15-20 секунд и более. Младенцам с апноэ и другими проблемами с дыханием может потребоваться операция по удалению миндалин и аденоидов (лимфатической ткани возле горла). - Повторные ушные инфекции. Некоторым детям с ахондроплазией необходимы ушные трубки. Это небольшие трубки, помещаемые в ухо, которые пропускают воздух в среднее ухо и помогают снизить вероятность ушных инфекций. Без лечения повторные ушные инфекции могут привести к потере слуха.
- Ожирение (слишком избыточный вес). Здоровое питание и активный образ жизни помогут вашему ребенку поддерживать здоровый вес по мере роста.
- Сдавление верхнего конца спинного мозга. Это когда отверстие, соединяющее голову и позвоночник (позвоночник), слишком маленькое. Спинной мозг сдавливается (сдавливается), вызывая проблемы с дыханием. Небольшое количество детей с ахондроплазией умирают внезапно (часто во сне) от сдавления.
 При необходимости хирургическое вмешательство может расширить отверстие, чтобы уменьшить давление на спинной мозг.
При необходимости хирургическое вмешательство может расширить отверстие, чтобы уменьшить давление на спинной мозг. - Стеноз позвоночника. Стеноз позвоночника вызывает сужение позвоночника, оказывая давление на нервы и спинной мозг. Это может вызвать боль в пояснице, проблемы с мочеиспусканием и слабость, покалывание и боль в ногах.Симптомы обычно появляются, когда человек с ахондроплазией является подростком или взрослым. Хирургия может уменьшить давление на спинной мозг.
- Гидроцефалия (скопление жидкости в головном мозге). Медицинский работник вашего ребенка измеряет голову вашего ребенка во время регулярных осмотров, чтобы помочь выявить гидроцефалию на ранней стадии. В некоторых случаях хирургу необходимо слить лишнюю жидкость из головного мозга ребенка.
- Кифоз (небольшой горб в верхней части спины). У ребенка может быть кифоз из-за плохого мышечного тонуса, но он обычно проходит после того, как он начинает ходить.
 Коляски или переноски, которые плохо поддерживают спину, могут усугубить кифоз. Если у вашего ребенка все еще есть кифоз после того, как он начал ходить, ему может потребоваться корсет для спины или операция для его исправления.
Коляски или переноски, которые плохо поддерживают спину, могут усугубить кифоз. Если у вашего ребенка все еще есть кифоз после того, как он начал ходить, ему может потребоваться корсет для спины или операция для его исправления. - Лордоз (искривление поясницы внутрь). Это может развиться после того, как ваш ребенок начнет ходить, и может привести к переваливанию. Могут помочь специальные упражнения или физиотерапия.
Дополнительная информация
Последнее рассмотрение: апрель 2013 г.
Что такое хондродисплазия?
Термин «хондродисплазия» включает ряд состояний, вызванных изменениями в генах.Они часто связаны с карликовостью, которая останавливает рост многих частей тела, особенно костей. Врачи обычно диагностируют его у младенцев.
Люди с некоторыми типами хондродисплазии могут вести нормальный образ жизни с небольшими ограничениями, если таковые имеются. Другие типы могут вызывать как физические, так и психические нарушения.
Один из наиболее распространенных типов — ахондроплазия — обычно имеет очень мало ограничений, кроме, пожалуй, некоторых физических. Большинство людей могут прожить с ним полноценную жизнь. Актер Питер Динклэйдж, сыгравший Тириона Ланнистера в сериале HBO «Игра престолов», родился с ахондроплазией.
На другом конце спектра находятся тяжелые и болезненные формы хондродисплазии, такие как ризомелическая точечная хондродисплазия (RCDP1). Это состояние задерживает рост у детей, вызывая проблемы с костями, психические расстройства и катаракту. Большинство людей с этим не доживают до детства. Но есть надежда. Исследователи работают над возможным лечением от RCDP1, хотя они все еще находятся на ранних стадиях.
Причины
Хондродисплазии являются генетическими, что означает, что они возникают из-за проблем в генах.Ребенок может унаследовать эти дефекты генов от родителей. Так обстоит дело с RCDP1.
Ахондроплазия обычно возникает из-за мутации в определенном гене, который ребенок может унаследовать.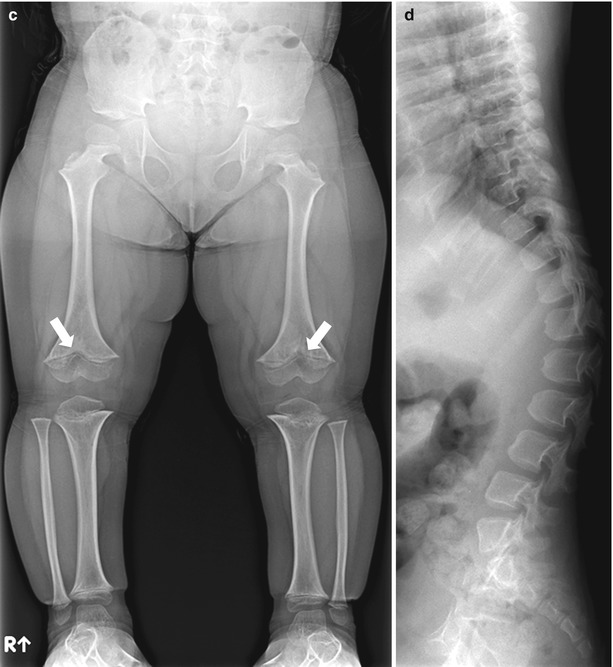 Но чаще это происходит случайно.
Но чаще это происходит случайно.
Симптомы
Помимо внешности человека, например низкого роста и большой головы, симптомы зависят от типа хондродисплазии. Некоторые могут иметь умственные отклонения из-за проблем с развитием мозга. Но другие нет.
При других формах хондродисплазии симптомы могут включать грубую и чешуйчатую кожу, расщепление неба и деформации спинного мозга. У некоторых детей развивается катаракта, что приводит к ухудшению зрения.
Диагностика
Обычно врач замечает хондродисплазию при рождении ребенка. Признаки этого состояния, такие как короткие конечности и большая голова, легко заметить. Рентген может показать, что кости рук и ног ребенка необычно короткие по длине и широкие по ширине.Ряд измерений костей на рентгеновских снимках покажет, что они имеют ненормальный размер.
Врачи обычно также могут диагностировать ахондроплазию с помощью УЗИ, пока ребенок еще находится в утробе матери. Существует также генетический тест, который может подтвердить диагноз.
Лечение
Лечение вашего ребенка будет зависеть от того, какой у него тип хондродисплазии. Большинство методов лечения не увеличивают рост вашего ребенка, но могут облегчить другие проблемы.
Если у вашего ребенка ахондроплазия и он здоров, вам может потребоваться только поддерживать связь с вашим педиатром, чтобы убедиться, что ваш ребенок чувствует себя хорошо, и устранять любые осложнения на этом пути.
Если у вашего ребенка тяжелая форма, вы будете работать с рядом специалистов, от физиотерапевтов до диетологов, и большая часть этой помощи может быть оказана в больнице.
В некоторых редких случаях гормоны роста помогают в развитии костей у людей с хондродисплазией, но это не гарантирует лечения. Гормоны роста не лечат ахондроплазию, и во многих случаях пациенты не реагируют ни на какие лекарства.
Некоторые люди с карликовостью могут предпочесть удлинение конечностей.Эта операция вызывает споры, потому что она сопряжена с риском и может быть болезненной. Часто ребенок прибавляет в росте всего на несколько дюймов. Хирурги перерезают конечности, чтобы «растянуть» кости, а скобы удерживают кости на месте. Для успешного лечения может потребоваться несколько операций. Поскольку процедуры могут вызывать физический и эмоциональный стресс, врачи рекомендуют отложить операцию до тех пор, пока человек не станет достаточно взрослым, чтобы принять самостоятельное решение.
Часто ребенок прибавляет в росте всего на несколько дюймов. Хирурги перерезают конечности, чтобы «растянуть» кости, а скобы удерживают кости на месте. Для успешного лечения может потребоваться несколько операций. Поскольку процедуры могут вызывать физический и эмоциональный стресс, врачи рекомендуют отложить операцию до тех пор, пока человек не станет достаточно взрослым, чтобы принять самостоятельное решение.
Осложнения
Большинство форм хондродисплазии не опасны для жизни.Но могут быть болезненные и длительные проблемы с дыханием, а также:
Врачи будут работать с вами, чтобы вылечить их и управлять ими.
Служба поддержки
Вы можете обратиться в группу поддержки для семей людей с хондродисплазией. Эти группы предназначены для обмена информацией, проведения встреч и сбора денег на лечение. Кроме того, Фонд Билли Барти учредил стипендиальный фонд для повышения качества образования студентов, страдающих ахондроплазией.
Большинство людей с хондродисплазией предпочитают, чтобы их не выделяли, но люди склонны стереотипировать их. Дети с такими заболеваниями часто подвергаются издевательствам. Для вас будет хорошей идеей обратиться за консультацией, которая поможет вашему ребенку справиться с этим заболеванием и поможет другим понять его.
Дети с такими заболеваниями часто подвергаются издевательствам. Для вас будет хорошей идеей обратиться за консультацией, которая поможет вашему ребенку справиться с этим заболеванием и поможет другим понять его.
Ахондроплазия | Детская больница Колорадо
Как лечится ахондроплазия?
Лечение ахондроплазии у детей до рождения не проводится. Возможно, мы сможем диагностировать ахондроплазию или заподозрить ее у вашего ребенка еще до рождения. Если это так, у вас будет больше ультразвуков, чтобы контролировать размер головы плода и общий рост.Если головка становится значительно больше, вам может потребоваться родоразрешение с помощью кесарева сечения.
Если у вас ахондроплазия, мы внимательно наблюдаем за вами на протяжении всей беременности. Риск мертворождения или опасно высокого кровяного давления (преэклампсия) выше у матерей с ахондроплазией. У вас могут возникнуть трудности с дыханием во время беременности, так как ваш ребенок растет и давит на ваши легкие. Мы рекомендуем матерям с ахондроплазией рожать с помощью кесарева сечения.
Мы рекомендуем матерям с ахондроплазией рожать с помощью кесарева сечения.
Большинство новорожденных с ахондроплазией не нуждаются в специальном лечении и могут получать уход в обычном отделении.Вскоре после рождения мы рекомендуем вашему ребенку пройти следующие тесты:
По мере роста вашего ребенка ему может потребоваться наблюдение и лечение для лечения осложнений и симптомов ахондроплазии. Лечение и тестирование включают:
- Непрерывные измерения головы и тела для отслеживания роста и мониторинга гидроцефалии в первые два года
- Лечение частых ушных инфекций для предотвращения потери слуха
- Логопедия для улучшения речи, языка, обработки мыслей и общения
- Физиотерапия при задержке моторного развития
- Стоматологическая и ортодонтическая помощь для улучшения положения зубов
- Ортопедический уход за позвоночником и спиной для исправления проблем с позвоночником и кривых ног
- Различные адаптивные приспособления, такие как опора для ног и сидения со школьными партами, а также приспособления для управления тяжелыми дверями и высокими дверными ручками
Детская больница Колорадо предлагает лечение гормоном роста на основе исследований, которые не всегда доступны в других фетальных центрах.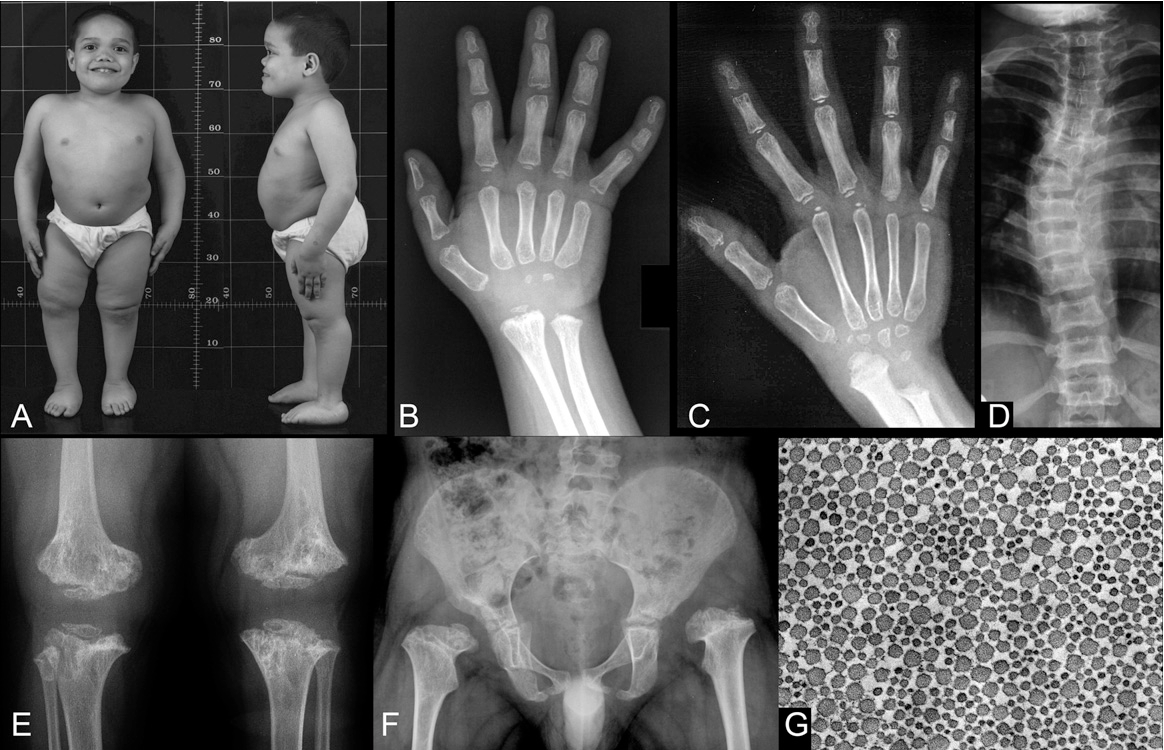 Эти процедуры могут помочь вашему ребенку стать на несколько дюймов выше, когда он достигнет совершеннолетия. Если ваш ребенок соответствует критериям, он может присоединиться к исследованию и начать лечение вскоре после рождения.
Эти процедуры могут помочь вашему ребенку стать на несколько дюймов выше, когда он достигнет совершеннолетия. Если ваш ребенок соответствует критериям, он может присоединиться к исследованию и начать лечение вскоре после рождения.
Почему выбирают нас для лечения ахондроплазии?
Известие о том, что у вашего ребенка может быть ахондроплазия, может вызвать тревогу. В Центре ухода за плодами Колорадо наши специалисты обеспечат вам безопасную беременность и роды, если вы будете рожать в нашей больнице. После рождения ребенка мы помогаем разработать индивидуальный план ухода.В нашей специализированной клинике по лечению ахондроплазии работают педиатрические специалисты из нашей больницы, имеющие опыт ухода за детьми с ахондроплазией.
Наша междисциплинарная помощь позволяет вашему ребенку посетить всех поставщиков медицинских услуг за одно посещение, что сэкономит ваше время и улучшит уход за ним. Узнайте о наших фетальных специалистах и хирургах и их командах, которые помогают вашей семье на этом пути к здоровым родам.

 д.
д.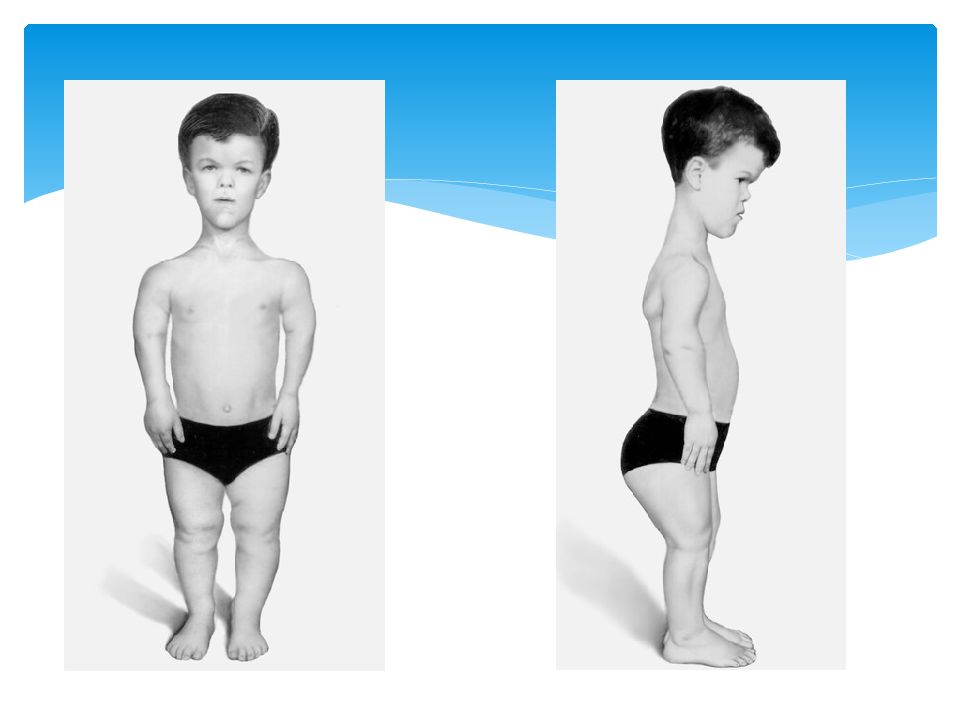
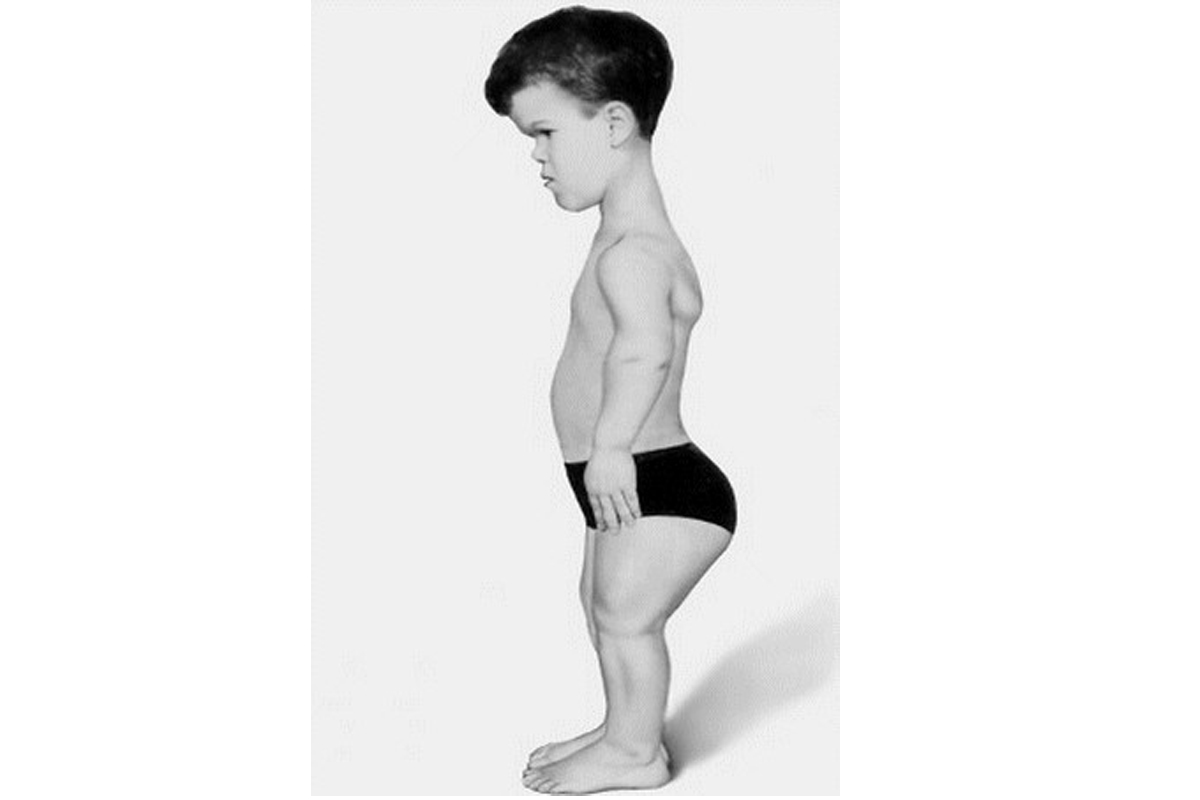 С нашей точки зрения удлинение следует начинать с двух голеней. Голени целесообразно удлинять одновременно. Оптимально, удлинение не менее 9 см
С нашей точки зрения удлинение следует начинать с двух голеней. Голени целесообразно удлинять одновременно. Оптимально, удлинение не менее 9 см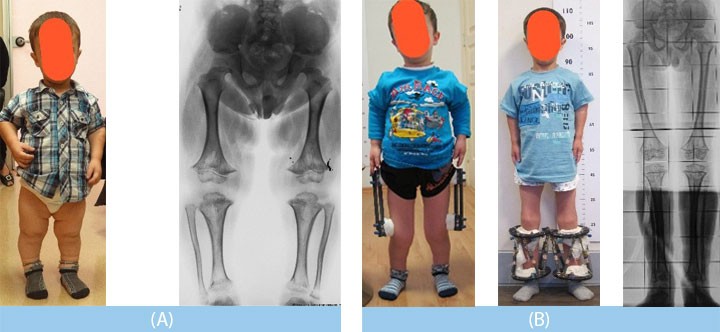 Младенцы со слабым мышечным тонусом могут иметь задержки в достижении основных этапов развития, таких как сидение, стояние и ходьба.
Младенцы со слабым мышечным тонусом могут иметь задержки в достижении основных этапов развития, таких как сидение, стояние и ходьба. 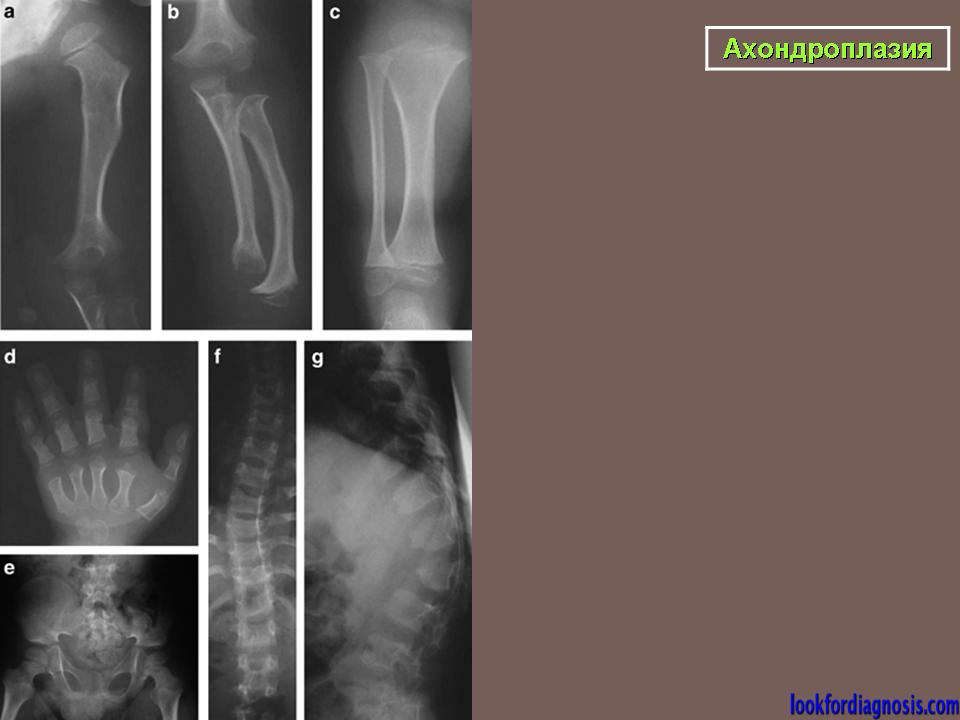 Это когда ребенок перестает дышать на 15-20 секунд и более. Младенцам с апноэ и другими проблемами с дыханием может потребоваться операция по удалению миндалин и аденоидов (лимфатической ткани возле горла).
Это когда ребенок перестает дышать на 15-20 секунд и более. Младенцам с апноэ и другими проблемами с дыханием может потребоваться операция по удалению миндалин и аденоидов (лимфатической ткани возле горла).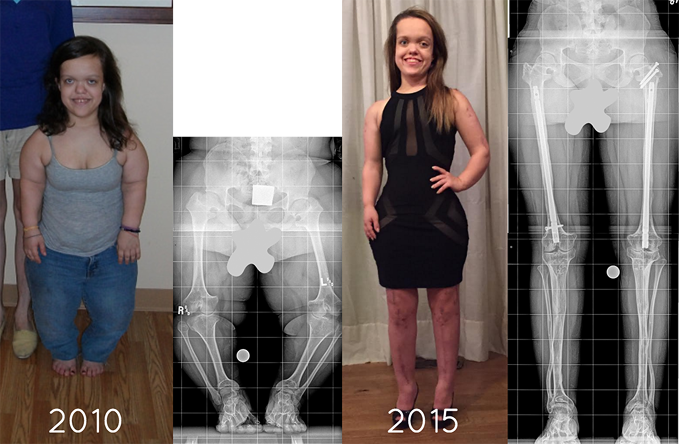 При необходимости хирургическое вмешательство может расширить отверстие, чтобы уменьшить давление на спинной мозг.
При необходимости хирургическое вмешательство может расширить отверстие, чтобы уменьшить давление на спинной мозг.  Коляски или переноски, которые плохо поддерживают спину, могут усугубить кифоз. Если у вашего ребенка все еще есть кифоз после того, как он начал ходить, ему может потребоваться корсет для спины или операция для его исправления.
Коляски или переноски, которые плохо поддерживают спину, могут усугубить кифоз. Если у вашего ребенка все еще есть кифоз после того, как он начал ходить, ему может потребоваться корсет для спины или операция для его исправления.