Что такое бронхиолит: причины, симптомы, признаки, диагностика, лечение, клинические рекомендации
Острый бронхиолит — НЦЗД
В холодное время года дети нередко болеют вирусными инфекциями. У малышей первых месяцев жизни вирусные инфекции могут протекать тяжелее – в форме острого бронхиолита.
Что такое острый бронхиолит?
Острый бронхиолит – это воспаление самых маленьких воздухоносных путей (они называются бронхиолами). Чаще всего причиной бронхиолита является респираторно-синцитиальный вирус (РС-вирус). Часто источником инфекции для малышей являются болеющие родители и старшие братья и сестры. Если с этим вирусом встречается взрослый человек или ребенок старше 2 – 3 лет, он, вероятнее, заболеет с насморком и «красным горлом». Но младенец до 6 месяцев, скорее всего, заболеет бронхиолитом. К сожалению, иммунитет к РС-вирусу вырабатывается плохо, и ребенок может болеть даже несколько раз за один эпидемический сезон, который длится с поздней осени до ранней весны. К счастью, болезнь при повторном заражении обычно протекает менее тяжело.
Как же распознать бронхиолит у ребенка?
Обычно сначала у ребенка возникают симптомы ОРЗ: появляются насморк и кашель. Температура тела редко повышается более 39 °С, чаще она держится на уровне 37,5 – 38 °С в течение нескольких дней и самостоятельно приходит в норму. Однако на 3 – 4 день болезни кашель у ребенка усиливается, он начинает беспокоить и днем, и ночью. Если внимательно посмотреть на грудную клетку малыша, можно заметить, что в процессе дыхания промежутки между ребрами втягиваются и ребенок дышит часто, с усилием. Иногда даже слышен присвист на выдохе. Из-за затрудненного дыхания (в том числе из-за заложенного носа) у младенца может ухудшиться аппетит, а из-за кашля могут участиться срыгивания. Совсем маленькие дети иногда болеют бронхиолитом с остановками дыхания.
Температура тела редко повышается более 39 °С, чаще она держится на уровне 37,5 – 38 °С в течение нескольких дней и самостоятельно приходит в норму. Однако на 3 – 4 день болезни кашель у ребенка усиливается, он начинает беспокоить и днем, и ночью. Если внимательно посмотреть на грудную клетку малыша, можно заметить, что в процессе дыхания промежутки между ребрами втягиваются и ребенок дышит часто, с усилием. Иногда даже слышен присвист на выдохе. Из-за затрудненного дыхания (в том числе из-за заложенного носа) у младенца может ухудшиться аппетит, а из-за кашля могут участиться срыгивания. Совсем маленькие дети иногда болеют бронхиолитом с остановками дыхания.
В каких случаях нужно показать ребенка врачу?
юбого ребенка с признаками нездоровья желательно показать врачу. Но если вы заметили, что ребенок тяжело дышит (дыхания «стонущее» или «кряхтящее», более 70 в минуту), если малыш вялый, отказывается от еды (съедает менее 50% от обычного объема питания) и, особенно, не хочет пить, необходимо обратиться к врачу незамедлительно.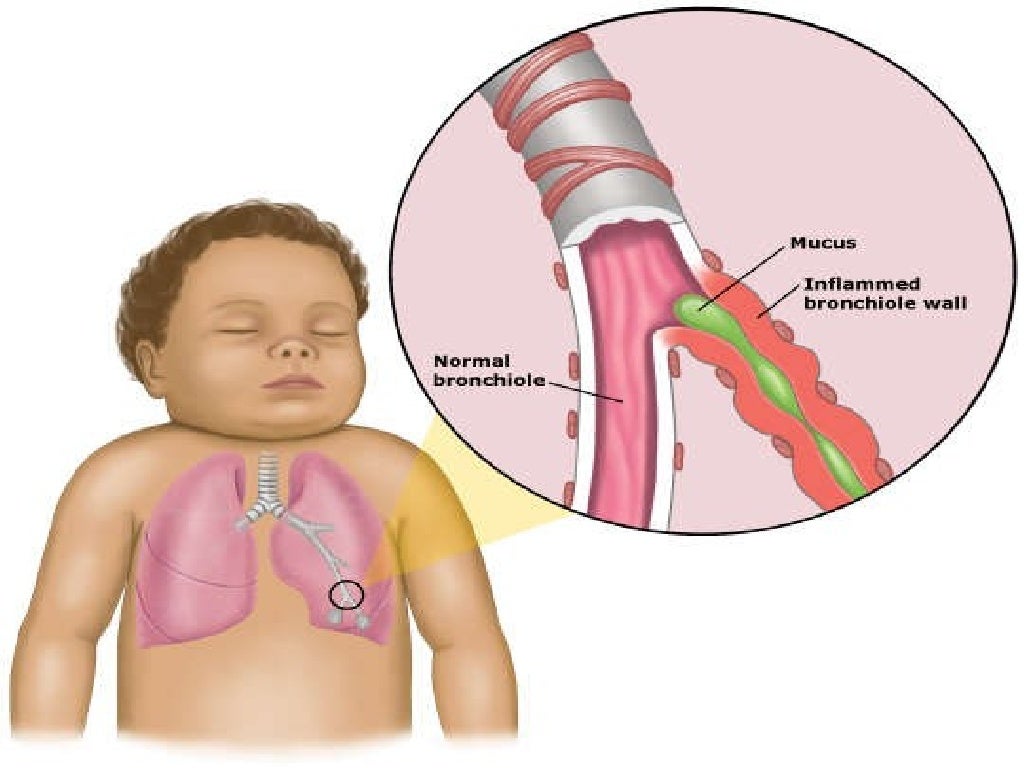 Также должно настораживать повторное повышение температуры > 38 °С после «светлого» промежутка или нарастание лихорадки после 3 – 4 дня болезни.
Также должно настораживать повторное повышение температуры > 38 °С после «светлого» промежутка или нарастание лихорадки после 3 – 4 дня болезни.
Остановки дыхания – грозный симптом. Чем меньше ребенок, тем больше риск течения бронхиолита с остановками дыхания. Особенно это характерно для недоношенных детей. При этом требуется как можно скорее обратиться к врачу.
Почему же именно малыши болеют бронхиолитом?
Дело в том, что у детей первых месяцев жизни калибр бронхов и бронхиол очень мал, и даже небольшие воспаление и отек приводят к резкому сужению воздухоносных путей. При этом ребенку становится тяжело дышать.
Бронхиолитом может заболеть любой ребенок. Даже простой анализ статистики заболеваемости бронхиолитами показывает, что большинство заболевающих детей не имеют никаких серьезных отклонений в здоровье. Но для некоторых детей бронхиолит может быть особенно опасен – для недоношенных детей, детей с бронхолегочной дисплазией, пороками развития легких, врожденными пороками сердца и иммунодефицитными состояниями.
Какие анализы и исследования требуются ребенку при подозрении на бронхиолит?
Диагноз бронхиолита является клиническим, то есть врач может поставить диагноз без каких-либо исследований. Для исключения пневмонии врач обычно назначает рентгенографию легких. В некоторых медицинских учреждениях сейчас доступен быстрый тест на РС-вирус, благодаря которому этот вирус можно определить в мазке из носа в течение 10 минут, что значительно облегчает диагностику.
Как лечить ребенка с острым бронхиолитом?
Госпитализировать по поводу бронхиолита нужно малышей младше 3 месяцев, детей с признаками тяжелого течения бронхиолита (выраженная одышка, остановки дыхания, необходимость в дополнительном кислороде), детей, которые отказываются от еды и питья и вследствие этого обезвожены и детей с недоношенностью или фоновыми болезнями, такими как порок сердца, бронхолегочная дисплазия.
Так как причина бронхиолита – вирус, антибиотики при этой болезни не требуются, так как против вирусов они не эффективны.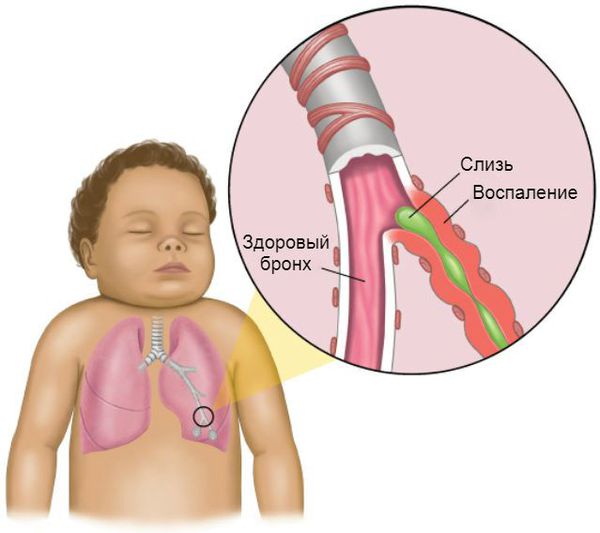 Антибиотики могут потребоваться только при бактериальных осложнениях, например при среднем отите, пневмонии, что случается нечасто.
Антибиотики могут потребоваться только при бактериальных осложнениях, например при среднем отите, пневмонии, что случается нечасто.
Так как младенец с бронхиолитом может быстрее уставать при кормлении, чаще прикладывайте ребенка к груди или давайте молочную смесь часто и дробно. У ребенка с бронхиолитом возрастают потери жидкости из-за повышенной температуры тела и учащенного дыхания, в связи с чем рекомендуется давать ребенку больше пить.
Чтобы ребенку было легче дышать, используются ингаляции препаратами для расширения бронхов через небулайзер. Также нужно промывать нос солевым раствором для улучшения носового дыхания и очищать нос аспиратором.
В тяжелых случаях ребенку может требоваться дополнительный кислород, что возможно обеспечить в условиях больницы.
Можно ли предотвратить бронхиолит у ребенка?
Поскольку бронхиолит вызывается вирусами, для профилактики этой инфекции рекомендуется ограничить пребывание младенца в людных местах, в том числе в детских учреждениях.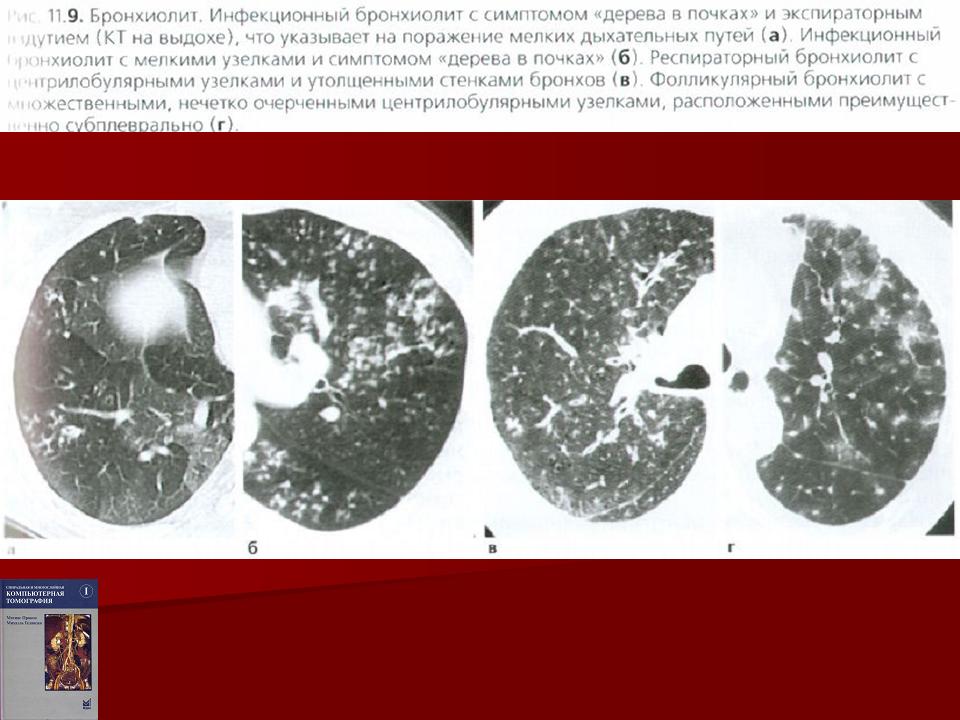 Не допускайте, чтобы рядом с ребенком курили. Если это возможно, кормите ребенка грудью хотя бы до шестимесячного возраста, так как грудное вскармливание защищает от бронхиолита.
Не допускайте, чтобы рядом с ребенком курили. Если это возможно, кормите ребенка грудью хотя бы до шестимесячного возраста, так как грудное вскармливание защищает от бронхиолита.
Для защиты детей из групп особого риска, которые были перечислены выше и для которых бронхиолит может быть жизнеугрожающим, существует пассивная иммунизация препаратом, представляет собой антитела к РС-вирусу. Этот препарат вводится 1 раз в месяц в течение эпидемического сезона. Вакцины от РС-вирусной инфекции пока не существует.
Как быстро проходит острый бронхиолит?
Как правило, острый период болезни с одышкой и нарушением питания длится не более 5 – 7 дней. Если ребенок попал в больницу, его можно будет отпустить домой после того, как нормализуется температура тела, ребенок начнет нормально есть и не будет необходимости в кислородотерапии. В 20% случаев после перенесенного острого бронхиолита в течение нескольких недель сохраняется затяжной кашель и возникают повторные эпизоды бронхиальной обструкции, что связано с временным нарушением функции эпителия дыхательных путей и повышенной чувствительностью бронхов.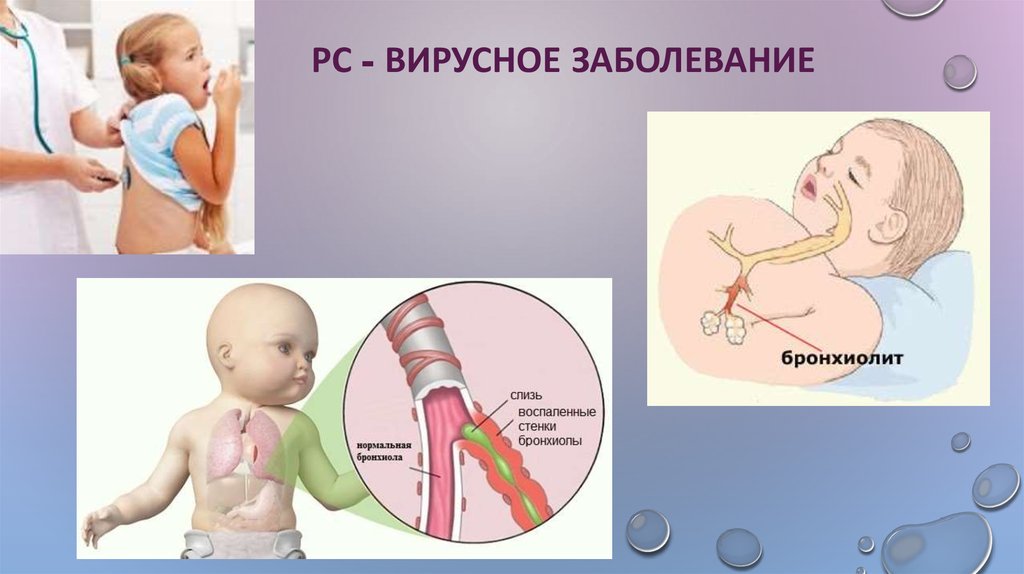
Острый бронхиолит на фоне обострения хронического бронхита. Клинический случай
Бронхиолит – это экссудативное и/или продуктивно-склеротическое воспаление терминального отдела бронхиального дерева (бронхиол), приводящее к частичной или полной их непроходимости. Острый бронхиолит у взрослых встречается довольно редко. Наиболее частая его причина – инфекция, вызванная респираторно-синцитиальным вирусом (РСВ), имеют значение также аденовирусы, вирусы гриппа и парагриппа. У взрослых причинами могут быть аспирация, ингаляция токсических веществ (СО, SO2, NO2, O3), синдром Стивенса – Джонсона, реакция отторжения в ранний посттрансплантационный период.
Пациентка К., 1958 г.р. обратилась к пульмонологу 16 августа 2010 года с жалобами на выраженную одышку, приступообразный удушающий кашель, осиплость голоса, головокружение и слабость. Сообщила, что больна с 31 июля, заболела остро. Сначала появились симптомы ОРВИ: слабость, повышение температуры тела до 37,8 С., першение в горле, осиплость голоса, сухой кашель, затрудненное дыхание.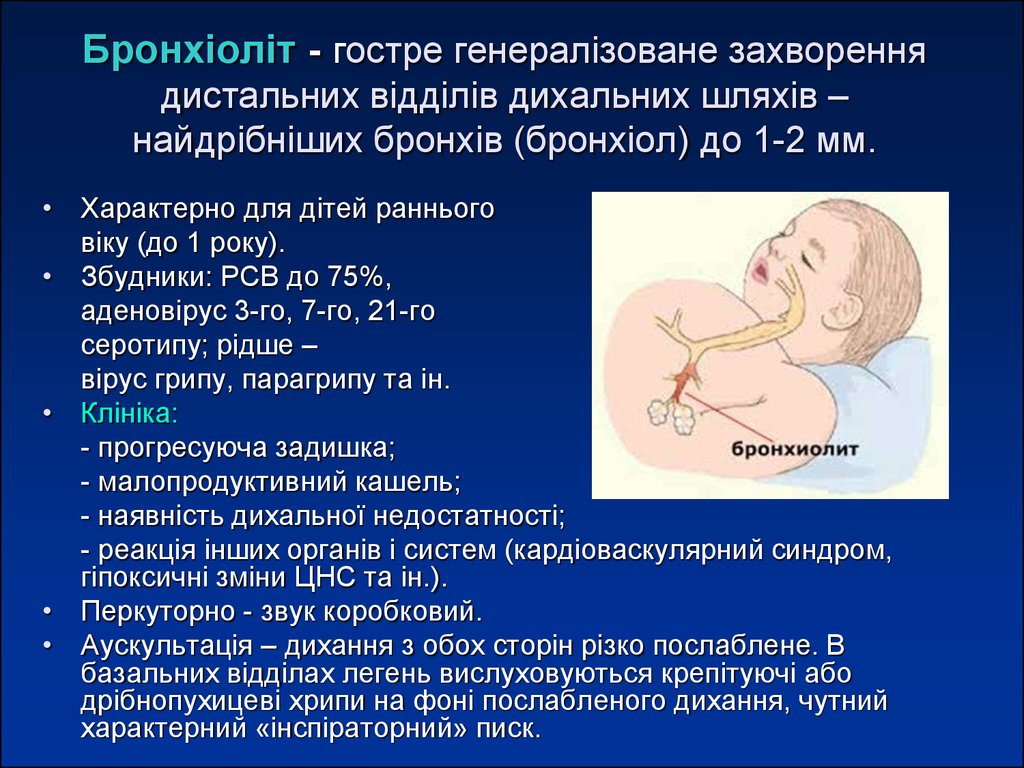 Лечилась домашними средствами. В анамнезе: хронический бронхит; поллиноз на фоне сенсибилизации к пыльце сложноцветных трав; гипертоническая болезнь; ХАй, гипотиреоз; варикозная болезнь вен нижних конечностей.
Лечилась домашними средствами. В анамнезе: хронический бронхит; поллиноз на фоне сенсибилизации к пыльце сложноцветных трав; гипертоническая болезнь; ХАй, гипотиреоз; варикозная болезнь вен нижних конечностей.
9 августа обратилась к ЛОР-врачу и аллергологу т.к. предполагала аллергические проявления заболевания. При обследовании на ФГЛ: усиление бронхососудистого рисунка, структура правого корня нечеткая, плевральные наслоения в передних синусах, сердце расширено влево.
ФВД: обструктивный характер нарушения вентиляционной функции легких 2 степени., объем форсированного выдоха за первую секунду (ОФВ1)- 49%, при норме выше 80%, тест с бронхолитиком положительный.
ОА крови: гемоглобин — 132, лейкоциты – 8050, СОЭ – 46 мм/час (норма у женщин до 18 мм/час), в сыворотке крови обнаружен повышенный уровень IgE – 214 МЕ/мл (норма до 87,0). Пациентке с диагнозом: обострение хронического бронхита с бронхообструктивным синдромом, острый ларинготрахеит, была назначена антибактериальная терапия аугментином, АЦЦ, ингаляции вентолином и пульмикортом через небулайзер в условиях поликлиники, в домашних условиях – ингаляции Симбикортом 160/4,5 (будесонид/формотерол).
Все рекомендации выполнялись в полном объеме, но на фоне смога в Москве самочувствие пациентки ухудшалось. 12 августа усилились одышка и слабость, произошла кратковременная остановка дыхания с потерей сознания и падением АД до 60/30. Реанимирована дочерью. Вызвана бригада СМП, на ЭКГ признаков острого коронарного синдрома не было. Пациентке была предложена госпитализация в стационар, от которой она отказалась. Продолжала лечение назначенными препаратами, но улучшения самочувствия не отмечала. 19 августа обратилась к пульмонологу.
При осмотре 19 августа состояние пациентки — тяжелое, тахипноэ – ЧДД — 32 в минуту, температура тела – 36,8 С., кожные покровы бледные. При перкуссии над легкими коробочный перкуторный звук, укорочение перкуторного звука в нижних отделах правого легкого. При аускультации легких – дыхание жесткое, выслушивались влажные средне – и мелкопузырчатые хрипы в средне-нижних отделах грудной клетки, больше справа. Тоны сердца ритмичные, приглушены, ЧСС-76 в минуту, АД 140/90.
Пациентке по cito была сделана рентгенография легких. На обзорных рентгенограммах органов грудной клетки в прямой и правой боковой проекциях правое легочное поле несколько уменьшено в объеме и прозрачность его снижена. Имеется усиление и деформация легочного рисунка в средней и нижней долях правого легкого и наличие очаговоподобных теней с нечетки- ми очертаниями. Оба корня умерено расширены, правый смещен книзу. Слева над диафрагмой также видны единичные очаговоподобные тени. Рекомендована КТ легких (дифференциальный ряд: пневмония; гиповентиляция правого легкого; тромбоэмболия легочной артерии (ТЭЛА)
В связи с прогрессирующей одышкой, изменениями на рентгенограммах легких, отсутствием положительной динамики от проводимой терапии пациентка срочно госпитализирована в НУЗ ЦКБ No1 ОАО «РЖД» с диагнозом: правосторонняя пневмония на фоне обострения хронического бронхита. ДН-3. Артериальная гипертензия. ТЭЛА?
При осмотре в приемном отделении стационара в связи с выраженной дыхательной недостаточностью (сатурация крови при поступлении 90%) и подозрением на ТЭЛА была госпитализирована в отделение интенсивной терапии (Ой).
При поступлении в Ой в крови: Hb – 123, лейкоциты – 11000, СОЭ – 47 мм/час, СРБ – 23.3 (норма до 5.0), рСО2-35.4, рО2-86.7.
На ЭХО-КГ: размеры полостей сердца не увеличены, умеренная легочная гипертензия, умеренная концентрическая гипертрофия миокарда левого желудочка (ЛЖ), небольшое количество жидкости в перикарде, насосная функция ЛЖ не снижена.
ЭКГ: синусовый ритм, ЧСС- 84, умеренные нарушения миокарда ЛЖ.
КТ легких от 18 августа 2010 года: инфильтративные изменения в легочной ткани не обнаружены, дополнительные объемные образования не выявлены, стенки бронхов уплотнены, признаки острого бронхиолита в нижней доле правого легкого.
В результате обследования диагноз ТЭЛА не подтвердился.
В Ой проводилось лечение: реанимационное пособие, оксигенотерапия на месте 3-5 л/мин, фортум -1.0 х 3 раза в/в, эуфиллин в/в капельно, преднизолон с 60 мг/сут. После купирования симптомов острой дыхательной недостаточности и стабилизации состояния, пациентка была переведена в пульмонологическое отделение, где ей была продолжена антибактериальная терапия, оксигенотерапия, лечение преднизолоном — со снижением дозы до полной отмены, назначены конкор, эутирокс, флуимуцил, эреспал, ингаляции беродуалом и пульмикортом через небулайзер, проводилось ФТЛ.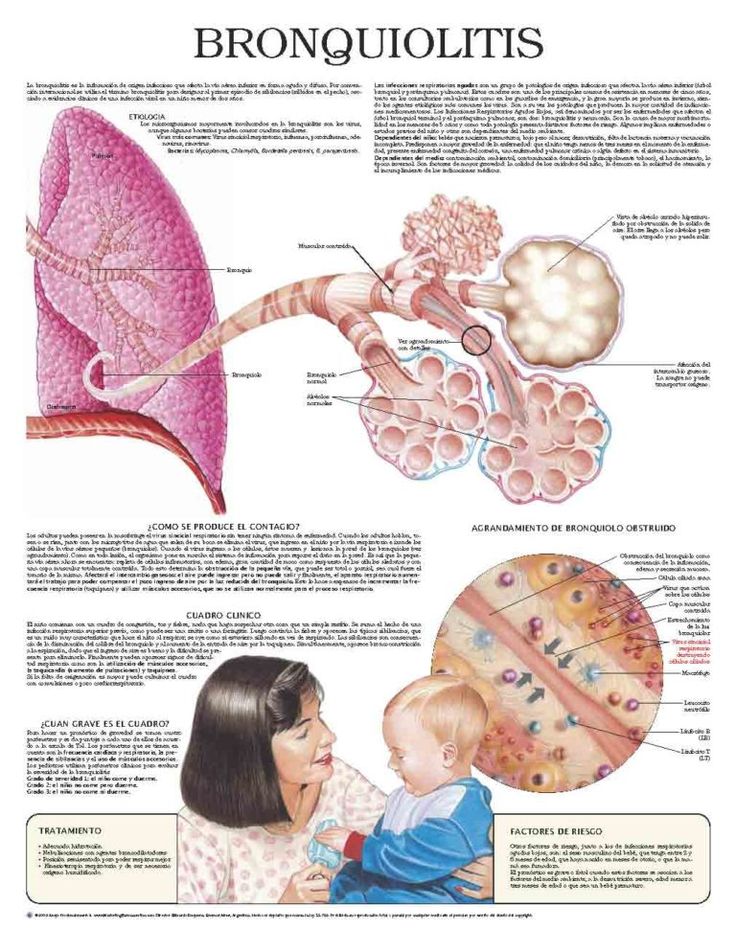
В результате проведенного лечения самочувствие пациентки значительно улучшилось, дыхание восстановилось, но сохранялась слабость и покашливание. Выписана под наблюдение врача пульмонолога с открытым ЛН с диагнозом: обострение хронического бронхита, острый бронхиолит, ДН-3 при поступлении, ДН-1 при выписке. Рекомендовано принимать эреспал 160 мг в сутки в течение 4-х месяцев.
При выписке из стационара в ОА крови: Hb – 143, лейкоциты – 7600, СОЭ – 22 мм/час, сатурация крови – 98%, СРБ – 5.0.
С 7 сентября по 17 сентября находилась на амбулаторном долечивании. В октябре пациентка вакцинирована противогриппозной вакциной, перенесла хорошо, без осложнений. Весь период наблюдения чувствовала себя удовлетворительно, рецидивов заболевания не было, респираторно-вирусные инфекции не переносила. При контрольной КТ легких от 17 марта 2011 года: очаг в S5 правого легкого, вероятнее всего поствоспалительного характера, признаки хронического бронхита. При контрольном исследовании ФВД от 22 марта 2011 года: вентиляционная функция легких в норме, ОФВ1- 84% от должных величин.
Выводы:
Имеет место случай длительного листа нетрудоспособности с обострением хронического бронхита, осложненного бронхиолитом с выраженным бронхообструктивным синдромом на фоне перенесенной респираторно-вирусной инфекции. В условиях поликлиники подобные заболевания имеют определенные трудности в диагностике, т.к. острая дыхательная и сосудистая недостаточность с развитием коллапса и потерей сознания может быть про- явлением ТЭЛА. Кроме того, клинические проявления и рентгенологическая картина при бронхиолите неспецифичны. Во всех случаях, когда обострение хронического бронхита с явлениями бронхиальной обструкции не поддается коррекции антибактериальными и бронхолитическими препаратами и нарастают проявления дыхательной недостаточности, необходимо срочно госпитализировать пациента в стационар.
В последние годы чаще выявляются случаи затяжного течения обострений хронических неспецифических заболеваний легких (ХНЗЛ) с различными осложнениями. Это вероятнее всего связано с увеличением количества микст – инфекций, наличием большого количества стрессовых ситуаций, экологическим состоянием окружающей среды, а в 2010 году подобная ситуация усугубилась смогом.
Установлено, что иммунная система органов дыхания – одна из наиболее активных, поэтому воздействие экологически неблагоприятных факторов способствует развитию вторичной иммунодепрессии и значительному повышению степени сенсибилизации к промышленным аллергенам.
В связи с этим необходимо проводить мероприятия по раннему выявлению пациентов с ХНЗЛ, брать их на диспансерное наблюдения, проводить иммуномодулирующую терапию бактериальными лизатами, стимулирующую естественные механизмы защиты организма от инфекций дыхательных путей. Большое значение имеет профилактическая вакцинация противогриппозной вакциной и вакцинация полисахаридной поливалентной пневмококковой вакциной Пневмо 23, которые уменьшают частоту и тяжесть течения инфекционных заболеваний органов дыхания, уменьшают количество их осложнений.
Список литературы:
1. Интерстициальные болезни легких: практическое руководство под редакцией Н.А. Мухина 2007 г.
2. Справочник по Пульмонологии под редакцией академика РАМН А. Г. Чучалина, проф. М.М. Ильковича 2009 г.
Г. Чучалина, проф. М.М. Ильковича 2009 г.
3. Журнал «Здравоохранение» 11-2008, статья «Медико-социальные и психологические аспекты заболеваемости населения хроническим бронхитом в современных условиях»
Бронхиолит (для родителей) — Nemours KidsHealth
Что такое бронхиолит?
Бронхиолит (brong-kee-oh-LYE-tiss) — инфекция дыхательных путей. Это происходит, когда крошечные дыхательные пути, называемые бронхиолами (BRONG-kee-olz), заражаются вирусом. Они набухают и наполняются слизью, что затрудняет дыхание.
Бронхиолит чаще встречается в осенние и зимние месяцы. Большинство случаев можно лечить дома.
Каковы признаки и симптомы бронхиолита?
Первые симптомы бронхиолита обычно такие же, как и при простуде:
- заложенность носа и заложенность носа
- насморк
- кашель
- лихорадка
Обычно симптомы проходят сами по себе. Но иногда кашель может усилиться, и у ребенка могут начаться хрипы или проблемы с дыханием.
Бронхиолит: когда следует обратиться к врачу?
Бронхиолит часто протекает в легкой форме. Но иногда это может вызвать серьезные симптомы. Когда это происходит, детям требуется лечение в больнице, чтобы получить жидкости и, иногда, помочь с дыханием.
Позвоните своему поставщику медицинских услуг, если у вашего ребенка:
- у вас появится новая или высокая температура
- имеет кашель или другие симптомы, которые ухудшаются
- хрипы (свистящий звук, слышимый при дыхании)
Немедленно обратитесь за медицинской помощью
- проблемы с дыханием. Это может выглядеть так:
- быстрое поверхностное дыхание, когда вы видите, как живот быстро поднимается и опускается
- ваш ребенок прилагает все усилия, чтобы вдохнуть. Вы можете заметить, что области под ребрами, между ребрами и/или на шее опускаются при дыхании.
- расширяющиеся ноздри
- губы или ногти синего цвета
- очень беспокойный и не может успокоиться
- очень устал или не просыпается на кормление
- плохо ест или проявляет признаки обезвоживания, например, меньше мокрых подгузников, чем обычно
Вы лучше всех знаете своего ребенка. Немедленно позвоните своему врачу, если что-то кажется неправильным.
Немедленно позвоните своему врачу, если что-то кажется неправильным.
Что вызывает бронхиолит?
Респираторно-синцитиальный вирус (RSV) является наиболее частой причиной бронхиолита. Иногда это может быть вызвано простудой и гриппом.
Бронхиолит:
- чаще всего поражает младенцев и детей младшего возраста, поскольку их мелкие дыхательные пути могут легко блокироваться
- наиболее часто встречается в первые 2 года жизни, особенно среди детей
- чаще встречается у недоношенных детей, детей с заболеваниями легких или сердца, а также у детей со слабой иммунной системой
Дети, подвергающиеся пассивному курению, имеют более высокий риск развития бронхиолита. Дети старшего возраста и взрослые могут заболеть бронхиолитом, но инфекция обычно протекает в легкой форме.
Как диагностируется бронхиолит?
При подозрении на бронхиолит врачи выслушивают грудную клетку ребенка и проверяют уровень кислорода с помощью пульсоксиметра.
Обычно никаких тестов не требуется. Врач может использовать тампон, чтобы взять образец слизи из носа для тестирования. Это помогает определить тип вируса, вызывающего проблему.
Рентген грудной клетки может быть сделан, если у ребенка низкий уровень кислорода или если врач подозревает пневмонию.
Как лечится бронхиолит?
В большинстве случаев бронхиолит протекает легко и не требует специального лечения. Антибиотики не могут помочь, потому что вирусы вызывают бронхиолит. Антибиотики работают только против бактериальных инфекций.
Лечение направлено на облегчение симптомов. Детям с бронхиолитом необходимо время для восстановления и обильное питье. Убедитесь, что ваш ребенок пьет достаточно, часто предлагая жидкости небольшими порциями.
Вы можете использовать испаритель или увлажнитель воздуха в комнате вашего ребенка, чтобы разжижать слизь в дыхательных путях и облегчить кашель и заложенность носа. Очистите его в соответствии с рекомендациями, чтобы предотвратить накопление плесени или бактерий. Избегайте увлажнителей с горячей водой и паром, которые могут вызвать ожоги.
Избегайте увлажнителей с горячей водой и паром, которые могут вызвать ожоги.
Чтобы устранить заложенность носа, попробуйте назальный аспиратор и капли в нос с физиологическим раствором (соленой водой). Это может быть особенно полезно перед кормлением и сном.
Поговорите с врачом, прежде чем давать ребенку какое-либо лекарство. Для детей, которые достаточно взрослые, вы можете дать лекарство, чтобы помочь с лихорадкой и сделать вашего ребенка более комфортным. Следуйте инструкциям на упаковке о том, сколько давать и как часто. Не давайте аспирин детям с вирусным заболеванием. Такое использование связано с синдромом Рея, который может быть опасным для жизни. Младенцам и маленьким детям нельзя давать лекарства от кашля или простуды.
Бронхиолит заразен?
Вирусы, вызывающие бронхиолит, легко распространяются по воздуху, когда инфицированный человек кашляет или чихает. Микробы могут оставаться на руках, игрушках, дверных ручках, тканях и других поверхностях. Люди могут быть заразными в течение нескольких дней или даже недель.
Люди могут быть заразными в течение нескольких дней или даже недель.
Как долго длится бронхиолит?
Бронхиолит обычно длится около 1–2 недель. Иногда может пройти несколько недель, прежде чем симптомы исчезнут.
Можно ли предотвратить бронхиолит?
Тщательное и частое мытье рук — лучший способ предотвратить распространение вирусов, которые могут вызывать бронхиолит и другие инфекции.
Также:
- Держите младенцев подальше от тех, кто простужен или кашляет.
- Защитите детей от пассивного курения.
- Держите игрушки и поверхности в чистоте.
Проверил: Лариса Хирш, MD
Дата проверки: октябрь 2022 г.
Бронхиолит: причины, симптомы и лечение
Обзор
Что такое бронхиолит?
Бронхиолит — это вирусная инфекция, вызывающая сужение дыхательных путей (бронхиол) в легких, что затрудняет дыхание. Чаще всего это происходит у детей в возрасте до 2 лет зимой и ранней весной. Очень редко взрослые могут заболеть бронхиолитом.
Очень редко взрослые могут заболеть бронхиолитом.
Например, существует состояние, называемое облитерирующим бронхиолитом, которое иногда называют «легким попкорна». Это состояние обычно вызывается вдыханием раздражающих химических веществ или других веществ.
В чем разница между бронхиолитом и бронхитом?
Эти два состояния не только кажутся похожими, но и в некотором роде похожи. Оба могут быть вызваны вирусом. Оба поражают дыхательные пути в легких, но бронхит поражает более крупные дыхательные пути (бронхи). Бронхиолит поражает более мелкие дыхательные пути (бронхиолы). Бронхит обычно поражает детей старшего возраста и взрослых, в то время как бронхиолит чаще встречается у детей младшего возраста.
Симптомы и причины
Что вызывает бронхиолит?
Вирусы, вызывающие большинство случаев бронхиолита, представляют собой респираторно-синцитиальный вирус (RSV), риновирус и вирус гриппа. Эти вирусы очень заразны и передаются от человека к человеку при прикосновении к выделениям изо рта или носа или воздушно-капельным путем.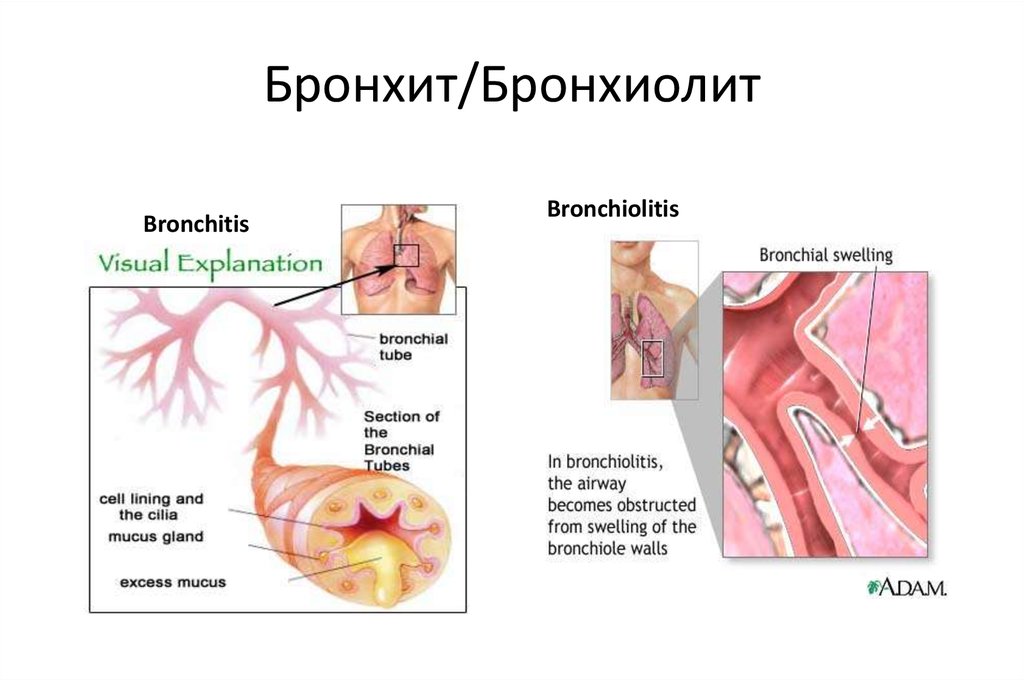
Каковы признаки и симптомы бронхиолита?
Признаки и симптомы бронхиолита напоминают простуду и грипп. Среди них:
- Насморк.
- Легкая лихорадка (ниже 101 F).
- Кашель.
- Учащенное или поверхностное дыхание.
- Свистящее дыхание. Это может быть первый раз, когда у вашего ребенка хрипы. При бронхиолите это следует примерно через 3 дня после появления первых трех симптомов.
У вашего ребенка могут проявляться более серьезные признаки, в том числе:
- Хрипящие звуки.
- Проблемы с сосанием и глотанием, что затрудняет кормление вдобавок к плохому аппетиту.
- Пытается так сильно дышать, что их грудь втягивается (кожа плотно прилегает к грудной клетке и выглядит так, как будто она уходит внутрь).
- Посинение или серость губ, кончиков пальцев рук или ног.
- Медлительность.
Если вы видите, что это происходит, немедленно позвоните своему поставщику медицинских услуг или отвезите вашего ребенка в отделение неотложной помощи. Это также верно, если у вашего ребенка проявляются признаки обезвоживания, такие как сухость во рту, редкое мочеиспускание и плач без слез. Обезвоживание очень серьезно для маленького ребенка.
Это также верно, если у вашего ребенка проявляются признаки обезвоживания, такие как сухость во рту, редкое мочеиспускание и плач без слез. Обезвоживание очень серьезно для маленького ребенка.
Как отличить бронхиолит от других заболеваний с такими же симптомами?
Бронхиолит имеет симптомы, сходные с другими инфекциями нижних дыхательных путей, такими как бронхит и пневмония. Это также может быть похоже на астму, которая, как известно, вызывает свистящее дыхание и затрудненное дыхание. Вы можете задаться вопросом, аспирировал ли ваш ребенок (вдыхал) что-то кроме воздуха. Каждый раз, когда вы замечаете, что у вашего ребенка проблемы с дыханием, вам следует позвонить своему лечащему врачу. Именно они смогут отличить один вид проблемы с дыханием от другого.
Диагностика и тесты
Как диагностируется бронхиолит?
Ваш врач, вероятно, хорошо знаком с бронхиолитом. Они будут задавать вам вопросы, например, как долго ваш ребенок болеет, есть ли у него лихорадка и был ли ваш ребенок рядом с кем-то еще, кто болен.
Медработник осмотрит вашего ребенка и прослушает его легкие. Пульсоксиметр, электронное устройство, которое можно безболезненно разместить на кончиках пальцев рук или ног, может определить, сколько кислорода в крови вашего ребенка.
Маловероятно, что потребуются дополнительные тесты. Если это так, они могут включать рентгенографию грудной клетки или отправку образца слизи для тестирования. Ваш врач может назначить анализ мочи, если кажется, что у вашего ребенка может быть инфекция мочевыводящих путей.
Управление и лечение
Как лечится бронхиолит?
В большинстве случаев бронхиолит не лечится. Антибиотики не помогут, потому что это вирусная инфекция. Вам будет рекомендовано поддерживать водный баланс вашего ребенка как можно лучше.
Существуют ли лекарства для лечения бронхиолита?
Некоторые врачи использовали стероиды, в то время как другие использовали ингаляционные бронходилататоры для лечения бронхиолита. Нет убедительных доказательств того, что они полезны. Тем не менее, вполне вероятно, что исследования продолжатся, чтобы найти способы улучшить лечение. Например, кислородная терапия также изучается и иногда используется.
Тем не менее, вполне вероятно, что исследования продолжатся, чтобы найти способы улучшить лечение. Например, кислородная терапия также изучается и иногда используется.
Какие осложнения связаны с бронхиолитом?
Распространенным осложнением бронхиолита является ушная инфекция. Другим менее распространенным осложнением является бактериальная пневмония.
Небольшой процент детей может нуждаться в оксигенотерапии или внутривенных (IV) жидкостях, которые будут вводиться в больнице. Бронхиолит является основной причиной госпитализации младенцев в США: ежегодно госпитализируют около 100 000 человек. Хотя бронхиолит поддается лечению, в редких случаях он также может быть опасным для жизни, например, когда он вызывает дыхательную недостаточность.
Ежегодно в США от бронхиолита умирает менее 100 детей. Во всем мире это число составляет около 200 000 в год.
Что вы можете сделать дома, чтобы помочь своему ребенку с бронхиолитом?
Вы можете попробовать некоторые вещи, которые помогут вашему ребенку почувствовать себя лучше. Эти рекомендации лечат симптомы, а не болезнь.
Эти рекомендации лечат симптомы, а не болезнь.
Дыхание
При заложенности носа вы можете использовать солевые капли в нос, которые рекомендует ваш врач или фармацевт для разжижения слизи. Если вашему ребенку 6 месяцев или меньше, вы можете удалить слизь из носа вашего ребенка с помощью отсоса. Это включает в себя сжатие груши перед тем, как осторожно ввести наконечник в одну ноздрю. Когда вы медленно отпускаете, застрявшая слизь будет вытягиваться из-за всасывания.
Вашему ребенку может быть легче дышать, если он сидит. Увлажнитель будет поддерживать влажность воздуха, что может помочь при дыхании и кашле. Держите ребенка подальше от любых переносимых по воздуху раздражителей, таких как сигаретный дым, сильные духи или сильно пахнущие чистящие средства.
Лихорадка
При лихорадке ваш ребенок может получить рекомендуемую дозу ацетаминофена (Тайленол®) для его возраста, но не используйте другие средства от простуды или другие лекарства, если только ваш врач не скажет вам об этом. Не давайте ребенку аспирин.
Не давайте ребенку аспирин.
Кормление
Предотвращение обезвоживания является важной частью поддержания здоровья вашего ребенка. Убедитесь, что ваш ребенок получает достаточно жидкости. Они могут предпочесть воду или другие прозрачные жидкости молоку или смеси. Они могут быть не голодны. Возможно, вам будет легче давать меньшее количество еды или жидкости за один раз, но увеличьте количество кормлений ребенка.
Как долго длится бронхиолит?
Самый неприятный период бронхиолита может длиться от 7 до 10 дней. Дни с третьего по пятый часто бывают худшими днями. Большинство детей поправляются через 14-21 день, если они не обезвожены.
Можете ли вы болеть бронхиолитом более одного раза?
Если вы заболеете бронхиолитом, вы приобретете некоторый иммунитет против РСВ и других вирусов. Однако иммунитет не является полным, и вы можете снова заразиться.
Профилактика
Можно ли предотвратить бронхиолит?
Бронхиолит может передаваться маленькими детьми через тесный контакт, через слюну и слизь. Лучший способ предотвратить заражение — избегать общения с больными и мыть руки. Пока вашему ребенку не станет лучше, держите его или ее дома в детском саду и обязательно мойте игрушки между использованиями. Не делитесь чашками, вилками или ложками.
Лучший способ предотвратить заражение — избегать общения с больными и мыть руки. Пока вашему ребенку не станет лучше, держите его или ее дома в детском саду и обязательно мойте игрушки между использованиями. Не делитесь чашками, вилками или ложками.
В некоторых случаях детям могут давать паливизумаб (Synagis®) антитела к RSV для предотвращения инфекций RSV. Это может произойти, если ваш лечащий врач считает, что у вашего ребенка повышен риск серьезных осложнений. Ваш ребенок может быть одним из них, если у него есть врожденные пороки сердца или он родился очень недоношенным.
Как и в случае любого другого лекарства, вам следует обсудить паливизумаб со своим врачом, чтобы вы понимали, что он должен делать, как и как часто его давать и какие могут быть побочные эффекты. Кроме того, вы можете проконсультироваться со своей страховой компанией, чтобы проверить расходы.
Жить с
Когда обращаться к врачу по поводу бронхиолита?
Позвоните врачу, если у вашего ребенка:
- У него наблюдаются признаки проблем с дыханием (раздувание ноздрей, сжатие мышц под грудной клеткой, учащенное дыхание).


