Что такое инфильтраты: Инфильтрат. Словарь терминов лучевой диагностики
Инфильтрат. Словарь терминов лучевой диагностики
Главная глоссарий ИнфильтратИнфильтрат — это межклеточное скопление жидкости с примесями клеточных компонентов, лимфы, крови, приводящее к увеличению объема и уплотнению ткани на данном участке (по аналогии с губкой, пропитанной жидкостью).
Инфильтратам предшествует воспаление инфекционной природы или опухолевый процесс. В первом случае причиной могут быть вирусы, бактерии, грибки, поражающие органы и ткани. Если к воспалительному очагу присоединяется инфекция, возможно нагноение с последующим образованием абсцесса, флегмоны, рубца (в процессе заживления).
Опухолевые инфильтраты возникают при инвазивном росте новообразования, когда клетки новообразования начинают разрушать и замещать здоровые ткани. На КТ инфильтраты визуализируются как локальные уплотнения, имеющие более светлый цвет по сравнению с окружающими тканями.
Легочный инфильтрат — скопление жидкости (экссудата) в легочной паренхиме.
Послеоперационный инфильтрат — осложнение хирургического вмешательства, которое возникает из-за инфекции на травмированном участке. «Спусковым механизмом» может быть ослабленный иммунитет пациента, который плохо сопротивляется инфекциям в послеоперационном периоде. Неглубокий послеоперационный инфильтрат может проявляться как пальпируемое уплотнение, покраснение и нагноение кожи.
Постинъекционный инфильтрат — осложнение после подкожных или внутримышечных инъекций, спровоцированное нарушением правил асептики и медицинской техники проведения уколов. Проявляется болью, покраснением кожи, повышенной температурой.
Аппендикулярный инфильтрат — воспаление, вызванное сращением аппендикса со слепой, тонкой кишкой или сальником. Наблюдается при аппендиците на 2-4 день заболевания. Вызывает острую боль, повышение температуры тела, нагноение.
Инфильтрат – Справочник заболеваний | МЦОЗ
Инфильтрат — это скопление в тканях организма клеточных элементов, несвойственных для этой области, а также крови и лимфы. Его формирование сопровождается увеличением ткани в объеме, она уплотняется, меняет цвет, в очаге ощущается болезненность.
Лечение и прогноз этого состояния зависят от вида и причины его возникновения:
- Воспалительный инфильтрат.
- Причиной его развития становятся травмы и распространение инфекции. Инфильтраты бывают внутримышечными, подкожными, также они образуются в грудной и брюшной полости.
- Воспалительный инфильтрат представляет собой выпот клеток крови в ткани. При присоединении инфекции он становится гнойным.
 Помимо нагноения с образованием флегмоны и абсцесса инфильтрат может рассасываться, склерозироваться или заживать с образованием рубца.
Помимо нагноения с образованием флегмоны и абсцесса инфильтрат может рассасываться, склерозироваться или заживать с образованием рубца. - Опухолевый инфильтрат.
- Развивается при инвазивном росте новообразования, когда клетки опухоли прорастают в здоровые ткани, постепенно разрушая ее.
В медицине выделяется еще несколько разновидностей этого состояния.
Легочный
Представляет собой скопление различных клеток в легочной ткани. При этом ткань уплотняется, увеличивается в объеме, а работа органов дыхания затрудняется. Причина образования инфильтрата легкого — проникновение инфекции и паразитов (аскаридоз), развитие опухоли, аллергический процесс.
Для определения патологии решающую роль играет рентгенологическое обследование. Также назначаются анализы крови для определения природы болезни и возможных возбудителей.
Лечение зависит от причины патологии. Терапию назначает врач-пульмонолог.
Послеооперационный
Инфильтрат после операции — это осложнение, возникшее в результате хирургического вмешательства. Причина развития патологии — инфицирование и травматизация тканей.
Причина развития патологии — инфицирование и травматизация тканей.
Также возникновению инфильтратов способствует нарушение кровообращения в области вмешательства и сниженная сопротивляемость инфекциям в послеоперационном периоде.
Патология развивается постепенно. Она обнаруживается на первой или второй неделе после операции. У человека поднимается температура, появляются боли в области брюшной полости, возникает задержка стула. В области вмешательства врач определяет болезненное уплотнение.
Инфильтрат опасен остановкой затягивания послеоперационной раны и ее нагноением, поэтому сразу при его обнаружении хирург назначает антибиотикотерапию.
Постинъекционный
Патология развивается на месте подкожных или внутримышечных уколов. Чаще всего инфильтрат возникает после инъекций в ягодичную мышцу: появляется болезненность, при пальпации обнаруживается уплотнение. Кожа краснеет, температура поднимается до субфебрильных цифр.
Причиной развития становится нарушение правил постановки уколов (тупые иглы, быстрое введение препарата, частые инъекции в одну и ту же область, несоблюдение правил асептики).
Для лечения инфильтрата используются местные средства (йодная сетка), методы физиотерапии (электрофорез), УВЧ и антибиотикотерапия.
Аппендикулярный инфильтрат
Это осложнение острого аппендицита, которое проявляется в виде спаянных между собой тканей аппендикса с органами, расположенными поблизости (слепая кишка, тонкая кишка, сальник).
Образование формируется на 2–5 день от начала болезни. После формирования инфильтрата острую боль в правой подвздошной области сменяет тупая и ноющая. В крови также определяется воспаление (повышенное СОЭ, лейкоцитоз). Температура поднимается до субфебрильных цифр. Со временем уплотнение может нагноиться или рассосаться. Образование лечится консервативным путем: врач назначает антибиотики, физиотерапевтические процедуры. Через 2 месяца проводится плановая аппендэктомия.
К какому врачу обращаться при воспалительном инфильтрате
Инфекционисты Москвы — отзывы
Доктор неплохой.
Юлия
Доктор молодая, но достаточно опытная, вежливая и очень внимательная к проблеме. Она обо всем меня подробно расспросила , всё подсказала и очень сильно помогла.
Евгения
Все было хорошо. Мне все понравилось. Ирина Викторовна хороший и грамотный врач.
Мне все понравилось. Ирина Викторовна хороший и грамотный врач.Ольга
Компетентный доктор. Он полностью осмотрел пациента, ознакомился со всеми материалами дела, произвел полную консультацию, дал рекомендации и выдал необходимую нам справку.
Александра
Доктор общительный и располагает к себе.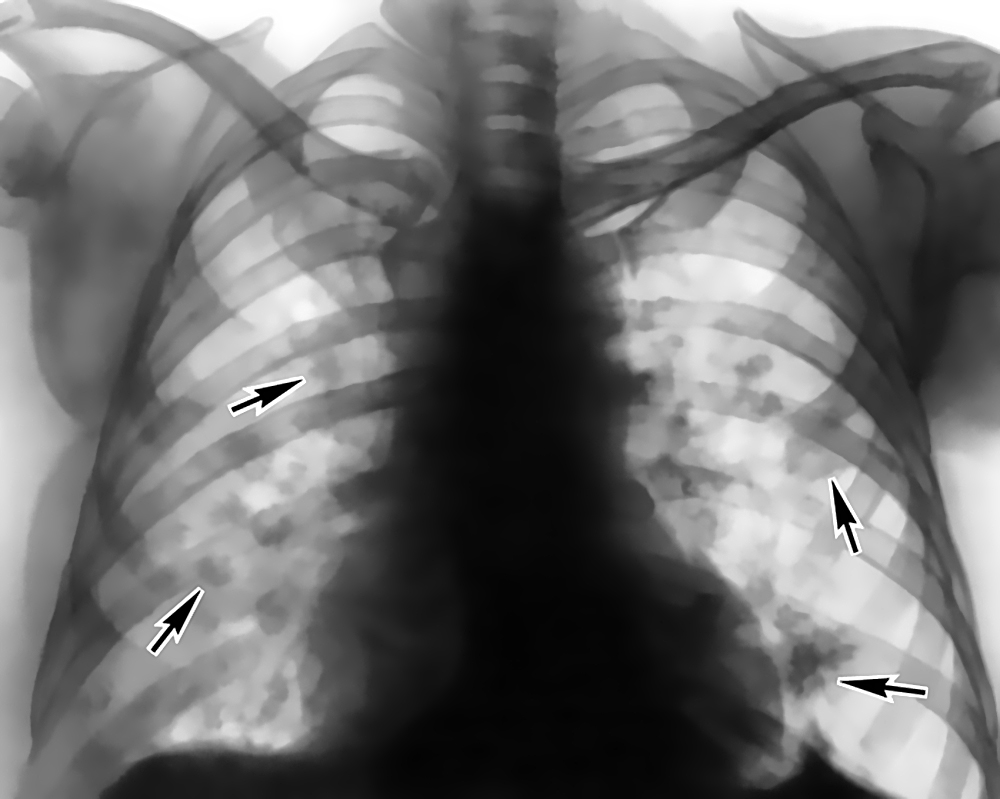 Игорь Иванович всё доходчиво мне объяснил, собрал анамнез, осмотрел, просмотрела результаты анализов и назначил лечение.
Игорь Иванович всё доходчиво мне объяснил, собрал анамнез, осмотрел, просмотрела результаты анализов и назначил лечение.
Елена
Всё в порядке. Профессиональный врач. Мне понравилась, я к ней ещё приду. По-моему, этот врач очень внимательная и тактичная не только ко мне, потому что передо мной была пациентка, я слышала, как они разговаривали, она очень внимательно слушает и отвечает на все вопросы. Хороший врач.
Марина
Все хорошо, все вовремя, все понравилось. Доктор внимательная добрая, буду проходить у нее лечение.
Доктор внимательная добрая, буду проходить у нее лечение.
Марина
Нашла врача в интернете, по отзывам. Все отлично прошло. Мне все объяснили толково, так что ничего плохого не могу сказать. Жалоб никаких нет. И как человек она тоже очень хороший. Доктор назначила анализ, я сдала кровь. Сам прием длился минут двадцать – тридцать, недолго. Профессиональные качества отличные – мало таких. Мы ходили по больницам, и то, что доктора объясняют, ничего было непонятно. Здесь я все поняла, что мне надо будет сделать.
Наталия
Грамотная, корректная, вежливая, корректная, толковая, доброжелательная, открытая и профессиональная. Она все подробно, детально мне объяснила и рассказала о причине болезни и что дальше делать.
Она все подробно, детально мне объяснила и рассказала о причине болезни и что дальше делать.
Ольга
Внимательный, приятный доктор. Мне все понравилось. Прием прошел хорошо, длился около часа. Светлана Сергеевна выслушала мои жалобы, провела осмотр и назначила необходимое лечение. Я осталась довольна.
Нина
Показать 10 отзывов из 3014Клиники Ташкента, Стоматология, Акушерство, Аллергология, Андрология, Анестезиология, Венерология
Воспалительный инфильтрат
Воспалительный инфильтрат
Что такое Воспалительный инфильтрат
Что провоцирует / Причины Воспалительного инфильтрата
Симптомы Воспалительного инфильтрата
Диагностика Воспалительного инфильтрата
Лечение Воспалительного инфильтрата
К каким докторам следует обращаться если у Вас Воспалительный инфильтрат
Что такое Воспалительный инфильтрат —
Для обозначения подобных форм воспалительных заболеваний многие авторы пользуются противоречивыми по значению терминами «начинающаяся флегмона», «флегмона в стадии инфильтрации» или вообще опускают описание указанных форм заболевания. В то же время отмечается, что формы одонтогеннои инфекции с признаками серозного воспаления околочелюстных мягких тканей встречаются часто и в большинстве случаев хорошо поддаются лечению.
В то же время отмечается, что формы одонтогеннои инфекции с признаками серозного воспаления околочелюстных мягких тканей встречаются часто и в большинстве случаев хорошо поддаются лечению.
При своевременно начатой рациональной терапии удается предупредить развитие флегмон и абсцессов. И это обосновано с биологических позиций. Подавляющее большинство воспалительных процессов должно заканчиваться и подвергаться инволюции на стадии припухлости или воспалительного инфильтрата. Вариант с дальнейшим их развитием и образованием абсцессов, флегмон — это катастрофа, гибель тканей, т.е. части организма, а при распространении гнойного процесса на несколько областей, сепсисе — нередко и смерть. Поэтому, на наш взгляд, воспалительный инфильтрат является самой частой, самой «целесообразной» и биологически обоснованной формой воспаления. По сути, мы часто видим воспалительные инфильтраты в околочелюстных тканях, особенно у детей, при пульпитах, периодонтитах, расценивая их как реактивные проявления этих процессов. Вариантом воспалительного инфильтрата являются периаденит, серозный периостит. Самым существенным для врача в оценке и классификации этих процессов (постановке диагноза) являются распознавание негнойной стадии воспаления и соответствующая тактика лечения.
Вариантом воспалительного инфильтрата являются периаденит, серозный периостит. Самым существенным для врача в оценке и классификации этих процессов (постановке диагноза) являются распознавание негнойной стадии воспаления и соответствующая тактика лечения.
К каким докторам следует обращаться если у Вас Воспалительный инфильтрат:
Инфекционист
Жировая инфильтрация печени: симптомы, лечение, причины
Жировая инфильтрация печени (стеатоз, жировой гепатоз, жировая дистрофия печени) – это состояние, при котором в печеночных клетках в избытке накапливаются триглицериды. Широко известна как неалкогольная жировая болезнь печени, или НАЖБП. При присоединении воспалительного процесса развивается стеатогепатит, который в дальнейшем может привести к развитию фиброза – состоянию, приводящему в своем исходе к нарушению функции печени, так как ткань печени замещается соединительной тканью.5
Факторы, повышающие риск развития и прогрессирования неалкогольной жировой болезни печени
1,5Диагностика жировой инфильтрации печени требует исключения алкогольной природы болезни, которая имеет место при приеме более 30 г этанола в неделю для мужчин и 20 г этанола в неделю для женщин. С данной целью применяются специализированные опросники (AUDIT, CAGE и др.). Также может помочь беседа с самим пациентом и/или его родственниками.8 Неалкогольная жировая болезнь печени – диагноз исключения. Он устанавливается только после того, как врач удостоверился в том, что пациент не принимает алкоголь в токсических дозах, а также после исключения других причин развития стеатоза (например, хронический гепатит В, С и другие заболевания). По статистике, распространенность НАЖБП среди взрослого населения в России составляет 37%7.
С данной целью применяются специализированные опросники (AUDIT, CAGE и др.). Также может помочь беседа с самим пациентом и/или его родственниками.8 Неалкогольная жировая болезнь печени – диагноз исключения. Он устанавливается только после того, как врач удостоверился в том, что пациент не принимает алкоголь в токсических дозах, а также после исключения других причин развития стеатоза (например, хронический гепатит В, С и другие заболевания). По статистике, распространенность НАЖБП среди взрослого населения в России составляет 37%7.
Среди факторов, повышающих риск развития стеатоза печени, выделяют:
- низкую физическую активность, малоподвижный образ жизни, абдоминальное ожирение (стеатоз при ожирении обнаруживается в 80-94% случаев)1 или избыточную массу тела;
- обменные нарушения: дислипидемию, метаболический синдром, сахарный диабет 2-го типа;
- голод или значительную потерю веса за короткое время1;
- применение некоторых лекарственных препаратов, особенно в течение длительного времени;
- наследственные заболевания, вследствие которых нарушаются функции печени (например, болезнь Вильсона — Коновалова).

Стадии развития НАЖБП8,9
Стеатоз В печеночных клетках отмечается накопление жировых капель.
Неалкогольный стеатогепатит В тканях печени отмечаются воспалительные изменения.
Фиброз Клетки печени замещаются соединительной тканью.
Цирроз Терминальная стадия фиброза, при которой нарушается функция печени.
Развитие рака (гепатоцеллюлярной карциномы) на фоне цирроза Вероятность развития данной патологии у лиц с жировым гепатозом значительно выше, чем у лиц без жирового гепатоза (в крупном исследовании 2018 года риск оказался в 7,62 раза выше).6,11
Симптомы жировой инфильтрации
5Чаще всего жировой гепатоз печени протекает бессимптомно, что значительно затрудняет диагностику данного состояния. Из неспецифических симптомов пациенты со стеатозом могут отмечать общую слабость, повышенную утомляемость при выполнении обычной работы, нарушение аппетита, тошноту, а также дискомфорт и ощущение тяжести в области правого подреберья. Значительные нарушения функции печени отмечаются при прогрессировании болезни до стадии цирроза: лабораторные изменения — снижается концентрация сывороточного альбумина, увеличивается протромбиновое время, растет уровень билирубина, развивается тромбоцитопения), клинические — «печеночные знаки», асцит, спленомегалия.8,9
Значительные нарушения функции печени отмечаются при прогрессировании болезни до стадии цирроза: лабораторные изменения — снижается концентрация сывороточного альбумина, увеличивается протромбиновое время, растет уровень билирубина, развивается тромбоцитопения), клинические — «печеночные знаки», асцит, спленомегалия.8,9
Диагностика стеатоза
На стадии стеатоза НАЖБП нередко становится случайной находкой при проведении ультразвукового исследования органов брюшной полости по поводу других заболеваний. При выявлении стеатоза врач также может назначить лабораторные исследования, которые включают клинические и биохимические анализы крови.
Показатели биохимических тестов крови на стадии стеатогепатита5
- Повышение активности АЛТ и АСТ (печеночных трансаминаз) не более чем в 4-5 раз.1
- Повышение активности ЩФ (щелочной фосфатазы) и ГГТП (гаммаглутамилтранспептидазы).
При жировой инфильтрации печени также может отмечаться 5:
- увеличение уровня холестерина и его фракций в сыворотке крови, в том числе триглицеридов.

Самый простой, безопасный, недорогой инструментальный метод диагностики жировой дистрофиии – ультразвуковое исследование. Точный количественный анализ жирового состава органа в динамике значительно эффективнее оценивается при помощи МРТ, однако в силу высокой стоимости этот диагностический метод применяется значительно реже. На УЗИ признаками гепатоза считаются диффузные изменения печени, которые проявляются в виде повышенной эхогенности («белая» печень), изменения сосудистого рисунка, затухания дистального эхо-сигнала.5
Также в диагностике стеатоза печени возможно применение неинвазивных диагностических тестов, которые позволяют оценить степень воспалительных и рубцовых изменений (фиброза) в печеночной ткани1. К ним относятся ФиброТест, СтеатоТест и НэшТест.5
«Золотым стандартом» для диагностики болезней печени считается биопсия (взятие образца ткани органа и исследование под микроскопом).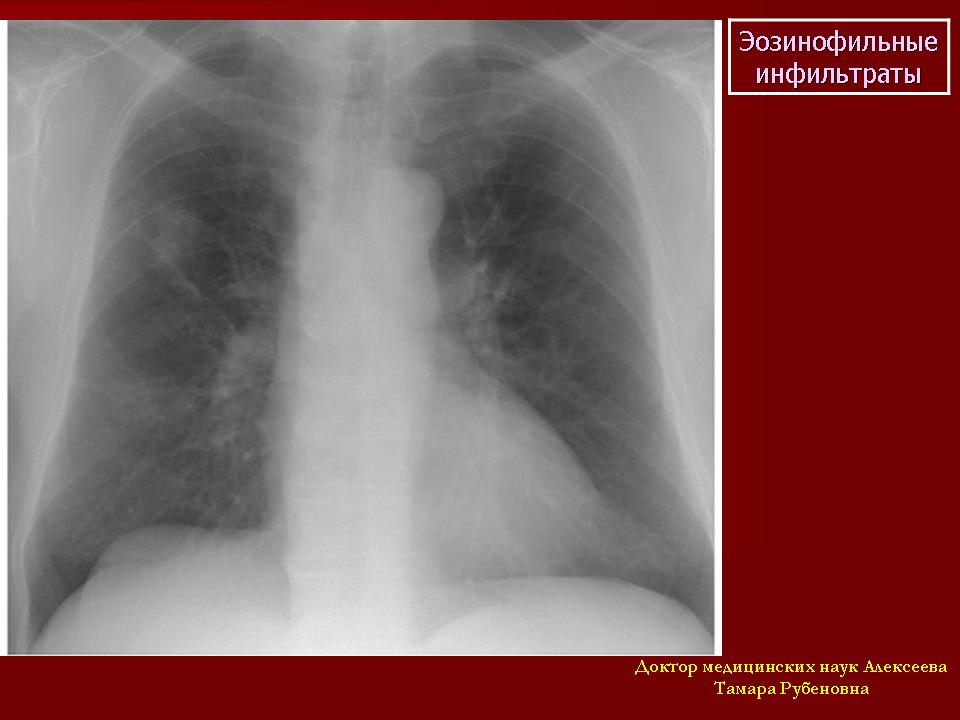 Этот метод диагностики высоко информативен, но применяется редко в связи со сложностью выполнения и рисками при его проведении.5
Этот метод диагностики высоко информативен, но применяется редко в связи со сложностью выполнения и рисками при его проведении.5
Лечение стеатоза
В лечении стеатоза могут применяться немедикаментозные и медикаментозные методы. К первым относятся повышение уровня физической активности, изменение питания и образа жизни в целом и т.д. Лекарственная терапия жировой инфильтрации печени может включать применение эссенциальных фосфолипидов 1,8. Они помогают защищать печеночные клетки (гепатоциты), способствуют нормализации жирового обмена и восстановлению мембран поврежденных клеток.10
Дата публикации материала: 20 октября 2021 года
MAT-RU-2003445-1.00-11/2020
Другие статьи
Основные симптомы жирового гепатоза печени. Клиническая картина на разных стадиях заболевания. Подробно о признаках, которые помогут вовремя распознать жировой гепатоз.
Состояние гепатоза является полностью обратимым. То есть вернуть здоровье на этой стадии возможно, но для этого придется приложить достаточно усилий и изменить образ жизни
Как правильно питаться при жировом гепатозе, почему питание является сильным аргументом в борьбе с этой болезнью, как правильная еда способна улучшить состояние печени и многое другое – в этом материале.
Диета при жировом гепатозе может быть полноценным лечебным методом, с помощью которого вполне реально восстановить печень на начальных этапах заболевания
Читать все статьиПройдите тест
Жировой гепатоз важно диагностировать как можно раньше, чтобы он не повлиял на работу других органов. Наш тест позволит Вам больше узнать о факторах риска этого заболевания.
Разновидности инфильтратов: воспалительный, лимфоидный, постинъекционный
Инфильтрат – что это такое? Медики выделяют несколько его видов – воспалительный, лимфоидный, постинъекционный и другие. Причины возникновения инфильтрата разные, но все его виды характеризуются наличием в ткани (или органе) несвойственных клеточных элементов, ее повышенной плотностью, увеличенным объемом.
Постинъекционный инфильтрат
Этот вид патологических изменений появляется после инъекций в результате проникновения лекарственного средства в ткани. Причин, по которым возникает постинъекционный инфильтрат, существует несколько:
1. Не были соблюдены правила антисептической обработки.
2. Короткая или тупая игла шприца.
3. Быстрое введение лекарственного средства.
4. Место инъекции выбрано неверно.
5. Многократное введение препарата в одно и то же место.
Появление постинъекционного инфильтрата зависит и от индивидуальных особенностей организма человека. У одних людей он возникает крайне редко, а у других пациентов — практически после каждой инъекции.
У одних людей он возникает крайне редко, а у других пациентов — практически после каждой инъекции.
Лечение постинъекционного инфильтрата
В инфильтрированной ткани инфекции нет, но опасностью этой патологии после укола является то, что возможен риск возникновения абсцесса. В этом случае лечение может проходить только под наблюдением хирурга.
Если же не возникает осложнений, то инфильтрат после инъекций лечат физиотерапевтическими методами. Рекомендуется также на место уплотнения ткани наносить йодную сетку несколько раз в день, использовать мазь Вишневского.
Народная медицина тоже предлагает несколько эффективных методов избавления от «шишек», появившихся после инъекций. Мед, лист лопуха или капусты, алоэ, клюква, творог, рис могут оказать лечебное действие при возникновении подобной проблемы. Например, листья лопуха или капусты нужно брать для лечения в свежем виде, прикладывая их на продолжительное время к больному месту. Предварительно «шишку» можно смазать медом. Компресс из творога также хорошо помогает избавиться от застарелых «шишек».
Компресс из творога также хорошо помогает избавиться от застарелых «шишек».
Как бы хорош ни был тот или иной метод лечения указанной проблемы, решающее слово должно принадлежать врачу, так как именно он определит, чем лечить, и нужно ли это делать.
Воспалительный инфильтрат
Эта группа патологий разделяется на несколько видов. Воспалительный инфильтрат – что это такое? Все объясняет медицинская энциклопедия, где говорится о путях возникновения очага воспаления и указываются причины появления патологических реакций тканей.
Медицина выделяет большое количество разновидностей инфильтратов рассматриваемой подгруппы. Их наличие может указывать на проблемы с иммунной системой, заболевания врожденного характера, наличие острого воспаления, хронического инфекционного заболевания, аллергических реакций в организме.
Наиболее часто встречающийся вид этого патологического процесса – воспалительный инфильтрат. Что это такое, помогает понять описание характерных признаков данного явления. Итак, на что стоит обратить внимание? Уплотнение тканей в зоне воспаления. При надавливании возникают болезненные ощущения. При более сильном нажатии на теле остается ямка, которая выравнивается медленно, так как вытесненные клетки инфильтрата возвращаются на прежнее место лишь через определенный промежуток времени.
Итак, на что стоит обратить внимание? Уплотнение тканей в зоне воспаления. При надавливании возникают болезненные ощущения. При более сильном нажатии на теле остается ямка, которая выравнивается медленно, так как вытесненные клетки инфильтрата возвращаются на прежнее место лишь через определенный промежуток времени.
Лимфоидный инфильтрат
Одной из разновидностей патологии тканей является лимфоидный инфильтрат. Что это такое, позволяет понять Большой медицинский словарь. В нем говорится, что такая патология встречается при некоторых хронических инфекционных заболеваниях. Инфильтрат содержит лимфоциты. Они могут скапливаться в разных тканях организма.
Наличие лимфоидной инфильтрации свидетельствует о сбое в работе иммунной системы.
Постоперационный инфильтрат
По какой причине может образоваться послеоперационный инфильтрат? Что это такое? Нужно ли его лечить? Как это делать? Указанные вопросы волнуют людей, которым пришлось столкнуться с указанной проблемой.
Развитие послеоперационного инфильтрата происходит постепенно. Обычно его обнаружение происходит на 4-6 или даже 10-15 день после хирургического вмешательства. У больного повышается температура тела, появляются ноющие боли в области брюшной полости, задержка стула. Определяется наличие болезненного уплотнения.
В отдельных случаях бывает трудно определить, где находится инфильтрат – в брюшной полости или в ее толще. Для этого врач использует специальные методы диагностики.
Причины возникновения инфильтрата после операций не всегда удается точно определить, но его терапия в большинстве случаев заканчивается благополучно. Антибиотики и различные виды физиолечения дают положительные результаты.
Очень часто возникает инфильтрат послеоперационного рубца. Иногда он может появиться через несколько лет после проведения хирургической процедуры. Одной из причин его возникновения является используемый шовный материал. Возможно, инфильтрат рассосется самостоятельно. Хотя такое случается редко. Чаще всего явление осложняется абсцессом, который необходимо вскрывать хирургу.
Чаще всего явление осложняется абсцессом, который необходимо вскрывать хирургу.
Инфильтрат в легких
Это опасная патология, требующая незамедлительного лечения. С помощью данных рентгенологических исследований и биопсии врачи могут обнаружить у пациента инфильтрат легкого. Что это такое? Легочную инфильтрацию нужно отличать от отека легкого. При такой патологии у больного происходит проникновение и скопление жидкостей, химических веществ, клеточных элементов в тканях внутреннего органа.
Инфильтрация легкого чаще всего имеет воспалительное происхождение. Она может осложняться процессами нагноения, что приводит к потере функции органа.
Умеренное увеличение легкого, уплотнение его ткани – характерные признаки инфильтрации. Распознать их помогает рентгенологическое обследование, при котором видны затемнения тканей внутреннего органа. Что это дает? По характеру затемнения врач может определить вид рассматриваемой патологии и степень заболевания.
Опухолевый инфильтрат
К наиболее часто встречающимся патологиям относится и опухолевый инфильтрат. Что это такое? Его чаще всего составляют атипичные клетки опухоли разной природы (рака, саркомы). Пораженные ткани меняют цвет, становятся плотными, иногда болезненными. Проявляется в опухолевом росте.
Что это такое? Его чаще всего составляют атипичные клетки опухоли разной природы (рака, саркомы). Пораженные ткани меняют цвет, становятся плотными, иногда болезненными. Проявляется в опухолевом росте.
Причины появления
Вероятность возникновения инфильтрата в равной степени присутствует у людей любого возраста.
Результаты исследования показали, что причиной заболевания могут стать различного рода травмы, недуги инфекционного характера. Они могут передаваться контактным путем, иметь лимфогенный тип распространения.
В тканях околочелюстной области очень часто развивается инфильтрат. Что это такое? Как его отличить от других заболеваний? Оценить состояние больного и дать точный ответ на поставленные вопросы может только опытный врач. Возбудителями воспаления являются стафилококки, стрептококки и другие представители микрофлоры ротовой полости.
Осложненное состояние острого аппендицита тоже может вызвать развитие инфильтрата. Он возникает при несвоевременном хирургическом вмешательстве.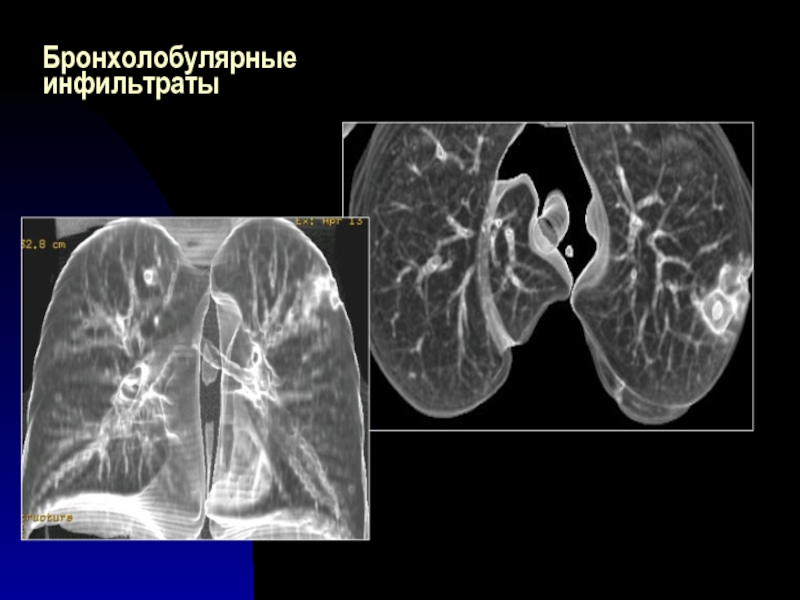
Симптомы инфильтрата
При развитии заболевания у пациента может наблюдаться незначительно повышенная температура. Она держится на определенной отметке несколько дней. Иногда этот показатель остается нормальным. Распространение инфильтрата происходит на одну или несколько частей тела. Это выражается в припухлости и уплотнении тканей с ясно выделенным контуром. Поражению подвержены все ткани одновременно – слизистая, кожа, подкожно-жировая и мышечная оболочки.
Инфильтрат, который развивается на фоне осложнения аппендицита, характеризуется устойчивой болью в нижней части живота, повышением температуры до 39 градусов, ознобом. В этом случае выздоровление пациента возможно лишь при своевременном хирургическом вмешательстве. Наличие данного вида инфильтрата устанавливается при осмотре врачом (не требует специальных диагностических методов).
В других же случаях только дифференциальный подход позволяет точно установить диагноз и назначить нужное лечение. Иногда для установления диагноза во внимание принимаются данные результатов пункции из места воспаления.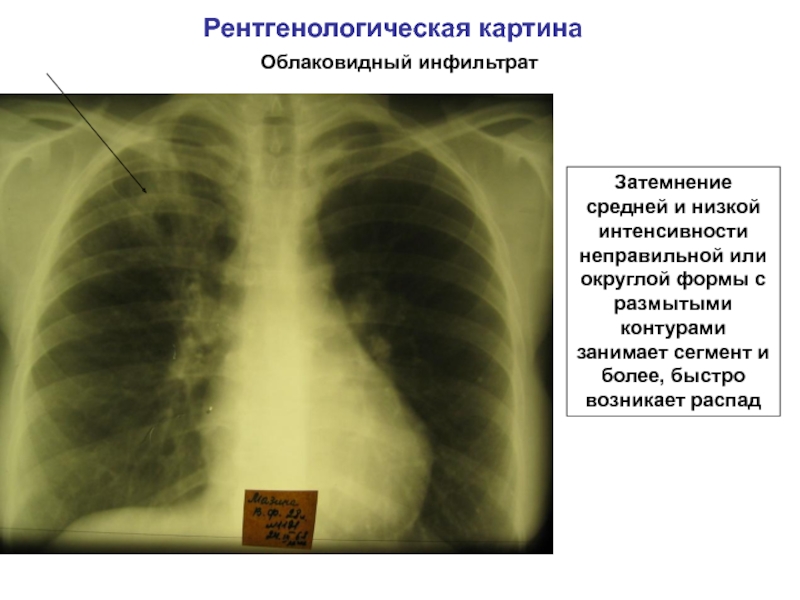
Специалистами проводится исследование материалов, взятых из воспаленной области. Установлена разная природа клеток, составляющих инфильтрат. Именно это обстоятельство позволяет медикам классифицировать заболевание. Как правило, в составе инфильтрата обнаруживается большое скопление дрожжевых и мицелиальных грибов. Это говорит о наличии такого состояния, как дисбактериоз.
Основной целью лечения инфильтрата является ликвидация воспалительных очагов. Это достигается консервативными методами лечения, к которым относится физиотерапия. Пациент не должен заниматься самолечением и затягивать с визитом к специалисту.
Благодаря физиотерапевтическому лечению добиваются рассасывания инфильтрата путем увеличения кровотока. В это время происходит ликвидация явлений застоя. Также происходит уменьшение отека, снятие болевых ощущений. Чаще всего назначается электрофорез антибиотиков, кальция.
Физиолечение противопоказано, если присутствуют гнойные формы заболевания. Интенсивное воздействие на пораженный участок лишь спровоцирует быстрое развитие инфильтрата и дальнейшее распространение очага.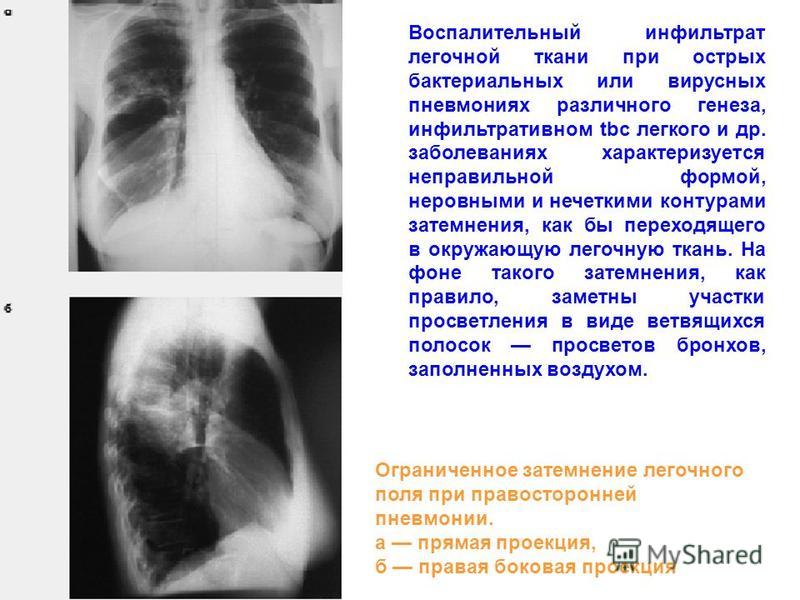
Воспалительная инфильтрация в гинекологии. Инфильтрат
В этой статье:
Шрам является конечным результатом развития соединительных тканей на месте раны. Если после операции проведена своевременная обработка раны и осуществлялся надлежащий уход за ней, то оставшиеся послеоперационные рубцы будут иметь ровные края и светлый цвет.
Однако если в процессе заживления раны возникло инфекционное заболевание, воспаление или проникновение инородного тела, появляются осложнения, влекущие за собой образование деформированного шрама. Существует несколько видов послеоперационных осложнений, каждый из которых приносит много неприятностей и требует безотлагательного лечения.
Гранулема
В результате ответной реакции организма на инфекцию, воспаление или постороннее тело может возникнуть гранулема послеоперационного рубца, то есть образование грануляций в тканях.
Как правило, причиной гранулемы является шовный материал, который не рассосался организмом. Гранулема может быть результатом реакции эпидермиса на тальк и крахмал от медицинских перчаток в случае несоблюдения асептических норм и проникновения веществ в рану.
Гранулема может быть результатом реакции эпидермиса на тальк и крахмал от медицинских перчаток в случае несоблюдения асептических норм и проникновения веществ в рану.
Лечение
Для лечения выполняется иссечение рубцовой ткани с последующим удалением гранулем, расположенных в ней. Также в ходе процедуры удаляется шовный материал, послуживший причиной, по которой появилась гранулема. Чтобы предотвратить появления этого неприятного образования используют саморассасывающийся гипоаллергенный шовный материал, а также строго соблюдаются все меры асептики. В первые несколько месяцев необходимо следить за тем, чтобы рана была сухой и чистой. Начиная с 3 месяца можно начинать использовать средства для рассасывания рубца: крем Контрактубекс, Медерма, но только после консультации с врачом.
Подобное осложнение рубцов образуется в ткани из кровоточащих сосудов. Основной причиной возникновения гематомы является высокое давление непосредственно после операции, либо болезни, приводящие к нарушению свертываемости крови.
Для гематомы характерны: местная отечность, болезненные ощущения, напряженность, покраснение или посинение кожного покрова. Зачастую гематома проходит самостоятельно, не оставляя никаких следов, но в некоторых случаях требуется принятие некоторых мер.
Лечение
Для удаления небольших гематом от операции используют пункцию (извлечение избыточной жидкости через иглу, вводимую непосредственно в рубец), во время которой игла вводится через шрам. Однако для избавления от больших нарастающих рубцов требуется повторное оперативное вмешательство, в ходе которого необходимо выявить источник кровотечения и остановить его. Кроме того облегчить удаление послеоперационных рубцов и ускорить рассасывание гематомы поможет крем Арника (Neogalen), который можно приобрести после консультации лечащего врача.
Эндометриоз
По сути эндометриоз послеоперационного рубца представляет собой разросшуюся ткань в различных органах. Различают два вида эндометриоза: половой (генитальный) и вне половой (экстрагенитальный).
Причинами эндометриоза могут стать дисбаланс половых органов, аборты, выскабливания полости матки, кесарево сечение и другие оперативные вмешательства.
Лечение
Лечение эндометриоза от операции осуществляется с помощью гормонального, комбинированного или хирургического метода. Наибольшим спросом пользуется комбинированный способ, при котором сочетают прием гормонов и хирургическое вмешательство.
У женщин, планирующих рождение детей в будущем удаление послеоперационных шрамов гормонами необходимо выполнять курсами, делая перерывы между ними, достаточные для овуляции и наступления последующей беременности.
Инфильтрат
Большое скопление жидкости или гноя вокруг раны, отечность и воспаление – это и есть инфильтрат рубца, который сопровождается болевыми ощущениями. Инфильтрат опасен тем, что воспаление и отечность приводит к нарушению кровообращения в области раны. Из-за этого процесс заживления раны протекает очень слабо, либо останавливается совсем. В дальнейшем это становится причиной отмирания тканей и нагноения.
В дальнейшем это становится причиной отмирания тканей и нагноения.
Симптомы, характеризующие инфильтрат послеоперационного шрама: ноющая боль, высокая температура, опухоль.
Лечение
Для лечения послеоперационного инфильтрата используются консервативные методы, которые заключаются в антибактериальной терапии, физиотерапии и двусторонней новокаиновой блокаде по Вишневскому. Если в инфильтрате нет посторонних тел, то его полное рассасывание произойдет через 10-12 дней.
Если инфильтрат не удается убрать на протяжении длительного времени, требуется вскрытие гнойников через послеоперационный шрам. Далее из раны удаляют гной с помощью ватного тампона или двухпросветной трубки.
Нагноение
В большинстве случаев нагноение раны возникает в результате запущенной гематомы или инфильтрата, либо при наличии инфекционного заболевания. Нагноение сопровождается лихорадкой, ознобом, головными болями, болезненностью и опухолью. Зачастую нагноение образуется на 5 сутки после операции.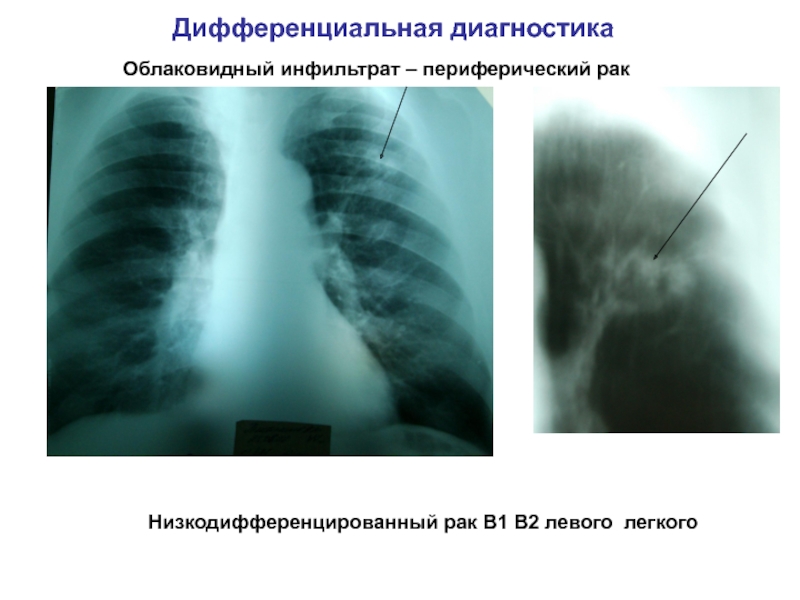
Лечение
При лечении необходимо снять швы со шрама и раскрыть карманы гнойника. Затем рану тщательно очищают от отмерших тканей, промывают и дренируют. Если ткань полностью отмерла и имеет серый цвет, то делают иссечение всех окружающих тканей. В том случае, когда нагноение распространяется на большие участки, необходимо сделать дополнительные разрезы. После удаления за раной требуется тщательный уход и обработка йодом, зеленкой и т.д.
Серома
Серома образовывается в результате появления больших раневых поверхностей, расположенных неплотно относительно друг друга и смещаемых при движении. То есть серома представляет собой аномальное накопление лимфатической жидкости, образуемой в результате травмы лимфатических узлов, кровеносных капилляров и окружающих тканей во время операции.
Не смотря на то, что появлению серомы подвержены в основном мужчины, у женщин также встречается данное осложнение и чем больше масса пациента, тем больше вероятность того, что образуется серома.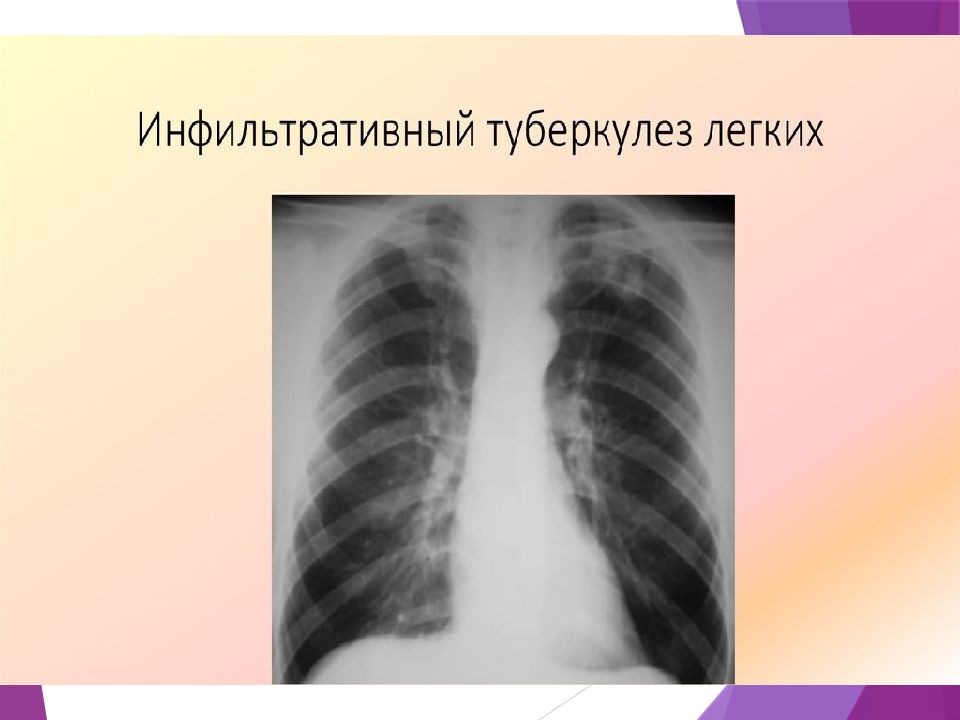 Особенно часто она появляется после липосакции у тучных людей.
Особенно часто она появляется после липосакции у тучных людей.
Лечение
Для лечения такого послеоперационного рубца применяется два способа: наиболее простой способ вылечить шрам – это убрать избыточную серозную жидкость через введенную иглу. После этого на рубец накладывают повязку и ждут появления положительного результата. Могут потребоваться повторные пункции через 3-5 недель.
Если вышеописанное средство не оказывает положительного влияния на лечение послеоперационных рубцов, врач назначает дренирование раны, в результате которого происходит накопление грануляций. После этого на рубец накладывают повторные швы и таким образом избавляют пациента от осложнения.
После заживления раны можно начинать принимать меры, помогающие убрать рубец, используя для этого крем, мазь, гели или силиконовые пластинки. Средство выбирается исходя из размера, характера и возраста рубца, но в любом случае лечебный процесс должен проходить под наблюдением врача и выполняться в соответствии с его рекомендациями. Лишь в этом случае можно получить хороший результат, а точнее красивую кожу без наличия шрамов.
Лишь в этом случае можно получить хороший результат, а точнее красивую кожу без наличия шрамов.
Статьи по теме: [скрыть]
Что такое инфильтрат?
Инфильтрат — это уплотнение, образовавшееся в тканевой области либо органе (печени, мышце, подкожной клетчатке, легком), возникновение которого обусловлено скоплением элементов клеток, крови, лимфы. Различают несколько форм инфильтрата. Воспалительная форма образуется вследствие стремительного размножения клеток ткани и сопровождается появлением значительного количества лейкоцитов и лимфоцитов, крови и лимфы, которые выпотевают из сосудов кровеносного типа.
Опухолевый инфильтрат составляют клетки, характерные для разных видов опухолей (рак, миома, саркома). Его проявление состоит в инфильтрированном опухолевом росте. При таком образовании происходит изменение объемов ткани, изменение цвета, увеличивается её плотность и болезненность. Хирургическая форма инфильтрата представляет уплотнение, которое возникает в тканях при искусственном насыщении их анестезирующим препаратом, антибиотиком, спиртом и так далее.
Причины возникновения инфильтрата
Причины, по которым возникают воспалительные инфильтраты, составляют группу с многообразными факторами этиологической направленности. Исследования выявили 37 % больных причиной заболевания, у которых служил травматический источник, 23% имели одонтогенную инфекцию, у оставшейся части пациентов воспалительный инфильтрат получил развитие вследствие разнообразных процессов инфекционного характера. Данная форма воспалительного процесса возникает с одинаковой вероятностью в любой возрастной категории.
Инфильтраты воспалительной формы часто наблюдаются в тканях околочелюстного расположения, в частности, у детей при возникновении пульпитов и периодонтитов, которые можно спутать с реактивно проходящими процессами. Заболевания периаденита и серозного периостита, также являются разновидностью воспалительного инфильтрата. Чтоб точно оценить состояние пациента требуется распознать негнойную стадию процесса. Группа одонтогенных воспалений имеет воспалительную природу, касающуюся челюстных костей, тканей прилежащих к челюсти, лимфоузлов регионального расположения.
Возбудителями одонтогенного воспаления считаются агенты, представляющие микрофлору ротовой полости (стафилококки, кандида, стрептококки и другие). Наряду с ними причиной развития негативного процесса является резистентность микроорганизмов, которое определяется специфическими и неспецифическими защитными факторами, реактивностью организма иммунологического характера. Воспалительный инфильтрат проявляется при инфекции контактного вида и при лимфогенном пути её распространения с последующей инфильтрацией ткани.
Причина инфильтрата может крыться в осложненном состоянии острого аппендицита. Это опухоль воспалительного типа, в её центе присутствует отросток червеобразной формы и воспаленного состояния, которое возникает при отсутствии своевременного хирургического лечения. Разновидностью инфильтрата может быть постиньекционного вида. Он представляет воспаление местного типа, которое получает развитие в месте, где провели внутримышечный укол, то есть его причина в неправильной медицинской манипуляции, нарушенных нормах санитарных правил.
Симптомы инфильтрата
Развитие воспалительного инфильтрата занимает несколько дней. Температура больного в этот период может быть нормальной или носить субфебрильный характер (немного повышенная температура, которая не нормализуется долгое время). В районе поражения появляются припухлость и тканевое уплотнение с ясно видимым контуром, область распространения которого распределяется на одну анатомическую область либо несколько. Пальпация пораженного участка может вызывать сильную или слабую боль.
Определить наличие жидкости (флюктуация на предмет гноя, крови) в образовавшейся полости не возможно. Кожный покров очага поражения слегка напряжен, имеет красный цвет или легкую гиперемию. В данной области поражению подвергаются все мягкие ткани – кожа, слизистая, подкожно-жировая и мышечная ткани, несколько фасций с втягиванием в процесс инфильтрата лимфатических узлов. Инфильтраты с травматическим генезом имеют зону локализации в щечной, челюстно-лицевой области и полости рта.
Инфильтрат, в основе которого лежит осложнение аппендицита в острой форме, развивается до 3 суток от начала болезни. Воспалительный процесс формируется внизу живота с правой стороны. Его симптомами являются устойчивая боль ноющего характера, невысокая температура до 37,5°С, есть вероятность обратного развития процесса, при абсцедировании происходит подъем температуры 39°С, которая сопровождается ознобом, формируется гнойник и выздоровление возможно лишь после вмешательства хирурга.
Воспалительный инфильтрат диагностируют с применением дифференциального подхода, где учитываются факторы причины и условий, при которых возникло заболевание, а также фактор его давности. Точность диагноза подтверждается следующими признаками: нормальной либо субфебрильной температурой тела, четкими контурами инфильтрата, резкой болью при проведении пальпации, отсутствием гноя в замкнутой полости воспаленной ткани.
Слабовыраженными отличительными симптомами являются: отсутствие солидной интоксикации, незначительная гиперемия кожи без обнаружения напряженности и лоснящегося эффекта кожных покровов.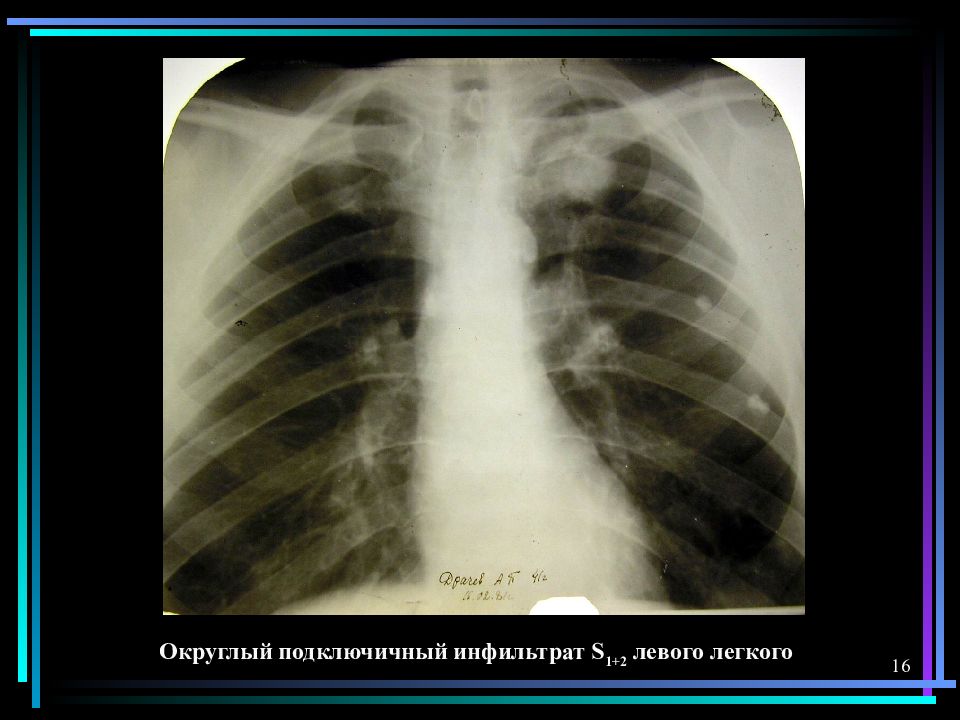 Затрудняют диагностику очаги гнойного типа, локализация которых находится в пространстве, отграниченном группой мышц снаружи. В таких случаях наращивание признаков воспаления предопределяет прогнозирование заболевания. В сомнительных случаях диагноз ставится на основании результатов пункции из очага воспаления.
Затрудняют диагностику очаги гнойного типа, локализация которых находится в пространстве, отграниченном группой мышц снаружи. В таких случаях наращивание признаков воспаления предопределяет прогнозирование заболевания. В сомнительных случаях диагноз ставится на основании результатов пункции из очага воспаления.
Изучая гистологическую структуру материала, полученную из инфильтрата, то есть, проводя морфологический вариант исследования биоптата, можно обнаружить клетки типичные для пролиферативной воспалительной фазы при полном отсутствии либо малом количестве лейкоцитов сегментоядерного нейтрофильного типа. Этот показатель характерен для не гнойных воспалений. В инфильтратах, как правило, обнаруживаются дрожжевые и мицелиальные грибы в больших скоплениях. Это свидетельствует о наличии дисбактериоза.
Аппендикулярный инфильтрат определяется при осмотре врачом. К специальным диагностическим методам, как правило, не обращаются. В случаях подозрения на абсцедирование проводится эхографическое исследование. Этот метод четко показывает структуру инфильтрата и выявляет кистозные образования с четким наличием капсул, содержащих гетерогенную жидкость, что будет показателем накопления гнойного экссудата.
Этот метод четко показывает структуру инфильтрата и выявляет кистозные образования с четким наличием капсул, содержащих гетерогенную жидкость, что будет показателем накопления гнойного экссудата.
Лечение инфильтрата
Воспалительный инфильтрат лечится консервативными методами, которые объединяют терапию противовоспалительного характера и физиотерапевтические средства (облучение лазером, повязки с использованием мази Вишневского и спирта). Нагноение инфильтрата влечет за собой возникновение флегмоны, тогда хирургического лечения не избежать. Физиотерапия выполняет основную цель – санацию инфекционных очагов для ликвидации воспалительных процессов.
Если в инфильтрации отсутствуют гнойные проявления или они имеют малое количественное содержание без яркой флюктуации и общей реакции, физиотерапевтические методы выполняют рассасывание инфильтрата (противовоспалительный метод), уменьшают оттеки (противовоспалительный метод), купируют болевой синдром (анальгетический метод).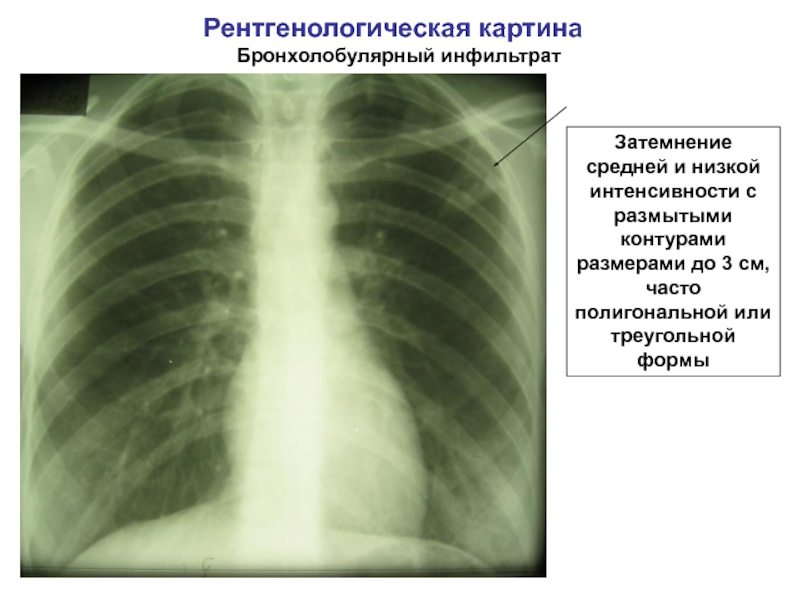 Терапия противовоспалительного характера назначается при плотном инфильтрате без гнойных расплавлений для усиления кровотока в локальной области, ликвидации явлений застоя.
Терапия противовоспалительного характера назначается при плотном инфильтрате без гнойных расплавлений для усиления кровотока в локальной области, ликвидации явлений застоя.
При её применении важна интенсивность воздействия, но при наличии гнойной микрофлоры высокоинтенсивная методика спровоцирует гнойную воспалительную форму. Иные методы с термическим эффектом назначаются при отсутствии провокации с их стороны, лучше на четвертые сутки после УВЧ-терапии или СУФ-облучения. Электрофорез антибиотиков выполняет антибактериальную роль, а для отграничения очага воспаления назначают электрофорез кальция.
Лечить аппендикулярный инфильтрат можно только в стационарных условиях клиники. Оно включает в себя терапию антибактериальными препаратами, соблюдение диеты и ограничение нагрузок физического характера. В течение 14 дней воспалительный процесс рассасывается и происходит выздоровление. В целях профилактики подобных приступов через 90 дней рекомендуется поведение операции, в результате которой червеобразный отросток удаляется.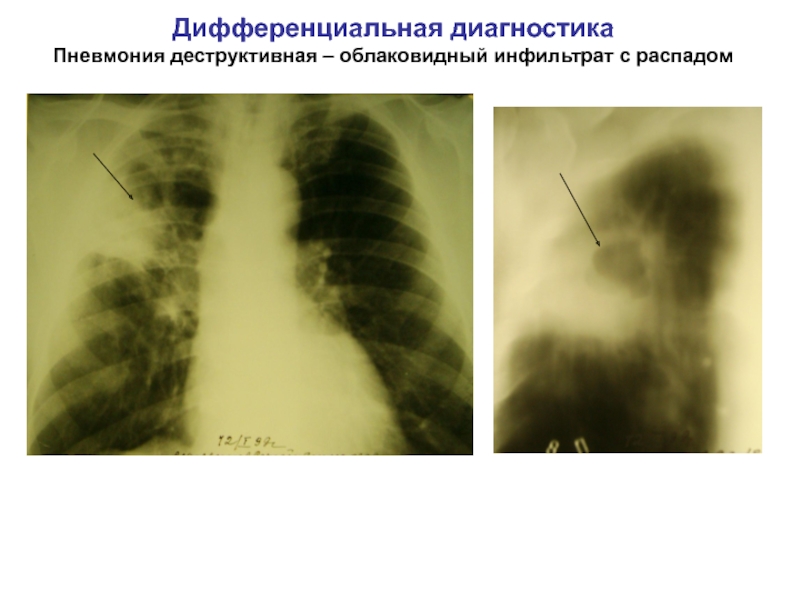
Абсцдирование инфильтрата (образование полости вокруг червеобразного отростка наполненной гноем) требует операции по вскрытию гнойника, червеобразный отросток в этом случае сохраняется. Окончательное выздоровление наступит после удаления червеобразного отростка спустя полгода после того как было произведено вскрытие гнойника.
Что такое инфильтрат? Это локальное скопление в тканях организма клеточных элементов, которые данному организму от природы не свойственны.
Виды инфильтратов
Самые распространенные виды инфильтратов:
- Постинъекционный инфильтрат
- Послеоперационный инфильтрат
- лимфоидный инфильтрат
- аппендикулярный инфильтрат
- легочный инфильтрат
Теперь же, давайте поговорим о каждом виде инфильтрата отдельно:
Постинъекционный инфильтрат
В некоторых случаях, причина возникновения инфильтрата уже понятна из его названия. К примеру постинъекционный инфильтрат возникает после инъекции (укола).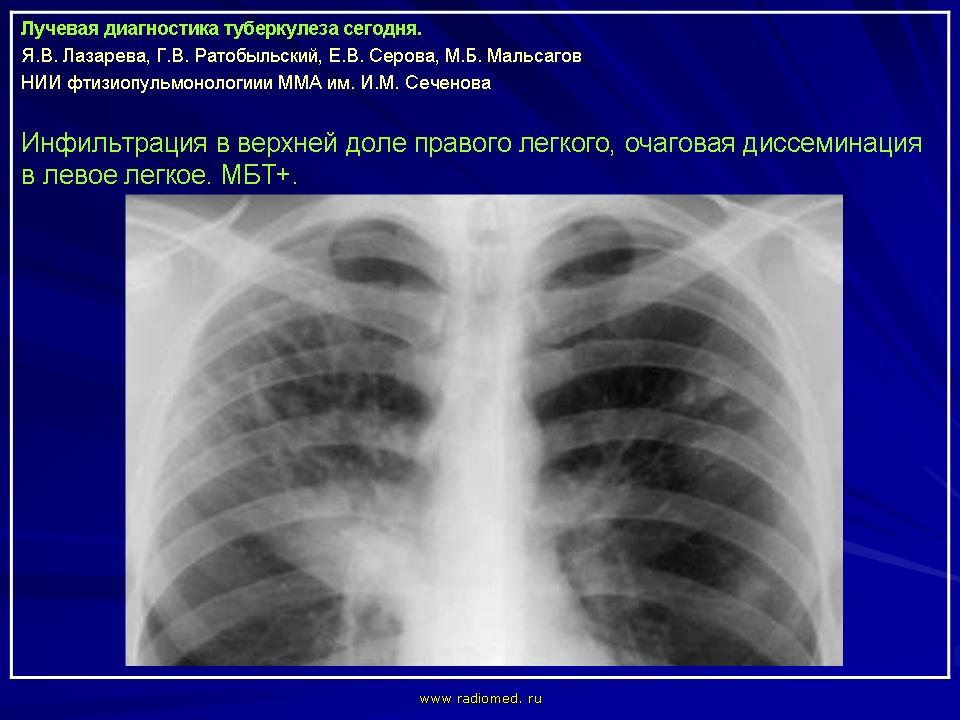 Внешне это выглядит как небольшое покрасневшее уплотнение (шишка) возникающее на месте укола. Если надавить на пораженный участок, возникают довольно болезненные ощущения.
Внешне это выглядит как небольшое покрасневшее уплотнение (шишка) возникающее на месте укола. Если надавить на пораженный участок, возникают довольно болезненные ощущения.
Причины возникновения постинъекционного инфильтрата.
Причинами его возникновения могут быть тупая игла, введение лекарств многократно в одно и то же место, несоблюдения правил асептики, ну или просто выбрано неправильное место для укола. Чаще возникает у людей с ослабленным иммунитетом.
Сам по себе инфильтрат не страшен, поскольку инфекции в нем еще нет, однако его появление — первый звоночек, что что-то пошло не так. Основным и самым опасным осложнением к которому может привести инфильтрат, является абсцесс (нарыв, гнойное воспаление тканей). Пытаться выдавить его, вырезать или удалить абсцесс в домашних условиях крайне не рекомендуется. Лечение абсцесса должно походить только под наблюдением врача хирурга.
Лечение постинъекционного инфильтрата.
йодная сетка
Все люди разные. У некоторых, постинъекционный инфильтрат возникает вообще после любого укола, а некоторые никогда с ним не сталкивались. Это зависит от индивидуальных особенностей самого человека. Лечить постинъекционный инфильтрат можно в домашних условиях. Очень хорошо для этого подходит мазь Вишневского или Левомеколь.
У некоторых, постинъекционный инфильтрат возникает вообще после любого укола, а некоторые никогда с ним не сталкивались. Это зависит от индивидуальных особенностей самого человека. Лечить постинъекционный инфильтрат можно в домашних условиях. Очень хорошо для этого подходит мазь Вишневского или Левомеколь.
Кроме того, на поверхности кожи можно нарисовать йодную сеточку.
Из средств народной медицины хорошо справляется с инфильтратами подобного рода компресс из капусты . Точнее говоря сок, который содержится в капустном листе. Что бы он появился, перед тем как приложить лист, его надо слегка побить скалкой. Затем лист можно просто закрепить на проблемной области с помощью пищевой пленки.
Сырой картофель — еще один народный помощник. Картошину чистят и натирают на терке. Полученный состав так же закрепляют на больном месте с помощью пищевой пленки или полотенца. Накладывать подобные компрессы можно на всю ночь.
Послеоперационный инфильтрат.
А теперь посмотрим, что такое послеоперационный инфильтрат. Название говорит само за себя. Данный вид инфильтрата может возникать после любого хирургического вмешательства независимо от сложности операции. Будь то удаление зуба, аппендицита или операция на сердце.
Название говорит само за себя. Данный вид инфильтрата может возникать после любого хирургического вмешательства независимо от сложности операции. Будь то удаление зуба, аппендицита или операция на сердце.
Послеоперационный инфильтрат — причины возникновения.
Самая распространенная причина — попадание в открытую рану инфекции. Из других причин отмечают повреждение подкожной клетчатки или действия хирурга, которые привели к образованию гематом или повреждению подкожного жирового слоя. Отторжение шовной ткани организмом пациента или неправильно установленный дренаж тоже могут привести к возникновению послеоперационного инфильтрата.
К менее распространенным причинам возникновения инфильтрата можно отнести аллергию, слабый иммунитет, а также хронические или врожденные заболевания у пациента.
Симптомы послеоперционного инфильтрата.
Возникновение и развитие послеоперационного инфильтрата может происходить в течение нескольких дней.
Основные симптомы послеоперационного инфильтрата:
- Возникновение и покраснение небольшой припухлости.
 Пациет ощущает небольшие неудобства. При надавливании на припухлость возникают болевые ощущения.
Пациет ощущает небольшие неудобства. При надавливании на припухлость возникают болевые ощущения. - В течение последующих нескольких дней у больного наблюдается повышенная температура.
- Кожа вокруг рубца краснеет, воспаляется и отекает
Лечение послеоперационного инфильтрата.
В первую очередь необходимо снять воспаление и устранить возможность возникновения абсцесса. Для этих целей применяют различные антибиотики и физиотерапию. Больному показан постельный режим. Правда, если гнойное воспаление уже есть, физиотерапия недопустима. В данном случае прогревание пораженного участка пойдет больному только во вред, поскольку ускорит распространение инфекции по организму. В особо тяжелых случаях необходимо повторное хирургическое вмешательство.
Это не какое-то отдельное заболевание, а целая группа патологий. В основном они возникают из-за ослабленного иммунитета. Их наличие указывает на наличие острых воспалений, возможно аллергических реакций или давнишнего инфекционного заболевания. Как показывают последние исследования, причиной появления воспалительного инфильтрата в почти 40% случаев являются различные травмы (к примеру неудачные действия при удалении зуба). В остальных случаях причиной появления и развития инфильтрата может быть одонтогенные инфекции или другие инфекционные процессы.
Как показывают последние исследования, причиной появления воспалительного инфильтрата в почти 40% случаев являются различные травмы (к примеру неудачные действия при удалении зуба). В остальных случаях причиной появления и развития инфильтрата может быть одонтогенные инфекции или другие инфекционные процессы.
Термины абсцесс и флегмона используются для обозначения возможных осложнений, возникающих в том случае, если вовремя не вылечить воспалительный инфильтрат. При этом задача врача, как раз и состоит в недопущении развития флегмон и абсцессов. Так как лечить их уже сложнее и последствия могут быть совсем печальными.
Основные симптомы воспалительного инфильтрата.
- Возникновение уплотнений тканей в зоне возникновения инфильтрата. Контуры уплотнения достаточно четкие.
- Если на уплотнение надавить — возникают незначительные болезненные ощущения. Кожа обычной окраски или слегка покрасневшая.
- При более сильном надавливании возникает небольшое углубление, которое постепенно выравнивается.

Обычно развивается в течение нескольких дней, при этом температура больного остается в норме или чуть выше. В месте возникновения инфильтрата появляется небольшая припухлость, имеющая хорошо видимый контур. При нажатии на эту припухлость, возникают болевые ощущения. Определить наличие жидкости (флюктуация на предмет гноя, крови) в образовавшейся полости не возможно. Кожа в месте очага поражения напряжена, имеет красный цвет или легкую гиперемию.
Лечение предполагается консервативными методами — противовоспалительная терапия плюс лазерное облучение. Хорошо помогают повязки с мазью Вишневского и спиртом. Если все же произошло загноение с образованием флегмоны или абсцесса, то приходится прибегать к хирургическому вмешательству.
Лимфоидный инфильтрат
Это инфильтрат, содержащий в основном лимфоциты. При чем скапливаться они могут в различных тканях организма. Наличие лимфоидного инфильтрата — признак серьезных проблем с иммунной системой человека. Встречается при некоторых хронических инфекционных заболеваниях.
Аппендикулярный инфильтрат
Еще один вид инфильтрата. Возникает как осложнение при остром аппендиците. Аппендикулярный инфильтрат — это скопление воспаленных тканей вокруг аппендикса. Внешне выглядит как опухоль, имеющая четкие границы.
Причины возникновения аппендикулярного инфильтрата
Аппендикулярный инфильтрат возникает в основном из-за позднего обращения пациента к врачу. Обычно только на следующие сутки после возникновения первых симптомов аппендицита. Существует 2 стадии инфильтрата — ранняя (2 суток) и поздняя (5 суток). У детей аппендикулярный инфильтрат диагностируют чаще, чем у взрослых.
Если вовремя не обратиться к врачу, возможен переход инфильтрата в периаппендикулярный абсцесс.
Лечение аппендикулярного инфильтрата
Лечение аппендикулярного инфильтрата может должно происходить только в клинике. Оно предполагает антибактериальную терапию, соблюдение определенной диеты и уменьшение физических нагрузок. Обычно в течение пары недель воспаление рассасывается и больной выздоравливает. В дальнейшем, что бы полностью исключить возможность появления аппендикулярного инфильтрата, рекомендуют провести операцию по удалению аппендикса.
В дальнейшем, что бы полностью исключить возможность появления аппендикулярного инфильтрата, рекомендуют провести операцию по удалению аппендикса.
Легочный инфильтрат
Легочный инфильтрат представляет собой уплотнение в тканях легких. Причиной может быть скопление жидкостей или некоторых других химических веществ. Вызывает болезненные ощущения. Постепенно плотность тканей увеличивается. Данный вид инфильтрата может проявиться в любом возрасте, как у мужчин, так и у женщин.
Симптомы могут быть похожи на симптомы пневмонии, но менее выражены.Основным признаком является выделение крови при кашле.
Лучше всего легочный инфильтрат диагностировать на основании данных рентгенографии и бронхоскопии. Наличие у больного легочного инфильтрата может свидетельствовать и о наличии у него других заболеваний, таких как туберкулез и пневмония.
Лечение легочного инфильтрата
При лечении легочного инфильтрата очень важно избегать физических нагрузок, а лучше и вовсе полностью перейти на постельный режим до выздоровления. Пища должна содержать большое количество витаминов, углеводов и при этом быть легкоусвояемой.
Пища должна содержать большое количество витаминов, углеводов и при этом быть легкоусвояемой.
Обычно назначают противовирусные, отхаркивающие и мочегонные препараты. Что касается антибиотиков, то не рекомендуют применять антибиотики одной группы более 8-10 дней подряд.
Из народной медицины хорошо помогает вдыхание паров чеснока из-за его бактерицидных свойств. Причем дышать следует попеременно и носом и ртом.
Что такое инфильтрат?
Инфильтрат — это уплотнение, образовавшееся в тканевой области либо органе ( , мышце, подкожной клетчатке, легком), возникновение которого обусловлено скоплением элементов клеток, крови, лимфы. Различают несколько форм инфильтрата. Воспалительная форма образуется вследствие стремительного размножения клеток ткани и сопровождается появлением значительного количества лейкоцитов и лимфоцитов, крови и лимфы, которые выпотевают из сосудов кровеносного типа.
Опухолевый инфильтрат составляют клетки, характерные для разных видов опухолей ( , миома, саркома). Его проявление состоит в инфильтрированном опухолевом росте. При таком образовании происходит изменение объемов ткани, изменение цвета, увеличивается её плотность и болезненность. Хирургическая форма инфильтрата представляет уплотнение, которое возникает в тканях при искусственном насыщении их анестезирующим препаратом, антибиотиком, спиртом и так далее.
Его проявление состоит в инфильтрированном опухолевом росте. При таком образовании происходит изменение объемов ткани, изменение цвета, увеличивается её плотность и болезненность. Хирургическая форма инфильтрата представляет уплотнение, которое возникает в тканях при искусственном насыщении их анестезирующим препаратом, антибиотиком, спиртом и так далее.
Причины возникновения инфильтрата
Причины, по которым возникают воспалительные инфильтраты, составляют группу с многообразными факторами этиологической направленности. Исследования выявили 37 % больных причиной заболевания, у которых служил травматический источник, 23% имели одонтогенную инфекцию, у оставшейся части пациентов воспалительный инфильтрат получил развитие вследствие разнообразных процессов инфекционного характера. Данная форма воспалительного процесса возникает с одинаковой вероятностью в любой возрастной категории.
Инфильтраты воспалительной формы часто наблюдаются в тканях околочелюстного расположения, в частности, у детей при возникновении пульпитов и периодонтитов, которые можно спутать с реактивно проходящими процессами. Заболевания периаденита и серозного периостита, также являются разновидностью воспалительного инфильтрата. Чтоб точно оценить состояние пациента требуется распознать негнойную стадию процесса. Группа одонтогенных воспалений имеет воспалительную природу, касающуюся челюстных костей, тканей прилежащих к челюсти, лимфоузлов регионального расположения.
Заболевания периаденита и серозного периостита, также являются разновидностью воспалительного инфильтрата. Чтоб точно оценить состояние пациента требуется распознать негнойную стадию процесса. Группа одонтогенных воспалений имеет воспалительную природу, касающуюся челюстных костей, тканей прилежащих к челюсти, лимфоузлов регионального расположения.
Возбудителями одонтогенного воспаления считаются агенты, представляющие микрофлору ротовой полости (стафилококки, стрептококки и другие). Наряду с ними причиной развития негативного процесса является резистентность микроорганизмов, которое определяется специфическими и неспецифическими защитными факторами, реактивностью организма иммунологического характера. Воспалительный инфильтрат проявляется при инфекции контактного вида и при лимфогенном пути её распространения с последующей инфильтрацией ткани.
Причина инфильтрата может крыться в осложненном состоянии острого аппендицита. Это воспалительного типа, в её центре присутствует отросток червеобразной формы и воспаленного состояния, которое возникает при отсутствии своевременного хирургического лечения. Разновидностью инфильтрата может быть постиньекционного вида. Он представляет воспаление местного типа, которое получает развитие в месте, где провели внутримышечный укол, то есть его причина в неправильной медицинской манипуляции, нарушенных нормах санитарных правил.
Разновидностью инфильтрата может быть постиньекционного вида. Он представляет воспаление местного типа, которое получает развитие в месте, где провели внутримышечный укол, то есть его причина в неправильной медицинской манипуляции, нарушенных нормах санитарных правил.
Симптомы инфильтрата
Развитие воспалительного инфильтрата занимает несколько дней. Температура больного в этот период может быть нормальной или носить субфебрильный характер (немного повышенная температура, которая не нормализуется долгое время). В районе поражения появляются припухлость и тканевое уплотнение с ясно видимым контуром, область распространения которого распределяется на одну анатомическую область либо несколько. Пальпация пораженного участка может вызывать сильную или слабую боль.
Определить наличие жидкости (флюктуация на предмет гноя, крови) в образовавшейся полости не возможно. Кожный покров очага поражения слегка напряжен, имеет красный цвет или легкую гиперемию. В данной области поражению подвергаются все мягкие ткани – кожа, слизистая, подкожно-жировая и мышечная ткани, несколько фасций с втягиванием в процесс инфильтрата лимфатических узлов. Инфильтраты с травматическим генезом имеют зону локализации в щечной, челюстно-лицевой области и полости рта.
Инфильтраты с травматическим генезом имеют зону локализации в щечной, челюстно-лицевой области и полости рта.
Инфильтрат, в основе которого лежит осложнение аппендицита в острой форме, развивается до 3 суток от начала болезни. Воспалительный процесс формируется внизу живота с правой стороны. Его симптомами являются устойчивая боль ноющего характера, невысокая температура до 37,5°С, есть вероятность обратного развития процесса, при абсцедировании происходит подъем температуры 39°С, которая сопровождается ознобом, формируется гнойник и выздоровление возможно лишь после вмешательства хирурга.
Воспалительный инфильтрат диагностируют с применением дифференциального подхода, где учитываются факторы причины и условий, при которых возникло заболевание, а также фактор его давности. Точность диагноза подтверждается следующими признаками: нормальной либо субфебрильной температурой тела, четкими контурами инфильтрата, резкой болью при проведении пальпации, отсутствием гноя в замкнутой полости воспаленной ткани.
Слабовыраженными отличительными симптомами являются: отсутствие солидной интоксикации, незначительная гиперемия кожи без обнаружения напряженности и лоснящегося эффекта кожных покровов. Затрудняют диагностику очаги гнойного типа, локализация которых находится в пространстве, отграниченном группой мышц снаружи. В таких случаях наращивание признаков воспаления предопределяет прогнозирование заболевания. В сомнительных случаях диагноз ставится на основании результатов пункции из очага воспаления.
Изучая гистологическую структуру материала, полученную из инфильтрата, то есть, проводя морфологический вариант исследования биоптата, можно обнаружить клетки типичные для пролиферативной воспалительной фазы при полном отсутствии либо малом количестве лейкоцитов сегментоядерного нейтрофильного типа. Этот показатель характерен для не гнойных воспалений. В инфильтратах, как правило, обнаруживаются дрожжевые и мицелиальные грибы в больших скоплениях. Это свидетельствует о наличии .
Аппендикулярный инфильтрат определяется при осмотре врачом. К специальным диагностическим методам, как правило, не обращаются. В случаях подозрения на абсцедирование проводится эхографическое исследование. Этот метод четко показывает структуру инфильтрата и выявляет кистозные образования с четким наличием капсул, содержащих гетерогенную жидкость, что будет показателем накопления гнойного экссудата.
К специальным диагностическим методам, как правило, не обращаются. В случаях подозрения на абсцедирование проводится эхографическое исследование. Этот метод четко показывает структуру инфильтрата и выявляет кистозные образования с четким наличием капсул, содержащих гетерогенную жидкость, что будет показателем накопления гнойного экссудата.
Лечение инфильтрата
Воспалительный инфильтрат лечится консервативными методами, которые объединяют терапию противовоспалительного характера и физиотерапевтические средства (облучение лазером, повязки с использованием и спирта). Нагноение инфильтрата влечет за собой возникновение флегмоны, тогда хирургического лечения не избежать. Физиотерапия выполняет основную цель – санацию инфекционных очагов для ликвидации воспалительных процессов.
Если в инфильтрации отсутствуют гнойные проявления или они имеют малое количественное содержание без яркой флюктуации и общей реакции, физиотерапевтические методы выполняют рассасывание инфильтрата (противовоспалительный метод), уменьшают оттеки (противовоспалительный метод), купируют болевой синдром (анальгетический метод).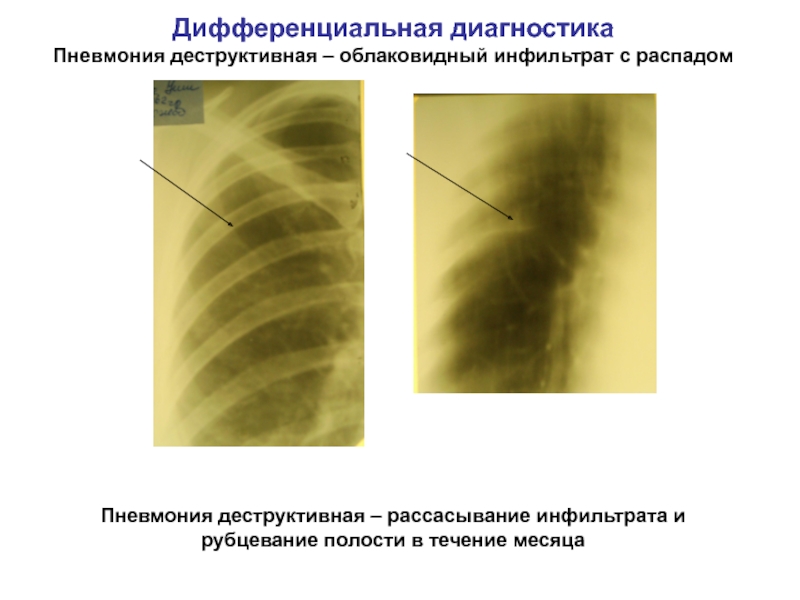 Терапия противовоспалительного характера назначается при плотном инфильтрате без гнойных расплавлений для усиления кровотока в локальной области, ликвидации явлений застоя.
Терапия противовоспалительного характера назначается при плотном инфильтрате без гнойных расплавлений для усиления кровотока в локальной области, ликвидации явлений застоя.
При её применении важна интенсивность воздействия, но при наличии гнойной микрофлоры высокоинтенсивная методика спровоцирует гнойную воспалительную форму. Иные методы с термическим эффектом назначаются при отсутствии провокации с их стороны, лучше на четвертые сутки после УВЧ-терапии или СУФ-облучения. Электрофорез антибиотиков выполняет антибактериальную роль, а для отграничения очага воспаления назначают электрофорез кальция.
Лечить аппендикулярный инфильтрат можно только в стационарных условиях клиники. Оно включает в себя терапию антибактериальными препаратами, соблюдение диеты и ограничение нагрузок физического характера. В течение 14 дней воспалительный процесс рассасывается и происходит выздоровление. В целях профилактики подобных приступов через 90 дней рекомендуется проведение операции, в результате которой червеобразный отросток удаляется.
Абсцдирование инфильтрата (образование полости вокруг червеобразного отростка наполненной гноем) требует операции по вскрытию гнойника, червеобразный отросток в этом случае сохраняется. Окончательное выздоровление наступит после удаления червеобразного отростка спустя полгода после того как было произведено вскрытие гнойника.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Ограниченные, островозникающие, болезненные инфильтраты в любом участке кожи, где имеются волосяные мешочки, характерны для фурункулов . В центре инфильтрата — вокруг волоса — определяется некротический стержень.
Более обширные инфильтраты в подкожной клетчатке наблюдаются при абсцессах . Возникают они в местах инъекций, после травмы, а также как метастазы при сепсисе.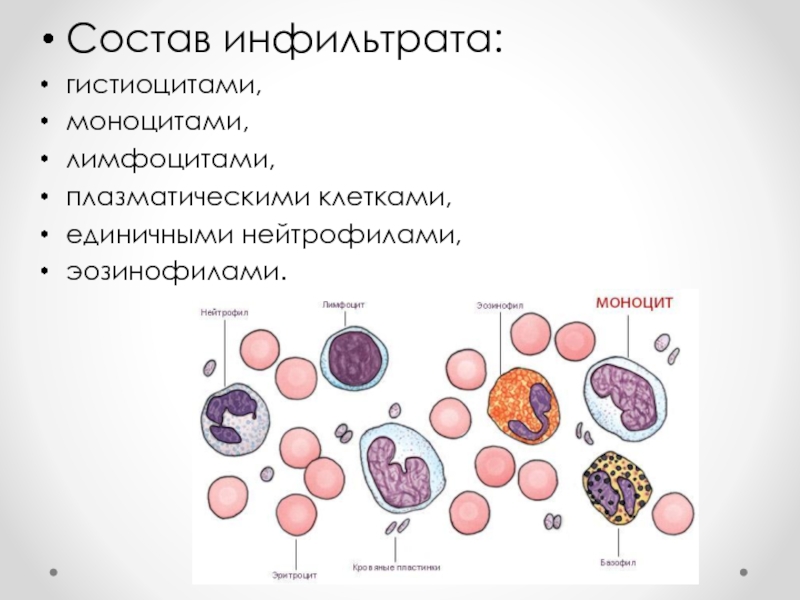 Выражен перифокальный отек, наблюдается гиперемия или цианоз кожи, отмечается общая реакция.
Выражен перифокальный отек, наблюдается гиперемия или цианоз кожи, отмечается общая реакция.
Появление размягчения в центре инфильтрата — поздний симптом — зависит от глубины залегания инфильтрата, свойств микроорганизма.
Обширные, резко болезненные инфильтраты кожи и подкожной клетчатки с участком некроза, множественными некротическими стержнями наблюдаются при карбункулах , при этом выражена, перифокальная воспалительная реакция, явления интоксикации.
Распространенный без четких границ инфильтрат в подкожной клетчатке образуется при флегмоне . Кожа гиперемирована или пастозна при локации процесса в подкожной клетчатке, при глубоких флегмонах гиперемия не выражена, отек более разлитой, температура тканей повышена. Флюктуация наблюдается при поверхностно расположенных гнойниках, а также при прорыве гнойников из глубоких тканей в подкожную клетчатку.
Плотные, болезненные инфильтраты в подкожной клетчатке образуются при панникулите . Кожа над ними гиперемирована, быстро наступает размягчение, флюктуация, они сопровождаются лихорадкой. Чаще встречается у женщин. Дифференцировать надо с абсцессом, липогранулемой.
Чаще встречается у женщин. Дифференцировать надо с абсцессом, липогранулемой.
При липогранулеме плотные болезненные узлы имеют хроническое рецидивирующее течение. В период обострения напоминают абсцесс. Располагаются в основном в местах инъекций, а также в молочных железах, подкрыльцовых ямках.
Плотные болезненные инфильтраты, покрытые цианотичной, багровой кожей, стойкие к противовоспалительной терапии, быстро разрушающиеся с образованием глубоких свищей, возникают при кокцидиомикозе . Кожа вокруг инфильтратов и свищей отечна, выражена интоксикация.
В подкрыльцовых ямках, редко в паху, вокруг заднего прохода появляются отечность, болезненность, гиперемия, регионарная гипертермия, валикообразная инфильтрация тканей возникает при гидроадените — воспалении потовых желез. Кожа над инфильтратом в складку не берется.
Возникновение лимфангоита при острых гнойных заболеваниях указывает на распространение инфекции — симптом весьма настораживающий.
Крупные узлы красного цвета с зернистой или дольчатой поверхностью, легко кровоточащие характерны для батриомикомы — пиококковой гранулемы .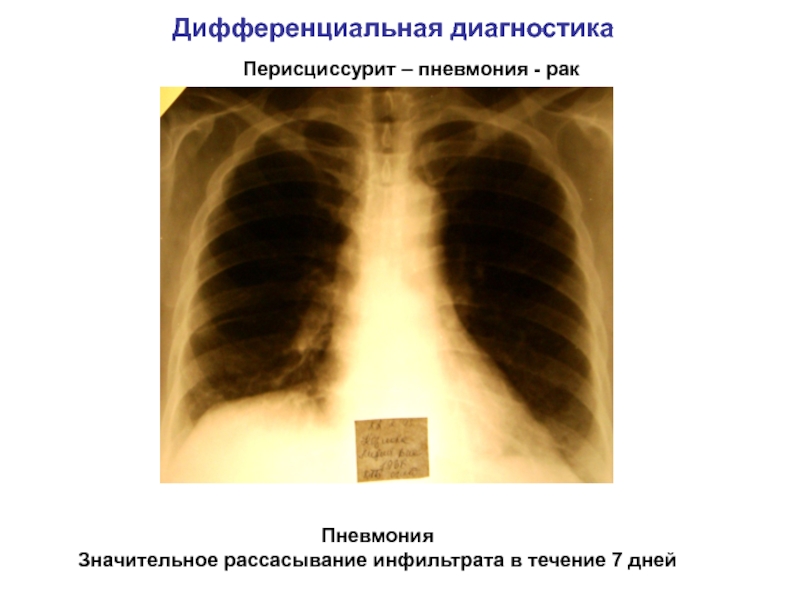 Вообще же гранулемы встречаются нередко при инфекционных заболеваниях, на месте инъекций. Некротические гранулемы кожи, слизистых могут быть проявлением некротического гранулематоза, у основания они имеют инфильтрат, связаны с окружающими тканями.
Вообще же гранулемы встречаются нередко при инфекционных заболеваниях, на месте инъекций. Некротические гранулемы кожи, слизистых могут быть проявлением некротического гранулематоза, у основания они имеют инфильтрат, связаны с окружающими тканями.
A.Oльшaнeцкий, A.Cвидлep
Легочный инфильтрат — обзор
Эозинофильная пневмония
Легочные инфильтраты с эозинофилией (ПИЭ), также называемые эозинофильной пневмонией, представляют собой синдром, связанный с различными клиническими проявлениями, лишь некоторые из которых имеют инфекционную причину. 271 Легочная эозинофилия с преходящими периферическими легочными инфильтратами и минимальными симптомами (синдром Леффлера) связана с инфекциями, вызываемыми Ascaris, Strongyloides, и анкилостомозом. Ascaris , вероятно, является ведущей паразитарной причиной синдрома во всем мире.Длительная легочная эозинофилия, связанная с потерей веса, лихорадкой, кашлем и одышкой, может быть вызвана туберкулезом, бруцеллезом, орнитозом, кокцидиомикозом, гистоплазмозом и паразитарными инфекциями, включая аскаридоз, стронгилоидоз, парагонимоз, эхинококкоз, висцеральные мигрирующие личинки, кожные мигрирующие личинки и инфекции. с Schistosoma, Dirofilaria immitis, и Ancylostoma видов. Неинфекционные причины включают лекарственную аллергию, саркоидоз, эозинофильный лейкоз, болезнь Ходжкина, паранеопластические синдромы и гиперчувствительный пневмонит (т.г., болезнь голубеводов). Синдром PIE был связан с пневмонией Pneumocystis . 272
с Schistosoma, Dirofilaria immitis, и Ancylostoma видов. Неинфекционные причины включают лекарственную аллергию, саркоидоз, эозинофильный лейкоз, болезнь Ходжкина, паранеопластические синдромы и гиперчувствительный пневмонит (т.г., болезнь голубеводов). Синдром PIE был связан с пневмонией Pneumocystis . 272
Острая эозинофильная пневмония — это отдельная клиническая форма, возникающая у молодых (от 20 до 45 лет), в остальном здоровых людей. 273 Он характеризуется острым началом с одышкой, непродуктивным кашлем, лихорадкой, тяжелой гипоксией и болью в груди и может потребовать интенсивной терапии и искусственной вентиляции легких. Хотя лейкоцитоз является обычным явлением, периферическая эозинофилия обычно минимальна.Часто встречаются двусторонние диффузные легочные инфильтраты. Рентгенологические изменения обычно начинаются с интерстициальных инфильтратов, которые прогрессируют до альвеолярных инфильтратов. КТ грудной клетки выявляет двусторонние затемнения. БАЛ дает выраженную (от 27% до 81%) эозинофилию, которая является диагностическим признаком заболевания. Хотя большинство пациентов получали антибиотики, при применении кортикостероидов происходит быстрая стабилизация.
БАЛ дает выраженную (от 27% до 81%) эозинофилию, которая является диагностическим признаком заболевания. Хотя большинство пациентов получали антибиотики, при применении кортикостероидов происходит быстрая стабилизация.
Было высказано предположение, что хроническая эозинофильная пневмония может представлять собой уникальное клиническое состояние, которое может находиться на континууме между астмой и синдромом Чарга-Стросса. 274 Подострое начало с кашлем, одышкой, лихорадкой и потерей веса, связанными с периферической эозинофилией, являются общими признаками. В отличие от ситуации при острой эозинофильной пневмонии дыхательная недостаточность возникает редко. На рентгенограммах обычно видны как периферические, так и мигрирующие инфильтраты. Характерными патологическими признаками являются интерстициальный инфильтрат и альвеолярный экссудат с преобладанием эозинофилов. Сообщалось о быстром ответе на кортикостероиды.
Тропическая легочная эозинофилия проявляется миалгией, утомляемостью, потерей веса и анорексией, сопровождающейся кашлем, часто с ночными обострениями, хрипами, одышкой и выраженной периферической эозинофилией у пациентов, которые жили или посещали тропики. Считается, что большинство случаев представляют собой иммунологическую гиперреактивность к микрофилярной инфекции Wuchereria bancrofti или Brugia malayi. Рентгенологические изменения характерны и включают увеличенные интерстициальные отметины с узелками размером от 2 до 4 мм по всему легкому с преимущественным поражением оснований. Терапия проводится диэтилкарбамазином (см. Главу 289).
Считается, что большинство случаев представляют собой иммунологическую гиперреактивность к микрофилярной инфекции Wuchereria bancrofti или Brugia malayi. Рентгенологические изменения характерны и включают увеличенные интерстициальные отметины с узелками размером от 2 до 4 мм по всему легкому с преимущественным поражением оснований. Терапия проводится диэтилкарбамазином (см. Главу 289).
Другие причины синдрома ПИЭ включают бронхолегочный микоз, который следует заподозрить, когда у пациента с ПИЭ проявляется астма в сочетании с бронхоэктазами, рецидивирующим отхаркиванием коричневых слизистых пробок и периферической эозинофилией. 271,275 Хотя в основном он связан с хронической колонизацией бронхов видами Aspergillus , его можно наблюдать в сочетании с другими грибами, такими как Scedosporium apiospermum и Cladosporium herbarum. Пациенты с синдромом Чарга-Стросса часто имеют эозинофилию наряду с аллергическим ангиитом и гранулематозом, астмой, диффузными легочными инфильтратами и полиорганным поражением. Гиперэозинофильный синдром, эозинофильная гранулема (также известная как первичный легочный лангергансоклеточный гистиоцитоз, гранулематоз), облитерирующий бронхиолит, организующий пневмонию, синдром Шегрена и постлучевой пневмонит являются необычными случаями легочных инфильтратов с эозинофилией.
Гиперэозинофильный синдром, эозинофильная гранулема (также известная как первичный легочный лангергансоклеточный гистиоцитоз, гранулематоз), облитерирующий бронхиолит, организующий пневмонию, синдром Шегрена и постлучевой пневмонит являются необычными случаями легочных инфильтратов с эозинофилией.
Оценка персистирующего легочного инфильтрата. Дифференциальная диагностика симптомов
Персистирующий легочный инфильтрат возникает, когда в паренхиме легких задерживается вещество, более плотное, чем воздух (например, гной, отек, кровь, поверхностно-активное вещество, белок или клетки). Неразрешающиеся и медленно разрешающиеся пневмонии являются наиболее распространенными широкими категориями стойкого легочного инфильтрата. [1] Менендес Р., Перпина М., Торрес А. Оценка неразрешающейся и прогрессирующей пневмонии. Семин Респир Инфекция.2003 июнь; 18 (2): 103-11.
http://www.ncbi.nlm.nih.gov/pubmed/12840791?tool=bestpractice.com
[2] Куру Т., Линч Дж. П. 3-й. Неразрешающаяся или медленно разрешающаяся пневмония. Клин Грудь Med. 1999 сен; 20 (3): 623-51.
http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com
[3] Кунья Б.А. Медленно разрешающиеся и неразрешающиеся пневмонии. Наркотики сегодня (Барк). 2000 декабрь; 36 (12): 829-34.
http://www.ncbi.nlm.nih.gov/pubmed/12845341?tool=bestpractice.com
Персистенция связана с дефектами механизмов иммунной защиты хозяина, наличием необычных или резистентных организмов или заболеваниями, имитирующими пневмонию.[4] Манделл Л.А., Вундеринк Р.Г., Анзуэто А. и соавт. Согласованное руководство Американского общества инфекционных заболеваний/Американского торакального общества по лечению внебольничной пневмонии у взрослых. Клин Инфекция Дис. 2007 1 марта; 44 (Приложение 2): S27-72.
https://academic.oup.com/cid/article/44/Supplement_2/S27/372079 http://www.ncbi.nlm.nih.gov/pubmed/17278083?tool=bestpractice.com
[5] Mittl RL Jr, Schwab RJ, Duchin JS, et al. Рентгенологическое разрешение внебольничной пневмонии. Am J Respir Crit Care Med.1994 март; 149 (3 часть 1): 630-5.
Клин Грудь Med. 1999 сен; 20 (3): 623-51.
http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com
[3] Кунья Б.А. Медленно разрешающиеся и неразрешающиеся пневмонии. Наркотики сегодня (Барк). 2000 декабрь; 36 (12): 829-34.
http://www.ncbi.nlm.nih.gov/pubmed/12845341?tool=bestpractice.com
Персистенция связана с дефектами механизмов иммунной защиты хозяина, наличием необычных или резистентных организмов или заболеваниями, имитирующими пневмонию.[4] Манделл Л.А., Вундеринк Р.Г., Анзуэто А. и соавт. Согласованное руководство Американского общества инфекционных заболеваний/Американского торакального общества по лечению внебольничной пневмонии у взрослых. Клин Инфекция Дис. 2007 1 марта; 44 (Приложение 2): S27-72.
https://academic.oup.com/cid/article/44/Supplement_2/S27/372079 http://www.ncbi.nlm.nih.gov/pubmed/17278083?tool=bestpractice.com
[5] Mittl RL Jr, Schwab RJ, Duchin JS, et al. Рентгенологическое разрешение внебольничной пневмонии. Am J Respir Crit Care Med.1994 март; 149 (3 часть 1): 630-5. http://www.ncbi.nlm.nih.gov/pubmed/8118630?tool=bestpractice.com
[6] Оренс Дж. Б., Ситрин Р. Г., Линч Дж. П. 3-й. Подход к неразрешающейся пневмонии. Мед Клин Норт Ам. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/8078373?tool=bestpractice.com
http://www.ncbi.nlm.nih.gov/pubmed/8118630?tool=bestpractice.com
[6] Оренс Дж. Б., Ситрин Р. Г., Линч Дж. П. 3-й. Подход к неразрешающейся пневмонии. Мед Клин Норт Ам. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/8078373?tool=bestpractice.com
Классификация
Классификация этих заболеваний может стать довольно сложной, поскольку некоторые клиницисты сосредотачиваются в первую очередь на рентгенологических аномалиях, в то время как другие подчеркивают сопутствующие клинические признаки.Неразрешающаяся или медленно разрешающаяся пневмония в общих чертах определяется как пневмония, которая не улучшается клинически или даже ухудшается, несмотря на минимум 10 дней адекватной антибактериальной терапии, или как рентгенологический инфильтрат, который не разрешается в течение 12 недель. [7] El Solh AA. , Aquilina AT, Gunen H, et al. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых. J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9. http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
[8] Фейн А.М., Фейнсильвер С.Х., Нидерман М.С.Неразрешающаяся или медленно разрешающаяся пневмония: диагностика и лечение у пожилых пациентов. Клин Грудь Med. 1993 Сентябрь; 14 (3): 555-69.
http://www.ncbi.nlm.nih.gov/pubmed/8222569?tool=bestpractice.com
Медленно разрешающиеся пневмонии обычно определяются как сохранение рентгенологического инфильтрата у клинически улучшенного пациента в течение более 4 недель (менее 50% разрешения в течение 1 месяца).
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
[8] Фейн А.М., Фейнсильвер С.Х., Нидерман М.С.Неразрешающаяся или медленно разрешающаяся пневмония: диагностика и лечение у пожилых пациентов. Клин Грудь Med. 1993 Сентябрь; 14 (3): 555-69.
http://www.ncbi.nlm.nih.gov/pubmed/8222569?tool=bestpractice.com
Медленно разрешающиеся пневмонии обычно определяются как сохранение рентгенологического инфильтрата у клинически улучшенного пациента в течение более 4 недель (менее 50% разрешения в течение 1 месяца).
[9] Eisenberg GM, Flippin HF, Israel HL, et al. Отсроченное разрешение пневмоний. Мед Клин Норт Ам.1956 г., сен; 40 (5): 1291-303.
http://www.ncbi.nlm.nih.gov/pubmed/13358319?tool=bestpractice.com
[10] Киртланд С.Х., Винтербауэр Р.Х. Медленно разрешающаяся, хроническая и рецидивирующая пневмония. Клин Грудь Med. 1991 июнь; 12(2):303-18.
http://www.ncbi.nlm.nih.gov/pubmed/1855373?tool=bestpractice.com
[11] Рим Л., Мурали Г., Липпманн М. Неразрешающаяся пневмония и имитация пневмонии.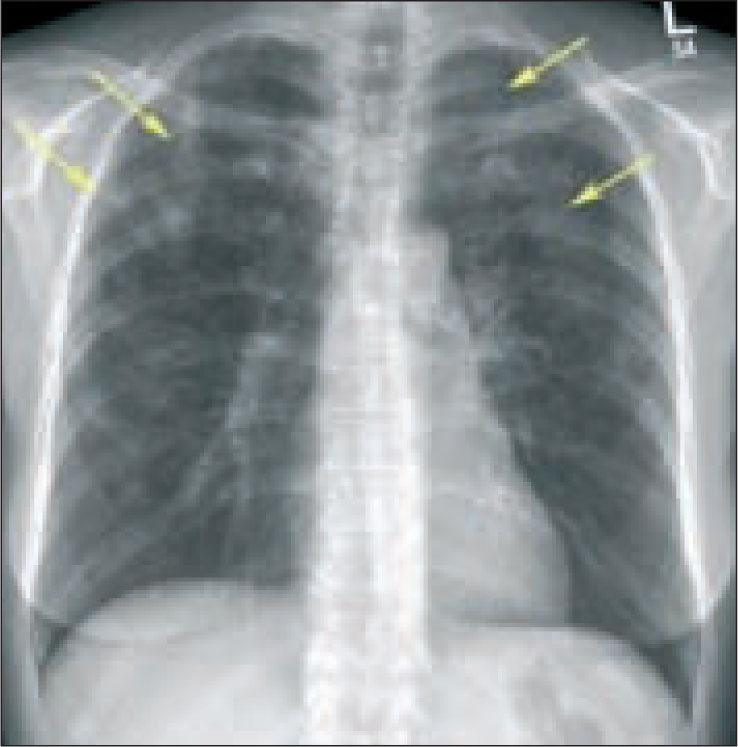 Мед Клин Норт Ам. 2001 ноябрь; 85 (6): 1511-30, xi.
http://www.ncbi.nlm.nih.gov/pubmed/11680114?tool=bestpractice.ком
[12] Фейн А.М., Фейнсильвер С.Х. Неразрешающаяся и медленно разрешающаяся пневмония. В: Feinsilver SH, Fein AM, ред. Учебник по бронхоскопии. Балтимор, Мэриленд: Williams & Wilkins; 1995: 286-301. Период ожидания от 12 до 14 недель предлагается для того, чтобы медленно разрешающаяся пневмония считалась неразрешаемой (или хронической) у пожилых пациентов с нетуберкулезной бактериальной пневмонией. [7] El Solh AA, Aquilina AT, Gunen H, et al. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых.J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
Неотвечающая пневмония является неадекватным клиническим ответом, несмотря на лечение антибиотиками. Это независимый фактор риска смерти и замедленного разрешения легочного инфильтрата. [13] Менендес Р., Торрес А., Залакаин Р. и соавт. Группа Неймофэйл.
Мед Клин Норт Ам. 2001 ноябрь; 85 (6): 1511-30, xi.
http://www.ncbi.nlm.nih.gov/pubmed/11680114?tool=bestpractice.ком
[12] Фейн А.М., Фейнсильвер С.Х. Неразрешающаяся и медленно разрешающаяся пневмония. В: Feinsilver SH, Fein AM, ред. Учебник по бронхоскопии. Балтимор, Мэриленд: Williams & Wilkins; 1995: 286-301. Период ожидания от 12 до 14 недель предлагается для того, чтобы медленно разрешающаяся пневмония считалась неразрешаемой (или хронической) у пожилых пациентов с нетуберкулезной бактериальной пневмонией. [7] El Solh AA, Aquilina AT, Gunen H, et al. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых.J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
Неотвечающая пневмония является неадекватным клиническим ответом, несмотря на лечение антибиотиками. Это независимый фактор риска смерти и замедленного разрешения легочного инфильтрата. [13] Менендес Р., Торрес А., Залакаин Р. и соавт. Группа Неймофэйл. Факторы риска неэффективности лечения внебольничной пневмонии: последствия для исхода заболевания. грудная клетка. 2004 г., ноябрь; 59 (11): 960-5.
http://www.pubmedcentral.nih.gov/picrender.fcgi?artid=1746855&blobtype=pdf http://www.ncbi.nlm.nih.gov/pubmed/15516472?tool=bestpractice.com
[14] Менендес Р., Торрес А. Неэффективность лечения внебольничной пневмонии. Грудь. 2007 г., октябрь; 132 (4): 1348-55.
http://www.ncbi.nlm.nih.gov/pubmed/17934120?tool=bestpractice.com
Неинфекционные причины являются причиной примерно 20% случаев неразрешающейся пневмонии.[13] Менендес Р., Торрес А., Залакаин Р. и соавт. Группа Неймофэйл. Факторы риска неэффективности лечения внебольничной пневмонии: последствия для исхода заболевания.грудная клетка. 2004 г., ноябрь; 59 (11): 960-5.
http://www.pubmedcentral.nih.gov/picrender.fcgi?artid=1746855&blobtype=pdf http://www.ncbi.nlm.nih.gov/pubmed/15516472?tool=bestpractice.com
Факторы риска неэффективности лечения внебольничной пневмонии: последствия для исхода заболевания. грудная клетка. 2004 г., ноябрь; 59 (11): 960-5.
http://www.pubmedcentral.nih.gov/picrender.fcgi?artid=1746855&blobtype=pdf http://www.ncbi.nlm.nih.gov/pubmed/15516472?tool=bestpractice.com
[14] Менендес Р., Торрес А. Неэффективность лечения внебольничной пневмонии. Грудь. 2007 г., октябрь; 132 (4): 1348-55.
http://www.ncbi.nlm.nih.gov/pubmed/17934120?tool=bestpractice.com
Неинфекционные причины являются причиной примерно 20% случаев неразрешающейся пневмонии.[13] Менендес Р., Торрес А., Залакаин Р. и соавт. Группа Неймофэйл. Факторы риска неэффективности лечения внебольничной пневмонии: последствия для исхода заболевания.грудная клетка. 2004 г., ноябрь; 59 (11): 960-5.
http://www.pubmedcentral.nih.gov/picrender.fcgi?artid=1746855&blobtype=pdf http://www.ncbi.nlm.nih.gov/pubmed/15516472?tool=bestpractice.com
Терапевтический ответ
Хороший клинический ответ на легочный инфильтрат определяется как 50%-ное исчезновение рентгенологических данных грудной клетки через 4 недели терапии. [7] El Solh AA, Aquilina AT, Gunen H, et al. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых.J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
Клиническое улучшение и исчезновение лейкоцитоза подтверждают вывод о том, что пациент ответил на антибактериальную терапию, даже если рентгенологические отклонения от нормы сохраняются.[2]Kuru T, Lynch JP 3rd. Неразрешающаяся или медленно разрешающаяся пневмония. Клин Грудь Med. 1999 сен; 20 (3): 623-51.
http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com
У большинства пациентов нормальная температура и уменьшение кашля в течение 3–5 дней после начала лечения.Если клинического улучшения не произошло, а рентгенограммы грудной клетки не изменились или ухудшились, или если по крайней мере частичное рентгенографическое разрешение отсутствует к 4 неделям, необходима дальнейшая оценка, даже у бессимптомных пациентов.[2]Kuru T, Lynch JP 3rd. Неразрешающаяся или медленно разрешающаяся пневмония.
[7] El Solh AA, Aquilina AT, Gunen H, et al. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых.J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
Клиническое улучшение и исчезновение лейкоцитоза подтверждают вывод о том, что пациент ответил на антибактериальную терапию, даже если рентгенологические отклонения от нормы сохраняются.[2]Kuru T, Lynch JP 3rd. Неразрешающаяся или медленно разрешающаяся пневмония. Клин Грудь Med. 1999 сен; 20 (3): 623-51.
http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com
У большинства пациентов нормальная температура и уменьшение кашля в течение 3–5 дней после начала лечения.Если клинического улучшения не произошло, а рентгенограммы грудной клетки не изменились или ухудшились, или если по крайней мере частичное рентгенографическое разрешение отсутствует к 4 неделям, необходима дальнейшая оценка, даже у бессимптомных пациентов.[2]Kuru T, Lynch JP 3rd. Неразрешающаяся или медленно разрешающаяся пневмония. Клин Грудь Med. 1999 сен; 20 (3): 623-51.
http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com
[11] Рим Л., Мурали Г., Липпманн М. Неразрешающаяся пневмония и имитация пневмонии. Мед Клин Норт Ам.2001 ноябрь; 85 (6): 1511-30, xi.
http://www.ncbi.nlm.nih.gov/pubmed/11680114?tool=bestpractice.com
[15] Вудхед М., Блази Ф., Эвиг С. и др.; Совместная рабочая группа Европейского респираторного общества и Европейского общества клинической микробиологии и инфекционных заболеваний. Руководство по лечению инфекций нижних дыхательных путей у взрослых. Клин Микробиол Инфект. 17 ноября 2011 г. (Приложение 6): E1-59.
https://www.escmid.org/fileadmin/src/media/PDFs/4ESCMID_Library/2Medical_Guidelines/ESCMID_Guidelines/Woodhead_et_al_CMI_Sep_2011_LRTI_GL_fulltext.пдф http://www.ncbi.nlm.nih.gov/pubmed/21951385?tool=bestpractice.com
Это характерно для пневмонии, но стойкие легочные инфильтраты могут быть вызваны и другими причинами (например, отеком легких).
Клин Грудь Med. 1999 сен; 20 (3): 623-51.
http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com
[11] Рим Л., Мурали Г., Липпманн М. Неразрешающаяся пневмония и имитация пневмонии. Мед Клин Норт Ам.2001 ноябрь; 85 (6): 1511-30, xi.
http://www.ncbi.nlm.nih.gov/pubmed/11680114?tool=bestpractice.com
[15] Вудхед М., Блази Ф., Эвиг С. и др.; Совместная рабочая группа Европейского респираторного общества и Европейского общества клинической микробиологии и инфекционных заболеваний. Руководство по лечению инфекций нижних дыхательных путей у взрослых. Клин Микробиол Инфект. 17 ноября 2011 г. (Приложение 6): E1-59.
https://www.escmid.org/fileadmin/src/media/PDFs/4ESCMID_Library/2Medical_Guidelines/ESCMID_Guidelines/Woodhead_et_al_CMI_Sep_2011_LRTI_GL_fulltext.пдф http://www.ncbi.nlm.nih.gov/pubmed/21951385?tool=bestpractice.com
Это характерно для пневмонии, но стойкие легочные инфильтраты могут быть вызваны и другими причинами (например, отеком легких).
Вариант ответа
Разрешение неразрешающихся пневмоний варьирует и зависит от возбудителя, тяжести заболевания и факторов хозяина.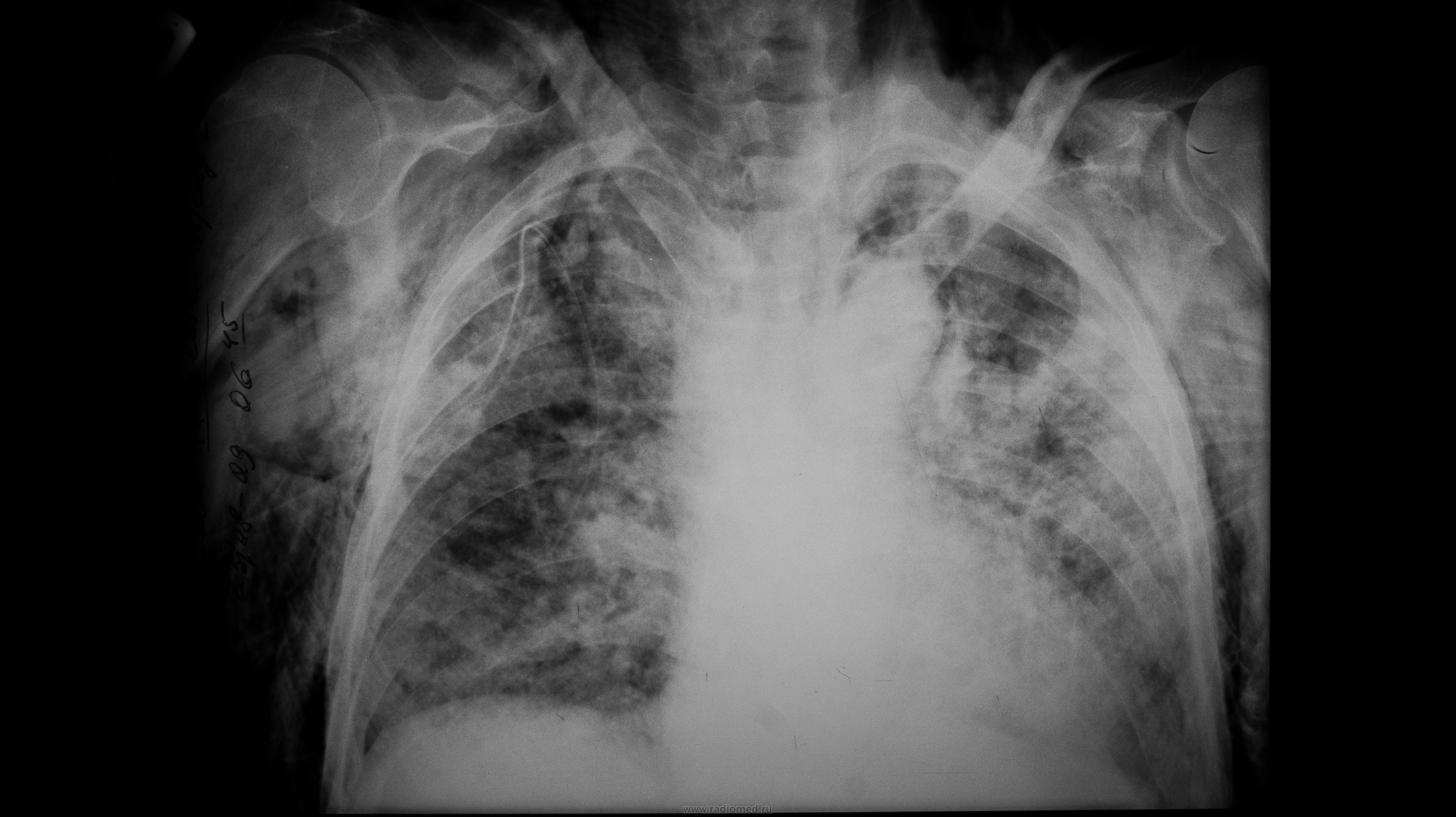 [5] Mittl RL Jr, Schwab RJ, Duchin JS, et al. Рентгенологическое разрешение внебольничной пневмонии. Am J Respir Crit Care Med.1994 март; 149 (3 часть 1): 630-5.
http://www.ncbi.nlm.nih.gov/pubmed/8118630?tool=bestpractice.com
[7] Эль Солх А.А., Аквилина А.Т., Гунен Х. и др. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых. J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
Несколько факторов риска могут препятствовать скорости рентгенологического разрешения состояния:
[5] Mittl RL Jr, Schwab RJ, Duchin JS, et al. Рентгенологическое разрешение внебольничной пневмонии. Am J Respir Crit Care Med.1994 март; 149 (3 часть 1): 630-5.
http://www.ncbi.nlm.nih.gov/pubmed/8118630?tool=bestpractice.com
[7] Эль Солх А.А., Аквилина А.Т., Гунен Х. и др. Рентгенологическое разрешение внебольничной бактериальной пневмонии у пожилых. J Am Geriatr Soc. 2004 г., февраль; 52(2):224-9.
http://www.ncbi.nlm.nih.gov/pubmed/14728631?tool=bestpractice.com
Несколько факторов риска могут препятствовать скорости рентгенологического разрешения состояния:
Возраст старше 60 лет: рентгенологическое разрешение легочного инфильтрата после завершения антибактериальной терапии снижается на 20% каждые десять лет после достижения возраста 20 лет[2]Kuru T , Линч JP 3-й.Неразрешающаяся или медленно разрешающаяся пневмония. Клин Грудь Med. 1999 сен; 20 (3): 623-51. http://www.ncbi.nlm.nih.gov/pubmed/10516909?tool=bestpractice.com [16] Cassiere H, Rodrigues JC, Fein AM. Отсроченное разрешение пневмонии: когда медленное заживление слишком медленное? последипломная мед.
 1996 г., январь; 99 (1): 151-4, 157-8.
http://www.ncbi.nlm.nih.gov/pubmed/8539201?tool=bestpractice.com
1996 г., январь; 99 (1): 151-4, 157-8.
http://www.ncbi.nlm.nih.gov/pubmed/8539201?tool=bestpractice.comНедоедание
Сопутствующие заболевания (ХОБЛ, сердечная недостаточность, диабет, почечная недостаточность, иммунодефицит, употребление алкоголя, курение, профессиональное воздействие, рак, лечение рака, системные заболевания): пациенты с онкогематологическими заболеваниями, иммуносупрессивными расстройствами или контакт с кремнеземом, алюминиевой или титановой пылью склонны к стойкому легочному инфильтрату
Возбудитель микроорганизма
Начальная тяжесть инфекции
Задержка в начале терапии.
Разница между легочным инфильтратом и выпотом
Легочный инфильтрат — это наличие жидкости или какого-либо необычного вещества в легочной ткани. Выпот – это когда вокруг легких скапливается слишком много плевральной жидкости.
Что такое легочный инфильтрат?
Определение:
Легочный инфильтрат — это термин, используемый для описания присутствия какого-либо необычного вещества в легких, такого как, например, гной или кровь.
Симптомы:
Одним из первых симптомов инфильтрата является одышка; другие заметные симптомы, помимо затрудненного дыхания, включают лихорадку, боль в груди, снижение уровня кислорода и сухой кашель.
Диагностика:
Медицинский осмотр покажет симптомы возможного легочного инфильтрата. Инфильтрат в легких может быть положительно диагностирован с помощью рентгенографии грудной клетки, МРТ или КТ, которые покажут наличие вещества на изображении.
Причины и осложнения:
Наличие инфильтратов в легких довольно часто встречается у больных, находящихся в реанимации в стационаре. Примерно у 1/3 таких больных инфильтраты возникают в результате пневмонии.Сердечная недостаточность, фиброз в легких, туберкулез, кровотечение в легких и респираторный дистресс-синдром взрослых (ARDs) являются другими потенциальными причинами инфильтратов. Инфильтраты могут привести к слишком низкому уровню кислорода, что ставит под угрозу все клетки организма и может привести к смерти.
Лечение:
Лечение зависит от причины состояния, при этом антибиотики используются для лечения бактериальных инфекций, включая пневмонию; как только человек выздоравливает, инфильтраты часто исчезают.Однако в тяжелых случаях человеку может потребоваться подключение к аппарату искусственной вентиляции легких, чтобы помочь с оксигенацией и дыханием.
Что такое выпот?
Определение:
Выпот — это скопление дополнительной жидкости вокруг легких и оболочек вокруг легких. Небольшое количество жидкости, окружающей мембраны или плевру легких, является нормальным явлением, и это становится проблемой только при наличии избыточного количества жидкости.
Симптомы:
Симптомы выпота включают одышку и боль в груди; боль часто усиливается, когда человек ложится, и у некоторых пациентов может также присутствовать кашель.Боль также резкая и усиливается, когда человек делает вдох.
Диагностика:
Рентген грудной клетки, компьютерная томография или УЗИ могут быть использованы для обнаружения и диагностики выпота в легких. Выпот можно спутать с инфильтратом, но на самом деле он не находится в легочной ткани в отличие от инфильтрата. Анализ плевральной жидкости может помочь установить причину выпота, что важно для определения правильных вариантов лечения.
Выпот можно спутать с инфильтратом, но на самом деле он не находится в легочной ткани в отличие от инфильтрата. Анализ плевральной жидкости может помочь установить причину выпота, что важно для определения правильных вариантов лечения.
Причины и осложнения:
Существует множество причин образования выпота в грудной клетке, но наиболее распространенной причиной образования выпота является застойная сердечная недостаточность, приводящая к нарушению баланса жидкости в легких.Другие причины включают цирроз печени, осложнения операции на открытом сердце, легочную эмболию, туберкулез, пневмонию или заболевание почек. Выпот часто указывает на воспалительную реакцию из-за инфекции или поражения органов. Выпот опасен и приводит к смерти примерно у 15% больных.
Лечение:
Плевральный выпот можно лечить диуретиками, особенно у человека с застойной сердечной недостаточностью. В некоторых случаях оправдан торакоцентез, при котором жидкость отбирается из легких с помощью иглы. Лечение антибиотиками полезно, когда заболевание вызвано бактериальной инфекцией.
Лечение антибиотиками полезно, когда заболевание вызвано бактериальной инфекцией.
Разница между легочным инфильтратом и выпотом?
Определение
Легочный инфильтрат — это когда в легких есть вещество, такое как гной или кровь, которое не должно присутствовать. Выпот – это избыток жидкости, скопившейся между плевральными оболочками, окружающими легкие.
Вовлекает плевру
Плевра в легочный инфильтрат не вовлекается.Плевра легких вовлекается в случае выпота.
Причины
Пневмония, сердечная недостаточность, фиброз легких, туберкулез, ВИЧ и ОРЗ являются одними из причин легочных инфильтратов. Застойная сердечная недостаточность, осложнения после операции на сердце, пневмония, заболевание почек, туберкулез и тромбоэмболия легочной артерии — вот некоторые причины, по которым у человека развивается выпот.
Диагностика
Рентген грудной клетки, КТ и МРТ используются для диагностики легочного инфильтрата.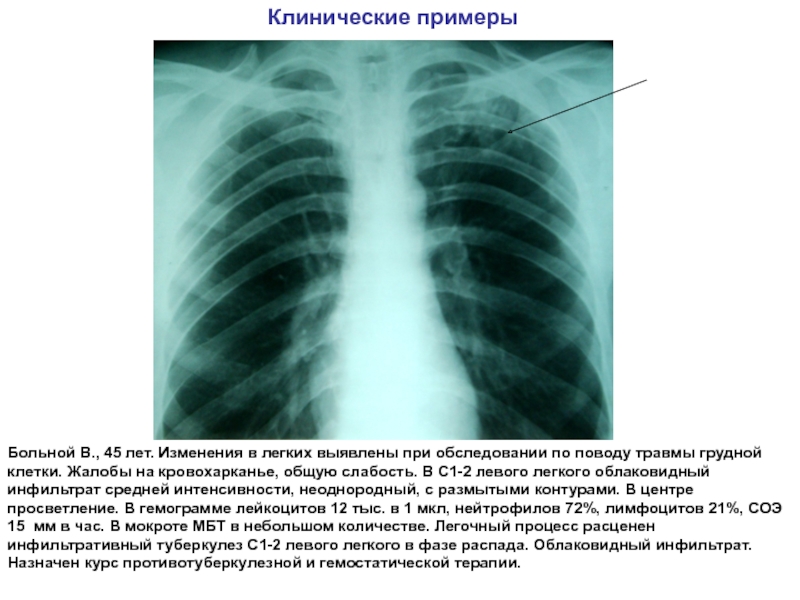 Рентген грудной клетки, компьютерная томография и ультразвук часто используются для диагностики выпота.
Рентген грудной клетки, компьютерная томография и ультразвук часто используются для диагностики выпота.
Лечение
Лечение легочного инфильтрата включает антибиотики или другую противомикробную терапию. Лечение выпота включает использование диуретиков, антибиотиков и иногда торакоцентез.
Таблица сравнения легочного инфильтрата и выпота
Резюме легочного инфильтрата Vs. Выпот
- И инфильтрат, и выпот могут повлиять на способность человека дышать.
- Легочный инфильтрат — это когда в самой легочной ткани есть какое-то вещество, которого не должно быть.
- Выпот косвенно воздействует на легкие, когда между мембранами и легкими находится слишком много жидкости.
- Легочные инфекции могут вызвать легочную инфильтрацию или выпот.
- Легочный инфильтрат или инфузия могут быть вызваны основным заболеванием, таким как туберкулез или пневмония.
Адъюнкт-профессор биологии PhD в области количественной биологии в США
Dr.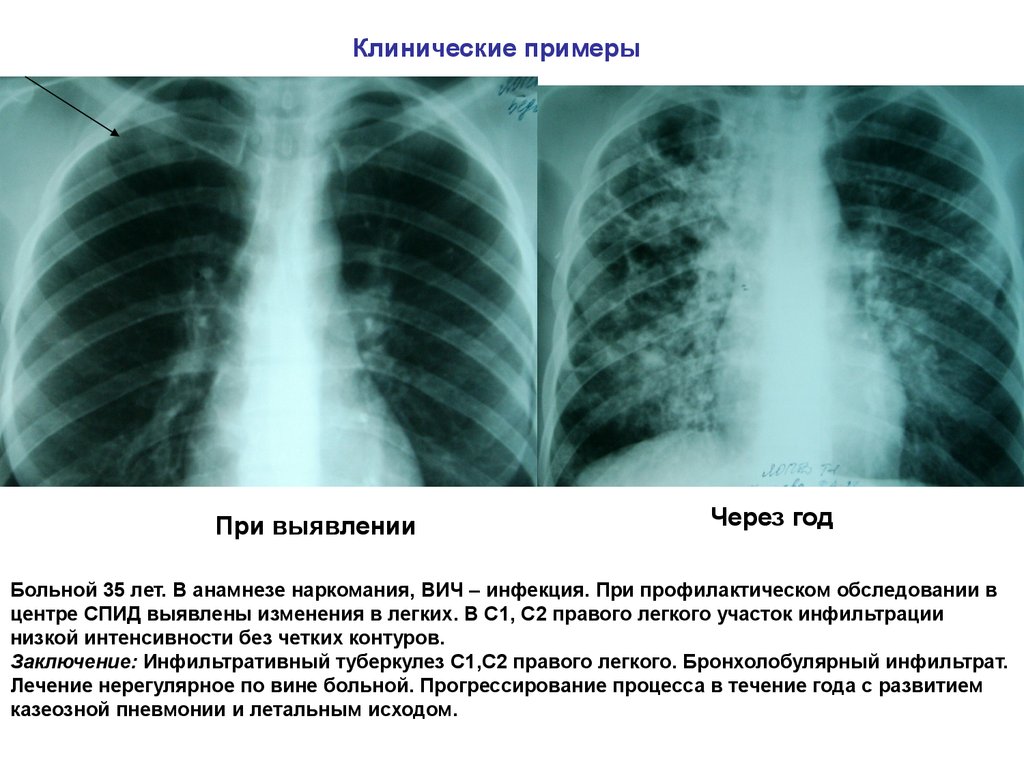 Рэй Осборн получила образование в Южной Африке и США. Она имеет степень бакалавра наук с отличием в области зоологии и энтомологии и степень магистра наук в области энтомологии Университета Натала в Южной Африке. Она получила докторскую степень в области количественной биологии в Техасском университете в Арлингтоне, а также степень AAS в области информационных сетей и компьютерных информационных систем в муниципальном колледже Bossier Parish в Луизиане. ряд образовательных уровней и преподавание различных классов биологии.Она прошла обучение в качестве лектора, исследователя и специалиста по информатике. У нее есть опыт работы писателем, исследователем и преподавателем в колледже, а в настоящее время она работает внештатным писателем и редактором. Среди ее достижений — получение должности и повышение до адъюнкт-профессора биологии в Соединенных Штатах, а также публикация статей в рецензируемых журналах. .Ее родным городом является Питермарицбург в Южной Африке, где ее основным интересом и хобби является наблюдение за птицами.
Рэй Осборн получила образование в Южной Африке и США. Она имеет степень бакалавра наук с отличием в области зоологии и энтомологии и степень магистра наук в области энтомологии Университета Натала в Южной Африке. Она получила докторскую степень в области количественной биологии в Техасском университете в Арлингтоне, а также степень AAS в области информационных сетей и компьютерных информационных систем в муниципальном колледже Bossier Parish в Луизиане. ряд образовательных уровней и преподавание различных классов биологии.Она прошла обучение в качестве лектора, исследователя и специалиста по информатике. У нее есть опыт работы писателем, исследователем и преподавателем в колледже, а в настоящее время она работает внештатным писателем и редактором. Среди ее достижений — получение должности и повышение до адъюнкт-профессора биологии в Соединенных Штатах, а также публикация статей в рецензируемых журналах. .Ее родным городом является Питермарицбург в Южной Африке, где ее основным интересом и хобби является наблюдение за птицами.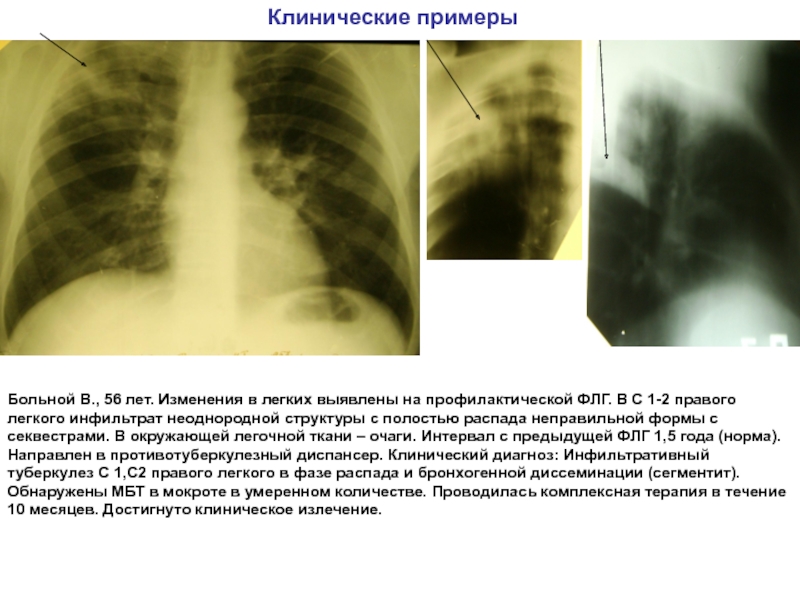
: Если вам понравилась эта статья или наш сайт.Пожалуйста, распространите информацию. Поделитесь им с друзьями/семьей.
См.
APA 7
Осборн, Д. (2021, 29 сентября). Разница между легочным инфильтратом и выпотом. Разница между похожими терминами и объектами. http://www.differencebetween.net/science/difference-between-pulmonal-infiltrate-and-effusion/.
MLA 8
Осборн, доктор Рэй. «Разница между легочным инфильтратом и выпотом». Разница между похожими терминами и объектами, , 29 сентября 2021 г., http://www.разницамежду.net/наука/разница-между-легочным-инфильтратом-и-выпотом/.
Пациент с одышкой и двусторонними легочными инфильтратами
История болезни
54-летняя женщина европеоидной расы поступила в наше отделение неотложной помощи с 3-недельным анамнезом продуктивного кашля, одышки и недомогания. За четыре недели до этого она посетила своего семейного врача с болью в ушах и заложенностью носа. Был диагностирован острый синусит, и ей был назначен 10-дневный курс левофлоксацина вместе с триамцинолоновым назальным спреем.Однако при физической нагрузке у нее развилась нарастающая одышка, за которой последовали лихорадка, озноб, озноб и периодическая ночная потливость.
Был диагностирован острый синусит, и ей был назначен 10-дневный курс левофлоксацина вместе с триамцинолоновым назальным спреем.Однако при физической нагрузке у нее развилась нарастающая одышка, за которой последовали лихорадка, озноб, озноб и периодическая ночная потливость.
Семейный врач повторно осмотрел ее за 3 дня до поступления и назначил кларитромицин (500 мг два раза в день) для диагностики внебольничной пневмонии; однако ее симптомы прогрессировали, и она обратилась в наше отделение неотложной помощи для дальнейшего обследования.
Пациентка проживала с мужем и 1 взрослым ребенком. Как директор программы приютов для бездомных, она еженедельно инспектировала приюты.Туберкулиновая кожная проба, проведенная 8 лет назад, была отрицательной. Все факторы риска ВИЧ-инфекции пациентка отрицала. Она всю жизнь не курила и употребляла 5 стандартных алкогольных напитков в неделю. Она отрицала контакты с больными и аллергию на животных и не имела значительной истории поездок.
В ее анамнезе отмечались аллергический ринит, рецидивирующий синусит и астма. Текущее лечение астмы включало ингаляционные стероиды (флутиказон), агонисты β 2 длительного и короткого действия (сальбутамол и салметерол) и антагонист лейкотриеновых рецепторов (монтелукаст).Она начала принимать монтелукаст за 8 месяцев до обращения, и дважды за 6 месяцев, предшествовавших ее обращению, ей потребовались системные кортикостероиды для лечения обострений астмы. Ее лекарствами при представлении были ее препараты для лечения астмы, кларитромицин и назальный спрей триамцинолон. У нее была анафилактическая аллергия на лактозу. В семейном анамнезе респираторных или воспалительных заболеваний не было.
При осмотре пациент выглядел худощавым, в покое наблюдался умеренный респираторный дистресс.У нее была лихорадка с температурой 38°С, частота пульса 104 уд/мин, артериальное давление 139/77 мм рт.ст., частота дыхания 34 вдоха/мин, снижение сатурации кислорода 92%. на комнатном воздухе. При аускультации грудной клетки выявлено ослабление дыхательных шумов в обоих легочных полях, выслушиваются хрипы преимущественно в левой и правой верхних долях. При обследовании прекардиальной области были выявлены нормальные тоны сердца и наличие систолического шума изгнания II/VI степени, который лучше всего слышен у основания сердца.У нее не было сыпи. Результаты остальных физических осмотров были нормальными.
При аускультации грудной клетки выявлено ослабление дыхательных шумов в обоих легочных полях, выслушиваются хрипы преимущественно в левой и правой верхних долях. При обследовании прекардиальной области были выявлены нормальные тоны сердца и наличие систолического шума изгнания II/VI степени, который лучше всего слышен у основания сердца.У нее не было сыпи. Результаты остальных физических осмотров были нормальными.
Результаты анализа крови включали уровень гемоглобина 146 (норма 138–175) г/л и количество лейкоцитов 29,3 (норма 4,5–11) × 10 9 /л, при этом 16,7 × 10 9 /л (57%) эозинофилов (норма 0–3%), 37,8% нейтрофилов (норма 50–62%), 3% лимфоцитов (норма 25–40%), 2% моноцитов (норма 3–7 %) и отсутствие базофилов (норма 0–1%) (). Газовый анализ артериальной крови показал рН 7.49 (норма 7,35–7,45), парциальное давление углекислого газа (P CO 2 ) 35 (норма 35–45) мм рт. ст., парциальное давление кислорода (P O 2 ) 57 (норма 80–100) мм рт. ст. и уровень бикарбоната 27 (норма 22–26) ммоль/л. Функция почек была нормальной. Уровень дегидрогеназы молочной кислоты был повышен (357 [норма 100–195] МЕ/л), а уровень С-реактивного белка был очень высоким (136 [норма < 10] мг/л). Чтобы исследовать возможность ревматологического заболевания легких, включая гранулематоз Вегенера и синдром Гудпасчера, мы исследовали концентрацию ревматоидного фактора и титр антинуклеарных антител, а также тестировали антинейтрофильные цитоплазматические антитела и антитела к базальной мембране клубочков; все результаты анализов были отрицательными.Титры иммуноглобулинов были нормальными, за исключением повышенного уровня IgE (1280 [норма <175] МЕ/л). Рентгенограмма грудной клетки выявила двусторонние периферические легочные инфильтраты с сохранением центральной части (1).
ст. и уровень бикарбоната 27 (норма 22–26) ммоль/л. Функция почек была нормальной. Уровень дегидрогеназы молочной кислоты был повышен (357 [норма 100–195] МЕ/л), а уровень С-реактивного белка был очень высоким (136 [норма < 10] мг/л). Чтобы исследовать возможность ревматологического заболевания легких, включая гранулематоз Вегенера и синдром Гудпасчера, мы исследовали концентрацию ревматоидного фактора и титр антинуклеарных антител, а также тестировали антинейтрофильные цитоплазматические антитела и антитела к базальной мембране клубочков; все результаты анализов были отрицательными.Титры иммуноглобулинов были нормальными, за исключением повышенного уровня IgE (1280 [норма <175] МЕ/л). Рентгенограмма грудной клетки выявила двусторонние периферические легочные инфильтраты с сохранением центральной части (1).
Мазок периферической крови, показывающий эозинофилию
Рентгенограмма грудной клетки (передне-задняя проекция)
Данные физического осмотра и рентгенографии предполагают возможность пневмонии. Туберкулез требует рассмотрения, учитывая профессиональный анамнез пациентки и коварную природу ее болезни; однако ее история астмы и легочных инфильтратов поставила синдром Чарга-Стросса на первое место в дифференциальной диагностике (). 1
Американский колледж ревматологов 1990 критерии классификации синдрома Чарга-Стросса Васкулит Чарга-Стросса у больных бронхиальной астмой. Несмотря на антибактериальную терапию, у пациентки сохранялась лихорадка (температура 39°С), тахикардия (110 ударов в минуту) и тахипноэ (40 вдохов/мин), ей требовался 35% кислород для поддержания насыщения кислородом выше 90%.Посевы крови, мокроты, мочи и кала роста не дали. Результаты окрашивания 3 образцов мокроты были отрицательными на кислотоустойчивые бациллы, как и иммуноферментный анализ (ИФА), проведенный в образце мочи для обнаружения антигена Legionella .
Контрастная компьютерная томография органов грудной клетки выявила умеренную медиастинальную лимфаденопатию с правыми паратрахеальными лимфатическими узлами диаметром 1,4 см. Имелись небольшие двусторонние плевральные выпоты и обширное заболевание воздушно-космической системы с рассеянным уплотнением во всех долях и сливным уплотнением в верхних долях.Не было никаких признаков легочной эмболии, кавитации, локализации или плевральной неравномерности (1).
Компьютерная томограмма органов грудной клетки на уровне киля
На 3-и сутки пребывания в стационаре у больной появились жалобы на нарастающую одышку и тяжесть за грудиной в покое. Уровень тропонина Т у нее был повышен (0,94 мкг/л), уровень креатинфосфокиназы (КФК) составлял 290 (норма 5–160) МЕ/л, фракция КФК-МВ составляла 9%. Электрокардиограмма показала подъем переднего сегмента ST, а легкая депрессия сегмента PR позволила предположить компонент ишемии или перикардита.Эхокардиограмма показала нормальный размер левого желудочка, фракцию выброса 50% (норма > 60%), гипокинез передней стенки, следы перикардиального выпота и отсутствие клапанных аномалий. Эти результаты эхокардиографии в сочетании с отрицательным результатом скрининга на антинейтрофильные цитоплазматические антитела и высоким уровнем эозинофилов позволяют предположить вторичное заболевание миокарда, вызванное синдромом Чарга-Стросса или гиперэозинофильным синдромом.
Наш пациент дал согласие на бронхоскопию, которая не выявила дискретных поражений.Жидкость бронхиального лаважа содержала 92% эозинофилов (норма <1%), 6% лимфоцитов (норма 10–20%), 0% нейтрофилов (норма 70–80%) и 2% гистиоцитов. Злокачественных клеток не было. Результаты окрашивания по Граму и кислотоустойчивости были отрицательными. Трансбронхиальная биопсия была отложена из-за отсутствия профиля коагуляции.
Также были выполнены аспирация костного мозга и биопсия; костный мозг имел 45-55% эозинофильную гиперплазию (норма 1,5%) с нормальным эритропоэзом и гранулопоэзом.Не было никаких признаков ядерной атипии, гранулемы, лимфоидных агрегатов или метастатических клеток ().
Биопсия костного мозга с эозинофилией
В связи с подозрением на наличие у пациента синдрома Чарга-Стросса была проведена компьютерная томография придаточных пазух носа, которая выявила незначительное утолщение слизистой оболочки дна верхнечелюстных пазух.
Учитывая системную эозинофилию пациентки, мультисистемное поражение с упором на легочные симптомы на момент обращения в отделение неотложной помощи, наличие у нее астмы в анамнезе и отсутствие ответа на антибактериальную терапию, двумя ведущими рабочими диагнозами были Чарг– Синдром Штрауса и гиперэозинофильный синдром.
Антибиотики были прекращены, и пациенту давали 50 мг преднизолона один раз в день. Ее кашель, лихорадка и одышка прошли в течение следующих 5 дней. Количество лейкоцитов и дифференциал лейкоцитов вернулись к норме. Повторная рентгенограмма грудной клетки продемонстрировала улучшение двусторонних затемнений легких, а повторная электрокардиограмма не выявила ишемии.
Пациентка выписана домой с инструкциями о постепенном снижении дозы преднизолона до 20 мг.Предположительный диагноз на момент выписки: синдром Чарга-Стросса. Эхокардиограмма, сделанная в амбулаторных условиях, показала разрешение аномалий движения стенок. Цитогенетические исследования для изучения возможности гиперэозинофильного синдрома дали отрицательный результат на мутацию F1P1L1-PDGFR-альфа, хотя следует отметить, что частота положительного цитогенетического теста у пациентов с гиперэозинофильным синдромом колеблется от 4% до 60%. 2 Однако положительное цитогенетическое исследование предсказывает успех лечения иматинибом, при этом литературные данные свидетельствуют о частоте ремиссии 60–80% в этой популяции. 3 — 6 Уровень интерлейкина-5, который иногда повышен в подгруппе больных с гиперэозинофилией при клональном заболевании, у этого больного также был в норме. Это также предполагает, что другие биологические методы лечения, такие как терапия антителами к интерлейкину-5, которая в настоящее время изучается в клинических испытаниях, также, вероятно, не будут полезными.
Через три месяца после выписки у пациентки появились рецидивирующие респираторные симптомы и увеличение количества эозинофилов в крови.Ей дали гидроксимочевину, и количество эозинофилов снизилось до нормального уровня. Ее потребление преднизолона было снижено до 10 мг/день. Магнитно-резонансная томография сердца выявила умеренно расширенный левый желудочек с нормальной фракцией выброса и систолической функцией. Другие структуры сердца были в норме. Результаты повторной рентгенографии грудной клетки и УЗИ брюшной полости были ничем не примечательны.
Обсуждение
У этого пациента были признаки и симптомы распространенного заболевания: внебольничная пневмония.Отсутствие ответа на соответствующее лечение пневмонии было первоначальным клиническим признаком того, что дифференциальный диагноз необходимо расширить. Ее профессиональный анамнез и не исчезающие симптомы указывали на возможность туберкулеза легких как на причину инфекции; однако другие диагнозы, такие как воспалительные состояния, такие как синдром Чарга-Стросса и лекарственное заболевание легких, также рассматривались, учитывая ее историю астмы и использование антагонистов лейкотриенов. Кроме того, значительная периферическая эозинофилия вызвала подозрение на основное гематологическое состояние, такое как гиперэозинофильный синдром.показаны диагностические критерии гиперэозинофильного синдрома, 7 , и показаны стратегии лечения синдрома Чарга-Стросса и гиперэозинофильного синдрома.
Диагностические критерии гиперэозинофильного синдрома
Эпидемиологические и терапевтические различия между синдромом Чарга-Стросса и гиперэозинофильным синдромом
Эозинофильные заболевания встречаются редко и сложны для диагностики. Ранние классификации эозинофильных заболеваний основывались на месте эозинофильной инфильтрации; другие классификации основаны на фактическом количестве присутствующих эозинофилов в крови.Однако недавние исследования патогенеза эозинофилии привели к упрощенному подходу к диагностике этого заболевания. 8 Новая классификация основывается на простом вопросе: является ли основная причина эозинофилии внутренней (т. е. локализованной внутри самих эозинофилов) или внешней (т. е. вне линии эозинофилов)? 8 Внутренние эозинофильные нарушения представляют собой гематологические нарушения, поражающие либо плюрипотентные, либо мультипотентные стволовые клетки. Внешние эозинофильные расстройства вызываются высвобождением цитокинов и последующей стимуляцией эозинофилов или их предшественников.
Внутренние эозинофильные расстройства обычно характеризуются хромосомными аномалиями, включающими функцию тирозинкиназы и факторы роста, происходящие из фибробластов или тромбоцитов. Аномалия, связанная с тромбоцитарными факторами роста, проявляется как клональное нарушение, затрагивающее плюрипотентные стволовые клетки, и выявляется с помощью молекулярных или цитогенетических тестов для выявления мутации F1P1L1-PDGFR-альфа. Эти тесты теперь коммерчески доступны. Существует 2 основных формы тестирования: (1) молекулярно-генетическое тестирование с полимеразной цепной реакцией с обратной транскриптазой для распознавания аномальных транскриптов РНК и (2) кариотипирование и идентификация интерстициальной делеции на хромосоме 4 с использованием 2- или 3-цветной флуоресценции in situгибридизации. . 9 Полезность этого типа цитогенетического тестирования чаще всего проявляется при хроническом миелоцитарном лейкозе (ХМЛ). CML связан с филадельфийской хромосомой и продуктом ее гибридного белка BCR-ABL1 тирозинкиназой. Сверхэкспрессия этого белка приводит к нерегулируемой пролиферации клональных миелоидных клеток при ХМЛ. Кроме того, идентификация BCR-ABL1 позволила открыть и успешно использовать низкомолекулярные ингибиторы, такие как мезилат иматиниба, для индукции ремиссии ХМЛ.
Внешние эозинофильные расстройства многочисленны. Они подразделяются на опосредованные Т-клетками и опосредованные опухолевыми клетками эозинофильные расстройства. 8 Эозинофилия, опосредованная Т-клетками, может быть вызвана аллергическими заболеваниями, такими как бронхиальная астма, или аутоиммунными заболеваниями, такими как синдром Чарга-Стросса. В обоих случаях интерлейкин-5 отвечает за дифференцировку, активацию и выживание эозинофилов. 10 Эозинофилы способствуют усилению воспаления, повреждению тканей и дисфункции органов.Они также участвуют в ремоделировании тканей после острой воспалительной реакции. 11 Отрицательный результат цитогенетического исследования у данного пациента не исключает возможности эозинофильного заболевания; скорее, это подталкивает клинициста к рассмотрению других диагнозов.
Идиопатический гиперэозинофильный синдром диагностируется на основании клинических и патологических критериев и характеризуется эозинофилией крови, которая не является ни вторичной, ни клональной по своей природе. 12 Диагноз требует документального подтверждения повреждения органа-мишени и абсолютного числа эозинофилов, равного 1.5 × 10 9 /л или больше в течение как минимум 6 месяцев. 13 По определению, тестирование должно продемонстрировать отсутствие каких-либо известных молекулярных или цитогенетических маркеров, а гистология костного мозга не должна демонстрировать признаки аномальных популяций тучных клеток, моноцитоза, трехлинейной миелопролиферации или дисплазии. 14 Специфическая терапия гиперэозинофильного синдрома включает высокие дозы стероидов в качестве терапии первой линии с добавлением гидроксимочевины, если ремиссия не достигается.
Классическая медицинская подготовка подтолкнула наш диагноз к синдрому Чарга-Стросса, отчасти из-за выраженного поражения легких.Однако, когда мы оценили спектр пораженных органов, органо-ориентированная классификация болезни нашего пациента показалась менее подходящей, и мы изменили наш диагностический процесс, чтобы рассмотреть идиопатический гиперэозинофильный синдром.
Традиционный метод классификации болезней в соответствии с клиническими признаками постоянно меняется по мере того, как мы узнаем больше о генетической основе многих состояний. Когда присутствуют генетические маркеры, они помогают клиницисту поставить диагноз; когда это не так, клиницист должен полагаться на клинические и патологические признаки для постановки диагноза.Наше растущее понимание лежащих в основе генетических аномалий вызвало революцию в диагностике многих дискразий крови. Например, открытие филадельфийской хромосомы резко изменило способы диагностики состояний, связанных с неопластической трансформацией, а исследования мутаций JAK2 повлияли на диагностику миелопролиферативных заболеваний. Исторически заболевания крови классифицировали с использованием операционной системы, основанной на клеточных линиях (например, миелоидные и лимфоидные), клеточной морфологии и наличии бластных клеток (чтобы отличить острые состояния от хронических).В последнее десятилетие система классификации, основанная на генетике и иммунологии, все чаще используется для болезней крови. Хотя врачи обучены распознавать синдромы на основе клинических и патологических признаков, реальность такова, что многие пациенты с дискразиями крови протекают бессимптомно или, в редких случаях, имеют нормальные мазки периферической крови. В этих случаях молекулярное и цитогенетическое тестирование становится основой диагностики; эти формы тестирования также обеспечивают подтверждение наличия заболевания у пациентов с высокой клинической дотестовой вероятностью наличия заболевания.
Эпигенетика — это изучение наследственности, не связанной с последовательностью ДНК. Он исследует взаимосвязь между генетическим фоном, окружающей средой и болезнью. Эпигенетические процессы могут модифицировать или воздействовать на потенциально вредные гены. 15 Эпигенетическая модификация ДНК путем метилирования и ковалентных модификаций нуклеосомных гистоновых белков лежит в основе большей части переклассификации дискразий крови. В отличие от мутаций в последовательности ДНК, эпигенетические изменения по определению обратимы, что дает надежду на то, что их можно изменить с помощью терапии. 15
На данный момент состояние нашего пациента будет носить ярлык идиопатического гиперэозинофильного синдрома, если только дальнейшие разработки в области молекулярного тестирования не потребуют изменения диагноза. Мы продолжим лечение ее иммуносупрессивной терапией, поскольку мы ожидаем более глубокого понимания истинного внутреннего или внешнего триггера ее симптомов.
Каковы наиболее частые причины инфильтратов у пациентов, находящихся на ИВЛ?
Кунья Б.А. Основы пневмонии .3-е изд. Ройал-Оук, Мичиган: Physicians Press; 2010.
Американское торакальное общество и Американское общество инфекционных заболеваний. Руководство по ведению взрослых с внутрибольничной, вентилятор-ассоциированной и связанной с оказанием медицинской помощи пневмонией. Am J Respir Crit Care Med . 2005 г., 15 февраля. 171(4):388-416. [Медлайн]. [Полный текст].
Яп В, Датта Д, Метерский МЛ. Является ли нынешнее определение пневмонии, связанной с оказанием медицинской помощи, лучшим способом определения риска заражения устойчивыми к антибиотикам патогенами? Infect Dis Clin North Am . 2013 27 марта (1): 1-18. [Медлайн].
[Руководство] Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA, Palmer LB, et al. Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с ИВЛ: Руководство по клинической практике 2016 г., подготовленное Американским обществом инфекционистов и Американским торакальным обществом. Клин Infect Dis . 2016 14 июля. [Medline].
Метерский М.Л., Калил А.С.Новые рекомендации по внутрибольничной пневмонии. Curr Opin Pulm Med . 2017 май. 23 (3): 211-217. [Медлайн].
Jaillette E, Girault C, Brunin G, et al. Влияние эндотрахеальной трубки с конической манжетой на микроаспирацию желудочного содержимого у интубированных пациентов в критическом состоянии: многоцентровое кластерно-рандомизированное перекрестное контролируемое исследование. Медицинская интенсивная терапия . 2017 Ноябрь 43 (11): 1562-1571. [Медлайн].
Шельда ВМ. Особенности патогенеза, диагностики и лечения нозокомиальной пневмонии. Хирургический акушер-гинеколог . 1991. 172 Приложение: 42-53. [Медлайн].
Herzig SJ, Howell MD, Ngo LH, Marcantonio ER. Применение кислотоподавляющих препаратов и риск внутрибольничной пневмонии. ЯМА . 2009 г., 27 мая. 301(20):2120-8. [Медлайн]. [Полный текст].
Агоди А., Барчитта М., Чипрессо Р. и др. Носительство Pseudomonas aeruginosa, колонизация и инфекция у пациентов ОИТ. Медицинская интенсивная терапия . 2007 г. 33 июля (7): 1155-61.[Медлайн].
Джонс Р.Н. Микробная этиология внутрибольничной бактериальной пневмонии и вентилятор-ассоциированной бактериальной пневмонии. Клин Infect Dis . 2010 1 августа. 51 Приложение 1: S81-7. [Медлайн].
Bouza E, Torres MV, Radice C, et al. Прямой Е-тест (AB Biodisk) образцов из дыхательных путей улучшает применение противомикробных препаратов при вентилятор-ассоциированной пневмонии. Клин Infect Dis . 2007 1 февраля. 44(3):382-7. [Медлайн].
Мэджилл С.С., Эдвардс Дж.Р., Фридкин С.К., Группа по исследованию распространенности инфекций, связанных с оказанием медицинской помощи, и распространенности использования противомикробных препаратов Программы новых инфекций.Обследование инфекций, связанных с оказанием медицинской помощи. N Английский J Med . 2014 26 июня. 370 (26): 2542-3. [Медлайн].
Casserly B, Rounds S. Инфекционные заболевания легких. Андреоли Т.Е., Бенджамин И.Дж., Григгс Р.К., Винг Э.Дж. Андреоли и Сесил Карпентер. Основы медицины . 8-й. Сондерс Эльзевир; 2010. 254-258.
Лимпер А.Х. Обзор пневмонии. Голдман Л., Шафер А.И. Лекарство Сесила Голдмана . 24-й. Сондерс Эльзевир; 2012.1: 587-296.
Келихер К., Киртон О.К. 28- Инфекции у пациентов в критическом состоянии. Хапп Дж. Р., Фернейни Э. М. Инфекции головы, шеи и рото-лицевой области . Эльзевир; 2016. 383-394.
Кунья Б.А. Клебсиелла, ацинетобактерии и синегнойная палочка с множественной лекарственной устойчивостью (МЛУ). Антибиотики для врачей . 2006. 10:354-355.
Феррара AM. Потенциально полирезистентные неферментативные грамотрицательные возбудители, вызывающие внутрибольничную пневмонию. Противомикробные агенты Int J . 2006 г. 27 марта (3): 183-95. [Медлайн].
Furtado GH, d’Azevedo PA, Santos AF, et al. Внутривенный полимиксин В для лечения нозокомиальной пневмонии, вызванной полирезистентной синегнойной палочкой. Противомикробные агенты Int J . 2007 г. 30 октября (4): 315-9. [Медлайн].
Месарос Н., Нордманн П., Плезиат П. и др. Pseudomonas aeruginosa: резистентность и терапевтические возможности на рубеже нового тысячелетия. Clin Microbiol Infect . 2007 13 июня (6): 560-78. [Медлайн].
Ван С., Квок М., Макнамара Дж.К., Кунья Б.А. Колистин для грамотрицательных бактериальных инфекций с множественной лекарственной устойчивостью (МЛУ). Антибиотики для врачей . 2007. 11:389-396.
Ewig S, Welte T, Torres A. Является ли пневмония, связанная с оказанием медицинской помощи, отдельным заболеванием, требующим специфического лечения? Curr Opin Infect Dis . 2012 г. 25 апреля (2): 166-75. [Медлайн].
Лопес А., Амаро Р., Полверино Э.Действительно ли существует пневмония, связанная с оказанием медицинской помощи? Европейский медицинский стажер J . 2012 г. 23 июля (5): 407-11. [Медлайн].
Маруяма Т., Фудзисава Т., Окуно М., Тойосима Х., Цуцуи К., Маэда Х. и др. Новая стратегия в отношении пневмонии, связанной с оказанием медицинской помощи: 2-летнее проспективное многоцентровое когортное исследование с использованием факторов риска для полирезистентных возбудителей для выбора начальной эмпирической терапии. Клин Infect Dis . 2013 ноябрь 57(10):1373-83. [Медлайн].
Амбарас Хан Р., Азиз З.Методологическое качество рекомендаций по внутрибольничной пневмонии и вентилятор-ассоциированной пневмонии: систематический обзор. Дж Клин Фарм Тер . 2018 авг. 43 (4): 450-459. [Медлайн].
Шебл Э., Гулик П.Г. Внутрибольничная пневмония . Остров сокровищ, Флорида: StatPearls Publishing; Январь 2021 г. [Полный текст].
Cunha BA, Syed U, Strollo S. Пневмония, вызванная свиным гриппом (h2N1): повышенный уровень прокальцитонина в сыворотке крови не из-за наложенной бактериальной пневмонии. Противомикробные агенты Int J . 2010 май. 35 (5): 515-6. [Медлайн].
Кунья Б.А. Эмпирическая антимикробная терапия внебольничной пневмонии: клинический диагноз и уровень прокальцитонина. Scand J Infect Dis . 2009. 41 (10): 782-4. [Медлайн].
[Руководство] Сачер А., Уайтхед С., Кнутсен С. Обновленные рекомендации IDSA/ATS по ведению взрослых с ГП и ВАП. Фармацевт США. Доступно на https://www.uspharmacist.com/article/updated-idsa-ats-guidelines-on-management-of-adults-with-hap-and-vap. 19 июля 2017 г.; Доступ: 14 апреля 2021 г.
Qi F, Zhang GX, She DY, Liang ZX, Wang RT, Yang Z и др. Пневмония, связанная с оказанием медицинской помощи: клинические особенности и ретроспективный анализ за 10 лет. Чин Мед J (англ.) . 2015 20 окт. 128 (20): 2707-13. [Медлайн].
Артур Л.Э., Кизор Р.С., Селим А.Г., ван Дриэль М.Л., Сеоан Л. Антибиотики при вентилятор-ассоциированной пневмонии. Кокрановская база данных Syst Rev . 20 октября 2016 г. 10:CD004267. [Медлайн].
Fetroja (цефидерокол) [вкладыш]. Флорхэм-Парк, Нью-Джерси: Shionogi Inc., сентябрь 2020 г. Доступно на [Полный текст].
Poulakou G, Siakallis G, Tsiodras S, Arfaras-Melainis A, Dimopoulos G. Распыляемые антибиотики у пациентов с искусственной вентиляцией легких: дорожная карта и проблемы. Expert Rev Anti Infect Ther . 2017 15 марта (3): 211-229. [Медлайн].
Титов И., Вундеринк Р., Рокилли А., Родригес Гонсалес Д., Дэвид-Ванг А., Буше Х. и др.RESTORE-IMI 2: рандомизированное двойное слепое исследование III фазы, сравнивающее эффективность и безопасность имипенема/циластатина (IMI)/релебактама (REL) и пиперациллина/тазобактама (PIP/TAZ) у взрослых пациентов с внутрибольничными или связанными с ИВЛ бактериальная пневмония (HABP/VABP) (аннотация 771). Представлено на 30-м Европейском конгрессе клинической микробиологии и инфекционных заболеваний (ECCMID 2020). Париж, Франция, апрель…
Грау Т., Бонет А., Минамбрес Э. и др. Влияние дипептида l-аланил-l-глутамина, дополненного полным парентеральным питанием, на инфекционную заболеваемость и чувствительность к инсулину у пациентов в критическом состоянии. Крит Кеар Мед . 39 июня 2011 г. (6): 1263-1268. [Медлайн].
Artinian V, Krayem H, DiGiovin B. Влияние раннего энтерального питания на исход лечения критически больных пациентов, находящихся на искусственной вентиляции легких. Сундук . 2006 г., апрель 129 (4): 960-7. [Медлайн].
Лайонс П.Г., Коллеф М.Х. Профилактика госпитальной пневмонии. Curr Opin Crit Care . 2018 14 июля. [Medline].
Метод доктора Торреса для лечения легочных инфильтратов в отделении интенсивной терапии
Распечатка: Dr.Метод Торреса для лечения легочных инфильтратов в отделении интенсивной терапииЛегочные инфильтраты в отделении интенсивной терапии — Менеджмент (метод Антони Торреса, доктора медицины)
В нашем отделении интенсивной терапии мы разработали подход к диагностике и лечению пневмонии в отделении интенсивной терапии ( Рисунок 1 ). Главная дифференциал диагностика легочных инфильтратов (печать отдельно) включает только два субъекта, в которых антибиотики четко показаны: пневмония и аспирация (Таблица 2 ).То наличие инфильтрата на простой рентгенограмме грудной клетки повышает вероятность того, что у больного может быть пневмония. Возникает подозрение на внутрибольничную пневмонию. при наличии двух из трех клинических критериев у больного легочной инфильтрат: лихорадка или гипотермия, лейкоцитоз или лейкопения и гнойные выделения из дыхательных путей.
Стол 2. Дифференциальная диагностика легочных инфильтратов у пациентов ОИТ
Пневмония
Аспирация
Ателектаз
Отек легких
Кардиогенный
Некардиогенные
Плевральный выпот
Кровоизлияние
Лекарственный
Рисунок 1. Клиническое подозрение на внутрибольничную инфекцию Пневмония
ПОДХОД
Рассчитываем Клинический Легочный Инфекционная шкала (CPIS), позволяющая объективно анализировать различные клинические и радиологические переменные ( Таблица 1 ).Немедленно берут культуры секрета нижних дыхательных путей ( Таблица 3 ). Мы подчеркиваем использование окрашивания по Граму образца респираторного секрета; это повышает диагностическую ценность оценки. Посев следует проводить до начала лечение антибиотиками, но оно не должно откладывать введение антибиотики.
Коллекция может быть мокроты, трахеобронхиального аспирата, бронхоальвеолярного лаважа или защищенная щетка для образцов.Кровь должны быть получены культуры. плевральный жидкие культуры должны быть получены, если выпот большой и причина неясна или если этиологический диагноз пневмонии ускользает удостоверение личности. Определение антигена легионеллы в моче проводится рутинно, учитывая его скрытое обнаружение. причиной внутрибольничной пневмонии. Если пациент недавно госпитализирован в течение 5 дней, мочевой антиген на Streptococcus pneumoniae выполняется.
Получаем С-реактивный белок (СРБ) и прокальцитонин (ПКТ). Повышенные уровни предполагают более тяжелую пневмонию.
Стол 1. Клиническая оценка легочной инфекции
Оценка
День 0
День 3
Оценка
Температура, С
38.5 — 38,9 = 1 балл
39,0 — 36,0 = 2 балла
Температура, С
38,5 — 38,9 = 1 балл
39,0 — 36,0 = 2 балла
Кровь лейкоциты, мм -3
<4.000 или >11 000 = 1 точка
полоса 50% формы = добавить 1 балл
Кровь лейкоциты, мм -3
<4.000 или >11.000=1 точка
50% формы полос = добавить 1 балл
Трахеальный секрет
Присутствие негнойные выделения из трахеи = 1 балл
Наличие гнойных трахеальный секрет = 2 балла
Трахея выделения
Присутствие негнойные выделения из трахеи = 1 балл
Наличие гнойных трахеальный секрет = 2 балла
Оксигенация: PaO 2 /FIO 2
>240 или ОРДС = 0 точка
< 240 и нет ОРДС = 2 балла
Оксигенация: PaO 2 /FIO 2
>240 или ОРДС = 0 баллов
< 240 и отсутствие ОРДС = 2 балла
Легочный рентгенография
Нет инфильтрата = 0 баллов
Диффузный или пятнистый инфильтрат = 1 балл
Локализованный инфильтрат = 2 точки
Легочный рентгенография
Нет инфильтрата = 0 баллов
Диффузный или пятнистый инфильтрат = 1 балл
Локализованный инфильтрат = 2 точки
Микробиологические данные
Патогенные бактериальные культивируется в редких или высоких количествах или без роста = 0 баллов
Патогенные бактериальные культивируется в умеренном или большом количестве = 1 балл
Видна та же патогенная бактерия
при окрашивании по Граму = добавить 1 балл
Микробиологические данные
Патогенные бактериальные культивируется в редких или высоких количествах или без роста = 0 баллов
Патогенные бактериальные культивируется в умеренном или большом количестве = 1 балл
Та же патогенная бактерия
видно при окраске по Граму = добавить 1
точка
Всего за день #0 = _________ Всего за день #3 = _________
Таблица 3.Диагностические тесты при обследовании легких Инфильтраты в отделении интенсивной терапии
1. Респираторные культуры
Мокрота
Эндотрахеальный или Трахеобронхиальный аспират** [Тони: должен ли он быть трансбронхиальным?]
Бронхоальвеолярный лаваж (БАЛ) или мини-БАЛ **
Защищенная щетка образец (ПБС)**
2.Две культуры крови
3. Посев плевральной жидкости при парапневмоническом выпоте.
4. Legionella pneumophila мочевой антиген и Пневмококк мочевой антиген.
5. ОАК, электролиты, печеночные и почечные пробы.
6. Газы артериальной крови
7. С-реактивный белок (СРБ) и прокальцитонин
.Немедленно отправьте образцы в микробиологическую лабораторию (или, если это невозможно, охлаждать при 4°C не более одного часа) Окрашивание по Граму, внутриклеточное подсчет микроорганизмов (только в БАЛ и мини-БАЛ) и количественные культуры *** должно быть сделано.
* Сбор культур не должен откладывать начало эмпирического лечения в больных с тяжелым сепсисом.
**Эти методы могут быть выполнены с помощью бронхоскопии вслепую.
***Количественные культуры проводят с полученными выделениями из дыхательных путей. трансбронхиальным аспиратом, БАЛ или PBS. Пороговые значения для определения Инфекционная колонизация: Трансбронхиальный аспират 10 5 КОЕ/мл; БАЛ 10 4 КОЕ/мл и ПСБ 10 3 КОЕ/мл.
Оценка CPIS, клиническая Статус, окраска по Граму
Если CPIS < 6 , синдромы системной воспалительной реакции (SIRS) ( Таблица 9 ) отсутствуют и окрашивание по Граму респираторного секрета отрицательный или внутриклеточные микроорганизмы < 2%, то пневмония маловероятна. Пациенты, отвечающие всем этим критериям, не нуждаются в лечении антибиотиками, но должны находиться под строгим наблюдением.Это наше уникальное дополнение к протоколу, разработанному Сингхом и др.; у нас есть сочли его надежным и клинически правдоподобным. Эти пациенты не выполняют классические критерии пневмонии и клинически стабильны. Мониторинг таких пациентов не представляет существенного риска неблагоприятного исхода, поскольку антибиотики можно добавить, если наблюдается ухудшение. Имейте в виду, вероятно, что у таких больных будут диагностированы неинфекционные причины легочных инфильтратов в течение 3 дней.
С другой стороны, если какой-либо из присутствуют: CPIS > 6, наличие SIRS и окраска по Граму в выделениях из дыхательных путей преобладают бактериальные или внутриклеточные бактерии, эти пациенты, скорее всего, имеют пневмонию. Следует начать лечение антибиотиками широкого спектра действия (, рис. 2, ).
Если CPIS > 6, а SIRS нет присутствует, пневмония все еще вероятна, и терапия антибиотиками широкого спектра действия инициировано немедленно.
Если CPIS < 6 и Окрашивание по Граму образца дыхательных путей трудно интерпретировать, тогда мы проводить монотерапию. В оригинальном протоколе Сингха и др. хинолон использовался для монотерапии, а в протоколе, предложенном NIH, карбапенем был использовал.
Рисунок 2: Алгоритм ведения пациентов с Легочные инфильтраты
Таблица 8.Определения
A. SIRS : 2 или более из следующих переменных:
1. Лихорадка >38 ◦ C или < 36 ◦ C
2. ЧСС >90 ударов в минуту
3. Частота дыхания >20 вдохов в минуту или PaCO2 <32 мм рт.ст.
4. Аномальное количество лейкоцитов (>12 000/мм 3 или <4 000/мм 3 или >10% полос)
Б. Бактериемия : бактерии в кровотоке (влияет ли не всегда приводят к SIRS или сепсису)
C. Сепсис : ССВО плюс задокументированное или предполагаемое инфекционное заболевание.
D. Тяжелый сепсис : вышеупомянутые критерии сепсиса с сопутствующая органная дисфункция, гипоперфузия или гипотензия.
E. Гипотензия, вызванная сепсисом : наличие систолического АД <90 мм рт. ст. или снижение > 40 мм рт. ст. от исходного уровня при отсутствии другие причины гипотензии.
F. Септический шок : Стойкая гипотензия и перфузия патологии, несмотря на адекватную инфузионную терапию.
G. Синдром полиорганной дисфункции : состояние физиологические расстройства, при которых функция органа не способна поддержание гомеостаза.
КОПИ < 6
Если CPIS < 6 и окраска по Граму образца из дыхательных путей трудно интерпретировать, антибиотикотерапия может быть ограничена.Будь то КОПИ является хорошим предиктором пневмонии, является спорным, и многочисленные исследования ставит под сомнение его чувствительность и специфичность. Однако в нашем подходе CPIS не используется в качестве проверенного вспомогательного средства для диагностики пневмонии в отделении интенсивной терапии; вместо этого его используют для выбрать тех пациентов, которым не нужны интенсивные и длительные препараты широкого спектра действия антибиотикотерапия. Использование для этой цели было подтверждено в одном исследовании. Итак, для этих пациентов, мы проводим монотерапию антибиотиками первоначально.Так как классический признаки пневмонии практически отсутствуют, и, поскольку больной клинически стабильно, большинство клиницистов согласятся, что ограниченная антибиотикотерапия (монотерапия) краткосрочное (3 дня) целесообразно до тех пор, пока не станут известны результаты посевов. По оценкам исследований, у пациентов ОИТ с легочными инфильтратами 70-80% не лечатся. имеют пневмонию, но в настоящее время большинство из них будет получать комбинацию широкого спектра эмпирическая антибактериальная терапия длительностью от 5 до 14 дней. Получение ненужного антибиотиков у пациентов без подтвержденной пневмонии связано с более высоким смертность.
Основная причина, способствующая раскручиванию эмпиризма в использовании антибиотиков в ОИТ заключается в том, что врачи не хотят рисковать пропустить излечимую инфекцию. Поскольку пневмония в отделении интенсивной терапии приводит к значительной смертности, введение антибиотиков широкого спектра действия большинству пациентов с легочными инфильтратами. стала преобладающей практикой в отделении интенсивной терапии. Использование CPIS показано на Рисунок 2 дает врачу гибкость при начальном лечении пациентов с предполагаемая излечимая инфекция.Однако количество антибиотиков, которые следует назначать, ограничен (монотерапия) как и продолжительность (3 дня). Такой подход привел к снизить затраты на антибиотики и свести к минимуму появление противомикробных сопротивление. Что немаловажно, исход был более благоприятным по сравнению с контрольная группа пациентов с CPIS < 6, получавших антибиотики широкого спектра действия терапия 5-21 день.
Повторная оценка в день 3
На третий день ответ к эмпирической антибиотикотерапии наблюдают по клиническим, лабораторным и рентгенологическим параметрам и пересчитывают CPIS ( Рисунок 3 ). Критериями неэффективности лечения являются: 1) отсутствие улучшения PaO 2 /FiO 2 или необходимость ИВЛ, 2) сохранение лихорадки или гипотермии, 3) 50 % прогрессирование легочных инфильтратов и 4) развитие септического синдром шока или полиорганной дисфункции. Для пациентов, чей исходный CPIS < 6, если пациент выглядит стабильным и культура отрицательна, все лечение антибиотиками должно быть прекращено в день 3. Для тех пациентов, у которых культуры являются показательными, антибактериальная терапия должна быть направлена на конкретного возбудителя и спектр сузился. У пациентов с повышением уровня биомаркеров (RCP и прокальцитонин) на 3-5 сутки, обширный микробиологический и рентгенологический необходима переоценка и расширение спектра противомикробных терапия сделана.
Рисунок 3. Последующее наблюдение за пациентами с легочной Инфильтраты
Набор антибиотиков
Эмпирическая антибактериальная терапия (Распечатать отдельно) должны основываться на местных in vitro чувствительность закономерности и факторы риска пациента для инфицирования полирезистентными микроорганизмами ( Таблица 4 ).Для пациентов с CPIS > 6 и факторами риска инфицирования полирезистентными микроорганизмов или длительность ИВЛ более 5 дней, применяем комбинацию антисинегнойного бета-лактамный антибиотик с добавлением хинолона или аминогликозида (табл. ). 5 , Рисунок 6 ). Это разумный выбор как для , Синегнойная палочка или полирезистентные микроорганизмы.
Таблица 4.Факторы риска инфицирования мультирезистентными Микроорганизмы
Факторы риска полирезистентных микроорганизмов
Лечение антибиотиками в течение последних 90 дней (> 5 дней)
Текущая госпитализация или в течение последних 90 дней (> 5 дней)
Иммуносупрессивное заболевание и/или лечение
Хронический диализ в течение последних 30 дней
Вспышка эпидемии в отделении полирезистентным микроорганизмом
Таблица 5. Первоначальное эмпирическое лечение антибиотиками Внутрибольничная пневмония или ВАП с поздним началом или у пациентов с риском Факторы сопротивления
Микробная этиология
Комбинированное лечение антибиотиками
Микроорганизмы из таблицы 3 плюс:
Синегнойная палочка
Klebsiella pneumoniae (БЛРС+)
Serratia marcescens
Acinetobacter spp.
Прочие неферментативные ГНБ
МРЗС
Легионелла пневмофила
Антисинегнойный цефалоспорин (цефтазидим или цефепим)*
илиКарбапенем (имипенем, меропенем)*
или
Бета-лактам/ингибитор бета-лактамазы (пиперациллин/тазобактам)*
+
Антисинегнойные хинолоны (ципрофлоксацин, левофлоксацин)**
или
Аминогликозид** (амикацин)
Линезолид или ванкомицин***
GNB = грамотрицательные бациллы
БЛРС = бета-лактамаза расширенного спектра
MRSA = устойчивый к метициллину Staphylococcus aureus
* Выбор бета-лактамного антибиотика осуществляется следующим образом: пациенты, не получавших какой-либо антисинегнойный бета-лактамный антибиотик в течение последних 30 дней, вводили пиперациллин/тазобактам или антипсевдомонал бета-лактам цефалоспорин.Пациенты, которые ранее получали эти противосинегнойные препараты, дали карбапенем. Пациенты с инфекцией БЛРС-продуцирующими микроорганизмами лечили карбапенемом независимо от результатов антибиотикограммы.
**Для комбинированной эмпирической терапии полирезистентных грамотрицательных бактерий антисинегнойный хинолон используется в случаях почечной недостаточности или одновременного применения ванкомицина. В других случаях комбинированную эмпирическую терапию начинают с амикацином и сохраняется в течение 5 дней.
***Эмпирическая терапия, направленная на MRSA, начинается у пациентов с установленным колонизация, предшествующая инфекция MRSA или выполнение механических ИВЛ более 6 дней. Нашим антибиотиком выбора является ванкомицин. Тем не менее, линезолид используется у пациентов с аллергией на ванкомицин, значения креатинина ≥ 1,6 мг/дл или у пациентов с признаками инфекции через 48 часов терапии ванкомицином и у тех, у кого был выделен MRSA.
Эмпирическая терапия для метициллин-резистентный Staphylococcus aureus (MRSA) является применяется только у пациентов с колонизацией или предшествующей инфекцией MRSA или которые получали искусственную вентиляцию легких более 6 дней.Во многих больницах предпочтение отдается линезолиду. ванкомицин.
При отсутствии факторов риска инфицирования полирезистентными микроорганизмами или при пациенты, которые были госпитализированы или получали искусственную вентиляцию легких по поводу менее 5 дней, возбудители внебольничная пневмония должны быть покрыты; Цефтриаксон для этих патогенов можно добавить левофлоксацин (S treptococcus pneumoniae, Legionella pneumophila ) ( Таблица 6 , Рисунок 5 , 6 ).
Таблица 6. Начальное эмпирическое лечение антибиотиками Внутрибольничная пневмония или VAP из
Раннее начало у пациентов без факторов риска резистентности
Вероятный микроорганизм
Эмпирический антибиотик
Стрептококковая пневмония
Гемофильная палочка
Кишечные грамотрицательные палочки
Кишечная палочка
Клебсиелла пневмония
Enterobacter spp.
Proteus spp.
Цефтриаксон
или
Левофлоксацин
Рисунок 5: Эмпирическая антибиотикотерапия ВАП у больных без факторов инфекции С.палочка
Рисунок 6: Эмпирическая антибиотикотерапия ВАП в условиях риска инфицирования P. aeruginosa или
полирезистентными микроорганизмами
Стол 7 показывает антибиотики, дозы, график лечения и продолжительность инфузии. Если выбраны бета-лактамные препараты, введение путем непрерывного инфузия должна быть рассмотрена.
Таблица 7. Дозы антибиотиков и время приема
Антибиотик
Интервал введения
Цефтриаксон 1 г
12 часов
1 / 2 — 1 час
Левофлоксацин
750 мг
12 часов*
1/2 часа
Цефтазидим
2 г
8 часов
2-3 часа
Цефепим
2 г
8 часов
2-3 часа
Имипенем
0.5 г
6 часов
1 час
Меропенем
0,5 1 г
6 часов
2-3 часа
Пиперациллин/Тазобактам
4/0.5 г
6 часов
2-3 часа
Ципрофлоксацин
400 мг
8 часов
1/2 часа
Амикацин
15 мг/кг
24 часа **
1 / 2 — 1 час
Ванкомицин
1 г
8-12 часов***
1- 3 часа*
Линезолид
600 мг
12 часов
1 час
*Вводите эту дозу в течение 3 дней, а затем продолжите прием по 500 мг/24 часа.
** Отрегулируйте дозировку в соответствии с параметрами PK / PD
.***Начните эту дозу с 24 часов, измерить уровни в крови до следующей дозы и отрегулировать уровни согласно ценностям.
Для бета-лактамных препаратов и ванкомицина, следует рассмотреть возможность непрерывной инфузии.
Острый респираторный дистресс-синдром — Американский семейный врач
1. Ashbaugh DG, Бигелоу БД, Мелкая ТЛ, Левин Б.Е. Острая дыхательная недостаточность у взрослых. Ланцет . 1967;2:319–23….
2. Сеть по острым респираторным дистресс-синдромам.. Вентиляция с более низкими дыхательными объемами по сравнению с традиционными дыхательными объемами при остром повреждении легких и остром респираторном дистресс-синдроме. N Английский J Med . 2000; 342:1301–8.
3. Амато МБ, Барбас КС, Медиерос ДМ, Магальди РБ, Скеттино ГП, Лоренци-Фильо Г., и другие. Влияние стратегии защитной вентиляции на смертность при остром респираторном дистресс-синдроме. N Английский J Med . 2000; 338: 347–54.
4. Бернар Г.Р., Артигас КЛ, Бригам Дж, Карлет К, Фальке Л, Хадсон М, и другие.Американо-европейская консенсусная конференция по ОРДС: определения, механизмы, соответствующие результаты и координация клинических испытаний. Am J Respir Crit Care Med . 1994; 149:818–24.
5. Посуда ЛБ, Мэттэй М.А. Острый респираторный дистресс-синдром. N Английский J Med . 2000; 342:1334–49.
6. Национальный институт сердца и легких. Целевая группа по проблемам, исследовательским подходам, потребностям: программа легких. Вашингтон, округ Колумбия: Министерство здравоохранения, образования и социального обеспечения, 1972 г.; 165–80.Публикация №. (НИЗ) 73–432.
7. Вильяр Дж., Слуцкий АС. Частота респираторного дистресс-синдрома у взрослых. Am Respir Respir Dis . 1989; 140:814–6.
8. Томсен Г.Э., Моррис АХ. Заболеваемость респираторным дистресс-синдромом взрослых в штате Юта. Am J Respir Crit Care Med . 1995; 152: 952–71.
9. Хадсон Л.Д., Мильберг Дж.А., Анарди Д, Маундер Р.Дж. Клинические риски развития острого респираторного дистресс-синдрома. Am J Respir Crit Care Med . 1995; 151: 293–301.
10. Мосс М, Бухер Б, Мур Ф.А., Мур Э.Э., Парсонс ЧП. Роль хронического злоупотребления алкоголем в развитии острого респираторного дистресс-синдрома у взрослых. ЯМА . 1996; 275:50–4.
11. Мартин Т.Р. Цитокины и острый респираторный дистресс-синдром (ОРДС): вопрос баланса. Nat Med . 1997; 3: 272–3.
12.Фулкерсон В., Макинтайр Н, Стамлер Дж, Крапо Джей Ди. Патогенез и лечение респираторного дистресс-синдрома взрослых. Медицинский стажер Arch . 1996; 156: 29–38.
13. Гаттинони Л., Бомбино М, Пелоси П, Лиссони А, Песанти А, Фумагалли Р, и другие. Структура и функция легких на разных стадиях тяжелого респираторного дистресс-синдрома у взрослых. ЯМА . 1994; 271:1772–9.
14. Дамброзио М, Рупи Э, Молле Дж., Англад МЦ, Вариле Н, Лемер Ф, и другие. Влияние положительного давления в конце выдоха и различных дыхательных объемов на рекрутмент альвеол и гиперинфляцию. Анестезиология . 1997:87:495–503.
15. Мильберг Ю.А., Дэвис Д.Р., Штейнберг КП, Хадсон ЛД. Повышение выживаемости пациентов с острым респираторным дистресс-синдромом (ОРДС): 1983–1993 гг. ЯМА . 1995; 271: 306–9.
16. Симмонс Р.С., Бердин Г.Г., Зайденфельд Дж. Дж., Прихода Т.Ж., Харрис ГД, Смит Дж.Д., и другие. Водный баланс и респираторный дистресс-синдром взрослых. Am Respir Respir Dis . 1987; 135: 924–9.
17. Хамфри Х, Холл Дж, Шнайдер I, Сильверстайн М, Вуд Л. Улучшение выживаемости у пациентов с ОРДС связано со снижением давления заклинивания легочных капилляров. Сундук . 1990; 1997: 1176–80.
18. Артигас А, Бернард Г, Карлет Дж, Дрейфус Д, Гаттиноно Л, Хадсон Л, и другие. Американо-европейский консенсус по ОРДС, часть 2. Am J Respir Crit Care Med . 1998; 57: 1332–47.
19. Россент Р, Фальке К.Дж., Лопес Ф, Слама К, Писон У, Заполь ВМ. Ингаляции оксида азота при респираторном дистресс-синдроме у взрослых. N Английский J Med . 1993; 328: 399–405.
20. Деллинджер Р.П., Циммерман Дж.Л., Тейлор Р.В., Штраубе РЦ, Хасуер Д.Л., Крайнер Г.Дж., и другие. Эффекты вдыхания оксида азота у пациентов с острым респираторным дистресс-синдромом: результаты рандомизированного исследования II фазы. Крит Кеар Мед . 1998; 26:15–23.
21. Пайен Д, Валлет Б. для Генуэзской группы. Результаты французского проспективного многоцентрового рандомизированного двойного слепого плацебо-контролируемого исследования ингаляционного оксида азота при ОРДС [Аннотация]. Int Care Med . 1999; 25:С1–183.
22. Бернар Г.Р., Люс Дж. М., Спринг КЛ, Ринальдо Дж. Э., Тейт РМ, Сиббалд В.Дж., и другие. Высокие дозы кортикостероидов у пациентов с респираторным дистресс-синдромом взрослых. N Английский J Med . 1987; 317: 1565–70.
23. Люс Дж. М., Монтгомери АБ, Маркс Джей Ди, Тернер Дж, Мец Калифорния, Мюррей Дж. Ф. Неэффективность высоких доз метилпреднизолона в предотвращении повреждения паренхимы легких и снижении смертности у пациентов с септическим шоком. Am Respir Respir Dis . 1988; 136: 62–8.
24. Медури ГУ, Хедли А.С., Золотой Е, Карсон С.Дж., Умбергер Р.А., Келсо Т, и другие. Эффект продолжительной терапии метилпреднизолоном при неразрешимом остром респираторном дистресс-синдроме: рандомизированное контролируемое исследование. ЯМА . 1998; 280:159–65.
25. Ансуэто А, Боуман РП, Гунтупалли К.К., Вег Дж.Г., Видерманн Х.П., Равентос АА, и другие.Аэрозольный сурфактант у взрослых с сепсис-индуцированным острым респираторным дистресс-синдромом. N Английский J Med . 1996; 334:1417–21.
26. Шатт Г, Саб Дж. М., Дюбуа Дж. М., Сиродот М, Гауссорг П, Роберт Д. Положение лежа на ИВЛ у больных с тяжелой острой дыхательной недостаточностью. Am J Respir Crit Care Med . 1997; 155: 473–8.
27. Гаттинони Л., Тоньони Г, Песенти А, Такконе П, Маскерони Д, Лабарта В, и другие.Влияние положения лежа на выживаемость пациентов с острой дыхательной недостаточностью. N Английский J Med . 2001; 345: 568–73.
28. Макхью Л.Г., Мильберг Дж.А., Уиткомб МЭ, Шене Б, Маундер Р.Дж., Хадсон ЛД. Восстановление функции у выживших после острого респираторного дистресс-синдрома. Am J Respir Crit Care Med . 1994; 150:90–4.
29. Дэвидсон Т.А., Колдуэлл Э.С., Кертис Дж.Р., Хадсон ЛД, Штейнберг КП.Снижение качества жизни у выживших после острого респираторного дистресс-синдрома по сравнению с пациентами из контрольной группы в критическом состоянии.

 Помимо нагноения с образованием флегмоны и абсцесса инфильтрат может рассасываться, склерозироваться или заживать с образованием рубца.
Помимо нагноения с образованием флегмоны и абсцесса инфильтрат может рассасываться, склерозироваться или заживать с образованием рубца.

 Пациет ощущает небольшие неудобства. При надавливании на припухлость возникают болевые ощущения.
Пациет ощущает небольшие неудобства. При надавливании на припухлость возникают болевые ощущения.
 1996 г., январь; 99 (1): 151-4, 157-8.
http://www.ncbi.nlm.nih.gov/pubmed/8539201?tool=bestpractice.com
1996 г., январь; 99 (1): 151-4, 157-8.
http://www.ncbi.nlm.nih.gov/pubmed/8539201?tool=bestpractice.com