Цена прижигание эрозии шейки матки лазером: Лазерное лечение эрозии шейки матки в Москве
Эрозия шейки матки: лечение и стоимость в Санкт-Петербурге
Эрозией шейки матки называется дефект, язва, нарушение структуры слизистой оболочки нижней (влагалищной) доли шейки матки. Эрозия может появиться у женщины или девочки любого возраста.
Патология требует тщательного наблюдения, обследования, а в некоторых случаях и лечения ввиду вероятности озлокачествления эпителиальных клеток. Повышенный риск развития шеечного рака у пациенток, имеющих в анамнезе ВПЧ (вирус папилломы человека) некоторых типов, вирус герпеса.
Стоимость лечения эрозии
| Прием (осмотр, консультация) врача акушера–гинеколога первичный | 1800 |
| Прием (осмотр, консультация) врача акушера–гинеколога вторичный | 1 500 |
| Радиоволновая терапия (эксцизия) шейки матки (без анестезиологического пособия) | 6 000 |
| Лазерная вапоризация шейки матки | 9 000 |
Смотреть все цены
Запись к врачу
Шейка матки: особенности строения
Шейкой называют нижнюю часть матки, соединяющую орган с полостью влагалища.
- базальный слой – ткань, в толще которой проходит активный процесс клеточного деления;
- промежуточный слой – ткань, состоящая из новых клеток, образованных базальным слоем;
- поверхностный слой – ткань розоватого оттенка, состоящая из плоских клеток, функция которых состоит в защите слизистой оболочки.
Слизистая оболочка самой матки устлана эпителием красного оттенка, состоящим из цилиндрического типа клеток. Граница слияния слизистых оболочек матки и шейки в норме не должна быть видна при традиционном гинекологическом осмотре, но некоторые факторы вызывают ее смещение наружу, что выглядит, как красные пятна вокруг наружного зева (эрозия).
Виды эрозий и их характеристики
Гинекологи различают три типа патологий – истинную, эктопию и эрозию беременных.
Истинная эрозия
Истинный вид патологии представляет собой повреждение поверхностного слоя слизистой оболочки, похожее на красную, формы неправильного круга, язву вокруг отверстия зева.
Симптоматика часто стерта, проявляется лишь при развитии осложнений. При истинной эрозии может наблюдаться местная отечность, воспаление при присоединении инфекции, выделения с примесью крови и гноя.
Этот тип заболевания не всегда требует специального лечения, часто такая эрозия проходит сама по себе за несколько недель, однако наблюдать ее у врача нужно обязательно.
Причины возникновения истинной эрозии:
- механические травмы во время секса, после хирургических манипуляций, вагинальных родов;
- инфекции половых путей;
- воспалительный процесс, локализованный в цервикальном канале и влагалище.
Эктопия
Эктопия (ложная эрозия) – это разновидность эрозии, представляющая собой осложнение истинной эрозии, неправильное заращение пораженной ткани плоскими клетками, свойственными слизистой матки.
Данная разновидность патологии считается вариантом нормы и требует лечения лишь в особых случаях.
Выделяют четыре вида эктопии:
- Чистая – красная язва с гладкой структурой.

- Железистая – по структуре напоминает пористую губку.
- Кистозная – имеет на поверхности воспаленные бугорки.
- Смешанная.
Признаки эктопии:
- болевые ощущения при проникающем сексе;
- обильные выделения из влагалища;
- ощущение жжения;
- выделения с примесью крови после гинекологического осмотра или секса.
Причины развития эктопии:Регулярно рецидивирующая эктопия требует лечения для предупреждения перерождения клеток эпителия в раковые.
- врожденная аномалия;
- гормональный сбой;
- длительные воспаления, не пролеченные вовремя должным образом и вызывающие обильные выделения;
- ИППП;
- снижение иммунитета;
- нарушение микрофлоры влагалища;
- истинная эрозия.
Эрозия при беременности
Во время беременности возникнувшая эктопия с довольно большой вероятностью (из-за снижения иммунитета, «гормонального бума») может дать осложнения в виде воспалительного процесса, который и потребует медикаментозного лечения.
Профилактикой воспаления при эктопии может быть барьерная контрацепция, тщательная гигиена половых путей, избегание переохлаждения.
Истинная эрозия – частое осложнение при естественных родах, в большинстве случаев зарастает естественно в период выделения лохий.
Осложнения эрозии
Все типы патологий при отсутствии наблюдения и адекватной терапии могут дать следующие осложнения:
- образование рубцовой ткани, которая при последующих родах может привести к разрывам шейки матки;
- боли при половом акте;
- воспаление, выделение секрета с примесью гноя и кровью;
- рак шейки матки.
Диагностирование
Диагностика эрозивных патологий может включать в себя следующие методы/манипуляции:
Гинекологическое обследование
Производится тщательное обследование состояния наружных половых органов и вульвы. Осмотр при помощи зеркал является самым доступным в диагностике патологии шейки матки. При визуальном осмотре оценивают форму шейки матки, наличие анатомических особенностей, характер выделений, состояние влагалищной части шейки матки и видимые изменения. Отсутствие визуальных изменений на шейке матки не является основанием для исключения патологии шейки матки.
Отсутствие визуальных изменений на шейке матки не является основанием для исключения патологии шейки матки.
Кольпоскопия
Метод позволяет изучить структуру шеечной слизистой под микроскопом с применением специальных растворов, помогающих врачу увидеть скрытые изменения клеточных структур.
Онкоцитология
Исследование, включающее в себя осмотр и анализ поверхностного эпителия шейки, взятие мазка. Процедура может выявить наличие мутировавших клеток, тогда пациента направят на биопсию.
Биопсия – прицельный забор образца ткани шейки матки для гистологии.
Бактериологический посев.
Анализ крови на выявление ВИЧ, сифилиса и пр. инфекций.
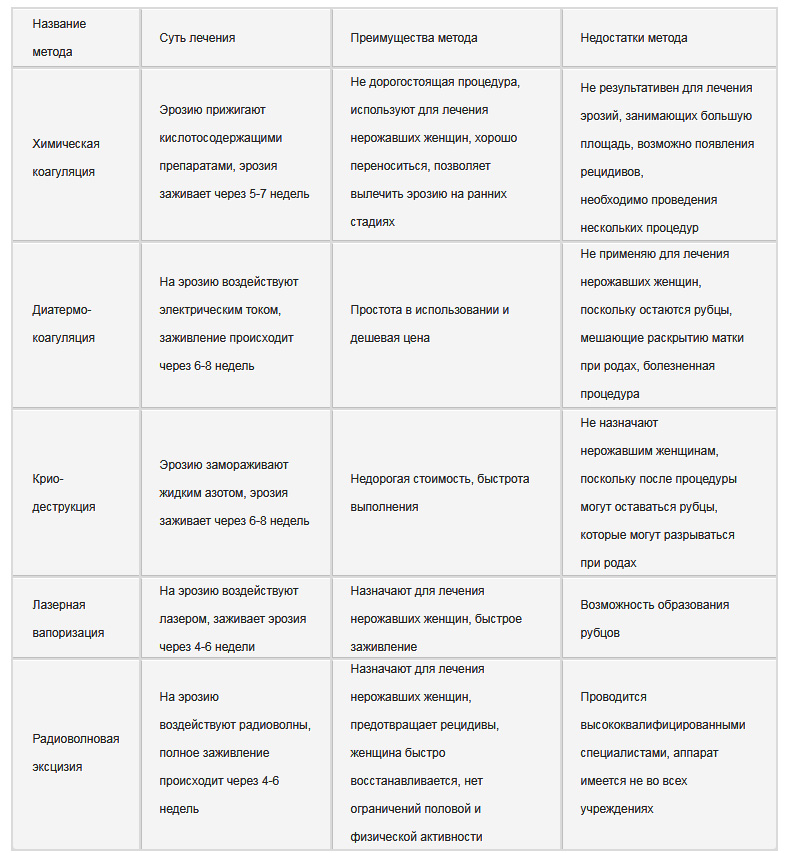
Методы лечения
Лечение патологии заключается в удалении участков цилиндрических клеток, которые впоследствии заменятся на плоский эпителий. Эта манипуляция производится различными методами:
- Радиоволновая терапия – самая щадящая методика, разрешенная к использованию даже у нерожавших женщин.

- Диатермокоагуляция – хирургическая операция, в процессе которой патологическую область прижигают электрическим током. Отмерший слой клеток самостоятельно отторгается и выводится из влагалища через неделю.
- Криодеструкция – малотравматичная манипуляция, в процессе которой на эрозивное пятно воздействуют экстремально низкими температурами (криозонд точечно наносит специальный препарат). Полное восстановление тканей занимает около 2 месяцев.
- Лазерная вапоризация – воздействие на пораженную ткань лазерным лучом. Патологическая ткань под лазером просто испаряется, оставляя после себя пленку. Метод малотравматичный, быстрый, не дает осложнений. Период реабилитации не превышает 1 месяц.
Лечение эрозии шейки матки требует лечения не во всех случаях, если пациентку не беспокоят боли и выделения, достаточно лишь регулярного наблюдения у гинеколога.
Профилактика заболевания
Профилактические меры включают в себя следующие аспекты:
- Своевременное начало половой жизни (не ранее 18 лет).
- Использование презервативов.
- Своевременное лечение гинекологических заболеваний.
- Регулярное прохождение скрининга. Скрининг – профилактические осмотры, проведение расширенной кольпоскопии, УЗИ органов малого таза, цитологическое исследование мазков с шейки матки.
- Лечение патологий шейки матки, их наблюдение.
Клиники «Даная» — это сеть многопрофильных медицинских центров с собственным отделением гинекологии, оснащенным современным оборудованием для диагностики и лечения различных заболеваний.
Филиалы «Данаи» находятся в Кировском районе (метро «Проспект Просвещения») и Выборгском районе (метро «Ленинский проспект»). Запись на прием к гинекологу ведется по телефону клиник и на сайте.
Прием ведут:
лечение в отделении Гинекология в Балашиха Medical On Group
Эрозия шейки матки – дефект эпителия, который развился под воздействием различных провоцирующих факторов. В большинстве лечебных учреждений врачи для лечения этой патологии применяют тампоны с лекарственными препаратами, прижигание (диатермокоагуляцию), используют низкие температуры (выполняют криодеструкцию). Гинекологи клиники «Медикал Он Груп – Балашиха» проводят лечение эрозии шейки матки лазером.
В большинстве лечебных учреждений врачи для лечения этой патологии применяют тампоны с лекарственными препаратами, прижигание (диатермокоагуляцию), используют низкие температуры (выполняют криодеструкцию). Гинекологи клиники «Медикал Он Груп – Балашиха» проводят лечение эрозии шейки матки лазером.
С этой целью врачи отделения гинекологии используют современный двухволновой аппарат «Медиола-Компакт». Он представляет собой универсальную лазерную систему, которая позволяет провести локальное малоинвазивное вмешательство без повреждения окружающих тканей. После обработки лазерным лучом поражённой патологическим процессом поверхности эрозия быстро заживает и вновь не возникает. В нашей клинике врачи придерживаются европейских рекомендаций и проводят лечение эрозии шейки матки лазером только после комплексного обследования пациентки. Оно включает следующие исследования:
-
общий осмотр и гинекологическое исследование;
-
расширенную колькоскопию;
-
бактериоскопическое исследование микрофлоры, выделенной из половых путей;
-
исследование методом ПЦР на наличие инфекций, которые передаются половым путём;
-
определение уровня онкомаркеров;
-
серологические реакции на гепатит «В» и «С», сифилис, ВИЧ;
-

Наши врачи считают оптимальным проводить процедуру с четвёртого по десятый день менструального цикла женщины. В этот период времени максимально выражены изменения слизистой шейки матки. Процедура абсолютно безболезненная, но если пациентка не может перебороть страх, врачи применяют местную анестезию эффективными обезболивающими средствами.
Врач вводит во влагалище наконечник лазерного аппарата во влагалище и прицельно обрабатывает лазерным лучом ткани, которые изменены патологическим процессом. В результате происходит их испарение, а сосуды прижигаются, что предотвращает развитие кровотечения во время процедуры и в послеоперационном периоде. Из-за того, что под воздействием энергии лазера происходит выпаривание всех поражённых тканей, рецидив заболевания не возникает.
Особенность процедуры заключается в том, что после обработки эрозивной поверхности лазером у пациенток не возникают болевые ощущения, они не нуждаются в приёме анальгетиков. Полное заживление происходит в течение одного месяца. Реабилитационный период протекает без осложнений.
Полное заживление происходит в течение одного месяца. Реабилитационный период протекает без осложнений.
Врачи рекомендуют пациенткам в период восстановления целостности слизистой оболочки шейки матки выполнять следующие советы:
-
не посещать баню, сауну;
-
не принимать горячих ванн;
-
не купаться в бассейнах, естественных водоёмах;
-
не заниматься сексом;
-
воздержаться от занятий физическими упражнениями и спортом;
-
не проводить спринцеваний.
Повторный гинекологический осмотр пациентки врачи нашей клиники проводят спустя месяц после процедуры. Затем рекомендуют посещать врача 1 раз в 6 месяцев.
лазерное прижигание в Киеве в клинике Оксфорд Медикал
Патологические изменения в шейке матки (эрозия) — едва ли не самое распространенное из гинекологических заболеваний. Это изменение целостности слизистой оболочки в районе наружного зева шейки матки. Диагноз «эрозия» ставят 10-15% обращающимся к врачам женщин. Болезнь редко причиняет дискомфорт и зачастую протекает незамеченной, и в этом её опасность — при неоказании помощи доброкачественный процесс может привести к предраковому состоянию.
Это изменение целостности слизистой оболочки в районе наружного зева шейки матки. Диагноз «эрозия» ставят 10-15% обращающимся к врачам женщин. Болезнь редко причиняет дискомфорт и зачастую протекает незамеченной, и в этом её опасность — при неоказании помощи доброкачественный процесс может привести к предраковому состоянию.
ЭРОЗИЯ ШЕЙКИ МАТКИ — СИМПТОМЫ И ПРИЧИНЫ
Различают истинную и ложную эрозию. Истинная эрозия — довольно редкое заболевание. Она возникает, как правило, вследствие травм и обычно проходит за 10-14 дней.
Эрозией шейки матки привыкли называть другое явление — смещение цилиндрического эпителия из канала шейки матки в сторону влагалищной части шейки, покрытой многослойным плоским эпителием. На клетки цилиндрического эпителия, не имеющего защитных свойств, действует кислая среда и микроорганизмы влагалища, в результате чего возникает воспаление. Данный процесс в медицине называется эктопией, или ложной эрозией, а в обиходе употребляется определение «эрозия».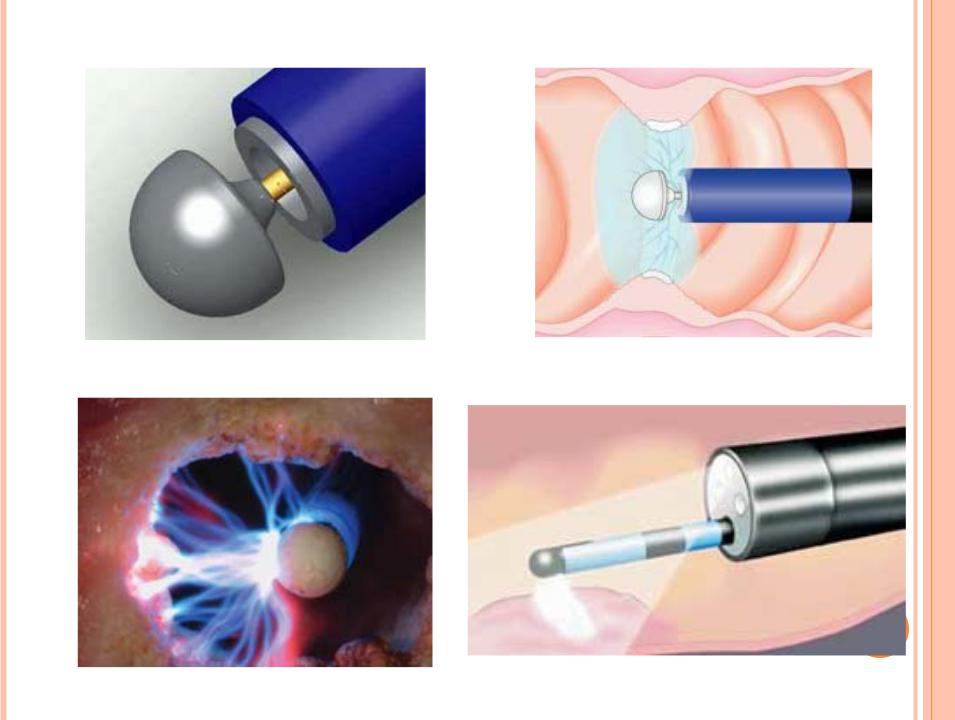
Эрозия шейки матки, в большинстве случаев, не имеет ярко выраженных симптомов и ничем себя не проявляет, что существенно усложняет диагностику заболевания. В некоторых случаях возможно появление нехарактерных (длительных, обильных) выделений, иногда бывают гнойные выделения или с неприятным запахом. Иногда отмечаются жалобы на боль в нижней части живота при мочеиспускании или половом акте.
Вызвать эрозию шейки матки могут:
- механические повреждения;
- ослабленный иммунитет;
- влияние других гинекологических заболеваний.
Для выбора оптимальных методов лечения изменений в шейке матки следует принимать во внимание возраст и эндокринный статус пациентки, состояние цервикальной и влагалищной флоры, а также характер и степень выраженности изменений эпителия.
МЕТОДЫ ДИАГНОСТИКИ ЭРОЗИИ
Для того, чтобы составить полную картину состоянии шейки матки, применяется несколько видов исследований:
- расширенную кольпоскопию;
- цитоморфологический анализ клеток эпителия шейки матки и цервикального канала;
- биопсия шейки матки и исследование материала на наличие раковых клеток (гистология).

ЛЕЧЕНИЕ ЭРОЗИИ ШЕЙКИ МАТКИ В «ОКСФОРД МЕДИКАЛ»
В гинекологическом отделении нашей клиники используются несколько методов лечения эрозии:
- лазерное лечение;
- радиоволновое лечение шейки матки;
- криотерапия.
Лазерное лечение эрозии шейки матки является наиболее эффективной и безопасной методикой, позволяющей удалять эрозию без кровотечений, осложнений и без необходимости госпитализации. Под воздействием лазера пораженные ткани коагулируют и развитие патологического процесса останавливается.
При радиоволновом лечении достигается аналогичный эффект, только источником энергии для коагуляции является не лазерный луч, а радиоволны определенной частоты. После лазерного или радиоволнового лечения не образовываются рубцы.
Криотерапия заключается в прижигании эрозии жидким азотом, благодаря низкой температуре которого устраняется эрозия, однако для этого метода характерно поверхностное, менее глубокое воздействие и показан он может быть не всем пациенткам.
Каждый из методов имеет свои плюсы и минусы. Показания к любому из методов для конкретной пациентки определяет врач-гинеколог после консультации и полного клинико-лабораторного обследования.
Противопоказания к лечению эрозии лазером
Несмотря на безопасность, высокую эффективность и щадящее влияние лазерного лечения на организм, у него есть ряд противопоказаний:
- кровотечения у пациентки;
- диагностированные злокачественные новообразования;
- вынашивание ребенка или кормление грудью;
- активные воспалительные процессы в половых путях.
Также противопоказанием могут быть нарушения свертывания крови, патологии сердечно-сосудистой системы, полипы в верхней части шейки матки – в таких случаях решение о целесообразности лазерного прижигания принимается врачом в индивидуальном порядке.
Результаты прижигания эрозии лазером
После лечения у пациентки не остается рубцов или шрамов, не образовываются спайки. Лазерное прижигание позволяет в полном объеме удалить патологические клетки с минимально возможным уровнем развития осложнений (в сравнении с другими методами).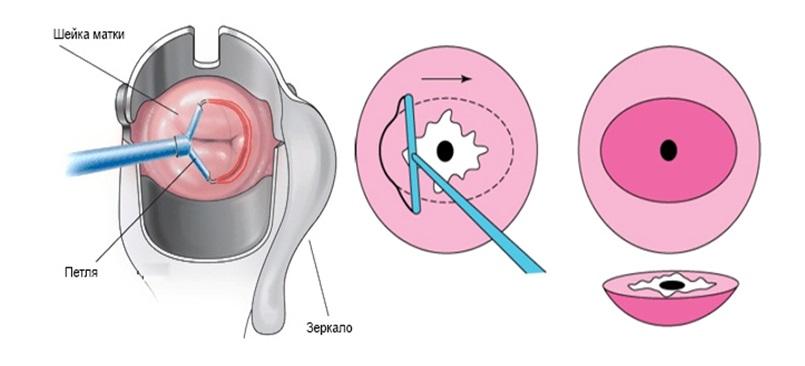
Являясь наиболее щадящим методом лечения, лазерная вапоризация требует минимального времени для полного восстановления пациентки. Лечение не нарушает репродуктивную функцию, при нем не затрагиваются здоровые нормальные клетки эпителия.
«ОКСФОРД МЕДИКАЛ» — ЭКСПЕРТ В ЛЕЧЕНИИ ЭРОЗИИ
Гинекологи нашей клиники подберут оптимальный способ лечения эрозии, адекватный случаю и признакам конкретной пациентки. После составления индивидуального плана начнется лечение с применением самых современных материалов и методик. Всем женщинам, проходящим лечение эрозии шейки матки, гарантируется максимальная эффективность лечения, психологический комфорт и постоянная информационная поддержка наших специалистов.
Позвоните в «Оксфорд Медикал — Киев», чтобы узнать ориентировочную цену лечения и записаться на консультацию.
«Оксфорд Медикал» — на страже женского здоровья.
Лечение эрозии шейки матки в Ростове-на-Дону, радиволновая эксцизия
Шейка матки – это часть матки, выступающая во влагалище. Это единственная часть половой системы женщины, доступная непосредственному осмотру. И тем не менее именно на этой части развивается самая частая злокачественная опухоль женской половой системы (кроме молочных желез) – рак шейки матки. Причиной чаще всего является недостаточный объем мероприятий, используемых при обнаружении эрозии шейки матки.
Это единственная часть половой системы женщины, доступная непосредственному осмотру. И тем не менее именно на этой части развивается самая частая злокачественная опухоль женской половой системы (кроме молочных желез) – рак шейки матки. Причиной чаще всего является недостаточный объем мероприятий, используемых при обнаружении эрозии шейки матки.
Заболевания шейки матки
Причина частых заболеваний и эрозии шейки матки связана с ее анатомическим расположением – она выступает во влагалище, поэтому при любой инфекции воспаление переходит на нее. Внутри шейки матки проходит канал, соединяющий ее с полостью матки. Стенки этого канала выстланы так называемым цилиндрическим эпителием, клетки которого являются идеальным местом жительства большинства бактерий и вирусов. Поэтому даже при излечении инфекции влагалища (кольпит, вагинит) внутри канала шейки матки возбудители могут оставаться.
Эрозия шейки матки, состоящая целиком из цилиндрического эпителия, поддерживает воспаление, поэтому при ее наличии часто бывает недостаточно ограничиться приемом антибиотиков, необходимо убрать сам очаг инфекции.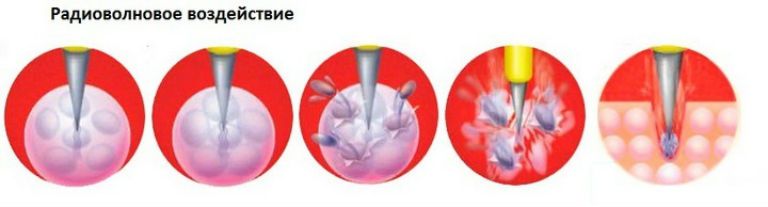 Во время полового акта шейка матки травмируется, и повышается риск передачи инфекции.
Во время полового акта шейка матки травмируется, и повышается риск передачи инфекции.
Большинство инфекций, возбудители которых поражают шейку матки, передаются именно половым путем. Поэтому основной профилактикой воспалительных заболеваний, эрозии и рака шейки матки является использование презерватива, даже если контрацепция достигается другим способом (например, противозачаточными таблетками).
Наличие нескольких половых партнеров повышает риск развития заболеваний шейки матки, так как увеличивает нагрузку на иммунную систему женщины. Длительное существование воспаления приводит к изменению свойств клеток и повышению скорости их деления, что может привести к образованию опухоли – сначала доброкачественной, затем злокачественной. Половым путем передаются и вирусы – генитального герпеса и папилломы человека, роль которых в развитии рака шейки матки доказана.
Рак шейки матки
Рак шейки матки – самая частая злокачественная опухоль женских половых органов, если не считать молочной железы.
Средний возраст возникновения рака шейки матки – в районе 40 лет, но из-за того, что женщины регулярно посещают гинеколога, в этом возрасте частота рака начинает снижаться (патология шейки матки обнаруживается и лечится раньше), а вот у молодых женщин до 35 лет она резко возросла за последние 10 лет (потому что боятся лечиться).
Любая патология шейки матки при длительном нелеченном или неправильно леченном существовании может перейти в рак шейки матки.
Лечения патологии
Современный метод лечения патологии шейки матки – это ее удаление хирургическим лазером. В отличие от диатермокоагуляции, предлагаемой в женских консультациях, лазерное удаление патологии (папиллом, кондилом) не оставляет рубцов на шейке, и показан нерожавшим женщинам. Это единственный метод лечения, который позволяет убрать патологию под контролем глаза на ту глубину, на которую необходимо, а это позволяет избежать повторения (рецидива) патологии из-за того, что ее не до конца убрали.
Патология шейки матки почти никак себя не проявляет. Симптомы, которые требуют Вашего обращения к гинекологу: выделения любые, но особенно сукровичные и особенно появляющиеся после полового акта. Помните общий принцип медицины: лечатся те болезни, которые только начинаются или вообще еще не существуют. Идите к врачу, когда вас ничто еще не беспокоит. Не дожидайтесь симптомов.
Итак, Вы пришли к специалисту по патологии шейки матки.
Осмотр шейки матки
Когда женщина оказывается в гинекологическом кресле, врач в первую очередь осматривает наружные половые органы, а затем приступает к исследованию шейки матки. После вставления зеркала на шейку матки направляют свет и осматривают ее невооруженным глазом. При этом видны только грубые нарушения, их невозможно отличить друг от друга, они одинаково выглядят как участок покраснения, который называют эрозия шейки матки. После этого врач должен взять мазки на флору и цитологию, а затем произвести расширенную кольпоскопию.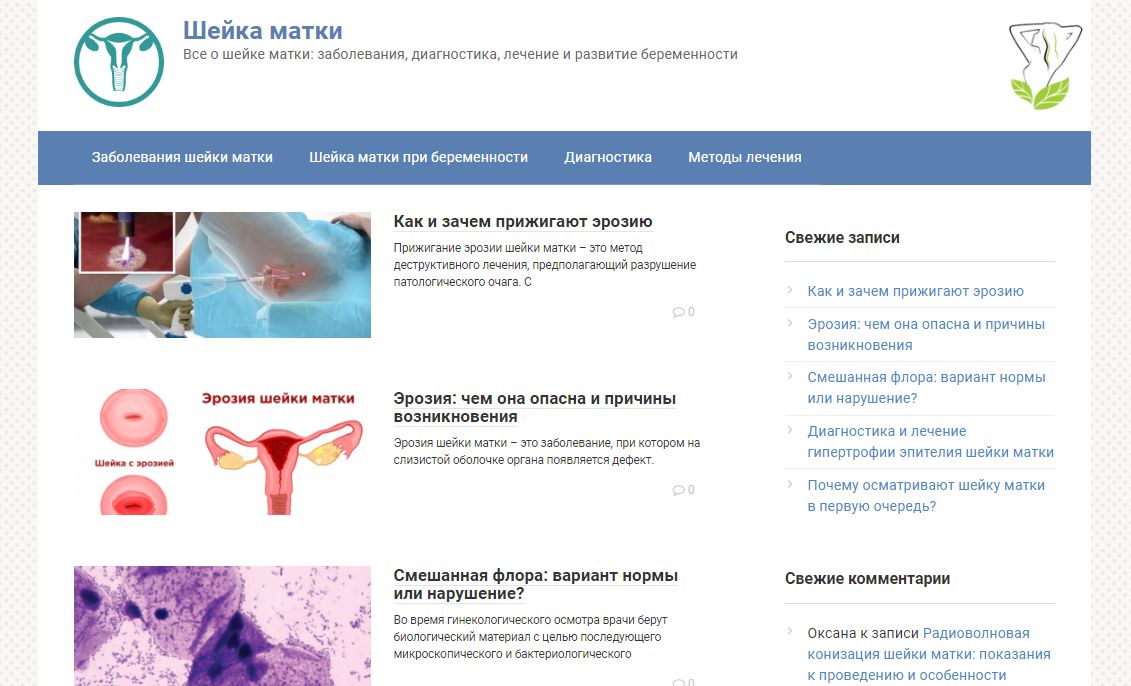
Бактериологическое исследование
Это исследование мазка из влагалища и шейки матки под микроскопом. В мазке подсчитывают количество лейкоцитов (более 10-20 d в поле зрения говорит о наличии инфекции) и ищут возбудителей этой инфекции. Реально по мазку можно обнаружить грибы (молочница, кандидоз), «ключевые клетки» (бактериальный вагиноз, гарднереллез), изменение нормальной флоры. Если мазок показывает наличие инфекции, но не выявляет возбудителя, показаны посев и ПЦР-диагностика.
Лечение инфекции обязательно должно предшествовать лечению эрозии.
Цитологическое исследование
Обязательный этап диагностики патологии эрозии шейки матки. Обязательное исследование, проводимое перед ее лечением. Даже если ничего не беспокоит, и невооруженным глазом шейка матки кажется неизмененной, женщина должна регулярно (каждый год) проходить цитологическое исследование соскоба шейки матки. Цитология – это наука о клетке. При цитологическом исследовании изучают особенности строения клеток поверхности шейки матки. Результат исследования зависит от квалификации цитолога (того, кто смотрит в микроскоп) и правильности забора материала.
При цитологическом исследовании изучают особенности строения клеток поверхности шейки матки. Результат исследования зависит от квалификации цитолога (того, кто смотрит в микроскоп) и правильности забора материала.
Мазок на цитологическое исследование берется специальным инструментом – шпателем. Он имеет изогнутую поверхность, соответствующую форме шейки матки. Мазок берут с нажимом, соскабливая слои клеток. Это совершенно безболезненная процедура. Дело в том, что злокачественный процесс начинается с нижних слоев эпителия (покровной ткани) шейки матки и прогрессирует вверх, к поверхности. Поэтому, если в мазок попадает только поверхностный слой, диагноз можно поставить только когда заболевание находится уже на последней стадии. Соскоблив клетки с определенного участка шейки матки – места стыка покровного эпителия, находящегося снаружи, и цилиндрического эпителия, выстилающего канал шейки матки изнутри, их распределяют на стекле.
Диагноз цитолога может звучать «атипические клетки не обнаружены» — норма или «обнаружены». Атипические клетки – это измененные по форме, размерам, строению ядер клетки. Изменения могут быть вызваны злокачественным процессом или воспалением. Поэтому противовоспалительное лечение проводят в любом случае, а данные цитологии дополняют проведением биопсии под контролем кольпоскопии.
Атипические клетки – это измененные по форме, размерам, строению ядер клетки. Изменения могут быть вызваны злокачественным процессом или воспалением. Поэтому противовоспалительное лечение проводят в любом случае, а данные цитологии дополняют проведением биопсии под контролем кольпоскопии.
Определение типа вируса папилломы человека
Иногда врач предлагает провести исследование для определения типа вируса папилломы человека (для его дальнейшего удаления). Дело в том, что некоторые виды патологии шейки матки вызываются именно этим вирусом, а некоторые его типы (16, 18) являются высокоонкогенными, т.е. с большой долей вероятности вызывают рак шейки матки. Поэтому при незначительном поражении можно определить тип вируса, и высокоонкогенный удалять, а низкоонкогенный наблюдать. При серьезной кольпоскопической патологии ее удаляют независимо от типа вируса, в этом случае его можно не определять. Определение типа вируса производится с помощью ПЦР-диагностики. Для этого из шейки матки специальной щеточкой берется еще один мазок.
Кольпоскопия
Это исследование шейки матки под микроскопом. Специальный микроскоп, позволяющий изучать внешний вид шейки матки, называется кольпоскоп, а процедура – кольпоскопией. Специалист по патологии шейки матки производит расширенную кольпоскопию – т.е. осмотр шейки матки под микроскопом после ее обработки специальными красящими растворами (содержащими уксусную кислоту и йод).
Вы лежите на гинекологическом кресле, зеркало введено, врач придвигает к креслу большой прибор с окулярами, включает лампочку и смотрит. Это и есть кольпоскоп. Он остается снаружи, его увеличение позволяет видеть шейку матки издали.
Процедура кольпоскопии достаточно долгая (около 20 мин), врач делает ее сидя и молча. Поэтому приготовьтесь к долгому лежанию и не спрашивайте врача, что там. Точно ответить он Вам сможет только когда проведет полностью расширенную кольпоскопию.
Первый красящий раствор, которым обрабатывают шейку матки, — 3% раствор уксусной кислоты. Он имеет специфический запах и может вызывать некоторое пощипывание, совершенно терпимое. Уксусная кислота приводит к спазму сосудов, что позволяет врачу рассмотреть саму шейку матки, а не ее сосудистую сеть. До окраски уксусной кислотой шейка выглядит как большое розовое пятно, после — вся имеющаяся патология четко выделяется. Уксусную кислоту врач наливает в зеркало из баночки, а затем ваткой промокает шейку матки и смотрит в кольпоскоп.
Он имеет специфический запах и может вызывать некоторое пощипывание, совершенно терпимое. Уксусная кислота приводит к спазму сосудов, что позволяет врачу рассмотреть саму шейку матки, а не ее сосудистую сеть. До окраски уксусной кислотой шейка выглядит как большое розовое пятно, после — вся имеющаяся патология четко выделяется. Уксусную кислоту врач наливает в зеркало из баночки, а затем ваткой промокает шейку матки и смотрит в кольпоскоп.
Следующий раствор – т.н. раствор Люголя. В его состав входит йод, только не спиртовой раствор, а водный, поэтому Люголь не щиплет вовсе. Нормальные, здоровые клетки шейки матки окрашиваются раствором Люголя, а патологически измененные – нет. Поэтому эта процедура необходима, чтобы четче увидеть границы патологии.
Если обработка растворами вызывает сильное жжение – это признак воспалительного процесса. Концентрации растворов рассчитаны не на ощущения, а только на окраску. Только воспаленная ткань имеет такую повышенную чувствительность.
Только расширенная кольпоскопия может помочь поставить точный диагноз заболевания шейки матки и определить его злокачественность; если она не была сделана, диагноз неизвестен. Эрозия — это не изученное красное пятно, под которым может скрываться все, что угодно. Кольпоскопист не пользуется этим словом, он ставит диагноз, пользуясь общепринятыми в мире терминами.
Без проведения расширенной кольпоскопии нельзя лечить эрозию, т.к. неизвестно, что лечить и насколько это опасно. После проведения расширенной кольпоскопии специалист по патологии шейки матки при необходимости берет прицельную (под контролем микроскопа) биопсию из подозрительных на вид участков.
Гистологическое исследование позволяет поставить окончательный диагноз. Главное в гистологическом диагнозе – наличие или отсутствие дисплазии. Дисплазия – это нарушение строения ткани. Она бывает трех степеней. Дисплазия 1 степени может быть как началом опухолевого процесса, так и следствием воспаления.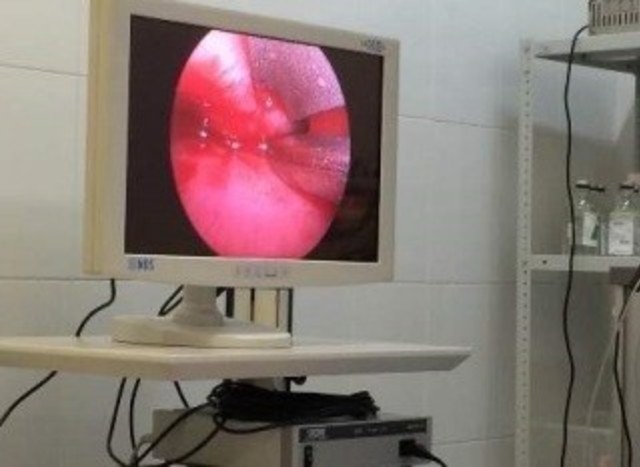 Лечат инфекцию и повторяют биопсию. Дисплазия 2 и 3 степени – предраковые заболевания, требующие хирургического лечения.
Лечат инфекцию и повторяют биопсию. Дисплазия 2 и 3 степени – предраковые заболевания, требующие хирургического лечения.
Методы лечения
Именно по результатам гистологического исследования выбирают метод лечения эрозии шейки матки.
Химическое удаление
Возможно только при эктопии или кондиломах. Другие патологические процессы являются более глубокими, недоступными для проникновения кислот из химического препарата, поэтому при применении этого метода у женщин с более глубокими поражениями шейки матки часто изменения остаются и прогрессируют. Чаще всего применяют препарат Солковагин. Им прижигают поврежденный участок в несколько приемов (несколько дней)
Диатермокоагуляция (электрокоагуляция)
Основной метод лечения патологии шейки матки в женских консультациях. Самый болезненный, длительный и дает больше всего осложнений. Не показан у нерожавших женщин, так как вызывает сужение канала шейки матки рубцами, что во время родов может послужить причиной разрыва шейки. После диатермокоагуляции («прижигания») шейка заживает больше месяца, поэтому следующая менструация наступает раньше, чем образуется нормальный эпителий. Выделяющиеся клетки эндометрия, контактируя с раневой поверхностью, могут осесть на ней и способствовать развитию эндометриоза шейки матки – заболевания, сопровождающегося болью и кровянистыми выделениями перед менструацией и после полового акта.
После диатермокоагуляции («прижигания») шейка заживает больше месяца, поэтому следующая менструация наступает раньше, чем образуется нормальный эпителий. Выделяющиеся клетки эндометрия, контактируя с раневой поверхностью, могут осесть на ней и способствовать развитию эндометриоза шейки матки – заболевания, сопровождающегося болью и кровянистыми выделениями перед менструацией и после полового акта.
Криотерапия (обработка жидким азотом)
Глубина проникyовения достаточна только для лечения эктопии и кондилом. Более щадящий метод, почти не оставляет рубцов, безболезненный. Не применим при более глубоких или серьезных повреждениях.
Лазеротерапия
Имеется в виду хирургический лазер (т.е. лазерное удаление эрозии). Самый предпочтительный метод лечения. Одновременно удаляет ткань и останавливает кровотечение. Безболезненный, не оставляет рубцов, возможен даже у не рожавших, почти не дает осложнений, позволяет удалять повреждения под контролем микроскопа, на необходимую глубину.
Некоторые нюансы:
- Не существует эрозии шейки матки – есть патология шейки матки. Для ее расшифровки нужно пройти обследование и только потом лечить. Любая патология шейки матки может быть началом опухолевого процесса и при длительном существовании превратиться в рак шейки матки.
- Патология шейки матки может никак себя не проявлять. Если беспокоят выделения, особенно кровянистые, особенно усиливающиеся или появляющиеся после полового акта, — это сигнал для похода к врачу. Но если ничего не беспокоит, гинеколога необходимо посещать ежегодно, а лучше каждые полгода, и при каждом обращении проводить кольпоскопию и цитологическое исследование. Не нужно доводить болезнь до тяжелых стадий развития. Все лечится, если обнаружено рано.
- При обнаружении патологии шейки матки сначала лечат воспаление. Это может привести к исчезновению эктопии, а главное – без этого нельзя правильно интерпретировать результаты цитологии и биопсии и делать операцию.

- При подтвержденной патологии шейки матки ее удаляют независимо от возраста женщины и наличии родов в ее жизни. Современные методы лечения позволяют делать это без последствий для будущих родов. Удаление любым методом делают в начале менструального цикла, сразу после менструации, чтобы ранка успела зажить до начала следующей менструации.
- Удаление патологии шейки матки – безболезненная процедура. Ощущения напоминают таковые в первый день менструации. Неприятно, но терпимо по сравнению с другими операциями.
- Обследоваться и лечиться необходимо у квалифицированного специалиста по патологии шейки матки – гинеколога.
Радиоволновая эксцизия шейки матки
Лечение эрозии шейки матки может проводиться посредством радиоволновой эксцизии при помощи аппарата Сургитрон. Радиоволновая эксцизия шейки матки позволяет уберечь слизистые оболочки от послеоперационного формирования шрамов и рубцов, а также позволяет провести процедуру удаления эрозии максимально безболезненно.
Процесс радиоволновой эксцизии не затрагивает здоровые клетки, поэтому лечение эрозии данным способом рекомендуется нерожавшим женщинам. Из преимуществ данного метода тот факт, что отсутствует необходимость в длительном нахождении пациента в стационаре и не требует долгой подготовки операции.
Наименование услуги
ЦенаЛазервапоризация эрозии, папилломы шейки матки
12000 pуб.Лазерная коррекция шейки матки
5000 pуб.Радиоволновая эксцизия шейки матки 1 категория сложности
12000 pуб.Радиоволновая эксцизия шейки матки 2 категория сложности
15000 pуб.
Радиоволновая эксцизия шейки матки 3 категория сложности
18000 pуб.
Отзывы об услуге
Лечение эрозии шейки матки лазером
Необходимо своевременно проходить диагностику и лечение эрозии шейки матки. В многопрофильной клинике «МЕДИОНА ПАРНАС» заболевание устраняется при помощи современного лазерного оборудования.
Преимущества лечения эрозии шейки матки лазером
Лечение эрозии лазером является наиболее эффективным и безопасным методом лечения. Минимальная инвазивность процедуры позволяет удалить измененные ткани, не затрагивая близлежащие участки здоровых тканей. Лазерный луч щадяще воздействует на орган, не оставляет после себя деформаций, не приводит к сужению матки и образованию рубцов. Именно поэтому процедура может проводиться даже нерожавшим женщинам.
Преимущества методики:
-
Возможность полного удаления патологических участков тканей.
-
Щадящее действие на ткани – достигается за счет индивидуальной настройки интенсивности лазерного луча.
-
Высокая точность и безопасность – лазер исключает возможность инфицирования при процедуре.
-
Быстрое восстановление – процедура не требует госпитализации, поэтому женщина может отправляться домой сразу же после проведения лечения и заниматься привычными делами. Всего через 7-10 дней можно возвращаться к сексуальной жизни.
Показания
Основное показание к проведению лазерного лечения – наличие эрозии шейки матки. Заболевание диагностируется в ходе планового гинекологического осмотра или во время проведения видеокольпоскопии.
В большинстве случаев женщина её никак не ощущает. В редких случаях могут возникать следующие симптомы:
В редких случаях могут возникать следующие симптомы:
Именно из-за стертой клинической картины заболевания женщинам крайне важно посещать гинеколога не реже 1 раза в год, чтобы своевременно выявить любые патологические процессы.
Прижигание эрозии шейки матки лазером
Перед процедурой женщине необходимо пройти несложную подготовку. Лечащий врач заблаговременно назначает курс антибактериальных и противовоспалительных средств для предотвращения инфицирования во время прижигания эрозии. С утра следует принять гигиенический душ.
Прижигание проводится на гинекологическом кресле. При помощи лазерного оборудования индивидуально подобранной интенсивности гинеколог производит удаление поврежденных тканей, тем самым устраняя эрозию. Процедура практически безболезненна и длится не более 10-15 минут.
После завершения прижигания женщина может отправляться домой.
Реабилитация после лечения
После прижигания эрозии шейки матки пациентку могут беспокоить дискомфорт в нижней части живота и небольшие кровянистые выделения. Такие проявления являются нормой и спустя некоторое время самостоятельно проходят.
Такие проявления являются нормой и спустя некоторое время самостоятельно проходят.
Через несколько дней после лечения следует повторно прийти на прием к гинекологу, для того, чтобы специалист смог оценить результаты. Для ускорения процесса заживления тканей женщине следует соблюдать определенные правила:
-
не поднимать тяжести;
-
не посещать сауны и бани;
-
не плавать в водоемах и бассейнах;
-
исключить половые контакты;
-
не пользоваться тампонами.
При соблюдении всех правил спустя всего 1-2 недели ткани восстановятся и постепенно можно будет вернуться к привычной жизни.
Почему следует остановить свой выбор на «МЕДИОНА ПАРНАС»
В многопрофильной клинике «МЕДИОНА ПАРНАС» прижигание эрозии шейки матки проводят гинекологи с многолетним опытом работы. Процедура выполняется на современном оборудовании лучших мировых производителей.
Процедура выполняется на современном оборудовании лучших мировых производителей.
Стоимость проведения лечения эрозии шейки матки лазером одна из самых демократичных по городу. Узнать цену лечения можно по номеру телефона или в специальном разделе нашего сайта.
Позаботьтесь сейчас о своем женском здоровье – записывайтесь на прием к компетентным гинекологам города в «МЕДИОНА ПАРНАС»!
Лечение эрозии шейки матки в Симферополе
Эрозия шейки матки – доброкачественный процесс в шейке матки. Встречается почти у каждой второй женщины детородного возраста. Может самостоятельно регрессировать, но может привести к онкологическому процессу.
Эрозия шейки матки представляет собой дефект эпителия, который покрывает влагалищную часть шейки матки. Эрозия шейки матки клинически может не проявляться. Иногда появляются боли во время полового акта, незначительные кровянистые выделения. Поэтому женщина минимум два раза в год должна проверяться на наличие эрозии шейки матки.
Диагностика эрозии шейки матки подразумевает осмотр и обязательное проведение кольпоскопии. При подтверждении диагноза выбирается метод лечения. К этому вопросу следует подходить с особой осторожностью, особенно если речь идет о нерожавшей ранее женщине. Наиболее современный, эффективный и безболезненный метод — это метод воздействие лазером. Но даже если диагноз эрозии шейки матки не подтвердится, необходим регулярный контроль и осмотр у гинеколога в качестве мер профилактики.
Эрозия шейки матки возникает чаще всего как следствие воспаления слизистой оболочки канала шейки матки и патологических изменений влагалища. Под влиянием раздражительных факторов, например белей, выделяющимися из канала шейки матки, происходит мацерация и слущивание эпителия с обширным образованием язвочки ярко-красного цвета (истинная эрозия), которая обычно кровоточит при прикосновении к ней. Через несколько дней язвенная поверхность начинает покрываться цилиндрическим эпителием. Язвенная поверхность распространяется из канала шейки матки – может образоваться так называемая ложная эрозия, которая находится в течение многих лет, давая длительные рецидивы. Больных беспокоят слизисто-гнойные, реже — кровянистые выделения, но может идти и бессимптомное течение.
Больных беспокоят слизисто-гнойные, реже — кровянистые выделения, но может идти и бессимптомное течение.
Диагноз эрозии шейки матки ставит гинеколог на основании гинекологического осмотра. Длительное существование кровоточащей рецидивирующей эрозии шейки матки врачи рассматривают как предопухолевое состояние шейки матки.
Эрозия шейки матки — обычное, часто встречающееся, патологическое изменение шейки матки. Каждой третьей женщине в нашей стране ставится этот диагноз. Эрозия шейки маткиможет быть вызвана множеством причин
- половые инфекции, особенно хламидии, уреаплазма, вирус простого герпеса
- нарушения микробиоциноза во влагалище
- травмы шейки матки при оперативных вмешательствах
- травмы шейки матки химическими и барьерными контрацептивами
- частая смена партнёров
- иммунные нарушения.
Причин возникновения эрозии шейки матки огромное количество – от половых инфекций (генитальный герпес, вирус паппиломы человека и др.), которые без лечения могут проникать в шейку матки до механических повреждений и пониженного иммунитета больной. Длительное существование эрозии, отсутствие тактики правильного лечения, может привести к необратимым изменениям свойств клеток шейки матки и обычно образованию различных опухолей.
Длительное существование эрозии, отсутствие тактики правильного лечения, может привести к необратимым изменениям свойств клеток шейки матки и обычно образованию различных опухолей.
Эрозия шейки матки проявляется частыми жалобами на выделения из половых путей, кровотечения после полового акта. Это чрезвычайно опасное заболевание, нередко протекает бессимптомно и представляет опасность для здоровья. Эрозия шейки матки служит входными воротами для хламидий, гонококков, вируса простого герпеса и др. инфекций. Эрозия шейки матки является излюбленным местом для вируса папилломы человека, вызывающего различные заболевания от кондилом до предраковых состояний.
Эрозия шейки матки выявляется гинекологом при обычном гинекологическом осмотре в зеркалах. Более точное исследование проводят с помощью кольпоскопа — оптического прибора. Во время осмотра обычно берётся мазок на цитологию или кусочек ткани с патологического участка — биопсия. Взятый материал более детально исследуется под микроскопом для исключения онкологии.
Эрозия шейки матки может проявляться обильными нехорошими выделениями, а также контактными кровянистыми выделениями после полового акта. Часто эрозия шейки матки протекает бессимптомно, когда диагноз ставится при профилактическом осмотре врачом.
В гинекологии существуют следующие методы лечения эрозий шейки матки:
- Химическая коагуляция — обработка шейки матки специальным лекарственным препаратом для её излечивания
- Криодеструкция — замораживание жидким азотом шейку матки
- Диатермокоагуляция – непосредственное воздействие электрическим током
- Лазерокоагуляция — воздействие лазером – самый безболезненный метод.
Лечение эрозии шейки матки зависит от стадии распространения заболевания, его причины, характера течения. Лечение эрозии шейки матки должно быть в первую очередь направлено на устранение инфекционного поражения или воспаления. При подтверждении патологии шейки матки ее коагулируют радиоволновым методом. Сейчас применяют специальный аппарат «Сургитрон» – безболезненно и быстро, при этом не остается грубых рубцов и не повреждаются соседние ткани.
Сейчас применяют специальный аппарат «Сургитрон» – безболезненно и быстро, при этом не остается грубых рубцов и не повреждаются соседние ткани.
Врачи гинекологи медицинского центра «АВИЦЕННА» проводят лечение эрозии шейки матки используя современные высокоэффективные методы лечения, соответствующие международным стандартам лечения данной патологии. Получить первичную консультацию и записаться на прием к гинекологу МЦ «АВИЦЕННА» в Симферополе, Вы можете перейдя по выше указанной ссылке.
Лазерное лечение эрозии шейки матки в Киеве: цены, отзывы, клиники
Эрозия шейки матки – нарушение целостности и покраснение слизистой оболочки шейки матки. Для того, чтобы назначить лечение, необходимо определить причину эрозии шейки матки. Боле того, длительное время эрозия шейки матки может никак не проявляться симптоматически.
Даже если вас ничего не беспокоит, после наступления половой жизни к гинекологу на профилактические осмотры желательно ходить раз в полгода. Найти хорошего гинеколога можно с помощью нашего сервиса. А он уже назначит вам соответствующее лечение, в зависимости от диагноза.
Найти хорошего гинеколога можно с помощью нашего сервиса. А он уже назначит вам соответствующее лечение, в зависимости от диагноза.
Обнаружить эрозию шейки матки гинеколог может с помощью зеркал, проведя диагностику на гинекологическом кресле. Дополнительно врач может назначить кольпоскопию и мазок слизистой. Это позволит доктору поставить точный диагноз и назначить оптимальный метод лечения.
Лазерное лечение эрозии шейки матки позволяет безболезненно и малоинвазивно убрать патологические процессы на шейке матки с помощью лазера.
Показания к лазерному лечению эрозии шейки матки
- дисплазия шейки матки 1 степени;
- полипы в нижней трети цервикального канала;
- лейкоплакия;
- эндометриоз, цервицит и другие заболевания;
Лечение эрозии шейки матки лазером – очень эффективно для данной патологии в любом возрасте.
Противопоказания к лазерному лечению эрозии шейки матки
К противопоказаниям относятся:
- онкология;
- беременность;
- лактация;
- кровотечения;
- активные воспалительные процессы в цервикальном канале;
- дисплазия шейки матки 2 и 3 степени.

Преимущества лазерного лечения эрозии шейки матки
Метод щадящий, безболезненный, имеет минимум осложнений и рисков рубцевания и деформаций. Нет кровотечения, но при этом удаляются все деструктивные клетки. Процедура проходит в кабинете гинеколога, не нужны операционные и пребывание в стационаре. Короткий реабилитационный период.
Где сделать лазерное лечение эрозии шейки матки в Киеве?
Лазерное лечение эрозии шейки матки в Киеве можно сделать в частных клиниках. Найти хорошую клинику и конкретного гинеколога для этой процедуры удобно с помощью сервиса DOC.uа
После лечения аномальных клеток шейки матки | Рак шейки матки
Побочные эффекты лечения аномальных клеток
После лечения аномальных клеток у вас может появиться боль и кровотечение или выделения.
Что происходит после лечения?
Вы должны почувствовать себя нормально в течение 6 недель. Через 6 месяцев после лечения вам назначат контрольный прием. Если у вас аномальные клетки, вам будет назначено дополнительное лечение.
Если у вас аномальные клетки, вам будет назначено дополнительное лечение.
Могу ли я родить ребенка после лечения?
Лечение аномальных клеток шейки матки не должно иметь никакого значения для вашей беременности в будущем.Некоторые виды лечения могут привести к небольшому увеличению риска осложнений при беременности.
Большинство женщин чувствуют себя хорошо после лечения аномальных клеток шейки матки, но некоторые могут чувствовать себя плохо, и им нужно пойти домой и отдохнуть.
Вы можете пойти домой в день лечения, если вам не делали гистерэктомию или конусную биопсию. Но не стоит планировать что-либо делать в этот день.
У вас могут быть боли типа менструации до конца дня. Обычно помогают простые обезболивающие, такие как парацетамол или ибупрофен.Ваш врач или медсестра-специалист (кольпоскопист) поговорит с вами об этом, прежде чем вы отправитесь домой.
У вас должно быть вагинальное кровотечение или выделения в течение нескольких дней после лечения. Это может продолжаться до 4 недель. Как долго это длится, частично зависит от типа лечения, которое вы прошли. У вас могут быть:
Это может продолжаться до 4 недель. Как долго это длится, частично зависит от типа лечения, которое вы прошли. У вас могут быть:
- легкое кровотечение в течение нескольких дней или недель
- водянистые выделения из влагалища
У вас больше шансов получить кровотечение, и оно с большей вероятностью будет более тяжелым, если вы пройдете лечение до назначенного срока.Вот почему врачи предпочитают лечить вас между менструациями, если это возможно.
Обратитесь к терапевту или в клинику кольпоскопии, если у вас:
- выделения с неприятным запахом
- сильное кровотечение или кровотечение продолжается более 4 недель
Если у вас инфекция, ваш терапевт назначит вам антибиотики.
Ваши эмоции и чувства
Их часто не замечают. Но многие женщины считают, что такое лечение оказывает на них эмоциональное воздействие.Некоторые женщины могут чувствовать:
- тревожно
- проблемные
- депрессия
- уязвимы
В этом нет ничего удивительного. Это очень личная область вашего тела. Унизительное положение, необходимое для обследования или лечения шейки матки, может расстроить многих женщин. Персонал кольпоскопии знает, что женщины могут чувствовать это, и поэтому постарается, чтобы вы чувствовали себя максимально комфортно и непринужденно.
Это очень личная область вашего тела. Унизительное положение, необходимое для обследования или лечения шейки матки, может расстроить многих женщин. Персонал кольпоскопии знает, что женщины могут чувствовать это, и поэтому постарается, чтобы вы чувствовали себя максимально комфортно и непринужденно.
Обычно эти чувства преодолеваются за короткое время.Но если вы чувствуете, что вам нужна помощь, вы можете поговорить со своим терапевтом о консультациях.
Ваша конфиденциальность и достоинство должны быть защищены всегда, когда вы проходите такого рода расследования и лечение.
Если вы чувствуете, что ваша личная жизнь или достоинство не были должным образом защищены, напишите менеджеру медсестры отделения, где вас лечили. Ваши предложения по улучшению вещей помогут другим женщинам в будущем, и их запись также может помочь вам преодолеть свой опыт.
Некоторых женщин действительно беспокоит необходимость лечения аномальных клеток шейки матки.Это состояние часто путают с раком шейки матки. Но даже если вы четко понимаете разницу, этот опыт может побудить вас больше беспокоиться о раке в целом.
Но даже если вы четко понимаете разницу, этот опыт может побудить вас больше беспокоиться о раке в целом.
Ваш кольпоскопист или медсестра ответят на любые ваши вопросы и помогут вас успокоить.
Возвращение к нормальному состоянию
Вы должны полностью оправиться от этого вида лечения самое большее примерно через 6 недель. Если вы прошли небольшое лечение лазером, вы справитесь с ним быстрее.
До тех пор, пока кровотечение или выделения не остановятся, вам следует избегать:
- с использованием тампонов
- занимается сексом
- собираюсь купаться
Поговорите со своим кольпоскопистом, если вы в чем-то не уверены.
Продолжение
Вас снова пригласят на контрольный тест примерно через 6 месяцев после лечения аномальных клеток шейки матки. Обычно это делается у вашего терапевта.
Очень важно, чтобы вы пришли на прием.Скорее всего, у вас больше не будет проблем. Лечение проходит более чем у 4 из 5 женщин. Если аномальные клетки все же вернутся, вам потребуется дополнительное лечение.
Если аномальные клетки все же вернутся, вам потребуется дополнительное лечение.
ВПЧ
Программа скрининга NHS ввела тестирование на вирус папилломы человека (ВПЧ) как часть последующего наблюдения. Если образец ваших клеток в норме или показывает пограничные или умеренные изменения клеток, образец будет проверен на ВПЧ:
.- Если ВПЧ не обнаружен, повторный скрининговый тест не потребуется в течение 3 лет
- Если обнаружен ВПЧ или у вас есть умеренные или тяжелые клеточные изменения, вы вернетесь в клинику кольпоскопии, чтобы узнать, нужно ли вам дополнительное лечение
Скрининг шейки матки после гистерэктомии
Возможно, вам все еще понадобится наблюдение, даже если вы перенесли гистерэктомию по поводу аномальных клеток.Клетки для теста берутся из верхней части влагалища, рядом с тем местом, где находилась шейка матки. Ваш врач может назвать это мазком из хранилища.
Очень редко аномальные клетки могут вернуться в эту область, поэтому вам будут предложены тесты через 6 и 18 месяцев после гистерэктомии. Если все в порядке, то после этого вам больше не нужно будет сдавать анализы.
Если все в порядке, то после этого вам больше не нужно будет сдавать анализы.
Что произойдет, если аномальные клетки вернутся
Обычно можно пройти еще несколько процедур с помощью лазера или LLETZ. Возможно, вам потребуется биопсия конуса.
Но если аномальные клетки возвращаются более одного раза или если ваш врач считает, что риск слишком велик, он может попросить вас сделать гистерэктомию. Это сделано для предотвращения развития рака шейки матки в будущем. Ваш врач обсудит с вами все варианты лечения на каждом этапе.
Ваши пожелания будут учтены при выборе наилучшего лечения. Ваше решение может зависеть от того, были ли у вас все дети, которых вы хотите иметь. Или вы достигли менопаузы.
Некоторые женщины предпочитают гистерэктомию, потому что после этого они могут быть уверены, что все аномальные клетки должны быть удалены.
Обычно у вас есть возможность сохранить яичники, если по этой причине вам предстоит гистерэктомия, поэтому операция не должна повлиять на ваши гормоны или привести к ранней (преждевременной) менопаузе. Если ваши яичники удалены до наступления менопаузы, вам может потребоваться заместительная гормональная терапия (ЗГТ).
Если ваши яичники удалены до наступления менопаузы, вам может потребоваться заместительная гормональная терапия (ЗГТ).
Беременность после лечения
Если вам не делали гистерэктомию, никакое лечение аномальных клеток шейки матки не должно иметь никакого значения для вашей будущей беременности.Некоторые виды лечения могут привести к небольшому увеличению риска осложнений при беременности.
Например, у вас может немного повыситься риск преждевременных родов при будущих беременностях. Это означает, что ребенок может родиться до 37-й недели беременности. Это более вероятно, если вы прошли повторное лечение или удалили много тканей.
Хирургическая терапия, предоперационные детали, интраоперационные детали
Anderson MC, Hartley RB. Поражение шейного крипты интраэпителиальной неоплазией. Акушерский гинекол . 1980 Май. 55 (5): 546-50. [Медлайн].
Дорси Дж. Х., Диггс, ES. Микрохирургическая конизация шейки матки углекислотным лазером. Акушерский гинеколь . 1979, ноябрь 54 (5): 565-70. [Медлайн].
Arena S, Marconi M, Frega A, Villani C.Беременность и кондиломы. Оценка терапевтической эффективности лазера СО2 на 115 беременных. Минерва Гинеколь . 2001 декабрь 53 (6): 389-96. [Медлайн].
Фигейредо AC, Duarte PE, Gomes TP, Borrego JM, Marques CA. Кисты бартолиновой железы: лечение с помощью вапоризации углекислотным лазером. Rev Bras Ginecol Obstet . 2012 декабрь 34 (12): 550-4. [Медлайн].
Исфахани М.Н., Мадани Г., Мадхан С. Новый метод лазерной хирургии анальной трещины: пилотное исследование. Лазеры Медицина . 2015 30 августа (6): 1711-7. [Медлайн].
González-Isaza P, Lotti T, França K, Sanchez-Borrego R, Tórtola JE, Lotti J, et al. Углекислый газ с новым профилем и формой пульса: идеальный инструмент для выполнения лабиопластики в функциональных и косметических целях. Открытый доступ Maced J Med Sci . 2018 25 января. 6 (1): 25-27. [Медлайн].
Frega A, Verrone A, Schimberni M, Manzara F, Ralli E, Catalano A и др. Возможности офисной хирургии СО2-лазером у пациентов с доброкачественными патологиями и врожденными пороками женских нижних половых путей. Eur Rev Med Pharmacol Sci . 2015. 19 (14): 2528-36. [Медлайн].
Eur Rev Med Pharmacol Sci . 2015. 19 (14): 2528-36. [Медлайн].
Penna C, Fallani MG, Fambrini M, Zipoli E, Marchionni M. Калечащие операции на женских гениталиях III типа: клинические последствия и лечение с помощью хирургии с помощью углекислотного лазера. Am J Obstet Gynecol . 2002 декабрь 187 (6): 1550-4. [Медлайн].
Weis SE. Современные варианты лечения анальной интраэпителиальной неоплазии. Онко Мишеники . 2013. 6: 651-65. [Медлайн].
Ли А., Лим А., Фишер Г. Фракционный лазер на диоксиде углерода при упорном склерозе вульвального лишая. Австралас Дж. Дерматол . 2016 Февраль 57 (1): 39-43. [Медлайн].
Peterson CM, Lane JE, Ratz JL.Успешная терапия углекислотным лазером рефрактерного аногенитального склеротического лишая. Dermatol Surg . 2004 30 августа (8): 1148-51. [Медлайн].
Dermatol Surg . 2004 30 августа (8): 1148-51. [Медлайн].
Meuleman C, Tomassetti C, D’Hoore A, Buyens A, Van Cleynenbreugel B, Fieuws S, et al. Клинические результаты после лапароскопической радикальной эксцизии эндометриоза с помощью CO₂-лазера с инвазией колоректальной стенки в сочетании с лапароскопической сегментарной резекцией кишечника и реанастомозом. Репродукция Человека . 2011 Сентябрь 26 (9): 2336-43.[Медлайн].
Meuleman C, Tomassetti C, Wolthuis A, Van Cleynenbreugel B, Laenen A, Penninckx F, et al. Клинический исход после радикального удаления эндометриоза средней и тяжелой степени с резекцией кишечника и реанастомозом или без такового: проспективное когортное исследование. Энн Сург . 2014 Март 259 (3): 522-31. [Медлайн].
Choussein S, Srouji SS, Farland LV, Gargiulo AR. Гибкое волокно с углекислотным лазером и ультразвуковой скальпель в роботизированной лапароскопической миомэктомии. J Минимально инвазивный гинеколь . 2015 ноябрь-декабрь. 22 (7): 1183-90. [Медлайн].
Гибкое волокно с углекислотным лазером и ультразвуковой скальпель в роботизированной лапароскопической миомэктомии. J Минимально инвазивный гинеколь . 2015 ноябрь-декабрь. 22 (7): 1183-90. [Медлайн].
Barton SE, Gargiulo AR. Роботизированная лапароскопическая миомэктомия и аденомиомэктомия с помощью гибкого устройства с CO2-лазером. J Робот-хирург . 2013 июн. 7 (2): 157-62. [Медлайн].
Остшенский А. Эндоскопическая резекция яичников с помощью углекислотного лазера клин при резистентной поликистозной болезни яичников. Инт Дж Фертил . 1992 сентябрь-октябрь. 37 (5): 295-9. [Медлайн].
Фракционное лазерное лечение вульвовагинальной атрофии и разрешение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США: заявление о позиции. ACOG. Доступно по адресу https://www. acog.org/Clinical-Guidance-and-Publications/Position-Statements/Fractional-Laser-Treatment-of-Vulvovaginal-Atrophy-and-US-Food-and-Drug-Administration-Clearance. Май 2016 г .; Дата обращения: 20 сентября 2018 г.
acog.org/Clinical-Guidance-and-Publications/Position-Statements/Fractional-Laser-Treatment-of-Vulvovaginal-Atrophy-and-US-Food-and-Drug-Administration-Clearance. Май 2016 г .; Дата обращения: 20 сентября 2018 г.
Комитет по гинекологической практике, Американский колледж акушеров и гинекологов.Мнение комитета ACOG № 378: «Омоложение» влагалища и косметические вагинальные процедуры. Акушерский гинеколь . 2007 сентябрь 110 (3): 737-8. [Медлайн].
Arunkalaivanan A, Kaur H, Onuma O. Лазерная терапия как метод лечения мочеполового синдрома менопаузы: критическая оценка доказательств. Int Urogynecol J . 2017 май. 28 (5): 681-685. [Медлайн].
Cruz VL, Steiner ML, Pompei LM, Strufaldi R, Fonseca FLA, Santiago LHS, et al.Рандомизированное двойное слепое плацебо-контролируемое клиническое испытание по оценке эффективности фракционного CO2-лазера по сравнению с местным эстриолом при лечении атрофии влагалища у женщин в постменопаузе. Менопауза . 2018 25 января (1): 21-28. [Медлайн].
Менопауза . 2018 25 января (1): 21-28. [Медлайн].
Darragh TM, Colgan TJ, Thomas Cox J, et al. Проект стандартизации низшей аногенитальной плоскоклеточной терминологии для поражений, связанных с ВПЧ: предпосылки и согласованные рекомендации Коллегии американских патологов и Американского общества кольпоскопии и патологии шейки матки. Int J Gynecol Pathol . 2013 января, 32 (1): 76-115. [Медлайн].
Massad LS, Einstein MH, Huh WK, et al. 2012 обновленное согласованное руководство по ведению скрининговых тестов на аномальный рак шейки матки и его предшественников. Конференция по рекомендациям консенсуса ASCCP 2012. J Диск нижних отделов мочеполовых путей . 2013 г., 17 апреля (5 приложение 1): S1-S27. [Медлайн].
CDC. Вирус папилломы человека (ВПЧ): знайте факты. Центры по контролю и профилактике заболеваний.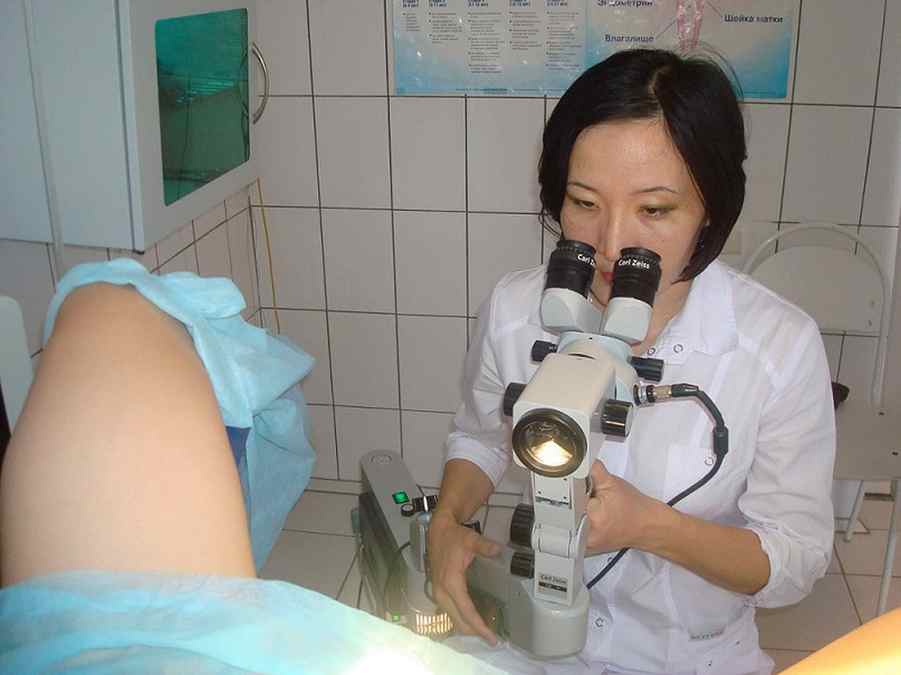 30 сентября 2015 г. Доступно по адресу http://www.cdc.gov/hpv/hcp/know-facts.html. Дата обращения: 5 ноября 2015 г.
30 сентября 2015 г. Доступно по адресу http://www.cdc.gov/hpv/hcp/know-facts.html. Дата обращения: 5 ноября 2015 г.
Plummer M, Schiffman M, Castle PE, Maucort-Boulch D, Wheeler CM, ALTS Group. 2-летнее проспективное исследование персистенции вируса папилломы человека среди женщин с цитологическим диагнозом атипичных плоскоклеточных клеток неопределенного значения или плоскоклеточного интраэпителиального поражения низкой степени. J Заражение вирусом . 1 июня 2007 г. 195 (11): 1582-9. [Медлайн]. [Полный текст].
zur Hausen H. Папилломавирусы, вызывающие рак: уклонение от контроля клеток-хозяев на ранних этапах канцерогенеза. Национальный институт рака . 2000 May 3. 92 (9): 690-8. [Медлайн].
МакКрори Д.К., Матчар Д.Б., Бастиан Л. и др. Оценка цитологии шейки матки. Evid Rep Technol Assess (Summ) . 1999 1-6 января. [Медлайн].
1999 1-6 января. [Медлайн].
Родригес А.С., Шиффман М., Эрреро Р. и др. Быстрое очищение от вируса папилломы человека и значение для клинической практики стойких инфекций.Proyecto Epidemiologico Guanacaste Group. Национальный институт рака . 2008 г. 2. 100 (7): 513-7. [Медлайн].
Walboomers JM, Jacobs MV, Manos MM, et al. Вирус папилломы человека — необходимая причина инвазивного рака шейки матки во всем мире. Дж. Патол . 1999 Сентябрь 189 (1): 12-9. [Медлайн].
de Sanjose S, Quint WG, Alemany L, et al. Атрибуция генотипа вируса папилломы человека при инвазивном раке шейки матки: ретроспективное перекрестное всемирное исследование. Ланцет Онкол . 2010 ноябрь 11 (11): 1048-56. [Медлайн].
Munoz N, Bosch FX, de Sanjose S и др. Эпидемиологическая классификация типов вируса папилломы человека, ассоциированных с раком шейки матки. N Engl J Med . 2003 6 февраля. 348 (6): 518-27. [Медлайн].
Эпидемиологическая классификация типов вируса папилломы человека, ассоциированных с раком шейки матки. N Engl J Med . 2003 6 февраля. 348 (6): 518-27. [Медлайн].
Шерман М.Э., Лоринц А.Т., Скотт Д.Р. и др. Базовая цитология, тестирование на вирус папилломы человека и риск неоплазии шейки матки: 10-летний когортный анализ. Национальный институт рака .2003 г. 1. 95 (1): 46-52. [Медлайн].
Диллнер Дж., Реболь М., Бирембаут П. и др. Долгосрочная прогностическая ценность цитологии и тестирования вируса папилломы человека при скрининге рака шейки матки: совместное европейское когортное исследование. BMJ . 2008 г. 13 октября. 337: a1754. [Медлайн].
Schiffman M, Glass AG, Wentzensen N, et al. Долгосрочное проспективное исследование типоспецифической папилломавирусной инфекции и риска неоплазии шейки матки среди 20 000 женщин в рамках когортного исследования Портленд-Кайзер. Биомаркеры эпидемиологии рака Предыдущая . 2011 июл.20 (7): 1398-409. [Медлайн].
Биомаркеры эпидемиологии рака Предыдущая . 2011 июл.20 (7): 1398-409. [Медлайн].
Гаджар К., Мартин-Хирш П.П., Брайант А. Обезболивание для женщин с цервикальной интраэпителиальной неоплазией, подвергающихся лечению кольпоскопией. Кокрановская база данных Syst Rev . 17 октября 2012 г. 10: CD006120. [Медлайн].
Vanichtantikul A, Charoenkwan K. Лидокаиновый спрей в сравнении с подслизистой инъекцией для уменьшения боли во время процедуры электрохирургического удаления петли: рандомизированное контролируемое исследование. Акушерский гинеколь . 2013 Сентябрь 122 (3): 553-7. [Медлайн].
Kofoed K, Norrbom C, Forslund O, Møller C, Frøding LP, Pedersen AE, et al. Низкая распространенность вируса папилломы человека в полости рта и носа у сотрудников, выполняющих испарение остроконечных кондилом с помощью CO2-лазера или процедуру удаления петлевого электрода при дисплазии шейки матки. Acta Derm Venereol . 2015 Февраль 95 (2): 173-6. [Медлайн].
Acta Derm Venereol . 2015 Февраль 95 (2): 173-6. [Медлайн].
Вишневски PM, Уорхол MJ, Rando RF, Sedlacek TV, Kemp JE, Fisher JC.Исследования передачи вирусных заболеваний через шлейф и выбросы CO2-лазера. Дж Репрод Мед . 1990 Декабрь 35 (12): 1117-23. [Медлайн].
Bellina JH, Stjernholm RL, Kurpel JE. Анализ выбросов шлейфа после облучения паповавируса углекислотным лазером. Дж Репрод Мед . 1982 Май. 27 (5): 268-70. [Медлайн].
OSHA. Шлейф для лазера / электрохирургии. Министерство труда США, Управление по охране труда.Доступно на http://www.osha.gov/SLTC/laserelectrosurgeryplume/index.html. Доступ: 10 марта 2009 г.
Сальваторе С., Леоне Роберти Маджоре Ю., Атанасиу С., Оригони М., Кандиани М., Каллигаро А. и др. Гистологическое исследование эффектов фракционного микроабляционного СО2-лазера на атрофическую ткань влагалища: исследование ex vivo. Менопауза . 2015 22 августа (8): 845-9. [Медлайн].
Менопауза . 2015 22 августа (8): 845-9. [Медлайн].
Дорси Дж. Х. Лазерная хирургия интраэпителиальной неоплазии шейки матки.Чохан Н., Бэррон Х.А., ред. Клиники акушерства и гинекологии Северной Америки . Филадельфия, Пенсильвания: WB Saunders Company; 1991. 475-489.
Рид Р. Физико-хирургические основы лазерной хирургии нижних половых путей. Чохан Н., Бэррон Х.А., ред. Клиники акушерства и гинекологии Северной Америки . Филадельфия, Пенсильвания: WB Saunders and Company; 1991. 429-74.
Mitchell MF, Tortolero-Luna G, Cook E, et al. Рандомизированное клиническое испытание криотерапии, лазерной вапоризации и петлевой электрохирургической эксцизии для лечения плоскоклеточных интраэпителиальных поражений шейки матки. Акушерский гинеколь . 1998 ноябрь 92 (5): 737-44. [Медлайн].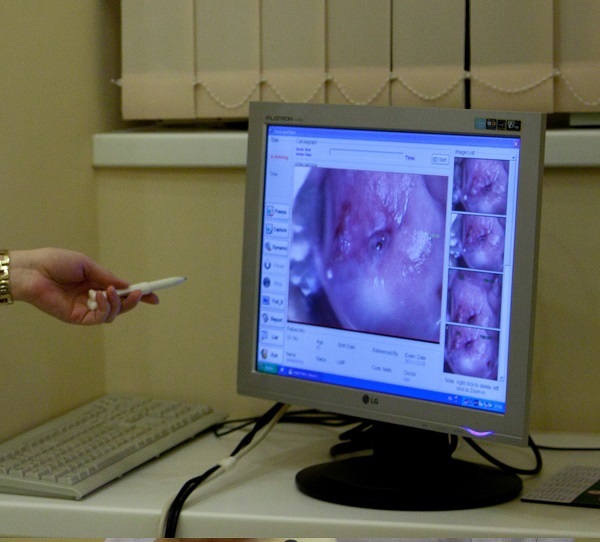
Гардейл Ф., Барри-Уолш С., Прендивилль В., Клинч Дж., Тернер М.Дж. Стойкая интраэпителиальная неоплазия после удаления по поводу интраэпителиальной неоплазии шейки матки III степени. Акушерский гинеколь . 1997 г., 89 (3): 419-22. [Медлайн].
Андерсен Э.С., Нильсен К. Аденокарцинома in situ шейки матки: проспективное исследование конизации как окончательного лечения. Гинеколь Онкол .2002 Сентябрь 86 (3): 365-9. [Медлайн].
Mathevet P, Dargent D, Roy M, Beau G. Рандомизированное проспективное исследование, сравнивающее три метода конизации: холодный нож, лазер и LEEP. Гинеколь Онкол . 1994 августа 54 (2): 175-9. [Медлайн].
Spitzer M. Вагинальное введение эстрогенов для предотвращения облитерации зева шейки матки после конизации шейки матки у женщин с аменореей. J Диск нижних отделов мочеполовых путей . 1997 г., 1 (2): 53-6.[Медлайн].
J Диск нижних отделов мочеполовых путей . 1997 г., 1 (2): 53-6.[Медлайн].
Sadler L, Saftlas A. Хирургия шейки матки и преждевременные роды. Дж Перинат Мед . 2007. 35 (1): 5-9. [Медлайн].
Sjoborg KD, Vistad I, Myhr SS и др. Исход беременности после иссечения шейного конуса: исследование случай-контроль. Acta Obstet Gynecol Scand . 2007. 86 (4): 423-8. [Медлайн].
Jancar N, Rakar S, Poljak M, Fujs K, Kocjan BJ, Vrtacnik-Bokal E. Эффективность трех хирургических процедур в устранении папилломавирусной инфекции высокого риска у женщин с предраковыми поражениями шейки матки. Eur J Gynaecol Oncol . 2006. 27 (3): 239-42. [Медлайн].
Kjellberg L, Wadell G, Bergman F, et al. Регулярное исчезновение генома вируса папилломы человека после конизации дисплазии шейки матки углекислотным лазером. Am J Obstet Gynecol . 2000 ноябрь 183 (5): 1238-42. [Медлайн].
Am J Obstet Gynecol . 2000 ноябрь 183 (5): 1238-42. [Медлайн].
Соломон Д., Шиффман М., Тарон Р. и др. Сравнение трех стратегий ведения пациентов с атипичными плоскоклеточными клетками неопределенной значимости: исходные результаты рандомизированного исследования. Национальный институт рака . 2001 21 февраля. 93 (4): 293-9. [Медлайн].
Bar-Am A, Daniel Y, Ron IG, et al. Комбинированная кольпоскопия, конизация петли и лазерная вапоризация сокращают рецидивную патологию цитологии и остаточную болезнь при дисплазии шейки матки. Гинеколь Онкол . 2000. 78: 47-51. [Медлайн].
душ Сантуш Л., Одунси К., Леле С. Клинико-патологические результаты лазерной конизации при дисплазии шейки матки высокой степени. Eur J Gynaecol Oncol .2004. 25 (3): 305-7. [Медлайн].
Митчелл М.Ф., Тортолеро-Луна Г., Райт Т. и др. Цервикальная папилломавирусная инфекция и интраэпителиальная неоплазия: обзор. Национальный институт рака, монография . 1996. (21): 17-25. [Медлайн].
Уэда М., Уэки К., Канемура М. и др.Диагностическая и лечебная лазерная конизация при интраэпителиальной неоплазии шейки матки. Гинеколь Онкол . 2006 апр. 101 (1): 143-6. [Медлайн].
Winer RL, Kiviat NB, Hughes JP, et al. Развитие и продолжительность поражения, вызванного вирусом папилломы человека, после первичного инфицирования. J Заражение вирусом . 2005 г., 1. 191 (5): 731-8. [Медлайн].
Райт Т.К. Младший, Массад Л.С., Дантон С.Дж. и др. Консенсусное руководство 2006 г. по ведению женщин с отклонениями от нормы скрининговых тестов шейки матки. J Диск нижних отделов мочеполовых путей . 2007 октября, 11 (4): 201-22. [Медлайн].
Американский колледж акушеров и гинекологов. Бюллетень практики ACOG № 99: ведение патологической цитологии и гистологии шейки матки. Акушерский гинеколь . 2008 декабрь 112 (6): 1419-44. [Медлайн].
Choussein S, Srouji SS, Farland LV, Gargiulo AR. Гибкое углекислотное лазерное волокно в сравнении с ультразвуковым скальпелем в роботизированной лапароскопической миомэктомии. J Минимально инвазивный гинеколь . 2015 ноябрь-декабрь. 22 (7): 1183-90. [Медлайн].
Гибкое углекислотное лазерное волокно в сравнении с ультразвуковым скальпелем в роботизированной лапароскопической миомэктомии. J Минимально инвазивный гинеколь . 2015 ноябрь-декабрь. 22 (7): 1183-90. [Медлайн].
Юн Б.С., Сон С.Дж., Сон Т., Ким М.Л., Ким М.К. Факторы риска неудачного лечения вапоризации CO2-лазера при цервикальной интраэпителиальной неоплазии 2. Arch Gynecol Obstet . 2014 Июль 290 (1): 115-9. [Медлайн].
Frega A, Schimberni M, Ralli E, Verrone A, Manzara F, Schimberni M и др. Осложнения и частота рецидивов при лечении кисты бартолиновой железы с помощью лазера CO2 по сравнению с традиционной операцией. Arch Gynecol Obstet . 2016 Август 294 (2): 303-9. [Медлайн].
Ди Донато В., Беллати Ф, Казорелли А., Джорджини М., Перниола Дж., Маркетти С. и др. Лечение абсцесса бартолиновой железы лазером CO2: ультразвуковая оценка риска рецидива. J Минимально инвазивный гинеколь . 2013 май-июнь. 20 (3): 346-52. [Медлайн].
J Минимально инвазивный гинеколь . 2013 май-июнь. 20 (3): 346-52. [Медлайн].
Бенедетти Паничи П., Манси Н., Беллати Ф., Ди Донато В., Маркетти С., Кальканьо М. и др. CO2-лазеротерапия кисты бартолиновой железы: хирургические данные и функциональные краткосрочные и отдаленные результаты. J Минимально инвазивный гинеколь . 2007 май-июнь. 14 (3): 348-51. [Медлайн].
Campagnutta E, Parin A, De Piero G, Giorda G, Gallo A, Scarabelli C. Лечение интраэпителиальной неоплазии влагалища (VAIN) с помощью углекислотного лазера. Clin Exp Obstet Gynecol . 1999. 26 (2): 127-30. [Медлайн].
Piovano E, Macchi C, Attamante L, Fuso L, Maina G, Pasero L и др. Вапоризация с помощью CO2-лазера для лечения интраэпителиальной неоплазии влагалища: эффективность и факторы прогнозирования рецидива. Eur J Gynaecol Oncol . 2015. 36 (4): 383-8. [Медлайн].
2015. 36 (4): 383-8. [Медлайн].
лазеров в гинекологии | GLOWM
ВВЕДЕНИЕ
Использование лазерной технологии в гинекологии стало широко распространенным после того, как лазер CO 2 был впервые использован Капланом и его коллегами в 1973 году для лечения эрозий шейки матки. 1 С тех пор было сделано много достижений в лазерной технологии, и теперь доступны несколько других типов лазеров, включая неодим: иттрий-алюминиевый гранат (Nd: YAG), титанилфосфат калия (KTP) и аргон. В то же время лазер стал популярным инструментом в лапароскопии, особенно в области бесплодия. Хотя лазер стал чрезвычайно популярным в конце 1980-х, в начале девяностых мы также были вынуждены снизить расходы на здравоохранение.Таким образом, альтернативные, менее дорогие технологии, такие как униполярные инструменты и электрическое иссечение петли, уменьшили энтузиазм по поводу использования лазерной энергии. Тем не менее, лазерная технология предлагает оператору уникальные свойства, которые могут быть полезны практикующему гинекологу.
ИСТОРИЯ
Лазер — это аббревиатура, обозначающая усиление света за счет вынужденного излучения излучения, концепция, разработанная Эйнштейном в 1917 году. 2 Первый лазер, разработанный Теодором Майманом в 1960 году, использовал рубин в качестве активной среды. а в 1961 году был представлен лазер CO 2 . 3 , 4 Лазер CO 2 впервые был использован в гинекологии в 1973 г. для лечения эрозий шейки матки, а позже Bellina для лечения интраэпителиальной неоплазии шейки матки (CIN), а также для микрохирургии. маточной трубы. 5 , 6 Использование лазеров на КТР, аргоне и Nd: YAG стало популярным в начале 1980-х годов.
ЛАЗЕРНАЯ ФИЗИКА
Лазеры названы в соответствии с активированной средой.Наиболее распространенными лазерами в гинекологии являются CO 2 , аргон, KTP и Nd: YAG. Каждая среда производит световые волны определенной длины волны, придавая ей характерный цвет (монохроматический). Простой способ понять, как излучается свет, — это посмотреть на атом с окружающими его электронами (рис. 1). Эти электроны занимают дискретные орбиты, которые смещаются на более высокие орбиты при поглощении энергии (рис. 2). Когда среда активируется, электроны перемещаются на более высокие энергетические орбиты. В случае лазера CO 2 активация частиц газа осуществляется с помощью электрического тока через стенку.Смещенные электроны быстро возвращаются на свои орбиты покоя, высвобождая пакет энергии в процессе, называемом фотоном (рис. 3). Этот процесс генерации света известен как спонтанное излучение. Примером этого процесса является лампочка, которая испускает световые волны разной частоты во всех направлениях, не совпадающих по фазе.
Простой способ понять, как излучается свет, — это посмотреть на атом с окружающими его электронами (рис. 1). Эти электроны занимают дискретные орбиты, которые смещаются на более высокие орбиты при поглощении энергии (рис. 2). Когда среда активируется, электроны перемещаются на более высокие энергетические орбиты. В случае лазера CO 2 активация частиц газа осуществляется с помощью электрического тока через стенку.Смещенные электроны быстро возвращаются на свои орбиты покоя, высвобождая пакет энергии в процессе, называемом фотоном (рис. 3). Этот процесс генерации света известен как спонтанное излучение. Примером этого процесса является лампочка, которая испускает световые волны разной частоты во всех направлениях, не совпадающих по фазе.
Рис. 1. Иллюстрация атома с ядром и вращающимися электронами. |
Рис. |
Рис. 3. Медленный естественный распад заставляет электрон опускаться на более низкую орбиту, в результате чего фотон испускается с предсказанной частотой, равной разнице в энергии между двумя орбитами. |
Однако в лазере эти фотоны могут дополнительно стимулировать уже возбужденный атом на своем пути, чтобы высвободить идентичный фотон, который находится в фазе (когерентный), имеет ту же длину волны и цвет (монохроматический) и распространяется в в том же направлении без расхождения (коллимированный).Этот процесс получил название вынужденного излучения (рис. 4).
Рис. 4. Естественный «медленный» процесс распада может стимулироваться столкновительными процессами, в результате чего многие фотоны движутся с той же частотой, что и индуцирующие фотоны. |
В случае лазера CO 2 этот процесс происходит внутри трубки, расположенной в руке машины (рис. 5). Эта трубка представляет собой оптический резонатор, который имеет полностью отражающее зеркало и частично отражающее зеркало на обоих концах.Генерируемый свет может отражаться назад и вперед от обоих зеркал, увеличивая энергию волны с каждым проходом. Лазерный свет испускается через одно из зеркал, которое частично пропускает и управляется ножной педалью (рис. 6).
Рис. 5. Принципиальная схема лазерной трубки CO 2 . Протоны отражаются между двумя зеркалами (синфазно) и в конечном итоге выходят в виде лазерного луча через частично отражающее зеркало. |
Рис.6. Фактический вид лазерной трубки CO 2 ( ниже ) и совпадающего гелий-неонового лазера ( выше ), который обеспечивает видимую цель прицеливания. |
Разные лазеры получают разные цвета. Аргоновый лазер излучает сине-зеленый свет с длиной волны 510 нм. KTP излучает длину волны 532 нм, что делает его свет зеленого цвета. Лазер CO 2 , напротив, излучает длину волны 10 800 нм, которая находится в невидимой части электромагнитного спектра; таким образом, также используется гелий-неоновый лазер, который излучает красный свет для определения местоположения луча CO 2 .
Лазерный луч выходит из порта в виде несфокусированного луча. Система линз используется для фокусировки лазера в точку фокусировки. При использовании ручной насадки фокус обычно находится на расстоянии 10 см от фокусирующей линзы. При лапароскопии фокусное расстояние больше с учетом длины лапароскопа. Точная фокусировка может выполняться с помощью джойстика или автоматически с помощью соединителя. Также с помощью волноводов устраняется проблема прерывистой фокусировки луча, связанная с устройством джойстика (рис. 7).
7).
Рис. 7. Инструменты (волноводы, наконечник, соединитель), используемые для лазерной хирургии. |
В отличие от лазера CO 2 , в котором энергия передается по длинным трубкам и отражается зеркалами, лазеры на аргоне, KTP и Nd: YAG передаются по волокну (рис. 8). .
Рис. 8. Гибкие волокна, используемые для лазерной хирургии. |
ВЗАИМОДЕЙСТВИЕ ЛАЗЕРА И ТКАНИ
Есть три основных параметра, которые определяют количество энергии, доставляемой к ткани.Первое — это мощность. Для большинства гинекологических процедур с использованием лазера CO 2 мощность редко превышает 20–30 Вт, которая используется в основном для целей иссечения. Второй параметр — время. Чем дольше лазер остается сфокусированным на одной точке, тем больше энергии прикладывается к этой области. Чтобы ограничить повреждение тканей, особенно в критических областях, можно просто перемещать луч вперед и назад или выбрать прерывистый, синхронизированный импульсный режим, обычно в долях секунды. Третий параметр, которым можно управлять, — это размер пятна луча.По мере приближения к целевой области размер пятна уменьшается, что дает более интенсивный эффект.
Чтобы ограничить повреждение тканей, особенно в критических областях, можно просто перемещать луч вперед и назад или выбрать прерывистый, синхронизированный импульсный режим, обычно в долях секунды. Третий параметр, которым можно управлять, — это размер пятна луча.По мере приближения к целевой области размер пятна уменьшается, что дает более интенсивный эффект.
Сочетание ватт (мощности) и размера пятна определяет скорость взаимодействия тканей. Чем выше плотность мощности, тем выше способность лазера испаряться и резать. Это понятие выражается в ваттах / см 2 (единица измерения / площадь) и называется интенсивностью или плотностью мощности. Следовательно, плотность мощности обратно пропорциональна площади пятна и диаметру луча.Увеличение диаметра пучка вдвое снижает удельную мощность до одной четвертой. И наоборот, при уменьшении диаметра пятна плотность мощности увеличивается на 4 (Таблица 1).
Таблица 1. Плотность мощности в Вт / см 2
Диаметр пятна (мм) | ||||||||
Мощность (Вт) | 04 0,5 1 | 1. | 2 | |||||
10 | 4000 | 1000 | 444 5555 | 2,000 | 888 | 500 | ||
30 | 12,000 | 3,000 | 3,000 | 16000 | 4000 | 1778 | 1000 | |
Из различных доступных лазеров CO 2 лазер остается наиболее универсальным и относительно безопасным. .Луч CO 2 легко поглощается тканями из-за высокого содержания воды. Мгновенное закипание внутриклеточной воды вызывает взрыв клеток с образованием пара. В зависимости от плотности мощности лазер CO 2 может эффективно использоваться для испарения ткани, для иссечения или для разреза. Кровотечение уменьшается с использованием лазера CO 2 из-за его коагулирующих свойств; во время разреза он закупоривает мелкие сосуды.
В зависимости от плотности мощности лазер CO 2 может эффективно использоваться для испарения ткани, для иссечения или для разреза. Кровотечение уменьшается с использованием лазера CO 2 из-за его коагулирующих свойств; во время разреза он закупоривает мелкие сосуды.
По сравнению с другими лазерами, глубина проникновения и поперечное тепловое повреждение лазера CO 2 ограничены менее 1 мм; таким образом, его можно использовать в областях эндометриоза на боковой стенке таза около мочеточника.Напротив, лазер Nd: YAG имеет более глубокое проникновение; Таким образом, следует соблюдать осторожность при его использовании (Таблица 2).
Таблица 2. Типы лазеров, используемых в гинекологии
Тип | Длина волны (нм) | Цвет | проникновения | ||
Аргон | 488–512 | Сине-зеленый | Да | 0. | |
KTP / 532 | 532 | Зеленый | Да | 1–2 мм | Инфракрасный | Да | 3–4 мм |
CO 2 | 10,600 | 43 Инфракрасный Нет1 мм |
В результате воздействия лазерного луча на ткань образуется пятно или кратер. Диаметр этого кратера зависит от расходимости луча и фокусного расстояния линзы, через которую фокусируется лазер. Если мощность лазера остается постоянной, глубина кратера будет меняться обратно пропорционально диаметру пятна. Другими словами, чем меньше пятно, тем глубже кратер. Для получения воспроизводимых данных необходимо указать терминологию, относящуюся к уровню тканевой абсорбции. Интенсивность или плотность мощности относится к передаче лазерной энергии данной массе ткани и выражается в ваттах на квадратный сантиметр (рис. 9). Поскольку 86% мощности лазера поглощается пятном, это значение следует умножить на 0,86, чтобы определить плотность мощности.
Интенсивность или плотность мощности относится к передаче лазерной энергии данной массе ткани и выражается в ваттах на квадратный сантиметр (рис. 9). Поскольку 86% мощности лазера поглощается пятном, это значение следует умножить на 0,86, чтобы определить плотность мощности.
Рис. 9. Пример распределения лазерного луча, интенсивность которого наибольшая в центре оси. На обоих концах колоколообразной кривой 7% энергии теряется из-за дифракции.Плотность мощности (интенсивность) эквивалентна мощности лазера, упакованной в заданное пятно. Чем меньше размер пятна, тем больше удельная мощность. |
Три типа повреждения тканей могут быть идентифицированы после лазерной раны. Зона испарения характеризуется отсутствием ткани и V-образным дефектом, так как энергия в центре пучка больше, чем по периметру. Непосредственно под зоной испарения находится фиксированная зона стромального некроза, глубина которой (в ткани шейки матки) составляет примерно 50–100 мкм, независимо от протяженности кратера. Внутри этой зоны запаиваются мелкие сосуды (<1 мм). Третья зона - это зона обратимого повреждения или потенциального ремонта. Лазерные раны чистые, вызывают минимальное повреждение тканей и не могут сравниться с ранами от каутеризации, в которых остается значительное количество омертвевших обломков. Следовательно, лазерные и скальпельные раны похожи (рис. 10). Лазер CO 2 может выполнять три основные функции: как режущий или эксцизионный инструмент, как инструмент для испарения или абляции и как инструмент для расфокусировки прижигания.
Внутри этой зоны запаиваются мелкие сосуды (<1 мм). Третья зона - это зона обратимого повреждения или потенциального ремонта. Лазерные раны чистые, вызывают минимальное повреждение тканей и не могут сравниться с ранами от каутеризации, в которых остается значительное количество омертвевших обломков. Следовательно, лазерные и скальпельные раны похожи (рис. 10). Лазер CO 2 может выполнять три основные функции: как режущий или эксцизионный инструмент, как инструмент для испарения или абляции и как инструмент для расфокусировки прижигания.
Рис. 10. Лазерный луч CO 2 создает пятно или кратер, в котором можно выделить три зоны повреждения ткани. |
CO2-ЛАЗЕР
Из различных доступных лазеров CO 2 лазер является наиболее универсальным и чрезвычайно безопасным из-за его ограниченной глубины проникновения (0,1–0,5 мм) и бокового термического повреждения (0,5 мм).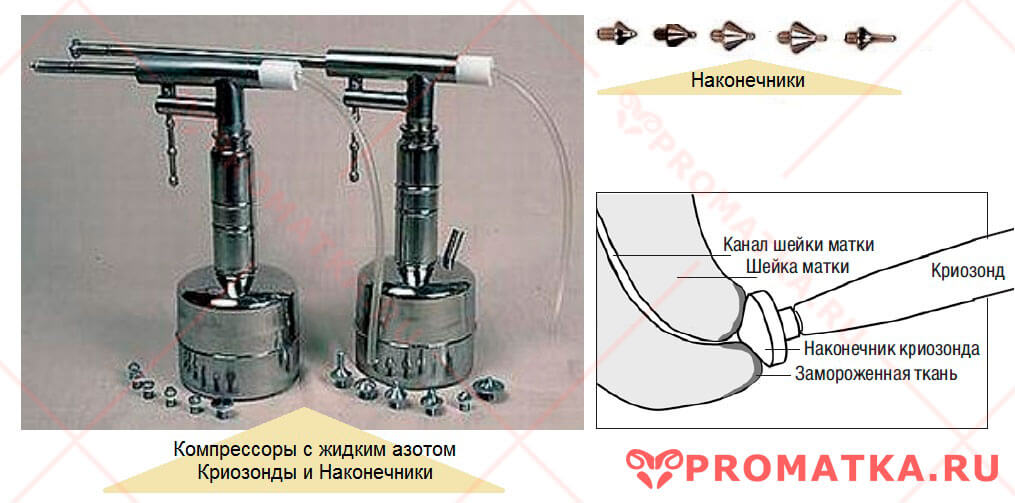 ). Это позволяет использовать лазер CO 2 в деликатных областях, где прижигание было бы небезопасно, таких как мочевой пузырь, боковая стенка около мочеточника и серозная оболочка кишечника.Помимо испарения, лазер CO 2 можно использовать для иссечения или разреза за счет увеличения плотности мощности.
). Это позволяет использовать лазер CO 2 в деликатных областях, где прижигание было бы небезопасно, таких как мочевой пузырь, боковая стенка около мочеточника и серозная оболочка кишечника.Помимо испарения, лазер CO 2 можно использовать для иссечения или разреза за счет увеличения плотности мощности.
Недостатки лазера CO 2 включают фокусировку гелий-неонового луча, а также образование дыма, называемого «шлейфом», который требует частой эвакуации для обеспечения адекватной визуализации цели.
KTP – ARGON LASERS
KTP и аргоновые лазеры имеют схожие длины волн, 532 нм и 514 нм, соответственно, и доставляются по оптоволоконному кабелю.Они излучают интенсивный зелено-синий свет и могут передаваться через волокна разного диаметра (400 мкм и 600 мкм), таким образом изменяя размер пятна. Преимущества этих лазеров перед лазером CO 2 включают: избирательное поглощение гемоглобином, меньшее образование шлейфа и простую систему доставки, которая использует более низкие настройки мощности в диапазоне 5–10 Вт. Основным недостатком является необходимость носить специальные очки, которые искажают вид таза и затрудняют визуализацию небольших имплантатов эндометриоза.Ки и его коллеги сообщили, что частота наступления беременности после лечения легким, средним и тяжелым эндометриозом аргоновым лазером составляет 38%, 30% и 20%. 7
Основным недостатком является необходимость носить специальные очки, которые искажают вид таза и затрудняют визуализацию небольших имплантатов эндометриоза.Ки и его коллеги сообщили, что частота наступления беременности после лечения легким, средним и тяжелым эндометриозом аргоновым лазером составляет 38%, 30% и 20%. 7
Nd: YAG LASER
Nd: YAG лазеры излучают невидимый луч с длиной волны 1064 нм и должны направляться аналогично лучу CO 2 с использованием гелий-неонового пятна. Волна Nd: YAG легко поглощается тканями с глубиной проникновения 3–4 мм. Энергия, излучаемая лазером Nd: YAG, плохо поглощается жидкостями, что делает его отличным инструментом для гистероскопической хирургии.Кроме того, волну можно передать через действующий гистероскоп. Есть два режима доставки Nd: YAG-лазера: кварцевое волокно без покрытия и кварцевое волокно с сапфировым контактным наконечником. Оголенное волокно при контакте с тканью создает зону коагуляции, которая может распространяться на 3–5 мм в ткань, а также на периферию. Используя сапфировый наконечник на конце волокна, энергия лазера может быть сфокусирована и преобразована в тепло. Это приводит к возможности испарения без обширной коагуляции тканей, вызванной оголенным волокном.Сапфировые наконечники должны охлаждаться коаксиальным потоком газа или жидкости через волокно и противопоказаны для гистероскопической хирургии, но их можно безопасно использовать при абдоминальной хирургии. Недавно стало возможным модифицировать оголенные волокна для использования в контактном режиме путем формования наконечника и создания скульптурных наконечников различных типов, таких как скальпель, наконечники и шарики. Эти волокна не нужно охлаждать.
Используя сапфировый наконечник на конце волокна, энергия лазера может быть сфокусирована и преобразована в тепло. Это приводит к возможности испарения без обширной коагуляции тканей, вызванной оголенным волокном.Сапфировые наконечники должны охлаждаться коаксиальным потоком газа или жидкости через волокно и противопоказаны для гистероскопической хирургии, но их можно безопасно использовать при абдоминальной хирургии. Недавно стало возможным модифицировать оголенные волокна для использования в контактном режиме путем формования наконечника и создания скульптурных наконечников различных типов, таких как скальпель, наконечники и шарики. Эти волокна не нужно охлаждать.
ЛАЗЕРНАЯ БЕЗОПАСНОСТЬ
Лазерная хирургия в гинекологии используется уже 20 лет и имеет хорошие показатели безопасности.Однако, как и любое устройство, используемое в хирургии, лазер может вызвать серьезные травмы. Гинекологи, запрашивающие привилегии лазера, должны быть сертифицированы для конкретного типа используемого лазера. Аттестация подразумевает прохождение дидактических инструкций и практическое использование лазера в лаборатории перед его применением у пациентов.
Аттестация подразумевает прохождение дидактических инструкций и практическое использование лазера в лаборатории перед его применением у пациентов.
При использовании лазера соответствующий предупреждающий знак, например «Лазер используется», должен быть вывешен на всех дверях операционной. Хирурги и персонал операционной всегда должны носить защитные очки, подходящие для используемого лазера.Когда лазер не работает, он всегда должен находиться в режиме ожидания. Хирургические простыни возле операционного поля должны быть огнестойкими и по возможности оставаться влажными. Должно быть обеспечено адекватное всасывание для сбора всего шлейфа, образованного при использовании лазера, поскольку в шлейфе были обнаружены интактная вирусная ДНК и вирус папилломы. 8
При использовании различных длин волн лазера важно понимать их специфическое взаимодействие с тканями, чтобы избежать нежелательной травмы. Гораздо легче вызвать повреждение сосуда или мочеточника при использовании энергии глубокого проникновения, такой как энергия лазера Nd: YAG, чем при использовании энергии лазера CO 2 при лечении поверхностного эндометриоза.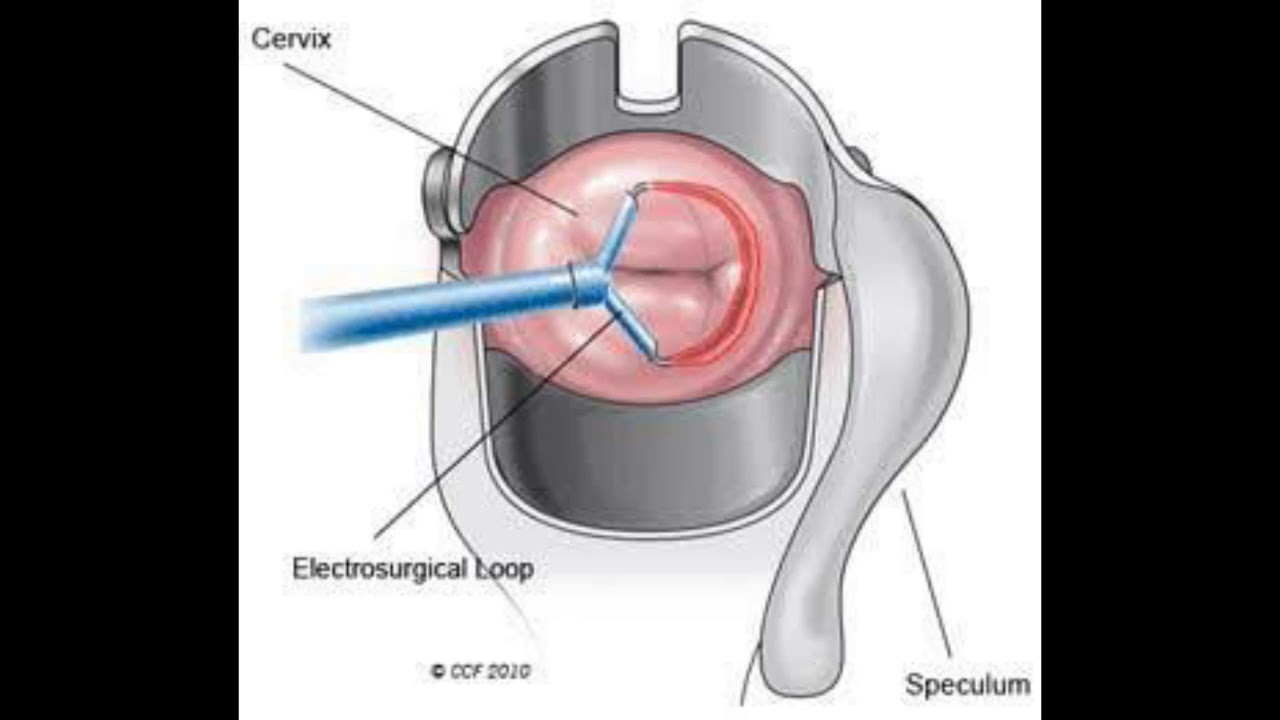
Кроме того, волокна, используемые для передачи лазерной энергии, хрупкие и могут сломаться. Если кто-то не подозревает о сломанном волокне, лазерная энергия будет доставлена в точку разрыва, потенциально травмируя пациента и / или персонал.
ЭКСТРАПЕРИТОНЕАЛЬНАЯ ЛАЗЕРНАЯ ХИРУРГИЯ
Цервикально-цервикальная интраэпителиальная неоплазия
Хотя лечение интраэпителиальной неоплазии шейки матки (CIN) в настоящее время чаще выполняется с помощью техники эксцизионного удаления с большой петлей, лазер был идеальным методом лечения в 1980-х годах и все еще был идеальным методом лечения. другой вариант.Лечение CIN может проводиться путем вапоризации или эксцизионной конизации с использованием лазера вместо скальпеля. 9 Лазер на диоксиде углерода (CO 2 ) — лучший выбор для этого. Основными преимуществами лазера CO 2 для лечения CIN являются:
- Высокая степень клинической эффективности
- Бескровное поле
- Микроскопическая точность
- Сохранение нормальной ткани
- Быстрое заживление с минимальным рубцом формирование
- Небольшое количество осложнений
- Амбулаторная методика
Основными недостатками лазера CO 2 являются отсутствие гистологического образца при испарении и стоимость лазерного аппарата.
ИСПАРЕНИЕ
При использовании лазера, подключенного к кольпоскопу, необходимо сначала определить размер поражения. Следует иметь в виду, что эндоцервикальные железы могут залегать глубоко в строме на глубину 6–7 мм. 10 ; Следовательно, лечение должно проводиться до минимума 9–10 мм с периферийным краем 3 мм. Эта процедура выполняется при мощности 30–40 Вт с пятном диаметром 2 мм и занимает около 5–10 минут под местной анестезией. Вапоризация проводится на минимальную глубину 1 см и заканчивается на уровне эндоцервикального канала.Дефект шейки матки должен напоминать воронку, как если бы выполнялась небольшая конусная биопсия.
Операционная область очерчена по окружности с краем 3-5 мм вокруг поражения (рис. 11). Затем шейка матки делится на четыре квадранта. Мощность увеличена до 30–40 Вт. Начиная с нижних квадрантов и по круговой схеме, испарение осуществляется на глубину до 1 см. Эндоцервикальный канал обычно сохраняется. Измерения проводятся через частые промежутки времени, в зависимости от глубины окружающей эктоцервикальной поверхности. Когда нижняя половина шейки матки испарилась, аналогичная процедура выполняется для передней поверхности (Рис. 11, Рис. 12 и Рис. 13).
Когда нижняя половина шейки матки испарилась, аналогичная процедура выполняется для передней поверхности (Рис. 11, Рис. 12 и Рис. 13).
Рис. 11. Изначально вся зона трансформации очерчена при низкой плотности мощности. |
Рис. 12. Испарение осуществляется на глубину 5–7 мм, начиная с задней поверхности шейки матки. |
Рис.13. Абляция всей зоны трансформации; однако эндоцервикальная кнопка сохраняется и обеспечивает проходимость эндоцервикального канала. |
ЛАЗЕРНАЯ ЭКСЦИЗИОННАЯ КОНИЗАЦИЯ
Лазерная эксцизионная конизация выполняется, когда:
- ЦИН распространяется в эндоцервикальный канал
- Патология предполагает расширение стромы
- Вапоризация не происходит мазок и биопсия, при вагинальном кольпоскопическом исследовании отрицательный результат
- Кольпоскопическое исследование неудовлетворительное ( i.
 е., чешуйчато-столбчатый переход проходит в эндоцервикальный канал)
е., чешуйчато-столбчатый переход проходит в эндоцервикальный канал)
Сначала выполняется кольпоскопическое исследование, и периферические границы конуса наносятся на карту с серией мелких кратеров. Тракционные швы накладываются на шейку матки в положениях 3 и 9 часов. Затем раствор вазопрессина, разбавленный 1:30, вводится под слизистую оболочку шейки матки с помощью туберкулинового шприца на 1 мл и иглы малого диаметра. Инъекции проводятся для того, чтобы спазмировать более глубокие сосудистые каналы; суженные сосуды герметизируются проходящим лазерным лучом.Затем отслеживающие точки соединяются неглубоким надрезом. Измеритель мощности увеличивается до 20 Вт, размер пятна уменьшается примерно до 0,5 мм в диаметре, и в ткани шейки матки делается глубокий разрез (рис. 14). Кожаный крючок с длинной ручкой обеспечивает резкое натяжение и противодействие, позволяя лазерному лучу быстро прорезать на глубину 10–15 мм; этот глубокий разрез продолжается вокруг шейки матки, поскольку крючки одновременно перемещаются вместе с режущей балкой (рис. 15).Вместо конуса будет надрезана масса ткани цилиндрической формы (рис. 16). Опять же, с помощью крючков образец резко изгибается и эндоцервикальный край разрезается острым лезвием скальпеля. Встречается минимальное кровотечение. Когда цилиндр ткани шейки матки удален, небольшие кровотечения коагулируются путем уменьшения или увеличения пятна. Остающийся эндоцервикальный канал зондируется и кюретируется. По окончании процедуры дефект плотно закрывают петролатумной марлей (рис.17). Эта процедура может проводиться под местной или общей анестезией. Пациенты не должны вводить ничего вагинально в течение как минимум 2–3 недель и должны быть предупреждены о том, что светлые кровянистые выделения являются обычным явлением, встречающимся у 10% пациентов. Послеоперационный дискомфорт обычно минимален, и выделения являются обычным явлением. Контрольные осмотры проводятся через 8 недель, 3 месяца и 6 месяцев после этого.
15).Вместо конуса будет надрезана масса ткани цилиндрической формы (рис. 16). Опять же, с помощью крючков образец резко изгибается и эндоцервикальный край разрезается острым лезвием скальпеля. Встречается минимальное кровотечение. Когда цилиндр ткани шейки матки удален, небольшие кровотечения коагулируются путем уменьшения или увеличения пятна. Остающийся эндоцервикальный канал зондируется и кюретируется. По окончании процедуры дефект плотно закрывают петролатумной марлей (рис.17). Эта процедура может проводиться под местной или общей анестезией. Пациенты не должны вводить ничего вагинально в течение как минимум 2–3 недель и должны быть предупреждены о том, что светлые кровянистые выделения являются обычным явлением, встречающимся у 10% пациентов. Послеоперационный дискомфорт обычно минимален, и выделения являются обычным явлением. Контрольные осмотры проводятся через 8 недель, 3 месяца и 6 месяцев после этого.
Рис. |
Рис. 15. С помощью тонкого крючка для кожи с длинной ручкой, тракция проводится с любого края начального разреза, так как лазерный луч высокой плотности врезается глубоко в нижележащий слой. строма. |
Рис. 16. Цилиндрическую массу ткани шейки матки иссекают для патологической оценки. |
Рис.17. Ложе конизации очень сухое, наложение швов не требуется. Помещается вазелин. |
Важным шагом в этой методике, который снижает вероятность стеноза шейки матки, является создание эндоцервикальной пуговицы (рис. 18). Это достигается путем испарения стромы вокруг культи шейки матки на глубину 2–3 мм.
18). Это достигается путем испарения стромы вокруг культи шейки матки на глубину 2–3 мм.
Рис. 18. Заживление происходит быстро, с видимым чешуйчато-столбчатым переходом и проходимым каналом. |
КОМБИНИРОВАННАЯ КОНИЗАЦИЯ ЭКСЦИЗИОННОЙ И ИСПАРЕНИЯ
Когда CIN распространяется далеко на часть шейки матки, а также в эндоцервикальный канал, может быть показана процедура комбинированного лазера. Множественные биопсии для взятия проб берутся из эктоцервикальных участков, чтобы убедиться в наличии интраэпителиального заболевания. Небольшой эксцизионный цилиндр из ткани шейки матки удаляется на глубину 1,5–2 см и отправляется в лабораторию патологии для оценки. Эктоцервикальное расширение испаряется на глубину 5–7 мм.
Пациенты сообщили о трех типах дискомфорта, связанных с лазерным испарением шейки матки. Первоначальное воздействие лазерного луча на шейку матки обычно воспринимается как защемление, подобное тому, которое испытывается при наложении тенакулюма или взятии шейной пункционной биопсии. По мере прогрессирования вапоризации многие женщины жалуются на неудобное тепло, так как тепло передается периферической шейной стромальной ткани. Последний может быть рассосан, если на время прекратить лечение. Неизбежно нагревание приведет к значительному дискомфорту, если его не устранить.Наконец, когда большая часть ткани шейки матки удаляется, практически каждая женщина сообщает о спазмах, похожих на менструальные. Спазмы могут быть связаны с выделением простагландиноподобных веществ. Спазмы можно уменьшить путем введения ингибитора простагландин-синтетазы (, например, Motrin) примерно за 30 минут до лазерного испарения.
По мере прогрессирования вапоризации многие женщины жалуются на неудобное тепло, так как тепло передается периферической шейной стромальной ткани. Последний может быть рассосан, если на время прекратить лечение. Неизбежно нагревание приведет к значительному дискомфорту, если его не устранить.Наконец, когда большая часть ткани шейки матки удаляется, практически каждая женщина сообщает о спазмах, похожих на менструальные. Спазмы могут быть связаны с выделением простагландиноподобных веществ. Спазмы можно уменьшить путем введения ингибитора простагландин-синтетазы (, например, Motrin) примерно за 30 минут до лазерного испарения.
АНЕСТЕЗИЯ
В 95% случаев вапоризации анестезия не используется. В оставшихся 5% можно использовать местную инфильтрацию, парацервикальную блокаду или общую анестезию.Все лазерные эксцизионные конизации выполняются под общей или парацервикальной блокирующей анестезией.
РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Результаты лечения интраэпителиальной неоплазии лазером CO 2 очень приемлемы и сопоставимы с удалением петли. Baggish, Dorsey и Adelson сообщили о серии из 954 лазерных эксцизионных конусов, из которых 97% не показали признаков стойкого рецидива заболевания. 10 Было выявлено четыре случая инвазивного рака, и у 73 женщин болезнь простиралась до предела; 44 из последних наблюдались без дальнейшего лечения и остались здоровыми.В этой серии было 25 женщин с хроническим заболеванием, требующим повторной конусной конуса или гистерэктомии.
Baggish, Dorsey и Adelson сообщили о серии из 954 лазерных эксцизионных конусов, из которых 97% не показали признаков стойкого рецидива заболевания. 10 Было выявлено четыре случая инвазивного рака, и у 73 женщин болезнь простиралась до предела; 44 из последних наблюдались без дальнейшего лечения и остались здоровыми.В этой серии было 25 женщин с хроническим заболеванием, требующим повторной конусной конуса или гистерэктомии.
ОСЛОЖНЕНИЯ ЛАЗЕРНОЙ БИОПСИИ
Частота осложнений при использовании лазерных конусов очень низка; стеноз шейки матки встречается в 1,3% случаев, цервикальная недостаточность — в 0,05% и сильное кровотечение — у менее чем 1% пациентов. 11 , 12
Интраэпителиальная неоплазия вульвы – вульвы (VIN)
Кожная поверхность вульвы может быть поражена множеством поверхностных заболеваний, поддающихся лазерной хирургии, в том числе интраэпителиальной неоплазии вульвы (Vylomata). остроконечные.
Интраэпителиальная неоплазия вульвы (VIN) — это интраэпителиальная неоплазия, наиболее часто встречающаяся у женщин в возрасте 35–54 лет. Документально подтверждено его сосуществование с инфекциями вируса папилломы человека 16 и 18. 13 , 14 У женщин моложе 40 лет VIN менее агрессивен в росте, чем у женщин старше 50 лет. Кажется, что существует более линейная связь между VIN и инвазивным заболеванием в группе старше 50, чем в более молодой группе. 15
Документально подтверждено его сосуществование с инфекциями вируса папилломы человека 16 и 18. 13 , 14 У женщин моложе 40 лет VIN менее агрессивен в росте, чем у женщин старше 50 лет. Кажется, что существует более линейная связь между VIN и инвазивным заболеванием в группе старше 50, чем в более молодой группе. 15
В прошлом обработка VIN включала простую вульвэктомию и вульвэктомию со снятием кожи. Эти более агрессивные и обезображивающие процедуры были заменены широким местным иссечением и процедурами лазерной абляции пораженной области вульвы. Хотя лазер CO 2 широко используется для абляции VIN, он не позволяет использовать образец ткани для определения возможного существующего инвазивного заболевания и идентификации границ. Вместо лазерной абляции при лечении ВИН хирург может получить лазерные шлифы (рис.19). Этот метод позволяет внутрикожно удалить полоски кожи вульвы, пораженной VIN, и в то же время предоставляет патологу образец ткани для проверки глубины проникновения, а также адекватности хирургических полей.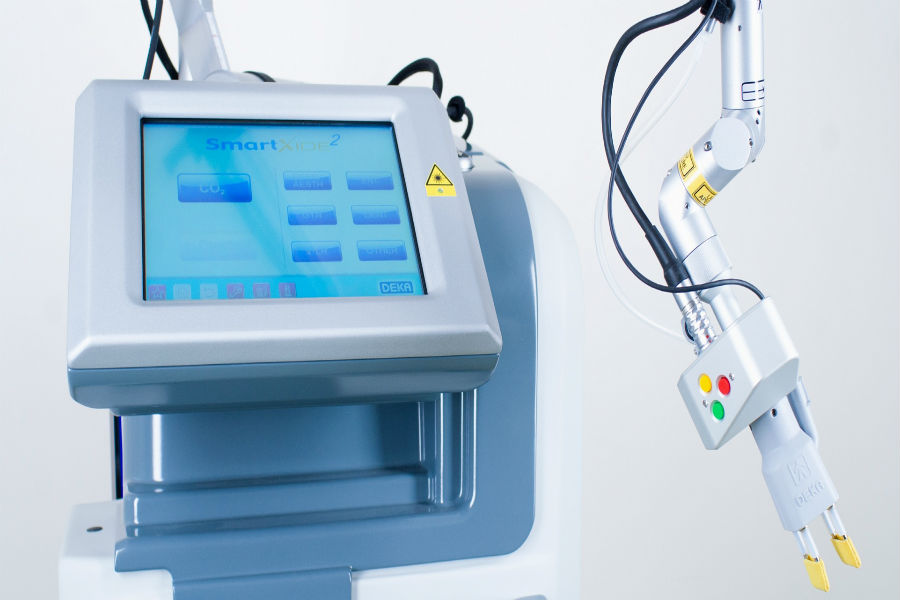 16
16
Рис. 19. Тонкий срез лазера CO 2 отслаивает неопластический эпителий. Образец глубиной 1-2 мм предоставляет патологу образец ткани и одновременно удаляет пораженный эпителий и дерму. |
Лазерное лечение тонких срезов вульвы требует анестезии. Общая анестезия предпочтительна при обширном заболевании, но может использоваться местная анестезия, если степень удаления ткани ограничивается небольшой площадью. Тонкое сечение выполняется сначала с помощью иглы 27-го размера для внутрикожной инъекции физиологического раствора или местного анестетика плюс разбавленный вазопрессин 1: 1000 в пораженную область. Эта внутрикожная инъекция образует барьер, поглощающий тепло и сводящий к минимуму тепловую энергию.Используемый размер пятна обычно составляет 0,5 мм с мощностью суперимпульса 20–25 Вт. После применения анестезии индикаторные пятна используются для обозначения границ удаляемой кожи. Как правило, временной интервал устанавливается для импульсов длительностью 0,2 секунды и мощностью 10 Вт. После того, как эти пятна сделаны, они затем соединяются с вышеупомянутой высшей мощностью. Лазерный крючок помещается на краю разреза, и затем проявляется плоскость ткани. При вытяжке вверх тонкий срез завершается удалением полос эпителия на глубину от 1 до 2 мм.Обработанная лазером область заживает так же, как и при лазерной абляции, без использования швов или трансплантатов. Используя луч большего диаметра (1–1,5 мм), проводят поверхностное испарение ткани до периферического края 3 мм от края разреза. Обугленный материал можно удалить 4% уксусной кислотой. Лазерная абляция может быть предпочтительнее метода тонких срезов для небольших участков VIN, расположенных в определенных областях, таких как область клитора, ануса или малых половых губ.
Как правило, временной интервал устанавливается для импульсов длительностью 0,2 секунды и мощностью 10 Вт. После того, как эти пятна сделаны, они затем соединяются с вышеупомянутой высшей мощностью. Лазерный крючок помещается на краю разреза, и затем проявляется плоскость ткани. При вытяжке вверх тонкий срез завершается удалением полос эпителия на глубину от 1 до 2 мм.Обработанная лазером область заживает так же, как и при лазерной абляции, без использования швов или трансплантатов. Используя луч большего диаметра (1–1,5 мм), проводят поверхностное испарение ткани до периферического края 3 мм от края разреза. Обугленный материал можно удалить 4% уксусной кислотой. Лазерная абляция может быть предпочтительнее метода тонких срезов для небольших участков VIN, расположенных в определенных областях, таких как область клитора, ануса или малых половых губ.
После операции на места хирургического вмешательства накладывают биоокклюзионные повязки для уменьшения боли.Покрытые раны заживают быстрее, чем обнаженные, потому что они удерживают влагу. При более обширных лазерных ранах пациентов просят принимать сидячие ванны с использованием Instant Ocean четыре раза в день (рис. 20). Они более удобны, чем солевые ванны, и имеют тенденцию обрабатывать раны, тем самым ускоряя заживление. Разбавленный 1: 4 раствор бетадина из пластиковых бутылочек впрыскивается в промежность после мочеиспускания или дефекации. После купания или полива участки сушат электрической сушилкой на воздушном цикле.В качестве альтернативы, кожу можно тщательно покрыть кремом Silvadene, наносимым повторно несколько раз в день. Пациентам рекомендуется носить большие хлопковые брюки, чтобы обеспечить адекватную циркуляцию воздуха к вульве и обеспечить барьер для крема Silvadene. Заживление обычно завершается через 6 недель. Пациента следует осматривать примерно с 2-недельными интервалами до полного заживления, а затем каждые 6 месяцев.
При более обширных лазерных ранах пациентов просят принимать сидячие ванны с использованием Instant Ocean четыре раза в день (рис. 20). Они более удобны, чем солевые ванны, и имеют тенденцию обрабатывать раны, тем самым ускоряя заживление. Разбавленный 1: 4 раствор бетадина из пластиковых бутылочек впрыскивается в промежность после мочеиспускания или дефекации. После купания или полива участки сушат электрической сушилкой на воздушном цикле.В качестве альтернативы, кожу можно тщательно покрыть кремом Silvadene, наносимым повторно несколько раз в день. Пациентам рекомендуется носить большие хлопковые брюки, чтобы обеспечить адекватную циркуляцию воздуха к вульве и обеспечить барьер для крема Silvadene. Заживление обычно завершается через 6 недель. Пациента следует осматривать примерно с 2-недельными интервалами до полного заживления, а затем каждые 6 месяцев.
Рис. 20. Сидячая ванна с морской водой рекомендуется после испарения вульвы. |
Большинство пациентов сразу не испытывают боли. Объяснение этой относительной анестезии связано с герметизирующим действием лазера на нервы, что приводит к образованию булавовидных нервных окончаний по сравнению с рисунком щетки для бритья, наблюдаемым после пореза ножом. Отсроченное кровотечение редко после лазерной вапоризации или тонкого среза. Поскольку иссечение на всю толщину обычно приводит к образованию рубцов, во время любого иссечения или вапоризации необходимо соблюдать особую осторожность, чтобы не допустить выхода за пределы ретикулярной дермы.Более глубокое испарение можно определить по визуализации тонкого белого подвульварного жира. Еще одна проблема — сужение половых губ. Этого можно избежать, если пациенты вручную отделяют половые губы во время сидячих ванн. При лазерной абляции для лечения VIN можно ожидать излечения примерно 80%. 17 , 18 , 19 При тонком сечении эти показатели отверждения могут превышать 90%. Тщательное долгосрочное наблюдение обязательно.
Тщательное долгосрочное наблюдение обязательно.
Поскольку in situ карцинома вульвы поражает преимущественно молодых женщин, каждой пациентке следует предлагать консервативные методы лечения с сохранением функциональной анатомии.Даже при обширных поражениях лазеротерапия выгодно отличается от других методов лечения. Болезнь Педжета может быть исключением; рецидивирующее заболевание — довольно частое явление после лазерной терапии.
CONDYLOMATA ACUMINATA.
Наиболее частым показанием к лазерной хирургии CO 2 на нижних отделах половых путей является лечение остроконечных кондилом. 20 Эти поражения, вызванные вирусом папилломы человека (ВПЧ), чаще всего встречаются на вульве и перианальной коже. Хотя остроконечные кондиломы могут вызывать раздражение и некоторый дискомфорт, обычно они не вызывают боли; большинство пациентов обращаются за медицинской помощью из-за своего неприглядного роста.Они распространяются главным образом путем аутоинокуляции вируса ВПЧ и могут подвергаться спонтанной регрессии..jpg) Беременность, использование оральных контрацептивов, диабет, иммунодепрессивная лекарственная терапия и инфекции, вызванные вирусом иммунодефицита, могут ускорить рост остроконечных кондилом. Эти поражения могут быть полиповидными, плоскими, папилломатозными, мясистыми, белыми или пигментированными. Показанием для лазерной аблации кондилом CO 2 является наличие грубого заболевания, а не субклинической инфекции ВПЧ, такой как койлоцитоз и папиллез.
Беременность, использование оральных контрацептивов, диабет, иммунодепрессивная лекарственная терапия и инфекции, вызванные вирусом иммунодефицита, могут ускорить рост остроконечных кондилом. Эти поражения могут быть полиповидными, плоскими, папилломатозными, мясистыми, белыми или пигментированными. Показанием для лазерной аблации кондилом CO 2 является наличие грубого заболевания, а не субклинической инфекции ВПЧ, такой как койлоцитоз и папиллез.
При небольших изолированных бородавках вульвы можно использовать местную анестезию. Однако при более обширном заболевании предпочтительнее общая анестезия. Бородавки следует испарять не глубже уровня окружающей поверхности кожи (Рис. 21, Рис. 22 и Рис. 23), используя уровень мощности 40–60 Вт с диаметром луча 3 мм. После полного испарения остроконечных кондилом 1–2 см кожи, окружающей отдельные поражения, слегка очищают с помощью 10 Вт мощности и размера пятна диаметром 2 мм, чтобы уничтожить субклиническое поражение ВПЧ и уменьшить рецидив заболевания. Когда поражение кондиломы имеет четко выраженную ножку, более эффективно иссечь, чем испарить поражение целиком. Затем выполняется удаление оставшейся основы до уровня поверхности кожи. Схема послеоперационного лечения идентична описанной для VIN. Эффективно лечение остроконечных кондилом лазером; они устраняются более чем у 90% пациентов. Пациентам с ослабленным иммунитетом рекомендуется постоянное применение крема с 5-фторурацилом. 21 Использование рекомбинантного интерферона после лазерного лечения Рейдом и его коллегами также уменьшило их рецидивы. 22
Когда поражение кондиломы имеет четко выраженную ножку, более эффективно иссечь, чем испарить поражение целиком. Затем выполняется удаление оставшейся основы до уровня поверхности кожи. Схема послеоперационного лечения идентична описанной для VIN. Эффективно лечение остроконечных кондилом лазером; они устраняются более чем у 90% пациентов. Пациентам с ослабленным иммунитетом рекомендуется постоянное применение крема с 5-фторурацилом. 21 Использование рекомбинантного интерферона после лазерного лечения Рейдом и его коллегами также уменьшило их рецидивы. 22
Рис. 21. Остроконечные кондиломы испаряются, сохраняя нормальную промежуточную кожу. Испарение переносится на уровень окружающей кожи. |
Рис. 22. Обширные бородавки полностью испаряются под общим наркозом. |
Рис.23. Кондиломатозные изменения кожи, наблюдаемые под микроскопом, обрабатываются лазером для испарения только эпителия. Крупные бородавки испаряются на глубину до 1 мм. |
Анальные, генитальные и уретральные бородавки испаряются более поверхностно с настройками мощности 10–15 Вт и диаметром луча 1,5 мм.
VAGINA
Вагинальная интраэпителиальная неоплазия (VAIN) является наименее распространенной из группы предраковых заболеваний нижних отделов половых путей с ежегодной частотой 0.2 на 100 000 женщин. 23 Чаще всего встречается у женщин, имевших CIN или VIN. Его локализация чаще всего находится в верхней трети влагалища, а поражения обычно многоочаговые. Поражение можно определить с помощью кольпоскопии после мазка подозрительных участков влагалища 4% уксусной кислотой. Поражения во влагалище могут быть белыми, плоскими или иметь выпуклый кондиломатозный рисунок. Хотя доступно множество вариантов лечения VAIN, включая криохирургию, электрокоагуляцию, лучевую терапию и хирургическое удаление, использование лазерной терапии является отличным вариантом.В 1982 году Таунсенд и его коллеги сообщили об успешности лечения в серии из 52 пациентов, леченных таким образом, в 90%. 24
Хотя доступно множество вариантов лечения VAIN, включая криохирургию, электрокоагуляцию, лучевую терапию и хирургическое удаление, использование лазерной терапии является отличным вариантом.В 1982 году Таунсенд и его коллеги сообщили об успешности лечения в серии из 52 пациентов, леченных таким образом, в 90%. 24
Плотность мощности около 500 Вт / см 2 с диаметром луча 2 мм рекомендуется для лазерной вапоризации влагалища. Лазерное лечение следует проводить с помощью лазерного крючка, чтобы увеличить экспозицию влагалища (рис. 24). Испарение должно производиться на глубину не более 1 мм (рис. 25). Для устранения этого мультифокального заболевания необходимо получить широкие периферические границы.Заболевание верхней трети влагалища следует лечить путем испарения всей верхней трети влагалищного канала. Если болезнь распространяется из верхней трети в среднюю треть, то следует выпарить верхние две трети влагалища. Если VAIN затрагивает области на всех третях влагалища, тогда все влагалище должно быть испарено. Лучше всего это делать за два запланированных занятия. Использование сверхимпульсного лазера при настройках от 100 до 300 импульсов в секунду с интервалом между импульсами 0,1–0.Рекомендуется 3 миллисекунды. Этот учащенный пульс с интервалами отдыха помогает сохранить подлежащую ткань стромы и сокращает время заживления. Нет образования рубцов и уменьшения объема влагалища. Эту операцию лучше всего проводить с помощью лазера CO 2 , подключенного к кольпоскопу, под общей регионарной анестезией. После лазерной вапоризации послеоперационный дискомфорт минимален, а заживление слизистой оболочки восстанавливается в течение 4 недель. Поскольку послеоперационное кровотечение обычно не является проблемой после лазерного испарения, нет необходимости в рутинном использовании растворов, таких как субсульфат железа.Более недавнее исследование Дорси и Бэггиша, в котором участвовало 83 случая VAIN, леченных лазером, привело к излечению только в 80% случаев, при этом в 40% случаев требовалось более одного лазерного лечения.
Лучше всего это делать за два запланированных занятия. Использование сверхимпульсного лазера при настройках от 100 до 300 импульсов в секунду с интервалом между импульсами 0,1–0.Рекомендуется 3 миллисекунды. Этот учащенный пульс с интервалами отдыха помогает сохранить подлежащую ткань стромы и сокращает время заживления. Нет образования рубцов и уменьшения объема влагалища. Эту операцию лучше всего проводить с помощью лазера CO 2 , подключенного к кольпоскопу, под общей регионарной анестезией. После лазерной вапоризации послеоперационный дискомфорт минимален, а заживление слизистой оболочки восстанавливается в течение 4 недель. Поскольку послеоперационное кровотечение обычно не является проблемой после лазерного испарения, нет необходимости в рутинном использовании растворов, таких как субсульфат железа.Более недавнее исследование Дорси и Бэггиша, в котором участвовало 83 случая VAIN, леченных лазером, привело к излечению только в 80% случаев, при этом в 40% случаев требовалось более одного лазерного лечения. 25
25
Рис. 24. Лазерный кожный крючок с длинной ручкой облегчает доступ к вагинальному каналу для лазерного испарения. Фоновый свод влагалища уже обработан. |
Рис. 25. Крупным планом свод влагалища, показанный на рисунке 24.Новообразование испарилось на глубину 1 мм. Обугленный смылся. |
КЛИНИЧЕСКОЕ ПРИМЕНЕНИЕ ЛАЗЕРОВ В ИНТРАБДОМИНАЛЬНОЙ ГИНЕКОЛОГИЧЕСКОЙ ХИРУРГИИ
Лазеры на углекислый газ были впервые использованы Bellina и соавторами в 1974 году для интраабдоминального применения. 26 Благодаря адаптации лазера к операционному микроскопу стали возможны реконструктивные микрохирургические процедуры, включая сальпинголиз, сальпингостомию, фимбриопластику и лечение эндометриоза. По мере совершенствования технологий и увеличения опыта выполнения лапароскопических процедур использование лазера для лапаротомии было заменено эндоскопическим доступом.
По мере совершенствования технологий и увеличения опыта выполнения лапароскопических процедур использование лазера для лапаротомии было заменено эндоскопическим доступом.
Инструменты и лазеры для лапароскопии
Лазер CO 2 — это лазер, наиболее часто используемый в гинекологической хирургии как для экстра-, так и для интраабдоминального применения. Его преимущество заключается в том, что он вызывает небольшое периферическое термическое повреждение, обычно менее 1 мм, и то, что видно при проникновении, является истинным конечным результатом.Таким образом, его можно использовать в критических областях, прилегающих к кишечнику, мочеточнику и мочевому пузырю. CO 2 лазеры можно использовать для испарения, иссечения или коагуляции ткани путем изменения плотности мощности.
Лазерный луч CO 2 может быть направлен с помощью наконечника при лапаротомии или, в качестве альтернативы, через первый или второй прокол при лапароскопии (рис. 26).
Рис. 26. A. Использование первого пункционного лазера. B. Использование второго прокола.(Любезно предоставлено больницей Провиденс) |
Лазер CO 2 можно легко подключить к операционному лапароскопу. Луч лазера должен быть выровнен так, чтобы он находился посередине смотровой линзы и был точно сфокусирован. Второй или третий прокол необходим только для манипулирования структурами таза, для очистки поля образования шлейфа или для целей ирригации. Также можно использовать лазер CO 2 для вторых проколов, используя волноводы, которые присоединяются непосредственно к лазеру CO 2 и обеспечивают некоторую гибкость в доставке энергии лазера.Исследования по разработке действительно гибкого волокна для доставки энергии лазера на CO 2 все еще необходимы. В настоящее время волоконно-оптические системы, используемые во внутрибрюшной лапароскопической хирургии, включают, в основном, KTP, Nd: YAG и аргоновые лазеры.
Преимущество лазеров, использующих гибкие системы доставки, заключается в том, что они обеспечивают тактильный контакт с тканью. Поскольку каждый из этих лазеров имеет разную длину волны и разные поглощающие свойства, важно распознать их влияние на взаимодействие с тканями до того, как они будут выбраны для операции.
КТР и аргоновые лазеры имеют очень похожие длины волн (532 нм против 458–515 нм) и, таким образом, производят аналогичные тканевые эффекты. Вырабатываемая энергия избирательно поглощается тканями, содержащими гемоглобин или сильно пигментированными. Перемещая волокна ближе или дальше от ткани, можно добиться эффекта разреза, испарения или коагуляции ткани. Основным недостатком этих лазеров является необходимость использования очков для защиты глаз, что искажает цветовое различение.
Хотя Nd: YAG-лазер изначально использовался в гинекологии в первую очередь для гистероскопии, теперь его можно использовать только внутрибрюшно с помощью контактных сапфировых зондов или специально изготовленных скульптурных наконечников.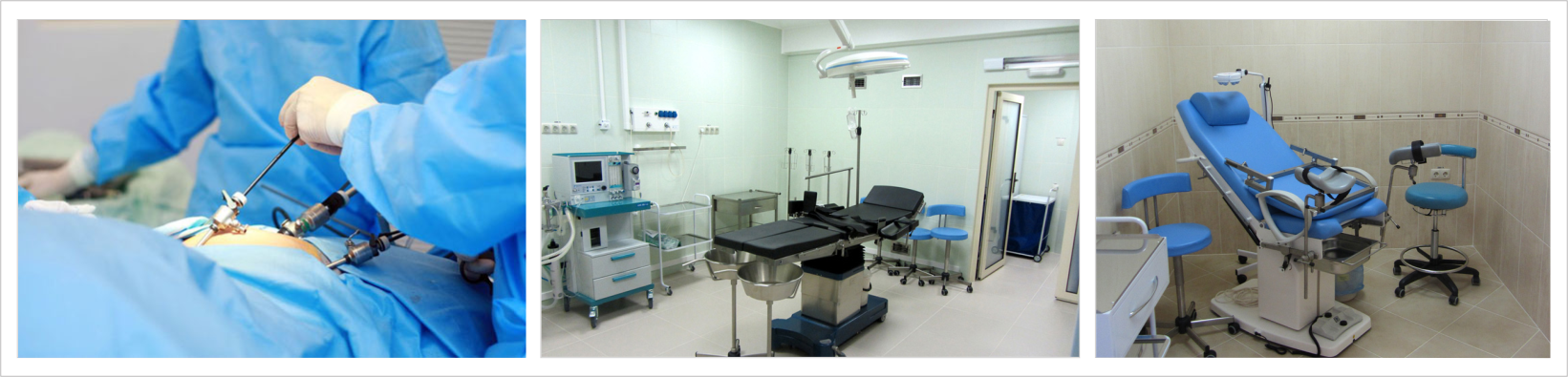 Эти зонды обеспечивают тактильное ощущение ткани, и, выбирая множество зондов, можно надрезать, иссекать, испарять или коагулировать ткань.
Эти зонды обеспечивают тактильное ощущение ткани, и, выбирая множество зондов, можно надрезать, иссекать, испарять или коагулировать ткань.
Все эти лазеры продемонстрировали свою эффективность при лечении различных гинекологических состояний, в том числе:
Эндометриоз
Лазерная абляция маточно-крестцового нерва
Адгезиолиз
Неосальпингостомия
Фимбриопластика
Эктопический фиброид
Эндометриин 5000 4000 Эндометриоз 5 могут быть испарены или иссечены лазером CO 2 в зависимости от глубины проникновения поражения.Поверхностные участки эндометриоза в тупике, маточно-крестцовой области или брюшине в целом можно испарить с мощностью 10–20 Вт с размером пятна 1 мм. При поражении размером более 5 мм рекомендуется, чтобы хирург прорезал здоровый край брюшины и полностью удалил поражение. Этот эффект скальпеля также может быть достигнут с помощью гибких лазерных волокон, а также с помощью электрохирургии и ножниц. Кроме того, длины волн аргоновых и KTP-лазеров имеют сродство к пигментным поражениям, таким как эндометриоз, и эти лазеры широко и эффективно использовались Ки и Диксоном для нагрева и испарения этих поражений. 27 Лазер CO 2 , однако, остается наиболее часто используемым лазером и предпочтительным методом лечения эндометриоза I – IV стадий Американского общества фертильности (AFS). Основная причина — высокий запас прочности, связанный с ограниченным повреждением и проникновением периферических тканей. Это делает его идеальным для удаления спаек около мочеточников и кишечника. Хотя лазер CO 2 идеально подходит для хирургического лечения эндометриоза, он не обеспечивает более высокую частоту наступления беременности по сравнению с другими вариантами, включая резкое рассечение ножницами или электрохирургию. 28 Сообщенная частота наступления беременности после лазерного лечения эндометриоза составляет 57%, 53% и 61% для легких, умеренных и тяжелых заболеваний, соответственно. 29
27 Лазер CO 2 , однако, остается наиболее часто используемым лазером и предпочтительным методом лечения эндометриоза I – IV стадий Американского общества фертильности (AFS). Основная причина — высокий запас прочности, связанный с ограниченным повреждением и проникновением периферических тканей. Это делает его идеальным для удаления спаек около мочеточников и кишечника. Хотя лазер CO 2 идеально подходит для хирургического лечения эндометриоза, он не обеспечивает более высокую частоту наступления беременности по сравнению с другими вариантами, включая резкое рассечение ножницами или электрохирургию. 28 Сообщенная частота наступления беременности после лазерного лечения эндометриоза составляет 57%, 53% и 61% для легких, умеренных и тяжелых заболеваний, соответственно. 29
Эндометриомы также можно эффективно лечить с помощью лазера CO 2 . 30 Первоначально в стенке кисты делается небольшое отверстие для аспирации шоколадного содержимого и обильного орошения с помощью 5-мм аспирационного зонда. Затем край эндометриомы и нормальный слой коры яичника захватывают индивидуально атравматическими щипцами.С помощью лазера CO 2 , используемого с перерывами при мощности 10–20 Вт, а также с помощью тяги и противодействия щипцов, удерживающих кору яичника и стенку кисты эндометрия, кисту можно удалить. Удаление стенки кисты может производиться в несколько этапов. После удаления стенки кисты основание яичника может быть удалено путем расфокусировки луча и уменьшения энергии до 10 Вт. Это вызывает коагуляцию небольших участков мокроты и разрушает любые небольшие участки стенки кисты, которые могут остаться.
Затем край эндометриомы и нормальный слой коры яичника захватывают индивидуально атравматическими щипцами.С помощью лазера CO 2 , используемого с перерывами при мощности 10–20 Вт, а также с помощью тяги и противодействия щипцов, удерживающих кору яичника и стенку кисты эндометрия, кисту можно удалить. Удаление стенки кисты может производиться в несколько этапов. После удаления стенки кисты основание яичника может быть удалено путем расфокусировки луча и уменьшения энергии до 10 Вт. Это вызывает коагуляцию небольших участков мокроты и разрушает любые небольшие участки стенки кисты, которые могут остаться.
Пациенты с эндометриозом, страдающие значительной дисменореей, также являются кандидатами на лапароскопическую аблацию маточно-крестцового нерва.Эта противоречивая процедура была первоначально описана Дойлом в 1963 году и относится к денервации сенсорных волокон в нижнем сегменте матки. 31 Лазер CO 2 используется для испарения новообразования диаметром 1 см и глубиной 1 см в месте соединения маточно-крестцовых связок с задней шейкой матки. Сравнение лазера CO 2 и электрохирургии для лечения дисменореи показало, что обе процедуры уменьшили боль на 50%. 32
Сравнение лазера CO 2 и электрохирургии для лечения дисменореи показало, что обе процедуры уменьшили боль на 50%. 32
Адгезиолиз
Тазовые спайки — частые последствия перенесенных ранее инфекций органов малого таза и хирургических вмешательств на органах малого таза.Хотя адгезиолиз обычно выполняется ножницами или электрохирургией, лазер является еще одним вариантом и представляет собой идеальный инструмент для лизиса сосудистых спаек, поскольку иссечение и коагуляция могут выполняться одновременно, ограничивая травму периферических тканей. Использование зажимов для натяжения спаек максимально увеличивает эффективность лазера (рис. 27). Рекомендуется использовать кварцевые стержни, стержни со стопорами и ирригацию, чтобы избежать травм прилегающих нормальных тканей. Однако исход наступления беременности при использовании лазера существенно не отличается от такового при использовании других стандартных методов лечения спаек. 33
Рис. |
Сальпингостомия
Коррекция дистальной непроходимости маточных труб с помощью манжетной сальпингостомии впервые была описана в 1884 году Шредером. 34 Из-за удручающего числа беременностей эта процедура не стала популярной до тех пор, пока не стали уделять особое внимание принципам микрохирургии. Несмотря на улучшение хирургической техники, результаты беременности оставались низкими и зависели от степени заболевания маточных труб на момент операции.При легкой форме заболевания наблюдается небольшое (<15 мм) увеличение дистальной трубки, фимбрии перевернуты, но распознаются, когда достигается проходимость, наблюдается небольшое количество перитубальных спаек, а на гистеросальпингограмме (ГСГ) виден рисунок шероховатости. При заболевании средней степени тяжести наблюдается вздутие трубки (размером 15–30 мм), фимбрии не идентифицируются, а морщинистый рисунок на HSG не виден. При тяжелом течении болезни присутствует большой (> 30 мм) гидросальпинкс, отсутствуют фимбрии, имеются плотные спайки таза. Частота наступления беременности составляет 30–40%, 10–30% и 0–5% для легких, средних и тяжелых форм заболевания соответственно. 35 , 36 В 1980-х годах наша технология улучшилась за счет использования оперативной лапароскопии и использования лазеров. Обычно выполняется лазерная сальпингостомия, частота наступления беременности аналогична таковой при лапаротомии.
Частота наступления беременности составляет 30–40%, 10–30% и 0–5% для легких, средних и тяжелых форм заболевания соответственно. 35 , 36 В 1980-х годах наша технология улучшилась за счет использования оперативной лапароскопии и использования лазеров. Обычно выполняется лазерная сальпингостомия, частота наступления беременности аналогична таковой при лапаротомии.
Лечение закупорки дистальных маточных труб начинается с лизиса перитубальных спаек и спаек яичников до тех пор, пока маточная труба не станет полностью свободной и подвижной.Закупоренный конец трубки можно оценить на предмет диаметра, наличия или отсутствия фимбрий и проходимости. При использовании лазера CO 2 на 30 Вт в дистальном закрытом конце трубки делаются два линейных разреза в виде креста (рис. 28). Рекомендуется начинать разрез в том месте, где трубка окончательно закрылась, потому что это самая тонкая и бессосудистая зона. Непрерывная инъекция красителя помогает сохранять дистальную трубку растянутой во время выполнения разреза. Затем края можно вывернуть, расфокусировав луч на серозных краях и снизив мощность до 5–10 Вт.Во время процедуры применяется постоянное орошение. Частота наступления беременности при использовании лапароскопической лазерной техники не выше, чем при использовании стандартной микрохирургической техники, и пациенты остаются в группе риска внематочной беременности.
Затем края можно вывернуть, расфокусировав луч на серозных краях и снизив мощность до 5–10 Вт.Во время процедуры применяется постоянное орошение. Частота наступления беременности при использовании лапароскопической лазерной техники не выше, чем при использовании стандартной микрохирургической техники, и пациенты остаются в группе риска внематочной беременности.
Рис. 28. Сальпингостомия с CO 2 лазером. |
В отличие от низкой частоты наступления беременности при неосальпингостомии, фимбриопластика дает гораздо лучшие результаты в диапазоне 30–60% 37 из-за ограниченного повреждения слизистой оболочки у этих пациенток.При выполнении фимбриопластики лазер CO 2 используется в непрерывном режиме с мощностью 15–20 Вт, с блокировкой обратного хода и ирригацией по мере необходимости. При размере пятна 0,5 мм спайки легко удаляются испарением.
Внематочная беременность
Консервативная процедура внематочной беременности была впервые описана Строммом в английской литературе в 1953 году. 38 Эта процедура не стала очень популярной до тех пор, пока Де Черней и его коллеги в начале 1980-х не опубликовали свой успех в лечении неразрывной внематочной беременности. беременность. 39 О лапароскопическом лечении внематочной беременности сообщалось в середине 1980-х годов с помощью лазерного разреза CO 2 на антимезентерийном крае трубки. 40
Полсон сообщил о лечении 125 последовательных пациенток с внематочной беременностью. 41 Лапароскопия была успешной у всех, кроме четырех пациентов, которым потребовалась лапаротомия. Лазер CO 2 предлагает еще одну альтернативу электрохирургии и ножницам при лапароскопическом лечении внематочной беременности.На противобрыжеечной стороне трубки над расширенной частью внематочной беременности делается линейный разрез с использованием энергии 30 Вт с помощью точно сфокусированного луча (рис. 29). Разбавленная концентрация вазопрессина может быть введена в мезосальпинкс ниже эктопической ткани и в серозную оболочку, покрывающую внематочную беременность, для уменьшения интраоперационного кровотечения. Затем с помощью гидродиссекции эктопическая ткань осторожно поднимается с трубного ложа. Небольшое кровотечение из сосудов можно контролировать с помощью лазера или, альтернативно, с помощью биполярных щипцов.Просвет маточных труб не нужно закрывать, потому что образование свищей не является проблемой. Результаты лечения внематочной беременности с помощью лазера не отличаются от результатов лечения традиционных ножниц или электрокоагуляции.
29). Разбавленная концентрация вазопрессина может быть введена в мезосальпинкс ниже эктопической ткани и в серозную оболочку, покрывающую внематочную беременность, для уменьшения интраоперационного кровотечения. Затем с помощью гидродиссекции эктопическая ткань осторожно поднимается с трубного ложа. Небольшое кровотечение из сосудов можно контролировать с помощью лазера или, альтернативно, с помощью биполярных щипцов.Просвет маточных труб не нужно закрывать, потому что образование свищей не является проблемой. Результаты лечения внематочной беременности с помощью лазера не отличаются от результатов лечения традиционных ножниц или электрокоагуляции.
Рис. 29. Лапароскопическое лазерное удаление внематочной беременности. |
Миома матки
Лейомиомы матки — чрезвычайно распространенные доброкачественные опухоли гладких мышц, встречающиеся у 25% женщин старше 30 лет. 42 Хотя у большинства женщин симптомы отсутствуют, по крайней мере 25% женщин жалуются на боль, давление, ненормальное кровотечение, частое мочеиспускание, запор и вздутие живота. Рецидивирующие аборты и бесплодие также могут быть связаны с большими интрамуральными и подслизистыми миомами, и операция показана только после того, как будет проведена полная оценка бесплодия и исключены все другие факторы.
42 Хотя у большинства женщин симптомы отсутствуют, по крайней мере 25% женщин жалуются на боль, давление, ненормальное кровотечение, частое мочеиспускание, запор и вздутие живота. Рецидивирующие аборты и бесплодие также могут быть связаны с большими интрамуральными и подслизистыми миомами, и операция показана только после того, как будет проведена полная оценка бесплодия и исключены все другие факторы.
Лапароскопический доступ рекомендуется только для миомы на ножке и суберозной фибромы.Интрамуральная миомэктомия приводит к плохому лапароскопическому закрытию с потенциалом будущего разрыва матки во время беременности. 43
Лазерная энергия может подаваться через наконечник для лапаротомии или через лапароскоп. Маленькие миомы могут быть испарены напрямую с помощью энергии 20–30 Вт или могут быть полностью удалены, как при обычной хирургической операции. Разбавленный вазопрессин (1:30) часто используется для уменьшения интраоперационного кровотечения. Хотя лазер способен коагуляции, необходимо сшивать или коагулировать более крупные сосуды (больше 0.5 мм) с ушком. Большие интрамуральные дефекты закрывают швами Dexon 4-0 для мышечной оболочки, а затем швами Dexon 4-0 для серозной оболочки.
Хотя лазер способен коагуляции, необходимо сшивать или коагулировать более крупные сосуды (больше 0.5 мм) с ушком. Большие интрамуральные дефекты закрывают швами Dexon 4-0 для мышечной оболочки, а затем швами Dexon 4-0 для серозной оболочки.
Преимущества лазера CO 2 для удаления миомы матки перед ножницами и стандартной электрохирургией заключаются в улучшенном гемостазе, уменьшении травматизма тканей и уменьшении степени образования спаек. Примерно 50–60% пациенток в конечном итоге достигают беременности с помощью лазерной миомэктомии. 44
Резекция клина яичника
Резекция клина яичника лапаротомией, которая когда-то была популярным вариантом лечения пациентов, резистентных к цитрату кломифена, в настоящее время выполняется редко из-за развития тяжелых послеоперационных спаек.Однако при строгом соблюдении микрохирургической техники и использовании тонких кончиков игл для электрокоагуляции или лазеров возможно выполнение клиновидной резекции яичника с частотой наступления беременности 40%, что может быть связано с меньшим образованием спаек.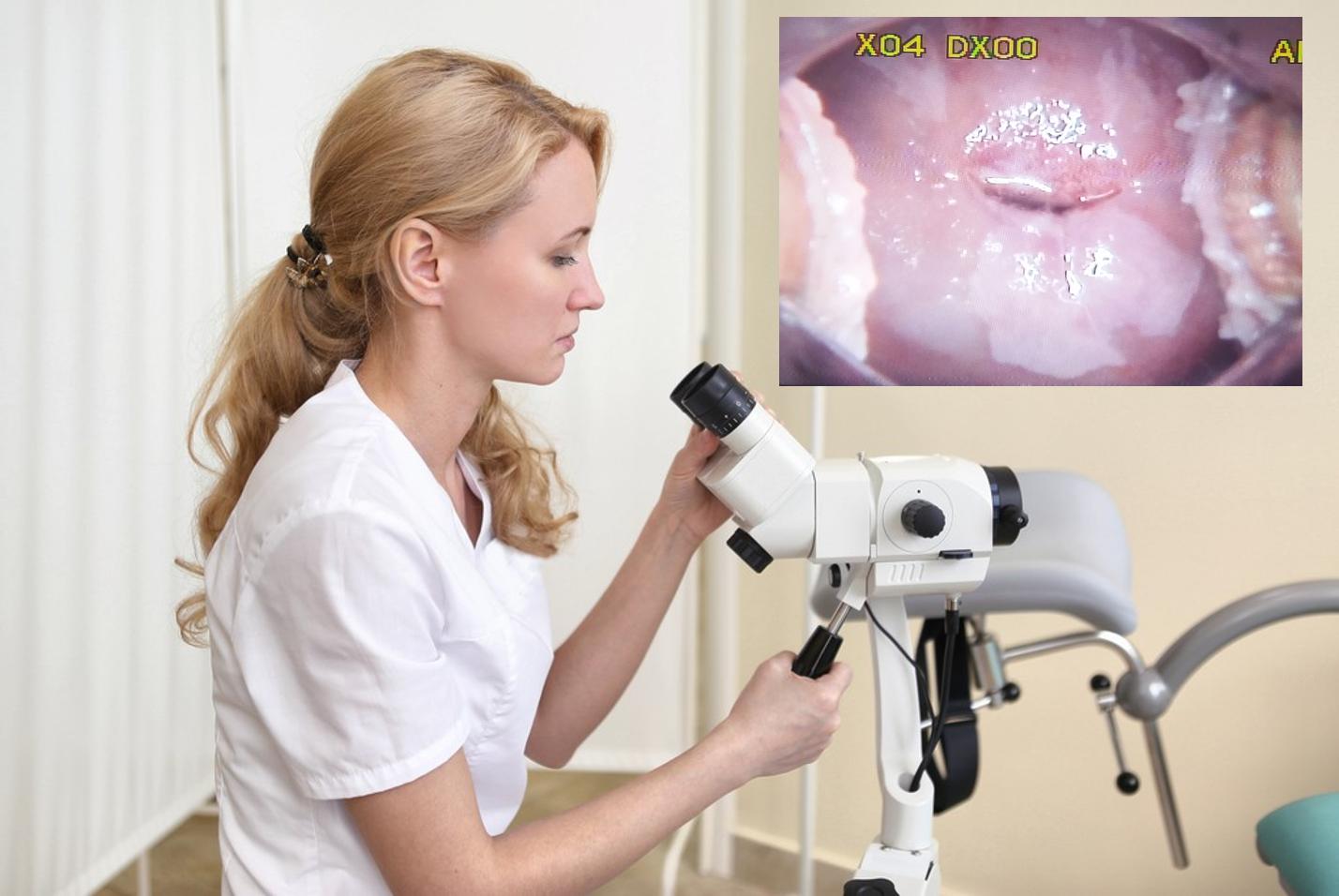 45
45
После того, как яичники обнажены, их покрывают влажными губками. При энергии 30 Вт сфокусированный луч 0,5 мм можно использовать в качестве скальпеля для удаления клина яичника. Использование крючков для втягивания ткани яичника полезно, потому что натяжение разрезаемой ткани ускоряет операцию.Затем дефект яичника ушивают узловыми швами 3-0 Dexon и используют нейлон 6-0 для кортикального слоя.
Для достижения такого же эндокринологического эффекта, как снижение уровня андрогенов в яичниках и овуляция, как при лапаротомии, может быть выполнена лапароскопическая электрокоагуляция или лазерная коагуляция яичников. 46 В этом методе либо каждый яичник прижигается униполярным игольчатым электродом, либо лазерная энергия применяется в нескольких областях, вызывая небольшие кратеры на яичниках (рис.30). Лазеры CO 2 , KTP, аргон и Nd: YAG использовались для лечения поликистозных яичников с частотой овуляции 70% и частотой наступления беременности 40%. 45 Эндокринологический эффект от процедуры временный и редко превышает 12 месяцев.
45 Эндокринологический эффект от процедуры временный и редко превышает 12 месяцев.
Рис. 30. Кратеры клина яичника, полученные лазером CO 2 . |
Лазерная гистероскопия
Гистероскоп уже много лет используется в качестве диагностического инструмента для определения источника аномального маточного кровотечения.Благодаря усовершенствованию источников света, использованию жидкостей с низкой вязкостью и новейшим операционным гистероскопам теперь можно использовать эту технологию в качестве терапевтического метода для пациентов с аномальным маточным кровотечением. С гистероскопом можно использовать различные инструменты, включая электроды для резки и коагуляции, операционные захваты, ножницы, а также различные лазерные волокна. Основными системами доставки лазера, доступными для гистероскопии, являются Nd: YAG и KTP 532. В обоих этих лазерах используется гибкое волокно, которое можно легко пропустить через операционную гильзу гистероскопа.Волокно можно направить с помощью моста Альбаррана, прикрепленного к операционному гистероскопу. Гистероскопические процедуры, которые можно выполнить с помощью лазера, включают удаление миомы и полипов, пересечение перегородок матки, лизис спаек и абляцию эндометрия.
В обоих этих лазерах используется гибкое волокно, которое можно легко пропустить через операционную гильзу гистероскопа.Волокно можно направить с помощью моста Альбаррана, прикрепленного к операционному гистероскопу. Гистероскопические процедуры, которые можно выполнить с помощью лазера, включают удаление миомы и полипов, пересечение перегородок матки, лизис спаек и абляцию эндометрия.
Абляция эндометрия
Гистерэктомия — самая распространенная серьезная операция, выполняемая женщинам, о 591 000 из этих операций в 1990 году было сообщено Министерством здравоохранения и социальных служб. 47 Несмотря на то, что существует множество показаний для гистерэктомии, дисфункциональное маточное кровотечение является показанием для половины из этих процедур, когда нет органической причины. 48 Альтернативой гистерэктомии для лечения дисфункционального маточного кровотечения, не отвечающей на медикаментозное лечение, является абляция эндометрия, о которой впервые сообщили Goldrath и соавторы в 1981 году.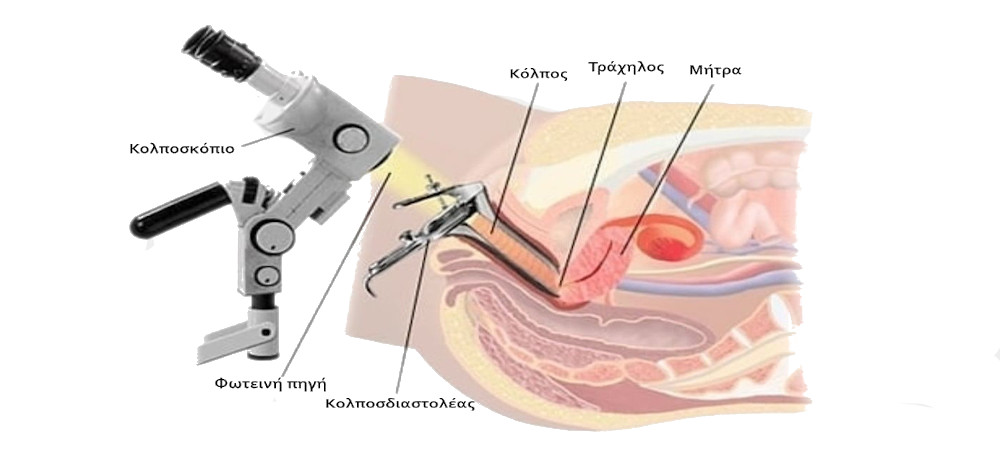 49
49
Цель аблации эндометрия — полностью разрушить эндометрий. и избежать регенерации и менструального кровотечения в будущем.Пациенты сначала проходят предварительное лечение агонистом гонадотропин-рилизинг-гормона (ГнРГ) или даназолом в течение 4 недель, чтобы уменьшить толщину эндометрия до той, которая наблюдается в состоянии менопаузы, тем самым облегчая проникновение энергии на уровень миометрия.
После адекватной визуализации всей полости матки лазерное волокно можно ввести через рабочий канал гистероскопа. Волокно Nd: YAG можно использовать как в касании, так и без него.При использовании техники прикосновения лазерное волокно активируется с энергией 40–50 Вт и протягивается по поверхности эндометрия, начиная от дна и продвигаясь вниз к эндоцервиксу последовательными ударами (рис. 31). Это делается систематически, так что в конечном итоге покрывается вся поверхность. При использовании техники без прикосновения или бланширования лазерное волокно размещается на расстоянии нескольких миллиметров от поверхности эндометрия, в то время как энергия лазера активирована. Из двух методов предпочтительнее прикосновение, потому что проникновение более глубокое, на 4–6 мм в стенку матки.Этой глубины достаточно для разрушения эндометрия. 50
Из двух методов предпочтительнее прикосновение, потому что проникновение более глубокое, на 4–6 мм в стенку матки.Этой глубины достаточно для разрушения эндометрия. 50
Рис. 31. Абляция эндометрия с помощью лазерного волокна Nd: YAG. |
Пациенты, которым требуется аблация эндометрия в качестве лечения дисфункционального маточного кровотечения, должны понимать, что аменорея возможна только у 50–65% пациентов, тогда как олигоменорея наблюдается у 25–30%, а у 10 не наблюдается ответа на лечение. –15% пациентов.
Абляция эндометрия резектоскопом по методу роликового шарика является альтернативой лазерному методу.
Лазерные эксцизионные гистероскопические процедуры
Помимо абляции эндометрия, лазер можно использовать при гистероскопии для удаления подслизистых миом и полипов, пересечения перегородок матки и лизиса внутриматочных спаек.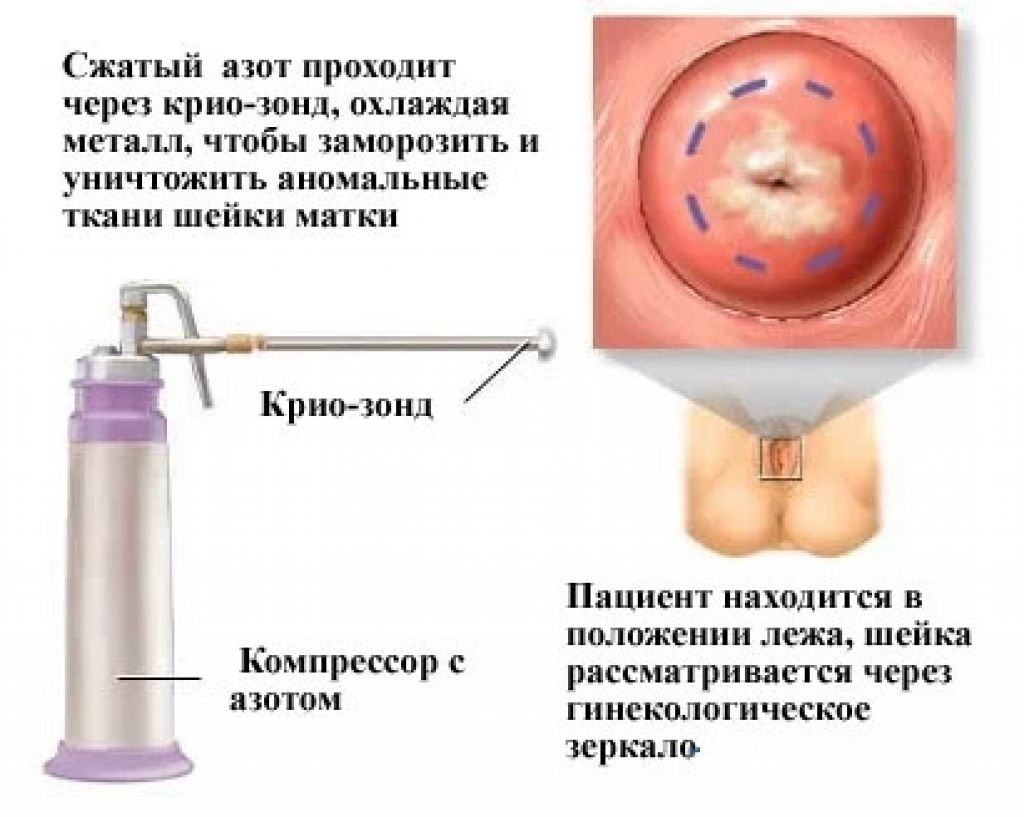 Используя лазерное волокно в качестве скальпеля в технике прикосновения, удаляемую ткань можно морцеллировать, а затем удалить с помощью щипцов для полипов или кюретки (рис. 32). Преимущество лазера перед ножницами заключается в возможности одновременной коагуляции.Среды, используемые для растяжения, не обязательно должны быть свободными от электролитов, потому что электрическая энергия не используется.
Используя лазерное волокно в качестве скальпеля в технике прикосновения, удаляемую ткань можно морцеллировать, а затем удалить с помощью щипцов для полипов или кюретки (рис. 32). Преимущество лазера перед ножницами заключается в возможности одновременной коагуляции.Среды, используемые для растяжения, не обязательно должны быть свободными от электролитов, потому что электрическая энергия не используется.
Рис. 32. A и B. Подслизистая лазерная миомэктомия. |
Миомы размером более 4 см можно предварительно лечить агонистами ГнРГ, чтобы уменьшить размер опухоли, улучшить визуализацию полости и уменьшить дооперационное маточное кровотечение. Альтернативой ножницам и лазеру для удаления миомы является резектоскоп, который в настоящее время является предпочтительным методом.
Хотя лазер можно использовать для удаления полипов, они обычно очень мягкой консистенции и легко удаляются гистероскопическими ножницами. Лазер следует использовать для более крупных миоматозных поражений, когда использование инструмента более эффективно и экономично.
Лазер следует использовать для более крупных миоматозных поражений, когда использование инструмента более эффективно и экономично.
Перегородка матки
Перегородка матки — одна из нескольких врожденных аномалий матки, возникающих в результате неполной резорбции мюллерова протоков, и встречается примерно у 1–3,5% женщин. 51 Перегородка матки обычно связана с привычным выкидышем и передается по полигенному или многофакторному типу наследования. Диагностика перегородки матки проводится с помощью гистеросальпингограммы и диагностической лапароскопии. Это исключит возможность образования дугообразной или двустворчатой матки, не требующей хирургического вмешательства.
Резекция перегородки матки может выполняться различными инструментами, включая ножницы, резектоскоп и Nd: YAG-лазер.Оперативная гистероскопия проводится совместно с лапароскопией. Это обеспечивает более равномерную глубину разреза по всей перегородке и предупреждает оператора, когда перфорация неизбежна.
Лазерное волокно Nd: YAG обычно устанавливается на 40 Вт и используется сенсорной техникой, как если бы вы использовали скальпель. Наконечник лазера должен быть ориентирован так, чтобы он надрезал перегородку по средней линии и не отклонялся от этой линии надреза (рис. 33). Это обеспечит относительно бескровное поле разреза и предотвратит повреждение миометрия.Лазерный разрез продолжают до тех пор, пока не станет однородным светопропускание по всему глазному дну, наблюдаемое при лапароскопии, или пока не будет визуализировано кровотечение из фундального миометрия. Преимущество волоконно-оптического лазера перед техникой ножниц заключается, прежде всего, в уменьшении кровотечения. Процедура обычно занимает 20–30 минут с удовлетворительными результатами, такими как частота родов 70–80%, и она похожа на более классический интраабдоминальный подход Томкина и Джонса к метропластике. Основными преимуществами оперативной гистероскопии по сравнению с абдоминальным доступом являются быстрота операции, минимальная кровопотеря, отсутствие абдоминальных или маточных рубцов, минимальная болезненность, отсутствие уменьшения внутриматочного объема и меньшие затраты. Кроме того, пациенткам разрешено рожать через естественные родовые пути.
Кроме того, пациенткам разрешено рожать через естественные родовые пути.
Рис. 33. A и B. Обработка перегородки матки Nd: YAG лазером. |
Внутриматочные спайки
Лизис внутриматочных спаек можно легко выполнить с помощью лазера Nd: YAG. В отличие от выскабливания, с помощью гистероскопии можно выборочно разрезать рубцовую ткань, ограничивая травму окружающей нормальной тканью. ВМС или детский катетер Фолея оставляют в полости на несколько недель, пока пациент принимает экзогенные эстрогены и антибиотики.
Осложнения при гистероскопическом лазере
Осложнения, присущие гистероскопии, включают перфорацию матки, кровотечение, перегрузку жидкостью и, очень редко, инфекцию. Использование сапфирового наконечника с лазером Nd: YAG противопоказано, поскольку его использование с газом CO 2 для охлаждения было причастно к нескольким смертельным случаям из-за газовой эмболии.
ДРУГИЕ КЛИНИЧЕСКИЕ ПРИМЕНЕНИЯ ЛАЗЕРОВ В ГИНЕКОЛОГИИ
Использование лазеров при неоплазии шейки матки и вульвы, а также при лапароскопических внутрибрюшно-тазовых заболеваниях, таких как эндометриоз и спаечные процессы, было чрезвычайно популярным в 1970–2000-х годах.В течение последнего десятилетия мы наблюдали постепенное и постоянное сокращение использования лазеров в этих условиях, поскольку использовались другие менее дорогие и столь же успешные альтернативы. Примеры этих альтернативных методов включают роллербол и радиочастотную абляцию эндометрия. Маленькие электродные наконечники катетеров и петлевые электроды также используются для лизиса спаек, резекции эндометриоза и биопсии шейного конуса.
В то же время, однако, другие применения лазерной технологии стали доступны, прежде всего, в области косметической гинекологии и использовались дерматологами, гинекологами, а также хирургами общей и пластической хирургии.Эти новые применения включают удаление волос, 52 удаление морщин 53 и удаление варикозного расширения вен. 54
54
Другие спорные области относительно использования лазеров, которые были продвинуты в последнее время без строгой научной проверки, включают омоложение влагалища и лазерную вагинопластику. Эти реконструктивные методы продвигаются некоторыми врачами-предпринимателями в основном как офисная процедура без регулирования или надзора и в основном осуществляется наличными.
Криохирургия шейки матки Лечение и информация
Обзор
Что такое криохирургия шейки матки?
В криохирургии шейки матки используются очень холодные химические вещества, такие как жидкий азот, для разрушения подозрительных клеток или тканей шейки матки. Эта трубка длиной в дюйм образует нижнюю часть матки (матки) и соединяется с влагалищем.
Криохирургия шейки матки — один из примеров лечения, называемого криотерапией. Другие названия этого лечения включают криоабляцию и криохирургическую абляцию.
Кому нужна криохирургическая абляция шейки матки?
Криотерапия шейки матки может помочь женщинам, имеющим:
- Аномальные клетки шейки матки, которые могут перерасти в рак, такие как интраэпителиальная неоплазия шейки матки (CIN) и рак шейки матки in situ (иногда называемый раком стадии 0).

- Нерегулярное кровотечение из шейки матки.
Детали процедуры
Что происходит перед криоаблацией шейки матки?
Криохирургия проводится в офисе врача, пока вы не спите.
Перед процедурой ваш лечащий врач может использовать или не использовать местную анестезию — лекарство для обезболивания. Иногда вам также могут принимать успокаивающее средство — лекарство, которое поможет вам расслабиться.
Ваш лечащий врач может предложить теплые одеяла, чтобы вам было удобнее.
Что происходит во время процедуры криоабляции?
Процедура занимает всего несколько минут. Пока вы лежите на столе для осмотра, врач скажет:
- Вставьте металлический или пластиковый инструмент во влагалище, чтобы открыть его, как это происходит во время мазка Папаниколау.
- Введите полый металлический инструмент, называемый криозондом, во влагалище. Зонд содержит и циркулирует химическое вещество (температура которого составляет –50 градусов Цельсия).

- Прикоснитесь кончиком криозонда к клеткам или тканям, которые нуждаются в лечении. На кончике зонда будут кристаллы льда, и он будет достаточно холодным, чтобы заморозить ткань.
- Удерживайте датчик на месте несколько минут, пока ткань не замерзнет при температуре около –20 градусов Цельсия.
- Подождите несколько минут, затем при необходимости повторите абляцию.
Что происходит после криохирургии шейки матки?
Вы сможете пойти домой в день лечения.
По мере оттаивания замороженных клеток они либо поглощаются организмом, либо выводятся через влагалище. Вытекающее (вытекшее) вещество часто водянистое, но иногда немного гуще. Может содержать небольшое количество крови. Это может длиться до нескольких недель. Вы можете носить подушечку.
Ваш лечащий врач расскажет вам, как и когда следует принимать дальнейшие меры.Большинству людей требуется пройти тест через несколько недель или месяцев, чтобы убедиться, что клетки разрушены. Возможные варианты:
Возможные варианты:
Риски / преимущества
В чем преимущества криохирургии шейки матки?
Криохирургия менее инвазивна, чем другие виды хирургии, поэтому при ней меньше боли, кровотечений и риска других осложнений. Это также дешевле и требует меньше времени, чем другие виды хирургии.
Процедура не вредит близлежащим тканям. При необходимости его можно повторить или комбинировать с другими видами лечения.
Каковы риски или осложнения криохирургии шейки матки?
Криоабляция в целом безопасна и не должна влиять на вашу способность забеременеть позже. Но это может вызвать:
- Судороги или боль.
- Кровянистые выделения из влагалища.
- Обморок.
- Инфекция.
- Рубцы на шейке матки (редко), состояние, называемое стенозом шейки матки.
Восстановление и Outlook
Насколько эффективна криохирургия шейки матки?
Криохирургия шейки матки эффективна примерно в 90% случаев, и аномальные клетки обычно не возвращаются. Если они это сделают, вам может потребоваться дополнительная криотерапия или другое лечение.
Если они это сделают, вам может потребоваться дополнительная криотерапия или другое лечение.
Какое время восстановления?
Большинство людей могут сразу вернуться к своему обычному распорядку дня. Поговорите со своим врачом о том, как долго вам следует отдыхать и следует ли вам избегать каких-либо действий.
Ваш врач может порекомендовать избегать вагинального полового акта, тампонов и спринцеваний от нескольких дней до нескольких недель. Это может помочь вам вылечить и предотвратить инфекцию.
Когда звонить доктору
Когда мне следует позвонить своему врачу?
Вам следует немедленно позвонить своему врачу, если у вас есть определенные настораживающие признаки.Они могут сигнализировать об инфекции или другом осложнении и включают:
- Озноб.
- Лихорадка 101 градус по Фаренгейту или выше.
- Сильное вагинальное кровотечение.
- Сильная боль в области живота.
- Подтекает из влагалища с неприятным запахом.

Записка из клиники Кливленда
Если у вас есть предраковые клетки или необычное кровотечение в шейке матки, может помочь криохирургия. В этой процедуре используются очень холодные химические вещества для замораживания и разрушения подозрительных клеток и тканей.Процедура безопасна и эффективна, и вы можете немедленно вернуться к своей обычной деятельности.
Процедура электрохирургического удаления петли (LEEP)
Что такое процедура петлевого электрохирургического удаления (LEEP)?
В процедуре электрохирургического удаления петли (LEEP) используется проволочная петля, нагретая электрический ток для удаления клеток и тканей нижних половых органов женщины тракт. Он используется как часть диагностики и лечения аномальных или раковые состояния.
Нижние половые пути включают шейку матки и влагалище.Шейка матки нижняя, узкая часть матки и влагалище соединяет шейку матки и вульва.
С помощью LEEP электрический ток проходит через петлю из тонкой проволоки, чтобы разрезать
удали тонкий слой аномальной ткани. Эта ткань будет отправлена в лабораторию.
для тестирования. LEEP также может удалять аномальные клетки, чтобы позволить здоровым тканям
расти.
Эта ткань будет отправлена в лабораторию.
для тестирования. LEEP также может удалять аномальные клетки, чтобы позволить здоровым тканям
расти.
Зачем мне может понадобиться LEEP?
LEEP может выполняться при обнаружении проблем шейки матки или влагалища во время гинекологический осмотр или аномальные клетки обнаруживаются во время мазка Папаниколау.LEEP также делается для выявления рака шейки матки или влагалища.
Клетки, которые кажутся ненормальными, но еще не злокачественными, могут быть названы предраковые. Эти аномальные клетки могут быть первым доказательством рака, который могли развиться годы спустя.
LEEP также может использоваться для помощи в диагностике или лечении следующие условия:
- Полипы (доброкачественные новообразования)
- Остроконечные кондиломы, которые могут указывать на заражение вирусом папилломы человека (ВПЧ), фактор риска развития рака шейки матки
- Воздействие диэтилстильбестрола (DES) на женщин, матери которых принимали DES во время беременности, поскольку воздействие DES увеличивает риск рака репродуктивная система
У вашего поставщика медицинских услуг могут быть другие причины рекомендовать LEEP.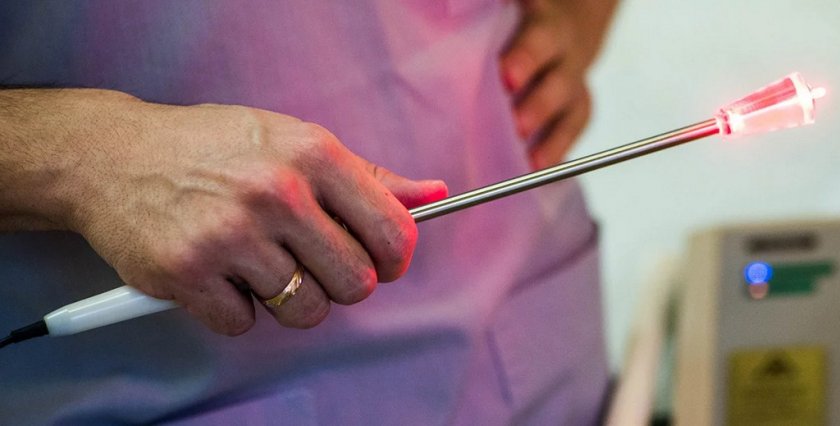
Каковы риски для LEEP?
Некоторые возможные осложнения могут включать:
- Инфекционное заболевание
- Кровотечение
- Изменения шейки матки или рубцы в результате удаления ткани
- Проблемы с беременностью
- Возможность преждевременных родов или рождения ребенка с низкой массой тела
Если у вас аллергия на лекарства, йод или латекс или вы чувствительны к ним, сообщите об этом. ваш поставщик медицинских услуг.
Если вы беременны или думаете, что можете быть беременными, сообщите об этом своему врачу.
В зависимости от вашего состояния могут быть и другие риски. Обязательно обсудить любые проблемы с вашим лечащим врачом перед процедурой.
Определенные факторы или условия могут мешать работе LEEP. Эти факторы включают:
- Менструация
- Острое воспалительное заболевание органов малого таза
- Острое воспаление шейки матки
Как мне подготовиться к LEEP?
- Ваш лечащий врач объяснит вам процедуру, и вы можете спросить
вопросы.

- Вам будет предложено подписать форму согласия, которая дает ваше разрешение на проделать процедуру. Внимательно прочтите форму и задавайте вопросы, если что-то не понятно.
- Как правило, никаких приготовлений, таких как голодание или седативные препараты, не требуется.
- Если вы беременны или думаете, что беременны, сообщите об этом своему врачу.
- Сообщите своему врачу, если вы чувствительны или страдаете аллергией. к любым лекарствам, латексу, скотчу, йоду и анестезии.
- Сообщите своему врачу обо всех лекарствах (прописанных и без рецепта) и травяных добавок, которые вы принимаете.
- Сообщите своему врачу, если у вас в анамнезе было кровотечение.
расстройства или если вы принимаете какие-либо разжижающие кровь лекарства
(антикоагулянты), аспирин или другие лекарства, влияющие на кровь
свертывание. Вам могут потребовать прекратить прием этих лекарств перед процедурой.

- Ваш лечащий врач посоветует вам не использовать вагинальные тампоны. кремы или лекарства, спринцевание или секс перед процедурой.
- LEEP обычно делают, когда у вас нет менструального цикла.
- Ваш лечащий врач может порекомендовать вам обезболивающее 30. минут до процедуры.
- Вы можете взять с собой гигиеническую салфетку, чтобы надеть ее домой после процедура.
- Следуйте любым другим инструкциям, которые дает вам поставщик, чтобы подготовиться.
Что происходит во время LEEP?
LEEP может проводиться в офисе поставщика медицинских услуг в амбулаторных условиях, или как часть вашего пребывания в больнице.Процедуры могут отличаться в зависимости от ваше состояние и действия вашего врача.
Как правило, LEEP следует этому процессу:
- Вас попросят раздеться полностью или ниже пояса и надеть
на больничном халате.

- Вам будет предложено опорожнить мочевой пузырь перед процедурой.
- Вы будете лежать на экзаменационном столе, поддерживая ступни и ноги как гинекологический осмотр.
- Ваш лечащий врач вставит инструмент, называемый расширителем. во влагалище, чтобы раздвинуть стенки влагалища и обнажить шейка матки.
- Часто поставщик медицинских услуг использует кольпоскоп, инструмент со специальной линзой, похожей на микроскоп, для увеличения тканей. Кольпоскоп будет размещен у входа во влагалище, но не попадать во влагалище.
- Ваш лечащий врач просмотрит кольпоскоп, чтобы найти любые области для обработки на шейке матки или во влагалище. Фотографии с кольпоскоп или зарисовки участков шейки матки могут быть сделаны для ваша медицинская карта.
- Шейку матки можно очистить и смочить раствором уксуса, а также
называется раствором уксусной кислоты.
 Это помогает заставить аномальные ткани поворачиваться.
белые и становятся более заметными. Вы можете почувствовать легкое жжение.
Для покрытия шейки матки иногда используют раствор йода, называемый
Тест Шиллера.
Это помогает заставить аномальные ткани поворачиваться.
белые и становятся более заметными. Вы можете почувствовать легкое жжение.
Для покрытия шейки матки иногда используют раствор йода, называемый
Тест Шиллера. - Врач обезболит пораженную область с помощью небольшой иглы, инъекционное лекарство.
- Для удержания шейки матки можно использовать щипцы, называемые щипцами. устойчиво для процедуры.Вы можете почувствовать спазмы, когда применены.
- Вы услышите гудение и / или гудение оборудования.
- Провод LEEP будет вставлен через зеркало и пропущен через аномальные ткани. Может потребоваться один или несколько проходов. Вы можете почувствовать давление или легкие спазмы.
- Некоторые женщины во время процедуры чувствуют слабость. Сообщите своему врачу врач или медсестра, если у вас есть это чувство.
- Во время процедуры очень важно лежать неподвижно.

- Количество и местоположение удаляемой ткани зависит от того, используется в качестве диагностического инструмента или для удаления патологических тканей. LEEP провода бывают разных размеров и форм.
- Электрический ток закупоривает кровеносные сосуды, поэтому обычно очень небольшое кровотечение. Любое кровотечение из участка LEEP можно лечить. с пастообразным лекарством для местного применения.
- Ткань будет отправлена в лабораторию для дальнейшего тестирования.
Что происходит после LEEP?
После процедуры LEEP вы можете отдохнуть в течение нескольких минут после процедуры, прежде чем идти. домой.
При кровотечении можно надеть прокладку. Это нормально, если есть легкие спазмы, кровянистые выделения и выделения темного или черного цвета для нескольких дней. Темные выделения — это лекарство, нанесенное на шейку матки для остановить кровотечение.
Вас могут попросить не спринцеваться, не использовать тампоны и не заниматься сексом в течение 4 недель. после LEEP или в течение периода времени, рекомендованного вашим лечащим врачом
провайдер.
после LEEP или в течение периода времени, рекомендованного вашим лечащим врачом
провайдер.
У вас также могут быть другие ограничения на вашу деятельность, в том числе не требующие больших усилий. активность или поднятие тяжестей.
Примите обезболивающее при спазмах или болезненности в соответствии с указаниями вашего врача. поставщик медицинских услуг. Аспирин или некоторые другие обезболивающие могут увеличить шанс кровотечения. Обязательно принимайте только рекомендованные лекарства.
Ваш лечащий врач сообщит вам, когда следует вернуться для дальнейшего лечения. или забота. Как правило, женщинам, перенесшим LEEP, требуется более частая мазка Папаниколау. тесты.
Сообщите своему врачу, если у вас есть что-либо из следующего:
- Кровотечение со сгустками
- Зловонный дренаж из влагалища
- Лихорадка и / или озноб
- Сильная боль в животе
Ваш лечащий врач может дать вам другие инструкции после
порядок действий, в зависимости от вашей конкретной ситуации.
Цервицит: признаки, симптомы и лечение
Определение
Цервицит — это воспаление шейки матки — нижней части матки, которая выходит во влагалищный канал примерно на дюйм.
Описание
Цервицит, вероятно, является наиболее распространенным из всех гинекологических заболеваний, от которого страдает половина всех женщин в какой-то момент их жизни. Это может быть любая женщина, независимо от возраста, которая когда-либо имела хотя бы один сексуальный контакт и испытывает боль в животе или необычные выделения из влагалища.
Несмотря на то, что цервицит настолько распространен, он не поддается самодиагностике, поскольку его симптомы — если они есть — легко спутать с симптомами других распространенных заболеваний, включая вагинит.
Цервицит без лечения может привести к проблемам с зачатием или рождением здорового ребенка. Но ваш врач может легко диагностировать цервицит и успешно вылечить его с помощью самых разных лекарств и процедур.
Затяжной цервицит может затруднить, а то и сделать невозможным, забеременеть. Мало того, что аномальное образование слизи мешает способности сперматозоидов проникать в цервикальный канал, инфекция также может распространяться на матку или маточные трубы, ведущие к яичникам.
Беременная женщина с цервицитом рискует выкидышем, преждевременными родами или инфицированием новорожденного во время родов, что может привести к пневмонии, тяжелой инфекции глаз или слепоте.
Причины
Чаще всего цервицит является результатом инфекции, хотя он также может быть вызван травмой или раздражением (например, реакцией на химические вещества в душах и противозачаточных средствах или забытый тампон).
Тремя наиболее частыми инфекционными причинами цервицита являются хламидиоз, гонорея и трихомонада.Все три считаются заболеваниями, передающимися половым путем.
Цервицит — лишь одна из многих проблем, вызываемых этими заболеваниями. Ряд других организмов, включая простой герпес, стрептококк, стафилококк, энтерококк и гарднереллезный вагинит, также могут вызывать цервицит.
Симптомы
Первым симптомом цервицита, вероятно, будут выделения из влагалища, которые становятся более выраженными сразу после менструации.
Другие признаки включают кровотечение, зуд или раздражение наружных половых органов; боль во время полового акта; жжение при мочеиспускании; и боли в пояснице.
В самой легкой форме симптомы не могут быть замечены, но в более тяжелом случае цервицит может вызвать обильные, почти гнойные выделения с неприятным запахом, сопровождающиеся сильным вагинальным зудом или болью в животе. Если инфекция попадает в ваш организм, у вас также может возникнуть лихорадка и тошнота.
Диагноз
Диагностика цервицита проводится путем сочетания истории болезни и тазового осмотра с непосредственной визуализацией шейки матки. Как правило, выполняется мазок Папаниколау и посев на возбудители.
Лечение
Если диагноз хламидийный цервицит, ваш врач, вероятно, назначит антибиотик широкого спектра действия. Среди наиболее часто назначаемых лекарств — доксициклин и спринцевания, убивающие бактерии во влагалище и шейке матки.
Среди наиболее часто назначаемых лекарств — доксициклин и спринцевания, убивающие бактерии во влагалище и шейке матки.
Если у вас были продолжительные или повторяющиеся приступы цервицита, ваш врач может порекомендовать процедуру, предназначенную для разрушения аномальных клеток на поверхности шейки матки.
Наиболее распространенными из этих процедур являются прижигание (также известное как тепловое прижигание), криохирургия (также известная как замораживание или холодное прижигание) и лазерное лечение.После терапии клетки из необработанной нормальной ткани естественным образом прорастают и замещают область разрушенной аномальной ткани.
Прижигание, которое обычно вызывает легкую или умеренную боль, рекомендуется с меньшей вероятностью, чем два других новых метода, если они доступны. Общие показатели успеха одинаковы для лазерной и криохирургической хирургии. Лазерное лечение предпочтительнее, когда есть большие участки аномальной ткани. Полное заживление занимает от 6 до 8 недель.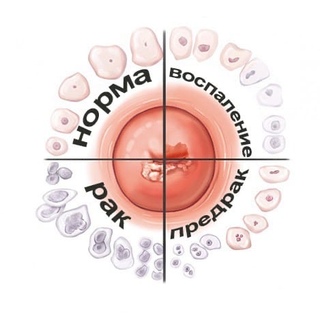
Что они сделали с моей шейкой матки?
Я часто вижу пациентов для первичной консультации, и, просматривая их гинекологический анамнез, они говорят мне, что у них был ненормальный мазок Папаниколау.Следующий вопрос от меня: что с этим сделал врач и были ли у вас контрольные мазки Папаниколау? Почти все пациенты наблюдались, и многие теперь получают тонкий препарированный мазок, а также тест на ВПЧ. Это самая актуальная рекомендация. Обнаружение и лечение ранней стадии дисплазии шейки матки (аномальных клеток) позволяет значительно снизить риск рака шейки матки. Недавние исследования показывают снижение заболеваемости раком на 80 процентов.
Большинство методов лечения успешны с точки зрения искоренения заболевания шейки матки, но они могут вызвать проблемы или повреждение шейки матки, что может привести к бесплодию или преждевременным родам.
Для вас важно знать, что было сделано с вашей шейкой матки. Вы можете узнать свою процедуру из следующего списка, но вам, возможно, потребуется получить старые медицинские записи, чтобы убедиться, что вы знаете, что было сделано.
1. Эксцизионные процедуры (удаление части шейки матки)
- Трахелэктомия — удаление всей шейки матки. Это серьезная операция, которая обычно проводится при раке, а не только при его предшественниках.
- Конус (лазерный или холодный нож). Это также операция, которая чаще всего проводится в операционной с помощью лазера и / или скапуса.Часть шейки матки конусообразной формы удаляется, поскольку эта часть шейки матки содержит аномальные клетки и более чувствительна к образованию рака. Его отправляют в патологоанатомическое отделение для тщательного обследования. Это может ослабить шейку матки и удалить железы, вырабатывающие слизь. Слизь помогает сперматозоиду попасть в яйцеклетку.
- ЛЕП / ПЕТЛЯ. Это процедура, при которой электрический ток пропускается через провод и вырезает аномальное поражение шейки матки. Это может быть небольшое количество или большое количество. Удаляемое количество определяет остаточную прочность шейки матки и выработку слизи.

2. Абляционные процедуры (ткань остается на месте, но «погибает» в результате сжигания или замораживания)
- Лазер. Лазер удаляет патологическую ткань, сжигая ее.
- Криотерапия. Замораживающий металлический шарик используется для замораживания аномальной ткани, после чего она больше не будет делиться.
- Электрокаутеризация. Поражение прижигают металлическим шариком.
Фертильность после процедуры
Большинство исследований не показывают связи между абляционными процедурами и бесплодием.В некоторых исследованиях при использовании электрокоагуляции наблюдались низкая рождаемость и возможный риск перинатальной смертности. Хотя бесплодие не может быть затруднено у большинства пациентов, у некоторых могут наблюдаться значительные изменения цервикальной слизи. Если это сочетается с низким объемом сперматозоидов, спермицидными лубрикантами или плохим качеством спермы, это может увеличить время до зачатия. Большинство врачей по бесплодию больше не проводят посткоитальные тесты (поскольку исследования показывают, что от этого неудобного теста мало пользы). Вместо этого может оказаться полезным осеменение спермой, а не своевременный половой акт.Использование кломида также уменьшает цервикальную слизь у большинства пациентов и может иметь дополнительный эффект на абляционную терапию.
Вместо этого может оказаться полезным осеменение спермой, а не своевременный половой акт.Использование кломида также уменьшает цервикальную слизь у большинства пациентов и может иметь дополнительный эффект на абляционную терапию.
Что касается эксцизионных процедур, данные противоречивы. Проблемы могут быть вызваны тем, что некоторые пациентки забеременели слишком рано после терапии (это не должно вызывать у них бесплодия!), И это может привести к цервикальной недостаточности или преждевременным родам. Серкляж (наложение шва на шейку матки) может потребоваться, чтобы предотвратить преждевременное расширение шейки матки.Часто это делают на 12 неделе беременности или даже до зачатия у некоторых женщин. Также может произойти обратное, и стеноз шейки матки может привести к аномальным более болезненным родам, чем они есть, или к невозможности родоразрешения через естественные родовые пути. Метаанализ 2006 года показал, что фертильность не снижается после LEEP. Было показано, что конус холодного ножа увеличивает выкидыш во втором триместре в 7 раз (исследование 1982 г. ), но более новые исследования не показали увеличения риска. Недавний метаанализ, проведенный Арбин в 2008 году, показал рост преждевременных родов и осложнений при беременности.
), но более новые исследования не показали увеличения риска. Недавний метаанализ, проведенный Арбин в 2008 году, показал рост преждевременных родов и осложнений при беременности.
Недавние исследования также изучали инъекции прогестерона для предотвращения преждевременных родов. Это не кажется успешным в группе пациентов, предрасположенных к хирургическому вмешательству на шейке матки. Использование ультразвука для контроля длины шейки матки до и на ранних сроках беременности может помочь, но выявить пациентов, наиболее подверженных риску цервикальной недостаточности.
Хотя необходимы дополнительные исследования, чтобы лучше понять влияние лечения шейки матки на фертильность, очевидно, что существуют некоторые риски.Информация о возможных вариантах, возможных осложнениях и рисках важна для того, чтобы контролировать свою фертильность.
Разрушение барьеров, строительство семей
С 1983 года мы являемся пионерами в области лечения бесплодия для всех типов семей.









 2. Вынужденное поглощение происходит, когда фотон сталкивается с электроном, переводя его на более высокую орбиту.
2. Вынужденное поглощение происходит, когда фотон сталкивается с электроном, переводя его на более высокую орбиту.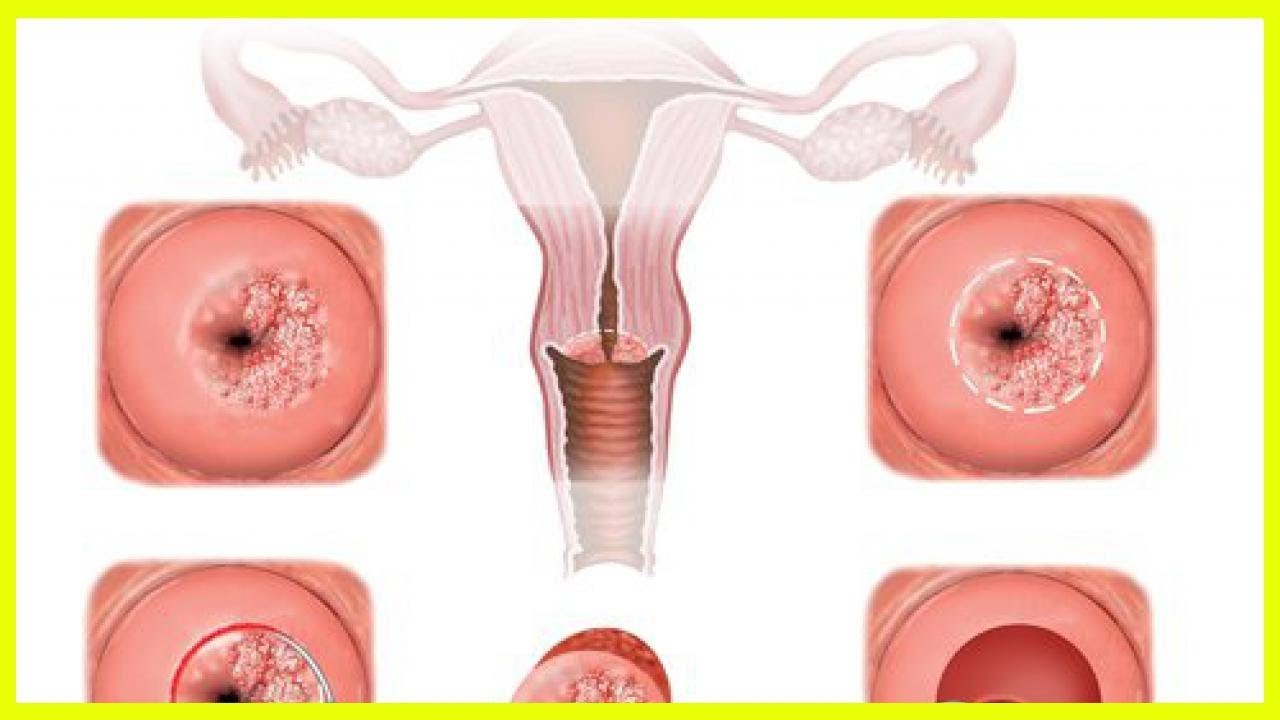

 5
5 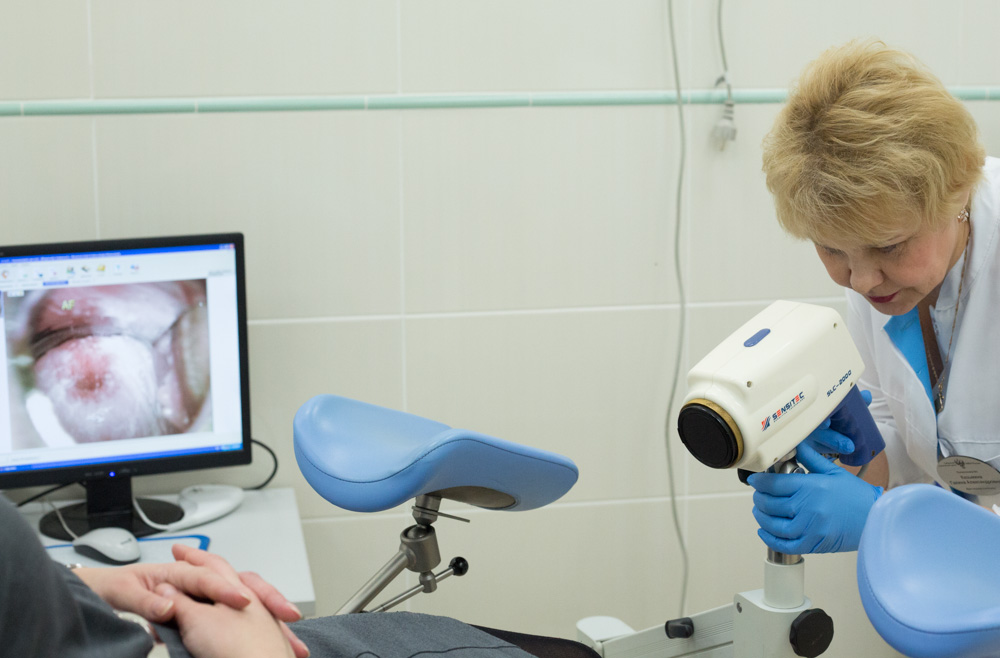 5 мм
5 мм е., чешуйчато-столбчатый переход проходит в эндоцервикальный канал)
е., чешуйчато-столбчатый переход проходит в эндоцервикальный канал)  14. Для конуса лазерного иссечения делается начальный разрез ( i.э., лазер прямо заменяет скальпель).
14. Для конуса лазерного иссечения делается начальный разрез ( i.э., лазер прямо заменяет скальпель).

 27. Адгезиолизис CO 2 лазером.
27. Адгезиолизис CO 2 лазером.




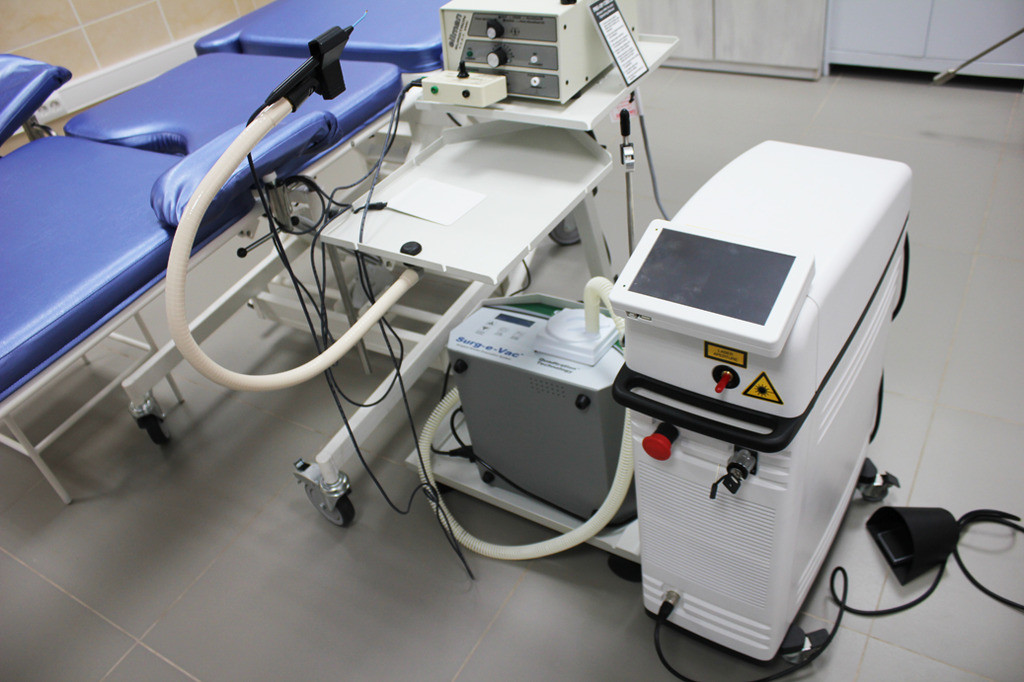
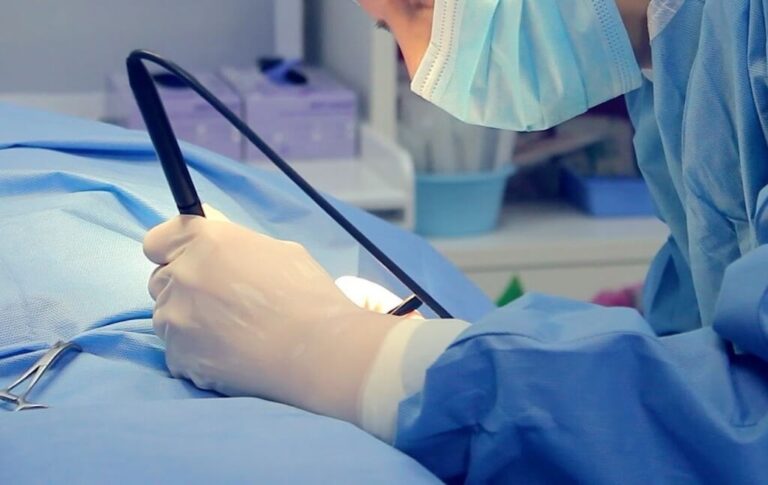 Это помогает заставить аномальные ткани поворачиваться.
белые и становятся более заметными. Вы можете почувствовать легкое жжение.
Для покрытия шейки матки иногда используют раствор йода, называемый
Тест Шиллера.
Это помогает заставить аномальные ткани поворачиваться.
белые и становятся более заметными. Вы можете почувствовать легкое жжение.
Для покрытия шейки матки иногда используют раствор йода, называемый
Тест Шиллера.