Диеты в гастроэнтерологии: Гастроэнтерологическая диета. Стол №2
Какие лечебные диеты используют при гастрите и других заболевания желудка?
В настоящее время научными исследованиями доказано, что основной причиной развития хронического гастрита и язвенной болезни желудка является инфекция Helicobacter pylori. Поэтому своевременное ее лечение имеет большое значение для профилактики и лечения этих заболеваний. В то же время необходимость применения лечебных диет при болезнях желудка уменьшилась, они могут применяться в стадии обострения как дополнительное к лечению средство, помогающее снизить симптомы и улучшить самочувствие. О том, в каких случаях могут быть использованы лечебные диеты, вы можете узнать в нашей новой статье.
Общие принципы лечебных диет
Лечебные диеты подбираются врачом в зависимости от поставленного диагноза и различаются составом продуктов и способами их приготовления в ремиссии и при обострении заболевания.
Основы лечебных диет:
- щадящий режим питания за счет снижения механического, теплового и химического воздействия на ЖКТ;
- регулярные приемы пищи;
- ограниченный врачом срок применения;
- учет индивидуальных особенностей пациента, а также пищевой ценности и калорийности продуктов.

Механическое щажение подразумевает исключение продуктов с интенсивным воздействием на слизистую ЖКТ, в том числе с высоким содержанием нерастворимой клетчатки:
- выпечка из муки грубого помола;
- пшено и другие крупы без специальной кулинарной обработки;
- большинство сырых овощей;
- бобовые;
- неочищенные незрелые фрукты, ягоды с грубой кожицей;
- жилистое мясо, хрящи, кожа птиц и рыб.
Также для уменьшения механического воздействия может быть рекомендовано уменьшение объема порций. Блюда готовят протертыми или из измельченных овощей и рубленого мяса.
Для оптимизации теплового воздействия исключаются слишком горячие и слишком холодные блюда. Горячие блюда активизируют секрецию желудка и ослабляют его моторику, а холодные – наоборот.
Химические раздражители, которые могут негативно влиять на ослабленные болезнью органы пищеварения, содержат:
- продукты, богатые эфирными маслами, например, лук, чеснок, редька, пряности;
- острые, кислые, копченые, слишком соленые продукты;
- жареные блюда и консервы;
- крепкий бульон;
- черный хлеб;
- черный кофе, газированные и алкогольные напитки.

Лечебная диета назначается врачом на определенный срок и сопровождается другими лечебными мероприятиями. При улучшении самочувствия и с разрешения врача лечебная диета расширяется и максимально возможно приближается к здоровому сбалансированному питанию.
Диеты при хроническом гастрите с повышенной, нормальной или пониженной секрецией желудочного сока
Хронический гастрит – это заболевание желудка, сопровождающееся воспалением его слизистой оболочки. С течением времени хроническое воспаление приводит к нарушению самовосстановления слизистой оболочки, к гибели клеток желудка с секреторной функцией или замене их на кишечные клетки. Этот процесс нарушает моторику желудка и его пищеварительную функцию. Хронический гастрит может протекать бессимптомно или с периодическими обострениями.
Согласно современным рекомендациям при хроническом гастрите вне обострения необходимости в лечебной диете нет. Для предотвращения обострений рекомендуется следовать принципам здорового питания с достаточным поступлением необходимых питательных веществ белков, жиров, углеводов, минералов и витаминов.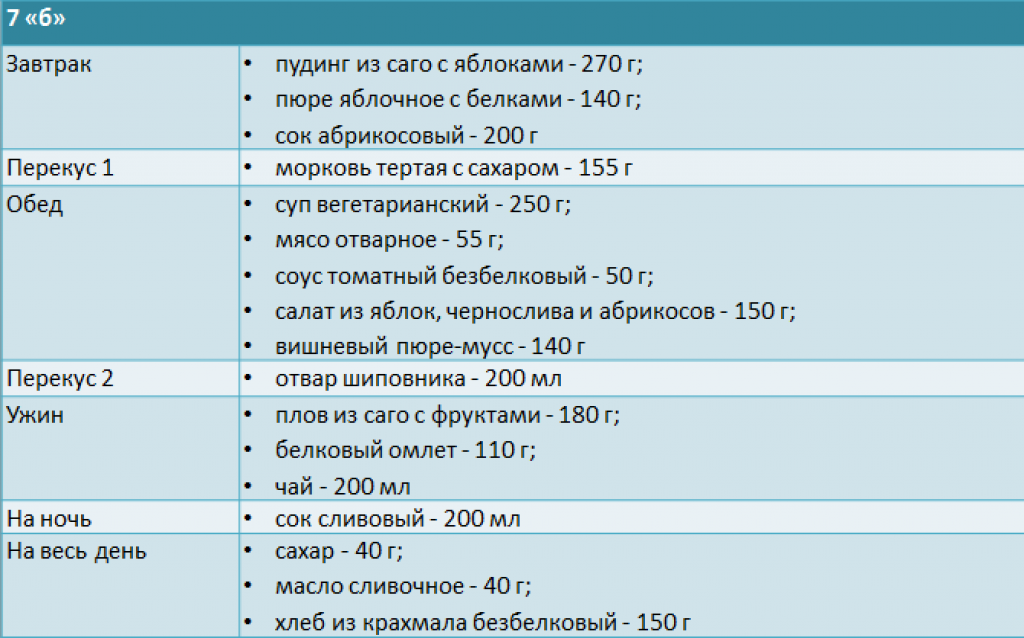
Общие принципы профилактической диеты:
- Сбалансированный рацион с включением полезных продуктов и достаточного количества клетчатки.
- Регулярное питание — 4 раза и больше в день, что способствует ритмичной деятельности ЖКТ.
- Использование отваривания, запекания или приготовления на пару для приготовления блюд.
- Исключение острых, жирных и жареных продуктов.
- Ограничение употребления простых углеводов и продуктов с высоким содержанием холестерина.
Подробнее о принципах здорового питания
При обострении гастрита в первую очередь назначается лекарственная терапия, в том числе и направленная против хеликобактерной инфекции.
Лечебная диета может быть вспомогательным средством, в случае, если вы начали лечиться и эффект от лечения еще не наступил, а также если вы еще не успели попасть на прием к врачу при обострении.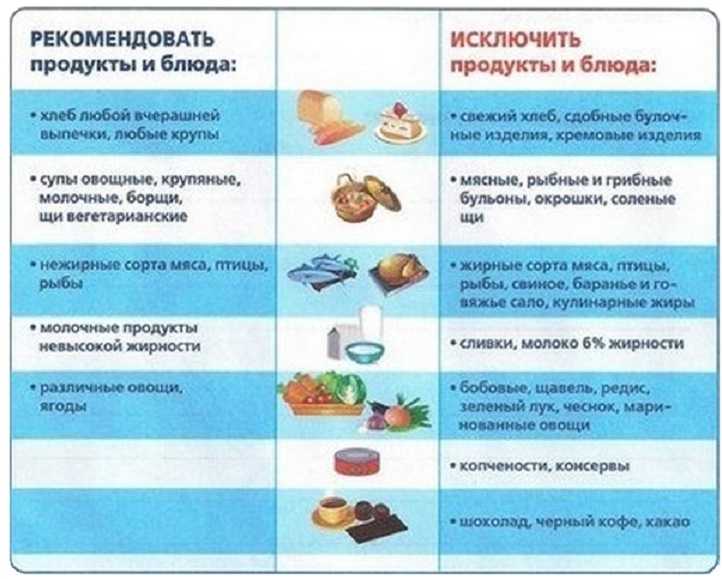 Кроме того лечебная диета при гастрите рекомендуется для профилактики обострения во время приема лекарственных средств, негативно влияющих на слизистую желудка – антикоагулянтов, антигипертензивных или противовоспалительных препаратов, а также когда ваш гастроэнтеролог вынужден снизить объем терапии или временно отменить ее.
Кроме того лечебная диета при гастрите рекомендуется для профилактики обострения во время приема лекарственных средств, негативно влияющих на слизистую желудка – антикоагулянтов, антигипертензивных или противовоспалительных препаратов, а также когда ваш гастроэнтеролог вынужден снизить объем терапии или временно отменить ее.
При обострении хронического гастрита с повышенной или нормальной секрецией желудочного сока применяют лечебные диеты, обеспечивающие механическое и химическое щажение слизистой желудка. В этом качестве остается актуальной диета №1 по М. И. Певзнеру или ее новая редакция 2003 года «Основной вариант стандартной диеты» (ОВД) №1.
Для пациентов с хроническим гастритом с пониженной секрецией рекомендуется диета №2 по М. И. Певзнеру или в новой редакции «Основной вариант стандартной диеты» (ОВД) №2.
Диета при язвенной болезни желудка
Язвенная болезнь желудка – это хроническое заболевание, протекающее с периодами обострений и ремиссий и сопровождающееся образованием дефекта (язвы) в стенке желудка. Причиной развития этого заболевания служит нарушение равновесия между агрессивным воздействием желудочного сока и защитными функциями слизистой оболочки.
Причиной развития этого заболевания служит нарушение равновесия между агрессивным воздействием желудочного сока и защитными функциями слизистой оболочки.
В настоящее время установлено, что до 70% этих нарушений вызывается бактерией Helicobacter pylori, поэтому ее уничтожение является важным условием для лечения язвенной болезни желудка. Кроме того выделяют влияние наследственной предрасположенности к развитию язвенной болезни, влияние психоэмоциональных факторов, прием противовоспалительных препаратов и грубые нарушения характера питания.
Подробнее о грубых нарушениях питания смотрите в видео
Как и при гастрите, лечебная диета при язвенной болезни рекомендуется как вспомогательное средство в начале лечения при обострении. В период ремиссии рекомендуется здоровое (рациональное) питание, обеспечивающее поступление всех необходимых питательных веществ, и, особенно, белка. Это важно для восстановления слизистой оболочки желудка. Также важен регулярный прием пищи с избеганием больших перерывов и обильной еды после них, особенно на ночь.
Также важен регулярный прием пищи с избеганием больших перерывов и обильной еды после них, особенно на ночь.
Кроме того лечебная диета при язвенной болезни желудка может использоваться как профилактическое средство против обострений весной и осенью, в период стрессовых ситуаций и во время других заболеваний, например при ОРВИ и «ковиде».
При обострении язвенной болезни в первые несколько дней применяется строгая диета (ОВД) №1 с использованием измельченных и протертых блюд и исключением сильно возбуждающих секрецию желудка блюд. А при улучшении самочувствия или при использовании в качестве профилактики ее менее строгий вариант без механического щажения.
Диета (ОВД) №1 при хроническом гастрите с повышенной или нормальной секрецией и язвенной болезни
Согласно этой диете в первые дни обострения гастрита или язвенной болезни пищу готовят в протертом виде и исключают продукты, обладающие повышенным секреторным действием. Питание должно быть дробным, 5-6- раз в день.
После улучшения состояния переходят на не протертую пищу с сохранением ограничения используемых продуктов и режима питания. Диетологи не рекомендуют длительное использование в рационе измельченной или протертой пищи, так как это приводит к выпадению первой фазы пищеварения – жевания и способствует запорам.
Рекомендованные блюда
Вязкие каши из манной, рисовой, гречневой и овсяной круп, макаронные изделия;
Супы из разваренной крупы с добавлением отварных или протертых овощей;
Нежирное мясо и рыба в виде паровых котлет, тефтелей и в отварном или пассерованном виде;
Яйца, сваренные всмятку, паровые омлеты;
Молочные продукты* — цельное молоко, свежие некислые сметану и творог 5% жирности; блюда из творога;
Отварные картофель, морковь, свеклу, цветную капусту, кабачки, тыкву; запечённые или свежие протертые яблоки, кисели, муссы, желе, компоты;
Некрепкий чай с молоком* или сливками*;
Масло сливочное или растительные только для добавления в блюда;
Пшеничный хлеб вчерашней выпечки или подсушенный.
*Молочные продукты включаются в рацион только при хорошей их переносимости.
Какие продукты нежелательны при обострении?
- Ржаной и любой свежий хлеб, изделия из слоеного теста.
- Мясные и рыбные бульоны, грибные отвары, щи, борщи, окрошка.
- Жирные или жилистые сорта мяса животных и птиц (утки, гуся).
- Острые и соленые продукты, консервы, копчености мясные и рыбные.
- Молочные продукты с высокой кислотностью, острые, соленые сыры.
- Яйца сваренные вкрутую и жареные.
- Кукурузная крупа, бобовые.
- Белокочанная капуста, репа, брюква, редька, щавель, шпинат, лук, огурцы.
- Соленые, квашеные и маринованные овощи, грибы, овощные консервы.
- Кислые, недостаточно спелые, богатые клетчаткой фрукты и ягоды, шоколад, мороженое.
Примерное меню на день при строгой диете №1
1-й завтрак: мясные паровые котлеты или паровой омлет, гречневая или рисовая разваренная каша, чай с молоком.
2-й завтрак: фруктовый кисель, несдобное печенье или овсяная каша-размазня.
Обед: рисовый слизистый суп, фрикадельки мясные или куриное паровое суфле, фруктовое желе.
Полдник: яйцо, сваренное всмятку, отвар из ромашки.
Ужин: рыбное суфле, гречневая протертая каша, кисель из ягод.
На ночь: молоко (1 стакан) при хорошей переносимости.
Примерное меню диеты №1 (не протертой)
1-й завтрак: яйцо всмятку, каша гречневая рассыпчатая, чай с молоком*.
2-й завтрак: творог 4-5% жирности* свежий некислый, отвар ромашки.
Обед: суп картофельный, паровые котлеты из курицы, морковь отварная, компот из сухофруктов.
Полдник: кисель из ягод с сахаром и подсушенный хлеб.
Ужин: рыба отварная или запеченная под молочным* соусом, картофельное пюре, чай с молоком*.
На ночь: молоко* или некислые ряженка*, ацидофилин*, йогурт.*
*Молочные продукты включаются в рацион только при хорошей их переносимости.
Диета №2 при хроническом гастрите с пониженной секрецией
Эта диета должна обеспечивать механическое щажение слизистой желудка и умеренное стимулирование пищевыми раздражителями выделения желудочного сока.
Продукты и напитки, рекомендованные согласно диете №2
Различные каши на воде или с добавлением молока при отсутствии его непереносимости, макаронные изделия.
Супы на некрепких, маложирных мясных и рыбных бульонах, некрепких отварах из овощей, при переносимости – борщи, щи из свежей капусты, свекольники с мелко нашинкованными овощами;
Блюда из нежирного мяса, птицы и рыбы отварные тушеные, запеченные, жареные без образования грубой корочки.
Кисломолочные напитки; свежий творог в натуральном виде и в блюдах; сыр тертый или ломтиками; сметана – до 15 г на блюдо; молоко и сливки как добавление в блюда и напитки. Все молочные продукты включаются в меню только при отсутствии лактазной недостаточности.
Вареные, тушеные и запеченные картофель, кабачки, тыква, морковь, свекла, цветная капуста; мелко нашинкованная зелень в виде добавки в блюда.
Зрелые фрукты и ягоды протертые, очень мягкие – непротертые; компоты, кисели, желе; компот; яблоки печеные, апельсины, мандарины при переносимости.
Хлеб пшеничный вчерашней выпечки или подсушенный; печенье несдобное.
Мармелад, пастила, зефир, сахар, мед, джемы, варенье в умеренном количестве.
Чай с лимоном, кофе и какао на воде и с молоком; соки овощные, фруктовые, ягодные, разбавленные водой, отвары шиповника.
Сливочное, топленое, растительные масла.
Блюда и продукты, которые не рекомендуется включать в меню
- Свежий хлеб и мучные изделия из сдобного и слоеного теста.
- Супы молочный, гороховый, фасолевый, окрошка.
- Жирное мясо животных и птицы, жирную рыбу, копчености, консервы.
- Бобовые; ограничивают с учетом переносимости пшено, перловую, ячневую, кукурузную крупы.

- Сырые непротертые овощи, маринованные и соленые, в том числе лук, редьку, редис, сладкий перец, белокочанную и краснокочанную капусту, огурцы, брюкву, чеснок, грибы.
- Виноградный сок, квас, газированные напитки.
- Грубые сорта фруктов и ягод в сыром виде, шоколад и кремовые изделия, мороженое.
- Сало свиное, говяжий, бараний и кулинарные жиры.
Примерное меню диеты №2 на день
Завтрак: яйцо всмятку, сыр, каша овсяная молочная*, чай.
Обед: бульон мясной с вермишелью, котлеты мясные тушеные без панировки с морковным пюре, кисель.
Полдник: отвар шиповника с печеньем.
Ужин: рыба запеченная с отварным рисом, чай.
На ночь: кефир или другие кисломолочные напитки.
При сочетании хронического гастрита или язвенной болезни желудка с другими заболеваниями ЖКТ, для которых также применяются лечебные диеты, например, хронический панкреатит, некоторые заболевания кишечника или желчного пузыря, необходимо также принимать во внимание эти диеты и их сочетание с диетой №1 и №2. В таких случаях диету лучше подбирать индивидуально с помощью гастроэнтеролога или диетолога.
В таких случаях диету лучше подбирать индивидуально с помощью гастроэнтеролога или диетолога.
Из следующей нашей статьи вы можете узнать о Средиземноморской диете — одной из самых популярных диет, которую рекомендуют для профилактики и лечения заболеваний печени и желчного пузыря. Чтобы не пропустить новые статьи в блоге, подписывайтесь на нашу рассылку.
В «Гастроэнтерологическом центре Эксперт» вы можете получить консультацию диетолога по подбору эффективной диеты при различных заболеваниях ЖКТ как на очной, так и на онлайн консультации.
Идальное питание. Советы гастроэнтеролога. — Статьи
Многие из нас любят картошечку жареную на сале, да с солёными огурчиками. А как аппетитно выглядят румяные шашлыки с острым соусом! Всё это можно запить газировкой и…пожелать своему желудочно-кишечному тракту (ЖКТ) стойкости и терпения. А ведь зачастую заболевания желудка, кишечника, пищевода, поджелудочной железы, желчного пузыря и печени возникают именно из-за неправильного питания.
Например, одна из причин развития гастрита, а также язвенной болезни желудка и двенадцатиперстной кишки — систематическое употребление острой, грубой, очень горячей пищи, еда всухомятку, большие перерывы между приемами пищи, недостаток белка, железа и витаминов. Воспалительное заболевание поджелудочной железы – панкреатит и воспаление желчного пузыря — холецистит нередко являются следствием нерегулярного или избыточного питания, чрезмерного употребления острой и жирной пищи.
В механизме образования желчных камней существенную роль играет несбалансированное питание, а именно преобладание в рационе животных жиров и нехватка растительных.
Продолжительные нарушения режима питания могут приводить к хроническому колиту (воспаление слизистой оболочки толстой кишки).
Впечатляет?
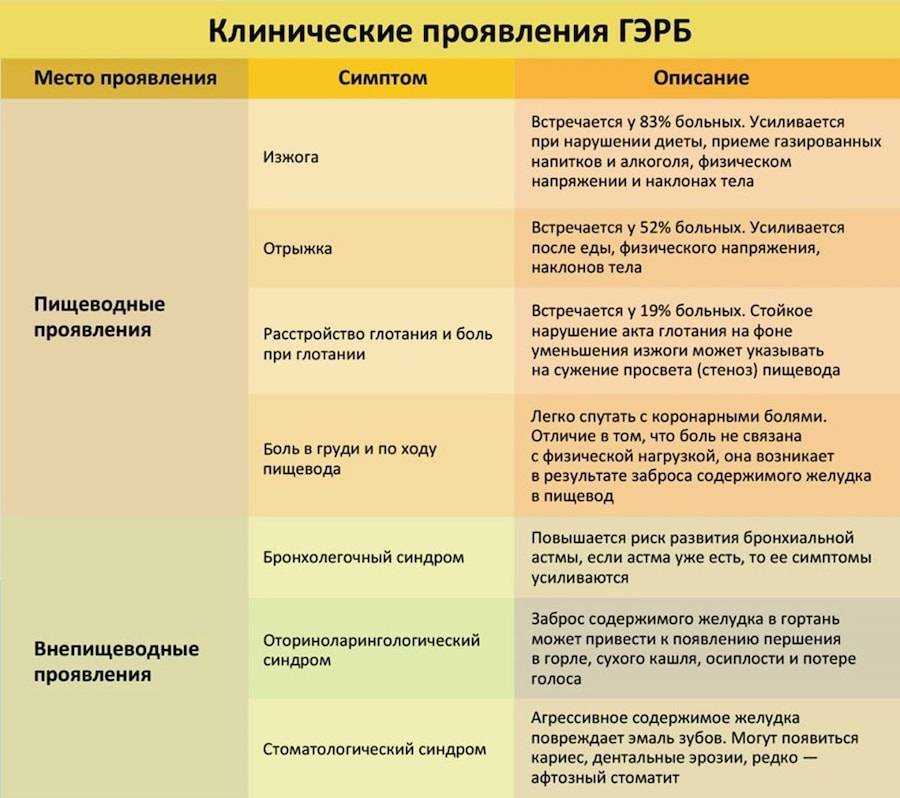
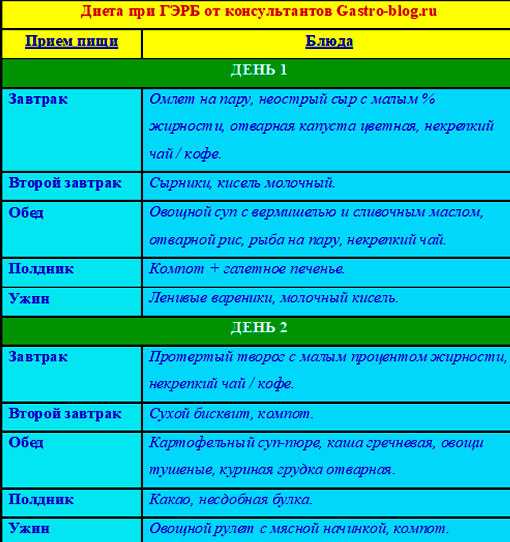
Если не очень, то продолжим. Есть такое хроническое заболевание органов пищеварения — Гастроэзофагеальная рефлюксная болезнь(ГЭРБ). Регулярно в пищевод забрасывается желудочное или дуоденальное содержимое. Это приводит к воспалению слизистой оболочки пищевода. А причина ГЭРБ кроется в снижении тонуса нижнего сфинктера пищевода вследствие частого употребления жирной, жареной пищи, выпечки, копченостей, алкоголя и напитков, содержащих кофеин. Так что, бодрящие чай и кофе могут сослужить плохую службу. К факторам, провоцирующим развитие синдрома раздраженного кишечника можно также отнести употребление алкоголя, газированных напитков, чая, кофе, жирной пищи. Недостаток растительной клетчатки в пище приводит к задержке кишечного содержимого, как следствие, увеличивается внутрикишечное давление и могут образоваться дивертикулы — некие придатки, выбухания слизистой оболочки, расширения толстой кишки в виде мешка.
Это приводит к воспалению слизистой оболочки пищевода. А причина ГЭРБ кроется в снижении тонуса нижнего сфинктера пищевода вследствие частого употребления жирной, жареной пищи, выпечки, копченостей, алкоголя и напитков, содержащих кофеин. Так что, бодрящие чай и кофе могут сослужить плохую службу. К факторам, провоцирующим развитие синдрома раздраженного кишечника можно также отнести употребление алкоголя, газированных напитков, чая, кофе, жирной пищи. Недостаток растительной клетчатки в пище приводит к задержке кишечного содержимого, как следствие, увеличивается внутрикишечное давление и могут образоваться дивертикулы — некие придатки, выбухания слизистой оболочки, расширения толстой кишки в виде мешка.
Мы выяснили, что не любят наши органы пищеварения. А от чего желудочно-кишечный тракт не страдает, а наоборот чувствует себя замечательно?
По мнению врача-гастроэнтеролога идеальный завтрак должен выглядеть так:
- овсяная каша, или творог, или омлет (паровой, а не жареный).

- Запить всё это можно настоящим листовым чаем, а не «опилками» в пакетиках, или натуральным кофе.
Не ограничиваться трёхразовым питанием. Лучше чаще, да меньше, чем редко и до отвала. И желудочно-кишечному тракту хорошо, и вес можно держать под контролем.
Поэтому гастроэнтеролог рекомендует такой идеальный второй завтрак: йогурт и фрукты, например, печёные яблоки.
Идеальный обед обязательно должен включать суп или бульон. С осторожностью подходите к грибным супам, он тяжеловат для желудка. На второе можете себе позволить мясо (телятину, курицу, индейку) или рыбу, желательно, морскую. Обратите внимание, что мясо и рыбу лучше запекать и тушить, чем жарить. На гарнир: гречка, либо рис, либо овощи. И никакого майонеза или кетчупа! Кисель, компот, минеральная вода без газа комнатной температуры – идеальные напитки.
Идеальный полдник может состоять из сыра, творога или йогурта.
День лучше завершить таким идеальным ужином: рыба или тушёные (можно свежие) овощи, стакан кефира.
Сладкоежки, не спешите возмущаться, без десерта не останетесь. В течение дня можете побаловать себя мармеладом, пастилой или зефиром.
Помните, что систематические погрешности в питании могут приводить к развитию различных заболеваний органов пищеварения.
Диета и кишечник — PMC
1. Лундин К.Е., Цяо С.В., Снир О., Соллид Л.М. Целиакия — от генетических и иммунологических исследований до клинических применений. Scand J Гастроэнтерол. 2015;50:708–717. doi: 10.3109/00365521.2015.1030766. [PubMed] [CrossRef] [Google Scholar]
2. Savage J, Johns CB. Пищевая аллергия. Иммунол Аллергия Клин Норт Ам. 2015; 35:45–59. doi: 10.1016/j.iac.2014.09.004. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Майнинг А., Классен М. Роль диеты и образа жизни в патогенезе и лечении гастроэзофагеальной рефлюксной болезни. Am J Гастроэнтерол. 2000;95: 2692–7. doi: 10.1111/j.1572-0241.2000.03175.x. [PubMed] [CrossRef] [Google Scholar]
4. Mone I, Kraja B, Bregu A, Duraj V, Sadiku E, Hyska J. et al. Соблюдение преимущественно средиземноморской диеты снижает риск гастроэзофагеальной рефлюксной болезни: поперечное исследование населения Юго-Восточной Европы. Дис пищевода. 2015 г.: 10.1111/dote.12384. [PubMed] [CrossRef] [Google Scholar]
et al. Соблюдение преимущественно средиземноморской диеты снижает риск гастроэзофагеальной рефлюксной болезни: поперечное исследование населения Юго-Восточной Европы. Дис пищевода. 2015 г.: 10.1111/dote.12384. [PubMed] [CrossRef] [Google Scholar]
5. Эсмаиллзаде А., Кештели А.Х., Фейзи А., Зарибаф Ф., Файнле-Биссет С., Адиби П. Модели диетических практик и распространенность гастроэзофагеальной рефлюксной болезни. Нейрогастроэнтерол Мотил. 2013; 25: 831–e638. doi: 10.1111/nmo.12192. [PubMed] [CrossRef] [Google Scholar]
6. Hashemian M, Nasrabadi FM, Hekmatdoost A, Poustchi H, Malekzadeh R. Лечебное питание при синдроме раздраженного кишечника. Говареш. 2014;19:155–66. [Google Scholar]
7. Heizer WD, Southern S, McGovern S. Роль диеты в симптомах синдрома раздраженного кишечника у взрослых: описательный обзор. J Am Diet Assoc. 2009; 109:1204–14. doi: 10.1016/j.jada.2009.04.012. [PubMed] [CrossRef] [Google Scholar]
8. Чумпитази Б.П., Коуп Дж.Л., Холлистер Э. Б., Цай К.М., МакМинс А.Р., Луна Р.А. и другие. Рандомизированное клиническое исследование: биомаркеры кишечного микробиома связаны с клиническим ответом на диету с низким содержанием FODMAP у детей с синдромом раздраженного кишечника. Алимент Фармакол Тер. 2015;42:418–27. doi: 10.1111/apt.13286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Б., Цай К.М., МакМинс А.Р., Луна Р.А. и другие. Рандомизированное клиническое исследование: биомаркеры кишечного микробиома связаны с клиническим ответом на диету с низким содержанием FODMAP у детей с синдромом раздраженного кишечника. Алимент Фармакол Тер. 2015;42:418–27. doi: 10.1111/apt.13286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
9. де Роест Р.Х., Доббс Б.Р., Чепмен Б.А., Бэтмен Б., О’Брайен Л.А., Липер Дж.А. и другие. Диета с низким содержанием FODMAP улучшает желудочно-кишечные симптомы у пациентов с синдромом раздраженного кишечника: проспективное исследование. Int J Clin Pract. 2013;67:895–903. doi: 10.1111/ijcp.12128. [PubMed] [CrossRef] [Google Scholar]
10. Азиз И., Двиведи К., Сандерс Д.С. От целиакии до чувствительности к глютену без целиакии; всем ли быть без глютена? Курр Опин Гастроэнтерол. 2016;32:120–7. doi: 10.1097/MOG.0000000000000248. [PubMed] [CrossRef] [Академия Google]
11. Азиз И., Хадживасилиу М., Сандерс Д.С. Спектр чувствительности к глютену без целиакии. Нат Рев Гастроэнтерол Гепатол. 2015;12:516–26. doi: 10.1038/nrgastro.2015.107. [PubMed] [CrossRef] [Google Scholar]
Нат Рев Гастроэнтерол Гепатол. 2015;12:516–26. doi: 10.1038/nrgastro.2015.107. [PubMed] [CrossRef] [Google Scholar]
12. Бранчи Ф., Азиз И., Конте Д., Сандерс Д.С. Чувствительность к глютену без целиакии: диагностическая дилемма. Curr Opin Clin Nutr Metab Care. 2015;18:508–14. doi: 10.1097/MCO.0000000000000207. [PubMed] [CrossRef] [Google Scholar]
13. Shahbazkhani B, Sadeghi A, Malekzadeh R, Khatavi F, Etemadi M, Kalantri E. et al. Чувствительность к глютену без целиакии сузила спектр синдрома раздраженного кишечника: двойное слепое рандомизированное плацебо-контролируемое исследование. Питательные вещества. 2015;7:4542–54. дои: 10.3390/nu7064542. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
14. Mansueto P, D’Alcamo A, Seidita A, Carroccio A. Пищевая аллергия при синдроме раздраженного кишечника: случай чувствительности к пшенице без целиакии. Мир J Гастроэнтерол. 2015;21:7089–109. doi: 10.3748/wjg.v21.i23.7089. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
15. Голли С., Корсини Н., Топпинг Д., Морелл М., Мор П. Мотивы отказа от потребления пшеницы в Австралии: результаты опроса населения. Нутр общественного здравоохранения. 2015;18:490–9. doi: 10.1017/S1368980014000652. [PubMed] [CrossRef] [Google Scholar]
Голли С., Корсини Н., Топпинг Д., Морелл М., Мор П. Мотивы отказа от потребления пшеницы в Австралии: результаты опроса населения. Нутр общественного здравоохранения. 2015;18:490–9. doi: 10.1017/S1368980014000652. [PubMed] [CrossRef] [Google Scholar]
16. Taghavi SAR, Safarpour S, Hosseini SV, Noroozi H, Safarpour M, Rahimikazerooni S. Эпидемиология воспалительных заболеваний кишечника (ВЗК) в Иране: обзор 740 пациентов в Фарсе Провинция, Южный Иран. Энн Колоректал Рез. 2013; 1:17–22. [Google Scholar]
17. Spooren CE, Pierik MJ, Zeegers MP, Feskens EJ, Masclee AA, Jonkers DM. Обзорная статья: связь диеты с началом и рецидивом у пациентов с воспалительным заболеванием кишечника. Алимент Фармакол Тер. 2013; 38:1172–87. doi: 10.1111/apt.12501. [PubMed] [CrossRef] [Академия Google]
18. Racine A, Carbonnel F, Chan SS, Hart AR, Bueno-de-Mesquita HB, Oldenburg B, et al. Образцы питания и риск воспалительных заболеваний кишечника в Европе: результаты исследования EPIC. Воспаление кишечника Dis. 2016;22:345–54. doi: 10.1097/MIB.0000000000000638. [PubMed] [CrossRef] [Google Scholar]
Воспаление кишечника Dis. 2016;22:345–54. doi: 10.1097/MIB.0000000000000638. [PubMed] [CrossRef] [Google Scholar]
19. Krumbeck JA, Maldonado-Gomez MX, Ramer-Tait AE, Hutkins RW. Пребиотики и синбиотики: диетические стратегии для улучшения здоровья кишечника. Курр Опин Гастроэнтерол. 2016;32:110–9. дои: 10.1097/MOG.0000000000000249. [PubMed] [CrossRef] [Google Scholar]
20. Gibson GR, Roberfroid MB. Диетическая модуляция микробиоты толстой кишки человека: введение в концепцию пребиотиков. Дж Нутр. 1995; 125:1401–12. [PubMed] [Google Scholar]
21. Уокер А.В., Лоули Т.Д. Терапевтическая модуляция дисбактериоза кишечника. Фармакол рез. 2013;69:75–86. doi: 10.1016/j.phrs.2012.09.008. [PubMed] [CrossRef] [Google Scholar]
22. Krumbeck JA, Maldonado-Gomez MX, Martinez I, Frese SA, Burkey TE, Rasineni K. et al. Селекция in vivo для выявления бактериальных штаммов с улучшенными экологическими характеристиками в синбиотических применениях. Appl Environ Microbiol. 2015;81:2455–65. дои: 10.1128/AEM.03903-14. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
2015;81:2455–65. дои: 10.1128/AEM.03903-14. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
23. Прейдис Г.А., Версалович Дж. Ориентация на микробиом человека с помощью антибиотиков, пробиотиков и пребиотиков: гастроэнтерология вступает в эру метагеномики. Гастроэнтерология. 2009;136:2015–31. doi: 10.1053/j.gastro.2009.01.072. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
24. Пасалар М., Заршенас М.М., Ленкарани К.Б. Хорошее пищеварение — ключевой элемент здорового сердца: привлекательная концепция с точки зрения Авиценны. Медицинская гипотеза, Междисциплинарный научный журнал Discov Innovation. 2014;1 [Google Академия]
25. Мосаффа Джахроми М., Пасалар М., Афшарипуор С., Чупани Р., Мосаддык М., Камалинеджад М. и соавт. Профилактика желудочно-кишечных расстройств; Роль лекарственных трав в традиционной персидской медицине. Jundishapur J Nat Pharm Prod. 2015;10:e21029. [Google Scholar]
26. Пасалар М., Ленкарани К.Б. Письмо: чернослив для лечения запоров. Алимент Фармакол Тер. 2015;41:234. doi: 10.1111/apt.13018. [PubMed] [CrossRef] [Google Scholar]
Алимент Фармакол Тер. 2015;41:234. doi: 10.1111/apt.13018. [PubMed] [CrossRef] [Google Scholar]
27. Pasalar M LK, Mehrabani D, Tolide-ie HR, Naseri M. Влияние Descurainia sophia L и Prunus domestica L на профилактику запоров у иранских паломников, совершающих хадж, Саудовская Аравия . Res J Pharm Biol Chem Sci. 2013;4:195–204. [Google Scholar]
28. оценка Ифма. Глобальное бремя болезней, 2016 г. [цитировано 04.01.2016 г.]. Доступно по адресу: http://vizhub.healthdata.org/gbd-compare/.
29. Кант П., Халл М.А. Избыточная масса тела и ожирение — связь с желудочно-кишечным и гепатобилиарным раком. Нат Рев Гастроэнтерол Гепатол. 2011; 8: 224–38. doi: 10.1038/nrgastro.2011.23. [PubMed] [CrossRef] [Google Scholar]
30. Бергер Н.А. Рак желудочно-кишечного тракта, связанный с ожирением: от начала до конца. Рак. 2014;120:935–9. doi: 10.1002/cncr.28534. [PubMed] [CrossRef] [Google Scholar]
31. Бишехсари Ф., Махдавиния М., Вакка М., Малекзаде Р., Мариани-Костантини Р. Эпидемиологический переход колоректального рака в развивающихся странах: факторы окружающей среды, молекулярные пути и возможности профилактики . Мир J Гастроэнтерол. 2014;20:6055–72. doi: 10.3748/wjg.v20.i20.6055. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Эпидемиологический переход колоректального рака в развивающихся странах: факторы окружающей среды, молекулярные пути и возможности профилактики . Мир J Гастроэнтерол. 2014;20:6055–72. doi: 10.3748/wjg.v20.i20.6055. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
32. Резайанзаде А., Сафарпур А.Р., Марзбан М., Мохагех А. Систематический обзор заболеваемости колоректальным раком в Иране. Энн Колоректал Рез. 2015;3:e25724. дои: 10.17795/акр-25724. [CrossRef] [Google Scholar]
33. Khoshdel Z, Naghibalhossaini F, Abdollahi K, Shojaei S, Moradi M, Malekzadeh M. Уровни меди и цинка в сыворотке крови у иранских пациентов с колоректальным раком. Биол Трейс Элем Рез. 2016;170:294–9. doi: 10.1007/s12011-015-0483-4. [PubMed] [CrossRef] [Google Scholar]
34. Hashemian M, Hekmatdoost A, Poustchi H, Mohammadi Nasrabadi F, Abnet CC, Malekzadeh R. Систематический обзор биомаркеров цинка и риска рака пищевода. Ближний Восток J Dig Dis. 2014; 6: 177–85. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Камангар Ф., Малекзаде Р., Доуси С.М., Саиди Ф. Рак пищевода на северо-востоке Ирана: обзор. Арх Иран Мед. 2007; 10:70–82. [PubMed] [Google Scholar]
Камангар Ф., Малекзаде Р., Доуси С.М., Саиди Ф. Рак пищевода на северо-востоке Ирана: обзор. Арх Иран Мед. 2007; 10:70–82. [PubMed] [Google Scholar]
36. Ислами Ф., Боффетта П., ван Шоотен Ф.Дж., Стрикленд П., Филлипс Д.Х., Пуршамс А. и соавт. Воздействие полициклических ароматических углеводородов среди никогда не куривших в провинции Голестан, Иран, в районе с высокой заболеваемостью раком пищевода — поперечное исследование с повторным измерением 1-OHPG в моче в два сезона. Фронт Онкол. 2012;2:14. дои: 10.3389/fonc.2012.00014. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
37. Wu M, Liu AM, Kampman E, Zhang ZF, Van’t Veer P, Wu DL. и другие. Употребление зеленого чая, высокая температура чая и рак пищевода в районах с высоким и низким риском в провинции Цзянсу, Китай: популяционное исследование случай-контроль. Инт Джей Рак. 2009; 124:1907–13. doi: 10.1002/ijc.24142. [PubMed] [CrossRef] [Google Scholar]
38. Ислами Ф., Пуршамс А., Насроллахзаде Д. , Камангар Ф., Фахими С., Шакери Р. и соавт. Привычки чаепития и рак пищевода в зоне высокого риска на севере Ирана: популяционное исследование случай-контроль. БМЖ. 2009 г.;338:b929. doi: 10.1136/bmj.b929. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
, Камангар Ф., Фахими С., Шакери Р. и соавт. Привычки чаепития и рак пищевода в зоне высокого риска на севере Ирана: популяционное исследование случай-контроль. БМЖ. 2009 г.;338:b929. doi: 10.1136/bmj.b929. [Статья PMC бесплатно] [PubMed] [CrossRef] [Google Scholar]
39. Pohl H, Wrobel K, Bojarski C, Voderholzer W, Sonnenberg A, Rösch T. et al. Факторы риска развития аденокарциномы пищевода. Am J Гастроэнтерол. 2013;108:200–7. doi: 10.1038/ajg.2012.387. [PubMed] [CrossRef] [Google Scholar]
40. Цугане С., Сасадзуки С. Диета и риск рака желудка: обзор эпидемиологических данных. Рак желудка. 2007; 10:75–83. [PubMed] [Академия Google]
41. Peleteiro B, Lopes C, Figueiredo C, Lunet N. Потребление соли и риск рака желудка в зависимости от инфекции Helicobacter pylori, курения, локализации опухоли и гистологического типа. Бр Дж Рак. 2011; 104:198–207. doi: 10.1038/sj.bjc.6605993. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
42. Zamani N, Hajifaraji M, Fazel-tabar Malekshah A, Keshtkar AA, Esmaillzadeh A, Malekzadeh R. рак и потребление мяса в Иране. Арх Иран Мед. 2013; 16: 324–9. doi: 10.13166/AIM.004. [PubMed] [CrossRef] [Google Scholar]
рак и потребление мяса в Иране. Арх Иран Мед. 2013; 16: 324–9. doi: 10.13166/AIM.004. [PubMed] [CrossRef] [Google Scholar]
43. Ghorbani Z, Hekmatdoost A, Zinab HE, Farrokhzad S, Rahimi R, Malekzadeh R. et al. Связь диетических пищевых групп и методов приготовления с раком поджелудочной железы: исследование случай-контроль. Индийский J Гастроэнтерол. 2015;34:225–32. doi: 10.1007/s12664-015-0573-4. [PubMed] [CrossRef] [Google Scholar]
Диета с низким содержанием FODMAP — Американский колледж гастроэнтерологии
Найти
Гастроэнтеролога
- Основы
- Ресурсы Распечатать
Обзор
- Что такое диета с низким содержанием FODMAP?
Большинство пациентов с синдромом раздраженного кишечника (СРК) связывают свои симптомы с приемом пищи, и многие пациенты облегчают свои симптомы, избегая определенных продуктов или применяя элиминационную диету. Элиминационная диета включает в себя исключение нескольких продуктов из вашего рациона с последующим периодом повторного введения этих продуктов, чтобы определить вашу личную пищевую чувствительность.
 Наиболее широко изученной элиминационной диетой при СРК является диета с низким содержанием FODMAP. FODMAP расшифровывается как ферментируемые, олиго-, ди-, моносахариды и полиолы и состоит из групп определенных типов углеводов, которые, как считается, вызывают желудочно-кишечные симптомы. Диета с низким содержанием FODMAP была разработана около 10 лет назад австралийскими исследователями и представляет собой элиминационную диету, которая считается наиболее эффективной для лечения симптомов, связанных с СРК.
Наиболее широко изученной элиминационной диетой при СРК является диета с низким содержанием FODMAP. FODMAP расшифровывается как ферментируемые, олиго-, ди-, моносахариды и полиолы и состоит из групп определенных типов углеводов, которые, как считается, вызывают желудочно-кишечные симптомы. Диета с низким содержанием FODMAP была разработана около 10 лет назад австралийскими исследователями и представляет собой элиминационную диету, которая считается наиболее эффективной для лечения симптомов, связанных с СРК. - Какие эффекты FODMAPS оказывают на пищеварительную систему?
FODMAP представляют собой углеводы с короткой цепью (сахара), которые легко ферментируются, что означает, что они претерпевают химические изменения в системе ЖКТ и плохо усваиваются в процессе пищеварения. Когда FODMAP достигают толстой кишки (толстой кишки), бактерии ферментируют эти сахара, превращая их в газ и химические вещества. Это растягивает стенки толстой кишки, вызывая вздутие живота, растяжение, спазмы, боль и/или изменения в работе кишечника у многих пациентов с СРК.
 FODMAP не вредны для здоровья и не вредны, но могут усугубить желудочно-кишечные симптомы у людей с чувствительным желудочно-кишечным трактом.
FODMAP не вредны для здоровья и не вредны, но могут усугубить желудочно-кишечные симптомы у людей с чувствительным желудочно-кишечным трактом. - Когда рекомендуется диета с низким содержанием FODMAP?
Исключение или ограничение FODMAP из рациона может значительно улучшить симптомы СРК и других функциональных заболеваний желудочно-кишечного тракта, особенно у тех пациентов, которые видят связь между едой, приемом пищи и своими симптомами СРК. Диету с низким содержанием FODMAP можно использовать отдельно или вместе с лекарствами для лечения СРК. Вздутие живота и боль в животе — наиболее вероятные симптомы, которые исчезнут, но вы также можете заметить улучшение усталости, дефекации и общего качества жизни.
В то время как диета с низким содержанием FODMAP изучалась в основном при СРК, она часто используется и при других заболеваниях желудочно-кишечного тракта. Многие желудочно-кишечные заболевания совпадают с СРК, поэтому иногда диета с низким содержанием FODMAP может быть добавлена к лечению воспалительного заболевания кишечника, глютеновой болезни и избыточного бактериального роста в тонком кишечнике, если симптомы сохраняются.

Работа с вашим лечащим врачом и диетологом, знакомым с заболеваниями желудочно-кишечного тракта, может повысить шансы на выздоровление с помощью этой элиминационной диеты, но диета с низким содержанием FODMAP помогает не всем. Пациенты с расстройствами пищевого поведения в анамнезе, с риском недоедания или со сложным анамнезом не могут быть хорошими кандидатами для этой диетической стратегии.
- Как работает диета с низким содержанием FODMAP?
Существует три этапа диеты с низким содержанием FODMAP: 1) устранение, 2) повторное введение и 3) персонализация. Во время фазы элиминации, которая длится 2-4 недели, из рациона исключаются все FODMAP. Если симптомы значительно улучшаются на этапе устранения, пациенты переходят к этапу повторного введения, когда группы FODMAP добавляются обратно по одной, отслеживая рецидив симптомов. После того, как установлено, какие FODMAP вызывают симптомы, многие пациенты избегают этих продуктов, но по-прежнему регулярно принимают другие FODMAP.
 Это позволяет максимально разнообразить питание. Следование этому лично разработанному плану Low-FODMAP не излечивает СРК, но может привести к купированию симптомов и улучшению качества жизни.
Это позволяет максимально разнообразить питание. Следование этому лично разработанному плану Low-FODMAP не излечивает СРК, но может привести к купированию симптомов и улучшению качества жизни.Многие пациенты перегружены списком «Что можно и чего нельзя делать». Из-за этого многие пациенты находят большую ценность в работе с опытным диетологом на этапах исключения и повторного введения.
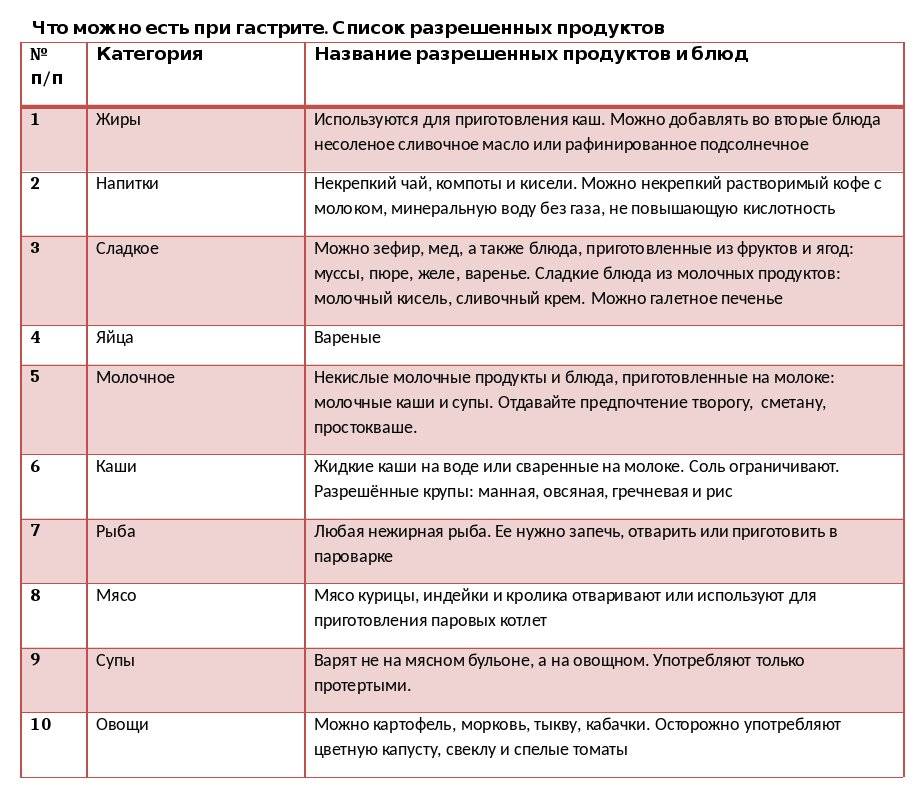
- Какие продукты подходят и чего следует избегать во время диеты с низким содержанием FODMAP?
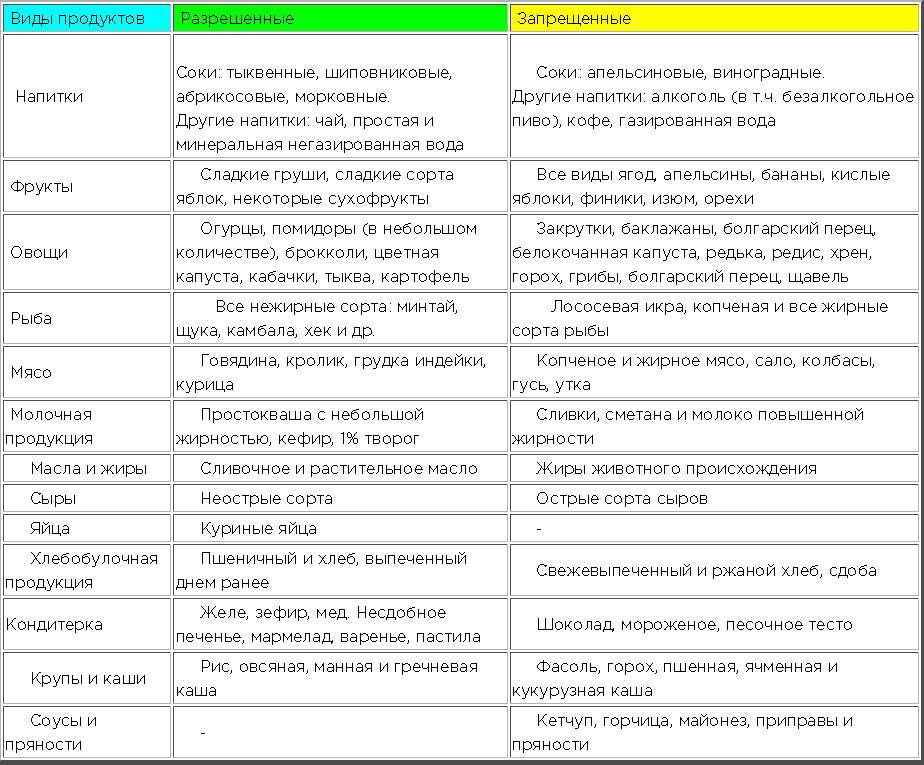
Примеры продуктов с низким и высоким содержанием FODMAP.
Неполный список продуктов. Размер порции имеет значение, когда речь идет о FODMAP, поскольку у некоторых продуктов есть определенный размер порции, в котором они будут высоким или низким в FODMAP.
*Читайте этикетки на упакованных пищевых продуктах, чтобы убедиться, что в них не добавлены ингредиенты с высоким содержанием FODMAP (например, кукурузный сироп с высоким содержанием фруктозы, пшеница, лук, чеснок и т.
 д.)
д.)Группы продуктов перечислены ниже:
Grains Fruits Vegetables Dairy / Plant-based alternatives Proteins Beverages High FODMAP Wheat
Rye
Barley
Apples/apple juice,
Apricot
Blackberries
Cherries
Dates
Grapefruit
Mango
Pear
Watermelon
Artichoke
Asparagus
Cauliflower
Чеснок
Лук-порей
Грибы (шампиньоны, портобелла)
Лук/шалот
Горох сахарный
Coconut milk (in the carton)
Frozen yogurt,
Ice cream,
Milk
Soft cheese
Soy milk
Yogurt
Most Beans/Legumes Processed meats* High fructose containing газированные напитки и соки
Ром
Чай: ромашка, улун, фенхель и чай
Low FODMAP Кукурузные лепешки/чипсы
Крупа
Gluten free- pastas
crackers and breads*
Oatmeal
Potato
Popcorn
Rice
Sourdough bread
Quinoa
Banana (unripe)
Grapes
Kiwifruit
Lemon
Лайм
Мандарин
Апельсин
Папайя
Ананас
Китайская капуста
Брокколи
Морковь
0002 лункиCucumber
Бедранцины
капуста
салат
грибы (устрица)
Оливки
Spinach
Tomato
4 ALMONC
Мороженое без лактозы
Молочный йогурт*
Творог
Фасоль: чечевица эдамаме, Консервированный/промытый: нут Говядина
Курица
Яйцо
Рыба/морепродукты
Свинина
Турция
Tempeh*
Тоф-фирм
Алкоголь: вино (большинство)
пиво
Духи
Кофе
.
 напитки
напиткиЧай (кроме перечисленных выше)
Вода
Автор(ы) и дата публикации
9004 – Опубликовано в марте 2021 г.
Внешние ссылки
- Веб-сайт Университета Монаша и телефонное приложение
www.monashfodmap.com Исследователи из Университета Монаша разработали диету с низким содержанием FODMAP и соответствующее приложение для смартфонов, чтобы помочь пациентам и врачам в реализации диеты. Кроме того, они ведут информативный и актуальный блог с низким уровнем FODMAP. - Стэнфордский университет: «Диета с низким содержанием FODMAP»
Диета с низким содержанием FODMAP - Веб-сайт и книги Кейт Скарлата
www.katescarlata.com - My Nutrition Health
www.myginutrition.com Всеобъемлющий веб-сайт для пациентов и медицинских работников, объясняющий диету с низким содержанием FODMAP. С видео, рецептами и часто задаваемыми вопросами.

- Веб-сайт Университета Монаша и телефонное приложение


 Наиболее широко изученной элиминационной диетой при СРК является диета с низким содержанием FODMAP. FODMAP расшифровывается как ферментируемые, олиго-, ди-, моносахариды и полиолы и состоит из групп определенных типов углеводов, которые, как считается, вызывают желудочно-кишечные симптомы. Диета с низким содержанием FODMAP была разработана около 10 лет назад австралийскими исследователями и представляет собой элиминационную диету, которая считается наиболее эффективной для лечения симптомов, связанных с СРК.
Наиболее широко изученной элиминационной диетой при СРК является диета с низким содержанием FODMAP. FODMAP расшифровывается как ферментируемые, олиго-, ди-, моносахариды и полиолы и состоит из групп определенных типов углеводов, которые, как считается, вызывают желудочно-кишечные симптомы. Диета с низким содержанием FODMAP была разработана около 10 лет назад австралийскими исследователями и представляет собой элиминационную диету, которая считается наиболее эффективной для лечения симптомов, связанных с СРК.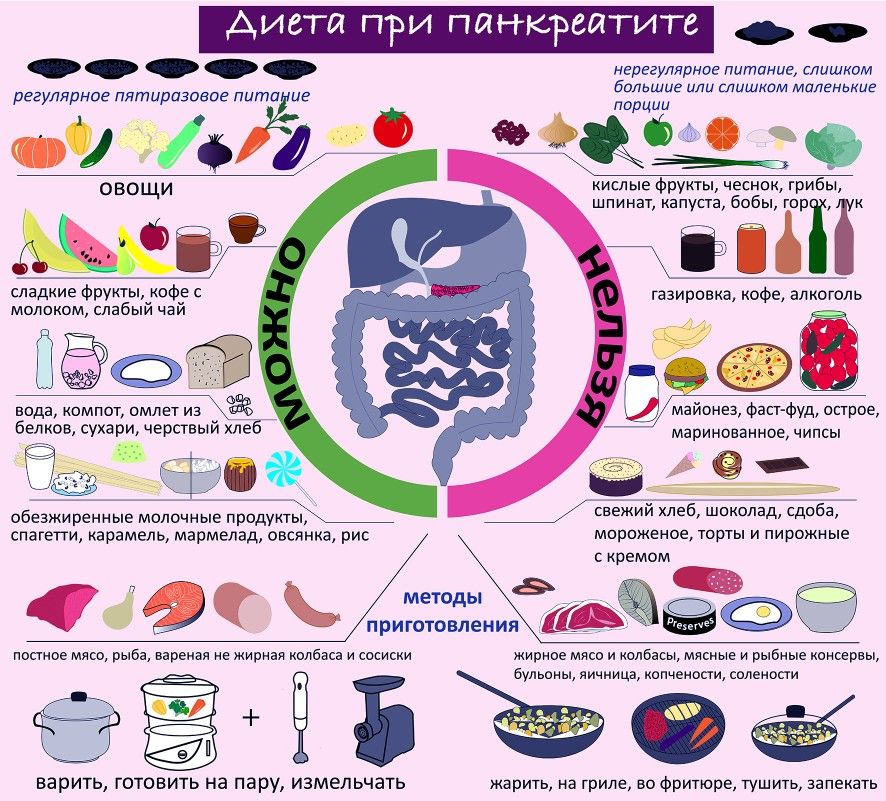 FODMAP не вредны для здоровья и не вредны, но могут усугубить желудочно-кишечные симптомы у людей с чувствительным желудочно-кишечным трактом.
FODMAP не вредны для здоровья и не вредны, но могут усугубить желудочно-кишечные симптомы у людей с чувствительным желудочно-кишечным трактом.
 Это позволяет максимально разнообразить питание. Следование этому лично разработанному плану Low-FODMAP не излечивает СРК, но может привести к купированию симптомов и улучшению качества жизни.
Это позволяет максимально разнообразить питание. Следование этому лично разработанному плану Low-FODMAP не излечивает СРК, но может привести к купированию симптомов и улучшению качества жизни.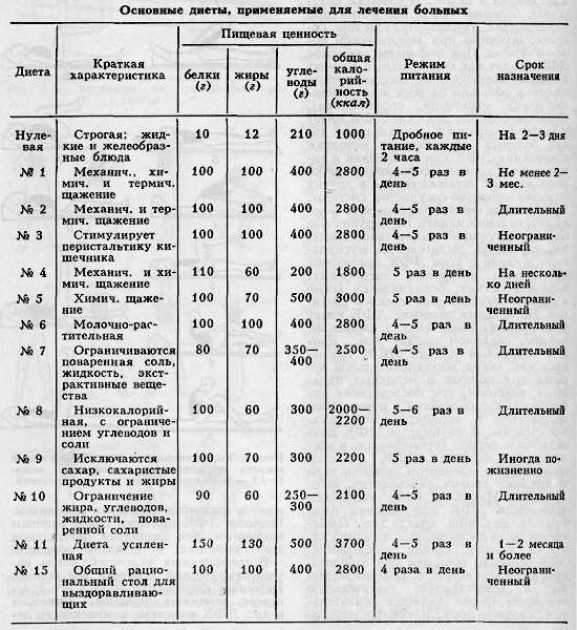 д.)
д.) напитки
напитки