Фасциотомия голени: Случай успешного хирургического лечения компартмент-синдрома на фоне Covid-19 ассоциированной спонтанной гематомы голени | Пуздряк
Синдром диабетической стопы — наши результаты
Клинический пример 1. Пациентка К., 78 лет.
Диагноз: Сахарный диабет тип 2. Синдром диабетической стопы нейро-ишемическая форма. Wagner IV. Состояние после экзартикуляции II пальца левой стопы. Ожирение III ст.
Пациентка поступила с обширным дефектом на тыльной поверхности левой стопы, состоянием после ампутации 2-го пальца. С первых суток приступили к терапии раны отрицательным давлением. Смена повязок проводилась через день. На перевязках этапно удалялись некротические ткани. На 4-е сутки выполнена ангиография и ангиопластика передней и задней большеберцовых артерий левой голени. На 7-е сутки от начала лечения выполнено пластическое закрытие дефекта (аутодермопластика). На 12-е сутки полное приживление кожного трансплантата. Выписана на амбулаторное лечение на 17-е сутки.
Клинический пример 2. Пациентка З., 67 лет.
Диагноз: Сахарный диабет тип 2, декомпенсация. Синдром диабетической стопы нейро-ишемическая форма. Wagner IV. Состояние после ампутации V пальца правой стопы.
Синдром диабетической стопы нейро-ишемическая форма. Wagner IV. Состояние после ампутации V пальца правой стопы.
Пациентка поступила с прогрессирующей инфекцией мягких тканей стопы после ампутации 5-го пальца. Амбулаторно выполнялись перевязки с раствором Бетадина. Инфекционный процесс остановлен, однако течение раневого процесса резко замедленное. Сразу начата вакуум-терапия раны. На 5-е сутки выполнена ангиография и ангиопластика сосудов голени. На 12-е сутки выполнена аутодермоластика. Пациентка выписана на 20-е сутки на амбулаторное лечение. Осмотрена на 45-е сутки. Полная эпителизация. Выполнялись ежедневные перевязки с раствором повидон-иода. Передвигалась в ортопедической обуви.
Клинический пример 3. Пациент Ф., 65 лет.
ДИАГНОЗ: Сахарный диабет тип 2, декомпенсация.
Синдром диабетической стопы, нейро-ишемическая форма. Ишемический некроз 4,5 пальцев и мягких тканей левой стопы.
Диабетическая нефропатия в стадии стойкой протеинурии. ХПН I — II.
ХПН I — II.
Пациент поступил после развившейся в другом мед учреждении гангрены IV-V пальцев и мягких тканей стопы. Начато лечение – обработка раны ультразвуковой кавитационной установкой в связи обильным количеством некротических тканей и их высокой инфицированностью. Далее, на 5-е сутки местное лечение продолжено аппаратом управляемого отрицательного давления. На 10-е сутки выполнено пластическое закрытие раны (аутодеромпластика), причем для стимуляции приживления трансплантата, терапия отрицательным давлением продолжена в течение 7 суток. Выписан на 20-е сутки с восстановленным кожным покровом.
Клинический пример 4. Пациент Ч., 64 года.
Диагноз основной: Сахарный диабет второго типа тяжелое течение, стадия субкомпенсации. Синдром диабетической стопы. Wagner IV.
Осложнение: Острый тромбоз бедренно-подколенного артериального сегмента правой нижней конечности Некомпенсированная на грани необратимой ишемия правой нижней конечности (IIб-IIIа степени по Савельеву).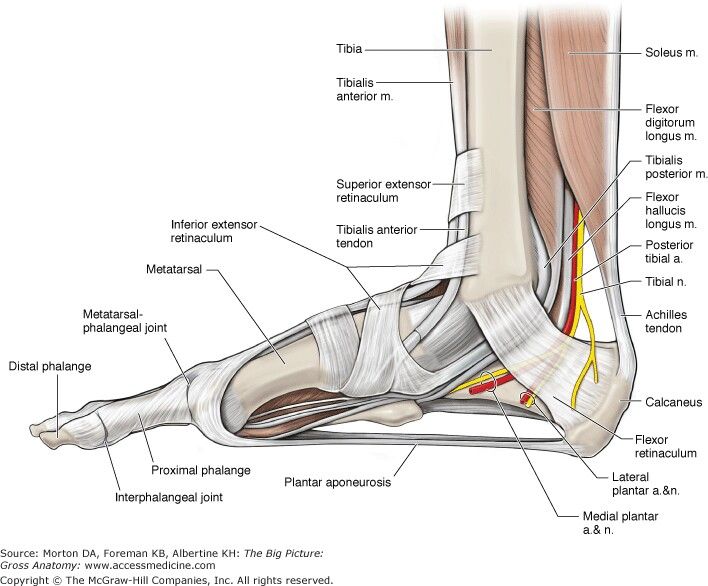
В ходе лечения выполнены: тромбэндартерэктомия из подколенной артерии и артерий голени на правой нижней конечности. Фасциотомия футляров правой голени.
Проведено 14 сеансов гипербаротерапии кислородом (ГБО)
Множественные этапные некрэктомии на голени и стопе, параллельные УЗ-обработки аппаратом Sonoca-180. С 9-х суток начата терапия раны управляемым отрицательным давлением (NPWT) аппаратом Vivano Tec. На 21-е сутки выполнена первая аутодермопластика, а на 40-е сутки – вторая. NPWT продолжена в пери- и послеоперационном периоде. Пациент выписан на 48-е сутки и продолжил лечение амбулаторно. Контрольный осмотр на 120-е сутки. Пациент передвигается самостоятельно без дополнительной опоры, носит ортопедическую обувь, водит автомобиль.
Клинический пример 5. Пациент А., 72 года.
Диагноз основной: Сахарный диабет тип 2, тяжелое течение. Синдром диабетической стопы, нейро-ишемическая форма. Wagner IV. Ретинопатия. Диабетическая нефропатия в стадии стойкой протеинурии. ХПН I — II ст.
ХПН I — II ст.
Осл.: Ишемический некроз 2,3,5 пальцев левой, 1 пальца правой стоп.
Сопутствующий: ИБС. Стенокардия 3 ф. кл. Атеросклеротический кардиосклероз. Наджелудочковая экстрасистолия.
Гипертоническая болезнь 3 ст. (Артериальная гипертензия 2 ст, риск ССО4)
ХСН3-4 ф. кл. Сердечная астма. Внебольничная нижнедолевая пневмония.
Пациент поступил с признаками критической ишемии дистальных отделов стоп, декомпенсированным течением сопутствующей патологии. На 7-е сутки лечения выполнена ангиография с определением зон окклюзии и стенозов артерий нижних конечностей и составлением плана предстоящего лечения. Учитывая высокий риск осложнений от использования рентгеноконтрастного вещества в больших дозах, а также развития реперфузионного синдрома в послеоперационном периоде у пациентов с ХПН, выполнение диагностических и лечебных эндоваскулярных вмешательств решено было разобщить.
На 11-е сутки выполнена баллонная ангиопластика на правой голени, а на 13-е сутки на левой голени. Послеоперационный период протекал благоприятно. На 16-е сутки выполнена экзартикуляция пальцев стоп с признаками гангрены. Пациент выписан на амбулаторное лечение на 26-е сутки.
Послеоперационный период протекал благоприятно. На 16-е сутки выполнена экзартикуляция пальцев стоп с признаками гангрены. Пациент выписан на амбулаторное лечение на 26-е сутки.
Эндоскопическая фасциотомия в комплексном лечении стрессовых повреждений костей голени: healthy_back — LiveJournal
statnikov оставил мне ссылочку http://endoscopy.com.ua/doctors/journal/2003_4.pdfЭНДОСКОПИЧЕСКАЯ ФАСЦИОТОМИЯ В КОМПЛЕКСНОМ ЛЕЧЕНИИ СТРЕССОВЫХ ПОВРЕЖДЕНИЙ КОСТЕЙ ГОЛЕНИ
Савка И.С., Ступаренко В.А.
Травматологическое отделение клиники повреждений Главного военного клинического госпиталя МО Украины
Endoscopic Fasciotomy in Complex Treatment Stress Injures Bones Shin
I.S. Savka, V.A. Stuparenko
Traumatologic department of clinic injures, Main military clinical hospital of Ministry Defence of Ukraine, Kiev
Summary
We hold the analysis of examination and treatment 38 servicemen with pathological reorganization of bones shin in a phase hyperostosis. For all ill on an injured extremity heightening intracompartmental pressure in rest and after a load. These datas allow maintain about presence chro_ nic compartment syndrome at pathological reorganization of bones. By us is designed and is applied three_portal method endoscopic fasciotomy of injured bone-muscle compartments at the given pathology. Fasciotomy allows increase a volume of compartments on 15 — 20 %. It promotes improvement of microcirculation and acceleration reparation of a bone in an area of pathological reorganization. Keywords: compartment syndrome, endoscopic fasciotomia, stress fracture, hyperostosis.
For all ill on an injured extremity heightening intracompartmental pressure in rest and after a load. These datas allow maintain about presence chro_ nic compartment syndrome at pathological reorganization of bones. By us is designed and is applied three_portal method endoscopic fasciotomy of injured bone-muscle compartments at the given pathology. Fasciotomy allows increase a volume of compartments on 15 — 20 %. It promotes improvement of microcirculation and acceleration reparation of a bone in an area of pathological reorganization. Keywords: compartment syndrome, endoscopic fasciotomia, stress fracture, hyperostosis.
Введение
О повреждающем действии повышенных физических нагрузок на опорно-двигательную систему известно более 150 лет. Они продолжают быть фактором нашей повседневной жизни и до сих пор остаются предметом изучения. В современной литературе и в 10 Международной классификации болезней данную патологию называют стрессовыми повреждениями и стрессовыми переломами [1]. Чаще всего явления патологической перестройки костей встречаются у военнослужащих и спортсменов. Проблема лечения данной патологии носит консервативный характер (прекращение тренировок, физиотерапевтические процедуры, медикаментозная терапия), что часто при возобновлении нагрузок приводит к реци дивам заболевания [2].
Чаще всего явления патологической перестройки костей встречаются у военнослужащих и спортсменов. Проблема лечения данной патологии носит консервативный характер (прекращение тренировок, физиотерапевтические процедуры, медикаментозная терапия), что часто при возобновлении нагрузок приводит к реци дивам заболевания [2].
Компартмент синдром (КС) (синдром фасциальных лож, местный гипертензионный ишемический синдром) — состояние, при котором накапливаемая в пределах костно-мышечного футляра жидкость создает повышенное давление, что приводит к нарушению микроциркуляции в футляре ниже уровня, необходимого для жизнедеятельности тканей. Чаще всего КС возникает в костно-мышечных футлярах конечностей. Выделяют острый (ОКС) и хронический (ХКС) компартмент синдром [9]. ОКС часто возникает после травм и при невыполнении декомпрессии футляра может привести к некрозу мышц и последующему формированию ишемической контрактуры [3]. ХКС (chronic external compartment syndrome — CECS) носит умеренный, рекуррентный характер. Он возникает при нагрузках, когда повышение внутрифутлярного давления приводит к возникновению ишемии, боли и неврологического дефицита, что характерно для стрессовых повреждений и переломов [4,6]. Эти явления самостоятельно проходят после отдыха [11,12]. Известно, что при физических нагрузках происходит увеличение объема мышцы до 20%. Это создает предпосылки для возникновения ОКС, а при неполноценном отдыхе переход в ХКС [5]. При продолжении нагрузки, несмотря на боль, ХКС может перейти в ОКС, что требует немедленной декомпрессии футляра. Классический пример — военный-новобранец или спортсмен во время соревнований, которые осуществляют упражнения вне его собственных пределов болевой терпимости [10].
Он возникает при нагрузках, когда повышение внутрифутлярного давления приводит к возникновению ишемии, боли и неврологического дефицита, что характерно для стрессовых повреждений и переломов [4,6]. Эти явления самостоятельно проходят после отдыха [11,12]. Известно, что при физических нагрузках происходит увеличение объема мышцы до 20%. Это создает предпосылки для возникновения ОКС, а при неполноценном отдыхе переход в ХКС [5]. При продолжении нагрузки, несмотря на боль, ХКС может перейти в ОКС, что требует немедленной декомпрессии футляра. Классический пример — военный-новобранец или спортсмен во время соревнований, которые осуществляют упражнения вне его собственных пределов болевой терпимости [10].
Основным методом диагностики КС является из мерение подфасциального давления (ПД) до и после нагрузки, а способом лечения — декомпрессивная фасциотомия заинтересованных футляров конечности [5,7,8].
Применение фасциотомии при лечении стрессовых повреждений скелета не нашло своего отражения в литературе, а применение эндоскопических способов фасциотомии и изменения ПД — мало отражено [5,7,10,12].
Материалы и методы
Нами обследовано и проведено лечение 38 военнослужащих в возрасте от 17 лет до 21 года, которые предъявляли жалобы на боли в голени и явления гипостезии кожи на стопе при физических нагрузках, которые проходили после отдыха. По срокам службы они распределились следующим образом:
1-2 месяца — 18;
3-6 месяцев — 15;
6-10 месяцев после начала службы — 5 пациентов.
Длительность болевого синдрома колебалась от 3 до 6 недель. При рентгенологическом обследовании у всех больных выявлено утолщение и обызвествление периоста большеберцовой кости (в верхней трети — 25, средней трети — 10, нижней трети — 5; по задней поверхности — 10, по наружной поверхности — 7, по внутренней поверхности — 13, по задне-внутренней поверхности — 8 случаев). Во всех случаях процесс носил односторонний характер.
Всем больным проводили измерение ПД аппаратом фирмы Stryker (USA) в четырех костно-мышечных футлярах (КМФ) на больной и здоровой конечностях в горизонтальном положении больного на спине (в покое и через одну и пять минут после 15-минутного бега «на месте» в темпе 2 шага в секунду или после появления болей в голени).
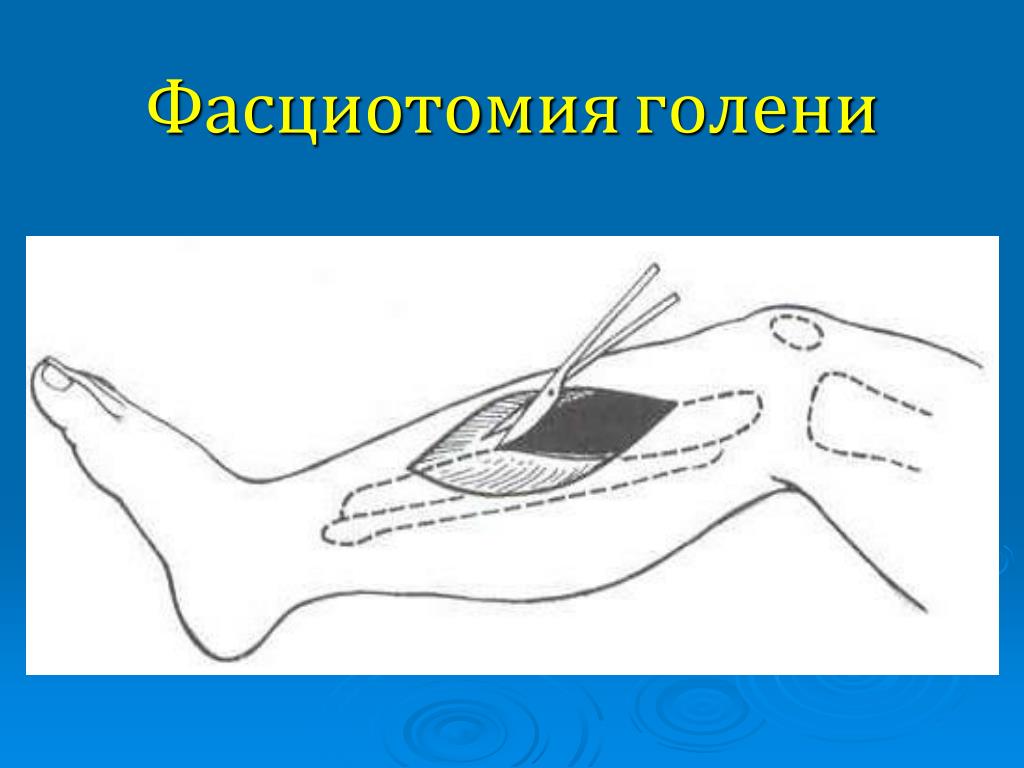
В зависимости от полученных результатов измерения ПД выполняли эндоскопическую трехпортальную фасциотомию заинтересованных КМФ по предложенной нами методике. Техника операции. Общая анестезия. В средней трети КМФ выполняли продольный разрез кожи длиной 1 см и поперечный разрез фасции 1,5 см (рис.1). Через него под контролем монитора подфасциально в проксимальном направлении вводили тубус 30° артроскопа на 10 см. В крайней точке делали второй подобный разрез (порт) через который под контролем артроскопа вводили фасциотом. Затем синхронным движением фасциотома и артроскопа в дистальном направлении выполняли фасциотомию до первого порта (рис 2,3). Развернув артроскоп на 180° (в первом порте) проводили его тубус в дистальном направлении, где делали третий порт. Под видеоконтролем через третий порт вводили фасциотом и выполняли фасциотомию дистальной части КМФ, продвигая фасциотом и артроскоп в проксимальном направлении. Для профилактики подкожных гематом, зону фасциотомии на сутки дренировали полутрубчатым выпускником и накладывали швы только на кожу.
Для определения объема КМФ 25 пациентам выполняли МРТ поперечного сечения голени в средней трети в покое и после 10-минутного бега «на месте» до операции и 6 месяцев спустя.
В послеоперационном периоде нагрузка на оперируемую конечность разрешалась через 3-4 дня. Кроме этого, больные получали медикаментозную терапию (дезагреганты, антигипоксанты, мочегонные препараты, спазмолитики), физиопроцедуры (магнитотерапия, УВЧ, электрофорез с новокаином), лечебную физкультуру.
Результаты и обсуждение
При измерении ПД получены следующие результаты (табл. 1).
Через 10-15 минут после нагрузки у пациентов появлялись боли в голени, появлялись явления гипостезии на стопе (в первом межпальцевом промежутке — в зоне иннервации n. peroneus profundus и на плантарной поверхности пяточной области — n. tibialis), что соответствует компрессии данных нервов на уровне футляров голени. С учетов вышеизложенного, в 30 случаях была выполнена эндоскопическая фасциотомия переднего и заднего глубокого футляров, а в 8 случаях (по клиническим данным) и наружного футляра.
При МРТ до лечения в покое (рис. 4) и через 5 минут после нагрузки (рис. 5) отмечено увеличение площади поперечного сечения футляров голени: переднего 15,4-17,4 см2, наружного 5,4 6,3 см2, заднего 43,4-48,9 см2. При контрольном обследовании через 6 месяцев данные показатели составили соответственно в покое (рис. 6) и после нагрузки (рис.7): в переднем футляре 15,9 17,9 см2, в наружном 7,0-9,5 см2, в заднем 45,7-48,8 см2.
Функциональная нагрузочная проба через 6 месяцев не вызвала клинических проявлений невропатии, а показатели ПД на больной конечности соответствовали таковым на здоровой конечности и представлены в (табл. 2).
При контрольном рентгенологическом обследовании через 1,5-2 месяца выявлена ассимиляция периоста кости в зоне первичного гиперостоза. Рецидивов заболевания и осложнений после эндоскопическихопераций не было.
Выводы
При патологической перестройке костей в первой фазе имеет место наличие хронического компартмент синдрома в костно-мышечных футлярах входящих в зону стрессового гиперостоза.
Включение в комплекс лечебных мероприятийэндоскопической фасциотомии позволяет увеличить площадь поперечного сечения заинтересованных КМФ на 15 20 %, что способствует улучшению регионарной гемодинимики, остеорепарации поврежденной кости и позволяет избежать рецидивов заболевания.
Литература
1. Міжнародна статистична класифікація хвороб. (1999) (Кіро воград). «Плімед сервіс». 307 с.
2. Полежаев В.Г. (1991) Перегрузочная болезнь. (Киев). » Здоро вья». 150 с.
3. Страфун С.С, Бруско А.Т. (1995) Профилактика и лечение МГИС. Ортопед. травматол. и протезир. 1: 33 — 37.
4. Bennell K., Bruckner P. (1997) Epidemiology and site specificity of stress fractures. Clin. Sports Med. Vol. 16; 3: 179 — 196.
5. Bennell K., Bruckner P., Crossley K., Bell S. (2002) Long term outcome of fasciotomy with fasciectome for chronical extertional compartment syndrome of the lower leg. Am. J. Sports Med. Vol. 30; 4: 581 — 588.
6. Knapp T.P., Garrett W.E. (1997) Stress fractures, general conceps. Clin. Sports Med. Vol. 16; 2: 339 — 356.
Clin. Sports Med. Vol. 16; 2: 339 — 356.
7. Leversedge F.J., Casey P.J.,Seiler J.G., Xerogeanes J.W. (2002) Endoscopically assisted fasciotomy: Description of technique and in vitro assesstment of lower leg compartment decompression. Am. J. Sports Med. Vol.30; 2: 272 — 278.
8. Mollica M.B., Duyshart S.C. (2002) Analysis of pre and postexercise compartment pressures in the medial compartment of the foot. Am. J. Sports Med. Vol.30; 2: 268 — 271.
9. Osmond T. (1997) Compartment syndrome. Aust. Nurs. J. Vol. 5; 4: 1 4.
10. Perron A.D., Brady W.J., Keats T.A. (2002) Management of common stress fractures: When to apply conservative therapy, when to take an aggressive approach. Postgraduate Med. Vol. 111; 3: 95 — 97.
11. Roebuck J.D., Finger D.R., Irvin T.L. (2001) Evaluation of suspected stress fractures. Orthopedics. Vol.24; 8: 771 — 779.
12. Ross R.A. (2002) Stress fractures in Royal Marines recruits. Milit. Med. Vol.167; 7: 560 — 567.
Фасциотомия — StatPearls — NCBI Bookshelf
Продолжение обучения
Процедура фасциотомии — это процедура, используемая для декомпрессии синдрома острого компартмента. Чаще всего синдром острого компартмента возникает в ноге и предплечье на фоне острой травмы. В этой статье освещаются точные шаги, необходимые для выполнения этих двух распространенных фасциотомий. Для раннего выявления компартмент-синдрома всей междисциплинарной командой необходим высокий индекс подозрительности и низкий порог для вмешательства ответственного медицинского работника.
Чаще всего синдром острого компартмента возникает в ноге и предплечье на фоне острой травмы. В этой статье освещаются точные шаги, необходимые для выполнения этих двух распространенных фасциотомий. Для раннего выявления компартмент-синдрома всей междисциплинарной командой необходим высокий индекс подозрительности и низкий порог для вмешательства ответственного медицинского работника.
Цели:
Определите показания к фасциотомии.
Описать технику фасциотомии.
Проанализируйте соответствующую оценку потенциальных осложнений и клинического значения фасциотомий.
Опишите некоторые межпрофессиональные командные стратегии для улучшения координации помощи и коммуникации для продвижения фасциотомии и улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
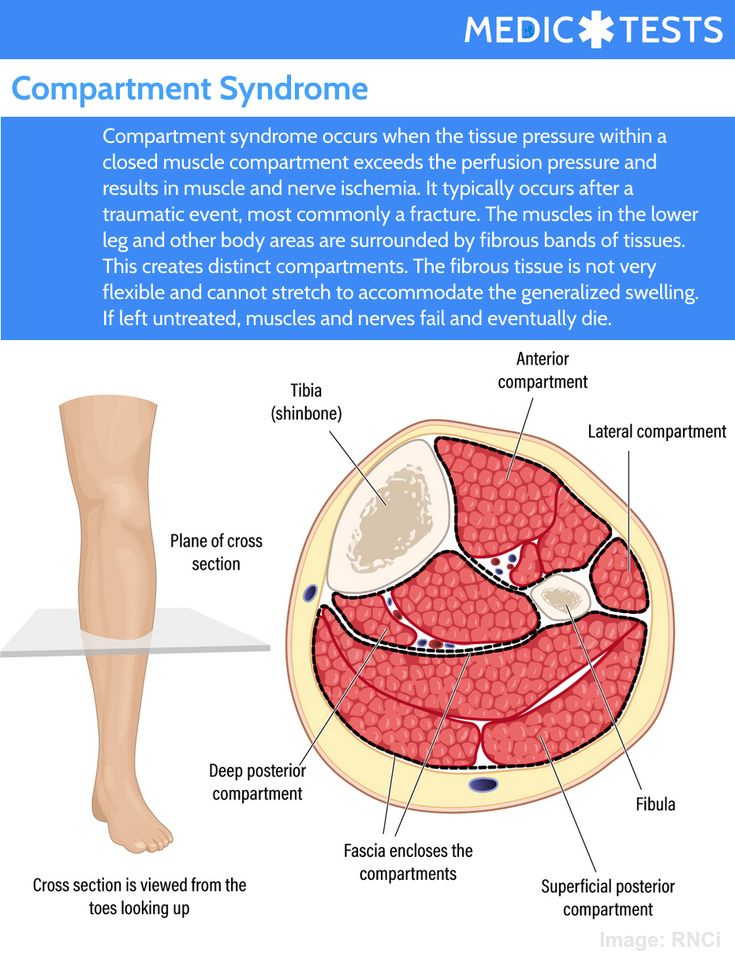
Фасциотомия — экстренная процедура, используемая для лечения синдрома острого компартмента. Компартмент-синдром — это когда давление нарастает в несоответствующем костно-фасциальном компартменте и вызывает ишемию, ведущую к некрозу мышц и нервов. Чаще всего это происходит в ладонной области предплечья, в глубоком заднем или переднем отделе голени. Однако это может произойти в любом замкнутом пространстве, где есть мышца, окруженная прочной фасцией, например, в руке, ноге, бедре или ягодице.
Компартмент-синдром — это когда давление нарастает в несоответствующем костно-фасциальном компартменте и вызывает ишемию, ведущую к некрозу мышц и нервов. Чаще всего это происходит в ладонной области предплечья, в глубоком заднем или переднем отделе голени. Однако это может произойти в любом замкнутом пространстве, где есть мышца, окруженная прочной фасцией, например, в руке, ноге, бедре или ягодице.
Компартмент-синдром классифицируется как острый или хронический. Синдром острого компартмента часто следует за высокоэнергетической травмой, переломами, периферическим ожогом, раздавливанием или даже наложением тугой гипсовой повязки. Хронический компартмент-синдром развивается при мышечном перенапряжении и обычно возникает в ногах бегунов или военнослужащих или в предплечьях тяжелоатлетов и гребцов. Иногда острый компартмент-синдром может наблюдаться после напряженной физической нагрузки.
Анатомия и физиология
Голень является наиболее частым местом синдрома компартмента и связанной с ним фасциотомии. Голень анатомически делится на четыре отсека; передняя, боковая, поверхностная задняя и глубокая задняя.
Голень анатомически делится на четыре отсека; передняя, боковая, поверхностная задняя и глубокая задняя.
Передний отдел ноги содержит:
Передняя большеберцовая мышца
Длинный разгибатель большого пальца стопы
Длинный разгибатель пальцев
Третьей малоберцовой мышцы0014
Глубокий малоберцовый нерв
Передняя большеберцовая артерия
Боковой отсек содержит:
Поверхностный задний отдел содержит:
Икроножная
Камбаловидная мышца
Подошвенная
Икроножный нерв
74
Глубокий задний отдел содержит:Задняя большеберцовая мышца
Flexor Hallucis Longus
Flexor Digitorum Longus
Popliteus
Большого нерва
Полночная гостиная Artery 9000
Поздний Artery Artery 9000
- .
 . Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.
. Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.Поверхностный ладонный отсек содержит:
сгибатель Карпия Ulnaris
Крептор Carpi Radialis
Prinator Teres
Palmaris Longus
Digitorum Digitorum Digitorment
- ). нерв
Локтевая артерия
Глубокий ладонный отсек содержит: 9 шт.0008
Flexor digitorum profundus
Flexor pollicis longus
Pronator quadratus
Median nerve
Anterior interosseous artery
Anterior interosseous nerve
Спинной отсек содержит:
Разгибатель пальцев
Минимальный разгибатель пальцев
Extensor carpi ulnaris
Supinator
Extensor indicis
Extensor pollicis longus
Extensor pollicis brevis
Abductor pollicis longus
Posterior interosseous nerve
Posterior interosseus artery
Мобильная пачка Генри содержит:
Плечелучевая
Extensor Carpi Radialis Longus
Расшипчик Карпи Radialis Brevis
Радиальный нерв
Радиальная артерия
.
 Лучевой нерв лежит в глубине подвижной палочки.
Лучевой нерв лежит в глубине подвижной палочки.Показания
Классическими признаками компартмент-синдрома являются ишемия, боль, непропорциональная травме, парестезия, бледность, паралич и боль при пассивных движениях, особенно при растяжении соответствующего компартмента. Двухточечная дискриминация может быть полезна для определения ишемии нерва. Эти признаки и симптомы могут быть сложными для оценки в зависимости от уровня сознания, сенсорного состояния и способности общаться. В этих обстоятельствах может быть полезен мониторинг давления в отсеках.[1][2][3]
Измерение давления в отсеках возможно с помощью нескольких методов, ни один из которых не имеет надежного подтверждения. Не существует единого мнения о показаниях к экстренной фасциотомии. Некоторые институты работают, если разница между давлением в компартменте и диастолическим давлением составляет менее 20 мм рт. В то время как некоторые хирурги оперируют, если давление в компартменте превышает 30 мм рт.
 ст. с корреляцией клинических признаков.[4][5]
ст. с корреляцией клинических признаков.[4][5]Противопоказания
Абсолютных противопоказаний к выполнению фасциотомии нет. В этом разделе будут рассмотрены относительные противопоказания. Каждое решение о проведении экстренной фасциотомии должно приниматься старшим членом бригады и в каждом конкретном случае в зависимости от состояния пациента и полученной травмы.
Основным относительным противопоказанием к выполнению фасциотомии является запоздалое обращение; если клиницист подозревает, что компартмент-синдром присутствует более 12 часов, существует потенциальный риск реперфузионного повреждения.
Одно исследование показало, что фасциотомия, выполненная в течение 6 часов, приводит к почти полному восстановлению функции конечности, нормальная скорость функционального восстановления между 6 и 12 часами составляет 68%. Однако фасциотомия, выполненная через 12 часов, привела к восстановлению нормальной функции конечности только в 8% случаев.[6]
Наоборот, другое более недавнее исследование показало, что нет никакой разницы в скорости сохранения конечности при сравнении ранней (<12 часов) и поздней (>12 часов) фасциотомии.
 Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]
Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]В исследовании 2008 года группа из 336 боевых пациентов получила 643 фасциотомии (включая верхние и нижние конечности). У пациентов, перенесших отсроченную фасциотомию, частота ампутаций была в два раза выше, а смертность в три раза выше [8].
Эти соображения о необратимом повреждении нервов и мышц и высоком риске инфекции изменяют анализ соотношения риск-польза при синдроме пропущенного компартмента и сводят на нет необходимость экстренной хирургии.[9][7]
Оборудование
Подготовка кожи с антисептическим раствором
Skin Scalpel
Внутренняя скальпель
Forceps
Простая рука-холк (Langes
. Простой0014
Диатермия
Перевязка
Персонал
Процедуру может проводить любой медицинский работник с соответствующей подготовкой.
 Часто это хирургический ординатор или лечащий врач. Им потребуется непосредственная помощь операционной медсестры и анестезиолога, а также поддержка всей операционной бригады.
Часто это хирургический ординатор или лечащий врач. Им потребуется непосредственная помощь операционной медсестры и анестезиолога, а также поддержка всей операционной бригады.Подготовка
В начале театрального сеанса необходимо краткое описание. Перед началом процедуры хирургическая бригада должна заполнить контрольный список ВОЗ для операционной.
При фасциотомии голени пациент располагается на спине. Нога должна быть подготовлена и задрапирована выше колена.
При фасциотомии предплечья пациент должен лежать на спине с отведенной на 90° рукой на удлинителе стола. Затем пациент должен быть подготовлен и уложен драпировкой выше локтя.
Техника
Одноразрезная фасциотомия голени (техника Дейви, Рорабека и Фаулера)
Сделайте разрез кожи, начиная с латеральной лодыжки и продолжая проксимально вдоль малоберцовой кости на всю длину отсека.
Обработайте подкожную клетчатку спереди, чтобы обнажить фасциальный слой – опасайтесь повреждения поверхностного малоберцового нерва на этом этапе.

Сделайте продольный разрез в переднем и латеральном фасциальных отделах.
Разверните подкожную клетчатку сзади и выполните продольный разрез в поверхностном заднем отделе.
Идентифицируйте камбаловидную мышцу в поверхностном заднем отделе, начинают разрабатывать плоскость между дистальной третью камбаловидной мышцы и латеральным отделом.
Удалите камбаловидную мышцу и более глубокий сгибатель большого пальца стопы из задней части малоберцовой кости. Имейте в виду, что малоберцовый сосудисто-нервный пучок будет располагаться непосредственно медиальнее малоберцовой кости.
Отведите малоберцовые сосуды кзади, чтобы обнажить фасциальное прикрепление большеберцовой мышцы кзади от малоберцовой кости, сделайте продольный разрез.
Наложите соответствующую повязку на рану.
Фасциотомия ноги с двойным разрезом (метод Мубарака и Харджеса)
Переднебоковой разрез
Сделайте передний кожный разрез длиной 20 см по центру между гребнем большеберцовой кости и малоберцовой костью.

Определите переднюю межмышечную перегородку, сделайте продольный разрез с обеих сторон в переднем и латеральном отделах.
Задне-медиальный разрез
Сделайте второй разрез кожи, начинающийся на 2 см проксимальнее и на 2 см выше медиальной лодыжки большеберцовой кости, продолжая проксимально по линии большеберцовой кости в продольном направлении.
Осторожно используйте тупую диссекцию, чтобы идентифицировать фасциальный слой, длинную подкожную вену и подкожный нерв; отвести их кпереди.
Сделайте разрез по длине заднего фасциального отдела.
Сделайте еще один фасциальный разрез над мышцей длинного сгибателя пальцев сразу кзади и медиальнее большеберцовой кости, чтобы освободить задний отдел.
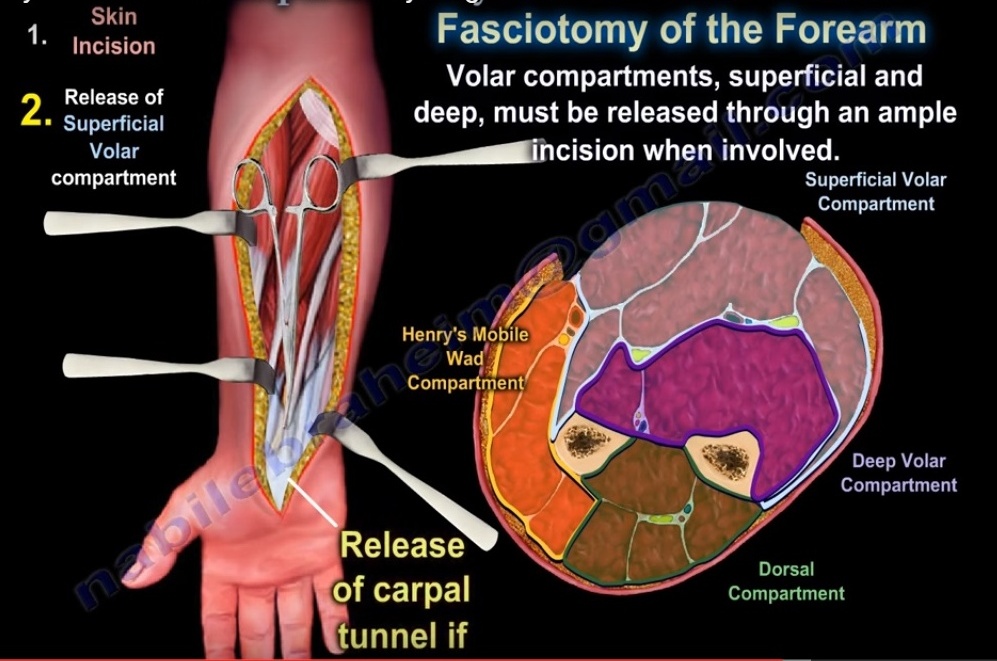
Фасциотомия предплечья
Волярный разрез
Сделайте большой разрез кожи, начинающийся радиально от локтевого сгибателя запястья и идущий проксимально к медиальному надмыщелку.

Продлить разрез дистально до лучезапястной складки, пересечь лучезапястную складку по диагонали к гипотенарному возвышению и в ладонь, чтобы облегчить освобождение запястного канала.
Сделайте продольный разрез в поверхностном фасциальном отделе.
Оттяните локтевой сгибатель запястья, локтевой сосудисто-нервный пучок медиально.
Оттяните поверхностный сгибатель пальцев медиально.
Обнажает глубокий фасциальный отдел; сделать фасциальный разрез глубокого сгибателя пальцев.
Расширьте оба фасциальных разреза до поперечной связки запястья.
Спинной разрез
Сделайте разрез кожи длиной 10 см между общим разгибателем пальцев и коротким лучевым разгибателем запястья, начиная на 2 см дистальнее латерального надмыщелка.
Этот разрез позволит вам немедленно освободить фасцию подвижного тампона.
Обработайте подкожный слой сзади, чтобы обнажить удерживатель разгибателей и высвободить фасцию для декомпрессии заднего отдела.

Последующие действия
Лечение фасциотомной раны начинается с осмотра через 48 часов. Если отсеки мягкие, это закрытие достигается первичным закрытием раны, вторичным заживлением раны или, при необходимости, примерно в 50% ран расщепленной кожной пластикой. Отсроченное первичное закрытие также возможно с помощью шнуркового шва с петлей для сосудов. Еще одним вариантом является устройство для обработки ран с отрицательным давлением.
Осложнения
Из-за некроза мышц часто встречаются рабдомиолиз и острая почечная недостаточность; лечение заключается в внутривенном введении жидкостей и диализе.[9]
Неполная фасциотомия может вызвать необходимость ревизионной фасциотомии либо для расширения фасциального отверстия, либо для открытия пропущенного компартмента. Компартменты чаще всего пропускают, когда анатомия сильно искажена, например, в случаях высокоэнергетической травмы или у пациентов с предшествующей операцией и рубцами. У этих пациентов ассоциированная смертность увеличилась в четыре раза.
 [8]
[8]Кроме того, у пациентов, перенесших отсроченную фасциотомию, частота ампутаций была в два раза выше, а смертность в три раза выше. Следует отметить, что в ряде случаев даже при своевременной фасциотомии пораженная конечность может не восстановить нормальную функциональность и привести к ампутации.
Раневые осложнения [10] [11]
Необходимость пересадки кожи
Рубцевание
Фиксация сухожилий
Мышечная грыжа
Рецидивирующее язв
Выпухшие конечности
Дискорированные раны
- . лечение компартмент-синдрома с помощью фасциотомий приводит к значительному снижению риска неблагоприятного функционального исхода, необходимости ампутации и смерти.
Кроме того, отсроченная фасциотомия сопряжена с большими судебно-медицинскими последствиями; время от появления симптомов до фасциотомии напрямую связано с увеличением суммы выплат по искам о медицинской халатности.

Повышение эффективности медицинских бригад
Раннее распознавание компартмент-синдрома лучше всего определяется теми специалистами, которые регулярно контактируют с пациентами в отделении. Этот персонал отделения, как правило, младшие врачи, медсестры и фельдшеры, больше всего времени контактирует с пациентами и находится в лучшем положении, чтобы определить усиление симптомов. Это сотрудники, которые нуждаются в наибольшей подготовке по распознаванию компартмент-синдрома, им необходимо проявить высокий уровень подозрительности и заблаговременно обратиться к старшему врачу, который может начать раннее агрессивное лечение с помощью фасциотомии. Таким образом, старшие врачи и руководство отделения несут ответственность за то, чтобы персонал отделения имел достаточную подготовку для распознавания симптомов, был знаком с оборудованием для измерения давления и чувствовал себя способным к эскалации.
 Межпрофессиональный подход обеспечит наилучший метод раннего выявления, чтобы облегчить раннее лечение и обеспечить наилучшие результаты для пациентов.
Межпрофессиональный подход обеспечит наилучший метод раннего выявления, чтобы облегчить раннее лечение и обеспечить наилучшие результаты для пациентов.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Требования к фасциотомии при синдроме скелетно-мышечного компартмента и показания к ГБО2 после фасциотомии. Предоставлено Undersea and Hyperbaric Medicine 2012, Vol. 39, No. 4 — HBO2 и раздавливающие травмы
Рисунок
Фасциотомия через неделю после наложения кожного трансплантата. После снятия давления рана была покрыта кожным трансплантатом. Предоставлено Безбожником; Викисклад (общественное достояние)
Рисунок
Фасциотомия предплечья перед пересадкой кожи. Предоставлено Гаем Проктором (CC0 1.0 Universal https://creativecommons.org/publicdomain/zero/1.0/deed.en) Wikimedia Commons (общественное достояние)
Рисунок
Синдром острого компартмента Фасциотомия, вторичная по отношению к компартмент-синдрому глубокого компартмента ноги.
 Предоставлено Марком А. Дрейером, DPM, FACFAS
Предоставлено Марком А. Дрейером, DPM, FACFASСсылки
- 1.
Schmidt AH. Синдром острого компартмента. Рана. 2017 июнь;48 Дополнение 1:S22-S25. [В паблике: 28449851]
- 2.
Шмидт А.Х. Синдром острого компартмента. Ортоп Клин Норт Ам. 2016 июль; 47 (3): 517-25. [PubMed: 27241376]
- 3.
McQueen MM, Court-Brown CM. Ранняя диагностика компартмент-синдрома: непрерывное измерение давления или нет? Рана. 2010 г., апрель; 41(4):431-2; ответ автора 432-3. [PubMed: 19853852]
- 4.
Whitesides TE, Haney TC, Morimoto K, Harada H. Измерение тканевого давления как определяющий фактор необходимости фасциотомии. Clin Orthop Relat Relat Res. 1975 ноябрь-декабрь; (113): 43-51. [PubMed: 1192674]
- 5.
Уайт Т.О., Хауэлл Г.Э., Уилл Э.М., Корт-Браун К.М., МакКуин М.М. Повышенное внутримышечное давление не влияет на исход после перелома большеберцовой кости. J Травма.
 2003 г., декабрь 55(6):1133-8. [PubMed: 14676660]
2003 г., декабрь 55(6):1133-8. [PubMed: 14676660]- 6.
Шеридан Г.В., Матсен Ф.А. Фасциотомия в лечении синдрома острого компартмента. J Bone Joint Surg Am. 1976 г., январь; 58 (1): 112-5. [PubMed: 1249096]
- 7.
Williams AB, Luchette FA, Papaconstantinou HT, Lim E, Hurst JM, Johannigman JA, Davis K. Влияние ранней и поздней фасциотомии на лечение травм конечностей. Операция. 1997 г., октябрь; 122 (4): 861-6. [PubMed: 9347868]
- 8.
Ritenour AE, Dorlac WC, Fang R, Woods T, Jenkins DH, Flaherty SF, Wade CE, Holcomb JB. Осложнения после ревизии фасциотомии и отсроченного высвобождения компартмента у боевых пациентов. J Травма. 2008 г., февраль; 64 (2 доп.): S153-61; обсуждение S161-2. [В паблике: 18376159]
- 9.
Дональдсон Дж., Хаддад Б., Хан В.С. Патофизиология, диагностика и современное лечение острого компартмент-синдрома. Open Orthop J. 2014; 8:185-93. [Бесплатная статья PMC: PMC4110398] [PubMed: 25067973]
- 10.

Velmahos GC, Theodorou D, Demetriades D, Chan L, Berne TV, Asensio J, Cornwell EE, Belzberg H, Stewart BM. Осложнения и частота незаращения фасциотомии при травмах и связанных с ними факторах риска. Мир J Surg. 1997 март-апрель; 21(3):247-52; обсуждение 253. [PubMed:
66]- 11.
Фицджеральд А.М., Гастон П., Уилсон И., Куаба А., МакКуин М.М. Отдаленные последствия фасциотомных ран. Бр Дж Пласт Хирург. 2000 г., декабрь; 53 (8): 690-3. [PubMed: 110
]
- 12.
Бхаттачарья Т., Врахас М.С. Медико-правовые аспекты компартмент-синдрома. J Bone Joint Surg Am. 2004 г., апрель; 86 (4): 864-8. [PubMed: 15069156]
Фасциотомия — StatPearls — Книжная полка NCBI
Непрерывное образование Деятельность
Процедура фасциотомии — это процедура, используемая для декомпрессии синдрома острого компартмента. Чаще всего синдром острого компартмента возникает в ноге и предплечье на фоне острой травмы.
 В этой статье освещаются точные шаги, необходимые для выполнения этих двух распространенных фасциотомий. Для раннего выявления компартмент-синдрома всей междисциплинарной командой необходим высокий индекс подозрительности и низкий порог для вмешательства ответственного медицинского работника.
В этой статье освещаются точные шаги, необходимые для выполнения этих двух распространенных фасциотомий. Для раннего выявления компартмент-синдрома всей междисциплинарной командой необходим высокий индекс подозрительности и низкий порог для вмешательства ответственного медицинского работника.Цели:
Определите показания к фасциотомии.
Описать технику фасциотомии.
Проанализируйте соответствующую оценку потенциальных осложнений и клинического значения фасциотомий.
Опишите некоторые межпрофессиональные командные стратегии для улучшения координации помощи и коммуникации для продвижения фасциотомии и улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Фасциотомия — экстренная процедура, используемая для лечения синдрома острого компартмента. Компартмент-синдром — это когда давление нарастает в несоответствующем костно-фасциальном компартменте и вызывает ишемию, ведущую к некрозу мышц и нервов.
 Чаще всего это происходит в ладонной области предплечья, в глубоком заднем или переднем отделе голени. Однако это может произойти в любом замкнутом пространстве, где есть мышца, окруженная прочной фасцией, например, в руке, ноге, бедре или ягодице.
Чаще всего это происходит в ладонной области предплечья, в глубоком заднем или переднем отделе голени. Однако это может произойти в любом замкнутом пространстве, где есть мышца, окруженная прочной фасцией, например, в руке, ноге, бедре или ягодице.Компартмент-синдром классифицируется как острый или хронический. Синдром острого компартмента часто следует за высокоэнергетической травмой, переломами, периферическим ожогом, раздавливанием или даже наложением тугой гипсовой повязки. Хронический компартмент-синдром развивается при мышечном перенапряжении и обычно возникает в ногах бегунов или военнослужащих или в предплечьях тяжелоатлетов и гребцов. Иногда острый компартмент-синдром может наблюдаться после напряженной физической нагрузки.
Анатомия и физиология
Голень является наиболее частым местом синдрома компартмента и связанной с ним фасциотомии. Голень анатомически делится на четыре отсека; передняя, боковая, поверхностная задняя и глубокая задняя.
Передний отдел ноги содержит:
Передняя большеберцовая мышца
Длинный разгибатель большого пальца стопы
Длинный разгибатель пальцев
Третьей малоберцовой мышцы0014
Глубокий малоберцовый нерв
Передняя большеберцовая артерия
Боковой отсек содержит:
Поверхностный задний отдел содержит:
Икроножная
Камбаловидная мышца
Подошвенная
Икроножный нерв
74
Глубокий задний отдел содержит:Задняя большеберцовая мышца
Flexor Hallucis Longus
Flexor Digitorum Longus
Popliteus
Большого нерва
Полночная гостиная Artery 9000
Поздний Artery Artery 9000
- .
 . Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.
. Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.Поверхностный ладонный отсек содержит:
сгибатель Карпия Ulnaris
Крептор Carpi Radialis
Prinator Teres
Palmaris Longus
Digitorum Digitorum Digitorment
- ). нерв
Локтевая артерия
Глубокий ладонный отсек содержит: 9 шт.0008
Flexor digitorum profundus
Flexor pollicis longus
Pronator quadratus
Median nerve
Anterior interosseous artery
Anterior interosseous nerve
Спинной отсек содержит:
Разгибатель пальцев
Минимальный разгибатель пальцев
Extensor carpi ulnaris
Supinator
Extensor indicis
Extensor pollicis longus
Extensor pollicis brevis
Abductor pollicis longus
Posterior interosseous nerve
Posterior interosseus artery
Мобильная пачка Генри содержит:
Плечелучевая
Extensor Carpi Radialis Longus
Расшипчик Карпи Radialis Brevis
Радиальный нерв
Радиальная артерия
.
 Лучевой нерв лежит в глубине подвижной палочки.
Лучевой нерв лежит в глубине подвижной палочки.Показания
Классическими признаками компартмент-синдрома являются ишемия, боль, непропорциональная травме, парестезия, бледность, паралич и боль при пассивных движениях, особенно при растяжении соответствующего компартмента. Двухточечная дискриминация может быть полезна для определения ишемии нерва. Эти признаки и симптомы могут быть сложными для оценки в зависимости от уровня сознания, сенсорного состояния и способности общаться. В этих обстоятельствах может быть полезен мониторинг давления в отсеках.[1][2][3]
Измерение давления в отсеках возможно с помощью нескольких методов, ни один из которых не имеет надежного подтверждения. Не существует единого мнения о показаниях к экстренной фасциотомии. Некоторые институты работают, если разница между давлением в компартменте и диастолическим давлением составляет менее 20 мм рт. В то время как некоторые хирурги оперируют, если давление в компартменте превышает 30 мм рт.
 ст. с корреляцией клинических признаков.[4][5]
ст. с корреляцией клинических признаков.[4][5]Противопоказания
Абсолютных противопоказаний к выполнению фасциотомии нет. В этом разделе будут рассмотрены относительные противопоказания. Каждое решение о проведении экстренной фасциотомии должно приниматься старшим членом бригады и в каждом конкретном случае в зависимости от состояния пациента и полученной травмы.
Основным относительным противопоказанием к выполнению фасциотомии является запоздалое обращение; если клиницист подозревает, что компартмент-синдром присутствует более 12 часов, существует потенциальный риск реперфузионного повреждения.
Одно исследование показало, что фасциотомия, выполненная в течение 6 часов, приводит к почти полному восстановлению функции конечности, нормальная скорость функционального восстановления между 6 и 12 часами составляет 68%. Однако фасциотомия, выполненная через 12 часов, привела к восстановлению нормальной функции конечности только в 8% случаев.[6]
Наоборот, другое более недавнее исследование показало, что нет никакой разницы в скорости сохранения конечности при сравнении ранней (<12 часов) и поздней (>12 часов) фасциотомии.
 Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]
Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]В исследовании 2008 года группа из 336 боевых пациентов получила 643 фасциотомии (включая верхние и нижние конечности). У пациентов, перенесших отсроченную фасциотомию, частота ампутаций была в два раза выше, а смертность в три раза выше [8].
Эти соображения о необратимом повреждении нервов и мышц и высоком риске инфекции изменяют анализ соотношения риск-польза при синдроме пропущенного компартмента и сводят на нет необходимость экстренной хирургии.[9][7]
Оборудование
Подготовка кожи с антисептическим раствором
Skin Scalpel
Внутренняя скальпель
Forceps
Простая рука-холк (Langes
. Простой0014
Диатермия
Перевязка
Персонал
Процедуру может проводить любой медицинский работник с соответствующей подготовкой.
 Часто это хирургический ординатор или лечащий врач. Им потребуется непосредственная помощь операционной медсестры и анестезиолога, а также поддержка всей операционной бригады.
Часто это хирургический ординатор или лечащий врач. Им потребуется непосредственная помощь операционной медсестры и анестезиолога, а также поддержка всей операционной бригады.Подготовка
В начале театрального сеанса необходимо краткое описание. Перед началом процедуры хирургическая бригада должна заполнить контрольный список ВОЗ для операционной.
При фасциотомии голени пациент располагается на спине. Нога должна быть подготовлена и задрапирована выше колена.
При фасциотомии предплечья пациент должен лежать на спине с отведенной на 90° рукой на удлинителе стола. Затем пациент должен быть подготовлен и уложен драпировкой выше локтя.
Техника
Одноразрезная фасциотомия голени (техника Дейви, Рорабека и Фаулера)
Сделайте разрез кожи, начиная с латеральной лодыжки и продолжая проксимально вдоль малоберцовой кости на всю длину отсека.
Обработайте подкожную клетчатку спереди, чтобы обнажить фасциальный слой – опасайтесь повреждения поверхностного малоберцового нерва на этом этапе.

Сделайте продольный разрез в переднем и латеральном фасциальных отделах.
Разверните подкожную клетчатку сзади и выполните продольный разрез в поверхностном заднем отделе.
Идентифицируйте камбаловидную мышцу в поверхностном заднем отделе, начинают разрабатывать плоскость между дистальной третью камбаловидной мышцы и латеральным отделом.
Удалите камбаловидную мышцу и более глубокий сгибатель большого пальца стопы из задней части малоберцовой кости. Имейте в виду, что малоберцовый сосудисто-нервный пучок будет располагаться непосредственно медиальнее малоберцовой кости.
Отведите малоберцовые сосуды кзади, чтобы обнажить фасциальное прикрепление большеберцовой мышцы кзади от малоберцовой кости, сделайте продольный разрез.
Наложите соответствующую повязку на рану.
Фасциотомия ноги с двойным разрезом (метод Мубарака и Харджеса)
Переднебоковой разрез
Сделайте передний кожный разрез длиной 20 см по центру между гребнем большеберцовой кости и малоберцовой костью.

Определите переднюю межмышечную перегородку, сделайте продольный разрез с обеих сторон в переднем и латеральном отделах.
Задне-медиальный разрез
Сделайте второй разрез кожи, начинающийся на 2 см проксимальнее и на 2 см выше медиальной лодыжки большеберцовой кости, продолжая проксимально по линии большеберцовой кости в продольном направлении.
Осторожно используйте тупую диссекцию, чтобы идентифицировать фасциальный слой, длинную подкожную вену и подкожный нерв; отвести их кпереди.
Сделайте разрез по длине заднего фасциального отдела.
Сделайте еще один фасциальный разрез над мышцей длинного сгибателя пальцев сразу кзади и медиальнее большеберцовой кости, чтобы освободить задний отдел.
Фасциотомия предплечья
Волярный разрез
Сделайте большой разрез кожи, начинающийся радиально от локтевого сгибателя запястья и идущий проксимально к медиальному надмыщелку.

Продлить разрез дистально до лучезапястной складки, пересечь лучезапястную складку по диагонали к гипотенарному возвышению и в ладонь, чтобы облегчить освобождение запястного канала.
Сделайте продольный разрез в поверхностном фасциальном отделе.
Оттяните локтевой сгибатель запястья, локтевой сосудисто-нервный пучок медиально.
Оттяните поверхностный сгибатель пальцев медиально.
Обнажает глубокий фасциальный отдел; сделать фасциальный разрез глубокого сгибателя пальцев.
Расширьте оба фасциальных разреза до поперечной связки запястья.
Спинной разрез
Сделайте разрез кожи длиной 10 см между общим разгибателем пальцев и коротким лучевым разгибателем запястья, начиная на 2 см дистальнее латерального надмыщелка.
Этот разрез позволит вам немедленно освободить фасцию подвижного тампона.
Обработайте подкожный слой сзади, чтобы обнажить удерживатель разгибателей и высвободить фасцию для декомпрессии заднего отдела.

Последующие действия
Лечение фасциотомной раны начинается с осмотра через 48 часов. Если отсеки мягкие, это закрытие достигается первичным закрытием раны, вторичным заживлением раны или, при необходимости, примерно в 50% ран расщепленной кожной пластикой. Отсроченное первичное закрытие также возможно с помощью шнуркового шва с петлей для сосудов. Еще одним вариантом является устройство для обработки ран с отрицательным давлением.
Осложнения
Из-за некроза мышц часто встречаются рабдомиолиз и острая почечная недостаточность; лечение заключается в внутривенном введении жидкостей и диализе.[9]
Неполная фасциотомия может вызвать необходимость ревизионной фасциотомии либо для расширения фасциального отверстия, либо для открытия пропущенного компартмента. Компартменты чаще всего пропускают, когда анатомия сильно искажена, например, в случаях высокоэнергетической травмы или у пациентов с предшествующей операцией и рубцами. У этих пациентов ассоциированная смертность увеличилась в четыре раза.
 [8]
[8]Кроме того, у пациентов, перенесших отсроченную фасциотомию, частота ампутаций была в два раза выше, а смертность в три раза выше. Следует отметить, что в ряде случаев даже при своевременной фасциотомии пораженная конечность может не восстановить нормальную функциональность и привести к ампутации.
Раневые осложнения [10] [11]
Необходимость пересадки кожи
Рубцевание
Фиксация сухожилий
Мышечная грыжа
Рецидивирующее язв
Выпухшие конечности
Дискорированные раны
- . лечение компартмент-синдрома с помощью фасциотомий приводит к значительному снижению риска неблагоприятного функционального исхода, необходимости ампутации и смерти.
Кроме того, отсроченная фасциотомия сопряжена с большими судебно-медицинскими последствиями; время от появления симптомов до фасциотомии напрямую связано с увеличением суммы выплат по искам о медицинской халатности.
 Раннее выполнение фасциотомии было связано с успешной защитой любого судебно-медицинского иска.[12]
Раннее выполнение фасциотомии было связано с успешной защитой любого судебно-медицинского иска.[12]Повышение эффективности медицинских бригад
Раннее распознавание компартмент-синдрома лучше всего определяется теми специалистами, которые регулярно контактируют с пациентами в отделении. Этот персонал отделения, как правило, младшие врачи, медсестры и фельдшеры, больше всего времени контактирует с пациентами и находится в лучшем положении, чтобы определить усиление симптомов. Это сотрудники, которые нуждаются в наибольшей подготовке по распознаванию компартмент-синдрома, им необходимо проявить высокий уровень подозрительности и заблаговременно обратиться к старшему врачу, который может начать раннее агрессивное лечение с помощью фасциотомии. Таким образом, старшие врачи и руководство отделения несут ответственность за то, чтобы персонал отделения имел достаточную подготовку для распознавания симптомов, был знаком с оборудованием для измерения давления и чувствовал себя способным к эскалации.
 Межпрофессиональный подход обеспечит наилучший метод раннего выявления, чтобы облегчить раннее лечение и обеспечить наилучшие результаты для пациентов.
Межпрофессиональный подход обеспечит наилучший метод раннего выявления, чтобы облегчить раннее лечение и обеспечить наилучшие результаты для пациентов.Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Требования к фасциотомии при синдроме скелетно-мышечного компартмента и показания к ГБО2 после фасциотомии. Предоставлено Undersea and Hyperbaric Medicine 2012, Vol. 39, No. 4 — HBO2 и раздавливающие травмы
Рисунок
Фасциотомия через неделю после наложения кожного трансплантата. После снятия давления рана была покрыта кожным трансплантатом. Предоставлено Безбожником; Викисклад (общественное достояние)
Рисунок
Фасциотомия предплечья перед пересадкой кожи. Предоставлено Гаем Проктором (CC0 1.0 Universal https://creativecommons.org/publicdomain/zero/1.0/deed.en) Wikimedia Commons (общественное достояние)
Рисунок
Синдром острого компартмента Фасциотомия, вторичная по отношению к компартмент-синдрому глубокого компартмента ноги.
 Предоставлено Марком А. Дрейером, DPM, FACFAS
Предоставлено Марком А. Дрейером, DPM, FACFASСсылки
- 1.
Schmidt AH. Синдром острого компартмента. Рана. 2017 июнь;48 Дополнение 1:S22-S25. [В паблике: 28449851]
- 2.
Шмидт А.Х. Синдром острого компартмента. Ортоп Клин Норт Ам. 2016 июль; 47 (3): 517-25. [PubMed: 27241376]
- 3.
McQueen MM, Court-Brown CM. Ранняя диагностика компартмент-синдрома: непрерывное измерение давления или нет? Рана. 2010 г., апрель; 41(4):431-2; ответ автора 432-3. [PubMed: 19853852]
- 4.
Whitesides TE, Haney TC, Morimoto K, Harada H. Измерение тканевого давления как определяющий фактор необходимости фасциотомии. Clin Orthop Relat Relat Res. 1975 ноябрь-декабрь; (113): 43-51. [PubMed: 1192674]
- 5.
Уайт Т.О., Хауэлл Г.Э., Уилл Э.М., Корт-Браун К.М., МакКуин М.М. Повышенное внутримышечное давление не влияет на исход после перелома большеберцовой кости. J Травма.
 2003 г., декабрь 55(6):1133-8. [PubMed: 14676660]
2003 г., декабрь 55(6):1133-8. [PubMed: 14676660]- 6.
Шеридан Г.В., Матсен Ф.А. Фасциотомия в лечении синдрома острого компартмента. J Bone Joint Surg Am. 1976 г., январь; 58 (1): 112-5. [PubMed: 1249096]
- 7.
Williams AB, Luchette FA, Papaconstantinou HT, Lim E, Hurst JM, Johannigman JA, Davis K. Влияние ранней и поздней фасциотомии на лечение травм конечностей. Операция. 1997 г., октябрь; 122 (4): 861-6. [PubMed: 9347868]
- 8.
Ritenour AE, Dorlac WC, Fang R, Woods T, Jenkins DH, Flaherty SF, Wade CE, Holcomb JB. Осложнения после ревизии фасциотомии и отсроченного высвобождения компартмента у боевых пациентов. J Травма. 2008 г., февраль; 64 (2 доп.): S153-61; обсуждение S161-2. [В паблике: 18376159]
- 9.
Дональдсон Дж., Хаддад Б., Хан В.С. Патофизиология, диагностика и современное лечение острого компартмент-синдрома. Open Orthop J. 2014; 8:185-93. [Бесплатная статья PMC: PMC4110398] [PubMed: 25067973]
- 10.


 . Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.
. Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы. Лучевой нерв лежит в глубине подвижной палочки.
Лучевой нерв лежит в глубине подвижной палочки. ст. с корреляцией клинических признаков.[4][5]
ст. с корреляцией клинических признаков.[4][5] Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]
Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7] Часто это хирургический ординатор или лечащий врач. Им потребуется непосредственная помощь операционной медсестры и анестезиолога, а также поддержка всей операционной бригады.
Часто это хирургический ординатор или лечащий врач. Им потребуется непосредственная помощь операционной медсестры и анестезиолога, а также поддержка всей операционной бригады.


 [8]
[8]
 Межпрофессиональный подход обеспечит наилучший метод раннего выявления, чтобы облегчить раннее лечение и обеспечить наилучшие результаты для пациентов.
Межпрофессиональный подход обеспечит наилучший метод раннего выявления, чтобы облегчить раннее лечение и обеспечить наилучшие результаты для пациентов. Предоставлено Марком А. Дрейером, DPM, FACFAS
Предоставлено Марком А. Дрейером, DPM, FACFAS 2003 г., декабрь 55(6):1133-8. [PubMed: 14676660]
2003 г., декабрь 55(6):1133-8. [PubMed: 14676660]
 В этой статье освещаются точные шаги, необходимые для выполнения этих двух распространенных фасциотомий. Для раннего выявления компартмент-синдрома всей междисциплинарной командой необходим высокий индекс подозрительности и низкий порог для вмешательства ответственного медицинского работника.
В этой статье освещаются точные шаги, необходимые для выполнения этих двух распространенных фасциотомий. Для раннего выявления компартмент-синдрома всей междисциплинарной командой необходим высокий индекс подозрительности и низкий порог для вмешательства ответственного медицинского работника. Чаще всего это происходит в ладонной области предплечья, в глубоком заднем или переднем отделе голени. Однако это может произойти в любом замкнутом пространстве, где есть мышца, окруженная прочной фасцией, например, в руке, ноге, бедре или ягодице.
Чаще всего это происходит в ладонной области предплечья, в глубоком заднем или переднем отделе голени. Однако это может произойти в любом замкнутом пространстве, где есть мышца, окруженная прочной фасцией, например, в руке, ноге, бедре или ягодице. . Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.
. Он подразделяется на четыре отсека; поверхностный ладонный, глубокий ладонный, спинной отдел и подвижный пыж Генри. Наиболее часто поражаются ладонные отделы.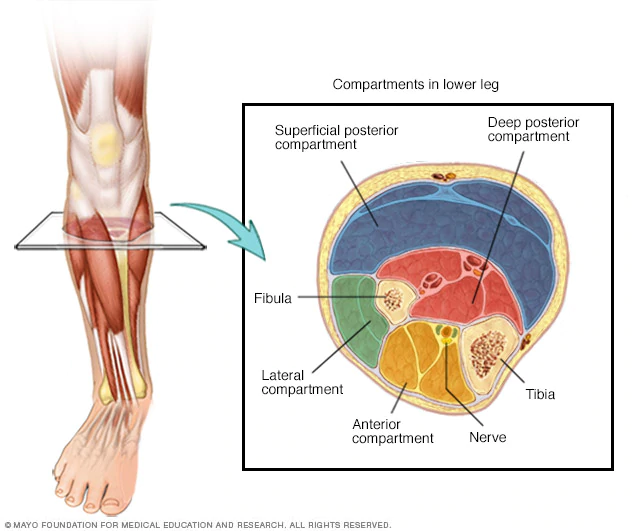 Лучевой нерв лежит в глубине подвижной палочки.
Лучевой нерв лежит в глубине подвижной палочки.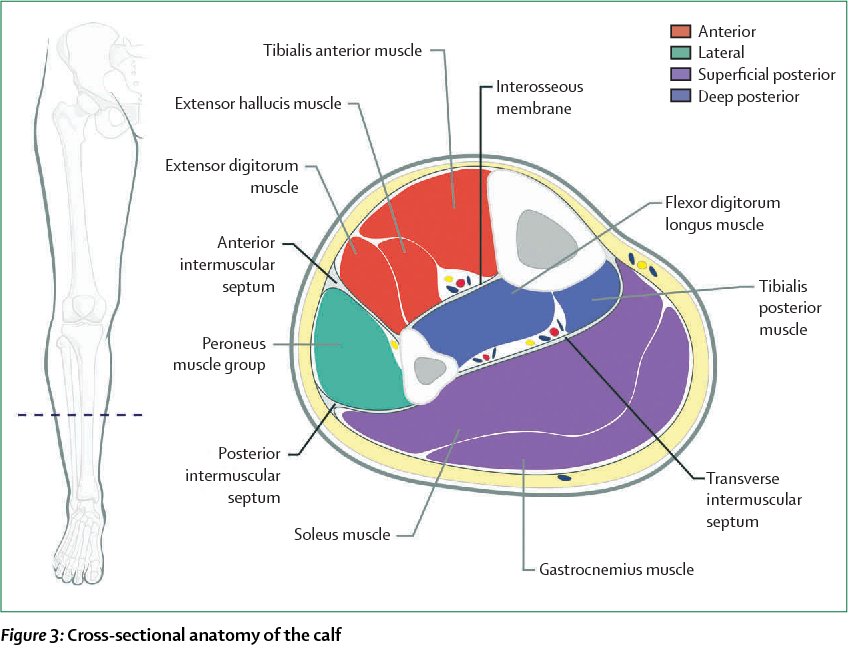 ст. с корреляцией клинических признаков.[4][5]
ст. с корреляцией клинических признаков.[4][5]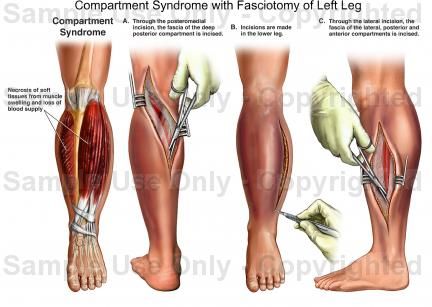 Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]
Это действительно продемонстрировало уровень инфицирования значительно выше у пациентов, у которых фасциотомия была отсрочена.[7]