Гематомы внутричерепные: Внутричерепные гематомы — симптомы и способы лечения внутричерепных гематом в клинике ЦЕЛТ
Внутричерепные гематомы — симптомы и способы лечения внутричерепных гематом в клинике ЦЕЛТ
Внутричерепная гематома — патологическое состояние, характеризующееся скоплением крови в черепной полости. Её опасность заключается в том, что она способна давить, смещать и повреждать расположенные поблизости мозговые структуры, нанося им серьёзный вред. Причины её появления заключаются в травматических повреждениях кровеносных сосудов головного мозга или кровоизлияниях.
Пройти диагностику и лечение внутричерепных гематом в Москве приглашает отделение неврологии ЦЭЛТ. У нас работают ведущие отечественные специалисты, которые точно поставят диагноз и подберут адекватное лечение, которое обязательно даст желаемые результаты. Если Вы хотите восстановить здоровье и избавится от тяжёлых симптомов, обращайтесь к нам и проходите лечение в соответствии с международными стандартами.
Этиология внутричерепных гематом
Внутричерепные гематомы формируются вследствие травматических повреждений или бывают нетравматическими.
- Разрывы кровеносных сосудов при получении черепно-мозговой травмы;
- Кровотечение, возникшее после получения травмы;
- Аномальные изменения характеристик крови при её заболеваниях;
- Заболевания кровеносных сосудов головного мозга;
- Разрушение стенок кровеносных сосудов при снижении их пластичности, новообразованиях мозга, повышенном внутрисосудистом и артериальном давлении.
Сама по себе гематома может быть сформирована жидкой или свернувшейся кровью в объёме от одного до ста миллилитров. Она давит на структуры, расположенные вокруг неё, повреждает их и может стать причиной их отмиранию, а также может привести к отёку мозга.
Клинические проявления внутримозговой гематомы
Яркость проявления симптоматика при внутримозговых гематомах зависит от их локализации. Исходя из неё выделяют внутримозговые, субдуральные и эпидуральные гематомы.
| Вид гематомы | Клинические проявления |
|---|---|
| Внутримозговые гематомы — расположены в тканях головного мозга. | Симптоматика появляется почти сразу же после их формирования и сильнее всего ощущается больным на второй-третьей неделях. Он страдает от:
|
| Субдуральные гематомы — локализуются между паутинной и твёрдой оболочками. | В период светлого промежутка больной отмечает:
После того как оно завершён, сознание затуманивается, болевая симптоматика нарастает, возникает психомоторное возбуждение. Появляются признаки компрессии мозга. |
| Эпидуральные гематомы — находятся между твёрдой оболочкой и черепной костью. | Гематома проявляется следующим:
Состояние ухудшается по мере нарастания компрессии тканей, повышается, а потом резко снижается АД, учащается пульс, больной может впасть в кому и даже умереть в тяжёлых случаях.  |
Диагностика внутримозговой гематомы
Современные инструментальные диагностические методики дают возможность не только определить точную локализацию гематомы, но и выяснить её инициирующий фактор. В ЦЭЛТ для диагностики проблемы пациенту назначают:
Лечение внутримозговой гематомы в ЦЭЛТ
Лечение гематом проводится с применением консервативных и нейрохирургических методик. Их выбор зависит от результатов диагностики и индивидуальных показаний пациента.
| Методики лечения гематомы | В чём заключается? |
|---|---|
| Консервативные | Показано пациентам, сохранившим ясность сознания при гематомах до 30-ти мм и отсутствии признаков компрессии продолговатого мозга. Лечение предусматривает введение препаратов, снижающих проницаемость сосудистых стенок. Процедура проводится под контролем компьютерной томографии. |
| Нейрохирургические | Целесообразны при крупных гематомах с ярко проявленными очаговыми симптомами.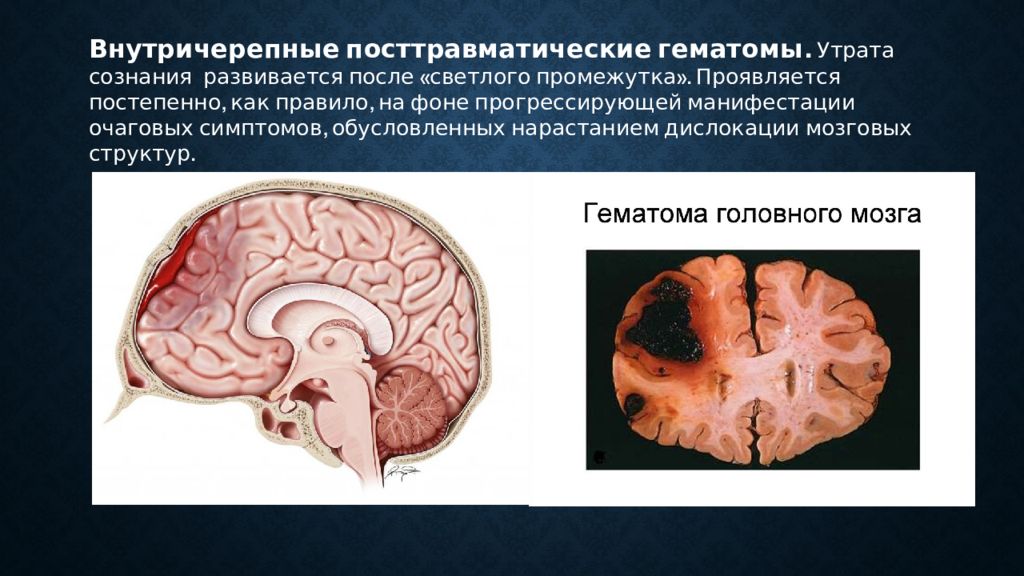 В зависимости от ситуации применяют следующие способы удаления: В зависимости от ситуации применяют следующие способы удаления:
Если гематомы множественные, удаляют как правило, лишь самые крупные. |
В отделении неврологии ЦЭЛТ ведут приём неврологи и нейрохирурги с многолетним опытом научной и практической работы. Вы можете записаться к ним на приём онлайн на нашем сайте или связавшись с нашими операторами: +7 (495) 788 33 88.
Внутричерепная гематома — Медичний центр «Ліко-Мед»
Что такое внутричерепная гематома?
Когда в головном мозге или в пространстве между черепом и мозгом разрывается кровеносный сосуд и вокруг него скапливается кровь, образуется внутричерепная гематома. Изливающаяся кровь оказывает давление головной мозг.
Острые субдуральные гематомы (между мозгом и твердой наружной мозговой оболочкой) вызывают кровотечение в головном мозге.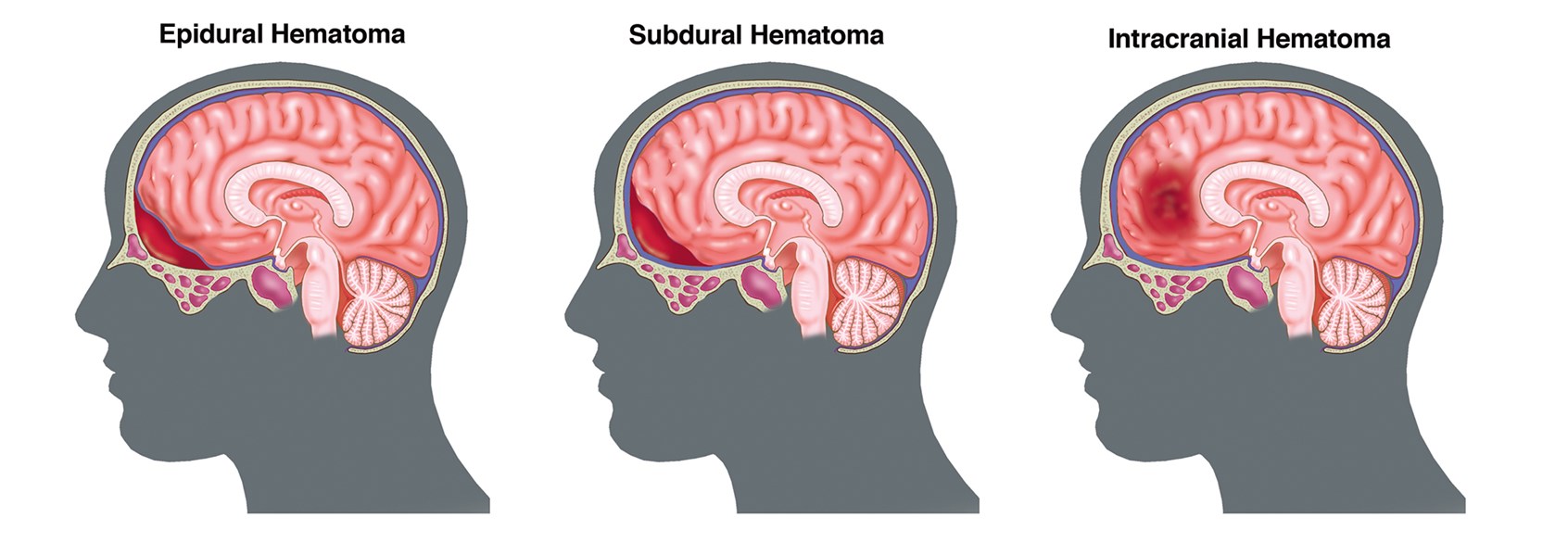 Как правило, они являются результатом тяжелой травмы головы. При подострых субдуральных гематомах симптомы могут проявиться чуть позже: через несколько дней или недель. Хронические субдуральные гематомы развиваются в мозге постепенно (за несколько недель, месяцев) и чаще всего встречаются у алкоголиков и пожилых людей.
Как правило, они являются результатом тяжелой травмы головы. При подострых субдуральных гематомах симптомы могут проявиться чуть позже: через несколько дней или недель. Хронические субдуральные гематомы развиваются в мозге постепенно (за несколько недель, месяцев) и чаще всего встречаются у алкоголиков и пожилых людей.
Симптомы эпидуральной гематомы, образовавшейся между черепом и мозгом, проявляются мгновенно. Внутримозговые гематомы (непосредственно в головном мозге) всегда опасны для жизни человека.
Скорая помощь.
Внутричерепная эпидуральная гематома является наиболее серьезным осложнением после травмы головы, которое требуют немедленной диагностики и лечения, чтобы предотвратить повреждение мозга или смерть. При выявлении признаков внутричерепной гематомы, или если произошла черепно-мозговая травма, которая привела к потере сознания, звоните 112 или немедленно обращайтесь в отделение неотложной помощи.
Чего ожидать?
Некоторые незначительные внутричерепные гематомы могут рассасываться сами. Другие бывают опасными для жизни человека и требуют неотложной операции. После травмы головы нужно обязательно обратиться к врачу. Прогноз всегда зависит от нескольких наблюдений: от степени травмы, от размера гематомы, от вашего возраста и общего состояния здоровья в целом. Восстановление после серьезных внутричерепных гематом может занять много месяцев.
Другие бывают опасными для жизни человека и требуют неотложной операции. После травмы головы нужно обязательно обратиться к врачу. Прогноз всегда зависит от нескольких наблюдений: от степени травмы, от размера гематомы, от вашего возраста и общего состояния здоровья в целом. Восстановление после серьезных внутричерепных гематом может занять много месяцев.
Чем усугубляется?
Прием лекарств, разжижающих кровь (аспирин, в том числе), увеличивает риск кровотечений в мозге.
Лечение.
Чтобы уменьшить давление в головном мозге, устранить лихорадку и предотвратить судороги могут использоваться лекарственные препараты. Для снижения давления, вызванного кровоизлиянием в мозге, может потребоваться операция. Хирург делает небольшое отверстие в черепе и откачивает жидкость. Иногда чтобы снизить внутричерепное давление необходимо удалить часть черепа.
Когда обратиться к врачу?
Чтобы быть в безопасности, обратитесь к врачу после любой травмы головы.
О чем спросить врача?
1. Насколько серьезное кровотечение у меня в мозгу?
2. Может ли гематома пройти сама?
3. Мой мозг был поврежден?
4. Какие виды препаратов мне помогут?
5. Нужна ли мне операция?
6. Смогу ли я полностью восстановиться?
7. Что я обязан сделать, чтобы избежать внутричерепной гематомы в дальнейшем?
Постановка диагноза.
Для обнаружения внутричерепных гематом используются КТ и/или МРТ. Анализ крови применяется для оценки состояния человека.
заболевание, симптомы, лечение, причины, диагностика
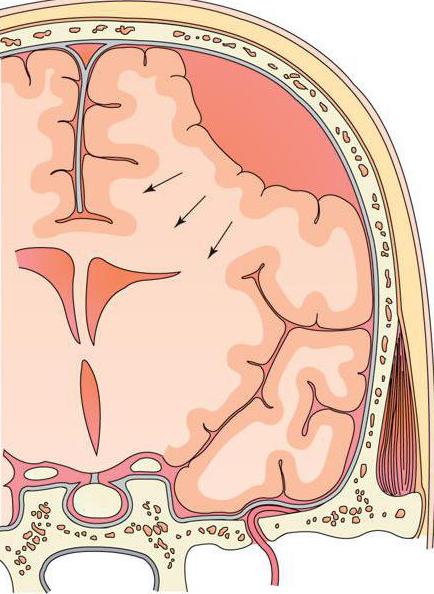
Эпи –и субдуральные гематомы возникают при закрытых черепно-мозговых травмах. Различают эпидуральные, субдуральные, сочетанные — эпи-субдуральные, внутримозговые и внутрижелудочковые гематомы.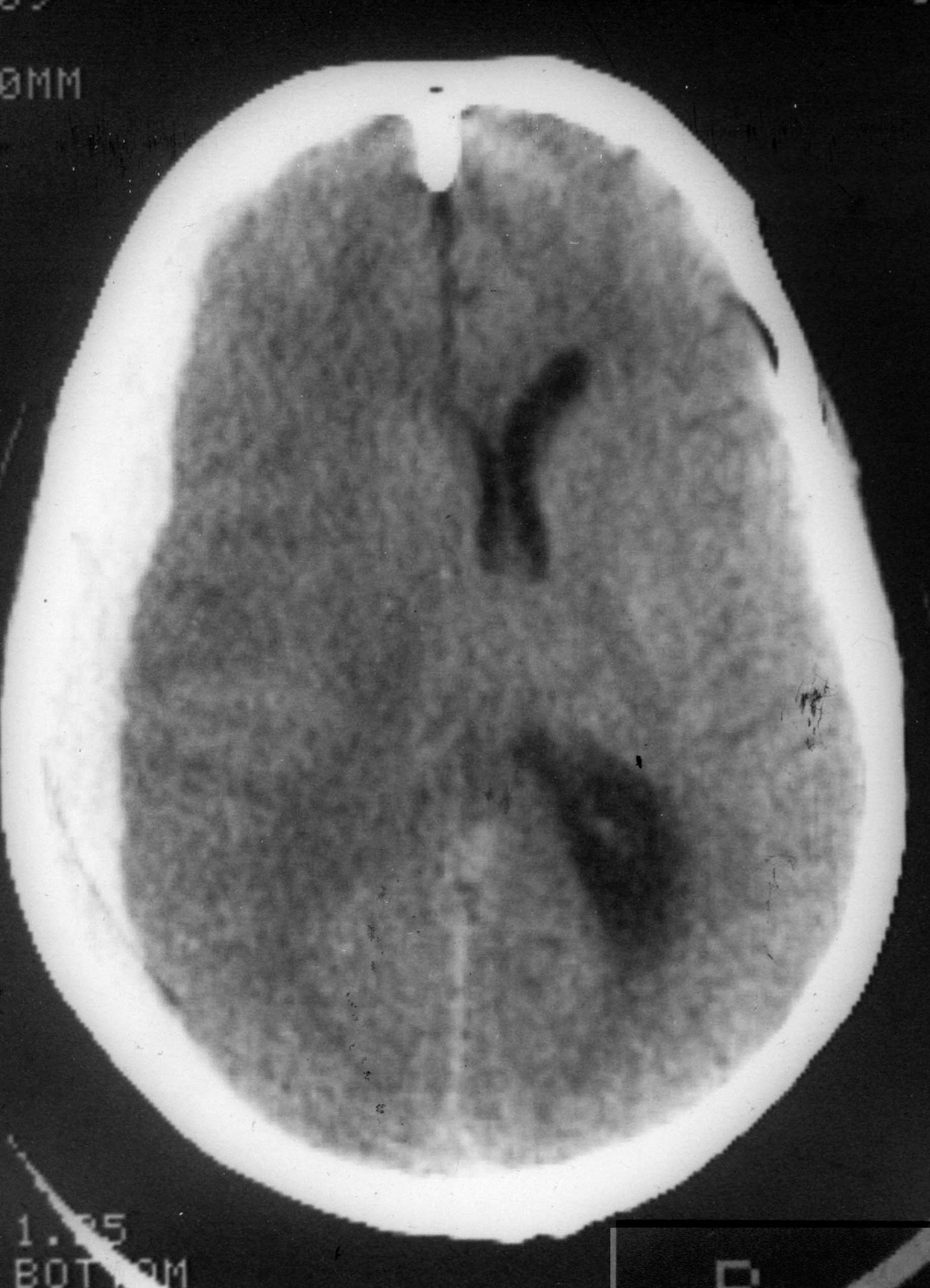
Причиной эпидуральных гематом чаще всего является разрыв ветвей средней оболочечной артерии. Истекающая из артерии кровь отслаивает от кости твердую мозговую оболочку и формирует гематому, которая может привести уже в течение ближайших часов после травмы к дислокации мозга. Большая часть эпидуральных гематом располагается в височной области.
Субдуральные гематомы располагаются между твердой мозговой оболочкой и поверхностью мозга. Источником их образования могут явиться вены, поврежденные в результате травмы, кровотечение из синусов и сосудов мозга при контузии и размягчении.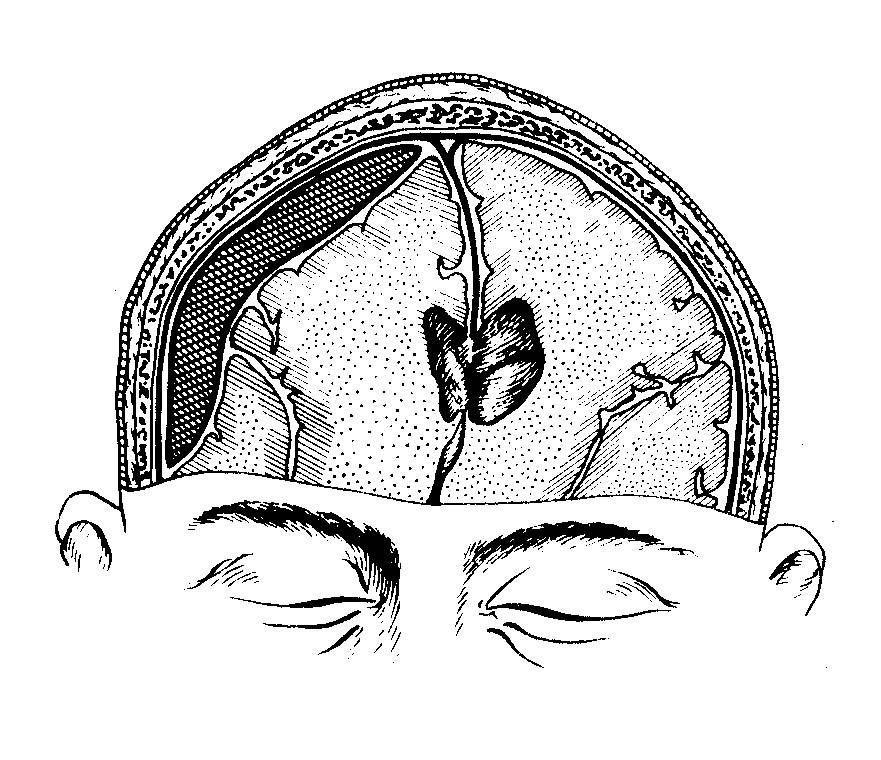 Острая субдуральная гематома обычно возникает при тяжелой черепно-мозговой травме, сопровождающейся ушибом и размозжением мозга. Острая субдуральная гематома клинически проявляется в течение первых трех суток. Кровотечение происходит из поврежденных мозговых сосудов в зоне ушиба и из оборвавшихся вен. Острая субдуральная гематома является одним из проявлений тяжелой травмы мозга. Она развивается на фоне утраты сознания и других симптомов массивного поражения мозга. В связи с этим светлый промежуток, столь характерный для эпидуральных гематом, часто не выявляется. Удаление гематомы – необходимое условие для устранения жизненно опасных дислокации и сдавления мозга.
Острая субдуральная гематома обычно возникает при тяжелой черепно-мозговой травме, сопровождающейся ушибом и размозжением мозга. Острая субдуральная гематома клинически проявляется в течение первых трех суток. Кровотечение происходит из поврежденных мозговых сосудов в зоне ушиба и из оборвавшихся вен. Острая субдуральная гематома является одним из проявлений тяжелой травмы мозга. Она развивается на фоне утраты сознания и других симптомов массивного поражения мозга. В связи с этим светлый промежуток, столь характерный для эпидуральных гематом, часто не выявляется. Удаление гематомы – необходимое условие для устранения жизненно опасных дислокации и сдавления мозга.
Хронические субдуральные гематомы отличаются от острых и подострых наличием ограничительной капсулы, определяющей особенности их клинического течения. Они диагностируются спустя недели, месяцы или (реже) годы после перенесенной травмы. Нередко они возникают после легких повреждений, которые проходят незаметно для больного.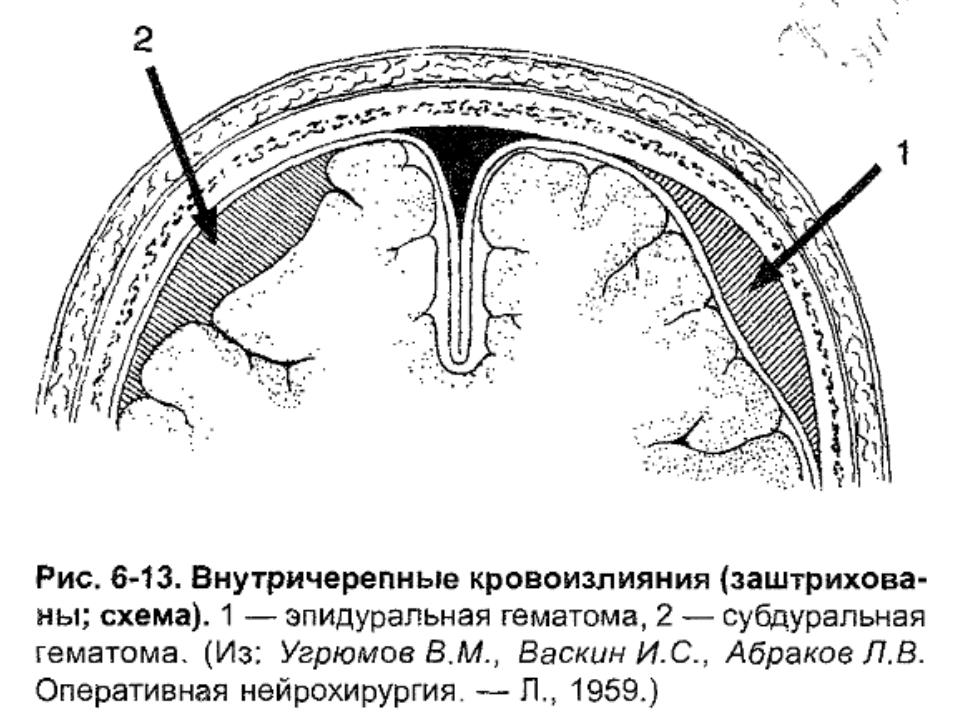 Это своеобразный вид патологии. В патогенезе хронических субдуральных гематом большое значение имеют возрастные изменения, сопутствующая сосудистая патология, алкоголизм, сахарный диабет. Чаще хронические гематомы возникают у людей пожилого возраста (60 лет и старше).
Это своеобразный вид патологии. В патогенезе хронических субдуральных гематом большое значение имеют возрастные изменения, сопутствующая сосудистая патология, алкоголизм, сахарный диабет. Чаще хронические гематомы возникают у людей пожилого возраста (60 лет и старше).
Хронические субдуральные гематомы проявляются головными болями, психическими нарушениями, проявляющимися изменением характера, нарушением памяти, неадекватностью поведения. Хронические гематомы нередко достигают огромных размеров. Толщина их может достигать нескольких сантиметров, а общий объем превышать 200 мл. При невозможности использовать для диагностики компьютерную томографию ценная информация может быть получена при ультразвуковом исследовании мозга.
Преимущества услуги
Удобный график работы
Работаем до позднего вечера, чтобы вам было удобно заняться своим здоровьем после работы
Отсутствие очередей
Система записи пациентов отлажена за много лет работы и действует так, что вас примут точно в выбранное время
Уютный интерьер
Нам важно, чтобы пациенты чувствовали себя комфортно в стенах клиники, и мы сделали все, чтобы окружить вас уютом
Внимание к пациенту
К вашим услугам – внимательный персонал, который ответит на любой вопрос и поможет сориентироваться
Эхоэнцефалография головного мозга (ЭХО-ЭГ) | Семейный доктор
Эхоэнцефалография или Эхо-ЭГ головы представляет метод ультразвуковой диагностики, который используется для выявления патологических процессов и изменений в структуре головного мозга. Он основывается на способности тканей отражать ультразвуковые волны и почти не имеет противопоказаний ввиду безопасности. Метод демонстрирует косвенные признаки патологических изменений.
Он основывается на способности тканей отражать ультразвуковые волны и почти не имеет противопоказаний ввиду безопасности. Метод демонстрирует косвенные признаки патологических изменений.
Исследование занимает не более 15-20 минут, не доставляет боли и дискомфорта, что делает ее востребованной при обследовании маленьких пациентов. Достаточно редко применяется во взрослой неврологической практике.
Показания к Эхо-ЭГ
Направить на эхоэнцефалографию может терапевт, врач-невролог или другой специалист с целью первичной диагностики при заболеваниях головного мозга или подозрении на них. Одним из важных поводов к процедуре являются экстренные случаи (в том числе ЧМТ), которые угрожают жизни человека. Обследование позволяет обнаружить следующие изменения и нарушения:
- объемные поражения мозга;
- очаги кровоизлияния, внутричерепные гематомы;
- абсцессы, гнойные воспаления тканей;
- косвенные признаки внутричерепной гипертензии;
- косвенные признаки гидроцефалии.

С помощью Эхо-ЭГ головы удается оценить динамику лечения. Таким образом, основанием для процедуры могут стать следующие симптомы и состояния:
- перенесенные травмы и ушибы, подозрение на сотрясение мозга, гематомы и пр.;
- приступы тошноты, не обусловленные патологией пищеварительной системы;
- головокружения, повторяющиеся обмороки;
- шум в ушах;
- снижение работоспособности;
- парестезии, покалывания в верхних или нижних конечностях;
- нарушения сна: сонливость, прерывистый, поверхностный сон, ночные кошмары и др.;
- частые головные боли;
- неврологические реакции: энурез, заикание, тики, автоматизмы и пр.
Процедура может быть назначена при уже выявленных заболеваниях как инструмент контроля эффективности лечения. Ее можно повторять нужное количество раз без ограничений в отличие от рентгенографических методов диагностики. Эхо-ЭГ головы может проводиться после оперативных вмешательств. При этом важно дождаться заживления кожных покровов и после этого приступать к исследованию.
Эхо-ЭГ головы может проводиться после оперативных вмешательств. При этом важно дождаться заживления кожных покровов и после этого приступать к исследованию.
Эхоэнцефалография может быть первым диагностическим этапом и предварять такие исследования, как КТ и МРТ. В других случаях Эхо-ЭГ заменяет эти методы и служит единственным способом диагностики, к примеру, при наличии противопоказаний к другим инструментам обследования.
Противопоказания к Эхо-ЭГ
Этот ультразвуковой метод диагностики является безопасным и почти не имеет противопоказаний. Обследование будет затруднено только при наличии повреждений кожи головы и ее острых воспалительных заболеваниях в области установки датчиков.
Порядок проведения
Специальной подготовки к эхоэнцефалографии не требуется. Можно вести привычный образ жизни, нет ограничений по диете и приему лекарственных средств.
Процедура проводится в положении лежа или сидя. Важно сохранять неподвижное положение головы, поэтому при обследовании ребенка родители могут присутствовать лично и помогать малышу не двигаться. На кожу головы наносится специальный гель для улучшения проводимости ультразвукового сигнала, затем врач устанавливает датчики.
Важно сохранять неподвижное положение головы, поэтому при обследовании ребенка родители могут присутствовать лично и помогать малышу не двигаться. На кожу головы наносится специальный гель для улучшения проводимости ультразвукового сигнала, затем врач устанавливает датчики.
В зависимости от поставленных задач специалист может установить один датчик или использовать два, расположенных с двух сторон головы. Результат такого метода диагностики — графическое изображение, на котором видно смещены ли срединные структуры головного мозга, нет ли расширения ликворных пространств.
Расшифровка результатов
Эхо-ЭГ головы предусматривает получение результатов обследования уже через 15–20 минут. Врач выдаст письменное заключение, а также даст разъяснения относительно консультации узкого специалиста или расширенной диагностики, если это потребуется.
Преимущества Эхо-ЭГ в клинике «Семейный доктор»
В клинике «Семейный доктор» используется современное компьютеризированное оборудование известных производителей. Высокое качество оснащения позволяет нам:
Высокое качество оснащения позволяет нам:
- обследовать структуры мозга и обнаруживать патологии в околокостном пространстве черепной коробки;
- определять интенсивность и характер пульсаций для примерного определения степени внутричерепной гипертензии;
- диагностировать нарушения на ранних стадиях развития.
Современная аппаратура и профессионализм врачей функциональной диагностики позволяют нам накапливать полученные данные в автоматическом режиме, верно интерпретировать информацию, а нашим пациентам — получать достоверные диагнозы и оценку состояния головного мозга.
В нашей клинике Эхо-ЭГ головы выполняют высококвалифицированные врачи с многолетним опытом работы. Мы проводим расшифровку с высокой точностью, своевременно диагностируем заболевания даже на начальных этапах развития.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму онлайн-записи или обратитесь в регистратуру клиники.
Стоимость
врач детский невролог, эпилептолог, врач функциональной диагностики, ведущий специалист клиники
Внутричерепные гематомы: лечение под контролем МРТ
За годы работы в отделении нейрохирургии до появления МРТ в практической медицине тактика нейрохирурга была при подозрении на объёмный процесс (гематома) — экстренное оперативное вмешательство. С появлением МРТ наличие внутричерепных гематом малого объёма (до 50 см3) стало возможно лечить консервативным путём с последующим динамическим наблюдением на МРТ. Комплексная терапия включает: дегидратационную терапию, сосудистую, метаболическую и ноотропы. При отсутствии нарастания гематом по данным МРТ в динамике, хирургическое вмешательство не требуется.
Неврологическая картина к моменту окончания курса лечения практически нивелируется. Пациентам с травматическими гематомами малого объёма необходимо проводить МРТ в динамике через 1-1,5 мес. до полного рассасывания гематом.
до полного рассасывания гематом.
Как нейрохирург с многолетним стажем могу дать рекомендацию как лечащим врачам, так и пациентам — при малейшем подозрении на внутричерепную гематому даже малого объёма, при самых незначительных черепно-мозговых травмах обязательно проводить МРТ-исследование. Это позволит предотвратить все возможные осложнения черепно-мозговой травмы. Если Природой и Богом в черепной коробке человека не предусмотрено дополнительных отверстий, то, по возможности, их и не надо создавать. И диагностика на магнитно-резонансном томографе, при подозрении на объёмные процессы в мозге, очень часто позволяет обойтись без хирургического вмешательства.
Автор: Куценок Иосиф Ханонович
Записаться на МРТ головного мозга можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Чем поможет МРТ пациенту с черепно-мозговой травмой и её последствиями?
МРТ в диагностике черепно-мозговой травмы
МРТ для больной головы
В опасности ли мозг боксёра?
Для справки:
Куценок Иосиф Ханонович
Врач невролог-нейрохирург высшей квалификационной категории, заслуженный врач Кубани.
Автор более 50 научных работ и статей международных, Российских сборников съездов, симпозиумов и конференций по неврологии и нейрохирургии.
Основатель нейрохирургической службы в г. Сочи (главный нейрохирург г. Сочи с 1980 г. по 2009 г.)
Установка дренажей у взрослых после хирургического вмешательства по поводу хронической субдуральной гематомы
Что такое хроническая субдуральная гематома (ХСГ)?
Хроническая субдуральная гематома (ХСГ) представляет собой скопление крови между мозгом и оболочками, окружающими его. ХСГ — это распространенный тип (внутричерепной) гематомы, которая чаще всего встречается у пожилых людей. До 75% ХСГ возникают вследствие травмы головы, при этом травма может быть незначительной, не сопровождаясь потерей сознания, рвотой, судорогами, или какими-либо другими посттравматическими симптомами. Симптомы ХСГ зависят от размера гематомы и участков мозга, на которые она оказывает давление. Она может сопровождаться спутанностью сознания или комой; проблемами с памятью; трудностями речи, глотания или ходьбы; сонливостью; головными болями; судорогами; а также слабостью или онемением конечностей и лица.
Как лечится ХСГ?
Наиболее эффективным способом лечения ХСГ является хирургическая операция, при которой эвакуация гематомы осуществляется через трепанационное отверстие. При выполнении этой процедуры одно или два отверстия (от 5 до 30 мм) просверливают в черепе над гематомой. Скопившиеся кровяные сгустки удаляют через сформированные отверстия. Иногда, в конце операции, хирурги устанавливают мягкий силиконовый дренаж через трепанационное отверстие для продолжения дренирования полости, которая была заполнена кровью (субдуральный дренаж). Эти дренажи эвакуируют жидкость, накапливающуюся в наружных собирательных сосудах, и оставляются на 24 до 48 часов после операции, до того как будут удалены. Альтернативный вариант, в конце операции, раны закрываются хирургически без установки наружных дренажей.
Почему дренажи могут быть полезны?
Рецидив (то есть формирование другой ХСГ в том же самом месте) является главной проблемой у больных с ХСГ, и пациентам может понадобиться дополнительная, повторная хирургическая процедура для ее удаления. Дренаж может уменьшить вероятность рецидива, но не используется рутинно. Авторы этого Кокрейновского обзора хотели выяснить, действительно ли внешнее дренирование после операции с трепанационным отверстием по поводу ХСГ снижает вероятность рецидива.
Дренаж может уменьшить вероятность рецидива, но не используется рутинно. Авторы этого Кокрейновского обзора хотели выяснить, действительно ли внешнее дренирование после операции с трепанационным отверстием по поводу ХСГ снижает вероятность рецидива.
Характеристика исследований и основные результаты
Авторы обзора провели обширный поиск медицинской литературы по ноябрь 2014 года на предмет рандомизированных контролируемых испытаний (РКИ), соответствующих критериям включения, которые обеспечивают наиболее надежные доказательства. Они нашли девять РКИ, включающих 968 пациентов, в которых сравнивалось использование наружных дренажей у некоторых пациентов и отказ от дренирования у других, после операций с созданием трепанационного отверстия у больных ХСГ. Исследования были проведены в Индии, Турции, Иране, Германии, Великобритании и Японии. Все участники были взрослые люди, в основном старше 60 лет. Во всех исследованиях выполнялись схожие операции. Шесть исследований проводились в течение шести месяцев, остальные в течение трех, одного месяца и трёх недель (по одному для каждого).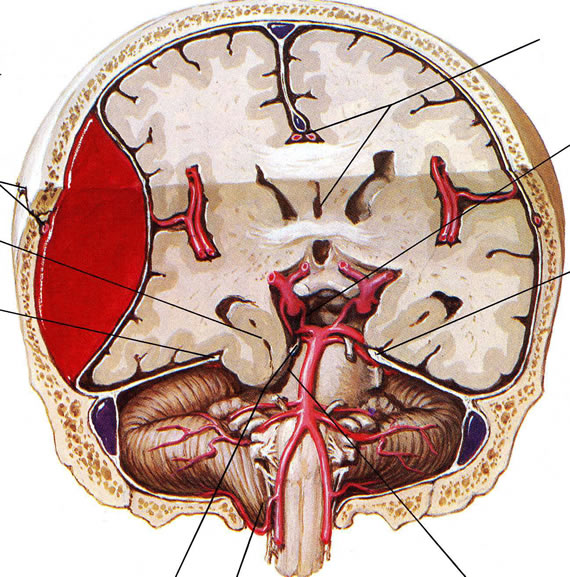
Авторы исследований смогли статистически объединить результаты испытаний, которые показали, что использование дренажей сокращает риск рецидива ХСГ после создания трепанационных отверстий примерно на 50% по сравнению с группой пациентов, которым не были установлены дренажи (контрольная группа). Однако, не было обнаружено четкой разницы по сравнению дренирования и не дренирования в группах пациентов по числу послеоперационных осложнений (таких как: инфекционные осложнения, судороги или спонтанные кровотечения), летальных исходов или функциональных результатов (например, восстановление функций, нарушенных за счет ХСГ).
Качество доказательств
Результаты этого обзора могут быть изменены в будущем, когда появятся данные дополнительных исследований. В проведенных исследованиях или слишком мало участников или вмешательств, чтобы показать достоверные результаты, даже при их статистической обработке. В некоторых исследованиях не описан процесс рандомизации в деталях, поэтому они считаются не достаточно достоверными.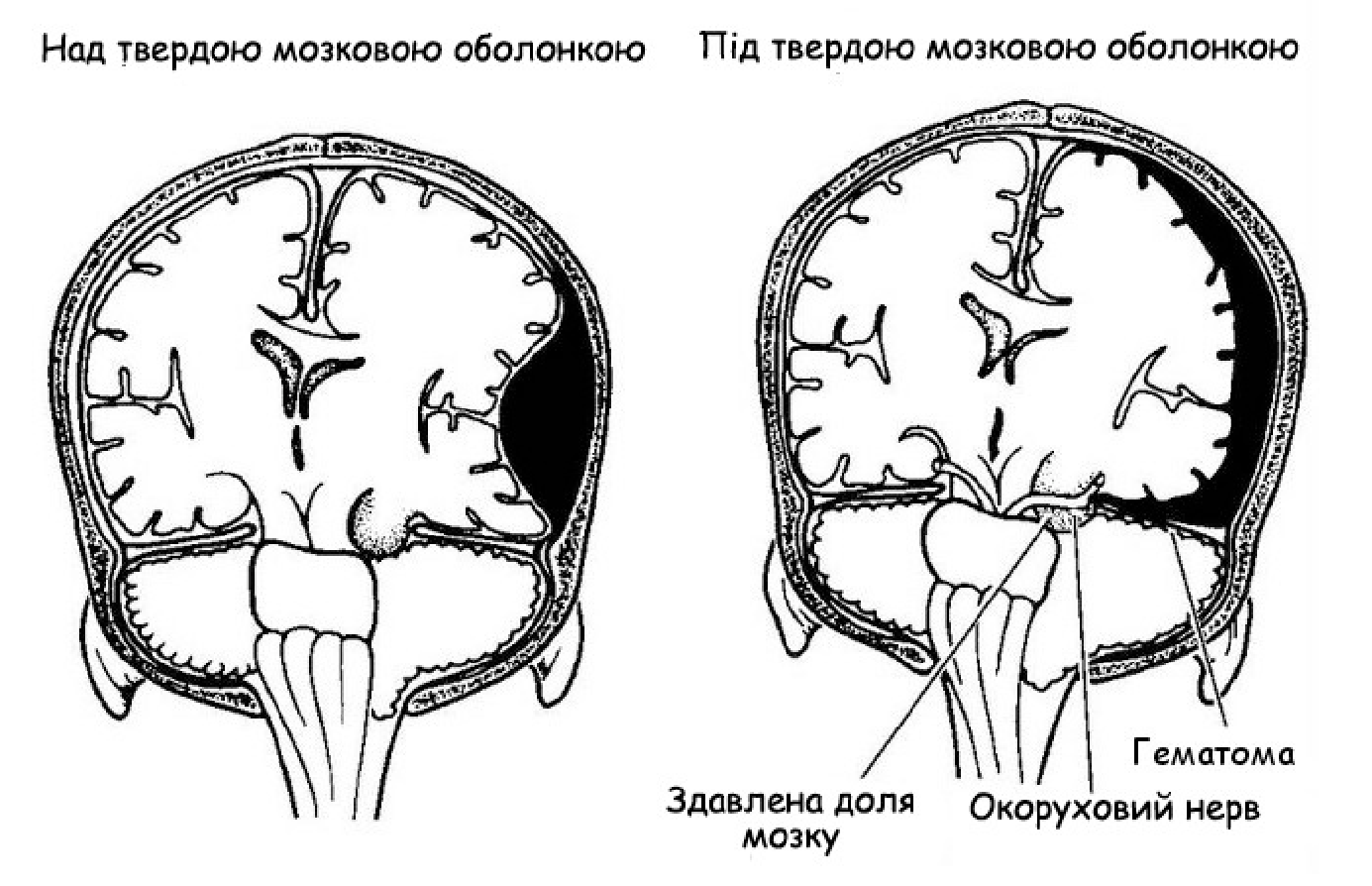
Будущие исследования также помогут установить:
— влияние установки наружных дренажей на возникновение послеоперационных осложнений, летальность и функциональные результаты;
— лучше устанавливать один или два дренажа при выполнении хирургического вмешательства;
— лучший способ расположения дренажных трубок в головном мозге;
— длительность оставления дренажа.
тяжелое состояние, требующее неотложной медицинской помощи
Внутричерепная гематома — это опасное состояние, причиной которого является травма, и требующее немедленной медицинской помощи.
Головной мозг надежно защищен костями черепа и окружен жидкостью, которая служит амортизатором во время толчков или передвижений человека. Но защитить мозг от очень сильных и резких ударов жидкости не под силу: мозг встряхивается и ударяется о стенки черепа. Это провоцирует разрыв кровеносного сосуда, находящегося между костями черепа и мозгом. В результате возникает внутричерепная гематома, сдавливающая кору головного мозга и препятствующая его нормальному функционированию.
Симптомы
Состояние некоторое время может протекать бессимптомно, а иногда больной сразу чувствует головные боли, мышечную слабость, помутнение сознания, его мучают головокружение, тошнота и рвота. Если гематома очень большая, у пострадавшего начинаются судороги, он впадает в летаргию или коматозное состояние.
Причины
Причиной внутричерепного кровоизлияния являются сильные травмы головы. У пожилых людей гематома может образоваться вследствие незначительных ударов, причем не всегда на кожных покровах головы присутствуют синяки, раны или гематомы.
Диагностика
Диагностировать болезнь довольно трудно. Но если после травм головы больной теряет сознание и развиваются вышеперечисленные симптомы, то врачи подозревают наличие внутричерепной гематомы. Метод магнитно-резонансной или компьютерной томографии в этом случае поможет подтвердить предположения врачей.
Лечение и реабилитация
Лечение проводят методом хирургического вмешательства, оно зависит от размера гематомы и состояния больного.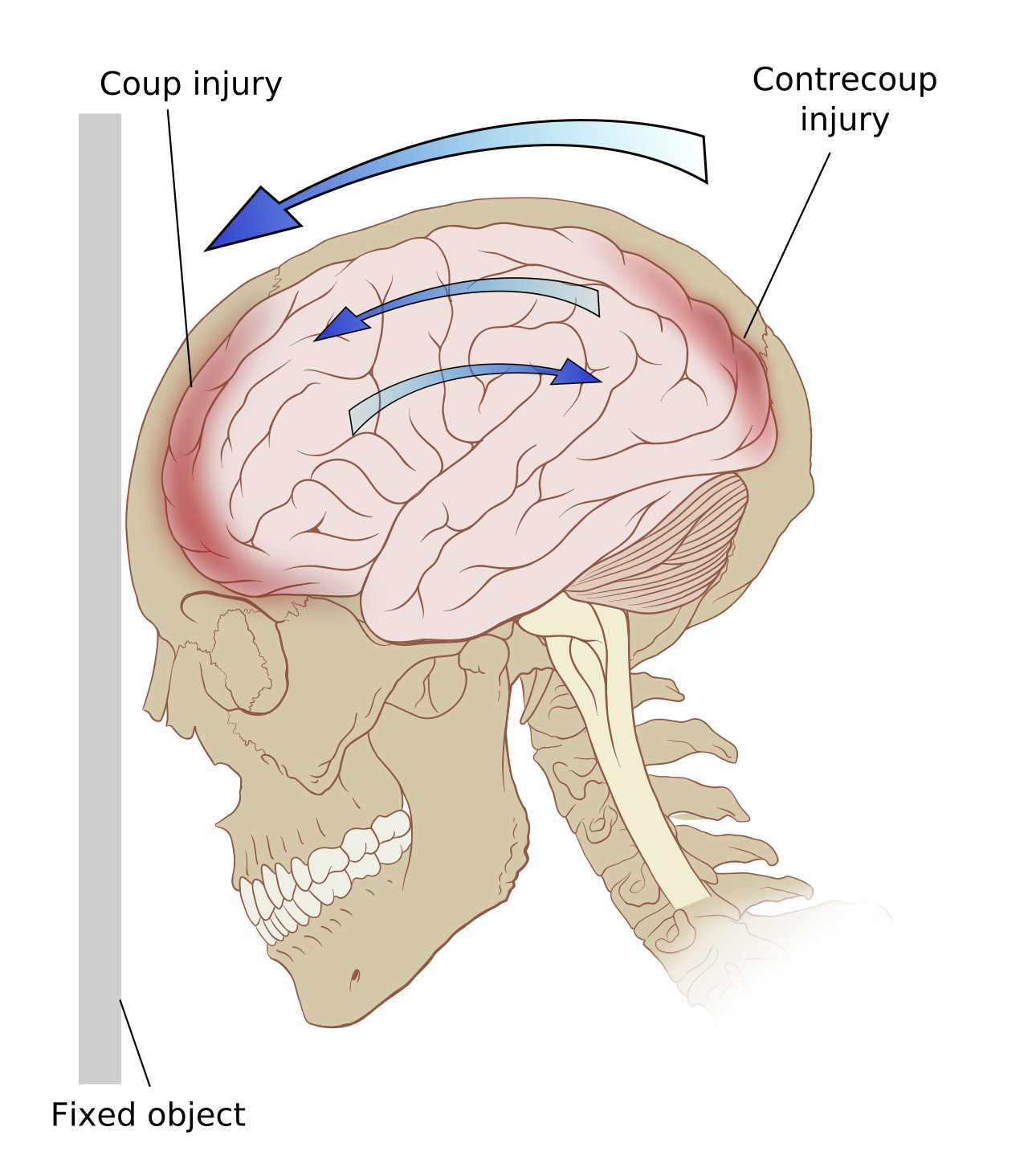 Реабилитационный период будет очень долгим – не менее шести месяцев для взрослых, дети восстанавливаются немного быстрее. Больному назначают противосудорожные препараты с целью профилактики послетравматических судорог. После проведенной операции у пострадавшего могут быть головные боли, нарушения в работе нервной системы, восстановление в тяжелых случаях может быть частичным.
Реабилитационный период будет очень долгим – не менее шести месяцев для взрослых, дети восстанавливаются немного быстрее. Больному назначают противосудорожные препараты с целью профилактики послетравматических судорог. После проведенной операции у пострадавшего могут быть головные боли, нарушения в работе нервной системы, восстановление в тяжелых случаях может быть частичным.
Внутричерепная гематома — Симптомы и причины
Обзор
Внутричерепная гематома представляет собой скопление крови внутри черепа. Чаще всего это вызвано разрывом кровеносного сосуда в головном мозге или травмой, такой как автомобильная авария или падение. Сбор крови может происходить в тканях головного мозга или под черепом, надавливая на мозг.
Некоторые травмы головы, например те, которые вызывают кратковременную потерю сознания, могут быть незначительными.Однако внутричерепная гематома потенциально опасна для жизни. Обычно это требует немедленного лечения, которое может включать операцию по удалению крови.
Обычно это требует немедленного лечения, которое может включать операцию по удалению крови.
Товары и услуги
Показать больше продуктов Mayo ClinicСимптомы
У вас могут появиться признаки и симптомы внутричерепной гематомы сразу после травмы головы, или они могут проявиться через несколько недель или дольше. Вы можете казаться здоровым после травмы головы, периода, называемого светлым интервалом.
Однако со временем давление на мозг увеличивается, вызывая некоторые или все из следующих признаков и симптомов:
- Нарастающая головная боль
- Рвота
- Сонливость и прогрессирующая потеря сознания
- Головокружение
- Путаница
- Неравный размер зрачка
- Невнятная речь
- Потеря движения (паралич) на стороне тела, противоположной черепно-мозговой травме
Чем больше крови заполняет ваш мозг или узкое пространство между вашим мозгом и черепом, могут проявляться другие признаки и симптомы, такие как:
- Летаргия
- Изъятия
- Бессознательное состояние
Когда обратиться к врачу
Внутричерепная гематома может быть опасной для жизни и требует неотложного лечения.
Немедленно обратиться за медицинской помощью после удара по голове, если вы:
- Потерять сознание
- Постоянная головная боль
- Возникновение рвоты, слабости, нечеткости зрения, неустойчивости
Если признаки и симптомы не проявляются сразу после удара по голове, следите за физическими, умственными и эмоциональными изменениями. Например, если после удара по голове человек чувствует себя хорошо и может говорить, но позже теряет сознание, немедленно обратитесь за медицинской помощью.
Также, даже если вы чувствуете себя хорошо, попросите кого-нибудь присмотреть за вами. Потеря памяти после удара по голове может заставить забыть об ударе. Кто-то, кому вы расскажете, может с большей вероятностью распознать предупреждающие знаки и оказать вам медицинскую помощь.
Причины
Травма головы является наиболее частой причиной внутричерепного кровотечения.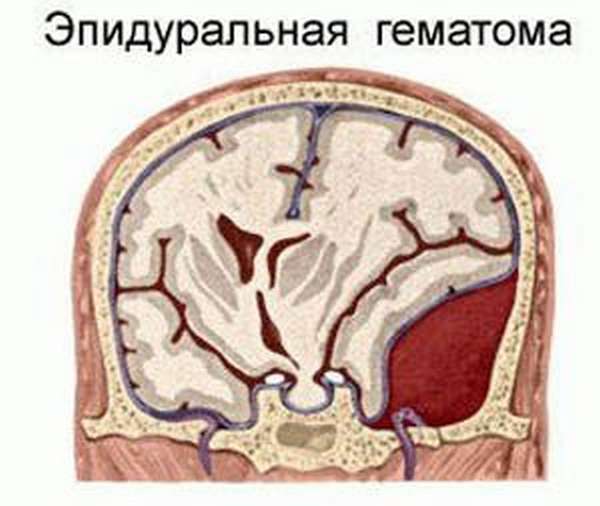 Травма головы может быть результатом автомобильных или велосипедных аварий, падений, нападений и спортивных травм.
Травма головы может быть результатом автомобильных или велосипедных аварий, падений, нападений и спортивных травм.
Если вы пожилой человек, даже легкая травма головы может вызвать гематому. Это особенно верно, если вы принимаете разжижающие кровь лекарства или антитромбоцитарные препараты, такие как аспирин.
Вы можете получить серьезную травму, даже если нет открытой раны, синяка или другого очевидного повреждения.
Различают три категории гематом — субдуральные гематомы, эпидуральные гематомы и внутримозговые (внутрипаренхиматозные) гематомы.
Субдуральная гематома
Это происходит, когда кровеносные сосуды — обычно вены — разрываются между вашим мозгом и самым внешним из трех мембранных слоев, покрывающих ваш мозг (твердой мозговой оболочкой).Вытекающая кровь образует гематому, которая давит на ткань мозга. Увеличивающаяся гематома может вызвать постепенную потерю сознания и, возможно, смерть.
Три типа субдуральных гематом:
- Острый.
 Этот наиболее опасный тип обычно вызывается тяжелой травмой головы, и признаки и симптомы обычно появляются сразу же.
Этот наиболее опасный тип обычно вызывается тяжелой травмой головы, и признаки и симптомы обычно появляются сразу же. - Подострый. Для развития признаков и симптомов требуется время, иногда через несколько дней или недель после травмы.
- Хронический. В результате менее серьезных травм головы этот тип гематомы может вызвать медленное кровотечение, а симптомы могут проявиться через недели и даже месяцы. Возможно, вы не помните травму головы. Например, удар головой при посадке в машину может вызвать кровотечение, особенно если вы принимаете препараты, разжижающие кровь.
Все три типа требуют медицинской помощи, как только появляются признаки и симптомы, чтобы можно было предотвратить необратимое повреждение головного мозга.
Риск субдуральной гематомы увеличивается с возрастом.Риск также выше для людей, которые:
- Ежедневно принимайте аспирин или другие препараты, разжижающие кровь
- Злоупотребление алкоголем
Эпидуральная гематома
Также называемая экстрадуральной гематомой, этот тип возникает при разрыве кровеносного сосуда — обычно артерии — между внешней поверхностью твердой мозговой оболочки и черепом. Затем кровь просачивается между твердой мозговой оболочкой и черепом, образуя массу, которая давит на ткань мозга. Наиболее частой причиной эпидуральной гематомы является травма.
Затем кровь просачивается между твердой мозговой оболочкой и черепом, образуя массу, которая давит на ткань мозга. Наиболее частой причиной эпидуральной гематомы является травма.
Некоторые люди с этим типом травмы остаются в сознании, но большинство из них становятся сонливыми или впадают в кому с момента травмы. Эпидуральная гематома, поразившая артерию в головном мозге, без своевременного лечения может привести к летальному исходу.
Внутримозговая (внутрипаренхиматозная) гематома
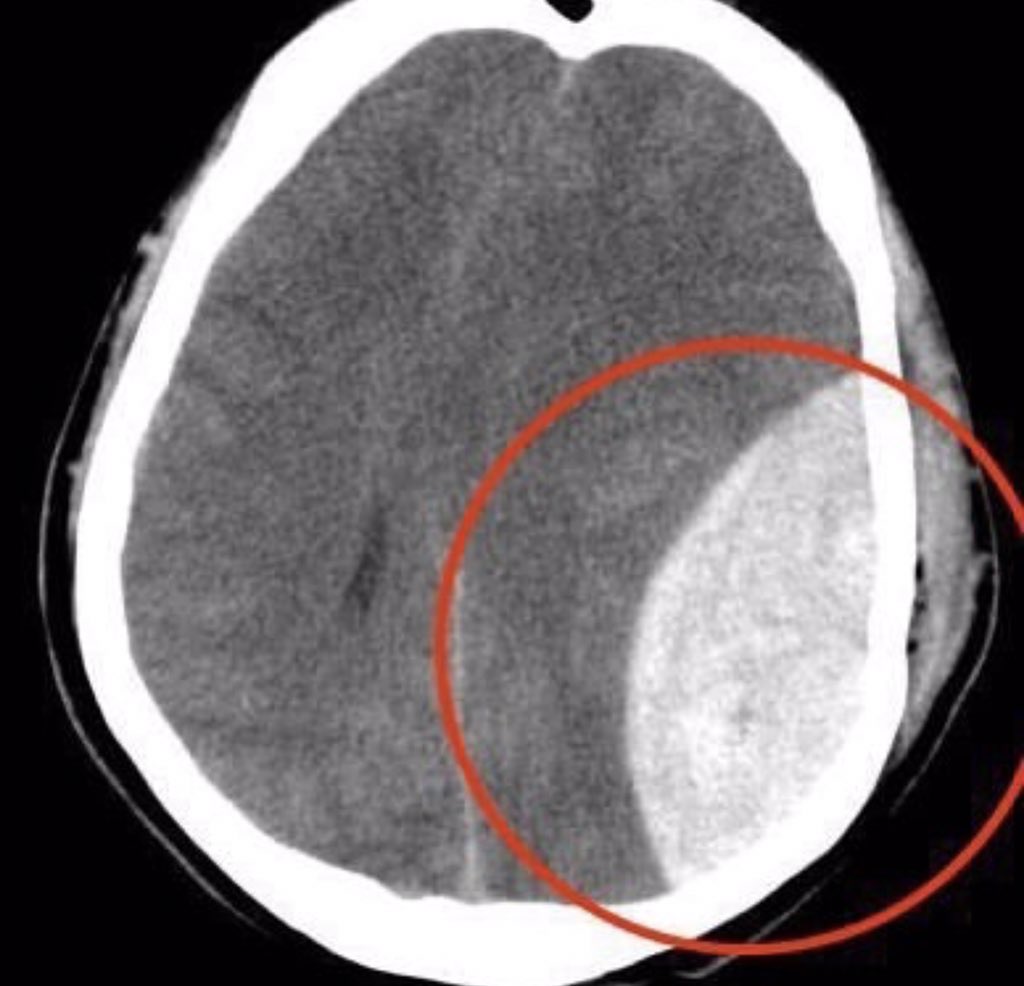
Этот тип гематомы, также известный как внутрипаренхиматозная гематома, возникает при скоплении крови в тканях головного мозга. Существует множество причин, в том числе травма, разрыв выпуклого кровеносного сосуда (аневризма), плохое соединение артерий и вен с рождения, высокое кровяное давление и опухоли.Заболевания могут вызывать самопроизвольное излияние крови в головной мозг. Травма головы может привести к множественным тяжелым внутримозговым гематомам.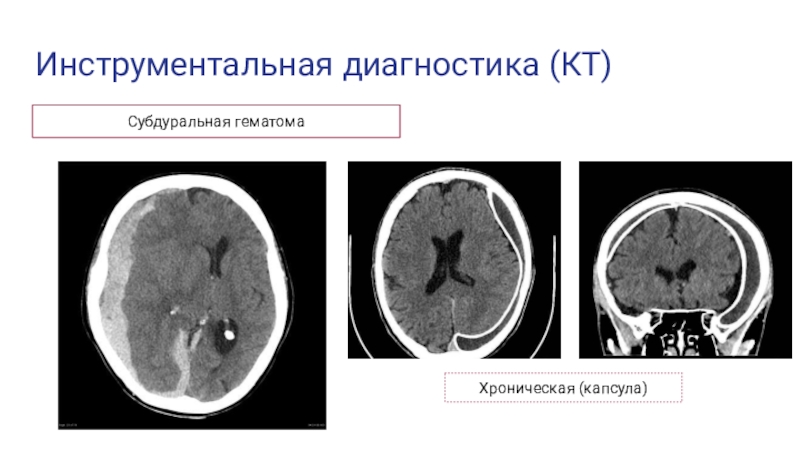
Профилактика
Для предотвращения или минимизации травм головы:
- Носите шлем и убедитесь, что ваши дети носят шлемы. Носите подходящий и правильно подобранный шлем при занятиях контактными видами спорта, езде на велосипеде, мотоцикле, катании на лыжах, верховой езде, катании на коньках, скейтборде, сноуборде или при любых действиях, которые могут привести к травме головы.
- Пристегните ремень безопасности и убедитесь, что ваши дети пристегнуты. Делайте это каждый раз, когда садитесь за руль автомобиля.
- Защита маленьких детей. Всегда используйте правильно подогнанные автокресла, подкладочные столешницы и края столов, блокируйте лестницы, привязывайте тяжелую мебель или бытовую технику к стене, чтобы предотвратить опрокидывание, и не позволяйте детям забираться на небезопасные или неустойчивые предметы.
Внутричерепная гематома — Диагностика и лечение
Диагностика
Диагностика внутричерепной гематомы может быть затруднена, потому что люди с травмой головы могут казаться здоровыми. Однако врачи обычно предполагают, что кровотечение внутри черепа является причиной прогрессирующей потери сознания после черепно-мозговой травмы, пока не доказано обратное.
Однако врачи обычно предполагают, что кровотечение внутри черепа является причиной прогрессирующей потери сознания после черепно-мозговой травмы, пока не доказано обратное.
— лучший способ определить положение и размер гематомы. К ним относятся:
- Компьютерная томография. В нем используется сложный рентгеновский аппарат, подключенный к компьютеру, для получения подробных изображений вашего мозга. Вы неподвижно лежите на подвижном столе, который ведет внутрь чего-то похожего на большой пончик, где и делаются снимки.КТ является наиболее часто используемым визуализирующим сканированием для диагностики внутричерепных гематом.
- МРТ. Это делается с использованием магнитного поля и радиоволн для создания компьютеризированных изображений. Во время МРТ вы лежите на подвижном столе, который направляется в трубу.
- Ангиограмма. Если есть опасения по поводу возможной аневризмы головного мозга или других проблем с кровеносными сосудами, для получения дополнительной информации может потребоваться ангиограмма.
 В этом тесте используются рентгеновские лучи и специальный краситель для получения изображений кровотока в кровеносных сосудах головного мозга.
В этом тесте используются рентгеновские лучи и специальный краситель для получения изображений кровотока в кровеносных сосудах головного мозга.
Лечение
Небольшие гематомы, не вызывающие признаков или симптомов, не требуют удаления. Однако признаки и симптомы могут появиться или ухудшиться через несколько дней или недель после травмы. В результате вам, возможно, придется наблюдать за неврологическими изменениями, контролировать внутричерепное давление и повторять компьютерную томографию головы.
Если вы принимаете разжижающие кровь лекарства, такие как варфарин (Coumadin, Jantoven), вам может потребоваться терапия, чтобы отменить действие лекарства.Это уменьшит риск дальнейшего кровотечения. Варианты отмены антикоагулянтов включают введение витамина К и свежезамороженной плазмы.
Хирургия
Лечение гематомы часто включает хирургическое вмешательство. Тип операции зависит от типа гематомы. Варианты включают:
Варианты включают:
- Хирургический дренаж. Если кровь локализована и превратилась из твердого сгустка в жидкую консистенцию, врач может сделать небольшое отверстие в черепе и использовать отсос для удаления жидкости.
- Краниотомия. При больших гематомах может потребоваться вскрытие части черепа (трепанация черепа) для удаления крови.
Восстановление
Восстановление после внутричерепной гематомы может занять много времени, и вы можете не восстановиться полностью. Наибольший период восстановления — до трех месяцев после травмы, обычно с меньшим улучшением после этого. Если у вас сохраняются неврологические проблемы после лечения, вам может потребоваться трудотерапия и физиотерапия.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Преодоление и поддержка
Терпение важно, чтобы справиться с черепно-мозговыми травмами. Взрослые будут иметь большую часть своего восстановления в течение первых шести месяцев.Затем у вас могут быть небольшие, более постепенные улучшения в течение двух лет после гематомы.
Чтобы помочь вашему выздоровлению:
- Высыпайтесь ночью, и отдыхайте днем, когда почувствуете усталость.
- Вернитесь к своим обычным делам , когда почувствуете себя сильнее.
- Не занимайтесь контактными и развлекательными видами спорта , пока не получите разрешение от врача.
- Проконсультируйтесь с врачом , прежде чем начать водить машину, заниматься спортом, кататься на велосипеде или работать с тяжелыми механизмами.Время вашей реакции, вероятно, замедлится в результате травмы головного мозга.
- Перед приемом лекарств проконсультируйтесь с врачом .

- Не пейте алкоголь, пока полностью не поправитесь. Алкоголь может помешать выздоровлению, а чрезмерное употребление алкоголя может увеличить риск повторной травмы.
- Запишите то, что вам трудно вспомнить.
- Прежде чем принимать важные решения, поговорите с кем-нибудь, кому вы доверяете .
13 июня 2020 г.
Показать ссылки- Черепно-мозговая травма: надежда благодаря исследованиям. Национальный институт неврологических расстройств и инсульта. https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Hope-Through-Research/Traumatic-Brain-Injury-Hope-Through. По состоянию на 23 марта 2017 г.
- Черепно-мозговая травма. Профессиональная версия руководства Merck. http://www.merckmanuals.com/professional/injuries-poisoning/traumatic-brain-injury-tbi/traumatic-brain-injury.По состоянию на 26 марта 2017 г.
- McBride W.
 Субдуральная гематома у взрослых: этиология, клинические особенности и диагностика. https://www.uptodate.com/home. По состоянию на 23 марта 2017 г.
Субдуральная гематома у взрослых: этиология, клинические особенности и диагностика. https://www.uptodate.com/home. По состоянию на 23 марта 2017 г. - McBride W. Субдуральная гематома у взрослых: прогноз и лечение. https://www.uptodate.com/home. По состоянию на 23 марта 2017 г.
- Карибе Х. и др. Хирургическое лечение травматической острой субдуральной гематомы у взрослых: обзор. Медико-хирургическая неврология. 2014;54:887.
- Макбрайд В.Внутричерепная эпидуральная гематома у взрослых. https://www.uptodate.com/home. По состоянию на 23 марта 2017 г.
- Найдеч А. Внутричерепное кровоизлияние. Американский журнал респираторной и интенсивной терапии. 2011;184:998.
- Внутричерепные гематомы. Профессиональная версия руководства Merck. https://www.merckmanuals.com/home/injuries-and-poisoning/head-injuries/intracranial-hematomas. По состоянию на 14 апреля 2020 г.
- Bydon M (экспертное заключение). Клиника Майо. 26 мая 2020 г.
Связанные
Товары и услуги
Показать больше продуктов и услуг Mayo ClinicВнутричерепные гематомы – травмы и отравления
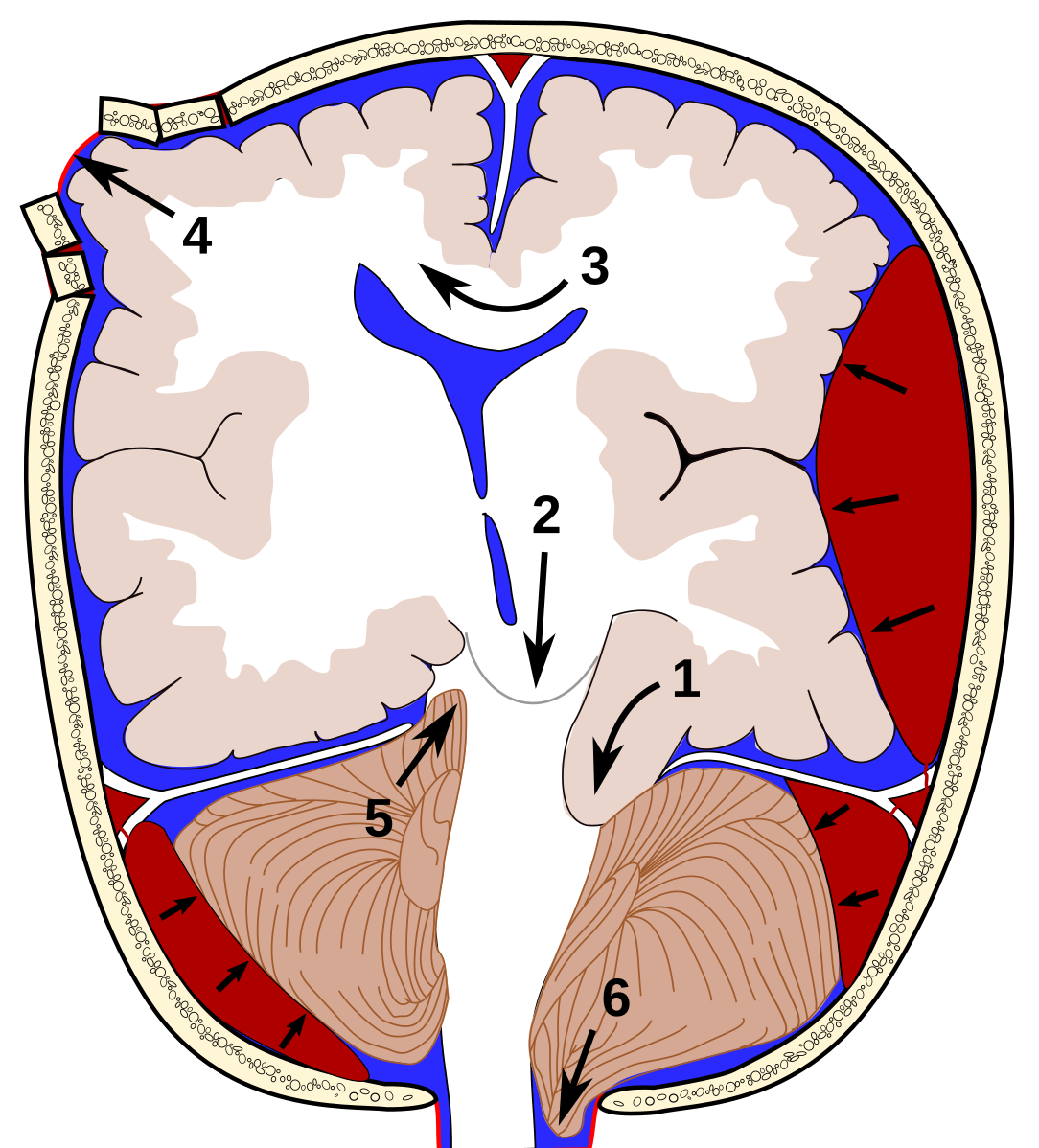
Субдуральные гематомы обычно возникают в результате кровотечения из вен, в том числе мостиковых вен, расположенных между наружным и средним слоями ткани, покрывающей головной мозг (мозговые оболочки).Иногда субдуральные гематомы возникают в результате кровотечения из артерий.
Субдуральные гематомы могут быть
-
Острые: Симптомы развиваются через несколько минут или несколько часов после травмы.
-
Подострый: Симптомы развиваются в течение нескольких часов или дней.
-
Хронический: Симптомы развиваются постепенно в течение недель, месяцев или лет.
Острые субдуральные гематомы могут вызывать отек головного мозга. Гематома и отек могут привести к повышенному давлению внутри черепа (внутричерепное давление), что может усугубить симптомы и увеличить риск смерти.
Хронические субдуральные гематомы чаще встречаются у людей, страдающих алкоголизмом, пожилых людей и людей, принимающих препараты, снижающие вероятность свертывания крови (антикоагулянты или антиагреганты). Люди с алкоголизмом и пожилые люди, которые относительно склонны к падениям, а также к кровотечениям, могут игнорировать или забывать о травмах головы легкой и средней степени тяжести. Эти травмы могут привести к небольшим субдуральным гематомам, которые могут стать хроническими.
К моменту появления симптомов хроническая субдуральная гематома может быть очень большой. Хронические гематомы с меньшей вероятностью, чем острые гематомы, вызывают быстрое повышение внутричерепного давления.
Хронические гематомы с меньшей вероятностью, чем острые гематомы, вызывают быстрое повышение внутричерепного давления.
У пожилых людей мозг немного сжимается, растягивая соединительные вены и повышая вероятность их разрыва в случае травмы, даже незначительной. Кроме того, кровотечение имеет тенденцию продолжаться дольше, потому что сморщенный мозг оказывает меньшее давление на кровоточащую вену, что приводит к большей кровопотере из нее.
Кровь, оставшаяся после субдуральной гематомы, медленно рассасывается.После того, как кровь рассасывается из гематомы, мозг может не так хорошо расширяться у пожилых людей, как у молодых. В результате может остаться заполненное жидкостью пространство (гигрома). Гигрома может наполниться кровью или увеличиться из-за разрыва мелких сосудов, вызывая повторное кровотечение.
-
Компьютерная томография или магнитно-резонансная томография
Хронические субдуральные гематомы сложнее диагностировать из-за длительного времени между травмой и развитием симптомов. Пожилого человека с постепенно развивающимися симптомами, такими как ухудшение памяти и сонливость, можно ошибочно принять за деменцию.
Пожилого человека с постепенно развивающимися симптомами, такими как ухудшение памяти и сонливость, можно ошибочно принять за деменцию.
Компьютерная томография (КТ) позволяет выявить острые, подострые и многие хронические субдуральные гематомы. Магнитно-резонансная томография (МРТ) особенно точна для диагностики хронических субдуральных гематом.
-
При небольших гематомах лечение часто не требуется
-
При больших гематомах операция по их дренированию
Часто небольшие субдуральные гематомы у взрослых не требуют лечения, поскольку кровь рассасывается самостоятельно.
Если субдуральная гематома большая и вызывает такие симптомы, как постоянная головная боль, переменчивая сонливость, спутанность сознания, нарушения памяти и паралич на противоположной стороне тела, врачи обычно дренируют ее хирургическим путем, иногда путем просверливания небольшого отверстия в черепе . Однако иногда в черепе необходимо сделать отверстие большего размера, например, если кровотечение произошло совсем недавно или когда кровь может быть слишком густой, чтобы стекать через маленькое отверстие.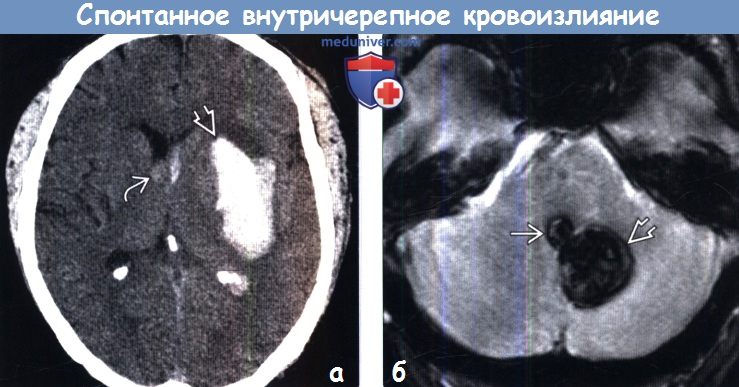 Во время операции обычно вставляют дренаж и оставляют на несколько дней, поскольку субдуральные гематомы могут рецидивировать.Человек находится под пристальным наблюдением на предмет рецидивов.
Во время операции обычно вставляют дренаж и оставляют на несколько дней, поскольку субдуральные гематомы могут рецидивировать.Человек находится под пристальным наблюдением на предмет рецидивов.
У младенцев врачи обычно дренируют гематому в косметических целях, если нет других причин.
Выживает только около 50% людей, пролеченных по поводу большой острой субдуральной гематомы. У людей, которых лечат от хронической субдуральной гематомы, состояние обычно улучшается или не ухудшается.
Гематома головного мозга — обзор
Внутричерепная гематома может возникнуть после травм, которые вначале не кажутся тяжелыми.
Ранняя травматическая эпилепсия чаще встречается у детей. У взрослых ранние припадки предполагают значительное повреждение головного мозга.
6% детей и 18% взрослых с ЧМТ страдают нарушением сознания.
КТ головы является основным методом выбора при потенциально значительных черепно-мозговых травмах.
Четверть пациентов со сложными вдавленными переломами при первом осмотре находятся в полном сознании.
Риск эпилепсии после вдавленного перелома черепа составляет 15%.
Менингит может откладываться на месяцы или годы после перелома основания черепа.
У пострадавшего с легкой травмой линейный перелом черепа увеличивает вероятность развития острой внутричерепной гематомы в несколько сотен раз.
Лучшим показателем тяжести повреждения головного мозга, которым может воспользоваться врач, которому необходимо представить судебно-медицинское заключение через несколько месяцев после черепно-мозговой травмы, является продолжительность посттравматической амнезии.
Шкала комы Глазго позволяет быстро распознать любое ухудшение уровня сознания.
После легкой черепно-мозговой травмы обычно развивается постконтузионный синдром, который обычно проходит через 1 месяц, хотя может сохраняться и дольше.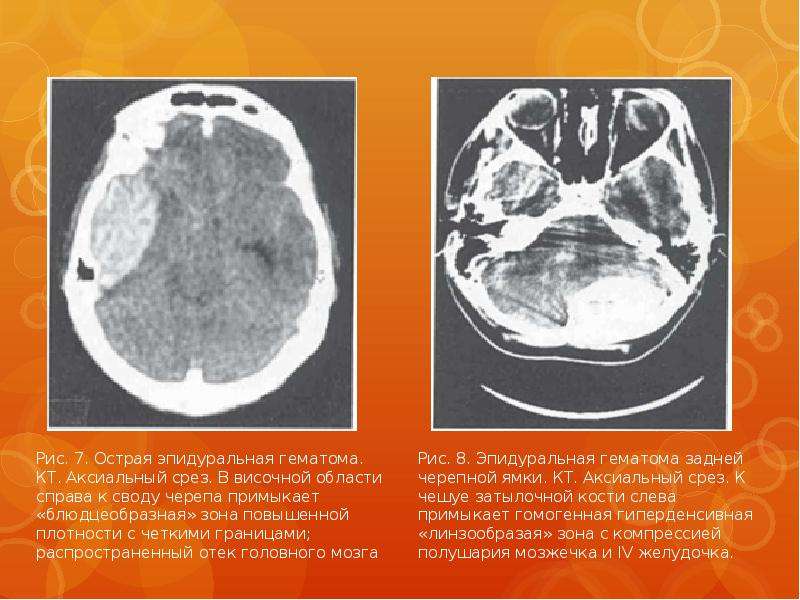
Вегетативное состояние может быть признано постоянным через 12 месяцев после травмы.
Наиболее частым поражением черепно-мозговых нервов после тяжелой травмы головы является аносмия, но также наблюдаются нарушение зрения и потеря слуха.Они возникают, в частности, после перелома основания черепа.
Изменение личности и изменение поведения могут ухудшиться в течение первых нескольких месяцев и сохраняться годами, вызывая стресс и нагрузку на семьи.
Наиболее значительное восстановление после тяжелой черепно-мозговой травмы происходит в течение 12 месяцев после травмы. Уверенный прогноз обычно можно дать через 12–18 месяцев после травмы, хотя некоторое улучшение все же может произойти.
Примерно у 5% пациентов, поступивших в больницу с черепно-мозговыми травмами, развивается поздняя эпилепсия (после первой недели), но после некоторых травм этот показатель значительно выше.
Субдуральная гематома: виды, симптомы, лечение, профилактика
Обзор
Субдуральная гематома — разновидность кровоизлияния в головной мозг. Кровь просачивается из кровеносного сосуда в пространство под самой наружной оболочкой мозга — в твердую мозговую оболочку.Что такое субдуральная гематома?
Субдуральная гематома — это разновидность кровоизлияния в голове. Точнее, это тип кровотечения, которое происходит внутри черепа, но вне ткани мозга. Мозг имеет три слоя мембран или оболочек (называемых мозговыми оболочками), которые лежат между костным черепом и собственно мозговой тканью.Назначение мозговых оболочек — покрывать и защищать головной мозг.
Если у вас субдуральная гематома, у вас произошел разрыв кровеносного сосуда, чаще всего вены, и кровь вытекает из разорванного сосуда в пространство под слоем мембраны твердой мозговой оболочки. Это пространство называется субдуральным пространством, потому что оно находится ниже твердой мозговой оболочки. Кровотечение в это пространство называется субдуральным кровоизлиянием.
Кровотечение в это пространство называется субдуральным кровоизлиянием.
Другие названия субдуральной гематомы — субдуральное кровоизлияние или внутричерепная гематома.В более широком смысле это также тип черепно-мозговой травмы (ЧМТ).
Насколько распространены субдуральные гематомы?
Субдуральные гематомы возникают у 25% людей с черепно-мозговыми травмами.
Субдуральные гематомы – это серьезно?
Да, субдуральная гематома может быть серьезным событием. Иногда кровотечение замедляется, и организм способен поглощать скопившуюся кровь. Однако, если гематома тяжелая, скопление крови может вызвать давление на мозг. Это давление может привести к проблемам с дыханием, параличу и смерти, если его не лечить.
Поскольку вы не можете сразу узнать, насколько серьезным является кровоизлияние в мозг, до дальнейшего тестирования, все удары по голове следует рассматривать как серьезное событие. Если вы ударились головой, проверьтесь в больнице.
Существуют ли разные виды субдуральных гематом?
Да. Врачи сортируют субдуральные гематомы по скорости их развития, обильности кровотечения и степени повреждения, вызванного кровотечением. Виды субдуральной гематомы:
Врачи сортируют субдуральные гематомы по скорости их развития, обильности кровотечения и степени повреждения, вызванного кровотечением. Виды субдуральной гематомы:
- Острая: Это самый опасный вид субдуральной гематомы.Симптомы тяжелые и появляются сразу после травмы головы, часто в течение нескольких минут или часов. Давление на мозг быстро увеличивается по мере застоя крови. Если вовремя не поставить диагноз и не начать лечение, вы можете потерять сознание, стать парализованным или даже умереть.
- Подострый: Симптомы обычно появляются через несколько часов или дней или даже недель после травмы головы. Подострая субдуральная гематома может возникнуть при сотрясении мозга.
- Хронические: Этот тип гематомы чаще встречается у пожилых людей.Кровотечение происходит медленно, и симптомы могут не проявляться в течение нескольких недель или месяцев. Даже незначительные травмы головы могут вызвать хронические субдуральные гематомы.
 Из-за задержки развития симптомов пожилой человек может даже не вспомнить, как произошла травма головы. Кроме того, изменения могут быть настолько незаметными и происходить так медленно, что симптомы могут быть не замечены ни пожилым человеком, ни его друзьями или семьей.
Из-за задержки развития симптомов пожилой человек может даже не вспомнить, как произошла травма головы. Кроме того, изменения могут быть настолько незаметными и происходить так медленно, что симптомы могут быть не замечены ни пожилым человеком, ни его друзьями или семьей.
У некоторых людей больше шансов получить субдуральную гематому?
Хотя любой человек может получить субдуральную гематому в результате случайной травмы головы, некоторые группы людей подвержены более высокому риску.Субдуральные гематомы чаще встречаются в:
- Пожилые люди: С возрастом наш мозг сжимается внутри черепа, а пространство между черепом и мозгом расширяется. Это заставляет крошечные вены в мембранах между черепом и мозгом растягиваться. Эти истонченные, растянутые вены с большей вероятностью порвутся даже в случае незначительной травмы головы, например, при падении со стула.
- Спортсмены, занимающиеся контактными видами спорта: Футболисты и другие лица, занимающиеся спортом с высокой ударной нагрузкой и которые могут получить удар по голове, имеют повышенный риск образования гематомы.

- Люди, принимающие препараты для разжижения крови: Препараты для разжижения крови замедляют процесс свертывания или вообще предотвращают свертывание крови. Если кровь не свертывается, кровотечение может быть сильным и продолжительным даже после относительно незначительной травмы.
- Больные гемофилией: Гемофилия — это наследственное нарушение свертываемости крови, препятствующее свертыванию крови. Люди с гемофилией имеют более высокий риск неконтролируемого кровотечения после травмы.
- Алкоголики и люди, злоупотребляющие алкоголем: Чрезмерное употребление алкоголя со временем вызывает повреждение печени.Поврежденная печень не может производить достаточно белков, которые помогают свертыванию крови, что увеличивает риск неконтролируемого кровотечения.
- Младенцы: Младенцы не имеют сильных мышц шеи, чтобы защитить себя от травм головы. Когда кто-то жестоко обращается с ребенком, тряся его или ее, у ребенка может развиться субдуральная гематома.
 Этот тип травмы называется синдромом встряхнутого ребенка.
Этот тип травмы называется синдромом встряхнутого ребенка.
Симптомы и причины
Как возникают субдуральные гематомы?
Травмы головы вызывают большинство субдуральных гематом.Если вы упали и ударились головой или получили удар по голове в результате автомобильной или велосипедной аварии, спортивной деятельности или получили другую травму головы, у вас есть риск развития субдуральной гематомы.
Каковы симптомы субдуральной гематомы?
Поскольку субдуральная гематома является типом черепно-мозговой травмы (ЧМТ), они имеют много общих симптомов. Симптомы субдуральной гематомы могут появиться сразу после травмы головы или могут развиваться со временем — от нескольких недель до месяцев.
Признаки и симптомы субдуральной гематомы включают:
- Непрекращающаяся головная боль. (Головная боль обычно сильная в случае острой субдуральной гематомы.)
- Спутанность сознания и сонливость.
- Тошнота и рвота.
- Невнятная речь и изменения зрения.
- Головокружение, потеря равновесия, трудности при ходьбе.
- Слабость на одной стороне тела.
- Потеря памяти, дезориентация и изменения личности, особенно у пожилых людей с хронической субдуральной гематомой.
- Увеличенная голова у младенцев, мягкие черепа которых могут увеличиваться по мере скопления крови.
По мере продолжения кровотечения и повышения давления в головном мозге симптомы могут ухудшаться. На данный момент симптомы включают:
- Паралич.
- Судороги.
- Проблемы с дыханием.
- Потеря сознания и кома.
Иногда у людей сразу после травмы головы симптомы отсутствуют. Это называется светлым интервалом. Через несколько дней у них появляются симптомы.Кроме того, важно знать, что субдуральные гематомы, которые развиваются медленнее (хронический тип), могут быть ошибочно приняты за другие состояния, такие как опухоль головного мозга или инсульт.
Особое примечание о травмах головы и симптомах у пожилых людей: Некоторые симптомы субдуральной гематомы у пожилых людей, такие как потеря памяти, спутанность сознания и изменения личности, могут быть ошибочно приняты за деменцию. Пожилой человек может не помнить, что ударился головой. Иногда люди забывают, потому что они дезориентированы.В других случаях травма была незначительной и могла произойти за несколько недель до появления симптомов. Они все равно должны посетить своего поставщика медицинских услуг для оценки.
Диагностика и тесты
Как диагностируются субдуральные гематомы?
Сначала ваш лечащий врач проведет тщательный физический и неврологический осмотр. Ваш лечащий врач спросит вас о травме головы (когда и как она произошла, рассмотрите ваши симптомы и другие проблемы со здоровьем, просмотрите лекарства, которые вы принимаете, и спросите о других привычках образа жизни).Неврологический осмотр будет включать в себя проверку артериального давления, проверку зрения, проверку равновесия и силы, а также проверку рефлексов и проверку памяти.
Если ваш поставщик медицинских услуг считает, что у вас может быть субдуральная гематома, он направит вас на компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) вашей головы. Эти визуализирующие тесты позволяют медицинским работникам видеть четкие изображения головного мозга и определять местонахождение и объем кровотечения или других травм головы и шеи.
Управление и лечение
Какие существуют методы лечения субдуральной гематомы?
Медицинские работники лечат большие гематомы с помощью декомпрессионной хирургии.Хирург просверливает в черепе одно или несколько отверстий для оттока крови. Слив крови снижает давление, которое скопление крови оказывает на мозг. Может потребоваться дополнительная операция для удаления больших или толстых сгустков крови, если они есть. Обычно медицинские работники оставляют дренаж на несколько дней после операции, чтобы кровь могла продолжать дренироваться.
Иногда гематомы малосимптомны или не вызывают никаких симптомов и настолько малы, что не требуют хирургического лечения. Постельный режим, лекарства и наблюдение могут быть всем, что необходимо.Организм может поглощать небольшое количество крови с течением времени, обычно в течение нескольких месяцев. Ваши поставщики медицинских услуг могут назначать регулярные тесты визуализации (например, МРТ), чтобы контролировать гематому и убедиться, что она заживает.
Постельный режим, лекарства и наблюдение могут быть всем, что необходимо.Организм может поглощать небольшое количество крови с течением времени, обычно в течение нескольких месяцев. Ваши поставщики медицинских услуг могут назначать регулярные тесты визуализации (например, МРТ), чтобы контролировать гематому и убедиться, что она заживает.
Каковы побочные эффекты лечения субдуральной гематомы?
Побочные эффекты декомпрессионной хирургии включают повышенный риск кровотечения, инфекции и образования тромбов. Ваши медицинские работники будут внимательно следить за вами после операции.
Каковы осложнения субдуральной гематомы?
Без лечения большие гематомы могут привести к коме и смерти.Другие осложнения включают:
- Грыжа головного мозга: Повышенное давление может сдавливать и выталкивать ткань мозга, в результате чего он смещается из своего нормального положения. Грыжа головного мозга часто приводит к смерти.
- Повторное кровотечение: Пожилые люди, выздоравливающие после гематомы, имеют более высокий риск повторного кровотечения.
 Старые мозги восстанавливаются не так быстро, как молодые. Кроме того, с возрастом наш мозг сжимается, а пространство между черепом и мозгом расширяется. Это еще больше растягивает крошечные тонкие вены между слоями внешней мембраны мозга и черепа и делает старый мозг более уязвимым для будущих кровотечений, если произойдет еще одна травма головы.
Старые мозги восстанавливаются не так быстро, как молодые. Кроме того, с возрастом наш мозг сжимается, а пространство между черепом и мозгом расширяется. Это еще больше растягивает крошечные тонкие вены между слоями внешней мембраны мозга и черепа и делает старый мозг более уязвимым для будущих кровотечений, если произойдет еще одна травма головы. - Судороги: Судороги могут развиться даже после лечения гематомы.
Профилактика
Как предотвратить субдуральную гематому?
Несмотря на то, что предотвратить гематому в результате несчастного случая невозможно, вы можете снизить риск:
- Защита головы: Пристегивайтесь ремнем безопасности и всегда надевайте шлем при езде на велосипеде или мотоцикле. Если вы занимаетесь ударными или контактными видами спорта, всегда надевайте шлем.Используйте защитное снаряжение, если вы работаете над землей или на работе с высоким риском травмы головы.
- Отдых после травмы головы: Если у вас было сотрясение мозга, отдохните и дайте мозгу восстановиться.
 Ваш лечащий врач сообщит вам, как долго нужно отдыхать, прежде чем вернуться к работе или прежним занятиям. Помните, что хроническая субдуральная гематома может не проявлять симптомов в течение нескольких дней, недель и даже месяцев.
Ваш лечащий врач сообщит вам, как долго нужно отдыхать, прежде чем вернуться к работе или прежним занятиям. Помните, что хроническая субдуральная гематома может не проявлять симптомов в течение нескольких дней, недель и даже месяцев. - Устранение опасностей споткнуться из вашего дома, особенно если вы пожилой человек. Избавьтесь от ковриков; убедитесь, что электрические шнуры не мешают; добавить поручни ко всем лестницам; добавить света на лестницы, коридоры и темные участки; Расположите мебель так, чтобы вам всегда было за что держаться, когда вы идете по дому. Используйте трость или ходунки, если вы ходите неустойчиво.
- Регулярно проверяйте зрение во избежание падений и несчастных случаев.
- Попросите вашего поставщика медицинских услуг или фармацевта сделать обзор лекарств. Эти специалисты могут проверить побочные эффекты ваших лекарств, чтобы убедиться, что они не вызывают головокружение или потерю равновесия.
 Если это так, дозы могут быть изменены или может быть назначено другое лекарство.
Если это так, дозы могут быть изменены или может быть назначено другое лекарство. - Ответственное отношение к алкоголю: Чрезмерное употребление алкоголя повышает вероятность кровоизлияния в мозг при травмах. Избегайте употребления более двух алкогольных напитков в день.
- Будьте осторожны при приеме препаратов для разжижения крови: Даже незначительные травмы головы могут вызвать субдуральную гематому у людей, принимающих препараты для разжижения крови. Поговорите со своим лечащим врачом о необходимых мерах предосторожности, если вы принимаете эти лекарства.Примеры включают аспирин, варфарин, гепарин и новые препараты для разжижения крови, такие как дабигатран (Pradaxa®), ривароксабан (Xarelto®), апиксибан (Eliquis®) и эдоксабан (Savaysa®).
Перспективы/прогноз
Чего мне ожидать, если у меня субдуральная гематома?
Если у вас субдуральная гематома, ваш прогноз зависит от вашего возраста, тяжести травмы головы и того, как быстро вы получили лечение. Около 50% людей с большими острыми гематомами выживают, хотя в результате травмы часто происходит необратимое повреждение головного мозга.У молодых людей шансы на выживание выше, чем у пожилых людей.
Около 50% людей с большими острыми гематомами выживают, хотя в результате травмы часто происходит необратимое повреждение головного мозга.У молодых людей шансы на выживание выше, чем у пожилых людей.
Люди с хроническими субдуральными гематомами обычно имеют наилучший прогноз, особенно если у них мало симптомов или они отсутствуют, и они оставались в сознании после черепно-мозговой травмы.
Пожилые люди имеют повышенный риск развития повторного кровотечения (кровоизлияния) после выздоровления от хронической субдуральной гематомы. Это связано с тем, что старый мозг не может повторно расшириться и заполнить пространство, где была кровь, что делает его более уязвимым для будущих кровоизлияний в мозг даже при незначительных травмах головы.
Когда мне следует обратиться за неотложной медицинской помощью, если у меня травма головы?
Субдуральная гематома – это всегда риск после черепно-мозговой травмы. Если у вас или у кого-то из ваших знакомых появились какие-либо из следующих симптомов после травмы головы, позвоните по номеру 911 или немедленно обратитесь за медицинской помощью.
- Потеря сознания (друг или свидетель должен позвонить по номеру 911).
- Невнятная речь.
- Путаница.
- Тошнота или рвота.
- Изменение бдительности/сонливости.
- Проблемы с балансом/ходьбой.
- Двоение в глазах.
- Слабость или онемение в любой части тела.
- Судороги.
- Сильная головная боль.
Людям с повышенным риском возникновения субдуральной гематомы, даже если травма головы кажется незначительной, также следует немедленно обратиться за медицинской помощью. Среди этих людей:
- Пожилые люди.
- Люди, принимающие препараты, разжижающие кровь, или страдающие заболеваниями, затрудняющими свертываемость крови (например, гемофилия, болезнь фон Виллебранда).
- Сильно пьющие алкоголь.
Субдуральные гематомы могут быть опасными для жизни. Если у вас травма головы, немедленно обратитесь за медицинской помощью. Не ждите, чтобы «посмотреть, появятся ли симптомы».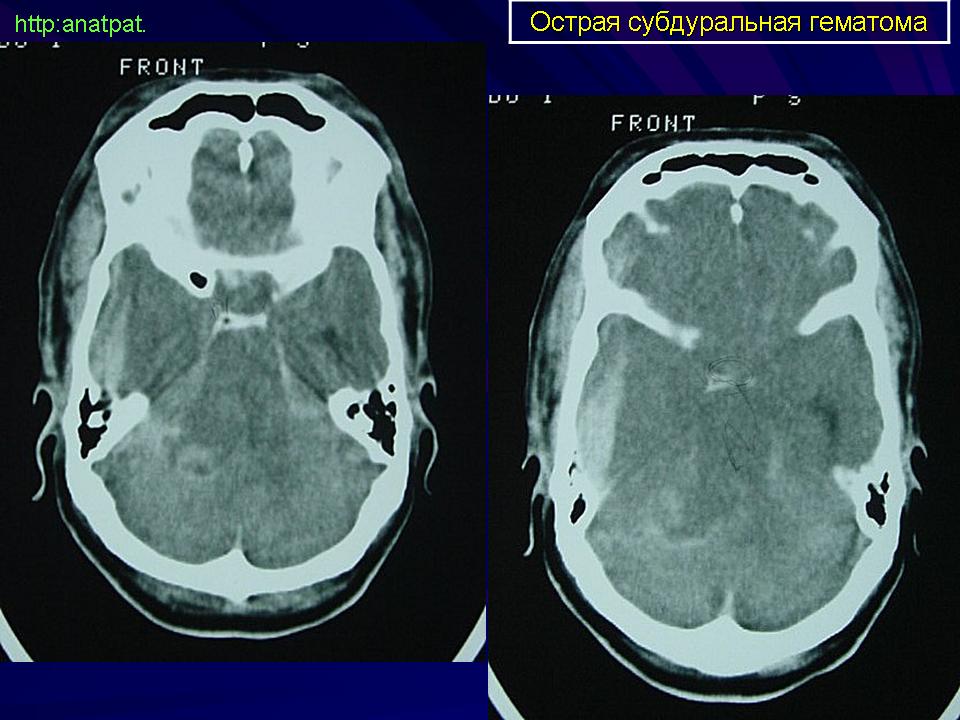 Лучше перестраховаться, чем сожалеть.
Лучше перестраховаться, чем сожалеть.
Ранняя диагностика травматических внутричерепных гематом
1.
Введение
Ежегодно примерно 1,5 миллиона американцев получают черепно-мозговые травмы, что составляет лишь часть травм головы, наблюдаемых ежегодно во всем мире. 1 Несмотря на то, что существует множество аспектов травм головы, которые должен решать врач, наиболее неотложными из них являются кровоизлияние в мозг или внутричерепная гематома. Невыявление и лечение таких повреждений в течение первых нескольких часов значительно увеличивает вероятность тяжелого неврологического дефицита и даже летального исхода. 2 , 3 Пациенты с внутричерепными гематомами часто нуждаются в хирургическом вмешательстве и поэтому должны быть доставлены в травматологический центр с нейрохирургическим отделением.Это требование подчеркивает необходимость быстрого и точного первоначального скрининга таких травм.
В сельских и слаборазвитых районах мира, а также на поле боя своевременное выявление пациентов, нуждающихся в хирургическом вмешательстве, может быть затруднено.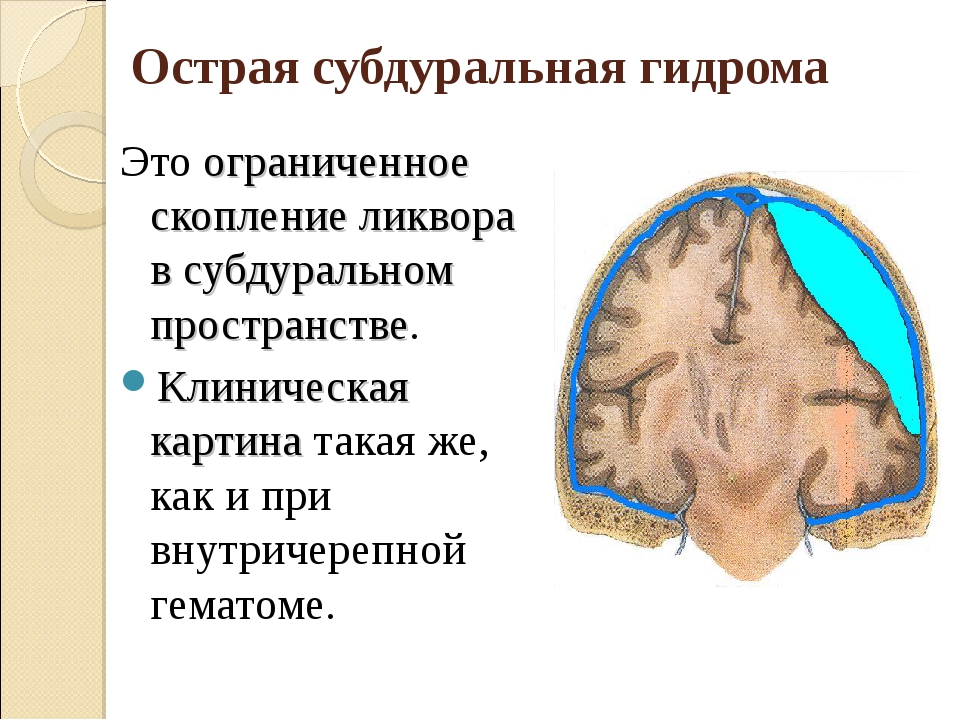 Методы выявления пациентов с гематомами в этих условиях в первую очередь включают неврологическое обследование и, при наличии возможности, рентгенографию черепа. Однако оба этих способа крайне ненадежны. 4 – 6 Ограничения при неврологическом обследовании могут быть связаны с различными причинами: (i) факторы, которые изменяют уровень сознания пациента, такие как алкогольная интоксикация, употребление наркотиков, шок, гипоксемия и метаболические нарушения, мешают способность шкалы точно отражать тяжесть черепно-мозговой травмы (ЧМТ).(ii) Пациенты, интубированные эндотрахеальной трубкой, не могут говорить, и вербальный компонент оценки будет недоступен. (iii) Пациент с травмой спинного мозга сделает моторные весы недействительными. (iv) Тяжелая травма орбиты может сделать невозможной оценку открывания глаз. (v) Наконец, ограниченная полезность у детей, особенно в возрасте до 36 месяцев. Рентгенография черепа позволяет выявить наличие перелома черепа, что увеличивает вероятность внутричерепной гематомы.
Методы выявления пациентов с гематомами в этих условиях в первую очередь включают неврологическое обследование и, при наличии возможности, рентгенографию черепа. Однако оба этих способа крайне ненадежны. 4 – 6 Ограничения при неврологическом обследовании могут быть связаны с различными причинами: (i) факторы, которые изменяют уровень сознания пациента, такие как алкогольная интоксикация, употребление наркотиков, шок, гипоксемия и метаболические нарушения, мешают способность шкалы точно отражать тяжесть черепно-мозговой травмы (ЧМТ).(ii) Пациенты, интубированные эндотрахеальной трубкой, не могут говорить, и вербальный компонент оценки будет недоступен. (iii) Пациент с травмой спинного мозга сделает моторные весы недействительными. (iv) Тяжелая травма орбиты может сделать невозможной оценку открывания глаз. (v) Наконец, ограниченная полезность у детей, особенно в возрасте до 36 месяцев. Рентгенография черепа позволяет выявить наличие перелома черепа, что увеличивает вероятность внутричерепной гематомы. Однако у многих больных с внутричерепными гематомами перелома черепа нет.Более того, перелом не свидетельствует о субдуральном или внутримозговом кровотечении. 4 Компьютерная аксиальная томография (КТ) является золотым стандартом для выявления и локализации травматических внутричерепных гематом; однако его высокая стоимость и ограниченная доступность ограничивают его использование во многих регионах мира, а его высокое рентгеновское излучение создает риски для повторных сканирований, особенно для детей и беременных женщин.
Однако у многих больных с внутричерепными гематомами перелома черепа нет.Более того, перелом не свидетельствует о субдуральном или внутримозговом кровотечении. 4 Компьютерная аксиальная томография (КТ) является золотым стандартом для выявления и локализации травматических внутричерепных гематом; однако его высокая стоимость и ограниченная доступность ограничивают его использование во многих регионах мира, а его высокое рентгеновское излучение создает риски для повторных сканирований, особенно для детей и беременных женщин.
Чтобы удовлетворить эту потребность, Бриттон Чанс из Университета Пенсильвании и Клаудия Робертсон из Медицинского колледжа Бэйлора разработали систему ближнего инфракрасного излучения для обнаружения гематом головного мозга и успешно протестировали ее в Бэйлоре.В сотрудничестве с командой Университета Дрекселя был разработан медицинский продукт, получивший разрешение Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и успешно протестированный по всему миру. Эти совместные усилия привели к Infrascanner, портативной системе обнаружения гематомы головного мозга, которая основана на дифференциальном поглощении ближнего инфракрасного света (NIR) поврежденной частью мозга по сравнению с неповрежденной частью мозга. 7 – 10 В нормальных условиях поглощение мозгом можно считать симметричным.Однако, когда присутствует дополнительная внесосудистая кровь, локальная концентрация гемоглобина выше. Следовательно, поглощение света значительно больше, а отраженная составляющая соизмеримо меньше. Эту разницу можно обнаружить с помощью источников и детекторов, расположенных на симметричных сторонах черепа.
Эти совместные усилия привели к Infrascanner, портативной системе обнаружения гематомы головного мозга, которая основана на дифференциальном поглощении ближнего инфракрасного света (NIR) поврежденной частью мозга по сравнению с неповрежденной частью мозга. 7 – 10 В нормальных условиях поглощение мозгом можно считать симметричным.Однако, когда присутствует дополнительная внесосудистая кровь, локальная концентрация гемоглобина выше. Следовательно, поглощение света значительно больше, а отраженная составляющая соизмеримо меньше. Эту разницу можно обнаружить с помощью источников и детекторов, расположенных на симметричных сторонах черепа.
Разработка Infrascanner первоначально поддерживалась Управлением военно-морских исследований, а затем командованием систем морской пехоты. К настоящему времени опубликовано 12 исследований с участием более 1200 пациентов с более чем 200 гематомами.Исследования проводились с разновозрастными популяциями и местами: США, Канада, Испания, Италия, Нидерланды, Германия, Афганистан, Россия, Польша, Индия, Китай и Турция.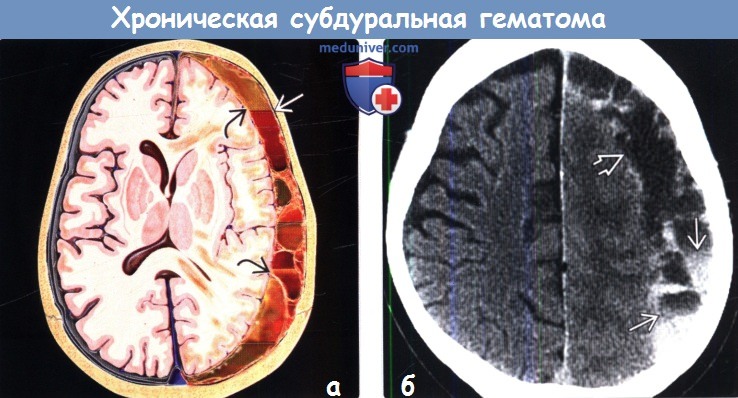 11 – 23 В этом документе описывается разработка системы Infrascanner, первого портативного устройства для обнаружения кровоизлияний в черепе, а также анализируются результаты клинических исследований.
11 – 23 В этом документе описывается разработка системы Infrascanner, первого портативного устройства для обнаружения кровоизлияний в черепе, а также анализируются результаты клинических исследований.
2.
Обзор травм головного мозга
ЧМТ может быть результатом либо непроникающей травмы (при которой голова внезапно и сильно ударяется о предмет, но череп остается неповрежденным), либо проникающей травмы головы.Другие виды приобретенных повреждений головного мозга, такие как инсульт и менингит, классифицируются как нетравматические. 24 Очень индивидуализированная травма. Тяжесть ЧМТ зависит от характера травмы, силы воздействия, пораженной области мозга, а также физических и генетических различий среди пациентов. Повреждения при ЧМТ могут быть локальными (очаговыми), ограниченными одной областью головного мозга, или диффузными, затрагивающими более одной области головного мозга. 25 , 26
Типы очаговых поражений головного мозга включают ушиб мозговой ткани (контузия) и разрыв кровеносных сосудов внутри черепа, что приводит к сильному кровотечению (внутричерепное кровоизлияние или гематома). Кровоизлияние может произойти внутри черепа, но вне головного мозга (экстрааксиальное) или внутри самого мозга (внутриаксиальное). Экстрааксиальные кровоизлияния можно разделить на эпидуральные гематомы, субдуральные гематомы и субарахноидальные кровоизлияния. Внутриосевое кровотечение внутри самого мозга называется внутримозговой гематомой.
Кровоизлияние может произойти внутри черепа, но вне головного мозга (экстрааксиальное) или внутри самого мозга (внутриаксиальное). Экстрааксиальные кровоизлияния можно разделить на эпидуральные гематомы, субдуральные гематомы и субарахноидальные кровоизлияния. Внутриосевое кровотечение внутри самого мозга называется внутримозговой гематомой.
Протоколы диагностики и лечения требуют, чтобы пациент, страдающий травмой головы, получил немедленное медицинское обследование, включая полное неврологическое обследование. 27 Тяжесть черепно-мозговой травмы и реакция пациента по шкале комы Глазго (ШКГ) определяют, какие диагностические методы будут использоваться для дальнейшей оценки. 28 При оценке по ШКГ пациент оценивается по его/ее способности открывать глаза, вербально общаться и демонстрировать двигательные навыки. Тем не менее, оценка по шкале GCS может быть очень субъективной в зависимости от того, кто проводит тест, а также может быть затруднена, если пациент находится под действием седативных средств или имеет ограничения в своей способности вербально общаться (т. д., пациент интубирован).
д., пациент интубирован).
Для пациентов с травмами легкой и средней степени тяжести дальнейшие диагностические тесты могут быть ограничены рентгенографией черепа и шеи для выявления переломов костей. 29 Для пациентов, у которых после неврологического обследования продемонстрировали ЧМТ от умеренной до тяжелой степени, золотым стандартом визуализации является компьютерная томография (КТ), которая создает серию поперечных рентгеновских изображений головы и головного мозга и могут показать переломы костей, а также наличие кровоизлияний, гематом, ушибов, отека мозговой ткани и опухолей.Магнитно-резонансная томография (МРТ) использует магнитные поля для обнаружения тонких изменений в содержимом ткани головного мозга и более подробно, чем рентген или КТ, и может использоваться после первоначальной оценки и лечения пациента с ЧМТ. 29
ЧМТ может вызвать множество физических, когнитивных, эмоциональных и социальных последствий, 30 – 32 , и конечными результатами могут быть любые результаты, от полного выздоровления до постоянной инвалидности или смерти.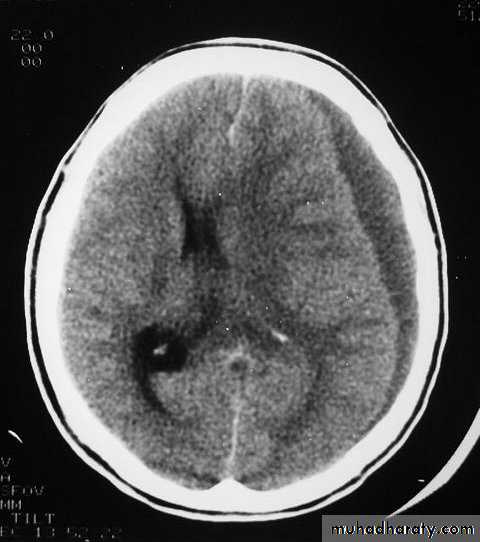 По оценкам, 5,3 миллиона человек в Соединенных Штатах живут с длительной или пожизненной инвалидностью, связанной с ЧМТ, которая привела к госпитализации.В отличие от большинства причин травматической смерти, большой процент людей, погибших от черепно-мозговой травмы, умирает не сразу, а через несколько дней или недель после травматического события. Кроме того, примерно у 40% пациентов с ЧМТ вместо улучшения после госпитализации наблюдается ухудшение состояния. Первичная травма (повреждение, возникающее в момент травмы, когда ткани и сосуды растягиваются, сдавливаются, разрываются) не может адекватно объяснить эту дегенерацию. Скорее ухудшение вызвано вторичным повреждением в результате сложного набора биохимических каскадов, которые происходят в течение нескольких минут или дней после травмы. 33 – 35 Эти биохимические каскады провоцируются отеком головного мозга и неадекватным притоком кислорода и крови к мозгу в результате сдавления головного мозга растущими гематомами головного мозга.
По оценкам, 5,3 миллиона человек в Соединенных Штатах живут с длительной или пожизненной инвалидностью, связанной с ЧМТ, которая привела к госпитализации.В отличие от большинства причин травматической смерти, большой процент людей, погибших от черепно-мозговой травмы, умирает не сразу, а через несколько дней или недель после травматического события. Кроме того, примерно у 40% пациентов с ЧМТ вместо улучшения после госпитализации наблюдается ухудшение состояния. Первичная травма (повреждение, возникающее в момент травмы, когда ткани и сосуды растягиваются, сдавливаются, разрываются) не может адекватно объяснить эту дегенерацию. Скорее ухудшение вызвано вторичным повреждением в результате сложного набора биохимических каскадов, которые происходят в течение нескольких минут или дней после травмы. 33 – 35 Эти биохимические каскады провоцируются отеком головного мозга и неадекватным притоком кислорода и крови к мозгу в результате сдавления головного мозга растущими гематомами головного мозга. Целью Infrascanner является обнаружение гематом до того, как они вызовут какое-либо повреждение головного мозга, и сделать возможным гораздо более раннее вмешательство для эвакуации расширяющихся кровоизлияний в мозг.
Целью Infrascanner является обнаружение гематом до того, как они вызовут какое-либо повреждение головного мозга, и сделать возможным гораздо более раннее вмешательство для эвакуации расширяющихся кровоизлияний в мозг.
3.
Типы внутричерепных гематом после черепно-мозговой травмы
Существует три основных типа травматических внутричерепных гематом: (1) субдуральные, (2) эпидуральные и (3) внутримозговые гематомы.Каждое из этих поражений имеет характерные клинические признаки и результаты компьютерной томографии, которые могут присутствовать при поступлении в больницу или могут возникать отсроченно. 36
3.1.
Субдуральные гематомы
Субдуральная гематома является наиболее частым очаговым внутричерепным поражением, возникающим как первично-начальное поражение у 24% пациентов с тяжелыми закрытыми травмами головы в банке данных травматической комы (TCDB) и иногда как отсроченное поражение. 37 Гематома находится между твердой мозговой оболочкой и головным мозгом, обычно в результате разрыва соединительной вены между корой и дренирующими пазухами. Острая субдуральная гематома обычно проявляется на КТ как однородное серповидное образование высокой плотности, параллельное внутренней поверхности черепа.
Острая субдуральная гематома обычно проявляется на КТ как однородное серповидное образование высокой плотности, параллельное внутренней поверхности черепа.
Большинство острых субдуральных гематом требуют хирургического вмешательства. Несмотря на хирургическую эвакуацию, смертность пациентов с субдуральными гематомами в серии TCDB составила 50%. Быстрота хирургической эвакуации и степень связанного с ней повреждения головного мозга являются основными факторами, определяющими исход. В нескольких исследованиях сообщается о снижении ранней смертности или заболеваемости у пациентов, перенесших раннюю эвакуацию субдуральной гематомы.
3.2.
Эпидуральные гематомы
Эпидуральные гематомы, или скопления крови между черепом и твердой мозговой оболочкой, встречаются реже и встречаются как первичные начальные поражения у 6% пациентов с тяжелыми закрытыми травмами головы в серии TCDB. 38 Эпидуральные гематомы могут присутствовать при КТ при поступлении или, реже, могут развиться позднее. В последовательной серии из 161 пациента с эпидуральной гематомой 8% имели отсроченное образование гематомы. 39 Отсроченная эпидуральная гематома может развиться после эвакуации гематомы на противоположной стороне или после реанимации пациента с гипотензией.Кроме того, эпидуральные гематомы могут рецидивировать после хирургической эвакуации. В исследовании 88 пациентов с послеоперационными гематомами у 47 пациентов с эпидуральной гематомой развилась гематома после краниотомии, потребовавшая повторной хирургической процедуры.
В последовательной серии из 161 пациента с эпидуральной гематомой 8% имели отсроченное образование гематомы. 39 Отсроченная эпидуральная гематома может развиться после эвакуации гематомы на противоположной стороне или после реанимации пациента с гипотензией.Кроме того, эпидуральные гематомы могут рецидивировать после хирургической эвакуации. В исследовании 88 пациентов с послеоперационными гематомами у 47 пациентов с эпидуральной гематомой развилась гематома после краниотомии, потребовавшая повторной хирургической процедуры.
Хотя пациенты с субдуральными гематомами обычно сразу впадают в кому, только треть пациентов с эпидуральными гематомами остаются без сознания с момента травмы. Из остальных пациентов у одной трети есть светлый интервал, а одна треть никогда не находится без сознания.Эпидуральная гематома почти всегда связана с переломом черепа (91% у взрослых и 75% у детей). 4 Кровь поступает из разорванных сосудов твердой мозговой оболочки (обычно артериальных) от сломанной кости черепа или иногда из разорванных венозных синусов.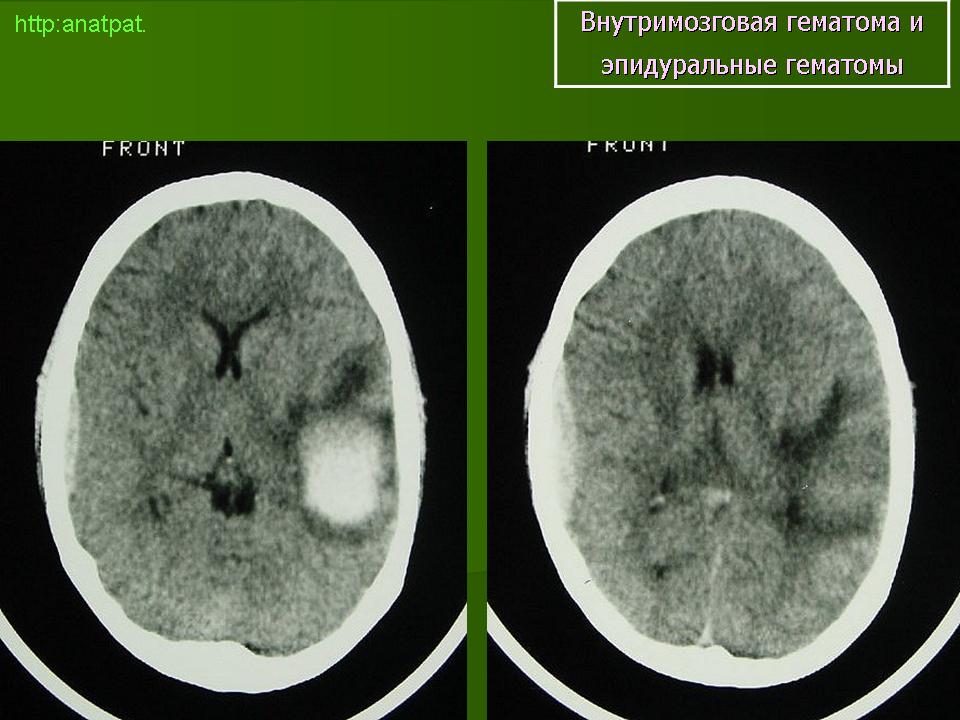 На КТ эпидуральная гематома характеризуется двояковыпуклым, равномерно гиперденсивным образованием. Сопутствующие поражения головного мозга встречаются реже, чем при субдуральных гематомах.
На КТ эпидуральная гематома характеризуется двояковыпуклым, равномерно гиперденсивным образованием. Сопутствующие поражения головного мозга встречаются реже, чем при субдуральных гематомах.
Большинство эпидуральных гематом требуют хирургического вмешательства, а смертность и осложнения при хирургической эвакуации низки, если пациент оперирован на ранней стадии.Исход больного с эпидуральной гематомой зависит от неврологического статуса на момент операции. Смертность колеблется от 0% у пациентов, не находящихся в коме, до 9% у пациентов с оглушением и до 20% у пациентов в глубокой коме.
3.3.
Внутримозговые гематомы
Внутримозговая кровь может иметь форму гематомы или ушиба. Внутримозговые гематомы встречаются чаще, встречаясь как первичный очаг в 10% тяжелых закрытых черепно-мозговых травм в серии TCDB. 40 Большинство внутримозговых гематом визуализируются при компьютерной томографии как гиперплотные объемные образования. Обычно они располагаются в лобных и височных долях и могут быть обнаружены при компьютерной томографии сразу после травмы. Однако отсроченные внутримозговые гематомы могут проявляться и во время госпитального курса. Отсроченная гематома — это гематома, которая видна при повторной компьютерной томографии в течение 24–48 часов после травмы или операции, но отсутствует при первоначальной компьютерной томографии. Обычно отсроченная гематома связана с ухудшением клинического состояния.
Однако отсроченные внутримозговые гематомы могут проявляться и во время госпитального курса. Отсроченная гематома — это гематома, которая видна при повторной компьютерной томографии в течение 24–48 часов после травмы или операции, но отсутствует при первоначальной компьютерной томографии. Обычно отсроченная гематома связана с ухудшением клинического состояния.
Геморрагические ушибы присутствовали в качестве первичного поражения в 3% тяжелых закрытых травм головы в серии TCDB. 40 Одиночные ушибы располагаются либо ниже области удара, либо напротив области удара. Ушибы выглядят как гетерогенные области некроза головного мозга, кровоизлияния и инфаркта, представляющие собой поражения смешанной плотности на КТ. Множественные очаговые ушибы имеют вид «соль и перец» на КТ.
Решение об операции по поводу внутримозговой гематомы принимается на основании общего состояния пациента, сопутствующих повреждений головного мозга, локализации и размера гематомы, внутричерепного давления (ВЧД) и величины масс-эффекта.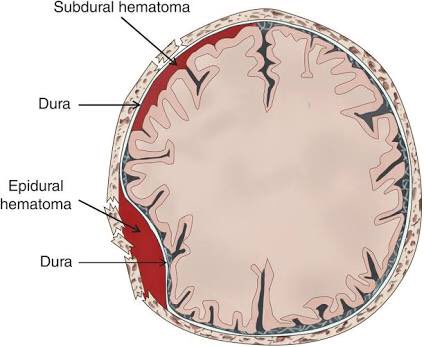 Общепринятые показания к хирургическому вмешательству включают (1) гематому, связанную с масс-эффектом или расположенную в передней височной доле или в мозжечке, (2) прогрессирующее неврологическое ухудшение или (3) рефрактерную внутричерепную гипертензию.
Общепринятые показания к хирургическому вмешательству включают (1) гематому, связанную с масс-эффектом или расположенную в передней височной доле или в мозжечке, (2) прогрессирующее неврологическое ухудшение или (3) рефрактерную внутричерепную гипертензию.
3.4.
Отсроченные внутричерепные гематомы
Отсроченные внутричерепные гематомы являются излечимой причиной вторичного повреждения, если они выявлены на ранней стадии, но могут привести к серьезной инвалидности или смерти, если их вовремя не распознать и не лечить.Компьютерная томография показала, что отсроченные гематомы после черепно-мозговой травмы встречаются чаще, чем предполагалось ранее. Рецидивирующие гематомы, послеоперационные эпидуральные гематомы и отсроченные травматические внутримозговые гематомы встречаются у 23% пациентов с тяжелой черепно-мозговой травмой. Смертность и частота плохого неврологического восстановления значительно выше у пациентов, у которых развиваются отсроченные травматические внутричерепные гематомы.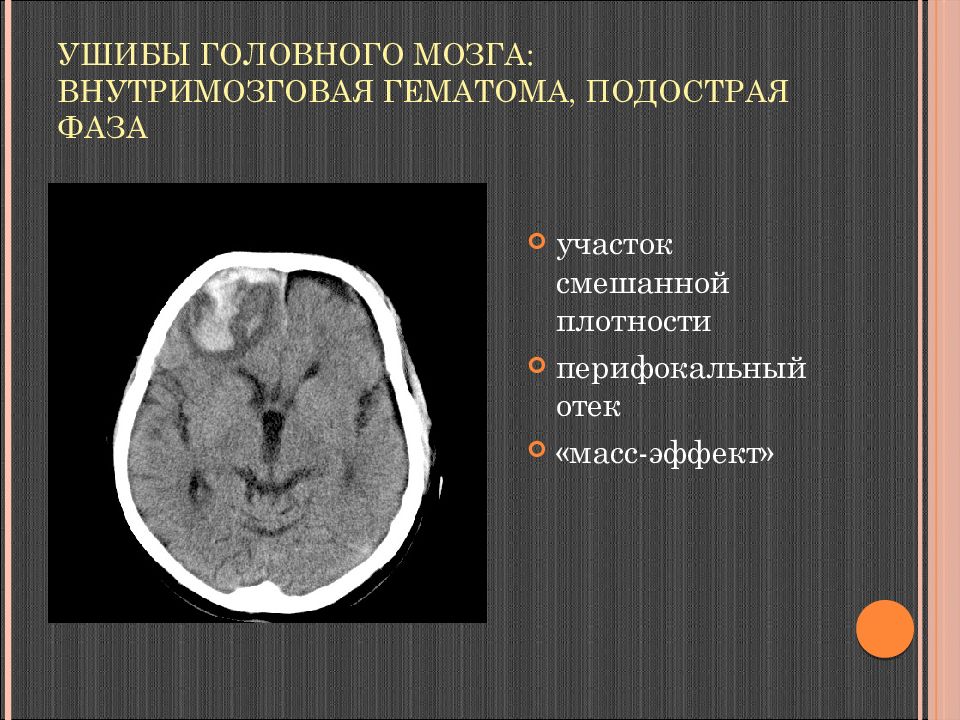 39 , 40 Раннее выявление до неврологического ухудшения является ключом к успешному хирургическому лечению.
39 , 40 Раннее выявление до неврологического ухудшения является ключом к успешному хирургическому лечению.
Серийные КТ являются наиболее надежным методом обнаружения отсроченных гематом. Тем не менее, КТ-сканирование требует, чтобы пациенты, многие из которых находятся в критическом состоянии, были выведены из отделения интенсивной терапии, и результат относительно низок, если серийное сканирование проводится у всех пациентов. Метод клинического мониторинга для точного отбора пациентов, нуждающихся в последующем КТ-сканировании, улучшит выход. Тем не менее современные методы клинического мониторинга не идеальны для выявления отсроченных гематом.Пациенты с отсроченными гематомами могут казаться относительно нормальными только для внезапного неврологического ухудшения или могут не демонстрировать изменений при неврологическом обследовании. ВЧД может быть нормальным у 20% пациентов с отсроченными гематомами, требующими хирургического вмешательства.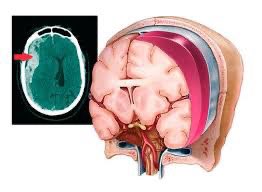 40
40
Идеальный клинический монитор должен обеспечивать непрерывные измерения в режиме реального времени в отделении интенсивной терапии и выявлять развитие гематомы до начала клинического неврологического ухудшения.Ближняя инфракрасная спектроскопия (NIRS) является одной из методологий, которая может обладать такими характеристиками.
4.
Спектроскопия в ближней инфракрасной области спектра
NIRS все чаще используется в исследованиях мониторинга человеческого мозга у взрослых с тех пор, как он был впервые описан Jobsis 41 как оптический метод неинвазивной оценки изменений церебральной оксигенации. В 1980-х Дельпи и соавт. 42 – 47 разработана и протестирована система NIRS для клинического применения с новорожденными.Дальнейшие усилия улучшили методологию и оборудование и, таким образом, ускорили преобразование методов, основанных на NIRS, в полезный инструмент для мониторинга функций мозга.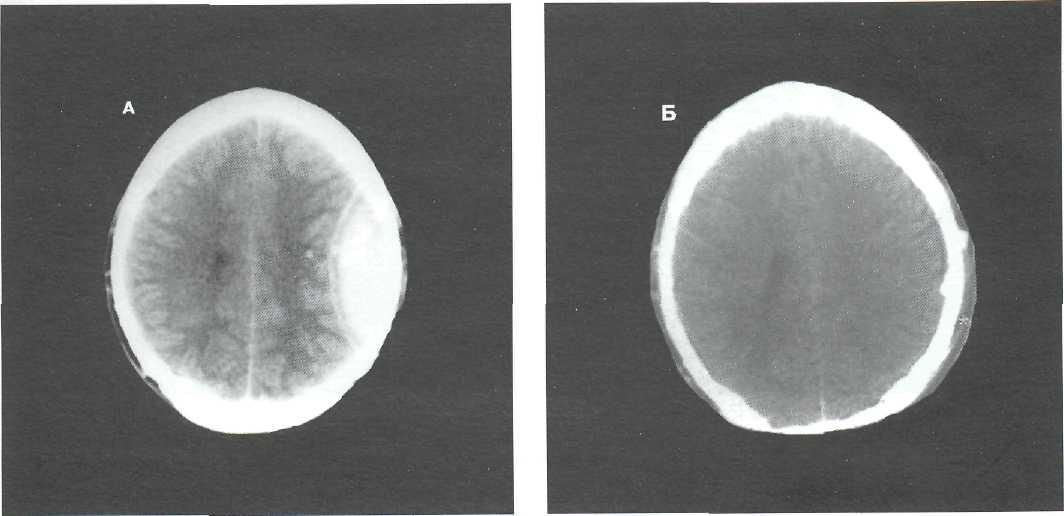 47 – 53
47 – 53
Как правило, оптический аппарат для NIRS состоит как минимум из одного источника света, направляющего свет на голову, и детектора света, принимающего свет после его взаимодействия с тканью. Фотоны, попадающие в ткани, подвергаются двум различным типам взаимодействия: поглощению и рассеянию.Большинство биологических тканей относительно прозрачны для света в ближнем инфракрасном диапазоне от 700 до 900 нм. Во многом это связано с тем, что вода, основной компонент большинства тканей, поглощает очень мало энергии на этих длинах волн. Причем молекула гемоглобина является доминирующим хромофором (светопоглощающей молекулой) в этом диапазоне спектра. Эту спектральную полосу часто называют «оптическим окном» для неинвазивной оценки активации мозга (см. рис. 1). С помощью этого метода изучались различные виды активности мозга, такие как двигательная и когнитивная деятельность, путем проведения непрерывных измерений, в то время как испытуемые участвовали в экспериментальном протоколе. Рис. 1 ) отмечено.
Рис. 1 ) отмечено.
5.
Метод
5.1.
Измерение
Принцип, используемый Infrascanner для выявления внутричерепных гематом, заключается в том, что внесосудистая кровь поглощает свет NIR больше, чем внутрисосудистая кровь.Это связано с тем, что в острой гематоме концентрация гемоглобина выше, чем в нормальной ткани головного мозга, где кровь содержится в сосудах. Infrascanner сравнивает левую и правую части мозга в четырех разных областях. Поглощение NIR-света больше (и, следовательно, обнаруживается меньше света) на стороне мозга, содержащей гематому, чем на неповрежденной стороне. Источник(и) оптического света или излучатель(и) и фотодетектор размещаются на расстоянии, что позволяет правильно измерять поглощение NIRS в желаемом объеме ткани.Длина волны 805 нм чувствительна только к объему крови, а не к насыщению крови кислородом, как показано на рисунке ниже.
Полное сканирование головы с помощью Infrascanner включает измерение в восьми точках головы, по две с каждой стороны головы в лобной (F), теменной (P), височной (T) и затылочной (O) областях (рис.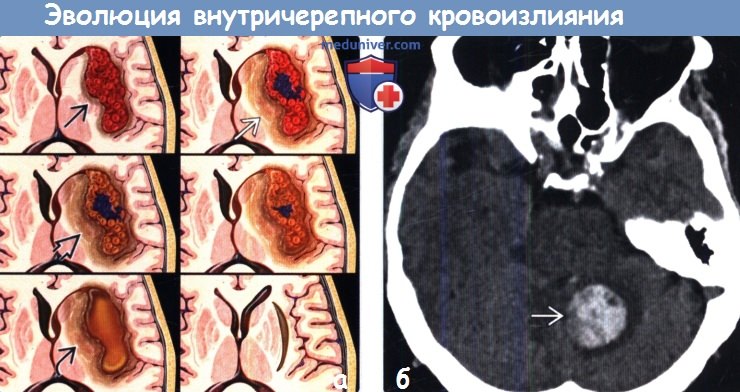 2). Разницу в оптической плотности (ΔOD) для разных областей мозга в областях F, P, T и O рассчитывают по следующему уравнению:
2). Разницу в оптической плотности (ΔOD) для разных областей мозга в областях F, P, T и O рассчитывают по следующему уравнению:
Рис. 2
Головное расположение измерений Infrascanner.
5.2.
Конструкция системы
Система Infrascanner включает в себя лазерный диод с длиной волны 805 нм, расположенный на расстоянии 4 см от кремниевого детектора света, который закрыт оптическим фильтром NIR и одноразовым колпачком, содержащим волоконно-оптические световоды (рис. 3). Используя эту установку и алгоритм автоматической калибровки, полное сканирование головы можно получить менее чем за 2 мин.
Рис. 3
Ручной датчик Infrascanner 2000 с батарейным питанием, передняя и задняя часть (a) одноразовая крышка со световодами для NIR-лазера и детектора, расположенного над кожей головы (b) дополнительная док-станция (c) для резервного копирования данных и/или перезарядка аккумулятора.
Лазер доставляет свет NIR к ткани под датчиком через оптическое волокно, а детектор получает сигнал через отдельное оптическое волокно после того, как свет взаимодействует с тканью. 4-сантиметровое расстояние между источником света и детектором позволяет измерять поглощение в ближнем ИК-диапазоне в объеме ткани шириной ~2 см и глубиной от 2 до 3 см.
Затем сигнал детектора оцифровывается и обрабатывается в вычислительном блоке (встроенном компьютере) для контроля качества и дополнительных измерений.Вычислительный блок задает аппаратные параметры для всех измерений (мощность лазера, коэффициент усиления, количество импульсов и т. д.) (рис. 4).
Рис. 4
Блок-схема оборудования Infrascanner.
Программное обеспечение для измерения и управления, работающее на встроенном компьютере, было разработано с использованием Embedded Visual C++ и совместимо с любым Microsoft Windows Mobile.
В режиме измерения встроенный компьютер получает данные от оборудования датчика и автоматически регулирует настройки датчика, пока не будет получено приемлемое качество данных в течение заданного периода времени. Каждый полученный набор измерений содержит серию нескольких коротких сканирований для проверки надежности. Приемлемый необработанный сигнал должен находиться в пределах нижнего и верхнего пределов, поскольку любые крайние значения указывают на проблематичные измерения. Кроме того, отношение сигнал/шум рассчитывается с использованием среднего значения и стандартного отклонения текущего набора и должно быть выше предварительно определенного порога стабильности, чтобы гарантировать правильное измерение. С помощью итеративного алгоритма (см. рис. 5) встроенный компьютер проверяет и корректирует насыщение детектора (слишком высокое усиление и интенсивность света), отношение сигнал/шум и стабильность измерений.
Каждый полученный набор измерений содержит серию нескольких коротких сканирований для проверки надежности. Приемлемый необработанный сигнал должен находиться в пределах нижнего и верхнего пределов, поскольку любые крайние значения указывают на проблематичные измерения. Кроме того, отношение сигнал/шум рассчитывается с использованием среднего значения и стандартного отклонения текущего набора и должно быть выше предварительно определенного порога стабильности, чтобы гарантировать правильное измерение. С помощью итеративного алгоритма (см. рис. 5) встроенный компьютер проверяет и корректирует насыщение детектора (слишком высокое усиление и интенсивность света), отношение сигнал/шум и стабильность измерений.
Рис. 5
Блок-схема, изображающая одну итерацию алгоритма управления измерениями.
Данные дополнительно обрабатываются для расчета оптической плотности, и результаты выводятся на экран оператору. Пользовательский интерфейс также включает звуковую обратную связь, позволяющую оператору сосредоточиться на пациенте. Встроенный компьютер присваивает каждому сеансу измерения уникальный идентификационный номер и дату измерения для последующего поиска. На рис. 6 обобщен процесс измерения и пользовательский интерфейс, который визуализирует данные с имитацией травмы головы, полученной путем размещения оптического аттенюатора между световодами лазера и детектора.
Встроенный компьютер присваивает каждому сеансу измерения уникальный идентификационный номер и дату измерения для последующего поиска. На рис. 6 обобщен процесс измерения и пользовательский интерфейс, который визуализирует данные с имитацией травмы головы, полученной путем размещения оптического аттенюатора между световодами лазера и детектора.
Рис. 6
Репрезентативные снимки с типичной и смоделированной черепно-мозговой травмой в левой теменной доле. (а) главный экран, (б) экран подготовки в начале сеанса, (в) типичные измерения, выполненные в лобной доле в двух местах, и (г) измерения, выполненные в теменной доле с имитацией травмы головы.
6.
Результаты
В пилотном исследовании 10 исследование NIRS проводилось в отделении неотложной помощи во время КТ при поступлении.Используя ранний прототип Infrascanner, названный «Runman», были получены серийные измерения ΔOD у 305 пациентов с черепно-мозговыми травмами. Максимальная ΔOD среди различных исследованных областей регистрировалась для каждого пациента и сравнивалась с КТ при поступлении.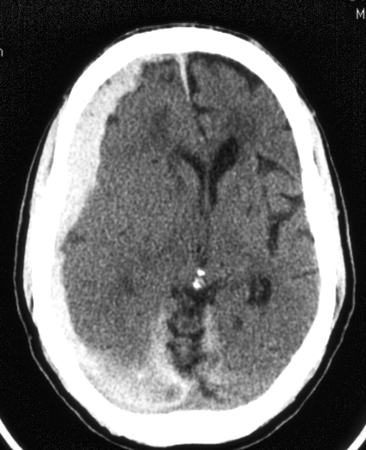 ΔOD при поступлении в стационар был достоверно повышен (>0,05) у всех, кроме 4 (2%) пациентов с внутричерепными гематомами. ΔOD был в норме (от 0,00 до 0,05) у пациентов с диффузным поражением головного мозга (ДЧМ). Таким образом, одно исследование NIRS надежно идентифицировало пациентов с внутричерепной гематомой (98% имели ΔOD>0.05) и дал предположение о том, была ли гематома внутримозговой (большинство имело ΔOD<0,6) или внемозговой (большинство имело ΔOD>0,6).
ΔOD при поступлении в стационар был достоверно повышен (>0,05) у всех, кроме 4 (2%) пациентов с внутричерепными гематомами. ΔOD был в норме (от 0,00 до 0,05) у пациентов с диффузным поражением головного мозга (ДЧМ). Таким образом, одно исследование NIRS надежно идентифицировало пациентов с внутричерепной гематомой (98% имели ΔOD>0.05) и дал предположение о том, была ли гематома внутримозговой (большинство имело ΔOD<0,6) или внемозговой (большинство имело ΔOD>0,6).
Основное двойное слепое клиническое исследование 19 для получения разрешения FDA было проведено в пяти различных клинических центрах, четыре из которых находятся в США: (1) Медицинский колледж Бейлора, (2) Ганемановская больница, (3) Больница Пенсильванского университета и (4) Университет Цинциннати. Пятым объектом была Мемориальная больница общего профиля Локманья Тилак, расположенная в Индии.Медицинский персонал в этих пяти учреждениях собирал данные с помощью Infrascanner и компьютерной томографии (КТ) (золотой стандарт в обнаружении гематом).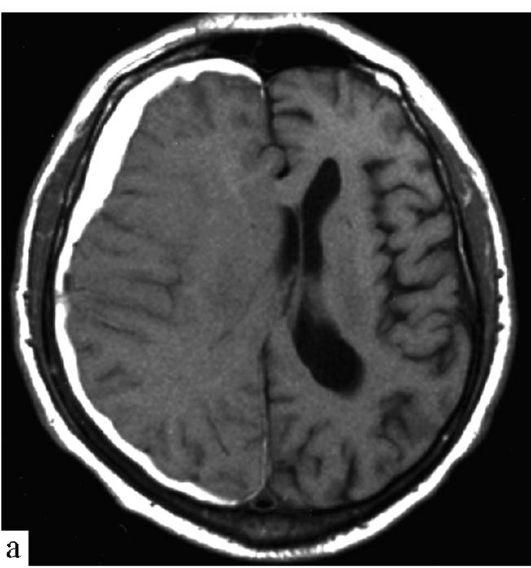 Все снимки КТ были исследованы независимым экспертом-рентгенологом в больнице Университета Джона Хопкинса. Оценка измерений Infrascanner по сравнению с компьютерной томографией основана на данных 431 пациента, 122 из которых были гематомами разного размера, глубины и локализации. Результаты исследования касаются гематом, которые клиницисты могут обнаружить с помощью Infrascanner в условиях клинической практики.В соответствии с доклиническими испытаниями, Infrascanner продемонстрировал высокую чувствительность (88%) при обнаружении гематом >3,5 см3 в объеме и <2,5 см от поверхности головного мозга. Специфичность в популяции по протоколу составила 91%. Баланс между специфичностью и чувствительностью поддерживает полезность Infrascanner для определения приоритетности пациентов с подозрением на гематомы для КТ. Следует отметить, что устройство предназначено для использования в качестве инструмента скрининга и в качестве дополнения к стандартному диагностическому обследованию и не будет использоваться вместо этого обследования.
Все снимки КТ были исследованы независимым экспертом-рентгенологом в больнице Университета Джона Хопкинса. Оценка измерений Infrascanner по сравнению с компьютерной томографией основана на данных 431 пациента, 122 из которых были гематомами разного размера, глубины и локализации. Результаты исследования касаются гематом, которые клиницисты могут обнаружить с помощью Infrascanner в условиях клинической практики.В соответствии с доклиническими испытаниями, Infrascanner продемонстрировал высокую чувствительность (88%) при обнаружении гематом >3,5 см3 в объеме и <2,5 см от поверхности головного мозга. Специфичность в популяции по протоколу составила 91%. Баланс между специфичностью и чувствительностью поддерживает полезность Infrascanner для определения приоритетности пациентов с подозрением на гематомы для КТ. Следует отметить, что устройство предназначено для использования в качестве инструмента скрининга и в качестве дополнения к стандартному диагностическому обследованию и не будет использоваться вместо этого обследования.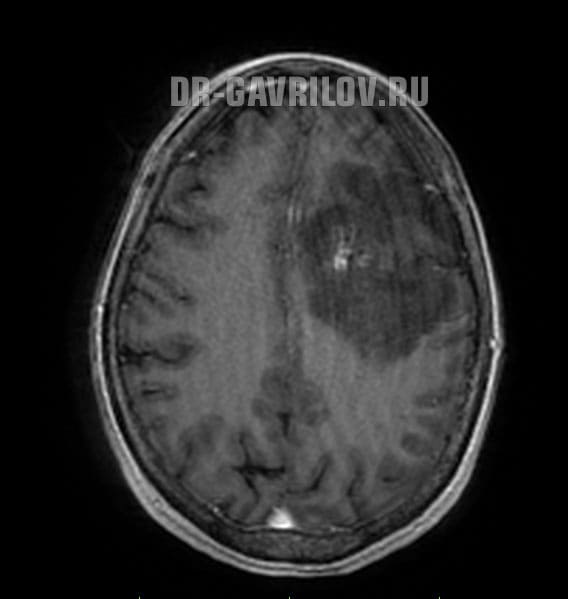
Исследование взрослой популяции 20 в Севилье, Испания, оценило в общей сложности 35 пациентов с ЧМТ в возрасте от 17 до 76 лет. Было 19 внутричерепных гематом, подтвержденных компьютерной томографией, проведенной у всех субъектов в течение 40 минут после теста Infrascanner. Чувствительность в этой популяции составила 89,5%, а специфичность — 81,3%.
Исследование, проведенное в Питтсбурге 18 , оценило 28 пациентов в возрасте от 0 до 14 лет в педиатрическом отделении интенсивной терапии, которым была проведена КТ как часть клинической помощи, не обязательно вызванной травмой.Было 12 внутричерепных гематом, подтвержденных компьютерной томографией, проведенной у всех субъектов в течение 24 часов после теста Infrascanner. Чувствительность в этом тесте составила 100%, а специфичность — 81,3%.
Исследование, проведенное в Падуе и Тревизо, Италия, 17 , оценило 110 детей с промежуточным или высоким риском внутричерепного повреждения в соответствии с правилами PECARN (GCS 14 и 15). В этой группе был только один случай гематомы головного мозга (она была успешно выявлена). Специфичность этого теста составила 93 %, а отрицательная прогностическая ценность (NPV) — 100 %.Использование Infrascanner уменьшило бы количество КТ-сканирований на 10 (сокращение на 58,8%).
В этой группе был только один случай гематомы головного мозга (она была успешно выявлена). Специфичность этого теста составила 93 %, а отрицательная прогностическая ценность (NPV) — 100 %.Использование Infrascanner уменьшило бы количество КТ-сканирований на 10 (сокращение на 58,8%).
Исследование в Люблине, Польша, 22 оценило 155 детей с легкой ЧМТ (ШКГ 14 и 15). Целью исследования было предложить протокол скрининга пациентов с использованием Infrascanner в качестве дополнения к повторному неврологическому осмотру и изучению истории болезни. Результаты этого исследования привели к принятию Infrascanner как части стандарта педиатрической помощи в Польше. 16
Исследование, проведенное в Москве, Россия, 14 , оценивало способность Infrascanner обнаруживать внутричерепное кровоизлияние у 95 детей, перенесших легкую черепно-мозговую травму.Около сорока двух детей с ассоциированным средним и высоким риском (ШКГ 13 и 14) прошли обследование у нейрохирурга, инфрасканера и КТ.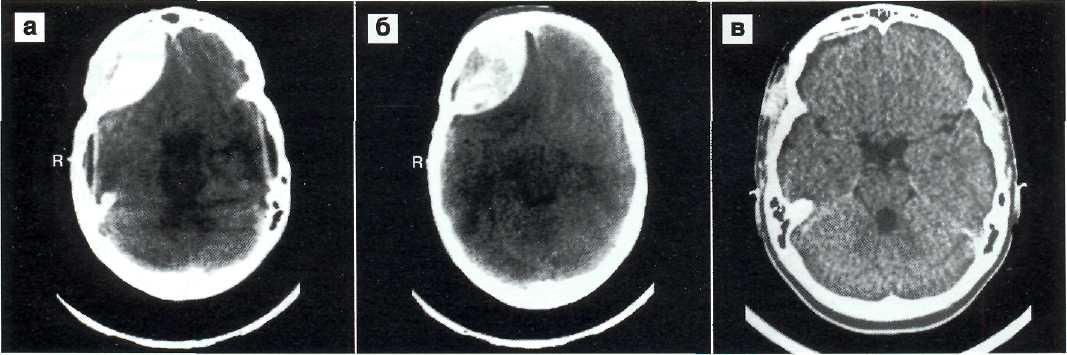 Около пятидесяти трех детей с сопутствующим низким риском (GCS 15) прошли сканирование с помощью Infrascanner и находились под клиническим наблюдением в течение 72 часов. Чувствительность составила 100 %, а специфичность — 92 %.
Около пятидесяти трех детей с сопутствующим низким риском (GCS 15) прошли сканирование с помощью Infrascanner и находились под клиническим наблюдением в течение 72 часов. Чувствительность составила 100 %, а специфичность — 92 %.
Исследование, проведенное в Пекине, Китай, 12 , оценило в общей сложности 85 пациентов с ЧМТ в возрасте от 8 до 89 лет. Было 45 внутричерепных гематом, подтвержденных компьютерной томографией, проведенной у всех субъектов в течение 30 минут после теста Infrascanner.Чувствительность в этой популяции составила 95,6%, а специфичность — 92,5%.
Исследование, проведенное вертолетной службой неотложной медицинской помощи в Неймегене, Нидерланды, в общей сложности оценило 25 пациентов с ЧМТ. 13 Было выявлено 15 внутричерепных гематом, подтвержденных компьютерной томографией, проведенной у всех субъектов по прибытии в травмпункт. Чувствительность в этой популяции составила 93,3%, а специфичность — 78,6%.
В таблицах 1 и 2 ниже представлены все исследования с подробной информацией и результатами, включая чувствительность, специфичность, положительное прогностическое значение (PPV) и NPV.
Таблица 1
Клинические исследования Infrascanner у взрослых. Общее количество пациентов 715, а общее количество гематомов составляет 160.
| исследование | тип | пациентов (N) | метод отбора | NIRS | CT | ICH | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Робертсон и др. (США и Индия) 19 | Многоцентровое исследование (четыре центра в США и один в Индии) | 365 | Госпитализирован в отделение неотложной помощи с ЧМТ и направлен на КТ головы | Модель 1000 Оценка в течение 40 мин КТ | Все пациенты получали КТ | 50 | Чувствительность = 88% Специфичность = 90.7% PPV=60,3% NPV=97,9% | ||||||||
| Leon-Carrion et al. (Испания) 20 | Одноцентровое исследование | 35 | Госпитализирован в отделение неотложной помощи с ЧМТ и направлен на КТ головы | Модель 1000 Оценка в пределах от 0,5 до 14,5 ч после КТ 907 ч 900 ср. Все пациенты получали КТ | 19 | Чувствительность = 89,5% Специфичность = 81,3% PPV = 85% NPV = 86,7% | |||||||||
| Coskun et al. (Турция) 21 | Одноцентровое исследование | 92 | Госпитализирован в службу неотложной помощи с ЧМТ | Модель 1000 Обследован до КТ.Никаких повторов для положительных результатов. | Всем пациентам проводилась КТ. | 8 | Чувствительность=87,5% Специфичность=38,1% PPV=11,9% NPV=97% | ||||||||
| Braun et al. (Германия) 15 | Одноцентрическое исследование в Кундузе, Афганистан | 11 | 11 | Поступление в полевую аварийную службу с TBI | Модель 1000947 Оценка | У одного из пациентов не получили CT | 0 | Специфика = 100% NPV=100% | |||||||
| Xu et al.(Китай) 12 | Одноцентровое исследование в Пекине, Китай | 85 | Поступили в нейрореанимацию с ЧМТ и были направлены на КТ головы | Модель 2000 Пациенты, получившие КТ в течение 40 минут после КТ | 45 | Чувствительность = 95,6% Специфичность = 92,5% PPV = 93,5% NPV = 94,9% | |||||||||
| Peters et al. (Нидерланды) 13 | Догоспитальное обследование на вертолете в Нидерландах | 25 | Подобрали вертолетом с ЧМТ и отправили на КТ головы в больницу | Модель 2000 Обследовали до или во время полета на вертолете | Все пациенты получали КТ в стационаре | 14 | Чувствительность = 92.9% Специфичность=78,7% PPV=81,3% NPV=88,9% | ||||||||
| Liang et al. (Китай) 11 | Одноцентровое исследование в Пекине, Китай | 102 | Поступили в отделение неотложной помощи с ЧМТ и были направлены на КТ головы | Модель 2000 Оценено в течение 40 минут после КТ | 24 | Sensifitive = 100% специфичность = 93,6% PPV = 82,8% NPV = 100% | Всего | N = 162 92 .5% Специфичность = 82,9% |
Таблица 2
Клинические исследования Infrascanner у детей. Общее количество пациентов 578, а общее количество гематомас 43.
| исследование | тип | пациентов (N) | метод выбора | NIRS | CT | ICH | ||
|---|---|---|---|---|---|---|---|---|
| Робертсон и др. (США и Индия) 19 | Многоцентровое исследование (четыре центра в США и один в Индии) | 36 | Госпитализирован в отделение неотложной помощи с ЧМТ и направлен на КТ головы | Модель 1000 Оценка в течение 40 мин. КТ | Все пациенты получали КТ | 5 | Чувствительность = 100% Специфичность = 93.5% PPV=71,4% NPV=100% | |
| Coskun et al. (Турция) 21 | Одноцентровое исследование | 161 | Госпитализирован в службу неотложной помощи с ЧМТ | Модель 1000 Обследован до КТ. Никаких повторов для положительных результатов. | Всем пациентам проводилась КТ. | 14 | Чувствительность=85,7% Специфичность=65,3% PPV=19,0% NPV=98% | |
| Salonia et al. (США) 18 | Одноцентровое проспективное исследование случай-контроль | 28 | Пациент прошел КТ в рамках клинической помощи, не обязательно вызванной травмой 28 пациентов получили КТ | 12 | Чувствительность=100% Специфичность=81.3% PPV=80% NPV=100% | |||
| Bressan et al. (Италия) 17 | Двухцентровое проспективное обсервационное исследование | 103 | Дети с легкой травмой головы со средним или высоким риском внутричерепной травмы в соответствии с PECARN | Модель 1000 | 18 18 Через 7–90 дней для исключения изначально пропущенной гематомы. | 1 | Чувствительность=100% Специфичность=93.1% PPV=12,5% NPV=100% | |
| Semenova et al. (Россия) 14 | Одноцентрическое исследование | 95 | 95 | представлены с мягким TBI (GCS 13-15) | Модель 1000 | 42 пациентами среднего риска | 8 | Чувствительность = 100% Специфика = 92% PPV=53,3% NPV=100% |
| Lewartowska-Nyga et al. (Польша) 22 | Одноцентровое исследование | 155 | Поступил с легкой травмой головы (т.д., отсутствие очаговых или менингеальных симптомов, оценка по ШКГ от 14 до 15) | Модель 1000 Оценка до 72 ч после травмы | 28 Остальные наблюдались в течение 2 месяцев после включения в исследование | 3 | ||
| N = 578 | N = 43 | Sensifitive = 93% Специфичность = 86,5% |
A лесной участок исследований, перечисленных в таблицах 1 и 2, включен на рис.7. Было обнаружено, что комбинированное отношение шансов наборов данных для взрослых и детей составляет 3,79 (95% доверительный интервал, от 3,16 до 4,56), что указывает на сильный размер эффекта измерений NIRS, X2 (13, N = 1293) = 359,42, p = 0,00.
Рис. 7
Лесной участок исследований Infrascanner для взрослых и детей, всего 1293 пациента.
В клинических исследованиях также наблюдались некоторые ограничения для выявления внутричерепных гематом с помощью NIRS. Например, размер, тип и расположение гематомы нельзя определить так точно, как при компьютерной томографии.Кроме того, поскольку исследование NIRS основано на поглощении в контралатеральных участках мозга для сравнения, двусторонние поражения могут быть трудно идентифицировать с помощью этой технологии. Важным мешающим фактором для технологии NIRS у пациентов с ЧМТ является повреждение кожи головы. Кровь, содержащаяся в гематоме кожи головы, также может изменить OD и вызвать ложноположительный результат с помощью этой технологии. Эти ограничения могут быть устранены в будущем при проектировании и разработке систем обнаружения гематом на основе NIRS.
7.
Выводы
Infrascanner — это клинически эффективное решение для скрининга пациентов с черепно-мозговой травмой на догоспитальном этапе, где важна своевременная сортировка. Он предназначен для использования в качестве дополнения к стандартному диагностическому обследованию для помощи в принятии решения о выборе места эвакуации (травматологический пункт или ближайшая больница), а также в определении приоритетности пациентов с подозрением на гематомы для неотложной КТ и хирургических вмешательств.
Раскрытие информации
InfraScan Inc.является производителем систем Infrascanner. Все авторы владеют акциями компании благодаря их вкладу в разработку систем.
Ссылки
1.
D. J. Thurman et al., Черепно-мозговая травма в США: отчет для Конгресса (1999). Google Scholar2.
Р. А. Коули, «Травматологический центр. Новая концепция оказания неотложной помощи». Дж. Мед. соц. Нью-Джерси, 74 года (11), 979 –987 (1977).Google Scholar3.
Дж. Мелтон и др., «Вертолетная служба экстренной скорой помощи (HEAS): анализ состава пациентов с травмами, тяжести травм и исходов», Аня. Королевский колл. Surg. англ., 89 (5), 513 –516 (2007). https://doi.org/10.1308/003588407X202074 ARCSAF 0035-8843 Google Scholar9.
Б. Онарал и др., «Обновленная информация о проекте портативного детектора гематомы головного мозга», в адв. Технол. заявл. для оказания помощи раненым в бою (ATACCC), (2011).Google Scholar10.
К. С. Робертсон, С. Гопинат и Б. Чанс, «Использование ближней инфракрасной спектроскопии для выявления травматических внутричерепных гемотом». Дж. Биомед. Опт., 2 (1), 31 –42 (1997). https://doi.org/10.1117/12.261680 JBOPFO 1083-3668 Google Scholar16.
Г. Скотницка-Клонович, Ю. Годзинский и А. Германович, «Лечение травм головы легкой и средней степени тяжести у детей — рекомендации польской ассоциации детских хирургов». Standardy Mediczne/Problemy Chirurgii Dziecięcej, 4 (1), 42 –50 (2014).Google Scholar19.
C. S. Robertson et al., «Клиническая оценка портативного прибора ближнего инфракрасного диапазона для выявления травматических внутричерепных гематом». Дж. Нейротравма, 27 лет (9), 1597 г. –1604 (2010). https://doi.org/10.1089/neu.2010.1340 JNEUE4 0897-7151 Академия Google21.
Ф. Коскун и др., «Оценка использования Infrascanner для диагностики гемотомы головного мозга с использованием машины опорных векторов», науч.Рез. Эссе, 5 (14), 1911 г. –1915 (2010). Google Scholar22.
Д. Левартовска-Ныга, К. Ныга и Г. Скотницка-Клонович, «Может ли Infrascanner быть полезным в отделениях неотложной помощи больниц для диагностики легких травм головы у детей?» Дев. Период Мед., 21 (1), 51 –59 (2017). Google Scholar23.
Б. Тайзо и др., «Алгоритм начального лечения легкой травмы головы с использованием портативного спектроскопа ближнего инфракрасного диапазона». Нейроль Практичная, 2 13 –20 (2014).Google Scholar31.
S. R. McCauley et al., «Постконтузионное расстройство после черепно-мозговой травмы легкой и средней степени тяжести: тревога, депрессия и социальная поддержка как факторы риска и сопутствующие заболевания». Дж. Клин. Эксп. Нейропсихология, 23 (6), 792 –808 (2001). https://doi.org/10.1076/jcen.23.6.792.1016 JCENE8 Google Scholar32.
Д. Хуфиен и др., «Черепно-мозговая травма (ЧМТ) 10? 20 лет спустя: всестороннее исследование результатов психиатрической симптоматики, когнитивных способностей и психосоциального функционирования». Черепно-мозговая травма, 15 лет (3), 189 –209 (2001).https://doi.org/10.1080/0269300005659 BRAIEO 1362-301X Google Scholar34.
Ю. Сюн, К. Ли, П. Петерсон, «Митохондриальная дисфункция после черепно-мозговой травмы», Травма головы: базовая, преклин. клин. реж., 257 –280 Уайли-Лисс, Нью-Йорк (2001). Google Scholar36.
Дж. М. Сильвер, Т. В. Макаллистер и С. К. Юдофски, Учебник черепно-мозговой травмы, 2ndAmerican Psychiatric Publishing, Арлингтон, Вирджиния. (2011).Google Scholar44.
С. Рэй и др., «Характеристика спектров поглощения цитохрома аа3 и гемоглобина в ближней инфракрасной области для неинвазивного мониторинга церебральной оксигенации». Биохим. Биофиз. Акта-Биоэнергия, 933 (1), 184 –192 (1988). https://doi.org/10.1016/0005-2728(88)-2 Академия Google45.
М. Коуп, «Разработка системы спектроскопии в ближнем инфракрасном диапазоне и ее применение для неинвазивного мониторинга церебральной крови и оксигенации тканей у новорожденных». Университетский колледж Лондона, Лондон, (1991).Google ScholarБиография
Хасан Аяз — адъюнкт-профессор биомедицинской инженерии в Университете Дрекселя. Его исследования включают понимание нейронных механизмов, связанных с перцептивным, когнитивным и двигательным функционированием человека, с акцентом на контексты реального мира, использование мобильных нейровизуализаций и применение нейроинженерных подходов для нейроэргономических приложений. Его исследования направлены на проектирование, разработку и использование (т. е. измерение->выяснение->включение) оптической визуализации мозга нового поколения для нейроэргономических приложений в широком спектре, включая аэрокосмическую промышленность и здравоохранение.
Мельтем Иззетоглу — адъюнкт-профессор электротехники и вычислительной техники Университета Вилланова, Вилланова, Пенсильвания. Ее исследования сосредоточены на проектировании, разработке и тестировании функциональных систем визуализации мозга на основе спектроскопии ближнего инфракрасного диапазона с использованием лабораторных фантомов, моделей животных и экспериментов на людях, обработке сигналов и разработке алгоритмов для подавления артефактов, а также извлечения биомаркеров в биомедицинских приложениях специально для когнитивных функций. оценка активности и извлечение физиологических сигналов у здоровых, больных и инвалидов всех возрастов.
Куртулус Иззетоглу — адъюнкт-профессор биомедицинской инженерии в Университете Дрекселя, Филадельфия, США. Его исследовательские и преподавательские интересы связаны с функциональной визуализацией мозга, работоспособностью человека, обучением, обучением, разработкой медицинских датчиков, биомедицинскими системами и обработкой сигналов. У него есть опыт работы как в области электротехники, так и в области биомедицинской инженерии, а также опыт разработки высокопортативной функциональной системы fNIRS для использования в полевых приложениях и трансляционной нейровизуализации.
Бану Онарал — профессор биомедицинской инженерии и электротехники в Университете Дрекселя. Она получила докторскую степень в области биомедицинской инженерии в Пенсильванском университете. Ее исследования сосредоточены на информационной инженерии с особым упором на сложные системы и биомедицинскую цифровую обработку сигналов, а также на функциональную оптическую визуализацию мозга. Она руководила крупными научно-исследовательскими проектами и основала несколько лабораторий, в том числе совместную лабораторию CONQUER (когнитивная нейроинженерия и количественные экспериментальные исследования).
Барух Бен Дор — генеральный директор InfraScan. Он получил докторскую степень по физике в Технионе и является выпускником программы Talpiot ВВС Израиля. Он создал InfraScan, компанию по производству медицинского оборудования, ориентированную на портативные системы для обнаружения гематом головного мозга. Он разработал бизнес-план компании, привлек более 16 миллионов долларов, получил разрешение FDA de novo и начал продажи. Все медпункты батальонов морской пехоты США оборудованы Infrascanner, спасающими жизни.
Внутричерепное кровоизлияние — StatPearls — NCBI Bookshelf
Продолжение обучения
Внутричерепное кровоизлияние включает четыре основных типа кровоизлияния: эпидуральное кровоизлияние, субдуральное кровоизлияние, субарахноидальное кровоизлияние и внутрипаренхиматозное кровоизлияние. Каждый тип кровоизлияния возникает в результате различной этиологии, а клинические данные, прогноз и исходы различны. Это упражнение дает широкий обзор типов внутричерепных кровоизлияний и роли межпрофессиональной команды в лечении пострадавших пациентов.
Цели:
-
Опишите типичные проявления эпидурального, субдурального, субарахноидального и интрапаренхиматозного внутричерепного кровоизлияния.
-
Обобщите оценку эпидурального, субдурального, субарахноидального и интрапаренхиматозного внутричерепного кровоизлияния.
-
Опишите подходы к лечению эпидурального, субдурального, субарахноидального и интрапаренхиматозного внутричерепного кровоизлияния.
-
Рассмотрите роль членов межпрофессиональной бригады в оптимизации сотрудничества и коммуникации, чтобы обеспечить пациентам с внутричерепным кровоизлиянием высококачественную помощь, которая приведет к улучшению результатов.
Введение
Внутричерепное кровоизлияние включает четыре основных типа кровоизлияния: эпидуральное кровоизлияние, субдуральное кровоизлияние, субарахноидальное кровоизлияние и внутрипаренхиматозное кровоизлияние.[1][2][3]. Каждый тип кровоизлияния отличается по этиологии, находкам, прогнозу и исходу. В данной статье представлен широкий обзор видов внутричерепных кровоизлияний.
Этиология
Эпидуральная гематома
Эпидуральная гематома может быть артериального или венозного происхождения.Классическая артериальная эпидуральная гематома возникает после тупой травмы головы, как правило, височной области. Они также могут возникнуть после проникающей травмы головы. Обычно происходит перелом черепа с повреждением средней менингеальной артерии, вызывающим артериальное кровотечение в потенциальное эпидуральное пространство. Хотя средняя менингеальная артерия является классически описанной артерией, любая менингеальная артерия может привести к артериальной эпидуральной гематоме.
Венозная эпидуральная гематома возникает при переломе черепа, и венозное кровотечение из перелома черепа заполняет эпидуральное пространство.Венозные эпидуральные гематомы часто встречаются у детей.
Субдуральная гематома
Субдуральное кровоизлияние возникает, когда кровь попадает в субдуральное пространство, которое анатомически представляет собой паутинное пространство. Обычно субдуральное кровоизлияние возникает после того, как сосуд, проходящий между мозгом и черепом, растягивается, ломается или разрывается и начинает кровоточить в субдуральное пространство. Чаще всего они возникают после тупой травмы головы, но могут также возникать после проникающих травм головы или спонтанно.[5][6]
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние Кровоизлияние в субарахноидальное пространство. Субарахноидальное кровоизлияние подразделяется на травматическое и нетравматическое субарахноидальное кровоизлияние. Вторая схема классификации делит субарахноидальное кровоизлияние на аневризматическое и неаневризматическое субарахноидальное кровоизлияние. Аневризматическое субарахноидальное кровоизлияние возникает после разрыва церебральной аневризмы, что приводит к кровотечению в субарахноидальное пространство. Неаневризматическое субарахноидальное кровоизлияние – кровотечение в субарахноидальное пространство без идентифицируемых аневризм.Неаневризматическое субарахноидальное кровоизлияние чаще всего возникает после травмы с тупой травмой головы с проникающей травмой или без нее или внезапными изменениями ускорения головы.
Внутрипаренхиматозное кровоизлияние
Внутрипаренхиматозное кровоизлияние — кровотечение в собственно паренхиму головного мозга. Существует множество причин, из-за которых может возникнуть кровотечение, включая, помимо прочего, гипертонию, артериовенозную мальформацию, амилоидную ангиопатию, разрыв аневризмы, опухоль, коагулопатию, инфекцию, васкулит и травму.
Эпидемиология
Эпидуральная гематома
Эпидуральные гематомы присутствуют примерно у 2% пациентов с травмами головы и составляют от 5% до 15% смертельных травм головы. Приблизительно от 85% до 95% эпидуральных гематом имеют вышележащий перелом черепа.
Субдуральная гематома
По оценкам, частота субдуральных гематом составляет от 5% до 25% пациентов со значительной черепно-мозговой травмой. Ежегодная заболеваемость составляет от одного до пяти случаев на 100 000 населения в год с соотношением мужчин и женщин 2: 1.Частота возникновения субдуральных гематом увеличивается на протяжении всей жизни.
Субарахноидальное кровоизлияние
На субарахноидальное кровоизлияние приходится примерно 5% всех инсультов, и его частота составляет примерно от двух до 25 на 100 000 человеко-лет для лиц старше 35 лет. женщин, чем мужчин (1,15: 1 для соотношения женщин и мужчин).
Внутрипаренхиматозное кровоизлияние
Внутрипаренхиматозные кровоизлияния составляют от 10% до 20% всех инсультов.Частота интрапаренхиматозных кровоизлияний увеличивается у лиц в возрасте 55 лет и старше с увеличением частоты с возрастом. Существуют некоторые разногласия по поводу гендерных различий, но может быть небольшое преобладание мужчин.
Патофизиология
Эпидуральная гематома
Эпидуральные гематомы возникают при диссекции крови в потенциальное пространство между твердой мозговой оболочкой и внутренней пластинкой черепа. Чаще всего это происходит после перелома черепа (от 85% до 95% случаев).Может быть повреждение артериального или венозного сосуда, что позволяет крови проникать в потенциальное эпидуральное пространство, что приводит к эпидуральной гематоме. Наиболее часто повреждаемым сосудом является средняя менингеальная артерия, лежащая под височно-теменной областью черепа.
Субдуральная гематома
Субдуральная гематома возникает по множеству причин, включая травму головы, коагулопатию, разрыв сосудистой аномалии и спонтанную. Чаще всего травма головы вызывает движение мозга относительно черепа, что может привести к растяжению и разрыву кровеносных сосудов, идущих от мозга к черепу.Если кровеносные сосуды повреждены, они кровоточат в субдуральное пространство.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние чаще всего происходит после травмы, когда поверхностные сосуды коры повреждаются и кровоточат в субарахноидальное пространство. Нетравматическое субарахноидальное кровоизлияние чаще всего связано с разрывом аневризмы головного мозга. При разрыве аневризмы кровь может попасть в субарахноидальное пространство. Другие причины субарахноидального кровоизлияния включают артериовенозные мальформации (АВМ), использование антикоагулянтов, травму или идиопатические причины.
Внутрипаренхиматозное кровоизлияние
Нетравматическое внутрипаренхиматозное кровоизлияние чаще всего происходит вторично по отношению к гипертензивному повреждению церебральных кровеносных сосудов, которые в конечном итоге лопаются и кровоточат в мозг. Другие причины включают разрыв артериовенозной мальформации, разрыв аневризмы, артериопатию, опухоль, инфекцию или обструкцию венозного оттока. Проникающая и непроникающая травма также может вызывать внутрипаренхиматозное кровоизлияние.
Исторический и физический
Эпидуральная гематома
Пациенты с эпидуральной гематомой сообщают о очаговой травме головы в анамнезе, такой как тупая травма молотком или бейсбольной битой, падение или столкновение с автомобилем.Классическим проявлением эпидуральной гематомы является потеря сознания после травмы, за которой следует период просветления, а затем неврологические нарушения. Эта классическая картина встречается менее чем у 20% пациентов. Другие распространенные симптомы включают сильную головную боль, тошноту, рвоту, вялость и судороги.
Субдуральная гематома
В случае субдуральной гематомы в анамнезе часто можно обнаружить тяжелые или легкие травмы головы. У пожилых пациентов субдуральная гематома может возникнуть после тривиальных травм головы, включая удары головой о шкаф или наезд на дверь или стену.Острый субдуральный синдром может проявляться недавней травмой, головной болью, тошнотой, рвотой, изменением психического состояния, судорогами и/или вялостью. Хроническая субдуральная гематома может проявляться головной болью, тошнотой, рвотой, спутанностью сознания, снижением сознания, сонливостью, моторными нарушениями, афазией, судорогами или изменениями личности. Физикальное обследование может выявить очаговый двигательный дефицит, неврологический дефицит, вялость или измененное сознание.
Субарахноидальное кровоизлияние
Громоподобная головная боль (внезапная сильная головная боль или самая сильная головная боль в жизни) является классическим проявлением субарахноидального кровоизлияния.Другие симптомы включают головокружение, тошноту, рвоту, диплопию, судороги, потерю сознания или ригидность затылочных мышц. Результаты физикального осмотра могут включать очаговый неврологический дефицит, параличи черепных нервов, ригидность затылочных мышц или снижение или изменение сознания.
Внутрипаренхиматозное кровоизлияние
Нетравматические интрапаренхиматозные кровоизлияния обычно сопровождаются внезапным появлением симптомов инсульта в анамнезе, включая головную боль, тошноту, рвоту, очаговый неврологический дефицит, вялость, слабость, невнятную речь, обмороки, головокружение или изменения чувствительности.
Оценка
Эпидуральная гематома[8][9][10]
Первоначальная оценка включает дыхательные пути, дыхание и кровообращение, поскольку у пациентов может быстро ухудшаться состояние и может потребоваться интубация. Детальное неврологическое обследование помогает выявить неврологический дефицит. При повышении внутричерепного давления может возникнуть реакция Кушинга (гипертензия, брадикардия и брадипноэ). Экстренная КТ головы без контраста является методом визуализации из-за его высокой чувствительности и специфичности для выявления значительных эпидуральных гематом.Исторически сложилось так, что церебральная ангиография могла выявить смещение кровеносных сосудов головного мозга, но церебральная ангиография была вытеснена КТ.
Также следует рассмотреть лабораторные исследования, включая общий анализ крови для проверки на тромбоцитопению, исследования коагуляции (PTT, PT/INR) для проверки на коагулопатию и базовую метаболическую панель для проверки электролитных нарушений.
Субдуральная гематома
После обеспечения медицинской стабильности пациента подробное неврологическое обследование может помочь выявить какие-либо конкретные неврологические нарушения.Чаще всего компьютерная томография (КТ) головы без контраста является первым визуализирующим тестом выбора. Острая субдуральная гематома обычно гиперплотная, а хроническая субдуральная гематома гиподенсивная. Подострый субдуральный синдром может быть изоденсным по отношению к мозгу, и его труднее идентифицировать.
Также следует рассмотреть лабораторные исследования, включая общий анализ крови для проверки на тромбоцитопению, исследования коагуляции (PTT, PT/INR) для проверки на коагулопатию и базовую метаболическую панель для проверки электролитных нарушений.
Субарахноидальное кровоизлияние
Первоначальная оценка включает оценку и стабилизацию дыхательных путей, дыхания и кровообращения (ABC). Состояние пациентов с субарахноидальным кровоизлиянием может быстро ухудшаться, и им может потребоваться неотложная интубация. Тщательное неврологическое обследование может помочь выявить любые неврологические нарушения.
Первоначальная визуализация пациентов с субарахноидальным кровоизлиянием — компьютерная томография (КТ) головы без контраста. Если пациенту вводят контраст, это может скрыть субарахноидальное кровоизлияние.Острое субарахноидальное кровоизлияние обычно гиперплотное на КТ. Если результаты КТ головы отрицательные, но есть сильное подозрение на субарахноидальное кровоизлияние, следует рассмотреть возможность проведения люмбальной пункции. Результаты люмбальной пункции могут показать ксантохромию. Люмбальная пункция, выполненная до 6 часов после субарахноидального кровоизлияния, может не показать ксантохромию. Кроме того, результаты люмбальной пункции могут быть искажены, если встречается травматический постукивание.
Выявление причины нетравматического субарахноидального кровоизлияния поможет определить направление дальнейшего лечения.Обычное обследование включает КТ-ангиографию (КТА) головы и шеи, магнитно-резонансную ангиографию (МРА) головы и шеи или диагностическую церебральную ангиограмму головы и шеи, выполненную в экстренном порядке для поиска аневризмы, АВМ или другого источника субарахноидального кровоизлияния.
Также следует рассмотреть лабораторные исследования, включая общий анализ крови для проверки на тромбоцитопению, исследования коагуляции (PTT, PT/INR) для проверки на коагулопатию и базовую метаболическую панель для проверки электролитных нарушений.
Внутрипаренхиматозное кровоизлияние
Как только обеспечена медицинская стабильность пациента, КТ головы без контраста является первым наиболее часто выполняемым диагностическим тестом. Визуализация должна быть в состоянии идентифицировать острое внутрипаренхиматозное кровоизлияние как гиперденсивное внутри паренхимы. В зависимости от анамнеза, физических и визуализационных данных и состояния пациента МРТ головного мозга с контрастом и без него следует рассматривать, поскольку опухоли в головном мозге могут проявляться как внутрипаренхиматозное кровоизлияние.Другие методы визуализации, которые следует рассмотреть, включают КТА, МРА или диагностическую церебральную ангиограмму для поиска цереброваскулярных причин внутрипаренхиматозного кровоизлияния. Оценка также должна включать полное неврологическое обследование для выявления любых неврологических нарушений.
Также следует рассмотреть лабораторные исследования, включая общий анализ крови для проверки на тромбоцитопению, исследования коагуляции (PTT, PT/INR) для проверки на коагулопатию и базовую метаболическую панель для проверки электролитных нарушений.
Лечение/управление
Эпидуральная гематома[11][12][13]
Лечение начинается с расширенной поддержки жизни при травмах (ATLS), включая контроль дыхательных путей, обеспечение адекватной вентиляции и кровообращения.Должен быть обеспечен внутривенный (IV) доступ. Если у пациента есть балл по шкале комы Глазго (ШКГ) 8 или меньше или ухудшается неврологический статус, следует провести интубацию. Пациентам с эпидуральными гематомами следует немедленно обратиться к нейрохирургу, поскольку они могут увеличиваться со временем из-за продолжающегося кровотечения. Окончательное лечение заключается в эвакуации гематомы и остановке источника кровотечения. Некоторые эпидуральные гематомы меньшего размера можно лечить без хирургического вмешательства и внимательно наблюдать за их разрешением.
Субдуральная гематома
Лечение начинается с обеспечения адекватной проходимости дыхательных путей, дыхания и кровообращения. Интубацию следует рассматривать, если у пациента ухудшается оценка по ШКГ или по шкале ШКГ 8 или менее. Следует немедленно обратиться к нейрохирургу, так как может потребоваться экстренное хирургическое вмешательство для удаления субдуральной гематомы. Окончательным лечением субдуральных гематом является эвакуация, но в зависимости от размера и местоположения некоторых субдуральных гематом можно наблюдать для разрешения.
Варианты нехирургического лечения включают повторную визуализацию для обеспечения субдуральной стабильности, отмену антикоагулянтной терапии, переливание тромбоцитов при тромбоцитопении или дисфункции тромбоцитов, наблюдение с частыми неврологическими оценками на предмет ухудшения состояния и/или контроль артериальной гипертензии. Существуют разногласия по поводу того, могут ли стероиды помочь стабилизировать размер субдуральной гематомы, давая ей время для рассасывания или до хирургического лечения.
Варианты хирургического лечения включают спиральное сверление, трепанационное отверстие(я) и краниотомию для эвакуации.Данные свидетельствуют о том, что спиральное сверло имеет самую низкую частоту хирургических осложнений с самой высокой частотой рецидивов. Краниотомия имеет самую высокую частоту хирургических осложнений с самой низкой частотой рецидивов среди хирургических вариантов, а эвакуация трепанационного отверстия (отверстий) находится где-то между спиральным сверлом и краниотомией по частоте осложнений и частоте рецидивов.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние может зависеть от того, является ли оно травматическим или нетравматическим субарахноидальным кровоизлиянием.При травматическом субарахноидальном кровоизлиянии сначала должны произойти азбуки медицины. Следует рассмотреть возможность ранней консультации с нейрохирургом. Если пациент находится на антикоагулянтах или антитромбоцитарных препаратах, следует рассмотреть вопрос об устранении их эффектов. Лечение обычно консервативное с тщательной оценкой жизненно важных функций и неврологического статуса. У пациентов с оглушением может потребоваться монитор внутричерепного давления (ВЧД) и/или наружный вентрикулярный дренаж (ВВД). Пациенты должны находиться под наблюдением на предмет гидроцефалии или отека головного мозга.Повторная визуализация может подтвердить улучшение травматического субарахноидального кровоизлияния. Иногда разрыв аневризмы или несостоятельность других внутричерепных сосудистых мальформаций может маскироваться под травматическое субарахноидальное кровоизлияние. Если нет четкого и убедительного анамнеза травматического происхождения, следует искать нетравматическую этиологию субарахноидального кровоизлияния.
При нетравматическом субарахноидальном кровоизлиянии необходимо установить и устранить этиологию кровоизлияния. Следует рассмотреть возможность ранней консультации с нейрохирургом.Лечение варьируется в зависимости от этиологии кровоизлияния, но может включать лечение аневризмы, артериовенозной мальформации или другой этиологии. Кроме того, должен быть низкий порог для установки внешнего вентрикулярного дренажа (БВВЭ) из-за риска гидроцефалии.
Внутрипаренхиматозное кровоизлияние
Внутрипаренхиматозное кровотечение может быть опасным для жизни, и лечение начинается с азбуки медицины и стабилизации состояния пациента. Артериальное давление следует контролировать, чтобы уменьшить риск дальнейшего кровотечения.Следует рассмотреть возможность ранней консультации с нейрохирургом. Лечение внутрипаренхиматозного кровоизлияния зависит от этиологии кровоизлияния. Варианты лечения варьируются и включают агрессивную хирургическую эвакуацию, краниэктомию, растворение на основе катетера или наблюдение. Хирургическая эвакуация при некоторых формах интрапаренхиматозного кровоизлияния является спорной. Хотя многие внутрипаренхиматозные кровоизлияния являются вторичными по отношению к цереброваскулярным заболеваниям и гипертензии, хирург должен предвидеть наличие другой основной патологии, включая аневризму, АВМ и/или опухоль, при эвакуации внутрипаренхиматозного кровоизлияния.Иногда эвакуация гематомы может быть более вредной, чем сама гематома, и вместо нее выполняется краниэктомия, чтобы учесть отек головного мозга. Существует ряд катетерных систем, которые пытаются растворить кровоизлияние. Их обсуждение выходит за рамки данной статьи. Небольшие и неоперабельные кровоизлияния можно лечить медикаментозно с контролем артериального давления, отменой антикоагулянтов или антитромбоцитарных препаратов и нейропротекторными стратегиями для предотвращения и/или смягчения вторичного повреждения головного мозга.
Дифференциальный диагноз
Дифференциальные диагнозы внутричерепного кровоизлияния включают в себя:
-
Инфекция — субдуральная эмпима может подражать субдуральному кровотечению
-
Недавнее Контрастное управление
-
Гигромация субдурата — может показаться похожим на хроническое подлокочное кровоизлияние
-
Опухоли — Менсиома может имитировать экстрадуральное кровоизлияние
Прогноз
Прогноз зависит от нескольких факторов, в том числе:
-
возраст пациента
-
сопутствующих сопутствующих мощностей
-
Расход антиплателей или антикоагулянтов
-
Оценка по шкале комы Глазго при поступлении
-
Размер зрачков при поступлении
-
Место кровотечения
-
Наличие других травм
- нужный.
Осложнения
Основные осложнения включают:
-
Неврологические дефициты
-
Мозг грыжа
-
инфарктов
-
Rebleed
-
вазоспазма
-
Приступы
-
Death
Сдерживание и обучение пациентов
После выздоровления пациенты должны быть проинформированы о важности реабилитационного лечения и приема лекарств в соответствии с предписаниями.Они не могут водить машину, если им не скажут.
Улучшение результатов медицинских бригад
Пациентов с кровотечением в ЦНС лучше всего лечить межпрофессиональной командой, включающей невролога, нейрохирурга, радиолога, реаниматолога, нейрохирургических медсестер, физиотерапевта, пульмонолога и других смежных специалистов в области здравоохранения, таких как логопед, профессиональный и физиотерапевты. Многие из этих пациентов нуждаются в госпитализации в отделение интенсивной терапии, и лечение зависит от степени физического и другого неврологического дефицита.Исходы зависят от типа и степени кровотечения, возраста, других сопутствующих заболеваний и тяжести неврологического дефицита на момент госпитализации.[14][7][15]
Рисунок
КТ головы Субарахноидальное кровоизлияние. Предоставлено Scott Dulebohn, MD
Рисунок
Жестокая травма головы/Синдром тряски ребенка/Субдуральная гематома (стрелка), кровотечение между твердой мозговой оболочкой мозговых оболочек и головным мозгом, обычно возникающее при SBS/жестокой травме головы. Предоставлено Wikimedia Commons (общедоступное достояние)
Рисунок
Внутримозговое кровоизлияние с внутрижелудочковым кровотечением.Из Викисклада, бесплатного репозитория мультимедиа, https://commons.wikimedia.org/wiki/File:Intracerebral_hemorrhage_2.jpg
Рисунок
ВМК хвостатого отдела. Предоставлено Sunil Munakomi, MD
Ссылки
- 1.
- Kohli R, Chaturvedi S. Эпидемиология и клинические проявления иммунной тромбоцитопении. Хамосазеология. 2019 авг; 39 (3): 238-249. [PubMed: 30868551]
- 2.
- Chen SH, McCarthy DJ, Sheinberg D, Hanel R, Sur S, Jabbour P, Atallah E, Chalouhi N, Dumont A, Amenta P, Hasan D, Raper D, Liu K, Джейн Дж.А., Кроули Р.В., Агилар-Салинас П., Бентли Дж., Монтейт С., Митчелл Б.Д., Явагал Д.Р., Петерсон Е.К., Старке Р.М.Устройство для эмболизации трубопроводов для лечения внутричерепных псевдоаневризм. Мировой нейрохирург. 2019 июль; 127:e86-e93. [PubMed: 30849553]
- 3.
- Best JG, Bell R, Haque M, Chandratheva A, Werring DJ. Мерцательная аритмия и инсульт: практическое руководство. Практика Нейрол. 2019 июнь; 19 (3): 208-224. [PubMed: 30826740]
- 4.
- Babu JM, Patel SA, Palumbo MA, Daniels AH. Неотложные состояния позвоночника в практике первичной медико-санитарной помощи. Am J Med. 2019 март; 132(3):300-306. [PubMed: 30291829]
- 5.
- Канемацу Р., Ханакита Дж., Такахаши Т., Парк С., Минами М. Рентгенологические особенности и клиническое течение хронической эпидуральной гематомы позвоночника: отчет о 4 случаях и обзор литературы. Мировой нейрохирург. 2018 дек;120:82-89. [PubMed: 30145384]
- 6.
- Joubert C, Gazzola S, Sellier A, Dagain A. Острая идиопатическая субдуральная гематома позвоночника: что делать в экстренной ситуации? Нейрохирургия. 2019 апрель — июнь; 65 (2-3): 93-97. [PubMed: 30744959]
- 7.
- Spetzler RF, McDougall CG, Zabramski JM, Albuquerque FC, Hills NK, Nakaji P, Karis JP, Wallace RC.Десятилетний анализ мешотчатых аневризм в исследовании разрыва аневризмы Барроу. Дж Нейрохирург. 2019 08 марта; 132 (3): 771-776. [PubMed: 30849758]
- 8.
- Марсия Л., Моаззез А., Плурад Д.С., Патнэм Б., Ким Д.Ю. Польза повторной КТ головы у пациентов, получавших антитромботические препараты до травмы. Am Surg. 2018 01 октября; 84 (10): 1626-1629. [PubMed: 30747683]
- 9.
- Song K, Guan M, Li W, Jing Z, Xie X, Shi C, Liang J, Qiao H, Huang L. Пациенты с острым ишемическим инсультом с диффузионно-взвешенной визуализацией — Инсульт Альберты Программа ранней компьютерной томографии с баллом ≤ 5 может принести пользу эндоваскулярному лечению: опыт работы в одном центре и обзор литературы.Нейрорадиология. 2019 апр; 61 (4): 451-459. [Бесплатная статья PMC: PMC6431332] [PubMed: 30725121]
- 10.
- Etminan N, Chang HS, Hackenberg K, de Rooij NK, Vergouwen MDI, Rinkel GJE, Algra A. Распространенность аневризматического субарахноидального кровоизлияния в мире по регионам, Период времени, артериальное давление и распространенность курения среди населения: систематический обзор и метаанализ. ДЖАМА Нейрол. 2019 01 мая; 76 (5): 588-597. [Бесплатная статья PMC: PMC6515606] [PubMed: 30659573]
- 11.
- Acciarresi M, Altavilla R, Mosconi MG, Caso V.Лечение внутричерепных кровоизлияний, неразорвавшихся аневризм и артериовенозных мальформаций во время и после беременности. Карр Опин Нейрол. 2019 фев; 32 (1): 36-42. [PubMed: 30516646]
- 12.
- Филлипс С.С., Мюллер К.М., Ногейра Р.Г., Халифа Ю.М. Систематический обзор оценки текущего состояния автоматизированной пупиллометрии в нейрореанимации. Нейрокрит Уход. 2019 авг; 31(1):142-161. [PubMed: 30484008]
- 13.

