Гиперпаратиреоз и мочекаменная болезнь: Ошибка: 404 Представление не найдено [name, type, prefix]: category, pdf, contentView
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА НОРМОКАЛЬЦИЕМИЧЕСКОГО ВАРИАНТА ГИПЕРПАРАТИРЕОЗА | Кравчун
1. Johansson H. The Uppsala anatomist Ivar Sandström and the parathyroid gland. Ups J Med 2015;120(2):72–7.
2. Выродов К.С., Архипов О.И., Бондаренко А.Г. и др. Трудности в диагностике и хирургическом лечении первичного гиперпаратиреоза. Кубанский научный медицинский вестник 2009;9(114): 20–2. [Vyrodov K.S., Arkhipov O.I.,
3. Bondarenko A.G. Difficulties in diagnostics and surgical treatment of the primary hyperparathyroidism. Kubanskiy nauchnyy meditsinskiy vestnik = Kuban Scientific Medical Herald 2009;9(114):20–2. (In Russ.)].
4. Пинский С.Б., Цмайло В.М., Федорова О.А.
5. Очерки клинической эндокринологии. Под ред.: Ю.И. Караченцева, А.В. Казакова, Н.А. Кравчун, И.М. Ильиной. Харьков: С.А.М., 2011. [Essays in clinical endocrinology. Eds. by: Yu.I. Karachentsev, A.V. Kazakov, N.A. Kravchun, I.M. Il’ina. Khar’kov: S.A.M., 2011. (In Russ.)].
6. Эндокринология. Национальное руководство. Под ред.: И.И. Дедова, Г.А. Мельниченко. М.: ГЭОТАР-Медиа, 2013. [Endocrinology. National guidelines. Eds. by: I.I. Dedov, G.A. Mel’nichenko. Moscow: GEOTAR-Media, 2013. (In Russ.
7. Adami S., Marcocci C., Gatti D. Epidemiology of primary hyperparathyroidism in Europe. J Bone Miner Res 2002;17 Suppl 2:N18–23.
8. Хирургические болезни. Под ред. М.И. Кузина. М.: Медицина, 2002. [Surgical diseases. Eds. by М.I. Kuzin. Мoscow: Меditsina, 2002. (In Russ.)].
9. Камінський О.В., Афанасьєв Д.Є., Коваленко О.М. Стандарти надання медичної допомоги хворим з патологічними станами щітоподібної залози в умовах дії негативних чинників довкілля. Метод. посіб. Кіїв: День Печати, 2012. [Kaminskiy О.V., Аfanas’ev D.Е., Kovalenko О.М. Standards of medical assistance for patients with thyroid gland pathologies with negative environmental impacts. Меthodological rationale. Кiev: Den’ Pechati, 2012. (In Ukr.)].
10. Мокрышева Н.Г. Первичный гиперпаратиреоз: современное представление о проблеме. Лечение и профилактика 2013;2(6):143–52. [Mokrysheva N.G. Primary hyperparathyroidism: modern perception of the problem. Lechenie i profilaktika = Treatment and Prophylactics 2013;2(6): 143–52. (In Russ.)].
Мокрышева Н.Г. Первичный гиперпаратиреоз: современное представление о проблеме. Лечение и профилактика 2013;2(6):143–52. [Mokrysheva N.G. Primary hyperparathyroidism: modern perception of the problem. Lechenie i profilaktika = Treatment and Prophylactics 2013;2(6): 143–52. (In Russ.)].
11. Bilezikian J.P., Silverberg S.J. Clinical spectrum of primary hyperparathyroidism. Rev Endocr Metab Disord 2000;1(4):237–45.
12. Аристархов В.Г. Редкие клинические наблюдения. Сборник научных трудов. Под ред. В.Г. Аристархова. Рязань: РИО РязГМУ, 2010. [Аristarkhov V.G. Rare case studies. Volume of scientific works. Eds. by: V.G. Аristarkhov. Ryazan’: RIO RyazGMU, 2010. (In Russ.)].
13. Bilezikian J.P., Potts J.T. Jr, Fuleihan Gel-H. et al. Summary statement from a workshop on asymptomatic primary hyperparathyroidism: a perspective for the 21st century. J Bone Miner Res 2002; 17 Suppl 2:N2–11.
J Bone Miner Res 2002; 17 Suppl 2:N2–11.
14. Shah V.N., Shah C.S., Bhadada S.K., Rao D.S. Effect of 25(OH)D replacements in patients with primary hyperparathyroidism (PHPT) and coexistent vitamin D deficiency on serum 25(OH)D, calcium and PTH levels: a meta-analysis and review of literature. Clin Endocrinol (Oxf) 2014;80(6):797–803.
Урология » Клинико-лабораторные показатели у пациентов с мочекаменной болезнью при наличии и отсутствии первичного гиперпаратиреоза
Клинико-лабораторные показатели у пациентов с мочекаменной болезнью при наличии и отсутствии первичного гиперпаратиреоза
Дзеранов Н.
НИИ уронефрологии и репродуктивного здоровья человека ГБОУ ВПО «Первый МГМУ им. И. М. Сеченова»; ФГБУ «ГНИЦ профилактической медицины»; ФГБУ «Эндокринологический научный центр», МоскваК., Егшатян Л.В., Мокрышева Н.Г., Перетокина Е.В.
Были изучены клинико-лабораторные показатели 78 пациентов с различными формами мочекаменной болезни (МКБ) в зависимости от наличия первичного гиперпаратиреоза (ПГПТ). У 17 обследованных диагностирован ПГПТ. Группы «без ПГПТ» и «с ПГПТ» достоверно различались по уровню паратиреоидного гормона (ПТГ), сывороточного кальция, фосфора, хлора, щелочной фосфатазы, кальций- и калийурии. У пациентов с коралловидными камнями ПГПТ был диагностирован в 12,5%, а коралловидные камни при наличии ПГПТ выявлены в 17,7% наблюдений. Гиперкальциурия в группе «с ПГПТ» выявлена у 82,4% пациентов (у всех 3 пациентов с коралловидными камнями), а в группе «без ПГПТ» – у 18% (у 2 из 21 пациента с коралловидными камнями). Гипероксалурия наблюдалась у 42,3% пациентов «без ПГПТ» и у 35,3% – «с ПГПТ», у 36,8% пациентов – с простыми камнями и у 57,2% –
 У 39% пациентов «без ПГПТ» диагностирован вторичный гиперпаратиреоз (ВГПТ). Распространенность ВГПТ составила 28% у пациентов с коралловидными камнями и 45% у пациентов с простыми камнями. У 87,5% пациентов с гипомагниемией наблюдались коралловидные камни. Выявлена значимая связь между магнием и триглицеридами (rS=-0,296; р=0,041), магнием и липопротеидами высокой плотности (rS=0,339; р=0,032) у всех пациентов с МКБ. Таким образом, в ходе исследования не установлено ассоциации между коралловидным нефролитиазом и ПГПТ. Повышенный уровень ПТГ чаще указывает на ВГПТ, а не на ПГПТ. В условиях гипокальциемии имела место более сильная связь между ПТГ и кальцием, нормокальциемии – между ПТГ и магнием.
У 39% пациентов «без ПГПТ» диагностирован вторичный гиперпаратиреоз (ВГПТ). Распространенность ВГПТ составила 28% у пациентов с коралловидными камнями и 45% у пациентов с простыми камнями. У 87,5% пациентов с гипомагниемией наблюдались коралловидные камни. Выявлена значимая связь между магнием и триглицеридами (rS=-0,296; р=0,041), магнием и липопротеидами высокой плотности (rS=0,339; р=0,032) у всех пациентов с МКБ. Таким образом, в ходе исследования не установлено ассоциации между коралловидным нефролитиазом и ПГПТ. Повышенный уровень ПТГ чаще указывает на ВГПТ, а не на ПГПТ. В условиях гипокальциемии имела место более сильная связь между ПТГ и кальцием, нормокальциемии – между ПТГ и магнием.Литература
 et al. Influence of calcium-sensing receptor gene on urinary calcium excretion in stone-forming patients. Am. Soc. Neph. 2002;13(10):2517–2523.
et al. Influence of calcium-sensing receptor gene on urinary calcium excretion in stone-forming patients. Am. Soc. Neph. 2002;13(10):2517–2523. J Clin. Endocrinol. Metab. 1978;47:800–806.
J Clin. Endocrinol. Metab. 1978;47:800–806. Arch. Ital. Urol. Androl. 2011;83(1):23–25.
Arch. Ital. Urol. Androl. 2011;83(1):23–25.
Об авторах / Для корреспонденции
Автор для связи: Л. В. Егшатян – к.м.н., мл. науч. сотр. отдела комплексного снижения риска
неинфекционных заболеваний ФГБУ ГНИЦ ПМ; e-mail: [email protected]
Похожие статьи
Первичный гиперпаратиреоз с уровнем ПТГ в пределах референсных значений: случай поздней диагностики у пациентки с рецидивирующим течением мочекаменной болезни | Голоунина
АКТУАЛЬНОСТЬ
Гиперпаратиреоз – эндокринное заболевание, возникающее в результате автономной продукции паратиреоидного гормона (ПТГ), обусловленной первичным поражением околощитовидных желез (ОЩЖ) [1].
При первичном гиперпаратиреозе (ПГПТ) повышение секреции ПТГ происходит в результате аденомы либо гиперплазии одной или нескольких ОЩЖ. Поскольку ведущий биохимический признак ПГПТ – гиперкальциемия, при проведении диагностического поиска следует иметь в виду и другие, довольно многочисленные причины этого состояния.
Исследование уровня ПТГ необходимо проводить при выявлении отклонений от нормы содержания кальция и фосфора сыворотки крови, различных нарушений со стороны опорно-двигательного аппарата, хронической болезни почек (ХБП), рецидивирующей мочекаменной болезни, язвенной болезни желудка и двенадцатиперстной кишки, изменений состояния сердечно-сосудистой системы. В настоящее время ПТГ крови возможно исследовать различными высокочувствительными методами, но наиболее приемлемы те из них, в которых определяется интактный ПТГ (иПТГ), являющийся основным продуктом секреции клеток ОЩЖ.
Согласно клиническим рекомендациям по диагностике и лечению ПГПТ [1], верхненормальный либо повышенный уровень ПТГ в сочетании с гиперкальциемией позволяют диагностировать ПГПТ.
ОПИСАНИЕ СЛУЧАЯ
Пациентка А., 64 лет, поступила в Клинику эндокринологии Первого МГМУ им. И.М. Сеченова (далее – Сеченовский Университет) с жалобами на выраженную общую и мышечную слабость, быструю утомляемость, постепенное снижение массы тела на 17 кг, давящие боли в области сердца, купирующиеся нитроглицерином, ощущение «онемения и покалывания» в руках и ногах.
Объективно: рост 156 см, вес 65 кг, ИМТ = 23,3 кг/м2. Наследственность не отягощена.
Из анамнеза известно, что в течение 28 лет страдает мочекаменной болезнью. За это время конкременты многократно отходили самостоятельно. Перенесла пиелолитотомию и нефропексию справа, уретеролитотомию слева, несколько эпизодов почечной колики. В 2017 г. в Клинике урологии Сеченовского Университета выполнены чрескожная нефролитолапаксия, нефростомия слева.
Таблица 1. Данные лабораторного исследования в Клинике урологии в мае 2017 г.
Параметр | Значение | Референсный интервал |
Кальций общий, ммоль/л | 2,68 | 2,08–2,65 |
Кальций ионизированный, ммоль/л | 1,46 | 1,12–1,32 |
Фосфор, ммоль/л | 1,01 | 0,78–1,65 |
Щелочная фосфатаза, Ед/л | 326 | 70–360 |
Паратгормон, пмоль/л | 9,5 | 1,3–6,8 |
В возрасте 40 лет пациентке была выполнена субтотальная гистерэктомия по поводу миомы с удалением левого яичника. В 2010 г. диагностирована язвенная болезнь двенадцатиперстной кишки. С 2014 г. отмечает эпизоды повышения артериального давления до 180/100 мм рт.ст., в связи с чем регулярно принимает антигипертензивную терапию.
В 2010 г. диагностирована язвенная болезнь двенадцатиперстной кишки. С 2014 г. отмечает эпизоды повышения артериального давления до 180/100 мм рт.ст., в связи с чем регулярно принимает антигипертензивную терапию.
При поступлении в Клинику эндокринологии был заподозрен ПГПТ, проведены лабораторно-инструментальные исследования (табл. 2). При обследовании была выявлена гиперкальциемия (кальций общий 2,98 ммоль/л; кальций, скорректированный на альбумин, 3,03 ммоль/л), уровень ПТГ в пределах референсных значений. В клиническом анализе крови СОЭ увеличена до 39 мм/ч (по Панченкову), остальные показатели в пределах референсных значений.
В анализе суточной мочи отмечается гиперкальциурия (экскреция кальция 13,38 ммоль/сут), экскреция фосфора в пределах референсных значений.
Таблица 2. Показатели лабораторного исследования при первичном обращении
Параметр | Значение | Референсный интервал |
Кальций общий, ммоль/л | 2,98 | 2,08–2,65 |
Кальций ионизированный, ммоль/л | 1,65 | 1,12–1,32 |
Альбумин, г/л | 37,4 | 32–48 |
Кальций, скорректированный на альбумин, ммоль/л | 3,03 | |
Фосфор, ммоль/л | 1,10 | 0,78–1,65 |
Паратгормон интактный, пмоль/л | 5,6 | 1,3–6,8 |
Тиреотропный гормон (ТТГ), мкМЕ/мл | 0,7 | 0,4–4 |
Креатинин, мг/дл | 1,02 | 0,5–1,3 |
Скорость клубочковой фильтрации (СКФ), мл/мин/1,73м2 | 58 | 90–120 |
25(ОН)D, нг/мл | 30,7 | >30 |
Учитывая нормальный уровень иПТГ, выполнено повторное исследование в лаборатории Клиники эндокринологии и в сторонней лаборатории. Также с целью исключения феномена hook-эффекта проведено исследование иПТГ с разведением. Полученные результаты представлены в таблице 3. В трех измерениях концентрация иПТГ превышает верхнюю границу референсного интервала, однако повышение незначимо и не соответствует выраженной гиперкальциемии и гиперкальциурии. Молекулярно-генетический анализ не выявил инактивирующей мутации в гене кальций-чувствительных рецепторов (CаSR) в почках и ОЩЖ. Употребление продуктов с высоким содержанием кальция, а также прием препаратов витамина D пациентка отрицала.
Также с целью исключения феномена hook-эффекта проведено исследование иПТГ с разведением. Полученные результаты представлены в таблице 3. В трех измерениях концентрация иПТГ превышает верхнюю границу референсного интервала, однако повышение незначимо и не соответствует выраженной гиперкальциемии и гиперкальциурии. Молекулярно-генетический анализ не выявил инактивирующей мутации в гене кальций-чувствительных рецепторов (CаSR) в почках и ОЩЖ. Употребление продуктов с высоким содержанием кальция, а также прием препаратов витамина D пациентка отрицала.
Таблица 3. Динамика иПТГ пациентки А.
иПТГ | Значение | Референсный интервал |
При поступлении в стационар | 9,5 пмоль/л | 1,3–6,8 |
На 8-сутки госпитализации | 5,6 пмоль/л | 1,3–6,8 |
На 10-е сутки госпитализации | 5,1 пмоль/л | 1,3–6,8 |
На 16-е сутки госпитализации, сторонняя лаборатория | 81,76 пг/мл | 15–65 |
иПТГ с разведением | 7,3 пмоль/л | 1,3–6,8 |
иПТГ исследовался автоматической иммунохемилюминесцентной системой IMMULITE 2000 XPi.
При ультразвуковом исследовании (УЗИ) околощитовидные железы не визуализируются. Выявлены признаки диффузно-мелкоочаговых изменений щитовидной железы (ЩЖ). При сцинтиграфии с технетрилом (99mTс-MIBI) в сочетании с однофотонной эмиссионной компьютерной томографией (ОФЭКТ) обнаружен очаг аномального накопления умеренной интенсивности, расположенный за левой долей ЩЖ на уровне ее нижнего полюса, пространственно от нее сепарируемый, что указывает на признаки новообразования левой нижней ОЩЖ.
По результатам двухэнергетической рентгеновской абсорбциометрии (DXA) минеральная плотность костной ткани в проксимальном отделе бедренной кости по Т-критерию составила -1 SD, в поясничном отделе позвоночника (LI–LIV) – -3,0 SD.
На основании гиперкальциемии при нормальном иПТГ, повышения СОЭ в общем анализе крови, снижения массы тела в анамнезе проведены дополнительные обследования, позволившие исключить миеломную болезнь. Онкомаркеры, в том числе СА 19-9, СА-15-3, СА-125, раковоэмбриональный антиген, в пределах референсных значений.
Учитывая рецидивирующий нефролитиаз, нефрокальциноз, снижение СКФ до ХБП С3, язвенную болезнь в анамнезе, остеопороз по данным DXA, неоднократно подтвержденную гиперкальциемию, гиперкальциурию, несмотря на нормальный уровень иПТГ, диагностированы ПГПТ, смешанная форма, новообразование левой нижней ОЩЖ, ХБП С3, мочекаменная болезнь, язвенная болезнь двенадцатиперстной кишки в фазе ремиссии, остеопороз смешанного генеза с потерей минеральной плотности костной ткани до -3,0 SD по Т-критерию в поясничном отделе позвоночнике. Пациентке было рекомендовано хирургическое лечение – удаление новообразования левой нижней ОЩЖ.
26.10.2017 г. проведена селективная паратиреоидэктомия. В ходе операции при ревизии обнаружено и удалено образование размерами 1,0×0,6×0,5 см. При гистологическом исследовании послеоперационного материала верифицирована аденома из главных клеток ОЩЖ.
Послеоперационный период протекал без особенностей. В поликлинике по месту жительства 03.04.2018 г. пациентке была выполнена внутривенная инфузия золедроновой кислоты 5,0 мг. При динамическом наблюдении через год, по данным DXA, отмечается выраженная положительная динамика в виде повышения минеральной плотности костной ткани в поясничном отделе позвоночника (LI–LIV) до -2,0 SD по Т-критерию. По результатам лабораторных исследований наблюдается нормокальциемия, нормофосфатемия (табл. 4). Достижение ремиссии заболевания после хирургического лечения также имело положительное влияние на СКФ, которая увеличилась с 58 до 73 мл/мин/1,73 м2.
Таблица 4. Показатели фосфорно-кальциевого обмена после проведенного хирургического вмешательства от 20.02.2019 г.
Параметр | Значение | Референсный интервал |
Кальций общий, ммоль/л | 2,33 | 2,20–2,55 |
Альбумин, г/л | 46 | 35–52 |
Кальций, скорректированный на альбумин, ммоль/л | 2,21 | |
Фосфор, ммоль/л | 1,09 | 0,74–1,52 |
Паратгормон интактный, пмоль/л | 6,18 | 1,6–6,9 |
Креатинин, мкмоль/л | 75 | 50–98 |
Скорость клубочковой фильтрации (СКФ), мл/мин/1,73 м2 | 73 | 90–120 |
Кальций, суточная экскреция, ммоль/сут | 7,47 | 2,50–7,50 |
Несмотря на отсутствие данных за рецидив заболевания, сохраняются жалобы на тупую боль в правой поясничной области. По данным УЗИ вновь выявлены камни в почках.
В настоящее время пациентка получает терапию нативным витамином D (колекальциферол 10 000 МЕ/нед). Рекомендовано достаточное потребление кальция с продуктами питания, динамическое наблюдение эндокринолога и уролога.
ОБСУЖДЕНИЕ
ПГПТ почти всегда является доброкачественным состоянием автономной активности ОЩЖ. Примерно в 80–85% случаев обнаруживается солитарная аденома одной из желез [2], в остальных, как правило, встречается диффузная гиперплазия и гиперфункция всех четырех ОЩЖ [3, 4], в том числе в рамках наследственных синдромов – синдрома множественных эндокринных неоплазий (МЭН 1, МЭН 2А, МЭН 4), синдрома гиперпаратиреоза с опухолью челюсти (hyperparathyroidism-jaw tumour syndrome, HPT-JT), семейной гипокальциурической гиперкальциемии (familial hypocalciuric syndrome, FHH), семейного изолированного гиперпаратиреоза (familial isolated hyperparathyroidism, FIHP) [5].
Гиперкальциемия – один из основных биохимических маркеров ПГПТ. В норме повышенное содержание кальция в крови улавливается кальций-чувствительными рецепторами, в результате чего подавляется секреция ПТГ, снижается всасывание кальция из ЖКТ, повышается его экскреция почками, усиливается минерализация костной ткани. Автономное избыточное образование ПТГ влечет за собой повышение концентрации кальция в сыворотке крови. По различным международным данным, частота встречаемости ПГПТ составляет 0,5–21 случая на 1000 населения [6]. Данные о распространенности ПГПТ с нормальным уровнем ПТГ варьируют от 5 до 20%. Mischis-Troussard C. и соавт. [7] провели оценку частоты встречаемости подобного феномена среди 271 пациента, прооперированного по поводу ПГПТ. В предоперационном периоде иПТГ в пределах референсных значений был выявлен у 20 пациентов (7,4%). Наиболее часто предъявлялись жалобы на быструю утомляемость (n=13), полиурию (n=6), артериальную гипертензию (n=5), у пятерых из 20 пациентов при УЗИ были диагностированы камни в почках. В российской научной литературе нет сведений о частоте встречаемости сочетания гиперкальциемии с нормальной секрецией иПТГ.
Pang C. и соавт. [8] в июле 2018 г. опубликовали описание похожего клинического случая. 54-летняя женщина с сахарным диабетом 2 типа, гиперкальциемией на протяжении двух лет (кальций общий 2,51–3,03 ммоль/л), пептической язвой желудка, сердечно-сосудистыми нарушениями, жалобами на общую слабость была госпитализирована с подозрением на ПГПТ. По результатам обследования подтверждена стойкая гиперкальциемия, однако повышение уровня ПТГ не было выявлено (ПТГ 21,95 пг/мл (норма 15–65 пг/мл)). Сцинтиграфия с 99mTс-MIBI в сочетании с ОФЭКТ позволила обнаружить очаг патологической гиперфиксации радиофармпрепарата правой верхней ОЩЖ. После проведенного хирургического лечения и гистологически подтвержденной аденомы ОЩЖ уровень кальция снизился до нормальных значений (2,34 ммоль/л), концентрация ПТГ составила 16,51 нг/мл.
Еще один подобный случай описан в педиатрической практике Benaderet A.D. и соавт. [9] у 14-летней девочки, страдавшей панкреатитом, нефролитиазом, тяжелой гиперкальциемией (уровень кальция в диапазоне 3,3–4,4 ммоль/л), но с низким уровнем интактного ПТГ. По данным УЗИ ОЩЖ – эхографические признаки объемного образования левой верхней ОЩЖ размером 1,1×0,8 см. Последующая сцинтиграфия с 99mTс-MIBI показала увеличение поглощения радиофармпрепарата левой верхней ОЩЖ, что соответствовало данным УЗИ. Дооперационные показатели иПТГ, определяемые методом иммуноферментного анализа (ИФА), были низкими даже после серийных разведений, тогда как интраоперационное экспресс-определение уровня иПТГ выявило его повышение до 3618 пг/мл. Маленькой пациентке провели анализ последовательности гена ПТГ с целью выявления возможной экспрессии аберрантной молекулы ПТГ, не обнаруживаемой рутинным анализом. Геномная ДНК была выделена из дезоксирибонуклеиновой кислоты (ДНК) паратиромы и лейкоцитов периферической крови и амплифицирована с помощью полимеразной цепной реакции (ПЦР) с праймером в интроне 1 (5’–CATTCTGTGTACTATAGTTTG–3’) и обратным праймером в интроне 3 (5’–GAGCTTTGAATTAGCAGCATG–3’). Выявлена «молчащая» мутация в кодоне 83, кодирующем аргинин, что является распространенным генетическим полиморфизмом и не влияет на аминокислотную последовательность белка.
ПТГ синтезируется в ОЩЖ в виде молекулы-предшественника – пре-про-ПТГ, содержащей 115 аминокислотных остатков. В процессе переноса в эндоплазматический ретикулум отщепляется сигнальный пептид из 25 аминокислот от аминотерминального конца. Образующийся про-ПТГ транспортируется в аппарат Гольджи, где происходит ферментативное отщепление 6 аминокислот от аминотерминального конца про-ПТГ и образуется зрелый ПТГ, включающий 84 аминокислотных остатка (ПТГ 1-84) [10]. Известно, что кальций воздействует на процессы синтеза и секреции ПТГ через CaSR, а также влияет на стабильность мРНК пре-про-ПТГ [11, 12]. Учитывая отсутствие изменений в последовательности гена ПТГ, можно предположить о посттрансляционных изменениях молекулы ПТГ в нашем и вышеописанном клинических случаях, которые не могут быть распознаны только секвенированием ДНК.
На сегодняшний день большинство используемых методов определения ПТГ направлено на интактную молекулу (ПТГ 1-84). Применяемые иммунорадиометрический и иммунохемилюминесцентный анализы с антителами к N- и С-концам молекулы позволяют определить концентрацию иПТГ. Метаболизм ПТГ 1–84 происходит в печени (60–70%) с расщеплением между 33 и 36 аминокислотами и образованием биологически активных N-терминальных фрагментов (первые 34 аминокислоты). Однако в идеале специфичному лабораторному анализу должна подвергаться целая молекула ПТГ 1–84.
Принимая во внимание многообразие проявлений клинической картины ПГПТ, актуальной остается проблема ранней диагностики и своевременного лечения подобных больных. Выявленные при целенаправленном исследовании гиперкальциемия и незначительно повышенный иПТГ у пациентки с рецидивирующим течением мочекаменной болезни, выраженным снижением минеральной плотности костной ткани по данным DXA, язвенной болезнью в анамнезе позволили заподозрить ПГПТ. В то же время значительное снижение массы тела, повышение уровня СОЭ потребовали дополнительного диагностического поиска для исключения паранеопластического процесса, несмотря на отсутствие подавления ПТГ. Окончательный диагноз должен основываться на совокупности не только лабораторных данных, но и клинических признаков с учетом сопутствующих патологий и выраженности клинических проявлений гиперкальциемии.
ЗАКЛЮЧЕНИЕ
Представленный клинический случай демонстрирует важность исключения ПГПТ как причины рецидивирующего нефролитиаза и нефрокальциноза. Определение общего кальция, альбумина, сывороточного уровня ПТГ у больных, имеющих клиническую картину ПГПТ, позволит своевременно диагностировать заболевание и значительно улучшить качество жизни пациентов.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источник финансирования. Подготовка и публикация рукописи проведены на личные средства авторского коллектива.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов. Все авторы внесли значимый вклад в проведение исследования и подготовку статьи, прочли и одобрили финальную версию статьи перед публикацией.
Согласие пациента. Пациентка добровольно подписала информированное согласие на публикацию персональной медицинской информации в обезличенной форме в журнале «Ожирение и метаболизм».
1. Мокрышева Н.Г., Рожинская Л.Я., Кузнецов Н.С., и др. Клинические рекомендации Первичный гиперпаратиреоз: клиника, диагностика, дифференциальная диагностика, методы лечения // Проблемы эндокринологии. – 2016. – Т. 62. – №6. – С. 40-77. [Dedov II, Melnichenko GA, Mokrysheva NG, et al. Primary hyperparathyroidism: the clinical picture, diagnostics, differential diagnostics, and methods of treatment. Problems of Endocrinology. 2017;62(6):40-77. (In Russ).] DOI:10.14341/probl201662640-77
2. Bilezikian JP. Primary Hyperparathyroidism. J Clin Endocrinol Metab. 2018;103(11):3993-4004. DOI:10.1210/jc.2018-01225
3. Bilezikian JP, Bandeira L, Khan A, Cusano NE. Hyperparathyroidism. Lancet. 2018;391(10116):168-178. DOI:10.1016/S0140-6736(17)31430-7
4. Bilezikian JP, Cusano NE, Khan AA, et al. Primary hyperparathyroidism. Nat Rev Dis Prim. 2016;2(1):16033. DOI:10.1038/nrdp.2016.33
5. Thakker R V. Genetics of parathyroid tumours. J Intern Med. 2016;280(6):574-583. DOI:10.1111/joim.12523
6. Adami S, Marcocci C, Gatti D. Epidemiology of primary hyperparathyroidism in Europe. J Bone Miner Res. 2002;17 Suppl 2(6):N18-23. PMID: 12412773
7. Mischis-Troussard C. Primary hyperparathyroidism with normal serum intact parathyroid hormone levels. QJM. 2000;93(6):365-367. DOI:10.1093/qjmed/93.6.365
8. Pang C, Fan Y, Zhang H, et al. Case report: incidental parathyroid adenoma in a Chinese diabetic patient with hypercalcemia and normal parathyroid hormone levels. Medicine (Baltimore). 2018;97(28):e11333. DOI:10.1097/MD.0000000000011333
9. Benaderet AD, Burton AM, Clifton-Bligh R, Ashraf AP. Primary Hyperparathyroidism with Low Intact PTH Levels in a 14-Year-Old Girl. J Clin Endocrinol Metab. 2011;96(8):2325-2329. DOI:10.1210/jc.2011-0247
10. Goltzman D. Physiology of Parathyroid Hormone. Endocrinol Metab Clin North Am. 2018;47(4):743-758. DOI:10.1016/j.ecl.2018.07.003
11. Brown EM. Physiology and pathophysiology of the extracellular calcium-sensing receptor. Am J Med. 1999;106(2):238-253. DOI:10.1016/S0002-9343(98)00418-5
12. Moallem E, Kilav R, Silver J, Naveh-Many T. RNA-Protein Binding and Post-transcriptional Regulation of Parathyroid Hormone Gene Expression by Calcium and Phosphate. J Biol Chem. 1998;273(9):5253-5259. DOI:10.1074/jbc.273.9.5253
Некоторые аспекты диагностики и лечения почечной формы первичного гиперпаратиреоза
И а правах рукописи УДК: 616.61+616.447-008.61-07-08
Г Б ОД
2 1 0[В 2<702
УСЕНКО Евгения Ефимовна
НЕКОТОРЫЕ АСПЕКТЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ПОЧЕЧНОЙ ФОРМЫ ПЕРВИЧНОГО ГИПЕРПАРАТИРЕОЗА
14.00.40. — урология
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Москва — 2002
Работа выполнена ¡в Ростовском государственном медицинском университете.
Научный руководитель: доктор медицинских наук,
доцент И.А. Абоян
Официальные оппоненты: доктор медицинских наук
А.кдекабря 2001г.
Ученый секретарь Диссертационного Совета Д208.056.01.
при Научно-исследовательском институте урологии МЗ РФ
доктор медицинских наук Т. С. Перепанова
г /.д
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы
Нефролитиаз продолжает оставаться важной медико-социальной проблемой нашего времени. Он занимает ведущее место в структуре урологических заболеваний. Больные с мочекаменной болезнью составляют 30-40% всех пациентов урологических стационаров и 20-30% в структуре урологического приема (Э.К. Яненко, 1980; О.Л. Тиктинский, 1980; М.Ф.Трапезникова и соавт., 1997; О.Л. Тиктинский, В.П. Александров, 2000; A.W. Lindall, 1983; M. Gleeson et al., 1989).
Образованию конкрементов в почках и мочевыводящих путях способствует целый ряд причин, в связи с чем уролитиаз считается по-лиэтиологичным заболеванием. Одним из таких факторов камнеобразо-вания, особенно при двустороннем, коралловидном и рецидивирующем уролитиазе, может быть первичный гиперпаратиреоз (О.Л. Тиктинский, 1972, 1980; Э.К. Яненко, 1980, 1984; В.И. Борисик, Э.К.Яненко, P.M. Сафаров, 1994; М.Ф. Трапезникова и соавт., 1997).
Частота первичного гиперпаратиреоза (ПГПТ), как этиопатогене-тического фактора мочекаменной болезни, фиксируется с достаточным постоянством у 7-8% больных с уролитиазом, а у пациентов с коралловидными камнями в почках и в случаях с рецидивным камнеобразова-нием он встречается значительно чаще — в 20-50% случаев (О.Л. Тиктинский, 1965, 1972, 1980; В.И. Борисик, 1990; М.Ф. Трапезникова и соавт., 1997; О.Л. Тиктинский, В.П. Александров, 2000; С.A. Wang, 1985).
В основе патогенеза почечной формы гиперпаратиреоза лежит избыточная продукция и содержание в крови гормона паращитовидных желез — паратгормона, который при этом нарушает метаболизм кальция и фосфора в организме, способствуя тем самым упорному и длительному течению мочекаменной болезни (H.A. Лопаткин и соавт., 1980; Э.К. Яненко, 1980; В.А. Никитина, 1986; M. Carini et al., 1987).
Другим немаловажным отрицательным моментом повышенного содержания паратгормона в крови является его прямое токсическое воздействие на почечную паренхиму (Э.Г. Фексон, P.C. Тишенин, Л.И. Подобедова, 1989; H.H. Голохвастов, 1995; М.Ф.Трапезникова и соавт., 1997).
Мочекаменная болезнь, обусловленная почечной формой гиперпаратиреоза, не имеет каких-либо своих особенностей, и выделить ее из общей структуры по этиологическому компоненту можно лишь на ос-
новании лабораторных данных и специальных методов диагностики (О.Л. Тиктинский, 1972, 1980; Э.К.Яненко, 1980; М.Ф.Трапезникова и соавт., 1997; H.A. Лопаткин, 1998).
Существует целый ряд лабораторных показателей, которые могут помочь в диагностике этого заболевания. К ним можно отнести: уровень паратгормона в крови, уровень кальция и фосфора в крови и моче и другие. Однако, эти биохимические показатели у больных с коралловидным и рецидивирующим нефролитиазом имеют прямую зависимость от выраженности хронического пиелонефрита, почечной недостаточности (А.Ю. Павлов, 1984).
Наиболее информативными считаются специальные нагрузочные тесты, но и они имеют свои ограничения и противопоказания (О.Л. Тиктинский, 1980; Э.К. Яненко, 1980). К существенным недостаткам этих методик следует отнести и невозможность проведения топической диагностики причины первичного гиперпаратиреоза, даже в ситуации, когда диагноз поставлен верно.
Попытки топической диагностики первичного гиперпаратиреоза с использованием радионуклидных методов оказались менее информативными, чем ожидали исследователи, и не смогли найти широкого практического применения из-за сложности рекомендуемых методик и дороговизны как самого исследования, так и аппаратуры, необходимой для их проведения (H.H. Голохвастов, 1995; Н.С. Кузнецов и соавт., 1996).
Сообщения последних лет отмечают высокую информативность ультрасонографии в топической диагностике первичного гиперпаратиреоза. По данным L. Solbiati, С. Rizzatie (1996), она может достигать 8085% диагностической точности. Эта методика неинвазивна, проста, экономически доступна и может иметь перспективное направление.
Разработке алгоритма последовательности действий в диагностике и лечении больных мочекаменной болезнью, обусловленной патологией паращитовидных желез (ПЩЖ), а также обоснованию ультразвуковых критериев, получаемых в B-режиме и при Допплерографии, позволяющих проводить дифференциальную диагностику патологического процесса в паращитовидных железах до операции, что дает возможность прогнозировать исход предлагаемого лечения у таких больных, посвящена наша научная работа.
Цель и задами исследования
Целью работы является улучшение результатов диагностики и лечения мочекаменной болезни, обусловленной почечной формой первичного гиперпаратиреоза.
Для достижения поставленной цели, сформулированы следующие задачи:
1. Оценить клиническую эффективность ультрасонографии как метода, позволяющего диагностировать почечную форму гиперпаратиреоза у больных с мочекаменной болезнью.
2. Провести сравнительный анализ биохимических показателей крови с результатами ультрасонографии шеи, выполненными до операции, морфологическими данными удаленных паращитовидных желез у больных с мочекаменной болезнью.
3. Обосновать ультрасонографические критерии, характерные для В-режима и Допплерографии, которые позволяют осуществлять топическую диагностику патологического процесса в паращитовидных железах и прогнозировать исход предпринимаемого лечения в отдаленном послеоперационном периоде.
4. Разработать способ ультразвуковой диагностики аденомы и гиперплазии паращитовидных желез, позволяющий проводить топическую диагностику, и провести его клиническую оценку.
5. Разработать алгоритм диагностики и лечения больных с мочекаменной болезнью, обусловленной почечной формой гиперпаратиреоза.
6. Применить разработанный алгоритм диагностики и лечения первичного гиперпаратиреоза для прогнозирования течения мочекаменной болезни в отдаленном послеоперационном периоде.
Научная новизна исследования
Научная новизна проведенного исследования сформулирована в следующих положениях:
1. Определенный набор эхосемиотических показателей, характеризующих выявляемое при УЗИ шеи образование в паращитовидных железах, позволяет осуществлять топическую диагностику патологического процесса у больных с мочекаменной болезнью, которая обусловлена гиперпаратиреозом.
2. Знание топики патологического процесса в паращитовидных железах позволяет прогнозировать результаты предлагаемого лечения в
отдаленном послеоперационном периоде.
3. Разработан и внедрен в клинику способ топической диагностики аденомы и гиперплазии паращитовидных желез при гиперпаратирео-зе (Патент РФ № 2169526 от 6.07.1999г.).
4. Разработан и внедрен алгоритм диагностических и лечебных мероприятий у больных с мочекаменной болезнью, обусловленной почечной формой гиперпаратиреоза.
Практическая значимость работы
Проведенная комплексная оценка результатов клинического, биохимического и морфологического исследований у 780 больных с мочекаменной болезнью, которые находились на лечении в Диагностическом центре «Здоровье» города Ростова-на-Дону, позволила выработать методологию этапов обследования и лечения при почечной форме гиперпаратиреоза, что нашло отражение в предложенном алгоритме диагностики и лечения у этой группы больных.
Разработан и внедрен в клиническую практику способ ультразвуковой диагностики заболеваний паращитовидных желез, позволяющий проводить дифференциальную диагностику патологического процесса в паращитовидных железах на дооперационном этапе и прогнозировать результаты предлагаемого лечения в отдаленном послеоперационном периоде.
Основные положения, выносимые на защиту
1. Ультразвуковое исследование шеи у больных с двусторонним, коралловидным и рецидивным уролитиазом выявляет патологические образования в паращитовидных железах.
2. Используя определенные параметры эхосемиотики, при оценке выявленного образования в паращитовидных железах, можно осуществлять дифференциальную диагностику аденомы и гиперплазии паращитовидных желез на дооперационном этапе лечения у больных с гипер-паратиреозом.
3. Знание топики патологического процесса в паращитовидных железах до операции, позволяет прогнозировать исход лечения в отдаленном послеоперационном периоде.
4. Стандартизация в вопросах диагностики и лечения почечной формы гиперпаратиреоза является фактором профилактики рецидивного нефроуролитиаза.
Внедрение результатов исследования в практику
Результаты проведенных исследований и разработанные в диссертации положения внедрены в практическую деятельность урологического отделения Диагностического центра «Здоровье», урологического отделения больницы скорой медицинской помощи №2 г. Ростова-на-Дону.
Связь с планом научных исследований
Диссертация выполнена в соответствии с планом НИР Ростовского государственного медицинского университета, номер государственной регистрации 0! .200.117 483.
Апробация работы
Основные материалы и положения диссертации доложены и обсуждены на заседаниях и съездах Ассоциации урологов Дона (1998, 2000гг.), на 3-м съезде Российской ассоциации специалистов ультразвуковой диагностики в медицине (октябрь 1999г.), на научно-координационном совете РГМУ (2000г.), на научно-практических конференциях кафедры урологии и курса урологии факультета усовершенствования врачей РГМУ (1998, 1999, 2001гг.), на научно-координационном Совете №19 Научно-исследовательского института урологии МЗ РФ (1 ноября 2001г.)
Публикации
По теме диссертации опубликовано 6 научных работ, из них 2 — в международной и 4 — в центральной печати. Получен патент на изобретение РФ №2169526 от 6.07.1999. — «Способ диагностики аденомы и гиперплазии паращитовидных желез».
Объем и структура диссертации
Диссертация изложена на 123 страницах машинописного текста, состоит из оглавления, введения, 4 глав, заключения, выводов, практических рекомендаций, библиографического указателя литературы, включающего 173 источника, из них 50 русскоязычных и 123 иностранных, а также 2 актов внедрения п приложения.
Работа иллюстрирована 21 рисунком, 14 таблицами.
ОСНОВНОЕ СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Клинический материал. Клинический раздел работы базируется на 780 больных с мочекаменной болезнью, которые находились на лечении в Диагностическом Центре «Здоровье» г. Ростова-на-Дону за период с 1995 по 2001 годы. Распределение больных по клиническим формам заболевания было следующим: коралловидный нефролитиаз (впервые выявленный) — 69 (8,8%) человек; коралловидный нефролитиаз (рецидивный) — 118 (15,1%) человек; двусторонний нефролитиаз (впервые выявленный) — 42 (5,4%) человека; двусторонний нефролитиаз (рецидивный) — 73 (9,3%) человека; одиночные камни почек и мочеточников — 478 (61,3%) человек.
Возрастной состав пациентов колебался от 17 до 72 лет, хотя основную группу (70,5%) составили больные в возрасте от 40 до 60 лет.
Все больные обследовались с изучением биохимических показателей крови и мочи, с проведением ультразвуковой, рентгенологической и радиоизотопной диагностики, как органов мочевыводящих путей, так и других органов и систем пациентов.
При биохимических исследованиях крови и мочи, особое внимание обращалось на показатели, которые характеризовали фосфорно-кальциевый обмен в организме. По методике описанной O.JI. Тикгинским (1980), больным с мочекаменной болезнью выполнялся нагрузочный тест с кальцием по Говарду.
В обязательный план обследования у больных с рецидивным, коралловидным и двусторонним уролитиазом было включено ультразвуковое исследование шеи.
Для обнаружения патологических образований использовались линейные поверхностные датчики 5,0 Мгц аппаратов PHILIPS — SDR и 7,5-10 Мгц SonoAce-8800 Digital GAIA MEDISON. Так как в норме па-ращитовидные железы не визуализируются, то при обнаружении образований по задней поверхности щитовидной железы на уровне верхней и нижней трети, осуществлялась их оценка по следующим показателям: эхогенность, контуры, размер и количество образований, последние расценивались, как измененные паращитовидные железы и исследование дополнялось Допплеровской индикацией — цветовой Допплеровской ультрасонографией (ЦДУ), импульсной Допплеровской ультрасоногра-
фией (ИДУ) и энергетическим Допплером (ЭД).
Данные биохимического исследования и УЗИ ПЩЖ, сами по себе, не давали возможности выявить характерные закономерности, позволяющие осуществлять дифференциальную диагностику между аденомой и гиперплазией на дооперационном этапе, поэтому возникла необходимость в морфологическом изучении удаленных субстратов па-ращитовидных желез с последующим их сравнением с данными ультра-сонографии у одних и тех же больных.
Морфологические методы исследования: Основу этого раздела составили удаленные ткани паращитовидных желез 44 больных с МКБ, которые подверглись операции в связи с их гиперфункцией.
Взятие материала для морфологического исследования проводилось во время самой операции по рекомендации МОНИКИ (И.А. Казанцев, А.П. Калинин, О.П. Богатырев, 1997), с одновременным измерением градиента плотности образования, который уже на этом этапе позволяет отдифференцировать аденому от гиперплазии.
Экспресс-гистологическое исследование во время самой операции осуществлялась по мазкам-отпечаткам, окрашенным по Май-Грюнвальду и по гистологическим препаратам изготовленным на замораживающем микротоме «MIKRON» HM 505Е с использованием специального замораживающего агента «Laborgerate GMBH» фирмы MIKRON. Замороженные срезы толщиной 7-8 мкм окрашивались гематоксилином и эозином, Суданом Ш и осуществлялась их оценка. На этом этапе морфологического исследования, с учетом полученных данных окончательно определялся объем проводимого оперативного вмешательства у больного.
Плановое гистологическое исследование проводилось на срезах толщиной 5 мкм, окрашенных гематоксилином и эозином, пикрофукси-ном по Ван-Гизону. Определение гликопротеидов осуществлялось ШИК-реакцией по Хочкиссу. Размеры клеток и ядер определялись с помощью окуляр-микрометра, а процентное содержание различных компонентов образования — с помощью окулярной измерительной сетки.
Все морфологические исследования осуществлялись на микроскопе «AXIOLAB» (Zeiss). Полученные данные документировались на дискетах с помощью приставки Sony Trinitron, совмещенной с компьютером Pentium П, используя программное обеспечение ISIS «Metasystems».
Статистическая обработка результатов исследования. Для
обработки данных в работе использовались следующие статистические методы: получение средних значений и среднеквадратичных ошибок, Т-критерий Стъюдента, а также непараметрические критерии статистики (критерий Хи-квадрат) для сравнения малых выборок. Программы реализованы в среде электронных таблиц Excel 5.0 и 7.0.
Результаты исследования
Клииико-морфологическая характеристика гиперпаратирео-
за. Из 780 больных с мочекаменной болезнью, которые находились на лечении, у 302 нельзя было исключить фактор камнеобразования, обусловленный заболеванием околощитовидных желез. Чаще всего это были больные с двусторонним, коралловидным и рецидивирующим неф-ролитиазом и камневыделители. Всем им без специальной подготовки, помимо общепринятых исследований для больных с мочекаменной болезнью, проводилось ультразвуковое сканирование шеи на предмет наличия патологии со стороны ПЩЖ. У 50 из них, были выявлены те или иные образования, после чего был проведен сравнительный клинический анализ по целому ряду показателей в этих двух группах пациентов (252 больных — без наличия патологического субстрата со стороны ПЩЖ и 50 больных с наличием такового).
Так, у больных мочекаменной болезнью с патологией паращито-видных желез 72% составили рецидивные формы заболевания, в то время как при ее отсутствии лишь 27% пришлось на рецидивные формы. Непосредственным подтверждением установленной зависимости явились данные биохимического изучения показателей фосфорно-кальциевого обмена в организме. Повышенные показатели Са крови, ионизированного Са крови, Са в суточной моче и пониженные показатели Р крови, в процентном отношении резко преобладали над таковыми в группе больных, где сонографически выявлялись образования в паращитовидных железах, что в полной мере нашло подтверждение и при выполнении нагрузочного теста с кальцием (проба Говарда).
Являясь высокоинформативным тестом диагностики гиперпара-тиреоза, проба Говарда имеет существенные клинические недостатки, так как ее выполнение противопоказано у больных с гиперкальциемией более 3,5 ммоль/л и при наличии интермиттирующей и компенсированной стадий ХПН. Отрицательными моментами исследования следует считать обязательное нахождение больного в стационаре и многочасовую форму проведения анализа. Исходя из показателей плотности мочи,
креатинина крови, скорости клубочковой фильтрации, уровня средних молекул крови и мочи, а также с учетом проявлений гиперкальцемии, из 302 больных только 241 пациенту была выполнена проба Говарда, причем 203-м, у которых сонографически образований со стороны ПЩЖ не выявлялось, и 38-и, где таковые имели место. Полученные нами данные представлены в таблице 1.
Таблица 1.
! Проба ПЩЖ не выявлены ПЩЖ выявлены при
Говарда при УЗИ УЗИ
Абс. число Процент Абс. число Процент
проба положительная 6** 3 35 92
проба отрицательная 197 97 3 8
ВСЕГО 203 *» 100 38 100
** — р < 0,01
*** — р < 0,001 (достоверные отличия в сравниваемых группах)
Сопоставительный анализ биохимических данных по отношению к результатам ультразвукового исследования шеи у больных мочекаменной болезнью, где выявляются патологические субстраты со стороны ПЩЖ, показал, что достоверность ультразвуковой диагностики в постановке диагноза гиперпаратиреоза, по нашим данным, достигает 92% и с учетом его мобильности, возможности кратного выполнения, не только на уровне стационарного обследования пациента, диктует необходимость в более широком его использовании в клинической практике.
Группе больных из 38 человек, у которых имели место патологические субстраты в ПЩЖ, выявляемые сонографически и имелись нарушения фосфорно-кальциевого обмена, и б больньм из 252, где сонографически со стороны ПЩЖ патологии не выявлялось, но была положительной проба Говарда, согласно общепринятой концепции лечения почечной формы гиперпаратиреоза, была предложена операция на па-ращитовидных железах. Таким образом, у нас сформировалась группа из 44 человек.
Оперативное лечение гиперфункционирующих паращитовидных желез представлено тремя видами пособий — аденомэктомия, субтоталь-
ная паратиреоидэктомия и перевязка нижних щитовидных артерий по Леришу. Все эти операции преследуют одну цель — уменьшение выброса в кровяное русло паратгормона и тем самым нормализацию фосфорно-кальциевого обмена в организме.
Характер операции решается непосредственно на операционном столе и напрямую связан с операционной находкой. Особенно остро стоит этот вопрос при оперативном удалении гиперплазированных па-ращитовидных желез, так как неполное их удаление ведет к риску возникновения рецидива заболевания или его персистирующей формы. Исходя из этого становится очевидным, насколько важна роль топической диагностики патологического процесса на дооперационном этапе лечения.
Несмотря на множество противоречивой информации, статистически доказано, что аденома в 95% случаев представлена единичным образованием, а гиперплазия в 50-75% случаев представлена количественными образованиями, причем эти образования значительно превосходят аденоматозные и по весу и по объему. Взяв за основу эти общепризнанные критерии, мы на основании данных ультрасонографии попытались установить предварительный топический диагноз патологического процесса в паращиговидных железах до операции.
Используя такой подход, 24 пациента шли на операцию с предварительным диагнозом аденома паращитовидных желез, 14 больных с диагнозом гиперплазия, а 6 человек, у которых образование на шее ультрасонографически не выявлялось, квалифицировались, как больные с мочекаменной болезнью, обусловленной гиперфункцией паращитовидных желез.
Окончательный объем операции на патологически измененных ПЩЖ решается во время самой операции и обусловлен результатами экспресс-диагностики, которая выполняется в процессе операции. После проведения теста по определению градиента плотности удаленного образования и его экспресс-гистоисследования, характер оперативных вмешательств и их объем оказался следующим.
Так, у 12 из 14 пациентов с предполагаемой по данным УЗИ гиперплазией — диагноз полностью подтвердился и им была выполнена субтотальная паратиреоидэктомия. У 2-х больных из этой группы гистологически верифицирован микрофолликулярный зоб щитовидной железы, в связи с чем, объем операции был ограничен удалением образо-
вания, и дополнен перевязкой нижних щитовидных артерий по Леришу, с целью искусственного создания ишемизации тканей паращитовидных желез для нормализации фосфорно-капьциевого обмена.
Более вариабельными оказались данные экспресс-диагностики у группы больных из 24 человек с предварительным диагнозом — аденома паращитовидной железы.
У 17 пациентов во время операции диагноз был полностью подтвержден, у 2-х больных выявлена гиперплазия и операция у них была расширена до объема субтотальной резекции, а у 5-и пациентов в процессе операции был установлен диагноз микрофролликулярного зоба щитовидной железы, в связи с чем операция была дополнена перевязкой артерий по Леришу.
Здесь следует оговориться и сказать, что у одного больного с диагнозом аденома ПЩЖ, который был подтвержден во время операции, после планового гистоисследования, получено заключение аденокарци-нома щитовидной железы, в связи с чем он направлен на лечения к онкологу, а выполненная операция охарактеризована, как энуклеация опухолевого узла щитовидной железы.
Из 6-и больных оперированных на паращитовидных железах, у которых патологический субстрат на шее не был визуализирован при УЗИ, но имела место положительная проба Говарда, у двух пациентов была диагностирована гиперплазия небольших размеров и им выполнена субтотальная паратиреоидэктомия. У 4-х больных в этой группе патологии со стороны ПЩЖ выявлено не было, но учитывая, что у них имело место нарушение фосфорно-капьциевого обмена, им выполнены операции Лериша в чистом виде, о чем больные были предупреждены перед операцией по поводу ревизии паращитовидных желез.
Таким образом, характер выполненных операций у 44 больных с дооперационным диагнозом почечная форма первичного гиперпараги-реоза охарактеризовался следующим образом:
1. Аденомэктомия 16
2. Субтотальная паратиреоидэктомия 16
3. Резекция щитовидной железы + операция Лериша 7
4. Операция Лериша 4
5. Энуклеация опухолевого узла щитовидной железы 1
ВСЕГО
44
Топическая ультрасонографическая диагностика гиперпара-тиреоза. Знание топики патологического процесса в паращитовидных железах во многом предопределяет эффективность предпринимаемого лечения в связи с гиперпаратиреозом. Так, удаление аденоматозного образования предполагает ликвидацию этиологического компонента заболевания, тогда как резекция гиперплазированной железы не исключает в последующем рецидива заболевания или его персистирующей формы, что является крайне важным в вопросе прогнозирования исхода лечения у больного.
На основании данных морфологического исследования удаленных образований и результатов ультразвуковых исследований до операции у одних и тех же больных, мы попытались охарактеризовать выявляемое образование по следующим показателям: а) эхогенносгь; б) контуры; в) размер; г) количество образований; д) Допплерографические показатели кровотока паращитовидных желез. Целесообразность выбора этих критериев диагностики диктовалась тем, что нередко получаемые сонограммы шеи у больных с мочекаменной болезнью значительно разнились между собой при клинически и морфологически подтвержденном диагнозе — почечная форма гиперпаратиреоза.
Сопоставительный анализ данных ультрасонографии и морфологической структуры показывает, что разница в эхогенности получаемого сигнала при аденоме и гиперплазии ПЩЖ обусловлена существенными различиями в стромальном строении образований. Если для гиперплазии характерна развитость стромальных структур и до 28% она представлена жировыми клетками, сосудистыми и соединительнотканными структурами, то аденома характеризуется практически отсутствием этих структур умеренным полиморфизмом с превалированием клеток паренхимы с большими ядрами. Эти особенности и обусловливают низкую эхогенносгь при аденоме ПЩЖ и незначительное снижение эхогенности по отношению к ткани щитовидной железы — при гиперплазии.
Различия в контурах аденомы и гиперплазии ПЩЖ при ультразвуковом обследовании также легко объясняются особенностями морфогенеза этих патологических субстратов. Размытость контуров при гиперплазии обусловлена тем, что она не имеет ограничивающей соединительнотканной капсулы, а концевые железистые структуры в препаратах верифицируются, как «пальцевидные» выросты. При аденоме ПЩЖ контуры ровные и четкие, что объясняется наличием соединительнотканной капсулы, которая ограничивает образование от окружающих тканей. При этом инвазивный рост в саму капсулу, за ее преде-
лы и в кровеносные сосуды отсутствовал, в то время как при гиперплазии гистологически нередко отмечалось, что кровеносные сосуды пронизывали патологический субстрат, то есть имели интранодулярный тип кровотока, тогда как при аденоме паращитовидной железы кровоток носит перинодулярный характер, что убедительно доказано данными Доп-плерографии.
К другим эхосемиотическим критериям патологического процесса в паращитовидных железах, по нашему мнению, следует отнести такие показатели, как количественный и объемный (верифицируется при УЗИ как размер образования) показатели. Статистически многими исследованиями доказано, что при аденоме ПЩЖ этот патологический субстрат в 90-95% случаев представлен единичным образованием, что в полной мере подтвердилось и в наших исследованиях. В то же время при гиперплазии ПЩЖ поражение здоровой ткани происходит на многих участках и начинается с формирования узелков, в связи с чем нередко это заболевание называют множественным аденоматозом, и при выявлении сонографически такого патоморфологического субстрата нередко выявляются два и более образования. Этот факт еще раз объясняет причину возможного рецидива заболевания после выполнения операции, направленной на резекцию гиперплазированных паращитовидных желез. Эта же причина объясняет и, как правило, большие размеры паращитовидных желез при гиперплазии, чем при аденоме.
Анализируя приведенные выше сведения, мы считаем, что такие эхосемиотические критерии, как эхогенность образования, его контуры, размеры и количественная характеристика, дополненная цветовой Доп-плеровской ультрасонографией и энергетическим Допплером, базирующиеся на особенностях морфогенеза первичного гиперпаратиреоза, могут являться клинической основой проведения топической ультразвуковой диагностики данного заболевания на дооперационном этапе лечения. В таблице 2 представлены критерии, на основании которых осуществлялась топическая диагностика патологического процесса в ПЩЖ у больных с мочекаменной болезнью.
Бесспорно, что как и любой другой способ диагностики, ультра-сонография не может быть возведена в ранг абсолютизации и превосходства, но такие критерии, как высокий уровень мобильности, доступности, кратности выполнения исследования при необходимости и отсутствие противопоказаний, являются неоспоримыми на данном этапе развития медицины. В связи с этим представлялось целесообразным изучение качественных показателей этого метода диагностики при заболеваниях паращитовидных желез.
Таблица 2.
Соотношение сонографических и морфофункциональных показателей при проведении топической диагностики первичного гиперпаратиреоза.
Ультрасонографические характеристики патологического субстрата ПЩЖ Морфофункциональные характеристики
Гиперплазия ПЩЖ Аденома ПЩЖ
Незначительное снижение эхогенности по отношению к окружающим тканям Обусловлено преобладанием мономорфных клеток, увеличенных в диаметре, развитостью стромальных структур (28% объема — жировые клетки, большое количество сосудов) Эхосемиотический признак не типичен
Снижение эхогенности по отношению к окружающим тканям Эхосемиотический признак не типичен Обусловлено преобладанием клеточных структур с крупными ядрами, отсутствием стромального жира
Контуры образования размытые, нечеткие Обусловлено наличием «пальцевидных» выростов железистой ткани в периферических отделах образования и отсутствием соединительнотканной капсулы, ин-транодулярным типом кровоснабжения Эхосемиотический признак не типичен
Контуры образования ровные Эхосемиотический признак не типичен Обусловлено наличием соединительнотканной капсулы вокруг образования, перинодулярным типом кровоснабжения
Единичное образование Встречается реже Преимущественно
Более одного образования Встречается чаще (66,6%) Крайне редко
Размеры образования до 7 мм в диаметре Не характерный показатель Характерный показатель
Размеры образования более 7 мм в диаметре Характерный показатель Не характерный показатель
Цветовая Допплеров-ская ультрасонография Интранодулярный тип кровотока Перинодулярный тип кровотока
Энергетический Допплер Отмечается паренхиматозная перфузия
По методике,предложенной А.Ф. Цыб и соавт. (1997), были изучены чувствительность, специфичность и диагностическая точность метода. В основе такой оценки лежит математическое соотношение следующих параметров:
Истинно положительный диагноз, когда диагноз, поставленный с помощью УЗИ, подтверждался гистологически;
Истинно отрицательный диагноз, когда УЗИ не выявляло образования и это подтверждено гистологически;
Ложноположительный диагноз, когда по данным УЗИ устанавливался один из диагнозов, а гистологически — другой;
Ложноотрицательный диагноз, когда по данным УЗИ образование не выявлялось, а заболевание подтверждалось гистологически.
В таблице 3 представлены данные гистологического и соногра-фического соответствия у оперированных больных.
Таблица 3.
Соотношение УЗИ и патоморфологического заключения у больных.
Обозначение Аденома Гиперплазия
Истинно положительный диагноз 16 из 24 12 из 14
Истинно отрицательный диагноз 4 из 6
Ложноположительный диагноз 8 из 24 2 из 14
Ложноотрицательный диагноз 0 из 6 2 из 6
По результатам проведенных исследований, для морфологически доказанной аденомы паращитовидпых желез качественные показатели метода сонографии оказались следующими:
16
Чувствительность =————-х 100% = 100%
16 + 0
4
Специфичность =—————х 100% = 33,3%
16 + 4
Диагностическая точность =—————х 100% = 71,4%
8 +16 + 4.+ 0
А для морфологически доказанной гиперплазии паращитовид-ных желез эти показатели оказались:
12
Чувствительность =—————х 100% = 87,5%
12 + 2
4
Специфичность = ————— х 100% = 66,6%
12 + 4
Диагностическая точность =——————х 100% = 80%
2 + 12+4 + 2
Оценивая полученные данные, нельзя не отметить, что все показатели представлены достаточно высокими цифрами, за исключением специфичности при аденоме паращитовидной железы. Этот факт объясняется тем, что методом УЗИ практически невозможно отдифференцировать аденому паращитовидной железы от микрофолликулярного зоба щитовидной железы, имеющего небольшие размеры, особенно при его многоузловых формах. Здесь на первое место выступает экспресс-диагностика во время самой операции.
Способ топической диагностики аденомы и гиперплазии па-ращитовидных желез методом ультрасонографии. Данные ультразвукового и морфологического исследований, последующая их оценка методом сопоставительного анализа позволила нам разработать способ топической диагностики заболеваний паращитовидных желез, который может быть использован на всех уровнях лечебно-диагностической помощи населению.
Предлагаемый способ топической диагностики предполагает со-нографическое исследование пациента в В-режиме с оценкой таких показателей, как эхогенность образования, его контуры, размеры и количество выявляемых образований.
Исследование проводится поверхностным датчиком 7,5-10 Мгц на предмет выявления объемного образования по задней, поверхности щитовидной железы на уровне верхней или нижней трети с оценкой заданных параметров по 2-х балльной системе с последующим суммированием полученного результата и его оценкой.
Параметры сонографической оценки:
A. Эхогенность образования
— низкая эхогенность -1 балл
— пониженная эхогенность — 2 балла
Б. Контуры образования
— четкие контуры -1 балл
— размытые контуры — 2 балла
B. Размеры образования
— образование менее 7 мм — 1 балл
— образование более 7 мм — 2 балла
Г. Количество образований
— одно образование — 1 балл
— 2 образования и более — 2 балла
Результаты исследования оцениваются суммой баллов по следующему принципу:
Аденома паращитовидных желез — сумма баллов = 4-6 Гиперплазия паращитовидных желез — сумма баллов = 7-8
_________На данном этапе проведения топической диагностики патологии
в паращитовидных железах при гиперпаратиреозе можно и ограничиться. Это прежде всего связано с тем, что в настоящее время далеко не во всех учреждениях имеются аппараты, позволяющие осуществлять Доп-плерографические исследования. В том случае, если такая возможность имеется, исследование следует дополнить выполнением цветового Доп-плеровского картирования, которое при аденоме выявляет периноду-лярный тип кровообращения патологического субстрата, а при наличии гиперплазии — интранодулярный тип. Выполнение энергетического Допплера, как правило, выявляет паренхиматозную перфузию в обоих случаях и позволяет исключить наличие кистозного образования.
Предложенный нами «Способ диагностики аденомы и гиперплазии паращитовидных желез» защищен патентом на изобретение (Патент РФ №2169526 от 6.07.1999), прост, доступен по использованию на уровне догоспитального обследования, экономически недорог и может быть рекомендован к широкому использованию в общеклинической сети. К главным достоинствам этого метода мы относим возможность топической диагностики до операции, тем самым нацеливая хирурга на выбор метода хирургического лечения и возможный объем планируемого вмешательства.
Алгоритм диагностики и лечения почечной формы гиперпа-ратиреоза. Одной из задач проводимого исследования была разработка алгоритма диагностики и лечения больных с мочекаменной болезнью, которая обусловлена гиперфункцией паращитовидных желез.
Любой алгоритм или стандартизация действий по диагностике и лечению того или иного заболевания предполагает целенаправленную и упорядоченную последовательность действий врача клинициста. Эта последовательность действий у больных мочекаменной болезнью, особенно при таких формах, как коралловидный, двусторонний, рецидивирующий уролитиаз, нам представляется так, как изображено в таблице 4.
В таблице мы попытались обобщить накопленный опыт в лечении данного заболевания, который существует в настоящее время, и дополнить его данными, полученными при наших исследованиях, которые показали, что ультрасонография паращитовидных желез, при их патологии, является современным, недорогим, неинвазивным, мобильным и достаточно информативным методом диагностики почечной формы ги-перпаратиреоза, который в реальной жизни на первом этапе диагностики и лечения проявляется как мочекаменная болезнь.
Таблица 4.
Алгоритм диагностики и лечения больных мочекаменной болезнью с подозрением на почечную форму гиперпаратиреоза.
ВЫВОДЫ
1. Корреляция между биохимическими и ультрасонографическим методами диагностики гиперпаратиреоза составляет 92%, что позволяет рекомендовать ультрасонографию шеи всем больным с мочекаменной болезнью, как высокоэффективный диагностический метод установления возможной причины камнеобразования.
2. К характерным эхосемиотическим признакам аденомы паращи-то-видных желез следует относить наличие одиночного объемного образования низкой эхогенности с ровными четкими контурами малых размеров с перинодулярным типом кровотока.
3. К характерным эхосемиотическим признакам гиперплазии па-ращитовидных желез следует относить наличие одного или нескольких объемных образований (66,6%) сниженной эхогенности с неровными, нечеткими или размытыми контурами, больших размеров с интраноду-лярным типом кровотока.
4. Использование предложенного «Способа диагностики аденомы и гиперплазии паращитовидных желез» позволяет проводить топическую диагностику морфологического субстрата гиперпаратиреоза, что в конечном итоге повышает диагностическую точность метода соногра-фии до 71,4-80% (75,7%) и чувствительность до 87,5-100% (93,75%).
5. Высокая достоверность определения топики патологического процесса в паращитовидных железах, осуществляемая методом ультра-сонографии, позволяет прогнозировать течение мочекаменной болезни после оперативного лечения гиперпаратиреоза.
6. Использование предложенного нами алгоритма диагностики и лечения больных с мочекаменной болезнью гиперпаратиреоидной этиологии позволяет предельно сокращать сроки постановки диагноза, оптимизировать тактику обследования больного и этапность хирургического лечения.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Д ля выявления почечной формы гиперпаратиреоза среди больных с коралловидным, двусторонним и рецидивным нефролитиазом, а также у камневыделителей, в обязательном порядке следует выполнять ультрасонографическое исследование шеи для исключения или обнаружения патологического субстрата в паращитовидных железах.
2. Ультрасонография шеи у больных с мочекаменной болезнью в сочетании с показателями фосфорно-кальциевого обмена позволяет установить топику патологического процесса в паращитовидных железах до операции, тем самым обосновать предстоящий объем вмешательства на шее и прогнозировать исход лечения в отдаленном послеоперационном периоде на предмет возможности рецидива болезни или ее перси-стирующей формы.
3. Оперативное лечение патологии паращитовидных желез допустимо только при условии выполнения экспресс-гистологического анализа во время операции, чтобы избежать возможности тактической ошибки в выборе объема вмешательства, так как повторная операция на органах шеи может оказаться невыполнимой по техническим причинам.
Список работ, опубликованных по теме диссертации
1. Тактика ведения больных мочекаменной болезни при почечной форме гиперпаратиреоза. / Материалы Всероссийской научно-практической конференции «Современные эндоскопические технологии в урологии». Челябинск, 17.07.-18.07.1999г. С. 204-205. (в соавт. И.А. Абоян, Э.Г. Левин, C.B. Павлов).
2. Диагностическая ценность сонографии в диагностики почечной формы первичного гиперпаратиреоза. / Материалы 3-съезда специалистов ультразвуковой диагностики в медицине. Москва, 25.10.1999. С. 141-142. (в соавт. И.А. Абоян, Э.Г. Левин).
3. «Способ диагностики аденомы и гиперплазии паращитовидных желез». Патент РФ №2169526 от 6.07.1999. / Официальный бюллетень Российского агенства по патентам и товарным знакам. Москва. 18.2001. С. 194. (в соавт. И.А. Абоян, А.Г. Хитарьян, C.B. Павлов).
4. Возможности современных методов диагностики аденомы и гиперплазии паращитовидных желез. / Журнал «Урология». — Москва. -2002. — №1. — С. 38-42. (в соавт. И.А. Абоян, В.В. Митусов, С.И. Сидоренко).
5. Sonography in the diagnosis of the kidney primary hyperparathireoidism. / 8 European symposium of urolithiasis. June 9-12. 1999. Parma. Italy, (в соавт. И.А.Абоян, Э.Г.Левин, С.В.Павлов).
6. Treatment of patients with urolithiasis when kidney form of primary hyperparathyroidism is found. / PS — 19-14. 17 World congress on Endourology. 2-5 September. 1999. Rodos. Greese. (в соавт. И.А.Абоян, Э.Г. Левин, С.В. Павлов).
Гиперпаратиреоз. Заболевание (пара)щитовидных желез.
Эта тема стала вызывать живой интерес среди врачей разных специальностей. Прежде всего потому, что гиперпаратиреоз может быть в основе таких распространённых патологий, как мочекаменная болезнь, желчнокаменная болезнь, гипертоническая болезнь, язвенная болезнь желудка. Особенно, если эти 4 патологии присутствуют одновременно. Есть еще 5 патология, часто сопровождающая этот квартет – остеопороз, но он может быть не виден, пока не будет поведено исследование костей методом рентгена или рентгеновской денситометрии.Гиперпаратиреоз (ГПТ) – синдром, обусловленный повышенной/патологической продукцией паратгормона – основного гормона, регулирующего кальций-фосфорный обмен в организме и обмен витамина Д.
ГПТ занимает 3 место по распространённости среди эндокринных заболеваний после сахарного диабета 1 и 2 типа, диффузно-токсического зоба. Чаще встречается у женщин. Сейчас ГПТ стал лучше диагностироваться (во-первых, про него знают, во-вторых, усовершенствовались методики его диагностики).
Ещё раз повторюсь, основные появления ГПТ:
— ЖКБ
— МКБ (особенно коралловидные камни почек)
— язвенная болезнь желудка и 12-перстной кишки
— остеопороз
— гипертоническая болезнь
или сочетание трех из данных патологий, особенно с началом в молодом возрасте, может являться поводом для диагностики ГПТ.
Коралловидные камни почек – самостоятельная причина для диагностики ГТП.
По статистике 27% пациентов с АГ имеют бессимптомное течение гиперпаратиреоза.
Кроме того, рак молочной железы и простаты, могут провоцироваться гиперпаратиреозом.
Другие проявления гиперпаратиреоза встречаются в различной степени выраженности у разных пациентов:
— быстрая мышечная утомляемость, особенно при физической нагрузке (а не судороги)
— боли в мышцах (вплоть до паралича мышц тазового пояса), костях, «утиная походка»
— частое безболезненное мочеиспускание
— жажда
— снижение памяти
— депрессивные расстройства, психозы
— подташнивание (рвота реже встречается)
— зуд кожи
— панкреатит
— камни уретры и т.д.
Различают формы гиперпаратиреоза по клиническому течению (в зависимости от уровня поражения) — костная (3 подтипа – по типу остеопороза, фибозно-кистозная, педжетоидная форма), висцеральная (органная), смешанная.
NB!Сейчас участились случаи сочетания гиперпаратиреоза и диффузно-узлового зоба, поэтому все! больные с узловыми образованиями должны быть обследованы на уровень паратгормона в крови, кальций общий, ионизированный, фосфор.
По причине повышения паратгормона крови выявляют гиперпаратиреоз первичный – самостоятельное заболевание! 1 случай на 2000 человек (причины — аденома/аденомы (доброкачественные опухоли) паращитовидных желез, аденокарциномы (злокачественные) опухоли паращитовидных желез – всего 2% случаев). Паратиром обычно несколько, так как и паращитовидных желез, минимально 4 в организме.
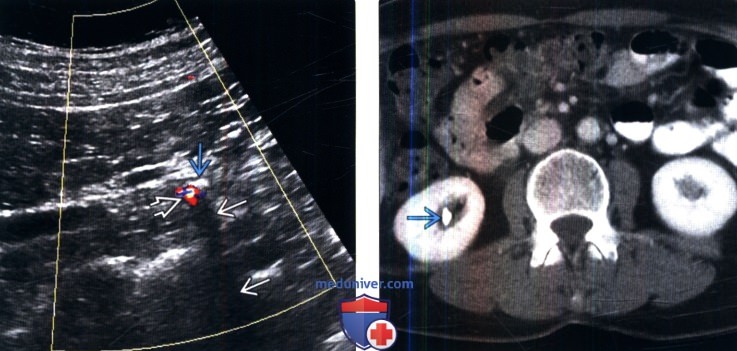
см. фото
К первичному гиперпартиреозу относят такие генетические синдромы как МЭН 1 и МЭН 2А (множественные эндокринные неоплазии). Это сочетание гиперпаратиреоза с опухолями других эндокринных органов – рак щитовидной железы (медуллярный) , опухоль поджелудочной железы, опухоль надпочечников- феохромоцитома и т.д.).
Синдром других заболеваний – вторичный гиперпаратиреоз,
Повышение ПТГ физиологическое на фоне гипокальциемии разных причин: хроническая почечная недостаточность, и самая частая причина повышения паратгормона — дефицит витамина Д (витамина солнца), его длительная хроническая нехватка, особенно в дозах ниже 14 нг\мл, называется «рахитом у взрослых», а правильнее -остеомаляция, и может привести к образованию обратимой гиперплазии паращитовидных желез с повышенной продукцией паратгормона.
Третичный гиперпаратиреоз (чаще вследствие почечной недостаточности уже на гемодиализе!). Это формирование аденомы паращитовидных желез при длительно существующем вторичном гиперпаратиреозе.
Из лабораторных анализов обращает на себя внимание различие в концентрации кальция/фосфора при разных формах ГПТ.
Например, при первичном гиперпаратиреозе – паратгормон в крови повышен, кальций повышен!! (но может быть и нормальная концентрация в крови — нормокальциемический вариант гиперпаратиреоза) 25-ОН витамин Д повышен, фосфор крови снижен, кальций суточной мочи повышен\нормальный (особенно нормокальциурия – подтверждает первичный гиперпаратиреоз) . Кроме того повышено соотношение (более 32) хлор/фосфор – как проявление первичного гиперпаратироеза и его действия на почки.
Вторичный гиперпаратиреоз — паратгормон в крови повышен, кальций снижен!!, фосфор крови повышен, кальций суточной мочи повышен, 25-ОН витамин Д снижен.
При гиперпаратиреозе может наблюдаться дислипидемия, то есть атеросклероз! (повышение ЛПОНП-липопротеидов очень низкой плотности – «плохих жиров», повышен коэффициент атерогенности), что устраняется после оперативного вмешательства.
Итак, диагностика ГПТ включает:
— кровь на кальций ионизированный, общий, фосфор, паратгормон, щелочную фосфатазу, остеокальцин, креатинин, сахар крови, ТТГ, Т4 свободный
— суточная моча на потерю кальция и фосфора
— УЗИ щитовидной железы и паращитовидных желез (есть такая зависимость — при МКБ +гиперпаратиреозе — аденома паращитовидной железы чаще локализуется слева и др.)
— ЭКГ (могут быть изменения — такие как брадикардия, двугорбый ST, укорочение QT и др.)
— лучший метод визуализации паращитовидных железы!сцинтиграфия методом субтракции), проводят в ГБ №31,
см. фото
— рентген костей – наблюдаются явления субпериостальной резорбции, а также для гиперпаратиреоза характерна картина «мыльной пены» за счёт множественных мелких кист, бедренная кость в виде «пастушьего посоха», «колоколообразная» грудная клетка, «рыбьи» позвонки, кальцификация хрящей, истончение кортикального слоя зубных альвеол)
— липидограмма,
— УЗИ ОБП и почек,
— общий белок + белквые фракции+ М – градиент, белок Бенс-Джонса в моче,
— в клиническом анализе крови наблюдается — анемия (угнетение эритропоэза), лейкопения, эозинопения, лимфоцитоз, повышение СОЭ,
— при осмотре окулиста — отложение солей в глазном яблоке «рисовые зёрна» — при выраженном случае видно без щелевой лампы.
— денситомерия – подтверждение остеопороза.
— увеличивается концентрация лимонной кислоты на 70-80%.
Медикаментозные тесты диагностики.
N.B.!Тест с тиазидными диуретиками— до теста определяют потерю кальция с мочой, кальций и паратгормон крови,
затем дают Гипотиазид 50 мг * 2 раза/сут, 3 дня, и см. те же параметры, если – вырастет уровень кальция крови, паратгормон останется неизменным, уменьшится экскреция кальция с мочой, то это Первичный ГПТ.
Тест с гидрокортизоном— по100-200 мг/сут 10 дней ,при гиперпаратиреозе концентрация кальция крови не меняется , при других причинах снижается. (саркоидозе, болезнях крови и др .).
Кроме того, проводится пробное лечение витамином Д: при первичном гиперпаратиреозе, уровень кальция резко повысится, при вторичном гиперпаратиреозе — уровень кальция не меняется.
Лечение: первичного и третичного гиперпаратироеза — только оперативное! Иначе человеку грозит гиперапартиреиодный криз, а это жизнеугрожаемое состояние! особенно при уровне общего кальция более 3 ммоль/л и более 400 мг/выделения кальция в суточной моче).
Показания к оперативному вмешательству:
— эпизоды гиперкальциемических кризов, (даже один!!!)
— уменьшение клиренса креатинина на 30% от возрастной нормы,
— увеличение экскреции кальция с мочой более чем в 2-3 раза, (10 ммоль/сут или 400 мг/24 часа),
— МКБ,
— тяжёлый остеопороз, (Т критерий более !- 2.5 ),
— существенное увеличение серологической концентрации кальция крови. (кальций ионизированный более 3.0 ммоль/л).
Противопоказания к операции – ХПН (хроническая почечная недостаточность).
При более мягких формах и противопоказаниям к операции можно провести лечение ГЗТ (особенно у женщин в менопаузе), ГЗТ снижает немного уровень сыворотчного кальция и лечение бисфосфанатами.
Есть дополнительная альтернатива — это лечение кальций- миметиками (это антагонист кальцийчувствительных рецепторов –снижает концентрацию паратгормона и кальция крови) —МИМПАРА 30 мг, 60 мг, 90 мг, используется совместно с бисфосфонатами.
Мимпара используется только при вторичном и третичной ГПТ!
Данных для использования при первичном гиперпаратиреозе нет.
При первичном гиперпаратиреозе (до операции), под контролем уровня кальция крови;
дополнительная жидкость( 2-2.5-3 л/сут)+лечение бисфосфонатами.
Гиперпаратироез, если он вызван нехваткой витамина Д и кальция, может быть пролечен медикаментозно, и понятно какими препаратами – витамина Д и кальция. Витамин Д используется в больших дозах – 40000 единиц еженедельно первые 8 недель, потом по 20000 в неделю под контролем биохимии крови.
Ниже короткий клинический случай .
Первичный гиперпаратиреоз — диагностика и лечение в СПб. Заболевание паращитовидной железы (гиперпаратиреоз). Удаление аденомы.
Первичный гиперпаратиреоз – заболевание околощитовидных желез, проявляющееся избыточной продукцией паратгормона с развитием синдрома гиперкальциемии (повышение уровня кальция в крови).
Возможные причины возникновения гиперпаратиреоза
Наиболее частой причиной первичного гиперпаратиреоза является солитарная (единичная) доброкачественная опухоль (аденома) околощитовидной железы, значительно реже – множественные аденомы, еще реже – рак околощитовидной железы (меньше 1%). У части пациентов встречается увеличение всех околощитовидных желез (гиперплазия). Повышенная продукция паратгормона увеличенной околощитовидной железой приводит к вымыванию кальция из костей (остеопороз), повышению уровня кальция в крови и моче. Снижение минеральной плотности костей вызывает появление деформаций скелета, иногда — патологических переломов костей. Повышение уровня кальция в моче способствует повреждению почечного эпителия и образованию камней в почках. В возникновении язвенного поражения желудка и 12-перстной кишки при повышенной функции околощитовидных желез важную роль играют гиперкальциемия с последующей кальцификацией сосудов.
Классификация гиперпаратиреоза
Выделяют пять основных клинических форм:
- костная (остеопороз, «бурые» кисты),
- почечная (мочекаменная болезнь),
- малосимптомная,
- смешанная костно-почечная,
- метаболическая (язвенная болезнь желудка, признаки обезвоживания).
Диагностика гиперпаратиреоза
- определение уровня кальция и паратгормона в крови,
- УЗИ шеи,
- сцинтиграфия околощитовидных желез с технетрилом,
- КТ шеи с болюсным контрастированием (при несовпадении результатов УЗИ и сцинтиграфии или атипичной локализации аденомы околощитовидной железы).
Лечение гиперпаратиреоза
Единственным радикальным методом лечения первичного гиперпаратиреоза является оперативное вмешательство. При одиночной аденоме околощитовидной железы производится ее удаление, при увеличении нескольких околощитовидных желез – субтотальная паратиреоидэктомия (почти полное удаление паращитовидных желез). При выявлении маловыраженного гиперпаратиреоза у пациентов пожилого возраста возможно проведение динамического наблюдения без удаления аденомы. У этих пациентов необходимо определять каждые 6-12 месяцев уровень кальция, паратгормона, минеральную плотность костей (остеоденситометрия).
Важно знать!
Всем пациентам с мочекаменной болезнью, переломами костей, деформациями скелета и язвенной болезнью желудка необходимо определить уровень кальция в крови.
Почечная форма первичного гиперпаратиреоза. анализ особенностей диагностики и лечения
Коваленко А.А., Разводовская К.А., Дранов Д.Н.Красноярский государственный медицинский университет
им. проф. В.Ф. Войно-Ясенецкого.
Кафедра хирургических болезней № 2 им. А.М. Дыхно.
Краевая клиническая больница. Красноярск
В круговороте повседневной практической работы информация о некоторых заболеваниях не всегда доходит до широкого круга врачей, особенно если эта патология не является распространенной и напрямую не относится к его специальности. Пример − эндокринология.
Патогенетические особенности нарушения обмена веществ и системного воздействия гормонов при заболеваниях эндокринной системы приводят в той или иной степени к поражению практически всех органов, что, в свою очередь, способствует возникновению и развитию широкого спектра клинических проявлений, одним из которых и является гиперкальциемия. Это симптом, с которым в своей практике может встретиться врач любой специальности и, в том числе, уролог, а основная его причина первичный гиперпаратиреоз. Первичный гиперпаратиреоз это, как правило, доброкачественная или злокачественная опухоль паращитовидной железы, приводящая к избыточной секреции паратгормона и гиперкальциемии. Заболеваемость первичным гиперпаратиреозом колеблется от 25 до 90 случаев на 100 000 населения. А у пациентов старше 50 лет может доходить до 10%. Речь идет о третьем по распространенности эндокринном заболевании, после патологии щитовидной железы и сахарного диабета.
С целью изучения особенностей диагностики и лечения этой патологии нами проанализированы истории болезни пациентов находившихся на лечении в краевой клинической больнице в отделении эндокринной хирургии.
Всего за 5 лет на лечении находилось 20 пациентов. Из них мужчин 12,5%, женщин − 87,5%. Средний возраст больных 47 лет. Из всех случаев ПГПТ: Аденома паращитовидной железы составила − 75%, гиперплазия паращитовидных желез − 18,75%, рак паращитовидной железы − 6,25%. Локализация поражений паращитовидных желез: левая верхняя − 3 (18,75%) левая нижняя − 7 (43,75%), правая нижняя − 6 (37,5%). Средняя продолжительность времени от начала заболевания до оперативного лечения составила 3,5 года, хотя к этому времени уровень кальция крови составлял в пределах 2,5 − 4,26 ммольл., паратгормона 90,9 − 1806,0. В 37,5% случаев это было пальпируемое образование. Размеры образований интраоперационно составили до 5,0 см в диаметре. Почечная форма проявлялась мочекаменной болезнью и, прежде всего рецидивным, двухсторонним и коралловидным уролетиазом и встречалась в 25% случаев. Костная форма выявлена в 25% и здесь преобладали, прежде всего, остеопороз, остеомаляция, костные кисты или объемные образования костной ткани, патологические переломы, деформация костей скелета. Смешанная форма составила 12,5% и проявлялась в той или иной степени обоими видами нарушений или с преобладанием какого-либо одного из них. Метаболическая форма выявлена в 37,5% случаев, при этом определялась гиперкальциемия, без клинических проявлений. Большинство больных неоднократно оперированы по поводу мочекаменной болезни с временным положительным эффектом, при этом выполнялись: удаление камней правой почки, удаление камней левой почки, удаление камней обеих почек, нефростомия, нефрэктомия.
Таким образом, первичный гиперпаратиреоз представляет реальную опасность для жизни больных и его своевременная диагностика и лечение способно предупредить достаточно серьезные почечные проявления и связанные с ними осложнения. К сожалению, данные статистики отделения эндокринной хирургии краевой клинической больнице, позволяют нам считать, что основная масса больных первичным гиперпаратиреозом остается недиагностированной.
Вызывает ли паращитовидная железа камни в почках
Поврежденная паращитовидная железа может непреднамеренно способствовать развитию кальциевого нефролитиаза, также известного как камни в почках. У этой проблемы есть как очень простые, так и очень сложные причины. Начнем с простой причины:
Может ли паращитовидная железа вызывать камни в почках?
Сами по себе паращитовидные железы не вызывают камни в почках. Но если одна или несколько паращитовидных желез не работают, это может привести к избыточной выработке ПТГ.Когда это происходит, уровень кальция в крови не регулируется, и он может превышать нормальный уровень. Одна из функций почек — фильтровать избыток кальция в крови и возвращать уровень кальция в норму. Когда из-за гиперпаратиреоза у человека постоянно содержится много кальция, в почках всегда будет избыток кальция, потому что они отфильтровывают кальций. Этот дополнительный кальций в почках и моче приводит к развитию камней в почках.
Что такое CaSR и как оно связано с паращитовидными железами и почками?
CaSR представляет собой белок, полученный из гена CASR; CASR предоставляет инструкции, которые позволяют организму производить CaSR.Белок CaSR находится на поверхности всех клеток паращитовидной железы в паращитовидных железах, которые производят и выделяют ПТГ для регулирования содержания кальция в крови. Молекулы кальция могут присоединяться к CaSR, что позволяет белку контролировать и регулировать содержание кальция в крови.
Чтобы активировать CaSR, уровень кальция в крови должен достичь более высокого уровня, чем тот, который подходит для вашего тела (соответствующий уровень кальция в крови называется уставкой кальция). После активации CaSR блокирует производство и выброс ПТГ в кровоток.Когда CaSR не активируется из-за того, что уровень кальция ниже ожидаемого, тогда больше ПТГ вырабатывается и попадает в кровь.
В случаях, когда паращитовидные железы не работают должным образом, CaSR становится менее чувствительным к кальцию (уставка кальция становится выше), и поэтому требуется более высокий уровень кальция в крови, чтобы активировать CaSR и остановить производство ПТГ. .
Наряду с паращитовидными железами CaSR может быть обнаружен в клетках почек. Почки фильтруют жидкости и продукты жизнедеятельности организма, а также поглощают из них питательные вещества.Более высокий уровень ПТГ в паращитовидных железах заставляет почки поглощать кальций обратно с мочой. В то же время ПТГ вызывает активацию витамина D до 1,25 (OH) витамина D (также называемого кальцитриолом). Таким образом, при гиперпаратиреозе в крови и почках содержится больше кальция, ПТГ и кальцитриола. Таким образом, более высокий уровень ПТГ вызывает поглощение большего количества кальция из мочи, в то время как более высокий уровень кальция и кальцитриол воздействуют на CaSR в почках, уменьшая реабсорбцию кальция из мочи. В конечном итоге активация CaSR повышенным содержанием кальция и кальцитриола перевешивает эффект ПТГ, и поэтому в моче появляется больше кальция, что в конечном итоге приводит к образованию кальциевых камней в почках.
Кроме того, в одном исследовании исследователи обнаружили прямую корреляцию между камнями в почках и двумя модификациями CaSR. Они также обнаружили, что пациенты, справляющиеся с первичным гиперпаратиреозом (PHPT), были предрасположены к образованию камней в почках и модификациям CaSR.
Как диагностируются и лечатся дефектные паращитовидные железы и камни в почках?
Анализы крови используются для оценки уровней ПТГ, кальция и витамина D у пациентов, которые могут иметь дело с дефектной паращитовидной железой и / или камнями в почках.Если у пациента повышены уровни ПТГ и кальция, возможно, у пациента наблюдается ПГНТ. Если уровень кальция или ПТГ повышен, необходимо провести более тщательное обследование для диагностики гиперпаратиреоза. Также очень полезны суточные измерения кальция и креатинина в моче, а также анализ риска образования камней в моче.
Минеральная плотность костной ткани, методы визуализации почек также используются для точного диагноза пациентам, страдающим PHPT, почечнокаменной болезнью или и тем, и другим. После проверки результатов анализа для пациента составляется индивидуальный план лечения.
Минимально инвазивная паратиреоидэктомия (MIP) может использоваться для лечения симптомов PHPT. Операция имеет высокий процент излечения и низкий риск осложнений в отличие от других методов лечения PHPT.
Для лечения камней в почках пациенту может не потребоваться инвазивное лечение. Врач может порекомендовать пациенту пить воду или принимать обезболивающие в надежде, что камни в почках выйдут естественным путем. Или, если пациент имеет дело с большими камнями, можно использовать звуковые волны, чтобы разбить камни, или для их удаления можно использовать хирургическое вмешательство или зрительную трубу.
Для пациентов, страдающих PHPT и мочекаменной болезнью, операция может быть эффективной. При хирургическом вмешательстве пациенту могут быть удалены любые дефектные паращитовидные железы и камни в почках одновременно. После процедуры пациента обследуют, чтобы убедиться, что его уровни ПТГ, кальция и витамина D также вернулись к нормальному уровню.
Подробнее о хирургии PHPT и камней в почках
Доктор Бабак Лариан из ЦЕНТРА продвинутой хирургии паращитовидных желез в Лос-Анджелесе обсуждает операции по поводу PHPT и камней в почках.Он является опытным хирургом паращитовидных желез, который может оценить пациента и определить наилучший курс действий для лечения его PHPT и / или камней в почках. Чтобы узнать больше или запланировать бесплатную телефонную или видео-консультацию с доктором Ларианом, свяжитесь с нами через Интернет или позвоните нам сегодня по телефону 310-461-0300.
Что предсказывает рецидив камня в почках после паратиреоидэктомии у пациентов с первичным гиперпаратиреозом?
Почечнокаменная болезнь (KSD) является наиболее частым клиническим проявлением у пациентов с симптоматическим первичным гиперпаратиреозом (PHPT).Окончательным методом лечения PHPT является паратиреоидэктомия, которая приводит к нормализации уровня кальция в сыворотке крови и паратиреоидного гормона (ПТГ) и должна снизить риск повторного образования камней в почках. Однако у некоторых пациентов с PHPT и KSD по-прежнему образуются камни в почках, несмотря на успешную паратиреоидэктомию, определяемую как нормализация уровня кальция в сыворотке крови через шесть месяцев после операции. Целью этого ретроспективного одноцентрового исследования было выявление факторов риска рецидива KSD в большой группе известных камнеобразователей с PHPT.Мы обнаружили, что, несмотря на лечебную паратиреоидэктомию, у 23% (16/69) камнеобразователей с PHPT развиваются рецидивы камней, и более молодой возраст, по-видимому, является единственным значимым предиктором рецидива нефролитиаза после паратиреоидэктомии.Среди пациентов с PHPT пациенты с камнями в почках, как правило, моложе, имеют более высокий индекс массы тела (ИМТ), состоят из более высокой доли мужчин и с большей вероятностью имеют заболевание нескольких желез по сравнению с пациентами PHPT без каменной болезни. Чтобы лучше понять этиологию рецидива KSD после паратиреоидэктомии, мы изучили, могут ли нарушения обмена в моче, такие как стойкая гиперкальциурия, низкий объем мочи, высокий pH мочи и / или гипоцитратурия, объяснять устойчивый повышенный риск каменной болезни.Мы специально исследовали следующие 24-часовые параметры мочи в нашей исследуемой популяции: объем, pH, кальций, оксалат, цитрат, мочевая кислота, натрий и креатинин. Хотя суточная экскреция кальция с мочой снизилась у всех пациентов с 378 ± 209 мг / день до операции до 236 ± 128 мг / день после операции (p <0,0001), более половины пациентов (37/69) имели стойкую гиперкальциурию после паратиреоидэктомии. . Интересно отметить, что экскреция кальция с мочой была сходной у пациентов с рецидивом камня перед паратиреоидэктомией и без нее и снизилась в одинаковой степени в обеих группах после паратиреоидэктомии.Точно так же другие параметры метаболизма мочи до и после операции существенно не различались между рецидивирующими камнеобразователями и единовременными камнеобразователями.
Практикующие урологи должны проявлять бдительность в отношении рецидивов камнеобразования у пациентов с РНПТ, перенесших лечебную паратиреоидэктомию, особенно у молодых. Наша рекомендация — внимательно следить за этими пациентами после операции с использованием сывороточного кальция и ПТГ после паратиреоидэктомии, а также 24-часовых исследований мочи, поскольку последние могут помочь в лечении любых дополнительных аномалий в соответствии с руководящими принципами AUA по медицинскому лечению почек. камни.
Хотя почти у четверти пациентов с PHPT и KSD рецидивы камней возникают после успешной операции на паращитовидных железах, мы по-прежнему рекомендовали паратиреоидэктомию, поскольку большинство из них, похоже, излечились от каменной болезни после операции на паращитовидных железах. Необходимы дальнейшие проспективные исследования, чтобы лучше понять, кто подвержен риску рецидива камня после паратиреоидэктомии.
Автор: Ана К. Ислам, доктор медицины, 1 Шелби Холт, доктор медицины, FACS, 1 Джоан Райш, доктор философии, 2 Фиему Нвариаку, доктор медицины, FACS, 1 Джоди Антонелли, доктор медицины, 3 и Naim M Maalouf, MD 4
- Отделение хирургии, Юго-западный медицинский центр штата Юта, Даллас, Техас
- Науки о народонаселении и данных, Юго-западный медицинский центр Юта, Даллас, Техас
- Отделение урологии, Юго-западный медицинский центр Юта, Даллас, Техас
- Отделение внутренних болезней и Центр Чарльза и Джейн Пак по минеральному метаболизму и клиническим исследованиям, Юго-западный медицинский центр Юта, Даллас, Техас
Причины и методы лечения камней в почках.
Камни в почках — это маленькие твердые камни, которые образуются в почках из-за избытка соединений, обычно каклия, в крови. Камни в почках встречаются примерно у 5% населения и обычно состоят из кальция. Гиперпаратиреоз — причина номер один камней в почках. Каждый человек с камнями в почках должен пройти обследование на наличие проблем с паращитовидными железами. Почти половина людей с камнями в почках имеет опухоль околощитовидной железы на шее, которую необходимо удалить, иначе камни в почках вернутся.Узнайте, что такое камни в почках и что нужно делать, чтобы они не возвращались. Большинство врачей не проводят правильное обследование паращитовидных желез у пациентов с камнями в почках.
Что вызывает камни в почках?
Камни в почках образуются из-за того, что почки очищают и фильтруют кровь от примесей. Если в вашей крови слишком много определенных элементов, почки попытаются исправить это и удалить загрязнения, которые могут собираться с образованием камней, если присутствуют в больших количествах.Безусловно, примесь номер один в крови, от которой хотят избавиться почки, — это избыток кальция в крови. Когда в крови слишком много кальция (или других минералов), почка пытается удалить его, заставляя его собираться в центре почки, где он слипается в один или несколько небольших камней. Возможно, что камни действительно образуются в мочевом пузыре, но почти всегда камни в почках образуются в почках (отсюда их название!). И да, камни в почках действительно выглядят как маленькие камни.
Из чего состоят камни в почках?
По крайней мере, 90% камней в почках состоят из кальция, и главной причиной образования камней в почках является гиперпаратиреоз, заболевание, вызываемое проблемами с паращитовидными железами. Остальные 10% камней в почках состоят из других примесей крови, таких как мочевая кислота и другие очень редкие соединения. На этом сайте обсуждаются камни в почках, потому что большинство из них состоит из кальция, а количество кальция в нашем организме контролируется паращитовидными железами.Работа паращитовидных желез — контролировать количество кальция в крови и костях. Однако примерно у 2 процентов людей в течение жизни разовьются проблемы с паращитовидными железами (весь этот сайт посвящен проблемам с паращитовидными железами), и все пациенты с проблемами паращитовидных желез будут иметь проблемы с кальцием. Таким образом, наиболее частой причиной образования камней в почках является гиперпаратиреоз — заболевание, вызываемое кальцием, вызванное опухолью одной или двух паращитовидных желез. Однако это утверждение верно только для людей, которые только начали иметь камни в почках , а не для людей, у которых много камней в течение многих лет.
Камни в почках встречаются у всех людей во всем мире одинаково: от 3 до 5% населения. Однако у наших пациентов, которых мы оперируем по поводу гиперпаратиреоза, 38% мужчин имеют камни и 20% женщин. Таким образом, не у всех с проблемами паращитовидных желез могут появиться камни в почках (но есть и другие проблемы!).Точно так же не у всех с камнями в почках есть проблемы с паращитовидными железами. Однако, если вы читаете эту страницу, потому что у вас недавно был камень в почках, вы ДОЛЖНЫ быть проверены на наличие проблемы с паращитовидными железами (мы расскажем вам, как это сделать позже на этой странице). Нелеченный гиперпаратиреоз не только вызывает образование камней в почках, он также вызывает высокое кровяное давление, остеопороз, переломы, ишемическую болезнь сердца, фибрилляцию предсердий (проблемы с сердцем), инсульт, почечную недостаточность, ГЭРБ и даже увеличивает риск нескольких видов рака.Избегание большего количества камней в почках — это лишь малая часть того, почему вам необходимо пройти обследование на гиперпаратиреоз, если у вас есть камни в почках. ВАЖНО … не думайте, что ваш врач автоматически проверяет вас на наличие проблемы с паращитовидными железами. Менее 20% врачей (включая урологов) проверяют пациентов на наличие проблем с паращитовидными железами, когда они получают камень в почках. Так что продолжайте читать и убедитесь, что вас проверяют правильно. Следует отметить один важный факт: люди с камнями в почках из-за опухолей паращитовидной железы обычно не имеют большого количества камней в почках в течение многих лет.Вместо этого у них есть один или несколько камней, которых никогда раньше не было. Эта страница написана для людей, у которых впервые появились камни в почках , а не для людей, у которых были десятки камней в течение десятков лет. Мы обсудим это внизу страницы.
В таблице ниже представлены 4 типа камней в почках. Первые два, однако, обычно называются «кальциевыми камнями в почках», и они различаются только видом другого минерала, который сочетается с кальцием.Для вас (или вашего врача) не важно различать два типа кальциевых камней в почках. Они ведут себя одинаково, лечение одинаковое, и оба они примерно в половине случаев вызваны проблемами с паращитовидными железами.
| Камень в почках, тип | Процент всех камней | Вызвано гиперпаратиреозом? |
|---|---|---|
| Камни в почках из оксалата кальция | 85% | Да, примерно половина из них |
| Камни в почках из фосфата кальция | 8-10% | Да, не менее 80% из них |
| Камни в почках мочевой кислоты | 5% | № |
| Струвитные почечные камни | 2-3% | № |
| Цистиновые камни в почках | очень редко, <0.01% | № |
Как видите, около 95% людей с камнями в почках имеют камни в почках, содержащие кальций. У некоторых из них будет заболевание околощитовидной железы. Таким образом, каждый, у кого есть камень в почках, должен быть проверен на предмет наличия основной проблемы паращитовидной железы, чтобы ее можно было решить. Также очень важно понимать, что вы и ваш врач можете не знать, какой у вас камень. Если вы его не поймаете (или они не удалят его во время операции), никто никогда не узнает.Таким образом, если вы не знаете, какой у вас камень в почках, следует предположить, что у вас был кальциево-почечный камень, потому что 95% камней — это кальциевые камни. Поэтому вы должны ожидать, что вас проверит на гиперпаратиреоз (они также должны проверить уровень мочевой кислоты в крови, чтобы проверить наличие камней мочевой кислоты, но это менее 5% камней). Камни, возникающие при струвите, возникают в результате длительных инфекций мочевого пузыря, поэтому не следует путать их с кальциевыми камнями, а цистиновые камни — это генетическая проблема, которая слишком редка, чтобы обсуждать ее здесь.
Если у вас камни в почках, вам следует проверить уровень кальция в крови. Если у вас высокий уровень кальция, вам необходимо проверить уровень ПТГ. Примечание. Следующая таблица и эта веб-страница предназначены для людей с НОВЫМ НАБЛЮДЕНИЕМ почечных камней, а не для людей, у которых много камней в течение многих лет.
Уровни кальция и паратироидного гормона (ПТГ) в крови:
Вызывала ли плохая паращитовидная железа камни в почках?
| Уровень кальция в крови | Гормон паращитовидной железы ПТГ (нормальный диапазон 15-65 пг / мл) | Гиперпаратиреоз вызвал камень в почках? | Группа | |
|---|---|---|---|---|
| США мг / дл | Канада / Европа ммоль / л | |||
| 9.0–10,0 | 2,25 — 2,50 | несколько 35 и младше | № | 1 |
| 9,0 — 10,0 | 2,25 — 2,50 | несколько от 35 до 80 | Маловероятно | 2 |
| 9,0 — 10,0 | 2,25 — 2,50 | несколько 80 до 100 | Маловероятно | 3 |
| 9.0–10,0 | 2,25 — 2,50 | несколько 90 и выше | Возможно — проверьте еще раз | 4 |
| 9,5 — 10,5 | 2,37 — 2,62 | несколько от 35 до 80 | Наверное — проверьте еще раз | 5 |
| 10,4 — 11,0 | 2,58 — 2,75 | 45 или выше | Есть | 6 |
| 10.0–10,7 | 2,25 — 2,67 | 55 или выше | Есть | 7 |
| 11,0 или выше | 2,75 или выше | 35 и выше | Есть | 8 |
Обратите внимание: чтобы понять эту таблицу, вам нужно знать, что один нормальный уровень кальция в крови ничего не значит. Почти всегда вам понадобятся как минимум два уровня кальция и два уровня ПТГ.Если уровень кальция в крови в норме, его необходимо проверить еще раз (поскольку у людей с опухолью паращитовидной железы уровень кальция постоянно повышается и понижается). Таким образом, первый столбец предназначен для людей, у которых уровень кальция в крови проверялся более одного раза, и он был НОРМАЛЬНЫМ, а затем они проверяли его во второй раз, и он был выше. Первый столбец предназначен для людей, у которых уровень кальция проверяли несколько раз. Если у вас был один уровень кальция, и он был высоким, то вы очень близки к ответу — да, камень был вызван опухолью паращитовидной железы.Почти всегда один высокий уровень кальция у пациента с НЕДАВНИМ проявлением камней в почках почти всегда связан с опухолью паращитовидной железы. Помните, что верхний предел нормального содержания кальция в крови у взрослых старше 35 лет составляет 10,0 мг / дл (2,5 ммоль / л). Многие лаборатории не сообщают о нормальных диапазонах содержания кальция в крови в зависимости от возраста пациентов, а показывают верхний предел нормы 10,5 (2,62 ммоль / л), который является верхним пределом нормы для подростков. У нас есть целая страница, посвященная нормальному уровню кальция в зависимости от возраста.У подростков и двадцати лет уровень кальция в крови выше, чем у взрослых старше 35 лет. Уровень кальция 10,5 мг / дл совершенно нормален для подростка, но ненормален для взрослого старше 35 лет.
Большинство людей с камнями в почках попадают в группы 1, 6, 7 и 8:
- Группа 1: множественных нормальных уровней кальция и множественных паратироидных гормонов ниже 35, очень маловероятно, что у них есть опухоль паращитовидной железы, вызывающая их камни в почках.
- Группа 6: несколько уровней кальция, некоторые в 9, а некоторые в 10, несколько уровней паратиреоидных гормонов выше 45. Это очень часто пропускаемая группа паращитовидных желез / камней в почках, и этих пациентов все время упускают из виду, пока они не получат второй или третий приступ камней в почках и необходимость операции по поводу камней в почках.
- Группа 7: несколько уровней кальция, которые являются высокими, нормальными или высокими, уровни паратиреоидного гормона выше 55. Эту группу также часто игнорируют их врачи, пока они не получат второй или третий приступ камней.Тогда все бьют себя по заднице за то, что не заметили очевидную опухоль паращитовидной железы, которую следовало удалить годами ранее.
- Группа 8: уровни кальция в крови выше 11,0 мг / дл и уровни ПТГ выше 35. Это должно быть очень легко узнать любому врачу, хотя «нормальный» уровень ПТГ сбивает с толку многих врачей. Когда уровень кальция всегда высокий, уровень ПТГ не должен быть «нормальным», он должен быть низким. Даже если уровни ПТГ не проверены, уровень кальция в крови 11,0 мг / дл и камень в почках означают первичный гиперпаратиреоз практически в 100% случаев.
Также обратите внимание, что эта таблица почечнокаменной / паращитовидной железы имеет другой нормальный диапазон уровней кальция в крови в США по сравнению с большинством других стран. Это потому, что в США кальций измеряется в других единицах, чем в большинстве других стран. Это похоже на измерение расстояния в милях или километрах. Это не имеет значения; он все еще измеряет расстояние или, в случае кальция, концентрацию кальция в крови. Всегда получайте копию результатов своей лаборатории: единицы всегда указаны в отчете.
Многие врачи не измеряют уровень гормона паращитовидной железы, чтобы проверить, не является ли опухоль паращитовидной железы причиной образования камней в почках. Они увидят, что ваш кальций «нормальный» или «немного повышен», и предположат (ошибочно), что опухоль паращитовидной железы не является причиной образования камней в почках. По этим причинам одного измерения содержания кальция в крови недостаточно для определения наличия у пациента с камнями гиперпаратиреоза:
- Уровни кальция у пациентов с первичным гиперпаратиреозом различны.У большинства людей с опухолью паращитовидной железы (которую необходимо удалить) уровень кальция повышается и понижается, иногда высокий, а иногда нормальный. Таким образом, если ваш врач измеряет ваш кальций один раз после камня в почках и говорит, что «ваш кальций в норме, поэтому у вас нет опухоли паращитовидной железы в качестве причины», вы можете снова проверить этот кальций. Вы не можете определить, есть ли у кого-то опухоль паращитовидной железы, измерив ОДИН уровень кальция в крови. Если кальция высокий, то круто — разберемся. Если уровень кальция в норме, это ничего не значит, его нужно измерить еще раз, и нужно измерить ПТГ.Сказано иначе: один с высоким содержанием кальция и новое начало образования камней в почках -> его гиперпаратиреоз. Один нормальный уровень кальция в крови и новое начало образования камней в почках -> мы не знаем, и необходимо измерить дополнительные уровни кальция и уровни паратиреоидного гормона (ПТГ).
- Лаборатории не сообщают о нормальных пределах содержания кальция в крови в зависимости от возраста пациента. У нас есть целая страница по этой теме, но суть в том, что для взрослых старше 35 лет почти никогда не бывает нормальным иметь уровень кальция в крови выше 10.0 мг / дл (2,5 ммоль / л в Канаде и Европе). Если у вас уровень кальция в крови 10,0 мг / дл или выше и у вас есть камень в почках, вероятность того, что у вас опухоль паращитовидной железы, выше 90%. Проблема в том, что большинство лабораторий сообщают о нормальном диапазоне 10,5 мг / дл (2,62 ммоль / л), который является нормальным для подростков, но не нормальным для взрослых старше 35 лет. Будьте осторожны с нормальным диапазоном в ваших лабораториях! Взрослые должны иметь уровень кальция «на 9-м уровне». У нас есть калькулятор гиперкальциемии, который подскажет вам точный нормальный уровень кальция в крови.Попытайся!
Камни в почках и гиперпаратиреоз
Камни в почках встречаются примерно у 4% людей, но гораздо чаще встречаются на у людей с уровнем кальция в крови более 10,0 мг / дл (верхний предел нормы для взрослых старше 35 лет). ОЧЕНЬ важно понимать, что шансы получить камни в почках НЕ повышаются, если уровень кальция в крови повышается. Другими словами, кальций, равный 12, не дает больше шансов получить камни в почках, чем кальций, равный 11.Многие врачи этого не понимают и говорят: «Ваш кальций не так высок, мы можем просто наблюдать за ним, пока он не станет выше». Это предполагает, что очень высокий уровень кальция более опасен, чем слегка повышенный уровень кальция — , а не . Очень небольшое повышение уровня кальция в крови так же опасно, как и очень высокое повышение уровня кальция. На приведенном ниже графике представлены 18 700 наших пациентов, которых мы прооперировали по поводу первичного гиперпаратиреоза. Он показывает возникновение камней в почках в зависимости от уровня кальция в крови.Красная линия показывает, что около 4% всех людей получают камни в почках. Однако черная линия показывает, что 22,5% пациентов с гиперпаратиреозом получают камни в почках. Вам важно увидеть (и научить своего врача), что частота образования камней не возрастает по мере того, как повышается содержание кальция в крови. То есть, кальций с концентрацией 12,5 мг / дл не приводит к более высокому риску образования камней в почках, чем кальций с концентрацией 10,5 мг / дл.
Все дело в продолжительности! Как долго кальций был высоким?
На следующем графике показаны те же пациенты, но на этот раз мы изобразили их в зависимости от того, как долго их кальций был выше 10.0 мг / дл (верхний предел нормы для взрослых старше 35 лет) (2,51 ммоль / л для наших европейских и канадских друзей). Итак, на этот раз нижняя ось X — это количество лет, в течение которых уровень кальция в них был выше 10,0, а не уровень кальция в крови на предыдущем графике. Вы можете видеть, что чем дольше у человека высокий уровень кальция, тем выше вероятность получения камней в почках. Даже очень незначительное повышение уровня кальция в течение нескольких лет резко увеличивает количество камней в почках.
Почечная недостаточность
Одна вещь, которую мы не показываем на этих графиках, — это то, что функция почек (насколько хорошо они фильтруют и очищают кровь) со временем также ухудшается.У пациентов не только появляются камни в почках, когда у них в течение нескольких лет повышается уровень кальция, у них также начинает развиваться почечная недостаточность. Примерно у половины всех пациентов, у которых уровень кальция в крови даже немного повышен в течение 10 лет, начнется снижение СКФ — числа, которое мы используем для определения здоровья почек. К 15 годам даже умеренно высокого содержания кальция у 80% пациентов будет почечная недостаточность, обычно в это время это почечная недостаточность III стадии. У нас есть блог, посвященный почечной недостаточности и камням, который включает рентгеновские снимки и фотографии.
Мужчины против женщин; Молодые против старых.
У мужчин камни в почках появляются в два раза чаще, чем у женщин. Это верно для всех камней в почках, независимо от того, вызваны они опухолью околощитовидной железы или нет. Заболеваемость камнями увеличивается с возрастом, причем пик приходится на возраст около 60 лет. Угадайте, частота гиперпаратиреоза увеличивается с возрастом, причем пик заболеваемости приходится на 60 лет.
24-часовой анализ мочи на уровень кальция в моче
Существует тест для измерения количества кальция в моче.Это почти всегда достигается за счет того, что вы собираете мочу в кувшин в течение 24 часов и все время держите его в холодильнике (отвратительно!). Этот тест должен сообщить вашим врачам, если у вас слишком много кальция в моче, и на основании этого они должны сказать вам, есть ли у вас риск образования большего количества камней. Идея состоит в том, что люди с повышенным содержанием кальция в почках более склонны к образованию камней в почках. К сожалению, это не так просто, и этот тест бесполезен. Давайте посмотрим на результаты суточной мочи для 10 000 наших пациентов с гиперпаратиреозом.Этот график показывает количество кальция по нижней оси X от минимального значения, близкого к нулю, до 1000 мг / 24 часа (чрезвычайно высокое). Нормальный диапазон составляет менее 350, но вы можете видеть, что у большинства пациентов с гиперпаратиреозом содержание кальция в моче в пределах нормы. Затем мы сделали каждого пациента с камнями в почках красной точкой, а у тех, у кого никогда не было камней в почках, — синей точкой. И знаете что, они точно такие же. Количество кальция в моче одинаково для людей с камнями в почках и без камней.
Если бы количество кальция в моче влияло на образование камней в почках у людей с опухолью паращитовидной железы, то все синие точки (без камней) были бы в левой части графика (низкий уровень кальция в моче) и все красные точки (есть камни) будут в правой части графика (высокое содержание кальция в моче). Но это не так. Красные и синие точки равномерно распределены по оси абсцисс. Таким образом, суточный анализ мочи не может быть использован для определения того, какой пациент с высоким содержанием кальция в крови или гиперпаратиреозом подвержен риску получения камня в почках.Так что, если ваш врач хочет сделать вам этот тест (и говорит вам держать мочу в холодильнике несколько дней — UGH), вы можете показать им эту страницу и показать им, что мы не можем сказать, кто будут и не будут получать камни в зависимости от количества кальция в моче.
Как видно из вышеизложенного, даже незначительное повышение содержания кальция в КРОВИ резко увеличит риск образования камней в почках (и многих других проблем), причем риск связан с длительностью высокого содержания кальция (на сколько лет старше 10.0 мг / дл), и никак не связано с , насколько ВЫСОКО содержание кальция в крови в КРОВИ или в моче.
Признаки того, что опухоль паращитовидной железы НЕ вызывает образование камней в почках.
Мы видели тысячи и тысячи людей с камнями в почках из-за гиперпаратиреоза. Мы обнаружили несколько вещей, которые важно знать вам и вашему врачу. Типичный пациент с камнями из-за гиперпаратиреоза имел один или два камня.Часто это один или два приступа, но уролог говорит, что внутри их больше. Обычно у этих людей никогда раньше не было камня в почках. Проблема с камнями в почках — новое явление. Это резко контрастирует с людьми, которые говорят: «У меня было 35 камней в почках за последние 20 лет», потому что обычно это проблема с почками, а не с паращитовидными железами. Конечно, возможно, что у вас были камни в почках, когда вам было 25 лет, но не из-за проблемы с паращитовидными железами … и теперь, 40 лет спустя, вы получаете еще один приступ почечных камней, вызванный опухолью паращитовидных желез.Мы видим это часто, и это классика для опухоли паращитовидной железы — первый камень не был связан с проблемами паращитовидной железы, а второй много лет спустя был связан.
Эта страница написана для человека, у которого никогда не было камней или у которого не было камня несколько десятилетий назад, а теперь у него есть новый камень, который вызывает проблемы. У этого человека примерно 50% шанс, что опухоль околощитовидной железы вызывает новую проблему с камнями. Если у вас много камней в течение многих лет, то это возможно, но маловероятно, что причиной является проблема с паращитовидными железами, а вместо этого у вас почти наверняка проблема с почками. Ребята, пожалуйста, если у вас были десятки камней в течение многих лет, не звоните нам (или любому другому врачу) и не требуйте удаления опухоли паращитовидной железы. Многочисленные камни в почках на протяжении многих лет почти никогда не возникают из-за проблем с паращитовидными железами. Пожалуйста, не обращайтесь к нам за консультацией и не говорите, что у вас есть камни в течение года. Мы распишем волосы. Гиперпаратиреоз вызывает НОВОЕ появление камней у людей, которые иначе не имели бы камней. Да, возможно, вы много лет страдаете камнями, и ТОГДА у вас возникла новая проблема с паращитовидными железами.(да, это правда, что у вас может быть диабет, а затем сломать руку — эти два понятия не связаны).
Последнее обновление этой страницы: 14.02.2018
Анализ первичного скрининга гиперпаратиреоза среди ветеранов США с камнями в почках | Кислотная основа, электролиты, жидкости | JAMA Surgery
Ключевые моментыВопрос Какая часть пациентов с камнями в почках проходит скрининг на первичный гиперпаратиреоз в клинической практике?
Выводы В этом когортном исследовании 7561 ветеранов с камнями в почках и гиперкальциемией, которые получали помощь в учреждениях Управления здравоохранения ветеранов, только 25% завершили измерение уровня паратироидного гормона в сыворотке крови примерно во время их первоначального диагноза.
Значение Результаты этого исследования позволяют предположить, что улучшение показателей скрининга первичного гиперпаратиреоза у пациентов с камнями в почках может повысить частоту выявления и лечения первичного гиперпаратиреоза и уменьшить рецидивы каменной болезни.
Важность Приблизительно от 3% до 5% пациентов с камнями в почках имеют первичный гиперпаратиреоз (PHPT), излечимую причину рецидивов камней.Однако частота скрининга на PHPT у пациентов с камнями в почках остается неизвестной.
Цели Оценить распространенность тестирования на паратиреоидный гормон (ПТГ) у ветеранов с камнями в почках и гиперкальциемией и определить демографические, географические и клинические характеристики ветеранов, которые с большей или меньшей вероятностью прошли тестирование на ПТГ.
Дизайн, обстановка и участники Это когортное исследование получило медицинские записи Управления здравоохранения ветеранов (VHA) из Корпоративного хранилища данных для ветеранов, которые получали помощь в одном из 130 учреждений VHA в США с 1 января 2008 г. по 31 декабря 2013 г.Были оценены исторические встречи, медицинские коды и лабораторные данные. Включенные пациенты имели диагностические или процедурные коды для камней в почках или мочеточнике, а исключенные пациенты — пациенты с предыдущим измерением уровня ПТГ в сыворотке. Сбор данных проводился с 1 января 2006 г. по 31 декабря 2014 г. Анализ данных проводился с 1 июня 2019 г. по 31 января 2020 г.
Экспозиции Повышенное содержание кальция в сыворотке крови между 6 месяцами до и 6 месяцами после диагностики камней в почках.
Основные результаты и мероприятия Доля пациентов с измерением уровня ПТГ в сыворотке и доля пациентов с биохимическими признаками ПТГ, перенесших паратиреоидэктомию.
Результаты В последнюю когорту вошли 7561 пациент с почечнокаменной болезнью и гиперкальциемией, средний возраст которых составил 64,3 (12,3) года. Из этих пациентов 7139 были мужчинами (94,4%) и 5673 были белыми (75,0%). Доля пациентов, завершивших измерение уровня ПТГ в сыворотке, составила 24 человека.8% (1873 из 7561). В 130 учреждениях VHA, включенных в исследование, уровень тестирования колебался от 4% до 57%. Факторы, связанные с тестированием на ПТГ, включали величину повышения концентрации кальция (отношение шансов [OR], 1,07 на 0,1 мг / дл> 10,5 мг / дл; 95% ДИ, 1,05-1,08) и количество измерений повышенной концентрации кальция в сыворотке ( OR, 1,08 на измерение> 10,5 мг / дл; 95% ДИ, 1,06-1,10), а также посещения нефролога и уролога (OR, 6,57; 95% ДИ, 5,33-8,10) или эндокринолога (OR, 4 .93; 95% ДИ, 4,11-5,93). Из 717 пациентов с биохимическими признаками ПГНТ 189 (26,4%) была проведена паратиреоидэктомия в течение 2 лет после постановки диагноза камня.
Выводы и значимость Это когортное исследование показало, что только 1 из 4 пациентов с камнями в почках и гиперкальциемией был протестирован на PHPT в учреждениях VHA, и что показатели тестирования широко варьировались в этих учреждениях. Эти результаты показывают, что повышение осведомленности врачей о показаниях скрининга PHPT может улучшить оценку паратиреоидэктомии, повысить частоту выявления и лечения PHPT и уменьшить рецидивы почечнокаменной болезни.
ПЕРВИЧНЫЙ ГИПЕРПАРАТИОИДИЗМ | Программа оценки и лечения камней в почках
Первичный гиперпаратиреоз (ПГТ) — системное заболевание, вызванное избыточной секрецией паратиреоидного гормона. Он вызывает кальциевые камни в почках, а также вызывает множество других аномалий, особенно костей. Здесь меня интересует подмножество пациентов с PHPT с камнями в почках.
В отличие от большинства камнеобразователей, пациенты с PHPT имеют хорошие шансы на постоянное излечение. Это делает обнаружение PHPT первоочередной задачей для пациентов и их врачей.Как я вам скажу, PHPT повышает уровень кальция в сыворотке выше нормы, и это определяется по результатам анализа крови. Повышение уровня кальция в сыворотке может быть небольшим и переменным, поэтому терпение и настойчивость имеют большое значение. После постановки диагноза PHPT можно вылечить с помощью операции, которую современные инструменты и методы сделали очень безопасной и очень успешной в руках опытных хирургов паращитовидной железы. Это моя история.
Как я попытаюсь вам сказать, строгая, жесткая регуляция минеральной оси паращитовидной железы, костей, почек и кишечника обычно допускает незначительные изменения уровня кальция в сыворотке, несмотря на довольно большие потоки кальция и фосфата в организм и из него. и в кости, и вне их каждый день.Десятки хорошо известных и малоизвестных гормонов и сигнальных путей, образующие почти бесчисленные петли обратной связи, поддерживают в сыворотке удивительное спокойствие и устойчивость.
Но представьте, что если один, только один из участвующих гормонов, а не какой-либо другой, кроме одного из главных гормонов, гормон королевского олимпиона пойдет не так. Сбрасывая себя как действительно королевский монарх, фараон может внезапно изменить направление власти. Ни один ученый не смог бы провести такой эксперимент на людях, за исключением, возможно, нескольких часов или дней.Но природа может это сделать, делает это и позволяет нам наблюдать, что происходит повсюду в огромной сети контролеров, когда кто-то сам по себе решает отложить в сторону потребности тела и следовать своему предательскому направлению.
Вы можете удивиться, увидев картинку: Войска фараона, охваченные Красным морем, Лукас Кранах Старший, 1530 . Фараону дезертирство евреев казалось предательством, Моисею поведение фараона — нарушением древнего договора. Само море казалось евреям оскорблением природы, а их спасение — сверхъестественной вещью.Мне Chanach кажется неизменным украшением, чудо-художником. Прежде всего, ее масса, обилие деталей — не об этом ли я буду писать?
Я не буду писать вниз, упрощаю до тех пор, пока весь смысл не исчезнет, не оставив ничего, кроме легких обобщений и нескольких картинок. Но эта область обширна, и об этой болезни написаны тысячи первичных научных работ. Так что мой лучший выбор — это обзор отзывов. Соответственно, ссылки по ссылкам относятся к тому, что мне кажется разумными обзорами за последнее время.Мы представили две клинические статьи, которые, на мой взгляд, лучше или не хуже других, поэтому я использовал их для подробных иллюстраций.
Поскольку моей целью является предотвращение камней в почках, я всегда пишу, что врачи могут диагностировать и лечить это заболевание с большим энтузиазмом и легкостью. И если пациенты, которые знают об этой излечимой болезни, таится в их рядах, с большим упорством ищут ее надлежащую оценку, это тоже удовлетворяет мои желания. Точно так же я считаю, что профилактика приносит пользу, когда люди что-то понимают.Так что, хотя и вкратце, я добавил много деталей.
Я нарисовал эскиз, изображенный ниже, чтобы показать простые столбы и балки элегантного особняка.
Кальций (SCA) и фосфат (SP) в сыворотке находятся в прямоугольнике с подходящим названием. Красные стрелки — напр. от кальция до паратиреоидного гормона (ПТГ) — означает понижающую регуляцию. Синие стрелки означают обратное. Для ясности я не упомянул рецепторы.
Для ориентации, паращитовидных желез в среднем четыре и они расположены в четырех углах щитовидной железы на шее.ПТГ сигнализирует почкам, костям и кишечнику, чтобы поддерживать высокую стабильность кальция в крови и менее строгую стабильность концентрации фосфатов в крови.
Низкое содержание кальция в сыворотке увеличивает секрецию ПТГКак будто для того, чтобы запустить систему по привычному пути, представьте себе здорового человека, который выбирает диету с низким содержанием кальция.
В желудочно-кишечном тракте (ЖКТ) мало кальция для усвоения, но почки ежедневно теряют некоторое количество кальция с мочой. Если ничего не произойдет, кроме диеты с низким содержанием кальция, уровень кальция в сыворотке упадет.Но паращитовидные железы обладают рецептором кальция (CaSR) на своей клеточной поверхности — белковый ансамбль, способный реагировать на сывороточный кальций. Даже небольшое снижение уровня кальция в сыворотке сигнализирует о высвобождении предварительно сформированного ПТГ в железах и постепенном увеличении выработки нового ПТГ. Вот прекрасный обзор процесса.
Длительная активация CaSR сигнализирует о пролиферации клеток паращитовидной железы. Со временем диета с низким содержанием кальция, например, может вызвать увеличение четырех паращитовидных желез — это форма вторичного гиперпаратиреоза.
ПТГ увеличивает производство кальцитриола почкамиПТГ сигнализирует почкам через рецепторы ПТГ об увеличении выработки активированного витамина D, 1,25 дигидроксивитамина D или кальцитриола. Кальцитриол увеличивает фракции кальция и фосфата, всасываемые кишечником (rCa и rP кишечника), поэтому больше пищевого кальция и фосфата попадает в кровь. Из-за усиленной передачи сигналов ПТГ, которую я только что описал, почки теряют лишний фосфат с мочой, но сохраняют большую часть кальция.
Вместе с ПТГ кальцитриол действует на костные клетки, увеличивая потери минералов.Это увеличивает доставку костных минералов в кровь.
Чистое воздействие ПТГ на кости и почки поддерживает нормальный уровень кальция в сыворотке без увеличения сывороточного фосфата и с минимальным повышением самого сывороточного ПТГ. Но костный минерал может быть потерян.
Кальцитриол понижает секрецию ПТГКак и другие стероидные гормоны, кальцитриол действует через свой рецептор, рецептор витамина D (VDR), изменяя экспрессию генов. В частности, кальцитриол подавляет гены молекулы-предшественника ПТГ, а также активирует гены CaSR, тем самым увеличивая количество CaSR на поверхности клетки , так что сигнал кальция в сыворотке увеличивается.Следовательно, поскольку повышенный уровень ПТГ стимулирует выработку кальцитриола, кальцитриол подавляет ПТГ, образуя контур управления с отрицательной обратной связью.
Кальций и фосфат в сыворотке снижают выработку кальцитриолаТак же, как кальцитриол увеличивает их, сывороточный кальций и сывороточный фосфат, независимо друг от друга, снижают выработку кальцитриола — еще одна петля обратной связи. Кальций действует через CaSR в проксимальных канальцах почек. Предположительно, фосфат действует через другой гормон, FGF23 (см. Непосредственно ниже).Обратите внимание, что на рисунке сывороточный фосфат имеет красную стрелку, направленную вниз, что может ввести в заблуждение, предполагая, что снижение уровня сывороточного фосфата подавляет кальцитриол. Просто я не могу нарисовать все на одной фигуре. ПТГ снижает задержку фосфатов почками и снижает уровень фосфатов в сыворотке крови. Фосфат сыворотки подавляет кальцитриол. Падение сывороточного фосфата из-за ПТГ уменьшит это ингибирование, поэтому кальцитриол увеличивается — двойной отрицательный результат.
Регулируя повышение уровня кальцитриола от ПТГ, кальций и фосфат в сыворотке стабилизируют собственные концентрации в крови.
Кальцитриол понижает сам себя и усиливает удержание кальция в почкахКальцитриол действует через VDR в почечных клетках, которые его продуцируют — клетках проксимальных канальцев — , снижая его собственное производство. Кальцитриол увеличивает выработку костными клетками FGF23 — обсуждаемого ниже — который, в свою очередь, подавляет выработку кальцитриола через свой собственный рецепторный комплекс. Эти петли обратной связи позволяют кальцитриолу стабилизировать его концентрацию в крови.
ПТГ и кальцитриол повышают содержание кальция в почках и уменьшают задержку фосфора в почках Реабсорбция кальцияПТГ и кальцитриол сигнализируют почкам об увеличении фракции отфильтрованного кальция, реабсорбируемого обратно в кровь (rCa в почечном боксе).В то же время ПТГ снижает эту фракцию фосфата (rP, почки). В результате почки удерживают кальций, попавший в кровь с пищей и из костей, но сбрасывают фосфат. Это поддерживает нормальное соотношение кальция и фосфата в сыворотке.
ПТГ и кальцитриол увеличивают реабсорбцию кальция почками, главным образом, в дистальных извитых канальцах. PTH подавляет котранспортер хлорида натрия. Это уменьшает проникновение NaCl в клетки и, таким образом, способствует усвоению кальция.ПТГ и кальцитриол увеличивают количество TRPv5, которое обеспечивает проникновение кальция в клетки. Klotho , белок, образующийся в дистальных извитых канальцах , удаляет углеводы из TRPv5, задерживая удаление из клеточных мембран.
Эти гормоны увеличивают содержание кальбиндина, белка в клетке, который связывает кальций и доставляет его к кровяной мембране.
Реабсорбция фосфата PTHЧерез свой рецептор ПТГ вниз регулирует реабсорбцию фосфата, передавая сигналы об удалении Npt2A и Npt2C из мембран клеток проксимальных канальцев на апикальной стороне жидкости канальцев.Эти две группы транспортных белков ответственны за большую часть реабсорбции отфильтрованного фосфата. Таким образом, их удаление из клеточных мембран позволяет аномальной фракции отфильтрованного фосфата покинуть организм. Сложные пути передачи сигналов подробно описаны в этом превосходном обзоре . Рецепторы ПТГ — белки, к которым ПТГ присоединяется для передачи сигналов клеткам — находятся как на базолатеральном участке крови, так и на апикальных мембранах клеток, поэтому гормон может действовать как из крови, так и из жидкости канальцев.
FGF23Этот гормон, вырабатываемый в основном остеоцитами (см. Ниже), также снижает реабсорбцию фосфата в почках, но через другой рецептор и путь передачи сигналов. Он действует подобно ПТГ при удалении Npt2a и Npt2c из апикальных мембран . Таким образом, оба фактора способствуют удалению почками фосфата, высвобождаемого из костей или поступающего с пищей, когда повышается уровень паратгормона. Кальцитриол и ПТГ активируют FGF23, что, в свою очередь, снижает выработку кальцитриола и ПТГ.
Если кружится голова от всего этого, думайте об этом как о причине.Более высокий уровень ПТГ, скажем, из-за диеты с низким содержанием кальция будет повышать уровень кальцитриола — больше кальция и фосфата абсорбируются с пищей и удаляются из костей. ПТГ повышает FGF23. Эти два фактора действуют совместно, снижая удержание фосфата в почках, в то время как FGF23 подавляет выработку кальцитриола — своего рода регуляция обратной связи, и как FGF23, так и кальцитриол подавляют ПТГ.
Снижение уровня кальциевых рецепторов на клеточной поверхности (CaSR) регулирует удержание кальция в почкахЯ считаю CaSR в почках параллельным регулятором реабсорбции кальция, действующим вместе с рецепторами ПТГ и кальцитриола.ПТГ и кальцитриол действуют преимущественно в дистальных отделах нефрона. CaSR действует в основном на в толстой восходящей ветви петли Генле , области, которая реабсорбирует гораздо больше кальция.
В организме человека клетки почек толстой восходящей конечности и дистальных извитых канальцев экспрессируют CaSR на своих базолатеральных (кровеносных) мембранах . Активация CaSR толстой восходящей конечности снижает реабсорбцию кальция. Передача сигналов CaSR в дистальных извитых канальцах снижает обилие мембран TRPv5 в одном исследовании, но его общая важность пока остается предметом дискуссий.Повышение уровня кальция в сыворотке за счет CaSR снижает задержку кальция в почках в противовес эффектам ПТГ. Как будто природа не смогла противостоять еще одному уровню контроля, кальцитриол активирует CaSR в почечных канальцах , как это происходит в клетках паращитовидной железы, дополнительно противодействуя повышению уровня кальция в сыворотке, продуцируемого ПТГ.
CaSR в проксимальном канальце, на апикальной поверхности (обращенной к жидкости канальцев) может компенсировать эффекты ПТГ для снижения потерь фосфата . Я пропустил некоторые из этих правил в моем рисунке, чтобы избежать беспорядка.
ПТГ Кальцитриол и FGF23 Минеральное высвобождение сигнальной кости ПТНВместе с кальцитриолом ПТГ сигнализирует костям о высвобождении минерала, гидроксиапатита. Это тот же кристалл, который составляет почечных камней из фосфата кальция и закупоривает почечные канальцы . Дополнительный кальций из костей попадает в кровь, поэтому уровень кальция в сыворотке возвращается к норме.
Кальцитриол и ПТГПодобно ПТГ, кальцитриол действует на кости, вызывая высвобождение кальция и фосфата из минералов кости. Эффекты ПТГ более быстрые, кальцитриола требуют от часов до дней. Два гормона, ПТГ и кальцитриол, каждый сигнализирует о продукции остеобластами — продуцирующими кость клетками — RANKL , который связывается со своим рецептором ( RANK ) на остеокластах (клетках, высвобождающих костные минералы) и клетках-предшественниках остеокластов. RANKL привлекает больше остеокластов. Остеобласты также продуцируют белок-приманку, остеопротегерин , , который связывает RANKL и предотвращает его действие — своего рода внутреннюю регуляцию отрицательной обратной связи.Чистый эффект заключается в том, что диета с низким содержанием кальция за счет увеличения ПТГ и кальцитриола приводит к потере минералов в костях за счет увеличения RANKL.
Но потеря минералов в костях вызывает повышенное образование минералов в костях, поэтому этот процесс в основном ускоряет обмен минералов в костях. Однако, когда уровень ПТГ высок в течение продолжительных периодов времени, чистые эффекты заключаются в постепенной потере минералов, поскольку увеличение образования новых минералов в костях отстает от растворения минералов в костях.
FGF23 Отношение к ПТГ и кальцитриолуОстеоциты (бывшие остеобласты, захваченные минералом, который они создали) и сами остеобласты вырабатывают этот гормон, который снижает задержку фосфата в почках, как это делает ПТГ, но другим путем. Кальцитриол активирует его и, как я уже упоминал, подавляет выработку кальцитриола. PTH также активирует FGF23, который, в свою очередь, подавляет секрецию PTH.
Регулирование по фосфатуВысокий уровень фосфата в сыворотке увеличивает продукцию FGF23, что свидетельствует о системе регуляции на основе фосфата, которая не полностью зависит от кальцитриола и ПТГ. Этот механизм четко проявляется у людей с заболеванием почек. Напротив, пациенты с PHPT имеют низкий уровень фосфата в сыворотке.
Регулирование минерализации костейТо, что следует далее, похоже, является современными представлениями о специфических факторах регуляции костной ткани, которые могут быть важны при болезни костей PHPT. Я упустил ряд путей и предупреждаю, что многое из того, что я могу сказать, исходит от животных и работы клеток и может быть неверным в интактных человеческих костях in vivo.
FGF23 сосредоточен в сети остеоцитов внутри кости, которая контролирует формирование кости. Склеростин , который регулирует ПТГ, сам подавляет выработку матрикса, в котором формируются минералы кости.Он также активирует FGF23, который способствует выработке неорганического пирофосфата, мощного ингибитора костного минерала — кристаллов гидроксиапатита. Результат — низкая минерализация костей. Когда склеростин низкий, продукция матрикса повышается, FGF23 падает, и, следовательно, снижается продукция неорганического пирофосфата и увеличивается минерализация костей. Вот отличный обзор с картинками. Неорганический пирофосфат подавляет минералообразование как напрямую, так и стимулируя выработку остеопонтина , другого ингибитора кристаллов, и неспецифической щелочной фосфатазы .Последний обычно подавляет выработку неорганического пирофосфата — еще одну головокружительную петлю обратной связи в минеральной системе.
Склеростин, кстати, может, возможно, за счет активации FGF23, снижать кальцитриол и тем самым выведение кальция с мочой
Я не могу оставить эту массу гормонов и их взаимную регуляцию без попытки синтеза. Так много имен, так много петель. Здесь я разместил основные названия, но оставил наш RANKL RANK остеопротегерин, а остеопонтин — больше нет места.Поскольку я уже упоминал каждый этап регулирования, я опускаю их здесь. Синие линии показывают усиление регуляции, красные — наоборот. Большинство рецепторов не учитываются, чтобы избежать беспорядка, включая FGFR и VDR.
PTH Кальцитриол CaSR, VDRПосередине — легкая часть. Кальций сыворотки подавляет ПТГ через CaSR паращитовидной железы, а кальцитриол через CaSR почек (CaSR в почках не втягивается по этим двум линиям). Понижающая регуляция кальцитриола кальцием — вторая справа красная кривая.Поскольку мне нужен VDR и я хочу избежать пересечения линий, он указывает на VDR — некорректно, но визуально работоспособно.
PTH активирует кальцитриол, который через рецептор витамина D в паращитовидных железах регулирует CaSR, который подавляет секрецию PTH и подавляет экспрессию гена PTH — кривые от VDR к PTH и FGF23.
Путем активации CaSR в почках (CaSR записывается один раз, но используется для PTH и TAHL) кальцитриол подавляет собственное производство. Через кишечник VDR кальцитриол увеличивает поглощение кальция и фосфата из пищи — длинные синие кривые от VDR обратно к кальцию и фосфату в сыворотке.ПТГ за счет снижения Npt2A и Npt2C в почках снижает уровень фосфата в сыворотке. За счет повышения уровня CaSR кальцитриол и кальций в сыворотке снижают реабсорбцию кальция в толстой восходящей конечности, что снижает задержку кальция.
TRPv5Являясь ключевой точкой входа кальция в клетки дистальных извитых канальцев, этот транспортер активируется с помощью ПТГ и кальцитриола. Это способствует удержанию кальция.
FGF23, FGFR, Klotho SclerostinПТГ и кальцитриол повышают выработку FGF23, который, в свою очередь, через рецептор FGF (FGFR) понижает регуляцию кальцитриола и ПТГ.Klotho, продуцируемый в клетках дистальных извитых канальцев почек, необходим для связывания FGF23 с его рецептором. Подобно ПТГ, FGF23 подавляет удержание фосфата за счет уменьшения мембранного Npt2A и 2C. Поскольку ПТГ обычно подавляет активность склеростина, который стимулирует его выработку, уровень FGF23 должен быть низким в PHPT.
Ужасающий уголок биологииВы, возможно, догадались из моего рисунка и всех других деталей, которые я не мог нарисовать, что эволюция предоставила мощную систему регулирования для сывороточного кальция, поэтому он не может изменяться, кроме как в узком диапазоне.Это предположение кажется верным. Представьте себе опустошение и хаос, когда ключевой элемент системы выходит из строя. Костные клетки, клетки кишечника, клетки почек, но, что наиболее важно, ключевые сигнализаторы рецептора ПТГ, кальцитриола, кальция. Когда они становятся, так сказать, автономными и регулируются внешними по отношению к потребностям всей системы, болезнь приводит к поражению многих частей тела. При написании этого раздела я наткнулся на отличный обзор с четкими картинками. Тем, кто жаждет читабельной научной статьи, она может понравиться.
Неужели все это сон, какой-то призрак беспокойных умов?
Я нашел этот изолированный и, вероятно, малоизвестный набор наблюдений и привел их сюда, чтобы проиллюстрировать, что ПТГ и кальцитриол действительно адаптируются к низкому потреблению кальция и что удивительная сложность регуляции допускает значительную диссоциацию между величиной их относительного изменения.
Среди лиц, образующих кальциевые камни без PHPT или каких-либо других системных заболеваний, было измерено сывороточного ПТГ и кальцитриола при надлежащих условиях при свободном выборе и после 7 дней диеты с низким содержанием кальция. Рисунок 3 из статьи показывает, что среди людей с хорошо сохранившейся минеральной плотностью костной ткани (группа 3), как и ожидалось, повысился уровень паратгормона и кальцитриола. Среди пациентов с незначительным или выраженным снижением минеральной плотности костей поясничного отдела позвоночника (группы 2 и 1, соответственно) повышение кальцитриола было более заметным, а ПТГ — гораздо меньше. Содержание кальция в сыворотке крови немного снизилось.
То, что запасы минералов в костях каким-то образом обусловливают взаимосвязь между кальцитриолом и ПТГ, может показаться странным, если не считать, что мы исследовали так много связей между ними и костью.То, что я написал, не объясняет этот график, но график — это изображение, imago dei. Что-то найденное в реальном мире, символизирующее шокирующее развитие костной и минеральной системы.
Модулируемое и незаметное повышение уровня ПТГ при диете с низким содержанием кальция мы называем вторичным гиперпаратиреозом — ответ, который возвращает систему к некоторому подобию нормального состояния. Другие частые причины такого вторичного гиперпаратиреоза включают недостаток витамина D и даже небольшое снижение функции почек.
Но что, если клетки паращитовидной железы решат расти и размножаться — совершить государственную измену. И, как результат, поднять уровень ПТГ как первичного события? Что тогда?
Это, как я сказал в начале, замечательный эксперимент природы. Как будто для того, чтобы научить нас природе, это исключительное гормональное расстройство придумано, чтобы мы могли видеть, как работает система. Но не для нас природа сделала это, будучи безразличной к нам, как ко всему живому на Земле. Это просто иногда случается. Паращитовидные железы теряют нормальную регуляцию роста и начинают чрезмерно вырабатывать ПТГ и расти.
Специалисты по лечению камней в почках нуждаются в особой осторожности, потому что, возможно, пять процентов пациентов с камнями имеют PHPT. И, в отличие от большинства каменных болезней, это заболевание обычно лечится хирургическим вмешательством, которое современные технологии сделали на удивление безопасным и легким для пациентов.
Уровень кальция в сыворотке повышается, фосфат падаетВсе факторы повышают содержание кальция в сыворотке. Кость теряет с кровью кальций и фосфаты. Кальцитриол увеличивается из-за высокого уровня ПТГ. Повышенный уровень кальция в сыворотке подавляет кальцитриол, а пониженный уровень фосфата — наоборот.Таким образом, высокий уровень кальция в сыворотке противостоит высокому уровню ПТГ и низкому уровню фосфата сыворотки. Два перевешивают один. Кальцитриол превышает норму и увеличивает всасывание кальция и фосфатов в кровь из ЖКТ. Почки выделяют фосфат, но задерживают кальций. Кальцитриол подавляет секрецию ПТГ, но железы больше не слушают его так внимательно.
ПТГ в сыворотке не подавляетсяПаращитовидные железы, хоть и ненадежные, могут долгое время оставаться неразумными. Мощные подавляющие эффекты повышенного содержания кальция в сыворотке и кальцитриола влияют на многих людей в течение многих лет.Таким образом, уровень ПТГ в сыворотке может оставаться в пределах нормы, но это происходит, несмотря на повышенный уровень кальция в сыворотке, который — у нормального человека — довел бы секрецию ПТГ до минимума, а ПТГ в сыворотке — ниже нижних пределов нормы. Например, первичное увеличение кальцитриола, которое привело к повышению уровня кальция в сыворотке, полностью подавило бы уровень паратгормона в сыворотке. В конечном счете, по мере того, как железа или железы увеличиваются все больше и больше, уровень ПТГ в сыворотке повышается выше нормы.
Как, спросите вы, могут сохраняться аномалии PHPT, если сам гормон остается нормальным? Легкий.Это нормально из-за аномального уровня кальция и кальцитриола в сыворотке крови. Если бы они — сывороточный кальций и кальцитриол — были нормальными, уровень ПТГ был бы высоким.
Высокий уровень кальция в моче PTH увеличивает, а CaSR снижает реабсорбцию кальцияЯ сказал, что ПТГ и кальцитриол стимулируют клетки почек возвращать отфильтрованный кальций обратно в кровь, и это то, что я хотел сказать. Оно делает. Но этот эффект приглушен.
ПТГ стимулирует реабсорбцию кальция в конце нефрона, в дистальных извитых канальцах.Но высокое содержание кальцитриола увеличивает содержание CaSR не только в паращитовидных железах, но и в почках, особенно в толстой восходящей конечности — области основной реабсорбции кальция. Комбинация повышенного CaSR и высокого содержания кальция в сыворотке снижает реабсорбцию кальция в толстой восходящей конечности.
И снова вещи уравновешивают друг друга, хотя и не совсем. ПТГ и кальцитриол сильно увеличивают реабсорбцию кальция в дистальных извитых канальцах, тогда как CaSR снижает его в толстой восходящей конечности.В целом, при тщательном измерении эти противоположные факторы уменьшают реабсорбцию отфильтрованного кальция. Одно это может увеличить выведение кальция с мочой. Но еще один фактор значительно усиливает эффект — повышенная фильтруемая кальцием нагрузка из-за высокого содержания кальция в сыворотке.
Гиперкальциемия увеличивает фильтрованную нагрузку кальцияПочки напоминают воронку. На вершине — фильтрация клубочками — они фильтруют около 120–140 литров воды и солей в день из крови.Кальций, не связанный с белком и поэтому не фильтрующийся, составляет около 45 мг / л. Таким образом, почки фильтруют от 5400 до 6300 мг кальция в день. Даже при гиперкальциурии потери кальция с мочой никогда не превышают 700 мг / день, а у камнеобразователей обычно в среднем 400 мг / день или меньше. Столь выраженная гиперкальциурия отражает, возможно, 7-9% отфильтрованной нагрузки в моче, при нормальном содержании кальция в моче 100-200 мг / день около 1 — 3% отфильтрованной нагрузки.
Поскольку содержание кальция в сыворотке увеличилось, скажем, с 45 до 50 мг / литр, отфильтрованная нагрузка увеличивается до 6000–7000 мг / сут.Уровень кальция в моче повышен, возможно, от 350 до 450 мг / день. Это дает диапазон от 5,8 до 7,5% отфильтрованной нагрузки в моче. Таким образом, выталкивание увеличенного дистального извитого канальца и уменьшение реабсорбции кальция толстой восходящей конечностью наряду с увеличением фильтруемой нагрузки увеличивает содержание кальция в моче.
Повышает уровень кальцитриола и усваивает больше кальция и фосфатаКость может терять кальций и фосфат, что способствует долгосрочному увеличению выведения мочи для обоих.Но в PHPT кальцитриол увеличивается из-за высокого уровня ПТГ и, возможно, низкого уровня фосфата в сыворотке, активирует кишечную абсорбцию кальция и фосфата.
Фактические результаты у пациентовЯ скромно предлагаю, чтобы моя собственная статья с Джоан Паркс и Элейн Вустер содержала самые красивые опубликованные графики данных от пациентов с PHPT. Мы объединили данные 105 пациентов с подтвержденным хирургическим лечением PHPT с данными 260 нормальных людей и 2416 пациентов с кальциевыми камнями.
Кальций и фосфат сыворотки Как работает фигураПозвольте мне объяснить вам эту цифру, прежде чем вы сдадитесь и уйдете со страницы.
На горизонтальных осях всех четырех графиков показан уровень кальция в сыворотке до (слева) и после (справа) хирургического лечения PHPT. Вертикальные оси верхних панелей показывают фосфат сыворотки, нижние панели — кальций мочи.
Пунктирные горизонтальные линии центрируют средние нормальные значения сывороточного фосфата или кальция в моче. Пунктирные вертикальные линии показывают среднее значение нормы и верхний предел нормы для сывороточного кальция.
Наши нормали показаны как точки среднего размера, обычные камнеобразователи — как облако микроточек, а пациенты, образующие камни, — как большие точки.
Поскольку мы используем измерения атомной абсорбции, недоступные в продаже, наши значения кальция в сыворотке почти никогда не превышают 10,1 мг / дл — крайняя правая вертикальная линия.
Здесь я сосредоточусь на двух верхних панелях.
Перед операциейУровень фосфата в сыворотке снижается вместе с повышением уровня кальция в сыворотке у пациентов с PHPT — верхняя левая панель. Поскольку ПТГ повышает уровень кальция в сыворотке и снижает уровень фосфата в сыворотке, мы ожидаем такой закономерности за счет снижения консервации фосфата в почках.Какое удовольствие наблюдать на реальных людях, что предсказывает теория!
Внешние границы поддерживают кривые плотности для нормалей, обычных камнеобразователей и PHPT в виде сплошных, тонких и грубых пунктирных линий соответственно. Это дает визуальное представление о распределении баллов. Действительно, у обычных камнеобразователей уровни фосфата в сыворотке ниже, чем у нормальных, хотя PHPT намного превосходит их. Конечно, уровень кальция в сыворотке для PHPT намного правее — выше — по сравнению с нормальными и обычными камнеобразователями.
После операцииТолько два разбросанных значения кальция в крови пациентов с PHPT превышают 10,1, верхний предел для нашей лаборатории. Данные PHPT теперь накладываются на данные нормалей и обычных камнеобразователей.
Кальций в моче и сывороткеТеперь взгляните на две нижние панели.
Перед операциейБольшие точки на нижней левой панели показывают сильную гиперкальциурию при PHPT и то, как содержание кальция в моче повышается вместе с содержанием кальция в сыворотке.Повышение содержания кальция в сыворотке означает увеличение отфильтрованной нагрузки кальция и повышение сигнала к CaSR в толстой восходящей конечности, поэтому теория предсказывает, что содержание кальция в моче должно повышаться вместе с содержанием кальция в сыворотке. Как приятно наблюдать за тем, что предсказывает теория. Неудивительно, что возникают камни, учитывая, насколько высокий PHPT повышает содержание кальция в моче!
После операцииПосле хирургического лечения большинство вещей проходит. Но кальций в моче остается таким же высоким у некоторых излеченных пациентов с PHPT, как и у обычных кальциевых камней. Если 200 мг / сут являются порогом риска образования камней в почках , то около половины из них остаются в группе риска.Это означает, что лечение PHPT не является полным профилактикой камней. Эта остаточная гиперкальциурия требует лечения, как если бы это была идиопатическая гиперкальциурия. Вы можете сказать, что графики пограничной плотности для кальция в моче полностью перекрываются — и нормальные, и PHPT, и обычные камнеобразователи. Три вида точек тоже перекрываются. Да, я бы сказал, но идиопатическая гиперкальциурия встречается у нормальных людей и обычно у камнеобразователей. Среди камнеобразователей мы относимся к нему, а среди нормальных — нет. Все пациенты с PHPT были камнеобразователями.
Сыворотка PTHПоскольку наша работа длилась 3 десятилетия, мы работали над разработкой тестов на ПТГ с разными единицами измерения и чувствительностью. Чтобы накопить то, что мы измерили, мы масштабировали каждый анализ до его верхнего предела и наносили полученные нами значения относительно сывороточного кальция из тех же образцов крови.
Все значения кальция в крови совпадают или превышают 10 — наш верхний предел для женщин, но значения ПТГ обычно лежат ниже верхнего предела для анализа, показанного здесь пунктирной горизонтальной линией при 100%.Эти данные, которые многие другие собрали в большем количестве и с более высоким качеством анализа, подтверждают теоретический вывод о том, что нет необходимости находить высокие значения ПТГ для диагностики и хирургического лечения PHPT. То, что имеет значение, выше, чем нормальный уровень кальция в сыворотке без подавления уровня ПТГ.
Перенасыщения и камниПри таком высоком выделении кальция с мочой чего можно ожидать, кроме высокого перенасыщения мочи? И мы их нашли.
Если кто-то еще не сталкивался с пересыщением как основным фактором, определяющим образование кристаллов в камнеобразователях — несмотря на то, что мы сделали акцент на этом на этом сайте, вот хороший обзор .
пересыщенияПеред операцией перенасыщение CaOx и CaP (верхняя и нижняя левая панели) повышалось с экскрецией кальция с мочой. Для наглядности мы опустили облако крошечных точек для обычных камнеобразователей и показываем только их эллипс уверенности тонкими пунктирными линиями. PHPT повышает как CaOx, так и CaP SS по сравнению с двумя другими группами. Средние значения как для обычных, так и для обычных камнеобразователей — вы найдете средние значения и статистику в таблице 1 статьи .
Но если внимательно присмотреться, то для CaP ползет вверх по правой границе участка; посмотрите, где грубая пунктирная линия выступает в верхних частях.
КамниОтсюда можно было ожидать и CaOx, и CaP-камень, и мы их нашли. Если мы назовем камни CaP теми, которые содержат более 50% апатита, их образовали 11% обычных камнеобразователей по сравнению с 22% пациентов с PHPT — существенная разница. Но это различие касалось только мужчин; женщины PHPT и обычные камнеобразователи производили около 20% фосфатных камней.
Сообщение: камни CaOx или камни CaP не имеют значения — оба вида камнеобразователей могут иметь PHPT как причину.
Защита от камнейХирургическое лечение устраняет удивительные минеральные аномалии PHPT, но останавливаются ли камни?
Мы скорректировали интервал между первым камнем и операцией, а затем интервал от операции до последнего контакта с пациентами, а также количество камней перед лечением. Это дало нам камни практически за год наблюдения.Среди значений PHPT были 8 до и 0,8 после операции. Никто не сомневается, что хирургическое лечение уменьшает количество камней в PHPT, поэтому наши данные — еще одна капля в море.
На данный момент только наша исследовательская группа представила данные о том, как образуются камни у людей с PHPT. Поскольку каждое исследование пациента требует больших усилий и затрат, а грантовая поддержка накладывает значительные ограничения, мы смогли изучить только пять пациентов. Но от них мы получили огромное количество информации. Мы надеемся, что другие сделают больше дел, подтвердят и расширят нашу работу.
Вы можете просмотреть материал о заглушках и бляшках и о том, как камни образуют , прежде чем углубиться в дальнейшее рассмотрение.
Хирургические фотографииНасколько нам известно в настоящее время, камни могут образовывать более интерстициальных бляшек или более пробок канальцев. Мы нашли доказательства обоих.
Верхняя левая панель этого изображения показывает один сосочек от пациента с PHPT во время операции по удалению камня. В белом квадрате изображен небольшой камень на мемориальной доске.На врезке справа черная линия очерчивает камень. Одиночная стрелка указывает на границу таблички. Одиночная стрелка указывает на большую белую табличку прямо под рамкой. Двойные стрелки указывают на кристаллические пробки в канальцах, концы которых выступают в мочевое пространство. Одиночная стрелка около 6 часов указывает на другой выступающий конец штекера.
Панель b показывает другой сосочек от того же пациента с большой площадью бляшки, выделенной единственной стрелкой. Еще один сосочек (панель c) показывает небольшой прикрепленный камень у звездочки, чуть выше большой площади зубного налета.Наконец, четвертый сосочек (панель d) показывает большую пробку, конец которой довольно сильно выступает в мочевое пространство.
У всех пяти пациентов были обнаружены признаки закупорки бляшек и канальцев, но количество бляшек и пробок широко варьировалось между пациентами и даже между сосочками одного пациента. Соответственно, одни сосочки казались почти нормальными, другие очень поврежденными и деформированными.
Ткань для биопсииВ течение 15 лет мы получали крошечные биопсии во время операции от тех, кто дал нам согласие.Часто, как здесь, мы изучали ткани под микроскопом, а также с помощью микро — КТ анализа. Для этого специальное оборудование делает КТ-изображения образцов тканей с очень высоким разрешением — они очень маленькие! — которые показывают закупорку канальцев и налет.
На левой панели ниже показано такое изображение КТ трех пробок в одном образце папиллярной биопсии. Микроскопическое изображение (панель b) большого отложения у стрелки на панели a показывает сильно расширенный внутренний мозговой собирательный канал, который содержал отложение.В протоке нет клеток; они все мертвы. Предположительно подключение убило их.
Панель c показывает несколько меньших свечей CT, на которые указывают стрелки, и несколько бляшек у единственной стрелки. В разделе гистологии — панель d — стрелки указывают на пробки. Точно так же, но с большим количеством аномалий, панель e показывает множество отложений (стрелки) и области налета (стрелки). Гистология (панель f) показывает пробку у стрелки и бляшку у стрелки. Ткань частично покрыта рубцами.
Во всех случаях кристаллы гидроксиапатита содержат как зубной налет, так и пробки.
Ущерб может быть значительнымЯ не должен обременять эту статью еще большим количеством изображений, а просто скажу, что по сравнению с идиопатическими образующими кальциевый камень пациенты с PHPT больше всего напоминают пациентов с кальциево-фосфатным камнем. У них тоже много пробок, потеря клеток слизистой оболочки и папиллярная деформация.
Но PHPT идет дальше и наносит еще больший ущерб. Отложения доходят от мозгового вещества до кортикальных собирательных каналов. Кора почек содержит важные клубочки и сложные проксимальные и дистальные извитые канальцы.Повреждение в этой области обычно приводит к потере функции почек.
PHPT может снизить функцию почекВ принципе, любая каменная болезнь может повредить почки из-за непроходимости или хирургического вмешательства. Фактически, крупных опросов населения показывают снижение функции почек как общую черту камнеобразователей в целом . Но PHPT снижает функцию почек больше, и с большей регулярностью, чем мы находим у обычных пациентов с идиопатическими кальциевыми камнями.
PHPT также ассоциируется с сосудистыми заболеваниями и сокращением продолжительности жизни. Здесь не место подробно описывать такие общие вопросы, которые действительно очень хорошо освещаются во многих обзорах.
PHPT подвергает кору почек повышенному уровню кальцияИмейте в виду, что PHPT влияет на почки как с высоким уровнем крови, так и с высоким содержанием кальция в моче. Последнее встречается у обычных камнеобразователей, а первое — нет. Медуллярные собирательные каналы имеют прочный характер. Из-за экономии воды даже у нормальных людей концентрация кальция в канальцах может быть очень высокой.Но клубочки, проксимальные канальцы и даже дистальные извитые канальцы обычно не имеют высоких уровней кальция. В них есть что-то деликатное. Повреждение этих корковых структур может привести к заболеванию почек и даже почечной недостаточности.
В то время как пограничные или откровенно повышенные уровни кальция в сыворотке в целом создают диагностические проблемы, у лиц, образующих кальциевые камни, диапазон причин для таких уровней сужается. За мои пятьдесят лет работы по профилактике камней в почках диагностика PHPT и отделение от похожих заболеваний не стоили мне особых хлопот.
ГиперкальциемияКраеугольный камень диагностики заслуживает пристального внимания ко всем деталям.
Управление кровьюМы проливаем всю кровь утром натощак. В наших исследованиях CRC мы задокументировали умеренные изменения сывороточного кальция с пищей , которые могут осложнить диагностику.
УровниПТГ в плазме остаются стабильными, тогда как уровни в сыворотке — нет. Поэтому мы предпочитаем образцы плазмы для анализа на ПТГ.Мы часто говорим «сывороточный ПТГ», но я обычно получаю уровни ПТГ в плазме.
Мы одни из немногих, кто использует атомно-абсорбционные измерения кальция, стандартизированные с использованием водных стандартов. Этот метод сужает вариабельность анализа и позволяет диагностировать пациентов с очень умеренной гиперкальциемией. Но современных высокопроизводительных приборов может хватить, если лаборатории тщательно стандартизируют и устанавливают нормальный диапазон.
Наличие этой техники нас испортило. Мы избегаем обычных средств диагностики, таких как ионизированный кальций и сывороточный кальций с коррекцией альбумина. Они могут помочь другим.
Оценка результатовВ устройстве для формирования кальциевых камней даже концентрация кальция в сыворотке выше нормы, используемой в лаборатории, побуждает меня заказать еще. Затраты времени и расходы на анализы сводятся к нулю по сравнению с пропущенным диагнозом и возможностью хирургического лечения. В сравнении с десятками тысяч долларов, заплаченных даже за одну операцию по поводу камня в почке, или многими тысячами долларов за простой визит в неотложную помощь, как можно ограничиться измерениями крови, которые в сумме могут потребовать от тысячи до двух тысяч долларов в наиболее?
При использовании нескольких образцов у большинства пациентов стабильные средние значения кальция выше нормы или нет.Лично я неумолим и продолжаю оценку содержания кальция в сыворотке крови столько, сколько мне нужно, пока я не буду удовлетворен.
Я делаю это потому, что содержание кальция в сыворотке меняется изо дня в день у пациентов с PHPT , и в некоторых случаях для уверенности может потребоваться 10 или даже 15 измерений.
НаркотикиОчень многие препараты могут изменять содержание кальция в сыворотке крови. Известные из них включают тиазидные диуретики, избыток лития и витамина D, которые его повышают, и петлевые диуретики, такие как фуросемид, которые его снижают.В главах и обзорах учебников перечислены все возможные кандидаты, на которые ссылаются врачи. Ключевая идея для широкой аудитории такова: подозревать любой наркотик. Если возможно, оцените PHPT при отсутствии лекарств. Никогда не ешьте перед забором крови; это включает кофе и особенно кофейные сливки. Прекратите принимать кальциевые добавки, травы и витамины как минимум за неделю до обследования.
PTH не подавляется Нормальные или высокие значения в PHPTЭто должно быть измерено в той же пробе крови, что и кальций.У пациентов с PHPT уровень ПТГ может быть нормальным или высоким. В отличие от гиперкальциемии, для установления которой может потребоваться много образцов крови, достаточно нескольких значений ПТГ в нормальном диапазоне или выше.
Нормальные или высокие значения в других условияхНекоторые условия повышают содержание кальция в сыворотке, но не подавляют ПТГ. Семейная гипокальциурическая гиперкальциемия (FHH), генетическое нарушение функционирования CaSR, делает это и отличается от PHPT низкой экскрецией кальция с мочой. Лечение литием и гипертиреоз могут имитировать PHPT.
FHH предлагает понимание важности или отсутствия CaSR, помимо почек и паращитовидных желез. Гетерозиготные пациенты с инактивирующими генными мутациями имеют гиперкальциемию, нормальный или высокий уровень ПТГ и низкую экскрецию кальция с мочой, как я описал, и при этом не демонстрируют никаких других значительных нарушений мышц, баланса или качества жизни . Возможно, одной хорошей копии гена будет достаточно в других тканях, например, в кишечнике. Конечно, нокаут обоих аллелей у мышей вызывает серьезное заболевание, очень похожее на PHPT .Соответственно, гомозиготных инактивирующих мутаций CaSR у людей вызывают тяжелую неонатальную PHPT.
Данные ассоциации и клинических испытаний не подтверждают важную роль аномалий CaSR в сосудистых заболеваниях. Предполагаемая роль генетических вариантов CaSR как причины образования камней в почках неубедительны.
PTH ПодавленныйЕсли подавлено, проблема возникла не из-за PHPT. На ум приходят злокачественные новообразования, гранулематозные заболевания, чрезмерное употребление витамина D и дефицит CYP24A1 .
Уровень кальция в моче не низкийОжидается, что повышенная экскреция кальция с мочой является общей чертой при наличии камней и PHPT, хотя на самом деле у пациентов с только костной болезнью и без камней уровень кальция в моче не отличается от пациентов с камнями. Наши собственные данные показывают, что очень мало пациентов с нормальным уровнем кальция в моче, и это были пожилые женщины с умеренным нарушением функции почек. Измерение кальция в моче выявит необычного пациента с СГГ, так как кальций FE будет очень низким — обычно ниже 1%.
Неустановленные пациентыВ нашем собственном отчете мы представляем пациентов, которым мы не могли порекомендовать операцию или полностью избавиться от подозрений, что PHPT скрывается за пределами нашей досягаемости. Многие шли без особых усилий годами, обращаясь с ними как с обычными камнеобразователями. Лишь некоторая настороженность отделяла их, на мой взгляд, от всех остальных.
Я знаю, что во многих работах нормальный уровень кальция в сыворотке с высоким содержанием ПТГ описывается как форма PHPT, но лично я сомневаюсь в полезности такого диагноза у лиц, образующих кальциевые камни.В отличие от многочисленных бессимптомных пациентов с PHPT, с которыми можно встретиться в общей практике, у наших пациентов образуются кальциевые камни. Не желая работать без гиперкальциемии, я обращаюсь с их камнями, как с любым идиопатическим кальциевым камнеобразователем. За все годы моей работы почти никто не страдал откровенной гиперкальциемией. Но некоторые сделали. Так что я считаю, что среди многих людей, которые так поступают, скрываются те, в которых тлеет PHPT.
Как следствие, некоторые пациенты с PHPT могут легко изображать из себя идиопатических формирователей кальциевых камней.У таких людей даже выраженная гиперкальциурия может быть идиопатической. Следовательно, нам необходимо измерять содержание кальция в сыворотке натощак у камнеобразователей более или менее ежегодно. Когда кажется, что уровень кальция в сыворотке повышается, это может указывать на то, что лежащий в основе PHPT проявился и заслуживает серьезного внимания. Лечение намного превосходит даже самый лучший менеджмент.
Низкокальциевая диетаСреди 118 человек, у которых в норвежском опросе населения уровень ПТГ был выше нормы. Из них 82 человека остались кандидатами на дополнительное обучение через 3 года.Из тех, у кого постоянно высокий уровень ПТГ, у одного мужчины и 7 женщин развилась гиперкальциемия, и им был поставлен диагноз ПТГ. У 56 пациентов уровень ПТГ оставался высоким, а у 26 — до нормы. Обе группы — оставались на высоком уровне, упали до нормы — сравнивались с 131 хорошо подобранным человеком из исходной когорты, у которых уровни ПТГ были нормальными.
По сравнению с нормальными людьми, у людей со стойко высоким уровнем ПТГ уровень кальция в сыворотке был немного ниже, а потребление кальция в таблице пищевых продуктов было ниже (400 против 592 мг / день).Более того, их артериальное давление было выше (154 против 143 мм рт. Ст. Систолического). Только женщины, а не мужчины, показали более высокое кровяное давление. Хотя минеральная плотность костной ткани в целом не различалась, среди пациентов со стойким высоким уровнем ПТГ минеральная плотность костной ткани позвоночника была ниже с поправкой на квартили ИМТ.
Согласованное клиническое учреждениеАвторитетные группы по исследованию минералов сообщили о случаях, в основном у пожилых людей, с пониженным содержанием минералов в костях, у которых уровни ПТГ высоки и уровни кальция в сыворотке всегда нормальны. В этом обзоре опыта Колумбийского университета 37 пациентов, которые соответствовали этим критериям, 95% составляли женщины, 84% женщин находились в менопаузе и 73% имели низкую костную массу. Ни у одного из них не наблюдалось снижения уровня витамина D в сыворотке крови и функции почек.
За 4 года 22% разработали откровенный PHPT. Однако их верхний предел для сывороточного кальция 10,4 мг / дл кажется высоким. Хотя наш метод очень низкий из-за атомной абсорбции в качестве нашего метода, многие коммерческие лаборатории рассматривают значения, превышающие 10,2 мг / дл, как верхний предел.В этой связи интересно отметить, что у тех, кто разработал PHPT, как правило, был самый высокий уровень кальция в сыворотке.
Обзор этой темы, , который включает ссылки на Международный семинар 2014 года по бессимптомному PHPT, покорно рассматривает множество исключений, необходимых для полного определения высокого уровня ПТГ и нормального уровня кальция в сыворотке как надежного клинического объекта: низкий уровень витамина D, любая кишечная причина кальция. нарушение всасывания, снижение функции почек, отсутствие идиопатической гиперкальциурии и исключение лекарств во время измерений.Ни в одном из обзоров не упоминается очевидное — низкое потребление кальция с пищей, которое может создать в точности ту картину, которая описана у этих пациентов. Часто присутствуют камни в почках, потеря минералов в костях и переломы. Некоторые пациенты обращались за хирургическим вмешательством на паращитовидных железах.
Мой взгляд на каменную болезньДля меня это могло произойти из-за низкого содержания кальция в рационе. В настоящее время я бы рекомендовал не операцию, а скорее диету с высоким содержанием кальция с подходящим низким потреблением натрия или даже тиазида для умеренной потери кальция с мочой.Пациенты в основном пожилые женщины, и у некоторых наблюдается ПГНТ с пограничным уровнем кальция в сыворотке крови. Учитывая щедрые верхние пределы, упомянутые выше, я не удивлен, что некоторые — с более высокими значениями — просто имели PHPT. Лечу и жду; если уровень кальция в сыворотке повышается, я рекомендую операцию PT.
Минерал потери костиПоследовательные измерения могут показать постепенное снижение минеральной плотности костей позвоночника и предплечья с течением времени. Из них больше всего страдает дистальный отдел лучевой кости и меньше всего — позвоночник. Потеря костной массы больше пропорциональна содержанию кальция в сыворотке, чем уровню ПТГ. После хирургического лечения пациенты восстанавливают костный минерал . Хотя это не обязательно для камнеобразователей, I и большинство других оценивают минерал кости у пациентов с PHPT.
СклеростинЧто не так с костью — помимо очевидной потери костного минерала, в этом вопросе значительный современный исследовательский талант. Одна из аномалий касается склеростина, гормона, о котором я упоминал в связи с мультигормональными петлями минерального метаболизма.Остеоциты — костные клетки — вырабатывают склеростин, который препятствует образованию костной ткани остеобластами — костными клетками, которые производят кость. Считается, что ПТГ подавляет экспрессию гена склеростина. Неудивительно, что уровни сывороточного склеростина в PHPT ниже, чем у нормальных людей. Одно это уже привело бы к усилению костеобразования, а не к потере костного минерала, поэтому при PHPT должно быть больше нарушений.
FGF23Как отмечалось выше в предыдущих разделах, содержание этого гормона повышается как ПТГ, так и кальцитриолом, и увеличивает локальный синтез неорганического пирофосфата.Пирофосфат препятствует кристаллизации и образованию новой кости.
Эффекты CaSRДинамика регуляции костных минералов, полученная в основном у животных, предполагает роль CaSR. Зрелые остеобласты производят костный матрикс, который минерализуется так же, как и камни в почках, но продуктивным и контролируемым образом. Когда им предлагается продуцировать костную ткань, эти клетки продуцируют RANKL (R), так что отношение R к его «приманному» лиганду (который захватывает R и предотвращает его биологическое действие) остеопротегерин (O) возрастает. Free R стимулирует образование остеокластов, разрушающих костные минералы. Стимуляция CaSR в остеобластах может уменьшать или увеличивать соотношение R: O, уменьшая остеокласты и способствуя формированию костей, или, у старых животных, повышать это соотношение, так что потеря минералов костной ткани увеличивается с образованием — соединением. В губчатых костях, подобных телам позвонков, минералы могут увеличиваться, а в кортикальных костях — например, в запястьях — они могут упасть.
Общие симптомы включают запор и различных психических и эмоциональных изменений, которые могут напоминать депрессию . Хирургическое лечение может уменьшить психоневрологические проявления PHPT.
Когда содержание кальция в сыворотке очень высокое, возникает потеря аппетита, даже тошнота и рвота, полиурия, обезвоживание и порочный круг, ведущий к увеличению содержания кальция в сыворотке и почечной недостаточности. Но такой ход событий очень редко встречается в обычном PHPT. Я никогда не сталкивался с этим в моей практике камня.
Пониженная функция почек неоднократно описывалась в PHPT . При бессимптомном течении PHPT функция падения считается причиной хирургического вмешательства.Среди камнеобразователей с PHPT хирургическое лечение является основной задачей.
Существенно увеличенные железы при всех формах PHPT отражают неоплазию — пролиферацию клеток, которая создает опухоли, которые по большей части являются доброкачественными, но иногда могут обладать признаками злокачественности.
По мере увеличения железы они проявляют пониженную чувствительность к сывороточному кальцию, вероятно, из-за уменьшения количества CaSR. Это приводит к увеличению секреции ПТГ. Поскольку базальная секреция ПТГ клетками паращитовидной железы остается выше нуля независимо от уровня кальция в сыворотке, простое увеличение количества клеток может постепенно повышать секрецию ПТГ и уровни ПТГ в сыворотке.
В 85% случаев ПГТП паращитовидные железы образуют единую аденому — доброкачественное увеличение. В 15% случаев увеличиваются множественные железы — так называемая гиперплазия. Карцинома встречается редко, менее чем в 1% случаев.
Семейный PHPTБольшой обзор семейных синдромов PHPT был составлен для европейского сообщества , и желающие могут его прочитать.
Обзоры указывают на цифру 10% для случаев PHPT, имеющих семейно-генетическую основу. В недавнем обзоре FHH, под более точным названием FBHH , указан как форма этого заболевания, поскольку оно является семейным и состоит из повышенного содержания кальция в сыворотке крови при нормальном или повышенном уровне ПТГ. Мы уже обсуждали это в связи с его причиной в дефектах CaSR, и я не буду здесь повторять этот вопрос.
Множественная эндокринная неоплазия 1 типа (МЭН 1).Это хорошо известное генетическое заболевание составляет около 20% семейной PHPT. Пораженные люди наследуют одну дефектную копию гена, но если клетки паращитовидной железы теряют другую в результате соматической мутации, у них развиваются опухоли паращитовидной железы, которые производят избыточное количество ПТГ.Носители с одной нормальной копией кажутся нормальными. Ген MEN1 кодирует менин, ядерный белок, подавляющий пролиферацию клеток. Делеции гена MEN 1 вызывают не только увеличение четырех желез PHPT , но также смесь эндокринных опухолей островковых клеток и гипофиза и эндокринных опухолей двенадцатиперстной кишки, которые продуцируют гормон гастрин, который стимулирует выработку желудочного сока и способствует развитию язвенной болезни. Другие опухоли включают надпочечники, щитовидные железы и доброкачественные липомы — жировые отложения под кожей.PHPT обычно является первым проявлением аномалий гена MEN 1.
Множественная эндокринная неоплазия типа 2A (MEN 2A).Это сложное заболевание возникает из-за мутаций в протоонкогене RET. Пациенты имеют смесь рака щитовидной железы, катехоламинпродуцирующих опухолей надпочечников — феохромоцитомы и PHPT. Но PHPT присутствует только примерно в 35% случаев , и диагноз ставится из-за двух других опухолей. Поэтому здесь нас это не очень волнует.
Множественная эндокринная неоплазия 4 типа (МЭН 4).Это аденомы паращитовидных желез или гиперплазия четырех желез, связанные с опухолями гипофиза, тимуса и надпочечников, а также опухоли желудка и эндокринной поджелудочной железы. Напоминает MEN 2A. Он возникает из-за дефектов в гене CDKN1B.
HPT-JTЭто аутосомно-доминантное заболевание включает аденомы паращитовидной железы — единичные или множественные увеличенные железы, но не все четыре железы — и рак паращитовидной железы, а также фиброзные опухоли челюстей, опухоли и кисты почек и опухоли матки.Он возникает из-за мутаций в гене HRPT2, который продуцирует белок, называемый парафибромином, который ингибирует пролиферацию клеток. Как и MEN 2A, это заболевание настолько красочно, что его легко диагностировать и не спутать с обычным PHPT у людей, образующих камни в почках.
Семейный изолированный PHPT (FIHP)Это состоит в том, что написано в названии — семей, пораженных PHPT, не несут в себе никаких других аномалий генов в явных формах. На его долю приходится около 1% случаев PHPT и он появляется в более раннем возрасте, чем большинство PHPT.Диагноз зависит от исключения аномалий генов и клинических проявлений MEN 1 и HPT — JT. Среди серийных случаев пациентов имели аномалии генов MEN 1, CaSR и HRPT2. Последние особенно связаны с раком паращитовидной железы или кистозными опухолями паращитовидной железы.
Спорадический PHPTНесемейный PHPT возникает из-за отдельных единичных аденом у 85% пациентов и множественного увеличения желез у остальных. Это доброкачественные новообразования, которые могут постепенно увеличиваться в размерах, но почти всегда остаются доброкачественными, не имея возможности распространиться за пределы капсулы железы.
АденомыВ отличие от семейных болезней генные аномалии не передаются по наследству, а возникают в виде соматических мутаций. В основном они влияют на функционирование CaSR, но также и на гены, связанные с семейными синдромами, такими как MEN 1 и CCND1. Хотя аденомы могут проявлять пониженное содержание CaSR и, следовательно, сигнальную чувствительность, аномалий генов CaSR или его сигнальных путей обнаружено не было.
Альтернативным путем к аденоме могут быть эпигенетические аномалии, включающие аберрантное гиперметилирование генов-супрессоров опухоли.Некоторые недавние исследования раскрыли микроРНК. Этот отличный обзор содержит ссылки на все, что я здесь говорю. .
ГиперплазияНа практике этот термин используется нечетко. Немногие критерии позволяют однозначно отличить аденому от гиперплазии одной железы. Таким образом, термин гиперплазия обычно означает увеличение нескольких желез. При множественных аденомах вероятность рецидива выше — нормальные железы увеличиваются позже и требуют повторной операции.Часто, если быть осторожным, семейный PHPT становится очевидным из семейного анамнеза. Но по крайней мере половина увеличения множественных желез не связана с семьей.
Я опускаю здесь любой обзор предоперационной визуализации или хирургических подходов или хирургической патологии, поскольку они слишком выходят за рамки целей этого сайта. Достаточно того, что для такого рода работы лучше всего подходят опытные эндокринные хирурги, в отличие от хирургов общего профиля. Моя собственная карьера заключалась в работе с хирургами-эндокринологами, обладающими специальными навыками в области паратиреоидэктомии. Учитывая, что операция имеет значительную сложность и излечение является обычным ожиданием, а также учитывая, что хирургия паращитовидных желез при PHPT не является особенно распространенной клинической деятельностью, я решительно поддерживаю идею использования хирургов, чья карьера была сосредоточена на такой работе.
В этом недавнем обзоре обсуждаются методы визуализации и хирургия . Он подводит итоги Четвертого международного семинара по PHPT, который сосредоточен на рекомендациях по бессимптомному PHPT, но включает комментарии о хирургии и визуализации в качестве руководства к хирургии.
Я упоминал наши собственные опубликованные данные в предыдущем разделе. Обзор хирургических результатов формирователей камней PHPT сообщает только об одном пациенте с новым камнем в течение 100 месяцев наблюдения. Другой сообщает, что фактически у нет реальных новых камней, а есть только выход предыдущих камней из почек.В недавнем обзоре PHPT , проведенном в , резюмированы несколько наблюдательных исследований, которые практически одинаковы. Несмотря на то, что у нас нет проспективных испытаний хирургического вмешательства по сравнению с медикаментозным лечением камней при PHPT, данные наблюдений и рутинный характер лечебной хирургии делают такое испытание маловероятным и, возможно, больше не выполнимым. Главное значение состоит в том, что хирургическое лечение идеально для пациентов, у которых образуются кальциевые почечные камни.
С другой стороны, другой, метаанализ, обзор показал, что частота рецидивов новых камней после излечения оставалась повышенной по сравнению с фоновыми показателями новых камней в нормальной контрольной популяции.Тем не менее, авторы согласны с тем, что хирургическое лечение приносит пользу каменной болезни, но что послеоперационное лечение новых камней должно продолжаться. Мы обнаружили то же самое в том, что остаточная гиперкальциурия требует лечения. Я проиллюстрировал эту остаточную проблему ранее.
Вот и мое последнее слово по PHPT.
Ищите его в каждом кальциевом камнеобразователе и смотрите внимательно и подозрительно. Ибо PHPT — системное заболевание с реальным потенциалом причинения вреда людям, которое в большинстве случаев можно вылечить с помощью современной, высокоэффективной и безопасной хирургии.В то время как многие пожилые женщины, у которых есть PHPT без каких-либо очевидных последствий, могут никогда не нуждаться в хирургии и хорошо себя чувствуют, никто не рекомендует против хирургического лечения камнеобразователей.
Даже при нормокальциемии, как большинство, образующие кальциевые камни могут укрывать в своих рядах несколько тлеющих пациентов с нормокальциемией PHPT, у которых болезнь проявляется только со временем. Это означает, что я предпочитаю ежегодные анализы крови натощак, чтобы никто не упустил шанс на излечение.
Исключение всех системных заболеваний — начало всех усилий по профилактике камней. Честно говоря, глупо лечить любого кальциевого камня, предварительно не исключив системное заболевание как причину. Это требует анализа сыворотки и 24-часового анализа мочи и значительных клинических возможностей. Верно, у большинства не будет ничего, кроме идиопатических кальциевых камней, и все потраченные деньги и время не были использованы для прямой выгоды. Но даже один пациент с PHPT, оставшийся без лечения, даже один, может через год или два из-за необузданных камней увеличить хирургические расходы на десятки тысяч долларов.А также несчастья и опасности. Более того, болезнь этого пациента, вероятно, излечима.
Хуже бывает, если человек из-за отсутствия надлежащего тестирования пропускает еще более опасные заболевания, такие как тяжелая гипероксалурия. Острое повреждение почек и даже необратимая почечная недостаточность ждут таких пациентов даже от случайного обезвоживания.
По этим и другим причинам я категорически против тех клинически наивных статистиков, которые советуют лечить всех образующих кальциевые камни без анализа крови и 24-часового анализа мочи.Никакая идея с большей вероятностью может причинить некоторым пациентам реальный вред, и, хотя я не решаюсь упомянуть о вульгарности, некоторые неудачливые врачи проводят свой нежеланный день в суде.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки вашего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в cookie-файлах может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
«Распространенность и предикторы первичного гиперпаратиреоза среди пациентов» Сумит Шарма, Ашу Растоги и др.
Название
Распространенность и предикторы первичного гиперпаратиреоза среди больных мочекаменной болезнью
Рекомендуемое цитирование
Шарма С., Растоги А., Бхадада С.К., Сингх П., Варшней С., Бехера А., Бхансали А., Сингх С.К. и Рао Д.С.Распространенность и предикторы первичного гиперпаратиреоза среди пациентов с мочекаменной болезнью. Endocr Pract 2017; 23 (11): 1311-1315.
Название публикации
Эндокринная практика: официальный журнал Американского колледжа эндокринологии и Американской ассоциации клинических эндокринологов
Аннотация
ЦЕЛЬ: Мочекаменная болезнь может быть единственным проявлением первичного гиперпаратиреоза (PHPT), и раннее обнаружение PHPT у таких пациентов может предотвратить будущий мочекаменную болезнь и другие осложнения PHPT.Это исследование было выполнено для изучения распространенности и предикторов PHPT у пациентов с мочекаменной болезнью.
МЕТОДЫ: Последовательные пациенты с мочекаменной болезнью были оценены на предмет клинических и биохимических проявлений PHPT с помощью кальция (Ca) в сыворотке и моче, сывороточного интактного паратиреоидного гормона и 25 (OH) витамина D. Затем мы сравнили клинические и биохимические характеристики пациентов с PHPT, у которых наблюдались при мочекаменной болезни (группа А) и без (группа Б).
РЕЗУЛЬТАТЫ: В течение 3-летнего периода исследования наблюдался 381 пациент с мочекаменной болезнью, средний возраст которых составил 38 лет.5 ± 13,9 года. Девятнадцать из 381 (5%) пациента имели гистологически подтвержденный PHPT (группа A). Четыре пациента в группе A (21%) и 8 в группе B (2%) имели нефрокальциноз (P
ЗАКЛЮЧЕНИЕ. Каждый 20-й пациент с мочекаменной болезнью имел PHPT, что выше, чем распространенность PHPT в общей популяции. Наличие нефрокальциноза и множественной, двусторонней и рецидивирующей каменной болезни увеличивало риск ПГНТ среди камнеобразователей.

 К., Егшатян Л.В., Мокрышева Н.Г., Перетокина Е.В.
К., Егшатян Л.В., Мокрышева Н.Г., Перетокина Е.В.