Гормон альдостерон за что отвечает у женщин: Альдостерон
Альдостерон
Альдостерон – это гормон, отвечающий за удерживание солей натрия и выделение калия почками.
Синонимы русские
Минералокортикоид, гормон коры надпочечников.
Синонимы английские
Aldosterone.
Метод исследования
Иммуноферментный анализ (ИФА).
Единицы измерения
Пг/мл (пикограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Ограничить потребление углеводов в течение 14-30 дней до исследования.
- За 14-30 дней до исследования прекратить прием мочегонных, антигипертензивных препаратов, стероидов, пероральных контрацептивов и эстрогенов.
- Исключить прием ингибиторов ренина в течение 7 дней до исследования.
- Исключить физическое и эмоциональное перенапряжение за 72 часа перед сдачей крови.

- Не курить в течение 3 часов до исследования.
Подробнее об исследовании
Гормон альдостерон необходим для регуляции удерживания в почках натрия и высвобождения калия. Он осуществляет важную функцию по поддержанию нормальных концентраций натрия и калия в крови и по контролю за объемом и давлением крови.
Альдостерон производится корой надпочечников, его синтез регулируется двумя белками, ренином и ангиотензином. Ренин высвобождается из почек, когда падает кровяное давление, уменьшается концентрация натрия в крови или повышается концентрация калия. Он расщепляет белок ангиотензиноген, содержащийся в крови, с образованием ангиотензина I, который далее под воздействием фермента преобразуется в ангиотензин II. Ангиотензин II, в свою очередь, способствует сокращению кровеносных сосудов и стимулирует образование альдостерона. В итоге поднимается кровяное давление и содержание натрия и калия поддерживается на необходимом организму уровне.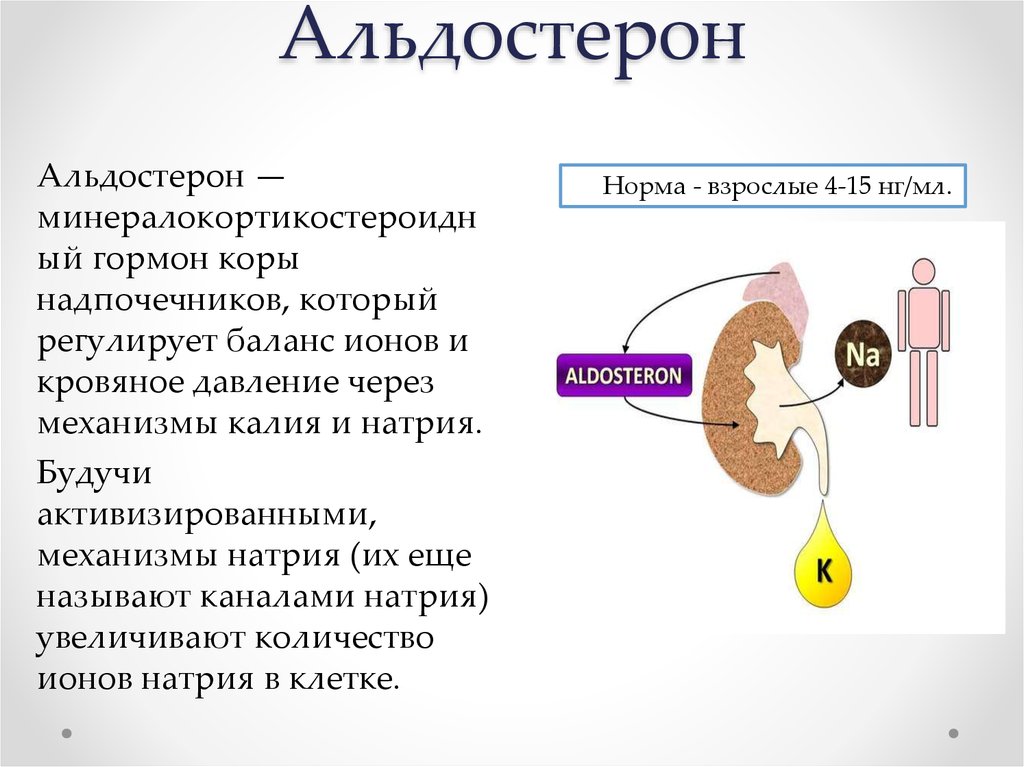
Различные заболевания могут вызывать перепроизводство либо недопроизводство альдостерона (гиперальдостеронизм или альдостеронопению). Поскольку ренин и альдостерон очень тесно связаны, часто оба вещества определяются вместе для выяснения причины аномального содержания альдостерона в крови.
Для чего используется исследование?
- Чтобы выяснить, достаточно ли альдостерона производится в организме, и предположить причины его избытка либо недостатка.
- Для скрининга на первичный гиперальдостеронизм, также известный под названием «синдром Конна», который является одной из причин повышенного давления.
Когда назначается исследование?
- При высоком кровяном давлении и низкой концентрации калия.
- Если прием лекарств не помогает снизить повышенное кровяное давление либо если кровяное давление повышено в молодом возрасте.
- При подозрении на недостаточность надпочечников.
Что означают результаты?
Референсные значения:* 25 — 315 пг/мл.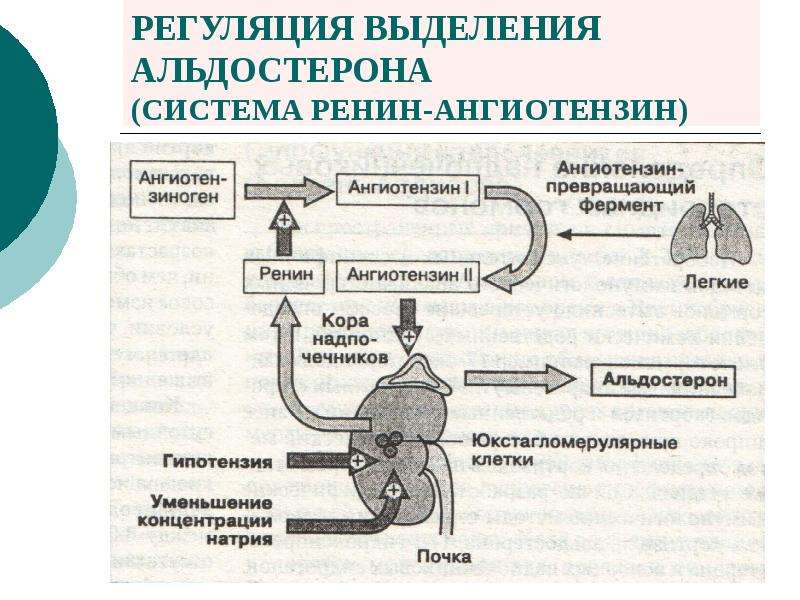
В таблице, представленной ниже, показаны изменения уровня ренина, альдостерона и кортизола, которые происходят при различных заболеваниях.
|
Заболевание |
Альдостерон |
Кортизол |
Ренин |
| Первичный гиперальдостеронизм (синдром Конна) |
Высокий |
Нормальный |
Низкий |
|
Вторичный гиперальдостеронизм |
Высокий |
Нормальный |
Высокий |
|
Недостаточность надпочечников (болезнь Аддисона) |
Низкий |
Низкий |
Высокий |
Первичный гиперальдостеронизм возникает в результате чрезмерного синтеза альдостерона надпочечниками, обычно из-за опухоли одной из надпочечных желез.
Вторичный гиперальдостеронизм, который более распространен, может быть следствием уменьшения притока крови к почкам, снижения кровяного давления или уровня натрия. Наиболее частой его причиной является сужение кровеносных сосудов, которые снабжают кровью почки, – стеноз почечной артерии. Вторичный гиперальдостеронизм может также наблюдаться при застойной сердечной недостаточности, циррозе печени, болезнях почек и при токсикозе.
Из-за почечной недостаточности происходит обезвоживание организма, понижаются уровни натрия и калия и кровяное давление. Кроме того, у детей с врождённой гиперплазией надпочечников отсутствует фермент, необходимый для производства кортизола, и в некоторых случаях альдостерона вырабатывается недостаточно.
Кроме того, у детей с врождённой гиперплазией надпочечников отсутствует фермент, необходимый для производства кортизола, и в некоторых случаях альдостерона вырабатывается недостаточно.
* – при сдаче крови в положении сидя.
Что может влиять на результат?
- Повышенное количество соли в рационе, а также прием таких лекарств, как нестероидные противовоспалительные, диуретики, бета-блокаторы, стероиды, ингибиторы ангиотензин-конвертирующего фермента и оральные контрацептивы.
- Уровень альдостерона сильно понижается при тяжелых болезнях.
- Стресс и интенсивная физическая нагрузка могут временно повышать уровень альдостерона.
Гормоны крови
Гормоны — биологически активные вещества, которые вырабатываются железами внутренней секреции. Они регулируют все биохимические процессы в организме (рост, развитие, обмен веществ). В организме должен поддерживаться гормональный баланс. Анализ крови на гормоны помогает выявить нарушения подобного баланса, установить причины, назначить правильный курс лечения.
Анализ крови на гормоны помогает выявить нарушения подобного баланса, установить причины, назначить правильный курс лечения.
Лабораторные исследования крови на гормоны показывают состояние органов и систем организма:
-
Анализ на гормон ХГЧ (хронический гонадотропин человека), вырабатываемый клетками оболочки зародыша, позволяет выявить беременность уже на 6-10 день после оплодотворения.
При подготовке к беременности проверяют следующие гормоны:
- ФСГ (фолликулостимулирующий гормон) – отвечает за рост яйцеклетки (фолликула) у женщины. Входит в группу основных половых гормонов, регулирующих репродуктивную функцию у мужчин.
- ЛГ (лютеинизирующий гормон) – обеспечивает завершение созревания яйцеклетки в фолликуле и последующую овуляцию у женщин. Влияет на созревание сперматозоидов у мужчин.
- Пролактин – отвечает за стимуляцию лактации после родов.
 Во время беременности снижает выделение ФСГ. В отсутствие беременности повышенное количество пролактина может препятствовать зачатию.
Во время беременности снижает выделение ФСГ. В отсутствие беременности повышенное количество пролактина может препятствовать зачатию. - Эстрадиол– влияет на все половые органы женщины.
- Прогестерон – вырабатывается после созревания яйцеклетки. Без него оплодотворенная яйцеклетка не может прикрепиться к матке. Низкий показатель гормона может спровоцировать выкидыш.
- Тестостерон – мужской половой гормон. Его пониженные показатели приводят к снижению качества спермы. У женщин повышенное количество гормона может привести к выкидышу.
- ДЭА-сульфат – вырабатывается в организме женщины. Повышенная концентрация может привести к бесплодию.
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях.
- Т4 (тироксин) свободный – стимулирует синтез белков.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний.

Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон). Нормальные значения у женщин зависят от фазы менструального цикла.
- ЛГ (лютеинизирующий гормон). Нормальные значения у женщин зависят от фазы менструального цикла.
-
Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия.
 У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла. Аналогично для эстрадиола. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов.
 При обработке данных анализа надо также учитывать возраст пациента.
При обработке данных анализа надо также учитывать возраст пациента. - Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме.
Можно сдавать кровь в течение дня, не ранее, чем через 3 часа после приема пищи или утром натощак. Чистую воду можно пить в обычном режиме.
«Семейная клиника» является партнером Лаборатории KDL. У нас Вы можете сдать любой анализ, стоимость и рекомендации по подготовке можно уточнить по телефону (843) 202-40-11.
Альдостерон-рениновое соотношение (альдостерон, ренин, соотношение)
Метод определения №205 «Альдостерон» и №206 «Ренин (прямой метод)» – см. описания соответствующих тестов, АРС – расчет.Исследуемый материал Плазма крови (ЭДТА)
Онлайн-регистрацияИспользуется в целях скрининга и диагностики первичного гиперальдостеронизма.
- альдостерон, плазма;
- ренин, плазма;
- альдостерон-рениновое соотношение (расчет).
Первичный гиперальдостеронизм – собирательный диагноз, характеризующий состояния с повышенным уровнем альдостерона, секреция которого относительно независима от ренин-ангиотензиновой системы и натриевой нагрузки. Повышение уровня альдостерона является причиной артериальной гипертензии, сердечно-сосудистых расстройств, задержки натрия и ускоренного выделения калия (что приводит к гипокалиемии). Причиной первичного гиперальдостеронизма могут быть аденома надпочечника, односторонняя или двусторонняя надпочечниковая гиперплазия, в редких случаях – наследственно обусловленный гиперальдостеронизм.
Ранее предполагалось, что частота встречаемости первичного гиперальдостеронизма составляет менее 1% пациентов с эссенциальной гипертензией, и считалось, что гипокалиемия является обязательным критерием этого диагноза. Данные, накопленные к настоящему времени, привели к пересмотру этих представлений. Исследования показали, что первичный гиперальдостеронизм отмечается более чем у 10% пациентов с артериальной гипертензией, являющейся наиболее частым и общим проявлением данной патологии, а гипокалиемия обнаруживается при тяжелом течении заболевания (концентрации калия в сыворотке крови менее 3,5 ммоль/л определяется у половины больных с альдостерон-продуцирующей аденомой и у 17% пациентов с идиопатическим гиперальдостеронизмом).
Данные, накопленные к настоящему времени, привели к пересмотру этих представлений. Исследования показали, что первичный гиперальдостеронизм отмечается более чем у 10% пациентов с артериальной гипертензией, являющейся наиболее частым и общим проявлением данной патологии, а гипокалиемия обнаруживается при тяжелом течении заболевания (концентрации калия в сыворотке крови менее 3,5 ммоль/л определяется у половины больных с альдостерон-продуцирующей аденомой и у 17% пациентов с идиопатическим гиперальдостеронизмом).
Диагностика первичного гиперальдостеронизма имеет большое значение, как из-за его распространенности, так и в связи с более высокой частотой сердечно-сосудистых поражений по сравнению с эссенциальной артериальной гипертензией (при аналогичной степени повышения артериального давления). Своевременный диагноз позволяет применить адекватное лечение и улучшить качество жизни пациента.
В настоящее время экспертами рекомендован трехступенчатый подход к диагностике первичного гиперальдостеронизма (скрининг, подтверждение диагноза, определение специфического подтипа патологии). Для первичного гиперальдостеронизма характерно высокое содержание альдостерона в крови при низком уровне ренина. Но показатели распределения альдостерона и ренина в нормальной популяции и группах пациентов с эссенциальной гипертензией или первичным гиперальдостеронизмом в значительной степени перекрываются. Поэтому в качестве начального скринингового исследования рекомендовано определение альдостерон-ренинового соотношения (АРС). Диагностическая информативность АРС превосходит информативность отдельно применяемых показателей – уровней альдостерона, калия (оба теста характеризуются низкой чувствительностью при скрининге), ренина (низкая специфичность).
Для первичного гиперальдостеронизма характерно высокое содержание альдостерона в крови при низком уровне ренина. Но показатели распределения альдостерона и ренина в нормальной популяции и группах пациентов с эссенциальной гипертензией или первичным гиперальдостеронизмом в значительной степени перекрываются. Поэтому в качестве начального скринингового исследования рекомендовано определение альдостерон-ренинового соотношения (АРС). Диагностическая информативность АРС превосходит информативность отдельно применяемых показателей – уровней альдостерона, калия (оба теста характеризуются низкой чувствительностью при скрининге), ренина (низкая специфичность).
 «Клинические рекомендации по материалам консенсуса по первичному гиперальдостеронизму».
«Клинические рекомендации по материалам консенсуса по первичному гиперальдостеронизму».Кроме увеличенного значения альдостерон-ренинового соотношения, некоторые эксперты рассматривают в качестве дополнительного критерия обязательное наличие достаточно высокого уровня альдостерона (>150 пг/мл). Другие специалисты считают, что следует избегать формального значения границы нормы для альдостерона, но необходимо учитывать, что существует повышенная вероятность ложноположительного результата альдостерон-ренинового соотношения при низком уровне ренина. Таким образом, не существует жестких указаний по диагностическому значению АРС. Важно понимать все относительные преимущества и недостатки методики, принимать во внимание влияющие на результат АРС факторы для корректной индивидуальной интерпретации данных.
Исследование АРС на фоне приема некоторых лекарственных препаратов или несоблюдение правил взятия крови могут исказить результаты. Поэтому его следует проводить после соответствующей подготовки (см. ниже). При интерпретации результатов следует учитывать, что, как и для других биохимических тестов, в этом исследовании возможно получение ложноположительных или ложноотрицательных результатов. В случае сомнения в правильности результата исследование необходимо повторить. Влияние приема лекарств и других условий – см. табл. в разделе «Интерпретация».
ниже). При интерпретации результатов следует учитывать, что, как и для других биохимических тестов, в этом исследовании возможно получение ложноположительных или ложноотрицательных результатов. В случае сомнения в правильности результата исследование необходимо повторить. Влияние приема лекарств и других условий – см. табл. в разделе «Интерпретация».
Сдать анализ на гормон тестостерон в Ростове-на-Дону
Тестостерон считается важным мужским половым гормоном, но в некоторых количествах он вырабатывается и в женском организме. Данный гормон отвечает за регуляцию фертильности и половое созревание у мужчин. Недостаток или избыток гормона приводит к ряду серьезных отклонений. Именно поэтому необходимо время от времени сдавать анализ крови на тестостерон, чтобы проверить уровень гормона в организме.
Что такое тестостерон?
Тестостерон относится к группе андрогенов (стероидных гормонов), он вырабатывается надпочечниками и взаимосвязан с лютеинизирующим гормоном.
Чем больше тестостерона в организме, тем меньше лютеинизирующего гормона и наоборот. Также гормон участвует в формировании вторичных половых признаков (оволосение, рост мышечной массы, понижение тембра голоса и др.). В подростковом организме гормон вырабатывается в больших количествах, а в зрелом мужском – контролирует сексуальные инстинкты и поддерживает мышечную массу.
Кому назначают исследование?
Необходимость сдать анализ на тестостерон у мужчин и женщин возникает в следующих случаях.
-
Нарушение полового развития.
-
Преждевременное появление вторичных признаков полого созревания. Иногда это связано с нарушениями функциональности надпочечников или появлением опухоли.
-
Риск бесплодия.
-
Нерегулярные менструации у женщин, проблемы с зачатием или признаки мужеподобности.
 Возможен риск возникновения поликистозности яичников или нарушение работы надпочечников.
Возможен риск возникновения поликистозности яичников или нарушение работы надпочечников.
Подготовка
Точные результаты можно получить, если сдать анализ на тестостерон с учетом всех правил:
-
отказаться от еды за два-три часа до исследования, допускается пить простую воду без газа;
-
не принимать гормональные препараты за 48 часов до сдачи анализа, предварительно проконсультировавшись с врачом;
-
не допускать физического и психологического переутомления за сутки до сдачи анализа;
-
отказаться от курения за три часа до исследования;
-
прийти на анализ крови до 11 часов утра, если нет особых указаний врача.
Где сдать анализ на тестостерон в Ростове?
Заказать анализ на тестостерон в Ростове можно в нашем медицинском центре.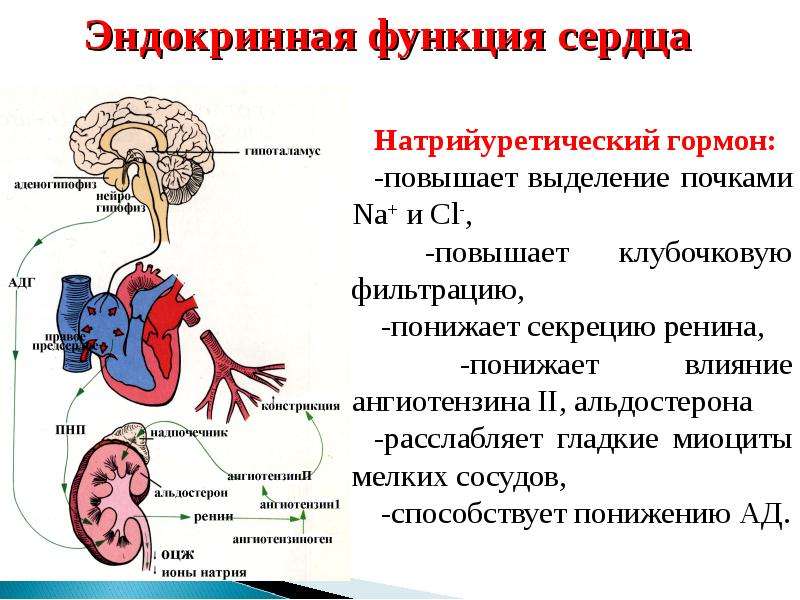 Все исследования проводятся на современном, высокоточном оборудовании квалифицированным медицинским персоналом.
Все исследования проводятся на современном, высокоточном оборудовании квалифицированным медицинским персоналом.
Подробности проведения анализа можно узнать по телефону или лично во время обращения в наш медцентр.
Наименование услуги
Цена
Отзывы об услуге
Крепкое мужское «Я». Чем опасен низкий уровень тестостерона?
Наверняка многие слышали, что за наше мужское и женское «Я» отвечают гормоны. У женщин — эстрогены, у мужчин — тестостерон. Тестостерон называют королем гормонов и гормоном королей. То есть, чем выше у мужчины уровень тестостерона, тем более ярко выражен его авторитет, личная позиция, харизма, обычно он занимает высокое положение в обществе, легко зарабатывает уважение в коллективе и всегда находится в окружении красивых женщин. Таких мужчин, как правило, называют альфа самцами и прирожденными лидерами. О том, насколько важен тестостерон для полноценной жизни, и чем опасен возрастной андрогенный дефицит, рассказывает врач медицинского центра «Гиппократ» Бурмистрова Татьяна Алексеевна.
О том, насколько важен тестостерон для полноценной жизни, и чем опасен возрастной андрогенный дефицит, рассказывает врач медицинского центра «Гиппократ» Бурмистрова Татьяна Алексеевна.
Все знают, что у женщин в определенном возрасте наступает климакс, а мужчины радуются, что у них его нет, и они могут быть активны (во всех смыслах) до конца своих дней. На самом деле, все иначе. Природа определила так, что женщина должна родить ребенка, воспитать его и «вывести в люди», а мужчина — зачать малыша и, грубо говоря, роль его на этой Земле будет закончена. Поэтому у мужчин снижение уровня мужского полового гормона — тестостерона начинается раньше, чем у женщин, примерно с 30 лет. С возрастом репродуктивная система мужчины претерпевает определенные изменения, которые, несмотря на проводимые аналогии с менопаузой, существенно отличаются от изменений, происходящих у женщин. У мужчин падение уровня гормонов не происходит столь резко, а репродуктивная функция, порой, сохраняется и до глубокой старости.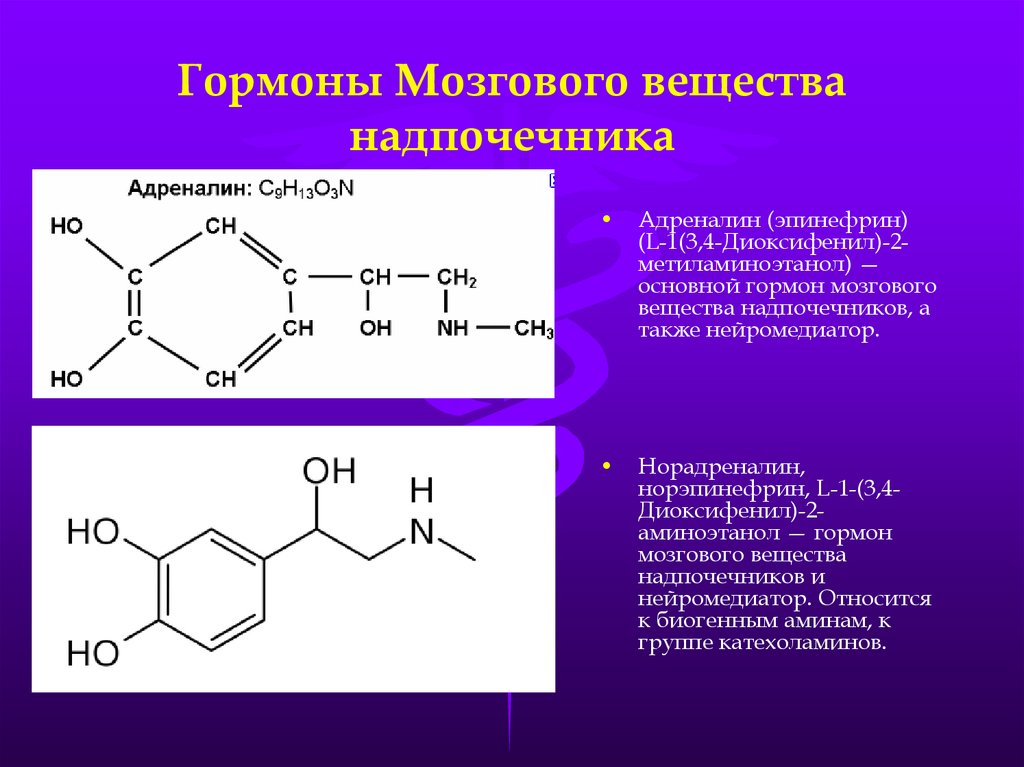
По общемировой статистике снижение тестостерона происходит на 1 % в год. Когда уровень подходит к нижней границе нормы (а норма от 15 до 35 нмоль/л), то в мужском организме начинают происходить различные возрастные изменения. Мужчина после 30 лет может заметить, что он становится раздражительным и дома, и на работе, чего не было в 25 лет. Кроме того, он начинает чаще лениться, у него снижается либидо, умственная и физическая работоспособность, он больше лежит на диване и смотрит телевизор. У многих мужчин после 30 лет появляется так называемый «пивной животик», который между друзьями часто называют «комок нервов» или «трудовая мозоль», а объясняют его появление тем, что, мол «жена хорошо кормит». Кого-то, конечно, это страшит. И многие спешат в спортзал, но на тренировках мужчины накачивают все, что угодно — бицепсы, трицепсы, бедра, — но живот никуда не уходит. Почему? Потому что он вырос не от пива, как принято думать, а от низкого уровня тестостерона. Лишние килограммы на передней брюшной стенке — это не просто избыток жира, это гормональная ткань и, к сожалению, в ней вырабатываются женские половые гормоны — эстрогены, которые еще больше снижают уровень тестостерона. Так что появляющийся животик — это первый диагностический признак возрастного андрогенодефицита.
Так что появляющийся животик — это первый диагностический признак возрастного андрогенодефицита.
Помимо заложенного природой снижения тестостерона в организме, мужчины ускоряют процесс курением, принятием алкоголя, нарушением режима труда и прочими урбанистическими отрицательными факторами. Также негативно сказываются на уровне тестостерона стрессы, хроническая усталость, короткий световой день, радиация и т. п. Чем сейчас кормят свиней и кур? Женскими гормонами для ускорения их роста. Мясо, попадая в организм мужчины вместе с искусственными химическими эстрогенами, являющимися антагонистами тестостерона — снижают его уровень. К продуктам, снижающим уровень тестостерона, относится и пиво, в котором содержатся растительные эстрогены. Дальше — больше. У мужчин с возрастом снижается мышечная сила и мышечная масса. В 40–45 лет его поджидает сахарный диабет и гиперхолестеринемия (повышение холестерина крови). Отсюда все эти «молодежные» инфаркты и инсульты, провоцируемые закупоркой холестериновыми бляшками сосудов головного мозга, либо сосудов кровоснабжающих миокард. Причем , диаметр вышеуказанных сосудов составляет 5–6 мм, а диаметр сосудов, кровоснабжающих половой член, всего 1-2 мм, поэтому их закупорка происходит намного быстрее, в результате чего возникает эректильная дисфункция. Снижение эрекции — это не просто социальный фактор, а первый звоночек, что если не обратить на эту проблему внимание, то лет через 5–6 возникнут проблемы с сердцем или головным мозгом. В более старшем возрасте вследствие низкого уровня тестостерона кальций вымывается из костей, они становятся хрупкими. Поэтому уже в 60–65 лет многие лежат прикованные к постели, потому что где-то невзначай упали и сломали, например шейку бедра. Восстановление костей в таких случаях происходит очень медленно.
Причем , диаметр вышеуказанных сосудов составляет 5–6 мм, а диаметр сосудов, кровоснабжающих половой член, всего 1-2 мм, поэтому их закупорка происходит намного быстрее, в результате чего возникает эректильная дисфункция. Снижение эрекции — это не просто социальный фактор, а первый звоночек, что если не обратить на эту проблему внимание, то лет через 5–6 возникнут проблемы с сердцем или головным мозгом. В более старшем возрасте вследствие низкого уровня тестостерона кальций вымывается из костей, они становятся хрупкими. Поэтому уже в 60–65 лет многие лежат прикованные к постели, потому что где-то невзначай упали и сломали, например шейку бедра. Восстановление костей в таких случаях происходит очень медленно.
Андрогенодефицит входит в понятие «метаболический синдром», который подразумевает повышенное артериальное давление (выше 140 мм рт ст.), окружность талии более 94 см, повышение сахара крови (более 6,4 ммоль/л), низкий уровень тестостерона. Наличие хотя бы трех вышеописанных признаков, говорит о наличии метаболического синдрома, который лечения.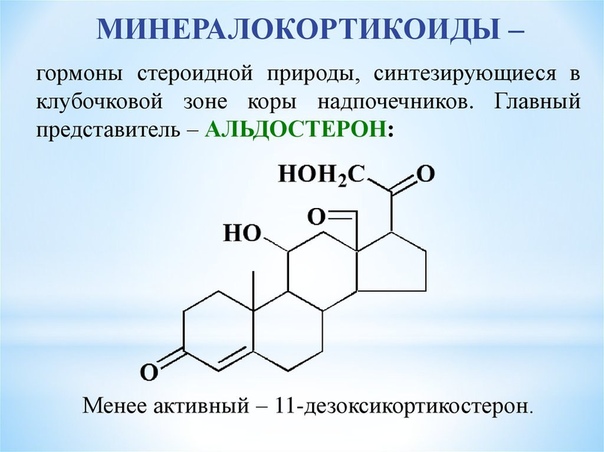 Это настолько серьезно, что препараты, назначаемые для его коррекции, внесены в список жизненно важных лекарственных средств, утвержденный Президентом РФ. В 2012 году препараты, повышающие уровень тестостерона, также попали в этот перечень.
Это настолько серьезно, что препараты, назначаемые для его коррекции, внесены в список жизненно важных лекарственных средств, утвержденный Президентом РФ. В 2012 году препараты, повышающие уровень тестостерона, также попали в этот перечень.
Во всем мире анализ на уровень тестостерона назначают врачи-неврологи при инсультах, кардиологи при инфарктах, травматологи при переломах костей, эндокринологи при лечении ожирения, и урологи для коррекции нарушений качества эрекции. Ни одно из перечисленных заболеваний не вылечить. Если не поднять на должный уровень тестостерон. Иначе пациенту будут назначены высокие дозировки препаратов, снижающих холестерин, артериальное давление, которые будут негативно влиять на другие органы. Коррекция уровня тестостерона помогает снизить дозу лекарств в разы. К сожалению, в России назначают анализ на уровень тестостерона лишь 10–15 % врачей.
На сегодняшний момент андрогенодефицит можно и нужно лечить заместительной гормональной терапией. Тестостерон в организме вырабатывается яичками (95 %) и надпочечниками (5 %).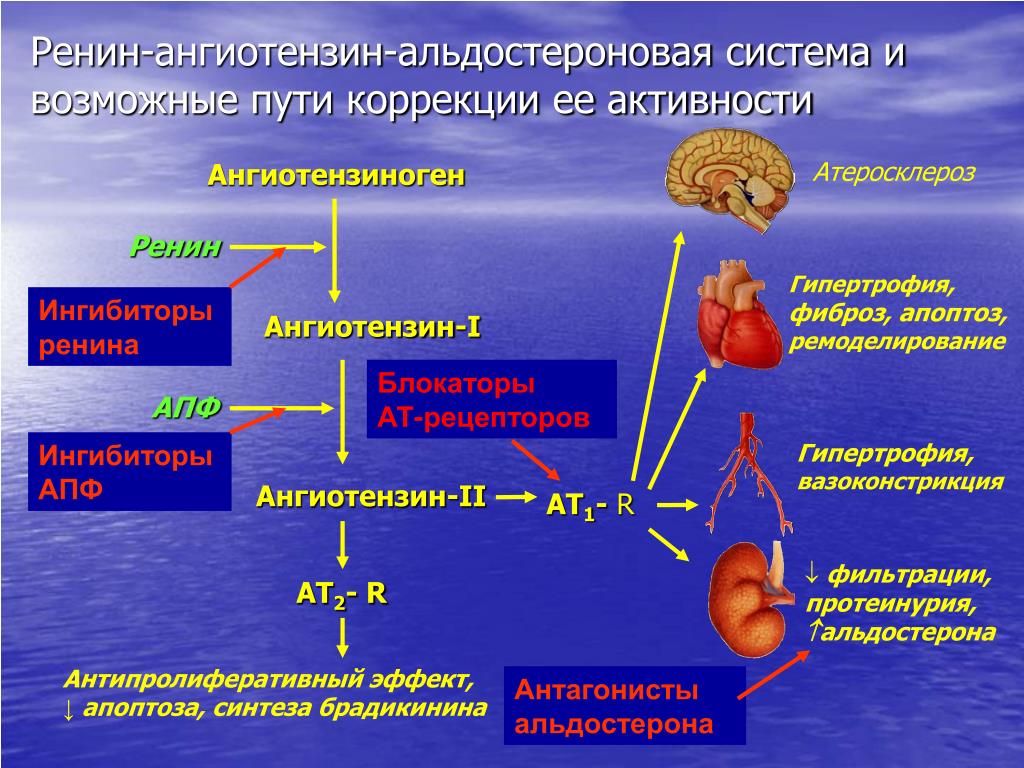 Руководит выработкой мужского полового гормона гипофиз головного мозга. В гипофизе вырабатывается гонадотропные гормоны: фолликулостимулирующий гормон (ФСГ), лютеинезирующий гормон (ЛГ), а уже яички в ответ на это работают или нет. Поэтому иногда «поломка» присутствует в голове, а иногда в яичках , то есть или у «начальства», или у «работников».
Руководит выработкой мужского полового гормона гипофиз головного мозга. В гипофизе вырабатывается гонадотропные гормоны: фолликулостимулирующий гормон (ФСГ), лютеинезирующий гормон (ЛГ), а уже яички в ответ на это работают или нет. Поэтому иногда «поломка» присутствует в голове, а иногда в яичках , то есть или у «начальства», или у «работников».
Главное своевременно обратить внимание на изменения в своем организме, обратиться к врачу и получить терапию после проведенного обследования.
В медицинском центре «Гиппократ» снижение уровня тестостерона легко диагностируется и лечится с применением современных андрогенсодержащих препаратов.
Тестостерон свободный
Тестостерон — главный половой гормон мужчин. Он вырабатывается также и у женщин, но в очень низких концентрациях.
У мужчин тестостерон вырабатывается в семенниках и в небольшом количестве в коре надпочечников, у женщин — в яичниках и коре надпочечников. Тестостерон отвечает за развитие вторичных половых признаков и нормальное функционирование половой системы, синтез белка и настроение, а также за рост костей и мышц (в подростковом возрасте), стимуляцию сперматогенеза, рост волос на кожных.
Тестостерон отвечает за развитие вторичных половых признаков и нормальное функционирование половой системы, синтез белка и настроение, а также за рост костей и мышц (в подростковом возрасте), стимуляцию сперматогенеза, рост волос на кожных.
Секреция гормона меняется с возрастом – нарастает до 30 лет, а после 50 начинает снижаться. Отмечены и суточные колебания тестостерона: максимальная концентрация в 4 -8 часов утра и минимальная вечером в 16- 20 часов.
В крови тестостерон присутствует в свободном и связанном с белками состоянии. Лишь около 2% приходится на свободный тестостерон. Именно он является биологически активным. Свободный и связанный тестостерон находятся в равновесии, поэтому когда свободный гормон связывается с органом-мишенью, часть связанного высвобождается от белков, связывающих половые гормоны.
При избыточном образовании андрогенов у женщин возникает вирилизация (вторичные половые признаки, характерные для мужчин), гирсутизм (чрезмерное оволосение по мужскому типу), огрубение голоса, гипертрофия клитора.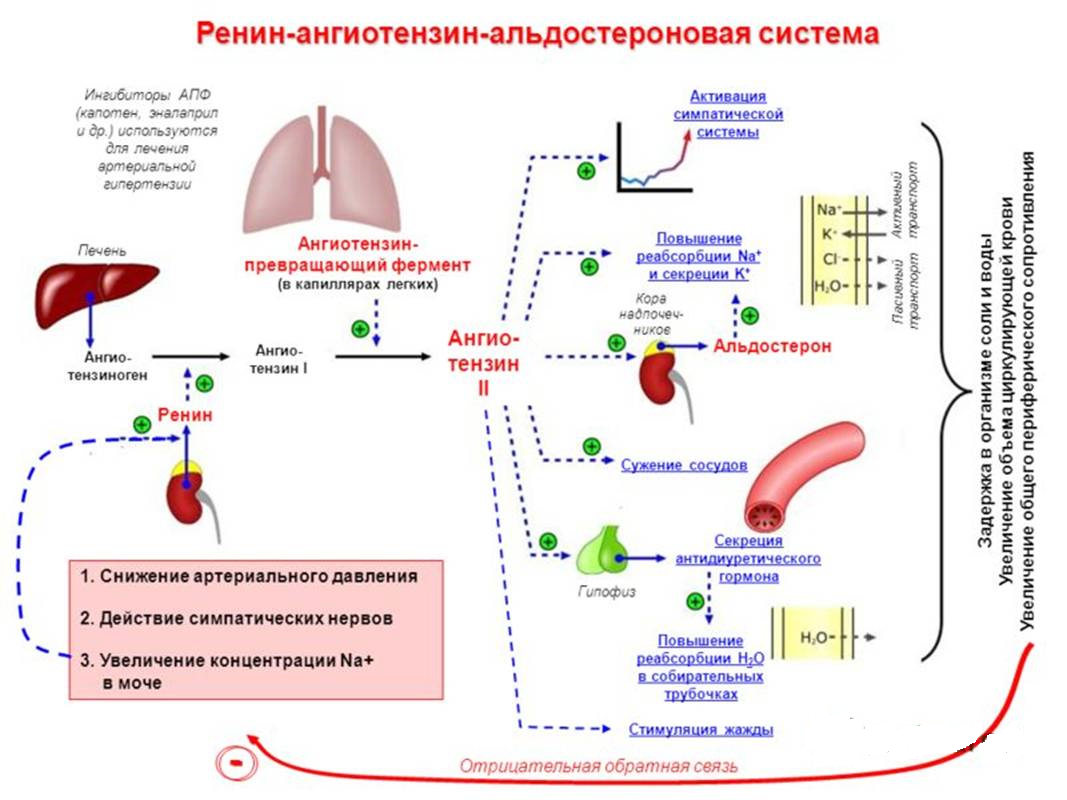 Так как тестостерон стимулирует функцию сальных желез, его повышение часто связывают с развитием угревой сыпи.
Так как тестостерон стимулирует функцию сальных желез, его повышение часто связывают с развитием угревой сыпи.
Сниженный синтез тестостерона у мужчин ведет к гипогонадизму (недоразвитию половых желез), оволосению по женскому типу, слабому развитию скелетной мускулатуры, недоразвитию наружных половых органов, бесплодию, увеличению молочных желез, ожирению. Недостаточная продукция данного андрогена у пожилых мужчин увеличивает риск остеопороза.
Состояния, при которых наблюдается повышение концентрации связывающих белков (беременность, гипертиреоз, лечение противоэпилептическими препараты) или понижение (гипотиреоидизм, избыток андрогенов, метаболический синдром), приводят к изменению уровня связанного тестостерона. В таком случае измерение свободного тестостерона более целесообразно, чем измерение общего тестостерона. В пожилом возрасте у мужчин происходит снижение свободного тестостерона в плазме.
Показания к исследованию:
- выявление причин раннего полового созревания или задержки полового развития у мальчиков;
- выявление причин импотенции и бесплодия у мужчин;
- диагностика тестостеронпродуцирующих опухолей половых желез;
- выявление поликистоза яичников и других причин вирилизации у женщин;
- контроль за лечением рака простаты аналогами гонадолиберинов и антиандрогенами;
- выявление причин угревой сыпи;
- диагностика гипоталамо-гипофизарных нарушений, оценка функции эндокринной системы организма;
- уточнение пола новорождённых с неоднозначными половыми признаками;
- ожирение;
- заболевания щитовидной железы;
- импотенция;
-
терапия антидепрессантами.

Референсные значения: <0.93 нг/мл
Необходимо воздержаться от приема пищи в течение 2-3 часов. Накануне исключить физические нагрузки, накануне исключить курение !ВАЖНО для установления соответствующих норм указывать постменопаузу (при наличии).
Повышение значений:
— гирсутизм;
— вирилизирующая опухоль надпочечников;
— синдром поликистозных яичников;
— резистентность к андрогенам;
— прием анаболических препаратов.
Понижение значений:
— пожилой возраст мужчин;
— гипогонадизм;
— импотенция, травма яичек;
— болезнь Альцгеймера;
— терапия антидепрессантами;
— дефицит фермента Р450.
Тестостерон у женщин, как повысить тестостерон
- Подробности
- Автор: ЛДЦ Нейрон
- Опубликовано: 10 Ноябрь 2015
Тело каждого человека сугубо индивидуально, однако, все мы имеем схожее строение, а также похожий набор веществ, из которых, собственно, и состоит наш организм. Наиболее важные из них — это гормоны, о которых все слышали, но мало кто понимает, что именно они из себя представляют. Гормоны – это биологически активные вещества, выделяемые железами внутренней секреции организма и тканями, считающимися нежелизистыми.
Гормоны принимают участие в работе организма в целом и каждого органа по отдельности. На сегодняшний день известно о более, чем ста гормонах, но не все из них непосредственно влияют на наше состояние и самочувствие. Наиболее изученными многофункциональным считается гормон под названием тестостерон, способный регулировать протекание внутренних процессов в организме.
Наиболее изученными многофункциональным считается гормон под названием тестостерон, способный регулировать протекание внутренних процессов в организме.
Что такое тестостерон
Среди всего разнообразия гормонов можно выделить один, вызвавший особый интерес у учёных, благодаря его свойствам и способностям воздействовать на организм. Тестостерон – это мужской половой гормон, вырабатываемый в половых железах мужчины, а также в надпочечниках. Именно он определяет внешние признаки и характеристики мужчины, но в женском организме этот гормон тоже присутствует, хотя и в значительно меньшем количестве. Несмотря на то, что тестостерон считается мужским гормоном, женскому организму без него не обойтись.
Тестостерон и организм женщины
Как уже было сказано выше, тестостерон – это неотъемлемая часть женского организма. Его количество может колебаться в зависимости от интенсивности выработки данного гормона. В женском организме он производится в яичниках и надпочечниках.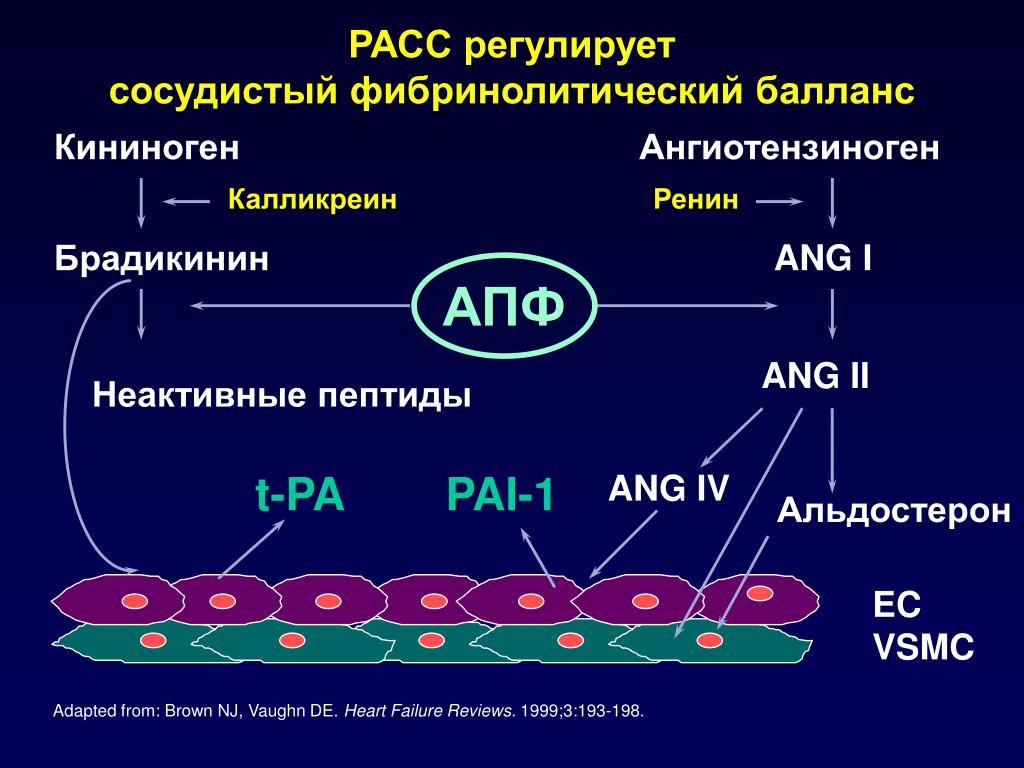 Тестостерон отвечает за развитие мужских половых признаков, за плотность и интенсивность роста волосяного покрова на теле, за либидо, а также за регулирование и нормализацию жировой и мышечной массы. От интенсивности выработки тестостерона будет зависеть, какой станет мышечная масса у женщины упругой и сильной или вялой и дряблой. В случае, когда количество тестостерона в организме женщины уменьшается, ее мышечная масса тоже будет снижаться. Одновременно замедляется обмен веществ, а женщина полнеет и прибавляет в весе. Таким образом, тестостерон напрямую влияет на то, как выглядит не только фигура, но и кожа, и волосы женщины. В свою очередь, нормальный уровень тестостерона обеспечит красивые, подтянутые и упругие мышцы.
Тестостерон отвечает за развитие мужских половых признаков, за плотность и интенсивность роста волосяного покрова на теле, за либидо, а также за регулирование и нормализацию жировой и мышечной массы. От интенсивности выработки тестостерона будет зависеть, какой станет мышечная масса у женщины упругой и сильной или вялой и дряблой. В случае, когда количество тестостерона в организме женщины уменьшается, ее мышечная масса тоже будет снижаться. Одновременно замедляется обмен веществ, а женщина полнеет и прибавляет в весе. Таким образом, тестостерон напрямую влияет на то, как выглядит не только фигура, но и кожа, и волосы женщины. В свою очередь, нормальный уровень тестостерона обеспечит красивые, подтянутые и упругие мышцы.
Значение тестостерона
Известно, что тестостерон повышает половое влечение между людьми. Он влияет на соотношение жира и мышечной массы в организме, одновременно являясь ответственным за наращивание мышечной массы и рост костной ткани. Без тестостерона в организме невозможно протекание биохимических процессов, так как он отвечает за сжигание жиров.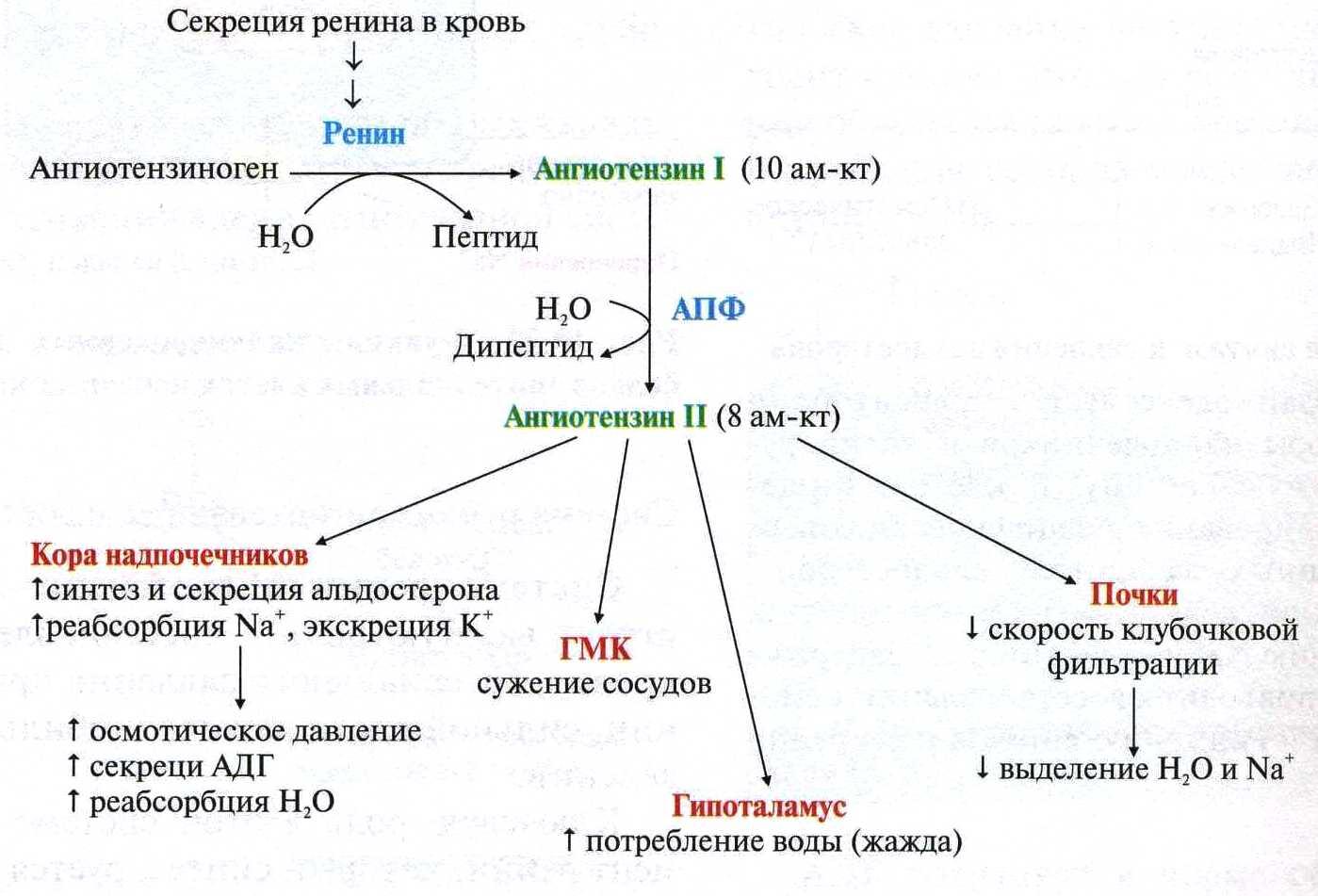 Тестостерон отвечает за работу женской половой системы, за состояние и здоровье костного мозга, а также за функции сальных желез.
Тестостерон отвечает за работу женской половой системы, за состояние и здоровье костного мозга, а также за функции сальных желез.
Помимо всего прочего, тестостерон может выступать в роли антидепрессанта. Низкий уровень данного гормона негативно отразится на настроении женщины в любом возрасте. Тестостерон способен снизить количество холестерина в крови и липидов. Это тормозит процессы развития атеросклероза и других распространённых сердечно-сосудистых заболеваний.
Тестостерон, относящийся к числу андрогенов, оказывает на организм анаболическое воздействие. С его помощью повышается синтез белка, нормализуется уровень глюкозы, а также снижает уровень сахара в крови.
Тестостерон невероятно полезен при интенсивных занятиях спортом, так как он препятствует разрушению белка. При достаточном уровне тестостерона в организме, он сохраняется даже во время неблагоприятных условий. Кроме того, тестостерон способствует увеличению мышечной массы и сжиганию подкожного жира.
Влияние тестостерона на женский организм
С течением времени тестостерона в организме женщины постепенно становится меньше.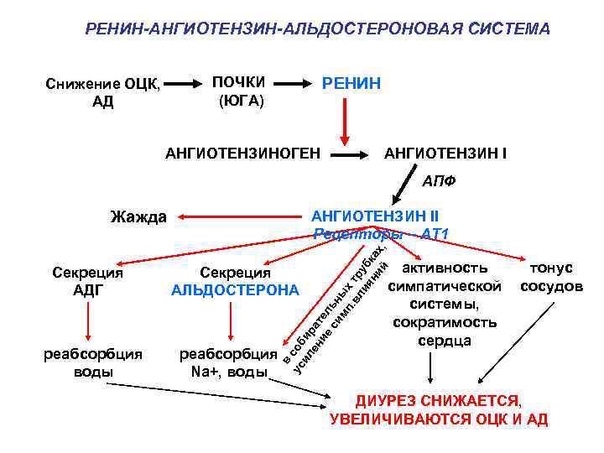 Таким образом, с приближением климакса, на теле образуются жировые отложения, в частности, в области живота и грудных желез, которые плохо сказываются на состоянии фигуры.
Таким образом, с приближением климакса, на теле образуются жировые отложения, в частности, в области живота и грудных желез, которые плохо сказываются на состоянии фигуры.
Тестостерон влияет не только на жировые и мышечные ткани, но и на костные. Их состояние зависит от уровня тестостерона в организме. Данный гормон защищает кости и ткани от нежелательных повреждений. Кроме того, достаточный уровень тестостерона является отличной профилактикой остеопороза.
Благодаря тестостерону женщина способна чувствовать себя бодрой и активной. Нормальный уровень тестостерона помогает бороться с хронической усталостью и переутомлением. Помимо этого, тестостерон воздействует на участки мозга и повышает настроение женщины, снижает уровень депрессии и вызывает чувство удовлетворения.
Благотворно сказывается тестостерон и на работе головного мозга. Благодаря этому гормону улучшается память, концентрация внимания и способность воспринимать информацию.
Уровень тестостерона у женщины
Существуют определённые нормы уровня тестостерона в женском организме, и если его количество будет отклоняться от приемлемого уровня, то это повлечёт за собой проблемы со здоровьем и нежелательные последствия в виде изменения фигуры и внешности в худшую сторону.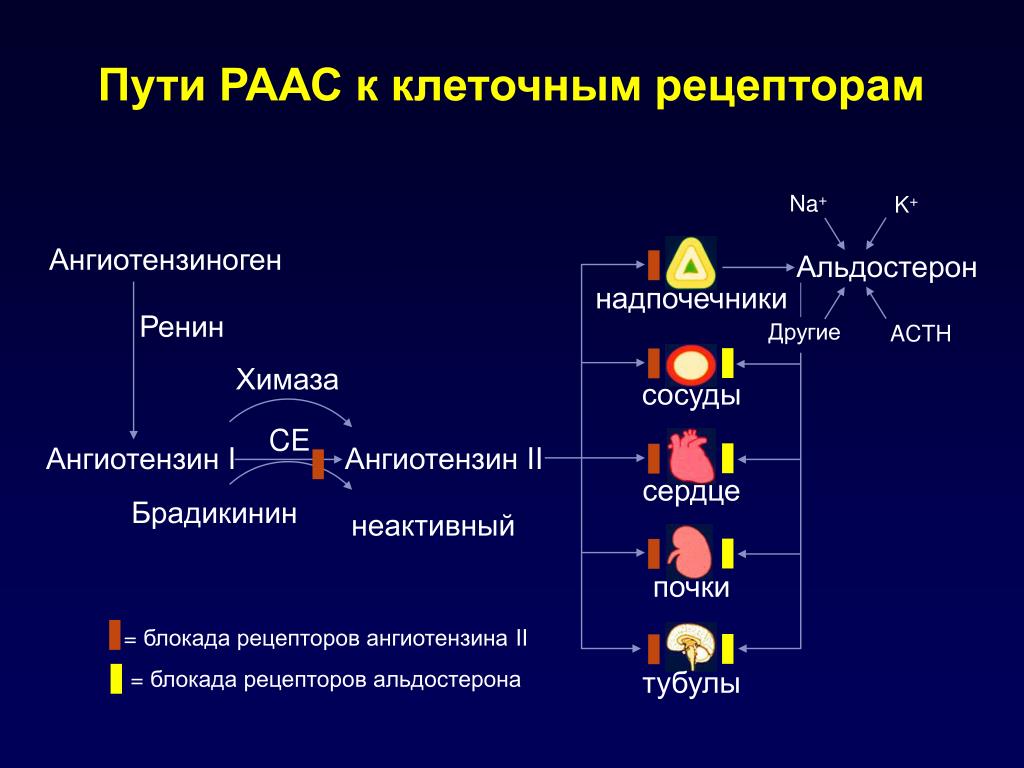 Как уже было сказано ранее, уровень тестостерона в организме женщины меняется с возрастом. Таким образом, у девушек в подростковом возрасте он составляет менее 10 нанограмм на децилитр крови. После полового созревания это количество увеличивается до 70. Уровень тестостерона может возрасти до четырёх раз в период беременности. При менопаузе уровень тестостерона снижается до 40 нанограмм на децилитр крови.
Как уже было сказано ранее, уровень тестостерона в организме женщины меняется с возрастом. Таким образом, у девушек в подростковом возрасте он составляет менее 10 нанограмм на децилитр крови. После полового созревания это количество увеличивается до 70. Уровень тестостерона может возрасти до четырёх раз в период беременности. При менопаузе уровень тестостерона снижается до 40 нанограмм на децилитр крови.
Как повысить тестостерон
Если уровень тестостерона не соответствует норме, его можно откорректировать самостоятельно. В большинстве случаев количество данного гормона необходимо увеличить. Делается это при помощи обычных, присутствующих в нашем повседневном рационе продуктов.
Прежде всего, это орехи. Они представляют собой великолепный источник растительных жиров, принимающих участие в синтезе тестостерона и усвоении организмом витаминов и минеральных веществ.
Следующие в списке продуктов, при помощи которых можно повысить уровень тестостерона, это морепродукты. В их состав входит много цинка, представляющего собой главный химический элемент молекулы тестостерона. Помимо этого, морепродукты богаты жирными кислотами. Наиболее полезными для выработки тестостерона считаются рыба жирных сортов, креветки и крабы.
В их состав входит много цинка, представляющего собой главный химический элемент молекулы тестостерона. Помимо этого, морепродукты богаты жирными кислотами. Наиболее полезными для выработки тестостерона считаются рыба жирных сортов, креветки и крабы.
Нельзя не упомянуть о таком кладезе витаминов, как овощи. Они позитивно влияют на нормализацию уровня тестостерона и усиливают его воздействие на организм человека.
Фрукты не менее полезны для организма и для гормонов. Они способствуют усилению секреции тестостерона. Самыми полезными из них считаются апельсины, абрикосы, персики, ананасы, груши, дыня, виноград и хурма.
И последний продукт, на который стоит обратить внимание, если вы хотите повысить уровень тестостерона в своём организме, это каши. Присутствующая в них клетчатка, улучшает циркуляцию крови и позитивно влияет на процесс выработки тестостерона.
лдц «Нейрон»
Добавить комментарий
Вы и ваши гормоны от Общества эндокринологии
Что такое альдостерон?
Альдостерон — это стероидный гормон, вырабатываемый во внешней части (коре) надпочечников, которые расположены над почками. Он играет центральную роль в регуляции кровяного давления, главным образом, воздействуя на такие органы, как почки и толстая кишка, увеличивая количество соли (натрия), реабсорбируемой в кровоток, и увеличивая количество калия, выделяемого с мочой.Альдостерон также вызывает реабсорбцию воды вместе с натрием; это увеличивает объем крови и, следовательно, кровяное давление.
Он играет центральную роль в регуляции кровяного давления, главным образом, воздействуя на такие органы, как почки и толстая кишка, увеличивая количество соли (натрия), реабсорбируемой в кровоток, и увеличивая количество калия, выделяемого с мочой.Альдостерон также вызывает реабсорбцию воды вместе с натрием; это увеличивает объем крови и, следовательно, кровяное давление.
Как контролируется альдостерон?
Альдостерон входит в группу связанных гормонов, образующих ренин-ангиотензин-альдостероновую систему. Активация этой системы происходит при снижении притока крови к почкам вследствие потери объема крови или падения артериального давления (например, из-за кровотечения). Ренин представляет собой фермент, который приводит к ряду химических реакций, приводящих к выработке ангиотензина II, который, в свою очередь, стимулирует высвобождение альдостерона.Альдостерон вызывает увеличение реабсорбции соли и воды в кровоток из почек, тем самым увеличивая объем крови, восстанавливая уровень соли и кровяное давление.
Что произойдет, если у меня слишком много альдостерона?
Наиболее распространенной причиной высокого уровня альдостерона является его избыточная продукция, часто из-за небольшой доброкачественной опухоли надпочечника (гиперальдостеронизм’ data-content=’1318′ >первичный гиперальдостеронизм). Симптомы включают высокое кровяное давление, низкий уровень калия в крови и ненормальное увеличение объема крови.
Что произойдет, если у меня слишком мало альдостерона?
Низкий уровень альдостерона обнаруживается при редком заболевании, называемом болезнью Аддисона. При болезни Аддисона наблюдается общее снижение функции надпочечников, что приводит к низкому кровяному давлению, вялости и повышению уровня калия в крови (дополнительную информацию см. в статье о болезни Аддисона).
Последнее рассмотрение: янв 2022 г.
Адренокортикотропный гормон
Надпочечники | Вы и ваши гормоны от Общества эндокринологии
Альтернативные названия
Надпочечники
Где мои надпочечники?
В организме человека есть два надпочечника, по одному над каждой почкой.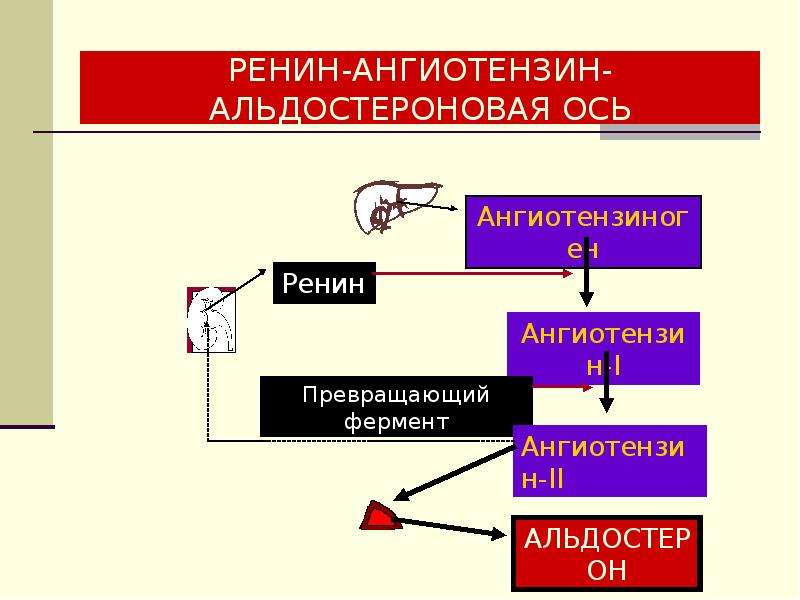 Каждый надпочечник у взрослого человека весит 4–5 г. Надпочечники впервые обнаруживаются на 6-й неделе беременности.
Каждый надпочечник у взрослого человека весит 4–5 г. Надпочечники впервые обнаруживаются на 6-й неделе беременности.
Что делают мои надпочечники?
Каждый надпочечник состоит из двух отдельных частей: внешней части, называемой корой надпочечников, и внутреннего мозгового вещества надпочечников. Надпочечники выделяют различные гормоны, которые действуют как «химические мессенджеры». Эти гормоны перемещаются в кровотоке и воздействуют на различные ткани организма, обеспечивая их правильное функционирование. Все гормоны коры надпочечников представляют собой стероидные соединения, образующиеся из холестерина.
Какие гормоны вырабатывают мои надпочечники?
Кора надпочечников вырабатывает три гормона:
- Минералокортикоиды: наиболее важным из них является альдостерон. Этот гормон помогает поддерживать уровень соли и воды в организме, что, в свою очередь, регулирует кровяное давление. Без альдостерона почки теряют избыточное количество соли (натрия) и, следовательно, воды, что приводит к сильному обезвоживанию и низкому кровяному давлению.

- Глюкокортикоиды: преимущественно кортизол.Этот гормон участвует в реакции на болезнь, а также помогает регулировать обмен веществ в организме. Кортизол стимулирует выработку глюкозы, помогая организму высвобождать из запасов необходимые ингредиенты (жир и мышцы) для производства глюкозы. Кортизол также обладает значительным противовоспалительным действием.
- Андрогены надпочечников: мужские половые гормоны, в основном дегидроэпиандростерон (ДГЭА) и тестостерон. Все они имеют слабые эффекты, но играют определенную роль в преждевременном половом созревании (data-content=’1268′) > раннем развитии мужских половых органов в детстве и оволосении женского тела в период полового созревания.
Адренокортикотропный гормон (АКТГ), секретируемый передней долей гипофиза, в первую очередь влияет на высвобождение глюкокортикоидов и надпочечниковых андрогенов надпочечниками и, в гораздо меньшей степени, также стимулирует высвобождение альдостерона.
Надпочечники мозговое вещество вырабатывает катехоламины:
Катехоламины включают адреналин, норадреналин и небольшое количество допамина – эти гормоны отвечают за все физиологические характеристики стрессовой реакции, так называемой реакции «бей или беги».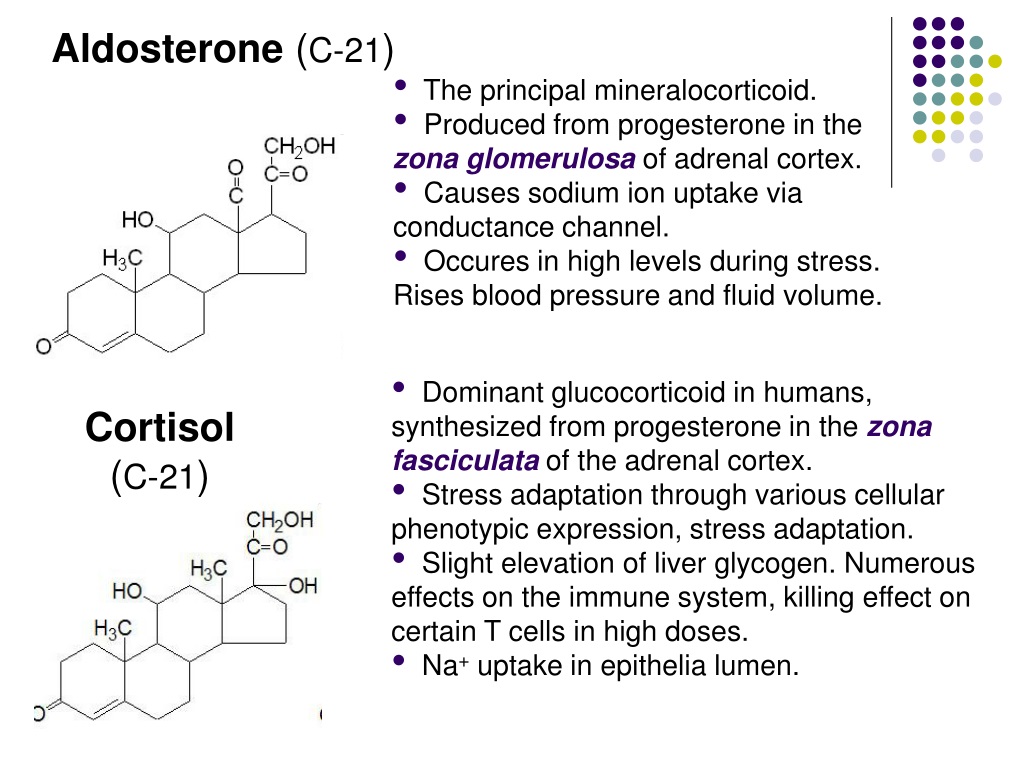
Что может случиться с моими надпочечниками?
Обычно может происходить перепроизводство альдостерона, что вызывает состояние, известное как гиперальдостеронизм ‘data-content=’1318’ >первичный гиперальдостеронизм. Это вызывает высокое кровяное давление, которое устойчиво к обычным таблеткам для контроля артериального давления, и нарушения солевого баланса. Высокое кровяное давление может вызвать головные боли и проблемы со зрением. Некоторые исследования показали, что гиперальдостеронизм может быть причиной до 5% всех людей с высоким кровяным давлением и еще большей доли тех, у кого гипертония, резистентная к лечению.
В редких случаях надпочечники могут становиться либо гиперактивными, либо гипоактивными. Двумя основными связанными с глюкокортикоидами расстройствами, возникающими в результате этого, являются синдром Кушинга и болезнь Аддисона соответственно.
Синдром Кушинга возникает из-за гиперактивности надпочечников из-за чрезмерной выработки кортизола. Клинические данные включают истончение и кровоподтеки на коже, ожирение, диабет, психические расстройства, высокое кровяное давление, мышечную слабость, остеопороз, чрезмерное оволосение лица и нерегулярные менструации у женщин.Это может привести к задержке роста у детей. У пациентов с избытком кортизола также нарушено заживление ран и повышена восприимчивость к инфекциям.
Клинические данные включают истончение и кровоподтеки на коже, ожирение, диабет, психические расстройства, высокое кровяное давление, мышечную слабость, остеопороз, чрезмерное оволосение лица и нерегулярные менструации у женщин.Это может привести к задержке роста у детей. У пациентов с избытком кортизола также нарушено заживление ран и повышена восприимчивость к инфекциям.
Болезнь Аддисона или недостаточность надпочечников возникает из-за недостаточной активности надпочечников, связанной с недостатком гормонов. Надпочечниковая недостаточность может быть острой или хронической. Симптомы хронической недостаточности надпочечников включают низкое кровяное давление, утомляемость, потерю веса, анорексию, тошноту, рвоту, боль в животе, тягу к соли и низкий уровень сахара в крови. Кожа и слизистые оболочки могут иметь повышенную пигментацию.Потеря вторичных половых признаков наблюдается только у женщин с этим заболеванием. Острая надпочечниковая недостаточность требует неотложной медицинской помощи и должна быть выявлена и незамедлительно пролечена.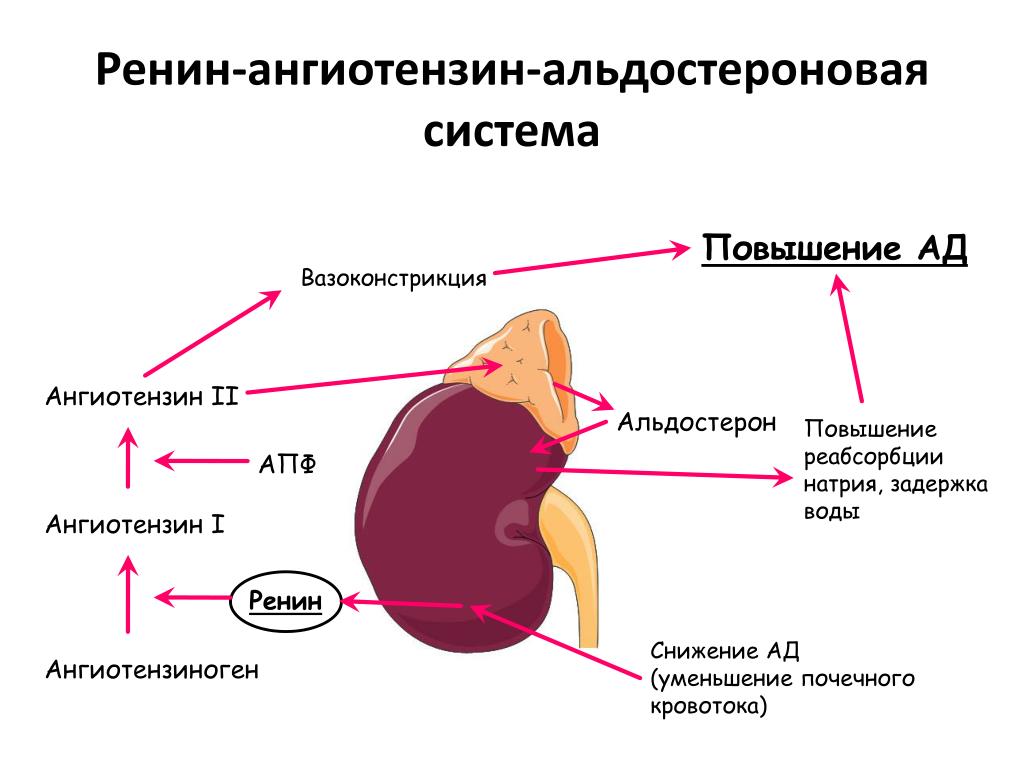 Отличительными признаками острой надпочечниковой недостаточности являются сосудистый коллапс с болью в животе и низкий уровень сахара в крови.
Отличительными признаками острой надпочечниковой недостаточности являются сосудистый коллапс с болью в животе и низкий уровень сахара в крови.
Перепроизводство андрогенов также встречается очень редко, но может привести к чрезмерному росту волос и нарушениям менструального цикла.
Опухоли надпочечников в основном доброкачественные и не приводят к избыточной или недостаточной выработке гормонов надпочечников.Большинство опухолей обнаруживаются случайно, когда люди проходят сканирование по разным причинам. Рак надпочечников встречается очень редко. Опухоли надпочечников могут потребовать хирургического вмешательства, если они большие или производят избыточное количество гормонов.
Лечение каждого расстройства зависит от конкретной причины. Пациенты, которые обеспокоены этими состояниями, должны обратиться за советом к своему врачу.
Последнее рассмотрение: Январь 2018 г.
надпочечников | Медицина Джона Хопкинса
Анатомия надпочечников
Надпочечник состоит из двух основных частей:
Кора надпочечников — это внешняя область, а также самая большая часть надпочечника.
 Он разделен на три отдельные зоны: клубочковую зону, пучковую зону и сетчатую зону. Каждая зона отвечает за выработку определенных гормонов.
Он разделен на три отдельные зоны: клубочковую зону, пучковую зону и сетчатую зону. Каждая зона отвечает за выработку определенных гормонов.мозговое вещество надпочечников расположено внутри коры надпочечников в центре надпочечника. Он вырабатывает «гормоны стресса», в том числе адреналин.
Кора надпочечников и мозговое вещество надпочечников покрыты жировой капсулой , которая образует защитный слой вокруг надпочечников.
Гормоны надпочечников
Роль надпочечников в организме заключается в высвобождении определенных гормонов непосредственно в кровоток. Многие из этих гормонов связаны с тем, как организм реагирует на стресс, а некоторые жизненно необходимы. Обе части надпочечников — кора надпочечников и мозговое вещество надпочечников — выполняют различные и обособленные функции.
Каждая зона коры надпочечников секретирует определенный гормон. Основные гормоны, вырабатываемые корой надпочечников, включают:
Кортизол
Кортизол представляет собой глюкокортикоидный гормон, вырабатываемый пучковой зоной, который играет несколько важных ролей в организме. помогает контролировать использование организмом жиров, белков и углеводов; подавляет воспаление; регулирует кровяное давление; повышает сахар в крови; а также может уменьшить образование костей.
помогает контролировать использование организмом жиров, белков и углеводов; подавляет воспаление; регулирует кровяное давление; повышает сахар в крови; а также может уменьшить образование костей.
Этот гормон также контролирует цикл сна/бодрствования. Он высвобождается во время стресса, чтобы помочь вашему телу получить заряд энергии и лучше справиться с чрезвычайной ситуацией.
Как надпочечники вырабатывают кортизол
Надпочечники вырабатывают гормоны в ответ на сигналы от гипофиза в головном мозге, который реагирует на сигналы от гипоталамуса, также расположенного в головном мозге.Это называется гипоталамо-гипофизарно-надпочечниковой осью. Например, для выработки кортизола надпочечниками происходит следующее:
Гипоталамус вырабатывает кортикотропин-рилизинг-гормон (CRH), который стимулирует гипофиз к секреции адренокортикотропного гормона (АКТГ).
- Затем
АКТГ стимулирует надпочечники вырабатывать и выделять в кровь гормоны кортизола.

В норме и гипоталамус, и гипофиз могут определять, есть ли в крови соответствующее количество циркулирующего кортизола.Если кортизола слишком много или слишком мало, эти железы соответственно изменяют количество высвобождаемых КРГ и АКТГ. Это называется петлей отрицательной обратной связи.
Избыточная выработка кортизола может происходить из узелков в надпочечниках или избыточная продукция АКТГ из опухоли в гипофизе или из другого источника.
Альдостерон
Этот минералокортикоидный гормон, вырабатываемый клубочковой зоной, играет центральную роль в регуляции артериального давления и некоторых электролитов (натрия и калия).Альдостерон посылает сигналы почкам, в результате чего почки поглощают больше натрия в кровоток и выделяют калий в мочу. Это означает, что альдостерон также помогает регулировать рН крови, контролируя уровень электролитов в крови.
ДГЭА и андрогенные стероиды
Эти гормоны, вырабатываемые ретикулярной зоной, являются слабыми мужскими гормонами. Это гормоны-предшественники, которые в яичниках превращаются в женские гормоны (эстрогены), а в яичках — в мужские гормоны (андрогены).Однако эстрогены и андрогены вырабатываются в гораздо больших количествах яичниками и яичками.
Это гормоны-предшественники, которые в яичниках превращаются в женские гормоны (эстрогены), а в яичках — в мужские гормоны (андрогены).Однако эстрогены и андрогены вырабатываются в гораздо больших количествах яичниками и яичками.
Эпинефрин (адреналин) и норэпинефрин (норадреналин)
мозговое вещество надпочечников , внутренняя часть надпочечников, контролирует гормоны, которые инициируют реакцию бегства или борьбы. Основные гормоны, секретируемые мозговым веществом надпочечников, включают адреналин (адреналин) и норэпинефрин (норадреналин), которые имеют сходные функции.
Помимо прочего, эти гормоны способны увеличивать частоту сердечных сокращений и силу сердечных сокращений, усиливать приток крови к мышцам и мозгу, расслаблять гладкие мышцы дыхательных путей и способствовать метаболизму глюкозы (сахара).Они также контролируют сдавливание кровеносных сосудов (вазоконстрикцию), помогая поддерживать артериальное давление и повышая его в ответ на стресс.
Как и некоторые другие гормоны, вырабатываемые надпочечниками, адреналин и норадреналин часто активируются в физически и эмоционально стрессовых ситуациях, когда вашему телу требуются дополнительные ресурсы и энергия, чтобы выдержать необычное напряжение.
Заболевания надпочечников
Надпочечники вызывают проблемы со здоровьем двумя распространенными способами: они производят слишком мало или слишком много определенных гормонов, что приводит к гормональному дисбалансу.Эти нарушения функции надпочечников могут быть вызваны различными заболеваниями надпочечников или гипофиза.
Надпочечниковая недостаточность
Надпочечниковая недостаточность — редкое заболевание. Она может быть вызвана заболеванием надпочечников (первичная надпочечниковая недостаточность, болезнь Аддисона) или заболеваниями гипоталамуса или гипофиза (вторичная надпочечниковая недостаточность). Это противоположно синдрому Кушинга и характеризуется низким уровнем гормонов надпочечников.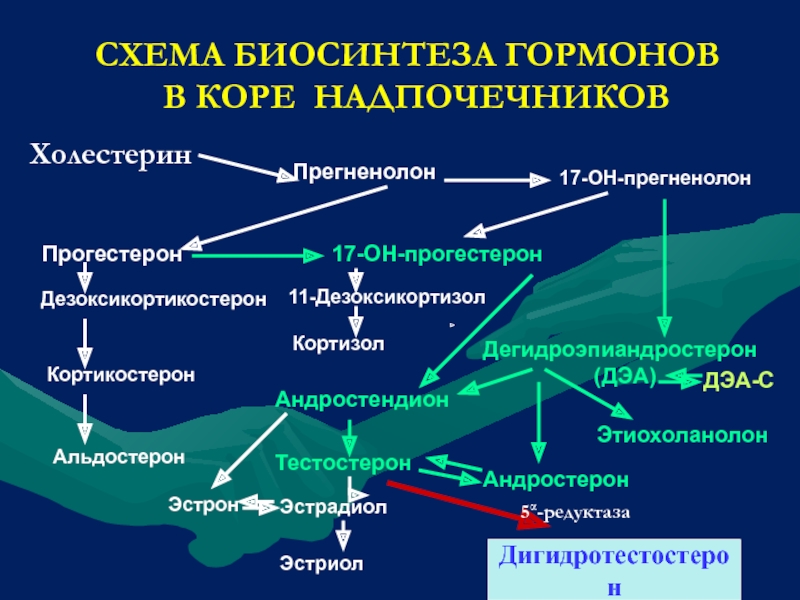 Симптомы включают потерю веса, плохой аппетит, тошноту и рвоту, утомляемость, потемнение кожи (только при первичной надпочечниковой недостаточности), боль в животе и другие.
Симптомы включают потерю веса, плохой аппетит, тошноту и рвоту, утомляемость, потемнение кожи (только при первичной надпочечниковой недостаточности), боль в животе и другие.
Причинами первичной надпочечниковой недостаточности могут быть аутоиммунные заболевания, грибковые и другие инфекции, рак (редко) и генетические факторы.
Хотя надпочечниковая недостаточность обычно развивается со временем, она также может проявляться внезапно в виде острой надпочечниковой недостаточности (адреналовый криз). У него схожие симптомы, но последствия более серьезные, включая опасный для жизни шок, судороги и кому. Они могут развиться, если состояние не лечить.
Врожденная гиперплазия надпочечников
Надпочечниковая недостаточность также может быть результатом генетического заболевания, называемого врожденной гиперплазией надпочечников.Детям, которые рождаются с этим заболеванием, не хватает важного фермента, необходимого для производства кортизола, альдостерона или того и другого. В то же время у них часто наблюдается избыток андрогенов, что может приводить к мужским признакам у девочек и преждевременному половому созреванию у мальчиков.
В то же время у них часто наблюдается избыток андрогенов, что может приводить к мужским признакам у девочек и преждевременному половому созреванию у мальчиков.
Врожденная гиперплазия надпочечников может оставаться невыявленной в течение многих лет в зависимости от тяжести дефицита фермента. В более тяжелых случаях младенцы могут страдать от двойственности гениталий, обезвоживания, рвоты и задержки развития.
Гиперактивные надпочечники
Иногда в надпочечниках могут образовываться узлы, которые вырабатывают слишком много определенных гормонов. Узлы размером 4 сантиметра и больше, а также узлы, которые обнаруживают определенные особенности при визуализации, повышают подозрение на злокачественное новообразование. Как доброкачественные, так и раковые узлы могут продуцировать избыточное количество определенных гормонов, что называется функциональным узлом. Функциональные опухоли, злокачественные опухоли или узлы размером более 4 сантиметров рекомендуется направлять на хирургическую оценку.
Избыток кортизола: синдром Кушинга
Синдром Кушинга возникает в результате избыточной продукции кортизола надпочечниками. Симптомы могут включать увеличение веса и жировые отложения в определенных областях тела, таких как лицо, ниже задней части шеи, называемой буйволиным горбом, и в области живота; истончение рук и ног; фиолетовые растяжки на животе; волосы на лице; усталость; мышечная слабость; легко травмируется кожа; высокое кровяное давление; сахарный диабет; и другие проблемы со здоровьем.
Избыточное производство кортизола также может быть вызвано перепроизводством АКТГ доброкачественной опухолью в гипофизе или опухолью в другом месте тела. Это известно как болезнь Кушинга. Другой распространенной причиной синдрома Кушинга является чрезмерное и длительное употребление наружных стероидов, таких как преднизолон или дексаметазон, которые назначают для лечения многих аутоиммунных или воспалительных заболеваний (например, волчанки, ревматоидного артрита, астмы, воспалительных заболеваний кишечника, рассеянного склероза и т. д.).)
д.).)
Избыток альдостерона: гиперальдостеронизм
Гиперальдостеронизм возникает в результате перепроизводства альдостерона одним или обоими надпочечниками. Это характеризуется повышением кровяного давления, которое часто требует многих лекарств для контроля. У некоторых людей может развиться низкий уровень калия в крови, что может вызвать мышечные боли, слабость и спазмы. Когда причиной является гиперсекреция надпочечников, болезнь называется синдромом Конна.
Избыток адреналина или норадреналина: феохромоцитома
Феохромоцитома — это опухоль, которая приводит к избыточной выработке адреналина или норадреналина мозговым веществом надпочечников, что часто происходит вспышками.Иногда причиной гиперпродукции этих гормонов может быть ткань нервного гребня, сходная с мозговым веществом надпочечников. Это известно как параганглиома.
Феохромоцитомы могут вызывать постоянное или спорадическое высокое кровяное давление, которое трудно контролировать с помощью обычных лекарств. Другие симптомы включают головные боли, потливость, тремор, тревогу и учащенное сердцебиение. Некоторые люди генетически предрасположены к развитию этого типа опухоли.
Другие симптомы включают головные боли, потливость, тремор, тревогу и учащенное сердцебиение. Некоторые люди генетически предрасположены к развитию этого типа опухоли.
Рак надпочечников
Злокачественные опухоли надпочечников (рак надпочечников), такие как адренокортикальная карцинома, встречаются редко и к моменту постановки диагноза часто распространяются на другие органы и ткани.Эти опухоли, как правило, вырастают довольно большими и могут достигать нескольких дюймов в диаметре.
Раковые опухоли надпочечников могут быть функциональными и высвобождать избыток одного или нескольких гормонов, что сопровождается соответствующими симптомами, перечисленными выше. Пациенты также могут испытывать боль в животе, боль в боку или ощущение переполнения живота, особенно когда опухоль надпочечников становится очень большой.
Не все виды рака, обнаруживаемые в надпочечниках, происходят из самой железы. Большинство опухолей надпочечников являются метастазами или распространением рака из другой первичной опухоли в другие части тела.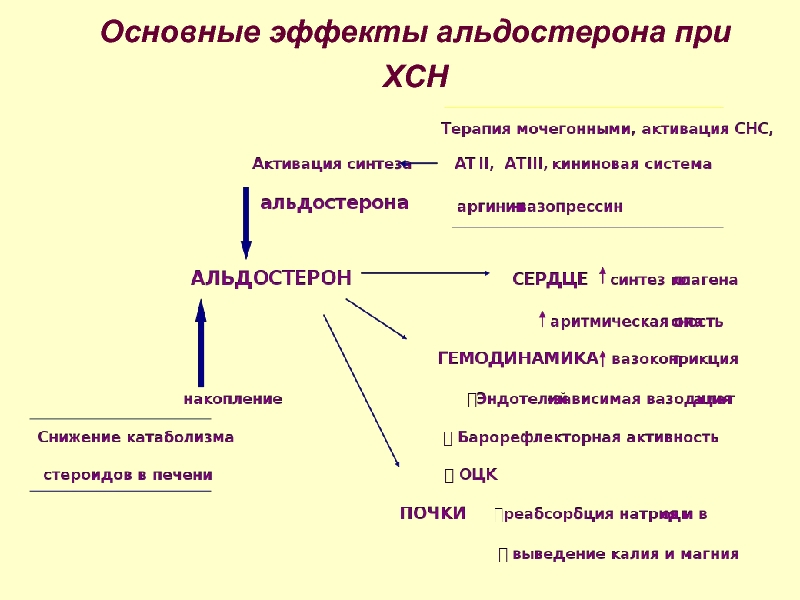
Физиология, Альдостерон — StatPearls — NCBI Bookshelf
Введение
Основная функция альдостерона заключается в воздействии на поздние дистальные канальцы и собирательные протоки нефронов в почках, непосредственно влияя на абсорбцию натрия и экскрецию калия. Он также косвенно влияет на экскрецию ионов водорода, изменяя количество калия в просвете нефрона, вызывая последующие последствия для альфа-интеркалированных клеток. Наконец, он влияет на кровяное давление, регулируя количество натрия (и хлорида, который диффундирует с натрием через мембраны), увеличивая или уменьшая общий объем внеклеточной жидкости (ECF).Однако это не следует путать с действием антидиуретического гормона (АДГ). АДГ часто высвобождается одновременно с альдостероном. Это позволяет контролировать артериальное давление, вызывая высвобождение и слияние аквапориновых каналов с мембраной основных клеток. Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления. [1][2][3]
[1][2][3]
Клеточный
Альдостерон образуется из холестерина в клубочковой зоне надпочечников.Холестерин взаимодействует с ферментами 3-бета-гидроксистероиддегидрогеназой, 21-альфа-гидроксилазой, 11-бета-гидроксилазой и альдостеронсинтазой с образованием 11-бета, 21-дигидрокси-3, 20-диоксопрегн-4-ен-18-аль. (альдостерон). Эти ферменты также взаимосвязаны с продукцией других стероидных гормонов, вырабатываемых надпочечниками через холестерин, включая глюкокортикоиды (кортикостерон и кортизол) и андрогенные гормоны (эстрон, эстрадиол и дигидротестостерон).[4][5][6]
Развитие
Врожденная гиперплазия коры надпочечников (ВГН) может принимать различные формы в зависимости от дефицита ферментов.Дефицит трех основных ферментов, влияющих на альдостерон, – это дефицит 21-гидроксилазы, 11-бета-гидроксилазы и альдостеронсинтазы. Дефицит любого из этих ферментов остановит выработку альдостерона. Это приводит к накоплению промежуточных продуктов, в результате чего холестерин направляется по пути выработки андрогенных гормонов. В зависимости от тяжести дефицита фермента это может привести к гипонатриемии, гиперкалиемии (из-за невозможности обмена натрия на калий в нефроне) и гиповолемии (низкий уровень натрия вызывает снижение внеклеточной жидкости).При дефиците альдостеронсинтазы многие эффекты смягчаются тем фактом, что все еще вырабатывается кортикостерон, который действует аналогично альдостерону. Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
В зависимости от тяжести дефицита фермента это может привести к гипонатриемии, гиперкалиемии (из-за невозможности обмена натрия на калий в нефроне) и гиповолемии (низкий уровень натрия вызывает снижение внеклеточной жидкости).При дефиците альдостеронсинтазы многие эффекты смягчаются тем фактом, что все еще вырабатывается кортикостерон, который действует аналогично альдостерону. Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Вовлеченные системы органов
Органами, участвующими в ренин-ангиотензиновой системе, являются почки и легкие (где ангиотензин 1 превращается в ангиотензин 2).
Функция
Альдостерон влияет на заключительную часть поглощения электролитов и воды в нефроне перед экскрецией с мочой. В результате альдостерон влияет только на около 3% общего поглощения воды и используется для тонкой настройки поглощения. Стероидные гормоны достигают этого, диффундируя в основные клетки поздних дистальных канальцев и собирательных трубочек, где они воздействуют на ядро клетки, увеличивая синтез мРНК.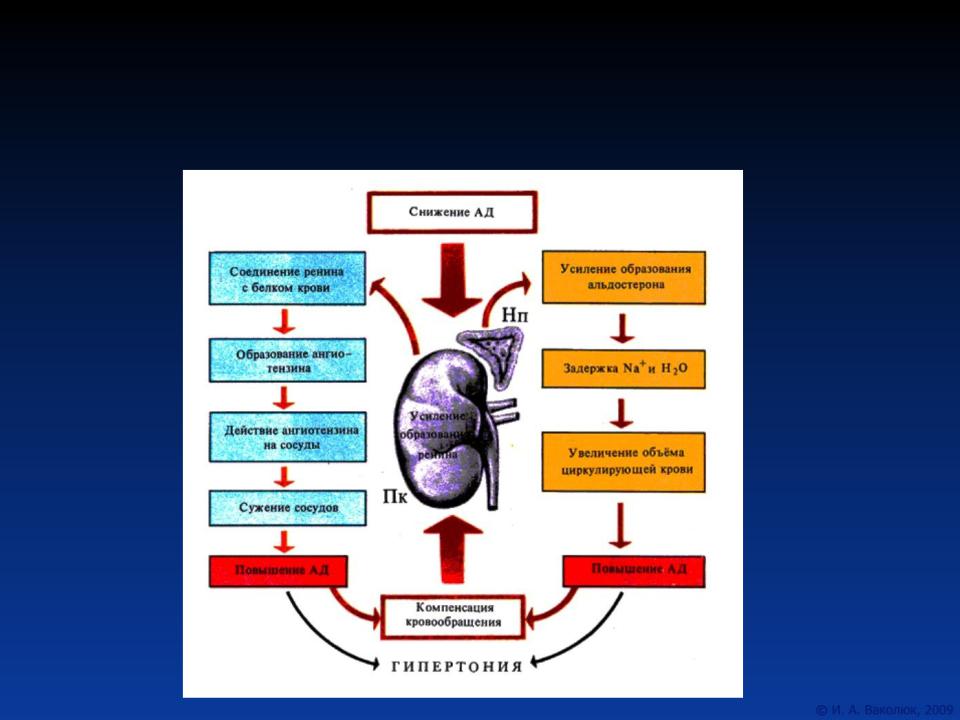 Затем эти мРНК используются для увеличения экспрессии натриевых каналов, натрий-калиевой АТФазы и ферментов цикла лимонной кислоты.
Затем эти мРНК используются для увеличения экспрессии натриевых каналов, натрий-калиевой АТФазы и ферментов цикла лимонной кислоты.
Механизм
В основных клетках поздних дистальных канальцев и собирательных трубочек альдостерон увеличивает экспрессию натриевых каналов и натрий-калиевой АТФазы в клеточной мембране. Натриевые каналы находятся на просветной стороне основных клеток и позволяют натрию пассивно диффундировать в основные клетки благодаря трансэпителиальной разности потенциалов -50 мВ. Этот градиент поддерживается натрий-калиевой АТФазой на базолатеральной стороне, которая использует АТФ для активного транспорта натрия в кровь и калия в клетку.Есть также калиевые каналы на просветной стороне клетки, которые обеспечивают пассивную диффузию из клетки в просвет почки всякий раз, когда ион натрия входит в клетку. Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Связанные исследования
Наиболее распространенным тестом для оценки нарушений пути альдостерона является соотношение альдостерон: ренин.Это определяет наличие изолированной проблемы с альдостероном или нарушение ренин-ангиотензиновой системы. Если подозревается проблема альдостерона, а результаты не показывают повышения ни альдостерона, ни ренина, то подозревается врожденная гиперплазия надпочечников. Если и альдостерон, и ренин повышены, а их соотношение меньше 10, то дифференциальный диагноз включает реноваскулярную гипертензию. Если уровень ренина в норме, уровень альдостерона повышен и соотношение больше 30, дифференциальный диагноз включает синдром Конна.Это может быть подтверждено тестом на подавление солей, МРТ надпочечников и забором пробы надпочечниковой вены.
Патофизиология
Высвобождение альдостерона из надпочечников регулируется ренин-ангиотензин II-альдостероновой системой. Эта система первоначально активируется за счет снижения среднего артериального давления, чтобы повысить кровяное давление. Снижение артериального давления первоначально ощущается в афферентных артериолах почек. Затем проренин высвобождается механорецепторами и превращается в ренин юкстагломерулярными клетками (клетки JG).Клетки JG также могут высвобождать ренин после симпатической стимуляции их рецептора бета-1. Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+.
Эта система первоначально активируется за счет снижения среднего артериального давления, чтобы повысить кровяное давление. Снижение артериального давления первоначально ощущается в афферентных артериолах почек. Затем проренин высвобождается механорецепторами и превращается в ренин юкстагломерулярными клетками (клетки JG).Клетки JG также могут высвобождать ренин после симпатической стимуляции их рецептора бета-1. Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+. систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
Клиническое значение
Альдостерон является клинически значимым по двум причинам. Увеличение или уменьшение альдостерона может вызвать заболевание, а лекарства, влияющие на его функцию, изменяют кровяное давление. Изменения концентрации альдостерона, как слишком сильные (синдром Конна и реноваскулярная гипертензия), так и слишком низкие (некоторые типы болезни Аддисона и врожденная гиперплазия коры надпочечников), могут привести к катастрофическим последствиям для организма.[9][10]
Гиперальдостеронизм вызывается либо первичной опухолью надпочечников (синдром Конна), либо реноваскулярной гипертензией. Первичная опухоль в надпочечниках вызывает неконтролируемую выработку и высвобождение альдостерона. Реноваскулярная гипертензия повышает уровень альдостерона за счет двух основных механизмов: фиброзно-мышечной дисплазии (обычно у молодых женщин) и атеросклероза (обычно у пожилых людей). Оба снижения перфузии афферентных артериол почек вызывают активацию ренин-ангиотензиновой системы.Это вызывает неконтролируемую гипертензию и гипокалиемию.
Оба снижения перфузии афферентных артериол почек вызывают активацию ренин-ангиотензиновой системы.Это вызывает неконтролируемую гипертензию и гипокалиемию.
Болезнь Аддисона характеризуется гипофункцией надпочечников. Однако, в зависимости от причины болезни Аддисона, регуляция альдостерона может оставаться неизменной. На альдостерон влияет только болезнь Аддисона, когда надпочечники подвергаются разрушению, например, при аутоиммунно-опосредованном разрушении. Альдостерон контролируется ренин-ангиотензиновой системой, в то время как выработка остальных гормонов надпочечниками контролируется адренокортикотропным гормоном (АКТГ).Следовательно, в случаях болезни Аддисона, вызванной дисфункцией гипофиза, будет иметь место надпочечниковая недостаточность, но с соответствующим уровнем альдостерона. Это связано с тем, что ренин-ангиотензиновая система остается интактной.
Контракционный алкалоз является побочным эффектом повышенного поглощения воды через пути альдостерона и АДГ в состоянии истощения объема. Тело ощущает низкое среднее артериальное давление, когда ECF низкая. Поэтому активируется ренин-ангиотензиновая система. Это вызывает увеличение поглощения воды, а также активацию альдостерона.Альдостерон вызывает абсорбцию натрия и выведение калия в просвет основными клетками. В интеркалированных альфа-клетках, расположенных в поздних отделах дистальных канальцев и собирательных трубочках, происходит обмен ионами водорода и ионами калия. Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Тело ощущает низкое среднее артериальное давление, когда ECF низкая. Поэтому активируется ренин-ангиотензиновая система. Это вызывает увеличение поглощения воды, а также активацию альдостерона.Альдостерон вызывает абсорбцию натрия и выведение калия в просвет основными клетками. В интеркалированных альфа-клетках, расположенных в поздних отделах дистальных канальцев и собирательных трубочках, происходит обмен ионами водорода и ионами калия. Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Лекарства
Бета-агонисты/антагонисты могут вызывать повышение или понижение уровня ренина клетками JG, что приводит к увеличению или уменьшению альдостерона.
Ингибиторы ангиотензинпревращающего фермента, распространенный класс лекарств от гипертензии, блокируют выработку ангиотензина II АПФ, что приводит к снижению уровня альдостерона.
Блокаторы рецепторов ангиотензина II (БРА) блокируют рецепторы ангиотензина II, что приводит к снижению уровня альдостерона. Этот класс лекарств используется для контроля артериального давления, когда у пациента есть непереносимость ACE-I.
Спиронолактон является блокатором рецепторов альдостерона, который препятствует действию альдостерона на рецепторы в основных клетках почек.
Амилорид и триамтерен — это препараты, которые блокируют натриевые каналы на просветной стороне основных клеток в почках. Это предотвращает полное воздействие альдостерона на почки.
Вообще говоря, все эти лекарства блокируют функцию альдостерона, который препятствует всасыванию натрия и выведению калия. Поэтому возможными побочными эффектами всех этих препаратов являются гипонатриемия, гиперкалиемия и гиповолемия.
Каталожные номера
- 1.
- Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Ожирение, дисфункция почек и гипертония: механистические связи.
 Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]
Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582] - 2.
- Джадхав А.П., Садака Ф.Г. Ангиотензин II при септическом шоке. Am J Emerg Med. 2019 июнь;37(6):1169-1174. [PubMed: 30935784]
- 3.
- Нехме А., Зуейн Ф.А., Зайери З.Д., Зибара К. Новые сведения о тканевой ренин-ангиотензиновой системе и ее роли в физиологии и патологии.J Cardiovasc Dev Dis. 2019 март 29; 6(2) [бесплатная статья PMC: PMC6617132] [PubMed: 30934934]
- 4.
- Sztechman D, Czarzasta K, Cudnoch-Jedrzejewska A, Szczepanska-Sadowska E, Zera T. Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]
- 5.
- Butterworth MB, Alvarez de la Rosa D. Регуляция передачи сигналов альдостерона с помощью микроРНК.Витам Горм. 2019;109:69-103. [PubMed: 30678867]
- 6.
- Hellman P, Björklund P, Åkerström T.
 Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866]
Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866] - 7.
- Каннаво А., Элиа А., Ликкардо Д., Ренго Г., Кох В.Дж. Альдостерон и патология миокарда. Витам Горм. 2019;109:387-406. [PubMed: 30678865]
- 8.
- Лефевр Х., Дюпарк С., Наккаш А., Лопес А.Г., Кастане М., Луисет Э. Паракринная регуляция секреции альдостерона в физиологических и патофизиологических условиях.Витам Горм. 2019;109:303-339. [PubMed: 30678861]
- 9.
- Янг М.Дж., Адлер Г.К. Альдостерон, рецептор минералокортикоидов и механизмы сердечно-сосудистых заболеваний. Витам Горм. 2019;109:361-385. [PubMed: 30678863]
- 10.
- Валинский В.С., Тойз Р.М., Шриер А. Альдостерон и ионные каналы. Витам Горм. 2019;109:105-131. [PubMed: 30678852]
Физиология, Альдостерон — StatPearls — NCBI Bookshelf
Введение
Основная функция альдостерона заключается в воздействии на поздние дистальные канальцы и собирательные протоки нефронов в почках, непосредственно влияя на абсорбцию натрия и экскрецию калия. Он также косвенно влияет на экскрецию ионов водорода, изменяя количество калия в просвете нефрона, вызывая последующие последствия для альфа-интеркалированных клеток. Наконец, он влияет на кровяное давление, регулируя количество натрия (и хлорида, который диффундирует с натрием через мембраны), увеличивая или уменьшая общий объем внеклеточной жидкости (ECF). Однако это не следует путать с действием антидиуретического гормона (АДГ). АДГ часто высвобождается одновременно с альдостероном.Это позволяет контролировать артериальное давление, вызывая высвобождение и слияние аквапориновых каналов с мембраной основных клеток. Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления.[1][2][3]
Он также косвенно влияет на экскрецию ионов водорода, изменяя количество калия в просвете нефрона, вызывая последующие последствия для альфа-интеркалированных клеток. Наконец, он влияет на кровяное давление, регулируя количество натрия (и хлорида, который диффундирует с натрием через мембраны), увеличивая или уменьшая общий объем внеклеточной жидкости (ECF). Однако это не следует путать с действием антидиуретического гормона (АДГ). АДГ часто высвобождается одновременно с альдостероном.Это позволяет контролировать артериальное давление, вызывая высвобождение и слияние аквапориновых каналов с мембраной основных клеток. Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления.[1][2][3]
Клеточный
Альдостерон образуется из холестерина в клубочковой зоне надпочечников. Холестерин взаимодействует с ферментами 3-бета-гидроксистероиддегидрогеназой, 21-альфа-гидроксилазой, 11-бета-гидроксилазой и альдостеронсинтазой с образованием 11-бета, 21-дигидрокси-3, 20-диоксопрегн-4-ен-18-аль.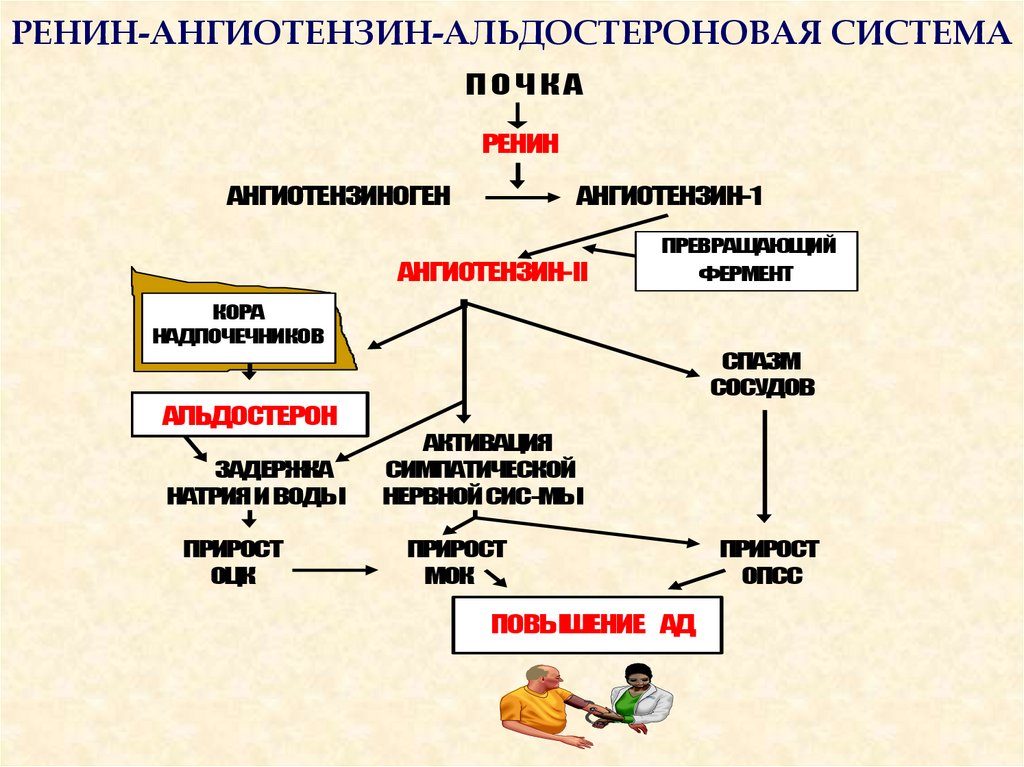 (альдостерон).Эти ферменты также взаимосвязаны с продукцией других стероидных гормонов, вырабатываемых надпочечниками через холестерин, включая глюкокортикоиды (кортикостерон и кортизол) и андрогенные гормоны (эстрон, эстрадиол и дигидротестостерон).[4][5][6]
(альдостерон).Эти ферменты также взаимосвязаны с продукцией других стероидных гормонов, вырабатываемых надпочечниками через холестерин, включая глюкокортикоиды (кортикостерон и кортизол) и андрогенные гормоны (эстрон, эстрадиол и дигидротестостерон).[4][5][6]
Развитие
Врожденная гиперплазия коры надпочечников (ВГН) может принимать различные формы в зависимости от дефицита ферментов. Дефицит трех основных ферментов, влияющих на альдостерон, – это дефицит 21-гидроксилазы, 11-бета-гидроксилазы и альдостеронсинтазы.Дефицит любого из этих ферментов остановит выработку альдостерона. Это приводит к накоплению промежуточных продуктов, в результате чего холестерин направляется по пути выработки андрогенных гормонов. В зависимости от тяжести дефицита фермента это может привести к гипонатриемии, гиперкалиемии (из-за невозможности обмена натрия на калий в нефроне) и гиповолемии (низкий уровень натрия вызывает снижение внеклеточной жидкости). При дефиците альдостеронсинтазы многие эффекты смягчаются тем фактом, что все еще вырабатывается кортикостерон, который действует аналогично альдостерону. Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Вовлеченные системы органов
Органами, участвующими в ренин-ангиотензиновой системе, являются почки и легкие (где ангиотензин 1 превращается в ангиотензин 2).
Функция
Альдостерон влияет на заключительную часть поглощения электролитов и воды в нефроне перед экскрецией с мочой.В результате альдостерон влияет только на около 3% общего поглощения воды и используется для тонкой настройки поглощения. Стероидные гормоны достигают этого, диффундируя в основные клетки поздних дистальных канальцев и собирательных трубочек, где они воздействуют на ядро клетки, увеличивая синтез мРНК. Затем эти мРНК используются для увеличения экспрессии натриевых каналов, натрий-калиевой АТФазы и ферментов цикла лимонной кислоты.
Механизм
В основных клетках поздних дистальных канальцев и собирательных трубочек альдостерон увеличивает экспрессию натриевых каналов и натрий-калиевой АТФазы в клеточной мембране. Натриевые каналы находятся на просветной стороне основных клеток и позволяют натрию пассивно диффундировать в основные клетки благодаря трансэпителиальной разности потенциалов -50 мВ. Этот градиент поддерживается натрий-калиевой АТФазой на базолатеральной стороне, которая использует АТФ для активного транспорта натрия в кровь и калия в клетку. Есть также калиевые каналы на просветной стороне клетки, которые обеспечивают пассивную диффузию из клетки в просвет почки всякий раз, когда ион натрия входит в клетку.Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Натриевые каналы находятся на просветной стороне основных клеток и позволяют натрию пассивно диффундировать в основные клетки благодаря трансэпителиальной разности потенциалов -50 мВ. Этот градиент поддерживается натрий-калиевой АТФазой на базолатеральной стороне, которая использует АТФ для активного транспорта натрия в кровь и калия в клетку. Есть также калиевые каналы на просветной стороне клетки, которые обеспечивают пассивную диффузию из клетки в просвет почки всякий раз, когда ион натрия входит в клетку.Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Связанные исследования
Наиболее распространенным тестом для оценки нарушений пути альдостерона является соотношение альдостерон: ренин. Это определяет наличие изолированной проблемы с альдостероном или нарушение ренин-ангиотензиновой системы.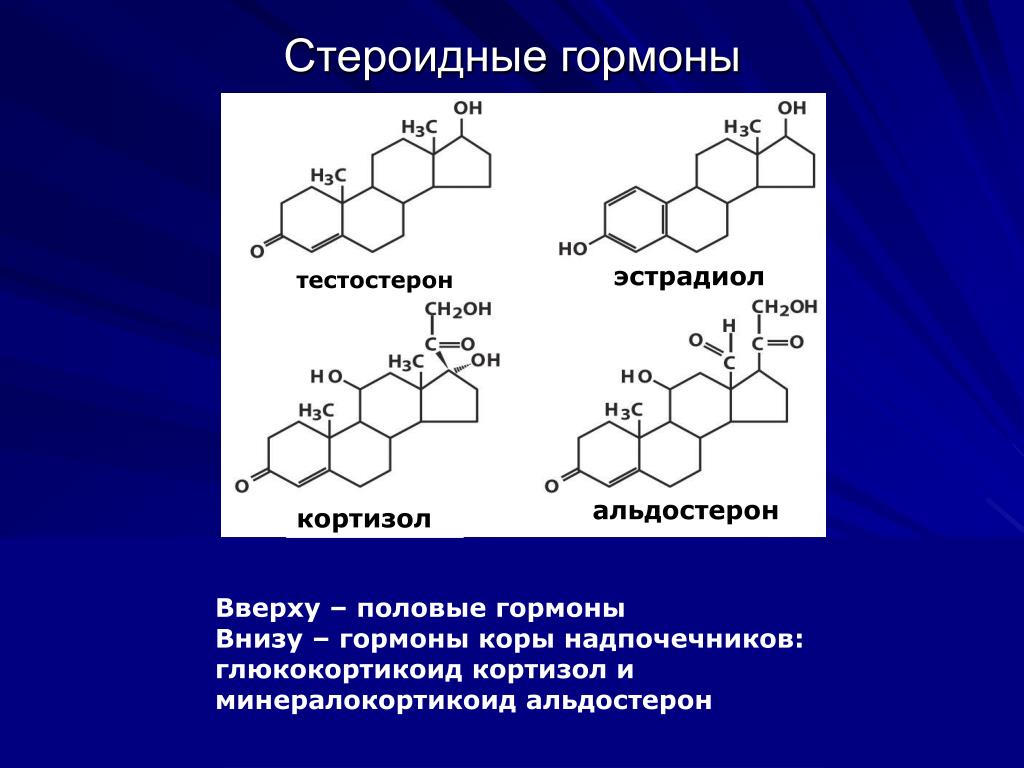 Если подозревается проблема альдостерона, а результаты не показывают повышения ни альдостерона, ни ренина, то подозревается врожденная гиперплазия надпочечников. Если и альдостерон, и ренин повышены, а их соотношение меньше 10, то дифференциальный диагноз включает реноваскулярную гипертензию. Если уровень ренина в норме, уровень альдостерона повышен и соотношение больше 30, дифференциальный диагноз включает синдром Конна. Это может быть подтверждено тестом на подавление солей, МРТ надпочечников и забором пробы надпочечниковой вены.
Если подозревается проблема альдостерона, а результаты не показывают повышения ни альдостерона, ни ренина, то подозревается врожденная гиперплазия надпочечников. Если и альдостерон, и ренин повышены, а их соотношение меньше 10, то дифференциальный диагноз включает реноваскулярную гипертензию. Если уровень ренина в норме, уровень альдостерона повышен и соотношение больше 30, дифференциальный диагноз включает синдром Конна. Это может быть подтверждено тестом на подавление солей, МРТ надпочечников и забором пробы надпочечниковой вены.
Патофизиология
Высвобождение альдостерона из надпочечников регулируется ренин-ангиотензин II-альдостероновой системой. Эта система первоначально активируется за счет снижения среднего артериального давления, чтобы повысить кровяное давление. Снижение артериального давления первоначально ощущается в афферентных артериолах почек. Затем проренин высвобождается механорецепторами и превращается в ренин юкстагломерулярными клетками (клетки JG). Клетки JG также могут высвобождать ренин после симпатической стимуляции их рецептора бета-1.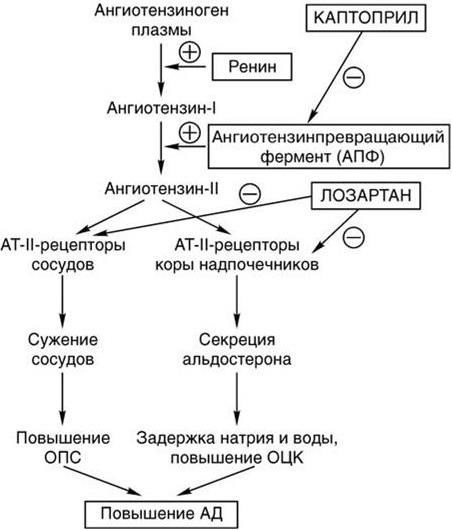 Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+. систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+. систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
Клиническое значение
Альдостерон является клинически значимым по двум причинам. Увеличение или уменьшение альдостерона может вызвать заболевание, а лекарства, влияющие на его функцию, изменяют кровяное давление.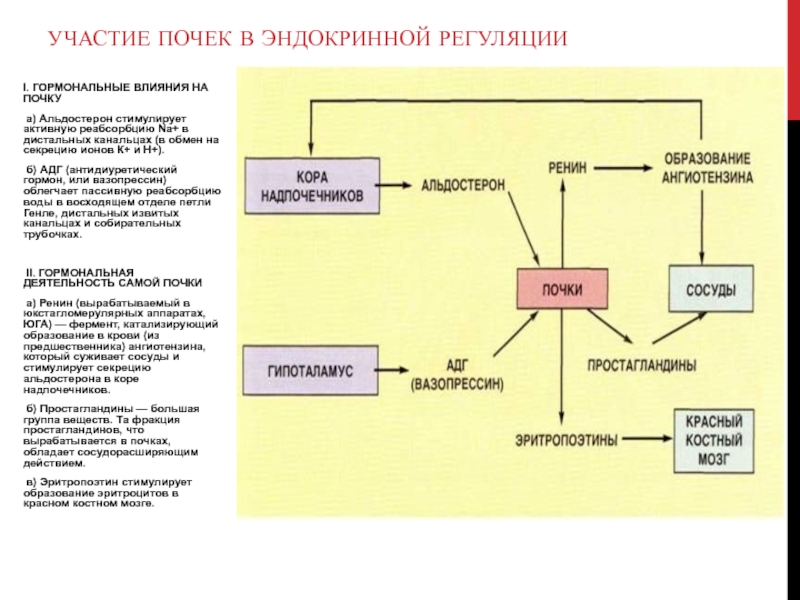 Изменения концентрации альдостерона, как слишком сильные (синдром Конна и реноваскулярная гипертензия), так и слишком низкие (некоторые типы болезни Аддисона и врожденная гиперплазия коры надпочечников), могут привести к катастрофическим последствиям для организма.[9][10]
Изменения концентрации альдостерона, как слишком сильные (синдром Конна и реноваскулярная гипертензия), так и слишком низкие (некоторые типы болезни Аддисона и врожденная гиперплазия коры надпочечников), могут привести к катастрофическим последствиям для организма.[9][10]
Гиперальдостеронизм вызывается либо первичной опухолью надпочечников (синдром Конна), либо реноваскулярной гипертензией. Первичная опухоль в надпочечниках вызывает неконтролируемую выработку и высвобождение альдостерона. Реноваскулярная гипертензия повышает уровень альдостерона за счет двух основных механизмов: фиброзно-мышечной дисплазии (обычно у молодых женщин) и атеросклероза (обычно у пожилых людей). Оба снижения перфузии афферентных артериол почек вызывают активацию ренин-ангиотензиновой системы.Это вызывает неконтролируемую гипертензию и гипокалиемию.
Болезнь Аддисона характеризуется гипофункцией надпочечников. Однако, в зависимости от причины болезни Аддисона, регуляция альдостерона может оставаться неизменной.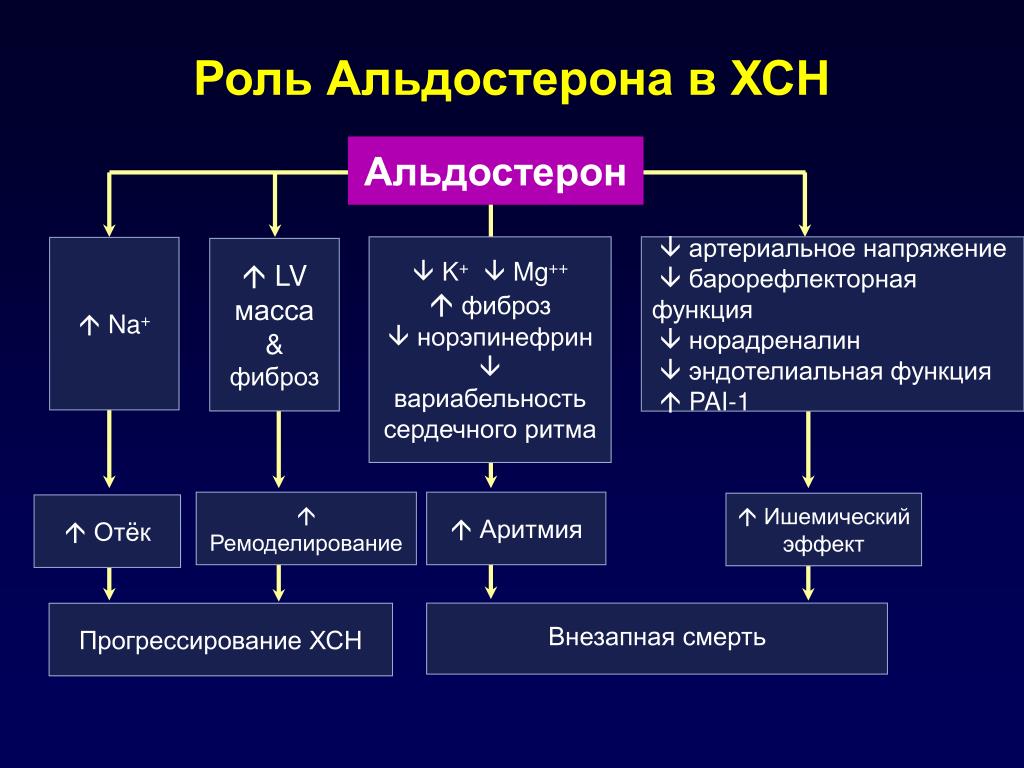 На альдостерон влияет только болезнь Аддисона, когда надпочечники подвергаются разрушению, например, при аутоиммунно-опосредованном разрушении. Альдостерон контролируется ренин-ангиотензиновой системой, в то время как выработка остальных гормонов надпочечниками контролируется адренокортикотропным гормоном (АКТГ).Следовательно, в случаях болезни Аддисона, вызванной дисфункцией гипофиза, будет иметь место надпочечниковая недостаточность, но с соответствующим уровнем альдостерона. Это связано с тем, что ренин-ангиотензиновая система остается интактной.
На альдостерон влияет только болезнь Аддисона, когда надпочечники подвергаются разрушению, например, при аутоиммунно-опосредованном разрушении. Альдостерон контролируется ренин-ангиотензиновой системой, в то время как выработка остальных гормонов надпочечниками контролируется адренокортикотропным гормоном (АКТГ).Следовательно, в случаях болезни Аддисона, вызванной дисфункцией гипофиза, будет иметь место надпочечниковая недостаточность, но с соответствующим уровнем альдостерона. Это связано с тем, что ренин-ангиотензиновая система остается интактной.
Контракционный алкалоз является побочным эффектом повышенного поглощения воды через пути альдостерона и АДГ в состоянии истощения объема. Тело ощущает низкое среднее артериальное давление, когда ECF низкая. Поэтому активируется ренин-ангиотензиновая система. Это вызывает увеличение поглощения воды, а также активацию альдостерона.Альдостерон вызывает абсорбцию натрия и выведение калия в просвет основными клетками. В интеркалированных альфа-клетках, расположенных в поздних отделах дистальных канальцев и собирательных трубочках, происходит обмен ионами водорода и ионами калия. Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Лекарства
Бета-агонисты/антагонисты могут вызывать повышение или понижение уровня ренина клетками JG, что приводит к увеличению или уменьшению альдостерона.
Ингибиторы ангиотензинпревращающего фермента, распространенный класс лекарств от гипертензии, блокируют выработку ангиотензина II АПФ, что приводит к снижению уровня альдостерона.
Блокаторы рецепторов ангиотензина II (БРА) блокируют рецепторы ангиотензина II, что приводит к снижению уровня альдостерона. Этот класс лекарств используется для контроля артериального давления, когда у пациента есть непереносимость ACE-I.
Спиронолактон является блокатором рецепторов альдостерона, который препятствует действию альдостерона на рецепторы в основных клетках почек.
Амилорид и триамтерен — это препараты, которые блокируют натриевые каналы на просветной стороне основных клеток в почках. Это предотвращает полное воздействие альдостерона на почки.
Это предотвращает полное воздействие альдостерона на почки.
Вообще говоря, все эти лекарства блокируют функцию альдостерона, который препятствует всасыванию натрия и выведению калия. Поэтому возможными побочными эффектами всех этих препаратов являются гипонатриемия, гиперкалиемия и гиповолемия.
Каталожные номера
- 1.
- Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Ожирение, дисфункция почек и гипертония: механистические связи. Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]
- 2.
- Джадхав А.П., Садака Ф.Г. Ангиотензин II при септическом шоке. Am J Emerg Med. 2019 июнь;37(6):1169-1174. [PubMed: 30935784]
- 3.
- Нехме А., Зуейн Ф.А., Зайери З.Д., Зибара К. Новые сведения о тканевой ренин-ангиотензиновой системе и ее роли в физиологии и патологии.J Cardiovasc Dev Dis. 2019 март 29; 6(2) [бесплатная статья PMC: PMC6617132] [PubMed: 30934934]
- 4.
- Sztechman D, Czarzasta K, Cudnoch-Jedrzejewska A, Szczepanska-Sadowska E, Zera T.
 Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]
Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981] - 5.
- Butterworth MB, Alvarez de la Rosa D. Регуляция передачи сигналов альдостерона с помощью микроРНК.Витам Горм. 2019;109:69-103. [PubMed: 30678867]
- 6.
- Hellman P, Björklund P, Åkerström T. Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866]
- 7.
- Каннаво А., Элиа А., Ликкардо Д., Ренго Г., Кох В.Дж. Альдостерон и патология миокарда. Витам Горм. 2019;109:387-406. [PubMed: 30678865]
- 8.
- Лефевр Х., Дюпарк С., Наккаш А., Лопес А.Г., Кастане М., Луисет Э. Паракринная регуляция секреции альдостерона в физиологических и патофизиологических условиях.Витам Горм. 2019;109:303-339. [PubMed: 30678861]
- 9.
- Янг М.Дж., Адлер Г.К. Альдостерон, рецептор минералокортикоидов и механизмы сердечно-сосудистых заболеваний.
 Витам Горм. 2019;109:361-385. [PubMed: 30678863]
Витам Горм. 2019;109:361-385. [PubMed: 30678863] - 10.
- Валинский В.С., Тойз Р.М., Шриер А. Альдостерон и ионные каналы. Витам Горм. 2019;109:105-131. [PubMed: 30678852]
Физиология, Альдостерон — StatPearls — NCBI Bookshelf
Введение
Основная функция альдостерона заключается в воздействии на поздние дистальные канальцы и собирательные протоки нефронов в почках, непосредственно влияя на абсорбцию натрия и экскрецию калия.Он также косвенно влияет на экскрецию ионов водорода, изменяя количество калия в просвете нефрона, вызывая последующие последствия для альфа-интеркалированных клеток. Наконец, он влияет на кровяное давление, регулируя количество натрия (и хлорида, который диффундирует с натрием через мембраны), увеличивая или уменьшая общий объем внеклеточной жидкости (ECF). Однако это не следует путать с действием антидиуретического гормона (АДГ). АДГ часто высвобождается одновременно с альдостероном.Это позволяет контролировать артериальное давление, вызывая высвобождение и слияние аквапориновых каналов с мембраной основных клеток.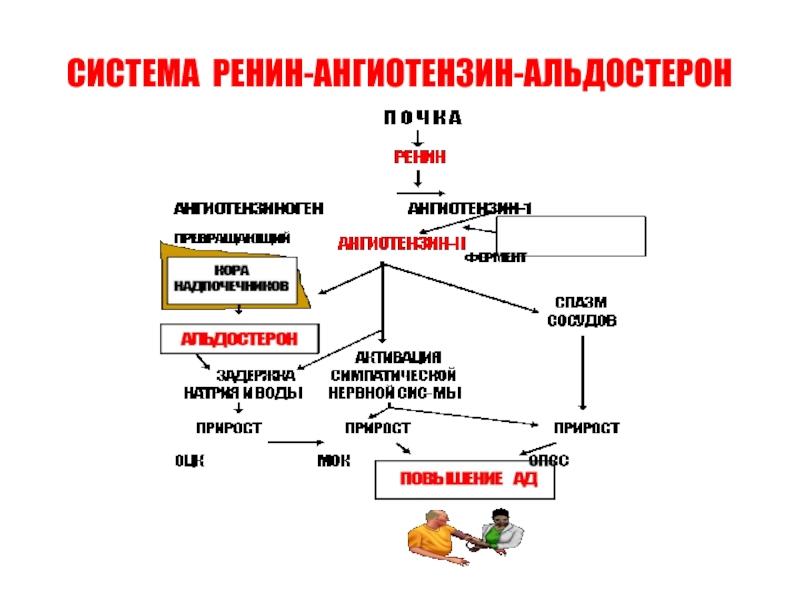 Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления.[1][2][3]
Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления.[1][2][3]
Клеточный
Альдостерон образуется из холестерина в клубочковой зоне надпочечников. Холестерин взаимодействует с ферментами 3-бета-гидроксистероиддегидрогеназой, 21-альфа-гидроксилазой, 11-бета-гидроксилазой и альдостеронсинтазой с образованием 11-бета, 21-дигидрокси-3, 20-диоксопрегн-4-ен-18-аль. (альдостерон).Эти ферменты также взаимосвязаны с продукцией других стероидных гормонов, вырабатываемых надпочечниками через холестерин, включая глюкокортикоиды (кортикостерон и кортизол) и андрогенные гормоны (эстрон, эстрадиол и дигидротестостерон).[4][5][6]
Развитие
Врожденная гиперплазия коры надпочечников (ВГН) может принимать различные формы в зависимости от дефицита ферментов. Дефицит трех основных ферментов, влияющих на альдостерон, – это дефицит 21-гидроксилазы, 11-бета-гидроксилазы и альдостеронсинтазы. Дефицит любого из этих ферментов остановит выработку альдостерона. Это приводит к накоплению промежуточных продуктов, в результате чего холестерин направляется по пути выработки андрогенных гормонов. В зависимости от тяжести дефицита фермента это может привести к гипонатриемии, гиперкалиемии (из-за невозможности обмена натрия на калий в нефроне) и гиповолемии (низкий уровень натрия вызывает снижение внеклеточной жидкости). При дефиците альдостеронсинтазы многие эффекты смягчаются тем фактом, что все еще вырабатывается кортикостерон, который действует аналогично альдостерону.Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Дефицит любого из этих ферментов остановит выработку альдостерона. Это приводит к накоплению промежуточных продуктов, в результате чего холестерин направляется по пути выработки андрогенных гормонов. В зависимости от тяжести дефицита фермента это может привести к гипонатриемии, гиперкалиемии (из-за невозможности обмена натрия на калий в нефроне) и гиповолемии (низкий уровень натрия вызывает снижение внеклеточной жидкости). При дефиците альдостеронсинтазы многие эффекты смягчаются тем фактом, что все еще вырабатывается кортикостерон, который действует аналогично альдостерону.Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Вовлеченные системы органов
Органами, участвующими в ренин-ангиотензиновой системе, являются почки и легкие (где ангиотензин 1 превращается в ангиотензин 2).
Функция
Альдостерон влияет на заключительную часть поглощения электролитов и воды в нефроне перед экскрецией с мочой. В результате альдостерон влияет только на около 3% общего поглощения воды и используется для тонкой настройки поглощения. Стероидные гормоны достигают этого, диффундируя в основные клетки поздних дистальных канальцев и собирательных трубочек, где они воздействуют на ядро клетки, увеличивая синтез мРНК. Затем эти мРНК используются для увеличения экспрессии натриевых каналов, натрий-калиевой АТФазы и ферментов цикла лимонной кислоты.
В результате альдостерон влияет только на около 3% общего поглощения воды и используется для тонкой настройки поглощения. Стероидные гормоны достигают этого, диффундируя в основные клетки поздних дистальных канальцев и собирательных трубочек, где они воздействуют на ядро клетки, увеличивая синтез мРНК. Затем эти мРНК используются для увеличения экспрессии натриевых каналов, натрий-калиевой АТФазы и ферментов цикла лимонной кислоты.
Механизм
В основных клетках поздних дистальных канальцев и собирательных трубочек альдостерон увеличивает экспрессию натриевых каналов и натрий-калиевой АТФазы в клеточной мембране.Натриевые каналы находятся на просветной стороне основных клеток и позволяют натрию пассивно диффундировать в основные клетки благодаря трансэпителиальной разности потенциалов -50 мВ. Этот градиент поддерживается натрий-калиевой АТФазой на базолатеральной стороне, которая использует АТФ для активного транспорта натрия в кровь и калия в клетку. Есть также калиевые каналы на просветной стороне клетки, которые обеспечивают пассивную диффузию из клетки в просвет почки всякий раз, когда ион натрия входит в клетку.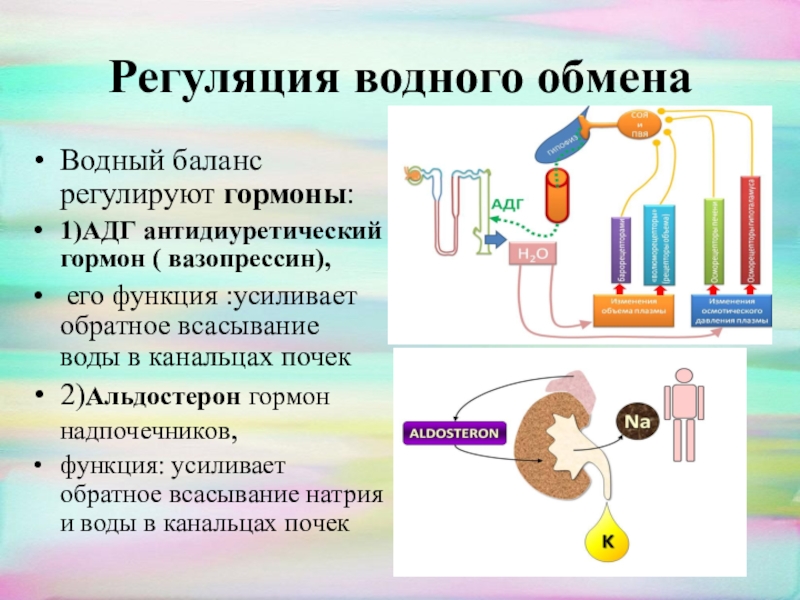 Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Связанные исследования
Наиболее распространенным тестом для оценки нарушений пути альдостерона является соотношение альдостерон: ренин. Это определяет наличие изолированной проблемы с альдостероном или нарушение ренин-ангиотензиновой системы.Если подозревается проблема альдостерона, а результаты не показывают повышения ни альдостерона, ни ренина, то подозревается врожденная гиперплазия надпочечников. Если и альдостерон, и ренин повышены, а их соотношение меньше 10, то дифференциальный диагноз включает реноваскулярную гипертензию. Если уровень ренина в норме, уровень альдостерона повышен и соотношение больше 30, дифференциальный диагноз включает синдром Конна. Это может быть подтверждено тестом на подавление солей, МРТ надпочечников и забором пробы надпочечниковой вены.
Патофизиология
Высвобождение альдостерона из надпочечников регулируется ренин-ангиотензин II-альдостероновой системой. Эта система первоначально активируется за счет снижения среднего артериального давления, чтобы повысить кровяное давление. Снижение артериального давления первоначально ощущается в афферентных артериолах почек. Затем проренин высвобождается механорецепторами и превращается в ренин юкстагломерулярными клетками (клетки JG). Клетки JG также могут высвобождать ренин после симпатической стимуляции их рецептора бета-1.Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+. систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
Клиническое значение
Альдостерон является клинически значимым по двум причинам. Увеличение или уменьшение альдостерона может вызвать заболевание, а лекарства, влияющие на его функцию, изменяют кровяное давление. Изменения концентрации альдостерона, как слишком сильные (синдром Конна и реноваскулярная гипертензия), так и слишком низкие (некоторые типы болезни Аддисона и врожденная гиперплазия коры надпочечников), могут привести к катастрофическим последствиям для организма.[9][10]
Гиперальдостеронизм вызывается либо первичной опухолью надпочечников (синдром Конна), либо реноваскулярной гипертензией. Первичная опухоль в надпочечниках вызывает неконтролируемую выработку и высвобождение альдостерона. Реноваскулярная гипертензия повышает уровень альдостерона за счет двух основных механизмов: фиброзно-мышечной дисплазии (обычно у молодых женщин) и атеросклероза (обычно у пожилых людей). Оба снижения перфузии афферентных артериол почек вызывают активацию ренин-ангиотензиновой системы.Это вызывает неконтролируемую гипертензию и гипокалиемию.
Оба снижения перфузии афферентных артериол почек вызывают активацию ренин-ангиотензиновой системы.Это вызывает неконтролируемую гипертензию и гипокалиемию.
Болезнь Аддисона характеризуется гипофункцией надпочечников. Однако, в зависимости от причины болезни Аддисона, регуляция альдостерона может оставаться неизменной. На альдостерон влияет только болезнь Аддисона, когда надпочечники подвергаются разрушению, например, при аутоиммунно-опосредованном разрушении. Альдостерон контролируется ренин-ангиотензиновой системой, в то время как выработка остальных гормонов надпочечниками контролируется адренокортикотропным гормоном (АКТГ).Следовательно, в случаях болезни Аддисона, вызванной дисфункцией гипофиза, будет иметь место надпочечниковая недостаточность, но с соответствующим уровнем альдостерона. Это связано с тем, что ренин-ангиотензиновая система остается интактной.
Контракционный алкалоз является побочным эффектом повышенного поглощения воды через пути альдостерона и АДГ в состоянии истощения объема. Тело ощущает низкое среднее артериальное давление, когда ECF низкая. Поэтому активируется ренин-ангиотензиновая система. Это вызывает увеличение поглощения воды, а также активацию альдостерона.Альдостерон вызывает абсорбцию натрия и выведение калия в просвет основными клетками. В интеркалированных альфа-клетках, расположенных в поздних отделах дистальных канальцев и собирательных трубочках, происходит обмен ионами водорода и ионами калия. Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Тело ощущает низкое среднее артериальное давление, когда ECF низкая. Поэтому активируется ренин-ангиотензиновая система. Это вызывает увеличение поглощения воды, а также активацию альдостерона.Альдостерон вызывает абсорбцию натрия и выведение калия в просвет основными клетками. В интеркалированных альфа-клетках, расположенных в поздних отделах дистальных канальцев и собирательных трубочках, происходит обмен ионами водорода и ионами калия. Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Лекарства
Бета-агонисты/антагонисты могут вызывать повышение или понижение уровня ренина клетками JG, что приводит к увеличению или уменьшению альдостерона.
Ингибиторы ангиотензинпревращающего фермента, распространенный класс лекарств от гипертензии, блокируют выработку ангиотензина II АПФ, что приводит к снижению уровня альдостерона.
Блокаторы рецепторов ангиотензина II (БРА) блокируют рецепторы ангиотензина II, что приводит к снижению уровня альдостерона. Этот класс лекарств используется для контроля артериального давления, когда у пациента есть непереносимость ACE-I.
Спиронолактон является блокатором рецепторов альдостерона, который препятствует действию альдостерона на рецепторы в основных клетках почек.
Амилорид и триамтерен — это препараты, которые блокируют натриевые каналы на просветной стороне основных клеток в почках. Это предотвращает полное воздействие альдостерона на почки.
Вообще говоря, все эти лекарства блокируют функцию альдостерона, который препятствует всасыванию натрия и выведению калия. Поэтому возможными побочными эффектами всех этих препаратов являются гипонатриемия, гиперкалиемия и гиповолемия.
Каталожные номера
- 1.
- Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Ожирение, дисфункция почек и гипертония: механистические связи.
 Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]
Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582] - 2.
- Джадхав А.П., Садака Ф.Г. Ангиотензин II при септическом шоке. Am J Emerg Med. 2019 июнь;37(6):1169-1174. [PubMed: 30935784]
- 3.
- Нехме А., Зуейн Ф.А., Зайери З.Д., Зибара К. Новые сведения о тканевой ренин-ангиотензиновой системе и ее роли в физиологии и патологии.J Cardiovasc Dev Dis. 2019 март 29; 6(2) [бесплатная статья PMC: PMC6617132] [PubMed: 30934934]
- 4.
- Sztechman D, Czarzasta K, Cudnoch-Jedrzejewska A, Szczepanska-Sadowska E, Zera T. Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]
- 5.
- Butterworth MB, Alvarez de la Rosa D. Регуляция передачи сигналов альдостерона с помощью микроРНК.Витам Горм. 2019;109:69-103. [PubMed: 30678867]
- 6.
- Hellman P, Björklund P, Åkerström T.
 Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866]
Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866] - 7.
- Каннаво А., Элиа А., Ликкардо Д., Ренго Г., Кох В.Дж. Альдостерон и патология миокарда. Витам Горм. 2019;109:387-406. [PubMed: 30678865]
- 8.
- Лефевр Х., Дюпарк С., Наккаш А., Лопес А.Г., Кастане М., Луисет Э. Паракринная регуляция секреции альдостерона в физиологических и патофизиологических условиях.Витам Горм. 2019;109:303-339. [PubMed: 30678861]
- 9.
- Янг М.Дж., Адлер Г.К. Альдостерон, рецептор минералокортикоидов и механизмы сердечно-сосудистых заболеваний. Витам Горм. 2019;109:361-385. [PubMed: 30678863]
- 10.
- Валинский В.С., Тойз Р.М., Шриер А. Альдостерон и ионные каналы. Витам Горм. 2019;109:105-131. [PubMed: 30678852]
Физиология, Альдостерон — StatPearls — NCBI Bookshelf
Введение
Основная функция альдостерона заключается в воздействии на поздние дистальные канальцы и собирательные протоки нефронов в почках, непосредственно влияя на абсорбцию натрия и экскрецию калия. Он также косвенно влияет на экскрецию ионов водорода, изменяя количество калия в просвете нефрона, вызывая последующие последствия для альфа-интеркалированных клеток. Наконец, он влияет на кровяное давление, регулируя количество натрия (и хлорида, который диффундирует с натрием через мембраны), увеличивая или уменьшая общий объем внеклеточной жидкости (ECF). Однако это не следует путать с действием антидиуретического гормона (АДГ). АДГ часто высвобождается одновременно с альдостероном.Это позволяет контролировать артериальное давление, вызывая высвобождение и слияние аквапориновых каналов с мембраной основных клеток. Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления.[1][2][3]
Он также косвенно влияет на экскрецию ионов водорода, изменяя количество калия в просвете нефрона, вызывая последующие последствия для альфа-интеркалированных клеток. Наконец, он влияет на кровяное давление, регулируя количество натрия (и хлорида, который диффундирует с натрием через мембраны), увеличивая или уменьшая общий объем внеклеточной жидкости (ECF). Однако это не следует путать с действием антидиуретического гормона (АДГ). АДГ часто высвобождается одновременно с альдостероном.Это позволяет контролировать артериальное давление, вызывая высвобождение и слияние аквапориновых каналов с мембраной основных клеток. Затем вода будет реабсорбироваться в ECF. Вместе эти два гормона могут вызывать увеличение количества воды, поглощаемой нефроном, что приводит к повышению артериального давления.[1][2][3]
Клеточный
Альдостерон образуется из холестерина в клубочковой зоне надпочечников. Холестерин взаимодействует с ферментами 3-бета-гидроксистероиддегидрогеназой, 21-альфа-гидроксилазой, 11-бета-гидроксилазой и альдостеронсинтазой с образованием 11-бета, 21-дигидрокси-3, 20-диоксопрегн-4-ен-18-аль. (альдостерон).Эти ферменты также взаимосвязаны с продукцией других стероидных гормонов, вырабатываемых надпочечниками через холестерин, включая глюкокортикоиды (кортикостерон и кортизол) и андрогенные гормоны (эстрон, эстрадиол и дигидротестостерон).[4][5][6]
(альдостерон).Эти ферменты также взаимосвязаны с продукцией других стероидных гормонов, вырабатываемых надпочечниками через холестерин, включая глюкокортикоиды (кортикостерон и кортизол) и андрогенные гормоны (эстрон, эстрадиол и дигидротестостерон).[4][5][6]
Развитие
Врожденная гиперплазия коры надпочечников (ВГН) может принимать различные формы в зависимости от дефицита ферментов. Дефицит трех основных ферментов, влияющих на альдостерон, – это дефицит 21-гидроксилазы, 11-бета-гидроксилазы и альдостеронсинтазы.Дефицит любого из этих ферментов остановит выработку альдостерона. Это приводит к накоплению промежуточных продуктов, в результате чего холестерин направляется по пути выработки андрогенных гормонов. В зависимости от тяжести дефицита фермента это может привести к гипонатриемии, гиперкалиемии (из-за невозможности обмена натрия на калий в нефроне) и гиповолемии (низкий уровень натрия вызывает снижение внеклеточной жидкости). При дефиците альдостеронсинтазы многие эффекты смягчаются тем фактом, что все еще вырабатывается кортикостерон, который действует аналогично альдостерону. Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Шунтирование холестерина в сторону 17-альфа-гидроксилазного пути (пути выработки андрогенных гормонов) может привести к вирилизации и неоднозначным гениталиям у женщин.[7]
Вовлеченные системы органов
Органами, участвующими в ренин-ангиотензиновой системе, являются почки и легкие (где ангиотензин 1 превращается в ангиотензин 2).
Функция
Альдостерон влияет на заключительную часть поглощения электролитов и воды в нефроне перед экскрецией с мочой.В результате альдостерон влияет только на около 3% общего поглощения воды и используется для тонкой настройки поглощения. Стероидные гормоны достигают этого, диффундируя в основные клетки поздних дистальных канальцев и собирательных трубочек, где они воздействуют на ядро клетки, увеличивая синтез мРНК. Затем эти мРНК используются для увеличения экспрессии натриевых каналов, натрий-калиевой АТФазы и ферментов цикла лимонной кислоты.
Механизм
В основных клетках поздних дистальных канальцев и собирательных трубочек альдостерон увеличивает экспрессию натриевых каналов и натрий-калиевой АТФазы в клеточной мембране.2007/ST31/Untitled-6.gif) Натриевые каналы находятся на просветной стороне основных клеток и позволяют натрию пассивно диффундировать в основные клетки благодаря трансэпителиальной разности потенциалов -50 мВ. Этот градиент поддерживается натрий-калиевой АТФазой на базолатеральной стороне, которая использует АТФ для активного транспорта натрия в кровь и калия в клетку. Есть также калиевые каналы на просветной стороне клетки, которые обеспечивают пассивную диффузию из клетки в просвет почки всякий раз, когда ион натрия входит в клетку.Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Натриевые каналы находятся на просветной стороне основных клеток и позволяют натрию пассивно диффундировать в основные клетки благодаря трансэпителиальной разности потенциалов -50 мВ. Этот градиент поддерживается натрий-калиевой АТФазой на базолатеральной стороне, которая использует АТФ для активного транспорта натрия в кровь и калия в клетку. Есть также калиевые каналы на просветной стороне клетки, которые обеспечивают пассивную диффузию из клетки в просвет почки всякий раз, когда ион натрия входит в клетку.Чистым эффектом этого процесса является абсорбция натрия из просвета, что позволяет абсорбировать воду, при условии, что АДГ присутствует, чтобы сделать клетки проницаемыми для воды. Это напрямую приводит к увеличению осмоляльности крови, в результате чего вода стекает по градиенту концентрации.[8]
Связанные исследования
Наиболее распространенным тестом для оценки нарушений пути альдостерона является соотношение альдостерон: ренин. Это определяет наличие изолированной проблемы с альдостероном или нарушение ренин-ангиотензиновой системы. Если подозревается проблема альдостерона, а результаты не показывают повышения ни альдостерона, ни ренина, то подозревается врожденная гиперплазия надпочечников. Если и альдостерон, и ренин повышены, а их соотношение меньше 10, то дифференциальный диагноз включает реноваскулярную гипертензию. Если уровень ренина в норме, уровень альдостерона повышен и соотношение больше 30, дифференциальный диагноз включает синдром Конна. Это может быть подтверждено тестом на подавление солей, МРТ надпочечников и забором пробы надпочечниковой вены.
Если подозревается проблема альдостерона, а результаты не показывают повышения ни альдостерона, ни ренина, то подозревается врожденная гиперплазия надпочечников. Если и альдостерон, и ренин повышены, а их соотношение меньше 10, то дифференциальный диагноз включает реноваскулярную гипертензию. Если уровень ренина в норме, уровень альдостерона повышен и соотношение больше 30, дифференциальный диагноз включает синдром Конна. Это может быть подтверждено тестом на подавление солей, МРТ надпочечников и забором пробы надпочечниковой вены.
Патофизиология
Высвобождение альдостерона из надпочечников регулируется ренин-ангиотензин II-альдостероновой системой. Эта система первоначально активируется за счет снижения среднего артериального давления, чтобы повысить кровяное давление. Снижение артериального давления первоначально ощущается в афферентных артериолах почек. Затем проренин высвобождается механорецепторами и превращается в ренин юкстагломерулярными клетками (клетки JG). Клетки JG также могут высвобождать ренин после симпатической стимуляции их рецептора бета-1. Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+. систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
Ренин представляет собой фермент, который превращает ангиотензиноген в ангиотензин I. Затем ангиотензин I превращается в ангиотензин II в легких и почках под действием ангиотензинпревращающих ферментов (АПФ). Ангиотензин II представляет собой октапептид, который активируется рецепторами ангиотензина II типа 1, связанными с G-белком. Эти рецепторы имеют разные функции в зависимости от типов клеток, содержащих рецептор. Тем не менее, он выполняет пять основных функций, в том числе: повышение уровня альдостерона, усиление натрий-водородного обмена в проксимальных почечных канальцах, усиление жажды в гипоталамусе, повышение уровня антидиуретического гормона и действие на рецепторы, связанные с G-белком, которые активируют вторичный мессенджер IP3/Ca2+. систем внутри артериол, вызывая сужение сосудов.Затем альдостерон подвергается действию в почках.
Клиническое значение
Альдостерон является клинически значимым по двум причинам. Увеличение или уменьшение альдостерона может вызвать заболевание, а лекарства, влияющие на его функцию, изменяют кровяное давление. Изменения концентрации альдостерона, как слишком сильные (синдром Конна и реноваскулярная гипертензия), так и слишком низкие (некоторые типы болезни Аддисона и врожденная гиперплазия коры надпочечников), могут привести к катастрофическим последствиям для организма.[9][10]
Изменения концентрации альдостерона, как слишком сильные (синдром Конна и реноваскулярная гипертензия), так и слишком низкие (некоторые типы болезни Аддисона и врожденная гиперплазия коры надпочечников), могут привести к катастрофическим последствиям для организма.[9][10]
Гиперальдостеронизм вызывается либо первичной опухолью надпочечников (синдром Конна), либо реноваскулярной гипертензией. Первичная опухоль в надпочечниках вызывает неконтролируемую выработку и высвобождение альдостерона. Реноваскулярная гипертензия повышает уровень альдостерона за счет двух основных механизмов: фиброзно-мышечной дисплазии (обычно у молодых женщин) и атеросклероза (обычно у пожилых людей). Оба снижения перфузии афферентных артериол почек вызывают активацию ренин-ангиотензиновой системы.Это вызывает неконтролируемую гипертензию и гипокалиемию.
Болезнь Аддисона характеризуется гипофункцией надпочечников. Однако, в зависимости от причины болезни Аддисона, регуляция альдостерона может оставаться неизменной.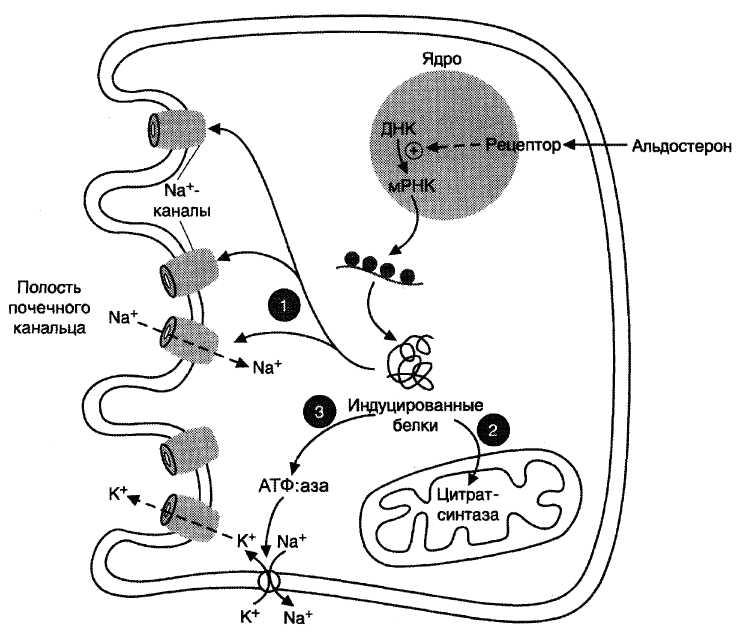 На альдостерон влияет только болезнь Аддисона, когда надпочечники подвергаются разрушению, например, при аутоиммунно-опосредованном разрушении. Альдостерон контролируется ренин-ангиотензиновой системой, в то время как выработка остальных гормонов надпочечниками контролируется адренокортикотропным гормоном (АКТГ).Следовательно, в случаях болезни Аддисона, вызванной дисфункцией гипофиза, будет иметь место надпочечниковая недостаточность, но с соответствующим уровнем альдостерона. Это связано с тем, что ренин-ангиотензиновая система остается интактной.
На альдостерон влияет только болезнь Аддисона, когда надпочечники подвергаются разрушению, например, при аутоиммунно-опосредованном разрушении. Альдостерон контролируется ренин-ангиотензиновой системой, в то время как выработка остальных гормонов надпочечниками контролируется адренокортикотропным гормоном (АКТГ).Следовательно, в случаях болезни Аддисона, вызванной дисфункцией гипофиза, будет иметь место надпочечниковая недостаточность, но с соответствующим уровнем альдостерона. Это связано с тем, что ренин-ангиотензиновая система остается интактной.
Контракционный алкалоз является побочным эффектом повышенного поглощения воды через пути альдостерона и АДГ в состоянии истощения объема. Тело ощущает низкое среднее артериальное давление, когда ECF низкая. Поэтому активируется ренин-ангиотензиновая система. Это вызывает увеличение поглощения воды, а также активацию альдостерона.Альдостерон вызывает абсорбцию натрия и выведение калия в просвет основными клетками. В интеркалированных альфа-клетках, расположенных в поздних отделах дистальных канальцев и собирательных трубочках, происходит обмен ионами водорода и ионами калия.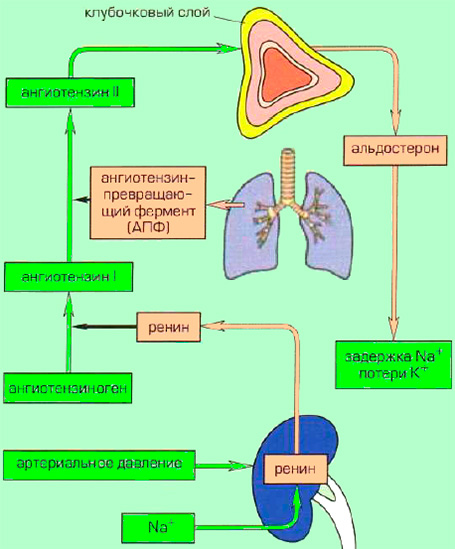 Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Водород выводится в просвет, а калий всасывается. Этот механизм предотвращает потерю организмом слишком большого количества калия, что вызывает относительное истощение ионов водорода в крови, вызывая алкалотическое состояние.
Лекарства
Бета-агонисты/антагонисты могут вызывать повышение или понижение уровня ренина клетками JG, что приводит к увеличению или уменьшению альдостерона.
Ингибиторы ангиотензинпревращающего фермента, распространенный класс лекарств от гипертензии, блокируют выработку ангиотензина II АПФ, что приводит к снижению уровня альдостерона.
Блокаторы рецепторов ангиотензина II (БРА) блокируют рецепторы ангиотензина II, что приводит к снижению уровня альдостерона. Этот класс лекарств используется для контроля артериального давления, когда у пациента есть непереносимость ACE-I.
Спиронолактон является блокатором рецепторов альдостерона, который препятствует действию альдостерона на рецепторы в основных клетках почек.
Амилорид и триамтерен — это препараты, которые блокируют натриевые каналы на просветной стороне основных клеток в почках. Это предотвращает полное воздействие альдостерона на почки.
Это предотвращает полное воздействие альдостерона на почки.
Вообще говоря, все эти лекарства блокируют функцию альдостерона, который препятствует всасыванию натрия и выведению калия. Поэтому возможными побочными эффектами всех этих препаратов являются гипонатриемия, гиперкалиемия и гиповолемия.
Каталожные номера
- 1.
- Hall JE, do Carmo JM, da Silva AA, Wang Z, Hall ME. Ожирение, дисфункция почек и гипертония: механистические связи. Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]
- 2.
- Джадхав А.П., Садака Ф.Г. Ангиотензин II при септическом шоке. Am J Emerg Med. 2019 июнь;37(6):1169-1174. [PubMed: 30935784]
- 3.
- Нехме А., Зуейн Ф.А., Зайери З.Д., Зибара К. Новые сведения о тканевой ренин-ангиотензиновой системе и ее роли в физиологии и патологии.J Cardiovasc Dev Dis. 2019 март 29; 6(2) [бесплатная статья PMC: PMC6617132] [PubMed: 30934934]
- 4.
- Sztechman D, Czarzasta K, Cudnoch-Jedrzejewska A, Szczepanska-Sadowska E, Zera T.
 Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]
Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981] - 5.
- Butterworth MB, Alvarez de la Rosa D. Регуляция передачи сигналов альдостерона с помощью микроРНК.Витам Горм. 2019;109:69-103. [PubMed: 30678867]
- 6.
- Hellman P, Björklund P, Åkerström T. Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866]
- 7.
- Каннаво А., Элиа А., Ликкардо Д., Ренго Г., Кох В.Дж. Альдостерон и патология миокарда. Витам Горм. 2019;109:387-406. [PubMed: 30678865]
- 8.
- Лефевр Х., Дюпарк С., Наккаш А., Лопес А.Г., Кастане М., Луисет Э. Паракринная регуляция секреции альдостерона в физиологических и патофизиологических условиях.Витам Горм. 2019;109:303-339. [PubMed: 30678861]
- 9.
- Янг М.Дж., Адлер Г.К. Альдостерон, рецептор минералокортикоидов и механизмы сердечно-сосудистых заболеваний.



 Во время беременности снижает выделение ФСГ. В отсутствие беременности повышенное количество пролактина может препятствовать зачатию.
Во время беременности снижает выделение ФСГ. В отсутствие беременности повышенное количество пролактина может препятствовать зачатию.
 У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
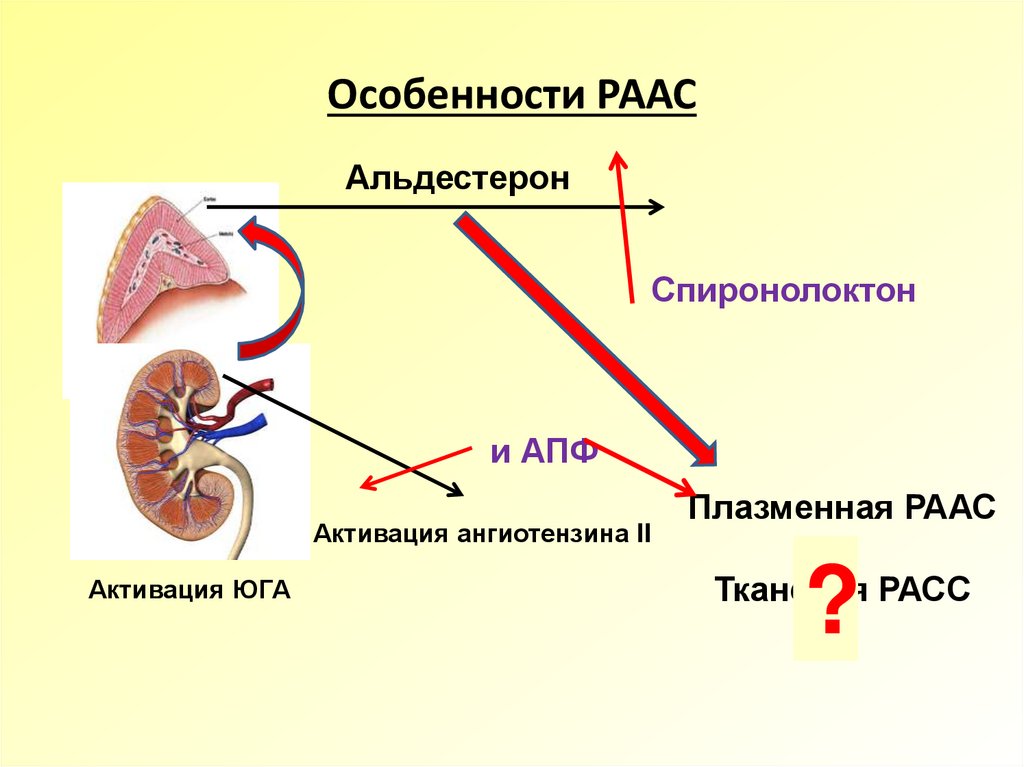 При обработке данных анализа надо также учитывать возраст пациента.
При обработке данных анализа надо также учитывать возраст пациента. Возможен риск возникновения поликистозности яичников или нарушение работы надпочечников.
Возможен риск возникновения поликистозности яичников или нарушение работы надпочечников.

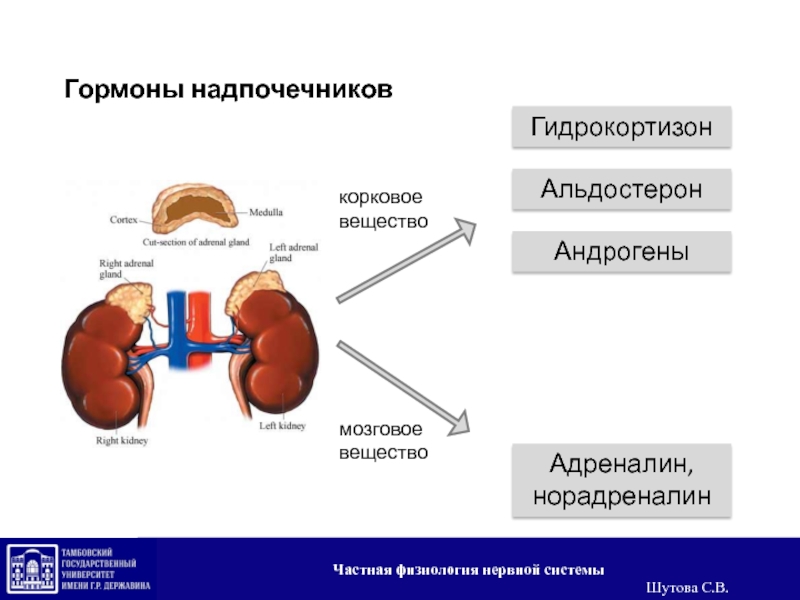
 Он разделен на три отдельные зоны: клубочковую зону, пучковую зону и сетчатую зону. Каждая зона отвечает за выработку определенных гормонов.
Он разделен на три отдельные зоны: клубочковую зону, пучковую зону и сетчатую зону. Каждая зона отвечает за выработку определенных гормонов.
 Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]
Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582] Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866]
Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866] Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]
Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981] Витам Горм. 2019;109:361-385. [PubMed: 30678863]
Витам Горм. 2019;109:361-385. [PubMed: 30678863] Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]
Нат Рев Нефрол. 2019 июнь; 15 (6): 367-385. [Бесплатная статья PMC: PMC7278043] [PubMed: 31015582]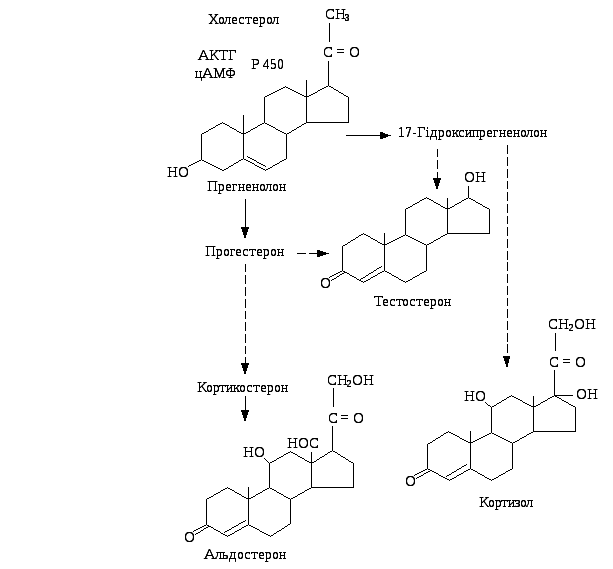 Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866]
Альдостерон-продуцирующие аденомы. Витам Горм. 2019;109:407-431. [PubMed: 30678866] Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]
Альтикостерон и минералокороидный рецептор регуляция сердечно-сосудистой системы и патологическое ремоделирование сердца и артерий. J Physiol Pharmacol. 2018 Dec;69(6) [PubMed: 30898981]