Как лечить ревматизм сердца: Хронический и острый ревматизм. Симптомы и лечение ревматизма.
Пройти диагностику и лечение ревматизма в Москве
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена терапевтом-ревматологом Бородиным О.О., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Ревматизм — воспалительное заболевание соединительной ткани, которая присутствует во всех органах. Таким образом, ревматизм может затронуть сердце, почки, мозг, но чаще всего мы упоминаем ревматизм в связи с заболеваниями суставов (ревматический артрит).
Долгое время ревматизм считался заболеванием пожилых людей, однако важно помнить, что ревматизмом могут страдать и дети, особенно если у них есть наследственная предрасположенность к этому заболеванию.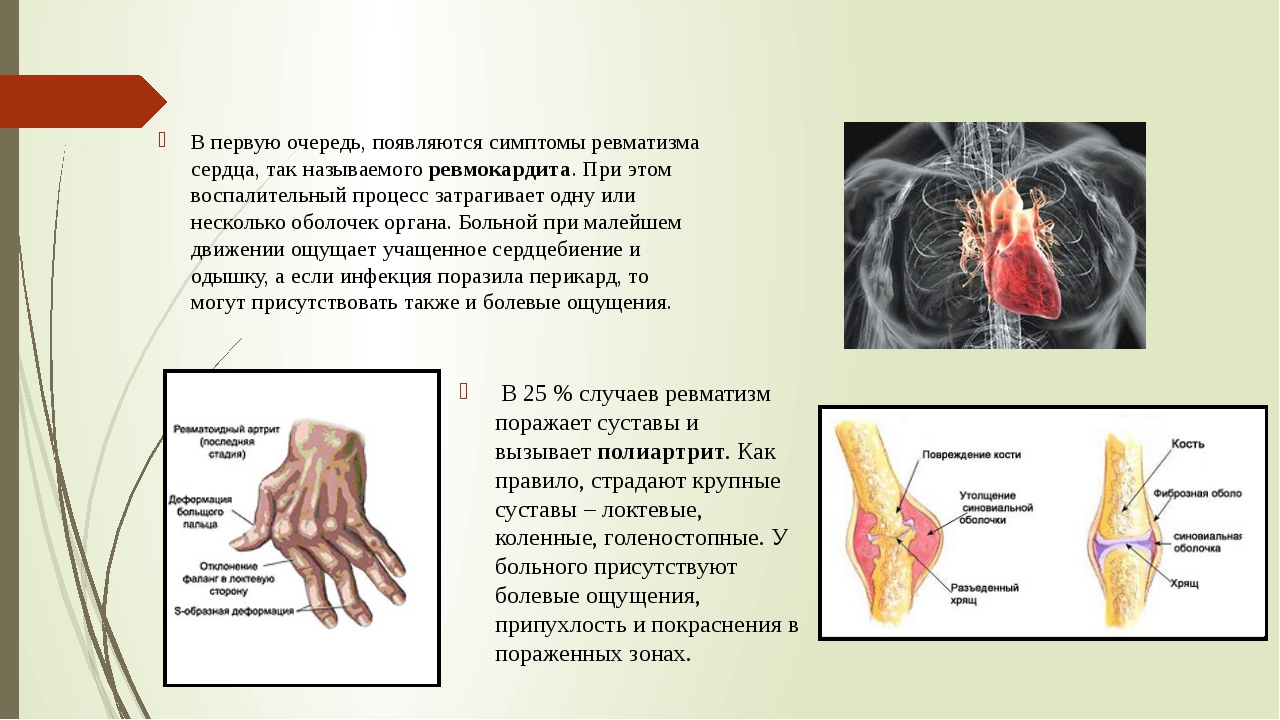
Специалисты отделения ревматологии Клинического госпиталя на Яузе имеют большой опыт в области диагностики и лечения ревматизма, при необходимости они всегда привлекают к лечению других специалистов клиники.
Симптомы ревматизма
Ревматизм суставов — это заболевание, которое, как правило, развивается быстро в результате перенесенной инфекции (обычно после фарингита или ангины).
Основными проявлениями ревматизма являются следующие:
- боль в суставе
- болезненные ощущения могут быть такими сильными, что пациент не может даже прикоснуться к нему
- опухоль, повышение температуры, покраснение кожи в районе пораженного сустава
- повышенная температура тела
- утомляемость, слабость, головная боль
Примерно в 80% случаев у пациентов наблюдаются признаки поражения сердца. В редких случаях на теле больных появляется аннулярная сыпь, которая исчезает при надавливании.
Ревматизм суставов, как правило, начитается остро, но его симптомы могут и быстро исчезать. Обычно в процесс воспаления вовлекаются крупные и средние суставы: коленные, голеностопные, локтевые, причем поражение происходит симметрично. Однако заболевание нередко принимает хронический характер и обостряется несколько раз в год. Именно поэтому ревматизм необходимо обязательно лечить.
Обычно в процесс воспаления вовлекаются крупные и средние суставы: коленные, голеностопные, локтевые, причем поражение происходит симметрично. Однако заболевание нередко принимает хронический характер и обостряется несколько раз в год. Именно поэтому ревматизм необходимо обязательно лечить.
Причины и патогенез ревматизма
Основной причиной ревматизма является стрептококковая инфекция, которая поражает соединительную ткань организма. Ревматизм можно рассматривать как своего рода аллергическую реакцию организма на воздействие одного из видов стрептококков. Если инфекция попадает в организм повторно, то у пациента, как правило, опять возникает ревматическое воспаление: иммунитет к возбудителям не вырабатывается.
Состояние пациента, у которого начался ревматизм, усугубляется тем, что эта болезнь имеет «летучий» характер: быстро распространяется на другие суставы. В некоторых случаях реакция может распространяется на все суставы организма.
Способствуют развитию ревматизма следующие факторы:
- нагрузка на суставы
- травмы суставов
- переохлаждение
- наследственная предрасположенность
- нарушения питания
Как отмечают специалисты, ревматизмом чаще страдают женщины.
Диагностика и лечение ревматизма в Клиническом госпитале на Яузе
В рамках диагностики ревматизма пациенту назначают общий и биохимический анализ крови, бактериологический анализ (мазки из зева), ЭКГ. Также пациенту может быть сделано ЭхоКГ.
Лечение ревматизма в тяжелых случаях проводится в условиях стационара. Если симптомы выражены умеренно, то терапию можно осуществлять в домашних условиях. В острый период заболевания пациенту необходимо соблюдать постельный режим.
Для лечения ревматизма применяются противовоспалительные препараты, гормональные средства, антибиотики (при наличии очага активного воспаления в организме). Также пациентам могут быть даны рекомендации по питанию: в частности, при ревматизме необходимо сократить количество потребляемой соли и повысить потребление белка.
Под наблюдением специалистов можно осуществлять физиотерапию или делать лечебную физкультуру.
Больным, перенесшим ревматизм, необходимо регулярно проходить профилактические осмотры у ревматолога, а также лора и кардиолога.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
ЗАПИСАТЬСЯ НА ПРИЕМ. РАБОТАЕМ БЕЗ ВЫХОДНЫХ
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Другие болезни которые мы лечим
Заболевания Раскрыть
Симптомы Раскрыть
Услуги Раскрыть
Акции госпиталя
АкцииПроверьте свой репродуктивный потенциал
14.01.2022
АкцииБесплатное тестирование на Covid-19
02.
Скидка на каждое пятое посещение
11.06.2021
Наши программы
Чек-апы возрастные
Чек-апы по направлениям
Детокс после праздников
Преимущества клиники
200 человек специалистов
Более 35 000
довольных клиентов
Имеется стационар
на 15 койко-мест
Площадь клиники
4500 м2
Наши лицензии
Не занимайтесь самолечением! Обратитесь к нашим специалистам для точной диагностики заболевания. Только врач может правильно поставить диагноз и назначить лечение.
Только врач может правильно поставить диагноз и назначить лечение.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Причины, симптомы и лечение ревматизма у детей и взрослых — клиника «Добробут»
Причины, симптомы и лечение ревматизма
Ревматизм – системное заболевание, которое чаще всего локализуется в сердечной оболочке. Ревматизм сердца у взрослых диагностируется крайне редко, чаще он присущ подросткам в возрасте 15 лет. Но патология может развиться и во вполне сформировавшемся организме – суставной ревматизм диагностируется достаточно часто.
Причины и симптомы развития
Ревматизм – это заболевание, которое развивается после попадания в организм человека стрептококка. Такое происходит не с каждым. Все зависит от состояния иммунной системы конкретного больного и выполнения назначений по лечению той или иной инфекции.
Выявить развитие рассматриваемого заболевания на ранней стадии крайне тяжело. Дело в том, что симптомы ревматизма суставов могут быть идентичны признакам простуды или гриппа:
- периодическое повышение температуры тела;
- суставы немного опухают, могут становиться болезненными при ощупывании;
- присутствует постоянная усталость и сонливость.
Если патология проявилась после банальной простуды, то такие симптомы могут быть приняты за возврат болезни. И только через пару недель начнут проявляться специфические признаки ревматизма у детей и взрослых: начинает распространяться отечность на мелкие суставы, периодически возникает необъяснимая боль в грудной клетке. Если на этом этапе больной обращается к врачу, то специалист при прослушивании сердцебиения может отметить звуки трения перикарда – это означает, что болезнь локализуется в сердечной оболочке.
Диагностика ревматизма может быть построена и на присутствии более редких симптомов:
- частые носовые кровотечения;
- на коже появляются мелкие розовые высыпания;
- отмечаются боли в области анатомического расположения печени, а именно – правое подреберье.
Эти симптомы встречаются только в 10% всех обращений пациентов и означают, что больной должен быть немедленно госпитализирован для прохождения серьезного, достаточно длительного лечения.
Общие принципы лечения ревматизма
Уточнить диагноз помогут специфические анализы на ревматизм. Они не только подтвердят предположения специалистов, но и укажут на истинную степень развития патологии. Назначения медикаментов делаются в индивидуальном порядке, но существует и общая схема терапии:- Антибиотик пенициллинового ряда. Чаще всего выбирается Бициллин, который инъекционно вводится в организм курсом до двух недель. Симптомы заболевания исчезают после 5-6 инъекций, но прекращать терапию нельзя, так как имеется высокий риск их возврата.
 Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.
Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма. - Аспирин. Рассматриваемое заболевание всегда сопровождается сильными болями, а этот лекарственный препарат способен быстро их купировать и снизить интенсивность отечности суставов. В первые 10-14 дней лечения ревматизма Аспирин назначается в максимально допустимой суточной дозировке, а затем его принимают еще в течение 30 дней, но уже по 2 г в сутки.
Аспирин имеет достаточно много противопоказаний к назначению: беременность, различные патологии желудка и кишечника, период кормления ребенка грудью, повышенная ломкость сосудов, гемофилия, неустойчивое артериальное давление.
В редких случаях лечение ревматизма подразумевает назначение преднизолона – это гормональный препарат, который вводится в организм в максимально допустимых количествах. Целесообразно применять это средство только в случае тяжелого течения болезни, когда необходимо срочно снять симптомы и остановить прогрессирование патологического процесса.
Важно для получения положительных результатов проводить комплексную терапию, что подразумевает соблюдение некоторых общих, немедикаментозных рекомендаций:
- в первые 10-14 суток госпитализации больной должен соблюдать строгий постельный режим;
- обязательно составляется диетическое меню с исключением пряностей, алкогольных напитков, кофе, шоколада, соли и сахара;
- после выхода из острой фазы заболевания полезным будет бальнеологическое лечение – пациенты направляются в специализированные санатории.
Ревматизм считается тяжелым и опасным заболеванием, которое в 87% случаев приводит к инвалидности больного. Знания о том, как лечить ревматизм ног и рук, помогут в выздоровлении, а получить их можно на нашем сайте https://www.dobrobut.com/ .
Ревматизм / Заболевания / Клиника ЭКСПЕРТ
Ревматизм — системное инфекционно-аллергическое заболевание, при котором происходит поражение соединительной ткани, главным образом сердечно-сосудистой системы и суставов, а также внутренних органов и центральной нервной системы.
Ранее считалось, что чаще всего страдают заболеванием имеющие предрасположенность молодые люди в возрасте 7–15 лет (это возраст первой атаки ревматизма), в настоящее время ревматизм «повзрослел». У девочек ревматизм встречается в 2,5 раза чаще, чем у мальчиков.
Причины
Исследования ученых, проведенные в последние годы, доказали принадлежность этого заболевания к особой аллергической реакции на попадание в организм одного из стрептококков (группы «А»). Повреждение своей соединительной ткани – это аутоиммунная реакция организма на проникновение в него стрептококков. По данным, полученным в ходе исследований, признаки ревматизма появились в течение первого месяца у 2,5% пациентов, которые переболели стрептококковой инфекцией.
Поэтому наличие в анамнезе таких заболеваний, как отиты, ангины, скарлатины, рожистое воспаление, послеродовая лихорадка требует пристального наблюдения за последующим состоянием здоровья. Однако болезнь получает развитие только в том случае, если имеется определенная патология иммунной системы. Статистические данные говорят о 0,3-3% пациентов, у которых была диагностирована острая стрептококковая инфекция, и развилось данное заболевание.
Статистические данные говорят о 0,3-3% пациентов, у которых была диагностирована острая стрептококковая инфекция, и развилось данное заболевание.
К неблагоприятным факторам, повышающим риск развития ревматизма, относят:
- острую стрептококковую инфекцию в анамнезе
- переохлаждение
- переутомление
- неполноценное питание
- неблагоприятная наследственность (неполноценность клонов иммунокомпетентных клеток)
- принадлежность к женскому полу
- частые инфекции носоглотки
Симптомы
Проявление очень разнообразно и во многом определяется локализацией процесса. Может быть и скрытое латентное течение.
В 100% случаев при ревматизме поражается сердце, развивается так называемый ревмокардит, что проявляется:
- выраженной одышкой
- учащенным сердцебиением, перебоями
- болями в сердце
- отеками
- выявляется расширение границ сердца при обследовании, шум в сердце при прослушивании.
Также при ревматизме поражаются суставы – характерно острое начало, поражение преимущественно симметричных крупных суставов, быстрое распространение с одного сустава на другой («летучесть»), болевой синдром различной степени выраженности, вплоть до резких болей в суставах с ограничением их подвижности, припухлостью параартикулярных тканей, красноты. Также типичен быстрый ответ на адекватную терапию с уменьшением симптоматики.
Также типичен быстрый ответ на адекватную терапию с уменьшением симптоматики.
При поражении центральной нервной системы могут появиться следующие проявления болезни: движения различных мышц непроизвольного характера (мышц лица, верхних и нижних конечностей, шеи и туловища). Это проявляется гримасами, ужимками, театральными движениями, резкими изменениями почерка, невнятной речью.
Также возможно:
- повышение температуры тела (в некоторых случаях до 40 градусов)
- приступы сильного озноба
- ярко выраженная потливость
- общий упадок сил
Первая ревматическая атака может остаться незамеченной. Спустя месяцы или даже годы длительная ремиссия может внезапно закончиться. Наступают повторные приступы со схожими проявлениями, которые часто приводят к тяжелым деформациям суставов и порокам сердца.
Виды ревматизма
Существует четыре формы болезни:
- кардиоваскулярная
- полиартритическая
- нодозная
- церебральная
Каждая форма заболевания имеет свои отличительные признаки, по которым только врач кардиолог способен оценить ситуацию и назначить грамотное лечение.
Диагностика
- клинический анализ крови
- биохимический анализ крови (исследование С-реактивного белка, фибриногена, белковых фракций крови)
- серологические исследования (антистрептолизин О, антистрептогиалуронидаза, антистрептокиназа)
- ЭКГ, эхокардиография (УЗИ сердца).
Диагностика ревматизма, особенно при латентном течении, очень трудна и под силу только опытному специалисту.
Лечение
В лечении используются антибиотики, которые воздействуют на стрептококковую инфекцию, стероидные гормоны, антигистаминные, противовоспалительные препараты. Длительность терапии определяет лечащий доктор.
Прогноз
Прогноз при этом заболевании составляется с учетом характера болезни и степени поражения миокарда.
Частота наблюдения врачом кардиологом зависит от:
- фазы течения болезни
- частоты приступов
- тяжести приступов
- присоединившегося септического состояния
- недостаточности кровообращения.

Неблагоприятный прогноз наблюдается у больных молодого возраста с присоединенным септическим процессом, когда возможен летальный исход. Смертельные случаи наблюдаются у больных вследствие острого нарушения коронарного кровообращения.
Не стоит рисковать своим здоровьем! Своевременное обращение к квалифицированному врачу и принятие экстренных мер, а также грамотная организация режима в активной фазе заболевания, способны предотвратить развитие необратимых поражений сердца и улучшить прогноз.
Профилактика и рекомендации
Единственной возможностью избежать заболевания является профилактика ревматизма, которая заключается в предупреждении начальной стрептококковой инфекции. В случае стрептококковой инфекции необходимо грамотное и полноценное лечение вплоть до госпитализации. При своевременном обращении к квалифицированному врачу кардиологу, вероятность дальнейшего развития заболевания сведена к нулю.
Симптомы ревматизма суставов
Что это за болезнь ревматизм
Ревматизм – это заболевание иммунной системы. Ревматическая лихорадка часто протекает в хронической форме с периодами затихания и обострения. Обычно ситуация ухудшается в осенне-весенний период. На фоне ревматизма в 4 из 5 случаев наблюдаются выраженные кардиальные осложнения, включающие приобретенные пороки сердца. Нередко патология также затрагивает суставы, нервную систему и серозные оболочки. Пик заболеваемости припадает на подростковый возраст, а дети и взрослые болеют реже.
Ревматическая лихорадка часто протекает в хронической форме с периодами затихания и обострения. Обычно ситуация ухудшается в осенне-весенний период. На фоне ревматизма в 4 из 5 случаев наблюдаются выраженные кардиальные осложнения, включающие приобретенные пороки сердца. Нередко патология также затрагивает суставы, нервную систему и серозные оболочки. Пик заболеваемости припадает на подростковый возраст, а дети и взрослые болеют реже.
Что такое ревматизм
Проявления ревматизма суставов и сердца заключаются в развитии множественного полиартрита, характеризующегося появлением сильной хронической боли, скованности и припухлости, дискомфортом в грудной клетке. По мере прогрессирования болезни может присоединяться кольцевая эритема, ревматическая хорея, поражение клапанов сердца. В диагностике болезни важное значение имеет повышение уровня острофазного С-реактивного белка и АСЛ-О.
В качестве базисной терапии сердца и суставов выступают НПВС, кортикостероиды и иммунодепрессанты. Теперь зная, что за болезнь ревматизм сердца, при первых подозрительных признаках нужно быстрее обращаться за обследованием к врачу ревматологу. Важно понимать, что ревматизм – это заболевание аутоиммунного характера, поэтому важно не только оказание симптоматической коррекции, но и назначение противовоспалительной базовой терапии.
Теперь зная, что за болезнь ревматизм сердца, при первых подозрительных признаках нужно быстрее обращаться за обследованием к врачу ревматологу. Важно понимать, что ревматизм – это заболевание аутоиммунного характера, поэтому важно не только оказание симптоматической коррекции, но и назначение противовоспалительной базовой терапии.
Причины ревматизма сердца
Обычно ревматизму сердца предшествует активизировавшаяся стрептококковая инфекция, которая часто возникает на фоне тонзиллита, фарингита, отита, рожи или родильной горячки. Примерно у 97% пациентов после перенесения таких заболеваний формируется устойчивая иммунная реакция, что в дальнейшем предупреждает появление ревматизма сердца. Остальные 3% больных не вырабатывают иммунного ответа, что при дальнейшей реактивации бета-гемолитического стрептококка из группы А приводит к бурной аутоиммунной реакции, что и вызывает ревматизм сердца.
В ответ на реактивацию возбудителя в организме пациента наблюдается стойкое повышение уровня антистрептолизина-О, что указывает на формирование аутоиммунного комплекса. Далее стрептококковая инфекция разносится по организму и оседает в различных органах. Чаще – в суставах и сердце. Там, где осядет стрептококк, начнется бурная воспалительная реакция соединительной ткани. Повышение уровня АСЛ-О чревато выраженной кардиотоксичностью, что проявляется миокардитом – воспалением сердечной мышцы.
Далее стрептококковая инфекция разносится по организму и оседает в различных органах. Чаще – в суставах и сердце. Там, где осядет стрептококк, начнется бурная воспалительная реакция соединительной ткани. Повышение уровня АСЛ-О чревато выраженной кардиотоксичностью, что проявляется миокардитом – воспалением сердечной мышцы.
Если происходит поражение соединительной ткани суставов, то процесс протекает за несколько стадий. Сначала образуются отеки, которые требуется как можно быстрее купировать. Если первую стадию проигнорировать, то наступают необратимые патологические изменения, заключающиеся в некротизации коллагеновых волокон. Завершается течение суставной формы стойким гранулематозом. Каждая стадия в среднем длится от 30 до 60 дней, а затем переходит во вторую. Важную роль в развитии ревматизма играет наследственность, молодой возраст, сниженный иммунитет, плохие социальные условия жизни.
Признаки ревматизма
Течение заболевания у каждого отдельного пациента отличается и зависит от степени аутоиммунной реакции. Сначала болезнь начинается с острого респираторного заболевания, которое сопровождается активным распространением бактериальной микрофлоры. Ревматизм проявляется впервые спустя 1-2 недели после ангины или фарингита. Резко возрастает температура тела до 38-39 градусов, наблюдается сильная слабость, утомляемость, потливость и головная боль. Далее появляется боль в суставах в виде артралгии, что и позволяет заподозрить ревматизм. Обычно поражаются крупные суставы – голеностоп, колени, локти, плечи.
Сначала болезнь начинается с острого респираторного заболевания, которое сопровождается активным распространением бактериальной микрофлоры. Ревматизм проявляется впервые спустя 1-2 недели после ангины или фарингита. Резко возрастает температура тела до 38-39 градусов, наблюдается сильная слабость, утомляемость, потливость и головная боль. Далее появляется боль в суставах в виде артралгии, что и позволяет заподозрить ревматизм. Обычно поражаются крупные суставы – голеностоп, колени, локти, плечи.
Симптомы ревматизма
Особенность ревматической артралгии – боли носят летучий характер, непостоянные, но хронические. Они исчезают и резко появляются в других местах. Также наблюдается припухлость, отечность, местное повышение температуры в пораженных суставах. Подвижность в пораженных местах резко ограничена. Полиартрит при ревматизме носит относительно благоприятное течение и через некоторое время его признаки стихают. Также не наблюдается деформация, но умеренная болезненность может наблюдаться еще долгое время.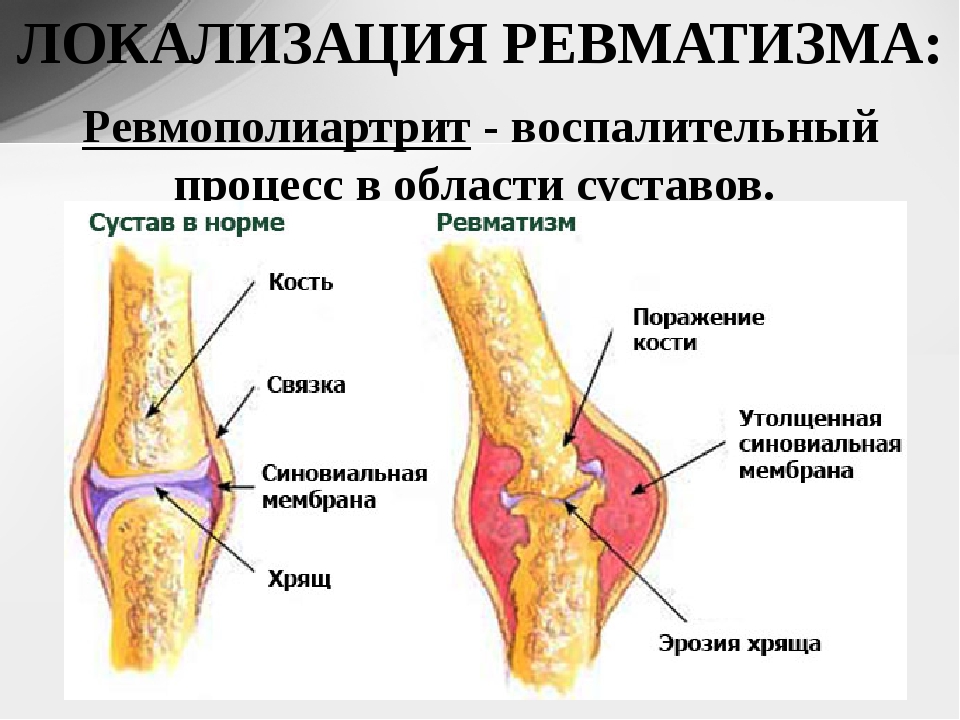
По истечению еще нескольких недель проявляются признаки сердечного поражения. Пациент начинает жаловаться на боль в грудной клетке, усиленное сердцебиение, одышку, перебои в работе органа. Часто наблюдается астения, вялость и слабость (в 80% случаев). Далее развивается эндокардит или миокардит. Поражение сердечной мышцы также наблюдается в большинстве случаев, по статистике 70% больных ревматизмом сталкиваются с такими осложнениями.
Если развивается диффузный миокардит, то пациент может жаловаться на одышку, боли в груди и общее ухудшение физического состояния при малейшей нагрузке. Наблюдается боль в сердце, перебои в работе, тахикардия, сердечный кашель, отек легких или сердечная астма. Параллельно наблюдается брадикардия – снижение частоты пульса. Если впоследствии развивается миокардический кардиосклероз, то это указывает на благоприятное решение проблемы. В патологический процесс часто вовлекается митральный клапан. Появляются признаки ревматического перикардита.
Течение ревматизма часто сопровождается поражением центральной нервной системы. Проявляется заболевание признаками малой или ревматической хореи. У пациентов наблюдаются непроизвольные тики, сокращения мышц. Сильно выражена эмоциональная лабильность. Наблюдается умеренная мышечная слабость. Реже наблюдается кольцевидная эритема (из общего числа больных – не более в 10% случаев). На коже видны ревматические узелки. Кольцевидная эритема сопровождается появлением бледной розовой сыпи на голени и туловище. Подкожные ревматические узелки круглые, плотные, малоподвижные и безболезненные. В области крупных суставов наблюдаются множественные образования.
Проявляется заболевание признаками малой или ревматической хореи. У пациентов наблюдаются непроизвольные тики, сокращения мышц. Сильно выражена эмоциональная лабильность. Наблюдается умеренная мышечная слабость. Реже наблюдается кольцевидная эритема (из общего числа больных – не более в 10% случаев). На коже видны ревматические узелки. Кольцевидная эритема сопровождается появлением бледной розовой сыпи на голени и туловище. Подкожные ревматические узелки круглые, плотные, малоподвижные и безболезненные. В области крупных суставов наблюдаются множественные образования.
При неблагоприятном течении заболевания наблюдается поражение других внутренних органов – почек, легких, брюшной полости. Это редкое явление и в современности практически не встречается. Поражение легочной ткани проявляется в виде пневмонии или плеврита. Если наблюдается поражение почек, то в анализе мочи появляются эритроциты, белок. Возникают признаки нефрита. Если проявляется поражение внутренних органов брюшной полости, то возникает характерный абдоминальный синдром. При текущем заболевании возникают сильные боли в животе, мышечная напряженность, рвота. Обострение состояния часто вызывает переохлаждение, ОРВИ. Преимущественно наблюдаются симптомы со стороны сердца.
При текущем заболевании возникают сильные боли в животе, мышечная напряженность, рвота. Обострение состояния часто вызывает переохлаждение, ОРВИ. Преимущественно наблюдаются симптомы со стороны сердца.
К кожным проявлениям болезни можно отнести васкулит и множественные высыпания с признаками эритемы.
Возможные осложнения
Развитие неблагоприятного состояния определяется тяжестью течения патологии. К осложнениям также относят частые рецидивы. При обострении нередко наблюдается мерцательная аритмия и недостаточность кровообращения. Исход ревматического миокардита часто связан с сердечными пороками, тромбоэмболическими осложнениями. Может возникнуть инфаркт почки, разрушение сетчатки и селезенки, тромбоэмболия, митральный стеноз и недостаточность. Опасные осложнения с высоким риском летального исхода – тромбоэмболия сосудов головного мозга и декомпенсированные пороки сердца.
Немаловажно учитывать факторы, способствующие повторному заражению стрептококковой инфекцией – работа с людьми, низкий иммунитет из-за наличия тяжелых хронических заболеваний (сахарный диабет, ВИЧ, алкоголизм), авитаминоз из-за недостаточного питания. Если пациент переболевает несколько раз в году, то это создает предпосылки к ухудшению текущего ревматологического заболевания. В особенности опасность поджидает со стороны сердца. Тяжелое течение миокардита может окончиться летально, поэтому важно начать своевременную терапию, чтобы не запустить течение болезни.
Если пациент переболевает несколько раз в году, то это создает предпосылки к ухудшению текущего ревматологического заболевания. В особенности опасность поджидает со стороны сердца. Тяжелое течение миокардита может окончиться летально, поэтому важно начать своевременную терапию, чтобы не запустить течение болезни.
Классификация заболевания
По фазам заболевания различают активную и неактивную форму. Острое течение можно условно разделить на 3 группы по степени тяжести – минимальную активность, умеренную и тяжелую. Если лабораторные признаки не подтверждают течение заболевания, то это указывает на переход в латентную стадию болезни.
Варианты течения ревматизма имеют такие характеристики:
- Обострение или острая стадия.
- Подострая стадия.
- Затяжное течение.
- Латентная форма.
- Рецидивирующая ревматическая лихорадка.
В период обострения симптомы заболевания проявляются внезапно, преобладает резкая и яркая выраженность течения, степень патологического процесса характеризуется полисиндромностью (множественные проявления среди различных систем внутренних органов). Обычно острое состояние длится не более 1-2 месяцев, а затем может затихнуть или перейти в подострое течение. Эта стадия более длительная и протекает от нескольких месяцев до полугода. Ключевые отличия подострой формы от острой – симптомы слабее, воспаление умеренное, а ответ на лечение хуже.
Обычно острое состояние длится не более 1-2 месяцев, а затем может затихнуть или перейти в подострое течение. Эта стадия более длительная и протекает от нескольких месяцев до полугода. Ключевые отличия подострой формы от острой – симптомы слабее, воспаление умеренное, а ответ на лечение хуже.
Если наблюдается затяжной вариант течения болезни, то пациент мучается от длительной, вялотекущей ревматической атаки, длительностью не менее полугода. Динамика развития болезни в данном случае вялотекущая, а реакция на лечение скорее отрицательная, нежели положительная. Затяжное течение болезни также связано со слабыми проявлениями заболевания и невысокой активностью воспалительного процесса. В случае рецидивирующего течения патологии, вялотекущее течение резко меняется на обострение с резким ухудшением состояния и внезапным затиханием неприятной симптоматики.
Если оценивать клинико-анатомическую характеристику поражений, то патология затрагивает такие жизненноважные внутренние органы:
- Вовлечение в патологический процесс сердца с последующим развитием ревмокардита, миокардиосклероза.
 Нередко развивается порок сердца.
Нередко развивается порок сердца. - Поражение других систем организма – суставов, легких, почек, кожи, подкожно-жировой клетчатки и нервной системы.
По клиническим проявлениям – возникает полиартрит, миокардит, хорея, эритема, подкожные узловые образования.
По состоянию системы кровообращения – развитие сердечной недостаточности различной степени.
Диагностика патологии сердца и суставов
Помимо симптоматических проявлений, существуют методы лабораторной диагностики, позволяющие безошибочно выявить воспалительный процесс в организме. Существуют большие и малые критерии диагностики патологического состояния. Пример – наличие высокого титра АСЛ-О после недавно перенесенного ОРВИ с кардиологическими или суставными проявлениями. К малым критериям относят повышение уровня СОЭ и С-реактивного белка в крови, наличие лейкоцитоза, удлинение на ЭКГ Р-Q интервала.
Чтобы окончательно подтвердить патологическое состояние суставов и сердца, требуется наличие ранее перенесенной стрептококковой инфекции, повышенный титр антител стрептококка и проведение бактериологического посева на наличие бета-гемолитического стрептококка из группы А. Если анализы на патогены и титры антител превышают норму, то это указывает на развитие ревматизма.
Если анализы на патогены и титры антител превышают норму, то это указывает на развитие ревматизма.
По клиническим рекомендациям, наличие двух больших критериев или одного большого и двух малых, указывает на развитие ревматизма. Помимо исследования анализов крови еще назначают рентгенографию грудной клетки. Если наблюдается увеличение сердца и снижение сократительной способности миокарда, то диагноз окончательно подтверждается.
Лечение ревматизма сердца и суставов
В период острой фазы требуется госпитализация в ревматологический стационар. Лечение ведут два специалиста – ревматолог и кардиолог. Требуется пожизненная консервативная терапия, направленная на подавление активности воспалительного процесса. Для этого используют симптоматические и болезнь-модифицирующие (базовые) препарата иммуносупрессанты. К симптоматическому лечению относятся НПВС и кортикостероиды. Также при рецидиве инфекции назначают антибиотики преимущественно пенициллинового ряда. Приветствуется дополнительное применение поддерживающих медикаментов, не обладающих иммуностимулирующим действием – витаминов, минералов, гамма-глобулинов.
Симптомы и лечение ревматизма
Вылечить полностью данное заболевание невозможно в большинстве случаев. Можно добиться длительной и устойчивой ремиссии, если лечиться постоянно, без перерыва принимая необходимые лекарства. Если поражен опорно-двигательный аппарат, но назначение НПВС и противоревматических иммунодепрессантов у взрослых обязательно. Чтобы добиться устойчивой ремиссии, иногда приходится принимать такие препараты в течение нескольких лет. Почему – потому что это медикаменты длительного накопительного действия и свой эффект они проявляют в отсроченный временной промежуток.
Как лечат ревматизм
Если пациенты страдают преимущественно от патологических изменений в сердце, то необходимо своевременное назначение кардиологических средств. При проявлениях кардита в период обострения показана, как основное правило, терапия в стационаре. Требуется строгое соблюдение постельного режима, правильного питания и приема антибактериальных медикаментов. Возможно добавление кислородной терапии. Если кардит не проходит, то назначают курс противовоспалительной терапии, кортикостероиды, сердечные гликозиды, препараты калия, средства от аритмии.
Если кардит не проходит, то назначают курс противовоспалительной терапии, кортикостероиды, сердечные гликозиды, препараты калия, средства от аритмии.
Лечение ревматизма суставов
Если при появлении признаков ревматизма преобладают суставные проявления с тяжелым течением, то назначение базовых препаратов необходимо. Эти лекарства подавляют гиперактивность иммунной системы, что позволяет унять воспаление в крупных периферических суставах, увеличить амплитуду движений.
Обычно назначают такие медикаменты в виде монотерапии или комбинации из нескольких препаратов, в качестве средств для лечения ревматизма:
- Метотрексат. Базовый иммуносупрессант, который не избирательно подавляет деление клеток организма. Действует на причину ревматизма – бурный иммунный ответ. Метотрексат относится к группе антиметаболитов фолиевой кислоты с выраженным цитостатическим действием, поэтому его в больших дозах используют в лечении онкологии. В малых дозах это лекарство в большинстве случаев неплохо переносится, не вызывая необратимых побочных эффектов при длительном использовании, поэтому его активно применяют в ревматологии.
 Обычно дозировки варьируются в диапазоне 15 – 25 мг в неделю. Назначают инъекции либо таблетки. Рекомендуется использовать лекарства в инъекционной форме, чтобы улучшить усвоение и снизить риск побочных эффектов.
Обычно дозировки варьируются в диапазоне 15 – 25 мг в неделю. Назначают инъекции либо таблетки. Рекомендуется использовать лекарства в инъекционной форме, чтобы улучшить усвоение и снизить риск побочных эффектов. - Плаквенил. Это противомалярийное средство с умеренным иммуносупрессивным действием, которое также влияет на причину ревматизма. При длительном использовании препарат противовоспалительное действие, что позволяет снизить степень воспалительного процесса в суставах. Чтобы проявилось действие медикамента, необходимо его принимать длительно, пока он не накопится в организме. Чтобы проявились первые результаты лечения, следует использовать медикамент минимум 1-2 месяца. Рекомендуемая суточная дозировка – 200 – 400 мг. При использовании медикамента важно регулярно контролировать анализы крови.
- Делагил. Это иммунодепрессант с противовоспалительным действием, состоящий из хлорохина – близкого по фармакологическим свойствам к Плаквенилу. Эти препараты являются похожими по механизму действия.
 Средство также нужно использовать длительно, чтобы добиться устойчивого результата.
Средство также нужно использовать длительно, чтобы добиться устойчивого результата. - Азатиоприн – сильный иммуносупрессант с выраженным цитостатическим и цитотоксическим действием. Препарат используют в лечении онкологии, назначают после трансплантации донорского органа и при тяжелом течении ревматологических заболеваний, включая суставные симптомы ревматизма. Рекомендуемая дозировка при аутоиммунных поражениях организма – 1-3 мг средства на килограмм массы тела. Если в течение трех месяцев использования нет результата, то терапию следует пересмотреть.
Иммуносупрессанты имеют большой перечень побочных действий, в особенности негативно влияют на функцию печени. Поэтому в первые месяцы лечения требуется тщательный лабораторный контроль анализов.
Профилактика поражения сердца и суставов
Исходя из информации, указанной в официальных медицинских источниках, существуют профилактические меры, способствующие снижению числа возможных рецидивов болезни. Суть профилактического лечения заключается в укреплении здоровья и минимизации стрессов, что позволяет избежать риска повторных заражений.
Методы профилактики включают:
- Закаливание организма (если нет противопоказаний).
- Занятия физической культурой. Ежедневная разминка обязательна, если нет противопоказаний.
- Посещение лечебных санаториев 1-2 раза в год.
- Соблюдение режима труда и отдыха. Важно избегать нервных стрессов и физического переутомления.
- Улучшение жилищных условий.
- Правильное и сбалансированное питание.
- Частое пребывание на свежем воздухе.
- Отказ от вредных привычек.
- Ограничение контактов с лицами, часто страдающими ОРВИ, тонзиллитом.
- Своевременная терапия обострений и употребление назначенных медикаментов врачом без пропусков.
Если не игнорировать симптомы заболевания и вовремя посещать кардиолога или ревматолога, то прогноз у болезни относительно благоприятный.
Мнение редакции
При появлении угрожающих симптомов, таких как боль в сердце, одышка и дискомфорт в суставах после перенесенного ОРВИ, следует срочно обратиться к врачу. Если поставили диагноз ревматизм, следует изучить другие статьи на нашем сайте, посвященные диагностике и лечению аутоиммунных заболеваний.
Если поставили диагноз ревматизм, следует изучить другие статьи на нашем сайте, посвященные диагностике и лечению аутоиммунных заболеваний.
Ревматизм не так опасен для суставов, как для сердца и сосудов
Однако и они не в полной мере характеризуют коварный недуг. Он куда более многолик: системный воспалительный процесс поражает еще сосуды, мышцы, головной мозг и т.д.В большинстве случаев виновницей проблем является безобидная ангина. Ее возбудитель — β-гемолитический стрептококк группы А — способен вызывать серьезные осложнения со стороны сердца, сосудов и почек. По сути, ревматизм — это своеобразная аллергическая реакция на инфицирование. Но только 0,3 — 3% людей, перенесших острую стрептококковую инфекцию, заболевают ревматизмом. Патологии в большей степени подвержены дети дошкольного и школьного возраста (до 15 лет), значительно реже — взрослые (старше 35 — 40 лет). Немаловажную роль в развитии болезни специалисты отводят:
• генетической предрасположенности к иммунным нарушениям,
• неблагополучным жизненным условиям, проживанию в северных широтах,
• длительному пребыванию в сырости.
Первые ревматические проявления, как правило, возникают через 2 — 3 недели после перенесенной ангины (или фарингита), когда человек считает себя уже вполне здоровым. В 70 — 80% случаев отмечаются симметричное припухание и покраснение крупных и средних суставов (коленных, лучезапястных, голеностопных, локтевых, реже — плечевых, тазобедренных), повышение температуры, признаки интоксикации (утомляемость, слабость, головная боль). У людей пожилого возраста чаще наблюдается атипичное течение — поражаются преимущественно мелкие межфаланговые суставы, иногда только один (моноартрит). Порой на коже возникают своеобразные кольцеобразные высыпания розового цвета с неровными краями, могут беспокоить боль за грудиной тупого или ноющего характера, сердцебиение, одышка. Поражение нервной системы (малая хорея) встречается преимущественно у детей (чаще у девочек) и проявляется гримасами, вычурными движениями, нарушением почерка, невнятностью речи.
Отличительной особенностью ревматизма является «летучий» характер боли в суставах: в одном месте воспаление быстро стихает (порой даже без лечения), но тут же начинается в другом.
Ревматизм не вызывает необратимого повреждения суставов, но крайне опасен для сердечно-сосудистой системы. Хотя все суставные проблемы исчезают практически без следа в течение 2 — 4 недель, острое поражение миокарда и клапанного аппарата сердца (ревмокардит) заканчивается развитием тяжелых пороков, хронической сердечной недостаточности, тромбоэмболических осложнений. Разумеется, при возникновении вышеперечисленных симптомов после перенесенной носоглоточной инфекции следует немедленно обратиться к врачу.
Для профилактики ревматизма очень важно
• правильное лечение ангины: с первых дней заболевания до нормализации температуры требуется соблюдение строгого постельного режима;
• полезно обильное питье;
• медикаментозные средства следует применять только по назначению и под контролем врача.
Облегчение наступает уже на следующий день после приема антибиотиков, но прерывать курс лечения ни в коем случае нельзя. Имеет большое значение своевременная санация местных очагов хронической инфекции — тонзиллита, гайморита, аденоидов, ринита, кариозных зубов. Вторичная профилактика, направленная на предотвращение повторных атак острой ревматической лихорадки, предполагает применение в течение не менее пяти дней антибиотиков продленного действия.
Вторичная профилактика, направленная на предотвращение повторных атак острой ревматической лихорадки, предполагает применение в течение не менее пяти дней антибиотиков продленного действия.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук
с чем сталкиваются переболевшие Covid-19 татарстанцы
Переболевших настигает постковидный синдромПостковидный синдром врачи наблюдают у переболевших Covid-19 даже в легкой форме. В Татарстане последствиями коронавирусной инфекции начали заниматься одними из первых в августе прошлого года.
Тогда термина «постковидный синдром» еще не было, но пациенты, перенесшие ковид, начали обращаться к врачам после того, как проходила острая фаза болезни и появлялись новые симптомы. Тогда, больше года назад, только начали появляться первые публикации о том, что коронавирус просто так не проходит и может иметь последствия.
Фото: Михаил Захаров«Сегодня появилось определение, что такое «постковидный синдром» – симптомы, которые появляются во время или после перенесенной инфекции Covid-19, сохраняющиеся более чем 12 недель и не связанные с альтернативным диагнозом», — объяснила главный терапевт Минздрава Татарстана, шеф терапевтической клиники РКБ, заведующая кафедрой госпитальной терапии Казанского медицинского университета, профессор Диана Абдулганиева.
Переболевших людей можно разделить на две группы: те, кто переболел легко в форме ОРВИ, и те, кто лежал в больнице с тяжелой и среднетяжелой формой.
«Как оказалось у пациентов, перенесших легкую, среднетяжелую и тяжелую форму новой коронавирусной инфекции, постковидные проявления ведут себя по-разному. Оказалось, что пациенты, перенесшие легкую форму, страдают проявлениями постковидного синдрома чаще и даже в большей степени, чем переболевшие в тяжелой и среднетяжелой формах», — отметила врач.
Главный терапевт Татарстана рассказала, что у пациентов появляются устойчивая слабость и снижение работоспособности, быстрые изменения настроения, нарушение концентрации внимания, боли в суставах, нарушение обоняния и вкусового восприятия и многие другие симптомы. По словам врача, очень часто переболевшие сталкиваются с поражением желудочно-кишечного тракта — возникают боли в животе, диарея и запоры.
Диана Абдулганиева / Фото: Владимир Васильев«Постковидный синдром может затрагивать ЛОР-органы, так, например, может снижаться слух; может проявляться неврологическими симптомами: бессонница, боль в голове, полинейропатии; могут появляться рецидивирующие кожные сыпи», — перечислила Абдулганиева.
Перенесшие Covid-19 не могут вернуться к нормальной жизни порой в течение нескольких месяцев.
Татарстанцы, которые переболели вирусной пневмонией, могут столкнуться с тромбозами вен или артерий, поражением сердечно-сосудистой системы, их мучают остаточный кашель и одышка.
Думал, что второй раз заболел Covid-19, оказалось, отказывало сердцеДиана Абдулганиева рассказала о 32-летнем мужчине, который перенес новую коронавирусную инфекцию в первую волну, в июле 2020-го.
Мужчина проходил лечение во Временном инфекционном госпитале РКБ, у него была вирусная пневмония тяжелой степени, врачи его лечили противовоспалительными, противовирусными и кроверазжижающими препаратами. Мужчину выписали, но вскоре он вернулся в РКБ.
«Вдруг он обращается в приемно-диагностическое отделение. Сначала он подумал, что рецидив ковида. Скорая его привезла туда, потому что была температура, одышка. Врачи приемного покоя увидели, сделав компьютерную томографию, что эта одышка не связана с поражением легких», — рассказала Диана Абдулганиева.
Его перенаправили к терапевтам РКБ, они выяснили, что у молодого мужчины вирусный миокардит, который привел к расширению всех четырех камер сердца. Проблем с сердцем до этого у него не было, он вел активный образ жизни.
«Мы достаточно долго и упорно лечили потом сердечную недостаточность, разбирались в причинах — поражение сосудов сердца или поражение мышц сердца. Пришли к выводу, что это поражение самой мышцы сердца», — отметила врач.
Врачам удалось восстановить функции сердца, но, конечно, не до тех показателей, которые должны быть в 32 года.
«Вот тогда мы поняли, это был июль-август, что ковид нам будет готовить еще очень много сюрпризов», — заключила терапевт.
После ковида часто сдает сердцеКардиолог РКБ Гульназ Аликберова поделилась историей, как 43-летний мужчина заболел новой коронавирусной инфекцией, держалась температура 39 градусов, в клинике ему поставили КТ-1 — до 25% поражения легких.
«За время нахождения в стационаре ухудшения не было. Но в его 43 года появились изменения по эхокардиографии. ЭХО у него было и при поступлении. УЗИ сердца было сделано через несколько дней в динамике, тогда же появились изменения по ЭКГ», — рассказала врач.
Но в его 43 года появились изменения по эхокардиографии. ЭХО у него было и при поступлении. УЗИ сердца было сделано через несколько дней в динамике, тогда же появились изменения по ЭКГ», — рассказала врач.
У мужчины сократительная функция левого желудочка снизилась до 40%. При этом у него не было ни одной жалобы на боль в сердце.
Коронавирус нередко сопровождается тромбообразованием, и врачи РКБ предположили, что у пациента диффузное повреждение миокарда — миокардит.
Медики даже называют такие болезни «приковидные миокардиты». К счастью, они восстанавливаемые.
Сейчас мужчина готовится к длительным исследованиям и лечению.
После победы над онкологией и коронавирусом начался рак кровиКоронавирус опасен и для крови, уверяют врачи.
«Коронавирус сам по себе вызывает эндотелиит – поражение сосудистой стенки. И это приводит в основном к тромбозам. Covid-19 вызывает повышенную свертываемость крови, она очень густая», — рассказал заведующий отделением гематологии РКБ Татарстана Михаил Кунст.
Тромбозы после коронавируса случаются даже у молодых людей, которые не предрасположены к такому заболеванию.
Кроме этого, инфекция вызывает особенную иммунную реакцию, она ведет за собой развитие аутоиммунных заболеваний. Такие пациенты, вероятнее всего, предрасположены к таким болезням, но коронавирус запускает процесс раньше, чем он мог бы сам проявиться.
Фото: Михаил Захаров«У нас в гематологии были случаи, когда вирус запускал онкологические процессы. Был пациент, который страдал онкологическим заболеванием, был в ремиссии. Он переболел Covid-19 в среднетяжелой форме, у него развилось второе заболевание крови — лейкемия», — рассказал Михаил Кунст.
На момент заболевания коронавирусом этому пациенту было всего 35 лет.
Но бывает и противоположный эффект после перенесенного Covid-19.
«Мы видим, что у части пациентов запускается аутоиммунная тромбоцитопения, когда вирусная нагрузка снижает уровень тромбоцитов. Здесь мы видим длительное снижение тромбоцитов вплоть до появления геморрагического синдрома, то есть, к примеру, появления синячков, кровоточивости десен», — рассказал врач.
Переболевшие коронавирусом обращаются к доктору с жалобами на синяки, при этом кроверазжижающие препараты они не принимали.
По словам гематолога, препараты, которыми лечат коронавирус, могут вызывать иммуносупрессию — снижение иммунитета, из-за этого возникает вероятность присоединения других инфекций.
«В нашей практике заболевали в тяжелой форме люди, которые уже были на химиотерапии. Трое пациентов было, которые после высокодозной химиотерапии находились в глубочайшем иммунодефиците, когда клеток крови было практически под ноль, в том числе и здоровых лейкоцитов, эритроцитов, тромбоцитов, а именно так лечат лейкемию. Они заболели Covid-19, и действовать врачам пришлось незамедлительно», — рассказал доктор.
Медики очень рисковали, ведь лечить их приходилось лекарствами, еще больше подавляющими их и так очень слабый иммунитет, однако все три пациента выжили, несмотря на серьезные поражения легких более 75%.
Гематолог уверен, что вакцинация необходима, ведь мутировавший коронавирус стал еще опаснее. Пациентам с раком крови можно привиться в ремиссию.
Пациентам с раком крови можно привиться в ремиссию.
Шеф терапевтической клиники РКБ Диана Абдулганиева вспомнила еще одну историю своей пациентки, которая наглядно показывает, чем может обернуться коронавирус.
В ноябре 2020 года инфекцией заболела вся семья: мама, папа и их ребенок, ученик восьмого класса. Отец и сын перенесли Covid-19 в легкой форме, женщину же пришлось госпитализировать, у нее была пневмония, хотя лишнего веса и других хронических болезней не было.
Медики оказали всю необходимую помощь и выписали пациентку в прекрасном самочувствии.
«Где-то через неделю она пишет мне: «Диана Ильдаровна, что со мной происходит? Я не могу встать с кровати утром». Она присылает фотографии своих суставов: отекшие руки, отекшие огромные колени, отекшие голеностопные суставы. Поскольку мы много работаем с городским ревматологическим центром, я помню, как руководителю показала и сказала: вот и приплыли — постковидный артрит», — рассказала профессор.
По ее словам, нарушения со стороны костно-мышечной системы встречаются очень часто, и они крайне болезненны.
Сейчас мировое научное сообщество заговорило о том, что людям с ревматическими заболеваниями в стадии ремиссии необходимо обязательно прививаться от коронавируса.
Сахарный диабет и воспаление щитовидки приводят переболевших Covid-19 к эндокринологамЗаведующая эндокринологическим отделением РКБ Луиза Бареева рассказала, как Covid-19 влияет на эндокринную систему человека.
«Сахарный диабет развивается по двум причинам. Первая — он бывает вирус-индуцированным, эта история применима к эпидемии коронавируса. И вторая — аутоиммунное заболевание. Чаще всего у нас первый тип диабета носит аутоиммунный характер, когда постепенно вырабатываются антитела к собственным клеткам, которые вырабатывают инсулин. Естественно, это заболевание носит постепенный характер», — отметила врач клиники.
По словам врача, о проявлении постковидного сахарного диабета первого типа узнают спустя время — он развивается постепенно. Это тот вид диабета, при котором необходимо постоянное введение инсулина.
Это тот вид диабета, при котором необходимо постоянное введение инсулина.
Врач объяснила, что коронавирусная инфекция внедряется в иммунную систему человека, и из-за этого та дает неправильный ответ на внешние факторы.
Луиза Бареева / Фото: Владимир Васильев«Организм свои собственные клетки воспринимает как чужеродные и вырабатывает на них антитела», — объяснила доктор.
Второй тип диабета появляется у тех, кто генетически предрасположен к нему, а спровоцировать его может в том числе и коронавирус.
При лечении коронавирусной инфекции часто применяют стероидные гормоны — глюкокортикоиды, они напрямую воздействуют на углеродный обмен. Существует такая классификация диабета, как сахарный диабет, индуцированный приемом лекарственных средств, в частности глюкокортикоидов. Но обычно этот вид диабета прекращается после того, как прекращается прием препаратов, его спровоцировавших.
Врачи напоминают, что переболевшим ковидом необходимо следить за уровнем сахара в крови на протяжении полугода после выздоровления.
Кроме того, в Республиканскую клиническую больницу стали чаще поступать пациенты с подострым тиреоидитом — воспалением щитовидной железы после коронавируса.
В доковидную эпоху это заболевание было сезонным, в основном татарстанцы болели осенью и зимой. А с приходом волнообразного коронавируса тиреоидит случается и летом.
«Он развивается чаще всего через 4-5 недель после того, как человек выздоровел от вирусной инфекции. Клиническая картина состоит из трех основных компонентов: выраженные боли в шее, они могут переместиться в ухо, челюсть, лихорадка до 38 градусов и выше, общие признаки инфекционного процесса — это слабость, ломота в теле, астенизация, быстрая утомляемость. И плюс, когда вирус проникает в клетку щитовидной железы, он ее фактически разрушает, и оттуда выходит большое количество гормонов щитовидной железы в кровь», — отметила врач.
Фото: архив «Татар-информ»Из-за этого выброса гормонов появляется раздражительность, повышенная потливость, учащенное сердцебиение, плаксивость, плохой сон, может быть одышка. Часто пациенты списывают такие симптомы на прошедший коронавирус в целом, не догадываясь, что у них отдельное постковидное заболевание.
Часто пациенты списывают такие симптомы на прошедший коронавирус в целом, не догадываясь, что у них отдельное постковидное заболевание.
Если эту болезнь вовремя не обнаружить, то она усугубляется. В третьей ее стадии, к примеру, понижается работоспособность, а у женщин ухудшаются репродуктивные функции.
Была, к примеру, пациентка 45 лет, ей быстро поставили тиреоидит, быстро вылечили. А вот был 38-летний пациент. У него спустя месяц после перенесенного вирусного заболевания начало ломать тело, поднялась температура. Он упорно не обращался к медикам после появления симптомов, через 15 дней температура уже была выше 38. Его проверили на коронавирус, он не подтвердился, и тогда врачи предположили воспаление щитовидной железы, мужчину вылечили.
От постковидного синдрома есть только одно спасениеНа глазах врачей происходит ужасное — люди, которые перенесли коронавирусную инфекцию, страдают от ее последствий, и порой страдают не меньше, чем от самого ковида.
Вирус бьет по различным органам, кардинально ухудшая здоровье, снижая качество жизни, а случается, постковидный синдром становится и причиной смерти пациентов.
Фото: Михаил ЗахаровЕдинственный способ уберечь себя, заявляют врачи, — привиться от коронавирусной инфекции.
А если время было упущено и коронавирус уже ударил по вашему здоровью, то доктора советуют быть внимательнее к себе и после выздоровления. При любых ухудшениях состояния следует обращаться к врачам. Причем, напоминают эксперты, не важно, сколько времени прошло от момента болезни Covid-19 — месяц, три или полгода, — последствия все равно могут настигнуть.
Ревматизм сердца — лечение, симптомы, прогноз
Краткая характеристика заболевания
Проблемы с сердцем – это отличительная черта современного общества, для которого характерны: малоподвижный образ жизни, увлеченность вредными привычками, беспорядочные половые связи и неправильное питание. Кроме того, причинами пороков сердца могут быть ушибы грудной клетки, наследственные факторы, сифилис, склероз сосудов и некоторые другие заболевания. Если же говорить о самых распространенных проблемах сердечно-сосудистой системы, то, в первую очередь, стоит выделить ревматизм сердца, лечение которого все чаще требуется молодым людям.
Если же говорить о самых распространенных проблемах сердечно-сосудистой системы, то, в первую очередь, стоит выделить ревматизм сердца, лечение которого все чаще требуется молодым людям.
Ревматизм сердца представляет собой воспалительный процесс, которым сопровождается ревматизм. При этом происходит дезорганизация соединительный тканей, образование ревматических узелков, их последующее рубцевание и развитие кардиосклероза. Заметим, что воспаление не имеет четкой локализации, и в отдельных случаях оно захватывает все оболочки органа. Впрочем, современная медицина с ее эффективными диагностическими технологиями редко доводит до такого печального исхода. Как правило, заболевание удается обнаружить вовремя, тогда, когда оно сосредоточено в каком-либо одном отделе. Если при диагнозе ревматизм сердца симптомы свидетельствуют о поражении мышц органа, то врачи говорят о миокарде. Воздействие на внутреннюю оболочку называется эндокардом. Ну а если воспалительный процесс затрагивает наружную оболочку, то данный порок именуется перикардом.
Ревматизм сердца – симптомы и клиническая картина
При обследовании в специализированной клинике у больных выявляются: расширение границ сердца, изменения состава крови, появление шумов в работе органа и приглушенность его тонов. Вполне возможно появление симптомов сердечной недостаточности. Кроме того, отличительными признаками ревматизма сердца являются:
- боли в области груди;
- повышение температуры тела;
- носовые кровотечения;
- неравномерная сердечная деятельность;
- общая слабость;
- частая одышка;
- бледность кожных покровов;
- потливость;
- быстрая утомляемость даже при самых незначительных физических нагрузках.
В зависимости от выраженности воспалительного процесса, врачи выделяют очаговый и воспалительный ревматизм сердца. Первый характеризуется слабыми проявлениями сердечной недостаточности и увеличением размеров органа при отсутствии адекватного лечения. Особой опасности подвергаются клапаны, поскольку они наиболее подвержены действию воспалительных реакций. Если же ставится диагноз диффузный ревматизм сердца, симптомы заболевания выражены более сильно и характеризуются большими проявлениями сердечной недостаточности, что оказывает влияние на выбор методики лечения.
Особой опасности подвергаются клапаны, поскольку они наиболее подвержены действию воспалительных реакций. Если же ставится диагноз диффузный ревматизм сердца, симптомы заболевания выражены более сильно и характеризуются большими проявлениями сердечной недостаточности, что оказывает влияние на выбор методики лечения.
Ревматизм сердца – лечение заболевания
Главная цель лечебных процедур – уменьшить степень выраженности воспалительного процесса, устранить проявления сердечной недостаточности и вернуть сердечно-сосудистой системе ее обычную функциональность. Если у пациента наблюдается обостренный ревматизм сердца, ему показан строгий постельный режим. По этой причине больные обычно госпитализируются в профильное отделение больницы, ведь в условиях стационара намного легче отслеживать состояние человека и проводить неотложные мероприятия при обострениях воспалительного процесса.
В основе терапии ревматизма сердца лежит комплексное лечение с обязательным применением антибиотиков и противовоспалительных средств. Пациентам назначается пенициллин, эритромицин, глюкокортикостероиды. При запущенных и сложных формах ревматизма сердца лечение строится на приеме гамма-глобулиновых препаратов и десенсибилизирующих лекарственных средств. Дополнительно, на всем протяжении курса противовоспалительной терапии, больной принимает витаминные препараты, включая аскорбиновую кислоту.
Пациентам назначается пенициллин, эритромицин, глюкокортикостероиды. При запущенных и сложных формах ревматизма сердца лечение строится на приеме гамма-глобулиновых препаратов и десенсибилизирующих лекарственных средств. Дополнительно, на всем протяжении курса противовоспалительной терапии, больной принимает витаминные препараты, включая аскорбиновую кислоту.
Оптимальную дозу глюкокортикоидов выбирают с оглядкой на тяжесть патологии и степень выраженности произошедших изменений. Как правило, больные принимают преднизолон в количестве 15-25 мг/сут, причем основной объем препарата должен приходиться на утренние часы. Если пациенту ставится диагноз затяжной ревматизм сердца, лечение строится на приеме нестероидных противовоспалительных средств, которые комбинируют с глюкокортикоидами и базисными препаратами (хлорохин, плаквенил, бензилпенициллин).
Большая роль в деле избавления от ревматизма сердца отводится санаторно-курортному лечению. Свежий воздух, минеральные воды, грязелечение, размеренный, спокойный образ жизни дают огромный эффект и способствуют быстрому восстановлению людей даже после самого затяжного и трудного лечения, так же могут прийти на помощь и мультизональные системы кондиционирования.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Первый вибратор изобрели в 19 веке. Работал он на паровом двигателе и предназначался для лечения женской истерии.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
Наши почки способны очистить за одну минуту три литра крови.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
Ревматоидный артрит — Диагностика и лечение
Диагностика
Ревматоидный артрит трудно диагностировать на ранних стадиях, поскольку ранние признаки и симптомы имитируют многие другие заболевания. Не существует ни одного анализа крови или физических данных для подтверждения диагноза.
Во время медицинского осмотра врач проверит ваши суставы на наличие отека, покраснения и тепла. Он или она может также проверить ваши рефлексы и мышечную силу.
Анализы крови
У больных ревматоидным артритом часто отмечается повышенная скорость оседания эритроцитов (СОЭ, также известная как sed rate) или уровень С-реактивного белка (СРБ), что может свидетельствовать о наличии воспалительного процесса в организме. Другие распространенные анализы крови ищут ревматоидный фактор и антитела к циклическому цитруллинированному пептиду (анти-ЦЦП).
Визуализирующие исследования
Ваш врач может порекомендовать вам рентген, чтобы отслеживать прогрессирование ревматоидного артрита в суставах с течением времени. МРТ и УЗИ могут помочь вашему врачу оценить тяжесть заболевания в вашем организме.
Дополнительная информация
Показать дополнительную информациюЛечение
Ревматоидный артрит неизлечим. Но клинические исследования показывают, что ремиссия симптомов более вероятна, когда лечение начинается на ранней стадии с помощью препаратов, известных как противоревматические препараты, модифицирующие болезнь (БМАРП).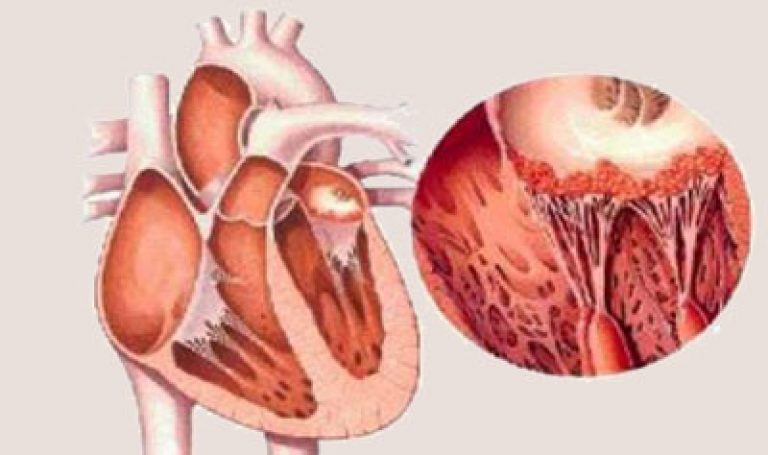
Лекарства
Типы лекарств, рекомендованные вашим врачом, зависят от тяжести симптомов и продолжительности ревматоидного артрита.
- НПВП . Нестероидные противовоспалительные препараты (НПВП) могут облегчить боль и уменьшить воспаление. Безрецептурные НПВП включают ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve). Сильнее НПВП отпускаются по рецепту. Побочные эффекты могут включать раздражение желудка, проблемы с сердцем и повреждение почек.
- Стероиды. Кортикостероидные препараты, такие как преднизолон, уменьшают воспаление и боль и замедляют повреждение суставов.Побочные эффекты могут включать истончение костей, увеличение веса и диабет. Врачи часто назначают кортикостероиды для быстрого облегчения симптомов с целью постепенного снижения дозы лекарства.

- Обычные DMARD . Эти препараты могут замедлить прогрессирование ревматоидного артрита и защитить суставы и другие ткани от необратимого повреждения. Общие DMARD включают метотрексат (Trexall, Otrexup, другие), лефлуномид (Arava), гидроксихлорохин (Plaquenil) и сульфасалазин (Azulfidine).Побочные эффекты различаются, но могут включать повреждение печени и тяжелые инфекции легких.
Биологические агенты. Этот новый класс БПВП , также известный как модификаторы биологического ответа, включает абатацепт (Оренсия), адалимумаб (Хумира), анакинра (Кинерет), цертолизумаб (Симзия), этанерцепт (Энбрел), голимумаб (Симпони), инфликсимаб (Ремикейд). , ритуксимаб (Ритуксан), сарилумаб (Кевзара) и тоцилизумаб (Актемра).
Биологические БПВП обычно наиболее эффективны в сочетании с обычными БПВП , такими как метотрексат.
 Этот тип наркотиков также увеличивает риск инфекций.
Этот тип наркотиков также увеличивает риск инфекций.- Целевые синтетические DMARD . Барицитиниб (Olumiant), тофацитиниб (Xeljanz) и упадацитиниб (Rinvoq) можно использовать, если обычные DMARD и биологические препараты не дали эффекта. Более высокие дозы тофацитиниба могут увеличить риск образования тромбов в легких, серьезных сердечно-сосудистых заболеваний и рака.
Терапия
Ваш врач может направить вас к физиотерапевту или эрготерапевту, который научит вас упражнениям, помогающим сохранить гибкость суставов.Терапевт также может предложить новые способы выполнения повседневных задач, которые будут легче для ваших суставов. Например, вы можете поднять какой-либо предмет предплечьями.
Вспомогательные устройства помогут избежать нагрузки на болезненные суставы. Например, кухонный нож с рукояткой помогает защитить суставы пальцев и запястий. Некоторые приспособления, например крючки для пуговиц, облегчают процесс одевания. Каталоги и магазины медицинских товаров — хорошие места для поиска идей.
Некоторые приспособления, например крючки для пуговиц, облегчают процесс одевания. Каталоги и магазины медицинских товаров — хорошие места для поиска идей.
Хирургия
Если лекарства не могут предотвратить или замедлить повреждение суставов, вы и ваш врач можете рассмотреть возможность операции по восстановлению поврежденных суставов.Хирургия может помочь восстановить способность использовать сустав. Это также может уменьшить боль и улучшить функцию.
Операция при ревматоидном артрите может включать одну или несколько из следующих процедур:
- Синовэктомия. Операция по удалению воспаленной оболочки сустава (синовиальной оболочки) может помочь уменьшить боль и улучшить гибкость сустава.
- Ремонт сухожилий. Воспаление и повреждение сустава могут привести к ослаблению или разрыву сухожилий вокруг сустава.Ваш хирург может восстановить сухожилия вокруг вашего сустава.

- Соединение. Хирургическое сращивание сустава может быть рекомендовано для стабилизации или повторного выравнивания сустава, а также для облегчения боли, когда замена сустава невозможна.
- Полная замена сустава. Во время операции по замене сустава хирург удаляет поврежденные части сустава и вставляет протез из металла и пластика.
Операция сопряжена с риском кровотечения, инфекции и боли.Обсудите преимущества и риски с врачом.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Образ жизни и домашние средства
Товары и услуги
Если вы лечитесь от ревматоидного артрита в клинике Майо, подумайте о том, чтобы зарегистрироваться для участия в онлайн-курсе «Здоровая жизнь с ревматоидным артритом».
Если у вас ревматоидный артрит, вы можете принять меры по уходу за своим телом. Эти меры по уходу за собой, используемые вместе с лекарствами от ревматоидного артрита, могут помочь вам справиться со своими признаками и симптомами:
- Регулярно занимайтесь спортом. Мягкие упражнения помогут укрепить мышцы вокруг суставов и уменьшить чувство усталости. Проконсультируйтесь с врачом, прежде чем начать тренироваться. Если вы только начинаете, начните с прогулки.Избегайте упражнений на болезненные, поврежденные или сильно воспаленные суставы.
- Применение тепла или холода. Тепло может облегчить боль и расслабить напряженные болезненные мышцы. Холод может притупить болевые ощущения. Холод также оказывает обезболивающее действие и может уменьшить отек.
- Расслабьтесь. Найдите способы справиться с болью, уменьшив уровень стресса в своей жизни. Такие методы, как управляемое воображение, глубокое дыхание и мышечная релаксация, могут использоваться для контроля боли.

Дополнительная информация
Показать дополнительную информациюАльтернативная медицина
Некоторые распространенные дополнительные и альтернативные методы лечения ревматоидного артрита, которые показали себя многообещающими, включают:
- Рыбий жир. Некоторые предварительные исследования показали, что добавки с рыбьим жиром могут уменьшить боль и скованность при ревматоидном артрите. Побочные эффекты могут включать тошноту, отрыжку и рыбный привкус во рту. Рыбий жир может мешать лекарствам, поэтому сначала проконсультируйтесь с врачом.
- Растительные масла. Семена примулы вечерней, огуречника и черной смородины содержат тип жирной кислоты, который может помочь при болях при ревматоидном артрите и утренней скованности. Побочные эффекты могут включать головную боль, диарею и газы.Некоторые растительные масла могут вызывать повреждение печени или мешать действию лекарств, поэтому сначала проконсультируйтесь с врачом.

- Тай-чи. Эта двигательная терапия включает в себя легкие упражнения и растяжку в сочетании с глубоким дыханием. Многие люди используют тай-чи, чтобы снять стресс в своей жизни. Небольшие исследования показали, что тай-чи может улучшить настроение и качество жизни у людей с ревматоидным артритом. Под руководством знающего инструктора занятия тай-чи безопасны. Но не делайте никаких движений, которые причиняют боль.
Помощь и поддержка
Боль и инвалидность, связанные с ревматоидным артритом, могут повлиять на работу и семейную жизнь человека. Распространены депрессия и тревога, а также чувство беспомощности и низкая самооценка.
Степень влияния ревматоидного артрита на вашу повседневную деятельность частично зависит от того, насколько хорошо вы справляетесь с болезнью. Поговорите со своим врачом или медсестрой о стратегиях выживания. Со временем вы узнаете, какие стратегии работают лучше всего для вас. А пока попробуйте:
А пока попробуйте:
- Взять под контроль. Вместе с врачом составьте план лечения артрита. Это поможет вам чувствовать себя ответственным за свое заболевание.
- Знай свои пределы. Отдохните, когда устанете. Ревматоидный артрит может сделать вас склонным к усталости и мышечной слабости. Отдых или короткий сон, который не мешает ночному сну, могут помочь.
- Общайтесь с другими. Держите свою семью в курсе того, как вы себя чувствуете.Они могут волноваться о вас, но им может быть неудобно спрашивать о вашей боли. Найдите члена семьи или друга, с которым вы можете поговорить, когда чувствуете себя особенно подавленным. Также общайтесь с другими людьми, страдающими ревматоидным артритом, через группу поддержки в вашем районе или в Интернете.
- Найдите время для себя. Легко быть занятым и не уделять время себе. Найдите время для того, что вам нравится, будь то время, чтобы написать в журнале, пойти на прогулку или послушать музыку.
 Это может помочь уменьшить стресс.
Это может помочь уменьшить стресс.
Подготовка к назначенному приему
Хотя вы можете сначала обсудить свои симптомы со своим семейным врачом, он или она может направить вас к врачу, специализирующемуся на лечении артрита и других воспалительных состояний (ревматологу), для дальнейшего обследования.
Что вы можете сделать
Напишите список, который включает:
- Подробное описание ваших симптомов
- Информация о медицинских проблемах, которые у вас были в прошлом
- Информация о медицинских проблемах ваших родителей или братьев и сестер
- Все лекарства и пищевые добавки, которые вы принимаете в настоящее время и принимали в прошлом для решения этой проблемы
- Вопросы, которые вы хотите задать врачу
Чего ожидать от врача
Ваш врач может задать некоторые из следующих вопросов:
- Когда у вас появились симптомы?
- Изменились ли ваши симптомы со временем?
- Какие суставы поражены?
- Улучшает или ухудшает ваши симптомы какая-либо деятельность?
- Ваши симптомы мешают выполнять повседневные задачи?
Боль при ревматоидном артрите: советы по защите суставов
Боль при ревматоидном артрите: советы по защите суставов
Используйте эти методы защиты суставов, чтобы контролировать боль при ревматоидном артрите.
Защита суставов — это проверенная стратегия, помогающая справиться с болью при ревматоидном артрите и облегчить повседневную деятельность.
Суставы, пораженные артритом, не выдерживают такой нагрузки, как здоровые суставы. Толкающие, тянущие или скручивающие движения могут быть болезненными. Подумайте о том, как избежать излишней нагрузки на суставы.
Не поддавайтесь искушению справиться с болью при ревматоидном артрите. Вы можете усилить боль и увеличить риск развития деформации суставов.
Уважай свою боль
Если действие вызывает боль в суставах, измените способ выполнения этого действия. Продолжение активности, несмотря на боль, может привести к повреждению сустава. Полный отказ от активности может привести к тугоподвижности суставов из-за отсутствия использования.
Как правило, если боль не проходит в течение часа после выполнения какого-либо действия, подумайте о том, чтобы изменить способ его выполнения. Например:
Например:
- Делайте перерывы на отдых.
- Использовать адаптивные инструменты.
- Чередуйте сидение и растяжку, а также легкие и умеренные занятия в течение дня.
- Если у вас болят ноги, носите подходящую обувь. Попросите вашего врача или эрготерапевта дать конкретные рекомендации.
Выберите для работы самое прочное соединение
Крупные суставы прочнее мелких. Приберегите свои более мелкие и слабые суставы для конкретных работ, которые могут выполнять только они, и по возможности отдавайте предпочтение крупным суставам.
Например:
- Носите предметы с раскрытой ладонью, равномерно распределяя вес по предплечью.
- Носите сумку или сумку на плече, а не держите ее рукой. Если у вас болит плечо, используйте рюкзак.
- Перемещайте предметы вдоль прилавка или верстака, а не поднимайте их.
- Используйте мышцы бедер, чтобы подняться со стула, вместо того, чтобы отталкиваться руками.

Максимально щадите пальцы. Попробуйте:
- Избегайте длительных защемлений или захватов. Используйте меньше силы, чтобы удерживать инструменты или оборудование.
- Держите руки ровно и раскройте их, а не сжимайте в кулак.
- Попросите своего врача или эрготерапевта использовать специально разработанные устройства, которые помогают распределять силу по всей ладони или предплечью.
Используйте хорошую механику кузова
Если вы правильно расположитесь и задействуете мышцы, наиболее подходящие для выполнения задачи, вы сможете свести к минимуму нагрузку на суставы.
Правильная механика тела позволяет более эффективно использовать свое тело. Попробуйте:
- Носите тяжелые предметы близко к груди, поддерживая вес на предплечьях.Держите локти близко к телу.
- Поднимайте предметы с пола, сначала сгибая колени и бедра, а затем наклоняясь. Или сядьте на стул и наклонитесь.
- Избегайте скручиваний и неудобных положений, например, тянитесь за предметами на заднем сиденье автомобиля с переднего сиденья.

- Во время движения держите руки ниже отметок «3 часа» и «9 часов» на рулевом колесе.
- Используйте мышцы живота, чтобы перевернуться, вставая с постели.
Грамотная организация рабочего места также может иметь большое значение:
- Сидя. Убедитесь, что у вас хорошая опора для спины и ног. Ваши предплечья и верхняя часть ног должны быть хорошо поддержаны и находиться на уровне пола. Возможно, вы захотите поднять свой стул, чтобы вам было легче вставать с него.
- Для ввода или чтения. Если вы подолгу печатаете на клавиатуре, а на вашем стуле нет подлокотников, рассмотрите возможность использования опор для запястий или предплечий.Наклонная рабочая поверхность для чтения и письма облегчает нагрузку на шею.
- Стоя. Высота рабочей поверхности должна позволять вам удобно работать, не наклоняясь.
Продолжай двигаться
Не позволяйте вашим суставам становиться жесткими — заставляйте их двигаться. Попробуйте эти советы:
Попробуйте эти советы:
- Когда пишете или выполняете ручную работу, отпускайте руку каждые 10–15 минут или когда чувствуете усталость руки.
- Если вы работаете за компьютером, выполняйте растяжку кистей и пальцев в течение 10 секунд каждый час, чтобы разгрузить эти суставы.
- Во время длительных автомобильных поездок делайте перерывы каждые час или два, чтобы вы могли выйти и размяться.
- В самолетах выбирайте места у прохода, чтобы вам было легче передвигать ноги.
- При выполнении повторяющихся задач меняйте положение тела каждые 20–40 минут.
Планируйте заранее
Организация своего времени и задач может помочь избежать шагов, которые напрягают ваши суставы. Попробуйте:
- Храните расходные материалы в пределах легкой досягаемости, между уровнем глаз и уровнем бедер.
- Избавьтесь от беспорядка, чтобы сэкономить время и силы на поиске нужных предметов.
- Избегайте спешки, которая может усилить стресс и боль.

Снижение избыточной массы тела
Избыточный вес создает нагрузку на тело, особенно на нижнюю часть спины, бедра, колени и лодыжки. Потеря веса может помочь уменьшить вашу боль и увеличить вашу энергию.
Получите самую свежую медицинскую информацию от экспертов Mayo Clinic.
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Узнайте больше об использовании данных Mayo Clinic. Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе последней медицинской информации.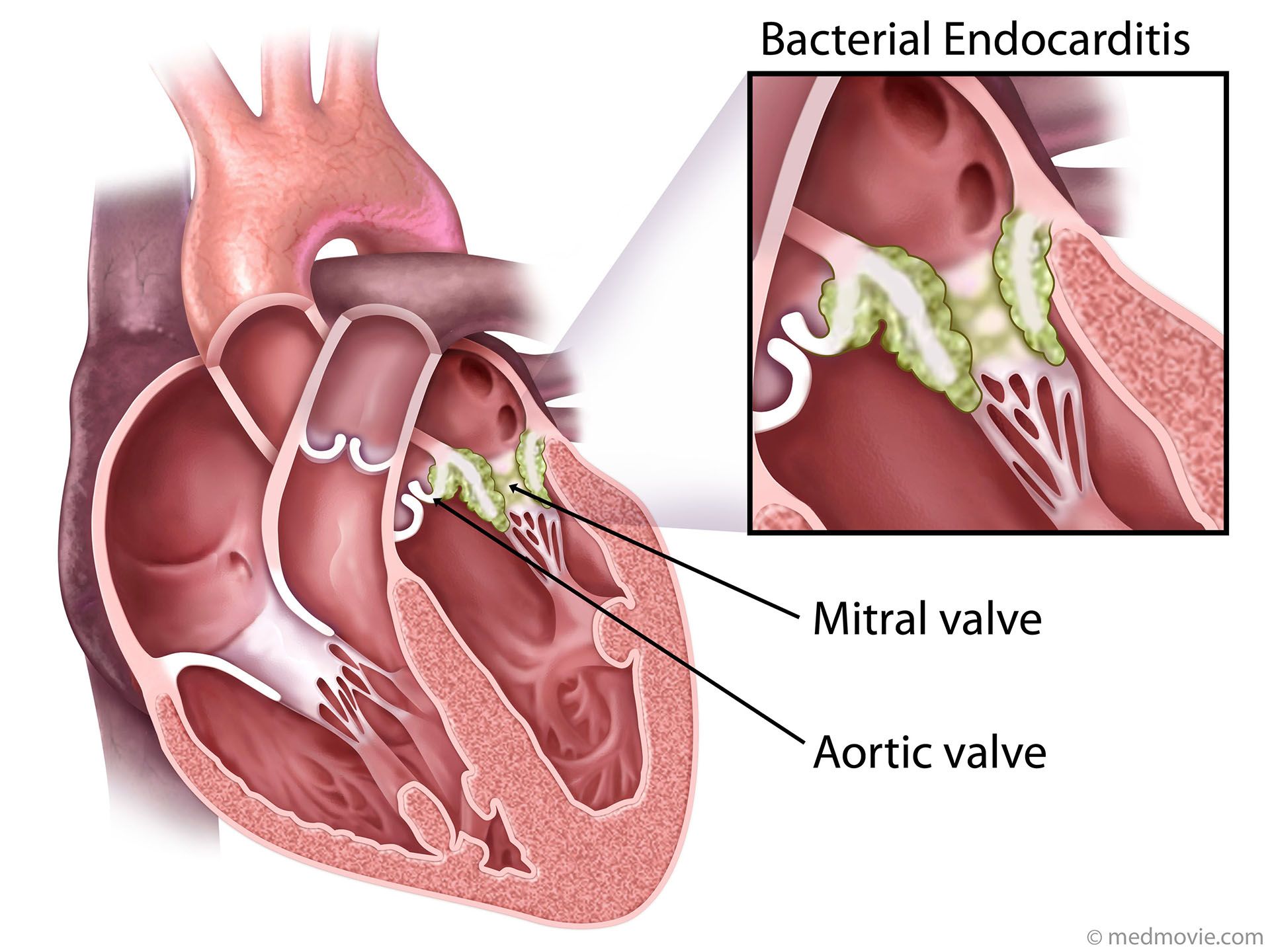
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить попытку
23 апреля 2020 г. Показать ссылки- Gecht-Silver MR, et al.Обзор защиты суставов. http://www.uptodate.com/home. По состоянию на 28 января 2015 г.
- Hochberg MC, et al. Ревматология: В 2-х томах. 6-е изд. Филадельфия, Пенсильвания: Mosby Elsevier; 2015. https://www.clinicalkey.com. По состоянию на 28 января 2015 г.
- Kucukdeveci AA, et al. Воспалительный артрит. Роль врачей физической и реабилитационной медицины. Европейская точка зрения, основанная на лучших доказательствах. Доклад комитета по профессиональной практике секции УЭМС-ПРМ.
 Европейский журнал физической и реабилитационной медицины.2013;49:551.
Европейский журнал физической и реабилитационной медицины.2013;49:551. - Gecht-Silver MR и др. Программа защиты суставов верхней конечности. http://www.uptodate.com/home. По состоянию на 28 января 2015 г.
- Alzner S, et al. Программа защиты суставов нижней конечности. http://www.uptodate.com/home. По состоянию на 28 января 2015 г.
- СпроситеМайоЭксперт. Какие консервативные мероприятия пациенты с воспалительным артритом или заболеванием соединительной ткани могут провести самостоятельно? Рочестер, Миннесота: Фонд медицинского образования и исследований Мэйо; 2014.
- Центр обучения пациентов Барбары Вудворд Липс. Артрит: забота о суставах. Рочестер, Миннесота: Фонд медицинского образования и исследований Мэйо; 2010.
Продукты и услуги
- Продукты для мобильности и безопасности
- Книга: Mayo Clinic on Arthritis
.
Ревматоидный фактор — клиника Майо
Обзор
Тест на ревматоидный фактор измеряет количество ревматоидного фактора в крови.Ревматоидные факторы — это белки, вырабатываемые вашей иммунной системой, которые могут атаковать здоровые ткани вашего тела.
Высокий уровень ревматоидного фактора в крови чаще всего связан с аутоиммунными заболеваниями, такими как ревматоидный артрит и синдром Шегрена. Но ревматоидный фактор может быть обнаружен у некоторых здоровых людей, а люди с аутоиммунными заболеваниями иногда имеют нормальный уровень ревматоидного фактора.
Товары и услуги
Показать больше продуктов Mayo ClinicДля чего это делается
Тест на ревматоидный фактор — это один из групп анализов крови, которые в основном используются для уточнения диагноза ревматоидного артрита.Эти другие тесты могут включать:
- Антинуклеарные антитела (ANA)
- Антитела к циклическому цитруллинированному пептиду (анти-CCP)
- С-реактивный белок (СРБ)
- Скорость оседания эритроцитов (СОЭ или скорость седации)
Количество ревматоидного фактора в крови также может помочь вашему врачу выбрать подход к лечению, который лучше всего подойдет для вашей ситуации.
Чего ожидать
Во время теста на ревматоидный фактор у вас берут небольшой образец крови из вены на руке.Обычно это занимает всего несколько минут. Ваш образец крови отправляется в лабораторию для тестирования.
Результаты
Положительный результат теста на ревматоидный фактор указывает на то, что в крови обнаружен высокий уровень ревматоидного фактора. Более высокий уровень ревматоидного фактора в крови тесно связан с аутоиммунным заболеванием, особенно с ревматоидным артритом. Но ряд других заболеваний и состояний могут повышать уровень ревматоидного фактора, в том числе:
- Рак
- Хронические инфекции
- Воспалительные заболевания легких, такие как саркоидоз
- Смешанное заболевание соединительной ткани
- Синдром Шегрена
- Системная красная волчанка
Некоторые здоровые люди, особенно пожилые люди, имеют положительные тесты на ревматоидный фактор, хотя неясно, почему. А у некоторых людей с ревматоидным артритом уровень ревматоидного фактора в крови будет низким.
А у некоторых людей с ревматоидным артритом уровень ревматоидного фактора в крови будет низким.
20 мая 2021 г.
Показать ссылки- Firestein GS, et al. Аутоантитела при ревматоидном артрите. В: Учебник Келли по ревматологии. 9-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2013. http://www.clinicalkey.com. По состоянию на 5 мая 2016 г.
- Ревматоидный фактор.Лабораторные тесты онлайн. Американская ассоциация клинической химии. https://labtestsonline.org/understanding/analytes/rheumatoid/tab/test. По состоянию на 5 мая 2016 г.
- Шмерлинг Р.Х. Происхождение и полезность измерения ревматоидного фактора. http://www.uptodate.com/home. По состоянию на 5 мая 2016 г.
- Ферри ФФ. Ревматоидный артрит. В: Клинический консультант Ферри, 2016. Филадельфия, Пенсильвания: Mosby Elsevier; 2016. https://www.clinicalkey.
 com. По состоянию на 5 мая 2016 г.
com. По состоянию на 5 мая 2016 г.
Связанные
Товары и услуги
Показать больше продуктов и услуг Mayo ClinicРевматоидный артрит (РА) Лечение: лекарства, хирургия, терапия
ИСТОЧНИКИ:
Arthritis Today : «Ремиссия ревматоидного артрита», «Если ремиссия, могу ли я прекратить прием лекарств?» «Побочные эффекты лекарств от ревматоидного артрита», «Решение побочных эффектов лекарств», «Облегчение боли при ревматоидном артрите без лекарств», «Прогрессирующая мышечная релаксация.
FDA: «Терапия ревматоидного артрита». «FDA одобряет Inflectra, биоаналог Remicade», «FDA одобряет Amjevita, биоаналог Humira».
Веб-сайт Simponi
Фонд артрита: «Альтернативные методы лечения».
Центр артрита Джона Хопкинса: «Лечение ревматоидного артрита».
Национальная медицинская библиотека: «Ревматоидный артрит».
Артрит и ревматизм : «Руководство по лечению ревматоидного артрита: обновление 2002 г., Специальный комитет Американского колледжа ревматологии по клиническим рекомендациям.
Harris, E. Kelley’s Textbook of Rheumatology, 7-е издание , W.B. Saunders, 2005.
Klippel, John H. Primer on the Rheumatic Diseases , 12th edition, Arthritis Foundation, 2001.
Journal of Rheumatology : «Как канадские и американские ревматологи лечат умеренный или агрессивный ревматоидный артрит: обзор ».
Национальный институт сердца, легких и крови: «Советы, которые помогут вам не забывать принимать лекарства от кровяного давления».
Марк С.Дженовезе, доктор медицинских наук, профессор медицины Стэнфордского университета; соруководитель отдела иммунологии и ревматологии Медицинского центра Стэнфордского университета, Пало-Альто, Калифорния.
Джеймс Р. О’Делл, доктор медицинских наук, профессор Ларсона по внутренним болезням Университета Небраски; заведующий отделением ревматологии и иммунологии Медицинского центра Университета Небраски, Омаха; секретарь Американского колледжа ревматологии.
Американский колледж ревматологов: «Информационный бюллетень для пациентов: ревматоидный артрит», «Обучение пациентов: биологические методы лечения ревматоидного артрита», «Позиция: биологические агенты для лечения ревматических заболеваний», «Совместная инъекция/аспирация.»
Douglas Conaway, MD, ревматолог, специалисты по здравоохранению Каролины, Миртл-Бич, Южная Каролина.
Национальный институт артрита, костно-мышечных и кожных заболеваний: «Вопросы и ответы о замене тазобедренного сустава», «Раздаточный материал о здоровье: ревматоидный артрит», » Ревматоидный артрит».
Сет Марк Берни, доктор медицинских наук, профессор кафедры медицины; директор Центра передового опыта в области артрита и ревматологии Центра медицинских наук Университета штата Луизиана, Шривпорт.
Анналы ревматических заболеваний Целевой артрит: рекомендации международной целевой группы.”
Теодор Пинкус, доктор медицинских наук, клинический профессор медицины, отделение ревматологии, Медицинская школа Нью-Йоркского университета, Нью-Йорк.
Томас Хардин, вице-президент по исследованиям, Arthritis Foundation.
UpToDate: «Оценка активности ревматоидного артрита в клинических испытаниях и клинической практике», «Клинические особенности ревматоидного артрита», «Общие принципы лечения ревматоидного артрита», «Информация для пациентов: противоревматические препараты, модифицирующие заболевание (БПВП)», « Обзор биологических агентов и ингибиторов киназ при ревматических заболеваниях.
Кокрановская база данных систематических обзоров: «Чрескожная электрическая стимуляция нервов (ЧЭНС) для лечения ревматоидного артрита рук».
Медицинский факультет Университета Мэриленда, Cochrane CAM Область: «Ревматоидный артрит».
Журнал клинической медицины сна : «Качество сна и функциональная инвалидность у пациентов с ревматоидным артритом».
Национальное общество ревматоидного артрита: «Стратегии улучшения сна».
Ревматоидный артрит — Лечение — NHS
Лечение ревматоидного артрита может помочь уменьшить воспаление в суставах, облегчить боль, предотвратить или замедлить повреждение суставов, уменьшить инвалидность и позволить вам быть максимально активными.
Хотя лекарства от ревматоидного артрита не существует, раннее лечение и поддержка (включая медикаментозное лечение, изменение образа жизни, поддерживающее лечение и хирургическое вмешательство) могут снизить риск повреждения суставов и ограничить последствия заболевания.
Ваше лечение обычно включает в себя помощь вашего врача общей практики и нескольких разных специалистов.
Существуют лекарства, помогающие остановить прогрессирование ревматоидного артрита и снизить риск дальнейших проблем.
Их часто делят на 2 основных типа: противоревматические препараты, модифицирующие болезнь (БМАРП), и биологические препараты.
Болезнь-модифицирующие противоревматические препараты (БМАРП)
Если у вас диагностирован ревматоидный артрит, вам обычно предложат комбинацию таблеток DMARD в рамках первоначального лечения.
Эти лекарства облегчают симптомы заболевания и замедляют его прогрессирование.
БПВП работают, блокируя действие химических веществ, выделяемых, когда ваша иммунная система атакует суставы, что в противном случае может вызвать дальнейшее повреждение близлежащих костей, сухожилий, связок и хрящей.
Могут использоваться следующие БПВП:
Метотрексат – обычно первое лекарство, назначаемое при ревматоидном артрите, часто в сочетании с другим БПВП и коротким курсом стероидов (кортикостероидов) для облегчения боли.
Их можно сочетать с биологическими методами лечения.
Общие побочные эффекты метотрексата включают:
- плохое самочувствие
- потерю аппетита
- боль во рту
- диарею
- головные боли
- выпадение волос Буду регулярно сдавать анализы крови, чтобы следить за этим.
Реже метотрексат может поражать легкие, поэтому, когда вы начинаете его принимать, вам могут сделать рентгенографию грудной клетки и, возможно, дыхательный тест. Это сделано для сравнения, если у вас появится одышка или постоянный сухой кашель во время приема. Но большинство людей хорошо переносят метотрексат.
Может пройти несколько месяцев, прежде чем вы заметите, что DMARD работает. Важно продолжать принимать лекарство, даже если вначале вы не заметили его действия.
Возможно, вам придется попробовать 2 или 3 типа DMARD, прежде чем вы найдете наиболее подходящий для вас.

Как только вы и ваш врач найдете наиболее подходящий DMARD, вам, как правило, придется принимать лекарство в течение длительного времени.
Дополнительная информация
Биологическая обработка
Биологические методы лечения, такие как адалимумаб, этанерцепт и инфликсимаб, являются новой формой лечения ревматоидного артрита.
Их обычно принимают в сочетании с метотрексатом или другим БПВП и обычно используют только в том случае, если БПВП сами по себе неэффективны.
Биопрепараты для инъекций. Они работают, не давая определенным химическим веществам в вашей крови активировать вашу иммунную систему, чтобы атаковать ваши суставы.
Побочные эффекты биологических препаратов обычно легкие, но включают:
- кожные реакции в месте инъекций
- инфекции
- плохое самочувствие
- высокую температуру
- головные боли
получить более серьезные проблемы, включая реактивацию инфекций, таких как туберкулез (ТБ), если они были у них в прошлом.

Дополнительная информация
Ингибиторы JAK
Ингибиторы JAK— это новый тип лекарств, доступных в NHS для взрослых с тяжелым ревматоидным артритом.
Они предлагаются людям, которые не могут принимать DMARD или биологические препараты, или пробовали их, но обнаружили, что они неэффективны.
Это лекарство обычно используется в сочетании с метотрексатом.
Ингибиторы JAK также могут приниматься отдельно взрослыми, которые не могут принимать метотрексат.
Дополнительная информация
Болеутоляющие средства
В дополнение к лекарствам, используемым для контроля прогрессирования ревматоидного артрита, вам также может потребоваться принимать лекарства, специально предназначенные для облегчения боли.

Обезболивающие
В некоторых случаях вам могут порекомендовать использовать обезболивающие, такие как парацетамол или комбинацию парацетамола и кодеина (кокодамол), для облегчения боли, связанной с ревматоидным артритом.
Эти лекарства не лечат воспаление суставов, но могут облегчить боль.
Например, их могут порекомендовать, пока вы ждете визита к специалисту или когда у вас особенно тяжелые симптомы (обострения).
Нестероидные противовоспалительные препараты (НПВП)
В дополнение к упомянутым выше обезболивающим или вместо них врач может назначить нестероидные противовоспалительные препараты (НПВП).
Это может быть традиционный НПВП, такой как ибупрофен, напроксен или диклофенак.Или ваш врач может назначить тип, называемый ингибитором ЦОГ-2, такой как целекоксиб или эторикоксиб.

Эти лекарства могут облегчить боль, а также уменьшить воспаление в суставах, хотя они не остановят прогрессирование ревматоидного артрита с течением времени.
Ваш врач обсудит с вами, какой тип НПВП вам следует принимать, а также связанные с ним преимущества и риски.
Хотя прием НПВП встречается редко, он может увеличить риск серьезных проблем с желудком, таких как внутреннее кровотечение.
Это связано с тем, что лекарства могут разрушить оболочку, защищающую желудок от повреждения желудочными кислотами.
Если вам прописали таблетки НПВП, вам часто дадут другое лекарство, например, ингибитор протонной помпы (ИПП).
Прием ИПП снижает количество кислоты в желудке, что снижает риск повреждения слизистой оболочки желудка.
Стероиды
Стероиды — это сильнодействующие лекарства, которые помогают уменьшить боль, скованность и воспаление.

Их можно вводить в виде:
- таблетки (например, преднизолона)
- инъекции непосредственно в болезненный сустав
- инъекции в мышцу (чтобы помочь большинству суставов)
Они обычно используются для кратковременного облегчения боли — например, пока вы ждете, пока подействуют лекарства от DMARD, или во время обострения.
Стероиды обычно принимают только в течение короткого времени, потому что длительное применение может иметь серьезные побочные эффекты, такие как:
- увеличение веса
- остеопороз (ослабление костей)
- легкие синяки
- мышечная слабость
- истончение кожи
Дополнительная информация
Поддерживающие процедуры
Ваш врач может также направить вас в другие службы, которые могут помочь вам с симптомами ревматоидного артрита.

Физиотерапия
Физиотерапевт может помочь вам улучшить физическую форму и мышечную силу, а также сделать ваши суставы более гибкими.
Если ваши руки или запястья поражены, вы можете попробовать индивидуальную программу упражнений для рук. Это включает в себя сеансы лицом к лицу с обученным терапевтом и самостоятельное выполнение упражнений дома.
Физиотерапевт также может помочь облегчить боль с помощью тепла или пакетов со льдом или чрескожной электрической стимуляции нервов (ЧЭНС).
Аппарат TENS подает небольшой импульс электричества на пораженный сустав, который вызывает онемение нервных окончаний и может облегчить боль при ревматоидном артрите.
Трудотерапия
Если ревматоидный артрит вызывает у вас проблемы с выполнением повседневных задач, вам может помочь трудотерапия.

Эрготерапевт может предоставить обучение и советы, которые помогут вам защитить ваши суставы как дома, так и на работе.
Также может быть рекомендовано использование поддержки для ваших суставов, такой как шина, или устройства, которые помогут вам открывать банки или открывать краны.
Подиатрия
Если у вас есть проблемы со стопами, вам может помочь ортопед.
Вам также могут предложить поддержку для суставов или стельки для обуви, которые облегчат боль.
Дополнительная информация
Хирургия
Иногда, несмотря на прием лекарств, суставы все же могут повреждаться. Если это произойдет, вам может потребоваться операция, чтобы помочь восстановить способность использовать сустав.
Хирургическое вмешательство также может быть рекомендовано для уменьшения боли или устранения деформаций.

Хирургия пальцев, кисти и запястья
Существуют различные виды операций по устранению проблем с суставами кисти.
Примеры включают:
- освобождение запястного канала (рассечение связки запястья для уменьшения давления на нерв). Узнайте больше о синдроме запястного канала
- высвобождение сухожилий пальцев для лечения аномального сгибания
- удаление воспаленной ткани, выстилающей суставы пальцев
Артроскопия
Это процедура удаления воспаленной ткани сустава.
Во время артроскопии тонкая трубка с прикрепленной к ней лампой и камерой (артроскоп) вводится в сустав через небольшой надрез на коже, чтобы хирург мог видеть пораженный сустав.
Через другие небольшие разрезы кожи вводятся специальные инструменты для удаления поврежденной ткани.

Обычно вам не нужно оставаться в больнице на ночь для такого рода операции, но суставу необходимо дать отдых дома в течение нескольких дней.
Замена сустава
Некоторым людям с ревматоидным артритом требуется операция по замене части или всего сустава, например тазобедренного, коленного или плечевого сустава.
Это известно как замена сустава или эндопротезирование.
Замена этих суставов — серьезная операция, которая включает несколько дней пребывания в больнице, за которыми следуют месяцы реабилитации.
Новейшие протезы суставов имеют срок службы от 10 до 20 лет, и некоторые функции могут не восстановиться после замены поврежденного сустава протезом.
Узнайте больше о замене коленного и тазобедренного суставов.
Дополнительная информация
Дополнительные методы лечения
Многие люди с ревматоидным артритом пробуют дополнительные методы лечения, такие как:
В большинстве случаев практически нет доказательств их эффективности в долгосрочной перспективе, хотя некоторые люди могут получить краткосрочную пользу от них.

Пищевые добавки и диетические изменения
Нет убедительных доказательств того, что определенные диетические изменения могут улучшить состояние при ревматоидном артрите, хотя некоторые люди с ревматоидным артритом чувствуют, что их симптомы ухудшаются после употребления определенных продуктов.
Если вы считаете, что это относится и к вам, может быть полезно попробовать избегать проблемных продуктов в течение нескольких недель, чтобы увидеть, улучшатся ли ваши симптомы.
Но важно, чтобы ваш рацион оставался здоровым и сбалансированным.Рекомендуется диета в средиземноморском стиле, основанная на овощах, фруктах, бобовых, орехах, фасоли, крупах, злаках, рыбе и ненасыщенных жирах, таких как оливковое масло.
Также имеется мало доказательств в поддержку использования пищевых добавок при ревматоидном артрите, хотя некоторые из них могут быть полезны для предотвращения побочных эффектов принимаемых вами лекарств.

Например, добавки с кальцием и витамином D могут помочь предотвратить остеопороз, если вы принимаете стероиды, а добавки с фолиевой кислотой могут помочь предотвратить некоторые побочные эффекты метотрексата.
Есть некоторые свидетельства того, что прием добавок с рыбьим жиром может помочь уменьшить боль в суставах и скованность, вызванные ревматоидным артритом.
Дополнительная информация
Последняя проверка страницы: 28 августа 2019 г.
Дата следующей проверки: 28 августа 2022 г.Ревматоидный артрит: причины, симптомы, лечение
Очень важно работать с врачом, чтобы убедиться, что вы получаете надлежащее лечение, но вы также можете самостоятельно принять меры для лечения ревматоидного артрита и облегчения боли и усталости.Диета, физические упражнения, отказ от курения и психическое здоровье являются ключом к хорошему здоровью в целом и контролю ревматоидного артрита.
 Получите помощь в постановке целей в отношении здоровья и управлении болью с помощью бесплатного приложения Vim.
Получите помощь в постановке целей в отношении здоровья и управлении болью с помощью бесплатного приложения Vim.Здоровое питание. Сбалансированная, питательная диета, состоящая из рекомендуемых количеств всех групп продуктов питания, способствует хорошему самочувствию и облегчает поддержание здорового веса.
Ежедневное движение. Даже если у вас нет времени заниматься спортом, постарайтесь сделать движение частью своей повседневной жизни.Используйте лестницу вместо лифта. Припаркуйтесь в таком месте, где вам придется немного пройтись, чтобы войти в здание. Выберите более длинный путь на встречу в своем офисе.
Балансирование деятельности с отдыхом. Важно стараться оставаться физически активным даже во время обострения, но отдых также особенно важен, когда активен ревматоидный артрит и суставы ощущаются болезненными, опухшими или скованными. Отдых помогает уменьшить воспаление и усталость, которые могут сопровождать обострение.
 Перерывы в течение дня защищают суставы и сохраняют энергию.
Перерывы в течение дня защищают суставы и сохраняют энергию.Горячие и холодные процедуры. Тепловые процедуры, такие как грелки или теплые ванны, как правило, лучше всего помогают снять скованность в суставах и усталость мышц. Холод лучше всего подходит для острой боли и опухших суставов. Он может обезболить болезненные участки и уменьшить воспаление.
Средства для местного применения. Эти кремы, гели или наклеиваемые пластыри могут облегчить боль в суставе или мышце. Некоторые содержат лекарство, которое вы можете получить в таблетках, а другие используют ингредиенты, которые раздражают ваши нервы, чтобы отвлечь внимание от боли.
Снижение стресса и дополнительные методы лечения. Есть разные способы расслабиться и перестать сосредотачиваться на боли. Они включают медитацию, глубокое дыхание и размышления о образах, которые делают вас счастливыми. Массаж может помочь уменьшить боль, расслабить воспаленные мышцы и снять стресс или беспокойство.
 Иглоукалывание предполагает введение тонких игл в специальные точки тела для облегчения боли. Если вам не нравятся иголки, вместо них в акупрессуре используется сильное давление.
Иглоукалывание предполагает введение тонких игл в специальные точки тела для облегчения боли. Если вам не нравятся иголки, вместо них в акупрессуре используется сильное давление.Дополнения. Исследования показывают, что добавки с куркумином/куркумой и рыбьим жиром омега-3 могут помочь при боли при ревматоидном артрите и утренней скованности. Тем не менее, поговорите с врачом, прежде чем принимать какую-либо добавку, чтобы обсудить побочные эффекты и то, как она может повлиять на другие лекарства, которые вы принимаете.
Система позитивного отношения и поддержки. Создайте сеть друзей, членов семьи и коллег, которые могут оказать эмоциональную поддержку. Найдите время, чтобы заняться тем, что вам нравится, чтобы поднять себе настроение и облегчить боль.
Причины, симптомы, диагностика и лечение
Обзор
Что такое ревматоидный артрит?Что такое ревматоидный артрит?
Артрит — это общий термин, обозначающий воспаление (покраснение, повышение температуры, отек и боль) в суставах.
 Ревматоидный артрит — это тип хронического (продолжающегося) артрита, который поражает суставы с обеих сторон тела (например, обе руки, запястья и/или колени), что помогает отличить его от других типов артрита.
Ревматоидный артрит — это тип хронического (продолжающегося) артрита, который поражает суставы с обеих сторон тела (например, обе руки, запястья и/или колени), что помогает отличить его от других типов артрита.Помимо поражения суставов, ревматоидный артрит может иногда поражать и другие части тела, включая кожу, глаза, легкие, сердце, кровь, нервы или почки.
Ревматоидный артрит является аутоиммунным заболеванием, означающим, что иммунная система пациента (система борьбы с инфекциями) чрезмерно реагирует сама на себя. Результат может вызвать некоторые или все симптомы ревматоидного артрита.
Кто болеет ревматоидным артритом?
- Ревматоидный артрит поражает более 1,3 миллиона человек в США.
- У женщин встречается в 2,5 раза чаще, чем у мужчин.
- Обычно возникает у людей в возрасте от 20 до 50 лет; однако у маленьких детей и пожилых людей также может развиться ревматоидный артрит.
Симптомы и причины
Что вызывает ревматоидный артрит?
Точная причина ревматоидного артрита неизвестна.
 Однако считается, что это вызвано комбинацией следующих факторов:
Однако считается, что это вызвано комбинацией следующих факторов:- Генетика (наследственность)
- Аномальный иммунитет
- Окружающая среда
- Гормоны
Обычно иммунная система защищает организм от болезней. У людей с ревматоидным артритом что-то — среди прочих причин, возможно, инфекции, курение сигарет, физический или эмоциональный стресс — запускает иммунную систему для атаки на суставы (а иногда и на другие органы).
Пол, наследственность и гены во многом определяют риск развития ревматоидного артрита у человека. Например, вероятность развития ревматоидного артрита у женщин примерно в три раза выше, чем у мужчин.
Каковы симптомы ревматоидного артрита?
Симптомы ревматоидного артрита включают следующее:
- Боль и опухоль в суставах
- Скованность, особенно по утрам или после длительного сидения
- Усталость (усталость и чрезмерная сонливость)
Ревматоидный артрит поражает каждого человека по-разному.
 У большинства людей суставные симптомы могут развиваться постепенно в течение нескольких лет. У других людей ревматоидный артрит может протекать быстро. Некоторые люди могут иметь ревматоидный артрит в течение ограниченного периода времени, а затем перейти в ремиссию (время без симптомов).
У большинства людей суставные симптомы могут развиваться постепенно в течение нескольких лет. У других людей ревматоидный артрит может протекать быстро. Некоторые люди могут иметь ревматоидный артрит в течение ограниченного периода времени, а затем перейти в ремиссию (время без симптомов).Хрящ обычно действует как «амортизатор» между суставами. Неконтролируемое воспаление вызывает разрушение и изнашивание хряща, что приводит к деформации суставов. В конце концов, разрушается сама кость, что может привести к сращению сустава (попытка организма защитить себя от постоянного раздражения).Этому процессу помогают специфические клетки и вещества иммунной системы, которые вырабатываются в суставах, но также циркулируют и вызывают симптомы по всему телу.
Диагностика и тесты
Как диагностируется ревматоидный артрит?
Диагноз ревматоидного артрита основывается на сочетании факторов, в том числе:
- Утренняя скованность, длящаяся не менее одного часа в течение не менее шести недель;
- Отек трех или более суставов в течение не менее шести недель;
- Отек запястья, кисти или суставов пальцев в течение не менее шести недель;
- Припухлость одних и тех же суставов с обеих сторон тела;
- Изменения на рентгенограммах рук, являющиеся признаком ревматоидного артрита;
- Ревматоидные узелки (шишки) кожи
- Положительный анализ крови на ревматоидный фактор* и/или антитела к цитруллиновому пептиду/белку
* Ревматоидный фактор может присутствовать у людей, не страдающих ревматоидным артритом.
 Другие заболевания также могут вызывать образование ревматоидного фактора в крови. Тест, называемый антителами к ЦПК, иногда может помочь определить, вызваны ли антитела к ревматоидному фактору ревматоидным артритом или каким-либо другим заболеванием. Вот почему диагноз ревматоидного артрита основывается на сочетании нескольких факторов, а НЕ только на наличии ревматоидного фактора в крови.
Другие заболевания также могут вызывать образование ревматоидного фактора в крови. Тест, называемый антителами к ЦПК, иногда может помочь определить, вызваны ли антитела к ревматоидному фактору ревматоидным артритом или каким-либо другим заболеванием. Вот почему диагноз ревматоидного артрита основывается на сочетании нескольких факторов, а НЕ только на наличии ревматоидного фактора в крови. Также важно отметить, что не все эти признаки присутствуют у людей с ранним ревматоидным артритом, и эти проблемы могут присутствовать у некоторых людей с другими ревматическими заболеваниями.
В некоторых случаях может потребоваться наблюдение за состоянием с течением времени, прежде чем можно будет поставить окончательный диагноз ревматоидного артрита.
Управление и лечение
Как лечится ревматоидный артрит?
Целями лечения ревматоидного артрита являются:
- Контроль признаков и симптомов пациента.
- Предотвращает повреждение суставов.

- Поддержание качества жизни и способности пациента функционировать.
Поражение суставов обычно происходит в течение первых двух лет после постановки диагноза, поэтому важно диагностировать и лечить ревматоидный артрит в «окне возможностей», чтобы предотвратить долгосрочные последствия.
Лечение ревматоидного артрита включает лекарства, отдых, физические упражнения, физиотерапию/эрготерапию и хирургическое вмешательство для исправления повреждения сустава.
Тип лечения будет зависеть от нескольких факторов, включая возраст человека, общее состояние здоровья, историю болезни и тяжесть артрита.
Нефармакологические методы лечения
Немедикаментозная терапия является первым шагом в лечении всех людей с ревматоидным артритом. К немедикаментозным методам лечения относятся следующие:
Остальное
При воспалении суставов высок риск повреждения сустава и близлежащих структур мягких тканей (таких как сухожилия и связки).
 Вот почему воспаленные суставы должны давать отдых. Однако следует максимально поддерживать физическую форму. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для преодоления общих признаков болезни.
Вот почему воспаленные суставы должны давать отдых. Однако следует максимально поддерживать физическую форму. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для преодоления общих признаков болезни.Упражнение
Боль и скованность часто побуждают людей с ревматоидным артритом стать малоподвижными. Однако бездействие может привести к потере подвижности суставов, сокращениям и потере мышечной силы. Это, в свою очередь, снижает стабильность суставов и увеличивает утомляемость.
Регулярные физические упражнения, особенно контролируемые с помощью физиотерапевтов и эрготерапевтов, могут помочь предотвратить и обратить вспять эти эффекты. Полезные тренировки включают: упражнения на диапазон движений для сохранения и восстановления подвижности суставов; упражнения на увеличение силы, и ; упражнения для повышения выносливости (ходьба, плавание, езда на велосипеде).
Физиотерапия и трудотерапия
Физическая и трудовая терапия может облегчить боль, уменьшить воспаление и помочь сохранить структуру и функцию суставов у пациентов с ревматоидным артритом.

Определенные виды терапии используются для решения конкретных проблем ревматоидного артрита:
- Применение тепла или холода может облегчить боль или скованность.
- Ультразвук может помочь уменьшить воспаление оболочек, окружающих сухожилия (теносиновит).
- Упражнения могут улучшить и сохранить диапазон движений суставов.
- Отдых и шинирование могут помочь уменьшить боль в суставах и улучшить их функцию.
- Шины для пальцев и другие вспомогательные приспособления могут предотвратить деформацию и улучшить функцию кисти.
- Техники релаксации могут снять вторичный мышечный спазм.
Эрготерапевты также сосредотачиваются на том, чтобы помочь людям с ревматоидным артритом продолжать активно участвовать в работе и отдыхе, уделяя особое внимание поддержанию хорошей функции кистей и предплечий.
Питание и диетотерапия
Снижение веса может быть рекомендовано людям с избыточным весом и ожирением, чтобы уменьшить нагрузку на воспаленные суставы.

Люди с ревматоидным артритом имеют более высокий риск развития ишемической болезни сердца.Высокий уровень холестерина в крови (фактор риска ишемической болезни сердца) может реагировать на изменения в диете. Диетолог может порекомендовать определенные продукты, которые следует есть или избегать, чтобы достичь желаемого уровня холестерина.
Изменения в диете были исследованы в качестве лечения ревматоидного артрита, но ни одна диета не доказала его излечения. Никакие растительные или пищевые добавки, такие как хрящи или коллаген, не могут вылечить ревматоидный артрит. Эти методы лечения могут быть опасными и обычно не рекомендуются.
Лекарства
Существует множество лекарств для уменьшения боли в суставах, отека и воспаления, а также для предотвращения или замедления заболевания. Тип лекарств, которые рекомендует ваш врач, будет зависеть от того, насколько серьезен ваш артрит и насколько хорошо вы реагируете на лекарства.
Эти лекарства включают:
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен или напроксен
- Кортикостероиды (пероральные и инъекционные формы)
- Ингибитор ЦОГ-2 (целекоксиб [Целебрекс®])
- Болезнь-модифицирующие противоревматические препараты (БМАРП), такие как гидроксихлорохин (плаквенил), метотрексат (ревматрекс®, трексалл®), сульфасалазин (азульфидин®) и лефлуномид (арава®)
Для улучшения симптомов может потребоваться от четырех до шести недель лечения метотрексатом, от одного до двух месяцев сульфасалазином и от двух до трех месяцев гидроксихолорохином.

- Биологические препараты, такие как инфликсимаб (Remicade®), этанерцепт (Enbrel®), адалимумаб (Humira®), цертолизумаб (Cimzia®), голимумаб (Simponi®), тоцилизумаб (Actemra®), ритуксимаб (Rituxan®), абатацепт (Orencia®), анакинра (Kineret®), тофацитиниб (Xeljanz®)
Биопрепараты действуют быстро, в течение двух недель для одних лекарств и в течение четырех-шести недель для других. Биопрепараты могут использоваться отдельно или в сочетании с другими DMARD. Обычно они предназначены для пациентов, которые неадекватно реагируют на DMARD, или если прогноз (перспективы) для пациента проблематичен.
Другие меры предосторожности, которые следует учитывать при использовании этих препаратов:
- БПВП и биологические агенты нарушают способность иммунной системы бороться с инфекцией и не должны использоваться людьми с серьезными инфекциями.
- Агенты против TNF, такие как инфликсимаб, этанерцепт, адалимумаб, цертолизумаб и голимумаб, не рекомендуются людям, страдающим лимфомой или получавшим лечение от лимфомы.
 Люди с ревматоидным артритом, особенно с тяжелым заболеванием, имеют повышенный риск лимфомы, независимо от того, какое лечение используется.Агенты против TNF были связаны с дальнейшим увеличением риска лимфомы в некоторых исследованиях, но не в других. Для определения этого риска необходимы дополнительные исследования.
Люди с ревматоидным артритом, особенно с тяжелым заболеванием, имеют повышенный риск лимфомы, независимо от того, какое лечение используется.Агенты против TNF были связаны с дальнейшим увеличением риска лимфомы в некоторых исследованиях, но не в других. Для определения этого риска необходимы дополнительные исследования. - Перед началом терапии анти-ФНО необходимо пройти обследование на туберкулез (ТБ). Людей с признаками ранее инфицированного ТБ следует лечить от ТБ, поскольку существует повышенный риск развития активной формы ТБ при лечении анти-ФНО.
Некоторые из этих препаратов традиционно используются для лечения других заболеваний, таких как рак, воспалительные заболевания кишечника и малярия.Когда эти препараты используются для лечения ревматоидного артрита, дозы намного ниже, а риск побочных эффектов, как правило, значительно меньше. Однако риск побочных эффектов от лечения необходимо сопоставлять с преимуществами на индивидуальной основе.
Когда вам прописывают какие-либо лекарства, важно регулярно встречаться с врачом, чтобы он или она могли наблюдать за любыми побочными эффектами.

Хирургия
Когда повреждение кости в результате артрита стало серьезным или боль не контролируется лекарствами, хирургическое вмешательство может восстановить функцию поврежденного сустава.
Профилактика
Курение и алкоголь
Курение является фактором риска развития ревматоидного артрита. Поскольку отказ от курения может облегчить симптомы ревматоидного артрита, курильщики должны полностью бросить курить. Помощь в отказе от курения доступна и должна быть получена, если это необходимо.
Умеренное употребление алкоголя не вредно для людей с ревматоидным артритом, хотя может увеличить риск повреждения печени при приеме некоторых лекарств, таких как метотрексат. Рекомендации по употреблению алкоголя зависят от лекарств, которые человек принимает, и от других его или ее заболеваний.Обсудите безопасность употребления алкоголя со своим врачом.
Меры по уменьшению потери костной массы
Воспалительные состояния, такие как ревматоидный артрит, могут вызывать потерю костной массы, что может привести к остеопорозу.
 Использование преднизолона еще больше увеличивает риск потери костной массы, особенно у женщин в постменопаузе.
Использование преднизолона еще больше увеличивает риск потери костной массы, особенно у женщин в постменопаузе.Вы можете сделать следующее, чтобы минимизировать потерю костной массы, связанную со стероидной терапией:
- Используйте самые низкие дозы глюкокортикоидов в течение как можно более короткого периода времени, когда это возможно, чтобы свести к минимуму потерю костной массы.
- Получайте достаточное количество кальция и витамина D либо с пищей, либо принимая добавки.
- Используйте лекарства, которые могут уменьшить потерю костной массы, в том числе вызванную глюкокортикоидами.
- Контролируйте ревматоидный артрит с помощью соответствующих лекарств, назначенных врачом.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с ревматоидным артритом?
Хотя лекарства от ревматоидного артрита не существует, существует множество эффективных методов уменьшения боли и воспаления, а также замедления процесса заболевания.


 Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.
Даже после полного выздоровления пациенту назначается введение этого препарата 1 раз в месяц на протяжении 3 лет – так проводится профилактика ревматизма.
 Нередко развивается порок сердца.
Нередко развивается порок сердца. Обычно дозировки варьируются в диапазоне 15 – 25 мг в неделю. Назначают инъекции либо таблетки. Рекомендуется использовать лекарства в инъекционной форме, чтобы улучшить усвоение и снизить риск побочных эффектов.
Обычно дозировки варьируются в диапазоне 15 – 25 мг в неделю. Назначают инъекции либо таблетки. Рекомендуется использовать лекарства в инъекционной форме, чтобы улучшить усвоение и снизить риск побочных эффектов. Средство также нужно использовать длительно, чтобы добиться устойчивого результата.
Средство также нужно использовать длительно, чтобы добиться устойчивого результата.
 Этот тип наркотиков также увеличивает риск инфекций.
Этот тип наркотиков также увеличивает риск инфекций.


 Это может помочь уменьшить стресс.
Это может помочь уменьшить стресс.

 Европейский журнал физической и реабилитационной медицины.2013;49:551.
Европейский журнал физической и реабилитационной медицины.2013;49:551. com. По состоянию на 5 мая 2016 г.
com. По состоянию на 5 мая 2016 г.









 Получите помощь в постановке целей в отношении здоровья и управлении болью с помощью бесплатного приложения Vim.
Получите помощь в постановке целей в отношении здоровья и управлении болью с помощью бесплатного приложения Vim. Перерывы в течение дня защищают суставы и сохраняют энергию.
Перерывы в течение дня защищают суставы и сохраняют энергию. Иглоукалывание предполагает введение тонких игл в специальные точки тела для облегчения боли. Если вам не нравятся иголки, вместо них в акупрессуре используется сильное давление.
Иглоукалывание предполагает введение тонких игл в специальные точки тела для облегчения боли. Если вам не нравятся иголки, вместо них в акупрессуре используется сильное давление. Ревматоидный артрит — это тип хронического (продолжающегося) артрита, который поражает суставы с обеих сторон тела (например, обе руки, запястья и/или колени), что помогает отличить его от других типов артрита.
Ревматоидный артрит — это тип хронического (продолжающегося) артрита, который поражает суставы с обеих сторон тела (например, обе руки, запястья и/или колени), что помогает отличить его от других типов артрита. Однако считается, что это вызвано комбинацией следующих факторов:
Однако считается, что это вызвано комбинацией следующих факторов: У большинства людей суставные симптомы могут развиваться постепенно в течение нескольких лет. У других людей ревматоидный артрит может протекать быстро. Некоторые люди могут иметь ревматоидный артрит в течение ограниченного периода времени, а затем перейти в ремиссию (время без симптомов).
У большинства людей суставные симптомы могут развиваться постепенно в течение нескольких лет. У других людей ревматоидный артрит может протекать быстро. Некоторые люди могут иметь ревматоидный артрит в течение ограниченного периода времени, а затем перейти в ремиссию (время без симптомов). Другие заболевания также могут вызывать образование ревматоидного фактора в крови. Тест, называемый антителами к ЦПК, иногда может помочь определить, вызваны ли антитела к ревматоидному фактору ревматоидным артритом или каким-либо другим заболеванием. Вот почему диагноз ревматоидного артрита основывается на сочетании нескольких факторов, а НЕ только на наличии ревматоидного фактора в крови.
Другие заболевания также могут вызывать образование ревматоидного фактора в крови. Тест, называемый антителами к ЦПК, иногда может помочь определить, вызваны ли антитела к ревматоидному фактору ревматоидным артритом или каким-либо другим заболеванием. Вот почему диагноз ревматоидного артрита основывается на сочетании нескольких факторов, а НЕ только на наличии ревматоидного фактора в крови. 
 Вот почему воспаленные суставы должны давать отдых. Однако следует максимально поддерживать физическую форму. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для преодоления общих признаков болезни.
Вот почему воспаленные суставы должны давать отдых. Однако следует максимально поддерживать физическую форму. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для преодоления общих признаков болезни.


 Люди с ревматоидным артритом, особенно с тяжелым заболеванием, имеют повышенный риск лимфомы, независимо от того, какое лечение используется.Агенты против TNF были связаны с дальнейшим увеличением риска лимфомы в некоторых исследованиях, но не в других. Для определения этого риска необходимы дополнительные исследования.
Люди с ревматоидным артритом, особенно с тяжелым заболеванием, имеют повышенный риск лимфомы, независимо от того, какое лечение используется.Агенты против TNF были связаны с дальнейшим увеличением риска лимфомы в некоторых исследованиях, но не в других. Для определения этого риска необходимы дополнительные исследования.
 Использование преднизолона еще больше увеличивает риск потери костной массы, особенно у женщин в постменопаузе.
Использование преднизолона еще больше увеличивает риск потери костной массы, особенно у женщин в постменопаузе.