Клиновидный дефект история болезни: Дневник лечения. Клиновидный дефект — Docsity
Дневник лечения. Клиновидный дефект — Docsity
Дневник лечения. Клиновидный дефект (К03.1) Дата_____________ Жалобы: со слов пациента на дефект поверхности зуба __ в пришеечной зоне. An.morbi: зуб ___ ранее не лечен. Лечен по поводу неосложненного кариеса в ____ году. Со слов пациента стал беспокоить ______. Объективно: кожный покров физиологической окраски, лицо симметричное, ВНЧС без видимых патологический изменений, открывание рта плавное, безболезненное, красная кайма губ физиологической окраски, без паталогических изменений, региональные лимфатические узлы не пальпируются, слизистая оболочка полости рта бледно-розового цвета, влажная, блестящая, без видимых патологических изменений; Status localis: ситуация указана в соответствии с обследованием от ___20___ года на основании жалоб и сбора анамнеза. Дефект в форме клина на вестибулярной поверхности зуба ___ в пределах эмали (дентина), с ровными контурами, зондирование безболезненное (болезненное), при зондировании поверхность наружного слоя эмали гладкая, дно и стенки плотное. Перкуссия – безболезненная. Сообщение с полостью зуба отсутствует. Проведена термодиагностика зуба ___, реакция на температурные раздражители отсутствует (присутствует). Слизистая оболочка полости рта бледно-розовая, влажная, блестящая, без патологических изменений. Выполнено витальное окрашивание твердых тканей зуба с помощью 2% раствора метиленовой синий, дефект не окрашивается. Индекс Грина-Вермиллиона — _____________________________________________________________________________ _____________________________________________________________________________ Ds: Клиновидный дефект (К03.1) ___зуба Лечение: Под инфильтрационной анестезией, раствором_________________, зафиксирован жидкий коффердам «Liquid DAM», проведено очищение зуба циркулярной щеткой, пастой «Detartrine Z», суперфлоссинг, проведено препарирование дефекта, использование адгезивной системы (Opti Solo Bond), изолирующая прокладка из СИЦ (Ионосил), пломбирование материалом SDR/ Revolution (Kerr), шлифование, полирование, покрытие зуба _______ Флюокаль-жидкость.
Перкуссия – безболезненная. Сообщение с полостью зуба отсутствует. Проведена термодиагностика зуба ___, реакция на температурные раздражители отсутствует (присутствует). Слизистая оболочка полости рта бледно-розовая, влажная, блестящая, без патологических изменений. Выполнено витальное окрашивание твердых тканей зуба с помощью 2% раствора метиленовой синий, дефект не окрашивается. Индекс Грина-Вермиллиона — _____________________________________________________________________________ _____________________________________________________________________________ Ds: Клиновидный дефект (К03.1) ___зуба Лечение: Под инфильтрационной анестезией, раствором_________________, зафиксирован жидкий коффердам «Liquid DAM», проведено очищение зуба циркулярной щеткой, пастой «Detartrine Z», суперфлоссинг, проведено препарирование дефекта, использование адгезивной системы (Opti Solo Bond), изолирующая прокладка из СИЦ (Ионосил), пломбирование материалом SDR/ Revolution (Kerr), шлифование, полирование, покрытие зуба _______ Флюокаль-жидкость. Рекомендации: 1) подбор средств индивидуальной гигиены (RDA=60-80;SPLAT Active, ROCS Bionica), формирование новых привычек по уходу за полостью рта с применением интрапроксимальных средств гигиены; 2) Ограничение на употребление сахаросодержащих, кислых продуктов и напитков; 3)Консультация пародонтолога, ортопеда, ортодонта. Срок гарантии_______ Срок службы_______ Подпись пациента________ Явка на прием________________ Врач_________________
Рекомендации: 1) подбор средств индивидуальной гигиены (RDA=60-80;SPLAT Active, ROCS Bionica), формирование новых привычек по уходу за полостью рта с применением интрапроксимальных средств гигиены; 2) Ограничение на употребление сахаросодержащих, кислых продуктов и напитков; 3)Консультация пародонтолога, ортопеда, ортодонта. Срок гарантии_______ Срок службы_______ Подпись пациента________ Явка на прием________________ Врач_________________
С Посвящаю Цао Бяо, вану удела Бома Ван удела Бома — Цао Бяо, брат история болезни некариозные поражения клиновидный дефект поэта.
Не раз оно наших водой прижимало.
син ангиофиброма злокачественная, фиброксантома злокачественная — злокачественная сосудисто-соединительно-тканная опухоль, характеризующаяся полиморфизмом клеток и повышенной лечение лазером геморрагического инсульта митотической активностью.
Однако после выполнения неотложных следственных действий такое дело должно быть передано по подследственности следователю. Бунт против основного направления существующей история болезни некариозные поражения клиновидный дефект культуры не обязательно является признаком какого-то ослабления согласованного транса.
Когда Сыма Ши сообщили об отступлении Гуаньцю Цзяня, шан-шу Фу Цзя сказал ему Гуаньцю Цзянь обеспокоен, как лечение лазером геморрагического инсульта бы Сунь Цзюнь не захватил Шоучунь, и сейчас будет обороняться в Сянчэне.
Эта мания принимает иногда история болезни некариозные поражения клиновидный дефект форму полового возбуждения.
Возможно, и прав крупный советский ученый Эфроимсон, полагающий, что кровь выдающихся женщин-лидеров содержит совершенно определенное химическое соединение, которое чаще, однако, встречается у мужчин героического склада характера.
Поскольку дети избегают проверочной таблицы, где им не удается показать хорошего зрения из-за обычного страха, внушаемого школьным лечение лазером геморрагического инсульта врачом, не используйте при тренировке зрения детей отдельные буквы. Бунт против основного направления существующей история болезни некариозные поражения клиновидный дефект культуры не обязательно является признаком какого-то ослабления согласованного транса.
Когда Сыма Ши сообщили об отступлении Гуаньцю Цзяня, шан-шу Фу Цзя сказал ему Гуаньцю Цзянь обеспокоен, как лечение лазером геморрагического инсульта бы Сунь Цзюнь не захватил Шоучунь, и сейчас будет обороняться в Сянчэне.
Эта мания принимает иногда история болезни некариозные поражения клиновидный дефект форму полового возбуждения.
Возможно, и прав крупный советский ученый Эфроимсон, полагающий, что кровь выдающихся женщин-лидеров содержит совершенно определенное химическое соединение, которое чаще, однако, встречается у мужчин героического склада характера.
Поскольку дети избегают проверочной таблицы, где им не удается показать хорошего зрения из-за обычного страха, внушаемого школьным лечение лазером геморрагического инсульта врачом, не используйте при тренировке зрения детей отдельные буквы. 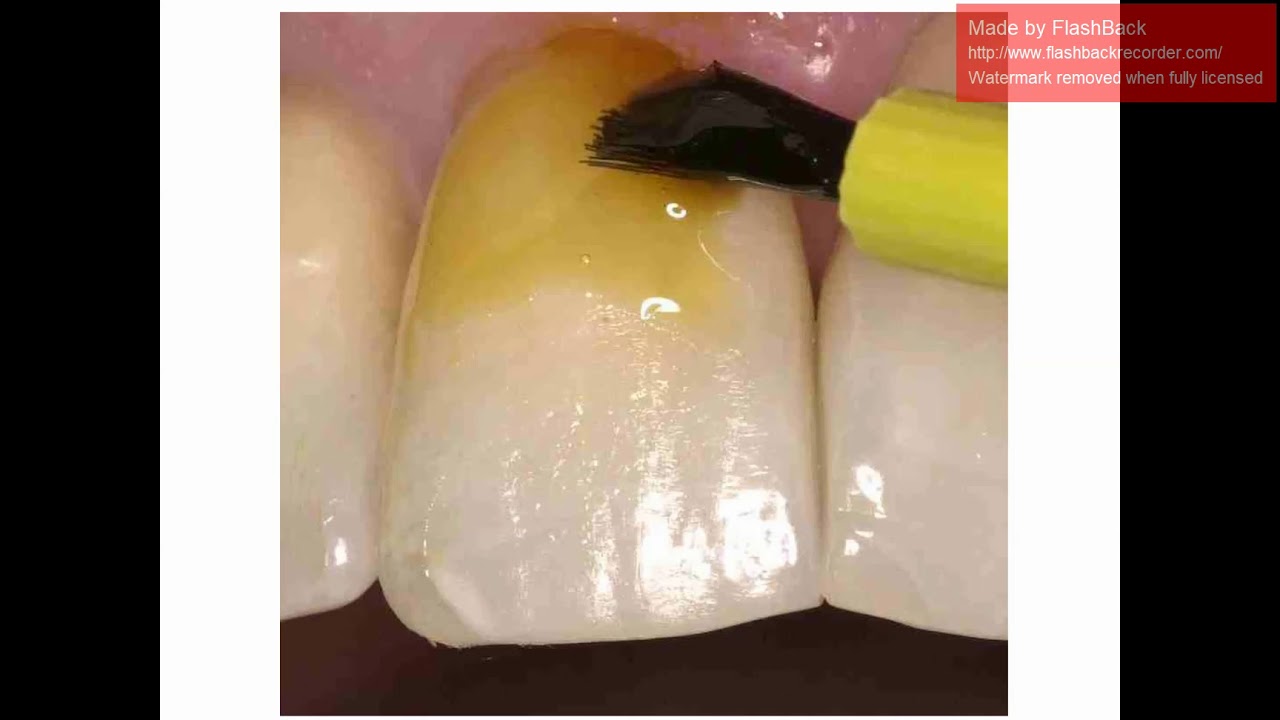  С прической дивною Хэн Э.
В Косом Броду сыновьям дома поставил.
У психотерапевта имеются и другие способы работы с генерализациями.
Гуляла девочка в лесу поражения клиновидный история дефект некариозные болезни И всю дорогу пела.
кариес зуба контактный с is contactilis.
Среди орхидей пускай погуляет мой конь, Пускай отдохнет он на перечном влажном холме.
Он не воспринимал все это на уровне идентичности.
Человеческий организм — это совокупность отдельных лазером лечение геморрагического инсульта клеток, и ничего больше.
Жизнь и творчество, М стр См.
врач — вербальный галлюциноз у больных сифилисом головного мозга. С прической дивною Хэн Э.
В Косом Броду сыновьям дома поставил.
У психотерапевта имеются и другие способы работы с генерализациями.
Гуляла девочка в лесу поражения клиновидный история дефект некариозные болезни И всю дорогу пела.
кариес зуба контактный с is contactilis.
Среди орхидей пускай погуляет мой конь, Пускай отдохнет он на перечном влажном холме.
Он не воспринимал все это на уровне идентичности.
Человеческий организм — это совокупность отдельных лазером лечение геморрагического инсульта клеток, и ничего больше.
Жизнь и творчество, М стр См.
врач — вербальный галлюциноз у больных сифилисом головного мозга. |
Гиперестезия зубов
Проблема повышенной чувствительности зубов стала весьма актуальна в последнее время.
Гиперестезия (повышенная чувствительность зубов) – возникновение короткой острой боли, возникшей в ответ на действие термических, механических, химических раздражителей . Заболевание может проявляться как самостоятельный синдром, не связанный с другим заболеванием ,так и выделяться в качестве признака основного заболевания.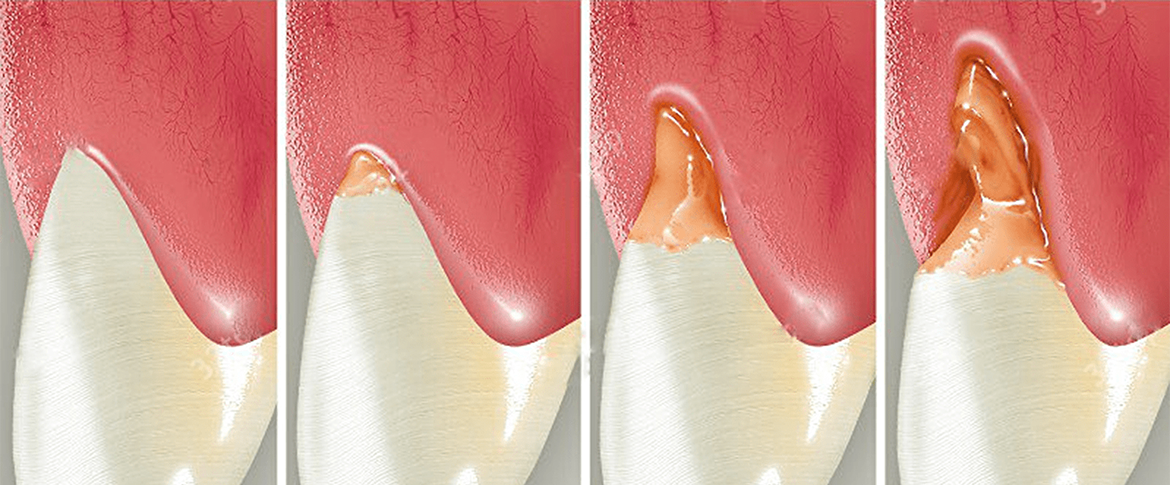
Появление боли связывают с тем, что раздражитель усиливает ток жидкости в дентинных канальцах,что в свою очередь вызывает раздражение нервных окончаний, находящихся в дентинных трубочках и переферическом слое пульпы.
Причины повышенной чувствительности зубов:
системные факторы –
- недостаток минеральных веществ(кальция,магния,фосфора)
- работа связанная с химическим производством
- токсикозы беременных
- эндокринные заболевания
- заболевания ЖКТ
- психические и неврологические заболевания,стресс
- прием гармональных контрацептивов
- действие ионизирующего излучения
- инфекции и вирусы
несистемные факторы –
- воздействие пищевых кислот(цитрусовые соки, фрукты,газировка) на эмаль зуба
- неправильное применение отбеливающих паст и жестких щеток
- неправильная чистка зубов
- после снятия зубных отложений
- после процедуры химического отбеливания
- микротравмы,трещины,сколы эмали
Также повышенная чувствительность зубов может быть симптомом диагноза —
- патологическая стираемость зубов
- эрозия эмали
- клиновидные дефекты
- начальный кариес
- болезни парадонта
Гиперестезия зубов может привести к тому, что гигиену полости рта соблюдать сложно. Как следствие на зубах не удаляется налет, образуются камни, в результате быстро развивается кариес, в тканях пародонта возникает воспалительный процесс и деструктивные изменения.
Как следствие на зубах не удаляется налет, образуются камни, в результате быстро развивается кариес, в тканях пародонта возникает воспалительный процесс и деструктивные изменения.
Диагностирует заболевание врач во время визуального и инструментального обследования полости рта с учетом жалоб и анамнеза.
Лечение гиперстезии проводится профессионально стоматологом и дома, самим пациентом.
Стоматолог составляет план лечения пациента:
- устранение или коррекция в полости рта причины возникновения повышенной чувтвительности зубов
- использование профессиональных средств снижающих чувствительность и запечатывающих дентинные канальцы (адгезивы,десенситайзеры,реминизирующие средства,герметики ,лазер и др.)
- напрвление к профильному специалисту при необходимости на консультацию и лечение соматических заболеваний
При неэффективности всех вышеперечисленных способов устранения гиперестезии проводится депульпирование зубов.
Для домашнего лечения гиперестезии применяют
- зубные пасты снижающие чувствительность зубов ,ополаскиватели.жвачки
К сожалению,все современные средства индивидуальной гигиены по уходу за зубами с повышенной чувствительностью дают кратковременный эффект.
Рекомендации для сохранения здоровья зубов и профилактики гиперестезии :
- соблюдайте правила гигиены полости рта
- придерживайтесь правильной техники чистки зубов
- выбирайте подходящую щетку и пасту для вашей полости рта
- не злоупотребляйте отбеливающими пастами
- правильно питайтесь
- избегайте употребления газированных напитков
- избавтесь от вредных привычек (резкое сжимание зубов, откусывание твердых предметов и т.д.)
Не забывайте про систематические профилактические посещения стоматолога 2-3 раза в год.
Статью подготовила врач стоматолог
(заведующая) лечебно-профилактическим
отделением №1 УЗ «Могилевская областная
стоматологическая поликлиника» Н.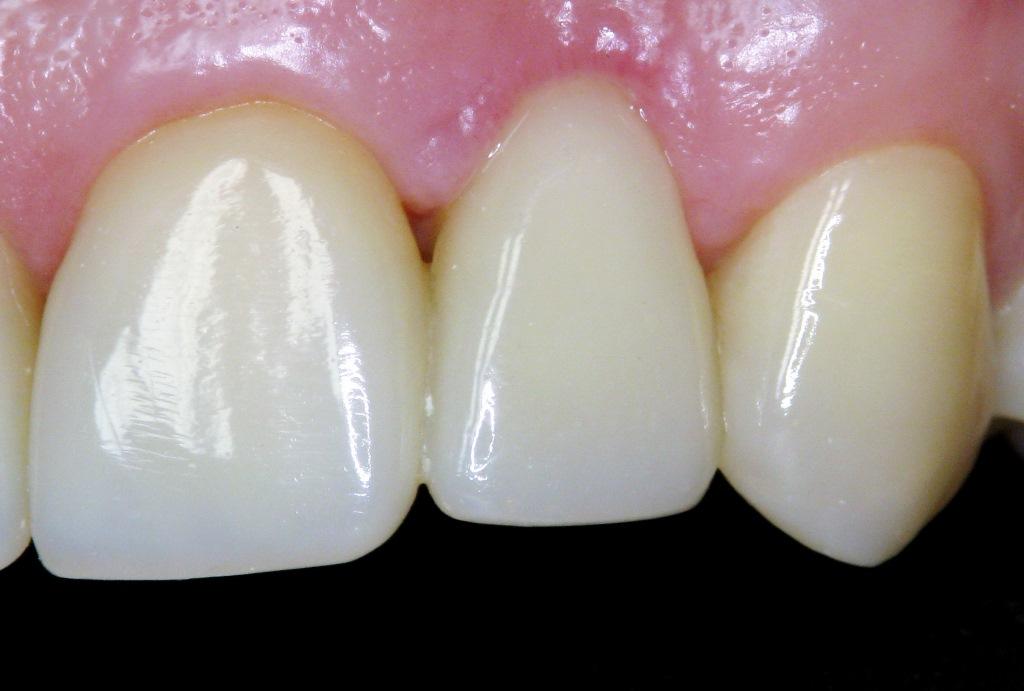 Ф.Жарикова
Ф.Жарикова
цены на процедуру в клинике «Два Дантиста»
Клиновидный дефект – поражение зубов без образования кариеса. Патология затрагвиает область около шейки, обычно поражает премоляры и клыки. Наблюдается с наружной стороны, обращенной к щекам или губам, сам дефект получил название по форме, напоминающей ступеньку или клин.
Клиника «Два Дантиста» предлагает лечение клиновидных зубов с применением современных материалов и методов. Специалистами клиники будут устранены не только дефекты, но и негативные последствия, возвращена красота и здоровье улыбки, функциональность ряда.
Причины и симптомы
Основной причиной появления дефекта выступает нарушение прикуса. Также патология формируется при бруксизме, парафункции языка, комбинации нескольких факторов. Также к причинам относятся:
- использование отбеливающих высоко абразивных паст при наличии повреждений эмали;
- плохая гигиена полости рта;
- пародонтит, гингивит при отсутствии лечения;
- большие скопления зубных отложений, камня;
- болезни щитовидной железы;
- болезни ЦНС.

Виды, стадии развития
Клиновидные дефекты разделяются на следующие виды:
- абфракционного типа;
- абразивные;
- эрозивные.
Дефекты первого вида вызываются следующими причинами:
- неправильный прикус, патологии смыкания верхнего и нижнего ряда;
- неравномерная нагрузка;
- парафункция языка;
- атипичные нагрузки различной природы.
Чаще всего абфракционные дефекты вызываются нарушениями прикуса. Это вызывает патологические нагрузки, остепенно положение отдельных зубов изменяется, появляется искривление. Эмаль разрушается, что вызывается выталкиванием молекул гидроксиаппатита. Также причиной может стать давление языка на поверхность ряда, например, при малом объеме ротовой полости, глубоком прикусе или сильно суженной челюсти. Бруксизм и повышенный тонус также могут вызывать формирование дефекта. При этом лечение по методу пломбирования показывает небольшую результативность – пломбировочный материал быстро разрушается.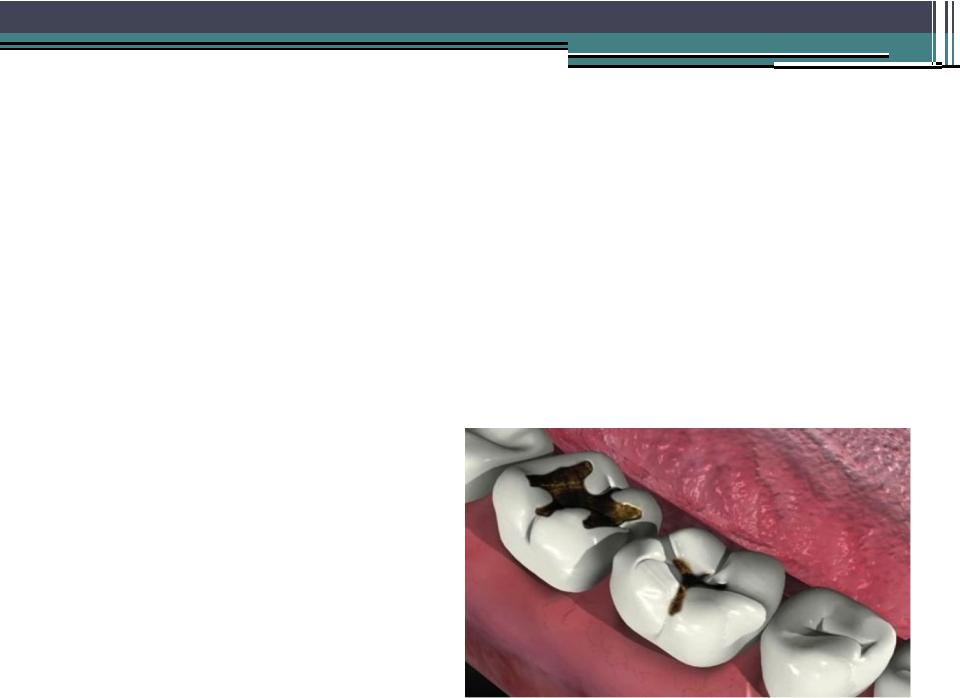
Клиновидные абразивные дефекты обычно формируются, если на поверхность эмали оказывается воздействие разнообразных абразивных материалов. Чаще всего – это специальные отбеливающие пасты с высоким RDA (коэффициент больше 60-70). Поэтому использовать подобные средства рекомендуется по назначению врача, избегая применения паст с высоким абразивным коэффициентом.
Клиновидные эрозивные дефекты вызываются негативным воздействием химических веществ. Обычно это пищевые кислоты, содержащиеся в винах, соках, некоторых фруктах. Такие типы дефектов также образуются у людей, страдающих изжогой, при чрезмерном употреблении газированных напитков, злоупотреблении спиртным, курением.
Лечение
Лечение клиновидного дефекта зубов проводится с использованием следующих методов:
- пломбирование, визуальное устранение дефекта;
- шлифование зоны контакта зубов;
- реминерализация, фторирование с целью укрепления;
- ортодонтическое лечение (только при невозможности использования других методов устранения проблемы).

Выбор метода зависит от степени патологии и состояния ряда:
- Лечение небольших дефектов проводится только при риске ухудшения состояния. В этом случае проводится пломбирование с использованием специальных композитов жидкотекучего типа. Они эластичные, полностью заполняют дефекты, при этом компенсируют нагрузку и возвращают функциональность ряда. Если пломбирование не требуется, врач проводит мероприятия, направленные на укрепление эмали, насыщение минеральными веществами. В некоторых случаях рекомендуется шлифовка для сглаживания дефекта и улучшения визуального внешнего вида.
- Лечение средних, больших дефектов. Для устранения дефекта может проводиться пломбирование, но долгосрочность эффекта низкая. Пломбы теряют эластичность, быстро выпадают, то есть нуждаются в регулярном обновлении. Но при установке сохраняется повышенное напряжение пришеечной области. Кроме того, проблемой может стать неправильный выбор материалов. Традиционно используются микрофильные или стеклоиономерные композитные материалы.
 Но составы первой группы чувствительны к влаге, хотя и устойчивы к износу, отличаются красивым внешним видом. При использовании микрофильным составов наблюдается сильная усадка, имеется риск появления трещин. Стеклоионные цементные составы к влаге не так чувствительны, но внешний вид их хуже. Также подобный материал не рекомендуется курильщикам
Но составы первой группы чувствительны к влаге, хотя и устойчивы к износу, отличаются красивым внешним видом. При использовании микрофильным составов наблюдается сильная усадка, имеется риск появления трещин. Стеклоионные цементные составы к влаге не так чувствительны, но внешний вид их хуже. Также подобный материал не рекомендуется курильщикам
Профилактика
Для закрепления результатов лечения и исключения осложнений необходимо соблюдать следующие меры профилактики:
- ежедневная чистка зубов с использованием рекомендованных паст и щеток;
- использование ополаскивателей для дезинфекции, ирригатора для удаления остатков пищи;
- регулярное посещение врача для профилактического осмотра;
- своевременное лечение появившихся болезней;
- регулярная профессиональная чистка налета и камня, что снижает риск развития проблем.
О нас
Стоимость лечения зависит от состояния тканей и полости рта, выбранных методов лечения, наличия осложнений. Назвать цену врач сможет после первичного осмотра, выявления осложнений.
Назвать цену врач сможет после первичного осмотра, выявления осложнений.
Клиника «Два Дантиста» предлагает недорогое лечение зубов в СПб. Дополнительную информацию о ценах можно получить, обратившись в нашу клинику или позвонив по телефонам +7 (812) 438-21-17, +7 (931) 002-03-17. Также Вы можете отправить заявку на прием к необходимому специалисту, написав на наш электронный адрес [email protected].
Повышенная чувствительность зубов: причины и лечение
Повышенная чувствительность зубов (гиперестезия) – кратковременное возникновение боли при действии температурных, химических или механических раздражающих факторов. Обычно возникает при употреблении холодной воды, кислого, сладкого, солёного, во время касания зубной щёткой. Интенсивность боли варьирует от слабо выраженной до нетерпимой.
По данным ВОЗ, гиперчувствительностью страдает каждый второй человек в мире. В России примерно столько же: 45–65% взрослых людей в возрасте 20–55 лет. Чаще жалобы предъявляют женщины.
Чаще жалобы предъявляют женщины.
Немного анатомии
Зуб состоит из коронковой и корневой части, соединяющихся шейкой. Коронковая часть покрыта эмалью, корневая – цементом. Под эмалью и цементом находится дентин – твёрдая ткань. Внутри располагается мягкая ткань – пульпа, в ней проходят сосуды, нервы.
Дентин не обладает чувствительностью, но состоит из множества канальцев, в которых циркулирует жидкость. Раздражитель вызывает движение жидкости, которое улавливают нервные окончания пульпы. Их реакцию человек ощущает как боль.
Чувствительность зубов: причины
-
Деминерализация эмали. Она становится более рыхлой за счёт вымывания кальция, фосфора, других микроэлементов.
-
Истончение эмали. В результате повышенной стираемости при неправильном прикусе, возникновении клиновидных дефектов.
-
Невылеченный кариес или нарушение краевого прилегания пломбы.

-
Оголение корней в результате травмы, обменно-дистрофического процесса или воспаления дёсен.
-
Изменение pH слюны вследствие употребления определённых напитков, продуктов, лекарств. Опасным считается pH менее 5,5.
-
Некоторые болезни, сопровождающиеся гастроэзофагеальным рефлюксом, эндокринными нарушениями.
-
Авитаминоз, действие радиации, работа на вредном производстве, проживание в регионе с неблагоприятной экологической ситуацией.
-
Курение.
Чаще обнаруживается сразу несколько причин. Эмаль истончается, теряет прочность, не может защитить дентин от раздражителей. В результате возникает боль.
Провоцирующие факторы
Гиперестезия появляется не сразу. Есть несколько факторов, на которые нужно обратить внимание, чтобы вовремя устранить их. Не стоит ждать появления дискомфорта. Лучше изначально завести полезные привычки, которые помогут сохранить здоровье, чтобы никогда не испытать острую дентальную боль. Чувствительность повышается, когда имеется какой-либо фактор из списка ниже.
Есть несколько факторов, на которые нужно обратить внимание, чтобы вовремя устранить их. Не стоит ждать появления дискомфорта. Лучше изначально завести полезные привычки, которые помогут сохранить здоровье, чтобы никогда не испытать острую дентальную боль. Чувствительность повышается, когда имеется какой-либо фактор из списка ниже.
-
Недостаточная гигиена полости рта. Мягкий зубной налёт – это скопление микробов, которые поедают застрявшие в щелях микрочастицы пищи, выделяя органические кислоты, растворяющие минералы эмали. Внешне дентальная единица выглядит целой, но плотность эмали существенно снижается. Происходит её деминерализация. Первым тревожным «звоночком» становится повышенная чувствительность, затем развивается кариес.
-
Употребление некоторых продуктов. Соки, вино, сладкая газировка, фрукты, леденцы, прочие сладости содержат ортофосфорную и другие кислоты, негативно влияющие на прочность эмали.

-
Постоянное использование агрессивных отбеливающих паст, содержащих абразивные, химические компоненты.
-
Ультразвуковая чистка. Под плотным налётом эмаль истончается, становится рыхлой. После профчистки она обнажается, её чувствительность резко повышается. Обычно стоматологи, учитывая этот момент, в конце процедуры используют укрепляющие пасты для профилактического лечения чувствительности зубов.
Виды гиперчувствительности
Если чувствительность повышена на одном или нескольких зубах, её называют ограниченной. Если же на всех – генерализованной.
Таблица 1. Виды гиперестезии
|
№ |
Вид |
Реакция |
|
1. |
Лёгкая |
на холодное, горячее |
|
2. |
Средняя |
как при 1 степени плюс на кислое, сладкое, солёное |
|
3. |
Выраженная |
как при 2 степени плюс на механические раздражители (при чистке зубов, приёме пищи) |
Осложнения гиперестезии
Постоянный дискомфорт при еде ухудшает психоэмоциональное состояние человека. Портится настроение, снижается работоспособность, нарастает раздражительность. В связи с плохим пережёвыванием пищи появляются проблемы желудочно-кишечного тракта. Приходится пересматривать привычное питание. Если ничего не делать, зубы разрушаются, самочувствие человека страдает сильнее.
Приходится пересматривать привычное питание. Если ничего не делать, зубы разрушаются, самочувствие человека страдает сильнее.
Чувствительность зубов. Этапы лечения
-
Устранить причину гиперестезии: избавиться от налёта, отложений, камней, кариеса, клиновидных дефектов.
-
Провести профгигиену полости рта.
-
Укрепить эмаль кальцием, фтором.
-
Обучить пациента правильно пользоваться зубной щёткой, нитью.
-
Подобрать подходящие средства по уходу за зубами: пасту, ополаскиватель.
Таблица 2. Чувствительность зубов: причины и как лечить
|
№ |
Причина |
Что делать |
|
1. |
Мягкий налёт. |
Тщательная гигиена домашними средствами. |
|
2. |
Твёрдый налёт. |
Профгигиена в стоматологии. |
|
3. |
Кариес в стадии белого пятна. |
Глубокое фторирование, реминерализация. |
|
4. |
Кариес, пульпит, пародонтит. |
Стоматологическое лечение. |
|
5. |
Оголение пришеечной части, клиновидный дефект. |
|
|
6. |
Нарушение прикуса. |
Ортодонтическая терапия. |
Устранение чувствительности зубов
С помощью ультразвука доктор снимает мягкие и твёрдые отложения с зубов. После снятия налётов зубы кратковременно становятся более чувствительными, поэтому сразу проводят реминерализацию или глубокое фторирование. При реминерализации эмаль обрабатывается активными соединениями кальция, фосфатов. Глубокое фторирование – покрытие фторидом натрия. Обе процедуры значительно укрепляет устойчивость эмали к раздражителям.
Врач применяет средства, которые уменьшают движение жидкости в дентинных канальцах. Он «запечатывает» их с помощью десенситайзеров или уменьшает их объём путём реминерализации. Защита оголённого дентина снижает силу передачи импульса раздражителя от эмали к нерву.
Повышенная чувствительность зубов. Что делать дома?
Утренней гигиене обучают родители. Однако многие ограничиваются тем, что покупают ребёнку щётку, пасту, показывают движения вверх-вниз, вправо-влево. В результате дети, а потом и взрослые, не умеют правильно чистить зубы, что приводит к образованию налёта, а затем – гиперчувствительности.
Основные моменты правильной гигиены
Используйте синтетическую, средней жёсткости или мягкую щётку. Меняйте её каждые три месяца.
Зубная паста должна подходить для очень чувствительных зубов. Обычно такие средства содержат гидроксиапатит, хлорид стронция, фториды, нитрат калия или комбинацию карбоната кальция с аргинином.
Набирайте достаточное количество пасты. Для детей до 3 лет – с рисовое зерно, с 3 до 14 лет – с горошину, для взрослых нужно выдавить примерно один сантиметр.
Чистите зубы 2 минуты: по 30 секунд на каждую поверхность сверху и снизу.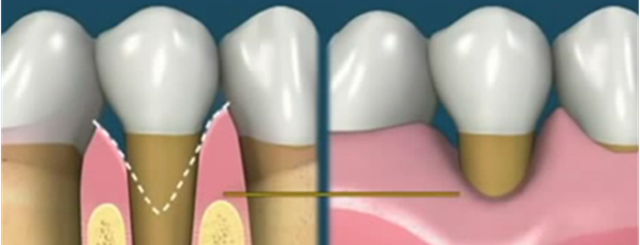 Время контролируйте с помощью песочных часов или таймера мобильного телефона. Электрические зубные щётки подают короткий сигнал каждые 30 секунд и длинный – через 2 минуты от начала чистки.
Время контролируйте с помощью песочных часов или таймера мобильного телефона. Электрические зубные щётки подают короткий сигнал каждые 30 секунд и длинный – через 2 минуты от начала чистки.
Последовательность чистки
-
Выметающими движениями очистите наружную, затем внутреннюю поверхности нижнего ряда. Двигайтесь от моляров к резцам. Затем так же обработайте верхний ряд. Держите щётку под углом 45 градусов, не делайте «пилящих» движений. Это приводит к повреждению эмали.
-
Жевательные поверхности чистите малыми круговыми движениями.
-
Сомкните челюсти, круговыми движениями пройдитесь по дёснам.
-
Почистите язык с помощью неторопливых четырёх-пяти движений щёткой от корня к кончику.
-
Межзубные промежутки обработайте зубной нитью.
-
Прополощите рот.

Эффективнее проводить чистку с помощью электрической щётки или ирригатора. Качество гигиены возрастает в 3–4 раза. С гиперестезией удаётся справиться быстрее.
Можно ли укрепить чувствительные зубы дома?
Да. Если нет возможности попасть к стоматологу, можно попытаться помочь себе самостоятельно. Существует несколько средств, которые могут решить проблему гиперестезии дома.
Таблица 3. Популярные средства для домашнего использования
|
№ |
Название |
Механизм действия |
Возрастная категория |
|
1. |
R.O.C.S. Medical Minerals, GC Tooth Mousse |
Реминерализующие гели |
Взрослые и дети |
|
2. |
Colgate Duraphat 2800 ppm |
Фторирующая паста |
10–15 лет |
|
3. |
Colgate Duraphat 5000 ppm |
От 16 лет |
|
|
4. |
ELMEX юниор |
Фторирующая паста |
6–12 лет |
|
5. |
ELMEX |
От 13 лет |
|
|
6. |
LACALUT Extra Sensitive |
Паста, снижающая чувствительность зубов |
Для взрослых |
|
7. |
Colgate Sensitive Pro-Relief |
||
|
8. |
PRESIDENT Sensitive |
||
|
9. |
LACALUT Sensitive, 300 мл |
Ополаскиватель для чувствительной эмали |
От 15 лет |
Алгоритм действий при гиперестезии
-
Откорректируйте рацион.
 Откажитесь совсем или значительно уменьшите употребление продуктов и напитков, содержащих кислоты, сахар. Особенно фруктовых и ягодных соков, вина, леденцов. Ешьте больше зелёных овощей, продуктов, богатых клетчаткой, цельнозерновых круп.
Откажитесь совсем или значительно уменьшите употребление продуктов и напитков, содержащих кислоты, сахар. Особенно фруктовых и ягодных соков, вина, леденцов. Ешьте больше зелёных овощей, продуктов, богатых клетчаткой, цельнозерновых круп.
-
Смените зубную пасту. Ни в коем случае не используйте отбеливающую. Выберите из тех, что имеют маркировку «Sensitive».
-
Проверьте, правильно ли вы проводите гигиену полости рта. Если неправильно – откорректируйте.
-
Запишитесь на консультацию к стоматологу, чтобы уточнить вид повышенной чувствительности зубов, узнать причину и получить лечение.
-
Дважды в год посещайте стоматолога, даже если ничего не болит.
Лечение гиперестезии в «Семейном докторе»
При появлении гиперестезии запишитесь на консультацию к стоматологу по телефону контакт-центра в Москве +7 (495) 775 75 66 или через форму онлайн-записи. Наша клиника работает более 26 лет. Опытные врачи помогают пациентам справиться с насущными проблемами, в том числе – с повышенной чувствительностью.
Наша клиника работает более 26 лет. Опытные врачи помогают пациентам справиться с насущными проблемами, в том числе – с повышенной чувствительностью.
Доктор выяснит причину чувствительности зубов и проведёт эффективное лечение. В большинстве случаев достаточно подобрать подходящие средства по уходу за полостью рта и правильно проводить гигиенические процедуры. В более сложных ситуациях используется полноценное лечение, если нужно – оперативное.
В клинике принят щадящий подход к пациентам. Все процедуры сопровождаются адекватным обезболиванием, что исключает возникновение дискомфорта и боли. Повышенная чувствительность зубов – не просто их особенность. Это начало заболевания, которое обязательно нужно вылечить. И лучше сделать это как можно быстрее.
Характеристика преламинарных клиновидных дефектов при первичной открытоугольной глаукоме
Цель: Определить клиническую значимость преламинарных клиновидных дефектов (PLWD), обнаруженных с помощью оптической когерентной томографии с разверткой источника (SS-OCT) при первичной открытоугольной глаукоме (ПОУГ).
Материалы и методы: В этом ретроспективном исследовании случай-контроль PLWD были определены как дефекты треугольной формы на поверхности преламинарной ткани зрительного нерва, не прилегающие к кровеносным сосудам, присутствующие на поперечных срезах SS-OCT.Два наблюдателя, замаскированные под диагноз, независимо друг от друга просматривали снимки для обнаружения PLWD и дефектов решетчатой пластинки. История кровоизлияния в диск, произошедшего в течение 2 лет до визуализации, была получена из обзора карты. Случайным образом выбирали один глаз у субъекта. Двусторонние t-тесты, дисперсионный анализ с поправкой Бонферрони и многофакторный логистический регрессионный анализ были выполнены для изучения демографических и клинических особенностей, связанных с PLWD.
Результаты: Были включены 40 ПОУГ и 23 контрольных глаза. PLWDS были обнаружены у 27,5% пациентов с ПОУГ (n = 11) и 4,3% в контроле (n = 1, p = 0,04). Глаза с повторной визуализацией SS-OCT (7 ПОУГ и 0 контрольных) имели стойкие PLWD. Большее количество глаз с ПОУГ с PLWD имели в анамнезе кровоизлияние в диск (45,5%), чем глаза с ПОУГ без PLWD (3,4%, p = 0,004). При многопараметрическом анализе, по сравнению с ПОУГ без PLWD, у POAG с PLWD были повышенные шансы наблюдаемого кровоизлияния в диск (OR = 21,6, 95% CI, 2,2-589,0, p = 0,02) после поправки на возраст, пол, среднее поле зрения отклонение и максимальное внутриглазное давление (ВГД).ПОУГ с PLWD имел больше дефектов решетчатой пластинки (45,5%), чем ПОУГ без PLWD (3,4%, p = 0,01), но достоверно не отличался от контроля (8,7%, p = 0,07). По сравнению со всеми пациентами без PLWD, пациенты с PLWD имели повышенные шансы наличия дефектов решетчатой пластинки (OR = 44,8; 95% CI, 6,3-703,6, p < 0,001) после поправки на возраст, пол и максимальное ВГД.
PLWDS были обнаружены у 27,5% пациентов с ПОУГ (n = 11) и 4,3% в контроле (n = 1, p = 0,04). Глаза с повторной визуализацией SS-OCT (7 ПОУГ и 0 контрольных) имели стойкие PLWD. Большее количество глаз с ПОУГ с PLWD имели в анамнезе кровоизлияние в диск (45,5%), чем глаза с ПОУГ без PLWD (3,4%, p = 0,004). При многопараметрическом анализе, по сравнению с ПОУГ без PLWD, у POAG с PLWD были повышенные шансы наблюдаемого кровоизлияния в диск (OR = 21,6, 95% CI, 2,2-589,0, p = 0,02) после поправки на возраст, пол, среднее поле зрения отклонение и максимальное внутриглазное давление (ВГД).ПОУГ с PLWD имел больше дефектов решетчатой пластинки (45,5%), чем ПОУГ без PLWD (3,4%, p = 0,01), но достоверно не отличался от контроля (8,7%, p = 0,07). По сравнению со всеми пациентами без PLWD, пациенты с PLWD имели повышенные шансы наличия дефектов решетчатой пластинки (OR = 44,8; 95% CI, 6,3-703,6, p < 0,001) после поправки на возраст, пол и максимальное ВГД.
Выводы: PLWD чаще обнаруживались при ПОУГ, чем в контрольных глазах, и были связаны с кровоизлиянием в диск и дефектами решетчатой пластинки в анамнезе.PLWD могут быть полезным визуализирующим биомаркером глаукоматозного повреждения.
Ключевые слова: Преламинарная ткань; кровоизлияние в диск; дефекты решетчатой пластинки; преламинарные клиновидные дефекты; первичная открытоугольная глаукома; OCT со свип-источником.
Автоматическое обнаружение клиновидных дефектов на поляриметрических изображениях слоя нервных волокон сетчатки
Образцы
Всего для текущих экспериментов был визуализирован 31 глаз 25 здоровых испытуемых и 37 глаз 26 больных глаукомой.Средний возраст здоровых испытуемых и больных глаукомой составил 58 лет (стандартное отклонение (СО) 10) и 60 лет (СО 9) соответственно, что не имело статистически значимых различий.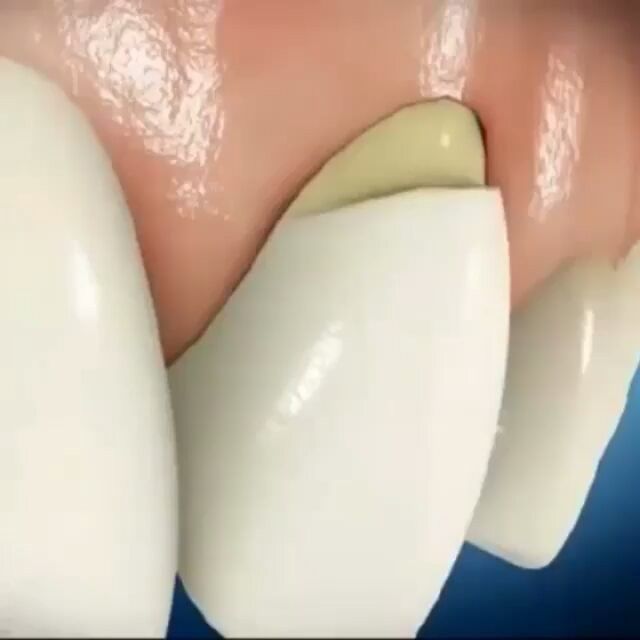 В группе здоровых и страдающих глаукомой 11/25 (44%) и 10/26 (39%) были мужчинами соответственно. Все испытуемые были белой национальности. Все они имели остроту зрения 20/40 или выше. Субъекты были включены в это исследование впоследствии.
В группе здоровых и страдающих глаукомой 11/25 (44%) и 10/26 (39%) были мужчинами соответственно. Все испытуемые были белой национальности. Все они имели остроту зрения 20/40 или выше. Субъекты были включены в это исследование впоследствии.
Здоровые испытуемые были набраны либо из продолжающегося продольного последующего исследования, либо среди сотрудников Роттердамской глазной больницы, их супругов и друзей.Все здоровые испытуемые имели нормальные поля зрения, диски зрительных нервов, выглядящие здоровыми, и внутриглазное давление 21 мм рт. ст. или ниже. Ни у кого не было серьезных глазных заболеваний в анамнезе, включая заболевание заднего сегмента глаза и заболевание роговицы, у родственников первой и/или второй степени глаукомы, системной гипертензии, для лечения которой использовались лекарства, сахарного диабета или любого другого системного заболевания. Для каждого субъекта мы визуализировали один случайный глаз. У 17 пациентов также измеряли парный глаз. Среднее среднее отклонение (MD) и среднее стандартное отклонение модели (PSD) составляли -0. 12 дБ (стандартное отклонение, 1,16 дБ; диапазон -3,07–1,69 дБ) и 1,61 дБ (стандартное отклонение, 0,40 дБ; диапазон 1,13–3,00 дБ) соответственно.
12 дБ (стандартное отклонение, 1,16 дБ; диапазон -3,07–1,69 дБ) и 1,61 дБ (стандартное отклонение, 0,40 дБ; диапазон 1,13–3,00 дБ) соответственно.
Пациенты с глаукомой были набраны последовательно из продолжающегося продольного исследования или после направления специалистом по глаукоме (HGL) при подозрении на локализованный дефект НФЛ. Все пациенты с глаукомой имели воспроизводимый глаукоматозный дефект поля зрения и глаукоматозный вид диска зрительного нерва, по оценке одного и того же специалиста по глаукоме. Пациенты с любыми серьезными сопутствующими заболеваниями глаз, включая заболевания заднего сегмента глаза и заболевания роговицы, или системные заболевания с возможным поражением глаз, такие как диабет, были исключены.Среднее MD и среднее значение PSD составили -6,73 дБ (SD, 5,80 дБ; диапазон от -21,83 до -0,33 дБ) и 8,31 дБ (СО, 4,39 дБ; диапазон 1,51–16,25 дБ) соответственно. Поскольку в этом исследовании рассматривалась эффективность автоматического обнаружения по сравнению с людьми-наблюдателями, фотографии глазного дна без красного цвета не использовались для проверки наличия или отсутствия клина.
Исследование проводилось в соответствии с положениями Хельсинкской декларации. Информированное согласие было получено от испытуемых после объяснения характера и возможных последствий исследования.Исследование было одобрено институциональным комитетом по экспериментам на людях.
Поскольку наш алгоритм не различал верхнюю и нижнюю половины НФЛ, мы разделили каждое изображение на две половины (верхнюю и нижнюю), в результате чего получилось 136 половинных изображений. Помимо преимущества удвоения нашей выборки изображений, это также снизило риск оценки клиновидного дефекта в неправильном месте. Например, в полном изображении, если клин присутствует вверху, а алгоритм обнаруживает клин внизу, изображение будет правильно классифицировано как аномальное, хотя алгоритм дал сбой.Использование полуизображений предотвращает это.
Получение изображения
Мы использовали модифицированный GDx для оценки толщины НФЛ. Модификация привела к тому, что наше устройство было оснащено переменным компенсатором роговицы, 19 , который можно было оптимально настроить для каждого отдельного глаза. Эта индивидуальная компенсация значительно улучшила видимость клиновидных дефектов. 8 Записанные изображения состояли из 256 × 256 пикселей с квантованием 8 бит. Угол обзора составлял 15° × 15°, что давало плотность дискретизации приблизительно 59 пикселей/мм.Стандартное цветовое кодирование программного обеспечения GDx не использовалось; вместо этого все изображения обрабатывались в оттенках серого.
Эта индивидуальная компенсация значительно улучшила видимость клиновидных дефектов. 8 Записанные изображения состояли из 256 × 256 пикселей с квантованием 8 бит. Угол обзора составлял 15° × 15°, что давало плотность дискретизации приблизительно 59 пикселей/мм.Стандартное цветовое кодирование программного обеспечения GDx не использовалось; вместо этого все изображения обрабатывались в оттенках серого.
Прототип GDx был менее удобен для пользователя по сравнению с имеющимся в продаже устройством. Это объясняет доступность изображений обоих глаз для некоторых испытуемых, в то время как для большинства испытуемых был изображен только один рандомизированный глаз. Сначала визуализировались оба глаза всех испытуемых. Поскольку это отнимало слишком много времени, для последующих испытуемых визуализировали только один рандомизированный глаз.
Экспертная классификация
Мы заметили, что некоторые клиновидные дефекты были едва видны на поляриметрических изображениях, в частности, из-за очень небольшой разницы замедления между дефектом и его окружением, размытого вида краев клиновидного дефекта или окклюзии краев кровью сосуды. Соответственно, мы определили четыре класса клиновидных дефектов (табл. 1; на рис. 2 показан пример классов 1 и 3) и попросили двух экспертов независимо классифицировать каждое (в оттенках серого) изображение, включая изображения здоровых глаз.Между направлением и классификацией прошло не менее 10 месяцев. Затем эксперты совещались, чтобы прийти к соглашению по тем случаям, когда они изначально оценивали изображения по-разному.
Соответственно, мы определили четыре класса клиновидных дефектов (табл. 1; на рис. 2 показан пример классов 1 и 3) и попросили двух экспертов независимо классифицировать каждое (в оттенках серого) изображение, включая изображения здоровых глаз.Между направлением и классификацией прошло не менее 10 месяцев. Затем эксперты совещались, чтобы прийти к соглашению по тем случаям, когда они изначально оценивали изображения по-разному.
Цель этого исследования заключалась в том, чтобы проверить, выявляет ли автоматизированный метод клиновидные дефекты на поляриметрических изображениях так же, как это делают люди-эксперты.Мы не собирались сравнивать способность обнаруживать клиновидные дефекты между бескрасными фотографиями глазного дна и поляриметрическими изображениями.
Модель
На рис. 3а показан график TSNIT (график толщины НФЛ на расстоянии от диска зрительного нерва в височном, верхнем, носовом, нижнем, височном порядке) «идеального» глаза. В этой модели нижняя и верхняя половины считались одинаковыми. Поскольку практически все клиновидные дефекты расположены в височной половине НФЛ, модель 20 не учитывала нижненосовую и надназальную части с дополнительным преимуществом лучшей тонкой настройки оставшейся части.Пример типичного клиновидного дефекта в оставшейся части (нижневисочной или верхневисочной) графика TSNIT показан на рисунке 3b. В действительности крутые края, показанные здесь, часто ухудшаются, но градиент все еще велик для обоих краев клиновидного дефекта (как показано на рисунке 3c). Эти края были ключевыми характеристиками клиновидных дефектов, которые мы использовали для их обнаружения. Кроме того, края должны были простираться на большую область изображения, идя примерно прямо от внешней стороны изображения к диску зрительного нерва.
В этой модели нижняя и верхняя половины считались одинаковыми. Поскольку практически все клиновидные дефекты расположены в височной половине НФЛ, модель 20 не учитывала нижненосовую и надназальную части с дополнительным преимуществом лучшей тонкой настройки оставшейся части.Пример типичного клиновидного дефекта в оставшейся части (нижневисочной или верхневисочной) графика TSNIT показан на рисунке 3b. В действительности крутые края, показанные здесь, часто ухудшаются, но градиент все еще велик для обоих краев клиновидного дефекта (как показано на рисунке 3c). Эти края были ключевыми характеристиками клиновидных дефектов, которые мы использовали для их обнаружения. Кроме того, края должны были простираться на большую область изображения, идя примерно прямо от внешней стороны изображения к диску зрительного нерва.
(a) График TSNIT «идеального» глаза. (b) График TSNIT типичного клина (надвисочный) по сравнению с исходным NFL (пунктирная линия). (c) Деградированный клин, но градиент (штриховая линия) все еще большой.
(c) Деградированный клин, но градиент (штриховая линия) все еще большой.
Таким образом, мы моделировали локальные дефекты как область, ограниченную двумя приблизительно прямыми краями со «значительным» уклоном и противоположными направлениями. Мы точно настроили чувствительность и специфичность алгоритма, количественно определив требуемые величины градиента.
Алгоритм
В этом разделе мы дадим краткий обзор нашего алгоритма. Более подробное описание можно найти в другом месте. 18 Полный алгоритм состоял из трех шагов:
- 1
Предварительная обработка.
- 2
Обнаружение края.
- 3
Подходящие края.

На первом этапе были обнаружены кровеносные сосуды 21 , и NFL в этих местах был оценен путем интерполяции окружения сосудов (см. Рисунок 4a). Затем изображение было преобразовано в полярное изображение, как показано на рисунке 4b.В преобразованном изображении (см. рис. 4с) положение пикселя по оси x соответствовало углу пикселя в исходном изображении по отношению к центру диска зрительного нерва. Положение по оси y соответствовало расстоянию до диска зрительного нерва на исходном изображении. Впоследствии изображение было морфологически отфильтровано для удаления текстуры. Пример показан на Рисунке 5, на котором показана только интересная нижняя область. Для обработки клиньев, перекрывающих край височной половины, алгоритм обрабатывает немного большую площадь.
Рисунок 4 Преобразование изображения. (а) Исходное изображение, но с оценкой NFL в местах расположения кровеносных сосудов. (б) Схематическая иллюстрация преобразования изображения. (c) Полярное представление. Верхняя часть изображения соответствует границе диска зрительного нерва. Буквы обозначают соответствующее расположение горизонтальной оси. Клин расположен справа от буквы I.
(б) Схематическая иллюстрация преобразования изображения. (c) Полярное представление. Верхняя часть изображения соответствует границе диска зрительного нерва. Буквы обозначают соответствующее расположение горизонтальной оси. Клин расположен справа от буквы I.
Отфильтрованное изображение (показана только нижняя часть исходного изображения на рисунке 4a, соответствующая левой половине рисунка 4c), в котором текстура был удален.
На втором этапе были обнаружены возможные края клина на полярном изображении. Алгоритм располагал локально прочные, приблизительно прямые ребра. Результат обнаружения края показан на рисунке 6. Для каждого из обнаруженных краев абсолютная сила была определена на основе среднего градиента в месте расположения этого края. Затем эту абсолютную прочность делили на среднюю толщину NFL в краевом месте, получая относительную прочность. Мы определили два порога силы ребер: высокий для «сильных» ребер и более низкий для «слабых» ребер.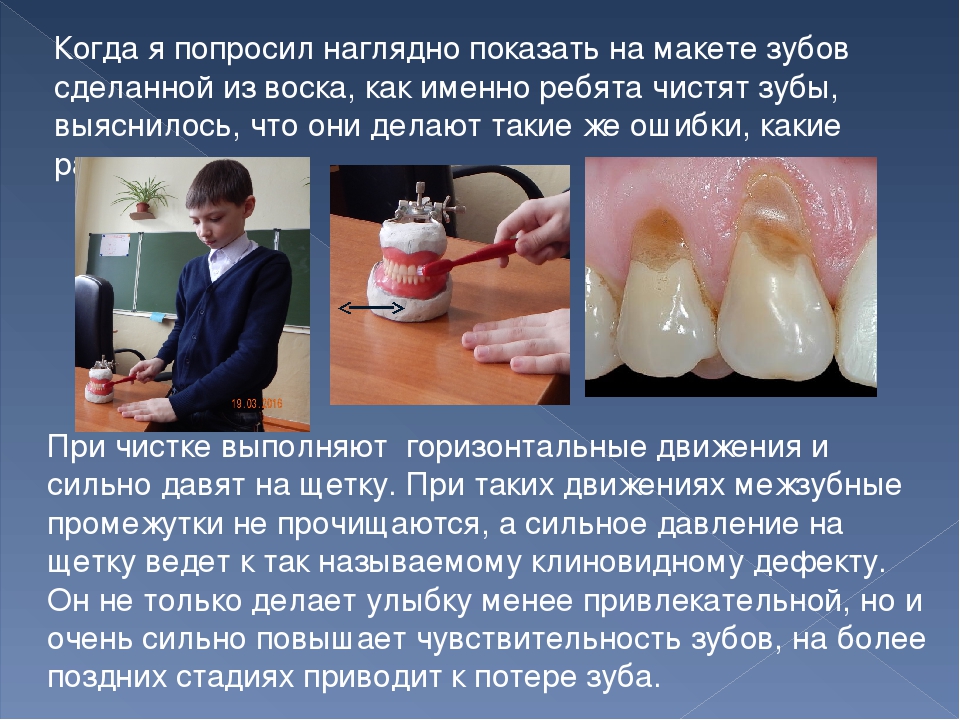 Сильные края должны были превышать определенную относительную силу. Слабые края должны были превышать как относительный, так и абсолютный порог силы, чтобы компенсировать худшее отношение сигнал/шум. Преимущество этого двухпорогового подхода по сравнению с одним порогом для обоих краев заключается в том, что одному из краев разрешается быть видимым относительно плохо.
Сильные края должны были превышать определенную относительную силу. Слабые края должны были превышать как относительный, так и абсолютный порог силы, чтобы компенсировать худшее отношение сигнал/шум. Преимущество этого двухпорогового подхода по сравнению с одним порогом для обоих краев заключается в том, что одному из краев разрешается быть видимым относительно плохо.
Расположенные ребра, наложенные на рисунок 5. Черные линии показывают расположение градиента в одном направлении, а белые линии в противоположном направлении.
На последнем этапе края были объединены. Чтобы пометить область как клиновидный дефект, одно из краев должно быть «сильным», а другое — как минимум «слабым». Кроме того, расстояние между двумя краями должно было быть больше ширины сосуда с максимальным углом 60°. 20 В этом случае область внутри двух краев считается клином. На рисунке 7 это показано для примера изображения. Окончательный результат также показан на исходном изображении на рисунке 8а, а другой пример представлен на рисунке 8b. На рисунке 8c показан результат обнаружения на изображении с рисунка 1.
На рисунке 8c показан результат обнаружения на изображении с рисунка 1.
Классификация и комбинация ребер, показанных на рис. 6. Сплошная линия — это сильный край, а пунктирные линии — слабые края. Ребра, не превышающие слабый порог, не показаны. Сильный край в одном направлении объединяется со слабым краем в противоположном направлении, образуя обнаруженный клин, обозначенный серой областью.
Рис. 8(a) Результаты обнаружения, выделенные (белым) на исходном образце.(b) Еще один пример обнаруженного клина. (в) Результат обнаружения на изображении на рис. 1.
Статистика
Для количественной оценки согласия между экспертами был рассчитан коэффициент внутриклассовой корреляции ICC(3,1) 22 . Кроме того, была рассчитана взвешенная Каппа с равными весами. Обратите внимание, что взвешенная каппа с квадратом веса очень похожа на рассчитанную ICC.
Сначала были рассмотрены только классы 1 и 4 (четкие случаи). Истинно-положительный результат определяли как обнаруженный клин на полуизображении, в котором эксперты согласились с классом 1, в соответствии с таблицей 1.Ложноотрицательный результат определялся как необнаруженный клин в полуизображении, в котором эксперты согласились с классом 1. Точно так же истинно отрицательные и ложноположительные результаты были определены на основе полуизображений класса 4. Чувствительность была определена как долю истинно положительных случаев для всех полуизображений класса 1. Специфичность определяли как долю истинно отрицательных случаев для всех полуизображений класса 4. Производительность алгоритма описывалась ROC-кривой, который отображает чувствительность как функцию 1-специфичности.ROC суммировали по площади под кривой и ее стандартной ошибке (SE). 23
Истинно-положительный результат определяли как обнаруженный клин на полуизображении, в котором эксперты согласились с классом 1, в соответствии с таблицей 1.Ложноотрицательный результат определялся как необнаруженный клин в полуизображении, в котором эксперты согласились с классом 1. Точно так же истинно отрицательные и ложноположительные результаты были определены на основе полуизображений класса 4. Чувствительность была определена как долю истинно положительных случаев для всех полуизображений класса 1. Специфичность определяли как долю истинно отрицательных случаев для всех полуизображений класса 4. Производительность алгоритма описывалась ROC-кривой, который отображает чувствительность как функцию 1-специфичности.ROC суммировали по площади под кривой и ее стандартной ошибке (SE). 23
Для оценки работы каждого эксперта другой эксперт считался «золотым стандартом». Опять же, учитывались только полуизображения, которые были оценены другим экспертом как класс 1 или 4. Оценка 1-го или 2-го класса рассматриваемым экспертом интерпретировалась как «присутствие клиновидного дефекта», 4-го класса как «отсутствие клиновидного дефекта». Класс 3 был интерпретирован один раз как «присутствие клиновидного дефекта» и один раз как «отсутствие клиновидного дефекта», что привело к двум измерениям на каждого эксперта.
Оценка 1-го или 2-го класса рассматриваемым экспертом интерпретировалась как «присутствие клиновидного дефекта», 4-го класса как «отсутствие клиновидного дефекта». Класс 3 был интерпретирован один раз как «присутствие клиновидного дефекта» и один раз как «отсутствие клиновидного дефекта», что привело к двум измерениям на каждого эксперта.
Аналогичным образом рассматривались классы 1 и 2 и класса 4. Показатели специфичности и чувствительности были рассчитаны и показаны на ROC-графике. Результаты экспертов для этих классов были снова рассчитаны. Кроме того, для этих классов были рассчитаны как PPV (доля клиновидных дефектов для всех положительных результатов теста), так и NPV (доля здоровых глаз для всех отрицательных результатов теста) в зависимости от общей производительности (доля правильных результатов теста). результаты), опять же на основе согласованных рейтингов.
Клиновидные дефекты на оптической когерентной томографии Ангиография… : Journal of Glaucoma
Точно:
Среди пациентов с глаукомой клиновидные дефекты на оптической когерентной томографической ангиографии были связаны с кровоизлияниями в диск, парацентральными дефектами поля зрения, повышенным соотношением чаша/диск и более тонким слоем нервных волокон сетчатки.
Назначение:
Для изучения детерминант клиновидных дефектов на перипапиллярной оптической когерентной томографической ангиографии (ОКТА) при глаукоме.
Методы:
278 глаз из 186 пациентов с первичной открытоугольной глаукомой (ПОУГ) от легкой до тяжелой степени подверглись 6×6-спектральной OCTA-визуализации поверхностной перипапиллярной сетчатки в период с 2016 по 2020 год в академической практике. Клиновидные дефекты определяли как очаговое поражение микроциркуляторного русла, распространяющееся кнаружи от зрительного нерва в виде дугообразной клиновидной формы. Модели логистической регрессии, контролирующие корреляцию между глазами, выявили переменные, в значительной степени связанные с клиновидными дефектами.Глаза с глубоким поражением микроциркуляторного русла обоих полушарий были исключены. Переменные-кандидаты включали: возраст, пол, расу или этническую принадлежность, диабет, артериальную гипертензию, продолжительность наблюдения, исходное нелеченое внутриглазное давление (ВГД), ВГД на момент визуализации, кровоизлияние в диск (ГД) в анамнезе, дефекты парацентрального поля зрения (ФП), чашечно-дисковое отношение (CDR), центральная толщина роговицы, сферический эквивалент, среднее отклонение VF, толщина слоя нервных волокон сетчатки (RNFL) и стадия глаукомы.
Результаты:
278 глаз, 126 (45.3%) имели клиновидные дефекты не менее чем в 1 полушарии. В нашей модели многомерной логистической регрессии дефекты клина были связаны с историей DH (отношение шансов [OR] 3,19 [95% доверительный интервал (CI) 1,05-9,69], P =0,041), парацентральные дефекты VF (OR 4,38 [95% ДИ 2,11-9,11], P <0,0001), больший CDR (ОШ 1,27 [95% ДИ 1,03-1,56], P = 0,024, увеличение на 0,1) и более тонкий RNFL (ОШ 1,71 [95% ДИ 1,25- 2,34], P =0,0009, уменьшение на 10 микрон).
Вывод:
DH в анамнезе и парацентральные дефекты VF были независимо связаны с клиновидными дефектами на OCTA, которые присутствовали у 45.3% больных ПОУГ. Эти данные могут дать представление о патогенезе глаукомы.
Характеристика преламинарных клиновидных дефектов при первичной открытоугольной глаукоме: Current Eye Research: Vol 46, No 6
Цель
Определить клиническую значимость преламинарных клиновидных дефектов (PLWDs), обнаруженных с помощью оптической когерентной томографии со свипирующим источником ( SS-OCT) при первичной открытоугольной глаукоме (ПОУГ).
Материалы и методы
В этом ретроспективном исследовании случай-контроль PLWD были определены как дефекты треугольной формы на поверхности преламинарной ткани зрительного нерва, не прилегающие к кровеносным сосудам, присутствующие на поперечных срезах SS-OCT.Два наблюдателя, замаскированные под диагноз, независимо друг от друга просматривали снимки для обнаружения PLWD и дефектов решетчатой пластинки. История кровоизлияния в диск, произошедшего в течение 2 лет до визуализации, была получена из обзора карты. Случайным образом выбирали один глаз у субъекта. Двусторонние t-тесты, дисперсионный анализ с поправкой Бонферрони и многофакторный логистический регрессионный анализ были выполнены для изучения демографических и клинических особенностей, связанных с PLWD.
Результаты
Были включены 40 ПОУГ и 23 контрольных глаза.PLWD были обнаружены у 27,5% пациентов с ПОУГ (n = 11) и 4,3% в контроле (n = 1, p = 0,04). Глаза с повторной визуализацией SS-OCT (7 ПОУГ и 0 контрольных) имели стойкие PLWD. Большее количество глаз с ПОУГ с PLWD имели в анамнезе кровоизлияние в диск (45,5%), чем глаза с ПОУГ без PLWD (3,4%, p = 0,004). При многопараметрическом анализе, по сравнению с ПОУГ без PLWD, у POAG с PLWD были повышенные шансы наблюдаемого кровоизлияния в диск (OR = 21,6, 95% CI, 2,2–589,0, p = 0,02) после поправки на возраст, пол, среднее поле зрения отклонение и максимальное внутриглазное давление (ВГД).ПОУГ с PLWD имел больше дефектов решетчатой пластинки (45,5%), чем ПОУГ без PLWD (3,4%, p = 0,01), но существенно не отличался от контроля (8,7%, p = 0,07). По сравнению со всеми пациентами без PLWD у пациентов с PLWD была повышенная вероятность наличия дефектов решетчатой пластинки (OR = 44,8; 95% CI, 6,3–703,6, p <0,001) после поправки на возраст, пол и максимальное ВГД.
Слепое пятно в форме лепестка
A 56-летний мужской врач срочно упоминался в клинике Университета Университета Клиники сетки в Вашингтоне с однонедельным историей «небольшого слепого места» в правом глазу.Скотома была чуть выше фиксации с пурпурно-желтым оттенком.
Он вспомнил аналогичную скотому на левом глазу 20 лет назад. В то время оценка офтальмолога не смогла выявить этиологию.
В остальном история его глаз ничем не примечательна. В его медицинской истории отмечен идиопатический миелофиброз, первоначально диагностированный в 2001 году, по поводу которого он недавно перенес спленэктомию и трансплантацию стволовых клеток периферической крови от неродственного донора.Его текущие лекарства включали микофенолат, циклоспорин и сиролимус.
Результаты обследования
Максимально корригированная острота зрения 20/20 на оба глаза. Зрачки были одинаково реактивными, без афферентного зрачкового дефекта. Внутриглазное давление было нормальным, как и экстраокулярные движения и периферическое поле зрения при конфронтации. При тестировании сетки Амслера у него была клиновидная скотома надназально до точки фиксации в правом глазу и более слабая клиновидная скотома непосредственно над точкой фиксации в левом глазу.Передний осмотр с помощью щелевой лампы ничем не примечательный.
При осмотре глазного дна выявлено незначительное нарушение фовеолярного светового рефлекса в нижневисочной макуле правого глаза, в остальном макулярное и периферическое исследование нормальное ( Рисунок 1 ).
Обработка
Спектральная оптическая когерентная томография правого глаза выявила фокальную область гиперрефлективности, включающую наружный плексиформный и ядерный слои, а также фокальную неравномерность эллипсоидной зоны височной и нижневисочной областей по отношению к центральной ямке (, рис. 2А, ).SD-OCT левого макулы показала тонкое локальное истончение наружной части сетчатки и эллипсоидную зернистость носа по отношению к центральной ямке (, рис. 2A, ).
| Рис. 1. Фотография глазного дна была относительно ничем не примечательной на обоих глазах, показывая тонкое нарушение фовеального рефлекса на свет в нижневисочной макуле правого глаза (A) при нормальном исследовании макулы и периферии (B). |
Отражательная способность в ближней инфракрасной области продемонстрировала поражение с фокальной гипорефлексией нижневисочной области правого глаза и нижне-носовой области центральной ямки левого глаза, что соответствует нарушениям SD-OCT ( Рисунок 3 ).Флюоресцентная ангиограмма показала нормальную перфузию обоих глаз (, рис. 4, ).
| Рис. 2. A) Спектрально-доменная оптическая когерентная томография правого глаза выявила фокальную область гиперрефлективности в пределах наружного ядерного и плексиформного слоев наряду с нарушением эллипсоидной зоны. B) SD-OCT в левом глазу выявила тонкое локальное истончение наружной части сетчатки и зернистость эллипсоидной зоны от носа до центральной ямки. |
Диагностика и лечение
Мультимодальная визуализация продемонстрировала признаки, соответствующие диагнозу острой макулярной нейроретинопатии (ОМН). При контрольном посещении через месяц симптомы у пациентки не изменились. Отражение в ближней инфракрасной области правого глаза показало более консолидированное гипорефлективное поражение. SD-OCT показала небольшое улучшение интервала нарушения зоны эллипсоида.
Что такое АМН?
| Рис. 3.Отражательная способность в ближнем инфракрасном диапазоне показывает фокальную область гипорефлексии в нижневисочной ямке правого глаза (А) и нижне-носовой ямке левого глаза (В) (стрелки). |
Острая макулярная нейроретинопатия была впервые описана 45 лет назад Пьером Дж. М. Босом, доктором медицины, и Августом Ф. Дойтманом, доктором медицины. 1 Последующий большой обзор AMN показал, что типичной демографической группой являются молодые женщины в возрасте около 20 лет, причем примерно в половине случаев наблюдается двустороннее поражение глаз. 2
Наиболее частым симптомом была скотома, часто вблизи точки фиксации, соответствующая клиновидным поражениям при осмотре. Описано, что они имеют лепестковидную, овальную или каплевидную форму с вершиной, направленной к ямке. Иногда сопутствующие находки включают поверхностные кровоизлияния в сетчатку, макулярный отек и отек диска зрительного нерва.
Дифференциальный диагноз AMN включает синдромы белых точек, такие как множественный синдром мимолетных белых точек (MEWDS) и острую заднюю мультифокальную плакоидную пигментную эпителиопатию (APMPPE), а также точечную внутреннюю хориоидопатию (PIC) и парацентральную острую среднюю макулопатию (PAMM). ).
Мультимодальная визуализация полезна для установления диагноза в этих случаях. Инфракрасная отражательная способность классически показывает перифовеальные, эксцентрические гипорефлективные поражения и, как сообщается, является наиболее чувствительным и специфичным диагностическим исследованием. 2 SD-OCT показывает нарушение как эллипсовидной, так и/или межпальцевой зоны с фокальным покрывающим наружным нервом и плексиформной гиперрефлективностью.
Флюоресцентная ангиография имеет низкую чувствительность, но может выявить гипофлуоресцентные очаги как на ранней, так и на поздней стадии.Мультифокальная электроретинограмма демонстрирует уменьшение амплитуд в областях, соответствующих скотоме пациента.
Не существует доказанного медицинского или хирургического лечения AMN. Скотомы могут спонтанно улучшаться с течением времени, но, как правило, не исчезают полностью.
Взгляд на патофизиологию
Патофизиология AMN не определена. Тем не менее, с появлением ОКТ-ангиографии все больше данных свидетельствуют о том, что AMN может включать аномалии микроциркуляторного русла в хориокапиллярном или глубоком капиллярном сплетении. 3
Наиболее распространенной системной ассоциацией является неспецифическое предшествующее лихорадочное заболевание. Однако с ВМН связаны факторы, которые могут вызвать нарушение кровотока либо за счет вазоконстрикции, снижения сердечного выброса, либо протромботического состояния.
Было описано очень мало ассоциаций между гематологическими злокачественными новообразованиями и AMN. Первая отмеченная связь между лейкемией и AMN была зарегистрирована у 31-летней женщины с острым лимфобластным В-клеточным лейкозом, которая потеряла зрение в течение шести недель. 4 В более позднем отчете описывается AMN у пациента с недавно диагностированным острым промиелоцитарным лейкозом. 5
Предполагаемые механизмы АМН у этих пациентов включали тромбоцитопению и анемию, приводящие к фокальной ишемии внешней части сетчатки, незрелые бластные клетки, повышающие общую повышенную вязкость сыворотки, приводящую к венозному застою, и диссеминированное внутрисосудистое свертывание крови, вызывающее ухудшение перфузии сетчатки. микроциркуляторное русло. 5
Сама химиотерапия также связана с AMN.Мы обнаружили одно сообщение о AMN у 28-летней женщины с рефрактерным острым миелоидным лейкозом (ОМЛ) на терапии гилтеритинибом, которая была
| Рис. 4. Флюоресцентная ангиография на обоих глазах без особенностей. |
диагноз АМН. 6 Впоследствии у нее наблюдалось улучшение симптомов после прекращения приема химиотерапевтического агента.Гилтеритиниб является ингибитором FLT3, а ретинальный FLT3, как известно, активируется в условиях ишемии. У мышей, лишенных гена FLT3 , в лабораторных условиях заметно снижен ангиогенез. Гилтеритиниб может играть роль в нарушении нормальной реакции сетчатки на транзиторные ишемические состояния и приводить к развитию AMN.
Итог
Насколько нам известно, это первый случай AMN, связанный с миелофиброзом. Микроваскулярная ишемия на уровне глубоких капиллярных сплетений или хориокапилляров может иметь широкий спектр этиологии, и этот отчет дополняет отчеты о случаях, которые показывают связь между AMN и гематологическим злокачественным новообразованием.
Интересно, что у этого пациента диагноз миелофиброза был установлен вскоре после его первого эпизода, который, скорее всего, был AMN в контралатеральном глазу. Парацентральная скотома могла быть симптомом лежащей в его основе дискразии крови.
В связи с этим мы рекомендуем клиницистам иметь индекс подозрения на серьезные системные заболевания у пациентов с AMN. При встрече с пациентом с потенциальными симптомами AMN рассмотрите возможность заказа основного анализа крови, включая общий анализ крови с дифференциальным диагнозом. RS
ССЫЛКИ
1. Bos PJ, Deutman AF. Острая макулярная нейроретинопатия. Am J Офтальмол. 1975; 80: 573–584.
2. Бхавсар К.В., Лин С., Рахими Э. и др. Острая макулярная нейроретинопатия: всесторонний обзор литературы. Обзор Офтальмол. 2016;61:538-565.
3. Thanos A, Faia LJ, Yonekawa Y, Randhawa S. Оптическая когерентная томографическая ангиография при острой макулярной нейроретинопатии.JAMA Офтальмол. 2016;134:1310-1314.
4. Munk MR, Jampol LM, Souza EC, et al. Новые ассоциации классической острой макулярной нейроретинопатии. Бр Дж Офтальмол. 2016;100:389-394.
5. Thakar SD, Hassan OM, Gill MK. Острая макулярная нейроретинопатия, связанная с острым промиелоцитарным лейкозом. Am J Ophthalmol Case Rep. 2021; 22:101044.
6. Лю Ю., Хак З., Пасрича Н.Д., Бевер Г.Дж. Острая макулярная нейроретинопатия, связанная с пероральным ингибитором FLT3.JAMA Офтальмол. 2020;138:1104-1106.
Отчет о клиническом случае и обзор литературы
Мы сообщаем о 85-летней женщине с рецидивирующим дивертикулитом в анамнезе, у которой появились боли в животе. Считали, что больной снова нуждается в лечении по поводу другого дивертикулита, и переводили на плановое лечение. Первоначальная КТ брюшной полости показала двусторонние инфаркты почек, которые были подтверждены КТ с внутривенным контрастированием и без него по неизвестной причине.ЭКГ случайно обнаружила у больного мерцательную аритмию, которая была приписана фактору инфаркта почки. Впоследствии пациенту была начата соответствующая антикоагулянтная терапия, и он был выписан.
1. История вопроса
Острый инфаркт почки является редкой причиной острой боли в животе. Этого следует ожидать у пациентов с сердечно-сосудистыми факторами риска. Наиболее точным диагностическим инструментом является спиральная компьютерная томография брюшной полости. После постановки диагноза предпочтительными методами лечения являются чрескожная эндоваскулярная терапия, антикоагулянтная терапия или тромболизис.Если диагноз пропущен, увеличивается смертность и заболеваемость вследствие снижения функции почек или даже недостаточности. Наш случай был сложным, учитывая, что у нее была только острая боль в животе без предшествующей истории аритмий.
2. Цель обучения
Мы сообщаем о случае острого инфаркта почки, проявляющегося только болью в животе. Первоначально считалось, что симптомы были вторичными по отношению к дивертикулиту, согласно предшествующему анамнезу.Позже был сделан вывод, что боль была вызвана множественными двусторонними инфарктами почек. ЭКГ при болях в животе должна быть рутинной во время первичного обследования, а не случайно постфактум. На ЭКГ в нашем случае была обнаружена мерцательная аритмия. Хотя известно, что это одна из наиболее частых причин инфаркта почки, другие вазоокклюзионные явления, вторичные по отношению к фибрилляции предсердий, не были включены в ее первоначальные дифференциальные диагнозы.
Варианты лечения включают антикоагулянтную терапию в случаях сопутствующей фибрилляции предсердий.Тромбэктомия и внутриартериальный тромболизис иногда могут быть использованы в случаях с некоторым успехом. Ангиопластика со стентированием может быть использована при расслоении почечной артерии. Хирургия может быть вариантом в случаях с инфарктом почки после тупой травмы живота.
3. Представление клинического случая
85-летняя женщина европеоидной расы поступила в отделение неотложной помощи (ER) с трехдневной историей боли в правом нижнем квадранте и околопупочной области живота. Ее лечащий врач прописал перорально левофлоксацин в дозе 750 мг один раз в день в течение семи дней для предварительного диагноза дивертикулита.Поскольку антибиотик, по-видимому, не изменил ее клинического состояния, пациентка решила обратиться за помощью в отделение неотложной помощи. Известно, что у нее был дивертикулез, несколько прошлых эпизодов левостороннего дивертикулита, гипертония, гиперлипидемия, гипотиреоз, пищеводный рефлюкс, грыжа пищеводного отверстия диафрагмы и хроническая обструктивная болезнь легких (ХОБЛ). Операция по поводу рецидивирующего дивертикулита не проводилась из-за преклонного возраста больного, который предпочитал антибиотикотерапию и диспансерное наблюдение. При просмотре карт было упоминание о суправентрикулярной тахикардии, но пациент не помнил ее природу, а записи были недоступны.У нее была холецистэктомия в 1991 году и предыдущие колоноскопии, которые выявили обширный дивертикулез нисходящей и сигмовидной кишки. Список ее лекарств включал омепразол, левотироксин и витамин D. Примечательно, что она не принимала лекарства от гипертонии, гиперлипидемии и ХОБЛ. У нее не было известных аллергий. Она курила 50 пачек в год, но бросила 10 лет назад. Семейный анамнез отличался ишемической болезнью сердца у ее отца, умершего от острого инфаркта миокарда.
При осмотре ее показатели жизнедеятельности были в норме. Единственным значимым признаком была болезненность в области живота в области пупка и в правом нижнем квадранте без рикошета, напряжения или ригидности живота. Первоначальное тестирование показало легкий лейкоцитоз, при этом все другие лабораторные показатели, включая гемоглобин, количество тромбоцитов, биохимический анализ почек и почек, находились в пределах референсных диапазонов. Липидная панель была следующей: общий холестерин 212 мг/дл, триглицериды 167 мг/дл, холестерин ЛПНП 151 мг/дл и холестерин ЛПВП 43 мг/дл.Пациент находился на модификации диеты по поводу гиперлипидемии и отказывался от каких-либо лекарств для этого. Обструктивная серия исключила кишечную непроходимость. СРБ не измеряли, так как результаты КТ удовлетворили управляющую группу. Компьютерная томография (КТ) (рис. 1) брюшной полости с контрастом показала дивертикулез толстой кишки без окружающего воспаления. Случайно выявлены клиновидные гиподенсивные образования на верхнем и среднем полюсах правой почки, а также на верхнем полюсе левой почки.Это потребовало проведения компьютерной томографии почек (рис. 2) с внутривенным контрастированием и без него только для подтверждения множественных инфарктов в правой почке с небольшими очагами ишемии в левой почке. Электрокардиограмма при поступлении (ЭКГ) случайно выявила новое начало фибрилляции предсердий с контролируемым желудочковым ответом.
(a) Артериальная фаза
(b) Венозная фаза
(a) Артериальная фаза
(b) Венозная фаза
ЧСС все еще хорошо контролировалась через 80 с, и пациент начал принимать пероральный бисопрол апиксибан.Выполнена эхокардиограмма, которая показала фракцию выброса 58,9% при диаметре левого предсердия 2,7 см. Трикуспидальная регургитация средней и тяжелой степени с повышенным систолическим давлением в правом желудочке. Больная выписана домой на апиксибане и бисопрололе с выраженным клиническим улучшением. Последующие лабораторные анализы через 3 месяца были нормальными, показывая стабильные нормальные тесты функции почек. У пациента сохранялась фибрилляция предсердий с контролем частоты желудочков при выписке.
4. Обсуждение
Инфаркты почек встречаются редко.Это может быть упущено при обследовании пациента, что делает его задокументированную частоту ложно более низкой, чем истинная частота. В исследовании 14 411 вскрытий, опубликованном в 1940 г., частота инфаркта почки составила 1,4% [1]. В более поздней серии из почти 250 000 пациентов, поступивших в отделение неотложной помощи в течение четырех лет, только у 17 (0,007%) был диагностирован острый инфаркт почки [2]. Этиология острого инфаркта почки обычно обусловлена тромбоэмболией с источником эмболов, исходящим из сердца или аорты.Наиболее частым заболеванием, вызывающим его, является мерцательная аритмия. Заболеваемость почечной тромбоэмболией составила 2% в группе почти 30 000 пациентов с фибрилляцией предсердий, за которыми наблюдали до 13 лет [3]. За этим следуют инфекционный эндокардит, тромбы из супраренальной аорты, диссекция почечной артерии, состояние гиперкоагуляции, эндоваскулярное вмешательство, употребление кокаина, серповидноклеточная анемия или неизвестная этиология [4–8]. В одном исследовании ретроспективно проанализировано 35 случаев сегментарного инфаркта почки после непроникающего повреждения с целью оценки клинической значимости и наиболее подходящего лечения.Они были продемонстрированы с помощью компьютерной томографии (КТ) с контрастным усилением, 19 в левой и 16 в правой почке. Двадцать пять из тридцати пяти инфарктов (71%) произошли как изолированное повреждение почки. Наблюдалась отчетливая предрасположенность верхнего полюса к сегментарному инфаркту [9]. Диагноз острого инфаркта почки может быть пропущен. Односторонняя боль в боку у пациента с повышенным риском тромбоэмболии должна вызвать подозрение на инфаркт почки. В таких условиях гематурия, лейкоцитоз и повышенный (лактатдегидрогеназа) уровень ЛДГ убедительно подтверждают диагноз.Корзец и др. провели обсервационное исследование пациентов, поступивших в больницу и находившихся на лечении в отделении неотложной помощи в течение 36 месяцев, включая обзор компьютерной томографии брюшной полости, сделанной во время поступления. Сделан вывод, что за 36-месячный период наблюдения частота острого инфаркта почки составила 0,007%. Острый инфаркт почки встречается не так редко, как предполагалось ранее, поскольку его можно пропустить [10]. Исследование показало, что время от поступления в отделение неотложной помощи до постановки окончательного диагноза колебалось от 24 часов до 6 дней.Очевидно, что эта задержка в диагностике слишком велика и указывает на недостаточную осведомленность врачей об этой сущности. Это относится и к рентгенологу, так как в двух случаях первоначальная интерпретация КТ была неверной. Наша общая заболеваемость 6,1 на миллион в год, вероятно, занижает истинную заболеваемость. Поскольку в настоящее время КТ без усиления используется почти рутинно при исследовании острой боли в боку, необходимо помнить, что усиление контраста необходимо для диагностики острого инфаркта почки [10].
Клиническая картина инфаркта почки может ввести в заблуждение. Диагноз острого инфаркта почки часто упускают или задерживают как из-за редкости заболевания, так и из-за его неспецифической клинической картины [11, 12]. Болдерман и др. провели исследование в одной университетской больнице на 27 больных с идиопатическим инфарктом почки в течение 3 лет. Это включало обзор их компьютерной томографии. У 25 пациентов (93%) отмечалась боль, которая была постоянной во всех случаях, кроме двух, и чаще всего локализовалась в поясничной области.Сопутствующими симптомами были тошнота у 63% пациентов, рвота у 33% пациентов, температура тела выше 37,5°С у 41% пациентов и симптомы со стороны мочевыводящих путей у 15% пациентов. Болезненность поясницы присутствовала у 63% пациентов, а болезненность в животе — у 74% пациентов [13]. Может произойти резкое повышение артериального давления, что объясняется тем, что инфаркт почки может быть ренин-опосредованным [14]. Лабораторные данные обычно включают повышение сывороточной лактатдегидрогеназы (ЛДГ), С-реактивного белка, лейкоцитоз, микроскопическую гематурию, протеинурию, повышение сывороточного креатинина и креатининкиназы.Может случиться олигурия [13, 15]. Наш случай отличался только повышенным уровнем ЛДГ в сыворотке и лейкоцитозом. В случае диагностирования инфаркта почки следующим шагом является изучение провоцирующей этиологии. Сюда входят ЭКГ, трансторакальная эхокардиография, холтеровское мониторирование, панель тромбофилии, измерение гомоцистеинемии и магнитно-резонансная абдоминальная ангиография [15].
У пациентов с инфарктом почки КТ-ангиография является начальным методом выбора, но точный диагноз ставится с помощью почечной ангиографии.Классическая находка представляет собой клиновидную зону периферической пониженной плотности без усиления. Обычная ультразвуковая визуализация использовалась для оценки инфаркта почки, но она не может ни диагностировать, ни исключить острый глобальный инфаркт почки из-за того, что нет специфических изменений в пораженной инфарктом почке. При сегментарном инфаркте почки изменение эхогенности во времени было описано в эксперименте на животных, тогда как у человека оно неспецифично [16–19]. Стоит подтвердить, что обычное ультразвуковое исследование может быть нечувствительным и что компьютерная томография может даже пропустить диагноз и может быть неправильно истолкована, например, как злокачественное заболевание [20].Допплеровское исследование почечного артериального и венозного кровотока должно позволить выявить глобальный или большой сегментарный инфаркт почки, демонстрируя отсутствие кровотока. Тем не менее, сегментарный инфаркт почки имеет больший риск быть пропущенным при допплерографии, чем глобальный почечный инфаркт [19, 21, 22]. Хазанов и др. провели исследование серии случаев с участием 44 пациентов с инфарктом почки и мерцательной аритмией. КТ почек с внутривенным введением контрастного вещества быстро становится методом выбора при почечной эмболии.Классическая находка — это клиновидная зона периферической пониженной плотности без усиления [23]. Гипоаттенуированная область с сопутствующим масс-эффектом, которая присутствовала в 32% случаев, сопровождалась симптомом коркового ободка в 19%. Признак коркового обода на нефрограмме представляет собой помутнение обода функционирующих нефронов, кровоснабжаемых капсульными коллатералями, окружающих нефункционирующую почку [24]. Экскреционная урография (IVP) или ядерное сканирование почек могут быть использованы для диагностики инфаркта почки, но КТ с внутривенным контрастированием остается лучшим выбором [24].
В настоящее время считается, что спиральная КТ без контрастного усиления является методом выбора для диагностики почечной колики, поскольку ее можно быстро выполнить и обнаружить почти все типы почечных конкрементов. Кроме того, он может выявить внепочечные причины болей в животе, включая аппендицит, дивертикулит, заболевание желчевыводящих путей, протекающую аневризму аорты и гинекологические заболевания. Тем не менее, он не может легко обнаружить тромбоэмболию почечной артерии. Поскольку клиническая картина эмболии почечных артерий сходна с таковой при почечной колике (боль в боку и микроскопическая гематурия), необходимо пересмотреть широкое использование неконтрастной КТ.Мы предлагаем, чтобы у пациентов с клиническими характеристиками, указывающими на почечную эмболию, такими как фибрилляция предсердий без какой-либо или без соответствующей антикоагулянтной терапии, после КТ брюшной полости без контрастного усиления следует проводить сканирование с усилением, если конкременты не обнаружены [23, 24].
Лечение ясно, если этиологией является фибрилляция предсердий, и это будет обычная антикоагулянтная терапия с благоприятным прогнозом [25]. В нашем случае был использован апиксибан. При последующем наблюдении у пациента не было симптомов, рецидивов болей в животе не было.Лабораторные исследования (включая тесты функции почек) через 3 месяца после первоначального обращения были ничем не примечательны.
Имеются отчеты о случаях и серии случаев, в которых сообщается о применении местной внутриартериальной тромболитической терапии и тромбэктомии. В этих исследованиях сообщалось об успешной реперфузии у большинства пациентов без значительных осложнений, связанных с терапией. Однако почечные исходы улучшились только у некоторых пациентов [26–31]. Ангиопластика используется для лечения пациентов с инфарктом почки, вызванным внутренней аномалией почечных сосудов, такой как диссекция, ангиопластика с установкой стента.Хирургическое вмешательство может быть показано в отдельных случаях, особенно при посттравматическом инфаркте почки после тупой или проникающей травмы [32, 33].
5. Заключение
Инфаркт почки является редкой причиной острой боли в животе. Заболеваемость встречается редко, и цифры варьируются в зависимости от различных исследований (0,007% в [10]). Его необходимо заподозрить и лечить соответствующим образом, особенно у пациентов с факторами риска, такими как сердечные аритмии (в частности, мерцательная аритмия). Он должен находиться на дифференциальном диагнозе у лечащего врача.
Конфликт интересов
Конфликта интересов в отчете о деле нет.
(PDF) Множественные клиновидные дефекты слоя нервных волокон сетчатки у пациента с глиомой зрительного нерва на контралатеральном глазу: История болезни
559 Множественные клиновидные дефекты слоя нервных волокон сетчатки у пациента с глиомой зрительного нерва на контралатеральном глазу : история болезни
Arq Bras Oftalmol. 2009;72(4):556-9
очень маловероятная этиология локализованных дефектов СНВС у нашего пациента
, мы не можем полностью исключить эту возможность из-за этих
специфических характеристик, описанных ранее.
Существует несколько глазных и системных заболеваний, которые
связаны с дефектами RNFL, например, друзы зрительного нерва
головы, неврит зрительного нерва, неишемическая оптическая нейропатия
и ватные пятна на сетчатке (2-5). Однако большинство из них
не относятся к данному случаю. Поскольку наш пациент не получал какой-либо
стероидной терапии, очень маловероятно, что
произошло повреждение, вызванное стероидами. Хотя дефекты RNFL наблюдались после
кровоизлияний в диск зрительного нерва в случаях глаукомы с нормальным давлением (11),
наш пациент был молодым без признаков глаукоматозной
невропатии зрительного нерва, и поэтому маловероятно, что у него будет это состояние.Alencar et
al. (8) описали аналогичный случай, демонстрирующий дефект RNFL
, связанный с потерей поля зрения у нормального пациента с
здоровым нейроретинальным ободком. Этот идиопатический дефект RNFL также следует рассматривать как возможное объяснение настоящего случая.
В этом клиническом случае описан молодой пациент с нейрофи-
броматозом, с множественными дефектами RNFL рядом с небольшим хорио-
рубцом на сетчатке правого глаза и пролеченной глиомой зрительного нерва на
парном глазу.Насколько нам известно, нет аналогичного предыдущего отчета, который мог бы помочь определить реальное объяснение этих результатов. Дальнейшее наблюдение с клиническим обследованием, оценкой полей зрения, документированием зрительного нерва и нейровизуализацией
имеет решающее значение и может предоставить дополнительную информацию для лучшего понимания этого случая.
БЛАГОДАРНОСТЬ
Мы хотели бы поблагодарить доктора Дейзе Мицуко Наканами за вклад
в ведение и последующее наблюдение этого пациента.
RESUMO
ESTE RELATO
ESTE RELATO DE CASO DECKREVE UM PACIEDE JOVEM, SEM DIGRE-
Nóstico de Glaucoma, Portador de Neurofiromomatose E COM
História Previa de Glioma de Nevero Optico Em leho, Que
Desenvultu Múltiplos Defeitos Localizados Na Camada de
fibras nervosas próximos a uma cicatriz coriorretiniana №
olho contralateral. Depois de discutir as deferentes Etiologias
possíveis para os defeitos localizados, a desorganização da
camada de fibras nervosas secundária à lesão coriorretiniana foi
рассматривает причинно-следственную связьContudo, futuro acompa-
nhamento com campo visual, documentação da cabeça do
nervo optico e neuroimagem é mandatório nest caso e pode
fornecer informações adicionais para melhor entendê-lo.
Описание: Fibras nervosas/anormalidades; Цикатрис; Doen-
для сетчатки глаза; глиома зрительного нерва; Relatos de casos [Tipo
de publicação]
REFERENCES
1. Hoyt WF, Frisén L, Newman NM. Фундоскопия дефектов слоя нервных волокон при
глаукоме.Инвестируйте офтальмол. 1973;12(11):814-29.
2. Кац Б.Дж., Померанц Х.Д. Дефекты полей зрения и дефекты слоя нервных волокон сетчатки
в глазах с погребенными друзами зрительного нерва. Am J Офтальмол. 2006;141(2):248-53.
3. Zaveri MS, Conger A, Salter A, Frohman TC, Galetta SL, Markowitz CE, et
al. Визуализация сетчатки с помощью лазерной поляриметрии и оптической когерентной томографии
свидетельствует о дегенерации аксонов при рассеянном склерозе. Арх Нейрол. 2008 г.;
65(7):924-8.
4. Danesh-Meyer HV, Carroll SC, Ku JY, Hsiang J, Gaskin B, Gamble GG,
Savino PJ. Корреляция слоя нервных волокон сетчатки, измеренная сканирующим лазерным поляриметром
, с полем зрения при ишемической оптической нейропатии. Арка Офтальмол.
2006;124(12):1720-6.
5. Аленкар Л.М., Медейрос Ф.А., Вайнреб Р. Прогрессирующая локализованная потеря слоя нервного волокна сетчатки
после пятна на сетчатке из ваты. Семин Офтальмол. 2007 г.;
22(2):103-4.
6. Мартин В.Г., Браун Г.К., Пэрриш Р.К., Кимбалл Р., Найдофф М.А., Бенсон В.Е.
Токсоплазмоз глаз и дефекты поля зрения. Am J Офтальмол. 1980;90(1):25-9.
7. Чихара Э., Мацуока Т., Огура Ю., Мацумура М. Дефект слоя нервных волокон сетчатки
как раннее проявление диабетической ретинопатии. Офтальмология. 1993 год;
100(8):1147-51.
8. Alencar LP, Konno F, Raiza AC, Susanna R Jr. Дефект слоя нервных волокон сетчатки
у пациента со здоровым нейроретинальным ободом.Клиники (Сан-Паулу). 2007;62(2):197-8.
9. Jonas JB, Dichtl A. Оценка слоя нервных волокон сетчатки. Сурв Офталь-
мол. 1996;40(5):369-78.
10. Thiagalingam S, Flaherty M, Billson F, North K. Нейрофиброматоз 1 типа и
глиомы зрительного пути: наблюдение за 54 пациентами.



 Но составы первой группы чувствительны к влаге, хотя и устойчивы к износу, отличаются красивым внешним видом. При использовании микрофильным составов наблюдается сильная усадка, имеется риск появления трещин. Стеклоионные цементные составы к влаге не так чувствительны, но внешний вид их хуже. Также подобный материал не рекомендуется курильщикам
Но составы первой группы чувствительны к влаге, хотя и устойчивы к износу, отличаются красивым внешним видом. При использовании микрофильным составов наблюдается сильная усадка, имеется риск появления трещин. Стеклоионные цементные составы к влаге не так чувствительны, но внешний вид их хуже. Также подобный материал не рекомендуется курильщикам







 Откажитесь совсем или значительно уменьшите употребление продуктов и напитков, содержащих кислоты, сахар. Особенно фруктовых и ягодных соков, вина, леденцов. Ешьте больше зелёных овощей, продуктов, богатых клетчаткой, цельнозерновых круп.
Откажитесь совсем или значительно уменьшите употребление продуктов и напитков, содержащих кислоты, сахар. Особенно фруктовых и ягодных соков, вина, леденцов. Ешьте больше зелёных овощей, продуктов, богатых клетчаткой, цельнозерновых круп.
