Лейкозы это: причины появления, симптомы заболевания, диагностика и способы лечения
что это, каковы основные симптомы и как с ним справиться?
Лейкоз — самое распространенное онкологическое заболевание у детей и подростков. Но оно встречается и у взрослых людей. Так на 2020 год по распространенности в мире лейкоз находился на 13 месте среди других злокачественных образований. В этом материале разбираемся, что вызывает эту болезнь и на что она влияет.
Содержание
- Что такое лейкоз
- Почему лейкоз возникает
- Какие симптомы вызывает эта болезнь
- Лейкоз возникает из-за мутаций — могут ли генетические тесты как-то помочь с лечением этой болезни?
Что такое лейкоз
Часто лейкоз называют раком крови, но это не верно. Термин «рак» относится к злокачественным опухолям, которые развиваются из эпителиальной ткани, если следовать русскоязычной медицинской традиции. Но это не включает в себя мозг и кровь. А лейкоз как раз появляется в костном мозге (мягкой ткани в полостях костей, которая отвечает за создание крови) и нарушает нормальное производство различных клеток крови.
При этой болезни отдельные недоразвитые клетки, которые стали злокачественными, начинают занимать пространство костного мозга и вытесняют остальные зрелые клетки крови.
Из-за этого меньше нормальных клеток крови производится и высвобождается в кровь, их место занимают лейкозные клетки. В итоге органы и ткани тела начинают меньше получать кислорода, тело хуже борется с инфекциями или свертывает кровь, когда это необходимо.
В зависимости от того, какие клетки крови поражает лейкоз, вид заболевания будет отличаться. Например, некоторые лейкозы относят к хроническим, а некоторые к острым. Разница здесь в том, что при остром лейкозе изменяются незрелые клетки крови (бласты). Они перестают выполнять свои обычные функции и быстро размножаются, поэтому болезнь прогрессирует внезапно — может развиться в течение нескольких дней или недель.
При хроническом лейкозе страдают зрелые и созревающие клетки крови. Они размножаются и накапливаются в организме медленнее, поэтому могут нормально функционировать дольше по времени.
Некоторые формы хронического лейкоза бессимптомны какой-то период и могут оставаться недиагностированными в течение многих лет.
Еще объединить виды лейкоза можно по типу стволовых клеток крови, из которых они произошли. При миелобластном (миелоидном) лейкозе болезнь развивается из линии миелоидных клеток. Из них у здорового человека образуются потом эритроциты, лейкоциты и тромбоциты. При лимфобластном лейкозе изменения происходят в лимфоидных стволовых клетках. Из них получаются белые кровяные тельца (лимфоциты), которые являются важной частью иммунной системы организма.
К основным типам относят: острый лимфобластный лейкоз, острый миелобластный (миелоидный) лейкоз, хронический лимфоцитарный лейкоз и хронический миелоидный лейкоз. Кстати, лейкоз еще могут называть лейкемией или белокровием, но это устаревшие синонимы этой болезни.
Почему лейкоз возникает
Считается, что лейкоз появляется из-за мутаций в стволовых клетках. Но почему именно возникают эти мутации, пока точно не известно. Врачи выделяют некоторые факторы риска, которые увеличивают вероятность этой болезни. Среди них:
Врачи выделяют некоторые факторы риска, которые увеличивают вероятность этой болезни. Среди них:
- предыдущее лечение рака с помощью химиотерапии и лучевой терапии;
- наличие генетического заболевания, например, нейрофиброматоза, синдрома Клайнфельтера, синдрома Швахмана-Даймонда или синдрома Дауна;
- воздействие определенных химических промышленных веществ, таких как бензол и формальдегид;
- курение и влияние на организм канцерогенов, содержащихся в табачном дыме;
- для некоторых типов лейкоза в факторах риска отдельно выделяют семейную историю болезни. Хотя большинство мутаций, связанных с лейкозом, не передаются от родственников, а приобретаются в течение жизни.
Нужно понимать, что большинство людей, которые подвержены этим факторам риска, не заболевают лейкозом. И напротив, у многих людей с этой болезнью нет ни одного фактора риска.
Какие симптомы вызывает эта болезнь
Симптомы различаются в зависимости от типа заболевания.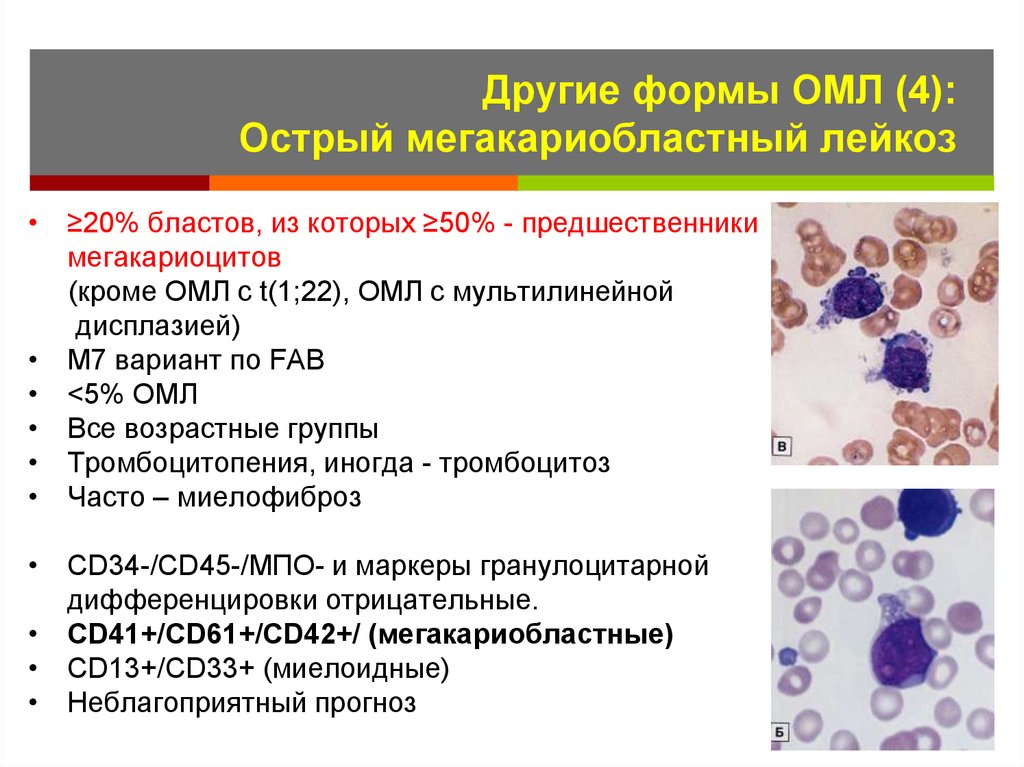 К общим признакам относятся: жар, озноб, ночная потливость, частые кровоподтеки, не связанные с ушибами, медленно заживающие ранки, беспричинная потеря веса, сильная и постоянная слабость, боли в суставах и костях, частые инфекции, увеличение лимфатических узлов, печени и селезенки.
К общим признакам относятся: жар, озноб, ночная потливость, частые кровоподтеки, не связанные с ушибами, медленно заживающие ранки, беспричинная потеря веса, сильная и постоянная слабость, боли в суставах и костях, частые инфекции, увеличение лимфатических узлов, печени и селезенки.
Многие из этих симптомов возникают и при менее серьезных болезнях, поэтому не всегда они будут сигнализировать именно о лейкозе. Но лучше проконсультироваться у специалиста, если какие-то из признаков у вас внезапно появились.
Лейкоз возникает из-за мутаций — могут ли генетические тесты как-то помочь с лечением этой болезни?
Доступные варианты лечения могут зависеть от того, есть ли у лейкоза определенные характеристики (например, мутации), обнаруженные при генетическом тестировании. Например, у хронического миелоидного лейкоза могут искать мутацию T315I в гене ABL1, которая позволяет использовать особый тип таргетной терапии. При остром миелобластном лейкозе некоторые клетки имеют мутацию в гене FLT3, а также в гене IDh2 или IDh3 — эти генетические нарушения также играют роль при подборе таргетной терапии.
Примерно у 1 из 4 взрослых пациентов с острым лимфобластным лейкозом в клетках обнаруживают филадельфийскую хромосому. Она приводит к созданию в клетках нового гена под названием BCR-ABL, который начинает вырабатывать аномальный белок, помогающий злокачественным клеткам расти. Чтобы бороться с ним, есть специальные препараты — ингибиторы тирозинкиназы.
Генетический анализ онкологии часто помогает в подборе терапии: особено, когда опухоль обнаружили на этапе метастазов. Узнать больше о том, как это работает можно на сайте Центра молекулярной онкологии ОнкоАтлас.
- American Cancer Society, What Causes Acute Lymphocytic Leukemia (ALL)?, 2021
- American Cancer Society, Leukemia in Children, 2021
- American Cancer Society, What Is Acute Lymphocytic Leukemia (ALL)?, 2021
- American Cancer Society, Targeted Therapy for Acute Lymphocytic Leukemia (ALL), 2021
- American Cancer Society, Targeted Therapy Drugs for Acute Myeloid Leukemia (AML), 2021
- American Cancer Society, Targeted Therapies for Chronic Myeloid Leukemia, 2021
- Cleveland Clinic, Leukemia, 2021
- Canadian Cancer Society, What is leukemia?, 2021
- Cancer Today, Estimated number of new cases in 2020, worldwide, both sexes, all ages, 2021
- Mayo Foundation for Medical Education and Research, Leukemia, 2021
- UpToDate, Patient education: Chronic lymphocytic leukemia (CLL) in adults, 2021
Лейкоз (рак крови) — симптомы, лечение лейкоза в Москве
| Прием (осмотр, консультация) врача-онколога первичный | 6 000 ₽ |
| Прием (осмотр, консультация) врача-онколога повторный | 5 000 ₽ |
Прием (осмотр, консультация) врача-онколога, к. м.н., первичный м.н., первичный | 8 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, к.м.н., повторный | 7 000 ₽ |
| Удаленная консультация врача-онколога первичная | 6 000 ₽ |
| Удаленная консультация врача-онколога повторная | 5 000 ₽ |
| Удаленная консультация врача-онколога, к.м.н., первичная | 8 000 ₽ |
| Удаленная консультация врача-онколога, к.м.н., повторная | 7 000 ₽ |
| Удаленная консультация врача-онколога израильской клиники Hadassah Medical (включая выбор врача) | 25 000 ₽ |
| Удаленная консультация врача-онколога, заведующего отделением, израильской клиники Hadassah Medical | 35 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, специалиста института онкологии (консультация с составлением плана лечения) | 7 000 ₽ |
| Удаленная консультация врача-онколога, специалиста института онкологии (консультация с составлением плана лечения) | 7 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, профессора института онкологии (консультация с составлением плана лечения) | 10 000 ₽ |
| Удаленная консультация врача-онколога израильской клиники Hadassah Medical профессора Алекса Лоссоса | 45 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, заведующей отделением трансплантации костного мозга, куратора Hadassah Medical Moscow, Полины Степенски | 43 000 ₽ |
| Удаленная консультация специалиста по внутренним болезням, эндокринологии и нейроэндокринным опухолям израильской клиники Hadassah Medical Гласберг Симоны | 65 000 ₽ |
| Удаленная консультация врача-онколога-радиолога израильской клиники Hadassah Medical Меировича Амирхая | 65 000 ₽ |
| Удаленная консультация врача-онколога израильской клиники Assuta Hospital Живелюк Ирины | 55 000 ₽ |
| Удаленная консультация врача-онколога израильского медицинского центра имени Ицхака Рабина (больница Бейлинсон) Лукман Иегудит | 67 000 ₽ |
| Удаленная консультация врача-радиолога, профессора, заведующей подразделением ПЭТ/КТ, израильской клиники Hadassah Medical Ореви Марины | 80 000 ₽ |
| Прием (осмотр, консультация) врача-гематолога, профессора, заведующего гематологическим отделением, израильской клиники Hadassah Medical Вайнштейна Владимира | 40 000 ₽ |
| Удаленная консультация врача-гематолога, профессора, заведующего гематологическим отделением, израильской клиники Hadassah Medical Вайнштейна Владимира | 30 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, профессора, директора института онкологии имени Шаретта израильской клиники Hadassah Medical Поповцера Арона | 90 000 ₽ |
Удаленная консультация детского врача-онколога, д. м.н., ведущего специалиста отделения детской гематоонкологии израильской клиники Hadassah Medical Коэн Одая м.н., ведущего специалиста отделения детской гематоонкологии израильской клиники Hadassah Medical Коэн Одая | 67 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, онкоуролога, заведующей отделением амбулаторной онкологии медицинского центра имени Ицхака Рабина (больница Бейлинсон) Нейман Виты | 40 000 ₽ |
| Прием (осмотр, консультация) врача-онколога израильской клиники Assuta Hospital Живелюк Ирины | 40 000 ₽ |
| Удаленная консультация врача-онколога, профессора, Главы центра диагностики и лечения опухолей ЖКТ израильской клиники Hadassah Medical Хуберт Аялы | 65 000 ₽ |
| Удаленная консультация врача-детского онколога, гематолога, Дрора Левина | 101 000 ₽ |
| Прием (осмотр, консультация) врача-онколога, онкохирурга, профессора, руководителя отделения онкохирургии клиника Rambam Health Care Campus Эли Какиашвили | 30 000 ₽ |
Удаленная консультация врача-онколога, д.м. н., заведующей подразделением онкогенетики израильской клиники Hadassah Medical Кадури Луны н., заведующей подразделением онкогенетики израильской клиники Hadassah Medical Кадури Луны | 65 000 ₽ |
| Удаленная консультация врача-онколога, старшего врача Института исследования и лечения меланомы и рака кожи «Элла» медицинского центра имени Хаима Шиба (Тель-Хашомер) Нетанель Ашер | 75 000 ₽ |
| Удаленная консультация врача-онколога, профессора, главного онколога северного региона Израиля, гастро-онколога Ирит Бен Ахарони | 79 000 ₽ |
| Удаленная консультация врача-онколога, профессора, руководителя отделением онкогинекологии израильской клиники Hadassah Medical Тамар Перри | 50 000 ₽ |
| Удаленная консультация врача-нейрохирурга, специалиста по хирургии головного мозга, заместителя заведующего отделением нейрохирургии израильской клиники Assuta Hospital Маргалита Нево | 61 000 ₽ |
| Удаленная консультация врача-онколога, онко-пульмонолога, заведующей подразделением опухолей легких в институте онкологии израильской клиники Assuta Hospital Элизабет Дудник | 62 000 ₽ |
| Удаленная консультация врача-онколога, онкоуролога, заведующей отделением амбулаторной онкологии медицинского центра имени Ицхака Рабина (больница Бейлинсон) Нейман Виты | 60 000 ₽ |
Удаленная консультация врача-онколога, д.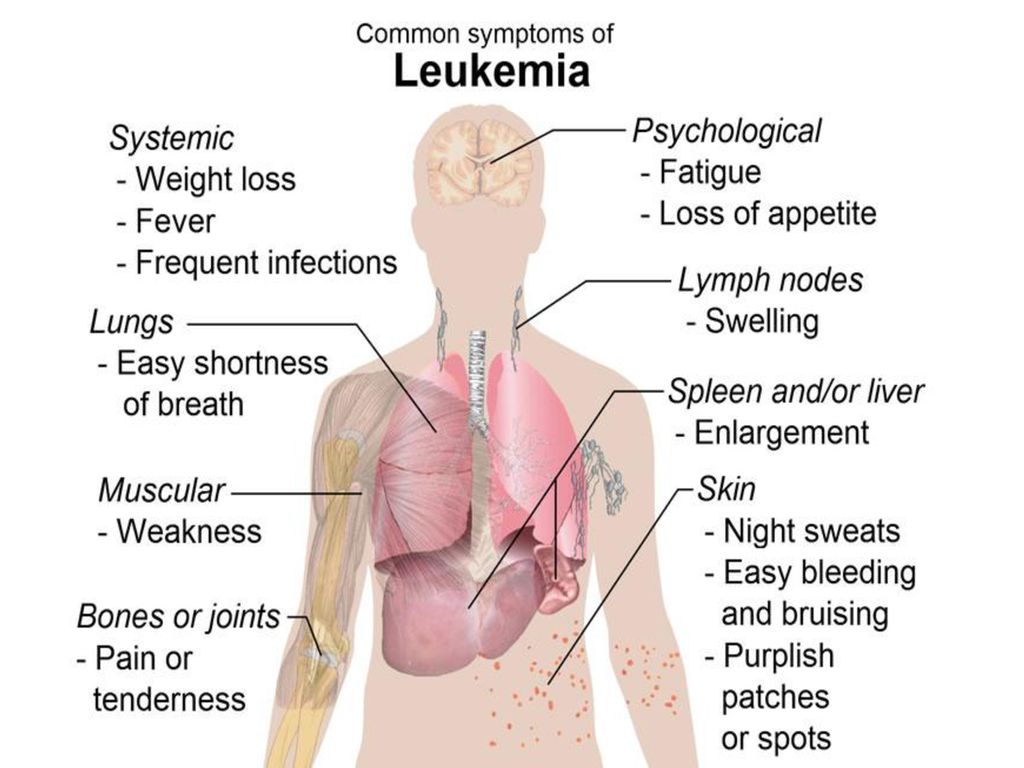 м.н., ведущего специалиста департамента онкологии израильской клиники Hadassah Medical Марка Темпера м.н., ведущего специалиста департамента онкологии израильской клиники Hadassah Medical Марка Темпера | 43 000 ₽ |
| Удаленная консультация врача-гастроэнтеролога онколога, заведующей отделением злокачественных новообразований желудочно-кишечного тракта израильской клиники Assuta Hospital Эстер Таховер | 60 000 ₽ |
| Удаленная консультация врача-онколога, ведущего специалиста института онкологии израильской клиники Assuta Hospital Юлии Гринберг | 59 000 ₽ |
| Удаленная консультация врача-онколога, онкохирурга, профессора, руководителя отделением онкохирургии израильской клиники Rambam Health Care Campus Эли Какиашвили | 37 000 ₽ |
| Заочная консультация врача-онколога по документам первичная | 6 000 ₽ |
| Заочная консультация врача-онколога по документам повторная | 5 000 ₽ |
| Заочная консультация врача-онколога, к.м.н., по документам первичная | 8 000 ₽ |
Заочная консультация врача-онколога, к. м.н., по документам повторная м.н., по документам повторная | 7 000 ₽ |
| Удаленная консультация врача-онколога, нейроонколога, ведущего специалиста онкологического отделения медицинского центра имени Сураски (Ихилов) Феликса Бокштейна | 55 000 ₽ |
| Тонкоигольная аспирационная биопсия щитовидной или паращитовидной железы под контролем УЗИ | 6 200 ₽ |
| Спинномозговая пункция | 13 000 ₽ |
| Уход за венозным портом (промывка порта) | 3 000 ₽ |
| Наложение малой асептической повязки | 0 800 ₽ |
| Наложение большой асептической повязки | 1 500 ₽ |
| Трепан-биопсия костного мозга крыла подвздошной кости | 20 000 ₽ |
| Аспирационная биопсия костного мозга | 10 000 ₽ |
| Флеботомия | 5 000 ₽ |
| Лапароскопическая резекция почки | 320 000 ₽ |
Установка радиометок под контролем компьютерной томографии (без стоимости радиометок) 1-3 шт. | 14 000 ₽ |
| Трепанобиопсия костей под контролем КТ | 14 800 ₽ |
| Диагностическая пункция жидкостных скоплений/кистозных образований (любой локализации) с забором материала для цитологического исследования | 12 000 ₽ |
| Дренирование плевральной полости | 10 000 ₽ |
| Лечение с использованием препарата Карбоплатин-Тева 150 мг (1 фл.) | 1 500 ₽ |
| Лечение с использованием препарата Карбоплатин-Тева 450 мг (1 фл.) | 3 500 ₽ |
Острый лейкоз-диагноз, методы лечения
Главная
Пациентам
Онкологические заболевания и программы лечения рака
Кроветворная и лимфатическая системы
Острый лейкоз
Вам поставили диагноз: острый лейкоз?Опухоли кроветворной и лимфоидной тканей составляют приблизительно 8% от всех злокачественных новообразований, и все вместе входят в число 6 самых частых видов злокачественных заболеваний.
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Предлагаем Вашему вниманию краткий, но очень подробный обзор острого лейкозаЕго подготовили высоко квалифицированные специалисты Отдела лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России.
Острые лейкозы – обширная гетерогенная группа опухолевых заболеваний системы крови, возникающие в результате мутаций (поломок) в генах, отвечающих за пролиферацию, дифференцировку и созревание нормальных кроветворных клеток. В результате этих событий в костном мозге происходит накопление лейкемических (бластных) клеток, что вызывает «вытеснение» нормального кроветворения опухолевым. В результате нарушается выработка форменных элементов крови и развивается цитопения.
Острые лейкозы распространены повсеместно, заболеваемость в разных странах составляет от 2 до 4 случаев на 100 000 населения в год. У взрослых 75-80% всех острых лейкозов составляют ОМЛ, 20-25% приходятся на долю ОЛЛ. Заболеваемость ОМЛ увеличивается с возрастом. Медиана возраста больных ОЛЛ — 14 лет, 60% заболевших моложе 14 лет, 24% — старше 45 лет. Мужчины и женщины заболевают с равной частотой.
Выделяют две большие принципиально различающиеся группы острых лейкозов: острые миелоидные лейкозы (ОМЛ) и острые лимфобластные лейкозы (ОЛЛ).
Диагноз острого лейкоза устанавливается только на основании обнаружения в периферической крови и костном мозге (иногда только в костном мозге) бластных (опухолевых) клеток. Пункцию костного мозга необходимо выполнять во всех случаях, независимо от процентного содержания бластных клеток в крови. При этом обязательными в диагностике является комплексное исследование костномозгового кроветворения: морфоцитохимическое, иммунофенотипическое, цитогенетическое.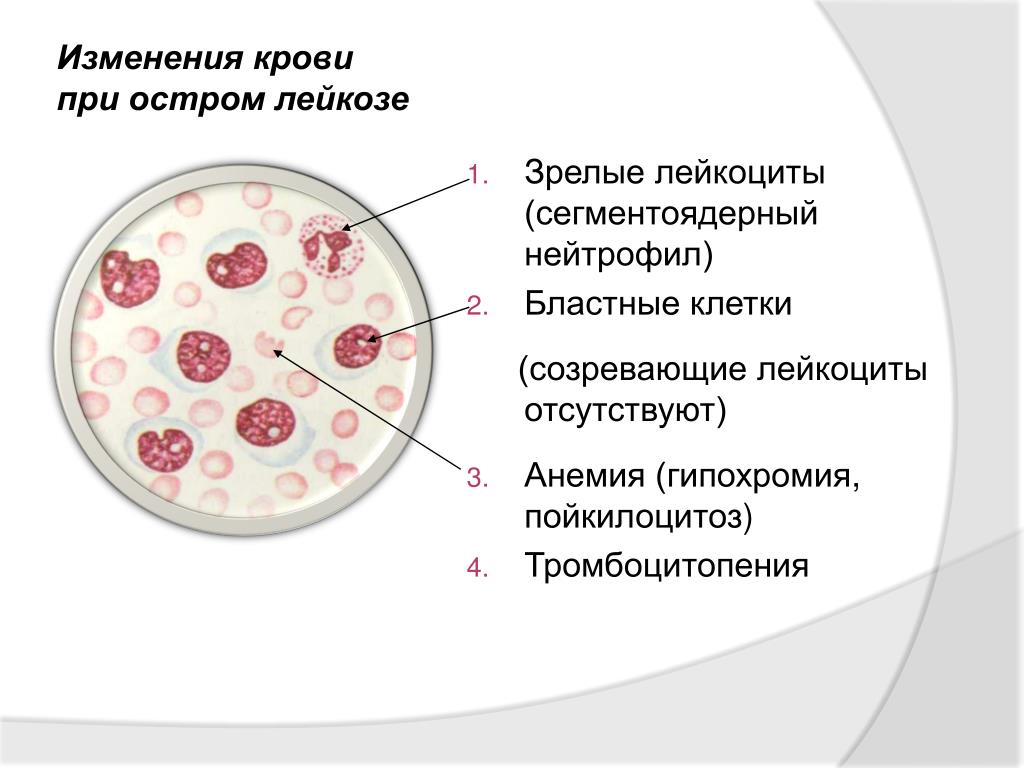 Такой комплекс диагностических исследований позволяет установить точный диагноз и определить вариант лейкоза. Это имеет принципиальное значение, поскольку различаются не только программы лечения ОЛЛ и ОМЛ, но и есть существенные, а иногда принципиальные отличия в терапии разных подвариантов как ОЛЛ, так и ОМЛ.
Такой комплекс диагностических исследований позволяет установить точный диагноз и определить вариант лейкоза. Это имеет принципиальное значение, поскольку различаются не только программы лечения ОЛЛ и ОМЛ, но и есть существенные, а иногда принципиальные отличия в терапии разных подвариантов как ОЛЛ, так и ОМЛ.
Острые лейкозы – являются потенциально излечимым заболеванием. Современная терапия позволяет получить полные ремиссии у 65-75% больных ОМЛ и у 75-90% больных ОЛЛ, но лишь в том случае, если лечение начато непосредственно после установления диагноза и проводится по программе, которая в настоящее время признается оптимальной для данного варианта лейкоза. При правильном лечении в среднем от 25 до 45% взрослых больных, у которых достигнуты полные ремиссии, остаются в этом статусе 5 лет и более, что для большинства случаев может расцениваться как выздоровление. Кроме того, острые лейкозы остаются основным показанием для выполнения аллогенной трансплантации гемопоэтических стволовых клеток, являющейся в большинстве случаев самым эффективным методом их лечения.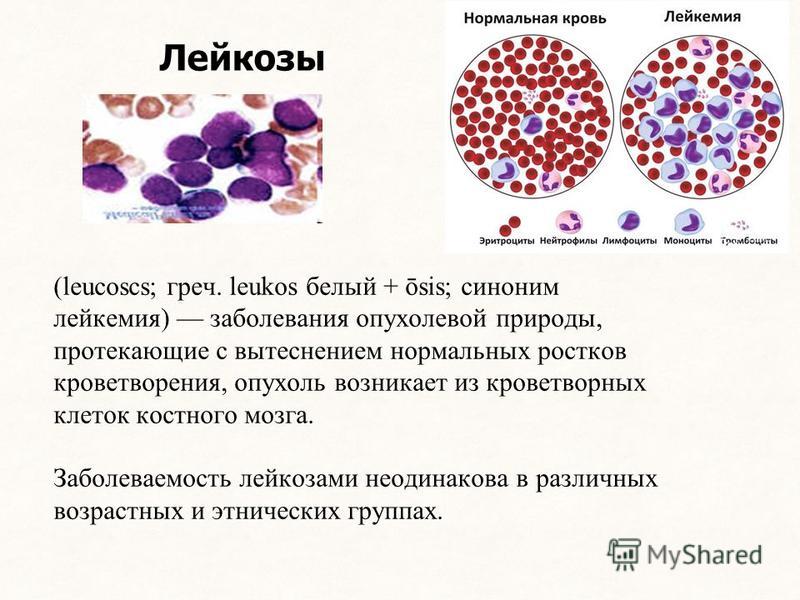
Основным методом лечения острых лейкозов является химиотерапия. При этом при ОМЛ используются короткие импульсные интенсифицированные 5-7 дневные курсы химиотерапии; при ОЛЛ — основной принцип лечения заключаются в его непрерывности, длительности программной терапии не менее 2-3 лет, а также многокомпонентности терапии, на каждом этапе которой используются и чередуются несколько противоопухолевых препаратов с различным механизмом действия. Лечение ОЛ после достижения полной ремиссии (консолидирующая терапия) носит риск-адаптированный характер (т.е. интенсивность лечения зависит от прогноза заболевания). В основе разделения больных на группы прогноза лежит ряд признаков: цитогенетические и молекулярно-генетические особенности опухолевых клеток, ответ на начальную противоопухолевую терапию и т.д. Определение группы риска определяет лечебную тактику, особенно — необходимость планирования и выполнения аллогенной трансплантации гемопоэтических стволовых клеток.
Филиалы и отделения Центра, в которых лечат острые лейкозыФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
8 (494) 150 11 22
COVID
19
COVID
19
+7(800)444-31-02
Лейкоз
Лейкоз – это злокачественное заболевание, при котором в костном мозге нарушается процесс кроветворения. В результате в кровь попадает большое количество незрелых лейкоцитов, которые не справляются со своей основной функцией – защитой организма от инфекций. Постепенно они вытесняют здоровые клетки крови, а также проникают в различные органы, нарушая их работу.
Постепенно они вытесняют здоровые клетки крови, а также проникают в различные органы, нарушая их работу.
Рак крови – одно из самых распространенных онкологических заболеваний, которое встречается как у детей, так и у взрослых. Прогноз заболевания зависит от множества факторов: типа лейкоза, возраста пациента, сопутствующих заболеваний. За последние десятилетия были разработаны и постоянно совершенствуются методы эффективного лечения лейкемии.
Синонимы русские
Лейкемия, белокровие, рак крови.
Синонимы английские
Leukemia, leucosis, bloodcancer.
Симптомы
Симптомылейкоза могут развиваться остро или постепенно. Они неспецифичны, зависят от типа лейкоза и на начальных этапах могут напоминать грипп или другое инфекционное заболевание.
Симптомами лейкоза являются:
- частые инфекционные заболевания;
- лихорадка;
- слабость, недомогание;
- частые длительные кровотечения;
- гематомы, кровоизлияния на коже и слизистых оболочках;
- боли в животе;
- увеличение лимфатических узлов;
- беспричинная потеря веса;
- головная боль.

Общая информация о заболевании
Все клетки крови – лейкоциты, эритроциты, тромбоциты – образуются в костном мозге – специфической кроветворной ткани, которая находится в костях таза, грудине, позвонках, ребрах, длинных трубчатых костях. Он содержит стволовые клетки, которые дают начало всем клеткам крови. В процессе деления из них сначала формируются лимфоидные и миелоидные стволовые клетки. Из лимфоидных стволовых клеток образуются лимфобласты, а из миелоидных – миелобласты, а также предшественники эритроцитов и тромбоцитов. Из лимфобластов и миелобластов получаются лейкоциты. Бласты отличаются от зрелых лейкоцитов строением и функциями и должны пройти через ряд последовательных делений, в ходе которых образуются все более специализированные клетки-предшественники. После последнего деления из предшественников формируются зрелые, функциональные клетки крови. Таким образом, из лимфоидных стволовых клеток образуются лимфоциты (разновидность лейкоцитов), а из миелоидных – эритроциты, тромбоциты и остальные виды лейкоцитов (нейтрофилы, базофилы, эозинофилы и моноциты).
Весь процесс деления, гибели и созревания клеток крови заложен в их ДНК. При ее повреждении нарушается процесс роста и деления клеток крови, преимущественно лейкоцитов. В кровь попадает большое количество незрелых лейкоцитов, не способных выполнять свою функцию, и в результате организм не справляется с инфекциями. Незрелые клетки очень активно делятся, живут дольше, постепенно вытесняя другие клетки крови – эритроциты и тромбоциты. Это приводит к анемии, слабости, частым длительным кровотечениям, кровоизлияниям. Незрелые лейкоциты также могут проникать в другие органы, нарушая их функцию, – в печень, селезенку, лимфатические узлы, головной мозг. В результате пациент жалуется на боли в животе и в голове, отказывается от еды, худеет.
В зависимости от того, какой тип лейкоцитов вовлечен в патологический процесс и как быстро развивается заболевание, различают следующие виды лейкозов.
- Острый лимфобластный лейкоз – стремительно развивающееся заболевание, при котором в крови и костном мозге появляется более 20 % лимфобластов. Это наиболее частый вид лейкемии, который встречается у детей до 6 лет, хотя взрослые также подвержены ему.
- Хронический лимфоцитарный лейкоз прогрессирует медленно и характеризуется избыточным количеством в крови и костном мозге зрелых мелких круглых лимфоцитов, которые могут проникать в лимфатические узлы, печень, селезенку. Этот вид лейкоза характерен для людей старше 55-60 лет.
- Острый миелобластный лейкоз – при нем в крови и костном мозге находят более 20 % миелобластов, которые непрерывно делятся и могут проникать в другие органы. Острый миелобластный лейкоз чаще поражает людей старше 60 лет, однако встречается и у детей до 15 лет.
- Хронический миелоцитарный лейкоз, при котором повреждается ДНК миелоидной стволовой клетки. В результате в крови и костном мозге наряду с нормальными клетками появляются незрелые злокачественные.
 Часто заболевание развивается незаметно, без каких-либо симптомов. Хроническим миелолейкозом можно заболеть в любом возрасте, однако наиболее подвержены ему люди 55-60 лет.
Часто заболевание развивается незаметно, без каких-либо симптомов. Хроническим миелолейкозом можно заболеть в любом возрасте, однако наиболее подвержены ему люди 55-60 лет.
Таким образом, при острых лейкозах в костном мозге и крови накапливается большое количество незрелых, бесполезных лейкоцитов, что требует незамедлительного лечения. При хронических лейкозах заболевание начинается постепенно, в кровь попадают более специализированные клетки, способные какое-то время выполнять свою функцию. Они могут протекать годами, не проявляя себя.
Кто в группе риска?
- Курящие.
- Подвергавшиеся радиоактивному облучению, в том числе при лучевой терапии и частых рентгенологических обследованиях
- Длительно контактировавшие с такими химическими веществами, как бензол или формальдегид.
- Перенесшие химиотерапию.
- Страдающие миелодиспластическим синдромом, то есть заболеваниями, при которых костный мозг не вырабатывает достаточное количество нормальных клеток крови.

- Люди с синдромом Дауна.
- Люди, родственники которых болели лейкозами.
- Инфицированные Т-клеточным вирусом 1-го типа, вызывающим лейкемию.
Диагностика
Основные методы диагностики лейкемии
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) с лейкоцитарной формулой – это исследование дает врачу информацию о количестве, соотношении и степени зрелости элементов крови.
- Лейкоциты. Уровень лейкоцитов при лейкемии может быть очень высоким. Однако существуют лейкопенические формы лейкозов, при которых количество лейкоцитов резко снижено за счет угнетения нормального кроветворения и преобладания в крови и костном мозге бластов.
- Тромбоциты. Обычно содержание тромбоцитов снижено, но при некоторых видах хронического миелолейкоза оно повышено.
- Гемоглобин. Уровень гемоглобина, входящего в состав эритроцитов, может быть снижен.
Изменение уровня лейкоцитов, эритроцитов, тромбоцитов, внешний вид лейкоцитов, степень их зрелости позволяют врачу заподозрить у пациента лейкоз. Похожие изменения в соотношении клеток крови возможны и при других заболеваниях – инфекциях, иммунодефицитных состояниях, отравлениях токсическими веществами, – однако при них в крови отсутствуют бласты – предшественники лейкоцитов. Бласты имеют характерные признаки, хорошо различимые под микроскопом. Если они обнаружены в крови, велика вероятность того, что у пациента один из видов лейкоза, поэтому необходимо дальнейшее обследование.
Похожие изменения в соотношении клеток крови возможны и при других заболеваниях – инфекциях, иммунодефицитных состояниях, отравлениях токсическими веществами, – однако при них в крови отсутствуют бласты – предшественники лейкоцитов. Бласты имеют характерные признаки, хорошо различимые под микроскопом. Если они обнаружены в крови, велика вероятность того, что у пациента один из видов лейкоза, поэтому необходимо дальнейшее обследование.
- Лейкоцитарная формула – это процентное соотношение разных видов лейкоцитов в крови. В зависимости от типа лейкоза преобладают различные типы лейкоцитов. Например, при хроническом миелолейкозе обычно повышается уровень нейтрофилов, могут быть повышены базофилы и эозинофилы, причем преобладают их незрелые формы. А при хроническом лимфолейкозе большую часть клеток крови составляют лимфоциты.
- Биопсия костного мозга – взятие образца костного мозга из грудины или костей таза с помощью тонкой иглы, которое проводится после анестезии. Затем под микроскопом определяют наличие в костном мозге пациента лейкозных клеток.

Дополнительно врач может назначить:
- Спинномозговую пункцию для выявления в спинномозговой жидкости, омывающей спинной и головной мозг, лейкозных клеток. Взятие образца спинномозговой жидкости проводится с помощью тонкой иглы, которая вводится между 3-м и 4-м поясничными позвонками после местной анестезии.
- Рентгенография грудной клетки – может показать увеличение лимфатических узлов.
- Цитогенетическое исследование клеток крови – в сложных случаях проводят анализ на хромосомы клеток крови и определяют таким образом тип лейкемии.
Лечение
Тактика лечения лейкоза определяется типом заболевания, возрастом пациента и его общим состоянием. Оно проводится в специализированных гематологических отделениях больниц. Лечение острого лейкоза необходимо начинать как можно раньше, хотя в случае хронического лейкоза при медленном прогрессировании заболевания и хорошем самочувствии терапия может быть отложена.
Существует несколько методов лечения лейкемии.
- Химиотерапия – это использование специальных препаратов, которые разрушают лейкозные клетки или препятствуют их делению.
- Лучевая терапия – разрушение лейкозных клеток с помощью ионизирующего излучения.
- Биологическая терапия – использование лекарств, действие которых аналогично эффекту специфических белков, производимых иммунной системой для борьбы с раком.
- Пересадка костного мозга – пациенту пересаживают нормальные клетки костного мозга от подходящего донора. Предварительно проводят курс химиотерапии или лучевую терапию в высоких дозах, чтобы уничтожить все патологические клетки в организме.
Прогноз заболевания зависит от типа лейкоза. При остром лимфобластном лейкозе более 95 % пациентов излечивается, при остром миелобластном – около 75 %. При хронических лейкозах на прогноз влияет стадия заболевания, на которой начато лечение. Этот тип лейкоза прогрессирует медленно, и средняя продолжительность жизни пациентов составляет 10-20 лет.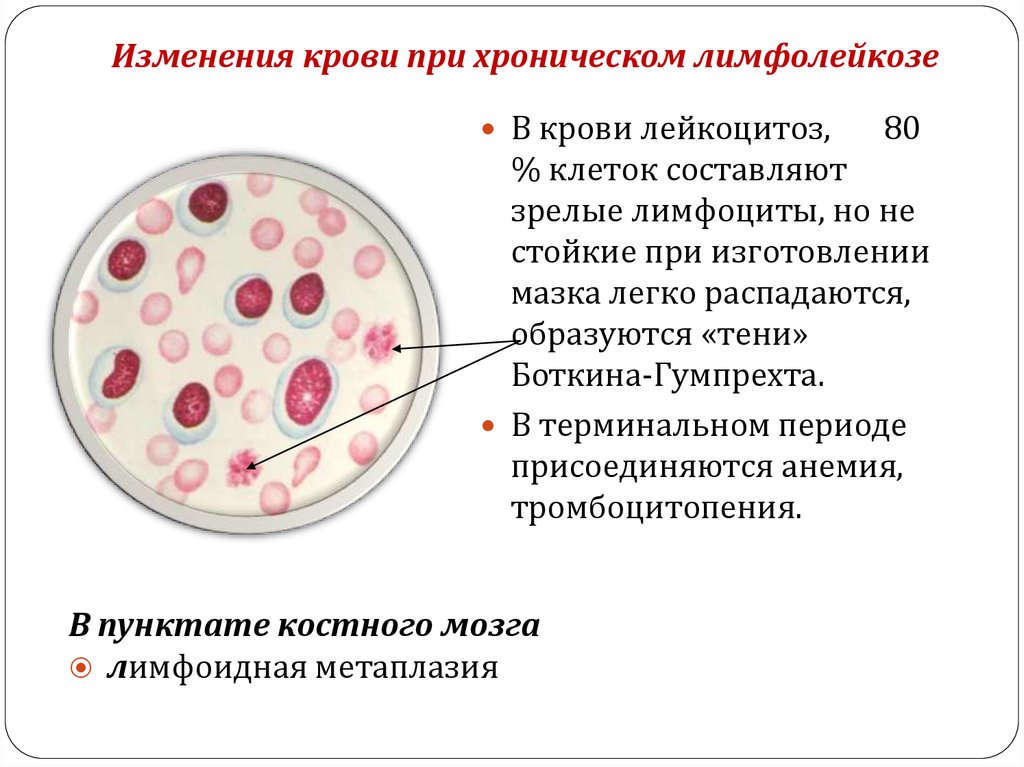
Профилактика
Специфическая профилактика лейкозов отсутствует. Для своевременной диагностики заболевания необходимо регулярно проходить профилактические медицинские осмотры.
Рекомендуемые анализы
- Общий анализ крови
- Лейкоцитарная формула
- Цитологическое исследование пунктатов, соскобов других органов и тканей
Острый лейкоз: симптомы, осложнения, лечение, прогноз
Химиотерапия
Левикин
Евгений Александрович
Стаж 21 год
Врач-онколог
Записаться на прием
Острый лейкоз – тяжелая патология кроветворной системы, при которой в крови появляется большое количество бластных (незрелых) лейкоцитов. Злокачественная мутация стволовой клетки в костном мозге приводит к развитию опухоли. Видоизменившийся кроветворный орган производит бластные клетки, которые с течением времени все больше вытесняют нормальные клетки. У пациента снижается иммунитет, результатом становятся воспалительные процессы, инфекции, кровотечения, состояние больного быстро ухудшается. Острый лейкоз крови никогда не переходит в хроническую фазу. Заболевание характеризуется стремительным течением и высокой агрессивностью злокачественных клеток.
У пациента снижается иммунитет, результатом становятся воспалительные процессы, инфекции, кровотечения, состояние больного быстро ухудшается. Острый лейкоз крови никогда не переходит в хроническую фазу. Заболевание характеризуется стремительным течением и высокой агрессивностью злокачественных клеток.
Виды
Согласно общепринятой классификации, острые лейкозы подразделяют на лимфобластные, нелимфобластные и недифференцированные, в зависимости от типа патологически измененных клеток.
Лимфобластные:
- В-клеточные пре-формы;
- зрелый В-клеточный лейкоз;
- Т-клеточные пре-формы;
- кортикальная Т-клеточная форма;
- зрелый Т-клеточный лейкоз.
Эти формы наиболее часто развиваются у детей и у людей старшего возраста. Среди детских онкозаболеваний острые лейкозы занимают первое место по частоте.
Нелимфобластные острые лейкозы:
- миелобластный;
- миеломонобластный и монобластный;
- мегакариобластный;
- эритробластный.

Симптомы
У всех видов острых лейкозов симптомы практически одинаковы и на начальном этапе выражены довольно слабо. Специфических признаков нет, заболевание может разворачиваться постепенно или, напротив, внезапно и бурно. Наиболее типичными проявлениями становятся:
- повышение температуры, лихорадка;
- повышенное выделение пота, особенно по ночам;
- резкий упадок сил, сонливость;
- бледность кожных покровов;
- увеличение размеров лимфоузлов, печени, селезенки;
- плохо заживающие ранки и ссадины на коже и слизистых оболочках;
- легко образующиеся синяки, гематомы, кровотечения;
- обширные кровоподтеки на коже;
- частые инфекции и воспаления.
На начальной стадии заболевание легко принять за грипп или простуду. Если недомогание не прекращается в течение двух или более недель, обязательно следует посетить онколога.
Причины и факторы риска
Единственной причиной развития острого лейкоза является злокачественное изменение гена стволовой клетки костного мозга, запускающей кроветворный процесс. Бесконтрольное размножение мутировавших опухолевых клеток приводит к нарушению кроветворения и постепенному вытеснению здоровых клеток злокачественными. Среди факторов, оказывающих негативное влияние на костный мозг и кроветворную систему, наиболее значительными являются:
- высокие дозы радиоактивного излучения;
- некоторые виды химических соединений;
- Т-лимфотропные вирусы;
- курение табака, другие загрязнения воздуха;
- унаследованная предрасположенность к онкопатологиям;
- иммунодефицитные состояния.
Перечисленные факторы характеризуются недостаточной активностью иммунной системы, которая не успевает распознать и уничтожить злокачественные клетки сразу после их появления.
Стадии
Классификация острого лейкоза разделяет течение болезни на три стадии:
- начальную, со слабо выраженной неспецифической симптоматикой;
- развернутую, состоящую из фаз дебюта (атаки), ремиссии и рецидива либо выздоровления;
- терминальную, во время которой здоровые клетки практически перестают продуцироваться кроветворной системой, что приводит к резкому ухудшению состояния больного.
Заболевание обнаруживают во время дебюта развернутой стадии острого лейкоза, когда костный мозг начинает активно продуцировать бластные клетки. Активные усилия онкологов-гематологов приводят к снижению их количества в крови больного до 5% или ниже. Если это состояние сохраняется в течение пяти лет, то ремиссия считается полной, а пациент – вылеченным. При неполной ремиссии количество бластных клеток в крови через некоторое время вновь возрастает более 5%.
Диагностика
Для постановки диагноза и определения типа заболевания требуются лабораторные исследования.
-
Общий анализ крови с подсчетом лейкоцитарной формулы для первичной диагностики патологии.
-
Биохимический анализ крови, чтобы выявить ухудшения в работе печени и почек.
-
Биопсия костного мозга для последующего изучения (обычно берется из подвздошной кости).
-
Гистологическое исследование биоптата. Необходимо для выявления злокачественных клеток.
-
Цитохимический анализ биоптата. Определяются специфические ферменты, характерные для тех или иных бластов.
-
Иммунофенотипический анализ. Определение поверхностных антигенов позволяет точно установить вид острого лейкоза.
-
Цитогенетический анализ. Выявляет повреждения хромосом, что позволяет точно определить разновидность заболевания.

-
Молекулярно-генетический анализ. Проводится в случаях, когда другие методы не дают однозначного результата.
-
УЗИ органов брюшины. Подтверждение увеличения размеров печени и селезенки, выявление метастазов в лимфоузлах и других внутренних органах.
-
Рентген грудной клетки. Выявление увеличенных лимфоузлов, воспалительного процесса в легких.
В дальнейшем могут понадобиться другие диагностические исследования для уточнения диагноза и для наблюдения за изменением состояния пациента.
Лечение
В настоящее время существует множество способов лечения острого лейкоза.
-
Химиотерапия – основной метод, который заключается в применении специфических медикаментов, уничтожающих злокачественные клетки. Как правило, онкологи-химиотерапевты применяют многокомпонентные схемы, подбирая препараты в зависимости от типа лейкозных клеток и индивидуальных особенностей организма.
 Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
- Трансфузионная терапия применяется как вспомогательная, чтобы улучшить переносимость химиопрепаратов. Для коррекции анемического синдрома пациенту вводят эритроцитарную либо тромбоцитарную массу, различные изотонические растворы и т.д.
- Антибиотикотерапия проводится при возникновении инфекций.
-
Лучевая терапия, как правило, назначается перед пересадкой костного мозга для максимального уничтожения лейкозных клеток.
- Трансплантация костного мозга проводится после высокодозной полихимиотерапии, которая нередко сочетается с облучением кроветворных центров. Возможна аутотрансплантация здоровых гемопоэтических стволовых клеток, которые берут у пациента перед началом химиотерапии и сохраняют до окончания курса.
 Если изъять собственные здоровые клетки уже невозможно, их берут от донора, однако здесь довольно высок риск отторжения трансплантата: пересаженные иммунные клетки начинают атаковать чужеродный для них организм нового хозяина.
Если изъять собственные здоровые клетки уже невозможно, их берут от донора, однако здесь довольно высок риск отторжения трансплантата: пересаженные иммунные клетки начинают атаковать чужеродный для них организм нового хозяина. - Паллиативная терапия наиболее часто применяется для пациентов пожилого возраста, которые не могут перенести тяжелое лечение. Ее цель – не выздоровление, а сдерживание роста опухоли и снижение скорости продуцирования патологических лейкоцитов. Для этого назначают невысокие дозы химиопрепаратов, лучевую терапию, таргетные и иммуностимулирующие препараты.
В перечне клинических рекомендаций при остром лейкозе важнейшее место занимает исключение любых инфекций во время лечения. Перед началом курса пациент должен избавиться от кариозных зубов, пролечить инфекции дыхательных путей и т.д. Во время лечения он находится в стационаре, в котором поддерживается жесткий асептический режим, исключающий случайное инфицирование.
Прогнозы
Несколько десятилетий назад диагностированный острый лейкоз, по сути, являлся приговором. В настоящее время ситуация существенно улучшилась, применение новых, эффективных препаратов позволяет добиваться излечения более чем половины пациентов. При своевременно начатом лечении полная ремиссия наступает у 45-80% больных. Лучшие показатели – у детей до 10 лет, среди которых полностью выздоравливают до 86% пациентов, худшие – у пожилых людей, пятилетняя выживаемость которых не превышает 30%.
В настоящее время ситуация существенно улучшилась, применение новых, эффективных препаратов позволяет добиваться излечения более чем половины пациентов. При своевременно начатом лечении полная ремиссия наступает у 45-80% больных. Лучшие показатели – у детей до 10 лет, среди которых полностью выздоравливают до 86% пациентов, худшие – у пожилых людей, пятилетняя выживаемость которых не превышает 30%.
Профилактика
Специальных мер по профилактике острого лейкоза в настоящее время не существует. Чтобы снизить риски заболевания, необходимо придерживаться здорового образа жизни, отказаться от курения, соблюдать требования безопасности при работе на вредном производстве.
Реабилитация
Восстановление после тяжелого химиотерапевтического воздействия направлено на снижение риска осложнений острого лейкоза, и в первую очередь – на восстановление функций иммунной системы при помощи:
- общеукрепляющего лечения – витаминных комплексов, препаратов железа, иммуномодуляторов;
- восстановления микрофлоры кишечника при помощи пробиотиков;
- дезинтоксикационных процедур;
- улучшения сна, укрепления нервной системы;
- психотерапии.

Диагностика и лечение острого лейкоза в Москве
Если у вас обнаружены симптомы острого лейкоза, обратитесь в клинику «Медицина». Мы предлагаем своим пациентам;
- точную и быструю диагностику при помощи самого современного оборудования;
- лечение у специалистов высшей квалификации – онкологов, гематологов, химиотерапевтов;
- пребывание в комфортабельном, превосходно оборудованном стационаре;
- медицинский сервис мирового уровня.
Позвоните нам, чтобы записаться на первичную консультацию к одному из лучших онкологов Москвы.
Вопросы и ответы
Сколько живут с острым лейкозом крови?
При отсутствии лечения летальный исход наступает в течение 1-2 лет после диагностирования острого лейкоза. Современные методы и эффективные препараты позволяют добиваться полной ремиссии у 80% больных, в зависимости от их возраста, текущего состояния, стадии процесса и других факторов. Более половины пациентов по окончании лечения проживают свыше 10 лет.
Более половины пациентов по окончании лечения проживают свыше 10 лет.
Как проявляется лейкоз?
Внешние проявления заболевания на начальной стадии напоминают симптомы обычной простуды, поэтому на них часто не обращают внимания. Если в течение двух недель не снижается повышенная температура, не проходит слабость, недомогание, потливость и другие «простудные» ощущения – необходимо как можно скорее обратиться к онкологу для обследования.
Можно ли вылечить острый лейкоз?
При остром лейкозе своевременное начало лечения во много раз повышает шансы больного на выздоровление. Поэтому при обнаружении беспокоящих признаков следует посетить онколога, ведь они могут оказаться симптомами тяжелой и опасной, стремительно развивающейся болезни. В этом случае нельзя терять время, ведь каждый день снижает шансы на успех лечения.
Внимание!
Вы можете бесплатно вылечить это заболевание и получить медицинскую помощь в АО «Медицина» (клиника академика Ройтберга) по программе Государственных гарантий ОМС (Обязательного медицинского страхования) и ВМП (выскокотехнологичной медицинской помощи).
Чтобы узнать подробности, позвоните, пожалуйста, по телефону +7(495) 775-73-60, или на странице ВМП по ОМС
Список источников
- Дульцин, М. С. Лейкозы / М.С. Дульцин, И.А. Кассирский, М.О. Раушенбах. — М.: Медицина, 2015
- Давиденкова, Е. Ф. Клиника и генетика лейкозов / Е.Ф. Давиденкова, С.И. Шерман, Н.Н. Колосова. — М.: Медицина, 2010
- Савченко В.Г., Паровичникова Е.Н. Острые лейкозы // Клиническая онкогематология: руководство для врачей. Под ред. Волковой М.А.. 2-е изд., перераб. и доп. 2007
- Ковалева Л. Г. Острые лейкозы. — 2-е изд., перераб. и доп. — Москва: Медицина, 1990
Лейкоз
Лейкоз — это рак крови и костного мозга. Он является наиболее распространенным онкологическим заболеванием у детей и взрослых.
В структуре онкопатологий рак лимфатической и кроветворной тканей занимает 7-е место. В мире ежегодно выявляется около 5-6 случаев на 100 тыс. населения и погибает около 310 000 человек. В Казахстане на учете с онкологическими заболеваниями кроветворной и лимфатической ткани состоят более 9000 тысяч пациентов и ежегодно регистрируется еще более 1 500 новых случаев.
В Казахстане на учете с онкологическими заболеваниями кроветворной и лимфатической ткани состоят более 9000 тысяч пациентов и ежегодно регистрируется еще более 1 500 новых случаев.
Причины заболевания и факторы риска:
Лейкоз возникает, когда нарушается нормальная работа костного мозга. Костный мозг представляет собой мягкую внутреннюю часть кости. Он работает подобно заводу по производству клеток крови: в нем образуются все клетки крови. Их формирование начинается с образования кроветворных клеток (гемопоэтических клеток). Если костный мозг функционирует правильно, эти кроветворные клетки становятся клетками, которые в конечном итоге превращаются в эритроциты, лейкоциты и тромбоциты.
Причина заболевания остается неизвестной до настоящего времени. В связи с тем, что причина лейкоза неясна, то и не существует определенных способов профилактики.
Однако выделяют факторы повышенного риска у людей следующих групп:
Личная история болезни. Риск возникновения острого лейкоза повышен у людей, страдающих другими злокачественными опухолями и получающих некоторые противоопухолевые препараты.
Риск возникновения острого лейкоза повышен у людей, страдающих другими злокачественными опухолями и получающих некоторые противоопухолевые препараты.
Наследственный фактор. Наличие семейной истории заболевания раком по 1 или по 2 линии.
Вирусные заболевания. Люди, страдающие очень редкими заболеваниями или вирусом HTLV-1.
Возраст. Чаще всего болезнь развивается в детском возрасте и после 40 лет. Частота острого миелоидного лейкоза одинакова во всех возрастных группах. Мужчины и женщины болеют с одинаковой частотой.
Лейкозы бывают либо острыми, либо хроническими. При острых происходит быстрое развитие симптомов: без лечения болезнь будет стремительно прогрессировать. При хроническом течении болезнь и симптомы развиваются медленно. Острые лейкозы чаще всего возникают у детей.
Признаки и симптомы лейкоза:
- жар, озноб;
- частые инфекции;
- слабость;
- повышенная утомляемость;
- легко возникающие кровотечения и гематомы;
- боль в костях и суставах.

Диагностика лейкоза:
- медицинский осмотр и изучение истории болезни;
- анализы крови;
- пункция и биопсия костного мозга;
- рентгенография грудной клетки;
- КТ, МРТ.
Лечение лейкоза:
Лечение зависит от вида лейкоза и группы риска. Наиболее распространенным методом лечения является химиотерапия.
Другие возможные методы лечения:
- таргетная терапия;
- иммунотерапия;
- трансплантация гемопоэтических клеток (также называемая трансплантацией костного мозга или стволовых клеток).
Прогноз (исход) при лечении лейкоза:
Обсуждая статистику выживаемости при раке, врачи часто используют число, называемое 5-летней выживаемостью, имея в виду процент пациентов, которые живут не менее 5 лет после того, как им был поставлен онкологический диагноз. При острых лейкозах дети с отсутствием заболевания через пять лет, скорее всего, полностью излечены. Это объясняется тем, что после стольких лет возвращение этого онкологического заболевания происходит очень редко. Показатели выживаемости являются условной величиной. За информацией о выживаемости в каждом конкретном случае, лучше всего обратиться к лечащему врачу.
Это объясняется тем, что после стольких лет возвращение этого онкологического заболевания происходит очень редко. Показатели выживаемости являются условной величиной. За информацией о выживаемости в каждом конкретном случае, лучше всего обратиться к лечащему врачу.
Острые лейкозы:
Общая 5-летняя выживаемость при остром лимфобластном лейкозе (ОЛЛ) у детей составляет примерно 90%.
Общая 5-летняя выживаемость детей с острым миелоидным лейкозом (ОМЛ) составляет 65–75%. Тем не менее, коэффициенты выживаемости варьируются в зависимости от подвида ОМЛ и других факторов. Например, показатель эффективности лечения для острого промиелоцитарного лейкоза (ОПМЛ), одного из подвидов ОМЛ, в настоящее время выше 90%, но показатели для некоторых других подвидов ОМЛ ниже.
Хронические лейкозы:
Для хронических лейкозов показатель 5-летней выживаемости менее полезен, поскольку дети могут долгое время жить с лейкозом без фактического излечения. В прошлом показатели 5-летней выживаемости при хроническом миелоидном лейкозе (ХМЛ) составляли 60–80%, но в настоящее время они намного выше.
В прошлом показатели 5-летней выживаемости при хроническом миелоидном лейкозе (ХМЛ) составляли 60–80%, но в настоящее время они намного выше.
Рекомендации врача
Основная профилактика заболевания заключается в здоровом образе жизни и отказе от вредных привычек, таких как, курение, злоупотребление алкоголем. Также по возможности необходимо избегать контакта с химикатами, вызывающими рак.
Если у вас возникли подозрения или вы хотите пройти обследование и узнать о состоянии вашего здоровья вы можете обратиться в нашу клинику по номеру Call-центра 8(7172)702-911.
Симптомы, признаки, причины, виды и лечение
Обзор
Нормальная кровь содержит эритроциты, лейкоциты и тромбоциты. Клетки лейкемии превышают количество обычно наблюдаемых здоровых клеток крови.Что такое лейкемия?
Лейкемия — это рак крови, характеризующийся быстрым ростом аномальных клеток крови. Этот неконтролируемый рост происходит в вашем костном мозге, где производится большая часть крови вашего тела. Лейкозные клетки обычно представляют собой незрелые (все еще развивающиеся) лейкоциты. Термин «лейкемия» происходит от греческих слов «белый» (лейкос) и «кровь» (хайма).
Лейкозные клетки обычно представляют собой незрелые (все еще развивающиеся) лейкоциты. Термин «лейкемия» происходит от греческих слов «белый» (лейкос) и «кровь» (хайма).
В отличие от других видов рака, лейкемия обычно не образует новообразования (опухоли), которые обнаруживаются при визуализирующих исследованиях, таких как рентген или компьютерная томография.
Существует много видов лейкемии. Некоторые из них чаще встречаются у детей, а другие чаще встречаются у взрослых. Лечение зависит от типа лейкемии и других факторов.
Как развивается лейкемия?
Лейкемия начинается в костном мозге, мягкой губчатой ткани во внутренней полости костей, где образуются клетки крови. Клетки крови проходят несколько стадий, прежде чем достигнут своей полностью зрелой формы. К зрелым нормальным клеткам крови относятся:
- Эритроциты: Клетки, которые переносят кислород и другие жизненно важные материалы ко всем тканям и органам вашего тела.

- Лейкоциты: Клетки, борющиеся с инфекцией.
- Тромбоциты: Клетки, которые способствуют свертыванию крови.
Эти клетки крови начинаются как гемопоэтические (гемо = кровь, poiesis = вырабатывать) стволовые клетки. Стволовые клетки развиваются либо в миелоидные (MAI-uh-loyd) клетки, либо в лимфоидные (LIM-foyd) клетки. Если бы клетки крови продолжали нормально развиваться, зрелые формы этих клеток были бы следующими:
- Миелоидные клетки развиваются в эритроциты, тромбоциты и некоторые типы лейкоцитов (базофилы, эозинофилы и нейтрофилы).
- Лимфоидные клетки развиваются в определенные лейкоциты (лимфоциты и естественные клетки-киллеры).
Однако, если у вас лейкемия, одна из развивающихся клеток крови начинает бесконтрольно размножаться. Эти аномальные клетки, называемые лейкозными клетками, начинают занимать пространство внутри вашего костного мозга. Они вытесняют клетки, пытающиеся превратиться в здоровые эритроциты, лейкоциты и тромбоциты.
Они вытесняют клетки, пытающиеся превратиться в здоровые эритроциты, лейкоциты и тромбоциты.
Как лейкемия влияет на мой организм?
Наличие слишком большого количества лейкозных клеток и слишком малого количества нормальных клеток вредно по нескольким причинам:
- Лейкозные клетки не служат сохранению вашего здоровья.
- Нормальные клетки крови имеют очень мало места и поддержки для созревания и размножения внутри вашего костного мозга, потому что лейкозные клетки обгоняют их.
- Вырабатывается и выделяется в кровь меньше эритроцитов, здоровых лейкоцитов и тромбоцитов. В результате органы и ткани вашего тела не будут получать кислород, необходимый для правильной работы. Кроме того, ваше тело не сможет бороться с инфекциями или образовывать тромбы, когда это необходимо.
Какие существуют виды лейкемии?
Существует четыре основных типа лейкемии и несколько подтипов. Медицинские работники классифицируют лейкемию в зависимости от того, насколько быстро заболевание ухудшается и возникают ли лейкозные клетки из миелоидных или лимфоидных клеток.
Классификация лейкемии
Медицинские работники классифицируют лейкемию на основе скорости ее прогрессирования и типа пораженных клеток крови.
По скорости прогрессирования заболевания
- Острый лейкоз. Лейкозные клетки быстро делятся, и болезнь быстро прогрессирует. Если у вас острый лейкоз, вы почувствуете себя плохо в течение нескольких недель после образования лейкозных клеток. Острый лейкоз опасен для жизни и требует немедленного начала терапии. Острый лейкоз является наиболее частым онкологическим заболеванием у детей.
- Хронический лейкоз. Часто эти лейкозные клетки ведут себя как незрелые, так и зрелые клетки крови. Некоторые клетки развиваются до такой степени, что они функционируют как клетки, которыми они должны были стать, но не в той степени, в какой это делают их нормальные аналоги. Заболевание обычно ухудшается медленно по сравнению с острым лейкозом. Если у вас хронический лейкоз, у вас могут не проявляться заметные симптомы в течение многих лет.
 Хронический лейкоз чаще встречается у взрослых, чем у детей.
Хронический лейкоз чаще встречается у взрослых, чем у детей.
По типу клеток
- Миелогенный (mai-uh-low-juh-nuhs) или миелоидный лейкоз развивается из миелоидных клеток. Нормальные миелоидные клетки развиваются в эритроциты, лейкоциты и тромбоциты.
- Лимфоцитарный лейкоз развивается из лимфоидных клеток. Нормальные лимфоидные клетки превращаются в лейкоциты, которые являются важной частью иммунной системы вашего организма.
Типы лейкемии
Существует четыре основных типа лейкемии:
- Острый лимфоцитарный лейкоз (ОЛЛ) — наиболее распространенный тип лейкоза у детей, подростков и молодых людей в возрасте до 39 лет. ОЛЛ может поражать взрослых любого возраста.
- Острый миелогенный лейкоз (ОМЛ) — наиболее распространенный тип острого лейкоза у взрослых. Чаще встречается у пожилых людей (старше 65 лет).
 ОМЛ также встречается у детей.
ОМЛ также встречается у детей. - Хронический лимфолейкоз (ХЛЛ) — наиболее распространенный хронический лейкоз у взрослых (чаще всего у людей старше 65 лет). Симптомы ХЛЛ могут не проявляться в течение нескольких лет.
- Хронический миелогенный лейкоз (ХМЛ) чаще встречается у пожилых людей (наиболее часто у людей старше 65 лет), но может поражать взрослых любого возраста. У детей встречается редко. Симптомы ХМЛ могут не проявляться в течение нескольких лет.
Насколько распространена лейкемия?
Лейкемия является 10-м наиболее распространенным видом рака в США, на нее приходится 3,2% всех новых случаев рака. Лейкемия может поразить любого, но чаще она встречается у людей в возрасте:
- в возрасте от 65 до 74 лет.
- Назначенный мужчина при рождении (AMAB).
- Белый/белый.
Многие думают, что лейкемия — это детский рак, но некоторые формы чаще развиваются у взрослых. Хотя лейкемия редко встречается у детей, это наиболее распространенная форма рака, поражающая детей и подростков.
Хотя лейкемия редко встречается у детей, это наиболее распространенная форма рака, поражающая детей и подростков.
Симптомы и причины
Каковы симптомы лейкемии?
Симптомы частично зависят от типа лейкемии. Например, если у вас хроническая форма лейкемии, у вас могут не быть заметных симптомов на ранних стадиях.
Общие признаки и симптомы лейкемии включают:
- Усталость, быстрая утомляемость.
- Лихорадка или ночная потливость.
- Частые инфекции.
- Одышка.
- Бледная кожа.
- Необъяснимая потеря веса.
- Боль или болезненность в костях/суставах.
- Боль или ощущение полноты под ребрами с левой стороны.
- Увеличение лимфатических узлов на шее, под мышками, в паху или животе, увеличение селезенки или печени.
- Легкие кровоподтеки и кровотечения, в том числе кровотечения из носа, кровоточивость десен, сыпь в виде крошечных красных пятен на коже (петехии) или пурпурные/потемневшие пятна на коже.

Что вызывает лейкемию?
Лейкемия начинается, когда ДНК одной клетки в вашем костном мозге изменяется (мутирует). ДНК — это «инструкционный код», который говорит клетке, когда расти, как развиваться и когда умирать. Из-за мутации или ошибки кодирования лейкозные клетки продолжают размножаться. Все клетки, возникающие из исходной мутировавшей клетки, также имеют мутированную ДНК.
Ученые не знают, что заставляет эти развивающиеся клетки мутировать. Им удалось выявить некоторые распространенные мутации, характерные для людей с разными типами лейкемии.
Есть ли у определенных людей повышенный риск развития лейкемии?
Любой может заболеть лейкемией. Тем не менее, исследования показали, что некоторые факторы могут увеличить риск, в том числе:
- Предшествующее лечение рака. Предыдущие методы лечения рака, включающие лучевую или химиотерапию, могут повысить вероятность развития у вас некоторых видов лейкемии.
- Курение.
 Если вы в анамнезе курили или подвергались пассивному курению, у вас повышен риск развития острого миелогенного лейкоза.
Если вы в анамнезе курили или подвергались пассивному курению, у вас повышен риск развития острого миелогенного лейкоза. - Воздействие промышленных химикатов. Бензол и формальдегид являются известными канцерогенными химическими веществами, которые содержатся в строительных материалах и бытовой химии. Бензол используется для производства пластмасс, каучуков, красителей, пестицидов, лекарств и моющих средств. Формальдегид содержится в строительных материалах и бытовых товарах, таких как мыло, шампуни и чистящие средства.
- Определенные генетические нарушения. Генетические нарушения, такие как нейрофиброматоз, синдром Клайнфельтера, синдром Швахмана-Даймонда и синдром Дауна, могут увеличить риск.
- Семейный анамнез лейкемии. Исследования показывают, что некоторые виды лейкемии могут передаваться по наследству. Однако в большинстве случаев наличие родственника с лейкемией не означает, что вы или другой член семьи также заболеете лейкемией.
 Сообщите своему лечащему врачу, если у вас или члена вашей семьи есть генетическое заболевание. Они могут порекомендовать генетическое тестирование для оценки вашего риска.
Сообщите своему лечащему врачу, если у вас или члена вашей семьи есть генетическое заболевание. Они могут порекомендовать генетическое тестирование для оценки вашего риска.
Диагностика и тесты
Как диагностируется лейкемия?
Результаты обычного анализа крови могут предупредить вашего лечащего врача о том, что у вас может быть острая или хроническая форма лейкемии, требующая дальнейшего обследования. Или они могут порекомендовать обследование, если у вас есть симптомы лейкемии.
Диагностические осмотры и тесты могут включать:
- Медицинский осмотр: Ваш лечащий врач спросит о ваших симптомах и почувствует увеличение лимфатических узлов и увеличение селезенки или печени. Они также могут осмотреть ваши десны на предмет кровоточивости и отека. Они могут искать кожную сыпь, связанную с лейкемией, которая может быть красной, фиолетовой или коричневой.
- Общий анализ крови (CBC): Этот анализ крови позволяет вашему лечащему врачу узнать, есть ли у вас аномальные уровни эритроцитов, лейкоцитов и тромбоцитов.
 Если у вас лейкемия, у вас, вероятно, будет выше нормы количество лейкоцитов.
Если у вас лейкемия, у вас, вероятно, будет выше нормы количество лейкоцитов. - Исследование клеток крови: Ваш лечащий врач может взять дополнительные образцы крови для проверки маркеров, указывающих на наличие лейкозных клеток или определенного типа лейкемии. Проточная цитометрия и мазок периферической крови являются дополнительными тестами, которые может назначить ваш лечащий врач.
- Биопсия костного мозга (аспирация костного мозга): Ваш лечащий врач может выполнить биопсию, если у вас аномальное количество лейкоцитов. Длинная игла, вставленная в костный мозг (обычно в тазовую кость), вытягивает жидкость во время процедуры. Образец жидкости проверяется в лаборатории на наличие клеток лейкемии. Биопсия костного мозга помогает определить процент аномальных клеток в костном мозге, подтверждая диагноз лейкемии.
- Визуализация и другие тесты: Ваш врач может назначить рентген грудной клетки, компьютерную томографию или магнитно-резонансную томографию (МРТ), если симптомы указывают на то, что лейкемия поразила ваши кости, органы или ткани.
 Клетки лейкемии не видны на изображениях.
Клетки лейкемии не видны на изображениях. - Люмбальная пункция (спинномозговая пункция) : Ваш лечащий врач может проверить образец спинномозговой жидкости, чтобы определить, распространилась ли лейкемия на спинномозговую жидкость, окружающую головной и спинной мозг.
Управление и лечение
Как лечат лейкемию?
Лечение лейкемии зависит от типа лейкемии, вашего возраста и общего состояния здоровья, а также от того, распространилась ли лейкемия на другие органы или ткани.
Обычное лечение часто включает комбинацию следующих препаратов:
- Химиотерапия: Химиотерапия является наиболее распространенной формой лечения лейкемии. Он включает в себя использование химических веществ для уничтожения лейкозных клеток или предотвращения их размножения. Во время лечения вы можете получать химические вещества (лекарства) в виде таблеток, инъекций в вену или инъекций под кожу. Обычно вы получаете комбинацию химиотерапевтических препаратов.

- Иммунотерапия (биологическая терапия): В этом лечении используются определенные препараты для усиления защитной системы вашего организма — вашей иммунной системы — для борьбы с лейкемией. Иммунотерапия помогает вашей иммунной системе идентифицировать раковые клетки и производить больше иммунных клеток для борьбы с ними.
- Таргетная терапия : В этом лечении используются препараты, предназначенные для воздействия на определенные части лейкозных клеток (например, белок или ген), которые заставляют их вытеснять нормальные клетки крови. Таргетная терапия может предотвратить размножение лейкозных клеток, перекрыть кровоснабжение клеток или убить их напрямую. Таргетная терапия с меньшей вероятностью повредит нормальные клетки. Примеры препаратов для таргетной терапии включают моноклональные антитела и ингибиторы тирозинкиназы.
- Лучевая терапия: В этой процедуре используются мощные пучки энергии или рентгеновские лучи, чтобы убить лейкозные клетки или остановить их рост.
 Во время лечения аппарат направляет излучение точно в те участки вашего тела, где находятся раковые клетки, или распределяет излучение по всему телу. Распространение радиации по всему телу может произойти до трансплантации гемопоэтических клеток.
Во время лечения аппарат направляет излучение точно в те участки вашего тела, где находятся раковые клетки, или распределяет излучение по всему телу. Распространение радиации по всему телу может произойти до трансплантации гемопоэтических клеток. - Трансплантация гемопоэтических клеток (стволовые клетки или трансплантация костного мозга ): Это лечение заменяет раковые кроветворные клетки, убитые химиотерапией и/или лучевой терапией, новыми, здоровыми гемопоэтическими клетками. Ваш поставщик медицинских услуг может удалить эти здоровые клетки из вашей крови или костного мозга перед химиотерапией и облучением, или они могут быть получены от донора. Здоровые новые клетки размножаются, образуя новый костный мозг и клетки крови, которые становятся эритроцитами, лейкоцитами и тромбоцитами, в которых нуждается ваше тело.
- Химерный антигенный рецептор (CAR) T-клеточная терапия : Это новый тип терапии, при котором борющиеся с инфекциями Т-клетки вашего организма (Т-клетки или Т-лимфоциты являются типом иммунных клеток), конструируют их для борьбы с лейкозными клетками и вливают их обратно в ваше тело.
 .
.
Клинические испытания также доступны для тестирования новых методов лечения рака. Взвесьте потенциальные преимущества и риски участия в клиническом испытании с вашим поставщиком медицинских услуг.
Каковы этапы лечения лейкемии?
В зависимости от вашего плана лечения, вы можете получать постоянное лечение лейкемии в течение длительного времени или лечение поэтапно. Как правило, поэтапное лечение состоит из трех частей. Каждый этап имеет определенную цель.
- Индукционная терапия. Цель состоит в том, чтобы убить как можно больше лейкозных клеток в крови и костном мозге для достижения ремиссии. В период ремиссии количество клеток крови возвращается к нормальному уровню, в крови не обнаруживаются лейкозные клетки, исчезают все признаки и симптомы заболевания. Индукционная терапия обычно длится от четырех до шести недель.
- Консолидация (также называемая интенсификация). Цель состоит в том, чтобы убить все оставшиеся необнаруженные клетки лейкемии, чтобы рак не вернулся.
 Обычно вы получаете консолидирующую терапию циклами, в течение четырех-шести месяцев.
Обычно вы получаете консолидирующую терапию циклами, в течение четырех-шести месяцев. - Поддерживающая терапия. Цель состоит в том, чтобы убить любые лейкозные клетки, которые могли пережить первые две фазы лечения, и предотвратить возвращение рака (рецидив). Лечение длится около двух лет.
Ваш лечащий врач может возобновить или изменить ваше лечение, если лейкемия вернется.
Перспективы/прогноз
Какой результат я могу ожидать, если у меня диагностируют лейкемию?
Трудно предсказать прогноз при лейкемии, потому что у всех разный опыт. Результаты зависят от множества факторов, в том числе:
- Генетические аномалии или мутации. Мутации внутри лейкозных клеток являются наиболее важным предиктором исхода.
- Тип лейкемии. Некоторые типы лейкемии связаны с более благоприятными исходами, чем другие.
- Подсчет клеток крови на момент постановки диагноза.
 Количество лейкозных клеток при установленном диагнозе может сыграть роль в вашем исходе.
Количество лейкозных клеток при установленном диагнозе может сыграть роль в вашем исходе. - Возраст. Как правило, чем моложе вы на момент постановки диагноза, тем лучше исход.
- Здоровье. Как правило, чем здоровее вы на момент постановки диагноза, тем лучше исход.
- Ответ на лечение. Продолжительность периода ремиссии рака часто указывает на то, насколько успешным может быть лечение.
- Наличие лейкозных клеток в центральной нервной системе. Клетки в спинномозговой жидкости часто труднее поддаются лечению.
В конечном счете, ваш поставщик медицинских услуг является наиболее надежным источником информации о том, как ваш рак влияет на ваш уникальный прогноз. Спросите их о результатах лечения.
Какова выживаемость при лейкемии?
Хотя число новых случаев лейкемии в США оставалось относительно стабильным или немного увеличилось с 1970-х годов, выживаемость также улучшилась. Тем не менее, долгосрочные результаты индивидуальны для каждого человека.
Тем не менее, долгосрочные результаты индивидуальны для каждого человека.
Национальный институт рака сообщает следующие данные о выживаемости для четырех основных типов лейкемии:
| Типы лейкемии | ВСЕ | ОМЛ | CLL | CML |
|---|---|---|---|---|
| 5- year survival rate* | 69.9% | 29.5% | 87.2% | 70.6% |
| Number of deaths per 100,000 persons | 0.4 | 2.7 | 1.1 | 0.3 |
| Death is highest among those aged | 65-84 | 65+ | 75+ | 75+ |
Table legend:
ALL = acute lymphocytic leukemia; ОМЛ = острый миелогенный лейкоз; ХЛЛ = хронический лимфолейкоз; ХМЛ = хронический миелогенный лейкоз
*выживаемость сравнивает пациентов с диагнозом рак и людей того же возраста, расы и пола, у которых нет рака.
Источник данных: Обзор статистики рака SEER, 1975-2017, Национальный институт рака. Бетесда, Мэриленд.
Можно ли вылечить лейкемию?
Лекарства от лейкемии не существует, но это не означает, что некоторые люди не достигают длительной ремиссии. Излечение от лейкемии означает, что рак ушел, он не возвращается и больше не нуждается в лечении, но в случае с лейкемией это трудно знать наверняка.
С другой стороны, длительная ремиссия означает отсутствие признаков рака с лечением или без него. Ремиссия может длиться от нескольких недель до многих лет. Лейкемия может никогда не вернуться. Если это так, ваш лечащий врач может порекомендовать новые методы лечения для достижения ремиссии.
Ваша медицинская бригада может лучше всего ответить на вопрос: «Излечился ли я от лейкемии?» Ваша команда будет тесно сотрудничать с вами, чтобы следить за вашим здоровьем и разрабатывать индивидуальный план лечения.
Жить с
Какие вопросы я должен задать своему провайдеру?
Расширьте свои возможности, узнав как можно больше о том, как ваш диагноз рака может повлиять на вас. Это хорошая идея, чтобы делать заметки и приводить друга на встречи. Не бойтесь задавать вопросы.
Это хорошая идея, чтобы делать заметки и приводить друга на встречи. Не бойтесь задавать вопросы.
Вопросы могут включать:
- Какой тип лейкемии у меня? В какой клетке? Это быстрорастущий или медленнорастущий вид рака?
- Как рано была обнаружена лейкемия?
- Каковы мои варианты лечения?
- Каковы преимущества и риски каждого вида лечения?
- Какой план лечения лучше всего подходит для меня? Почему?
- Когда следует начинать лечение?
- Как долго будет длиться лечение (и каждый этап лечения)?
- Как долго я буду в больнице?
- Каковы побочные эффекты лечения? Что можно сделать, чтобы предотвратить или уменьшить эти побочные эффекты?
- Что делать, если я хочу иметь детей? Каковы мои варианты сохранения фертильности?
- Каков процент успеха/выживаемости при моем типе лейкемии?
- Должен ли я участвовать в клинических испытаниях?
Часто задаваемые вопросы
Где я могу найти клинические испытания лейкемии?
Чтобы узнать больше о клинических испытаниях лейкемии, посетите:
- Центр поддержки клинических испытаний Общества лейкемии и лимфомы.

- Национальный институт рака. Информация о клинических испытаниях для пациентов и лиц, осуществляющих уход.
- Американское онкологическое общество. Клинические испытания.
- Национальные институты здравоохранения. Клинические испытания.gov.
- Исследования рака в клинике Кливленда.
Где я могу найти группы поддержки?
Чтобы связаться с людьми, больными лейкемией, или получить дополнительную поддержку от людей, понимающих, что значит жить с диагнозом «рак», посетите местное отделение Общества лейкемии и лимфомы.
Записка из Кливлендской клиники
Любой диагноз рака пугает, но особенно страшен диагноз лейкемии. Трудно представить, каким будет опыт лечения без опухоли, которую можно удалить. Прогноз может быть пугающим. Помните, что лейкемия — это не одно заболевание с одним исходом. Ваше лечение и ваши шансы на длительную ремиссию зависят от многих факторов. Никто не может предсказать ваши результаты, не зная вашего здоровья и лейкемии — вплоть до характеристик лейкозных клеток. Поговорите со своим лечащим врачом о том, что означает для вас диагноз лейкемия.
Поговорите со своим лечащим врачом о том, что означает для вас диагноз лейкемия.
Причины, терапия, лечение и перспективы
Обзор
Что такое острый миелоидный лейкоз (ОМЛ)?
Острый миелоидный лейкоз (ОМЛ) — это рак крови, который начинается в костном мозге. Являясь частью вашей скелетной системы, эта губчатая ткань внутри ваших костей производит клетки крови. Костный мозг производит три типа клеточных линий:
- Лейкоциты.
- Эритроциты.
- Тромбоциты.
Лейкоциты помогают организму бороться с инфекциями. У людей с ОМЛ костный мозг вырабатывает аномальные лейкоциты. Эти раковые клетки называются миелоидными бластами (миелобластами).
ОМЛ быстро перемещается из костного мозга в кровоток и может даже поражать другие части тела. Например, ОМЛ может распространиться на лимфатические узлы, головной мозг, печень, спинномозговую жидкость, кожу, селезенку или яички.
AML имеет разные названия. Все это одно и то же заболевание:
- Острый миелоцитарный лейкоз.

- Острый миелогенный лейкоз.
- Острый гранулоцитарный лейкоз.
- Острый нелимфоцитарный лейкоз.
- Острый промиелоцитарный лейкоз
Насколько распространен острый миелоидный лейкоз (ОМЛ)
?ОМЛ является одним из наиболее распространенных видов лейкоза (рака крови), поражающим взрослых. В этом году около 20 000 американцев получат диагноз ОМЛ. Заболевание составляет примерно 1 из 3 диагнозов лейкемии у взрослых. Тем не менее, ОМЛ встречается относительно редко. Только около 1% всех раковых заболеваний приходится на ОМЛ.
Дети также могут получить ОД. Примерно 1 из 4 диагнозов детской лейкемии приходится на ОМЛ.
Кто может заболеть острым миелоидным лейкозом (ОМЛ)?
Почти половина людей с ОМЛ на момент постановки диагноза старше 65 лет. Болезнь чаще поражает мужчин, чем женщин. Но заболеть могут люди всех возрастов и полов.
Определенные факторы повышают риск, в том числе:
- Заболевания крови, включая миелодиспластические синдромы (МДС) и эссенциальную тромбоцитемию.

- Лечение рака, включая химиотерапию и лучевую терапию.
- Хроническое воздействие химических веществ, таких как бензол и формальдегид.
- Семейная история ОМЛ (хотя это очень редко).
- Генетические нарушения, включая синдром Дауна, синдром Клайнфельтера и анемию Фанкони.
- Высокодозное радиационное облучение в результате аварии на ядерном реакторе или атомной бомбы.
- Курение, в том числе пассивное курение.
Какие существуют типы острого миелоидного лейкоза (ОМЛ)?
Существует множество различных подтипов ОМЛ. Медицинские работники классифицируют типы в зависимости от того, как формируются раковые клетки и на какие клетки влияет рак.
Диагностические тесты сообщают поставщикам подтип. Эта информация влияет на лечение. Например, острый промиелоцитарный лейкоз (ОПЛ) является подтипом ОМЛ. APL имеет гены, которые делают его более чувствительным к химиотерапии, и лечение APL отличается от лечения AML.
Симптомы и причины
Что вызывает острый миелоидный лейкоз (ОМЛ)?
Стволовые клетки крови составляют небольшую часть костного мозга. Эти стволовые клетки развиваются в кроветворные клетки и в лейкоциты, эритроциты и тромбоциты. Лейкоциты включают типы клеток, в том числе лимфоциты и миелоидные клетки.
Стволовая клетка может образовывать эритроцит, который переносит кислород. Стволовая клетка может стать лейкоцитом или тромбоцитом, который помогает образовывать тромбы и/или останавливать кровотечения.
У людей с ОМЛ миелоидные клетки не развиваются нормально в здоровые клетки из-за мутации или повреждения. Вместо этого в случае ОМЛ клетки превращаются в незрелые лейкоциты, называемые миелоидными бластами (миелобластами). Эти клетки продолжают быстро и неконтролируемо расти, нарушая нормальное производство здоровых клеток. Неконтролируемый рост также может привести к повреждению, увеличивая риск кровотечения и/или других заболеваний (таких как инфекции и инсульт/сердечный приступ), если лейкемия остается незамеченной.
Лейкозные клетки (бласты) могут накапливаться в костном мозге, вытесняя здоровые клетки. Эти больные клетки быстро попадают в кровь и другие части тела.
Каковы симптомы острого миелоидного лейкоза (ОМЛ)?
ОМЛ вызывает следующие симптомы у взрослых и детей:
- Головокружение.
- Легкие кровоподтеки или кровотечения, в том числе частые кровотечения из носа и кровоточивость десен.
- Усталость.
- Ощущение холода.
- Лихорадка, ночная потливость или частые инфекции.
- Головные боли.
- Потеря аппетита и необъяснимая потеря веса.
- Бледность кожи и анемия (низкий уровень эритроцитов).
- Одышка (одышка).
- Увеличение лимфатических узлов.
Диагностика и тесты
Как диагностируется острый миелоидный лейкоз (ОМЛ)?
Ваш лечащий врач проведет медицинский осмотр. Они проверяют наличие признаков синяков, кровотечений или инфекции. Ваш врач также увидит, есть ли у вас увеличенная печень, селезенка или лимфатические узлы.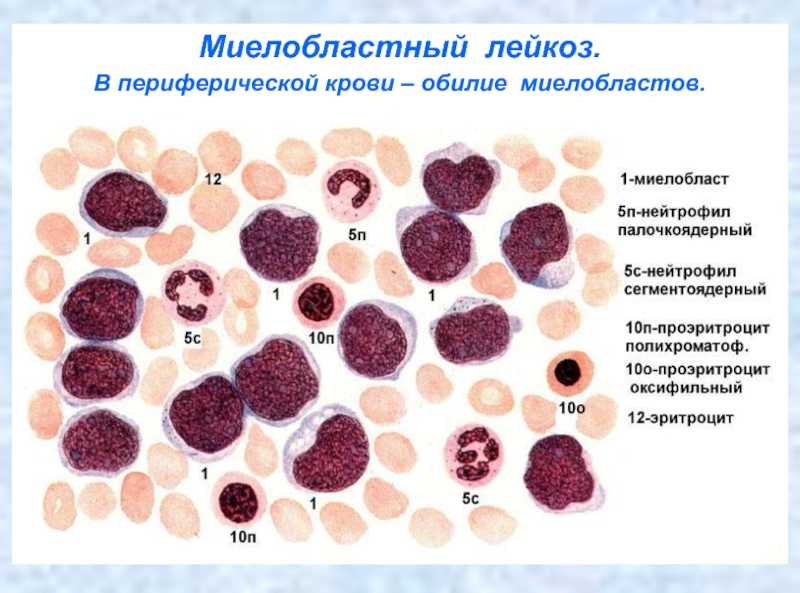
Вы можете пройти один или несколько из следующих тестов:
- Анализы крови: Общий анализ крови (CBC) проверяет количество клеток крови и тромбоцитов. Мазок периферической крови позволяет оценить наличие раковых клеток.
- Биопсия костного мозга: Во время биопсии костного мозга ваш врач берет небольшой кусочек кости, ткань костного мозга и жидкий образец костного мозга. Лаборатория анализирует эти образцы на наличие рака.
- Спинномозговая пункция: Спинномозговая пункция или люмбальная пункция могут определить, находится ли рак в жидкости, окружающей головной или спинной мозг. Этот тест определяет, распространился ли рак на эту область.
Управление и лечение
Каковы осложнения острого миелоидного лейкоза (ОМЛ)?
ОМЛ — это быстрорастущий рак. Он может быстро распространиться по всему телу и иногда может поражать селезенку, кожу, лимфатические узлы, печень или центральную нервную систему.
Как лечится острый миелоидный лейкоз (ОМЛ) у взрослых?
Варианты лечения ОМЛ включают:
- Химиотерапия: Лекарство циркулирует в кровотоке для замедления или остановки роста раковых клеток. Это лучший метод лечения ОМЛ. Некоторым пациентам может потребоваться лечение в больнице, в то время как другим может потребоваться химиотерапевтическое лечение с инфузиями и пероральными препаратами для лечения в домашних условиях. Некоторым взрослым необходима поддерживающая химиотерапия на всю жизнь.
- Таргетная терапия: Эти препараты воздействуют на определенные части раковых клеток, чтобы остановить их рост. Специфическое лечение основано на мутациях рака. Некоторые типы ОМЛ хорошо реагируют на это лечение.
- Терапия моноклональными антителами: Лабораторные белки прикрепляются к раковым клеткам, чтобы остановить их рост. Этот препарат можно использовать в самом начале лечения некоторых типов ОМЛ, а также его можно использовать для лечения ОМЛ, который не поддается химиотерапии (так называемый рефрактерный рак).
 Его также можно использовать для лечения рака, который возвращается (рецидив).
Его также можно использовать для лечения рака, который возвращается (рецидив). - Трансплантация стволовых клеток: Трансплантация стволовых клеток или костного мозга обеспечивает новую иммунную систему, которая распознает рак как болезнь и убивает его. Чтобы приступить к пересадке стволовых клеток, у вас должна быть полная ремиссия. Сначала вам потребуется химиотерапия или лучевая терапия, чтобы освободить место в костях для трансплантированных клеток.
Как лечится острый миелоидный лейкоз (ОМЛ) у детей?
Дети с ОМЛ получают несколько иное лечение и лечатся детскими онкологами. Первым этапом лечения является индукционная терапия, направленная на достижение ремиссии. Ремиссия означает, что у вашего ребенка нет симптомов или признаков заболевания и что раковые клетки не могут быть обнаружены в костном мозге или крови.
Индукционная терапия включает:
- Интратекальную химиотерапию: Вашему ребенку делают инъекцию химиотерапевтического препарата непосредственно в спинномозговую жидкость.
 Интратекальную химиотерапию можно использовать для лечения рака, выявленного в спинномозговой жидкости, и/или для предотвращения распространения лейкемии в эту область. Его также можно назначать в качестве превентивной (профилактической) меры. Он может препятствовать распространению раковых клеток на позвоночник, головной мозг и другие части центральной нервной системы.
Интратекальную химиотерапию можно использовать для лечения рака, выявленного в спинномозговой жидкости, и/или для предотвращения распространения лейкемии в эту область. Его также можно назначать в качестве превентивной (профилактической) меры. Он может препятствовать распространению раковых клеток на позвоночник, головной мозг и другие части центральной нервной системы. - Терапия моноклональными антителами : В июне 2020 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) одобрило использование гемтузумаба озогамицина (Милотарг®) у детей в возрасте 1 месяца и старше с некоторыми типами ОМЛ. Он также помогает детям старше двух лет, у которых рак возвращается или не поддается лечению.
Второй этап, консолидирующая терапия, снижает риск рецидива рака (возвращения). Лечение включает:
- Химиотерапию: Ваш ребенок может продолжать получать химиотерапию в течение нескольких месяцев, иногда включая интратекальную химиотерапию (но это в основном при остром лимфоцитарном лейкозе/ОЛЛ).
 Детям, как правило, не нужно продолжать химиотерапию после того, как заболевание находится в стадии ремиссии после завершения циклов консолидирующей химиотерапии.
Детям, как правило, не нужно продолжать химиотерапию после того, как заболевание находится в стадии ремиссии после завершения циклов консолидирующей химиотерапии. - Трансплантация стволовых клеток (костный мозг): Вашему ребенку пересаживают здоровые клетки от донора. Донором может быть родной брат или совместимый неродственный донор.
Профилактика
Как предотвратить острый миелоидный лейкоз (ОМЛ)?
Специфических способов профилактики этого заболевания не существует. Мы не знаем, что вызывает ОМЛ.
Перспективы/прогноз
Каков прогноз (перспективы) для взрослых с острым миелоидным лейкозом (ОМЛ)?
Приблизительно у 2 из 3 взрослых с ОМЛ наступает ремиссия после прохождения химиотерапии. Ремиссия означает, что у вас нет симптомов заболевания. В костном мозге нет обнаруживаемых раковых клеток, а нормальные здоровые клетки снова растут.
Поскольку ОМЛ часто возвращается, вы можете продолжать получать химиотерапию, чтобы уничтожить все оставшиеся раковые клетки и предотвратить их появление. Ваш лечащий врач может назвать этот шаг химиотерапией после ремиссии (консолидации). До половины людей, получающих это лечение, достигают длительной ремиссии. На ОМЛ приходится менее 2% всех смертей, связанных с раком.
Ваш лечащий врач может назвать этот шаг химиотерапией после ремиссии (консолидации). До половины людей, получающих это лечение, достигают длительной ремиссии. На ОМЛ приходится менее 2% всех смертей, связанных с раком.
Если рак возвращается в течение 12 месяцев после лечения, ваш лечащий врач может порекомендовать трансплантацию стволовых клеток, если вы достаточно здоровы, чтобы переносить ее. Если у вас рецидив, трансплантация костного мозга часто является единственным шансом на излечение после того, как лейкемия вернулась в стадию ремиссии.
Каков прогноз (перспективы) для детей с острым миелоидным лейкозом (ОМЛ)?
Дети лучше реагируют на лечение ОМЛ, чем взрослые. Почти у всех детей — до 90% — наступает ремиссия после начальной химиотерапии. Но им по-прежнему требуется дополнительная химиотерапия (постремиссионная/консолидирующая терапия), чтобы уничтожить оставшиеся раковые клетки.
Жить с
Когда следует вызвать врача?
Вам следует позвонить своему лечащему врачу, если вы испытываете:
- Крайнюю усталость.

- Лихорадка или признаки инфекции.
- Необъяснимые синяки или кровотечения.
- Потеря веса.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Какой у меня тип ОМЛ?
- Каковы мои варианты лечения?
- Каковы риски лечения и побочные эффекты?
- Как справиться с побочными эффектами лечения?
- Какой последующий уход мне необходим после лечения?
- Должен ли я обращать внимание на признаки осложнений?
Записка из Кливлендской клиники
Большинство детей с ОМЛ продолжают вести нормальную полноценную жизнь. У взрослых заболевание вылечить труднее. Лечение может привести к ремиссии рака, поэтому у вас не будет признаков заболевания в костном мозге и вернутся нормальные здоровые клетки. У некоторых пациентов (особенно пожилых пациентов) раковые клетки остаются активными, и ОМЛ может рецидивировать. Вам может понадобиться лечение на всю жизнь. Даже во время ремиссии вам потребуются последующие тесты для выявления признаков рецидива. Ваш лечащий врач может обсудить наилучшее лечение и план ухода для конкретного подтипа ОМЛ, который у вас есть.
Вам может понадобиться лечение на всю жизнь. Даже во время ремиссии вам потребуются последующие тесты для выявления признаков рецидива. Ваш лечащий врач может обсудить наилучшее лечение и план ухода для конкретного подтипа ОМЛ, который у вас есть.
Лейкемия | МедлайнПлюс
На этой странице
Основы
- Резюме
- Начните здесь
- Диагностика и тесты
- Лечение и терапия
Узнать больше
- Связанные вопросы
- Особенности
- Генетика
Смотрите, играйте и учитесь
- Нет доступных ссылок
Исследования
- Статистика и исследования
- Клинические испытания
- Журнальная статья
Ресурсы
- Найти эксперта
Для вас
- Дети
- Раздаточные материалы для пациентов
Что такое лейкемия?
Лейкемия — это рак клеток крови. Лейкемия начинается в кроветворных тканях, таких как костный мозг. Ваш костный мозг производит клетки, которые разовьются в лейкоциты, эритроциты и тромбоциты. Каждый тип клеток выполняет свою функцию:
Лейкемия начинается в кроветворных тканях, таких как костный мозг. Ваш костный мозг производит клетки, которые разовьются в лейкоциты, эритроциты и тромбоциты. Каждый тип клеток выполняет свою функцию:
- Лейкоциты помогают организму бороться с инфекцией
- Эритроциты доставляют кислород из легких к тканям и органам
- Тромбоциты помогают образовывать сгустки для остановки кровотечения
При лейкемии костный мозг вырабатывает большое количество аномальных клеток. Эта проблема чаще всего возникает с лейкоцитами. Эти аномальные клетки накапливаются в костном мозге и крови. Они вытесняют здоровые клетки крови и мешают вашим клеткам и крови выполнять свою работу.
Какие бывают виды лейкемии?
Существуют разные виды лейкемии. Какой тип лейкемии у вас есть, зависит от типа клетки крови, которая становится раковой, и от того, растет ли она быстро или медленно.
Тип клеток крови может быть:
- Лимфоциты, тип лейкоцитов
- Миелоидные клетки, незрелые клетки, которые превращаются в лейкоциты, эритроциты или тромбоциты
Различные типы могут расти быстро или медленно:
- Острый лейкоз быстро растет.
 Обычно состояние быстро ухудшается, если его не лечить.
Обычно состояние быстро ухудшается, если его не лечить. - Хронический лейкоз медленно растет. Обычно это ухудшается в течение более длительного периода времени.
Основные виды лейкемии:
- Острый лимфоцитарный лейкоз (ОЛЛ), наиболее распространенный вид рака у детей. Это может также повлиять на взрослых.
- Острый миелоидный лейкоз (ОМЛ), который чаще встречается у пожилых людей, но может также поражать детей
- Хронический лимфолейкоз (ХЛЛ), , который является одним из наиболее распространенных типов лейкоза у взрослых. Это часто происходит во время или после среднего возраста.
- Хронический миелоидный лейкоз (ХМЛ), который обычно возникает у взрослых в среднем возрасте или старше
Что вызывает лейкемию?
Лейкемия возникает при изменении генетического материала (ДНК) в клетках костного мозга. Причина этих генетических изменений неизвестна.
Кто подвержен риску лейкемии?
Для определенных типов существуют различные факторы, которые могут повысить риск заражения этим типом. В целом риск заболеть лейкемией увеличивается с возрастом. Это наиболее распространено в возрасте старше 60 лет.
Каковы симптомы лейкемии?
Некоторые из симптомов лейкемии могут включать:
- Чувство усталости
- Лихорадка или ночная потливость
- Легкие синяки или кровотечения
- Потеря веса или потеря аппетита
- Петехии, представляющие собой крошечные красные точки под кожей. Они вызваны кровотечением.
Другие симптомы лейкемии могут различаться от типа к типу. Хромический лейкоз может сначала не вызывать симптомов.
Как диагностируется лейкемия?
Ваш лечащий врач может использовать различные инструменты для диагностики лейкемии:
- Медицинский осмотр
- История болезни
- Анализы крови, такие как общий анализ крови (CBC)
- Анализы костного мозга.
 Существует два основных типа — аспирация костного мозга и биопсия костного мозга. Оба теста включают взятие образца костного мозга и кости. Образцы отправляются в лабораторию для тестирования.
Существует два основных типа — аспирация костного мозга и биопсия костного мозга. Оба теста включают взятие образца костного мозга и кости. Образцы отправляются в лабораторию для тестирования. - Генетические тесты для выявления генных и хромосомных изменений
После того, как врач поставит диагноз, могут быть назначены дополнительные тесты, чтобы определить, распространился ли рак. К ним относятся визуализирующие тесты и люмбальная пункция, которая представляет собой процедуру сбора и анализа спинномозговой жидкости (ЦСЖ).
Какие существуют методы лечения лейкемии?
Лечение лейкемии зависит от того, какой у вас тип, насколько серьезен лейкоз, вашего возраста, общего состояния здоровья и других факторов. Некоторые возможные методы лечения могут включать:
- Химиотерапия
- Лучевая терапия
- Химиотерапия с трансплантацией стволовых клеток
- Таргетная терапия, при которой используются лекарства или другие вещества, воздействующие на определенные раковые клетки с меньшим вредом для нормальных клеток
NIH: Национальный институт рака
- Лейкемия (Фонд Мэйо для медицинского образования и исследований) Также на Испанский
- Понимание лейкемии (Общество лейкемии и лимфомы) — PDF Также на Испанский
- Переливание крови (Общество лейкемии и лимфомы)
- Трансплантация костного мозга: тема MedlinePlus Health (Национальная медицинская библиотека) Также на Испанский
- Выбор специалиста по раку крови (Общество лейкемии и лимфомы) — PDF
- Лечение хронических миелопролиферативных новообразований (Национальный институт рака) Также на Испанский
- Препараты, одобренные для лечения лейкемии (Национальный институт рака)
- Общий подход к лечению хронического миеломоноцитарного лейкоза (Американское онкологическое общество)
- Иммунотерапия (Общество лейкемии и лимфомы) Также на Испанский
- Интегративная медицина и дополнительные и альтернативные методы лечения (Общество лейкемии и лимфомы) Также на Испанский
- Обзор вариантов лечения (воросатоклеточный лейкоз) (Национальный институт рака) Также на Испанский
- Электромагнитные поля и рак (Национальный институт рака) Также на Испанский
- Т-клеточный лейкоз/лимфома у взрослых (Фонд исследований лимфомы)
- Общая информация о волосатоклеточном лейкозе (Национальный институт рака) Также на Испанский
- Лейкемия – эозинофильная (Американское общество клинической онкологии)
- Что такое хронический миеломоноцитарный лейкоз? (Американское онкологическое общество)
- Знаем ли мы, что вызывает хронический миеломоноцитарный лейкоз? (Американское онкологическое общество)
- Достижения в исследованиях лейкемии (Национальный институт рака)
- Статистика рака: лейкемия (Национальный институт рака)
- Факты и статистика (Общество лейкемии и лимфомы)
- ClinicalTrials.
 gov: Лейкемия
(Национальные институты здоровья)
gov: Лейкемия
(Национальные институты здоровья) - ClinicalTrials.gov: лейкемия, волосатые клетки (Национальные институты здоровья)
- Виды лечения: клинические испытания (Общество лейкемии и лимфомы)
- Статья: Систематический анализ и 10-летний прогноз бремени детских болезней.
 ..
.. - Статья: Метаболизм церамидов, регулируемый сфингомиелинсинтазой 2, связан с приобретением…
- Статья: Биоинформатический анализ широких доменов h4K79me2 в различных клеточных линиях лейкемии.
 ..
.. - Лейкемия — см. больше статей
- Американское онкологическое общество
- Найдите врача-онколога (Американское общество клинической онкологии)
- Общество лейкемии и лимфомы Также на Испанский
- Национальный институт рака Также на Испанский
- Онкологические центры, назначенные NCI (Национальный институт рака) Также на Испанский
Лейкемия | Общество лейкемии и лимфомы
Лейкемия начинается в клетке костного мозга. Клетка претерпевает изменения и становится типом лейкемической клетки. Как только клетка костного мозга претерпевает лейкемические изменения, лейкозные клетки могут расти и выживать лучше, чем нормальные клетки. Со временем лейкозные клетки вытесняют или подавляют развитие нормальных клеток. Скорость, с которой прогрессирует лейкемия, и то, как клетки заменяют нормальные клетки крови и костного мозга, различны для каждого типа лейкемии.
Клетка претерпевает изменения и становится типом лейкемической клетки. Как только клетка костного мозга претерпевает лейкемические изменения, лейкозные клетки могут расти и выживать лучше, чем нормальные клетки. Со временем лейкозные клетки вытесняют или подавляют развитие нормальных клеток. Скорость, с которой прогрессирует лейкемия, и то, как клетки заменяют нормальные клетки крови и костного мозга, различны для каждого типа лейкемии.
После диагностики и лечения многие больные лейкемией живут много хороших и качественных лет. Вы можете обнаружить, что дополнительные знания о болезни и ее лечении могут помочь вам справиться с болезнью.
Пожалуйста, рассмотрите вопрос о пожертвовании LLS, чтобы мы могли продолжать оказывать поддержку и обучение пациентов, а также финансировать исследования для улучшения результатов лечения всех пациентов с раком крови.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз Это рак костного мозга и крови, который быстро прогрессирует без лечения Не имеет четкой причины Нажмите здесь, чтобы получить доступ ко ВСЕЙ статистике. Нажмите здесь, чтобы получить доступ к информации о ВСЕХ у детей и подростков.
Нажмите здесь, чтобы получить доступ к информации о ВСЕХ у детей и подростков.
Подробнее
Острый миелоидный лейкоз
Острый миелоидный лейкоз (ОМЛ) — это рак костного мозга и крови. Он быстро прогрессирует без лечения и поражает в основном не полностью развитые клетки; следовательно, эти клетки не могут выполнять свои обычные функции. ОМЛ может быть трудным для лечения заболеванием, и исследователи изучают новые подходы к терапии ОМЛ в клинических испытаниях.
Подробнее
Хронический лимфолейкоз
Хронический лимфоцитарный лейкоз (ХЛЛ) Это тип рака крови, который начинается в костном мозге. Может прогрессировать медленно или быстро, в зависимости от формы, которую он принимает. Нажмите здесь, чтобы получить доступ к статистике ХЛЛ. Что вам следует знать ХЛЛ является наиболее распространенным типом лейкемии у взрослых в западных странах.
Подробнее
Хронический миелоидный лейкоз
Хронический миелоидный лейкоз (ХМЛ) Это рак костного мозга и крови. ХМЛ обычно диагностируется в хронической фазе, когда лечение очень эффективно для большинства пациентов. ХМЛ имеет три фазы Нажмите здесь, чтобы получить доступ Статистика ХМЛ.
ХМЛ обычно диагностируется в хронической фазе, когда лечение очень эффективно для большинства пациентов. ХМЛ имеет три фазы Нажмите здесь, чтобы получить доступ Статистика ХМЛ.
Подробнее
Волосатоклеточный лейкоз
Волосатоклеточный лейкоз (ВКЛ) Это тип рака крови, который начинается в костном мозге Является редким типом хронического лейкоза Волосатоклеточный лейкоз получил свое название из-за коротких, тонких отростков, которые выглядят как волосы на своих клетках. Что вы должны знать Многие люди с волосатоклеточным лейкозом годами живут полноценной жизнью, получая медицинскую помощь.
Подробнее
Хронический миеломоноцитарный лейкоз
Хронический миеломоноцитарный лейкоз (ХММЛ) Это редкий рак крови, который имеет черты двух других типов рака крови. По этой причине Всемирная организация здравоохранения (ВОЗ) классифицирует ХММЛ как миелодиспластические/миелопролиферативные новообразования. Ежегодно регистрируется около 1100 случаев. Обычно поражает пожилых людей.
Подробнее
Ювенильный миеломоноцитарный лейкоз
Ювенильный миеломоноцитарный лейкоз (ЮММЛ) – это необычный рак крови , который имеет перекрывающиеся признаки двух других типов рака крови. Всемирная организация здравоохранения (ВОЗ) классифицировала ювенильный миеломоноцитарный лейкоз (ЮММЛ) как «миелодиспластическое/миелопролиферативное новообразование».
Подробнее
Крупнозернистый лимфоцитарный лейкоз
Крупнозернистый лимфоцитарный лейкоз (LGL) — это тип хронического лейкоза, поражающий лейкоциты, называемые «лимфоцитами». Лимфоциты являются частью иммунной системы организма и помогают бороться с некоторыми инфекциями. Лейкемия LGL характеризуется увеличенными лимфоцитами, содержащими заметные гранулы, которые можно увидеть при исследовании крови под микроскопом.
Подробнее
Бластическая плазмоцитоидная новообразование дендритных клеток
Чтобы получить персонализированную информацию о заболевании и лечении или узнать о клинических испытаниях, свяжитесь с одним из информационных специалистов Общества лейкемии и лимфомы (LLS) по телефону (800) 955-4572. Актуальность темы Бластическая плазмацитоидная новообразование дендритных клеток (BPDCN) ранее была известна как лейкемия/лимфома из клеток естественных киллеров (NK).
Актуальность темы Бластическая плазмацитоидная новообразование дендритных клеток (BPDCN) ранее была известна как лейкемия/лимфома из клеток естественных киллеров (NK).
Подробнее
В-клеточный пролимфоцитарный лейкоз (В-ПЛЛ)
В-клеточный пролимфоцитарный лейкоз (В-ПЛЛ) — очень редкое и типично агрессивное злокачественное новообразование (рак), характеризующееся неконтролируемым ростом В-клеток (В-лимфоциты). В-клетки представляют собой тип лейкоцитов, которые являются частью иммунной системы. B-PLL обычно поражает пожилых людей со средним возрастом при постановке диагноза 69 лет.лет, причем у мужчин встречается несколько чаще, чем у женщин.
Подробнее
Т-клеточный пролимфоцитарный лейкоз (Т-ПЛЛ)
Т-клеточный пролимфоцитарный лейкоз (Т-ПЛЛ) — крайне редкое и обычно агрессивное злокачественное новообразование (рак), характеризующееся неконтролируемым ростом зрелых Т-клетки (Т-лимфоциты). Т-клетки — это тип лейкоцитов, которые защищают организм от инфекций. T-PLL поражает пожилых людей со средним возрастом при постановке диагноза 61 год и чаще встречается у мужчин, чем у женщин.
T-PLL поражает пожилых людей со средним возрастом при постановке диагноза 61 год и чаще встречается у мужчин, чем у женщин.
Подробнее
Симптомы, типы, лечение и многое другое
Лейкемия — это рак клеток крови. Существует несколько широких категорий клеток крови, включая эритроциты (эритроциты), лейкоциты (лейкоциты) и тромбоциты. Как правило, лейкемия относится к раку лейкоцитов.
Лейкоциты являются жизненно важной частью вашей иммунной системы. Они защищают ваш организм от вторжения:
- бактерий
- вирусов
- грибков
- аномальных клеток
- посторонние вещества
При лейкемии лейкоциты не функционируют как нормальные лейкоциты. Они также могут делиться слишком быстро и в конечном итоге вытеснять нормальные клетки.
Лейкоциты в основном вырабатываются в костном мозге, но некоторые типы лейкоцитов также образуются в:
- лимфатических узлах
- селезенке
- вилочковой железе
инфекции в тканях организма.
Симптомами лейкемии могут быть:
- повышенная потливость, особенно ночью (так называемая «ночная потливость»)
- утомляемость и слабость, которые не проходят в покое
- непреднамеренная потеря веса
- боль и болезненность в костях
- безболезненность , опухшие лимфатические узлы (особенно на шее и в подмышечных впадинах)
- увеличение печени или селезенки
- красные пятна на коже, называемые петехиями
- легко кровоточащие и кровоточащие
- лихорадка или озноб
- частые инфекции
Лейкемия также может вызывать симптомы в органах, которые были инфильтрированы или поражены раковыми клетками. Например, если рак распространяется на центральную нервную систему, он может вызвать:
- головные боли
- тошноту и рвоту
- спутанность сознания
- потерю мышечного контроля
- судороги
Распространение рака зависит от типа лейкемия и насколько она агрессивна.
Лейкемия также может распространиться на другие части тела, включая:
- легкие
- желудочно-кишечный тракт
- сердце
- почки
- яички
Начало лейкемии может быть острым (внезапное начало) или хроническим (медленное начало). При остром лейкозе раковые клетки быстро размножаются. При хроническом лейкозе болезнь прогрессирует медленно, и ранние симптомы могут быть очень легкими.
Лейкемия также классифицируется по типу пораженной клетки.
Лейкемия с участием миелоидных клеток называется миелоидной или миелогенной лейкемией. Миелоидные клетки представляют собой незрелые клетки крови, которые в норме становятся гранулоцитами или моноцитами.
Лейкемия с участием лимфоцитов называется лимфоцитарной лейкемией.
Существует четыре основных типа лейкемии:
Острый миелоидный лейкоз (ОМЛ)
Острый миелоидный лейкоз (ОМЛ) может возникать у детей и взрослых. Согласно Программе надзора, эпидемиологии и конечных результатов Национального института рака (NCI), в США ежегодно диагностируется около 20 000 новых случаев ОМЛ.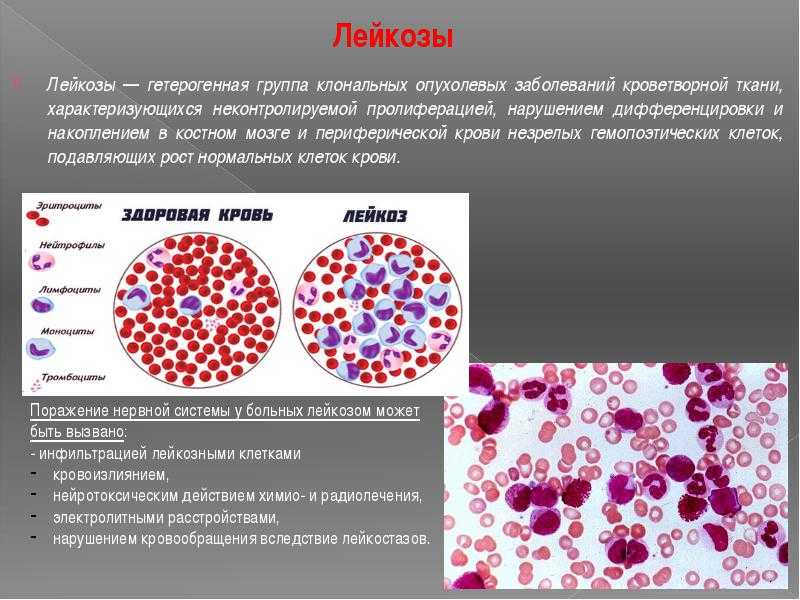 Это самая распространенная форма лейкемии. Пятилетняя выживаемость при ОМЛ составляет 29 лет.0,5 процента.
Это самая распространенная форма лейкемии. Пятилетняя выживаемость при ОМЛ составляет 29 лет.0,5 процента.
Острый лимфолейкоз (ОЛЛ)
Острый лимфоцитарный лейкоз (ОЛЛ) встречается в основном у детей. По оценкам NCI, ежегодно диагностируется около 6000 новых случаев ВСЕХ. Пятилетняя выживаемость при ОЛЛ составляет 69,9%.
Хронический миелоидный лейкоз (ХМЛ)
Хронический миелоидный лейкоз (ХМЛ) поражает в основном взрослых. По данным NCI, ежегодно диагностируется около 9000 новых случаев ХМЛ. Пятилетняя выживаемость при ХМЛ составляет 70,6%.
Хронический лимфолейкоз (ХЛЛ)
Хронический лимфолейкоз (ХЛЛ) чаще всего поражает людей старше 55 лет. Он очень редко встречается у детей. По данным NCI, ежегодно диагностируется около 21 000 новых случаев ХЛЛ. Пятилетняя выживаемость при ХЛЛ составляет 87,2%.
Волосатоклеточный лейкоз — очень редкий подтип ХЛЛ. Его название происходит от появления раковых лимфоцитов под микроскопом.
Исследователи не знают, что именно вызывает лейкемию. Однако существуют некоторые факторы риска развития этого рака. Некоторые из этих факторов риска включают:
Однако существуют некоторые факторы риска развития этого рака. Некоторые из этих факторов риска включают:
- предшествующая химиотерапия или облучение по поводу других видов рака
- генетические нарушения, такие как синдром Дауна
- другие заболевания, связанные с раком крови
- повторное воздействие химического вещества бензола, которое содержится в сигаретном дыме
Причины лейкемии в настоящее время не установлены известен. Однако было выявлено несколько факторов, которые могут увеличить риск. К ним относятся:
- семейный анамнез лейкемии
- курение, которое увеличивает риск развития острого миелоидного лейкоза (ОМЛ)
- генетические заболевания, такие как синдром Дауна
- заболевания крови, такие как миелодиспластический синдром, который иногда называют «прелейкемией»
- предшествующее лечение рака химиотерапией или облучением
- воздействие высоких уровней радиации
- воздействие химических веществ, таких как бензол
Лейкемию обычно лечит гематолог-онколог. Это врачи, которые специализируются на заболеваниях крови и раке. Лечение зависит от типа и стадии рака. Это также зависит от общего состояния здоровья пациента и других заболеваний.
Это врачи, которые специализируются на заболеваниях крови и раке. Лечение зависит от типа и стадии рака. Это также зависит от общего состояния здоровья пациента и других заболеваний.
Некоторые формы лейкемии развиваются медленно и не требуют немедленного лечения. Однако лечение лейкемии обычно включает одно или несколько из следующих действий:
- Химиотерапия. В химиотерапии используются препараты для уничтожения лейкозных клеток. В зависимости от типа лейкемии вы можете принимать либо один препарат, либо комбинацию разных препаратов.
- Лучевая терапия. Лучевая терапия использует высокоэнергетическое излучение для повреждения лейкозных клеток и подавления их роста. Излучение может быть применено к определенной области или ко всему телу.
- Трансплантация стволовых клеток. Трансплантация стволовых клеток заменяет больной костный мозг здоровым костным мозгом, либо вашим собственным (называется аутологичной трансплантацией), либо донорскими (называется аллогенной трансплантацией).
 Эта процедура также называется трансплантацией костного мозга.
Эта процедура также называется трансплантацией костного мозга. - Биологическая или иммунная терапия. Биологическая или иммунная терапия использует методы лечения, которые помогают вашей иммунной системе распознавать раковые клетки и атаковать их.
- Таргетная терапия. Таргетная терапия использует лекарства, которые используют уязвимости раковых клеток. Например, иматиниб (Гливек) — это таргетный препарат, который обычно используется против ХМЛ.
Лейкемию можно заподозрить, если у вас есть тревожные симптомы или определенные факторы риска. Врач начнет с изучения вашей полной истории болезни и проведения медицинского осмотра.
Однако лейкемия не может быть полностью диагностирована при медицинском осмотре. Вместо этого врачи будут ставить диагноз, используя:
- анализы крови
- биопсии
- визуализирующие исследования
Диагноз обычно подтверждается с помощью биопсии костного мозга и аспирации.
Тесты
Существует ряд различных тестов, которые можно использовать для диагностики лейкемии. Общий анализ крови определяет количество эритроцитов, лейкоцитов и тромбоцитов в крови. Глядя на свою кровь под микроскопом, можно также определить, имеют ли клетки ненормальный вид.
Биопсия тканей можно взять из костного мозга или лимфатических узлов для поиска признаков лейкемии. Эти небольшие образцы могут определить тип лейкоза и скорость его роста. Биопсия других органов, таких как печень и селезенка, может показать, распространился ли рак.
Постановка диагноза
После постановки диагноза лейкемии будет проведена стадия. Стадирование позволяет узнать, насколько рак распространился и прогрессировал, и помогает врачу определить ваши перспективы.
ОМЛ и ОЛЛ стадируются на основании того, как раковые клетки выглядят под микроскопом, и типа пораженных клеток. ALL и CLL стадируются на основе количества лейкоцитов на момент постановки диагноза. Присутствие незрелых лейкоцитов или миелобластов в крови и костном мозге также используется для определения стадии ОМЛ и ХМЛ.
Присутствие незрелых лейкоцитов или миелобластов в крови и костном мозге также используется для определения стадии ОМЛ и ХМЛ.
Оценка прогрессирования
Ряд других тестов можно использовать для определения прогрессирования заболевания:
- Проточная цитометрия исследует ДНК раковых клеток и определяет скорость их роста.
- Функциональные тесты печени показывают, поражают ли лейкозные клетки печень.
- Люмбальная пункция проводится путем введения тонкой иглы между позвонками в нижней части спины. Это позволяет вашему врачу собрать спинномозговую жидкость и определить, распространился ли рак на центральную нервную систему.
- Визуализирующие исследования, такие как рентген, УЗИ и компьютерная томография, помогают врачам выявить любые повреждения других органов, вызванные лейкемией.
Долгосрочные перспективы для людей, больных лейкемией, зависят от типа рака и стадии на момент постановки диагноза. Чем раньше будет диагностирована лейкемия и чем быстрее она будет вылечена, тем выше ваши шансы на выздоровление.
Некоторые факторы, такие как пожилой возраст, предшествующие заболевания крови и хромосомные мутации, могут негативно повлиять на прогноз.
По данным NCI, с 2009 по 2018 год число смертей от лейкемии снижалось в среднем на 1,7 процента ежегодно. Пятилетняя выживаемость (или процент людей, выживших не менее 5 лет после постановки диагноза) составила 65 процентов. с 2011 по 2017 год.
Однако важно отметить, что эта цифра включает людей всех возрастов и со всеми формами лейкемии. Это не предсказывает исход для одного человека. Работайте со своей медицинской командой над лечением лейкемии и узнайте свои конкретные перспективы. Помните, что ситуация каждого человека индивидуальна.
Прочтите эту статью на испанском языке.
Типы лейкемии: распространенные, редкие и другие разновидности
Эта страница была проверена в соответствии с нашей медицинской и редакционной политикой
Мори Маркман, доктором медицины, президентом отдела медицины и науки CTCA.
Эта страница была обновлена 12 сентября 2022 года.
Лейкемия классифицируется по типу пораженных лейкоцитов и скорости прогрессирования заболевания:
- Лимфоцитарный лейкоз (также известный как лимфоидный или лимфобластный лейкоз) развивается в белые кровяные тельца, называемые лимфоцитами в костном мозге.
- Миелоидный лейкоз (также известный как миелогенный лейкоз) также может начинаться в лейкоцитах, отличных от лимфоцитов, а также в эритроцитах и тромбоцитах.
По скорости развития или ухудшения состояния лейкемия классифицируется как острая (быстрорастущая) или хроническая (медленнорастущая):
- Острый лейкоз быстро прогрессирует и приводит к накоплению незрелой, бесполезной крови клеток костного мозга. При этом типе лейкемии клетки размножаются и накапливаются в костном мозге, снижая способность костного мозга производить достаточное количество здоровых клеток крови.
- Хронический лейкоз прогрессирует медленнее и приводит к накоплению относительно зрелых, но все же патологических лейкоцитов.
 Как правило, требуется больше времени, чтобы начать вызывать заметные проблемы, чем при остром лейкозе. Однако хронический, медленно растущий лейкоз может быть более трудным для лечения.
Как правило, требуется больше времени, чтобы начать вызывать заметные проблемы, чем при остром лейкозе. Однако хронический, медленно растущий лейкоз может быть более трудным для лечения.
Скачать инфографику по лейкемии »
Какие наиболее распространенные виды лейкемии?
Согласно данным Программы наблюдения, эпидемиологии и конечных результатов Национального института рака (SEER), наиболее распространенными типами лейкемии в Соединенных Штатах являются, в следующем порядке:
- Хронический лимфолейкоз
- Острый миелоидный лейкоз
- Хронический миелоидный лейкоз
- Острый лимфолейкоз
Объяснение четырех типов лейкемии
Острый лимфоцитарный лейкоз (ALL) быстро прогрессирует, заменяя здоровые клетки, производящие функциональные лимфоциты, лейкозными клетками, которые не могут созревать должным образом. Лейкозные клетки переносятся током крови в другие органы и ткани, в том числе в головной мозг, печень, лимфатические узлы и яички, где продолжают расти и делиться.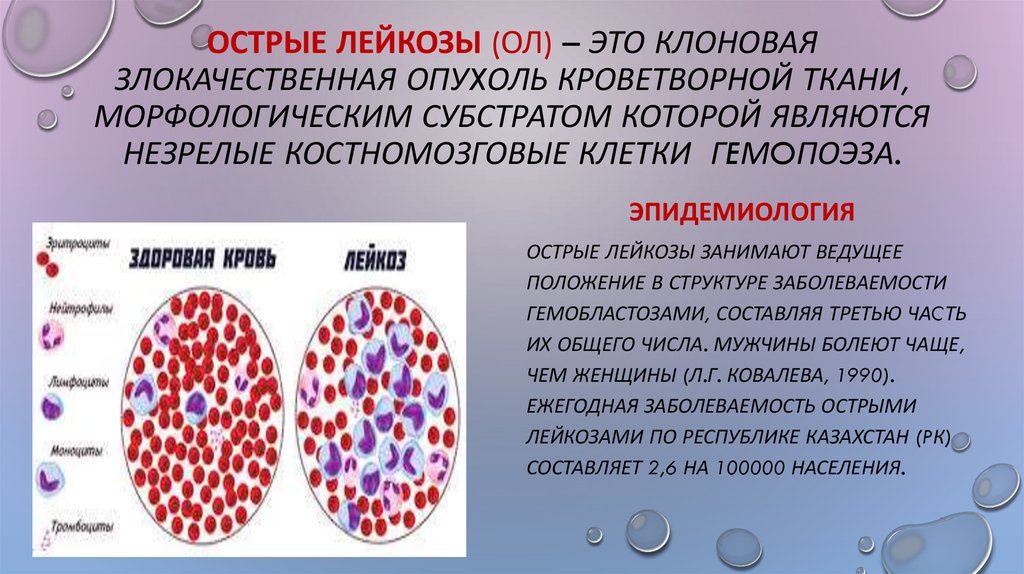 Рост, деление и распространение этих лейкозных клеток может привести к ряду возможных симптомов, некоторые из которых могут напоминать грипп. Они включают усталость, одышку, лихорадку и легкие синяки или кровотечения, среди других симптомов.
Рост, деление и распространение этих лейкозных клеток может привести к ряду возможных симптомов, некоторые из которых могут напоминать грипп. Они включают усталость, одышку, лихорадку и легкие синяки или кровотечения, среди других симптомов.
ALL развивается, когда изменения в ДНК (мутации) заставляют костный мозг производить слишком много аномальных лимфоцитов (разновидность лейкоцитов). Предполагается, что лимфоциты помогают бороться с инфекциями, но те, которые вырабатываются у людей со ВСЕМ, не могут делать это должным образом. Пролиферация этих аномальных клеток также вытесняет другие типы здоровых клеток крови.
Неизвестно, что именно вызывает мутации, которые приводят к ВСЕМ, но определенные факторы могут увеличить риск. Факторы риска для ВСЕХ включают:
- Мужчина, белый, старше 70 лет
- Наличие в анамнезе химиотерапии или радиационного облучения.
ВСЕ можно диагностировать с помощью анализов крови, аспирации костного мозга и биопсии, которые включают в себя извлечение образца костного мозга и крошечного кусочка кости с последующим изучением клеток под микроскопом.
Некоторые из распространенных вариантов лечения ВСЕХ включают:
- Химиотерапия
- Лучевая терапия
- Трансплантация стволовых клеток
- Таргетная терапия
Узнать больше обо ВСЕХ
Острый миелоидный лейкоз (ОМЛ) , также известный как острый миелогенный лейкоз, острый миелобластный лейкоз, острый гранулоцитарный лейкоз или острый нелимфоцитарный лейкоз, представляет собой быстрорастущую форму рака крови и костного мозга.
Как и ВСЕ, ОМЛ заставляет костный мозг перепроизводить аномальные лейкоциты, вытесняя здоровые клетки крови и влияя на способность организма бороться с инфекциями.
Факторы риска ОМЛ включают:
- Быть мужчиной
- Курение
- Прошлое химиотерапевтическое лечение или радиационное облучение
Некоторые симптомы могут напоминать грипп, например лихорадка, усталость и ночная потливость. Другие включают легкие синяки или кровотечения и потерю веса. Анализы крови, аспирация костного мозга и биопсия входят в число тестов, которые могут быть выполнены для диагностики этого рака.
Другие включают легкие синяки или кровотечения и потерю веса. Анализы крови, аспирация костного мозга и биопсия входят в число тестов, которые могут быть выполнены для диагностики этого рака.
Лечение может включать:
- Химиотерапия
- Лучевая терапия
- Трансплантация стволовых клеток
- Таргетная терапия
Узнайте больше о ПОД
Хронический лимфоцитарный лейкоз (ХЛЛ) — типично медленно растущий рак, который начинается в лимфоцитах костного мозга и распространяется в кровь. Он также может распространиться на лимфатические узлы и органы, такие как печень и селезенка. ХЛЛ развивается, когда растет слишком много аномальных лимфоцитов, вытесняя нормальные клетки крови и затрудняя организму борьбу с инфекцией.
По данным Американского онкологического общества (ACS), около 25 процентов всех случаев лейкемии приходится на ХЛЛ, и примерно у одного из каждых 175 человек может развиться ХЛЛ в течение жизни.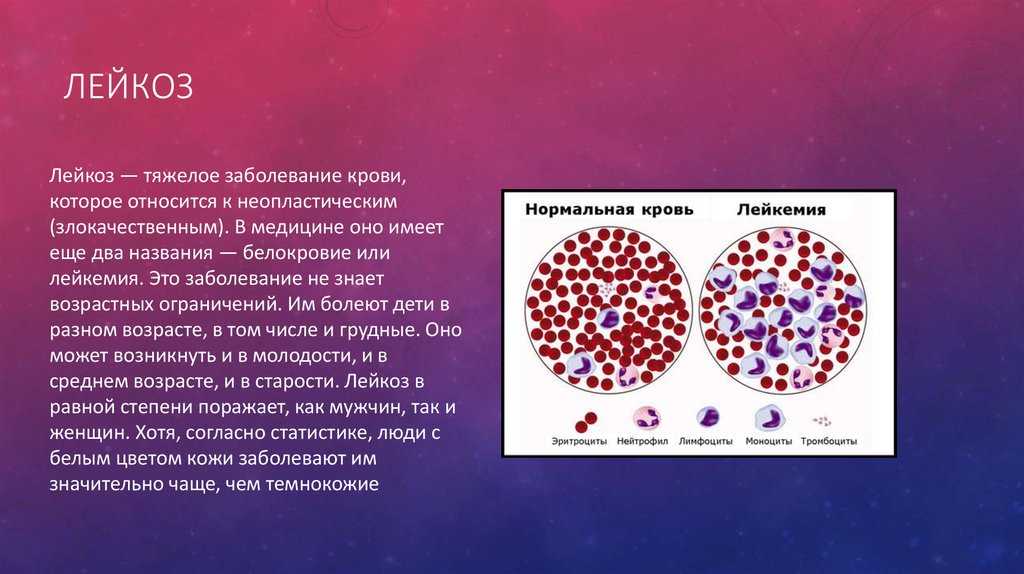 ХЛЛ похож на ВСЕ, но он хронический, а не острый, а это означает, что он более медленно растет и требует больше времени, чтобы начать вызывать симптомы.
ХЛЛ похож на ВСЕ, но он хронический, а не острый, а это означает, что он более медленно растет и требует больше времени, чтобы начать вызывать симптомы.
Симптомы могут включать отек лимфатических узлов (шеи, подмышек, живота или паха), утомляемость, лихорадку, инфекцию, потерю веса и многое другое. Для диагностики ХЛЛ могут использоваться различные анализы крови.
ХЛЛ может не нуждаться в немедленном лечении, а скорее в наблюдении за любыми проблемами и изменениями, после чего может быть пересмотрена необходимость лечения. Общие варианты лечения включают:
- Таргетная терапия
- Химиотерапия
- Лучевая терапия
- Иммунотерапия
Узнайте больше о ХЛЛ
Хронический миелоидный лейкоз (ХМЛ) , также известный как хронический миелогенный лейкоз, начинается в кроветворных клетках костного мозга, а затем со временем распространяется в кровь. Со временем болезнь распространяется на другие участки тела.
ХМЛ развивается медленно, но как только он начинает вызывать симптомы, они могут включать усталость, лихорадку, потерю веса и увеличение селезенки. Около половины случаев ХМЛ диагностируется с помощью анализа крови до появления симптомов. По данным ACS, около 15 процентов лейкемий являются ХМЛ.
Варианты лечения включают:
- Таргетная терапия
- Химиотерапия
- Иммунотерапия
- Трансплантация стволовых клеток
Узнайте больше о CML
Редкие типы лейкемии
Среди множества различных типов лейкемии некоторые встречаются реже, чем другие. Три более редких типа лейкоза — пролимфоцитарный лейкоз (PLL), крупнозернистый лимфоцитарный лейкоз (LGL) и волосатоклеточный лейкоз (HCL) — имеют некоторые общие характеристики с лимфоцитарным лейкозом и иногда считаются подтипами хронического или острого лимфоцитарного лейкоза (CLL и ALL). ). Миелодиспластические синдромы — это состояния, связанные с лейкемией, которые также встречаются редко.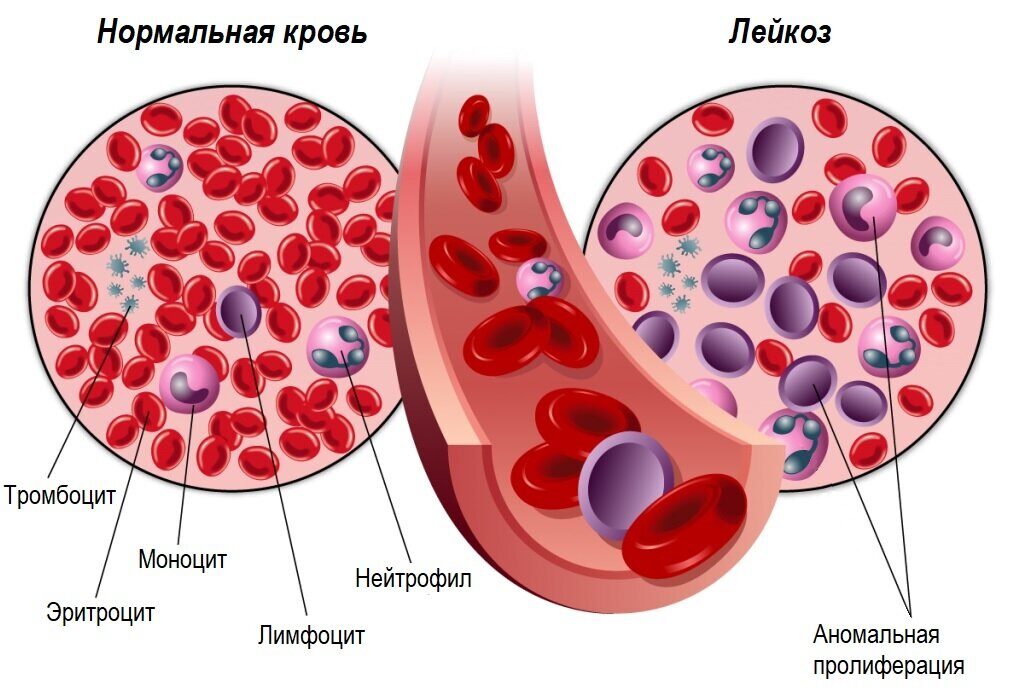
Пролимфоцитарный лейкоз (ПЛЛ) может развиваться вместе с ХЛЛ или сам по себе, но обычно он прогрессирует быстрее, чем типичный ХЛЛ. Он характеризуется пролиферацией незрелых лимфоцитов. Если это вызывает симптомы, они могут быть похожи на другие типы лейкемии (гриппоподобные симптомы, легкие кровоподтеки, необъяснимая потеря веса). Диагностика может включать анализы крови, а также аспирацию костного мозга и биопсию. PLL, как правило, хорошо поддается лечению, и варианты могут напоминать те, которые используются для лечения CLL. Однако часто случаются рецидивы.
Крупнозернистый лимфоцитарный (LGL) лейкоз — это хронический тип лейкоза, при котором организм вырабатывает аномально большие лимфоциты. К тому времени, когда у пациентов диагностируется это состояние, симптомы, как правило, присутствуют и включают гриппоподобные симптомы, частые инфекции и необъяснимую потерю веса. Люди с аутоиммунными заболеваниями, как правило, более подвержены риску развития LGL. Диагностика может включать анализы крови, аспирацию костного мозга и биопсию. Большинству пациентов требуется лечение вскоре после постановки диагноза, которое может включать препараты, подавляющие иммунную систему. Другие могут отложить лечение, чтобы увидеть, не возникнут ли проблемы. Лечение LGL не стандартизировано, и пациентам могут потребоваться разные варианты, в зависимости от их состояния.
Диагностика может включать анализы крови, аспирацию костного мозга и биопсию. Большинству пациентов требуется лечение вскоре после постановки диагноза, которое может включать препараты, подавляющие иммунную систему. Другие могут отложить лечение, чтобы увидеть, не возникнут ли проблемы. Лечение LGL не стандартизировано, и пациентам могут потребоваться разные варианты, в зависимости от их состояния.
Волосатоклеточный лейкоз (ВКЛ) — это редкий подтип хронического лимфоцитарного лейкоза (ХЛЛ), который прогрессирует медленно. По данным Американского общества клинической онкологии, ежегодно около 700 человек диагностируют ВКЛ. HCL возникает, когда костный мозг вырабатывает слишком много B-клеток (лимфоцитов), типа лейкоцитов, которые борются с инфекцией. По мере увеличения количества лейкозных клеток вырабатывается меньше здоровых лейкоцитов, эритроцитов и тромбоцитов. Слово «волосатый» происходит от внешнего вида производимых клеток. Под микроскопом клетки HCL кажутся тонкими, похожими на волоски выростами.
Симптомы HCL могут быть похожи на другие типы лейкемии и напоминать грипп. Аспирация костного мозга, биопсия и анализы крови являются основными диагностическими инструментами.
HCL часто не требует немедленного лечения, и пациенты находятся под наблюдением на предмет проблемных изменений, требующих лечения. Когда возникают осложнения, связанные с HCL, такие как низкое количество клеток крови, частые инфекции или увеличение лимфатических узлов, обычно используется химиотерапия.
Узнайте больше о HCL
Миелодиспластические синдромы (МДС) — это группа тесно связанных заболеваний, при которых костный мозг вырабатывает слишком мало функционирующих эритроцитов (которые переносят кислород), лейкоцитов (которые борются с инфекцией) или тромбоцитов (которые предотвращают или останавливают кровотечение) или любую комбинацию из трех. Различные типы миелодиспластических синдромов диагностируются на основании определенных изменений в клетках крови и костном мозге.


 Часто заболевание развивается незаметно, без каких-либо симптомов. Хроническим миелолейкозом можно заболеть в любом возрасте, однако наиболее подвержены ему люди 55-60 лет.
Часто заболевание развивается незаметно, без каких-либо симптомов. Хроническим миелолейкозом можно заболеть в любом возрасте, однако наиболее подвержены ему люди 55-60 лет.


 Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
 Если изъять собственные здоровые клетки уже невозможно, их берут от донора, однако здесь довольно высок риск отторжения трансплантата: пересаженные иммунные клетки начинают атаковать чужеродный для них организм нового хозяина.
Если изъять собственные здоровые клетки уже невозможно, их берут от донора, однако здесь довольно высок риск отторжения трансплантата: пересаженные иммунные клетки начинают атаковать чужеродный для них организм нового хозяина.


 Хронический лейкоз чаще встречается у взрослых, чем у детей.
Хронический лейкоз чаще встречается у взрослых, чем у детей.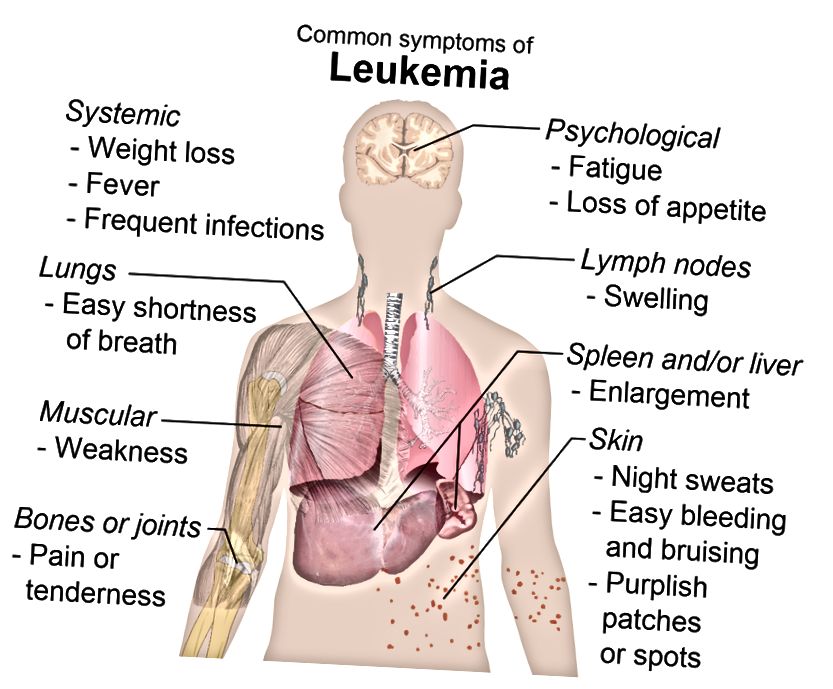 ОМЛ также встречается у детей.
ОМЛ также встречается у детей.
 Если вы в анамнезе курили или подвергались пассивному курению, у вас повышен риск развития острого миелогенного лейкоза.
Если вы в анамнезе курили или подвергались пассивному курению, у вас повышен риск развития острого миелогенного лейкоза. Сообщите своему лечащему врачу, если у вас или члена вашей семьи есть генетическое заболевание. Они могут порекомендовать генетическое тестирование для оценки вашего риска.
Сообщите своему лечащему врачу, если у вас или члена вашей семьи есть генетическое заболевание. Они могут порекомендовать генетическое тестирование для оценки вашего риска. Если у вас лейкемия, у вас, вероятно, будет выше нормы количество лейкоцитов.
Если у вас лейкемия, у вас, вероятно, будет выше нормы количество лейкоцитов. Клетки лейкемии не видны на изображениях.
Клетки лейкемии не видны на изображениях.
 Во время лечения аппарат направляет излучение точно в те участки вашего тела, где находятся раковые клетки, или распределяет излучение по всему телу. Распространение радиации по всему телу может произойти до трансплантации гемопоэтических клеток.
Во время лечения аппарат направляет излучение точно в те участки вашего тела, где находятся раковые клетки, или распределяет излучение по всему телу. Распространение радиации по всему телу может произойти до трансплантации гемопоэтических клеток. .
. Обычно вы получаете консолидирующую терапию циклами, в течение четырех-шести месяцев.
Обычно вы получаете консолидирующую терапию циклами, в течение четырех-шести месяцев. Количество лейкозных клеток при установленном диагнозе может сыграть роль в вашем исходе.
Количество лейкозных клеток при установленном диагнозе может сыграть роль в вашем исходе.


 Его также можно использовать для лечения рака, который возвращается (рецидив).
Его также можно использовать для лечения рака, который возвращается (рецидив).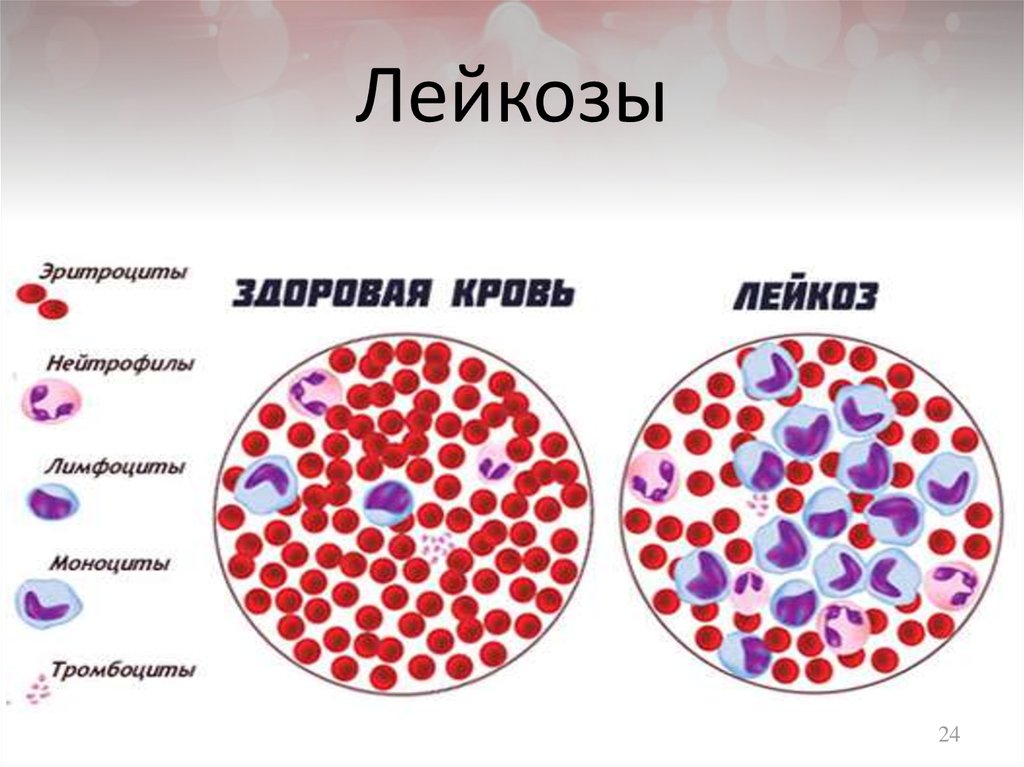 Интратекальную химиотерапию можно использовать для лечения рака, выявленного в спинномозговой жидкости, и/или для предотвращения распространения лейкемии в эту область. Его также можно назначать в качестве превентивной (профилактической) меры. Он может препятствовать распространению раковых клеток на позвоночник, головной мозг и другие части центральной нервной системы.
Интратекальную химиотерапию можно использовать для лечения рака, выявленного в спинномозговой жидкости, и/или для предотвращения распространения лейкемии в эту область. Его также можно назначать в качестве превентивной (профилактической) меры. Он может препятствовать распространению раковых клеток на позвоночник, головной мозг и другие части центральной нервной системы. Детям, как правило, не нужно продолжать химиотерапию после того, как заболевание находится в стадии ремиссии после завершения циклов консолидирующей химиотерапии.
Детям, как правило, не нужно продолжать химиотерапию после того, как заболевание находится в стадии ремиссии после завершения циклов консолидирующей химиотерапии.
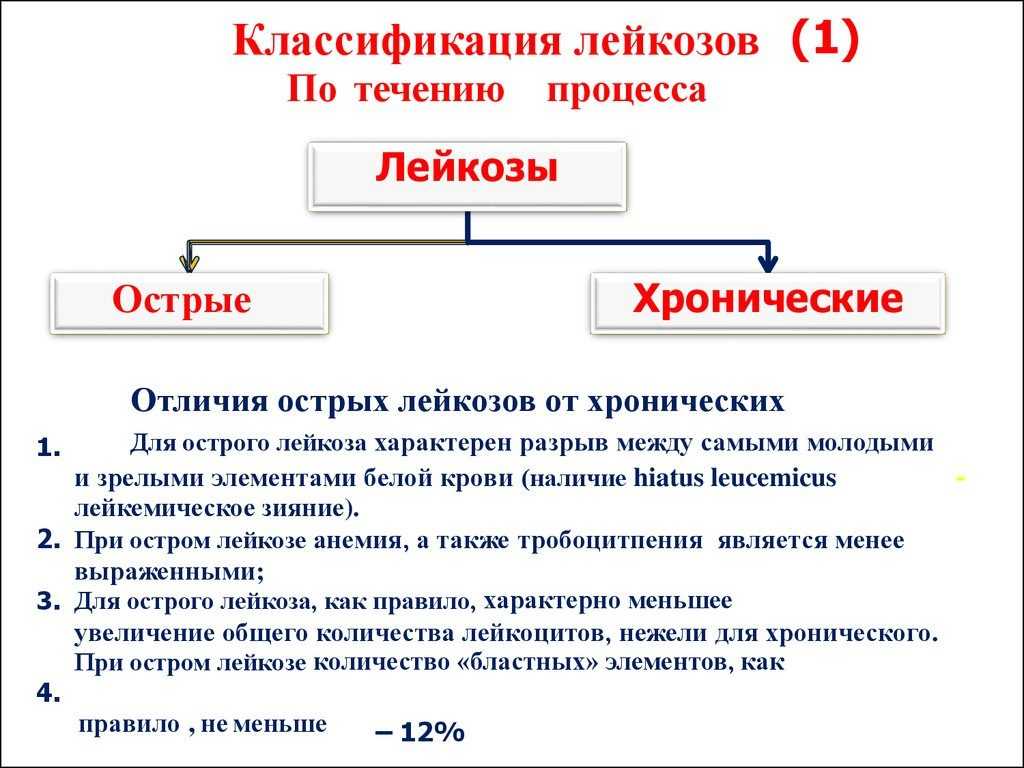 Обычно состояние быстро ухудшается, если его не лечить.
Обычно состояние быстро ухудшается, если его не лечить. Существует два основных типа — аспирация костного мозга и биопсия костного мозга. Оба теста включают взятие образца костного мозга и кости. Образцы отправляются в лабораторию для тестирования.
Существует два основных типа — аспирация костного мозга и биопсия костного мозга. Оба теста включают взятие образца костного мозга и кости. Образцы отправляются в лабораторию для тестирования. gov: Лейкемия
(Национальные институты здоровья)
gov: Лейкемия
(Национальные институты здоровья) ..
.. ..
.. Эта процедура также называется трансплантацией костного мозга.
Эта процедура также называется трансплантацией костного мозга. Как правило, требуется больше времени, чтобы начать вызывать заметные проблемы, чем при остром лейкозе. Однако хронический, медленно растущий лейкоз может быть более трудным для лечения.
Как правило, требуется больше времени, чтобы начать вызывать заметные проблемы, чем при остром лейкозе. Однако хронический, медленно растущий лейкоз может быть более трудным для лечения.