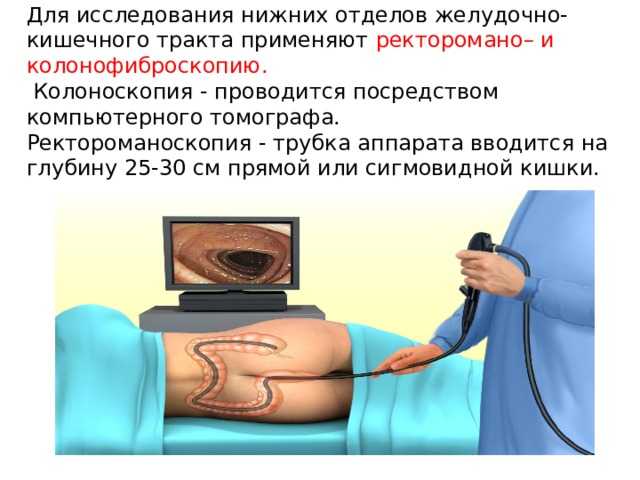
Можно ли при беременности делать колоноскопию: Можно ли делать колоноскопию при беременности?
Беременность и воспалительные заболевания кишечника
Охтырская Т.А.
Хронические воспалительные заболевания кишечника (англ. Inflammatoryboweldisease, IBD) включают в себя болезнь Крона и неспецифический язвенный колит. Причины возникновения окончательно не известны, клинические проявления и методы терапии имеют сходство.
Оба заболевания наиболее распространены у лиц молодого репродуктивного возраста. Пик заболевания приходится на 20-40 лет.
При воспалительных заболеваниях кишечника в целом фертильность сопоставима с фертильностью в популяции людей. Хотя, частота рождения детей меньше, чем в популяции. Это может быть как следствием нарушений в состоянии здоровья, так и сознательным выбором. Ряд супружеских пар отказывается от беременности из страха наследования заболевания детьми, из страха обострения болезни во время беременности, из опасения негативного влияния препаратов на течение беременности. Проведенные исследования показывают, что вероятность наследования болезни составляет около 7%, если один из родителей имеет болезнь Крона и менее 7% при НЯК. Риск наследования возрастает до 37%, если болеют оба родителя. Риск передачи по наследству выше в еврейской расе (7,8%), чем в европейской (5,8%).
Риск наследования возрастает до 37%, если болеют оба родителя. Риск передачи по наследству выше в еврейской расе (7,8%), чем в европейской (5,8%).
Высокая частота бесплодия, невынашивания и осложнений беременности в основном связана с активной стадией болезни. По данным разных авторов беременность на фоне активной стадии болезни до 75% случае может сопровождаться осложнениями.
Какие же аутоиммунные болезни влияют на репродуктивную функцию?
Воспалительные заболевания кишечника, ХАИТ, ревматоидный артит, СКВ, васкулиты, сах/диабет.
У женщин в активной стадии болезни снижение фертильности может быть обусловлено несколькими механизмами:
- Страх и нежелание половой жизни (диспареуния), вследствие болевого синдрома и снижения либидо
- Активное воспаление в кишечнике может приводить к воспалению в маточных трубах и яичниках. Женщины в активной стадии болезни, а также прошедшие хирургическое лечение, в группе риска по спаечной болезни и трубному фактору бесплодия.

- Активное воспаление кишечника может приводить к нарушениям менструального цикла (ановуляция, поздняя овуляция, недостаточность лютеиновой фазы цикла, гиперпролактинемия). Как правило, достижение ремиссии болезни приводит к улучшению характера цикла.
- Активное воспаление кишечника отражает состояние иммунной системы (аутоиммунитет), что нарушается микроокружение в полости матки и маточных трубах, участвующее в миграции плодного яйца, активный иммунный ответ может приводить к нарушениям имплантации плодного яйца и нарушениям формирования ворсин хориона.
Т.к. все этапы развития беременности проходят последовательно, то каждый последующий этап зависит от предыдущего. Нарушение формирования первичных ворсин хориона в дальнейшем может стать основой плацентарной недостаточности и развития осложнений на поздних сроках беременности. Нарушение самых ранних этапов имплантации может стать причиной раннего невынашивания беременности (биохимическая беременность).
Лекарственные препараты, используемые для лечения воспалительных заболеваний кишечника, не оказывают прямого влияния на женскую репродуктивную функцию. В то время, как у мужчин терапия сульфасалазином в 60% случаев приведет к снижению количества и подвижности сперматозоидов. Эффект обратим через 2 месяца после отмены препарата.
Оптимальный период для зачатия – период стойкой ремиссии. Продолжительность периода ремиссии перед отменой контрацепции не определена, но наиболее частой рекомендацией является период в 3 месяца.
Если зачатие происходит в состоянии ремиссии, беременность в большинстве случаев протекает без осложнений. Одно из возможных объяснений поддержания ремиссии болезни в период беременности – релаксин – гормон, образующийся только во время беременности и подавляющий функцию макрофагов, что уменьшает активность фиброза и частоту образования спаек.
Существует теория о снижении активности болезни в связи с даун-регуляцией иммунной системы вследствие несоответствия по системе HLA матери и плода. Частота активных стадий болезни во время беременности была выше при совпадении матери и плода по определенным локусам HLA.
Частота активных стадий болезни во время беременности была выше при совпадении матери и плода по определенным локусам HLA.
Если зачатие произошло в активной стадии болезни, в 2/3 случаев высокая активность сохраняется всю беременность, а в 33% случаев будет наблюдаться ухудшение симптомов, что делает высоким риск осложнений – самопроизвольное невынашивание беременности, преждевременные роды, внутриутробная гибель плода. Активная стадия болезни, не поддающаяся терапии, может быть показанием к прерыванию беременности.
По статистике у женщин с воспалительными заболеваниями кишечника зафиксирована более высокая частота рождения детей с низкой массой тела (2500 г). Учитывая иммунные факторы, лежащие в основе развития заболевания, необходимо помнить о высоком риске плацентарной недостаточности и своевременно проводить обследование и профилактику. Важным моментом является обследование на дополнительные (к основному заболеванию) факторы плацентарной недостаточности: мутации системы гемостаза, аутоантитела к кардиолипину, ДНК, ЩЖ, гомоцистеин.
Диагностика во время беременности:
У беременной женщины уровень гемоглобина и альбумина уменьшается, СОЭ возрастает. Это нормальные физиологические изменения. Поэтому для оценки состояния здоровья во время беременности больше важны клинические, а не лабораторные данные. Рентгенологические исследования и МРТ во время беременности используют редко. Особенно в ранние сроки радиационного воздействия лучше избегать.
Большинство пациентов проходит обследование с помощью сигмоидоскопии или колоноскопии. Случаев преждевременных родов, спровоцированных проведением колоноскопии, зафиксировано не было.
Методы терапии:
В активной стадии болезни в качестве метода терапии могут быть использованы кортикостероиды. Теоретическая польза от применения КС в активной стадии болезни выше потенциального риска для плода (ссылка на статью о программировании).
Данных о тератогенном действии КС на плод получено не было.
Основным методом терапии во время беременности является 5-аминосалициловая кислота и ее производные – сульфасалазин и мезаламин. Препараты проникают в маточно-плацентарный и плодовый кровоток только в небольшом количестве. Применение сульфасалазина и 5-АSА в дозах менее 3 г в день не оказывает тератогенного эффекта и допустимо во время беременности. На фоне терапии сульфасалазином существует риск индуцированного сульфасалазином дефицита фолатов. Помимо этого IBD в большинстве случаев протекают с нарушениями процессов пищеварения и обмена веществ, что часто приводит к развитию анемии (дефицит железа, дефицит витаминов) и синдрому мальабсорбции (нарушение всасывания питательных веществ) и требует более высокого поступления фолатов и витаминов других групп. Дефицит фолатов повышает риск пороков развития плода, участвует в развитии сосудистых нарушений (тромбофилия) и может способствовать формированию плацентарной недостаточности.
Препараты проникают в маточно-плацентарный и плодовый кровоток только в небольшом количестве. Применение сульфасалазина и 5-АSА в дозах менее 3 г в день не оказывает тератогенного эффекта и допустимо во время беременности. На фоне терапии сульфасалазином существует риск индуцированного сульфасалазином дефицита фолатов. Помимо этого IBD в большинстве случаев протекают с нарушениями процессов пищеварения и обмена веществ, что часто приводит к развитию анемии (дефицит железа, дефицит витаминов) и синдрому мальабсорбции (нарушение всасывания питательных веществ) и требует более высокого поступления фолатов и витаминов других групп. Дефицит фолатов повышает риск пороков развития плода, участвует в развитии сосудистых нарушений (тромбофилия) и может способствовать формированию плацентарной недостаточности.
Исследований по применению иммуномодуляторов (азатиоприн, 6-меркаптопурин) при воспалительных заболеваниях кишечника во время беременности не проводилось. Применение метотрексата сопровождается тератогенным действием и противопоказано во время беременности. Женщина должна отменить метотрексат как минимум за месяц до отмены контрацепции, мужчина – за 3 месяца.
Женщина должна отменить метотрексат как минимум за месяц до отмены контрацепции, мужчина – за 3 месяца.
В ряде случаев по показаниям может быть рекомендована терапия антибактериальными препаратами: ампициллин, цефалоспорины, эритромицин и короткие курсы метронидазола.
Антидиарейный препарат Лоперамид не обладает тератогенным действием при исследовании на животных. Данных о тератогенном действии во время беременности не получено, однако его применение во время беременности может быть связано с низкой массой новорожденных детей и его назначение на поздних сроках беременности может вызвать нарушение работы кишечника у новорожденных.
Показания к хирургическому лечению воспалительных заболеваний кишечника во время беременности идентичны показаниям вне беременности – перфорация, обструкция, абсцессы, кровотечения.
| Категория В | Категория С,D | Противопоказаны |
|---|---|---|
Пероральные, местные формы мезаламина |
Кортикостероиды |
метотрексат |
Сульфасалазин, олсалазин, балзалазид |
Азатиоприн |
|
Инфликсимаб |
6-меркаптопурин |
|
Ципрофлоксацин, метронидазол (со II триместра) |
циклоспорин |
|
Безопасность лекарств во время беременности
Родоразрешение:
Несмотря на то, что акушерские показания к кесареву сечению при воспалительных заболеваниях кишечника не отличаются от популяционных, по статистике кесарево сечение проводится более часто. Зафиксированы случаи инициирования перинеальной болезни естественными родами. Стресс в родах может спровоцировать обострение заболевания.
Зафиксированы случаи инициирования перинеальной болезни естественными родами. Стресс в родах может спровоцировать обострение заболевания.
Грудное вскармливание:
Практически все препараты, применяемые для лечения воспалительных заболеваний кишечника, секретируются в молоко. Основным критерием является безопасность для ребенка.
Для кормящих матерей в период обострения болезни допускается прием препаратов 5-аминосалициловой кислоты в дозах до 3 г/сут.
В период грудного вскармливания могут применяться глюкокортикоиды в небольших дозах с соблюдением четырехчасового интервала между приемом препарата и кормлением. При тяжелых формах ВЗК целесообразно переводить ребенка на искусственное вскармливание как из-за тяжести состояния женщины, так и из-за опасности развития неблагоприятных эффектов терапии.
Теги: беременность
Возможные противопоказания к проведению колоноскопии
Любые изменения в работе ЖКТ могут стать поводом для беспокойства. Чем скорее вы обратитесь к врачу, тем быстрее будет ликвидирована проблема. Однако далеко не каждый тип обследования подходит абсолютно всем. Многих пациентов интересует ответ на вопрос: можно ли делать колоноскопию при геморрое и других хронических заболеваниях? Бывают разные ситуации.
Чем скорее вы обратитесь к врачу, тем быстрее будет ликвидирована проблема. Однако далеко не каждый тип обследования подходит абсолютно всем. Многих пациентов интересует ответ на вопрос: можно ли делать колоноскопию при геморрое и других хронических заболеваниях? Бывают разные ситуации.
В каких случаях назначают диагностику таким методом
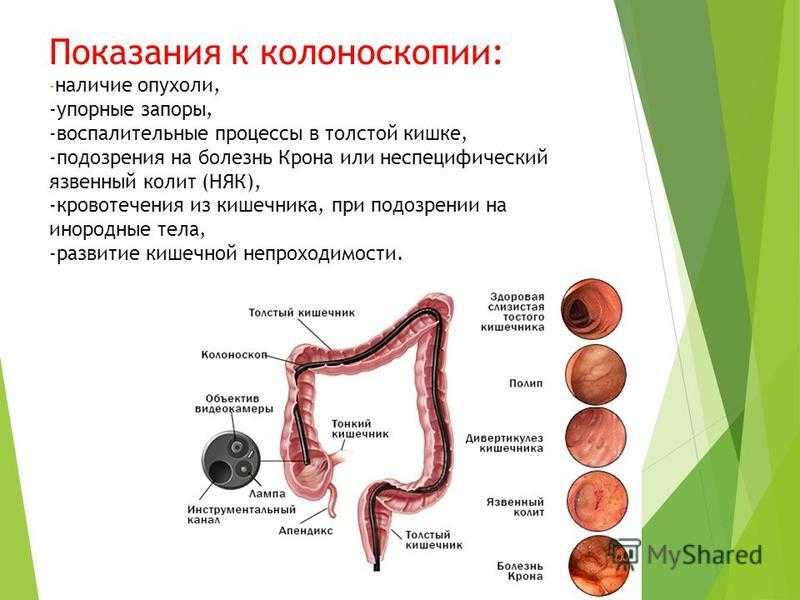
Во время визита к профильному врачу вам следует максимально детально описать все симптомы заболеваний ЖКТ, которые вас беспокоят. Существуют абсолютные показания к проведению обследования. В их число входят:
-
кровянистые выделения в каловых массах;
-
симптоматику болезни Крона или неспецифического язвенного колита;
-
обследование и удаление полипов;
-
доброкачественные или злокачественные опухоли и новообразования (либо подозрения на них).
Даже при наличии противопоказаний к проведению колоноскопии врач может назначить обследование, если диагностированы абсолютные показания. Эта процедура – один из немногих способов вовремя обнаружить рак.
Эта процедура – один из немногих способов вовремя обнаружить рак.
Существуют и относительные показания к обследованию. Среди них:
-
регулярные запоры или диареи;
- резкое похудение без видимых причин;
-
регулярные боли в животе;
-
снижение показателей гемоглобина в крови пациента.
Если у больного возникнут противопоказания, врач подберёт другой метод диагностики.
В каких случаях нельзя проводить колоноскопию
Все медицинские противопоказания к проведению диагностики можно точно также разделить на две категории: абсолютные и относительные.
К первой категории относятся:
-
инфаркт миокарда;
-
перитонит;
-
обширный инфаркт и некроз сердечной мышцы как его последствие;
-
перфорация кишечника;
-
шоковое состояние;
-
особая форма ишемического колита.

При обнаружении этих заболеваний обследование не должно быть проведено.
Если будет выявлено одно из относительных противопоказаний, вопрос о проведении диагностики будет решать лечащий врач. К ним относятся:
-
грыжа, расположенная близко к пупку или в области паха;
-
скопление крови в толстом кишечнике либо в брюшной полости, спровоцированное кровотечением;
-
наличие хирургических швов, которые могут разойтись из-за проведения обследования;
-
трещины в области анального отверстия;
-
лёгочная недостаточность;
-
сердечная недостаточность;
-
осложнения при парапроктите;
-
инфекции, которые сопровождаются лихорадкой.

Часто пациенты интересуются, делают ли колоноскопию при геморрое. Да, врач может назначить такую диагностику для подтверждения установленного диагноза, обнаружения осложнений или для того, чтобы дифференцировать геморроидальную болезнь. При наличии геморроя может потребоваться дополнительная подготовка к процедуре. Подобная подготовка может потребоваться в случае проведения колоноскопии при долихосигме.
Врач-диагност может отказать в обследовании пациенту, если он не придерживался соответствующих рекомендаций (диеты и предварительной очистки кишечника). Пациент может добровольно отказаться от проведения диагностики таким методом по личным убеждениям.
Можно ли делать колоноскопию при беременности
Беременным женщинам такое обследование назначают крайне редко. Для этого потребуется наличие подтверждённых абсолютных показаний к проведению процедуры.
Риск жизни и здоровью матери и будущего ребёнка при диагностике большой: это связано с использованием седативных препаратов и анестезии. У врача должны быть веские причины, чтобы настаивать на обследовании. Оно может вызвать уменьшение кровотока в области матки, гипотензию артериального характера, передавливание полой вены или кислородное голодание.
У врача должны быть веские причины, чтобы настаивать на обследовании. Оно может вызвать уменьшение кровотока в области матки, гипотензию артериального характера, передавливание полой вены или кислородное голодание.
Многих женщин интересуют, делают ли колоноскопию при месячных. Наличие менструации на момент диагностики не входит в число противопоказаний. Важно правильно подготовиться к обследованию и воспользоваться гигиеническими средствами.
Возможные последствия колоноскопии
Если врач примет решением пренебречь наличием у пациента абсолютных противопоказаний к обследованию таким способом, может возникнуть ряд серьёзных проблем.
Чаще всего встречаются такие последствия, как кровотечения (их может спровоцировать удаление полипов) и прободение стенок кишечников. Пациенту стоит немедленно обратиться к врачу, если он заметит у себя такие симптомы после проведения обследования:
Чтобы избежать негативных последствий, обращайтесь к профессионалам с опытом работы. Сообщите врачу о наличии у вас хронических заболеваний. Предупредите его, если вы принимаете любые препараты. Обязательно подготовьтесь к колоноскопии и предупредите врача, если будете чувствовать себя плохо перед обследованием.
Сообщите врачу о наличии у вас хронических заболеваний. Предупредите его, если вы принимаете любые препараты. Обязательно подготовьтесь к колоноскопии и предупредите врача, если будете чувствовать себя плохо перед обследованием.
Безопасность колоноскопии во время беременности: 424: Официальный журнал Американского колледжа гастроэнтерологии
Резюме: COLON
Фокс, Стивен Р., доктор медицины; Горрепати, Навакант, доктор медицины; Каппелл, Митчелл С. MD
Информация об автореГастроэнтерология, больница Уильяма Бомонта, Ройал-Оук, Мичиган.
Американский журнал гастроэнтерологии 102():p S270-S271, сентябрь 2007 г.
- Бесплатно
Назначение: В то время как колоноскопия относительно безопасна для населения в целом, безопасность колоноскопии во время беременности изучена недостаточно, всего 15 зарегистрированных случаев. Безопасность колоноскопии во время беременности связана с уникальным вопросом безопасности плода. Мы анализируем безопасность колоноскопии для плода у 23 беременных.
Мы анализируем безопасность колоноскопии для плода у 23 беременных.
Результаты: 23 пациенткам (8 первобеременных, 15 повторнобеременных) была проведена колоноскопия во время беременности с 1986 по 2006 год в больницах Уильяма Бомонта. Их средний возраст составлял 29 лет.0,7 + 4,7 года (диапазон 20–38 лет). Средний срок беременности при колоноскопии составил 17,9 ± 7,8 недель (диапазон 2–33 недели). Колоноскопию выполнили 4 пациенткам в 1 триместре, 16 во 2 триместре и 3 в 3 триместре (13 в стационаре). Препараты для толстой кишки включали пероральный прием фосфата натрия у 5 пациентов, клизму с фосфатом натрия у 4, цитрат магния у 3, полиэтиленгликоль у 4 и другие препараты у 5 (без препарата у 1). Анестетики включали меперидин (N = 7), фентанил (N = 6), тиопентал (N = 4), мидазолам (N = 2), сульфат морфина (N = 2) и другие в 3 (без седативного действия в 6). Средняя продолжительность эндоскопии составила 190,4 + 10,3 мин (диапазон 8–45). Процедуру хорошо перенесли 78%. Первичные показания для колоноскопии: гематохезия у 10, диарея у 4, инородное тело у 1 и другое у 8. Основные новые данные/терапия включали: новый язвенный колит у 3, геморрой у 3, ишемический колит у 3, установленное ВЗК у 2, удаление инородного тела у 1, новая болезнь Крона у 1 и другое у 4 (обычная колоноскопия у 6). Слепая кишка была достигнута в 14 случаях, поперечная ободочная кишка — в 6, печеночный изгиб — в 2, околоселезеночный изгиб — в 1 пациенте. Трем пациентам была выполнена петлевая полипэктомия, а 2 — горячая биопсия. Пациенты были госпитализированы на 2,6 + 4,7 дня (диапазон 0–20) после индексной колоноскопии. Осложнения колоноскопии у матери включают гипотонию у 3 и незначительные симптомы у 6. У двух пациенток были самопроизвольные аборты (оба в 1 триместре, через 5 дней и 5 недель после колоноскопии). Все остальные дети родились живыми без врожденных пороков развития, отмеченных в дошкольном отделении. Средний возраст гестации при родах составил 37,8 недель + 2,2 (N = 19).
Процедуру хорошо перенесли 78%. Первичные показания для колоноскопии: гематохезия у 10, диарея у 4, инородное тело у 1 и другое у 8. Основные новые данные/терапия включали: новый язвенный колит у 3, геморрой у 3, ишемический колит у 3, установленное ВЗК у 2, удаление инородного тела у 1, новая болезнь Крона у 1 и другое у 4 (обычная колоноскопия у 6). Слепая кишка была достигнута в 14 случаях, поперечная ободочная кишка — в 6, печеночный изгиб — в 2, околоселезеночный изгиб — в 1 пациенте. Трем пациентам была выполнена петлевая полипэктомия, а 2 — горячая биопсия. Пациенты были госпитализированы на 2,6 + 4,7 дня (диапазон 0–20) после индексной колоноскопии. Осложнения колоноскопии у матери включают гипотонию у 3 и незначительные симптомы у 6. У двух пациенток были самопроизвольные аборты (оба в 1 триместре, через 5 дней и 5 недель после колоноскопии). Все остальные дети родились живыми без врожденных пороков развития, отмеченных в дошкольном отделении. Средний возраст гестации при родах составил 37,8 недель + 2,2 (N = 19). , диапазон 33–40). Средняя оценка по шкале Апгар через 1 мин составила 8,1+1,0 (N = 20, диапазон 5–9), а через 5 мин — 9,0 ± 0,3 (N = 19, диапазон 8–9), масса тела при рождении 3,1 ± 0,6 кг (N = 19). , диапазон 1,9–4,2). Исходы для плода (N = 19) включали низкий вес при рождении (<2500 г) у 2 детей, двойную беременность у 1 и преждевременные роды (<37 недель) у 9.
, диапазон 33–40). Средняя оценка по шкале Апгар через 1 мин составила 8,1+1,0 (N = 20, диапазон 5–9), а через 5 мин — 9,0 ± 0,3 (N = 19, диапазон 8–9), масса тела при рождении 3,1 ± 0,6 кг (N = 19). , диапазон 1,9–4,2). Исходы для плода (N = 19) включали низкий вес при рождении (<2500 г) у 2 детей, двойную беременность у 1 и преждевременные роды (<37 недель) у 9.
Заключение: Колоноскопия представляется относительно безопасной и может выполняться по настоятельным показаниям во 2-м и 3-м триместрах беременности.
© Американский колледж гастроэнтерологии, 2007 г. Все права защищены.проблем, связанных с колоректальным раком во время беременности — Полный текст — Отчеты о клинических случаях в гастроэнтерологии 2019, Vol. 13, № 2
Колоректальный рак эпидемиологически является заболеванием людей среднего и пожилого возраста. Тем не менее, это может произойти у молодых, когда оно проявляется вирулентным биологическим поведением и плохим прогнозом. Симптомы колоректального рака могут быть замаскированы симптомами беременности, и пациентка может связать это с беременностью, особенно у повторнородящих пациенток, у которых уровень тревоги и опасений может быть ниже и, следовательно, они поздно обращаются к медицинским работникам. Дородовые женщины, у которых проявляются такие симптомы, должны быть дополнительно обследованы в соответствии с имеющимся набором исследований, возможных во время беременности, не вызывающих какой-либо опасности для матери или плода. Лечение рака химиотерапией и лучевой терапией в этих условиях также затруднено из-за оправданных опасений по поводу благополучия плода. Мы представляем случай колоректального рака у молодой повторнородящей женщины и связанные с этим трудности в диагностике и лечении. Ожидается, что в будущем проблемы, связанные с колоректальным раком и беременностью, возрастут с тенденцией к снижению возраста возникновения колоректального рака и увеличением возраста беременности из-за изменения образа жизни.
Симптомы колоректального рака могут быть замаскированы симптомами беременности, и пациентка может связать это с беременностью, особенно у повторнородящих пациенток, у которых уровень тревоги и опасений может быть ниже и, следовательно, они поздно обращаются к медицинским работникам. Дородовые женщины, у которых проявляются такие симптомы, должны быть дополнительно обследованы в соответствии с имеющимся набором исследований, возможных во время беременности, не вызывающих какой-либо опасности для матери или плода. Лечение рака химиотерапией и лучевой терапией в этих условиях также затруднено из-за оправданных опасений по поводу благополучия плода. Мы представляем случай колоректального рака у молодой повторнородящей женщины и связанные с этим трудности в диагностике и лечении. Ожидается, что в будущем проблемы, связанные с колоректальным раком и беременностью, возрастут с тенденцией к снижению возраста возникновения колоректального рака и увеличением возраста беременности из-за изменения образа жизни.
Введение
Беременные женщины и медицинские работники могут не думать о неакушерских причинах, особенно о колоректальном раке, в отношении распространенных симптомов беременности, таких как запор, до тех пор, пока они не станут поздними [1]. Колоректальный рак может возникнуть у молодых во время беременности даже без семейного анамнеза. Пациенты могут ошибочно принять симптомы колоректального рака, такие как тошнота, аномальное движение кишечника и ректальное кровотечение, за симптомы беременности, что может привести к задержке диагностики и лечения. Эти опухоли у молодых обычно имеют плохую дифференцировку и более высокий метастатический потенциал, что приводит к плохому прогнозу [2]. Более высокий индекс подозрения должен существовать для неакушерских причин кишечной непроходимости, особенно при персистирующей непроходимости. Низкий порог для исследований предназначен для диагностики лиц с атипичными или стойкими симптомами. В этом отчете подчеркивается необходимость широкого спектра дифференциальных диагнозов, включая злокачественные новообразования во время беременности, хотя это редкость.
История болезни
24-летняя женщина, беременная третьим ребенком (G3P2L2), поступила с персистирующими признаками кишечной непроходимости даже через 2 дня после рождения ребенка путем кесарева сечения по поводу дистресса плода в конце 36 недель беременности. У пациентки были признаки снижения частоты стула, вздутия живота и тенезмов в течение последних 2 месяцев беременности, которые она связывала с поздним течением беременности. Были случайные эпизоды ректального кровотечения в течение последнего месяца, которые, по мнению пациентки, были связаны с анальной трещиной, состоянием, которое у нее было во время предыдущей беременности. Она набрала около 9кг веса с момента беременности (58–67 кг), но в последние месяцы отмечалась потеря аппетита, которую она связывала с беременностью. В анамнезе не было мелены, желтухи или кровавой рвоты.
В прошлом было 2 живорождения, абортов в анамнезе не было. В анамнезе не было семейного рака. Предыдущее антенатальное УЗИ, проведенное на 3 и 6 месяце беременности, показало, что плод хорошо сформирован, без аномалий. После этого она не появлялась для дальнейших посещений до момента родов. При осмотре у больного тахикардия, живот вздут. При ректальном исследовании выявлен язвенный пролиферативный рост в нижних отделах прямой кишки примерно в 5 см от края, почти перекрывающий просвет.
После этого она не появлялась для дальнейших посещений до момента родов. При осмотре у больного тахикардия, живот вздут. При ректальном исследовании выявлен язвенный пролиферативный рост в нижних отделах прямой кишки примерно в 5 см от края, почти перекрывающий просвет.
Рентгенологическое исследование показало множественные расширенные петли кишечника с вовлечением тонкой и толстой кишки без признаков перфорации. Поскольку подозревали обструкцию замкнутой петли, была выполнена экстренная отводящая петлевая колостомия сигмовидной кишки. Позже была проведена КТ брюшной полости (рис. 1), которая показала периферический рост с вовлечением среднего и дистального отделов прямой кишки с правым гидроуретеронефрозом из-за предшествующей внешней компрессии правого мочеточника беременной маткой. Колоноскопия (рис. 2) показала поражение в 6 см от края. Масштабы не могли быть переданы дальше. СЕА был 1,9нг% ( N <5 нг%). Колоноскопическая биопсия была отрицательной в двух последовательных случаях, а третья биопсия была положительной для низкодифференцированной аденокарциномы с признаками перстня-печатки.
Рис. 1.
КТ с инволюцией матки (синяя стрелка) и циркулярным стенозирующим поражением прямой кишки (желтая стрелка) и правым гидроуретеронефрозом (красная стрелка) из-за сдавления беременной маткой.
Рис. 2.
Колоноскопическая картина, показывающая полностью стенозирующее поражение прямой кишки с отсутствием просвета (желтая стрелка).
Пациентке была начата химиотерапия FOLFOX, но через 4 месяца у нее развились метастазы в легкие и брюшную полость. От дальнейшего обследования она воздержалась и умерла через 6 мес после колостомии в связи с диссеминированным заболеванием.
Обсуждение
Cruveilhier [3] сообщил о первом случае рака прямой кишки во время беременности в 1842 году. Колоректальный рак является седьмым наиболее распространенным типом рака, диагностируемым во время беременности, с расчетной частотой 1 случай на 13 000 беременностей [4]. Средний возраст постановки диагноза в большом обзоре составил 31 год [2].
Канцерогенез колоректального рака во время беременности до конца не изучен, но в патогенез могут быть вовлечены повышенные рецепторы эстрогена и рецепторы прогестерона [5]. Обнаружено, что ферменты ЦОГ-2 жизненно важны для нормальной беременности, и их высокие уровни наблюдаются во многих опухолевых клетках колоректального рака. Это привело к выводу, что ингибиторы ЦОГ-2, такие как аспирин, могут изменить течение рака толстой кишки [6].
Обнаружено, что ферменты ЦОГ-2 жизненно важны для нормальной беременности, и их высокие уровни наблюдаются во многих опухолевых клетках колоректального рака. Это привело к выводу, что ингибиторы ЦОГ-2, такие как аспирин, могут изменить течение рака толстой кишки [6].
Существует много сложных вопросов, касающихся диагностики и лечения колоректального рака во время беременности, поскольку он может быть замаскирован признаками и симптомами беременности [1]. Вздутие живота, потеря веса из-за кахексии, вызванной злокачественными новообразованиями, и потеря аппетита, вероятно, маскируются беременностью. Боль в животе, вторичная по отношению к частичной толстокишечной непроходимости, может рассматриваться как нормальная маточная колика. Аноректальное кровотечение и перианальная боль могут быть неправильно диагностированы как набухший геморрой и анальная трещина, соответственно, состояния, распространенные во время беременности [7]. Особенно у повторнородящих женщин, таких как наша пациентка, случайные ректальные кровотечения и спастические боли в животе с большей вероятностью будут неправильно диагностированы как нормальное течение беременности в течение нескольких недель, поскольку трепет и беспокойство по поводу любых новых симптомов, наблюдаемых у первородящих, обычно отсутствуют. В большинстве случаев колоректальный рак диагностируется на поздних сроках беременности, когда возникают распространенные метастазы [4]. 86% колоректальных опухолей, обнаруживаемых в прямой кишке во время беременности, возникают ниже перитонеального отражения в нижнем отделе прямой кишки [8]. Следовательно, это требует, по крайней мере, простого ректального исследования в подозрительных случаях. Большинство (60%) — поздние стадии, стадия III, и присутствуют во втором и третьем триместре с неблагоприятными исходами [8, 9].].
В большинстве случаев колоректальный рак диагностируется на поздних сроках беременности, когда возникают распространенные метастазы [4]. 86% колоректальных опухолей, обнаруживаемых в прямой кишке во время беременности, возникают ниже перитонеального отражения в нижнем отделе прямой кишки [8]. Следовательно, это требует, по крайней мере, простого ректального исследования в подозрительных случаях. Большинство (60%) — поздние стадии, стадия III, и присутствуют во втором и третьем триместре с неблагоприятными исходами [8, 9].].
Роль диагностических исследований при колоректальном раке, таких как компьютерная томография с контрастным усилением, ограничена, поскольку они могут поставить под угрозу благополучие плода [10, 11]. Ультразвук, хотя и является безопасным диагностическим методом во время беременности, имеет низкую точность в обнаружении рака толстой и прямой кишки. Магнитно-резонансная томография относительно безопасна при беременности, но роль безопасности ее контрастных веществ и ее доступность вызывают беспокойство [11-13].
Осторожная гибкая ректосигмоидоскопия может быть предпочтительнее при подозрении на ректосигмоидальный рак у беременных, особенно во втором триместре. В подтвержденных случаях проводятся такие исследования, как завершение колоноскопии и эндоскопическое ультразвуковое исследование. Карциноэмбриональный антиген и УЗИ печени могут быть необходимы для пациентов с высокой претестовой вероятностью прогрессирующего заболевания [2].
Лечение колоректального рака у беременных представляет собой сложную задачу, и его следует начинать как можно раньше, учитывая благополучие как матери, так и ребенка. Как правило, в первые 20 недель беременности может потребоваться прерывание беременности и раннее начало лечения рака, поскольку промедление с лечением может привести к прогрессированию заболевания и материнской смертности. После 20 недель беременности лечение менее определено. Операция может быть отложена до тех пор, пока плод не станет жизнеспособным, а затем после консультации может быть начата терапия [14]. Было высказано предположение, что операция по поводу рака толстой кишки может быть выполнена сразу после неосложненного кесарева сечения [8]. Способ родоразрешения, как правило, не зависит от рака, хотя следует тщательно обследовать плаценту на наличие метастазов [15].
Было высказано предположение, что операция по поводу рака толстой кишки может быть выполнена сразу после неосложненного кесарева сечения [8]. Способ родоразрешения, как правило, не зависит от рака, хотя следует тщательно обследовать плаценту на наличие метастазов [15].
Химиотерапия, хотя и более безопасная во втором и третьем триместре беременности, чем в первом триместре, связана с увеличением частоты задержки внутриутробного развития и недоношенности, поскольку развитие мозга еще не завершено [16].
Так как большинство этих ректальных раков имеют как минимум III стадию, требующую химиолучевой терапии, облучение таза и химиотерапия теоретически могут поставить под угрозу плод. Большинство данных указывает на то, что неоадъювантная химиотерапия у беременных женщин с метастатическим раком прямой кишки может сохранить плод, хотя и влияет на показатели излечения матери [10].
Заключение
Проблемы диагностики и лечения колоректального рака еще больше усугубляются беременностью. Таким образом, точная диагностика и своевременное лечение являются краеугольным камнем эффективного лечения.
Таким образом, точная диагностика и своевременное лечение являются краеугольным камнем эффективного лечения.
Заявление об этике
Авторы заявляют об отсутствии этического конфликта. Для этого описания случая не требовалось этического одобрения. Авторы заявляют, что испытуемые дали свое информированное согласие и что протокол исследования был одобрен комитетом института по исследованиям на людях. Согласие ближайших родственников было получено до подготовки рукописи.
Заявление о раскрытии информации
Авторы заявляют об отсутствии конфликта интересов. Авторы не раскрывают финансовую информацию.
Вклад авторов
Amarjothi J.M.V.: концептуализация; курирование данных; формальный анализ.
Виллалан Р., Сентил Кумаран Г.Р.: расследование; надзор; Проверка; визуализация; роли/написание – оригинальный проект; написание – рецензирование и редактирование.
Наганатх Бабу: роли/письмо – оригинальный проект; написание – рецензирование и редактирование.
Эта статья находится под лицензией Creative Commons Attribution-NonCommercial 4.0 International License (CC BY-NC). Использование и распространение в коммерческих целях требует письменного разрешения.
Дозировка лекарства: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор лекарства и дозировка, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации. Тем не менее, в связи с продолжающимися исследованиями, изменениями в правительственных постановлениях и постоянным потоком информации, касающейся лекарственной терапии и реакций на лекарства, читателю настоятельно рекомендуется проверять вкладыш в упаковке для каждого лекарства на предмет любых изменений в показаниях и дозировке, а также для дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендуемый агент является новым и/или редко используемым лекарственным средством.
Отказ от ответственности: Заявления, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и участникам, а не издателям и редакторам.