Можно ли при миоме матки принимать менопейс: Миома и климакс | Menopace
Витаминно-минеральный комплекс Менопейс в лечении гинекологических больных пре- и менопаузального возраста | Кедрова А.Г., Челнакова Н.Н., Ванке Н.С.
Возрастные признаки и выраженность симптомов, связанных с изменением гормонального баланса, очень индивидуальны, но возникают практически у каждой второй женщины в позднем репродуктивном и пременопаузальном периодах жизни. Современная тенденция к увеличению гормонозависимых заболеваний органов женской репродуктивной системы (ОЖРС) обусловливает поиск безопасных схем для коррекции фоновых нарушений и поддержания нормального метаболизма. С приобретением возможности контролировать рождаемость женщины получили рост пролиферативных, гормонозависимых заболеваний, которые часто требуют радикальных операций в группе сравнительно молодых женщин 35–50 лет. Эти пациентки нуждаются в профилактике симптомов искусственной менопаузы даже при частично сохраненных яичниках.
Отличительным клиническим признаком резкого гормонального перехода является выраженный вегетососудистый симптомокомплекс с ранним развитием обменно-эндокринных нарушений, что требует комплексного подхода к восстановлению нейроэндокринных изменений.
При этом очень важную роль играет сбалансированное питание с восполнением возрастного дефицита витаминов и минералов [3]. Высокий уровень доказательности пользы витаминных добавок в пременопаузальном и менопаузальном периоде получен в отношении витаминов А, С, D, E, K, B-комплекса; минеральных веществ (кальций, железо, марганец, магний, фосфор, цинк, калий). Применение витаминно-минерального комплекса профилактически позволяет избежать дефицита. Многие исследователи показали, что хроническая витаминная и микро-, макроэлементная недостаточность начинает формироваться у женщин после 30 лет, усугубляя симптомы патологического климактерия. Профилактика таких изменений возможна только путем адекватного восполнения основных компонентов питания.
На основании проведенного метаанализа, в который были включены более 70 работ зарубежных и российских исследователей, можно констатировать, что в настоящее время нет серьезных причин для назначения гормонозаместительной терапии женщинам, не имеющим клинических симптомов менопаузы или имеющим их легкую степень. Для этого, с целью профилактики и временного облегчения начальной нейровегетативной симптоматики, необходимо к адекватному рациону питания подключить микронутриенты, физкультуру, аутогенную тренировку и физиотерапию [4].
Цель нашего исследования: оптимизировать комплекс лечебных и реабилитационных мероприятий для гинекологических больных пре- и менопаузального возраста путем включения в схемы терапии сбалансированного питания и витаминно-минерального комплекса Менопейс.
Препарат Менопейс (Vitabiotics Ltd.UK) содержит 22 компонента, включающие необходимый состав витаминов, а также основные минералы в дозировке 90–100% дневного потребления. Состав специально сбалансирован для женщин в период климактерия (табл. 1).
Состав специально сбалансирован для женщин в период климактерия (табл. 1).
Материалы и методы
Минерально-витаминный комплекс принимали 57 больных миомой матки, эндометриозом, гиперплазией эндометрия, доброкачественными опухолями яичников в качестве одного из компонентов терапии (табл. 2).
Из представленных в таблице 2 данных следует, что возраст женщин, включенных в исследование, соответствовал среднему возрасту наступления естественной менопаузы, все пациентки получали основное патогенетическое лечение, но имели к началу лечения уже первые признаки нейровегетативных и психоэмоциональных нарушений (редкие вестибулопатии, симптомы тахикардии, подъемы АД, чувство онемения, озноба или чувство жара, сухость кожи, плохая переносимость жары, нарушение сна, повышенная возбудимость, утомляемость, снижение либидо, раздражительность и т. д.), оцененных как легкой или средней выраженности. Перед началом терапии все пациентки прошли стандартное медицинское обследование:
– клинические данные (выяснение жалоб и анамнеза, общий осмотр, измерение АД, гинекологическое обследование) с оценкой менопаузального индекса;
– лабораторные методы исследования: клинический и биохимический анализы крови;
– измерение антропометрических показателей: для оценки степени метаболических нарушений вычисляли индекс массы тела по (Brey):
ИМТ = масса тела, кг/рост, м2. Наличие абдоминального ожирения устанавливали по данным измерения окружности талии (ОТ) > 88 см.
Наличие абдоминального ожирения устанавливали по данным измерения окружности талии (ОТ) > 88 см.
Менопейс назначался (1 капс. х 2 раза/сут – 3 мес.) в послеоперационном периоде или как компонент питания к основной терапии, в контрольной группе пациентки получали только патогенетическую терапию.
Результаты
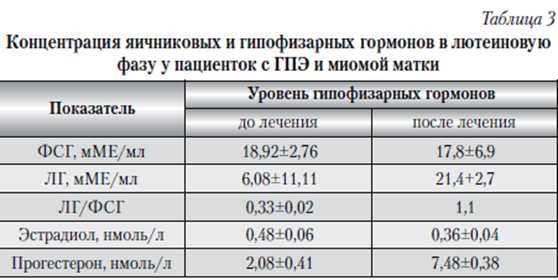
Анализ переносимости основной терапии и динамики выраженности симптомов показал, что рациональный режим питания и прием препарата Менопейс не менее 3 мес. приводил к лучшей переносимости основного лечения, снижению интенсивности или полному исчезновению менопаузальных симптомов (табл. 3). Особенно выраженная положительная динамика отмечалась по нейровегетативной и психоэмоциональной симптоматике.
Таким образом, у женщин с начальными климактерическими нейровегетативными и психоэмоциональными расстройствами на фоне патогенетической терапии симптомы усиливались, что часто является причиной отказа от дальнейшего лечения. В группе женщин, с которыми проводилась беседа о значимости сбалансированного, рационального питания, составлялась индивидуальная диета с дополнительным витаминно-минеральным комплексом в дозировках, покрывающих пищевые дефициты по всем значимым компонентам, патогенетическое лечение переносилось лучше и достигалась комплаентность.
В группе женщин, с которыми проводилась беседа о значимости сбалансированного, рационального питания, составлялась индивидуальная диета с дополнительным витаминно-минеральным комплексом в дозировках, покрывающих пищевые дефициты по всем значимым компонентам, патогенетическое лечение переносилось лучше и достигалась комплаентность.
Обсуждение
Как мы видим, при назначении патогенетического лечения прогестинами и антипрогестинами у женщин в пременопаузе с ранними климактерическими расстройствами нейровегетативные и психоэмоциональные жалобы прогрессируют, и несмотря на достигнутый эффект по лечению основного заболевания, пациентки часто уходят от назначенной терапии. Это обусловлено нарастанием дефицита половых гормонов и влияет на все метаболические процессы в организме. Наличие возрастного дефицита витаминов и макроэлементов усугубляет весь патофизиологический механизм.
Многочисленные данные о роли витаминов как препаратов, повышающих стрессоустойчивость и адаптацию, сегодня уже пополнились знаниями об их влиянии на уровень гормонов. Например, витамин С ингибирует стрессовый подъем кортизола и тем самым сохраняет без существенных колебаний отношение тестостерона к кортизолу, также выступают в качестве «активного борца» с симптомами: стресса, напряжения и энергетического дисбаланса – витамины группы B, а витамин Е имеет иммунопротекторный и антиоксидантный эффекты. Было установлено, что курсы витаминов B3, B5, B6, B12, С, Е и витамина К улучшают метаболизм и снижают признаки воспаления в тканях суставов, тем самым повышая пороговую болевую чувствительность при лечении деформирующих артрозов. Витамины B3 и B6 являются функциональными компонентами ферментов, участвующих в высвобождении энергии из пищи. Огромная роль комплекса антиоксидантов (витамины С, В, E, А, группа В) доказана в подготовке организма к экстремальным ситуациям, а, согласно рекомендациям НИИ питания РАМН, одним из показаний для назначения витаминных комплексов являются состояния, связанные с хирургическими операциями и возрастными изменениями в жизни женщины [6].
Например, витамин С ингибирует стрессовый подъем кортизола и тем самым сохраняет без существенных колебаний отношение тестостерона к кортизолу, также выступают в качестве «активного борца» с симптомами: стресса, напряжения и энергетического дисбаланса – витамины группы B, а витамин Е имеет иммунопротекторный и антиоксидантный эффекты. Было установлено, что курсы витаминов B3, B5, B6, B12, С, Е и витамина К улучшают метаболизм и снижают признаки воспаления в тканях суставов, тем самым повышая пороговую болевую чувствительность при лечении деформирующих артрозов. Витамины B3 и B6 являются функциональными компонентами ферментов, участвующих в высвобождении энергии из пищи. Огромная роль комплекса антиоксидантов (витамины С, В, E, А, группа В) доказана в подготовке организма к экстремальным ситуациям, а, согласно рекомендациям НИИ питания РАМН, одним из показаний для назначения витаминных комплексов являются состояния, связанные с хирургическими операциями и возрастными изменениями в жизни женщины [6].
Симптомы умеренного полигиповитаминоза часто трудно заметить, особенно при современной интенсивной жизни и нейровегетативных симптомах патологического климактерия, но именно первые признаки сухости кожи и ломкости волос возможно остановить при компенсации витамина А и Е, а нарушения сна и раздражительность – восполнением витаминов группы В и микроэлементами брома и цинка. При применении микронутриентов необходимо учитывать, что водорастворимые витамины С и В в комплексе быстро выводятся из организма с мочой, их депо не создается, поэтому важно ежедневно восполнять потребности в них с пищей. Жирорастворимые витамины D, А, К, Е депонируются в печени, но, по данным ВОЗ, их пищевой дефицит обнаруживается уже в возрасте 40 лет у 60–70% женщин и требует восстановления. Много современных работ посвящено восполнению и повышенной потребности в кальции и витамине D. Их достаточно высокий уровень поступления с пищей снижает риск рака молочной железы, рака толстой кишки [8].
Много современных работ посвящено восполнению и повышенной потребности в кальции и витамине D. Их достаточно высокий уровень поступления с пищей снижает риск рака молочной железы, рака толстой кишки [8].
На сегодняшний день витаминные комплексы являются значимыми компонентами терапевтического ресурса для сохранения гормонального баланса, иммуно- и стрессоустойчивости, в т. ч. и для послеоперационных больных. При этом витаминный комплекс должен отвечать всем стандартам качества, иметь хорошую биодоступность, содержать как весь необходимый состав витаминов, так и основных дефицитных минералов в дозировке от 90 до 100% нормы дневного потребления. Таким требованиям соответствует препарат Менопейс, производимый компанией Vitabiotics® Ltd. UK (сертификация по GMP).
Состав препарата Менопейс подобран так, что в подавляющем большинстве случаев он покрывает дефицит микронутриентов при ежедневном потреблении одной капсулы, а при коррекции «состояний дефицитов» витаминно-минеральный комплекс не вызывает признаков передозировки при приеме 2–3 капсул в сутки в течение 3-х и более месяцев. В случаях, когда необходима дополнительная поддержка в содержании кальция и железа, можно дополнительно применять препараты этого же производителя: Остеокеа и Фероглобин В12. Наш опыт показал, что четкие рекомендации по диетотерапии и витаминно-минеральной поддержке могут быть полезны для индивидуализации ведения пациенток как с постовариоэктомическим синдромом, так и при патогенетическом медикаментозном лечении миомы матки, гиперплазии эндометрия, эндометриоза, в условиях женских консультаций и поликлиник.
В случаях, когда необходима дополнительная поддержка в содержании кальция и железа, можно дополнительно применять препараты этого же производителя: Остеокеа и Фероглобин В12. Наш опыт показал, что четкие рекомендации по диетотерапии и витаминно-минеральной поддержке могут быть полезны для индивидуализации ведения пациенток как с постовариоэктомическим синдромом, так и при патогенетическом медикаментозном лечении миомы матки, гиперплазии эндометрия, эндометриоза, в условиях женских консультаций и поликлиник.
Литература
Лечение миомы матки
Гинекология
Миома матки – самая распространенная доброкачественная опухоль женских половых органов, преимущественно из мышечной ткани.
Миома матки. Что делать
По статистическим данным частота и распространенность этой патологии достигает 30% от всей гинекологической патологии. Кроме того в последнее время отмечается тенденция к увеличению частоты и омоложению этой патологии. 20% пациенток после 25 лет имеют диагноз миома матки. Пик заболеваемости приходится на 45-50 лет, перед наступлением климакса и в пременопаузу. Практически у 50% женщин этого возраста диагностируется миома матки.
20% пациенток после 25 лет имеют диагноз миома матки. Пик заболеваемости приходится на 45-50 лет, перед наступлением климакса и в пременопаузу. Практически у 50% женщин этого возраста диагностируется миома матки.
Симптомы, к которым стоит прислушаться
Как правило, миома матки протекает бессимптомно, женщина, не чувствуя дискомфорта даже не предполагает наличия у нее миомы.
Стоит внимательно прислушиваться к своему организму: поводом для обращения к специалисту могут стать:
- обильные кровотечения во время менструаций
- длительность менструации более 5 дней
- кровяные выделения в межменструальный период
- боли внизу живота и области поясницы
- учащенное мочеиспускание
- ощущение давления на внутренние органы
- запоры
- проблемы с зачатием
- выкидыши в первом триместре беременности
- увеличение объема матки
- острые боли внизу живота
Диагностика заболевания
Если женщина заметила у себя некоторые из описанных выше симптомов, ей необходимо обратиться в медицинский центр к врачу акушеру-гинекологу для осмотра и диагностики заболевания. Квалифицированный врач уже на осмотре при пальпации может обнаружить миоматозный узел и отметить увеличение матки. Далее назначается ультразвуковое исследование (УЗИ) органов малого таза.
Квалифицированный врач уже на осмотре при пальпации может обнаружить миоматозный узел и отметить увеличение матки. Далее назначается ультразвуковое исследование (УЗИ) органов малого таза.
Бывают случаи, когда пациентка проходит медицинское обследование по другим причинам, и при ультразвуковом исследовании специалист обнаруживает миому матки.
Для диагностики узлов, локализованных в полости матки, используются гистероскопия и лапароскопия.
Лечение миомы матки
Лечение миомы матки предполагает и консервативные методы лечения, и хирургические.
Молодым женщинам в репродуктивном возрасте, которые еще предполагают беременность, врачи рекомендуют щадящую операцию, миомэктомию – удаление миоматозного узла с сохранением матки. Перед этой операцией пациентка проходит курс медикаментозной подготовки, она получает препараты, уменьшающие миоматозный узел и нарушающие в нем питание, это способствует тому, что во время операции кровопотеря будет сведена к минимуму.
Зона риска
Раньше считалось, что миома матки – заболевание, передающееся по наследству. Но в ходе последних исследований, взгляд на этот вопрос изменился. Существует наследственная предрасположенность по женской линии к данному заболеванию. То есть, даже если ваши мама и бабушка имели данный диагноз, это не означает, что и у вас оно будет диагностировано. Но специалисты настоятельно рекомендуют женщинам с наследственной предрасположенностью обязательно проходить регулярные обследования.
Но в ходе последних исследований, взгляд на этот вопрос изменился. Существует наследственная предрасположенность по женской линии к данному заболеванию. То есть, даже если ваши мама и бабушка имели данный диагноз, это не означает, что и у вас оно будет диагностировано. Но специалисты настоятельно рекомендуют женщинам с наследственной предрасположенностью обязательно проходить регулярные обследования.
К этой группе пациенток нужно отнести и женщин, имеющих проблемы с метаболизмом и страдающих ожирением. Эстрогены вырабатываются не только яичниками, но жировой тканью, поэтому уровень эстрогена у этой категории женщин выше, а это а свою очередь может привести к образованию миомы.
По данным последних исследований в группу риска попадают также женщины, постоянно находящиеся в условиях сильного стресса.
Мы рекомендуем пациенткам регулярно проходить плановые осмотры. Это помогает выявить патологию на ранней стадии (в случае ее наличия) и избавиться от нее быстро и безболезненно, прямо в нашей клинике, под руководством опытных врачей.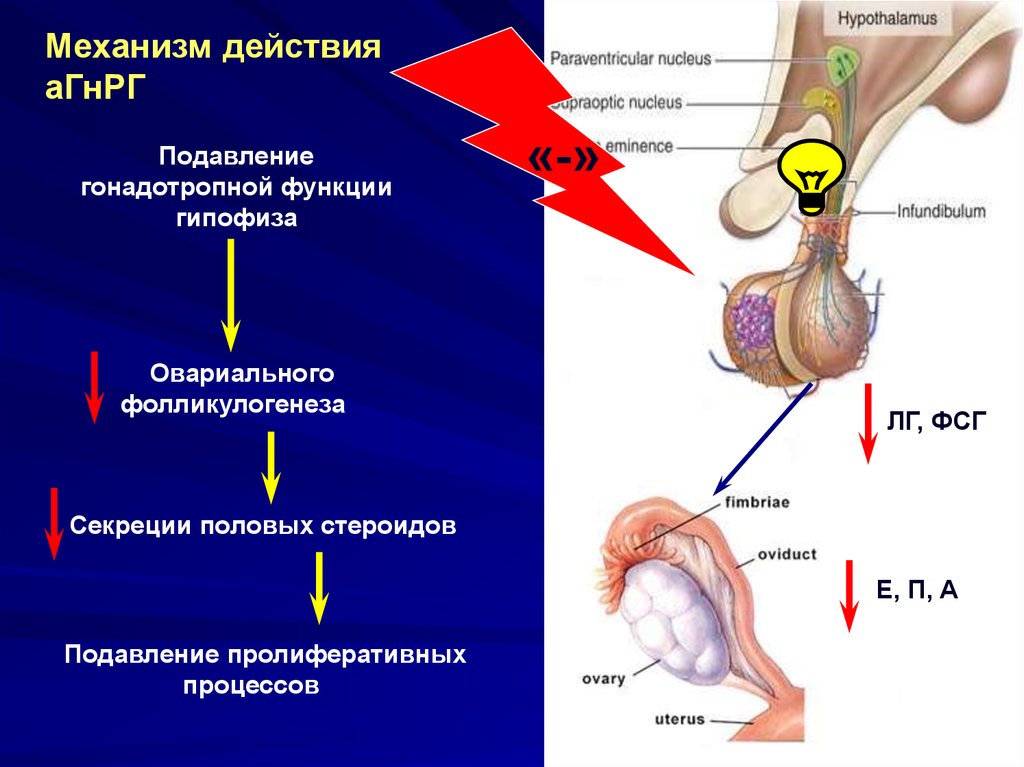 Болезнь всегда лучше предупредить, чем лечить, поэтому мы ждем вас на плановых осмотрах!
Болезнь всегда лучше предупредить, чем лечить, поэтому мы ждем вас на плановых осмотрах!
Также в группу риска попадают женщины с нерегулярным менструальным циклом, то есть с гормональным сбоем в организме.
Миома матки в климакс
В период менопаузы возможность возникновения миомы матки значительно снижается, так как в организме женщины уменьшается выработка эстрогена яичниками. А уже диагностированные миоматозные узлы уменьшаются и практически не требуют хирургического вмешательства. Бывают случаи, когда во время климакса миоматозные узлы полностью рассасываются.
Но и в этом случае течение болезни лучше контролировать, и делать это у заботливого, опытного врача. В этот период женскому организму нужно уделять особое внимание, и наш медицинский центр готов с этим помочь.
Профилактика
К сожалению, каких-либо специальных мер по профилактике заболевания миомой матки не существует. Но соблюдение элементарных правил здорового образа жизни позволит во много раз снизить риск образования миомы матки.
- Исключите алкоголь и табакокурение.
- Раз в год обязательно проходите осмотр у врача акушера-гинеколога.
- Желательно один раз в год делать УЗИ органов малого таза.
- Необходимо знать и следить за своим индексом массы тела.
- Обязательно устраивайте себе полноценный отдых.
- Очень важен здоровый сон.
Ежедневно гуляйте на свежем воздухе.
- Питание должно быть здоровым и полноценным.
- Занимаясь спортом не допускайте чрезмерных нагрузок
Заключение
Еще раз надо отметить, что миома матки – доброкачественная опухоль, она растет очень медленно из мышечной ткани и крайне редко перерастает в рак. Но в ситуациях, когда отмечается очень быстрый рост миоматозных узлов, перекрут ножки опухоли или сдавливание органов брюшной полости, необходимо срочное хирургическое вмешательство, дальнейшее обследование и изучение анамнеза пациентки.
Не позволяйте своим заболеваниям выходить из-под контроля, регулярно проходите обследования в медицинском центре и БУДЬТЕ ЗДОРОВЫ!
Миомы матки в менопаузе и перименопаузе
1. Чилл Х.Х., Сафрай М., Реувени Зальцман А., Шушан А. Восходящий феникс-прогестерон как основная цель медикаментозной терапии лейомиомы. Биомед Рез Инт. 2017;2017:4705164. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Чилл Х.Х., Сафрай М., Реувени Зальцман А., Шушан А. Восходящий феникс-прогестерон как основная цель медикаментозной терапии лейомиомы. Биомед Рез Инт. 2017;2017:4705164. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Hurst BS. Миома матки. Ультразвуковая визуализация в репродуктивной медицине. Нью-Йорк: Спрингер; 2014. с. 117–31. [Google Scholar]
3. Гош С., Нафталин Дж., Имри Р., Ху В.-Л. Естественная история миомы матки: рентгенологическая перспектива. Текущие отчеты по акушерству и гинекологии. 2018;7(3):117–21. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Giannubilo SR, Ciavattini A, Petraglia F, Castellucci M, Ciarmela P. Лечение миомы у женщин в перименопаузе. Curr Opin Obstet Gynecol. 2015;27(6):416–21. [PubMed] [Google Scholar]
5. Борахай М.А., Асоглу М.Р., Мас А., Адам С., Килич Г.С., Аль-Хенди А. Рецепторы эстрогена и передача сигналов при миомах: роль в патобиологии и терапевтические последствия. Репрод науч. 2017;24(9):1235–44. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Reis FM, Bloise E, Ortiga-Carvalho TM. Гормоны и патогенез миомы матки. Best Pract Res Clin Obstet Gynaecol. 2016; 34:13–24. [PubMed] [Академия Google]
7. ПРИОР JC. Перименопауза: комплексная эндокринология менопаузального перехода. Эндокринные обзоры 19(4): 397–42. [PubMed] [Google Scholar]
8. Tan H, Yi L, Rote NS, Hurd WW, Mesiano S. Рецепторы прогестерона-A и -B оказывают противоположное влияние на экспрессию провоспалительных генов в клетках миометрия человека: последствия для действия прогестерона в беременности и родов у человека. J Clin Endocrinol Metab. 2012;97(5):E719–30. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Санторо Н., Эпперсон К.Н., Мэтьюз С.Б. Симптомы менопаузы и их лечение. Эндокринол Метаб Клин Норт Ам. 2015;44(3):497–515. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Bacon JL. Менопаузальный переход. Obstet Gynecol Clin North Am. 2017;44(2):285–96. [PubMed] [Google Scholar]
11. Поттер Б., Шрагер С., Долби Дж., Торелл Э., Хэмптон А. Менопауза. Прим Уход. 2018;45(4):625–41. [PubMed] [Google Scholar]
Поттер Б., Шрагер С., Долби Дж., Торелл Э., Хэмптон А. Менопауза. Прим Уход. 2018;45(4):625–41. [PubMed] [Google Scholar]
12. Sommer EM, Balkwill A, Reeves G, Green J, Beral DV, Coffey K, et al. Влияние ожирения и гормональной терапии на хирургически подтвержденные миомы у женщин в постменопаузе. Евр J Эпидемиол. 2015;30(6):493–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
13. Templeman C, Marshall SF, Clarke CA, Henderson KD, Largent J, Neuhausen S, et al. Факторы риска хирургически удаленных миом у большой когорты учителей. Фертил Стерил. 2009;92(4):1436–46. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Ang EFaBV WC Эффект заместительной гормональной терапии и селективных модуляторов рецепторов эстрогена у женщин в постменопаузе с лейомиомой матки: обзор литературы. 2001; 4: 284–29.2. [PubMed] [Google Scholar]
15. Парсанежад М.Е., Азмун М., Альборзи С., Раджаифард А., Зарей А., Казеруни Т. и соавт.
Рандомизированное контролируемое клиническое исследование, сравнивающее влияние ингибитора ароматазы (летрозола) и агониста гонадотропин-рилизинг-гормона (трипторелина) на объем лейомиомы матки и гормональный статус. Фертил Стерил. 2010;93(1):192–8. [PubMed] [Google Scholar]
Фертил Стерил. 2010;93(1):192–8. [PubMed] [Google Scholar]
16. Ciebiera M, Łukaszuk K, Męczekalski B, Ciebiera M, Wojtyła C, Słabuszewska-Jóźwiak A, et al. Альтернативные пероральные препараты для профилактики и лечения миомы матки — актуальный обзор. Международный журнал молекулярных наук. 2017;18(12). [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Chrisman HB, Minocha J, Ryu RK, Vogelzang RL, Nikolaidis P, Omary RA. Эмболизация маточных артерий: вариант лечения симптоматической миомы у женщин в постменопаузе. J Vasc Interv Radiol. 2007;18(3):451–4. [PubMed] [Google Scholar]
18. Чавес Н.Ф., Стюарт Э.А. Медикаментозное лечение миомы матки. Клин Обстет Гинекол. 2001;44(2):372–84. [PubMed] [Google Scholar]
19. Goldstein SR, Lumsden MA. Аномальные маточные кровотечения в перименопаузе. Климактерический. 2017;20(5):414–20. [PubMed] [Академия Google]
20. Робертс М.Е., Айнарди Дж.Т., Чу К.С. Лейомиосаркома матки: обзор литературы и обновленная информация о вариантах лечения. Гинекологическая онкология. 2018;151(3):562–72. [PubMed] [Google Scholar]
Гинекологическая онкология. 2018;151(3):562–72. [PubMed] [Google Scholar]
21. Монтелеоне П., Масканьи Г., Джаннини А., Дженаццани А.Р., Симончини Т. Симптомы менопаузы — глобальная распространенность, физиология и последствия. Нат Рев Эндокринол. 2018;14(4):199–215. [PubMed] [Google Scholar]
22. Маврелос Д., Бен-Наги Дж., Холланд Т., Ху В., Нафталин Дж., Юркович Д. Естественная история миомы. УЗИ Акушерство Гинекол. 2010;35(2):238–42. [PubMed] [Академия Google]
23. Peddada SD, Laughlin SK, Miner K, Guyon JP, Haneke K, Vahdat HL, et al. Рост лейомиомы матки среди чернокожих и белых женщин в пременопаузе. Proc Natl Acad Sci U S A. 2008;105(50):19887–92. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Сёдзу М., Мураками К., Сегава Т., Касаи Т., Иноуэ М. Успешное лечение симптоматической лейомиомы матки у женщины в перименопаузе с помощью нестероидного ингибитора ароматазы. Фертильность и бесплодие. 2003;79(3):628–31. [PubMed] [Академия Google]
25. Ян Э
Смит, доктор медицины. Ингибиторы ароматазы при раке молочной железы. Медицинский журнал Новой Англии. 2003; 2003; 348: 2431–42. [PubMed] [Google Scholar]
Ян Э
Смит, доктор медицины. Ингибиторы ароматазы при раке молочной железы. Медицинский журнал Новой Англии. 2003; 2003; 348: 2431–42. [PubMed] [Google Scholar]
26. Сёдзу М., Мураками К., Иноуэ М. Ароматаза и лейомиома матки Семин репрод мед. 2004;22(1):51–60. [PubMed] [Google Scholar]
27. Blaszczyszyn M, Szczesna A, Opara J, Konieczny M, Pakosz P, Balko S. Функциональные различия в движении верхней конечности после раннего и хронического инсульта на основе кинематических показателей движения. Biomed Pap Med Fac Univ Palacky Olomouc Чешская Республика 2018 2018; 162 (4):294–303 [PubMed] [Google Scholar]
28. Tit DM, Bungau S, Iovan C, Nistor Cseppento DC, Endres L, Sava C, et al. Влияние заместительной гормональной терапии и изофлавонов сои на резорбцию костей в постменопаузе. Дж. Клин Мед. 2018;7(10). [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Wen KC, Horng HC, Wang PH, Chen YJ, Yen MS, Ng HT, et al.
Саркома матки. Часть I. Лейомиосаркома матки: систематический обзор тематической консультативной группы. Тайвань J Obstet Gynecol. 2016;55(4):463–71. [PubMed] [Академия Google]
Тайвань J Obstet Gynecol. 2016;55(4):463–71. [PubMed] [Академия Google]
30. Возняк А., Возняк С. УЗИ лейомиомы матки. Prz Менопаузальный. 2017;16(4):113–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Oindi FM, Mutiso SK, Obura T. Паразитарная лейомиома на месте порта после лапароскопической миомэктомии: отчет о клиническом случае и обзор литературы. J Med Case Rep. 2018;12(1):339. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32. Кириакопулос К., Домали Э., Ставроу С., Родолакис А., Лутрадис Д., Дракакис П. Рецидивирующие доброкачественные лейомиомы после тотальной абдоминальной гистерэктомии. Богатая или бедная эстрогенами среда может привести к их повторению? Международный журнал хирургических историй болезни. 2018;44:191–3. [Бесплатная статья PMC] [PubMed] [Google Scholar]
33. NHTPSAP. Заявление о позиции гормональной терапии от 2017 года Североамериканского общества менопаузы. Менопауза. 2017;24(7):728–53. [PubMed] [Google Scholar]
34. Chang IJ, Hong GY, Oh YL, Kim BR, Park SN, Lee HH, et al.
Влияние менопаузальной гормональной терапии на миому матки у женщин в менопаузе. J Менопауза Med. 2013;19(3):123–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Chang IJ, Hong GY, Oh YL, Kim BR, Park SN, Lee HH, et al.
Влияние менопаузальной гормональной терапии на миому матки у женщин в менопаузе. J Менопауза Med. 2013;19(3):123–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Паломба С., Сена Т., Ноя Р., Ди Карло С., Зулло Ф., Мастрантонио П. Трансдермальная заместительная гормональная терапия у женщин в постменопаузе с лейомиомой матки. Акушерство Гинекол. 2001;98(6):1053–1058. [PubMed] [Google Scholar]
Миома матки и менопауза | USA Fibroid Centers
Четверг, 30 декабря 2021 г.
Возможны ли миомы после достижения 50-летнего возраста? Исследования показывают, что рост миомы связан с гормонами, в частности с эстрогеном и прогестероном.
У многих женщин миома растет во время высокого уровня гормонов, например во время беременности. С другой стороны, миомы имеют тенденцию уменьшаться при снижении уровня гормонов, например, после менопаузы. Следовательно, риск появления миомы после менопаузы снижается. Хотя они могут уменьшиться после наступления менопаузы, они также могут продолжать вызывать симптомы.
Хотя они могут уменьшиться после наступления менопаузы, они также могут продолжать вызывать симптомы.
Продолжайте читать, чтобы узнать больше о менопаузе и миомах, чтобы вы могли принять наиболее обоснованное решение о своем лечении.
Признаки перименопаузыПерименопауза предшествует менопаузе, но может начаться в разное время в жизни женщины. Некоторые могут заметить симптомы уже в середине 30-летнего возраста, в то время как другим женщинам может быть ближе к 50 годам, прежде чем они узнают о своих симптомах. К признакам перименопаузы, на которые следует обратить внимание, относятся:
- Нерегулярные менструации, которые могут быть длиннее, короче или тяжелее, чем в прошлом0090
- Горячие вспышки
- Бессонница
- Усталость (может быть вызвана анемией из-за более тяжелой, чем обычно, кровопотери во время менструации)
- Ночные поты
- Сухость влагалища
Во время менопаузы
На этой стадии количество фолликулов в яичниках снижается, и яичники становятся менее чувствительными к двум другим гормонам, участвующим в репродукции: лютеинизирующему гормону (ЛГ) и фолликулостимулирующему гормону (ФСГ). С возрастом высвобождается меньше гормонов ФСГ и ЛГ, что затрудняет регулирование других гормонов: эстрогена, прогестерона и тестостерона.
С возрастом высвобождается меньше гормонов ФСГ и ЛГ, что затрудняет регулирование других гормонов: эстрогена, прогестерона и тестостерона.
Уровни прогестерона и эстрогена ниже во время менопаузы, чем на предыдущих этапах жизни. Когда уровень прогестерона падает, стенка матки нарастает в течение длительного периода времени. В конечном итоге это приведет к тому, что менструации больше не будет. Менопауза наступает после полной остановки менструаций.
Старение — не единственный фактор, вызывающий менопаузу. Гистерэктомия, операция, при которой удаляют матку, а иногда и яичники, вырабатывающие гормоны, может вызвать менопаузу. Если у вас гистерэктомия и вы не принимаете гормоны, есть большая вероятность, что вы сразу же испытаете симптомы менопаузы и, возможно, в более тяжелой форме.
Миомы во время менопаузы Распространено заблуждение, что миомы исчезнут с наступлением менопаузы. Тем не менее, это не всегда так. Недавние исследования показали, что миома матки зависит от эстрогена и прогестерона. Когда эти гормоны снижаются во время менопаузы, то же происходит и с миомами.
Когда эти гормоны снижаются во время менопаузы, то же происходит и с миомами.
Эти исследования также показывают, что регресс миомы во время менопаузы может зависеть от расы. Миомы у афроамериканок и белых женщин растут с одинаковой скоростью до 35 лет, когда темпы роста снижаются у белых, но не у афроамериканок. Другое исследование показало, что в то время как женщины могут испытывать облегчение симптомов миомы во время менопаузы, женщины в постменопаузе в возрасте от 50 до 54 лет страдают от миомы чаще.
Даже при наличии этой информации необходимы дополнительные исследования, чтобы понять последствия миомы во время менопаузы.
Гормоны во время миомы и менопаузы Уровни прогестерона и эстрогена ниже во время менопаузы, чем в предыдущие периоды жизни. Когда уровень прогестерона падает, стенки матки наращиваются в течение более длительных периодов времени. В конечном итоге это приведет к тому, что менструации больше не будет. Менопауза наступает после полной остановки менструаций.
Какой гормон питает миомы? Гормоны, такие как эстроген, питают миомы матки. Без источника «пищи» миомы уменьшаются в размерах и в конечном итоге умирают. Это похоже на то, что происходит во время лечения миомы. Вместо полного удаления миомы кровоток прекращается, что облегчает симптомы.
Когда у вас возникают миомы и менопауза, миомы со временем уменьшаются без достаточного кровоснабжения.
Миомы после менопаузы: нужно ли удалять миомы?Будучи наиболее распространенной опухолью женских репродуктивных органов, миомы поражают больше людей, чем можно было ожидать. На самом деле, у 70-80% женщин они разовьются к 50 годам.
Если у вас уже есть миомы и вы приближаетесь к стадии перименопаузы, вы, вероятно, задаетесь вопросом, можно ли отложить лечение и позволить им пройти самостоятельно. собственный. Важно помнить, что миома не исчезнет без лечения. Если их не лечить, они будут продолжать вызывать неприятные или болезненные симптомы. Со временем эта хроническая боль от миомы после менопаузы может уменьшиться, но это не гарантия.
Со временем эта хроническая боль от миомы после менопаузы может уменьшиться, но это не гарантия.
В прошлом единственным доступным методом лечения миомы было хирургическое удаление части или всей матки женщины. Теперь доступно минимально инвазивное лечение, называемое эмболизацией миомы матки (UFE). «Мы помогли огромному количеству женщин избавиться от болезненных симптомов миомы, выполнив УФЭ, нехирургический метод, который сохраняет матку неповрежденной и имеет короткий восстановительный период», — говорит доктор Аарон Шайло, опытный интервенционный радиолог (ИР) в США. Фиброидные центры.
Могут ли фибромы вызывать кровотечения после менопаузы?Если у вас миома, у вас может быть кровотечение даже после наступления менопаузы. Этот симптом чаще всего встречается у женщин, принимающих ЗГТ, потому что добавленные гормоны позволяют миоме продолжать расти.
Обызвествленные миомы после менопаузы Обызвествление возникает, когда миома не получает достаточного кровоснабжения для поддержания своего роста. В результате края миомы начинают кальцифицироваться по мере того, как миома достигает конца своего жизненного цикла.
В результате края миомы начинают кальцифицироваться по мере того, как миома достигает конца своего жизненного цикла.
Гормоны, которые, как было показано, играют роль в росте миомы, снижаются в такие периоды, как менопауза, что может привести к кальцификации миомы. Хотя вы можете ожидать, что это будет означать, что симптомы исчезнут и жизнь вернется в нормальное русло, иногда симптомы могут ухудшиться и увеличить как кровотечение, так и выделения. Даже в ситуациях после менопаузы, когда бесплодие больше не является проблемой, вы и ваш врач можете решить, какое лечение лучше всего подходит для вашей миомы.
Если у вас есть миома матки, лучше сразу начать лечение. К счастью, сегодня доступны методы лечения, которые не требуют хирургического вмешательства для удаления миомы.
Лечение миомы и менопаузаБлагодаря недавнему развитию новых технологий хирургическое удаление миомы стало ненужным для облегчения симптомов.
Эмболизация миомы матки (ЭФМ) — это нехирургическое лечение, при котором используется рентгеновская технология для доставки эмболического агента в артерии, снабжающие кровью матку.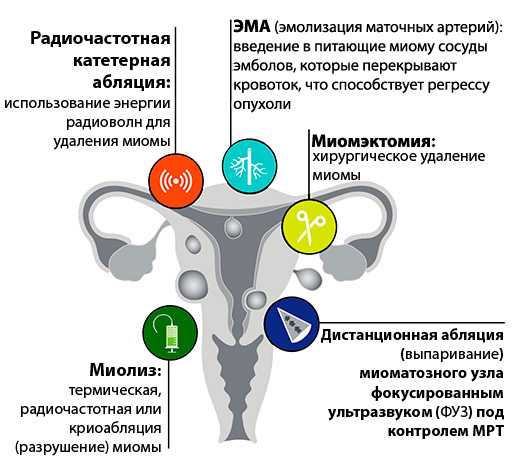 Это блокирует приток крови к фибромам и в конечном итоге приводит к их уменьшению. УФЭ проводится амбулаторно, не требует длительного восстановления и позволяет сохранить фертильность.
Это блокирует приток крови к фибромам и в конечном итоге приводит к их уменьшению. УФЭ проводится амбулаторно, не требует длительного восстановления и позволяет сохранить фертильность.
Одним из преимуществ UFE является то, что он не влияет на гормоны, как гистерэктомия или гормональная терапия.
Климакс у женщин начинается в разном возрасте; поэтому вам необходимо проконсультироваться со специалистом по миоме, чтобы определить, подходит ли вам UFE.
Заместительная гормональная терапия и менопауза
Многие женщины, приближающиеся к менопаузе, хотят сохранить матку, принимая заместительную гормональную терапию (ЗГТ). Если вы думаете о приеме ЗГТ для предотвращения симптомов менопаузы, важно знать о рисках.
ЗГТ могут принести значительную пользу женщинам, у которых диагностирован остеопороз или сердечно-сосудистые заболевания. С другой стороны, заместительная гормональная терапия может иметь негативные последствия для здоровья и иногда может увеличить риск роста миомы.
Поговорите со своим врачом или одним из наших специалистов о том, что лучше всего подойдет вам и вашему здоровью в долгосрочной перспективе.
Миомы после менопаузы: исчезнут ли они?
Будучи наиболее распространенной опухолью женских репродуктивных органов, миомы поражают больше людей, чем можно было ожидать. На самом деле примерно у 33 процентов женщин они развиваются в детородном возрасте, а к 50 годам они разовьются у 70–80 процентов женщин9.0003
Поскольку миомы не являются раковыми, многие люди испытывают несколько неприятных симптомов, а некоторые могут вообще не знать, что у них миома.
Если у вас уже есть миомы и вы приближаетесь к стадии перименопаузы, вы, вероятно, задаетесь вопросом, можно ли отложить лечение и позволить им пройти самостоятельно. Хотя миомы не являются злокачественными, они могут вызвать серьезные осложнения, если их не лечить. В некоторых случаях эти осложнения могут повлиять на матку в долгосрочной перспективе, вызывая неприятные симптомы миомы после менопаузы.
Если у вас есть миома матки, лучше сразу начать лечение. К счастью, сегодня доступны методы лечения, которые не требуют хирургического вмешательства для удаления миомы.
Миомы и менопауза: нужно ли удалять миомы?
В прошлом единственным доступным методом лечения миомы было хирургическое вмешательство. Это удалит либо часть, либо всю матку женщины. Это побудило многих женщин использовать метод «наблюдай и жди». Важно помнить, что миома не исчезнет без лечения. Если их не лечить, они будут продолжать вызывать неприятные или болезненные симптомы. Со временем эта хроническая боль от миомы после менопаузы может уменьшиться, но это не гарантия.
Благодаря недавнему развитию новых технологий удаление миомы не требуется для облегчения симптомов. Гистерэктомия по-прежнему остается единственным верным методом лечения миомы, однако в настоящее время она используется только в очень серьезных и редких случаях.
Эмболизация миомы матки (ЭФМ) — это метод лечения, в котором используется рентгеновская технология для доставки медицинского агента в матку и миому. Это блокирует приток крови к фибромам и в конечном итоге приводит к их уменьшению. УФЭ проводится амбулаторно, не требует длительного восстановления и позволяет сохранить фертильность.
Это блокирует приток крови к фибромам и в конечном итоге приводит к их уменьшению. УФЭ проводится амбулаторно, не требует длительного восстановления и позволяет сохранить фертильность.
Как менопауза меняет симптомы миомы?
После менопаузы миомы вызывают симптомы, аналогичные пременопаузальным миомам. Поскольку у женщин нет менструаций после менопаузы, они не испытывают интенсивных менструальных циклов, связанных с миомой. Тем не менее, они могут испытывать периодические кровотечения, судороги, выпячивание живота и частое мочеиспускание. Если у вас постменопаузальная миома, у вас также могут быть такие симптомы, как:
- Неспособность полностью опорожнить мочевой пузырь
- Боль во время полового акта
- Усталость
- Отек и полнота в животе
- Боль в пояснице или ногах
Если вы заметили эти симптомы, у вас может быть миома матки. Медицинский работник может поставить диагноз и назначить лечение, необходимое для облегчения состояния.
