Нейтрофильный лейкоцитоз: Repository of Kharkiv National Medical University: Invalid Identifier
норма у женщин и мужчин в таблицах по возрасту
https://ria.ru/20210903/leykotsity-1748530396.html
О каких болезнях можно узнать по уровню лейкоцитов — мнение врача
Лейкоциты: норма у женщин и мужчин в таблицах по возрасту
О каких болезнях можно узнать по уровню лейкоцитов — мнение врача
Лейкоциты — белые кровяные тельца, отвечающие за иммунитет человека. От чего зависит их количество в крови у женщин и у мужчин, показатели лейкоцитов — норма и… РИА Новости, 23.09.2021
2021-09-03T13:18
2021-09-03T13:18
2021-09-23T19:07
лейкоциты
кровь
в мире
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e5/08/19/1747243741_0:0:3372:1897_1920x0_80_0_0_928e3c8ba99193fe17ff3055817176fd.jpg
МОСКВА, 3 сен – РИА Новости. Лейкоциты — белые кровяные тельца, отвечающие за иммунитет человека. От чего зависит их количество в крови у женщин и у мужчин, показатели лейкоцитов — норма и уровень по возрасту в таблицах — в материале РИА Новости. Что такое лейкоциты в кровиЛейкоциты – это элементы крови, отвечающие за противодействие инфекциям. Количество таких клеток в тысячи раз меньше, чем эритроцитов, и меняется в зависимости от возраста, здоровья и даже эмоционального состояния человека. За выработку лейкоцитов отвечает костный мозг.Роль лейкоцитовОсновная функция белых кровяных телец— сопротивляться агрессивной внешней среде и выводить шлаки. Они защищают организм от вредоносных вирусов, бактерий, грибков, восстанавливают поврежденные ткани и избавляют организм от собственных изношенных и мутировавших клеток.Виды лейкоцитовРазные виды лейкоцитов имеют различные задачи. Одни опознают опасность, другие ее уничтожают, третьи формируют иммунную память. В общем анализе крови рассматриваются пять видов лейкоцитов.БазофилыЭта разновидность контролирует кровоток в мелких сосудах, стимулируют строительство новых капилляров и движение других белых кровяных телец. Базофилы предотвращают аллергические реакции, избавляются от аллергенов, токсинов и ядов, влияют на свертываемость крови.
Что такое лейкоциты в кровиЛейкоциты – это элементы крови, отвечающие за противодействие инфекциям. Количество таких клеток в тысячи раз меньше, чем эритроцитов, и меняется в зависимости от возраста, здоровья и даже эмоционального состояния человека. За выработку лейкоцитов отвечает костный мозг.Роль лейкоцитовОсновная функция белых кровяных телец— сопротивляться агрессивной внешней среде и выводить шлаки. Они защищают организм от вредоносных вирусов, бактерий, грибков, восстанавливают поврежденные ткани и избавляют организм от собственных изношенных и мутировавших клеток.Виды лейкоцитовРазные виды лейкоцитов имеют различные задачи. Одни опознают опасность, другие ее уничтожают, третьи формируют иммунную память. В общем анализе крови рассматриваются пять видов лейкоцитов.БазофилыЭта разновидность контролирует кровоток в мелких сосудах, стимулируют строительство новых капилляров и движение других белых кровяных телец. Базофилы предотвращают аллергические реакции, избавляются от аллергенов, токсинов и ядов, влияют на свертываемость крови. ЭозинофилыОпознают чужеродные элементы, борются с бактериями и многоклеточными паразитами.НейтрофилыСамая крупная группа лейкоцитов, занимают около 80% от общего объема. Нейтрофилы уничтожают опасные элементы, расщепляя их активными ферментами.МоноцитыМоноциты избавляются от бактерий и микробов, очищают кровь от уже отработавших клеток и производят интерферон. Передают информацию о виде вредоносных вирусов, с которыми столкнулся организм, лимфоцитам.ЛимфоцитыЭтот вид эритроцитов отвечает за клеточный и гуморальный иммунитет. Лимфоциты вырабатывают защитные антитела и контролируют деятельность остальных белых телец. Можно разделить лейкоциты на 3 группы в зависимости от их целей и задач:Норма лейкоцитов в кровиНормальное количество лейкоцитов в крови у взрослых – от 4 до 9×109 Ед/л (единиц на литр). Содержание лейкоцитов в крови у детей выше. У новорожденных, например, от 9,2 до 13,8х109 Ед/л. У десятилетнего ребенка от 6,1 до 11,4 х109 Ед/л.У женщин во время беременности уровень лейкоцитов часто может повышаться из-за большой нагрузки на организм.
ЭозинофилыОпознают чужеродные элементы, борются с бактериями и многоклеточными паразитами.НейтрофилыСамая крупная группа лейкоцитов, занимают около 80% от общего объема. Нейтрофилы уничтожают опасные элементы, расщепляя их активными ферментами.МоноцитыМоноциты избавляются от бактерий и микробов, очищают кровь от уже отработавших клеток и производят интерферон. Передают информацию о виде вредоносных вирусов, с которыми столкнулся организм, лимфоцитам.ЛимфоцитыЭтот вид эритроцитов отвечает за клеточный и гуморальный иммунитет. Лимфоциты вырабатывают защитные антитела и контролируют деятельность остальных белых телец. Можно разделить лейкоциты на 3 группы в зависимости от их целей и задач:Норма лейкоцитов в кровиНормальное количество лейкоцитов в крови у взрослых – от 4 до 9×109 Ед/л (единиц на литр). Содержание лейкоцитов в крови у детей выше. У новорожденных, например, от 9,2 до 13,8х109 Ед/л. У десятилетнего ребенка от 6,1 до 11,4 х109 Ед/л.У женщин во время беременности уровень лейкоцитов часто может повышаться из-за большой нагрузки на организм. У пожилых людей количество лейкоцитов уменьшается на 2-3%, а их защитные функции снижаются почти в 2 раза.Значительное отклонение лейкоцитов в большую или меньшую сторону от нормы является показателем проблем со здоровьем.Повышенные лейкоциты в кровиПревышение лейкоцитов в несколько раз свидетельствует об активной защитной реакции организма и считается патологическим.Лейкоцитоз можно назвать физиологическим, если все виды лейкоцитов увеличились одновременно в одинаковом процентном содержании в крови. Если рост иммунных клеток является следствием болезни или воспаления, отклонение каждого вида лейкоцитов от нормы будет разное.Лейкоцитоз может появиться из-за инфекционных, вирусных и онкологических заболеваний, хронических воспалений, аллергических реакций, паразитов в организме, кровопотери и нарушений защитного барьера кожи. Например, при обширных ожогах и обморожениях.Выделяют следующие патологические состояния:Так как увеличение лейкоцитов в крови — это не самостоятельная проблема со здоровьем, а только симптом какой-либо болезни, необходимо установить и устранить причину лейкоцитоза.
У пожилых людей количество лейкоцитов уменьшается на 2-3%, а их защитные функции снижаются почти в 2 раза.Значительное отклонение лейкоцитов в большую или меньшую сторону от нормы является показателем проблем со здоровьем.Повышенные лейкоциты в кровиПревышение лейкоцитов в несколько раз свидетельствует об активной защитной реакции организма и считается патологическим.Лейкоцитоз можно назвать физиологическим, если все виды лейкоцитов увеличились одновременно в одинаковом процентном содержании в крови. Если рост иммунных клеток является следствием болезни или воспаления, отклонение каждого вида лейкоцитов от нормы будет разное.Лейкоцитоз может появиться из-за инфекционных, вирусных и онкологических заболеваний, хронических воспалений, аллергических реакций, паразитов в организме, кровопотери и нарушений защитного барьера кожи. Например, при обширных ожогах и обморожениях.Выделяют следующие патологические состояния:Так как увеличение лейкоцитов в крови — это не самостоятельная проблема со здоровьем, а только симптом какой-либо болезни, необходимо установить и устранить причину лейкоцитоза. Пониженные лейкоциты в кровиПониженные лейкоциты предупреждают о каком-либо заболевании. Три основные причины дефицита лейкоцитов в крови:Таким образом, причиной лейкопении может послужить поражение костного мозга, нарушение в циркуляции крови, быстрый распад лейкоцитов, химиотерапия и прием некоторых медицинских препаратов, аутоиммунное заболевание и голодная, несбалансированная диета.Показания к проведению анализовАнализы назначаются при диагностике и лечении самых разных диагнозов и во время профилактического обследования пациентов. Решение о необходимости исследования принимает врач.Общий анализ крови на лейкоцитыУровень лейкоцитов показывает классический общий анализ крови – самое распространенное исследование в современной медицине.Расшифровка результатов анализаНормальные показатели лейкоцитов у взрослого и здорового человека следующие:Чтобы определить норму, необходимо учитывать возраст пациента — число лейкоцитов в крови существенно меняется:Интересные факты
Пониженные лейкоциты в кровиПониженные лейкоциты предупреждают о каком-либо заболевании. Три основные причины дефицита лейкоцитов в крови:Таким образом, причиной лейкопении может послужить поражение костного мозга, нарушение в циркуляции крови, быстрый распад лейкоцитов, химиотерапия и прием некоторых медицинских препаратов, аутоиммунное заболевание и голодная, несбалансированная диета.Показания к проведению анализовАнализы назначаются при диагностике и лечении самых разных диагнозов и во время профилактического обследования пациентов. Решение о необходимости исследования принимает врач.Общий анализ крови на лейкоцитыУровень лейкоцитов показывает классический общий анализ крови – самое распространенное исследование в современной медицине.Расшифровка результатов анализаНормальные показатели лейкоцитов у взрослого и здорового человека следующие:Чтобы определить норму, необходимо учитывать возраст пациента — число лейкоцитов в крови существенно меняется:Интересные факты
https://ria.ru/20210831/trombotsity-1748024351.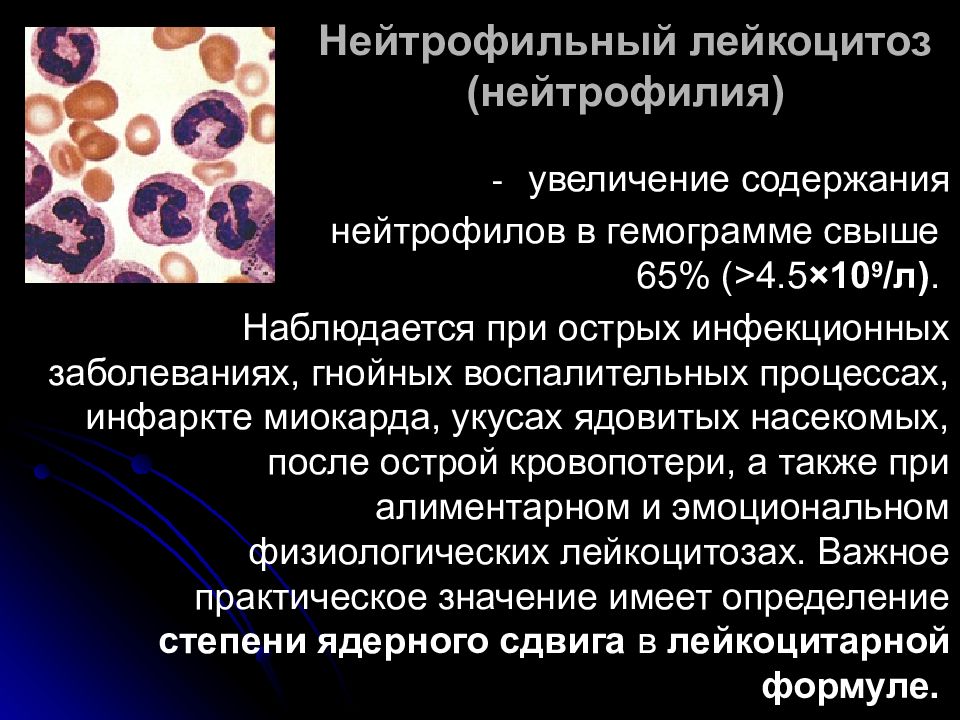 html
html
https://ria.ru/20210420/donorstvo-1728260890.html
https://ria.ru/20210528/lgoty-1734618630.html
https://ria.ru/20210825/gemoglobin-1747256451.html
https://ria.ru/20210824/glyukoza-1747054605.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e5/08/19/1747243741_267:0:2998:2048_1920x0_80_0_0_2ce38c36a084b394575eaec8f98f796e.jpgРИА Новости
internet-group@rian.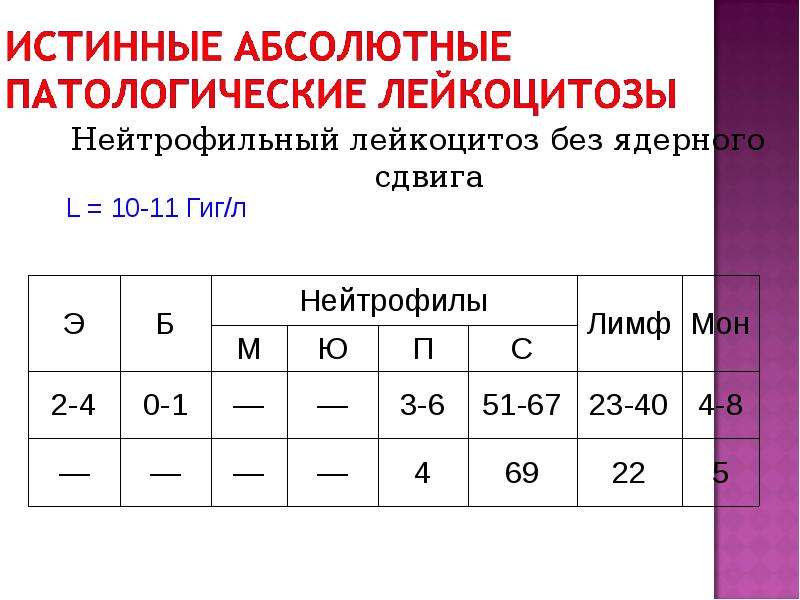 ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
лейкоциты, кровь, в мире, общество
МОСКВА, 3 сен – РИА Новости. Лейкоциты — белые кровяные тельца, отвечающие за иммунитет человека. От чего зависит их количество в крови у женщин и у мужчин, показатели лейкоцитов — норма и уровень по возрасту в таблицах — в материале РИА Новости.Что такое лейкоциты в крови
Лейкоциты – это элементы крови, отвечающие за противодействие инфекциям. Количество таких клеток в тысячи раз меньше, чем эритроцитов, и меняется в зависимости от возраста, здоровья и даже эмоционального состояния человека. За выработку лейкоцитов отвечает костный мозг.31 августа 2021, 17:06
Чем опасно снижение или повышение тромбоцитов крови: норма и причиныРоль лейкоцитов
Основная функция белых кровяных телец— сопротивляться агрессивной внешней среде и выводить шлаки. Они защищают организм от вредоносных вирусов, бактерий, грибков, восстанавливают поврежденные ткани и избавляют организм от собственных изношенных и мутировавших клеток.
Они защищают организм от вредоносных вирусов, бактерий, грибков, восстанавливают поврежденные ткани и избавляют организм от собственных изношенных и мутировавших клеток.
Виды лейкоцитов
Разные виды лейкоцитов имеют различные задачи. Одни опознают опасность, другие ее уничтожают, третьи формируют иммунную память. В общем анализе крови рассматриваются пять видов лейкоцитов.
20 апреля 2021, 08:00
«Тихий подвиг» во имя других. Что вы знаете о донорстве?Базофилы
Эта разновидность контролирует кровоток в мелких сосудах, стимулируют строительство новых капилляров и движение других белых кровяных телец. Базофилы предотвращают аллергические реакции, избавляются от аллергенов, токсинов и ядов, влияют на свертываемость крови.
Эозинофилы
Опознают чужеродные элементы, борются с бактериями и многоклеточными паразитами.
Нейтрофилы
Самая крупная группа лейкоцитов, занимают около 80% от общего объема. Нейтрофилы уничтожают опасные элементы, расщепляя их активными ферментами.
Моноциты
Моноциты избавляются от бактерий и микробов, очищают кровь от уже отработавших клеток и производят интерферон. Передают информацию о виде вредоносных вирусов, с которыми столкнулся организм, лимфоцитам.
28 мая 2021, 16:32
Льготы почетным донорам: какие положены и как их получить в 2021 годуЛимфоциты
Этот вид эритроцитов отвечает за клеточный и гуморальный иммунитет. Лимфоциты вырабатывают защитные антитела и контролируют деятельность остальных белых телец. Можно разделить лейкоциты на 3 группы в зависимости от их целей и задач:
—
T-лимфоциты. Именно они отвечают за клеточный иммунитет.—
B-лимфоциты. Они вырабатывают антитела – иммуноглобулины. Это белок, который связывается с патологическим агентом и нейтрализует его.—
NK-лимфоциты. Они способны распознавать клетки, которые находятся в процессе перерождения в раковые. NK-лимфоциты нарушают целостность потенциально опасной клетки. В результате в неё начинает поступать вода и натрий до тех пор, пока мембрана не разорвется.
Норма лейкоцитов в крови
Нормальное количество лейкоцитов в крови у взрослых – от 4 до 9×109 Ед/л (единиц на литр). Содержание лейкоцитов в крови у детей выше. У новорожденных, например, от 9,2 до 13,8х109 Ед/л. У десятилетнего ребенка от 6,1 до 11,4 х109 Ед/л.
У женщин во время беременности уровень лейкоцитов часто может повышаться из-за большой нагрузки на организм. У пожилых людей количество лейкоцитов уменьшается на 2-3%, а их защитные функции снижаются почти в 2 раза.
Значительное отклонение лейкоцитов в большую или меньшую сторону от нормы является показателем проблем со здоровьем.
25 августа 2021, 20:16
Гемоглобин в крови: какой уровень считается нормойПовышенные лейкоциты в крови
– Рост числа иммунных клеток крови называется лейкоцитозом. Физиологический лейкоцитоз связан с какими-то внешними причинами и может появиться у каждого абсолютно здорового человека. Как правило, он не сигнализирует о заболеваниях и проблемах со здоровьем. Например, повышение лейкоцитов в крови у новорожденного не исключено при изменении рациона кормления. У взрослых людей возможна реакция на солнечные ожоги, психологическую или умственную нагрузку, стресс, тяжелую физическую работу, смену часового пояса и даже на перемену погоды. У женщин лейкоциты могут повышаться во время менструации, – пояснил РИА Новости врач-терапевт Анатолий Канищев.
Например, повышение лейкоцитов в крови у новорожденного не исключено при изменении рациона кормления. У взрослых людей возможна реакция на солнечные ожоги, психологическую или умственную нагрузку, стресс, тяжелую физическую работу, смену часового пояса и даже на перемену погоды. У женщин лейкоциты могут повышаться во время менструации, – пояснил РИА Новости врач-терапевт Анатолий Канищев.
Превышение лейкоцитов в несколько раз свидетельствует об активной защитной реакции организма и считается патологическим.
Лейкоцитоз можно назвать физиологическим, если все виды лейкоцитов увеличились одновременно в одинаковом процентном содержании в крови. Если рост иммунных клеток является следствием болезни или воспаления, отклонение каждого вида лейкоцитов от нормы будет разное.
Лейкоцитоз может появиться из-за инфекционных, вирусных и онкологических заболеваний, хронических воспалений, аллергических реакций, паразитов в организме, кровопотери и нарушений защитного барьера кожи. Например, при обширных ожогах и обморожениях.
Например, при обширных ожогах и обморожениях.
Выделяют следующие патологические состояния:
—
Базофильный лейкоцитоз. Часто появляется во время беременности, а также может говорить о проблемах с желудком, кишечником, щитовидной железой или селезенкой. При этом для женщин в положении повышенное количество базофилов считается нормальным.—
Эозинофильный лейкоцитоз. Возникает в результате аллергической реакции.—
Нейтрофильный лейкоцитоз. Он начинается при заражении бактериальной инфекцией, остром воспалительном процессе, отравлении, кровопотере, инфаркте миокарда. Специфических симптомов нейтрофильного лейкоцитоза нет, так как он появляется только в ответ на проблемы со здоровьем.—
Моноцитарный лейкоцитоз. Наблюдается у пациентов, недавно перенесших инфекционное заболевание. Однако он может указывать и на более серьезные причины, например, на туберкулез или онкологический диагноз.
—
Лимфоцитарный лейкоцитоз. Предупреждает о вирусных инфекциях: гриппе, гепатите C, кори, ветрянке, краснухе и т.п.
Так как увеличение лейкоцитов в крови — это не самостоятельная проблема со здоровьем, а только симптом какой-либо болезни, необходимо установить и устранить причину лейкоцитоза.
24 августа 2021, 17:03
Все об уровне глюкозы в крови: норма, гипогликемия и гипергликемияПониженные лейкоциты в крови
– Недостаточное количество лейкоцитов в крови называется лейкопенией. Если она появляется кратковременно, не стоит волноваться. Стабильно низкие показатели свидетельствуют о серьезных патологиях и низком иммунитете – организм пациента не в состоянии самостоятельно противостоять болезнетворным агентам, – объяснил Анатолий Канищев.
Пониженные лейкоциты предупреждают о каком-либо заболевании. Три основные причины дефицита лейкоцитов в крови:
—
Недостаток необходимых компонентов для строительства новых клеток. В большинстве случаев это сопровождается и падением уровня эритроцитов, и гемоглобина, так как для их синтеза требуются те же самые вещества: фолиевая кислота, железо, медь и витамины группы B. Для избавления от проблемы часто бывает достаточным изменить рацион питания. Медикаментозное лечение, стимулирующее рост новых лейкоцитов, требуется довольно редко. Если в течение нескольких исследований в крови стабильно наблюдаются бластные (незрелые) клетки, пациенту рекомендуется пройти обследование у онколога.
В большинстве случаев это сопровождается и падением уровня эритроцитов, и гемоглобина, так как для их синтеза требуются те же самые вещества: фолиевая кислота, железо, медь и витамины группы B. Для избавления от проблемы часто бывает достаточным изменить рацион питания. Медикаментозное лечение, стимулирующее рост новых лейкоцитов, требуется довольно редко. Если в течение нескольких исследований в крови стабильно наблюдаются бластные (незрелые) клетки, пациенту рекомендуется пройти обследование у онколога.—
Гибель лейкоцитов. Даже если они вырабатываются в нормальном количестве, но длительно борются с инфекцией либо воспалением, то в процессе устранения проблемы разрушаются почти полностью. Также они исчезают при длительной интоксикации. Например, в результате бактериальной инфекции, тяжелых формах гриппа или гепатита.—
Нарушение функций костного мозга. В костном мозге формируются все виды лейкоцитов. Если он не в состоянии производить необходимое белых кровяных телец, появляется лейкопения. Причины могут быть разные: химиотерапия, отравление, аутоиммунные повреждения, опухоли и метастазы.
Причины могут быть разные: химиотерапия, отравление, аутоиммунные повреждения, опухоли и метастазы.
Таким образом, причиной лейкопении может послужить поражение костного мозга, нарушение в циркуляции крови, быстрый распад лейкоцитов, химиотерапия и прием некоторых медицинских препаратов, аутоиммунное заболевание и голодная, несбалансированная диета.
Показания к проведению анализов
Анализы назначаются при диагностике и лечении самых разных диагнозов и во время профилактического обследования пациентов. Решение о необходимости исследования принимает врач.
Общий анализ крови на лейкоциты
Уровень лейкоцитов показывает классический общий анализ крови – самое распространенное исследование в современной медицине.Расшифровка результатов анализа
Нормальные показатели лейкоцитов у взрослого и здорового человека следующие:
Вид лимфоцитов | Содержание |
нейтрофилы палочкоядерные | от 1 до 5%, |
нейтрофилы сегментоядерные | от 40 до 70%; |
лимфоциты | от 20 до 45%; |
моноциты | от 3 до 8%; |
эозинофилы | от 1 до 5%; |
базофилы | от 0 до 1%. |
Чтобы определить норму, необходимо учитывать возраст пациента — число лейкоцитов в крови существенно меняется:
Возраст | Число лейкоцитов (Ед/л) |
новорожденные в первые 3 дня жизни | от 7 до 32 × 109 |
менее года | от 6 до 17,5 × 109 |
от 1 до 2 лет | от 6 до 17 × 109 |
от 2 до 6 лет | от 5 до 15,5 × 109 |
от 6 до 16 лет | 4,5 до 13,5 × 109 |
от 16 до 21 года | от 4,5 до 11 × 109 |
взрослые (мужчины) | от 4,2 до 9 × 109 |
взрослые (женщины) | от 3,98 до 10,4 × 109 |
пожилые (мужчины) | от 3,9 до 8,5 × 109 |
пожилые (женщины) | от 3,7 до 9 × 109 |
Интересные факты
—
Белые кровяные тельца различаются по продолжительности жизни. Нейтрофилы, например, существуют от 4 до 20 дней, а тканевые макрофаги – годы. Клетки, функционирующие в крови, живут тех, что находятся в тканях.
Нейтрофилы, например, существуют от 4 до 20 дней, а тканевые макрофаги – годы. Клетки, функционирующие в крови, живут тех, что находятся в тканях.—
Лейкоциты обмениваются информаций между собой, контролируют работу друг друга, определяют собственное количество и утилизацию.—
Лейкоциты называют «белыми тельцами», но они прозрачные.—
От страха в крови может увеличиться число лейкоцитов. Таким образом организм настраивается на защиту себя – готовится лечить раны, нейтрализовать действие вредных факторов.—
Лейкоциты играют важную роль в беременности – помогают в строительстве кровеносных сосудов в яичниках, что имеет большое значение для производства гормона прогестерона.—
Без лейкоцитов человек не сможет жить в естественной среде.
Лейкоцитоз — причины, диагностика и лечение
Лейкоцитоз – это увеличение содержания в периферической крови лейкоцитов выше 9000 в 1 мкл (9х109/л). Наблюдается при широком спектре нозологий, особенно бактериальных и вирусных инфекциях, системных воспалительных патологиях ревматического характера. Какие-либо специфические клинические проявления отсутствуют. Симптоматика определяется причиной, т.е. болезнью, на фоне которой развился лейкоцитоз. Уровень лейкоцитов измеряется при заборе венозной или капиллярной крови утром через 12 часов после последнего приема пищи. Подсчет лейкоцитов является частью общего анализа крови. Для коррекции лейкоцитоза проводится лечение основного заболевания.
Наблюдается при широком спектре нозологий, особенно бактериальных и вирусных инфекциях, системных воспалительных патологиях ревматического характера. Какие-либо специфические клинические проявления отсутствуют. Симптоматика определяется причиной, т.е. болезнью, на фоне которой развился лейкоцитоз. Уровень лейкоцитов измеряется при заборе венозной или капиллярной крови утром через 12 часов после последнего приема пищи. Подсчет лейкоцитов является частью общего анализа крови. Для коррекции лейкоцитоза проводится лечение основного заболевания.
Классификация
Лейкоцитозы разделяются по различным критериям. По биологическому значению выделяют физиологическое и патологическое повышение лейкоцитов в крови. Физиологический лейкоцитоз не несет никакого вреда и наблюдается у каждого здорового человека при определенных обстоятельствах — во время интенсивной мышечной работы (миогенный), через 2-3 часа после приема пищи (алиментарный), во втором триместре беременности (гестационный).
- Умеренный лейкоцитоз. Количество лейкоцитов от 9000 до 15000.
- Высокий лейкоцитоз. Содержание лейкоцитов от 15000 до 50000.
- Гиперлейкоцитоз (лейкемоидная реакция). Концентрация лейкоцитов свыше 50000. Часто присутствует большое количество незрелых форм белых клеток крови.
Помимо уровня лейкоцитоза важное значение имеет то, какой именно тип лейкоцитов вышел за пределы нормальных показателей. В зависимости от вида лейкоцитов различают следующие виды лейкоцитоза:
- Нейтрофильный (нейтрофилез). Увеличение нейтрофилов выше 75%. Причиной являются бактериальные инфекции, нагноительные процессы.
- Лимфоцитарный (лимфоцитоз). Содержание лимфоцитов больше 38% (у детей до 7 лет – выше 55%). Частые причины — вирусные инфекции, лимфопролиферативные заболевания.

- Моноцитарный (моноцитоз). Увеличение моноцитов выше 10%. Причинами служат гранулематозные процессы, протозойные инфекции, септический эндокардит.
- Эозинофильный (эозинофилия). Содержание эозинофилов больше 5%. Основными причинами являются глистные инвазии, аллергические реакции, некоторые болезни легких.
- Базофильный (базофилия). Увеличение базофилов выше 1%. Очень редкое состояние. Причиной выступают аллергии, истинная полицитемия, неспецифический язвенный колит.
Причины лейкоцитоза
Инфекции
Наиболее частой причиной лейкоцитоза считаются различные инфекции (бактериальные, вирусные, паразитарные). Так как главная функция всех лейкоцитов – поддержание противоинфекционного иммунитета, присутствие в организме чужеродного патогена сопровождается реактивным увеличением в крови белых кровяных телец. Причем определенный вид микроорганизма вызывает различные виды лейкоцитоза.
- Бактериальные инфекции. При бактериальных инфекциях повышается содержание в крови нейтрофилов и моноцитов, которые путем фагоцитоза и «кислородного взрыва» уничтожают патогены. При локализованных инфекциях (ангина, пиелонефрит, бронхит) лейкоцитоз обычно незначительный. Выраженные гнойные процессы (абсцесс, флегмона, остеомиелит) и генерализованные инфекции (сепсис, эндокардит) характеризуются высоким лейкоцитозом, иногда встречается лейкемоидная реакция. Отличительная особенность лейкоцитоза, причиной которого стала бактериальная инфекция – сдвиг лейкоцитарной формулы влево, т.е. появление в крови «молодых», незрелых форм нейтрофилов (метамиелоцитов, промиелоцитов). При острых процессах лейкоцитоз резко нарастает и достигает максимума на 1-2 день заболевания, затем постепенно уменьшается и приходит в норму. При хронических бактериальных инфекциях уровень лейкоцитов может быть на верхней границе нормы или слегка превышать ее.
- Вирусные инфекции (грипп, корь, мононуклеоз).
 Становятся причиной повышения в крови лимфоцитов, которые обладают способностью запускать в вирусных клетках механизм апоптоза и вырабатывать против них специфичные антитела (иммуноглобулины). Лимфоцитоз чаще всего умеренный, может сохраняться длительное время (недели, месяцы, годы), особенно при персистирующих вирусных инфекциях (цитомегаловирус, вирус Эпштейн-Барра).
Становятся причиной повышения в крови лимфоцитов, которые обладают способностью запускать в вирусных клетках механизм апоптоза и вырабатывать против них специфичные антитела (иммуноглобулины). Лимфоцитоз чаще всего умеренный, может сохраняться длительное время (недели, месяцы, годы), особенно при персистирующих вирусных инфекциях (цитомегаловирус, вирус Эпштейн-Барра). - Глистные инвазии. Инфицирование гельминтами (аскаридами, острицами, анкилостомами) считается одной из самых частых причин эозинофильного лейкоцитоза. Эозинофилы содержат в своих гранулах эозинофильный катионный белок, который нарушает обменные процессы в теле гельминтов. Эозинофилия возникает примерно на 5-й день болезни, стремительно растет и достигает очень высоких значений к 35-40 дню, а затем начинает медленно (на протяжении нескольких недель) снижаться до нормальных цифр.
Системные заболевания
Причиной лейкоцитоза часто становятся хронические системные воспалительные процессы. Точные патогенетические механизмы повышения лейкоцитов при этих патологиях еще неизвестны. Предполагается, что медиаторы и цитокины, образующиеся при ревматическом воспалении, стимулируют в костном мозге выработку лейкоцитов. В основном это касается следующих ревматических заболеваний:
Точные патогенетические механизмы повышения лейкоцитов при этих патологиях еще неизвестны. Предполагается, что медиаторы и цитокины, образующиеся при ревматическом воспалении, стимулируют в костном мозге выработку лейкоцитов. В основном это касается следующих ревматических заболеваний:
При артритах и диффузных заболеваниях соединительной ткани лейкоцитоз обычно умеренный. При системных васкулитах с некротизирующим воспалением в сосудистой стенке лейкоцитоз может достигать высоких цифр.
Аллергия
Это основная причина эозинофильного лейкоцитоза. Попадание в организм аллергена вызывает IgE-опосредованную дегрануляцию тучных клеток с высвобождением медиаторов аллергического воспаления – лейкотриенов, гистамина и пр. Одной из главных функций эозинофилов является подавление выработки медиаторов воспаления, поэтому любая аллергическая реакция сопровождается повышением уровня эозинофилов.
Максимальный уровень эозинофилии достигается в момент обострения аллергической реакции, затем он постепенно снижается по мере регресса симптомов и возвращается к нормальным показателям в стадию ремиссии.
Болезни крови
Злокачественные миелопролиферативные (лейкозы, полицитемия) и лимфопролиферативные (лимфомы) патологии считаются основной причиной гиперлейкоцитоза. Он обусловлен онкологической трансформацией стволовых клеток костного мозга и лимфатической ткани с последующей гиперпродукцией лейкоцитов. При лейкозах наблюдается нейтрофильный, моноцитарный или эозинофильный лейкоцитоз, при лимфомах – лимфоцитоз.
При острых лейкозах, помимо лейкоцитоза, отмечаются такие признаки, как лейкемический провал, который подразумевает наличие только зрелых лейкоцитов и бластных клеток и отсутствие промежуточных форм (метамиелоцитов), базофильно-эозинофильную ассоциацию (одновременное резкое увеличение базофилов и эозинофилов).
Другие причины
- Массивный распад тканей: инфаркт миокарда, ишемический инсульт, панкреонекроз, обширные ожоги.
- Токсическое воздействие на костный мозг: отравления свинцом, органическими углеводородными соединениями, ионизирующее излучение.
- Эндокринные расстройства: хроническая надпочечниковая недостаточность, аутоиммунные полигландулярные синдромы, врожденная дисфункция коры надпочечников.
- Первичные иммунодефициты: синдром Вискотта-Олдрича, синдром Джоба (гипер-IgE-синдром).
- Злокачественные новообразования: мелкоклеточный рак легких, рак молочной железы, аденокарцинома толстой кишки.
- Болезни легких: легочные эозинофилии (эозинофильные пневмонии), гистиоцитоз из клеток Лангерганса, аллергический бронхолегочный аспергиллез.

- Дерматологические заболевания: экзема, герпетиформный дерматит Дюринга, чесотка.
- Состояние после удаления селезенки (спленэктомии): как компонент постспленэктомического синдрома.
Диагностика
Лейкоцитоз выявляется во время исследования клинического анализа крови. Так как причин повышения уровня лейкоцитов довольно много, сначала следует обратиться к врачу-терапевту. Врач собирает подробный анамнез, проводит физикальное обследование больного, включающее измерение температуры тела, осмотр кожных покровов и слизистых оболочек и пр. На основании полученных данных с целью подтверждения заболевания, вызвавшего лейкоцитоз, назначаются следующие исследования:
- Анализы крови. В крови определяются маркеры воспаления – высокая СОЭ и СРБ, аутоантитела (ревматоидный фактор, АЦЦП, антитела к цитоплазме нейтрофилов). Обязательно проводится подсчет лейкоцитарной формулы (процентное соотношение форм лейкоцитов).
 Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин.
Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин. - Выявление патогена. Для идентификации инфекционного возбудителя как причины лейкоцитоза проводится бактериальный посев крови, мокроты, мочи. Методом иммуноферментного анализа определяются антитела (иммуноглобулины класса G и M) к бактериям, вирусам, гельминтам, а при помощи полимеразной цепной реакции обнаруживаются их ДНК.
- Аллергодиагностика. С целью подтверждения аллергической природы заболевания измеряется уровень иммуноглобулина Е (IgE) методом ИФА. Для выявления причинного аллергена выполняются базофильные тесты, различные аллергологические пробы – кожные (скарификационные, аппликационные, прик-тесты), провокационные (назальные, ингаляционные, конъюнктивальные).
- Рентгенография. При пневмониях на рентгенографии органов грудной клетки отмечаются инфильтраты в легких, очаги затемнения, на рентгене суставов у больных артритами – сужение суставной щели, остеопороз, эрозии костной ткани.
 При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости).
При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости). - УЗИ. При пиелонефрите на ультразвуковом исследовании ОБП выявляется увеличение размера почек, расширение и уплотнение чашечно-лоханочной системы. Для инфекционного мононуклеоза характерна гепатоспленомегалия. На эхокардиографии могут быть видны вегетации на клапанах, выпот в полость перикарда.
- Гистологические исследования. При подозрении на лейкоз выполняется трепанобиопсия или стернальная пункция, в материале которых обнаруживается гиперплазия гранулоцитарного ростка, большое количество бластных клеток. Для диагностики лимфом проводится аспирационная биопсия увеличенного лимфатического узла, в биоптате выявляется лимфоцитарная гиперклеточность, разрастание коллагена, гигантские клетки Березовского-Штернберга.
Лейкоцитарная формула позволяет определить процентное соотношения различных типов лейкоцитов
Лечение при лейкоцитозе
Симптоматического лечения лейкоцитоза не существует. Для нормализации уровня белых кровяных клеток необходимо бороться с основной патологией, которая послужила причиной лейкоцитоза. При незначительном лейкоцитозе в период выздоровления от инфекционного заболевания не нужно никакого медицинского вмешательства. Однако даже умеренное повышение в крови лейкоцитов, сохраняющееся длительное время, требует консультации специалиста для выяснения причины.
Для нормализации уровня белых кровяных клеток необходимо бороться с основной патологией, которая послужила причиной лейкоцитоза. При незначительном лейкоцитозе в период выздоровления от инфекционного заболевания не нужно никакого медицинского вмешательства. Однако даже умеренное повышение в крови лейкоцитов, сохраняющееся длительное время, требует консультации специалиста для выяснения причины.
Для терапии болезней, сопровождающихся лейкоцитозом, применяются антибактериальные, противовирусные, противогельминтные лекарственные препараты. Если высокое содержание лейкоцитов обусловлено ревматологической патологией, используются средства, подавляющие воспалительный процесс (глюкокортикостероиды, иммуносупрессанты). Аллергические реакции эффективно купируются антигистаминными медикаментами и ГКС.
Если причиной лейкоцитоза явились злокачественные гематологические заболевания, необходим длительный курс химиотерапии, а в некоторых случаях – аллогенная трансплантация костного мозга. Нагноительные процессы (флегмоны, абсцессы) подлежат хирургическому вмешательству, которое подразумевает рассечение мягких тканей, промывание и дренирование очага. При эндокардите может потребоваться пластика или протезирование клапанов.
Нагноительные процессы (флегмоны, абсцессы) подлежат хирургическому вмешательству, которое подразумевает рассечение мягких тканей, промывание и дренирование очага. При эндокардите может потребоваться пластика или протезирование клапанов.
Прогноз
Лейкоцитоз сам по себе не может быть предиктором последствий или осложнений. По нему невозможно предсказать прогноз и риск летального исхода. Исход напрямую зависит от причины, т.е. болезни, вызвавшей лейкоцитоз, а также от степени ее тяжести. Например, острая респираторная вирусная инфекция практически всегда протекает доброкачественно, заканчивается полным выздоровлением и никак не влияет на продолжительность жизни. Такие патологии, как системные васкулиты, гемобластозы, характеризуются высоким процентом смертности. Поэтому при любом уровне повышения лейкоцитов в крови показано тщательное обследование, направленное на выяснение причины и своевременное начало лечения.
Рак печени
Особенностями первичного рака печени являются незаметное начало, быстрое течение болезни, в результате чего диагноз почти всегда устанавливается в запущенной стадии заболевания.
Больные обращаются к врачу впервые спустя в среднем 3 месяца с момента появления первых симптомов заболевания. Примерно 75 % больных жалуются на похудание, отсутствие аппетита, боли в животе. Более половины больных сами обнаруживают у себя опухоль в области печени. Из предъявляемых больными жалоб следует выделить выраженную общую слабость, вялость, быструю утомляемость, увеличение размеров живота, желтуху, повышение температуры тела, понос, тошноту, рвоту, появление отеков, носовые кровотечения.
Основным объективным симптомом Заболевания является гепатомегалия (увеличение печени), которая наблюдается примерно у 90 % больных первичным раком печени. При пальпации печень очень плотная, каменистой консистенции, иногда с гладкой поверхностью и с твердым и острым передним краем. Увеличение печени сопровождается ощущением распирания в эпигастральной области. Более чем у половины больных поверхность печени и передний ее край с множеством узелков различной величины, чаще всего плотной консистенции. В более редких случаях наблюдается очаговое увеличение печени, при этом пальпаторно удается определить / нечетко отграниченную опухоль в правой или левой половине печени. Увеличивающаяся в размерах опухоль сдавливает ветви воротной вены. Следствием этого является портальная гипертензия, увеличение размеров селезенки, иногда — расширение вен пищевода.
В более редких случаях наблюдается очаговое увеличение печени, при этом пальпаторно удается определить / нечетко отграниченную опухоль в правой или левой половине печени. Увеличивающаяся в размерах опухоль сдавливает ветви воротной вены. Следствием этого является портальная гипертензия, увеличение размеров селезенки, иногда — расширение вен пищевода.
Жалобы на боль в правом подреберье, в эпигастрии или в поясничной области предъявляют около 70% больных. Боль вызывается быстрым ростом опухоли и растяжением вследствие этого глиссоновой капсулы печени, иногда — сопутствующим перигепатитом. Болевой симптом вначале периодический, возникает при ходьбе и физическом напряжении. Позже боль может стать постоянной, умеренно интенсивного характера, обычно болевые ощущения проявляются чувством тяжести в эпигастрии и правом подреберье.
Из диспепсических расстройств у больных наблюдается метеоризм, тошнота,,-рвота, понос, что приводит к выраженному похуданию.
Желтуха является непостоянным симптомом и, как правило, ярко не выражена. Этот симптом наблюдается примерно у половины больных. При первичном раке печени желтуха механическая — причиной ее возникновения является сдавление опухолью внутрипеченочных желчных протоков. Интоксикация также приводит к недостаточности печени вследствие дегенеративных изменений ее клеточных структур. Интенсивность желтухи не всегда является признаком, характеризующим степень распространенности опухолевого процесса.
Этот симптом наблюдается примерно у половины больных. При первичном раке печени желтуха механическая — причиной ее возникновения является сдавление опухолью внутрипеченочных желчных протоков. Интоксикация также приводит к недостаточности печени вследствие дегенеративных изменений ее клеточных структур. Интенсивность желтухи не всегда является признаком, характеризующим степень распространенности опухолевого процесса.
Асцит наблюдается у половины госпитализированных больных. Часто асцит носит геморрагический характер. Асцитическая жидкость обычно не содержит опухолевых клеток.
Температура тела повышена у большинства больных, носит субфебрильный характер, обусловлена раковой интоксикацией. Иногда температура обусловлена инфицированием некротических очагов или развитием холангита.
ДИАГНОСТИКА РАКА ПЕЧЕНИ
Диагностика рака печени представляет определенные трудности.
Клинический анализ крови больного первичным раком печени выявляет повышенную СОЭ, нейтрофильный лейкоцитоз, иногда эритроцитоз. Лабораторная диагностика рака печени основана на обнаружении в сыворотке крови зародышевого белка альфа-фетопротеина. Положительная реакция на а-фетопротеин отмечается у 70-90 %.-больных гепатоцеллюлярным раком.
Лабораторная диагностика рака печени основана на обнаружении в сыворотке крови зародышевого белка альфа-фетопротеина. Положительная реакция на а-фетопротеин отмечается у 70-90 %.-больных гепатоцеллюлярным раком.
Нормальная концентрация указанного маркера в сыворотке крови взрослых достигает 15 мкг/л.
Радиоизотопное сканирование печени позволяет обнаружить «холодные очаги» в печени, соответствующие локализации опухоли. Сосудистый характер опухоли печени выявляется с помощью эмиссионной компьютерной томографии с использованием меченых эритроцитов.
Ультразвуковое исследование позволяет визуализировать опухолевый очаг, увеличенные регионарные лимфатические узлы, выявить асцит и метастатическое поражение печени.
Магнитно-резонансная томография также применяется с целью диагностики первичного рака печени; ее преимуществом является возможность получения изображения печени в различных срезах, а следовательно, повышается информативность метода в отношении уточнения локализации опухоли и внутри- и внепеченочного ее распространения.
Наиболее достоверный диагноз первичного рака печени устанавливается при лапароскопии с биопсией опухоли.
ЛЕЧЕНИЕ
Лечение первичного рака печени является одним из наиболее сложных разделов онкологии, проводится только в специализированных лечебных учреждениях.
Основным методом лечения первичного рака печени является хирургический — резекция печени. Как благоприятный фактор следует отметить очень высокую регенераторную способность печени в послеоперационном периоде.
Лучевая терапия первичного рака печени не применяется.
Полихимиотерапия используется с адъювантной целью, самостоятельного значения в лечении первичного рака печени не имеет.
Петров П.В. — врач онколог ГУЗ «Карсунская РБ»
Нейтрофильный лейкоцитоз — Справочник по медицине PRO7
Характерных изменений гемограммы нет. Имеют место тромбоцитопения, умеренный лейкоцитоз, нейтрофильная реакция, чаще с палочкоядерным сдвигом, эозинопения, лимфопения, умеренное увеличение СОЭ. [Стр.551]
[Стр.551]В первый день болезни в крови может быть лейкоцитоз нейтрофильного характера с небольшим сдвигом влево со 2-3-го дня болезни — лейкопения, эозинофилия, лимфоцитоз, нормальная СОЭ. Красная кровь не изменена. [Стр.314]
Со стороны красной крови у детей, больных иерсиниозом, изменения практически не выявляются. Отмечается лейкоцитоз, нейтрофильный палочкоядерный сдвиг, ускоренная СОЭ, часто эозинофилия. [Стр.633]
Со стороны периферической крови отмечается лейкоцитоз нейтрофильного характера со сдвигом влево, СОЭ повышена. [Стр.535]
Концентрические окружности на гипотена-ре левой ладони обозначают лейкоцитоз нейтрофильный, резко увеличенное СОЭ. [Стр.325]
В крови лейкоцитоз, нейтрофильный сдвиг влево. В первые сутки в мазке крови эозинофилы могут отсут-… [Стр.76]
В крови при гриппе — лейкоцитоз, нейтрофильный сдвиг, лимфопения, эозинопения в первые часы и сутки заболевания лейкопения и лимфоцитоз в последующий период. [Стр.209]
При всех шигеллезах, независимо от этиологии, в периферической крови отмечается умеренный лейкоцитоз, нейтрофильный и палочкоядерный сдвиг (иногда до 30% и более) формулы крови, ускорение СОЭ. [Стр.399]
[Стр.399]
В результате интоксикации, дыхательной недостаточности, болей в грудной клетке у пациента определяется тахикардия, возможна артериальная гипотензия. В анализе крови выявляют выраженный лейкоцитоз, нейтрофильный сдвиг лейкоцитарной формулы, увеличение с о э. [Стр.70]
ОБЩИЙ АНАЛИЗ КРОВИ — нормохромная анемия, существенное снижение количества гемоглобина, эритроцитов, эритропоэтина. Появляется лейкоцитоз, нейтрофильный сдвиг в формуле влево, возможно снижение числа тромбоцитов и лимфоцитов, в тяжелых случаях — повышение СОЭ. [Стр.113]
Синдром общих воспалительных изменений (чувство жара, озноб, повышение температуры тела, изменение острофазовых показателей крови лейкоцитоз, нейтрофильный сдвиг, увеличение СОЭ, уровня фибриногена, а глобу-линов, появление С-реактивного белка — СРБ). [Стр.10]
Смотреть другие источники с термином Нейтрофильный лейкоцитоз: [Стр.284] [Стр.120] [Стр.
 41]
[Стр.456]
[Стр.731]
[Стр.676]
[Стр.361]
[Стр.15]
[Стр.814]
[Стр.596]
[Стр.247]
[Стр.18]
[Стр.86]
[Стр.405]
[Стр.412]
[Стр.256]
[Стр.51]
[Стр.806]
[Стр.323]
[Стр.504]
[Стр.98]
[Стр.273]
[Стр.281]
[Стр.537]
[Стр.608]
[Стр.618]
[Стр.265]
[Стр.267]
[Стр.303]
[Стр.96]
[Стр.251]
[Стр.227]
[Стр.24]
[Стр.31]
[Стр.31]
[Стр.266]
[Стр.280]
[Стр.210]
41]
[Стр.456]
[Стр.731]
[Стр.676]
[Стр.361]
[Стр.15]
[Стр.814]
[Стр.596]
[Стр.247]
[Стр.18]
[Стр.86]
[Стр.405]
[Стр.412]
[Стр.256]
[Стр.51]
[Стр.806]
[Стр.323]
[Стр.504]
[Стр.98]
[Стр.273]
[Стр.281]
[Стр.537]
[Стр.608]
[Стр.618]
[Стр.265]
[Стр.267]
[Стр.303]
[Стр.96]
[Стр.251]
[Стр.227]
[Стр.24]
[Стр.31]
[Стр.31]
[Стр.266]
[Стр.280]
[Стр.210]
Лейкоцитоз при беременности лечение и симптомы
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.
Лейкоцитоз при беременности (классификация по МКБ-10 R70-R79) — состояние организма, при котором в кровяном русле повышается концентрация белых клеток крови (лейкоцитов). Каждая беременная женщина регулярно сдаёт анализ крови, который показывает не только уровень гемоглобина, но и количество лейкоцитов — важно, чтобы лейкоциты в крови не были повышены или понижены, поскольку это является свидетельством патологии. В норме уровень белых клеток крови может колебаться — от 4 до 8,8×109/л, но у беременных считается нормальным повышение лейкоцитов в крови до 11×109/л.
Незначительное повышение количества белых клеток крови при беременности свидетельствует об активации иммунитета, увеличением скорости оседания эритроцитов и незначительным сгущением крови. В тех случаях, когда лейкоциты в крови повышаются значительно, развивается лейкоцитоз, который свидетельствует о наличии у беременных воспалительных процессов или других патологий, требующих немедленного лечения.
Причины лейкоцитоза
Лейкоцитоз может развиваться у беременных по разным причинам. Самые распространённые причины такого нарушения, это: ОРВИ, ОРЗ и другие заболевания воспалительного характера, которыми женщина могла заразиться во время беременности; тяжёлые патологии, такие как вирусная пневмония или ветряная оспа, опасная не для самой женщины, а для ребёнка в её утробе; аллергическая реакция на некоторые назначаемые врачом медицинские препараты; получение травм, ожогов и других травматических повреждений (царапин с нагноением, абсцессов, переломов и прочих).
Также причины того, что у женщины развился лейкоцитоз, могут быть связаны с тяжёлыми процессами в её организме, например, с распадом злокачественных опухолей или внутренних кровотечениях. В некоторых случаях у беременных развивается лейкоцитоз на фоне повышенной психоэмоциональной нагрузки. Поэтому врачи рекомендуют женщинам в положении избегать стрессов, а также физических и психических переутомлений. Классификация лейкоцитозов Иногда лейкоцитоз бывает физиологическим, а не патологическим, то есть возникает как реакция на действие некоторых окружающих факторов.
Классификация лейкоцитозов Иногда лейкоцитоз бывает физиологическим, а не патологическим, то есть возникает как реакция на действие некоторых окружающих факторов.
Повышены лейкоциты при беременности: возможные причины
Лейкоцитоз может иметь физиологическую природу, такое повышение лейкоцитов не является признаком наличия какого-либо заболевания.
Повышение количества лейкоцитов в крови происходит:
- При стрессе, переживаниях
- Во время второго триместра беременности
- После приема горячей ванны
- Спустя три часа после приема пищи
Чтобы избежать ложных результатов анализа кровь необходимо сдавать строго натощак в первой половине дня, а также во время забора крови пациентка должна быть максимально расслаблена и спокойна.
Более опасными причинами лейкоцитоза могут служить:
- Бактериальная или вирусная инфекция. Это может быть инфекционное заболевание дыхательных путей — пневмония или бронхит.
 Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие.
Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие. - Воспалительные процессы, происходящие в организме. Например, при обострении хронического гастрита или артрита может повышаться уровень лейкоцитов в крови.
- Разнообразные травмы кожи, ожоги и так далее.
- Аллергические реакции или астма.
- Развитие различных урогенитальных инфекций.
- Большие кровопотери.
- Злокачественные опухоли, метастазы.
Все вышеперечисленные заболевания могут оказать негативное влияние не только на организм будущей матери, но и на развитие плода. Поэтому они требуют немедленного начала лечения. Наибольшая опасность лейкоцитоза кроется в его стремительном развитии. Развиваясь буквально за несколько часов, лейкоцитоз может вызвать внутренние кровотечения. Именно по этой причине лечение этого заболевания должно происходить под строгим наблюдением врача, который в первую очередь должен установить и устранить его причины.
В медицинской практике чаще всего случаи лейкоцитоза у беременных вызваны медленно протекающими в организме воспалительными процессами, аллергическими реакциями, бесконтрольным приемом лекарственных препаратов, почечными коликами, а также обострениями хронических заболеваний.
Еще одной из причин повышения уровня лейкоцитов в крови является скопление белых телец крови в подслизистой оболочке матки. Это естественный физиологический процесс, который необходим для того, чтобы предотвратить попадание какой-либо инфекции к плоду, развивающемся в матке, а также для того, чтобы стимулировать сократительную функцию матки, необходимую во время родов.
Например, лейкоциты в крови беременных могут повышаться, если они принимают слишком горячую или слишком холодную ванну. Также количество лейкоцитов в крови может возрасти из-за ошибок в питании беременной женщины, что требует от врача коррекции её диеты. Занятие тяжёлой физической работой тоже может спровоцировать лейкоцитоз, однако важно помнить, что такой лейкоцитоз показывают анализы только в том случае, если они проведены в ближайшее время после воздействия извне на женщину неблагоприятного фактора.
Если же лейкоцитоз определяется в крови у беременной по истечении продолжительного времени после такого воздействия, речь уже идёт о патологическом состоянии. Самые серьёзные причины, способные вызвать повышение уровня лейкоцитов в крови беременных, это: абсцессы; перитонит; сепсис. Эти состояния опасны не только для ребёнка, но и для жизни матери, поэтому если своевременно не проведена диагностика и не назначено лечение, ребёнок в утробе беременной женщины и она сама могут погибнуть.
Несколько слов следует сказать о причинах снижения лейкоцитов в крови беременных.
К ним относятся:
Эти заболевания опасны сами по себе, но также их опасность заключается в том, что они могут спровоцировать развитие уродств у плода, а также вызвать преждевременные роды. Поэтому на данные вирусы и инфекции беременных регулярно обследуют — многие из них входят в комплекс обследования на TORCH-инфекции. Также низкий уровень лейкоцитов в крови может отмечаться при воздействии на женщину радиационного излучения, при воздействии на её организм некоторых вредных химических веществ, при истощении.
Диагностика и лечение лейкоцитоза
Установить количество лейкоцитов в крови у беременных можно с помощью обычного анализа крови. Лечение начинается с установления причины развития лейкоцитоза. Для этого иногда приходится провести полное обследование женщины. Когда же диагноз установлен, врач-гинеколог, ведущий беременность женщины, принимает решение относительно дальнейшего лечения.
Препараты, которые используются, должны быть безвредными как для матери, так и для ребёнка. Но к сожалению, не во всех случаях есть возможность устранить лейкоцитоз и патологию, его вызвавшую, не навредив здоровью беременной и малыша в её утробе. Поэтому иногда, при тяжёлых патологических состояниях, врач может принять решение о прерывании беременности и спасении жизни самой женщины.
Статьи и научные исследования в России
-
В статье Подробнее
-
В статье Подробнее
Статьи и научные исследования зарубежом
-
В статье Подробнее
-
В статье Подробнее
Презентации
youtube.com/embed/5UZhwU2x9g0″ frameborder=»0″ allowfullscreen=»»/>
Отзывы
Дарья 10.05.2017
Девочки, кому нибудь ставили при беременности? Какие последствия? Нашли ли причину и намного ли были повышены лейкоциты?
Илюшина Мама 19.05.2017
Мне не ставили, но повышены были в 3 раза. Потом прочитала, что такое может быть при беременности
Елена Лиукконен 22.06.2017
У меня с начала беременности и до 22 недели лейк.были в пределах 14. А потом резко повысились до 19 и также увеличилось соэ. Гинеколог назначила анализ на с-реактивный белок и он в норме. Тогда сказали, что повышение лейк.и соэ на беременность, воспаления нет.
Шапка, 25.06.2017
Привет всем!Пишу прям с больничной палаты!Меня 17 числа положили на сохранение(срок 28 недель) с угрозой преждевременных родов!Покапали магнезию 5 дней и уколы 7 дней и вот остальное время я просто лежу без процедур!Выписывать не хотят,т. к. говорят,что у меня повышенное количество лейкоцитов(лейкоцитоз).Его никак не лечат и на все вопросы орут,что меня здесь никто не держит и я могу уходить,но там каких-то денег не заплатят и больничный не дадут!Хочу у вас спросить про этот лейкоцитоз,потому что в интернете ничего толком не нашла!Заранее спасибо.
к. говорят,что у меня повышенное количество лейкоцитов(лейкоцитоз).Его никак не лечат и на все вопросы орут,что меня здесь никто не держит и я могу уходить,но там каких-то денег не заплатят и больничный не дадут!Хочу у вас спросить про этот лейкоцитоз,потому что в интернете ничего толком не нашла!Заранее спасибо.
Видео
Лекарства
Препараты подбираются для каждой женщины индивидуально, учитывая чувствительность возбудителя к лекарствам.
Приказ Министерства здравоохранения Чувашской Республики от 01.06.2016 г. № 953 «Об утверждении Маршрута оказания медицинской помощи взрослому населению в Чувашской Республике по профилю «гематология»
Об утверждении Маршрута оказания медицинской помощи взрослому населению в Чувашской Республике по профилю «гематология»
В целях совершенствования организации оказания медицинской помощи взрослому населению в Чувашской Республике по профилю «гематология» п р и к а з ы в а ю:
- Утвердить прилагаемый Маршрут оказания медицинской помощи взрослому населению в Чувашской Республике по профилю «гематология».

- Главным врачам медицинских организаций, находящихся в ведении Министерства здравоохранения Чувашской Республики, обеспечить оказание медицинской помощи взрослому населению в Чувашской Республике по профилю «гематология» в соответствии с приказом Министерства здравоохранения Российской Федерации от 15 ноября 2012 г. № 930н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гематология» (зарегистрирован в Министерстве юстиции Российской Федерации 5 апреля 2013 г., регистрационный № 28018).
- Контроль за исполнением настоящего приказа возложить на первого заместителя министра здравоохранения Чувашской Республики Т.Г. Богданову.
- Настоящий приказ вступает в силу через десять дней после дня его официального опубликования.
Министр А.В. Самойлова
Утвержден приказом Министерства здравоохранения Чувашской Республики от ___________ № ____________
Маршрут оказания медицинской помощи взрослому населению в Чувашской Республике по профилю «гематология»
|
№ п/п |
Наименование заболевания |
Международная классификация болезней (МКБ-10) |
Алгоритм оказания медицинской помощи |
|
1. |
Анемии, связанные с питанием
Другие анемии:
Другие заболевания крови и кроветворных органов
|
D50, D53
D62, D63, D64.0 – D64.2
D71 — D73 |
1. Постановка диагноза, лечение, диспансерное наблюдение у врача-терапевта участкового, врача общей практики (семейного врача). 2. При возникновении трудностей в постановке диагноза и подбора лечения в соответствии с приложением к настоящему Маршруту необходимо направлять на консультацию к врачу-гематологу консультативного отделения Консультативно – диагностического центра бюджетного учреждения Чувашской Республики «Республиканская клиническая больница» Министерства здравоохранения Чувашской Республики. |
|
2. |
Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
Новообразования неопределенного или неизвестного характера лимфоидной, кроветворной и родственных им тканей
Анемии, связанные с питанием
Гемолитические анемии
Апластические и другие анемии
Нарушение свертываемости крови, пурпуры и другие геморрагические состояния
Другие болезни крови и кроветворных органов
Другие сфинголипидозы
Наследственная эритропоэтическая порфирия
Другие порфирии
Нарушения обмена меди
Нарушения обмена железа
Тромботическая микроангиопатия
|
С81 — С96.1
D45 — D47
D51 — D52
D55 — D59
D60 — D61, D64.
D65 — D69
D70
E 75.2
E 80.0
E 80.2
E 83.0
E 83.1
М 31.1
|
1. Для постановки диагноза направлять на консультацию к врачу-гематологу консультативного отделения Консультативно – диагностического центра бюджетного учреждения Чувашской Республики «Республиканская клиническая больница» Министерства здравоохранения Чувашской Республики. 2. При наличии показаний госпитализировать в отделение гематологии и химиотерапии бюджетного учреждения Чувашской Республики «Республиканская клиническая больница» Министерства здравоохранения Чувашской Республики. 3. При наличии у пациента медицинских показаний к оказанию высокотехнологичной медицинской помощи направлять в медицинскую организацию, оказывающую высокотехнологичную медицинскую помощь. 4. Диспансерное наблюдение у врача-терапевта участкового, врача общей практики (семейного врача). |
Приложение к Маршруту
оказания медицинской помощи
взрослому населению в
Чувашской Республике
по профилю «гематология»
Перечень синдромов и симптомов для направления на консультацию к врачу – гематологу консультативного отделения Консультативно – диагностического центра бюджетного учреждения Чувашской Республики «Республиканская клиническая больница» Министерства здравоохранения Чувашской Республики
- Спленомегалия (гепатоспленомегалия) в сочетании с лимфаденопатией, лейкоцитозом за счет абсолютного лимфоцитоза для исключения гемобластоза.
- Спленомегалия в сочетании со следующими изменениями гемограммы: эритроцитоз, нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево до миелоцитов, эозинофильно-базофильная ассоциация, тромбоцитоз (для исключения миелопролиферативного заболевания).

- Спленомегалия в сочетании с анемией, ретикулоцитозом, желтухой, гипербилирубинемией (за счет непрямой фракции), увеличением уровня железа в сыворотке (для исключения гемолитической анемии).
- Спленомегалия (гепатоспленомегалия), если после проведенного обследования в медицинской организации спленомегалия или гиперспленизм не могут быть объяснены другими негематологическими причинами.
- Изменения в показателях крови, которые не могут быть объяснены другими негематологическими причинами.
КМН — Лейкоциты (WBC) и лейкоцитарные параметры крови
Нейтрофилы
Нейтрофильный лейкоцитоз (нейтрофилёз) может быть следствием:
- усиленной продукции клеток в костном мозге
- повышенной миграции нейтрофилов из костного мозга в кровь
- перераспределения нейтрофилов из маргинального в циркулирующий пул
- задержки миграции нейтрофилов из крови в ткани
- сочетанного действия вышеперечисленных причин
Причины развития нейтрофильного лейкоцитоза:
Реактивный лейкоцитоз |
Опухолевый лейкоцитоз |
| — инфекции (бактериальные, грибковые, паразитарные) — злокачественные новообразования — гемолитические анемии — острая кровопотеря — лекарственные препараты — воспалительные и некротические процессы — ацидоз, эклампсия, уремия, подагра — лимфогранулематоз — физические и эмоциональные нагрузки — беременность |
— миелопролиферативные заболевания |
Лейкопения с нейтропенией (менее 2,0*109/л) — может быть функциональной и органической.
Агранулоцитоз — резкое уменьшение числа гранулоцитов в периферической крови вплоть до их исчезновения. Критерием диагностики агранулоцитоза является снижение лейкоцитов менее 1*109/л, гранулоцитов — менее 0,75*109/л.
Причины развития нейтропении:
Функциональная нейтропения |
Органическая нейтропения |
| — инфекции (бактериальные, грибковые, вирусные, вызванные простейшими, риккетсиями) — алиментарная дистрофия, голодание — лекарственные препараты (повышенное иммунное разрушение лейкоцитов) — анафилактический шок — аутоиммунные заболевания (системная красная волчанка, хронический лимфолейкоз, ревматоидный артрит) — болезни печени — спленомегалия (портальная гипертензия, лимфома, туберкулез) |
— острые лейкозы — лимфопролиферативные заболевания — миелодиспластический синдром — мегалобластные анемии — наследственная доброкачественная нейтропения, циклическая нейтропения, синдром Чедиака-Хигаши — лучевая болезнь — агранулоцитоз — апластическая анемия |
Эозинофилы
В большинстве случаев эозинофилия отражает аллергизацию организма и отмечается в фазе выздоровления при инфекционных заболеваниях.
Причины развития эозинофилии:
Реактивная эозинофилия |
Опухолевая эозинофилия |
| — паразитарные инфекции (аскаридоз, токсокароз, трихинеллез, эхинококкоз, шистозоматоз, филяриоз, стронгилоидоз, описторхоз, анкилостомидоз, лямблиоз) — аллергические заболевания (лекарственная аллергия, бронхиальная астма, аллергические дерматиты) — аутоиммунные заболевания, болезни соединительной ткани — лекарственные препараты — гранулематозные процессы — лимфогранулематоз — злокачественные новообразования, особенно с метастазами и некрозом — иммунодефициты (синдром Вискотта-Олдрича) |
-острый лейкоз с эозинофилией (М4 эоз) — хронический миелолейкоз — эритремия |
Эозинопения — снижение количества эозинофилов в крови менее 0,2*109/л — или анэозинофилия (отсутствие эозинофилов в крови) встречается на первом этапе воспалительного процесса, при тяжелых гнойных инфекциях, шоке, стрессе, эклампсии и в родах, интоксикации различными химическими соединениями, тяжелыми металлами.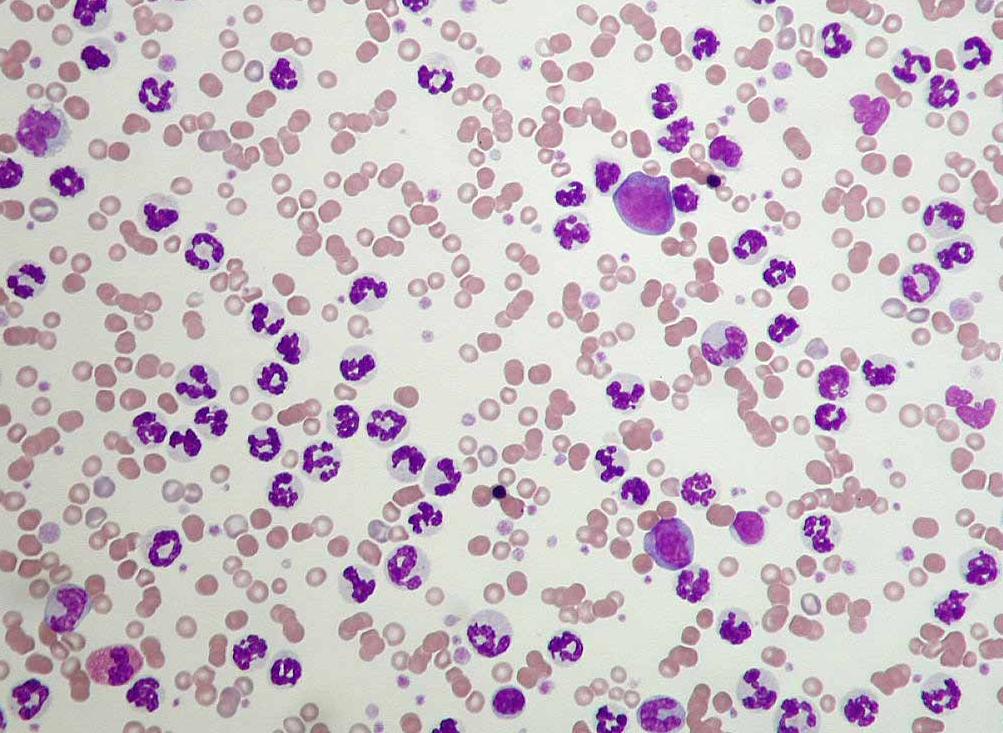
Базофилы
Базофилия отмечается при большинстве миелопролиферативных заболеваний (хронический миелолейкоз, миелофиброз, эритремия), язвенном колите, реакциях гиперчувствительности (на пищевые, лекарственные, ингаляционные аллергены), нефрозе, лимфогранулематозе, в ранней фазе ревматизма.
Базопению оценить трудно из-за малого нормального содержания базофилов в крови.
Моноциты
Причины развития моноцитоза:
Реактивный моноцитоз |
Опухолевый моноцитоз |
| — инфекции (вирусные, паразитарные, бактериальные, вызванные простейшими) — воспалительные заболевания — аутоиммунные заболевания (СКВ, ревматоидный артрит, узелковый полиартериит) — гранулематозные процессы (туберкулез, сифилис, бруцеллез, саркоидоз, язвенный колит, энтерит) — злокачественные новообразования (рак, саркома, миеломная болезнь) |
— острый монобластный и миеломонобластный лейкозы — хронический моноцитарный и миеломоноцитарный лейкозы |
Моноцитопения — встречается при гипоплазии кроветворения (гипоплазия и аплазия костного мозга, острые лейкозы, волосатоклеточный лейкоз, острые инфекции, применение некоторых лекарств).
Лимфоциты
Причины развития лимфоцитоза:
Реактивный (поликлональный) лимфоцитоз |
Опухолевый (моноклональный) лимфоцитоз |
| — вирусные и паразитарные инфекции — гранулематозные процессы (туберкулез, сифилис, бруцеллез) — аутоиммунные заболевания — злокачественные заболевания |
— острый и хронический лимфолейкоз — лейкемическая фаза лимфомы — болезни тяжелых цепей |
Лимфоцитопения — содержание лимфоцитов менее 1,0*109/л клеток. Наблюдается лимфоцитопения при:
- острых инфекционных заболеваниях
- милиарном туберкулезе
- системной красной волчанке
- почечной недостаточности
- лимфогранулематозе
- в терминальной стада злокачественных новообразований
- острой лучевой болезни
- в терминальной стадии СПИДа
- при вторичных иммунодефицитах
Плазматические клетки
Плазматические клетки в норме в крови не находят. Они появляются там при:
Они появляются там при:
- некоторых вирусных заболеваниях (корь, краснуха, ветряная оспа, инфекционный мононуклеоз, инфекционный гепатит)
- длительной персистенции антигена (сывороточная болезнь, хронический сепсис, туберкулез, актиномикоз, коллагенозы, аутоиммунные болезни, опухоли)
- в терминальной стадии миеломной болезни
- при остром плазмобластном лейкозе
Атипичные мононуклеары
По сути своей являются бласттрансформированными лимфоцитами, появляющимися в крови при напряжении клеточного иммунитета. В норме их количество не превышает 6% среди всех лейкоцитов (отношение количества широкоцитоплазменных лимфоцитов к узкоцитоплазменным составляет 0,15).
Число атипичных мононуклеаров в крови увеличивается при:
- вирусных заболеваниях (инфекционный мононуклеоз, корь, краснуха, ветряная оспа, грипп, вирусный гепатит, аденовирусные заболевания, цитомегаловирусная инфекция)
- аллергических реакциях
- вакцинациях
- аутоиммунных заболеваниях
- опухолях
- реакциях отторжения трансплантата
Каковы причины нейтрофилеза при лейкоцитозе?
Tien FM, Hou HA, Tsai CH и др. Гиперлейкоцитоз связан с отчетливыми генетическими изменениями и является независимым фактором низкого риска у пациентов с острым миелоидным лейкозом de novo. Евро J Гематол . 2018 6 апр. [Medline].
Клавер-Белвер Н., Кано-Коррес Р., Миро-Канис С., Берланга-Эскалера Э.Псевдогиперкалиемия из-за тяжелого лейкоцитоза: клинический случай. Clin Chem Lab Med . 2016 1 декабря. 54 (12): e365-7. [Медлайн].
Махмуд Э., Книо З.О., Махмуд Ф. и др. Предоперационный бессимптомный лейкоцитоз и послеоперационный исход у кардиохирургических больных. PLoS Один . 2017. 12 (9): e0182118. [Медлайн]. [Полный текст].
[Полный текст].
Ижакян С., Вассер В.Г., Вайншельбойм Б. и др. Этиология и прогноз отсроченного послеоперационного лейкоцитоза у реципиентов трансплантата легкого. Прог Трансплантация . 2020 30 июня (2): 111-6. [Медлайн].
Ли ГМ, Харпер МБ. Риск бактериемии у детей раннего возраста с лихорадкой в эпоху после гемофильной инфекции типа b. Arch Pediatr Adolesc Med . 1998 г., июль 152(7):624-8. [Медлайн].
Браун Л., Шоу Т., Уитлейк В.А. Выявляет ли лейкоцитоз бактериальные инфекции у новорожденных с лихорадкой, поступивших в отделение неотложной помощи? Emerg Med J . 2005 апр.22(4):256-9. [Медлайн].
Сяо А.Л., Чен Л., Бейкер Д. Заболеваемость и предикторы серьезных бактериальных инфекций среди младенцев в возрасте от 57 до 180 дней. Педиатрия . май 2006 г. 117:1695-1701.
Педиатрия . май 2006 г. 117:1695-1701.
Сяо Р., Омар С.А. Исход новорожденных с экстремально низкой массой тела при рождении с лейкемоидной реакцией. Педиатрия . 2005 г., июль 116 (1): e43-51. [Медлайн].
Занардо В., Ведовато С., Тревизануто Д.Д., Суппий А., Косми Э., Файс Г.Ф.Гистологический хориоамнионит и неонатальная лейкемоидная реакция у детей с низкой массой тела при рождении. Хум Патол . 2006 г., 37 января (1): 87–91. [Медлайн].
Арав-Богер Р., Баггетт Х.К., Спевак П.Дж., Уиллоуби Р.Э. Лейкоцитоз, вызванный простагландином Е1 у новорожденных. J Педиатр . 2001 фев. 138(2):263-5. [Медлайн].
Talosi G, Katona M, Turi S. Побочные эффекты длительного лечения простагландином E(1) у новорожденных. Pediatr Int . 2007 июнь 49 (3): 335-40. [Медлайн].
2007 июнь 49 (3): 335-40. [Медлайн].
Ballin A, Lehman D, Sirota P, Litvinjuk U, Meytes D. Увеличение количества CD34+ клеток периферической крови у пациентов, получавших литий. Бр Дж Гематол . 1998 янв. 100(1):219-21. [Медлайн].
Чжан С., Кондак Э., Цю Х. и др. Гепарин-индуцированный лейкоцитоз требует 6-O-сульфатирования и вызывается блокадой опосредованного селектином и белком CXCL12 переноса лейкоцитов у мышей. J Биол Хим .2012 17 февраля. 287(8):5542-53. [Медлайн]. [Полный текст].
Allam JP, Paus T, Reichel C, Bieber T, Novak N. Синдром DRESS, связанный с карбамазепином и фенитоином. Евро J Дерматол . 2004 сен-окт. 14(5):339-42. [Медлайн].
Gungor E, Alli N, Comoglu S, Comcuoglu C. Синдром гиперчувствительности к фенитоину. Нейрол Сай . 2001 июнь 22 (3): 261-5. [Медлайн].
Нейрол Сай . 2001 июнь 22 (3): 261-5. [Медлайн].
Луптон Дж. Р., Фигероа П., Тамджиди П., Бербериан Б. Дж., Сулика В. И.Инфекционный мононуклеозоподобный синдром, вызванный миноциклином: третья модель побочной реакции на лекарство. Кутис . 1999 авг. 64(2):91-6. [Медлайн].
Маркус Н., Смюэл К., Альмог М. и др. Успешное лечение внутривенным иммуноглобулином при тяжелом синдроме DRESS у детей. J Allergy Clin Immunol Pract . 2017 30 ноября. [Medline].
Liu F, Mahgoub N, Ferrando S. Лейкоцитоз, связанный с лечением клозапином: клинический случай. Психосоматика . 2011 сен-окт. 52(5):488-91. [Медлайн].
Шпалл Р.Л., Джеффес Э.В., Хоффман Х.М. Случай семейного холодового аутовоспалительного синдрома, подтвержденный наличием мутации CIAS1. Бр Дж Дерматол . 2004 май. 150(5):1029-31. [Медлайн].
Бр Дж Дерматол . 2004 май. 150(5):1029-31. [Медлайн].
Грейнджер Дж.М., Контояннис Д.П. Этиология и исход крайнего лейкоцитоза у 758 негематологических больных раком: ретроспективное исследование в одном учреждении. Рак .1 сентября 2009 г. 115 (17): 3919-23. [Медлайн].
Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасян Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся лейкемоидной реакцией. Индийский J Педиатр . 2007 г., декабрь 74 (12): 1121-3. [Медлайн].
Роза Дж.С., Швиндт К.Д., Оливер С.Р., Леу С.И., Флорес Р.Л., Галассетти П.Р. Профили лейкоцитов при физической нагрузке у здоровых детей, детей с диабетом 1 типа, избыточным весом и астмой. Pediatr Exerc Sci . 2009 февраль.21(1):19-33. [Медлайн].
Алиоглу Б., Озюрек Э., Авчи З., Аталай Б., Джанер Х., Озбек Н. Картина периферической крови после легкой черепно-мозговой травмы у детей. Pediatr Int . 2008 июнь 50 (3): 281-3. [Медлайн].
Фурлан Ю.С., Красюков А.В., Фелингс М.Г.Гематологические нарушения в течение первой недели после острой изолированной травматической травмы шейного отдела спинного мозга: когортное исследование случай-контроль. Позвоночник . Ноябрь 2006 г. 31:2674-83. [Медлайн].
Осава И., Нагамачи С., Судзуки Х. и др. Лейкоцитоз и высокий уровень гематокрита во время абдоминальных приступов наследственного ангионевротического отека. BMC Гастроэнтерология 2013, 13:123 . Август 2013. 13:123.
BMC Гастроэнтерология 2013, 13:123 . Август 2013. 13:123.
Plo I, Zhang Y, Le Couédic JP, Nakatake M, Boulet JM, Itaya M.Активирующая мутация в гене CSF3R вызывает наследственную хроническую нейтрофилию. J Exp Med . 2009 3 августа. 206(8):1701-7. [Медлайн]. [Полный текст].
Снайдер Р.Л., Стрингем Д.Дж. Пегфилграстим-индуцированный гиперлейкоцитоз. Энн Фармакотер . 2007 Сентябрь 41 (9): 1524-30. [Медлайн].
Duchin JS, Koster FT, Peters CJ, et al. Хантавирусный легочный синдром: клиническое описание 17 пациентов с впервые выявленным заболеванием.Группа по изучению хантавируса. N Английский J Med . 1994 г., 7 апреля. 330(14):949-55. [Медлайн].
Драго Ф., Когорно Л., Аньолетти А.Ф., Пароди А. Роль периферической эозинофилии в неблагоприятных кожных реакциях на лекарства. Eur Rev Med Pharmacol Sci . 2015 19 июня (11): 2008-9. [Медлайн].
Eur Rev Med Pharmacol Sci . 2015 19 июня (11): 2008-9. [Медлайн].
Cherfane CE, Gessel L, Cirillo D, Zimmerman MB, Polyak S. Моноцитоз и низкое соотношение лимфоцитов к моноцитам являются эффективными биомаркерами активности язвенного колита. Воспаление кишечника Dis . 2015 19 мая. [Medline].
Хуан Г., Ковалич А.Дж., Грабер С.Дж. Прогностическое значение лейкоцитоза и лимфопении для тяжести коронавирусного заболевания. Внезапное заражение Dis . 2020 8 мая. 26 (8): [Medline]. [Полный текст].
Нгуен Р., Джеха С., Чжоу Ю. и др. Роль лейкафереза в современном лечении гиперлейкоцитоза при недавно диагностированном остром лимфобластном лейкозе у детей. Рак крови у детей .2016 17 мая. [Медлайн].
Choi MH, Choe YH, Park Y и др. Влияние терапевтического лейкафереза на ранние осложнения и исходы у пациентов с острым лейкозом и гиперлейкоцитозом: исследование с сопоставлением показателей склонности. Переливание . 2018 янв. 58 (1): 208-16. [Медлайн].
Влияние терапевтического лейкафереза на ранние осложнения и исходы у пациентов с острым лейкозом и гиперлейкоцитозом: исследование с сопоставлением показателей склонности. Переливание . 2018 янв. 58 (1): 208-16. [Медлайн].
Мамез А.С., Раффу Э., Шеврет С. и др. Предварительное лечение пероральной гидроксимочевиной перед интенсивной химиотерапией улучшает раннюю выживаемость пациентов с высоким гиперлейкоцитозом при остром миелоидном лейкозе. Лейк-лимфома . 2016 5 фев. 1-8. [Медлайн].
Нейтрофилия — StatPearls — NCBI Bookshelf
Непрерывное обучение
Нейтрофилия определяется как более высокое количество нейтрофилов в крови, чем нормальный референтный диапазон абсолютного количества нейтрофилов. Нейтрофилию можно наблюдать при инфекциях, воспалении и/или неопластических процессах. Часто требуется дополнительная оценка. В этом мероприятии рассматриваются патофизиология, причины, оценка и лечение нейтрофилии, а также подчеркивается роль межпрофессиональной команды в оценке и лечении пациентов с нейтрофилией.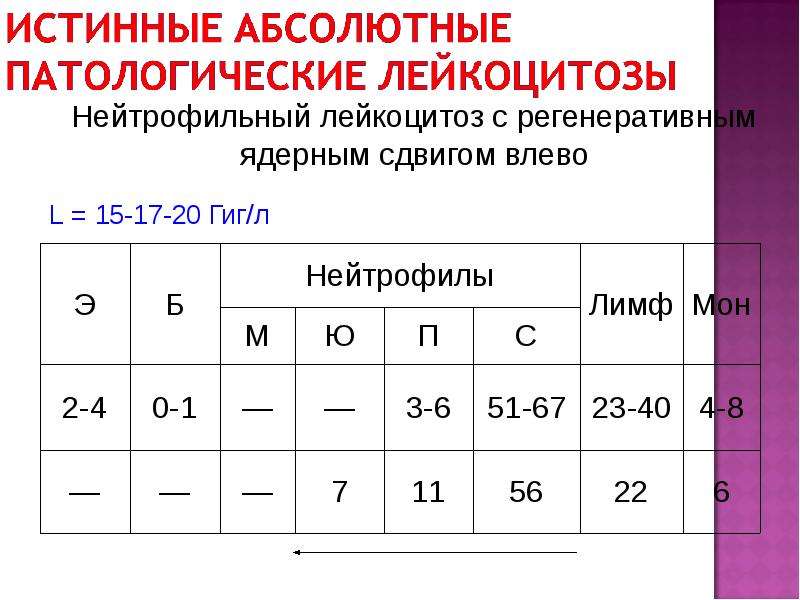
Цели:
Обзор патофизиологии нейтрофилии.
Определите этиологию нейтрофилии.
Опишите общие результаты медицинского осмотра у пациентов с нейтрофилией.
Опишите, как межпрофессиональная команда может координировать лечение пациентов с нейтрофилией и добиваться наилучших результатов.
Введение
Нейтрофилы исторически определяются как «солдаты нашей врожденной иммунной системы». Они представляют собой первую линию клеток, рекрутируемых в месте заражения, и атакуют, поглощают и переваривают микроорганизмы, производя активные формы кислорода. Они также играют жизненно важную роль при острых и хронических воспалительных процессах и аутоиммунных заболеваниях.[2] У взрослых приблизительный нормальный диапазон количества лейкоцитов (лейкоцитов) составляет от 4000 до 11000 клеток/мкл, из которых 60-70% составляют зрелые нейтрофилы, циркулирующие в периферической крови. [3]
[3]
Абсолютное число нейтрофилов (АНЧ), определяемое как процент нейтрофилов в кровотоке и у взрослых, обычно составляет от 2500 до 7000 нейтрофилов/мкл. Увеличение числа лейкоцитов более 11 000 клеток/мкл определяется как лейкоцитоз. Нейтрофилия является наиболее распространенным типом лейкоцитоза и определяется как увеличение абсолютного количества нейтрофилов приблизительно более чем на 7700 нейтрофилов/мкл (11 000 клеток/мкл x 70 процентов), т. е. на два стандартных отклонения выше среднего.
Этиология
Причины нейтрофилии подразделяются на следующие категории:
Искусственная нейтрофилия; нейтрофилия из-за различных артефактов, возникающих при работе с образцами крови в лабораторных условиях
Первичная нейтрофилия; нейтрофилия из-за аномально повышенной продукции нейтрофилов костным мозгом из-за нарушения регуляции продукции нейтрофилов.
Вторичная нейтрофилия; реактивная нейтрофилия может реагировать на широкий спектр раздражителей, подробно описанных ниже.

Искусственная нейтрофилия
Искусственная нейтрофилия может быть обнаружена в образцах крови, которые либо неадекватно антикоагулированы цитратом или гепарином, либо антикоагулированы на основе ЭДТА, вызывая слипание тромбоцитов в автоматическом счетчике клеток, что приводит к ложно повышенному количеству нейтрофилов. Повторный анализ крови с адекватной антикоагулянтной терапией (гепарином или цитратом) и исследование мазка периферической крови (показывающий слипание тромбоцитов) могут помочь решить эту проблему.[4][5] Еще одна возможность, при которой количество нейтрофилов может быть ложно повышено, — это осаждение частиц криоглобулина в образце крови. Криоглобулин является нерастворимым в холоде белком, и повторный анализ крови при температуре тела должен решить эту проблему.[6]
Первичная нейтрофилия
Хронический идиопатический лейкоцитоз: Учитывая, что нейтрофилия определяется как ANC, по крайней мере, на два стандартных отклонения выше среднего, количество нейтрофилов может значительно варьироваться среди бессимптомных здоровых людей, и 2. 5 процентов населения могут считаться страдающими нейтрофилией на основании определения, упомянутого выше. У среднего здорового человека с легкой формой нейтрофилии могут потребоваться серийные оценки, чтобы исключить отсутствие основной патологии. Поскольку регуляция количества нейтрофилов также контролируется генетически, в этой ситуации может быть полезным анализ крови родных братьев или сестер.[7]
5 процентов населения могут считаться страдающими нейтрофилией на основании определения, упомянутого выше. У среднего здорового человека с легкой формой нейтрофилии могут потребоваться серийные оценки, чтобы исключить отсутствие основной патологии. Поскольку регуляция количества нейтрофилов также контролируется генетически, в этой ситуации может быть полезным анализ крови родных братьев или сестер.[7]
Миелопролиферативные новообразования (MPN): MPN характеризуются избыточной и автономной продукцией эритроцитов, лейкоцитов и тромбоцитов, поэтому могут быть причиной первичной нейтрофилии.MPN, связанные с нейтрофилией, включают хронический миелоидный лейкоз (CML), эссенциальную тромбоцитемию (ET), истинную полицитемию (PV), хронический миеломоноцитарный лейкоз, хронический нейтрофильный лейкоз, ювенильный миеломоноцитарный лейкоз (JMML).
Генетическая/наследственная нейтрофилия: подмножество населения, пораженного этой категорией, составляют новорожденные и дети, при этом некоторые заболевания выявляются во взрослом возрасте. Дефицит фактора адгезии лейкоцитов является редким, но опасным для жизни заболеванием, характеризующимся дефектом молекул адгезии лейкоцитов, что приводит к выраженному лейкоцитозу, рецидивирующим инфекциям и задержке отделения пуповины.[10] Другие причины включают врожденные аномалии и лейкемоидную реакцию, транзиторное миелопролиферативное заболевание [TMD] синдрома Дауна, семейную холодовую крапивницу и лейкоцитоз, наследственную хроническую нейтрофилию (также известную как хронический нейтрофильный лейкоз).[11][12]
Дефицит фактора адгезии лейкоцитов является редким, но опасным для жизни заболеванием, характеризующимся дефектом молекул адгезии лейкоцитов, что приводит к выраженному лейкоцитозу, рецидивирующим инфекциям и задержке отделения пуповины.[10] Другие причины включают врожденные аномалии и лейкемоидную реакцию, транзиторное миелопролиферативное заболевание [TMD] синдрома Дауна, семейную холодовую крапивницу и лейкоцитоз, наследственную хроническую нейтрофилию (также известную как хронический нейтрофильный лейкоз).[11][12]
Вторичная нейтрофилия
Инфекция/воспаление; Наиболее частой причиной вторичной нейтрофилии является инфекция и воспаление. Бактериальные инфекции обычно связаны со сдвигом влево (т.е., увеличение доли палочкоядерных форм лейкоцитов), токсических грануляций и телец Дёле в мазке периферической крови.[13] В то время как вирусные инфекции могут иметь высокое количество нейтрофилов с атипичными лимфоцитами. Здесь стоит упомянуть лейкемоидную реакцию, т. е. количество лейкоцитов более 50 000 клеток/мкл, вызванную различными инфекциями, такими как Clostridium difficile, туберкулез, приемом лекарств, таких как ATRA, и некоторыми негематологическими злокачественными новообразованиями. Важно отличать лейкемоидную реакцию от острого лейкоза, который является гемобластозом.К нейтрофилии может привести как острое, так и хроническое воспаление, среди которых болезнь Стилла у молодых, ювенильных и взрослых ревматоидных артритов, гранулематозная болезнь, васкулит, миозит, хронический гепатит и воспалительное заболевание кишечника.[14]
е. количество лейкоцитов более 50 000 клеток/мкл, вызванную различными инфекциями, такими как Clostridium difficile, туберкулез, приемом лекарств, таких как ATRA, и некоторыми негематологическими злокачественными новообразованиями. Важно отличать лейкемоидную реакцию от острого лейкоза, который является гемобластозом.К нейтрофилии может привести как острое, так и хроническое воспаление, среди которых болезнь Стилла у молодых, ювенильных и взрослых ревматоидных артритов, гранулематозная болезнь, васкулит, миозит, хронический гепатит и воспалительное заболевание кишечника.[14]
Негематологические новообразования: Нейтрофилия может наблюдаться при солидных злокачественных опухолях. Механизмами, приводящими к увеличению количества нейтрофилов, могут быть паранеопластическая лейкемоидная реакция, метастазы в костный мозг, неспецифическое воспаление, связанное с опухолью, инфекции и высокие дозы кортикостероидов для терапии опухолей.[15]
Лекарства: Многие лекарства могут вызывать нейтрофилию с помощью различных механизмов, и некоторые из них перечислены ниже.
Рекомбинантные гранулоцитарные и гранулоцитарно-макрофагальные колониестимулирующие факторы (G-CSF или GM-CSF), транс-ретиноевая кислота; Увеличение количества нейтрофилов за счет прямой стимуляции миелопоэза костного мозга.
Глюкокортикоиды, плериксафор; Увеличивают количество нейтрофилов, вызывая выброс гранулоцитов из костного мозга в кровоток.
Другие препараты включают литий и катехоламины.
Многие лекарства могут вызывать нейтрофилию из-за неблагоприятных лекарственных реакций, т. е. аллергической или воспалительной реакции на лекарство.
Прочие: вторичная нейтрофилия также может быть результатом различных раздражителей. Эти стимулы могут включать физический или эмоциональный стресс, энергичные упражнения, изменения температуры, судорожную активность, курение сигарет, хирургическое вмешательство, ожирение, асплению или гипоспленизм, а также генерализованную стимуляцию костного мозга, например, при гемолизе. [16][17][18]
[16][17][18]
Эпидемиология
Существует ограничение для прогнозирования пациентов с повышенным риском развития нейтрофилии с учетом множества сопутствующих факторов. Некоторые социальные факторы, такие как курение, стресс и уровень физической активности, также могут влиять на риск нейтрофилии. Между пациентами с нейтропенией существуют более стойкие этнические различия, чем у пациентов с нейтрофилией; как и по сравнению с белыми людьми, у чернокожих меньше общее количество лейкоцитов и меньше нейтрофилов. Однако отмечается, что у латиноамериканского населения более высокое количество лейкоцитов (средняя разница 0.9/л) по сравнению с белым населением.[19]
Патофизиология
Циркулирующие нейтрофилы представляют собой зрелые нейтрофилы, переходящие из костного мозга в периферическую кровь. Продолжительность жизни нейтрофилов в костном мозге составляет примерно десять дней, от 2 до 3 дней в периферических тканях и примерно менее 24 часов. в обращении.[20] Производство, пролиферация, дифференцировка и поступление нейтрофилов в периферическую кровь жестко регулируются цитокинами и контролируются различными факторами транскрипции и роста. [21][22][23] Нейтрофилия может быть связана с аберрантной продукцией нейтрофилов костным мозгом, демаргинацией нейтрофилов в кровоток и реактивным ответом на инфекцию, воспалением и аллергической реакцией на лекарство.
[21][22][23] Нейтрофилия может быть связана с аберрантной продукцией нейтрофилов костным мозгом, демаргинацией нейтрофилов в кровоток и реактивным ответом на инфекцию, воспалением и аллергической реакцией на лекарство.
Гистопатология
Исследование мазков периферической крови может быть полезным для выявления различных причин нейтрофилии. Слипание тромбоцитов можно увидеть в мазках периферической крови при искусственной нейтрофилии. Миелоциты, метамиелоциты и увеличенные полосчатые формы наблюдаются при тяжелых инфекциях и/или при ХМЛ.Наличие токсических грануляций и телец Доле также можно наблюдать при различных инфекционно-воспалительных состояниях.
Гранулематозные заболевания характеризуются гранулемами, которые определяются как локальное скопление активированных эпителиоидных макрофагов. При дефиците фактора адгезии лейкоцитов (LAD) выраженный нейтрофилез, сопровождающийся умеренным лимфоцитозом, можно наблюдать даже при отсутствии какой-либо продолжающейся инфекции. Если есть продолжающаяся инфекция, то биопсия инфицированных тканей может показать воспалительные инфильтраты, лишенные нейтрофилов.
Если есть продолжающаяся инфекция, то биопсия инфицированных тканей может показать воспалительные инфильтраты, лишенные нейтрофилов.
История и физические
История должна быть сосредоточена на:
Доказательства активной или предыдущей инфекции и или воспаления
Предыдущий полный крови (CBC) Результаты
Любое недавние изменения препарата
Оценка гематологических или негематологических злокачественных новообразований (недавняя потеря веса, снижение аппетита, опухшие железы, новое пальпируемое образование, общая боль в теле, утомляемость, ночная потливость, лихорадка или новые симптомы простуды и т. д.
Семейный анамнез нейтрофилии
Энергичные физические нагрузки, курение сигарет, новый физический или эмоциональный стресс в анамнезе
Функциональная или хирургическая аспления в анамнезе сосредоточиться на исключении вышеупомянутых подсказок истории.

Оценка жизненных лихорадок для лихорадки, тахикардия
Обследование головы и шеи для лицевой и конъюнктивальной бледности и лимфатинопатии
Легочное обследование для снижения звуковых звуков или любых добавленных звуков дыхания
Абсорбия болезненность, новообразования и гепатоспленомегалия
Осмотр опорно-двигательного аппарата на предмет эритемы, болезненности, припухлости и/или деформации суставов
Осмотр кожи на наличие новых поражений, узелков и изменения цвета
рецидивирующие инфекции кожи и слизистых оболочек, отсутствие образования гноя, плохое заживление ран и замедленное отделение пуповины.
Оценка
Общий анализ крови и мазок периферической крови: Оценку нейтрофилии можно начать с просмотра общего анализа крови с дифференциалом и подтверждения автоматического дифференциала с помощью ручного анализа мазка периферической крови.
 Обзор мазка периферической крови также может помочь дифференцировать причины нейтрофилии, как упоминалось выше в разделе гистопатологии.
Обзор мазка периферической крови также может помочь дифференцировать причины нейтрофилии, как упоминалось выше в разделе гистопатологии.Другие лабораторные исследования
Определенные лабораторные исследования могут помочь нам отличить первичную нейтрофилию от реактивной, например,
Маркеры воспаления, включая СОЭ, СРБ, ЛДГ, ферритин
Функциональные пробы печени и почек.
Профиль коагуляции, включая АЧТВ, ПВ/МНО, фибриноген, D-димер
Посев крови, посев мокроты, посев мочи, посев из раны, посев кала и анализ спинномозговой жидкости (химический, гистопатологический и культуральный).
Тестирование на Clostridium difficile
Специальные тесты
Другими тестами, которые могут помочь диагностировать нейтрофилию после изучения общего анализа крови и мазка периферической крови, являются биопсия костного мозга, проточная цитометрия и молекулярно-генетическое тестирование.

Биопсия костного мозга помогает в постановке диагноза различных гематологических и негематологических злокачественных новообразований, проникающих в костный мозг. Биопсия может быть использована для проведения морфологического анализа, проточной цитометрии и молекулярного тестирования.
Проточная цитометрия может помочь в диагностике различных MPN, таких как CML, PV и ET, путем иммунофенотипирования периферической крови.
LAD можно диагностировать с помощью молекулярного тестирования или проточной цитометрии.
Визуализация
Визуализация, которая может помочь дифференцировать причины нейтрофилии, включает в себя.
Компьютерная томография (КТ) головы и шеи, грудной клетки, брюшной полости и таза.
Магнитная резонансная визуализация головы и шеи, груди, живота и таза
Лечение нейтрофилии основано на устранении основной причины нейтрофилии.
 При лейкемоидной реакции, когда количество лейкоцитов составляет более 50 000, показан экстренный лейкоферез, агрессивная гидратация и цитотоксическая терапия гидроксимочевиной для предотвращения осложнений, связанных с гиперкоагуляцией. При нейтрофилии, связанной с инфекцией/воспалением, следует проводить антибиотикотерапию и противовоспалительную терапию.
При лейкемоидной реакции, когда количество лейкоцитов составляет более 50 000, показан экстренный лейкоферез, агрессивная гидратация и цитотоксическая терапия гидроксимочевиной для предотвращения осложнений, связанных с гиперкоагуляцией. При нейтрофилии, связанной с инфекцией/воспалением, следует проводить антибиотикотерапию и противовоспалительную терапию.Лекарства, вызывающие нейтрофилию, должны находиться под тщательным наблюдением, и может потребоваться их отмена, если они приводят к осложнениям. MPN обычно лечат циторедуктивными препаратами, обычно используется гидроксимочевина с последовательным мониторингом общего анализа крови.Конкретные варианты лечения ХМЛ включают терапию ингибитором тирозинкиназы (ИТК) с иматинибом, который ингибирует тирозинкиназу bcr-abl, аномальный генный продукт филадельфийской хромосомы t (9; 22) при ХМЛ, и аллогенную трансплантацию гемопоэтических стволовых клеток (HCT).[ 24][25][26]
Направление к гематологу следует рассматривать как часть обследования на МПН.

Дифференциальный диагноз
Дифференциальный диагноз нейтрофилии включает:
Инфекции, включая бактериальные, вирусные, грибковые и паразитарныеG., Грануломатозные заболевания, Вашулит, воспалительные заболевания кишечника
Лейкемоидная реакция
- 2
- 2
Asplenia или Hyposplenia
Физические и эмоциональные стимулы (стресс, Активные курильщики, энергичные упражнения, беременность, ожирение)
тканевые повреждения, например, хирургия, травма, ожоги
лабораторные артефакты
Унаследованные причины, такие как парень, наследственные нейтрофилия
Прогноз
нейтрофилия зависит от прогноза основной причины нейтрофилии.Нейтрофилия, наблюдаемая при инфекции/воспалительном состоянии, проходит при лечении этих состояний. Нейтрофилия, связанная с лекарствами, также может исчезнуть после окончания лечения или отмены препарата.
 Прогноз при ХМЛ значительно улучшился с введением ИТК, в том числе иматиниба вместе с HCT.[27] HCT также успешно улучшил выживаемость у пациентов с ПМЖВ [28].
Прогноз при ХМЛ значительно улучшился с введением ИТК, в том числе иматиниба вместе с HCT.[27] HCT также успешно улучшил выживаемость у пациентов с ПМЖВ [28].Осложнения
Осложнения нейтрофилии — это те, которые являются причин нейтрофилии, такие как
Гиперкоагулянство, связанные с лейковидной реакциями
Бактериемия, септический шок, а также мультиорган сбой в необработанных инфекциях
заживление, тяжелый пародонтит, тяжелое умственное расстройство и отставание в развитии при нелеченой ПМЖВ
- Тромбоз, кровоизлияние, трансформация в острый лейкоз, фиброз, наблюдаемые при нелеченой МПН[29][30]
Консультации
Специалист по инфекционным заболеваниям следует обследовать пациентов с инфекционно-ассоциированной нейтрофилией как в стационаре, так и в амбулаторных условиях.Консультации гематолога/онколога следует рассматривать у пациентов с гематологическими и негематологическими злокачественными новообразованиями, связанными с нейтрофилией.
 У детей с плохим заживлением ран, периодонтитом и повторяющимися инфекциями следует рассмотреть возможность консультации педиатра, чтобы исключить ПНА.
У детей с плохим заживлением ран, периодонтитом и повторяющимися инфекциями следует рассмотреть возможность консультации педиатра, чтобы исключить ПНА.Сдерживание и обучение пациентов
Обучение пациентов методам отказа от курения, снижения веса, сбалансированного питания и методов релаксации при нейтрофилии, наблюдаемой при различных физических и эмоциональных раздражителях.Информируйте пациентов о побочных эффектах некоторых лекарств, таких как ATRA, литий и G-CSF, которые могут вызывать нейтрофилию.
Улучшение результатов бригады здравоохранения
В связи со сложностью этого состояния для ведения состояний, связанных с нейтрофилией, требуется межпрофессиональная команда медицинских работников, включая врачей больниц, врачей первичного звена, специалистов, включая инфекциониста, гематолога/онколога, педиатра, специально обученный медсестер и фармацевт, работающие вместе, чтобы улучшить уход, ориентированный на пациента, и улучшить результаты.Специалисты должны рекомендовать варианты лечения, включая противомикробные препараты, циторедуктивную терапию, лейкоферез, иммунотерапию и HCT.
 Фармацевты должны пересмотреть показания, дозировку, взаимодействие и противопоказания лекарств. Медсестры, ухаживающие за такими пациентами, должны следить за признаками и симптомами, связанными с состояниями, связанными с нейтрофилией, и сообщать о неотложных проблемах госпиталистам и специалистам. Таким образом, с помощью такого подхода межпрофессиональной команды можно снизить заболеваемость и смертность, связанные с состояниями, связанными с нейтрофилией.[Уровень 5]
Фармацевты должны пересмотреть показания, дозировку, взаимодействие и противопоказания лекарств. Медсестры, ухаживающие за такими пациентами, должны следить за признаками и симптомами, связанными с состояниями, связанными с нейтрофилией, и сообщать о неотложных проблемах госпиталистам и специалистам. Таким образом, с помощью такого подхода межпрофессиональной команды можно снизить заболеваемость и смертность, связанные с состояниями, связанными с нейтрофилией.[Уровень 5]Рисунок
Изображение гранулемы (без некроза) под микроскопом на предметном стекле. Ткань на предметном стекле окрашивается двумя стандартными красителями (гематоксилин: синий, эозин: розовый), чтобы сделать ее видимой. Гранулема на этом снимке была обнаружена в лимфе (подробнее…)
Рисунок
Бластный криз, Лейкемия, ХМЛ. Предоставлено Центрами по контролю и профилактике заболеваний (общественное достояние)
Рисунок
Хронический миелоидный лейкоз бластной фазы.Предоставлено Rina Eden, DO
Рисунок
Окрашенный гематоксилином и эозином (H&E) слайд, показывающий скопление тромбоцитов вокруг нейтрофила.
 Предоставлено доктором Венди Уорд, старшим патологом больницы Северо-Западной медицины Макхерни, штат Иллинойс.
Предоставлено доктором Венди Уорд, старшим патологом больницы Северо-Западной медицины Макхерни, штат Иллинойс.Рисунок
Слайд, окрашенный гематоксилином и эозином (H&E), показывает тельца Дёле, представляющие собой светло-голубовато-серые, овальные, базофильные включения лейкоцитов, расположенные в периферической цитоплазме нейтрофилов (стрелка). Предоставлено доктором Венди Уорд, старшим патологоанатомом (подробнее…)
Литература
- 1.
- Кобаяши Ю. Роль хемокинов в биологии нейтрофилов. Фронт биосай. 2008 01 января; 13:2400-7. [PubMed: 17981721]
- 2.
- Колачковска Е., Кубес П. Рекрутирование и функция нейтрофилов в норме и воспалении. Нат Рев Иммунол. 2013 март; 13(3):159-75. [PubMed: 23435331]
- 3.
- Hollowell JG, van Assendelft OW, Gunter EW, Lewis BG, Najjar M, Pfeiffer C., Центры по контролю и профилактике заболеваний, Национальный центр статистики здравоохранения.Гематологические и связанные с железом аналиты — справочные данные для лиц в возрасте 1 года и старше: Соединенные Штаты, 1988–1994 годы.
 Vital Health Stat 11 марта 2005 г .; (247): 1-156. [PubMed: 15782774]
Vital Health Stat 11 марта 2005 г .; (247): 1-156. [PubMed: 15782774] - 4.
- Соланки Д.Л., Блэкберн, Британская Колумбия. Ложный лейкоцитоз и тромбоцитопения. Двойное явление, вызванное слипанием тромбоцитов in vitro. ДЖАМА. 1983 11 ноября; 250 (18): 2514-5. [PubMed: 6632146]
- 5.
- Savage RA. Псевдолейкоцитоз из-за слипания тромбоцитов, вызванного ЭДТА. Ам Джей Клин Патол.1984 март; 81(3):317-22. [PubMed: 6422738]
- 6.
- Patel KJ, Hughes CG, Parapia LA. Псевдолейкоцитоз и псевдотромбоцитоз вследствие криоглобулинемии. Джей Клин Патол. 1987 г., январь; 40 (1): 120-1. [Бесплатная статья PMC: PMC1140844] [PubMed: 3818970]
- 7.
- Ward HN, Reinhard EH. Хронический идиопатический лейкоцитоз. Энн Интерн Мед. 1971 г., август; 75 (2): 193–198. [PubMed: 5558646]
- 8.
- Теффери А. Хронические миелоидные заболевания: классификация и обзор лечения.Семин Гематол. 2001 Январь; 38 (1 Приложение 2): 1-4. [PubMed: 11242595]
- 9.

- Арбер Д.А., Орази А., Хассерджян Р., Тиле Дж., Боровиц М.Дж., Ле Бо М.М., Блумфилд К.Д., Каззола М., Вардиман Дж.В. Пересмотренная в 2016 г. классификация миелоидных новообразований и острого лейкоза Всемирной организации здравоохранения. Кровь. 2016 19 мая; 127 (20): 2391-405. [PubMed: 27069254]
- 10.
- Etzioni A. Генетическая этиология дефектов адгезии лейкоцитов. Курр Опин Иммунол. 21 октября 2009 г. (5): 481-6. [PubMed: 19647987]
- 11.
- Эллиотт М.А., Теффери А. Хронический нейтрофильный лейкоз: обновленная информация 2018 г. о диагностике, молекулярной генетике и лечении. Am J Гематол. 2018 авг; 93 (4): 578-587. [PubMed: 29512199]
- 12.
- Вайнштейн Х.Дж. Врожденный лейкоз и неонатальные миелопролиферативные заболевания, связанные с синдромом Дауна. Клин Гематол. 1978 г., февраль; 7 (1): 147–54. [PubMed: 148990]
- 13.
- Ванахита А., Голдсмит Э.А., Мушер Д.М. Состояния, связанные с лейкоцитозом в больнице третичного уровня, с особым вниманием к роли инфекции, вызванной Clostridium difficile.
 Клин Инфекция Дис. 2002 15 июня; 34 (12): 1585-92. [PubMed: 12032893]
Клин Инфекция Дис. 2002 15 июня; 34 (12): 1585-92. [PubMed: 12032893] - 14.
- Caprilli R, Corrao G, Taddei G, Tonelli F, Torchio P, Viscido A. Прогностические факторы послеоперационного рецидива болезни Крона. Gruppo Italiano для Studio del Colon e del Retto (GISC). Расстройство прямой кишки. 1996 март; 39(3):335-41. [PubMed: 8603558]
- 15.
- Грейнджер Дж.М., Контояннис Д.П. Этиология и исход крайнего лейкоцитоза у 758 негематологических больных раком: ретроспективное исследование в одном учреждении.Рак. 01 сентября 2009 г .; 115 (17): 3919-23. [PubMed: 19551882]
- 16.
- Christensen RD, Hill HR. Изменения концентрации лейкоцитов в крови у спортсменов-подростков, вызванные физической нагрузкой. Am J Pediatr Hematol Oncol. Лето 1987 г .; 9 (2): 140-2. [PubMed: 2954481]
- 17.
- Маккарти Д.А., Перри Д.Д., Мелсом Р.Д., Дейл М.М. Лейкоцитоз, вызванный физической нагрузкой. Br Med J (Clin Res Ed). 1987 г., 12 сентября; 295 (6599): 636.
 [Бесплатная статья PMC: PMC1257766] [PubMed: 3117270]
[Бесплатная статья PMC: PMC1257766] [PubMed: 3117270] - 18.
- McBride JA, Dacie JV, Shapley R. Влияние спленэктомии на количество лейкоцитов. Бр Дж Гематол. 1968 февраль; 14(2):225-31. [PubMed: 5635603]
- 19.
- Hsieh MM, Everhart JE, Byrd-Holt DD, Tisdale JF, Rodgers GP. Распространенность нейтропении среди населения США: возраст, пол, статус курения и этнические различия. Энн Интерн Мед. 2007 03 апреля; 146 (7): 486-92. [PubMed: 17404350]
- 20.
- Tak T, Tesselaar K, Pillay J, Borghans JA, Koenderman L. Сколько тебе еще лет? Пересмотрено определение периода полувыведения нейтрофилов человека.Дж. Лейкок Биол. 2013 г., октябрь; 94 (4): 595-601. [PubMed: 23625199]
- 21.
- Лихтман М.А., Чемберлен Дж.К., Вид Р.И., Пинкус А., Сантилло П.А. Регуляция высвобождения гранулоцитов из нормального костного мозга. Прог Клин Биол Рез. 1977; 13:53-75. [PubMed: 400761]
- 22.
- Tenen DG, Hromas R, Licht JD, Zhang DE.
 Факторы транскрипции, нормальное развитие миелоидов и лейкемия. Кровь. 1997 г., 15 июля; 90 (2): 489–519. [PubMed: 9226149]
Факторы транскрипции, нормальное развитие миелоидов и лейкемия. Кровь. 1997 г., 15 июля; 90 (2): 489–519. [PubMed: 9226149] - 23.
- Каушанский К. Линейно-специфические гемопоэтические факторы роста.N Engl J Med. 2006 г., 11 мая; 354(19):2034-45. [PubMed: 16687716]
- 24.
- Гидроксимочевина по сравнению с бусульфаном при хроническом миелоидном лейкозе: метаанализ данных отдельных пациентов трех рандомизированных исследований. Совместная группа исследователей хронического миелоидного лейкоза. Бр Дж Гематол. 2000 г., сен; 110 (3): 573-6. [PubMed: 10997966]
- 25.
- Goldman JM, Apperley JF, Jones L, Marcus R, Goolden AW, Batchelor R, Hale G, Waldmann H, Reid CD, Hows J. Трансплантация костного мозга для пациентов с хроническим миелоидным лейкозом .N Engl J Med. 1986 23 января; 314 (4): 202-7. [PubMed: 3510388]
- 26.
- Goldman JM, Majhail NS, Klein JP, Wang Z, Sobocinski KA, Arora M, Horowitz MM, Rizzo JD. Рецидив и поздняя смертность у 5-летних выживших после миелоаблативной аллогенной трансплантации гемопоэтических клеток по поводу хронического миелоидного лейкоза в первой хронической фазе.
 Дж. Клин Онкол. 2010 10 апреля; 28 (11): 1888-95. [Бесплатная статья PMC: PMC2860369] [PubMed: 20212247]
Дж. Клин Онкол. 2010 10 апреля; 28 (11): 1888-95. [Бесплатная статья PMC: PMC2860369] [PubMed: 20212247] - 27.
- Bower H, Björkholm M, Dickman PW, Höglund M, Lambert PC, Andersson TM.Ожидаемая продолжительность жизни больных хроническим миелоидным лейкозом приближается к ожидаемой продолжительности жизни населения в целом. Дж. Клин Онкол. 20 августа 2016 г .; 34 (24): 2851-7. [PubMed: 27325849]
- 28.
- Касим В., Каваццана-Кальво М., Дэвис Э.Г., Дэвис Дж., Дюваль М., Имс Г., Фаринья Н., Филопович А., Фишер А., Фридрих В., Дженнери А., Хейлманн С., Ландаис P, Horwitz M, Porta F, Sedlacek P, Seger R, Slatter M, Slatten M, Teague L, Eapen M, Veys P. Аллогенная трансплантация гемопоэтических стволовых клеток при дефиците адгезии лейкоцитов.Педиатрия. 2009 март; 123(3):836-40. [Статья бесплатно PMC: PMC3380632] [PubMed: 19255011]
- 29.
- Эллиот М.А., Теффери А. Тромбоз и кровотечение при истинной полицитемии и эссенциальной тромбоцитемии.
 Бр Дж Гематол. 2005 г., февраль; 128 (3): 275–90. [PubMed: 15667529]
Бр Дж Гематол. 2005 г., февраль; 128 (3): 275–90. [PubMed: 15667529] - 30.
- Noor SJ, Tan W, Wilding GE, Ford LA, Barcos M, Sait SN, Block AW, Thompson JE, Wang ES, Wetzler M. Миелоидная бластическая трансформация миелопролиферативных новообразований — a рассмотрение 112 дел. Лейк Рез.2011 май; 35(5):608-13. [Статья бесплатно PMC: PMC3017628] [PubMed: 20727590]
Нейтрофильный лейкоцитоз на поздних стадиях истинной полицитемии: гематопатологические признаки и прогностические последствия диагноз. В классификации ВОЗ 2008 года для истинной полицитемии в настоящее время признаются два типа прогрессирования заболевания: поздняя стадия с преобладанием фиброза костного мозга и гемопоэтической недостаточности, называемая постполицитемическим миелофиброзом, и лейкемическая трансформация, обычно разделенная на ускоренную и бластную фазы.
1 Фиброзная эволюция и бластная/ускоренная фаза являются формами прогрессирования, характерными для истинной полицитемии и других миелопролиферативных новообразований. Однако при миелопролиферативных новообразованиях могут наблюдаться и другие, более редкие типы прогрессирования. Наша группа недавно сообщила, что у некоторых пациентов с первичным миелофиброзом может развиться форма акселерации заболевания, характеризующаяся развитием стойкого абсолютного моноцитоза с изменениями в костном мозге, напоминающими наблюдаемые при хроническом миеломоноцитарном лейкозе. 8, 9
Однако при миелопролиферативных новообразованиях могут наблюдаться и другие, более редкие типы прогрессирования. Наша группа недавно сообщила, что у некоторых пациентов с первичным миелофиброзом может развиться форма акселерации заболевания, характеризующаяся развитием стойкого абсолютного моноцитоза с изменениями в костном мозге, напоминающими наблюдаемые при хроническом миеломоноцитарном лейкозе. 8, 9 В этом исследовании мы впервые описываем группу пациентов с истинной полицитемией, у которых развился стойкий значительный лейкоцитоз во время или после их эволюции в постполицитемический миелофиброз, и показываем, что это явление связано с ухудшением общего состояния. выживание. Имеются ранее опубликованные сведения о лейкоцитозе и нейтрофилии у больных истинной полицитемией. Теффери и др. 11 и Боничелли и др. 10 недавно выявили лейкоцитоз (лейкоцитоз: >13 или ≥15 × 10 9 /л соответственно), возникающий при истинной полицитемии при постановке диагноза или во время полицитемической фазы как независимый неблагоприятный прогностический фактор, подтверждающий ранние предварительные наблюдения.
 17, 18 Однако все эти предыдущие исследования были сосредоточены исключительно на пациентах в фазе полицитемии (не пост-полицитемической) и не имели подробных дифференциальных подсчетов лейкоцитов и/или описания наблюдаемых изменений в костном мозге.В настоящем исследовании мы приняли пороговое значение ≥13 × 10 9 /л лейкоцитов для определения значительного лейкоцитоза, поскольку это пороговое значение обычно используется в монографии ВОЗ 2008 г. для определения лейкоцитоза при различных миелоидных заболеваниях. 19, 20, 21, 22
17, 18 Однако все эти предыдущие исследования были сосредоточены исключительно на пациентах в фазе полицитемии (не пост-полицитемической) и не имели подробных дифференциальных подсчетов лейкоцитов и/или описания наблюдаемых изменений в костном мозге.В настоящем исследовании мы приняли пороговое значение ≥13 × 10 9 /л лейкоцитов для определения значительного лейкоцитоза, поскольку это пороговое значение обычно используется в монографии ВОЗ 2008 г. для определения лейкоцитоза при различных миелоидных заболеваниях. 19, 20, 21, 22 Заметная миелоидная пролиферация и заметно повышенное соотношение миелоид:эритроид не являются признаками, обычно наблюдаемыми при истинной полицитемии костного мозга, как показано при сравнении нейтрофильных случаев со случаями в контрольной группе.Появление «миелоидного сдвига» в морфологии костного мозга, по-видимому, строго связано с началом периферической нейтрофилии: сравнение биопсий костного мозга, взятых до и после начала нейтрофильного лейкоцитоза, а также морфологическое исследование селезенки, удаленной во время миелофибротического показало, что как в костном, так и в экстрамедуллярном кроветворении преобладала гранулоцитарная пролиферация, состоящая из сегментоядерных нейтрофилов.
 Однако выраженный миелоидный сдвиг наблюдался не во всех случаях.
Однако выраженный миелоидный сдвиг наблюдался не во всех случаях.Находки, наблюдаемые в этих случаях постполицитемического миелофиброза с лейкоцитозом и нейтрофилией, могут представлять диагностические трудности. С морфологической точки зрения некоторые из этих случаев могут фактически внешне напоминать хронический нейтрофильный лейкоз, редкий подтип BCR-ABL1 отрицательного миелопролиферативного новообразования 20 , характеризующийся преобладанием нормально сегментированных недиспластических нейтрофилов. В пяти наших случаях постполицитемического миелофиброза с нейтрофилией, как и при хроническом нейтрофильном лейкозе, биопсия костного мозга показала поразительную миелоидную пролиферацию с обилием нейтрофилов, высоким соотношением миелоид:эритроид, отсутствием увеличения числа бластов и, опять же, отсутствием признаки выраженной дисплазии.Напротив, в других четырех случаях наличие ≥10% незрелых миелоидных клеток в периферической крови в дополнение к наличию лейкоцитов ≥13 × 10 9 /л может свидетельствовать о диагнозе атипичного хронического миелоидного лейкоза BCR-ABL1 отрицательный, редкое миелодиспластическое/миелопролиферативное новообразование, но отсутствие диспластических признаков в наших случаях исключало такую возможность.
 Хотя мы наблюдали увеличение абсолютного количества моноцитов в основной группе по сравнению с контрольной группой, процент моноцитов никогда не превышал 5%.Таким образом, увеличение количества моноцитов, наблюдаемое в случаях постполицитемического миелофиброза с нейтрофилией, скорее всего, представляет собой незначительное последствие высокого уровня лейкоцитов.
Хотя мы наблюдали увеличение абсолютного количества моноцитов в основной группе по сравнению с контрольной группой, процент моноцитов никогда не превышал 5%.Таким образом, увеличение количества моноцитов, наблюдаемое в случаях постполицитемического миелофиброза с нейтрофилией, скорее всего, представляет собой незначительное последствие высокого уровня лейкоцитов.Сочетание повышенного количества периферических нейтрофилов и выраженной зрелой миелоидной пролиферации в костном мозге подтолкнуло к гипотезе о том, что, по крайней мере, некоторые случаи могут иметь биологическую связь с другими типами миелопролиферативных новообразований, которые обычно демонстрируют повышенную нейтрофильную и/или миелоидную пролиферацию, как хронические нейтрофильный лейкоз, атипичный хронический миелоидный лейкоз BCR-ABL1 отрицательный или хронический миеломоноцитарный лейкоз.Во всех случаях сохранялась положительная реакция на мутацию JAK2 V617F и отрицательная реакция на слияние BCR-ABL1 .
 Чтобы изучить другие возможные механизмы, связанные с развитием лейкоцитоза, мы исследовали восемь случаев мутаций генов CSF3R , SETBP1 и SRSF2 . Мутации укорочения цитоплазматического домена рецептора для CSF3R были недавно идентифицированы как высокочувствительный и специфический молекулярный маркер для CNL 23, 24, 25 и SETBP1 часто мутирует при атипичном хроническом миелоидном лейкозе синдромы, миелодиспластические/миелопролиферативные новообразования 27 или хронический миеломоноцитарный лейкоз. 28 Мутации SRSF2 описаны в 47% случаев хронического миеломоноцитарного лейкоза 29 и, хотя реже, в других типах миелодиспластических и миелопролиферативных новообразований. 30, 31, 32 Во всех случаях нейтрофильного постполицитемического миелофиброза были обнаружены только аллели дикого типа для этих генов, что свидетельствует о том, что нейтрофильная пролиферация, возникающая на фиброзных стадиях истинной полицитемии, вызывается механизмами, биологически отличными от механизмов, участвующих в хронический нейтрофильный лейкоз или атипичный хронический миелоидный лейкоз.
Чтобы изучить другие возможные механизмы, связанные с развитием лейкоцитоза, мы исследовали восемь случаев мутаций генов CSF3R , SETBP1 и SRSF2 . Мутации укорочения цитоплазматического домена рецептора для CSF3R были недавно идентифицированы как высокочувствительный и специфический молекулярный маркер для CNL 23, 24, 25 и SETBP1 часто мутирует при атипичном хроническом миелоидном лейкозе синдромы, миелодиспластические/миелопролиферативные новообразования 27 или хронический миеломоноцитарный лейкоз. 28 Мутации SRSF2 описаны в 47% случаев хронического миеломоноцитарного лейкоза 29 и, хотя реже, в других типах миелодиспластических и миелопролиферативных новообразований. 30, 31, 32 Во всех случаях нейтрофильного постполицитемического миелофиброза были обнаружены только аллели дикого типа для этих генов, что свидетельствует о том, что нейтрофильная пролиферация, возникающая на фиброзных стадиях истинной полицитемии, вызывается механизмами, биологически отличными от механизмов, участвующих в хронический нейтрофильный лейкоз или атипичный хронический миелоидный лейкоз.
Цитогенетические аномалии и сложные кариотипы являются общим признаком постполицитемического миелофиброза, 6 и считаются свидетельством прогрессирующего накопления генетических повреждений. Однако среди нейтрофильных случаев аномальный кариотип обнаружен в 38% случаев, что меньше, чем в контрольной группе. Наличие хромосомных аномалий не коррелировало со степенью периферической нейтрофилии или нейтрофильной пролиферации в костном мозге. Фактически, среди четырех случаев, показывающих самые высокие отношения миелоидных:эритроидных клеток и число нейтрофилов, цитогенетические результаты были неоднозначными: у двух пациентов были обнаружены хромосомные аномалии, а у двух оставшихся — нормальный кариотип.Более того, не было обнаружено связи между развитием лейкоцитоза и какими-либо специфическими изменениями.
Несмотря на эти отрицательные результаты, наиболее вероятным объяснением является то, что еще не обнаруженное молекулярное изменение, такое как наличие субклона миелоидных клеток, присутствующее в начале заболевания или приобретенное позже в ходе истинной полицитемии, успешно становится доминирующим в позднем периоде.
 стадия болезни. Наличие такой клональной нестабильности может объяснить как наблюдаемый фенотипический сдвиг, так и худшую общую выживаемость этих пациентов.Клональная сложность как механизм, лежащий в основе фенотипических сдвигов в миелоидных новообразованиях, недавно была рассмотрена Itzykson et al. 33 Более широко известный и лучше всего охарактеризованный пример включает развитие в случаях JAK2 положительного по мутации миелопролиферативного новообразования двух разных лейкозных клонов, одного с JAK2 положительными по мутации бластами и одного с JAK2 дикого типа взрывы; другой пример этого механизма может объяснить селекцию JAK2 положительных/ BCR-ABL1 отрицательных клонов из тех редких случаев миелопролиферативных новообразований с одновременным положительным результатом мутаций BCR-ABL1 и JAK2 , получавших иматиниб. 34, 35, 36 Таким образом, более полный мутационный анализ с большим количеством образцов мог бы лучше оценить тип и частоту молекулярных изменений, связанных с этим необычным событием.
стадия болезни. Наличие такой клональной нестабильности может объяснить как наблюдаемый фенотипический сдвиг, так и худшую общую выживаемость этих пациентов.Клональная сложность как механизм, лежащий в основе фенотипических сдвигов в миелоидных новообразованиях, недавно была рассмотрена Itzykson et al. 33 Более широко известный и лучше всего охарактеризованный пример включает развитие в случаях JAK2 положительного по мутации миелопролиферативного новообразования двух разных лейкозных клонов, одного с JAK2 положительными по мутации бластами и одного с JAK2 дикого типа взрывы; другой пример этого механизма может объяснить селекцию JAK2 положительных/ BCR-ABL1 отрицательных клонов из тех редких случаев миелопролиферативных новообразований с одновременным положительным результатом мутаций BCR-ABL1 и JAK2 , получавших иматиниб. 34, 35, 36 Таким образом, более полный мутационный анализ с большим количеством образцов мог бы лучше оценить тип и частоту молекулярных изменений, связанных с этим необычным событием.
Наши данные предполагают потенциально важные клинические последствия. Среди нейтрофильных пациентов трое умерли вскоре после появления лейкоцитоза по причине прогрессирования заболевания, и еще у одного пациента были признаки прогрессирующего ухудшения заболевания. Таким образом, смертность в группе нейтрофильного постполицитемического миелофиброза была выше, чем в контрольной группе.Это наблюдение было подтверждено анализом выживаемости, который показал более короткую общую выживаемость, рассчитанную с момента постановки диагноза истинной полицитемии, в когорте пациентов, у которых развилась нейтрофилия, чем в контрольной группе. Однако, когда выживаемость рассчитывалась с момента прогрессирования до постполицитемического миелофиброза, между двумя группами не было очевидной разницы. Этот последний вывод может быть объяснен ограниченным числом пациентов, включенных в исследование, и/или тем фактом, что миелофибротическое прогрессирование истинной полицитемии уже имеет очень плохой прогноз, независимо от дополнительных неблагоприятных явлений, таких как позднее развитие лейкоцитоза или более высокая частота цитогенетических изменений.
 6
6 Таким образом, возникновение прогрессирования нейтрофилов у пациентов с истинной полицитемией на поздних стадиях следует признать из-за его потенциального неблагоприятного воздействия. Лучшее понимание патогенных механизмов, лежащих в основе этого явления, может помочь в разработке новых целевых методов лечения, направленных на предотвращение прогрессирования заболевания у пациентов с истинной полицитемией.
Оценка нейтрофилии – Дифференциальная диагностика симптомов
Нейтрофилия может возникать с повышенным числом лейкоцитов (лейкоцитов) или без него.Нейтрофилия без лейкоцитоза определяется как повышенное количество циркулирующих нейтрофилов (>7700/мкл) у взрослых с нормальным общим количеством лейкоцитов <11000/мкл. [1] Hoffman R, Benz E, Silberstein L, et al. Основные принципы и практика гематологии. 7-е изд. Филадельфия, Пенсильвания: Эльзевир Черчилль Ливингстон; 2017. Повышенное общее количество лейкоцитов (>11000/мкл) и абсолютное количество нейтрофилов>7700/мкл определяется как нейтрофильный лейкоцитоз.
 [1] Hoffman R, Benz E, Silberstein L, et al.Основные принципы и практика гематологии. 7-е изд. Филадельфия, Пенсильвания: Эльзевир Черчилль Ливингстон; 2017.
[1] Hoffman R, Benz E, Silberstein L, et al.Основные принципы и практика гематологии. 7-е изд. Филадельфия, Пенсильвания: Эльзевир Черчилль Ливингстон; 2017.Абсолютное количество нейтрофилов можно оценить, умножив общее количество лейкоцитов на процентное содержание полиморфноядерных клеток и полосчатых форм (незрелые нейтрофилы имеют лентовидное ядро).[2] Levy MM, Fink MP, Marshall JC, et др. 2001 г. Международная конференция SCCM/ESICM/ACCP/ATS/SIS по определениям сепсиса. Крит Уход Мед. 2003 апр; 31 (4): 1250-6. http://www.ncbi.nlm.nih.gov/pubmed/12682500?tool=bestpractice.ком
Термины гранулоцитоз и нейтрофилез часто используются взаимозаменяемо, хотя гранулоцитоз также включает повышение эозинофилов и базофилов.
Термины гиперлейкоцитоз и лейкемоидная реакция зарезервированы для общего числа лейкоцитов >50 000/мкл. Лейкемоидная реакция может имитировать лейкемию, но имеет доброкачественную этиологию.
Нейтрофилия возникает в результате:
Уменьшения выхода (миграции наружу) нейтрофилов из периферического кровообращения в ткани.
 [Подпись к рисунку и начало цитирования предыдущего изображения]: NeutrophiliaИз коллекции Т. Джорджа, доктор медицины [Цитирование заканчивается].
[Подпись к рисунку и начало цитирования предыдущего изображения]: NeutrophiliaИз коллекции Т. Джорджа, доктор медицины [Цитирование заканчивается].
Эпидемиология
Развитию нейтрофилии способствует множество различных факторов, поэтому определить группу риска сложно. Количество лейкоцитов и нейтрофилов в норме демонстрирует некоторые расовые различия. У латиноамериканцев более высокое количество лейкоцитов (средняя разница 160/мкл) и более высокое количество нейтрофилов (средняя разница 110/мкл) по сравнению с белыми людьми.[3] Hsieh MM, Everhart JE, Byrd-Holt DD, et al. Распространенность нейтропении среди населения США: возраст, пол, статус курения и этнические различия. Энн Интерн Мед. 2007 г., 3 апреля; 146(7):486-92. http://annals.org/article.aspx?articleid=733880 http://www.ncbi.nlm.nih.gov/pubmed/17404350?tool=bestpractice.com
Количество нейтрофилов изменяется с возрастом, при этом максимальное количество наблюдается в первые несколько дней после рождения, а затем быстро снижается. Количество нейтрофилов приближается к уровню взрослых примерно в возрасте 10 лет.Факторы образа жизни, в том числе уровень физической активности, стресс и курение, влияют на риск развития нейтрофилии.
Нейтрофилия – обзор | ScienceDirect Topics
Увеличение количества циркулирующих лейкоцитов может представлять либо первичное нарушение продукции лейкоцитов, либо, что чаще, вторичный ответ на основное заболевание. Лейкоцитоз определяется скорректированными по возрасту популяционными нормальными значениями. Аномальное повышение количества зрелых нейтрофилов (нейтрофилия) представляет собой наиболее распространенную причину лейкоцитоза и является предметом этой матрицы решений.
- A.
Нейтрофилия лучше всего определяется как увеличение абсолютного количества нейтрофилов в крови до уровня >2 стандартных отклонений выше среднего значения для здоровых взрослых людей. С практической точки зрения это обычно определяется как количество нейтрофилов >10 000/мм 3 . Количество нейтрофилов колеблется в течение суток, пиковое значение приходится на вечер. Однако этого изменения недостаточно, чтобы вызвать нейтрофилию.
- B.
Первоначально следует исключить лабораторную ошибку как причину нейтрофилии.С появлением электронного полного анализа крови ошибка была практически устранена. Анализы крови, которые не имеют смысла в данном клиническом контексте, должны быть повторены. Ничто не заменит оценку мазка периферической крови. Искусственная нейтрофилия может быть результатом преаналитических переменных, таких как образец крови, полученный с неадекватным антикоагулянтом.
- C.
Оценка нейтрофилии начинается с тщательного сбора анамнеза и физикального обследования для выявления основного болезненного состояния.Нейтрофилия обычно возникает в результате острого или хронического воспалительного процесса. Исследование костного мозга редко дает полезную информацию, за исключением тех пациентов, у которых подозревается первичная дискразия костного мозга. Биопсия костного мозга с посевом может быть полезна для выявления хронических инфекций (грибковых или микобактериальных). У пациентов с очень легкой нейтрофилией помните, что количество нейтрофилов у 2,5% населения в целом должно превышать среднее значение более чем на 2 стандартных отклонения. Регуляция количества нейтрофилов также контролируется генетически, и в сложных случаях может помочь обследование братьев, сестер и членов семьи.
- D.
Обследование нейтрофилии значительно упрощается, когда ее можно классифицировать как первичную или вторичную. У нормальных людей количество нейтрофилов напрямую зависит от уровня кортизола в сыворотке, причем оба уровня достигают максимума ближе к вечеру. Количество нейтрофилов незначительно увеличивается после еды, при изменении положения тела, при стрессе и эмоциональных раздражителях. Этих физиологических изменений недостаточно, чтобы вызвать клинически значимое увеличение числа нейтрофилов.
- Э.
Первичная нейтрофилия – это нейтрофилия без признаков сопутствующего заболевания, которая может быть результатом широкого спектра заболеваний костного мозга. Они могут быть идиопатическими, семейными или злокачественными. Доброкачественные гематологические заболевания, в том числе рецидив после агранулоцитоза, мегалобластная анемия или хронический идиопатический лейкоцитоз, могут приводить к хроническому нейтрофилии. Злокачественные гематологические заболевания, такие как хронический миелоидный лейкоз и миелопролиферативные заболевания, также следует рассматривать как другие причины персистирующей первичной нейтрофилии.
- F.
Вторичная нейтрофилия может быть результатом самых разных раздражителей. Нейтрофилию могут вызывать как физические, так и эмоциональные раздражители. Эти стимулы могут включать холод, жару, физические упражнения, судороги, боль, роды, хирургическое вмешательство, панику и ярость. Локализованные и системные бактериальные и грибковые инфекции могут привести к вторичной нейтрофилии. Продолжающийся некроз тканей с активацией системы комплемента приводит к увеличению количества нейтрофилов. Наконец, колониестимулирующие факторы, такие как филграстим, сарграмостим и пегилированный филграстим, могут вызывать поразительную нейтрофилию.Легкая хроническая нейтрофилия чаще всего является результатом курения. Длительное хроническое воспаление также может вызывать загадочные случаи вторичной хронической нейтрофилии. Васкулит, ревматоидный артрит, подагра, миозит, колит, дерматит, заболевания пародонта и лекарственные реакции часто связаны с хронической нейтрофилией. Негематологическое злокачественное новообразование может вызывать хроническую нейтрофилию; причины обычно включают карциному легкого, желудка, молочной железы, почки, поджелудочной железы и матки. Нейтрофилия в ответ на введение лекарств встречается редко, за исключением случаев введения глюкокортикоидов, адреналина и солей лития.Специфическая терапия, направленная только на снижение количества нейтрофилов, не рекомендуется. Вместо этого предпочтение отдается лечению основной причины.
Нарушения лейкоцитов у детей. Симптомы и причины
Обзор
Ваше тело вырабатывает лейкоциты (лейкоциты), которые помогают бороться с бактериальными инфекциями, вирусами и грибками. Если у вашего ребенка слишком мало или слишком много лейкоцитов, в общем, вот что это значит:
- Низкий уровень лейкоцитов (лейкопения) означает, что в крови циркулирует слишком мало лейкоцитов.Длительно низкий уровень лейкоцитов увеличивает риск инфекций и может быть вызван рядом различных заболеваний и состояний.
- Высокий уровень лейкоцитов (лейкоцитоз) означает, что в крови циркулирует слишком много лейкоцитов, обычно из-за инфекции. Ряд различных заболеваний и состояний может вызвать долгосрочное высокое количество лейкоцитов.
Существует несколько типов лейкоцитов, каждый из которых обладает разной активностью в борьбе с болезнями.Основные типы:
- Нейтрофилы
- Лимфоциты
- Моноциты
- Эозинофилы
- Базофилы
Заболевания лейкоцитов, связанные с определенным типом лейкоцитов, включают:
- Нейтропения. Нейтропения (noo-troe-PEE-nee-uh) — это низкое количество нейтрофилов, типа лейкоцитов, которые борются с грибковыми и бактериальными инфекциями. Нейтропения может быть вызвана раком или заболеваниями, нарушениями или инфекциями, которые повреждают костный мозг.Кроме того, нейтропению могут вызывать некоторые лекарства и другие заболевания или состояния.
- Лимфоцитопения. Лимфоцитопения (lim-foe-sie-toe-PEE-nee-uh) — это уменьшение количества лимфоцитов, типа лейкоцитов, которые, помимо других задач, защищают ваш организм от вирусных инфекций. Лимфоцитопения может быть результатом наследственного синдрома, быть связана с некоторыми заболеваниями или быть побочным эффектом от лекарств или других методов лечения.
- Моноцитарные нарушения. Моноциты помогают избавиться от мертвых или поврежденных тканей и регулируют иммунный ответ организма. Инфекции, рак, аутоиммунные заболевания и другие состояния могут вызывать повышенное количество моноцитов. Снижение числа может быть результатом токсинов, химиотерапии и других причин.
- Эозинофилия. Эозинофилия (e-o-sin-o-FIL-e-uh) — это более высокое, чем обычно, количество эозинофильных клеток, тип лейкоцитов, борющихся с болезнью. Эозинофилия может быть вызвана различными состояниями и расстройствами, чаще всего аллергической реакцией или паразитарной инфекцией.
- Базофильные расстройства. Базофилы составляют лишь небольшое количество лейкоцитов, но они играют роль в заживлении ран, инфекциях и аллергических реакциях. Снижение количества базофилов может быть результатом аллергических реакций или инфекций. Повышенное число может быть вызвано некоторыми видами рака крови или другими заболеваниями.
Товары и услуги
Показать больше продуктов Mayo ClinicЛечение нарушений лейкоцитов у детей в клинике Майо
29 апреля 2020 г.
Показать ссылки- Hoffman R, et al.Нейтрофильный лейкоцитоз, нейтропения, моноцитоз и моноцитопения. В: Гематология: основные принципы и практика. 6-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2013. http://www.clinicalkey.com. По состоянию на 1 февраля 2017 г.
- Коутс ТД. Обзор нейтропении у детей и подростков. http://www.uptodate.com/home. По состоянию на 30 января 2017 г.
- Коутс ТД. Подход к больному с нейтрофилией. http://www.uptodate.com/home. По состоянию на 1 февраля 2017 г.
- Определение лейкоцитов.Национальный институт рака. https://www.cancer.gov/publications/dictionaries/cancer-terms?cdrid=45993. По состоянию на 1 февраля 2017 г.
- СпроситеМайоЭксперта. Нейтропения. Рочестер, Миннесота: Фонд медицинского образования и исследований Мэйо; 2016.
- Лимфоцитопения. Профессиональная версия руководства Merck. http://www.merckmanuals.com/professional/hematology-and-oncology/leukopenias/lymphocytopenia. По состоянию на 31 января 2017 г.
- Моноцитопения. Профессиональная версия руководства Merck.http://www.merckmanuals.com/professional/hematology-and-oncology/leukopenias/monocytopenia. По состоянию на 31 января 2017 г.
- Адкинсон Н.Ф. и др. Эозинофилия и связанные с эозинофилами расстройства. В: Аллергия Миддлтона: принципы и практика. 8-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2014. http://www.clinicalkey.com. По состоянию на 1 февраля 2017 г.
- Адкинсон Н.Ф. и др. Биология базофилов. В: Аллергия Миддлтона: принципы и практика. 8-е изд. Филадельфия, Пенсильвания: Saunders Elsevier; 2014.http://www.clinicalkey.com. По состоянию на 1 февраля 2017 г.
- Риггин Э.А. Аллскрипты EPSi. Клиника Мэйо, Рочестер, Миннесота, 9 января 2017 г.
Связанные
Товары и услуги
Показать больше продуктов и услуг Mayo ClinicПедиатрические нарушения лейкоцитов
Лейкоцитоз с преобладанием нейтрофилов, индуцированный инфликсимабом In… : Официальный журнал Американского колледжа гастроэнтерологии
Резюме: ПРИНЯТО: КЛИНИЧЕСКИЕ ОПИСАНИЯ / КЛИНИЧЕСКИЕ ОТЧЕТЫ — ВОСПАЛИТЕЛЬНОЕ ЗАБОЛЕВАНИЕ КИШЕЧНИКА
1700Сатьявада, Сагарика, доктор медицины; Бу-аббуд, Карин, доктор медицины; Патель, Шина, доктор медицины; Купер, Грегори, доктор медицины; Katz, Jeffry MD
Информация об автореУниверситетские больницы Case Medical Center, Case Western Reserve University, Кливленд, Огайо.
дои: 10.1038/ajg.2016.370
МетрикиВ нескольких сообщениях о случаях лейкемоидных реакций после инфузии инфликсимаба были задокументированы случаи выраженного лейкоцитоза у 19-летнего мужчины, которому была проведена инфузия инфликсимаба по поводу неконтролируемого язвенного колита, и впоследствии развился лейкоцитоз 53 000/мкл с нейтрофилией без какой-либо другой идентифицированный источник. 19-летний мужчина с неконтролируемым язвенным колитом (ЯК) и рецидивирующим Clostridium difficile колитом поступил в нашу больницу с жалобами на до 32 дефекаций в день и боли в животе.При поступлении жизненные показатели были стабильными, а при физикальном обследовании отмечалась диффузная болезненность при пальпации в области пупка без защиты или отскока. Лабораторные исследования показали значительный лейкоцитоз 18 100/мкл с 69% нейтрофилами и тромбоцитоз 687 000/мкл; С-реактивный белок был повышен до 4,74 мг/дл, основная метаболическая панель была ничем не примечательна, а токсин C. difficile был отрицательным. Ему были начаты внутривенные стероиды. Ему сделали компьютерную томографию брюшной полости и таза с контрастом и гибкую сигмоидоскопию с биопсией, показывающей средне-тяжелое воспаление от прямой кишки до нисходящей ободочной кишки, подтверждающее тяжелый язвенный колит.Пациенту была проведена третья инфузия инфликсимаба через 3 дня после госпитализации. Он хорошо переносил инфузию с симптоматическим улучшением, однако в его лабораторных исследованиях был отмечен лейкоцитоз 53 000/мкл с 70% нейтрофилов и 20% полос. количество клеток крови снизилось до 20 000/мкл при выписке. При последующем наблюдении концентрация инфликсимаба в сыворотке не определялась (< 1,0 мкг/мл), а уровни антител к инфликсимабу были положительными и составляли 24,4 ЕД/мл (норма < 3,0).1 ЕД/мл), и его лечение было заменено на ведолизумаб. Только в двух других сообщениях описываются лейкемоидные реакции с ассоциированной нейтрофилией на фоне инфузии инфликсимаба. В одном описана инфузионная реакция замедленного типа, скорее всего, системный волчаночноподобный синдром, а во втором описан случай острого респираторного дистресс-синдрома после инфузии. инфузия. Как показывают эти случаи, лейкоцитоз с нейтрофилией является нечастым побочным эффектом инфузий инфликсимаба. Уникальность нашего случая заключается в том, что у пациента не было клинической инфузионной реакции.Это явление может быть связано с развитием аутоантител к инфликсимабу, несмотря на отсутствие острой инфузионной реакции или замедленной реакции гиперчувствительности.

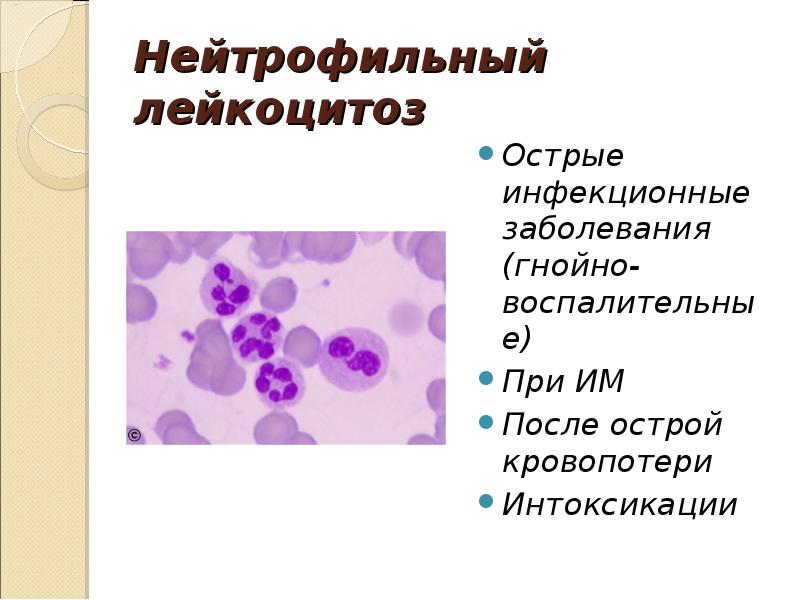

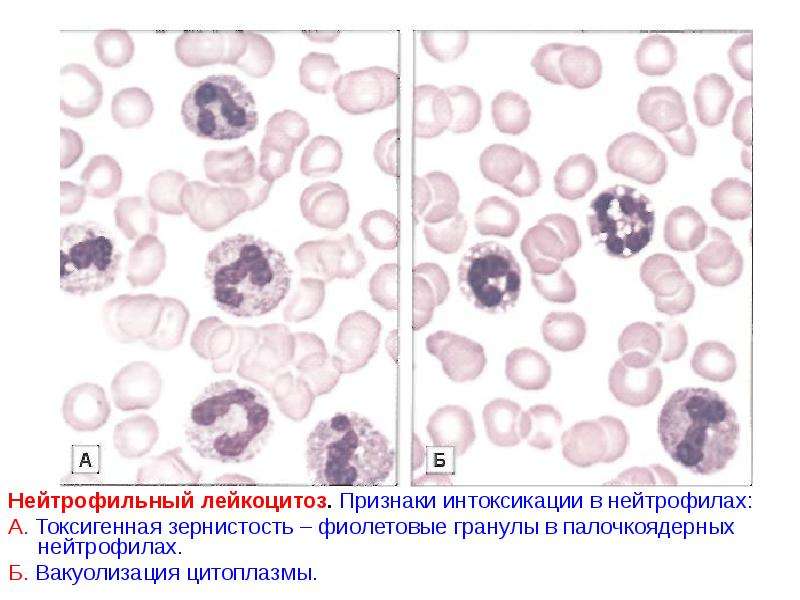 В большинстве случаев это сопровождается и падением уровня эритроцитов, и гемоглобина, так как для их синтеза требуются те же самые вещества: фолиевая кислота, железо, медь и витамины группы B. Для избавления от проблемы часто бывает достаточным изменить рацион питания. Медикаментозное лечение, стимулирующее рост новых лейкоцитов, требуется довольно редко. Если в течение нескольких исследований в крови стабильно наблюдаются бластные (незрелые) клетки, пациенту рекомендуется пройти обследование у онколога.
В большинстве случаев это сопровождается и падением уровня эритроцитов, и гемоглобина, так как для их синтеза требуются те же самые вещества: фолиевая кислота, железо, медь и витамины группы B. Для избавления от проблемы часто бывает достаточным изменить рацион питания. Медикаментозное лечение, стимулирующее рост новых лейкоцитов, требуется довольно редко. Если в течение нескольких исследований в крови стабильно наблюдаются бластные (незрелые) клетки, пациенту рекомендуется пройти обследование у онколога. Причины могут быть разные: химиотерапия, отравление, аутоиммунные повреждения, опухоли и метастазы.
Причины могут быть разные: химиотерапия, отравление, аутоиммунные повреждения, опухоли и метастазы.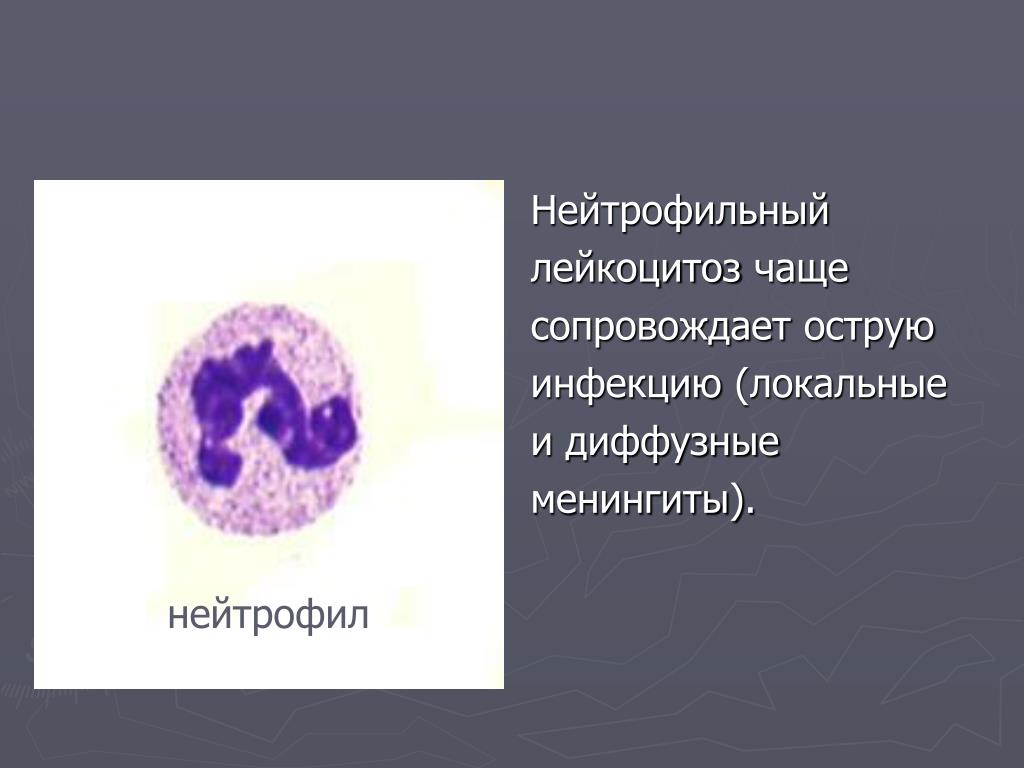
 Нейтрофилы, например, существуют от 4 до 20 дней, а тканевые макрофаги – годы. Клетки, функционирующие в крови, живут тех, что находятся в тканях.
Нейтрофилы, например, существуют от 4 до 20 дней, а тканевые макрофаги – годы. Клетки, функционирующие в крови, живут тех, что находятся в тканях.
 Становятся причиной повышения в крови лимфоцитов, которые обладают способностью запускать в вирусных клетках механизм апоптоза и вырабатывать против них специфичные антитела (иммуноглобулины). Лимфоцитоз чаще всего умеренный, может сохраняться длительное время (недели, месяцы, годы), особенно при персистирующих вирусных инфекциях (цитомегаловирус, вирус Эпштейн-Барра).
Становятся причиной повышения в крови лимфоцитов, которые обладают способностью запускать в вирусных клетках механизм апоптоза и вырабатывать против них специфичные антитела (иммуноглобулины). Лимфоцитоз чаще всего умеренный, может сохраняться длительное время (недели, месяцы, годы), особенно при персистирующих вирусных инфекциях (цитомегаловирус, вирус Эпштейн-Барра).
 Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин.
Изучается мазок крови на предмет наличия токсической зернистости нейтрофилов, атипичных мононуклеаров, теней Боткина-Гумпрехта. В случае подозрения на септическое состояние измеряется пресепсин. При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости).
При остеомиелите на рентгенографии костей обнаруживаются утолщение надкостницы, секвестрационные очаги (участки некроза кости). Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие.
Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие.

 3 — D64.8
3 — D64.8



 Обзор мазка периферической крови также может помочь дифференцировать причины нейтрофилии, как упоминалось выше в разделе гистопатологии.
Обзор мазка периферической крови также может помочь дифференцировать причины нейтрофилии, как упоминалось выше в разделе гистопатологии.
 При лейкемоидной реакции, когда количество лейкоцитов составляет более 50 000, показан экстренный лейкоферез, агрессивная гидратация и цитотоксическая терапия гидроксимочевиной для предотвращения осложнений, связанных с гиперкоагуляцией. При нейтрофилии, связанной с инфекцией/воспалением, следует проводить антибиотикотерапию и противовоспалительную терапию.
При лейкемоидной реакции, когда количество лейкоцитов составляет более 50 000, показан экстренный лейкоферез, агрессивная гидратация и цитотоксическая терапия гидроксимочевиной для предотвращения осложнений, связанных с гиперкоагуляцией. При нейтрофилии, связанной с инфекцией/воспалением, следует проводить антибиотикотерапию и противовоспалительную терапию.
 Прогноз при ХМЛ значительно улучшился с введением ИТК, в том числе иматиниба вместе с HCT.[27] HCT также успешно улучшил выживаемость у пациентов с ПМЖВ [28].
Прогноз при ХМЛ значительно улучшился с введением ИТК, в том числе иматиниба вместе с HCT.[27] HCT также успешно улучшил выживаемость у пациентов с ПМЖВ [28]. У детей с плохим заживлением ран, периодонтитом и повторяющимися инфекциями следует рассмотреть возможность консультации педиатра, чтобы исключить ПНА.
У детей с плохим заживлением ран, периодонтитом и повторяющимися инфекциями следует рассмотреть возможность консультации педиатра, чтобы исключить ПНА. Фармацевты должны пересмотреть показания, дозировку, взаимодействие и противопоказания лекарств. Медсестры, ухаживающие за такими пациентами, должны следить за признаками и симптомами, связанными с состояниями, связанными с нейтрофилией, и сообщать о неотложных проблемах госпиталистам и специалистам. Таким образом, с помощью такого подхода межпрофессиональной команды можно снизить заболеваемость и смертность, связанные с состояниями, связанными с нейтрофилией.[Уровень 5]
Фармацевты должны пересмотреть показания, дозировку, взаимодействие и противопоказания лекарств. Медсестры, ухаживающие за такими пациентами, должны следить за признаками и симптомами, связанными с состояниями, связанными с нейтрофилией, и сообщать о неотложных проблемах госпиталистам и специалистам. Таким образом, с помощью такого подхода межпрофессиональной команды можно снизить заболеваемость и смертность, связанные с состояниями, связанными с нейтрофилией.[Уровень 5] Предоставлено доктором Венди Уорд, старшим патологом больницы Северо-Западной медицины Макхерни, штат Иллинойс.
Предоставлено доктором Венди Уорд, старшим патологом больницы Северо-Западной медицины Макхерни, штат Иллинойс. Vital Health Stat 11 марта 2005 г .; (247): 1-156. [PubMed: 15782774]
Vital Health Stat 11 марта 2005 г .; (247): 1-156. [PubMed: 15782774]
 Клин Инфекция Дис. 2002 15 июня; 34 (12): 1585-92. [PubMed: 12032893]
Клин Инфекция Дис. 2002 15 июня; 34 (12): 1585-92. [PubMed: 12032893] [Бесплатная статья PMC: PMC1257766] [PubMed: 3117270]
[Бесплатная статья PMC: PMC1257766] [PubMed: 3117270] Факторы транскрипции, нормальное развитие миелоидов и лейкемия. Кровь. 1997 г., 15 июля; 90 (2): 489–519. [PubMed: 9226149]
Факторы транскрипции, нормальное развитие миелоидов и лейкемия. Кровь. 1997 г., 15 июля; 90 (2): 489–519. [PubMed: 9226149] Дж. Клин Онкол. 2010 10 апреля; 28 (11): 1888-95. [Бесплатная статья PMC: PMC2860369] [PubMed: 20212247]
Дж. Клин Онкол. 2010 10 апреля; 28 (11): 1888-95. [Бесплатная статья PMC: PMC2860369] [PubMed: 20212247] Бр Дж Гематол. 2005 г., февраль; 128 (3): 275–90. [PubMed: 15667529]
Бр Дж Гематол. 2005 г., февраль; 128 (3): 275–90. [PubMed: 15667529] Однако при миелопролиферативных новообразованиях могут наблюдаться и другие, более редкие типы прогрессирования. Наша группа недавно сообщила, что у некоторых пациентов с первичным миелофиброзом может развиться форма акселерации заболевания, характеризующаяся развитием стойкого абсолютного моноцитоза с изменениями в костном мозге, напоминающими наблюдаемые при хроническом миеломоноцитарном лейкозе. 8, 9
Однако при миелопролиферативных новообразованиях могут наблюдаться и другие, более редкие типы прогрессирования. Наша группа недавно сообщила, что у некоторых пациентов с первичным миелофиброзом может развиться форма акселерации заболевания, характеризующаяся развитием стойкого абсолютного моноцитоза с изменениями в костном мозге, напоминающими наблюдаемые при хроническом миеломоноцитарном лейкозе. 8, 9  17, 18 Однако все эти предыдущие исследования были сосредоточены исключительно на пациентах в фазе полицитемии (не пост-полицитемической) и не имели подробных дифференциальных подсчетов лейкоцитов и/или описания наблюдаемых изменений в костном мозге.В настоящем исследовании мы приняли пороговое значение ≥13 × 10 9 /л лейкоцитов для определения значительного лейкоцитоза, поскольку это пороговое значение обычно используется в монографии ВОЗ 2008 г. для определения лейкоцитоза при различных миелоидных заболеваниях. 19, 20, 21, 22
17, 18 Однако все эти предыдущие исследования были сосредоточены исключительно на пациентах в фазе полицитемии (не пост-полицитемической) и не имели подробных дифференциальных подсчетов лейкоцитов и/или описания наблюдаемых изменений в костном мозге.В настоящем исследовании мы приняли пороговое значение ≥13 × 10 9 /л лейкоцитов для определения значительного лейкоцитоза, поскольку это пороговое значение обычно используется в монографии ВОЗ 2008 г. для определения лейкоцитоза при различных миелоидных заболеваниях. 19, 20, 21, 22  Однако выраженный миелоидный сдвиг наблюдался не во всех случаях.
Однако выраженный миелоидный сдвиг наблюдался не во всех случаях. Хотя мы наблюдали увеличение абсолютного количества моноцитов в основной группе по сравнению с контрольной группой, процент моноцитов никогда не превышал 5%.Таким образом, увеличение количества моноцитов, наблюдаемое в случаях постполицитемического миелофиброза с нейтрофилией, скорее всего, представляет собой незначительное последствие высокого уровня лейкоцитов.
Хотя мы наблюдали увеличение абсолютного количества моноцитов в основной группе по сравнению с контрольной группой, процент моноцитов никогда не превышал 5%.Таким образом, увеличение количества моноцитов, наблюдаемое в случаях постполицитемического миелофиброза с нейтрофилией, скорее всего, представляет собой незначительное последствие высокого уровня лейкоцитов. Чтобы изучить другие возможные механизмы, связанные с развитием лейкоцитоза, мы исследовали восемь случаев мутаций генов CSF3R , SETBP1 и SRSF2 . Мутации укорочения цитоплазматического домена рецептора для CSF3R были недавно идентифицированы как высокочувствительный и специфический молекулярный маркер для CNL 23, 24, 25 и SETBP1 часто мутирует при атипичном хроническом миелоидном лейкозе синдромы, миелодиспластические/миелопролиферативные новообразования 27 или хронический миеломоноцитарный лейкоз. 28 Мутации SRSF2 описаны в 47% случаев хронического миеломоноцитарного лейкоза 29 и, хотя реже, в других типах миелодиспластических и миелопролиферативных новообразований. 30, 31, 32 Во всех случаях нейтрофильного постполицитемического миелофиброза были обнаружены только аллели дикого типа для этих генов, что свидетельствует о том, что нейтрофильная пролиферация, возникающая на фиброзных стадиях истинной полицитемии, вызывается механизмами, биологически отличными от механизмов, участвующих в хронический нейтрофильный лейкоз или атипичный хронический миелоидный лейкоз.
Чтобы изучить другие возможные механизмы, связанные с развитием лейкоцитоза, мы исследовали восемь случаев мутаций генов CSF3R , SETBP1 и SRSF2 . Мутации укорочения цитоплазматического домена рецептора для CSF3R были недавно идентифицированы как высокочувствительный и специфический молекулярный маркер для CNL 23, 24, 25 и SETBP1 часто мутирует при атипичном хроническом миелоидном лейкозе синдромы, миелодиспластические/миелопролиферативные новообразования 27 или хронический миеломоноцитарный лейкоз. 28 Мутации SRSF2 описаны в 47% случаев хронического миеломоноцитарного лейкоза 29 и, хотя реже, в других типах миелодиспластических и миелопролиферативных новообразований. 30, 31, 32 Во всех случаях нейтрофильного постполицитемического миелофиброза были обнаружены только аллели дикого типа для этих генов, что свидетельствует о том, что нейтрофильная пролиферация, возникающая на фиброзных стадиях истинной полицитемии, вызывается механизмами, биологически отличными от механизмов, участвующих в хронический нейтрофильный лейкоз или атипичный хронический миелоидный лейкоз.
 стадия болезни. Наличие такой клональной нестабильности может объяснить как наблюдаемый фенотипический сдвиг, так и худшую общую выживаемость этих пациентов.Клональная сложность как механизм, лежащий в основе фенотипических сдвигов в миелоидных новообразованиях, недавно была рассмотрена Itzykson et al. 33 Более широко известный и лучше всего охарактеризованный пример включает развитие в случаях JAK2 положительного по мутации миелопролиферативного новообразования двух разных лейкозных клонов, одного с JAK2 положительными по мутации бластами и одного с JAK2 дикого типа взрывы; другой пример этого механизма может объяснить селекцию JAK2 положительных/ BCR-ABL1 отрицательных клонов из тех редких случаев миелопролиферативных новообразований с одновременным положительным результатом мутаций BCR-ABL1 и JAK2 , получавших иматиниб. 34, 35, 36 Таким образом, более полный мутационный анализ с большим количеством образцов мог бы лучше оценить тип и частоту молекулярных изменений, связанных с этим необычным событием.
стадия болезни. Наличие такой клональной нестабильности может объяснить как наблюдаемый фенотипический сдвиг, так и худшую общую выживаемость этих пациентов.Клональная сложность как механизм, лежащий в основе фенотипических сдвигов в миелоидных новообразованиях, недавно была рассмотрена Itzykson et al. 33 Более широко известный и лучше всего охарактеризованный пример включает развитие в случаях JAK2 положительного по мутации миелопролиферативного новообразования двух разных лейкозных клонов, одного с JAK2 положительными по мутации бластами и одного с JAK2 дикого типа взрывы; другой пример этого механизма может объяснить селекцию JAK2 положительных/ BCR-ABL1 отрицательных клонов из тех редких случаев миелопролиферативных новообразований с одновременным положительным результатом мутаций BCR-ABL1 и JAK2 , получавших иматиниб. 34, 35, 36 Таким образом, более полный мутационный анализ с большим количеством образцов мог бы лучше оценить тип и частоту молекулярных изменений, связанных с этим необычным событием.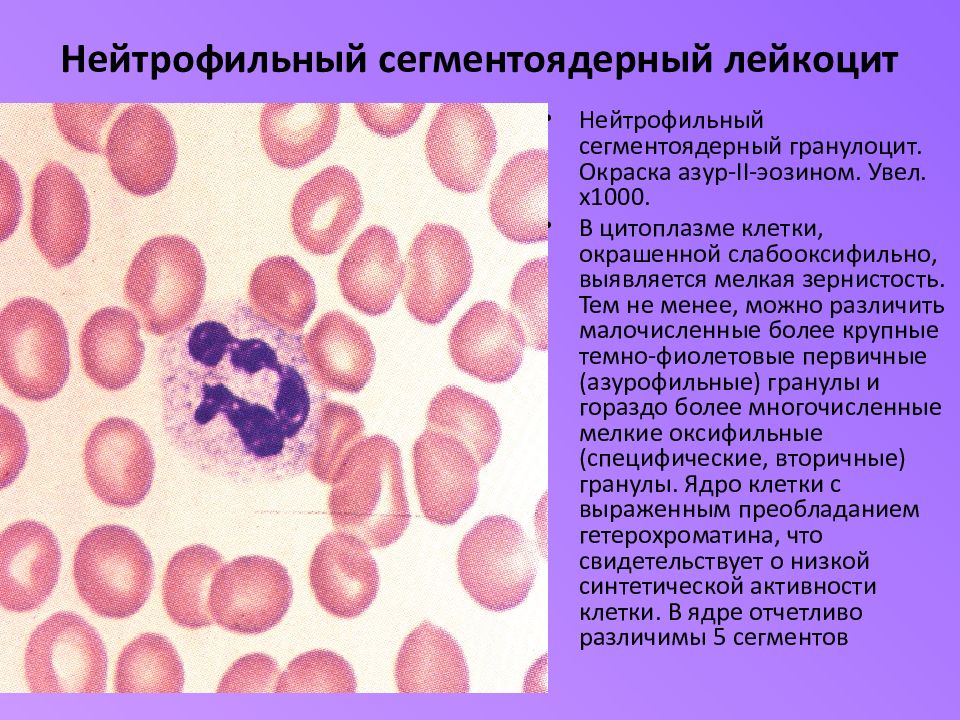
 6
6  [1] Hoffman R, Benz E, Silberstein L, et al.Основные принципы и практика гематологии. 7-е изд. Филадельфия, Пенсильвания: Эльзевир Черчилль Ливингстон; 2017.
[1] Hoffman R, Benz E, Silberstein L, et al.Основные принципы и практика гематологии. 7-е изд. Филадельфия, Пенсильвания: Эльзевир Черчилль Ливингстон; 2017. [Подпись к рисунку и начало цитирования предыдущего изображения]: NeutrophiliaИз коллекции Т. Джорджа, доктор медицины [Цитирование заканчивается].
[Подпись к рисунку и начало цитирования предыдущего изображения]: NeutrophiliaИз коллекции Т. Джорджа, доктор медицины [Цитирование заканчивается].