Остеома большеберцовой кости: причины, виды, симптомы, диагностика и лечение в Москве
Публикации в СМИ
Хондрома — опухоль детского и юношеского возраста. Вовлекаются чаще короткие трубчатые кости кисти и стопы. К хондромам следует относиться как к потенциально злокачественным опухолям. Хондромы разделяют на энхондромы и экхондромы • Энхондрома — опухоль, располагающаяся внутри кости. В центре вздутого одиночного очага — гомогенное просветление неправильной округлой или овальной формы с чёткими контурами. На его однородном фоне обнаруживают единичные тени очагов обызвествления хряща •
Экхондрома — опухоль, исходящая из кости и растущая в сторону мягких тканей. На фоне уплотнения мягких тканей выявляют участки обызвествления различных размеров и интенсивности. Границы опухоли и её основание обнаруживают с трудом • Клиническая картина. Чаще поражаются фаланги пальцев кисти и стопы, плюсневые, предплюсневые и пястные кости, реже — бедренные и плечевые кости. Характерны постепенно развивающаяся припухлость, при близком расположении к суставу — артралгии, явления синовита.
Хондробластома — редкая опухоль, составляет 1–1,8% первичных опухолей кости (10% всех опухолей скелета). Возникает преимущественно в детском и юношеском возрасте. Излюбленная локализация — длинные трубчатые кости. Поражает эпифизы и метафизы (проксимальный и дистальный отделы бедренной кости, проксимальные отделы большеберцовой и плечевой костей), реже — кости таза и лопатки • Клиническая картина. Превалирует боль, отмечается небольшая припухлость, иногда ограничение движений в суставе и гипотрофия мышц • Диагностика. Рентгенологически определяют неоднородный очаг деструкции округлой или овальной формы.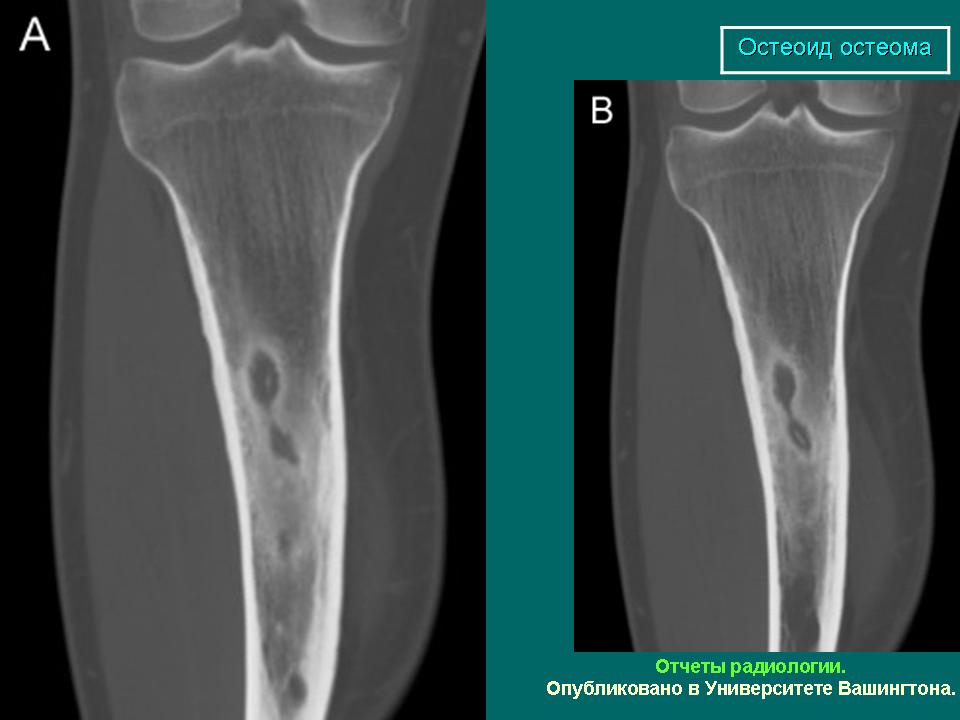
Хондромиксоидная фиброма — безболезненная доброкачественная опухоль. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет • Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты •
Остеохондрома — встречается часто • Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей) • Рентгенологическое исследование.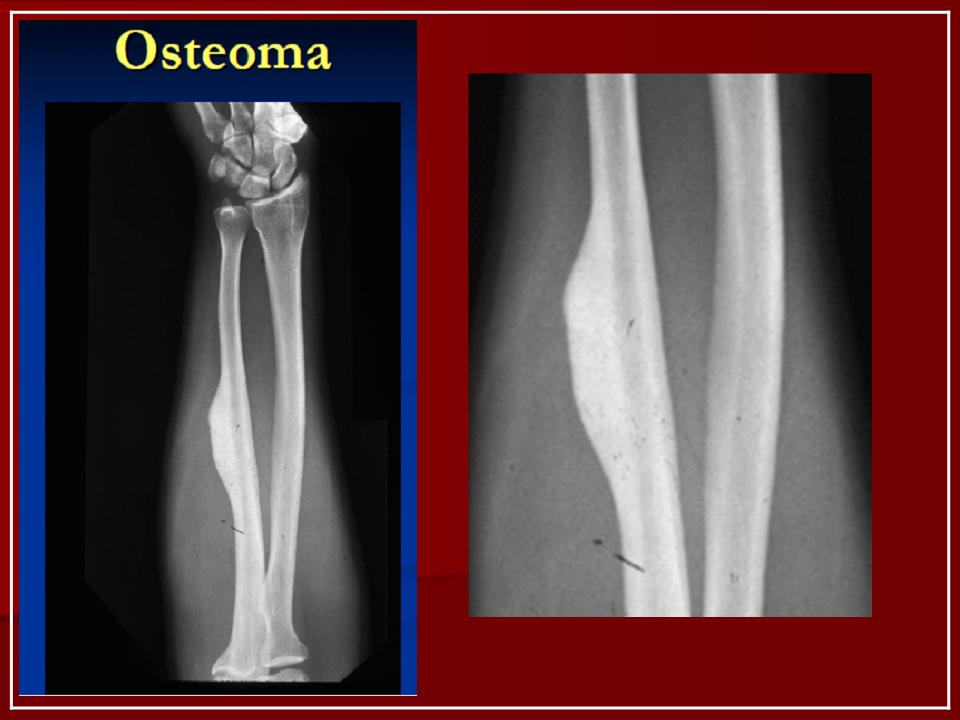 Опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей • Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами. Остеохондрома может малигнизироваться • Лечение — хирургическое.
Опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей • Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами. Остеохондрома может малигнизироваться • Лечение — хирургическое.
Остеобластокластома (гигантоклеточная опухоль) возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей • Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов • Формы: литическая, активно-кистозная и пассивно-кистозная • Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы • Рентгенологическое исследование. Опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза • Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.
Остеоид-остеома. Одни авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям • Частота. Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома — солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости • Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами.
Остеома — одна из наиболее морфологически зрелых доброкачественных опухолей скелета, происходящая из остеобластов. Диагностируют чаще в детском возрасте, иногда бывает случайной рентгенологической находкой • Виды: компактная и губчатая. Губчатая остеома чаще локализуется в трубчатых костях. Компактная остеома может локализоваться в костях свода черепа, придаточных пазухах. Рентгенодиагностика остеом не представляет трудностей. Компактная остеома даёт однородную бесструктурную интенсивную тень. Губчатая остеома трубчатой кости по мере роста смещается в сторону от сустава; на всём протяжении прослеживается истончённый кортикальный слой.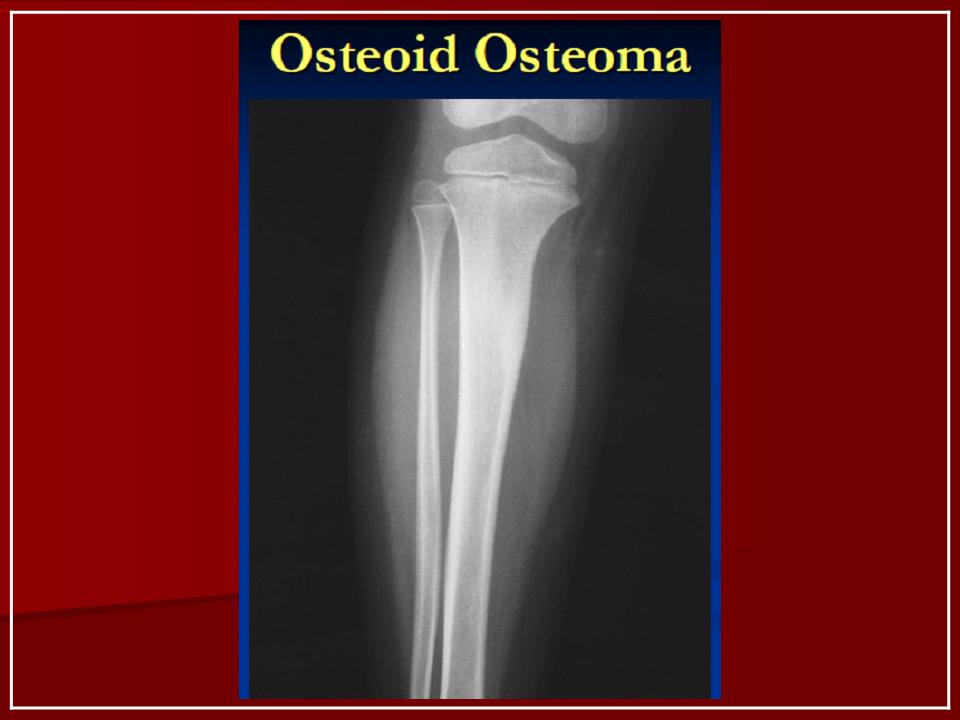
Гемангиома — врождённая аномалия, при которой пролиферация клеток эндотелия приводит к образованию скоплений, напоминающих опухоль; из костей наиболее часто поражается позвоночник: в теле 1–2 позвонков выявляют разрастание капилляров или кавернозных полостей с частичной деструкцией • Клиническая картина: незначительные боли, усиливающиеся при надавливании на остистый отросток, движении, длительном сидении или хождении • Рентгенологическое исследование: исчерченность костной ткани, в поздних стадиях — склероз тела позвонка и компрессия • Лечение — разгрузка позвоночника: ношение жёсткого корсета, лучевая терапия, при компрессии спинного мозга — ламинэктомия.
МКБ-10 • D16 Доброкачественное новообразование костей и суставных хрящей
Доброкачественные опухоли костей — симптомы, современные методы диагностики и лечения
Доброкачественные образования (опухоли) костей и мягких тканей отличаются большим разнообразием и широким спектром клинических проявлений.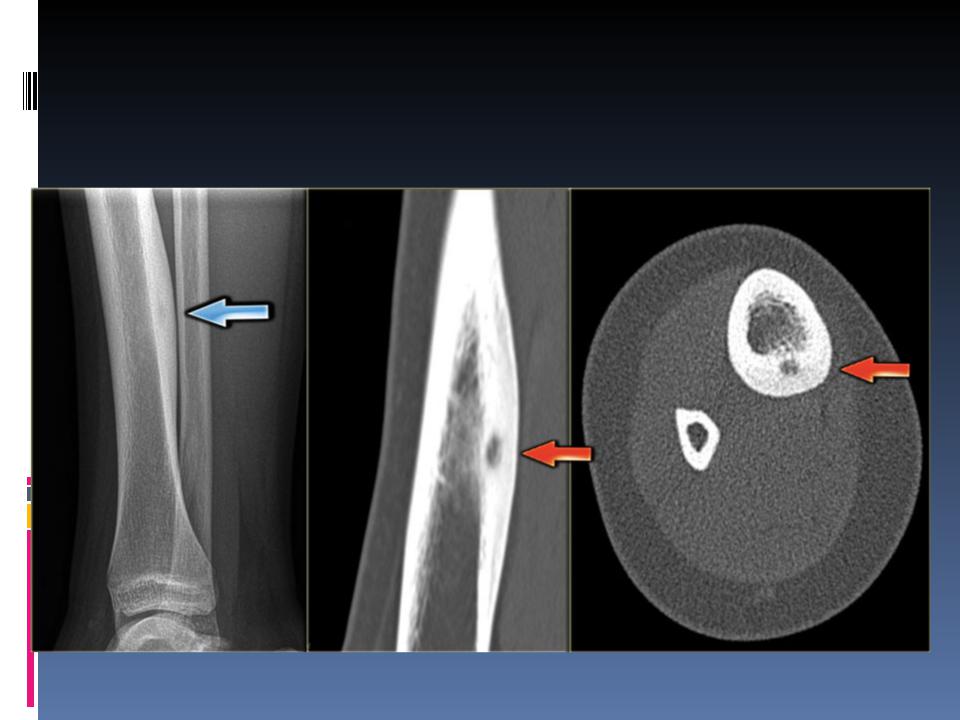
К наиболее часто встречающимся опухолям костной ткани относятся:
-
остеома;
-
остеоид-остеома;
-
остеобластома;
-
остеохондрома;
-
хондрома.
Записаться на консультацию Первая консультация бесплатно!
Симптомы
Развитие опухоли может проходить как бессимптомно, так и сопровождаться выраженным дискомфортом, болевым синдромом различной степени интенсивности.
Лечение
Несмотря на в целом благоприятный прогноз доброкачественных опухолей риском перерождения их в злокачественные образования пренебрегать нельзя, поэтому необходимо отслеживать развитие опухоли в динамике и строго следовать рекомендациям врача.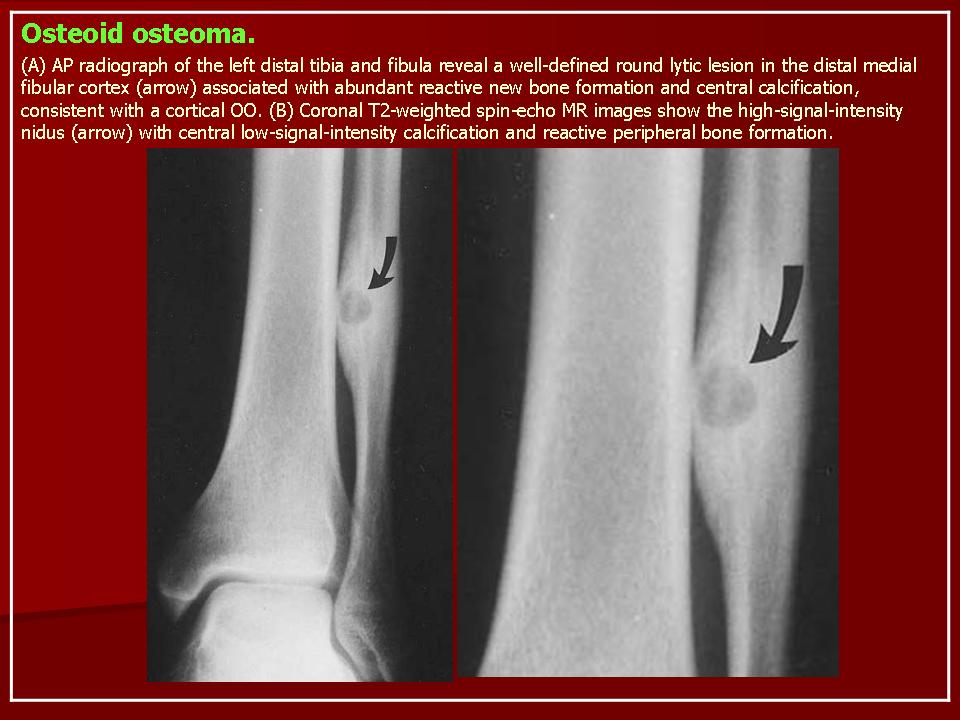
В большинстве случаев единственным способом лечения, позволяющим добиться стойкой ремиссии (выздоровления), является резекция (удаление) опухоли.
Операции
В зависимости от локализации опухоли, её типа, размера и т.д. операция может быть проведена как под местным, так и под общим наркозом.
В большинстве случаев операции по удалению опухолей относятся к легким, незначительным вмешательствам, могут производиться в амбулаторных условиях. Если требуется госпитализация, то, как правило, не более суток.
В любом случае, перед операцией проводится тщательное обследование пациента и обязательно консультация онколога.
Удаление новообразований проводится на современном оборудовании, позволяющем минимизировать риски операции и сроки восстановления.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т.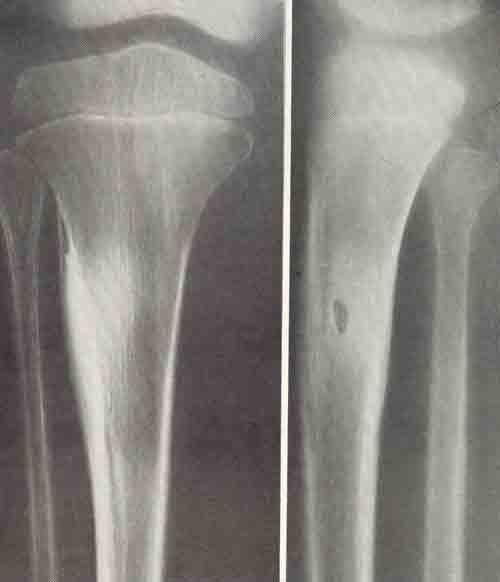
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track — это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Oстеотомия для лечения коленного остеоартрита
Исследователи Кокрейновского Сотрудничества провели обзор эффектов остеотомии у людей с остеоартритом коленного сустава. По результатам поиска всех соответствующих исследований до ноября 2013 года, они обнаружили 21 исследование, которые включали в общей сложности 1065 человек. Их результаты суммированы ниже.
По результатам поиска всех соответствующих исследований до ноября 2013 года, они обнаружили 21 исследование, которые включали в общей сложности 1065 человек. Их результаты суммированы ниже.
Обзор показывает, что у людей с остеоартритом коленного сустава:
• остеотомия может уменьшить боль и улучшить функцию, но это основано на изменениях в пределах группы лечения. Нет исследований по сравнению остеотомии с консервативным лечением; и
• нет доказательств по предпочтительной технике остеотомии.
Что такое остеоартрит коленного сустава, и что такое остеотомия?
Остеоартрит (ОА) является заболеванием суставов, таких как суставы колена или бедра. Когда сустав теряет хрящ, кость растет, чтобы попытаться возместить ущерб. Однако, вместо того, чтобы работать лучше, кость растёт аномально и делает хуже. Например, кость может деформироваться, и это делает суставы болезненными и неустойчивыми. Это может повлиять на физическую функцию или возможность использовать колено.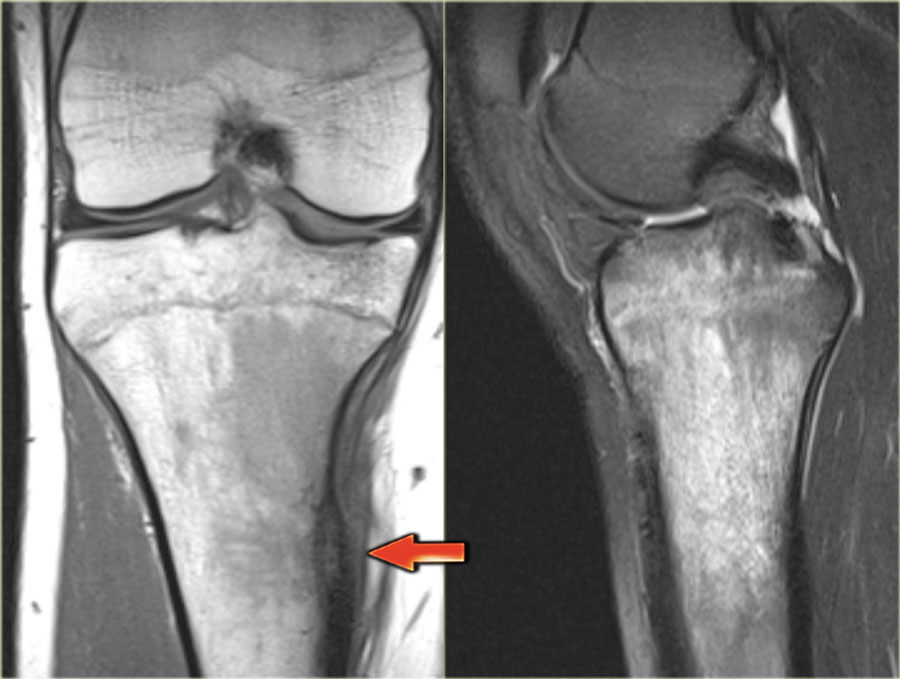 Два основных типа хирургических вмешательств используются для лечения пациентов с остеоартритом коленного сустава: эндопротезирование и остеотомия.
Два основных типа хирургических вмешательств используются для лечения пациентов с остеоартритом коленного сустава: эндопротезирование и остеотомия.
Остеотомия — это операция, при которой кости разрезают и перестраивают. Остеотомия коленного сустава меняет расположение (центровку, регулирование) компонентов колена. Нагрузка весом будет смещаться с пораженной на здоровую части колена. Путём «разгрузки» поврежденного хряща коленного сустава, остеотомия может уменьшить боль, улучшить функцию, замедлить изнашивание колена и, возможно, отсрочить необходимость (частичного или) тотального эндопротезирования коленного сустава (замены сустава).
Что происходит с людьми после остеотомии при остеоартрите коленного сустава?
Длительность отслеживания (последующего наблюдения) во всех исследованиях была слишком короткой, чтобы позволить оценить неэффективность лечения; это относится к пересмотру замены коленного сустава.
Во всех исследованиях, люди сообщили о меньшей боли и улучшении функции коленных суставов и качества жизни после любого типа высокой остеотомии большеберцовой кости. Однако это сравнение основывается на различиях до и после остеотомии, не на сравнении с лечением без оперативного вмешательства. Вероятно, не было замечено разницы в боли и функции (оценка в баллах) между различными методами остеотомии.
Однако это сравнение основывается на различиях до и после остеотомии, не на сравнении с лечением без оперативного вмешательства. Вероятно, не было замечено разницы в боли и функции (оценка в баллах) между различными методами остеотомии.
Редкие осложнения могут включать тромбоэмболии и поражения нервов и сосудистых структур.
Наиболее важные причины для повторной операции включают в себя удаление аппаратных средств из-за боли и инфекции контактного трека внешнего фиксатора. Этот показатель частоты повторных операций может быть выше у пациентов, подвергшихся другой технике высокой остеотомии большеберцовой кости, по сравнению с теми пациентами, которых лечили методикой закрытия клина.
Два исследования сравнивали высокую остеотомию большеберцовой кости с частичной заменой колена. Не было разницы в пользе между этими типами хирургических вмешательств.
Повреждение мыщелков бедренной кости, перелом мыщелков бедра
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
Мыщелок — парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе — перелом мыщелков произойдет с большей вероятностью.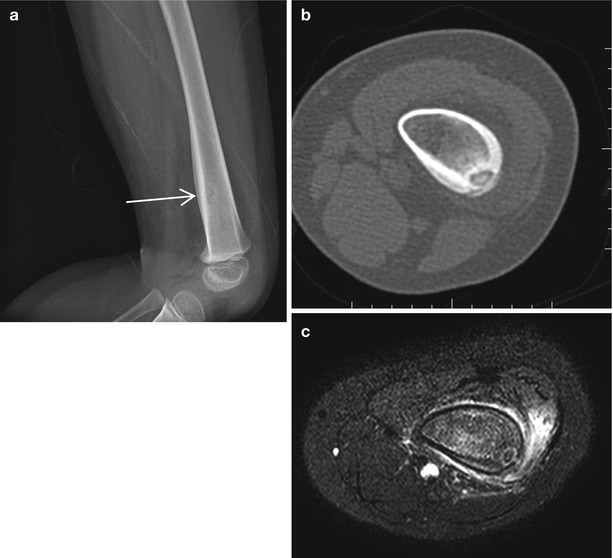 При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении — перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
-
Основной синдром при данном повреждении — болевой. Локализация болезненности — коленный сустав, который становится более сглаженным и теряет привычные контуры;
-
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
-
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
-
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
-
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.

Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором — ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
-
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях — прямой и боковой.
 Есть еще дополнительные методы исследования, но к ним прибегают реже.
Есть еще дополнительные методы исследования, но к ним прибегают реже.
-
Если данные рентгеновского снимка малоинформативны или есть сомнения — проводится томография на компьютерном аппарате.
-
Магнитно-резонансная томография не дает необходимых данных о состоянии кости — к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости — повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав.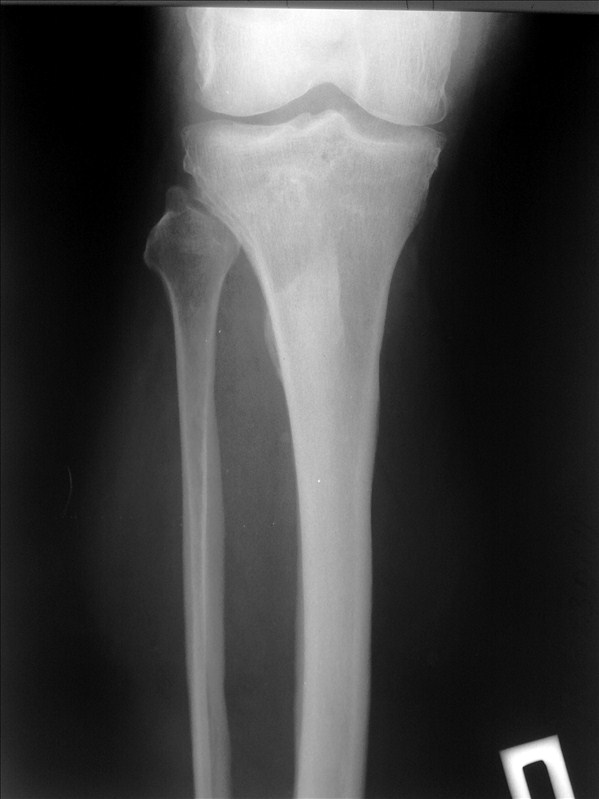 Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция — то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем — активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
МАТЕРИАЛЫ КОНГРЕССОВ И КОНФЕРЕНЦИЙ: VII РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
VII РОССИЙСКАЯ ОНКОЛОГИЧЕСКАЯ КОНФЕРЕНЦИЯ
КОМПЛЕКСНОЕ ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ КОСТЕЙ
А.В. Балберкин
ГУН ЦНИИТО им. Н.Н. Приорова МЗ РФ, Москва
Доброкачественные опухоли составляют до 50% случаев у больных с опухолями и опухолеподобными поражениями костей скелета. Как правило, доброкачественные опухоли костей клинически протекают относительно благоприятно и часто бывают случайной находкой при рентгенологическом обследовании. Клиническая картина доброкачественного процесса зависит от нозологической формы процесса, что влияет на тактику лечения.
Клиническая картина доброкачественного процесса зависит от нозологической формы процесса, что влияет на тактику лечения.
Диагностика указанных выше заболеваний, как правило, не вызывает трудностей. Некоторые формы заболеваний (такие как остеоид-остеома, хондроматоз костей, экзостозная хондродисплазия) имеют характерные клинико-рентгенологические признаки, которых бывает достаточно для установления точного диагноза. При наличии у больного рентгенологических признаков очагов деструкции костей показано проведение клинического обследования больного, включающего:
-
1) биохимическое исследование крови, мочи, что важно для исключения или подтверждения гиперпаратиреоидной остеодистрофии, миеломной болезни и т.д.;
2) пункционную трепанобиопсию или открытую биопсию;
3) КТ, МРТ и, в некоторых случаях УЗИ.
Для оценки кровообращения в области очага литической деструкции, что в некоторых случаях решает вопросы диагностики, проводится ангиографическое исследование (костная аневризмальная киста, гигантоклеточная опухоль). На основании совокупности полученных при обследовании данных решается вопрос о тактике лечения, в том числе и хирургического.
На основании совокупности полученных при обследовании данных решается вопрос о тактике лечения, в том числе и хирургического.
Показаниями для оперативного лечения при таких заболеваниях как экзостозная хондродисплазия, хондроматоз костей являются:
-
1) быстрый рост патологического образования;
2) нарушение функции конечности;
3) сдавление органов, сосудисто-нервных образований;
4) признаки озлокачествления доброкачественного образования.
У больных с костными кистами тактика оперативного лечения зависит от многих факторов:
-
1) быстрый рост очага;
2) болевой синдром;
3) патологический перелом;
4) нарушение функции.
Все эти признаки являются показаниями к оперативному лечению. При наличии значительных по размерам очагов кисты, сложной локализации процесса мы проводим комплексное лечение, включающее и малоинвазивные методы лечения. В этих случаях, наряду с лечебными пункциями, мы используем артериографию с эмболизацией патологического очага. Лечебные манипуляции проводятся на фоне базовой терапии метаболитами витамина Д, бисфосфонатами, препаратами кальция. Отмечаются положительные результаты такого лечения (склероз стенок кисты, признаки регенерации кисты, уменьшение болевого синдрома и т.д.).
Лечебные манипуляции проводятся на фоне базовой терапии метаболитами витамина Д, бисфосфонатами, препаратами кальция. Отмечаются положительные результаты такого лечения (склероз стенок кисты, признаки регенерации кисты, уменьшение болевого синдрома и т.д.).
В основном, лечение доброкачественных образований костей скелета сводится к хирургическому вмешательству. Как правило, для проведения радикального оперативного лечения доброкачественных опухолей и опухолеподобных заболеваний костей скелета производится краевая резекция костей вместе с патологической тканью. При проведении оперативных вмешательств при локализации образований в области метаэпифизов производится так называемая околосуставная резекция, которая является разновидностью краевой резекции. При удалении костно-хрящевого экзостоза (КХЭ) вместе с основанием в большинстве случаев не требуется замещения дефекта резецируемой кости. Следует помнить, что при удалении КХЭ нельзя нарушать хрящевую шапочку. В противном случае возможен рецидив или озлокачествление экзостоза со всеми вытекающими негативными последствиями.
Мы замещаем пострезекционный краевой дефект после удаления гнезда остеоид-остеомы. При расширенных краевых резекциях с удалением больших по объему опухолевых масс возникающий пострезекционный дефект замещается различными имплантатами.
У больных с энхондромами трубчатых костей кисти и стопы пострезекционный дефект замещаем отсеоматриксом или гидроксиапатитом с хорошим функциональным и ортопедическим результатом.
При проведении краевой резекции по поводу гигантоклеточных опухолей считаем обязательной проведение электрокоагуляции стенок образовавшегося дефекта или обработку пламенем аргона, что существенно снижает вероятность продолженного роста опухоли или рецидива. После коагуляции производится пластика дефекта выбранным способом.
В запущенных случаях или при агрессивном течении доброкачественного процесса в костях возникает необходимость произведения резекции суставного конца длинной кости. Ранее в таких случаях проводились операции резекции суставного конца.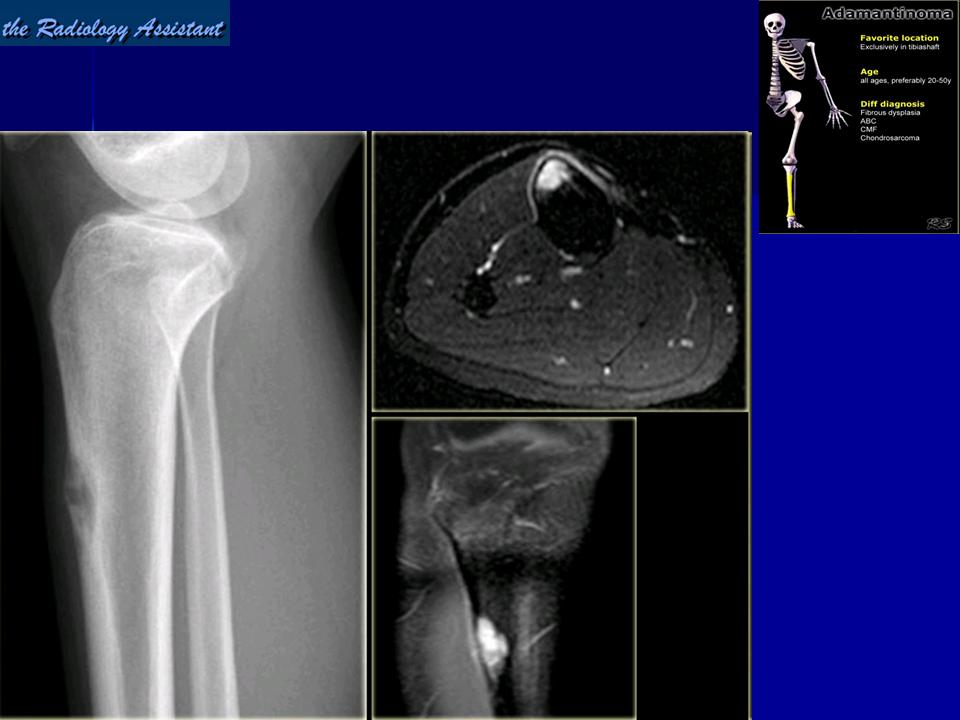 Нижняя треть бедра — 40 случаев, верхняя треть бедра — 12 случаев, из них в 92% случаев — у больных с гигантоклеточной опухолью; верхняя треть плеча — 13 случаев, из них 11 — с гигантоклеточной опухолью.
Нижняя треть бедра — 40 случаев, верхняя треть бедра — 12 случаев, из них в 92% случаев — у больных с гигантоклеточной опухолью; верхняя треть плеча — 13 случаев, из них 11 — с гигантоклеточной опухолью.
Ранее в ЦИТО профессором С.Т. Зацепиным были разработаны операции, при которых пострезекционный дефект костей замещался аналогичным по форме аллотрансплантатом. Наиболее удачные результаты как в ортопедическом, так и в онкологическом планах были получены при операциях по замещению суставных концов большеберцовых костей. В некоторых случаях при операциях сохранялись мениски (54 случая с гигантоклеточной опухолью).
Далее и в настоящем исследовании мы использовали и используем при разрушении суставных концов эндопротезы различных конструкций с хорошими и удовлетворительными результатами. Таких операций было выполнено: верхняя треть плеча — 28, верхняя треть бедра — 79, нижняя треть бедра — 39, верхняя треть большеберцовой кости — 30.
НМИЦ онкологии им.
 Н.Н. Блохина Вот уже почти 70 лет Онкоцентр – это уникальный симбиоз науки и клинической практики, мультидисциплинарный подход к лечению онкологических больных, хирургическая школа, известная далеко за пределами России. Здесь изучаются и совершенствуются морфологические, иммунологические и генетические методы диагностики.
Н.Н. Блохина Вот уже почти 70 лет Онкоцентр – это уникальный симбиоз науки и клинической практики, мультидисциплинарный подход к лечению онкологических больных, хирургическая школа, известная далеко за пределами России. Здесь изучаются и совершенствуются морфологические, иммунологические и генетические методы диагностики.Специалисты Блохина – авторы клинических рекомендаций по онкологии.
Ежегодно в Онкоцентре противоопухолевое лечение проходят более 35 тысяч пациентов всех возрастов. Еще почти 6 000 граждан России получают помощь дистанционно – посредством телемедицинских консультаций.
Онкоцентр – это:
- Комбинированное лечение пациентов
- Собственное производство химио- и радиофармацевтических препаратов
- Собственные методы иммунотерапии опухолей
- Передовые технологии реабилитации онкопациентов
- «Центры компетенций» по различным нозологиям, в том числе первый в России центр компетенций по лечению пациентов с опухолями без выявленного первичного очага
- Собственное отделение переливания крови, доноры которого снабжают кровью и ее компонентами исключительно пациентов Онкоцентра
- Первый и единственный онкологический центр, имеющий в своем составе специализированное отделение реабилитации для онкопациентов
- Крупнейшая педагогическая школа в области онкологии в России
На протяжении многих лет Онкоцентр является членом Международного Противоракового Союза (UICC) при Всемирной организации здравоохранения (ВОЗ) и членом Ассоциации Европейских Онкологических Институтов (OECI) в Женеве.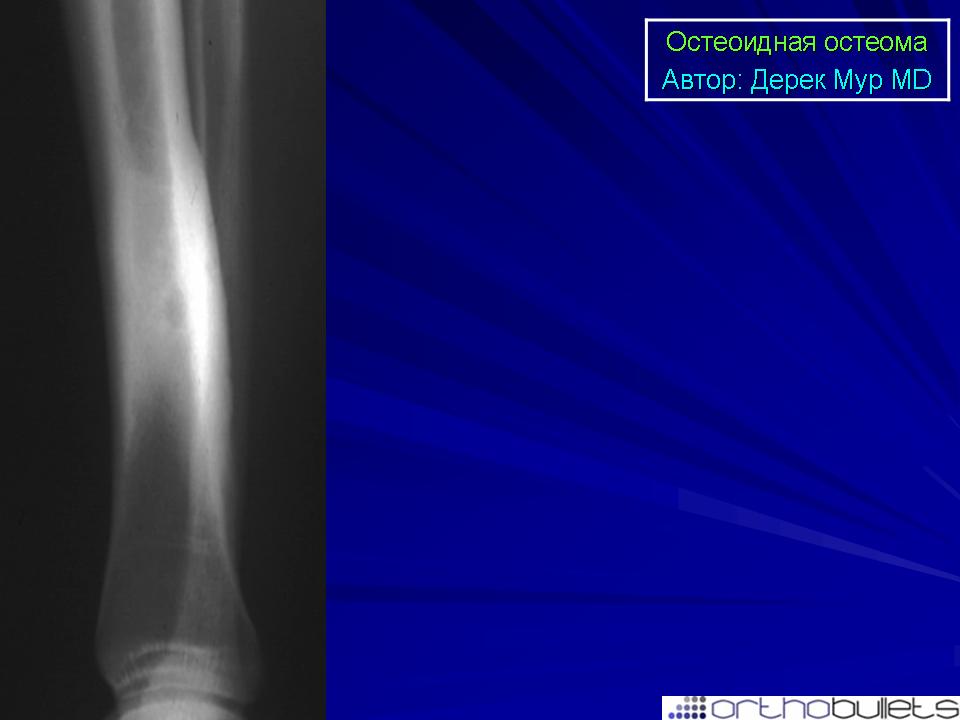
В 2019 году НИИ детской онкологии и гематологии НМИЦ онкологии им. Н.Н. Блохина стал полноправным членом ведущей мировой организации, которая объединяет трансплантационные центры Европы и мира — Европейской группы по трансплантации крови и костного мозга (EBMT).
НМИЦ онкологии им. Н.Н. Блохина:
- Онкологическая помощь мирового уровня, доступная каждому
- Инновации в онкологии
- Уникальный опыт для коллег
Лечение остеоид-остеомы в Израиле: запись к врачу 24/7
Остеоид-остеома, или остеоидная остеома, – это доброкачественная (не раковая) опухоль костей, которая чаще всего развивается в бедренной или большеберцовой кости. Хотя остеоид-остеомы могут вызывать боль и дискомфорт, они не образуют метастазов в других частях тела. Остеоид-остеомы образуются у людей всех возрастов, но в большинстве случаев их обнаруживают у пациентов от 4 до 25 лет. У мальчиков и мужчин остеоидные остеомы возникают примерно в 3 раза чаще, чем у девочек и женщин.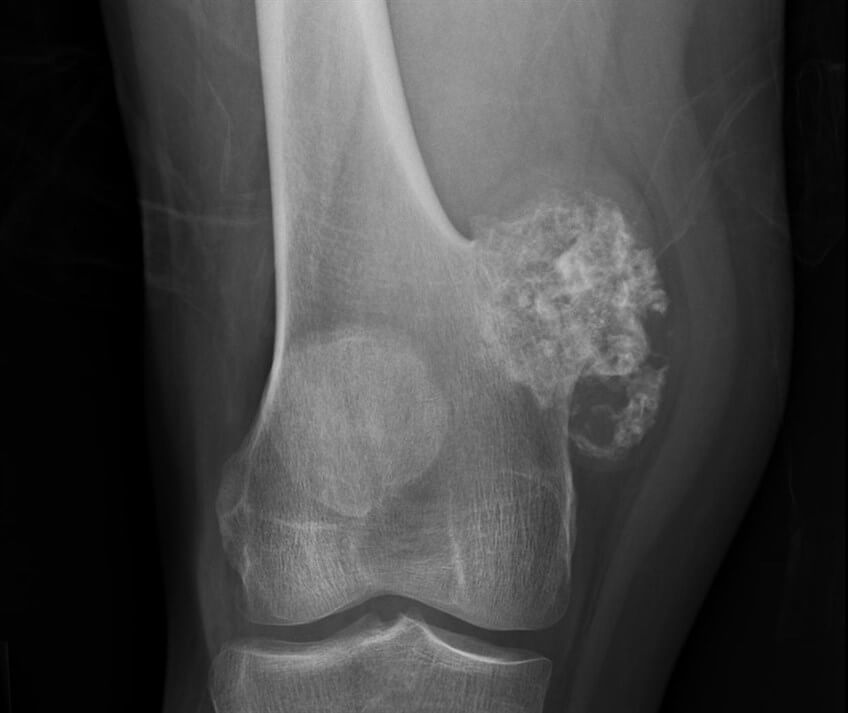
При остеоид-остеоме наблюдается тупая, ноющая боль в пораженном участке тела. Как правило, боль усиливается в ночное время суток. Болевые ощущения не связаны с физической активностью пациента.
Навигация по статье
Израильские ортопеды владеют самыми современными методами лечения остеоид-остеомы, включая радиочастотную абляцию под контролем компьютерной томографии. Это позволяет пациентам избавиться от боли и вернуться к нормальному образу жизни.
Руководитель отделения хирургии позвоночника клиника «Ассута»
Диагностика остеоид-остеомы
При подозрении на остеоид-остеому израильские врачи применяют следующие методы диагностики:
- Рентгенография. Метод позволяет создавать четкие изображения плотных структур, включая кости. По рентгеновскому снимку можно диагностировать остеоид-остеому. При исследовании болезненного участка выявляется утолщенная кость, окружающая маленькое новообразование меньшей плотности. Это явный признак опухоли.

- Компьютерная томография (КТ). Метод КТ позволяет зафиксировать изображение кости в поперечном разрезе и диагностировать опухоль. На снимке, как правило, хорошо виден центр новообразования.
- Биопсия. Чтобы подтвердить диагноз, врач назначает биопсию. Во время биопсии специалист извлекает небольшой фрагмент опухолевых тканей и изучает его под микроскопом. Врач обезболивает участок перед процедурой, а затем производит забор тканей, пользуясь специальной иглой. Иногда биопсия представляет собой небольшую хирургическую операцию.
Лечение остеоид-остеомы в Израиле
Израильские специалисты планируют лечение остеоид-остеом индивидуально для каждого пациента, учитывая выраженность симптомов и другие факторы.
- Консервативная терапия
Большинство остеоидных остеом исчезают сами собой. Этот процесс, как правило, длится несколько лет. Для облегчения боли можно принимать нестероидные противовоспалительные препараты (НПВП) безрецептурного отпуска – например, аспирин, ибупрофен или напроксен.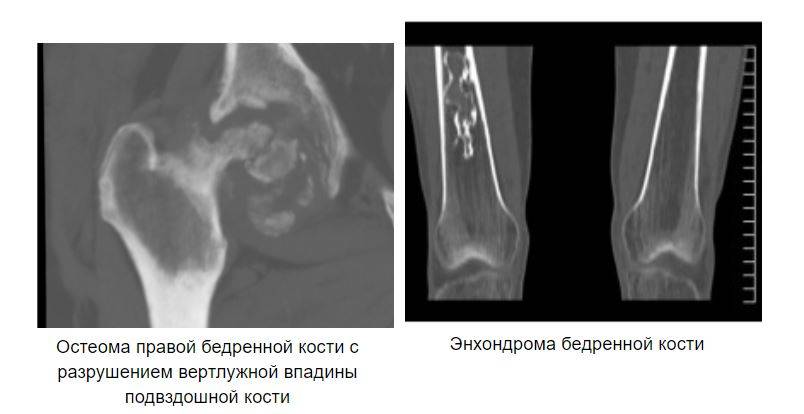
- Хирургическое лечение
Во многих случаях НПВП не помогают. В таких случаях проводится хирургическое лечение. Такой метод может назначить врач из отделения ортопедии в Израиле только после тщательной диагностики.
- Кюретаж. Кюретаж, или выскабливание, является традиционным хирургическим методом лечения остеоидной остеомы. Врач выскабливает опухоль целиком, включая ее центральную часть. Необходимо убедиться, что все опухолевые клетки удалены из кости, – иначе новообразование может вырасти заново.
Ведущий ортопед израильской государственной больницы Вольфсон
Кюретаж – это традиционная открытая операция, в ходе которой хирург разрезает кожу и мягкие ткани, чтобы добраться до пораженной кости. В большинстве случаев операция проходит очень успешно. Однако существуют и определенные риски, включая побочные эффекты общего наркоза, инфекции, кровотечение и возможные повреждения окружающих тканей.
- Радиочастотная абляция.
 Инновационная методика лечения заключается в удалении центральной части новообразования с помощью минимально инвазивной техники – радиочастотной абляции под контролем КТ. Это амбулаторная процедура, в ходе которой врач нагревает и уничтожает опухоль электрическим током высокой частоты. В Израиле эту процедуру проводит либо интервенционный радиолог, либо хирург-ортопед.
Инновационная методика лечения заключается в удалении центральной части новообразования с помощью минимально инвазивной техники – радиочастотной абляции под контролем КТ. Это амбулаторная процедура, в ходе которой врач нагревает и уничтожает опухоль электрическим током высокой частоты. В Израиле эту процедуру проводит либо интервенционный радиолог, либо хирург-ортопед.
Абляция проводится под общим наркозом или регионарной анестезией с седацией. Врач определяет местоположение опухоли с помощью компьютерной томографии. После этого внутрь опухоли вводят радиочастотный зонд. Зонд нагревает опухолевые клетки примерно до 90 градусов по Цельсию, в результате чего они отмирают. Нагрев наносит минимальный вред окружающим тканям.
В большинстве случаев опухоль успешно удаляют за одну процедуру. Радиочастотная абляция длится приблизительно 2 часа. После процедуры пациент остается в больнице еще на 2 часа.
Заявка на лечение остеоид-остеомы в Израиле- Послеоперационное восстановление
Длительность реабилитации зависит от типа хирургической процедуры и локализации опухоли.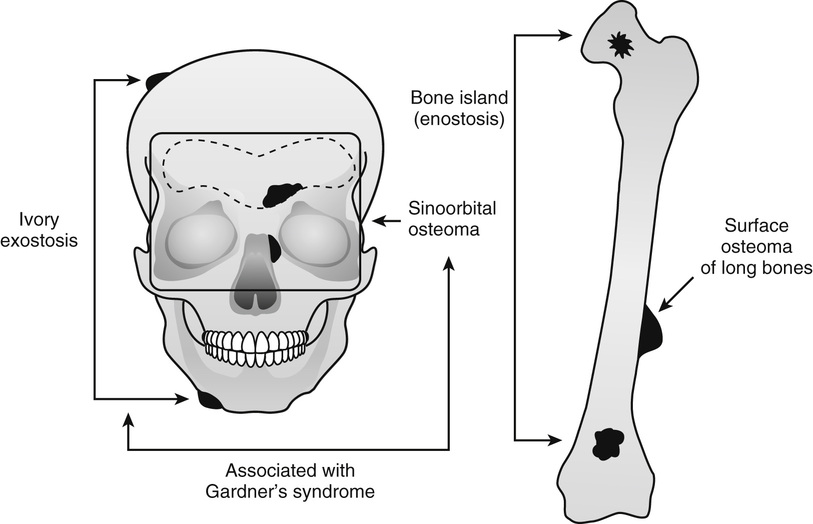 Как правило, пациенты выходят на работу или идут на учебу уже через несколько дней после удаления остеоид-остеомы. Однако врач может запретить или ограничить определенную деятельность до тех пор, пока организм пациента полностью не восстановится.
Как правило, пациенты выходят на работу или идут на учебу уже через несколько дней после удаления остеоид-остеомы. Однако врач может запретить или ограничить определенную деятельность до тех пор, пока организм пациента полностью не восстановится.
Заведующий отделом спортивной медицины в ортопедическом отделении медицинского центра Ихилов-Сураски
Сколько стоит лечение остеоид-остеомы в Израиле?
Врачам нашей Ассоциации часто задают вопросы о стоимости лечения в Израиле. Для вашего удобства ниже мы приведем цены в долларах на некоторые диагностические и лечебные процедуры, которые выполняются при остеоид-остеомах.
| Вид диагностики или лечения | Стоимость |
|---|---|
| Биопсия кости | $1495 |
| Компьютерная томография | $425 |
| Осмотр врача-ортопеда и назначение лечения | $546 |
| Рентген бедренной кости | $48 |
Чтобы лечение было эффективным, важно правильно выбрать врача. Специалисты нашей Ассоциации проконсультируют вас по поводу выбора нужного доктора. Обратитесь к нам с помощью формы связи ниже – и мы позвоним вам в тот же день.
Специалисты нашей Ассоциации проконсультируют вас по поводу выбора нужного доктора. Обратитесь к нам с помощью формы связи ниже – и мы позвоним вам в тот же день.
Часто задаваемые вопросы про лечение остеоид-остеомы в Израиле
⚡️Нужно ли удалять остеому?
Остеомы — это доброкачественные образования кости, которые обычно возникают в черепе или челюстной кости. Однако они могут присутствовать и в других местах, например, в длинных костях тела. Остеомы могут не вызывать никаких симптомов и не всегда нуждаются в лечении. Когда лечение необходимо, врач, скорее всего, порекомендует удалить нарост.
✔Может ли остеома стать злокачественной?
Хотя остеомы не являются злокачественными, они иногда могут вызывать головные боли, инфекции носовых пазух, проблемы со слухом или зрением, однако многие доброкачественные остеомы вообще не требуют лечения.
❓Какой врач удаляет остеомы?
Если у вас или вашего ребенка есть остеома на лбу, которую вы хотите удалить, обратитесь к лицевому пластическому хирургу, который выполнит эту процедуру.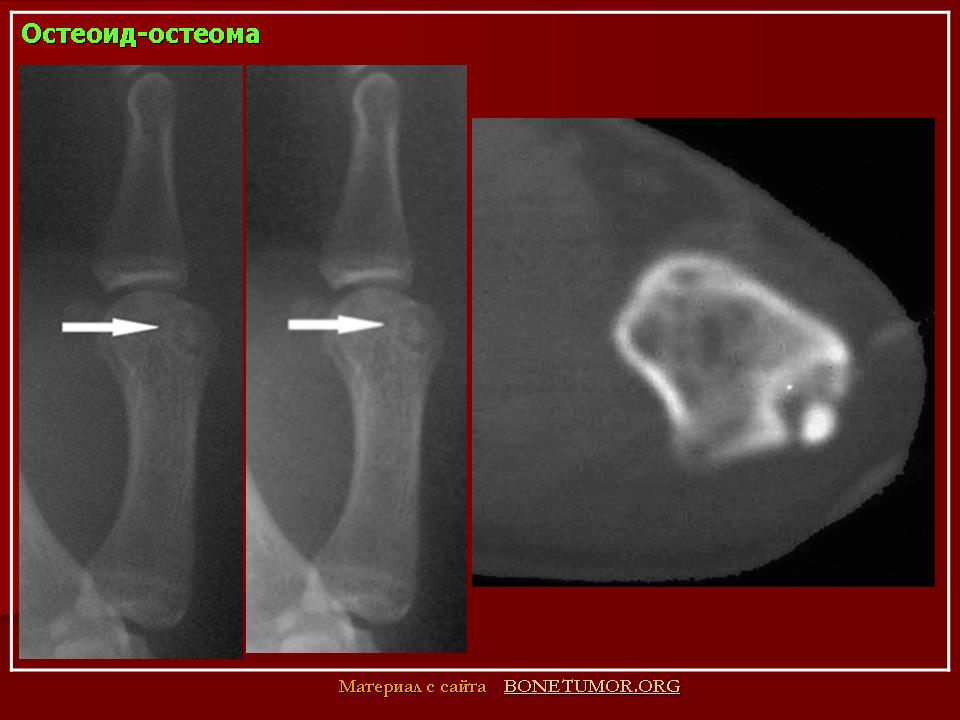 Эта операция часто может быть выполнена с использованием эндоскопических методов, которые являются минимально инвазивными и сокращают время восстановления и время простоя.
Эта операция часто может быть выполнена с использованием эндоскопических методов, которые являются минимально инвазивными и сокращают время восстановления и время простоя.
Остеоидная остеома | Кедры-Синай
Не то, что вы ищете?Что такое остеоид-остеома?
Остеоид-остеома представляет собой тип костная опухоль. Это не рак (доброкачественный). Он остается там же, где и начинается. Это не будет распространяться на другие кости или части тела.
Очаг остеоид-остеомы очаг. Он состоит из растущих опухолевых клеток, кровеносных сосудов и клеток, время образуют кость.Костная оболочка окружает очаг.
Обычно остеоид-остеомы небольшие
опухоли размером менее 1 дюйма в поперечнике. Обычно они образуются в длинных костях,
особенно кости бедра (femur) и голени (tibia).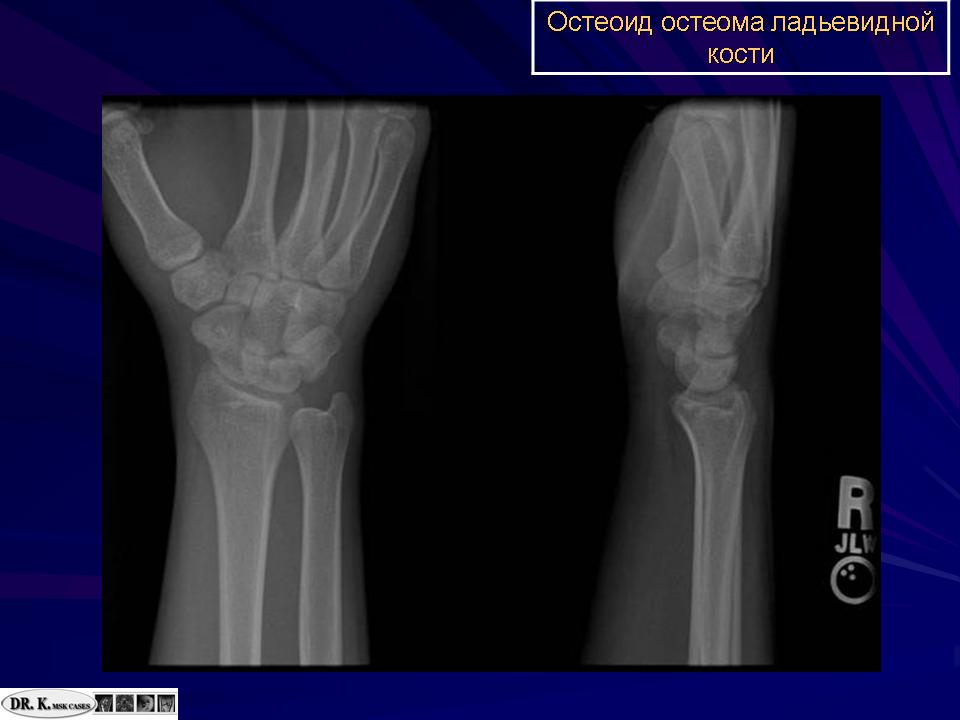 Они также могут развиваться в
кости
позвоночника, рук, кистей, пальцев, лодыжек или стоп. Они могут возникать в других костях.
Но
это встречается гораздо реже.
Они также могут развиваться в
кости
позвоночника, рук, кистей, пальцев, лодыжек или стоп. Они могут возникать в других костях.
Но
это встречается гораздо реже.
Остеоид-остеомы, как правило, болезненны.Они вызывают тупую, ноющую боль, которая может быть умеренной. к тяжелому. Боль часто усиливается ночью.
Остеоид-остеомы чаще встречаются у мужчин, чем у женщин. Обычно они возникают у детей и молодые люди примерно до 24 лет. Но они могут возникнуть в любом возрасте.
Что вызывает остеоид-остеому?
Исследователи все еще работают над тем, чтобы понять, что вызывает образование остеоид-остеом.Кажется, они начинаются с воспаления в костях. Когда это происходит, кровеносные сосуды
в области начинают расширяться и расти. Клетки, производящие кость, называются остеобластами. начать размножаться. Они закладывают строительные блоки для костей. Клетки, которые разрушаются
кости, называемые остеокластами, также становятся частью остеомы. Растущая опухоль ставит
давление на окружающую кость. Это затвердевает и образует оболочку вокруг опухоли.
начать размножаться. Они закладывают строительные блоки для костей. Клетки, которые разрушаются
кости, называемые остеокластами, также становятся частью остеомы. Растущая опухоль ставит
давление на окружающую кость. Это затвердевает и образует оболочку вокруг опухоли.
Часто в анамнезе отсутствуют травмы или инфекции в месте остеоид-остеомы. формы.
Каковы симптомы остеоид-остеомы?
Наиболее распространенным симптомом остеоид-остеомы является боль, не связанная с травмой. То боль часто ноющая и тупая. Боль может быть интенсивной. Часто имеет тенденцию к ухудшению ночью. Это может даже разбудить вас ото сна. Безрецептурные обезболивающие, такие как аспирин или ибупрофен могут облегчить боль. В зависимости от местоположения другие знаки и симптомы могут включать:
- Искривление позвоночника (сколиоз)
- Увеличение или деформация пальца
- Боль в суставах и скованность
- Хромать
Как диагностируется остеоид-остеома?
Многие люди с остеоид-остеомами испытывают боль в течение месяцев или даже лет, прежде чем увидеть
их лечащий врач.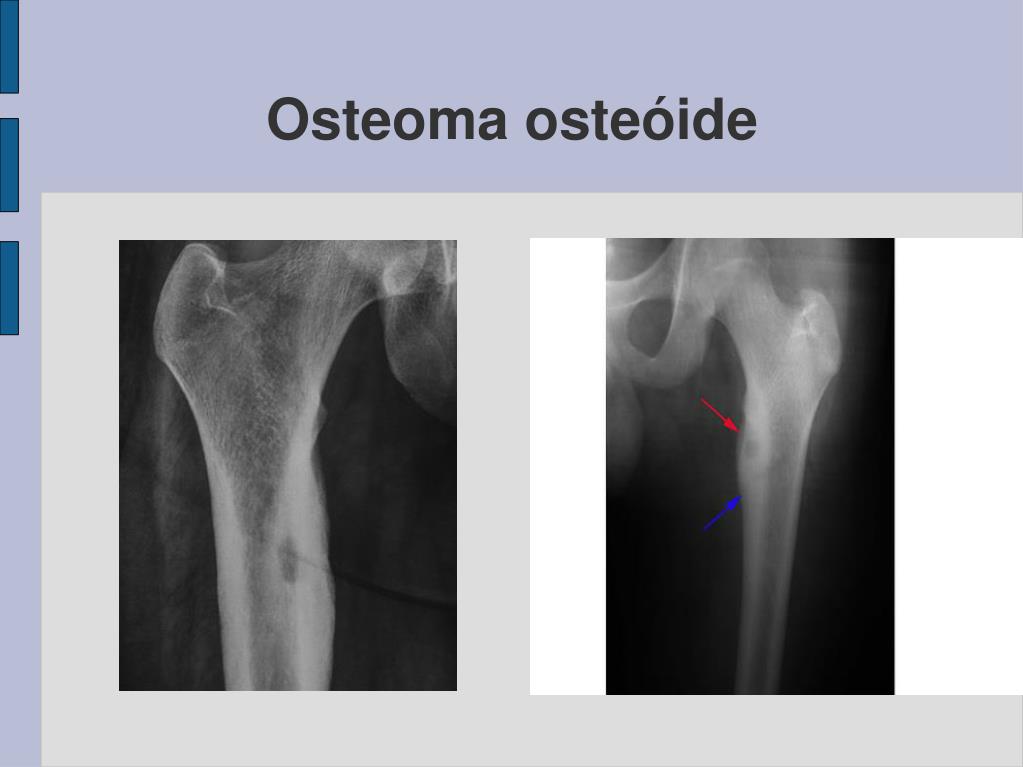 У детей люди могут предположить, что боль связана с ростом
боли. В отличие от болей роста, физическая активность не влияет на боль остеоида.
остеомы.
У детей люди могут предположить, что боль связана с ростом
боли. В отличие от болей роста, физическая активность не влияет на боль остеоида.
остеомы.
Чтобы найти причину боли, ваш медицинский работник спросит о характере и тяжести боли. Они также могут просить:
- Если определенные вещи уменьшают боль или хуже
- Как долго он существует
- Если вы когда-либо были ранены в этом площадь тела
Рентгенологическое исследование может помочь вашему лечащему врачу диагностировать остеоид-остеому.На рентгене, костная оболочка кажется белой, а очаг темным.
Иногда другие визуализирующие исследования могут помочь убедиться, что что-то еще, например
инфекция или рак не вызывают у вас боли. Эти исследования могут включать:
Эти исследования могут включать:
- КТ
- МРТ
- Сканирование костей
Если ваш поставщик медицинских услуг по-прежнему не уверен, что вызывает вашу боль, вам могут потребоваться анализы крови или биопсия костей.
Как лечится остеоид-остеома?
Остеоид-остеомы могут уменьшаться
их. Но на это часто уходят годы. Некоторые люди получают облегчение от нестероидных
противовоспалительные препараты (НПВП). Некоторые НПВП, такие как аспирин, ибупрофен и напроксен,
доступны без рецепта. Другие доступны только по рецепту. НПВП
может ускорить усадку остеоид-остеом.Но они могут вызвать такие проблемы, как
раздражение желудка, язвы, кровотечения, высокое кровяное давление, сыпь и отек лодыжек.
Иногда они также могут вызывать проблемы с почками или сердцем.
Поскольку остеоид-остеомы могут быть довольно болезненными и заживают долго, здравоохранение провайдеры часто относятся к ним более агрессивно. Варианты лечения включают:
- Хирургия
- Резекция сверлом под контролем КТ
- Радиочастотная абляция
Если вам нужна операция по удалению остеоид-остеомы, хирург-ортопед сделает процедура.Скорее всего, вам сделают общую анестезию, чтобы вы могли спать всю ночь. операция без ощущения боли. Регионарная анестезия, когда у вас есть только часть ваше тело онемело, может быть вариантом, если опухоль находится в маленькой кости. Вам может понадобиться пролежать в больнице несколько дней. Возможно, вам придется поработать с физиотерапевтом. даже после того, как вы пойдете домой.
Резекции сверлом под контролем КТ и
радиочастотная абляция является менее инвазивным вариантом. Интервенционный радиолог
сможет сделать
эти процедуры. Ваша команда по уходу будет использовать компьютерную томографию, чтобы точно определить местонахождение остеоида.
остеома. Медицинский работник затем будет использовать специальную дрель или нагретый зонд, чтобы
Удалить
или уничтожить его. Процедура может проходить под общей или регионарной анестезией.
Ты
можно будет вернуться домой через пару часов после этого. Вам все равно придется ограничивать
деятельности некоторое время.Но вы сможете вернуться к учебе или работе через несколько
дней.
Интервенционный радиолог
сможет сделать
эти процедуры. Ваша команда по уходу будет использовать компьютерную томографию, чтобы точно определить местонахождение остеоида.
остеома. Медицинский работник затем будет использовать специальную дрель или нагретый зонд, чтобы
Удалить
или уничтожить его. Процедура может проходить под общей или регионарной анестезией.
Ты
можно будет вернуться домой через пару часов после этого. Вам все равно придется ограничивать
деятельности некоторое время.Но вы сможете вернуться к учебе или работе через несколько
дней.
Какие возможны осложнения остеоид-остеомы?
Остеоид-остеомы могут быть
болезненный. Некоторые осложнения могут возникнуть из-за отека, связанного с костью и
в
расположение остеомы. Примеры включают:
Примеры включают:
- Сколиоз. Это может произойти, если остеоид-остеома находится в позвоночнике.
- Увеличение или деформация кости. Это может произойти, если остеоид-остеома находится в небольшом кость.
- Деформация или тугоподвижность сустава. Это может произойти, если остеоид-остеома находится в конце кости.
Когда мне следует позвонить своему лечащему врачу?
Позвоните своему поставщику медицинских услуг, если у вас боли в костях, которые не проходят. Вы должны позвонить прямо сейчас если у вас есть любой из этих симптомов:
- Лихорадка выше 100,4°F (38°C) или как по указанию вашего провайдера
- Озноб
- Сильная боль или внезапное ухудшение твоя боль
- Отек, который не проходит или что становится хуже
- Красная, теплая, болезненная кожа над кость
- Потемнение мочи после упражнение
Ключевые моменты об остеоид-остеомах
- Остеоид-остеомы являются доброкачественными опухолями
кости.
 Они не будут распространяться на другие кости или ткани.
Они не будут распространяться на другие кости или ткани. - Тупая, ноющая боль, которая усиливается ночью, является наиболее распространенным симптомом.
- Врачи не знают, что вызывает остеоид-остеомы.
- Они могут уйти сами по себе через время. Иногда они исчезают после лечения НПВП.
- Остеоид-остеомы обычно требуют хирургического лечения, резекции дрелью под контролем КТ, или радиочастотная абляция.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит ваш врач
ты.

- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения, или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему прописано новое лекарство или лечение и как оно вам поможет. Также знать, каковы побочные эффекты.
- Спросите, можно ли лечить ваше заболевание другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этой встречи. визит.
- Знайте, как вы можете связаться со своим провайдером Если у вас есть вопросы.
Медицинский обозреватель: Томас Н. Джозеф, доктор медицины
Джозеф, доктор медицины
Медицинский обозреватель: Рэймонд Терли-младший PA-C
Медицинский обозреватель: Луиза Каннингем RN BSN
© 2000-2021 Компания StayWell, ООО.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?Остеома костного мозга большеберцовой кости: клинический случай
Abstract
В этом исследовании представлен необычный случай остеомы, при котором остеома костного мозга была выявлена в большеберцовой кости. Ранее о случаях остеомы костного мозга не сообщалось.В этом случае у восьмилетнего мальчика в течение шести месяцев возникал периодический дискомфорт в дистальном отделе правой голени. Рентгенологическое исследование и компьютерная томография выявили рентгеноконтрастное поражение в пределах пораженной кости. Сканирование костей с технецием-99m выявило очаговое повышенное поглощение в той же области.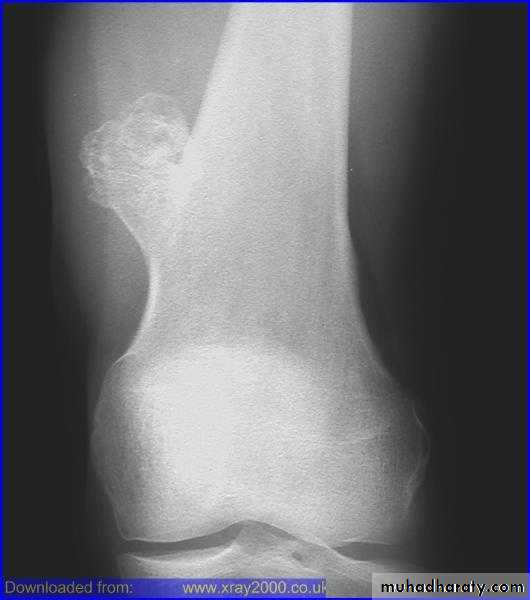 В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
Ключевые слова: остеома, большеберцовая кость, иссечение, поражение
Введение
Остеома – редкая, но доброкачественная опухоль, которая возникает в результате аномального роста кости или избыточной пролиферации других тканей. Микроскопически остеома состоит из компактной и губчатой кости.Остеома демонстрирует непрерывный рост в детстве, а не прекращение роста во взрослом возрасте. Это главная особенность, которая отличает остеому от других костных экзостозов, включая торусы (1–4). Во время своего медленного и неуклонного увеличения в размерах остеомы остаются бессимптомными до тех пор, пока не достигают размеров, достаточных для того, чтобы вызвать обезображивание и/или прямое вмешательство в нормальную функцию своего анатомического расположения. Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Различные теории были предложены для объяснения патологического механизма остеомы. Например, эти поражения были связаны с аномальным увеличением надкостницы плода или остаточного хряща, реактивными поражениями из-за травмы, растяжения мышц и инфекции, а также с истинными новообразованиями. Однако конкретную причинно-следственную связь установить трудно (5–7).
В данном исследовании представлен случай пациента с костномозговой остеомой большеберцовой кости, которому было выполнено хирургическое иссечение образования.Это исследование было одобрено комитетом по этике больницы общего профиля Гуанчжоу военного командования Гуанчжоу (Гуанчжоу, Китай), и от семьи пациента было получено письменное информированное согласие.
История болезни
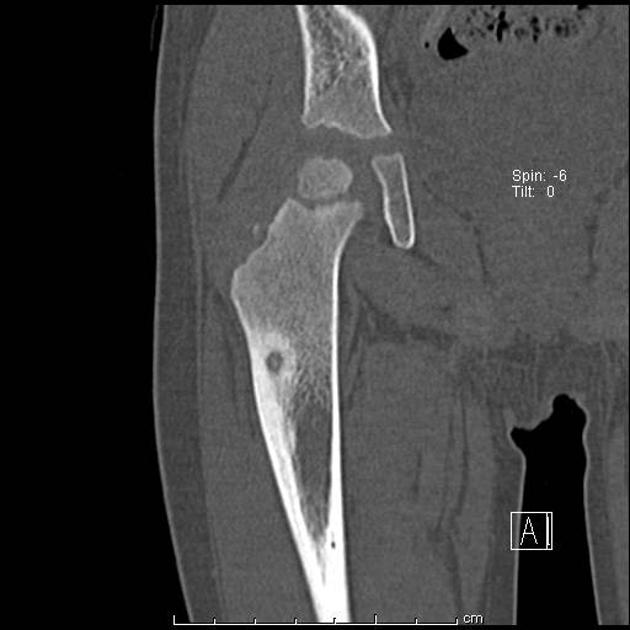
Восьмилетний мальчик был направлен в 458-й госпиталь НОАК (Гуанчжоу, Китай). Пациент жаловался на прерывистый дискомфорт в правом дистальном отделе голени в течение шести месяцев.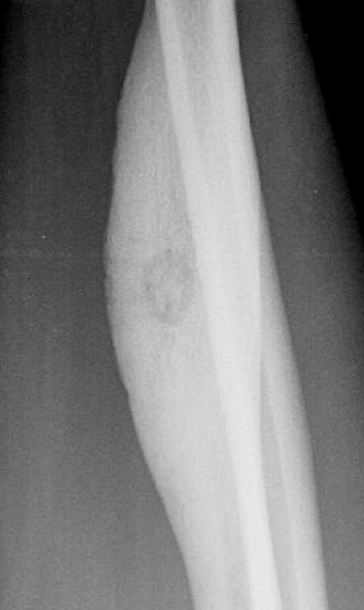 Дискомфорт усиливался ночью и не уменьшался после введения аспирина. Физикальное обследование было нормальным, за исключением давящей боли в дистальном отделе голени.Простые рентгенограммы показали повышенную плотность кости в дистальном отделе большеберцовой кости (). Компьютерная томография (КТ) дистальных отделов большеберцовой кости показала, что костномозговая полость была узкой и заполнена остеоидной тканью высокой плотности (). Сканирование костей с технецием-99m показало очаговое повышенное поглощение в той же области (11). В совокупности эти наблюдения указывали на то, что пациент, возможно, страдал заболеванием костей.
Дискомфорт усиливался ночью и не уменьшался после введения аспирина. Физикальное обследование было нормальным, за исключением давящей боли в дистальном отделе голени.Простые рентгенограммы показали повышенную плотность кости в дистальном отделе большеберцовой кости (). Компьютерная томография (КТ) дистальных отделов большеберцовой кости показала, что костномозговая полость была узкой и заполнена остеоидной тканью высокой плотности (). Сканирование костей с технецием-99m показало очаговое повышенное поглощение в той же области (11). В совокупности эти наблюдения указывали на то, что пациент, возможно, страдал заболеванием костей.
Переднезадняя рентгенография показала увеличение рентгеноконтрастного очага в дистальном отделе большеберцовой кости.
Компьютерная томография большеберцовой кости показала узкую костномозговую полость, заполненную остеоидными тканями высокой плотности.
Сканирование костей с технецием-99m показало фокальное повышенное поглощение в дистальных отделах большеберцовой кости.
Пациенту впоследствии было выполнено хирургическое иссечение поражения. Размер поражения определяли по данным предоперационной рентгенографии и КТ. Участок поражения диаметром 3 см, незначительно превышающий дооперационные размеры, был вскрыт в середине коры большеберцовой кости. Хирургические данные выявили твердое костное вещество, образовавшееся в костномозговой полости. Небольшой срез пораженной ткани впоследствии подвергался интраоперационному замороженному срезу для патологоанатомического исследования.Результаты обследования показали наличие доброкачественной опухоли. Затем поражение было полностью удалено с помощью шпателя и электродрели. Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Вырезанная масса показывает беспорядочную структуру трабекул, состоящую из зрелой кости. Вокруг костной трабекулы были идентифицированы редкие волокна, сосуды и жировая ткань, но без остеобластов.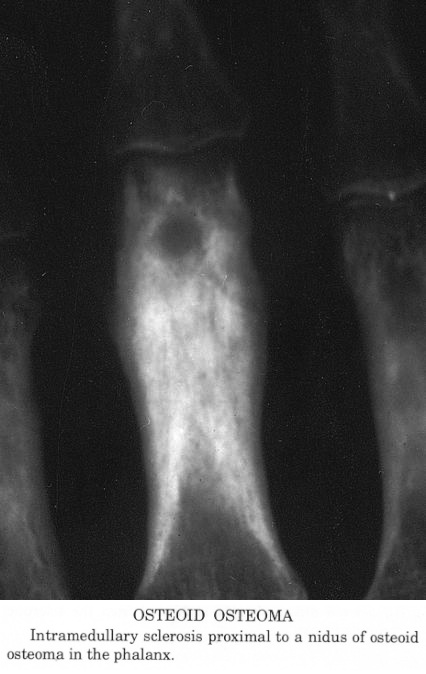 окраска гематоксилином и эозином; увеличение, ×40.
окраска гематоксилином и эозином; увеличение, ×40.
Обсуждение
Остеома часто встречается в костях черепа и лица, однако может встречаться и в конечностях и других частях тела. По локализации остеомы делят на периферические, центральные и внескелетные. Периферические остеомы возникают из кортикальной пластинки, в то время как центральные остеомы развиваются как массы на эндостальных поверхностях костей, а внескелетные остеомы встречаются редко (8,9). Остеому в полости костного мозга называют остеомой костного мозга.Различные исследования показали, что остеомы могут существовать в нескольких необычных областях, включая слуховой проход (10), косточки среднего уха (11) и ложные голосовые связки (12). Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
Первичный дифференциальный диагноз включает другие рентгеноконтрастные образования, включая остеобластому, остеоид-остеому, фиброзно-костные поражения, цементобластому, остеосаркому, экзостоз, сложную одонтому, остеохондрому на широком основании и терминальную стадию остеомиелита (13,14).
Пациенты с остеобластомой или остеоид-остеомой обычно имеют в анамнезе боль, характерный клинический симптом, который не часто напрямую связан с остеомой. Кроме того, боль, вызванная остеоид-остеомой, симптоматически отличается от остеомы и остеобластомы наличием в анамнезе боли, уменьшающейся при приеме нестероидных противовоспалительных препаратов. Кроме того, остеобластомы и остеоид-остеомы растут быстрее, чем остеомы (15). Рентгенологические признаки остеобластомы или остеоид-остеомы обычно представляют собой хорошо очерченный рентгенопрозрачный дефект круглой или овальной формы.Однако остеома представляет собой круглую или овальную хорошо очерченную рентгеноконтрастную массу с широким основанием (16). Остеоид-остеома рентгенологически отличается от остеомы и остеобластомы наличием отчетливого края склероза, а также идентифицируемым рентгеноконтрастным очагом (16). Микроскопически остеобластома и остеоид-остеома демонстрируют обильные остеоидные трабекулы, анастомозирующие с рыхлой фиброваскулярной соединительной стромой. Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Клиническим симптомом фиброзно-костных поражений является безболезненная припухлость, похожая на остеому. При рентгенологическом исследовании ранние фиброзно-костные поражения рентгенопрозрачны, однако по мере их прогрессирования они проявляются в виде нечетко очерченных затемнений по типу матового стекла.Кроме того, для большинства фиброзно-костных поражений рост стабилизируется или ограничивается после периода роста, что позволяет отличить их от остеомы (18).
Цементобластома может быть исключена как вариант, если поражение не связано с зубом на момент постановки диагноза (19). Остеосаркомы быстро растут и имеют высокую частоту рецидивов, преимущественно у молодых людей в возрасте от 10 до 20 лет, при этом уровень щелочной фосфатазы в сыворотке повышен (20).
Остеосаркомы быстро растут и имеют высокую частоту рецидивов, преимущественно у молодых людей в возрасте от 10 до 20 лет, при этом уровень щелочной фосфатазы в сыворотке повышен (20).
Экзостоз — это гамартома, которая растет в определенных областях, включая язычную и щечную области нижней челюсти, среднюю линию твердого неба, а также щечную и твердую нёбные области верхней челюсти, и рост прекращается после полового созревания (21). Периферическую остеому можно отличить от экзостоза в соответствии с точным анамнезом и клиническими особенностями, однако гистологических различий выявлено не было (22). Экзостозы встречаются чаще, чем остеомы. Это костное разрастание язычной пластинки верхнечелюстных костей, обычно симметричное, хорошо очерченное и связанное с воспалительными или травматическими явлениями.Экзостозы обычно перестают расти после полового созревания, в то время как остеомы демонстрируют независимый рост (22, 23).
Сложная одонтома представляет собой четко очерченное рентгеноконтрастное образование с плотностью выше плотности кости, окруженное узким рентгенопрозрачным ободком (24). При сидячей остеохондроме кора пораженного участка незаметно сливается с корой принимающей кости (25).
При сидячей остеохондроме кора пораженного участка незаметно сливается с корой принимающей кости (25).
Этот случай остеомы костного мозга, обнаруженной в дистальном отделе большеберцовой кости, представляет собой пример атипичного проявления.Успешный диагноз и дифференциальный диагноз могут быть получены на основании клинической картины, обзорной рентгенографии, компьютерной томографии, эмиссионной компьютерной томографии и гистопатологического исследования. В заключение, диагноз остеомы костного мозга следует рассматривать, когда пациент проявляет прерывистый и необъяснимый дискомфорт в конечностях.
Остеома костного мозга большеберцовой кости: клинический случай
Резюме
В этом исследовании представлен необычный случай остеомы, при котором остеома костного мозга была идентифицирована в большеберцовой кости.Ранее о случаях остеомы костного мозга не сообщалось. В этом случае у восьмилетнего мальчика в течение шести месяцев возникал периодический дискомфорт в дистальном отделе правой голени. Рентгенологическое исследование и компьютерная томография выявили рентгеноконтрастное поражение в пределах пораженной кости. Сканирование костей с технецием-99m выявило очаговое повышенное поглощение в той же области. В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
Рентгенологическое исследование и компьютерная томография выявили рентгеноконтрастное поражение в пределах пораженной кости. Сканирование костей с технецием-99m выявило очаговое повышенное поглощение в той же области. В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
Ключевые слова: остеома, большеберцовая кость, иссечение, поражение
Введение
Остеома – редкая, но доброкачественная опухоль, которая возникает в результате аномального роста кости или избыточной пролиферации других тканей. Микроскопически остеома состоит из компактной и губчатой кости. Остеома демонстрирует непрерывный рост в детстве, а не прекращение роста во взрослом возрасте. Это главная особенность, которая отличает остеому от других костных экзостозов, включая торусы (1–4). Во время своего медленного и неуклонного увеличения в размерах остеомы остаются бессимптомными до тех пор, пока не достигают размеров, достаточных для того, чтобы вызвать обезображивание и/или прямое вмешательство в нормальную функцию своего анатомического расположения. Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Остеома демонстрирует непрерывный рост в детстве, а не прекращение роста во взрослом возрасте. Это главная особенность, которая отличает остеому от других костных экзостозов, включая торусы (1–4). Во время своего медленного и неуклонного увеличения в размерах остеомы остаются бессимптомными до тех пор, пока не достигают размеров, достаточных для того, чтобы вызвать обезображивание и/или прямое вмешательство в нормальную функцию своего анатомического расположения. Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Различные теории были предложены для объяснения патологического механизма остеомы. Например, эти поражения были связаны с аномальным увеличением надкостницы плода или остаточного хряща, реактивными поражениями из-за травмы, растяжения мышц и инфекции, а также с истинными новообразованиями. Однако конкретную причинно-следственную связь установить трудно (5–7).
В данном исследовании представлен случай пациента с костномозговой остеомой большеберцовой кости, которому было выполнено хирургическое иссечение образования. Это исследование было одобрено комитетом по этике больницы общего профиля Гуанчжоу военного командования Гуанчжоу (Гуанчжоу, Китай), и от семьи пациента было получено письменное информированное согласие.
Это исследование было одобрено комитетом по этике больницы общего профиля Гуанчжоу военного командования Гуанчжоу (Гуанчжоу, Китай), и от семьи пациента было получено письменное информированное согласие.
История болезни
Восьмилетний мальчик был направлен в 458-й госпиталь НОАК (Гуанчжоу, Китай). Пациент жаловался на прерывистый дискомфорт в правом дистальном отделе голени в течение шести месяцев. Дискомфорт усиливался ночью и не уменьшался после введения аспирина. Физикальное обследование было нормальным, за исключением давящей боли в дистальном отделе голени.Простые рентгенограммы показали повышенную плотность кости в дистальном отделе большеберцовой кости (). Компьютерная томография (КТ) дистальных отделов большеберцовой кости показала, что костномозговая полость была узкой и заполнена остеоидной тканью высокой плотности (). Сканирование костей с технецием-99m показало очаговое повышенное поглощение в той же области (11). В совокупности эти наблюдения указывали на то, что пациент, возможно, страдал заболеванием костей.
Переднезадняя рентгенография показала увеличение рентгеноконтрастного очага в дистальном отделе большеберцовой кости.
Компьютерная томография большеберцовой кости показала узкую костномозговую полость, заполненную остеоидными тканями высокой плотности.
Сканирование костей с технецием-99m показало фокальное повышенное поглощение в дистальных отделах большеберцовой кости.
Пациенту впоследствии было выполнено хирургическое иссечение поражения. Размер поражения определяли по данным предоперационной рентгенографии и КТ. Участок поражения диаметром 3 см, незначительно превышающий дооперационные размеры, был вскрыт в середине коры большеберцовой кости. Хирургические данные выявили твердое костное вещество, образовавшееся в костномозговой полости. Небольшой срез пораженной ткани впоследствии подвергался интраоперационному замороженному срезу для патологоанатомического исследования.Результаты обследования показали наличие доброкачественной опухоли. Затем поражение было полностью удалено с помощью шпателя и электродрели. Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Вырезанная масса показывает беспорядочную структуру трабекул, состоящую из зрелой кости. Вокруг костной трабекулы были идентифицированы редкие волокна, сосуды и жировая ткань, но без остеобластов.окраска гематоксилином и эозином; увеличение, ×40.
Обсуждение
Остеома часто встречается в костях черепа и лица, однако может встречаться и в конечностях и других частях тела. По локализации остеомы делят на периферические, центральные и внескелетные. Периферические остеомы возникают из кортикальной пластинки, в то время как центральные остеомы развиваются как массы на эндостальных поверхностях костей, а внескелетные остеомы встречаются редко (8,9). Остеому в полости костного мозга называют остеомой костного мозга.Различные исследования показали, что остеомы могут существовать в нескольких необычных областях, включая слуховой проход (10), косточки среднего уха (11) и ложные голосовые связки (12).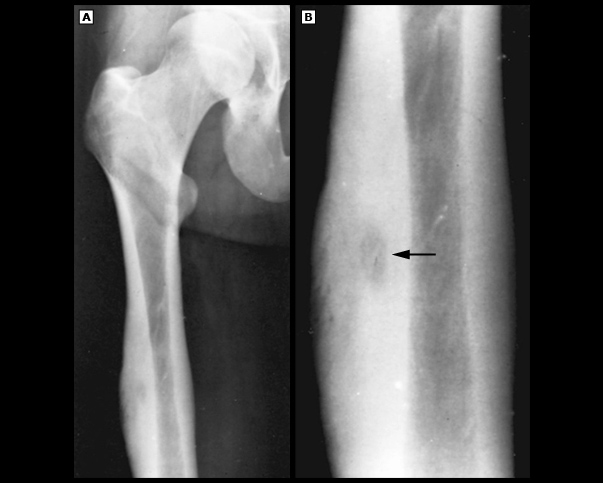 Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
Первичный дифференциальный диагноз включает другие рентгеноконтрастные образования, включая остеобластому, остеоид-остеому, фиброзно-костные поражения, цементобластому, остеосаркому, экзостоз, сложную одонтому, остеохондрому на широком основании и терминальную стадию остеомиелита (13,14).
Пациенты с остеобластомой или остеоид-остеомой обычно имеют в анамнезе боль, характерный клинический симптом, который не часто напрямую связан с остеомой. Кроме того, боль, вызванная остеоид-остеомой, симптоматически отличается от остеомы и остеобластомы наличием в анамнезе боли, уменьшающейся при приеме нестероидных противовоспалительных препаратов. Кроме того, остеобластомы и остеоид-остеомы растут быстрее, чем остеомы (15). Рентгенологические признаки остеобластомы или остеоид-остеомы обычно представляют собой хорошо очерченный рентгенопрозрачный дефект круглой или овальной формы. Однако остеома представляет собой круглую или овальную хорошо очерченную рентгеноконтрастную массу с широким основанием (16). Остеоид-остеома рентгенологически отличается от остеомы и остеобластомы наличием отчетливого края склероза, а также идентифицируемым рентгеноконтрастным очагом (16). Микроскопически остеобластома и остеоид-остеома демонстрируют обильные остеоидные трабекулы, анастомозирующие с рыхлой фиброваскулярной соединительной стромой. Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Однако остеома представляет собой круглую или овальную хорошо очерченную рентгеноконтрастную массу с широким основанием (16). Остеоид-остеома рентгенологически отличается от остеомы и остеобластомы наличием отчетливого края склероза, а также идентифицируемым рентгеноконтрастным очагом (16). Микроскопически остеобластома и остеоид-остеома демонстрируют обильные остеоидные трабекулы, анастомозирующие с рыхлой фиброваскулярной соединительной стромой. Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Клиническим симптомом фиброзно-костных поражений является безболезненная припухлость, похожая на остеому. При рентгенологическом исследовании ранние фиброзно-костные поражения рентгенопрозрачны, однако по мере их прогрессирования они проявляются в виде нечетко очерченных затемнений по типу матового стекла.Кроме того, для большинства фиброзно-костных поражений рост стабилизируется или ограничивается после периода роста, что позволяет отличить их от остеомы (18).
При рентгенологическом исследовании ранние фиброзно-костные поражения рентгенопрозрачны, однако по мере их прогрессирования они проявляются в виде нечетко очерченных затемнений по типу матового стекла.Кроме того, для большинства фиброзно-костных поражений рост стабилизируется или ограничивается после периода роста, что позволяет отличить их от остеомы (18).
Цементобластома может быть исключена как вариант, если поражение не связано с зубом на момент постановки диагноза (19). Остеосаркомы быстро растут и имеют высокую частоту рецидивов, преимущественно у молодых людей в возрасте от 10 до 20 лет, при этом уровень щелочной фосфатазы в сыворотке повышен (20).
Экзостоз — это гамартома, которая растет в определенных областях, включая язычную и щечную области нижней челюсти, среднюю линию твердого неба, а также щечную и твердую нёбные области верхней челюсти, и рост прекращается после полового созревания (21). Периферическую остеому можно отличить от экзостоза в соответствии с точным анамнезом и клиническими особенностями, однако гистологических различий выявлено не было (22). Экзостозы встречаются чаще, чем остеомы. Это костное разрастание язычной пластинки верхнечелюстных костей, обычно симметричное, хорошо очерченное и связанное с воспалительными или травматическими явлениями.Экзостозы обычно перестают расти после полового созревания, в то время как остеомы демонстрируют независимый рост (22, 23).
Экзостозы встречаются чаще, чем остеомы. Это костное разрастание язычной пластинки верхнечелюстных костей, обычно симметричное, хорошо очерченное и связанное с воспалительными или травматическими явлениями.Экзостозы обычно перестают расти после полового созревания, в то время как остеомы демонстрируют независимый рост (22, 23).
Сложная одонтома представляет собой четко очерченное рентгеноконтрастное образование с плотностью выше плотности кости, окруженное узким рентгенопрозрачным ободком (24). При сидячей остеохондроме кора пораженного участка незаметно сливается с корой принимающей кости (25).
Этот случай остеомы костного мозга, обнаруженной в дистальном отделе большеберцовой кости, представляет собой пример атипичного проявления.Успешный диагноз и дифференциальный диагноз могут быть получены на основании клинической картины, обзорной рентгенографии, компьютерной томографии, эмиссионной компьютерной томографии и гистопатологического исследования. В заключение, диагноз остеомы костного мозга следует рассматривать, когда пациент проявляет прерывистый и необъяснимый дискомфорт в конечностях.
Остеома костного мозга большеберцовой кости: клинический случай
Резюме
В этом исследовании представлен необычный случай остеомы, при котором остеома костного мозга была идентифицирована в большеберцовой кости.Ранее о случаях остеомы костного мозга не сообщалось. В этом случае у восьмилетнего мальчика в течение шести месяцев возникал периодический дискомфорт в дистальном отделе правой голени. Рентгенологическое исследование и компьютерная томография выявили рентгеноконтрастное поражение в пределах пораженной кости. Сканирование костей с технецием-99m выявило очаговое повышенное поглощение в той же области. В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
Ключевые слова: остеома, большеберцовая кость, иссечение, поражение
Введение
Остеома – редкая, но доброкачественная опухоль, которая возникает в результате аномального роста кости или избыточной пролиферации других тканей. Микроскопически остеома состоит из компактной и губчатой кости.Остеома демонстрирует непрерывный рост в детстве, а не прекращение роста во взрослом возрасте. Это главная особенность, которая отличает остеому от других костных экзостозов, включая торусы (1–4). Во время своего медленного и неуклонного увеличения в размерах остеомы остаются бессимптомными до тех пор, пока не достигают размеров, достаточных для того, чтобы вызвать обезображивание и/или прямое вмешательство в нормальную функцию своего анатомического расположения. Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Различные теории были предложены для объяснения патологического механизма остеомы. Например, эти поражения были связаны с аномальным увеличением надкостницы плода или остаточного хряща, реактивными поражениями из-за травмы, растяжения мышц и инфекции, а также с истинными новообразованиями. Однако конкретную причинно-следственную связь установить трудно (5–7).
Например, эти поражения были связаны с аномальным увеличением надкостницы плода или остаточного хряща, реактивными поражениями из-за травмы, растяжения мышц и инфекции, а также с истинными новообразованиями. Однако конкретную причинно-следственную связь установить трудно (5–7).
В данном исследовании представлен случай пациента с костномозговой остеомой большеберцовой кости, которому было выполнено хирургическое иссечение образования.Это исследование было одобрено комитетом по этике больницы общего профиля Гуанчжоу военного командования Гуанчжоу (Гуанчжоу, Китай), и от семьи пациента было получено письменное информированное согласие.
История болезни
Восьмилетний мальчик был направлен в 458-й госпиталь НОАК (Гуанчжоу, Китай). Пациент жаловался на прерывистый дискомфорт в правом дистальном отделе голени в течение шести месяцев. Дискомфорт усиливался ночью и не уменьшался после введения аспирина. Физикальное обследование было нормальным, за исключением давящей боли в дистальном отделе голени. Простые рентгенограммы показали повышенную плотность кости в дистальном отделе большеберцовой кости (). Компьютерная томография (КТ) дистальных отделов большеберцовой кости показала, что костномозговая полость была узкой и заполнена остеоидной тканью высокой плотности (). Сканирование костей с технецием-99m показало очаговое повышенное поглощение в той же области (11). В совокупности эти наблюдения указывали на то, что пациент, возможно, страдал заболеванием костей.
Простые рентгенограммы показали повышенную плотность кости в дистальном отделе большеберцовой кости (). Компьютерная томография (КТ) дистальных отделов большеберцовой кости показала, что костномозговая полость была узкой и заполнена остеоидной тканью высокой плотности (). Сканирование костей с технецием-99m показало очаговое повышенное поглощение в той же области (11). В совокупности эти наблюдения указывали на то, что пациент, возможно, страдал заболеванием костей.
Переднезадняя рентгенография показала увеличение рентгеноконтрастного очага в дистальном отделе большеберцовой кости.
Компьютерная томография большеберцовой кости показала узкую костномозговую полость, заполненную остеоидными тканями высокой плотности.
Сканирование костей с технецием-99m показало фокальное повышенное поглощение в дистальных отделах большеберцовой кости.
Пациенту впоследствии было выполнено хирургическое иссечение поражения. Размер поражения определяли по данным предоперационной рентгенографии и КТ.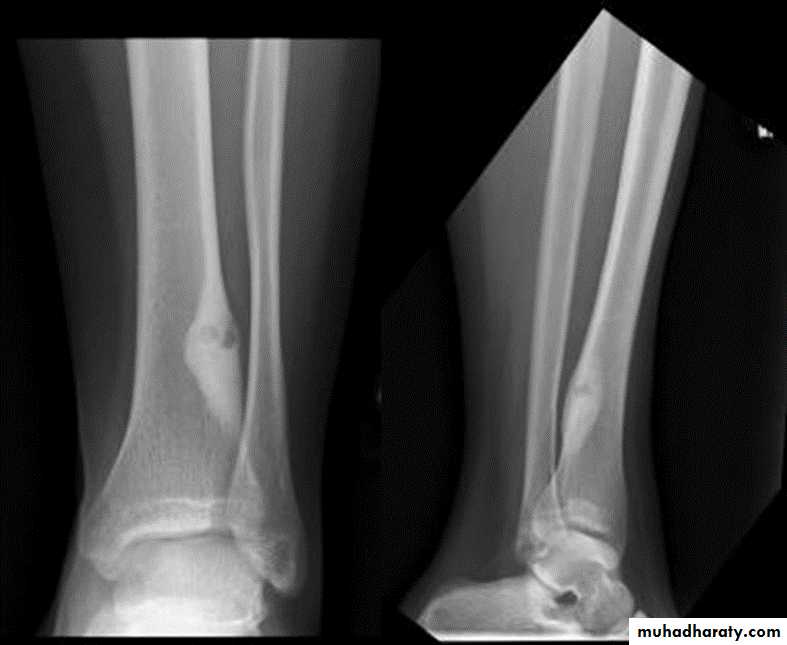 Участок поражения диаметром 3 см, незначительно превышающий дооперационные размеры, был вскрыт в середине коры большеберцовой кости. Хирургические данные выявили твердое костное вещество, образовавшееся в костномозговой полости. Небольшой срез пораженной ткани впоследствии подвергался интраоперационному замороженному срезу для патологоанатомического исследования.Результаты обследования показали наличие доброкачественной опухоли. Затем поражение было полностью удалено с помощью шпателя и электродрели. Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Участок поражения диаметром 3 см, незначительно превышающий дооперационные размеры, был вскрыт в середине коры большеберцовой кости. Хирургические данные выявили твердое костное вещество, образовавшееся в костномозговой полости. Небольшой срез пораженной ткани впоследствии подвергался интраоперационному замороженному срезу для патологоанатомического исследования.Результаты обследования показали наличие доброкачественной опухоли. Затем поражение было полностью удалено с помощью шпателя и электродрели. Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Вырезанная масса показывает беспорядочную структуру трабекул, состоящую из зрелой кости. Вокруг костной трабекулы были идентифицированы редкие волокна, сосуды и жировая ткань, но без остеобластов.окраска гематоксилином и эозином; увеличение, ×40.
Обсуждение
Остеома часто встречается в костях черепа и лица, однако может встречаться и в конечностях и других частях тела. По локализации остеомы делят на периферические, центральные и внескелетные. Периферические остеомы возникают из кортикальной пластинки, в то время как центральные остеомы развиваются как массы на эндостальных поверхностях костей, а внескелетные остеомы встречаются редко (8,9). Остеому в полости костного мозга называют остеомой костного мозга.Различные исследования показали, что остеомы могут существовать в нескольких необычных областях, включая слуховой проход (10), косточки среднего уха (11) и ложные голосовые связки (12). Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
По локализации остеомы делят на периферические, центральные и внескелетные. Периферические остеомы возникают из кортикальной пластинки, в то время как центральные остеомы развиваются как массы на эндостальных поверхностях костей, а внескелетные остеомы встречаются редко (8,9). Остеому в полости костного мозга называют остеомой костного мозга.Различные исследования показали, что остеомы могут существовать в нескольких необычных областях, включая слуховой проход (10), косточки среднего уха (11) и ложные голосовые связки (12). Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
Первичный дифференциальный диагноз включает другие рентгеноконтрастные образования, включая остеобластому, остеоид-остеому, фиброзно-костные поражения, цементобластому, остеосаркому, экзостоз, сложную одонтому, остеохондрому на широком основании и терминальную стадию остеомиелита (13,14).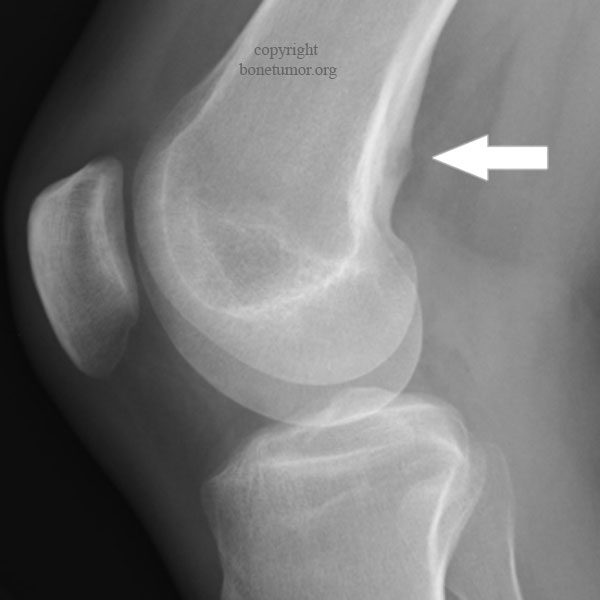
Пациенты с остеобластомой или остеоид-остеомой обычно имеют в анамнезе боль, характерный клинический симптом, который не часто напрямую связан с остеомой. Кроме того, боль, вызванная остеоид-остеомой, симптоматически отличается от остеомы и остеобластомы наличием в анамнезе боли, уменьшающейся при приеме нестероидных противовоспалительных препаратов. Кроме того, остеобластомы и остеоид-остеомы растут быстрее, чем остеомы (15). Рентгенологические признаки остеобластомы или остеоид-остеомы обычно представляют собой хорошо очерченный рентгенопрозрачный дефект круглой или овальной формы.Однако остеома представляет собой круглую или овальную хорошо очерченную рентгеноконтрастную массу с широким основанием (16). Остеоид-остеома рентгенологически отличается от остеомы и остеобластомы наличием отчетливого края склероза, а также идентифицируемым рентгеноконтрастным очагом (16). Микроскопически остеобластома и остеоид-остеома демонстрируют обильные остеоидные трабекулы, анастомозирующие с рыхлой фиброваскулярной соединительной стромой. Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Клиническим симптомом фиброзно-костных поражений является безболезненная припухлость, похожая на остеому. При рентгенологическом исследовании ранние фиброзно-костные поражения рентгенопрозрачны, однако по мере их прогрессирования они проявляются в виде нечетко очерченных затемнений по типу матового стекла.Кроме того, для большинства фиброзно-костных поражений рост стабилизируется или ограничивается после периода роста, что позволяет отличить их от остеомы (18).
Цементобластома может быть исключена как вариант, если поражение не связано с зубом на момент постановки диагноза (19). Остеосаркомы быстро растут и имеют высокую частоту рецидивов, преимущественно у молодых людей в возрасте от 10 до 20 лет, при этом уровень щелочной фосфатазы в сыворотке повышен (20).
Остеосаркомы быстро растут и имеют высокую частоту рецидивов, преимущественно у молодых людей в возрасте от 10 до 20 лет, при этом уровень щелочной фосфатазы в сыворотке повышен (20).
Экзостоз — это гамартома, которая растет в определенных областях, включая язычную и щечную области нижней челюсти, среднюю линию твердого неба, а также щечную и твердую нёбные области верхней челюсти, и рост прекращается после полового созревания (21). Периферическую остеому можно отличить от экзостоза в соответствии с точным анамнезом и клиническими особенностями, однако гистологических различий выявлено не было (22). Экзостозы встречаются чаще, чем остеомы. Это костное разрастание язычной пластинки верхнечелюстных костей, обычно симметричное, хорошо очерченное и связанное с воспалительными или травматическими явлениями.Экзостозы обычно перестают расти после полового созревания, в то время как остеомы демонстрируют независимый рост (22, 23).
Сложная одонтома представляет собой четко очерченное рентгеноконтрастное образование с плотностью выше плотности кости, окруженное узким рентгенопрозрачным ободком (24). При сидячей остеохондроме кора пораженного участка незаметно сливается с корой принимающей кости (25).
При сидячей остеохондроме кора пораженного участка незаметно сливается с корой принимающей кости (25).
Этот случай остеомы костного мозга, обнаруженной в дистальном отделе большеберцовой кости, представляет собой пример атипичного проявления.Успешный диагноз и дифференциальный диагноз могут быть получены на основании клинической картины, обзорной рентгенографии, компьютерной томографии, эмиссионной компьютерной томографии и гистопатологического исследования. В заключение, диагноз остеомы костного мозга следует рассматривать, когда пациент проявляет прерывистый и необъяснимый дискомфорт в конечностях.
Остеома костного мозга большеберцовой кости: клинический случай
Резюме
В этом исследовании представлен необычный случай остеомы, при котором остеома костного мозга была идентифицирована в большеберцовой кости.Ранее о случаях остеомы костного мозга не сообщалось. В этом случае у восьмилетнего мальчика в течение шести месяцев возникал периодический дискомфорт в дистальном отделе правой голени. Рентгенологическое исследование и компьютерная томография выявили рентгеноконтрастное поражение в пределах пораженной кости. Сканирование костей с технецием-99m выявило очаговое повышенное поглощение в той же области. В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
Рентгенологическое исследование и компьютерная томография выявили рентгеноконтрастное поражение в пределах пораженной кости. Сканирование костей с технецием-99m выявило очаговое повышенное поглощение в той же области. В совокупности эти наблюдения до операции указывали на то, что пациент может страдать заболеванием костей. Впоследствии было выполнено хирургическое иссечение, и образец биопсии был идентифицирован как остеома костного мозга.После операции симптомы исчезли, и прогноз был положительным в течение 24-месячного периода наблюдения. Остеому костного мозга следует заподозрить, когда пациент страдает от прерывистого и необъяснимого дискомфорта в конечностях.
Ключевые слова: остеома, большеберцовая кость, иссечение, поражение
Введение
Остеома – редкая, но доброкачественная опухоль, которая возникает в результате аномального роста кости или избыточной пролиферации других тканей. Микроскопически остеома состоит из компактной и губчатой кости.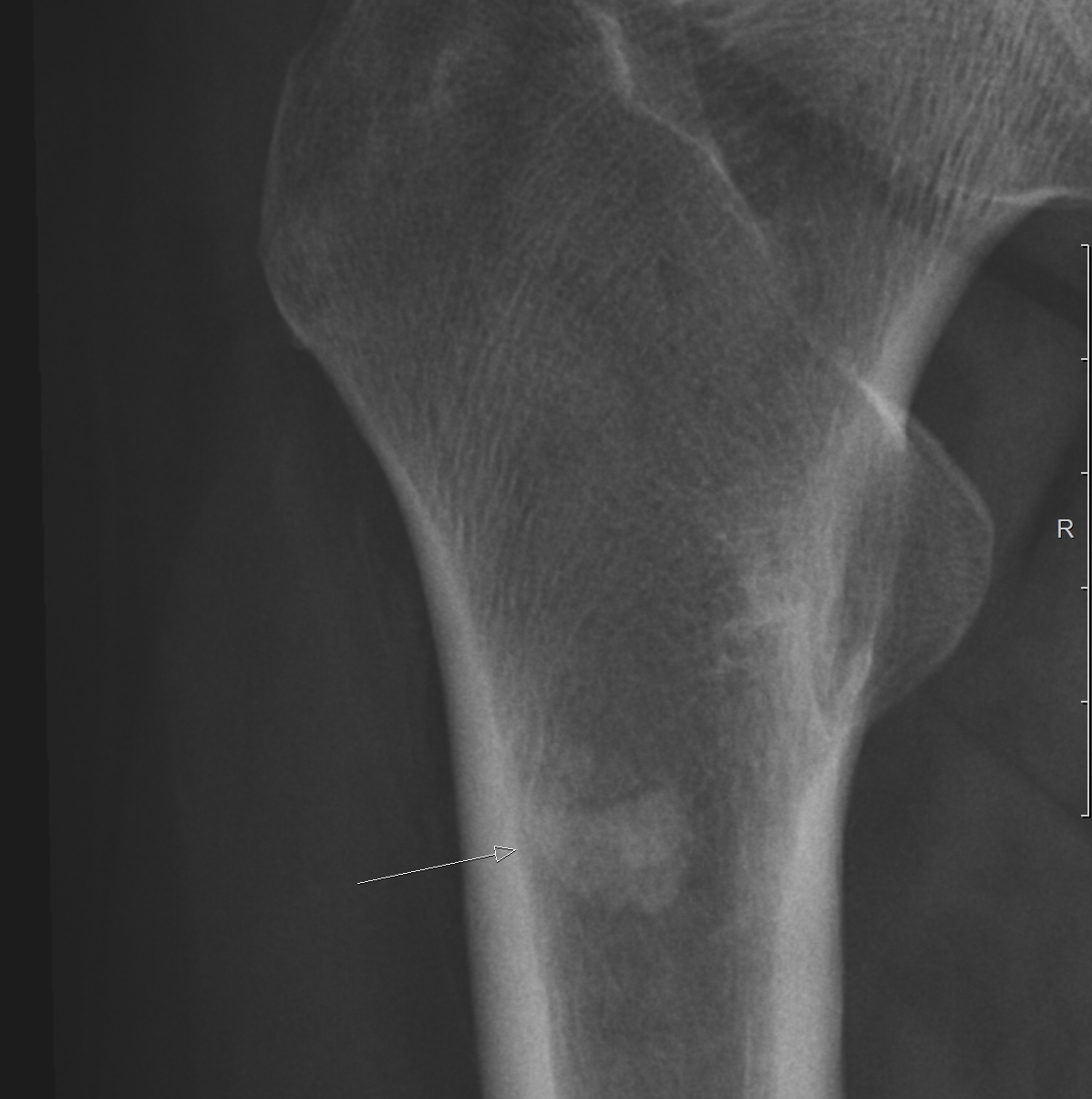 Остеома демонстрирует непрерывный рост в детстве, а не прекращение роста во взрослом возрасте. Это главная особенность, которая отличает остеому от других костных экзостозов, включая торусы (1–4). Во время своего медленного и неуклонного увеличения в размерах остеомы остаются бессимптомными до тех пор, пока не достигают размеров, достаточных для того, чтобы вызвать обезображивание и/или прямое вмешательство в нормальную функцию своего анатомического расположения. Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Остеома демонстрирует непрерывный рост в детстве, а не прекращение роста во взрослом возрасте. Это главная особенность, которая отличает остеому от других костных экзостозов, включая торусы (1–4). Во время своего медленного и неуклонного увеличения в размерах остеомы остаются бессимптомными до тех пор, пока не достигают размеров, достаточных для того, чтобы вызвать обезображивание и/или прямое вмешательство в нормальную функцию своего анатомического расположения. Иссечение остеомы часто не требуется, однако при наличии явных симптомов требуется хирургическое вмешательство.
Различные теории были предложены для объяснения патологического механизма остеомы. Например, эти поражения были связаны с аномальным увеличением надкостницы плода или остаточного хряща, реактивными поражениями из-за травмы, растяжения мышц и инфекции, а также с истинными новообразованиями. Однако конкретную причинно-следственную связь установить трудно (5–7).
В данном исследовании представлен случай пациента с костномозговой остеомой большеберцовой кости, которому было выполнено хирургическое иссечение образования. Это исследование было одобрено комитетом по этике больницы общего профиля Гуанчжоу военного командования Гуанчжоу (Гуанчжоу, Китай), и от семьи пациента было получено письменное информированное согласие.
Это исследование было одобрено комитетом по этике больницы общего профиля Гуанчжоу военного командования Гуанчжоу (Гуанчжоу, Китай), и от семьи пациента было получено письменное информированное согласие.
История болезни
Восьмилетний мальчик был направлен в 458-й госпиталь НОАК (Гуанчжоу, Китай). Пациент жаловался на прерывистый дискомфорт в правом дистальном отделе голени в течение шести месяцев. Дискомфорт усиливался ночью и не уменьшался после введения аспирина. Физикальное обследование было нормальным, за исключением давящей боли в дистальном отделе голени.Простые рентгенограммы показали повышенную плотность кости в дистальном отделе большеберцовой кости (). Компьютерная томография (КТ) дистальных отделов большеберцовой кости показала, что костномозговая полость была узкой и заполнена остеоидной тканью высокой плотности (). Сканирование костей с технецием-99m показало очаговое повышенное поглощение в той же области (11). В совокупности эти наблюдения указывали на то, что пациент, возможно, страдал заболеванием костей.
Переднезадняя рентгенография показала увеличение рентгеноконтрастного очага в дистальном отделе большеберцовой кости.
Компьютерная томография большеберцовой кости показала узкую костномозговую полость, заполненную остеоидными тканями высокой плотности.
Сканирование костей с технецием-99m показало фокальное повышенное поглощение в дистальных отделах большеберцовой кости.
Пациенту впоследствии было выполнено хирургическое иссечение поражения. Размер поражения определяли по данным предоперационной рентгенографии и КТ. Участок поражения диаметром 3 см, незначительно превышающий дооперационные размеры, был вскрыт в середине коры большеберцовой кости. Хирургические данные выявили твердое костное вещество, образовавшееся в костномозговой полости. Небольшой срез пораженной ткани впоследствии подвергался интраоперационному замороженному срезу для патологоанатомического исследования.Результаты обследования показали наличие доброкачественной опухоли. Затем поражение было полностью удалено с помощью шпателя и электродрели. Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Гистологическое исследование показало, что иссеченная масса представляла собой остеому костного мозга. (). После операции симптомы исчезли. Больной наблюдался в течение 24 мес без рецидивов.
Вырезанная масса показывает беспорядочную структуру трабекул, состоящую из зрелой кости. Вокруг костной трабекулы были идентифицированы редкие волокна, сосуды и жировая ткань, но без остеобластов.окраска гематоксилином и эозином; увеличение, ×40.
Обсуждение
Остеома часто встречается в костях черепа и лица, однако может встречаться и в конечностях и других частях тела. По локализации остеомы делят на периферические, центральные и внескелетные. Периферические остеомы возникают из кортикальной пластинки, в то время как центральные остеомы развиваются как массы на эндостальных поверхностях костей, а внескелетные остеомы встречаются редко (8,9). Остеому в полости костного мозга называют остеомой костного мозга.Различные исследования показали, что остеомы могут существовать в нескольких необычных областях, включая слуховой проход (10), косточки среднего уха (11) и ложные голосовые связки (12).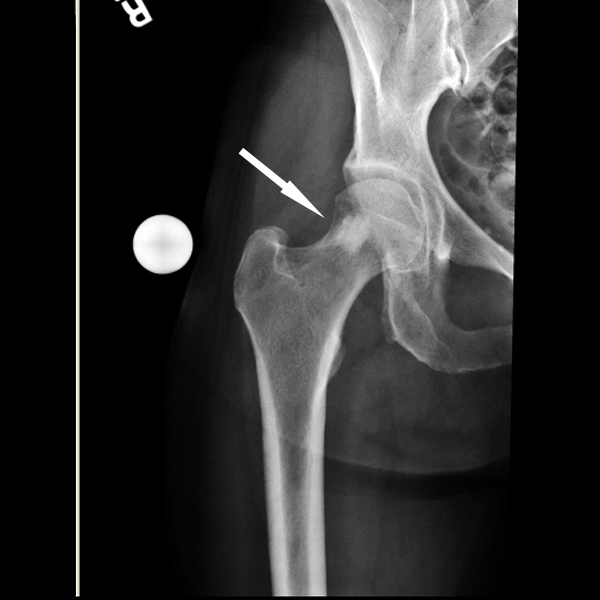 Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
Примечательно, что остается неясным, может ли остеома возникать в костном мозге, однако в этом исследовании представлен случай пациента с остеомой костного мозга, расположенной в большеберцовой кости, которому было проведено хирургическое иссечение поражения.
Первичный дифференциальный диагноз включает другие рентгеноконтрастные образования, включая остеобластому, остеоид-остеому, фиброзно-костные поражения, цементобластому, остеосаркому, экзостоз, сложную одонтому, остеохондрому на широком основании и терминальную стадию остеомиелита (13,14).
Пациенты с остеобластомой или остеоид-остеомой обычно имеют в анамнезе боль, характерный клинический симптом, который не часто напрямую связан с остеомой. Кроме того, боль, вызванная остеоид-остеомой, симптоматически отличается от остеомы и остеобластомы наличием в анамнезе боли, уменьшающейся при приеме нестероидных противовоспалительных препаратов. Кроме того, остеобластомы и остеоид-остеомы растут быстрее, чем остеомы (15). Рентгенологические признаки остеобластомы или остеоид-остеомы обычно представляют собой хорошо очерченный рентгенопрозрачный дефект круглой или овальной формы.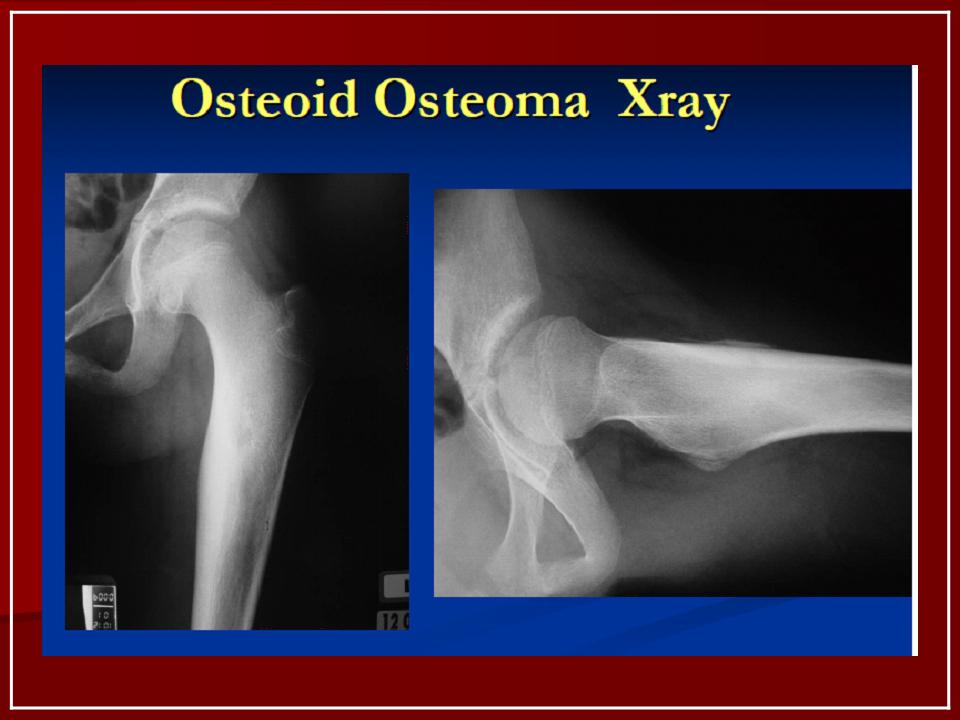 Однако остеома представляет собой круглую или овальную хорошо очерченную рентгеноконтрастную массу с широким основанием (16). Остеоид-остеома рентгенологически отличается от остеомы и остеобластомы наличием отчетливого края склероза, а также идентифицируемым рентгеноконтрастным очагом (16). Микроскопически остеобластома и остеоид-остеома демонстрируют обильные остеоидные трабекулы, анастомозирующие с рыхлой фиброваскулярной соединительной стромой. Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Однако остеома представляет собой круглую или овальную хорошо очерченную рентгеноконтрастную массу с широким основанием (16). Остеоид-остеома рентгенологически отличается от остеомы и остеобластомы наличием отчетливого края склероза, а также идентифицируемым рентгеноконтрастным очагом (16). Микроскопически остеобластома и остеоид-остеома демонстрируют обильные остеоидные трабекулы, анастомозирующие с рыхлой фиброваскулярной соединительной стромой. Остеоидные трабекулы при остеобластоме и остеоид-остеоме обычно имеют выраженную остеобластическую окантовку и характерный базофильный вид.Остеокластические гигантские клетки также часто присутствуют в остеобластоме и остеоид-остеоме в дополнение к экстравазационным эритроцитам, однако эти последние признаки отсутствуют в остеомах (17). Напротив, остеома напоминает нормальную компактную или губчатую кость с переменным количеством фиброзно-жирового костного мозга.
Клиническим симптомом фиброзно-костных поражений является безболезненная припухлость, похожая на остеому. При рентгенологическом исследовании ранние фиброзно-костные поражения рентгенопрозрачны, однако по мере их прогрессирования они проявляются в виде нечетко очерченных затемнений по типу матового стекла.Кроме того, для большинства фиброзно-костных поражений рост стабилизируется или ограничивается после периода роста, что позволяет отличить их от остеомы (18).
При рентгенологическом исследовании ранние фиброзно-костные поражения рентгенопрозрачны, однако по мере их прогрессирования они проявляются в виде нечетко очерченных затемнений по типу матового стекла.Кроме того, для большинства фиброзно-костных поражений рост стабилизируется или ограничивается после периода роста, что позволяет отличить их от остеомы (18).
Цементобластома может быть исключена как вариант, если поражение не связано с зубом на момент постановки диагноза (19). Остеосаркомы быстро растут и имеют высокую частоту рецидивов, преимущественно у молодых людей в возрасте от 10 до 20 лет, при этом уровень щелочной фосфатазы в сыворотке повышен (20).
Экзостоз — это гамартома, которая растет в определенных областях, включая язычную и щечную области нижней челюсти, среднюю линию твердого неба, а также щечную и твердую нёбные области верхней челюсти, и рост прекращается после полового созревания (21). Периферическую остеому можно отличить от экзостоза в соответствии с точным анамнезом и клиническими особенностями, однако гистологических различий выявлено не было (22). Экзостозы встречаются чаще, чем остеомы. Это костное разрастание язычной пластинки верхнечелюстных костей, обычно симметричное, хорошо очерченное и связанное с воспалительными или травматическими явлениями.Экзостозы обычно перестают расти после полового созревания, в то время как остеомы демонстрируют независимый рост (22, 23).
Экзостозы встречаются чаще, чем остеомы. Это костное разрастание язычной пластинки верхнечелюстных костей, обычно симметричное, хорошо очерченное и связанное с воспалительными или травматическими явлениями.Экзостозы обычно перестают расти после полового созревания, в то время как остеомы демонстрируют независимый рост (22, 23).
Сложная одонтома представляет собой четко очерченное рентгеноконтрастное образование с плотностью выше плотности кости, окруженное узким рентгенопрозрачным ободком (24). При сидячей остеохондроме кора пораженного участка незаметно сливается с корой принимающей кости (25).
Этот случай остеомы костного мозга, обнаруженной в дистальном отделе большеберцовой кости, представляет собой пример атипичного проявления.Успешный диагноз и дифференциальный диагноз могут быть получены на основании клинической картины, обзорной рентгенографии, компьютерной томографии, эмиссионной компьютерной томографии и гистопатологического исследования. В заключение, диагноз остеомы костного мозга следует рассматривать, когда пациент проявляет прерывистый и необъяснимый дискомфорт в конечностях.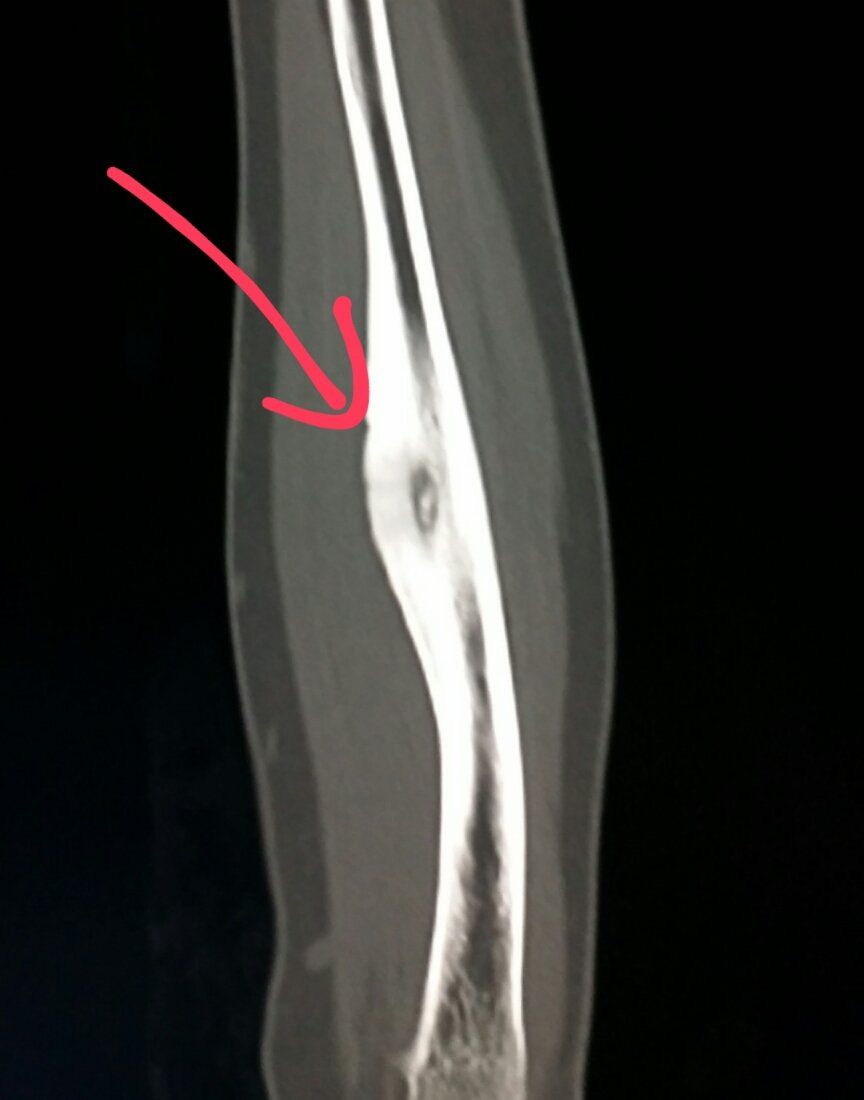
Остеоид-остеома: великий подражатель | Insights in Imaging
Остеоид-остеома (ОО) впервые была описана Jaffe в 1935 г. [1] в серии из пяти случаев; это болезненная, доброкачественная и распространенная опухоль, на долю которой приходится 3% всех новообразований костей и 10–12% доброкачественных образований [2,3,4,5].Это особенно распространено у белых подростков мужского пола и молодых людей; при этом 50% этих опухолей возникают во втором десятилетии жизни, и они редко возникают до 5 лет и после 35 лет [3,4,5,6,7].
OO состоит из ядра, называемого очагом (сама опухоль), которое обычно небольшого размера, размером до 1,0–2,0 см, и обычно окружено кортико-надкостничным утолщением [1, 2]. Гистологически очаг состоит из остеоидного матрикса с переменной минерализацией, остеобластов и некоторых многоядерных гигантских клеток типа остеокластов, перемежающихся рыхлой фиброваскулярной стромой, с воспалительными изменениями и реактивным образованием кости вокруг очага поражения [8].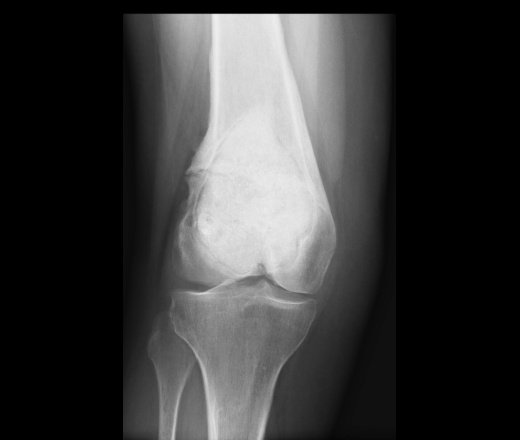
Типичная клиническая картина включает перемежающуюся боль, усиливающуюся ночью и купирующуюся салицилатами [4, 5]. Эти опухоли сильно васкуляризированы и иннервированы [8], а физиопатология боли, по-видимому, связана с высоким уровнем простагландинов (в 100–1000 × выше нормы), особенно простагландина E2, увеличивающим давление в иннервируемой области кости в очаге. , особенно в реактивной зоне [4, 5, 9,10,11,12]. Эти простагландины также ответственны за расширение сосудов и образование отека в окружающем костном мозге и мягких тканях [9].
ОО чаще всего поражает диафизы, затем метафизы длинных костей (около 50% и 40% соответственно) [13]. Бедренная и большеберцовая кости поражаются более чем в 50 % случаев, также может быть вовлечена плечевая кость (около 8 %) [8, 13]. Позвоночник, руки и ноги поражаются примерно в 30% случаев; ОО реже возникает в черепе, лопатке, тазе, ребрах, нижней челюсти и надколеннике [14, 15]. Позвоночник вовлекается примерно в 15% случаев [8], а поясничный отдел позвоночника является наиболее пораженным сегментом позвоночника, подчеркивая, что задние элементы вовлекаются в 90% этих случаев [16].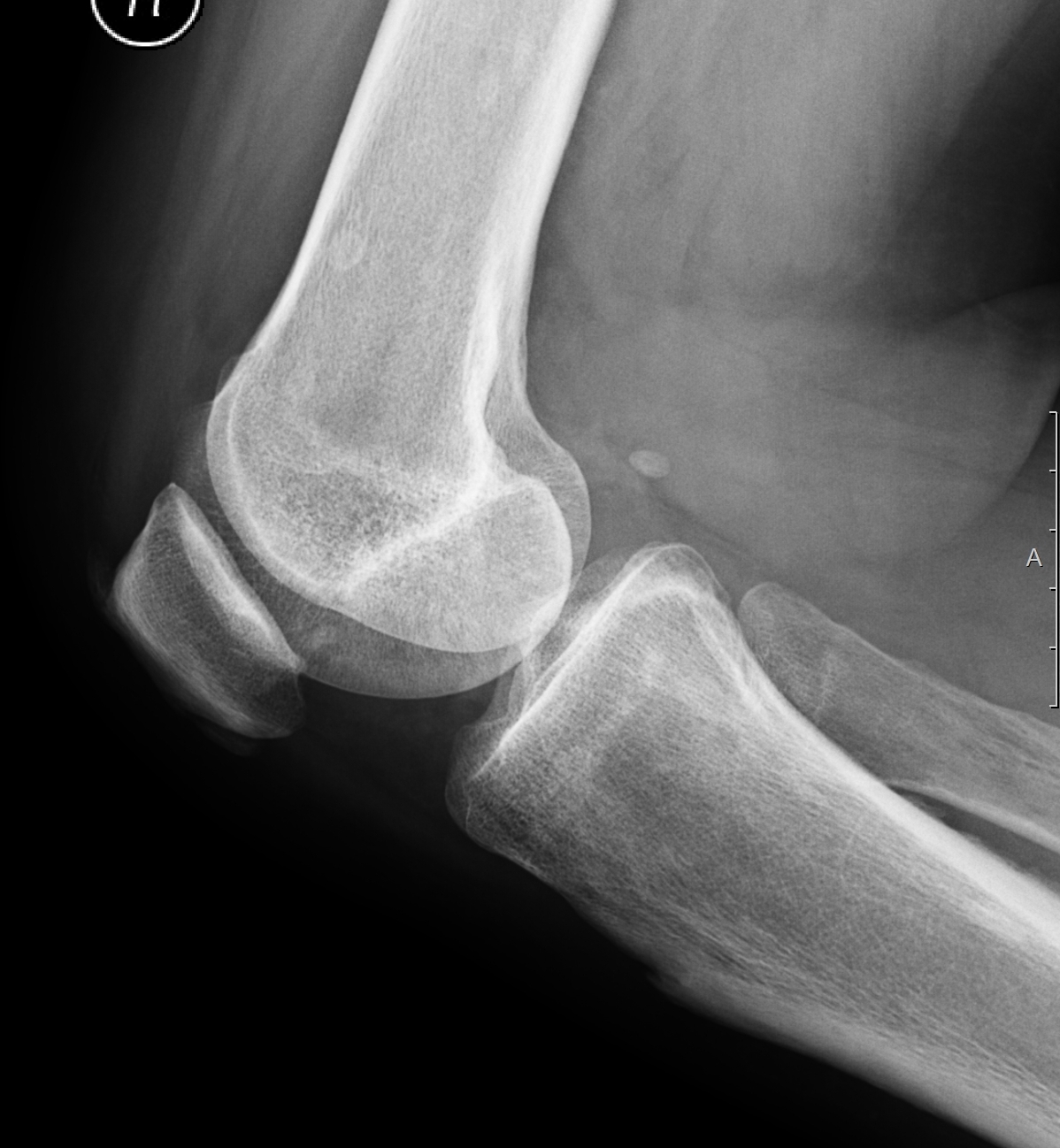
Следуя системе классификации, основанной на рентгенографии, предложенной Edeiken [17], случаи ОО можно классифицировать как кортикальные, губчатые (или медуллярные) или поднадкостничные в зависимости от распределения опухоли в аксиальной плоскости [2]. Корковый НО составляет большинство случаев (75%), тогда как губчатый НО составляет примерно 20% случаев и обычно возникает в атипичных местах [4, 18]. Поднадкостничный ОО является наименее распространенным типом, на его долю приходится всего 5% случаев [14, 18].Позже Kayser [19] предложил систему классификации, включающую четыре типа, основанную на секционных исследованиях: поднадкостничный, интракортикальный, эндостальный и медуллярный НО, и предположил, что все случаи НО возникают в поднадкостничной области и в конечном итоге мигрируют внутрь.
ОО диагностируется на основании сочетания типичной клинической картины и данных визуализации. Биопсия рекомендуется во время чрескожного лечения, особенно при поражениях с атипичными проявлениями, даже если она может быть недиагностической примерно в одной трети случаев [20-22]. ОО имеет естественное течение спонтанной регрессии в течение 6–15 лет, но этот период можно сократить до 2–3 лет при применении нестероидных противовоспалительных препаратов [5]. Несмотря на то, что фармакологическое лечение возможно, из-за побочных эффектов длительного применения этих препаратов, таких как геморрагические осложнения и желудочная и почечная токсичность, оно применяется только в исключительных случаях [23, 24]. Наиболее часто используемые варианты лечения включают хирургическую резекцию, которая связана с высокой заболеваемостью и длительным периодом восстановления, и чрескожное лечение под визуальным контролем, особенно радиочастотную и лазерную терапию, которые имеют клинический показатель успеха более 90% [21, 22, 25]. –27] (рис.1).
ОО имеет естественное течение спонтанной регрессии в течение 6–15 лет, но этот период можно сократить до 2–3 лет при применении нестероидных противовоспалительных препаратов [5]. Несмотря на то, что фармакологическое лечение возможно, из-за побочных эффектов длительного применения этих препаратов, таких как геморрагические осложнения и желудочная и почечная токсичность, оно применяется только в исключительных случаях [23, 24]. Наиболее часто используемые варианты лечения включают хирургическую резекцию, которая связана с высокой заболеваемостью и длительным периодом восстановления, и чрескожное лечение под визуальным контролем, особенно радиочастотную и лазерную терапию, которые имеют клинический показатель успеха более 90% [21, 22, 25]. –27] (рис.1).
Типичная остеоид-остеома и чрескожная абляция. Мужчина, 15 лет, поступил с болью в медиальной части бедра в течение 2 месяцев, которая усиливалась по ночам. Аксиальные Т1 ( a ) и Т2 FS ( b ) МРТ-изображения, показывающие небольшой кортикальный очаг (стрелки) внутри диафиза бедренной кости с мишеневидным внешним видом, отеком и склерозом. КТ ( c ) лучше выявляла частично минерализованный очаг (пунктирная стрелка), утолщение коры и склероз, чем МРТ. Выполнены КТ чрескожная биопсия и радиочастотная абляция ( d ) (пунктирная стрелка)
КТ ( c ) лучше выявляла частично минерализованный очаг (пунктирная стрелка), утолщение коры и склероз, чем МРТ. Выполнены КТ чрескожная биопсия и радиочастотная абляция ( d ) (пунктирная стрелка)
Диагностическая визуализация: типичные результаты визуализации
Обычная рентгенография (CR) является обычным методом визуализации первой линии, используемым при костно-суставной боли, особенно при подозрении на ОО .Типичные рентгенологические признаки ОО включают внутрикортикальное литическое поражение, обычно менее 1,0 см, с переменной минерализацией центрального очага, связанной с реактивным окружающим склерозом и веретенообразным утолщением коры; два последних состояния обычно более выражены в педиатрической популяции [4, 5, 14, 16]. ОО обычно локализуется в диафизах длинных костей, и может возникать местно-регионарная остеопения, вторичная по отношению к неиспользованию, связанному с болью [4, 16]. Очаг удается выделить в 85% случаев, а центральную зону кальцификации выявляют в 25–50% случаев [2, 4, 8].
Некоторые виды НО труднее идентифицировать на рентгенограммах, например внутрисуставной и костномозговой НО, из-за менее выраженных кортико-надкостничных реакций и спинальных проявлений НО из-за сложной анатомии и перекрытия структур позвоночника [4, 14] . Кроме того, поражения, которые поражают конечности, даже меньше, чем обычно, что затрудняет идентификацию очага. Когда обычных рентгенограмм недостаточно, следует использовать другие методы визуализации. Даже при наличии высокого подозрения на ОО на основании рентгенологических и клинических признаков выполняются секционные визуализирующие исследования, чтобы лучше визуализировать поражение, подтвердить диагноз и, в конечном итоге, определить лечение.
КТ считается методом выбора при ОО, так как очаг может быть скрыт на рентгенограммах. Центральная кальцификация может быть точечной, аморфной или кольцеобразной, обычно правильной и расположенной в центре. На КТ можно идентифицировать «сосудистую бороздку» или «КТ-сосуд», представленную бороздками с низкой плотностью, входящими в очаг и соответствующими расширенным сосудам, которые возникают из надкостницы для орошения гиперваскулярного очага [9, 28].
Очаг ОО показывает переменную интенсивность сигнала на МРТ-сканах с похожим на мишень внешним видом, поскольку неминерализованные сосудистые стромы имеют промежуточную/высокую интенсивность сигнала на T2WI и обычно демонстрируют интенсивное усиление гадолиния, в то время как минерализованная часть имеет низкую интенсивность сигнала на всех последовательностях. и не усиливает [29, 30].Окружающий склероз и/или воспалительные изменения могут быть обильными и затемнять очаг, что затрудняет диагностику [14, 16]. Тем не менее, наличие отека костного мозга может помочь обнаружить очаг, выступая в качестве тревожного признака и предлагая провести более тщательное обследование в области опухоли. Отек также полезен для отличия ОО от других патологий, которые не вызывают выраженных воспалительных изменений [30].
Хотя многие исследования предполагают, что точность традиционной МРТ в диагностике ОО ниже, чем у КТ [14, 31–33], пространственное разрешение современного оборудования улучшилось, теперь используются объемные изотропные последовательности, и рентгенологи стали более осведомлены, поэтому можно легко заподозрить ОО.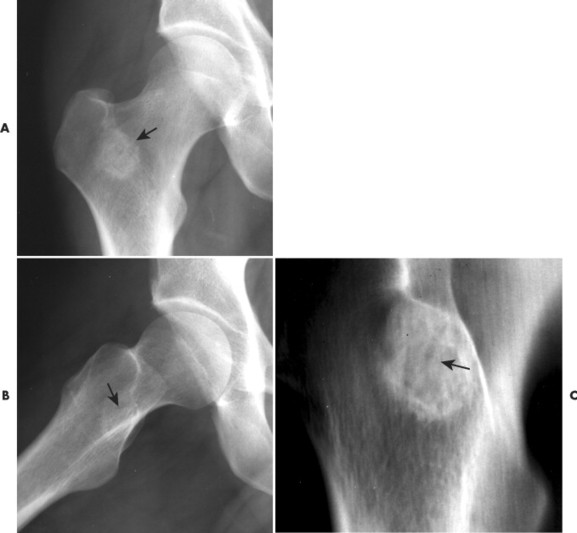 Предпочтение отдается оценкам с малым полем зрения в аксиальной плоскости и последовательностям плотности протонов [31]. Таким образом, МРТ может быть предпочтительнее КТ, особенно у детей, для предотвращения воздействия ионизирующего излучения.
Предпочтение отдается оценкам с малым полем зрения в аксиальной плоскости и последовательностям плотности протонов [31]. Таким образом, МРТ может быть предпочтительнее КТ, особенно у детей, для предотвращения воздействия ионизирующего излучения.
Использование внутривенного контраста может быть полезным, поскольку очаг имеет сильное контрастирование из-за выраженной васкуляризации [16]. Тем не менее, OO усиливается со временем и степенью усиления, сходными с таковыми для артерий вокруг очага поражения, с потерей заметности в отсроченных фазах визуализации с контрастным усилением из-за прогрессирующего усиления вокруг очага и быстрого вымывания внутри опухоли [33].Таким образом, изображения с динамическим контрастом предпочтительнее для лучшего изображения очага на ранних фазах усиления, представляя типичную кривую с быстрым притоком, за которым следует вымывание (кривая типа IV), обычно наблюдаемая при гиперваскулярных опухолях, или, реже, пиковое усиление, за которым следует плато (кривая III типа) [25, 29, 33] (рис.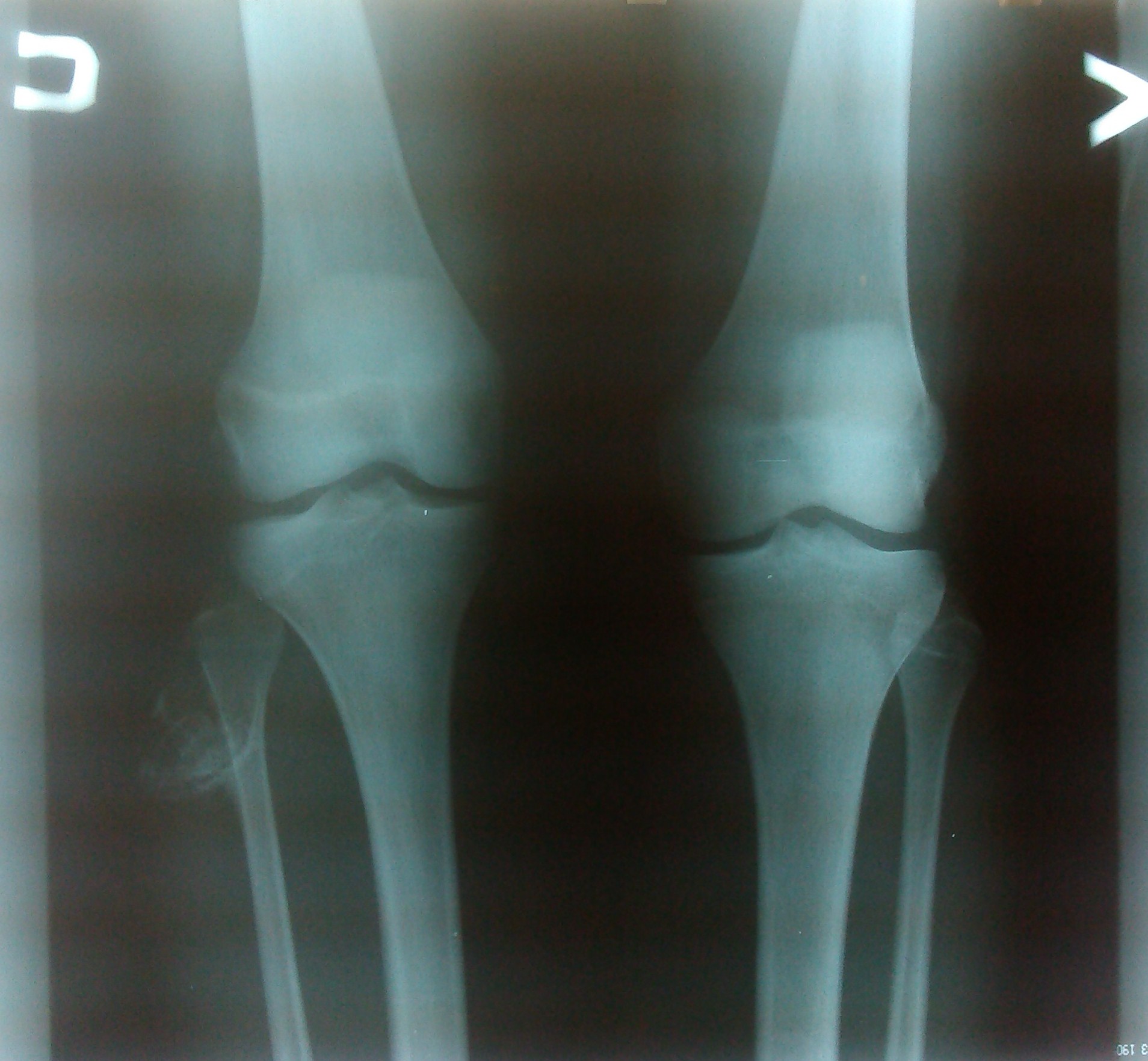 2). Динамически-контрастные исследования способны выявить эту закономерность и могут быть использованы в сомнительных случаях, особенно при МРТ, поскольку КТ имеет более низкое контрастное разрешение между усилением и фоновой костью и подвергает пациента облучению [33].Этот метод также полезен для обнаружения остаточных или рецидивирующих очагов после чрескожного лечения, когда типичные признаки визуализации больше не присутствуют, поскольку сообщалось о чувствительности и специфичности более 90% [25].
2). Динамически-контрастные исследования способны выявить эту закономерность и могут быть использованы в сомнительных случаях, особенно при МРТ, поскольку КТ имеет более низкое контрастное разрешение между усилением и фоновой костью и подвергает пациента облучению [33].Этот метод также полезен для обнаружения остаточных или рецидивирующих очагов после чрескожного лечения, когда типичные признаки визуализации больше не присутствуют, поскольку сообщалось о чувствительности и специфичности более 90% [25].
Схема усиления остеоид-остеомы. Мужчина, 17 лет, жалуется на метатарзалгию правой стопы в течение 2 месяцев, которая ухудшилась за последнюю неделю. Он не помнил травм и регулярно занимался спортом. CR ( a ) не показал существенных изменений, за исключением легкого костного склероза в средней фаланге второго пальца стопы (стрелка).Корональные T1 и T2WI ( b , c ) изображали выраженный отек костного мозга и окружающих тканей (изогнутая стрелка) и очень маленькое интракортикальное поражение (пунктирная стрелка). Динамическая МР-ангиография ( d – f ) показала заметное усиление интракортикального узла (стрелка на d ), демонстрируя кинетику контрастирования, аналогичную таковой для соседних артерий, с пиковым усилением, за которым следует быстрое вымывание, что свидетельствует об ОО ( e , f ). Позднее была проведена компьютерная томография ( g , h ), и результаты подтвердили наличие очага (стрелки)
Динамическая МР-ангиография ( d – f ) показала заметное усиление интракортикального узла (стрелка на d ), демонстрируя кинетику контрастирования, аналогичную таковой для соседних артерий, с пиковым усилением, за которым следует быстрое вымывание, что свидетельствует об ОО ( e , f ). Позднее была проведена компьютерная томография ( g , h ), и результаты подтвердили наличие очага (стрелки)
Сцинтиграфия костей с технецием-99 оказалась полезной для обнаружения ОО с чувствительностью до 100% [16, 34].Поражение обычно представлено центральным очагом с очень высоким поглощением, окруженным более крупной областью с умеренной активностью, состоящей из признака двойной плотности, классической и специфической сцинтиграфической находки ОО [16, 34]. Однофотонная эмиссионная компьютерная томография (ОФЭКТ) обеспечивает более высокое пространственное разрешение, специфичность и точность и позволяет обнаруживать более мелкие поражения по сравнению с планарной сцинтиграфией [34].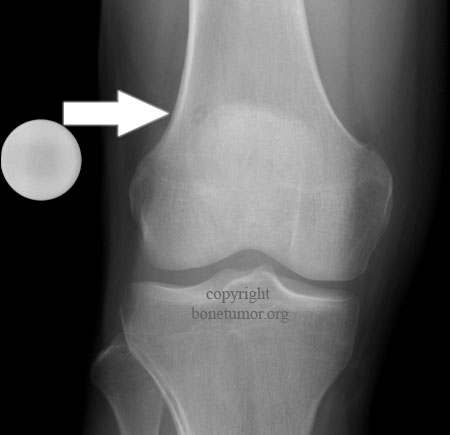 ПЭТ/КТ с 18F-меченым фторидом натрия (18F-NaF) также полезен для диагностики ОО из-за очень интенсивного поглощения этого радиофармпрепарата в очаге, а иногда и в перилезиональной области.Некоторые очаги ОО также являются FDG-зависимыми и могут быть идентифицированы на FDG-PET/CT сканированиях с различной интенсивностью [34].
ПЭТ/КТ с 18F-меченым фторидом натрия (18F-NaF) также полезен для диагностики ОО из-за очень интенсивного поглощения этого радиофармпрепарата в очаге, а иногда и в перилезиональной области.Некоторые очаги ОО также являются FDG-зависимыми и могут быть идентифицированы на FDG-PET/CT сканированиях с различной интенсивностью [34].
Атипичные результаты визуализации
Типичные результаты визуализации и клинические данные являются диагностическими. Однако в некоторых случаях ОО могут проявляться нетипичные признаки, что может привести к неправильной диагностике (таблица 1). Одним из типов ОО с нетипичными проявлениями является мультицентрическое ОО. Это редкое состояние, которое иногда упускают из виду и определяют как наличие более одного очага в одной кости (мультицентрическое, как показано на рис.3) или различных костей (метахронные), что может вызвать диагностические и терапевтические трудности, поскольку необходимо выявить и лечить все очаги. Чаще всего очаги расположены близко друг к другу [4, 35–37].
Мультицентрическая остеоид-остеома. 26-летний гандболист мужского пола с боковой болью в локте и руке в течение 3 месяцев. Ортопеды заподозрили латеральный эпикондилит или стрессовую реакцию. МРТ T1 ( a ) и T2 FS ( b ) показали утолщение коры на латеральном надмыщелковом гребне с корково-надкостничным отеком (стрелка) и небольшими очагами промежуточной интенсивности сигнала (пунктирная стрелка), что вызвало подозрение на ОО.Сцинтиграфия ( c ) свидетельствовала о признаке двойной плотности (черная стрелка), который не может быть использован для различения одиночного и мультицентрического ОО. На КТ ( d ) выявлены два очага (штриховые стрелки), подтверждающие диагноз мультицентрического ОО
Внутрисуставно расположенный ОО встречается редко, с частотой до 16% [10]. Наиболее частая локализация — тазобедренный (рис. 4), реже поражаются другие суставы, такие как голеностопный, локтевой (рис. 5), коленный и лучезапястный [14, 38]. Внутрисуставные простагландины способствуют лимфопролиферативному синовиту, что приводит к атипичным клиническим симптомам, таким как артрит, суставной выпот, боль, скованность и высокая локальная температура [9, 11, 14].После лечения НПВП чаще всего нет ночного ухудшения и незначительного улучшения, поэтому состояние легко принять за воспалительный или инфекционный артрит. Очаг идентифицируется только в 28–50% случаев, а кортикальное утолщение в этих случаях уменьшено или отсутствует, так как в суставе имеется небольшое прилегание надкостницы из-за отсутствия камбиального (внутреннего) слоя суставной надкостницы. [4, 14]. Симптомы обычно задолго до появления рентгенологических признаков, и задержка в лечении может спровоцировать остеоартритные изменения в 50% случаев [2, 6, 30, 39, 40].
4), реже поражаются другие суставы, такие как голеностопный, локтевой (рис. 5), коленный и лучезапястный [14, 38]. Внутрисуставные простагландины способствуют лимфопролиферативному синовиту, что приводит к атипичным клиническим симптомам, таким как артрит, суставной выпот, боль, скованность и высокая локальная температура [9, 11, 14].После лечения НПВП чаще всего нет ночного ухудшения и незначительного улучшения, поэтому состояние легко принять за воспалительный или инфекционный артрит. Очаг идентифицируется только в 28–50% случаев, а кортикальное утолщение в этих случаях уменьшено или отсутствует, так как в суставе имеется небольшое прилегание надкостницы из-за отсутствия камбиального (внутреннего) слоя суставной надкостницы. [4, 14]. Симптомы обычно задолго до появления рентгенологических признаков, и задержка в лечении может спровоцировать остеоартритные изменения в 50% случаев [2, 6, 30, 39, 40].
Остеоид-остеома, имитирующая синовит бедра.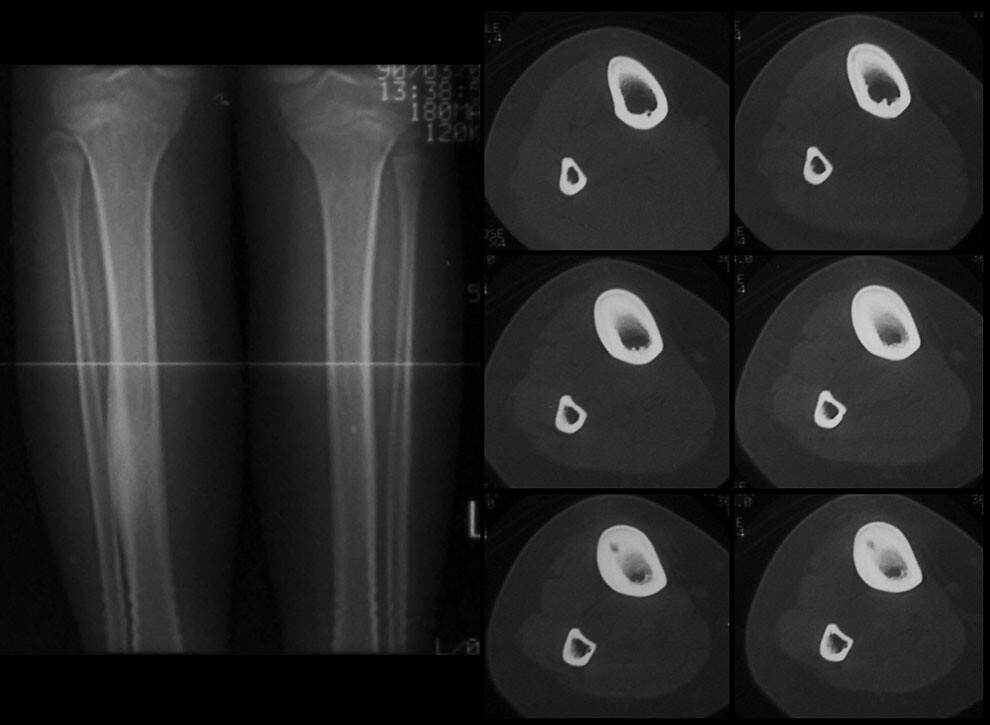 24-летний мужчина с болью в правом бедре, отеком и болезненностью в течение 2 недель. Уровни воспалительных маркеров также были повышены. Ортопеды заподозрили воспалительную артропатию, а УЗИ (не показано) выявило выпот в суставах и синовит. МРТ Т2 ФС в сагиттальной ( a ) и аксиальной ( b ) выпотах в суставах (наконечник стрелки) с синовиальным утолщением и сомнительным очагом (стрелка), который лучше охарактеризован на КТ ( c ).Артроскопический вид до ( d ) и после ( e ) резекции очага
24-летний мужчина с болью в правом бедре, отеком и болезненностью в течение 2 недель. Уровни воспалительных маркеров также были повышены. Ортопеды заподозрили воспалительную артропатию, а УЗИ (не показано) выявило выпот в суставах и синовит. МРТ Т2 ФС в сагиттальной ( a ) и аксиальной ( b ) выпотах в суставах (наконечник стрелки) с синовиальным утолщением и сомнительным очагом (стрелка), который лучше охарактеризован на КТ ( c ).Артроскопический вид до ( d ) и после ( e ) резекции очага
Остеоид-остеома, имитирующая синовит на локтевом суставе. Женщина, 20 лет, с болью в локте и отеком в течение 4 месяцев. УЗИ в передней сагиттальной проекции ( a ) на уровне венечной ямки показывает суставной выпот (стрелка). МРТ T1 ( b ) и T2FS ( c , d ) показывают отек костного мозга (пунктирные стрелки) и синовит (пунктирные стрелки). Дальнейшее исследование с помощью компьютерной томографии ( e , f ) выявило минерализованный очаг (изогнутая стрелка) в губчатой кости медиального мыщелка плечевой кости
OO может быть локализован в губчатой кости, обычно в атипичных местах, таких как метафизы длинных костей (наиболее частая локализация – шейка бедренной кости) и кости запястья/предплюсны.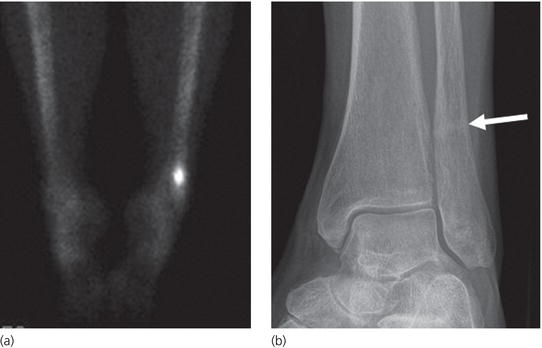 Периостальная реакция и утолщение коры при этом типе ОО, как правило, менее выражены, чем при типичном ОО [5, 14], а отек костного мозга обычно более выражен, и в этом случае МРТ предпочтительнее КТ [30].
Периостальная реакция и утолщение коры при этом типе ОО, как правило, менее выражены, чем при типичном ОО [5, 14], а отек костного мозга обычно более выражен, и в этом случае МРТ предпочтительнее КТ [30].
Случаи эпифизарного OO встречаются нечасто (менее 10%) и могут быть связаны с атипичными признаками. Поражения вблизи зоны роста могут вызывать несоответствие длины кости, особенно у очень маленьких детей, а пораженная конечность обычно длиннее [3, 6, 8, 41] (рис. 6). Этот тип ОО также может вызывать преждевременное сращение тела, угловую деформацию, контрактуру суставов и мышечную атрофию, что приводит к нарушению роста [9].Субхондральный OO встречается еще реже и может быть спутан с хондромаляцией (рис. 7) из-за сходных реакционных изменений в субхондральной кости.
Рис. 6 Остеоид-остеома вблизи зоны роста. 11-летний мальчик с хирургическим удалением ОО дистального метадиафиза левой бедренной кости в анамнезе. Его симптомы сохранялись, и последующие МРТ ( a , b ) и КТ ( c ) показали остаточный очаг на медиальном крае бедренной кости, представленный внутрикортикальным узлом (стрелки) и окружающим отеком костного мозга (звездочка в б ). На а обратите внимание, что пораженная сторона дистального отдела бедренной кости длиннее латеральной, что приводит к деформации бедра и несоответствию длины левой нижней конечности. 35-летний мужчина с болью в передней части колена в течение 4 месяцев. Аксиальные изображения МРТ Т2 FS ( a ) показали глубокую хондральную эрозию (стрелка), субхондральный отек (звездочка) и небольшие очаги с низкой интенсивностью сигнала, которые могли быть очагом (пунктирная стрелка).Сагиттальная Т1 МРТ ( b ) и КТ ( c ) подтвердили диагноз ОО очага (пунктирная стрелка). Хирургические снимки до ( d ) и после ( e ) резекции
На а обратите внимание, что пораженная сторона дистального отдела бедренной кости длиннее латеральной, что приводит к деформации бедра и несоответствию длины левой нижней конечности. 35-летний мужчина с болью в передней части колена в течение 4 месяцев. Аксиальные изображения МРТ Т2 FS ( a ) показали глубокую хондральную эрозию (стрелка), субхондральный отек (звездочка) и небольшие очаги с низкой интенсивностью сигнала, которые могли быть очагом (пунктирная стрелка).Сагиттальная Т1 МРТ ( b ) и КТ ( c ) подтвердили диагноз ОО очага (пунктирная стрелка). Хирургические снимки до ( d ) и после ( e ) резекции
OO также могут затрагивать дистальные отделы аппендикулярного скелета. Медуллярный OO является наиболее распространенным типом, который встречается в костях запястья и предплюсны, в то время как все типы могут встречаться в пястных, плюсневых и фаланговых костях. Медуллярный OO обычно сопровождается меньшим утолщением кортикального слоя, чем типичный OO, и может вызывать расширение кости [41].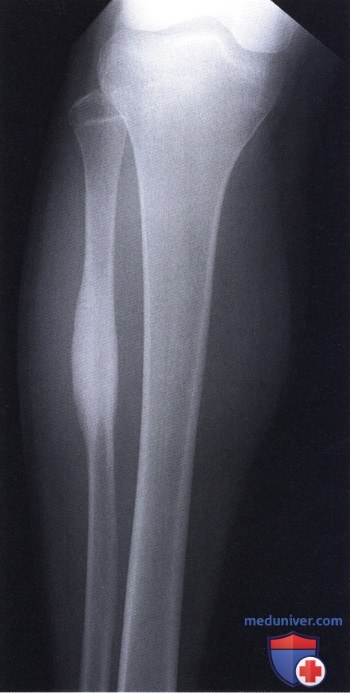 Поскольку кости рук и ног маленькие и расположены близко друг к другу, может быть трудно определить причину воспаления, которое может распространиться на соседние кости, суставы и мягкие ткани. Кроме того, может наблюдаться заметный отек мягких тканей, напоминающий инфекцию или воспалительный артрит [14, 41]. Очаг очень мал, и его может быть трудно идентифицировать. При локализации ОО в дистальной фаланге также могут возникать деформации ногтей, что также является сопутствующим фактором [41]. Кроме того, клиническая картина может быть необычной, с атипичной болью или даже ее отсутствием из-за отсутствия внутриочаговых нервных волокон [39].
Поскольку кости рук и ног маленькие и расположены близко друг к другу, может быть трудно определить причину воспаления, которое может распространиться на соседние кости, суставы и мягкие ткани. Кроме того, может наблюдаться заметный отек мягких тканей, напоминающий инфекцию или воспалительный артрит [14, 41]. Очаг очень мал, и его может быть трудно идентифицировать. При локализации ОО в дистальной фаланге также могут возникать деформации ногтей, что также является сопутствующим фактором [41]. Кроме того, клиническая картина может быть необычной, с атипичной болью или даже ее отсутствием из-за отсутствия внутриочаговых нервных волокон [39].
Подводные камни, дифференциальная диагностика и поражения, имитирующие ОО
Некоторые патологии могут имитировать ОО из-за сходных результатов визуализации, таких как утолщение коры, реактивный склероз, небольшие литические поражения и отек костного мозга. В целом, наличие большого поражения, медуллярного поражения, небольшой области вокруг остеосклероза, периостальной реакции и отека костного мозга может помочь отличить ОО от имитирующих поражений [20]. Основные дифференциальные диагнозы описаны ниже и обобщены в таблице 2.
Основные дифференциальные диагнозы описаны ниже и обобщены в таблице 2.
Остеомиелит/внутрикостный абсцесс (рис. 8): Небольшой костный абсцесс с внутренним костным секвестром может напоминать минерализованный очаг ОО и наоборот, особенно на обычных рентгенограммах. Однако некоторые признаки позволяют дифференцировать очаг от костных абсцессов при секционных исследованиях. Внутренний край абсцесса обычно неровный, секвестр неправильной формы и эксцентрично расположен; напротив, в случаях OO края гладкие, а очаговая минерализация регулярная и центральная [9, 14].При этом абсцесс обычно имеет размеры более 1,0–2,0 см и не усиливается в его центральной части (поскольку состоит из некроза кости и гноя), в то время как при ОО поражениях наблюдается сильное усиление очага, за исключением минерализованной части [14, 30]. ]. Динамические МР-изображения также могут быть полезны, так как в очаге имеется раннее артериальное усиление [16]. Признак полутени (рис. 7), характеризующийся ореолом высокой интенсивности сигнала на Т1-ВИ вокруг поражения, неспецифичен, но указывает на возможность инфекционных заболеваний [42].
Признак полутени (рис. 7), характеризующийся ореолом высокой интенсивности сигнала на Т1-ВИ вокруг поражения, неспецифичен, но указывает на возможность инфекционных заболеваний [42].
Остеоид-остеома в сравнении с остеомиелитом. ( a – d ) Мужчина, 15 лет, жалуется на боль в колене в течение 2 месяцев. МРТ Т2 ФС ( a ), Т1 ( b ), Т1 ФСГД ( c ) и КТ ( d ) показали очаг с ровными краями (стрелки), центральную минерализованную часть (пунктирные стрелки), гомогенную усиление гадолиния (пунктирные стрелки) и нечеткий отек костного мозга T1 вокруг очага поражения (звездочка). ( e – h ) Мужчина, 13 лет, с болью в колене в течение 6 недель.МРТ T2 FS ( e ), T1 ( f ), T1 FS GD ( g ) и КТ ( h ) показали костный абсцесс с неровными краями и периферическим усилением (стрелки). Обратите внимание на умеренный отек костного мозга (звездочка), положительный симптом полутени (пунктирная стрелка на f ) и небольшой периферический костный секвестр (изогнутая стрелка на h )
Перелом/реакция стресса (рис.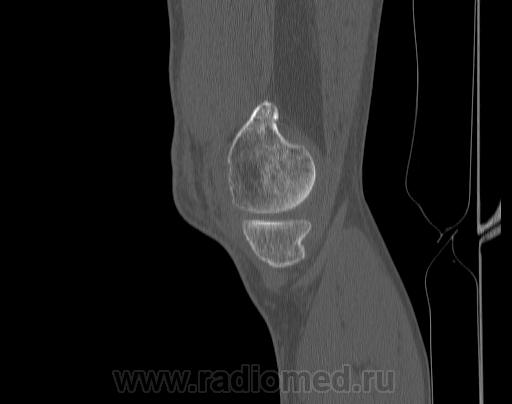 9, 10, 11): у молодых пациентов, занимающихся физическими нагрузками, этот дифференциальный диагноз может быть проблематичным, так как и переломы, и ОО часто возникают в области шейки бедренной кости (рис.9) и диафиз большеберцовой кости (рис. 10). При стрессовых переломах можно визуализировать периостальные реакции, линию перелома и отек костного мозга. В случаях ОО, хотя могут быть отек и периостальные реакции, однозначная характеристика очага и отсутствие кортикального перелома подтверждают наличие ОО [14, 43]. Однако, если диагноз остается неопределенным, следует выполнить компьютерную томографию, чтобы обнаружить либо корковую прерывистость, либо очаг. Последующая визуализация также полезна, поскольку переломы/реакции стресса консолидируются, а случаи отека костного мозга со временем регрессируют [14].В зависимости от локализации ОО субхондральные переломы также могут иметь сходную картину (рис. 11).
9, 10, 11): у молодых пациентов, занимающихся физическими нагрузками, этот дифференциальный диагноз может быть проблематичным, так как и переломы, и ОО часто возникают в области шейки бедренной кости (рис.9) и диафиз большеберцовой кости (рис. 10). При стрессовых переломах можно визуализировать периостальные реакции, линию перелома и отек костного мозга. В случаях ОО, хотя могут быть отек и периостальные реакции, однозначная характеристика очага и отсутствие кортикального перелома подтверждают наличие ОО [14, 43]. Однако, если диагноз остается неопределенным, следует выполнить компьютерную томографию, чтобы обнаружить либо корковую прерывистость, либо очаг. Последующая визуализация также полезна, поскольку переломы/реакции стресса консолидируются, а случаи отека костного мозга со временем регрессируют [14].В зависимости от локализации ОО субхондральные переломы также могут иметь сходную картину (рис. 11).
Остеоид-остеома в сравнении со стрессовым переломом пяточной кости бедренной кости.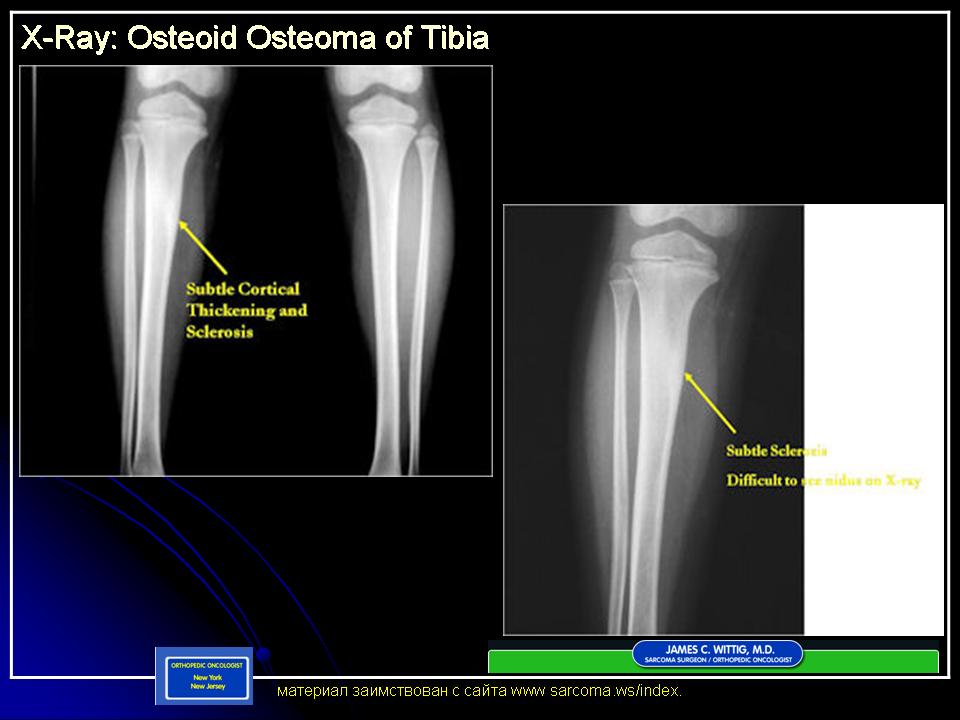 ( a – d ) Мужчина, 35 лет, жалуется на боль в бедре в течение 3 месяцев. МРТ T1 ( a ) и T2 FS ( b ) показали отек костного мозга на шейке бедра (стрелка), T1 FS GD ( c ) и КТ ( d ) показали небольшой неминерализованный очаг (стрелки) с усилением гадолинием ( c ) и легким утолщением коры (пунктирная стрелка на d).( e – h ) Мужчина, 33 года, бегун, в течение 2 недель беспокоил боль в бедре, которая усиливалась во время беговых тренировок. МРТ T1 ( e ) и T2 FS ( f , g ) выявили отек костного мозга в нижней части шейки бедренной кости (острие стрелки) и линию перелома кортикального слоя (стрелки), что также было видно на КТ (). h )
( a – d ) Мужчина, 35 лет, жалуется на боль в бедре в течение 3 месяцев. МРТ T1 ( a ) и T2 FS ( b ) показали отек костного мозга на шейке бедра (стрелка), T1 FS GD ( c ) и КТ ( d ) показали небольшой неминерализованный очаг (стрелки) с усилением гадолинием ( c ) и легким утолщением коры (пунктирная стрелка на d).( e – h ) Мужчина, 33 года, бегун, в течение 2 недель беспокоил боль в бедре, которая усиливалась во время беговых тренировок. МРТ T1 ( e ) и T2 FS ( f , g ) выявили отек костного мозга в нижней части шейки бедренной кости (острие стрелки) и линию перелома кортикального слоя (стрелки), что также было видно на КТ (). h )
Остеоид-остеома и стресс-синдром большеберцовой кости. 15-летний футболист мужского пола с заднемедиальной болью в большеберцовой кости в течение 3 месяцев, которая усиливалась во время тренировки и при пальпации верхней заднемедиальной части большеберцовой кости.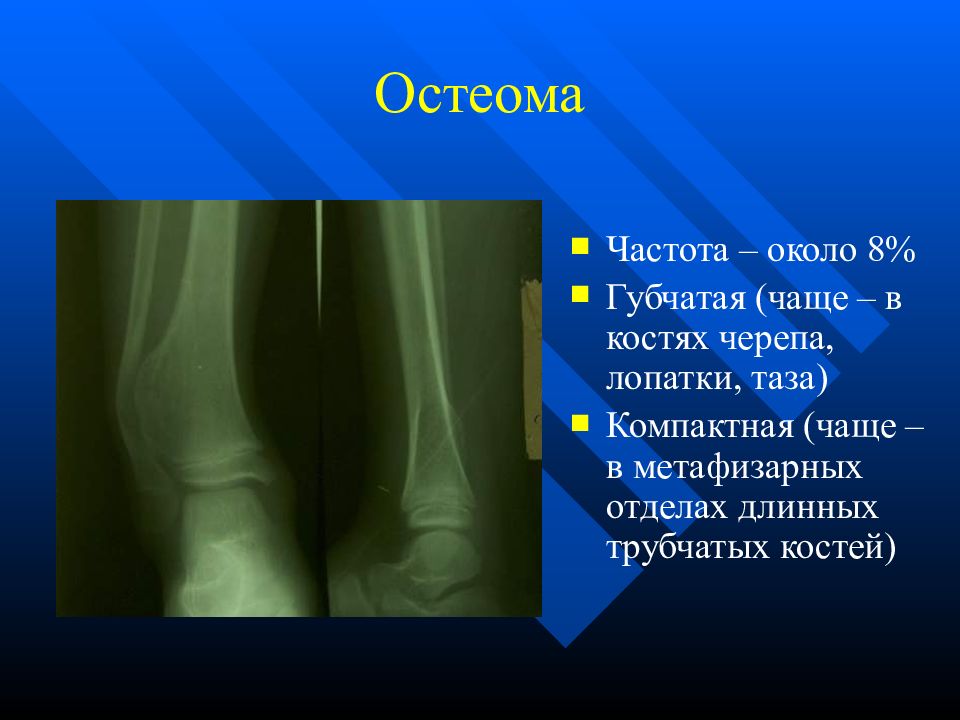 МРТ аксиального Т1 ( a ), аксиального ( b ) и коронарного ( c ) Т2 ФС показала утолщение коры, периостальную реакцию, отек сухожилия гусиной стопы (стрелки) и отек костного мозга (звездочка), имитирующий синдром стресса . Дальнейшее исследование с помощью компьютерной томографии ( d , e , f ) выявило очаг (пунктирная стрелка), вызывающий эту кортико-надкостничную реакцию (наконечник стрелки) и подтверждающий OO
МРТ аксиального Т1 ( a ), аксиального ( b ) и коронарного ( c ) Т2 ФС показала утолщение коры, периостальную реакцию, отек сухожилия гусиной стопы (стрелки) и отек костного мозга (звездочка), имитирующий синдром стресса . Дальнейшее исследование с помощью компьютерной томографии ( d , e , f ) выявило очаг (пунктирная стрелка), вызывающий эту кортико-надкостничную реакцию (наконечник стрелки) и подтверждающий OO
Остеоидная остеома по сравнению с субхондральным переломом.( a – c ) Женщина, 32 года, страдает метатарзалгией в течение 2 месяцев. Т1 коронарная ( a ) и Т2 ФС корональная ( b ) и сагиттальная ( c ) МРТ показали минерализованный очаг (стрелки) с реактивным костным мозгом и прилегающим отеком (звездочка). ( d – f ) Женщина, 33 года, обратилась с метатарзалгией в течение 3 недель. Т1 сагиттальная ( a ) и Т2 ФС коронарная ( b ) и сагиттальная ( c ) МРТ показала субхондральный перелом (пунктирные стрелки) с отеком костного мозга (звездочка)
Хотя некоторые авторы считают Остеобластому : и остеобластомы как спектры одной и той же патологии, большинство работ и ВОЗ классифицируют эти опухоли как отдельные образования [44].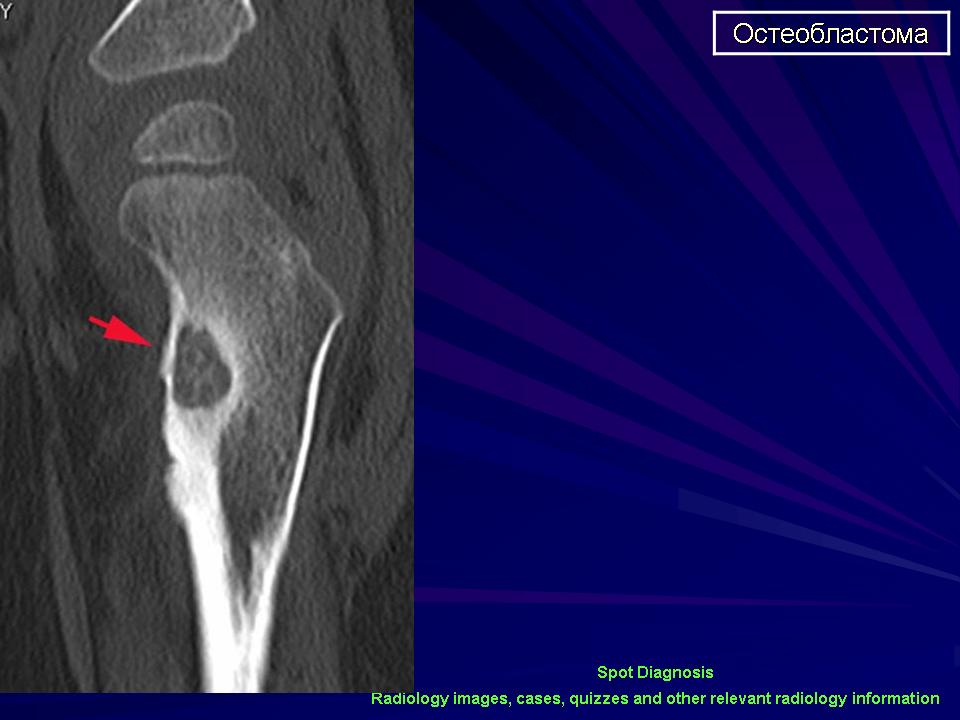 Эти два поражения, хотя и очень похожи, имеют важные клинические и рентгенологические различия: остеобластомы крупнее, обычно размером более 2,0 см; менее болезненны; имеют меньшую реакцию на салицилаты; постепенно расти; могут быть злокачественными; может быть связана с другими опухолями; привести к меньшему количеству воспалительных изменений; и реже приводят к реактивному склерозу [14, 45, 46].
Эти два поражения, хотя и очень похожи, имеют важные клинические и рентгенологические различия: остеобластомы крупнее, обычно размером более 2,0 см; менее болезненны; имеют меньшую реакцию на салицилаты; постепенно расти; могут быть злокачественными; может быть связана с другими опухолями; привести к меньшему количеству воспалительных изменений; и реже приводят к реактивному склерозу [14, 45, 46].
Болезнь отложения кристаллов (рис. 12, 13): Болезнь отложения кристаллов может возникать в любом месте, например, в сухожилиях, связках, фиброзном хряще или суставной капсуле, и может осложнить дифференциальную диагностику ОО при наличии внутрикостной миграции, ведущей к ремоделированию коры и отеку костного мозга (рис.12, 13). Для дифференциации этих образований следует учитывать возраст, поскольку ОО поражает в основном молодых пациентов, а отложение микрокристаллов обычно поражает более старшую возрастную группу [47]; тем не менее, существует значительное совпадение в районе 4-го десятилетия жизни, особенно в отношении отложения гидроксиапатита.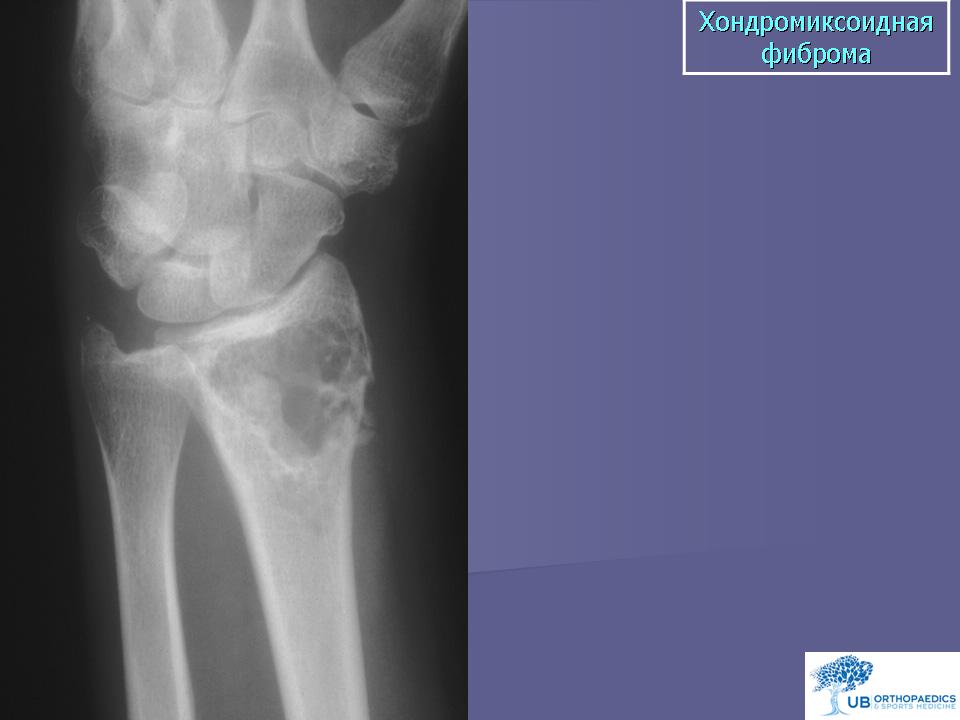 Ультразвук и КТ полезны для визуализации распространения и локализации кальцинатов, что позволяет идентифицировать внекостные очаги кальцификации, связанные с отложением кристаллов.
Ультразвук и КТ полезны для визуализации распространения и локализации кальцинатов, что позволяет идентифицировать внекостные очаги кальцификации, связанные с отложением кристаллов.
Остеоид-остеома и болезнь отложения кристаллов. ( a – d ) Мужчина, 19 лет, в течение одного года жалуется на боль в паху. Аксиальные ( a ) и коронарные ( b ) Т2 ФС МРТ и КТ ( c ) показали небольшой минерализованный очаг (стрелки) и реактивный отек костного мозга (черная звездочка). Было выполнено чрескожное иссечение под контролем КТ ( d ). ( e–h ) Женщина, 36 лет, с болью в бедре в течение 5 месяцев.Корональная ( e ) и аксиальная ( f ) Т2 ФС и корональная Т1 ( g ) МРТ показали кальцификации (стрелки) вблизи непрямой головки прямой мышцы бедра (указатели стрелок), которые были лучше охарактеризованы на обзорной рентгенограмме ( h ), с реактивным отеком костного мозга (звездочка)
Рис. 13
13 Остеоид-остеома против болезни отложения кристаллов [2]. ( a – c ) Мужчина, 30 лет, в течение 3 месяцев жалуется на боль в задней части бедра.Аксиальные Т1 ( a ), аксиальные ( b ) и сагиттальные ( c ) Т2 ФС МРТ продемонстрировали кортикальный очаг (стрелки) и реактивный отек костного мозга вблизи бугристости ягодичных мышц. Обратите внимание, что место прикрепления сухожилия большой ягодичной мышцы (пунктирная стрелка) находится ниже очага. ( d – f ) Женщина, 38 лет, поступает с очень сильной болью в задней части бедра в течение 2 дней. Т2 ФС аксиальная и коронарная МРТ ( d , e ) и обзорная рентгенограмма ( f ) показали корково-надкостничный отек и отек костного мозга в месте прикрепления правого сухожилия большой ягодичной мышцы (стрелки) и некоторые кальцификации (пунктирные стрелки)
опухоль (фиг.14): ОО дистальной фаланги часто сочетается с атипичной клинической картиной, с незначительной болью или ее отсутствием, однопальцевыми утолщениями и диффузным утолщением ногтевого ложа, с высокой интенсивностью сигнала T2WI и усилением гадолиния, что может привести к ошибочный диагноз гломусной опухоли, особенно если МРТ является единственным доступным методом визуализации [48–50].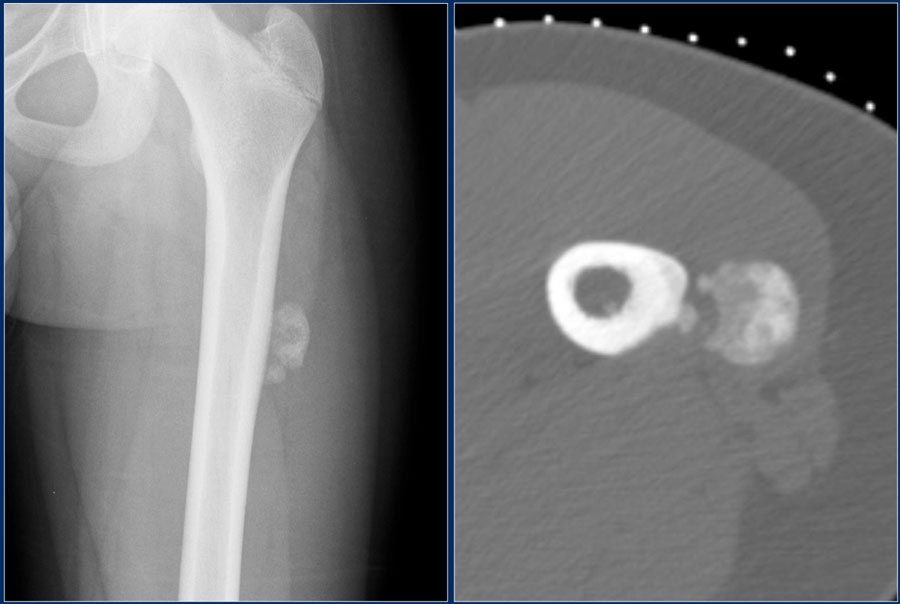 Однако гломусные опухоли представляют собой четко очерченные узелки в ногтевом ложе без утолщения остальной части ногтевого ложа или матрикса и могут демонстрировать ремоделирование дорсальной коры дистальной фаланги [51] (рис.14). Кроме того, однопальцевые утолщения встречаются относительно редко, и всегда следует исследовать возможность первичного костного новообразования, при этом энхондрома и ОО представляют собой наиболее распространенные типы новообразований с этим проявлением [48-50].
Однако гломусные опухоли представляют собой четко очерченные узелки в ногтевом ложе без утолщения остальной части ногтевого ложа или матрикса и могут демонстрировать ремоделирование дорсальной коры дистальной фаланги [51] (рис.14). Кроме того, однопальцевые утолщения встречаются относительно редко, и всегда следует исследовать возможность первичного костного новообразования, при этом энхондрома и ОО представляют собой наиболее распространенные типы новообразований с этим проявлением [48-50].
Остеоид-остеома в сравнении с гломусной опухолью. ( a – f ) Мужчина, 19 лет, поступил с ушибом второго пальца ноги и ночной болью ( a ). Сагиттальные T1 (b ), сагиттальные (c ) и аксиальные ( d ) МРТ-изображения T2FS показали диффузное утолщение ногтевого ложа (пунктирные стрелки) без определенного узла, а также кортикальный/юкстакортикальный узел с низким уровнем сигнала на дистальная фаланга (стрелки), сопровождающаяся отеком костного мозга (острие стрелки).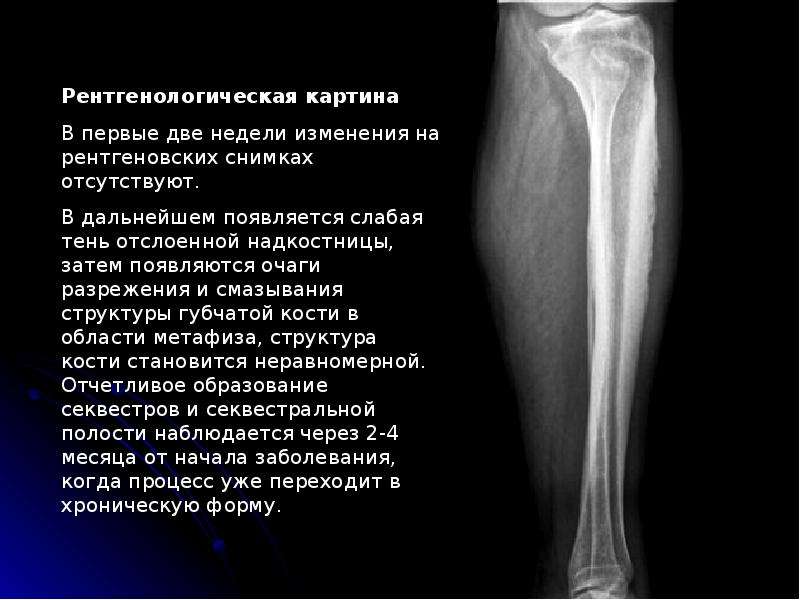 Выполнена компьютерная томография ( e , f ), и результаты выявили склеротический узел, соответствующий очагу ОО (стрелки), с минимальным реакционным окружающим склерозом. ( g – k ) Женщина, 53 года, поступила с болью в 4-м пальце, иррадиирующей в предплечье. Сагиттальные, корональные, аксиальные Т2 FS, аксиальные Т1 и Т1 FS GD МРТ изображали подногтевое узловатое четко очерченное поражение (стрелка) с ремоделированием коры нижележащих фаланг (пунктирная стрелка) и гомогенным усилением после инъекции гадолиния ( k ).Обратите внимание, что диффузного утолщения ногтевого ложа или склероза фаланг пальцев не было.
Выполнена компьютерная томография ( e , f ), и результаты выявили склеротический узел, соответствующий очагу ОО (стрелки), с минимальным реакционным окружающим склерозом. ( g – k ) Женщина, 53 года, поступила с болью в 4-м пальце, иррадиирующей в предплечье. Сагиттальные, корональные, аксиальные Т2 FS, аксиальные Т1 и Т1 FS GD МРТ изображали подногтевое узловатое четко очерченное поражение (стрелка) с ремоделированием коры нижележащих фаланг (пунктирная стрелка) и гомогенным усилением после инъекции гадолиния ( k ).Обратите внимание, что диффузного утолщения ногтевого ложа или склероза фаланг пальцев не было.
Агрессивные поражения костей : Наиболее агрессивные поражения костей имеют очень разные картины визуализации, чем ОО, поскольку они характеризуются заменой костного мозга с заметно низкой интенсивностью сигнала T1, что приводит к обычно хорошо разграниченному переходу с сохраненной костью костный мозг, и они могут также обнаруживать кортикальный разрыв и экстракортикальное вовлечение. Напротив, картина отека, которая возникает в случаях ОО, характеризуется серой, туманной и нечеткой интенсивностью промежуточного сигнала Т1 без замещения костного мозга.
Напротив, картина отека, которая возникает в случаях ОО, характеризуется серой, туманной и нечеткой интенсивностью промежуточного сигнала Т1 без замещения костного мозга.
Хондробластома (рис. 15). Хондробластомы — это редкие и болезненные доброкачественные новообразования костей, размер которых обычно не превышает 4,0 см. Они преимущественно встречаются в эпифизах или апофизах незрелых костей; они наиболее распространены в бедренной кости, за которой следуют плечевая и большеберцовая кости; и они преобладают у мужчин. Поражение литическое, центральное или эксцентричное интрамедуллярное, с четкими границами, тонким склеротическим ореолом, высокой интенсивностью сигнала Т2 и усилением гадолиния. Центральные кальцификации хондроидного типа могут присутствовать примерно в 30–40% случаев.Это состояние связано с воспалительными изменениями и иногда сопровождается синовитом и отеком окружающих мягких тканей [14]. Эпифизарная и медуллярная локализация, дольчатые контуры, хондральные кальцификации и большие размеры могут помочь в дифференциации хондробластомы от ОО, которая обычно меньше и располагается на кортикальной кости и на диафизе; однако небольшая и минерализованная хондробластома может быть неотличима от ОО [14].
Остеоид-остеома в сравнении с хондробластомой.( a – d ) Мужчина, 29 лет, жалуется на боль в колене в течение 3 месяцев. МРТ сагиттальный T1 ( a ), аксиальный и корональный T2 FS ( b , c ) и КТ ( d ) показали округлый и центральный минерализованный очаг (стрелки) с реактивным отеком костного мозга (звездочка) и кортикальным отеком. утолщение (пунктирная стрелка на г). ( e – h ) Мужчина, 24 года, жалуется на боль в лодыжке в течение 9 месяцев. МРТ в аксиальном Т1 ( e ), сагиттальном Т2 ( f ), аксиальном Т1 FS GD ( g ) и КТ ( h ) показало большое дольчатое поражение кости (стрелки) с периферическим дугообразным кальцификатом (пунктирные стрелки). ), внутреннее усиление ( c ) и реактивный отек костного мозга (звездочка)
Разное (рис.16, 17, 18): ОО может напоминать патологии, отличные от ранее упомянутых, такие как контузионный отек костного мозга (рис. 16), импинджменты (рис. 17), энтезит (рис. 18), компенсаторная гипертрофия ножки, интракортикальная гемангиомы, остеохондроз, корковая десмоидная, фиброзная дисплазия и эозинофильная гранулема [4, 6, 14].
16), импинджменты (рис. 17), энтезит (рис. 18), компенсаторная гипертрофия ножки, интракортикальная гемангиомы, остеохондроз, корковая десмоидная, фиброзная дисплазия и эозинофильная гранулема [4, 6, 14].
Остеоид-остеома, имитирующая ушиб костного мозга. Мужчина, 16 лет, испытывает боль в правом локте и руке в течение 2 дней после падения во время физической активности в школе.Во-первых, результаты МРТ T1 ( a ) и T2 FS ( b , c ) были интерпретированы как указывающие на контузионный отек костного мозга (звездочки) без перелома. Однако боль сохранялась более 3 мес. Последующие КТ ( d , e ) и МРТ ( f , g ) выявили небольшой субхондральный OO с литическим неминерализованным очагом (стрелки) и усилением (пунктирные стрелки) на МРТ T1 FS GD ( f , g )
Рис.17 Остеоид-остеома, имитирующая передний импинджмент. 29-летний мужчина с болью в передней части голеностопного сустава в течение 4 месяцев.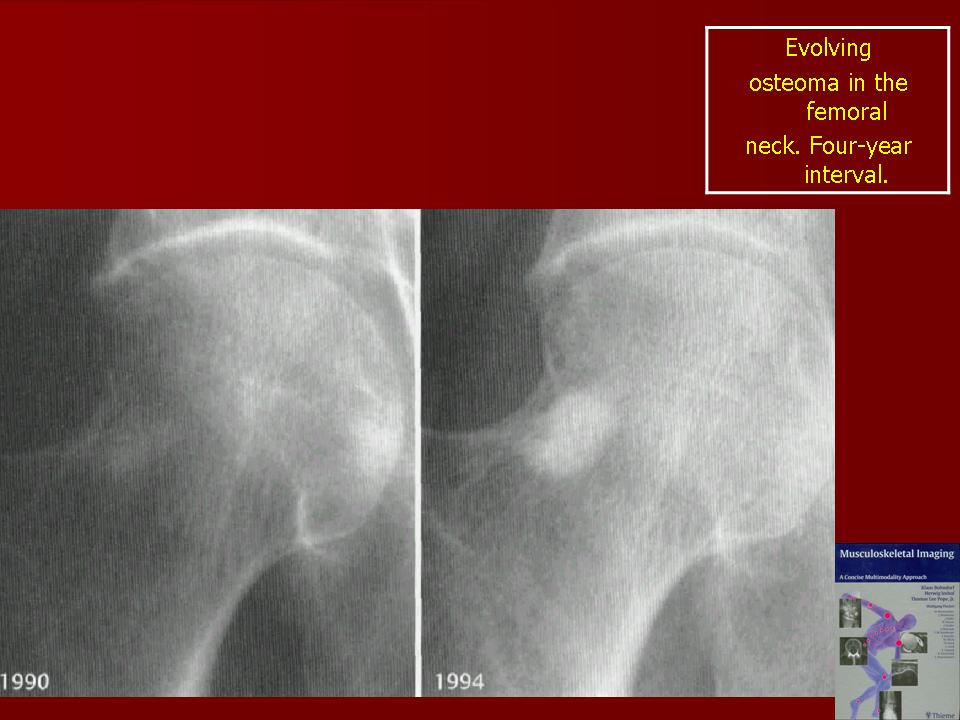 CR ( a ) показал легкий склероз на дорсальной шейке таранной кости (стрелка). T1 (b ), T2 (c , d , e ) и КТ ( f ) показали минерализованный очаг (пунктирные стрелки) с реактивным синовитом (стрелка), отеком костного мозга (звездочка) и склероз
CR ( a ) показал легкий склероз на дорсальной шейке таранной кости (стрелка). T1 (b ), T2 (c , d , e ) и КТ ( f ) показали минерализованный очаг (пунктирные стрелки) с реактивным синовитом (стрелка), отеком костного мозга (звездочка) и склероз
Остеоид-остеома, имитирующая энтезит.Мужчина, 20 лет, с болью в спине в течение шести недель. CR ( a ) показал левосторонний сколиоз без идентифицируемых повреждений костей. Сагиттальная МРТ T2 FS ( b ) выявила отек костного мозга в задне-верхнем углу тела позвонка (звездочка), что вызвало подозрение на энтезит. Компьютерная томография ( c , d , e ) показала небольшой минерализованный очаг на вогнутой стороне области сколиоза (стрелка) с реактивным костным склерозом (пунктирная стрелка)
Остеоидная остеома: основы практики, Патофизиология, эпидемиология
Дуки А. Л., Джозеф Р.М. Остеоидная остеома . Остров сокровищ, Флорида: StatPearls; 2020. [Полный текст].
Л., Джозеф Р.М. Остеоидная остеома . Остров сокровищ, Флорида: StatPearls; 2020. [Полный текст].
Bergstrand H. Uber eine eigenartige, warscheinlich bisher nicht beschriebene osteoblastische Krankheit in den langen Knochen in der Hand und des Fusses. Акта Радиол . 1930. 11:596-613.
Джаффе HL. Остеоид-остеома. Доброкачественная остеобластная опухоль, состоящая из остеоида и атипичной кости. Арка Сург . 1935. 31:709-728.
Гонсалес Г., Абриль Х.С., Медьеро И.Г., Эпельдеги Т.Остеоид-остеома с многоцентровым очагом. Внутренний Ортоп . 1996. 20 (1): 61-3. [Ссылка QxMD MEDLINE].
Гринспен А. Доброкачественные костеобразующие поражения: остеома, остеоид-остеома и остеобластома. Клинические, визуальные, патологические и дифференциальные соображения.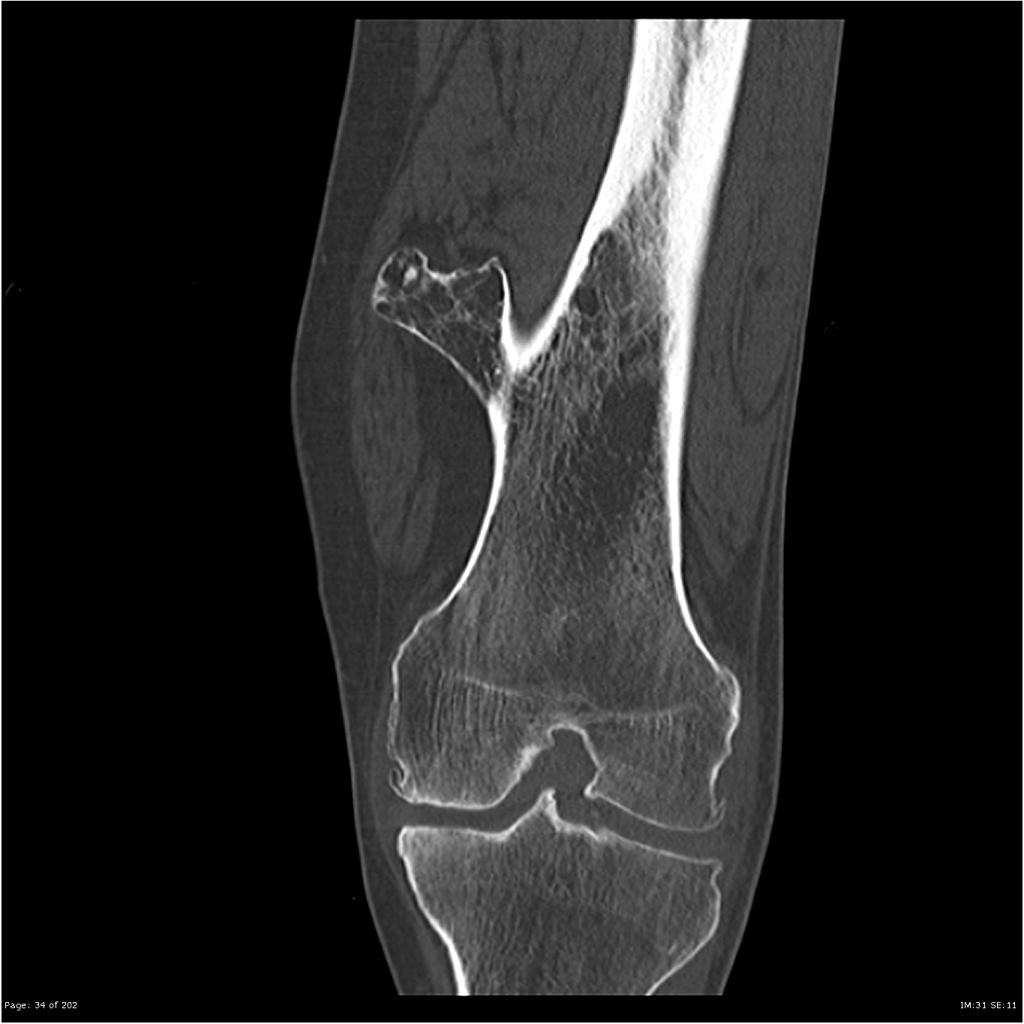 Скелетный радиол . 1993 22 октября (7): 485-500. [Ссылка QxMD MEDLINE].
Скелетный радиол . 1993 22 октября (7): 485-500. [Ссылка QxMD MEDLINE].
Iceton J, Rang M. Остеоид-остеома в открытом дистальном эпифизе бедренной кости. Отчет о случае. Clin Orthop Relat Res .1986 май. 162-5. [Ссылка QxMD MEDLINE].
Marcove RC, Heelan RT, Huvos AG, Healey J, Lindeque BG. Остеоид-остеома. Диагностика, локализация и лечение. Clin Orthop Relat Res . 1991 июнь 197-201. [Ссылка QxMD MEDLINE].
Бхуре У., Роос Дж. Э., Стробель К. Остеоидная остеома: мультимодальная визуализация с упором на гибридную визуализацию. Eur J Nucl Med Mol Imaging . 2019 46 апреля (4): 1019-1036. [Ссылка QxMD MEDLINE].
Lenke LG, Sutherland CJ, Gilula LA.Остеоид-остеома проксимального отдела бедра: предоперационная локализация под контролем КТ. Ортопедия . 1994 17 марта (3): 289-92. [Ссылка QxMD MEDLINE].
Ортопедия . 1994 17 марта (3): 289-92. [Ссылка QxMD MEDLINE].
Эбрагимзаде М.Х., Ахмадзаде-Чабок Х., Эбрагимзаде А.Р. Остеоид-остеома: диагностика корешковых болей конечностей. Ортопедия . 2009 32 ноября (11): 821. [Ссылка QxMD MEDLINE].
Barei DP, Moreau G, Scarborough MT, Neel MD. Чрескожная радиочастотная абляция остеоид-остеомы. Clin Orthop Relat Res . 2000 г. 9 апреля (2): 115-24. [Ссылка QxMD MEDLINE].
Спроул Дж. А., Хан Ф., Фогарти Э. Э. Остеоид-остеома: болезненное увеличение второго пальца стопы. Arch Orthop Trauma Surg . 2004 июнь 124 (5): 354-6. [Ссылка QxMD MEDLINE].
Петтин К.А., Классен Р.А. Остеоид-остеома и остеобластома позвоночника. J Bone Joint Surg Am . 1986 март 68 (3): 354-61.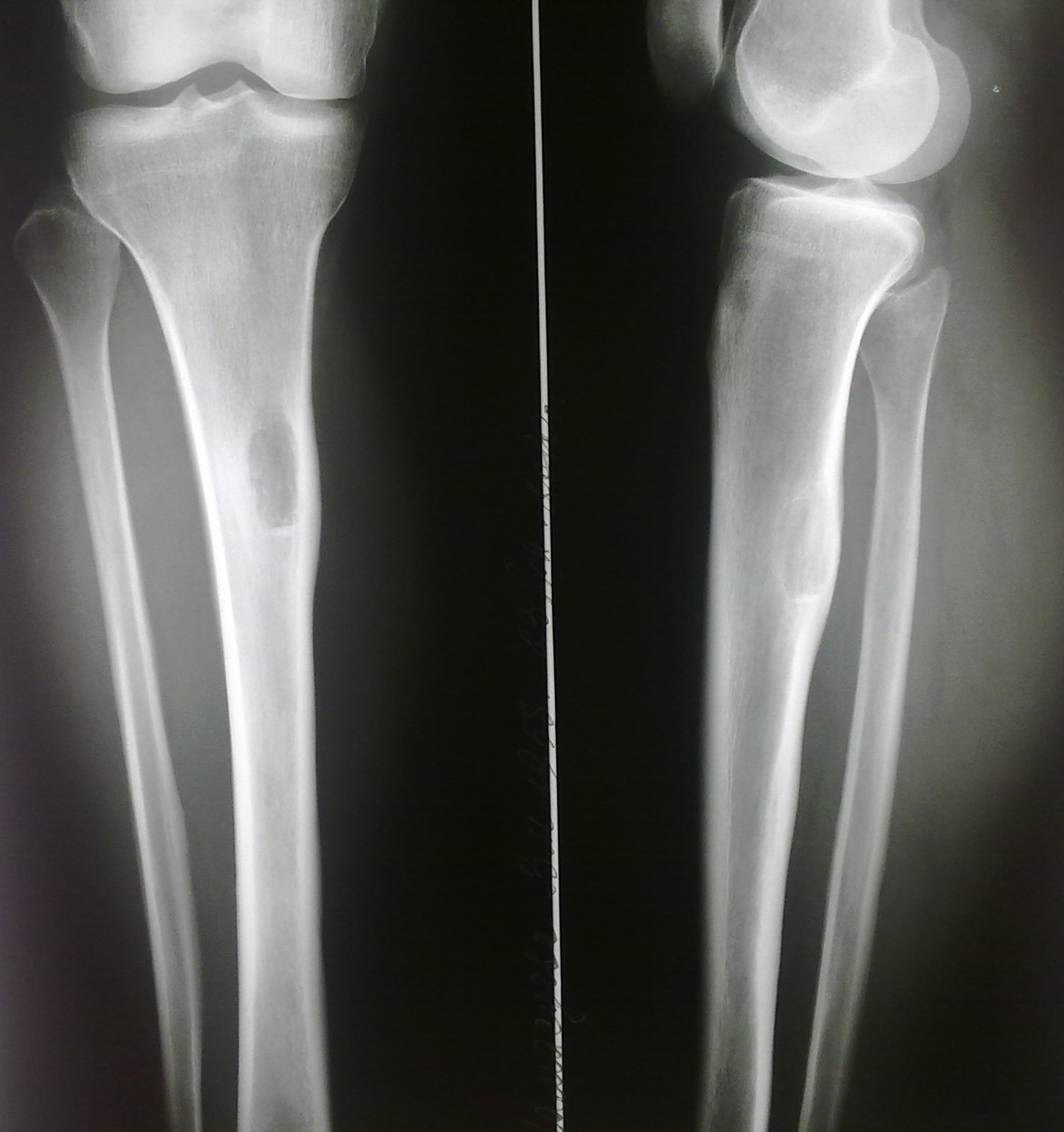 [Ссылка QxMD MEDLINE].
[Ссылка QxMD MEDLINE].
Зилели М., Чагли С., Басдемир Г., Ерсахин Ю.Остеоид-остеома и остеобластома позвоночника. Нейрохирург Фокус . 2003 15 ноября (5): E5. [Ссылка QxMD MEDLINE].
Кан П., Шмидт М.Х. Остеоид-остеома и остеобластома позвоночника. Нейрохирург Клиника N Am . 2008 19 января (1): 65-70. [Ссылка QxMD MEDLINE].
Берн С.К., Ансордж О., Зеллер Р., Дрейк Дж.М. Лечение остеобластомы и остеоид-остеомы позвоночника в детском возрасте. J Нейрохирург Педиатр . 2009 4 ноября (5): 434-8.[Ссылка QxMD MEDLINE].
Уэллс Р.Г., Миллер Дж.Х., Стай Дж.Р. Сцинтиграфические картины при остеоид-остеоме и спондилолизе. Клин Нукл Мед . 1987 12 января (1): 39-44. [Ссылка QxMD MEDLINE].
Калб К., Шлер У., Мейер М., Шмитт Р., Ланц У.[Остеоид-остеома кисти и запястья]. Хандчир Микрочир Пласт Чир . 2004 г. 36 декабря (6): 405-10. [Ссылка QxMD MEDLINE].
Нанни М., Панталоне О., Заппала А., Фикосиелло Л., Кампиони П., Фокаччи С. и др. Диагностический подход к редкому случаю остеоид-остеомы таранной кости. Лучи . 2004 апрель-июнь. 29 (2): 217-21. [Ссылка QxMD MEDLINE].
Тепеленис К., Скандалакис Г.П., Папатанакос Г., Кефала М.А., Китсули А., Барбути А. и др.Остеоидная остеома: обновленный обзор эпидемиологии, патогенеза, клинической картины, рентгенологических особенностей и вариантов лечения. В естественных условиях . 2021 июль-авг. 35 (4): 1929-1938. [Ссылка QxMD MEDLINE]. [Полный текст].
В естественных условиях . 2021 июль-авг. 35 (4): 1929-1938. [Ссылка QxMD MEDLINE]. [Полный текст].
ЗОЛОТО JS. Естественное течение остеоид-остеомы; с отчетом о двадцати случаях. J Bone Joint Surg Br . 1954 май. 36-Б (2):218-29. [Ссылка QxMD MEDLINE]. [Полный текст].
Шульман Л., Дорфман Х.Д. Нервные волокна при остеоид-остеоме. J Bone Joint Surg Am . 1970 Октябрь 52 (7): 1351-6. [Ссылка QxMD MEDLINE].
Healey JH, Ghelman B. Остеоидная остеома и остеобластома. Современные концепции и последние достижения. Clin Orthop Relat Res . 1986 март 76-85. [Ссылка QxMD MEDLINE].
Frassica FJ, Waltrip RL, Sponseller PD, Ma LD, McCarthy EF Jr. Клинико-патологические особенности и лечение остеоид-остеомы и остеобластомы у детей и подростков. Orthop Clin North Am .1996 27 июля (3): 559-74. [Ссылка QxMD MEDLINE].
Orthop Clin North Am .1996 27 июля (3): 559-74. [Ссылка QxMD MEDLINE].
Донкол Р.Х., Аль-Намми А., Могази К. Эффективность чрескожной радиочастотной абляции остеоид-остеомы у детей. Педиатр Радиол . 2008 38 февраля (2): 180-5. [Ссылка QxMD MEDLINE].
Атар Д., Леман В.Б., Грант А.Д. Советы по торговле. Компьютерная томография – иссечение остеоид-остеомы под контролем. Ортоп Rev . 1992 21 декабря (12): 1457-8. [Ссылка QxMD MEDLINE].
Ассенмахер С., Фоггенрайтер Г., Клаес В., Наст-Колб Д.Остеоид-остеома — диагностическая и терапевтическая проблема? Хирург . 2000 март 71 (3): 319-25. [Ссылка QxMD MEDLINE].
Гарсия-Вивар М.Л., Галиндес Э., Аростеги Х., Гарсия Льоренте Ф., Уриарте Э., Арамбуру Х.М. Хронический моноартрит, вызванный остеоид-остеомой. Ан Мед Интерна . 1996 13 июля (7): 344-6. [Ссылка QxMD MEDLINE].
Ан Мед Интерна . 1996 13 июля (7): 344-6. [Ссылка QxMD MEDLINE].
Burger IM, McCarthy EF. Фаланговые остеоид-остеомы кисти: проблема диагностики. Clin Orthop Relat Res .2004 окт. 427:198-203. [Ссылка QxMD MEDLINE].
Джанин Ю., Эпштейн Дж. А., Каррас Р., Хан А. Остеоидные остеомы и остеобластомы позвоночника. Нейрохирургия . 1981 8 января (1): 31-8. [Ссылка QxMD MEDLINE].
MacLellan DI, Wilson FC Jr. Остеоид-остеома позвоночника. Обзор литературы и отчет о шести новых случаях. J Bone Joint Surg Am . 1967 г., 49 января (1): 111–21. [Ссылка QxMD MEDLINE].
Шиприт Э.П., Харди Дж.Г., Колтон С.Л.Усовершенствованная методика интраоперационного сканирования костей. J Bone Joint Surg Br . 1986 авг.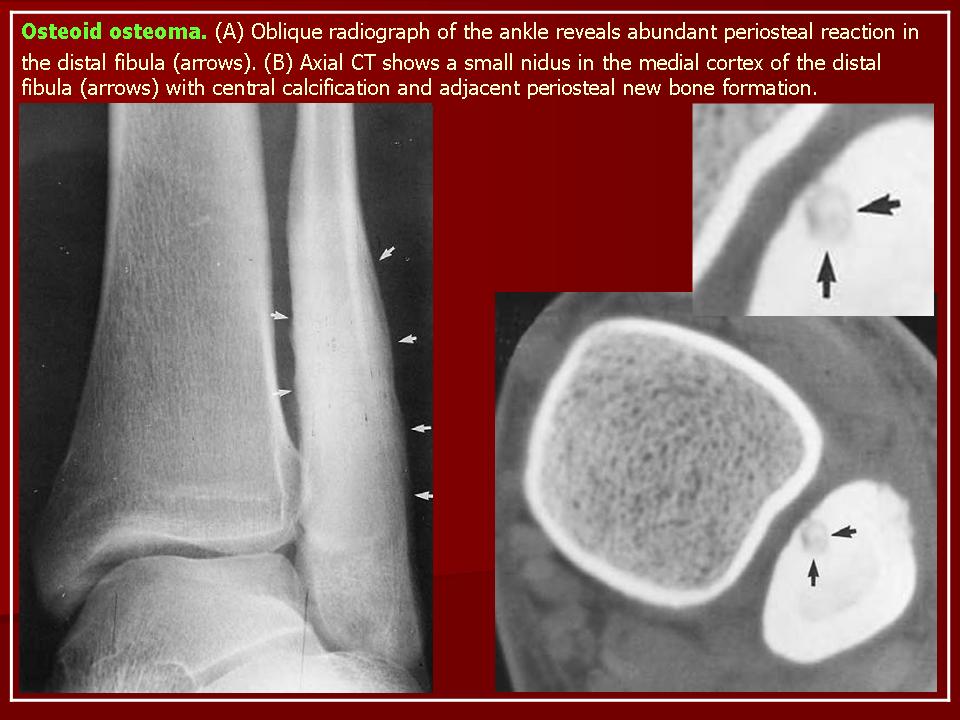 68 (4): 643-6. [Ссылка QxMD MEDLINE].
68 (4): 643-6. [Ссылка QxMD MEDLINE].
де Чадаревян Дж. П., Катсетос К. Д., Паскасио Дж. М., Геллер Э., Герман М. Дж. Гистологическое исследование кровоснабжения остеоид-остеомы. Педиатр Дев Патол . 2007 сентябрь-октябрь. 10 (5): 358-68. [Ссылка QxMD MEDLINE].
Георгулис А.Д., Папагеоргиу К.Д., Мебиус Ю.Г., Россис Дж., Пападониколакис А., Соукакос П.Н. Диагностическая дилемма, создаваемая остеоид-остеомой, которая проявляется болью в колене. Артроскопия . 2002 18 января (1): 32-7. [Ссылка QxMD MEDLINE].
Мейре Э., Хогмартенс М., Де Ру М., Мортельманс Л., Николай Д. Пероперационное использование мобильной гамма-камеры для локализации остеоид-остеомы позвоночника. Acta Orthop Belg . 1983 май-июнь. 49 (3): 384-90. [Ссылка QxMD MEDLINE].
Ринский Л.А., Горис М., Блек Э.Е., Халперн А., Хиршман П. Интраоперационная сцинтиграфия скелета для локализации остеоид-остеомы в позвоночнике.История болезни. J Bone Joint Surg Am . 1980 янв. 62 (1): 143-4. [Ссылка QxMD MEDLINE].
Swee RG, McLeod RA, Beabout JW. Остеоид-остеома. Обнаружение, диагностика и локализация. Радиология . 1979 янв. 130 (1): 117-23. [Ссылка QxMD MEDLINE].
Исраэли А., Звас С.Т., Хорошовский Х., Фарин И. Использование радионуклидного метода в предоперационной и интраоперационной диагностике остеоид-остеомы позвоночника. История болезни. Clin Orthop Relat Res .1983 май. 194-6. [Ссылка QxMD MEDLINE].
Осеболд В.Р., Лестер Э.Л., Херли Дж.Х., Винсент Р.Л. Интраоперационное применение мобильной гамма-камеры при локализации и иссечении остеоид-остеом позвоночника. Позвоночник (Фила Па, 1976) . 1993 1 октября. 18 (13): 1816-28. [Ссылка QxMD MEDLINE].
Исгорен С., Демир Х., Даглиоз-Горур Г., Селек О. Хирургия остеоид-остеомы под контролем гамма-зонда: есть ли дополнительная ценность количественной сцинтиграфии костей? Rev Esp Med Nucl Imagen Mol . 2013 июль-авг. 32 (4): 234-9. [Ссылка QxMD MEDLINE].
Renzoni SA, Convery FR, Ashburn W, Vasquez TE. Интраоперационная остеосцинтиграфия как вспомогательное средство при биопсии кости. Клин Нукл Мед . 1986 Сентябрь 11 (9): 619-20. [Ссылка QxMD MEDLINE].
Wioland M, Gaillard JF, Sergent A. Интраоперационная сцинтиграфия костей в ортопедической хирургии. Биомед Фармакотер . 1991. 45 (10):429-34. [Ссылка QxMD MEDLINE].
Хаддад Э., Ганем И., Викарт П., Самаха Э., Харрат К., Аун Н. и др. Чрескожная термическая абляция остеоид-остеомы под контролем компьютерной томографии. Rev Chir Orthop Reparatrice Appar Mot . 2004 ноябрь 90 (7): 599-606. [Ссылка QxMD MEDLINE].
Пейсер А., Порат С., Сассон Т., Апельбаум Дж., Бар-Зив Дж., Сучер Э. [Иссечение остеоид-остеомы под контролем КТ]. Харефуа . 2 апреля 1999 г. 136 (7): 540-2, 587. [Ссылка на MEDLINE QxMD].
Санс Н., Гали-Фуркад Д., Асун Дж., Жарло Т., Кьявасса Х., Бонневиаль П. и др.Остеоид-остеома: чрескожная резекция под контролем КТ и последующее наблюдение у 38 пациентов. Радиология . 1999 сен. 212 (3): 687-92. [Ссылка QxMD MEDLINE].
Szendroi M, Köllo K, Antal I, Lakatos J, Szoke G. Внутрисуставная остеоид-остеома: клинические признаки, результаты визуализации и сравнение с внесуставной локализацией. J Ревматол . 2004 май. 31 (5): 957-64. [Ссылка QxMD MEDLINE].
Атвал Г.С., Пичора Д.Р., Эллис Р.Э., Рудан Дж.Ф.Компьютерный метод наведения для локализации и иссечения остеоид-остеомы. Ортопедия . 2004 27 февраля (2): 195-7. [Ссылка QxMD MEDLINE].
Gaeta M, Minutoli F, Pandolfo I, Vinci S, D’Andrea L, Blandino A. Результаты магнитно-резонансной томографии остеоид-остеомы проксимального отдела бедренной кости. Евро Радиол . 2004 г., 14 сентября (9): 1582–1589. [Ссылка QxMD MEDLINE].
Хашем К., Хаддад С., Аун Н., Тамраз Дж., Атталах Н.МРТ в диагностике остеоид-остеомы. Дж Радиол . 1997 сен. 78 (9): 635-41. [Ссылка QxMD MEDLINE].
Юссеф Б.А., Хаддад М.С., Захрани А., Шариф Х.С., Морган Д.Л., аль-Шахед М. и др. Остеоид-остеома и остеобластома: проявления МРТ и значение усиления кольца. Евро Радиол . 1996. 6 (3): 291-6. [Ссылка QxMD MEDLINE].
Асун Дж., Ричарди Г., Райльхак Дж.Дж., Баунин С., Фажадет П., Жирон Дж. и др. Остеоид-остеома: МРТ и КТ. Радиология . 1994 Апрель 191 (1): 217-23. [Ссылка QxMD MEDLINE].
Гузей Ф.К., Сейитаноглу М.Х., Сенсер А., Эмей Э., Алаташ И., Изги А.Н. Позвоночная остеоид-остеома, связанная с изменениями паравертебральных мягких тканей на магнитно-резонансной томографии. Отчет о двух случаях. Дж Нейрохирург . 2004 май. 100 (5 Дополнение по педиатрии): 532-6. [Ссылка QxMD MEDLINE].
Дэвис М., Кассар-Пулличино В.Н., Дэвис А.М., МакКолл И.В., Тиррелл П.Н. Диагностическая точность МРТ при остеоид-остеоме. Скелетный радиол . 2002 31 октября (10): 559-69. [Ссылка QxMD MEDLINE].
Клонеке А.С., Личо Р., Макдугалл И.Р. Методика интраоперационной сцинтиграфии костей. Отчет о 17 случаях. Клин Нукл Мед . 1991 16 июля (7): 482-6. [Ссылка QxMD MEDLINE].
Киршнер Б., Хиллманн А., Лоттес Г., Сьюк Дж., Бартенштейн П., Винкельманн В. и др. Интраоперационное выскабливание остеоид-остеомы под контролем зонда. Eur J Nucl Med . 1993 июль.20 (7): 609-13. [Ссылка QxMD MEDLINE].
Сэвилл, округ Колумбия. Медицинский вариант лечения остеоид-остеомы. Ревматоидный артрит . 1980 23 декабря (12): 1409-11. [Ссылка QxMD MEDLINE].
Карпинтеро-Бенитес П., Агирре М.А., Серрано М.А., Лух М. Влияние рофекоксиба на боль, вызванную остеоид-остеомой. Ортопедия . 2004 27 ноября (11): 1188-91. [Ссылка QxMD MEDLINE].
Кнайсль Дж.С., Саймон М.А. Медикаментозное лечение по сравнению с оперативным лечением остеоид-остеомы. J Bone Joint Surg Am . 1992 г., 74 февраля (2): 179–85. [Ссылка QxMD MEDLINE].
Мехта МХ. Боль спровоцировала сколиоз. Наблюдения за развитием деформации. Clin Orthop Relat Res . 1978 сен. (135): 58-65. [Ссылка QxMD MEDLINE].
Gasbarrini A, Cappuccio M, Bandiera S, Amendola L, van Urk P, Boriani S. Остеоид-остеома подвижного отдела позвоночника: хирургические результаты у 81 пациента. Позвоночник (Фила Па, 1976) . 2011 15 ноября.36 (24): 2089-93. [Ссылка QxMD MEDLINE].
Кампаначчи М., Руджери П., Гасбаррини А., Ферраро А., Кампаначчи Л. Остеоидная остеома. Прямая визуальная идентификация и внутриочаговое иссечение очага с минимальным удалением кости. J Bone Joint Surg Br . 1999 сен. 81 (5): 814-20. [Ссылка QxMD MEDLINE].
Крюгер Г.Д., Рок М.Г. Остеоид-остеома дистального эпифиза бедра. Отчет о случае. Clin Orthop Relat Res . 1987 сен.203-9. [Ссылка QxMD MEDLINE].
Гор Д.Р., Мюллер Х.А. Остеоид-остеома позвоночника с локализацией при помощи сканирования костей с 99 mTc-полифосфатом. История болезни. Clin Orthop Relat Res . 1975 ноябрь-декабрь. 132-4. [Ссылка QxMD MEDLINE].
Тодд Б.Д., Годфри Л.В., Бодли Р.Н. Интраоперационная радиоактивная локализация остеоид-остеомы: полезный вариант техники. БрДж Радиол . 1989 февраль 62 (734): 187-9. [Ссылка QxMD MEDLINE].
Вигорита В.Дж., Гельман Б. Локализация остеоид-остеом — использование радионуклидного сканирования и автовизуализации для определения очага. Ам Дж. Клин Патол . 1983 фев. 79 (2): 223-5. [Ссылка QxMD MEDLINE].
Wioland M, Sergent-Alaoui A. Дидактический обзор 175 иссечений остеоид-остеом под радионуклидным контролем. Eur J Nucl Med . 1996 авг. 23 (8): 1003-11. [Ссылка QxMD MEDLINE].
Начин П., Гилле П., Обер Д., Де Ла Саль Р., Джордан Х., Кардо Дж. К.Достоинства и недостатки пероперационной изотопной локализации при иссечении остеоид-остеомы. Соображения по поводу 6 случаев]. Чир Педиатр . 1986. 27 (2): 65-8. [Ссылка QxMD MEDLINE].
De Boeck H, Casteleyn PP, Bossuyt A, Jacobs A. Интраоперационная радиоактивная локализация опухолей мелких костей. Внутренний Ортоп . 1992. 16 (2): 172-5. [Ссылка QxMD MEDLINE].
Гилле П., Начин П., Обер Д., де ла Саль Р., Джордан Х., Биде Р. и др.Интраоперационная радиоактивная локализация остеоид-остеом: четыре клинических случая. J Педиатр Ортоп . 1986 сентябрь-октябрь. 6 (5): 596-9. [Ссылка QxMD MEDLINE].
Ганджи А., Дитеманн Дж. Л., Гут С., Винклер Л., Сибилия Дж., Мортазави Р. и др. Чрескожная лазерная фотокоагуляция остеоид-остеом позвоночника под контролем КТ. AJNR Am J Нейрорадиол . 1998 ноябрь-декабрь. 19 (10): 1955-8. [Ссылка QxMD MEDLINE].
Донахью Ф., Ахмад А., Мнаймнех В., Певзнер Н.Х.Остеоид-остеома. Чрескожное иссечение под контролем компьютерной томографии. Clin Orthop Relat Res . 1999 сен. 191-6. [Ссылка QxMD MEDLINE].
Энгель Э.Э., Гава Н.Ф., Ногейра-Барбоза М.Х., Боттер Ф.А. Чрескожное сверление под контролем КТ является безопасным и надежным методом лечения остеоид-остеом. Спрингерплюс . 2013 2 декабря (1): 34. [Ссылка QxMD MEDLINE]. [Полный текст].
Raux S, Abelin-Genevois K, Canterino I, Chotel F, Kohler R. Остеоидная остеома проксимального отдела бедренной кости: лечение путем чрескожной резекции кости и сверления (PBRD).Отчет о 44 случаях. Orthop Traumatol Surg Res . 2014 Октябрь 100 (6): 641-5. [Ссылка QxMD MEDLINE].
Баун С.Г. Фототерапия опухолей. Мир J Surg . 1983 7 ноября (6): 700-9. [Ссылка QxMD MEDLINE].
Ганджи А., Гассер Б., Де Унамуно С., Фогарраси Э., Фукс С., Зифферт П. и др. Новые направления в интерстициальной лазерной фотокоагуляции костей. Семин Опорно-двигательный аппарат Радиол . 1997. 1 (2): 331-338. [Ссылка QxMD MEDLINE].
Motamedi D, Learch TJ, Ishimitsu DN, Motamedi K, Katz MD, Brien EW, et al. Термическая абляция остеоид-остеомы: обзор и пошаговое руководство. Рентгенография . 2009 29 ноября (7): 2127-41. [Ссылка QxMD MEDLINE].
Витт Д.Д., Холл-Крэггс М.А., Рипли П., Кобб Д.П., Баун С.Г. Интерстициальная лазеркоагуляция в лечении остеоид-остеомы. J Bone Joint Surg Br . 2000 ноябрь 82 (8): 1125-8. [Ссылка QxMD MEDLINE].
Lindner NJ, Ozaki T, Roedl R, Gosheger G, Winkelmann W, Wörtler K. Чрескожная радиочастотная абляция при остеоид-остеоме. J Bone Joint Surg Br . 2001 Апрель 83 (3): 391-6. [Ссылка QxMD MEDLINE].
Cioni R, Armillotta N, Bargellini I, Zampa V, Cappelli C, Vagli P, et al. Радиочастотная абляция остеоид-остеомы под контролем КТ: отдаленные результаты. Евро Радиол . 2004 г. 14 июля (7): 1203-8. [Ссылка QxMD MEDLINE].
Тиллотсон С.Л., Розенберг А.Е., Розенталь Д.И.Контролируемая термическая травма кости. Отчет о чрескожной технике с использованием радиочастотного электрода и генератора. Инвест Радиол . 1989 24 ноября (11): 888-92. [Ссылка QxMD MEDLINE].
Лундског Дж. Тепло и костная ткань. Экспериментальное исследование термических свойств кости и пороговых уровней термической травмы. Scand J Plast Reconstr Surg . 1972. 9:1-80. [Ссылка QxMD MEDLINE].
Розенталь Д.И., Хорничек Ф.Дж., Вулф М.В., Дженнингс Л.С., Гебхардт М.С., Манкин Х.Дж.Чрескожная радиочастотная коагуляция остеоид-остеомы в сравнении с оперативным лечением. J Bone Joint Surg Am . 1998 июнь 80 (6): 815-21. [Ссылка QxMD MEDLINE].
Розенталь Д.И., Спрингфилд Д.С., Гебхардт М.С., Розенберг А.Е., Манкин Х.Дж. Остеоид-остеома: чрескожная радиочастотная абляция. Радиология . 1995, ноябрь 197 (2): 451-4. [Ссылка QxMD MEDLINE].
Vanderschueren GM, Taminiau AH, Obermann WR, van den Berg-Huysmans AA, Bloem JL.Остеоид-остеома: факторы повышенного риска неудачной термокоагуляции. Радиология . 2004 г., декабрь 233 (3): 757-62. [Ссылка QxMD MEDLINE].
Rehnitz C, Sprengel SD, Lehner B, Ludwig K, Omlor G, Merle C, et al. Радиочастотная абляция остеоид-остеомы под контролем КТ: корреляция клинического результата и особенностей визуализации. Диагностический интерв Радиол . 2013 июль-авг. 19 (4): 330-9. [Ссылка QxMD MEDLINE].
Lassalle L, Campagna R, Corcos G, Babinet A, Larousserie F, Stephanazzi J, et al.Терапевтические результаты радиочастотной аблации под контролем КТ у пациентов с остеоид-остеомой. Скелетный радиол . 2017 г. 46 июля (7): 949-956. [Ссылка QxMD MEDLINE].
Perry BC, Monroe EJ, McKay T, Kanal KM, Shivaram G. Педиатрическая чрескожная абляция остеоидной остеомы: конусно-лучевая КТ с рентгеноскопическим наложением по сравнению с обычным КТ-наведением. Cardiovasc Intervent Radiol . 2017 Октябрь 40 (10): 1593-1599. [Ссылка QxMD MEDLINE].
Ахлагпур С., Азиз Ахари А., Ахмади С.А., Арджманд Шабестари А., Гохари Могаддам К., Алинагизаде М.Р.Гистологическая оценка фрагментов сверла, полученных при радиочастотной абляции остеоид-остеомы. Скелетный радиол . 2010 май. 39 (5): 451-5. [Ссылка QxMD MEDLINE].
Фолькмер Д., Зихлау М., Рапп Т.Б. Применение радиочастотной абляции в лечении опухолей опорно-двигательного аппарата. J Am Acad Orthop Surg . 2009 17 декабря (12): 737-43. [Ссылка QxMD MEDLINE].
Пармеджани А., Мартелла С., Чеккарелли Л., Мичели М., Спиннато П., Факкини Г.Остеоид-остеома: какой вариант малоинвазивного лечения лучше?. Eur J Orthop Surg Traumatol . 11 апреля 2021 г. [Ссылка на MEDLINE QxMD].
Линдквестер В.С., Кроули Дж., Хокинс К.М. Чрескожная термоабляция для лечения остеоид-остеомы: систематический обзор и анализ. Скелетный радиол . 2020 сен. 49 (9): 1403-1411. [Ссылка QxMD MEDLINE].
Пауэлл М.Ф., ДиНобиле Д., Редди А.С. Рентгеноскопическая коническая КТ с С-дугой для контроля минимально инвазивных вмешательств на позвоночнике. Врач-терапевт . 2010 янв.-февр. 13 (1):51-9. [Ссылка QxMD MEDLINE].
Гейгер Д., Наполи А., Конкилья А., Грегори Л.М., Арригони Ф., Баззокки А. и др. Фокусированная ультразвуковая абляция под контролем МРТ (MRgFUS) для лечения неспинальной остеоид-остеомы: проспективная многоцентровая оценка. J Bone Joint Surg Am . 2014 7 мая. 96 (9): 743-51. [Ссылка QxMD MEDLINE].
Ярмоленко П.С., Еранки А., Партанен А., Челик Х., Ким А., Отген М. и другие.Технические аспекты аблации остеоид-остеомы у детей с использованием высокоинтенсивного сфокусированного ультразвука под контролем МРТ. Int J Гипертермия . 2018 34 февраля (1): 49-58. [Ссылка QxMD MEDLINE].
Ге С.М., Марван И., Аддар А., Алгарни Н., Чайтор Р., Туркотт Р.Э. Артроскопическое лечение остеоидной остеомы голеностопного сустава: систематический обзор литературы. J Стопа для хирургии лодыжки . 2019 май. 58 (3): 550-554. [Ссылка QxMD MEDLINE].
Хатта Т., Хосака М., Ватануки М., Яно Т., Йошида С., Ватанабэ М. и др.Артроскопическое иссечение внутрисуставной остеоидной остеомы локтевого сустава. Кейс Rep Orthop . 2019. 2019:8505382. [Ссылка QxMD MEDLINE]. [Полный текст].
Gao G, Wu R, Liu R, Ao Y, Wang J, Xu Y. Артроскопия тазобедренного сустава имеет хорошие клинические результаты при лечении остеоид-остеомы вертлужной впадины. BMC Заболевание опорно-двигательного аппарата . 2021 28 мая. 22 (1): 491. [Ссылка QxMD MEDLINE]. [Полный текст].
Роджер Б., Беллин М.Ф., Виоланд М., Гренье П.Остеоид-остеома: чрескожное иссечение под контролем КТ, подтвержденное немедленной последующей сцинтиграфией у 16 амбулаторных пациентов. Радиология . 1996 октября 201 (1): 239-42. [Ссылка QxMD MEDLINE].
oC y, Kilinc Be, Cennet S, Boyacioglu MM, Ertugrul R, VAROL A. Осложнения компьютерной томографии вспомогательные радиочастотные абляции при лечении остеоидной остеомы. BIOMED RES INT . 2019. 2019: 4376851.


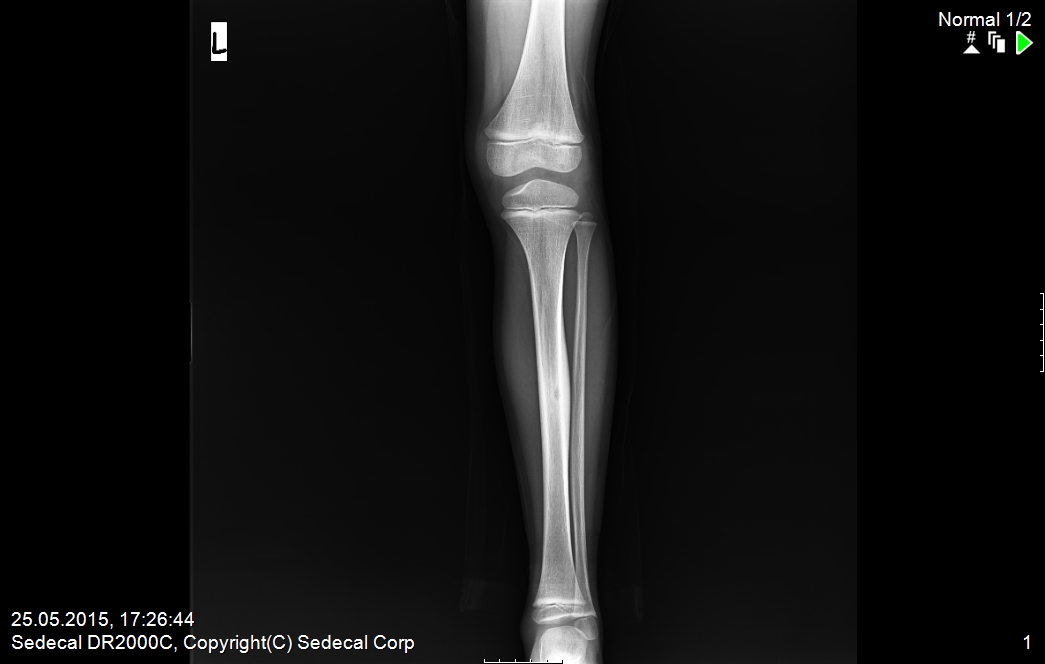 Есть еще дополнительные методы исследования, но к ним прибегают реже.
Есть еще дополнительные методы исследования, но к ним прибегают реже.

 Инновационная методика лечения заключается в удалении центральной части новообразования с помощью минимально инвазивной техники – радиочастотной абляции под контролем КТ. Это амбулаторная процедура, в ходе которой врач нагревает и уничтожает опухоль электрическим током высокой частоты. В Израиле эту процедуру проводит либо интервенционный радиолог, либо хирург-ортопед.
Инновационная методика лечения заключается в удалении центральной части новообразования с помощью минимально инвазивной техники – радиочастотной абляции под контролем КТ. Это амбулаторная процедура, в ходе которой врач нагревает и уничтожает опухоль электрическим током высокой частоты. В Израиле эту процедуру проводит либо интервенционный радиолог, либо хирург-ортопед. Они не будут распространяться на другие кости или ткани.
Они не будут распространяться на другие кости или ткани.