Отек желудка: Гастроэзофагеальный рефлюкс | Memorial Sloan Kettering Cancer Center
ᐈ Первые симптомы рака желудка
Онкологические заболевания – настоящий бич современного человечества. Несмотря на достижение медицины, их распространенность остается очень высокой. И на 4 месте по онкозаболеваемости во всем мире стоит рак желудка.
Что считают раком желудка
Раком желудка называют злокачественное новообразование, которое происходит из слизистой оболочки любого отдела желудка. Такая опухоль не имеет четкого отграничения от здоровых клеток, она легко прорастает в окружающие ткани, преодолевает наружную серозную оболочку и распространяется за пределы органа. Поэтому на поздних стадиях в брюшной полости образуется конгломерат, в который могут вовлекаться все смежные анатомические образования.
Кроме того, рак желудка быстро прорастает в стенки сосудов и начинает распространяться гематогенным и лимфогенным путем (по кровеносному и лимфатическому руслу). Ее частицы оседают в виде метастазов в лимфатических узлах и органах, излюбленные места для таких раковых отсевов – печень, легкие, головной мозг, а у женщин еще и яичники.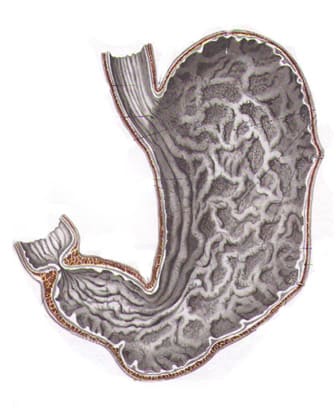
Но на первой стадии рак желудка ограничивается слизистой оболочкой (стадия 1А) или подслизистым слоем (стадия 1В), регионарных и тем более отдаленных метастазов пока нет. Опухоль при этом небольшая, ее влияние на работу органа и весь организм еще незначительное. Поэтому появляющиеся первые признаки рака желудка не доставляют пациенту выраженного дискомфорта. В большинстве случаев они игнорируются или принимаются за проявления банального гастрита или даже переедания. Поэтому люди с первыми симптомами рака желудка предпочитают самолечение, не обращаются к врачу и не видят повода для самостоятельного обследования. Это и приводит к поздней выявляемости этого грозного заболевания.
Почему при раке желудка так важна ранняя диагностика
Рак желудка – достаточно распространенное заболевание. Ежегодно только на территории РФ диагностируется чуть менее 40 тысяч новых случаев этого заболеваний. Причем во большинстве случаев он выявляется уже при прорастании опухолевой ткани за пределы слизистой оболочки или даже ее распространении за пределы органа.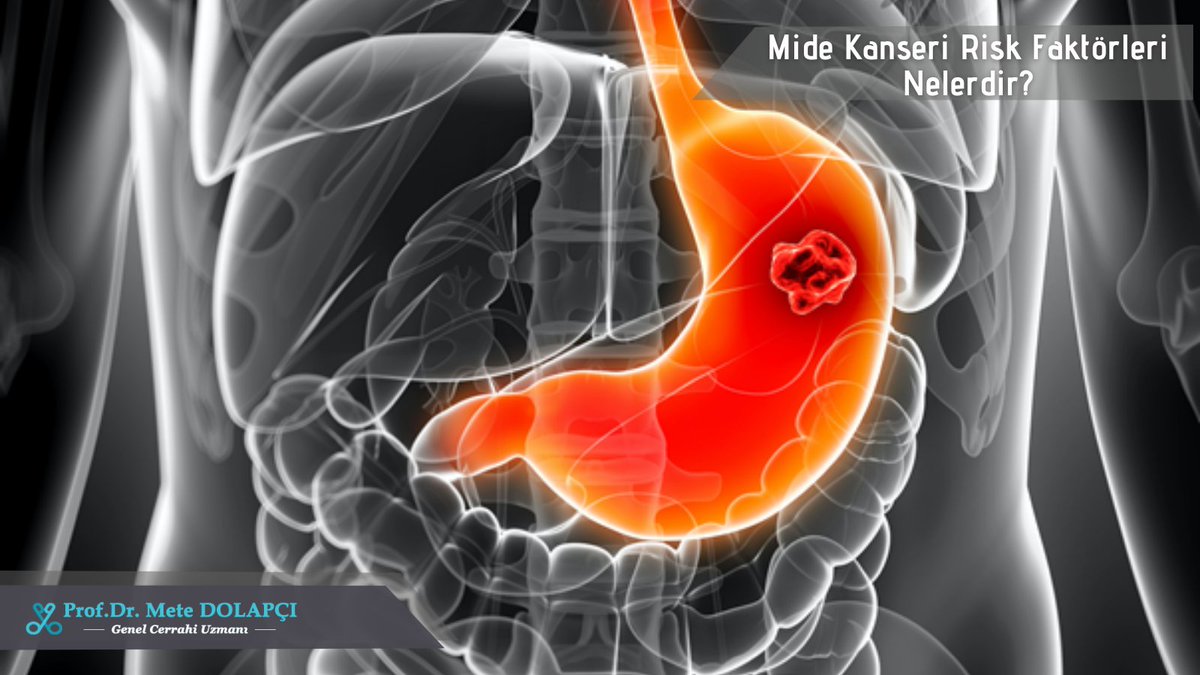
Именно такая тенденция к поздней диагностике объясняет высокую летальность от рака желудка: по показателю смертности он занимает 2 место среди всех онкологических болезней. И эта ситуация, к сожалению, в последнее десятилетие в РФ остается неизменной. В 2016 году официально зарегистрированная заболеваемость раком желудка составила 38 тыс. новых случаев, а летальность – аж 32 тыс! Ведь 5-летняя выживаемость пациентов с раком 3 стадии составляет не более 15%.
А вот ранняя диагностика дает совсем другой, гораздо более благоприятный прогноз.
Среди пациентов, обратившихся к врачу с первыми симптомами рака желудка, 5-летняя выживаемость составляет более 80%. Это очень высокий показатель для онкологических заболеваний с поражением внутренних органов.
Первые признаки рака желудка: когда стоит насторожиться?
При раке желудка первые симптомы в большинстве случаев местные, обусловленные с возникающей дисфункцией пораженного опухолью органа. Но не исключены и общие неспецифические проявления. Причем на начальных этапах болезни они связаны не с раковой интоксикацией, как при развитых стадиях, а с анемией на фоне рецидивирующих (повторяющихся) желудочных кровотечений.
Но не исключены и общие неспецифические проявления. Причем на начальных этапах болезни они связаны не с раковой интоксикацией, как при развитых стадиях, а с анемией на фоне рецидивирующих (повторяющихся) желудочных кровотечений.
Первыми симптомами рака желудка могут быть:
- Дискомфорт в области желудка вскоре после приема пищи. Испытываемые болевые ощущения обычно вполне переносимы по интенсивности, многие пациенты описывают их как чувство переполнения, неприятного распирания на фоне небольшого (привычного) объема съеденного.
- Появление склонности к отрыжке, причем обычно она носит кислый характер и не связана с перееданием.
- Повышенная кислотность желудочного сока, из-за чего отрыжка нередко сопровождается чувством изжоги.
- Слабость, утомляемость, дискомфорт и склонность к несистемному головокружению при физической нагрузке. Обычно такие жалобы при начальном раке желудка – первые симптомы развившейся исподволь хронической анемии.
 К ее появлению приводят повторные небольшие по объему кровотечения из разрушаемых опухолью поверхностных сосудов. Они могут сопровождаться изменением густоты и цвета стула, он становится вязким и темнеет. Но многие пациенты не обращают на это внимания. Но во многих случаях такие ранние кровотечения при раке желудка выявляются лишь с помощью исследования кала на скрытую кровь.
К ее появлению приводят повторные небольшие по объему кровотечения из разрушаемых опухолью поверхностных сосудов. Они могут сопровождаться изменением густоты и цвета стула, он становится вязким и темнеет. Но многие пациенты не обращают на это внимания. Но во многих случаях такие ранние кровотечения при раке желудка выявляются лишь с помощью исследования кала на скрытую кровь. - Умеренное изменение вкуса и пищевых предпочтений, что тоже можно объяснить проявлением анемии. Но эти симптомы все же более характерны для более поздних стадий рака.
Некоторые пациенты отмечают небольшое снижение веса. Но на ранних стадиях болезни это еще не типичная раковая кахексия (истощение), а скорее следствие изменения аппетита и уменьшения объема съедаемой пищи.
Когда же обращаться к врачу?
Первые признаки рака желудка малоотличимы от симптомов вялотекущего гастрита. Поэтому самостоятельно распознать начало заболевания очень сложно, особенно если опухоль у пациента появляется на фоне предшествующей хронической патологии пищеварительного тракта.
Единственное верное решение в такой ситуации – обращение к врачу-гастроэнтерологу при появлении даже небольших изменений в характере, интенсивности, продолжительности и комбинации симптомов. Кроме того, людям с хроническими гастроэнтерологическими заболеваниями рекомендуется регулярно проходить профилактические обследования. Это поможет контролировать состояние слизистой оболочки желудка и выявлять злокачественные опухоли на 1 или даже 0 (предраковой) стадии, когда они еще представляют собой небольшой поверхностно расположенный островок клеток.
Как диагностировать рак желудка
Общеклинические исследования крови и сопоставление симптомов при первых стадиях рака желудка не дадут достоверной информации. Подтвердить наличие злокачественной опухоли может лишь гистологическое исследование тканей, которые получены путем биопсии подозрительных на опухоль участков. Поэтому золотой стандарт диагностики рака желудка – ФГС (фиброгастроскопия).
Эту методику не может заменить ни один другой способ визуализации. Ведь именно ФГС позволяет врачу в режиме реального времени и с увеличением осматривать слизистую оболочку желудка, откуда и происходят раковые клетки. А биопсия дает возможность гистологического подтверждения диагноза, что является единственным абсолютно достоверным методом диагностики онкологических заболеваний.
Согласно современным клиническим рекомендациям, пациентам с повышенным риском развития рака желудка необходимо проходить ФГС 1 раз в год. Причем малейшие подозрения на онкопатологию в виде появления новых симптомов или изменения характера уже имеющихся – однозначный повод для внепланового обследования.
Где пройти ФГС
ФГС не относится к инновационным и редким диагностическим методикам, многие медицинские учреждения предлагают услуги по такому обследованию. Но по возможности предпочтение все же стоит отдавать специализированным центрам, оснащенным наиболее современными моделями эндоскопических аппаратов.
ICLINIC – многопрофильная клиника, на базе которой функционирует Центр профилактики рака пищеварительной системы. Поэтому специалисты ICLINIC имеют богатый клинический опыт выявления самых ранних признаков малигнизации (озлокачествления) слизистой оболочки желудка. А новейшие модели фиброгастроскопов с высокоточными оптическими системами, атравматическими трубками малого диаметра и чувствительными манипуляторами позволяют проводить обследование прицельно, быстро, с высокой степенью достоверности и при этом с минимальным для пациента дискомфортом.
Мы рекомендуем:
ФГДС
ФГДС с консультацией ведущего специалиста
Взятие биопсии при эндоскопических исследованиях
Прием врача-гастроэнтеролога
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Да Нет
У Ваших родственников были онкологические заболевания?
Да Нет
У Вас есть хронические заболеваний желудочно-кишечного тракта:
— хронический гастрит,
— язвенная болезнь,
— хронический колит и другие воспалительные заболевания кишечника,
— болезнь Крона,
— неспецифический язвенный колит,
— выявленные ранее полипы желудка и кишечника,
— выявленные подслизистые эпителиальные образования желудочно-кишечного тракта?
Да Нет
Вы переносили операции на желудке и кишечнике?
Да Нет
У Вас есть рубцово-спаечные изменения желудочно-кишечного тракта?
Да Нет
Вы курите (более 1 сигареты в день)?
Да Нет
Вы допускаете погрешности в диете (низкое потребление овощей и фруктов, высокое потребление мяса и животных жиров)?
Да Нет
У Вас есть хотя-бы один из перечисленных симптомов:
— лишний вес,
— затруднения при глотании,
— раздражительность,
— бледность кожи,
— боли за грудиной,
— немотивированная слабость,
— нарушение сна,
— снижение аппетита,
— неприятный запах изо рта,
— отрыжка,
— тошнота и/или рвота,
— чувство тяжести в животе,
— изменение стула (запоры и/или поносы),
— следы крови в стуле,
— боли в животе.
/male-stomach-layers-anatomy--illustration-758312869-5a00caa49e9427003ca76fdc.jpg)
Да Нет
Запишитесь на прием
В чем преимущества ICLINIC?-
Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
-
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
-
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.пикселей.
-
Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
-
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.

-
Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
-
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
-
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра. Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Ощущение кома в желудке
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ощущение кома в желудке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ощущение кома в желудке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Об ощущении кома в желудке говорят, когда испытывают чувство тяжести, дискомфорта и переполнения желудка даже при незначительном его наполнении. Иногда пациенты затрудняются определить точную локализацию кома и указывают на нижнюю треть грудины или солнечное сплетение. В некоторых случаях ощущение кома и спазмы в желудке могут возникать натощак.
Разновидности ощущения кома в желудке
Ощущение тяжести или кома в желудке может быть самостоятельным симптомом, но может сопровождаться другими неприятными ощущениями. Иногда это изжога, кислая отрыжка, вздутие живота, запор.
В ряде случаев ощущение кома появляется при глотании, затрудняя прохождения пережеванной пищи.
При описании симптомов следует обращать внимание на время появления дискомфорта – до или после еды.
Пациент может ощущать тяжесть в желудке с резью или изжогой, натощак или после приема пищи, также имеют место ночные боли.
Иногда ощущение кома в желудке возникает вне зависимости от приема пищи. В таких случаях жалуются на спазм желудка, иногда сопровождаемый ощущением комка в горле.При каких заболеваниях возникает ощущение кома в желудке
Употребление пищи в объеме, превышающем привычную порцию, сопровождается чувством переполнения и тяжести в желудке. Это состояние не является проявлением заболевания и проходит самостоятельно через некоторое время.
Следует отметить, что вместимость желудка варьирует в зависимости от пищевых привычек.
Ощущение кома может появляться при употреблении продуктов, вызывающих избыточное газообразование, а также тяжелой для переваривания пищи (салаты с майонезом, жирные, жареные и копченые блюда) и сильногазированных напитков. При еде всухомятку и наспех неприятное ощущение в эпигастральной области вызывается слабой обработкой пищевого комка слюной и недостаточной секрецией желудочного сока.
Однако чувство кома или дискомфорта в желудке или, точнее, в эпигастральной области, может появляться после принятия даже незначительного количества пищи.
Такое состояние может быть вызвано как заболеваниями желудочно-кишечного тракта, так и другие причинами.В первую очередь предполагают нарушение пищеварения, или функциональную диспепсию.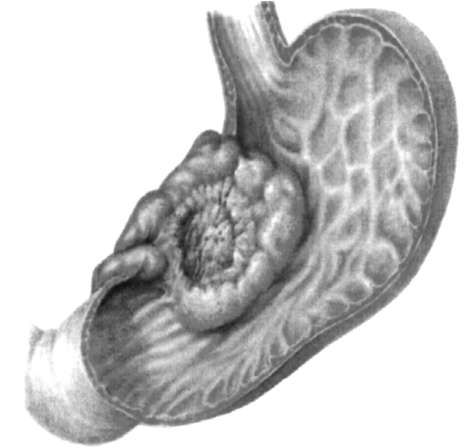 Ее симптомы чаще всего включают боли и дискомфорт сразу после приема пищи, чувство тяжести и переполнения желудка, изжогу, отрыжку, тошноту, иногда рвоту, заброс содержимого желудка в пищевод, вздутие живота и нарушение стула.
Ее симптомы чаще всего включают боли и дискомфорт сразу после приема пищи, чувство тяжести и переполнения желудка, изжогу, отрыжку, тошноту, иногда рвоту, заброс содержимого желудка в пищевод, вздутие живота и нарушение стула.
Диспепсия может быть симптомом как функциональных нарушений желудочно-кишечного тракта, так и органических заболеваний.
Функциональные причины диспепсии часто обусловлены погрешностями в диете, приемом лекарственных препаратов.
Ионы железа оказывают раздражающее действие на слизистую оболочку желудка, наиболее выраженное при приеме лекарств на основе двухвалентного железа. Нестероидные противовоспалительные препараты, которые систематически принимают при ревматических и неревматических заболеваниях опорно-двигательного аппарата, также вызывают нежелательные эффекты: тяжесть и дискомфорт в желудке, тошноту, рвоту, диспепсические расстройства.Неврологические расстройства (неврозы, депрессия), психологические травмы почти всегда отражаются на состоянии желудочно-кишечного тракта, приводя к нарушению моторики.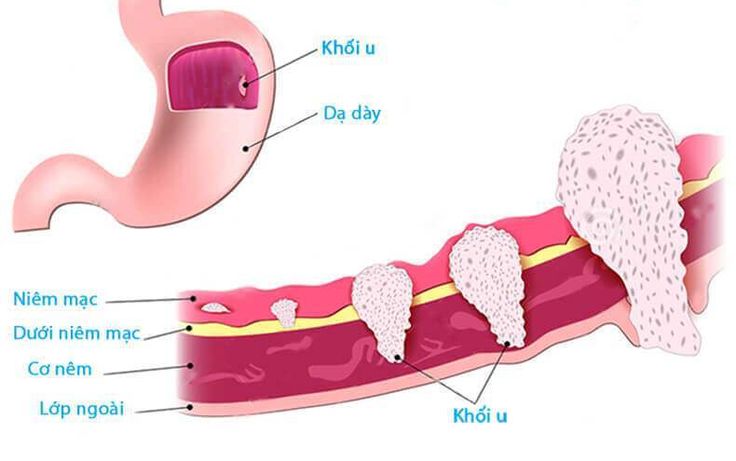
Функциональная диспепсия не сопровождается эрозивными или язвенными поражениями желудка, ее симптомы исчезают при нормализации общего состояния здоровья.
Одной из частых причин возникновения неприятных ощущений в желудке сразу после еды является гастрит. Его сопровождают функциональные и воспалительные процессы, оказывающие негативное влияние на слизистую оболочку желудка. Симптомы гастрита включают тяжесть и боль в желудке, нарушение пищеварения, тошноту, изжогу, кислую отрыжку и вздутие живота при употреблении любых продуктов. Воспалительный процесс приводит к атрофии слизистой оболочки и нарушению работы желез, секретирующих желудочный сок.Недостаточное количество желудочного сока и слабая перистальтика желудка и кишечника затрудняют переваривание пиши.
Гастрит часто сопровождается диспепсией. Помимо чувства тяжести и ноющих болей в эпигастральной области после приема пищи отмечают плохой аппетит, слабость, утомляемость, раздражительность.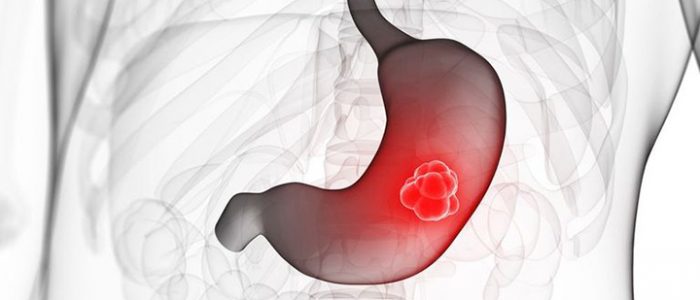 При надавливании на живот в проекции желудка появляется тупая боль.
При надавливании на живот в проекции желудка появляется тупая боль.Нарушение моторно-эвакуаторных функций верхних отделов пищеварительного тракта всегда сопровождается ощущением кома или чувством тяжести в желудке. Нарушение моторики пищевода обусловлено, как правило, дискоординацией работы пищеводных сфинктеров. Несогласованная работа мышц пищевода может приводить к задержке пищевого комка на пути к желудку, забросу частиц пищи в дыхательные пути, рефлюксу (обратному поступлению содержимого желудка в пищевод). Нарушение моторики желудка приводит к замедленному его опорожнению, которое сопровождается чувством тяжести и переполнения даже при малом количестве потребляемой пищи, болями в эпигастральной области, изжогой, тошнотой и рвотой.
Нарушения моторики пищевода и желудка могут быть связаны с гастроэзофагеальной рефлюксной болезнью, гастритом, опухолями и стенозами (сужениями), метаболическими расстройствами (гиперкалиемией, гиперкальциемией), постоперативными осложнениями резекции желудка, приемом некоторых лекарственных средств (опиаты, антидепрессанты, гормоны), алкоголя и никотина.
Рак желудка также может вызывать такие симптомы, как чувство тяжести или кома в желудке. Причем в зависимости от локализации опухоли ее проявления различаются. Если опухоль расположена ближе к пищеводу, возникают проблемы с проглатыванием пищи. Это сопровождается повышенным слюноотделением, тошнотой, рвотой, болью в эпигастральной области. При локализации опухоли в нижних отделах желудка, ближе к двенадцатиперстной кишке, характерно длительное чувство тяжести после еды, вздутие живота. При отрыжке может ощущаться гнилостный запах.
К каким врачам обращаться при ощущении кома в желудке
При постоянном ощущении кома в желудке или чувстве тяжести необходимо обратиться к терапевту или гастроэнтерологу для постановки предварительного диагноза. Гастроэнтеролог может также направить пациента к онкологу. Также может потребоваться консультация невролога.
Диагностика и обследование при ощущении кома в желудке
В первую очередь для дифференциальной диагностики необходимы клинические анализы крови и кала.
Отек гортани. Полное описание: причины, симптомы, диагностика, лечение
Отек гортани – не самостоятельная болезнь. Он является последствием заболеваний или иных патологических процессов в организме. Это воспалительное или невоспалительное поражение участка дыхательной системы, соединяющего глотку с трахеей. Обычно отек происходит там, где располагается рыхлая подслизистая клетчатка:
- поверхность надгортанника со стороны языка,
- подскладочное пространство,
- черпалонадгортанные складки,
- вестибулярные складки.
Отек может быть либо диффузным, либо ограниченным. Не менее опасны и последствия стеноза гортани. При стенозе просвет гортани значительно сужается или закрывается полностью. Достаточно часто стенозирующий ларинготрахеит наблюдается у детей дошкольного возраста. Если вовремя не принять меры при сужении просвета гортани, стеноз приводит к развитию общей гипоксии. Острый стеноз вызывает тяжелейшие нарушения функций жизнеобеспечения организма вплоть до смерти больного. Хронический стеноз характеризуется медленным развитием и отличается высокой стойкостью.
Острый стеноз вызывает тяжелейшие нарушения функций жизнеобеспечения организма вплоть до смерти больного. Хронический стеноз характеризуется медленным развитием и отличается высокой стойкостью.
Причины
Отек гортани может быть вызван следующими причинами:
- острые инфекционные заболевания;
- воспалительные (гнойные) процессы в гортани;
- хронические инфекционные заболевания;
- механические, термические, химические травмы гортани и глотки;
- аллергия;
- новообразования гортани.
Невоспалительные отеки могут возникнуть при болезнях почек, сердечнососудистой системы, циррозе печени, местном нарушении кровообращения. Отек надгортанника, как правило, – следствие инфекций носоглотки. Он нередко возникает у детей, находящихся в больших коллективах, так как возбудитель инфекции передается воздушно-капельным путем.
Симптомы
При подобных заболеваниях глотки и гортани симптомы зависят от локализации отека. Пациент ощущает:
Пациент ощущает:
- боль в горле при глотании,
- затрудненность дыхания (оно делается шумным и свистящим).
При ларингоскопии в горле хорошо видно бледно-розовое напряженное образование. При аллергическом отеке могут проявляться и такие симптомы, как:
- головная боль,
- повышенная температура.
Лечение
Лечение отека гортани проводится в условиях стационара. Срочная госпитализация необходима потому, что дыхание при отеке нарушается и больному требуется незамедлительная помощь. Лечение отека гортани – это, прежде всего, лечение основного заболевания, которое может осуществляться с помощью лекарственных средств, хирургического вмешательства и т.д.
Для того чтобы в кратчайшие сроки избавиться от отека гортани, обратитесь к специалистам лечебно-диагностического центра «Клиника Здоровья». Наши врачи не только назначат лечение, облегчающее симптомы непосредственно отека гортани, но и проведут все необходимые мероприятия, направленные на выявление основного заболевания. После проведения диагностики они помогут вам избавиться от всех проблем с вашим здоровьем.
После проведения диагностики они помогут вам избавиться от всех проблем с вашим здоровьем.
Записаться на консультацию вы можете по телефону +7(495) 961-27-67 (лечебный центр на метро Новокузнецкая)
Полезно знать об АЛЛЕРГИЧЕСКОЙ И НЕАЛЛЕРГИЧЕСКОЙ ПИЩЕВОЙ НЕВОСПРИИМЧИВОСТИ (matvareoverfølsomhet)
АЛЛЕРГИЧЕСКАЯ И НЕАЛЛЕРГИЧЕСКАЯ ПИЩЕВАЯ НЕВОСПРИИМЧИВОСТЬ (matvareoverfølsomhet)
Что такое пищевая невосприимчивость?
Пищевая невосприимчивость заключается в сверхчувствительности организма к некоторым компонентам продуктов питания. При пищевой аллергии иммунная защита организма реагирует на протеины, содержащиеся в пище, как на опасных «захватчиков». Даже небольшие частицы непереносимого продукта могут вызвать аллергическую реакцию. Как правило, реакция наступает незамедлительно после попадания продукта в организм и принимает, в некоторых случаях, серьезные формы.
Другие виды сверхчувствительности к пищевым продуктам не являются реакцией иммунной защиты организма, однако симптомы могут быть схожи с аллергическими симптомами. Они зависят от количества съеденного продукта, возникают немного медленнее и являются менее серьёзными. Понятие «невосприимчивость» употребляется в случаях, когда наблюдается реакция организма на продукты питания, но результаты анализов являются нормальными. (Существует много видов сверхчувствительности к продуктам питания или, как это часто называют, «пищевой невосприимчивости»).
Они зависят от количества съеденного продукта, возникают немного медленнее и являются менее серьёзными. Понятие «невосприимчивость» употребляется в случаях, когда наблюдается реакция организма на продукты питания, но результаты анализов являются нормальными. (Существует много видов сверхчувствительности к продуктам питания или, как это часто называют, «пищевой невосприимчивости»).
Степень распространения пищевой аллергии
Около 5-8% маленьких детей в возрасте от одного до трех лет реагируют на отдельные пищевые продукты. В целом по стране около 5% населения страдает пищевой аллергией или невосприимчивостью, включая аллергии, перекрёстные с пыльцевой аллергией. Кроме того, проблема затрагивает многих других из-за возникновения дополнительных практических забот для родных и друзей.
Обычные формы пищевой невосприимчивости
У маленьких детей наиболее распространенной является аллергия на молоко, яйца, рыбу, орехи, ракообразных и моллюсков, а также на стручковые растения (горох, земляной орех, бобы, соя, люпин и чечевица).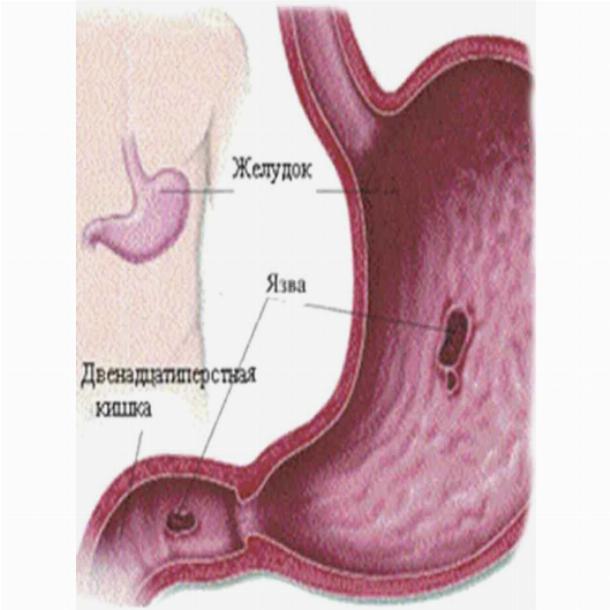 Для детей, страдающих атопической экземой, характерна аллергическая реакция на цитрусовые, клубнику и помидоры. Интенсивность реакции зависит от количества полученного аллергена и, чаще всего, заключается в появлении зуда и экземной сыпи.
Для детей, страдающих атопической экземой, характерна аллергическая реакция на цитрусовые, клубнику и помидоры. Интенсивность реакции зависит от количества полученного аллергена и, чаще всего, заключается в появлении зуда и экземной сыпи.
Для подростков и взрослых обычной является аллергия на орехи (земляной и лесной орех), а также на ракообразных и моллюсков. В дополнение могут проявляться перекрёстные реакции, связанные с аллергией на пыльцу, на отдельные сырые фрукты и овощи.
Аллергия к пшеничной муке встречается не столь часто, но может привести к серьёзной аллергической реакции у детей. Данный вид аллергии редко проявляется у взрослых. Дети и взрослые, страдающие от расстройства кишечника, могут жаловаться на трудности с дыханием, а также усиление болей в желудке после приёма большого количества продуктов, содержащих муку, рожь и ячмень.
Существует также вероятность проявления аллергической реакции на пшеницу и другие продукты питания только в тех случаях, когда после приёма пищи организм подвергается физической нагрузке. Данный тип аллергической реакции выявить может быть непросто.
Данный тип аллергической реакции выявить может быть непросто.
Целиакия – это болезнь тонкой кишки, часто называемая невосприимчивостью к глютену, при которой протеины, содержащиеся в ячмене, ржи и пшенице, приводят к воспалению кишечника. Лечение от целиакии заключается в пожизненной диете, исключающей глютен из рациона питания.
Невосприимчивость к лактозе – это недостаточная способность слизистой оболочки кишечника к переработке лактозы (сахар, содержащийся в молоке и молочных продуктах). Симптому невосприимчивости к лактозе обычно не проявляются в раннем возрасте, до достижения возраста в 4-10 лет. Невосприимчивость к лактозе неопасна, но она сопровождается болью в животе, вздутием и поносом, после принятия большого количества молочного сахара.
Симптомы
Реакция может быть как умеренной и кратковременной, так и сильной, иногда опасной для жизни. Зуд в полости рта и гортани с отёком слизистой оболочки называется оральным аллергическим синдромом, являющимся типичным для перекрёстной реакции на продукты питания и часто возникающим у лиц, страдающих пыльцевой аллергией.
Обычными симптомами реакции желудочно-кишечного тракта являются вздутие живота, боли, понос, тошнота и рвота. Также обычными, особенно у малолетних детей, являются кожные реакции, такие как крапивница, усиление экземы и зуд. Анафилактический шок наблюдается редко, но требует неотложной медицинской помощи. Его симптомами являются отёк гортани, проблемы с дыханием, часто рвота, с возможным падением кровяного давления и потерей сознания.
Постановка диагноза
Обычно диагноз ставится по результатам пробы Пирке и анализа крови. Эти анализы в отдельности не достаточны для точной диагностики и в большинстве случаев должны комбинироваться с контрольным принятием пищевых продуктов. Не имея точного диагноза, не следует исключать из рациона важные для организма продукты питания. Это особенно важно при подозрении на целиакию, когда диагноз практически невозможно поставить без проведения безглютеновой диеты. В контрольный период можно исключать подозрительные продукты питания из рациона на определённый срок, а затем постепенно ввести их обратно в рацион.
Существуют хорошие методы диагностики целиакии и невосприимчивости к лактозе. Тем не менее, в обычной медицине нет единого анализа, способного установить общую пищевую сверхчувствительность. В сфере альтернативной медицины предлагаются такие анализы, но их корректность не документирована.
Детская клиника в Воксентоппене (Barneklinikken Voksentoppen) при Государственном госпитале (Rikshospitalet HF) является специализированной больницей для детей с аллергией. Для взрослых таких специализированных лечебных заведений нет. Им следует сначала обратиться к врачу по месту жительства, который затем может дать направление к специалисту. Например, к специалисту по болезням желудочно-кишечного тракта, лёгких или отоларингологу.
Анализом сложных историй болезни занимаются региональные центры по вопросам астмы, аллергии и сверхчувствительности.
Лечение
Единственным лечением при пищевой аллергии является исключение из рациона непереносимых продуктов питания. Чаще всего самым надёжным способом является самостоятельное приготовление пищи. При использовании готовых продуктов следует внимательно читать список ингредиентов. Во время посещений ресторанов и мест общественного питания важно уточнять содержание блюд, а также заранее информировать про аллергию или сверхчувствительность к тем или иным продуктам.
Чаще всего самым надёжным способом является самостоятельное приготовление пищи. При использовании готовых продуктов следует внимательно читать список ингредиентов. Во время посещений ресторанов и мест общественного питания важно уточнять содержание блюд, а также заранее информировать про аллергию или сверхчувствительность к тем или иным продуктам.
Очень важным, особенно в детские годы, является правильный подбор питания. Питательным веществам, содержащимся в исключённых продуктах, необходимо найти замену. При молочной аллергии необходимо позаботиться о достаточном поступлении в организм кальция, йода и витаминов B. Следует следить за тем, чтобы маленькие дети получали достаточное количество протеинов.
Детям (до трёх лет) с аллергией на коровье молоко следует предоставить его полноценный заменитель (приобретается в аптеке по рецепту). При соблюдении диеты с исключением из рациона пшеничной муки необходимо следить за получением достаточного количества протеинов, фибры и минералов. Отказ от многих фруктов и овощей может повлечь за собой недостаток в организме витамина С. Врач может направить Вас к специалисту-физиологу для индивидуальных консультаций по вопросам питания.
Отказ от многих фруктов и овощей может повлечь за собой недостаток в организме витамина С. Врач может направить Вас к специалисту-физиологу для индивидуальных консультаций по вопросам питания.
Лекарства
Лицам, подверженным сильным, опасным для жизни аллергическим реакциям, следует иметь при себе шприц с адреналином (Epipen или Jext). Адреналин вводится в качестве «противоядия», если человек по неосторожности принял непереносимый продукт. Лекарства против других форм аллергии, как, например, пыльцевая аллергия, также могут облегчить состояние после принятия непереносимых пищевых продуктов, тем не менее, постоянное принятие медикаментов при пищевой аллергии не является нормой.
Реестр пищевых аллергенов
При сильной реакции на отдельные продукты питания необходимо уведомить об этом Реестр пищевых аллергенов при Институте здравоохранения (Folkehelseinstituttet). Критерием для отсылки сообщения является обращение пациента к врачу не позднее 24 часов после принятия пищи.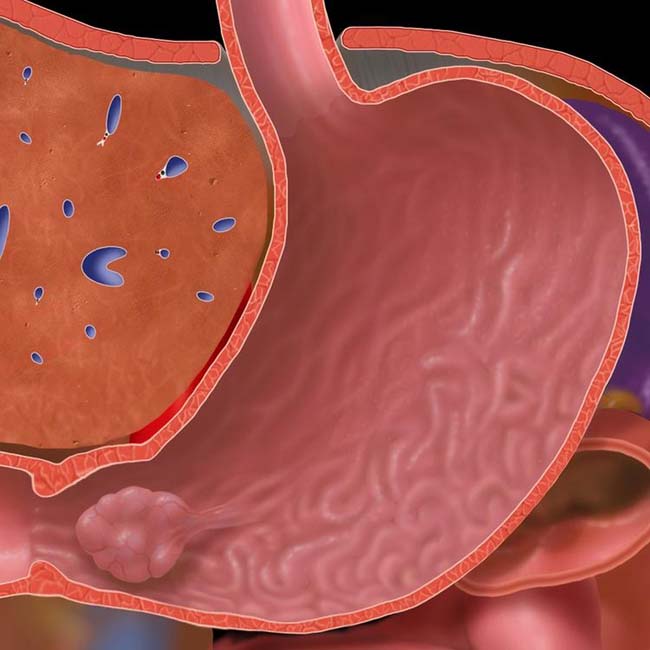 Реестр был организован с целью сбора информации о видах реакции на продукты питания и степени её интенсивности, о продуктах-аллергенах и группах населения, подверженных пищевой аллергии.
Реестр был организован с целью сбора информации о видах реакции на продукты питания и степени её интенсивности, о продуктах-аллергенах и группах населения, подверженных пищевой аллергии.
Снимаем отек гортани, лечим патологии горла
Навигация по странице:
Отек гортани – симптомы
Как понять, что у вас или вашего близкого человека отек гортани? Симптомы, на которые стоит обратить внимание:
- затрудненное глотание;
- ком в горле;
- охриплость, изменение тембра или полное отсутствие голоса;
- боль в горле;
- шумное дыхание с хрипами;
- покраснение слизистой оболочки горла – гиперемия;
- ощущение, будто горло кто-то сдавил – усиливается по мере развития отека и может привести к удушью;
- в некоторых случаях – повышение температуры.
Эти симптомы говорят о том, что человеку нужна срочная медицинская помощь. Если вовремя ее не оказать, больной может умереть.
Причины и виды отечности гортани
Патология развивается по разным причинам и классифицируется по этиологии.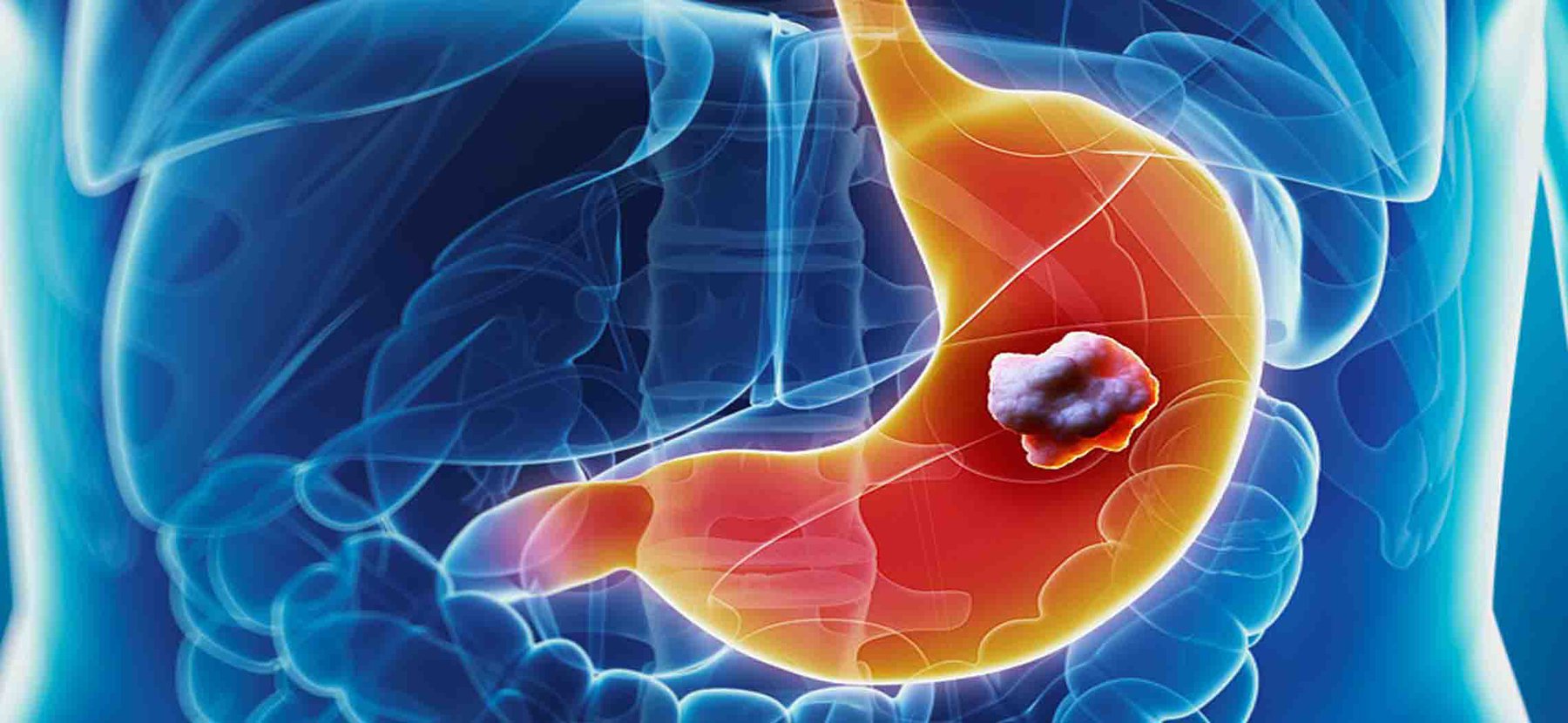
Причины
Одна из частых причин, по которой может развиться отек гортани – аллергия. Когда раздражитель попадает на слизистую, организм тут же выдает защитную реакцию – ткани начинают набухать. Это происходит, когда человек вдыхает аллерген или принимает его с пищей.
Нередко отек гортани связан с воспалительными заболеваниями глотки и других верхних дыхательных путей. Причиной может стать фарингит, ларингит, а также вирусные инфекции – грипп, корь, дифтерия, скарлатина. Отек развивается в воспаленном горле и постоянно прогрессирует.
Нередко отечность вызывают новообразования в гортани – как доброкачественные, так и злокачественные. По мере роста они перекрывают просвет дыхательного горла, а также могут вызвать набухание окружающих опухоль тканей.
Другие причины:
- инородные тела в гортани;
- травмы шеи;
- химические и термические ожоги дыхательных путей;
- гнойные процессы в области шеи – абсцессы и флегмоны.
Виды
Все отеки гортани делятся на воспалительные и невоспалительные. Первые развиваются, когда в гортань попадает инфекция. Среди невоспалительных выделяют травматический, аллергический отек гортани, а также спровоцированный опухолями горла.
Первые развиваются, когда в гортань попадает инфекция. Среди невоспалительных выделяют травматический, аллергический отек гортани, а также спровоцированный опухолями горла.
Диагностика болезни
Методами диагностики являются визуальный осмотр и непрямая ларингоскопия. ЛОР-врач оценивает состояние тканей, видит покраснение, припухлость и утолщение. Также в процессе осмотра видно, насколько сужен дыхательный просвет. Иногда проводятся дополнительные обследования для уточнения диагноза.
Что делать при отечности гортани
Когда у человека отек гортани, первая помощь – это вызвать скорую. Пока она едет, нужно освободить область шеи, усадить больного перед раскрытым окном или вентилятором, положить на горло холодный компресс. Если причиной является аллергия, отек гортани помогут снять антигистаминные препараты.Даже если стало легче, не нужно отказываться от вызова врача. При отсутствии медицинской помощи состояние больного может стремительно ухудшиться. В запущенных случаях это приводит к смерти.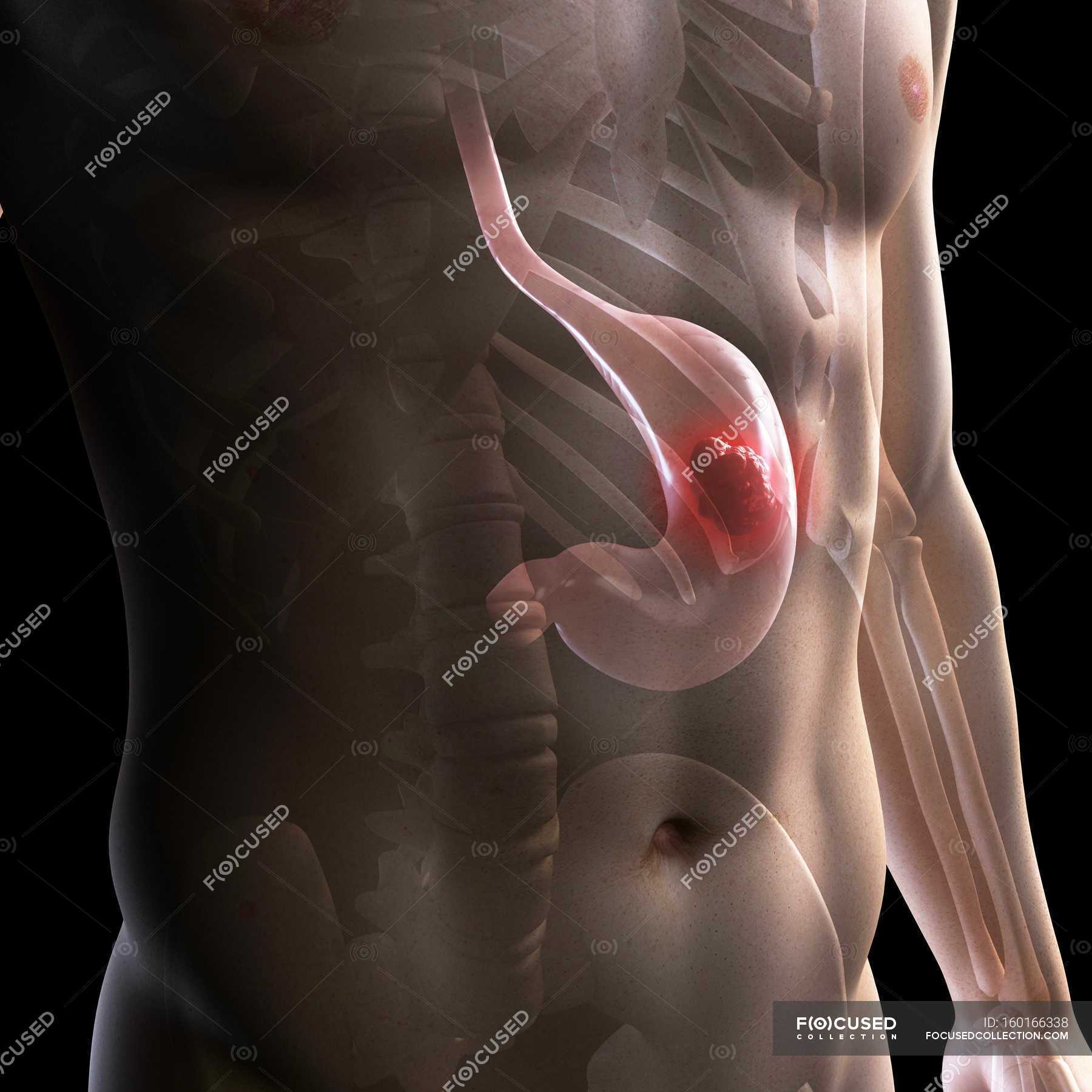
Отек гортани у детей
Распознав отек гортани у ребенка, нужно срочно вызвать скорую помощь. Детские дыхательные ходы еще не до конца сформированы, поэтому намного уже, чем у взрослых. Отек у них быстро прогрессирует и может полностью перекрыть просвет. Нельзя терять ни секунды!
Лечение отечностей горла и гортани
Когда у пациента отек гортани, чем снять – знает только врач. Он устанавливает причину и подбирает индивидуальную схему лечения. Иногда при оказании первой помощи может понадобиться трахеостомия – в шее проделывают отверстие, куда вставляют дыхательную трубку. В дальнейшем лечат основное заболевание, благодаря чему отечность постепенно спадает.
Лечение зависит от причины отека. Если затрудненное дыхание вызвано опухолью гортани, ее рекомендуют удалить. При воспалительных процессах назначают антибиотики, лечебные полоскания и другие процедуры. Аллергикам рекомендуют пройти курс специфической иммунотерапии.
Консультация врача
Если вас беспокоят описанные выше симптомы – запишитесь на прием к нашему доктору. Он проведет диагностику, установит точную причину проблемы и подберет оптимальное лечение.
Он проведет диагностику, установит точную причину проблемы и подберет оптимальное лечение.
К чему может привести отек гортани
Это опасное патологическое состояние может привести к смерти от удушья – особенно если отек развивается стремительно. Хроническая отечность не менее опасна. Чаще всего она связана с опухолями горла, которые могут сильно разрастаться и перерождаться в рак. Это смертельное заболевание, которое нередко приводит к потере гортани. Чем раньше человек обратится за помощью, тем выше его шансы сохранить орган и свою жизнь.
Как уберечь себя и близких
Чтобы гортань не отекала:
- вовремя лечите инфекционные болезни;
- прививайтесь от вирусных инфекций;
- носите респираторы для защиты дыхательных путей от агрессивных веществ;
- регулярно проходите обследование у ЛОРа – это поможет обнаружить опухоли и другие патологии на ранних стадиях.
Если вас беспокоит дискомфорт в горле – запишитесь к нам на прием прямо сейчас!
Запись на консультацию
Пищевая аллергия.
 Советы врача. | Министерство здравоохранения Чувашской Республики
Советы врача. | Министерство здравоохранения Чувашской Республики
Скоро Новый год, самый любимый праздник детей и взрослых. Новый год – это весёлые хороводы, вкусные подарки. Но, к сожалению, зачастую, наши взрослые, увлекшись застольем, оставляют без присмотра детей, и тогда праздник превращается в кошмар.
Традиционно в праздничные дни возрастает количество больных с признаками пищевой аллергии и пищевой непереносимости (крапивница, отёк Квинке, аллергические дерматиты) и с обострением бронхиальной астмы, аллергического ринита, атопического дерматита.
1.Что такое пищевая аллергия.
Пищевая аллергия – это повышенной чувствительности организма к пищевым продуктам, которое развивается при нарушении иммунной системы.
Чаще аллергия наблюдается у детей, взрослые, как правила, страдают ею с детства.
Среди людей с заболеваниями желудочно-кишечного тракта, печени, желчевыводящих путей распространённость аллергии к продуктам питания шире, чем среди лиц, не страдающих этой патологией, и колеблется от 5 до 50%.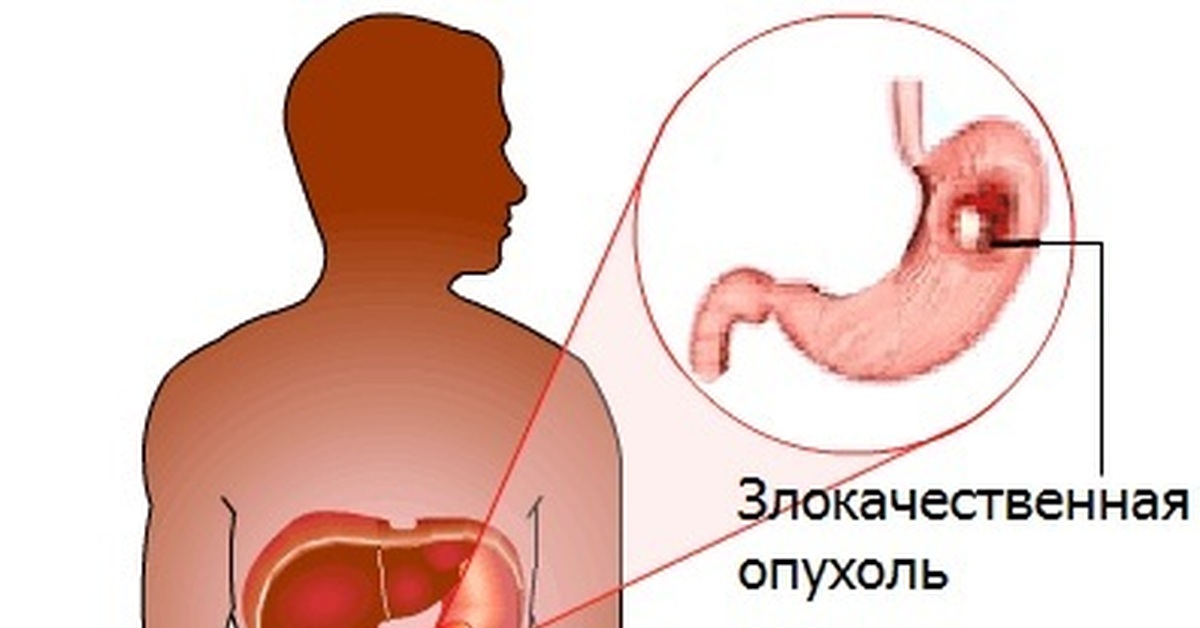
Также часто встречается пищевая аллергия у больных с другими аллергическими заболеваниями, в частности, при поллинозе.
Пищевую аллергию следует отличать от другого, очень похожего на неё, состояния – пищевой непереносимости.
2.Какие отличия имеют «пищевая аллергия» и «пищевая непереносимость»?
При пищевой непереносимости, в отличие от пищевой аллергии, изменений в иммунной системе нет, а причины развития реакций непереносимости часто связаны с наличием у человека разных сопутствующих заболеваний, например желудка, кишечника, печени, нервной и эндокринной системы.
Кроме того, пищевая аллергия сохраняется в течение всей жизни человека, а пищевая непереносимость может исчезать после устранения причин, её вызвавших.
3.Какие симптомы характерны для пищевой аллергии?
К наиболее частым клиническим проявлениям пищевой аллергии с преимущественным поражением желудочно-кишечного тракта относятся: рвота, колики с отсутствием аппетита, отказ от еды, запоры, жидкий стул, зуд в полости рта или горле.
Кожные проявления пищевой аллергии, или аллергодерматозы относятся к самым распространённым, как у взрослых, так и у детей. У детей до 1 года, одним из первых признаков пищевой аллергии могут служить опрелости, симптомы раздражения кожи, зуда, которые возникают после кормления.
Проявления пищевой аллергии со стороны дыхательных путей (аллергический ринит, ларингит). Аллергический ринит при пищевой аллергии характеризуется появление обильных, слизистых выделений из носа, иногда заложенностью, чиханием, зудом кожи вокруг носа или в носу.
Изменения со стороны нервной системы при пищевой аллергии – это головная боль, мигрень.
4.Какие пищевые продукты чаще вызывают пищевую аллергию?
Пищевая аллергия может развиться после приёма практически любого пищевого продукта, однако, существуют продукты питания, обладающие выраженными аллергизирующими свойствами и имеющие особую аллергенную активность:
— рыба, особенно морская
— морепродукты (устрицы, ракообразные, моллюски и т.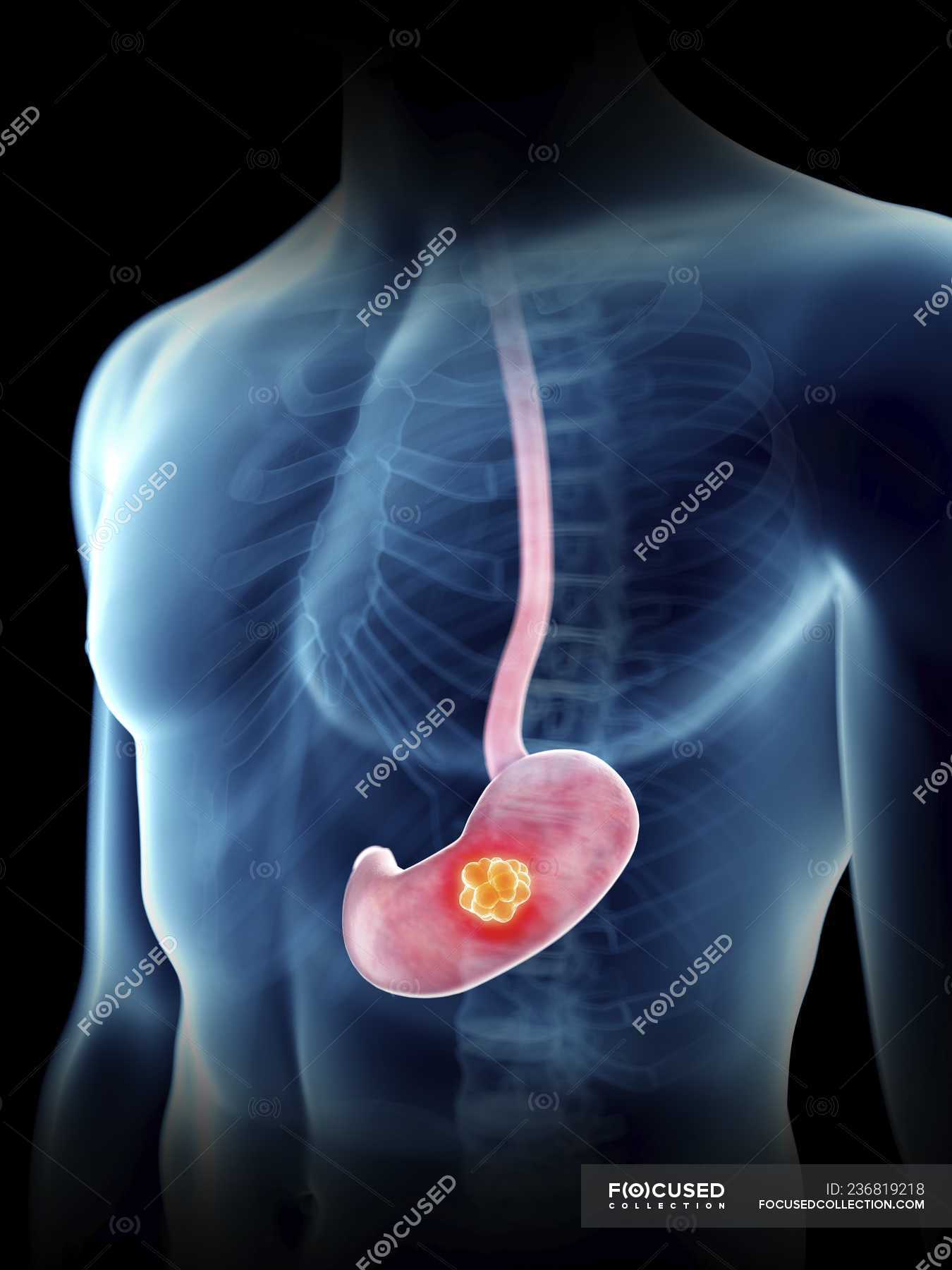 д.)
д.)
— орехи (арахис, фундук)
— яйца
— молоко
— косточковые (абрикосы, красные сорта яблок и др.)
— овощи (морковь, томаты)
— пищевые злаки (пшеница, овёс и др.)
Наиболее часто при употреблении продуктов, богатых биологически активными веществами (гистамином, тирамином) развивается пищевая непереносимость. Это после употребления сыра, вина, кислой капусты, шпината, томатов, ветчины, сосисок, консервированных продуктов, копчёностей, маринадов, авокадо. Нередко причиной развития пищевой непереносимости является не сам продукт, а различные химические добавки (красители, ароматизаторы, аниоксиданты, эмульгаторы, ферменты)
Если вы не знаете точно (виновника аллергии), рекомендуется придерживаться общей гипоаллергеной диеты и в праздничные дни.
Общая неспецифическая гипоаллергенная диета.
Рекомендуется исключить из рациона
- Цитрусовые (апельсины, мандарины, лимоны, грейпфруты и др.
 )
) - Орехи (фундук, миндаль, арахис и др.).
- Рыба и рыбные продукты (свежая и солена рыба, рыбные бульоны, консервы из рыб, икра и др.).
- Птица (гусь, утка, индейка, курица и др.) и изделия из них.
- Шоколад и шоколадные изделия.
- Кофе.
- Копчёные изделия.
- Уксус, горчица, майонез и прочие специи.
- Хрен, редис, редька.
- Томаты, баклажаны.
- Грибы.
- Яйца.
- Молоко пресное.
- Клубника, земляника, дыня, ананас.
- Сдобное тесто.
- Мёд.
- Категорически запрещается употреблять все алкогольные напитки.
В пищу можно употреблять
- Мясо говяжье нежирное отварное.
- Супы: крупяные, овощные:
- На вторичном говяжьем бульоне
- Вегетарианские
- Масло сливочное, оливковое, подсолнечное.

- Картофель отварной.
- Каши: гречневая, геркулесовая, рисовая.
- Молочнокислые продукты- однодневные(творог, простокваша).
- Огурцы свежие, петрушка, укроп.
- Яблоки печёные, арбуз.
- Чай, сахар.
- Компоты из яблок, слив, смородины, вишни, сухофруктов.
5.Какую помощь должны оказать родители при симптомах пищевой аллергии.
1.Элиминация (устранение) пищевого аллергена, предположительно вызвавшего реакцию.
2.Энтеросорбенты (активированный уголь, смекта, полифепан, энтеросгель, лактофильтрум)
3.Очистительная клизма.
4.Антигистаминные препараты.
5.При усиливающихся симптомах обратится к педиатру.
6.Практические советы.
Чтобы Новый год оставался самым любимым праздником, внимательно читайте этикетки на импортных и отечественных пищевых продуктах, содержащих основные сведения о количественном и качественном составе.
Не следует больным, страдающим пищевой аллергией или пищевой непереносимостью, использовать в питании генетически обработанные продукты.
Следует заранее позаботиться об обеспечении правильной диеты с исключением «виновных» пищевых аллергенов при посещении ресторана, гостей или поездки в отпуск.
Если, находясь в ресторане или в гостях, вам предлагают блюда, состав которого не известен, лучше от него отказаться.
Заведующая аллергологическим отделением
Городской детской клинической больницы
Луканова Ирина Геннадьевна
причины, симптомы, лечение — первая помощь при аллергической реакции
Аллергическая реакция может проявиться в виде легкой сыпи или иметь более тяжелые последствия, которые угрожают жизни человека. Если аллергия проявляется в виде локального болезненного отека, ее называют гигантской крапивницей, или отеком Квинке. Это состояние требует срочной медицинской помощи, которую необходимо оказать еще до приезда врача.
Что такое отек Квинке
Немецкий врач Генрих Иренеус Квинке (Heinrich Irenaeus Quincke) впервые дал полное описание заболевания и предположил причины его возникновения в 1882 году, за что ангиоотек назвали в его честь.
Отек Квинке, или ангионевротический отек – это острая воспалительная реакция организма, которая возникает локально в коже и подкожной клетчатке. По механизму появления схожа с крапивницей, отличие только в более глубоком поражении тканей.
Аллергические реакции – это один из вариантов ответа иммунной системы на чужеродные белки. В них принимают участие тучные клетки – один из типов лейкоцитов, которые способны соединяться с белками-иммуноглобулинами Ig E. Это приводит к каскадному выбросу биологически активных веществ – медиаторов воспаления. К ним относятся гистамин, простагландины, брадикинин и многие другие. Эти вещества увеличивают проницаемость сосудов, снижают их тонус, изменяют водно-солевой баланс.
Особенность тучных клеток в том, что они не находятся постоянно в крови, как остальные лейкоциты, а локализуются в тканях:
- в коже;
- подкожной клетчатке;
- на слизистых оболочках;
- в оболочках внутренних органов.

Поэтому отек Квинке имеет специфические проявления и наблюдается только на коже и в местах с наиболее выраженной клетчаткой.
Усиление проницаемости сосудов, которую вызывают эти вещества, приводит к выходу из сосудов жидкой части крови. Она пропитывает локальную область, что внешне проявляется распуханием мягких тканей. Потери жидкости могут быть значительными, в сосудистом русле уменьшается объем крови. От этого страдает работа сердца, появляются нарушения ритма. У взрослых с предрасположенностью к сердечным патологиям могут быть смертельные последствия.
Симптомы отека Квинке
Воспаление Квинке возникает стремительно. Это ответ на прямой контакт с аллергеном, который развивается через 15-30 минут после попадания чужеродных веществ в организм. Отечность распространяется на части тела, которые содержат большое количество клетчатки. Чаще всего это:
- веки;
- губы;
- гортань;
- мягкое небо;
- мочеполовые органы.
Отечность кожи не сопровождается изменением ее цвета, часто она остается бледно-розовой.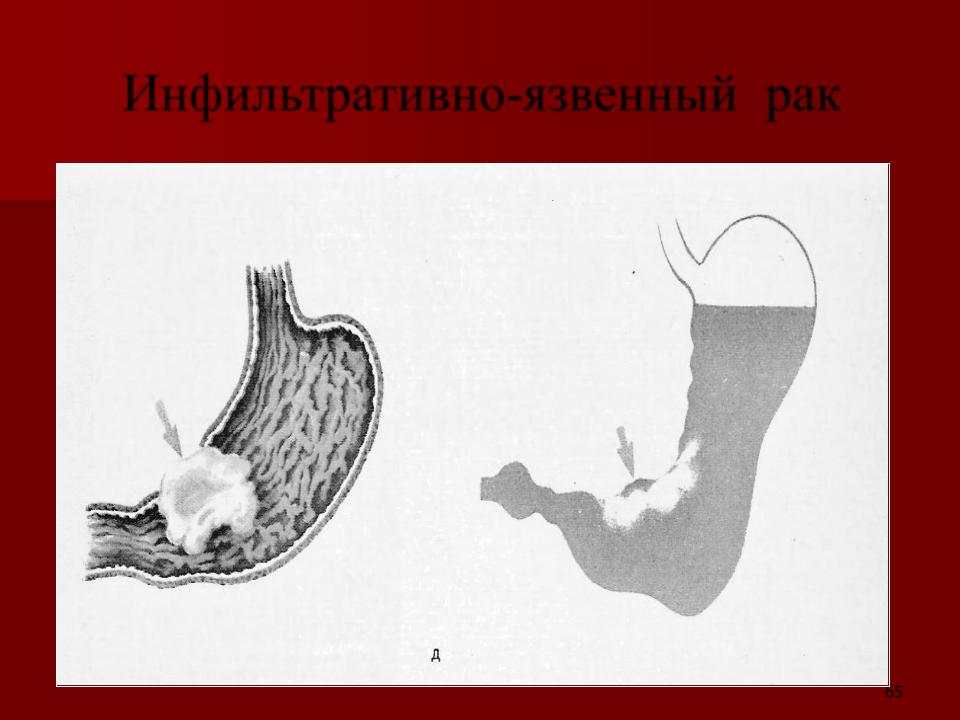 Но иногда аллергия сопровождается признаками крапивницы. В этом состоянии кожные покровы начинают зудеть, краснеют.
Но иногда аллергия сопровождается признаками крапивницы. В этом состоянии кожные покровы начинают зудеть, краснеют.
Для классического ангиоотека, который сопровождается нарушением распределения жидкости, характерны неровные контуры. Наощупь ткани плотные, при надавливании на них не проявляется ямка. В отличие от крапивницы, верхние слои кожи не вовлекаются в процесс. Поэтому зуд не характерен для этого заболевания.
Симптомы отека Квинке зависят от его локализации. Если в аллергическую реакцию вовлечена слизистая оболочка рта, горло и гортань, то появляется осиплость голоса. При отсутствии медицинской помощи патологические признаки утяжеляются, сначала затрудняется глотание, а затем и дыхание. Позже отекают бронхи, появляются признаки асфиксии, или удушья.
Иногда аллергический отек становится первым симптомом тяжелого анафилактического шока. Это опасное для жизни состояние развивается стремительно как острая реакция на аллерген. Для нее характерно нарушение дыхания из-за спазма бронхов, зуд по всему телу, высыпания на коже по типу крапивницы. Признаком ухудшения состояния является схваткообразная боль в животе, тошнота и рвота, понос. У взрослого быстро падает артериальное давление, проявляется нарушение сердечного ритма. Быстро появляются признаки сердечной недостаточности, появляются судороги, человек впадает в кому или наступает смерть.
Признаком ухудшения состояния является схваткообразная боль в животе, тошнота и рвота, понос. У взрослого быстро падает артериальное давление, проявляется нарушение сердечного ритма. Быстро появляются признаки сердечной недостаточности, появляются судороги, человек впадает в кому или наступает смерть.
Аллергическое воспаление часто поражает только пищеварительный тракт. Признаки патологии в этом случае будут имитировать хирургические патологии брюшной полости. Появляется острая боль в животе, внезапное нарушение пищеварения, понос или рвота. Иногда в кале появляются примеси крови, слизь, поэтому заболевание не выглядит как аллергия.
В некоторых случаях отек Квинке появляется на тыльной стороне кистей рук. Они выглядят опухшими, при касании плотные.
Возникновение ангиоотеков на лице опасно для жизни. Неравномерное распределение жидкости может привести к ее пропитыванию мозговых оболочек. В этом случае появляются менингеальные симптомы:
- напряжение затылочных мышц;
- резкая головная боль;
- тошнота и рвота, которая не приносит облегчения;
- судороги;
- потеря сознания.

Отек Квинке может развиваться на половых органах. У женщин поражаются половые губы, у мужчин отечность распространяется на мошонку. Зуд при этом обычно отсутствует. Для профилактики этого состояния иногда требуется отказаться от латексных презервативов.
Первая помощь при отеке Квинке
Чтобы снизить вероятность тяжелых осложнений, до приезда скорой помощи нужно самостоятельно оказать первую помощь. Если известно, что причиной воспалительной реакции стал какой-то аллерген, необходимо постараться устранить его. Это возможно, если произошел контакт с кожей.
Если проявление болезни началось после укуса насекомого, животного, необходимо на это место наложить давящую повязку. Она уменьшит приток и отток крови, что позволит снизить всасывание опасного вещества в кровь. Аналогично поступают, если аллергия развивается после внутримышечной инъекции. Врачи советуют на место укола положить холод, чтобы вызвать спазм сосудов и не дать всосаться лекарству.
Если реакция развилась после контакта с неизвестным растением, насекомым, после принятого лекарственного препарата, можно сделать его фото. Это поможет врачу установить причину патологии.
Это поможет врачу установить причину патологии.
При затрудненном дыхании из-за отека горла, необходимо расстегнуть одежду, чтобы не ограничивать дыхательные движения легких. В помещении нужно открыть окна, чтобы обеспечить приток свежего воздуха.
Ребенок, у которого появилась аллергия в виде отека Квинке, обычно находится в возбужденном состоянии, испуган. Чтобы воспаление и отек гортани не начал развиваться стремительно из-за плача и крика, нужно постараться его успокоить. У маленького ребенка опасность представляет ларингоспазм, который еще больше ухудшает дыхание и очень опасен в возрасте до года.
Самостоятельно принимать лекарственные препараты от аллергии нельзя по нескольким причинам. Всасывание таблеток из пищеварительного тракта может замедлиться из-за воспалительного отека слизистой оболочки желудка и кишечника. Поэтому оно окажется неэффективным. А врач скорой помощи должен подобрать дозу препарата для лечения аллергии с учетом уже использованного лекарства.
Если причина аллергической реакции – пища или другие вещества, принятые внутрь, можно замедлить их всасывание из желудка и кишечника при помощи сорбентов. Ребенку можно растворить пакетик Смекты, порошок Полисорба, а взрослому выпить несколько таблеток активированного угля. При затрудненном глотании и спазме гортани лучше тоже использовать растворимые порошки.
При некоторых формах отека Квинке распознать симптомы заболевания тяжело, оно развивается медленно в течение нескольких часов или дней. В этом случае локальная отечность – это повод как можно раньше обратиться к врачу.
Причины возникновения
Чтобы эффективно лечить отек Квинке и предупредить его повторение, необходимо обнаружить причину патологии. У ребенка острая аллергическая реакция чаще всего возникает на определенный продукт. Это может быть яичный белок, орехи, шоколад, рыба, мед, цитрусовые. Иногда заболевание возникает не на сам продукт, а на содержащиеся в нем дополнительные вещества. Например, при аллергии на курицу могут быть виноваты антибиотики, которыми ее лечили на птицефабрике. Пища, которая содержит большое количество искусственных ароматизаторов, красителей и других химических добавок, чаще вызывает воспалительный ответ.
Пища, которая содержит большое количество искусственных ароматизаторов, красителей и других химических добавок, чаще вызывает воспалительный ответ.
Отек Квинке, как и другие аллергические реакции, проявляется при повторном контакте с аллергеном. Поэтому в первый раз употребление в пищу определенных продуктов из группы риска не приведет к появлению симптомов.
Другими причинами отека Квинке могут быть:
- лекарственные препараты – антибиотики, сыворотки, содержащие животные белки;
- гормональные препараты;
- средства для местной анестезии – Лидокаин, Ультракаин;
- препараты крови – иммуномодуляторы, интерфероны;
- животные яды, их слюна или частички шерсти, чешуя насекомых;
- косметические средства.
Воспаление может проявиться на латекс, который используется для медицинских перчаток, презервативов, внутривенных катетеров.
Ангионевротический отек вызывают некоторые биологически активные добавки, средства народной медицины, которые содержат растительные аллергены, продукты пчеловодства, яды насекомых. Для людей, у которых была аллергическая реакция на мед, опасно использовать и другие компоненты, полученные от пчел.
Для людей, у которых была аллергическая реакция на мед, опасно использовать и другие компоненты, полученные от пчел.
Особенность отека Квинке, связанного с аллергической реакцией в том, что он не зависит от дозы поступившего аллергена.
Среди причин ангиоотека – неаллергические реакции. Существует наследственное заболевание, которое связано с недостатком белков системы комплемента. В норме они участвуют в иммунных реакциях. Если в организме дефицит или имеется дефект синтеза ингибина С1, сдерживающего воспалительный ответ, то периодические появляются признаки патологии, которая выглядит как отек Квинке. Но отличие в скорости развития заболевания, часто на это уходит несколько дней и невозможно установить связь с определенным аллергеном.
Если причина патологии – наследственность, симптомы заболевания проявляются сглаженно, никогда не присоединяется крапивница, нет кожного зуда и бронхоспазма. Но риск тяжелого отека горла, который приводит к смерти, сохраняется. Кожа и подкожная клетчатка способна самостоятельно вернуться к исходному состоянию через 2-3 дня после появления первых признаков болезни. Это связано с постепенным истощением белков системы комплемента.
Это связано с постепенным истощением белков системы комплемента.
У людей старшего возраста причиной отека Квинке в 30% случаев являются препараты из группы ингибиторов АПФ. Их назначают для лечения сердечной недостаточности, гипертонии и других сердечно-сосудистых патологий. Побочны эффект ингибиторов АПФ – повышение уровня брадикинина, который является одним из медиаторов воспаления. Это происходит с разной скоростью, иногда через несколько месяцев после начала терапии, а иногда через много лет.
Классификация
Отек Квинке у 80% пациентов связан с аллергической реакцией на чужеродные вещества. Но в практике врачей встречаются и другие формы этого заболевания. В зависимости от продолжительности симптомов выделяют два типа:
- острый ангионевротический отек – возникает быстро после контакта с аллергеном, после лечения исчезает и не повторяется, если соблюдать рекомендации врача;
- хронический отек Квинке – признаки патологии периодически повторяются на протяжении 6 месяцев или сохраняются долгое время.

Отдельно выделяют идиопатический ангионевротический отек. Он появляется внезапно, определить связь с аллергеном лабораторным путем невозможно. Такой тип заболевания имеет хроническое течение и часто рецидивирует.
Отек Квинке бывает наследственный и приобретенный. В первом случае это хроническое заболевание, развитие которого тяжело предугадать. Оно может проявиться уже в раннем возрасте. Симптомы часто усиливаются в стрессовых ситуациях. Исследования показывают, что это провоцирующими факторами могут выступать:
- острая боль;
- употребление определенной пищи;
- переохлаждение;
- вирусные инфекции;
- беременность.
Иногда в качестве провоцирующего фактора выступают небольшие травмы в ротовой полости при лечении зубов, пирсинге языка.
Приобретенный отек Квинке развивается при состояниях, которые приводят к нехватке белка-ингибина С1. Этот процесс активируется у пациентов, которые лечатся препаратами из группы ингибиторов АПФ. Подавление белка происходит при неопластических заболеваниях – В-клеточной лимфоме, патологии иммунных комплексов. При аутоиммунном заболевании патологии иммунных комплексов к ингибину белка С1 вырабатываются антитела, которые блокируют его функции. Похожий процесс наблюдается при аутоиммунных заболеваниях – системной красной волчанке, дерматомиозите.
Подавление белка происходит при неопластических заболеваниях – В-клеточной лимфоме, патологии иммунных комплексов. При аутоиммунном заболевании патологии иммунных комплексов к ингибину белка С1 вырабатываются антитела, которые блокируют его функции. Похожий процесс наблюдается при аутоиммунных заболеваниях – системной красной волчанке, дерматомиозите.
Приобретенный отек Квинке проявляется в пожилом возрасте, когда у человека большое количество сопутствующих патологий.
Лечение и профилактика
Для лечения отека Квинке необходимо вызвать скорую помощь. Врач купирует выраженные симптомы, но при тяжелом состоянии, развитии бронхоспазма, подозрении на отек мозга или внутренних органов необходимо лечение в соответствующих отделениях больницы.
Если удалось по внешним симптомам распознать ангионевротический отек, его лечат антигистаминными препаратами. Наиболее эффективны Димедрол, Супрастин, Тавегил. Чтобы быстро купировать аллергическую реакцию, лекарства вводят внутримышечно.
Детям с тяжелым течение м генерализованной крапивницы или острым отеком Квинке для предупреждения стеноза гортани и других тяжелых осложнений противоаллергические средства разводят в изотоническом растворе по специальной схеме и вводят внутривенно.
При недостаточной эффективности лечения, используют гормоны. Глюкокортикоиды быстро тормозят иммунную реакцию и могут применяться у пациентов любого возраста. В критической ситуации для спасения жизни врач применят раствор адреналина.
Если у пациента не исчезает стеноз гортани, он продолжает задыхаться, чтобы этого не произошло, бригада скорой помощи экстренно проводит интубацию трахеи и доставляет пациента в больницу.
Лечить острый отек Квинке необходимо и после купирования симптомов. Врач назначит противоаллергические препараты в таблетках, которые необходимо принимать самостоятельно, специальную гипоаллергенную диету. Она исключает употребление продуктов, которые потенциально способны вызвать аллергию.
После нормализации состояния необходимо определить, что стало причиной патологии.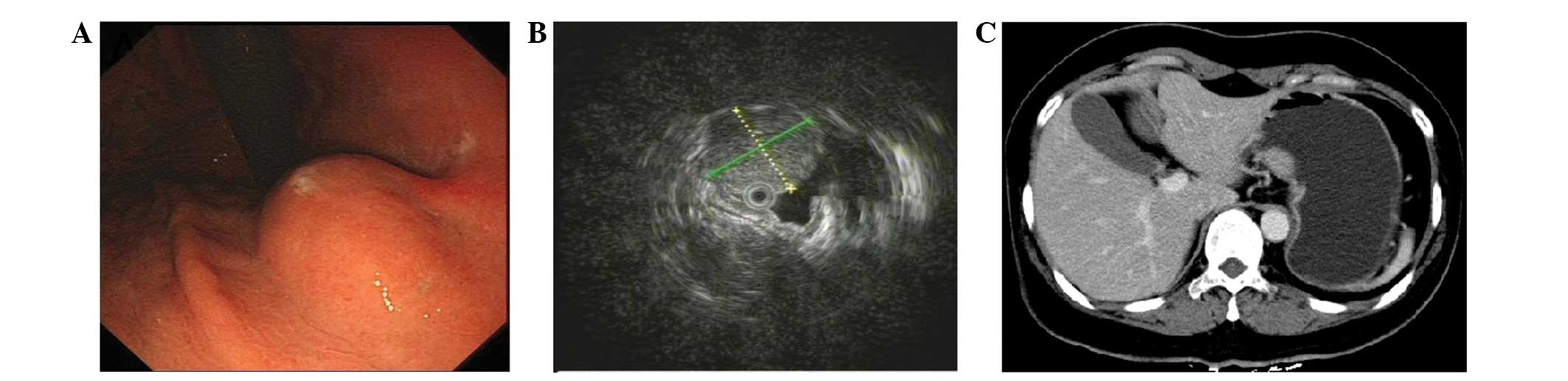 Для этого ведут пищевой дневник. Его заполняют ежедневно через несколько часов после еды. На период изучения питания еда должна быть однообразной. В рацион раз в несколько дней вводят продукт, который предположительно мог вызвать аллергию. Если через 1-2 часа состояние не изменилось, считают, что это не причина патологии. Этот процесс повторяют, пока не изучат все опасные продукты.
Для этого ведут пищевой дневник. Его заполняют ежедневно через несколько часов после еды. На период изучения питания еда должна быть однообразной. В рацион раз в несколько дней вводят продукт, который предположительно мог вызвать аллергию. Если через 1-2 часа состояние не изменилось, считают, что это не причина патологии. Этот процесс повторяют, пока не изучат все опасные продукты.
Для выявления аллергии на различные вещества существуют специальные аллергопробы. Их проводят в период после стихания всех симптомов. Они помогают точно определить тип вещества, которое вызвало ангиоотек.
Профилактика отека Квинке заключается в полном исключении контактов с веществами, вызывающими развитие аллергии. Если причиной стал лекарственный препарат, средство для анестезии, необходимо запомнить его название. Иначе последующее лечение зубов или несложная операция на мягких тканях может закончиться плачевно.
Если узнать причину ангиоотека не удалось, а симптомы периодически повторяются, для профилактики необходимо всегда носить при себе антигистаминные препараты.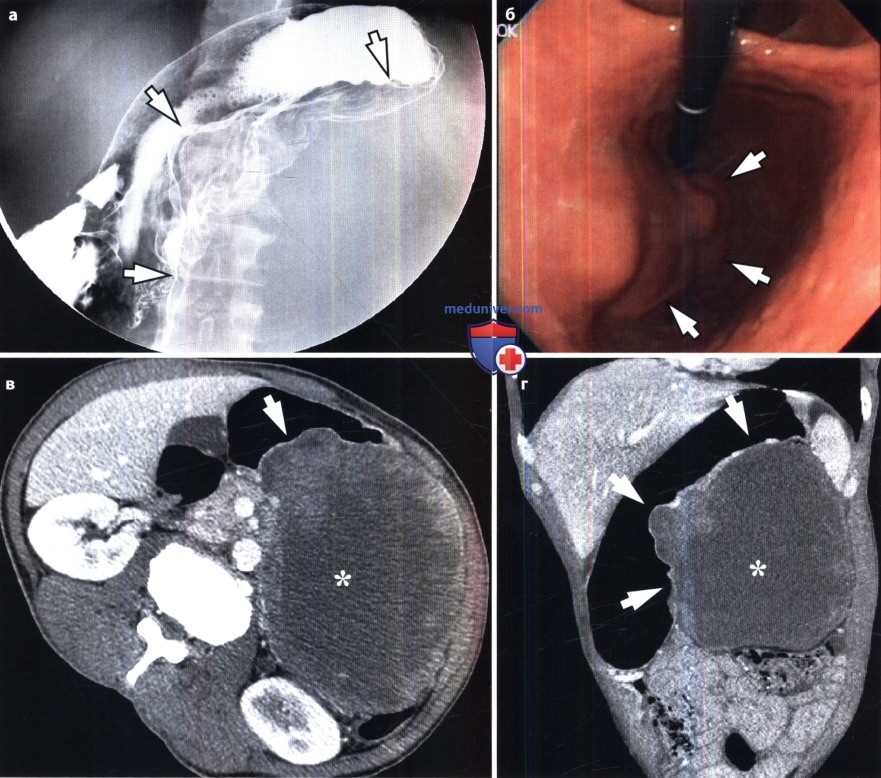
Ковалева Надежда Владимировна, врач-терапевт медицинских кабинетов 36,6.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Вздутие живота: причины, симптомы и лечение
Обзор
Вещества внутри живота вызывают отек.Что такое вздутие живота?
Вздутый живот значительно превышает нормальный размер. Это часто сопровождается ощущением вздутия живота захваченным газом или пищеварительным содержимым. Однако вздутие живота не всегда связано с процессами пищеварения. Медицинские работники диагностируют вздутие живота с точки зрения «пяти «f»: вздутие живота (газы), плод (беременность), фекалии (застрявшие какашки), жидкость (по разным причинам) или жир.
Вздутие живота может быть очень неприятным или может быть просто симптомом, который вы и ваш лечащий врач наблюдаете визуально. Это может быть острое — внезапное, необычное явление — или хроническое — что-то, что происходит и разрешается неоднократно предсказуемым образом. Хроническое вздутие живота, сопровождающееся неприятным ощущением вздутия живота, часто связано с проблемами пищеварения.
Хроническое вздутие живота, сопровождающееся неприятным ощущением вздутия живота, часто связано с проблемами пищеварения.
Возможные причины
О чем свидетельствует вздутие живота?
Вздутие живота является либо органической, либо функциональной проблемой.Органическую проблему можно объяснить вещественными доказательствами, как болезнь. Функциональные проблемы наблюдаются, но необъяснимы.
Органические причины
Органические причины вздутия живота могут включать:
Функциональные причины
Функциональные причины вздутия живота, как правило, связаны с проблемами пищеварения, вызывающими накопление газов и/или пищеварительного содержимого. Возможные причины:
Уход и лечение
Как медицинские работники лечат вздутие живота?
Если вы обратитесь за медицинской помощью по поводу вздутия живота, ваш лечащий врач постарается выявить причину.Они начнут с того, что зададут вам вопросы о ваших симптомах и осмотрят ваш живот, чтобы увидеть, где он вздут. Расположение внешней кривой, независимо от того, является ли она равномерной по всей брюшной полости или более выраженной в определенной области, помогает им определить, какие органы вовлечены, и сузить список вероятных причин. Они также могут ощупывать область руками или постукивать по ней и слушать звук, который она издает, чтобы определить наличие жидкостей, газов или твердых тел.
Расположение внешней кривой, независимо от того, является ли она равномерной по всей брюшной полости или более выраженной в определенной области, помогает им определить, какие органы вовлечены, и сузить список вероятных причин. Они также могут ощупывать область руками или постукивать по ней и слушать звук, который она издает, чтобы определить наличие жидкостей, газов или твердых тел.
Внутренние органы брюшной полости можно разделить на твердые и полые.Солидные органы включают печень, селезенку, почки, надпочечники, поджелудочную железу, яичники и матку. Они могут увеличиваться из-за воспаления или новообразований, таких как опухоль, абсцесс или киста. Ваш лечащий врач может почувствовать, что они увеличены, или ему может потребоваться посмотреть на изображение внутренних органов, чтобы сказать об этом. Сквозь кожу может прощупываться большой нарост. Ваш лечащий врач подтвердит ваше состояние с помощью визуализирующих тестов, а затем проведет дополнительные анализы и лечение в зависимости от состояния.
К полым органам брюшной полости относятся желудок, тонкая кишка, толстая кишка, желчный пузырь, желчные протоки, фаллопиевы трубы, матка и мочевой пузырь. Эти органы пальпируются только в том случае, если они растянуты. Если ваш лечащий врач почувствует любой из них, он сразу поймет, в чем проблема. Как и солидные органы, полые органы могут увеличиваться в размерах в результате воспаления или новообразований. Но они также могут набухать под действием продуктов пищеварения — газов, пищеварительных соков, фекалий и мочи — или при беременности, в случае матки, или, реже, при внутреннем кровотечении.Визуальные тесты прояснят это.
Другой причиной вздутия живота является скопление жидкости в слизистой оболочке брюшной полости, называемой брюшиной. Эти ткани могут воспаляться из-за инфекции (перитонит) или быть заполнены жидкостью в результате состояния, называемого асцитом. Обычно побочным эффектом рубцевания печени (цирроза) является асцит, возникающий, когда давление на кровеносные сосуды в печени (портальная гипертензия) выталкивает жидкость в брюшную полость. Медицинские работники часто могут определить жидкость в брюшине при физическом осмотре, но УЗИ брюшной полости более чувствительно.
Медицинские работники часто могут определить жидкость в брюшине при физическом осмотре, но УЗИ брюшной полости более чувствительно.
Как исправить вздутие живота?
Если вздутие живота вызвано органическими причинами, лечение будет строго зависеть от этой причины. Это может означать лечение болезни, инфекции, роста, непроходимости или травмы. Острый случай разрешится, когда основная причина будет устранена. Хронический случай можно дополнительно лечить диуретиками (от жидкости), слабительными (от запоров) или капсулами с активированным углем (от газов).
Если у вас функциональное вздутие живота и его причина неизвестна, вам может потребоваться метод проб и ошибок, чтобы справиться с ним.Ваш лечащий врач может порекомендовать водородный дыхательный тест, чтобы определить причину избыточного кишечного газа. Они также могут порекомендовать вам попробовать диетические изменения, пробиотики или ферменты для улучшения процессов пищеварения. Если они подозревают мышечную слабость в качестве причины, они могут предложить упражнения для брюшного пресса или тазового дна.
Что я могу сделать дома, чтобы предотвратить вздутие живота?
Профилактика легче, если вы знаете причину. Если вы заметили, что вздутие живота возникает после еды, вы можете изменить свои привычки в еде, чтобы предотвратить это.Например:
- Определите непереносимость пищевых продуктов и соответствующим образом измените свой рацион.
- Ешьте меньше и медленнее. Подождите больше между приемами пищи.
- Пейте больше воды и ешьте больше клетчатки, чтобы предотвратить накопление отходов.
- Попробуйте пищеварительные ферменты и пробиотики перед едой.
Когда звонить врачу
Когда следует беспокоиться о вздутии живота?
Обратитесь за медицинской помощью, если у вас вздутие живота:
- Становится все хуже и не проходит.
- Приходит с сильными болями в животе.
- Приходит с симптомами болезни, такими как лихорадка, рвота или кровотечение.
- Это хроническая проблема, и вы не знаете причину.

Записка из клиники Кливленда
Вздутие живота часто является временной проблемой, связанной с пищеварением, но может доставлять дискомфорт и иногда указывать на серьезное заболевание. Не нужно страдать молча. Если у вас есть проблемы с пищеварением, ваш лечащий врач может помочь вам сузить круг причин и найти способы справиться с ними в домашних условиях.Если у вас острое состояние, которое не улучшается, вам следует обратиться за медицинской помощью, чтобы исключить серьезные причины. Иногда симптом — это замаскированное благословение, которое заставляет вас лечить неожиданное заболевание или просто обнаружить пищевую непереносимость.
Скопление жидкости, причины, симптомы и лечение
Обзор
Что такое асцит?
Асцит (ay-SITE-eez) — это когда слишком много жидкости скапливается в брюшной полости (животе). Это состояние часто возникает у людей с циррозом (рубцеванием) печени.
Лист ткани, называемый брюшиной, покрывает органы брюшной полости, включая желудок, кишечник, печень и почки. Брюшина имеет два слоя. Асцит возникает, когда между двумя слоями скапливается жидкость.
Брюшина имеет два слоя. Асцит возникает, когда между двумя слоями скапливается жидкость.
Каковы факторы риска асцита?
Наличие заболевания, вызывающего цирроз печени, повышает риск развития асцита. Эти условия включают:
Другие состояния, которые могут привести к асциту, включают:
Насколько распространен асцит?
Скопление жидкости редко происходит у здоровых людей.Развивается вследствие других заболеваний, чаще всего цирроза печени. Асцит является наиболее частым осложнением цирроза печени. Примерно у половины людей с декомпенсированным циррозом развивается асцит. Цирроз печени составляет около 80% случаев асцита.
Симптомы и причины
Что вызывает асцит?
Цирроз печени является наиболее частой причиной асцита. Другие условия, которые могут вызвать это, включают сердечную недостаточность, почечную недостаточность, инфекцию или рак.
Как цирроз печени вызывает асцит?
При циррозе печень не работает должным образом.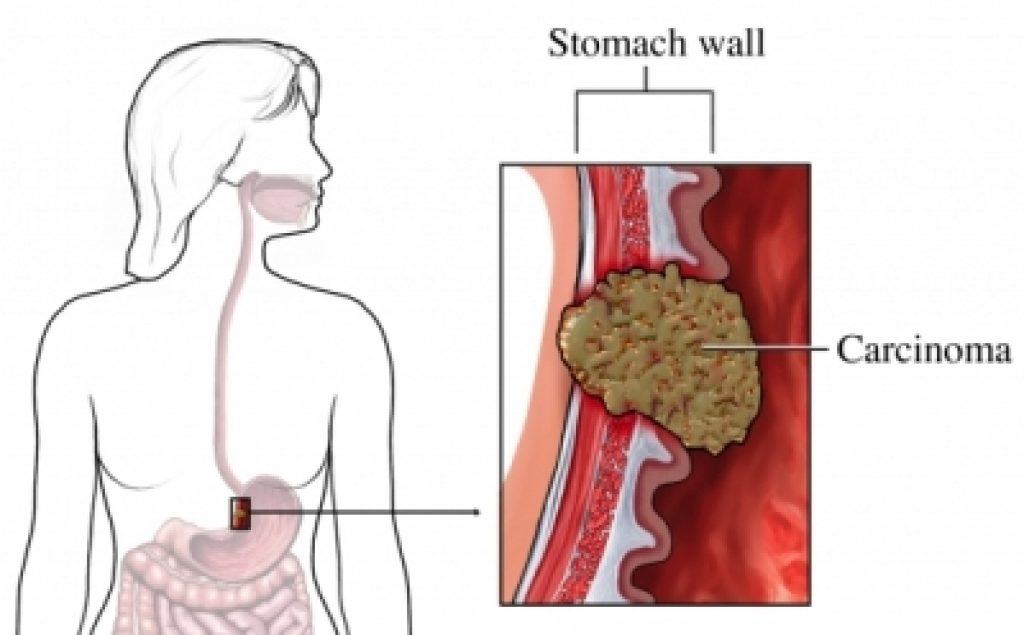 Снижение функции печени в сочетании с портальной гипертензией вызывает симптомы асцита. Портальная гипертензия — это высокое давление в воротной вене, которая доставляет кровь в печень. Высокое давление заставляет жидкость вытекать из ваших вен в живот и собираться там.
Снижение функции печени в сочетании с портальной гипертензией вызывает симптомы асцита. Портальная гипертензия — это высокое давление в воротной вене, которая доставляет кровь в печень. Высокое давление заставляет жидкость вытекать из ваших вен в живот и собираться там.
Каковы симптомы асцита?
Основными симптомами асцита являются большой живот и быстрое увеличение веса.
Другие симптомы включают:
Диагностика и тесты
Как диагностируется асцит?
Ваш поставщик медицинских услуг проводит медицинский осмотр и спрашивает вас о ваших симптомах и истории болезни.Вам, вероятно, также потребуются анализы крови или тесты визуализации.
Какие анализы могут мне понадобиться?
После первоначального осмотра ваш врач порекомендует другие тесты для подтверждения диагноза:
- Ультразвук или Компьютерная томография : На этих изображениях более подробно показана область брюшной полости.

- Парацентез: Перед этой процедурой вам сделают местную анестезию. Ваш поставщик вводит иглу в брюшную полость, чтобы удалить жидкость.Жидкость анализируют на наличие признаков рака, инфекции, портальной гипертензии и других состояний.
Управление и лечение
Как лечится асцит?
Ограничение натрия в рационе имеет решающее значение для лечения асцита. Для людей с асцитом рекомендуемое потребление натрия составляет от 2000 до 4000 миллиграммов в день.
Диетолог может составить для вас план здорового питания. Вам также может понадобиться принимать диуретики (мочегонные таблетки). Эти водные таблетки помогают вывести жидкость и натрий из организма.
Нужна ли мне операция по поводу асцита?
Иногда диуретиков и диеты с низким содержанием натрия недостаточно для облегчения асцита. Вам могут потребоваться другие виды лечения, в том числе:
- Парацентез: Ваш врач вводит иглу в брюшную полость для удаления жидкости.
 Эта процедура позволяет удалить большое количество лишней жидкости.
Эта процедура позволяет удалить большое количество лишней жидкости. - Трансъюгулярный внутрипеченочный портосистемный шунт (TIPS): Эта процедура проводится для лечения скопления жидкости в брюшной полости.Проволочная сетка (стент) вставляется в вену в печени. При надувании стент образует канал (шунт) в обход печени. СОВЕТЫ могут быть уместны, если ваш асцит не реагирует на другие методы лечения, если вам требуется несколько парацентезов в месяц и вы не являетесь кандидатом на трансплантацию печени.
- Трансплантация печени: В случаях тяжелого цирроза печени, когда происходит недостаточность функции печени, может потребоваться трансплантация печени.
Какие другие виды лечения доступны?
Если у вас рак, химиотерапия или гормональная терапия могут помочь уменьшить опухоль.Лечение может остановить накопление жидкости.
Можно ли вылечить асцит?
Лечение асцита может помочь улучшить симптомы и уменьшить количество осложнений. У некоторых пациентов асцит может разрешиться диуретической терапией, TIPS или трансплантацией печени. В случае гепатита, связанного с алкоголем, асцит может исчезнуть с улучшением функции печени. Следуйте рекомендациям вашего лечащего врача, чтобы оставаться максимально здоровым.
У некоторых пациентов асцит может разрешиться диуретической терапией, TIPS или трансплантацией печени. В случае гепатита, связанного с алкоголем, асцит может исчезнуть с улучшением функции печени. Следуйте рекомендациям вашего лечащего врача, чтобы оставаться максимально здоровым.
Профилактика
Как предотвратить асцит?
Лучший способ предотвратить асцит — вести здоровый образ жизни.Ограничьте употребление алкоголя и соли, не курите и регулярно занимайтесь спортом.
Как контролировать асцит?
Если у вас есть асцит, эти шаги помогут вам контролировать состояние:
- Проверка веса: Ежедневно взвешивайтесь. Позвоните своему поставщику медицинских услуг, если вы набираете более 10 фунтов или более двух фунтов в день в течение трех дней подряд.
- Ограничьте употребление алкоголя: Лучше полностью избегать употребления алкогольных напитков, чтобы снизить риск асцита.
- Ограничьте использование НПВП: Нестероидные противовоспалительные препараты, такие как ибупрофен (Motrin® и Advil®) и аспирин, влияют на ваши почки.
 Они могут привести к тому, что ваше тело будет удерживать избыток воды и соли.
Они могут привести к тому, что ваше тело будет удерживать избыток воды и соли. - Диета с низким содержанием соли: Придерживайтесь диеты с низким содержанием натрия, потребляя не более 2000–4000 миллиграммов соли в день.
Как узнать, подвержен ли я риску развития асцита?
Если у вас цирроз, жировая дистрофия печени, гепатит B или гепатит C, у вас может быть повышенный риск развития асцита. Потребление большого количества алкоголя также может подвергнуть вас риску таких заболеваний, как асцит.
Перспективы/прогноз
Каковы перспективы для людей с асцитом?
Асцит — это признак того, что ваша печень не работает должным образом.Выживаемость через пять лет после постановки диагноза асцит составляет от 30% до 40%. Ваш поставщик медицинских услуг может направить вас к специалисту по печени, чтобы обсудить возможную трансплантацию печени.
Какие осложнения асцита?
Асцит может привести к:
- Проблемы с брюшной полостью: Скопление жидкости может вызвать боль, дискомфорт и затрудненное дыхание.
 Эти симптомы могут мешать вам есть, ходить и заниматься повседневными делами.
Эти симптомы могут мешать вам есть, ходить и заниматься повседневными делами. - Инфекция: Жидкости могут инфицироваться, что называется спонтанным бактериальным перитонитом.У вас может быть лихорадка и боль в желудке. Позвоните своему поставщику медицинских услуг, если у вас есть эти симптомы. Вам потребуются внутривенные антибиотики и длительное лечение антибиотиками, чтобы инфекция не вернулась.
- Гидроторакс печени или жидкость в легких: Абдоминальная жидкость заполняет легкие, обычно с правой стороны. Вы можете испытывать одышку, кашель, дискомфорт в груди и гипоксемию (недостаток кислорода в крови). Вам может понадобиться торакоцентез для удаления жидкости.
- Грыжи, связанные с асцитом: Повышение внутрибрюшного давления может привести к грыжам, особенно пупочным и паховым грыжам.Ваш лечащий врач обсудит варианты лечения.
- Почечная недостаточность: Усугубление цирроза печени может привести к почечной недостаточности (гепаторенальный синдром).

Является ли асцит опасным для жизни?
Асцит является признаком поражения печени. Если его не лечить, это может привести к опасным для жизни осложнениям. Но при правильном лечении и изменении диеты вы можете справиться с асцитом. Ваш поставщик медицинских услуг может также поговорить с вами о пересадке печени, если повреждение серьезное.
Может ли вернуться асцит?
Жидкость может продолжать накапливаться. Возможно, вам придется снова его слить. Если жидкость накапливается быстро, ваш лечащий врач может предложить лечение диуретиками, трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS) или трансплантацию печени.
Жить с
Если у меня асцит, как мне лучше всего позаботиться о себе?
Люди с асцитом должны проконсультироваться с диетологом, чтобы спланировать диету с ограничением натрия. Проверяйте этикетки на продуктах и избегайте продуктов с высоким содержанием натрия.
Вы можете использовать несколько заменителей соли. Однако избегайте заменителей калия, так как лекарство, которое вы принимаете от асцита, также может повышать уровень калия. Диетолог может помочь вам спланировать здоровую диету и порекомендовать альтернативы соли.
Однако избегайте заменителей калия, так как лекарство, которое вы принимаете от асцита, также может повышать уровень калия. Диетолог может помочь вам спланировать здоровую диету и порекомендовать альтернативы соли.
Дополнительно необходимо:
- Принимайте мочегонные средства в соответствии с предписаниями.
- Каждый день записывайте свой вес.
- Прекратите употреблять алкоголь, который может вызвать дальнейшее повреждение печени.
- Лечение гепатита В или С при необходимости.
Что мне спросить у врача?
Если у вас асцит, обратитесь к своему лечащему врачу:
- Нужна ли мне операция?
- Какие методы лечения доступны?
- Следует ли мне подумать о пересадке печени?
- Какой диеты мне следует придерживаться, чтобы оставаться здоровым?
- Какие лекарства доступны?
- Вернется ли асцит?
Когда мне следует обратиться в отделение неотложной помощи?
Если у вас асцит, немедленно обратитесь в отделение неотложной помощи, если у вас есть:
Записка из клиники Кливленда
Асцит является признаком поражения печени. У людей с циррозом печени может развиться асцит. При правильном лечении и изменении диеты вы можете справиться с асцитом и чувствовать себя лучше. Ограничение потребления соли является одним из наиболее эффективных методов лечения асцита. Попросите своего поставщика услуг поработать с диетологом, чтобы спланировать диету с ограничением соли и другие варианты лечения асцита, который не реагирует на диуретики.
У людей с циррозом печени может развиться асцит. При правильном лечении и изменении диеты вы можете справиться с асцитом и чувствовать себя лучше. Ограничение потребления соли является одним из наиболее эффективных методов лечения асцита. Попросите своего поставщика услуг поработать с диетологом, чтобы спланировать диету с ограничением соли и другие варианты лечения асцита, который не реагирует на диуретики.
Симптомы, причины, диагностика и лечение
Обзор
Изучение гастропареза с доктором Майклом КлайномЧто такое гастропарез?
Гастропарез, что означает частичный паралич желудка, представляет собой заболевание, при котором желудок не может нормально опорожнить себя.Если у вас есть это состояние, поврежденные нервы и мышцы не функционируют с их нормальной силой и координацией, что замедляет движение содержимого через вашу пищеварительную систему.
Это обычное состояние у людей, страдающих диабетом в течение длительного времени, но оно может возникать и в других ситуациях. Гастропарез может быть неправильно диагностирован и иногда ошибочно принимается за язву, изжогу или аллергическую реакцию. У людей, не страдающих диабетом, это состояние может быть связано с кислотным рефлюксом.
Гастропарез может быть неправильно диагностирован и иногда ошибочно принимается за язву, изжогу или аллергическую реакцию. У людей, не страдающих диабетом, это состояние может быть связано с кислотным рефлюксом.
Симптомы и причины
Что вызывает гастропарез?
Гастропарез вызывается повреждением нерва, включая повреждение блуждающего нерва.В нормальном состоянии блуждающий нерв сокращает (напрягает) мышцы желудка, чтобы помочь продвижению пищи по пищеварительному тракту. В случаях гастропареза блуждающий нерв повреждается диабетом. Это мешает мышцам желудка и кишечника работать должным образом, что препятствует прохождению пищи из желудка в кишечник.
Анатомия желудка
Другие причины гастропареза включают:
- Вирусные инфекции.
- Операции на желудке (абдоминальной области) с повреждением блуждающего нерва.
- Лекарства, такие как наркотики и некоторые антидепрессанты.
- Амилоидоз (отложения белковых волокон в тканях и органах) и склеродермия (расстройство соединительной ткани, поражающее кожу, кровеносные сосуды, скелетные мышцы и внутренние органы).

Каковы симптомы гастропареза?
Симптомы гастропареза включают:
- Изжога или гастроэзофагеальный рефлюкс (заброс содержимого желудка в пищевод).
- Тошнота.
- Рвота непереваренной пищей.
- Раннее насыщение (быстрое чувство насыщения во время еды).
- Вздутие живота (увеличение).
- Хроническая боль в животе.
- Плохой аппетит и потеря веса.
- Плохой контроль уровня сахара в крови.
Каковы осложнения гастропареза?
Гастропарез может вызвать несколько проблем:
- Пища, которая слишком долго остается в желудке, может бродить, что может привести к росту бактерий.
- Пища в желудке может затвердеть в твердую массу, называемую безоаром. Безоары могут вызывать закупорку желудка, препятствующую прохождению пищи в тонкую кишку.
- У людей с диабетом и гастропарезом могут быть и другие проблемы, поскольку уровень глюкозы в крови быстро повышается, когда пища, наконец, покидает желудок и попадает в тонкую кишку.

- Обезвоживание (сильная жажда).
- Недоедание (плохое питание).
Диагностика и тесты
Как диагностируется гастропарез?
Ваш врач ознакомится с вашими симптомами и историей болезни.Он или она также проведет медицинский осмотр и может назначить определенные анализы крови, включая определение уровня сахара в крови.
Другие тесты, используемые для диагностики гастропареза, включают:
- Четырехчасовое исследование опорожнения твердого желудка: Это тест для определения времени, которое требуется еде, чтобы пройти через желудок. Технолог отведет вас в комнату и даст вам поесть, помеченного радиоактивным изотопом. После того, как вы съедите это блюдо, будет сделано минутное изображение вашего желудка.Вам будет разрешено покинуть отделение, но вы должны вернуться через один, два и четыре часа.
- SmartPill: Это капсула с небольшим электронным устройством. Вы проглатываете капсулу, и когда она проходит через ваш пищеварительный тракт, она отправляет информацию на приемник, который вы носите, о том, как быстро пища проходит через пищеварительный тракт.

Управление и лечение
Как лечится гастропарез?
Гастропарез — хроническое (длительное) состояние.Это означает, что лечение обычно не излечивает болезнь, но вы можете управлять ею и держать ее под контролем. Людям с диабетом следует пытаться контролировать уровень глюкозы в крови, чтобы уменьшить проблемы с гастропарезом.
Некоторым пациентам могут помочь лекарства, в том числе:
- Reglan : Вы принимаете этот препарат перед едой, и он заставляет мышцы вашего желудка сокращаться, чтобы пища вышла из желудка. Reglan также помогает уменьшить рвоту и тошноту.Побочные эффекты включают диарею и, редко, серьезное неврологическое (нервное) расстройство.
- Эритромицин : Это антибиотик, который также вызывает сокращения желудка и помогает вывести пищу. Побочные эффекты включают диарею и развитие резистентных бактерий при приеме антибиотика в течение длительного времени.
- Противорвотные средства : Это препараты, которые помогают контролировать тошноту.

Хирургия гастропареза
Пациентам с гастропарезом, у которых сохраняется тошнота и рвота даже после приема лекарств, может помочь хирургическое вмешательство.Одним из видов хирургического вмешательства при гастропарезе является электрическая стимуляция желудка, представляющая собой лечение, при котором к мышцам живота посылаются слабые электрические разряды. В ходе этой процедуры врач вводит в брюшную полость небольшое устройство, называемое стимулятором желудка. Стимулятор имеет два провода, которые присоединяются к желудку и обеспечивают легкие электрические разряды, которые помогают контролировать рвоту. Сила ударов током может регулироваться врачом. Устройство работает от аккумулятора, срок службы которого составляет до 10 лет.
Еще одной операцией для облегчения симптомов гастропареза является обходной желудочный анастомоз, при котором из верхней части желудка создается небольшой мешочек. Тонкая кишка делится пополам и нижний конец прикрепляется непосредственно к малому желудочному мешку. Это ограничивает количество пищи, которую может съесть пациент. Эта операция более эффективна для пациентов с ожирением и диабетом, чем лекарства или стимуляторы желудка.
Это ограничивает количество пищи, которую может съесть пациент. Эта операция более эффективна для пациентов с ожирением и диабетом, чем лекарства или стимуляторы желудка.
Существуют ли другие методы лечения гастропареза?
Новый метод лечения гастропареза называется пероральной пилоромиотомией (ПТП).Это нехирургическая процедура, при которой врач вводит эндоскоп (длинный, тонкий, гибкий инструмент) в рот пациента и продвигает его к желудку. Затем врач разрезает привратник, клапан, который опорожняет желудок, что позволяет пище легче перемещаться из желудка в тонкую кишку.
В тяжелых случаях гастропареза врач может принять решение о целесообразности установки зонда для кормления или еюностомической трубки. Трубка вводится хирургическим путем через брюшную полость в тонкую кишку.Чтобы накормить себя, вы помещаете питательные вещества в трубку, которая идет прямо в тонкую кишку; таким образом, они проходят через желудок и быстрее попадают в кровоток. Еюностомическая трубка обычно является временной мерой.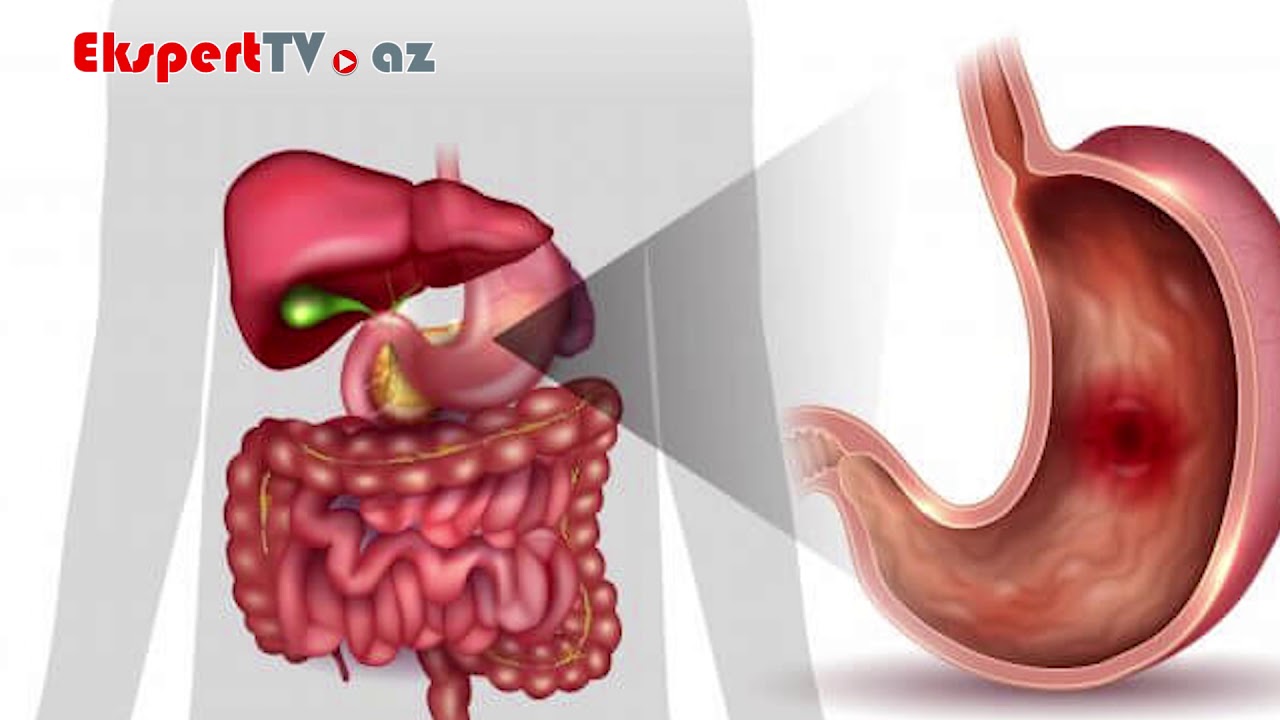
Другим вариантом лечения является внутривенное или парентеральное питание. Это метод кормления, при котором питательные вещества попадают прямо в кровь через катетер, вставленный в вену на груди. Как и еюностомическая трубка, парентеральное питание должно быть временной мерой при тяжелом гастропарезе.
Должен ли я изменить свою диету, если у меня гастропарез?
Один из лучших способов справиться с симптомами гастропареза — изменить свои повседневные привычки в еде. Например, вместо трехразового питания можно есть шесть небольших приемов пищи. Таким образом, в вашем желудке будет меньше еды — вы не будете чувствовать себя сытым, и еде будет легче покинуть желудок.
Другим важным фактором является текстура пищи; рекомендуются жидкости и низкий уровень остатка (например, вы должны есть яблочное пюре вместо целых яблок с неповрежденной кожурой).
Вам также следует избегать продуктов с высоким содержанием жира (которые могут замедлить пищеварение) и клетчатки (которые трудно перевариваются).
Ресурсы
Где я могу узнать больше о гастропарезе?
Клиника гастропареза является частью Института болезней пищеварительного тракта и хирургии Кливлендской клиники и предлагает междисциплинарный подход к гастропарезу для повышения эффективности лечения и улучшения качества обслуживания пациентов.
Кливлендская клиника Подкасты
Посетите нашу страницу подкастов Butts & Guts, чтобы узнать больше о заболеваниях пищеварения и вариантах лечения от экспертов Cleveland Clinic.
Экзокринная недостаточность поджелудочной железы (EPI): панкреатит
Обзор
Что такое внешнесекреторная недостаточность поджелудочной железы (ЭНПЖ)?
EPI возникает, когда ваша поджелудочная железа не производит достаточного количества пищеварительных ферментов. Иногда ферменты не работают должным образом.
Ферменты — это белки, которые вызывают химические реакции в организме. Пищеварительные ферменты расщепляют пищу, позволяя организму получать питательные вещества. У детей с муковисцидозом и у взрослых с хроническим панкреатитом наиболее высока вероятность ЭНПЖ.
У детей с муковисцидозом и у взрослых с хроническим панкреатитом наиболее высока вероятность ЭНПЖ.
Симптомы и причины
Что вызывает внешнесекреторную недостаточность поджелудочной железы (ЭНПЖ)?
Поджелудочная железа является частью пищеварительной системы. Он вырабатывает ферменты, которые помогают пищеварению и помогают организму усваивать питательные вещества.
Когда у вас РПИ, у вас недостаточно пищеварительных ферментов. Пища проходит через ваш кишечник в более полном (непереваренном) состоянии. В результате ваш организм не получает необходимые ему питательные вещества из пищи.
Различные типы ферментов поджелудочной железы включают:
- Амилаза, расщепляющая углеводы.
- Липаза, расщепляющая жиры.
- Протеаза и эластаза, расщепляющие белки.
Что вызывает внешнесекреторную недостаточность поджелудочной железы (ЭНПЖ) у взрослых?
Хронический панкреатит является основной причиной ЭНПЖ у взрослых. У 8 из 10 взрослых с этим заболеванием развивается ЭНПЖ. Панкреатит вызывает воспаление и отек поджелудочной железы. Со временем хроническое воспаление может повредить клетки поджелудочной железы, которые вырабатывают пищеварительные ферменты.
У 8 из 10 взрослых с этим заболеванием развивается ЭНПЖ. Панкреатит вызывает воспаление и отек поджелудочной железы. Со временем хроническое воспаление может повредить клетки поджелудочной железы, которые вырабатывают пищеварительные ферменты.
Другие причины ЭНПЖ у взрослых включают:
Что вызывает внешнесекреторную недостаточность поджелудочной железы (ЭНПЖ) у детей?
Кистозный фиброз является основной причиной ЭНПЖ у младенцев и детей.Дети наследуют муковисцидоз от родителей. Это вызывает скопление густой слизи в легких, что затрудняет дыхание. Слизь также скапливается в поджелудочной железе, что препятствует попаданию пищеварительных ферментов в тонкую кишку.
Почти у 9 из 10 младенцев с муковисцидозом развивается ЭНПЖ в течение первого года. Остальные подвержены риску развития ЭНПЖ в детстве или во взрослом возрасте.
Еще одно наследственное заболевание, синдром Швахмана-Даймонда (СШД), также вызывает ЭНПЖ у детей. При SDS часть поджелудочной железы, которая вырабатывает ферменты, не работает должным образом.
Каковы симптомы внешнесекреторной недостаточности поджелудочной железы (ЭНПЖ)?
Людям с ЭНПЖ особенно трудно усваивать жиры из пищи. Это приводит к неприятным проблемам с пищеварением, таким как:
Диагностика и тесты
Как диагностируется внешнесекреторная недостаточность поджелудочной железы (ЭНПЖ)?
Многие проблемы с пищеварением вызывают симптомы, похожие на РПИ. Ваш лечащий врач может заподозрить РПИ, если у вас есть заболевание, поражающее поджелудочную железу.
Вы можете пройти один или несколько из следующих функциональных тестов поджелудочной железы:
- Тест на эластазу кала (FE-1) для проверки стула на наличие фермента эластазы, который помогает переваривать белки. Малое количество (или полное отсутствие) эластазы может указывать на РПИ.
- Тест на содержание жира в кале для определения количества жира в стуле. Высокий объем жира может быть признаком ЭНПЖ.
- Функциональный тест поджелудочной железы на секретин для проверки реакции поджелудочной железы на секретин, гормон, запускающий высвобождение пищеварительных ферментов.
 Для теста вы получаете секретин через внутривенную (IV) линию. Ваш врач использует эндоскопическое ультразвуковое исследование для сбора жидкости и ее анализа на ферменты.
Для теста вы получаете секретин через внутривенную (IV) линию. Ваш врач использует эндоскопическое ультразвуковое исследование для сбора жидкости и ее анализа на ферменты.
Вы также можете пройти компьютерную томографию, УЗИ брюшной полости или другие визуализирующие исследования. Эти тесты могут выявить проблемы с поджелудочной железой, которые могут привести к ЭНПЖ.
Управление и лечение
Каковы осложнения внешнесекреторной недостаточности поджелудочной железы (ВНПЖ)?
Люди с ЭНПЖ не могут усваивать достаточное количество жиров, белков и углеводов из пищи.Эта проблема называется мальабсорбцией. Ваше тело нуждается в этих питательных веществах для энергии и поддержания функции органов. Нарушение всасывания питательных веществ может привести к недоеданию.
Признаки недоедания включают:
Как лечится внешнесекреторная недостаточность поджелудочной железы (ЭНПЖ)?
EPI — это пожизненное заболевание. Лечение направлено на получение организмом питательных веществ, необходимых для поддержания хорошего здоровья. Процедуры включают:
Процедуры включают:
- Заместительная терапия ферментами поджелудочной железы (PERT): Это рецептурное лекарство заменяет отсутствующие пищеварительные ферменты.Вы принимаете PERT во время еды, чтобы помочь вашему организму расщеплять питательные вещества в пище.
- Высококалорийная диета с высоким содержанием жиров: Важно получать достаточное количество калорий и жиров во время еды. Жир помогает вашему телу усваивать питательные вещества. Вы можете получить пользу от работы с диетологом.
- Витамины: Возможно, вам придется принимать витамины, отпускаемые по рецепту, чтобы помочь вашему телу поддерживать здоровый уровень питательных веществ. Ваш лечащий врач может прописать витамины A, D, E и K. Людям с РПИ труднее усваивать эти жирорастворимые питательные вещества из пищи.
Профилактика
Как предотвратить внешнесекреторную недостаточность поджелудочной железы (ЭНПЖ)?
Полезно избегать курения и употребления алкоголя. Эти вещества заставляют вашу поджелудочную железу работать интенсивнее и могут способствовать развитию панкреатита, который может привести к ЭНПЖ. Ваш лечащий врач может предложить помощь в прекращении употребления этих веществ.
Поскольку кистозный фиброз и СШД передаются по наследству, вы не можете предотвратить их или снизить риск ЭНПЖ при этих состояниях. Внимательное наблюдение за симптомами может помочь выявить возможную РПИ, чтобы вы могли сразу же начать лечение.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с экзокринной недостаточностью поджелудочной железы (ЭНПЖ)?
Для более долгой и здоровой жизни важно контролировать состояние, вызывающее ЭНПЖ. Большинству людей всегда будет необходимо использовать PERT для лечения симптомов EPI.
Около половины детей с СШД начинают вырабатывать пищеварительные ферменты по мере взросления. Возможно, они смогут остановить PERT.
Жить с
Когда следует вызвать врача?
Вам следует позвонить своему поставщику медицинских услуг, если вы испытываете:
- Крайняя усталость или головокружение.
- Жирный стул.
- Признаки недоедания.
- Неожиданная потеря веса.
Какие вопросы я должен задать своему врачу?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызвало РПИ?
- Какое лечение лучше для меня?
- Какие изменения мне следует внести в свой рацион?
- Должен ли я принимать витамины?
- Стоит ли обращать внимание на признаки осложнений?
Ресурсы
Записка из клиники Кливленда
Вы не можете вылечить EPI, но заместительная терапия ферментами поджелудочной железы может значительно уменьшить неприятные пищеварительные симптомы.Следуйте рекомендациям вашего поставщика медицинских услуг по приему PERT и обязательно принимайте его с каждым приемом пищи или перекусом. Диетолог может помочь вам получить жиры, питательные вещества и витамины, необходимые для хорошего здоровья.
Симптомы, диета, причины и что это такое
Обзор
Что такое SIBO (избыточный бактериальный рост в тонком кишечнике)?
СИБР расшифровывается как «избыточный бактериальный рост в тонкой кишке». Это означает, что бактерии, живущие в тонкой кишке, разрослись, и вещества, которые обычно поддерживают баланс кишечной флоры, не работают.Это нормально и полезно иметь бактерии, живущие в тонкой кишке, но слишком большое их количество может вызвать проблемы с пищеварением, особенно если они не того типа. Неправильные бактерии могут подавить полезные бактерии, которые вам нужны, и они могут нарушить вашу пищеварительную систему, питаясь продуктами, которые не предназначены для них.
Как возникает СИБР?
Ваше тело поддерживает баланс флоры в кишечнике с помощью сложной сети химических и механических функций.Чтобы возник SIBO, одна или несколько из этих функций должны выйти из строя. Желудочная кислота, желчь, ферменты и иммуноглобулины являются некоторыми из химических веществ, которые контролируют бактерии в тонком кишечнике. Различные условия могут ингибировать эти химические функции. Опорожнение пищевого содержимого из тонкой кишки в толстую кишку является еще одним важным механизмом очистки. Если этот механизм замедлен или нарушен, бактерии в тонкой кишке имеют больше времени для размножения, и бактерии в толстой кишке могут начать ползти вверх.
Как СИБР влияет на мой организм?
Бактерии в тонком кишечнике переваривают углеводы и превращают их в газ и короткоцепочечные жирные кислоты. Больше бактерий может означать больше газа и других побочных продуктов, которые часто вызывают диарею. Бактерии также потребляют предназначенные для нас белки и витамин B12, а также соли желчных кислот, которые должны быть там, чтобы помочь вам переваривать жиры. Все это приводит к плохому перевариванию жиров и плохому усвоению питательных веществ, особенно кальция и жирорастворимых витаминов.Результатом являются различные желудочно-кишечные симптомы в краткосрочной перспективе и недоедание в долгосрочной перспективе. Со временем дефицит витаминов и минералов может привести к необратимому повреждению костей и нервной системы.
Насколько распространен СИБР?
Некоторые исследования показывают, что до 80% людей с синдромом раздраженного кишечника (СРК) страдают СИБР. Распространенность среди здоровых людей неизвестна. Врачи предполагают, что СИБР, как правило, недооценивается. Легкие случаи могут протекать бессимптомно, в то время как умеренные случаи характеризуются многими неспецифическими симптомами, которые совпадают с другими состояниями, такими как СРК.СИБР часто не проверяют напрямую, и даже когда это происходит, доступные тесты несовершенны.
Симптомы и причины
Каковы симптомы СИБР?
Симптомы СИБР могут напоминать множество других желудочно-кишечных заболеваний, и часто другое состояние способствует развитию СИБР. Вы можете испытать некоторые или многие из них, в зависимости от тяжести вашего состояния:
Что вызывает СИБР?
Низкая кислотность желудка (гипохлоргидрия) снижает способность организма сдерживать рост бактерий . Факторы, которые могут снизить уровень кислоты в желудке, включают:
Нарушение моторики тонкой кишки означает, что отходы задерживаются слишком долго в тонкой кишке, прежде чем попасть в толстую кишку. Это позволяет бактериям тонкого кишечника продолжать размножаться, в то время как бактерии толстого кишечника могут попасть в тонкий кишечник. Некоторые нарушения моторики включают:
Структурные проблемы в тонкой кишке могут препятствовать моторике и регулярному очищению от остаточных бактерий и создавать дополнительные закоулки для скопления бактерий.Они могут быть вызваны желудочно-кишечными заболеваниями или осложнениями операции. Структурные проблемы включают:
Злоупотребление некоторыми лекарствами может нарушить нормальный баланс флоры. К ним относятся:
Какие факторы риска способствуют развитию СИБР?
Пожилой возраст связан с более низким уровнем желудочной кислоты и моторики, а также с более высоким уровнем лекарств, которые могут стимулировать СИБР.
Медицинские вмешательства , такие как абдоминальная хирургия и радиационное облучение, могут вызвать структурные проблемы в тонком кишечнике, а также повредить слизистую оболочку, что влияет на ваш иммунитет.
Иммунодефицит Заболевания могут повлиять на ваш кишечный иммунитет к определенным бактериям.
Определенные желудочно-кишечные заболевания могут влиять на перистальтику кишечника или создавать проблемы со структурой кишечника, в том числе:
Какие продукты вызывают СИБР?
Хотя пищевые продукты не являются первоначальной причиной SIBO, некоторые пищевые продукты способствуют чрезмерному росту неправильных бактерий в тонком кишечнике. Если вы будете кормить их их любимыми продуктами, они будут расти больше, и это вызовет больше симптомов вашего СИБР.Точно так же вы можете помочь уменьшить разрастание, лишая проблемные бактерии их любимых продуктов. Эта стратегия привела к ряду предложенных планов диеты при SIBO. Диеты различаются, как и индивидуальные результаты. Но в целом они склонны рекомендовать ограничение углеводов. К ним относятся:
- Сахара и подсластители.
- Фрукты и крахмалистые овощи.
- Молочные продукты.
- Зерно.
Диагностика и тесты
Как узнать, есть ли у меня СИБР или СРК?
SIBO и IBS имеют много общих симптомов, и вы можете иметь оба.Основное отличие состоит в том, что избыточный бактериальный рост можно клинически подтвердить и вылечить. СРК, с другой стороны, является функциональным расстройством, которое диагностируется, когда ваши симптомы не могут быть объяснены клинически.
Когда вы обращаетесь за медицинской помощью по поводу ваших симптомов, вас, вероятно, проверят на SIBO, а также на другие сопоставимые состояния, такие как непереносимость лактозы. Если у вас положительный результат, вы можете лечиться от этих состояний, и, надеюсь, ваши симптомы исчезнут.
Если они не исчезнут, у вас может быть другое заболевание.Если не удается найти видимую причину, именно тогда вам будет поставлен диагноз СРК. Иногда обнаруживается, что СРК является причиной СИБР.
Как диагностируется СИБР?
Симптомы SIBO совпадают со многими другими желудочно-кишечными заболеваниями, некоторые из которых у вас уже могут быть. Поэтому, когда вы ищете медицинский диагноз, SIBO может быть не первым, что заподозрит ваш лечащий врач. Однако, если ваши симптомы и история болезни указывают на SIBO, ваш лечащий врач может предложить провести дыхательный тест, чтобы подтвердить это.Этот простой неинвазивный тест измеряет уровень водорода и/или метана в вашем дыхании, чтобы определить наличие газообразующих бактерий в кишечнике. Если ваши уровни выше определенного числа, это предполагает обилие бактерий.
Ваш поставщик медицинских услуг может предложить дополнительные тесты для выявления признаков причин и осложнений СИБР, в том числе:
- Анализы крови на дефицит витаминов и белков крови.
- Анализ кала (осмотр кала) на избыток непереваренных жиров или желчных кислот.
- Визуальные тесты для проверки структурных проблем.
Управление и лечение
Что произойдет, если не лечить СИБР?
Общие симптомы СИБР, включая газы и вздутие живота, боль в животе и вздутие живота, достаточно неприятны. Но если не лечить, SIBO может вызвать более серьезные осложнения с долгосрочными последствиями. Нарушение всасывания жиров, белков и углеводов может привести к недоеданию и дефициту витаминов. В частности, дефицит витамина B12 может вызвать проблемы с нервной системой и анемию.Плохое усвоение кальция может привести к длительному остеопорозу или камням в почках.
Как лечить СИБР?
SIBO часто является осложнением другого заболевания и часто вызывает собственные осложнения. При лечении СИБР медицинским работникам необходимо обращаться по адресу:
.- Сам заросль.
- Осложнения SIBO.
- Основная причина.
Курс антибиотиков является стандартным методом лечения избыточного бактериального роста.Затем поставщики медицинских услуг будут стремиться справиться с вашими наиболее острыми осложнениями. Это может означать пищевую поддержку и добавки для дефицита витаминов и минералов. Это может означать строгую краткосрочную диету для лечения симптомов, а затем измененный долгосрочный план диеты, чтобы пополнить запасы питательных веществ и контролировать размножение бактерий.
В конечном счете, поставщики медицинских услуг захотят найти и вылечить основную причину вашего SIBO. Для этого может потребоваться дополнительное тестирование. Если они подозревают, что у вас нарушение моторики, они могут назначить средства, стимулирующие моторику, чтобы помочь стимулировать процесс и поддерживать движение.Если они обнаружат структурную проблему, они могут порекомендовать хирургическое вмешательство для ее исправления.
Профилактика
Как я могу предотвратить повторение СИБР?
Нередко симптомы СИБР возвращаются через несколько месяцев после окончания курса антибиотиков, особенно если у вас есть основное заболевание, предрасполагающее к СИБР. Антибиотики — это острое лечение, но не долгосрочное решение. Важно попытаться устранить основную причину вашего SIBO. Иногда это отдельное заболевание, которым можно более активно управлять.Иногда это структурная проблема, которую можно решить хирургическим путем. Возможно, вам придется скорректировать ваши существующие лекарства или употребление алкоголя, чтобы контролировать рост бактерий.
Если вы не можете определить или устранить основную причину, вы можете попытаться справиться с избыточным бактериальным ростом с помощью диеты с низким содержанием углеводов и пробиотиков. Исследования этих решений неубедительны, но неофициальные данные свидетельствуют о том, что они могут помочь. Тем более, что прием антибиотиков приближается к концу, постарайтесь в течение нескольких недель не перекармливать бактерии углеводами.Попробуйте установить несколько новых полезных бактерий, чтобы сбалансировать вредные, ежедневно принимая пробиотики.
Какая диета подходит для лечения SIBO?
Чтобы вызвать ремиссию СИБР, некоторые медицинские работники рекомендуют краткосрочную элиминационную диету. Это означает временное ограничение всех углеводов в вашем рационе, чтобы уничтожить бактерии. Более суровой версией этого будет элементарная диета, жидкая диета из предварительно переваренных формул. Элементарная диета не дает вашим кишечным бактериям ничего переваривать, обеспечивая при этом все необходимое питание.Его назначают только в краткосрочных терапевтических целях. СИБР является одним из них.
Множество других планов низкоуглеводной диеты могут работать как домашняя элиминационная диета или поддерживающая диета. Вы можете следовать им краткосрочно, а затем постепенно добавлять другие продукты, наблюдая за реакцией вашего организма. Или вы можете обнаружить, что процветаете, придерживаясь диеты в течение длительного времени. Существует множество видов низкоуглеводных диет, и многие из них утверждают, что помогают при СИБР. Мы рекомендуем специальную углеводную диету (SCD) и диету с низким содержанием FODMAP.
Записка из клиники Кливленда
Если вы страдаете от желудочно-кишечных симптомов — вздутия живота и газов, спазмов и расстройства желудка — вы, вероятно, пытались поставить себе диагноз и обнаружили, насколько это сложно. Так много симптомов и состояний перекрывают друг друга, что даже общие причины, такие как SIBO, могут быть трудно определить. Медицинское обследование может помочь разобраться в причинах вашего беспокойства. Вы также можете многому научиться, изменив свой рацион и наблюдая, как изменения влияют на ваши симптомы.Некоторым людям достаточно изменить образ жизни, чтобы справиться с симптомами СИБР. Если этого недостаточно, вам могут понадобиться антибиотики, но вы должны быть осторожны, чтобы восстановить здоровый кишечник в последующие недели, чтобы предотвратить повторение СИБР.
Гастрит | Кедры-Синай
Не то, что вы ищете?Что такое гастрит?
Гастрит — это когда слизистая оболочка желудка краснеет и опухает (воспаляется).
Ваш слизистая желудка крепкая. В большинстве случаев кислота ему не повредит. Но может воспалиться и раздражение, если вы пьете слишком много алкоголя, едите острую пищу, имеете повреждения от боли средства для облегчения боли, называемые НПВП, или дым.
Что вызывает гастрит?
Гастрит может быть вызван многими причинами. Это может быть вызвано диетой и привычками образа жизни. Такие как:
- Чрезмерное употребление алкоголя
- Употребление острой пищи
- Курение
- Экстрим стресс.Это может быть связано с серьезными или опасными для жизни проблемами со здоровьем.
- Длительное употребление аспирина и безрецептурных обезболивающих и жаропонижающих средств
Проблемы со здоровьем, которые могут привести к гастриту, включают:
- Инфекции, вызванные бактериями и вирусами
- Большая хирургия
- Травматические повреждения или ожоги
Некоторые заболевания также могут вызывать гастрит.К ним относятся:
- Аутоиммунный расстройства. Это когда ваша иммунная система атакует здоровые клетки вашего тела по ошибке.
- Хроническая желчь рефлюкс. Это когда желчь забрасывается в желудок и пищевод (пищевод). Желчь — это жидкость, которая помогает переваривать пищу.
- Пагубный анемия . Это форма анемии, которая возникает, когда ваш желудок не может переваривать витамин В-12.
Каковы симптомы гастрита?
Симптомы у каждого человека могут различаться. Наиболее распространенные симптомы гастрита включают:
- Расстройство желудка или боль
- Отрыжка и икота
- Живот (брюшное) кровотечение
- Тошнота и рвота
- Ощущение полноты или жжения в желудке
- Потеря аппетита
- Кровь в рвоте или стуле.Это признак того, что слизистая желудка может кровоточить.
симптомы гастрита могут выглядеть как другие проблемы со здоровьем. Всегда обращайтесь к своему врачу поставщик для диагностики.
Как диагностируется гастрит?
Ваш лечащий врач проведет медицинский осмотр и спросит о вашем здоровье в прошлом. Вы также можете пройти тесты, в том числе:
- Верхний ЖК (желудочно-кишечная) серия или глотание бария. Этот рентген проверяет органы верхняя часть пищеварительной системы. Проверяет пищевод, желудок и первая часть тонкой кишки (двенадцатиперстная кишка). Вы проглотите металлическую жидкость называется барием. Барий покрывает органы так, что их можно увидеть на рентгеновском снимке.
- Верхний эндоскопия (ЭГДС). Этот тест исследует внутреннюю часть пищевода, желудка, и двенадцатиперстной кишки.В нем используется тонкая трубка с подсветкой, называемая эндоскопом. Трубка имеет камера с одной стороны. Ваш поставщик медицинских услуг вводит трубку в рот и горло. Затем врач перемещает его в пищевод, желудок и двенадцатиперстную кишку. Ваш провайдер можно увидеть внутреннюю часть этих органов. Он или она также может взять небольшой образец ткани. (биопсия) при необходимости.
- Кровь тесты. Вам сделают анализ на H. pylori, тип бактерий, которые могут быть твой желудок. Другой тест проверит наличие анемии. Вы можете заболеть анемией, если не иметь достаточно эритроцитов. Иногда у вас может быть низкий уровень определенных витаминов и нужно принимать БАДы.
- Образец кала . Этот тест проверяет, есть ли у вас желудочные бактерии, которые могут вызвать гастрит.Небольшой образец вашего стула собирается и отправляется в лабораторию. Другой табурет тест может проверить наличие крови в вашем стуле. Это может быть признаком гастрита, если у вас кровотечение.
- Дыхание контрольная работа. Вы можете пройти тест, при котором ваше дыхание собирается и анализируется на желудочные бактерии.
Как лечится гастрит?
Лечение будет зависеть от ваших симптомов, возраста и общего состояния здоровья.Это также будет зависеть от того, насколько серьезным является состояние.
В В большинстве случаев вам будут давать антациды и другие лекарства для уменьшения желудка. кислота. Это поможет облегчить ваши симптомы и вылечить слизистую оболочку желудка.
Если ваш гастрит вызван болезнью или инфекцией, ваш лечащий врач также будет лечить тот проблемы со здоровьем.
Если Ваш гастрит вызван H.pylori, вам дадут лекарства для помощь убить бактерии. В большинстве случаев вы будете принимать более 1 антибиотика и протона. насос ингибитор. ИПП — это лекарство, которое снижает количество кислоты в желудке. Ты мая также дать лекарство от диареи.
Не принимайте никаких продуктов, напитков или лекарств, которые вызывают симптомы или раздражают ваше желудок. Если вы курите, то лучше бросить.Если вы часто принимаете аспирин или НПВП, поговорите с вашим поставщиком медицинских услуг о других вариантах.
Какие возможны осложнения гастрит?
Хронический гастрит поражает слизистую оболочку желудка. Это может повысить риск для другого здоровья проблемы. К ним относятся:
- Язвенная болезнь язвенная болезнь. Это вызывает болезненные язвы в верхних отделах пищеварительного тракта.
- Желудочный полипы. Это небольшие массы клеток, которые формируются на внутренней оболочке вашего тела. желудок.
- Желудок опухоли. Они могут быть раком или не раком (доброкачественными).
Вы также может развиться атрофический гастрит. Это может произойти, если ваш гастрит вызван ЧАС. pylori или аутоиммунным заболеванием.Атрофический гастрит разрушает желудок выстилающие клетки, которые вырабатывают пищеварительные соки. Это повышает риск заболеть желудком. рак. Это также может привести к снижению уровня определенных витаминов в крови.
Можно ли предотвратить гастрит?
Эксперты не знают, как остановить гастрит. Но вы можете снизить риск заражение заболеванием:
- Соблюдать правила гигиены, особенно мыть руки.Это может удержать вас от получение бактерий H. pylori.
- Не есть и не пить продукты, которые могут раздражать слизистую оболочку желудка. Это включает в себя алкоголь, кофеин и острая пища.
- Нет прием таких лекарств, как аспирин и безрецептурные лекарства от боли и лихорадки. Эти включают НПВП (нестероидные противовоспалительные препараты.
Когда мне следует позвонить своему лечащему врачу?
Позвоните своему поставщику медицинских услуг, если ваши симптомы ухудшатся или появятся новые симптомы.Немедленно позвоните, если у вас кровавая рвота, кровь в стуле или черный, смолистый вид. табуретки.
Ключевые моменты о гастрите
- Гастрит — это покраснение и отек (воспаление) слизистой оболочки желудка.
- Это может быть вызвано употреблением слишком большого количества алкоголя, употреблением острой пищи или курением.
- Некоторые заболевания и другие проблемы со здоровьем также могут вызывать гастрит.
- Симптомы могут включать боль в животе, отрыжку, тошноту, рвоту, брюшное кровотечение, чувство сытости и кровь в рвотных массах или стуле.
- В большинстве случаях вам будут давать антациды и другие лекарства, чтобы уменьшить желудок кислота.
- Не есть продукты или напитки, которые раздражают слизистую оболочку желудка.
- Бросьте курить.
Следующие шаги
советов, которые помогут вам получить максимальную отдачу от посещение вашего лечащего врача:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что делает ваш врач. говорит тебе.
- При посещении запишите название нового диагноза и любые новые лекарства, лечения или анализов. Также запишите любые новые инструкции, которые дает ваш провайдер. ты.
- Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедура.
- Если у вас запланирована повторная встреча, запишите дату, время и цель визита. тот визит.
- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Медицинский обозреватель: Рэймонд Кент Терли BSN MSN RN
Медицинский обозреватель: Джон Ханрахан, доктор медицины
Медицинский обозреватель: L Renee Watson MSN RN
© 2000-2021 Компания StayWell, ООО.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям своего лечащего врача.
Не то, что вы ищете?Вздутие живота — обзор
Проявления и диагностика
Симптомами цистаденомы являются боль в животе, дискомфорт в животе, анорексия, тошнота и вздутие живота. Возможна желтуха, связанная со сдавлением или наложением свищей в желчные протоки с их закупоркой муцинозным материалом.Можно пальпировать большое печеночное образование. У пациентов с небольшой цистаденомой заболевание может протекать бессимптомно, а клиническое обследование может быть нормальным. Функциональные пробы печени в норме (Cadranel et al, 1994).
Диагностика цистаденомы основывается главным образом на УЗИ и КТ. Ультразвук показывает одну большую, анэхогенную, заполненную жидкостью, яйцевидную или шаровидную область с неровными краями; видны внутренние эхосигналы, соответствующие перегородкам, ограничивающим несколько очагов разного размера, и папиллярным разрастаниям, исходящим из кистозной стенки или из перегородок (Forrest et al., 1980).КТ (рис. 64.5) показывает сопоставимые аномалии, в том числе одиночную область низкой плотности с внутренними перегородками и пристеночными узлами. КТ менее чувствительна, чем УЗИ, для выявления внутренних перегородок, характерного признака цистаденомы. Тонкие перегородки, не выявляемые при КТ, могут быть видны при УЗИ. Плотность стенки кисты, перегородок и пристеночных узелков повышается после внутривенного введения контрастного вещества (Choi et al., 1989; Frick, Feinberg, 1982; Korobkin et al., 1989).У некоторых пациентов плотность кистозной области выше плотности воды (>30 единиц Хаунсфилда) (Choi et al., 1989), вероятно, из-за высокого содержания белка в жидкости. У некоторых пациентов в перегородках и пристеночных узлах наблюдаются кальцификации (Korobkin et al, 1989). На МРТ опухоль резко гиперинтенсивна на Т2-взвешенных изображениях и обычно гипоинтенсивна на Т1-взвешенных изображениях (рис. 64.6), хотя она также может быть гиперинтенсивной или гетерогенной из-за содержания муцина или крови.
Другие процедуры визуализации представляют ограниченный интерес.Артериография показывает, что внутрипеченочные артерии смещены опухолью. Сама опухоль бессосудистая с множественными скоплениями мелких сосудов по периферии опухоли; в паренхиматозную фазу можно наблюдать накопление контрастного вещества в стенке цистаденомы, в перегородках и в сосочковых разрастаниях (Forrest et al, 1980; Korobkin et al, 1989). Эндоскопическая ретроградная холангиография показывает смещение внутрипеченочных желчных протоков опухолью и отсутствие сообщения между билиарным деревом и цистаденомой.Муцинозный материал может присутствовать в желчных протоках в случаях фистулизации.
Серологические тесты на эхинококковую болезнь должны проводиться систематически и давать отрицательный результат. Чрескожная аспирация обычно дает муцинозную жидкость, что является веским аргументом в пользу диагноза цистаденомы. Однако, если цистаденома осложнена цистаденокарциномой, пункция кисты теоретически может привести к диссеминации злокачественного новообразования.

 К ее появлению приводят повторные небольшие по объему кровотечения из разрушаемых опухолью поверхностных сосудов. Они могут сопровождаться изменением густоты и цвета стула, он становится вязким и темнеет. Но многие пациенты не обращают на это внимания. Но во многих случаях такие ранние кровотечения при раке желудка выявляются лишь с помощью исследования кала на скрытую кровь.
К ее появлению приводят повторные небольшие по объему кровотечения из разрушаемых опухолью поверхностных сосудов. Они могут сопровождаться изменением густоты и цвета стула, он становится вязким и темнеет. Но многие пациенты не обращают на это внимания. Но во многих случаях такие ранние кровотечения при раке желудка выявляются лишь с помощью исследования кала на скрытую кровь.
 )
)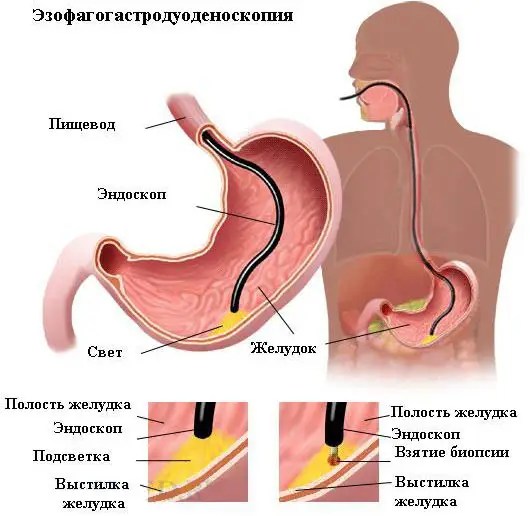

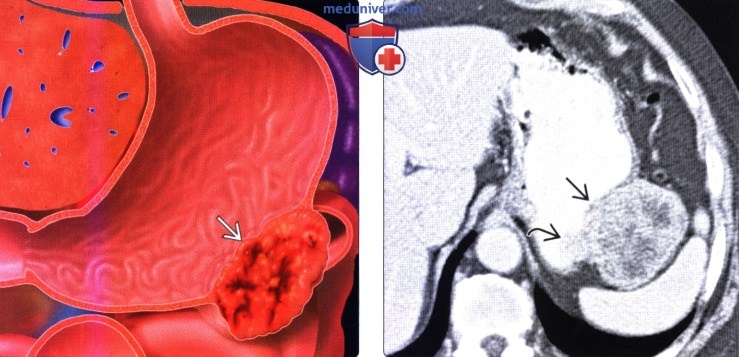


 Эта процедура позволяет удалить большое количество лишней жидкости.
Эта процедура позволяет удалить большое количество лишней жидкости.  Они могут привести к тому, что ваше тело будет удерживать избыток воды и соли.
Они могут привести к тому, что ваше тело будет удерживать избыток воды и соли.  Эти симптомы могут мешать вам есть, ходить и заниматься повседневными делами.
Эти симптомы могут мешать вам есть, ходить и заниматься повседневными делами. 

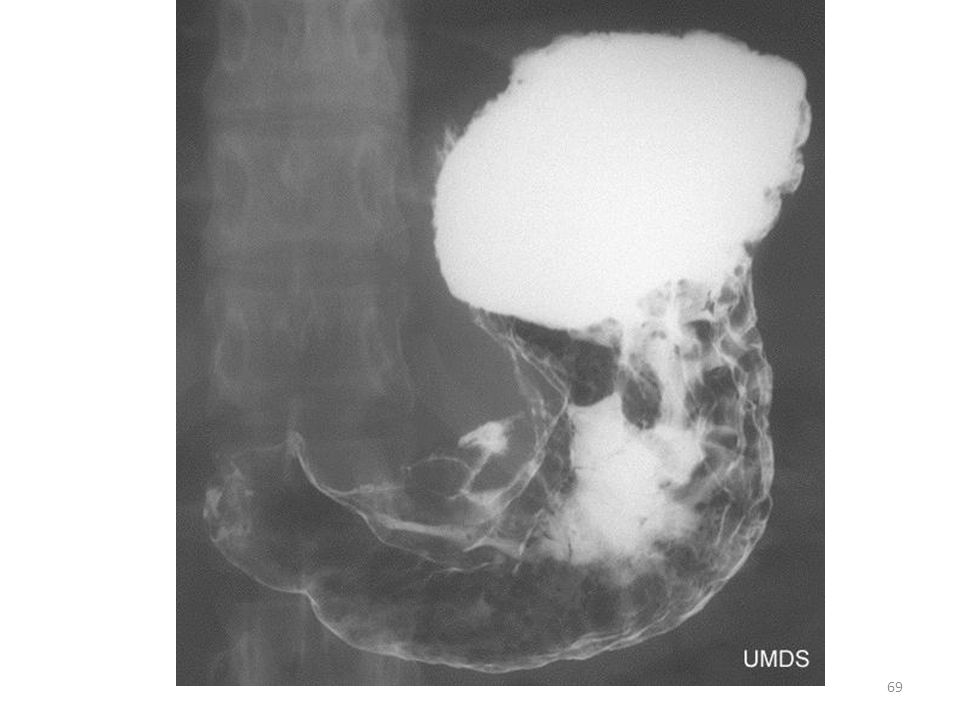


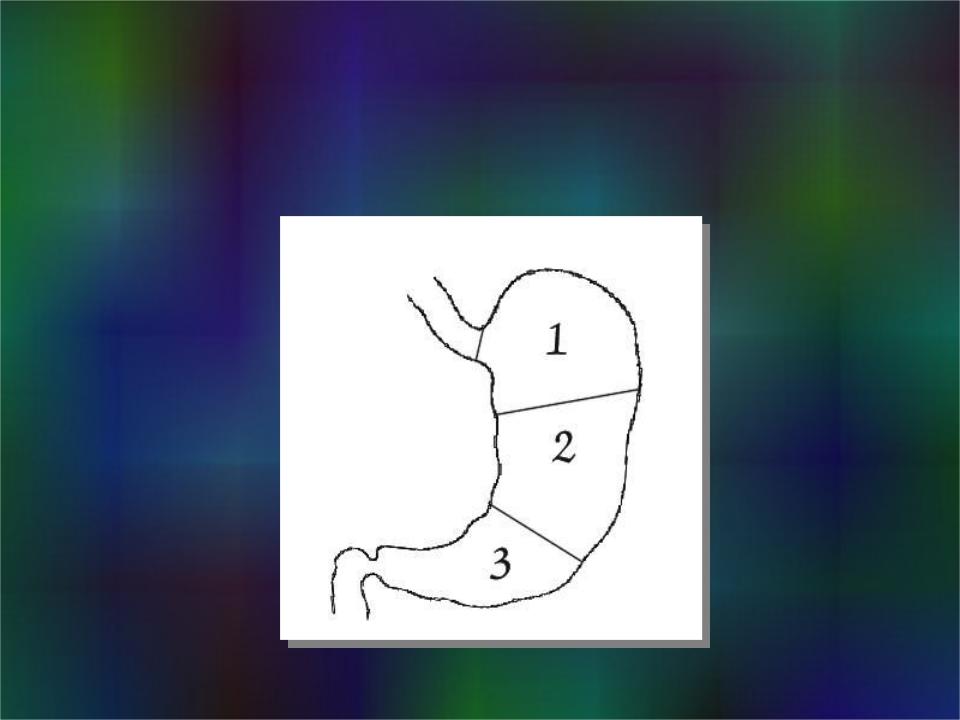 Для теста вы получаете секретин через внутривенную (IV) линию. Ваш врач использует эндоскопическое ультразвуковое исследование для сбора жидкости и ее анализа на ферменты.
Для теста вы получаете секретин через внутривенную (IV) линию. Ваш врач использует эндоскопическое ультразвуковое исследование для сбора жидкости и ее анализа на ферменты.