Отеки при беременности и давление: Отеки при беременности и гестоз
Артериальная гипертензия при беременности | Щелковский перинатальный центр
Артериальная гипертензия при беременности
Подъем артериального давления во время беременности. Что такое преэклампсия?
Преэклампсия – одно из наиболее распространенных осложнений беременности, оказывающее неблагоприятное воздействие как на мать, так и на будущего ребенка. Данное состояние встречается у 5-8% беременных женщин, диагностируется на основании подъема артериального давления (АД) и появления белка в моче. Именно поэтому при каждом дородовом визите к доктору у беременной женщины измеряется артериальное давление и оценивается моча на наличие белка.
В большинстве случаев преэклампсия протекает относительно легко, возникает ближе к доношенному сроку беременности и заканчивается благоприятными исходами. В то же время некоторые случаи преэклампсии прогрессируют или развиваются стремительно и могут быть крайне опасными для женщины и ее ребенка.
Что такое «токсемия»?
Во время визитов к врачу или в литературе Вы можете встретиться с другими терминами, определяющими подъем артериального давления во время беременности: токсемия, гестоз, ОПГ-гестоз (отеки, протеинурия, гипертензия). Однако в настоящее время принято определение «преэклампсия».
Как преэклампсия связана с эклампсией или HELLP синдромом?
Эклампсия и HELLP-синдром — это клинические разновидности преэклампсии. Отличительным признаком эклампсии являются судороги, которые обычно возникают как позднее осложнение тяжелой преэклампсии. Однако судороги могут также развиться и без каких-либо предшествующих признаков тяжелого заболевания.
HELLP-синдром является одной из наиболее тяжелых форм преэклампсии и возникает приблизительно у 15% пациенток с преэклампсией. Данное состояние иногда путают с простудой или проблемами в желчном пузыре. HELLP-синдром может приводить к существенному повреждению печени у матери, распаду красных кровяных клеток (эритроцитов) и снижению содержания тромбоцитов.
Каковы причины преэклампсии? Можно ли ее предотвратить?
Причины преэклампсии остаются до конца не изученными, вследствие чего в настоящее время не существует надежного пути предотвращения этого состояния. Предложено множество теорий, которые описывают различные стратегии профилактики преэклампсии, но ни одна из них не является в полной мере успешной.
Использование аспирина, кальция и других терапевтических средств в некоторых ситуациях оказывает пользу, однако результаты проведенных исследований не позволяют рекомендовать их широкое применение. В то же время существует распространенное представление о том, что плацента играет ключевую роль в развитии преэклампсии, и что женщины с хронической гипертензией и другими факторами риска являются предрасположенными к развитию преэклампсии. Важно знать тревожные симптомы, доверять своим ощущениям, регулярно посещать доктора и четко выполнять его рекомендации.
Когда развивается преэклампсия?
В большинстве случаев преэклампсия развивается после 20 недель беременности и обычно прекращается с рождением ребенка. Иногда преэклампсия продолжается в течение 6 недель после родов. Поэтому Вы должны внимательно наблюдать за симптомами даже после родов.
Иногда преэклампсия продолжается в течение 6 недель после родов. Поэтому Вы должны внимательно наблюдать за симптомами даже после родов.
Преэклампсия может прогрессировать медленно. Но иногда она наступает внезапно. Обычно это происходит в тех случаях, когда женщина не придает должного значения проявлениям и симптомам заболевания, вследствие чего на протяжении длительного времени они остаются нераспознанными.
Признаки и симптомы преэклампсии:
- Высокое артериальное давление. 140/90 мм. рт. ст. и выше. Подъем давления во время беременности на 30 и более единиц выше Вашего базового уровня является причиной для беспокойства и требует обращения к врачу.
- Белок в моче. 0,3 г в пробе, собранной за 24 часа или отметка 1+ на бумажной тестовой полоске.
- Отеки рук, ног или лица. Особенно вокруг глаз, если остаются отпечатки от надавливания большим пальцем, или если данные симптомы возникают внезапно.

- Головная боль, которая не проходит даже после приема медикаментов от нее.
- Зрительные нарушения. Двоение, свечение, «мелькание мушек», аура (особое состояние, предшествующее приступу).
- Тошнота или боль в верхних отделах живота (эпигастрии). Иногда путают с расстройством пищеварения, болями желчного пузыря или гриппом, однако тошнота во второй половине беременности не является нормальным состоянием.
- Внезапная прибавка в весе, более 500 г. за неделю.
Факторы риска
Личный анамнез
- Первая беременность
- Преэклампсия во время предыдущей беременности
- Возраст свыше 40 или до 18 лет
- Высокое давление до беременности
- Диабет до или во время беременности
- Многоплодная беременность
- Ожирение
- Системная красная волчанка или другие аутоиммунные заболевания
- Синдром поликистозных яичников
- Большой интервал между беременностями
- Беременность после ЭКО
- Серповидно-клеточная анемия
Семейный анамнез
- Преэклампсия в семье со стороны матери или отца
- Высокое давление или заболевания сердца
- Диабет
Среди факторов риска у недоношенных детей – незрелость легких и многие другие потенциальные проблемы.
Какова терапия при преэклампсии?
Специалистам необходимо учитывать многие факторы при принятии решения о тактике ведения преэклампсии и сроке родоразрешения, включая состояние ребенка, состояние и возраст матери, а также точные данные о течении заболевания. К ним относятся мониторинг артериального давления, оценка результатов лабораторных тестов, которые характеризуют состояние почек, печени матери или способность ее крови к свертыванию. Другие тесты следят за тем, как растет плод, не подвергается ли он опасности, находясь в утробе матери. К терапевтическим средствам относятся сульфат магния для предотвращения судорог, а также медикаменты для снижения артериального давления. Иногда используется выжидательный подход как с назначением, так и без назначения медикаментов. Если состоянию здоровья матери или ребенка угрожает серьезная опасность, единственным приемлемым методом лечения преэклампсии на любом сроке беременности является родоразрешение.
Могут ли лекарства причинить вред мне или моему ребенку?
Лекарства для снижения давления редко являются причиной каких-либо побочных эффектов для матери. И если доктор Вам их прописал, то это означает, что Ваше давление достаточно высоко, и что риск для Вас или Вашего ребенка от подъема давления гораздо выше, чем от приема медикаментов. Сульфат магния обычно безопасен для ребенка, но может вызывать приливы жара, потливость, жажду, зрительные расстройства, сонливость, легкую спутанность сознания, мышечную слабость и укорочение дыхания у матери. Эти побочные эффекты должны полностью исчезать, когда введение препарата заканчивается.
Могу ли я оставаться дома?
Иногда женщины с умеренной преэклампсией остаются дома. В этом случае необходимы более частые посещения специалиста, контроль артериального давления и анализов мочи для того, чтобы своевременно выявить признаки прогрессирующего состояния и предотвратить неблагоприятное влияние преэклампсии на Ваше здоровье и здоровье Вашего ребенка. Благополучие ребенка должно оцениваться в процессе слежения за характером изменений сердцебиения, показателей роста и веса плода, кровотока в сосудах с использованием ультразвука. Женщинам с преэклампсией лучше находиться в больнице под постоянным наблюдением врача, поскольку их состояние может ухудшиться внезапно.
Благополучие ребенка должно оцениваться в процессе слежения за характером изменений сердцебиения, показателей роста и веса плода, кровотока в сосудах с использованием ультразвука. Женщинам с преэклампсией лучше находиться в больнице под постоянным наблюдением врача, поскольку их состояние может ухудшиться внезапно.
Может ли преэклампсия возникнуть вновь?
Многие эксперты полагают, что вероятность повторного возникновения преэклампсии варьируется от 5 до 80 процентов в зависимости от того, была ли преэклампсия в предыдущую беременность, насколько тяжелой она была, каким было состояние Вашего здоровья во время зачатия. Женщины с преэклампсией в анамнезе до наступления беременности должны в обязательном порядке пройти консультацию у специалиста, наблюдающего женщин группы высокого риска.
Отеки при беременности
- Причина развития отека при беременности
- Как диагностировать отек при беременности
- Когда при отеках нужно срочно обращаться к врачу
- Лечение отеков при беременности
Отеки при беременности развиваются довольно часто и являются физиологическим состоянием. В основном отеки при беременност развиваются на ногах, но могут распространяться на руки и лицо.
В основном отеки при беременност развиваются на ногах, но могут распространяться на руки и лицо.
Причина развития отека при беременности
Отеки при беременности развиваются из-за повышенной задержки натрия под влиянием гормонов, что приводит к скоплению жидкости в подкожной клетчатке и во внеклеточных пространствах. Отеки ног могут развиваться и из-за передавливания увеличенной маткой нижней полой вены. При этом, когда женщина находится в горизонтальном положении, страдает отток крови от нижних конечностей и на них развиваются отеки. В некоторых случаях отеки при беременности вызваны патологическими состояниями, такими как тромбоз глубоких вен и развитием преэклампсии. Тромбоз глубоких вен довольно часто осложняет течение беременности, так как в организме имеется тенденция к повышенному свертыванию крови, а беременные на поздних сроках становятся менее подвижными. Преэклампсия развивается на фоне высокого артериального давления. Тем не менее преэклампсия не всегда характеризуется развитием отеков.
Отличия физиологических отеков при беременности от тромбоза глубоких вен и преэклампсии
- При физиологическом отеке процесс симметричен и уменьшается при принятее лежачего положения. Диагноз физиологического отека при беременности ставится при исключении других причин, которые могут его вызвать.
- Преэклампсия характеризуется повышенным артериальным давлением, появлением белка в моче, непостоянными отеками, головной болью, болью в животе. Диагноз ставят при помощи измерения артериального давления, анализа мочи, показателей уровня ферментов цитолиза печени, креатинина, электролитов, мочевины в сыворотке крови.
- Тромбоз глубоких вен характеризуется асимметричным утолщением конечности, чувством тяжести и распирания, изменением цвета кожи на пораженной конечности. Диагноз ставять на основании проведения дуплексного сканирования вен ног.
Как диагностировать отек при беременности
Отеки при беременности диагностируют на основании исключения тромбоза глубоких вен и преэклампсии
Для этого оценивают факторы риска :
Факторы риска развития тромбоза глубоких вен:
- Венозная недостаточность
- Повышенная светрываемость крови
- Малоподвижность
- Травма
- Курение
- Рак
Факторы риска развития преэклампсии включают:
- Хроническая гипертония
- Возраст
- Возраст младше 17 лет и старше 35 лет
- Наследственность или наличие преэклампсии в предыдущей беременности
- Первая беременность
- Сахарный диабет
- Многоплодная беременность
- Сосудистые заболевания
- Пузырный занос
При диагностике учитывают характер распространения отеков (симметричность, упругость, безболезненность), артериальное давление, анализы крови и мочи, наличие нарушения ритма сердца и появление дополнительных тонов, изменения в легких при аускультации, нарушение зрения и т. д.
д.
Когда при отеках нужно срочно обращаться к врачу
Всегда обратитесь за медицинской помощью, если присутствуют такие симптомы:
- Артериальное давление повышается более, чем, 140/90 мм. рт. ст.
- Отек распространяется только на одной конечности и имеется боль и изменение цвета кожи
- Изменения сознания
- Нарушение зрения
Лечение отеков при беременности
Если исключены тромбоз глубоких вен и преэклампсия, облегчить состояние помогает периодическое поднимание ног и нахождение в горизонтальном положении.Для уменьшения давления увеличенной матки на нижнюю полую вену нужно лежать на левом боку. Помогают боротьс я с отеками ног эластичные колготки (лечебные). По показаниям, после консультации с лечащим врачом могут быть назначены препараты для местного и общего лечения венозной недостаточности ног. Разрешен к применения у беременных препарат Флебодиа, который тонизирует стенки вен и уменьшает их проницаемость. Также хорошо зарекомендовал себя гель Лиотон 1000. Эти препараты безопасны и обладают выраженным клиническим эффектом, который был подтвержден в результате масштабных исследований.
Эти препараты безопасны и обладают выраженным клиническим эффектом, который был подтвержден в результате масштабных исследований.
Все же лечение отеков должно быть патогенетическим, то есть воздействовать на механизмы развития этого состояния. Так как отеки при беременности возникаю от задержки натрия в организме женщины, необходимо полоностью исключить натрий из рациона. Натрий является сотавной частью обычной поваренной соли. Диета при отеках должна быть бессолевой. Количество выпиваемой жидкости при этом ни в коем случае нельзя ограничивать. Необходимо готовить пищу только в отварном или тушеном виде, не используя соль вообще. Следует исключить из рациона все консервированные продукты: маринованные и соленые огурцы, помидоры, консервированные горошек, оливки, кукурузу и т.д. Не употреблять полуфабрикатов, колбас,копченостей, сыров. Соль есть почти во всех продуктах, даже в хлебе. Поэтому ограничение поступления соли с пищей не причинят вреда организму. Избыточное количество натрия может приводить к таким осложнениям, как повышение артериального давления. Также необходимо по возможности уменьшить калорийность рациона. Отеки развиваются в основном на поздних сроках беременности, часто, когда женщина набирает неоправданно много килограммов. Воду в организме могут задерживать не только ионы натрия, но и углеводы. Углеводы содержатся в картофеле, белом хлебе, кондитерских изделиях, сладких йогуртах, мороженом, рисе. Употребление углеводов в большом количестве не только ведет к набору веса, но и к выраженной задержке жидкости. Это, в свою очередь, приводит к отекам. Необходимо исключить состояния, при которых нужно долго оставаться в неподвижном положении, например поездки в автобусе и автомобиле. Полезно также увеличить посильную двигательную активность, которая позволит сжигать избыточные калории, которые поступают с пищей. После родов чаще всего отеки проходят сами по себе, но могут сохраняться в течение нескольких месяцев.
Также необходимо по возможности уменьшить калорийность рациона. Отеки развиваются в основном на поздних сроках беременности, часто, когда женщина набирает неоправданно много килограммов. Воду в организме могут задерживать не только ионы натрия, но и углеводы. Углеводы содержатся в картофеле, белом хлебе, кондитерских изделиях, сладких йогуртах, мороженом, рисе. Употребление углеводов в большом количестве не только ведет к набору веса, но и к выраженной задержке жидкости. Это, в свою очередь, приводит к отекам. Необходимо исключить состояния, при которых нужно долго оставаться в неподвижном положении, например поездки в автобусе и автомобиле. Полезно также увеличить посильную двигательную активность, которая позволит сжигать избыточные калории, которые поступают с пищей. После родов чаще всего отеки проходят сами по себе, но могут сохраняться в течение нескольких месяцев.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС — предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Когда волноваться (и что совершенно нормально)
На ранних сроках беременности вы можете сиять изнутри яркой, розовой кожей и волосами, которые ослепительно блестят в течение нескольких дней. Затем, в один прекрасный день, что-то сбивает с ног ваши паруса прего-красоты — вы смотрите вниз и даже не узнаете две чрезвычайно опухшие лодыжки под вами.
Затем, в один прекрасный день, что-то сбивает с ног ваши паруса прего-красоты — вы смотрите вниз и даже не узнаете две чрезвычайно опухшие лодыжки под вами.
К сожалению, отеки относятся к категории совершенно нормальных побочных эффектов беременности. На самом деле, большинство будущих мам испытывают это. Но почему?
Давайте посмотрим, что вызывает вздутие живота во время беременности, и предложим несколько советов, как избавиться от вздутия живота с комфортом и уверенностью.
И предостережение: есть несколько случаев, когда отек во время беременности вызывает беспокойство. Мы также объясним, когда может быть признаком более серьезного состояния здоровья.
Во время беременности ваше тело совершает довольно геркулесовы вещи, и многое, ну, увеличивает . Одним из них является огромное количество жидкости в организме. Во время беременности общий объем воды в организме может увеличиться на 8 литров — это более 33 чашек!
Тем временем объем плазмы подскакивает на 30-50 процентов, а это значит, что увеличивается и общий объем крови.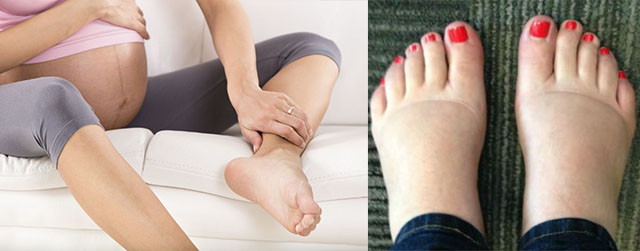
Итак, куда уходит вся эта жидкость? Хороший вопрос.
Часть воды остается внутри ваших клеток, помогая им функционировать. Остальное накапливается вне ваших клеток, чтобы улучшить доставку кислорода, очистить отходы и контролировать поток электролита.
Увеличение количества плазмы является ответом на растущие потребности плаценты и ваших материнских органов, так как объем вашей крови увеличивается, чтобы доставить все, что нужно вашему ребенку для развития.
По мере приближения вашего малыша к рождению в третьем триместре объем вашей крови достигает своего пика. Подсказка: вот почему ваш отек (среди прочих небольших неприятностей) может достичь пика примерно в это время.
Но это еще не все.
Массовое увеличение количества жидкости в организме во время беременности сопровождается повышением уровня натрия. И большинство из нас видели последствия того, что может сделать маленькая слишком большая пицца на вынос.
Натрий влияет на то, как ваше тело поглощает и обрабатывает воду. Даже малейшее повышение уровня натрия может вызвать у вас ощущение силы «затяжки».
Даже малейшее повышение уровня натрия может вызвать у вас ощущение силы «затяжки».
Совершенно нормально прослезиться в тот день, когда твои кольца и любимые туфли на каблуках тебе больше не подходят (вздох). Небольшой постепенный отек пальцев, ног, лодыжек и ступней на протяжении всей беременности является частью пути.
Вы можете заметить, что к концу дня отеки увеличиваются. Это связано с тем, что лишняя жидкость в вашем теле может собираться в частях вашего тела, наиболее удаленных от сердца. Более жаркий, влажный день или длительное стояние также могут способствовать нормальному отеку.
При переходе ко второму и третьему триместрам увеличение давления в связи с растущим размером вашего малыша — в дополнение к увеличению объема крови — может еще больше повлиять на кровоток в ногах, лодыжках и ступнях, вызывая еще больший отек.
Советы по уменьшению нормального отека во время беременности
Иногда отек может быть столь же неизбежным, как сверхзвуковое обоняние и жгучее несварение желудка, которые вы принимаете вместе с чистыми радостями беременности. Тем не менее, вот несколько вещей, которые вы можете сделать, чтобы предотвратить или облегчить это.
Тем не менее, вот несколько вещей, которые вы можете сделать, чтобы предотвратить или облегчить это.
- В течение дня поднимайте ноги на уровень выше сердца, так как это помогает жидкости циркулировать обратно к сердцу.
- Пейте больше воды, чтобы вывести из организма лишнюю жидкость и натрий.
- Носите компрессионные чулки для улучшения кровообращения, особенно если вам предстоит длительный перелет.
- Избегайте пребывания на открытом воздухе в очень жаркую и влажную погоду.
- Делайте частые перерывы, чтобы поднять ноги, когда стоите в течение длительного времени.
- Избегайте каблуков и носите удобную, дышащую и поддерживающую обувь.
- Ешьте больше продуктов с калием, таких как бананы и авокадо, чтобы вывести натрий и увеличить выработку мочи (да, даже больше).
- Ограничьте употребление продуктов с высоким содержанием соли, таких как расфасованные блюда, фаст-фуд и чипсы.
Мы знаем, что каждая мама-медведица хочет знать, когда паниковать.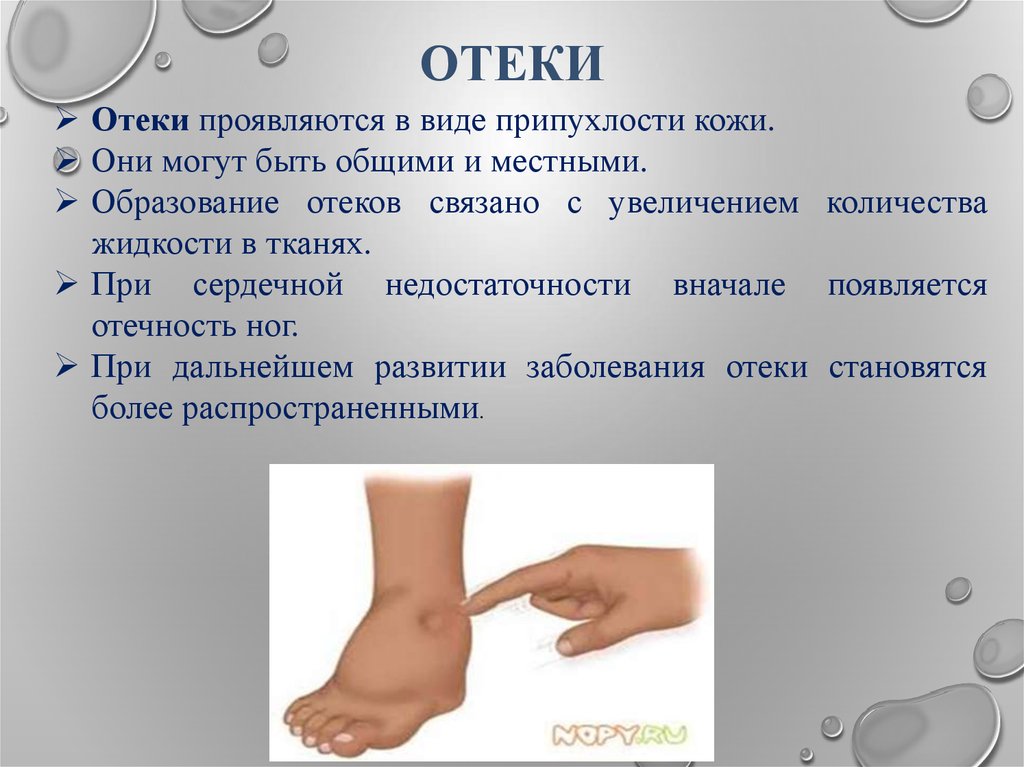 Ответ? Никогда. Паника только усиливает эмоциональное и физическое напряжение. Вместо этого почувствуйте себя увереннее, узнав, когда следует позвонить своему акушеру-гинекологу или акушерке по поводу отеков.
Ответ? Никогда. Паника только усиливает эмоциональное и физическое напряжение. Вместо этого почувствуйте себя увереннее, узнав, когда следует позвонить своему акушеру-гинекологу или акушерке по поводу отеков.
Двумя наиболее опасными состояниями во время беременности, которые могут вызвать отек, являются преэклампсия и тромб.
Первое, что нужно помнить: эти состояния встречаются нечасто, но во время беременности существует реальный риск. Поэтому важно знать о них.
Во-вторых, отек, связанный с этими состояниями, отличается от нормального постепенного отека, который может возникнуть в течение беременности.
Вот чем отличается опухоль.
Преэклампсия
Преэклампсия поражает только около 5 процентов беременных женщин, обычно только после 20-й недели. Ниже приведены три основных симптома этого расстройства:
- высокое кровяное давление
- белок в моче
- отек (причудливое слово для обозначения отека, вызванного избытком жидкости в организме)
Лаборатория также может выявить отклонения в ферментах печени и пониженный уровень тромбоцитов.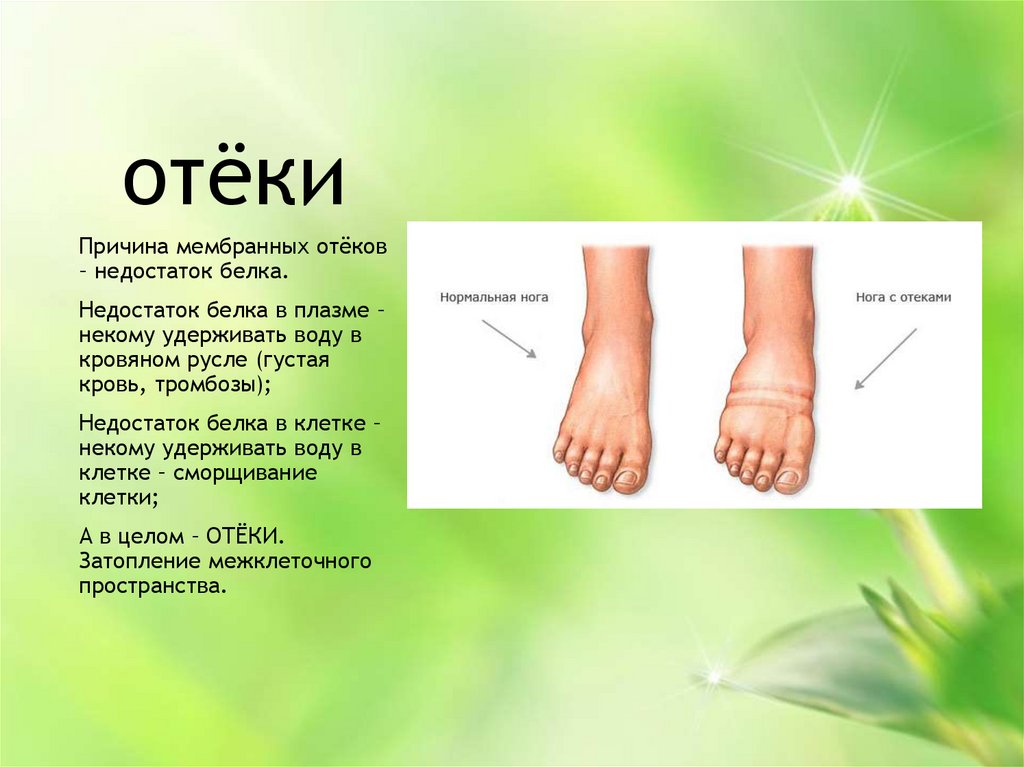
Это относительно редкое состояние может иметь разрушительные последствия для матери и ребенка, если его не лечить немедленно, поэтому важно знать о симптомах, и отек является одним из основных.
Значительные отеки рук, лица или вокруг глаз, которые появляются внезапно или постепенно усиливаются, должны насторожить вас, чтобы позвонить своему акушеру-гинекологу. Если ваш отек выглядит «ямчатым» — это означает, что когда вы надавливаете на кожу, остается углубление — это также вызывает беспокойство.
При преэклампсии отек может сопровождаться постоянной головной болью, изменением зрения, болью в животе и внезапным увеличением веса. Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему акушеру или акушеру. Они могут посоветовать вам обратиться в ближайшее отделение неотложной помощи.
Сгустки крови
Беременность является фактором риска образования тромбов в ногах, бедрах или тазу, называемых тромбозами глубоких вен (ТГВ). В обзоре 2017 года говорится, что беременность сама по себе увеличивает риск ТГВ у женщин в пять раз. Риск сохраняется в течение каждого триместра и даже до 12 недель после родов.
Риск сохраняется в течение каждого триместра и даже до 12 недель после родов.
ТГВ является серьезным заболеванием во время беременности и требует немедленного лечения, так как может вызвать легочную эмболию (ТЭЛА), которая может привести к летальному исходу.
Чтобы защитить маму и ребенка, важно вовремя заметить ТГВ, зная симптомы. Отек, затрагивающий только одну ногу, является большим.
Отек, связанный с ТГВ, часто сопровождается другими симптомами, поражающими ту же область, такими как:
- сильная боль
- болезненность
- покраснение
- тепло на ощупь
Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему акушеру или акушерке и следуйте их указаниям.
Уменьшение нормального отека во время беременности — это хорошо, но не всегда возможно — и это нормально.
Важнее сделать все возможное, чтобы предотвратить серьезные осложнения, такие как преэклампсия и образование тромбов.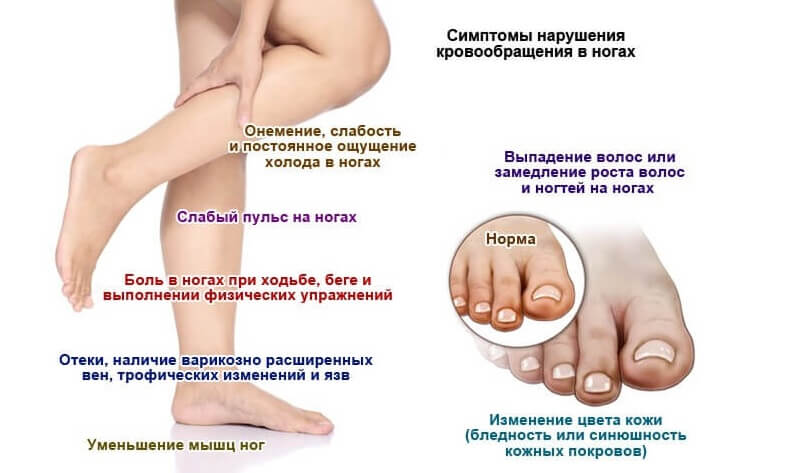 Однако, опять же, профилактика не всегда возможна, и ключом к успеху является раннее выявление. Тем не менее, вот несколько советов, которые могут снизить риск.
Однако, опять же, профилактика не всегда возможна, и ключом к успеху является раннее выявление. Тем не менее, вот несколько советов, которые могут снизить риск.
Как снизить риск преэклампсии
Ограниченное число исследований продемонстрировало проверенные способы предотвращения преэклампсии.
В то время как добавки с витаминами С и Е изучались в качестве возможной профилактической меры, исследование 2007 года пришло к выводу, что антиоксидантные добавки с этими витаминами не следует рекомендовать для предотвращения преэклампсии во время беременности.
Более того, в то время как некоторые исследования продемонстрировали возможную связь между пренатальной физической активностью и снижением риска преэклампсии, необходимы дополнительные исследования, чтобы подтвердить эту связь.
Крайне важно знать свои факторы риска, чтобы ваш акушер мог при необходимости более внимательно следить за вами.
Некоторые факторы риска преэклампсии включают:
- хроническое высокое кровяное давление до беременности или во время предыдущей беременности
- заболевание почек до беременности
- преэклампсия в личном или семейном анамнезе
- избыточный вес или ожирение
- многоплодная беременность (более одного ребенка)
- возраст старше 40 лет
- беременность первым ребенком
- предгестационный и гестационный диабет
- принадлежность к афроамериканской национальности
Для женщин с преэклампсией в анамнезе низкие дозы аспирина упоминаются как эффективная стратегия вторичной профилактики . Аспирин для предотвращения преэклампсии у женщин с высоким риском, но без анамнеза, все еще обсуждается.
Аспирин для предотвращения преэклампсии у женщин с высоким риском, но без анамнеза, все еще обсуждается.
Как снизить риск образования тромбов
Как и при преэклампсии, профилактика образования тромбов во время беременности, родов и в течение трех месяцев после них начинается со знания факторов риска, таких как:
- личный или семейный анамнез тромбов
- личный семейный анамнез нарушений свертываемости крови
- кесарево сечение в анамнезе, также известное как кесарево сечение
- неподвижность или длительный постельный режим
- определенная беременность или роды осложнения
- наличие диабета, болезни сердца или легких
Ваш акушер или акушер может помочь вам снизить риск, разработав индивидуальный план профилактики. Вот несколько простых повседневных вещей, которые вы тоже можете делать:
- пейте много воды
- двигайте ногами или вставайте как минимум каждые 1-2 часа, если вы много сидите
- выполняйте физические упражнения, рекомендованные врачом
- используйте компрессионные чулки или чулки, если это рекомендовано врачом
- принимайте предписанные лекарства в соответствии с указаниями
Если растущие ноги совпадают с растущим животом, вы, безусловно, в очень хорошей компании.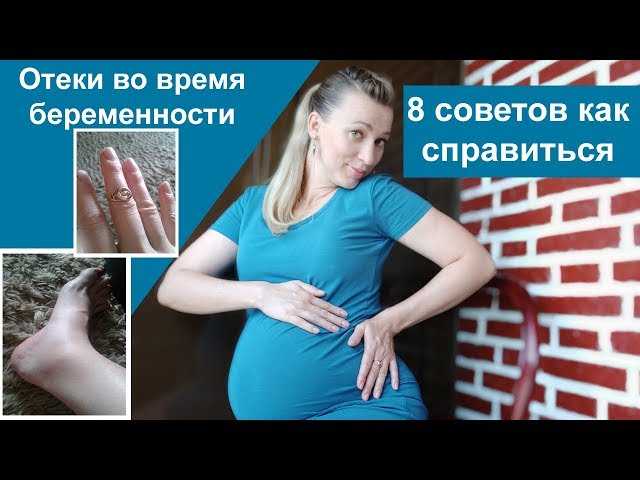 Существует нормальный уровень отека, который затрагивает большинство ожидающих женщин.
Существует нормальный уровень отека, который затрагивает большинство ожидающих женщин.
Нормальный отек может достигать пика в третьем триместре, поражая в основном ноги. Небольшое возвышение и отдых с большим стаканом воды могут быть всем, что вам нужно, чтобы успокоить расшатанные суставы.
В редких случаях опухоль является признаком чего-то более серьезного. Если отек затрагивает только одну ногу и сопровождается болью, покраснением или повышением температуры, причиной беспокойства может быть сгусток крови, и вам следует обратиться к врачу.
Если вы испытываете внезапный или постепенно усиливающийся отек лица, вокруг глаз или рук, сопровождающийся высоким кровяным давлением, немедленно обратитесь к врачу. Это может быть симптомом преэклампсии, которая требует немедленного лечения, чтобы защитить вас и ребенка.
Когда волноваться (и что абсолютно нормально)
На ранних сроках беременности вы можете сиять изнутри яркой розовой кожей и волосами, которые ослепительно блестят в течение нескольких дней. Затем, в один прекрасный день, что-то сбивает с ног ваши паруса прего-красоты — вы смотрите вниз и даже не узнаете две чрезвычайно опухшие лодыжки под вами.
Затем, в один прекрасный день, что-то сбивает с ног ваши паруса прего-красоты — вы смотрите вниз и даже не узнаете две чрезвычайно опухшие лодыжки под вами.
К сожалению, отеки относятся к категории совершенно нормальных побочных эффектов беременности. На самом деле, большинство будущих мам испытывают это. Но почему?
Давайте посмотрим, что вызывает вздутие живота во время беременности, и предложим несколько советов, как избавиться от вздутия живота с комфортом и уверенностью.
И предостережение: есть несколько случаев, когда отек во время беременности вызывает беспокойство. Мы также объясним, когда может быть признаком более серьезного состояния здоровья.
Во время беременности ваше тело совершает довольно геркулесовы вещи, и многое, ну, увеличивает . Одним из них является огромное количество жидкости в организме. Во время беременности общий объем воды в организме может увеличиться на 8 литров — это более 33 чашек!
Тем временем объем плазмы подскакивает на 30-50 процентов, а это значит, что увеличивается и общий объем крови.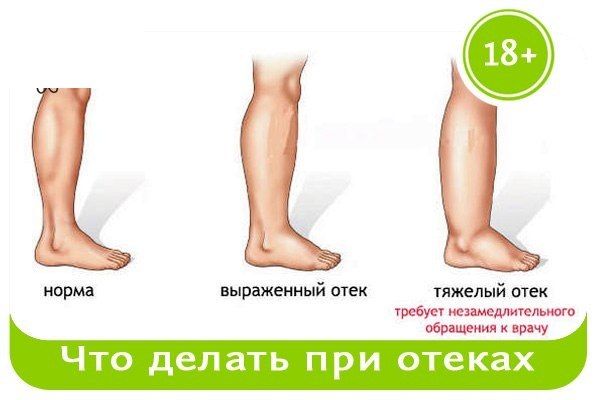
Итак, куда уходит вся эта жидкость? Хороший вопрос.
Часть воды остается внутри ваших клеток, помогая им функционировать. Остальное накапливается вне ваших клеток, чтобы улучшить доставку кислорода, очистить отходы и контролировать поток электролита.
Увеличение количества плазмы является ответом на растущие потребности плаценты и ваших материнских органов, так как объем вашей крови увеличивается, чтобы доставить все, что нужно вашему ребенку для развития.
По мере приближения вашего малыша к рождению в третьем триместре объем вашей крови достигает своего пика. Подсказка: вот почему ваш отек (среди прочих небольших неприятностей) может достичь пика примерно в это время.
Но это еще не все.
Массовое увеличение количества жидкости в организме во время беременности сопровождается повышением уровня натрия. И большинство из нас видели последствия того, что может сделать маленькая слишком большая пицца на вынос.
Натрий влияет на то, как ваше тело поглощает и обрабатывает воду. Даже малейшее повышение уровня натрия может вызвать у вас ощущение силы «затяжки».
Даже малейшее повышение уровня натрия может вызвать у вас ощущение силы «затяжки».
Совершенно нормально прослезиться в тот день, когда твои кольца и любимые туфли на каблуках тебе больше не подходят (вздох). Небольшой постепенный отек пальцев, ног, лодыжек и ступней на протяжении всей беременности является частью пути.
Вы можете заметить, что к концу дня отеки увеличиваются. Это связано с тем, что лишняя жидкость в вашем теле может собираться в частях вашего тела, наиболее удаленных от сердца. Более жаркий, влажный день или длительное стояние также могут способствовать нормальному отеку.
При переходе ко второму и третьему триместрам увеличение давления в связи с растущим размером вашего малыша — в дополнение к увеличению объема крови — может еще больше повлиять на кровоток в ногах, лодыжках и ступнях, вызывая еще больший отек.
Советы по уменьшению нормального отека во время беременности
Иногда отек может быть столь же неизбежным, как сверхзвуковое обоняние и жгучее несварение желудка, которые вы принимаете вместе с чистыми радостями беременности. Тем не менее, вот несколько вещей, которые вы можете сделать, чтобы предотвратить или облегчить это.
Тем не менее, вот несколько вещей, которые вы можете сделать, чтобы предотвратить или облегчить это.
- В течение дня поднимайте ноги на уровень выше сердца, так как это помогает жидкости циркулировать обратно к сердцу.
- Пейте больше воды, чтобы вывести из организма лишнюю жидкость и натрий.
- Носите компрессионные чулки для улучшения кровообращения, особенно если вам предстоит длительный перелет.
- Избегайте пребывания на открытом воздухе в очень жаркую и влажную погоду.
- Делайте частые перерывы, чтобы поднять ноги, когда стоите в течение длительного времени.
- Избегайте каблуков и носите удобную, дышащую и поддерживающую обувь.
- Ешьте больше продуктов с калием, таких как бананы и авокадо, чтобы вывести натрий и увеличить выработку мочи (да, даже больше).
- Ограничьте употребление продуктов с высоким содержанием соли, таких как расфасованные блюда, фаст-фуд и чипсы.
Мы знаем, что каждая мама-медведица хочет знать, когда паниковать. Ответ? Никогда. Паника только усиливает эмоциональное и физическое напряжение. Вместо этого почувствуйте себя увереннее, узнав, когда следует позвонить своему акушеру-гинекологу или акушерке по поводу отеков.
Ответ? Никогда. Паника только усиливает эмоциональное и физическое напряжение. Вместо этого почувствуйте себя увереннее, узнав, когда следует позвонить своему акушеру-гинекологу или акушерке по поводу отеков.
Двумя наиболее опасными состояниями во время беременности, которые могут вызвать отек, являются преэклампсия и тромб.
Первое, что нужно помнить: эти состояния встречаются нечасто, но во время беременности существует реальный риск. Поэтому важно знать о них.
Во-вторых, отек, связанный с этими состояниями, отличается от нормального постепенного отека, который может возникнуть в течение беременности.
Вот чем отличается опухоль.
Преэклампсия
Преэклампсия поражает только около 5 процентов беременных женщин, обычно только после 20-й недели. Ниже приведены три основных симптома этого расстройства:
- высокое кровяное давление
- белок в моче
- отек (причудливое слово для обозначения отека, вызванного избытком жидкости в организме)
Лаборатория также может выявить отклонения в ферментах печени и пониженный уровень тромбоцитов.
Это относительно редкое состояние может иметь разрушительные последствия для матери и ребенка, если его не лечить немедленно, поэтому важно знать о симптомах, и отек является одним из основных.
Значительные отеки рук, лица или вокруг глаз, которые появляются внезапно или постепенно усиливаются, должны насторожить вас, чтобы позвонить своему акушеру-гинекологу. Если ваш отек выглядит «ямчатым» — это означает, что когда вы надавливаете на кожу, остается углубление — это также вызывает беспокойство.
При преэклампсии отек может сопровождаться постоянной головной болью, изменением зрения, болью в животе и внезапным увеличением веса. Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему акушеру или акушеру. Они могут посоветовать вам обратиться в ближайшее отделение неотложной помощи.
Сгустки крови
Беременность является фактором риска образования тромбов в ногах, бедрах или тазу, называемых тромбозами глубоких вен (ТГВ). В обзоре 2017 года говорится, что беременность сама по себе увеличивает риск ТГВ у женщин в пять раз.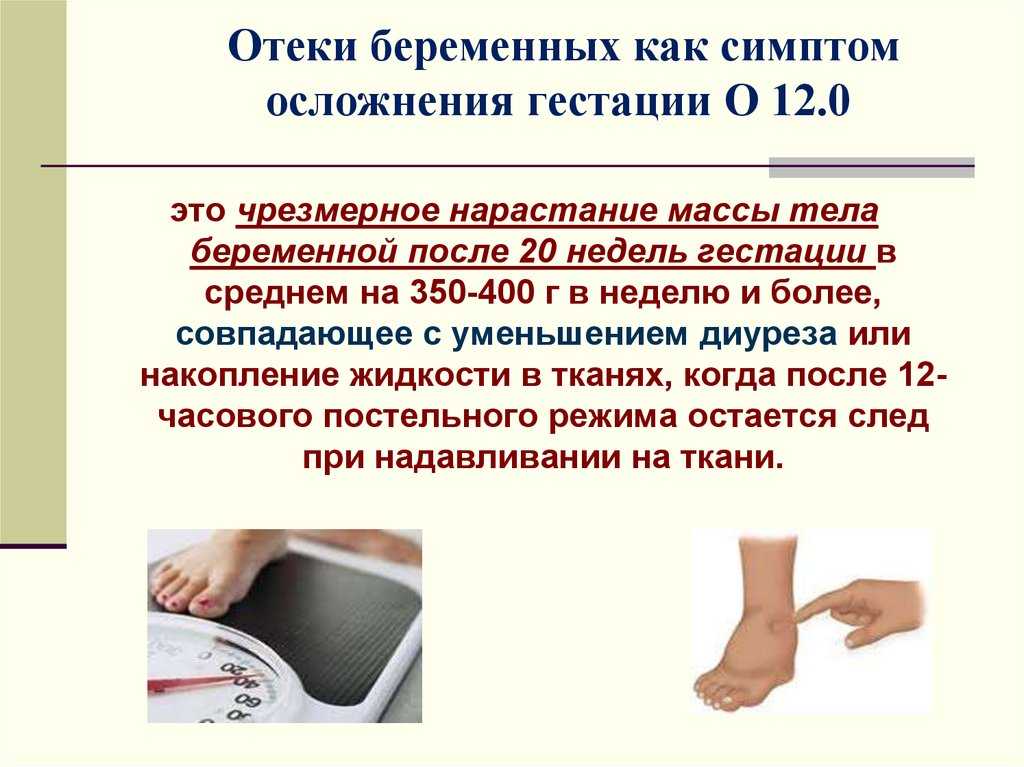 Риск сохраняется в течение каждого триместра и даже до 12 недель после родов.
Риск сохраняется в течение каждого триместра и даже до 12 недель после родов.
ТГВ является серьезным заболеванием во время беременности и требует немедленного лечения, так как может вызвать легочную эмболию (ТЭЛА), которая может привести к летальному исходу.
Чтобы защитить маму и ребенка, важно вовремя заметить ТГВ, зная симптомы. Отек, затрагивающий только одну ногу, является большим.
Отек, связанный с ТГВ, часто сопровождается другими симптомами, поражающими ту же область, такими как:
- сильная боль
- болезненность
- покраснение
- тепло на ощупь
Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему акушеру или акушерке и следуйте их указаниям.
Уменьшение нормального отека во время беременности — это хорошо, но не всегда возможно — и это нормально.
Важнее сделать все возможное, чтобы предотвратить серьезные осложнения, такие как преэклампсия и образование тромбов. Однако, опять же, профилактика не всегда возможна, и ключом к успеху является раннее выявление. Тем не менее, вот несколько советов, которые могут снизить риск.
Однако, опять же, профилактика не всегда возможна, и ключом к успеху является раннее выявление. Тем не менее, вот несколько советов, которые могут снизить риск.
Как снизить риск преэклампсии
Ограниченное число исследований продемонстрировало проверенные способы предотвращения преэклампсии.
В то время как добавки с витаминами С и Е изучались в качестве возможной профилактической меры, исследование 2007 года пришло к выводу, что антиоксидантные добавки с этими витаминами не следует рекомендовать для предотвращения преэклампсии во время беременности.
Более того, в то время как некоторые исследования продемонстрировали возможную связь между пренатальной физической активностью и снижением риска преэклампсии, необходимы дополнительные исследования, чтобы подтвердить эту связь.
Крайне важно знать свои факторы риска, чтобы ваш акушер мог при необходимости более внимательно следить за вами.
Некоторые факторы риска преэклампсии включают:
- хроническое высокое кровяное давление до беременности или во время предыдущей беременности
- заболевание почек до беременности
- преэклампсия в личном или семейном анамнезе
- избыточный вес или ожирение
- многоплодная беременность (более одного ребенка)
- возраст старше 40 лет
- беременность первым ребенком
- предгестационный и гестационный диабет
- принадлежность к афроамериканской национальности
Для женщин с преэклампсией в анамнезе низкие дозы аспирина упоминаются как эффективная стратегия вторичной профилактики . Аспирин для предотвращения преэклампсии у женщин с высоким риском, но без анамнеза, все еще обсуждается.
Аспирин для предотвращения преэклампсии у женщин с высоким риском, но без анамнеза, все еще обсуждается.
Как снизить риск образования тромбов
Как и при преэклампсии, профилактика образования тромбов во время беременности, родов и в течение трех месяцев после них начинается со знания факторов риска, таких как:
- личный или семейный анамнез тромбов
- личный семейный анамнез нарушений свертываемости крови
- кесарево сечение в анамнезе, также известное как кесарево сечение
- неподвижность или длительный постельный режим
- определенная беременность или роды осложнения
- наличие диабета, болезни сердца или легких
Ваш акушер или акушер может помочь вам снизить риск, разработав индивидуальный план профилактики. Вот несколько простых повседневных вещей, которые вы тоже можете делать:
- пейте много воды
- двигайте ногами или вставайте как минимум каждые 1-2 часа, если вы много сидите
- выполняйте физические упражнения, рекомендованные врачом
- используйте компрессионные чулки или чулки, если это рекомендовано врачом
- принимайте предписанные лекарства в соответствии с указаниями
Если растущие ноги совпадают с растущим животом, вы, безусловно, в очень хорошей компании.

