Отит двухсторонний экссудативный: Экссудативный или серозный отит — лечение и рекомендации
Экссудативный средний отит у детей. Симптомы, причины и лечение
Экссудативным средним отитом (ЭСО) называется хроническая форма среднего отита, при которой в среднем ухе происходит накопление патологической жидкости (экссудата) в результате поражения его слизистой оболочки. При ЭСО целостность барабанной перепонки не нарушена и при отсутствии воспалительного процесса в полости носа, носоглотки и ротоглотки инфицирование среднего уха не возникает, несмотря на то, что образованный экссудат является благоприятной средой для развития вирусов и бактерий, так как представляет собой белковую среду.
Именно потому, что экссудат содержит большое количество белка, со временем он меняет свои физические свойства (густеет, становиться вязким), что приводит к длительному и тяжёлому течению болезни.
Боль – это один из признаков воспаления. Отсутствие воспалительных изменений в среднем ухе объясняет то, что ЭСО протекает безболезненно.
В медицинской литературе можно встретить другие названия этого распространенного заболевания, а именно: «экссудативный средний отит», «секреторный», «мукозный отит», «эффузионнный средний отит», «gleu ear» — «клейкое ухо».
Причины экссудативного среднего отита у детей
Основными причинами, способствующими развитию ЭСО, считают:
— изменения слизистой оболочки слуховой трубы на фоне острых и хронических воспалительных заболеваний носа, околоносовых пазух и носоглотки в результате снижения иммунитета,
— дисфункцию слуховой трубы, из-за нарушения функции мышц открывающих её,
— обтурацию устья слуховой трубы аденоидными вегетациями (разрастаниями), гиперплазированной (увеличеной) трубной миндалиной, рубцовыми изменениями, доброкачественными и злокачественными новообразованиями носоглотки,
— неэффективную терапию острого среднего отита,
— анатомические и физиологические особенности развития слуховой трубы в детском возрасте.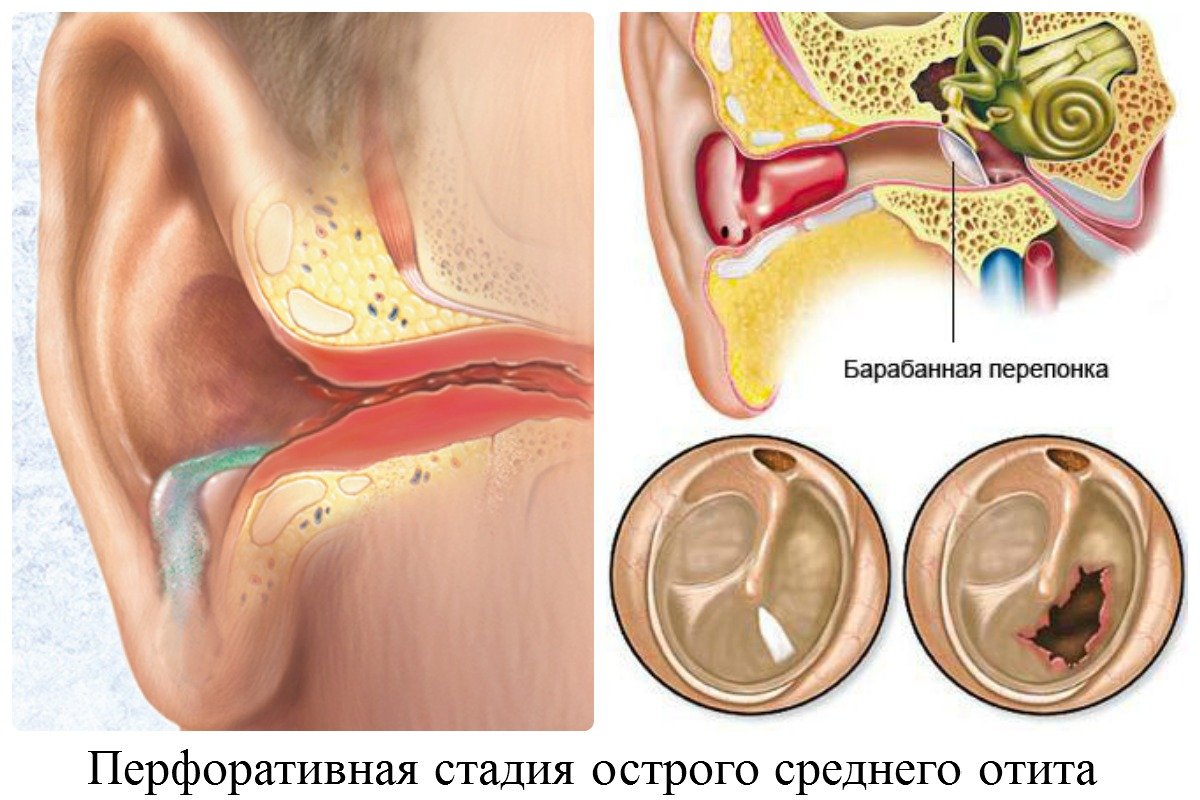
Следует отметить, что одним из предрасполагающих факторов к возникновению ЭСО является посещение детского дневного учреждения. В возрасте от 2-х до 7-и лет, развитию данной патологии могут предшествовать острая вирусная инфекция, хронический аденоидит, острый катаральный средний отит. У детей от 8-и до 15-и лет развитие экссудативного среднего отита происходит на фоне вазомоторного ринита или хронического риносинусита.
Виды экссудативного среднего отита у детей
По своей продолжительности ЭСО делят на три формы течения: острая (до 3 недель), подострая (от 3 до 8 недель) и хроническая (более 8 недель).
По характеру изменений, происходящих в слизистой оболочке среднего уха, выделяют
Существует ещё одна классификация ЭСО, в основу которой положены аналогичные принципы (физические параметры содержимого барабанной полости: вязкость, прозрачность, цвет, плотность и длительность патологического процесса). В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
В ней выделяют четыре стадии течения ЭСО: катаральную (до 1 месяца), секреторную (от 1 до 12 месяцев), мукозную (от 12 до 24 месяцев), фиброзную (более 24 месяцев).
Экссудативный средний отит у детей.
Экссудативным средним отитом болеют как взрослые, так и маленькие пациенты. Но у ребенка диагностировать экссудативный отит бывает сложнее, чем у взрослых не только в связи с недостаточно яркой симптоматикой, но и с трудностями, возникающими во время сбора жалоб и анамнеза (маленькие пациенты не предъявляют жалоб). Жалобы и клиническая картина напрямую зависят от стадии заболевания. Начальная стадия ЭСО характеризуется скудными жалобами и клиническими проявлениями.
В большинстве случаев родители обращаются за оказанием медицинской помощи ребенку лишь тогда, когда заметили у него снижение слуха, то есть ребёнок начинает громко говорить, не сразу откликается на зов, просит увеличить громкость при просмотре детских телепередач, что уже соответствует продуктивно секреторной форме заболевания. Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Именно отсутствие болевого синдрома и приводит к позднему выявлению ЭСО. Но иногда маленькие пациенты способны описать свои ощущения. Взрослые люди обращаются к врачу с жалобами на ощущение жидкости в ухе («бульканья»), чувство полноты, аутофонию, изменение слуха в зависимости от наклона головы.
Диагностика экссудативного среднего отита у детей
Для диагностики ЭСО в ФГБУ НМИЦО ФМБА России в отделении детской ЛОР патологии проводят аудиологическое обследование, которое состоит из акустической импедансометрии и тональной пороговой аудиометрии. Для пациентов с данной патологией при акустической импедансометрии характерна тимпанометрическая кривая типа «В» и отсутствие ipsi-рефлексов, что отражает нарушение передачи звукового сигнала по цепи слуховых косточек за счет патологического содержимого среднего уха (экссудата), на аудиограмме – повышение порогов по воздушной проводимости до 30-40 дБ, преимущественно на низких частотах, костная проводимость не изменена. При рецидивирующем течении экссудативного среднего отита специалисты отделения детской ЛОР патологии в обязательном порядке назначают пациенту проведение компьютерной томографии (КТ) височных костей для получения достоверной картины воздушности полости среднего уха, состояния её слизистой оболочки, цепи слуховых косточек, окон лабиринта и костного отдела слуховой трубы, плотности и локализации патологического содержимого.
Для выявления причин, способствующих возникновению ЭСО, пациенту в отделении детской ЛОР патологии НМИЦО ФМБА России проводят эндоскопическое исследование полости носа и носоглотки или рентгенологическое исследование носоглотки (у маленьких детей при невозможности проведения эндоскопии) и околоносовых пазух.
Лечение экссудативного среднего отита
Лечение пациентов с диагнозом ЭСО направлено на устранение причин, повлекших нарушение функции слуховой трубы, с последующим восстановление слуха и предотвращение развития морфологических изменений слизистой оболочки среднего уха.
Тактика лечения напрямую зависит от стадии заболевания. На начальных стадиях назначают консервативные методы лечения:
— продувание слуховых труб по Полицеру;
— катетеризация слуховых труб;
— физиотерапия (эндоурально электрофорез с протеолитическими ферментами),
— медикаментозное лечение (антигистаминные препараты, сосудосуживающие средства, муколитические препараты).
При неэффективности консервативных методов терапии пациенту показано проведение хирургического лечения, направленного на устранение причин, приводящих к блоку устья слуховой трубы и нарушению её функций (аденотомия, операции на околоносовых пазухах для санации хронических очагов инфекции).
В случае, если через два-три месяца после оперативного лечения сохраняется патологическое содержимое в полости среднего уха и отсутствует аэрация, то проводят отохирургическое вмешательство ( миринготомия, тимпанотомия с введением вентиляционной трубки).
Аудиологический контроль проводят через 2-3 месяца после хирургического вмешательства. При нормализации слуха у ребенка вентиляционную трубку удаляют.
В отделе детской ЛОР-патологии ФГБУ НМИЦО ФМБА России под руководством д.м.н., проф. Юнусова А.С. с успехом проводят весь спектр лечения экссудативного среднего отита как в амбулаторных, так и в стационарных условиях.
Запись на приём в поликлинике к врачу-оториноларингологу, к. м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
м.н. Лариной Л.А. по тел. 8(499)968-69-12, 8(499)968-69-26, 8(499)190-97-96 или на официальном сайте ФГБУ НМИЦО ФМБА России.
Экссудативный отит и как его лечить
Одним из довольно коварных ЛОР-заболеваний является экссудативный отит. Иногда болезнь не сопровождается яркой клинической картиной, поэтому пациент может не обращать внимание на самочувствие. И если вовремя не обнаружить и не вылечить патологию, она провоцирует серьезные осложнения.
Навигация по странице:
Также рекомендуем почитать следующие статьи:
Что такое экссудативный отит? Виды
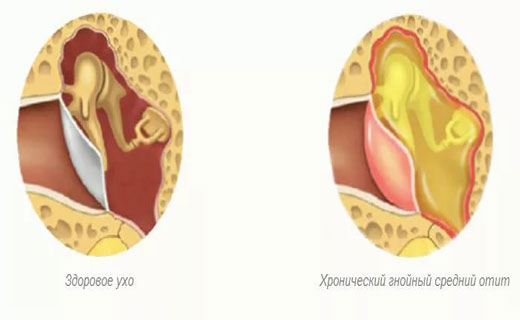 Заболевание отличается длительным течением – около 3 недель.
Заболевание отличается длительным течением – около 3 недель.Отит экссудативный имеет классификацию, зависимо от расположения и характера протекания. По первому критерию различают одно- и двухсторонний экссудативный средний отит. По форме болезнь может быть острой, подострой и хронической. Наиболее частый проявлением считается острый правосторонний экссудативный средний отит.
Острый
Данная форма заболевания имеет наиболее выраженную симптоматику. Острым считается отит, который длится до трех недель. При своевременном обращении к врачу довольно быстро лечится.
Подострый
Длится от 3 недель до 2 месяцев. Это более сложная в лечении и длительно текущая форма заболевания. Обычно развивается при отсутствии правильного лечения острого отита. В запущенных случаях переходит в хроническую фазу.
Хронический
Продолжительность заболевания составляет более 2 месяцев, при этом обострения и ремиссии чередуются. В хронической фазе экссудат начинает загустевать, становится вязким, вызывая снижение слуха.
Причины заболевания
В большинстве случаев экссудативный отит среднего уха происходит на фоне функциональных нарушений слуховой трубы. Через нее ухо имеет сообщение с носоглоткой, происходит естественная вентиляция, выравнивание давления, дренаж.
Когда слуховая труба воспаляется или перекрывается аденоидами, разросшимися миндалинами и другими образованиями, в среднем ухе падает давление, а самое главное — нарушается дренирование, то есть, отток жидкости из среднего уха. Это создает благоприятные условия для того, чтобы вырабатывался экссудат – жидкость в ухе, образованная из слизи.
Помимо этого болезнь может развиться в силу следующих причин:
- Инфекционные заболевания ЛОР-органов
- Аномалии строения уха или носа
- Аллергические реакции
- Запущенный средний отит
- Неудачно проведенная интубация и тампонада носа
- Наследственная предрасположенность
- Ослабленный иммунитет
Также провоцирующими болезнь факторами могут быть курение и загрязненный воздух. Ведь носоглотка связана со средним ухом, а значит постоянные раздражение и отечность в ней будут приводить к стойкому воспалению в барабанной полости.
Ведь носоглотка связана со средним ухом, а значит постоянные раздражение и отечность в ней будут приводить к стойкому воспалению в барабанной полости.
Симптомы
Клиническая картина экссудативного отита не сопровождается резкой болью или высокой температурой. Иногда пациенту кажется, что ситуация несерьезная и вот-вот пройдет сама, без лечения. Симптомы действительно не слишком интенсивно выражены, но они могут перейти в следующую стадию, когда присоединяется бактериальная инфекция. Наличие экссудата в среднем ухе сопровождается ощущением заложенности в ушах, что сопровождается ухудшением слуха. Также человек иногда чувствует, будто внутри уха переливается жидкость, а свой голос воспринимается дискомфортно. Боль при этом проявляется редко и носит эпизодический характер.
Диагностика
Чтобы назначить эффективное лечение экссудативного отита, врач проводит тщательное обследование. Пациента опрашивают на предмет жалоб, выясняют наличие сопутствующих заболеваний. Далее проводится эндоскопическое обследование уха – отоскопия. Это основной метод диагностики заболевания, позволяющий увидеть наличие жидкости и состояние барабанной перепонки.
Далее проводится эндоскопическое обследование уха – отоскопия. Это основной метод диагностики заболевания, позволяющий увидеть наличие жидкости и состояние барабанной перепонки.
Параллельно с этим проводится эндоскопия носа и носоглотки, поскольку она позволяет выявить воспаление и посмотреть устье слуховой трубы. При необходимости могут быть назначены дополнительные исследования – пробы камертоном, тимпанометрия, КТ височной кости, аудиометрия, проверка акустических рефлексов и т д.
Лечение
Когда диагностирован экссудативный отит, лечение подбирается с учетом формы болезни, возраста пациента и прочих факторов. Если откладывать лечение и думать, что все пройдет самостоятельно, экссудативная стадия может перейти в гнойную, которая грозит осложнениями, требует больше препаратов и времени.
У взрослых
При диагнозе экссудативный отит методы лечения направлены прежде всего на устранение причины заболевания. Задача терапии — восстановить дренажную функцию слуховой трубы и отток экссудата из среднего уха. В целом же, консервативное лечение экссудативного отита включает в себя:
В целом же, консервативное лечение экссудативного отита включает в себя:
- Прием антибиотиков и противовоспалительных препаратов – если патология спровоцирована воспалительными процессами в носоглотке
- Прием муколитиков – лекарственных веществ, разжижающих жидкость, скопившуюся в ушах, плюс препараты, которые снимают отечность в носоглотке
- Продувание слуховой трубы по Политцеру
- Пневмомассаж барабанной перепонки
- Физиотерапию – внутриушной электрофорез и прочие процедуры
Если консервативная терапия не дала результатов, прибегают к более радикальным методам. В некоторых случаях проводят катетеризацию слуховой трубы – устанавливают катетер со стороны носоглотки и вводят через него лекарственные препараты для разжижения экссудата.
Еще одним методом лечения является тимпанопункция. Под контролем микроскопа устанавливают шунт в барабанную перепонку, через который откачивают жидкость из полости среднего уха. Это позволяет сначала влить разжижающие вещества, а затем провести дренаж.
У детей
Довольно часто этим заболеванием болеют дети. Это связано с тем, что слуховая труба у них короткая и раскрывается ниже, чем у взрослых. Поэтому вентиляция среднего уха хуже, что создает благоприятные условия для скопления жидкости. При этом вылечить заболевание бывает сложнее, чем у взрослых. Ведь у детей оно обнаруживается зачастую на запущенных стадиях и может повлиять на дальнейшее формирование уха и прочих важных структур.
Если обнаружен экссудативный отит у ребенка, лечение проводится теми же методами, что и для взрослых. Но лекарственные препараты при этом подбираются в детских дозировках и соответствующие возрасту. В случае, когда болезнь вызвана разрастанием аденоидов или другими аномалиями, устраняется причина.
Осложнения
Если вовремя не вылечить болезнь, в ушах скапливается патологическая жидкость, которая загустевает. Из-за этого происходят изменения в тканях барабанной полости и перепонки, нарушается подвижность слуховых косточек, снижается слух, если отит развивается годами и не лечится.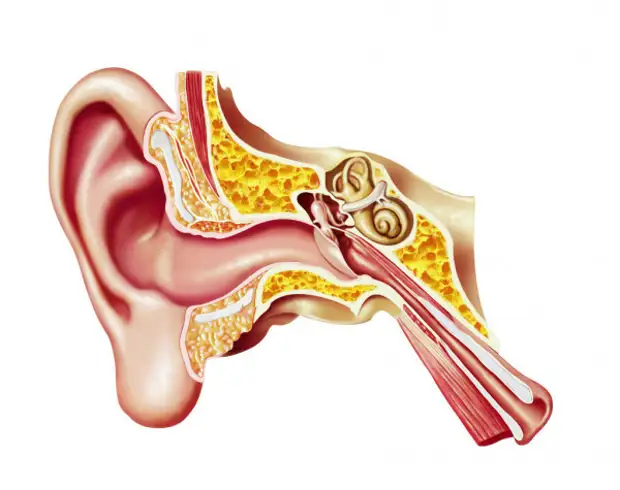 В среднем ухе образуется холестеатома – капсула с омертвевшими клетками эпителия.
В среднем ухе образуется холестеатома – капсула с омертвевшими клетками эпителия.
Также одним из осложнений болезни является гнойный средний отит. При нем на уши все время давит скопление гноя, что вызывает перфорацию барабанной перепонки. А это, в свою очередь, провоцирует более серьезные последствия.
Профилактика
Чтобы не допустить заболевания, нужно своевременно лечить инфекционные болезни ЛОР-органов. При наличии подозрительных симптомов нужно сразу же обращаться к врачу. В центре «Беттертон» работают опытные отоларингологи, которые проведут эндоскопический осмотр и выявят болезнь даже на ранней стадии. По результатам будет назначено эффективное лечение с учетом анамнеза и состояния пациента.
Записаться на прием к врачу:
Записаться на прием к врачу:
Об авторе статьи:
Отоларинголог (ЛОР)
Палферова А.В. специализируется на аппаратной и компьютерной диагностике слуха, коррекции различных по степени тяжести нарушений слуха.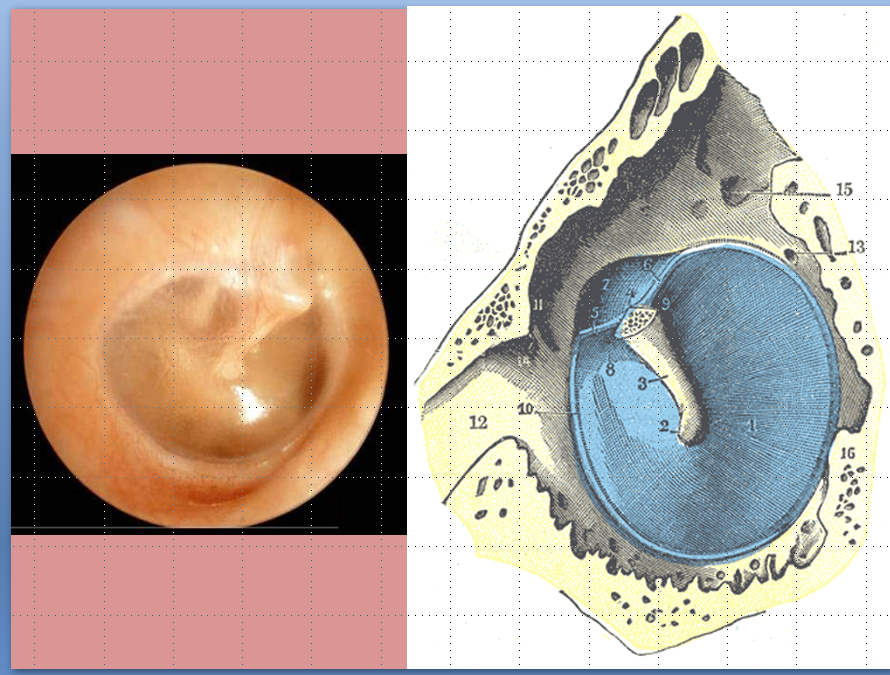
Опыт работы:
7 лет
Последние публикации от автора
Лечение экссудативного среднего отита у детей раннего возраста с учетом анатомических особенностей слуховой трубы
В первые годы жизни ребенка закладываются основы психомоторного развития (развития речи, познавательных и социально-эмоциональных навыков), что обусловливает первостепенную значимость ранней диагностики и лечения нарушений слуха. По данным литературы, у 82% детей нарушения слуха возникают на 1—2-м годах жизни, то есть в доречевой период или в период становления речи [1]. При задержке в формировании речи вторично происходит задержка в развитии интеллекта [2, 3]. В отличие от старших детей, а тем более взрослых пациентов, кондуктивная тугоухость у детей раннего возраста диагностируется гораздо реже. Среди заболеваний, вызывающих кондуктивную тугоухость у детей, значительную долю занимает экссудативный средний отит (ЭСО). С каждым годом число больных с рецидивирующим течением ЭСО не уменьшается [4, 5].
Среди заболеваний, вызывающих кондуктивную тугоухость у детей, значительную долю занимает экссудативный средний отит (ЭСО). С каждым годом число больных с рецидивирующим течением ЭСО не уменьшается [4, 5].
ЭСО — заболевание, для которого характерно накопление экссудата в полостях среднего уха на фоне асептического воспаления и наличие кондуктивной тугоухости I—II степени. По данным ряда авторов, доля ЭСО составляет 15—17% среди всех заболеваний уха [6, 7]. Основой в патогенезе экссудативного среднего отита является дисфункция слуховой трубы. Причины дисфункции могут быть различны: гипертрофия аденоидов, гипертрофия трубных миндалин, хронический ринит (гипертрофический, вазомоторный, аллергический), рецидивирующие или хронические инфекции верхних дыхательных путей, гастроэзофагеальная рефлюксная болезнь, изменения в развитии верхнечелюстной кости, послеоперационные состояния ринофарингеальной области, состояние после уранопластики и другие [8]. Поздняя диагностика и лечение могут привести к развитию адгезивного процесса в среднем ухе, росту холестеатомы, стойкой тугоухости, а у детей раннего возраста — к задержке речевого развития. Существует много современных подходов к терапии этой патологии: медикаментозное, иммунокорригирующее, физиотерапевтическое лечение и различные хирургические вмешательства (аденотомия под эндоскопическим контролем, коррекция трубных валиков, шунтирование барабанной полости). Несмотря на применение различных методов лечения, рецидивы ЭСО отмечаются у 1/3 больных [9].
Существует много современных подходов к терапии этой патологии: медикаментозное, иммунокорригирующее, физиотерапевтическое лечение и различные хирургические вмешательства (аденотомия под эндоскопическим контролем, коррекция трубных валиков, шунтирование барабанной полости). Несмотря на применение различных методов лечения, рецидивы ЭСО отмечаются у 1/3 больных [9].
Ведущей причиной развития рецидивов ЭСО после проведенного комплексного лечения, включающего хирургическое, является сохраняющаяся дисфункция слуховой трубы, преимущественно из-за патологии в хрящевой ее части. Развитие эндоскопической техники, разработка нового инструментария, в частности баллонных катетеров для синусопластики, позволяют разрабатывать аналогичные методики и для коррекции глоточного отдела слуховой трубы. В литературе имеются лишь единичные работы, посвященные методике баллонной дилатации глоточного отдела слуховой трубы [10, 11].
Цель исследования — изучение эффективности и безопасности лечения ЭСО у детей раннего возраста с использованием метода баллонной дилатации с учетом анатомических особенностей слуховой трубы.
Пациенты и методы
Нами было проведено обследование и лечение методом баллонной дилатации 30 детей (51 ухо) в возрасте от 1 до 3 лет, страдающих рецидивирующим ЭСО (более 6 мес), с зарегистрированными тимпанограммами типа В, родители которых дали свое согласие на участие в исследовании и подписали информированное согласие. У 21 ребенка диагностирован двусторонний процесс, у 9 — односторонний. Всем пациентам ранее безуспешно применяли различные консервативные методы лечения; всем пациентам неоднократно производили эндоскопию носоглотки при помощи педиатрических фиброриноларингоскопов, видеоотоскопию и импедансометрию. На дооперационном этапе у всех пациентов проводилась консервативная терапия в течение не менее 3 мес: продувание слуховых труб по Политцеру, пневмомассаж барабанных перепонок, интраназальные кортикостероиды (мометазона фуроат), муколитические, секретолитические и антигистаминные препараты, физиотерапия (электрофорез с лидазой и т. д.). Из исследования были исключены дети, родители которых отказались от подписания информированного согласия, а также дети с имеющимися врожденными аномалиями развития челюстно-лицевого скелета, с тяжелыми родовыми травмами, органическим поражением ЦНС, дети, страдающие ДЦП.
д.). Из исследования были исключены дети, родители которых отказались от подписания информированного согласия, а также дети с имеющимися врожденными аномалиями развития челюстно-лицевого скелета, с тяжелыми родовыми травмами, органическим поражением ЦНС, дети, страдающие ДЦП.
По результатам обследования и лечения дети были разделены на 2 группы. В 1-ю группу (16 детей, 30 ушей) включили детей, страдающих ЭСО в сочетании с гипертрофией аденоидов 2—3-й степени, с блоком глоточных устьев слуховых труб, которым на 1-м этапе лечения были проведены эндоскопическая аденотомия и шунтирование барабанных полостей. При катамнестическом наблюдении у этой группы детей после выпадения шунтов диагностирован рецидив ЭСО (на тимпанометрии регистрировался тип В). В этой группе вторым этапом, после аденотомии и шунтирования, была выполнена баллонная дилатация слуховой трубы.
Во 2-ю группу (14 детей, 21 ухо) включили детей с рецидивирующим течением ЭСО, аденоидными вегетациями 1-й степени без блока глоточных устьев слуховых труб, которым на первом этапе было проведено шунтирование барабанной полости.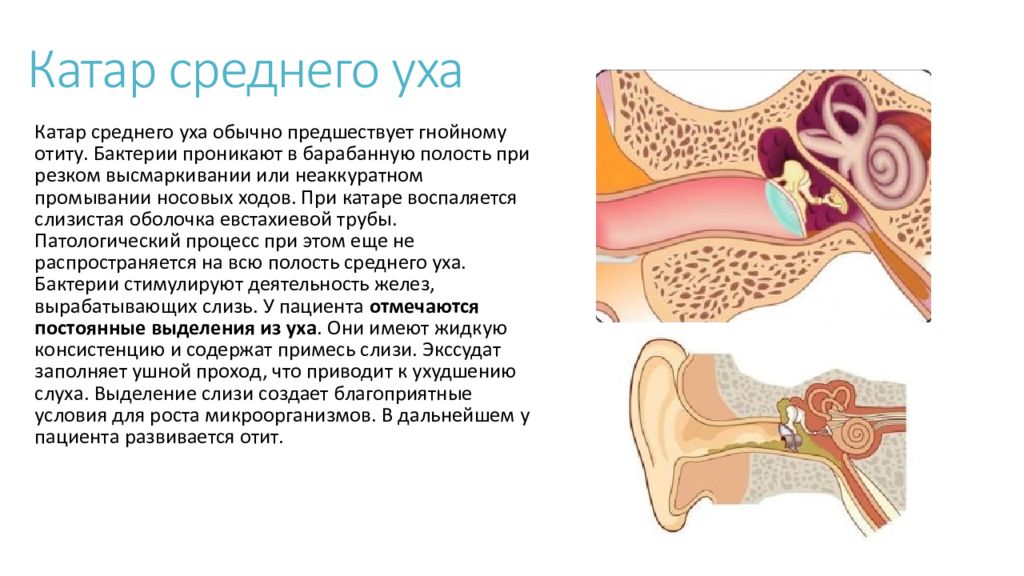 После выпадения шунтов при контрольном обследовании диагностировали рецидив ЭСО, в связи с чем детям выполнили баллонную дилатацию слуховой трубы.
После выпадения шунтов при контрольном обследовании диагностировали рецидив ЭСО, в связи с чем детям выполнили баллонную дилатацию слуховой трубы.
У всех 30 детей на момент осмотра сохранялись жалобы со стороны родителей на снижение слуха детей. По результатам акустической импедансометрии были зарегистрированы тимпанограммы типа В.
Для безопасности и эффективности проведения баллонной дилатации слуховой трубы нами были изучены данные литературы о размерах слуховой трубы, в особенности хрящевой части. Данные авторов достаточно противоречивы из-за невыраженности перешейка (место соединения костной и хрящевой части слуховой трубы) у детей раннего возраста [12, 13]. Исходя из данных российских и зарубежных исследователей, представленных в табл. 1, нами
Таблица 1. Размеры слуховой трубы (хрящевой и костной части) сделан расчет среднего размера длины хрящевой части слуховой трубы, он принят за 20 мм ±0,5 для детей раннего возраста (см. табл. 1). Данные по просвету хрящевого отдела слуховой трубы у детей отсутствуют, однако известно, что просвет в хрящевой части у детей имеет щелевидную форму [14, 15]. Высота костной части слуховой трубы у взрослых, по данным В.О. Калиной [16], составляет 5—6 мм, ширина — 3—4 мм, в хрящевой части — соответственно 8—20 и 5—6 мм. По другим данным [17—19], ширина слуховой трубы в хрящевом отделе составляет лишь 2—3 мм.
Высота костной части слуховой трубы у взрослых, по данным В.О. Калиной [16], составляет 5—6 мм, ширина — 3—4 мм, в хрящевой части — соответственно 8—20 и 5—6 мм. По другим данным [17—19], ширина слуховой трубы в хрящевом отделе составляет лишь 2—3 мм.Всем 30 детям на втором этапе проведена баллонная дилатация хрящевой части слуховых труб (баллонный катетер для дилатации евстахиевой трубы Spiggle and Theis, Германия): в условиях эндотрахеального наркоза, используя орофарингеальный доступ для эндоскопического контроля (ригидный эндоскоп 70°), трансназально вводили проводник с углом наклона 45° и устанавливали в глоточное устье слуховой трубы. Затем через проводник вводили баллонный катетер в слуховую трубу на 20 мм и раздували под давлением 10 атм, диаметр 3,28 мм (рис. 1, табл.
Рис. 1. Эндофотография носоглотки. Катетер проведен через полость носа, и баллон раздут в слуховой трубе. 2). Таблица 2. Диаметр баллона в соответствии с давлением (Spiggle & Theis) Через 3 мин баллон сдували, катетер удаляли (рис. 2). Рис. 2. Эндофотография носоглотки. Устье слуховой трубы после баллонной дилатации. Процедуру проводили однократно. Одномоментно с баллонной дилатацией всем детям мы проводили тимпанопункцию с аспирацией экссудата из барабанной полости. Послеоперационный период у всех детей протекал без осложнений. Кровотечения, болевого синдрома ни в одном случае не отмечено.
2). Рис. 2. Эндофотография носоглотки. Устье слуховой трубы после баллонной дилатации. Процедуру проводили однократно. Одномоментно с баллонной дилатацией всем детям мы проводили тимпанопункцию с аспирацией экссудата из барабанной полости. Послеоперационный период у всех детей протекал без осложнений. Кровотечения, болевого синдрома ни в одном случае не отмечено.Послеоперационное обследование проводили через 1, 2 и 3 мес. При проведении тимпанометрии через 1 мес выявлено полное восстановление функции среднего уха у 17 детей (56,7%, 28 ушей) (тимпанограммы типа А). У 4 детей (13,3%, 6 ушей) диагностировали частичное восстановление функции среднего уха (тимпанограммы типа С с повышением порогов регистрации акустического рефлекса до 95—110 Дб). У 9 детей (30%, 17 ушей) сохранялся экссудат в барабанной полости по результатам тимпанометрии. При эндоскопии носоглотки у всех оперированных детей рубцовых изменений в области устьев слуховых труб выявлено не было, что свидетельствует о минимальной травматизации слизистой оболочки хрящевой части слуховой трубы при проведении баллонной дилатации.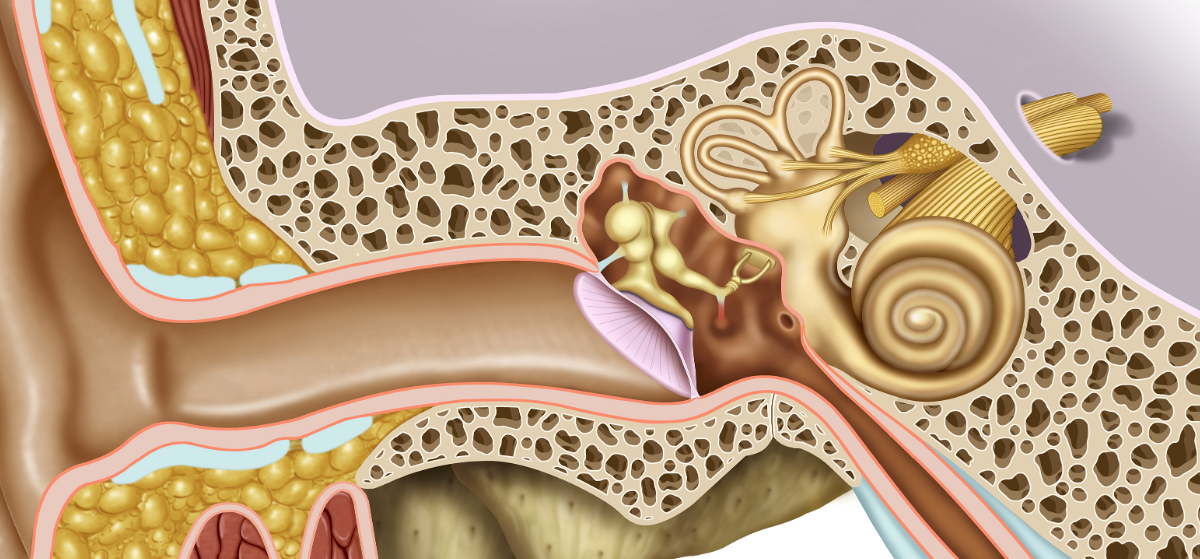 По результатам первого обследования детям (4 ребенка) с тимпанограммами типа С назначали курс консервативного лечения: назальные глюкокортикоиды, продувание слуховых труб, пневмомассаж барабанных перепонок, системные муколитические препараты, физиотерапия (эндоуральный электрофорез с лидазой, йодидом калия). При втором обследовании этой группы детей через 2 мес после баллонной дилатации по результатам тимпанометрии было зафиксировано восстановление функции среднего уха (тимпанограммы типа А). Полученный результат сохранялся при контрольном исследовании. Всем 9 детям после баллонной дилатации с сохраняющимся экссудатом в полостях среднего уха проведена тимпаностомия (в этом случае использовали шунты длительного ношения).
По результатам первого обследования детям (4 ребенка) с тимпанограммами типа С назначали курс консервативного лечения: назальные глюкокортикоиды, продувание слуховых труб, пневмомассаж барабанных перепонок, системные муколитические препараты, физиотерапия (эндоуральный электрофорез с лидазой, йодидом калия). При втором обследовании этой группы детей через 2 мес после баллонной дилатации по результатам тимпанометрии было зафиксировано восстановление функции среднего уха (тимпанограммы типа А). Полученный результат сохранялся при контрольном исследовании. Всем 9 детям после баллонной дилатации с сохраняющимся экссудатом в полостях среднего уха проведена тимпаностомия (в этом случае использовали шунты длительного ношения).
Таким образом, эффективность баллонной дилатации с одномоментной тимпанопункцией и аспирацией экссудата, по результатам нашего исследования, составила 70%. Баллонная дилатация с одномоментной тимпанопункцией и аспирацией экссудата хрящевой части слуховой трубы является малоинвазивным, эффективным и безопасным методом лечения детей с ЭСО с рецидивирующим течением, не поддающимся стандартному лечению. При проведении дилатации у детей необходимо учитывать возрастные анатомические особенности слуховой трубы. Процедура сравнительно проста для хирурга, владеющего методами эндоскопической хирургии полости носа и носоглотки, является перспективным методом и заслуживает дальнейшего изучения.
При проведении дилатации у детей необходимо учитывать возрастные анатомические особенности слуховой трубы. Процедура сравнительно проста для хирурга, владеющего методами эндоскопической хирургии полости носа и носоглотки, является перспективным методом и заслуживает дальнейшего изучения.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Сведения об авторах
Полунин М.М. — e-mail: [email protected]; https://orcid.org/0000-0002-9086-726X
Чернова О.В. — e-mail: [email protected]; https://orcid.org/0000-0001-5241-9792
Автор, ответственный за переписку: Чернова О.В. — e-mail: [email protected]
Адгезивный отит, лечение адгезивного отита в Москве
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач.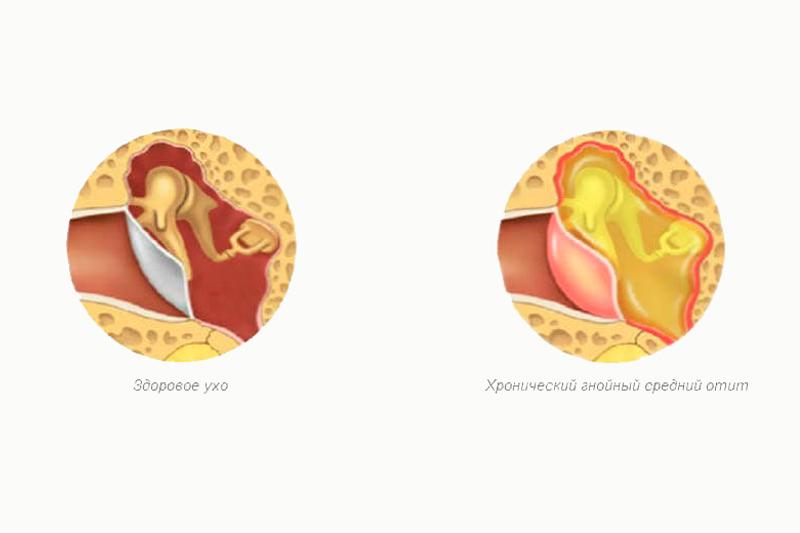 Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-отоларингологом 1й категории, к.м.н. Дубцовой Е.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Адгезивный отит — заболевание, которое характеризуется образованием спаек в барабанной полости и развивается вследствие острого или хронического гнойного воспаления среднего уха.
Причины и патогенез адгезивного отита
В большинстве случаев развитие заболевания провоцируется нерациональным применением антибиотиков при лечении экссудативного или катарального неперфоративного отита, тубоотита.
Еще одна причина адгезивного отита — патология, при которой осложняется проходимость слуховой трубы и затрудняется вентиляция барабанной полости. Это происходит при заболеваниях верхних дыхательных путей (фарингит, ларингит, трахеит), воспалении околоносовых пазух и полости носа (ринит, синусит), искривлении носовой перегородки, опухолевых процессах в глотке и полости носа, заболеваниях нижних носовых раковин.
Это происходит при заболеваниях верхних дыхательных путей (фарингит, ларингит, трахеит), воспалении околоносовых пазух и полости носа (ринит, синусит), искривлении носовой перегородки, опухолевых процессах в глотке и полости носа, заболеваниях нижних носовых раковин.
Следствием воспалительного процесса становятся спайки, рубцы и сращения в барабанной полости и слуховой трубе, которые нарушают подвижность слуховых косточек и ограничивают проходимость слуховой трубы. Развивается тугоухость.
Симптомы адгезивного отита
Основные симптомы заболевания — нарушение слуха и шум в ушах. Клинические проявления адгезивного отита малоспецифичны.
Диагностика и лечение адгезивного отита в Клиническом госпитале на Яузе
Специалисты Клинического госпиталя на Яузе проводят диагностику отита, которая, помимо внешнего осмотра и сбора анамнеза, может заключаться в выполнении следующих исследований:
- отоскопия
- эндоскопическую катетеризация слуховой трубы
- импедансометрия
Мы проводим комплексное консервативное лечение адгезивного отита, направленное прежде всего на лечение основного заболевания.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Экссудативный отит — причины, диагностика, лечение — ЛОР ЦЕНТР
Экссудативный отит – воспаление оболочки среднего уха. Наиболее часто встречается у детей в младшем возрасте. Носит неинфекционный характер, болевые ощущения отсутствуют. Но последствия могут быть весьма тяжёлые – частичная потеря слуха.
Экссудативный средний отит следует различать с более известным острым средним отитом, являющимся следствием попадания инфекции и вызывающим сильную боль.
В среднем ухе накапливается серозный экссудат – клейкая жидкость. Со временем она становится более густой. Заболевание не сопровождается ни болью, ни повреждением барабанной перепонки. Это затрудняет диагностику заболевания. К врачу обратиться заставляет снижение слуха, что также носит постепенный характер.
Это затрудняет диагностику заболевания. К врачу обратиться заставляет снижение слуха, что также носит постепенный характер.
При обычных условиях жидкость, которая вырабатывается в среднем ухе, самостоятельно выходит наружу через евстахиеву (слуховую) трубу. Эта труба соединяет барабанную полость с носоглоткой. Её функция состоит в том, что по ней в полость уха поступает воздух, а выходит оттуда сера и слизь. Вырабатывание слизи носит защитный характер от проникновения бактерий, но, выполнив свою задачу, она должна покинуть ушную полость, дав место свежей порции.
Если проходимость нарушена, происходит скопление экссудата в полости уха и начинается его воспаление. Жидкость загустевает и затем превращается в гной.
При сужении прохода в барабанную полость не поступает достаточного количества воздуха. Из-за создавшегося вакуума барабанная перепонка начинает отекать и втягивается. На состоянии слуха это сказывается негативно.
Наиболее частые причины возникновения этого заболевания:
- болезни носоглотки – ринит, синусит, фарингит, тонзиллит, гайморит;
- аденоиды;
- аллергические реакции;
- искривление перегородки – врождённое или после травмы;
- пониженный иммунитет.

Причиной может также явиться физическое давление при попадании воды в ушную полость.
Классификация этого заболевания подразумевает разделение по видам, формам и стадиям.
Различают два вида в зависимости от локализации очагов воспаления:
- односторонний при поражении только одного уха – левосторонний экссудативный средний отит или соответственно правосторонний экссудативный отит;
- двухсторонний – при воспалении в обоих ушах.
Согласно данным статистики односторонний экссудативный средний отит распространён меньше и встречается в 10% при этом заболевании.
Имеется следующие формы экссудативного отита:
- острая;
- подострая;
- хроническая.
Острая форма является начальной. Симптомы её не выражены, а продолжительность составляет не больше трёх недель. Подострая или секреторная форма характеризуется увеличением вязкости накопившегося в ушном пространстве экссудата. Длится до двух месяцев. При отсутствии лечения после восьми недель с начала заболевания наступает очередь хронической формы.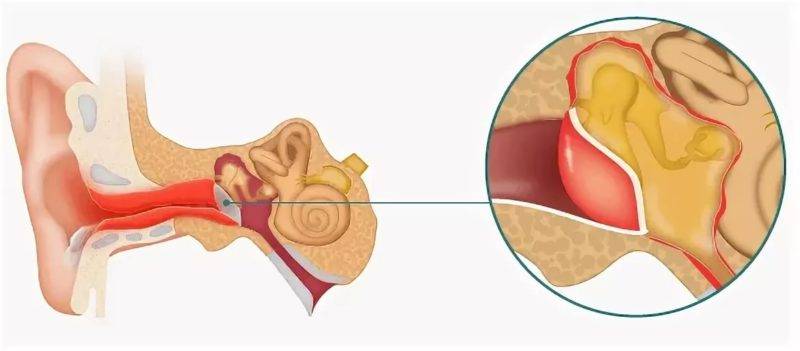
Если заболевание продолжается более восьми недель, ставится диагноз –хронический экссудативный средний отит. Снижение слуха может стать необратимым.
Развитие болезни проходит четыре стадии:
- Первая – начальная. Возникает воспаление и происходит снижение вентиляции в слуховой трубе. Симптомы отсутствуют, наблюдается незначительное ухудшение слуха и резонанс собственного голоса внутри головы. Продолжительность стадии – около одного месяца.
- Вторая – секреторная. Слизь накопилась в достаточном количестве. Слух ухудшается ещё больше и возникает заложенность в ушах и в голове чувство переливания жидкости. Продолжительность – от месяца до года.
- Третья – мукозная. Содержимое ушной полости становится более вязким, снижение слуха усиливается. Ощущение переливания внутри уха проходит. Стадия продолжается один-два года.
- Четвёртая – фиброзная. Слизь вырабатывается всё меньше, а затем совсем прекращается. Барабанная полость разрушается и наступает устойчивая тугоухость.

Лечить заболевание легче всего на первой стадии. Но из-за незначительной выраженности симптомов её трудно диагностировать.
Двухсторонний экссудативный отит диагностировать трудно, особенно на ранней стадии. При одностороннем виде этого заболевания подсказкой может служить разница в правом и левом ухе. Если понаблюдать за ребёнком, который ещё не умеет разговаривать, то можно заметить, что он старается лечь на сторону с больным ухом, чтобы уменьшить неприятные ощущения.
К основным симптомам можно причислить:
- заложенность в носу;
- ощущение при наклонах головы, как будто внутри переливается жидкость;
- гулкая слышимость собственного голоса внутри головы;
- затруднение дыхания носом;
- нарушенное восприятие звуков;
- понижение слуха.
На начальном этапе возможно небольшое повышение температуры.
Экссудативный отит, симптомы и лечение которого зависят от формы и стадии, достигнув хронического состояния, может вызывать более серьёзные жалобы больного.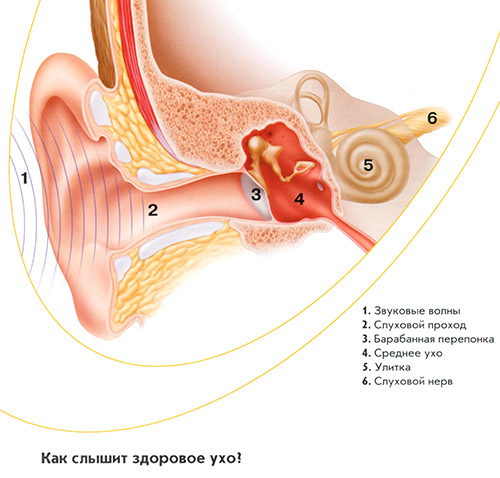 Возникает сильная тугоухость, на которую уже невозможно не обратить внимание. Свой голос внутри слышится уже сильнее, как будто человек находится под водой. Болевых ощущений, как и раньше не наступает.
Возникает сильная тугоухость, на которую уже невозможно не обратить внимание. Свой голос внутри слышится уже сильнее, как будто человек находится под водой. Болевых ощущений, как и раньше не наступает.
Постановка диагноза начинается с опроса пациента. Выслушав его жалобы и узнав о перенесённых недавно заболеваниях, врач приступит к осмотру. Первый помощник отоларинголога – отоскоп. С его помощью оценивается состояние барабанной перепонки.
Другими методами диагностирования являются:
- Эндоскопия. Выявляет сужение слуховой трубы.
- Пробой Вальсальвы и с применением воронки Зигле проверяется степень снижения подвижности барабанной перепонки.
- Тимпанометрия проводится с целью оценки подвижности барабанной перепонки с помощью зонда, устанавливаемого в слуховой проход. Генератором подаются звуки, насос меняет давление. Регистрируются сигналы, отражённые от барабанной перепонки.
- Продувание слуховых труб по Политцеру с целью узнать степень их проходимости.
 Является одновременно диагностическим и лечебным методом.
Является одновременно диагностическим и лечебным методом. - Аудиометрия. Достаточно точно определяет остроту слуха.
- Исследование с помощью камертона проверяет чувствительность к звукам различной частоты.
- Рентгенография.
- Компьютерная томография – для уточнения диагноза.
- Диагностическая тимпанопункция. Делается тонкий прокол барабанной перепонки и через отверстие берётся немного содержимого для анализа.
Методы диагностики назначаются отоларингологом.
При начале заболевания среднего уха ставится диагноз – отит острый средний. Экссудативный средний отит в начальной форме легче всего поддаётся лечению. Независимо от формы лечение должно быть комплексным.
Обязательно следует провести противовоспалительную терапию. При синусите назначают сосудосуживающие препараты. С гайморитом борются промываниями или проколом. В тяжёлых случаях назначаются антибиотики.
При наличии аллергического отёка назначают антигистаминные лекарства. Муколические препараты будут способствовать разжижению загустевшего экссудата. Приём поливитаминов и иммуномодуляторов применяется в качестве поддерживающей терапии. Для восстановления нормального дыхания носом производится удаление полипов и аденоидов.
Муколические препараты будут способствовать разжижению загустевшего экссудата. Приём поливитаминов и иммуномодуляторов применяется в качестве поддерживающей терапии. Для восстановления нормального дыхания носом производится удаление полипов и аденоидов.
Как лечить экссудативный отит, если не помогло медикаментозное лечение, подскажет врач. Если угроза возникновения тугоухости продолжается, то могут быть назначены следующие физиотерапевтические процедуры:
- Продувание евстахиевой трубы по Политцеру. Поток воздуха увеличивает просвет, слизь выходит наружу.
- Возможно применение катетера, через который вливают раствор для снятия отёка. Потребуется несколько процедур, чтобы вымыть засохшие куски экссудата.
- Электрофорез. В слуховой проход вставляют электрод с нанесённым на него лекарством. Под действием тока оно проникает глубоко под кожу.
- Пневмомассаж. Ему подвергается барабанная перепонка.
- Облучение лазером. Снимается воспаление и отёк.
- Магнитотерапия.

- Ультразвук.
Двусторонний острый экссудативный средний отит требует проведения процедур для каждого уха по отдельности. Учитывается возраст пациента, поскольку не все из этих способов подходят для маленьких детей. Если консервативное лечение не стало успешным, придётся применить хирургическое вмешательство. При диагнозе – экссудативный отит лечение проводится как амбулаторно, так и в стационарных условиях.
Показаниями для хирургического вмешательства являются отсутствие ожидаемого результата от применения консервативной терапии.
- При проведении миринготомии делают отверстие в барабанной перепонке. Скопившийся экссудат выходит наружу.
- Достаточно эффективной процедурой является шунтирование барабанной полости при экссудативном среднем отите. Операция безопасна и может применяться у взрослых и детей. Шунтирование, называемое также тимпаностомией, заключается в том, что в надрез небольшого размера вставляется шунт, представляющий собой маленькую трубочку.
 За счёт этого восстанавливается вентиляционная функция. Через шунт вводятся лекарства противовоспалительного характера. Находиться в ухе шунт может длительное время.
За счёт этого восстанавливается вентиляционная функция. Через шунт вводятся лекарства противовоспалительного характера. Находиться в ухе шунт может длительное время. - Несложной операцией является парацентез. Иглой делаются проколы, через которые наружу выходит слизь.
Любая операция экссудативного отита длится непродолжительное время. После проведения операции дней через десять необходим контрольный осмотр у врача.
В дополнение к лекарствам и процедурам, рекомендованным лечащим врачом, можно воспользоваться рецептами народной медицины.
- Рекомендуется делать отвары и настои из тысячелистника, подорожника, лаванды, эвкалипта. Смоченный тампон вставляется в слуховой проход минут на 20.
- При острой стадии закапывается подогретое масло, которое приобретается в аптеке.
- Проверенным средством является репчатый лук. Отжатый сок прокипятить и после остывания закапать в ухо.
Применяемые средства должны быть тёплыми, но не следует забывать, что ни в коем случает нельзя нагревать больное ухо с накопившимся в нём гноем.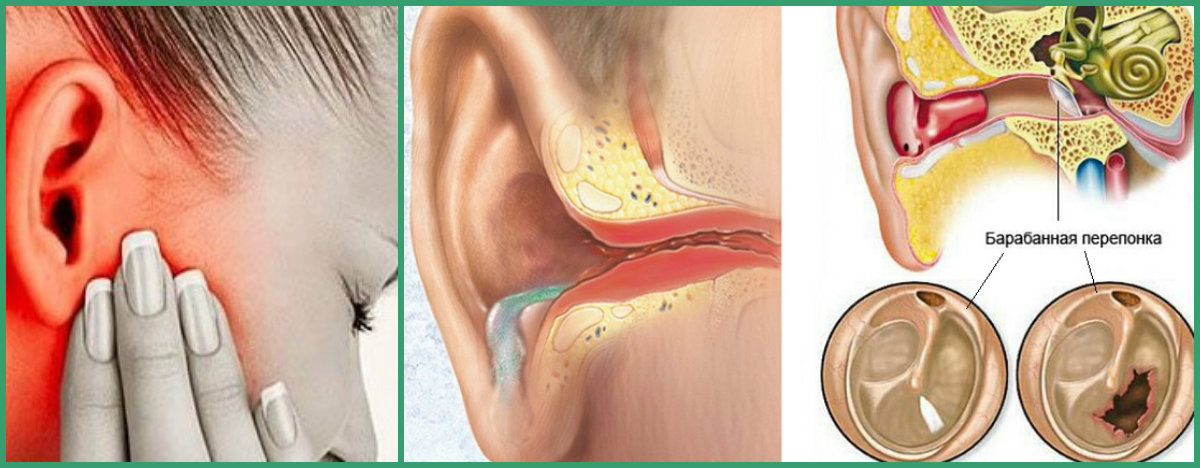
К профилактическим мерам относятся:
- повышение иммунитета;
- закаливание;
- санация носовой полости;
- своевременное лечение ОРВИ;
- соблюдение гигиены;
- избегание переохлаждения;
- регулярное посещение отоларинголога при имеющемся в анамнезе заболевании.
После физиопроцедур некоторое время не рекомендуется гулять. При хронической форме перед мытьём головы закрывать ушные проходы ватными тампонами. На прогулках носить головной убор, закрывающий уши.
Родителям следует внимательно относиться к изменению в поведении детей. Несвоевременно начатое лечение приводит к осложнениям.
Об особенностях этиопатогенетического лечения больных с экссудативным средним отитом
Экссудативный средний отит — достаточно распространенное заболевание, являющееся следствием острых респираторных вирусных инфекций, острых ринитов и синуситов и приводящее в последующем к возникновению кондуктивной тугоухости [1, 2]. Экссудативный средний отит — полиэтиологическое заболевание, характеризующееся наличием транссудата в полостях среднего уха и развитием рецидивирующего, вялотекущего негнойного воспаления в слуховой трубе, барабанной полости и клетках сосцевидного отростка. Чаще всего отек слизистой оболочки слуховой трубы является основным патогенетическим механизмом экссудативного среднего отита и свидетельствует о нарушении дренажной и вентиляционной функции слуховой трубы. Отек слизистой оболочки верхних дыхательных путей, а затем и слуховой трубы создает благоприятные условия для активизации условнопатогенной микрофлоры, обусловливая таким образом развитие бактериальных осложнений. Поэтому очень важно устранить отек слизистой оболочки в области верхних дыхательных путей для предотвращения развития осложнений и восстановления дренажной и вентиляционной функции слуховой трубы. С этой целью традиционно принято применять интраназальные деконгестанты. Не секрет, что их применение должно быть краткосрочным (не более 3–5 дней) и сопряжено с риском возникновения осложнений и побочных эффектов.
Экссудативный средний отит — полиэтиологическое заболевание, характеризующееся наличием транссудата в полостях среднего уха и развитием рецидивирующего, вялотекущего негнойного воспаления в слуховой трубе, барабанной полости и клетках сосцевидного отростка. Чаще всего отек слизистой оболочки слуховой трубы является основным патогенетическим механизмом экссудативного среднего отита и свидетельствует о нарушении дренажной и вентиляционной функции слуховой трубы. Отек слизистой оболочки верхних дыхательных путей, а затем и слуховой трубы создает благоприятные условия для активизации условнопатогенной микрофлоры, обусловливая таким образом развитие бактериальных осложнений. Поэтому очень важно устранить отек слизистой оболочки в области верхних дыхательных путей для предотвращения развития осложнений и восстановления дренажной и вентиляционной функции слуховой трубы. С этой целью традиционно принято применять интраназальные деконгестанты. Не секрет, что их применение должно быть краткосрочным (не более 3–5 дней) и сопряжено с риском возникновения осложнений и побочных эффектов.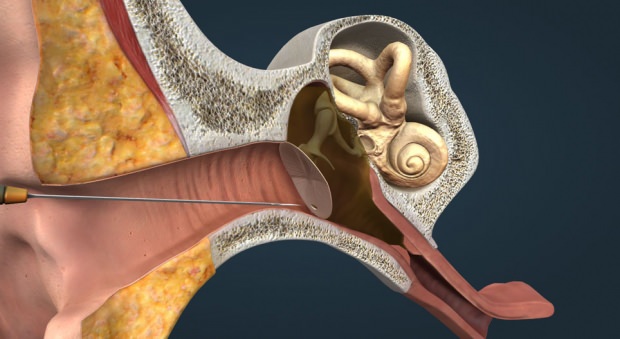
По результатам исследований, приведенных в литературе, известно, что последствия экссудативного среднего отита имеют наиболее высокий удельный вес в детской практике (45–58 %), и лишь в 12–17 % отмечаются у взрослых [3, 4].
В научных публикациях дискутабельной остается проблема выбора способа лечения экссудативного среднего отита. Большинство авторов придерживаются активной хирургической тактики лечения экссудативного среднего отита, которая заключается в длительном шунтировании барабанной полости. По мнению J. SedebergOlsen и соавт. [5], U. Fish [6], даже своевременное и качественное лечение экссудативного среднего отита в ряде случаев заканчивается формированием ретракционной холестеатомы. Последнее обстоятельство подтолкнуло отохирургов к поиску методик, предупреждающих осложнения экссудативного среднего отита. По инициативе K. Jahnke [7] в зарубежной литературе появилось словосочетание nasal surgery preceding cholesteatoma, что буквально означает «носовая хирургия, предупреждающая холестеатому». В своих исследованиях автор опирался на данные W. Meyer, A. Krebs [7, 8], которые опубликовали работы по улучшению вентиляционной функции слуховой трубы. По их мнению, санирующие мероприятия в полости носа, околоносовых пазухах и носоглотке, в основе которых лежит устранение отека слизистой оболочки, существенно улучшают прогноз экссудативного среднего отита. В связи с этим остается актуальным поиск эффективных средств лечения, учитывающих патогенетические механизмы развития экссудативного среднего отита. Поэтому своевременное выявление и нивелирование причин дисфункции слуховой трубы во многих случаях приводит к полному выздоровлению пациентов.
В своих исследованиях автор опирался на данные W. Meyer, A. Krebs [7, 8], которые опубликовали работы по улучшению вентиляционной функции слуховой трубы. По их мнению, санирующие мероприятия в полости носа, околоносовых пазухах и носоглотке, в основе которых лежит устранение отека слизистой оболочки, существенно улучшают прогноз экссудативного среднего отита. В связи с этим остается актуальным поиск эффективных средств лечения, учитывающих патогенетические механизмы развития экссудативного среднего отита. Поэтому своевременное выявление и нивелирование причин дисфункции слуховой трубы во многих случаях приводит к полному выздоровлению пациентов.
В настоящее время большое внимание уделяется ирригационной (элиминационной) терапии, которая является неотъемлемой частью лечения ринологической патологии, что отражено в таких международных согласительных документах, как EPOS 2012 г. (European Position Paper on Rhinosinusitis and Nasal Polyps). Применение патогенетической терапии рекомендовано также при воспалительных заболеваниях среднего уха и носоглотки [9].
Целью исследования явилась разработка эффективных методов лечения экссудативного среднего отита в соответствии с этиопатогенетическими особенностями течения заболевания.
Материалы и методы
Под нашим наблюдением находились 65 больных экссудативным средним отитом, проходивших лечение в лорклинике Харьковского национального медицинского университета. Возраст пациентов составлял от 18 до 57 лет. Мужчин — 35, женщин — 30. Из числа обследованных у 48 был диагностирован двусторонний экссудативный отит, у 17 — односторонний процесс, у 41 больного — острая, у 24 — хроническая форма экссудативного среднего отита.
Оценку терапевтической эффективности лечения проводили на основании жалоб, данных клинического осмотра лорорганов с отоскопией барабанной перепонки и эндоскопии глоточного устья слуховой трубы, акуметрии, тональной пороговой аудиометрии, акустической импедансометрии. Проходимость слуховых труб определялась методом тимпанометрии, в соответствии с классификацией Jerger (1970).
Мукоцилиарный клиренс исследовался с помощью сахаринового теста.
Объективным методом исследования дыхательной функции носа пациентов по результатом проводимого лечения явилась методика обследования с помощью компьютерного риноманометра КРМ типа ТНДАПРХ, основанная на получении данных инспираторной динамической задней активной риноманометрии.
В соответствии с проводимым консервативным лечением все пациенты были разделены на две группы.
I группа больных в количестве 55 человек с экссудативным средним отитом получала спрей Квикс эндоназально в течение 5–7 дней на фоне общепринятой базисной терапии (антибиотикотерапия, жаропонижающие, противовоспалительные, общеукрепляющие средства, пункции околоносовых пазух при синуситах), за исключением сосудосуживающих капель и мазей в нос. Пациентам этой группы полость носа орошали спреем Квикс 3–4 раза в день по 1–2 дозы.
Квикс — это гипертонический раствор местного действия на основе воды Атлантического океана с оптимальным содержанием соли (2,6 %) и комбинацией минералов и микроэлементов.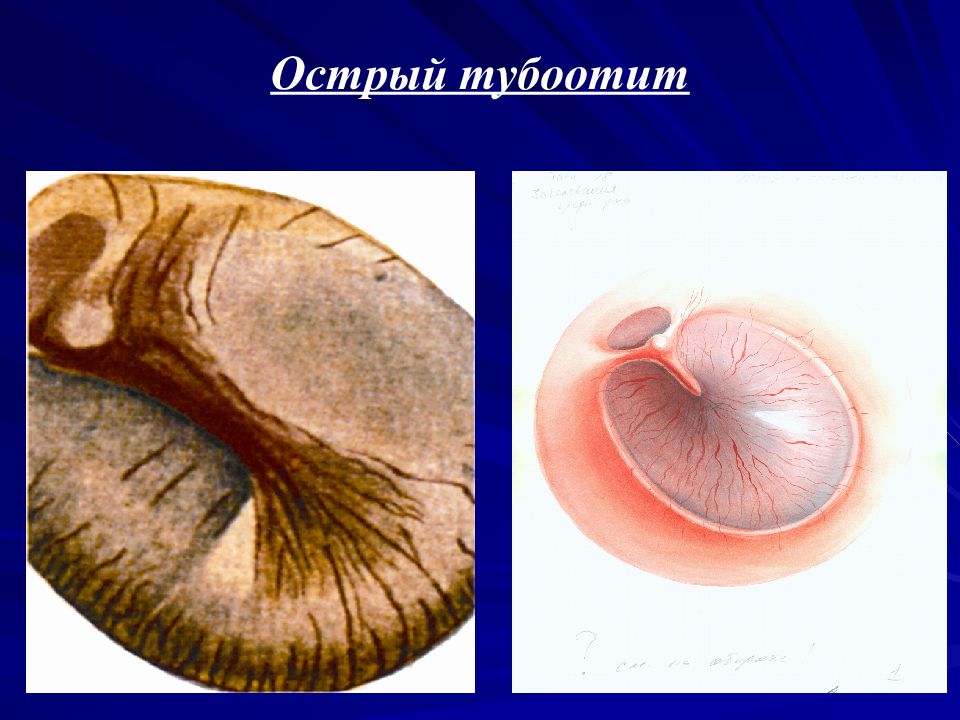
За счет выраженного осмотического действия он эффективно поддерживает влажность слизистых оболочек при местном применении, способствует восстановлению физиологических функций носа, повышает местную иммунную защиту, снижает отечность слизистой оболочки верхних дыхательных путей, что облегчает носовое дыхание, механически элиминирует возбудителей и аллергены. Солевой раствор усиливает выпот тканевой жидкости из межклеточного пространства в носовой секрет, что уменьшает его вязкость и активизирует мукоцилиарный транспорт. Минералы и микроэлементы (такие как медь, марганец, золото и серебро) раствора Квикс улучшают обменные энергетические процессы в мерцательном эпителии слизистой оболочки носовой полости, повышают разжижение слизи, а также оказывают прямое бактерицидное действие, что способствует подавлению местного воспаления в полости носа.
II группа (группа сравнения) из 10 пациентов получала интраназальный деконгестант — 0,5% раствор фармазолина. Также в схему лечения входили препараты базисной терапии.
Результаты исследования
На момент поступления у превалирующего большинства отмечалась заложенность уха — 42 пациента, чувство полноты в ухе — 12, снижение слуха, шум в ушах — 13, явление аутофонии и чувство переливания жидкости — 30. У 34 больных были выявлены жалобы на затруднение носового дыхания и выделения из носа. При изучении анамнеза следует отметить следующее: 34 пациента связывали заболевание с перенесенной ОРВИ, в 14 случаях имел место отягощенный аллергологический анамнез.
При отоскопии отмечались разнообразные изменения: у 58 пациентов выявлено наличие инъекции сосудов и втяжение барабанной перепонки, у 43 — сосудистая инъекция и ее выпячивание, у 25 — просвечивание горизонтального уровня жидкости. Результаты эндоскопии носа и носоглотки показали следующее: у 25 больных были проявления вазомоторноаллергического ринита, у 24 аллергический ринит сочетался с разными формами деформации перегородки носа, у 13 пациентов определялись аденоидные вегетации II–III степени (из них у 10 они сочетались с гипертрофией трубных валиков). У 15 пациентов определялось гнойное отделяемое, стекающее в область носоглотки и к области глоточного устья евстахиевой трубы. В 100 % случаев у всех обследуемых наблюдался отек слизистой оболочки полости носа либо слизистой оболочки носоглотки по данным передней и задней риноскопии, а также оптической эндоскопии. Всем больным выполняли пробы Вальсальвы и Тойнби: у 37 больных барабанная перепонка была подвижная, у 22 — неподвижная. Результаты тональной пороговой аудиометрии свидетельствовали о нарушении слуха по кондуктивному типу со средней потерей слуха в пределах до 40 дБ на низкие и средние частоты. У 19 пациентов при проведении тимпанограммы было выявлено наличие экссудата в барабанной полости, что соответствовало уплощенной горизонтальной кривой типа В (в соответствии с классификацией Jerger, 1970), при которой акустический рефлекс не регистрировался. Кроме того, у 17 были выявлены кривые типа С с отклонением пика в сторону отрицательного давления (до –200 daPa и более, отражающие нарушение вентиляционной функции слуховой трубы).
У 15 пациентов определялось гнойное отделяемое, стекающее в область носоглотки и к области глоточного устья евстахиевой трубы. В 100 % случаев у всех обследуемых наблюдался отек слизистой оболочки полости носа либо слизистой оболочки носоглотки по данным передней и задней риноскопии, а также оптической эндоскопии. Всем больным выполняли пробы Вальсальвы и Тойнби: у 37 больных барабанная перепонка была подвижная, у 22 — неподвижная. Результаты тональной пороговой аудиометрии свидетельствовали о нарушении слуха по кондуктивному типу со средней потерей слуха в пределах до 40 дБ на низкие и средние частоты. У 19 пациентов при проведении тимпанограммы было выявлено наличие экссудата в барабанной полости, что соответствовало уплощенной горизонтальной кривой типа В (в соответствии с классификацией Jerger, 1970), при которой акустический рефлекс не регистрировался. Кроме того, у 17 были выявлены кривые типа С с отклонением пика в сторону отрицательного давления (до –200 daPa и более, отражающие нарушение вентиляционной функции слуховой трубы).
Проведя анализ регрессирования субъективных симптомов экссудативного среднего отита, мы выявили, что пациенты I группы уже на 3й день применения лекарственной терапии отмечали нивелирование субъективных симптомов в отличие от II группы (табл. 1).
Оценку регрессирования симптомов проводили по 5балльной шкале: 5 — выраженное ощущение полноты и периодическая боль в ухе; 4 — выраженное ощущение полноты в ухе; 3 — заложенность +шум в ухе; 2 — умеренная заложенность уха; 1 — легкая заложенность уха; 0 — полное отсутствие симптомов.
Как видно из табл. 1, применение терапии в I группе способствовало уменьшению субъективных ощущений уже к 5му дню лечения и соответствовало умеренной заложенности в ухе, а во II группе наблюдения только к 7му дню лечения пациенты зафиксировали эти симптомы.
Улучшение отоскопической картины в виде уменьшения втянутости барабанной перепонки, инъецированности сосудов по ходу рукоятки молоточка, выбухания в I группе наблюдения происходило быстрее (к 5му дню) в отличие от II группы наблюдения.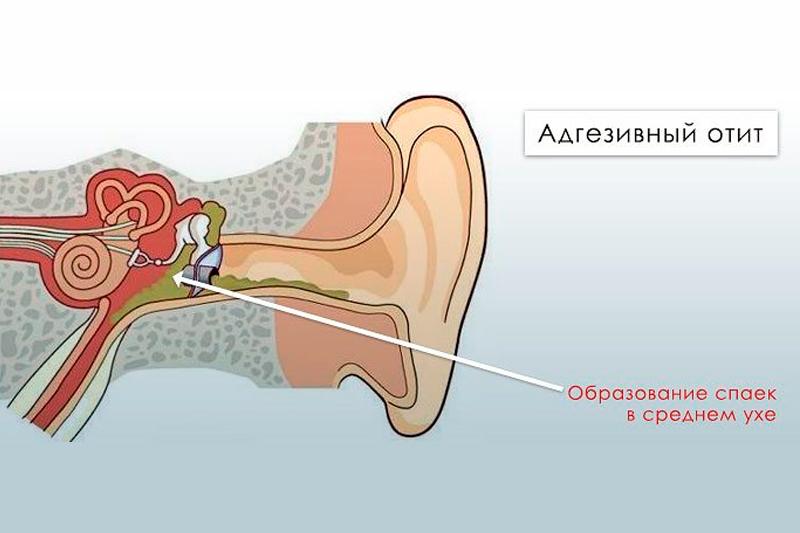
При анализе результатов объективной оценки функции слуховой трубы, по данным тимпанометрии, критерием нормализации состояния вентиляционной функции слуховой трубы служила последовательная смена типов тимпанограммы от В к типу С с выравниванием до типа А. Следует отметить, что восстановление показателей импедансометрии к физиологической норме наблюдали в исследуемой группе на 2 дня раньше, чем во II группе наблюдения.
По данным проведенной аудиометрии, восстановление слуховой функции в I группе пациентов происходило несколько быстрее (к 8му дню), чем во II группе.
В мазкахотпечатках со слизистой оболочки носа у больных аллергической формой вазомоторного ринита и экссудативным средним отитом наблюдалось достоверное уменьшение количества эозинофилов после применения спрея Квикс в среднем на 3,4 ± 1,1 клетки, в группе сравнения — на 2,1 ± 0,7 (р < 0,05). В других группах обследуемых взрослых больных клеточный состав в мазкахотпечатках до и после лечения имел незначительные отличия. У пациентов с острым синуситом и экссудативным средним отитом также отмечалось уменьшение нейтрофильных лейкоцитов по сравнению с контрольной группой (2,8 ± 1,7 и 1,9 ± 1,4), однако эти показатели были недостоверны (р > 0,05).
У пациентов с острым синуситом и экссудативным средним отитом также отмечалось уменьшение нейтрофильных лейкоцитов по сравнению с контрольной группой (2,8 ± 1,7 и 1,9 ± 1,4), однако эти показатели были недостоверны (р > 0,05).
При определении времени мукоцилиарного клиренса установлено, что в I группе наблюдения отмечалось ускорение времени работы этого защитного механизма: на 2,1 ± 0,5 минуты быстрее, чем до лечения, а во II группе (контрольной) — на 1,6 ± 0,1 минуты.
Как видно из табл. 2, у пациентов I группы по сравнению с группой контроля отчетливо прослеживается ускорение времени мукоцилиарного транспорта, а значит, более быстрое уменьшение отека слизистой оболочки верхних дыхательных путей и, соответственно, восстановление функции носового дыхания.
По данным компьютерной риноманометрии, у 65,3 % обследуемых отмечалось улучшение носового дыхания (или уменьшение носового сопротивления) на 2е сутки применения лечения в I группе наблюдения, тогда как в группе сравнения подобный результат появлялся на 5е сутки. Так, по данным задней активной риноманометрии, при форсированном дыхании показатель носового сопротивления, составлявший изначально 10–15 кПа/(л/с), снизился I группе в 2,5 раза и соответственно составлял 4–6 кПа/(л/с), а в группе сравнения — 1,5 раза и соответствовал 7,5–8 кПа/(л/с).
Так, по данным задней активной риноманометрии, при форсированном дыхании показатель носового сопротивления, составлявший изначально 10–15 кПа/(л/с), снизился I группе в 2,5 раза и соответственно составлял 4–6 кПа/(л/с), а в группе сравнения — 1,5 раза и соответствовал 7,5–8 кПа/(л/с).
Заключение
Таким образом, элиминационная терапия в виде солевого гипертонического раствора Квикс направлена на снижение вирусной и бактериальной обсемененности верхних дыхательных путей и поэтому является одним из главных направлений в лечении экссудативных средних отитов. Кроме того, элиминационная терапия, применяемая в I группе наблюдения, является перспективным направлением, работающим с целью устранения основного патогенетического механизма воспаления — отека слизистой оболочки слуховой трубы и полости носа пациентов природным способом.
Отит у детей
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
Причины
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии).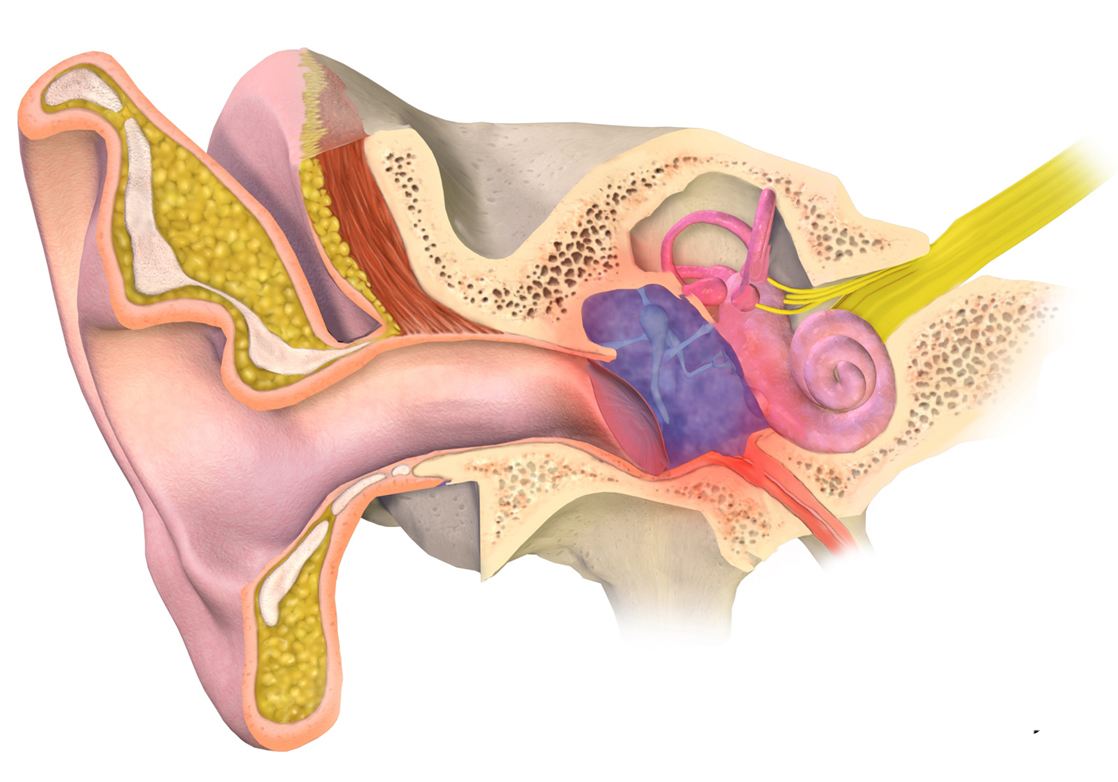 Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Классификация
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Симптомы отита у детей
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений — менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Диагностика
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу. Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха.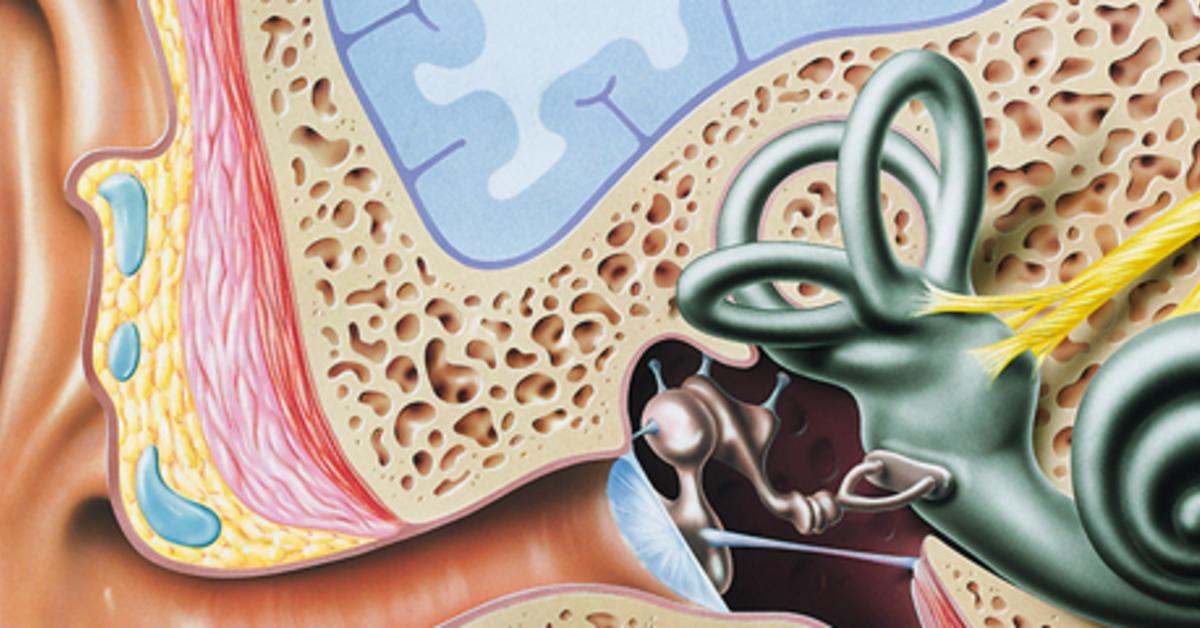 В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
В диагностически неясных случаях проводится КТ височных костей. В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы. При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
Лечение отита у детей
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
Средний отит: диагностика и лечение
1. Tos M. Эпидемиология и естественное течение секреторного отита. Ам Дж Отол . 1984;5(6):459–462….
2. Берроуз Х.Л., Блэквуд Р.А., Кук Дж.М. и др.; Группа разработки рекомендаций по среднему отиту. Руководство системы здравоохранения Мичиганского университета по среднему отиту. Апрель 2013 г. http://www.med.umich.edu/1info/fhp/practiceguides/om/OM.pdf. По состоянию на 16 мая 2013 г.
3. Джейкобс М.Р., Даган Р, Аппельбаум ПК, Берч диджей.Распространенность устойчивых к противомикробным препаратам возбудителей в жидкости среднего уха. Антимикробные агенты Chemother . 1998;42(3):589–595.
4. Арриета А,
Сингх Дж.
Лечение рецидивирующего и персистирующего острого среднего отита: новые возможности с помощью знакомых антибиотиков. Pediatr Infect Dis J .
2004; 23 (2 приложения): S115–S124.
Pediatr Infect Dis J .
2004; 23 (2 приложения): S115–S124.
5. Блок СЛ, Хедрик Дж, Харрисон СиДжей, и другие. Массовая вакцинация семивалентным пневмококковым конъюгатом значительно изменяет микробиологию острого среднего отита. Pediatr Infect Dis J . 2004;23(9):829–833.
6. McEllistrem MC, Адамс Дж. М., Патель К, и другие. Острый средний отит, обусловленный пенициллинрезистентным Streptococcus pneumoniae до и после введения пневмококковой конъюгированной вакцины. Клин Infect Dis . 2005;40(12):1738–1744.
7. Кокер TR, Чан Л.С., Ньюберри С.Дж., и другие. Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. ЯМА . 2010;304(19):2161–2169.
8. Либерталь АС,
Кэрролл А.Е.,
Чонмейтри Т,
и другие.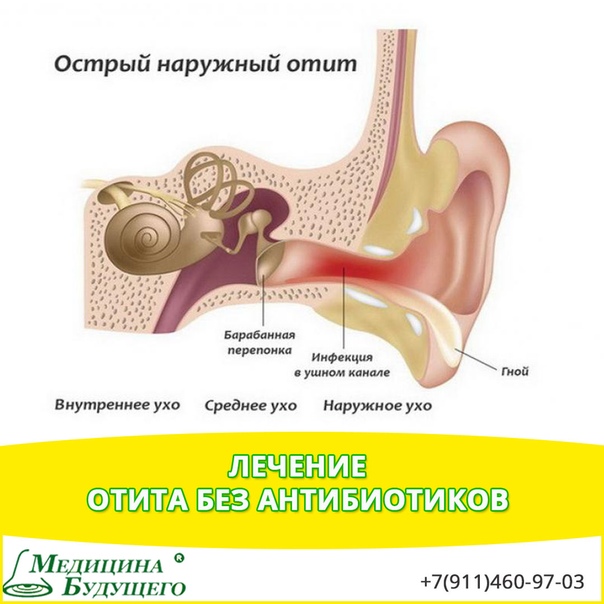 Диагностика и лечение острого среднего отита. Педиатрия .
2013;131(3):e964–e999.
Диагностика и лечение острого среднего отита. Педиатрия .
2013;131(3):e964–e999.
9. Дали К.А., Гибинк ГС. Клиническая эпидемиология среднего отита. Pediatr Infect Dis J . 2000;19(5 доп.):S31–S36.
10. Шекелле П.Г., Таката Г, Ньюберри С.Дж., и другие.Лечение острого среднего отита: обновление. Evid Rep Technol Assess (Full Rep) . 2010;(198):1–426.
11. Американская академия семейных врачей; Американская академия отоларингологии-Хирургия головы и шеи; Подкомитет Американской академии педиатрии по среднему отиту с выпотом. Средний отит с выпотом. Педиатрия . 2004;113(5):1412–1429.
12. Пелтон С.И. Отоскопия для диагностики среднего отита. Pediatr Infect Dis J .1998;17(6):540–543.
13. Уоттерс Г.В.,
Джонс Дж. Э.,
Фриленд АП.
Прогностическое значение тимпанометрии в диагностике экссудата среднего уха. Клин Отолайнгол Allied Sci .
1997;22(4):343–345.
Клин Отолайнгол Allied Sci .
1997;22(4):343–345.
14. Кимбалл С. Акустическая рефлектометрия: анализ спектрального градиента для улучшения выявления выпота в среднем ухе у детей. Pediatr Infect Dis J . 1998;17(6):552–555.
15. Американская академия педиатрии.Комитет по психосоциальным аспектам здоровья ребенка и семьи; Целевая группа по боли у младенцев, детей и подростков. Оценка и лечение острой боли у младенцев, детей и подростков. Педиатрия . 2001;108(3):793–797.
16. Бертен Л., Понс Г, д’Атис П., и другие. Рандомизированное двойное слепое многоцентровое контролируемое исследование ибупрофена в сравнении с ацетаминофеном и плацебо при симптомах острого среднего отита у детей. Фундам Клин Фармакол . 1996;10(4):387–392.
17. Хоберман А.,
рай Дж.Л.,
Рейнольдс Э.А.,
и другие.
Эффективность Ауральгана для лечения ушной боли у детей с острым средним отитом.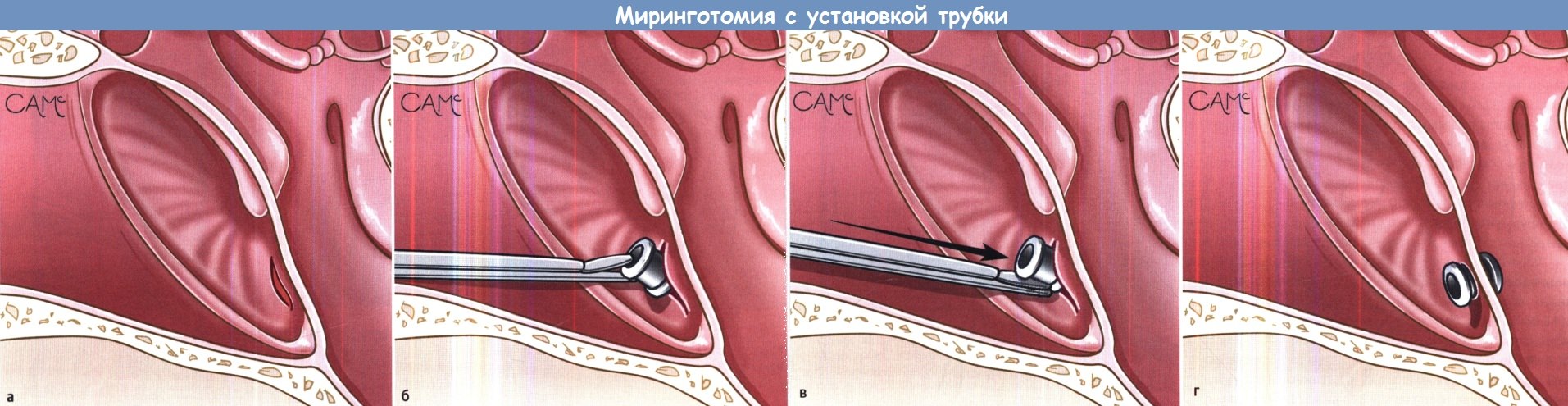 Arch Pediatr Adolesc Med .
1997;151(7):675–678.
Arch Pediatr Adolesc Med .
1997;151(7):675–678.
18. Венекамп Р.П., Сандерс С, Глазиу ПП, и другие. Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev .2013;(1):CD000219.
19. Маленький П, Гулд С, Мур М, и другие. Предикторы неблагоприятного исхода и преимущества антибиотикотерапии у детей с острым средним отитом: прагматическое рандомизированное исследование. БМЖ . 2002;325(7354):22.
20. Маркетти Ф., Ронфани Л, Нибали СК, и другие.; Итальянская исследовательская группа по острому среднему отиту. Отсроченное назначение может снизить использование антибиотиков при остром среднем отите: проспективное обсервационное исследование в первичной медико-санитарной помощи. Arch Pediatr Adolesc Med . 2005;159(7):679–684.
21. Американская академия семейных врачей. Выбор с умом. Средний отит. https://www.aafp.org/about/initiatives/choosing-wisely.html. По состоянию на 24 сентября 2013 г.
Выбор с умом. Средний отит. https://www.aafp.org/about/initiatives/choosing-wisely.html. По состоянию на 24 сентября 2013 г.
22. Сивек Дж., Лин КВ. Выбирая с умом: больше хороших клинических рекомендаций для улучшения качества медицинской помощи и снижения вреда. Семейный врач . 2013;88(3):164–168. https://www.aafp.org/afp/choosingwisely. По состоянию на 24 сентября 2013 г.
23. Сигел Р.М., Кили М, Бьен Дж.П., и другие. Лечение среднего отита с наблюдением и назначением подстраховочного антибиотика. Педиатрия . 2003; 112 (3 pt 1): 527–531.
24. Пигланский Л, Лейбовиц Э, Райз С, и другие. Бактериологическая и клиническая эффективность высоких доз амоксициллина при лечении острого среднего отита у детей. Pediatr Infect Dis J . 2003;22(5):405–413.
25. Совместная рабочая группа по практическим параметрам; Американская академия аллергии, астмы и иммунологии; Американский колледж аллергии, астмы и иммунологии; Объединенный совет по аллергии, астме и иммунологии.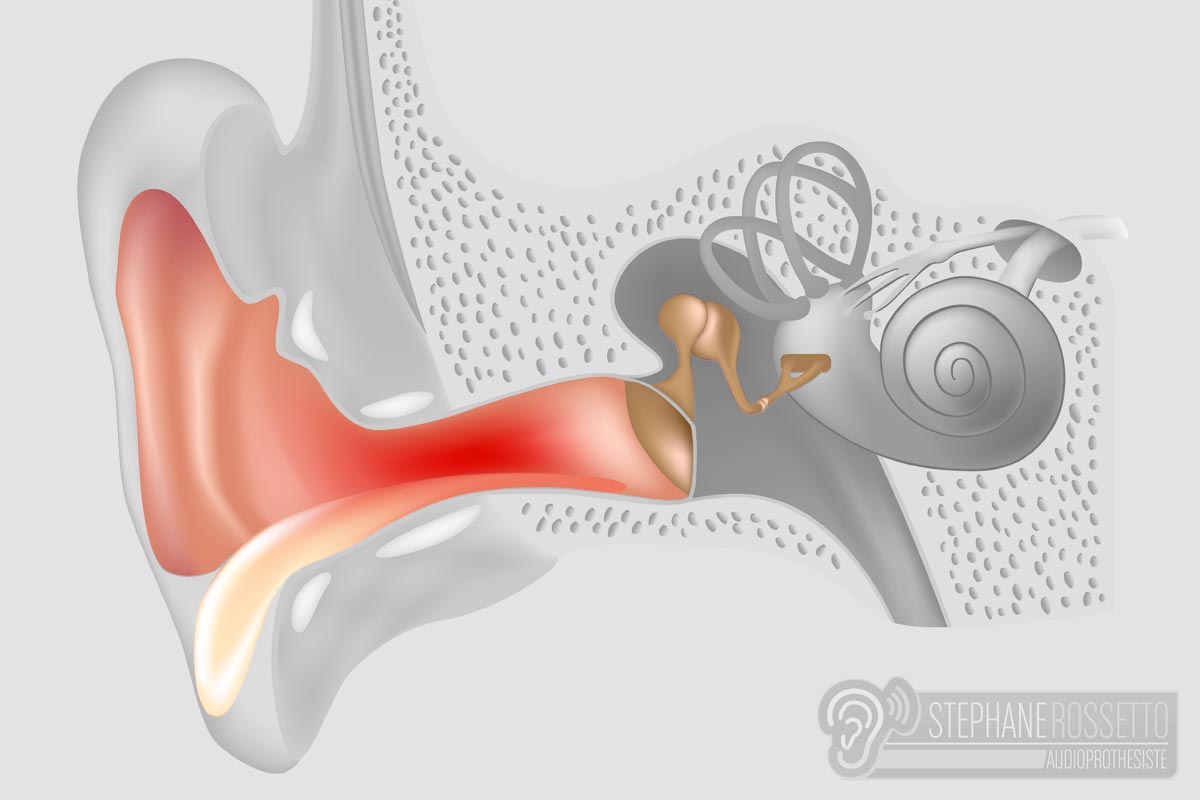 Лекарственная аллергия: обновленный практический параметр. Энн Аллергия Астма Иммунол .
2010;105(4):259–273.
Лекарственная аллергия: обновленный практический параметр. Энн Аллергия Астма Иммунол .
2010;105(4):259–273.
26. Аргедас А., Даган Р, Лейбовиц Э, и другие. Многоцентровое открытое исследование с двойным тимпаноцентезом высоких доз цефдинира у детей с острым средним отитом с высоким риском персистирующей или рецидивирующей инфекции. Pediatr Infect Dis J . 2006;25(3):211–218.
27. Даган Р, Джонсон К.Э., Маклинн С, и другие. Бактериологическая и клиническая эффективность амоксициллина/клавуланата по сравнению с азитромицином при остром среднем отите [опубликованное исправление содержится в Pediatr Infect Dis J. 2000;19(4):275]. Pediatr Infect Dis J . 2000;19(2):95–104.
28. Арриета А,
Аргедас А,
Фернандес П,
и другие.
Высокие дозы азитромицина по сравнению с высокими дозами амоксициллина-клавуланата для лечения детей с рецидивирующим или персистирующим острым средним отитом.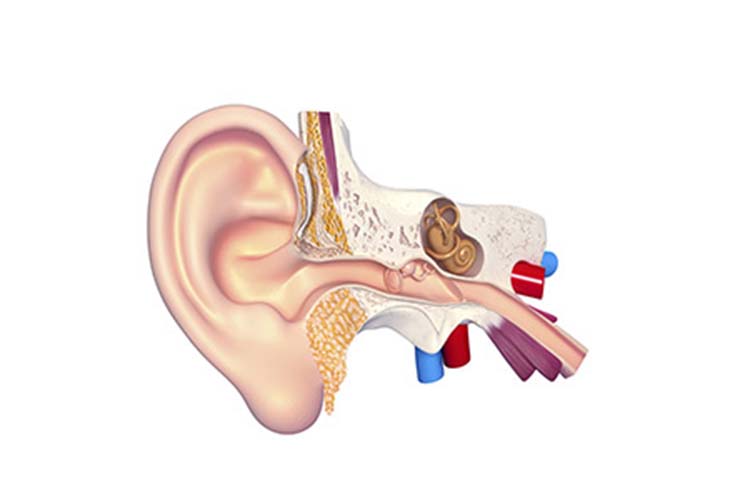 Антимикробные агенты Chemother .
2003;47(10):3179–3186.
Антимикробные агенты Chemother .
2003;47(10):3179–3186.
29. Доерн Г.В., Пфаллер М.А., Куглер К, и другие. Распространенность устойчивости к противомикробным препаратам среди изолятов Streptococcus pneumoniae из дыхательных путей в Северной Америке: результаты программы надзора за противомикробными препаратами SENTRY за 1997 год. Клин Infect Dis . 1998;27(4):764–770.
30. Зеленый СМ, Ротрок СГ. Однократное внутримышечное введение цефтриаксона при остром среднем отите у детей. Педиатрия . 1993;91(1):23–30.
31. Лейбовиц Э., Пигланский Л, Райз С, и другие. Бактериологическая и клиническая эффективность однодневного по сравнению с трехдневным внутримышечным введением цефтриаксона для лечения невосприимчивого острого среднего отита у детей. Pediatr Infect Dis J . 2000;19(11):1040–1045.
32. Джонстон, Британская Колумбия,
Гольденберг Дж. З.,
Вандвик ПО,
и другие.
Пробиотики для профилактики антибиотикоассоциированной диареи у детей. Кокрановская база данных Syst Rev .
2011 (11): CD004827.
Джонстон, Британская Колумбия,
Гольденберг Дж. З.,
Вандвик ПО,
и другие.
Пробиотики для профилактики антибиотикоассоциированной диареи у детей. Кокрановская база данных Syst Rev .
2011 (11): CD004827.
33. Стенстром Р, Плесс ИБ, Бернард П. Пороги слышимости и последствия для барабанной перепонки у детей, получавших медикаментозное или хирургическое лечение по поводу среднего отита с выпотом [опубликованное исправление опубликовано в Arch Pediatr Adolesc Med. 2006;160(6):588]. Arch Pediatr Adolesc Med . 2005;159(12):1151–1156.
34. Ниемеля М, Пихакари О, Покка Т, и другие.Соска как фактор риска острого среднего отита: рандомизированное контролируемое исследование консультирования родителей. Педиатрия . 2000;106(3):483–488.
35. Эцель Р.А.,
Паттишолл Э.Н.,
Хейли Нью-Джерси,
и другие. Пассивное курение и экссудация среднего уха у детей в детских садах. Педиатрия .
1992; 90 (2 пт. 1): 228–232.
Пассивное курение и экссудация среднего уха у детей в детских садах. Педиатрия .
1992; 90 (2 пт. 1): 228–232.
36. Пожарный Б, Черный СБ, отдел кадров Шайнфилд, и другие. Воздействие пневмококковой конъюгированной вакцины на средний отит [опубликованное исправление содержится в журнале Pediatr Infect Dis J.2003;22(2):163]. Pediatr Infect Dis J . 2003;22(1):10–16.
37. Азарпажоох А, Лаймбэк Н, Лоуренс ХП, и другие. Ксилит для профилактики острого среднего отита у детей до 12 лет. Кокрановская база данных Syst Rev . 2011 (11): CD007095.
38. Вейхерт С., Шротен Х, Адам Р. Роль пребиотиков и пробиотиков в профилактике и лечении детских инфекционных заболеваний. Pediatr Infect Dis J . 2012;31(8):859–862.
39. Глухая МБ,
Макдональд ДР,
Уивер А.Л.,
и другие. Лечение дисфункции евстахиевой трубы с помощью назального стероидного спрея: проспективное рандомизированное плацебо-контролируемое исследование. Arch Otolaryngol Head Neck Surg .
2011;137(5):449–455.
Лечение дисфункции евстахиевой трубы с помощью назального стероидного спрея: проспективное рандомизированное плацебо-контролируемое исследование. Arch Otolaryngol Head Neck Surg .
2011;137(5):449–455.
40. Розенфельд Р.М., Шварц С.Р., Пыннонен М.А., и другие. Клинические рекомендации: тимпаностомические трубки у детей. Отоларингол Head Neck Surg . 2013;149(1 приложение):S1–S35.
41. Нозицкая СА, Ханли Дж.Г., Лучший диджей, и другие. Средний отит у детей в возрасте 0–8 недель: частота ассоциированного серьезного бактериального заболевания. Детская неотложная помощь . 1999;15(4):252–254.
42. Тернер Д.,
Лейбовиц Э,
Аран А,
и другие.
Острый средний отит у детей младше двух месяцев: микробиология, клиническая картина и терапевтический подход. Pediatr Infect Dis J .
2002;21(7):669–674.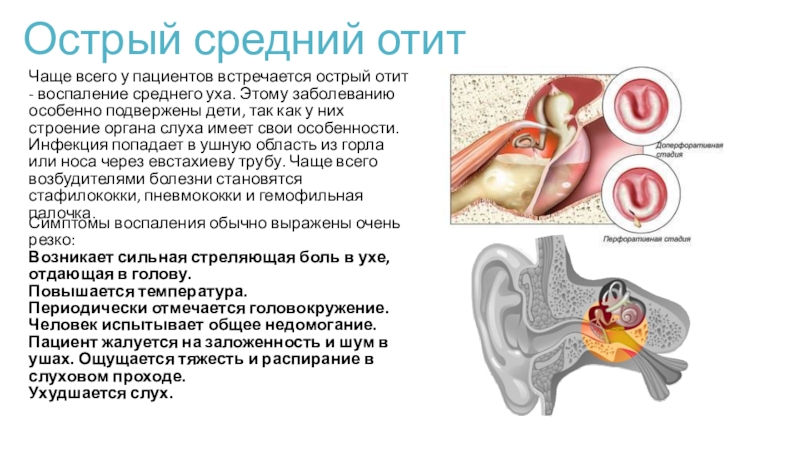
Ушная инфекция (средний отит) Симптомы и лечение
Инфекция среднего уха
Средний отит – это воспаление или инфекция среднего уха. Средний отит может возникнуть в результате простуды, ангины или респираторной инфекции.
Факты о среднем отите
Примерно 3 из 4 детей имеют хотя бы один эпизод среднего отита к 3-летнему возрасту.
Средний отит также может поражать взрослых, хотя в первую очередь это заболевание встречается у детей.
Кто подвержен риску заражения ушными инфекциями?
Хотя ушная инфекция может развиться у любого ребенка, ниже приведены некоторые факторы, которые могут увеличить риск развития ушной инфекции у вашего ребенка:
Быть рядом с курящим
Семейный анамнез ушных инфекций
Слабая иммунная система
Проводит время в детском саду
Отсутствие грудного вскармливания
Простуда
Кормление из бутылочки в положении лежа на спине
Что вызывает ушные инфекции?
Инфекции среднего уха обычно возникают в результате нарушения работы евстахиевой трубы — канала, соединяющего среднее ухо с областью горла.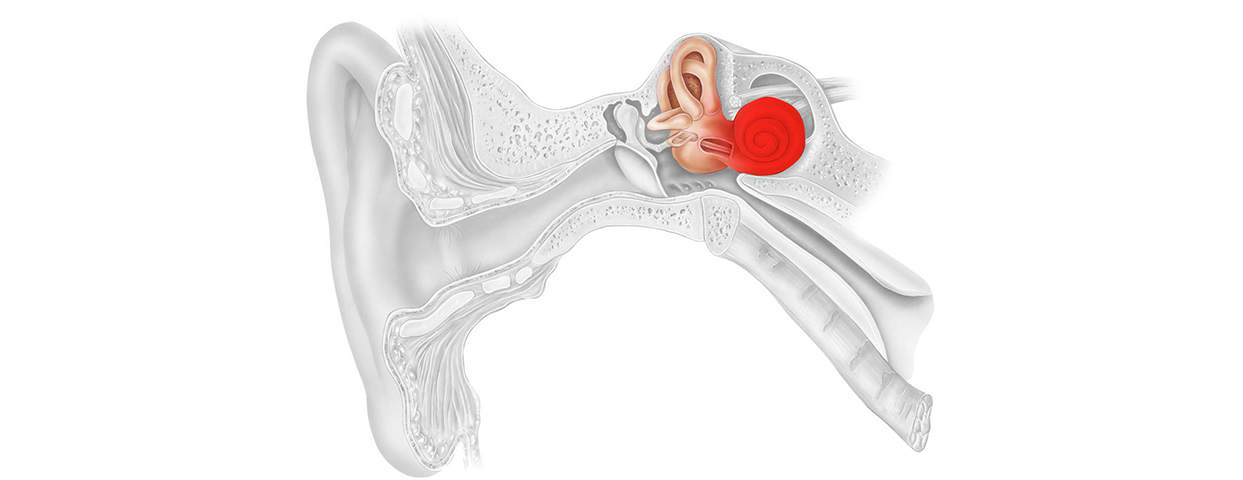 Евстахиева труба помогает уравнять давление между наружным ухом и средним ухом. Когда эта трубка не работает должным образом, она препятствует нормальному оттоку жидкости из среднего уха, вызывая скопление жидкости за барабанной перепонкой. Когда эта жидкость не может стекать, это способствует росту бактерий и вирусов в ухе, что может привести к острому среднему отиту. Ниже приведены некоторые из причин, по которым евстахиева труба может работать неправильно:
Евстахиева труба помогает уравнять давление между наружным ухом и средним ухом. Когда эта трубка не работает должным образом, она препятствует нормальному оттоку жидкости из среднего уха, вызывая скопление жидкости за барабанной перепонкой. Когда эта жидкость не может стекать, это способствует росту бактерий и вирусов в ухе, что может привести к острому среднему отиту. Ниже приведены некоторые из причин, по которым евстахиева труба может работать неправильно:
Простуда или аллергия, которые могут привести к отеку и гиперемии слизистой оболочки носа, горла и евстахиевой трубы (этот отек препятствует нормальному оттоку жидкости из уха)
Порок развития евстахиевой трубы
Какие существуют виды среднего отита?
Различные типы среднего отита включают следующее:
Острый средний отит. Эта инфекция среднего уха возникает внезапно, вызывая отек и покраснение. Жидкость и слизь задерживаются внутри уха, вызывая у ребенка лихорадку и боль в ухе.

Средний отит с выпотом . Жидкость (выпот) и слизь продолжают накапливаться в среднем ухе после стихания первоначальной инфекции. У ребенка может возникнуть ощущение заложенности уха, что может повлиять на его или ее слух или может не иметь никаких симптомов.
Хронический средний отит с выпотом .Жидкость остается в среднем ухе в течение длительного периода или возвращается снова и снова, даже если инфекции нет. Может привести к затруднениям в борьбе с новой инфекцией и повлиять на слух ребенка.
Симптомы инфекции уха
Ниже приведены наиболее распространенные симптомы среднего отита. Однако каждый ребенок может испытывать симптомы по-разному. Симптомы могут включать:
Необычная раздражительность
Проблемы со сном или продолжительным сном
Дергать или тянуть за одно или оба уха
Лихорадка, особенно у младенцев и детей младшего возраста
Вытекание жидкости из уха (ушей)
Потеря равновесия
Нарушения слуха
Боль в ушах
Симптомы среднего отита могут напоминать другие состояния или проблемы со здоровьем. Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Всегда консультируйтесь с лечащим врачом вашего ребенка для постановки диагноза.
Как диагностируется средний отит?
Помимо полного сбора анамнеза и медицинского осмотра, лечащий врач вашего ребенка осмотрит наружное ухо и барабанную перепонку с помощью отоскопа. Отоскоп — это инструмент с подсветкой, который позволяет медицинскому работнику заглянуть внутрь уха. Пневматический отоскоп вдувает струю воздуха в ухо, чтобы проверить движение барабанной перепонки.
Тимпанометрия — это тест, который можно проводить в большинстве медицинских учреждений, чтобы определить, как функционирует среднее ухо.Он не говорит, слышит ребенок или нет, но помогает обнаружить любые изменения давления в среднем ухе. Это сложный тест для детей младшего возраста, потому что ребенок должен оставаться неподвижным, не плакать, не говорить и не двигаться.
Детям с частыми ушными инфекциями может быть проведена проверка слуха.
Лечение инфекции уха
Конкретное лечение среднего отита будет определено лечащим врачом вашего ребенка на основании следующего:
Возраст вашего ребенка, общее состояние здоровья и история болезни
Объем условия
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ожидания от течения состояния
Ваше мнение или предпочтение
Лечение может включать:
Антибиотики перорально или ушные капли
Лекарство (от боли и лихорадки)
Наблюдение
Комбинация вышеуказанных
Если жидкость остается в ухе (ухах) более трех месяцев, а инфекция продолжает рецидивировать даже при использовании антибиотиков, медицинский работник вашего ребенка может предложить установить в ухо(а) маленькие трубки. Эта хирургическая процедура, называемая миринготомией, включает в себя создание небольшого отверстия в барабанной перепонке для слива жидкости и уменьшения давления в среднем ухе. В отверстие барабанной перепонки помещается небольшая трубка для вентиляции среднего уха и предотвращения скопления жидкости. Слух ребенка восстанавливается после слива жидкости. Трубки обычно выпадают сами по себе через шесть-двенадцать месяцев.
Эта хирургическая процедура, называемая миринготомией, включает в себя создание небольшого отверстия в барабанной перепонке для слива жидкости и уменьшения давления в среднем ухе. В отверстие барабанной перепонки помещается небольшая трубка для вентиляции среднего уха и предотвращения скопления жидкости. Слух ребенка восстанавливается после слива жидкости. Трубки обычно выпадают сами по себе через шесть-двенадцать месяцев.
Хирург вашего ребенка может также порекомендовать удаление аденоидов (лимфатической ткани, расположенной в пространстве над мягким нёбом, также называемом носоглоткой), если они инфицированы.Было показано, что удаление аденоидов помогает некоторым детям со средним отитом.
Лечение будет зависеть от типа среднего отита. Проконсультируйтесь с лечащим врачом вашего ребенка относительно вариантов лечения.
Долгосрочные последствия ушных инфекций
В дополнение к симптомам ушной инфекции, перечисленным выше, невылеченные ушные инфекции могут привести к одному или всем из следующих симптомов:
Средний отит (инфекция среднего уха) у взрослых
Средний отит (инфекция среднего уха) у взрослых
Средний отит — другое название инфекции среднего уха. Это означает инфекцию за барабанной перепонкой. Этот вид ушной инфекции может возникнуть после любого состояния, препятствующего оттоку жидкости из среднего уха. Эти состояния включают аллергию, простуду, боль в горле или респираторную инфекцию.
Это означает инфекцию за барабанной перепонкой. Этот вид ушной инфекции может возникнуть после любого состояния, препятствующего оттоку жидкости из среднего уха. Эти состояния включают аллергию, простуду, боль в горле или респираторную инфекцию.
Инфекции среднего уха часто встречаются у детей, но могут возникать и у взрослых. Инфекция уха у взрослого может означать более серьезную проблему, чем у ребенка. Так что вам могут понадобиться дополнительные анализы. Если у вас ушная инфекция, вам следует обратиться к врачу для лечения.Если они повторяются, вам следует обратиться к отоларингологу (специалисту по уху, носу и горлу) или отологу (специалисту по отоларингологии).
Какие бывают инфекции среднего уха?Инфекции могут поражать среднее ухо несколькими путями. Они:
- Острый средний отит- Эта инфекция среднего уха возникает внезапно. Это вызывает отек и покраснение. Жидкость и гной попадают под барабанную перепонку (барабанную перепонку).
 У вас может быть лихорадка и боль в ушах.
У вас может быть лихорадка и боль в ушах. - Хронический средний отит — Это инфекция среднего уха, которая не проходит или повторяется в течение месяцев или лет. Ухо может течь (жидкость выходит из слухового прохода). Часто это может сопровождаться перфорацией барабанной перепонки и потерей слуха. Обычно хронический средний отит не вызывает болезненных ощущений.
- Средний отит с выпотом- Жидкость (выпот) и слизь накапливаются в среднем ухе после исчезновения инфекции. Вы можете почувствовать, что ваше среднее ухо заполнено.Это может продолжаться в течение нескольких месяцев и может повлиять на ваш слух. Его также иногда называют серозным средним отитом.
- Хронический средний отит с выпотом — Жидкость (выпот) остается в среднем ухе в течение длительного времени. Или он накапливается снова и снова, хотя инфекции нет. Это также может повлиять на ваш слух
У вас больше шансов заболеть ушной инфекцией, если вы:
- Курите или находитесь рядом с курящим
- Имеют симптомы сезонной или круглогодичной аллергии
- Простуда или другая инфекция верхних дыхательных путей
Среднее ухо соединяется с горлом каналом, называемым евстахиевой трубой. Эта трубка помогает выровнять давление между наружным ухом и внутренним ухом. Простуда или аллергия могут вызвать раздражение трубки или вызвать отек области вокруг нее. Это может препятствовать вытеканию жидкости из среднего уха. Жидкость скапливается позади барабанной перепонки. В этой жидкости могут размножаться бактерии и вирусы. Бактерии и вирусы вызывают инфекцию среднего уха.
Эта трубка помогает выровнять давление между наружным ухом и внутренним ухом. Простуда или аллергия могут вызвать раздражение трубки или вызвать отек области вокруг нее. Это может препятствовать вытеканию жидкости из среднего уха. Жидкость скапливается позади барабанной перепонки. В этой жидкости могут размножаться бактерии и вирусы. Бактерии и вирусы вызывают инфекцию среднего уха.
Общие симптомы инфекции среднего уха у взрослых:
- Боль в одном или обоих ушах
- Дренаж из уха
- Приглушенный слух
- Боль в горле
У вас также может быть жар.В редких случаях это может повлиять на ваш баланс.
Эти симптомы могут быть такими же, как и при других состояниях. Если вы считаете, что у вас инфекция среднего уха, важно поговорить с вашим лечащим врачом. Если у вас высокая температура, сильная боль за ухом или паралич лица, как можно скорее обратитесь к врачу.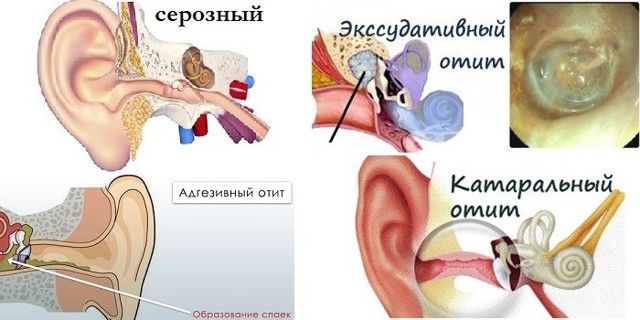
Ваш лечащий врач соберет историю болезни и проведет медицинский осмотр. Он или она осмотрит наружное ухо и барабанную перепонку с помощью отоскопа или отомикроскопа.Это инструменты с подсветкой, которые позволяют вашему медицинскому работнику заглянуть внутрь уха. Пневматический отоскоп нагнетает струю воздуха в ухо, чтобы проверить, насколько хорошо движется барабанная перепонка. Если барабанная перепонка плохо двигается, это может означать, что за ней находится жидкость.
Ваш врач может также провести тест, называемый тимпанометрией. Этот тест показывает, насколько хорошо работает среднее ухо. Он может обнаружить любые изменения давления в среднем ухе. Ваш врач может проверить ваш слух с помощью аудиограммы (проверки слуха) или камертона.
Как лечится инфекция среднего уха?Инфекцию среднего уха можно лечить с помощью:
- Антибиотики, принимаемые внутрь или в виде ушных капель
- Лекарство от боли
- Деконгестанты, антигистаминные препараты или назальные стероиды
- При хроническом среднем отите с выпотом может помочь ушная трубка (тимпаностомическая трубка) (см.
 ниже)
ниже)
Ваш лечащий врач может также предложить вам попробовать аутоинсуффляцию.Это помогает регулировать давление воздуха в ухе. Для этого вы зажимаете нос и плавно выдыхаете. Это вытесняет воздух обратно через евстахиеву трубу.
Точное лечение ушной инфекции будет зависеть от ее типа. Как правило, если ваши симптомы не улучшаются в течение 48–72 часов, обратитесь к своему лечащему врачу.
Инфекции среднего уха могут вызвать долговременные проблемы, если их не лечить. Они могут привести к:
- Инфекции других частей головы
- Постоянная потеря слуха
- Паралич лицевого нерва
Иногда вам может потребоваться КТ или МРТ для выявления редких причин, таких как холестеатома или опухоли.Если у вас инфекция среднего уха, которая не проходит, вам следует обратиться к специалисту по уху, носу и горлу (оториноларингологу) или профильному отологу.
Ушные трубки
Иногда жидкость остается в среднем ухе даже после приема антибиотиков, и инфекция проходит.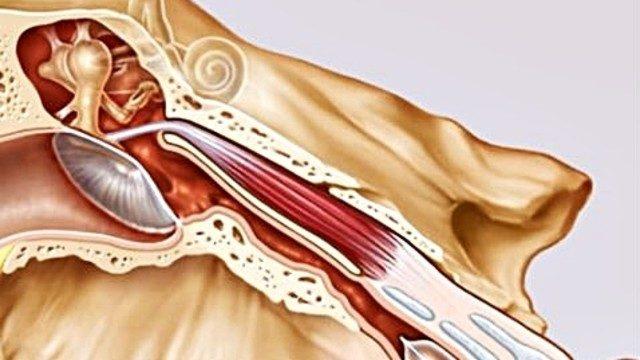 В этом случае ваш лечащий врач может порекомендовать поместить вам в ухо небольшую трубку (также называемую тимпаностомической трубкой). Трубку вводят в отверстие барабанной перепонки. Трубка предотвращает накопление жидкости и снижает давление в среднем ухе.Это также может помочь вам лучше слышать. Эту процедуру иногда называют миринготомией. Это делается чаще у детей, но также выполняется и у взрослых. У взрослых это рутинная процедура, которая занимает менее 5 минут в офисе. Трубки обычно выпадают сами по себе в возрасте от 6 месяцев до года. Ушные трубки может установить отоларинголог или специализированный отолог.
В этом случае ваш лечащий врач может порекомендовать поместить вам в ухо небольшую трубку (также называемую тимпаностомической трубкой). Трубку вводят в отверстие барабанной перепонки. Трубка предотвращает накопление жидкости и снижает давление в среднем ухе.Это также может помочь вам лучше слышать. Эту процедуру иногда называют миринготомией. Это делается чаще у детей, но также выполняется и у взрослых. У взрослых это рутинная процедура, которая занимает менее 5 минут в офисе. Трубки обычно выпадают сами по себе в возрасте от 6 месяцев до года. Ушные трубки может установить отоларинголог или специализированный отолог.
Средний отит (острый) — Заболевания уха, носа и горла
Анальгезия должна быть предоставлена в случае необходимости, в том числе невербальным детям с поведенческими проявлениями боли (например, дергание или потирание уха, чрезмерный плач или суетливость).Пероральные анальгетики, такие как ацетаминофен или ибупрофен, обычно эффективны; для детей используются дозы, основанные на весе. Различные местные средства доступны по рецепту и без рецепта. Хотя это недостаточно изучено, некоторые средства для местного применения могут оказывать временное облегчение, но, вероятно, не более чем на 20–30 минут. Местные средства не следует использовать при наличии перфорации барабанной перепонки.
Различные местные средства доступны по рецепту и без рецепта. Хотя это недостаточно изучено, некоторые средства для местного применения могут оказывать временное облегчение, но, вероятно, не более чем на 20–30 минут. Местные средства не следует использовать при наличии перфорации барабанной перепонки.
Хотя 80% случаев проходят спонтанно, в США часто назначают антибиотики ([1 Справочник по лечению Острый средний отит — это бактериальная или вирусная инфекция среднего уха, обычно сопровождающая инфекцию верхних дыхательных путей.Симптомы включают оталгию, часто с системными симптомами (например, лихорадкой… читать далее ]; см. таблицу Антибиотики при среднем отите Антибиотики при среднем отите Острый средний отит — это бактериальная или вирусная инфекция среднего уха, обычно сопровождающая инфекцию верхних дыхательных путей. Симптомы включают оталгию, часто с системными симптомами (например, лихорадкой… читать далее ). Антибиотики облегчают симптомы быстрее (хотя результаты через 1–2 недели аналогичны) и могут снизить вероятность остаточной потери слуха и лабиринтных или внутричерепных осложнений. Однако в связи с недавним появлением резистентных микроорганизмов педиатрические организации настоятельно рекомендуют первоначальную антибиотикотерапию только для определенных детей (например, для детей младшего возраста или для детей с более тяжелым течением болезни — см. таблицу Антибиотики у детей с острым средним отитом. Средний отит* Острый средний отит представляет собой бактериальную или вирусную инфекцию среднего уха, обычно сопровождающую инфекцию верхних дыхательных путей.Симптомы включают оталгию, часто с системными симптомами (например, лихорадкой)… читать далее ) или для пациентов с рецидивирующим острым средним отитом (например, ≥ 4 эпизодов за 6 месяцев).
Однако в связи с недавним появлением резистентных микроорганизмов педиатрические организации настоятельно рекомендуют первоначальную антибиотикотерапию только для определенных детей (например, для детей младшего возраста или для детей с более тяжелым течением болезни — см. таблицу Антибиотики у детей с острым средним отитом. Средний отит* Острый средний отит представляет собой бактериальную или вирусную инфекцию среднего уха, обычно сопровождающую инфекцию верхних дыхательных путей.Симптомы включают оталгию, часто с системными симптомами (например, лихорадкой)… читать далее ) или для пациентов с рецидивирующим острым средним отитом (например, ≥ 4 эпизодов за 6 месяцев).
Другие, при хорошем последующем наблюдении, можно безопасно наблюдать в течение 48–72 часов и назначать антибиотики только в том случае, если не наблюдается улучшения; если планируется последующее наблюдение по телефону, рецепт может быть выдан при первом посещении, чтобы сэкономить время и деньги. Решение о наблюдении следует обсудить с опекуном.
Все пациенты получают анальгетики (например, ацетаминофен, ибупрофен).
У взрослых местные интраназальные вазоконстрикторы, такие как фенилэфрин 0,25% по 3 капли каждые 3 часа, улучшают функцию евстахиевой трубы. Чтобы избежать повторного застоя, эти препараты не следует использовать > 4 дней. Системные деконгестанты (например, псевдоэфедрин от 30 до 60 мг перорально каждые 6 часов по мере необходимости) могут быть полезны. Антигистаминные препараты (например, хлорфенирамин 4 мг перорально каждые 4–6 часов в течение 7–10 дней) могут улучшить функцию евстахиевой трубы у людей с аллергией, но их следует назначать только тем, у кого действительно аллергия.
Детям не помогают ни сосудосуживающие, ни антигистаминные препараты.
Миринготомия может быть выполнена при выпячивании барабанной перепонки, особенно при сильной или постоянной боли, лихорадке, рвоте или диарее. Слух пациента, тимпанометрия, внешний вид и движение барабанной перепонки контролируются до нормализации.
Острый гнойный средний отит – обзор
Острый гнойный средний отит
Острый гнойный средний отит является наиболее распространенной детской инфекцией, за исключением острых инфекций верхних дыхательных путей.Это наиболее распространенное заболевание, по поводу которого дети обращаются за медицинской помощью к своему лечащему врачу. Обычные патогены, вызывающие ASOM, включают Streptococcus pneumoniae , Haemophilus influenzae, и Moraxella catarrhalis. 25
Острый гнойный средний отит обычно вызывает сильную глубокую боль в ухе, лихорадку и кондуктивную тугоухость в пораженном ухе. Гной в среднем ухе присутствует и в воздушных ячейках сосцевидного отростка, потому что они сообщаются.
ASOM лечится пероральными антибиотиками широкого спектра действия; однако растет обеспокоенность тем, что неизбирательное использование антибиотиков может привести к устойчивости к антибиотикам. По этой причине перед началом курса антибиотикотерапии следует поставить точный диагноз с помощью отоскопии.
Иногда ASOM не реагирует должным образом на стандартную антибактериальную терапию. Когда это происходит, посев и тест на чувствительность можно получить с помощью тимпаноцентеза. После стерилизации слухового прохода спиртом через задний или передний нижний квадрант барабанной перепонки можно ввести спинномозговую иглу 22-го калибра, а жидкость можно аспирировать небольшим шприцем.
Осложнения ASOM возникают редко, если используется соответствующая антибактериальная терапия. Кондуктивная тугоухость проходит по мере очистки выпота в среднем ухе. Однако инфекция может вызвать некроз барабанной перепонки, вызывая спонтанную перфорацию. Небольшие перфорации обычно заживают менее чем за 7 дней, но более крупные перфорации могут сохраняться, вызывать кондуктивную тугоухость и требовать тимпанопластики для закрытия. Цепочка косточек также может быть нарушена некрозом длинного отростка наковальни, что требует реконструкции косточек для восстановления слуха.
Острый сливающийся мастоидит возникает, когда инфекция разрушает костную кору сосцевидного отростка и разрушает костные перегородки внутри сосцевидного отростка. Также может присутствовать поднадкостничный абсцесс. Обычно наблюдается заушная эритема и отек в области сосцевидного отростка. Ушная раковина смещена латерально и вперед (рис. 52-1). При отоскопии выявляется смещение кзади верхнего отдела слухового прохода вперед.
Также может присутствовать поднадкостничный абсцесс. Обычно наблюдается заушная эритема и отек в области сосцевидного отростка. Ушная раковина смещена латерально и вперед (рис. 52-1). При отоскопии выявляется смещение кзади верхнего отдела слухового прохода вперед.
В дополнение к антибиотикам лечение должно включать миринготомию в широком поле из передне-нижнего квадранта в задне-нижний квадрант, размещение тимпаностомической трубки для дренирования среднего уха и постаурикулярную мастоидэктомию для дренирования поднадкостничного абсцесса и сосцевидного отростка.
Паралич лицевого нерва может возникнуть в результате воспаления той части лицевого нерва, которая обнажается в среднем ухе во время ASOM. Лечение парентеральными антибиотиками, ототопическими каплями антибиотиков, закапываемыми в слуховой проход, а также широкополосная миринготомия и установка тимпаностомической трубки почти всегда приводят к полному восстановлению функции лица. Восстановление лицевого нерва может занять от нескольких недель до нескольких месяцев.
Внутричерепные осложнения ASOM могут включать менингит, эпидуральный абсцесс, абсцесс головного мозга, гидроцефалию отита и тромбоз латерального синуса.Менингит является наиболее частым внутричерепным осложнением ASOM и может быть связан с глубокой сенсоневральной тугоухостью и потерей вестибулярной функции. Лечение внутричерепных осложнений АСОМ направлено на адекватное лечение внутричерепного процесса в дополнение к широкопольной миринготомии и установке тимпаностомической трубки в пораженное ухо. 2
Инфекция среднего уха (средний отит)
Средний отит — это инфекция среднего уха, вызывающая воспаление (покраснение и отек) и скопление жидкости за барабанной перепонкой.
Инфекция среднего уха может развиться у любого человека, но чаще всего страдают младенцы в возрасте от 6 до 15 месяцев.
Подсчитано, что каждый четвертый ребенок к 10 годам переносит хотя бы одну инфекцию среднего уха.
Симптомы инфекции среднего уха
В большинстве случаев симптомы инфекции среднего уха (средний отит) развиваются быстро и исчезают в течение нескольких дней. Это известно как острый средний отит. К основным симптомам относятся:
Это известно как острый средний отит. К основным симптомам относятся:
- боль в ухе
- высокая температура (лихорадка)
- болен
- недостаток энергии
- небольшая потеря слуха — если среднее ухо наполняется жидкостью
В некоторых случаях в барабанной перепонке может образоваться отверстие (перфорация барабанной перепонки) и гной может выйти из уха.Затем боль в ухе, вызванная скоплением жидкости, растягивающей барабанную перепонку, проходит.
Признаки у детей раннего возраста
Поскольку младенцы не могут сообщить об источнике своего дискомфорта, может быть трудно сказать, что с ними не так. Признаки того, что у маленького ребенка может быть ушная инфекция, включают:
- повышенная температура
- тянет, дергает или трет ухо
- раздражительность, плохое питание или беспокойство по ночам
- кашель или насморк
- отсутствие реакции на тихие звуки или другие признаки нарушения слуха, такие как невнимательность
- потеря равновесия
Когда обращаться за медицинской помощью
В большинстве случаев средний отит проходит в течение нескольких дней, поэтому обычно нет необходимости обращаться к врачу общей практики.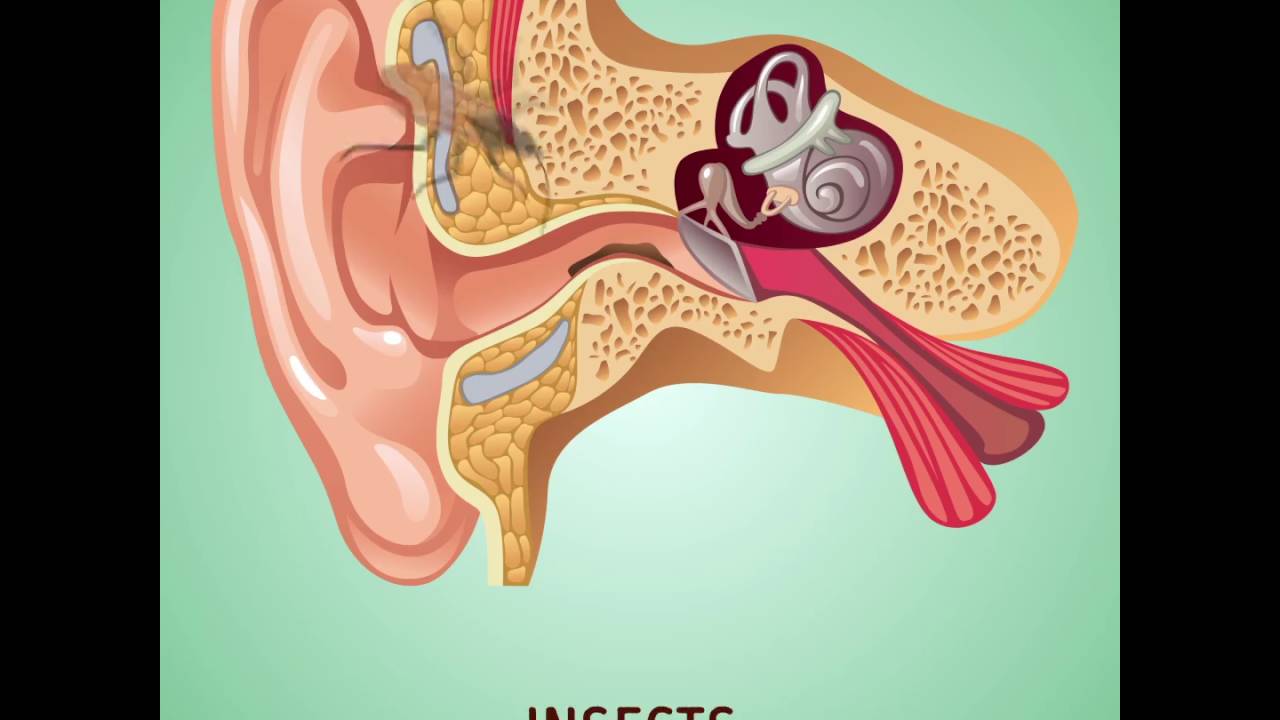
Тем не менее, обратитесь к своему терапевту, если у вас или вашего ребенка есть:
- симптомы без признаков улучшения через два или три дня
- много боли
- выделение гноя или жидкости из уха — у некоторых людей появляются стойкие и безболезненные выделения из уха, которые продолжаются в течение многих месяцев, известные как хронический гнойный средний отит
- основное состояние здоровья, такое как кистозный фиброз или врожденный порок сердца, которое может сделать осложнения более вероятными
Подробнее о диагностике инфекций среднего уха
Как лечат инфекции среднего уха
Большинство ушных инфекций проходят в течение трех-пяти дней и не требуют специального лечения.При необходимости для снятия боли и высокой температуры следует использовать парацетамол или ибупрофен.
Убедитесь, что все обезболивающие, которые вы даете ребенку, соответствуют его возрасту. Узнайте больше о том, как давать ребенку обезболивающие.
Антибиотики обычно не используются для лечения инфекций среднего уха, хотя иногда их могут назначать, если симптомы сохраняются или особенно серьезны.
Подробнее о лечении инфекций среднего уха
Что вызывает инфекции среднего уха?
Большинство инфекций среднего уха возникает, когда такая инфекция, как простуда, приводит к скоплению слизи в среднем ухе и заставляет евстахиеву трубу (тонкую трубку, которая проходит от среднего уха к задней части носа) опухшие или заблокированы.
Это означает, что слизь не может оттекать должным образом, что облегчает распространение инфекции в среднее ухо.
Увеличенный аденоид (мягкая ткань в задней части глотки) также может блокировать евстахиеву трубу. Аденоиды могут быть удалены, если они вызывают постоянные или частые ушные инфекции. Подробнее об удалении аденоидов читайте .
Маленькие дети особенно уязвимы к инфекциям среднего уха, так как:
- Евстахиева труба у детей меньше, чем у взрослых
- аденоиды у детей относительно намного больше, чем у взрослых
Определенные состояния также могут повышать риск инфекций среднего уха, в том числе:
- расщепление неба – тип врожденного дефекта, при котором у ребенка расщепляется небо
- с синдромом Дауна – генетическим заболеванием, которое обычно вызывает некоторый уровень неспособности к обучению и характерный ряд физических особенностей
Можно ли предотвратить инфекции среднего уха?
Невозможно предотвратить инфекцию среднего уха, но вы можете предпринять некоторые меры, чтобы снизить риск развития этого заболевания у вашего ребенка. К ним относятся:
К ним относятся:
- следите за тем, чтобы ваш ребенок своевременно проходил плановые прививки, особенно пневмококковую вакцину и вакцину DTaP/IPV/Hib (5-в-1)
- не подвергайте ребенка воздействию дыма (пассивное курение)
- не давайте ребенку пустышку, когда ему исполнится от шести до 12 месяцев
- не кормите ребенка, когда он лежит на спине
- по возможности кормите ребенка грудным молоком, а не молочной смесью
Избегание контактов с другими детьми, которые нездоровы, также может снизить вероятность заражения вашего ребенка инфекцией, которая может привести к воспалению среднего уха.
Дополнительные проблемы
Осложнения инфекции среднего уха довольно редки, но могут быть серьезными, если они происходят.
Большинство осложнений возникает в результате распространения инфекции на другую часть уха или головы, в том числе:
- кости за ухом (мастоидит)
- внутреннее ухо (лабиринтит)
- защитные оболочки, окружающие головной и спинной мозг (менингит)
В редких случаях инфекции могут оставить перфорацию или отверстие в барабанной перепонке.
Если осложнения все-таки развиваются, их часто необходимо лечить антибиотиками немедленно в больнице.
Подробнее об осложнениях инфекций среднего уха
Хронический средний отит — Знания @ AMBOSS
Последнее обновление: 31 августа 2021 г.
Резюме
Хронический средний отит (СО) относится к группе хронических воспалительных заболеваний среднего уха, которым чаще болеют дети. Хронический гнойный средний отит (ХГСО) характеризуется постоянным выделением жидкости из среднего уха через перфорированную барабанную перепонку (БМ).Это состояние часто наблюдается у пациентов с острым средним отитом в анамнезе с разрывом барабанной перепонки и проявляется безболезненной отореей и кондуктивной тугоухостью. Диагноз подтверждается обнаружением дефекта височной кости при отоскопии. Лечение состоит из консервативных мер (например, капель с антибиотиком) и тимпанопластики, если консервативное лечение не помогает. Хронический средний отит с выпотом (ОСЭ), скорее всего, вызван дисфункцией евстахиевой трубы (ДЭТ) и характеризуется скоплением выпота за неповрежденной ТМ. Клинически ОМЕ проявляется ощущением заложенности или давления в ухе, а также кондуктивной тугоухостью. Выпот часто рассасывается спонтанно, и лечение (например, установка тимпаностомических трубок) показано только в случае нарушения слуха или сохранения выпота. Острый ОМЭ у взрослых должен вызывать подозрение на злокачественное новообразование носоглотки и вызывать быстрое обследование.
Клинически ОМЕ проявляется ощущением заложенности или давления в ухе, а также кондуктивной тугоухостью. Выпот часто рассасывается спонтанно, и лечение (например, установка тимпаностомических трубок) показано только в случае нарушения слуха или сохранения выпота. Острый ОМЭ у взрослых должен вызывать подозрение на злокачественное новообразование носоглотки и вызывать быстрое обследование.
Хронический гнойный средний отит
Каталожные номера: [1] [2] [3]
Средний отит с выпотом (клейное ухо)
Хронический ОМО у детей
- Определение: хронический слизистый или серозный выпот в барабанной полости при отсутствии инфекции длительностью > 3 мес.
- Эпидемиология: наблюдается особенно у детей раннего возраста после эпизода острого ОМ.

- Этиология: до конца не изучена, но в первую очередь считается, что она связана с дисфункцией евстахиевой трубы
- Патофизиология: ETD вызывает отрицательное давление в среднем ухе → вызывает образование транссудата → дисфункция евстахиевой трубы препятствует адекватному дренажу → скопление жидкости
- Клинические признаки
- Диагностика
- Дифференциальный диагноз: наличие боли или лихорадки указывает на острый средний отит.
- Лечение
- Пациенты без нарушения речи на момент постановки диагноза: наблюдение в течение 3 месяцев
- Пациенты с нарушением речи или стойким ОМЕ при последующем наблюдении
У детей снижение слуха из-за ОМЕ может привести к нарушению речи и языка нарушение.Поэтому очень важно раннее начало лечения!
Фармакотерапия (например, пероральные стероиды, антигистаминные препараты, назальные деконгестанты, антибиотики) малоэффективна и обычно не рекомендуется!
Острый ОМЭ у взрослых
- Этиология
- Клинические признаки
- Диагностика
- Отоскопия для оценки ТБМ (см.
 результаты в разделе «Диагностика» выше)
результаты в разделе «Диагностика» выше) - Если односторонний ОМЭ рецидивирует или сохраняется, выполните эндоскопию носоглотки, чтобы исключить карциному
- Отоскопия для оценки ТБМ (см.
- Лечение
Каталожные номера: [4] [5] [6] [7]
Каталожные номера
- Lustig LR, Limb CJ, Baden R, LaSalvia MT.Хронический средний отит, холестеатома и мастоидит у взрослых. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/chronic-otitis-media-cholesteatoma-and-mastoiditis-in-adults . Последнее обновление: 27 апреля 2017 г. Дата обращения: 15 апреля 2017 г.
- Роланд PS. Хронический гнойный средний отит. В: Meyers AD, Хронический гнойный средний отит .
 Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/859501 . Обновлено: 15 марта 2017 г.Доступ: 15 мая 2017 г.
Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/859501 . Обновлено: 15 марта 2017 г.Доступ: 15 мая 2017 г. - Isaacson GC. Холестеатома у детей. В: Post TW, изд. Обновление . Уолтем, Массачусетс: UpToDate. https://www.uptodate.com/contents/cholesteatoma-in-children . Последнее обновление: 17 августа 2016 г. Дата обращения: 15 мая 2017 г.
- Higgins TS. Средний отит с выпотом. В: Meyers AD, Средний отит с выпотом . Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/858990 . Обновлено: 25 апреля 2017 г. Дата обращения: 15 мая 2017 г.
- Рамакришнан К., Спаркс Р.А., Беррихилл В.Е. Диагностика и лечение среднего отита. Семейный врач . 2007 г.; 76 (11): стр. 1650-1658.
- Розенфельд Р.М., Шин Дж.Дж., Шварц С.Р. и др. . Клинические рекомендации: средний отит с выпотом (обновление). не определено . 2016; 154 (1): стр.

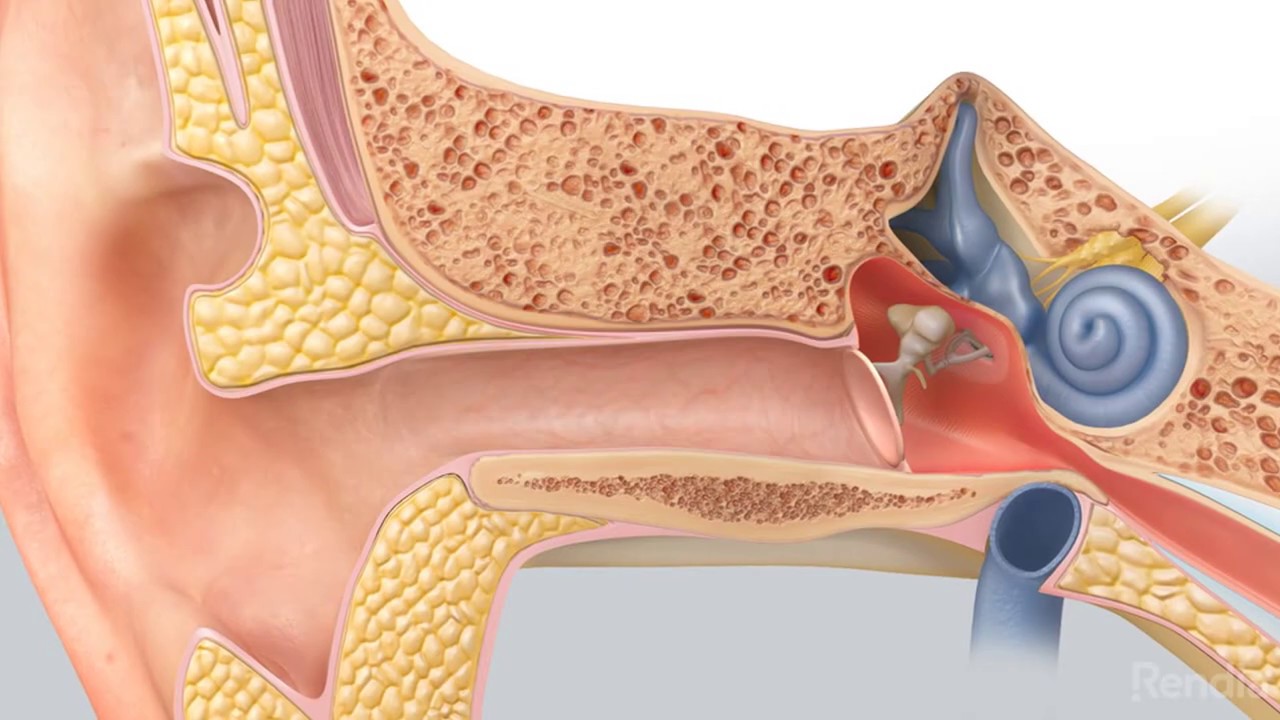

 Является одновременно диагностическим и лечебным методом.
Является одновременно диагностическим и лечебным методом.
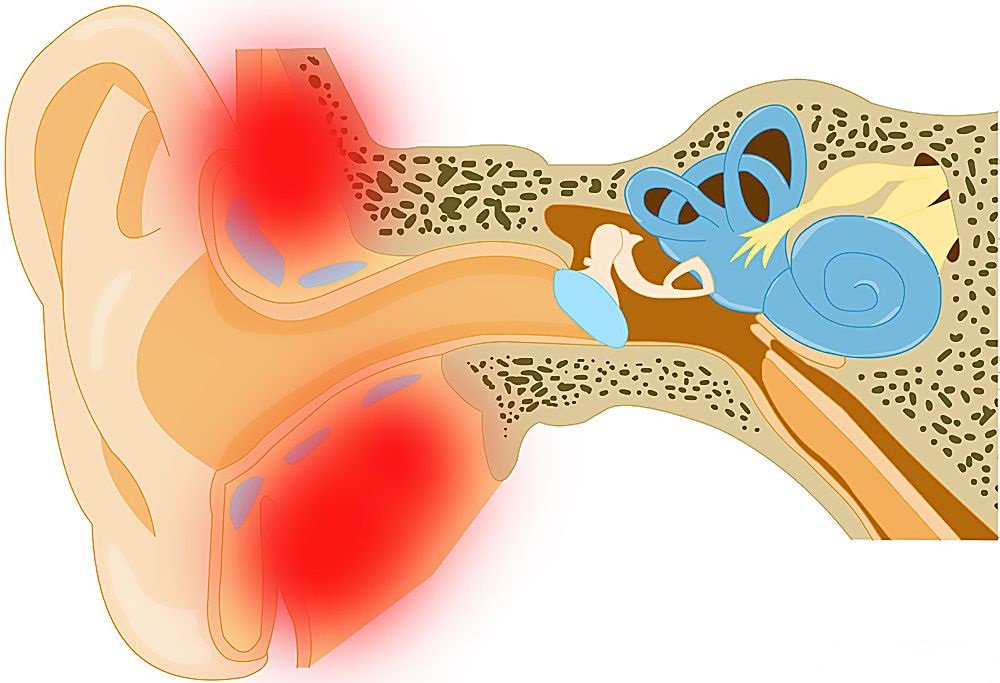 За счёт этого восстанавливается вентиляционная функция. Через шунт вводятся лекарства противовоспалительного характера. Находиться в ухе шунт может длительное время.
За счёт этого восстанавливается вентиляционная функция. Через шунт вводятся лекарства противовоспалительного характера. Находиться в ухе шунт может длительное время.
 У вас может быть лихорадка и боль в ушах.
У вас может быть лихорадка и боль в ушах. ниже)
ниже)
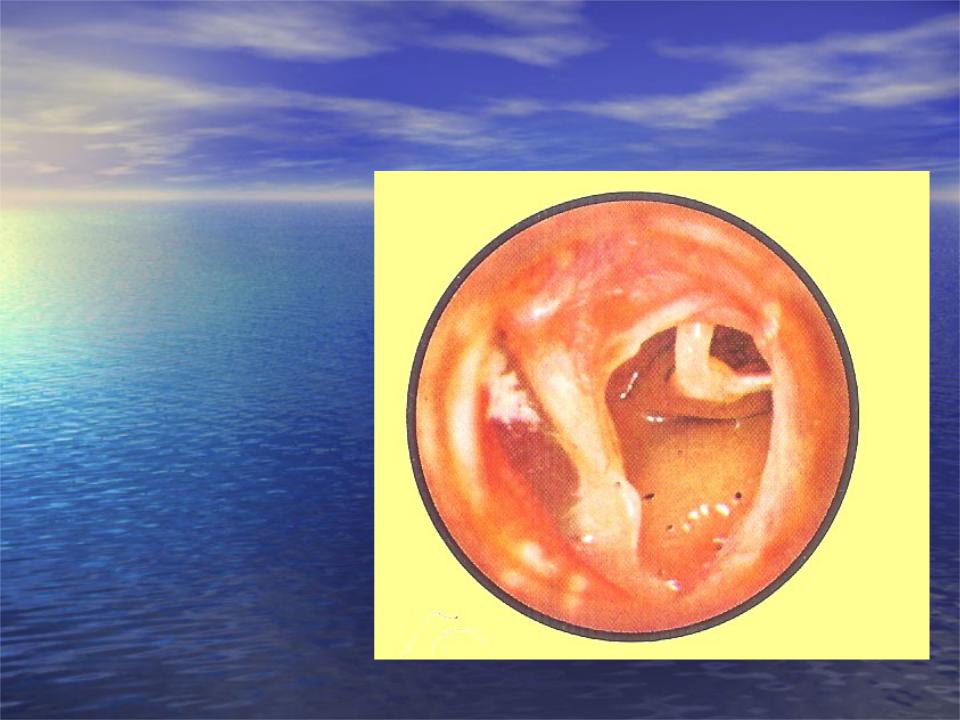 результаты в разделе «Диагностика» выше)
результаты в разделе «Диагностика» выше) Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/859501 . Обновлено: 15 марта 2017 г.Доступ: 15 мая 2017 г.
Нью-Йорк, штат Нью-Йорк: WebMD. http://emedicine.medscape.com/article/859501 . Обновлено: 15 марта 2017 г.Доступ: 15 мая 2017 г.