Панкреонекроз это что: Панкреонекроз – симптомы, причины, признаки, стадии и методы лечения у взрослых в «СМ-Клиника»
Панкреонекроз. Что такое Панкреонекроз?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панкреонекроз – деструктивное заболевание поджелудочной железы, являющееся осложнением острого панкреатита и приводящее к развитию полиорганной недостаточности. К проявлениям панкреонекроза относят острую опоясывающую боль в животе, упорную рвоту, тахикардию и энцефалопатию. Лабораторная диагностика предполагает определение уровня альфа-амилазы; инструментальная – проведение обзорной рентгенографии брюшной полости, УЗИ, КТ и МРТ поджелудочной железы, РХПГ, диагностической лапароскопии. Лечение включает в себя консервативные мероприятия (угнетение протеолитических ферментов, восстановление оттока соков поджелудочной железы, дезинтоксикацию и обезболивание) и оперативное вмешательство.
МКБ-10
K85 Острый панкреатит
- Причины панкреонекроза
- Патогенез
- Классификация
- Симптомы панкреонекроза
- Осложнения
- Диагностика
- Лечение панкреонекроза
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Панкреонекроз является наиболее тяжелым осложнением панкреатита, поражает в основном молодых трудоспособных людей, составляет 1% всех случаев острого живота. В основе патогенеза панкреонекроза лежит сбой механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов.
В последнее время в России увеличивается количество острых панкреатитов – данная патология выходит на второе место после острого аппендицита в хирургических стационарах. Также растет и число деструктивных форм панкреатита, в частности панкреонекроза — до 20-25%.
Панкреонекроз
Причины панкреонекроза
Причинами развития, как панкреатита, так и панкреонекроза, обычно являются нарушения диеты и эпизодический прием алкоголя. Исследования в области гастроэнтерологии показали, что панкреонекрозами обычно страдают люди, не склонные к постоянному употреблению алкоголя. Тем не менее, в подавляющем большинстве случаев началу панкреонекроза предшествует эпизод употребления спиртного в больших количествах. У пациентов, страдающих хроническим алкоголизмом, практически всегда развивается хронический панкреатит, редко осложняющийся панкреонекрозом. Первые признаки заболевания могут появиться спустя часы или сутки после действия провоцирующих факторов.
Патогенез
В основе патогенеза панкреонекроза лежит нарушение местных защитных механизмов поджелудочной железы. Обильный прием пищи и алкоголя приводит к значительному усилению внешней секреции, перерастяжению протоков поджелудочной железы, нарушению оттока панкреатических соков. Повышение внутрипротокового давления провоцирует отек паренхимы, разрушение ацинусов поджелудочной железы, преждевременную активацию протеолитических ферментов, которые и приводят к массивному некрозу ткани железы (самоперевариванию).
Обильный прием пищи и алкоголя приводит к значительному усилению внешней секреции, перерастяжению протоков поджелудочной железы, нарушению оттока панкреатических соков. Повышение внутрипротокового давления провоцирует отек паренхимы, разрушение ацинусов поджелудочной железы, преждевременную активацию протеолитических ферментов, которые и приводят к массивному некрозу ткани железы (самоперевариванию).
Активация липазы вызывает некроз жировых клеток, эластазы – разрушение сосудистой стенки. Активированные ферменты и продукты распада тканей, благодаря воздействию эластазы, попадают в кровоток, оказывая токсическое действие на все органы и ткани. В первую очередь страдают печень, почки, сердце, головной мозг.
Классификация
В зависимости от того, какие повреждающие механизмы лидируют в патогенезе, выделяют жировую, геморрагическую и смешанную формы панкреонекроза.
 Липаза попадает за пределы панкреатической капсулы, вызывая появление очагов некроза в большом и малом сальнике, листках брюшины, брыжейке, внутренних органах. Жировая форма панкреонекроза обычно оканчивается развитием тяжелейшего химического асептического перитонита, полиорганной недостаточности.
Липаза попадает за пределы панкреатической капсулы, вызывая появление очагов некроза в большом и малом сальнике, листках брюшины, брыжейке, внутренних органах. Жировая форма панкреонекроза обычно оканчивается развитием тяжелейшего химического асептического перитонита, полиорганной недостаточности.
Симптомы панкреонекроза
Развитие клиники панкреонекроза происходит в три этапа. Этому состоянию может предшествовать гнойный панкреатит, острый алкогольный панкреатит, билиарный панкреатит, геморрагический панкреатит. На первом этапе активное размножение бактерий в поджелудочной железе вызывает выраженную токсинемию и усиление панкреатической ферментативной активности. Пациента беспокоят лихорадка, рвота, неустойчивость стула. На втором этапе заболевания происходит гнойное и ферментативное расплавление тканей железы с формированием одной или нескольких каверн. На последней стадии воспалительный процесс распространяется на окружающие ткани, приводя к полиорганной недостаточности и смерти больного.
На последней стадии воспалительный процесс распространяется на окружающие ткани, приводя к полиорганной недостаточности и смерти больного.
Заболевание имеет острое начало, обычно пациенты четко связывают появление первых симптомов с погрешностями в диете и приемом алкоголя. Около 70% больных поступают в стационар в состоянии сильного алкогольного опьянения, что говорит об очень быстром развитии патологических изменений в поджелудочной железе.
Первым симптомом обычно выступает острая опоясывающая боль, иррадиирующая в левую половину живота и поясницы, левое плечо. Безболевых форм панкреонекроза не бывает. Между выраженностью болевого синдрома и тяжестью некроза поджелудочной железы существует прямая зависимость. Распространение деструктивных изменений на нервные окончания приводит к постепенному уменьшению болевого синдрома, в сочетании с сохраняющейся интоксикацией это является плохим прогностическим признаком.
Через некоторое время после появления боли развивается неукротимая рвота, не связанная с приемом пищи и не приносящая облегчения.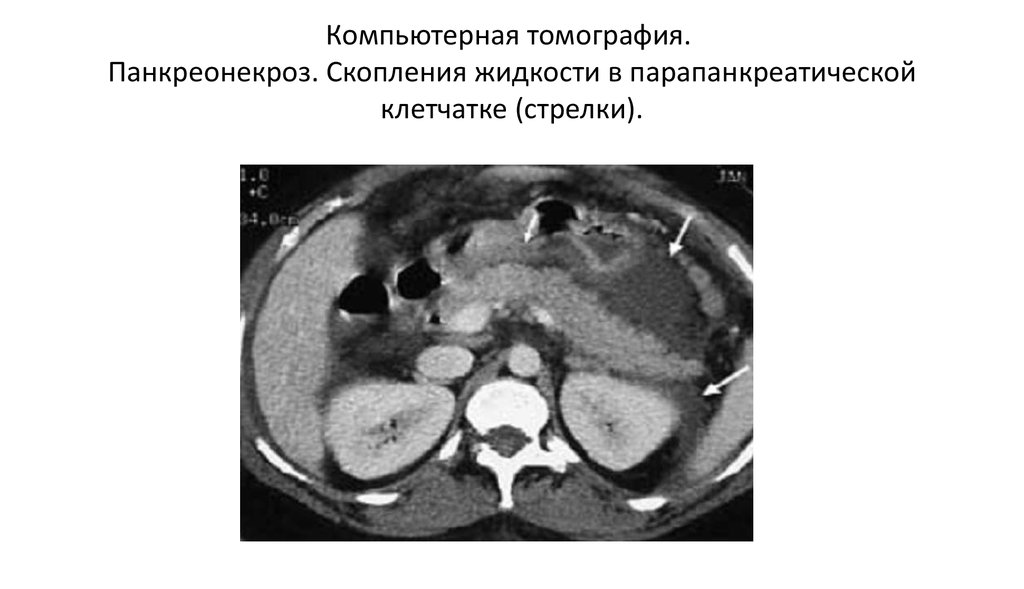
Токсемия, колебания уровня глюкозы в крови, гиперферментемия приводят к поражению головного мозга и развитию энцефалопатии, которая выражается спутанностью сознания, возбуждением, дезориентацией, вплоть до развития комы (примерно у трети пациентов).
Прогрессирование воспалительного процесса приводит к значительному увеличению поджелудочной железы в размерах, формированию инфильтрата в брюшной полости. Уже к пятым суткам от начала заболевания инфильтрат можно не только пропальпировать, но и увидеть невооруженным глазом. В проекции поджелудочной железы появляется гиперестезия кожи.
Осложнения
Указанные патологические сдвиги в организме приводят к формированию полиорганной недостаточности на фоне тяжелого токсического гепатита, нефрита, кардита, дыхательных нарушений. Панкреонекроз может осложняться шоком, перитонитом, абсцессом брюшной полости, желудочно-кишечными кровотечениями.
Панкреонекроз может осложняться шоком, перитонитом, абсцессом брюшной полости, желудочно-кишечными кровотечениями.
Из местных осложнений часто встречаются абсцесс, киста или ложная киста поджелудочной железы, ферментная недостаточность, фиброз поджелудочной железы, флегмона забрюшинной клетчатки, язвы ЖКТ, тромбоз воротной и мезентериальных вен.
Диагностика
Осмотр пациента должен осуществляться совместно гастроэнтерологом, хирургом, реаниматологом. Наличие панкреонекроза предполагает крайнюю тяжесть состояния пациента, поэтому во всех случаях рекомендуется госпитализация в отделение интенсивной терапии. В отделении производится постоянное определение ферментов поджелудочной железы в крови и моче. Плохим прогностическим признаком является прогрессирующий рост уровня амилазы либо резкий скачок данного показателя.
При физикальном осмотре отмечается вздутие живота, на боковых поверхностях передней брюшной стенки и пояснице появляются синюшные пятна (проявление внутренних гематом, кровоизлияний в мягкие ткани). Кожные покровы землисто-бледные или желтушные, мраморные, холодные. Тахикардия, артериальная гипотония, учащенное поверхностное дыхание являются признаком тяжелой интоксикации. Диагноз подтверждается с помощью:
Кожные покровы землисто-бледные или желтушные, мраморные, холодные. Тахикардия, артериальная гипотония, учащенное поверхностное дыхание являются признаком тяжелой интоксикации. Диагноз подтверждается с помощью:
- Рентгенодиагностики. Обзорная рентгенография органов брюшной полости позволяет выявить косвенные признаки воспалительного процесса. Введение контрастного вещества может дать возможность визуализировать фистулы поджелудочной железы. Исследовать состояние выводящих протоков поджелудочной железы, выявить причину застоя панкреатического сока позволяет ретроградная холангиопанкреатография.
- УЗИ-диагностики. Ультрасонография поджелудочной железы и желчных путей указывает на наличие камней в желчевыводящих протоках, увеличение и изменение структуры железы, анэхогенные очаги некроза в полости живота.
- Томографической диагностики. Более детально визуализировать патологические изменения можно с помощью МРТ поджелудочной железы, МРПХГ, компьютерной томографии.

- Диагностической операции. В сложных случаях проводится диагностическая лапароскопия – наиболее точный способ визуализации и постановки диагноза, оценки состояния поджелудочной железы и окружающих тканей и органов.
Дифференциальный диагноз проводят с кишечной непроходимостью, острыми воспалительными заболеваниями аппендикса, желчного пузыря, желчной коликой, перфорацией полого органа, тромбозом мезентериальных сосудов, инфарктом миокарда, разрывом аневризмы брюшной аорты.
КТ ОБП. Панкреонекроз. Диффузный отек и нарушение структуры поджелудочной железы, отсутствие накопления контраста в ее паренхиме.
Лечение панкреонекроза
Консервативная терапия
Лечение панкреонекроза начинают с обеспечения полного покоя воспаленной поджелудочной железе. Исключаются физические нагрузки, энтеральное питание, может назначаться промывание желудка прохладными растворами. Основными направлениями лечения являются обезболивание, обезвреживание протеолитических ферментов, дезинтоксикационная терапия.
- Аналгезия. Адекватное обезболивание включает в себя введение анальгетиков (при необходимости — наркотических), спазмолитиков, рассечение капсулы поджелудочной железы, новокаиновые блокады. Уменьшение отека железы под влиянием диуретиков приводит к угасанию болевого синдрома (так как ведет к ослаблению натяжения панкреатической капсулы).
- Инфузионная терапия. Дезинтоксикация проводится большим количеством инфузионных растворов под контролем диуреза. В инфузионный раствор добавляют апротинин. Обязательно назначаются антигистаминные препараты.
- Антибиотикотерапия. С целью профилактики гнойных осложнений проводится антибактериальная терапия антибиотиками широкого спектра действия. Симптоматическое лечение включает в себя противошоковые мероприятия, восстановление функции других органов и систем.
Хирургическое лечение
Практически во всех случаях развития панкреонекроза требуется проведение хирургического лечения для восстановления оттока панкреатических соков, удаления некротических масс (некрэктомия поджелудочной железы). В первые пять суток от начала патологического процесса проводить оперативное вмешательство не рекомендуется, так как в эти сроки еще невозможно оценить уровень некроза, зато повышается риск вторичного инфицирования и послеоперационных осложнений.
В первые пять суток от начала патологического процесса проводить оперативное вмешательство не рекомендуется, так как в эти сроки еще невозможно оценить уровень некроза, зато повышается риск вторичного инфицирования и послеоперационных осложнений.
На этапе гнойного воспаления в брюшной полости могут использоваться разнообразные методики (пункционные, лапароскопические, лапаротомные) восстановления оттока из протоков поджелудочной железы; устранения некротических масс, воспалительного и геморрагического экссудата; остановки внутрибрюшного кровотечения. Для улучшения состояния внутренних органов может потребоваться дренирование брюшной полости.
Прогноз и профилактика
Составление прогноза для пациентов с панкреонекрозом является очень сложной задачей, так как зависит от многих обстоятельств. Значительно ухудшается прогноз при наличии одного или нескольких из следующих факторов: возраст более пятидесяти пяти лет, лейкоцитоз более 16х109/л, гипергликемия, гипокальциемия, метаболический ацидоз, артериальная гипотензия, повышение уровня мочевины, ЛДГ и АСТ, значительные потери жидкости из кровеносного русла в ткани.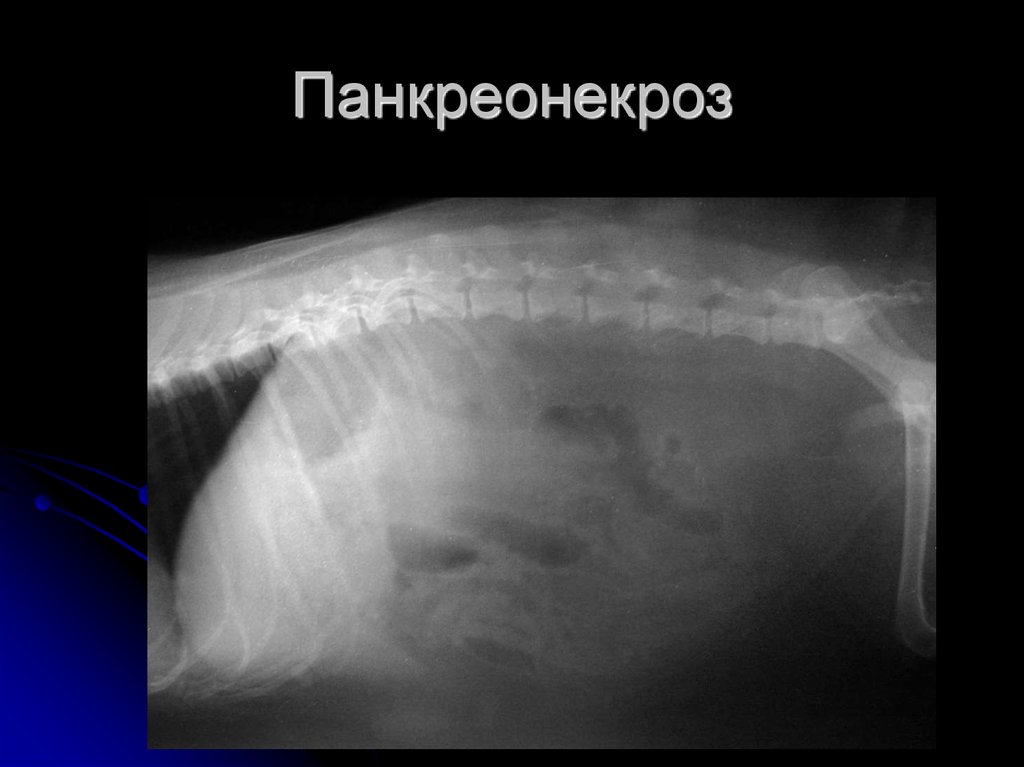 Наличие семи из указанных критериев обеспечивает 100% летальность пациента. Профилактика панкреонекроза заключается в своевременном обращении за медицинской помощью, раннем начале лечения, в том числе и хирургического.
Наличие семи из указанных критериев обеспечивает 100% летальность пациента. Профилактика панкреонекроза заключается в своевременном обращении за медицинской помощью, раннем начале лечения, в том числе и хирургического.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Осторожно – панкреонекроз!
Участились случаи поступления в Гнойно-септический центр краевой клинической больницы пациентов с панкреонекрозом.
Сегодня с этим страшным заболеванием в отделении гнойной хирургии проходят лечение шесть человек – 20% от всех пациентов. В гнойной реанимации спасают пять человек.
Заведующий отделением гнойной хирургии Вячеслав Дятлов пока не может найти объяснение печальной статистике:
— Обычно пациенты с панкреонекрозом поступали к нам в праздничные дни, когда столы ломятся от жирной еды и алкоголь льется рекой. Сегодняшний поток больных, вероятно, связан с дачными шашлыками, которые традиционно заливаются большим количеством спиртного. Статистика трагическая, потому что смертность при инфицированном панкреонекрозе достигает 60-80%.
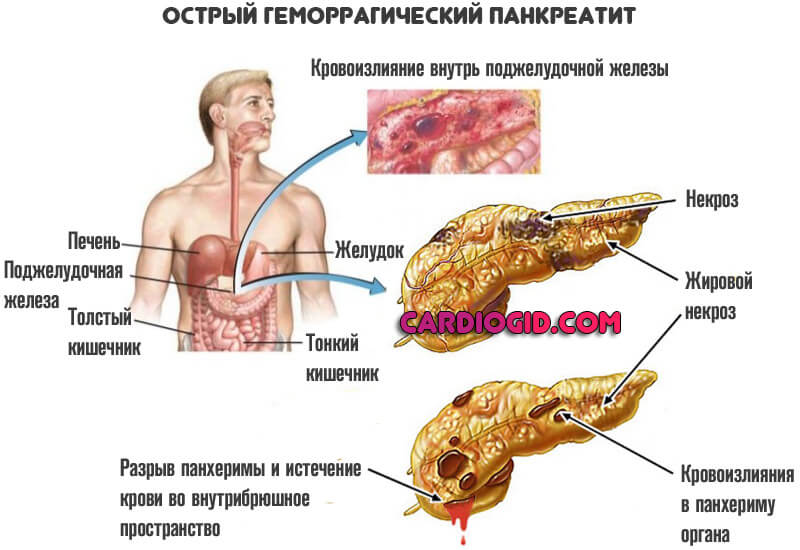
Панкреонекроз — наиболее тяжелое осложнение панкреатита, поражает в основном трудоспособных мужчин. В основе панкреонекроза лежит сбой механизмов внутренней защиты поджелудочной железы от разрушающего действия панкреатических ферментов. Фактически, поджелудочная железа переваривает сама себя.
На больничную койку в основном попадают молодые крупные мужчины – те самые «богатыри», способные съесть за раз много съесть и много выпить. Примечательно, что в большинстве своем эти люди не алкоголики – прием большого количества спиртного для них всего лишь эпизод. Но последствия такого легкомыслия катастрофические.
Но последствия такого легкомыслия катастрофические.
Начнем с того, что боль при панкреонекрозе характеризуется, как «ножевая» и является одним из самых сильных страданий, переносимых человеком. Боль эта стартует остро, носит опоясывающий характер, отдает в левое плечо, живот и поясницу. Пациента лихорадит, у него неукротимая рвота с кровью и желчью, на коже живота нередки синяки – кровоизлияния в мягкие ткани.
Во-вторых, панкреонекроз часто приводит к полиорганной недостаточности, то есть, к сепсису, а затем, несмотря на все усилия врачей – к гибели больного.
В-третьих, лечение панкреонекроза – длительное, несколько месяцев. Из острого состояния пациентов выводят в реанимационном отделении, потому что панкреонекроз – это всегда состояние крайней тяжести. Там обеспечивается абсолютный покой поджелудочной железе, проводится дезинтоксикация, обезболивание. Примерно на пятый день, когда уже понятны границы поражения поджелудочной железы, проводят операцию — некрэктомию.
Последствия заболевания таковы, что жизнь человека меняется: отныне он должен соблюдать диету и постоянно принимать ферменты.
Профилактика панкреонекроза проста – не объедаться, особенно жирной мясной пищей, не употреблять спиртные напитки в больших дозах, проходить курсы лечения панкреатита, если такой диагноз выставлен — в общем, жалеть и любить свою поджелудочную железу.
Дополнительная информация по телефонам: Информационный центр 8(391)220-15-69, Екатерина Михайлова, моб. +79509750822; Елена Семёнова, 8-904-895-3062.
Что такое некротический панкреатит? Симптомы, причины и многое другое
Автор: WebMD Редакторы
В этой статье
- Что такое панкреатит?
- Что такое некротический панкреатит?
- Что вызывает некротический панкреатит?
- Каковы симптомы некротизирующего панкреатита?
- Каковы осложнения некротизирующего панкреатита?
- Как диагностируется некротический панкреатит?
- Как лечится некротический панкреатит?
- Можно ли предотвратить некротический панкреатит?
Поджелудочная железа выполняет жизненно важные функции в организме.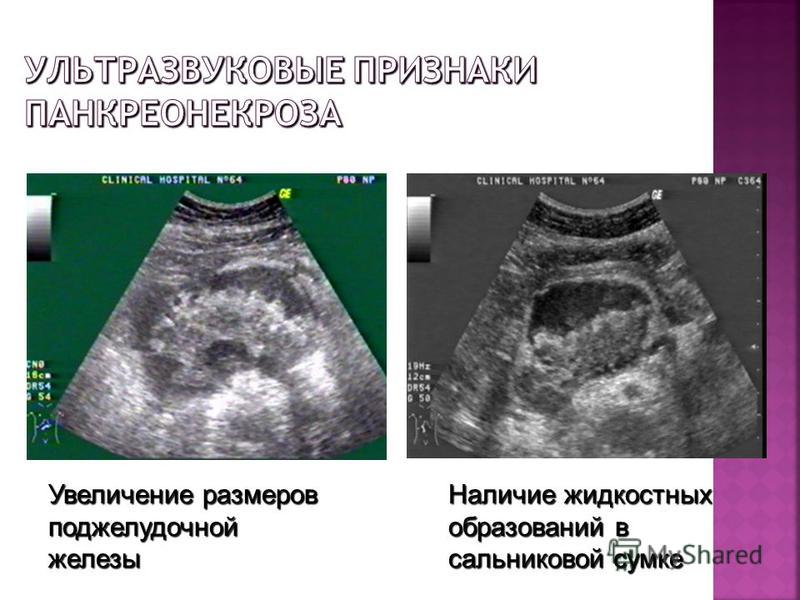 Он помогает пищеварению и вырабатывает инсулин для поддержания уровня сахара в крови. Определенные условия и образ жизни могут повредить поджелудочную железу и привести к панкреатиту или воспалению поджелудочной железы.
Он помогает пищеварению и вырабатывает инсулин для поддержания уровня сахара в крови. Определенные условия и образ жизни могут повредить поджелудочную железу и привести к панкреатиту или воспалению поджелудочной железы.
Некротизирующий панкреатит является серьезным последствием острого панкреатита. Если повреждение поджелудочной железы слишком серьезное, часть поджелудочной железы фактически отмирает (так называемый некроз).
Что такое панкреатит?
У вас панкреатит, когда воспаляется поджелудочная железа. Это происходит, когда пищеварительные химические вещества, вырабатываемые поджелудочной железой, смешиваются и начинают переваривать саму поджелудочную железу.
Панкреатит бывает двух видов — острый и хронический. Оба являются серьезными и требуют лечения.
Острый панкреатит. Этот тип возникает внезапно и быстро проходит при лечении. Острый панкреатит является наиболее распространенной формой, а также наиболее частой причиной некротизирующего панкреатита.
Хронический панкреатит. Хронический панкреатит имеет длительное течение. Ваша поджелудочная железа не заживает и со временем ухудшается. Хронический панкреатит вызывает необратимое повреждение поджелудочной железы, но очень редко приводит к некротизирующему панкреатиту.
Осложнения . Есть много способов ухудшения панкреатита. Повторяющиеся приступы острого панкреатита могут перейти в хронический панкреатит. Хронический панкреатит может привести к развитию таких заболеваний, как диабет или рак.
Что такое некротический панкреатит?
Некроз возникает, когда ткань в вашем теле отмирает. Ткани вашего тела могут отмирать, когда в эту область не поступает достаточно крови. Некроз является постоянным, что делает его серьезным осложнением панкреатита.
Некротизирующий панкреатит возникает, когда воспаление и повреждение вследствие панкреатита вызывают отмирание или некротизацию тканей поджелудочной железы. Некротизирующий панкреатит имеет различную степень тяжести, но осложнения некроза серьезны. Симптомы и варианты лечения будут зависеть от того, насколько серьезен некроз.
Некротизирующий панкреатит имеет различную степень тяжести, но осложнения некроза серьезны. Симптомы и варианты лечения будут зависеть от того, насколько серьезен некроз.
Что вызывает некротический панкреатит?
Некротизирующий панкреатит является следствием панкреатита. Чаще всего внезапное повреждение, вызванное острым панкреатитом, может привести к некрозу поджелудочной железы.
Люди с риском острого панкреатита также подвержены риску некротизирующего панкреатита. Наиболее распространенными причинами являются камни в желчном пузыре и чрезмерное употребление алкоголя. Некротический панкреатит также может быть вызван:
- Травмой и повреждением поджелудочной железы
- Высокий уровень кальция
- Высокий уровень холестерина
- Опухоли поджелудочной железы
- Аутоиммунные заболевания
- Генетические состояния, которые повреждают поджелудочную железу
Каковы симптомы некротизирующего панкреатита?
Симптомы некротизирующего панкреатита сходны с симптомами острого панкреатита. Некроз поджелудочной железы может быть доброкачественным и не причинять вам вреда. Однако некоторые микробы и бактерии могут распространяться на остальную часть поджелудочной железы и вызывать дальнейшие осложнения.
Некроз поджелудочной железы может быть доброкачественным и не причинять вам вреда. Однако некоторые микробы и бактерии могут распространяться на остальную часть поджелудочной железы и вызывать дальнейшие осложнения.
Симптомы острого панкреатита включают в себя:
- Медленная или постепенная боль в верхней части живота (боль может распространяться на вашу спину)
- Лихо Ухудшение симптомов может свидетельствовать о тяжелом панкреатите, что увеличивает вероятность некроза. Серьезные симптомы, на которые следует обратить внимание:
- Озноб
- Учащенное сердцебиение
- Одышка
- Желтуха (желтый оттенок кожи или глаз)
Каковы осложнения некротизирующего панкреатита?
Раннее выявление и лечение имеют решающее значение для предотвращения осложнений. Если некротический панкреатит не лечить, он может привести к летальному исходу.
Инфекция может произойти в вашей поджелудочной железе примерно через 2 или 3 недели после начала некроза.
 Это может привести к сепсису, тяжелой реакции на бактерии, которая может привести к шоку. Шок повреждает ваши органы, что может привести к смерти.
Это может привести к сепсису, тяжелой реакции на бактерии, которая может привести к шоку. Шок повреждает ваши органы, что может привести к смерти.Как диагностируется некротический панкреатит?
К методам диагностики панкреатита относятся:
- Анализы на ферменты поджелудочной железы в кровотоке
- Анализы на такие вещества, как натрий, калий или глюкоза
- Анализы для уточнения причины вашего панкреатита
- Визуализирующие исследования брюшной полости 9002
Если у вас некротизирующий панкреатит, ваш врач может использовать другой визуализирующий тест для проверки на наличие инфекции. Ваш врач может также взять небольшой образец мертвой ткани поджелудочной железы, чтобы проверить наличие признаков инфекции.
Как лечится некротический панкреатит?
Первый шаг — вылечить панкреатит. Варианты лечения включают:
- Постельный режим
- Внутривенные жидкости
- Обезболивающие
- Лекарства, предотвращающие тошноту и рвоту
- Жидкое питание через зонд
- Избегайте употребления алкоголя
- Не курите
- Поддерживайте здоровый вес
- Соблюдайте диету с низким содержанием жиров
- Лихорадка
- Тошнота
- Рвота
- Обезвоживание
- Учащенное сердцебиение
- История болезни
- Медицинский осмотр
- Анализы крови для проверки ферментов поджелудочной железы, натрия, калия, глюкозы, холестерина и триглицеридов
- Визуализирующие исследования, такие как УЗИ брюшной полости и КТ
- Анализы крови, которые могут выявить повышенный уровень ферментов поджелудочной железы
- Рентген брюшной полости, дающий изображения внутренних тканей, костей и органов
- УЗИ для осмотра внутренних органов живота и проверки движения крови по различным кровеносным сосудам
- Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ)
- Магнитно-резонансная холангиопанкреатография (МРХПГ) для получения подробных изображений поджелудочной железы, желчного пузыря, поджелудочной железы и желчных протоков
- Эндоскопическое ультразвуковое исследование (ЭУЗИ) для оценки состояния поджелудочной железы во время седации
3 После панкреатита под контролем,
3 мертвые ткани будут исследованы на наличие инфекции.
 Если нет признаков инфекции, дальнейшее лечение может не потребоваться.
Если нет признаков инфекции, дальнейшее лечение может не потребоваться.Инфицированная ткань требует антибиотиков. Мертвая ткань также, вероятно, будет удалена хирургическим путем, чтобы предотвратить распространение инфекции. Если вы стабильны, лечение некротизирующего панкреатита может быть отложено, чтобы избежать серьезных осложнений.
Можно ли предотвратить некротический панкреатит?
Поддерживайте здоровье поджелудочной железы. Это в первую очередь снизит риск развития панкреатита и поможет избежать таких осложнений, как некроз.
Полностью предотвратить панкреатит невозможно. Но определенные изменения образа жизни помогут вам сохранить здоровье и снизить риск:
Некротический панкреатит | Loma Linda University Health
ЧТО ТАКОЕ НЕКРОТИЗИРУЮЩИЙ ПАНКРЕАТИТ?
Некротизирующий панкреатит является крайним осложнением острого панкреатита.

Если поджелудочная железа воспаляется, ферменты могут просачиваться в поджелудочную железу. Эти ферменты могут убить ткань поджелудочной железы. Это называется некротическим панкреатитом.
В больнице Университета Лома Линда лечение некротизирующего панкреатита проводят сертифицированные гастроэнтерологи и хирурги. Наши специалисты по заболеваниям желудочно-кишечного тракта работают вместе для лечения сложных заболеваний поджелудочной железы и желчевыводящих путей с помощью единого командного подхода.
КАКОВЫ СИМПТОМЫ НЕКРОТИЗИРУЮЩЕГО ПАНКРЕАТИТА?
Одним из основных симптомов некротического панкреатита является боль в животе. Это может быть внезапная боль, или она может возникать медленно. Сильная боль может ощущаться спереди, возле живота, а иногда и вокруг спины. Боль может продолжаться несколько дней. Боль может усилиться после еды, а живот может вздуться.
Другие общие симптомы включают:
ЧТО ВЫЗЫВАЕТ НЕКРОТИЗИРУЮЩИЙ ПАНКРЕАТИТ?
Некротический панкреатит может возникнуть, если острый панкреатит не лечить или лечить неправильно.
 В редких случаях некротический панкреатит может поражать людей с хроническим панкреатитом.
В редких случаях некротический панкреатит может поражать людей с хроническим панкреатитом.КАК ДИАГНОСТИРОВАТЬ НЕКРОТИЗИРУЮЩИЙ ПАНКРЕАТИТ?
Некротический панкреатит диагностируют:
Loma Linda University Health предлагает полный спектр диагностических возможностей, в том числе:
КАК ЛЕЧИТСЯ НЕКРОТИЗИРУЮЩИЙ ПАНКРЕАТИТ?
Большинство пациентов с некротизирующим панкреатитом лечатся консервативно.
 Акцент консервативного лечения делается на поддерживающие мероприятия и профилактику инфекционного некроза и других осложнений.
Акцент консервативного лечения делается на поддерживающие мероприятия и профилактику инфекционного некроза и других осложнений.Медикаментозное лечение
Требуются антибиотики, также может потребоваться дренирование области некроза.
Хирургическое вмешательство
При инфицировании мертвой ткани поджелудочной железы обычно требуется хирургическое вмешательство. Процедура обычно включает использование катетера для дренирования жидкости с последующей эндоскопической некрэктомией.
В медицинском центре Университета Лома Линда лечение некротизирующего панкреатита осуществляется с помощью индивидуального плана лечения для каждого пациента. Гастроэнтерологи и хирурги в нашем Центре болезней органов пищеварения работают вместе с другими специалистами из команды здравоохранения, чтобы лечить сложные заболевания поджелудочной железы и желчевыводящих путей с помощью единого командного подхода.
КАКОВЫ ОСЛОЖНЕНИЯ НЕКРОТИЗИРУЮЩЕГО ПАНКРЕАТИТА?
При отсутствии лечения мертвая ткань поджелудочной железы может инфицироваться и вызывать опасные для жизни осложнения.



 Это может привести к сепсису, тяжелой реакции на бактерии, которая может привести к шоку. Шок повреждает ваши органы, что может привести к смерти.
Это может привести к сепсису, тяжелой реакции на бактерии, которая может привести к шоку. Шок повреждает ваши органы, что может привести к смерти.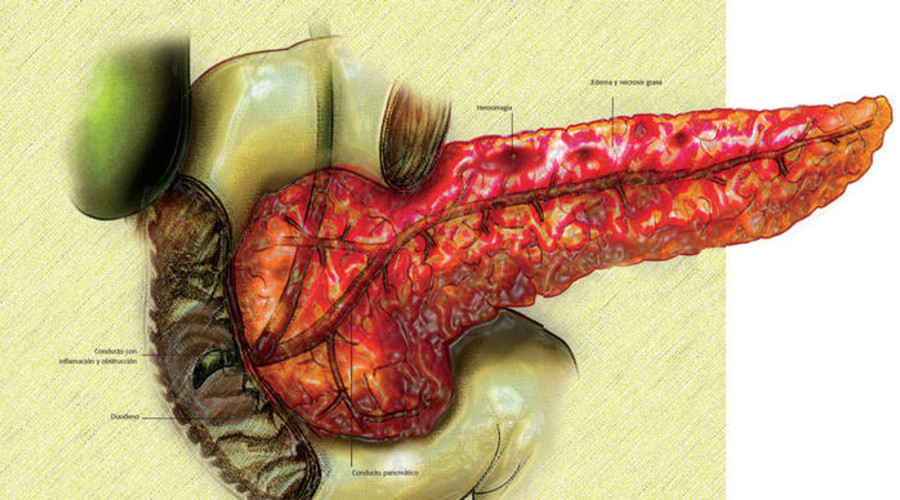 Если нет признаков инфекции, дальнейшее лечение может не потребоваться.
Если нет признаков инфекции, дальнейшее лечение может не потребоваться.
 В редких случаях некротический панкреатит может поражать людей с хроническим панкреатитом.
В редких случаях некротический панкреатит может поражать людей с хроническим панкреатитом. Акцент консервативного лечения делается на поддерживающие мероприятия и профилактику инфекционного некроза и других осложнений.
Акцент консервативного лечения делается на поддерживающие мероприятия и профилактику инфекционного некроза и других осложнений.