Передняя стенка вагины: Анатомия влагалища — VMC Verte medical clinic
Анатомия влагалища — VMC Verte medical clinic
Анатомия влагалища
Автор статьи
Затикян Нара Геворковна
Врач ультразвуковой диагностики,врач акушер-гинеколог, первой категории.
Министерство здравоохранения и социального развития Российской Федерации
ГОУ ВПО Росздрава Российский Государственный Медицинский Университет
Кафедра акушерства и гинекологии московского факультета с курсом ФУВ
ГОРОДСКАЯ КЛИНИЧЕСКАЯ БОЛЬНИЦА №1 ИМ. Н.И. ПИРОГОВА
Влагалище (vagina s. colpos) представляет собой эластичный, трубкообразный мышечный орган, верхняя часть которого соединяется с шейкой матки, нижняя часть открывается в преддверии влагалища (vestibulum vaginаe). Влагалище является экстраперитонеальным органом – только его задний свод покрыт брюшиной. Он по отношению к матке находится под углом, равным к 90градусов. Последний открывается кпереди (anteflexio).
Влагалище — изогнутый полый орган с двумя чётко различимыми частями: выпуклой нижней частью и более широкой и объемной верхней частью, расположенной почти горизонтально, когда женщина стоит.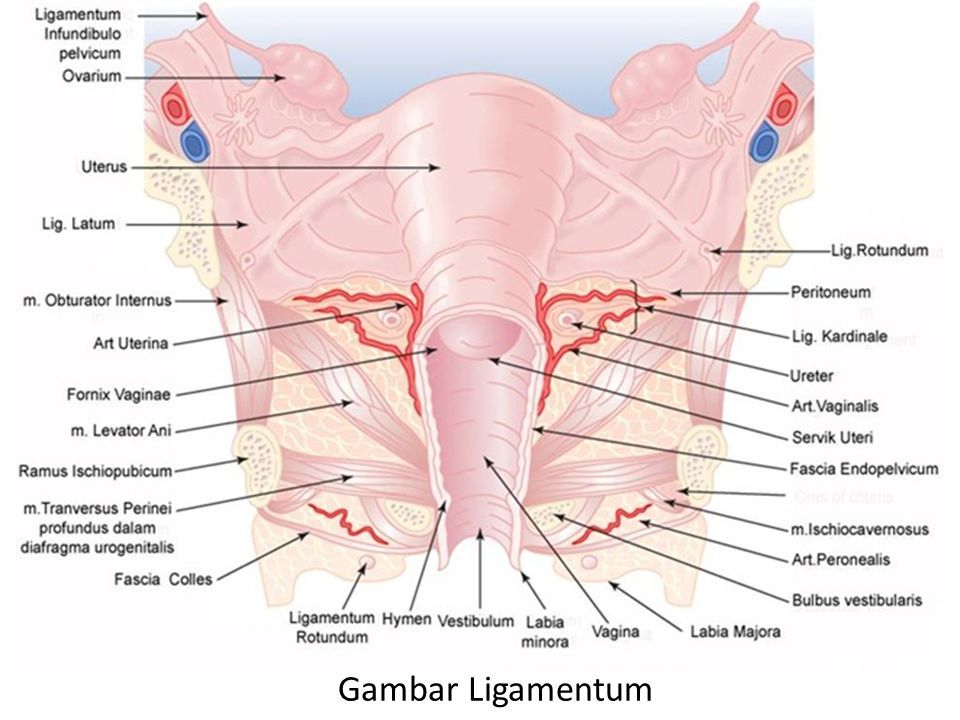
Влагалище граничит:
спереди с мочевым пузырем и с мочеточником, разделяясь от них пузырно-влагалищной перегородкой. У основания мочевого пузыря, с помощью фасциальных утолщений (лобково-пузырные связки), передняя стенка влагалища соединяется с задней поверхностью лонной кости;
сзади с прямой кишкой, при этом нижняя его часть отделена от заднепроходного канала перитонеальным телом.
Влагалище со своей верхней самой подвижной частью, сливаясь с шейкой матки, формирует своды влагалища: передний, задний и два боковых. Задний свод самый глубокий, примыкает к прямокишечно-маточному углублению (дугласово пространство), через него производят все диагностические и лечебные манипуляции.
В связи с указанными топографическими особенностями, состояние соседних органов малого таза тесно взаимосвязано.
Структурные особенности стенки влагалища
Стенка влагалища состоит из трех слоев: внутреннего, среднего и наружного.
Наружный слой (adventia vaginae) преимущественно состоит из соединительной ткани и содержит отдельные мышечные волокна. Это довольно крепкий слой – особенно в нижних отделах влагалища;
Средний или мышечный слой (tunica muscularis), в свою очередь состоит из трех слоев гладкой мускулатуры (наружный и внутренний продольный, срединный кольцевидный). В нижних отделах влагалища – в области мочеполового треугольника, к гладкой мускулатуре присоединяются поперечно полосатые мышечные волокна, которые являются производными глубоких поперечных мышц промежности и мышц, поднимающих задний проход.
Внутренний слой (tunica mucosa) представлен многослойным плоским неорговевающим эпителием. Его поверхностные слои каждый месяц, в зависимости от фазы менструального цикла, отторгаются. Слизистая влагалище представляет собой видоизмененную кожу, но при этом лишена желез. В этом слое находятся ложные железы, которые представляют собой «каверны», образовавшиеся вследствие внедрения гладкого эпителия в мышечный слой.
В этом слое находятся ложные железы, которые представляют собой «каверны», образовавшиеся вследствие внедрения гладкого эпителия в мышечный слой.
В многослойном плоском эпителии, в свою очередь, различают следующие слои: поверхностный, промежуточный и базальный. Субмукозный слой влагалища слабо выражен, поэтому эпителий отделяется от мышечного слоя собственной оболочкой (membranа propria).
В период полового созревания слизистая влагалища приобретает поперечную и продольную складчатость. Поперечные складки (rugae vaginalis) более выражены на передней, особенно в области нижней трети и на задней стенке влагалища. Продольные складки образуют столбы (columnae rugarum), которые находятся, соответственно, по передней и задней стенке влагалища. Складчатость слизистой уменьшается после родов и у многорожавших женщин бывает невыраженной.
Емкость и размеры влагалища подлежат существенным индивидуальным колебаниям.
Кровоснабжение влагалища
Кровоснабжение влагалища осуществляется ветвями внутренней подвздошной артерии (a. iliaca interna) и нисходящей ветвью (a. cervicovaginalis) маточной артерии (a. uterinae). Влагалищная артерия, отходя от маточной артерии, продолжается по боковым стенкам влагалища и кровоснабжает его верхние отделы. Средняя часть влагалища питается от нижней пузырной артерии (a. vesicalis inferior). Средняя прямокишечная артерия (a. haemorrhoidalis media) и внутренняя половая артерия (a. pudenda interna) обеспечивают кровоснабжение нижних отделов влагалища.
iliaca interna) и нисходящей ветвью (a. cervicovaginalis) маточной артерии (a. uterinae). Влагалищная артерия, отходя от маточной артерии, продолжается по боковым стенкам влагалища и кровоснабжает его верхние отделы. Средняя часть влагалища питается от нижней пузырной артерии (a. vesicalis inferior). Средняя прямокишечная артерия (a. haemorrhoidalis media) и внутренняя половая артерия (a. pudenda interna) обеспечивают кровоснабжение нижних отделов влагалища.
Вены, отходящие от влагалища, составляют сплетение (plexus venosus vaginalis), откуда кровь собирается и переходит в нижнеабдоминальную венозную систему (v. hypogastricae), которая идет в обход портальной системы печени. Поэтому при влагалищном пути введении препараты всасываются быстро и постоянно, при этом не подвергаются первичному метаболизму в печени и применяются в виде активных метаболитов.
Лимфоотток влагалища
В основном отток лимфы от влагалища осуществляется двумя путями: от его нижней трети лимфа собирается в поверхностные и глубокие паховые лимфоузлы (gl. unquinalis), а от верхней – в три группы лимфоузлов малого таза (общие подвздошные, внутренние подвздошные и крестцовые).
unquinalis), а от верхней – в три группы лимфоузлов малого таза (общие подвздошные, внутренние подвздошные и крестцовые).
Иннервация влагалища
Симпатическую иннервацию обеспечивает «солнечное» сплетение, отходящие от которого волокна образуют верхнее подчревное сплетение (plexus hypogastricus sinister et dexter superior), а дальше правые и левые нижние подчревные сплетения (plexus hypogastricus sinister et dexter inferior). От последних также отходят ветви, образующие в свою очередь маточно-влагалищное сплетение Рейна-Ястребова (plexus uterovaginalis), которое локализуется в параметральной клетчатке сбоку и сзади от матки, на уровне внутреннего зева и шеечного канала и непосредственно иннервирует влагалище. Парасимпатическую иннервацию обеспечивают ветви тазового нерва (n. pelvicus).
Кроме того, в верхней части влагалища находится мало чувствительных нервных волокон, что делает эту часть относительно нечувствительной. Вот почему женщины редко чувствуют локализованные ощущения или какой-либо дискомфорт при использовании таких вагинальных продуктов как тампоны, суппозитории или вагинальные кольца, и часто не задумываются о присутствии таких предметов во влагалище.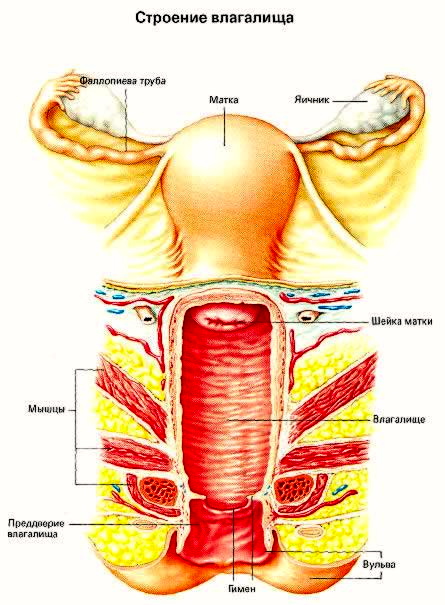
Функции влагалища
- Участвует в процессе оплодотворения.
Сперматозоиды, находящиеся во влагалище после эякуляции, поступают в цервикальный канал, который обладает слабощелочной реакцией, в результате чего повышается двигательная активность сперматозоидов.
- Имеет большое значение при родовой деятельности.
Влагалище совместно с шейкой матки формирует родовой канал, через который проходят плод и послед. Эластичность стенки влагалища обеспечивается гиперплазией и гипертрофией мышечных элементов, серозным пропитыванием всех слоев (за счет усиления кровоснабжения) во время беременности.
- Защитная функция.
Гликоген, синтезируемый в эпителиальных клетках под воздействием эстрогенов, расщепляется палочками Додерляйна (Н2О2 продуцирующие лактобациллы – ЛБ+) до молочной кислоты, которая обеспечивает кислотность влагалищной среды, которая оказывает бактерицидное действие на патогенную флору.
- Диагностическая функция.
Исследуя морфо-функциональные изменения многослойного плоского эпителия, можно судить о функциях яичников.
- Лечебная функция.
Многочисленные медицинские препараты (вагинальные суппозитории и таблетки, контрацептивные средства) имеют трансвагинальный путь введения в организм женщины.
Микроэкология влагалища
Микроэкология влагалища это сложные взаимоотношения между вагинальной средой и микрофлорой влагалища, имеет большое значение, как в гинекологии, так и в неонатологии.
Вагинальная среда: Стенки влагалища и влагалищная часть шейки матки покрыты многослойным плоским неорговевающим эпителием, не содержащем желез. Клетки базального слоя эпителия делятся и созревают в процессе их продвижения к просвету влагалища.
Вагинальный секрет: представляет собой серозный транссудат, секрет желез слизистой канала шейки матки и больших желез преддверия влагалища, лейкоциты, клетки слущенного эпителия. Основной химический состав вагинального секрета – вода, неорганические соли, белки (альбумины, иммуноглобулины), углеводы, жирные кислоты, мочевина, лизоцим. Физиологическое созревание эпителиоцитов, их слущивание, обогащение гликогеном, а так же обеспечение кислотности вагинального секрета – это эстрогензависимые процессы, находящие под контролем яичниковых гормонов.
Основной химический состав вагинального секрета – вода, неорганические соли, белки (альбумины, иммуноглобулины), углеводы, жирные кислоты, мочевина, лизоцим. Физиологическое созревание эпителиоцитов, их слущивание, обогащение гликогеном, а так же обеспечение кислотности вагинального секрета – это эстрогензависимые процессы, находящие под контролем яичниковых гормонов.
Особенности экологии влагалища в разные периоды жизни
В норме влагалище новорожденных девочек в первые часы жизни стерильно. Однако, уже к концу первых суток, оно колонизируется аэробными и факультативно-анаэробными микроорганизмами, а через несколько дней во влагалище начинают преобладать лактобактерии. Это обусловлено тем, что трансплацентарным путем полученные от матери эстрогены индуцируют интенсивное накопление гликогена в эпителиальных клетках. Так как гликоген является субстратом для роста лактобактерий, увеличение его количества приводит к преобладанию последних. Но, через 3 недели после рождения, материнские эстрогены полностью метаболизируются.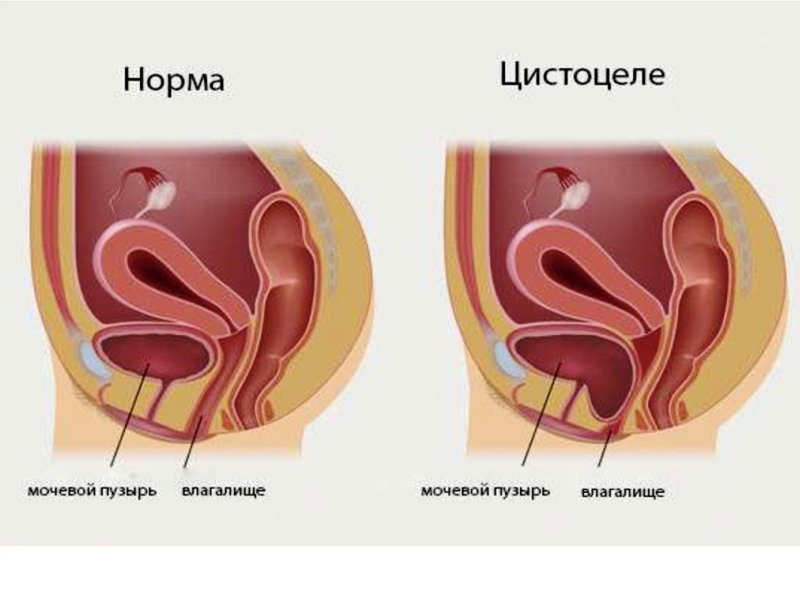
В пубертатный период с момента активации овариальной функции и появления в организме девушек эндогенных эстрогенов происходит накопление гликогена в клетках вагинального эпителия (эстроген-стимулированный эпителий). На поверхности вагинальных эпителиоцитов повышается число рецепторных участков для адгезии лактобактерий, увеличивается толщина эпителиального слоя. С этого момента лактобактерии вновь становятся доминирующими и в последующем сохраняют это положение на протяжении всего репродуктивного периода женщины. Метаболизм лактобактерий способствует стабильному сдвигу рН вагинальной среды в кислую сторону до 3,8-4,4. С другой стороны, в вагинальной среде повышается окислительно-восстановительный потенциал, что создает менее благоприятные условия для роста и размножения строго анаэробных микроорганизмов.
Метаболизм лактобактерий способствует стабильному сдвигу рН вагинальной среды в кислую сторону до 3,8-4,4. С другой стороны, в вагинальной среде повышается окислительно-восстановительный потенциал, что создает менее благоприятные условия для роста и размножения строго анаэробных микроорганизмов.
У здоровых женщин детородного возраста эстрогены воздействуют на вагинальный эпителий в фолликулярную (пролиферативную) фазу менструального цикла, а прогестерон – в лютеиновую (секреторную) фазу. В связи с этим, вагинальная микрофлора может меняться в различные фазы менструального цикла. По данным одних авторов наименьшее количество микроорганизмов определяется в период менструации, а по данным других – в период менструации определяется более интенсивный рост микрофлоры, чем через 7 дней после её окончания. Предполагается, что менструальная кровь является питательной средой, поддерживающей рост микроорганизмов. Частота высеваемости и количество строго анаэробных и большинства аэробных представителей нормальной микрофлоры выше в пролиферативную фазу, чем в секреторную. По данным Ohashi A. (1980), во 2-14 день менструального цикла во влагалище аэробные бактерии преобладают над строго анаэробными микроорганизмами, а непосредственно перед менструацией количество строго анаэробных микроорганизмов в 100 раз выше количества аэробных бактерий.
По данным Ohashi A. (1980), во 2-14 день менструального цикла во влагалище аэробные бактерии преобладают над строго анаэробными микроорганизмами, а непосредственно перед менструацией количество строго анаэробных микроорганизмов в 100 раз выше количества аэробных бактерий.
При наступлении менопаузы, в половом тракте существенно снижается уровень эстрогенов, гликогена и окислительно-восстановительного потенциала, уменьшается количество лактобактерий и бифидобактерий, рН среды приобретает нейтральные значения. Обедняется и качественный состав микрофлоры, снижается также общее содержание бактерий. Среди выявляющихся во влагалище микроорганизмов преобладают облигатно-анаэробные бактерии.
У беременных женщин концентрация гликогена во влагалище увеличивается, что создает благоприятные условия для жизнедеятельности лактобактерий. Увеличивается скорость колонизации половых путей дрожжевыми микроорганизмами и лактобактериями. Количество лактобактерий значительно увеличивается по сравнению с уровнем у небеременных женщин. В то же время уменьшается количество бактероидов и других неспорообразующих строгих анаэробов, а также аэробных грамположительных кокковидных и грамотрицательных палочковидных бактерий. Эти изменения достигают пика в III триместре беременности. Морфо-функциональные, физиологические и биохимические изменения в генитальном тракте во время беременности приводят к тому, что вагинальная микрофлора становится более однородной, с выраженным доминированием лактобктерий, что, в свою очередь, снижает вероятность контаминации плода условно-патогенными микроорганизмами при его прохождении через родовые пути. В итоге ребенок рождается в среде, содержащей микроорганизмы с низкой вирулентностью.
В то же время уменьшается количество бактероидов и других неспорообразующих строгих анаэробов, а также аэробных грамположительных кокковидных и грамотрицательных палочковидных бактерий. Эти изменения достигают пика в III триместре беременности. Морфо-функциональные, физиологические и биохимические изменения в генитальном тракте во время беременности приводят к тому, что вагинальная микрофлора становится более однородной, с выраженным доминированием лактобктерий, что, в свою очередь, снижает вероятность контаминации плода условно-патогенными микроорганизмами при его прохождении через родовые пути. В итоге ребенок рождается в среде, содержащей микроорганизмы с низкой вирулентностью.
Роды приводят к существенным изменениям качественного и количественного состава микрофлоры влагалища: значительно увеличивается количество неспорообразующих грамотрицательных строгих анаэробов (преимущественно бактероидов), эшерихий и снижается содержание лакто- и бифидобактерий. Нарушения нормальной вагинальной микрофлоры, возникающие к 3 – 4 суткам после родов, способствуют развитию таких инфекционных осложнений как эндометрит. Резко наступающие изменения микрофлоры родовых путей, возможно, связаны с травмой родового канала, контаминацией влагалища кишечной микрофлорой, выделением лохий, значительным снижением уровня эстрогенов. Однако изменения микрофлоры в этих случаях являются транзиторными, и к 6 неделе послеродового периода вагинальная микрофлора восстанавливается до нормы.
Резко наступающие изменения микрофлоры родовых путей, возможно, связаны с травмой родового канала, контаминацией влагалища кишечной микрофлорой, выделением лохий, значительным снижением уровня эстрогенов. Однако изменения микрофлоры в этих случаях являются транзиторными, и к 6 неделе послеродового периода вагинальная микрофлора восстанавливается до нормы.
Защитные механизмы влагалища
- Физиологические бели (в норме 1 -2 мл/сут).
- Физиологическая десквамация эпителия.
- Микрофлора влагалища (конкурирование с патологическим агентами за питательные вещества)
- Создание кислой среды (рН влагалищного содержимого в пределах 4-4,5).
- Колонизационная резистентность влагалищного секрета.
- Цервикальная пробка (обеспечивает механическую преграду за счет вязкости).
- Иммунная система
- Бактерицидные вещества (перекись водорода, лизоцим, лизин, бактериоцины и т.
 д.)
д.)
Механизм поддержания нормальной кислотности влагалищной среды
В пролиферативной фазе менструального цикла эстрогены индуцируют накопление в эпителиальных клетках гликогена (последний является субстратом для роста лактобактерий) и стимулируют рецепторную активность вагинального эпителия по отношению к лактобактериям. Вследствие десквамации и цитолиза поверхностных клеток эпителия влагалища, под воздействием прогестерона, в секреторной фазе происходит высвобождение гликогена и его ферментативное расщепление до сахара, мальтозы и декстрозы. которые с помощью лактобактерий, продолжают расщепляться до α-оксипропионовой (молочной) кислоты, что приводит к сдвигу рН в кислую сторону (до 4,4-4,6). Тем самым ограничивается рост и размножение микроорганизмов, чувствительных к кислой среде.
КОЛОНИЗАЦИОННАЯ РЕЗИСТЕНТНОСТЬ
Колонизационная резистентность — это совокупность механизмов, поддерживающих стабильность популяционного и количественного состава компонентов нормального микробиоценоза.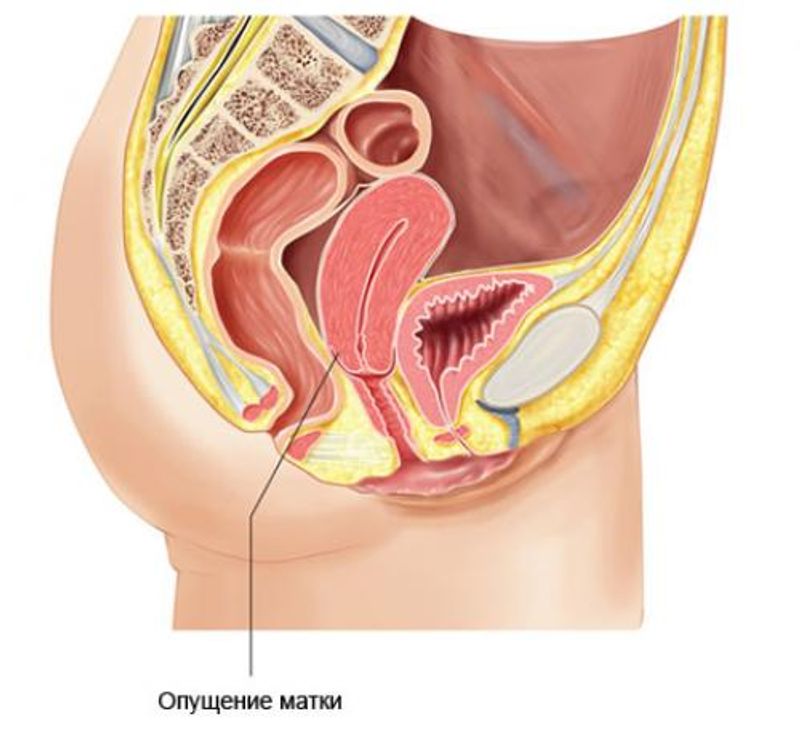
Механизмы действия колонизационной резистентности влагалища:
- Доминирование лактобактерий. Лактобактерии преобладают не только во влагалище, но и в дистальном отделе уретры, что препятствует колонизации нижних отделов мочевыделительной системы уропатогенными микроорганизмами.
- Конкуренция анаэробных бактерий с другими микроорганизмами за питательные вещества и рецепторы на эпителиальных клетках; продукция анаэробными бактериями антимикробных соединений – органических кислот, которые снижают рН влагалища, бактериоцинов и бактериоциноподобных веществ, и, возможно, биосурфактантов.
- Продукция лактобациллами перекиси водорода. Этим можно объяснить присутствие продуцирующих перекись водорода лактобацилл во влагалище большинства здоровых женщин, и отсутствие или значительное снижение у женщин с бактериальным вагинозом или вагинитом.
- Фагоцитарная активность (способность осуществлять киллинг) лейкоцитов и достаточное количество гуморальных факторов – опсонинов, способствующих процессу киллинга.

- Наличие в цервикальной слизи комплекса белков, обладающих прямой антимикробной активностью опсонинов. Примером таких биоцидных белков являются лизоцим и β-лизины влагалищного отделяемого, которые выделяются в основном тромбоцитами. Лизоцим, помимо выраженной литической активности в отношении, прежде всего, грамположительных бактерий, способен усиливать фагоцитарную активность нейтрофилов. Также, сущзествует мнение, что этот белок может обеспечивать естественную толерантность организма к чужеродным агентам. Во-первых, эта функция реализуется за счет участия лизоцима в регуляции иммунных и метаболических процессов. Во-вторых, обволакивая генетически чужеродный материал, лизоцим защищает его посредством нейтрализации и выведения из организма повреждающих компонентов.
- Наличие в цервикальной слизи антител, вырабатываемых, прежде всего, местной лимфоидной тканью (IgA, и IgM) и поступающих из кровеносного русла (IgA, IgM и IgG). Эти антитела также способны стимулировать фагоциты в уничтожении бактерий.
 Так, например, при бактериальном вагинозе содержание иммуноглобулинов в крови практически не меняется, а их уровень во влагалищном секрете претерпевает значительные изменения. На фоне снижения IgA, заметно возрастает уровень IgM. Значительное их повышение объясняется тем, что IgM составляют основную часть антител против липополисахаридных О-антигенов (эндотоксины) грамотрицательных бактерий, которые замещают лактофлору при данном заболевании. Снижение IgA ведет к уменьшению числа опсонизированных бактериальных клеток. В результате этого их фагоцитоз становится менее вероятным.
Так, например, при бактериальном вагинозе содержание иммуноглобулинов в крови практически не меняется, а их уровень во влагалищном секрете претерпевает значительные изменения. На фоне снижения IgA, заметно возрастает уровень IgM. Значительное их повышение объясняется тем, что IgM составляют основную часть антител против липополисахаридных О-антигенов (эндотоксины) грамотрицательных бактерий, которые замещают лактофлору при данном заболевании. Снижение IgA ведет к уменьшению числа опсонизированных бактериальных клеток. В результате этого их фагоцитоз становится менее вероятным.
Таблица №1. Основные показатели нормального биоценоза влагалища.
| рН | < 4,5 |
| Общая колонизация | 105 – 108 КОЕ/мл |
| Общая численность условнопатогенных микроорганизмов | не более 103 – 104 КОЕ/мл |
| Доминирующая флора | Lactobacillus spp. (95 – 98%) (95 – 98%) |
| Основные «защитные» бактерии | Lactobacillus spp.
Bifidobacterium spp. |
Таблица №2. Микроскопическая характеристика биоценоза влагалища в норме и при патологии (Кира Е.Ф. 2001).
| Нормоценоз | Доминирование лактобактерий, отсутствие грамотрицательной микрофлоры, спор, мицелия, псевдогифов, лейкоцитов. Единичные «чистые» эпителиальные клетки. | Типичное состояние нормального биотопа влагалища |
| Промежуточный тип | Умеренное или сниженное количество лактобак-терий, наличие грамположительных кокков, грамотрицательных палочек. Обнаруживаются лейкоциты, моноциты, макрофаги, эпителиальные клетки. | Часто наблюдается у здоровых женщин, редко сопровождается субъектиными жалобами и клиническими проявлениями |
| Дисбиоз влагалища | Незначительное количество или полное отсутствие лактобактерий, обильная полиморфная грамотрицательная и грамположительная палочковая и кокковая флора; наличие «ключевых клеток».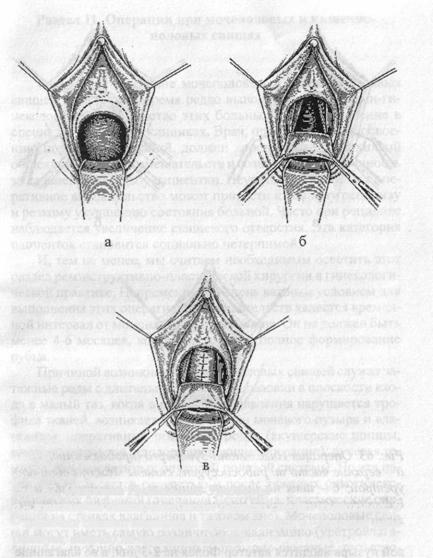 Количество лейкоцитов вариабельно, отсутствие или незавершенность фагоцитоза. Полимикробная картина мазка. Количество лейкоцитов вариабельно, отсутствие или незавершенность фагоцитоза. Полимикробная картина мазка. |
Бактериальный вагиноз |
| Вагинит (воспалительный тип мазка) | Большое количество лейкоцитов, макрофагов, эпителиальных клеток, гонококков, трихомонад, мицелия, псевдогифов, спор; выраженный фагоцитоз. | Неспецифический вагинит. Гонорея. Трихомоноз. Микотический вагинит. |
Таблица №3. Видовой состав микрофлоры влагалища здоровых женщин репродуктивного возраста.
| Виды микроорганизмов | Частота выделения
(%) |
Способность вызвать заболевание |
| МИКРОАЭРОФИЛЬНЫЕ БАКТЕРИИ | ||
| Lactobacillus spp. Lactobacillus fermentum Lactobacillus crispatus Lactobacillus jensenii Lactobacillus gasseri Lactobacillus acidophilus Lactobacillus plantarum Lactobacillus brevis Lactobacillus delbruckii Lactobacillus salivarius |
71-100 | – |
| Gardnerella vaginalis | 6-60 | + |
| ОБЛИГАТНО-АНАЭРОБНЫЕ ГРАМПОЛОЖИТЕЛЬНЫЕ БАКТЕРИИ | ||
Lactobacillus spp. |
5-30 | – |
| Bifidobacterium spp. Bifidobacterium bifidum Bifidobacterium breve Bifidobacterium adolescentis Bifidobacterium longum |
12 | – |
| Clostridium spp. | 10-25 | + |
| Propionibacterium spp. Propionibacterium acnes |
25
5 |
–
+ |
| Mobiluncus spp. | 30-90 | + |
| Peptostreptococcus spp. Peptostreptococcus asaccharolyticus Peptostreptococcus magnus Peptostreptococcus prevotii Peptostreptococcus tetradius |
80-88 53 32 32 |
+ |
| ОБЛИГАТНО-АНАЭРОБНЫЕ ГРАМОТРИЦАТЕЛЬНЫЕ БАКТЕРИИ | ||
| Bacteroides fragilis Bacteroides vulgatus Bacteroides ovatus Bacteroides distasonis Bacteroides uniformis Bacteroides caccae Bacteroides multiacidus |
9-13 | + |
Prevotella spp. Prevotella bivia Prevotella disiens |
60 | + |
| Porphyromonas spp. Porphyromonas asaccharolytica |
31 | + |
| Fusobacterium spp. Fusobacterium nucleatum |
14-40 | – |
| Veilonella spp. | 11-14 | – |
| ФАКУЛЬТАТИВНО-АНАЭРОБНЫЕ ГРАМПОЛОЖИТЕЛЬНЫЕ БАКТЕРИИ | ||
| Corinebacterium spp. Corinebacterium aquatum Corinebacterium minutissium Corinebacterium equi Corinebacterium xerosis Corinebacterium bovis Corinebacterium enzymicum Corinebacterium kutsheri |
30-40 8-10 |
возбудители оппортунистических инфекций |
| Staphylococcus spp. Staphylococcus epidermidis Staphylococcus saprophyticus |
62 | + |
Streptococcus spp. >Streptococcus viridans Streptococcus fecalis Streptococcus faecium Streptococcus agalactie |
+ | |
| Enterobacteriaceae | 5-30 | + |
| Esherichia coli Enterobacter spp. Klebsiella spp. Proteus spp. Proteus aerugenosa |
2-10 | |
| Mycoplasma hominis | 2-15 | + |
| Ureaplasma urealyticum | 6-7 | + |
| Mycoplasma fermentans | 2-5 | + |
| ДРОЖЖЕПОДОБНЫЕ ГРИБЫ РОДА CANDIDA | ||
| Candida albicans Candida tropicalis Torulopsis glabrata |
15-20 | + |
ЛАКТОБАКТЕРИИ
В основном своем лактобациллы – микроаэрофилы: культивируются в атмосфере углекислого газа или редуцированного содержания кислорода. В норме количество лактобацилл во влагалище здоровой женщины составляет 107 КОЕ/мл – это 95% всей микрофлоры влагалища. Выявлены значительные отличия видового состава лактобактерий, колонозирующих влагалище здоровых женщин:
В норме количество лактобацилл во влагалище здоровой женщины составляет 107 КОЕ/мл – это 95% всей микрофлоры влагалища. Выявлены значительные отличия видового состава лактобактерий, колонозирующих влагалище здоровых женщин:
L. acidophilus – встречаемость ~ 42,8%
L. paracasei
L. fermentum встречаемость ~ 10-18,6%
L. plantarum
L. corineformis встречаемость ~ 5,7%
L. catenaforme
Все они объединены под общим названием «палочки Додерлейна». Влагалище может быть колонизовано сразу 1-4 видами лактобактерий и практически не встречается одинаковой комбинации даже у двух женщин. При этом у одной и той же женщины, видовой состав лактобактерий непостоянный и меняется в различные периоды жизни.
Механизмы контроля вагинального биоценоза лактобактериями
- В процессе жизнедеятельности лактобактерий образуется молочная кислота и другие органические кислоты, поддерживающие низкий рН влагалищной среды. Снижение рН вагинального содержимого влечет за собой повышение его редокс-потенциала, что сильнее подавляет рост анаэробных микроорганизмов, поддерживая высокий окислительно-восстановительный потенциал.
 Закисление среды подавляет рост таких условно-патогенных микроорганизмов, как Candida albicans, Esherichia coli, Gardnerella vaginalis, Mobilinus spp., |Peptostreptococcus spp., Bacteroides spp. и других бактерий, выделяющихся из влагалища женщин с дисбиотическими нарушениями.
Закисление среды подавляет рост таких условно-патогенных микроорганизмов, как Candida albicans, Esherichia coli, Gardnerella vaginalis, Mobilinus spp., |Peptostreptococcus spp., Bacteroides spp. и других бактерий, выделяющихся из влагалища женщин с дисбиотическими нарушениями. - Продукция лактобациллами перекиси водорода, которая необходима для подавления как близкородственных штаммов, так и других видов микроорганизмов напрямую или через пероксидазные системы. Лактобактерии, обладающие этим свойством (ЛБ+), эффективно предотвращают колонизацию влагалища такими бактериями, как P. bivia, P. disiens, Mobiluncus spp., которые играют важную роль в нарушении вагинальной микрофлоры. При наличии миелопероксидазы, ЛБ+ снижают жизнеспособность Gardnerella vaginalis в 2000 раз. Также ЛБ+ способны подавлять каталазную активность гонококков и рост Staphylococcus aureus. Рост во влагалище вышеперечисленных микробов в обратной степени зависит от колонизации ЛБ+. У женщин, страдающих дисбактериозом влагалища, только в 35% случае были выделены лактобактерии и только у 11% из них были ЛБ+.
 В то время как у 96% здоровых женщин все выделенные лактобактерии являются ЛБ+. Однако, на чувствительность бактерий к перекиси водорода оказывают влияние многие факторы: метаболическая активность, уровень каталазной активности микроорганизма-мишени, повышение рН среды и т.д.
В то время как у 96% здоровых женщин все выделенные лактобактерии являются ЛБ+. Однако, на чувствительность бактерий к перекиси водорода оказывают влияние многие факторы: метаболическая активность, уровень каталазной активности микроорганизма-мишени, повышение рН среды и т.д. - Высокая адгезивная способность лактобактерий к поверхности эпителиальных клеток. У эндогенных лактобактерий это качество более выраженное, поэтому они имеют селективное преимущества как перед условнопатогенными, так и перед экзогенными лактобактериями. Адгезином лактобактерий является липотейхоевая кислота. Прикрепляясь к эпителиоцитам, лактобактерии покрывают стенку влагалища сплошным слоем и препятствуют адгезии других микробов к рецепторам эпителиоцитов, обеспечивая тем самым колонизационную резистентность.
- Некоторые виды лактобактерий вырабатывают бактериоцины, которые являются термостабильными пептидами, имеют узкий спектр активности и воздействуют на близкородственные микроорганизмы.
 Лактобактерии могут также вырабатывать бактерициноподобные вещества. Последние не обладают типичными для бактериоцинов свойствами, имеют широкий спектр антимикробной активности, подавляя, грамположительные бактерии и грибы. Продукт L. salivarius subsp. CRL 1328 активен по отношению к Enterococcus faecalis и E.faecium. А продукт L. pentosus TV35b подавляет рост Clostridium sporogenes, C. tyrobutyricum, L. curvatus, L.fermentum, L.sake, Listeria innocua, Propionibacterium acidipropionici, Candida albicans.
Лактобактерии могут также вырабатывать бактерициноподобные вещества. Последние не обладают типичными для бактериоцинов свойствами, имеют широкий спектр антимикробной активности, подавляя, грамположительные бактерии и грибы. Продукт L. salivarius subsp. CRL 1328 активен по отношению к Enterococcus faecalis и E.faecium. А продукт L. pentosus TV35b подавляет рост Clostridium sporogenes, C. tyrobutyricum, L. curvatus, L.fermentum, L.sake, Listeria innocua, Propionibacterium acidipropionici, Candida albicans. - Способность лактобактерий к неспецифической стимуляции местного иммунитета. Этот эффект проявляется в виде активации макрофагов, накопления фагоцитов и местного повышения уровня иммуноглобулинов, воздействующих на патогенные микроорганизмы. Иммуностимулирующими свойствами обладает мурамилдипептид клеточной стенки лактобактерий.
ДИСБИОЗ
Дисбиоз – это нарушение подвижного равновесия микрофлоры, сущность которого определяется характером качественных и количественных изменений в видовом составе микробных ассоциаций.
Этапы развития инфекционного заболевания влагалища (Долгушина В.Ф. 2004).
I этап – адгезия микробов к эпителиальным клеткам, которая обеспечивается специальными механизмами.
II этап – закрепившись своими рецепторами на клетке, микробы начинают размножаться – патологическая обсемененность слизистой влагалища (вагинальный дисбиоз).
III этап – преодоление микроорганизмами защитных барьеров влагалища, проникновение в эпителиальные клетки или подлежащие ткани, индукция местной иммуновоспалительной реакции – клиническая манифестация (вагинит).
IV этап – преодоление местного защитного барьера – генерализация инфекции. При эффективной деятельности механизмов антимикробной защиты, инфекционный процесс может остановится на любом этапе.
Бактериальный вагиноз
Бактериальный вагиноз (БВ) — это общий невоспалительный синдром, связанный с дисбиозом влагалищного биотопа, характеризующийся чрезмерно высокой концентрацией облигатно и факультативно анаэробных условно-патогенных микроорганизмов и резким снижением или отсутствием молочнокислых бактерий в отделяемом влагалища.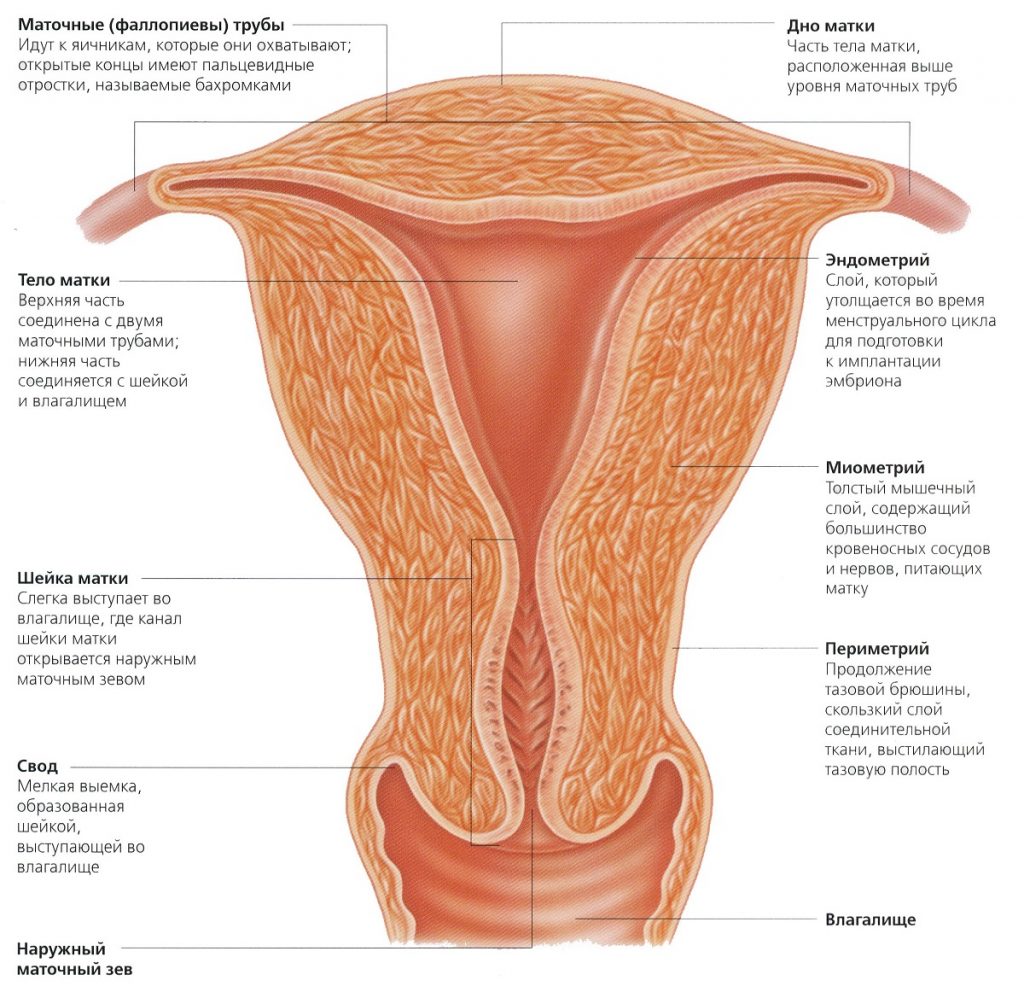
В настоящее время БВ не рассматривается как инфекционный процесс влагалища. Частота возникновения БВ варьирует от 30 до 60-80% в структуре воспалительных заболеваний половых органов.
Номенклатура
1892г. – Неспецифический вагинит
1955г. – Вагинит, вызванный Haemophilus
1963г. – Вагинит, вызванный Corynebacterium
1980г. – Гарднерелез
1982г. – Анаэробный вагиноз
1983г. – Неспецифический вагиноз
1984г. – Бактериальный вагиноз
Слово «бактериальный» объясняет повышенное содержание аэробных и анаэробных бактерий во влагалище (с преобладанием последних), а «вагиноз» – отсутствие лейкоцитов – клеток ответственных за воспаление.
Этиология
Основная роль в возникновении бактериального вагиноза отводится нарушениям микробиоценоза влагалища, происходящим в результате воздействия как эндогенных, так и экзогенных триггерных факторов:
| Эндогенные триггерные факторы ↓ |
ЭкзогенныЕ триггерные факторы ↓ |
| Гормональные изменения при половом созревании, при беременности, после родов и абортов | Терапия антибиотиками, цитостатиками, кортикостероидами, противовирусными, противогрибковыми препаратами, лучевая терапия |
| Нарушение в системе местного иммунитета | Частые и чрезмерные влагалищные спринцевания |
| Изменение баланса между микроорганизмами во влагалище | Пороки развития и анатомические деформации после разрывов в родах, хирургические вмешательства |
| Снижение количества Н2О2 продуцирующих лактобактерий, и концентрации Н2О2 в содержимом влагалища | Инородные тела во влагалище, матке: влагалищные тампоны и диафрагмы, пессарии, ВМС и др. |
| Желудочно-кишечный тракт как резервуар микроорганизмов, ассоциированных с бактериальным вагинозом | Спермициды |
Патогенез
На фоне вышеуказанных триггерных факторов, во влагалище начинают преобладать не факультативные, а анаэробные лактобациллы, которые обладают недостаточной способностью продуцировать Н2О2. Поскольку перекись водорода подавляет рост патогенных микроорганизмов ввиду прямой токсичности, снижение ее количества приводит к увеличению содержания различных факультативных (Gardnerella vaginalis) и анаэробных (Bacteroides peptococcus) бактерий. Общая концентрация бактерий во влагалище возрастает до 1011 в 1 мл.
В результате уменьшается содержание молочной кислоты, повышается рН влагалищной среды, что в свою очередь стимулирует рост анаэробных микроорганизмов. При увеличении бактериального роста, возрастает продукция аномальных аминов факультативными анаэробами. Амины, при увеличении вагинального рН, становятся летучими, обусловливая типичный «рыбный запах», усиливающийся при добавлении 10% раствора КОН во влагалищный секрет.
Бактериальные полиамины, вместе с находящимся во влагалище органическими кислотами (уксусной и сукциновой), оказывают цитотоксическое действие, вызывая отторжение эпителиальных клеток, что приводит к обильным вагинальным выделениям. Gardnerella vaginalis способствует усилению десквамации эпителиальных клеток, особенно в условиях алколоза, обнаруживаемого при бактериальном вагинозе. В результате адгезии микроорганизмов на поверхности десквамизированных эпителиальных клеток, образуются так называемые «ключевые клетки» или «влагалищный песок», которые имеют важное дифференциально-диагностическое значение при бактериальном вагинозе.
Вышеперечисленные процессы имеют следующее схематическое изображение:
Таблица№4. Патогенез бактериального вагиноза.
Уменьшение лактобацилл, продуцирующих Н2О2
↓
Повышение рН влагалищного содержимого
↓
Рост анаэробов
↓
Выделение аминов («рыбный запах»)
↓
Формирование «ключевых клеток»
Диагностика
Диагноз может быть поставлен на основании наличия не менее 3-х указанных признаков (критерии Амселя):
Ÿ Белые или сероватые гомогенные выделения, покрывающие всю слизистую влагалища;
Ÿ рН > 4,5;
Ÿ Положительный аминотест: «рыбный» запах при смешивании влагалищного отделяемого с 10% КОН;
Ÿ Обнаружение «ключевых» клеток в мазках из влагалища, окрашенных по Грамму, или в нативном препарате.
Микроскопия вагинального мазка с окраской по Грамму
Ÿ Массивное количество микрофлоры с преобладанием облигатных анаэробов:
— Gardnerella vaginalis в 100% случаев
— Mobiluncus в 50-70% случаев
— Mycoplasma hominis в 60-75% случаев
Ÿ Полное отсутствие или не большое количество лактобацилл
Ÿ Отсутствие лейкоцитарной реакции
Особые указания
Ÿ Культуральное исследование (посев) на Gardnerella vaginalis не рекомендуется, т.к. этот возбудитель часто обнаруживается у здоровых женщин
Ÿ Обследование не проводят во время менструации
Ÿ Исследование проводят не ранее чем через 72 часа после последнего полового сношения
Ÿ На бумагу для рН-метрии не должна попадать вода или слизь
Принципы терапии
Ÿ Противомикробная терапия, направленная на подавление анаэробной флоры, местно или системно
Ÿ Восстановление нормальной микрофлоры влагалища
Ÿ Коррекция иммунитета и эндокринного статуса, устранение провоцирующих факторов
Ÿ При бессимптомном течении лечение обязательно при беременности, наличии патологии шейки матки, при предстоящих гинекологических операциях.
Ÿ После проведенной терапии рекомендуется провести курс восстановления нормальной микрофлоры влагалища
Ÿ Рутинное лечение половых партнеров не рекомендуется
Гормональный статус и микробиоценоз влагалища
На состояние микрофлоры влагалища женщин, в сочетании с многими другими факторами, также имеет большое влияние гормональный статус организма в целом (оптимальное соотношение эстрогенов и прогестерона). Установлено, что гормональные нарушения в организме женщины создают благоприятный фон для развития воспалительного процесса нижнего отдела гениталий.
Слизистая оболочка влагалища реагирует на различные гормоны, но к эстрогенам она более чувствительна. Резистентность влагалища к инфекции во многом определяется насыщенностью организма эстрогенами. Эстрогены стимулируют пролиферацию многослойного плоского эпителия и повышают продукцию гликогена в поверхностных клетках. Непрерывно слущивающиеся эпителиальные клетки подвергаются цитолизу, с освобождением гликогена, который является идеальным субстратом для жизнедеятельности и роста лактобактерий. При снижении уровня эстрогенов, нарушается процесс образования гликогена, ухудшаются условия для жизнедеятельности лактобактерий и количество их уменьшается. Это приводит к снижению колонизационной резистентности слизистой влагалища и шейки матки, увеличению количества факультативной микрофлоры, что создает благоприятные условия для развития и хронизации воспалительного процесса.
При снижении уровня эстрогенов, нарушается процесс образования гликогена, ухудшаются условия для жизнедеятельности лактобактерий и количество их уменьшается. Это приводит к снижению колонизационной резистентности слизистой влагалища и шейки матки, увеличению количества факультативной микрофлоры, что создает благоприятные условия для развития и хронизации воспалительного процесса.
Второй путь влияния гормонов на защитные механизмы влагалища обеспечивается способностью прогестагенов снижать содержание сиаловой кислоты в слизи цервикального канала, что ведет к изменению её биохимических свойств. Слизь становится более вязкой и резистентной для пенетрации как для сперматозоидов, так и для микроорганизмов.
Первичность гормональных нарушений при развитии воспалительного процесса подтверждается тем, что выраженность дисбиотических явлений в шейке матки и во влагалище мало зависит от этиологии воспалительного процесса, а больше связана с характером гормональных нарушений. Наиболее значимое угнетение резидентной флоры наблюдается при дисфункции яичников, менее существенное – при гиперпролактинемии и изменении уровня гормонов гипофиза.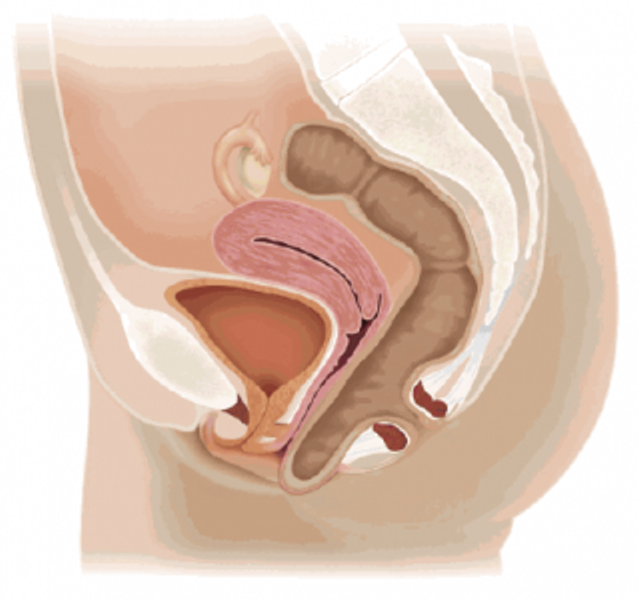 При гормональных нарушениях обсемененность влагалища и цервикального канала условно патогенными микроорганизмами обратно пропорциональна содержанию в них лактобактерий и бифидобактерий. Улучшение состояния микрофлоры цервикального канала и влагалища происходит при проведении противовоспалительной терап
При гормональных нарушениях обсемененность влагалища и цервикального канала условно патогенными микроорганизмами обратно пропорциональна содержанию в них лактобактерий и бифидобактерий. Улучшение состояния микрофлоры цервикального канала и влагалища происходит при проведении противовоспалительной терап
Вернуться
Пластика передней стенки влагалища в Москве – клиника гинекологии Гинеко
Кольпорафия — это хирургический метод уменьшения размеров влагалища. Передняя кольпорафия затрагивает переднюю стенку и вход во влагалище. Это самый эффективный способ решения проблемы на длительный период. Чаще всего к нему прибегают рожавшие женщины. Но мы рады помочь всем женщинам, которые в силу различных причин не удовлетворены состоянием интимной зоны.
Показания и противопоказания к операции
Передняя кольпорафия — одна из самых распространенных операций. Она решает не только косметические проблемы и недостатки интимной жизни, но и позволяет восстановить нормальное функционирование мочеполовой системы. Если проблема выходит за рамки дискомфорта и косметических неудобств — без хирургического вмешательства не обойтись.
Если проблема выходит за рамки дискомфорта и косметических неудобств — без хирургического вмешательства не обойтись.
Показаниями к операции являются следующие факторы:
- опущение мочевого пузыря и передней стенки влагалища
- родовой разрыв промежности
- растяжение мышц промежности
- разрывы передней стенки влагалища
- снижение сексуальной чувствительности
- недержание мочи
Мы оперируем только совершеннолетних женщин. Более того, наши специалисты не рекомендуют без острой необходимости проводить коррекцию влагалища нерожавшим женщинам.
Противопоказания:
- онкология
- любые новообразования органов малого таза
- воспаления гинекологических органов
- диабет
- сердечная недостаточность
- психические расстройства
Подготовка к процедуре
Любое хирургическое вмешательство требует серьезной подготовки. В первую очередь необходимо пройти комплексное обследование и сдать ряд анализов для оценки факторов риска или предоперационной коррекции:
В первую очередь необходимо пройти комплексное обследование и сдать ряд анализов для оценки факторов риска или предоперационной коррекции:
- анализ на свертываемость крови
- общий анализ крови
- мазок на флору
- анализ на венерические заболевания
- анализ мочи
Кроме предоперационного обследования рекомендуется специальная подготовка, которая заключается в очищении кишечника, эпиляции интимной зоны. В день операции запрещается прием пищи и жидкости
Ход операции
Вагинопластика проводится под внутривенным или эпидуральным наркозом.
В процессе операции хирург иссекает часть провисшей стенки влагалища, дополнительно укрепляется мочевой пузырь. После этого накладываются косметические швы, не требующие снятия. При этом восстанавливается правильное положение передней стенки влагалища и нижней части мочеиспускательного канала, в том числе матки. Полость осушается и обрабатывается антисептиком. Обязательно устанавливается мочевыводящий катетер на несколько часов после операции.
Полость осушается и обрабатывается антисептиком. Обязательно устанавливается мочевыводящий катетер на несколько часов после операции.
Минимальное время процедуры — 1 час.
В течение суток пациентка остается под наблюдением наших врачей в стационаре. При отсутствии осложнений уже на следующий день женщину отпускают домой.
Заживление послеоперационных швов происходит в течение 2-3 недель. Однако окончательное восстановление тканей влагалища занимает 2-3 месяца. Внутренние швы рассасываются сами. Для их полного распада потребуется порядка двух месяцев. К этому моменту обновленное влагалище уже полностью сформировано.
Послеоперационный период
Этот период не менее важен, чем сама операция. Поскольку именно в это время происходит заживление и формирование контура влагалища. Поэтому крайне необходимо соблюдать все рекомендации врача.
- Первые 2-3 дня показан постельный режим. Затем разрешено стоять, присаживаться на полубок и ходить.
 Полноценно садиться можно только спустя 3 недели.
Полноценно садиться можно только спустя 3 недели. - Чтобы не вызвать запоры и другие кишечные расстройства, необходимо соблюдать щадящий режим питания.
- В течение всего реабилитационного периода необходимо обрабатывать промежность антисептиками.
- Запрещены сауны и бани, а также тяжелые физические нагрузки.
- В первую неделю после каждого посещения туалета промежность необходимо обрабатывать антисептиками.
- При необходимости по рекомендации лечащего врача на швы накладывается заживляющая мазь и назначаются антибактериальные вагинальные свечи.
Чтобы снизить болевые ощущения, врач прописывает обезболивающие препараты. Контрольные приемы специалиста назначаются в зависимости от объема хирургического вмешательства.
Половую жизнь можно возобновлять не ранее, чем через 1 месяц.
Внимание! Статья носит информационный характер. Точные послеоперационные рекомендации даст ваш лечащий врач.
Возможные осложнения
В сертифицированных клиниках риск возникновения осложнений сводится к нулю. Специалисты Гинеко ответственно относятся к каждой пациентке и следят за историей болезни от первой консультации до полного выздоровления.
Зачастую, все возможные осложнения связаны с несоблюдением рекомендаций врача. К таким осложнениям относятся:
- расхождение швов
- образование гематом
- обильные кровотечения
- воспаления
- развитие инфекции
Если у женщины появился хоть один из этих симптомов — ей необходимо немедленно обратиться к врачу.
Кольпорафия в Гинеко
Мы готовы предложить вам комплексную вагинопластику с коррекцией передний и задней стенок влагалища. Запишитесь на консультацию к гинекологу, который даст вам полную картину вашего состояний и подскажет, какие процедуры вам необходимы.
Пластика задней стенки влагалища (сужение входа) в клинике «Золотое Сечение»
Подобная проблема может быть решена только хирургическим путем.
Показания к пластике задней стенки влагалища:
- снижение чувствительности стенок влагалища во время интимной близости;
- слабый оргазм или аноргазмия;
- скопление воздуха в вагине;
- зияние половой щели;
- нарушение топографии органов малого таза.
Как проходит операция в клинике
Учитывая, что пластика задней стенки влагалища для сужения входа во влагалище выполняется под наркозом (общая или спинальная анестезия), перед операцией женщина должна сдать ряд анализов, которые позволят уточнить её общее состояние здоровья и выявить противопоказания.
Длительность операции может варьироваться от 30 минут до нескольких часов, в зависимости от обширности нарушений и выраженности патологии.
Во время операции выполняется укрепление мышц, расположенных позади задней стенки влагалища, и приведение их в физиологическое состояние, а также производится иссечение лишних тканей влагалища, формирование более узкого входа во влагалище и последующее наложение саморассасывающихся швов на слизистую оболочку вульвы.
Восстановительный период
По окончании оперативного лечения женщина переводится в отделение интенсивной терапии (на 1-2 дня), а затем в послеоперационную палату. Для ускорения сроков реабилитации рекомендуется раннее вставание с кровати (со 2-го дня после операции).
Кроме того, назначается противовоспалительная и антибактериальная терапия, обработка дезинфицирующими растворами послеоперационной раны.
В восстановительный период, продолжительность которого обычно составляет около месяца, женщине рекомендуется:
- тщательно соблюдать интимную гигиену;
- следить за работой кишечника и употреблять пищу, способствующую нормализации стула;
- не находиться в положении сидя и не приседать в течение 7-14 дней;
- исключить любые физические нагрузки и поднятие тяжестей на 1 месяц;
- не посещать бассейны, бани, сауны, не принимать горячие ванны в течение 1 месяца;
- исключить интимные отношения на срок до 2 месяцев;
Ректоцеле
Ректоцеле — дивертикулообразное выпячивание стенки прямой кишки в сторону влагалища (переднее ректоцеле) или, реже, в сторону анокопчиковой связки (заднее ректоцеле).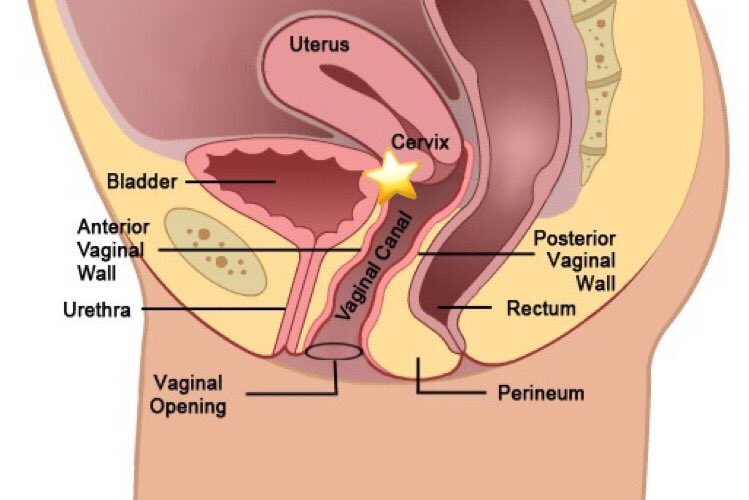
Причины возникновения
Причинами заболевания являются:
- патологические изменения в ректовагинальной перегородке;
- расхождение передних порций мышц, поднимающих задний проход;
- врожденная слабость связочно-мышечного каркаса тазового дна;
- дисфункция толстой кишки, чаще всего в виде длительного хронического запора;
- нарушение функционального состояния анальных сфинктеров;
- возрастная дистрофия и атрофия ректовагинальной перегородки и мышц тазового дна;
- заболевания женских половых органов.
- Вследствие полиэтиологичности заболевания достаточно сложно выявить основную причину развития ректоцеле. Превалирующая роль в его развитии принадлежит факторам, влияющим на хроническое повышение внутрибрюшного давления, и факторам, ведущим к травматизации и ослаблению ректовагинальной перегородки. Установлено, что большинство женщин появление первых симптомов заболевания связывают с родами.
 Из них более чем у половины пациенток отмечены тяжелые роды крупным плодом с разрывами промежности. Не менее важным фактором является хроническое повышение внутрибрюшного давления. У 83 % больных отмечен запор, что вынуждало их прибегать к слабительным средствам. У 15 % больных профессия связана с тяжелым физическим трудом. У18 % пациенток развитию заболевания способствовала перенесенная гистерэктомия. Установлено, что у 63 % женщин ректоцеле возникло при сочетании не менее двух этиологических факторов.
Из них более чем у половины пациенток отмечены тяжелые роды крупным плодом с разрывами промежности. Не менее важным фактором является хроническое повышение внутрибрюшного давления. У 83 % больных отмечен запор, что вынуждало их прибегать к слабительным средствам. У 15 % больных профессия связана с тяжелым физическим трудом. У18 % пациенток развитию заболевания способствовала перенесенная гистерэктомия. Установлено, что у 63 % женщин ректоцеле возникло при сочетании не менее двух этиологических факторов.
 При повышении внутрибрюшного давления происходит выбухание передней стенки прямой кишки в сторону истонченной задней стенки влагалища. При врожденной слабости соединительнотканных структур и мышц тазового дна выпячивание стенки прямой кишки во влагалище может развиваться в молодом возрасте после первых родов или тяжелого физического труда. Нельзя не учитывать влияние постоянного повышения внутрибрюшного или внутритазового давления при упорном запоре, приводящем к дистрофическим изменениям в стенке прямой кишки. Очевидно, именно эти факторы являются ведущими при возникновении заднего ректоцеле как у женщин, так и у мужчин. Ректоцеле характеризуется не только анатомическими изменениями взаимоотношений тканей промежности, но и нарушением моторно-эвакуаторной функции прямой кишки с выраженными изменениями рефлекторной деятельности запирательного аппарата прямой кишки.
При повышении внутрибрюшного давления происходит выбухание передней стенки прямой кишки в сторону истонченной задней стенки влагалища. При врожденной слабости соединительнотканных структур и мышц тазового дна выпячивание стенки прямой кишки во влагалище может развиваться в молодом возрасте после первых родов или тяжелого физического труда. Нельзя не учитывать влияние постоянного повышения внутрибрюшного или внутритазового давления при упорном запоре, приводящем к дистрофическим изменениям в стенке прямой кишки. Очевидно, именно эти факторы являются ведущими при возникновении заднего ректоцеле как у женщин, так и у мужчин. Ректоцеле характеризуется не только анатомическими изменениями взаимоотношений тканей промежности, но и нарушением моторно-эвакуаторной функции прямой кишки с выраженными изменениями рефлекторной деятельности запирательного аппарата прямой кишки.Симптомы
Одним из первых симптомов ректоцеле отмечается затруднение при опорожнении толстой кишки. По мере развития заболевания характерной жалобой становится чувство неполного опорожнения прямой кишки. Возникает необходимость эвакуации ее содержимого с помощью ручного пособия путем выдавливания калового комка через заднюю стенку влагалища в задний проход. При неполном опорожнении каловый комок вызывает частые позывы к дефекации. Нарушение процесса эвакуации кала и задержка его в кармане передней стенки прямой кишки в свою очередь сопровождается воспалительными изменениями в дистальных отделах толстой кишки.
Возникает необходимость эвакуации ее содержимого с помощью ручного пособия путем выдавливания калового комка через заднюю стенку влагалища в задний проход. При неполном опорожнении каловый комок вызывает частые позывы к дефекации. Нарушение процесса эвакуации кала и задержка его в кармане передней стенки прямой кишки в свою очередь сопровождается воспалительными изменениями в дистальных отделах толстой кишки.
Развитие заболевания протекает в несколько этапов. Вначале больные отмечают затруднение при опорожнении прямой кишки, что вынуждает их усиленно тужиться во время дефекации. Затем присоединяется чувство неполного опорожнения прямой кишки, возникает потребность в двухэтапной дефекации. В этот период пациентки начинают активно использовать слабительные средства либо прибегать к очистительным клизмам. На более поздних стадиях заболевания, в среднем через 2—3 года, возникает необходимость ручного пособия при дефекации. В последующем длительное натуживание при стуле ведет к травматизации слизистой оболочки анального канала и возникновению ряда сопутствующих проктологических заболеваний (хронический геморрой, анальная трещина, свищи прямой кишки, хронический криптит и т. п.).
п.).
Абсолютное большинство пациенток с ректоцеле предъявляют жалобы на затрудненную дефекацию, чувство неполного опорожнения прямой кишки, необходимость ручного пособия при стуле. Ручное пособие выполняется ими путем надавливания на промежность, заднюю стенку влагалища либо ягодичную область. Кроме того, большинство больных уже не могут обходиться без слабительных средств (препараты сенны, бисакодил, гуталакс и т. п.) или очистительных клизм. У многих больных при опросе выявляются жалобы, обусловленные сопутствующими заболеваниями анального канала и дистального отдела прямой кишки. Это — выделение крови при дефекации, выпадение внутренних геморроидальных узлов, боль и дискомфорт при дефекации.
Статья «Ректоцеле — симптомы, диагностика, лечение»
Рассказывает хирург-колопроктолог Екатерина Бородина
Ректоцеле» (rectocele: лат. rectum – прямая кишка; греч. kele – выпячивание, грыжа, припухлость) — это выпячивание передней стенки прямой кишки в сторону влагалища (переднее ректоцеле), и/или, крайне редко, по задней полуокружности прямой кишки.
Ректоцеле страдают в подавляющем большинстве женщины. Слабость связок и мышц тазового дна, развивающаяся в течение жизни, их повреждение во время тяжелых и осложненных родов приводят к ослаблению ректовагинальной перегородки — стенки между кишкой и влагалищем. При этом она истончается, а задняя стенка влагалища, тесно связанная с прямой кишкой, приобретает патологическую подвижность. При повышении внутрибрюшного давления (хронические запоры и сильное натуживание во время дефекации) происходит выбухание передней стенки прямой кишки в сторону истонченной задней стенки влагалища. Вместо того, чтобы при натуживании «работать» на опорожнение кишки, перегородка выпячивается во влагалище, образующийся при этом карман препятствует нормальной дефекации.
Ректоцеле, чаще всего, это верхушка айсберга проблем тазового дна женщины старше 50 лет и причинатак называемого синдрома обструктивной дефекации. Несостоятельность мышц тазового дна приводит также к недержанию мочи во время напряжения (при кашле, чихании), к проблемам в сексуальной сфере у женщин.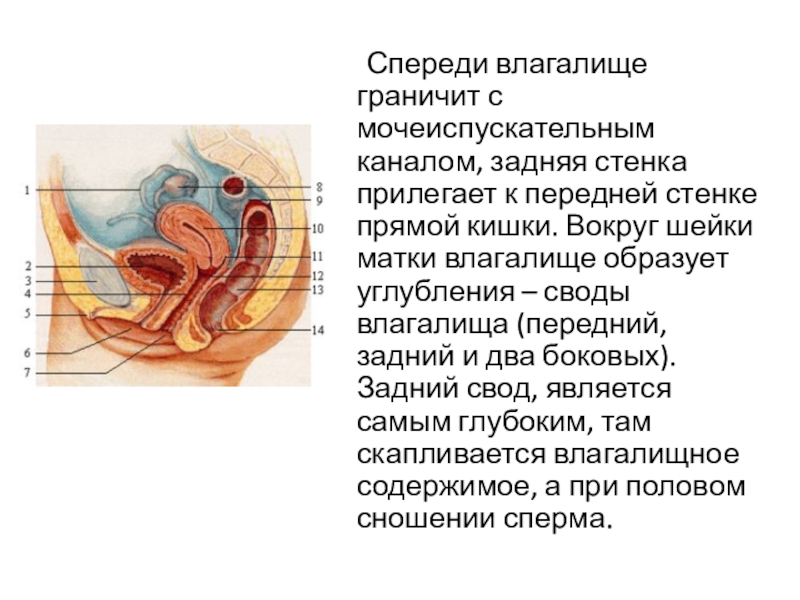 Именно поэтому ректоцеле и опущение женских половых органов — это заболевания с единым механизмом развития и клинической картиной, адекватное лечение которых требует объединения усилий колопроктолога и урогинеколога.
Именно поэтому ректоцеле и опущение женских половых органов — это заболевания с единым механизмом развития и клинической картиной, адекватное лечение которых требует объединения усилий колопроктолога и урогинеколога.
Симптомы ректоцеле
Основная жалоба при ректоцеле — запоры. Дефекация затруднена, появляется чувство неполного опорожнения прямой кишки. По мере развития заболевания возникает необходимость применения ручного пособия во время стула, длительныхнатуживаний. Результатом неполного опорожнения прямой кишки являются частые, нерезультативные позывы к дефекации, возникает потребность в двухэтапной дефекации. Характерный признак скопления кала в «резервуаре»: кишечник «срабатывает», если поддерживать или надавливать пальцами на заднюю стенку влагалища или с боков от ануса.
В дальнейшем длительноенатуживание ведет к травмированию слизистой оболочки анального канала и возникновению ряда сопутствующих проктологических заболеваний (хронический геморрой, анальная трещина, свищи прямой кишки, хронический криптит и т. п.).
п.).
Диагностика ректоцеле
Характерные жалобы на затрудненный акт дефекации, необходимость ручного пособия путем надавливания на заднюю стенку влагалища для освобождения прямой кишки являются достаточным основанием для того, чтобы предположить наличие у пациентки ректоцеле. Основным методом диагностики ректоцеле является проктологический осмотр, проводимый на гинекологическом кресле в положении на спине с ногами, согнутыми в коленных суставах и приведенными к животу. При проведении пальцевого исследования прямой кишки и влагалищного исследования при натуживании выявляют выпячивание передней стенки прямой кишки в сторону влагалища. Проведение аноскопии/ректоскопии/колоноскопии является обязательным при всех заболеваниях прямой кишки и анального канала. При этом определяют состояние прямой кишки и выявляют сопутствующие проктологические заболевания. Проводится трансректальное ультразвуковое исследование для определения состояния мышц тазового дна, размеров ректоцеле.
В специализированных клиниках, занимающихся проблемами тазового дна, в том числе в Клинике колопроктологии ЕМС, проводятся сложные исследования функции акта дефекации и анатомии таза с использованием рентгеновского излучения (дефекография), МРТ (МРТ-дефекография), анальнаяманометрия.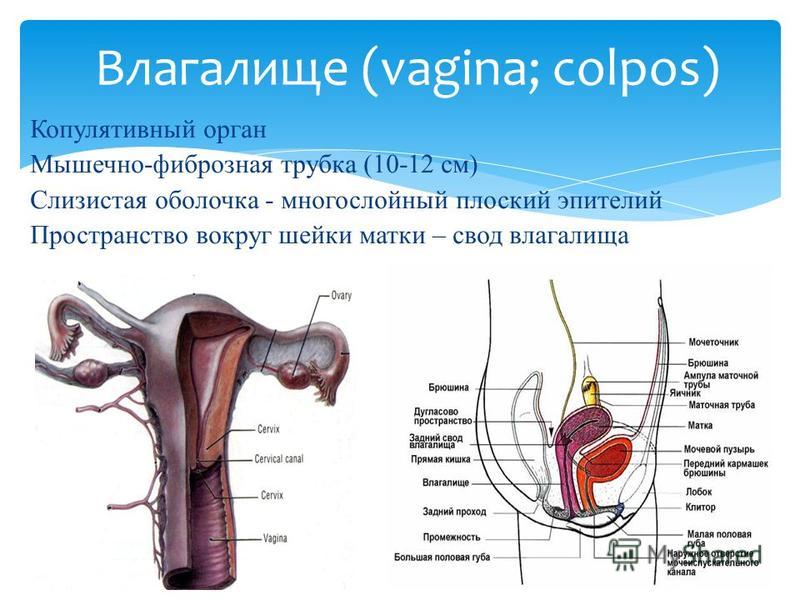 Обязательно исследование пассажа (прохождения) рентгеноконтрастного вещества по толстой кишке для исключения медленнотранзиторного запора.
Обязательно исследование пассажа (прохождения) рентгеноконтрастного вещества по толстой кишке для исключения медленнотранзиторного запора.
Медикаментозное лечение
У всех пациенток с ректоцеле лечение следует начинать с консервативных мероприятий, заключающихся в подборе режима питания с включением в рацион высоковолокнистых продуктов и большого количества жидкости. Это диета с повышенным содержанием пищевой клетчатки, лекарственные препараты с пищевыми волокнами для размягчения и увеличения объема стула; эубиотики, стимулирующие развитие «полезной» кишечной флоры.
Доказано, что употребление жидкости до 1,5 -2 л в день увеличивает частоту стула и снижает необходимость в приеме слабительных средств у пациентов, соблюдающих высокошлаковую диету. Такая терапия направлена на нормализацию эвакуаторной функции толстой кишки, и ее следует назначать за 1,5-2 мес. до операции. В тех случаях, когда функцию кишки не удается улучшить при помощи режима питания, следует использовать осмотические слабительные средства и прокинетики — препараты, нормализующие двигательную активность желудочно-кишечного тракта.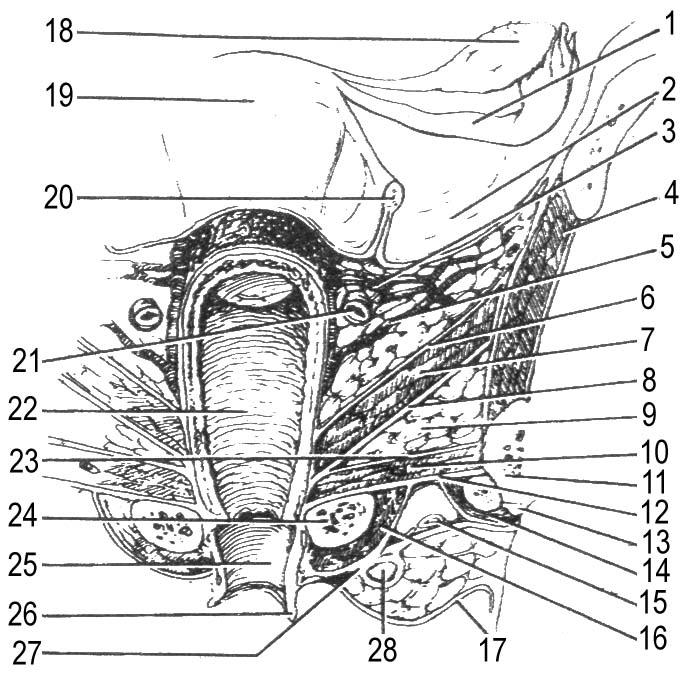
В начальной стадии полезно проведение комплекса гимнастических упражнений, укрепляющих мышцы тазового дна (упражнения Кегеля).
Хирургическое лечение
Если, несмотря на все проводимые мероприятия, направленные на улучшение опорожнения прямой кишки, симптомы ректоцеле сохраняются, врач рассматривает вопрос о проведении хирургического вмешательства с целью удаления выпячивающейся части прямой кишки и укрепления ректовагинальной перегородки. Такое решение принимается совместнымконсилумомурогинеколога и колопроктолога. Возможно выполнение сочетанных операций. Выбор способа оперативного лечения проводится с учетом анамнеза пациента и сопутствующей патологии. Так, при выраженных патологических изменениях положения органов малого таза или наличия сопутствующих заболеваний, например, цистоцеле, геморроя, полипов или анальной трещины, операция по поводу ректоцеле проводится с помощью комбинированного доступа с одновременной коррекцией сопутствующих заболеваний, так как у женщин, страдающих ректоцеле, часто наблюдаются различные повреждения заднего прохода, в частности, его передней полуокружности, воспаление сигмовидной и прямой кишок.
До появления современных технологий и новейших материалов основным видом операций была пластика мышц тазового дна. Современные технологии позволяют провести операцию по устранению ректоцеле и выпадения прямой кишки лапароскопически и подразумевают установку сетчатого импланта. Биологически инертные импланты фиксируются на связках малого таза и надежно укрепляют ректовагинальную перегородку, ректовагинальную область и тазовое дно. Количество осложнений и рецидивов сведено к минимуму. Женщине разрешается вставать уже на следующий день после проведения операции и активно двигаться на 2-3 сутки. Операция малотравматична, позволяет излечивать женщин старшего возраста, перенесших генитальный пролапс (опущение и выпадение влагалища) и/или с большим количеством сопутствующих заболеваний. У пациенток восстанавливаются нормальные функции мышц тазового дна и приходит в норму процесс опорожнения кишечника.
Метод пластики сетчатыми имплантами не подходит для женщин, которые планируют беременность, так как становится невозможно адекватное растяжение ректовагинальной области, необходимое для успешных естественных родов.
В случаях, когда имеются противопоказания к проведению хирургического вмешательства, урогинекологи принимают решение о назначении особой лечебной гимнастики и рекомендуют ношение пессария – резинового или пластикового кольца, предупреждающего выпадение органов малого таза, в том числе и матки. Пессарий поддерживает внутренние половые органы женщины. Он устанавливается во влагалище врачом и требует периодической замены, так как при длительном ношении вызывает образование пролежней.
Тайны женского оргазма — BBC News Україна
- Линда Геддес
- BBC Future
От загадочной точки G до возникновения множественного оргазма — женская сексуальность всегда удивляла ученых. Корреспондент BBC Future Линда Геддес рассказывает о смелых экспериментах, которые наконец позволили ученым найти ответы на эти вопросы.
Моя стиральная машинка имеет кнопку блокировки. Для ее активации необходимо удерживать кнопку запуска некоторое время с определенной интенсивностью. Если нажимать слишком слабо, ничего не происходит, нажмешь сильнее, чем надо, — и машина сердито подает звуковой сигнал. Но как только вы освоите технику, все становится очень легко. Включаются огоньки, механизм начинает двигаться и в конечном итоге достигает кульминации с дрожью и крещендо. Куча запутанной, влажной, но свежей одежды выпадает с другой стороны. Для непосвященных — это удивительный процесс.
Для ее активации необходимо удерживать кнопку запуска некоторое время с определенной интенсивностью. Если нажимать слишком слабо, ничего не происходит, нажмешь сильнее, чем надо, — и машина сердито подает звуковой сигнал. Но как только вы освоите технику, все становится очень легко. Включаются огоньки, механизм начинает двигаться и в конечном итоге достигает кульминации с дрожью и крещендо. Куча запутанной, влажной, но свежей одежды выпадает с другой стороны. Для непосвященных — это удивительный процесс.
Дж. Д. Сэлинджер написал однажды: «Женское тело — это как скрипка. Чтобы уметь играть на ней, надо быть отличным музыкантом». Правильный напор и ласки отправляют женщину в такой экстаз, что на несколько секунд остальной мир перестает для нее существовать. Но сделайте что-то немного не так, и в результате — боль, разочарование или просто ничего. У мужчин все совсем иначе. Только у них появляется эрекция, несколько минут энергичной стимуляции обычно приводят к эякуляции.
Почему оргазм приносит такое удовольствие? Откуда у женщин способность к множественному оргазму? И на самом ли деле существует мистическая точка G? У медицины долго не было ответов на эти вопросы. «Мы можем полететь на Луну, но мы все еще так мало знаем о нашем собственном теле», — говорит Эммануил Джанини из Римского университета Тор Вергата, который вместе со своими коллегами посвятил свою карьеру исследованию человеческой сексуальности. Эти реальные «Мастера секса» («Masters of Sex» — американский телесериал, посвященный пионерам в области исследования сексуальности человека Уильяму Мастерса и Вирджинии Джонсон. — Ред.) провели множество экспериментов в течение последних лет и пришли к некоторым важным выводам.
«Мы можем полететь на Луну, но мы все еще так мало знаем о нашем собственном теле», — говорит Эммануил Джанини из Римского университета Тор Вергата, который вместе со своими коллегами посвятил свою карьеру исследованию человеческой сексуальности. Эти реальные «Мастера секса» («Masters of Sex» — американский телесериал, посвященный пионерам в области исследования сексуальности человека Уильяму Мастерса и Вирджинии Джонсон. — Ред.) провели множество экспериментов в течение последних лет и пришли к некоторым важным выводам.
Мозг в огне
Самая сложная задача для ученых — убедить женщин отбросить стеснительность и принять участие в экспериментах, которые предусматривают мастурбацию или половой акт в лабораторных условиях и под неудобным глазом МРТ-сканера. Один из лидеров этого исследования, доктор Барри Комисарук из Рутгерского университета в штате Нью-Джерси, попытался проверить гипотезу, согласно которой разница между женским и мужским оргазмом объясняется различными реакциями в мозге.
Исследования показали, что несмотря на довольно разные пути к оргазму, и мужчины, и женщины демонстрировали похожую нейронную активность головного мозга. «Во время оргазма реакции мозга мужчин и женщин скорее показывают больше сходства, чем различий, — рассказывает доктор Комисарук. — Мы видим тотальную активацию головного мозга. Говоря простым языком, это как все системы включаются одновременно».
Автор фото, Getty
Підпис до фото,Мозг женщины продолжает получать сигналы от гениталий после оргазма, что объясняет способность женского организма к множественным оргазмам
Это объясняет, почему оргазмы такие всепоглощающие — если пылает весь лес, очень трудно определить, где началось возгорание. «Если во время оргазма все части мозга активируются одновременно, почти невозможно отличить деятельность его отдельных участков», — говорит профессор Комисарук. Именно поэтому мы не можем думать ни о чем другом.
Этот костер все же имеет горячие точки. Одной из них является так называемое прилегающее ядро — отдел мозга, отвечающий за удовольствие, запускающий действие специфического гормона дофамина. Во время экспериментов крысы предпочитали электрическую стимуляцию этой области мозга еде настолько, что могли голодать до смерти. Кроме секса, эта область также активируется под действием кокаина, амфетамина, кофеина, никотина и шоколада. Неудивительно, что оргазмы заставляют нас хотеть еще.
Одной из них является так называемое прилегающее ядро — отдел мозга, отвечающий за удовольствие, запускающий действие специфического гормона дофамина. Во время экспериментов крысы предпочитали электрическую стимуляцию этой области мозга еде настолько, что могли голодать до смерти. Кроме секса, эта область также активируется под действием кокаина, амфетамина, кофеина, никотина и шоколада. Неудивительно, что оргазмы заставляют нас хотеть еще.
Однако после оргазма возникают некоторые важные различия, которые объясняют, почему мужчины и женщины после кульминации реагируют по-разному. Доктор Комисарук вместе с коллегой Качин Аллен обнаружили предыдущие свидетельства того, что определенные участки головного мозга мужчин перестают отвечать на дальнейшую сенсорную стимуляцию половых органов сразу после оргазма. В то время как мозг женщин остается активированным. Это открытие может быть ответом на вопрос, почему женщины способны испытывать множественные оргазмы, а мужчины — нет.
Анатомия удовольствия
Самым сложным вопросом для науки остается анатомия оргазма. Пенис имеет только один путь для передачи сенсорного ощущения в мозг, тогда как женские половые органы — три или четыре.
Центром женской сексуальности является клитор — небольшой округлый холм, расположенный в неудобном месте на расстоянии сантиметра от входа во влагалище. Кто именно открыл значимость клитора в достижении оргазма, остается неизвестным. Первые изображения этого органа появились на палеолитических Венерах — женских статуэтках с большой грудью, округлым животом, увеличенными половыми органами, которые символизировали культ плодородия.
В XVI веке клитор был впервые описан как отдельный орган женского организма, который вызывает удовольствие. Итальянский хирург и анатом эпохи Возрождения Реальд Коломбо в своей книге De re anatomica, опубликованной в 1559 году, описал клитор как «центр удовольствия женщины». Тем не менее, в последующие века женское удовольствие отошло на задний план, и о клиторе забыли — по крайней мере, анатомы и врачи.
Автор фото, Getty
Підпис до фото,Сможет ли наука объяснить, почему женщины и мужчины воспринимают секс по-разному?
Он снова появился в медицинских трудах в XX веке, но ему не уделяли должного внимания. Хотя Зигмунд Фрейд признавал, что клитор помогает испытать оргазм, он считал, что клиторальный оргазм не является зрелым и должен с возрастом вытесняться вагинальным. Неспособность испытывать вагинальный оргазм ученый связывал с психосексуального незрелостью.
Более поздние исследования показали, что метр психоанализа ошибался. Около 30-40% женщин утверждают, что никогда не достигали оргазма с помощью только вагинальной стимуляции.
Предположение, что вагинальный оргазм важнее клиторальнлшл, вызвало возмущение среди феминисток. Это звучит так, будто женщины, которые не испытывают вагинального оргазма, просто не достаточно стараются. Итак, вагинальный оргазм возможен у всех женщин или это привилегия счастливого меньшинства? Возможно ли иметь оргазм даже при отсутствии клитора?
Доктор Барри Комисарук сделал первые шаги к ответу на эти вопросы случайно, в ходе исследования брачного поведения крыс. Во время одного эксперимента он вставил стержень во влагалище самки крысы, и это вызвало странную реакцию животного. «Как только я коснулся шейки матки, самка стала совершенно неподвижной», — рассказывает ученый. Кроме того, при такой стимуляции крысы были нечувствительными к боли. Дальнейшие эксперименты подтвердили гипотезу ученого — вагинальная стимуляция блокировала ощущение боли. Но как это происходит?
Во время одного эксперимента он вставил стержень во влагалище самки крысы, и это вызвало странную реакцию животного. «Как только я коснулся шейки матки, самка стала совершенно неподвижной», — рассказывает ученый. Кроме того, при такой стимуляции крысы были нечувствительными к боли. Дальнейшие эксперименты подтвердили гипотезу ученого — вагинальная стимуляция блокировала ощущение боли. Но как это происходит?
Чтобы узнать о причинах такой реакции, доктор Комисарук провел исследование вместе с профессором Беверли Випплом, изучая женщин с разной степенью повреждения спинного мозга. Исследования показали, что даже когда нервные пути в спинном мозге от половых органов к головному мозгу были повреждены из-за травмы, женщины могли чувствовать прикосновения к влагалищу и шейке матки. Некоторые из них были способны испытывать оргазм, даже когда их половой нерв, который передает ощущение от клитора мозгу, был полностью блокирован. «Женщины с повреждением спинного мозга, которые не могли чувствовать свой клитор, тем не менее испытывали оргазм с помощью вагинальной стимуляции», — рассказывает доктор Комисарук. «Наверное, это лучшее доказательство того, что вагинальный оргазм существует».
«Наверное, это лучшее доказательство того, что вагинальный оргазм существует».
Автор фото, Getty
Підпис до фото,Женские половые органы связаны с мозгом многими нервными путями
Ощущение из влагалища передаются в мозг с помощью так называемых блуждающих нервов, расположенных за пределами спинного мозга. «Женщины описывают клиторальный оргазм как более местный и внешний, тогда как вагинальный оргазм охватывает все тело. Вполне вероятно, это вызвано тем, что нервы, которые передают ощущения от клитора, отличаются от вагинальных», — добавляет доктор Комисарук. А что касается того, что вагинальный оргазм загадочным образом блокирует боль, может объясняться тем, что нервы спинного мозга вырабатывают гормон нейромедиатор, участвующий в восприятии боли. После того, как сигналы достигают мозга, они могут также вызвать высвобождение гормонов, таких как эндорфины, которые уменьшают боль.
Итак, если разные нервы передают ощущения с разных участков женских половых органов — и все они могут вызвать оргазм — возможно, некоторые участки влагалища более чувствительны, чем другие? Как парам поймать неуловимый вагинальный оргазм?
Точка G
Знаменитая точка G в течение долгого времени оставалась объектом горячих дебатов. Впервые термин ввел немецкий акушер и гинеколог Эрнст Грефенберг (первая буква его имени дала название этой точки. — Ред.) в начале 80-х. В 1950-е годы он описал эрогенную зону на передней стенке влагалища, которая расположена на уровне уретры. Дальнейшие исследования показали, что в этом месте находится комплекс кровеносных сосудов, нервных окончаний, а также остаток железы, которая является эквивалентом мужской простаты. Исследования показывают, что небольшое количество женщин — особенно те, которые имеют сильные мышцы тазового дна — с помощью стимуляции этой области могут чувствовать мощные оргазмы, сопровождаемые выбросом небольшого количества жидкости из мочевого пузыря, которая не является мочой.
Впервые термин ввел немецкий акушер и гинеколог Эрнст Грефенберг (первая буква его имени дала название этой точки. — Ред.) в начале 80-х. В 1950-е годы он описал эрогенную зону на передней стенке влагалища, которая расположена на уровне уретры. Дальнейшие исследования показали, что в этом месте находится комплекс кровеносных сосудов, нервных окончаний, а также остаток железы, которая является эквивалентом мужской простаты. Исследования показывают, что небольшое количество женщин — особенно те, которые имеют сильные мышцы тазового дна — с помощью стимуляции этой области могут чувствовать мощные оргазмы, сопровождаемые выбросом небольшого количества жидкости из мочевого пузыря, которая не является мочой.
Автор фото, Getty
Підпис до фото,Охота на загадочную точку G открыла сложную анатомию женской половой системы
Вдруг все начали говорить об этой волшебной кнопке на передней стенке влагалища. Пары прилагали усилия — часто вполне бесполезные — в поисках этого участка. Между тем, некоторые феминистки заявили, что все большая популярность точки G — это попытка мужчин возродить важность вагинального проникновения после того, как во времена сексуальной революции 60-70-х годов его затмил клиторальный оргазм.
Между тем, некоторые феминистки заявили, что все большая популярность точки G — это попытка мужчин возродить важность вагинального проникновения после того, как во времена сексуальной революции 60-70-х годов его затмил клиторальный оргазм.
Данные, подтверждающие или опровергающие существование точки G, часто непоследовательны и преувеличены. Одно исследование, которое отрицало существование точки G, базировалось на результатах МРТ только одной женщины. Дебаты все усложняются препирательствами о правильности терминологии для различных внутренних участков женских половых органов, а также о том, что считать началом и концом этой области. Тем не менее, кажется, физические различия между женщинами, которые испытывали вагинальный оргазм, и теми, кто не испытывал его, все же есть. В 2008 году доктор Джаннини опубликовал исследование с участием девяти женщин, которые имели вагинальный оргазм и 11-ти, которые утверждали, что никогда не достигали кульминации во время проникающего секса. Ультразвуковое исследование показало более толстую зону ткани в пространстве между вагиной и уретрой у первой группы респондентов.
Ультразвуковое исследование показало более толстую зону ткани в пространстве между вагиной и уретрой у первой группы респондентов.
Сначала доктор Джаннини пришел к выводу, что эта зона и является легендарной точкой G. Но дальнейшие исследования заставили переосмыслить этот вывод. «Слово «точка» предполагает нечто вроде кнопки, которую достаточно нажать, чтобы получить удовольствие, — говорит он. — Она или есть, или ее нет. Но никто не смог описать конкретное местоположение этого участка».
Итак, если это не кнопка, то что тогда? Для многих ученых ответ очевиден — это клитор. Недавние МРТ исследования клитора показали, что представление о нем, как о крохотном органе под поверхностью кожи, далеко от истины. Анализы показывают большую, выпуклую структуру почти 9 см в длину, вилообразной формы. Она расположена от края влагалища до середины таза вдоль уретры.
Верхняя часть этого органа — наиболее чувствительная — расположена на поверхности. А ее дуги охватывают обе стороны влагалища и продолжаются в половых губах.
Этот орган женского организма имеет такое же происхождение, как и мужской пенис. Оба органа формируются из одной эмбриональной ткани на ранних стадиях развития плода. Но есть важные отличия: мужской половой орган не зависит от действия гормонов, например, тестостерона, после того как период созревания заканчивается. Влагалище, наоборот, реагирует на гормоны, в частности эстроген, объясняет, почему сексуальное желание женщины колеблется в течение всей жизни.
Cложное строение половых органов объясняет, почему так трудно доказать — или опровергнуть — существование точки G. Итак, стимуляция передней стенки влагалища невозможна без соприкосновения с внутренними частями клитора и уретры.
Размер имеет значение?
Учитывая эти исследования, ученые начали задумываться, могут ли размер и расположение клитора у здоровых женщин влиять на легкость, с которой они достигают оргазма во время проникающего секса. МРТ-сканирование показало, что чем меньше размер внешней части клитора и чем дальше он расположен от входа во влагалище, тем труднее женщинам достичь оргазма с помощью только вагинальной стимуляции.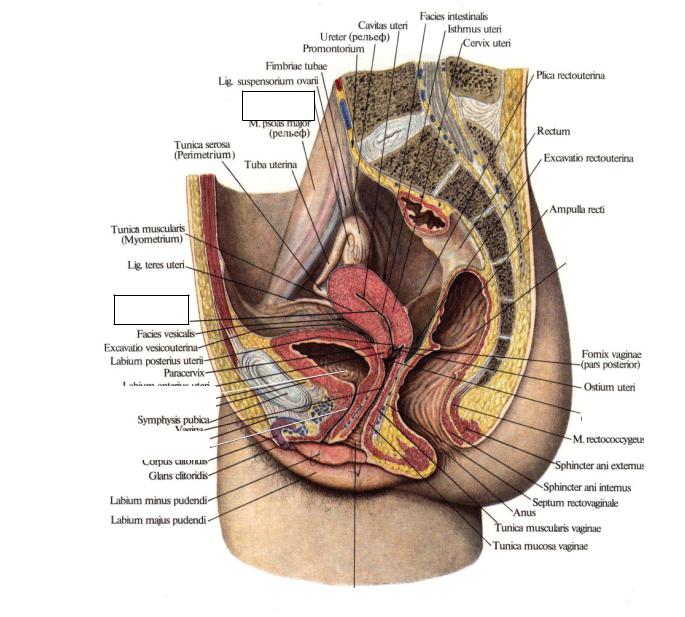
Таким образом эти исследования доказывают, что женщины могут достичь оргазма многими путями — с помощью либо вагинальной стимуляции, либо стимуляции клитора, либо и того и другого. Дальнейшие исследования доктора Комисарука показали, что ощущения с разных участков женских половых органов — а также сосков — поступают в одну область головного мозга, хотя и в несколько различные участки.
«Таким образом, различные типы оргазмов имеют нейро-анатомическое объяснение, — говорит доктор Комисарук. — Это доказывает, почему одновременно стимуляция клитора, влагалища и шейки матки приводит к более интенсивным, сложным и приятным оргазмам, которые описывают женщины».
Женщинам, которым трудно достичь кульминации во время проникающего секса, или любого секса, ученые рекомендуют одно — экспериментировать.
Автор фото, Getty
Підпис до фото,Универсального рецепта для хорошего секса не существует
«Мои пациентки говорят: «Я не могу иметь вагинальный оргазм, поэтому со мной что-то не так, — говорит доктор Рэйчел Полз из Цинциннати в штате Огайо. — Но это не так. Каждая женщина имеет индивидуальные особенности. Кому-то достаточно стимуляции клитора во время проникающего секса, для кого-то — это несколько сложнее и требует дополнительной стимуляции. Но женщины должны знать, что если они не испытывают оргазм от вагинального проникновения, то это вполне нормально».
— Но это не так. Каждая женщина имеет индивидуальные особенности. Кому-то достаточно стимуляции клитора во время проникающего секса, для кого-то — это несколько сложнее и требует дополнительной стимуляции. Но женщины должны знать, что если они не испытывают оргазм от вагинального проникновения, то это вполне нормально».
Послание профессора Джаннини женщинам гласит: «Наслаждайтесь не только сексом, но и познанием собственного тела, поймите, кто вы есть сегодня, потому что завтра вы, возможно, будете другой. Не игнорируйте бесконечное разнообразие, которое нам предлагает природа. Женский организм — это не машина, которая всегда работает одинаково».
Влагалище или вагина, vagina — это уплощенный в переднезаднем направлении орган трубчатой формы. Средняя длина влагалища женщины составляет 8–10 см. Его верхняя граница располагается на уровне шейки матки, а в нижней части оно открывается в преддверие влагалища отверстием влагалища, ostium vaginae. Влагалище располагается поперек малого таза; под углом относительно матки. Между передней стенкой, paries anterior, и задней стенкой, paries posterior, его полость имеет щелевидную форму. Передняя стенка влагалища несколько толще задней стенки. В самом верху полость влагалища формирует слепой карман — свод влагалища, fornix vaginae. Часть между задней губой шейки матки и задней стенкой влагалища, глубже, чем между передней губой и передней стенкой влагалища. Стенка влагалища окружена соединительной тканью с примесью небольшого количества гладких мышечных волокон, которые плотнее в нижних отделах. Стенки влагалища состоят из мышечной и слизистой оболочек. Мышечная оболочка, tunica muscularis, состоит из наружного, продольного, и внутреннего, кругового слоев мышц, волокна которых отчасти переплетаются между собой. Продольные пучки мышц переходят в мышечный слой шейки матки, аоколо мочеполовой диафрагмы в стенке влагалища имеются поперечнополосатые мышечные пучки, в верхнем отделе влагалища — только гладкие мышечные волокна. Стенки влагалища находятся в полости малого таза, передняя стенка срастается с мочевым пузырем и плотной соединительной тканью с мочеиспускательным каналом при посредстве уретрально-влагалищной перегородки. У переднебоковых участков влагалища располагается мочеточник. Четверть задней части покрыта брюшиной, остальная же часть сращена с передней стенкой прямой кишки в области ампулы кишки при посредстве прямокишечно-влагалищной перегородки. |
Стенка влагалища — обзор
Кисты
Кисты размером 2 см и более следует удалять в операционной под местной или общей анестезией. Ясно, что эти поражения могут варьироваться от слизистых включений (аденоз) до плоскоклеточных включений и кист протоков Гартнера (остатки мезонефры). Осмотр кисты из влагалища дает мало информации о ее происхождении или потенциальном риске(ах). Необычное состояние, при котором образуются небольшие кисты — некоторые размером от 1 до 1,5 см, — это эмфизематозный вагинит. Это состояние связано с множественными заполненными газом пространствами (рис. 58.5A–D).
Осмотр кисты из влагалища дает мало информации о ее происхождении или потенциальном риске(ах). Необычное состояние, при котором образуются небольшие кисты — некоторые размером от 1 до 1,5 см, — это эмфизематозный вагинит. Это состояние связано с множественными заполненными газом пространствами (рис. 58.5A–D).
Проток Гартнера (мезонефральный) находится глубоко в латеральной стенке влагалища; хотя он может блуждать вперед или назад, кистозный проток может простираться краниально через всю длину влагалища и через шейку матки в широкую связку (рис. 58.6А-Е). Прежде чем приступить к операции по удалению кисты, гинеколог должен получить как можно больше предоперационной информации о кисте и соседних с ней структурах (рис.от 58,6F до Н). Техника иссечения любой вагинальной кисты аналогична. Должна быть известна связь кисты с мочевым пузырем и мочеточником (рис. 58.6I). При необходимости мочеточник катетеризируют.
Киста протока Гартнера, распространяющаяся вниз до нижней части влагалища, должна быть рентгенологически исследована, чтобы определить распространение кисты вверх. Рис. 58.7-58.10 показана киста левой передне-боковой стенки влагалища и ее связь с мочевым пузырем.
Рис. 58.7-58.10 показана киста левой передне-боковой стенки влагалища и ее связь с мочевым пузырем.
Ниже описана простая и надежная методика лечения этого типа кисты.
В кисту вводят разведенный в соотношении 1:100 раствор вазопрессина (рис. 58.11). Затем лазерными лучами на углекислом газе (CO 2 ) очерчивают область кисты, которая будет иссечена (рис. 58.12). Иссечение по существу открывает кистозную массу (рис. 58.13). Теперь можно осмотреть внутреннюю часть кисты (рис. 58.14). Диаметр луча лазера CO 2 увеличен до 2,3 мм (пятно), а внутренняя часть кисты систематически выпарена (рис. 58.15). Вапоризация полностью оголяет тонкую эпителиальную выстилку кисты (рис.58.16). Противоположные рухнувшие стены будут эффективно склеиваться друг с другом. Место фенестрации рифлеют непрерывным замковым швом из викрила 3-0 (рис. 58.17). Через 6–8 недель после операции опухоль и отверстие исчезают (рис. 58.18). Иссеченная стенка кисты направляется в патоморфологию для подтверждения.
В некоторых случаях киста протока Гартнера может достигать больших размеров (то есть > 5-10 см) и распространяться вверх в латеральную часть шейки матки. Рис. 58.19 показана большая киста протока Гартнера задней стенки влагалища, которая оказалась в правом латеральном своде влагалища.В таких случаях целесообразно удалить значительную часть или всю кисту целиком (рис. 58.20–58.25). Если часть кисты остается нерезецированной, то внутреннюю часть следует выпарить, чтобы уменьшить вероятность рецидива (рис. 58.26–58.28). По завершении процедуры стенка влагалища тщательно аппроксимируется, чтобы избежать образования рубца.
Длина передней стенки влагалища до и после передней пластики
Int Urogynecol J. Авторская рукопись; доступно в PMC 2016 1 июля.
Опубликовано в окончательной отредактированной форме AS:
PMCID: PMC44
NIHMSID: NIHMS676016
Департамент акушерства и гинекологии, Университет Мичиган, L4000 Женская больница, 1500 E. Медицинский центр доктор, SPC 5276, Ann Arbor , MI 48109-5276, USA
Медицинский центр доктор, SPC 5276, Ann Arbor , MI 48109-5276, USA
Abstract
Введение и гипотеза
Длина передней стенки влагалища (AVL) в среднем составляет 6.1±1,3 см у женщин с нормальной опорой и удлиняется у женщин с цистоцеле. Мы предполагаем, что AVL уменьшается после передней пластики и что женщины с более крупным цистоцеле будут иметь большее снижение AVL.
Методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю реконструкцию, у которых интраоперационные измерения стенки влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке. Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
Результаты
Измерения были доступны для 40 женщин. Средний возраст составил 61,7 ± 10 лет, медиана паритета составила 2,5, а медиана предоперационной точки Ba по системе количественной оценки пролапса тазовых органов (POP-Q) находилась на 3 см дистальнее девственной плевы. В среднем АВЛ уменьшилась после операции на 2,5 см. Среднее значение послеоперационной AVL было сходно со средним значением AVL у женщин с нормальной поддержкой таза (6,4 ± 0,8 см против 6,1 ± 1,0 см).3 см, p =0,15). Более длинные предоперационные AVL имели большее изменение AVL ( R 2 = 0,78, p = <0,0001).
Выводы
У женщин, перенесших переднюю пластику, среднее значение AVL уменьшилось на 28 % и после операции вернулось к нормальному диапазону. Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Ключевые слова: Длина передней стенки влагалища, Передняя пластика
Введение
До четверти женщин в Соединенных Штатах сообщают об одном или нескольких симптоматических нарушениях тазового дна с риском хирургического вмешательства на протяжении жизни 12 % [1, 2] .Вовлеченный примерно в 80 % хирургических операций по поводу пролапса тазовых органов, передний отдел является наиболее частым местом пролапса и наиболее частым местом рецидива [3, 4]. Общепризнано, что передняя кольпорафия сужает расширенную переднюю стенку влагалища, но влияние на длину передней стенки влагалища (ДВС) неизвестно. Хсу и др. показали, что, хотя апикальный спуск является основным фактором, влияющим на размер цистоцеле, увеличение длины влагалища является причиной 30% пролапса передней стенки.Повторный анализ данных Hsu показал, что AVL на 23 % длиннее у женщин с цистоцеле, чем в контрольной группе (7,4±1,7 см против 6,1±1,3 см) [5].
Целью нашего исследования было определить, изменяется ли длина влагалища у женщин, перенесших переднюю пластику и гистерэктомию. Кроме того, мы стремились определить, подвергаются ли женщины с более длинными предоперационными АВЛ большей степени укорочения после операции.
Кроме того, мы стремились определить, подвергаются ли женщины с более длинными предоперационными АВЛ большей степени укорочения после операции.
Материалы и методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю пластику, у которых интраоперационные измерения стенок влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. в Мичиганском университете.Утверждение было получено от Институционального наблюдательного совета Мичиганского университета (HUM00089700). В клинике измерения проводились у пациентов в низком литотомическом положении с использованием стандартизированной системы количественного определения пролапса тазовых органов (POP-Q) [6]. В операционной AVL до операции определяли как расстояние от кольца девственной плевы до переднего шеечно-влагалищного перехода в месте гистерэктомического разреза. Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди. Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом. Процедуры проводились одним из двух сертифицированных урогинекологов.
Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом. Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
a–c Предоперационное измерение передней стенки влагалища. a Зажим Аллиса помещается на переднюю часть шейки матки, а кончик линейки помещается в переднее шеечно-влагалищное соединение, где будет сделан гистерэктомический разрез. b Матку снимают с тракции, и линейку держат на одном уровне с передней стенкой влагалища для проведения измерения. c На линейку накладывают зажим, чтобы отметить наружный проход уретры и определить длину передней стенки влагалища. d, e Послеоперационное измерение передней стенки влагалища. d После выполнения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов конец линейки помещают на верхнюю часть передней стенки влагалища. e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
При передней кольпорафии пликация фиброзно-мышечного слоя в две разные ориентации. a Горизонтально (из стороны в сторону), что будет способствовать сохранению длины влагалища, и b Вертикально (сверху вниз на левой стороне пациента (показано), а затем снизу вверх на противоположной стороне ), что привело бы к большему сокращению длины влагалища
Непрерывные переменные были проанализированы с использованием парных тестов t , и для определения корреляций была выполнена линейная регрессия. Статистический анализ был выполнен с использованием статистического программного обеспечения IBM SPSS® версии 20.0 (авторское право 2011 г., корпорация IBM).
Результаты
Измерения были доступны для 40 женщин, и демографические данные представлены в . Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Сравнение длины передней стенки влагалища до и после операции у женщин, перенесших гистерэктомию и переднюю пластику. Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Таблица 1
Демографические данные и предоперационные измерения для женщины, перенесшие гистерэктомию и переднюю пластику
| Переменная | N =40 |
|---|---|
| Возраст, лет | 61.7 ± 10,0 |
| 50156 | 2.5 (1-8) |
| Индекс массы тела, кг / м 2 | 27. 9 ± 3.7 9 ± 3.7 |
| Pop-Q | |
| Point AA , см | 1.0 (-1-3) |
| Point BA, CM | 3.0 (-1-8) |
| Point BP, CM | -2.0 (-3-6) |
| Точка С, см | -1,0 (-6-8) |
| Максимальный пролапс, см | 3.5 (0-8) |
Таблица 2
Передняя длина вагинальной стенки влагалища (AVL) у женщин, проходящие гистерэктомию и передний ремонт
| Preoperative AVL, CM | послеоперационный AVL, CM | P Value * * 6 | Изменение AVL, см | |
|---|---|---|---|---|
| 8,9 ± 1,8 | 6,9 ± 0,8 | <0,001 | 2. 5 5 | 2 | Preoperative AVL |
| <8 см, n =10 | 7.0 ± 0,7 | 5.7 ± 0,8 | <0,0001 | 1.4 |
| ≥8 см, N = 30 | 9,5 ± 1,5 | 6.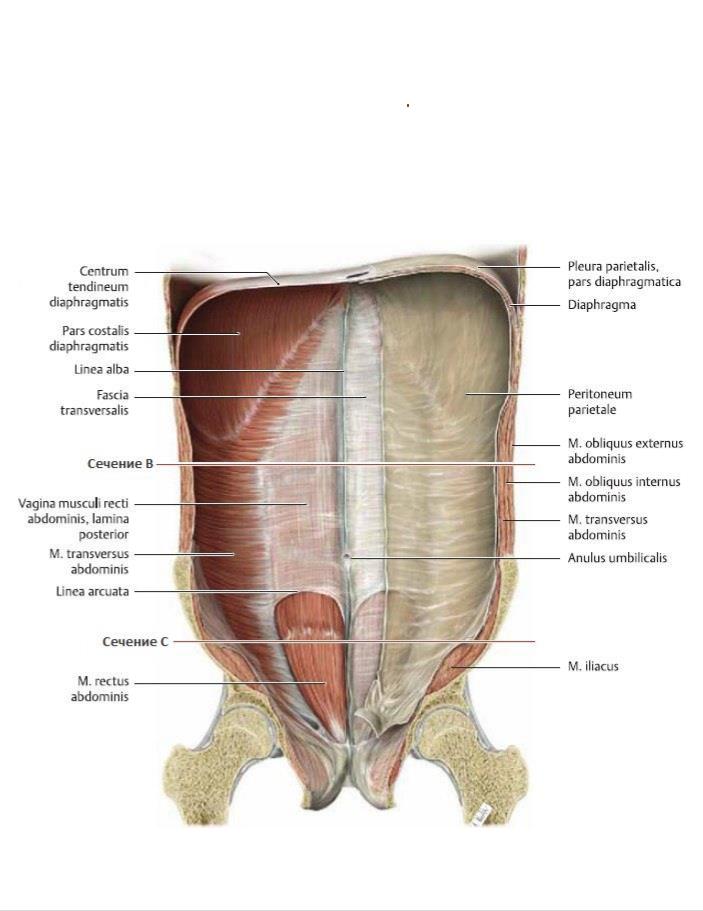 6 ± 0,6 6 ± 0,6 | <0,019 | 2,9 ** |
Обсуждение
Мы обнаружили, что AVL уменьшается в среднем на 28 % у женщин, перенесших переднюю пластику во время гистерэктомии. Насколько нам известно, это первый отчет о влиянии передней пластики на длину влагалища, который дополняет существующую литературу о взаимосвязи между цистоцеле и АВЛ.Хотя увеличение длины влагалища часто рассматривается как причина цистоцеле, недавние исследования показывают, что на самом деле это может быть результатом комбинации факторов, действующих на тазовое дно. Одна из теорий состоит в том, что расширение леваторной щели создает перепад давления между высоким внутрибрюшным и низким атмосферным давлением. Когда это давление воздействует на переднюю стенку влагалища, выходящую за пределы щели, оно вызывает натяжение стенки влагалища и создает нисходящую силу, что в конечном итоге приводит к увеличению AVL [7]. Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оба хирурга в этом исследовании использовали одинаковую технику для выполнения передней пластики, были описаны различные техники передней кольпорафии нативными тканями [8–11]. Эти методы зависят от глубины разреза влагалища, длины рассечения передней стенки влагалища, типа используемого шва-пликации (вертикальный или горизонтальный, прерывистый или бегущий или кисетный) и типа используемого шва (рассасывающийся, рассасывающийся с задержкой, постоянный). ). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
Демонстрация того, как ориентация пликативных швов во время передней кольпорафии может помочь сохранить или укоротить длину влагалища. a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
Наше исследование имеет несколько ограничений. Эти случаи поступили из одного учреждения, и все операции были выполнены одним из двух хирургов.Необходима дальнейшая работа, чтобы воспроизвести эти результаты в других центрах и другими хирургами, чтобы увеличить обобщаемость. Техника, используемая для измерения пред- и послеоперационной AVL в этом исследовании, не является валидированной, и, как упоминалось ранее, передняя кольпорафия, выполненная по методике, отличной от описанной в исследовании, может дать другие результаты.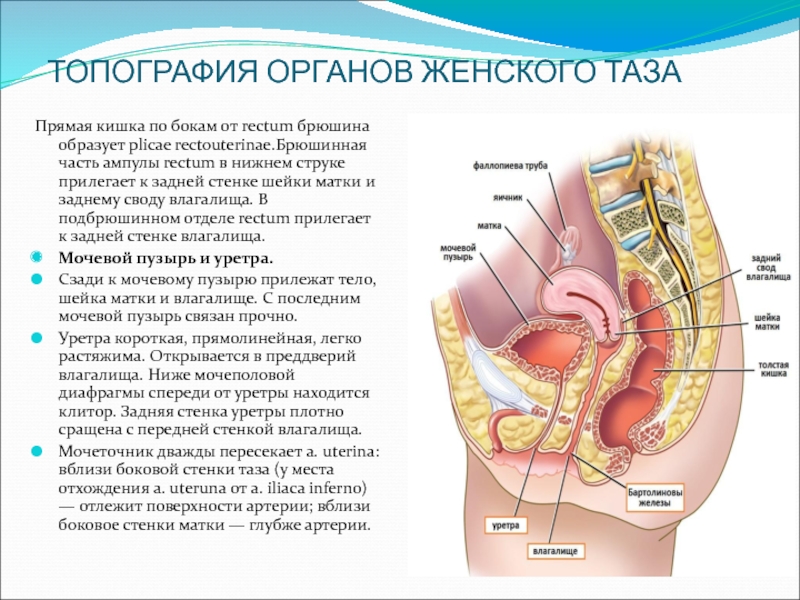 Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами.
Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами. Кроме того, это описательное исследование, сообщающее о новых результатах.
Кроме того, это описательное исследование, сообщающее о новых результатах.
Таким образом, AVL восстанавливается до нормального диапазона после пластики передней стенки нативными тканями и гистерэктомии. Дальнейшее изучение того, как это наблюдение может повлиять на результаты операции, может иметь важное значение и, в конечном итоге, может помочь улучшить хирургическую технику передней кольпорафии.
Благодарности
Мы выражаем благодарность Национальным институтам здравоохранения США за поддержку в виде грантов NICHD R01 HD038665 и ORWH P50 HD044406. Исследование, представленное в этой публикации, также было поддержано Национальным центром развития трансляционных наук Национального института здравоохранения под номером UL1TR000433. М.Б. Бергер поддерживается Национальным институтом детского здоровья и человеческого развития BIRCWH Career Development Award # K12 HD001438. Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национальных институтов здравоохранения.
Сноски
Конфликт интересов
В течение последних 3 лет Мичиганский университет получал финансирование в виде частичной поддержки заработной платы для исследований, в которых Дж.О. ДеЛэнси был привлечен из следующих компаний: American Medical Systems, Johnson & Johnson, Kimberly Clark, Procter & Gamble и Boston Scientific Corporation. ДЖО. ДеЛанси также получил гонорар и компенсацию дорожных расходов за чтение лекции о последних результатах исследований в Johnson & Johnson и консультирует Procter & Gamble.О конфликтах интересов C.W. Swenson, A.M. Симмен, М.Б. Бергер или Д.М. Морган.
Ссылки
1. Wu JM, Vaughan CP, Goode PS, Redden DT, Burgio KL, Richter HE, Markland AD. Распространенность и тенденции симптоматических заболеваний тазового дна у женщин в США. Акушерство Гинекол. 2014;123(1):141–148. doi: 10.1097/AOG.0000000000000057. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]2. Wu JM, Matthews CA, Conover MM, Pate V, Jonsson Funk M. Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR.
Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR. Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988.
Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988.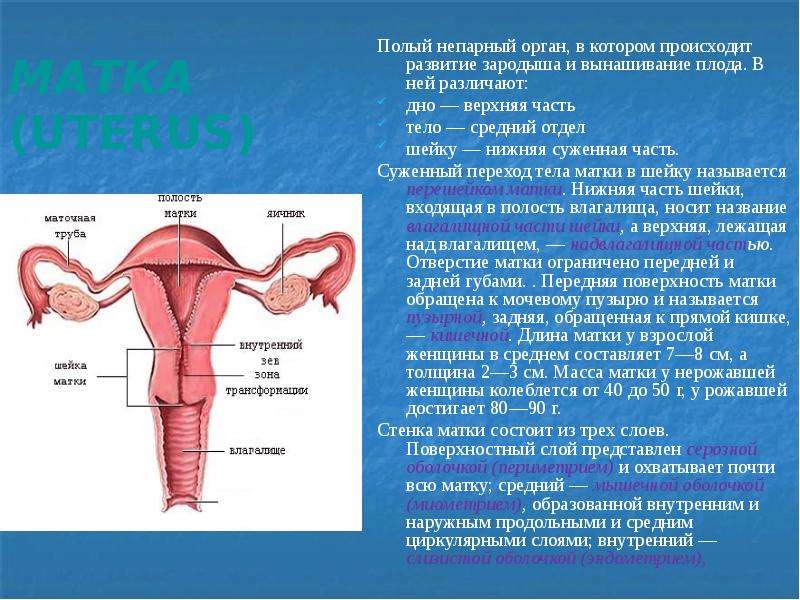 [Google Scholar]
[Google Scholar]длина передней стенки влагалища до и после передней пластики
Int Urogynecol J. Авторская рукопись; доступно в PMC 2016 1 июля.
Опубликовано в окончательной отредактированной форме AS:
PMCID: PMC44
NIHMSID: NIHMS676016
Департамент акушерства и гинекологии, Университет Мичиган, L4000 Женская больница, 1500 E. Медицинский центр доктор, SPC 5276, Ann Arbor , MI 48109-5276, USA
Автор, ответственный за переписку. Окончательная отредактированная версия этой статьи доступна по адресу Int Urogynecol J. См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Введение и гипотеза
Длина передней стенки влагалища (AVL) в среднем составляет 6.1±1,3 см у женщин с нормальной опорой и удлиняется у женщин с цистоцеле. Мы предполагаем, что AVL уменьшается после передней пластики и что женщины с более крупным цистоцеле будут иметь большее снижение AVL.
Методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю реконструкцию, у которых интраоперационные измерения стенки влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
Результаты
Измерения были доступны для 40 женщин. Средний возраст составил 61,7 ± 10 лет, медиана паритета составила 2,5, а медиана предоперационной точки Ba по системе количественной оценки пролапса тазовых органов (POP-Q) находилась на 3 см дистальнее девственной плевы. В среднем АВЛ уменьшилась после операции на 2,5 см. Среднее значение послеоперационной AVL было сходно со средним значением AVL у женщин с нормальной поддержкой таза (6,4 ± 0,8 см против 6,1 ± 1,0 см).3 см, p =0,15). Более длинные предоперационные AVL имели большее изменение AVL ( R 2 = 0,78, p = <0,0001).
Выводы
У женщин, перенесших переднюю пластику, среднее значение AVL уменьшилось на 28 % и после операции вернулось к нормальному диапазону. Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Ключевые слова: Длина передней стенки влагалища, Передняя пластика
Введение
До четверти женщин в Соединенных Штатах сообщают об одном или нескольких симптоматических нарушениях тазового дна с риском хирургического вмешательства на протяжении жизни 12 % [1, 2] .Вовлеченный примерно в 80 % хирургических операций по поводу пролапса тазовых органов, передний отдел является наиболее частым местом пролапса и наиболее частым местом рецидива [3, 4]. Общепризнано, что передняя кольпорафия сужает расширенную переднюю стенку влагалища, но влияние на длину передней стенки влагалища (ДВС) неизвестно. Хсу и др. показали, что, хотя апикальный спуск является основным фактором, влияющим на размер цистоцеле, увеличение длины влагалища является причиной 30% пролапса передней стенки.Повторный анализ данных Hsu показал, что AVL на 23 % длиннее у женщин с цистоцеле, чем в контрольной группе (7,4±1,7 см против 6,1±1,3 см) [5].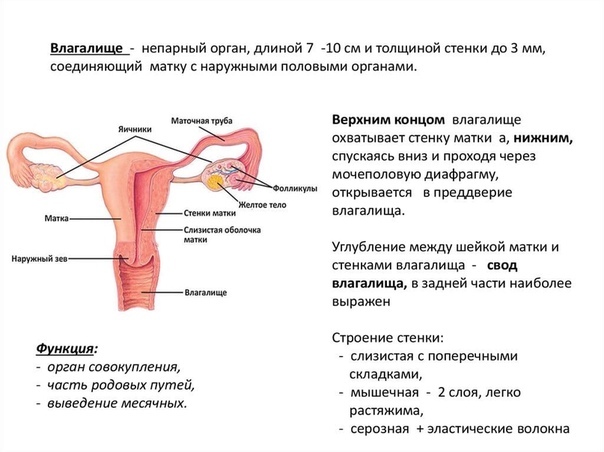
Целью нашего исследования было определить, изменяется ли длина влагалища у женщин, перенесших переднюю пластику и гистерэктомию. Кроме того, мы стремились определить, подвергаются ли женщины с более длинными предоперационными АВЛ большей степени укорочения после операции.
Материалы и методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю пластику, у которых интраоперационные измерения стенок влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. в Мичиганском университете.Утверждение было получено от Институционального наблюдательного совета Мичиганского университета (HUM00089700). В клинике измерения проводились у пациентов в низком литотомическом положении с использованием стандартизированной системы количественного определения пролапса тазовых органов (POP-Q) [6]. В операционной AVL до операции определяли как расстояние от кольца девственной плевы до переднего шеечно-влагалищного перехода в месте гистерэктомического разреза. Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом.
Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом. Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
a–c Предоперационное измерение передней стенки влагалища. a Зажим Аллиса помещается на переднюю часть шейки матки, а кончик линейки помещается в переднее шеечно-влагалищное соединение, где будет сделан гистерэктомический разрез. b Матку снимают с тракции, и линейку держат на одном уровне с передней стенкой влагалища для проведения измерения. c На линейку накладывают зажим, чтобы отметить наружный проход уретры и определить длину передней стенки влагалища. d, e Послеоперационное измерение передней стенки влагалища. d После выполнения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов конец линейки помещают на верхнюю часть передней стенки влагалища. e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
При передней кольпорафии пликация фиброзно-мышечного слоя в две разные ориентации. a Горизонтально (из стороны в сторону), что будет способствовать сохранению длины влагалища, и b Вертикально (сверху вниз на левой стороне пациента (показано), а затем снизу вверх на противоположной стороне ), что привело бы к большему сокращению длины влагалища
Непрерывные переменные были проанализированы с использованием парных тестов t , и для определения корреляций была выполнена линейная регрессия. Статистический анализ был выполнен с использованием статистического программного обеспечения IBM SPSS® версии 20.0 (авторское право 2011 г., корпорация IBM).
Результаты
Измерения были доступны для 40 женщин, и демографические данные представлены в . Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Сравнение длины передней стенки влагалища до и после операции у женщин, перенесших гистерэктомию и переднюю пластику. Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Таблица 1
Демографические данные и предоперационные измерения для женщины, перенесшие гистерэктомию и переднюю пластику
| Переменная | N =40 |
|---|---|
| Возраст, лет | 61.7 ± 10,0 |
| 50156 | 2.5 (1-8) |
| Индекс массы тела, кг / м 2 | 27. 9 ± 3.7 9 ± 3.7 |
| Pop-Q | |
| Point AA , см | 1.0 (-1-3) |
| Point BA, CM | 3.0 (-1-8) |
| Point BP, CM | -2.0 (-3-6) |
| Точка С, см | -1,0 (-6-8) |
| Максимальный пролапс, см | 3.5 (0-8) |
Таблица 2
Передняя длина вагинальной стенки влагалища (AVL) у женщин, проходящие гистерэктомию и передний ремонт
| Preoperative AVL, CM | послеоперационный AVL, CM | P Value * * 6 | Изменение AVL, см | |
|---|---|---|---|---|
| 8,9 ± 1,8 | 6,9 ± 0,8 | <0,001 | 2. 5 5 | 2 | Preoperative AVL |
| <8 см, n =10 | 7.0 ± 0,7 | 5.7 ± 0,8 | <0,0001 | 1.4 |
| ≥8 см, N = 30 | 9,5 ± 1,5 | 6. 6 ± 0,6 6 ± 0,6 | <0,019 | 2,9 ** |
Обсуждение
Мы обнаружили, что AVL уменьшается в среднем на 28 % у женщин, перенесших переднюю пластику во время гистерэктомии. Насколько нам известно, это первый отчет о влиянии передней пластики на длину влагалища, который дополняет существующую литературу о взаимосвязи между цистоцеле и АВЛ.Хотя увеличение длины влагалища часто рассматривается как причина цистоцеле, недавние исследования показывают, что на самом деле это может быть результатом комбинации факторов, действующих на тазовое дно. Одна из теорий состоит в том, что расширение леваторной щели создает перепад давления между высоким внутрибрюшным и низким атмосферным давлением. Когда это давление воздействует на переднюю стенку влагалища, выходящую за пределы щели, оно вызывает натяжение стенки влагалища и создает нисходящую силу, что в конечном итоге приводит к увеличению AVL [7]. Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оба хирурга в этом исследовании использовали одинаковую технику для выполнения передней пластики, были описаны различные техники передней кольпорафии нативными тканями [8–11]. Эти методы зависят от глубины разреза влагалища, длины рассечения передней стенки влагалища, типа используемого шва-пликации (вертикальный или горизонтальный, прерывистый или бегущий или кисетный) и типа используемого шва (рассасывающийся, рассасывающийся с задержкой, постоянный).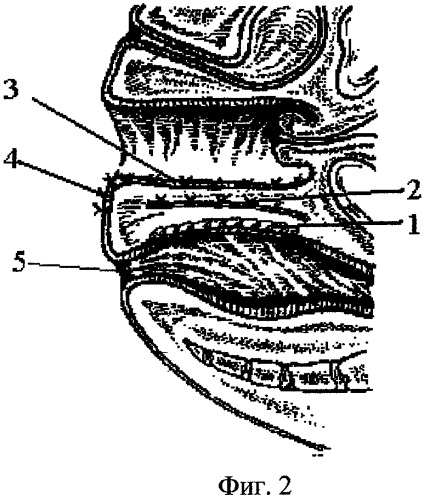 ). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
Демонстрация того, как ориентация пликативных швов во время передней кольпорафии может помочь сохранить или укоротить длину влагалища. a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
Наше исследование имеет несколько ограничений. Эти случаи поступили из одного учреждения, и все операции были выполнены одним из двух хирургов.Необходима дальнейшая работа, чтобы воспроизвести эти результаты в других центрах и другими хирургами, чтобы увеличить обобщаемость. Техника, используемая для измерения пред- и послеоперационной AVL в этом исследовании, не является валидированной, и, как упоминалось ранее, передняя кольпорафия, выполненная по методике, отличной от описанной в исследовании, может дать другие результаты. Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами.
Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами.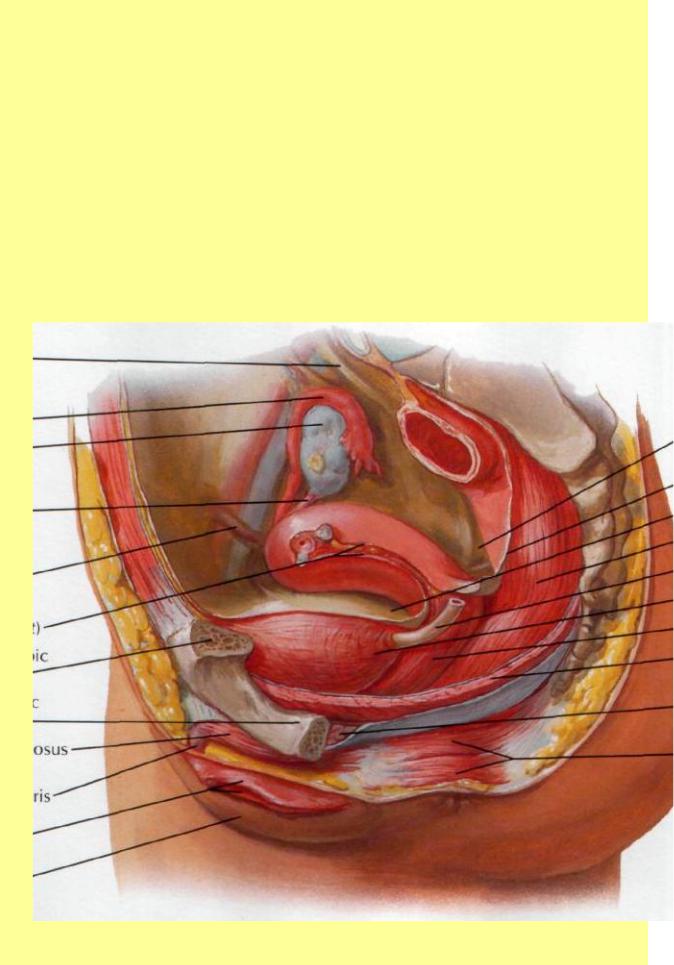 Кроме того, это описательное исследование, сообщающее о новых результатах.
Кроме того, это описательное исследование, сообщающее о новых результатах.
Таким образом, AVL восстанавливается до нормального диапазона после пластики передней стенки нативными тканями и гистерэктомии. Дальнейшее изучение того, как это наблюдение может повлиять на результаты операции, может иметь важное значение и, в конечном итоге, может помочь улучшить хирургическую технику передней кольпорафии.
Благодарности
Мы выражаем благодарность Национальным институтам здравоохранения США за поддержку в виде грантов NICHD R01 HD038665 и ORWH P50 HD044406. Исследование, представленное в этой публикации, также было поддержано Национальным центром развития трансляционных наук Национального института здравоохранения под номером UL1TR000433. М.Б. Бергер поддерживается Национальным институтом детского здоровья и человеческого развития BIRCWH Career Development Award # K12 HD001438. Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национальных институтов здравоохранения.
Сноски
Конфликт интересов
В течение последних 3 лет Мичиганский университет получал финансирование в виде частичной поддержки заработной платы для исследований, в которых Дж.О. ДеЛэнси был привлечен из следующих компаний: American Medical Systems, Johnson & Johnson, Kimberly Clark, Procter & Gamble и Boston Scientific Corporation. ДЖО. ДеЛанси также получил гонорар и компенсацию дорожных расходов за чтение лекции о последних результатах исследований в Johnson & Johnson и консультирует Procter & Gamble.О конфликтах интересов C.W. Swenson, A.M. Симмен, М.Б. Бергер или Д.М. Морган.
Ссылки
1. Wu JM, Vaughan CP, Goode PS, Redden DT, Burgio KL, Richter HE, Markland AD. Распространенность и тенденции симптоматических заболеваний тазового дна у женщин в США. Акушерство Гинекол. 2014;123(1):141–148. doi: 10.1097/AOG.0000000000000057. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]2. Wu JM, Matthews CA, Conover MM, Pate V, Jonsson Funk M.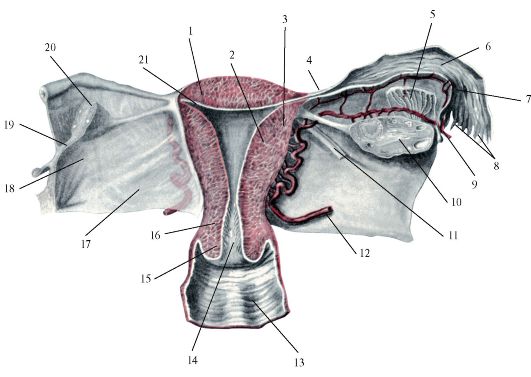 Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR.
Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR.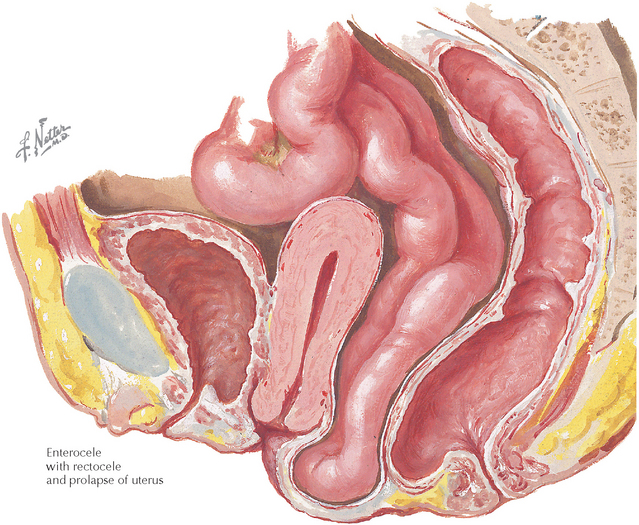 Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988.
Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988.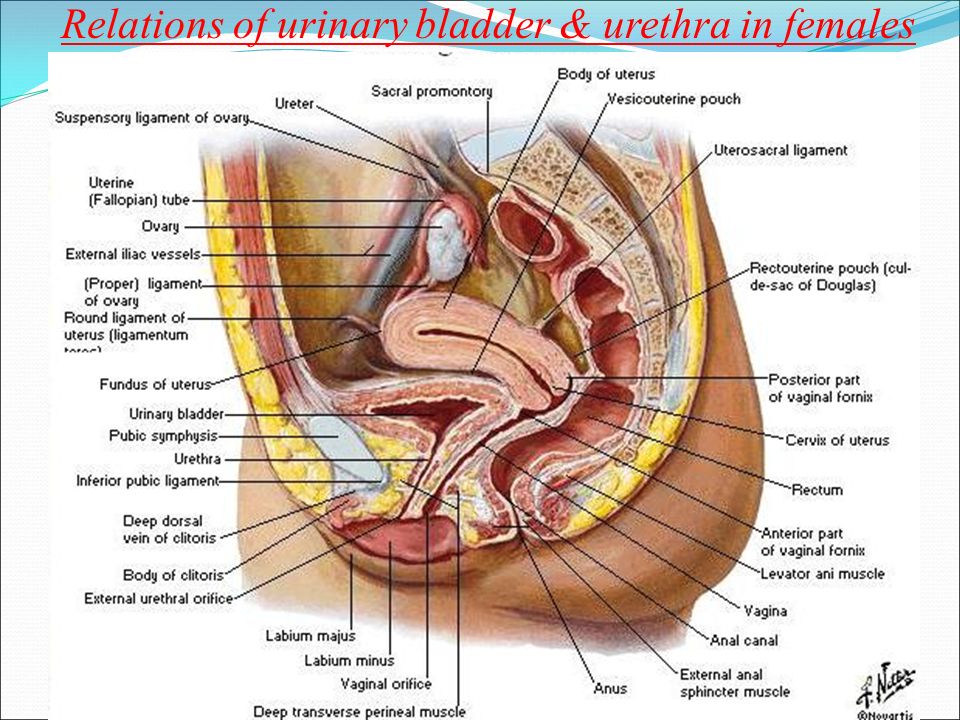 [Google Scholar]
[Google Scholar]длина передней стенки влагалища до и после передней пластики
Int Urogynecol J. Авторская рукопись; доступно в PMC 2016 1 июля.
Опубликовано в окончательной отредактированной форме AS:
PMCID: PMC44
NIHMSID: NIHMS676016
Департамент акушерства и гинекологии, Университет Мичиган, L4000 Женская больница, 1500 E. Медицинский центр доктор, SPC 5276, Ann Arbor , MI 48109-5276, USA
Автор, ответственный за переписку. Окончательная отредактированная версия этой статьи доступна по адресу Int Urogynecol J. См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Введение и гипотеза
Длина передней стенки влагалища (AVL) в среднем составляет 6.1±1,3 см у женщин с нормальной опорой и удлиняется у женщин с цистоцеле. Мы предполагаем, что AVL уменьшается после передней пластики и что женщины с более крупным цистоцеле будут иметь большее снижение AVL.
Методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю реконструкцию, у которых интраоперационные измерения стенки влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
Результаты
Измерения были доступны для 40 женщин. Средний возраст составил 61,7 ± 10 лет, медиана паритета составила 2,5, а медиана предоперационной точки Ba по системе количественной оценки пролапса тазовых органов (POP-Q) находилась на 3 см дистальнее девственной плевы. В среднем АВЛ уменьшилась после операции на 2,5 см. Среднее значение послеоперационной AVL было сходно со средним значением AVL у женщин с нормальной поддержкой таза (6,4 ± 0,8 см против 6,1 ± 1,0 см).3 см, p =0,15). Более длинные предоперационные AVL имели большее изменение AVL ( R 2 = 0,78, p = <0,0001).
Выводы
У женщин, перенесших переднюю пластику, среднее значение AVL уменьшилось на 28 % и после операции вернулось к нормальному диапазону. Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Ключевые слова: Длина передней стенки влагалища, Передняя пластика
Введение
До четверти женщин в Соединенных Штатах сообщают об одном или нескольких симптоматических нарушениях тазового дна с риском хирургического вмешательства на протяжении жизни 12 % [1, 2] .Вовлеченный примерно в 80 % хирургических операций по поводу пролапса тазовых органов, передний отдел является наиболее частым местом пролапса и наиболее частым местом рецидива [3, 4]. Общепризнано, что передняя кольпорафия сужает расширенную переднюю стенку влагалища, но влияние на длину передней стенки влагалища (ДВС) неизвестно. Хсу и др. показали, что, хотя апикальный спуск является основным фактором, влияющим на размер цистоцеле, увеличение длины влагалища является причиной 30% пролапса передней стенки.Повторный анализ данных Hsu показал, что AVL на 23 % длиннее у женщин с цистоцеле, чем в контрольной группе (7,4±1,7 см против 6,1±1,3 см) [5].
Целью нашего исследования было определить, изменяется ли длина влагалища у женщин, перенесших переднюю пластику и гистерэктомию. Кроме того, мы стремились определить, подвергаются ли женщины с более длинными предоперационными АВЛ большей степени укорочения после операции.
Материалы и методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю пластику, у которых интраоперационные измерения стенок влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. в Мичиганском университете.Утверждение было получено от Институционального наблюдательного совета Мичиганского университета (HUM00089700). В клинике измерения проводились у пациентов в низком литотомическом положении с использованием стандартизированной системы количественного определения пролапса тазовых органов (POP-Q) [6]. В операционной AVL до операции определяли как расстояние от кольца девственной плевы до переднего шеечно-влагалищного перехода в месте гистерэктомического разреза. Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом.
Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом.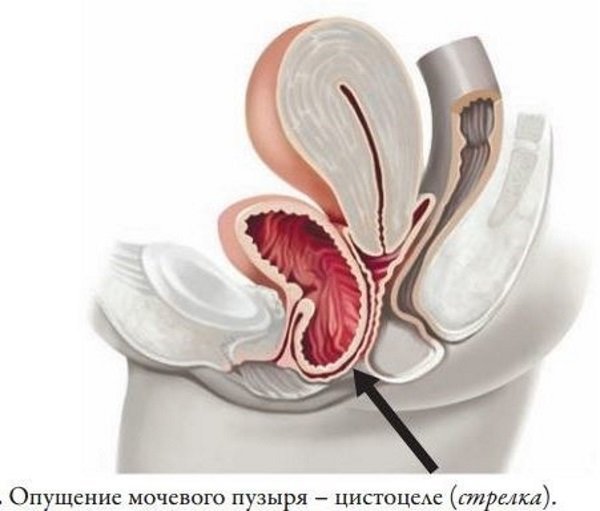 Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
a–c Предоперационное измерение передней стенки влагалища. a Зажим Аллиса помещается на переднюю часть шейки матки, а кончик линейки помещается в переднее шеечно-влагалищное соединение, где будет сделан гистерэктомический разрез. b Матку снимают с тракции, и линейку держат на одном уровне с передней стенкой влагалища для проведения измерения. c На линейку накладывают зажим, чтобы отметить наружный проход уретры и определить длину передней стенки влагалища. d, e Послеоперационное измерение передней стенки влагалища. d После выполнения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов конец линейки помещают на верхнюю часть передней стенки влагалища.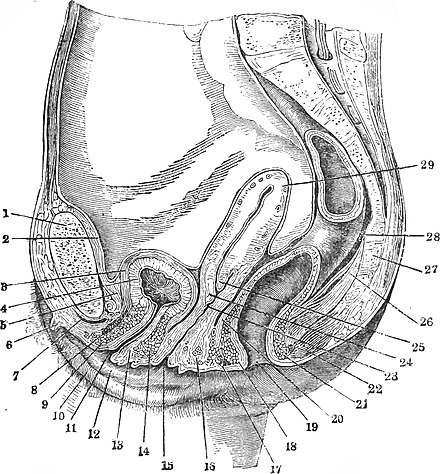 e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
При передней кольпорафии пликация фиброзно-мышечного слоя в две разные ориентации. a Горизонтально (из стороны в сторону), что будет способствовать сохранению длины влагалища, и b Вертикально (сверху вниз на левой стороне пациента (показано), а затем снизу вверх на противоположной стороне ), что привело бы к большему сокращению длины влагалища
Непрерывные переменные были проанализированы с использованием парных тестов t , и для определения корреляций была выполнена линейная регрессия. Статистический анализ был выполнен с использованием статистического программного обеспечения IBM SPSS® версии 20.0 (авторское право 2011 г., корпорация IBM).
Результаты
Измерения были доступны для 40 женщин, и демографические данные представлены в . Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Сравнение длины передней стенки влагалища до и после операции у женщин, перенесших гистерэктомию и переднюю пластику. Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Таблица 1
Демографические данные и предоперационные измерения для женщины, перенесшие гистерэктомию и переднюю пластику
| Переменная | N =40 |
|---|---|
| Возраст, лет | 61.7 ± 10,0 |
| 50156 | 2.5 (1-8) |
| Индекс массы тела, кг / м 2 | 27.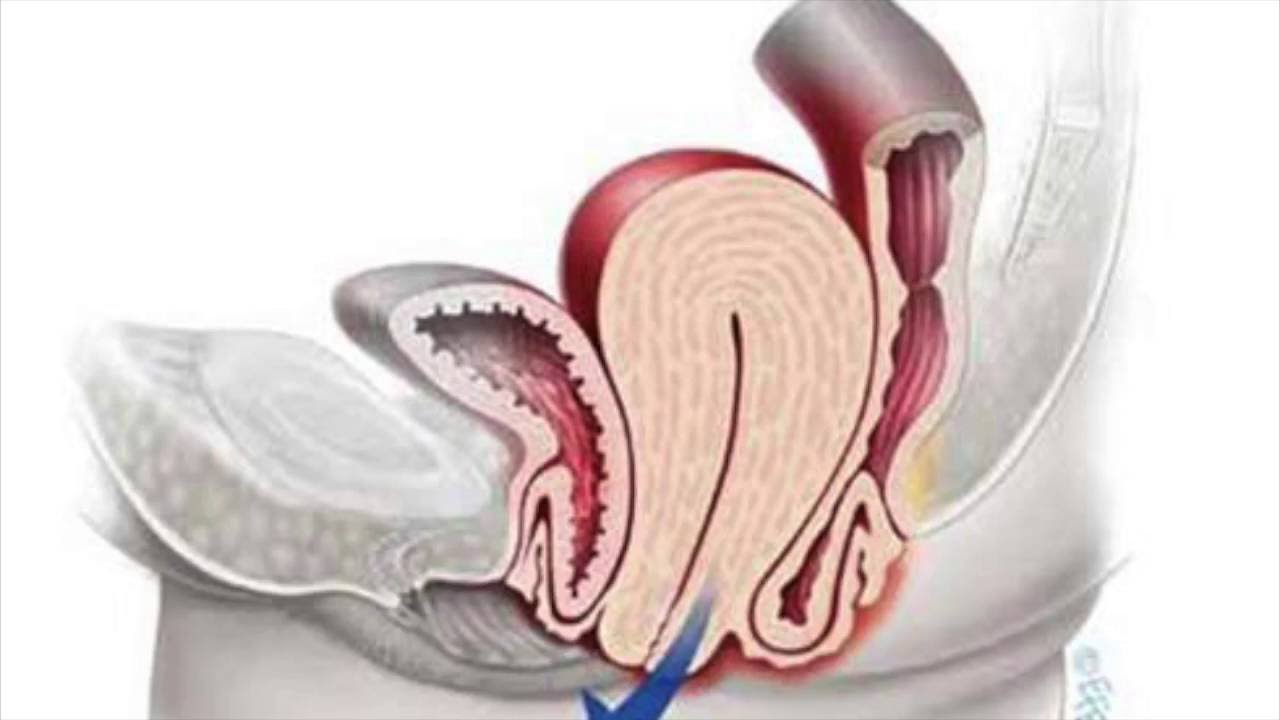 9 ± 3.7 9 ± 3.7 |
| Pop-Q | |
| Point AA , см | 1.0 (-1-3) |
| Point BA, CM | 3.0 (-1-8) |
| Point BP, CM | -2.0 (-3-6) |
| Точка С, см | -1,0 (-6-8) |
| Максимальный пролапс, см | 3.5 (0-8) |
Таблица 2
Передняя длина вагинальной стенки влагалища (AVL) у женщин, проходящие гистерэктомию и передний ремонт
| Preoperative AVL, CM | послеоперационный AVL, CM | P Value * * 6 | Изменение AVL, см | |
|---|---|---|---|---|
| 8,9 ± 1,8 | 6,9 ± 0,8 | <0,001 | 2. 5 5 | 2 | Preoperative AVL |
| <8 см, n =10 | 7.0 ± 0,7 | 5.7 ± 0,8 | <0,0001 | 1.4 |
| ≥8 см, N = 30 | 9,5 ± 1,5 | 6. 6 ± 0,6 6 ± 0,6 | <0,019 | 2,9 ** |
Обсуждение
Мы обнаружили, что AVL уменьшается в среднем на 28 % у женщин, перенесших переднюю пластику во время гистерэктомии. Насколько нам известно, это первый отчет о влиянии передней пластики на длину влагалища, который дополняет существующую литературу о взаимосвязи между цистоцеле и АВЛ.Хотя увеличение длины влагалища часто рассматривается как причина цистоцеле, недавние исследования показывают, что на самом деле это может быть результатом комбинации факторов, действующих на тазовое дно. Одна из теорий состоит в том, что расширение леваторной щели создает перепад давления между высоким внутрибрюшным и низким атмосферным давлением. Когда это давление воздействует на переднюю стенку влагалища, выходящую за пределы щели, оно вызывает натяжение стенки влагалища и создает нисходящую силу, что в конечном итоге приводит к увеличению AVL [7]. Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оба хирурга в этом исследовании использовали одинаковую технику для выполнения передней пластики, были описаны различные техники передней кольпорафии нативными тканями [8–11]. Эти методы зависят от глубины разреза влагалища, длины рассечения передней стенки влагалища, типа используемого шва-пликации (вертикальный или горизонтальный, прерывистый или бегущий или кисетный) и типа используемого шва (рассасывающийся, рассасывающийся с задержкой, постоянный). ). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
Демонстрация того, как ориентация пликативных швов во время передней кольпорафии может помочь сохранить или укоротить длину влагалища. a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
Наше исследование имеет несколько ограничений. Эти случаи поступили из одного учреждения, и все операции были выполнены одним из двух хирургов.Необходима дальнейшая работа, чтобы воспроизвести эти результаты в других центрах и другими хирургами, чтобы увеличить обобщаемость. Техника, используемая для измерения пред- и послеоперационной AVL в этом исследовании, не является валидированной, и, как упоминалось ранее, передняя кольпорафия, выполненная по методике, отличной от описанной в исследовании, может дать другие результаты. Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами.
Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами. Кроме того, это описательное исследование, сообщающее о новых результатах.
Кроме того, это описательное исследование, сообщающее о новых результатах.
Таким образом, AVL восстанавливается до нормального диапазона после пластики передней стенки нативными тканями и гистерэктомии. Дальнейшее изучение того, как это наблюдение может повлиять на результаты операции, может иметь важное значение и, в конечном итоге, может помочь улучшить хирургическую технику передней кольпорафии.
Благодарности
Мы выражаем благодарность Национальным институтам здравоохранения США за поддержку в виде грантов NICHD R01 HD038665 и ORWH P50 HD044406. Исследование, представленное в этой публикации, также было поддержано Национальным центром развития трансляционных наук Национального института здравоохранения под номером UL1TR000433. М.Б. Бергер поддерживается Национальным институтом детского здоровья и человеческого развития BIRCWH Career Development Award # K12 HD001438. Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национальных институтов здравоохранения.
Сноски
Конфликт интересов
В течение последних 3 лет Мичиганский университет получал финансирование в виде частичной поддержки заработной платы для исследований, в которых Дж.О. ДеЛэнси был привлечен из следующих компаний: American Medical Systems, Johnson & Johnson, Kimberly Clark, Procter & Gamble и Boston Scientific Corporation. ДЖО. ДеЛанси также получил гонорар и компенсацию дорожных расходов за чтение лекции о последних результатах исследований в Johnson & Johnson и консультирует Procter & Gamble.О конфликтах интересов C.W. Swenson, A.M. Симмен, М.Б. Бергер или Д.М. Морган.
Ссылки
1. Wu JM, Vaughan CP, Goode PS, Redden DT, Burgio KL, Richter HE, Markland AD. Распространенность и тенденции симптоматических заболеваний тазового дна у женщин в США. Акушерство Гинекол. 2014;123(1):141–148. doi: 10.1097/AOG.0000000000000057. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]2. Wu JM, Matthews CA, Conover MM, Pate V, Jonsson Funk M. Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR.
Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR. Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988.
Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988. [Google Scholar]
[Google Scholar]длина передней стенки влагалища до и после передней пластики
Int Urogynecol J. Авторская рукопись; доступно в PMC 2016 1 июля.
Опубликовано в окончательной отредактированной форме AS:
PMCID: PMC44
NIHMSID: NIHMS676016
Департамент акушерства и гинекологии, Университет Мичиган, L4000 Женская больница, 1500 E. Медицинский центр доктор, SPC 5276, Ann Arbor , MI 48109-5276, USA
Автор, ответственный за переписку. Окончательная отредактированная версия этой статьи доступна по адресу Int Urogynecol J. См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Введение и гипотеза
Длина передней стенки влагалища (AVL) в среднем составляет 6.1±1,3 см у женщин с нормальной опорой и удлиняется у женщин с цистоцеле. Мы предполагаем, что AVL уменьшается после передней пластики и что женщины с более крупным цистоцеле будут иметь большее снижение AVL.
Методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю реконструкцию, у которых интраоперационные измерения стенки влагалища были сделаны в период с ноября 2009 г.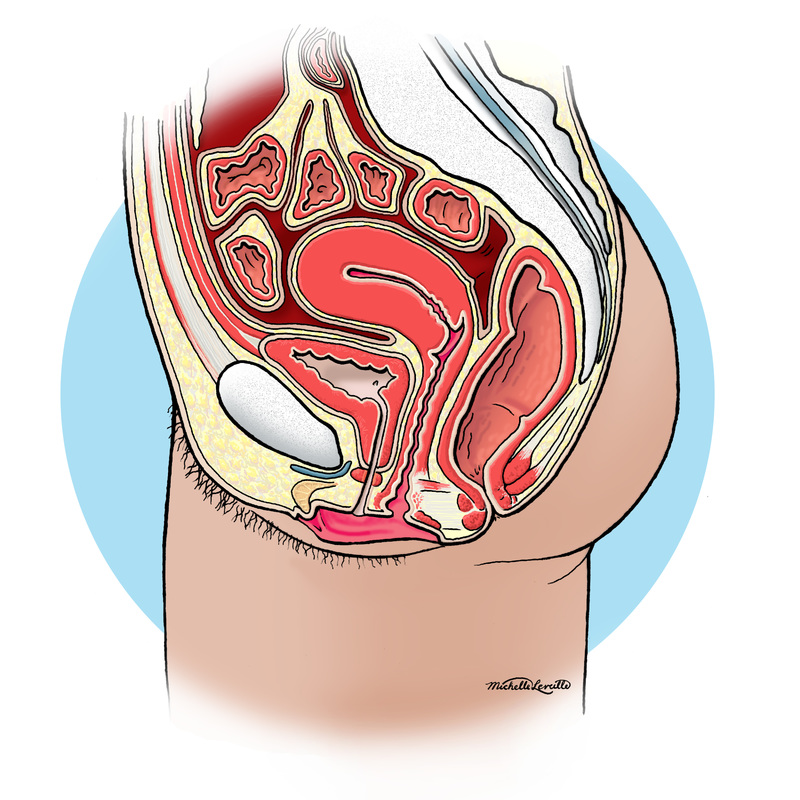 по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
Результаты
Измерения были доступны для 40 женщин. Средний возраст составил 61,7 ± 10 лет, медиана паритета составила 2,5, а медиана предоперационной точки Ba по системе количественной оценки пролапса тазовых органов (POP-Q) находилась на 3 см дистальнее девственной плевы. В среднем АВЛ уменьшилась после операции на 2,5 см. Среднее значение послеоперационной AVL было сходно со средним значением AVL у женщин с нормальной поддержкой таза (6,4 ± 0,8 см против 6,1 ± 1,0 см).3 см, p =0,15). Более длинные предоперационные AVL имели большее изменение AVL ( R 2 = 0,78, p = <0,0001).
Выводы
У женщин, перенесших переднюю пластику, среднее значение AVL уменьшилось на 28 % и после операции вернулось к нормальному диапазону. Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Ключевые слова: Длина передней стенки влагалища, Передняя пластика
Введение
До четверти женщин в Соединенных Штатах сообщают об одном или нескольких симптоматических нарушениях тазового дна с риском хирургического вмешательства на протяжении жизни 12 % [1, 2] .Вовлеченный примерно в 80 % хирургических операций по поводу пролапса тазовых органов, передний отдел является наиболее частым местом пролапса и наиболее частым местом рецидива [3, 4]. Общепризнано, что передняя кольпорафия сужает расширенную переднюю стенку влагалища, но влияние на длину передней стенки влагалища (ДВС) неизвестно. Хсу и др. показали, что, хотя апикальный спуск является основным фактором, влияющим на размер цистоцеле, увеличение длины влагалища является причиной 30% пролапса передней стенки.Повторный анализ данных Hsu показал, что AVL на 23 % длиннее у женщин с цистоцеле, чем в контрольной группе (7,4±1,7 см против 6,1±1,3 см) [5].
Целью нашего исследования было определить, изменяется ли длина влагалища у женщин, перенесших переднюю пластику и гистерэктомию. Кроме того, мы стремились определить, подвергаются ли женщины с более длинными предоперационными АВЛ большей степени укорочения после операции.
Материалы и методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю пластику, у которых интраоперационные измерения стенок влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. в Мичиганском университете.Утверждение было получено от Институционального наблюдательного совета Мичиганского университета (HUM00089700). В клинике измерения проводились у пациентов в низком литотомическом положении с использованием стандартизированной системы количественного определения пролапса тазовых органов (POP-Q) [6]. В операционной AVL до операции определяли как расстояние от кольца девственной плевы до переднего шеечно-влагалищного перехода в месте гистерэктомического разреза. Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом.
Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом. Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
a–c Предоперационное измерение передней стенки влагалища. a Зажим Аллиса помещается на переднюю часть шейки матки, а кончик линейки помещается в переднее шеечно-влагалищное соединение, где будет сделан гистерэктомический разрез. b Матку снимают с тракции, и линейку держат на одном уровне с передней стенкой влагалища для проведения измерения. c На линейку накладывают зажим, чтобы отметить наружный проход уретры и определить длину передней стенки влагалища. d, e Послеоперационное измерение передней стенки влагалища. d После выполнения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов конец линейки помещают на верхнюю часть передней стенки влагалища.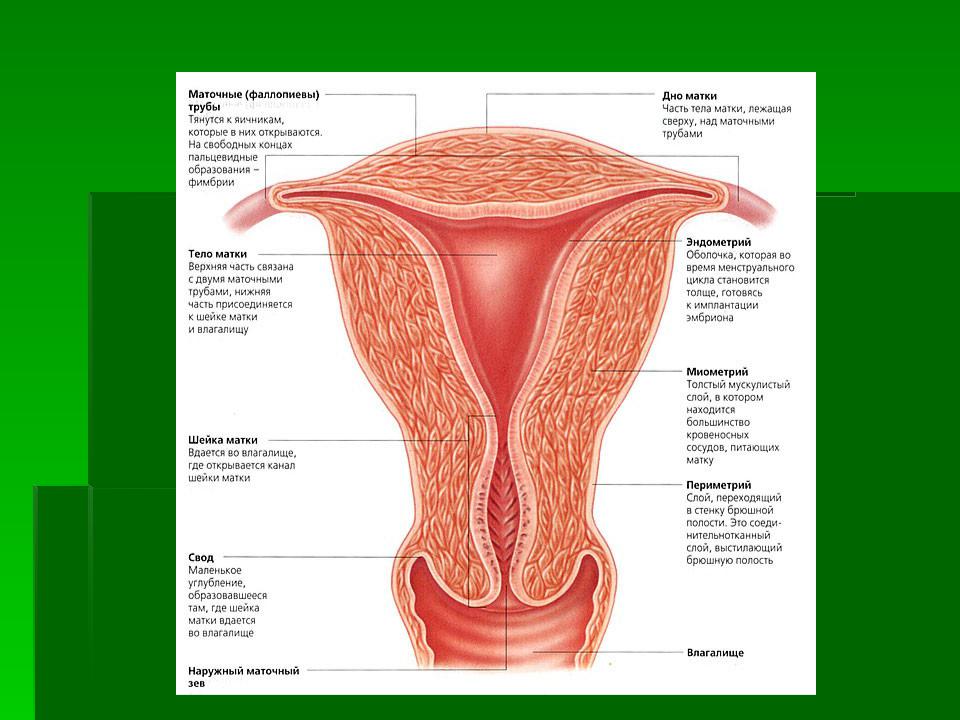 e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
При передней кольпорафии пликация фиброзно-мышечного слоя в две разные ориентации. a Горизонтально (из стороны в сторону), что будет способствовать сохранению длины влагалища, и b Вертикально (сверху вниз на левой стороне пациента (показано), а затем снизу вверх на противоположной стороне ), что привело бы к большему сокращению длины влагалища
Непрерывные переменные были проанализированы с использованием парных тестов t , и для определения корреляций была выполнена линейная регрессия. Статистический анализ был выполнен с использованием статистического программного обеспечения IBM SPSS® версии 20.0 (авторское право 2011 г., корпорация IBM).
Результаты
Измерения были доступны для 40 женщин, и демографические данные представлены в .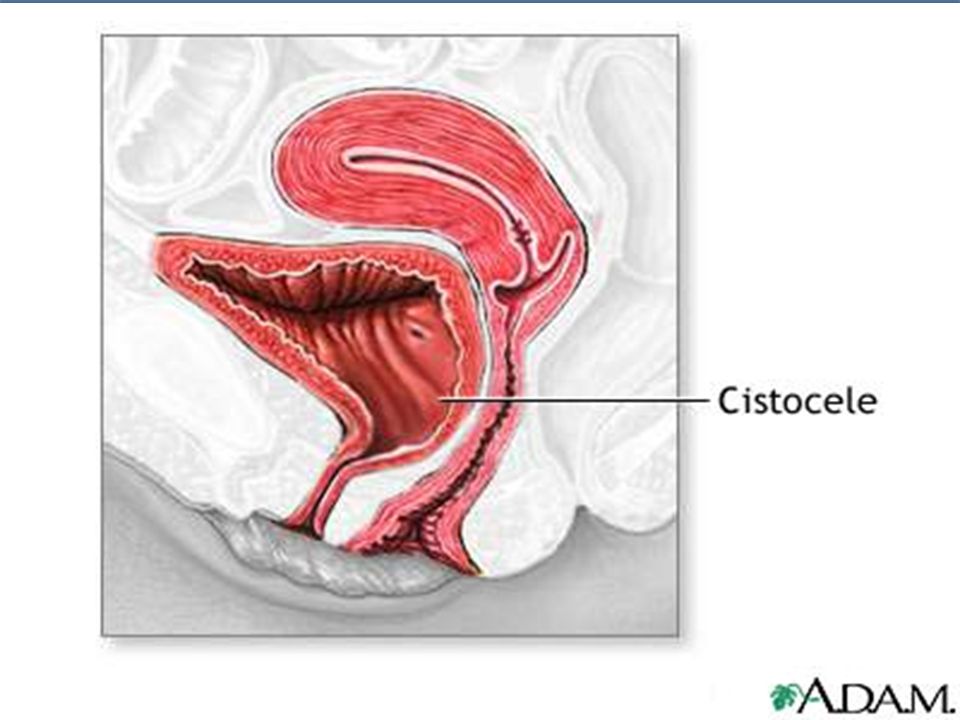 Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Сравнение длины передней стенки влагалища до и после операции у женщин, перенесших гистерэктомию и переднюю пластику.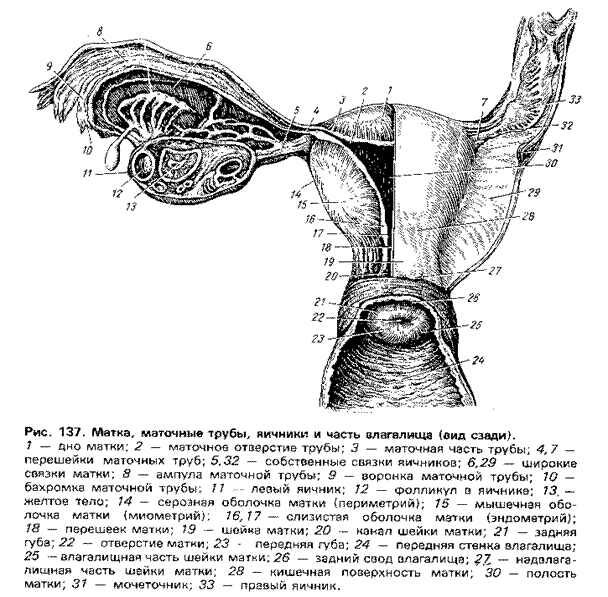 Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Таблица 1
Демографические данные и предоперационные измерения для женщины, перенесшие гистерэктомию и переднюю пластику
| Переменная | N =40 |
|---|---|
| Возраст, лет | 61.7 ± 10,0 |
| 50156 | 2.5 (1-8) |
| Индекс массы тела, кг / м 2 | 27. 9 ± 3.7 9 ± 3.7 |
| Pop-Q | |
| Point AA , см | 1.0 (-1-3) |
| Point BA, CM | 3.0 (-1-8) |
| Point BP, CM | -2.0 (-3-6) |
| Точка С, см | -1,0 (-6-8) |
| Максимальный пролапс, см | 3.5 (0-8) |
Таблица 2
Передняя длина вагинальной стенки влагалища (AVL) у женщин, проходящие гистерэктомию и передний ремонт
| Preoperative AVL, CM | послеоперационный AVL, CM | P Value * * 6 | Изменение AVL, см | |
|---|---|---|---|---|
| 8,9 ± 1,8 | 6,9 ± 0,8 | <0,001 | 2.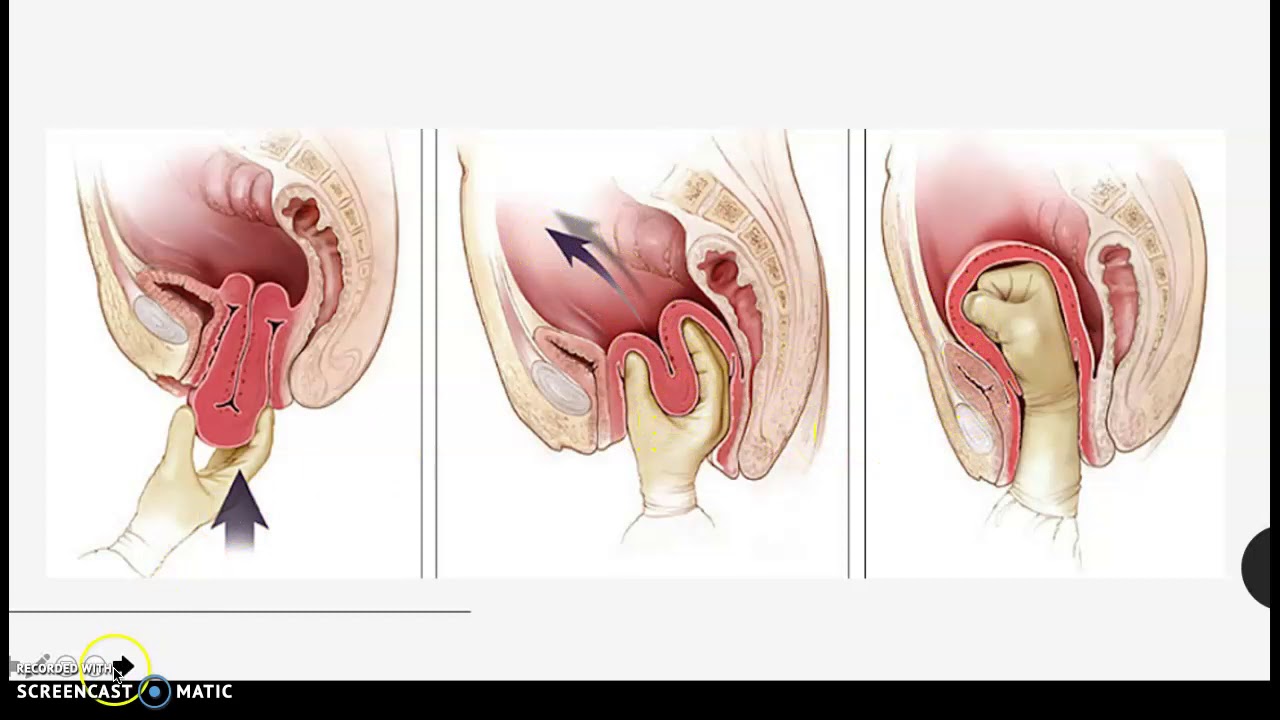 5 5 | 2 | Preoperative AVL |
| <8 см, n =10 | 7.0 ± 0,7 | 5.7 ± 0,8 | <0,0001 | 1.4 |
| ≥8 см, N = 30 | 9,5 ± 1,5 | 6.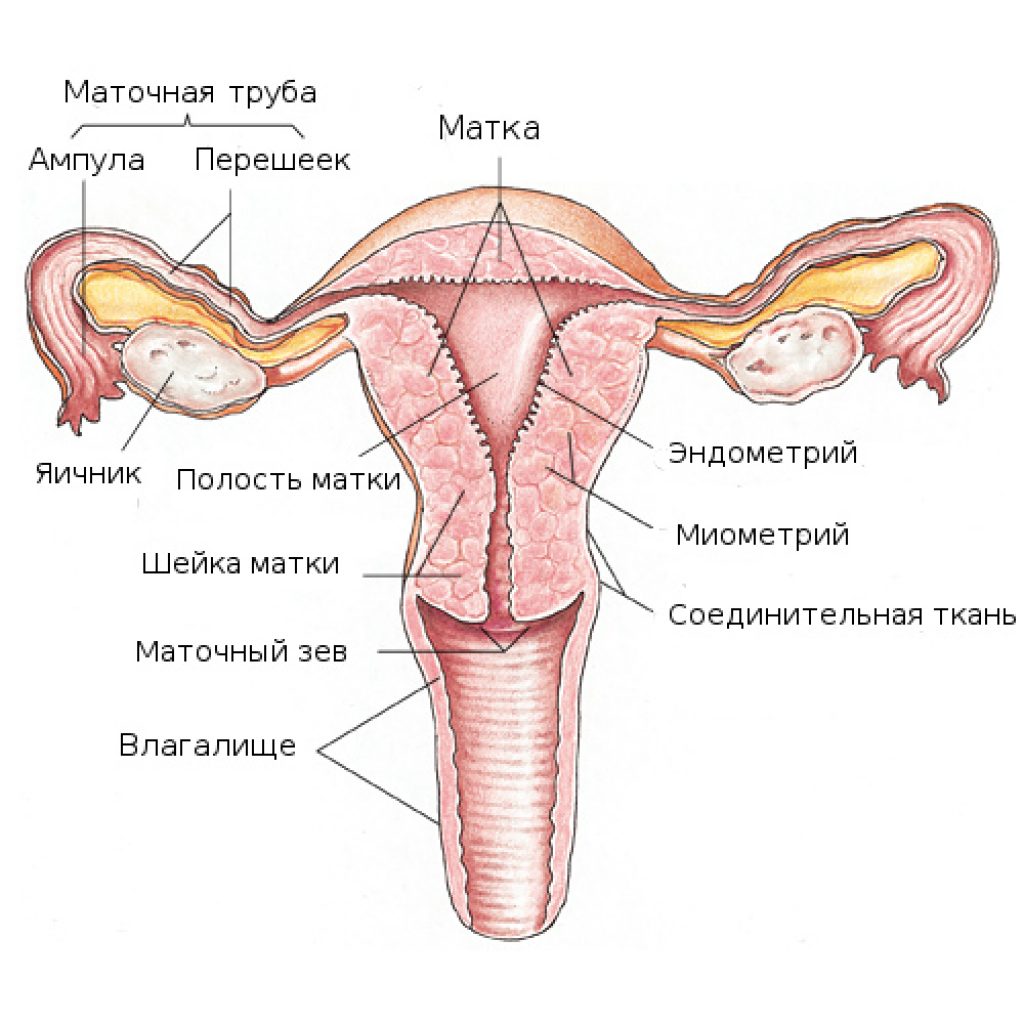 6 ± 0,6 6 ± 0,6 | <0,019 | 2,9 ** |
Обсуждение
Мы обнаружили, что AVL уменьшается в среднем на 28 % у женщин, перенесших переднюю пластику во время гистерэктомии. Насколько нам известно, это первый отчет о влиянии передней пластики на длину влагалища, который дополняет существующую литературу о взаимосвязи между цистоцеле и АВЛ.Хотя увеличение длины влагалища часто рассматривается как причина цистоцеле, недавние исследования показывают, что на самом деле это может быть результатом комбинации факторов, действующих на тазовое дно. Одна из теорий состоит в том, что расширение леваторной щели создает перепад давления между высоким внутрибрюшным и низким атмосферным давлением. Когда это давление воздействует на переднюю стенку влагалища, выходящую за пределы щели, оно вызывает натяжение стенки влагалища и создает нисходящую силу, что в конечном итоге приводит к увеличению AVL [7].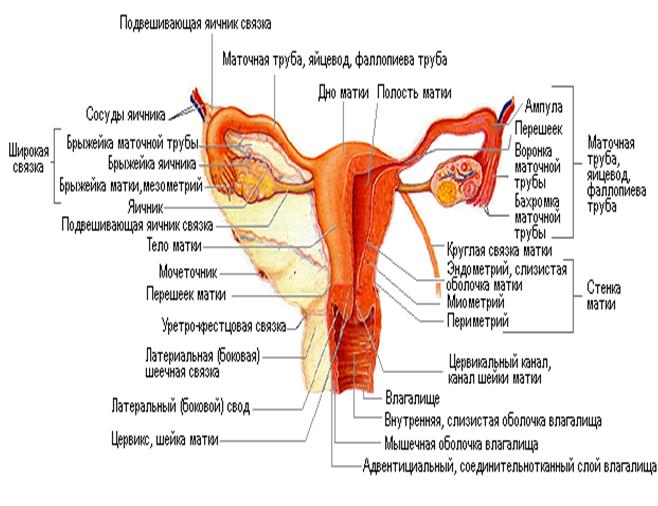 Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оба хирурга в этом исследовании использовали одинаковую технику для выполнения передней пластики, были описаны различные техники передней кольпорафии нативными тканями [8–11]. Эти методы зависят от глубины разреза влагалища, длины рассечения передней стенки влагалища, типа используемого шва-пликации (вертикальный или горизонтальный, прерывистый или бегущий или кисетный) и типа используемого шва (рассасывающийся, рассасывающийся с задержкой, постоянный). ). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
Демонстрация того, как ориентация пликативных швов во время передней кольпорафии может помочь сохранить или укоротить длину влагалища.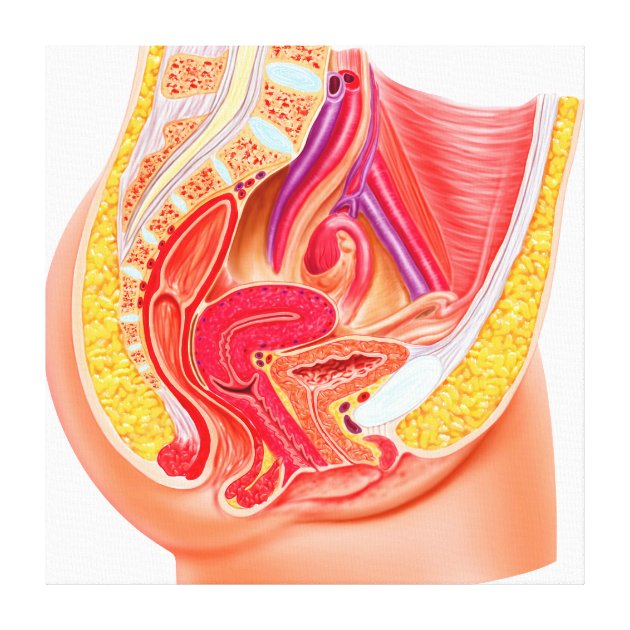 a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
Наше исследование имеет несколько ограничений. Эти случаи поступили из одного учреждения, и все операции были выполнены одним из двух хирургов.Необходима дальнейшая работа, чтобы воспроизвести эти результаты в других центрах и другими хирургами, чтобы увеличить обобщаемость. Техника, используемая для измерения пред- и послеоперационной AVL в этом исследовании, не является валидированной, и, как упоминалось ранее, передняя кольпорафия, выполненная по методике, отличной от описанной в исследовании, может дать другие результаты.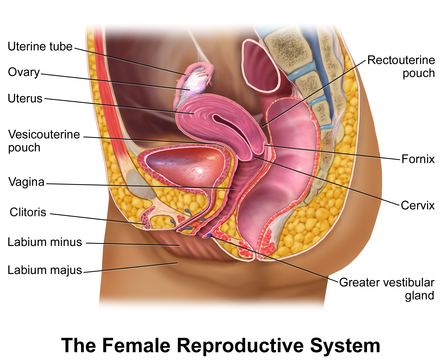 Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами.
Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами. Кроме того, это описательное исследование, сообщающее о новых результатах.
Кроме того, это описательное исследование, сообщающее о новых результатах.
Таким образом, AVL восстанавливается до нормального диапазона после пластики передней стенки нативными тканями и гистерэктомии. Дальнейшее изучение того, как это наблюдение может повлиять на результаты операции, может иметь важное значение и, в конечном итоге, может помочь улучшить хирургическую технику передней кольпорафии.
Благодарности
Мы выражаем благодарность Национальным институтам здравоохранения США за поддержку в виде грантов NICHD R01 HD038665 и ORWH P50 HD044406. Исследование, представленное в этой публикации, также было поддержано Национальным центром развития трансляционных наук Национального института здравоохранения под номером UL1TR000433. М.Б. Бергер поддерживается Национальным институтом детского здоровья и человеческого развития BIRCWH Career Development Award # K12 HD001438. Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национальных институтов здравоохранения.
Сноски
Конфликт интересов
В течение последних 3 лет Мичиганский университет получал финансирование в виде частичной поддержки заработной платы для исследований, в которых Дж.О. ДеЛэнси был привлечен из следующих компаний: American Medical Systems, Johnson & Johnson, Kimberly Clark, Procter & Gamble и Boston Scientific Corporation. ДЖО. ДеЛанси также получил гонорар и компенсацию дорожных расходов за чтение лекции о последних результатах исследований в Johnson & Johnson и консультирует Procter & Gamble.О конфликтах интересов C.W. Swenson, A.M. Симмен, М.Б. Бергер или Д.М. Морган.
Ссылки
1. Wu JM, Vaughan CP, Goode PS, Redden DT, Burgio KL, Richter HE, Markland AD. Распространенность и тенденции симптоматических заболеваний тазового дна у женщин в США. Акушерство Гинекол. 2014;123(1):141–148. doi: 10.1097/AOG.0000000000000057. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]2. Wu JM, Matthews CA, Conover MM, Pate V, Jonsson Funk M. Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR.
Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR. Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988.
Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988. [Google Scholar]
[Google Scholar]длина передней стенки влагалища до и после передней пластики
Int Urogynecol J. Авторская рукопись; доступно в PMC 2016 1 июля.
Опубликовано в окончательной отредактированной форме AS:
PMCID: PMC44
NIHMSID: NIHMS676016
Департамент акушерства и гинекологии, Университет Мичиган, L4000 Женская больница, 1500 E. Медицинский центр доктор, SPC 5276, Ann Arbor , MI 48109-5276, USA
Автор, ответственный за переписку. Окончательная отредактированная версия этой статьи доступна по адресу Int Urogynecol J. См. другие статьи в PMC, в которых цитируется опубликованная статья.Abstract
Введение и гипотеза
Длина передней стенки влагалища (AVL) в среднем составляет 6.1±1,3 см у женщин с нормальной опорой и удлиняется у женщин с цистоцеле. Мы предполагаем, что AVL уменьшается после передней пластики и что женщины с более крупным цистоцеле будут иметь большее снижение AVL.
Методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю реконструкцию, у которых интраоперационные измерения стенки влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. В операционной AVL определяли до операции как расстояние от гименального кольца к переднему шеечно-влагалищному соединению в месте гистерэктомического разреза, а в послеоперационном периоде от гименального кольца к тому же месту на передней манжетке.Во время передней пластики фиброзно-мышечные ткани были сложены прерывистым способом.
Результаты
Измерения были доступны для 40 женщин. Средний возраст составил 61,7 ± 10 лет, медиана паритета составила 2,5, а медиана предоперационной точки Ba по системе количественной оценки пролапса тазовых органов (POP-Q) находилась на 3 см дистальнее девственной плевы. В среднем АВЛ уменьшилась после операции на 2,5 см. Среднее значение послеоперационной AVL было сходно со средним значением AVL у женщин с нормальной поддержкой таза (6,4 ± 0,8 см против 6,1 ± 1,0 см).3 см, p =0,15). Более длинные предоперационные AVL имели большее изменение AVL ( R 2 = 0,78, p = <0,0001).
Выводы
У женщин, перенесших переднюю пластику, среднее значение AVL уменьшилось на 28 % и после операции вернулось к нормальному диапазону. Эти данные подчеркивают редко обсуждаемый эффект передней пластики, который заключается в восстановлении нормальной длины передней стенки влагалища.
Ключевые слова: Длина передней стенки влагалища, Передняя пластика
Введение
До четверти женщин в Соединенных Штатах сообщают об одном или нескольких симптоматических нарушениях тазового дна с риском хирургического вмешательства на протяжении жизни 12 % [1, 2] .Вовлеченный примерно в 80 % хирургических операций по поводу пролапса тазовых органов, передний отдел является наиболее частым местом пролапса и наиболее частым местом рецидива [3, 4]. Общепризнано, что передняя кольпорафия сужает расширенную переднюю стенку влагалища, но влияние на длину передней стенки влагалища (ДВС) неизвестно. Хсу и др. показали, что, хотя апикальный спуск является основным фактором, влияющим на размер цистоцеле, увеличение длины влагалища является причиной 30% пролапса передней стенки.Повторный анализ данных Hsu показал, что AVL на 23 % длиннее у женщин с цистоцеле, чем в контрольной группе (7,4±1,7 см против 6,1±1,3 см) [5].
Целью нашего исследования было определить, изменяется ли длина влагалища у женщин, перенесших переднюю пластику и гистерэктомию. Кроме того, мы стремились определить, подвергаются ли женщины с более длинными предоперационными АВЛ большей степени укорочения после операции.
Материалы и методы
Демографические, клинические и хирургические данные были собраны для женщин, перенесших гистерэктомию и переднюю пластику, у которых интраоперационные измерения стенок влагалища были сделаны в период с ноября 2009 г. по апрель 2014 г. в Мичиганском университете.Утверждение было получено от Институционального наблюдательного совета Мичиганского университета (HUM00089700). В клинике измерения проводились у пациентов в низком литотомическом положении с использованием стандартизированной системы количественного определения пролапса тазовых органов (POP-Q) [6]. В операционной AVL до операции определяли как расстояние от кольца девственной плевы до переднего шеечно-влагалищного перехода в месте гистерэктомического разреза. Цервиковагинальный разрез был сделан по окружности вокруг шейки матки и дистальнее мочевого пузыря спереди.Мы не использовали технику переднего треугольника вдоль стенки влагалища для этого разреза. После завершения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов снова измеряли АВЛ от кольца девственной плевы до того же места на передней манжетке (1). Это измерение считалось «послеоперационным» AVL. Всем женщинам была выполнена передняя кольпоррафия нативных тканей и вагинальная гистерэктомия. Во время передней пластики эпителий влагалища был резко отсечен от подлежащих фиброзно-мышечных тканей в пределах 1 см от наружного отверстия уретры.Затем фиброзно-мышечный слой накладывали узловыми швами рассасывающейся нитью с задержкой. Складывающиеся швы накладывали либо вертикально, либо горизонтально по усмотрению хирурга (1). Вертикальное размещение иглы через ткани предназначалось для уменьшения длины влагалища. Затем избыток эпителия обрезали и зашивали непрерывным рассасывающимся швом. Процедуры проводились одним из двух сертифицированных урогинекологов. Случаи были разделены на две группы в зависимости от предоперационной AVL <8 см или ≥8 см.Значение 8 см было выбрано, поскольку оно примерно на два стандартных отклонения выше среднего значения AVL у женщин с нормальной поддержкой таза [5].
a–c Предоперационное измерение передней стенки влагалища. a Зажим Аллиса помещается на переднюю часть шейки матки, а кончик линейки помещается в переднее шеечно-влагалищное соединение, где будет сделан гистерэктомический разрез. b Матку снимают с тракции, и линейку держат на одном уровне с передней стенкой влагалища для проведения измерения. c На линейку накладывают зажим, чтобы отметить наружный проход уретры и определить длину передней стенки влагалища. d, e Послеоперационное измерение передней стенки влагалища. d После выполнения передней пластики и перед закрытием влагалищной манжеты или завязыванием апикальных подвесных швов конец линейки помещают на верхнюю часть передней стенки влагалища. e После размещения линейки вровень с передней стенкой влагалища на линейку накладывают зажим на уровне наружного отверстия уретры и определяют длину передней стенки влагалища
При передней кольпорафии пликация фиброзно-мышечного слоя в две разные ориентации. a Горизонтально (из стороны в сторону), что будет способствовать сохранению длины влагалища, и b Вертикально (сверху вниз на левой стороне пациента (показано), а затем снизу вверх на противоположной стороне ), что привело бы к большему сокращению длины влагалища
Непрерывные переменные были проанализированы с использованием парных тестов t , и для определения корреляций была выполнена линейная регрессия. Статистический анализ был выполнен с использованием статистического программного обеспечения IBM SPSS® версии 20.0 (авторское право 2011 г., корпорация IBM).
Результаты
Измерения были доступны для 40 женщин, и демографические данные представлены в . Средний возраст составлял 61,7 ± 10 лет, и у всех женщин был пролапс передней стенки со средним максимальным пролапсом 3,5 см за пределы девственной плевы. Распределение предоперационных и послеоперационных АВЛ показано на рис. Семьдесят пять процентов женщин имели AVL 8 см или более до операции, в то время как после операции ни у одной из них. У всех женщин AVL была уменьшена после операции и в среднем AVL была укорочена в 2 раза.5 см. Среднее послеоперационное АВЛ составило 6,4±0,8 см, аналогично среднему АВЛ у женщин с нормальной поддержкой таза (6,1±1,3 см, p =0,15) [5]. Женщины с более длинными предоперационными AVL претерпели большее изменение AVL (2,9 против 1,4 см, p = 0,005; R 2 = 0,78, p = <0,0001; ). Дооперационная клиника Точка POP-Q Ba ( R 2 =0,062, p =0,13) и точка POP-Q Aa ( R 2 =0,031, p =0,30) не коррелировали с AVL. изменять.
Сравнение длины передней стенки влагалища до и после операции у женщин, перенесших гистерэктомию и переднюю пластику. Каждая линия соединяет точку данных на слева , указывающую предоперационную длину с послеоперационной длиной на справа , так что наклон представляет изменение длины передней стенки влагалища у каждой пациентки
Таблица 1
Демографические данные и предоперационные измерения для женщины, перенесшие гистерэктомию и переднюю пластику
| Переменная | N =40 |
|---|---|
| Возраст, лет | 61.7 ± 10,0 |
| 50156 | 2.5 (1-8) |
| Индекс массы тела, кг / м 2 | 27.9 ± 3.7 |
| Pop-Q | |
| Point AA , см | 1.0 (-1-3) |
| Point BA, CM | 3.0 (-1-8) |
| Point BP, CM | -2.0 (-3-6) |
| Точка С, см | -1,0 (-6-8) |
| Максимальный пролапс, см | 3.5 (0-8) |
Таблица 2
Передняя длина вагинальной стенки влагалища (AVL) у женщин, проходящие гистерэктомию и передний ремонт
| Preoperative AVL, CM | послеоперационный AVL, CM | P Value * * 6 | Изменение AVL, см | |
|---|---|---|---|---|
| 8,9 ± 1,8 | 6,9 ± 0,8 | <0,001 | 2.5 | 2 | Preoperative AVL |
| <8 см, n =10 | 7.0 ± 0,7 | 5.7 ± 0,8 | <0,0001 | 1.4 |
| ≥8 см, N = 30 | 9,5 ± 1,5 | 6.6 ± 0,6 | <0,019 | 2,9 ** |
Обсуждение
Мы обнаружили, что AVL уменьшается в среднем на 28 % у женщин, перенесших переднюю пластику во время гистерэктомии. Насколько нам известно, это первый отчет о влиянии передней пластики на длину влагалища, который дополняет существующую литературу о взаимосвязи между цистоцеле и АВЛ.Хотя увеличение длины влагалища часто рассматривается как причина цистоцеле, недавние исследования показывают, что на самом деле это может быть результатом комбинации факторов, действующих на тазовое дно. Одна из теорий состоит в том, что расширение леваторной щели создает перепад давления между высоким внутрибрюшным и низким атмосферным давлением. Когда это давление воздействует на переднюю стенку влагалища, выходящую за пределы щели, оно вызывает натяжение стенки влагалища и создает нисходящую силу, что в конечном итоге приводит к увеличению AVL [7].Хотя оценка послеоперационных результатов выходит за рамки данного исследования, мы предполагаем, что уменьшение избыточной длины передней стенки влагалища может сыграть важную роль в успешном восстановлении цистоцеле. Наши данные также показывают, что женщины с более длинными предоперационными АВЛ имели большее сокращение длины влагалища, а средний послеоперационный АВЛ в нашем исследовании был аналогичен измеренному у женщин с нормальной поддержкой таза. Эти результаты подчеркивают редко обсуждаемый эффект переднего восстановления, который заключается в восстановлении нормального AVL.
Хотя оба хирурга в этом исследовании использовали одинаковую технику для выполнения передней пластики, были описаны различные техники передней кольпорафии нативными тканями [8–11]. Эти методы зависят от глубины разреза влагалища, длины рассечения передней стенки влагалища, типа используемого шва-пликации (вертикальный или горизонтальный, прерывистый или бегущий или кисетный) и типа используемого шва (рассасывающийся, рассасывающийся с задержкой, постоянный). ). Механические различия в этих методах часто не обсуждаются, равно как и стратегии использования одного метода по сравнению с другим.В процедуре, которую мы описываем, решение о размещении пликативных швов в горизонтальной или вертикальной ориентации принимал хирург. Наше наблюдение показало, что вертикально ориентированные швы приводят к большему укорочению длины влагалища, чем горизонтально ориентированные швы. Эта концепция демонстрируется на примере куска эластичной ткани и эффекта, который любой тип стежка оказывает на полученную длину ткани (). Целенаправленный выбор вертикального пликационного шва у пациенток с удлинением влагалища может помочь восстановить нормальную длину влагалища, в то время как горизонтальный пликационный шов поможет сохранить длину влагалища у тех, кому не требуется такое сильное укорочение.Признание этих наблюдений и хирургических стратегий важно, чтобы помочь оптимизировать наш подход к передней кольпорафии с нативными тканями.
Демонстрация того, как ориентация пликативных швов во время передней кольпорафии может помочь сохранить или укоротить длину влагалища. a Два типичных плиссирующих шва, при которых игла входит в точку 1 и выходит из ткани в точке 2 ; затем он снова вставляется в точке 3 и выходит в точке 4 . b При связывании точки входа и выхода ( красные точки ) совмещаются поперечно, но не вертикально, что приводит к уменьшению ширины, но не длины. c Показан шов, похожий на горизонтальный матрац. d Завязывание этого шва приводит к тому, что все четыре точки сближаются как в поперечном, так и в вертикальном направлении, тем самым уменьшая как длину, так и ширину
Наше исследование имеет несколько ограничений. Эти случаи поступили из одного учреждения, и все операции были выполнены одним из двух хирургов.Необходима дальнейшая работа, чтобы воспроизвести эти результаты в других центрах и другими хирургами, чтобы увеличить обобщаемость. Техника, используемая для измерения пред- и послеоперационной AVL в этом исследовании, не является валидированной, и, как упоминалось ранее, передняя кольпорафия, выполненная по методике, отличной от описанной в исследовании, может дать другие результаты. Хирурги накладывали пликативные швы в горизонтальной или вертикальной ориентации по своему усмотрению, и, поскольку это не было записано во всех операционных записях, мы не смогли определить, какие пациенты накладывали какой тип пликативного шва.Кроме того, это исследование оценивает только изменение AVL после передней пластики, выполненной во время гистерэктомии. Послеоперационный AVL измерялся до закрытия влагалищной манжеты или завязывания апикальных подвесных швов, и его не следует обобщать для применения к изолированной передней реконструкции или общей длине влагалища после процедур апикальной подвески при выпадении влагалища после гистерэктомии. Поскольку хирурги выполняли измерения, у них не было возможности узнать длину влагалища, и это потенциально могло повлиять на результаты.Наконец, это была небольшая когорта, и, хотя мы достигли статистической значимости, результаты могут отличаться при увеличении размера выборки. Наше исследование подкрепляется тем фактом, что все измерения и хирургические вмешательства проводились двумя опытными урогинекологами. Кроме того, это описательное исследование, сообщающее о новых результатах.
Таким образом, AVL восстанавливается до нормального диапазона после пластики передней стенки нативными тканями и гистерэктомии. Дальнейшее изучение того, как это наблюдение может повлиять на результаты операции, может иметь важное значение и, в конечном итоге, может помочь улучшить хирургическую технику передней кольпорафии.
Благодарности
Мы выражаем благодарность Национальным институтам здравоохранения США за поддержку в виде грантов NICHD R01 HD038665 и ORWH P50 HD044406. Исследование, представленное в этой публикации, также было поддержано Национальным центром развития трансляционных наук Национального института здравоохранения под номером UL1TR000433. М.Б. Бергер поддерживается Национальным институтом детского здоровья и человеческого развития BIRCWH Career Development Award # K12 HD001438. Содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения Национальных институтов здравоохранения.
Сноски
Конфликт интересов
В течение последних 3 лет Мичиганский университет получал финансирование в виде частичной поддержки заработной платы для исследований, в которых Дж.О. ДеЛэнси был привлечен из следующих компаний: American Medical Systems, Johnson & Johnson, Kimberly Clark, Procter & Gamble и Boston Scientific Corporation. ДЖО. ДеЛанси также получил гонорар и компенсацию дорожных расходов за чтение лекции о последних результатах исследований в Johnson & Johnson и консультирует Procter & Gamble.О конфликтах интересов C.W. Swenson, A.M. Симмен, М.Б. Бергер или Д.М. Морган.
Ссылки
1. Wu JM, Vaughan CP, Goode PS, Redden DT, Burgio KL, Richter HE, Markland AD. Распространенность и тенденции симптоматических заболеваний тазового дна у женщин в США. Акушерство Гинекол. 2014;123(1):141–148. doi: 10.1097/AOG.0000000000000057. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]2. Wu JM, Matthews CA, Conover MM, Pate V, Jonsson Funk M. Пожизненный риск стрессового недержания мочи или операции по пролапсу тазовых органов.Акушерство Гинекол. 2014;123(6):1201–1206. doi: 10.1097/AOG.0000000000000286. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]3. Олсен А.Л., Смит В.Дж., Бергстром Дж.О., Коллинг Дж.К., Кларк А.Л. Эпидемиология хирургически управляемого пролапса тазовых органов и недержания мочи. Акушерство Гинекол. 1997;89(4):501–506. doi: 10.1016/S0029-7844(97)00058-6. [PubMed] [CrossRef] [Google Scholar]4. Maher C. Хирургия передней части влагалища. Int Urogynecol J. 2013;24(11):1791–1802. doi: 10.1007/s00192-013-2170-3.[PubMed] [CrossRef] [Google Scholar]5. Хсу Ю, Чен Л, Саммерс А, Эштон-Миллер Дж. А., ДеЛэнси Дж. О. Длина передней стенки влагалища и степень пролапса переднего отдела на динамической МРТ. Int Urogynecol J Дисфункция тазового дна. 2008;19(1):137–142. doi: 10.1007/s00192-007-0405-x. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]6. Bump RC, Mattiasson A, Bo K, Brubaker LP, DeLancey JO, Klarskov P, Shull BL, Smith AR. Стандартизация терминологии пролапса женских тазовых органов и дисфункции тазового дна.Am J Obstet Gynecol. 1996;175(1):10–17. [PubMed] [Google Scholar]7. Юсуф А., Чен Л., Ларсон К., Эштон-Миллер Дж.А., ДеЛэнси Дж.О. Длина передней стенки влагалища, подверженная внешнему давлению на МРТ с максимальным напряжением: отношение к диаметру урогенитального отверстия, апикальное и мочевое расположение. Int Urogynecol J. 2014;25(10):1349–1356. doi: 10.1007/s00192-014-2372-3. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]8. Николс Д.Х., Рэндалл CL. Вагинальная хирургия. 4. Уильямс и Уилкинс; Балтимор: 1996.[Google Академия]9. Те Линде Р.В., Рок Дж.А., Томпсон Дж.Д. Оперативная гинекология Те Линде. 8. Липпинкотт-Рейвен; Филадельфия: 1997. [Google Scholar] 10. Уолтерс, доктор медицины, Уолтерс, доктор медицины. Урогинекология и реконструктивная хирургия малого таза. 2. Мосби; Сент-Луис: 1999. [Google Scholar]11. Безколесный КР. Атлас тазовой хирургии. 2. Леа и Фебигер; Philadelphia: 1988. [Google Scholar]Восстановление передней стенки влагалища | Мультимедийная энциклопедия | Медицинская информация
ремонт а/п; восстановление стенок влагалища; восстановление задней стенки влагалища; Кольпорафия – восстановление стенок влагалища; восстановление цистоцеле; Выпадение матки — восстановление стенок влагалища; Недержание мочи — восстановление стенок влагалищаВосстановление передней стенки влагалища является хирургической операцией.Эта операция подтягивает переднюю часть ( передний ) стенки влагалища.
Описание
Передняя стенка влагалища может опускаться (выпадать) или выпячиваться. Это происходит, когда мочевой пузырь или уретра впадают во влагалище.
Ремонт может быть выполнен, пока вы находитесь под:
- Общая анестезия : Вы будете спать и не сможете чувствовать боль.
- Спинальная анестезия : Вы будете в сознании, но онемеете ниже пояса и не почувствуете боли.Вам дадут лекарства, которые помогут вам расслабиться.
Ваш хирург:
- Сделайте хирургический разрез через переднюю стенку вашего влагалище .
- Верните мочевой пузырь в нормальное положение.
- Может свернуть влагалище или отрезать его часть.
- Наложите швы (стежки) на ткань между влагалищем и мочевым пузырем. Они будут удерживать стенки вашего влагалища в правильном положении.
- Поместите пластырь между мочевым пузырем и влагалищем. Этот пластырь может быть изготовлен из искусственного материала (синтетическая кожа) или имеющегося в продаже биологического материала (например, кожи свиньи).
- Прикрепите швы к стенкам влагалища к ткани сбоку таза.
Иногда хирург также делает надрез на животе. Этот разрез может быть вверх и вниз или поперек.
Зачем выполняется процедура
Эта процедура используется для устранения опущения или вздутия стенки влагалища.
Симптомы выпадение матки включают:
- Возможно, вы не сможете полностью опорожнить мочевой пузырь.
- Ваш мочевой пузырь может быть все время наполнен.
- Вы можете почувствовать давление во влагалище.
- Вы можете почувствовать или увидеть вздутие у входа во влагалище.
- У вас может быть боль при половом акте.
- Моча может выделяться при кашле, чихании или поднятии чего-либо.
- У вас может быть инфекция мочевого пузыря.
Эта операция сама по себе не лечит стрессовое недержание мочи .Стрессовое недержание — это выделение мочи при кашле, чихании или поднятии тяжестей. Она может выполняться вместе с другими операциями.
Перед проведением этой операции ваш врач может предоставить вам:
- Изучите упражнения для мышц тазового дна ( упражнения Кегеля )
- Используйте крем с эстрогеном во влагалище
- Попробуйте ввести во влагалище устройство, называемое пессарием, для удержания пролапса
Риски
Риски анестезии и операции в целом:
- Реакции на лекарства
- Проблемы с дыханием
- Кровотечение, тромбы
- Инфекция
Риски этой процедуры включают:
- Повреждение уретры, мочевого пузыря или влагалища
- Раздраженный мочевой пузырь
- Изменения влагалища (выпадение влагалища)
- Подтекание мочи из влагалища или на кожу (свищ)
- Ухудшение недержание мочи
Перед процедурой
Всегда сообщайте своему врачу, какие лекарства вы принимаете.Также сообщите врачу о лекарствах, добавках или травах, которые вы купили без рецепта.
За несколько дней до операции:
- Вас могут попросить прекратить прием аспирина, ибупрофена (Адвил, Мотрин), варфарина (Кумадин) и любых других препаратов, препятствующих свертыванию крови.
- Спросите своего поставщика медицинских услуг, какие лекарства вам следует принимать в день операции.
В день операции:
- Вас очень часто просят ничего не пить и не есть за 6-12 часов до операции.
- Принимайте лекарства, которые ваш лечащий врач сказал вам принимать, запивая небольшим глотком воды.
- Ваш врач сообщит вам, когда прибыть в больницу.
После процедуры
У вас может быть катетер для отведения мочи в течение 1 или 2 дней после операции.
Сразу после операции вы перейдете на жидкую диету. Когда нормализуется функция кишечника, можно вернуться к обычному питанию.
Внешний вид (прогноз)
Эта операция очень часто устраняет пролапс, и симптомы исчезают.Это улучшение часто длится годами.
Ссылки
Махер К.М., Файнер Б., Бесслер К., Глазенер К.М. Хирургическое лечение пролапса тазовых органов у женщин: обновленная сводная версия Кокрейновского обзора. Международный Урогинекол J .2011;22(11):1445-1457. PMID: 21927941 www.ncbi.nlm.nih.gov/pubmed/21927941 .
Уинтерс Дж. К., Смит А. Л., Крлин Р. М. Вагинальные и абдоминальные реконструктивные операции при пролапсе тазовых органов. В: Вейн А.Дж., Кавусси Л.Р., Партин А.В., Петерс К.А., ред. Кэмпбелл-Уолш Урология .11-е изд. Филадельфия, Пенсильвания: Elsevier; 2016: глава 83.
.
 д.)
д.)
 Так, например, при бактериальном вагинозе содержание иммуноглобулинов в крови практически не меняется, а их уровень во влагалищном секрете претерпевает значительные изменения. На фоне снижения IgA, заметно возрастает уровень IgM. Значительное их повышение объясняется тем, что IgM составляют основную часть антител против липополисахаридных О-антигенов (эндотоксины) грамотрицательных бактерий, которые замещают лактофлору при данном заболевании. Снижение IgA ведет к уменьшению числа опсонизированных бактериальных клеток. В результате этого их фагоцитоз становится менее вероятным.
Так, например, при бактериальном вагинозе содержание иммуноглобулинов в крови практически не меняется, а их уровень во влагалищном секрете претерпевает значительные изменения. На фоне снижения IgA, заметно возрастает уровень IgM. Значительное их повышение объясняется тем, что IgM составляют основную часть антител против липополисахаридных О-антигенов (эндотоксины) грамотрицательных бактерий, которые замещают лактофлору при данном заболевании. Снижение IgA ведет к уменьшению числа опсонизированных бактериальных клеток. В результате этого их фагоцитоз становится менее вероятным. Закисление среды подавляет рост таких условно-патогенных микроорганизмов, как Candida albicans, Esherichia coli, Gardnerella vaginalis, Mobilinus spp., |Peptostreptococcus spp., Bacteroides spp. и других бактерий, выделяющихся из влагалища женщин с дисбиотическими нарушениями.
Закисление среды подавляет рост таких условно-патогенных микроорганизмов, как Candida albicans, Esherichia coli, Gardnerella vaginalis, Mobilinus spp., |Peptostreptococcus spp., Bacteroides spp. и других бактерий, выделяющихся из влагалища женщин с дисбиотическими нарушениями.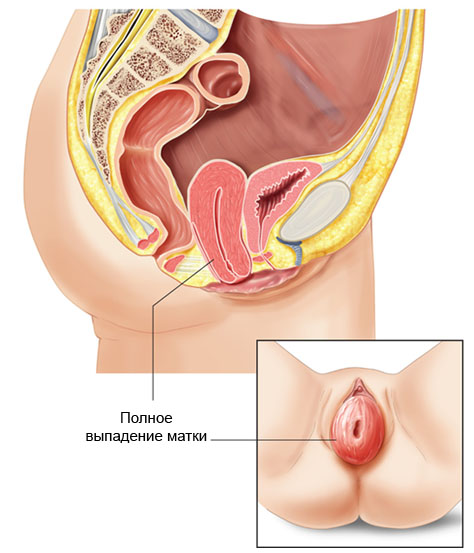 В то время как у 96% здоровых женщин все выделенные лактобактерии являются ЛБ+. Однако, на чувствительность бактерий к перекиси водорода оказывают влияние многие факторы: метаболическая активность, уровень каталазной активности микроорганизма-мишени, повышение рН среды и т.д.
В то время как у 96% здоровых женщин все выделенные лактобактерии являются ЛБ+. Однако, на чувствительность бактерий к перекиси водорода оказывают влияние многие факторы: метаболическая активность, уровень каталазной активности микроорганизма-мишени, повышение рН среды и т.д.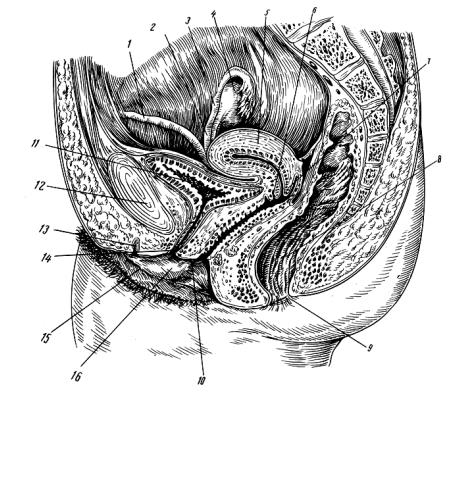 Лактобактерии могут также вырабатывать бактерициноподобные вещества. Последние не обладают типичными для бактериоцинов свойствами, имеют широкий спектр антимикробной активности, подавляя, грамположительные бактерии и грибы. Продукт L. salivarius subsp. CRL 1328 активен по отношению к Enterococcus faecalis и E.faecium. А продукт L. pentosus TV35b подавляет рост Clostridium sporogenes, C. tyrobutyricum, L. curvatus, L.fermentum, L.sake, Listeria innocua, Propionibacterium acidipropionici, Candida albicans.
Лактобактерии могут также вырабатывать бактерициноподобные вещества. Последние не обладают типичными для бактериоцинов свойствами, имеют широкий спектр антимикробной активности, подавляя, грамположительные бактерии и грибы. Продукт L. salivarius subsp. CRL 1328 активен по отношению к Enterococcus faecalis и E.faecium. А продукт L. pentosus TV35b подавляет рост Clostridium sporogenes, C. tyrobutyricum, L. curvatus, L.fermentum, L.sake, Listeria innocua, Propionibacterium acidipropionici, Candida albicans. Полноценно садиться можно только спустя 3 недели.
Полноценно садиться можно только спустя 3 недели. Из них более чем у половины пациенток отмечены тяжелые роды крупным плодом с разрывами промежности. Не менее важным фактором является хроническое повышение внутрибрюшного давления. У 83 % больных отмечен запор, что вынуждало их прибегать к слабительным средствам. У 15 % больных профессия связана с тяжелым физическим трудом. У18 % пациенток развитию заболевания способствовала перенесенная гистерэктомия. Установлено, что у 63 % женщин ректоцеле возникло при сочетании не менее двух этиологических факторов.
Из них более чем у половины пациенток отмечены тяжелые роды крупным плодом с разрывами промежности. Не менее важным фактором является хроническое повышение внутрибрюшного давления. У 83 % больных отмечен запор, что вынуждало их прибегать к слабительным средствам. У 15 % больных профессия связана с тяжелым физическим трудом. У18 % пациенток развитию заболевания способствовала перенесенная гистерэктомия. Установлено, что у 63 % женщин ректоцеле возникло при сочетании не менее двух этиологических факторов.
 Слизистая оболочка, tunica mucosa, срастается с мышечной оболочкой, достигая толщины 2 мм. Нижний конец переднего столба — мочеиспускательный киль влагалища, carina urеthralis vaginae, частично обеспечивает прохождение плода через родовые пути.
Слизистая оболочка, tunica mucosa, срастается с мышечной оболочкой, достигая толщины 2 мм. Нижний конец переднего столба — мочеиспускательный киль влагалища, carina urеthralis vaginae, частично обеспечивает прохождение плода через родовые пути.