После еды боль в районе солнечного сплетения: Аптека Ригла – забронировать лекарства в аптеке и забрать самовывозом по низкой цене в Москва г.
Гастрит
Гастрит — это воспалительный процесс в слизистом слое желудка, приводящий к нарушению пищеварения и усваиванию пищи.
Гастрит желудка — одно из наиболее распространенных заболеваний среди других патологий пищеварительной системы. Он наблюдается у 80-90 % людей преимущественного среднего и пожилого возраста. Около 70-90% пожилых людей страдает от различных форм гастрита. Хронический гастрит опасен тем, что может перейти в язвенную болезнь, а затем в рак желудка.
Не стоит недооценивать гастрит, так как он влияет на общее состояние организма. Пища плохо усваивается, из-за чего происходит упадок сил и ослабление здоровья. Данное состояние приводит к тяжелым заболеваниям желудочно-кишечного тракта и опухолям желудка. В зависимости от формы проявления гастрит может быть острым и хроническим. Острый гастрит возникает внезапно на фоне различных раздражителей. Хронический гастрит приобретается со временем при неправильном питании и образе жизни. Гастрит может протекать с пониженной, нормальной и повышенной кислотностью желудка.
- Атрофический — тяжелая форма гастрита, при которой слизистая оболочка желудка поражается настолько, что может привести к образованию опухолей.
- Эрозивный — данный вид заболевания наблюдается при острой и хронической форме гастрита. Он отличается образованием небольших эрозий на поверхности слизистой желудка.
- Гипертрофический — форма наблюдается у пациентов с хроническим гастритом, характеризуется обширным изменением слизистой оболочки желудка, что приводит к формированию аденом и кист в желудке.
- Билиарный — патологический рефлекс организма, при котором желчная кислота постоянно попадает в полость желудка и вызывает негативные изменения в слизистой.
Причины гастрита
Причинами гастрита могут быть бактериальные и немикробные факторы:
- Основной причиной болезни является бактерия Helicobacter pylori, реже другие бактерии и грибки. Helicobacter pylori выявляется в 80% случаев гастрита.
 Бактерии попадают в слизистую оболочку желудка, выделяя особые вещества, которые раздражают слизистую, вызывают изменение рН стенок, что приводит к воспалению. Учеными до сих пор не установлено, почему некоторые люди восприимчивы к данным бактериям, а другие нет.
Бактерии попадают в слизистую оболочку желудка, выделяя особые вещества, которые раздражают слизистую, вызывают изменение рН стенок, что приводит к воспалению. Учеными до сих пор не установлено, почему некоторые люди восприимчивы к данным бактериям, а другие нет. - Неправильное питание. Среди главных причин гастрита выделяют нерациональное питание. Это может быть переедание или недоедание, неправильный режим приема пищи. Недостаток растительной пищи, богатой растительной клетчаткой, способствующей хорошему пищеварению, приводит к гастритам. Частое употребление рафинированной и обработанной пищи, жирных и острых соусов также приводит к воспалению желудка.
- Употребление алкоголя без меры часто приводит к развитию гастрита. Этанол обладает разрушительным действием на слизистую желудка, нарушает кислотно-щелочной обмен в организме. Молекулы спирта быстро всасываются в тонком кишечнике и желудке, при постоянном употреблении алкогольных напитков происходит постепенное разрушение желудка, печени и поджелудочной железы.

- Согласно исследованиям некоторые препараты, которые применяются для предотвращения свертываемости крови, обезболивающие, противовоспалительные средства могут негативно отражаться на состоянии слизистой желудка, так как раздражают ее. Чаще всего гастрит может быть вызван негормональными противовоспалительными препаратами, как аспирин, глюкокортикоидными гормонами.
- Причиной гастрита могут быть различные глистные инфекции, постоянный стресс, некоторые сильнодействующие химические вещества, проявление аллергии на некоторые продукты.
Симптомы гастрита
Гастрит может проявляться различными признаками в зависимости от формы и степени заболевания и может протекать незаметно. Основным симптомом гастрита является резкая боль в области солнечного сплетения, которая проявляется более остро при употреблении некоторых видов продуктов, напитков, препаратов, особенно продуктов с повышенной раздражительностью на слизистую желудка. Боль может проявляться между приемами пищи. Наблюдается постоянная или периодическая боль области солнечного сплетения сразу после еды или при голодании.
Наблюдается постоянная или периодическая боль области солнечного сплетения сразу после еды или при голодании.
Среди симптомов гастрита также выделяют изжогу, рвоту, отрыжку. Может появляться утренняя тошнота, рвота с желчью, иногда с кровяными выделениями. Наблюдается вздутие живота, частое выделение газов, привкус желчи и металла. Болевые ощущения могут сопровождаться головной болью, головокружением, частым сердцебиением. Меняется цвет кала, бледнеет кожа и слизистые оболочки глаз. Иногда может возникать сильная жажда и повышенное слюноотделение.
Симптомы хронического гастрита определить тяжелее. На протяжении длительного времени человек может не замечать особых признаков. Может наблюдаться нерегулярный стул, налет на языке, быстрая утомляемость, урчание и шум в животе между приемами пищи, вздутие живота, временами может возникать диарея или запоры. Гастрит хронической формы влияет на качество жизни, но сильно не отражается на здоровье больного. На начальной стадии он может проявляться расстройством пищеварительной системы. В более запущенной стадии хронический гастрит вызывает постоянное выделение газов, анемию, сонливость, перепады температуры и повышенное потоотделение, повышенное урчание в животе, неприятный запах изо рта, тяжесть после приема пищи.
В более запущенной стадии хронический гастрит вызывает постоянное выделение газов, анемию, сонливость, перепады температуры и повышенное потоотделение, повышенное урчание в животе, неприятный запах изо рта, тяжесть после приема пищи.
Лечение гастрита
Лечение гастрита зависит от формы протекания болезни. При остром гастрите нужно промыть желудок с помощью раствора, пока он полностью не очистится от еды. В течение суток необходимо голодание, можно пить теплый чай, отвар из шиповника, ромашки, мяты, подорожника, тысячелистника, овса, негазированную минеральную воду. Питание должно быть легким и щадящим, можно есть супы в виде пюре, омлеты, мягкие каши, суфле из диетического мяса и рыбы, кисель. Через время можно вводить в рацион немного сухого хлеба, вареные овощи, молочные продукты, а через неделю вернуться к обычному питанию. Во время гастрита при тошноте и рвоте помогают таблетки церукала или мотилиум.
Как лечить гастрит? Для каждого вида заболевания назначаются особые препараты. Чтобы снять сильную боль, пациент принимает платифиллин и папаверин. Антибактериальные препараты назначаются только при тяжелых инфекциях, которые лечатся под наблюдением гастроэнтеролога, поэтому самостоятельно назначать себе лекарства нельзя. Если причиной гастрита выявлен хеликобактер, проводится специальное лечение, направленное на уничтожение данной бактерии.
Чтобы снять сильную боль, пациент принимает платифиллин и папаверин. Антибактериальные препараты назначаются только при тяжелых инфекциях, которые лечатся под наблюдением гастроэнтеролога, поэтому самостоятельно назначать себе лекарства нельзя. Если причиной гастрита выявлен хеликобактер, проводится специальное лечение, направленное на уничтожение данной бактерии.
Гастрит, возникший после приема кислот или химического вещества, нужно лечить только в больничных условиях, так как он может давать осложнения на другие органы. Гастрит, связанный с пищевой аллергией, требует внимательного отношения к питанию и исключению продуктов-аллергенов. При пониженной или повышенной кислотности больному назначаются препараты для нормализации кислотного баланса в желудке. Возможен прием растворов, гелей для снятия воспаления и обволакивания стенок желудка.
Профилактика гастрита
В меры профилактики гастрита входит соблюдение режима и качества питания, ограничение физических и эмоциональных нагрузок. Исключается употребление алкоголя, газированных и сладких искусственных напитков, любых пищевых раздражителей. Запрещается курить во время лечения и после следует ограничить курение, чтобы не вызвать рецидив.
Исключается употребление алкоголя, газированных и сладких искусственных напитков, любых пищевых раздражителей. Запрещается курить во время лечения и после следует ограничить курение, чтобы не вызвать рецидив.
Диета при гастрите
Питание при гастрите должно быть разделено на 5 приемов небольшими порциями. При гастрите с пониженной или нормальной кислотностью подходит питание из овощных и крупяных супов на нежирном бульоне, нежирные сорта мяса слегка обжаренные или вареные, рыба нежирных сортов, кисломолочные продукты, несвежий хлеб белый или черный, домашние сухарики, вареные и сырые фрукты и овощи, молоко, вареные яйца, омлеты, разваренные и мягкие каши, овощные и фруктовые соки, немного сливочного масла, кофе, чай, какао и сахар.
Питание при гастрите с повышенной функцией секреции желудка должно быть таким, чтобы нормализовалось выделение соляной кислоты. Запрещается жарить продукты, разрешено варить или запекать. В рацион можно включить молоко, йогурт, кефир, нежирный сыр, некислый творог, простоквашу, вареные яйца или приготовленные на пару, нежирное отварное мясо и рыбу. Овощи необходимо отваривать и перетирать, можно есть свежий салат, лук, укроп. Хлеб должен быть подсушен, можно сухари. В питание можно включать диетические сосиски, нежирные сорта ветчины и окорока. Можно есть копченую, но нежирную рыбу. Супы лучше варить на овощах, с добавлением круп и макарон, тяжелые бульоны не рекомендуются.
Овощи необходимо отваривать и перетирать, можно есть свежий салат, лук, укроп. Хлеб должен быть подсушен, можно сухари. В питание можно включать диетические сосиски, нежирные сорта ветчины и окорока. Можно есть копченую, но нежирную рыбу. Супы лучше варить на овощах, с добавлением круп и макарон, тяжелые бульоны не рекомендуются.
При гастрите с повышенной кислотностью желудка рекомендуется включать в диету различные каши, которые нужно долго варить. Можно употреблять сливочное, топленое и любое растительное масло. Следует исключить острые соусы, можно готовить соусы на основе молока или сливок. Специи необходимо ограничить, кроме корицы и лаврового листа. Разрешается пить некрепкий чай, какао и кофе.
Что нельзя есть при гастрите? Следует исключить из питания свежую выпечку и свежий хлеб, сдобные булки и пирожные, сыры твердых сортов, кислый хлеб типо бородинского, бобовые, толстую лапшу, жирные сорта рыбы и мяса, жареные и рафинированные продукты, консервированные продукты, специи, капусту, репу, редис, репчатый лук, фрукты с толстой кожурой, особенно виноград, сало, жирные молочные продукты, сладости и шоколад.
Боль в солнечном сплетении: причины и лечение
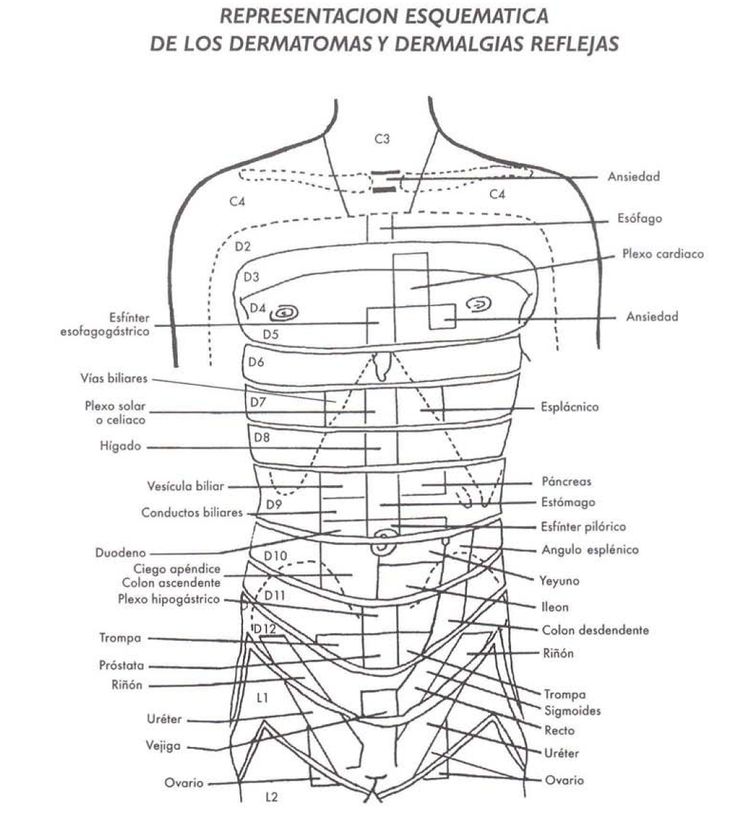
Солнечное сплетение представляет собой сложную систему нервов. Оно расположено в области грудной клетки и является частью симпатической нервной системы.
Оценка
— 4 из 5 возможных на основе 3 голосов
Солнечное сплетение играет важную роль в функционировании желудка, почек, печени и надпочечников. Так о чем же может говорить боль в этой области? Давайте разбираться.
Причины боли в солнечном сплетении
Ряд различных состояний может привести к боли в солнечном сплетении. Они могут варьироваться от физических до психологических.
Тревожность
Беспокойство — частая причина боли солнечного сплетения. Солнечное сплетение связано с надпочечниками и легкими. Реакция на стресс может привести к ухудшению дыхания. А это в свою очередь может вызвать боль в солнечном сплетении, желудке, а также такие симптомы, как тошнота или рвота во время приступов тревоги.
Кислотный рефлюкс и другие желудочные проблемы
Кислотный рефлюкс и другие проблемы с желудком (включая язву желудка, газы и расстройство) являются еще одной распространенной причиной болей в солнечном сплетении.
Симптомы кислотного рефлюкса могут включать:
- неприятный запах изо рта при пробуждении;
- боль в горле;
- проблемы с глотанием;
- кашель.
Растяжение мышцы
Потянутые мышцы могут быть еще одной причиной боли в солнечном сплетении. Это может произойти в тренажерном зале или во время обычной повседневной деятельности. Если мышцы живота была повреждена, дополнительные симптомы могут включать отек, покраснение или кровоподтеки. Боль обычно усиливается при движении.
Сахарный диабет
Диабет может привести к повреждению нервов, влияя на нервную систему солнечного сплетения и блуждающего нерва. Дополнительные симптомы диабета включают в себя:
- необходимость часто мочиться;
- постоянные инфекции или ушибы, которые заживают дольше, чем обычно;
- высокое содержание сахара в крови;
- покалывание в руках или ногах.
Респираторные заболевания
Иногда астма, бронхит или другие респираторные заболевания могут вызвать боль в области солнечного сплетения из-за затрудненного дыхания. Проблемы с дыханием могут привести к тому, что желудок и живот получат недостаточный запас кислорода, что вызовет стрессовую реакцию. Симптомы могут включать постоянный кашель или хрипы.
Проблемы с дыханием могут привести к тому, что желудок и живот получат недостаточный запас кислорода, что вызовет стрессовую реакцию. Симптомы могут включать постоянный кашель или хрипы.
Панкреатит
Панкреатит или рак поджелудочной железы могут быть причиной интенсивной боли в солнечном сплетении. Другие симптомы включают в себя:
- расстройство желудка;
- высокую температуру;
- вздутие живота;
- икоту.
Читать такжеО чем свидетельствуют боли в спине?
Другие возможные причины боли в области солнечного сплетения включают в себя:
- повреждение нерва;
- органную недостаточность;
- быстрый набор веса или ожирение;
- гипогликемию;
- артрит;
- частое использование лекарств, особенно обезболивающих.
Как лечить боль в солнечном сплетении?
Лечение боли в солнечном сплетении будет зависеть от ее первопричины.
Если вы столкнулись с проблемой впервые, есть несколько домашних средств, которые могут помочь вам избавиться от дискомфорта.
- Чтобы уменьшить боль, положите грелку на болезненное место или примите теплую ванну.
- Если есть припухлость, примените холодный компресс.
- Отдохните от напряженной деятельности.
- Принимайте ибупрофен только в том случае, если вы знаете, что потянули мышцу и уверены, что причиной боли в солнечном сплетении не является язва или другое нарушение пищеварения. Ибупрофен может увеличить риск развития кровоточащих язв.
- Если вы считаете, что причиной боли является расстройство желудка, придерживайтесь легкой диеты, такой как диета «стол № 5».
- Принимайте антациды, чтобы помочь уменьшить кислотность желудка и успокоить расстройство желудка.
- Попробуйте дыхательные упражнения. Они также могут расслабить нервную систему.
Если ваши симптомы сохраняются или если у вас есть основное заболевание, обязательно обратитесь к врачу.
Читайте также: О чем может свидетельствовать боль в левом боку?
теги: боль лечение
Хронический панкреатит — NHS
Хронический панкреатит — это состояние, при котором поджелудочная железа необратимо повреждена воспалением и перестает работать должным образом.
Поджелудочная железа — это небольшой орган, расположенный за желудком и помогающий пищеварению.
Хронический панкреатит может поражать людей любого возраста. Чаще встречается у мужчин.
Отличается от острого панкреатита тем, что воспаление носит кратковременный характер.
Большинство людей с хроническим панкреатитом перенесли 1 или более приступов острого панкреатита.
Симптомы хронического панкреатита
Наиболее частым симптомом хронического панкреатита являются повторяющиеся эпизоды сильной боли в животе.
Боль обычно возникает в средней или левой части живота и может распространяться по спине.
Описывается как жгучая или стреляющая боль, которая приходит и уходит, но может длиться несколько часов или дней.
Хотя боль иногда возникает после еды, часто она не вызывается. Некоторых людей может тошнить и рвать.
По мере прогрессирования состояния болезненные эпизоды могут стать более частыми и сильными.
Со временем между приступами сильной боли в животе может развиться постоянная тупая боль.
Это чаще всего встречается у людей, которые продолжают употреблять алкоголь после того, как у них диагностирован хронический панкреатит.
Некоторые люди, отказавшиеся от алкоголя и курения, могут обнаружить, что боль стала менее сильной.
Запущенный хронический панкреатит
Другие симптомы развиваются по мере прогрессирования повреждения поджелудочной железы, когда она становится неспособной вырабатывать пищеварительные соки, помогающие расщеплять пищу.
Отсутствие пищеварительных соков затрудняет расщепление жиров и некоторых белков. Это может привести к тому, что ваш стул станет очень вонючим и жирным, и вам будет трудно смыть его в унитаз.
Это может привести к тому, что ваш стул станет очень вонючим и жирным, и вам будет трудно смыть его в унитаз.
Поджелудочная железа обычно теряет эти функции только через много лет после появления первых симптомов.
Вы также можете столкнуться с:
- потеря веса
- потеря аппетита
- пожелтение кожи и глаз (желтуха)
- симптомы диабета, такие как сильная жажда, потребность в мочеиспускании чаще обычного и чувство сильной усталости
- постоянная тошнота и тошнота (рвота)
Когда обратиться за медицинской помощью
Немедленно обратитесь к врачу общей практики, если вы испытываете сильную боль, так как это предупреждающий знак того, что что-то не так.
Если это невозможно, обратитесь за консультацией в NHS 111.
Вам также следует обратиться к врачу как можно скорее, если:
- кожа или белки глаз пожелтели (желтуха)
- вы продолжаете болеть , но обычно это признак того, что с вашей пищеварительной системой что-то не так.
Диагностика хронического панкреатита
Врач общей практики спросит о ваших симптомах и может вас осмотреть.
Они направят вас к специалисту для дальнейшего обследования, если посчитают, что у вас хронический панкреатит.
Специалист сможет подтвердить, есть ли у вас заболевание.
Анализы
Анализы и сканирование обычно проводятся в местной больнице.
Они могут включать:
- ультразвуковое сканирование, при котором звуковые волны используются для создания изображения вашей поджелудочной железы поджелудочная железа
- эндоскопическое ультразвуковое сканирование – при котором длинная тонкая трубка с камерой вводится через рот в желудок для получения снимков поджелудочной железы
- магнитно-резонансная холангиопанкреатография (МРХПГ) — вид МРТ, при котором делается детальное изображение поджелудочной железы и окружающих ее органов
Биопсия
Иногда симптомы хронического панкреатита могут быть очень похожи на симптомы рака поджелудочной железы.

Вам может потребоваться биопсия, при которой небольшой образец клеток берется из поджелудочной железы и отправляется в лабораторию для проверки, чтобы исключить это.
Причины хронического панкреатита
Наиболее распространенной причиной хронического панкреатита является чрезмерное употребление алкоголя в течение многих лет.
Это может вызвать повторяющиеся эпизоды острого панкреатита, что приводит к увеличению повреждения органа.
Узнайте больше о злоупотреблении алкоголем
У детей наиболее частой причиной является кистозный фиброз.
Менее распространенные причины включают:
- курение
- атаку иммунной системы на поджелудочную железу (аутоиммунный хронический панкреатит)
- наследование дефектного гена, препятствующего нормальной работе поджелудочной железы
- повреждение поджелудочной железы
- камни в желчном пузыре блокируют отверстия (протоки) поджелудочной железы
- лучевая терапия живота
В некоторых случаях причину установить невозможно.
 Это называется идиопатическим хроническим панкреатитом.
Это называется идиопатическим хроническим панкреатитом.Лечение хронического панкреатита
Повреждение поджелудочной железы необратимо, но лечение может помочь контролировать состояние и справиться с любыми симптомами.
Людям с хроническим панкреатитом обычно рекомендуется изменить образ жизни, например, отказаться от употребления алкоголя и курения. Им также дают лекарства, чтобы облегчить боль.
Хирургия также может быть вариантом для тех, кто испытывает сильную боль.
Осложнения
Жизнь с хронической болью может вызвать как умственное, так и физическое напряжение.
Обратитесь к врачу общей практики, если вы испытываете стресс, беспокойство или депрессию, вызванные хроническим панкреатитом.
У некоторых людей с хроническим панкреатитом в конечном итоге развивается диабет типа 3c.

Это происходит, когда поджелудочная железа больше не может вырабатывать инсулин из-за того, что она сильно повреждена.
У людей с хроническим панкреатитом иногда могут образовываться мешочки с жидкостью на поверхности поджелудочной железы (псевдокисты). Они могут вызвать вздутие живота, расстройство желудка и тупую боль в животе.
Эти кисты часто исчезают сами по себе. Но иногда их необходимо дренировать с помощью техники, называемой эндоскопическим ультразвуковым дренажем или эндоскопическим транспапиллярным дренажем.
Хронический панкреатит повышает риск развития рака поджелудочной железы, хотя вероятность этого все еще мала.
Поддержка людей, живущих с хроническим панкреатитом
Любое хроническое заболевание, особенно такое, которое вызывает повторяющиеся приступы боли или постоянную боль, может повлиять на ваше эмоциональное и психологическое здоровье.

Обратитесь к врачу общей практики, если вы испытываете психологические и эмоциональные трудности. Существуют лекарства, которые могут помочь при стрессе, тревоге и депрессии.
Общение с другими людьми с таким же заболеванием часто может уменьшить чувство изоляции и стресса.
Благотворительная организация Guts UK может связать вас с местной группой поддержки.
Последняя проверка страницы: 26 мая 2022 г.
Следующая проверка должна быть завершена: 26 мая 2025 г.Блокада чревного нерва: часто задаваемые вопросы + информация
Ваш чревный нервный узел s представляет собой пучок расходящихся нервов, которые располагаются за диафрагмой и поджелудочной железой, рядом с аортой в брюшной полости. Чревное сплетение является частью симпатической нервной системы и связано с несколькими органами брюшной полости, включая поджелудочную железу, желчный пузырь, печень, почки, желудок, селезенку и кишечник.

Если вы страдаете от хронической боли в животе, вызванной нервами чревного сплетения, вам может быть показана блокада чревного сплетения. Эта процедура может облегчить боль в животе, вызванную рядом заболеваний. CPNB выполнялась в течение десятилетий для лечения сильной боли в животе, связанной с раком поджелудочной железы, панкреатитом и различными другими состояниями.
Вот что вам следует знать о блокаде чревного сплетения для лечения болей в животе.
Что вызывает боль в чревном сплетении?
. может варьироваться от грызущей боли до ощущения жжения, которое мешает есть или спать. Многие люди испытывают усиление боли после еды.
Часто боль в чревном сплетении вызвана разрастанием или аномалией поджелудочной железы, которая давит на нервы чревного сплетения. В других случаях повреждение нерва (обычно вызванное диабетом) вызывает болевые сигналы в животе.Что такое блокада чревного сплетения?
Многие пациенты с хронической болью в животе не получают облегчения от обычных обезболивающих средств.
 Другим не нравятся побочные эффекты, связанные с традиционными методами обезболивания, такими как опиоидные обезболивающие.
Другим не нравятся побочные эффекты, связанные с традиционными методами обезболивания, такими как опиоидные обезболивающие.
Людям с хронической болью в животе, не поддающейся лечению другими методами, может быть рекомендована блокада чревного сплетения.
Блокада чревного сплетения — это инъекция обезболивающего в область, окружающую чревное сплетение. Это лекарство блокирует болевые сигналы от нервов чревного сплетения к мозгу, обеспечивая облегчение хронической боли.Как выполняется блокада чревного сплетения?
Блокада чревного сплетения — это минимально инвазивная процедура, выполняемая в амбулаторных условиях. Пациенты могут получить седацию по запросу, но это не обязательно.
Во время процедуры ваш врач использует рентген, чтобы найти правильное место инъекции, и введет краситель, чтобы подтвердить правильное размещение спинномозговой иглы. Как только игла будет установлена, врач введет комбинацию метилпреднизолона (стероид) и бупивакаина (местный анестетик) в нервы чревного сплетения. Обе стороны позвоночника обрабатываются, чтобы обеспечить полное облегчение боли.
Обе стороны позвоночника обрабатываются, чтобы обеспечить полное облегчение боли.
Поскольку лекарство распространяется и покрывает нервы, боль у большинства пациентов сразу же уменьшается.Как долго длится блокада чревного сплетения?
Как правило, диагностическая блокада чревного сплетения обеспечивает эффективное обезболивание при по крайней мере от шести до 24 часов. Однако важно отметить, что результаты различаются в зависимости от пациента.
Если блокада чревного сплетения помогает облегчить вашу боль, но длится недостаточно долго, вы, вероятно, являетесь хорошим кандидатом на полную нейролитическую блокаду чревного сплетения. Это также известно как невролиз чревного сплетения, процедура, которая ослабляет нервы чревного сплетения с помощью спирта или фенола.
Невролиз чревного сплетения может обеспечить эффективное облегчение боли от нескольких недель до целого года. Реакция каждого пациента на процедуру индивидуальна, но обычно ожидается минимум два месяца облегчения боли.
Насколько эффективна блокада чревного сплетения при болях в животе?
Блокады чревного сплетения выполнялись десятилетиями с высокой степенью успеха.
Для лиц с хронической болью, вызванной раком поджелудочной железы, CPNB примерно 73% эффективны в обеспечении значительного немедленного облегчения боли.
У пациентов с хронической болью, вызванной панкреатитом, CPNB уменьшил боль на 50% у большинства пациентов.
Для пациентов с гастропарезом, блокадой чревного сплетения был эффективен при лечении боли и других осложнений состояния на срок до 10 недель.
Многие пациенты с хронической болью, вызванной раком поджелудочной железы, выбирают невролиз чревного сплетения. Это обеспечивает более длительный период купирования боли и может уменьшить количество опиоидных обезболивающих, которые требуются пациенту.Каковы потенциальные осложнения блокады чревного сплетения?
Осложнения после блокады чревного сплетения встречаются редко.


 Бактерии попадают в слизистую оболочку желудка, выделяя особые вещества, которые раздражают слизистую, вызывают изменение рН стенок, что приводит к воспалению. Учеными до сих пор не установлено, почему некоторые люди восприимчивы к данным бактериям, а другие нет.
Бактерии попадают в слизистую оболочку желудка, выделяя особые вещества, которые раздражают слизистую, вызывают изменение рН стенок, что приводит к воспалению. Учеными до сих пор не установлено, почему некоторые люди восприимчивы к данным бактериям, а другие нет.