Причины острого нарушения мозгового кровообращения: Острое нарушение мозгового кровообращения – причины и симптомы
Острое нарушение мозгового кровообращения – причины и симптомы
Пожалуйста, уточняйте информацию по телефонам. +7(925)793-45-41
Заполните форму, чтобы записаться сейчас
Задать вопрос врачу
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время и ответим на все вопросы.
Ваше имя:
Номер телефона:*
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
** не все вопросы можно решить онлайн, может потребоваться очная консультация.
Острое нарушение мозгового кровообращения или инсульт характеризуется стойким очаговым поражением отдельных структур головного мозга. На долю сосудистых катастроф приходится более 20% общей смертности, в остальных случаях большинство пациентов теряют работоспособность и нуждаются в постороннем уходе, что обусловлено неврологическими нарушениями. Учитывая неблагоприятные показатели, профилактика патологии, своевременная помощь и полноценная реабилитация относят к важнейшим задачам медицины.
Учитывая неблагоприятные показатели, профилактика патологии, своевременная помощь и полноценная реабилитация относят к важнейшим задачам медицины.
Причины
Основными причинами нарушений мозгового кровообращения являются артериальная гипертензия, ишемическая болезнь сердца и атеросклероз. Среди факторов риска выделят:
- никотиновую и алкогольную зависимость;
- стрессы и депрессивные состояния;
- гиподинамию;
- ожирение;
- наследственную предрасположенность;
- возраст после 55 лет;
- сахарный диабет.
Выделяют два вида инсульта – ишемический и геморрагический. Инфаркт мозга (ишемический) обусловлен закупоркой или сужением церебральных артерий, следствием чего является длительная ишемия и необратимые изменения структур мозга. Причиной резкого ухудшения кровоснабжения может выступать сосудистый спазм в основном обусловленный гипертензией. Нередко к катастрофе приводят тромбы, сформировавшиеся в полости сердца или часть оторвавшейся атеросклеротической бляшки.
Клиническая картина геморрагического инсульта характеризуется кровоизлиянием в полость черепа, острым началом и быстрым нарастанием симптоматики. Причинами патологического состояния обычно является длительная гипертония различного генеза, врожденные аномалии церебральных сосудов, васкулит, амилоидоз, аневризма.
Симптомы
Острое нарушение кровообращения проявляется общемозговыми и очаговыми неврологическими симптомами.
К общемозговой симптоматике относят спутанность сознания, сонливость или перевозбужденность. Отмечается нарастающая головная боль, которая может сопровождаться тошнотой и рвотой. Возможна потеря ориентации в пространстве и времени, сердцебиение, гипергидроз. Состояние осложняется развивающимся отеком мозга и внутричерепной гипертензией, что угрожает сдавлением мозгового ствола.
Клиническая картина очаговой симптоматики определяется областью поражения. Например, слабость или паралич в конечностях, нарушения зрения и речи, парез мимических мышц обусловлены повреждением участка мозга, кровоснабжаемым сонной артерией. Инсульт в вертебро-базилярном бассейне проявляется головокружением, нарушением координации движений, моторики, речи и слуха.
Инсульт в вертебро-базилярном бассейне проявляется головокружением, нарушением координации движений, моторики, речи и слуха.
Очень важна своевременная помощь окружающих. При наличии перечисленных симптомов необходимо немедленно обратиться за медицинской помощью. Чем раньше будет оказана квалифицированная помощь при остром нарушении мозгового кровообращения, тем благоприятнее прогноз на выздоровление.
Последствия острого нарушения мозгового кровообращения
Острое нарушение мозгового кровообращения относят к опасным сосудистым патологиям. По статистике при инфаркте мозга смертность варьирует от 15 до 25%, при геморрагическом инсульте – от 40 до 60%. Среди основных причин летального исхода выделяют отек мозга, пневмонии, сердечную недостаточность. В остальных случаях последствия могут носить необратимый или временный характер и проявляются регрессом двигательных, речевых, чувствительных и других высших функций. Значительное ухудшение наблюдается в первые три месяца после криза. Среди наиболее распространенных последствий рассматривают:
Среди наиболее распространенных последствий рассматривают:
- Паралич и нарушение моторики определенной стороны тела, что зависит от области поражения. Например, при кровоизлиянии в правом отделе головного мозга, наблюдается парез мышц левой стороны. В тяжелых случаях развивается полный паралич.
- Периферийную невропатию, обусловленную повреждением одного или нескольких периферических нервов, что приводит к нарушению передачи сигналов. Как правило, осложняются процессы ходьбы и перемещения предметов, утрачивается координация движений, могут наступить проблемы с дыханием и глотанием.
- Урологические осложнения являются следствием поражения центров и путей мочеиспускания. Проявляются недержанием мочи, двигательными и умственными расстройствами. Нарушения в основном наблюдаются непосредственно после инсульта и носят временный характер.
- Афазия возникает при органических поражениях речевых отделов головного мозга. Состояние наблюдается в четверти случаев и характеризуется утратой способности пациента пользоваться речью и/или понимать обращенные к нему фразы.
 Системное нарушение функции ведет к потере коммуникативных навыков, страдает письмо и чтение. На фоне длительной афазии происходит деградация личности, нарушается сенсорная и двигательная функции.
Системное нарушение функции ведет к потере коммуникативных навыков, страдает письмо и чтение. На фоне длительной афазии происходит деградация личности, нарушается сенсорная и двигательная функции.
Степень и скорость восстановления зависит от тяжести инсульта, адекватности и своевременности первой медицинской помощи, возраста, сопутствующих патологий. Важно знать, что спустя год, вероятность восстановления значительно снижается, поэтому основные усилия должны быть направлены на комплексную реабилитацию больного в первые месяцы с момента сосудистой катастрофы.
Сделайте первый шаг — запишитесь на прием
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время.
Ваше имя:
Номер телефона или e-mail:*
Выберите дату:
Примечание:
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
Все специалисты >>Лицензии
Отзывы
© 2022 «Многопрофильная клиника Медицина Плюс», Карта сайта, Лицензия
что это такое? / Рекомендации / Семейная клиника «Танар»
ОНМК: что это такое?
ОНМК по ишемическому типу.
Многие задают вопрос о том, что такое ОНМК и какие последствия после него бывают. В этой статье будут разобраны основные причины проявления ОНМК и последствия
ОНМК — что это такое.
Многие люди, которые не имеют никакого отношение к медицине, наверняка не знают, что такое ОНМК. Итак, острое нарушение кровообращения в головном мозге – это инсульт, который становится причиной повреждения и отмирания клеток головного мозга. Причиной возникновения данного заболевания является образование тромба в кровеносных сосудах головного мозга или же разрыв некоторых кровеносных сосудов, что становится причиной отмирания огромного количества нервных клеток и клеток крови. По статистике, именно ОНМК стоит на первом месте среди болезней, которые становятся причиной смерти человека. Ежегодно во всем мире, как указывает федеральный регистр больных ОНМК, от этого заболевания умирает 14 процентов людей, а также 16 от других видов заболеваний кровеносной системы.
Причины, по которым может проявиться ОНМК.
Для того чтобы предотвратить появление этого заболевания, необходимо с раннего возраста обратить внимание на свой образ жизни. Например, постоянное занятие спортом позволяет существенно снизить возможность проявления ОНМК. Что это такое, вы уже знаете, дальше будут рассмотрены некоторые причины возникновения этого недуга.
Как правило, эта болезнь не приходит внезапно, очень часто диагноз «ОНМК» может быть установлен как последствие некоторых заболеваний.
Часто причиной этого состояния могут стать:
- гипертония;
- ожирение;
- диабет;
- высокий уровень холестерина;
- заболевания сердца;
- алкоголь и курение;
- различного рода медикаменты;
- высокий уровень гемоглобина;
- возраст;
- черепно-мозговая травма;
- генетическая предрасположенность и так далее.
Теперь понятно, что такое ОНМК.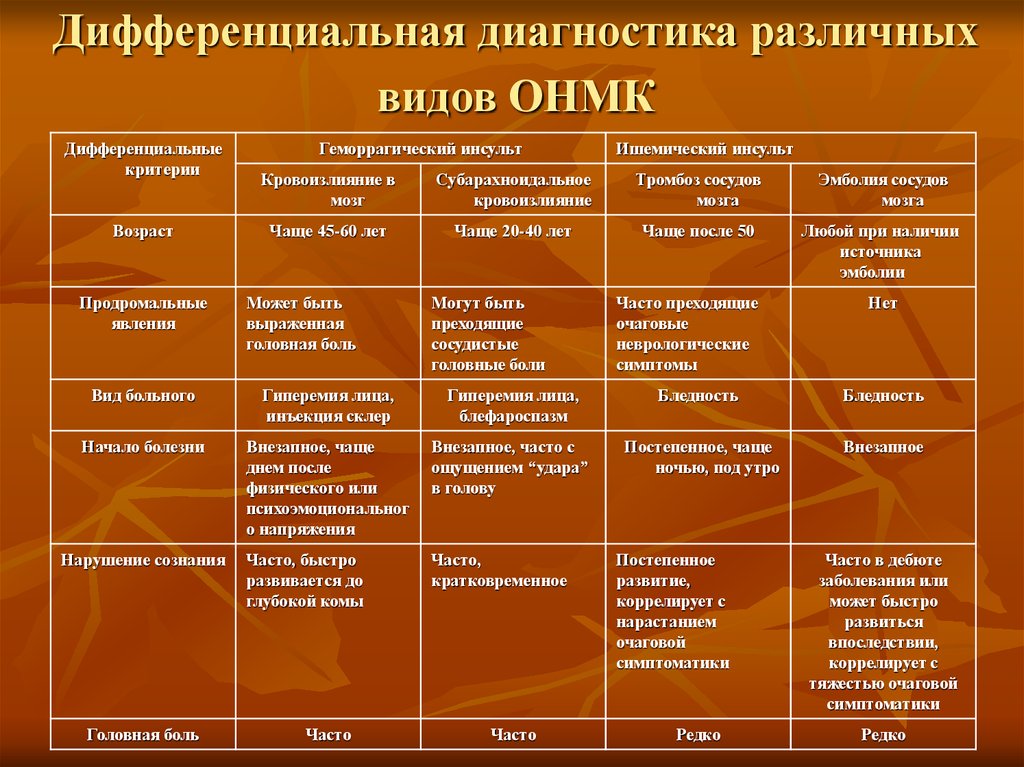 Это последствия неправильного образа жизни. Поэтому очень важно следить за своим здоровьем и физическим состоянием
Это последствия неправильного образа жизни. Поэтому очень важно следить за своим здоровьем и физическим состоянием
Ишемический ОНМК.
Ишемический ОНМК – это инсульт, вызванный повреждением тканей головного мозга и нарушением поступления крови к тому или иному его отделу.
У большинства больных ОНМК по ишемическому типу обнаруживаются общие болезни сердечно-сосудистой системы. К таким болезням также можно отнести артериосклероз, заболевание сердца (аритмию, ревматический порок), сахарный диабет. Для ОНМК данного типа характерны резкие и частые проявления болевых ощущений, последствием которых является ухудшение кровообращения в коре головного мозга. Как правило, такие приступы могут давать знать о себе несколько раз в час и длиться на протяжении 24 часов.
Причины ишемического инсульта ОНМК.
Главной причиной проявления ОНМК по ишемическому типу является снижение притока крови к головному мозгу. Очень часто именно поэтому причиной смерти человека становится ишемический инсульт. Итак, мы выяснили особенности ишемического ОНМК, что это такое и каковы его симптомы.
Итак, мы выяснили особенности ишемического ОНМК, что это такое и каковы его симптомы.
Это, как правило, результат повреждения сосудов шеи и некоторых артерий головного мозга в виде окклюзионных поражений и стеноза. Давайте выясним основные причины его возникновения.
К основным факторам, которые могут повлиять на снижение кровотока, можно отнести следующие:
- Окклюзии и стенозы основных артерий головного мозга и сосудов шеи.
- Тромботические наслоения на поверхности атеросклеротической бляшки.
- Кардиогенная эмболия, которая происходит в случае наличия искусственных клапанов в сердце человека.
- Расслоение магистральных артерий шейного отдела.
- Гиалиноз мелких артерий, вследствие чего развивается микроангиопатия, что приводит к формированию лакунарного инфаркта головного мозга человека.
- Гемореологические изменения состава крови, что происходит при васкулитах, а также коагулопатиях.

Очень редко причиной проявления этого заболевания могут стать внешние травмы сонных артерий и различные воспалительные процессы, которые способны существенно ухудшить проходимость крови по сосудам. Также очень часто основной причиной ОНМК головного мозга может стать остеохондроз шейного отдела позвоночника, в процессе чего существенно защемляются кровеносные сосуды, которые могут привести к уменьшению потока крови. Больным остеохондрозом постоянно рекомендуется делать массаж шейного отдела позвоночника и мазать его различными согревающими препаратами, которые способны существенно расширить сосуды и улучшить циркуляцию крови.
Симптомы ОНМК.
Признаки этого заболевания очень часто могут проявляться резко или же нарастать постепенно. Как правило, к основным симптомам этой болезни можно отнести расстройство речи и зрения у больного, нарушения различных рефлексов, координации движения, головные боли, дезориентации, нарушение сна, шум в голове, нарушение памяти, паралич лица, языка, отсутствие ощущения некоторых конечностей и так далее.
При остром нарушении мозгового кровообращения характерно возникновение следующих последствий — инсульт головного мозга, нарушение кровообращения в коре мозга при образовании тромбов в сосудах и главных кровеносных артериях головы и т. д.
При симптомах острого нарушения мозгового кровообращения, которые длятся более чем сутки, диагностируется инсульт. При первой стадии этого заболевания может проявляться также сильная головная боль, головокружение, тошнота, рвотные рефлексы и так далее. Если не обратить сразу внимание на эти проявления, это может стать причиной смерти человека.
Как утверждает регистр больных с ОНМК, по статистике, основной причиной этих проявлений может стать высокое давление, которое может наблюдаться при сильных физических нагрузках. Резкое повышение артериального давления может стать причиной разрыва сосудов головного мозга, после чего произойдет кровоизлияние и внутримозговая гематома.
В большинстве случаев перед ишемией наблюдаются вышеперечисленные симптомы. Как правило, они могут длиться несколько часов или несколько минут. Как правило, при проявлении ОНМК ишемического типа симптомы постоянно становятся активнее. Как утверждают специалисты, при проявлении этих симптомов у большинства людей происходит дезориентация, вследствие чего человек теряет бдительность, ухудшается координация движений, поэтому очень много пациентов просто засыпают. Как гласит статистика, 75 процентов приступов инфаркта ишемического типа происходит именно во сне.
Как правило, они могут длиться несколько часов или несколько минут. Как правило, при проявлении ОНМК ишемического типа симптомы постоянно становятся активнее. Как утверждают специалисты, при проявлении этих симптомов у большинства людей происходит дезориентация, вследствие чего человек теряет бдительность, ухудшается координация движений, поэтому очень много пациентов просто засыпают. Как гласит статистика, 75 процентов приступов инфаркта ишемического типа происходит именно во сне.
Диагностика острого нарушения мозгового кровообращения по ишемическому типу.
Для выявления проблемы необходимо проводить диагностику и различные исследования по системе МКБ. ОНМК врачи смогут диагностировать после проведения следующих процедур:
- Анализ крови на электролиты, глюкозу, гемостазы, липидный спектр, антифосфолипидные антитела.
- Электрокардиография изменений артериального давления.
- Компьютерная томография коры головного мозга, вследствие чего можно будет без каких-либо проблем обнаружить пораженные части головного мозга и образовавшиеся гематомы.

- Церебральная ангиография и так далее.
Лечение острого нарушения мозгового кровообращения при ишемическом типе.
Самой частой причиной смерти становится именно ОНМК. Лечение поэтому должно происходить под наблюдением опытных врачей. При данном заболевании проводится следующая терапия:
- Поддержание жизненно важных функций организма человека. Больной должен употреблять антигипертензивные средства, в том случае, когда давление крови в организме составляет 200 на 120 мм. рт. ст. Также назначается употребление антикоагулянтов (применяются при сопутствующих патологиях и употребляются на протяжении длительного времени после нормализации состояния), вазоактивных препаратов, антиагрегантов, противоотечных средств, нейропротекторов и так далее.
- Производятся различные комплексы упражнений – логопедические занятия и дыхательная гимнастика.
- Рассматривается вопрос о тромболизисе при поступлении больного в медучреждение в период 3-6 часов с момента проявления болезни.

- Вторичная профилактика заболевания.
- Проводятся различные реабилитационные мероприятия и так далее.
Как правило, основные моменты лечения будут назначены только врачом, который более подробно ознакомится с болезнью пострадавшего.
В том случае, если имеются подозрения на острое нарушение мозгового кровообращения, необходимо обратиться к высококвалифицированным специалистам в данной области деятельности. Как правило, в первую очередь необходимо будет пройти магнитно-резонансную томографию, которая с точностью сможет определить все патологии коры головного мозга. Таким образом удастся предотвратить возможность осложнения заболевания и начать лечение еще до того, как оно полностью проявится. Специализированное отделение ОНМК, как правило, должно иметь специальное оборудование, которое позволит существенно улучшить лечение.
Первая помощь при ОНМК.
Самое первое, что необходимо сделать при обнаружении симптомов этой болезни, — это вызвать бригаду скорой помощи. Больного во время проявления симптомов этого заболевания ни в коем случае нельзя беспокоить без причины, поэтому сразу же после первых признаков необходимо изолировать его.
Больного во время проявления симптомов этого заболевания ни в коем случае нельзя беспокоить без причины, поэтому сразу же после первых признаков необходимо изолировать его.
На следующем этапе все больные с ОНМК должны лежать таким образом, чтобы верхняя часть туловища и голова были приподняты, также необходимо растереть воротниковую зону тела, для того чтобы облегчить дыхание больному. Также необходимо обеспечить в помещение, где находится больной, доступ свежего воздуха (открыть форточку, двери и так далее).
В том случае, если у больного возникают рвотные спазмы, необходимо его голову повернуть на левую сторону и прочистить полость рта марлей или же просто чистой салфеткой. Это делается для того, чтобы предотвратить возможность попадания рвотных выделений в легкие при дыхании, что может привести к образованию дополнительных проблем.
Одним из наиболее частых симптомом ОНМК является эпилептический припадок – человек полностью теряет сознание, по истечении нескольких секунд по телу проносится волна судорог, которые могут продолжаться несколько минут. Также стоит отметить, что такие приступы могут повторяться несколько раз.
Также стоит отметить, что такие приступы могут повторяться несколько раз.
Как предотвратить возникновение заболеваний ОНМК.
Исходя из вышеприведенной статистики, видно, что данное заболевание проявляется даже у детей. Несложно догадаться, что с каждым годом людей, которые страдают этой болезнью, становится все больше и больше. Все это связано с неправильным питанием, неактивным образом жизни и с высокими умственными нагрузками.
Если человек не ведет активный образ жизни и постоянно проводит время за компьютером, у него велики шансы заболеть этой болезнью. Ожирение, как говорилось, — основная причина данного заболевания, именно поэтому вопрос поддержания физической формы сегодня очень актуален для молодого поколения.
Резкие нагрузки также очень часто становятся источником проблемы, так как с ростом артериального давления существует риск разрыва кровеносных артерий и вен, что также приведет к ОНМК. Поэтому необходимо постоянно заниматься спортом, вести активный образ жизни, правильно питаться — и риск возникновения ОНМК существенно уменьшится.
Самым смертоносным и страшным заболеванием в наше время является именно ОНМК. Что это такое и из-за чего возникает данное заболевание, вы уже знаете, поэтому необходимо придерживаться вышеперечисленных рекомендаций, для того чтобы предотвратить болезнь в будущем.-
Хроническое нарушение мозгового кровообращения — лечение, симптомы, причины, диагностика
Хроническое нарушение мозгового кровообращения (церебральная сосудистая недостаточность) характеризуется уменьшением кровоснабжения головного мозга. Это состояние очень распространено среди пожилых людей в развитых странах из-за высокой распространенности атеросклероза. В большинстве случаев происходит поражение сонной артерии. Пара сонных артерий по одной на каждой стороне шеи, проходящие параллельно яремной вене — это основные артерии, которые снабжают кровью мозг.
Как правило, церебральная сосудистая недостаточность развивается в области бифуркации сонной артерии-расщепления сонной артерии на внутреннюю и наружную ветви. Такое расщепление похоже на поток, который разделился на два потока. В бифуркации, так же, как и при раздвоении в потоке воды, происходит накопление шлаков. Выраженные симптомы начинают появляться в большинстве случаев только тогда, когда закупорка артерии достигает 90 процентов. Эта ситуация аналогична тому, что происходит при ишемической болезни сердца.
Такое расщепление похоже на поток, который разделился на два потока. В бифуркации, так же, как и при раздвоении в потоке воды, происходит накопление шлаков. Выраженные симптомы начинают появляться в большинстве случаев только тогда, когда закупорка артерии достигает 90 процентов. Эта ситуация аналогична тому, что происходит при ишемической болезни сердца.
Симптомы хронического нарушения мозгового кровообращения обусловлены снижением кровотока и поступления кислорода в мозг. Прекращение поступления крови и подачи кислорода приводит к инсульту. Официальное определение инсульта «потеря функции нервов, по крайней мере, в течение 24 часов из-за недостатка кислорода.» Некоторые инсульты протекают мягко; другие приводят к парализации, к коме или нарушениям речи, в зависимости от того, какая часть мозга была задействована.Мини-инсульты или транзиторные ишемические атаки, могут привести к потере функции нервов в течение часа или более, но менее 24 часов. ТИА могут привести к преходящим симптомам церебральной сосудистой недостаточности: головокружению, звону в ушах, ухудшению зрения, спутанности сознания и так далее.
Атеросклероз является одной из основных причин развития цереброваскулярной недостаточности. Во время развития этого процесса, высокие уровни холестерина в сочетании с воспалением в стенках артерий головного мозга могут привести к накоплению холестерина на стенке сосуда в виде густого, воскового налета(бляшки). Эта бляшка может ограничить или полностью препятствовать притоку крови к мозгу, вызывая инсульт, преходящие ишемические атаки, или деменцию, которая может привести к целому ряду других осложнений со здоровьем.
Наиболее распространенными формами цереброваскулярной болезни головного мозга является тромбоз (40% случаев) и эмболии сосудов головного мозга (30%), далее следуют кровоизлияния в мозг (20%).
Другая форма цереброваскулярной болезни включает в себя аневризмы. У женщин с дефектным коллагеном, слабые ключевые точки разветвления артерий приводят к выступам с очень тонким покрытием эндотелия, который может легко разорваться с минимальным повышением артериального давления. Это также может произойти при плохих капиллярах, вызванных отложением холестерина в тканях, особенно у пациентов с артериальной гипертонией с или без дислипидемии. Если происходит кровотечение, то в результате возникает, геморрагический инсульт в виде субарахноидального кровоизлияния, внутримозгового кровоизлияния или то и другое.
Это также может произойти при плохих капиллярах, вызванных отложением холестерина в тканях, особенно у пациентов с артериальной гипертонией с или без дислипидемии. Если происходит кровотечение, то в результате возникает, геморрагический инсульт в виде субарахноидального кровоизлияния, внутримозгового кровоизлияния или то и другое.
Падение артериального давления во время сна может привести к заметному снижению кровотока в суженных кровеносных сосудах, вызывая ишемический инсульт в утренние часы. И наоборот, резкое повышение артериального давления в связи с возбуждением в дневное время может привести к разрыву кровеносных сосудов, что в результате приводит к внутричерепному кровоизлиянию. Цереброваскулярная болезнь,в первую очередь, поражает людей пожилого возраста или имеющих в анамнезе диабет, курение, ишемическую болезнь сердца.
Симптомы
Симптомы нарушения мозгового кровообращения зависят от степени повреждения клеток мозга и локализации участка мозга с нарушенным кровотоком. При острых нарушения мозгового кровообращениях (геморрагический или ишемический инсульт) развиваются двигательные расстройства, такие как гемиплегия или гемипарез.
При острых нарушения мозгового кровообращениях (геморрагический или ишемический инсульт) развиваются двигательные расстройства, такие как гемиплегия или гемипарез.
При хронических нарушениях мозгового кровообращения(оно называется также дисциркуляторной энцефалопатией) симптоматика развивается постепенно и проявляется такими симптомами как нарушения памяти, головокружения, головные боли Вначале, у пациента не отмечаются нарушения интеллектуальных способностей. Но по мере хронического недостатка кислорода в тканях мозга, начинают прогрессировать нарушения памяти, возникают личностные нарушения, в значительной степени снижается интеллект. В дальнейшем у пациента развиваются тяжелые интеллектуально-мнестические и когнитивные нарушения и формируется деменция, могут также развиваться экстрапирамидные нарушения, мозжечковая атаксия.
Причины
Хроническая недостаточность мозгового кровообращения чаще всего связана с атеросклерозом,гипертонической болезнью,а также с заболеваниями сердца, сопровождающимися хронической недостаточностью кровообращения. Кроме того, ХНМК может быть связана с аномалиями и заболеваниями сосудов (васкулитами), венозными аномалиями, сахарным диабетом и различными заболеваниями крови, в результате которых происходит хроническая гипоксия головного мозга.
Кроме того, ХНМК может быть связана с аномалиями и заболеваниями сосудов (васкулитами), венозными аномалиями, сахарным диабетом и различными заболеваниями крови, в результате которых происходит хроническая гипоксия головного мозга.
Также хроническое нарушение мозгового кровообращения возникает как следствие острых нарушений мозгового кровообращения таких,как ишемический или геморрагический инсульт.
Ишемический инсульт возникает, когда кровеносный сосуд, который поставляет кровь к мозгу, блокируется сгустком крови. Сгусток может образовывать в артерии, который уже сужена. Также сгусток может оторваться от стенки сосуда где-то в организме и попасть по току крови до мозга.
Ишемические инсульты могут также быть вызваны сгустками крови, которые образуются в сердце. Эти сгустки попадают в мозг с током крови и могут застрять в мелких артериях головного мозга.
Некоторые лекарства и медицинские состояния могут увеличить свертываемость крови и провоцировать образование сгустка крови и повысить риск развития ишемического инсульта. Геморрагический инсульт возникает, когда кровеносный сосуд в определенной части мозга, становится слабым и разрывается, вызывая просачивание крови в мозг и кровь повреждает клетки мозга. Некоторые люди имеют дефекты в кровеносных сосудах головного мозга, которые делают развитие геморрагического инсульта более вероятным.
Геморрагический инсульт возникает, когда кровеносный сосуд в определенной части мозга, становится слабым и разрывается, вызывая просачивание крови в мозг и кровь повреждает клетки мозга. Некоторые люди имеют дефекты в кровеносных сосудах головного мозга, которые делают развитие геморрагического инсульта более вероятным.
Диагностика
Диагноз хронического нарушения мозгового кровообращения выставляется на основании совокупности данных осмотра, симптомов,неврологических признаков, результатов нейровизуализации головного мозга (МРТ, КТ или МСКТ),ангиографии сосудов головного мозга.
Врач может обнаружить наличие определенного неврологического, двигательного и чувствительного дефицита, такие как изменения зрения или полей зрения, нарушения рефлексов, аномальные движения глаз, мышечная слабость, снижение чувствительности и другие изменения. Кроме того определенные тесты помогают определить наличие интеллектуально-мнестических нарушений.
Лабораторные методы исследования назначаются для диагностики соматических заболеваний.
Лечение
Если есть такие заболевания, как гипертоническая болезнь, сахарный диабет или другие заболевания, то,в первую очередь, необходимо компенсировать основное заболевание.
Для лечения хронического нарушения мозгового кровообращения применяются различные медикаменты — сосудистые препараты (трентал, кавинтон, сермион и т.д.) ноотропы, метаболические препараты, антиоксиданты.Для предотвращения образования тромбов назначаются антиагреганты такие, как аспирин, дипиридамол.При высоком уровне холестерина в крови могут применяться статины.
Иногда для ликвидация нарушения тока крови требуется оперативное лечение – например,каротидная эндартерэктомия. Также применяются такие методы лечения, как каротидная ангиопластика и стентирование.
Профилактика
Развитие цереброваскулярной болезни можно в определенной степени предотвратить путем соблюдения следующих рекомендаций: бросить курить, регулярные физические упражнения, здоровое питание с низким содержанием жира, поддержание нормального веса, контроль артериального давления, контроль гипертонии, избегание хронического стресса и снижение уровня холестерина в крови.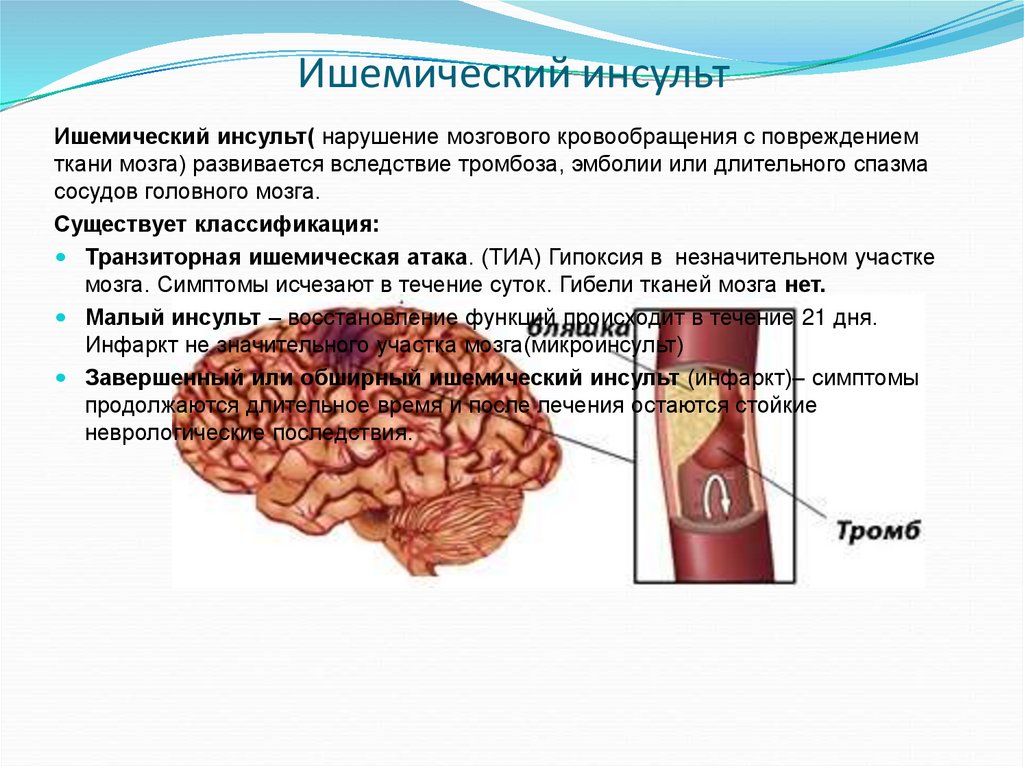
Ишемический инсульт: MedlinePlus
Также называется: эмболический инсульт, тромботический инсульт
На этой странице
Основы
- Резюме
- Начните здесь
- Профилактика и факторы риска
Узнать больше
- Связанные вопросы
- Особенности
- Генетика
Смотрите, играйте и учитесь
- Картинки
- Видео и учебные пособия
Исследования
- Статистика и исследования
- Клинические испытания
- Журнальная статья
Ресурсы
- Ссылки недоступны
Для вас
- Раздаточные материалы для пациентов
Инсульт требует неотложной медицинской помощи. Различают два типа – ишемический и геморрагический. Ишемический инсульт является более распространенным типом. Обычно это вызвано тромбом, который блокирует или закупоривает кровеносный сосуд в головном мозге. Это препятствует притоку крови к мозгу. Через несколько минут клетки мозга начинают умирать. Другой причиной является стеноз или сужение артерии. Это может произойти из-за атеросклероза, заболевания, при котором внутри артерий образуются бляшки. Транзиторные ишемические атаки (ТИА) возникают, когда кровоснабжение головного мозга прерывается на короткое время. Наличие ТИА может означать, что вы подвержены риску более серьезного инсульта.
Различают два типа – ишемический и геморрагический. Ишемический инсульт является более распространенным типом. Обычно это вызвано тромбом, который блокирует или закупоривает кровеносный сосуд в головном мозге. Это препятствует притоку крови к мозгу. Через несколько минут клетки мозга начинают умирать. Другой причиной является стеноз или сужение артерии. Это может произойти из-за атеросклероза, заболевания, при котором внутри артерий образуются бляшки. Транзиторные ишемические атаки (ТИА) возникают, когда кровоснабжение головного мозга прерывается на короткое время. Наличие ТИА может означать, что вы подвержены риску более серьезного инсульта.
Симптомами инсульта являются:
- Внезапное онемение или слабость лица, руки или ноги (особенно на одной стороне тела)
- Внезапная спутанность сознания, проблемы с речью или пониманием речи
- Внезапное нарушение зрения одним или обоими глазами
- Внезапные проблемы с ходьбой, головокружение, потеря равновесия или координации
- Внезапная сильная головная боль без известной причины
Важно лечить инсульт как можно быстрее. Разбавители крови могут быть использованы для остановки инсульта, пока он происходит, путем быстрого растворения сгустка крови. Постинсультная реабилитация может помочь людям преодолеть инвалидность, вызванную инсультом.
Разбавители крови могут быть использованы для остановки инсульта, пока он происходит, путем быстрого растворения сгустка крови. Постинсультная реабилитация может помочь людям преодолеть инвалидность, вызванную инсультом.
NIH: Национальный институт неврологических расстройств и инсульта
- Ишемический инсульт (сгустки) (Американская ассоциация инсульта)
- Поговорим об ишемическом инсульте (Американская ассоциация инсульта) — PDF Также на Испанский
- Каротидная эндартерэктомия (Фонд Кливлендской клиники)
- Вмешательства с использованием устройств для профилактики инсульта при мерцательной аритмии (Американская Ассоциация Сердца)
- Вопросы и ответы о каротидной эндартерэктомии (Национальный институт неврологических расстройств и инсульта)
- Вопросы и ответы о лечении артериального стеноза и профилактике инсульта (Национальный институт неврологических расстройств и инсульта)
- Что такое антикоагулянты и антиагреганты? (Американская Ассоциация Сердца) — PDF
- Атеросклероз и инсульт (Американская ассоциация инсульта)
- КАДАСИЛ (Национальный институт неврологических расстройств и инсульта)
- Факты об инсульте: статистика инсульта (Центры по контролю и профилактике заболеваний)
- Инсульт, tPA и принятие решения врачом (Американская академия неврологии) — PDF
- ClinicalTrials.
 gov: Ишемия головного мозга
(Национальные институты здоровья)
gov: Ишемия головного мозга
(Национальные институты здоровья) - ClinicalTrials.gov: Стеноз сонной артерии (Национальные институты здоровья)
- ClinicalTrials.
 gov: ишемический инсульт
(Национальные институты здоровья)
gov: ишемический инсульт
(Национальные институты здоровья)
- Статья: Влияние программы под руководством медсестры на улучшение инвалидности у пациентов с.
 ..
.. - Статья: Влияние дополнительного лечения олеоилэтаноламидом (ОЭА) на воспалительный, окислительный стресс,…
- Статья: Влияние стандартизированного санитарного просвещения на пациентов с ишемическим инсультом.
 ..
.. - Ишемический инсульт — см. другие статьи
Геморрагический инсульт: MedlinePlus
Также называется: внутримозговое кровоизлияние, субарахноидальное кровоизлияние
Инсульт требует неотложной медицинской помощи. Различают два типа – ишемический и геморрагический. Геморрагический инсульт является менее распространенным типом. Это происходит, когда кровеносный сосуд разрывается и кровоточит в мозг. Через несколько минут клетки мозга начинают умирать. Причины включают кровоточащую аневризму, артериовенозную мальформацию (АВМ) или разрыв стенки артерии.
Различают два типа – ишемический и геморрагический. Геморрагический инсульт является менее распространенным типом. Это происходит, когда кровеносный сосуд разрывается и кровоточит в мозг. Через несколько минут клетки мозга начинают умирать. Причины включают кровоточащую аневризму, артериовенозную мальформацию (АВМ) или разрыв стенки артерии.
Симптомами инсульта являются:
- Внезапное онемение или слабость лица, руки или ноги (особенно на одной стороне тела)
- Внезапная спутанность сознания, проблемы с речью или пониманием речи
- Внезапное нарушение зрения одним или обоими глазами
- Внезапные проблемы с ходьбой, головокружение, потеря равновесия или координации
- Внезапная сильная головная боль без известной причины
Важно лечить инсульт как можно быстрее. При геморрагическом инсульте первые шаги заключаются в том, чтобы найти причину кровоизлияния в головной мозг и затем взять ее под контроль. Может потребоваться хирургическое вмешательство.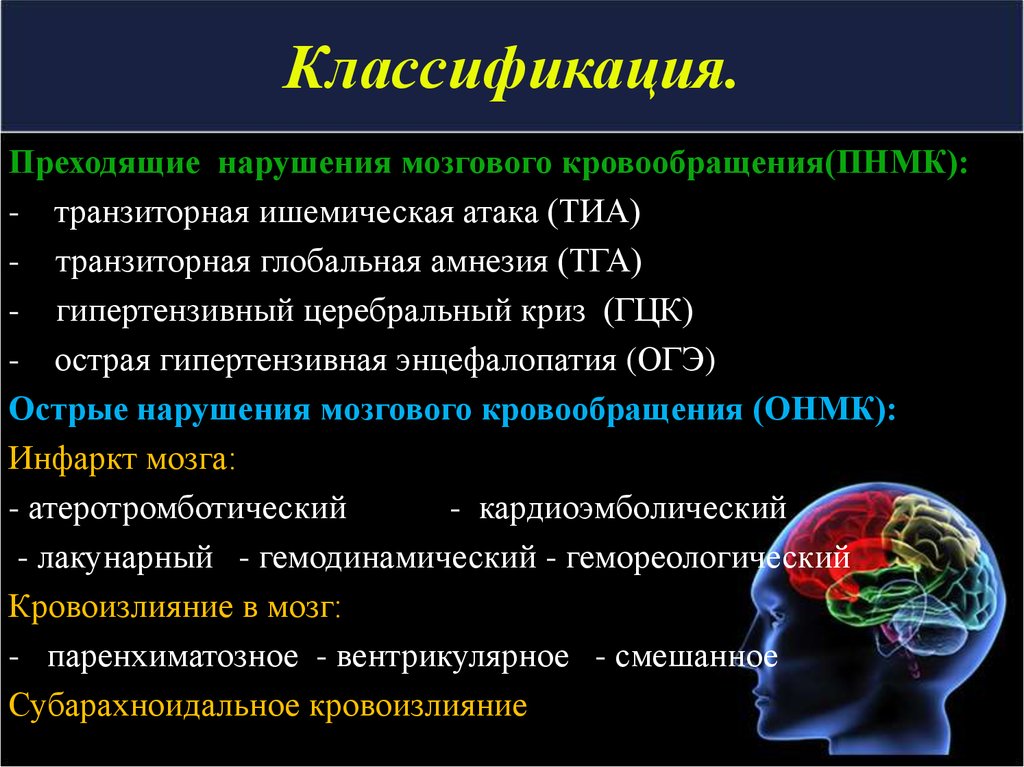 Постинсультная реабилитация может помочь людям преодолеть инвалидность, вызванную инсультом.
Постинсультная реабилитация может помочь людям преодолеть инвалидность, вызванную инсультом.
Национальный институт неврологических расстройств и инсульта
- Геморрагический инсульт (кровотечения) (Американская ассоциация инсульта) Также на Испанский
- Субарахноидальное кровоизлияние (Медицинская энциклопедия) Также на Испанский
- ClinicalTrials.
 gov: Геморрагический инсульт
(Национальные институты здоровья)
gov: Геморрагический инсульт
(Национальные институты здоровья) - ClinicalTrials.gov: Внутричерепные кровоизлияния (Национальные институты здоровья)
- ClinicalTrials.
 gov: субарахноидальное кровоизлияние
(Национальные институты здоровья)
gov: субарахноидальное кровоизлияние
(Национальные институты здоровья)
- Статья: Индекс массы тела и риск инсульта у больных сахарным диабетом.
 ..
.. - Статья: Многосторонняя оценка функциональных исходов у выживших после первого инсульта.
- Статья: Ранняя физическая реабилитация и стандартная помощь при внутримозговом геморрагическом инсульте: A.
 ..
.. - Геморрагический инсульт — посмотреть больше статей
Острый инсульт — StatPearls — NCBI Bookshelf
Непрерывное обучение
Острые инсульты, также известные как нарушения мозгового кровообращения, обычно классифицируются как ишемические или геморрагические. Острые инсульты приводят к потере кровотока, питательных веществ и кислорода в области мозга, что приводит к повреждению нейронов и последующему неврологическому дефициту. Благодаря раннему целенаправленному лечению, реабилитационным программам и долгосрочным изменениям образа жизни шансы на значимое выздоровление могут быть максимальными. В этом мероприятии рассматривается оценка и лечение инсультов и подчеркивается роль межпрофессиональной команды в уходе за пострадавшими пациентами.
Острые инсульты приводят к потере кровотока, питательных веществ и кислорода в области мозга, что приводит к повреждению нейронов и последующему неврологическому дефициту. Благодаря раннему целенаправленному лечению, реабилитационным программам и долгосрочным изменениям образа жизни шансы на значимое выздоровление могут быть максимальными. В этом мероприятии рассматривается оценка и лечение инсультов и подчеркивается роль межпрофессиональной команды в уходе за пострадавшими пациентами.
Цели:
Определить различные типы/патофизиологию острого инсульта и их этиологию.
Объясните, как обследовать пациента на наличие острого инсульта.
Ознакомиться с рекомендациями по лечению пациентов, перенесших острый инсульт.
Используйте стратегии для улучшения межпрофессиональной командной работы и, в свою очередь, для улучшения результатов лечения пациентов, перенесших инсульт.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Острый инсульт также обычно называют нарушением мозгового кровообращения, но этот термин не является предпочтительным для большинства неврологов, занимающихся инсультом. Инсульт – это не несчастный случай. Лучшим и более значимым термином является «мозговой приступ», аналогичный по значению «сердечному приступу». Острый инсульт определяется как острое начало очаговых неврологических проявлений в сосудистой зоне в результате основного цереброваскулярного заболевания. В Соединенных Штатах каждый год происходит 800 000 новых инсультов. Каждые 40 секунд выполняется один новый удар. Инсульт занимает пятое место среди причин смерти и первое место среди причин инвалидности. Существует два основных типа инсульта. Более распространенным типом является ишемический инсульт, вызванный нарушением притока крови к определенной области мозга. Ишемический инсульт составляет 85% всех острых инсультов. 15% острых инсультов составляют геморрагические инсульты, вызванные разрывом кровеносного сосуда, то есть острым кровотечением. Существует два основных типа геморрагических инсультов: внутримозговое кровоизлияние (ВМК) и субарахноидальное кровоизлияние, на долю которых приходится около 5% всех инсультов.
Существует два основных типа геморрагических инсультов: внутримозговое кровоизлияние (ВМК) и субарахноидальное кровоизлияние, на долю которых приходится около 5% всех инсультов.
Согласно классификации TOAST[1], выделяют четыре основных типа ишемического инсульта. Это атеросклероз крупных сосудов, заболевания мелких сосудов (лакунарные инфаркты), кардиоэмболические инсульты, криптогенные инсульты. Каждый из них имеет разные причины и патофизиологию. Независимо от типа инсульта важно знать, что с каждой минутой ишемического инсульта крупных сосудов без лечения погибает около двух миллионов нейронов. Это самая важная концепция «время — мозг» в понимании острого инсульта и его лечения.
Существует множество причин инсульта, таких как длительная гипертензия, атеросклероз и эмболы, образовавшиеся в сердце в результате мерцательной аритмии или ревматического заболевания сердца. У более молодых пациентов возможный список причин может быть расширен за счет включения нарушений свертывания крови, расслоения шейных артерий и различных форм васкулита. В случае возможного проявления инсульта необходимо собрать точный анамнез и физикальное обследование наряду с неотложной неврологической визуализацией, прежде чем приступать к какой-либо форме лечения. Благодаря раннему целенаправленному лечению, основанному на этиологии инсульта, реабилитационным программам и долгосрочным изменениям образа жизни, можно максимально увеличить свои шансы на значимое выздоровление.[2]
В случае возможного проявления инсульта необходимо собрать точный анамнез и физикальное обследование наряду с неотложной неврологической визуализацией, прежде чем приступать к какой-либо форме лечения. Благодаря раннему целенаправленному лечению, основанному на этиологии инсульта, реабилитационным программам и долгосрочным изменениям образа жизни, можно максимально увеличить свои шансы на значимое выздоровление.[2]
Этиология
Существует множество этиологий, которые могут привести к инсульту. Некоторые из наиболее распространенных факторов риска включают гипертонию, сахарный диабет, гиперхолестеринемию, отсутствие физической активности, ожирение, генетику и курение. Церебральные эмболы обычно происходят из сердца, особенно у пациентов с ранее существовавшими сердечными аритмиями (фибрилляция предсердий), пороками клапанов, структурными дефектами (дефекты межпредсердной и межжелудочковой перегородок) и хроническими ревматическими заболеваниями сердца. Эмболы могут располагаться в областях ранее существовавшего стеноза.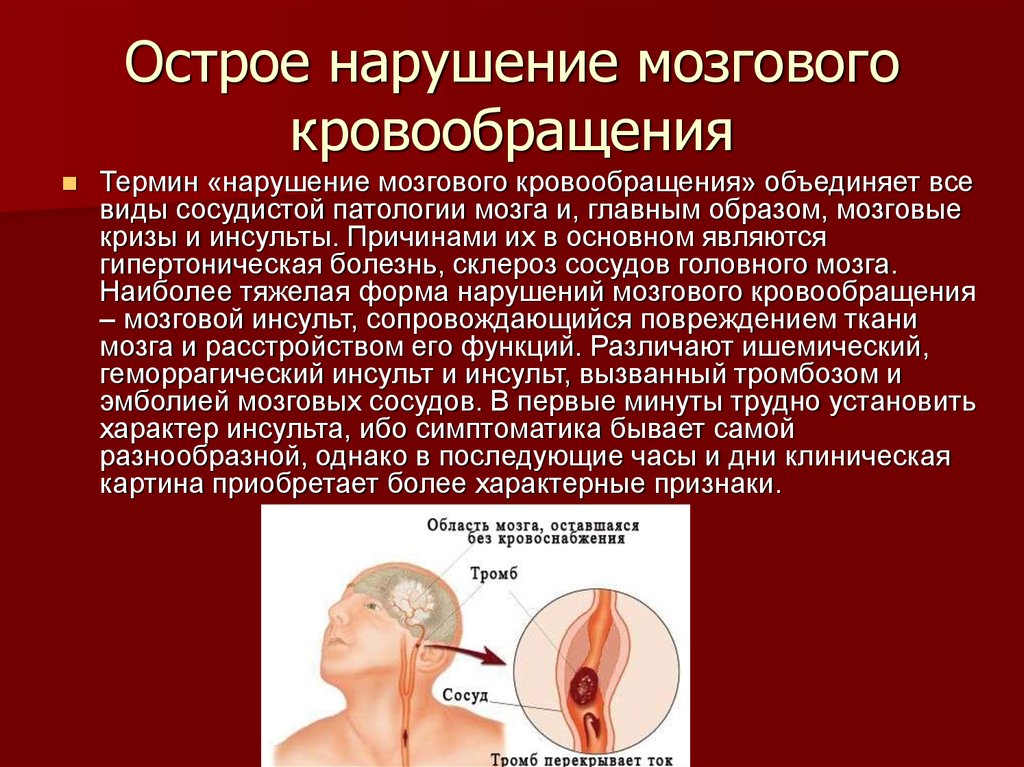 [3] Употребление алкоголя имеет J-образную связь с ишемическим инсультом. От легкого до умеренного употребления алкоголя риск ишемического инсульта несколько ниже, но более сильное употребление алкоголя резко увеличивает риск. Употребление алкоголя увеличивает риск геморрагического инсульта в почти линейной зависимости.
[3] Употребление алкоголя имеет J-образную связь с ишемическим инсультом. От легкого до умеренного употребления алкоголя риск ишемического инсульта несколько ниже, но более сильное употребление алкоголя резко увеличивает риск. Употребление алкоголя увеличивает риск геморрагического инсульта в почти линейной зависимости.
Инсульты, возникающие в мелких сосудах (лакунарные инфаркты), чаще всего вызываются хронической неконтролируемой гипертензией, приводящей к патологической форме липогиалиноза и артериосклероза. Эти инсульты возникают в базальных ганглиях, внутренней капсуле, таламусе и мосту. Неконтролируемая гипертензия в этих областях также может привести к гипертоническим внутримозговым кровоизлияниям (ВМК) [4].
Около 15% всех инсультов классифицируются как геморрагические, этиологией которых чаще всего является неконтролируемая артериальная гипертензия. Другие причины геморрагических инсультов включают церебральную амилоидную ангиопатию, заболевание, при котором амилоидные бляшки откладываются в мелких и средних сосудах, в результате чего сосуды становятся ригидными и более уязвимыми для разрывов. Отложения могут возникать где угодно, но чаще всего они возникают на поверхностях лобных и теменных долей. Структурная целостность сосудов является еще одним важным фактором в этиологии геморрагического инсульта, при этом аневризмы, артериовенозные мальформации, кавернозные мальформации, капиллярные телеангиэктазии, венозные ангиомы и васкулиты являются более распространенными причинами инсульта [5].
Отложения могут возникать где угодно, но чаще всего они возникают на поверхностях лобных и теменных долей. Структурная целостность сосудов является еще одним важным фактором в этиологии геморрагического инсульта, при этом аневризмы, артериовенозные мальформации, кавернозные мальформации, капиллярные телеангиэктазии, венозные ангиомы и васкулиты являются более распространенными причинами инсульта [5].
Эпидемиология
В США инсульт является пятой по значимости причиной смерти, и 60% инсультов происходят вне больниц. В среднем каждые 40 секунд у человека случается инсульт, а каждые 4 минуты от инсульта умирает один человек.[6] Инсульт является основной причиной инвалидности.[7]
Патофизиология
Атеросклероз является наиболее распространенной и важной фоновой патологией, которая приводит к образованию атеротромботических бляшек вследствие накопления холестерина липопротеинов низкой плотности (ЛПНП) в артериях, снабжающих головной мозг. Эти бляшки могут блокировать или уменьшать диаметр шейных или внутричерепных артерий, что приводит к дистальной ишемии головного мозга. Чаще они также могут разорваться. Разрыв бляшки приводит к обнажению нижележащих кристаллов холестерина, которые притягивают тромбоциты и фибрин. Высвобождение богатых фибрином тромбоцитов эмболов вызывает инсульты в дистальных артериальных территориях посредством эмболического механизма между артериями. Природа сердечного источника эмболов зависит от основной сердечной проблемы. При мерцательной аритмии тромбы, как правило, образуются в левом предсердии. Это сгустки, богатые эритроцитами. Могут быть опухолевые эмболы при миксоме левого предсердия и скопления бактерий из вегетаций, когда эмболы возникают при инфекционном эндокардите.
Чаще они также могут разорваться. Разрыв бляшки приводит к обнажению нижележащих кристаллов холестерина, которые притягивают тромбоциты и фибрин. Высвобождение богатых фибрином тромбоцитов эмболов вызывает инсульты в дистальных артериальных территориях посредством эмболического механизма между артериями. Природа сердечного источника эмболов зависит от основной сердечной проблемы. При мерцательной аритмии тромбы, как правило, образуются в левом предсердии. Это сгустки, богатые эритроцитами. Могут быть опухолевые эмболы при миксоме левого предсердия и скопления бактерий из вегетаций, когда эмболы возникают при инфекционном эндокардите.
При закупорке артерий соседние нейроны теряют кислород и питательные вещества. Неспособность проходить через аэробный метаболизм и вырабатывать АТФ приводит к отказу насосов Na+/K+-АТФазы, что приводит к накоплению Na+ внутри клеток и K+ вне клеток. Накопление ионов Na+ приводит к деполяризации клеток и последующему высвобождению глутамата. Глутамат открывает рецепторы NMDA и AMPA и позволяет ионам кальция проникать в клетки. Непрерывный поток кальция приводит к непрерывному возбуждению нейронов и возможной гибели клеток из-за эксайтотоксичности.[8]
Непрерывный поток кальция приводит к непрерывному возбуждению нейронов и возможной гибели клеток из-за эксайтотоксичности.[8]
В первые 12 часов существенных макроскопических изменений нет. Существует цитотоксический отек, связанный с нарушением выработки энергии с набуханием нейронов. Это раннее состояние инфаркта можно визуализировать с помощью диффузионно-взвешенной МРТ, которая показывает ограниченную диффузию в результате набухания нейронов. Через шесть-двенадцать часов после инсульта развивается вазогенный отек. Эта фаза может быть лучше всего визуализирована с помощью МРТ последовательности FLAIR. Как цитотоксический, так и вазогенный отек вызывают отек зоны инфаркта и повышение внутричерепного давления. За ними следует инвазия фагоцитирующих клеток, которые пытаются очистить мертвые клетки. Обширный фагоцитоз вызывает размягчение и разжижение пораженных тканей головного мозга, при этом пик разжижения приходится на 6 мес после инсульта. Через несколько месяцев после инсульта астроциты образуют густую сеть глиальных волокон, смешанных с капиллярами и соединительной тканью. [9]][10]
[9]][10]
Геморрагические инсульты приводят к аналогичному типу клеточной дисфункции и согласованным событиям восстановления с добавлением экстравазации крови и резорбции.[11]
История и физика
Время — мозг! Ускоренный, но тщательный сбор анамнеза является абсолютно важным первым шагом к постановке диагноза. Инсульт должен быть высоким в дифференциальной диагностике у пациента с внезапным очаговым неврологическим дефицитом и/или измененным уровнем сознания. Основываясь только на клинических проявлениях, трудно последовательно дифференцировать геморрагический или ишемический инсульт. Головная боль в начале и/или измененный уровень сознания скорее указывает на кровоизлияние, хотя небольшое внутримозговое кровоизлияние может клинически проявляться точно так же, как ишемический инфаркт глубокого полушария. Признаки и симптомы, полученные из анамнеза и физического состояния, могут помочь в локализации пораженного региона. Общие признаки и симптомы включают гемипарез, нарушение чувствительности, диплопию, дизартрию и опущение лица. Инсульты заднего отдела кровообращения проявляются внезапным началом атаксии и головокружения. Симптомы, обычно связанные с повышенным внутричерепным давлением, такие как тошнота, рвота, головная боль, нечеткость или двоение в глазах, также могут свидетельствовать в пользу геморрагического инсульта. Помимо сбора информации о симптомах, необходимо установить время их появления, чтобы решить последующую терапию после подтверждения диагноза ишемического инсульта.[12]
Инсульты заднего отдела кровообращения проявляются внезапным началом атаксии и головокружения. Симптомы, обычно связанные с повышенным внутричерепным давлением, такие как тошнота, рвота, головная боль, нечеткость или двоение в глазах, также могут свидетельствовать в пользу геморрагического инсульта. Помимо сбора информации о симптомах, необходимо установить время их появления, чтобы решить последующую терапию после подтверждения диагноза ишемического инсульта.[12]
Неврологический осмотр проводится для определения локализации инсульта, установления исходной функции при поступлении в больницу, исключения транзиторной ишемической атаки (ТИА) и других имитаторов инсульта, а также выявления потенциальных сопутствующих заболеваний. Он состоит из проверки функции черепных нервов, диапазона движений и мышечной силы, сенсорной целостности, вибрационной чувствительности, функции мозжечка, походки, языка, психического статуса и уровня сознания. Базовая функция определяется по шкале инсульта Национального института здравоохранения (NIHSS), которая фокусируется на уровне сознания, зрительной и моторной функции, ощущениях и пренебрежении, функции мозжечка и языковых возможностях. [13]
[13]
В дополнение к неврологическому осмотру проводится осмотр шеи для исключения признаков менингита посредством пальпации параспинальной мускулатуры и проверки объема движений. Наличие каротидного шума свидетельствует об атеросклерозе. Помимо проверки функции экстраокулярных мышц и поля зрения на дефекты зрения, проводится осмотр глазного дна для выявления гипертензивных изменений, кровоизлияний в сетчатку и эмболов. Исследование периферических сосудов включает пальпацию сонной, лучевой, бедренной и задней большеберцовой пульсаций. Кардиологическое исследование также проводится для выявления шумов, шумов трения, галопа или аритмий.[14]
Особенности инсульта средней мозговой артерии:
Контралатеральный гемипарез и гипестезия (слабость руки и лица хуже, чем в нижней конечности)
Взгляд в сторону поражения
Ипсилия Hemianopsia
Рецептивный или выразительный гемиант -гемиант -гемиант. страдает
Агнозия
Невнимательность, пренебрежение
Особенности инсульта передней мозговой артерии:
Речь сохраняется, но существует дезингибирование
Психический статус изменяется
Суждение нарушено
.
 недержание мочи
недержание мочиАпраксия походки
Инсульт задней мозговой артерии:
Корковая слепота
Contraletarl Гомонная геминопсия
Измененный ментальный статус
Визуальная агнозия
. Нарушение память Инсульт позвоночной/базилярной артерии:
Нистагм
Головокружение
Диплопия и дефицит полей зрения
Dysarthria
Дисфагия
Синкоп
Гиперестезия лица
- Contrysiste Be First Ontry For -Formast. исключить кровотечение или геморрагический инсульт. На основании результатов КТ и появления симптомов пациенту может быть показана фибринолитическая терапия. Диффузионно-взвешенная МРТ является наиболее диагностической для острого ишемического инфаркта. Это может подтвердить диагноз, а также выявить размер и местонахождение инфаркта.
 Это не считается визуализацией первой линии из-за времени, необходимого для получения изображений, и относительной недоступности. Другие протоколы МРТ, особенно несоответствие диффузии и перфузии, описывают зону риска («полутень») ткани, которую можно сохранить при раннем лечении, и выявляют пациентов, которым помогает реперфузионная терапия после первых 4,5–6 часов острого ишемического инсульта. 15][16] Кардиостимулятор по-прежнему является абсолютным противопоказанием для проведения МРТ. КТ-ангиограмма помогает локализовать закупорку сосудов. Он может выявить пациентов с окклюзией крупных сосудов для интервенционной тромбэктомии. КТ-исследования перфузии также могут выявить несоответствие ишемического ядра и полутени, что может служить ориентиром для принятия решения о реваскуляризации после 6-часового окна. Допплеровские исследования также можно использовать для определения степени каротидного стеноза.[17]
Это не считается визуализацией первой линии из-за времени, необходимого для получения изображений, и относительной недоступности. Другие протоколы МРТ, особенно несоответствие диффузии и перфузии, описывают зону риска («полутень») ткани, которую можно сохранить при раннем лечении, и выявляют пациентов, которым помогает реперфузионная терапия после первых 4,5–6 часов острого ишемического инсульта. 15][16] Кардиостимулятор по-прежнему является абсолютным противопоказанием для проведения МРТ. КТ-ангиограмма помогает локализовать закупорку сосудов. Он может выявить пациентов с окклюзией крупных сосудов для интервенционной тромбэктомии. КТ-исследования перфузии также могут выявить несоответствие ишемического ядра и полутени, что может служить ориентиром для принятия решения о реваскуляризации после 6-часового окна. Допплеровские исследования также можно использовать для определения степени каротидного стеноза.[17]Лаборатории привлекаются для определения исходного состояния здоровья пациента и предоставления потенциальных ключей к этиологии инсульта.
 Некоторые из основных лабораторных исследований включают в себя метаболическую панель, полный анализ крови с дифференциалом, липидный профиль, гемоглобин A1c (HbA1c), азот крови в моче (BUN), креатинин, альбумин и скорость клубочковой фильтрации (СКФ). Среди них случайный уровень сахара в крови, количество тромбоцитов и ПВ/ЧТВ важны для определения того, является ли пациент кандидатом на внутривенный тромболизис. У более молодых пациентов с симптомами инсульта могут быть назначены другие лабораторные исследования, включающие коагуляционную панель, ревматоидный фактор (РФ), антинуклеарные антитела (АНА) и другие маркеры васкулита.[18]
Некоторые из основных лабораторных исследований включают в себя метаболическую панель, полный анализ крови с дифференциалом, липидный профиль, гемоглобин A1c (HbA1c), азот крови в моче (BUN), креатинин, альбумин и скорость клубочковой фильтрации (СКФ). Среди них случайный уровень сахара в крови, количество тромбоцитов и ПВ/ЧТВ важны для определения того, является ли пациент кандидатом на внутривенный тромболизис. У более молодых пациентов с симптомами инсульта могут быть назначены другие лабораторные исследования, включающие коагуляционную панель, ревматоидный фактор (РФ), антинуклеарные антитела (АНА) и другие маркеры васкулита.[18]ЭКГ, эхокардиограмма и длительное мониторирование ЭКГ могут быть показаны для исключения сердечной этиологии, особенно фибрилляции предсердий при «криптогенных инсультах». ЭЭГ также может потребоваться для исключения постприступного состояния.[19]
Лечение/управление
Прежде чем можно будет назначить какое-либо лечение, у пациента необходимо оценить стабильность дыхательных путей, дыхания и кровообращения.
 Следующим шагом является оценка , является ли он/она кандидатом на альтеплазу (rt-PA). Критерии исключения основаны на рекомендациях Американской кардиологической ассоциации/Американской ассоциации инсульта. Фибринолитическая терапия направлена на растворение тромба и восстановление кровотока в пораженных участках. Фибринолитики должны быть введены в течение 3-4,5 часов после появления симптомов, чтобы быть эффективными, в зависимости от критериев исключения. Как и при лечении инфаркта миокарда и сепсиса, при инсульте важен подход «время — мозг», который требует быстрого и командного подхода к лечению. Мобильные инсультные отделения и телемедицина эволюционировали, чтобы сократить время до начала лечения.[20][21][22] В последнее время сроки лечения были расширены благодаря возможности эндоваскулярного лечения.[23]
Следующим шагом является оценка , является ли он/она кандидатом на альтеплазу (rt-PA). Критерии исключения основаны на рекомендациях Американской кардиологической ассоциации/Американской ассоциации инсульта. Фибринолитическая терапия направлена на растворение тромба и восстановление кровотока в пораженных участках. Фибринолитики должны быть введены в течение 3-4,5 часов после появления симптомов, чтобы быть эффективными, в зависимости от критериев исключения. Как и при лечении инфаркта миокарда и сепсиса, при инсульте важен подход «время — мозг», который требует быстрого и командного подхода к лечению. Мобильные инсультные отделения и телемедицина эволюционировали, чтобы сократить время до начала лечения.[20][21][22] В последнее время сроки лечения были расширены благодаря возможности эндоваскулярного лечения.[23]Критерии тромболитической терапии
Симптомы предполагают, что ишемический инсульт
Нет недавней травмы головы
НЕТ MI За последние 3 месяца
НЕТ GI.
 7 дней
7 днейОтсутствие серьезных хирургических вмешательств в течение последних 2 недель
Отсутствие внутричерепного кровотечения в анамнезе
SBP менее 185 мм рт. Ст., DBP менее 111 мм рт. Ст.
Заметным потенциальным осложнением после фибринолитической терапии является кровотечение. Геморрагическая трансформация классифицируется как геморрагический инфаркт и паренхиматозная гематома, каждая из которых имеет 2 подмножества. Геморрагические инфаркты встречаются чаще, чем паренхиматозные гематомы. Прогностическими факторами возникновения этого осложнения являются увеличенная площадь инфаркта, локализация серого вещества, фибрилляция предсердий, церебральная эмболия, острая гипергликемия, низкое количество тромбоцитов и плохое коллатеральное кровообращение.[24]
В последние годы достигнут значительный прогресс в лечении острого инсульта. Многочисленные исследования, опубликованные в 2015 г., показали, что эндоваскулярная тромбэктомия в первые шесть часов намного эффективнее стандартной медицинской помощи у пациентов с окклюзией крупных сосудов переднего отдела кровообращения.
 Эти преимущества сохраняются независимо от географического положения и характеристик пациентов. [25]
Эти преимущества сохраняются независимо от географического положения и характеристик пациентов. [25]В 2018 году снова произошел значительный сдвиг парадигмы в лечении инсульта. Испытания DAWN и DEFUSE 3 показали значительные преимущества эндоваскулярной тромбэктомии у пациентов с окклюзией крупных сосудов в артериях проксимального отдела передней циркуляции. Это исследование расширило окно инсульта до 16–24 часов у отдельных пациентов с использованием визуализации перфузии. Благодаря этому мы можем лечить больше пациентов даже до 16 — 24 часов. [26][27]
В течение 24–48 часов после появления симптомов пациентам следует назначить антитромбоцитарную терапию и аспирин перорально. Артериальное давление следует поддерживать слегка повышенным в течение первых нескольких дней после инсульта, чтобы улучшить перфузию периинфарктных зон. Артериальное давление также должно быть снижено не более чем на 15%, если диастолическое артериальное давление превышает 220 мм рт.ст. или систолическое артериальное давление превышает 120 мм рт.
 ст. Для внутривенной терапии альтеплазой АД должно быть ниже 180/110. Сопутствующие заболевания также необходимо лечить и контролировать во время пребывания пациента в больнице.[28]
ст. Для внутривенной терапии альтеплазой АД должно быть ниже 180/110. Сопутствующие заболевания также необходимо лечить и контролировать во время пребывания пациента в больнице.[28]Кислород должен быть обеспечен, если насыщение воздуха в помещении менее 95%. Кроме того, следует выявлять и лечить как гипогликемию, так и гипергликемию.
Лечение отека головного мозга
Отек головного мозга достигает пика через 72-96 часов после инсульта и диагностируется при бесконтрастной КТ. Подсказкой могут быть изменения психического состояния, потеря сознания и размер зрачков. Его лечат маннитом, но использование кортикостероидов остается спорным. Укладка пациента, гипотермия, гипервентиляция и гиперосмолярная терапия достаточны для большинства пациентов.
Приступы
Судороги возникают у 2-25% пациентов в течение первых нескольких дней после ишемического инсульта. Эти припадки могут потребовать лечения стандартными противоэпилептическими препаратами.

Пациентов госпитализируют в инсультное отделение, которое оборудовано и обучено для лечения и ухода за людьми, перенесшими инсульт. Превосходство инсультных отделений по сравнению с неспециализированными отделениями было доказано исследованиями.[29] Лечение острого инсульта лучше всего проводить с помощью командного подхода, включающего инсультного невролога, интервенционного нейрорадиолога, логопеда, физиотерапевта, трудотерапевта, фармацевта, социального работника и бригаду медсестер. Общий уход за пациентом с острым инсультом будет включать контроль АД, как описано выше, оценку глотания и профилактику аспирации, внутривенное введение изотонических жидкостей, предотвращение и агрессивное лечение лихорадки, лечение гипергликемии, предотвращение инфекции и профилактику ТГВ, а также раннюю оценку и планирование последующая реабилитация.
Дифференциальный диагноз
Дифференциальный диагноз широк и может включать имитацию инсульта, такую как ТИА, нарушение обмена веществ (другими словами, гипогликемия, гипонатриемия), гемиплегическую мигрень, инфекцию, опухоль головного мозга, обморок и конверсионное расстройство.
 [30]
[30]Прогноз
Прогноз после инсульта является многофакторным, при этом возраст пациента, тяжесть инсульта, этиология инсульта, локализация инфаркта и сопутствующие заболевания являются важными факторами. Осложнения инсульта также могут повлиять на прогноз пациента. Общие осложнения включают пневмонию, тромбоз глубоких вен, инфекции мочевыводящих путей и легочную эмболию. Однако пациенты, у которых не возникает никаких осложнений в течение первой недели, как правило, испытывают устойчивое неврологическое улучшение. Большинство пациентов испытывают наибольшее улучшение в течение первых 3-6 месяцев после инсульта.[23]
Сдерживание и обучение пациентов
Жемчужины и другие вопросы
«Время — это мозг» — это самая важная концепция в лечении острого инсульта.
«БЫСТРЫЙ» подход наиболее важен для информирования населения об остром инсульте. Это означает лицевую асимметрию, одностороннюю слабость или дрейф руки, проблемы с речью и время — отметьте время появления и немедленно позвоните 911.

Бесконтрастная КТ головы является методом выбора при остром инсульте.
В/в тромболизис в течение 3-4,5 часов с немного другими противопоказаниями.
Механическая тромбэктомия в первичном инсультном центре с возможностью тромбэктомии или комплексном инсультном центре при ишемическом инсульте переднего кровообращения в течение 6 часов при окклюзии крупных сосудов.
Тромбэктомия может быть продлена для инсультов пробуждения и начала в пределах 16-24 часов путем отбора пациентов с большим несоответствием их очага инфаркта и ишемической полутени.
Повышение эффективности медицинских бригад
Профилактику и лечение инсульта лучше всего осуществлять с помощью межпрофессиональной бригады.
Просвещение населения и службы неотложной медицинской помощи (EMS) чрезвычайно важны для улучшения исходов инсульта. Система лечения инсульта различается в разных округах в зависимости от наличия аккредитованных первичных или комплексных инсультных центров и различных руководств EMS о том, куда направлять пациентов.

Во время зависящей от времени ранней фазы инсульта и реабилитации в лечении инсульта участвует межпрофессиональная команда для лечения болезни.[31] Имеющиеся данные свидетельствуют о том, что в больницах с бригадами по инсульту, демонстрирующими знания об инсульте и сокращенным временем от двери до иглы, снизилась смертность и улучшились результаты. Неотложная помощь пациенту, перенесшему инсульт, требует тесного сотрудничества между рентгенологом, неврологом, врачом отделения неотложной помощи, медсестрами скорой помощи, медсестрами неврологического отделения интенсивной терапии и фармацевтом. Каждый из этих специалистов играет роль в диагностике и лечении пациентов с острым инсультом. Часто медсестра скорой помощи является первым человеком, который встречает пациента, перенесшего инсульт, обычно во время сортировки. Распознавание состояния и обеспечение участия инсультной бригады имеет решающее значение. Фармацевт неотложной помощи должен помочь в быстром рассмотрении любых потенциальных лекарственных взаимодействий и соответствующих дозах предоставляемых неотложных препаратов.

После постановки диагноза инсульта и начала лечения пациенту может потребоваться обширная физическая реабилитация, логопед и/или консультация по диете. Для тех, кто восстанавливает функцию в течение 3 месяцев, прогноз хороший, но для тех, у кого остаточный неврологический дефицит, исход опасный. Сестринская реабилитация и физиотерапевты на этом этапе играют решающую роль в обучении семьи и пациентов, поскольку часто повседневная деятельность может быть проблемой.
Вторичная профилактика после острого инсульта зависит от основного механизма инсульта. Острый ишемический инсульт из-за основного симптоматического экстракраниального стеноза крупных артерий >70% в большинстве случаев лучше всего лечить с помощью каротидной эндартерэктомии и стентирования в некоторых избранных случаях. Сердечный источник церебральной эмболии, чаще всего из-за мерцательной аритмии, лучше всего лечится длительной пероральной антикоагулянтной терапией. Лакунарный инфаркт мелких сосудов лучше всего предотвратить с помощью антитромбоцитарного препарата и хорошего контроля артериальной гипертензии.
 Наконец, комбинированный мультимодальный подход, включающий антитромбоцитарное средство, хороший контроль АД, хороший контроль уровня сахара в крови, высокие дозы статинов, здоровое питание, контроль веса, отказ от табака и здоровый образ жизни, способен предотвратить как минимум 80% последующих инсультов.[ 32]
Наконец, комбинированный мультимодальный подход, включающий антитромбоцитарное средство, хороший контроль АД, хороший контроль уровня сахара в крови, высокие дозы статинов, здоровое питание, контроль веса, отказ от табака и здоровый образ жизни, способен предотвратить как минимум 80% последующих инсультов.[ 32]Лечение инсульта является одной из самых сложных и сложных проблем для медицинских работников. Только при межпрофессиональном подходе можно добиться наилучших результатов. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
КТ-головка Правый ход СМА. Предоставлено Скоттом Дулебоном, доктором медицины
Рисунок
Иллюстрация эмболического инсульта, показывающая закупорку кровеносного сосуда. Предоставлено Blausen Medical Communications, Inc. — Пожертвовано через OTRS
Рисунок
Инсульт, задняя мозговая артерия.
 Предоставлено доктором Оккесом КУЙБУ, доктором медицины
Предоставлено доктором Оккесом КУЙБУ, доктором медициныРисунок
Острый ишемический инсульт. Предоставлено Sunil Munakomi, MD
Рисунок
Кортикальный венозный тромбоз. Предоставлено Sunil Munakomi, MD
Ссылки
- 1.
Зафар Ф., Тарик В., Шоаиб Р.Ф., Шах А., Сиддик М., Заки А., Асад С. Частота подтипов ишемического инсульта на основе классификации тостов в центре третичной медицинской помощи в Пакистане. Азиат Джей Нейрохирург. 2018 г., октябрь-декабрь; 13 (4): 984-989. [Бесплатная статья PMC: PMC6208235] [PubMed: 30459853]
- 2.
Hankey GJ. Инсульт. Ланцет. 2017 11 февраля; 389 (10069): 641-654. [PubMed: 27637676]
- 3.
Sarti C, Kaarisalo M, Tuomilehto J. Связь между холестерином и инсультом: последствия антигиперлипидемической терапии у пожилых пациентов. Наркотики Старение. 2000 г., июль; 17 (1): 33–51. [В паблике: 10933514]
- 4.
Ши Ю, Уордлоу Дж.
 М. Обновление церебральной болезни мелких сосудов: динамическое заболевание всего мозга. Инсульт Васк Нейрол. 2016 сен;1(3):83-92. [Бесплатная статья PMC: PMC5435198] [PubMed: 28959468]
М. Обновление церебральной болезни мелких сосудов: динамическое заболевание всего мозга. Инсульт Васк Нейрол. 2016 сен;1(3):83-92. [Бесплатная статья PMC: PMC5435198] [PubMed: 28959468]- 5.
Hanley DF, Awad IA, Vespa PM, Martin NA, Zuccarello M. Геморрагический инсульт: введение. Инсульт. 2013 июнь; 44 (6 Дополнение 1): S65-6. [Бесплатная статья PMC: PMC6778725] [PubMed: 23709734]
- 6.
Benjamin EJ, Blaha MJ, Chiuve SE, Cushman M, Das SR, Deo R, de Ferranti SD, Floyd J, Fornage M, Gillespie C , Исаси К.Р., Хименес М.С., Джордан Л.С., Джадд С.Е., Лэкленд Д., Лихтман Д.Х., Лизабет Л., Лю С., Лонгенекер К.Т., Макки Р.Х., Мацусита К., Мозаффарян Д., Муссолино М.Е., Насир К., Ноймар Р.В., Паланиаппан Л., Пандей Д.К., Тиагараджан Р.Р., Ривз М.Дж., Ричи М., Родригес С.Дж., Рот Г.А., Розамонд В.Д., Сассон С., Тауфиги А., Цао К.В., Тернер М.Б., Вирани С.С., Воекс Д.Х., Уилли Д.З., Уилкинс Д.Т., Ву Д.Х., Алджер Х.М., Вонг С.С., Мантнер П., Статистический комитет Американской кардиологической ассоциации и Подкомитет по статистике инсульта.
 Обновление статистики сердечных заболеваний и инсультов за 2017 год: отчет Американской кардиологической ассоциации. Тираж. 07 марта 2017 г .; 135 (10): e146-e603. [Бесплатная статья PMC: PMC5408160] [PubMed: 28122885]
Обновление статистики сердечных заболеваний и инсультов за 2017 год: отчет Американской кардиологической ассоциации. Тираж. 07 марта 2017 г .; 135 (10): e146-e603. [Бесплатная статья PMC: PMC5408160] [PubMed: 28122885]- 7.
Кришнамурти Р.В., Моран А.Е., Фейгин В.Л., Баркер-Колло С., Норрвинг Б., Менса Г.А., Тейлор С., Нагави М., Форузанфар М.Х., Нгуен Г., Джонсон К.О., Вос Т., Мюррей С.Дж., Рот Джорджия., GBD 2013 Группа экспертов по инсульту. Распространенность инсульта, смертность и годы жизни с поправкой на инвалидность среди взрослых в возрасте 20–64 лет в 1990–2013 гг.: данные исследования «Глобальное бремя болезней» 2013 г. Нейроэпидемиология. 2015;45(3):190-202. [PubMed: 26505983]
- 8.
Xing C, Arai K, Lo EH, Hommel M. Патофизиологические каскады при ишемическом инсульте. Инт J Инсульт. 2012 июль; 7(5):378-85. [Бесплатная статья PMC: PMC3985770] [PubMed: 22712739]
- 9.
Чанг А.Г., Фрай Дж.Б., Збеско Дж.
 К., Константопулос Э., Хейс М., Фигероа АГ, Бектел Д.А., Энтони Дэй В., Конхилас Дж.П., Маккей Б.С., До Нгуйен Т.В. КП. Разжижение мозга после инсульта имеет сходный молекулярный и морфологический профиль с атеросклерозом и опосредует вторичную нейродегенерацию в остеопонтин-зависимом механизме. eNeuro. 2018 сен-октябрь;5(5) [бесплатная статья PMC: PMC6223114] [PubMed: 30417081]
К., Константопулос Э., Хейс М., Фигероа АГ, Бектел Д.А., Энтони Дэй В., Конхилас Дж.П., Маккей Б.С., До Нгуйен Т.В. КП. Разжижение мозга после инсульта имеет сходный молекулярный и морфологический профиль с атеросклерозом и опосредует вторичную нейродегенерацию в остеопонтин-зависимом механизме. eNeuro. 2018 сен-октябрь;5(5) [бесплатная статья PMC: PMC6223114] [PubMed: 30417081]- 10.
Маргаритеску О., Могоанта Л., Пиричи И., Пиричи Д., Черня Д., Маргаритеску С. Гистопатологические изменения при остром ишемическом инсульте. Ром Джей Морфол Эмбриол. 2009;50(3):327-39. [PubMed: 19690757]
- 11.
Ароновски Дж., Чжао С. Молекулярная патофизиология кровоизлияния в мозг: вторичное повреждение головного мозга. Инсульт. 2011 июнь; 42 (6): 1781-6. [Бесплатная статья PMC: PMC3123894] [PubMed: 21527759]
- 12.
Ю К.С., Ченг Э. Диагноз острого инсульта. Ам семейный врач. 2009 г.01 июля; 80(1):33-40. [Бесплатная статья PMC: PMC2722757] [PubMed: 19621844]
- 13.

Квах Л.К., Дионг Дж. Шкала инсульта Национального института здоровья (NIHSS). J Физиотер. 2014 март; 60 (1): 61. [PubMed: 24856948]
- 14.
Spader HS, Grossberg JA, Haas RA, Soares GM. Основы неврологического обследования пациентов, перенесших вмешательства на центральной нервной системе. Семин Интервент Радиол. 2013 сен; 30 (3): 240-4. [Бесплатная статья PMC: PMC3773068] [PubMed: 24436545]
- 15.
Motta M, Ramadan A, Hillis AE, Gottesman RF, Leigh R. Несоответствие диффузии и перфузии: возможность улучшения функции коры головного мозга. Фронт Нейрол. 2014;5:280. [Бесплатная статья PMC: PMC4294157] [PubMed: 25642208]
- 16.
Heiss WD. Ишемическая полутень: коррелирует с визуализацией и значением для лечения ишемического инсульта. Премия Иоганна Якоба Вепфера 2011. Cerebrovasc Dis. 2011;32(4):307-20. [PubMed: 21921593]
- 17.
Birenbaum D, Bancroft LW, Felsberg GJ. Визуализация при остром инсульте.
 West J Emerg Med. 2011 Февраль; 12 (1): 67-76. [Бесплатная статья PMC: PMC3088377] [PubMed: 21694755]
West J Emerg Med. 2011 Февраль; 12 (1): 67-76. [Бесплатная статья PMC: PMC3088377] [PubMed: 21694755]- 18.
Кисиалиу А., Пелоне Г., Карриццо А., Грилеа Г., Тримарко В., Марино М., Бартоло М., Де Нунцио А.М., Грелла Р., Ландольфи А. , Puca A, Colonnese C, Vecchione C. Роль биомаркеров крови у пациентов с острым ишемическим инсультом: чем выше, тем хуже или лучше? Иммунное старение. 2012 31 октября; 9 (1): 22. [Бесплатная статья PMC: PMC3533725] [PubMed: 23110752]
- 19.
Loftspring MC, Kissela BM, Flaherty ML, Khoury JC, Alwell K, Moomaw CJ, Kleindorfer DO, Woo D, Adeoye O, Ferioli S, Broderick JP, Khatri P. Практика лечения острого ишемического инсульта Обработка: продольное популяционное исследование. Ассоциация J Am Heart. 23 июня 2017 г.; 6(6) [бесплатная статья PMC: PMC5669157] [PubMed: 28645938]
- 20.
Saver JL. Время определяется мозгом. Инсульт. 2006 г., январь; 37 (1): 263-6. [PubMed: 16339467]
- 21.

Bowry R, Grotta JC. Привлечение неотложной неврологии к машинам скорой помощи: мобильное инсультное отделение. Semin Respir Crit Care Med. 2017 дек;38(6):713-717. [PubMed: 29262428]
- 22.
Демершалк Б.М., Майли М.Л., Кирнан Т.Е., Бобров Б.Дж., Кордей Д.А., Веллик К.Е., Агилар М.И., Ингалл Т.Дж., Додик Д.В., Браздис К., Кох Т.К., Уорд М.П., Ришемонт ПК., СТАРР Соисследователи. Телемедицина инсульта. Мэйо Клин Proc. 2009;84(1):53-64. [Бесплатная статья PMC: PMC2664571] [PubMed: 19121244]
- 23.
Weimar C, Ziegler A, König IR, Diener HC. Прогнозирование функционального исхода и выживаемости после острого ишемического инсульта. Дж Нейрол. 2002 г., июль; 249 (7): 888–95. [PubMed: 12140674]
- 24.
Wang W, Li M, Chen Q, Wang J. Геморрагическая трансформация после тканевой реперфузионной терапии активатором плазминогена при ишемическом инсульте: механизмы, модели и биомаркеры. Мол Нейробиол. 2015 дек;52(3):1572-1579.
 [Бесплатная статья PMC: PMC4418959] [PubMed: 25367883]
[Бесплатная статья PMC: PMC4418959] [PubMed: 25367883]- 25.
Гоял М., Менон Б.К., ван Цвам В.Х., Диппель Д.В., Митчелл П.Дж., Демчук А.М., Давалос А., Майойе К.Б., ван дер Лугт А., де Микель М.А., Доннан Г.А., Роос Ю.Б., Бонафе А. , Джахан Р., Динер Х.К., ван ден Берг Л.А., Леви Э.И., Беркхемер О.А., Перейра В.М., Ремпель Дж., Миллан М., Дэвис С.М., Рой Д., Торнтон Дж., Роман Л.С., Рибо М., Беумер Д., Стоуч Б., Браун С. , Campbell BC, van Oostenbrugge RJ, Saver JL, Hill MD, Jovin TG., сотрудники HERMES. Эндоваскулярная тромбэктомия после ишемического инсульта крупных сосудов: метаанализ данных отдельных пациентов из пяти рандомизированных исследований. Ланцет. 2016 23 апр;387(10029): 1723-31. [PubMed: 26898852]
- 26.
Ногейра Р.Г., Джадхав А.П., Хауссен Д.К., Бонафе А., Будзик Р.Ф., Бхува П., Явагал Д.Р., Рибо М., Коньяр С., Ханель Р.А., Сила К.А., Хассан А.Е., Миллан М., Леви Э.И., Митчелл П., Чен М., Инглиш Д.Д., Шах К.А., Сильвер Ф.
 Л., Перейра В.М., Мехта Б.П., Бакстер Б.В., Авраам М.Г., Кардона П., Везнедароглу Э., Хеллингер Ф.Р., Фэн Л., Кирмани Д.Ф., Лопес Д.К., Янковиц Б.Т., Франкель М.Р., Косталат В., Вора Н.А., Ю А.Дж., Малик А.М., Фурлан А.Дж., Рубьера М., Агаэбрахим А., Оливот Д.М., Текле В.Г., Шилдс Р., Грейвс Т., Льюис Р.Дж., Смит В.С., Либескинд Д.С., Сэвер Д.Л. , Джовин Т.Г., DAWN Trial Investigators. Тромбэктомия через 6–24 часа после инсульта с несоответствием между дефицитом и инфарктом. N Engl J Med. 2018 04 января; 378 (1): 11-21. [В паблике: 29129157]
Л., Перейра В.М., Мехта Б.П., Бакстер Б.В., Авраам М.Г., Кардона П., Везнедароглу Э., Хеллингер Ф.Р., Фэн Л., Кирмани Д.Ф., Лопес Д.К., Янковиц Б.Т., Франкель М.Р., Косталат В., Вора Н.А., Ю А.Дж., Малик А.М., Фурлан А.Дж., Рубьера М., Агаэбрахим А., Оливот Д.М., Текле В.Г., Шилдс Р., Грейвс Т., Льюис Р.Дж., Смит В.С., Либескинд Д.С., Сэвер Д.Л. , Джовин Т.Г., DAWN Trial Investigators. Тромбэктомия через 6–24 часа после инсульта с несоответствием между дефицитом и инфарктом. N Engl J Med. 2018 04 января; 378 (1): 11-21. [В паблике: 29129157]- 27.
Thomalla G, Gerloff C. Острая визуализация для научно обоснованного лечения ишемического инсульта. Карр Опин Нейрол. 2019 авг; 32 (4): 521-529. [PubMed: 31116116]
- 28.
Musuka TD, Wilton SB, Traboulsi M, Hill MD. Диагностика и лечение острого ишемического инсульта: скорость имеет решающее значение. CMAJ. 08 сентября 2015 г.; 187(12):887-93. [Бесплатная статья PMC: PMC4562827] [PubMed: 26243819]
- 29.

Sun Y, Paulus D, Eyssen M, Maervoet J, Saka O. Систематический обзор и метаанализ лечения в отделении острого инсульта: что дальше статистическая значимость? БМС Мед Рез Методол. 2013 28 октября; 13:132. [Бесплатная статья PMC: PMC4231396] [PubMed: 24164771]
- 30.
Аллен CM. Дифференциальный диагноз острого инсульта: обзор. JR Soc Med. 1984 г., октябрь; 77 (10): 878-81. [Бесплатная статья PMC: PMC1440242] [PubMed: 6387114]
- 31.
Clarke DJ, Forster A. Улучшение восстановления после инсульта: роль многопрофильной медицинской бригады. J Multidiscip Healthc. 2015;8:433-42. [Бесплатная статья PMC: PMC45
] [PubMed: 26445548]- 32.
Wein T, Lindsay MP, Côté R, Foley N, Berlingieri J, Bhogal S, Bourgoin A, Buck BH, Cox J, Davidson D, Доулатшахи Д., Дукетис Дж., Фальконер Дж., Филд Т., Джоя Л., Губитц Г., Хаберт Дж., Джасперс С., Лум С., Макнамара Морс Д., Пажо П., Рафай М., Роджерсон А., Семчук Б.


 Системное нарушение функции ведет к потере коммуникативных навыков, страдает письмо и чтение. На фоне длительной афазии происходит деградация личности, нарушается сенсорная и двигательная функции.
Системное нарушение функции ведет к потере коммуникативных навыков, страдает письмо и чтение. На фоне длительной афазии происходит деградация личности, нарушается сенсорная и двигательная функции.


 gov: Ишемия головного мозга
(Национальные институты здоровья)
gov: Ишемия головного мозга
(Национальные институты здоровья) gov: ишемический инсульт
(Национальные институты здоровья)
gov: ишемический инсульт
(Национальные институты здоровья)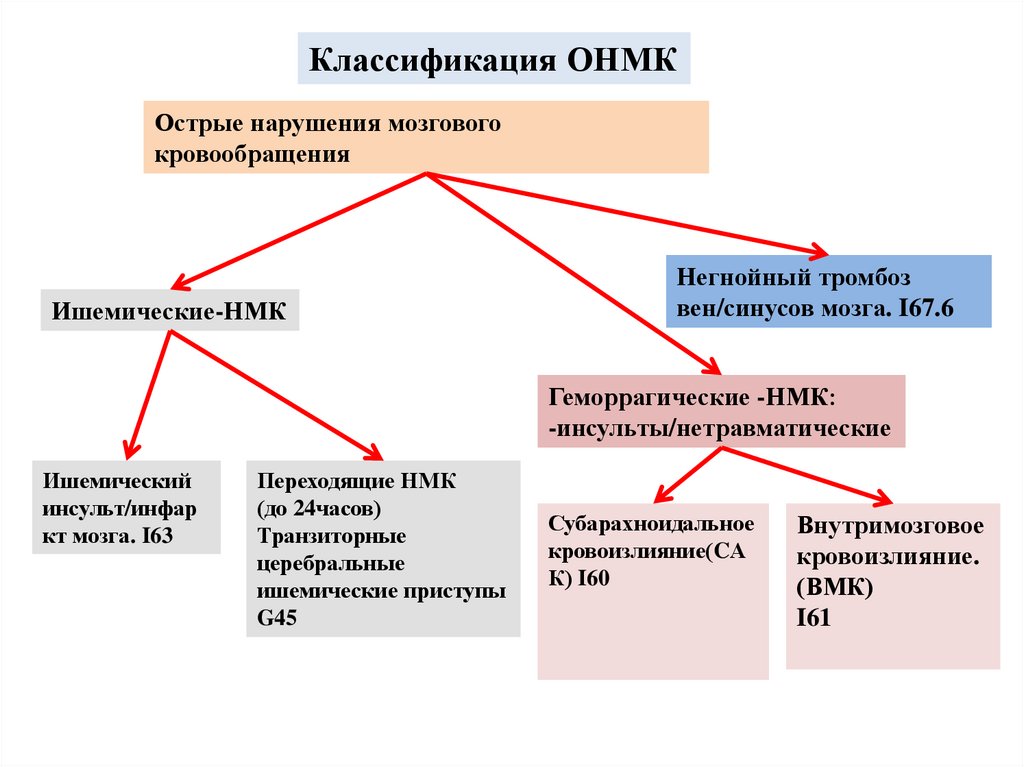 ..
.. ..
.. gov: Геморрагический инсульт
(Национальные институты здоровья)
gov: Геморрагический инсульт
(Национальные институты здоровья) gov: субарахноидальное кровоизлияние
(Национальные институты здоровья)
gov: субарахноидальное кровоизлияние
(Национальные институты здоровья) ..
..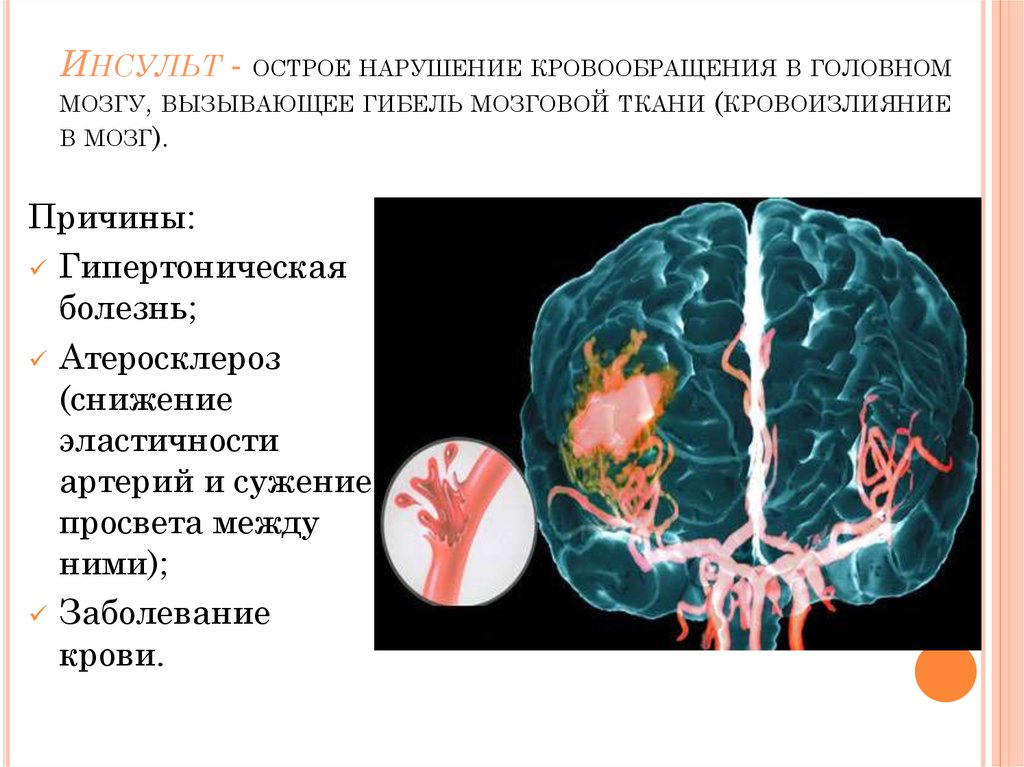 ..
.. недержание мочи
недержание мочи Это не считается визуализацией первой линии из-за времени, необходимого для получения изображений, и относительной недоступности. Другие протоколы МРТ, особенно несоответствие диффузии и перфузии, описывают зону риска («полутень») ткани, которую можно сохранить при раннем лечении, и выявляют пациентов, которым помогает реперфузионная терапия после первых 4,5–6 часов острого ишемического инсульта. 15][16] Кардиостимулятор по-прежнему является абсолютным противопоказанием для проведения МРТ. КТ-ангиограмма помогает локализовать закупорку сосудов. Он может выявить пациентов с окклюзией крупных сосудов для интервенционной тромбэктомии. КТ-исследования перфузии также могут выявить несоответствие ишемического ядра и полутени, что может служить ориентиром для принятия решения о реваскуляризации после 6-часового окна. Допплеровские исследования также можно использовать для определения степени каротидного стеноза.[17]
Это не считается визуализацией первой линии из-за времени, необходимого для получения изображений, и относительной недоступности. Другие протоколы МРТ, особенно несоответствие диффузии и перфузии, описывают зону риска («полутень») ткани, которую можно сохранить при раннем лечении, и выявляют пациентов, которым помогает реперфузионная терапия после первых 4,5–6 часов острого ишемического инсульта. 15][16] Кардиостимулятор по-прежнему является абсолютным противопоказанием для проведения МРТ. КТ-ангиограмма помогает локализовать закупорку сосудов. Он может выявить пациентов с окклюзией крупных сосудов для интервенционной тромбэктомии. КТ-исследования перфузии также могут выявить несоответствие ишемического ядра и полутени, что может служить ориентиром для принятия решения о реваскуляризации после 6-часового окна. Допплеровские исследования также можно использовать для определения степени каротидного стеноза.[17]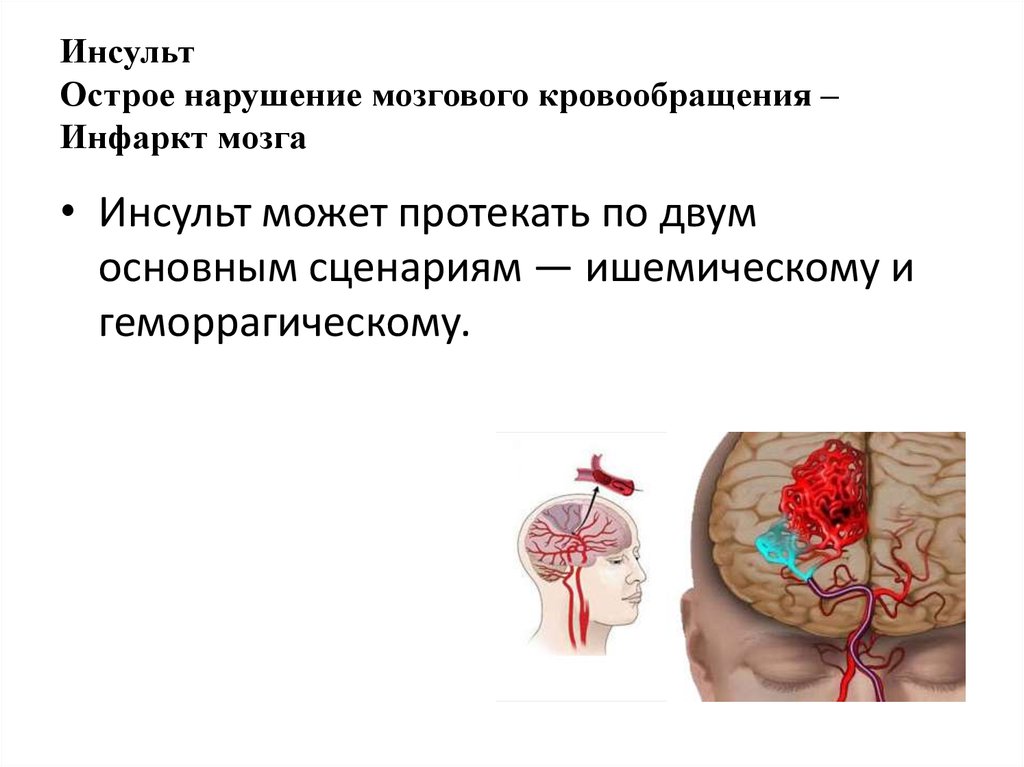 Некоторые из основных лабораторных исследований включают в себя метаболическую панель, полный анализ крови с дифференциалом, липидный профиль, гемоглобин A1c (HbA1c), азот крови в моче (BUN), креатинин, альбумин и скорость клубочковой фильтрации (СКФ). Среди них случайный уровень сахара в крови, количество тромбоцитов и ПВ/ЧТВ важны для определения того, является ли пациент кандидатом на внутривенный тромболизис. У более молодых пациентов с симптомами инсульта могут быть назначены другие лабораторные исследования, включающие коагуляционную панель, ревматоидный фактор (РФ), антинуклеарные антитела (АНА) и другие маркеры васкулита.[18]
Некоторые из основных лабораторных исследований включают в себя метаболическую панель, полный анализ крови с дифференциалом, липидный профиль, гемоглобин A1c (HbA1c), азот крови в моче (BUN), креатинин, альбумин и скорость клубочковой фильтрации (СКФ). Среди них случайный уровень сахара в крови, количество тромбоцитов и ПВ/ЧТВ важны для определения того, является ли пациент кандидатом на внутривенный тромболизис. У более молодых пациентов с симптомами инсульта могут быть назначены другие лабораторные исследования, включающие коагуляционную панель, ревматоидный фактор (РФ), антинуклеарные антитела (АНА) и другие маркеры васкулита.[18] Следующим шагом является оценка , является ли он/она кандидатом на альтеплазу (rt-PA). Критерии исключения основаны на рекомендациях Американской кардиологической ассоциации/Американской ассоциации инсульта. Фибринолитическая терапия направлена на растворение тромба и восстановление кровотока в пораженных участках. Фибринолитики должны быть введены в течение 3-4,5 часов после появления симптомов, чтобы быть эффективными, в зависимости от критериев исключения. Как и при лечении инфаркта миокарда и сепсиса, при инсульте важен подход «время — мозг», который требует быстрого и командного подхода к лечению. Мобильные инсультные отделения и телемедицина эволюционировали, чтобы сократить время до начала лечения.[20][21][22] В последнее время сроки лечения были расширены благодаря возможности эндоваскулярного лечения.[23]
Следующим шагом является оценка , является ли он/она кандидатом на альтеплазу (rt-PA). Критерии исключения основаны на рекомендациях Американской кардиологической ассоциации/Американской ассоциации инсульта. Фибринолитическая терапия направлена на растворение тромба и восстановление кровотока в пораженных участках. Фибринолитики должны быть введены в течение 3-4,5 часов после появления симптомов, чтобы быть эффективными, в зависимости от критериев исключения. Как и при лечении инфаркта миокарда и сепсиса, при инсульте важен подход «время — мозг», который требует быстрого и командного подхода к лечению. Мобильные инсультные отделения и телемедицина эволюционировали, чтобы сократить время до начала лечения.[20][21][22] В последнее время сроки лечения были расширены благодаря возможности эндоваскулярного лечения.[23] 7 дней
7 дней Эти преимущества сохраняются независимо от географического положения и характеристик пациентов. [25]
Эти преимущества сохраняются независимо от географического положения и характеристик пациентов. [25] ст. Для внутривенной терапии альтеплазой АД должно быть ниже 180/110. Сопутствующие заболевания также необходимо лечить и контролировать во время пребывания пациента в больнице.[28]
ст. Для внутривенной терапии альтеплазой АД должно быть ниже 180/110. Сопутствующие заболевания также необходимо лечить и контролировать во время пребывания пациента в больнице.[28]
 [30]
[30]


 Наконец, комбинированный мультимодальный подход, включающий антитромбоцитарное средство, хороший контроль АД, хороший контроль уровня сахара в крови, высокие дозы статинов, здоровое питание, контроль веса, отказ от табака и здоровый образ жизни, способен предотвратить как минимум 80% последующих инсультов.[ 32]
Наконец, комбинированный мультимодальный подход, включающий антитромбоцитарное средство, хороший контроль АД, хороший контроль уровня сахара в крови, высокие дозы статинов, здоровое питание, контроль веса, отказ от табака и здоровый образ жизни, способен предотвратить как минимум 80% последующих инсультов.[ 32]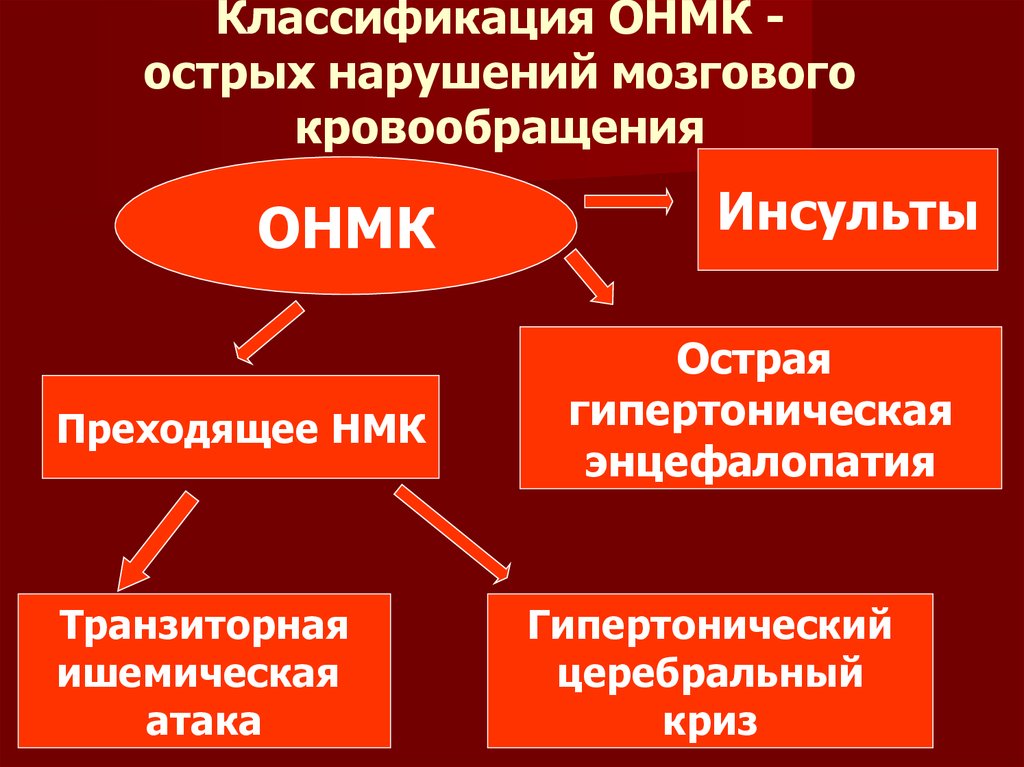 Предоставлено доктором Оккесом КУЙБУ, доктором медицины
Предоставлено доктором Оккесом КУЙБУ, доктором медицины М. Обновление церебральной болезни мелких сосудов: динамическое заболевание всего мозга. Инсульт Васк Нейрол. 2016 сен;1(3):83-92. [Бесплатная статья PMC: PMC5435198] [PubMed: 28959468]
М. Обновление церебральной болезни мелких сосудов: динамическое заболевание всего мозга. Инсульт Васк Нейрол. 2016 сен;1(3):83-92. [Бесплатная статья PMC: PMC5435198] [PubMed: 28959468] Обновление статистики сердечных заболеваний и инсультов за 2017 год: отчет Американской кардиологической ассоциации. Тираж. 07 марта 2017 г .; 135 (10): e146-e603. [Бесплатная статья PMC: PMC5408160] [PubMed: 28122885]
Обновление статистики сердечных заболеваний и инсультов за 2017 год: отчет Американской кардиологической ассоциации. Тираж. 07 марта 2017 г .; 135 (10): e146-e603. [Бесплатная статья PMC: PMC5408160] [PubMed: 28122885] К., Константопулос Э., Хейс М., Фигероа АГ, Бектел Д.А., Энтони Дэй В., Конхилас Дж.П., Маккей Б.С., До Нгуйен Т.В. КП. Разжижение мозга после инсульта имеет сходный молекулярный и морфологический профиль с атеросклерозом и опосредует вторичную нейродегенерацию в остеопонтин-зависимом механизме. eNeuro. 2018 сен-октябрь;5(5) [бесплатная статья PMC: PMC6223114] [PubMed: 30417081]
К., Константопулос Э., Хейс М., Фигероа АГ, Бектел Д.А., Энтони Дэй В., Конхилас Дж.П., Маккей Б.С., До Нгуйен Т.В. КП. Разжижение мозга после инсульта имеет сходный молекулярный и морфологический профиль с атеросклерозом и опосредует вторичную нейродегенерацию в остеопонтин-зависимом механизме. eNeuro. 2018 сен-октябрь;5(5) [бесплатная статья PMC: PMC6223114] [PubMed: 30417081]
 West J Emerg Med. 2011 Февраль; 12 (1): 67-76. [Бесплатная статья PMC: PMC3088377] [PubMed: 21694755]
West J Emerg Med. 2011 Февраль; 12 (1): 67-76. [Бесплатная статья PMC: PMC3088377] [PubMed: 21694755]
 [Бесплатная статья PMC: PMC4418959] [PubMed: 25367883]
[Бесплатная статья PMC: PMC4418959] [PubMed: 25367883]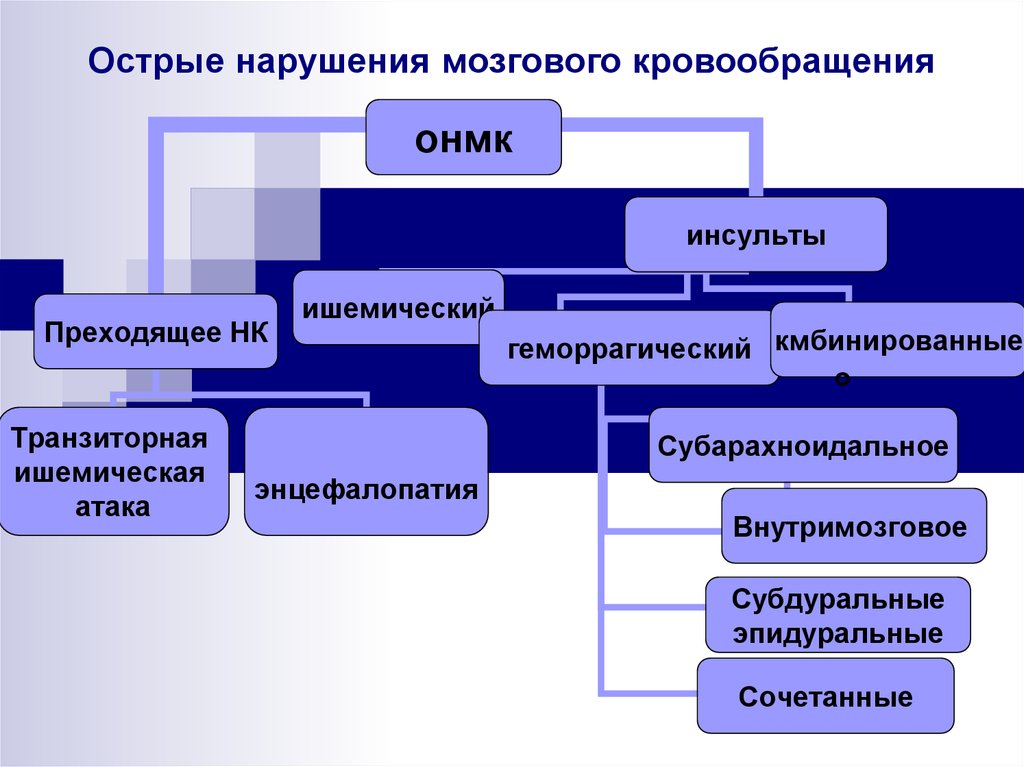 Л., Перейра В.М., Мехта Б.П., Бакстер Б.В., Авраам М.Г., Кардона П., Везнедароглу Э., Хеллингер Ф.Р., Фэн Л., Кирмани Д.Ф., Лопес Д.К., Янковиц Б.Т., Франкель М.Р., Косталат В., Вора Н.А., Ю А.Дж., Малик А.М., Фурлан А.Дж., Рубьера М., Агаэбрахим А., Оливот Д.М., Текле В.Г., Шилдс Р., Грейвс Т., Льюис Р.Дж., Смит В.С., Либескинд Д.С., Сэвер Д.Л. , Джовин Т.Г., DAWN Trial Investigators. Тромбэктомия через 6–24 часа после инсульта с несоответствием между дефицитом и инфарктом. N Engl J Med. 2018 04 января; 378 (1): 11-21. [В паблике: 29129157]
Л., Перейра В.М., Мехта Б.П., Бакстер Б.В., Авраам М.Г., Кардона П., Везнедароглу Э., Хеллингер Ф.Р., Фэн Л., Кирмани Д.Ф., Лопес Д.К., Янковиц Б.Т., Франкель М.Р., Косталат В., Вора Н.А., Ю А.Дж., Малик А.М., Фурлан А.Дж., Рубьера М., Агаэбрахим А., Оливот Д.М., Текле В.Г., Шилдс Р., Грейвс Т., Льюис Р.Дж., Смит В.С., Либескинд Д.С., Сэвер Д.Л. , Джовин Т.Г., DAWN Trial Investigators. Тромбэктомия через 6–24 часа после инсульта с несоответствием между дефицитом и инфарктом. N Engl J Med. 2018 04 января; 378 (1): 11-21. [В паблике: 29129157]
