Припухлость над ключицей причины: как убрать отек (фото шишки)
как убрать отек (фото шишки)
Некоторые симптомы способны поставить в тупик даже опытного врача, не говоря о простом обывателе. Обоснованную настороженность вызывает припухлость, возникшая над ключицей. Встречается ли симптом при остеохондрозе шейного отдела позвоночника, прочих заболеваниях опорно-двигательного аппарата или шишка на шее – всегда признак серьезной внутренней патологии, попробуем разобраться в статье.
Является ли остеохондроз причиной отеков шей
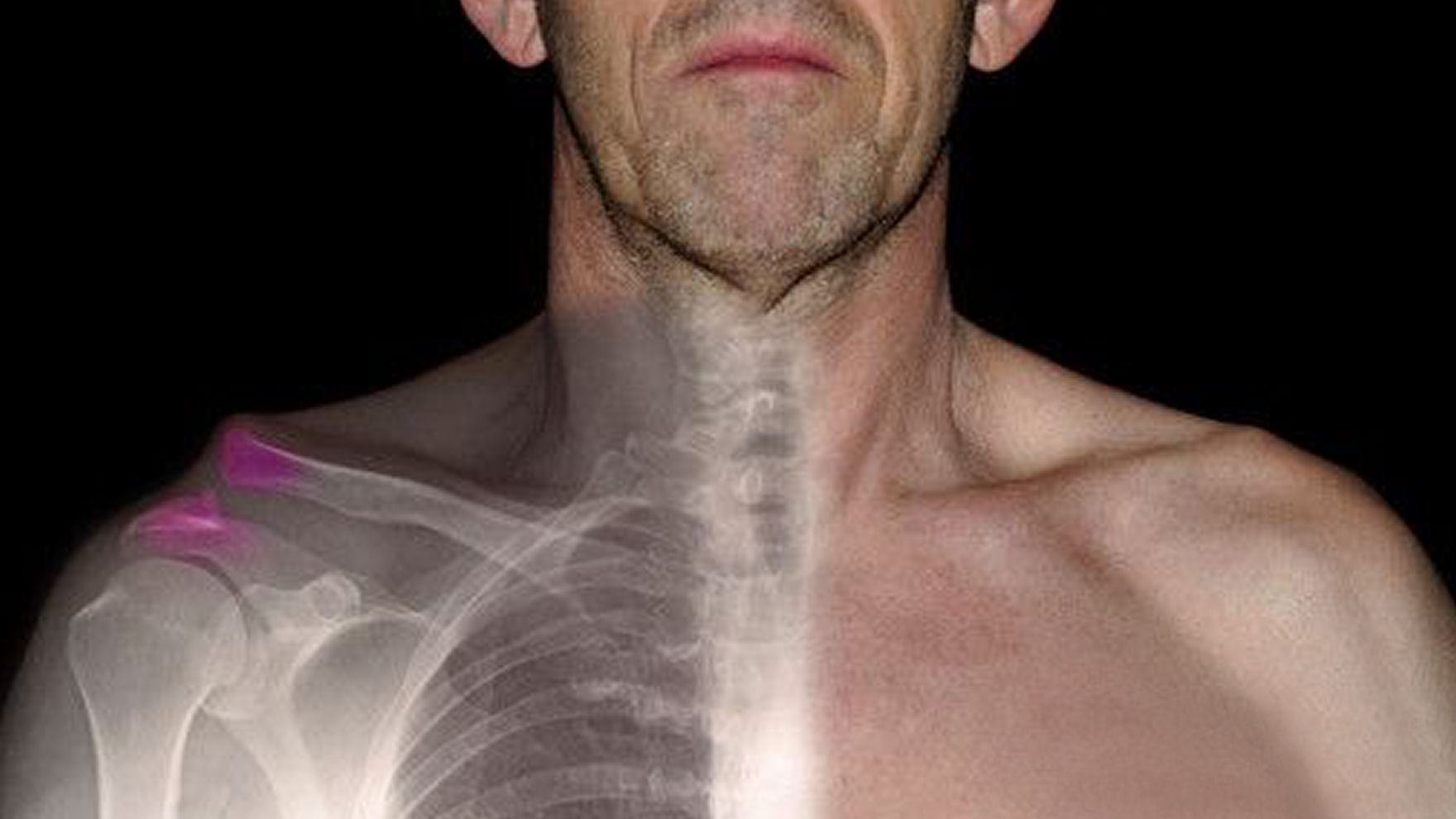
Перед ответом на вопрос, может ли остеохондроз стать причиной возникновения неприятного симптома, разберемся, что представляет собой заболевание. Остеохондрозом называется дегенеративно-дистрофический процесс, затрагивающий позвоночный столб и окружающие его структуры. В результате происходит нарушение нормальной структуры межпозвоночного диска, позвонков, околопозвоночных мышц и связок, разрастание остеофитов (костные наросты в местах максимальной нагрузки на позвоночник). Следствием остеохондроза является ущемление корешков и нервов, исходящих от спинного мозга, расположенного внутри позвонков, и проходящих через отверстия в позвоночном столбе.
Следствием остеохондроза является ущемление корешков и нервов, исходящих от спинного мозга, расположенного внутри позвонков, и проходящих через отверстия в позвоночном столбе.
Сдавливание вызывает появление характерных симптомов в области иннервации соответствующего ущемленного нерва. А весь симптомокомплекс в совокупности называется шейно-плечевым синдромом. Однако в медицинской литературе отсутствует упоминание, что появление отека лица, припухлости на шее встречается при остеохондрозе.
Реальные причины возникновения припухлости в районе ключицы:
- Гематологические заболевания, вызывающие лимфоаденопатию, то есть увеличение лимфатических узлов в том числе и над ключицей.
- Воспалительные заболевания. Шишка над ключицей на шее в данной ситуации помогает определить локализацию очага в организме.
- Онкологическая патология. Лимфатические узлы выступают в качестве «фильтра» для злокачественных онкологических клеток, поэтому появление припухлости над ключицей может стать первым симптомом онкологии молочной железы.
- Микседема. Припухлость в данном случае диффузная — всего лица, шеи, а не только над ключицей. Симптом связан с гипофункцией щитовидной железы.
- Заболевания почек. Вызывают диффузный отек лица, шеи из-за глобальной задержки жидкости и солей в организме вследствие нарушения работы почек.
- Заболевания сердечно-сосудистой системы. Отеки при болезнях сердца начинаются чаще с нижних конечностей, распространяясь на подкожно-жировую клетчатку (симптом называется «анасарка») на поздних стадиях сердечной недостаточности.
Нередко причиной неправильного мнения человека, что причиной припухлости над ключицей служит остеохондроз, является неверная трактовка слов врача. Вариантом дегенеративно-дистрофического поражения скелета является реберный хондрит или синдром Тицце. Патология представляет асептическое воспаление реберных хрящей (чаще верхних) в месте сочленения с грудиной. Место прикрепления первого ребра близко к ключично-реберному сочленению, поэтому припухлость и болезненность могут проецироваться и на область шеи.
Причины синдрома Тицце многочисленны: длительные травмы, нарушение осанки, системные заболевания, аутоиммунная патология. Результатом длительного воспалительного процесса является деформирующий остеоартроз реберно-грудинных сочленений. В подобной ситуации человек, услышав диагноз, может неправильно истолковать термин, считая остеоартроз и остеохондроз разными названиями одного заболевания.
В медицинских изданиях отсутствует прямое указание, то отек шеи – патогномоничный (ведущий) симптом при остеохондрозе. Лишь исключив все прочие заболевания, можно предположить «участие» в формировании шишки над ключицей остеохондроза позвоночника.
Визуальные и скрытые симптомы
Под припухлостью, отечностью или шишкой над ключицей некоторые люди могут подразумевать асимметрию шейно-ключичной области, встречающуюся при нарушении осанки и шейном остеохондрозе. Прочие симптомы и проявления, указывающие на возможность дегенеративно-дистрофического процесса позвоночника:
- Боль.
 Распространенность болевого синдрома при остеохондрозе и ее сила варьируются. Люди с остеохондрозом жалуются на боли непосредственно в месте патологического процесса и областях, иннервируемых «заинтересованными» нервами. Болевой синдром нередко усиливается после нагрузки, при неправильном положении тела, в вынужденной позе, после неудобного сна.
Распространенность болевого синдрома при остеохондрозе и ее сила варьируются. Люди с остеохондрозом жалуются на боли непосредственно в месте патологического процесса и областях, иннервируемых «заинтересованными» нервами. Болевой синдром нередко усиливается после нагрузки, при неправильном положении тела, в вынужденной позе, после неудобного сна. - Нарушение чувствительности. Пациенты с остеохондрозом жалуются на онемение, ощущение ползания мурашек, снижение чувствительности, покалывание, жжение.
Обнаружив опухоль над ключицей или шее, важно определить ее характер. Если припухлость при пальпации напоминает отдельно распложенную шишку или шишки, необходимо исключить как причину припухлости увеличение лимфоузлов. Лимфатические узелки могут иметь любой размер, смещаться под кожей или быть спаянными с окружающими тканями. При инфекционных процессах лимфоузлы чаще болезненны, при воспалении самого узла кожа над ним отечна, гиперемирована.
Если припухлость при пальпации напоминает отдельно распложенную шишку или шишки, необходимо исключить как причину припухлости увеличение лимфоузлов.
Увеличенный лимфоузел при онкологии чаще небольшого размера, может обнаруживаться над ключицей случайно. Кожа над ним не изменена. Симметричность поражения указывает на системный характер поражения и чаще встречается при гематологических заболеваниях.
Обнаруженная припухлость на шее даже при диагностированном остеохондрозе — повод к поиску скрытых симптомов патологии внутренних органов. Отек при почечной, сердечно-сосудистой патологии не имеет четких границ, невозможно определить его конкретный размер. При плотном отеке на фоне анасарки после нажатия на ключицу может оставаться нечеткое вдавливание.
Односторонний отек над ключицей в совокупности с болями, синяком указывает на возможную травму. Неповрежденный кожный покров в данном случае не опровергает возможность перелома ключицы. Если боли в шее, отек ключицы возникли именно после травмы, то в первую очередь необходимо исключить перелом косточки.
Результаты диагностики: методы и заключение
Пациенту с припухлостью или шишкой над ключицей в обязательном порядке назначат детальное комплексное обследование для уточнения диагноза.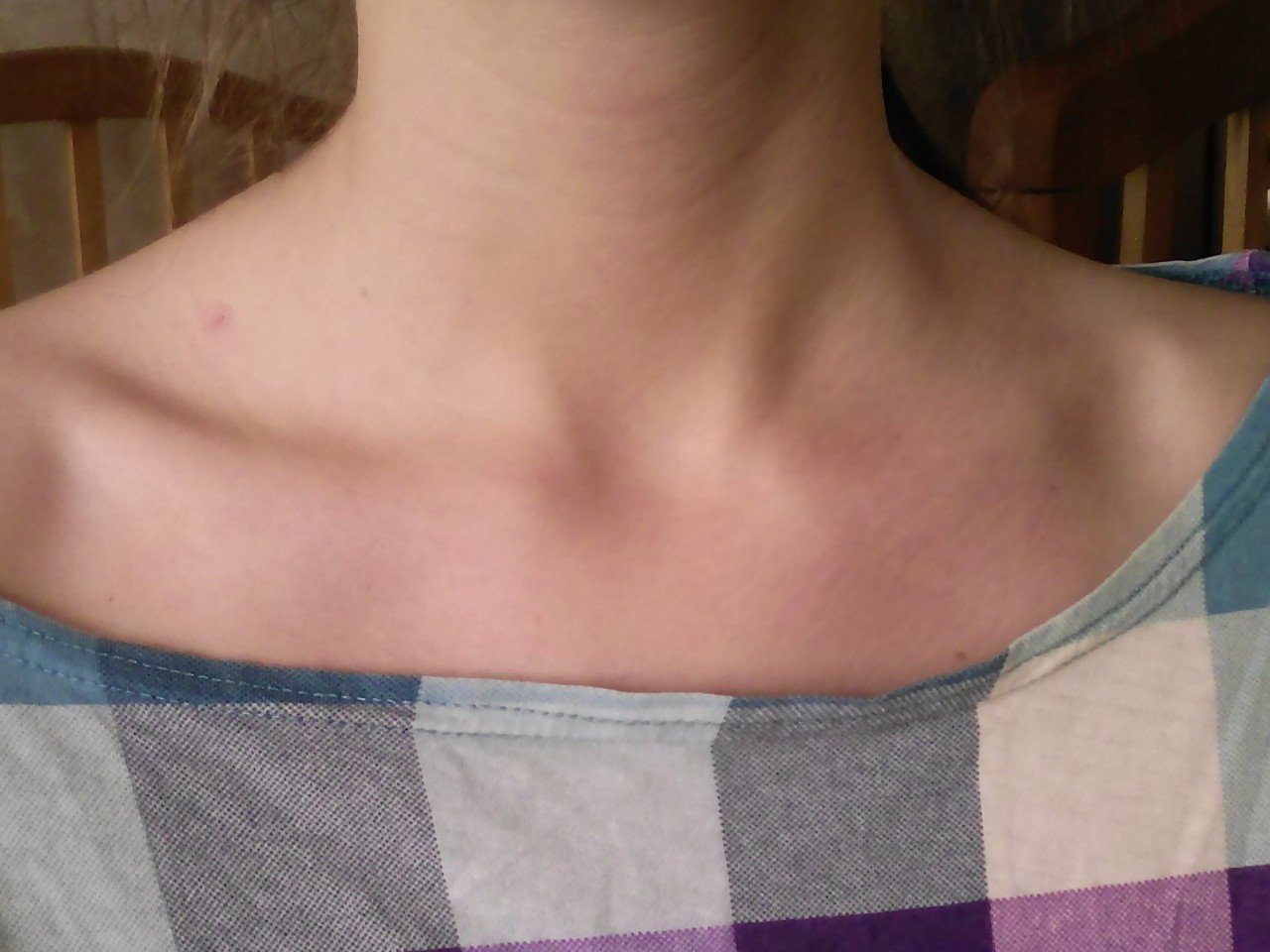 Мероприятия:
Мероприятия:
- Общеклинические анализы: общий анализ крови, мочи, биохимический анализ.
- Рентгенографию легких.
- Ультразвуковое исследование шишки, внутренних органов.
- Внешний осмотр с обследованием подмышечной области, молочных желез (у женщин).
Дальнейшие мероприятия врач выбирает исходя из симптомов и жалоб (кроме припухлости и видимых шишек), выявленных у человека.
Для диагностики проблемы необходимо обязательно сдать анализ крови и мочи.
Способы лечения
Метод лечения отеков лица и шеи зависит от диагностированной патологии. При выявленном остеохондрозе лечение включает:
- Немедикаментнозные мероприятия: лечебная физкультура, правильный сон и питание, коррекция массы тела.
- Медикаменты при остеохондрозе: нестероидные противовоспалительные, анальгетики, миорелаксанты, витамины группы В.
Хороший эффект при остеохондрозе показали реабилитационные мероприятия: массаж, физиотерапия, мануальная терапия. Эффективное лечение остеохондроза должно быть комплексным. Такой подход избавит от симптомов болезни и предупредит прогрессирование остеохондроза.
Эффективное лечение остеохондроза должно быть комплексным. Такой подход избавит от симптомов болезни и предупредит прогрессирование остеохондроза.
Отзывы
Добавить отзыв
Марго, 35 лет:
Шишка у ключицы на шее была у брата. Его долго обследовали, но не на остеохондроз. Потом припухлость и шишка прошли. Врачи сказали, что была инфекция.
Сергей Викторович, 60 лет:
Слышал о людей, что остеохондроз — болезнь коварная, у моих сверстников он есть почти у всех. Но вот чтобы шишки на ключице или припухлость появлялись, не знал.
Раздулись области над ключицами — Вопрос пульмонологу
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 73 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.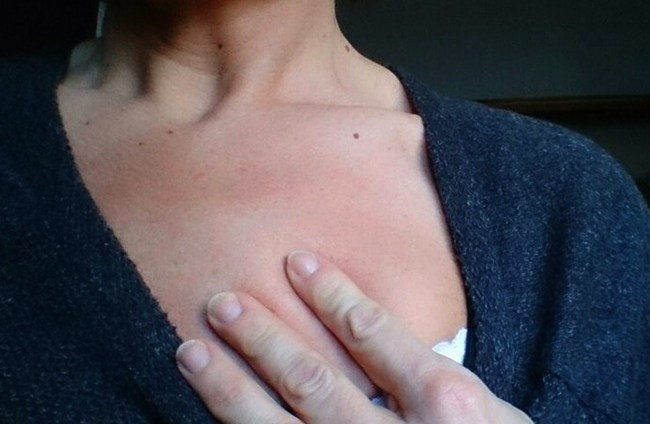
Мы отвечаем на 97.44% вопросов.
Оставайтесь с нами и будьте здоровы!
Опухоль на шее, припухлость с правой или левой стороны
Опухоль между шеей и ключицей.
Атерома
Лимфогранулематоз
Липома
Фурункулы
Причин, по которым возникает опухолевидное образование в области шеи, множество. Далеко не все из них безобидны, как может показаться на первый взгляд. Чтобы установить истинную причину появления припухлости, понадобится врачебная консультация. Большинство людей начинает принимать меры тогда, когда опухоль начинает расти и доставляет какие-либо неудобства.
Конечно, можно пожалеть о потраченном времени, если шишка окажется неопасной, но, с другой стороны, своевременный визит может сыграть решающую роль и избавить от страданий.
Это доброкачественное новообразование под кожей формируется из жировой ткани, благодаря чему получила название жировик. Липома достаточно безобидна и очень редко перерождается в злокачественную опухоль. В большинстве случаев жировик является лишь досадным косметическим дефектом, но иногда он может травмироваться одеждой (если расположен ближе к шее) – шарфом или воротником рубашки.
Липома достаточно безобидна и очень редко перерождается в злокачественную опухоль. В большинстве случаев жировик является лишь досадным косметическим дефектом, но иногда он может травмироваться одеждой (если расположен ближе к шее) – шарфом или воротником рубашки.
Если припухлость в области шеи над ключицей:
размеры шишки на начальной стадии небольшие, всего 1-2 см в диаметре;
форма круглая или немного вытянутая;
растет медленно и не болит;
дискомфорт отсутствует;
на ощупь опухоль подвижная и мягкая;
Основной причиной, по которой образуется липома, считается нарушение внутриклеточного обмена веществ. При этом подкожный жир не расщепляется, а накапливается и возникает специфическое образование – жировик. Радионож Сургитрон – это современный медицинский аппарат, с помощью которого можно удалять различные новообразования
Липомы могут быть одиночными или множественными и отличаться по своему строению:
ангиолипома – напоминает подкожный узел, образованный липоцитами и кровеносными сосудами, капилляры при этом расширены и видны на поверхности кожи;
миолипома – содержит в структуре мышечные волокна, за счет чего сильно выступает над поверхностью тела;
липофиброма – образуется только из жировой ткани;
фиброзная липома – состоит из жировой и соединительной либо фиброзной ткани;
Лечение липом только хирургическое, для удаления применяют методы:
Атерома.разрез, извлечение содержимого и вылущивание капсулы проводят в большинстве случаев амбулаторно, под местной анестезией;
эндоскопический, посредством небольшого прокола;
радиоволновой нож;
лазер;
Атеромой называют кистозное образование, расположенное в кожных покровах сальных желез и возникающее из-за закупорки протоков. Содержимое, накапливаясь в русле протока, растягивает его и образует жировик.
Причиной возникновения атеромы между шеей и ключицей является нарушение обменных процессов, которое приводит к изменению состава секрета сальной железы и его вязкости. Вследствие этих изменений происходит закупорка протоков. Провоцирующим фактором для развития атеромы служит повышенная потливость, что характерно для различных гормональных сбоев. Жирная себорея и угревая сыпь создают благоприятный фон для появления железистых кист.
Опухоль этого вида может иметь осложненное течение, которое проявляется:
Лимфогранулематоз.воспалением – бурным ростом, покраснением и болью;
нагноением с развитием флегмон или прорывом оболочки с оттоком содержимого наружу;
попаданием патологической жидкости в окружающие ткани при травмировании;
перерождением в злокачественную опухоль;
Припухлости возле шеи могут быть увеличенными лимфатическими узлами и оказаться первым симптомом лимфогранулематоза, онкологического заболевания злокачественного характера. При лимфогранулематозе, или болезни Ходжкина, поражаются в первую очередь шейные лимфоузлы. Они безболезненны на ощупь и достаточно подвижны.
Есть ряд общих характерных признаков:
кожный зуд по всему телу;
похудание;
слабость, снижение аппетита;
обильное потоотделение, особенно ночью;
скачкообразное повышение температуры с пиковыми значениями до 39°;
Клинические проявления болезни Ходжкина постепенно нарастают и проходят 4 стадии.
Фурункулы.Воспаление волосяного фолликула и окружающих его тканей, вызванное острым инфекционным процессом, называется фурункулом.
Возбудителем является стафилококк, который попадает в кожные покровы из-за различных механических воздействий.
Фурункулы могут появляться в любом месте шеи – на ключице, в боковых областях или сзади.
Причинами фурункулеза могут быть:
плохая гигиена;
повышенная активность сальных и потовых желез;
переохлаждение;
микротравмы кожи;
нарушение обмена веществ.
Осложнением фурункула может быть распространение инфекции и попадание ее в сосуды, связанные с головным мозгом, что чревато развитием гнойного менингита.
Выдавливать фурункул нельзя, так как есть большой риск инфицирования кровеносной системы и интоксикации организма, что приводит к чрезвычайно тяжелым последствиям вплоть до летального исхода.
Если припухла шея, не стоит паниковать и откладывать визит к врачу. В большинстве случаев с жировиком или кистой можно справиться за несколько дней. Залогом успешного лечения и полного выздоровления является точный диагноз и неукоснительное соблюдение всех рекомендаций лечащего доктора.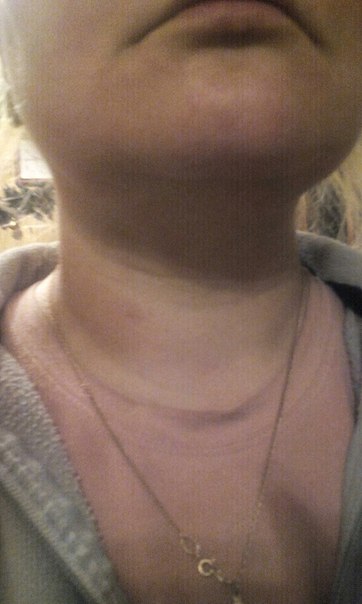
Припухлость в области шеи: слева, справа, спереди и сзади.
Действительно, возникновение опухоли может свидетельствовать о раке, но подобные случаи никак нельзя назвать частыми. Поэтому вместо того, чтобы пугаться и теряться в догадках, лучше сразу обращаться к врачу.
Почему возникают припухлости в области шеи?Самая частая и широко распространённая причина возникновения припухлостей — увеличение лимфоузлов. В этом процессе нет ничего необычного — он возникает при бактериальных и вирусных инфекциях, когда поражены оказываются верхние дыхательные пути. Увеличение лимфоузлов наблюдается во время гриппа, ангины, сезонных простуд, и, более того, является одним из признаков протекания этих заболеваний. Как правило, подобные припухлости возникают справа или слева на шее, а также с двух сторон одновременно, и не приносят больному особого дискомфорта.
Самый тяжёлый случай возникновение отёков шеи аллергического происхождения — так называемый отёк Квинке.
Если припухлости по бокам шеи вызваны не простудным заболеванием, сопровождающимся воспалением лимфоузлов, возникает возможность предположить опухоль. Если возникшая слева или справа припухлость локализируется у основания шеи, над ключицей, это может быть лимфангиома — доброкачественная опухоль лимфатического узла. Её легко диагностировать ещё на этапе пальпации — опухоль можно на время выдавить, нажав пальцем, она мягкая, податливая, не очень болезненная. В случае с лимфангиомой назначают рентгенотерапию, часто дело заканчивается оперативным удалением опухоли.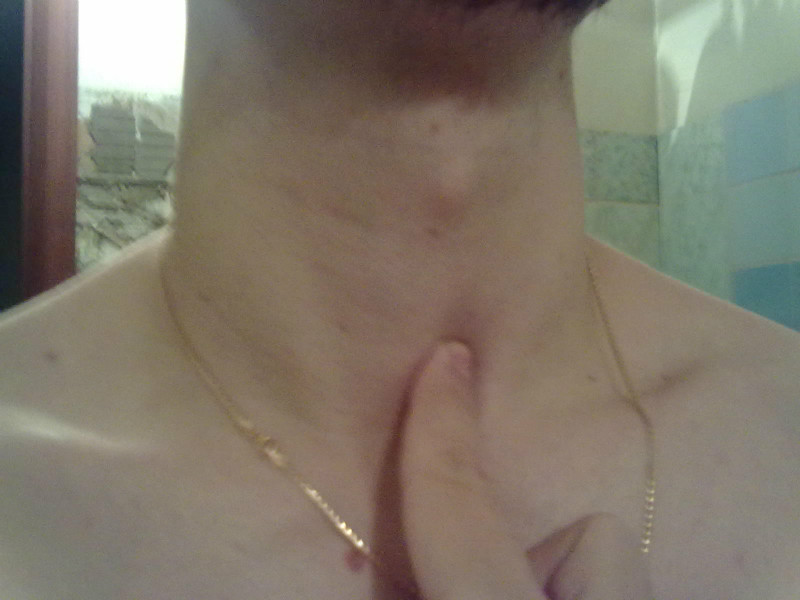
Если припухлость по бокам шеи твёрдая, но при этом безболезненная, она, как правило, свидетельствует о заболеваниях верхних дыхательных путей. Подобные припухлости возникают у астматиков, во время обострения хронических заболеваний — таких, как ангина, туберкулёз и бронхит. Припухлости по бокам шеи часто возникают как аллергическая реакция на компоненты лекарств.
Припухлости спереди и сзади шеи.На задней части шеи, на участке от затылка до седьмого позвонка, часто формируются мелкие доброкачественные опухоли из жировых тканей и эпителия. Первые называются липомами и в самом начале своего формирования выглядят как нечто среднее между родинкой и бородавкой. Тем не менее, такая маленькая и на первый взгляд незаметная доброкачественная опухоль может расти и даже начать мешать нормальной жизни. Липомы достаточно просто удаляются в современных косметологических кабинетах и в клиниках.
Они мешают спать, низко наклонять голову, болят при надавливании.
Чаще всего подобные признаки наблюдаются у детей. Увеличение щитовидной железы так или иначе связано с нарушениями работы эндокринной системы. Чтобы исключить диабет и ряд других заболеваний, следует обратиться к врачу. Распознать нарушения щитовидки достаточно легко — в обычном состоянии железа практически не прощупывается.
Припухлости по всей шее.Небольшие опухоли, вздутия и бугры, возникающие по всей шее, могут указывать как на воспаление лимфоузлов, аллергию, так и на ряд других заболеваний. Чаще всего подобные припухлости возникают во время инфекционного мононуклеоза, они же являются признаком кори. Воспаление дёсен, отиты и прочие воспалительные процессы в непосредственной близости от шеи могут дать подобный эффект.
Чтобы правильно распознать заболевание, исключить злокачественную опухоль и своевременно принять меры по лечению или удалению опухоли, с любыми припухлостями на шее следует обращаться к специалисту. Только осмотр и консультация врача (терапевта и эндокринолога) могут дать гарантию успешного лечения и быстрого выздоровления.
Шишка на ключице ближе к горлу или плечу
Причины опухоли в области ключицы
Перед назначением терапевтического лечения, врач должен выяснить происхождение шишки в районе ключицы
Шишка, опухоль в районе ключицы в большинстве случаев является проявлением различных заболеваний. К наиболее распространенным из них относятся:
- липома;
- лимфогранулематоз;
- атерома;
- увеличение лимфатических узлов;
- фурункул;
- зоб;
- болезнь Юинга;
- опухолевое образование;
- срединная киста.
Лечение каждого из патологических состояний, которое приводит к образованию шишки на ключице, имеет принципиальные отличия. Перед назначением терапевтических мероприятий врач обязательно выясняет происхождение шишки.
Перед назначением терапевтических мероприятий врач обязательно выясняет происхождение шишки.
Липома
Липома является одним из наиболее распространенных заболеваний
Доброкачественная опухоль из жировой ткани называется липома или жировик. Она может иметь различную локализацию на теле, включая область ключицы. Образование достигает значительных размеров до 10 см в диаметре. Опухоль доброкачественная, она имеет несколько особенностей:
- медленный рост;
- отсутствие деструкции близлежащих тканей;
- подвижность – образование не спаяно с окружающей клетчаткой и самой ключицей;
- нет боли или иного дискомфорта, иногда при значительных размерах липомы ограничивается объем движений в шее.
Лимфогранулематоз
Лимфогранулематоз
Злокачественное опухолевое поражение лимфоидной ткани, которое называется лимфогранулематоз или лимфома Ходжкина, приводит к увеличению лимфоузлов области ключицы и шеи. Они имеют небольшие размеры, которые не превышают 5 см в диаметре. Одновременно появляется зуд кожи, область узлов может опухать. Развивается обильное потоотделение. Человек быстро худеет в течение относительно небольшого промежутка времени.
Одновременно появляется зуд кожи, область узлов может опухать. Развивается обильное потоотделение. Человек быстро худеет в течение относительно небольшого промежутка времени.
Для получения благоприятного результата и последующего прогноза для жизни важно своевременно лечить патологию, поэтому при появлении шишки нужно сразу обращаться к врачу.
Атерома
Атерома
Термин атерома определяет патологическое образование, которое представляет собой кисту сальной железы. Она характеризуется наличием капсулы, внутри содержится кожное сало. Атерома образуется вследствие закупорки выводных протоков сальных желез кожи на фоне нарушения течения обменных процессов в организме человека.
При этом образуется небольшое округлое образование, диаметр которого не превышает 1 см. Шишечка может длительное время не причинять беспокойства, но после инфицирования возможно развитие воспалительного гнойного процесса, который требует хирургического лечения. Также при появлении атеромы требуется дополнительная диагностика других патологических состояний, приведших к нарушению обмена веществ и образованию густого кожного сала, которое закупоривает протоки желез.
Также при появлении атеромы требуется дополнительная диагностика других патологических состояний, приведших к нарушению обмена веществ и образованию густого кожного сала, которое закупоривает протоки желез.
Расположение лимфоузлов в области шеи и головы
Лимфатические узлы – это периферические органы иммунной системы. Они фильтруют лимфу, не допуская попадания чужеродных агентов в кровь. Если в тканях и органах недалеко от шейных, надключичных, подключичных лимфатических узлов развивается инфекционный процесс или новообразование, происходит их увеличение с воспалением, которое называется лимфаденит. Одновременно появляется болезненность, развивается гиперемия и припухлость кожи на стороне пораженного лимфоузла.
Для эффективного лечения врач устанавливает происхождение и локализацию инфекционного или онкологического процесса. Затем назначается антибиотикотерапия или хирургическое вмешательство. При отсутствии адекватной терапии в лимфатическом узле начинает скапливаться гной, который затем через свищ прорывает наружу. Одновременно развивается общая интоксикация.
Одновременно развивается общая интоксикация.
Инфицирование сальной, потовой железы в комплексе с волосяным фолликулом и развитие воспалительного процесса называется фурункулом. Изменения сопровождаются болевыми ощущениями, покраснением и припухлостью различных участков кожи. Нередко патологический процесс развивается над ключицей слева или справа.
Формируется маленький плотный болезненный узелок до 1 см в диаметре. По мере прогрессирования заболевания внутри образуется гной, который прорывает наружу и приводит к облегчению состояния человека. Одновременное воспаление нескольких волосяных фолликулов характеризуется более тяжелым течением и называется карбункул.
Зоб – это патология щитовидной железы, которая локализуется на передней поверхности шеи недалеко от ключицы. В области ключицы появляется эластичное, мягкое на ощупь и безболезненное уплотнение. Частая локализация – внутренний конец косточки. Зоб нередко сопровождается нарушением функционального состояния щитовидки. Это отражается на состоянии сердца, нервной системы, обмена веществ.
Это отражается на состоянии сердца, нервной системы, обмена веществ.
Предлагаем ознакомиться Можно ли пить кофе при стенокардии
Лечение зоба включает назначение йодсодержащих препаратов или гормонозаместительную терапию. Для выяснения характера функциональных нарушений проводится лабораторное определение уровня гормонов в крови.
Болезнь Юинга
Гигантоклеточная злокачественная опухоль, которая начинает расти из кости и окружающих мягких тканей. Утолщение новообразования сопровождается ранним метастазированием. На возможное формирование опухоли указывают следующие клинические проявления:
- шишка на кости ключицы болит, боль может отдавать в грудь, руку, подмышку или шею;
- формируется твердое уплотнение, часто на середине ключицы, которое по форме напоминает трапецию;
- опухоль может быстро увеличиваться;
- повышается температуры тела;
- развивается отечность кожи в районе ключицы, она может потемнеть;
- появляется дискомфорт в области позвоночника;
- резко снижается масса тела;
- развивается кровохарканье, одышка.
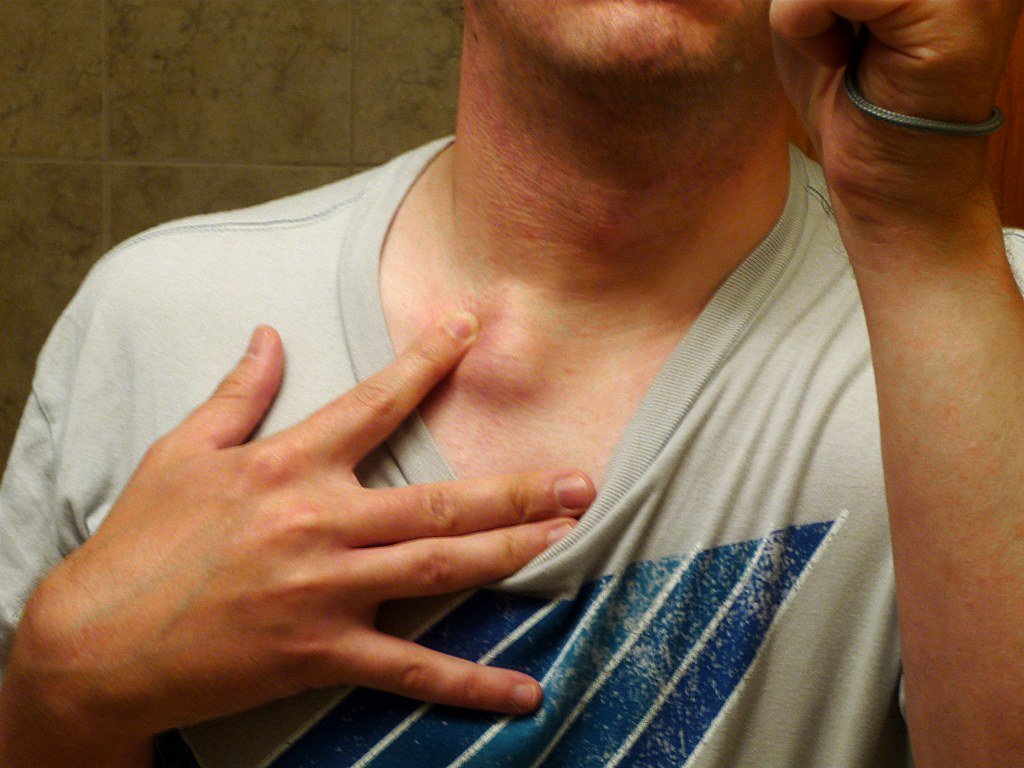
Удаление невриномы
Припухлость между ключицами появляется вследствие формирования доброкачественных или злокачественных опухолевых образований.
- Невринома – доброкачественная опухоль с четкой границей, которая происходит из нервной ткани. Она не спаяна, способна «перекатываться» во время прощупывания. Кожа над опухолью может немного неметь, кости и мышцы – ныть, тянуть.
- Остеохондрома – опухоль, характеризующаяся медленным ростом, легким течением патологии, отсутствием метастазов, она может бывать у мужчин и женщин, происходить из костной и хрящевой ткани. При этом появляется шишка на ключице ближе к плечу. Одинаково часто поражается левый или правый край кости, реже – оба конца или центр. Появление опухоли провоцирует падение, удар или ушиб, перенесенный перелом.
- Хондрома – доброкачественное новообразование, рост которого начинается из хрящевой ткани низко в месте крепления ключицы к грудине (грудинное сочленение). Развитие патологии провоцирует артроз.
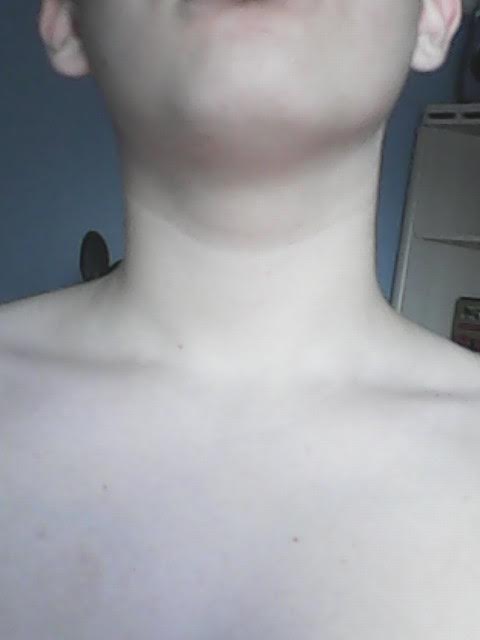
- Саркома – злокачественная опухоль или рак, может вырастать с разрушением близлежащих тканей, а также ранним метастазированием.
- Опухоль каротидного тельца – доброкачественное образование, покрытое капсулой, развивается из части каротидного гломуса в области раздвоения сонной артерии. Образование нередко заполняет ключичную впадину, оно не спаяно с тканями и может «кататься» глубоко в ямке во время пальпации. Если поражено два гломуса, размер опухоли увеличивается, что может мешать человеку говорить, кашлять.
Срединная киста
Срединная киста
При нарушении эмбрионального развития образуется полость, заполненная жидкостью. Она представляет собой шишку на ключице ближе к горлу спереди шеи. Образование выявляется у новорожденного ребенка. При отсутствии лечения оно начинает припухать, развивается воспаление посередине шеи, повышается риск развития гнойного процесса с формированием свищевого хода.
Припухлость может располагаться с правой или с левой стороны, спереди или сзади.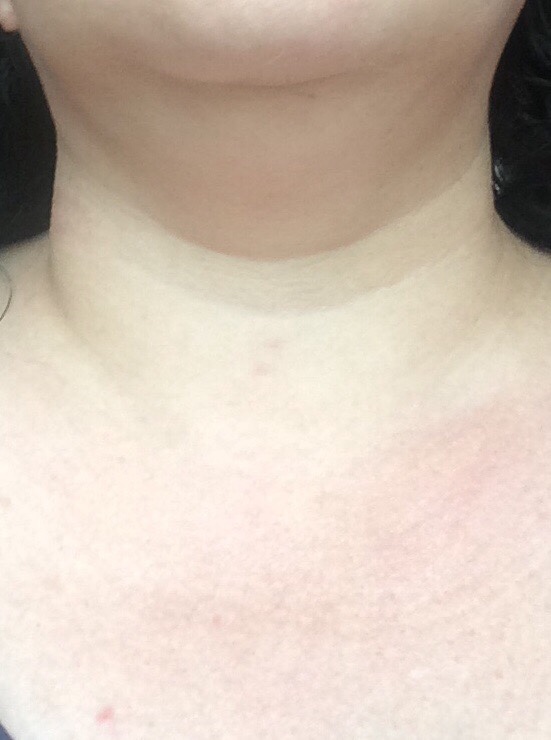 Причину появления может установить только специалист, который поставит точный диагноз и назначит правильное лечение.Припухлости на шее – это увеличенные лимфоузлы.
Причину появления может установить только специалист, который поставит точный диагноз и назначит правильное лечение.Припухлости на шее – это увеличенные лимфоузлы.
Основными причинами появления припухлости рядом с ключицей могут стать:
- Зоб. Если у человека патология щитовидной железы, распухает шея спереди.
- Полученные травмы. При ударе появляется отечность и припухлость на пораженном участке. В некоторых случаях осложняется дыхание, это может произойти, когда поражена трахея. В отдельных ситуациях повреждаются мышцы, шейные позвонки.
- Наличие инфекции. Такое появление отечности рядом с ключицей крайне редко. Причина опухоли инфекция, находящаяся в человеческой крови. В основном такими проявлениями подвергаются взрослые люди.
- Киста. Очень часто проявлениям припухлости подвергаются дети подросткового периода(12-14 лет). В таких случаях, врач будет настаивать на немедленном удалении. В противном случае киста может быть инфицирована, впоследствии воспаление и нагноение.

- Липома. Является доброкачественной опухолью и не опасна для человеческого организма.
- Воспаленные лимфатические узлы. Располагаются лимфатические узлы могут справа и слева от ключицы. Грамотный специалист поставит точный диагноз без затруднения.
- Раковые метастазы. Припухлость на шее обычно можно наблюдать сверху ключицы.
- Наличие патологии в мягких тканях и позвоночнике. Опухать может только задняя шейная часть. Припухлость при травмах шейного отдела позвоночника может перейти на затылочную часть.
Особенности костно-хрящевого нароста
Костно-хрящевой экзостоз, или остеохондрома представляет собой доброкачественную опухоль кости, образующуюся из хрящевой ткани.
Болезнь, как правило, не проявляется до 8 лет, но в период активного роста скелета – с 8 до 17 лет – вероятность ее развития повышается в несколько раз. Чаще всего она диагностируется у подростков в период полового созревания.
При остеохондроме количество наростов может варьироваться от единиц до десятков.
По этому признаку заболевание делят на два вида:
Солитарный костно-хрящевой экзостоз. Всегда представлен одной опухолью. Она бывает разных размеров и является неподвижной. При значительном увеличении опухоль может давить на сосуды и нервные стволы; Множественная экзостозная хондродисплазия. Этот вид заболевания характеризуется появлением сразу нескольких новообразований. Именно хондродисплазия чаще всего передается по наследству.
Симптомы опухолей и отечности
На начальном этапе развития патологии возникают болевые ощущения в области плеча
Опухоли между шеей и ключицей развиваются во многих случаях, каждое патологическое состояние имеет индивидуальную клиническую картину. Однако были выделены свои особенности:
- На начальном этапе развития импинджмент синдром провоцирует диффузные болевые ощущения в области плеча.
- Чувство дискомфорта или боли могут усиливаться при попытках поднять руку или отвести ее в сторону.

- Больше всего пациентов жалуется на боли в ночное время, обусловлено это сном на больном плече.
- Невозможность поднять верхнюю конечность, быстрая утомляемость и слабость часто указывают на развитие патологических процессов во вращательной манжете плеча.
- По мере прогрессирования заболевания неприятные ощущения усиливаются.
- Скованность в воспаленном суставе.
Предлагаем ознакомиться Прыщи на лице и плечах причины
Особенности течения остеохондром у детей
Как уже указывалось выше, наиболее часто это заболевание встречается у детей и подростков. Это связано с периодами активного роста костей скелета в детском и подростковом возрасте. Первый пик роста возникает в возрасте 4–6 лет, а второй – в подростковом периоде. Следует отметить, что остеохондромы в возрасте до одного года, как правило, не встречаются.
Обычно остеохондромы прекращают свой рост в период окончания роста скелета. Если опухоль продолжает расти уже во взрослом возрасте, следует заподозрить ее малигнизацию (злокачественное перерождение).
Способы лечения
Метод лечения отеков лица и шеи зависит от диагностированной патологии. При выявленном остеохондрозе лечение включает:
- Немедикаментнозные мероприятия: лечебная физкультура, правильный сон и питание, коррекция массы тела.
- Медикаменты при остеохондрозе: нестероидные противовоспалительные, анальгетики, миорелаксанты, витамины группы В.
Хороший эффект при остеохондрозе показали реабилитационные мероприятия: массаж, физиотерапия, мануальная терапия. Эффективное лечение остеохондроза должно быть комплексным. Такой подход избавит от симптомов болезни и предупредит прогрессирование остеохондроза.
Отзывы
Добавить отзыв
Шишка у ключицы на шее была у брата. Его долго обследовали, но не на остеохондроз. Потом припухлость и шишка прошли. Врачи сказали, что была инфекция.
Профилактика
Как и любая другая нагрузка, фитнес помогает снизить вес человека, активизирует кровообращение, укрепляет мускулатуру – это крайне важно для профилактики артроза. Однако важно соблюдать умеренность. Избыточная нагрузка на суставы, неправильная техника выполнения упражнений может, наоборот, повлечь еще большие проблемы. Поэтому пациенту с ключичным акромиальным артрозом сначала лучше заниматься под наблюдением врача. Отличным эффектом обладают занятия в бассейне, их вы можете проводить дополнительно к основной нагрузке.
Однако важно соблюдать умеренность. Избыточная нагрузка на суставы, неправильная техника выполнения упражнений может, наоборот, повлечь еще большие проблемы. Поэтому пациенту с ключичным акромиальным артрозом сначала лучше заниматься под наблюдением врача. Отличным эффектом обладают занятия в бассейне, их вы можете проводить дополнительно к основной нагрузке.
Кроме физических упражнений, пациентуследует изменить свой рацион питания. Для профилактики заболевания лучше воздержаться от приема жирных продуктов, включая красное мясо. Взамен дополните меню морепродуктами и рыбой, свежими фруктами, овощами. Для суставов полезными будут желатин и хрящи. Врачи рекомендуют пациентам увеличить объем потребляемой воды до 3 литров в сутки. Можете пропить курс витаминов групп B, A, D и кальций. Профилактикой ключичного акромиального артроза станут:
- ношение ортопедической обуви;
- избавление от лишнего веса;
- защита суставов от холода;
- здоровое питание, правильный режим сна.

Причины отека над ключицей
Опухоли грудинного конца ключицы и в других ее областях могут возникать на фоне развития многих болезней.
Липома
Патологическое состояние характеризуется формированием доброкачественного новообразования, которое образуется под кожей из жировой ткани. Эта опухоль безобидна и крайне редко переходит в злокачественную форму.
Признаки развития липомы:
- на начальном этапе развития размеры шишки небольшие, не более 1-2 см в диаметре;
- дискомфорт отсутствует;
- форма округлая, иногда немного вытянутая;
- растет медленно и не доставляет болезненных ощущений.
Атерома
Этапы образования атеромы
Атерома – это кистозное формирование, которое находится в слоях эпидермиса сальных желез, возникает на фоне закупорки протоков. Выделяемый железами секрет скапливается в русле протока и растягивает его, формируя жировик.
Основная причина ее формирования – нарушение обменных процессов, что приводит к изменению химического состава выделяемого содержимого и изменению его консистенции.
Провоцирующий фактор развития патологии – повышенное потоотделение, что характерно для различных гормональных нарушений. Угревая сыпь и жирная себорея – благоприятные условия для формирования железистых кист. Формированию атером способствует регулярная травматизация мягких тканей и пагубные воздействия окружающей среды.
Признаки развития атеромы:
- воспаление сопровождается сильной отечностью мягких тканей, покраснением кожных покровов и болью;
- возможно перерождение в злокачественную опухоль;
- нагноение с последующим развитием флегмон или прорывом оболочки с оттоком содержимого наружу.
Лечится заболевание преимущественно хирургическим путем, чаще всего используют лазерное удаление.
Фурункулы
Фурункул – это острый инфекционный процесс, поражающий волосяной фолликул и окружающие его здоровые ткани. Возбудителем преимущественно является стафилококк, который проникает в организм через микроповреждения на кожных покровах.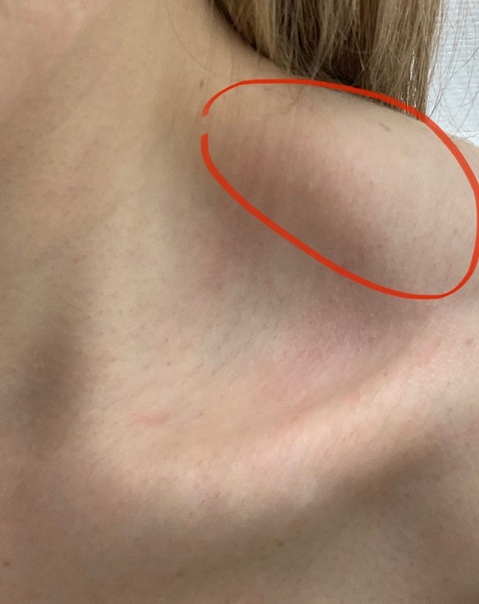 Фурункулы могут образовываться на любых участках тела, не только в области ключицы. Часто встречается опухоль между ключицами или над ключицей справа.
Фурункулы могут образовываться на любых участках тела, не только в области ключицы. Часто встречается опухоль между ключицами или над ключицей справа.
Основные провоцирующие факторы развития фурункулеза:
- нарушение обмена веществ;
- ненадлежащая личная гигиена;
- микротравмы слоев эпидермиса;
- чрезмерная активность потовых и сальных желез;
- переохлаждение организма.
Если у человека припухла шея, нужно обратиться в медицинское учреждение. Избавиться от проблемы можно в течение нескольких дней. Залог эффективного лечения с устойчивым результатом – постановка точного диагноза и неукоснительное соблюдение всех рекомендаций лечащего врача.
Воспалительный процесс, развивающийся в бурсе или сухожилиях, способствует проявлению большого количества нежелательных последствий. Одной из таких проблем является импинджмент синдром плечевого сустава. Развивается патологическое состояние, при котором в результате поднятия верхней конечности головка плеча упирается в акромион.
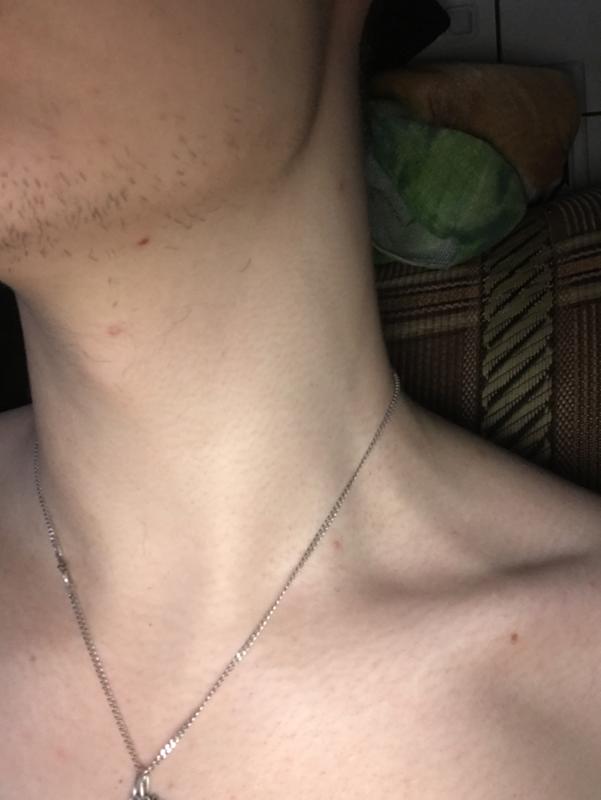
Проблема достаточно актуальна, диагностируется у многих людей по всему миру. Как правило, состояние не сопровождается болями или дискомфортом. Однако люди, которые постоянно вынуждены поднимать руки вверх, страдают постоянными раздражениями и повреждением сухожилий вращательной манжеты плеча. Лечение может быть консервативным или оперативным.
Профилактические меры
На сегодняшний день не существует определенной системы профилактических мер для данного заболевания.
Единственным способом предотвращения наростов является регулярный осмотр и обследование. Особенно важна такая профилактика для детей, так как у них костные наросты могут стать причиной деформации скелета.
Кроме этого, всегда необходимо проходить профилактическое обследование после травмы. Любой ушиб, повреждение ногтей или перелом кости может стать причиной развития болезни.
Фурункулы как причины опухоли ключицы
Так же причиной припухлости над ключицей могут стать фурункулы.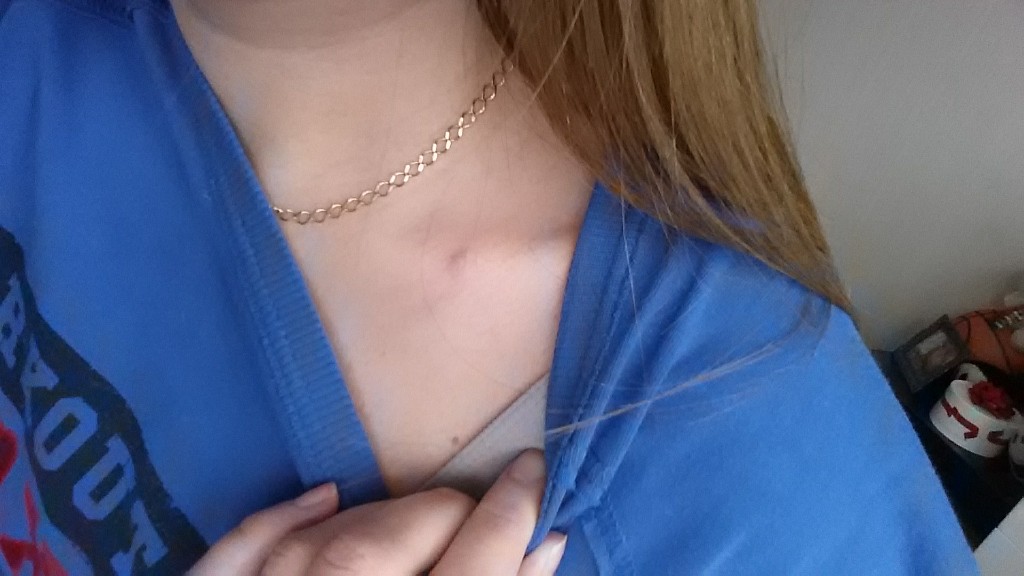 Воспаляются волосяные фолликулы и окружающая их ткань, спровоцировать такой процесс может острая инфекция. Возбудитель инфекции — стафилококк проникает в кожный покров при повреждении в последствии какого-либо внешнего воздействия на кожу. Фурункулы могут появиться в прямо на ключице, с правой или левой областях и сзади.
Воспаляются волосяные фолликулы и окружающая их ткань, спровоцировать такой процесс может острая инфекция. Возбудитель инфекции — стафилококк проникает в кожный покров при повреждении в последствии какого-либо внешнего воздействия на кожу. Фурункулы могут появиться в прямо на ключице, с правой или левой областях и сзади.
Предлагаем ознакомиться Почему появляются шипицы на руках?
Причины появления фурункулов:
- Несоблюдение личной гигиены.
- Повышенная активность сальных и потовых желез.
- После переохлаждения организма.
- Микротравма кожного покрова.
- Когда нарушен обмен веществ.
Осложненный фурункулез приводит к осложнению — инфекция распространяется и попадает в сосуды, которые доставят заразу в головной мозг. Впоследствии развивается гнойный менингит. Избавляться от фурункула самостоятельно, категорически запрещается, есть существенный риск проникновения инфекции в кровеносную систему, что может привести даже к летальному исходу.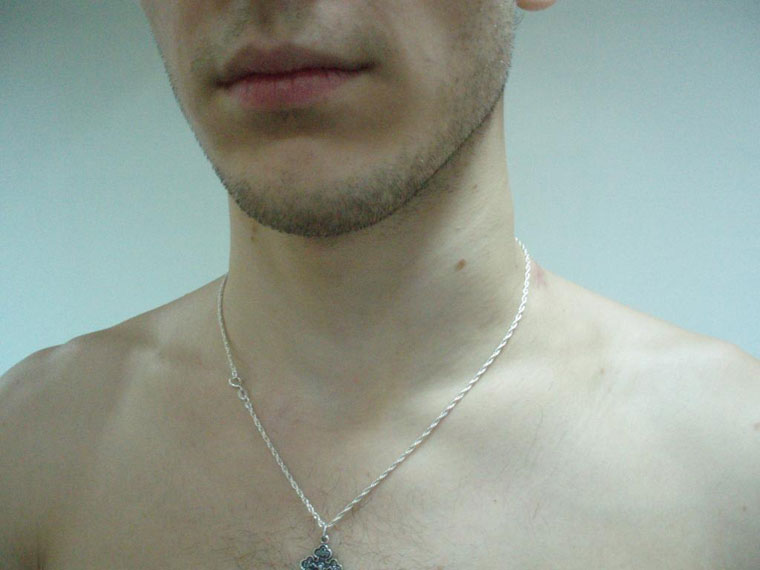
Прогноз
Чем раньше был диагностирован артроз АКС и назначено адекватное лечение, тем благоприятнее прогноз лечения и дальнейшей жизни пациента. На ранних стадиях болезнь можно обратить в стадию ремиссии, не дожидаясь перехода в хроническую форму и последующих за ней осложнений. На более поздних тяжелых стадиях недуг не излечим.
Так как патология связана с выполнением трудовых обязанностей, то заниматься профилактикой артроза означает смену повседневной работы. Если профессиональная переориентировка невозможна, основной задачей становится раннее выявление патологии. Каждый эпизод появления болей при поднятии рук вверх, особенно при физической нагрузке (взятие ребенка на руки, ношение сумки, подъем гимнастических снарядов), не должен оставаться незамеченным.
Своевременное лечение приостановит и существенно замедлит деструкцию тканей, что делает переносимость болезни легкой и мало влияет на качество жизни. К тяжелым осложнениям патология акромиально-ключичного сочленения не приводит. Прогноз всегда будет благоприятным.
Прогноз всегда будет благоприятным.
Диагностика и лечение
Одним из методов обследования является рентгенография грудной клетки
Самый эффективный метод диагностики – биопсия выявленного новообразования. В лабораторных условиях проводится гистологическое изучение забранного биоматериала. По результатам удается выявить заболевание, наличие или отсутствие атипичных (злокачественных) клеток. Однако если результаты были недостаточно информативными, могут быть назначены другие методы инструментальной диагностики:
- рентгенография;
- позитронно-эмиссионное томографическое исследование;
- остеография;
- компьютерная и магнитно-резонансная томография;
- ультразвуковое исследование;
- ангиография.
На основании полученных результатов с учетом самочувствия и индивидуальных особенностей организма пациента разрабатывается схема лечения: консервативная при отсутствии возможности проведения операции или оперативная.
Если была диагностирована хондрома, в большинстве случаев приходится прибегать к эндопротезированию для полного замещения костного сустава. Во время обследования важно сразу исключить развитие онкологии.
Одной из процедур диагностики заболевания является УЗИ
Для визуализации и описания образования используются методы инструментального исследования. Наибольшую популярность получили рентген, компьютерная, магнитно-резонансная томография, УЗИ. Один или несколько способов диагностики подбирает лечащий врач на основании результатов клинического обследования.
Лечение подбирается после комплексного обследования человека. В большинстве случаев оно включает хирургическое удаление образования, а также мероприятия, направленные на улучшение функционального состояния различных органов.
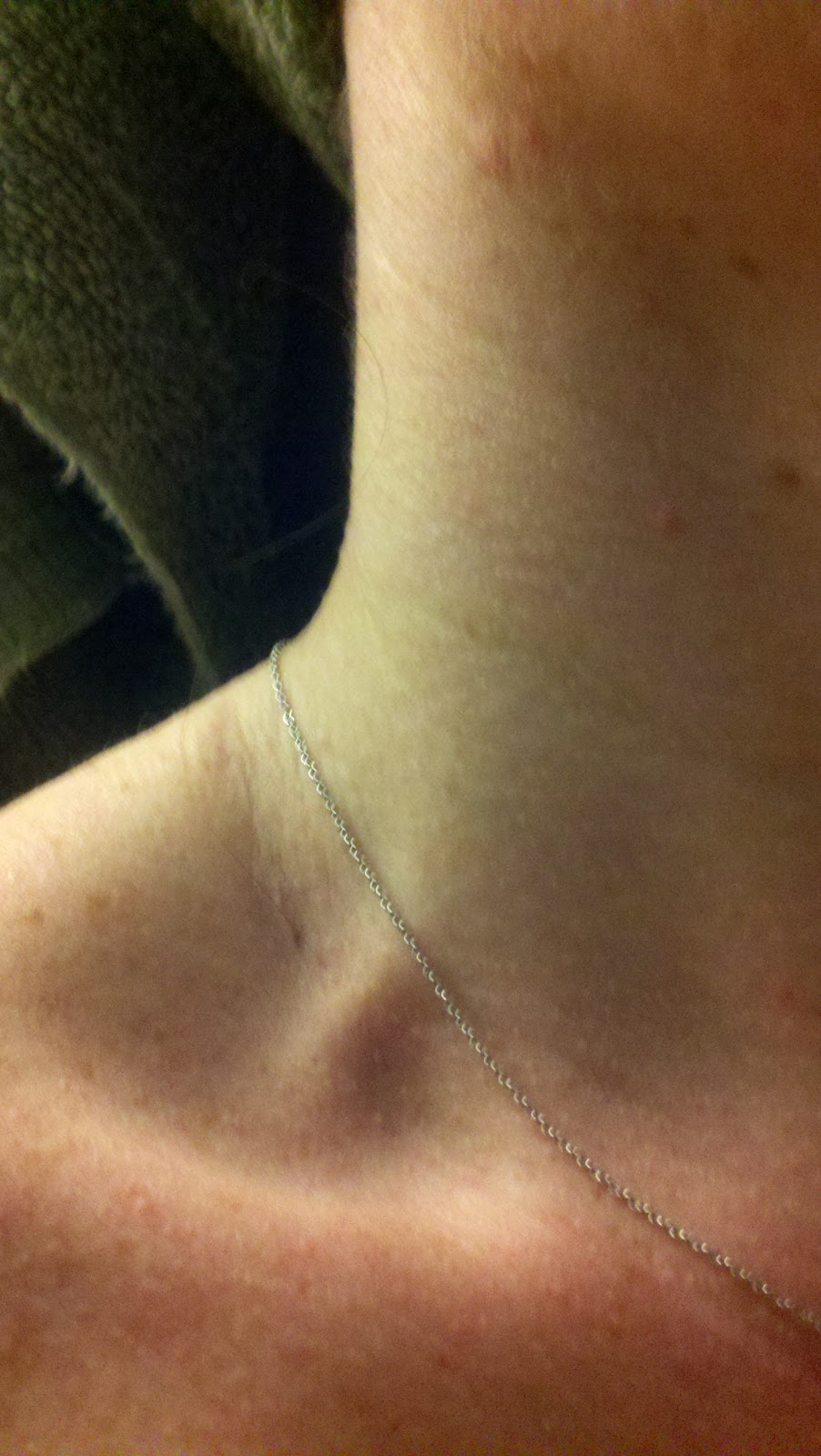
Липомастия
Липомастия – это разрастание жировой ткани, окружающей молочные железы. Встречается как у мужчин (у мужчин так же есть молочные железы, хотя и в зачаточном состоянии), так и у женщин. Заболевание очень похоже на гинекомастию (синдром, при котором у мужчин разрастаются молочные железы из-за недостатка мужских и избытка женских гормонов). Однако, это две разные болезни, и липомастия не имеет никакого отношения к молочным железам и затрагивает лишь жировую ткань. Развивается этот недуг на фоне ожирения, в частности, связанного со злоупотреблением пивом.
Заболевание очень похоже на гинекомастию (синдром, при котором у мужчин разрастаются молочные железы из-за недостатка мужских и избытка женских гормонов). Однако, это две разные болезни, и липомастия не имеет никакого отношения к молочным железам и затрагивает лишь жировую ткань. Развивается этот недуг на фоне ожирения, в частности, связанного со злоупотреблением пивом.
Что делать?
При появлении припухлости около ключицы, даже если увеличение незначительное и совсем безболезненное, нужно незамедлительно обратиться к врачу. Если опухоль окажется онкологического характера, то своевременно назначенное лечение приведет к успешному разрешению проблемы.Припухлость не может исчезнуть самостоятельно и в такой ситуации выжидать время не самый верный вариант. В большинстве случаев потеря времени влечет за собой лишь массу осложнений.
К какому специалисту обращаться?
Для того чтобы поставить правильный диагноз и назначить успешное лечение нужно записаться на прием к таким специалистам:
- терапевт;
- эндокринолог.

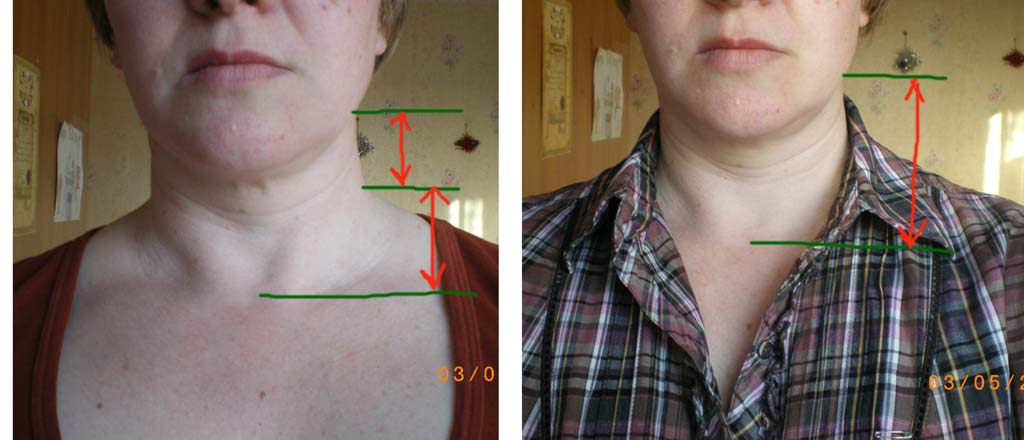
При первом осмотре припухлости врач обостряет внимание на:
- размер припухлости;
- локализацию;
- болезненные ощущения.
Если при обследовании специалисты диагностируют опухоль, может быть назначено оперативное вмешательство. При злокачественной опухоли действенным методом является химиотерапия.
Удаление наростов
Методов консервативного лечения заболевания не существует. При необходимости разросшиеся участки костной ткани удаляются в ходе хирургической операции.
Детям до 18 лет операции стараются не проводить в виду того, что возможно самостоятельное разрешение экзостозов.
- если на лицо быстрое разрастание тканей;если опухоль такая крупная, что выделяется на поверхности; если наросты сдавливают сосуды или нервы.
Оперативное лечение проводится под местной или общей анестезией в зависимости от локализации и размера новообразования. Сначала при помощи долота удаляется костный нарост, а затем специальными инструментами сглаживается кость.
На видео удаление экзостоза слухового прохода:
Цервикобрахиалгия (боль в шее с иррадиацией в руку) — лечение, симптомы, причины, диагностика
Шеи и плечо образованы мышцами, костями, нервами, венами и артериями, а также связками и другими опорными структурами. Причиной болей в шее и плече (руке) могут быть различные состояния. Некоторые состояния могут быть угрожающими жизни состояниями (например, инфаркт миокарда или травма) так и быть достаточно безобидными (например, растяжение или контузия).Причины
Наиболее частой причиной болей в плече и шее являются повреждения мягких тканей, включая мышцы, связки, сухожилия. Такие повреждения могут быть при хлыстовой травме или других травмах. При дегенеративном артрите в шейном отделе позвоночника может происходить компрессия корешков и появление болей в шее с иррадиацией в плечо и руку. При дегенеративных изменениях в межпозвонковых дисках может быть локальная боль или иррадиирущая боль при грыжах диска, когда происходит компрессия корешка грыжей диска.
Например, при таких состояниях как:
- Перелом ключицы. Как правило, перелом ключицы возникает при падении на вытянутую руку (например, это часто встречается у велосипедистов).
- Бурсит. При травме суставной сумки возникает воспаление, и появляются боль и скованность.
- Сердечный приступ (стенокардия или инфаркт) могут проявляться болями в шее и/или в плече, и боль носит отраженный характер.
- Перелом лопатки. Как правило, переломы лопатки возникают при форсированном воздействии на лопатку.
- Повреждение ротаторной манжеты. Ротаторная манжета представляет собой группу сухожилий, обеспечивающих поддержку плеча. Эти сухожилия могут быть повреждены при подъеме тяжестей занятиях видами спорта, где есть броски рукой или необходимость в повторяющихся движениях. Длительные повторяющиеся нагрузки приводят к появлению болей при движении плеча и развитию импинджмент синдрому и со временем к значительному снижению объема движений в плече (замороженное плечо).
- Отрыв плеча. Ключица и лопатка соединены связками и когда происходит травма, то связки могут растянуться или разорваться.
- Хлыстовая травма. Это повреждение связочно – мышечных структур шеи и плеча, которое возникает при резком переразгибании, например при ДТП на автомобиле.
- Тендинит. Сухожилия прикрепляют мышцы к костям. При растяжении сухожилий возникает воспаление сухожилий что может вызвать болевые проявления.
- Холецистит. Воспаление желчного пузыря может давать боль в правом плече.
- Воспаление диафрагмы вследствие различных причин также может быть источником отраженной боли.
Симптомы
Боль чаще всего бывает острой, но также может быть тупой или с ощущением жжения покалывания или прохождения электрического тока. Боль может приводить к скованности в шее или плече и снижению объема движений. Кроме того, возможно также будет головная боль. Особенность симптомов имеет значение для врача, так как позволяет выяснить причину болевого синдрома.
Слабость может быть связана с сильной болью при движении в мышцах или костях. Кроме того, повреждения могут затронуть также нервы и поэтому необходимо дифференцировать истинную слабость (мышечную или нервную) от редуцированной слабости, связанной с болью или воспалением.
Онемение. Если есть компрессия (ушиб, травма) нервов может нарушиться чувствительность. Кроме онемения могут быть ощущения покалывания или ощущения «отлежания».
Похолодание. Похолодание рук или кистей может свидетельствовать о возможном повреждении вен или артерий. Такой симптом, как правило, свидетельствует о недостаточном кровообращении конечности.
Изменение цвета. Посинение и побледнение руки или плеча могут быть также признаком повреждения вен или артерий. Покраснение может быть признаком наличия инфекции или воспаления.
Отечность. Отек может быть как генерализированным на всю руку, так и локальным в области проблемных структур (например, зона перелома или воспаленная бурса). Мышечный спазм или уплотнение могут симулировать отечность. Дислокация или деформация также могут вызвать отечность.
Дислокация или деформация также могут вызвать отечность.
Деформация может быть при переломе или дислокации. Разрывы сухожилий могут приводить к ненормальному положению костных структур.
При наличии таких симптомов, как нарастающая боль, слабость, похолодание конечности, деформация, повышение температуры или появлении таких симптомов, как головокружение, нарушение дыхания или резкое онемение или слабость необходимо срочно обратиться за медицинской помощью.
Диагностика
В большинстве случаев диагноз может быть выставлен на основании истории заболевания и физикального обследования. Тем не менее, инструментальные методы обследования назначаются в случаях необходимости верифицировать диагноз, в зависимости от характера травмы, локализации боли и других симптомов.
Рентгенография назначается при наличии болезненности при пальпации костных тканей позвоночника или плеча, наличия травмы в анамнезе, наличия деформации или при подозрении на проблемы в легких или сердца.
ЭКГ — электрокардиография может быть назначена при болях в грудной клетке, нарушении дыхания и наличия факторов риска ИБС (высокое АД, диабет, высокий уровень холестерина, курение).
Анализы крови назначаются при наличии болей в грудной клетке укорочении дыхания и в тех случаях, когда врач подозревает наличие воспалительных заболеваний.
КТ. Компьютерная томография назначается, когда необходима большая детализация изменения в тканях или при наличии подозрений на заболевания органов грудной клетки.
МРТ. Как правило, МРТ назначается только в тех случаях, когда необходимо дифференцировать различные состояния.
Лечение
Лечение болей в шее с иррадиацией в плечо и руку зависит от причины, явившейся источником болей. При небольших повреждениях лечение может быть на дому. Если же источник болей не известен или симптомы могут быть признаком серьезного заболевания, то в таком случае необходимо обратиться за медицинской помощью.
Покой. Необходимо уменьшить нагрузку на поврежденную область на 2-3 дня, а потом можно постепенно начинать лечебные упражнения.
Холод. Применение холодных компрессов на поврежденную область в течение 15-20 минут несколько раз в день.
Элевация руки. Элевация поврежденной конечности позволяет уменьшить отек. Для этого могут быть использованы .
Иммобилизация проводится с помощью ортеза гипса или шины. Необходимо соблюдать все рекомендации врача, особенно когда есть необходимость в длительной иммобилизации.
Медикаментозное лечение. Анальгетики и препараты НПВС могут назначаться при болях в шее и плече в течение нескольких дней.
Физиотерапия — назначение физиопроцедур зависит от причины заболевания, и достаточно широко применяются в лечение болей в шее и плеча.
ЛФК — гимнастика и занятия на тренажерах позволяют улучшить мышечный корсет и эластичность мышц, как в плечевом суставе, так и в позвоночнике.
Хирургические методы показаны только при наличии четких клинических показаний.
Профилактика и прогноз
Для того чтобы предотвратить повреждения, необходимо четко оценивать возможные риски при выполнении определенных видов работ или занятий спортом. Правильная техника выполнения физических упражнений позволяет также избежать повреждений. При выполнении новых движений (упражнений) необходимо оценивать риск возможных повреждений.
Как правило, при небольших повреждениях, например при растяжении происходит достаточно быстрое выздоровление. В других случаях, когда причинами болей в шее и плече являются более серьезные состояния, длительность лечения может быть различной и восстановление может занять различные промежутки времени.
Лечение бурсита плечевого сустава (воспаление синовиальной сумки плеча)
- Что такое воспаление синовиальной сумки плечевого сустава?
- Симптомы бурсита плечевого сустава
- Причины воспаления слизистой сумки в плече
- Диагностика и медицинское обследование бурсита
- Консервативное лечение
- Хирургическое лечение бурсита плечевого сустава
 Воспаления сухожилий, травматические повреждения или, например, артроз имеют похожую симптоматику. Установить причины боли и подобрать подходящее лечение помигает специализированное медицинское обследование. © yodiyim / fotolia
Воспаления сухожилий, травматические повреждения или, например, артроз имеют похожую симптоматику. Установить причины боли и подобрать подходящее лечение помигает специализированное медицинское обследование. © yodiyim / fotolia
Бурсит (лат. bursa « сумка ») — это болезненное воспаление околосуставной сумки плеча. Синовиальные сумки находятся недалеко от суставов для балансирования высокой механической нагрузки между костями и другими тканями. Самая большая бурса человеческого организма (Bursa subakromialis или подакромиальная сумка) находится в плече. Причиной его воспаления могут быть патологии различных структур сложного по строению плечевого сустава. Плечо может воспалиться вследствие появления костных шпор акромиального отростка ключицы (акромион) либо структурных изменений в сухожилии надостной мышцы (напр. отложения кальция и разрывы). Как правило, причиной данных травм являются травматические повреждения либо чрезмерные нагрузки. Зачастую боль появляется постепенно, например, при поднятии руки. Если человек не придает этому значения и продолжает нагружать плечо, боль усиливается и появляются такие симптомы как отечность и перенагревание. В большинстве случаев врачи проводят консервативное лечение бурсита плечевого сустава. Опытные специалисты по лечению плеча рекомендуют в таком случае отдых, принятие противовоспалительных медикаментов, а также биологическое лечение, основанное на клеточных технологиях. Довольно редко клиники проводят хирургическое лечение с удалением воспаленной бурсы.
Если человек не придает этому значения и продолжает нагружать плечо, боль усиливается и появляются такие симптомы как отечность и перенагревание. В большинстве случаев врачи проводят консервативное лечение бурсита плечевого сустава. Опытные специалисты по лечению плеча рекомендуют в таком случае отдых, принятие противовоспалительных медикаментов, а также биологическое лечение, основанное на клеточных технологиях. Довольно редко клиники проводят хирургическое лечение с удалением воспаленной бурсы.
Что такое воспаление синовиальной сумки плечевого сустава?
Во время болезненного бурсита наблюдается отечность в области плечевого сустава и увеличение суставной сумки, провоцирующие давление на близлежащие ткани. Сама синовиальная сумка представляет собой эластичную щелевидную полость, заполненную синовиальной жидкостью, способную менять свою форму между мышцами сухожилиями и костными структурами. Кроме того, бурса обеспечивает безболезненную перемещаемость различных сухожилий, костей и мышц внутри высокоподвижного сустава без трения. Бурсит в плече — это в основном воспаление околосуставной сумки, находящейся между головкой плечевой кости и акромионом. Кроме того, бурсит является наиболее распространенной причиной колющей боли в руке.
Субакромиальная суставная сумка — это самая крупная бурса человеческого организма, которая наиболее часто подвергается воспалениям различного характера. Медики используют термин «субакромиальный» или «подакромиальный» бурсит, когда воспаляется область под акромиальным отростком ключицы (акромионом).
Бурсит в плече — это в основном воспаление околосуставной сумки, находящейся между головкой плечевой кости и акромионом. Кроме того, бурсит является наиболее распространенной причиной колющей боли в руке.
Субакромиальная суставная сумка — это самая крупная бурса человеческого организма, которая наиболее часто подвергается воспалениям различного характера. Медики используют термин «субакромиальный» или «подакромиальный» бурсит, когда воспаляется область под акромиальным отростком ключицы (акромионом).
Анатомия плечевого сустава: Положение околосуставной сумки под акромионом
Изменения нижележащего сухожилия надостной мышцы (напр. разрывы и отложения кальция) могут деформировать бурсу. Воспаление слизистой сумки плеча могут вызвать такие структурные изменения акромиона, как например, костные шпоры. Поэтому, в поисках причин стойкого бурсита необходимо пройти полное обследование всех структур плеча. © bilderzwerg / fotoliaДля воспаления околосуставной сумки плечевого сустава характерны припухлости в области субакромиальной бурсы, находящейся под акромионом. Мышцы, связки, сухожилия и синовиальная сумка, то есть мягкие ткани плеча находятся недалеко друг от друга. Таким образом, самая большая бурса обеспечивает здоровье сухожилия надостной мышцы — сухожилия между
лопаткой и головкой плеча. При превышенных нагрузках на подакромиальную область вследствие поднятия руки над головой осуществляется давление и на сухожилие надостной мышцы, что нередко вызывает воспаление и боль в плече.
Мышцы, связки, сухожилия и синовиальная сумка, то есть мягкие ткани плеча находятся недалеко друг от друга. Таким образом, самая большая бурса обеспечивает здоровье сухожилия надостной мышцы — сухожилия между
лопаткой и головкой плеча. При превышенных нагрузках на подакромиальную область вследствие поднятия руки над головой осуществляется давление и на сухожилие надостной мышцы, что нередко вызывает воспаление и боль в плече.
Симптомы: Боль в плече при поднятии руки вверх
Симптомы:- Боль при поднятии руки вверх
- Болезненность при надавливании на плечо и повышенная чувствительность
- Колющая боль при конечном разгибании руки
- Ночная боль в положении лежа
- Ослабленная мышечная сила
- Отеки, покраснения, гипертермия
- Боль отдающая от плеча в руку
Боль, причиной которой является бурсит плечевого сустава начинается постепенно и увеличивается в зависимости от характера движений. Как правило, в начале бурсита пациенты жалуются на неприятные ощущения при поднятии руки к верху.
Если больной не придает особого значения своим жалобам и продолжает вести привычный образ жизни, боль постепенно становится сильнее. Если плечевой сустав начинает болеть внезапно, то причиной этого, скорее всего является не бурсит. Специалисты, которые проводят лечение плечевого сустава настоятельно рекомендуют не нагружать плечо. В ином случае боль будет становиться все мощнее и будет приносить Вам неудобства даже во время отдыха. Повышенная восприимчивость плеча к давлению может привести к сильной боли ночью. Если пациент спит на нездоровом плече, то стреляющая боль может разбудить его.
Болезненность в плечевом суставе вследствие бурсита часто сопровождается повышенной чувствительностью внешней стороны плеча.
Когда диапазон движений плечевого сустава полостью исчерпан, пациенты чувствуют неприятные покалывания в плече. Такие ощущения наблюдаются, когда человек поднимает руку над головой для того, чтобы, например, высушить голову, расчесать волосы или одеть куртку. Люди, постоянно спящие на боку, также чувствуют негативные воздействия бурсита, так как во время сна на больном плече осуществляется давление на воспаленную слизистую сумку. Именно поэтому бурсит плечевого сустава является малоприятным заболеванием.
Люди, постоянно спящие на боку, также чувствуют негативные воздействия бурсита, так как во время сна на больном плече осуществляется давление на воспаленную слизистую сумку. Именно поэтому бурсит плечевого сустава является малоприятным заболеванием.
Повторные однообразные движения плечом только усиливают боль. Вследствие бурсита боль может отдавать в направлении наружной стороны плеча к локтю.
В отличие от бурсита коленного либо локтевого сустава воспаление синовиальной сумки в плече редко вызывает наружные отеки или изменения формы самого плеча.
Однако при крайне сильном воспалении слизистой сумки у пациента могут появиться покраснения плечевого сустава. Эти не сразу заметные признаки являются прежде всего сопутствующими явлениями бактериального бурсита. Иногда во время бурсита у человека повышается температура тела. Бактериальный бурсит в медицине также называют «септический бурсит».
Причины бурсита плечевого сустава
Причины- Удар, толчок, травмы
- Перенагрузки, прежде всего вовремя поднятия руки
- Однообразные движения
- Зрелый возраст
- Неправильная осанка
- Импиджмент синдром
- Диабет
- Кальциноз предплечья
Развитию бурсита плечевого сустава способствуют несколько обстоятельств.
Одной из самых распространённых причин являются повреждения структуры плеча (травмы). Падение или удар плеча могут спровоцировать кровоизлияние в бурсу и воспаление слизистой оболочки. Несмотря на то, что со временем организм сокращает содержание крови в бурсе, воспаление слизистой оболочки с внешней стороны слизистой сумки остается надолго. Так, из обычной травмы образуется хронический бурсит околосуставной сумки плеча. Эту форму воспаления медики называют «травматический бурсит».
Следующей причиной бурсита является повторное давление либо осуществление чрезмерных нагрузок на плечо. В данном случае слизистая сумка воспаляется вследствие повторных небольших повреждений, влекущих за собой такие же результаты, как и удар плечом о твердую поверхность. Маляры, монтеры или люди, профессия которых связана с поднятием рук над головой страдают данной патологией чаще других. Спортсмены, осуществляющие мощные движения над головой, например теннисисты либо бадминтонисты, рассказывают о таких же симптомах.
С возрастом увеличивается вероятность развития бурсита вследствие травматических повреждений или чрезмерных нагрузок.
Неправильная осанка является еще одним основанием воспаления синовиальной сумки плеча. При сильном нагибании туловища вперед лопатка тянется к верху, что сужает пространство под акромионом. Если пациент приходит к врачу с такими жалобами, то у него диагностируют импиджмент синдром плечевого сустава и направляют на лечение. Если подакромиальная область сужена на протяжении долгого времени повышается механическое давление на субакромиальную околосуставную сумку и сухожильный аппарат, отвечающий за подвижность плеча (вращательная манжета).Взаимодействие данных факторов и способствует развитию воспалительного процесса внутри синовиальной сумки.
Давно вылеченный бурсит также может способствовать появлению воспаления синовиальной сумки плеча.
Нарушения метаболизма плечевого сустава тоже могут вызвать бурсит: Кальциноз предплечья (кальцинирование сухожилия надостной мышцы) часто появляется одновременно с бурситом. Отложения кальция в сухожилии надостной мышцы может привести к разрыву вышележащей субакромиальной бурсы и родолщжительному воспалению синовиальноой сумки.
Отложения кальция в сухожилии надостной мышцы может привести к разрыву вышележащей субакромиальной бурсы и родолщжительному воспалению синовиальноой сумки.
Для импиджмент синдрома характерно трение сухожилий вращательной манжеты об акромион, который является так называемой крышей плечевого сустава. Помимо этого во время плечелопатпчного периартрита на акромиальном отростке ключицы образуются костные шпоры (остеофиты), провоцирующие разрывы и воспланеия слизистой сумки плеча.
Диагностика и клиническое обследование бурсита
Перед тем как начать лечение, специалист-ортопед проводит ряд обдследований, позволяющих исключить определнные причины болезни. Воспаления сухожилий, импиджмент синдром или артроз плечевого сустава сустава имеют похожую симптоматику. В некоторых случаях эти патологии сопровождаются еще и дополнительным воспалением околосуставной сумки плеча. Таким образом, медицина представляет несколько причин боли в плече. Высококачественная диагностика медицинского центра Gelenk Klinik в г. Фрайбург в Германии, основанная на передовых технологиях, позволяет установить основную причину болевого синдрома плеча.
Фрайбург в Германии, основанная на передовых технологиях, позволяет установить основную причину болевого синдрома плеча.
Анамнез: диагностическая консультация с врачом
Во время анамнеза, составления истории болезни, врач задает пациенту несколько вопросов касательно его здоровья:
- Предшедствующие и нынешние заболевания
- Общее состояние
- Болезни, вызванные нарушением обмена веществ (напр. диаберт, ревматизм или подагра)
- ДТП или другие происшествия, связанные с травмами плеча
- Перенагрузки и удары
- Спортивные нагрузки и особенности профессиональной деятельности
Таким образом врач получает полную картину возможных воздействий, недостатков и предласположений плечевого сустава.
Физический осмотр и клиническое обследование
Во время осмотра специалист по лечению плеч а обращает особое внимание на следующие аспекты:
- Болезненность при надавливании (повышенная чувствительность)
- Отечность
- Гипертермия и изменения цвета кожи
- Особенности осанки
Специальные тестирования на определение силы и подвижности руки во время движения в разных направлениях указывают на возможные разрывы и травмы сухожилий.
Визуализационное обследование плечевого сустава: УЗИ, рентген, МРТ
Современная медицина предлагает несколько визуализационных методов диагностики, каждый из которых показывает различные аспекты болезни.
УЗИ помогает врачу провети тестироваие на подвижность мышц, сухожилий и мягких тканей плеча. Также, ультразвуковое обследование показывает отеки и накопления в бурсе лишней жидкости. На УЗИ видны и структурные поврежднеийя плеча, напр. разрывы сухожилий и вопаления. © Gelenk-KlinikУльтразвуковое обследование (УЗИ)
Ультразвуковое визуализацинное обследование показывает скопление лишней жидкости в синовиальной сумке плечевого сустава, а также травмы связок и сухожилий во время движения. Кроме того на УЗИ видны разрывы сухожилий и отложения кальция.
Рентгенограмма
Рентгеновский снимок не показывает состояние мягких тканей: на изображении представлены лишь положение и состояние костей плечевого сустава. Данный снимок показывает достаточное пространство между головкой плечевой кости и акромионом. Из этого следует, что импиджмент синдром не является причиной воспаления синовиальной сумки плеча.
УЗИ позволяет врачу исследовать мышцы, сухожилия и мягкие ткани во время движения. Кроме того, ультразвуковое обследование предоставляет информацию о наличии отеков вследствие скопления излишней жидкости в бурсе. Травмы сухожилий и воспалительные процессы в плече тоже становятся видны после УЗИ.
Из этого следует, что импиджмент синдром не является причиной воспаления синовиальной сумки плеча.
УЗИ позволяет врачу исследовать мышцы, сухожилия и мягкие ткани во время движения. Кроме того, ультразвуковое обследование предоставляет информацию о наличии отеков вследствие скопления излишней жидкости в бурсе. Травмы сухожилий и воспалительные процессы в плече тоже становятся видны после УЗИ.
МРТ (Магнитно-резонансная томография)
МРТ (томографические медицинские изображения) позволяют получать информацию о повреждениях мягких тканей, воспалительных процессах, а также структурных изменениях плечевого сустава. Для лечения бурсита МРТ не является главным методом диагностики. Если у пациента подозревают воспаление слизистой сумки, специалисты ортопедических клиник сначала проводят УЗИ.
Перед тем как поставить диагноз бурсит плечевого сустава и начать лечение необходимо провести визуализационное обследование с целью исключения разрывов сухожилий и травм костных структур. МРТ проводиться лишь в вслучае осложненной формы бурсита и помогает принять окончательное решение касательно наиболее целесообраной формы лечения болезни. Магнитно резонансная томография помогает правильо выбрать метод хирургического лечения и подготовитьсяк операции.
В сложных случаях, не поддающихся общепринятому лечению очень важным аспектом является исключение таких травм как разрывы сухожилий и деформации костей при помощи визуализационной диагностики. Магнитно резонансная томография (МРТ) является одним из самых важных методов диагностики бурсита плечевого сустава.
Лабораторный анализ крови и суставной жидкости
Лабораторная диагностика- Диабет
- Подагра
- Ревматизм
- Бактериальные воспаления (септический бурсит)
- Артрит
Заболевания органов движения не всегда являются причиной боли в плече.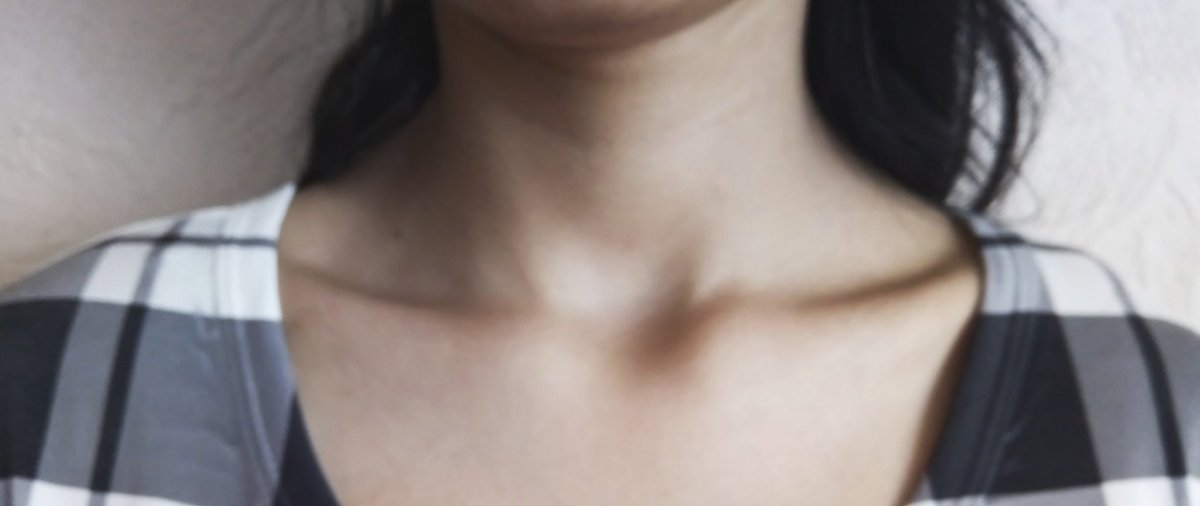 Дискомфорт в руке пацинет может ощущать и вследствие нарушений метаболизма, ограничивающих подвижность и вызывающих боль. К подобным патологиям относятся например ревматоидный артрит — воспалительное аутоимунное заболевание. Анализ крови показывает наличие ревма-фактора, позволяющего подвердить ревматоидный артрит. Кроме того, клинический анализ крови помогает исключить бактериальные инфекции: При повышенном колличестве лейкоцитов в крови увеличивается вероятность заболевания.
Дискомфорт в руке пацинет может ощущать и вследствие нарушений метаболизма, ограничивающих подвижность и вызывающих боль. К подобным патологиям относятся например ревматоидный артрит — воспалительное аутоимунное заболевание. Анализ крови показывает наличие ревма-фактора, позволяющего подвердить ревматоидный артрит. Кроме того, клинический анализ крови помогает исключить бактериальные инфекции: При повышенном колличестве лейкоцитов в крови увеличивается вероятность заболевания.
Консервативное лечение бурсита плечевого сустава
Как правило, воспаление околосуставной сумки плеча лечиться консервативно, тоесть без операции.
Домашние лечебные средства и лечение на дому
В большинсве случаев лечение воспаления слизистой сумки плеча пациенты могут осуществить самостоятельно. Однако если боль не прекращается и стаовится сильнее необходимо незамедлитеьно обратиться к врачу. Несмотря на это, обратите внимание на то, лечение на дому связано с определенными рисками: Если Вы будете использовать домашние лечебные препараты, Вы можете пропустить некоторые немаловажные травмы или патологии плеча.
- Охлаждающие компрессы при острой боли в плече.
- Противовоспалительные медикаменты (напр. парацетамол илил ибупрофен)
- Спортивные мази (напр. диклофенак)
- Противовоспалительные и охлаждающие творожные компрессыn
- Прикладывание уксусноалюминиевой соли на плечо
В большинстве случаев лечение бурсита плечевого сустава проводится при помощи обезболивающих нестероидных медикаментов НПВП . Кроме того, для восстановлния плеча сециалисты по ортопедии рекомендуют пациенту состояние покоя и охлаждающие компрессы. В самых трудных случаях иньекции антивоспалительного гормона кортизона, а также болеутоляющие препараты помогают сразу прекратить воспаление околосуставной сумки и связанные с ним боли в плече..
Физиотерапия и биологическое лечение основанное на клеточных технологиях
Если медикаментозное лечение не приносит желаемого результата и пациент продолжает чувствовать боль, врач направляет его на физиотерапию или лечебную физкультуру. Одной из главных специализаций немецкого медицинского центра Gelenk Klinik в г. Фрайбург является регулирующая терапия основанная на клеточных технологиях. Применение вибротерапии в лечебной практике способствует стимуляции обмена веществ в воспаленной синовиальной сумке плечевого сустава, что помогает побороть воспаление в кратчайшие сроки.
Одной из главных специализаций немецкого медицинского центра Gelenk Klinik в г. Фрайбург является регулирующая терапия основанная на клеточных технологиях. Применение вибротерапии в лечебной практике способствует стимуляции обмена веществ в воспаленной синовиальной сумке плечевого сустава, что помогает побороть воспаление в кратчайшие сроки.
Малоинвазивные операции плечевого сустава при воспалении околосуставной сумки
Только в тех случаях когда медикаментозное лечение бурсита плечевого сустава, а также физиотерапия оказались безуспешными и человек продолжает чувсвовать покалывания в плече, появляется необходимость проведения оперативного лечения субакромиального бурсита. Обращаем Ваше внимание на то, что лечение бурсита плечевого сустава проводится при помощи артоскопических малоинвазивных методик. Данная операция, во время которой хирург полностью удаляет воспаленную суставную сумку выполняется через так называемую «замочную скважину».
Обращаем Ваше внимание на то, что лечение бурсита плечевого сустава проводится при помощи артоскопических малоинвазивных методик. Данная операция, во время которой хирург полностью удаляет воспаленную суставную сумку выполняется через так называемую «замочную скважину».
Дополнительные операции при удалении бурсы (бурсэктомия)
Дополнительные вмешательстваВ дополнение к операции специалист исследует, а при необходимости начинает лечение всех структур плечевого сустава. Таким образом, при подозрении на бурсит, во время артроскопии можно удалить отложения кальция из сухожилия надостной мышцы плеча, а также костные шпоры под акромионом.
Таким образом, при подозрении на бурсит, во время артроскопии можно удалить отложения кальция из сухожилия надостной мышцы плеча, а также костные шпоры под акромионом.
Артроскопия плечевого сустава: Послеоперационное лечение и прогнозы
После хирургического удаления околосуставной сумки плеча (бурсэктомия) в течение короткого времени на этом же месте образуется новая бурса, выполняющая функции удаленной ткани в полном объеме.
Двигательные функции плеча восстанавливаются спустя несколько дней после операции. Болевой синдром пропадает сразу.
Почти сразу пациент может двигать плечом как раньше и вернуться к прежней активности. Швы снимаются примерно через 10 дней.
Флегмоны шеи — симптомы и лечение
Рассказывает Евгений Басин,
челюстно-лицевой хирург, д.м.н.
Флегмона шеи – острое или хроническое воспаление, которое развивается и протекает в области шеи: от края нижней челюсти до уровня ключиц и яремной вырезки.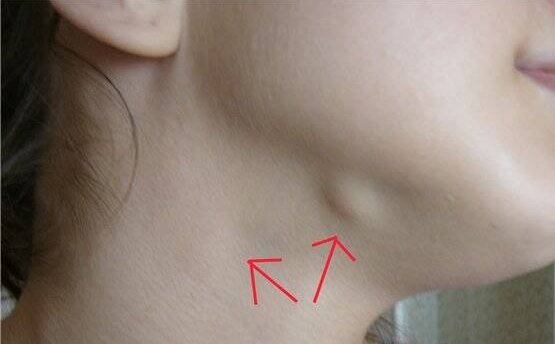 Из-за анатомического строения этой области и сильно развитой лимфатической системы гнойные и воспалительные изменения распространяются в ней крайне быстро.
Из-за анатомического строения этой области и сильно развитой лимфатической системы гнойные и воспалительные изменения распространяются в ней крайне быстро.
Флегмоны шеи характеризуются быстрым распространением и являются угрожающим жизни состоянием, а при несвоевременном лечении и диагностике могут привести к летальному исходу.
Причины развития флегмон шеи
Чаще всего флегмоны шеи развиваются из-за длительно существующего очага инфекции, симптомы которого часто игнорируются.
Другие причины:
- неудовлетворительное пломбирование корневых каналов зубов и развитие околочелюстных абсцессов и флегмон с распространением на шею,
- затрудненное прорезывание зубов мудрости (третьих моляров),
- заболевания зубов (кариес, пульпит, периодонтит)
- сиалоаденит – воспалительный процесс поднижнечелюстной слюнной железы или образование конкремента (камня),
- заболевания лимфатических узлов – лимфадениты, которые могут протекать как «горячий» или «холодный» абсцесс, а так же как проявление системных заболеваний: метастазы при злокачественных новообразованиях головы и шеи, специфических заболеваний: сифилис, туберкулез, актиномикоз,
- заболевания кожи: карбункулы, фурункулы, раны и ссадины способствуют развитию поверхностных абсцессов и флегмон шеи,
- последствия травм – несвоевременное лечение переломов или патологических переломов челюстей (при бисфосфонатных, антирезорбтивных, дезоморфиновых, лучевых остеонекрозах челюстей),
- кисты шеи (боковая и срединная) часто диагностируются только при их воспалении, что требует противовоспалительной терапии и их последующего удаления в плановом порядке,
- окологлоточные или паратозиллярные абсцессы способствуют распространению гнойно-воспалительного процесса на шею,
- инородные тела,
- болезни щитовидной железы,
- травмы шеи
Симптомы флегмоны шеи
При флегмоне шеи состояние ухудшается стремительно. Повышается температура тела до 38°, в области шеи нарастает отек, кожа становится гипермированной, нарушается глотание, развивается общая интоксикация. Также появляются другие характерные симптомы:
Повышается температура тела до 38°, в области шеи нарастает отек, кожа становится гипермированной, нарушается глотание, развивается общая интоксикация. Также появляются другие характерные симптомы:
- Наличие припухлости, «шарика», лимфатического узла в области шеи, предшествующая боль в зубе, челюсти или ЛОР-органах, которая «стихла», но появилась припухлость на шее
- Покраснение кожи
- Чувство распирания в области шеи
- Изменение голоса
- Нарушение дыхания
- Гнилостный или неприятный запах изо рта
- Невозможность открыть рот и пережевывать пищу
- Нарушение речи
- Нарушение глотания
Диагностика флегмон шеи
Для своевременной диагностики и лечения в связи с угрозой жизни и высокой вероятностью хирургического лечения рекомендован незамедлительный осмотр челюстно-лицевым хирургом или ЛОР-врачом.
-
В ходе первичного осмотра врач уточняет анамнез, который позволяет распознать «входные ворота» инфекции.

-
Далее проводит пальпацию челюстно-лицевой области для определения первичных границ воспалительного процесса на шее.
-
По результатам осмотра и пальпации врач назначает анализы крови для определения общего состояния пациента.
-
УЗИ тканей шеи — первичный элемент диагностики кистозных и распространенных воспалительных заболеваний.
-
При подозрении на метастазы или специфическое поражение тканей шеи проводится пункция под УЗИ-контролем.
-
Для оценки состояния полости рта необходимо проведение конусно-лучевой компьютерной томографии.
-
Компьютерная томография и МРТ-исследование с контрастированием позволяют определить границы и распространение воспалительного процесса или новообразования.
Что нельзя делать при подозрении на флегмону шеи
Самостоятельное назначение и прием антибактериальных препаратов способствует усугублению состояния, медленному распространению воспаления и затрудняет послеоперационное лечение в связи с развитием антибиотикорезистентных штаммов микроорганизмов.
Прогревание или, наоборот, прикладывание холодного компресса способствует распространению процесса или его переходу в «холодный» абсцесс.
Лечение
Эффективное лечение возможно только при экстренном обращении за медицинской помощью при первых симптомах болезни!
Комплексное лечение назначается индивидуально в зависимости от причин развития флегмоны шеи. Необходима госпитализация с проведением хирургического лечения – вскрытия гнойно-воспалительного процесса, антибиотикограммы для определения чувствительности микрофлоры, в некоторых случаях проводится биопсия для определения границ и характера заболевания шеи.
Осложнения
- вторичный медиастинит (поражение средостения)
- сепсис
- тромбоз глубоких вен нижних конечностей
- поражение органов дыхательной системы (пневмония, пневмоторакс), перикардит
- синдром диссеминированного внутрисосудистого свертывания
Профилактика
Лучшей профилактикой гнойно-воспалительных заболеваний шеи является санация полости рта и проведение ортопантомограммы или конусно-лучевой компьютерной томографии один раз в год. Рекомендуем регулярно посещать стоматолога-гигиениста для проведения профессиональной гигиены полости рта два раза в год для выявления возможных проблем и при необходимости лечения зубов.
Рекомендуем регулярно посещать стоматолога-гигиениста для проведения профессиональной гигиены полости рта два раза в год для выявления возможных проблем и при необходимости лечения зубов.
Отек шеи — familydoctor.org
Диагноз
Это может быть один или несколько УВЕЛИЧЕННЫХ ЛИМФАТИЧЕСКИХ УЗЛОВ, вызванных инфекцией STREP, мононуклеозом или простой ВИРУСНОЙ БОЛЬНОЙ ГОРЛО.
Самопомощь
Если боль в горле серьезная, или если у вас также есть боль в животе, красная сыпь, жар или белые пятна на задней стенке горла, немедленно обратитесь к врачу. Лечите менее серьезные симптомы с помощью безрецептурных лекарств от простуды и гриппа. Не давайте детям до пяти лет лекарства от кашля и простуды.К ним относятся противоотечные, антигистаминные и анальгетические средства, такие как ацетаминофен. Если опухоль не уменьшилась в течение двух недель или стала очень большой и болезненной, как можно скорее обратитесь к врачу.
Диагноз
Шишки могут быть ИНФИЦИРОВАННЫМИ ЛИМФОМАТИЧЕСКИМИ УЗЛАМИ или, возможно, РАКОВЫМИ ЛИМФАТИЧЕСКИМИ УЗЛАМИ, например, при БОЛЕЗНИ Ходжкина, разновидности ЛИМФОМЫ.
Самообслуживание
Немедленно обратитесь к врачу.
Диагноз
Эти опухоли, вероятно, являются ЛИМФАТИЧЕСКИМИ УЗЛАМИ, истощающими воспаление из КОЖИ.
Самообслуживание
Лечите кожную инфекцию мазью с антибиотиком для местного применения. Если лимфатические узлы не уменьшатся в течение двух-трех недель, обратитесь к врачу.
Диагноз
У вас может быть вирусное заболевание или, в редких случаях, НЕМЕЦКАЯ КОРЬ (RUBELLA).
Самообслуживание
Если у вас появилась сыпь на лице, немедленно обратитесь к врачу. Лечите лихорадку лекарствами, отпускаемыми без рецепта, такими как ацетаминофен, пока не обратитесь к врачу.Держитесь подальше от беременных женщин. Немецкая корь может нанести вред нерожденным детям и вызвать осложнения, например пневмонию. Вы можете предотвратить появление РУБЕЛЛЫ с помощью стандартной вакцины против КОРЬЯ, МАМПЫ и РУБЕЛЛЫ (MMR).
Диагноз
Этот тип опухоли может быть вызван MUMPS, заболеванием, вызываемым вирусом, поражающим слюнные железы.
Самообслуживание
Немедленно обратитесь к врачу. Вы можете предотвратить MUMPS с помощью стандартной вакцины MMR.
Диагностика
У вас может быть ТИРОГЛОССАЛЬНАЯ ЦИСТА или АБСЦЕСС, проблема с вашей ЩИТОВИДНОЙ ЖЕЛЕЗОЙ.
Самообслуживание
Обратитесь к врачу.
Диагноз
У вас может быть увеличенная щитовидная железа, зоб или тиреоидит, также называемый БОЛЕЗНЬЮ ХАШИМОТО, воспаление щитовидной железы. Это также может быть признаком рака щитовидной железы или других заболеваний щитовидной железы.
Самообслуживание
Немедленно обратитесь к врачу.
Самообслуживание
За дополнительной информацией обращайтесь к своему врачу. Если вы считаете, что проблема серьезная, немедленно обратитесь к врачу.
Отек грудино-ключично-ключичного сустава; Диагностика запущенной болезни
Arch Bone Jt Surg. 2015 Apr; 3 (2): 94–98.
2015 Apr; 3 (2): 94–98.
Опубликовано онлайн 2015 Апрель
Исследование, проведенное в Институте последипломного медицинского образования и исследований им. Джавахарлала (JIPMER), Пудучерри, ИндияДип Шарма, доктор медицины, Отделение ортопедии, блок PMR, Институт последипломного медицинского образования и исследований им. Джавахарлала (JIPMER) , Пудучерри, Индия
Пуджа Диман, доктор медицины, Отделение биохимии, JIPMER, Пудучерри, Индия
Джагдиш Менон, доктор медицины, Отделение ортопедии, JIPMER, Пудучерри, Индия
Комуравалли, Варун Кришна, доктор медицины, Отделение ортопедии, Индия, 9106 Автор для переписки: Deep Sharma, Отделение ортопедии, Блок PMR, Институт последипломного медицинского образования и исследований им. Джавахарлала (JIPMER), Пудучерри, Индия-605006.Электронная почта: moc.oohay@amrahs_peedrd
Поступила в редакцию 14 ноября 2014 г .; Принято 26 января 2015 г.
Copyright © ARCHIVES OF BONE AND JOINT SURGERY Это статья в открытом доступе, распространяемая в соответствии с условиями Creative Commons Attribution-Noncommercial-Share Alike 3. 0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинала.
0 Unported, что разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинала.
Abstract
Справочная информация:
Отек грудино-ключично-ключичного сустава (ПКС) — это недиагностируемый, хотя и важный объект в клинической практике.Настоящее исследование было проведено с целью выявления случаев и распространенных причин этого заболевания.
Методы:
Были включены пациенты, обратившиеся в ортопедическую клинику с опухолью грудино-ключично-ключичного сустава в течение двухлетнего периода исследования, и у пациента был получен подробный анамнез. Были выполнены базовые исследования (общий и дифференциальный подсчет лейкоцитов, СОЭ, СРБ, рентгенография и КТ). Магнитно-резонансная томография, FNAC или совместная аспирация выполнялись по клиническим или радиологическим показаниям.
Результаты:
Всего в исследование был включен 21 пациент на срок 2 года. Пациенты в основном имели как боль, так и отек SCCJ с преимущественным правосторонним поражением. Наиболее частым диагнозом был остеоартрит, за которым следовали инфекции, первичная опухоль кости / хряща и метастазы.
Пациенты в основном имели как боль, так и отек SCCJ с преимущественным правосторонним поражением. Наиболее частым диагнозом был остеоартрит, за которым следовали инфекции, первичная опухоль кости / хряща и метастазы.
Выводы:
Хотя большинство пациентов с опухолью ПКСМ имеют доброкачественную этиологию, неразумно считать это опухоль дегенеративными изменениями.Серьезные заболевания, такие как септический артрит или неоплазия, могут маскироваться под похожие проявления, такие как остеоартрит. Поэтому крайне важно исключить все эти потенциально опасные для жизни состояния с помощью тщательных клинико-радиологических обследований.
Ключевые слова: Инфекция, Воспалительная, Новообразование, Грудино-ключично-ключичная, опухоль
Введение
Аномалии грудино-ключично-ключичного сустава (ПКС), хотя и распространены, но по-прежнему остаются наиболее недиагностируемой формой в ортопедии.Причиной этого может быть мягкий характер симптомов и, следовательно, меньшее внимание, уделяемое им как пациентом, так и лечащим врачом. Тем не менее, разумно обследовать этот сустав и изучить эти симптомы на ранней стадии, поскольку аномалии ПКСН являются обычным явлением и могут указывать на диагностику конкретного воспалительного, инфекционного или неопластического расстройства. Кроме того, неспособность распознать и лечить некоторые из этих состояний может привести к хроническому дискомфорту и инвалидности у пациентов.
Тем не менее, разумно обследовать этот сустав и изучить эти симптомы на ранней стадии, поскольку аномалии ПКСН являются обычным явлением и могут указывать на диагностику конкретного воспалительного, инфекционного или неопластического расстройства. Кроме того, неспособность распознать и лечить некоторые из этих состояний может привести к хроническому дискомфорту и инвалидности у пациентов.
Распространенные причины отека SCCJ включают дегенеративный остеоартрит, септический артрит, ревматоидный артрит, нарушения отложения кристаллов, метастатическое заболевание и послеоперационные поражения после операций на шее (1).Кроме того, описаны некоторые редкие заболевания, такие как ладонно-подошвенный пустулез и болезнь Фридриха с предрасположенностью к этому суставу (2). Хотя в литературе описаны многочисленные случаи отека ПКС различной этиологии у пациентов, исследований с группой пациентов из одной популяции недостаточно (3-5). Таким образом, настоящее исследование было проведено для скрининга пациентов с опухолью SCCJ в ортопедической клинике крупного центра третичной медицинской помощи на юге Индии. Мы стремились описать эпидемиологический профиль и определить клинические и диагностические характеристики, которые могут помочь в выявлении некоторых серьезных состояний среди доброкачественных. Мы также попытались найти факторы, приводящие к подобным набуханиям в нашей популяции.
Мы стремились описать эпидемиологический профиль и определить клинические и диагностические характеристики, которые могут помочь в выявлении некоторых серьезных состояний среди доброкачественных. Мы также попытались найти факторы, приводящие к подобным набуханиям в нашей популяции.
Методы
Это проспективное обсервационное исследование проводилось в отделении ортопедии, JIPMER, Пудучерри, Индия, в течение двухлетнего периода с января 2011 года по декабрь 2012 года. В течение этого периода любой пациент, обращающийся в ортопедическую клинику с опухолью суставов SCCJ были включены в исследование после их официального согласия.Был получен подробный анамнез, включая любую историю травм или падений, лихорадки, кожных высыпаний, утренней скованности, боли в других суставах, диабета, употребления алкоголя, злоупотребления наркотиками и любой анамнез, предполагающий контакт с больным туберкулезом или предыдущую историю операций на голове и шее. от пациента с помощью перформанса (Приложение 1). Были выполнены базовые исследования, включая общий и дифференциальный подсчет лейкоцитов, СОЭ, СРБ, рентгенограмму и КТ. В случаях, когда неубедительные результаты КТ или чтобы увидеть степень инфекций и опухолей, МРТ проводилась у нескольких пациентов.Некоторым пациентам с неясными клинико-рентгенологическими данными по показаниям выполнялась FNAC или совместная аспирация для постановки окончательного диагноза. Были предприняты все попытки поставить окончательный диагноз пациентам, и все, кому нельзя было поставить окончательный диагноз, были исключены из исследования.
Были выполнены базовые исследования, включая общий и дифференциальный подсчет лейкоцитов, СОЭ, СРБ, рентгенограмму и КТ. В случаях, когда неубедительные результаты КТ или чтобы увидеть степень инфекций и опухолей, МРТ проводилась у нескольких пациентов.Некоторым пациентам с неясными клинико-рентгенологическими данными по показаниям выполнялась FNAC или совместная аспирация для постановки окончательного диагноза. Были предприняты все попытки поставить окончательный диагноз пациентам, и все, кому нельзя было поставить окончательный диагноз, были исключены из исследования.
Результаты
Всего в исследование был включен 21 пациент на срок 2 года. Из 21 пациента 15 (71,4%) были женщинами и 6 (28,6%) мужчинами. Средний возраст обращения составил 45 лет (12-69 лет).Из 21 пациента у 16 (76%) из них наблюдались как боль, так и отек SCCJ, тогда как у 5 (23,8%) наблюдался только отек. Правый SCCJ был поражен у 17 (81,1%) пациентов, тогда как левый — у 4 (19%) пациентов. Конституциональные симптомы присутствовали у 2 (9,5%) пациентов. При осмотре болезненность сустава наблюдалась в 10 (47,6%) случаях, боль при движении плеча — у 3 пациентов (14,3%), утолщение медиального конца ключицы — у 3 (14,3%) пациентов.
Частота постановки окончательного диагноза указана в. Остеоартрит составил 52,4%, инфекции — 19%, первичная опухоль кости / хряща — 9,5%, а метастазы в сустав — 9,5% от общего числа случаев. У одного пациента было ревматоидное поражение сустава, а у другого был диагностирован лучевой артрит.
Таблица 1.
Окончательный диагноз опухоли грудино-ключичного сустава (n = 21)
| S. № | Диагноз | Частота |
|---|---|---|
| Остеоартит (52171. | .4%) | |
| Инфекция | 4 (19%) | |
| Метастазы | 2 (9,5%) | |
| Первичная опухоль кости / хряща 2 | 9||
| Ревматоидный артрит | 1 (4,8%) | |
| Лучевой артрит | 1 (4,8%) |
Профессиональный остеоартрит может быть отнесен на счет трех пациентов в анамнезе дойки коров и изготовлением кокосового каната, другой профессиональный байкер, а третий — сельскохозяйственный рабочий.
Из 4 случаев заражения у 3 был диагностирован туберкулез, а у одного — инфекция псевдомонад. Из 3 больных туберкулезом у одного пациента в анамнезе был положительный контакт с туберкулезом от своего отца. Пациент с псевдомонадной инфекцией ключичного конца обратился с жалобами на непродолжительную боль и выделения из пазухи.
Из двух первичных опухолей ключичного конца одна была идентифицирована как злокачественная опухоль кости (адамантинома), а другая — как доброкачественная хрящевая опухоль (энхондрома).Метастазы были обнаружены у двух пациентов, один из которых соответствовал бронхогенной аденокарциноме, а у второго пациента почки (ПКР) были первичным очагом. У пациента с лучевым артритом в анамнезе была саркома мягких тканей в области, которая была иссечена с последующим проведением лучевой терапии. МРТ показала, что изменения соответствуют диагнозу.
Ревматоидный артрит с поражением SCCJ наблюдался у одного пациента, у которого также был сопутствующий тиреоидит Хашимото.
Обсуждение
Опухание грудино-ключично-ключичного сустава может быть вызвано рядом патологических состояний, включая инфекции, воспалительный артрит и опухоли. В настоящем исследовании мы наблюдали характер проявления и распространение заболеваний, вызывающих опухоль SCCJ, в нашей популяции.
Мы наблюдали 52,4% наших пациентов с дегенеративным остеоартрозом SCCJ. Из этих пациентов, за исключением одного с поражением левого сустава, у всех остальных была правосторонняя артропатия, и все наши пациенты были людьми с преобладанием правой руки [Рисунок; ].Это согласуется с предыдущими сообщениями, где больше симптомов наблюдается на доминирующей стороне (1, 6). Средний возраст обращения составил 48 лет, и женщины пострадали больше, чем мужчины (63,6% против 36,3%). Профессиональное воздействие, приводящее к микротравмам и дегенерации, может быть связано с тремя пациентами (коровьим дояром, изготовителем кокосового каната, байкером и сельскохозяйственным рабочим, работающим с серпом для очистки от сорняков).
Пациенты с опухолью правого грудино-ключично-ключичного сустава.
(а) МРТ и (б) КТ-изображения, показывающие остеоартрит правого грудино-ключично-ключичного сустава.
Туберкулезное поражение сустава наблюдалось у трех пациентов. Двое из них были женщинами и один мальчик 12 лет. Ребенок имел положительный анамнез контакта с туберкулезом от отца. Правая сторона была задействована у двух пациентов, а левая сторона наблюдалась у одного из этих пациентов. У всех трех пациентов было повышенное СОЭ (среднее: -38) с отрицательным СРБ. Компьютерная томография показала обширное поражение грудины руки с деструкцией костей, а последующая FNA показала казеозную гранулему.Все три пациента хорошо ответили на противотуберкулезное лечение. Различные исследовательские группы сообщили о туберкулезе ключицы, хотя и редко (7). Аналогичные результаты были получены Dhillon et al. в их случае серия из девяти пациентов, страдающих туберкулезной артропатией SCCJ (8).
Септический артрит SCCJ наблюдался у 42-летнего пациента мужского пола, у которого в течение пяти дней выделялись выделения из пазух, которым предшествовали отек и боль в течение одного месяца. Визуализирующее исследование показало эрозии грудины с деструкцией мягких тканей [].Посев гноя показал чувствительность к клоксациллину синегнойной палочки. Культура крови была отрицательной на какой-либо рост. Невозможно выявить предрасполагающий фактор к инфекции. Подобные случаи септического артрита у 27 ранее здоровых пациентов также описаны Bar-Natan et al. (9). Staphylococcus Aureus был преобладающим организмом в этой серии с частотой 7% для грамотрицательных палочек (pseudomonas). Аналогичные результаты были получены Россом и др. в своем обзоре 180 случаев нездоровых пациентов (10).С другой стороны, pseudomonas aeruginosa был наиболее распространенным микроорганизмом в серии, описанной Roca et al., Хотя предрасполагающий фактор в виде злоупотребления героином присутствовал (11).
Визуализирующее исследование показало эрозии грудины с деструкцией мягких тканей [].Посев гноя показал чувствительность к клоксациллину синегнойной палочки. Культура крови была отрицательной на какой-либо рост. Невозможно выявить предрасполагающий фактор к инфекции. Подобные случаи септического артрита у 27 ранее здоровых пациентов также описаны Bar-Natan et al. (9). Staphylococcus Aureus был преобладающим организмом в этой серии с частотой 7% для грамотрицательных палочек (pseudomonas). Аналогичные результаты были получены Россом и др. в своем обзоре 180 случаев нездоровых пациентов (10).С другой стороны, pseudomonas aeruginosa был наиболее распространенным микроорганизмом в серии, описанной Roca et al., Хотя предрасполагающий фактор в виде злоупотребления героином присутствовал (11).
КТ-снимок, показывающий особенности гнойной инфекции правого грудино-ключично-ключичного сустава.
Из четырех опухолей, диагностированных у наших пациентов, две имели первичную опухоль, а две — вторичные метастазы в SCCJ. Одна из первичных опухолей была диагностирована у 60-летней женщины, а другая — адамантинома у молодой 26-летней пациентки.Метастазы были обнаружены у двух пациентов, один из которых соответствовал бронхогенной аденокарциноме, а у второго пациента первичным локализацией была почка. Описаны как метастатические, так и первичные опухоли SCCJ, хотя метастазы встречаются гораздо чаще, чем первичная опухоль кости (12). Сообщалось, что вторичные инфекции происходят из верхних отделов пищеварительного тракта, щитовидной железы, почек и простаты (13). Недавно Gilbert et al. Сообщили о 16-летней девушке с неосифицирующей фибромой.(14). Опыт нашего исследования подчеркивает тот факт, что как доброкачественные, так и злокачественные опухоли SCCJ не редкость, и у всех четырех пациентов в нашей серии были минимальные симптомы легкой припухлости и недавней боли. Это подтверждает необходимость серьезной оценки отека SCCJ.
Одна из первичных опухолей была диагностирована у 60-летней женщины, а другая — адамантинома у молодой 26-летней пациентки.Метастазы были обнаружены у двух пациентов, один из которых соответствовал бронхогенной аденокарциноме, а у второго пациента первичным локализацией была почка. Описаны как метастатические, так и первичные опухоли SCCJ, хотя метастазы встречаются гораздо чаще, чем первичная опухоль кости (12). Сообщалось, что вторичные инфекции происходят из верхних отделов пищеварительного тракта, щитовидной железы, почек и простаты (13). Недавно Gilbert et al. Сообщили о 16-летней девушке с неосифицирующей фибромой.(14). Опыт нашего исследования подчеркивает тот факт, что как доброкачественные, так и злокачественные опухоли SCCJ не редкость, и у всех четырех пациентов в нашей серии были минимальные симптомы легкой припухлости и недавней боли. Это подтверждает необходимость серьезной оценки отека SCCJ.
У одного пациента с лучевым артритом в анамнезе была саркома мягких тканей в этой области, которая была удалена с последующим проведением лучевой терапии. МРТ показала изменения, соответствующие диагнозу.Более того, есть сообщения о случаях отека SCCJ после операций на голове и шее, включая радикальное рассечение шеи (15-17).
МРТ показала изменения, соответствующие диагнозу.Более того, есть сообщения о случаях отека SCCJ после операций на голове и шее, включая радикальное рассечение шеи (15-17).
Ревматоидный артрит с поражением SCCJ наблюдался у одного пациента, у которого также был сопутствующий тиреоидит Хашимото. Родригес и др. наблюдали 89 из 103 случаев поражения ПКС у пациентов с ревматоидным артритом и обнаружили, что синовит и гиперперфузия связаны с оценкой активности заболевания (18). Однако необходимо провести дополнительные исследования скрининга SCCJ при ревматоидном артрите в нашей популяции, чтобы установить закономерность.
В серии из 25 пациентов, описанных Steinheim et al., Было замечено, что артропатия ПКСН у этих пациентов была преходящей и самоограничивающейся (19). Однако мы обнаружили, что у нашей популяции артропатия SCCJ вызывается разными причинами, начиная от дегенеративных изменений и кончая первичной опухолью кости. Поэтому было бы разумно тщательно обследовать всех пациентов с артропатией SCCJ. Осложнения несвоевременной диагностики и лечения серьезных состояний, таких как септический артрит или опухоль, могут привести к увеличению заболеваемости и смертности.Чтобы не пропустить какое-либо серьезное или системное расстройство, мы сочли чрезвычайно полезным следовать протоколу оценки в соответствии с производительностью и опасаться любых признаков красного флага, как описано ниже:
Осложнения несвоевременной диагностики и лечения серьезных состояний, таких как септический артрит или опухоль, могут привести к увеличению заболеваемости и смертности.Чтобы не пропустить какое-либо серьезное или системное расстройство, мы сочли чрезвычайно полезным следовать протоколу оценки в соответствии с производительностью и опасаться любых признаков красного флага, как описано ниже:
-
1)
Кратковременное опухание (<< 3 недели)
-
2)
Отек, связанный с изнуряющей болью или носовыми пазухами
-
3)
Быстрое увеличение размера опухоли
-
4)
Боль в плече
-
5)
Крайний возраст
-
6)
Вовлечение недоминантной стороны
Наш опыт этого исследования показал, что, хотя большинство пациентов с опухолью грудино-ключично-ключичного сустава имеют доброкачественную этиологию, это все же нецелесообразно отклонить все отеки SCCJ как дегенеративные изменения. Есть состояния, такие как септический артрит и неоплазия, которые маскируются под остеоартрит. Поэтому крайне важно исключить все эти потенциально опасные для жизни состояния с помощью тщательного клинико-радиологического обследования. Лечащий врач-ортопед должен знать обо всех этих патологиях, которые могут вызвать этот сустав.
Есть состояния, такие как септический артрит и неоплазия, которые маскируются под остеоартрит. Поэтому крайне важно исключить все эти потенциально опасные для жизни состояния с помощью тщательного клинико-радиологического обследования. Лечащий врач-ортопед должен знать обо всех этих патологиях, которые могут вызвать этот сустав.
Приложение 1. Скрининг на опухоль грудино-ключично-ключичного сустава
Ссылки
1. Le Loët X, Vittecoq O.Грудино-ключично-ключичный сустав: особенности и патологии. Костный сустав позвоночника. 2002; 69 (2): 161–9. [PubMed] [Google Scholar] 2. Леви М., Гольдберг I, Фишель Р. Э., Фриш Э, Маор П. Болезнь Фридриха. Асептический некроз грудного конца ключицы. J Bone Joint Surg Br. 1981; 63 (4): 539–41. [PubMed] [Google Scholar] 3. Мандал С.К., Гангули Дж., Сил К., Мондаль СС. Диагностическая дилемма при остеолитических поражениях. BMJ Case Rep.2014 DOI: 10.1136 / bcr-2013-201682. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4.Mondal S, Sinha D, Nag A, Ghosh A. Односторонний грудинно-ключично-ключичный гиперостоз у пациента с анкилозирующим спондилитом: отчет о болезни с результатами цветной допплерографии. Индийская J Radiol Imaging. 2013. 23 (3): 278–80. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Аггарвал А.Н., Дхамми И.К., Сингх А.П., Кумар С., Гоял МК. Туберкулезный остеомиелит ключицы: сообщение о четырех случаях. J Orthop Surg (Гонконг) 2009; 17 (1): 123–6. [PubMed] [Google Scholar] 6. Тонгнгарм Т., МакМюррей Р.В. Артроз грудино-ключичного сустава.J Clin Rheumatol. 2000. 6 (5): 269–71. [PubMed] [Google Scholar] 7. Хан С.А., Захид М, Асиф Н, Хасан А.С. Туберкулез грудино-ключичного сустава. Индийский J Chest Dis Allied Sci. 2002. 44 (4): 271–3. [PubMed] [Google Scholar] 8. Диллон М.С., Гупта Р.К., Бахадур Р., Наги О.Н. Туберкулез грудино-ключичных суставов. Acta Orthop Scand. 2001. 72 (5): 514–7. [PubMed] [Google Scholar] 9. Бар-Натан М., Салаи М., Сиди Ю., Гур Х. Инфекционный артрит грудино-ключичного типа у ранее здоровых взрослых.
Односторонний грудинно-ключично-ключичный гиперостоз у пациента с анкилозирующим спондилитом: отчет о болезни с результатами цветной допплерографии. Индийская J Radiol Imaging. 2013. 23 (3): 278–80. [Бесплатная статья PMC] [PubMed] [Google Scholar] 5. Аггарвал А.Н., Дхамми И.К., Сингх А.П., Кумар С., Гоял МК. Туберкулезный остеомиелит ключицы: сообщение о четырех случаях. J Orthop Surg (Гонконг) 2009; 17 (1): 123–6. [PubMed] [Google Scholar] 6. Тонгнгарм Т., МакМюррей Р.В. Артроз грудино-ключичного сустава.J Clin Rheumatol. 2000. 6 (5): 269–71. [PubMed] [Google Scholar] 7. Хан С.А., Захид М, Асиф Н, Хасан А.С. Туберкулез грудино-ключичного сустава. Индийский J Chest Dis Allied Sci. 2002. 44 (4): 271–3. [PubMed] [Google Scholar] 8. Диллон М.С., Гупта Р.К., Бахадур Р., Наги О.Н. Туберкулез грудино-ключичных суставов. Acta Orthop Scand. 2001. 72 (5): 514–7. [PubMed] [Google Scholar] 9. Бар-Натан М., Салаи М., Сиди Ю., Гур Х. Инфекционный артрит грудино-ключичного типа у ранее здоровых взрослых. Semin Arthritis Rheum.2002. 32 (3): 189–95. [PubMed] [Google Scholar] 10. Росс JJ, Shamsuddin H. Септический артрит грудино-ключичного типа: обзор 180 случаев. Медицина (Балтимор) 2004; 83 (3): 139–48. [PubMed] [Google Scholar] 11. Роча П.П., Йошика Т.Т. Первичные инфекции скелета у потребителей героина: клиническая характеристика, диагностика и терапия. Clin Ortho Related Res. 1979; 144: 238–48. [PubMed] [Google Scholar] 12. Кофоед Х., Томсен П., Линденберг С. Серозный синовит грудино-ключичного сустава: аспекты дифференциальной диагностики.Scand J Rheumatol. 1985. 14 (1): 61–4. [PubMed] [Google Scholar] 13. Юд Р.А., Гольденберг Д.Л. Артрит грудино-ключичного сустава. Ревматоидный артрит. 1980. 23 (2): 232–9. [PubMed] [Google Scholar] 14. Гилберт Н.Ф., Диверс М.Т., Мадуэлл Дж. Э., Льюис В.О. 16-летняя девочка с болью и отеком медиальной ключицы. Clin Orthop Relat Res. 2008. 466 (12): 3158–62. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Баранина ЦЕМ. Увеличение грудино-ключичного сустава после блок-рассечения.
Semin Arthritis Rheum.2002. 32 (3): 189–95. [PubMed] [Google Scholar] 10. Росс JJ, Shamsuddin H. Септический артрит грудино-ключичного типа: обзор 180 случаев. Медицина (Балтимор) 2004; 83 (3): 139–48. [PubMed] [Google Scholar] 11. Роча П.П., Йошика Т.Т. Первичные инфекции скелета у потребителей героина: клиническая характеристика, диагностика и терапия. Clin Ortho Related Res. 1979; 144: 238–48. [PubMed] [Google Scholar] 12. Кофоед Х., Томсен П., Линденберг С. Серозный синовит грудино-ключичного сустава: аспекты дифференциальной диагностики.Scand J Rheumatol. 1985. 14 (1): 61–4. [PubMed] [Google Scholar] 13. Юд Р.А., Гольденберг Д.Л. Артрит грудино-ключичного сустава. Ревматоидный артрит. 1980. 23 (2): 232–9. [PubMed] [Google Scholar] 14. Гилберт Н.Ф., Диверс М.Т., Мадуэлл Дж. Э., Льюис В.О. 16-летняя девочка с болью и отеком медиальной ключицы. Clin Orthop Relat Res. 2008. 466 (12): 3158–62. [Бесплатная статья PMC] [PubMed] [Google Scholar] 15. Баранина ЦЕМ. Увеличение грудино-ключичного сустава после блок-рассечения. Br J Surg. 1976; 63 (6): 488–92. [PubMed] [Google Scholar] 16.Cantlon GE, Gluckman JL. Гипертрофия грудино-ключичного сустава после радикального рассечения шеи. Head Neck Surg. 1983; 5 (3): 218–21. [PubMed] [Google Scholar] 17. Глут МБ, Симпсон С.Б., Вирт Массачусетс. Отек грудино-ключичного сустава после операции в области головы и шеи: клинический случай и обзор дифференциальной диагностики. Am J Otolaryngol. 2001. 22 (5): 367–70. [PubMed] [Google Scholar] 18. Родригес-Энрикес П., Солано С., Пенья А., Леон-Эрнандес С., Эрнандес-Диас С., Гутьеррес М. и др. Поражение грудино-ключичного сустава при ревматоидном артрите: клинические и ультразвуковые данные запущенного сустава.Arthritis Care Res (Hoboken) 2013; 65 (7): 1177–82. [PubMed] [Google Scholar] 19. Стернхейм А., Чечик О., Фридман Ю., Стейнберг Э. Преходящая артропатия грудино-ключичного сустава, самоограничивающееся заболевание. J Shoulder Elbow Surg. 2014; 23 (4): 548–52. [PubMed] [Google Scholar]
Br J Surg. 1976; 63 (6): 488–92. [PubMed] [Google Scholar] 16.Cantlon GE, Gluckman JL. Гипертрофия грудино-ключичного сустава после радикального рассечения шеи. Head Neck Surg. 1983; 5 (3): 218–21. [PubMed] [Google Scholar] 17. Глут МБ, Симпсон С.Б., Вирт Массачусетс. Отек грудино-ключичного сустава после операции в области головы и шеи: клинический случай и обзор дифференциальной диагностики. Am J Otolaryngol. 2001. 22 (5): 367–70. [PubMed] [Google Scholar] 18. Родригес-Энрикес П., Солано С., Пенья А., Леон-Эрнандес С., Эрнандес-Диас С., Гутьеррес М. и др. Поражение грудино-ключичного сустава при ревматоидном артрите: клинические и ультразвуковые данные запущенного сустава.Arthritis Care Res (Hoboken) 2013; 65 (7): 1177–82. [PubMed] [Google Scholar] 19. Стернхейм А., Чечик О., Фридман Ю., Стейнберг Э. Преходящая артропатия грудино-ключичного сустава, самоограничивающееся заболевание. J Shoulder Elbow Surg. 2014; 23 (4): 548–52. [PubMed] [Google Scholar] Отек ключицы (ключицы), причины и лечение
Распухшая ключица или ключица описывает наличие скопления жидкости или любое увеличение, обнаруженное в ключице или вокруг нее, хотя это опухание не всегда может быть связано с самой ключицей.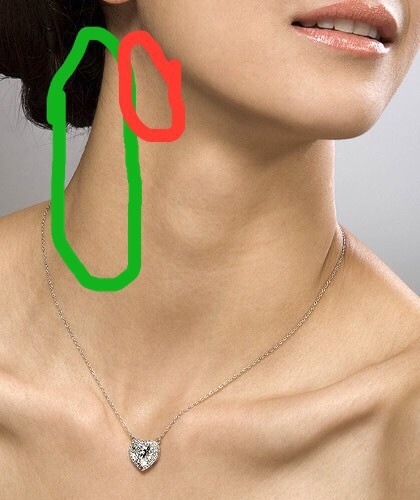 Этот отек часто вызывается повреждением мягких тканей над ключицей, хотя может возникнуть отек самой кости. Продолжайте читать, чтобы узнать больше о симптомах, причинах и методах лечения опухшей ключицы.
Этот отек часто вызывается повреждением мягких тканей над ключицей, хотя может возникнуть отек самой кости. Продолжайте читать, чтобы узнать больше о симптомах, причинах и методах лечения опухшей ключицы.
Симптомы опухшей ключицы
Симптомы, которые часто связаны с отеком ключицы, включают боль, ограничение движения руки, онемение, которое исходит от ключицы к руке, проблемы при переносе тяжелых предметов, красная кожа, болезненная при прикосновении, и нежность.
Причины опухшей ключицы
Опухание ключиц может быть вызвано множеством проблем разной степени тяжести, включая травмы, инфекции и нарушения роста. Ниже приводится подробный список возможных причин.
Травма: Одна из наиболее частых причин опухшей ключицы — травма кости или окружающей ткани. Автомобильные аварии, падения и спортивные травмы могут вызвать перелом ключицы и привести к отеку мышц и связок.
Заболевания костей: Некоторые нарушения роста костей, такие как болезнь Педжета, могут вызывать частое опухание ключицы.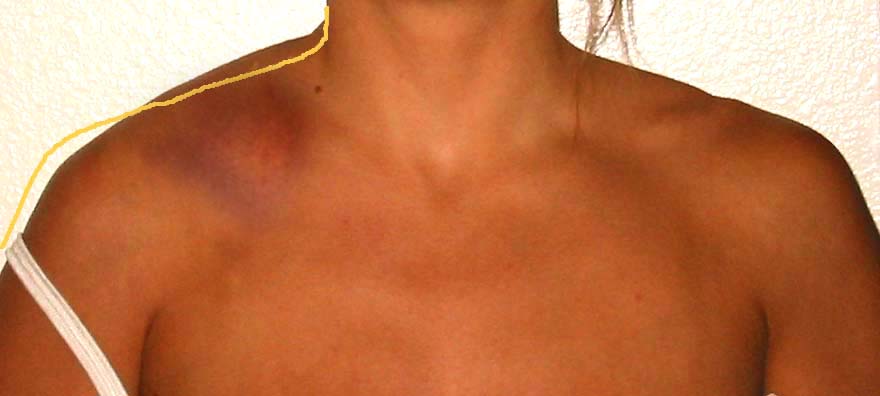 Постоянная поломка ключицы приводит к уродству, которое вызывает отек и боль.
Постоянная поломка ключицы приводит к уродству, которое вызывает отек и боль.
Инфекция: Инфекция ключицы, хотя и бывает редко, может вызвать отек и боль в окружающих тканях.
Дефицит витамина D: Недостаток витамина D приводит к снижению уровня кальция, что, в свою очередь, может вызвать деформацию костей, которая приводит к отеку.
Артрит и остеоартрит: Износ суставов, характерный для артрита и остеоартрита, может привести к опуханию всей ключицы.
Опухоль кости: Опухоль кости может вызвать опухоль, и ее необходимо лечить сразу же после обнаружения, поскольку она может быть очень серьезной.
Проблемы с суставами: Воспаление суставов, окружающих ключицу, может вызвать отек ключицы.
Увеличение лимфатических узлов: Иногда опухоль возникает не в ключице, а в лимфатических узлах, которые ее окружают.Лимфатические узлы обычно увеличиваются из-за инфекции во рту, зубах, волосистой части головы или легких.
Как лечить опухшую ключицу?
Лечение опухшей ключицы зависит от причины. Например, если ваша ключица опухла из-за травмы или перелома, лечение, скорее всего, будет включать в себя удержание руки в неподвижном состоянии с использованием повязки. Если опухоль вызвана артритом, наиболее распространенными методами лечения являются обезболивающие и отдых, хотя вам может потребоваться физиотерапия и даже операция.Лечение основной инфекции необходимо для уменьшения отека из-за увеличения лимфатических узлов.
Опухшая ключица может быть результатом травмы, артрита или даже основной инфекции. Если вы заметили отек вместе с болью, покраснением или болезненностью, важно обратиться к врачу. Будет разработан правильный диагноз и план лечения, чтобы помочь вашей ключице вернуться в нормальное состояние как можно скорее.
Связано: Причины, симптомы, лечение и упражнения боли в лопатке (лопатке)
Перикардит | Johns Hopkins Medicine
Что такое перикардит?
Перикардит — это воспаление перикарда, тонкого мешочка (оболочки), окружающего сердце.
Перикард удерживает сердце на месте и помогает ему правильно работать. Между внутренним и внешним слоями перикарда есть небольшое количество жидкости. Эта жидкость предохраняет слои от трения, пока сердце перекачивает кровь.
Что вызывает перикардит?
Обычно причина перикардита неизвестна, но может включать:
-
Инфекция (вирусами, бактериями, грибком или паразитами)
-
Аутоиммунные заболевания (например, волчанка, ревматоидный артрит или склеродермия)
-
Воспаление после сердечного приступа
-
Травма грудной клетки
-
Рак
-
ВИЧ / СПИД
-
Туберкулез (ТБ)
-
Почечная недостаточность
-
Медицинские процедуры (например, некоторые лекарства или лучевая терапия грудной клетки)
-
Кардиохирургия
Каковы симптомы перикардита?
Наиболее частые признаки перикардита:
Симптомы перикардита могут быть похожи на другие состояния. Обратитесь к врачу для постановки диагноза.
Обратитесь к врачу для постановки диагноза.
Как диагностируется перикардит?
Если ваш лечащий врач подозревает перикардит, он или она очень внимательно прислушаются к вашему сердцу. Распространенным признаком перикардита является шум трения перикарда. Это звук трения перикарда о внешний слой вашего сердца. Также могут быть слышны другие грудные звуки, которые являются признаками жидкости в перикарде (перикардиальный выпот) или легких (плевральный выпот).
Наряду с полным анамнезом и медицинским осмотром тесты, используемые для диагностики перикардита, могут включать:
-
Эхокардиограмма. В этом тесте используются звуковые волны для проверки размера и формы вашего сердца. Эхо-звуковые волны создают изображение на экране, когда ультразвуковой преобразователь проходит по коже над сердцем. Эхо может показать, насколько хорошо работает ваше сердце и скопилась ли жидкость вокруг сердца.
-
Электрокардиограмма .
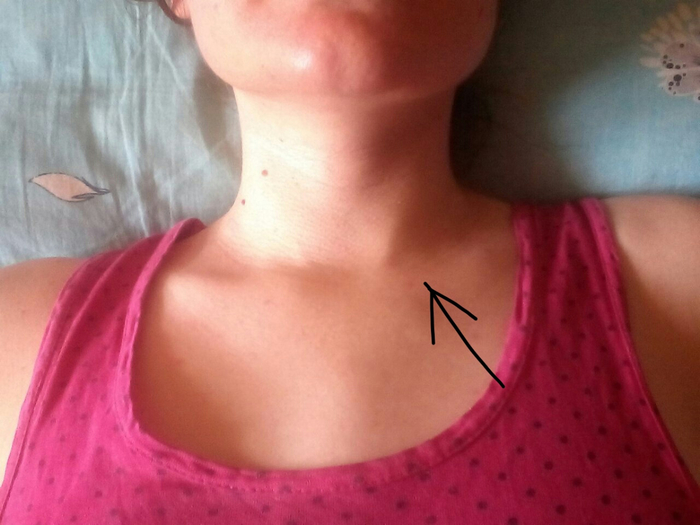 Этот тест регистрирует силу и время электрической активности сердца. Он показывает ненормальные ритмы и иногда может обнаружить повреждение сердечной мышцы.Маленькие датчики прикреплены к вашей коже, чтобы регистрировать электрическую активность.
Этот тест регистрирует силу и время электрической активности сердца. Он показывает ненормальные ритмы и иногда может обнаружить повреждение сердечной мышцы.Маленькие датчики прикреплены к вашей коже, чтобы регистрировать электрическую активность. -
Рентген грудной клетки. Рентген может быть сделан, чтобы проверить ваши легкие и увидеть, увеличено ли ваше сердце.
-
МРТ сердца. Это визуализирующий тест, позволяющий детально сфотографировать сердце. Его можно использовать для поиска утолщения или других изменений перикарда.
-
КТ сердца. Этот тип рентгеновского снимка позволяет получить четкое и подробное изображение сердца и перикарда.Его можно использовать, чтобы исключить другие причины боли в груди.
-
Анализы крови. Определенные анализы крови могут помочь исключить другие проблемы с сердцем, например, сердечный приступ, и определить степень воспаления перикарда.

Как лечится перикардит?
Ваш лечащий врач подберет лучшее лечение на основании:
-
Сколько вам лет
-
Общее состояние вашего здоровья и история болезни
-
Насколько вы больны
-
Насколько хорошо вы справляетесь с конкретными лекарствами, процедурами или терапией
-
Ожидаемый срок действия состояния
-
Ваше мнение или предпочтение
Целью лечения перикардита является определение и устранение причины заболевания.Лечение часто включает в себя лекарства, такие как обезболивающие, противовоспалительные препараты или антибиотики.
Если развиваются серьезные проблемы с сердцем, лечение может включать:
Перикардит может длиться от 2 до 6 недель и может вернуться.
Какие осложнения перикардита?
Между внутренним и внешним слоями перикарда находится небольшое количество жидкости. Часто при воспалении перикарда количество жидкости между этими слоями увеличивается.Это называется перикардиальным выпотом . Если количество жидкости быстро увеличивается, излияние может мешать работе сердца. Это осложнение перикардита называется тампонадой сердца , и требует серьезной неотложной помощи. Тонкая игла или трубка (называемая катетером) вводится в грудную клетку, чтобы удалить жидкость из перикарда и уменьшить давление на сердце.
Часто при воспалении перикарда количество жидкости между этими слоями увеличивается.Это называется перикардиальным выпотом . Если количество жидкости быстро увеличивается, излияние может мешать работе сердца. Это осложнение перикардита называется тампонадой сердца , и требует серьезной неотложной помощи. Тонкая игла или трубка (называемая катетером) вводится в грудную клетку, чтобы удалить жидкость из перикарда и уменьшить давление на сердце.
Хронический констриктивный перикардит возникает, когда по всему перикарду образуется рубцовидная ткань.Это редкое заболевание, которое со временем может развиться у людей с перикардитом. Рубцовая ткань заставляет перикардиальный мешок затвердеть и не двигаться должным образом. Со временем рубцовая ткань сдавливает сердце и мешает ему нормально работать. Единственный способ вылечить это — удалить перикард с помощью специальной операции на сердце.
Когда мне следует позвонить своему врачу?
Если ваши симптомы ухудшатся или у вас появятся новые симптомы, позвоните своему врачу.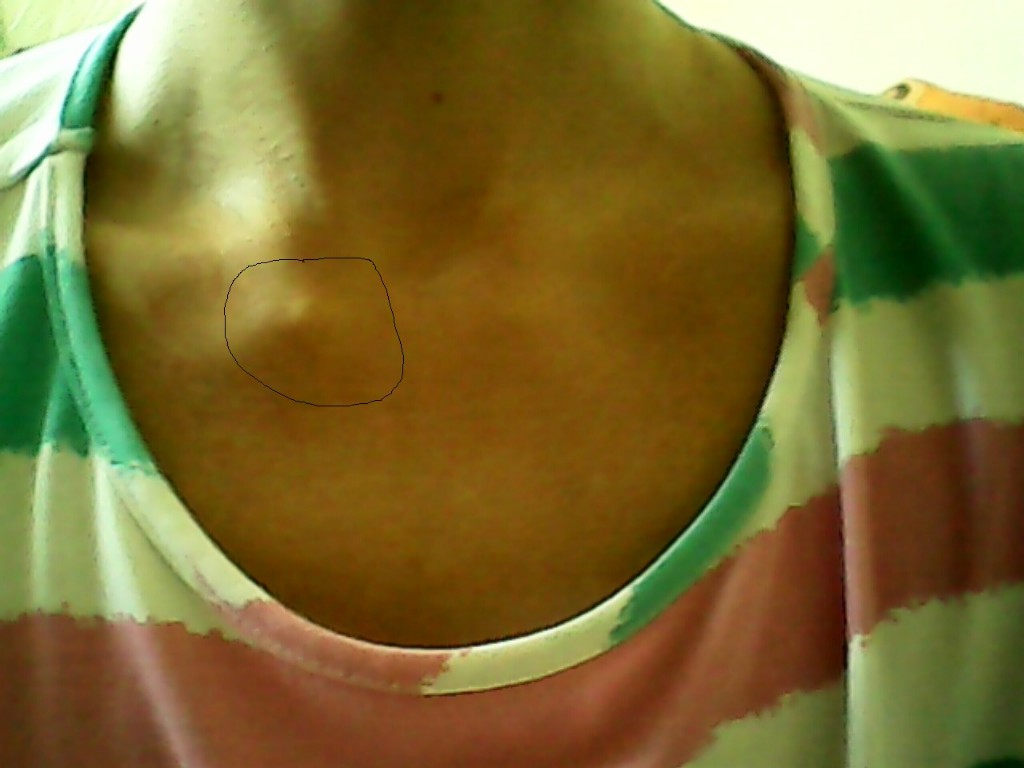
Ключевые моменты
-
Перикардит — это воспаление перикарда, тонкого мешочка, окружающего сердце.
-
Перикардит может быть вызван инфекцией, аутоиммунными нарушениями, воспалением после сердечного приступа, травмой грудной клетки, раком, ВИЧ / СПИДом, туберкулезом (ТБ), почечной недостаточностью, лечением (например, некоторыми лекарствами или лучевой терапией грудной клетки) или операция на сердце.
-
Наиболее частые признаки перикардита включают боль в груди, лихорадку, слабость и усталость, кашель, затрудненное дыхание, боль при глотании и сердцебиение (нерегулярное сердцебиение).
-
При подозрении на перикардит врач очень внимательно выслушает ваше сердце. Распространенным признаком перикардита является шум трения перикарда — звук трения перикарда о внешний слой сердца.
-
Целью лечения перикардита является определение и устранение причины заболевания.
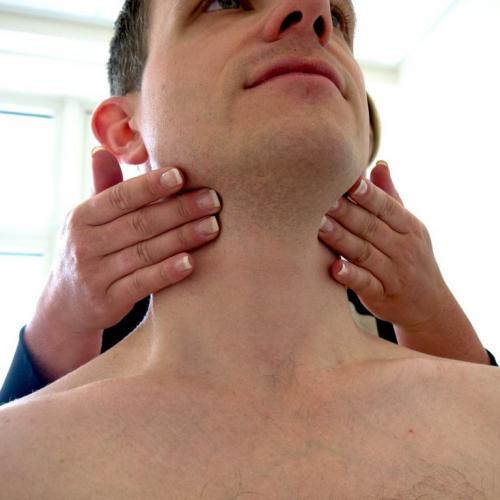 Лечение часто включает в себя лекарства, такие как обезболивающие, противовоспалительные препараты или антибиотики.Если развиваются серьезные проблемы с сердцем, лечение может включать удаление излишков жидкости вокруг сердца или операцию.
Лечение часто включает в себя лекарства, такие как обезболивающие, противовоспалительные препараты или антибиотики.Если развиваются серьезные проблемы с сердцем, лечение может включать удаление излишков жидкости вокруг сердца или операцию. -
Перикардит может длиться от 2 до 6 недель и может вернуться.
-
Перикардит может привести к осложнениям, таким как выпот в перикард (скопление жидкости вокруг сердца, которое может мешать ему работать должным образом) и хронический констриктивный перикардит (по всему перикарду образуется рубцовая ткань, которая сжимает сердце и мешает ему нормально работать).
Лимфома Ходжкина | NHS inform
Лимфома Ходжкина — это разновидность рака крови. Это может повлиять на детей в любом возрасте, но чаще встречается у подростков старшего возраста и молодых людей. Ежегодно в Великобритании около 70 детей в возрасте 0-14 лет, 120 молодых людей в возрасте 15-19 лет и 180 молодых людей в возрасте 20-24 лет страдают лимфомой Ходжкина.
Больше детей, чем когда-либо, выживают после рака в детстве. Существуют новые и более совершенные лекарства и методы лечения, и теперь мы также можем работать над уменьшением побочных эффектов от рака в прошлом.
Для меня ужасно слышать, что ваш ребенок болен раком, и временами это может казаться невыносимым, но существует множество специалистов в области здравоохранения и организаций поддержки, которые помогут вам в это трудное время.
Более подробная информация о раке вашего ребенка и методах лечения, которые могут использоваться, часто может помочь родителям справиться с этим. Мы надеемся, что эта информация окажется для вас полезной. Специалист вашего ребенка предоставит вам более подробную информацию, и, если у вас есть какие-либо вопросы, важно спросить у врача-специалиста или медсестры, которые знают индивидуальную ситуацию вашего ребенка.
Что такое лимфома Ходжкина?
Лимфома Ходжкина — это тип рака, который возникает в лимфатической системе. Существует два основных типа лимфомы Ходжкина: классическая лимфома Ходжкина, которая поражает 95% пациентов, и лимфома с преобладанием лимфоцитов Ходжкина (LPHL), которая поражает только 5% пациентов. Эта информация относится к классической лимфоме Ходжкина, но включает небольшой раздел о ЛПХЛ.
Существует два основных типа лимфомы Ходжкина: классическая лимфома Ходжкина, которая поражает 95% пациентов, и лимфома с преобладанием лимфоцитов Ходжкина (LPHL), которая поражает только 5% пациентов. Эта информация относится к классической лимфоме Ходжкина, но включает небольшой раздел о ЛПХЛ.
Лимфатическая система
Лимфатическая система является частью иммунной системы, естественной защиты организма от инфекций и болезней.
Лимфатическая система состоит из костного мозга, тимуса, селезенки и лимфатических узлов (или лимфатических узлов). Лимфатические узлы связаны сетью крошечных лимфатических сосудов, содержащих лимфатическую жидкость. Лимфомы могут начаться где угодно в лимфатической системе, но лимфома Ходжкина, скорее всего, начнется в лимфатических узлах на шее. Другие области, где лимфатические узлы могут увеличиваться, находятся над ключицей, подмышкой, пахом и внутри грудной клетки. Гланды могут набухать в этих областях как часть реакции организма на инфекцию, а не только на рак, поэтому для диагностики лимфомы необходима биопсия.
Количество лимфатических узлов варьируется от одной части тела к другой. В некоторых частях тела очень мало лимфатических узлов, тогда как под мышкой их может быть 20-50.
Существует два основных типа лимфомы: неходжкинская лимфома (НХЛ) и лимфома Ходжкина (HL). Хотя это оба типа лимфомы, между ними есть различия, что означает, что они нуждаются в разном лечении.
Причины
Точная причина лимфомы Ходжкина неизвестна. У большинства людей лимфома Ходжкина не обнаруживается.Однако появляется все больше свидетельств того, что инфекции, такие как вирус, вызывающий железистую лихорадку, могут играть определенную роль в развитии лимфомы Ходжкина, особенно в детском возрасте. Слабый иммунитет также может быть фактором риска развития болезни. Очень редко лимфома Ходжкина может развиться у более чем одного члена семьи, но она не передается по наследству от родителей, и вы не можете заразиться ею от другого человека.
Признаки и симптомы
Первым признаком лимфомы Ходжкина обычно является безболезненное опухание одной железы или группы лимфатических узлов, которое продолжается в течение нескольких недель или даже месяцев.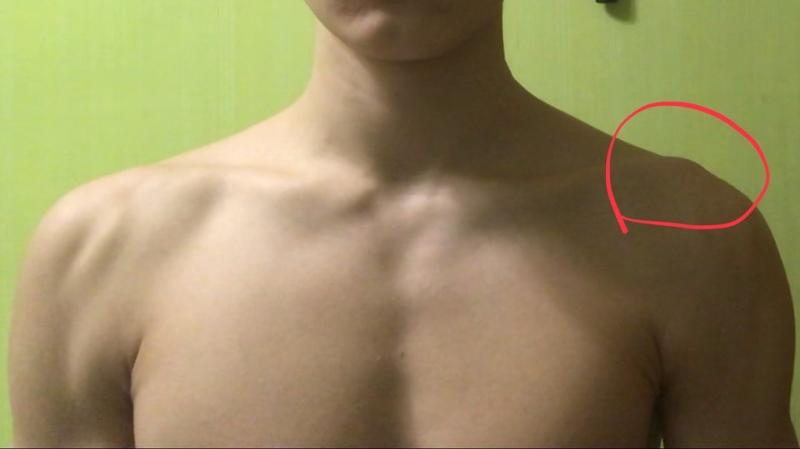 Первые железы, которые могут быть поражены, находятся на шее или над ключицей, чаще всего только с одной стороны. Однако важно помнить, что детские железы также могут опухать, если у них есть обычная инфекция, вызывающая боль в горле или простуду. Если поражены грудные железы, это может вызвать кашель или одышку. Это вызвано давлением, которое железы оказывают на дыхательные пути.
Первые железы, которые могут быть поражены, находятся на шее или над ключицей, чаще всего только с одной стороны. Однако важно помнить, что детские железы также могут опухать, если у них есть обычная инфекция, вызывающая боль в горле или простуду. Если поражены грудные железы, это может вызвать кашель или одышку. Это вызвано давлением, которое железы оказывают на дыхательные пути.
Иногда у ребенка с лимфомой Ходжкина может быть высокая температура (жар), ночная потливость, потеря веса или кожный зуд.
Как диагностируют лимфому Ходжкина
Поскольку лимфатические узлы могут увеличиваться по разным причинам, для диагностики лимфомы Ходжкина проводится биопсия. Биопсия — это когда опухшая лимфатическая железа удаляется, а клетки исследуются под микроскопом. Это небольшая операция, которая обычно проводится под общим наркозом. Иногда необходимо удалить лишь небольшую часть лимфатической железы, что можно сделать под местной анестезией.
Если лимфома Ходжкина диагностируется после биопсии, проводятся дополнительные тесты, чтобы определить точный размер и положение лимфомы, а также определить, распространилась ли она за пределы исходной области. Эти тесты включают рентген, анализы крови, компьютерную томографию, МРТ и ПЭТ.
Эти тесты включают рентген, анализы крови, компьютерную томографию, МРТ и ПЭТ.
Очень часто берут образец костного мозга. Это связано с тем, что клетки лимфомы могут распространяться в костный мозг, а также в другие лимфатические узлы.
Выполняемые тесты называются промежуточными. Вам будут объяснены любые тесты и исследования, которые потребуются вашему ребенку. У Детской группы рака и лейкемии (CCLG) есть дополнительная информация о том, что включают тесты и сканирование.
Стадия
Стадия лимфомы Ходжкина описывает размер и положение рака, а также его распространение.Стадия очень важна, потому что тип лечения, который получает ваш ребенок, будет зависеть от стадии заболевания. Система стадирования лимфомы Ходжкина следующая:
1 этап
Поражена только одна группа лимфатических узлов, а лимфома находится только на одной стороне диафрагмы (мышечный слой под легкими, который контролирует дыхание).
2 этап
Поражаются две или более группы лимфатических узлов, но они находятся только с одной стороны диафрагмы.
3 этап
Лимфома находится в лимфатических узлах выше и ниже диафрагмы.
4 этап
Лимфома распространилась за пределы лимфатических узлов на другие органы, такие как печень, легкие или костный мозг.
Помимо присвоения каждой стадии номера, врачи также используют буквенный код — A, B или E:
- A означает, что у вашего ребенка нет симптомов.
- B означает, что у вашего ребенка есть один или несколько из следующих симптомов: лихорадка, ночная потливость или значительная потеря веса.
- E означает, что лимфома выросла из лимфатической железы в экстранодальную ткань (ткань в местах за пределами лимфатических узлов).
Число и буква используются при определении стадии каждого ребенка с лимфомой Ходжкина. Это поможет врачу определиться с планом лечения вашего ребенка.
Лечение
Детей с лимфомой Ходжкина обычно лечат химиотерапией, но иногда требуется и лучевая терапия. Тип и количество предоставляемого лечения зависят от стадии заболевания, на котором оно было диагностировано.Лечащий врач вашего ребенка обсудит с вами варианты лечения.
Тип и количество предоставляемого лечения зависят от стадии заболевания, на котором оно было диагностировано.Лечащий врач вашего ребенка обсудит с вами варианты лечения.
Химиотерапия
Это использование противораковых (цитотоксических) препаратов для уничтожения раковых клеток.
Обычно используется комбинация лекарств, которая часто назначается каждые несколько недель в течение нескольких месяцев. Используется комбинация лекарств, потому что каждый химиотерапевтический препарат действует по-своему. Совместное использование нескольких препаратов увеличивает эффективность лечения. Это также означает, что можно использовать более низкие дозы отдельных лекарств, что может снизить вероятность долгосрочных побочных эффектов.
Лучевая терапия
Используется менее чем у половины людей с лимфомой Ходжкина. Он лечит рак, используя лучи высокой энергии, которые разрушают раковые клетки, причиняя как можно меньше вреда нормальным клеткам.
Побочные эффекты лечения
Лечение лимфомы Ходжкина может вызывать побочные эффекты, и врач вашего ребенка обсудит их с вами до начала лечения.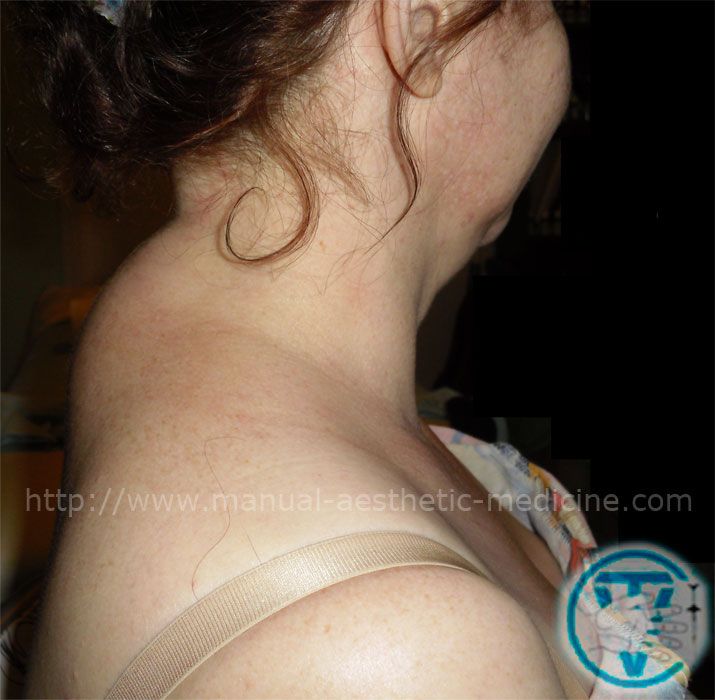 Любые возможные побочные эффекты будут зависеть от конкретного лечения и той части тела, которая подвергается лечению.
Любые возможные побочные эффекты будут зависеть от конкретного лечения и той части тела, которая подвергается лечению.
Некоторые общие побочные эффекты химиотерапии, которые могут возникнуть во время лечения, включают:
- плохое самочувствие (тошнота) и тошнота (рвота)
- Выпадение волос
- низкий анализ крови, который может привести к повышенному риску инфицирования, синяков и кровотечений
- усталость
Также могут произойти изменения вкусовых ощущений вашего ребенка и изменения в его кишечнике. Если у вашего ребенка возникают побочные эффекты от лечения, важно обсудить их с врачом или медсестрой.Они могут помочь уменьшить их.
Поздние побочные эффекты лечения
Излечимость лимфомы Ходжкина очень высока, что означает, что у некоторых детей могут развиваться побочные эффекты через много лет после лечения. Вероятность развития поздних побочных эффектов зависит от того, где находилась исходная опухоль, насколько далеко она распространилась, и от типа лечения, которое прошел ваш ребенок.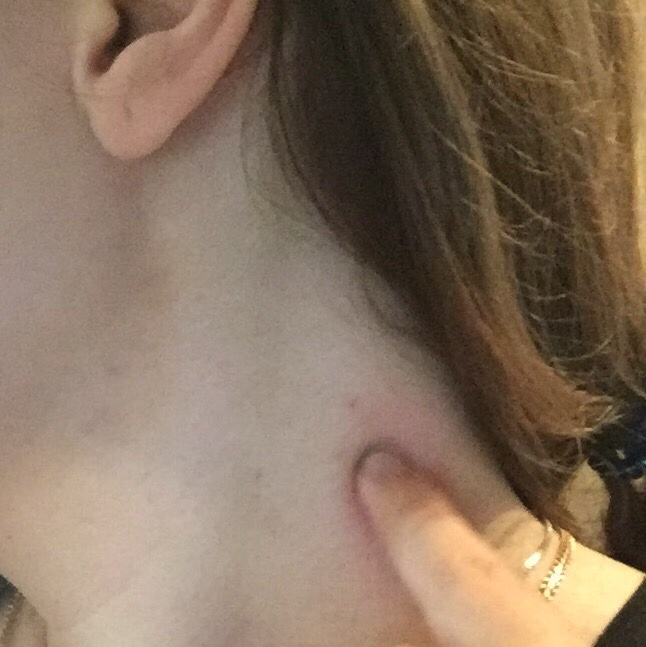
Эти поздние побочные эффекты могут влиять на нормальные органы, такие как сердце, почки и легкие. После лечения лимфомы Ходжкина наблюдается небольшое повышение риска развития другого рака в более позднем возрасте.Также есть вероятность, что это может повлиять на фертильность. Мальчики-подростки, которым поставлен диагноз после полового созревания, должны иметь возможность получить банк спермы до начала лечения. В этой ситуации сперму можно хранить для возможного использования в более поздние годы.
Врач или медсестра вашего ребенка расскажут больше о возможных поздних побочных эффектах.
Клинические испытания
Многие дети проходят лечение в рамках клинических исследований. Испытания направлены на улучшение нашего понимания наилучшего способа лечения болезни, обычно путем сравнения стандартного лечения с новой или измененной версией.
Целью лечения лимфомы Ходжкина является излечение рака с минимально возможными краткосрочными и долгосрочными побочными эффектами. Это особенно важно при детской лимфоме Ходжкина, где показатели излечения высоки. Важно найти правильный баланс между лечением рака и минимальным риском долгосрочных побочных эффектов.
Это особенно важно при детской лимфоме Ходжкина, где показатели излечения высоки. Важно найти правильный баланс между лечением рака и минимальным риском долгосрочных побочных эффектов.
При необходимости медицинская бригада вашего ребенка поговорит с вами об участии в клиническом исследовании и ответит на любые ваши вопросы.Письменная информация часто предоставляется, чтобы помочь в объяснении.
Участие в исследовательском исследовании является полностью добровольным, и у вас будет достаточно времени, чтобы решить, подходит ли оно вашему ребенку.
Рекомендации по лечению
Иногда клинические испытания опухоли вашего ребенка недоступны. Это может быть связано с тем, что только что закончилось недавнее исследование, или потому, что опухоль встречается очень редко. В таких случаях вы можете ожидать, что ваши врачи и медсестры предложат наиболее подходящее лечение с использованием рекомендаций, подготовленных экспертами по всей стране.Детская группа по лечению рака и лейкемии (CCLG) — важная организация, которая помогает разрабатывать эти рекомендации.
Последующее наблюдение
Около 90% детей, у которых развивается лимфома Ходжкина, излечиваются. Когда ваш ребенок завершит лечение, он перейдет в фазу последующего наблюдения, посещая врачей и медсестер в амбулаторных клиниках, как правило, в течение примерно пяти лет. Вначале визиты в клинику будут проводиться каждые 3-4 месяца, а в течение нескольких лет после завершения лечения будут периодически проводиться сканирование, рентген и анализы крови.
Если рак вернется, можно назначить другой курс лечения. Если у вас есть особые опасения по поводу состояния и лечения вашего ребенка, лучше всего обсудить их с лечащим врачом, который знает ситуацию.
Лимфома Ходжкина с преобладанием лимфоцитов (ЛПХЛ)
Это редкий тип лимфомы Ходжкина, которым страдает около 5% пациентов. ЛПХЛ обычно растет медленнее, чем классическая лимфома Ходжкина, и обычно требует менее интенсивного лечения.У молодых людей с LPHL может быть одна опухшая железа или группа опухших желез только в одной области, например, в шее или паху. Опухшая железа часто растет очень медленно и может присутствовать в течение многих месяцев, прежде чем будет проведена биопсия и поставлен диагноз. Биопсия и определение стадии будут проводиться так же, как при классической лимфоме Ходжкина. Назначенное лечение будет зависеть от стадии заболевания, но у большинства пациентов диагностируется ранняя стадия заболевания.
Опухшая железа часто растет очень медленно и может присутствовать в течение многих месяцев, прежде чем будет проведена биопсия и поставлен диагноз. Биопсия и определение стадии будут проводиться так же, как при классической лимфоме Ходжкина. Назначенное лечение будет зависеть от стадии заболевания, но у большинства пациентов диагностируется ранняя стадия заболевания.
LPHL обычно лечат хирургическим вмешательством или низкодозной химиотерапией.Он может вернуться через много лет после лечения, и может потребоваться дальнейшее лечение, но это редко бывает опасным для жизни состоянием. В редких случаях пациенты имеют прогрессирующую ЛПХЛ и получают более интенсивную химиотерапию. Также существует связь между LPHL и развитием более агрессивной неходжкинской лимфомы.
Ваши чувства
Как родитель, тот факт, что ваш ребенок болен раком, является одной из худших ситуаций, с которыми вы можете столкнуться. У вас может быть много эмоций, таких как страх, вина, печаль, гнев и неуверенность. Все это нормальные реакции и часть процесса, через который проходят многие родители в такое трудное время. Здесь невозможно описать все чувства, которые могут у вас возникнуть. Однако буклет CCLG «Рак для детей и молодежи»; В «Руководстве для родителей» рассказывается об эмоциональном воздействии ухода за ребенком, больным раком, и предлагаются источники помощи и поддержки.
Все это нормальные реакции и часть процесса, через который проходят многие родители в такое трудное время. Здесь невозможно описать все чувства, которые могут у вас возникнуть. Однако буклет CCLG «Рак для детей и молодежи»; В «Руководстве для родителей» рассказывается об эмоциональном воздействии ухода за ребенком, больным раком, и предлагаются источники помощи и поддержки.
Ваш ребенок может испытывать множество сильных эмоций на протяжении всего периода переживания рака. В Руководстве для родителей эти вопросы обсуждаются подробнее и рассказывается о том, как вы можете поддержать своего ребенка.
Признаки и симптомы нейробластомы
Нейробластома может развиваться в разных частях тела. Клетки нейробластомы также могут иногда выделять химические вещества, называемые гормонами, которые могут влиять на другие части тела. Из-за этого нейробластома может вызывать множество различных признаков и симптомов. Некоторые из наиболее распространенных симптомов могут включать:
- Шишка или припухлость в животе у ребенка, кажется, не болит
- Отек ног или верхней части груди, шеи и лица
- Проблемы с дыханием или глотанием
- Похудание
- Не ест или жалуется на чувство сытости
- Проблемы с дефекацией или мочеиспусканием
- Боль в костях
- Шишки или шишки под кожей, которые могут казаться синими
- Опущенное веко и маленький зрачок (черная область в центре глаза) одного глаза
- Проблемы, связанные с ощущением или движением частей тела
- Глаза с выпуклостью и / или синяками вокруг глаз
Признаки и симптомы могут отличаться в зависимости от того, где находится опухоль, насколько она велика, насколько далеко она распространилась и вырабатывает ли опухоль гормоны.
Многие из этих признаков и симптомов, скорее всего, вызваны чем-то другим, а не нейробластомой. Тем не менее, если у вашего ребенка есть какие-либо из этих симптомов, проконсультируйтесь с врачом, чтобы найти причину и при необходимости лечить.
Признаки или симптомы, вызванные основной опухолью
Опухоли в области живота (живота) или таза: Одним из наиболее частых признаков нейробластомы является большая шишка или опухоль в брюшной полости ребенка. Ребенок может не хотеть есть (что может привести к потере веса).Если ребенок достаточно взрослый, он может жаловаться на чувство сытости или боли в животе. Но сама шишка на ощупь обычно не болезненна.
Иногда опухоль в брюшной полости или тазу может поражать другие части тела. Например, опухоли, которые давят на кровеносные и лимфатические сосуды брюшной полости или таза или прорастают в них, могут препятствовать попаданию жидкости обратно в сердце. Иногда это может привести к отеку ног, а у мальчиков — мошонки.
В некоторых случаях давление растущей опухоли может повлиять на мочевой пузырь или кишечник ребенка, что может вызвать проблемы с мочеиспусканием или дефекацией.
Опухоли на груди или шее: Опухоли на шее часто можно увидеть или ощутить как твердые безболезненные образования.
Если опухоль находится в груди, она может давить на верхнюю полую вену (большая вена в груди, по которой кровь от головы и шеи возвращается к сердцу). Это может вызвать отек лица, шеи, рук и верхней части груди (иногда с синевато-красным цветом кожи). Он также может вызывать головные боли, головокружение и изменение сознания, если влияет на мозг.
Опухоли груди или шеи могут также давить на горло или трахею, что может вызывать кашель и затруднения при дыхании или глотании.
Нейробластомы, которые давят на определенные нервы в груди или шее, иногда могут вызывать другие симптомы, такие как опущенное веко и маленький зрачок (черная область в центре глаза), часть состояния, известного как синдром Хорнера .
Давление на другие нервы около позвоночника может повлиять на способность ребенка чувствовать или двигать руками или ногами.
Признаки или симптомы, вызванные распространением рака на другие части тела
Многие нейробластомы уже распространились на лимфатические узлы или другие части тела к моменту их обнаружения.
Распространяется на лимфатические узлы: Лимфатические узлы — это скопления иммунных клеток размером с боб, которые встречаются по всему телу. Рак, распространившийся на лимфатические узлы, может вызвать их опухоль. Эти узлы иногда могут ощущаться как шишки под кожей, особенно в области шеи, над ключицей, под рукой или в паху.Увеличенные лимфатические узлы у детей гораздо чаще являются признаком инфекции, чем рака, но их следует проверить у врача.
Распространение на кости: Нейробластома часто распространяется на кости. Ребенок, который может говорить, может жаловаться на боли в костях. Боль может быть настолько сильной, что ребенок хромает или отказывается ходить. Если опухоль распространяется на кости позвоночника, опухоль может давить на спинной мозг и вызывать слабость, онемение или паралич рук или ног.
Боль может быть настолько сильной, что ребенок хромает или отказывается ходить. Если опухоль распространяется на кости позвоночника, опухоль может давить на спинной мозг и вызывать слабость, онемение или паралич рук или ног.
Распространение на кости вокруг глаз является обычным явлением и может привести к синякам вокруг глаз или к незначительному выпячиванию глазного яблока.Рак может также распространиться на другие кости черепа, вызывая неровности под кожей головы.
Распространяется на костный мозг: Если рак распространяется на костный мозг (внутреннюю часть определенных костей, где образуются новые клетки крови), у ребенка может не хватать эритроцитов, лейкоцитов или тромбоцитов. Эта нехватка кровяных телец может привести к усталости, раздражительности, слабости, частым инфекциям и избыточным синякам или кровотечению из небольших порезов или царапин.
Проблемы с кровотечением: В редких случаях большие опухоли могут начать разрушаться, что приводит к потере факторов свертывания крови. Это может привести к высокому риску серьезного кровотечения, которое известно как коагулопатия потребления и может быть опасным для жизни.
Это может привести к высокому риску серьезного кровотечения, которое известно как коагулопатия потребления и может быть опасным для жизни.
Нейробластома стадии 4S (РС): Особо широко распространенная форма нейробластомы (известная как стадия 4S или стадия РС) иногда возникает, обычно в течение первых нескольких месяцев жизни. В этой особой форме нейробластома распространилась на печень, кожу и / или костный мозг (в небольших количествах). Синие или фиолетовые шишки, похожие на маленькие ягоды черники, могут быть признаком распространения на кожу.Печень может стать очень большой и ощущаться как масса на правой стороне живота. Иногда он может вырасти настолько, что давит на легкие, из-за чего ребенку становится трудно дышать. Хотя нейробластома стадии 4S уже широко распространена, она хорошо поддается лечению и часто сокращается или проходит сама по себе. Практически все дети с этой формой нейробластомы излечимы.
Признаки или симптомы, вызванные гормонами опухоли
Клетки нейробластомы иногда выделяют гормоны, которые могут вызывать проблемы с тканями и органами в других частях тела, даже если рак не распространился на эти ткани или органы. Эти проблемы получили название паранеопластических синдромов .
Эти проблемы получили название паранеопластических синдромов .
Признаки и симптомы паранеопластических синдромов могут включать:
- Постоянная водянистая диарея
- Лихорадка
- Высокое кровяное давление (вызывает раздражительность)
- Учащенное сердцебиение
- Покраснение (гиперемия) кожи
- Потливость
Необычный набор симптомов называется синдромом опсоклонуса-миоклонуса-атаксии или атаксией опсоклонуса миоклонуса (ОМА).Считается, что это происходит в результате того, что иммунная система организма атакует нормальную нервную ткань. У ребенка с этим синдромом обычно наблюдаются нерегулярные, быстрые движения глаз (опсоклонус) и судорожные мышечные спазмы (миоклонус), и он кажется несогласованным при стоянии или ходьбе (атаксия). У него также могут быть проблемы с речью. Дети с этим синдромом, как правило, лучше смотрят на саму нейробластому, хотя у некоторых детей могут быть долгосрочные проблемы с нервной системой даже после лечения нейробластомы. (Подробнее об этом см. В разделе «Поздние и отдаленные эффекты нейробластомы и ее лечение».)
(Подробнее об этом см. В разделе «Поздние и отдаленные эффекты нейробластомы и ее лечение».)
Когда увеличенные лимфатические узлы означают рак?
Когда у вас увеличиваются лимфатические узлы, вашей первой мыслью не должно быть: «У меня рак». Они с большей вероятностью будут вызваны инфекциями или заболеванием, влияющим на вашу иммунную систему, и часто проходят по мере заживления вашего тела.
Но иногда раковые клетки проходят через кровоток и попадают в лимфатические узлы или даже начинаются там.
Ваш врач может помочь вам выяснить, что вызывает изменения в вашем теле.
Почему увеличиваются лимфатические узлы
В вашем теле более 600 маленьких лимфатических узлов в форме фасоли, расположенных в скоплениях — под шеей, в подмышечных впадинах и в паху, а также в середине груди и живота. Они хранят иммунные клетки и действуют как фильтры для удаления микробов, мертвых и поврежденных клеток и других отходов из вашего тела.
Увеличенные лимфатические узлы — признак того, что они много работают. Там может собираться больше иммунных клеток и накапливаться больше отходов. Отек обычно сигнализирует о какой-либо инфекции, но также может быть вызван таким заболеванием, как ревматоидный артрит или волчанка, или, в редких случаях, раком.
Там может собираться больше иммунных клеток и накапливаться больше отходов. Отек обычно сигнализирует о какой-либо инфекции, но также может быть вызван таким заболеванием, как ревматоидный артрит или волчанка, или, в редких случаях, раком.
Часто опухшие лимфатические узлы находятся рядом с тем местом, где возникла проблема. Когда у вас ангина, лимфатические узлы на шее могут увеличиваться. У женщин с раком груди могут увеличиваться лимфатические узлы в подмышечной впадине.
Если несколько областей лимфатических узлов опухли, это говорит о том, что проблема во всем теле.Это может быть что-то вроде ветряной оспы, ВИЧ или рака, например лейкемии или лимфомы.
Когда обращаться к врачу
Вы часто будете хорошо понимать, почему опухший лимфатический узел — у вас простуда, ваш зуб инфицирован или у вас плохо заживает порез. Если вы не можете придумать объяснения, возможно, пора выписаться.
Лимфатические узлы размером около 1/2 дюйма или больше не являются нормальными. Они не должны казаться твердыми или эластичными, и вы должны иметь возможность их двигать.Кожа над ними не должна быть красной, раздраженной или теплой. И опухоль должна пройти в течение пары недель. Вам следует обратиться к врачу, если ваши лимфатические узлы выглядят ненормально ».
Они не должны казаться твердыми или эластичными, и вы должны иметь возможность их двигать.Кожа над ними не должна быть красной, раздраженной или теплой. И опухоль должна пройти в течение пары недель. Вам следует обратиться к врачу, если ваши лимфатические узлы выглядят ненормально ».
Другие симптомы также являются поводом для записи на прием:
Получение диагноза
Ваш врач, вероятно, сначала попытается исключить причины, отличные от рака. сделайте медицинский осмотр и спросите о том, что произошло, например, если вы:
- Вас поцарапала кошка
- Укусил клещ
- Съел недоваренное мясо
- Был рискованным сексом или употреблял наркотики внутривенно
- Путешествовал в определенные места или районы
Они захотят узнать, какие лекарства вы принимаете и какие у вас есть симптомы.
Опухшие узлы, расположенные рядом с ключицей или нижней частью шеи, когда вам больше 40 лет, с большей вероятностью могут быть раком. На правой стороне, относящейся к легким и пищеводу; слева — органы в животе. Увеличение лимфатических узлов в подмышечной впадине при отсутствии сыпи или язв на руке также может вызывать подозрение.
На правой стороне, относящейся к легким и пищеводу; слева — органы в животе. Увеличение лимфатических узлов в подмышечной впадине при отсутствии сыпи или язв на руке также может вызывать подозрение.
Если ваш врач считает, что ваши увеличенные лимфатические узлы могут быть раком, тесты и изображения могут подтвердить диагноз или указать на что-то еще. В зависимости от того, где может быть рак, вы можете пройти рентген грудной клетки, УЗИ, компьютерную томографию или МРТ.Сканирование под названием FDG-PET (фтордезоксиглюкоза с позитронно-эмиссионной томографией) может помочь обнаружить лимфому и другие виды рака. И вам, вероятно, сделают биопсию. Они будут брать образец клеток из узла, обычно с помощью иглы, или удалять весь узел. Образец отправляется в лабораторию, где специалист может проверить его с помощью микроскопа на предмет рака.
В противном случае вы обычно начинаете с полного анализа крови (CBC), чтобы получить картину вашего общего состояния здоровья, а также более подробную информацию о ваших лейкоцитах, которые борются с инфекцией. В зависимости от других ваших симптомов и вашего анамнеза врач может также назначить дополнительные анализы крови или рентген.
В зависимости от других ваших симптомов и вашего анамнеза врач может также назначить дополнительные анализы крови или рентген.
Если эти тесты не покажут другую причину и опухшие узлы не исчезнут в течение 3-4 недель, ваш врач, вероятно, сделает биопсию. Поскольку отек часто проходит или будет найдена другая причина, пока вы ждете биопсии, такая задержка не позволяет людям пройти процедуры, которые им не нужны. И даже если это рак, вы все равно сможете эффективно его лечить.
Если у вас увеличились лимфатические узлы по всему телу, ваш врач попросит сделать общий анализ крови, рентген грудной клетки и тест на ВИЧ. Если они в норме, вы можете пройти другие тесты, например, на туберкулез или сифилис, тест на антинуклеарные антитела (который проверяет вашу иммунную систему) или тест на гетерофил (на вирус Эпштейна-Барра). Следующим этапом является биопсия самого аномального узла.
Что означает рак в лимфатическом узле?
Рак в ваших лимфатических узлах может указывать на лимфому или другой рак крови или может быть раком, который распространился из другого места.