Пролежни чем вылечить: чем лечить; эффективные противопролежневые средства; как вылечить пролежни быстро
чем лечить; эффективные противопролежневые средства; как вылечить пролежни быстро
02 Июня 2011, 19:28
Пролежни поддаются лечению, если это лечение правильное. Более того, пролежни можно вылечить быстро. Чтобы понять, как это сделать, обратите внимание на наиболее распространенные ошибки в лечении пролежней. К сожалению, существуют стериотипы, которые приводят к неправильным методам лечения.
Наиболее распространенные ошибки при лечении пролежней.
1. Упущенное время. Пролежни образуются очень быстро (достаточно 2-6 часов). Также быстро пролежни прогрессируют и ухудшаются, если не начать их лечение.
2. Человек продолжает лежать на пораженной поверхности. При таких обстоятельствах пролежни не будут заживать в принципе, какими бы эффективными средствами для местного лечения Вы ни пользовались.
3. Рану обрабатывают марганцовкой, перекисью водорода, зеленкой или йодом. Использование всех перечисленных средств не только не ускоряет, но напротив – замедляет заживление, поскольку травмируются живые ткани. Замените использование всех агрессивных средств для обработки пролежней раствором хлоргексидина или мирамистином.
4. Для заживления пролежней используют подсушивающие присыпки (лекарственные и изготовленные самостоятельно). Применение подсушивающих средств замедляет процесс заживления. Раны быстро и эффективно заживают только во влажной среде. Поэтому настоятельно рекомендуем заменить использование подсушивающих средств влагоудерживающими повязками (например, гидроколлоидные покрытия Комфил Плюс).
Применение подсушивающих средств замедляет процесс заживления. Раны быстро и эффективно заживают только во влажной среде. Поэтому настоятельно рекомендуем заменить использование подсушивающих средств влагоудерживающими повязками (например, гидроколлоидные покрытия Комфил Плюс).
5. Пролежни закрывают мазевыми антисептическими повязками даже в тех случаях, когда в ране есть гной и некротические ткани. Такое лечение противопоказано. Антисептики не смогут решить проблему пока в ране есть гной и некроз. Обязательно используйте средства для биологического очищения раны (на основе ферментов), чтобы полностью удалить некроз и гной из пролежневой раны. Для этой цели подойдут лечебные повязки с ферментами Протеокс-ТМ или ПАМ-Т.
6. Для закрытия пролежней пользуются обычными перевязочными средствами, предварительно нанося мазь на рану. Как правило, такие повязки прилипают к ране и при смене повязки их приходится буквально отрывать, травмируя живые ткани. Все это существенно замедляет процессы заживления. Для наискорейшего заживления рекомендуем использовать ранозаживляющие аппликации ВитаВаллис, которые ускоряют процессы восстановления тканей, и гидроколлоидные покрытия Комфил Плюс. Покрытия Комфил Плюс требуют редкой смены повязок, не травмируют рану и способствуют быстрому заживлению пролежней.
Все это существенно замедляет процессы заживления. Для наискорейшего заживления рекомендуем использовать ранозаживляющие аппликации ВитаВаллис, которые ускоряют процессы восстановления тканей, и гидроколлоидные покрытия Комфил Плюс. Покрытия Комфил Плюс требуют редкой смены повязок, не травмируют рану и способствуют быстрому заживлению пролежней.
И в конце хотелось бы отметить, что даже когда Вы остались один на один с проблемой, обращайтесь за консультацией к специалистам, чтобы подобрать именно те средства для лечения пролежней, которые будут соответствовать стадии раневого процесса и принесут максимальную пользу. Не бывает плохих средств. Бывают средства неправильно подобранные.
как лечить на разных стадиях — Про Паллиатив
СодержаниеЧто такое пролежни
Пролежни 1 стадии
Пролежни 2 стадии
Пролежни 3 стадии
Пролежни 4 стадии
Что такое опрелости
Опрелости 1 степени
Опрелости 2 степени
Опрелости 3 степени
Что влияет на появление опрелостей и пролежней
У тяжелобольных людей, особенно лежачих, со временем меняется состояние кожи — она становится сухой, чувствительной и тонкой. Это происходит из-за уменьшения уровня выработки коллагена и жиров. Такая кожа легко травмируется и долго заживает. Если за ней ухаживать неправильно, появится раздражение, присоединится инфекция — возникнут опрелости и пролежни.
Это происходит из-за уменьшения уровня выработки коллагена и жиров. Такая кожа легко травмируется и долго заживает. Если за ней ухаживать неправильно, появится раздражение, присоединится инфекция — возникнут опрелости и пролежни.
В этой статье мы расскажем, что это такое и как лечить.
Но сначала — базовые правила ухода за лежачим больным. Их важно знать в том числе и для лечения опрелостей и пролежней.
- Если человек не может двигаться сам (слишком ослаблен, частично или полностью парализован, имеет большой вес, отеки и пр.) меняйте положение его тела каждые 2 часа.
- Не полагайтесь только на противопролежневый матрас: он защищает те 2 часа, что человек лежит неподвижно. Но потом позу необходимо поменять.
- Укладывайте человека в правильные физиологические позы. Используйте для этого подушки и валики.
- Защищайте уязвимые места (все выступающие части тела — пятки, локти, колени и другие) подручными средствами (мягкие тканевые салфетки, ветошь) или специальными приспособлениями.

- Следите за гигиеной. Ежедневно протирайте или мойте человека, уделяя особенное внимание проблемным зонам. Используйте приспособления для мытья.
- Следите, чтобы кожа человека была не только чистой, но и увлажненной: используйте профессиональную уходовую косметику.
- Меняйте подгузники как можно чаще — человек не должен находиться в мокром и грязном!
- Правильно застилайте постель, не используйте непромокающие подстилки (они создают «парниковый эффект» для кожи) или минимизируйте их негативное влияние, использовав дополнительные слои ткани — покрывала, одеяло, махровые простыни и т.д..
- Следите за одеждой и постельным бельем человека: не должно быть складок, швов. Не должно натирать или жать, быть излишне теплым.
- Осматривайте тело человека 2 раза в день, чтобы вовремя заметить проблему.
Помните: опрелости и пролежни — не самостоятельные заболевания. Это — следствия плохого ухода.
Видео: Перемещение больного в постелиВидеоролик на 3 минуты о том, как правильно подтянуть человека в постели и переместить его с одного края кровати на другойПролежни
Пролежни образуются в результате постоянного сдавливания мягких тканей.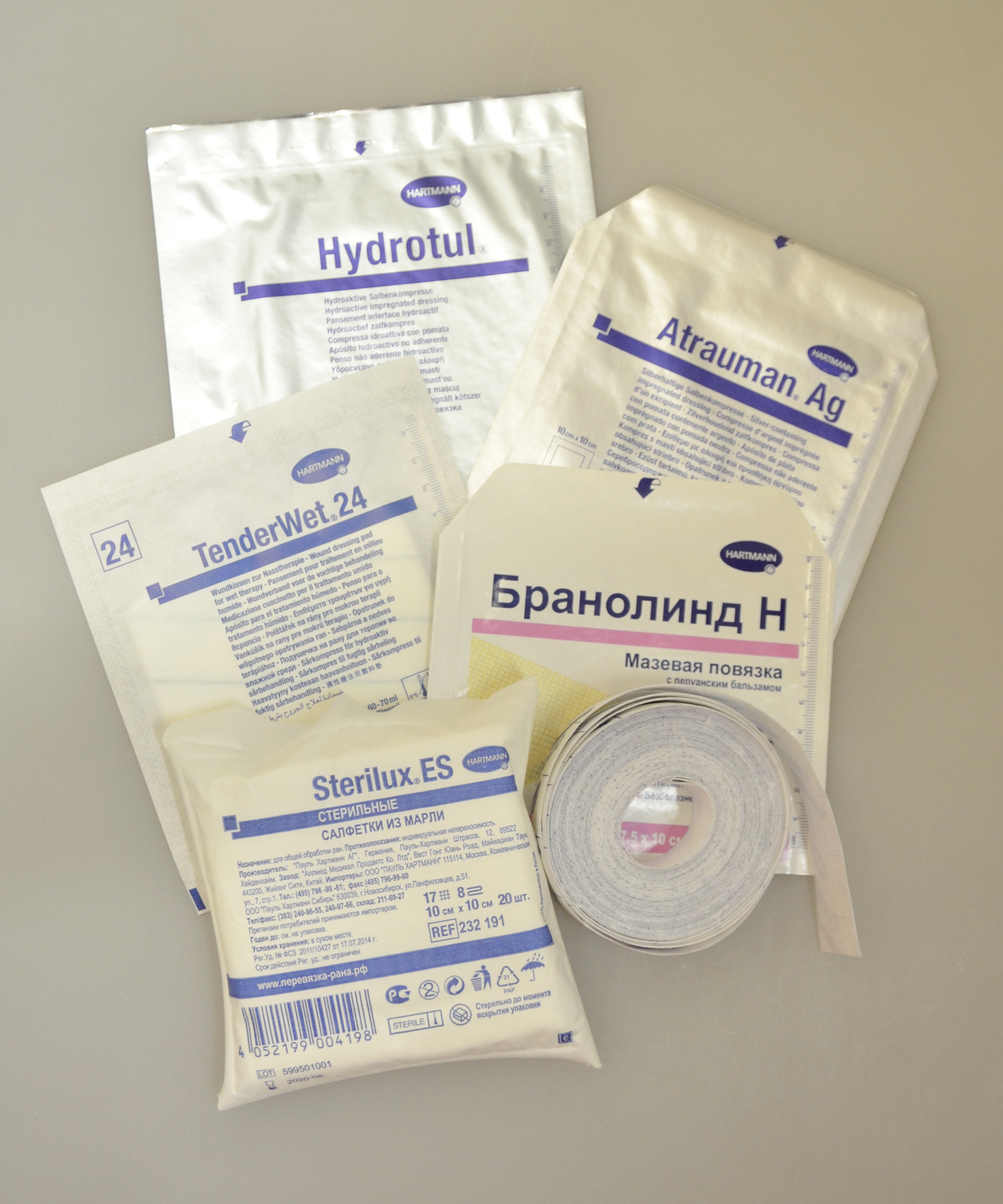 Проще говоря, когда человек долго лежит в одном положении, какие-то части тела постоянно сдавливаются. Кровообращение и питание нарушается, мягкие ткани начинают потихоньку отмирать. Это называется некроз мягких тканей.
Проще говоря, когда человек долго лежит в одном положении, какие-то части тела постоянно сдавливаются. Кровообращение и питание нарушается, мягкие ткани начинают потихоньку отмирать. Это называется некроз мягких тканей.
Процесс образования пролежней «запускается» уже через два часа неподвижности тела!
Для пролежней характерно изменение цвета кожи с четкими границами, припухлость, мокнущие раны. Если их своевременно не лечить, объем и глубина поражений стремительно увеличиваются. Чаще всего пролежни возникают на пятках, коленях, локтях, копчике, ягодицах. Это зависит от того, в какой позе преимущественно лежит человек.
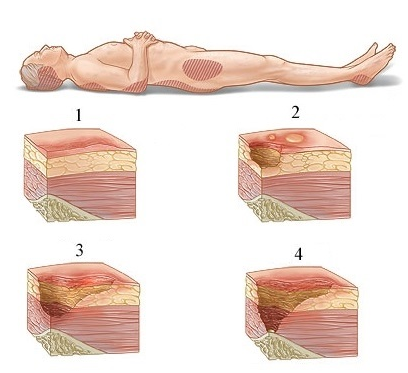
Выделяют 4 стадии развития пролежней.
1 стадия. Бледнеющее покраснение
Как выглядит: Бледный участок кожи или, наоборот, устойчивое покраснение. Кожные покровы не повреждены. Если надавить пальцем в центр зоны покраснения, кожа побледнеет. Это говорит о том, что микрокровообращение не нарушено.
Пролежень 1 стадии на спине. Фото: ЦПП
Пролежень 1 стадии. Фото: Центр ЕЦДО
Болеть, но улыбаться — это нормаАлексей Васиков, директор Дома милосердия кузнеца Лобова, о том, что значит «норма» для тяжелобольного человека и почему нас иногда это удивляетКак лечить
Важно не допустить, чтобы процесс образования пролежней развивался дальше. Следите, чтобы человек не лежал на травмированном месте, используйте защитные пленочные дышащие повязки (по типу “второй кожи”).
Кстати, в этой статье мы подробно рассказываем, какие повязки бывают и в каких случаях, что применять.
Можно легонько массировать здоровую кожу вокруг зоны покраснения — поглаживать ее по часовой стрелке. Допустимо использовать для массажа активирующие средства. Они улучшают микроциркуляцию крови в тканях, что ведет к улучшению обменных процессов в тканях, а следовательно, и к улучшению их состояния и повышению устойчивости к воздействию негативных факторов.
К таким средствам относятся специальные кремы и гели с камфорой или гуараной. Но, помните, ни в коем случае нельзя использовать камфорный спирт и ему подобные средства.
Но, помните, ни в коем случае нельзя использовать камфорный спирт и ему подобные средства.
Эта статья поможет разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях — при пролежнях, установленной стоме, недержании мочи и кала.
2 стадия. Небледнеющее покраснение
Как выглядит: Цвет кожи — синюшно-красный, пятна с четкими краями; кожа с поверхностными повреждениям — потертостостями, пузырями. Обычно уже сопровождается болью.
Пролежень 1 стадии. Фото: Центр паллиативной помощи, г.Москва
Пролежень 2 стадии. Фото: Центр паллиативной помощи, г.Москва
Как бороться с неприятными запахами в доме тяжелобольного человекаПочему образуются неприятные запахи, существует ли специфический «запах старости» и как справляться с этой проблемойКак лечить
Нужно не допустить инфицирования раны. Ее надо промыть стерильным физиологическим раствором комнатной температуры, а потом наложить прозрачную полупроницаемую пленку, гидроколлоидную или пенистую повязки. Чтобы процесс образования пролежней не развивался дальше, выполняйте все противопролежневые процедуры.
Чтобы процесс образования пролежней не развивался дальше, выполняйте все противопролежневые процедуры.
3 стадия. Повреждение кожи до мышечного слоя или с проникновением в мышцы
Как выглядит: Края раны хорошо отграничены, окружены отеком и покраснением; внутри раны может быть желтой или красной. Это некроз (отмирание тканей) или грануляция (разрастание ткани вокруг). Могут быть жидкие выделения. Очень болит.
Пролежень 2 стадии. Фото: Центр паллиативной помощи, г.Москва
Пролежень 3 стадии. Фото: Центр паллиативной помощи, г.Москва
Видео: Лечение глубоких пролежнейЧто делать и как ухаживать, если у человека глубокие пролежни и у вас нет возможности обратиться к врачуКак лечить
Пролежни 3 стадии должен лечить только врач. Он очистит рану от экссудата (жидкости, которая выделяется из мелких кровеносных сосудов при воспалении) и гноя. Уберет некротические (омертвевшие) ткани хирургическим путем или растворит некроз с помощью специальных гелевых повязок, промоет раны физраствором. При вторичной инфекции и гнойных выделениях назначит антибактериальные средства (например, метронидазол).
При вторичной инфекции и гнойных выделениях назначит антибактериальные средства (например, метронидазол).
Важно обеспечить абсорбцию отделяемого и защитить рану от высыхания и инфицирования. Для этого используются атравматичные бактерицидные и абсорбирующие повязки: на основе пчелиного воска с бактерицидными свойствами, гидрогелевые, на основе альгината кальция. Они могут обладать и кровоостанавливающим действием .
После очищения раны нужно стимулировать процесс ее заживления. И, конечно, продолжать все необходимые противопролежневые процедуры.
4 стадия. Повреждение всех мягких тканей, видны сухожилия и кости
Как выглядит: Образуется много ям, которые могут соединяться. Дно раны часто заполняется черными или черно-коричневыми массами распадающихся тканей. Очень сильная, нетерпимая боль.
Пролежень 4 стадии. Фото: Центр паллиативной помощи, г.Москва
Пролежень последней стадии, некроз тканей. Фото: Центр ЕЦДО
Как лечить
Такие пролежни также лечит только врач. Он делает то же, что и пролежнями 3 стадии, плюс при необходимости добавляет профилактику и остановку кровотечения. Для этого применяются атравматичные повязки и местно — раствор этамзилата и аминокапроновой кислоты, альгинат кальция.
Он делает то же, что и пролежнями 3 стадии, плюс при необходимости добавляет профилактику и остановку кровотечения. Для этого применяются атравматичные повязки и местно — раствор этамзилата и аминокапроновой кислоты, альгинат кальция.
Опрелости
Чаще всего опрелости (воспаления) образуются в местах, где кожа постоянно трется, влажно и нет доступа воздуха — например, на шее, в подмышечных впадинах, под грудью (у женщин), в складках живота, в паховых складках, между пальцами. Основная причина опрелостей — плохая гигиена. Иногда прием некоторых химиотерапевтических препаратов тоже способствует возникновению опрелостей.
Для опрелостей характерно зудящее раздражение, жжение, боль. Кожа меняет цвет, границы покраснений размыты. Есть неприятный запах.
Опрелости отличаются от пролежней основными симптомами проявлений, механизмом развития и преимущественной локализацией.
Выделяют 3 степени развития опрелостей:
1 степень. Начальная
Как выглядит: покраснение и зуд без видимых повреждений кожного покрова.
Как лечить
Регулярно очищайте кожу, обеспечивая ей возможность «дышать». Замените постельное и нательное белье на бесшовное из мягких и натуральных тканей. Чтобы человек меньше потел, пересмотрите его рацион питания и температуру пищи (еда должна быть теплой, не горячей).
Организация лечебного питания тяжелобольного человекаПочему ухудшается аппетит, как проверить функцию глотания и чем кормить тяжелобольного человекаОмывайте пораженные участки кожи настоем коры дуба, ромашки, шалфея или череды. После процедуры дайте коже хорошо высохнуть и припудрите детской присыпкой или картофельным крахмалом. Или можно нанести средства с цинком или аргинином — тонким слоем до полного впитывания.
2 степень. Поражения средней тяжести
Как выглядит: кожа повреждена. На ней язвы, есть зуд и жжение.
Как лечить
Используйте мягкие нетравмирующие антисептические растворы (хлоргексидин, риванол и т. д.) и средства для восстановления эпидермиса (декспантенол, бепантен). Чтобы снять зуд, уменьшить воспаление и подсушить кожу используйте антигистаминные средства, а также мази или пасты (Лассара, Теймурова, Деситин).
3 степень. Тяжелые поражения.
Как выглядит: глубокие незаживающие трещины, неприятный запах. Площадь поражения увеличивается. Есть жжение и боль.
Как лечить
Подход в лечении такой же как на 3-й стадии лечения пролежней.
Все действия должны быть направлены, чтобы предотвратить развитие инфекции, снять боль и уменьшить воспаления.
Что влияет на появление опрелостей и пролежней
Как мы писали выше, опрелости и пролежни — признак того, что нужно внимательнее следить за больным, что уход за ним недостаточный. Но есть факторы, которые ухудшают ситуацию.
- избыточная масса тела;
- истощение,
- повышенное потоотделение,
- недержание мочи, кала;
- нарушение кровообращения;
- аллергические реакции;
- изменение уровня сахара в крови, нарушение обменных процессов в организме.

- проблемы с питанием (неподходящая диета, отсутствие аппетита)
- прием каких-либо лекарственных препаратов.
- неблагоприятные условия окружающей среды: жаркая погода, плохая вентиляция в комнате, где находится человек;
- неудобная и тесная одежда, неправильно подобранное постельное и одноразовое белье.
Какие-то из этих факторов можно устранить, какие-то — нет. Особенно трудно, если у вашего близкого один или несколько дополнительных обстоятельств/состояний:
- глубокий старческий возраст,
- терминальное состояние,
- выраженные неврологические нарушения (чувствительные, двигательные),
- изменение сознания (значительная спутанность или отсутствие сознания),
- предшествующее обширное хирургическое вмешательство, продолжительностью более двух часов, травмы.

Как бы то ни было — пожалуйста, оставайтесь рядом с вашим близким человеком, постарайтесь организовать для него наилучший уход, какой только возможно.
Вам в помощь, мы подготовили не один, а целую серию видеороликов о лечении и профилактике пролежней. Они короткие (от 7 до 20 минут) и наглядные. Чтобы посмотреть, переходите по ссылке.
Если у вас возникнут вопросы пожалуйста позвоните на Горячую линию помощи неизлечимо больным людям 8 800 700 84 36. Она работает круглосуточно и бесплатно.
Еще несколько статей по теме, которые могут вас заинтересовать:
Патронажная служба: где искать и кто может обучить:
Часть 1. Разбираемся кто есть кто в системе патронажного ухода, какие услуги положены от государства, чем могут помочь НКО и православные сестричества.
Часть 2. Надо ли самим учиться уходу, если болеет близкий, как обстоят дела с частными услугами и как устроена патронажная помощь в паллиативе
Уход за больным с переломом шейки бедра
О профилактике осложнений после перелома шейки бедра и особенностях ухода за человеком с этой опасной травмой.
Не бойтесь спрашивать: как правильно задавать вопросы врачу
Какие вопросы задать на консультации, что взять с собой и почему будет лучше, если о прогнозе расскажет врач.
Функциональные кровати для дома: какую выбрать?
Что дает специальная кровать, какие они бывают, сколько стоят и что нужно проверить, если вы берете б/у кровать.
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.
В статье использованы иллюстрации, в том числе, из методических пособий Учебного Центра ЕЦДО.
как предотвратить и как лечить
Пролежни — это повреждения кожи и тканей, которые возникают из-за сдавливания при длительном контакте с твердой поверхностью (кроватью, инвалидным креслом, шиной и др. ) и сопровождаются обескровливанием и омертвением тканей. Пролежни могут образовываться везде, где есть костные выступы.
) и сопровождаются обескровливанием и омертвением тканей. Пролежни могут образовываться везде, где есть костные выступы.
Признаки пролежня (поэтапно):
- Появление бледного участка кожи, переходящего в синюшно-красный цвет без четких границ
- Слущивание эпидермиса (верхний слой кожи) и образование пузырей
- Некроз тканей, распространяющийся вглубь и в стороны
Три основных причины, приводящих к образованию пролежней
1. Давление
Под действием веса тела происходит сдавливание тканей при контакте с поверхностью, на которую опирается человек. Сдавливание уязвимых тканей еще более усиливается под действием тяжелого постельного белья, плотных повязок, одежды.
2. «Срезывающая сила»
Возникает при смещении тканей относительно опорной поверхности. Например, когда больной «съезжает» по постели вниз, подтягивается к ее изголовью, а также при неправильной подаче судна.
 Под действием такого непрямого давления происходит разрушение и механическое повреждение тканей.
Под действием такого непрямого давления происходит разрушение и механическое повреждение тканей. 3. Трение
Является компонентом «срезывающей» силы. Вызывает отслойку рогового слоя кожи и приводит к изъязвлению ее поверхности. Трение возрастает при увлажнении кожи.
Факторы, увеличивающие риск возникновения пролежней:
- Длительность болезни
- Комплекция пациента (полный — повышенное давление, худой — нет амортизации подкожно-жировой клетчатки)
- Сахарный диабет
- Состояние кожи: повышенное увлажнение (недержание мочи) или, наоборот, очень сухая кожа
- Питание (недостаток белков, витаминов, железа)
Основные принципы профилактики пролежней
Уменьшение сдавления
Необходимо уменьшить давление на кожу при сидячем или лежачем положении больного.
Для этого:
- В течение дня (каждые два часа или чаще) поворачивайте больного, используя технику правильного перемещения, которая исключает сдвиг мягких тканей
- Поворачивайте больного на бок и фиксируйте положение тела под углом 30 или 45 градусов, используя специальные подушки
- На ночь укладывайте больного на здоровую сторону
- Расправляйте все складки на постельном и нательном белье, вытряхивайте из постели крошки и мелкие личные вещи пациента
- Используйте специальные противопролежневые матрацы, подстилки, подушки
Противопролежневые подушки и матрасы Подушки для фиксации положения тела
Уменьшение влажности кожи и уход за кожей
- Поддерживайте кожу чистой и смазанной кремом, но без излишней влажности
- Используйте прокладки и памперсы при недержании
- Проконсультируйтесь с врачом о применении лекарственных средств в связи с диареей
- Смазывайте в складки кожи, под грудью, в паху защитным кремом, положите полотенце между складками кожи
- Ежедневно (утром и вечером) обмывайте части тела больного, подвергающиеся особому увлажнению и сдавливанию. Используйте для этого мягкую ветошь, промокайте кожу после мытья, смачивайте кожу лосьоном
- При уходе за сухой кожей — обмывайте водой и наносите кремы (голени, пятки, локти, руки)
- При уходе за жирной кожей — мойте с мылом (жидкое или мягкое)
- Ежедневно меняйте рубашку, один раз в три дня — смена постельного белья. Используйте белье из хлопчатобумажной ткани, ненакрахмаленное, без швов
- На ноги надевайте носки для уменьшения трения
Средства по уходу за кожей
Классификация стадий пролежней
| Стадии пролежней | Рекомендации по уходу |
|
– увеличить двигательную активность больного, менять положение тела не реже чем каждые 2 часа; – обрабатывать эритему специальными средствами по уходу; – устранить факторы давления, трения, смещения |
|
| 2-я стадия — стойкая гиперемия кожи, отслойка эпидермиса, появление пузырьков, поверхностное (неглубокое) нарушение целостности кожных покровов с распространением на подкожную клетчатку (некротические изменения) |
– обрабатывать эритему специальными средствами по уходу антисептического действия; – устранить факторы давления, трения, смещения; – усилить профилактические мероприятия |
| 3-я стадия — полное разрушение (некроз) кожного покрова на всю толщину до мышечного слоя; возможны жидкие выделения из раны (формирование язвы) |
– наложить ранозаживляющую повязку по назначению врача; – используются специальные гелевые салфетки и средства обработки кожи — использовать мази «Левомеколь», «Солкосерил», «Олазоль», «Левосин», «Пантенол» |
| 4-я стадия — поражение всех мягких тканей вплоть до кости, скопление некротических масс, образование полости | – хирургическое лечение |
Лечение очистившейся раны
- Необходимо создать влажные условия содержания раны, используя, например, альгинаты (в форме салфеток и порошка для заполнения ран), средства типа Menalind Professional (продуктовая линейка по уходу за чувствительной, зрелой кожей, особенно подходит для лежачих и тяжелобольных), гидроколлоидные повязки (Hydrocoll, Duoderm, Hydrosorb и др.

- Для заживления раны можно использовать самые разнообразные заживляющие средства: мази «Левосин», «Левомеколь», «Актовегин», «Солкосерил» и многие другие.
- Нередко пролежни осложняются присоединением вторичной инфекции, и тогда необходимо использование антисептических и антибактериальных средств, таких как 3 %-й раствор перекиси водорода, раствор фурацилина 1:5000, мазей «Левомеколь», «Левосин».
- В тяжелых случаях у ослабленных и пожилых больных показано применение антибактериальных препаратов внутрь.
- Большие по площади и трудно заживающие пролежни иногда удается вылечить только хирургическим путем — пересадкой тканей.
- При лечении пролежней необходимо применять повязки. Там, где это возможно, для фиксации повязок применяйте бинт, в других случаях используйте пластырь. Чтобы избежать осложнений, используйте пластырь на бумажной или тканевой основе — кожа под ним хорошо дышит, а клей хорошо фиксирует повязку, но не отрывает клетки с поверхности кожи при удалении пластыря.
 Накладывая пластырь, не натягивайте его сильно, чтобы избежать образования мелких кожных складок, а также учитывайте тот факт, что при изменении положения пациента мягкие ткани будут смещаться и натягиваться, что может привести к образованию нежелательных складок кожи.
Накладывая пластырь, не натягивайте его сильно, чтобы избежать образования мелких кожных складок, а также учитывайте тот факт, что при изменении положения пациента мягкие ткани будут смещаться и натягиваться, что может привести к образованию нежелательных складок кожи.
Повязки и перевязочные материалы
Если Вам нужна дополнительная информация и помощь специалиста, запишитесь на персональную консультацию.
Как вылечить пролежни народными средствами
Первый признак образования пролежней – покраснения на коже локального характера. Самое главное не пропустить этот тревожный сигнал иначе поверхностное поражение будет проникать глубже в ткани до самой кости, а результатом будет образование глубоких язв, высокая температура и общее ухудшение состояния больного.
Лучшее средство профилактики -это использование противпролежневого матраца и кровати. Матрац устроен таким образом, что оказывает стимулирующее влияние на кровообращение, нечто, похожее на массаж.
Народный вариант противпролежневого матраца является перина, набитая свежим сухим сеном.
Необходимо так же уделить особое внимание уходу за кожей. Белье должно быть сухим и чистым. Ранки должны тщательно дезинфицироваться. Настоятельно рекомендуется как можно чаще менять положение лежачего человека, используя кровать с подъемным механизмом.
Предлагаем вам подборку народные рецептов для лечения пролежней на первых стадиях. Можно использовать их только по рекомендациям лечащего врача. Особенно глубокие язвы лечатся оперативным путем в стационаре.
Например, для лечения пролежней из пчелиных сот делают мазь. Для этого нужно закипятить и охладить до теплого состояния рафинированное подсолнечное масло, добавить в него 2 ст. ложки топленого свиного жира, 100 грамм воска от пчелиных сот и 10 грамм живицы сосны. Все это перетирается до однородного состояния и хранится в холодильнике. Перед применением небольшую часть мази размягчают на водяной бане, а затем накладывают на очищенную рану
Перед применением небольшую часть мази размягчают на водяной бане, а затем накладывают на очищенную рану
Еще один рецепт лечения пролежней медом: смешайте протертый на терке картофель и мед в равных пропорциях. Далее компресс накладывают на ночь, а не на сутки. Такой способ снимет отек и уменьшает болевые ощущения.
Для удаления гноя из раны рекомендуют использовать прополис, смешанный с рафинированным маслом в соотношении 1 к 2. Это средство хорошо чистит раны и способствует заживлению.
Лук – хорошее антимикробное и противовоспалительное средство. Чтобы вылечить пролежни луком, нужно пару средних луковиц мелко порезать и обжарить в небольшом количестве рафинированного масла до светло-коричневого цвета. Луковое масло процедить и растереть с топленным пчелиным воском. Смесь держат в холодильнике. Перед применением греют и пользуются им для лечения неглубоких повреждений, не страдающих от гнойных выделений.Для очищения язв можно использовать листья алоэ и каланхоэ. Для этого их измельчают и прикладывают к ранам в качестве компресса на несколько часов.
Для этого их измельчают и прикладывают к ранам в качестве компресса на несколько часов.
Камфора хорошо снимает воспаление и зуд, уничтожает вредные бактерии на коже.Его используют для массажа лежачего больного, растирая им спину, лопатки и область поясницы. Его можно использовать если нет глубоких язв, иначе можно спровоцировать сильный химический ожог.
6 препаратов для лечения пролежней
Пролежни — серьёзное заболевание, требующее физиотерапевтического и медикаментозного лечения. Рекомендуется использовать следующие препараты.
1. Солкосерил — противоожоговая мазь для наружного применения. Она представляет собой однородную жирную массу бело-желтоватого оттенка с запахом вазелина. Холестерол, спирт и вазелин — вспомогательные компоненты фармакологического препарата. Диализат из крови молочных телят — главный действующий ингредиент мази Солкосерил. Благодаря выше перечисленным компонентам, средство улучшает регенерацию кожных покровов, усиливает репаративные процессы в тканях.
2. Раствор Хлоргексидина — обеззараживающее средство, которое используется для антисептической обработки пролежней. Ни в коем случае нельзя использовать марганцовку и перекись водорода для обработки пролежней, т.к. они повредят наружный слой кожи.
Для обработки повреждённых участков кожи можно не использовать ватный тампон, а наносить средство из упаковки. Раствор Хлоргексидина выпускается в специальных флаконах в жидкой форме.
3. Преднизолон – это гормональный препарат, который выпускается в металлической тубе в форме мази. Он относится к группе кортикостероидов. При использовании Преднизолона достигается противовоспалительное действие, мазь снимает зуд. После нанесения на кожу препарат впитывается и соединяется с белками плазмы. Преднизолон противопоказан при вирусных и грибковых поражениях эпидермиса, при беременности и грудном вскармливании. Курс лечения пролежней указанным средством длится 6-10 дней, и не более.
4. Дексаметазон – специальная противовоспалительная мазь, которую применяют при пролежнях. Относится к группе глюкокортикостероидов. Используется, как Преднизолон как средство, снимающее гнойное воспаление. Сильнодействующий препарат оперативно лечит поверхностные повреждения кожи.
5. Винилин – выпускается в форме бальзама, регенеративно действует на язвы и травматические повреждения кожных покровов. Противомикробный и противовоспалительный препарат очищает и заживляет раны на коже. Главное действующее средство — поливинокс. Антисептическое действие заключается в уничтожении микроорганизмов и препятствии их развитию. Винилин заживляет и обезболивает. Препарат представляет собой густую жидкость вязкой консистенции, желтоватого оттенка и с резким запахом. При наружном использовании аккуратно наносится на салфетку, а затем на поврежденную поверхность.
6. Метилурацил представляет собой мазь бледно-кремового цвета для наружного применения. Используется для снятия воспаления при пролежнях и других кожных повреждениях. Это стимулятор репарации тканей. Действующее вещество – метилурацил, а вспомогательные – вазелин и ланолин. Ранозаживляющее свойство препарата применяется и на стадии некроза тканей. Метилурацил ускоряет процесс клеточной регенерации.
Используется для снятия воспаления при пролежнях и других кожных повреждениях. Это стимулятор репарации тканей. Действующее вещество – метилурацил, а вспомогательные – вазелин и ланолин. Ранозаживляющее свойство препарата применяется и на стадии некроза тканей. Метилурацил ускоряет процесс клеточной регенерации.
Данная статья написана только для ознакомления и не является руководством к действию. Перед применением препаратов обязательно проконсультируйтесь с врачом.
Средства для профилактики пролежней Вы можете найти в разделе уход на нашем сайте.
Подробнее об уходе читайте ЗДЕСЬ
Была ли полезна эта статья?
Приносим извинения. Чего, по вашему мнению, не хватило в этой статье?Благодарим за ваш отзыв!
НазадЧем лечить пролежни у тяжелобольных пациентов?
Пролежни могут превратить и без того тяжелое состояние больного вообще в критическое положение, при котором пациенту вместо спокойного отдыха приходится чувствовать постоянную острую боль.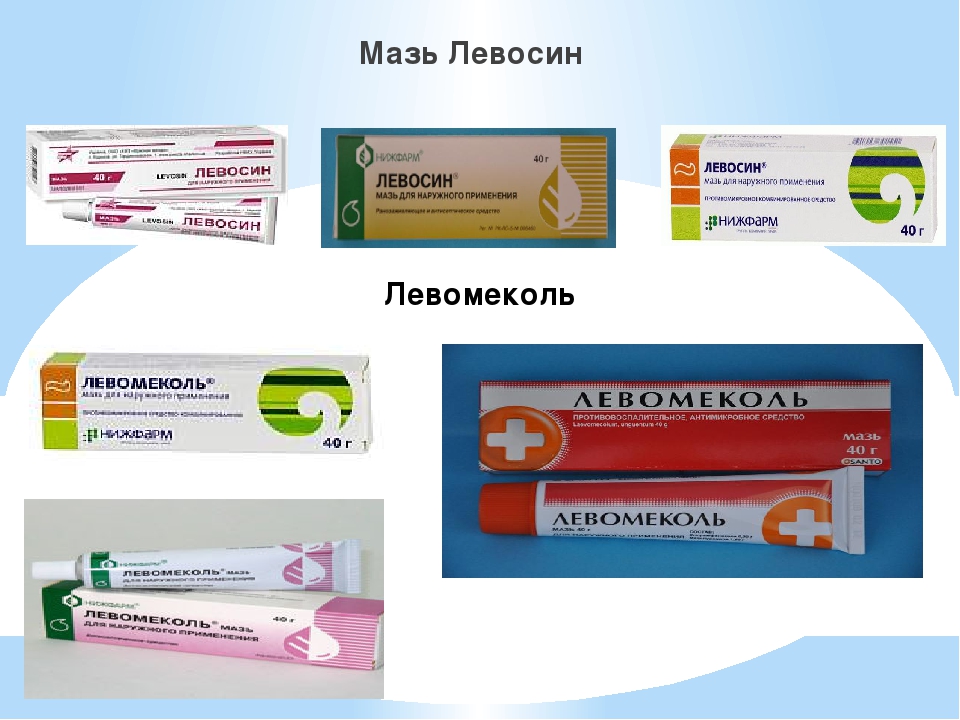 Для профилактики появления пролежней рекомендуется применять камфорный спирт, который при первых признаках покраснения кожи следует отменить, чтобы не привести к еще большим проблемам.
Для профилактики появления пролежней рекомендуется применять камфорный спирт, который при первых признаках покраснения кожи следует отменить, чтобы не привести к еще большим проблемам.
Лечение пролежней может проводиться по общим методам ведения гнойно-некротических ран. При этом обширные пролежни чем лечить и какие использовать лекарства лучше посоветоваться со своим врачом, который назначает лечение основного заболевания. Если своевременно не лечить пролежни, то со временем на месте пролежня может образоваться инфицированная рана с некротическим содержимым, для которой потребуется активная хирургическая обработка.
Способы лечения пролежней и инфицированных ран
Лечение пролежней и образующихся гнойных ран может проводиться в соответствии с определенной фазой раневого процесса. При этом выделяют следующие фазы и способы лечения:
- Первая фаза – воспаление тканей эпидермиса, для лечения которого могут использоваться противомикробные препараты, лекарственные средства для удаления некротических тканей.
 С этой целью могут применяться мази на водорастворимой основе, левомеколь, левосин, раствор диоксидина, которым пропитываются стерильные марлевые салфетки и прикладываются к ране. Перевязку необходимо делать ежедневно, до полного очищения образовавшейся на месте пролежня раны. Противомикробные средства включают в себя химиопрепараты и антисептики, хлорофиллипт в соотношении 1:5 с 0,25% раствором новокаина, настойку прополиса, аэрозоли, которыми обрабатывают рану. Для подавления инфекции могут назначаться антибиотики, которые вводятся внутримышечно или вокруг раны.
С этой целью могут применяться мази на водорастворимой основе, левомеколь, левосин, раствор диоксидина, которым пропитываются стерильные марлевые салфетки и прикладываются к ране. Перевязку необходимо делать ежедневно, до полного очищения образовавшейся на месте пролежня раны. Противомикробные средства включают в себя химиопрепараты и антисептики, хлорофиллипт в соотношении 1:5 с 0,25% раствором новокаина, настойку прополиса, аэрозоли, которыми обрабатывают рану. Для подавления инфекции могут назначаться антибиотики, которые вводятся внутримышечно или вокруг раны. - Вторая фаза – регенерация тканей, для активизации которой используются противомикробные препараты, лекарственные средства, способствующие грануляции ткани. Это метилурациловая мазь, сок каланхоэ, масло шиповника, облепиховое масло.
- Третья фаза – эпителизация и формирование рубца, при этом используются те же препараты, что и во 2 фазе, а также индифферентные мази. С этой целью показаны мазь солкосерила, ируксола, вульнузана, аэрозоли противомикробного действия.

Применяются специальные методики лечения длительно незаживающих пролежней и ран, которые могут наблюдаться у постоянно лежащих больных, с использованием димексида с антибиотиками, других противомикробных лекарственных препаратов.
Лечение пролежней в домашних условиях
К категории риска образования пролежней относятся люди, которые прикованы к кровати или инвалидной коляске. Происходит это из-за постоянного давления на отдельные участки тела, в них перестает поступать кровь, что и является главной причиной начала разрушения мягких тканей.
Места образования пролежней
|
В положении лежа на спине: |
|
|
|
|
В положении лежа на боку |
|
|
|
|
В положении сидя |
|
|
Появились пролежни: что делать?
Проведите оценку рисков и стадию образования пролежней, а также общее состояние больного. Для этого скачайте шкалу Ватерлоу.
Если участок тела, на который оказывается постоянное давление, красного цвета, он зудит и болит, появился неприятный запах – обратитесь к врачу. Это могут быть признаки инфекции. Также врача следует вызвать, если пролежень кровоточит или из нее просачивается жидкость. Только квалифицированный специалист, при личном осмотре, сможет сказать, как и чем лечить пролежни.
Нет возможности вызвать доктора, тогда следуйте следующим правилам ухода:
- Переложите лежачего больного на противопролежневый матрас; Инвалидам-колясочникам следует пользоваться противопролежневыми подушками;
- Меняйте положение тела каждые 2 часа лежачим больным и 1 час, если пациент передвигается в коляске.
 Так вы сократите время постоянного давления на уязвимые участки тела;
Так вы сократите время постоянного давления на уязвимые участки тела; - Делайте с больным ежедневную зарядку. Это улучшит кровоток в организме;
- Раз в 2-3 дня меняйте постельное белье;
- Если пациент пользуется подгузниками – меняйте их, как только они загрязняться. Не экономьте на одноразовом белье!
- Следите за питанием. Оно должно быть сбалансированное и обогащено витаминами. Если в организме больного не хватает железа, цинка, витамина А и С, тогда риск образования пролежней резко возрастает. Для сбалансированного питания добавьте в рацион больного жидкие смеси Нутрикомп
- Соблюдайте водный баланс организма. Женщинам необходимо выпивать в течение дня около 9 чашек жидкости по 250 мл, а мужчинам около 13 чашек того же объема.
- Чтобы помыть пациента, используйте очищающие средства ухода, которые сохраняют нормальный pH-кожи. После моющих процедур, аккуратно просушите тело полотенцем. Не трите кожу!
- Потеющие или подверженные загрязнению участки тела обрабатывайте увлажняющим лосьоном для предотвращения сухости кожи.

Пролежни на ягодицах и около паха закрывайте защитными и водонепроницаемыми повязками, чтобы избежать попадания на них кала или мочи.
- Для ускорения заживления раны, во время перевязки, делайте 10-15 минутные примочки стерильным раствором для ран Пронтосан.
Не используйте йод или зеленку, т.к. их применение только усугубит состояние раны.
- Лечение следует проводить стерильными атравматическими повязками, которые создают оптимальную влажную среду в ране. Что способствует скорейшему заживлению пролежня.
Средства лечения пролежней разделяются на 2 категории:
- Лекарства – антибиотики, нестероидные противовоспалительные средства, анаболики, жаропонижающие, иммуностимулирующие препараты, комплексы витаминов, а также метаболические и укоряющие заживление лекарства. Они необходимы для борьбы с инфекцией и бактериями, болью, для улучшения иммунитета, а на финальной стадии лечения – для ускорения грануляции и эпителизации раны;
- Повязки – защищают рану от внешних микроорганизмов, очищают ее от омертвевших тканей и фибрина, поглощают экссудат, создают оптимальную среду для скорейшего заживления.

В зависимости от стадии и степени экссудации повязки для лечения пролежней делятся на:
- Мазевые повязки – применяются на пролежнях 1 стадии или на завершающем этапе лечения, когда рана уже не выделяет экссудат или его количество незначительно. Такой тип повязок имеет сетчатую структуру, которая пропитана активным лекарственным препаратом. Они не прилипают к ране и способствуют грануляции и эпителизации тканей. Например, Бранолинд Н, Гразолинд нейтраль или Гидротюль.
- Специальные повязки – создают и поддерживают оптимальную среду в ране. Очищают ее от некроза. Ускоряют регенерацию клеток. Защищают от инфицирования. Используются такие повязки на всех стадиях образования пролежней. Их выбор зависит от степени раневого экссудата и места локализации раны. Например, Гидроклин плюс подойдут на стадии воспаления и грануляции, а Гидротак на завершающей стадии грануляции и эпителизации.
- Если рана активно экссудирует, тогда следует пользоваться губчатыми повязками, например, Биатен, Аскина Трансорбент, Аскина Фоам, ПемаФом.

- Для глубоких пролежней подойдут гели Пурилон, Гидросорб или альгинатные повязки, которые при взаимодействии с раневой жидкостью образуют гель, равномерно заполняющий всю полость раны, например, Сорбалгон, Биатен Альгинат или Аскина сорб.
- Если есть риск инфицирования или пролежень уже заражена, используйте серебросодержащие повязки, например Аскина Калгитроль АГ, Биатен АГ, Атрауман АГ или Физиотюль АГ.
Также все повязки делятся на самоклеящиеся и те, которые необходимо дополнительно фиксировать бинтом или медицинским пластырем.
Для пациентов с сахарным диабетом можно использовать только неадгезивные повязки!
Статьи по теме:
Пролежни (пролежни): симптомы, лечение и профилактика
Обзор
ПролежниЧто такое пролежни?
Пролежневая травма (также называемая пролежнем, пролежней, пролежней или пролежней) представляет собой участок поврежденной кожи. Пролежневая травма возникает при воздействии силы на поверхность кожи. Эта сила может представлять собой постоянное давление на участок кожи или силу перетаскивания (сдвига) между кожей и другой поверхностью. Эти травмы обычно возникают на костных частях тела (бедра, пятки, копчик, локти, голова и лодыжки).Пролежневая травма может стать опасной для жизни, если она переходит в глубокую рану или инфицируется.
Эта сила может представлять собой постоянное давление на участок кожи или силу перетаскивания (сдвига) между кожей и другой поверхностью. Эти травмы обычно возникают на костных частях тела (бедра, пятки, копчик, локти, голова и лодыжки).Пролежневая травма может стать опасной для жизни, если она переходит в глубокую рану или инфицируется.
Каковы стадии пролежней?
Есть четыре стадии, которые описывают тяжесть раны. Эти этапы включают:
- Стадия 1 : Эта стадия — обесцвеченная кожа. Кожа выглядит красной у людей со светлым оттенком кожи и синей/фиолетовой у людей с более темным оттенком кожи. Кожа не бледнеет (белеет) при нажатии пальцем.
- Стадия 2 : Эта стадия включает поверхностное повреждение кожи.Верхний слой кожи теряется. Это также может выглядеть как волдырь. На этом этапе верхний слой кожи может восстановиться.
- Стадия 3 : Эта стадия представляет собой более глубокую рану.
 Рана открытая, заходит на жировой слой кожи, но мышцы и кость не видны.
Рана открытая, заходит на жировой слой кожи, но мышцы и кость не видны. - Стадия 4 : Эта стадия является наиболее серьезной. Рана доходит до кости. Мышцы и кости подвержены инфекциям, которые могут быть опасными для жизни.
Кто подвержен риску развития пролежней?
- Люди с ограниченной подвижностью или полной неспособностью двигаться .Те, кто находится в инвалидной коляске или прикован к постели, подвергаются особому риску, и их необходимо регулярно перемещать или переворачивать.
- Имеющие протезы (искусственные) конечности . Если устройство не подходит должным образом, кожа может быть раздражена и может развиться пролежневая травма.
- Люди с потерей чувствительности . Они находятся в группе риска, потому что могут не чувствовать давления на кожу. В результате они могут не двигаться, что может усугубить ущерб.
- Лица с недоеданием .
 Заживление ран замедляется, когда потребности в питании не удовлетворяются.
Заживление ран замедляется, когда потребности в питании не удовлетворяются. - Пожилые люди . С возрастом кожа естественным образом становится тоньше и ее легче повредить.
Симптомы и причины
Каковы причины пролежней?
Пролежневые травмы возникают, когда к коже прикладывается сила, вызывающая повреждение тканей. Несколько типов силы включают в себя:
- Давление : Постоянное давление на кожу возникает в результате пребывания в одном и том же положении в течение длительного периода времени.
- Сдвиг : Повреждение от сдвига или тянущая сила могут возникать, когда изголовье кровати поднимается, а корпус соскальзывает вниз. Кожа прилипает к листам, но внутренние структуры повреждаются.
- Влага : Жидкости (пот, моча, фекалии), оставшиеся на коже, могут сделать кожу чрезмерно влажной, что увеличивает риск развития пролежней.
Каковы симптомы пролежней?
Симптомы пролежней могут включать:
- Изменения цвета кожи (неотбеливаемое покраснение при более светлых тонах кожи и неотбеливаемая синева/багровая кожа при более темных тонах кожи)
- Отек кожи, боль или болезненность
- Кожа, которая на ощупь холоднее или теплее, чем другие области
- Потеря кожи с обнажением более глубоких слоев кожи
- Гнойные выделения с открытых участков кожи
Диагностика и тесты
Как диагностируются пролежни?
Пролежневые травмы диагностируются вашим лечащим врачом во время медицинского осмотра.
Управление и лечение
Как лечить пролежни?
Пролежневые травмы можно лечить разными способами в зависимости от стадии. Как только стадия и тяжесть раны определены, ее необходимо промыть, обычно солевым раствором. После того, как рана очищена, ее необходимо содержать в чистоте, увлажнять и закрывать соответствующей повязкой. Существует несколько различных типов повязок, которые врач может использовать для перевязки раны. К ним относятся:
- Гель на водной основе (гидрогель) с сухой повязкой
- Пенная повязка
- Гидроколлоидная повязка
- Альгинатная повязка (из морских водорослей)
Иногда требуется санация.Это процесс избавления раны от мертвых тканей. Дебридмент – важная часть процесса заживления. Он превращает рану из длительной (хронической) в кратковременную (острую). Существует несколько видов обеззараживания. Эти методы включают в себя:
- Ультразвук : Использование звуковых волн для удаления омертвевших тканей.

- Ирригация : Использование жидкости (часто под давлением) для смывания омертвевших тканей.
- Лазер : Использование сфокусированных световых лучей для удаления омертвевших тканей.
- Биохирургия : Использование личинок для удаления бактерий из раны.
- Хирургия : Хирургическое удаление омертвевших тканей и закрытие раны.
- Topical : Мед медицинского назначения или ферментные мази.
Профилактика
Как можно предотвратить пролежни?
Развитие пролежней можно предотвратить путем тщательного наблюдения за кожей и частого изменения положения у тех, кто не может самостоятельно повернуться.Советы по предотвращению пролежней включают:
- Поддержание чистоты кожи и очищение ее от телесных жидкостей.
- Частое перемещение и изменение положения тела во избежание постоянного давления на костные части тела.

- Использование поролоновых клиньев и подушек для облегчения давления на костные части тела при переворачивании в постели.
- Соблюдение здоровой диеты, чтобы избежать недоедания и способствовать заживлению ран.
Перспективы/прогноз
Каковы долгосрочные последствия пролежней?
При заражении раны инфекция может распространиться на другие части тела.Несколько состояний, которые могут возникнуть при распространении инфекции, включают:
Жить с
Когда следует вызвать врача?
Если вы подозреваете, что у вас пролежень, обратитесь к врачу. Пролежневую травму легче вылечить, если она обнаружена на ранних стадиях. Важно не допустить инфицирования раны. Заживление инфицированной раны задерживается, и инфекция может вызвать проблемы в других частях тела.
Стадии пролежней: Пролежни Стадии 1-4
Вы можете знать пролежни по их более распространенному названию: пролежни.Они случаются, когда вы лежите или сидите в одном положении слишком долго, а вес вашего тела на поверхности кровати или стула перекрывает кровоснабжение. Вы можете получить их, если находитесь на постельном режиме или в инвалидном кресле.
Вы можете получить их, если находитесь на постельном режиме или в инвалидном кресле.
Ваш врач может рассказать о «стадии» ваших пролежней. Стадии зависят от того, насколько глубоки язвы, что может повлиять на их лечение.
При раннем обнаружении эти язвы, скорее всего, заживут в течение нескольких дней без особых усилий и боли. Без лечения они могут ухудшиться.
Вы поймете, что им лучше, когда рана станет меньше и по бокам появится розовая ткань.
Стадия 1
Это самая легкая стадия. Эти пролежни затрагивают только верхний слой кожи.
Симптомы: Боль, жжение или зуд являются общими симптомами. Пятно также может ощущаться иначе, чем окружающая кожа: тверже или мягче, теплее или холоднее.
Вы можете заметить покраснение кожи. Если у вас более темная кожа, обесцвеченную область может быть труднее увидеть.Пятно не становится светлее, когда вы нажимаете на него, и даже через 10–30 минут после прекращения нажатия. Это означает, что меньше крови попадает в область.
Что делать: Первое и самое важное, что нужно сделать при любом пролежне, — это прекратить давление. Измените положение или используйте поролоновые прокладки, подушки или матрасы.
Если вы проводите много времени в постели, старайтесь двигаться хотя бы раз в 2 часа. Если вы сидите, двигайтесь каждые 15 минут. Возможно, вам понадобится кто-то, кто поможет вам.
Промойте язву мягким мылом и водой и аккуратно высушите.
Может помочь соблюдение диеты с высоким содержанием белка, витаминов А и С, а также минералов железа и цинка. Все это полезно для вашей кожи. Кроме того, пейте много воды.
Время восстановления: Пролежень 1 стадии может пройти всего за 2 или 3 дня. Если нет, позвоните своему врачу.
Стадия 2
Это происходит, когда язва проникает глубже под поверхность кожи.
Симптомы: Ваша кожа повреждена, оставляет открытую рану или выглядит как заполненный гноем волдырь.
Область опухшая, теплая и/или красная. Из раны может выделяться прозрачная жидкость или гной. И это болезненно.
Из раны может выделяться прозрачная жидкость или гной. И это болезненно.
Что делать: Выполните те же действия, что и для Этапа 1. Вы также должны промыть рану водой или водно-солевым раствором и осторожно высушить ее. Это может причинить боль, поэтому спросите своего врача, следует ли вам принять обезболивающее за 30–60 минут до очистки.
Накройте рану прозрачной повязкой или влажной марлей. Если вы видите признаки инфекции (например, гной, лихорадку или покраснение), сообщите об этом своему врачу.
Время восстановления: Пролежень 2-й стадии должен пройти от 3 дней до 3 недель.
Стадия 3
Эти язвы прошли через второй слой кожи в жировую ткань.
Симптомы: Язва выглядит как кратер и может иметь неприятный запах. Могут быть признаки инфекции: красные края, гной, запах, жар и/или выделения. Ткань внутри язвы или вокруг нее черная, если она умерла.
Что делать: Болезни 3 стадии потребуют более тщательного ухода. Поговорите со своим врачом. Они могут удалить любую мертвую ткань и назначить антибиотики для борьбы с инфекцией. Вы также можете получить специальную кровать или матрас по страховке.
Поговорите со своим врачом. Они могут удалить любую мертвую ткань и назначить антибиотики для борьбы с инфекцией. Вы также можете получить специальную кровать или матрас по страховке.
Время восстановления : Пролежни 3-й стадии заживают от одного до четырех месяцев.
Стадия 4
Эти язвы являются наиболее серьезными. Некоторые могут даже повлиять на ваши мышцы и связки.
Симптомы: Язва глубокая и большая. Кожа почернела и имеет признаки инфекции — красные края, гной, запах, жар и/или выделения.Вы можете увидеть сухожилия, мышцы и кости.
Что делать: Немедленно сообщите своему врачу. Эти раны требуют немедленного внимания, и вам может потребоваться хирургическое вмешательство.
Время восстановления : Заживление пролежня 4 стадии может занять от 3 месяцев или намного дольше, даже годы.
Другие стадии
В дополнение к 4 основным стадиям пролежней есть 2 другие:
«Нестадийная» — когда вы не можете видеть дно язвы, поэтому вы не знаете, насколько глубокая Это. Ваш врач может поставить его только после того, как он будет очищен.
Ваш врач может поставить его только после того, как он будет очищен.
«Подозрение на глубокое повреждение тканей» (SDTI). Это когда поверхность кожи выглядит как язва стадии 1 или 2, но под поверхностью это стадия 3 или 4.
Пролежни: профилактика, оценка и лечение
Патрик М, Робертс Дж.Л. Национальное исследование распространенности пролежней и заболеваемости в больницах неотложной помощи. J Уход за стомой после ран .2000;27(4):209–215….
2. Калтенталер Э., Уитфилд, доктор медицины, Уолтерс С.Дж., Акхерст Р.Л., Пейсли С. Великобритания, США и Канада: как соотносятся данные о распространенности и заболеваемости пролежневыми язвами? J Уход за ранами . 2001;10(1):530–535.
3. Коулман Э.А.,
Мартау Ж.М.,
Лин МК,
Крамер АМ.
Распространенность пролежней у лиц, длительно проживающих в домах престарелых, с момента внедрения OBRA ’87. Сводный закон о сверке бюджета. J Am Geriatr Soc .
2002;50(4):728–732.
Сводный закон о сверке бюджета. J Am Geriatr Soc .
2002;50(4):728–732.
4. Гарсия А.Д., Томас Др. Оценка и лечение хронических пролежней у пожилых людей. Med Clin North Am . 2006;90(5):925–944.
5. Шунховен Л, Холбум младший, Бузема МТ, и другие., для исследовательской группы prePURSE. Проспективное когортное исследование рутинного использования шкал оценки риска для прогнозирования пролежней. БМЖ .2002;325(7368):797.
6. Панкорбо-Идальго, PL, Гарсия-Фернандес Ф.П., Лопес-Медина ИМ, Альварес-Ньето К. Шкалы оценки риска для профилактики пролежней: систематический обзор. Дж Ад Нурс . 2006;54(1):94–110.
7. Уитни Дж., Филипс Л, Аслам Р, и другие. Рекомендации по лечению пролежней. Восстановление ран . 2006;14(6):663–679.
8.Агентство политики и исследований в области здравоохранения. Лечение пролежней. Роквилл, штат Мэриленд: Министерство здравоохранения и социальных служб США; 1994. Публикация AHCPR № 95-0652. http://www.ncbi.nlm.nih.gov/books/bv.fcgi?rid=hstat2.chapter.5124. По состоянию на 17 декабря 2007 г.
Лечение пролежней. Роквилл, штат Мэриленд: Министерство здравоохранения и социальных служб США; 1994. Публикация AHCPR № 95-0652. http://www.ncbi.nlm.nih.gov/books/bv.fcgi?rid=hstat2.chapter.5124. По состоянию на 17 декабря 2007 г.
9. Томас Д.Р. Профилактика и лечение пролежней. J Am Med Dir Assoc . 2006;7(1):46–59.
10. Каллум Н., Макиннес Э., Белл-Сайер СЭ, Легуд Р. Опорные поверхности для профилактики пролежней. Кокрановская система базы данных, версия . 2004; (3): CD001735.
11. Редди М, Гилл С.С., Рошон П.А. Профилактика пролежней: систематический обзор. ЯМА . 2006;296(8):974–984.
12. Томас Д.Р. Улучшение исхода пролежней с помощью пищевых вмешательств: обзор доказательств. Питание . 2001;17(2):121–125.
13. Бурдель-Маршасон I,
Барато М,
Рондо В,
и другие.Многоцентровое исследование эффектов пероральных пищевых добавок у пожилых пациентов в критическом состоянии. Группа GAGE. Питание .
2000;16(1):1–5.
Группа GAGE. Питание .
2000;16(1):1–5.
14. Лангер Г, Шлёмер Г, Кнерр А, Кусс О, Беренс Дж. Пищевые вмешательства для профилактики и лечения пролежней. Кокрановская система базы данных, версия . 2003; (4): CD003216.
15. Бейтс-Дженсен Б.М., Алесси КА, Аль-Самаррай НР, Шнель Дж. Ф.Влияние физических упражнений и вмешательства при недержании мочи на состояние кожи у обитателей домов престарелых. J Am Geriatr Soc . 2003;51(3):348–355.
16. Национальная консультативная группа по пролежням. Обновленная система стадий. http://www.npuap.org/pr2.htm. По состоянию на 17 декабря 2007 г.
17. Стоттс Н.А.,
Родхивер Г.,
Томас Д.Р.,
и другие.
Инструмент для измерения заживления пролежней: разработка и проверка Шкалы заживления пролежней (PUSH). J Gerontol A Biol Sci Med Sci .
2001; 56 (12): M795–M799.
18. Гесс КТ. Уход за раной. 4-е изд. Спрингхаус, Пенсильвания: Спрингхаус; 2002.
19. Королевский колледж медсестер. Лечение пролежней в первичной и вторичной медико-санитарной помощи. Сентябрь 2005 г. http://www.nice.org.uk/nicemedia/pdf/CG029fullguideline.pdf. По состоянию на 17 декабря 2007 г.
20. Флок П. Пилотное исследование для определения эффективности геля диаморфина для контроля боли при пролежнях. J Болевой симптом Управление . 2003;25(6):547–554.
21. Розенталь Д, Мерфи Ф, Готтшалк Р, Бакстер М, Лика Б, Невин К. Использование местного анестезирующего крема для уменьшения боли во время острой обработки хронических язв на ногах. J Уход за ранами . 2001;10(1):503–505.
22. Ассоциация зарегистрированных медсестер Онтарио. Оценка и лечение пролежней I-IV стадий. 2007 г. http://guidelines.gov/summary/summary.aspx?ss=15&doc_id=11013&nbr=5793. По состоянию на 1 июля 2008 г.
23. Сингхал А., Рейс ЭД, Керштейн MD. Варианты безоперационной обработки некротических ран. Уход за ранами Adv Skin . 2001;14(2):96–100.
24. Овингтон Л.Г. Развешивание влажных повязок для просушки. Медицинская сестра на дому . 2001;19(8):477–483.
25. Пюллен Р, Попп Р, Волкерс П, Фюсген И. Проспективное рандомизированное двойное слепое исследование эффектов коллагеназы и фибринолизина/дезоксирибонуклеазы на рану при лечении пролежней. Возраст Старение . 2002;31(2):126–130.
26. Брэдли М., Каллум Н, Нельсон Э.А., Петтикрю М, Шелдон Т, Торгерсон Д. Систематические обзоры ухода за ранами: (2). Повязки и местные средства, применяемые при заживлении хронических ран. Оценка медицинских технологий . 1999; 3 (17 пт. 2): 1–35.
27. Родехивер ГТ.
Дебридация и очищение пролежней: обзор современной литературы. Лечение стомы .1999; 45 (1A прил.): 80S–85S.
Лечение стомы .1999; 45 (1A прил.): 80S–85S.
28. Керштейн М.Д., Геммен Э, ван Рейсвейк Л, и другие. Стоимость и экономическая эффективность протоколов лечения вен и пролежней. Dis Управление последствиями для здоровья . 2001;9(11):651–663.
29. Буза С, Саз З, Муньос А, Амате Дж. М. Эффективность современных повязок при лечении пролежней: систематический обзор. J Уход за ранами . 2005;14(5):193–199.
30. Руденский Б, Липшиц М, Исааксон М, Зонненблик М. Инфицированные пролежни: сравнение методов идентификации бактерий. Южный Мед J . 1992;85(9):901–903.
31. Томас Д.Р. Перспективы актуальных факторов роста при заживлении пролежней. Энн Интерн Мед . 2003;139(8):694–695.
32. Робсон М.С.,
Филипс ЛГ,
Томасон А,
Робсон Л.Е.,
Пирс ГФ. Тромбоцитарный фактор роста BB для лечения хронических пролежней. Ланцет .
1992;339(8784):23–25.
Тромбоцитарный фактор роста BB для лечения хронических пролежней. Ланцет .
1992;339(8784):23–25.
33. Аргента ЛЦ, Морыквас МЮ. Вакуумное закрытие: новый метод контроля и лечения ран: клинический опыт. Энн Пласт Сург . 1997;38(6):563–576.
34. Оляи Манеш А, Флемминг К., Каллум Н.А., Раваги Х. Электромагнитная терапия для лечения пролежней. Кокрановская система базы данных, версия . 2006; (2): CD002930.
35. Баба-Акбари Сари А, Флемминг К., Каллум Н.А., Волина У. Терапевтическое ультразвуковое лечение пролежней. Кокрановская система базы данных, версия . 2006; (3): CD001275.
36. Кранк П., Беннет М, Рёкль-Видман I, Дебус С. Гипербарическая оксигенация при хронических ранах. Кокрановская система базы данных, версия . 2004; (2): CD004123.
37.Даруиш РО,
Лэндон ГК,
Клима М,
Мушер ДМ,
Марковский Дж.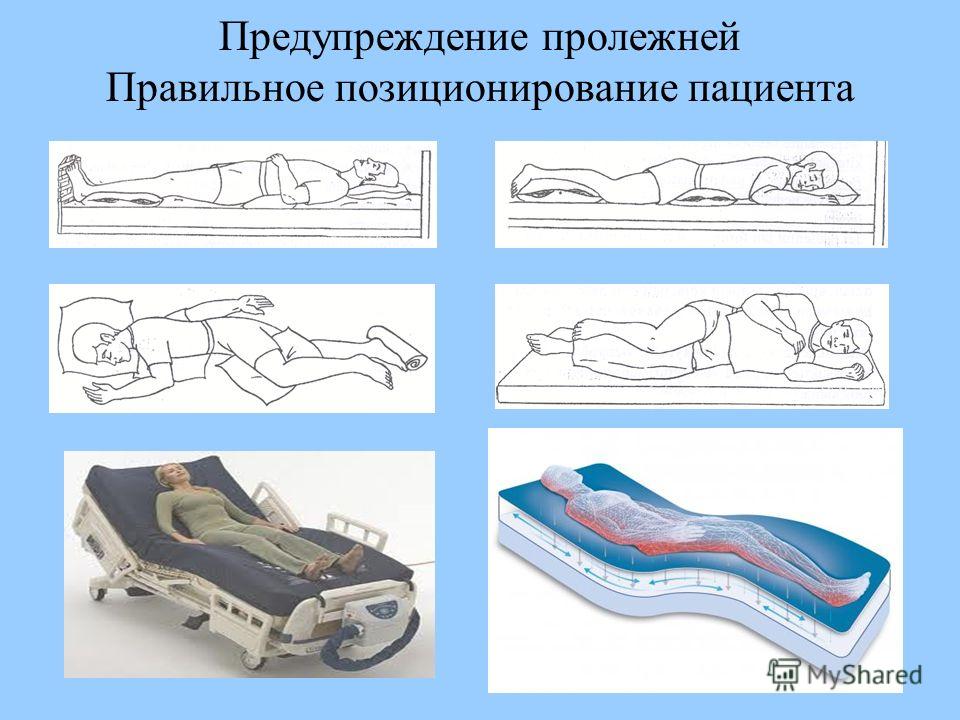 Остеомиелит, связанный с пролежнями. Медицинский стажер Arch .
1994;154(7):753–758.
Остеомиелит, связанный с пролежнями. Медицинский стажер Arch .
1994;154(7):753–758.
38. Хуан А.Б., Швейцер М.Е., Хьюм Э, Батт ВГ. Остеомиелит таза/бедра у парализованных пациентов: точность и клиническая польза МРТ. J Comput Assist Томогр . 1998;22(3):437–443.
39. Брайан К.С., Роса СЕ, Рейнольдс КЛ.Бактериемия, связанная с пролежневыми язвами. Медицинский стажер Arch . 1983;143(11):2093–2095.
40. Стенка БМ, Мангольд Т, Хуч КМ, Корбетт С, Кук КР. Бактериемия в популяции с хронической травмой спинного мозга: факторы риска смертности. J Медицина спинного мозга . 2003;26(3):248–253.
41. Ливсли, штат Нью-Джерси, Чоу АВ. Инфицированные пролежни у пожилых людей. Клин Infect Dis .2002;35(11):1390–1396.
Пролежни: профилактика и лечение
Обзор темы
Как можно предотвратить пролежни?
Уменьшение давления на кожу
Уменьшение и распределение давления является наиболее важной частью как профилактики, так и лечения пролежней. Давление на одно место в течение длительного периода времени уменьшает приток крови к этой области. Это повреждает или убивает клетки и создает рану. Давление можно снять и распределить несколькими способами.Часто их комбинация является лучшей.
Давление на одно место в течение длительного периода времени уменьшает приток крови к этой области. Это повреждает или убивает клетки и создает рану. Давление можно снять и распределить несколькими способами.Часто их комбинация является лучшей.
Для снятия и распределения давления:
- Меняйте положение не реже чем каждые 2 часа, если вы прикованы к постели. Меняйте каждые 15 минут, если вы в инвалидной коляске.
- Избегайте скольжения, подскальзывания или сползания, а также положения, оказывающего давление непосредственно на существующую пролежневую травму. Старайтесь, чтобы изголовье кровати, кресла с откидной спинкой или инвалидной коляски с откидной спинкой было поднято не более чем на 30 градусов. Кресла с откидной спинкой, вероятно, допускают скольжение.Их нельзя использовать вместо кровати.
- Используйте специальные опорные поверхности. Существуют матрасы, покрывала и подушки для стульев, предназначенные для уменьшения и распределения давления.
 Другие продукты, такие как устройства в виде пончиков, могут на самом деле вызывать пролежни. Поговорите со своим врачом о том, какие продукты лучше всего подходят для вас и где их можно купить.
Другие продукты, такие как устройства в виде пончиков, могут на самом деле вызывать пролежни. Поговорите со своим врачом о том, какие продукты лучше всего подходят для вас и где их можно купить. - Посоветуйтесь с врачом, чтобы убедиться в отсутствии давления на кожу или в наличии хорошей прокладки между кожей и другими поверхностями.
Защитите свою кожу
Заботьтесь о своей коже.
- Купайтесь так часто, как это необходимо, чтобы чувствовать себя чистым и чувствовать себя комфортно. Используйте мягкое мыло и теплую (не горячую) воду. Будьте осторожны, не трите кожу слишком сильно.
- Используйте увлажняющие кремы или лосьоны, чтобы кожа оставалась мягкой и не пересыхала. Сухая кожа легче повреждается.
- Если у вас проблемы с опорожнением кишечника или мочевого пузыря, немедленно очистите кожу, если она станет грязной или влажной.Используйте защитный барьерный крем, лосьон или мазь, чтобы защитить кожу от влаги. Используйте прокладки или трусы, которые впитывают влагу и отводят ее от кожи.

- Ежедневно проверяйте кожу на наличие признаков пролежней. Уделите особое внимание костным областям, таким как бедра, локти, колени и пятки. Также следите за давлением из таких источников, как:
- Части тела или кожные складки, особенно если у вас избыточный вес. Например, колени или лодыжки могут тереться друг о друга и вызывать язвы.
- Подлокотники стульев, части инвалидных колясок, скобы или другие места, на которые опираются локти или другие части тела.
- Медицинское оборудование, такое как кислородные маски или кислородные трубки.
Здоровые привычки также помогут защитить вашу кожу.
- Соблюдайте здоровую диету с достаточным количеством белка и жидкости. Это поможет сохранить кожу здоровой и быстро восстановиться.
- Оставайтесь в здоровом весе, без скачков набора или потери. Изменения веса могут привести к повышенному давлению на определенные участки тела. Они также могут вызвать проблемы с вспомогательным оборудованием, которое больше не подходит.

- Не курите и избегайте табачного дыма. Курение сушит кожу и уменьшает приток крови к коже.
Что можно сделать для лечения пролежня?
При возникновении пролежней продолжайте применять меры профилактики, перечисленные выше, чтобы уменьшить давление и защитить кожу. Также важно, чтобы язва была чистой, покрытой и слегка влажной. При совместном использовании эти шаги могут помочь предотвратить обострение язвы и помочь вашей коже зажить.
Держите рану в чистоте
Пролежневую травму необходимо очищать при каждой смене повязки (повязки).Солевой раствор часто используется для очистки. Это солевой раствор, который можно купить в аптеке. Но есть много очищающих средств для ран. Ваш врач порекомендует вам очищающий раствор. В некоторых случаях можно использовать водопроводную воду для очистки раны.
- Не используйте чистящие средства, предназначенные для здоровой кожи, на открытой ране.
- Избегайте антисептических растворов, таких как бетадин, гибикленс или перекись водорода.
 Они могут повредить новые и нормальные ткани.
Они могут повредить новые и нормальные ткани. - Не промывайте открытую рану колодезной водой.Большая часть водопроводной воды безопасна, но следуйте советам своего врача или медсестры.
Держите рану закрытой и слегка влажной
Ваш врач порекомендует наложить повязку на пролежневую травму. Есть много видов бинтов. Со временем ваш врач может использовать несколько различных видов повязок по мере заживления пролежней.
Общая идея заключается в том, чтобы поддерживать рану немного влажной и не давать ей высыхать между сменами повязки.
- Держите влажную часть бинта прямо в ране, свободно прижимая к заживающей ткани.
- Накройте влажную повязку сухой повязкой, чтобы сохранить рану чистой и сохранить сухой здоровую кожу вокруг пролежня.
Лечение боли по мере необходимости
Боль может быть проблемой при пролежневых травмах, а может и не быть. Некоторым людям с пролежневыми травмами не нужны обезболивающие. Некоторым он нужен только во время лечения язвы, а некоторым он нужен регулярно. Если у вас есть боль, поговорите со своим врачом.
Если у вас есть боль, поговорите со своим врачом.
Какие другие методы лечения могут быть использованы для лечения пролежней?
Часто врач удаляет мертвую ткань при пролежне.Мертвая ткань дает бактериям хорошее место для роста и может вызвать инфекцию. Это также может замедлить рост здоровой ткани. Но иногда лучше оставить мертвую ткань или корку на месте и позволить им действовать как своего рода повязка. Ваш врач может сделать это, если ткань очень стабильна или рана вряд ли заживет.
Иногда необходимы кожные трансплантаты или хирургические лоскуты. Кожные трансплантаты помогают нарастить новую кожу на месте язвы, если рана распространяется на мышцы и более глубокие ткани. Рана может быть закрыта хирургическим путем, чтобы способствовать заживлению после пересадки кожи.
Некоторые другие методы лечения иногда используются при лечении пролежней. Чаще всего это делается в клиниках, специализирующихся на лечении серьезных ран. К ним относятся:
- Электростимуляция.
 Слабый электрический ток используется в ране и рядом с ней, чтобы способствовать росту крошечных кровеносных сосудов и новых тканей.
Слабый электрический ток используется в ране и рядом с ней, чтобы способствовать росту крошечных кровеносных сосудов и новых тканей. - Терапия ран отрицательным давлением (иногда называемая «закрытие ран с помощью вакуума»). В рану помещают стерильную губку или специальную марлю, которая борется с микробами.Он покрыт липкой повязкой, которая не пропускает воздух. Затем включается небольшой вакуум, который остается включенным все время до следующей процедуры. Вакуум вытягивает дренаж из раны и осторожно подтягивает кровоснабжение к поверхности язвы. Это доставляет питательные вещества к воспалению и способствует росту новых тканей.
- Гипербарическая оксигенация. Человека помещают в камеру, где он дышит кислородом под высоким давлением. Это лечение может использоваться для повышения уровня кислорода в крови, чтобы больше кислорода достигало кожи и тканей.Это может предотвратить отмирание тканей, способствовать заживлению и помочь бороться с инфекцией. Это лечение не одобрено для лечения самих пролежней.
 Но он одобрен для состояний, которые могут возникнуть при пролежневых травмах, таких как инфекция кости (остеомиелит) или хирургическое закрытие язвы, которая не заживает.
Но он одобрен для состояний, которые могут возникнуть при пролежневых травмах, таких как инфекция кости (остеомиелит) или хирургическое закрытие язвы, которая не заживает. - Фактор роста. Белки, которые помогают росту новых клеток, наносятся на пролежни.
- УЗИ. Звуковые волны, которые люди не могут слышать, используются для создания вибрации и тепла в тканях.Ультразвук изучается как способ очистки ран и помощи в заживлении.
Исследователи продолжают изучать эти и другие способы лечения пролежней и других ран.
Как узнать, заживает ли пролежень должным образом?
Когда вы лечите пролежни, вы будете знать, что они заживают правильно, если:
- Язва становится меньше.
- По краям язвы формируется розоватая ткань, постепенно смещающаяся к центру.
- Язва немного кровоточит. Это означает, что в этой области есть кровообращение, что способствует заживлению.
После заживления пролежня кожа остается очень хрупкой. Кожа легко может снова разрушиться, особенно в первый месяц после заживления язвы. Чтобы уменьшить риск рецидива пролежня, медленно вернитесь в положение, в котором оказывалось давление на область, где была язва. Например, вначале оказывайте давление не более чем на 15–30 минут.Затем проверьте, исчезает ли покраснение в течение 15 минут после снятия давления. Поговорите со своим врачом или медсестрой о плане возвращения к обычному положению и занятиям после заживления пролежневой травмы.
Кожа легко может снова разрушиться, особенно в первый месяц после заживления язвы. Чтобы уменьшить риск рецидива пролежня, медленно вернитесь в положение, в котором оказывалось давление на область, где была язва. Например, вначале оказывайте давление не более чем на 15–30 минут.Затем проверьте, исчезает ли покраснение в течение 15 минут после снятия давления. Поговорите со своим врачом или медсестрой о плане возвращения к обычному положению и занятиям после заживления пролежневой травмы.
Как узнать, инфицирован ли пролежень?
Открытые раны, такие как пролежни, являются легким местом для заражения. Ваш врач будет следить за признаками инфекции, а вы можете следить за этими признаками. Сообщите своему врачу, если заметите:
- Покраснение или повышение температуры кожи вокруг язвы или красные полосы, отходящие от воспаленной области.
- Нежность вокруг язвы.
- Гной в выделениях из раны.
- Плохой запах от язвы или повязки.
- Лихорадка.

Для лечения инфекции можно использовать лекарства, такие как антибиотики, наряду с особым уходом за раной. Вас и окружающих вас людей также научат принимать меры для предотвращения распространения микробов на другие части вашего тела или на других людей. Эти шаги включают постоянное прикрытие язвы, за исключением периода лечения, тщательное мытье рук до и после ухода за пролежней, а также правильное обертывание и выброс использованных повязок.
Насколько хорошо заживают пролежни?
Насколько хорошо заживает пролежень, частично зависит от его стадии.
- Большинство пролежневых травм 1-й и 2-й стадий заживают в течение нескольких недель при правильном лечении. Раннее лечение может помочь предотвратить повреждение и предотвратить прогрессирование язвы до более серьезной стадии.
- Пролежневые травмы 3 и 4 стадии труднее поддаются лечению, и на их заживление могут уйти месяцы или даже годы. Непрерывный уход и лечение могут предотвратить такие осложнения, как дальнейшее повреждение тканей, инфекция и боль.

Пролежни (пролежни) — NHS
Пролежни (также известные как пролежни или пролежни) — это повреждения кожи и подлежащих тканей, в основном вызванные длительным давлением на кожу.
Они могут возникнуть у любого человека, но обычно поражают людей, прикованных к постели или сидящих в кресле или инвалидной коляске в течение длительного периода времени.
Симптомы пролежней
Пролежни могут поражать любую часть тела, на которую оказывается давление.Они чаще всего встречаются на костных частях тела, таких как пятки, локти, бедра и основание позвоночника.
Часто они развиваются постепенно, но иногда могут формироваться в течение нескольких часов.
Ранние симптомы
Ранние симптомы пролежней включают:
- обесцвечивание части кожи – у людей со светлой кожей обычно появляются красные пятна, а у людей с темной кожей – фиолетовые или синие пятна
- обесцвеченные пятна не белеет при нажатии
- участок кожи, который кажется теплым, рыхлым или твердым
- боль или зуд в пораженной области
Врач или медсестра могут назвать пролежень на этой стадии пролежней категории 1.
Последующие симптомы
Сначала кожа может не быть повреждена, но если пролежень ухудшится, может образоваться:
- открытая рана или волдырь – пролежень категории 2
- глубокая рана, достигающая более глубоких слои кожи – пролежень категории 3
- очень глубокая рана, которая может достигать мышц и костей – пролежень категории 4
Когда обратиться за медицинской помощью
Если вы находитесь в больнице или доме престарелых, сообщите своему медицинскому персоналу как можно скорее, если у вас появятся симптомы пролежня.Скорее всего, дальше будет только хуже, если ничего не делать.
Вам следует регулярно наблюдаться и предлагать рекомендации и лечение для снижения риска пролежней, но иногда они могут развиваться даже при соблюдении самых высоких стандартов лечения.
Если вы выздоравливаете после болезни или операции дома или ухаживаете за кем-то, прикованным к постели или инвалидному креслу, обратитесь к врачу общей практики, если вы считаете, что у вас или у человека, за которым вы ухаживаете, может быть пролежень.
Немедленно обратитесь к врачу, если есть:
- покраснение, отек кожи
- гной из пролежня или раны
- холодная кожа и учащенное сердцебиение
- сильная или усиливающаяся боль
- высокая температура
- симптомы могут быть признаком серьезной инфекции, которую необходимо лечить как можно скорее.
Лечение пролежней
Лечение пролежней зависит от их тяжести.
Для некоторых людей они доставляют неудобства, требующие базового ухода. Для других они могут быть серьезными и привести к опасным для жизни осложнениям, таким как заражение крови.
Способы остановить обострение пролежней и способствовать их заживлению включают:
- наложение повязок, которые ускоряют процесс заживления и могут помочь уменьшить давление
- движение и регулярное изменение положения
- использование специально разработанных статических матрасов или подушек из пеноматериала или динамические матрасы и подушки с насосом для обеспечения постоянного потока воздуха
- здоровое, сбалансированное питание
- процедура по очистке раны и удалению поврежденных тканей (дебридмент)
Операция по удалению поврежденных тканей и закрытию рана иногда используется в самых тяжелых случаях.

Узнайте больше о лечении пролежней.
Кто подвергается наибольшему риску возникновения пролежней
Пролежни могут возникнуть у любого человека, но вероятность их образования повышается при следующих факторах: некоторые вещи, которые вы или ваша команда по уходу можете сделать, чтобы снизить риск.
К ним относятся:
- регулярная смена положения — если вы не можете изменить положение самостоятельно, родственник или опекун должен помочь вам
- ежедневно проверять кожу на наличие ранних признаков и симптомов пролежней — это поможет быть выполнено вашей командой по уходу, если вы находитесь в больнице или доме престарелых
- придерживаетесь здоровой, сбалансированной диеты, которая содержит достаточное количество белка и большое разнообразие витаминов и минералов — если вы беспокоитесь о своем рационе или заботитесь о ком-то, чье диета может быть плохой, попросите своего врача общей практики или медицинскую бригаду направить вас к диетологу.
 дома престарелых, ваша медицинская бригада должна знать о риске развития пролежней.Они должны проводить оценку риска, следить за вашей кожей и использовать профилактические меры, такие как регулярное изменение положения.
дома престарелых, ваша медицинская бригада должна знать о риске развития пролежней.Они должны проводить оценку риска, следить за вашей кожей и использовать профилактические меры, такие как регулярное изменение положения.Если вы выздоравливаете после болезни или операции дома или ухаживаете за человеком, прикованным к постели или инвалидному креслу, попросите своего врача общей практики оценить риск развития пролежней.
Последняя проверка страницы: 15 апреля 2020 г.
Дата следующей проверки: 15 апреля 2023 г.Пролежни – кожные заболевания
Чтобы уменьшить давление на кожу, людям требуется осторожное положение, защитные приспособления и опорные поверхности.На самой ранней стадии пролежни обычно заживают сами по себе после снятия давления.
Частое изменение положения (и выбор правильного положения) является основным способом снижения давления. Людей, прикованных к постели, следует переворачивать как минимум каждые 1–2 часа и располагать под углом к матрацу, когда они лежат на боку, чтобы избежать прямого давления на бедра.
 Высота изголовья кровати должна быть минимальной, чтобы избежать эффектов вытяжения. При перемещении людей во избежание ненужного трения вместо перетаскивания людей следует использовать подъемные устройства или постельное белье.Врачи могут поручить лицам, осуществляющим уход, следовать письменному графику, чтобы управлять и документировать изменение положения. Людей, которым требуется кресло, следует менять положение каждый час и поощрять менять положение самостоятельно каждые 15 минут.
Высота изголовья кровати должна быть минимальной, чтобы избежать эффектов вытяжения. При перемещении людей во избежание ненужного трения вместо перетаскивания людей следует использовать подъемные устройства или постельное белье.Врачи могут поручить лицам, осуществляющим уход, следовать письменному графику, чтобы управлять и документировать изменение положения. Людей, которым требуется кресло, следует менять положение каждый час и поощрять менять положение самостоятельно каждые 15 минут.Защитные прокладки , такие как подушки, клинья из пеноматериала и защитные приспособления для пяток, можно размещать между коленями, лодыжками и пятками, когда человек лежит на спине или на боку. Костные выступы (такие как пятки и локти) можно защитить мягкими материалами, такими как пенопластовые клинья и протекторы для пяток.Мягкие подушки для сидения выдаются людям, которые умеют сидеть в кресле.
Опорные поверхности, такие как поролоновые и другие типы матрасов, под лежачими людьми могут быть заменены для уменьшения давления.
 Опорные поверхности используются в больницах, домах престарелых, а иногда и в частных домах. Опорные поверхности классифицируются в зависимости от того, требуют ли они электричества для работы. Статические поверхности не требуют электричества, в отличие от динамических поверхностей.
Опорные поверхности используются в больницах, домах престарелых, а иногда и в частных домах. Опорные поверхности классифицируются в зависимости от того, требуют ли они электричества для работы. Статические поверхности не требуют электричества, в отличие от динамических поверхностей.К статическим поверхностям относятся воздушные, пенопластовые, гелевые и водные покрытия и матрасы.Матрасы из ящиков для яиц не помогают снять давление. Как правило, статические поверхности увеличивают площадь, по которой распределяется вес, тем самым уменьшая давление и тягу. Статические поверхности традиционно использовались для предотвращения пролежней или лечения пролежней 1 стадии.
К динамическим поверхностям относятся матрасы с чередующимся надувом, матрасы с низкими потерями воздуха и матрасы с псевдоожиженным воздухом. Матрасы с переменным надувом имеют воздушные камеры, которые попеременно надуваются и сдуваются насосом, который перемещает поддерживающее давление от места к месту.
 Матрасы с низкими потерями воздуха представляют собой гигантские воздухопроницаемые подушки, которые постоянно надуваются воздухом. Воздушный поток оказывает подсушивающее действие на ткани. В матрацах с псевдоожиженным воздухом циркулирует воздух. Они снижают влажность и обеспечивают охлаждение. Динамические поверхности используются, если пролежни не заживают при использовании статической поверхности.
Матрасы с низкими потерями воздуха представляют собой гигантские воздухопроницаемые подушки, которые постоянно надуваются воздухом. Воздушный поток оказывает подсушивающее действие на ткани. В матрацах с псевдоожиженным воздухом циркулирует воздух. Они снижают влажность и обеспечивают охлаждение. Динамические поверхности используются, если пролежни не заживают при использовании статической поверхности.Пролежни | Пролежни | Симптомы и лечение.
Что такое пролежень?
Пролежень — это участок кожи с изъязвлением, вызванный раздражением и постоянным давлением на часть тела.Он начинается как область повреждения кожи. Затем повреждение может распространиться на ткани, лежащие под кожей. В очень тяжелых случаях может быть необратимое повреждение мышц или костей под кожей. Однако это не является обычным явлением. Пролежни могут быть очень болезненными, и их заживление может занять очень много времени.
Пролежни могут появиться на любом участке тела, но чаще встречаются в местах, где кости прилегают к коже (костные выступы).
 Наиболее распространенными областями возникновения пролежней являются нижняя часть позвоночника и ягодицы (крестец), пятки, локти, бедра, спина, ягодицы, затылок и плечи.
Наиболее распространенными областями возникновения пролежней являются нижняя часть позвоночника и ягодицы (крестец), пятки, локти, бедра, спина, ягодицы, затылок и плечи.Автор Mennfield, Wikimedia Commons
Пролежни могут развиваться очень быстро. У людей из группы высокого риска (см. ниже) пролежни могут появиться менее чем через час.
Что вызывает пролежни?
Пролежни возникают в результате давления веса вашего тела на кожу. Обычно они возникают, когда место, где кость находится близко к коже (костной выступ), прижимается к поверхности, такой как стул или кровать.Это сдавливает кожу и подлежащие ткани, а также может повредить кровеносные сосуды. Растирание (трение) кожи также может играть роль в формировании пролежней.
Если вы подолгу проводите в постели или на стуле, вы можете соскользнуть вниз, и кто-то другой должен будет снова поднять вас (или вы сможете снова поднять себя). Однако, когда происходят эти скользящие и тянущие движения, слои вашей кожи также скользят друг по другу, а также по подлежащим тканям.
 Эти скользящие или «сдвигающие» силы также могут способствовать образованию пролежней. Изменения вашей кожи с возрастом могут сделать это скольжение кожи более вероятным.
Эти скользящие или «сдвигающие» силы также могут способствовать образованию пролежней. Изменения вашей кожи с возрастом могут сделать это скольжение кожи более вероятным.Большое количество влаги вокруг вашей кожи (например, если у вас недержание мочи или стула (фекалий) или вы сильно потеете) может усилить воздействие сил давления, трения и сдвига. Влажная кожа становится более мягкой и хрупкой.
Использование правильных профилактических мер (см. ниже) означает, что большинства пролежней можно избежать.
У кого появляются пролежни?
Большинство пролежней возникает при госпитализации. Они затрагивают от 1 до 5 из каждых 100 человек, поступивших в больницу. Однако пролежни могут также развиться у кого-то дома, в доме престарелых или в доме престарелых.
Вероятность развития пролежней выше, если вы:
Стадия пролежней
Пролежни могут выглядеть по-разному в зависимости от того, насколько они серьезны. Они классифицируются в зависимости от их серьезности и глубины проникновения:
- Степень 1 — ваша кожа постоянно красная, но совсем не повреждена.
 Он может ощущаться теплым, твердым или слегка опухшим. У темнокожих людей кожа может быть фиолетовой или синей.
Он может ощущаться теплым, твердым или слегка опухшим. У темнокожих людей кожа может быть фиолетовой или синей. - 2 степень — кожа повреждена (язва), но язва остается поверхностной. Это может выглядеть как волдырь или ссадина.
- 3 степень — язва проходит всю толщу кожи с поражением подкожных тканей.
- 4 степень — это самая тяжелая форма. Язва глубокая, под ней имеется повреждение мышц или костей.
Профилактика пролежней
Национальный институт здравоохранения и повышения качества медицинской помощи (NICE) выпустил руководство с рекомендациями по передовой практике профилактики пролежней (язв).NICE рекомендует, чтобы все люди, госпитализированные в больницу, дом престарелых и т. п., или люди, получающие уход на дому, проходили обследование на предмет риска развития пролежней. Обычно это делает медицинский работник (обычно медсестра). Эту оценку следует регулярно пересматривать, поскольку ваша ситуация может измениться.
Существуют различные шкалы оценки риска пролежней, которые можно использовать с учетом таких факторов, как ваша диета, ваша подвижность, ваше воздержание, уровень вашего сознания и любые основные заболевания, которые у вас могут быть, и т.
 д.
д.Если вы прошли обследование и оказались в группе повышенного риска, можно предложить одно или несколько из следующих действий:
1. Как можно чаще меняйте свое положение
В идеале вы должны вставать и как можно больше двигаться . Однако, если это невыполнимо, вам следует как можно больше менять свое положение, когда вы сидите или лежите в постели. Вам может понадобиться помощь кого-то еще, чтобы изменить свое положение. Изменение положения означает, что вы снимаете давление с участков тела, которые могут быть склонны к развитию пролежней.Обратитесь к своему лечащему врачу за советом по поводу:
- Как сидеть или лежать.
- Как часто вам следует перемещаться или получать помощь при смене положения и в какое положение вам следует переходить.
- Как поддерживать ноги.
- Как сохранить правильную осанку (например, как не соскользнуть на стуле).
2. Убедитесь, что вы едите и пьете правильно
Для предотвращения пролежней важно соблюдать сбалансированную диету и пить много жидкости.
 Ваш лечащий врач может обсудить с вами вашу диету, чтобы выяснить, не хватает ли вам каких-либо питательных веществ. Они могут направить вас к диетологу и/или вам могут посоветовать принимать некоторые добавки.
Ваш лечащий врач может обсудить с вами вашу диету, чтобы выяснить, не хватает ли вам каких-либо питательных веществ. Они могут направить вас к диетологу и/или вам могут посоветовать принимать некоторые добавки.3. Используйте устройства для снятия давления
Существуют различные устройства, которые могут помочь уменьшить давление и предотвратить пролежни. К ним относятся специальные кровати, матрасы, подушки и накладки (их кладут поверх матраса). Они могут работать следующим образом:
- Распределение давления (например, обтекание тела).
- Регулярное снятие давления с разных частей тела (это более «высокотехнологичные» устройства).
Все поверхности, на которых вы сидите или лежите, должны быть оборудованы устройствами для сброса давления. Сюда входят стулья и кровати.
Наматрасники (накладки) лежат поверх матраца и помогают уменьшить давление на кожу. Это помогает предотвратить язвы у людей, которым приходится большую часть времени оставаться в постели.
 Существует множество различных типов наматрасников, таких как наматрасники в виде ящиков для яиц и наматрасники с переменным давлением.
Существует множество различных типов наматрасников, таких как наматрасники в виде ящиков для яиц и наматрасники с переменным давлением.4. Регулярно осматривайте кожу
Ваш лечащий врач должен регулярно осматривать кожу на наличие признаков пролежней. Вы или лицо, осуществляющее уход, также можете осмотреть кожу (иногда для этого может потребоваться помощь зеркала). Сообщите своему лечащему врачу, если есть участки кожи, которые вас беспокоят.
Лечение пролежней
Если у вас уже есть пролежни, их должен оценить квалифицированный медицинский работник.Они могут захотеть сделать трассировку или фотографию язвы. Затем это можно использовать для мониторинга вашей реакции на лечение. Они должны быть в состоянии определить, какая у вас степень пролежня, найти любые признаки инфекции и попытаться выяснить, что вызвало пролежень.
Для заживления пролежней необходимо как можно чаще менять положение (как описано выше), а также использовать ортопедические матрасы и подушки.
 Оба они помогают уменьшить давление на пролежни.
Оба они помогают уменьшить давление на пролежни.Посадка очень важна при пролежнях на ягодицах. Использование только компрессионных подушек не поможет заживлению пролежней, если осанка не оценена должным образом и не выявлена причина пролежней. Стулья неподходящего размера или неадаптируемые к позе и положению увеличивают риск развития пролежневых повреждений.
Текущие рекомендации заключаются в том, что людям с пролежнями следует использовать пенопластовый матрас с высокими техническими характеристиками. Если вы пользуетесь инвалидной коляской или сидите в течение длительного времени, следует использовать пену с высокими техническими характеристиками или аналогичную подушку с перераспределением давления.
При пролежнях часто требуются другие методы лечения. Сюда могут входить:
- Обезболивающие — пролежни могут быть болезненными. Могут быть полезны простые обезболивающие, такие как парацетамол. Иногда нужны более сильные обезболивающие.
- Измените свой рацион.
 Неправильное питание может замедлить заживление пролежней.
Неправильное питание может замедлить заживление пролежней. - Повязки – могут использоваться различные повязки, в том числе повязки на основе геля и пены.
- Антибиотики — они могут понадобиться при появлении признаков инфекции.
- Хирургия — иногда требуется хирургическое вмешательство для удаления поврежденной или омертвевшей кожи. Медицинский термин, который используется для этого типа хирургии, — «санация». Иногда пластическая хирургия может использоваться для закрытия пролежней, которые не заживают. Могут потребоваться кожные трансплантаты.
Возможны ли осложнения пролежней?
Если лечение начато на ранней стадии, пролежни обычно не вызывают осложнений. Осложнения гораздо более вероятны на поздних стадиях пролежней.
Пролежень может инфицироваться. В редких случаях эта инфекция может распространяться на окружающую кожу (целлюлит), в кровь (вызывая «заражение крови» или сепсис) или распространяться на кости под пролежнями (вызывая остеомиелит).

- Степень 1 — ваша кожа постоянно красная, но совсем не повреждена.



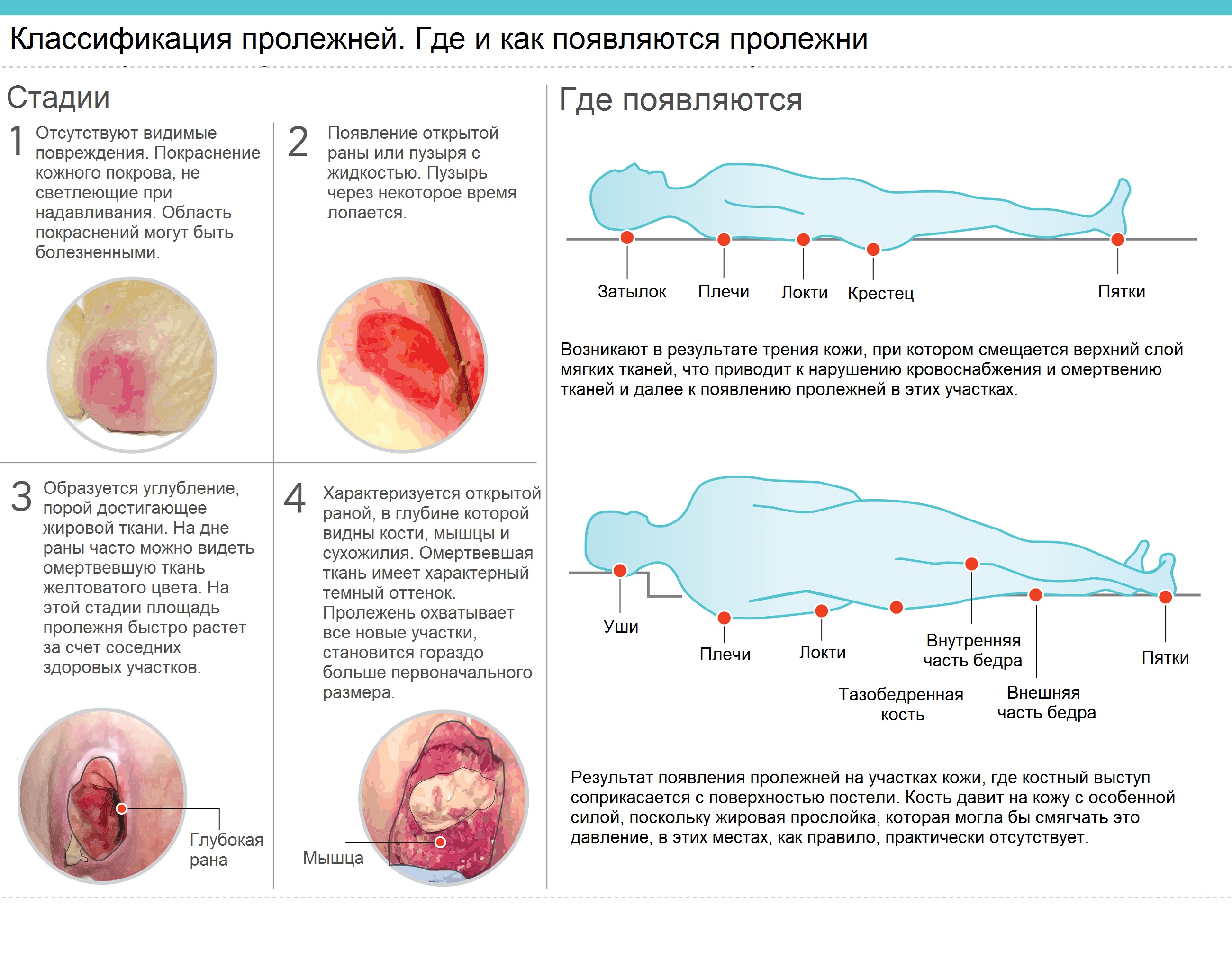

 Накладывая пластырь, не натягивайте его сильно, чтобы избежать образования мелких кожных складок, а также учитывайте тот факт, что при изменении положения пациента мягкие ткани будут смещаться и натягиваться, что может привести к образованию нежелательных складок кожи.
Накладывая пластырь, не натягивайте его сильно, чтобы избежать образования мелких кожных складок, а также учитывайте тот факт, что при изменении положения пациента мягкие ткани будут смещаться и натягиваться, что может привести к образованию нежелательных складок кожи. С этой целью могут применяться мази на водорастворимой основе, левомеколь, левосин, раствор диоксидина, которым пропитываются стерильные марлевые салфетки и прикладываются к ране. Перевязку необходимо делать ежедневно, до полного очищения образовавшейся на месте пролежня раны. Противомикробные средства включают в себя химиопрепараты и антисептики, хлорофиллипт в соотношении 1:5 с 0,25% раствором новокаина, настойку прополиса, аэрозоли, которыми обрабатывают рану. Для подавления инфекции могут назначаться антибиотики, которые вводятся внутримышечно или вокруг раны.
С этой целью могут применяться мази на водорастворимой основе, левомеколь, левосин, раствор диоксидина, которым пропитываются стерильные марлевые салфетки и прикладываются к ране. Перевязку необходимо делать ежедневно, до полного очищения образовавшейся на месте пролежня раны. Противомикробные средства включают в себя химиопрепараты и антисептики, хлорофиллипт в соотношении 1:5 с 0,25% раствором новокаина, настойку прополиса, аэрозоли, которыми обрабатывают рану. Для подавления инфекции могут назначаться антибиотики, которые вводятся внутримышечно или вокруг раны. 

 Так вы сократите время постоянного давления на уязвимые участки тела;
Так вы сократите время постоянного давления на уязвимые участки тела;


 Рана открытая, заходит на жировой слой кожи, но мышцы и кость не видны.
Рана открытая, заходит на жировой слой кожи, но мышцы и кость не видны. Заживление ран замедляется, когда потребности в питании не удовлетворяются.
Заживление ран замедляется, когда потребности в питании не удовлетворяются.

 Другие продукты, такие как устройства в виде пончиков, могут на самом деле вызывать пролежни. Поговорите со своим врачом о том, какие продукты лучше всего подходят для вас и где их можно купить.
Другие продукты, такие как устройства в виде пончиков, могут на самом деле вызывать пролежни. Поговорите со своим врачом о том, какие продукты лучше всего подходят для вас и где их можно купить.
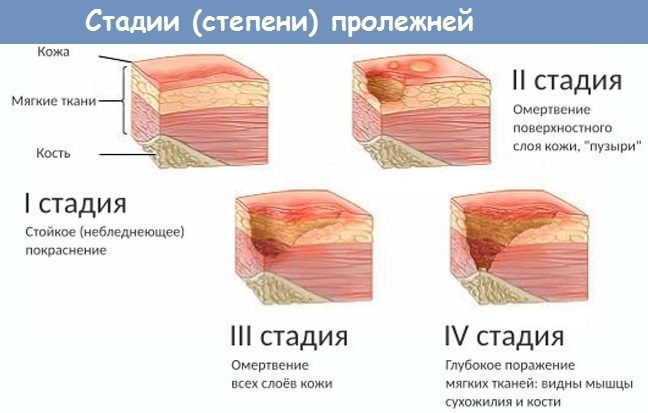
 Они могут повредить новые и нормальные ткани.
Они могут повредить новые и нормальные ткани. Слабый электрический ток используется в ране и рядом с ней, чтобы способствовать росту крошечных кровеносных сосудов и новых тканей.
Слабый электрический ток используется в ране и рядом с ней, чтобы способствовать росту крошечных кровеносных сосудов и новых тканей. Но он одобрен для состояний, которые могут возникнуть при пролежневых травмах, таких как инфекция кости (остеомиелит) или хирургическое закрытие язвы, которая не заживает.
Но он одобрен для состояний, которые могут возникнуть при пролежневых травмах, таких как инфекция кости (остеомиелит) или хирургическое закрытие язвы, которая не заживает.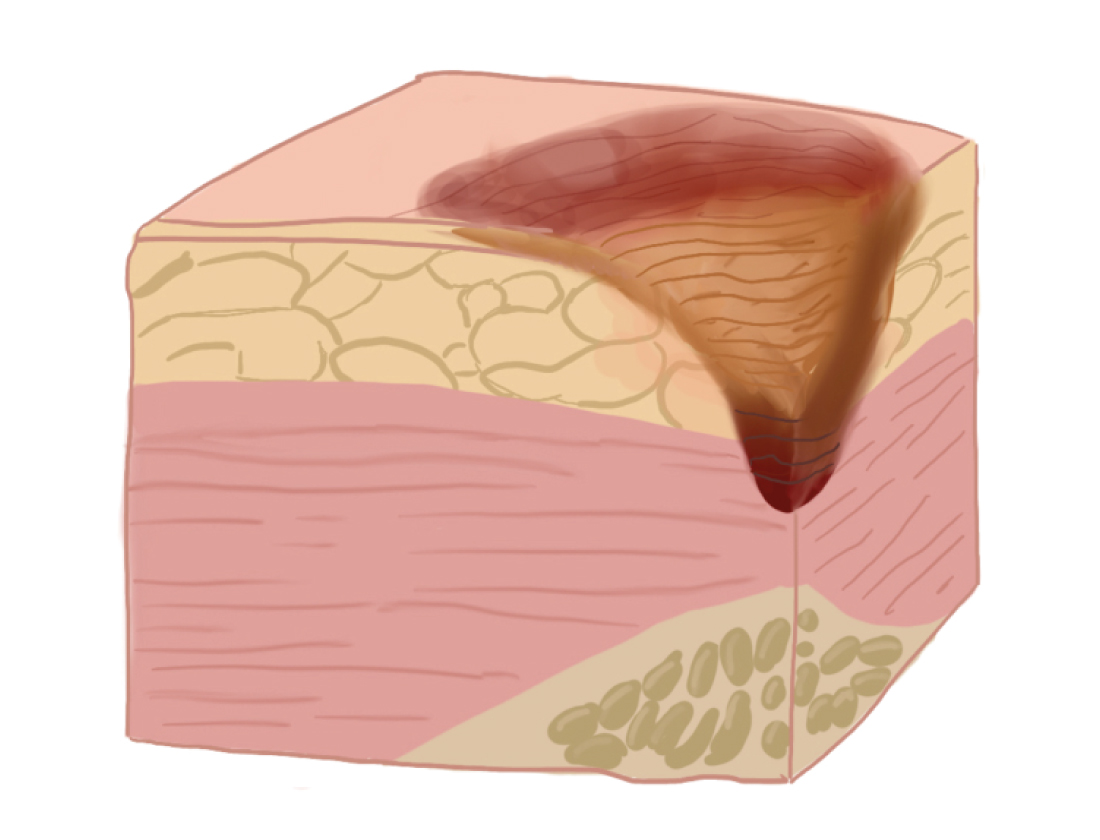

 дома престарелых, ваша медицинская бригада должна знать о риске развития пролежней.Они должны проводить оценку риска, следить за вашей кожей и использовать профилактические меры, такие как регулярное изменение положения.
дома престарелых, ваша медицинская бригада должна знать о риске развития пролежней.Они должны проводить оценку риска, следить за вашей кожей и использовать профилактические меры, такие как регулярное изменение положения. Высота изголовья кровати должна быть минимальной, чтобы избежать эффектов вытяжения. При перемещении людей во избежание ненужного трения вместо перетаскивания людей следует использовать подъемные устройства или постельное белье.Врачи могут поручить лицам, осуществляющим уход, следовать письменному графику, чтобы управлять и документировать изменение положения. Людей, которым требуется кресло, следует менять положение каждый час и поощрять менять положение самостоятельно каждые 15 минут.
Высота изголовья кровати должна быть минимальной, чтобы избежать эффектов вытяжения. При перемещении людей во избежание ненужного трения вместо перетаскивания людей следует использовать подъемные устройства или постельное белье.Врачи могут поручить лицам, осуществляющим уход, следовать письменному графику, чтобы управлять и документировать изменение положения. Людей, которым требуется кресло, следует менять положение каждый час и поощрять менять положение самостоятельно каждые 15 минут. Опорные поверхности используются в больницах, домах престарелых, а иногда и в частных домах. Опорные поверхности классифицируются в зависимости от того, требуют ли они электричества для работы. Статические поверхности не требуют электричества, в отличие от динамических поверхностей.
Опорные поверхности используются в больницах, домах престарелых, а иногда и в частных домах. Опорные поверхности классифицируются в зависимости от того, требуют ли они электричества для работы. Статические поверхности не требуют электричества, в отличие от динамических поверхностей. Матрасы с низкими потерями воздуха представляют собой гигантские воздухопроницаемые подушки, которые постоянно надуваются воздухом. Воздушный поток оказывает подсушивающее действие на ткани. В матрацах с псевдоожиженным воздухом циркулирует воздух. Они снижают влажность и обеспечивают охлаждение. Динамические поверхности используются, если пролежни не заживают при использовании статической поверхности.
Матрасы с низкими потерями воздуха представляют собой гигантские воздухопроницаемые подушки, которые постоянно надуваются воздухом. Воздушный поток оказывает подсушивающее действие на ткани. В матрацах с псевдоожиженным воздухом циркулирует воздух. Они снижают влажность и обеспечивают охлаждение. Динамические поверхности используются, если пролежни не заживают при использовании статической поверхности. Наиболее распространенными областями возникновения пролежней являются нижняя часть позвоночника и ягодицы (крестец), пятки, локти, бедра, спина, ягодицы, затылок и плечи.
Наиболее распространенными областями возникновения пролежней являются нижняя часть позвоночника и ягодицы (крестец), пятки, локти, бедра, спина, ягодицы, затылок и плечи. Эти скользящие или «сдвигающие» силы также могут способствовать образованию пролежней. Изменения вашей кожи с возрастом могут сделать это скольжение кожи более вероятным.
Эти скользящие или «сдвигающие» силы также могут способствовать образованию пролежней. Изменения вашей кожи с возрастом могут сделать это скольжение кожи более вероятным. Он может ощущаться теплым, твердым или слегка опухшим. У темнокожих людей кожа может быть фиолетовой или синей.
Он может ощущаться теплым, твердым или слегка опухшим. У темнокожих людей кожа может быть фиолетовой или синей.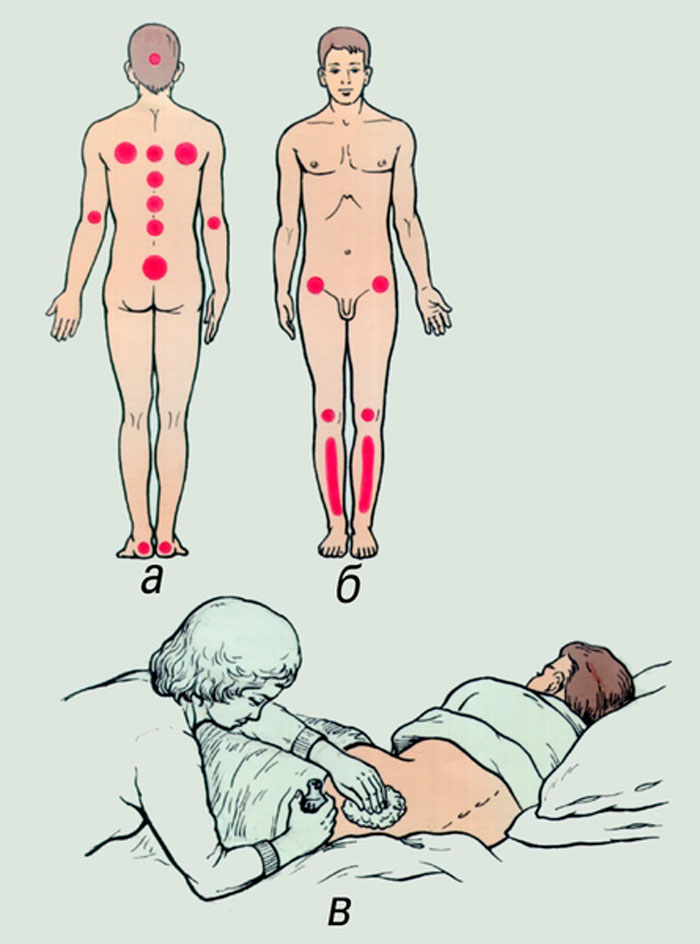 д.
д. Ваш лечащий врач может обсудить с вами вашу диету, чтобы выяснить, не хватает ли вам каких-либо питательных веществ. Они могут направить вас к диетологу и/или вам могут посоветовать принимать некоторые добавки.
Ваш лечащий врач может обсудить с вами вашу диету, чтобы выяснить, не хватает ли вам каких-либо питательных веществ. Они могут направить вас к диетологу и/или вам могут посоветовать принимать некоторые добавки.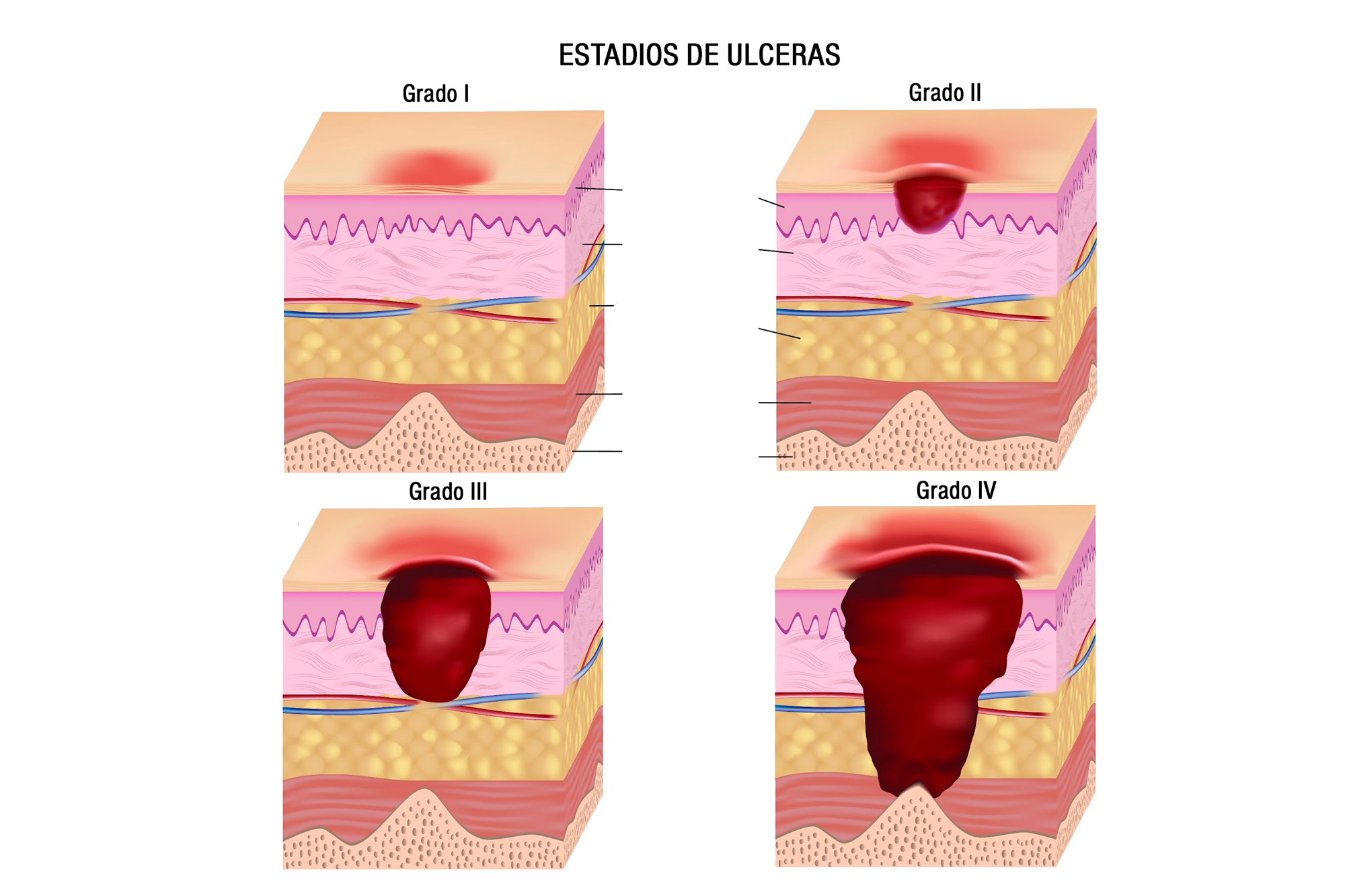 Существует множество различных типов наматрасников, таких как наматрасники в виде ящиков для яиц и наматрасники с переменным давлением.
Существует множество различных типов наматрасников, таких как наматрасники в виде ящиков для яиц и наматрасники с переменным давлением. Оба они помогают уменьшить давление на пролежни.
Оба они помогают уменьшить давление на пролежни. Неправильное питание может замедлить заживление пролежней.
Неправильное питание может замедлить заживление пролежней.