Рентген стопы в двух проекциях: Особенности проведения рентгенографии стоп
Особенности проведения рентгенографии стоп
Главная
Вики
Рентгенография
Рентгенологическое исследование стопы
Рентген стопы, что показывает практика, – это наиболее информативный и простой метод исследования патологий костной ткани. Основан на способности разных по плотности и структуре тканей по-разному пропускать ионизирующие лучи. Результат рентгенографии – отчётливый и информативный снимок, который помогает выявлять патологии костей и точно ставить диагнозы.
Показания для рентгена
Рентгенография стопы показана в следующих случаях:
- Пациент жалуется на болезненность в области стопы. Боль может проявляться при хождении, после долгой нагрузки или в состоянии покоя.
- Деформация стопы. Чаще всего возникает в области плюснефалангового сустава и характеризуется нарушением расположения фаланг большого пальца по отношению друг к другу. Подобное искривление приводит к появлению шишки с внешней стороны стопы и становится не только косметическим дефектом, но и приносит множество неприятных ощущений и ограничений.

- Воспаления и инфекции костей и суставов (артрит, артроз и проч.).
- Механические травмы стопы (удары, ушибы, переломы).
- Плоскостопие.
- Врождённая патология развития стопы.
Какие патологии стопы видно на рентгене?
В число патологий, которые могут быть выявлены, благодаря проведению рентгена в двух проекциях, входят:
- артрит и артроз;
- подагра;
- плоскостопие различных степеней;
- пяточная шпора;
- вальгусная деформация большого пальца стопы.
Подготовка к процедуре
Предварительной подготовки для проведения рентгенографии стопы не требуется. Однако есть одно условие – пациент перед ней должен снять украшения и аксессуары из металла, находящиеся в исследуемой области. Чтобы защитить пациента от лишнего излучения, на части тела, не подлежащие исследованию, накладываются специальные свинцовые фартуки.
Как делают рентген стопы?
Рентген стопы в двух проекциях
Рентген стопы в двух проекциях чаще всего назначается для диагностики переломов, а также деформирующих патологий, таких как артрит или артроз. Также этот метод исследования дает возможность оценить изменения в суставе большого пальца при подагре.
- Для съёмки в прямой проекции пациент ложится на стол рентгеновского аппарата, вытягивает ноги вперёд. Делается снимок одновременно двух стоп, даже если тревожные симптомы отмечаются только в одной.
- Для съёмки в боковой проекции пациенту необходимо перевернуться на бок. Рентгенолог располагает трубку рентген-аппарата так, чтобы лучи проходили перпендикулярно к боковой поверхности стопы.
Для более детального изучения могут быть сделаны снимки и в других проекциях:
- Косая. Рентгеновские лучи должны проходить через стопу под углом 45 градусов.
- Тыльно-подошвенная.
 Трубка аппарата устанавливается так, чтобы рентгеновские лучи проходили вертикально к поверхности стопы. Во время проведения процедуры пациент отклоняет голень обследуемой ноги немного назад.
Трубка аппарата устанавливается так, чтобы рентгеновские лучи проходили вертикально к поверхности стопы. Во время проведения процедуры пациент отклоняет голень обследуемой ноги немного назад.
Рентген стоп с нагрузкой
Рентген стоп с нагрузкой (как его делают, будет описано ниже) позволяет получать данные об особенностях структуры и анатомии суставов. Обычно такую методику исследования применяют при подозрении на плоскостопие у детей. Показаниями для выполнения рентгеновского исследования с нагрузкой служат:
- аномалии костно-суставной системы;
- необходимость диагностики форм плоскостопия;
- различные деформации стопы.
Для получения качественного снимка пациенту нужно одной ногой встать на рентгеновскую кассету. При этом вторая нога должна оставаться на весу. Для полноты картины изображение делается в двух проекциях и для обеих ног.
Когда пациент проходит назначенный курс лечения, исследование повторяют.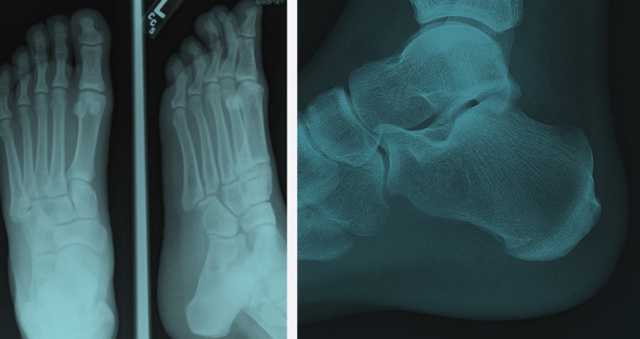
Расшифровка результатов
Разобраться в том, что показывает рентген стопы, в первую очередь должен врач-рентгенолог. Он не ставит предварительных диагнозов, а просто описывает анатомические особенности костей стопы. В задачу рентгенолога входит выявление переломов, новообразований, очагов воспаления и прочих отклонений от нормы. На основании описания снимка диагноз будет выставлен лечащим врачом – хирургом, ортопедом, онкологом или другим.
В норме рентген стопы здорового человека должен визуализировать однородные по структуре кости, целостность которых не нарушена. Контуры костей должны быть равномерными и чёткими, без затемнений.
Симптомы плоскостопия
Для выявления плоскостопия обычно выполняют рентген ступней с нагрузкой в боковой проекции. Для этого ступня ставится на подставку внутренней стороной к рентгеновской кассете. Другая нога отводится в сторону. При такой укладке на снимках отмечают три черты:
- I – проходит от первого пальца к пяточной кости;
- II – проходит от точки соединения пяточной кости с первой чертой до ладьевидно-клиновидного сочленения;
- III – проходит от этого же сочленения к первой плюсневой кости.

Соотнося эти линии, измеряют высоту и угол их пересечения. Высота – это перпендикуляр, опущенный из точки соединения второй и третьей черт вниз, на первую горизонтальную. В норме высота должна быть больше 35 мм, а угол – от 125 до 130°.
Отклонение от указанных норм говорит о наличии плоскостопия. Для выявления степени патологии нужно оценить, насколько фактические параметры стопы отличаются от нормальных:
- I степень. Высота свода равна 25-35 мм, угол – 131-140°. При такой патологии пациента беспокоит усталость в ногах при физической нагрузке.
- II степень. Высота свода равна 17-24 мм, угол – 141-155°. В этом случае пациент чувствует усиление боли при длительной ходьбе и физических усилиях.
- III степень. Высота – меньше 17 мм, угол – больше 155°. При такой патологии пациент постоянно чувствует боли в голенях, пояснице и ступнях.
Травмы и переломы
Переломы и трещины на рентгене стопы визуализируются как небольшие вытянутые затемнения с неровными контурами.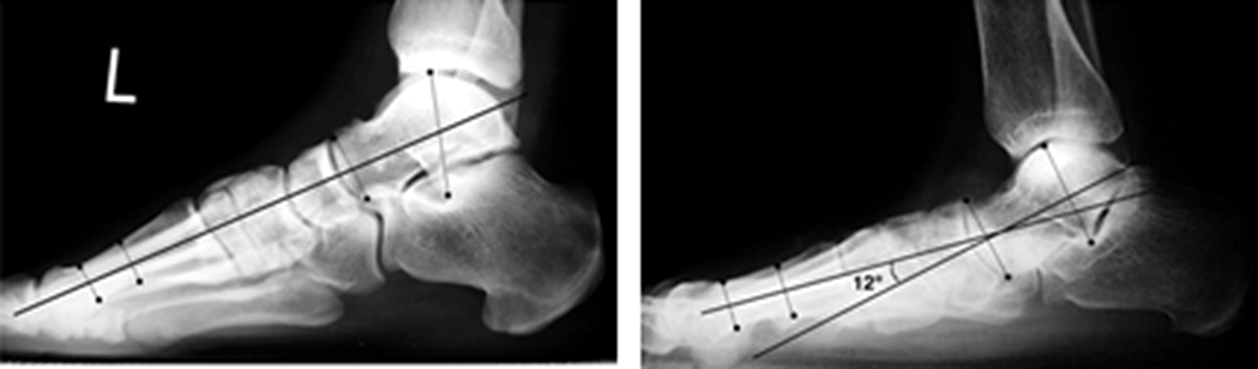 По снимку нужно оценить, где именно располагается линия излома или трещины, есть ли осколки, имеет ли место их смещение. Чтобы уточнить локализацию перелома, кроме рентгена, проводят и внешний осмотр, пальпируют стопу. В месте перелома при нажатии пациент чувствует острую боль.
По снимку нужно оценить, где именно располагается линия излома или трещины, есть ли осколки, имеет ли место их смещение. Чтобы уточнить локализацию перелома, кроме рентгена, проводят и внешний осмотр, пальпируют стопу. В месте перелома при нажатии пациент чувствует острую боль.
Противопоказания к диагностике
При рентгеновской съёмке стопы организм пациента подвергается минимальной лучевой нагрузке. Абсолютных противопоказаний к рентгену стоп не выделяется, но в ряде случаев назначение нужно делать с осторожностью. Это касается беременных женщин, а также детей, не достигших возраста 15 лет.
Как часто можно делать рентген стоп?
Чтобы определить, как часто можно делать рентген стоп в двух проекциях, нужно знать какую дозу облучения выдаёт рентгеновский аппарат за одну съёмку. Далее можно обратиться к СанПиНам, где указано, какая доза облучения допустима для пациента ежегодно. Сравнив эти два параметра, можно будет сделать вывод о частоте проведения диагностической процедуры.
Обычно впервые рентген назначают, когда появились признаки патологии. Затем дают повторное направление через некоторое время (например, через месяц) для оценки эффективности лечения. Такая частота проведения рентгена вполне допустима.
Запишитесь на консультацию или диагностику уже сегодня!
Записаться можно по телефону: +7 (812) 901-03-03
Или оставьте заявку
ФИО
Номер телефона
Нажимая кнопку «Записаться на прием», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.
Наши медицинские центры
Запись на прием
Фамилия пациента*
Некорректное имя
Имя*
Контактный телефон*
E-mail*
Нажимая кнопку «Записаться на прием», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.
Запись и оплата повторного онлайн приёма
Фамилия пациента*
Некорректное имя
Имя*
Отчество*
Контактный телефон*
E-mail*
Нажимая кнопку «Отправить заявку», я принимаю условия Политики обработки и обеспечения безопасности ПДн и даю согласие на обработку моих ПДн.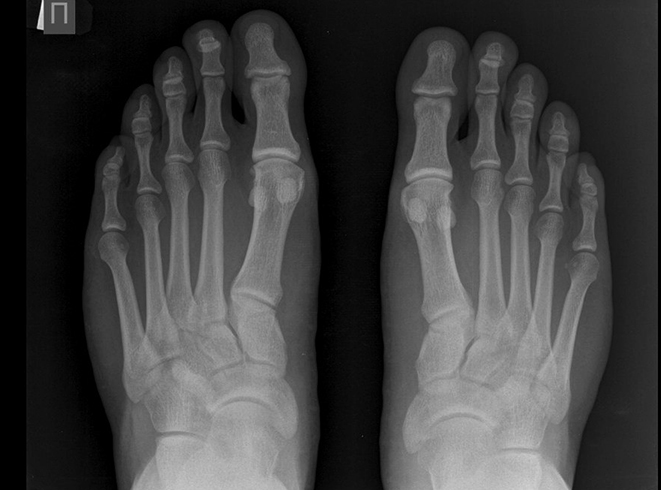
О файлах cookie на этом веб-сайте
Мы используем cookie-файлы, IP-адреса и данные об устройствах для аналитики, чтобы Ваше посещение сайта было удобным и персонализированным. Вы можете отключить cookie-файлы в настройках вашего браузера. Продолжая пользоваться нашим сайтом, Вы даете согласие на обработку перечисленных данных и принимаете условия Политики обработки и обеспечения безопасности ПДн.
Рентген стопы в двух проекциях в Москве от 1150 руб
Рентгенография стопы – доступный и высокоинформативный метод диагностики, используемый при подозрении на травмирование костей или ряд заболеваний, протекающих с воспалительными и дегенеративно-дистрофическими изменениями костной ткани. Результаты обследования в платных киниках на руки можно получить сразу. По итогам рентгенографии лечащий врач назначает лечение или направляет пациента на другие диагностические процедуры для уточнения диагноза.
Заполните форму, чтобы записаться сейчас
Содержание:
Цель проведения рентгенографии стопы
Показания к назначению обследования
Как делают рентген стопы
Подготовка к рентгенографии
Результаты рентгенографии
Стоимость рентгена стопы в двух проекциях
Рентген — исследования
Цена
Рентгенография стопы в двух проекциях
1 150,00
Цель проведения рентгенографии стопы
Стопа – это та часть нижней конечности, которая выполняет роль опоры для всего тела.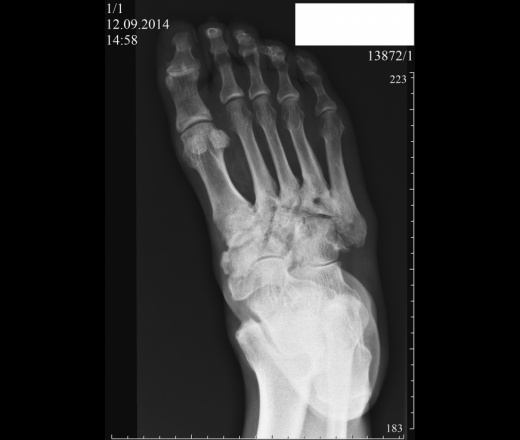 В ступне есть как крупные, так и мелкие кости, а также образованные ими суставы, соединены все структуры между собой связками и мышцами. Вследствие повышенной нагрузки травмы и заболевания стоп встречаются достаточно часто.
В ступне есть как крупные, так и мелкие кости, а также образованные ими суставы, соединены все структуры между собой связками и мышцами. Вследствие повышенной нагрузки травмы и заболевания стоп встречаются достаточно часто.
Рентгенография стопы в двух проекциях позволяет с максимальной точностью выявить изменения в костной ткани и хрящах, показывает наличие новообразований и врожденных или приобретенных аномалий в строении ступни.
На основании рентгена врач может выявить:
На основании данных рентгена назначается терапия, проводится вправление вывихов и лечение переломов. Обследование дает возможность подобрать правильную коррекцию при деформации ступни. Периодически рентгенографию стопы в 2-х проекциях повторяют с целью оценки качества проводимой терапии при хронических патологиях и реабилитации после осложненных травм и операций.
Показания к назначению обследования
Рентген стоп чаще всего назначают врачи хирурги, подологи, ортопеды и травматологи, реже ревматологи, эндокринологи, неврологи. В частных медицинских центрах пройти диагностику можно без направления, цена услуги доступна для населения, но все-таки без особых показаний часто делать снимки не стоит.
Рентгенография стопы в двух проекциях нужна, если:

Рентген обязательно нужен после травмирования стопы. Вывихи и переломы часто возникают после прыжков с большой высоты, после подворачивания ноги в голеностопном суставе. На травму указывает сильная боль, неестественное положение ступни, нарастающая отечность и гематома.
Детям обследование назначают при подозрении на врожденные аномалии развития нижних конечностей. По результатам диагностической процедуры можно выставить верный диагноз и своевременно подобрать тот вид лечения и коррекции, который позволит нормализовать развитие костных структур или уменьшить тяжесть последствий патологии.
Сделайте первый шаг — запишитесь на прием
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время.
Ваше имя:
Номер телефона или e-mail:*
Выберите дату:
Примечание:
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
Как делают рентген стопы
Перед рентгенографией с нижней части тела снимают все металлические украшения и одежду с металлом. Стандартное обследование проводится на столе в положении пациента лежа. Ногу необходимо согнуть в колене, а стопы поставить на поверхность. В современных рентгенологических аппаратах есть специальная трубка, которая может перемещаться вокруг области исследования и делать снимки в разных проекциях.
При необходимости рентгенолог может попросить поменять положение тела и ноги – лечь на бок, вытянуть ногу вперед, согнуть стопу под углом при возможности.
Рентгенография стоп в 2 проекциях с нагрузкой назначается для определения степени плоскостопия. Выполняется процедура стоя, физиологической нагрузкой является собственный вес пациента. При выполнении снимка обследуемый стоит на одной ноге и ступня в таком положении принимает характерную для обычного передвижения форму, то есть хорошо на изображении визуализируются анатомические структуры и патологические изменения.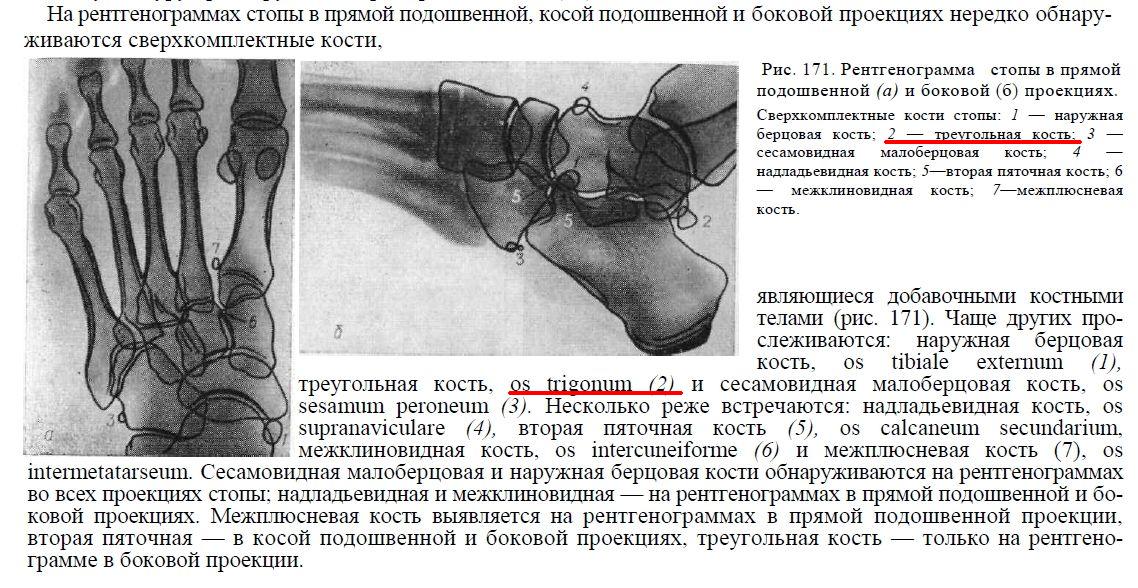
Подготовка к рентгенографии
Специфическая подготовка к исследованию не требуется. Снимки при наличии показаний можно сделать сразу при обращении в больницу. В кабинете нужно снять обувь и носки, если ранее проводилась операция остеосинтеза и в ноге остались металлические пластины, то следует об этом предупредить рентгенолога.
Абсолютных противопоказаний к рентгену стопы в двух проекциях практически нет. Но получение излучения нежелательно во время беременности и для маленьких детей. Однако при острых состояниях и отсутствии возможности выполнения более безопасных диагностических процедур относительные противопоказания не учитываются. По времени рентген стоп занимает не более 15 минут.
Результаты рентгенографии стопы в двух проекциях
В описании указывается характер выявленных изменений и степень их тяжести. В частных медцентрах результаты обследования пациент может получить как на обычном снимке, так и в цифровом формате, то есть на электронном носителе – диске или флешке. Диагноз выставляет лечащий врач.
Диагноз выставляет лечащий врач.
Наши специалисты
Все специалисты >>Задать вопрос врачу
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время и ответим на все вопросы.
Ваше имя:
Номер телефона:*
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
** не все вопросы можно решить онлайн, может потребоваться очная консультация.
Рентгенографическое позиционирование пациента — StatPearls
Определение/Введение
Визуализация тела часто усложняется тем фактом, что анатомические структуры накладываются друг на друга. Диагностическая точность рентгенограмм обычно относится к тому, насколько хорошо исследование может предсказать наличие (или отсутствие) заболевания или состояния. Технолог играет ключевую роль в повышении точности диагностики, предоставляя диагностические изображения. [1] Это требует, чтобы технолог знал о различных позициях и методах, необходимых для выделения и обеспечения более четкого обзора изображаемой части тела. Помимо лучшего обзора анатомической части, различные проекции также помогают анатомировать аномалию или локализовать инородное тело.[2][3]
[1] Это требует, чтобы технолог знал о различных позициях и методах, необходимых для выделения и обеспечения более четкого обзора изображаемой части тела. Помимо лучшего обзора анатомической части, различные проекции также помогают анатомировать аномалию или локализовать инородное тело.[2][3]
Вопросы, вызывающие озабоченность
Понимание позиционирования пациента требует знания основной терминологии, относящейся к рентгенографическому позиционированию:
-
Передняя часть обозначает переднюю часть тела, а задняя — заднюю.
-
Верхняя часть обозначает верхнюю часть тела, а нижняя — нижнюю.
-
Медиальный указывает на среднюю линию.
-
Боковой указывает на расположение вдали от средней линии.
-
Проксимальнее к центру тела.
-
Дистальный означает удаленность от центра тела.
-
Краниально указывает на голову и каудально на ноги.
-
Аксиальная плоскость обозначает горизонтальную плоскость относительно длинной оси тела.
 Это правда через лодыжку. Однако осевая и коронарная плоскости в средней и передней части стопы перевернуты. Чтобы избежать путаницы при описании анатомических плоскостей стопы, лучше использовать термины «короткая ось», «длинная ось» и «сагиттальная».
Это правда через лодыжку. Однако осевая и коронарная плоскости в средней и передней части стопы перевернуты. Чтобы избежать путаницы при описании анатомических плоскостей стопы, лучше использовать термины «короткая ось», «длинная ось» и «сагиттальная». -
Сагиттальная плоскость обозначает вертикальную плоскость, параллельную средней сагиттальной плоскости.
-
Коронковая плоскость — это вертикальная плоскость, перпендикулярная срединной плоскости.
-
На животе означает лежание лицом вниз, на спине означает лежание на спине.
-
Анатомическое положение — руки супинированы (ладони вперед). Это отводит большие пальцы в сторону. Однако, чтобы избежать путаницы при обращении к локализации в верхних конечностях, чаще используются термины лучевой и локтевой, а не медиальный и латеральный.
Движение: Описание движения суставов относительно стандартных положений помогает нам сообщать и описывать ориентацию пациента. Сгибание соответствует уменьшению угла сустава, в то время как разгибание описывает увеличение угла сустава. Отведение относится к движению конечности от средней линии, а приведение соответствует движению конечности к средней линии. Пронация соответствует движению кисти и предплечья, при котором ладонь и кисть обращены назад. Супинация соответствует движению руки или предплечья, направленному вперед. Эверсия, используемая в контексте стопы, описывает движение подошвы от срединной плоскости, а инверсия относится к движению подошвы к срединной плоскости.
Сгибание соответствует уменьшению угла сустава, в то время как разгибание описывает увеличение угла сустава. Отведение относится к движению конечности от средней линии, а приведение соответствует движению конечности к средней линии. Пронация соответствует движению кисти и предплечья, при котором ладонь и кисть обращены назад. Супинация соответствует движению руки или предплечья, направленному вперед. Эверсия, используемая в контексте стопы, описывает движение подошвы от срединной плоскости, а инверсия относится к движению подошвы к срединной плоскости.
Проекции: Рентгеновские лучи распространяются по прямой линии с лучами, расходящимися от источника. Начальные структуры, пораженные лучом, будут увеличены по сравнению с ближайшими к детектору. Поэтому структуры, которые необходимо измерить с большей точностью, необходимо размещать ближе к детектору. Центральный луч — это упрощенный способ указания направления, в котором движется рентгеновский луч. Различные проекции описывают, как центральный луч проходит через анатомию. Передне-задний означает, что центральный луч проходит сначала через переднюю анатомию и выходит сзади, в то время как задне-передний означает, что центральный луч проходит сзади кпереди. Эти термины также дают представление о том, какие структуры находятся ближе к детектору. На рентгенограммах спереди и сзади (AP) задние структуры расположены ближе к детектору, а на изображениях сзади и спереди (PA) передние структуры расположены ближе к детектору. Поэтому, например, рентгенограммы грудной клетки обычно получают в режиме PA, чтобы свести к минимуму увеличение силуэта сердца. Это невозможно для портативных рентгенограмм грудной клетки, которые по необходимости получаются как AP, что приводит к увеличению сердечных структур. Боковая указывает на траекторию центрального луча, проходящего с одной стороны тела на другую. Косая проекция соответствует центральной траектории луча через плоскость, расположенную под углом к поперечной плоскости или коронарной плоскости. Аксиальная проекция соответствует центральному лучу, проходящему через длинную ось тела.
Передне-задний означает, что центральный луч проходит сначала через переднюю анатомию и выходит сзади, в то время как задне-передний означает, что центральный луч проходит сзади кпереди. Эти термины также дают представление о том, какие структуры находятся ближе к детектору. На рентгенограммах спереди и сзади (AP) задние структуры расположены ближе к детектору, а на изображениях сзади и спереди (PA) передние структуры расположены ближе к детектору. Поэтому, например, рентгенограммы грудной клетки обычно получают в режиме PA, чтобы свести к минимуму увеличение силуэта сердца. Это невозможно для портативных рентгенограмм грудной клетки, которые по необходимости получаются как AP, что приводит к увеличению сердечных структур. Боковая указывает на траекторию центрального луча, проходящего с одной стороны тела на другую. Косая проекция соответствует центральной траектории луча через плоскость, расположенную под углом к поперечной плоскости или коронарной плоскости. Аксиальная проекция соответствует центральному лучу, проходящему через длинную ось тела.
Позиционирование: Несколько десятков стандартных рентгенографических исследований с рентгенограммами грудной клетки и оценкой плечевых и коленных суставов считаются наиболее часто запрашиваемыми исследованиями. Некоторые из часто назначаемых рентгенографических исследований и выделенные инструкции относительно положения пациента описаны ниже.
Грудная клетка: Пациенты располагаются для рентгенографии грудной клетки в вертикальном положении грудной клетки и слегка выдвинутом подбородке. Руки кладутся на бедра ладонями наружу, плечи сдвинуты вперед. Центральный луч центрируется в центре легочных полей, и важно убедиться, что на фронтальной рентгенограмме нет ротации грудной клетки. Как упоминалось выше, рентгенограммы грудной клетки получают в положении PA, когда передняя часть грудной клетки обращена к детектору, чтобы свести к минимуму увеличение силуэта сердца. Боковая рентгенограмма грудной клетки требует, чтобы левая сторона располагалась напротив рецептора изображения, тем самым сводя к минимуму увеличение сердца. Руки подняты и скрещены над головой. Подбородок расширен, грудная клетка без поворота и наклона. Центр грудной клетки находится на центральном луче и на рецепторе изображения спереди и сзади. При рентгенографии грудной клетки в положении лежа на боку пациент лежит на боку (справа или слева) с руками над головой и подбородком вверх. Центральный луч находится в центре на уровне позвонка Т7. Позиционирование для косых рентгенограмм требует поворота примерно на 45 градусов.
Руки подняты и скрещены над головой. Подбородок расширен, грудная клетка без поворота и наклона. Центр грудной клетки находится на центральном луче и на рецепторе изображения спереди и сзади. При рентгенографии грудной клетки в положении лежа на боку пациент лежит на боку (справа или слева) с руками над головой и подбородком вверх. Центральный луч находится в центре на уровне позвонка Т7. Позиционирование для косых рентгенограмм требует поворота примерно на 45 градусов.
Верхние дыхательные пути: Для рентгенографии верхних дыхательных путей с оценкой трахеи и гортани пациент стоит прямо в сидячем или стоячем положении. Подбородок слегка приподнят, руки опущены, плечи опущены. Для переднезадней позиции важно убедиться в отсутствии ротации и в том, чтобы грудино-ключичные суставы выглядели симметрично. В боковом виде поле зрения можно отрегулировать в зависимости от интересующей области.
Рука: При получении рентгенограммы руки пациент обычно сидит в конце стола, согнув локоть.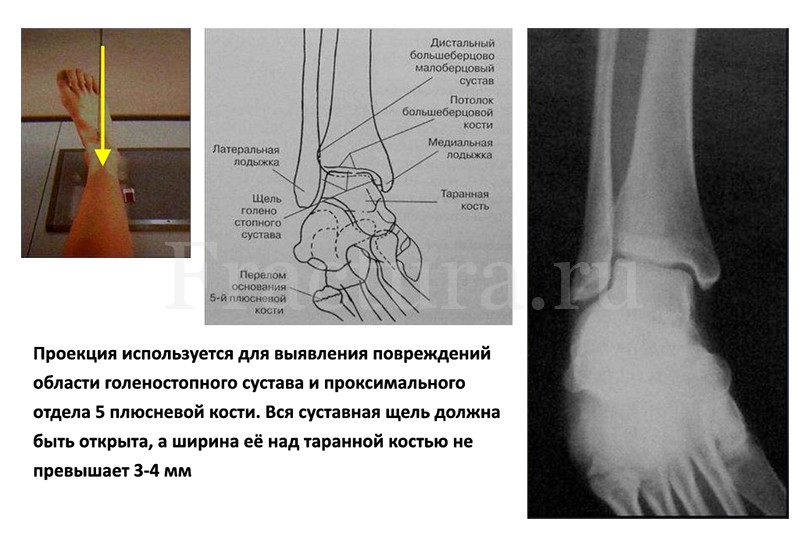 Технолог должен выровнять длинную ось руки, как правило, параллельно рецептору изображения. Рука должна быть в пронации со слегка разведенными пальцами. Для косого взгляда руки должен быть поворот руки примерно на 45 градусов. В идеале это выполняется с опорным устройством, на которое можно положить руку, со слегка разведенными пальцами. Боковая рентгенограмма руки требует, чтобы пальцы были разделены и расставлены веерообразно и в идеале поддерживались рентгенопрозрачным ступенчатым блоком. Вид Норгаарда или «ловца мячей» требует, чтобы медиальная (локтевая) сторона рук была близко сближена ладонями вверх, а руки наклонены под углом 45 градусов. Эта точка зрения обычно используется при оценке ревматоидного артрита.
Технолог должен выровнять длинную ось руки, как правило, параллельно рецептору изображения. Рука должна быть в пронации со слегка разведенными пальцами. Для косого взгляда руки должен быть поворот руки примерно на 45 градусов. В идеале это выполняется с опорным устройством, на которое можно положить руку, со слегка разведенными пальцами. Боковая рентгенограмма руки требует, чтобы пальцы были разделены и расставлены веерообразно и в идеале поддерживались рентгенопрозрачным ступенчатым блоком. Вид Норгаарда или «ловца мячей» требует, чтобы медиальная (локтевая) сторона рук была близко сближена ладонями вверх, а руки наклонены под углом 45 градусов. Эта точка зрения обычно используется при оценке ревматоидного артрита.
Запястье : Пациент располагается в сидячем положении с рукой на столе. Запястье параллельно поверхности рецептора изображения без вращения. Рука пронирована, пальцы согнуты. Запястье должно находиться в непосредственном контакте с поверхностью приемника изображения. При получении изображения запястья в боковой проекции плечевая кость, предплечье (и запястье) должны находиться в одной и той же горизонтальной плоскости. Запястье параллельно поверхности рецептора изображения и находится в правильном боковом положении. Косая проекция получается при повороте запястья на 45 градусов, так что локтевая сторона запястья опирается на рецептор изображения, а лучевая сторона приподнята. Если направляющий врач обеспокоен переломом ладьевидной кости, может быть запрошена локтевая девиация (ладьевидная) проекция запястья. Это в основном то же самое, что и стандартный вид PA, когда кисть/запястье лежат плоско на приемнике изображения, но вместо нейтрального (прямого) положения руки/запястья кисть/запястье отклоняются в локтевую сторону, тем самым удлиняя ладьевидная кость. Если есть подозрение на повреждение ладьевидно-полулунной связки, врач может заказать снимок со сжатым кулаком для оценки расширения ладьевидно-полулунного промежутка. Расширение ладьевидно-полулунного промежутка свидетельствует о повреждении связок.
При получении изображения запястья в боковой проекции плечевая кость, предплечье (и запястье) должны находиться в одной и той же горизонтальной плоскости. Запястье параллельно поверхности рецептора изображения и находится в правильном боковом положении. Косая проекция получается при повороте запястья на 45 градусов, так что локтевая сторона запястья опирается на рецептор изображения, а лучевая сторона приподнята. Если направляющий врач обеспокоен переломом ладьевидной кости, может быть запрошена локтевая девиация (ладьевидная) проекция запястья. Это в основном то же самое, что и стандартный вид PA, когда кисть/запястье лежат плоско на приемнике изображения, но вместо нейтрального (прямого) положения руки/запястья кисть/запястье отклоняются в локтевую сторону, тем самым удлиняя ладьевидная кость. Если есть подозрение на повреждение ладьевидно-полулунной связки, врач может заказать снимок со сжатым кулаком для оценки расширения ладьевидно-полулунного промежутка. Расширение ладьевидно-полулунного промежутка свидетельствует о повреждении связок. Вид со сжатым кулаком аналогичен изображению запястья в PA, но пальцы согнуты плотно, а не свободно.
Вид со сжатым кулаком аналогичен изображению запястья в PA, но пальцы согнуты плотно, а не свободно.
Предплечье: Для просмотра предплечья в прямой проекции пациент сидит в конце стола. Рука вытянута, кисть супинирована (ладонью вверх). Лучезапястный и локтевой суставы входят в поле зрения. Чтобы получить боковую рентгенограмму предплечья, локоть должен быть согнут под углом 90 градусов во время приобретения истинного бокового положения. Это достигается размещением согнутого локтя и предплечья на рецепторе локтевой стороной вниз (на рецепторе) и лучевой стороной (большой палец) вверх (ближе к лучу).
Локоть : Рентгенограмма локтевого сустава в передне-задней позиции требует, чтобы локоть был разогнут, а рука супинирована. Косая переднезадняя рентгенограмма требует, чтобы локтевой сустав был повернут под углом 45 градусов во внутреннюю ротацию. Боковая рентгенограмма локтя требует, чтобы локоть был согнут на 90 градусов, предплечье и плечевая кость лежали на столе и рецепторе изображения, локтевая сторона вниз на рецепторе, а большой палец / лучевая сторона вверх.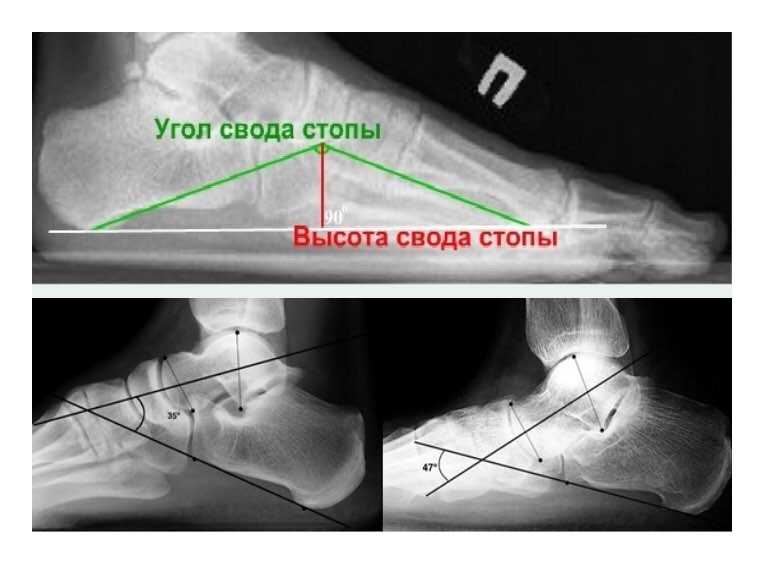
Плечевая кость: Рентгенограмма плечевой кости в прямой проекции получается, когда пациент стоит прямо или на спине, плечевая кость выровнена по длинной оси приемника изображения. Рука должна быть слегка отведена с супинацией кисти для истинного AP-вида. Боковую рентгенограмму плечевой кости можно получить разными способами. Например, один из способов получения бокового обзора включает размещение приемника изображения вертикально между рукой и грудной клеткой.
Плечо: Серия плечевого сустава обычно включает как минимум два ортогональных вида (например, передне-задний и боковой или лопаточный Y-вид) плечевого сустава. В AP-виде рука слегка отведена, а грудная клетка может быть повернута, чтобы заднее плечо было прижато к рецептору изображения. Центр рецептора изображения находится в плечевом суставе. Рука/кисть может находиться в нейтральном, внутреннем или внешнем положении, влияющем на проекцию головки плечевой кости. В зависимости от клинического сценария и протоколов отделения можно получить несколько дополнительных модификаций.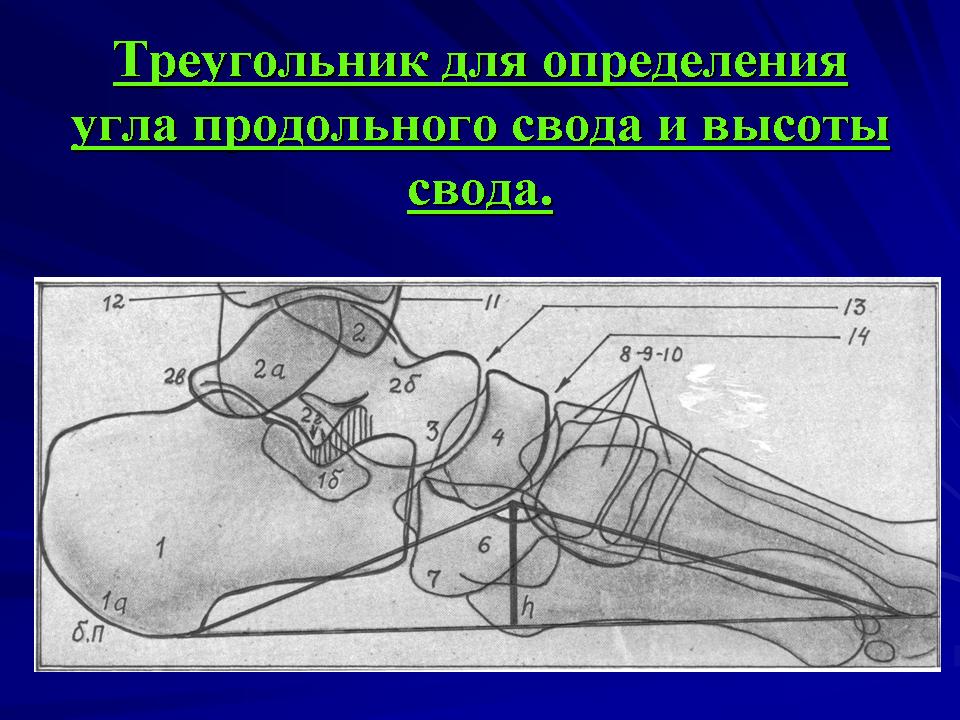 Дополнительные проекции включают подмышечную проекцию и проекцию Grashey (AP косая проекция). Проекция Grashey достигается при повороте пациента на 35-45 градусов, так что луч рентгеновского излучения параллелен суставной поверхности гленоида. Подмышечный вид заменяет лопаточный Y-вид. В условиях травмы это более надежная оценка плечевого сустава, поскольку она менее подвержена ошибкам, связанным с позиционированием пациента и техникой. Понимание ожидаемого нормального рентгенографического вида важно для интерпретации изображения. Например, при заднем вывихе плеча переднезадние проекции плеча, полученные при внутренней и внешней ротации, могут выглядеть одинаково из-за ущемления вывихнутой головки плечевой кости гленоидом. При таких обстоятельствах техник должен пометить изображения как внутреннее и внешнее вращение, чтобы дать рентгенологу понять, что они представляют собой два уникальных изображения, а не повторение одного изображения. Еще одним признаком наличия заднего вывиха плечевой кости является перекрытие головки плечевой кости и гленоида на проекции Grashey или отсутствие перекрытия на проекции в прямой проекции.
Дополнительные проекции включают подмышечную проекцию и проекцию Grashey (AP косая проекция). Проекция Grashey достигается при повороте пациента на 35-45 градусов, так что луч рентгеновского излучения параллелен суставной поверхности гленоида. Подмышечный вид заменяет лопаточный Y-вид. В условиях травмы это более надежная оценка плечевого сустава, поскольку она менее подвержена ошибкам, связанным с позиционированием пациента и техникой. Понимание ожидаемого нормального рентгенографического вида важно для интерпретации изображения. Например, при заднем вывихе плеча переднезадние проекции плеча, полученные при внутренней и внешней ротации, могут выглядеть одинаково из-за ущемления вывихнутой головки плечевой кости гленоидом. При таких обстоятельствах техник должен пометить изображения как внутреннее и внешнее вращение, чтобы дать рентгенологу понять, что они представляют собой два уникальных изображения, а не повторение одного изображения. Еще одним признаком наличия заднего вывиха плечевой кости является перекрытие головки плечевой кости и гленоида на проекции Grashey или отсутствие перекрытия на проекции в прямой проекции.
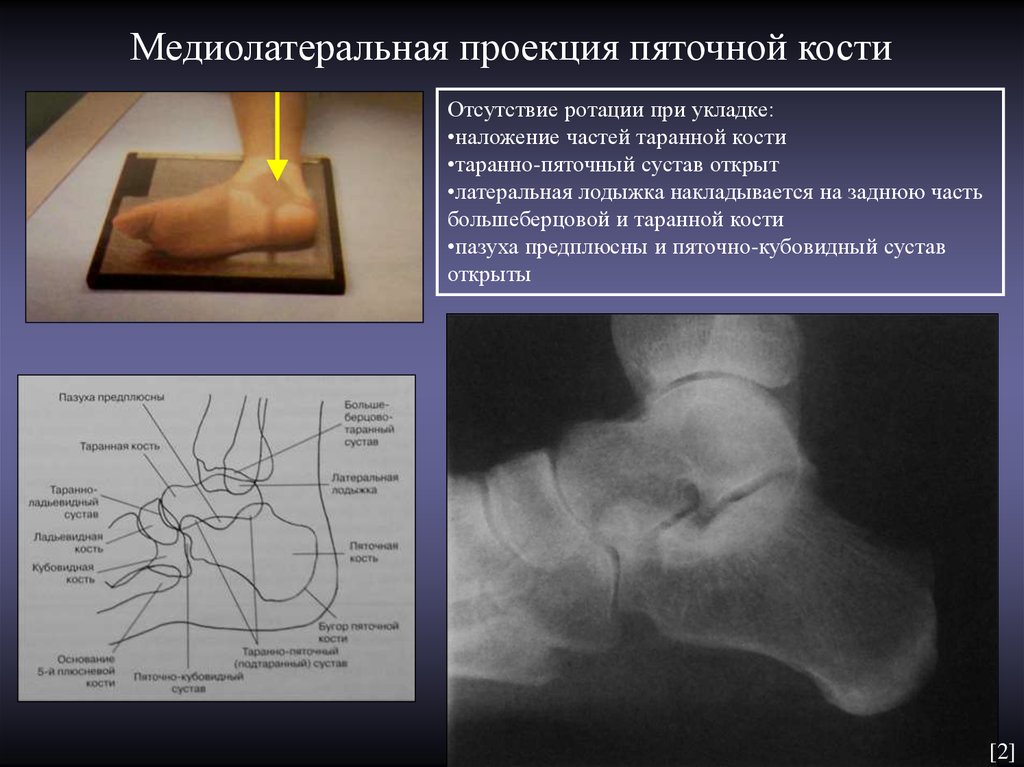
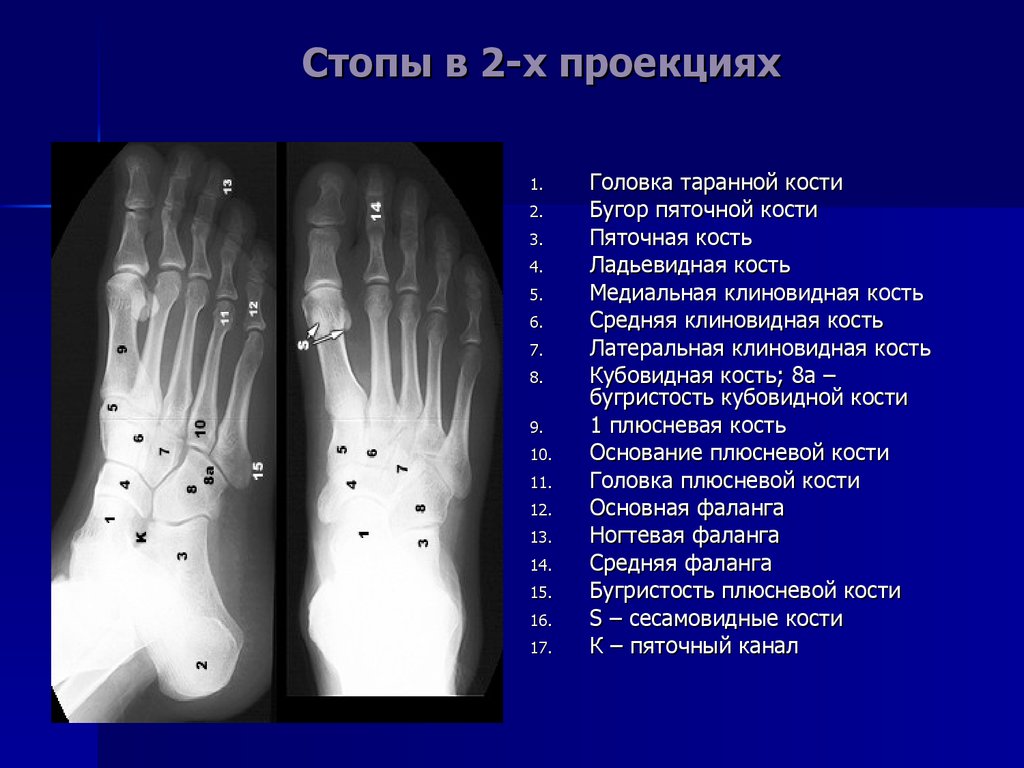
Стопа: Для получения передне-заднего изображения стопы пациент находится в положении лежа на спине или сидя так, чтобы подошвенная поверхность находилась на приемнике изображения. Стопа вытянута, подошвенная поверхность плоско прижата к рецептору изображения. Передне-задняя медиальная косая проекция требует наклона стопы на 30-40 градусов. Боковая рентгенограмма требует, чтобы пациент лежал на пораженной стороне с согнутым коленом. Подошвенная поверхность стопы перпендикулярна рецептору изображения, благодаря чему получается истинное боковое изображение. Рентгенограмма стопы в передне-заднем направлении с нагрузкой требует, чтобы вес пациента был равномерно распределен так, чтобы обе стопы находились на одном приемнике изображения. Боковое изображение с нагрузкой требует, чтобы приемник изображения располагался вертикально между ступнями и достаточно высоко для горизонтального центрального луча.
Голеностопный сустав: Пациент лежит на спине или сидит на столе с вытянутой ногой. Лодыжка и нога выровнены параллельно краю рецептора изображения. Не должно быть вращения, чтобы получить истинный передне-задний вид. Для врезного вида лодыжки длинная ось стопы поворачивается внутрь на 15–20 градусов, чтобы межлодыжковая линия была параллельна поверхности стола. Для латеральной проекции лодыжки пациент находится в положении лежа на боку на столе с тыльным сгибанием стопы 90 градусов. Латеральная сторона лодыжки обычно прикладывается к рецептору, при этом луч рентгеновского излучения направлен медиально-латерально.
Лодыжка и нога выровнены параллельно краю рецептора изображения. Не должно быть вращения, чтобы получить истинный передне-задний вид. Для врезного вида лодыжки длинная ось стопы поворачивается внутрь на 15–20 градусов, чтобы межлодыжковая линия была параллельна поверхности стола. Для латеральной проекции лодыжки пациент находится в положении лежа на боку на столе с тыльным сгибанием стопы 90 градусов. Латеральная сторона лодыжки обычно прикладывается к рецептору, при этом луч рентгеновского излучения направлен медиально-латерально.
Большеберцово-малоберцовая кость : Для проекции большеберцово-малоберцовой кости в прямой проекции нога вытянута, при этом колено или лодыжка не вращаются. Для бокового обзора здоровая конечность располагается позади пациента пораженной стороной вниз. Опора может быть размещена вдоль дистальной части пораженной стопы для получения истинного бокового изображения.
Колено: Для вида колена в прямой проекции нога вытянута и центрирована относительно центрального луча. Нога слегка поворачивается внутрь, чтобы поставить колено и голень в истинное передне-заднее положение. Приемник изображения сосредоточен на центральном луче. Для боковой проекции пациент располагается на пораженной стороне, колено согнуто на 20-30 градусов. Один из способов получения туннельной проекции состоит в том, чтобы согнуть колено на 40-50 градусов, при этом пациент лежит на животе, а опору помещают под большеберцовую и малоберцовую кости.
Нога слегка поворачивается внутрь, чтобы поставить колено и голень в истинное передне-заднее положение. Приемник изображения сосредоточен на центральном луче. Для боковой проекции пациент располагается на пораженной стороне, колено согнуто на 20-30 градусов. Один из способов получения туннельной проекции состоит в том, чтобы согнуть колено на 40-50 градусов, при этом пациент лежит на животе, а опору помещают под большеберцовую и малоберцовую кости.
Клиническое значение
Учитывая, что рентгенограммы являются наиболее важным и часто используемым методом клинической визуализации, стандартизированные методы позиционирования пациента необходимы для оценки любой патологии визуализируемой части тела. Фронтальные и боковые проекции грудной клетки позволяют рентгенологу оценить размер сердца, локализацию пневмонии, объем пневмоторакса и другие болезненные процессы.[4][5] Использование как фронтальной, так и боковой проекций помогает точно локализовать процессы, в том числе инородные тела в условиях аспирации или метательного ранения. [6] Неправильное вращение пациента может ухудшить качество этих изображений и способность оценить малозаметные результаты. Роль стандартных рентгенограмм в абдоминальной визуализации несколько ограничена. Рентгенограммы брюшной полости в вертикальном положении и в положении лежа могут определять наличие свободного воздуха, хотя рентгенограммы в вертикальном положении более чувствительны при оценке свободного воздуха.[7][8] Соответствующее положение пациента также может повлиять на оценку тонкокишечной непроходимости, тяжести стула, газа в портальной вене и аномальных кальцинатов. Соответствующее положение в маммографии еще более важно для определения местоположения микрокальцинатов, подозрительных на злокачественность [9].] Правильная локализация микрокальцинатов на маммографии имеет важное значение для планирования чрескожной биопсии и локализации для окончательного хирургического лечения рака молочной железы.
[6] Неправильное вращение пациента может ухудшить качество этих изображений и способность оценить малозаметные результаты. Роль стандартных рентгенограмм в абдоминальной визуализации несколько ограничена. Рентгенограммы брюшной полости в вертикальном положении и в положении лежа могут определять наличие свободного воздуха, хотя рентгенограммы в вертикальном положении более чувствительны при оценке свободного воздуха.[7][8] Соответствующее положение пациента также может повлиять на оценку тонкокишечной непроходимости, тяжести стула, газа в портальной вене и аномальных кальцинатов. Соответствующее положение в маммографии еще более важно для определения местоположения микрокальцинатов, подозрительных на злокачественность [9].] Правильная локализация микрокальцинатов на маммографии имеет важное значение для планирования чрескожной биопсии и локализации для окончательного хирургического лечения рака молочной железы.
Важность правильного позиционирования пациента, вероятно, наиболее важна при визуализации опорно-двигательного аппарата.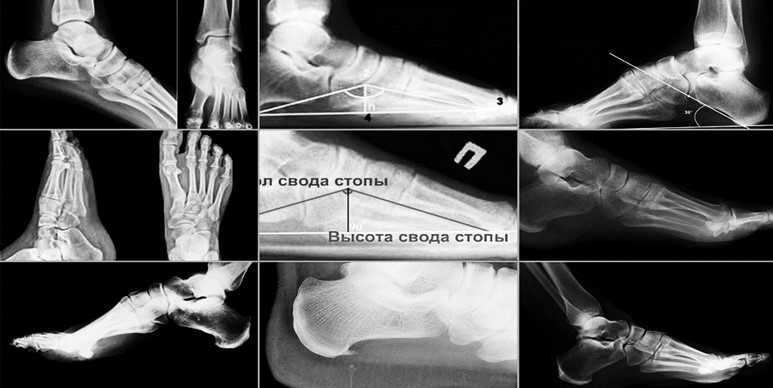 Множественные проекции помогают характеризовать переломы, выравнивание суставов и другие патологии, такие как артрит и опухоли. Нестандартные прогнозы потенциально могут привести к пропущенным диагнозам и связанной с этим заболеваемости. Важность стандартного положения при сгибании и разгибании имеет первостепенное значение, учитывая, что эти положения могут повлиять на внешний вид стандартной анатомии на рентгенограммах. Возможность приписывания диагноза в условиях нормального исследования (т. Е. «Ложноположительный результат») важно учитывать, когда анатомия кажется измененной из-за нестандартного положения и проекций. Таким образом, технолог играет решающую роль в предоставлении стандартных методов получения изображений.
Множественные проекции помогают характеризовать переломы, выравнивание суставов и другие патологии, такие как артрит и опухоли. Нестандартные прогнозы потенциально могут привести к пропущенным диагнозам и связанной с этим заболеваемости. Важность стандартного положения при сгибании и разгибании имеет первостепенное значение, учитывая, что эти положения могут повлиять на внешний вид стандартной анатомии на рентгенограммах. Возможность приписывания диагноза в условиях нормального исследования (т. Е. «Ложноположительный результат») важно учитывать, когда анатомия кажется измененной из-за нестандартного положения и проекций. Таким образом, технолог играет решающую роль в предоставлении стандартных методов получения изображений.
Сестринское дело, союзное здравоохранение и межпрофессиональные бригады
Взаимодействие между технологом, радиологом и поставщиком услуг имеет решающее значение в следующих сценариях:
-
Поставщик услуг запрашивает нестандартные проекции и изображения
-
Нестандартные изображения были предоставлены из-за технических факторов, связанных с пациентом (движение пациента, несоблюдение режима или измененная анатомия)
-
Технические факторы, не зависящие от лаборанта, например, в условиях травмы, когда требуются ускоренные изображения для оценки опасного для жизни диагноза (например, пневмоторакса)
-
Технические факторы, не зависящие от технолога, связанные с рентгеновский аппарат (т.
 е. ухудшение изображения, связанное с аппаратом/аппаратом)
е. ухудшение изображения, связанное с аппаратом/аппаратом) -
Рентгенологу требуются дополнительные проекции для дальнейшей оценки патологии, которая ограничена в оценке со стандартными проекциями.
-
Соответствующий анамнез, предоставленный в рентгенологическое отделение, необходим для обеспечения правильного проведения обследования с соответствующими проекциями и помогает рентгенологу сфокусировать обследование на соответствующих результатах и поставить соответствующий дифференциальный диагноз этим результатам. Например, если предоставить рентгенологу информацию о хроническом характере и местонахождении симптомов, о любом важном анамнезе, таком как недавняя травма или хирургическое вмешательство, а также о наличии любых хронических заболеваний, включая злокачественные новообразования, это приведет к получению более полезного и точного рентгенологического отчета. Это не означает, что предоставленный анамнез должен быть подробным изложением всей истории болезни пациента.
 Примером подходящего полного радиологического запроса может быть что-то вроде «55-летний мужчина с 6-недельным анамнезом атравматической боли в плече и множественной миеломой в анамнезе» или «25-летний мужчина с острым проникающим повреждением плечевого сустава». подушечка стопы с подозрением на оставшееся инородное тело».
Примером подходящего полного радиологического запроса может быть что-то вроде «55-летний мужчина с 6-недельным анамнезом атравматической боли в плече и множественной миеломой в анамнезе» или «25-летний мужчина с острым проникающим повреждением плечевого сустава». подушечка стопы с подозрением на оставшееся инородное тело». -
Документально оформленная передача и понимание критических результатов от радиолога к поставщику медицинских услуг в случаях опасных для жизни состояний является жизненно важной частью оценки изображений пациента. Примеры включают легочную эмболию, острый инсульт или пневмоторакс. Не менее важным является сообщение неотложных результатов, таких как новый диагноз злокачественного новообразования, внематочной беременности, перекрута яичника или яичка, которые требуют направления к узким специалистам для своевременного лечения пациента.
Сложность общения между немедицинским рентгенологическим персоналом и другими членами медицинской бригады является известным ограничением в оказании медицинской помощи, особенно когда речь идет об устном и письменном межпрофессиональном общении. [10] Обратная связь между технологами и клиницистами (и радиологами) важна, когда изображения ограничены из-за технических факторов, и это впоследствии ограничивает определение диагноза или выявление патологии. Четкая коммуникация между членами медицинской бригады является известным фактором медицинских ошибок, и улучшение коммуникации необходимо для обеспечения высокой надежности организации.
[10] Обратная связь между технологами и клиницистами (и радиологами) важна, когда изображения ограничены из-за технических факторов, и это впоследствии ограничивает определение диагноза или выявление патологии. Четкая коммуникация между членами медицинской бригады является известным фактором медицинских ошибок, и улучшение коммуникации необходимо для обеспечения высокой надежности организации.
Литература
- 1.
-
Крупинский Е.А. Современные перспективы восприятия медицинских образов. Atten Percept Psychophys. 2010 июль; 72 (5): 1205-17. [Бесплатная статья PMC: PMC3881280] [PubMed: 20601701]
- 2.
-
Ивама И. Игнорирование рентгенологических данных приводит к запоздалой диагностике оставшегося инородного тела пищевода. BMJ Case Rep. 2014, 21 августа 2014 г. [бесплатная статья PMC: PMC4154001] [PubMed: 25188926]
- 3.
-
Кэмпбелл Э.А., Уилберт К.Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 7 мая 2021 г.
 Визуализация инородного тела. [PubMed: 29262105]
Визуализация инородного тела. [PubMed: 29262105] - 4.
-
Джайн В., Вашишт Р., Йилмаз Г., Бхардвадж А. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 августа 2021 г. Патология пневмонии. [PubMed: 30252372]
- 5.
-
Амин Х., Сиддики В.Дж. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 11 августа 2021 г. Кардиомегалия. [В паблике: 31194436]
- 6.
-
Stockmann P, Vairaktaris E, Fenner M, Tudor C, Neukam FW, Nkenke E. Обычные рентгенограммы: они по-прежнему являются стандартом для локализации снарядов? Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007 г., октябрь; 104 (4): e71-5. [PubMed: 17703962]
- 7.
-
Сурека Б., Бансал К., Арора А. Пневмоперитонеум: что искать на рентгенограмме? J Family Med Prim Care. 2015 июль-сен;4(3):477-8. [Бесплатная статья PMC: PMC4535122] [PubMed: 26288798]
- 8.
-
Джеймс Б.
 , Келли Б. Рентгенограмма брюшной полости. Ulster Med J. 2013 Sep;82(3):179-87. [Бесплатная статья PMC: PMC3913410] [PubMed: 24505155]
, Келли Б. Рентгенограмма брюшной полости. Ulster Med J. 2013 Sep;82(3):179-87. [Бесплатная статья PMC: PMC3913410] [PubMed: 24505155] - 9.
-
Уилкинсон Л., Томас В., Шарма Н. Микрокальцификация на маммографии: подходы к интерпретации и биопсии. Бр Дж Радиол. 2017 Январь; 90 (1069): 20160594. [Бесплатная статья PMC: PMC5605030] [PubMed: 27648482]
- 10.
-
Фатахи Н., Кустримович М., Элден Х. Опыт немедицинского рентгенологического персонала в межпрофессиональных коммуникациях: шведское качественное интервью в фокус-группе. J Multidiscip Healthc. 2020;13:393-401. [Бесплатная статья PMC: PMC7201006] [PubMed: 32431507]
Рентген стопы – не забывайте про пузыри
1. Убедитесь, что у вас правильные проекции.
В рентгенографии стопы есть две проекции: двусторонняя (дорсально-подошвенная) и косая. И то, и другое в идеале следует делать при нагрузке, если ваш пациент может с этим справиться.
2.
 Осмотрите кости.
Осмотрите кости. Обработайте кости одну за другой (включая плюсневые кости). Начните проксимально и двигайтесь вниз, двигаясь медиально-латерально. Это гарантирует, что вы проверите их все.
3. Найдите все несвязанные биты.
Подумайте, могут ли плавающие биты быть косточками. Обратите особое внимание на небольшие отрывы от костей — их очень легко не заметить.
Есть несколько общих косточек, которые вы можете увидеть:
Os tibiale externum – это косточка на медиальной стороне ладьевидной кости (появляется в подростковом возрасте)
Os 2 peroneum – это добавочная кость в сухожилии длинной малоберцовой мышцы
Авульсии, как правило, встречаются по телефону:
. Боковой аспект кубоидного
Скидка на свете и талус (видно только боковый вид на лодыжку)
Большинство переломов здесь связаны с отрывом плюсневого бугра.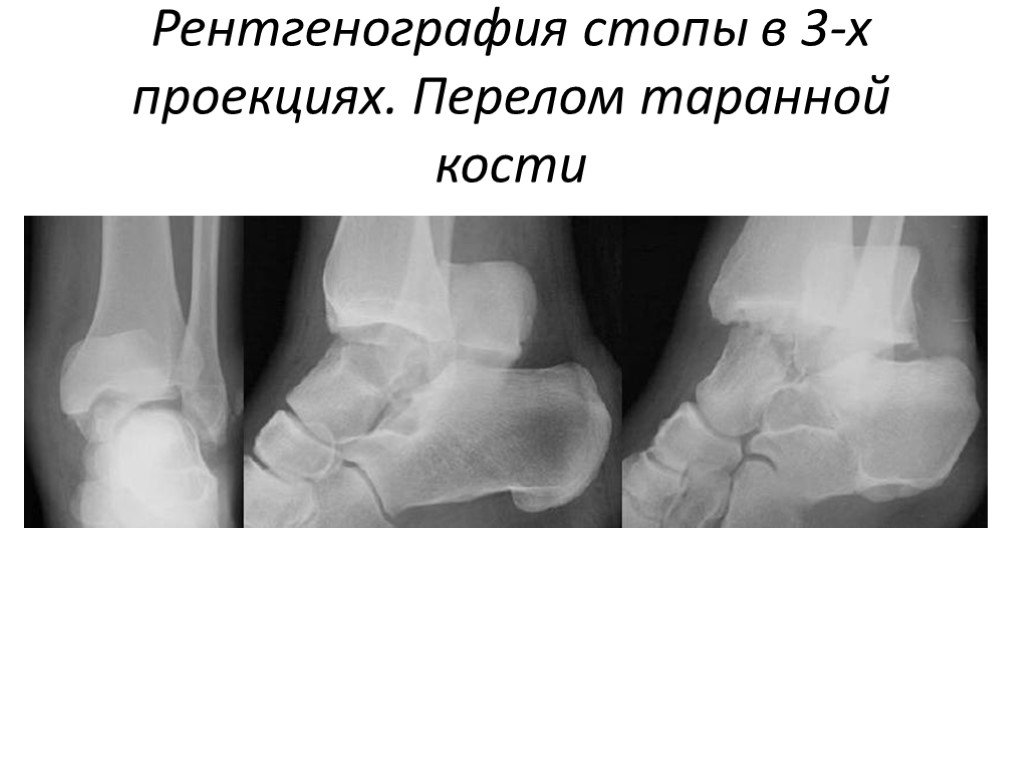 Здесь прикрепляется короткая малоберцовая мышца, и инверсионное повреждение может вызвать перелом.
Здесь прикрепляется короткая малоберцовая мышца, и инверсионное повреждение может вызвать перелом.
Перелом Джонса представляет собой поперечный перелом проксимального отдела диафиза пятой плюсневой кости. Он управляется по-другому (без нагрузки).
Также не следует путать основание пятого перелома с несросшимся апофизом или наоборот. Несросшиеся апофизы проходят продольно, тогда как переломы обычно поперечные. Апофиз появляется в 12 лет у мальчиков и в 10 лет у девочек и обычно срастается в течение следующих нескольких лет.
https://radiopaedia.org/cases/fifth-metatatarsal-apophysis5. Проверка на переломы пяточной кости
Найдите отрыв переднего отростка пяточной кости (косая проекция). Посмотрите латерально на пяточную кость, где прикрепляется короткий разгибатель пальцев (на проекции DP). Вы также можете получить травмы передне-боковой части пяточной кости.
6.


 Трубка аппарата устанавливается так, чтобы рентгеновские лучи проходили вертикально к поверхности стопы. Во время проведения процедуры пациент отклоняет голень обследуемой ноги немного назад.
Трубка аппарата устанавливается так, чтобы рентгеновские лучи проходили вертикально к поверхности стопы. Во время проведения процедуры пациент отклоняет голень обследуемой ноги немного назад.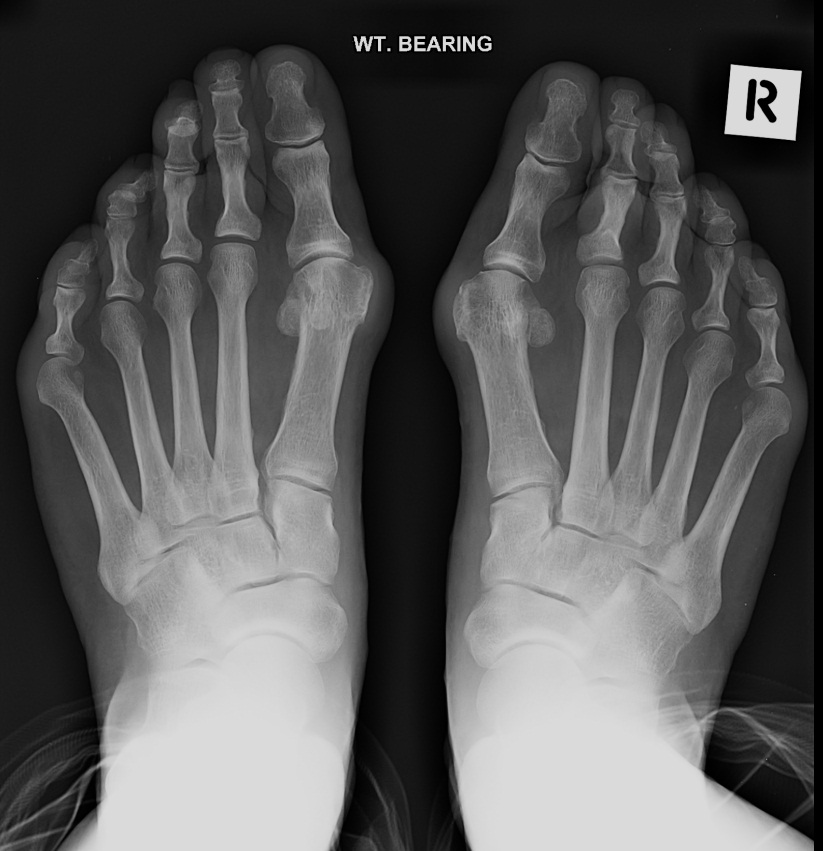
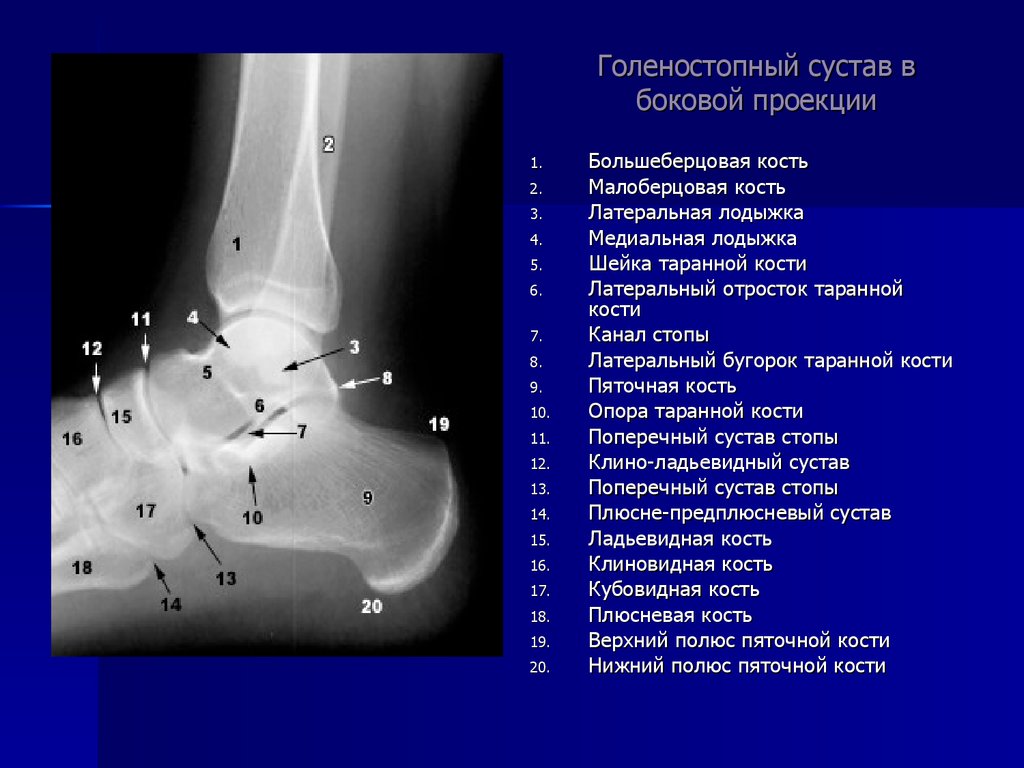 Это правда через лодыжку. Однако осевая и коронарная плоскости в средней и передней части стопы перевернуты. Чтобы избежать путаницы при описании анатомических плоскостей стопы, лучше использовать термины «короткая ось», «длинная ось» и «сагиттальная».
Это правда через лодыжку. Однако осевая и коронарная плоскости в средней и передней части стопы перевернуты. Чтобы избежать путаницы при описании анатомических плоскостей стопы, лучше использовать термины «короткая ось», «длинная ось» и «сагиттальная».  е. ухудшение изображения, связанное с аппаратом/аппаратом)
е. ухудшение изображения, связанное с аппаратом/аппаратом) 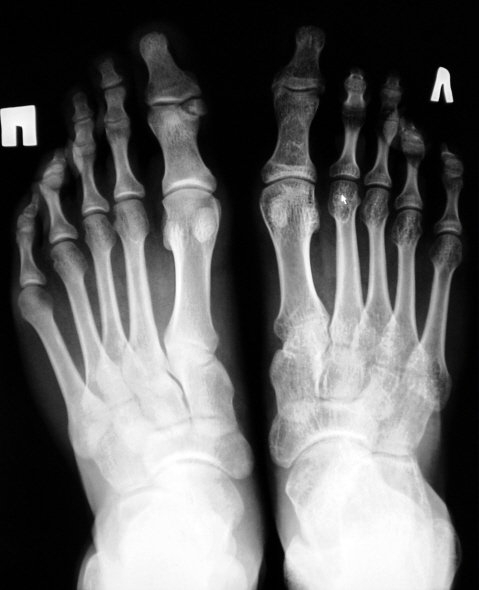 Примером подходящего полного радиологического запроса может быть что-то вроде «55-летний мужчина с 6-недельным анамнезом атравматической боли в плече и множественной миеломой в анамнезе» или «25-летний мужчина с острым проникающим повреждением плечевого сустава». подушечка стопы с подозрением на оставшееся инородное тело».
Примером подходящего полного радиологического запроса может быть что-то вроде «55-летний мужчина с 6-недельным анамнезом атравматической боли в плече и множественной миеломой в анамнезе» или «25-летний мужчина с острым проникающим повреждением плечевого сустава». подушечка стопы с подозрением на оставшееся инородное тело».  Визуализация инородного тела. [PubMed: 29262105]
Визуализация инородного тела. [PubMed: 29262105]  , Келли Б. Рентгенограмма брюшной полости. Ulster Med J. 2013 Sep;82(3):179-87. [Бесплатная статья PMC: PMC3913410] [PubMed: 24505155]
, Келли Б. Рентгенограмма брюшной полости. Ulster Med J. 2013 Sep;82(3):179-87. [Бесплатная статья PMC: PMC3913410] [PubMed: 24505155]