Сколько длится операция по удалению почки: удаление почки с опухолью в Киеве, цена операции — «Добробут»
удаление почки с опухолью в Киеве, цена операции — «Добробут»
ЗАПИСАТЬСЯ НА ПРИЕМ:
Цены на услуги
| Услуга | Стоимость |
|---|---|
|
•
|
46200 грн Заказать |
|
•
|
63525 грн Заказать |
|
•
|
75075 грн Заказать |
|
•
|
36960 |
|
•
|
34650 грн Заказать |
|
•
|
37000 грн Заказать |
|
•
|
21945 грн Заказать |
|
•
|
2500 грн Заказать |
Методы удаления почки: открытая и лапароскопическая нефрэктомия
Нефрэктомия – операция по удалению почки. Показаниями к ней являются: рак, аномалии развития, поликистоз, заболевания почек с гнойными осложнениями, травмы. Также нефрэктомию проводят для изъятия здоровой почки у донора для последующей трансплантации. Сроки реабилитации после удаления почки зависят от диагноза и общего состояния здоровья пациента.
Показаниями к ней являются: рак, аномалии развития, поликистоз, заболевания почек с гнойными осложнениями, травмы. Также нефрэктомию проводят для изъятия здоровой почки у донора для последующей трансплантации. Сроки реабилитации после удаления почки зависят от диагноза и общего состояния здоровья пациента.
Существует два вида нефрэктомии: частичная и радикальная. При частичной нефрэктомии удаляют только пораженную или поврежденную часть почки. Радикальная нефрэктомия – удаление всей почки вместе с участком мочеточника, надпочечника и жировой ткани, окружающей почку. Когда обе почки удаляются одновременно, речь идет о двусторонней нефрэктомии. Изъятие здоровой почки от донора с целью трансплантации называется донорской нефрэктомией.
Как проводится нефрэктомия
Методы удаления почки: открытый и лапароскопический. Любую операцию по удалению почки проводят под общей анестезией. Открытую нефрэктомию выполняют различными доступами:
- парамедиальным;
- торакоабдоминальным;
- срединным лапаротомным;
- поясничным;
- подреберным.
При резекции органа скальпелем хирург накладывает зажимы на сосуды, чтобы не допустить кровотечения. Использование лазера позволяет уменьшить кровопотерю во время операции. Последствия удаления почки лазером исключительно положительные — сосуды прижигаются и риск кровотечения сведен к минимуму. Это особенно важно при частичной резекции почки.
Сколько длится операция по удалению почки проколом? Немного дольше, чем традиционная нефрэктомия. Однако при такой технике снижен риск послеоперационных осложнений, больные испытывают меньше боли после удаления почки, быстрее восстанавливаются, сокращается время пребывания в стационаре. Лапароскопическая нефрэктомия – форма минимально инвазивной хирургии. В определенных местах выполняют четыре небольших разреза (прокола). Врач осматривает почку и окружающие ткани с помощью гибкого видеоскопа и специальными хирургическими инструментами проводит необходимые манипуляции. Чтобы улучшить визуализацию органа, в брюшную полость закачивают углекислый газ. Как только почка изолирована, ее закрепляют и вытаскивают через пятый разрез (7–8 см) в передней части брюшной стенки ниже пупка.
Чтобы улучшить визуализацию органа, в брюшную полость закачивают углекислый газ. Как только почка изолирована, ее закрепляют и вытаскивают через пятый разрез (7–8 см) в передней части брюшной стенки ниже пупка.
Сколько стоит лапароскопическая нефрэктомия, зависит от объема хирургического вмешательства и техники операции. Например, для удаления почки используют модифицированную хирургическую технику, называемую лапароскопической нефрэктомией с ручной ассистенцией. Дополнительный разрез 8–12 см позволяет врачу поместить руку в специальной хирургической перчатке в брюшную полость. Эта техника дает возможность хирургу ощупать орган и окружающие ткани, а также вручную удалить почку через этот же разрез.
Восстановление после нефрэктомии
Сразу после операции врачи обязательно проводят мониторинг артериального давления и физиологических функций организма. Пациенту назначают антибактериальную терапию и болеутоляющие средства (по мере необходимости). Для предупреждения пневмонии больному рекомендуют выполнять дыхательные упражнения.
Восстановление после нефрэктомии начинается в стационаре, где пациент проводит 7–10 дней. После выписки следует избегать физической нагрузки еще в течение шести недель. Большинство пациентов быстро восстанавливаются после операции. Через 2–4 недели после лапароскопической нефрэктомии и через шесть недель после открытой операции обычно разрешают выходить на работу. Более подробные рекомендации по режиму можно узнать перед выпиской у врача.
Больных интересует прогноз после удаления почки при раковой опухоли с метастазами. Он зависит от возраста, сопутствующих заболеваний пациента, стадии, на которой был обнаружен рак. Инвалидность при удалении почки, если оставшаяся справляется со своей функцией и нет диагноза «хроническая почечная недостаточность», не устанавливается. Подробнее о процедуре установления инвалидности читайте на нашем сайте https://www.dobrobut.com.
Возможные осложнения послеоперационного периода:
- инфицирование раны;
- кровотечение, требующее переливания крови;
- послеоперационная пневмония;
- повреждение окружающих тканей;
- аллергическая реакция на анестезию;
- риск почечной недостаточности у пациентов с пониженной функцией или заболеванием оставшейся почки.

Диета после операции
При благоприятном течении послеоперационного периода первый прием пищи разрешают уже на следующий день. Куриный или мясной бульон, творог, йогурт дают больному небольшими порциями. Пищевой рацион можно расширить после самостоятельного стула. Подключают каши, овощные супы, отварное мясо или рыбу, соки.
Диета после операции нефрэктомии должна исключать копчености, соленую пищу, пиво. Соблюдать диету после удаления почки необходимо до полной адаптации организма. При нормальном функционировании оставшейся почки и отсутствии других противопоказаний постепенно переходят на обычный режим питания.
Хотите получить онлайн разъяснение от врача МС “Добробут”?
Скачивайте наше приложение Google Play и App Store
Резекция почки (удаление части почки) лапароскопическая операция.
Резекция почки — органосохраняющая операция, при которой удаляется только пораженная часть органа. Благодаря подобной операции удается сохранить функциональность оперируемой почки. Операция хорошо переносится пациентами, но главное — вероятность развития почечной недостаточности в будущем сведена к минимуму, ведь оперируемая почка, хотя и лишается определенной части, тем не менее, продолжает работать, снижая компенсаторную нагрузку на вторую почку. Резекция также показана в том случае, когда необходимо сохранить почку ввиду отсутствия или повреждения второй.
Резекция выполняется в границах здоровой ткани, отступ от края очага патологии в сторону неизмененной паренхимы почки составляет 1 см — таким образом можно достичь наибольшей радикальности при органосохраняющей операции. Оперативное вмешательство может быть проведено лапароскопическим методом или быть открытым.
Оперативное вмешательство может быть проведено лапароскопическим методом или быть открытым.
В нашей клинике мы стремимся, по возможности, провести лапароскопическую резекцию почки, в ходе которой все действия хирурга выполняются через несколько разрезов небольшого размера, которые после заживления будут практически незаметны. Более того, все манипуляции проводятся под визуальным контролем благодаря видеоэндоскопическому оборудованию, что повышает эффективность лечения и снижает риск развития осложнений.
Показания и противопоказания
Показания
- опухоли доброкачественные и злокачественные в пределах органа;
- частичное поражение почки при травме или туберкулезе;
- мочекаменная болезнь при неэффективности консервативной терапии;
- инфаркт почки;
- наличие только одной почки;
Противопоказания
- заболевания воспалительного или инфекционного характера;
- сопутствующие заболевания организма в стадии декомпенсации;
- некоторые патологии крови;
- злокачественные заболевания в терминальной стадии.
Преимущества резекции почки
- минимальное травмирование тканей почки в ходе операции;
- отсутствие кровопотери во время проведения хирургического вмешательства;
- безболезненность в послеоперационный период;
- короткий реабилитационный период.
Комментарий врача
Почему резекцию почки лучше делать в Швейцарской Университетской клинике?
- В нашем Центре ежемесячно выполняется более 120 хирургических вмешательств, в том числе и резекция почки.
- Более 100 видов высокотехнологичных операций были разработаны сотрудниками нашей клиники, некоторые из них проведены впервые именно у нас и сегодня доступны лишь в нескольких российских центрах.

- В нашем Центре работают опытные профессионалы высшей квалификации, а также иностранные специалисты. Каждый хирург владеет 100-150 методиками проведения операций в рамках своей специализации.
- Клиника оснащена самым современным оборудованием производства Европы и Америки, при оперативном лечении используются качественные материалы, инструменты и сшивающие аппараты, что повышает эффективность лечения и сводит к минимуму риск развития осложнений и рецидивов.
- У нас можно пройти комплексное обследование и лечение: штат нашего учреждения укомплектован врачами разных специализаций. При необходимости каждый пациент может рассчитывать на опыт и профессионализм врачей узкой специализации: гинеколога, эндокринолога и др.
- Мы первыми в стране начали проводить симультанные операции: при наличии сопутствующих патологий, требующих хирургического лечения, от них можно избавиться в ходе одной операции.
Часто задаваемые вопросы
-
Как проходит подготовка к резекции почки?
Перед операцией в обязательном порядке проводится консультация анестезиолога, в ходе которой подбирается способ обезболивания с учетом наличия сопутствующих заболеваний, уровня артериального давления и др. Также следует заранее сообщить лечащему врачу о принимаемых медикаментах, возможно, некоторые препараты придется временно исключить. Накануне и утром в день проведения операции ставится очистительная клизма для очистки кишечника. Последний прием пищи — вечером, хирургическое вмешательство проводится натощак.
-
Как делается резекция почки?
При операции используется общая анестезия, хирургическое вмешательство может быть проведено либо с помощью открытого доступа, при котором выполняется разрез не более 10 см, либо лапароскопическим методом — это более щадящий способ. Для ввода инструментария и лапароскопа, оснащенного видеокамерой, на коже живота делаются минимального размера разрезы.
 В ходе хирургического вмешательства мочеточник и сосуды пережимаются, после чего проводится резекция пораженной части почки. Также подводится дренажная трубка, предназначенная для контроля отделяемого в первые дни после операции, после чего ткани ушиваются. Операция продолжается не более 1,5 часа.
В ходе хирургического вмешательства мочеточник и сосуды пережимаются, после чего проводится резекция пораженной части почки. Также подводится дренажная трубка, предназначенная для контроля отделяемого в первые дни после операции, после чего ткани ушиваются. Операция продолжается не более 1,5 часа.
-
Возможны ли осложнения при резекции почки?
Нежелательные последствия, такие как кровотечение или повреждение рядом расположенных органов, могут возникнуть при проведении любой операции, но вероятность их возникновения минимальна, если оперативное вмешательство проводится в клинике, оснащенной современным оборудованием. В ранний послеоперационный период существует риск развития инфекционного процесса, появления наружных мочевых свищей, гематомы, грыжи или нарушения чувствительности кожи в месте операции. Также имеется риск развития пневмонии или тромбоза вен. В более поздний период возможен нефросклероз или рецидив. Предотвратить большинство осложнений можно, если соблюдать все рекомендации лечащего врача.
-
Всегда ли нужна операция?
Если обнаружено доброкачественное образование, размер которого не превышает 5 см, то возможна наблюдательная тактика. В том случае, когда размеры опухоли превышают 5 см, если присутствует риск развития осложнений или перехода в злокачественную форму, то необходима операция. При опухоли злокачественного происхождения хирургическое вмешательство необходимо провести, не откладывая.
-
Реабилитация после резекции почки
По окончании действия анестезии рекомендуется проведение дыхательных упражнений для профилактики пневмонии. Для предупреждения тромбоза практикуется ранняя двигательная активность, пациенту разрешается вставать с постели уже в день операции. На вторые сутки больной может принимать легкую пищу. В первые трое суток важно соблюдать рекомендации врача, касающиеся питьевого режима.
 Дренаж удаляется через несколько дней, швы — на 7-10 сутки. Длительность восстановительного периода зависит от вида операции, но при лапароскопии реабилитация занимает намного меньше времени, уже на 21-30 день восстанавливается трудоспособность. Но интенсивные физические нагрузки лучше планировать не ранее, чем через два месяца после проведенного вмешательства. В дальнейшем следует придерживаться определенной диеты и соблюдать питьевой режим. Контрольное УЗИ назначается через 3 и 6 месяцев после операции.
Дренаж удаляется через несколько дней, швы — на 7-10 сутки. Длительность восстановительного периода зависит от вида операции, но при лапароскопии реабилитация занимает намного меньше времени, уже на 21-30 день восстанавливается трудоспособность. Но интенсивные физические нагрузки лучше планировать не ранее, чем через два месяца после проведенного вмешательства. В дальнейшем следует придерживаться определенной диеты и соблюдать питьевой режим. Контрольное УЗИ назначается через 3 и 6 месяцев после операции.
-
Реабилитация после спленэктомии — как проходит?
После лапароскопии подниматься с постели больному разрешается уже в день операции, рацион составляет легкая и жидкая пища. Дренажи, устанавливаемые по показаниям, извлекаются через пару дней. Стационар пациент может покинуть спустя 2-3 дня. На полное восстановление уйдет около трех недель. После операции человек должен находиться под наблюдением врача-гематолога. Интенсивные физические нагрузки следует отложить на месяц, отдав предпочтение несложным упражнениям, пешим прогулкам. Особое внимание следует уделить профилактике простудных и инфекционных заболеваний, огромное значение имеет соблюдение правил здорового питания, занятия физкультурой, прогулки на свежем воздухе.
Теги: Оперативная урология Киста почки и поликистоз почки Опухоли почек Рак почки
Лапароскопическая нефрэктомия и резекция почки
Лечение опухолей почки включает в себя органоуносящие операции и органосохраняющие. Резекция почки (частичное удаление) приводит к тем же онкологическим результатам, что и ее удаление. Однако при невозможности резекции почки по различным причинам «золотым стандартом» оперативного лечения является нефрэктомия лапароскопическим или открытым доступом. Оперативное лечение опухолей верхних мочевых путей в XXI веке — это лапароскопическая хирургия. Лапароскопия – метод хирургического вмешательства, когда операционный доступ производится через несколько проколов, без разреза брюшной стенки. Преимуществами данного метода являются — лучшая визуализация во время операции, снижение кровопотери, меньший болевой синдром у пациента, раннее восстановление после операции и снижение дней госпитализации.
Лапароскопия – метод хирургического вмешательства, когда операционный доступ производится через несколько проколов, без разреза брюшной стенки. Преимуществами данного метода являются — лучшая визуализация во время операции, снижение кровопотери, меньший болевой синдром у пациента, раннее восстановление после операции и снижение дней госпитализации.
Показания для резекции почки:
· Единственная почка
· Пораженная контралатеральная почка
· Локализованный рак почки
· Наследственные формы рака почки
Показания для удаления почки:
· Рак почки
· Нефункционирующая почка
· Тяжелые формы мочекаменной болезни
· Острый гнойный пиелонефрит некоторые формы
· Тяжелые формы кистозной болезни почек
· Трансплантация почки
Техника операции.
Удаление и резекция почки проводятся под наркозом и в некоторых случаях требуют наблюдения анестезиолога — реаниматолога в послеоперационном периоде. После нагнетания воздуха в брюшную полость проводится несколько проколов в последней, и вводятся эндоскопические инструменты через данные проколы (троакары). Современные инструменты позволяют сократить время операции до 1-1,5 часов и снизить кровопотерю интраоперационную до 20-50 мл. При нефрэктомии производится удаление почки единым блоком с околопочечной клетчаткой, а при онкологических заболеваниях с удалением местных лимфоузлов. При резекции почки проводится временная остановка кровообращения в почке, а в не осложненных случаях данная манипуляция не требуется, и удаляется пораженный участок почки. В область операции устанавливается силиконовая трубка (дренаж) на одни сутки и пациент переводится в отделение.
Реабилитация.
Как правило, сроки госпитализации после лапароскопических операций не превышают 4-5 дней и снятие швов проводится в амбулаторном порядке.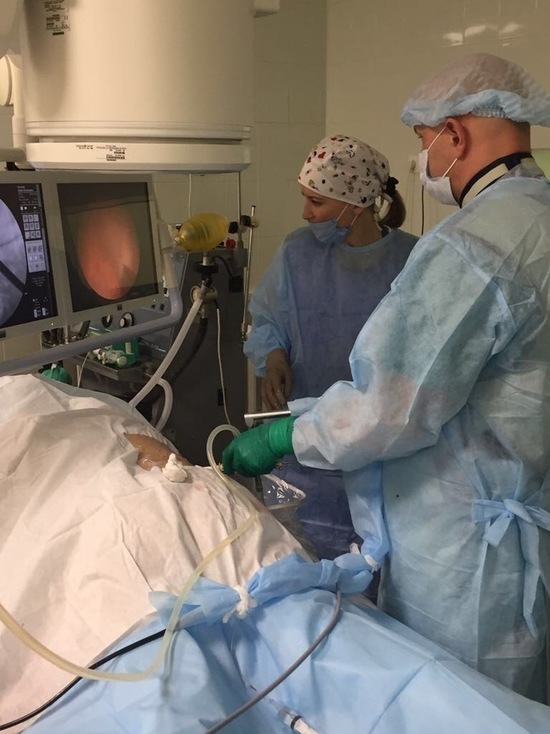 Надо понимать, что, несмотря на отсутствие больших разрезов, была произведена большая операция и сроки восстановления напрямую зависят от соблюдения рекомендаций врача. Ограничение активной физической активности рекомендовано до 3-4 недель, швы снимаются на 7-10 сутки, а наблюдение за пациентами проводится амбулаторно не менее 3-х месяцев. В Клиническом госпитале Уфа оперативное лечение проводится на высококлассном оборудовании компании «KarlStorz» (Германия) с применением одноразовых расходных материалов различных компаний США и Европы. Активное наблюдение за пациентами проводится в амбулатории с применением принципа персонализированной медицины (один врач — один пациент).
Надо понимать, что, несмотря на отсутствие больших разрезов, была произведена большая операция и сроки восстановления напрямую зависят от соблюдения рекомендаций врача. Ограничение активной физической активности рекомендовано до 3-4 недель, швы снимаются на 7-10 сутки, а наблюдение за пациентами проводится амбулаторно не менее 3-х месяцев. В Клиническом госпитале Уфа оперативное лечение проводится на высококлассном оборудовании компании «KarlStorz» (Германия) с применением одноразовых расходных материалов различных компаний США и Европы. Активное наблюдение за пациентами проводится в амбулатории с применением принципа персонализированной медицины (один врач — один пациент).
Для граждан, проживающих за пределами республики Башкортостан:
Вы можете пройти данное лечение в нашем госпитале по полису ОМС. Для этого необходимо предварительно отправить на электронный адрес [email protected] копии паспорта, полиса ОМС и направления с подтверждением диагноза, а также указать номер телефона, по которому с вами свяжется менеджер госпиталя.
ЦЕНЫ
ОТКРЫТАЯ РЕЗЕКЦИЯ ПОЧКИ ПРИ ПОЧЕЧНО-КЛЕТОЧНОМ РАКЕ | Шкодкин
Аннотация
Введение. Общепризнанными критическими моментами в резекции почки являются время ишемии и адекватность гемостаза. До сих пор одним из основных противопоказаний к проведению нефронсберегающего лечения является невозможность обеспечения гемостаза при опухолях среднего сегмента, особенно при их интраренальном расположении.
Цель исследования. Оценить эффективность открытой резекции почки.
Материалы и методы. За период 2005-2018 года нами выполнено 152 открытые резекции почки (РП) по поводу почечно-клеточного рака. Алгоритм РП включал экстраперитонеальный люмботомический доступ в IХ межреберье с резекцией Х ребра, резекцию в условиях тепловой ишемии при компрессии артериального сосуда, в 92,8% случаев выполнено пережатие сегментарной, либо аберрантной артерии. Резекцию производили, отступая от опухоли 0,5-1 см в пределах неизмененной почечной паренхимы.
Резекцию производили, отступая от опухоли 0,5-1 см в пределах неизмененной почечной паренхимы.
Результаты. Средний возраст пациентов составил 55,4±16,2 года; соотношение мужчины/женщины – 52,6/47,4%; правосторонняя/левосторонняя локализация опухоли – 42,1/57,9% соответственно. Продолжительность операции составила 109,6±56,7 мин, время частичной ишемии – 15,1±8,3 мин, объем кровопотери – 258±93 мл. Отделяемое по дренажам продолжалось в течение 4-12 часов после операции и составило в среднем 35,7±22,1 мл. Пациенты активизировались через 24 часа, когда удалялся уретральный катетер, в 59 (38,8%) случаях дренирование мочевого пузыря не выполняли. Средний послеоперационный койко-день составил 10,1±4,2.
Заключение. Методика открытой резекции почки с отступом от границы видимой опухоли и визуальным контролем хирургического края обеспечивает хорошие онкологические результаты, не требует выполнения «экспресс» гистологии и является альтернативой нефрэктомии у пациентов с высоким риском осложнений, рассчитанным по морфометрическим шкалам.
Раскрытие информации: Исследование не имело спонсорской поддержки. Авторы заявляют об отсутствии конфликта интересов.
Введение
Нефронсберегающее лечение при почечно-клеточном раке (ПКР), обеспечивая хорошие долгосрочные онкологические результаты, претендует на приоритет не только при опухолях до 4 см [1][2][3][4]. До сих пор одним из основных противопоказаний к проведению нефронсберегающего лечения является невозможность обеспечения гемостаза при опухолях среднего сегмента, особенно при их интраренальном расположении [1][3]. Общепризнанными критическими моментами в резекции почки являются время ишемии и адекватность гемостаза [4][5][6][7]. Другим камнем преткновения является методика удаления опухоли, а именно, энуклеация или резекция с отступом от края опухоли. Данные литературы разноречивы: много ретроспективных исследований, указывающих на преимущества энуклеации [8][9][10][11]. Однако их дизайн не безупречен, а большую часть (60-80%) составляют опухоли до 2 см. В некоторых исследованиях показано, что энуклеация почечной опухоли может увеличить частоту положительного хирургического края, особенно при больших опухолях [12][13]. Несомненно, большую роль играет вариант доступа: эндоскопия или открытая хирургия.
Однако их дизайн не безупречен, а большую часть (60-80%) составляют опухоли до 2 см. В некоторых исследованиях показано, что энуклеация почечной опухоли может увеличить частоту положительного хирургического края, особенно при больших опухолях [12][13]. Несомненно, большую роль играет вариант доступа: эндоскопия или открытая хирургия.
Цель исследования — оценить эффективность открытой резекции почки.
Материалы и методы
За период 2005-2018 года нами выполнено 152 открытые резекции почки (РП) по поводу ПКР. Средний возраст пациентов составил 55,4±16,2 года; соотношение мужчины/женщины — 52,6/47,4%; правосторонняя/левосторонняя локализация опухоли 42,1/57,9% соответственно. В план предоперационного обследования, помимо рентгенографии или СКТ органов грудной клетки, ультразвукового исследования почек, печени, регионарных лимфатических узлов и почечных вен, стандартно включали СКТ в ангиографическом режиме с регистрацией нативной, артериальной, паренхиматозной, венозной и выделительной фаз.
Алгоритм РП включал экстраперитонеальный люмботомический доступ в IХ межреберье с резекцией Х ребра, резекцию в условиях тепловой ишемии при компрессии артериального сосуда, в 92,8% случаев выполнено пережатие сегментарной, либо аберрантной артерии. Резекцию производили, отступая от опухоли 0,5-1 см в пределах неизмененной почечной паренхимы. Визуально оценивали хирургический край удаленной опухоли. «Экспресс» гистологического исследования не выполняли. Парциальную лимфодиссекцию в пределах ворот почки выполняли при наличии лимфоузлов более 0,5 см или у пациентов с опухолями больше чем Т1а.
Результаты и их обсуждение
По абсолютным показаниям оперированы 10,5% пациентов, а именно, 9 пациентов с единственной почкой и 7 с билатеральным раком (в 5 случаях двухсторонняя резекция, в 2 — резекция и нефрэктомия). Относительные показания были выставлены у 29,6% больных, а элективные более чем в половине случаев — 51,6% (рис. 1), что соответствует статистике ведущих российских клиник [3][4][5].
Рисунок 1. Показания к выполнению резекции почки.
Figure 1. Indications for kidney resection.
Внеполюсное расположение опухоли отмечено в 62,5% наблюдений. В 69,1% наблюдений размеры опухолевого узла превысили Т1а , а 23,7% были стадированы как Т2а. При этом 23% пациентов имели высокий риск осложнений нефрон сберегающего лечения по шкале R.E.N.A.L., средний риск отмечен в 65,1%, а низкий в 11,9% (рис. 2).
Рисунок 2. Риск интраоперационных осложнений согласно морфометрической шкале R.E.N.A.L.
Figure 2. The risk of intraoperative complications is according to the R.E.N.A.L. morphometric scale.
Экстраперитонеальный люмботомический доступ в Х межреберье с резекцией Х ребра обеспечивал прямой выход на почечные сосуды и возможность манипуляций на верхнем полюсе при длине разреза 7-16 см (11,7±4,2 см), (рис. 3). Ранение плеврального синуса отмечено в 15 (9,7%) случаях, диагностировано интраоперационно, ушито без дренажа с аспирацией воздуха, рецидивов пневмо- и гидроторакса не было.
Рисунок 3. Этапы выполнения хирургического доступа: а — кожный разрез в Х межреберье; b — резекция Х ребра.
Figure 3. The steps of the surgical access: a — skin incision in the X intercostal space; b — resection of the X rib.
Использование СКТ ангиографии позволило на дооперационном этапе иметь четкое представление о ангиоархитектонике и лоханочно-сосудистых взаимоотношениях в почечном синусе (рис. 4). В 39 (25,7%) наблюдениях имелись аберрантные сосуды, кровоснабжающие опухоль. У 148 (97,4%) пациентов деление почечной артерии на сегментарные отмечалось на уровне или проксимальнее почечной лоханки, и только в 4 (2,6%) наблюдениях зарегистрировано интраренальное деление почечной артерии.
Рисунок 4. СКТ-ангиография пациента с опухолью нижнего полюса левой почки: a — сагитальная плоскость; b — фронтальная плоскость; с — ЗЭ-реконструкция; d — 13 месяцев после операции, фронтальная плоскость.
Figure 4. MSCT-angiography of a patient with a tumor of the lower pole of the left kidney: a — sagittal plane; b — frontal plane; c — 3D-reconstruction; d -13 months after surgery, the frontal plane.
Выделяли сегментарную, субсегментарную или аберрантную артерию, кровоснабжающую опухоль, брали последнюю на держалку (рис. 5а). Опухоль мобилизировали без удаления паранефрия. Выключали опухоль из кровотока наложением сосудистого зажима (бульдог) на питающую артерию, вену не клипировали (рис. 5b). Зона ишемии не превышала % органа.
Рисунок 5. Этапы сосудистой изоляции опухоли:
а — выделение сегментарной почечной артерии; b — наложение сосудистого зажима на сегментарную почечную артерию.
Figure 5. I. Stages of tumor vascular isolation:
a — isolation of the segmental renal artery; b — superposition of the vascular clamp on the segmental renal artery.
Энуклеаций и энуклеорезекций мы не выполняли. Резекцию выполняли с отступом от опухоли 0,5-1 см в пределах визуально неизмененной почечной перенхимы скальпелем или электроножом, принципиальных преимуществ в плане гемостаза при использовании электрохирургии отмечено не было, и инцизия электроножом была несколько затруднена на ишемизированной ткани. Визуально оценивали хирургически край удаленной опухоли (рис. 6а), при необходимости рассекали опухоль (рис. 6б). Экспресс-патогистологии не производили, по данным стандартного морфологического исследования положительный хирургический край не зарегистрирован ни в одном случае. Средний размер отступа от края опухоли при резекции составил 0,7±0,4 см (рис. 6б). Морфологическое исследование в стандартной проводке не выявило положительного хирургического края ни у одного больного. Отдаленные результаты прослежены у 104 пациентов, у которых на сроках наблюдения 87,4±62,5 месяцев не выявлено локального рецидива либо прогрессии заболевания.
Рисунок 6. Методика оценки хирургического края:
Методика оценки хирургического края:
а — визуальная оценка края резекции; b — оценка хирургического отступа.
Figure 6. Methods of surgical edge assessment:
a — visual assessment of resection margin; b — evaluation of surgical indentation.
Гемостаз осуществляли наложением П-образных швов (Polysorb-0), линию шва укрепляли заплатой из сосудистого протеза (рис. 7). Дренирование полостной системы выполнено в 2 (1,3%), внутренний стент и нефростома. Показанием к дренированию явился риск резидуального нефролитиаза при коралловидном и множественном нефролитиазе. Нефростома установлена вследствие непреодолимого препятствия в интрамуральном отделе мочеточника, удалена на 10 сутки после контроля проходимости мочеточника. Еще один стент (0,7%) установлен в послеоперационном периоде по поводу мочевого свища. Последний отмечен у пациента после резекции почки по поводу опухоли передней поверхности среднего сегмента максимальным размером 5,5 см. Причиной образования свища, на наш взгляд, явилась стриктура лоханочно-мочеточникового сегмента и невозможность двухсторонней компрессии линии шва (риск деформации и нарушения кровоснабжения почки). Свищ закрылся самостоятельно на сроке 2 недель.
Рисунок 7. Закрытие почечной раны однорядным П-образным швом:
а и b — последовательность наложения П-образных горизонтальных швов; c — окончательный вид почечной раны после пуска кровотока.
Figure 7. Closure of the renal wound with a single row U-shaped suture:
a and b — sequence of overlap of U-shaped horizontal suture; c — the final form of the renal wound after the start of the blood flow.
Продолжительность операции составила 109,6±56,7 мин, время частичной ишемии 15,1±8,3 мин, объем кровопотери — 258±93 мл. Отделяемое по дренажам продолжалось в течение 4-12 часов после операции (за исключением выше описанного случая) и составило в среднем 35,7±22,1 мл, дренажи обрезались под повязку на 1 сутки, удалялись на 2-4 сутки послеоперационного периода.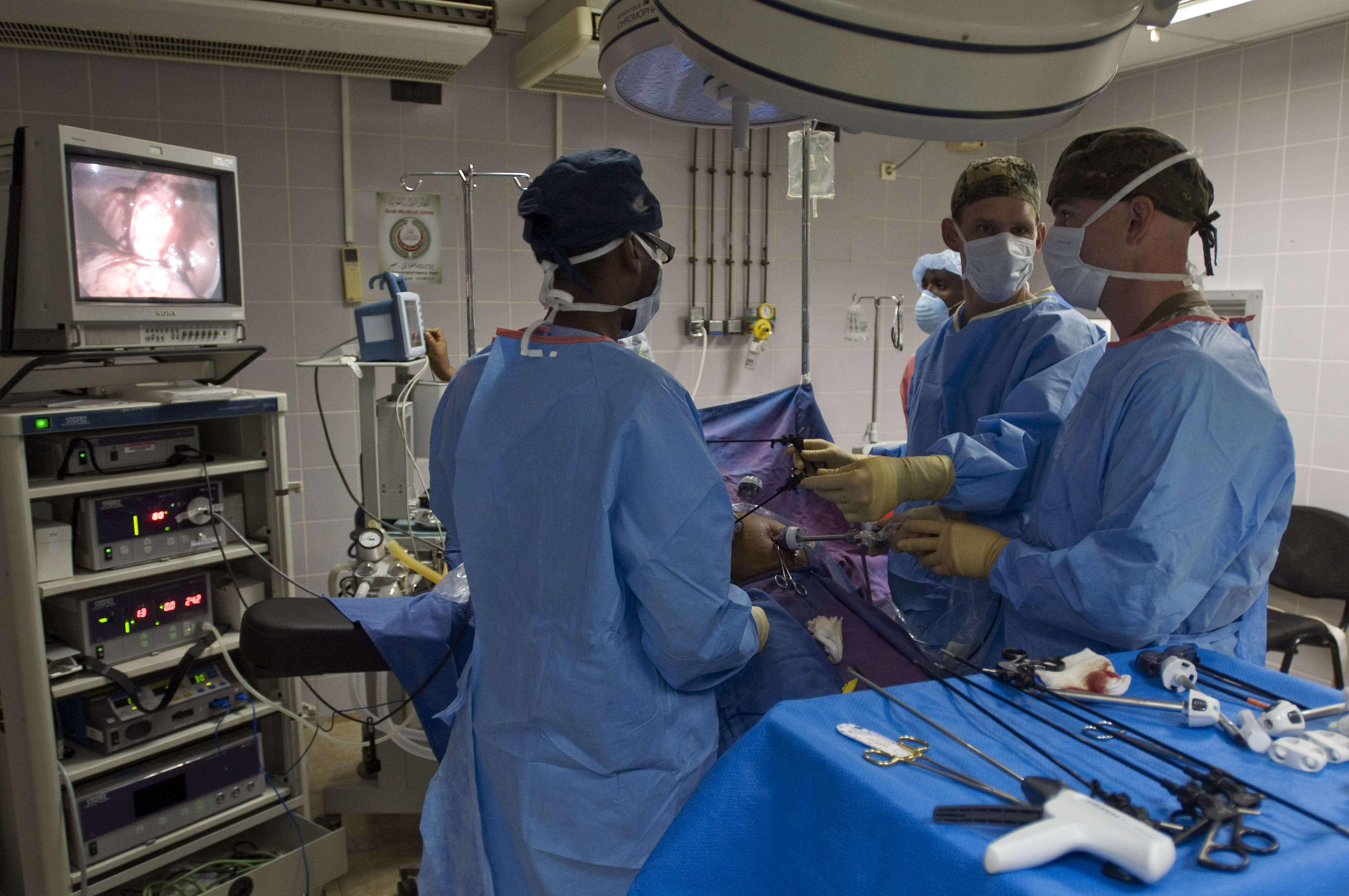 Пациенты активизировались через 24 часа, когда удалялся уретральный катетер, в 59 (38,8%) случаях дренирование мочевого пузыря не выполняли. Средний послеоперационный койко-день составил 10,1±4,2. Длительность значимой тепловой ишемии почки по данным различных авторов колеблется от 20 до 40 минут [6][11]. В литературе освещается возможность использования таких нефропротективных приёмов, как локальная гипотермия за счет обкладывания почки ледяной крошкой во время резекции, локальная гипотермия за счет выключения почки из кровотока и перфузии охлажденным консервирующим раствором, экстракорпоральная резекция почки, компрессия сегментарных сосудов, выполнение резекции без компрессии сосудов почки, в том числе радиочастотная аблация [6][7][11][14].
Пациенты активизировались через 24 часа, когда удалялся уретральный катетер, в 59 (38,8%) случаях дренирование мочевого пузыря не выполняли. Средний послеоперационный койко-день составил 10,1±4,2. Длительность значимой тепловой ишемии почки по данным различных авторов колеблется от 20 до 40 минут [6][11]. В литературе освещается возможность использования таких нефропротективных приёмов, как локальная гипотермия за счет обкладывания почки ледяной крошкой во время резекции, локальная гипотермия за счет выключения почки из кровотока и перфузии охлажденным консервирующим раствором, экстракорпоральная резекция почки, компрессия сегментарных сосудов, выполнение резекции без компрессии сосудов почки, в том числе радиочастотная аблация [6][7][11][14].
Хотелось бы отметить, что у каждого из методов есть как преимущества, так и недостатки. К недостаткам локальных методик защиты нужно отнести необходимость наличия ледяной крошки в ране, перфузионных канюль, что ограничивает возможность манипуляций. Кроме того, необходимость закрытия канюляционных доступов подразумевает выключение кровотока, т.е. тепловую ишемию. Последняя актуальна и при аутотрансплантации после экстракорпоральной резекции. Нулевая ишемия, особенно при сложных опухолях, подразумевает значимую кровопотерю [7][11][4][15]. Это позволяет считать использованную нами сегментарную артериальную ишемию одним из выгодных решений.
Естественно, многие пациенты с низким риском осложнений, согласно морфометрической шкалы, не попали в исследуемую группу ввиду того, что им выполнены лапароскопические операции. Учитывая, что в нашей клинике хирурги выполняют как открытые, так и эндоскопические вмешательства при ПКР, хотелось бы отметить тот факт, что пациенты охотнее соглашаются на открытую резекцию, чем на лапароскопическую нефрэктомию. Это позволяет увеличить пул нефрон сберегающих вмешательств в группах со средним и высоким риском осложнений без ущерба со стороны радикальности.
Парциальная лимфодиссекция выполнена в 83 (54,6%) наблюдениях. Морфологическое исследование удаленных лимфатических узлов в этих наблюдениях было отрицательным.
Морфологическое исследование удаленных лимфатических узлов в этих наблюдениях было отрицательным.
Выводы
Методика открытой резекции почки с отступом от границы видимой опухоли и визуальным контролем хирургического края обеспечивает хорошие онкологические результаты, не требует выполнения «экспресс» гистологии и является альтернативой нефрэктомии у пациентов с высоким риском осложнений, рассчитанным по морфометрическим шкалам. Для ответа на вопрос о достоинствах энуклеационных и резекционных методик необходимы проспективные исследования, учитывающие не только распространенность опухоли, но и используемый доступ. Вопрос удаления лимфатических узлов, по нашему мнению, нельзя считать закрытым. Целесообразность лимфодиссекции стоит исследовать в отдаленные сроки наблюдения и в сопоставимых группах с высоким риском лимфогенного метастазирования.
1. Zhang M, Zhao Z, Duan X, Deng T, Cai C, Wu W, Zeng G. ParTIal versus radical nephrectomy for T1b-2N0M0 renal tumors: A propensity score matching study based on the SEER database. PLoS One. 2018;28;13(2):e0193530. DOI:10.1371/journal.pone.0193530
2. Marchioni M, Preisser F, Bandini M, Nazzani S, Tian Z, Kapoor A, Cindolo L, Abdollah F, Tilki D, BriganTIA, Montorsi F, Shariat SF, Schips L, Karakiewicz PI. Comparison of ParTIal Versus Radical Nephrectomy Eff ect on Othercause Mortality, Cancer-specifi c Mortality, and 30-day Mortality in PaTIents Older Than 75 Years. Eur Urol Focus. 2018;2.pii:S2405-4569(18)30008-7. DOI:10.1016/j.euf.2018.01.007
3. Мосоян М.С., Аль-Шукри С.Х., Есаян А.М., Каюков И.Г. Ранние клинико-функциональные показатели у больных раком почки, перенесших резекцию почки или радикальную нефрэктомию. Нефрология. 2012;16:4:100-104.
Нефрология. 2012;16:4:100-104.
4. Пучков К.В., Филимонов В.Б., Крапивин А.А., Васин Р.В., Васин И.В. Хирургическое лечение рака почки сегодня: лапароскопическая радикальная нефрэктомия и резекция почки. Урология. 2008;1:47-53.
5. Павлов А.Ю., Кравцов И.Б. Функциональное состояние почек и течение послеоперационного периода при резекции почки по поводу рака. Справочник врача общей практики. 2013;7:64-69.
6. Bertolo R, Garisto J, Dagenais J, Agudelo J, Armanyous S, Lioudis M, Kaouk J. Cold versus warm ischemia robotassisted parTIal nephrectomy: Comparison of funcTIonal outcomes in propensity-score matched “at risk” paTIents. J Endourol. 2018;21. DOI:10.1089/end.2018.0383
7. Arora S, Rogers C. ParTIal Nephrectomy in Central Renal Tumors. J Endourol. 2018;32(S1):63-S67. DOI:10.1089/end.2018.0046
8. Serni S, ViƩ ori G, Frizzi J, Mari A, Siena G, Lapini A, Carini M, Minervini A. Simple enucleaTIon for the treatment of highly complex renal tumors: PerioperaTIve, funcTIonal and oncological results. Eur J Surg Oncol. 2015;41(7):934- 40. DOI:10.1016/j.ejso.2015.02.019
9. Calaway AC, Gondim DD, Flack CK, Jacob JM, Idrees MT, Boris RS. Anatomic comparison of tradiTIonal and enucleaTIon parTIal nephrectomy specimens. Urol Oncol. 2017;35(5):221-226. DOI:10.1016/j.urolonc.2016.12.005
10. Mari A, Morselli S, Sessa F, Campi R, Di Maida F, Greco I, Siena G, Tuccio A, ViƩ ori G, Serni S, Carini M, Minervini A.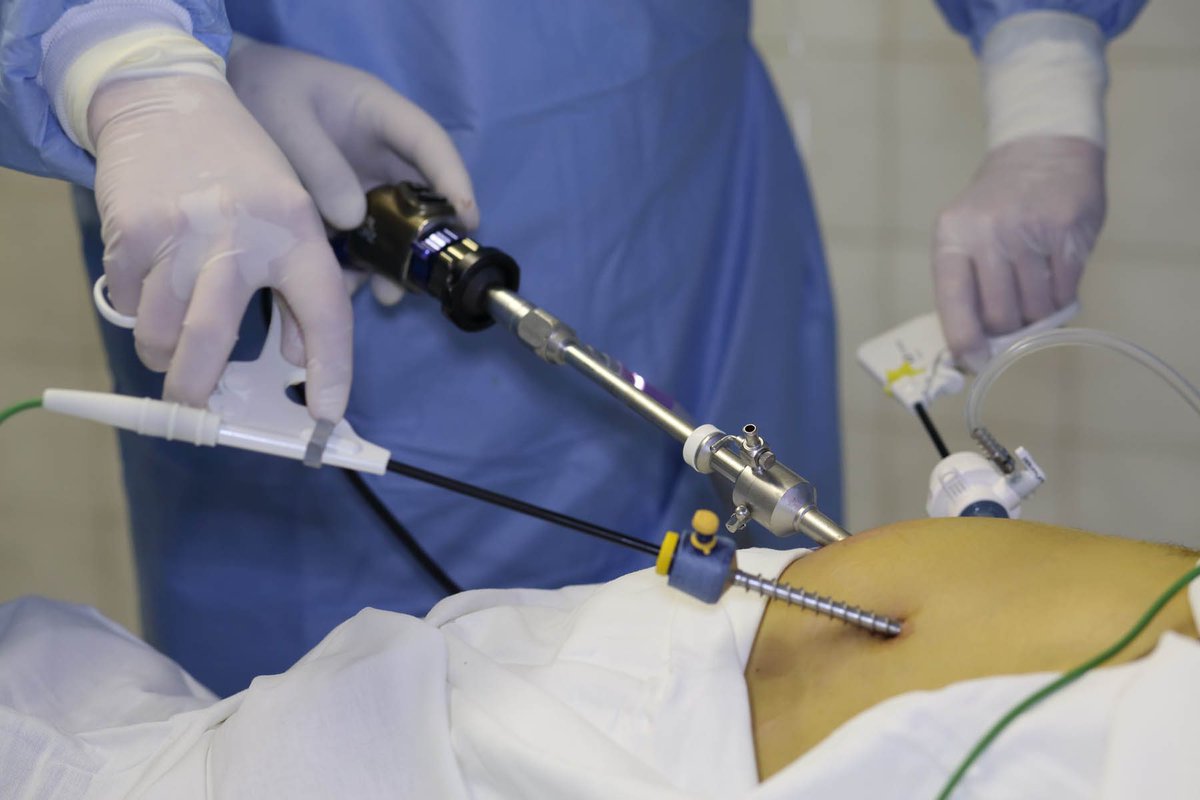 Impact of the off -clamp endoscopic robot-assisted simple enucleaTIon (ERASE) of clinical T1 renal tumors on the postoperaTIve renal funcTIon: Results from a matchedpair comparison. Eur J Surg Oncol. 2018;44(6):853-858. DOI:10.1016/j.ejso.2018.01.093
Impact of the off -clamp endoscopic robot-assisted simple enucleaTIon (ERASE) of clinical T1 renal tumors on the postoperaTIve renal funcTIon: Results from a matchedpair comparison. Eur J Surg Oncol. 2018;44(6):853-858. DOI:10.1016/j.ejso.2018.01.093
11. Huang J, Zhang J, Wang Y, Kong W, Xue W, Liu D, Chen Y, Huang Y. Comparing Zero Ischemia Laparoscopic Radio Frequency Ablation Assisted Tumor Enucleationand Laparoscopic Partial Nephrectomy for Clinical T1a Renal Tumor: A Randomized Clinical Trial. J Urol. 2016;195(6):1677-83. DOI:10.1016/j.juro.2015.12.115
12. Minervini A, Campi R, Sessa F, Derweesh I, Kaouk JH, Mari A, Rha KH, Sessa M, Volpe A, Carini M, Uzzo RG. Positive surgical margins and local recurrence after simple enucleation and standard partialnephrectomy for malignant renal tumors: systematic review of the literature and meta-analysis of prevalence. Minerva Urol Nefrol. 2017;69(6):523-538. DOI:10.23736/S0393-2249.17.02864-8
13. Wang L, Hughes I, Snarskis C, Alvarez H, Feng J, Gupta GN, Picken MM. Tumor enucleation specimens of small renal tumors more frequently have a positive surgical margin than partial nephrectomy specimens, but this is not associated with local tumor recurrence. Virchows Arch. 2017;470(1):55-61. DOI: 10.1007/s00428-016-2031-9
14. Huang J, Zhang J, Wang Y, Kong W, Xue W, Liu D, Chen Y, Huang Y. Comparing Zero Ischemia Laparoscopic Radio Frequency Ablation Assisted Tumor Enucleationand Laparoscopic Partial Nephrectomy for Clinical T1a Renal Tumor: A Randomized Clinical Trial. J Urol. 2016;195(6):1677-83. DOI:10.1016/j.juro.2015.12.115
15. Шкодкин С.В., Татаринцев А.М., Идашкин Ю.Б., Любушкин А.В., Фиронов С.А. Экстракорпоральная резекция почки: а стоит ли? Урология. 2016;3:62-69.
Шкодкин С.В., Татаринцев А.М., Идашкин Ю.Б., Любушкин А.В., Фиронов С.А. Экстракорпоральная резекция почки: а стоит ли? Урология. 2016;3:62-69.
Диета при удалении почки с опухолью послеоперационный период: меню, рацион блюд
Почки представляют собой парные органы, которые выполняют функцию выведения продуктов обмена, жидкости из организма. Они регулируют солевой баланс. При некоторых заболеваниях выполняется удаление почки. Такую операцию называют нефрэктомией. Удаление назначают при крупных кистах, опухолях или гидронефрозе. Иногда причиной становится травма или донорство.
Период реабилитации после удаления может длится в течение 12-18 месяцев. Иногда организм приходит в норму несколько быстрее. После удаления почка, которая осталась, испытывает нагрузку вдвойне. Благодаря этому отсутствие второй почки компенсируется.
Когда проходит период адаптации, взявшая всю нагрузку почка становится больше. В это время она способна фильтровать вредные вещества в больших количествах.
В это время очень важно правильное питание пациента. Диета после удаления почки необходима для того, чтобы сделать процесс адаптации легче, ускорить его.
Рекомендации после нефрэктомии
Важно контролировать, сколько жидкости употребляется. Ведь при чрезмерном количестве почке будет трудно справиться с задачей. В день рекомендуется пить около литра. Кроме того, количество соли не должно превышать 5 г за сутки. Но желательно употреблять 3-4 г. Специи строго ограничиваются. Если в пищу добавляется соль, то только после ее приготовления.
Общее количество употребляемого белка должно составлять не больше 80 г. Углеводы – в среднем 450 г, жиры – 85 г. Калорийность рациона в сутки должна быть в пределах 3000 ккал. Пища должна быть качественной, усваиваться легко, не содержать красителей и других добавок.
Режим питания дробный. Дневной рацион делят на 5 раз. Очень важно, чтобы большую его часть составляли овощи. Именно в них, а также в фруктах, больше всего полезных компонентов.
Не более 100 г ежедневно можно употреблять мясные блюда или рыбу. Они не должны быть жирными. Употребление сухофруктов рекомендуется для предотвращения запора. Следует употреблять теплую пишу – запечённую, тушёную или же отварную.
Значительные физические нагрузки исключены. Противопоказаны также отравления, переохлаждение организма. Разрешается плавание и прогулки.
Принимать лекарства без консультации со специалистом противопоказано. Нужно достаточно спать, заботиться о чистоте кожи.
Как питаться
Важно следить, чтобы блюда из круп и белковые чередовались. Только раз в сутки не больше 100 г можно употреблять мясо или же рыбу. Хлеб – не более 400 г, сахар – до 50 г, масло сливочное – до 50 г. Каждый день разрешается употребление куриных яиц.
Рассмотрим приблизительный рацион на день. Утром можно съесть немного винегрета, овсянку со сливочным маслом, а также слабо заваренный чай с печеньем. На второй завтрак подойдёт чай из шиповника с омлетом. На обед – овощной суп с рисом, салат, пюре картофельное с кусочком рыбы, компот. На полдник полезны будут фрукты. А на ужин –шницель с капустой, каша, сладкий чай с добавлением молока. Перед сном разрешается травяной чай с небольшим количеством печенья.
Составление диетического рациона после удаления почки с онкообразованием
После проведения хирургической операции пациент в течение определенного времени находится в условиях стационара. За его состоянием наблюдает персонал, проводится составление рациона его питания с учетом необходимых требований в соответствии с анализами и общим самочувствием. Процедура по удалению опухоли представляет собой сложное для организма мероприятие, но через некоторое время он адаптируется. Важным аспектом становится поддержка состояния здоровья для скорейшей адаптации.
Процедура и последующее восстановление предусматривают устранение физических нагрузок, прием иммуностимулирующих медикаментов. Это нужно для исключения возникновения инфекционных заболеваний.
Рацион нужно составлять в соответствии с рекомендациями:
отказ от жирной пищи;
отказ от острых, пряных яств, а также слишком соленых блюд, готовить необходимо с минимумом добавок;
исключаются красители;
объем жидкости регулируется в соответствии с состоянием пациента;
питание предусматривает прием пищи, богатой микроэлементами, минералами.
Функции почек выполняет одна почка, поэтому необходимо максимально разгрузить орган, предотвратить влияние токсинов. Задачей составления рациона питания и других восстановительных мероприятий становится помощь организму в перестройке.
Эффективность диетического рациона
Посредством правильно составленного рациона питания достигается восстановление организма и нормализация ритма работы органов. Оставшуюся почку необходимо постепенно готовить к нормальному функционированию и привычному для пациента образу жизни.
Соблюдение рациона питания требуется в течение периода, регулируемого особенностями состояния здоровья пациента, возраста. Пожилым людям необходимо дольше питаться в соответствии с диетическими правилами.
Схематика питания после удаления онкологической опухоли
Лечебный рацион питания предусматривает так называемый «принцип тарелки». Необходимо делить полезную пищу для получения необходимых микроэлементов, при этом избегания перегрузки организма. Половина блюда заполняется овощами, четверть содержит нежирные сорта мяса, рыбы, остальное предусматривает гарнир.
Питаться нужно пять раз в день маленькими порциями. При переедании организму будет сложнее переваривать и перерабатывать получаемые микроэлементы.
Как готовить пищу
Конечно же, диетический рацион предполагает определенные методики приготовления пищи. Рекомендуется готовить паровые, вареные, запеченные блюда. Они хорошо усваиваются организмом и не предусматривают усложнения в работе органов.
Людям, которые находятся рядом с человеком после удаления почки, необходимо его поддерживать. Желательно также перейти на диетический рацион, не предлагать ему жареных и других типов пищи, не рекомендованной к питанию, такой как копченые, пряные блюда, соленья. Такой рацион принесет пользу и вашему организму, а также позволит упростить человеку период диетического питания.
Рекомендованные продукты и блюда
После хирургической операции особое внимание необходимо уделить подбору продуктов, из которых будет составляться рацион. Исключить необходимо соль и протеины ориентировочно на две недели. Через это время постепенно можно добавлять их в питание. Через месяц такие продукты уже будут нормально усваиваться. Среди белковой пищи лучше кушать курицу, перепела, кролика, белые сорта рыбы. Рацион необходимо составлять преимущественно их круп, овощей, фруктов. Питание предпочтительно дробное. За 15 минут до обеда рекомендуется съесть легкий овощной салат. Восстановлению функционирования органов пищеварения способствуют щелочные продукты.
Существуют продукты, предусматривающие противоопухолевое воздействие. Они содержат каротиноиды, каротины, лентинан, сульфорафан, витамины, аминокислоты. Такие элементы необходимо потреблять в нормальном объеме, соответствующем рекомендациям.
К продуктам данного типа относятся:
морковь, содержащая каротин;
йодированные морские водоросли;
гранат, в котором находится противоопухолевая эллаголовая кислота;
брокколи, которые содержат сульфорафан, замедляющий рост и развитие онкоклеток;
томаты, содержащие ликопин;
не концентрированный зеленый чай, предусматривающий большой объем антиоксидантов;
отвар шиповника, содержащий множество витаминов, микроэлементов.
Данные продукты обязательно необходимо принимать после удаления почки, но нужно потреблять их в рекомендованных порциях. Основой становится соблюдение сбалансированного питания.
Чем нельзя питаться после удаления онкообразования
Рекомендацией к разработке рациона питания становится прием сезонных свежих продуктов. Нормализация питания, возвращение к привычному рациону производится постепенно, что позволяет устранить перегрузку для организма. Со временем в режим питания внедряются более сложные продукты и блюда. Есть также запрещенные к приему разновидности пищи.
Существует несколько требований к составлению рациона. После проведения операции желудок функционирует не так хорошо, поэтому исключается слишком сухая пища, необходимо потреблять жидкость и есть жидкие блюда, нельзя голодать. Продукты с консервантами, добавками, токсинами также исключаются. Необходимо консультироваться с доктором о возможности добавления в рацион тех или иных продуктов. Газированные, спиртные напитки нельзя принимать, так как они оказывают влияние на функционирование печени и почек.
Исключаются такие продукты:
выпечка из пшеничной муки;
жирные сорта мяса;
грибы;
бульоны на мясе;
всевозможные заправки для пищи;
соленья;
консервы;
маринованные блюда;
копченые колбасы;
чеснок;
щавель;
лук;
редис;
какао;
кофе;
шоколад;
бобы;
концентрированные соки.
Полуфабрикатные продукты, фастфуд не рекомендованы к приему в период после проведения хирургической операции по удалению почки.
Потребление таких типов продуктов перегружает организм, ЖКТ. Соль нужно начинать потреблять через две недели диетического питания, постепенно повышая ее концентрацию.
Ориентировочное меню
Важным аспектом при составлении диетического рациона становится норма в 3 000 ккал в сутки. Максимальным объемом углеводов становится 450 грамм, жиров и белков 80 грамм.
Ориентировочное меню на семь дней, соответствующее рекомендациям диетического рациона:
Завтрак предусматривает прием овсянки со свежими ягодами, компот, можно также поесть пудинг, творог. Обед – суп с овощами, котлеты из нежирной рыбы, разбавленный водой сок. Полдник – смузи, пресное печенье. Ужин – картофельная, кабачковая запеканка, свежие огурцы, кисель.
Завтрак – сырники, легкий йогурт без добавок, салат со свежими фруктами. Обед – суп на основе овощей, морковный сок. Ужин – винегрет, молочный коктейль.
Завтрак – манная каша, компот, свежий пудинг. Обед — суп с помидорами, разбавленный сок или компот. Полдник предусматривает прием сухого печенья. На ужин можно съесть вареную рыбу, салат со свеклой, компот.
Завтрак — творог с нежирной сметаной, фруктами, грушевый или яблочный сок. Обед – запеченные кабачки, чай на травах, разбавленный водой, пудинг. Ужин – гречка с котлетами из моркови.
Завтрак – сухое печенье с джемом или натуральным йогуртом, компот. Обед бульон на овощах, вареный картофель, шиповниковый чай. Ужин – фаршированные перцы с отварным рисом, вареная рыба, свежевыжатый сок.
Завтрак – запеканка из творога, можно добавить фрукты, травяной чай. На обед суп с курицей, кальмары, компот. Ужин – картофельный салат, отварной перепел.
На завтрак овощной или фруктовый салат, пудинг, компот. Обед – суп с креветками, рисом, свежие помидоры, компот. Ужин – тушеная рыба, овощи, чай из трав.
Хотя ограничений по питанию существует достаточно много, из разрешенных к приему продуктов можно составить вкусные и разнообразные блюда. Для улучшения функционирования ЖКТ не нужно ложиться спать на голодный желудок. Перед сном можно потребить нежирный йогурт или кефир, ряженку. Все продукты должны быть свежими.
В период восстановления организма данный рацион актуален практически для всех пациентов, но необходимо учитывать особенности состояния здоровья, рекомендации доктора. Составлять меню нужно вместе с диетологом.
Что, если не соблюдать рекомендованный рацион
При отсутствии соблюдения рациона в соответствии с диетой ухудшается работа ЖКТ, возникают проблемы с пищеварением, получением питательных микроэлементов из пищи. Зачастую они приводят к гемодиализу. Такой аспект предусматривает почечную недостаточность, необходимость проведения терапевтических мероприятий.
Также прием вредных продуктов может привести к смерти пациента. Организм может самостоятельно прийти в нормальное состояние, стабилизировать пищеварительные, почечные функции, но для этого требуется проведение восстановления посредством соблюдения рациона питания.
В завершении
Диетический рацион после хирургической операции по удалению почки является обязательным аспектом скорейшего восстановления и выздоровления пациента. Вместе с тем также требуется соблюдение других рекомендаций доктора, что позволит нормализовать функционирование организма после терапии.
послеоперационный период и последствия операции
Нормально функционирующие почки обеспечивают фильтрацию циркулирующей в организме крови от поступающих с пищей, лекарственными препаратами токсинов и других вредных веществ. Продукты распада как часть обменных процессов выводятся с мочой. Ряд заболеваний парного органа – прямое показание для удаления одной или двух почек.
При каких патологиях показана операция?
Оперативное вмешательство, во время которого удаляется почка, в медицинской практике называется нефрэктомией. При выявлении нарушения функционирования органа врачи в первую очередь ставят задачу максимально сохранить его целостность, а также качество работы. Статистикой подтверждено, что почка способна полностью выполнять свои задачи при наличии 20% нефронов.
Состояние почек оказывает влияние на другие системы и органы. Нередко поставленный диагноз вынуждает специалиста принять решение о проведении оперативного вмешательства, чтобы избежать летального исхода. В пожилом возрасте к нефрэктомии прибегают в случаях, когда сильно выражены возрастные особенности дисфункции органа.
Специалистами выделяются такие показания к нефрэктомии:
- огнестрельное или любое другое ранение брюшной полости, при котором наблюдается размозжение ткани почки;
- травмы почки закрытого типа, сопровождающиеся нарушением целостности органа;
- сопровождающаяся гнойным поражением почки мочекаменная болезнь;
- образования онкологического типа.
Как и любое оперативное вмешательство, удаление почки имеет и свои противопоказания. К таковым относят:
- у пациента одна почка;
- дисфункция второй почки, вызванная тяжелой болезнью;
- нарушения в системе свертываемости крови;
- прием лекарственных препаратов, действие которых направлено на разжижение крови;
- сахарный диабет;
- патологии сердца, которые достигли стадии, при которой состояние не может быть компенсировано даже приспособительными механизмами.
Важно! Если у пациента обнаруживается хотя бы одно противопоказание, в проведении операции будет отказано.
Врач подберет оптимальную поддерживающую терапию. Кроме приема специальных медикаментов, такая лечебная тактика также включает специальную диету и проведение определенных процедур. Перечисленные меры направлены на поддержание качества жизни на оптимально комфортном уровне.
к оглавлению ↑Разнообразная нефрэктомия
Операция по удалению почки имеет несколько классификаций. Первый вариант предполагает деление в соответствии с тем объемом, который будет удаляться:
- Тотальная или радикальная нефрэктомия – предполагается полное удаление больного органа, а также расположенных вокруг тканей. Чаще всего проводится при обширных злокачественных новообразованиях.
- Простая – такое оперативное вмешательство рекомендовано в целях трансплантации, т.е. когда почка пересаживается больному от здорового донора.
- Частичная нефрэктомия или резекция – органосохраняющий метод. Данный вариант предполагает удаление некоторой части органа. Показанием для такой операции является малый процент поражения тела почки.
Еще один способ классификации нефрэктомии – по типу доступа:
- Лапароскопическая – оперативное вмешательство осуществляется через отверстия небольшого размера, в которые вводится зонд, оборудованный камерой, и необходимые инструменты.
- Открытая или полостная – данный вид нефрэктомии почки проводится посредством разреза, длина которого достигает 12 см.
Зависимо от локализации участка воспаления различают правостороннюю и левостороннюю нефрэктомию. В первом случае удаляют правую, во втором – левую почку.
к оглавлению ↑Рак и удаление почки
Злокачественные поражения парного органа мочеполовой системы – диагноз, который ставят достаточно часто в последнее время. Хирургический метод лечения – единственно возможный способ добиться положительного эффекта.
Классификация оперативного вмешательства при диагностированном раке почки такая же, как и при других поражениях органа. Радикальная нефрэктомия проводится только в тех случаях, когда дополнительные обследования не выявили отдаленных метастаз. Во время операции хирург производит перевязывание артерии и вены, которые снабжают орган кровью.
После остановки кровоснабжения осуществляют удаление левой или правой почки (по показаниям), расположенных вокруг тканей, лимфоузлов и надпочечника.
Иногда раковый процесс удается обнаружить на начальной стадии. При небольших размерах опухоли и одновременном ее расположении в верхней или нижней части почки проводят резекцию почки при раке. Это оперативное вмешательство относится к органосохраняющим методам лечения.
При его проведении удается сохранить большое количество почечной ткани. Говоря другими словами, орган сохраняет способность и дальше выполнять свои функции по выведению продуктов распада.
Удаление опухоли почки методом резекции имеет прямые показания:
- у пациента по разным причинам только одна почка;
- злокачественный процесс не дал метастазы на расположенные рядом органы и ткани;
- рак поразил обе половины органа;
- нарушение функционала не подверженной онкологическому процессу почки.
Лапароскопическое удаление почки – наилучший выбор при диагностированном раке почки на стадии T1 – T2, когда опухоль не поразила близко расположенные ткани.
Радикальная нефрэктомия и лапароскопический метод имеют общую цель – удаление онкологического процесса, поразившего значительную часть почки. Разница между ними во времени, в течение которого происходит восстановление.
Лапароскопия не только сокращает сроки пребывания в условиях стационара, но и снижает выраженность болевого синдрома, сопровождающего послеоперационный период. Среди недостатков отмечают время, на протяжении которого будет проходить операция – хирург затратит не меньше трех часов.
к оглавлению ↑Может ли вернуться рак почки после нефрэктомии?
Онкологический процесс в самом своем начале протекает бессимптомно. Как правило, первые две стадии обнаруживаются случайно при обращении человека к врачу с другими симптомами. Медицинская практика подтверждает – полное уничтожение опухоли, ее клеток может быть достигнуто, только если процесс не затронул защитный тканевый барьер.
Удаление почки при раке эффективно при условии отсутствия в кровеносных и лимфатических сосудах раковых клеток. Увеличить шансы позволяет химиотерапия, а также все чаще назначаемая сегодня иммунотерапия для активизации собственных защитных механизмов организма.
Важно! Даже при условии своевременного диагностирования онкологического процесса и принятия всех мер по недопущению распространения, рецидив рака почки возможен независимо от стадии.
Следует помнить, что частота рецидива определяется еще и локализацией злокачественного новообразования. Некоторые типы рака затрагивают лишь определенные ткани почки, не давая метастазы на другие. Учитывать также следует гистологические характеристики. Чаще всего рецидивирует, к примеру, опухоль, которая состоит из несозревших клеток.
Вероятность повторного развития специалисты также связывают с формой заболевания. Наиболее опасными с точки зрения частоты повторов и возникновения метастаз формами являются гипернефрома и аденокарцинома почечной лоханки. Как правило, при выявлении этих заболеваний врач предупреждает больного, что однажды появившись, такие злокачественные опухоли рецидивируют даже при условии проведения успешной операции.
к оглавлению ↑Лапароскопия при раке
Такой вид оперативного вмешательства как лапароскопия не проводится при значительных размерах опухоли и в случае поражения лимфатических узлов или почечной вены. Перечисленные случаи – прямые показания для того, чтобы была проведена радикальная нефрэктомия.
Лапароскопическая операция проводится с использованием специального устройства, которое и дало название вмешательству – лапароскоп. Его вводят через небольшие разрезы в брюшную полость, что позволяет визуализировать орган. Методом может быть осуществлена как полная или радикальная нефрэктомия, так и частичная.
После удаления почки путем лапароскопии послеоперационный период характеризуется непродолжительностью. За счет такой особенности оперативного вмешательства больному выписывается меньший объем обезболивающих лекарственных препаратов. Это, в свою очередь, снижает нагрузку на сердечнососудистую систему.
Длительность – главный недостаток лапароскопии. Она продолжается намного дольше, чем операция, которая осуществляется полосным методом. Относительным недостатком или, скорее, неудобством для пациента является обязательное использование мочевого катетера на протяжении 24 часов. Это поможет хирургу убедиться, что реабилитация после удаления почки или ее части проходит корректно.
В некоторых случаях развитие онкологического процесса достигает таких масштабов, при которых шансы на полное восстановление качества жизни приравниваются к нулю. Большие размеры злокачественного образования делают болевой синдром выразительнее, в моче начинают появляться следы крови. Также наблюдаются изменения химического состава крови, общее ухудшение состояния.
Единственным верным решением при такой клинической картине является палеативная нефрэктомия. Во время этого оперативного вмешательства, как и при других методах, удаляется пораженный орган, а также сама опухоль.
к оглавлению ↑Целью этой операции является не купирование развития онкологического процесса, а его приостановка. Делается она для того, чтобы несколько продлить жизнь пациентам, у которых диагностирована четвертая стадия рака почки и имеются поражения метастазами других органов.
Подготовка и ход операции
Нефрэктомия – оперативное вмешательство, которое требует тщательной предварительной подготовки. Ответственность за этот этап несет больница и профессиональный персонал. После подтверждения диагноза и принятия решения о необходимости проведения удаления почки, больной помещается в урологическое отделение. Необходимые подготовительные мероприятия будут продолжаться не меньше трех недель.
За это время проводятся следующие процедуры:
- исследование крови (общие, на свертываемость) и мочи;
- рентген грудной клетки;
- ЭКГ;
- УЗИ;
- КТ.
Обязательной также является консультация терапевта, анестезиолога и уролога. Эти специалисты принимают решение о проведении операции, а также выбирают препарат для обезболивания. Накануне операции больному делают клизму с целью очистки кишечника.
Для проведения оперативного вмешательства больной укладывается на сторону, противоположную от той, где расположен больной орган. Специальный валик сделает положение тела более удобным как для больного, так и для врача, который будет проводить операцию. Руки и ноги фиксируются ремнями. Общая анестезия – обязательная процедура.
В области поясницы хирургом производится косой надрез (его размер определяется выбранным методом), а затем выполняется послойное рассечение кожи, фасции и мышц. Жировая капсула, в которой находится почка, выделяется пальцами, после чего хирург выводит орган через разрез.
Перед тем как вырезать почку, врач пересекает ножку органа. Мочеточники перевязываются лигатурами, пересечение производят в промежутках между ними. Также поступают с сосудами, которые снабжают орган кровью. Оперативное вмешательство будет продолжаться до тех пор, пока хирург не убедиться, что удалены все участки, пораженные болезнью.
Мелкие сосуды прижигаются с целью остановки кровотечения. На место, где раньше располагался орган, устанавливают дренаж. Разрез зашивается и закрывается стерильной повязкой. На этом этапе операция по удалению рака почки считается завершенной.
Частый вопрос, который можно услышать от пациента, готовящегося к хирургическому вмешательству – сколько длится операция по удалению почки. Все зависит от выбранного метода и способа, но в среднем она может занять от двух до трех часов.
к оглавлению ↑Последствия операции и послеоперационный период
Любая операция, сопровождающаяся применением наркоза, может иметь последствия, некоторые из которых несут угрозу жизни. Удаление почки последствия имеет такие:
- нарушение целостности рядом расположенных органов, что решается путем удаления их;
- обильное кровотечение из-за повреждения кровеносных сосудов;
- вторичное заражение и инфицирование раны;
- язва желудка;
- дисбактериоз, непроходимость кишечника
- грыжа;
- рецидив злокачественного образования в еще более агрессивной форме;
- инфаркт, инсульт.
После нефрэктомии больной остается в условиях стационара на протяжении двух-семи дней. Окончательные сроки зависят от многих факторов – наличия осложнений, степени сложности операции и выбранного метода.
Устанавливается ли инвалидность после удаления почки – еще один частый вопрос пациентов. Решение о направлении на комиссию медико-социальной экспертизы (МСЭ), которая и рассматривает вопрос о присвоении группы, принимает лечащий врач. Согласно действующему законодательству статус инвалида дают в таких случаях:
- наличие устойчивых, не поддающихся корректировке расстройств работы систем организма, которые стали следствием заболевания;
- утрата способности самостоятельно обслуживать себя и передвигаться;
- необходимость проведения реабилитационных мер, которые могут занимать длительный промежуток времени.
Чаще всего присваивают II и III группу. Сроки действия – один год. По истечении требуется пройти переосвидетельствование и при необходимости инвалидность выдается повторно.
Реабилитация сразу после операции по удалению почки или ее части проходит исключительно в условиях стационара. Кроме приема противовоспалительных и противомикробных медикаментов, больному назначается специальная диета.
В первую неделю после того, как удалили почку питье ограничено, разрешены каши жидкой консистенции, приготовленные исключительно на воде. Если самочувствие улучшается, в рацион вводят отварное мясо нежирных сортов, пюре из овощей и фруктов, кефир низкой жирности.
Восстановить функционал организма помогает не только диета и прием назначенных лекарств, но и умеренная физическая активность. Особенно полезны пешие прогулки. Полностью вернуть прежнее качество жизни удается спустя 18 месяцев.
Удаление почки: последствия, послеоперационный период, показания
Нефрэктомия — это название операции, при которой производится удаление почки. Такое радикальное хирургическое вмешательство существенно влияет на качество жизни пациента и проводится в самых крайних случаях. После операции больному необходимо соблюдать ряд правил, которые помогут избежать осложнений и рецидивов. Тем не менее, своевременная и правильно проведенная нефрэктомия помогает пациенту вылечиться от болезни и вести обычный образ жизни. Удаление парного органа не всегда означает инвалидность.
Удаление почки – крайняя мера устранения необратимых осложнений ради сохранения жизни или её продления.Показания для нефрэктомии
Операция по удалению парного органа производится исключительно для спасения жизни пациента, в тех случаях, когда неинвазивные методы лечения не эффективны.
Существует несколько видов проведения нефрэктомии. Выбор метода зависит от заболевания. Удаление двух почек делают только в случае последующей трансплантации. Удаление левой или правой почки назначают при таких недугах:
- врожденные аномалии развития;
- МКБ с крупными камнями;
- почка поражена метастазами;
- злокачественное новообразование более 7 см;
- множественные кисты;
- огнестрельная травма;
- инфекции, поразившие парный орган;
- почечная недостаточность;
Существуют такие противопоказания к операции по удалению почки:
- серьезные сердечные патологии;
- сахарный диабет;
- у больного только один парный орган;
- прием лекарств, разжижающих кровь;
- плохая свертываемость крови;
- тяжелые почечные дисфункции.
Как проходит подготовка?
Удаление почки — это серьезная полостная операция, ответственность за благоприятный исход которой несет врач и медицинские сотрудники больницы. Перед осуществлением нефрэктомии пациенту необходимо сделать ряд инструментальных и лабораторных исследований, которые показывают доктору общее состояние пациента, особенности организма. Кроме того, анализы нужны для подбора корректной анестезии. Перед тем как удалить почку, проводят такие исследования:
- лабораторные анализы крови и урины;
- рентген грудной клетки;
- УЗИ органов живота;
- КТ;
- ЭКГ.
Всего больной проводит в стационаре урологии около 20 дн. до нефрэктомии. Окончательные приготовления начинаются за день до операции. Больному ставят клизму и сбривают волосы на пояснице. Пациенту запрещается принимать пищу за 12 часов перед нефрэктомией, а также следует свести к минимуму употребление жидкости. В идеале не стоит пить вообще.
Вернуться к оглавлениюВиды операции
Нефрэктомия может быть с полным или частичным удалением почки.В зависимости от причины заболевания, возраста и состояния здоровья больного, доктор выбирает наиболее эффективный метод проведения нефрэктомии. Существуют радикальная операция и резекция. Первая означает полное удаление пораженной почки и частичное удаление прилегающих к ней тканей и органов. Частичная нефрэктомия (резекция) подразумевает устранение участка почки. Кроме того, хирургическое вмешательство производят двумя методиками: полостной операцией и лапароскопией.
Вернуться к оглавлениюРадикальная нефроэктомия
Удаление почки происходит через большой разрез (11—12 см) под ребрами или сбоку на пояснице. Второй вариант более безопасен, поскольку хирург имеет прямой доступ к органам. В процессе нефрэктомии врачу необходимо вырезать пораженный орган и жир вокруг удаленной почки. Время операции 2—3 часа. Хирургическое вмешательство проводится под общим наркозом.
Вернуться к оглавлениюПервичная
Часто показания к полостной операции — злокачественные новообразования. Большая площадь разреза помогает хирургу оценить степень поражения органа опухолью визуально. Кроме правой или левой почки, врач удаляет жир вокруг органа, лимфоузлы, мочеточник. При значительном разрастании возможно вырезание надпочечников. После того удалено орган, тело наполняют физраствором, чтоб избежать попадание воздуха в легочную плевру.
Вернуться к оглавлениюХод операции при ранее проводимых хирургических вмешательствах
В случае повторной операции на почке надрез совершается в отдалении от старого шрама. Основным нюансом в таком проведении нефрэктомии является высокий риск большой кровопотери, поэтому врачи заранее готовят кровь для срочного переливания. При повторном хирургическом вмешательстве на почки восстановительный процесс проходит дольше и сложнее.
Вернуться к оглавлениюЛапароскопия
Лапароскопия почки отличается наименьшим травмированием.Считается наименее травматичной методикой удаления почки. Для проведения операции применяют общий наркоз. Техника проведения: пациенту под пупок вводят особенную трубку со стилетом на конце, она называется троакар. К нему подсоединена видеокамера, которая позволяет хирургу следить за ходом операции. Далее вводятся еще несколько троакаров, обеспечивая доступы к органу. Сосуды и мочеточник пережимают скобами лапароскопического степлера. Почку удаляют электрическими ножницами и вынимают крупным троакаром. Доступы к органу зашивают саморассасывающейся нитью.
Вернуться к оглавлениюЛапароскопическая нефрэктомия — малоинвазивный метод, восстановительный процесс после нее проходит быстрее по времени. Вырезанная почка отправляется на гистологический анализ.
Осложнения и последствия
Поскольку нефрэктомия проводится с применением общего наркоза, существует риск серьезных изменений и нарушений в функционировании организма. Последствия удаления почки обусловлены не только компетентностью хирурга и анестезиолога, но и особенностями здоровья пациента и его возраста. Пожилым людям сложнее полноценно жить после нефрэктомии. Развитие осложнений обусловлено методикой проведения хирургического вмешательства.
Вернуться к оглавлениюОткрытая операция
Открытая операция почки имеет высокий риск развития осложнений и длительное восстановление.Удаление почки может спровоцировать такие последствия:
- кровотечение;
- кишечная непроходимость;
- тромбоз;
- сердечная и дыхательная недостаточность;
- нарушение кровотока в головном мозге;
- рецидив у пациента с онкологией;
- высокая температура.
Лапароскопическая
Если почка удалена при помощи лапароскопии, возможны такие осложнения:
- образование гематомы;
- послеоперационная грыжа;
- желудочно-кишечная непроходимость;
- пневмонит;
- тромб в легочной артерии.
Период реабилитации
Жизнь после удаления почки и выздоровление пациента очень зависит от соблюдения правил восстановительного процесса. Реабилитационный период после нефрэктомии длится до полутора лет, включает нахождение в больничном стационаре и длительный больничный дома. Основной целью реабилитации является выработать у человека понимание, что мочеобразующие и фильтрующие функции теперь задача единственной правой или левой почки.
Вернуться к оглавлениюРанний послеоперационный период
После проведения нефрэктомии больного кладут в отделение интенсивной терапии. Прооперированному необходимо лежать на спине первые 24 часа и нельзя резко двигаться. На 2—3 день доктор разрешит первый раз встать и перевернуться набок. Спустя пару часов можно прополоскать рот водой. После того, как удалили почку, некоторое время нельзя кушать. Если больного мучают сильные боли при дыхании или боли в спине, ему дают обезболивающие препараты. Ранний послеоперационный период составляет 3—7 дней и зависит от состояния здоровья больного.
Вернуться к оглавлениюВосстановление дома
После операции на почке потребуется 3 месяца воздерживаться от нагрузок и выполнять указания врача.Реабилитация после удаления почки длится до 18 месяцев.
Вернуться на работу пациент может через 30—90 дней. Физические нагрузки противопоказаны, если была операция по удалению почки. Тем не менее, необходимо выполнять некоторые упражнения, особенно полезна ходьба. Необходимо соблюдать диету и питьевой режим. Показания врача определяют допустимое количество жидкости в сутки. Восстановительный период быстрее проходит у молодых людей.
Вернуться к оглавлениюПрофилактика рисков
При нефрэктомии важно соблюдать определенный режим жизни, он включает:
- особенное питание;
- пешие прогулки на свежем воздухе;
- соблюдение гигиенических норм мочеполовой системы;
- своевременное посещение врачей;
- избежание хронических недугов;
- рациональный режим дня;
- укрепление защитных функций организма.
Диетическое питание
Жизнь с одной почкой требует особенной диеты. Рацион пациента должен состоять из растительной пищи, богатой витаминами и клетчаткой. Можно есть злаки, овощи и фрукты, мясо птицы и рыбу, кисломолочные продукты. Нужно исключить алкоголь, жирную и жареную еду, а также острую, соленую и копченую пищу. Допустимо не более 5 г соли в сутки, этот продукт замедляет процесс вывода жидкости из организма. Принимать пищу следует дробно: 5—6 приемов в день, каждая порция не должна быть больше 200 г. Несоблюдение определенного рациона питания приводит к осложнениям и рецидиву болезни.
Вернуться к оглавлениюСпорт и нагрузки после удаления почки
Первые 30 дней после нефрэктомии пациенту положено делать легкие физические нагрузки: прогулки и дыхательная гимнастика. Последняя очень полезна, если болит спина и грудь. По прошествии 4—6 недель ходьбу можно увеличить до 3-х часов в день. Поднятие тяжелых предметов запрещено, пациенту допустимо поднимать вес максимум 3 килограмма. Вернутся к обычной жизни и спорту пациент может не ранее, чем через 18 месяцев.
Вернуться к оглавлениюИнвалидность и больничный
После операции на почке выписывают больничный на 30-60 дней.Пациенты успешно живут с одной почкой и при нефрэктомии не положена инвалидность. Существуют показания к признанию частичной или полной недееспособности пациента. Определить группу инвалидности может только специальная комиссия и врач. Зачастую инвалидность дают пациентам с опухолью мочеполовой системы, при повторных операциях на парном органе, осложнениях при восстановительном процессе. Больничный после нефрэктомии составляет от 1 до 2 месяцев. Если реабилитация протекает сложно, доктор может принять решение о его продлении.
Хирургия рака почки | Американское онкологическое общество
Хирургия является основным методом лечения большинства видов рака почек, и во многих случаях она может вылечить рак сама по себе.
В зависимости от стадии и локализации рака и других факторов может быть проведена операция по удалению всей почки, включая опухоль (известная как радикальная нефрэктомия ), или только рак вместе с некоторыми из окружающих тканей почки (известная как a частичная нефрэктомия ). Иногда также удаляются надпочечник (небольшой орган, который находится над каждой почкой) и жировая ткань вокруг почки.В некоторых случаях могут быть удалены и близлежащие лимфатические узлы.
Некоторым людям, у которых рак распространился на другие органы, может помочь операция по удалению опухоли почки. Удаление почки также может уменьшить такие симптомы, как боль и кровотечение.
Радикальная нефрэктомия
В ходе этой операции хирург удаляет всю почку, прикрепленный надпочечник, близлежащие лимфатические узлы и жировую ткань вокруг почки. Большинство людей прекрасно справляется только с одной работающей почкой.
Хирург может сделать разрез в нескольких местах. Наиболее частые участки — это середина живота (живот), под ребрами на той же стороне, что и рак, или сзади, сразу за почкой. Каждый подход имеет свои преимущества при лечении рака разных размеров и в разных частях почек. Хотя удаление надпочечника является частью стандартной радикальной нефрэктомии, хирург может отказаться от него в некоторых случаях, когда рак находится в нижней части почки и находится далеко от надпочечника.
Если опухоль выросла из почки через почечную вену (вена, ведущая от почки) в нижнюю полую вену (большая вена, которая впадает в сердце), может потребоваться кратковременная остановка сердца. чтобы удалить опухоль. Пациенту вводят искусственное кровообращение (аппарат искусственного кровообращения), который обеспечивает циркуляцию крови в обход сердца. Если вам это нужно, кардиохирург будет работать с вашим урологом во время операции.
Лапароскопическая нефрэктомия и роботизированная лапароскопическая нефрэктомия
Эти подходы к операции выполняются через несколько небольших разрезов вместо одного большого.Если необходима радикальная нефрэктомия, многие врачи и пациенты теперь предпочитают использовать эти подходы, когда это возможно.
Лапароскопическая нефрэктомия: Для удаления почки через разрезы, каждый из которых имеет длину около 1/2 дюйма (1,27 см), вводятся специальные длинные инструменты. Один из инструментов, лапароскоп, представляет собой длинную трубку с небольшой видеокамерой на конце. Это позволяет хирургу заглянуть внутрь живота. Обычно один из разрезов должен быть длиннее, чтобы удалить почку (хотя он не такой длинный, как разрез при стандартной радикальной нефрэктомии).
Роботизированная лапароскопическая нефрэктомия: В этом подходе используется роботизированная система для удаленного выполнения лапароскопической хирургии. Хирург сидит за пультом возле операционного стола и управляет роботизированными руками. Для хирурга роботизированная система может позволить им перемещать инструменты более легко и с большей точностью, чем при стандартной лапароскопической операции. Но наиболее важным фактором успеха любого типа лапароскопической хирургии является опыт и навыки хирурга.Это трудный подход для освоения. Если вы подумываете об этом виде операции, обязательно найдите хирурга с большим опытом.
В опытных руках метод столь же эффективен, как и открытая радикальная нефрэктомия, и обычно приводит к более короткому пребыванию в больнице, более быстрому выздоровлению и уменьшению боли после операции. Этот подход может не подходить для опухолей размером более 7 см (3 дюймов) в поперечнике или опухолей, которые выросли в почечную вену или распространились на лимфатические узлы вокруг почки.
Частичная нефрэктомия (нефронсохраняющая операция)
При частичной нефрэктомии хирург удаляет только ту часть почки, которая содержит злокачественную опухоль, оставляя остальную почку позади. Как и при радикальной нефрэктомии, хирург может сделать разрез в нескольких местах, в зависимости от таких факторов, как расположение опухоли.
Частичная нефрэктомия в настоящее время является предпочтительным методом лечения для многих людей с раком почки на ранней стадии. Это часто делается для удаления единичных небольших опухолей (менее 4 см или 1,5 дюйма в диаметре), а также может быть выполнено для удаления более крупных опухолей (до 7 см или 3 дюймов в диаметре).Исследования показали, что долгосрочные результаты примерно такие же, как и при удалении всей почки. Очевидное преимущество заключается в том, что у пациента улучшается функция почек.
Частичная нефрэктомия может не подходить, если опухоль находится в середине почки, если она очень большая, если в одной почке более одной опухоли, или если рак распространился на лимфатические узлы или отдаленные органы. Не все врачи могут делать такую операцию. Это должен делать только человек с большим опытом.
Лапароскопическая частичная нефрэктомия и роботизированная лапароскопическая частичная нефрэктомия
Многие врачи в настоящее время проводят частичную нефрэктомию лапароскопически или с помощью робота (как описано выше). Но опять же, это сложная операция, и ее должен делать только хирург с большим опытом.
Регионарная лимфаденэктомия (лимфодиссекция)
Эта процедура удаляет близлежащие лимфатические узлы, чтобы проверить, нет ли в них рака. Некоторые врачи делают это при проведении радикальной нефрэктомии.Можно удалить больше лимфатических узлов, если опухоль имеет признаки, указывающие на высокий риск ее распространения.
Большинство врачей согласны с тем, что лимфатические узлы следует удалять, если они выглядят увеличенными при визуализации или чувствуют себя ненормальными во время операции. Некоторые врачи также удаляют эти лимфатические узлы, чтобы проверить их на распространение рака, даже если они не увеличены, чтобы лучше определить стадию рака. Перед операцией спросите своего врача, планируют ли они удалить лимфатические узлы рядом с почкой.
Удаление надпочечника (адреналэктомия)
Хотя это стандартная часть радикальной нефрэктомии, если рак находится в нижней части почки (вдали от надпочечника) и визуальные исследования показывают, что надпочечник не поражен, его, возможно, не нужно удалять.Как и в случае удаления лимфатических узлов, это решается индивидуально и следует обсудить с врачом перед операцией.
Удаление метастазов
Примерно у 1 из 3 человек при раке почки рак уже распространился (метастазировал) в другие части тела, когда он будет диагностирован. Легкие, лимфатические узлы, кости и печень являются наиболее частыми местами распространения. Некоторым людям все же может помочь операция.
Попытка хирургического лечения
В редких случаях, когда есть только один метастаз или есть только несколько, которые можно легко удалить, не вызывая серьезных побочных эффектов, операция может привести к долгосрочному выживанию у некоторых людей.
Метастаз можно удалить одновременно с радикальной нефрэктомией или позже, если рак рецидивирует (возвращается).
Операция по облегчению симптомов (паллиативная хирургия)
Когда другие методы лечения не помогают, удаление метастазов хирургическим путем иногда может облегчить боль и другие симптомы, хотя обычно это не помогает людям жить дольше.
Риски и побочные эффекты хирургического вмешательства
Краткосрочные риски любого типа хирургического вмешательства включают реакции на анестезию, слишком сильное кровотечение (которое может потребовать переливания крови), сгустки крови и инфекции.У большинства людей после операции будет хотя бы некоторая боль, которая, как правило, при необходимости может быть купирована обезболивающими.
Другие возможные риски хирургического вмешательства включают:
- Повреждение внутренних органов и кровеносных сосудов (например, селезенки, поджелудочной железы, аорты, полой вены, толстой или тонкой кишки) во время операции
- Пневмоторакс (нежелательный воздух в грудной полости)
- Послеоперационная грыжа (выпячивание внутренних органов возле хирургического разреза из-за проблем с заживлением ран)
- Подтекание мочи в брюшную полость (после частичной нефрэктомии)
- Почечная недостаточность (если оставшаяся почка не функционирует должным образом)
Нефрэктомия | Национальный фонд почек
Что такое нефрэктомия?
Нефрэктомия ( нефро, = почка, эктомия, = удаление) — это хирургическое удаление почки.Процедура проводится для лечения рака почек, а также других заболеваний и травм почек. Нефрэктомия также проводится для удаления здоровой почки у донора (живого или умершего) для трансплантации. Тысячи нефрэктомий выполняются каждый год в США
.Виды нефрэктомии
Существует два типа нефрэктомии по поводу пораженной почки: частичная, и радикальная. При частичной нефрэктомии удаляется только больная или поврежденная часть почки.Радикальная нефрэктомия включает удаление всей почки вместе с участком трубки, ведущей к мочевому пузырю (мочеточнику), железе, расположенной над почкой (надпочечником), и жировой ткани, окружающей почку. Когда обе почки удаляются одновременно, процедура называется двусторонней нефрэктомией .
Процедура удаления здоровой почки у донора с целью трансплантации называется нефрэктомией от донора и .
Подготовка к нефрэктомии от живого донора
Чтобы быть оцененным как донор почки, вы должны быть здоровы и не иметь заболеваний, которые могут привести к почечной недостаточности.К ним относятся диабет и высокое кровяное давление (гипертония). Потенциальный донор сначала проверяется на совместимость группы крови с потенциальным реципиентом. После подтверждения совместимости группы крови медицинская бригада проведет еще несколько тестов. Эти тесты проводятся для выявления осложнений, которые могут привести к отторжению новой почки организмом реципиента. Кроме того, для выявления любых проблем со здоровьем у потенциального донора, которые могут сделать его непригодным в качестве донора.
За пару недель до плановой операции по трансплантации донор почки проходит полное медицинское обследование и получает информацию о любых других инструкциях перед госпитализацией.Социальный работник проводит оценку, чтобы убедиться, что пожертвование делается добровольно и без давления.
Перед операцией вам подробно расскажут о хирургической процедуре, а также о возможных рисках и осложнениях.
Как проводится операция по нефрэктомии?
Лапароскопическая хирургия
Некоторым людям, которым требуется нефрэктомия, подходит лапароскопическая операция (также называемая малоинвазивной операцией) по удалению почки.Лапароскопическая хирургия включает использование лапароскопа (камера-палочка), который проводится через серию небольших разрезов или «портов» в брюшной стенке. Он используется для осмотра брюшной полости и удаления почки через небольшой разрез. Процедура проводится под общим наркозом (вы спите и не чувствуете боли). Вам потребуется катетер мочевого пузыря, который ставят во время сна и удаляют через несколько часов после операции.
Лапароскопия обеспечивает те же результаты, что и традиционные хирургические методы, и может использоваться как для радикальной, так и для частичной хирургии.Это также предпочтительный метод нефрэктомии с донорским трансплантатом почки.
К преимуществам лапароскопической хирургии можно отнести:
- Меньшее время восстановления
- Более короткое пребывание в больнице
- Меньшие разрезы
- Меньше послеоперационных осложнений
Лапароскопическая нефрэктомия требует особых навыков и доступна не во всех больницах. Кроме того, возможность проведения лапароскопической операции зависит от вашего состояния здоровья и общего состояния здоровья.Поговорите со своим врачом о возможных вариантах лапароскопической нефрэктомии.
Открытая нефрэктомия
Открытая нефрэктомия требуется редко, но также проводится под общим наркозом. Хирург делает разрез (надрез) в брюшной полости или сбоку живота (область паха). Для выполнения процедуры может потребоваться удаление ребра. Мочеточник (трубка, по которой моча от почки к мочевому пузырю) и кровеносные сосуды отрезаются от почки, и почка удаляется. Затем разрез зашивают швами.
Уход и восстановление
Сразу после операции ваша медицинская бригада будет внимательно следить за вашим кровяным давлением, электролитами и балансом жидкости. Эти функции организма частично контролируются почками. Скорее всего, во время выздоровления у вас в мочевом пузыре на короткое время будет установлен мочевой катетер (трубка для слива мочи).
Вы можете испытывать дискомфорт и онемение (из-за перерезанных нервов) рядом с местом разреза. Обезболивающие назначаются после хирургической процедуры и в период восстановления по мере необходимости.Хотя глубокое дыхание и кашель могут быть болезненными, поскольку разрез находится близко к диафрагме, дыхательные упражнения важны для предотвращения пневмонии.
Скорее всего, вы останетесь в больнице от 1 до 7 дней, в зависимости от используемого хирургического метода. Вам будет предложено вернуться к легкой деятельности, как только вы почувствуете, что это нужно. Следует избегать физических нагрузок и подъема тяжестей в течение 6 недель после процедуры.
Ваш врач даст вам более подробные инструкции о вашей послеоперационной деятельности, ограничениях и диете.
Риски и осложнения после нефрэктомии
Любая операция имеет определенные риски и осложнения. Возможные осложнения операции нефрэктомии включают:
- Инфекция
- Кровотечение (кровоизлияние), требующее переливания крови
- Послеоперационная пневмония
- Редкие аллергические реакции на анестезию
- Смерть
Существует также небольшой риск почечной недостаточности у пациента с пониженной функцией или заболеванием оставшейся почки.
Краткий факт: Вы родились с двумя почками, но на самом деле вам нужна только одна. Одна здоровая почка может работать так же хорошо, как две почки, но если обе почки удалены, для поддержания жизни необходим диализ или трансплантат.
Риски донорской нефрэктомии при трансплантации почки очень малы. Вероятно, это связано с тем, что почти все живые доноры проходят тщательное предоперационное тестирование и оценку, чтобы убедиться, что они достаточно здоровы для операции. В большинстве исследований сообщается о смертности от донорской нефрэктомии в диапазоне от 1 до 2 на 10 000 донорских операций.Примерно у 1 или 2 из 100 пациентов может возникнуть послеоперационная раневая инфекция или осложнение, и примерно половине этих пациентов может потребоваться повторная операция из-за осложнения.
Подавляющее большинство доноров почек живут долгой и здоровой жизнью с одной почкой.
Уход за оставшейся почкой
Проверки будут проводиться на регулярной основе, чтобы проверить, насколько хорошо работает оставшаяся почка. Общий анализ мочи (анализ мочи) и проверка артериального давления следует проводить ежегодно, а функциональные тесты почек (креатинин, скорость клубочковой фильтрации [СКФ]) следует проверять каждые несколько лет (или чаще, если обнаруживаются отклонения от нормы).Также следует проводить регулярные анализы мочи на белок. Наличие белка в моче может означать, что почка повреждена.
Людям с одной почкой следует избегать занятий спортом, сопряженных с повышенным риском сильного контакта или столкновения. Это включает, помимо прочего, бокс, хоккей на траве, футбол, хоккей с шайбой, лакросс, боевые искусства, родео, футбол и борьбу. Это также может включать экстремальные виды деятельности, такие как прыжки с парашютом. Любой человек с единственной почкой, решивший заниматься этими видами спорта, должен быть особенно осторожным и носить защитные прокладки.Он должен понимать, что потеря оставшейся почки — очень серьезная ситуация.
Нужны ли диетические изменения?
Как правило, особые диеты не нужны людям с одной здоровой почкой. Поговорите со своим врачом или диетологом, если у вас есть вопросы об основах здорового питания.
Где я могу получить дополнительную информацию?
За информацией обращайтесь в Национальный фонд почек по телефону 800.622.9010 . Если у вас есть доступ в Интернет, вы можете найти дополнительную информацию на сайте www.kidney.org/transplanttion/livingdonors или на веб-сайте NKF Kidney Learning System (KLS) ® по адресу www.kidney.org/KLS
Вы также можете получить дополнительную информацию в следующих организациях:
- Национальный институт рака, 1-800-4-CANCER (1-800-422-6237) или на сайте http://cancer.gov
- Национальный информационный центр по почкам и урологическим заболеваниям (NKUDIC), служба Национального института диабета, болезней органов пищеварения и почек. Позвоните по телефону 1-800-891-5390 или посетите веб-сайт www.niddk.nih.gov
Дата пересмотра: июль 2009 г.
Если вам нужна дополнительная информация, свяжитесь с нами.
© 2015 Национальный фонд почек. Все права защищены. Этот материал не является медицинским советом. Он предназначен только для информационных целей. Проконсультируйтесь с врачом для получения конкретных рекомендаций по лечению.
Большой спрос, большой дар
Живое пожертвование и COVID-19
Здесь вы можете найти ответы на вопросы о живом донорстве во время вспышки COVID-19.
Что включает в себя операция?Как правило, в операционной вам сделают общий наркоз. Вы будете спать и не почувствуете боли во время операции. В большинстве случаев вы и ваш реципиент будете в соседних операционных. Одна из ваших почек будет аккуратно удалена и трансплантирована реципиенту. Как правило, операция длится 3-5 часов, после чего следует провести время в палате восстановления для наблюдения. Удаление почки может быть выполнено лапароскопией или открытым хирургическим вмешательством.Операция по удалению почки называется нефрэктомией.
Какие бывают хирургические вмешательства?
Почка может быть удалена двумя способами: традиционным открытым хирургическим вмешательством или лапароскопической техникой. Ваша бригада трансплантологов может предоставить вам информацию о различных типах хирургии.
Лапароскопия — предпочтительный метод трансплантации донорской почки. Он включает использование лапароскопа (камеры-палочки), который проводится через серию небольших разрезов или «портов» в брюшной стенке (желудке).Он используется для осмотра брюшной полости и удаления почки через небольшой разрез. Преимущества лапароскопической хирургии включают более короткое время восстановления, более короткое пребывание в больнице, меньшие разрезы и меньшее количество послеоперационных осложнений. Лапароскопическая операция требует особых навыков и доступна не во всех больницах. Кроме того, возможность проведения лапароскопической операции зависит от вашего состояния здоровья и общего состояния здоровья.
Некоторым донорам может быть недоступна лапароскопическая операция из-за предыдущих операций или анатомических изменений.Эти отклонения обычно выявляются в процессе тестирования, когда потенциального донора уведомляют о том, что он не будет кандидатом на лапароскопическое донорство. Некоторые плановые лапароскопические донорства необходимо преобразовать в открытую технику в процессе операции.
Открытая нефрэктомия также выполняется под общим наркозом и является более инвазивной процедурой. Хирург делает разрез (надрез) в брюшной полости или сбоку живота. Для выполнения этой процедуры может потребоваться удаление ребра.После удаления почки разрез зашивают швами.
Ваш центр трансплантологии может предоставить вам самую свежую медицинскую информацию о хирургическом процессе. Они помогут вам определить, что лучше для вас.
Что мне делать, если меня беспокоит операция?Для вас и вашей семьи вполне нормально иметь некоторые опасения по поводу операции и возможных осложнений. Вы должны открыто поговорить со своей бригадой по трансплантации о любых страхах или опасениях, которые у вас есть.Вы также должны узнать о рисках хирургического вмешательства в дополнение к долгосрочным рискам живого донорства. Все разговоры между вами и командой трансплантологов будут конфиденциальными. Результаты ваших медицинских анализов также останутся конфиденциальными.
Как долго мне нужно восстанавливаться?Это зависит от типа операции, но большинство людей попадают в больницу через три-семь дней после операции. Однако все люди разные, и скорость выздоровления сильно различается.Спросите в своем центре трансплантологии, как они оценивают время вашего выздоровления.
После выписки из больницы большинство людей будут чувствовать нежность, зуд и небольшую боль по мере заживления разреза. Большинство доноров почек могут вернуться к нормальной деятельности через четыре-шесть недель, в зависимости от физических требований их повседневной жизни и рабочих задач. Следует избегать подъема тяжестей в течение примерно шести недель после операции. Возможно, вы не сможете водить машину до двух недель.
Обязательно регулярно посещайте своего лечащего врача для последующего наблюдения и ежегодно проверяйте свою мочу, артериальное давление и функцию почек (СКФ).
Радикальная нефрэктомия: определение, тесты и восстановление
Обзор
Что такое нефрэктомия?
Нефрэктомия — это хирургическое удаление почки или ее части. Удаление всей почки называется простой нефрэктомией. Если удалена только часть почки, это называется частичной нефрэктомией.
«Нефро» означает «почка», а «эктомия» означает «удаление».
Что такое радикальная нефрэктомия?
При радикальной нефрэктомии удаляется вся почка вместе с окружающим ее жиром. В некоторых случаях также удаляются надпочечники и лимфатические узлы вокруг почки.
Что делают почки?
У вас две почки, по одной с каждой стороны позвоночника, в задней части живота. Хотя вы родились с двумя почками, вы можете жить только с одной, пока она функционирует.Почки очищают кровь от токсинов и превращают отходы в мочу. Они также поддерживают постоянное содержание воды и электролитов и выделяют некоторые важные гормоны.
Кому нужна нефрэктомия?
Эта операция необходима, если у вас рак почки, другие заболевания или травмы почек, или если ваша почка передана для трансплантации.
Процедура амбулаторная или стационарная?
Радикальная нефрэктомия — это стационарная процедура. Вам придется оставаться в больнице от одного до семи дней.
Детали процедуры
Что происходит перед радикальной нефрэктомией?
За несколько дней до операции будут взяты образцы крови, чтобы определить вашу группу крови на случай, если вам понадобится переливание. Ваш лечащий врач может попросить вас прекратить прием определенных лекарств, таких как антикоагулянты.Если вы не курите, вы поправитесь быстрее и с меньшей вероятностью столкнетесь с осложнениями после операции. Вас попросят не есть и не пить после полуночи накануне операции. Ваш лечащий врач даст вам инструкции относительно любых лекарств, которые вам следует принимать в день операции.
Как выполняется радикальная нефрэктомия?
Радикальная нефрэктомия может быть произведена путем «открытой» или лапароскопической операции. В открытой хирургии есть один разрез или отверстие. Лапароскопические операции выполняются с несколькими разрезами меньшего размера.Для проведения операции хирург использует лапароскоп с крошечной камерой на конце. Когда хирург будет готов удалить почку, он сделает один из разрезов больше.
Лапароскопические процедуры, которые также называют малоинвазивными операциями, сейчас более распространены, чем открытые процедуры. Однако для больших опухолей, для более сложных случаев или всякий раз, когда требуется очистка всех лимфатических узлов, открытая процедура часто остается лучшим подходом.
Буду ли я спать во время радикальной нефрэктомии?
И лапароскопическая, и открытая нефрэктомия выполняются под общим наркозом, что означает, что вы будете спать во время операции.
Риски / преимущества
Каковы риски или осложнения этой процедуры?
Как и все операции, радикальная нефрэктомия может вызвать инфекцию, кровотечение, послеоперационную пневмонию, послеоперационные раны и, в редких случаях, аллергическую реакцию на анестезию.
Если ваша оставшаяся почка не функционирует должным образом или у нее заболевание, она может выйти из строя.
Восстановление и Outlook
Как мне ухаживать за территорией, когда я дома?
Ваш лечащий врач даст вам конкретные инструкции о том, как позаботиться о себе после операции.
Что происходит после радикальной нефрэктомии?
Когда вы закончите операцию, ваша медицинская бригада будет внимательно следить за вашим кровяным давлением и другими функциями организма. Вас будут лечить обезболивающими. Вскоре после операции вас попросят встать с постели и пройтись. Это способствует заживлению и нормальному физическому функционированию, а также снижает вероятность некоторых осложнений, включая пневмонию. На короткое время у вас может быть катетер (тонкая гибкая трубка), который будет выводить мочу из мочевого пузыря.
Сколько времени нужно, чтобы оправиться от радикальной нефрэктомии?
Полное восстановление, включая способность поднимать тяжести и заниматься напряженной деятельностью, может занять до шести недель.
Каковы долгосрочные перспективы для человека, перенесшего радикальную нефрэктомию?
Почки важны, потому что они отфильтровывают отходы и лишнюю воду из вашего тела, производя мочу, и помогают регулировать кровяное давление. Если обе почки удалены, вам потребуется трансплантация или диализ.
Если у вас еще одна здоровая почка, она, как правило, может делать все, что вам нужно. Ваш лечащий врач может сделать рекомендации по питанию и порекомендовать вам заниматься спортом и регулярно проходить осмотры. Если вы занимаетесь контактными видами спорта, вам следует обсудить это со своим врачом, потому что очень важно защитить оставшуюся почку.
Если почка была удалена в детстве, есть вероятность потери функции почек намного позже — обычно, по крайней мере, через 25 лет.Тем не менее, это обычно умеренно и не влияет на продолжительность жизни.
Когда звонить доктору
Когда мне следует обратиться к поставщику медицинских услуг?
После операции вашу оставшуюся почку нужно будет ежегодно проверять. Анализы будут включать анализ мочи и проверку артериального давления.Если в моче есть белок, это может означать, что с вашей оставшейся почкой что-то не так. Каждые несколько лет вам нужно будет проверять функции почек, измеряя креатинин и скорость клубочковой фильтрации (СКФ).
Нефрэктомия — Harvard Health
Что это такое?
Нефрэктомия — это хирургическое удаление почки, органа, который фильтрует отходы из крови и производит мочу. Есть две почки, правая и левая.Каждый имеет длину от 4 до 5 дюймов. Они расположены в задней части живота, чуть ниже диафрагмы, позади печени справа и селезенки слева. Часть каждой почки защищена одним или двумя нижними ребрами и мышцами, покрывающими спину и бока тела. В зависимости от причины нефрэктомии удаляются вся или часть одной почки или обе почки:
- Частичная нефрэктомия — Удалена часть одной почки.
- Простая нефрэктомия — Удаляется одна почка.
- Радикальная нефрэктомия — Удаляется вся одна почка вместе с соседним надпочечником (вырабатывающим адреналин железой, расположенным над почкой) и соседними лимфатическими узлами.
- Двусторонняя нефрэктомия — Удаляются обе почки.
Нефрэктомия может быть выполнена с помощью обычного открытого хирургического вмешательства. Для простой нефрэктомии лапароскопическая операция также доступна во все большем числе медицинских центров.
Чтобы продолжить чтение этой статьи, вы должны войти в .Подпишитесь на Harvard Health Online, чтобы получать немедленный доступ к новостям в области здравоохранения и информации Гарвардской медицинской школы.
- Исследование состояния здоровья
- Проверьте свои симптомы
- Подготовиться к визиту к врачу или обследованию
- Найдите лучшие методы лечения и процедуры для вас
- Изучите возможности для лучшего питания и упражнений
Новые подписки на Harvard Health Online временно недоступны.Нажмите кнопку ниже, чтобы узнать о других наших предложениях по подписке.
Подробнее »
Почечные новообразования Рак и хирургия почек
Каждый год 28 000 американцев узнают, что у них рак почки. Новообразование в почке может быть обнаружено с помощью УЗИ или компьютерной томографии. Дополнительное тестирование, включая магнитно-резонансную томографию, может помочь определить, является ли новообразование злокачественным. Даже при правильной визуализации примерно 20% твердых новообразований почек в конечном итоге окажутся доброкачественными.Некоторые люди с раком почки могут заметить наличие крови в моче, боли в спине, образование в брюшной полости или твердое уплотнение, либо могут вообще отсутствовать внешние симптомы.
Рак почки чаще всего встречается у мужчин старше 40 лет. К сожалению, болезнь часто не диагностируется, пока не распространилась. Может потребоваться хирургическое удаление всей почки. Теперь существует метод удаления пораженной почки, который менее инвазивен, чем традиционная операция.
Процедура называется лапароскопической нефрэктомией.
Что такое лапароскопическая нефрэктомия?
Лапароскопическая нефрэктомия — это процедура удаления пораженных почек вместо традиционной (открытой) операции. Это очень деликатная и точная процедура, которую должны выполнять только опытные хирурги. Лапароскопическую операцию иногда называют хирургией «замочной скважины», потому что она включает относительно небольшие разрезы. Хирург использует эндоскоп (узкий телескоп) и небольшие «порты», через которые пропускаются миниатюрные инструменты.Прицел позволяет хирургу наблюдать за тем, что он или она делает, на видеомониторах.
В одном из вариантов лапароскопической хирургии хирург может использовать одну руку в брюшной полости в качестве хирургического инструмента для повышения безопасности операции. Это называется ручной лапароскопической нефрэктомией, которая часто используется для удаления раковой почки. Используется устройство, которое позволяет хирургу вставить руку через небольшой разрез в брюшной полости. Устройство помощи для рук образует уплотнение вокруг разреза, которое удерживает раздутый живот в целости и сохранности.Почка удаляется вручную в неповрежденном виде, а затем ее оценивает патолог, чтобы определить степень и стадию заболевания.
Хирургические риски:
Любая форма инвазивной хирургии сопряжена с определенными рисками. Пациентам, которым требуется операция на почках, следует предупредить о возможности возникновения таких осложнений, как:
- Повреждение кровеносных сосудов (аорта или полая вена)
- Повреждение органов (селезенка, поджелудочная железа, толстый или тонкий кишечник)
- Кровоизлияние (кровотечение) во время операции (во время операции) или после операции (после операции)
- Послеоперационная грыжа (выпуклость на месте хирургического разреза, вызванная несовершенным заживлением или слабостью вышележащей ткани).
мышц) - Инфекционное заболевание
- Пневмоторакс (воздух между легким и грудной стенкой)
- Переход на открытую нефрэктомию.Это выполняется, если интраоперационные результаты или проблемы сочтут наиболее безопасным.
Можете ли вы нормально функционировать без почки?
Почки являются частью мочевыделительной системы. Это два органа размером с кулак, расположенные посередине спины, по одному с каждой стороны позвоночника. Их основная функция — фильтровать кровь и вырабатывать мочу, чтобы избавить организм от шлаков. Большинство видов рака почек поражают только один орган. Люди могут нормально функционировать только с одной почкой, если удалить больную.В некоторых случаях, когда функция почек нарушена, могут быть рекомендованы незначительные диетические ограничения. Если поражается оставшаяся почка, некоторым пациентам может потребоваться диализ.
Каковы преимущества лапароскопической нефрэктомии перед традиционной хирургией?
Хирургу сложнее выполнить лапароскопическую нефрэктомию, чем традиционную операцию, но эта процедура вызывает меньше травм у пациента. Вместо одного длинного 25-сантиметрового разреза хирург делает несколько небольших разрезов.Нарушение брюшной стенки незначительное. Благодаря этой менее инвазивной хирургии пациенты меньше болеют и быстрее возвращаются к жизни. Риск осложнений одинаков для обеих процедур.
При лапароскопической нефрэктомии уменьшается послеоперационная боль, и пациенты могут вставать и двигаться в течение дня. Обычно они остаются в больнице 2-3 дня. Многие могут вернуться к работе и отдыху в течение двух-трех недель. Рубцы, вызванные операцией, также минимальны.
При традиционной хирургии после удаления почки обычно требуется четыре или пять дней госпитализации, а также шесть-восемь недель для выздоровления. Пациентам, перенесшим открытую операцию, обычно также требуется сильное обезболивающее в течение длительного времени.
Кто подходит для этой процедуры?
Идеальные кандидаты для лапароскопической нефрэктомии — это пациенты со злокачественными образованиями почек или проблемами с почками и мочеточником, требующими удаления всей почки или мочеточника.Люди, желающие пожертвовать почку для трансплантации, также могут получить пользу от этой процедуры.
Послеоперационная информация
Диета:
Вернувшись домой, вы можете немедленно вернуться к своей обычной диете. Из-за стресса и беспокойства вы можете начать с более легкой пищи (не жареной), но на самом деле у вас нет никаких ограничений. Чтобы избежать запора, пейте много жидкости в течение дня (8-10 стаканов).
Рана:
Ваш разрез закрыт от внешних бактерий в течение двух дней после операции. Тем не менее, вы должны защищать его от грязи и загрязнения в течение первых десяти дней или около того. В течение первой недели разрез будет болезненным, и его края НЕ следует раздвигать. Если хирургические скобки остались на месте, они будут удалены в офисе при первом послеоперационном посещении. Если появится НОВАЯ область покраснения или припухлости, сообщите нам об этом.
Вы можете принимать душ, но не ванну первые 2 недели.Не трите разрез или скобы. Просто дайте воде стечь с мылом и промокните их насухо.
Действия:
Вы можете возобновить нормальную деятельность, включая прогулки на улице, подъем по лестнице и выход на ужин. Вы не должны возобновлять какие-либо формы интенсивной активности (например, бег трусцой, теннис, гольф, беговая дорожка и т. Д.) В течение 6 недель после операции. Затем увеличьте это количество, если это возможно.
Вы можете водить машину на месте через 2-3 недели после операции, если у вас нет боли или нет наркотических обезболивающих .
Кишки:
Некоторые обезболивающие, которые вы принимали в больнице и после выписки, могут вызвать запор. В послеоперационный период важно поддерживать регулярное состояние кишечника. При необходимости используйте легкое слабительное и позвоните, если у вас возникли проблемы. (Молоко магнезии 2-3 столовые ложки или 2 таблетки Дульколакса, например). Вы также можете принять смягчитель стула (Colace 100 мг два раза в день) в течение нескольких недель после операции. Если это приводит к жидкому стулу, уменьшите его до одного раза в день или полностью прекратите.
Лекарство :
Вам следует возобновить прием лекарств перед операцией, если вам не велено не делать этого. Не возобновляйте прием аспирина, варфарина (кумадина) или плавикса до тех пор, пока это не будет предписано вашим хирургом. Вдобавок вам часто будут давать какое-либо обезболивающее. Их следует принимать в соответствии с предписаниями на стороне бутылки, если у вас нет необычной реакции на один из препаратов.
Проблемы, о которых вы должны сообщить нам:
(Если у вас возникла проблема, позвоните в наш офис или обратитесь в службу неотложной помощи)
- Лихорадка выше 101 года.5 по Фаренгейту.
- Усиливающаяся боль, отек или покраснение разреза.
- Лекарственные реакции (крапивница, сыпь, тошнота, рвота, диарея).
- Постоянная тошнота или рвота.
- Отек ног или лодыжек после операции
Продолжение:
Вам потребуется повторный прием, чтобы следить за вашим прогрессом. Чтобы записаться на прием, позвоните по указанному выше номеру, когда вернетесь домой, или по телефону в больничной палате перед отъездом.Обычно первый визит проходит через 7–14 дней после операции.
У некоторых пациентов, перенесших операцию по удалению раковой почки, наблюдается рецидив заболевания. Вероятность рецидива зависит от степени и стадии опухоли, которые проверяются при последующем посещении. Пациенты обычно проходят контрольный осмотр после операции, как правило, с интервалом в 3 месяца в течение первого года. Эти обследования включают полный медицинский осмотр, рентген грудной клетки, полные анализы крови и оценку функций печени и почек.Некоторым пациентам также может потребоваться последующая визуализация с помощью компьютерной томографии.
Если болезнь рецидивирует, но остается на нескольких небольших участках, может быть рекомендовано дополнительное хирургическое вмешательство. Лучевая, биологическая или химиотерапия также может быть использована в качестве дополнительных методов лечения.
Лапароскопическая хирургия почек | Стэнфордское здравоохранение
Лапароскопическая хирургия почек
Традиционно хирургия почки требовала больших разрезов с длительной госпитализацией и выздоровлением.Минимально инвазивная хирургия, также известная как лапароскопическая хирургия или хирургия замочной скважины, недавно была разработана в области урологической хирургии с развитием инженерных и компьютерных технологий.
Как работает лапароскопическая хирургия почек
Во время лапароскопической операции ваш врач делает серию небольших разрезов в нижней части живота и вставляет крошечную трубку со светом и камерой (например, лапароскопом) для доступа к почке.
Хирург перемещается и осматривает область на телевизионном мониторе, который принимает изображения с камеры.Оказавшись на месте, ваш врач может визуализировать ткани, подозрительные области биопсии, удалить опухоли или даже удалить почку с помощью режущего инструмента и устройства для извлечения ткани, которое также является частью лапароскопа.
Изображение 1: Один из методов удаления рака почки лапароскопической техникой (чрезбрюшинная лапароскопическая радикальная нефрэктомия), при котором требуется всего 3 небольших пункционных отверстия (каждое размером от 5 до 12 миллиметров).Можно избежать больших порезов (часто более 10 сантиметров или 100 миллиметров), связанных с традиционной операцией.
Изображение 2: Один из методов удаления рака почки лапароскопическим методом (ретроперитонеальная лапароскопическая радикальная нефрэктомия), для которого требуется всего 3 небольших пункционных отверстия (каждое размером от 5 до 12 миллиметров). Можно избежать больших порезов (часто более 10 сантиметров или 100 миллиметров), связанных с традиционной операцией.
Преимущества лапароскопической хирургии почек
Основным преимуществом лапароскопической хирургии почек является то, что ваш врач теперь может выполнять те же операции, которые раньше требовали больших открытых разрезов, с помощью всего лишь нескольких крошечных разрезов размером с монету.



 В ходе хирургического вмешательства мочеточник и сосуды пережимаются, после чего проводится резекция пораженной части почки. Также подводится дренажная трубка, предназначенная для контроля отделяемого в первые дни после операции, после чего ткани ушиваются. Операция продолжается не более 1,5 часа.
В ходе хирургического вмешательства мочеточник и сосуды пережимаются, после чего проводится резекция пораженной части почки. Также подводится дренажная трубка, предназначенная для контроля отделяемого в первые дни после операции, после чего ткани ушиваются. Операция продолжается не более 1,5 часа.
 Дренаж удаляется через несколько дней, швы — на 7-10 сутки. Длительность восстановительного периода зависит от вида операции, но при лапароскопии реабилитация занимает намного меньше времени, уже на 21-30 день восстанавливается трудоспособность. Но интенсивные физические нагрузки лучше планировать не ранее, чем через два месяца после проведенного вмешательства. В дальнейшем следует придерживаться определенной диеты и соблюдать питьевой режим. Контрольное УЗИ назначается через 3 и 6 месяцев после операции.
Дренаж удаляется через несколько дней, швы — на 7-10 сутки. Длительность восстановительного периода зависит от вида операции, но при лапароскопии реабилитация занимает намного меньше времени, уже на 21-30 день восстанавливается трудоспособность. Но интенсивные физические нагрузки лучше планировать не ранее, чем через два месяца после проведенного вмешательства. В дальнейшем следует придерживаться определенной диеты и соблюдать питьевой режим. Контрольное УЗИ назначается через 3 и 6 месяцев после операции.