См клиника спермограмма: Подготовка к сдаче анализов спермограммы в медицинском центре «СМ-Клиника»
цены, адреса клиник в Санкт-Петербурге, отзывы пациентов, запись онлайн – Spb.meds.ru
Введите направление или название услуги
Введите район или метро
Юнион Клиник на Марата
ул. Марата, д. 69-71 | р-н Центральный
Звенигородская
Лиговский проспект
Пушкинская
Международный медицинский центр «Юнион Клиник» относится к крупнейшей сети медицинских учреждений страны «ОН Клиник».Центр занимается диагностикой и лечением по различным направлениям — от аллергологии до проктологии.
09:00-20:00 09:00-17:00 09:00-17:00
- Спермограмма 21005040 ₽
- Спермограмма, MAR — тест 5570 ₽
Телефон для записи:
+7 (812) 416-01-05
СМ-Клиника Выборгское шоссе
Выборгское ш. , д.17, корп. 1 |
, д.17, корп. 1 |
Озерки
Проспект Просвещения
СМ-Клиника на Выборгском специализируется на диагностике, лечении и профилактике заболеваний в области кардиологии, неврологии, дерматологии, офтальмологии, гастроэнтерологии, рефлексотерапии и других.
08:00-22:00 08:00-22:00 08:00-22:00
- Спермограмма 1790 ₽
Телефон для записи:
+7 (812) 416-01-05
пр-т Энгельса, д.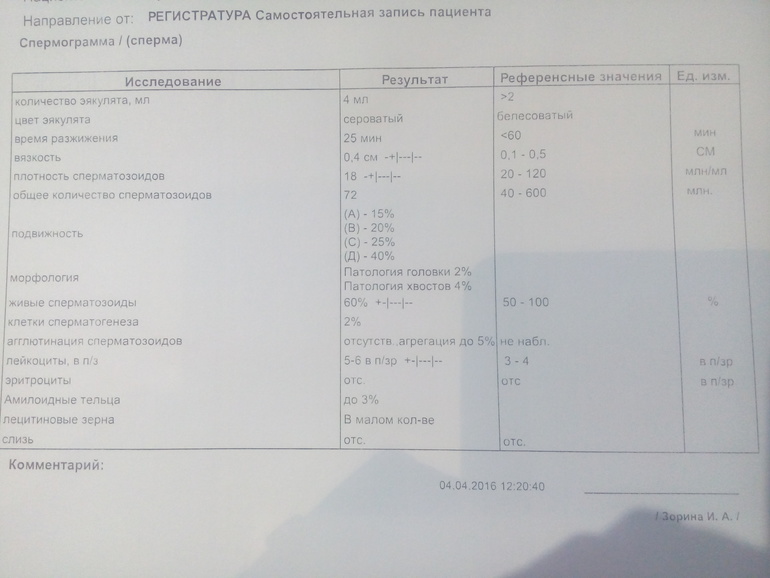 139/21 | р-н Выборгский
139/21 | р-н Выборгский
Проспект Просвещения
«Альтермед» у м. Проспект Просвещения предоставляет широкий спектр услуг, соответствующих высоким медицинским стандартам. Прием пациентов в клинике ведут врачи с многолетним опытом безупречной врачебной практики, без выходных.
09:00-21:00 10:00-20:00 10:00-20:00
- Развернутая спермограмма по строгим критериям Kruger-Menkveld 2310 ₽
Телефон для записи:
+7 (812) 416-01-05
Клиника Доктора Филатова
ул. Рубинштейна, д. 36 | р-н Центральный
Рубинштейна, д. 36 | р-н Центральный
Достоевская
Владимирская
Звенигородская
Медучреждение экспертного класса «Клиника Доктора Филатова» оказывает услуги лечения недугов репродуктивной системы у мужчин и женщин. Кроме двух основных направлений, урологии и гинекологии, работают также отделения венерологии, дерматологии, эндокринологии, диагностики.
10:00-20:00 10:00-18:00
- Спермограмма 2500 ₽
Телефон для записи:
+7 (812) 416-01-05
Международный центр репродуктивной медицины
Комендантский пр-т, д.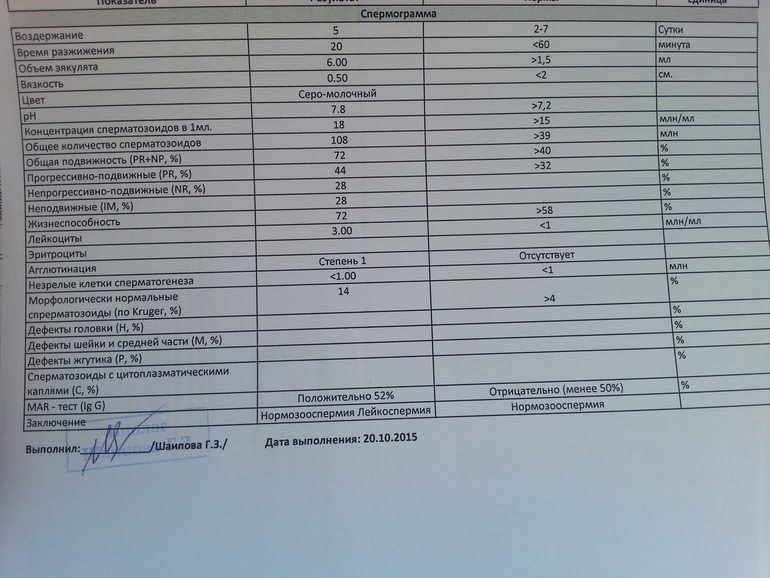
Международный центр репродуктивной медицины работает более 25 лет и лечит бесплодие, используя вспомогательные репродуктивные технологии. При возникновении вопросов у пациентов специалисты смогут проконсультировать любым удобным способом: по электронной почте, он-лайн на сайте или в социальных сетях, по телефону или на приеме.
09:00-21:00 09:00-21:00 09:00-16:00
- Спермограмма 950 ₽
- Тест на жизнеспособность сперматозоидов 900 ₽
Телефон для записи:
+7 (812) 416-01-05
Поликлиника Эксперт
ул.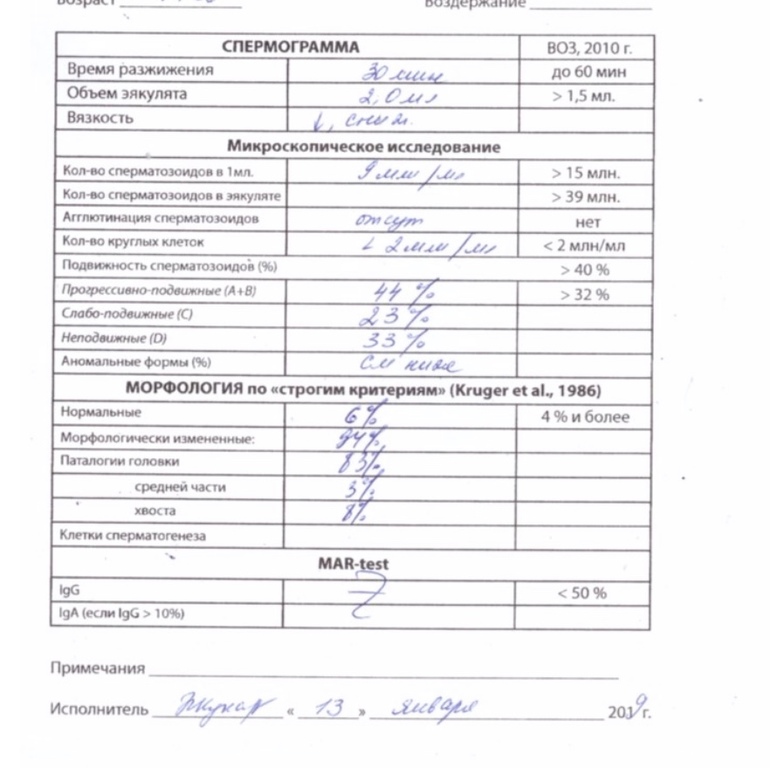 Пионерская, д. 63 | р-н Петроградский
Пионерская, д. 63 | р-н Петроградский
Чкаловская
Спортивная
Многопрофильная Поликлиника «Эксперт» специализируется на всестороннем терапевтическом и стоматологическом лечении, применяет качественную диагностику заболеваний различных направлений.
09:00-21:00 09:00-21:00 09:00-16:00
- Спермограмма 2600 ₽
Телефон для записи:
+7 (812) 416-01-05
Клиника Источник
Финский пер. , д. 4 | р-н Калининский
, д. 4 | р-н Калининский
Площадь Ленина
08:00-22:00 09:00-18:00 09:00-15:00
- Спермограмма с оценкой морфологии по Крюгеру 2200 ₽
- MAR-тест (определение АСАТ IgG) 1300 ₽
- Тест КСЦС (контакт спермы с цервикальной слизью) 3500 ₽
- MAR-тест (определение АСАТ IgA) 1300 ₽
Телефон для записи:
+7 (812) 416-01-05
Клиника Дезир на Московском
пр. Московский, д. 143 | р-н Московский
Московский, д. 143 | р-н Московский
Электросила
Парк Победы
Московские ворота
Медицинский центр косметологических услуг «Дезир» на Московском занимается диагностикой и лечением заболеваний кожи, омолаживающими и эстетическими процедурами, реабилитацией и профилактикой проблем лица и тела. В штате клиники врачи высшей квалификационной категории, профессора, кандидаты и доктора медицинских наук.
10:00-20:00 10:00-18:00
- Спермограмма 1480 ₽
Телефон для записи:
+7 (812) 416-01-05
Балтийский институт репродуктологии человека
ул. Вязовая, д. 10 | р-н Петроградский
Вязовая, д. 10 | р-н Петроградский
Крестовский остров
Петроградская
Чкаловская
09:30-16:30 09:30-16:30
- Спермограмма без морфологического исследования 1100 ₽
Телефон для записи:
+7 (812) 416-01-05
Клиника ЭнДжейМед на Петроградской
ул.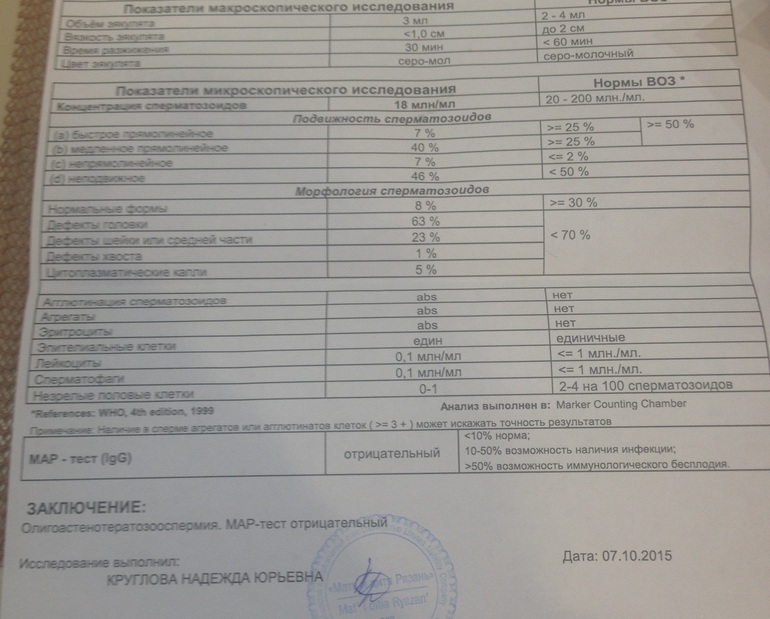 Всеволода Вишневского, д. 1 | р-н Петроградский
Всеволода Вишневского, д. 1 | р-н Петроградский
Петроградская
Чкаловская
Многопрофильный медицинский центр «ЭнДжейМед» на Петроградской начал работу в 2015 году, специализируется в области эстетической медицины, имеет все необходимое для диагностики и лечения заболеваний в области гинекологии, урологии, флебологии, эндокринологии, дерматологии. Врачи клиники имеют высокую квалификацию, регулярно проходят дополнительное обучение, совершенствуют свои навыки.Смотреть еще »
10:00-20:00 10:00-20:00 10:00-20:00
Телефон для записи:
+7 (812) 416-01-05
Не нашли то, что нужно?
Звоните нам, мы поможем вам бесплатно!
+7 (812) 416-01-05
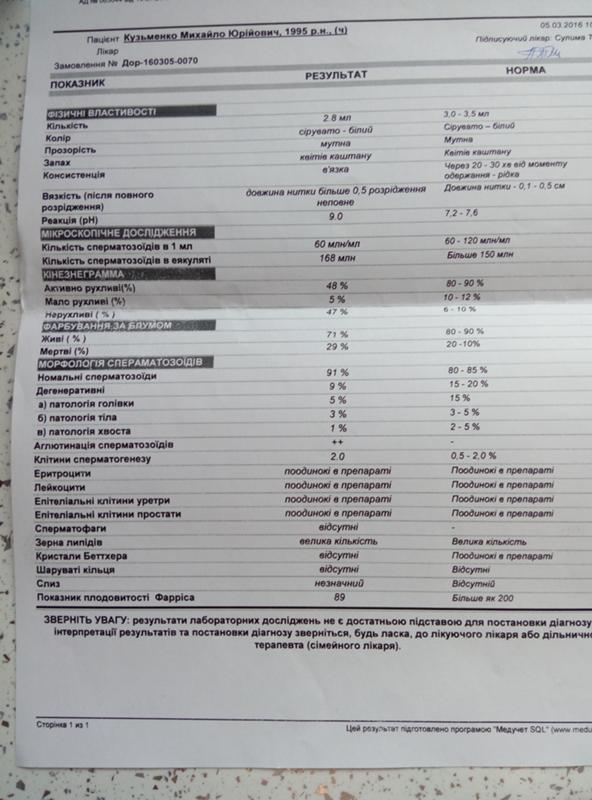
Анализ спермы.
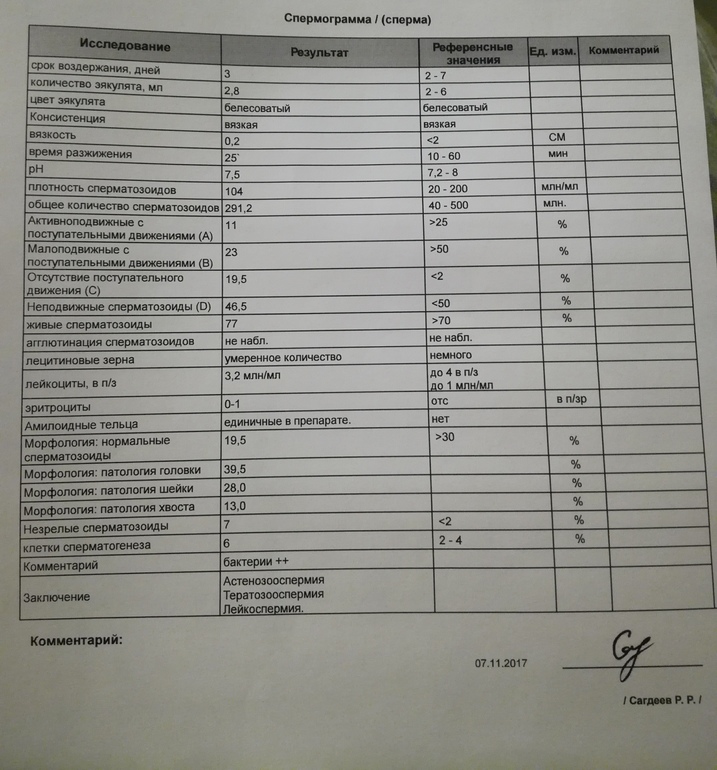 Где сдать спермограмму. Спермограмма цена
Где сдать спермограмму. Спермограмма ценаВерсия для печати
Биоматериал
Для данного исследования лаборатория принимает следующий биоматериал:
- Эякулят
Подготовка к исследованию
Взятие биоматериала рекомендуется проводить:
- при половом воздержании от 2 до 7 дней;
- по согласованию с лечащим врачом исключить приём сильнодействующих и психотропных препаратов, НПВС.
- За неделю до сдачи эякулята и во время полового воздержания не рекомендуется посещение бани и/или проведение других тепловых процедур.
 На результат также влияют чрезмерные физические нагрузки, сдача анализа после работы в ночные часы и употребление алкоголя.
На результат также влияют чрезмерные физические нагрузки, сдача анализа после работы в ночные часы и употребление алкоголя. - Метод получения материала – мастурбация.
- Для сбора материала нельзя использовать прерванный половой акт и презерватив!
- Эякулят необходимо собирать в полном объёме.
- Не допускается потеря первой порции эякулята, так как она содержит наибольшую концентрацию сперматозоидов. В этом случае эякулят в лабораторию не отправляется, необходима пересдача после повторной подготовки.
Медицинские офисы, в которых можно сдать исследование по предварительной записи.
Метод исследования
- Микроскопия
Медицинские офисы, в которых можно сдать исследование по предварительной записи.
Исследование эякулята (спермограмма, анализ спермы) проводят для определения способности спермы к оплодотворению и выявления различных патологических процессов.
Сдать спермограмму необходимо для диагностики бесплодия: в таких ситуациях анализ спермы является обязательным исследованием.
Спермограмма входит в комплекс исследований при диагностике гормональных нарушений, заболеваний половых органов.
Спермограмма включает в себя определение физических свойств (цвет, запах, вязкость) и количества спермы, морфологических свойств сперматозоидов, их подвижность, оценку агглютинациии (склеивание сперматозоидов между собой), клеточного состава эякулята (лейкоциты, незрелые половые клетки, эпителий) и др.
Цель исследования.
- Диагностика причин бесплодия.
- Оценка возможности применения вспомогательных репродуктивных технологий (ВРТ).
Референсные значения.
| Параметр | Референсные значения | Ед.Изм. |
|---|---|---|
| Физические свойства эякулята | ||
| Объем |
≥1. 5 5
|
мл |
| Разжижение** | <60 | мин |
| Вязкость | <2 | см |
| Цвет | Молочный; Желтоватый | |
| pH | ≥7.2 | |
| Запах | Специфический | |
| Микроскопическое исследование эякулята | ||
| Концентрация сперматозоидов | ≥15 | 106/мл |
| Общее количество сперматозоидов в эякуляте | ≥39 | 106/эякулят |
| Прогрессиво-подвижные сперматозоиды (PR) | ≥32 | % |
| Общая подвижность (PR+NP) | ≥40 | % |
| Непрогрессивно подвижные (NR) | – | % |
| Неподвижные сперматозоиды | – | % |
| Жизнеспособность | ≥58 | % живых |
| Агглютинация сперматозоидов | Отсутствует | |
| Степень агглютинации сперматозоидов | Агглютинация отсутствует | |
| Область агглютинации сперматозоидов | Агглютинация отсутствует | |
| Агрегация сперматозоидов | Отсутствует | |
| Клетки сперматогенеза | 2-4 |
На 100 Сперматозоид.
|
| Концентрация лейкоцитов | <1 | 106/мл |
| Эритроциты | Отсутствуют | |
| Макрофаги | Отсутствуют | |
| Амилоидные тельца | Отсутствуют | |
| Лецитиновые зерна | Много | |
| Морфология сперматозоидов | ||
| Морфологически нормальные формы | ≥4 | % |
| Аномалии головки сперматозоида | – | % |
| Аномалии шейки сперматозоида | – | % |
| Аномалии жгутика сперматозоида | – | % |
| Сперматозоиды с цитоплазматической каплей | – | % |
| Отдельные элементы сперматозоидов (жгутики, головки) | - |
На 100 сперматозоид.
|
**выполняется при доставке в лабораторию в срок не более 1 часа.
Интерпретация анализа спермы (спермограммы) проводится врачом с учетом клинических проявлений и данных анамнеза.
Уменьшение количества эякулята менее 1,0 мл характерно для андрогенной недостаточности, эндокринных заболеваний, сужения и деформации пузырьков, семявыводящих путей.
Снижение подвижности сперматозоидов ниже нормы, наличие агглютинированных (склеенных) сперматозоидов говорит о понижении их оплодотворяющей способности.
Изменения клеточного состава эякулята. Повышенное содержание лейкоцитов в спермограмме (лейкоспермия) может свидетельствовать о наличии инфекции и о плохом качестве сперматозоидов. Наличие в анализе спермы незрелых клеток сперматогенеза обычно говорит о его нарушении. Избыток этих клеток является следствием сниженного сперматогенеза.
Увеличение количества патологических форм сперматозоидов в спермограмме (наличие сперматозоидов с дефектами разных частей) снижает вероятность оплодотворения и увеличивает риск развития пороков у плода.
Информацию о приеме материала в центральном офисе в субботу и воскресенье уточняйте по телефону 8 (495) 788-000-1
Обращаем Ваше внимание на то, что интерпретация результатов исследований, установление диагноза, а также назначение лечения, в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» от 21 ноября 2011 года, должны производиться врачом соответствующей специализации.
- Код:
-
110401
- Стоимость:
-
При единовременном заказе нескольких услуг, услуга по сбору биоматериала оплачивается только один раз.

1 628 р.
- Срок выполнения:
-
Указанный срок не включает день взятия биоматериала.
1 к.д.
Лютеинизирующий гормон (Luteinizing hormone)
- результаты за 3-6 часов (CITO)
- Код:
- 060001
- Срок:
- 1 к.
 д.
д.
Цена: 550 р.
Фолликулостимулирующий гормон (Follicle stimulating hormone)
- результаты за 3-6 часов (CITO)
- Код:
- 060002
- Срок:
- 1 к.д.
Цена: 550 р.
Эстрадиол (Estradiol)
- результаты за 3-6 часов (CITO)
- Код:
- 060003
- Срок:
- 1 к.
 д.
д.
Цена: 545 р.
Пролактин (Prolactin)
- результаты за 3-6 часов (CITO)
- Код:
- 060004
- Срок:
- 1 к.д.
Цена: 545 р.
Тестостерон (Testosterone)
- результаты за 3-6 часов (CITO)
- Код:
- 060202
- Срок:
- 1 к.
 д.
д.
Цена: 556 р.
Показать еще
О возможных противопоказаниях необходимо проконсультироваться со специалистом
что это, как сдают в клинике, сколько стоит, кому нужны тесты на мужское бесплодие
Мужское бесплодие — это когда беременность у здоровой партнерши мужчины не наступает в течение года регулярных попыток без средств контрацепции.
Даниил Давыдов
медицинский журналист
Профиль автора
Мужчины страдают бесплодием почти так же часто, как и женщины. Примерно в трети случаев проблема на стороне будущего отца, в трети — на стороне матери, а в остальных ситуациях причину обнаружить вообще не удается.
Чтобы разобраться, что именно сделало зачатие невозможным, врач — это может быть уролог или репродуктолог — расспросит потенциального отца об истории его жизни, частоте половых актов, болезнях и травмах, измерит рост и вес, оценит внешний вид пениса и мошонки и назначит несколько анализов, в том числе и спермограмму.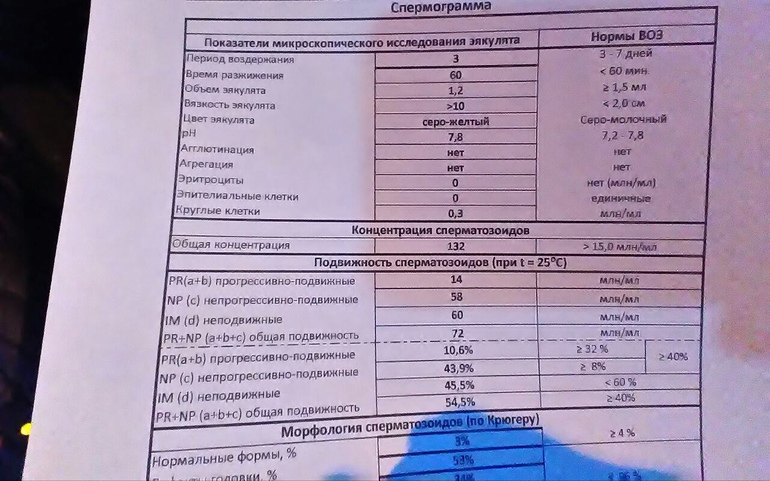
Мужское бесплодие, российские клинические рекомендацииPDF, 260 КБ
В этой статье мы подробно расскажем об анализах, которые назначают мужчинам при бесплодии — их можно найти в списке ниже.
Диагностика мужского бесплодия, буклет Американского общества репродуктивной медицины (ASRM)
Какие анализы назначают мужчинам при бесплодии
- Спермограмма
- MAR-тест
- Анализ на фрагментацию ДНК сперматозоидов
- Анализ связывания сперматозоидов с гиалуроновой кислотой (HBA-тест)
- ПЦР-анализ спермы на половые инфекции: хламидии, микоплазму и уреаплазму
- Микробиологическое исследование эякулята на условно-патогенные микроорганизмы
- Анализ уровня половых гормонов в крови: ФСГ и общий тестостерон
- Исследование постэякуляторной мочи
- Анализ кариотипа
- Тестирование на микроделеции локуса AZF Y-хромосомы
- Тестирование на мутации гена CFTR
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине.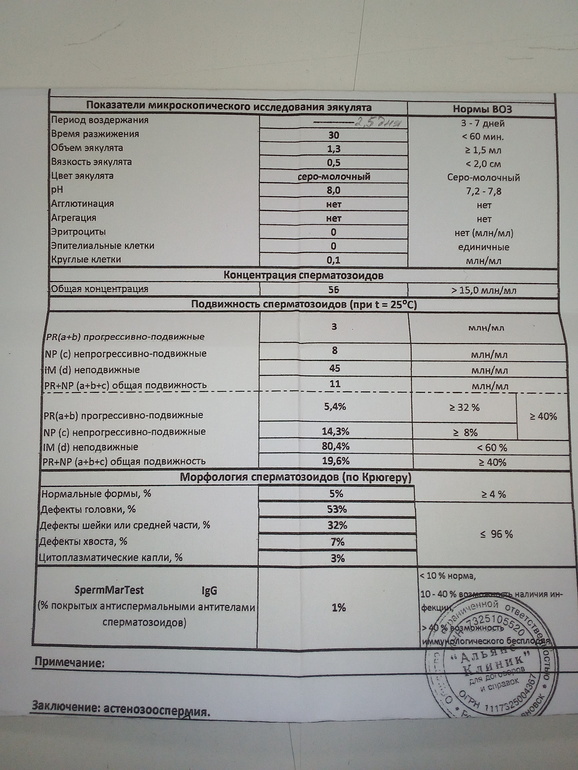 Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Спермограмма
Что это такое. Анализ порции спермы, полученной в медицинском кабинете или дома.
Руководство ВОЗ по исследованию эякулята человека, 5-е изданиеPDF, 3,7 МБ
В анализ входит оценка внешнего вида и объема эякулята, его вязкости, скорости разжижения и pH, исследование не окрашенного образца спермы под микроскопом с подсчетом сперматозоидов, эритроцитов, лейкоцитов и других клеток, определение подвижности сперматозоидов и оценка морфологии — то есть внешнего вида — сперматозоидов в окрашенном образце.
Для чего нужен анализ. Позволяет оценить количество и качество сперматозоидов в образце. Это важно, потому что успех зачатия во многом зависит от количества и здоровья сперматозоидов, объема и рН спермы и от состояния сперматозоидов, которые попадают в женский организм вместе с ней.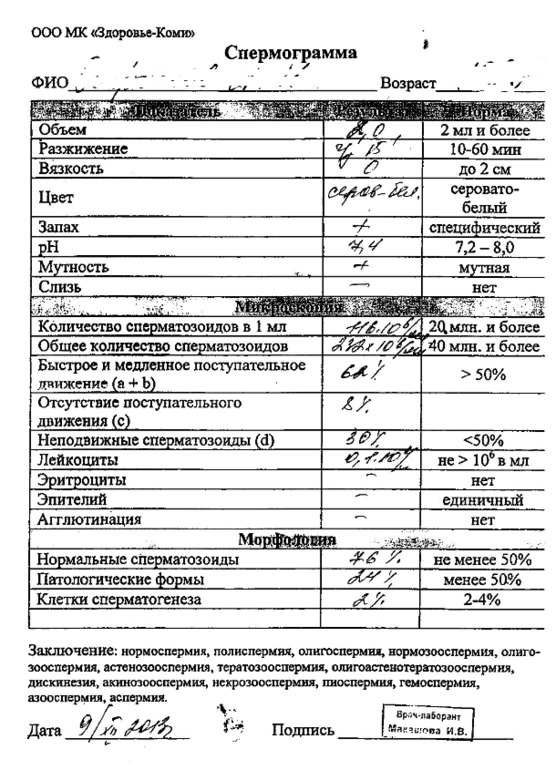
Сперматозоиды можно сравнить с профессиональными пловцами. Первым к финишу приходит только один, но чтобы соревнования состоялись, все участники должны быть здоровы. Врачи оценивают спортивную форму сперматозоидов по трем ключевым параметрам: количеству, форме и подвижности.
Критерии качества спермы от ASRM
Три критерия здоровья сперматозоидов: количество, форма и подвижность. В синем поле — здоровая сперма, в красном — не оченьФорма сперматозоидов. Сперматозоид — прирожденный пловец, спроектированный эволюцией. Чтобы быстро и уверенно двигаться, ему нужна гладкая головка обтекаемой формы, шейка с запасом «спортивного питания» для заплыва и длинный гибкий хвост. А чтобы не просто доплыть, но и доставить по назначению генетический материал, сперматозоиду потребуется акросома, которая покрывает 40—70% головки.
Акросома — колпачок на головке сперматозоида, в котором содержатся химические вещества. Это растворитель для оболочки яйцеклетки, который помогает отцовской ДНК попасть внутрь
Любые уродства — например, лишняя головка, отсутствие шейки или слишком короткий хвост — уменьшают шансы пересечь финишную черту.
Количество сперматозоидов в порции эякулята. Чем больше участников гонки, тем выше шанс, что хоть кто-то достигнет цели.
Подвижность сперматозоидов. Если пловец не может двигаться, цели он не достигнет. Поэтому считается, что мужчина сохраняет фертильность, если в образце его спермы двигаются не менее 32% сперматозоидов.
Здоровая сперма под микроскопом: видно, что почти все сперматозоиды энергично двигаютсяЧто еще нужно знать про спермограмму. Самые надежные результаты получаются, если делать спермограмму согласно руководству ВОЗ — сейчас актуальна версия 2010 года. В нашей стране исследование спермограммы по критериям ВОЗ считается эталонным, потому что позволяет всесторонне и максимально точно оценить состояние спермы.
О строгих критериях доктора Крюгера, информационный сайт о мужской фертильности американского уролога Шейна Рассела
Строгие критерии оценки морфологии сперматозоидов, которыми пользуется ВОЗ, разработал доктор Тинус Крюгер в 1986 году.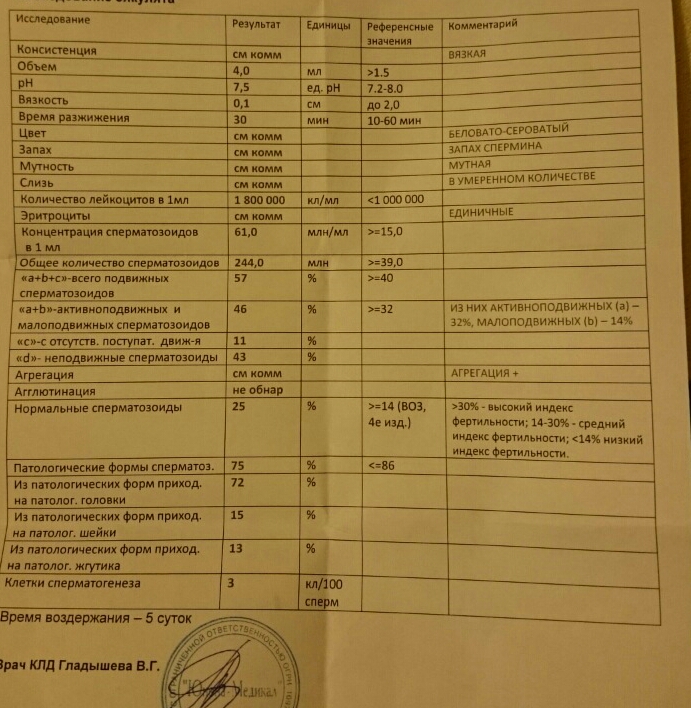 Это важный момент: в некоторых российских лабораториях спермограмму до сих пор делают по «сокращенной» программе, унаследованной еще из СССР. Сокращенное исследование ограничивается оценкой неокрашенного препарата спермы под микроскопом и не позволяет оценить важные изменения в строении сперматозоидов. Поэтому в описании анализа обязательно должна быть фраза: «спермограмма с оценкой морфологии по строгим критериям Крюгера» или «спермограмма с исследованием окрашенного мазка по Крюгеру».
Это важный момент: в некоторых российских лабораториях спермограмму до сих пор делают по «сокращенной» программе, унаследованной еще из СССР. Сокращенное исследование ограничивается оценкой неокрашенного препарата спермы под микроскопом и не позволяет оценить важные изменения в строении сперматозоидов. Поэтому в описании анализа обязательно должна быть фраза: «спермограмма с оценкой морфологии по строгим критериям Крюгера» или «спермограмма с исследованием окрашенного мазка по Крюгеру».
Исследование эякулята, учебное пособие для российских врачейPDF, 620 КБ
Показания и противопоказания. Главное показание для спермограммы — оценка фертильности мужчины. Как правило, при подозрении на бесплодие направляют на анализ и полностью здоровых мужчин, и пациентов с простатитом, половыми инфекциями, варикоцеле, травмами половых органов, гормональными нарушениями.
Кроме того, анализ на спермограмму иногда применяют для контроля успеха вазэктомии — стерилизующей операции по перевязке семенных канатиков, и при подготовке к применению вспомогательных репродуктивных технологий: экстракорпоральному оплодотворению (ЭКО) и интрацитоплазматической инъекции сперматозоида (ИКСИ).
/guide/eko/
Сколько стоит ЭКО
Противопоказаний у спермограммы нет.
Как подготовиться. Перед тем как сдавать тест, стоит воздерживаться от секса и мастурбации в течение двух-семи дней. Время воздержания нужно запомнить. Чтобы анализ был по-настоящему точным, сдавать спермограмму лучше два-три раза с интервалом в две-три недели. А поскольку концентрация сперматозоидов в эякуляте сильно зависит от частоты секса, повторный анализ рекомендуют делать в одной и той же лаборатории. Причем пересдавать спермограмму нужно после такой же сексуальной паузы, как и в первый раз, иначе результаты будет невозможно сравнить.
Тем пациентам, которые болели с температурой выше 37 °С, посещали баню или сауну, пили алкоголь или ходили на массаж простаты, стоит отложить анализ на неделю. Считается, что это повысит точность результата.
Лабораторная диагностика мужского бесплодия, российский учебник для лаборантовPDF, 49,6 МБ
Кроме того, если вы принимаете какие-либо лекарства или добавки, об этом нужно рассказать врачу, который направил на спермограмму.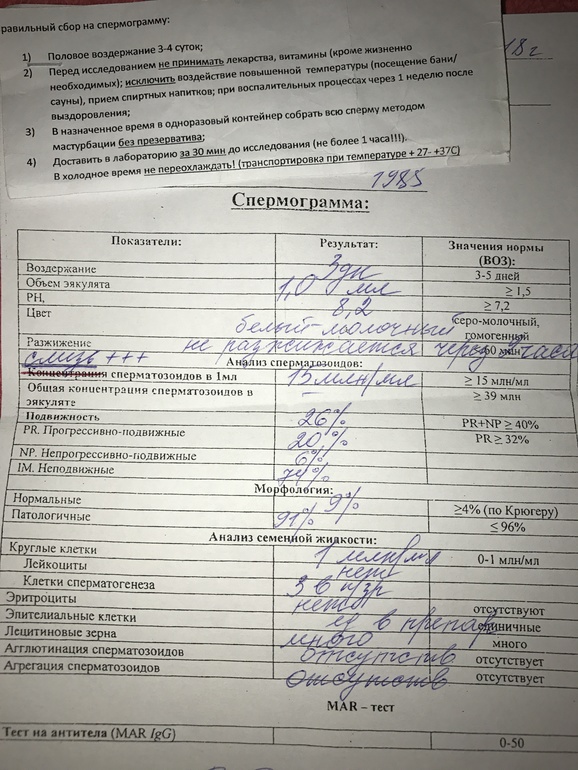 Некоторые препараты — например, безрецептурное обезболивающее ибупрофен — влияют на уровень тестостерона в крови, и это может сказаться на сперме. Врач объяснит, можно ли продолжать пить лекарства или стоит на некоторое время от них отказаться.
Некоторые препараты — например, безрецептурное обезболивающее ибупрофен — влияют на уровень тестостерона в крови, и это может сказаться на сперме. Врач объяснит, можно ли продолжать пить лекарства или стоит на некоторое время от них отказаться.
Спермограмма, советы для пациентов от греческих урологов из Института по изучению урологических заболеваний (ISUD)
Вечером перед анализом не рекомендуют заниматься спортом, а ночью накануне важно хорошенько выспаться. Усталость и стресс могут изменить подвижность сперматозоидов.
Как сдавать. Оптимально сдавать анализ прямо в лаборатории, а не приносить образец из дома. Дело в том, что сперма быстро теряет первоначальные свойства. Сперматозоиды утрачивают способность двигаться в течение часа, а выживают только при температуре 20—37 °С. Так что важно передать образец лаборанту как можно скорее.
Собирают сперму путем мастурбации за закрытой дверью в отдельной комнате при лаборатории. Латексные смазки и презервативы использовать нельзя, потому что латекс ядовит для спермы.
Собрать полученную сперму нужно в обычный градуированный контейнер для биоматериалов, а потом отдать лаборанту. Как правило, контейнер выдают на месте, но лучше заранее позвонить в лабораторию и уточнить этот вопрос.
Что делать? 12.12.19
В поликлинике заставляют купить контейнер для анализов
Для сбора спермы подойдет любой прозрачный градуированный контейнер с завинчивающейся крышкойБольше всего сперматозоидов в первой порции эякулята, поэтому очень важно сохранить для анализа всю полученную сперму. Если часть эякулята не попала в контейнер, надо обязательно предупредить об этом сотрудника.
Если получить эякулят в лаборатории не удается, соберите его дома. Главное, убрать контейнер под куртку или свитер, чтобы сперма не остыла, и доставить ее в лабораторию в течение часа.
Если не получается собрать сперму во время мастурбации, ее можно собрать во время полового акта в специальный нетоксичный презерватив. Однако купить такие в России сложно, а обычный не подойдет. Прерванный половой акт для сбора спермы не годится, потому что велик риск потерять самую важную первую порцию эякулята, а еще кислая среда влагалища снижает подвижность сперматозоидов. Оральный секс тоже не подойдет, потому что слюна тоже кислая, а бактерии, живущие во рту, могут загрязнить образец и исказить результат.
Прерванный половой акт для сбора спермы не годится, потому что велик риск потерять самую важную первую порцию эякулята, а еще кислая среда влагалища снижает подвижность сперматозоидов. Оральный секс тоже не подойдет, потому что слюна тоже кислая, а бактерии, живущие во рту, могут загрязнить образец и исказить результат.
/zarabotat-na-sperme/
Как я попытался заработать на сперме
Нормы спермограммы
| Показатель | Нормы |
|---|---|
| Объем эякулята | 1,5 (1,4—1,7) мл |
| рН | Больше 7,2 |
| Лейкоциты | Меньше 1 млн на мл |
| Общее количество сперматозоидов в эякуляте | 39 (33—46) млн |
| Концентрация сперматозоидов | 15 (12—16) млн на мл |
| Общая подвижность сперматозоидов | 40 (38—42)% |
| Прогрессивно-подвижные сперматозоиды | 32 (31—34)% |
| Живые сперматозоиды | 58 (55—63)% |
| Сперматозоиды нормальной формы | 4 (3,0—4,0)% |
Объем эякулята
1,5 (1,4—1,7) мл
рН
Больше 7,2
Лейкоциты
Меньше 1 млн на мл
Общее количество сперматозоидов в эякуляте
39 (33—46) млн
Концентрация сперматозоидов
15 (12—16) млн на мл
Общая подвижность сперматозоидов
40 (38—42)%
Прогрессивно-подвижные сперматозоиды
32 (31—34)%
Живые сперматозоиды
58 (55—63)%
Сперматозоиды нормальной формы
4 (3,0—4,0)%
Что означают отклонения от нормы.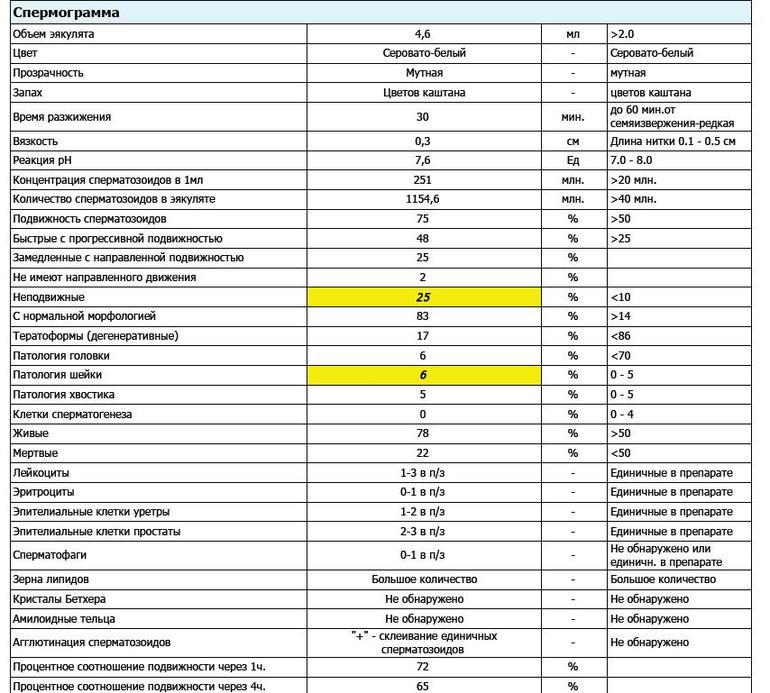 Выделяют 14 возможных отклонений в результатах спермограммы, у каждого из них есть название. Например, азооспермией называется ситуация, когда в эякуляте в принципе нет сперматозоидов, а некрозооспермией — когда они есть, но мертвые и неподвижные. Эти патологии встречаются редко.
Выделяют 14 возможных отклонений в результатах спермограммы, у каждого из них есть название. Например, азооспермией называется ситуация, когда в эякуляте в принципе нет сперматозоидов, а некрозооспермией — когда они есть, но мертвые и неподвижные. Эти патологии встречаются редко.
Но даже идеальная спермограмма не означает, что человек может запросто стать отцом футбольной команды, а не идеальная спермограмма не означает бесплодия. Мужчины с нормальными показателями спермы вполне могут оказаться неспособны к зачатию ребенка — например, из-за генетических нарушений, которые повлияли на способность сперматозоидов к оплодотворению яйцеклетки, хотя и не изменили их внешний вид. Спермограмма — просто один из способов выяснить причину мужского бесплодия, и разбираться с ее результатами нужно вместе с врачом.
С чем могут быть связаны отклонения в спермограмме?
Юрий Кастрикин
уролог сети «Клиника Фомина»
Если в результатах спермограммы обнаружились отклонения, это свидетельствует о нарушении фертильности мужчины. Дело может быть в некогда перенесенных инфекционных заболеваниях мочеполовой системы, в наличии варикоцеле, эндокринных нарушений, иммунологических проблем, во врожденных аномалиях строения мочеполовых органов, в генетических отклонениях, осложнениях после перенесенного эпидемического паротита. Чтобы понять, в чем именно дело, помимо спермограммы мужчина должен пройти комплексное медицинское обследование у уролога или андролога.
Дело может быть в некогда перенесенных инфекционных заболеваниях мочеполовой системы, в наличии варикоцеле, эндокринных нарушений, иммунологических проблем, во врожденных аномалиях строения мочеполовых органов, в генетических отклонениях, осложнениях после перенесенного эпидемического паротита. Чтобы понять, в чем именно дело, помимо спермограммы мужчина должен пройти комплексное медицинское обследование у уролога или андролога.
К сожалению, даже полное медицинское обследование не всегда помогает понять, какая проблема привела к изменениям в спермограмме. В 30—40% случаев не удается выявить причины бесплодия. Это называется «идиопатическое бесплодие», а страдают им внешне совершенно здоровые люди без нарушающих фертильность болезней, гормональных и генетических проблем.
Где сдавать и сколько стоит. Единственный способ сдать спермограмму по ОМС — получить квоту на ЭКО. Женщине и мужчине в рамках этой программы положены бесплатные анализы, в том числе спермограмма. Однако государственные лаборатории спермограммы делают редко. Скорее всего, сдавать ее все равно придется в частной клинике и за свой счет.
Однако государственные лаборатории спермограммы делают редко. Скорее всего, сдавать ее все равно придется в частной клинике и за свой счет.
Приказ Минздрава о программе ЭКО
Цена за спермограмму с оценкой морфологии сперматозоидов по строгим критериям Крюгера в Москве:
- FG Lab — 2200 Р;
- «Инвитро» — 1650 Р;
- «Ситилаб» — 1500 Р.
Как быть здоровым и богатым
Рассказываем, как выбрать хорошего врача и не платить за лишние анализы. Дважды в неделю — в вашей почте вместе с другими статьями о деньгах. Подпишитесь, это бесплатно
MAR-тест
Что это такое. Mixed agglutination reaction, или анализ на наличие антиспермальных антител в сперме. Самую ценную информацию дает определение антиспермальных антител класса А (IgA), но иногда определяют еще и антитела класса G (IgG).
Как устроен гематотестикулярный барьер
Для чего нужен. Сперматозоиды — хрупкие существа, уязвимые перед инфекциями, поэтому организм тщательно оберегает их от невзгод при помощи гематотестикулярного барьера.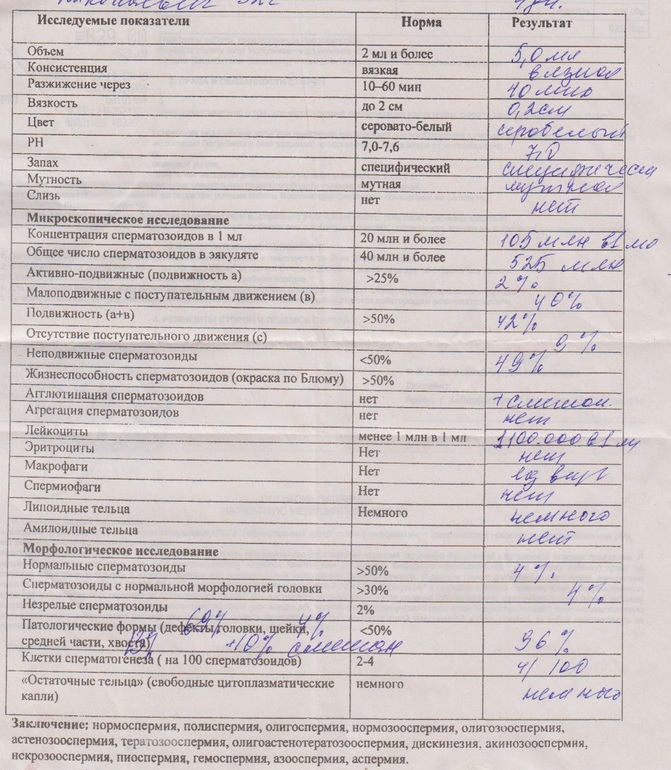 Так называются плотные стенки кровеносных сосудов, снабжающих яички кислородом и питательными веществами. Сосудистые стенки образуют «сито», которое не пропускает к сперматозоидам не только микробы, но и иммунные клетки.
Так называются плотные стенки кровеносных сосудов, снабжающих яички кислородом и питательными веществами. Сосудистые стенки образуют «сито», которое не пропускает к сперматозоидам не только микробы, но и иммунные клетки.
Мужское бесплодие, российские клинические рекомендацииPDF, 260 КБ
Чем опасны антиспермальные антитела
Если по какой-то причине — например, из-за воспаления или из-за травмы яичка — сито повреждается, иммунные клетки могут познакомиться со сперматозоидами. А поскольку иммунной системе о сперматозоидах ничего не известно, она начинает вырабатывать к ним антитела — боевые белки, необходимые для борьбы со всем чужеродным в организме. Атакуя сперматозоиды, антитела лишают их способности оплодотворять яйцеклетку. Поэтому врачи часто назначают вместе со спермограммой еще и MAR-тест, это позволяет понять, связано ли бесплодие с иммунными причинами.
Показания и противопоказания. Главное показание для MAR-теста — подозрение на мужское бесплодие.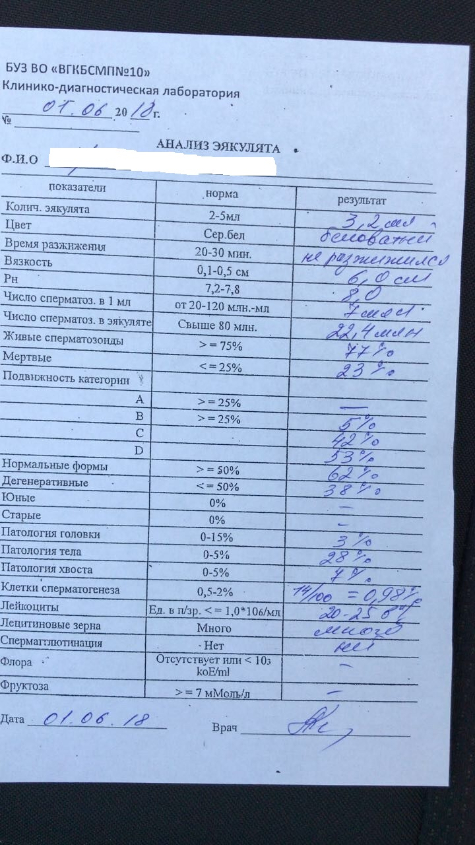
Как подготовиться и сдать анализ. Для MAR-теста понадобится образец эякулята. Готовиться к анализу и сдавать его нужно точно так же, как и спермограмму.
Нормы MAR-теста. Во время теста лаборант подмешивает к сперме крохотные шарики, на которые нанесены антитела. Если шарики прилипнут больше чем к половине сперматозоидов, MAR-тест считается положительным.
Что означают отклонения от нормы. При положительном MAR-тесте врач заподозрит, что в мужском бесплодии виноваты иммунологические факторы. Он назначит анализы, которые помогут установить причину нарушений. Если диагноз подтвердится, супружеской паре, чтобы добиться беременности, почти наверняка придется прибегнуть к ЭКО или ИКСИ.
/guide/kvota-eko/
Как сделать ЭКО по ОМС
Где сдавать и сколько это стоит. Скорее всего, сдавать MAR-тест придется в частной лаборатории за деньги.
Цена за MAR-тест в Москве:
- «Инвитро», IgA — 1160 Р;
- «Инвитро», IgG — 1160 Р;
- FG Lab, IgA + IgG — 1000 Р.

Дополнительные анализы к спермограмме
Дополнительные анализы часто назначают вместе со спермограммой, но нужны они не всем пациентам. Проблемы со здоровьем, которые они позволяют выявить, встречаются очень редко.
Анализ на фрагментацию ДНК сперматозоидов. Врач может назначить этот анализ при идиопатическом бесплодии: если спермограмма в норме, но мужчина все равно бесплоден. Не исключено, что проблема в «бракованном» генетическом материале, который содержится в сперматозоидах.
Цена за анализ на фрагментацию ДНК в сперматозоидах в Москве:
- «Инвитро», только вместе со светооптическим исследованием эякулята — 8620 Р;
- «Ситилаб», только вместе со спермограммой — 6900 Р.
/analiz/
Вы имеете право на бесплатные анализы по ОМС
Анализ связывания сперматозоидов с гиалуроновой кислотой (HBA-тест). Этот тест позволяет оценить оплодотворяющую способность сперматозоида.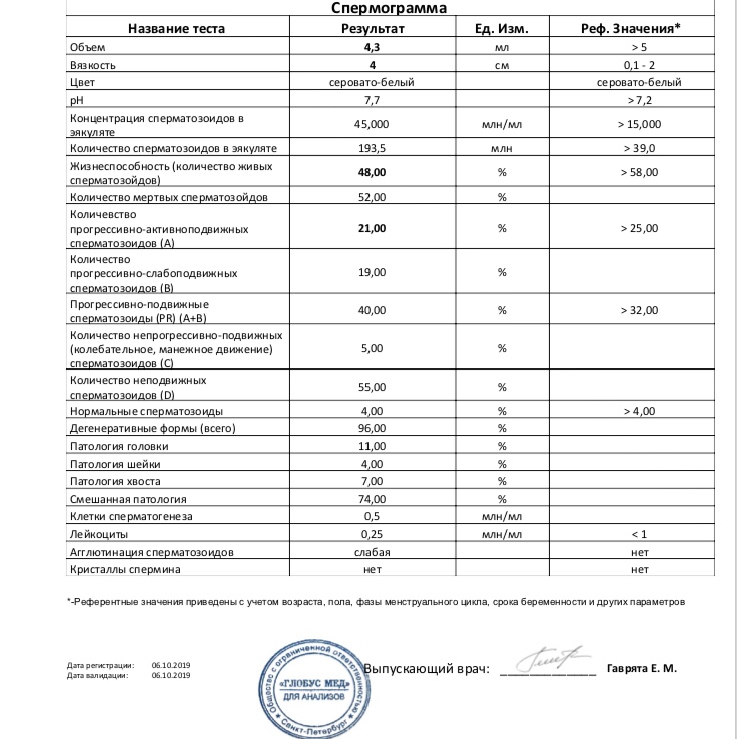 Как и в предыдущем случае, врач может назначить его, если спермограмма в норме, но мужчина все равно бесплоден. Возможно, сперматозоид не способен присоединиться к гиалуроновой кислоте, которая входит в состав оболочки яйцеклетки, а без этого ему не удастся с ней слиться.
Как и в предыдущем случае, врач может назначить его, если спермограмма в норме, но мужчина все равно бесплоден. Возможно, сперматозоид не способен присоединиться к гиалуроновой кислоте, которая входит в состав оболочки яйцеклетки, а без этого ему не удастся с ней слиться.
Цена за HBA-тест:
- «СМ-Клиника» — 7000 Р;
- «Сперма-тест» — 5000 Р;
- Remedi — 4500 Р.
Уточняющие анализы при проблемах со спермограммой
Эти тесты врачи рекомендуют, только если выясняется, что со спермограммой что-то не так. Каждый из них способен объяснить то или иное отклонение в спермограмме.
ПЦР-анализ спермы на половые инфекции: хламидии, микоплазму и уреаплазму. Врач назначит этот анализ, если в спермограмме повышен уровень лейкоцитов. Лейкоциты — это особые клетки, которые появляются при воспалении. Нужно проверить, не связано ли оно с половыми инфекциями.
/pcr-test/
Сколько стоит сдать ПЦР-анализ
Цена за ПЦР на половые инфекции в Москве:
- «Ситилаб», выявление ДНК хламидий в сперме — 370 Р;
- «Ситилаб», выявление ДНК микоплазм в сперме — 370 Р;
- «Ситилаб», выявление ДНК уреаплазм в сперме — 370 Р.

Микробиологическое исследование эякулята на условно-патогенные микроорганизмы. Врач также может назначить этот анализ, если в спермограмме повышен уровень лейкоцитов. Воспаление может быть связано с бактериями, которые в норме не причиняют вреда здоровью, но иногда выходят из-под контроля.
Цена в Москве за посев спермы на микрофлору в «Ситилабе» — 1760 Р.
Анализ уровня половых гормонов в крови: ФСГ и общий тестостерон. Врач назначает эти анализы, если в спермограмме либо совсем не удалось обнаружить сперматозоидов, либо их меньше нормы. Иногда сперматозоиды не могут нормально сформироваться из-за дефицита половых гормонов в организме — это называется гипогонадизм. Но поставить такой анализ по результатам анализа может только эндокринолог или уролог.
Цена за тест на половые гормоны в Москве вместе со взятием крови:
- «Инвитро», ФСГ — 815 Р;
- «Инвитро», общий тестостерон — 815 Р;
- «Ситилаб», ФСГ — 750 Р;
- «Ситилаб», общий тестостерон — 750 Р.

Исследование постэякуляторной мочи. Врач назначает этот анализ, если в спермограмме не удалось обнаружить сперматозоидов, а объем порции эякулята менее миллилитра. Такое исследование помогает выявить ретроградную эякуляцию: когда в процессе семяизвержения сперма попадает не в мочеиспускательный канал, а в мочевой пузырь.
Цена за определение сперматозоидов в постэякуляторной моче в Москве в криобанке Biologic — 1500 Р.
Анализ кариотипа. Исследование может помочь, если в спермограмме либо совсем не было сперматозоидов, либо было меньше десяти миллионов на миллилитр. Не исключено, что дело в нарушении строения хромосом, и повреждены именно гены, отвечающие за регуляцию производства спермы. Чтобы расшифровать результат, нужно будет проконсультироваться с врачом-генетиком.
/dnk-test/
Сколько стоит сдать генетический тест
Цена за анализ кариотипа вместе со взятием крови в Москве:
- «Инвитро» — 7110 Р;
- «Ситилаб» — 7090 Р.

Тестирование на микроделеции локуса AZF Y-хромосомы. Врач может назначить этот анализ, если в спермограмме либо совсем не удалось обнаружить сперматозоидов, либо их меньше пяти миллионов на миллилитр. Делециями ученые и врачи называют утраты важных участков хромосомы. В этом случае анализ позволяет выяснить, не пострадал ли AZF — участок мужской Y-хромосомы, который необходим для нормального формирования сперматозоидов.
Цена за тестирование на микроделеции AZF вместе со взятием крови в Москве:
- «Ситилаб» — 4510 Р;
- «Инвитро» — 4310—9890 Р, в зависимости от количества микроделеций;
- FG Lab — 3500 Р.
Тестирование на мутации гена CFTR. Если у мужчины есть мутация по гену CFTR, есть риск, что его ребенок будет страдать тяжелым заболеванием — муковисцидозом. Как правило, врачи назначают этот анализ тем пациентам, у партнерш которых тоже обнаружена такая мутация: если ее находят у обоих родителей, риск зачать больного ребенка составляет 50%.
Цена за тестирование на мутации CFTR вместе со взятием крови в Москве:
- «Инвитро» — 14 940 Р;
- «Ситилаб» — 8080 Р;
- FG Lab, 16 самых частых мутаций — 4500 Р.
Спермограмма (исследование спермы): цена, подготовка, проведение
Исследование спермы или спермограмма – анализ, который обязательно назначается мужчине при комплексном обследовании пары на выявление причины бесплодия.
Спермограмма позволяет оценить оплодотворяющую способность спермы, а также выявить различные патологии мужского организма, в частности — мочеполовой системы.
Спермограмма базовая и расширенная
Мар-тест
Морфология по Крюгеру
Исследование спермы проводится в два этапа:
1 этап предполагает изучение макроскопических показателей спермы. К ним относятся цвет, кислотность, время разжижения, объем, вязкость и концентрация.
2 этап — микроскопическое исследование семенной жидкости под микроскопом. Выявляют наличие лейкоцитов в сперме и клеток плоского эпителия, определяют концентрацию и количество сперматозоидов, их подвижность и жизнеспособность.
Макроскопические параметры спермограммы:
— Объем эякулята – 2-6 мл. Если количество спермы меньше нижней нормы, то, возможно, речь идет о снижении функции половых желез и яичек и, как следствие, возможном бесплодии мужчины.
Рекомендуемым условием сдачи спермы является воздержание от половых контактов в течение 3-5 дней до сдачи анализа. Но, если при выполнении данной рекомендации объем спермы слишком мало или эякуляция не происходит совсем, это может свидетельствовать о серьезных патологиях. Например, о заращении семявыводящего канала.
— Время разжижения эякулята – 10-40 минут. Если время разжижения больше нормы или оно вообще не происходит, то, возможно, в предстательной железе мужчины происходят патологические процессы.
Именно ферменты предстательной железы обеспечивают разжижение спермы, и его отсутствие говорит о таких хронических заболеваниях половых желез, как везикулит или простатит.
При половом акте разжижение спермы происходит во влагалище партнерши. Это позволяет им приобрести подвижность и не слишком долго задерживаться в кислотной среде. Иначе, шансы на проникновение в матку у них резко снижаются и оплодотворения может не произойти.
— Консистенция и вязкость эякулята – не должна превышать 2 см. Этот показатель определяют после разжижения эякулята (примерно через час после сбора спермы). Если вязкость спермы повышена, то движение сперматозоидов затруднено. Поэтому, синдром вязкой спермы или вискозипатия может стать одной из причин бесплодия мужчины.
Цвет эякулята – беловато-серый, молочный, мутный. Цвет спермы зависит от потребляемой еды, приема лекарственных препаратов, пагубных привычек мужчины, частоты половых контактов и может изменяться в определенные периоды времени. Но, если изменение цвета семенной жидкости наблюдается продолжительное время, то это может говорить о ряде наличия некоторых заболеваний.
Но, если изменение цвета семенной жидкости наблюдается продолжительное время, то это может говорить о ряде наличия некоторых заболеваний.
Бурый, темный цвет спермы может говорить о наличии в ней примесей застаревшей крови из-за воспаления семявыводящих путей, иногда – яичек, и даже раке простаты.
Прозрачная сперма является признаком бесплодия, когда в эякуляте отсутствуют сперматозоиды (азооспермия).
Грязно-желтый или зеленоватый эякулят свидетельствует об инфекционных процессах в половой системе мужчины или наличии ЗППП.
Сперма красного или розового цвета дает основание предполагать воспаления уретры или предстательной железы, свидетельствуя о примеси в ней эритроцитов (гемоспермия).
Кислотность эякулята – слабощелочная pH 7,2-8,0. Показатель кислотности спермы помогает определить наличие локальных очагов воспаления мужской половой системы. Кислотная среда может свидетельствовать о закупорке выводных протоков семенных пузырьков, а повышение pH может говорить о наличии воспалительных процессов в простате и семенных пузырьках.
Микроскопические параметры спермограммы:
Биохимический состав эякулята представлен смесью секрета предстательной железы, яичек, куперовских желез и семенных пузырьков с находящимися в ней сперматозоидами. Наличие клеток сперматогенного эпителия, лецитиновых капель, амилоидных телец в сперме не более 2% считается нормой.
Сперма здорового мужчины не содержит в своем составе слизи и эритроцитов. Увеличение количества белых телец в эякуляте свидетельствует о наличии воспалительных процессов.
Концентрация сперматозоидов. Количество спермиев в 1 мл – 20-120 млн. Количество спермиев в эякуляте в целом – 40-500 млн.
Олигозооспермия — снижение концентрации сперматозоидов.
Азооспермия – это отсутствие спермиев в семенной жидкости. Причиной азооспермии может быть обструкция семявыводящих канальцев.
Полизооспермия — это чрезмерное превышение норм концентрации сперматозоидов.
Критическим уровнем концентрации сперматозоидов в эякуляте для осуществления естественного оплодотворения яйцеклетки считается 10 млн/1 мл. Но не стоит забывать, что важную роль здесь играет качество половых клеток. Если более половины сперматозоидов обладают высокой подвижностью, то происходит компенсация их небольшого количества.
Подвижность сперматозоидов делят на четыре типа по характеру движения:
тип а – линейные быстрые движения,
тип b – линейные медленные или нелинейные прогрессивные движения;
тип с – круговые или колебательные движения на месте;
тип d – неподвижные сперматозоиды.
В норме присутствие сперматозоидов «типа а» в эякуляте должно быть более 25%.
Смеси типов а+b или с+d – более 50%.
А наличие клеток типа d – менее 50%.
Снижение процента спермиев с характеристиками движения по первым трем типам (а, b и с) менее положенной нормы называют астеноспермией. К нарушению подвижности сперматозоидов может привести частичная обструкция семявыводящих путей, варикоцеле, антиспермальные вещества, пиоспермия.
К нарушению подвижности сперматозоидов может привести частичная обструкция семявыводящих путей, варикоцеле, антиспермальные вещества, пиоспермия.
Агглютинациия и агрегация сперматозоидов — явления, при которых они склеиваются между собой по причине неразжижения эякулята. Это возможно при хронических воспалениях простаты и семенных пузырьков.
Морфология сперматозоидов. Сперматозоиды состоят из головки, шейки и жгутика. Существует несколько морфологических форм мужских половых клеток. Это обусловлено отличиями в строении частей сперматозоидов.
Еще в 1987 году было предложено определение нормальных сперматозоидов. Подход Крюгера был обусловлен тем, что сперматозоиды, сумевшие добраться до яйцеклетки, пройдя по цервикальному каналу за восемь часов, сами свидетельствуют о своей состоятельности, то есть нормальности.
Для исследования берут не менее 200 спермиев и, используя фазово-контрастную микроскопию, начинают изучение материала.
Нормой считается присутствие в сперме здорового мужчины сперматозоидов с патологией хвоста около 2%, с патологией шейки – не более 15%.
Нормальных спермиев в эякуляте должно быть более 50%, а по некоторым данным – не превышать 81%.
Незрелых сперматозоидов в эякуляте должно быть не более 2-3%. Число незрелых половых клеток может возрасти от воздействия радиации, инфекций, тепла.
Жизнеспособность сперматозоидов. В норме в эякуляте мужчины должно присутствовать не менее 50% живых сперматозоидов. Уменьшение этого количества может привести к патологическому состоянию – некроспермии. Соответственно, чем меньше количество жизнеспособных спермиев в эякуляте, тем меньше вероятность зачатия ребенка.
Время жизни сперматозоидов обусловлено разными фактами. В их числе фруктоза. Это своеобразный источник энергии для сперматозоидов. Соответственно, эякулят, богатый этим веществом, увеличивает продолжительность своей жизни.
Иногда снижение такого параметра, как фруктоза, является результатом гормонального сбоя или воспаление простаты.
Чтобы обеспечить достаточное количество фруктозы, мужчинам следует ежедневно употреблять свежие фрукты, соки, овощи и зелень.
При содержании нормальных сперматозоидов в семенной жидкости менее 30% выявляют тератоспермию. Значительные отклонения от референсных значений (границ нормы) приводят к уменьшению шансов на оплодотворение.
Если результаты спермограммы отличаются от нормы, то требуется повторная сдача анализа. Лучше это сделать 1-2 недели спустя, соблюдая данные рекомендации специалиста.
Спермограмма — особо важный анализ. От качества мужских клеток напрямую зависит результат ЭКО. Специалисты «Геном-Волга» настоятельно рекомендуют проводить исследование эякулята в эмбриологической лаборатории клиники, где есть всё необходимое для глубокой и качественной оценки спермы по многочисленным параметрам.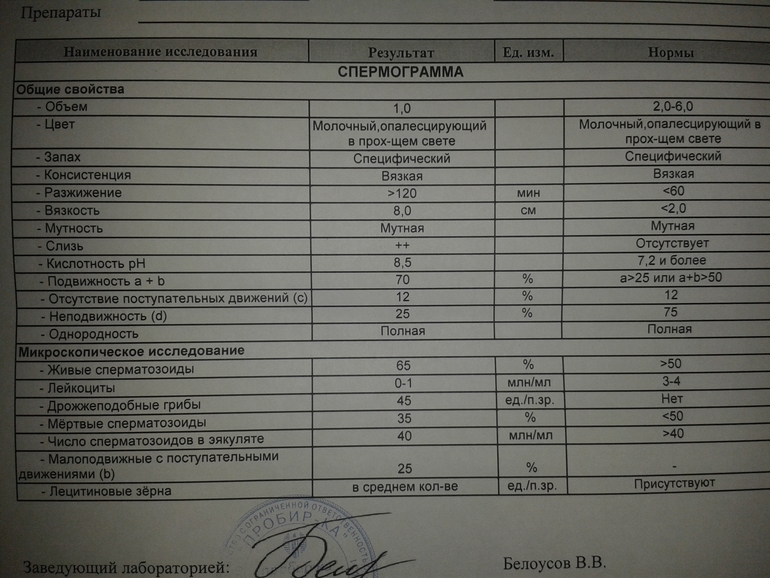 Расширенная спермограмма включает MAR-тест (определение наличия в сперме антиспермальных антител, что свидетельствует об иммунологическом бесплодии), морфологию по Крюгеру.
Расширенная спермограмма включает MAR-тест (определение наличия в сперме антиспермальных антител, что свидетельствует об иммунологическом бесплодии), морфологию по Крюгеру.
Спермограмма. Мужское здоровье
Спермограмма показывает способность мужчины к оплодотворению и, кроме того, является важнейшим методом диагностики урологических заболеваний. Во время исследования оценивают концентрацию, форму и подвижность сперматозоидов, определяют количественные, качественные, морфологические параметры спермы. Это делается специалистами в лабораторных условиях при помощи микроскопа.
Какие существуют показания к назначению спермограммы?
- Бесплодный брак (выявление мужского фактора).
- Бесплодие у мужчин (вызванное простатитом, варикоцеле, инфекцией, травмой, гормональными нарушениями).
- Подготовка к ЭКО, ИКСИ.
Как подготовиться к сдаче спермы на анализ?
Перед сдачей спермы для анализа рекомендуется половое воздержание в течение 3-5 дней. В этот период нельзя принимать алкоголь, пиво, лекарственные препараты, посещать баню или сауну, принимать горячие ванны.
В этот период нельзя принимать алкоголь, пиво, лекарственные препараты, посещать баню или сауну, принимать горячие ванны.
Как правильно собрать сперму для анализа?
Материал для исследования собирается только путем мастурбации в специальную стерильную посуду. Для анализа желательно собрать всю выделяемую сперму. Потеря части спермы, особенно первой порции, делает неточной общую картину спермограммы. Лучше всего получение спермы осуществить в клинике в специально подготовленной комнате, но допускается сбор материала и в домашних условиях, если пациент сможет доставить контейнер в лабораторию в течение одного часа.
Сроки выполнения анализа спермы — 1 день.
Какие нормальные показатели спермограммы?
| Показатель | Норма |
|---|---|
| Объем | не менее 2 мл |
| Консистенция | вязкая |
| Цвет | бело-сероватый |
| Запах | специфический |
| Время разжижения | 10-40 минут |
| Вязкость | до 2 см |
| рН | 7,2-8,0 |
| Количество спермиев в 1 мл | 20-120 млн.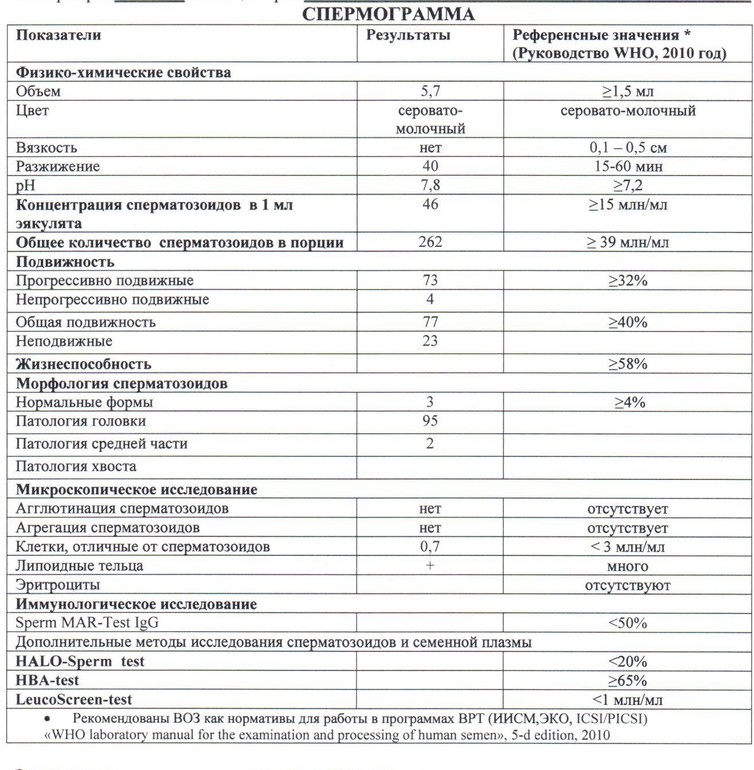 |
| Количество спермиев в эякуляте | 40-500 млн. |
| Активно подвижные (категория А) | более 25 % |
| Слабоподвижные (категория В) А + В | не менее 50 % |
| Непрогрессивно подвижные (кат.С) С + D | не более 50 % |
| Неподвижные (категория D) | менее 50 % |
| Патологические сперматозоиды | не более 50 % |
| Количество округлых клеток | не более 5 млн. |
| Спермагглютинация | нет |
| Нормальные сперматозоиды | более 50 % |
| Лейкоциты | до 3-5 в поле зрения |
При диагностике мужского бесплодия при результатах, отличных от нормы, необходимо через 1-2 недели пересдать спермограмму и с полученными результатами обратиться к врачу-андрологу.
Источники
- Castellano L., Arroyo-Salvo CA., Chiarante N., Alonso CAI., Lottero-Leconte RM., Vernaz ZJ.
 , Navarro M., Mutto A., Osycka-Salut C., Ribeiro ML., Perez-Martinez S. Evaluation of α5β1 integrin as a candidate marker for fertility in bull sperm samples. // Theriogenology — 2021 — Vol168 — NNULL — p.66-74; PMID:33862426
, Navarro M., Mutto A., Osycka-Salut C., Ribeiro ML., Perez-Martinez S. Evaluation of α5β1 integrin as a candidate marker for fertility in bull sperm samples. // Theriogenology — 2021 — Vol168 — NNULL — p.66-74; PMID:33862426 - Frikh M., Benaissa M., Kasouati J., Benlahlou Y., Chokairi O., Barkiyou M., Chadli M., Maleb A., Elouennass M. [Prevalence of male infertility in a university hospital in Morocco]. // Pan Afr Med J — 2021 — Vol38 — NNULL — p.46; PMID:33854675
- Nasiri A., Vaisi-Raygani A., Rahimi Z., Bakhtiari M., Bahrehmand F., Kiani A., Mozafari H., Pourmotabbed T. Evaluation of The Relationship among The Levels of SIRT1 and SIRT3 with Oxidative Stress and DNA Fragmentation in Asthenoteratozoospermic Men. // Int J Fertil Steril — 2021 — Vol15 — N2 — p.135-140; PMID:33687167
- Vahedian-Azimi A., Karimi L., Makvandi S., Jamialahmadi T., Sahebkar A. A Systematic Review of the Assessment of the Presence of SARS-CoV-2 in Human Semen. // Adv Exp Med Biol — 2021 — Vol1321 — NNULL — p.
 335-342; PMID:33656738
335-342; PMID:33656738 - Silva GP., Grangeiro VPX., de Oliveira CFD., Neto FL. Cystatin C and Seminal Parameter Evaluation in Patients with End-Stage Renal Disease. // Curr Urol — 2020 — Vol14 — N4 — p.178-182; PMID:33488335
- Matumo P., Bunduki G., Kamwira IS., Sihalikyolo J., Bosunga K. [Abnormal semen analyses in men undergoing premarital screening and in infertile couples in Butembo-Democratic Republic of Congo]. // Pan Afr Med J — 2020 — Vol37 — NNULL — p.155; PMID:33425188
- Jandou I., Mhanna T., Chennoufi M., Aynaou M., El Houmaidi A., Barki A. Hypofertility in a persistence of mullerian duct syndrome: Case report. // Int J Surg Case Rep — 2020 — Vol77 — NNULL — p.778-781; PMID:33395894
- Gorelova IV., Popova PV., Rulev MV. [Vitamin D and reproductive health]. // Probl Endokrinol (Mosk) — 2020 — Vol66 — N5 — p.96-101; PMID:33369377
- Huyghe E., Boitrelle F., Methorst C., Mieusset R., Ray PF., Akakpo W., Koscinski I., Chalas C., Rives N., Plotton I.
 , Robin G., El Osta R., Hennebicq S., Eustache F., Marcelli F., Lejeune H. [AFU and SALF recommendations for the evaluation of male infertility]. // Prog Urol — 2021 — Vol31 — N3 — p.131-144; PMID:33309127
, Robin G., El Osta R., Hennebicq S., Eustache F., Marcelli F., Lejeune H. [AFU and SALF recommendations for the evaluation of male infertility]. // Prog Urol — 2021 — Vol31 — N3 — p.131-144; PMID:33309127 - Methorst C., Akakpo W., Graziana JP., Ferretti L., Yiou R., Morel-Journel N., Terrier JE., Beley S., Carnicelli D., Hupertan V., Madec FX., Faix A., Marcelli F., Huyghe E. [Recommendations of the Committee of Andrology and Sexual Medicine of the AFU concerning the management of Varicocele]. // Prog Urol — 2021 — Vol31 — N3 — p.119-130; PMID:33308982
Мужское бесплодие: причины, диагностика, лечение, анализы
Главная > Медиацентр > Статьи > Лечение бесплодия
Мужское бесплодие и его лечение (равно как и любые другие мужские проблемы) являются объектом пристального внимания бизнесов различного калибра со всего мира: рынок виагры слишком велик, чтобы не пытаться на нем заработать.
Краткая история вопроса: Долгие года, до 20 века включительно, считалось, что если женщина не беременеет, то это исключительно ее проблема. В 19 веке Левенгуком был открыт микроскоп автор которого описал микроскопическое содержимое спермы в ряду первых наблюдений (знаменитый гомункулюс, впоследствии названный сперматозоидом).
В 19 веке Левенгуком был открыт микроскоп автор которого описал микроскопическое содержимое спермы в ряду первых наблюдений (знаменитый гомункулюс, впоследствии названный сперматозоидом).
Первая и, особенно вторая мировые войны серьезно замедлили научные исследования бесплодия, науке, видимо было не до того, и серьезные исследования мужского бесплодия были проведены только в 50-х годах двадцатого столетия. Коммерциализация отрасли произошла стремительно, в связи с чем, долгое время культивировался миф о преобладании мужского фактора над женским.
Отдельными исследователями утверждалось, что «вина» мужчины достигает 70% бесплодного брака. Справедливости ради надо отметить, что в некоторых европейских центрах доля ЭКО проводимых по мужскому фактору превышает половину, что можно объяснить ненормальной промышленной экологией, что впрочем, для Российского читателя в настоящее время неактуально.
На сегодняшний день доля мужского бесплодия составляет примерно 40% в структуре бесплодия.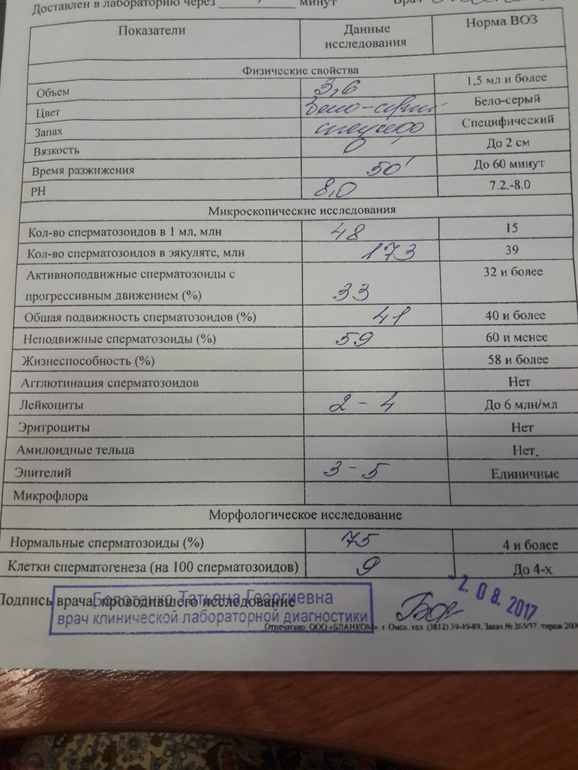
Когда обследоваться?
Естественно, когда есть бесплодие, т.е., согласно определению экспертов Всемирной Организации Здравоохранения (ВОЗ) – отсутствие беременности в течение 12 месяцев регулярной половой жизни без контрацепции. В тех случаях, когда есть сомнения в репродуктивной функции (перенесенные заболевания) имеет смысл обследоваться раньше – через 6 месяцев.
Контрацепция – предохранение от нежеланной беременности
Регулярная половая жизнь (да, да, этот термин тоже нуждается в комментариях) — это половая жизнь 1 раз в 2-3 дня.
Как мне нужно обследоваться?
Мужское бесплодие Обследовать мужчин очень просто: необходимо просто сдать эякулят на исследование. Исследование эякулята, подразумевает подсчет количества, подвижности и оценку формы спермиев. Сперматозоид от греч. Spermatozoon — клетка спермы (zoon – клетка – термин, предложенный Левенгуком живет и здравствует и поныне)
Эякулят и сперма и семенная жидкость – слова синонимы.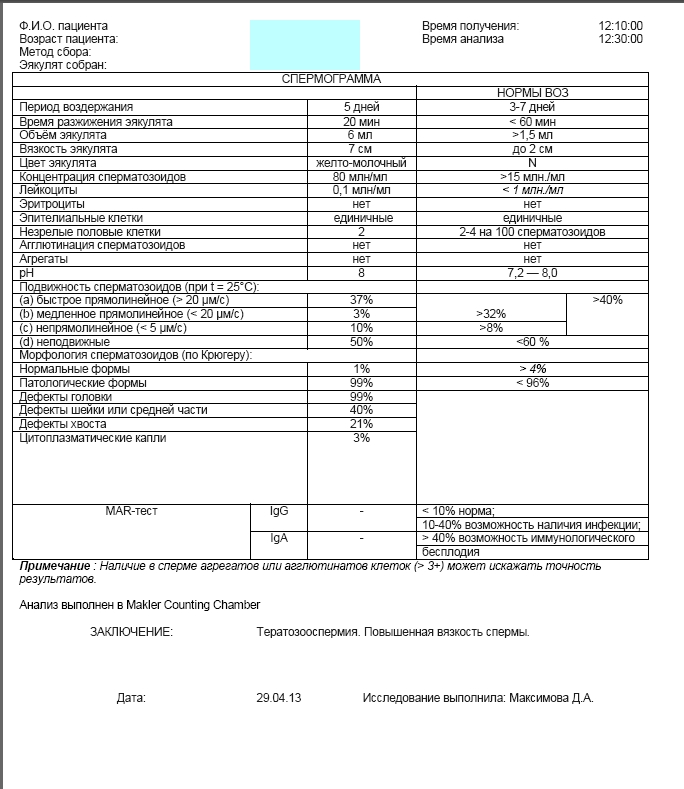 Исследование эякулята и спермограмма – тоже синонимы В Клинике Нуриевых всем пациентам по умолчанию предлагается исследование 3-х анализов сразу:
Исследование эякулята и спермограмма – тоже синонимы В Клинике Нуриевых всем пациентам по умолчанию предлагается исследование 3-х анализов сразу:
| Метод | Цель исследования |
| Спермограмма | Подсчет концентрации спермиев, оценка их подвижности, микроскопия |
| Исследование морфологии спермиев | Оценка формы и размеров каждого отдельно взятого сперматозоида, включая измерение его размеров, вывод в процентном соотношении |
|
|
|
Кому надо обследоваться сначала: мне или моей жене?
Многие гинекологи начинают обследование женщины только в том случае, если обследован мужчина.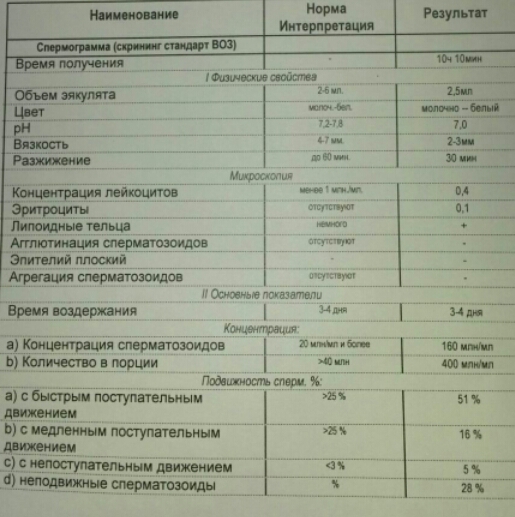 Хуже того: к обследованию женщины не приступают до полного излечения мужа. Впрочем, есть и обратный перекос: встречаются вдоль и поперек обследованные женщины, недоумевающие о причинах бесплодия, и при этом, понятия не имеющие, какого качества сперма у мужа. Истина, как всегда где то посередине: бесплодие – это единственное заболевание, которым болеют сразу двое: муж и жена. Обследоваться при бесплодии надо сразу вдвоем. Обследование женщины привязано к менструальному циклу, поэтому спермограмму делают параллельно в первый месяц обследования.
Хуже того: к обследованию женщины не приступают до полного излечения мужа. Впрочем, есть и обратный перекос: встречаются вдоль и поперек обследованные женщины, недоумевающие о причинах бесплодия, и при этом, понятия не имеющие, какого качества сперма у мужа. Истина, как всегда где то посередине: бесплодие – это единственное заболевание, которым болеют сразу двое: муж и жена. Обследоваться при бесплодии надо сразу вдвоем. Обследование женщины привязано к менструальному циклу, поэтому спермограмму делают параллельно в первый месяц обследования.
Как подготовиться к исследованию спермы?
Исследование спермы требует правильной подготовки:
- 2-7 дней воздержаться от половой жизни
- голодный желудок не обязателен, прием пищи не влияет на анализ
- курение: не стоит отменять курение, анализ не должен показать лучшее состояние, чем есть на самом деле (эта рекомендация не является рекомендацией курить, влияние никотина на бесплодие давно доказано, оно резко негативное)
- алкоголь.
 В любом количестве принятый алкоголь ухудшает качество спермы в связи с интоксикацией. Не рекомендуется принимать алкоголь (любой) за несколько дней до исследования эякулята. Впрочем, если вы принимаете алкоголь часто (ежедневно), смотри рекомендацию про курение.
В любом количестве принятый алкоголь ухудшает качество спермы в связи с интоксикацией. Не рекомендуется принимать алкоголь (любой) за несколько дней до исследования эякулята. Впрочем, если вы принимаете алкоголь часто (ежедневно), смотри рекомендацию про курение. - инфекции (грипп, ОРЗ). Если они протекают с выраженной интоксикацией, сопровождаются температурой до 380 и выше, исследование лучше отложить на 2-3 недели.
Можно ли принести сперму из дома?
Да, если уложитесь в 40 минут с момента получения. При этом нельзя встряхивать перегревать, переохлаждать сперму, держать ее на свету. Идеально контейнер со спермой принести в кармане рубашки, одев сверху пиджак или свитер.
Можно ли набирать сперму в презерватив?
Все презервативы содержат отравляющие сперматозоиды вещества – спермициды. Ответ: однозначно нет.
Можно ли набирать сперму, полученную в результате прерванного полового акта?
Нет, поскольку сперма смешивается с кислым содержимым женских половых путей, и теряет свои качества.
Для сбора спермы можно использовать любую чистую посуду?
Нет. Большинство пластиков токсично для сперматозоидов, а стекло может содержать остатки моющих средств. Для сбора спермы в Клинике Нуриевых предлагают стерильную одноразовую посуду (контейнер), протестированную на сперме.
Каким способом можно собрать сперму?
Науке известны следующие способы: виброэякуляция, электроэякуляция, хирургический забор из яичка, мастурбация. Последний способ самый эффективный и дешевый. В Клинике Нуриевых оборудована специальная комната (так называемая розовая комната), оснащенная необходимой видеотехникой, для большей эффективности.
Нужно ли обследоваться на инфекции при подозрении на бесплодие?
Обследование супружеской пары на инфекции не является медицинским стандартом. Однако, в Клинике Нуриевых предлагают исследование на хламидии почти всем, по следующим причинам
- Перенесенный хламидиоз часто вызывает непроходимость маточных труб
- Непроходимость маточных труб – является причиной большего числа бесплодных браков в России
- Избыточное распространение хламидиоза–
Надо ли мне обследоваться на гормоны?
Если сперма нормальная, то никакое обследование больше не является необходимым.
Сколько раз нужно сдавать сперму на анализ?
Один раз. Если сперма в норме, обследование заканчивается.
Если спермограмма очень плохая (спросите у врача), обследование рекомендуется повторить в кратчайшие сроки, чтобы сформировать оптимальную стратегию лечения. Если показатели спермы умеренно снижены, наоборот, повторить спермограмму имеет смысл через некоторое время, в идеале через 3 месяца. Продолжительность сперматогенеза около 3-х месяцев. За это время вероятный негативный фактор (простуда, интоксикация) может закончиться, сперма станет лучше безо всякого лечения.
Какие основные причины мужского бесплодия?
Их очень много. Все причины мужского бесплодия сгруппированы в 16 групп. Важно: в примерно половине случаев, врач не может докопаться до истинных причин, приведших к бесплодию.
Как можно узнать, нормальная ли у меня сперма? Всегда ли для этого необходима консультация врача?
Нормальные показатели спермы следующие:
- Концентрация – не менее 20 млн/мл
- Подвижность – не менее 50% категории a+b и не менее 25% категории a
- Морфология – не менее 4% спермиев с нормальной морфологией.

Все эти цифры запоминать необязательно. Если вы сдаете спермограмму в Клинике Нуриевых, все нормы будут присутствовать на бланке.
Где можно сделать анализ эякулята?
Исследование эякулята является одним из самых субъективных методов исследования в лабораторной диагностике. В Клинике Нуриевых специализированная сперматологическая лаборатория, оснащенная автоматическим компьютерным анализатором. Рекомендуется исследовать сперму в Клинике Нуриевых
Какая вероятность, что меня можно вылечить, если сперма плохая?
Еще совсем недавно, лет 20 назад, мужской фактор был довольно-таки «гиблым» диагнозом, поскольку не было эффективных методов лечения.
Сегодня ситуация другая: экстакорпоральное оплодотворение в пробирке (точнее ИКСИ, см. Что такое ИКСИ? Когда необходимо делать ИКСИ?) обогнало по эффективности все остальные методы лечения мужского бесплодия вместе взятые, и является на сегодняшний день медицинским стандартом. Эффективность ИКСИ в Клинике Нуриевых в 2008 году составило 42% на начатый протокол.
Эффективность ИКСИ в Клинике Нуриевых в 2008 году составило 42% на начатый протокол.
Бывают ли случаи мужского бесплодия, не поддающиеся лечению?
Да, конечно. Обычно это те случаи, в которых есть риск передачи по наследству тяжелых генетических заболеваний. Генетическая лаборатория Клиники Нуриевых является лидером в Татарстане оснащенности и ассортименту услуг. Консультация генетика нередко бывает востребована при обследовании бесплодных супружеских пар.
Как влияет простатит на мужское бесплодие?
Никак. Связь простатита с бесплодием не доказана. Другое дело инфекция половых путей в сочетании с простатитом. Однако простатит бывает инфекционным в одном случае из 6.
Как влияет варикоцеле на мужское бесплодие?
Варикоцеле однозначно ухудшает все свойства спермы и, таким образом, снижает вероятность зачатия. Операция, однако, не улучшает вероятность наступления беременности, поэтому, в последнее время практикуется все реже.
Будущая мама. Планирование беременности
Записаться
Автор статьи
Нуриев Наиль Рафаилович
Врач-репродуктолог, г. Казань
‘; printTextHtml = printTextHtml+’
‘+urlNews+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’www.nnplus.ru’; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+»; printTextHtml = printTextHtml+»; printTextHtml = printTextHtml+»; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
Автор статьи
‘; printTextHtml = printTextHtml+’
Нуриев Наиль Рафаилович
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
, г.
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
‘; printTextHtml = printTextHtml+’
Анализ спермы | Labcorp
Просмотр источников
Источники, использованные в текущем обзоре
Фруктоза, сперма. Диагностика квеста. Доступно в Интернете по адресу http://www.questdiagnostics.com/testcenter/BUOrderInfo.action?tc=22954R&labCode=QER. По состоянию на январь 2017 г.
(© 1995-2013). Пиоспермия. Клиника Кливленда. Доступно на сайте http://my.clevelandclinic.org/health/articles/pyospermia. По состоянию на январь 2017 г.
Ниоппольдт, Т. Б. (25 марта 2015 г.). Полезен ли домашний тест спермы? Клиника Майо. Доступно на сайте http://www.mayoclinic.com/health/home-sperm-test/AN02181. По состоянию на январь 2017 г.
Rebar, R.W., et al. (пересмотрено в августе 2015 г.). Нарушения спермы. Профессиональная версия руководства Merck. Доступно на сайте http://www.merckmanuals.com/professional/gynecology-and-obstetrics/infertility/sperm-disorders. По состоянию на январь 2017 г.
Профессиональная версия руководства Merck. Доступно на сайте http://www.merckmanuals.com/professional/gynecology-and-obstetrics/infertility/sperm-disorders. По состоянию на январь 2017 г.
Персонал клиники Мэйо. (11 августа 2015 г.). Мужское бесплодие: причины. Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.com/health/male-infertility/DS01038/DSECTION=causes. По состоянию на январь 2017 г.
Миллер, С. (пересмотрено 28 марта 2016 г.). Анализ спермы. Медицинская энциклопедия MedlinePlus. Доступно на сайте http://www.nlm.nih.gov/medlineplus/ency/article/003627.htm. По состоянию на январь 2017 г.
Фарадж, К. (обновлено 7 июня 2016 г.). Обследование мужского бесплодия. Медскейп. Доступно в Интернете по адресу http://emedicine.medscape.com/article/436829-workup. По состоянию на январь 2017 г.
Джилани, Р. и Блат, М. Х. Репродуктивная функция и беременность, в Клиническая диагностика и лечение Генри с помощью лабораторных методов , 23-е изд. Макферсон Р.А., Пинкус М.Р., ред. Эльзевир Сандерс: Филадельфия. Pp 400-415, 2017.
Макферсон Р.А., Пинкус М.Р., ред. Эльзевир Сандерс: Филадельфия. Pp 400-415, 2017.
(© 2017) Mayo Medical Laboratories. Проверка после вазэктомии, Семен. Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/9.205. По состоянию на февраль 2017 г.
Генри Клиническая диагностика и лечение с помощью лабораторных методов . 22-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2011, стр. 406-407.
Источники, использованные в предыдущих обзорах
Клиническое руководство по лабораторным исследованиям (третье издание), Norbert W. Tietz, редактор. Филадельфия: WB Сондерс и Ко., 1995; Стр. 554-556.
Лабораторные тесты и диагностические процедуры с сестринским диагнозом (4-е издание), Corbett, JV. Стэмфорд, Коннектикут: Appleton & Lang, 1996. Стр. 727-728.
Роберт Харр, М.С. МТ(АСКП). доцент и заведующий кафедрой общественного и смежного здравоохранения; Программный директор, Медицинские технологии, Государственный университет Боулинг-Грин.
Ларри Дж. Крика, доктор философии. Американская ассоциация клинической химии, бывший президент. Медицинский центр Пенсильванского университета, Филадельфия, Пенсильвания.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник по диагностическим и лабораторным тестам Mosby 8-е издание: Mosby, Inc., Сент-Луис, Миссури. стр. 843-845.
Ву, А. (© 2006). Клиническое руководство Tietz по лабораторным испытаниям , 4-е издание: Saunders Elsevier, Сент-Луис, Миссури. стр. 978-979.
Дагдейл III, Д. (обновлено 21 мая 2008 г.). Анализ спермы. Медицинская энциклопедия MedlinePlus [он-лайн информация]. Доступно на сайте http://www.nlm.nih.gov/medlineplus/ency/article/003627.htm. По состоянию на февраль 2010 г.
Рубенштейн, Дж. и Бранниган, Р. (обновлено 26 марта 2008 г.). Бесплодие, мужчина. eMedicine [Онлайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/436829.-обзор. По состоянию на февраль 2010 г.
Байрак-Тойдемир, П. и др. др. (Обновлено в августе 2009 г.) Бесплодие. ARUP Consult [Онлайн информация]. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/Infertility.html#. По состоянию на февраль 2010 г.
и др. др. (Обновлено в августе 2009 г.) Бесплодие. ARUP Consult [Онлайн информация]. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/Infertility.html#. По состоянию на февраль 2010 г.
Rebar, R. (Пересмотрено в ноябре 2008 г.) Бесплодие, нарушения спермы. Руководство Merck для медицинских работников [Информация в Интернете]. Доступно на сайте http://www.merck.com/mmpe/sec18/ch356/ch356b.html?qt=semen analysis&alt=sh. По состоянию на февраль 2010 г.
Сеть гормонального здоровья. Мужское бесплодие. Доступно на сайте http://www.hormone.org/diseases-and-conditions/mens-health/infertility. По состоянию на сентябрь 2013 г.
Сеть гормонального здоровья. Бесплодие и мужчины. Доступно в Интернете по адресу http://www.hormone.org/questions-and-answers/2012/infertility-and-men. По состоянию на сентябрь 2013 г.
MayoClinic.com. Мужское бесплодие: причины. Доступно в Интернете по адресу http://www.mayoclinic.com/health/male-infertility/DS01038/DSECTION=causes. По состоянию на сентябрь 2013 г.
По состоянию на сентябрь 2013 г.
MayoClinic.com. Мужское бесплодие: тесты и диагностика. Доступно в Интернете по адресу http://www.mayoclinic.com/health/male-infertility/DS01038/DSECTION=tests%2Dand%2Ddiagnosis. По состоянию на сентябрь 2013 г.
Медицинская энциклопедия MedlinePlus. Анализ спермы. Доступно на сайте http://www.nlm.nih.gov/medlineplus/ency/article/003627.htm. По состоянию на сентябрь 2013 г.
Национальная ассоциация бесплодия. Анализ спермы. Доступно в Интернете по адресу http://www.resolve.org/diagnosis-management/infertility-diagnosis/the-semen-analysis.html. По состоянию на сентябрь 2013 г.
Линия здоровья. Анализ спермы. Доступно в Интернете по адресу http://www.healthline.com/health/semen-analysis#NormalResults. По состоянию на сентябрь 2013 г.
WebMd. Анализ спермы. Доступно в Интернете по адресу http://www.webmd.com/infertility-and-reproduction/guide/semen-analysis. По состоянию на сентябрь 2013 г.
MayoClinic.com. Полезен ли домашний тест спермы? Доступно на сайте http://www. mayoclinic.com/health/home-sperm-test/AN02181. По состоянию на сентябрь 2013 г.
mayoclinic.com/health/home-sperm-test/AN02181. По состоянию на сентябрь 2013 г.
Турек П.Дж. Глава 44. Мужское бесплодие. В: Tanagho EA, McAninch JW, ред. Общая урология Смита. 17-е изд. Нью-Йорк: Макгроу-Хилл; 2008 г. Доступно в Интернете по адресу http://www.accesssurgery.com/content.aspx?aID=3131816. По состоянию на 25 сентября 2013 г.
Боравски Д., Блат М.Х. Репродуктивная функция и беременность, в Клиническая диагностика Генри и лечение с помощью лабораторных методов , 22-е изд. Макферсон Р.А., Пинкус М.Р., ред. Эльзевир Сандерс: Филадельфия. Pp 406-408, 2011.
Лабораторная оценка мужского бесплодия, глава 21, в Campbell-Walsh Urology, 10-е изд. Вейн А.Дж., Кавусси Л.Р., Партин А.В., Петерс К.А., Новик А.С. Elsevier Saunders, 2011.
Анализ спермы Информация | Гора Синай
Тест на мужскую фертильность; Количество сперматозоидов; Бесплодие — анализ спермы
Анализ спермы измеряет количество и качество мужской спермы и спермы. Сперма представляет собой густую белую жидкость, выделяющуюся во время эякуляции и содержащую сперму.
Сперма представляет собой густую белую жидкость, выделяющуюся во время эякуляции и содержащую сперму.
Этот тест иногда называют подсчетом сперматозоидов.
Мужская репродуктивная система создает сперму, которая вырабатывается в семенных канальцах каждого яичка. Головка сперматозоида содержит ДНК, которая в сочетании с ДНК яйцеклетки создаст новую особь. Наконечник головки спермия представляет собой часть, называемую акросомой, которая позволяет сперматозоиду проникать в яйцеклетку. Средняя часть содержит митохондрии, которые снабжают хвост энергией, необходимой для его движения. Хвост движется хлыстообразными движениями вперед и назад, чтобы продвигать сперматозоид к яйцеклетке. Сперматозоиды должны достичь матки и маточной трубы, чтобы оплодотворить яйцеклетку женщины.
Хвост движется хлыстообразными движениями вперед и назад, чтобы продвигать сперматозоид к яйцеклетке. Сперматозоиды должны достичь матки и маточной трубы, чтобы оплодотворить яйцеклетку женщины.
Тест на количество сперматозоидов проводится, если фертильность мужчины вызывает сомнения. Это полезно для определения того, есть ли проблема с выработкой спермы или качеством спермы как причина бесплодия. Тест также можно использовать после вазэктомии, чтобы убедиться в отсутствии сперматозоидов в сперме.
Как проводится тест
Вам потребуется предоставить образец спермы. Ваш поставщик медицинских услуг объяснит, как взять образец.
К методам сбора образца спермы относятся:
- Мастурбация в стерильную банку или чашку
- Использование специального презерватива во время полового акта, предоставленного вам вашим врачом
Вы должны доставить образец в лабораторию в течение 30 минут. Если образец собирается дома, держите его во внутреннем кармане куртки, чтобы он оставался при температуре тела во время транспортировки.
Если образец собирается дома, держите его во внутреннем кармане куртки, чтобы он оставался при температуре тела во время транспортировки.
Специалист лаборатории должен осмотреть образец в течение 2 часов после взятия. Чем раньше анализируется образец, тем надежнее результаты. Следующие вещи будут оцениваться:
- Как сперма загустевает и превращается в жидкость
- Плотность жидкости, кислотность и содержание сахара
- Сопротивление течению (вязкость)
- Движение сперматозоидов (подвижность)
- Количество и структура сперматозоидов
- Объем спермы
Как подготовиться к тесту
Чтобы получить адекватное количество сперматозоидов, не вступайте в сексуальные отношения, вызывающие эякуляцию, за 2–3 дня до теста. Однако это время не должно превышать 5 дней, после чего качество может снизиться.
Однако это время не должно превышать 5 дней, после чего качество может снизиться.
Как будет проходить тест
Поговорите со своим поставщиком медицинских услуг, если вас не устраивает способ сбора образца.
Зачем проводится тест
Анализ спермы является одним из первых тестов, проводимых для оценки мужской фертильности. Это может помочь определить, является ли проблема с производством спермы или качеством спермы причиной бесплодия. Около половины пар, неспособных иметь детей, страдают мужским бесплодием.
Около половины пар, неспособных иметь детей, страдают мужским бесплодием.
Тест также можно использовать после вазэктомии, чтобы убедиться в отсутствии сперматозоидов в сперме. Это может подтвердить успех вазэктомии.
Тест также можно проводить при следующих состояниях:
- Синдром Клайнфельтера
Нормальные результаты
Ниже перечислены некоторые распространенные нормальные значения.
- Нормальный объем колеблется от 1,5 до 5,0 мл на эякуляцию.
- Количество сперматозоидов колеблется от 20 до 150 миллионов сперматозоидов на миллилитр.
- Не менее 60% сперматозоидов должны иметь нормальную форму и демонстрировать нормальное поступательное движение (подвижность).

Диапазоны нормальных значений могут незначительно различаться в разных лабораториях. Поговорите со своим поставщиком медицинских услуг о значении ваших конкретных результатов теста.
Ненормальный результат не всегда означает, что мужчина не может иметь детей. Поэтому не совсем понятно, как следует интерпретировать результаты теста.
Что означают аномальные результаты
Аномальные результаты могут свидетельствовать о проблеме мужского бесплодия. Например, если количество сперматозоидов очень низкое или очень высокое, мужчина может быть менее фертильным. Кислотность спермы и наличие лейкоцитов (свидетельствующие об инфекции) могут повлиять на фертильность. Тестирование может выявить аномальные формы или аномальные движения сперматозоидов.
Однако в мужском бесплодии есть много неизвестных. При обнаружении аномалий может потребоваться дополнительное тестирование.
Многие из этих проблем поддаются лечению.
Риски
Рисков нет.
Соображения
Следующие факторы могут повлиять на фертильность мужчины:
- Алкоголь
- Многие рекреационные и отпускаемые по рецепту лекарства
- Табак
Джилани Р. , Блат М.Х. Репродуктивная функция и беременность. В: Макферсон Р.А., Пинкус М.Р., ред. Клиническая диагностика Генри и лечение с помощью лабораторных методов . 24-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 26.
, Блат М.Х. Репродуктивная функция и беременность. В: Макферсон Р.А., Пинкус М.Р., ред. Клиническая диагностика Генри и лечение с помощью лабораторных методов . 24-е изд. Филадельфия, Пенсильвания: Elsevier; 2022: глава 26.
Swerdloff RS, Wang C. Яички и мужской гипогонадизм, бесплодие и сексуальная дисфункция. В: Goldman L, Schafer AI, ред. Goldman-Cecil Medicine . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 221.
Последнее рассмотрение: 01.01.2022
Рецензировано: Келли Л. Стрэттон, доктор медицины, FACS, доцент кафедры урологии Центра медицинских наук Университета Оклахомы, Оклахома-Сити, Оклахома. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Анализ спермы | Центр репродуктивной медицины Сан-Антонио
Перейти к содержимомуАнализ спермыFertility Bridge2022-03-23T13:22:58-05:00
Откройте свой путь к отцовству сегодня.

Проверьте и улучшите свою способность к размножению с помощью анализа спермы
Перед началом любого курса лечения бесплодия наши врачи проведут всесторонний анализ спермы в нашем офисе Сан-Антонио , чтобы определить способность партнера-мужчины стать отцом ребенок. Среди пар, которые не могут зачать ребенка без помощи репродуктивных органов, мужское бесплодие встречается более чем в трети случаев. Измеряя эффективность спермы, мы можем определить, должна ли ваша терапия быть направлена на улучшение мужской фертильности. Если вам и вашему партнеру было трудно зачать ребенка, и вы хотели бы узнать, почему, свяжитесь с нами сегодня, чтобы поговорить с нашими специалистами об анализе спермы и лечении мужского бесплодия. Чтобы записаться на анализ спермы, позвоните прямо в офис по телефону 210-405-3154.
Причины мужского бесплодия
Мужское бесплодие вызывается рядом различных факторов, от неэффективности сперматозоидов до дисбаланса гормонов и проблем с эякуляцией. Чаще всего бесплодие является результатом низкого количества сперматозоидов, что может быть вызвано многочисленными факторами, такими как:
Чаще всего бесплодие является результатом низкого количества сперматозоидов, что может быть вызвано многочисленными факторами, такими как:
- Инфекции мочевыводящих путей или репродуктивных органов, включая заболевания, передающиеся половым путем (ЗППП), и воспаление предстательной железы
- Некоторые лекарства
- Сперматозоидные антитела (клетки иммунной системы, которые ошибочно атакуют и пытаются разрушить сперматозоиды)
- Гормональный дисбаланс
- Опухоли (раковые и незлокачественные), которые выделяют гормоны, связанные с репродукцией
- Хромосомные дефекты
Первым шагом к пониманию факторов, влияющих на вашу фертильность, является проведение анализа спермы.
Анализ объема и активности спермы
Анализ спермы на ее активность включает проверку ее на ряд различных факторов, в том числе:
- Объем: сколько спермы содержится в одной эякуляции
- Количество сперматозоидов: количество сперматозоидов на миллилитр (мл) спермы при одной эякуляции
- Морфология: процент сперматозоидов нормальной формы
- Подвижность: процент сперматозоидов, которые могут нормально двигаться вперед
- Уровень фруктозы: количество присутствующего сахара, который обеспечивает энергию для сперматозоидов.

Для получения оптимальных результатов количество сперматозоидов должно быть максимальным во время анализа спермы. Тестирование слишком рано или слишком долго после последней эякуляции может привести к неточным показаниям. Вы должны воздержаться от половой жизни примерно за два-пять дней до сдачи анализа, но по возможности не дольше одной-двух недель.
Лечение мужского бесплодия
Эффективность лечения мужского бесплодия зависит от характера проблемы со здоровьем. Гормональное лечение является распространенным решением, но если бесплодие вызвано чем-то другим, кроме гормонального дисбаланса, вам могут потребоваться лекарства или хирургическое вмешательство.
Если лечение не помогает, то для оплодотворения яйцеклетки можно использовать донорскую сперму. Два наиболее распространенных метода, используемых для объединения здоровой спермы со здоровой яйцеклеткой, включают внутриматочную инсеминацию (ВМИ) и экстракорпоральное оплодотворение (ЭКО). IUI предполагает размещение здоровой спермы непосредственно в матке, ближе к яйцеклетке. ЭКО включает оплодотворение яйцеклетки здоровой спермой вне тела матери, а затем посадку оплодотворенной яйцеклетки (эмбриона) в матку.
ЭКО включает оплодотворение яйцеклетки здоровой спермой вне тела матери, а затем посадку оплодотворенной яйцеклетки (эмбриона) в матку.
Запланируйте визит
Если у вас возникли проблемы с зачатием, позвольте специалистам Центра плодородия Сан-Антонио помочь вам осуществить вашу мечту. Чтобы узнать о наших передовых технологиях и процедурах, а также о том, как они могут помочь вам создать семью, запишитесь на консультацию, связавшись с нашим центром сегодня.
Чтобы записаться на анализ спермы, позвоните прямо в офис по телефону 210-405-3154.
Анализы спермы проводятся с понедельника по пятницу с 9: 00:00 и 11:00 (требуется предварительная запись). Плата составляет 75 долларов США, и пациент может забрать ее дома или в клинике. При сборе дома образец должен быть доставлен в течение часа после сбора. Пожалуйста, приготовьте действительное удостоверение личности и плату. Если вас направил другой врач, пожалуйста, принесите свой заказ/направление и предъявите его на стойке регистрации во время приема.
Отзывы пациентов
«У меня был лучший опыт, и я всегда рекомендую FCSA всем своим знакомым, у которых могут быть проблемы с зачатием».
Саша , FCSA Пациент
«Отличные врачи и персонал! Сэмми почти 2 года, и малышка Эвелин родится примерно через 12 недель благодаря вам!»
Де Сантьягос , Семья FCSA
«Благодаря FCSA мы получили самую красивую девочку… Спасибо FCSA за то, что воплотили нашу мечту в реальность!»
Бертраны , Семья FCSA
«Спасибо доктору Мартину, доктору Нилу и всему персоналу FCSA за помощь в появлении мисс Бриэль в этом мире. Мы навсегда благодарны».
The Warrens , FCSA Family
Наши филиалы
Развивайте свою семью вместе с нами
Познакомьтесь с одним из наших опытных эндокринологов-репродуктологов, которые помогут вам создать семью вашей мечты.
ЗАПИСАТЬСЯ НА ВСТРЕЧУ
Перейти к началу
Анализ спермы — Институт репродуктивной медицины
Анализ спермограммы в Чикаго, Иллинойс
Тест мужской фертильности в Институте репродуктивной медицины
Свяжитесь с нами
Если вам нужно сделать анализ спермы, Институт репродуктивной медицины в Чикаго, штат Иллинойс, предоставит надежные анализы спермы. Хотя многие считают, что проблемы с фертильностью — это женская проблема, около 40% всех случаев бесплодия связаны с проблемами мужского фактора. Вот почему наши квалифицированные специалисты должны провести тест на количество сперматозоидов, чтобы убедиться, что вы получите всесторонний взгляд на то, что может помешать зачатию. Узнайте больше о тестировании на мужское бесплодие и о том, как мы помогаем парам преодолеть проблемы с фертильностью с помощью специализированного анализа.
Что такое анализ спермы?
Анализ спермы используется для измерения общего количества и качества мужской спермы и сперматозоидов. Мужчины могут испытывать определенные проблемы, связанные со спермой или спермой, из-за которых им трудно оплодотворить женщину. Анализ спермы позволит нам лучше понять, что может быть причиной мужского бесплодия. Наше современное оборудование и квалифицированный персонал являются лучшими решениями для оценки количества сперматозоидов у партнеров-мужчин. Это понимание поможет нам лучше понять препятствия, которые мешают парам зачать ребенка естественным путем.
Мужчины могут испытывать определенные проблемы, связанные со спермой или спермой, из-за которых им трудно оплодотворить женщину. Анализ спермы позволит нам лучше понять, что может быть причиной мужского бесплодия. Наше современное оборудование и квалифицированный персонал являются лучшими решениями для оценки количества сперматозоидов у партнеров-мужчин. Это понимание поможет нам лучше понять препятствия, которые мешают парам зачать ребенка естественным путем.
Чего ожидать от теста на количество сперматозоидов
Партнерам-мужчинам предоставляется возможность получить образец либо в одной из наших клиник, либо дома (если они могут принести образец в клинику, расположенную в течение короткого периода после производства). ). Обычно рекомендуется сдавать образец после двух-пяти дней воздержания. Мы рекомендуем вам избегать обезвоживания и избегать употребления алкоголя, прежде чем предоставить образец для наилучшего анализа.
Что говорит вам тест
Анализ спермы включает тщательное измерение объема эякулята, количества сперматозоидов, подвижности (движения сперматозоидов) и морфологии (формы сперматозоидов). Этот тест может диагностировать различные проблемы мужского фактора, которые могут повлиять на зачатие, в том числе:
Этот тест может диагностировать различные проблемы мужского фактора, которые могут повлиять на зачатие, в том числе:
- Азооспермия – Отсутствие сперматозоидов
- Олигоспермия – Снижение количества сперматозоидов
- Гипоспермия – Низкий объем спермы
- Тератоспермия — Увеличение количества морфологически аномальных сперматозоидов
Какую пользу принесет вам анализ спермы
Анализ спермы дает мужчинам множество преимуществ. Из-за большого числа случаев мужского бесплодия , мы рекомендуем посетить нас для анализа спермы как можно скорее, если у вас возникли проблемы с зачатием. Получение анализа от нашей профессиональной команды может принести вам пользу в том смысле, что поможет выявить следующие проблемы:
- Увеличение жидкости, разжижающей сперматозоиды
- Низкий уровень pH, способствующий закупорке или инфицированию
- Сперматозоиды неправильной формы или незрелые, снижающие фертильность
- Медленное разжижение, снижающее фертильность
- Полное отсутствие спермы
- Окрашенная сперма, представляющая инфекцию
- Плохая подвижность сперматозоидов, препятствующая оплодотворению
Варианты лечения
Если тест показывает, что проблемы с мужским фактором мешают паре успешно зачать ребенка, мы предлагаем несколько расширенных вариантов лечения, которые помогут увеличить шансы на зачатие. Команда RMI оценивает уникальную ситуацию вас и вашего партнера, чтобы определить, какой вариант лечения лучше всего соответствует вашим личным потребностям. Не существует универсального решения проблемы бесплодия, но наши передовые методы лечения делают все возможное, чтобы дать парам шанс на достижение доношенной беременности. Некоторые из методов лечения, которые мы используем в ответ на недостаточное количество сперматозоидов, включают:
Команда RMI оценивает уникальную ситуацию вас и вашего партнера, чтобы определить, какой вариант лечения лучше всего соответствует вашим личным потребностям. Не существует универсального решения проблемы бесплодия, но наши передовые методы лечения делают все возможное, чтобы дать парам шанс на достижение доношенной беременности. Некоторые из методов лечения, которые мы используем в ответ на недостаточное количество сперматозоидов, включают:
- Внутриматочная инсеминация (ВМИ)
- Экстракорпоральное оплодотворение (ЭКО)
- Интрацитоплазматическая инъекция спермы (ИКСИ)
- Хирургия
- Аспирация спермы
Что делать, если тест на мужскую фертильность не соответствует норме?
Если параметры анализа спермы не в пределах нормы, мы обсудим с вами дальнейшие шаги оценки. Это может включать анализ крови на гормоны, осмотр у уролога или определенные виды лечения бесплодия. Мы хотим дать вам наилучшие шансы на зачатие, поэтому мы будем работать с вами, чтобы определить лучший способ двигаться вперед. Путь к фертильности не всегда самый легкий, но мы будем с вами на каждом этапе пути, чтобы помочь увеличить ваши шансы с помощью квалифицированного анализа и лечения.
Путь к фертильности не всегда самый легкий, но мы будем с вами на каждом этапе пути, чтобы помочь увеличить ваши шансы с помощью квалифицированного анализа и лечения.
Запишитесь на прием сегодня!
Если вы мужчина со Среднего Запада и хотите пройти всесторонний анализ спермы, Институт репродуктивной медицины в Чикаго, штат Иллинойс, готов вам помочь. Мы помогли бесчисленному количеству пар на пути к зачатию, поскольку мы предлагаем тестирование мужской фертильности и поддержку, необходимую для предоставления ответов и лечения, которые значительно влияют на жизнь наших пациентов. Свяжитесь с нами сегодня, чтобы назначить встречу. Мы с нетерпением ждем возможности пройти с вами по пути к оптимальной фертильности.
Есть еще вопросы? Поговорите с членом команды RMI .
Анализ спермы: медицинский тест MedlinePlus
Что такое анализ спермы?
Анализ спермы, также называемый подсчетом сперматозоидов, измеряет количество и качество спермы и сперматозоидов. Сперма представляет собой густую белую жидкость, выделяющуюся из полового члена во время сексуальной кульминации (оргазма). Это высвобождение называется эякуляцией. Сперма содержит сперму — клетки мужской репродуктивной системы, содержащие генетический материал, необходимый для рождения ребенка.
Сперма представляет собой густую белую жидкость, выделяющуюся из полового члена во время сексуальной кульминации (оргазма). Это высвобождение называется эякуляцией. Сперма содержит сперму — клетки мужской репродуктивной системы, содержащие генетический материал, необходимый для рождения ребенка.
Если вы и ваш партнер не можете забеременеть, одной из причин может быть проблема со спермой или спермой. Такие проблемы, как низкое количество сперматозоидов или сперматозоиды, которые не движутся должным образом, могут вызвать бесплодие, то есть неспособность зачать ребенка после года попыток. Анализ спермы может помочь выяснить, может ли проблема со спермой или спермой вызывать бесплодие.
Другие названия: подсчет спермы, анализ спермы, исследование спермы, тест на мужскую фертильность
Для чего он используется?
Анализ спермы используется, чтобы выяснить, могут ли проблемы со спермой или спермой вызывать бесплодие. Тест также может быть использован для проверки успешности вазэктомии.
Вазэктомия — это операция на мужской репродуктивной системе, которая проводится для контроля над рождаемостью. Чтобы предотвратить беременность, вазэктомия перерезает трубки, по которым сперматозоиды выводятся из ваших яичек (яичек), чтобы сперма не могла попасть в вашу сперму. Анализ спермы обычно проводится через 8–16 недель после вазэктомии, чтобы убедиться, что в вашей сперме нет сперматозоидов.
Зачем нужен анализ спермы?
Вам может понадобиться анализ спермы, если:
- Вы и ваш партнер безуспешно пытались завести ребенка в течение как минимум 12 месяцев.
- Вы недавно перенесли вазэктомию и должны убедиться, что в вашей сперме нет сперматозоидов.
Что происходит во время анализа спермы?
Вам необходимо предоставить образец спермы. Для получения точных результатов сперму необходимо исследовать быстро, прежде чем сперматозоиды начнут погибать. По этой причине вы обычно предоставляете образец в отдельной комнате в лаборатории, мастурбируя и собирая свою сперму в стерильный контейнер. Вас могут попросить помочиться (мочиться) и вымыть руки и половой член перед взятием образца. Это поможет предотвратить попадание бактерий с вашей кожи в образец.
Вас могут попросить помочиться (мочиться) и вымыть руки и половой член перед взятием образца. Это поможет предотвратить попадание бактерий с вашей кожи в образец.
Для получения точных результатов:
- Не используйте смазки или слюну, так как они могут повредить вашу сперму.
- Обязательно соберите всю произведенную вами сперму. Если вы пропустили сбор хотя бы части, вы должны сообщить об этом своему провайдеру.
Если вы предпочитаете, вы можете взять образец дома во время полового акта, используя специальный тип презерватива, который вам дает ваш врач. Но вам придется хранить образец при температуре тела и доставить его в лабораторию в течение 30–60 минут после его сбора.
Вам может потребоваться предоставить два или более образцов спермы в течение одной или двух недель. Это потому, что количество сперматозоидов и качество спермы могут меняться изо дня в день. Поговорите со своим врачом, если у вас есть вопросы или опасения по поводу предоставления образца спермы.
Нужно ли мне что-то делать для подготовки к тесту?
Вам необходимо избегать любой сексуальной активности, которая приводит к эякуляции спермы, в течение 2-7 дней до взятия образца. Это поможет убедиться, что количество сперматозоидов находится на самом высоком уровне. Ваш провайдер даст вам точные инструкции.
Есть ли риск для теста?
Нет известных рисков для анализа спермы.
Что означают результаты?
Результаты для проверки фертильности:
Ваш анализ спермы будет включать множество измерений, описывающих вашу сперму и сперму:
- Объем – это количество спермы в вашем образце. Низкий объем может вызвать бесплодие.
- Количество сперматозоидов — количество сперматозоидов во всем образце. Низкий показатель может затруднить зачатие вашего партнера.
- Концентрация сперматозоидов измеряет, насколько близко друг к другу находятся сперматозоиды в вашей сперме.
 Низкая концентрация может быть признаком проблемы.
Низкая концентрация может быть признаком проблемы. - Движение сперматозоидов (подвижность) показывает процент сперматозоидов, которые движутся вперед. Сперматозоид должен иметь возможность двигаться вперед, чтобы оплодотворить яйцеклетку.
- Форма сперматозоидов (морфология) – количество сперматозоидов, имеющих нормальную форму. Сперматозоиды с аномальной формой могут быть не в состоянии оплодотворить яйцеклетку.
- рН описывает кислотность вашей спермы. Аномальная кислотность может убить сперматозоиды или повлиять на их способность двигаться.
- Лейкоциты (лейкоциты) в сперме могут быть признаком того, что инфекция влияет на вашу фертильность.
Если результаты анализа спермы не всегда в норме, это не означает, что вы навсегда бесплодны. Но это показывает, что ваша сперма может быть частью проблемы, с которой вы и ваш партнер сталкиваетесь с беременностью.
Ваш врач может заказать дополнительные тесты, чтобы помочь найти причину проблемы, чтобы ее можно было лечить. Есть много возможных причин, в том числе:
Есть много возможных причин, в том числе:
- Некоторые привычки, которые вы можете изменить, например курение
- Физическая проблема с яичками, например, расширенная вена (варикоцеле)
- Определенные генетические нарушения или другие состояния здоровья, включая гормональные нарушения, диабет и муковисцидоз
Лечение бесплодия зависит от причины. Чтобы повысить ваши шансы на рождение ребенка, ваш лечащий врач может направить вас к врачу, специализирующемуся на бесплодии.
Результаты анализа спермы для проверки вазэктомии:
Результаты анализа спермы покажут вам, есть ли в вашей сперме сперматозоиды. Нередко обнаруживают сперму в нескольких эякуляциях после успешной вазэктомии.
- Если будут обнаружены сперматозоиды , вам потребуется повторное тестирование до тех пор, пока в вашем образце не будет сперматозоидов. Тем временем вам и вашему партнеру придется использовать другие противозачаточные средства, чтобы предотвратить беременность.

- Если сперматозоиды не обнаружены , вы и ваш партнер должны иметь возможность прекратить использование других форм контроля над рождаемостью.
Узнайте больше о лабораторных тестах, референтных диапазонах и понимании результатов.
Что еще мне нужно знать об анализе спермы?
Существует несколько наборов для домашнего использования, которые измеряют только количество сперматозоидов. Некоторые наборы предоставляют больше информации, но ни один из них не дает столько информации, сколько вы получаете из анализа, который заказывает ваш врач.
С наборами для домашнего самотестирования вы берете образец спермы и используете набор для самостоятельного подсчета сперматозоидов. В некоторых наборах также используется устройство, которое подключается к смартфону, чтобы проверить, как двигаются сперматозоиды и насколько они плотны в вашей сперме.
С наборами для самостоятельного сбора вы собираете образец спермы дома для отправки в лабораторию. Эти тесты предоставляют больше информации, чем тесты, которые вы делаете дома, но они не заменяют более полный анализ спермы, который назначает ваш врач.
Эти тесты предоставляют больше информации, чем тесты, которые вы делаете дома, но они не заменяют более полный анализ спермы, который назначает ваш врач.
Ссылки
- Центры по контролю и профилактике заболеваний [Интернет]. Атланта: Министерство здравоохранения и социальных служб США; Часто задаваемые вопросы о бесплодии; [обновлено 1 марта 2022 г .; процитировано 3 июня 2022 г.]; [около 2 экранов]. Доступно по адресу: https://www.cdc.gov/reproductivehealth/Infertility/index.htm
- Центры по контролю и профилактике заболеваний [Интернет]. Атланта: Министерство здравоохранения и социальных служб США; Репродуктивное здоровье: мужская стерилизация; [отредактировано 21 февраля 2017 г.; процитировано 4 июня 2022 г.]; [около 2 экранов]. Доступно по адресу: https://www.cdc.gov/reproductivehealth/contraception/mmwr/spr/male_sterilation.html .
- Клиника Кливленда [Интернет]. Кливленд (Огайо): клиника Кливленда; c1995-2022. Основы здоровья: Домашние тесты спермы могут быть полезными, но они не заменяют врача-репродуктолога; [обновлено 2019 г.
 29 ноября; процитировано 3 июня 2022 г.]; [около 5 экранов]. Доступно по адресу: https://health.clevelandclinic.org/at-home-sperm-tests-can-be-useful-but-they-dont-replace-a-fertility-doctor .
29 ноября; процитировано 3 июня 2022 г.]; [около 5 экранов]. Доступно по адресу: https://health.clevelandclinic.org/at-home-sperm-tests-can-be-useful-but-they-dont-replace-a-fertility-doctor . - Юнис Кеннеди Шрайвер Национальный институт детского здоровья и развития человека [Интернет]. Bethesda (MD): Министерство здравоохранения и социальных служб США; О вазэктомии; [отсмотрено 18 февраля 2022 г.; процитировано 4 июня 2022 г.]; [около 2 экранов]. Доступно по адресу: https://www.nichd.nih.gov/health/topics/vasectomy .
- Медицина Джона Хопкинса [Интернет]. Медицина Джона Хопкинса; Библиотека здоровья: мужское бесплодие [цитировано 3 июня 2022 г.]; [около 3 экранов]. Доступно по адресу: https://www.hopkinsmedicine.org/health/conditions-and-diseases/male-infertility .
- Клиника Мэйо [Интернет]. Фонд Мэйо по медицинскому образованию и исследованиям; c1998–2022 гг. Полезен ли домашний тест спермы?; [цитировано 3 июня 2022 г.]; [около 3 экранов]. Доступно по адресу: https://www.
 mayoclinic.org/diseases-conditions/low-sperm-count/expert-answers/home-sperm-test/faq-20057836
mayoclinic.org/diseases-conditions/low-sperm-count/expert-answers/home-sperm-test/faq-20057836 - Клиника Мэйо [Интернет]. Фонд Мэйо по медицинскому образованию и исследованиям; c1998–2022 гг. мужское бесплодие; [цитировано 3 июня 2022 г.]; [около 9 экранов]. Доступно по адресу: https://www.mayoclinic.org/diseases-conditions/male-infertility/diagnosis-treatment/drc-20374780 .
- Руководство Merck, версия для потребителей [Интернет]. Кенилворт (Нью-Джерси): Merck & Co., Inc.; c2022. Проблемы со спермой; [цитировано 3 июня 2022 г.]; [около 3 экранов]. Доступно по адресу: https://www.merckmanuals.com/home/women-s-health-issues/infertility/problems-with-sperm
- Национальный институт рака [Интернет]. Bethesda (MD): Министерство здравоохранения и социальных служб США; Словарь онкологических терминов NCI: сперма; [цитировано 3 июня 2022 г.]; [около 1 экрана]. Доступно по адресу: https://www.cancer.gov/publications/dictionaries/cancer-terms/def/sperm .
- Сандер М.
 , Лесли С.В. Анализ спермы. [Обновлено 30 октября 2021 г .; процитировано 4 июня 2022 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK564369./
, Лесли С.В. Анализ спермы. [Обновлено 30 октября 2021 г .; процитировано 4 июня 2022 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2022 янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK564369./ - Testing.com [Интернет]. Сиэтл (Вашингтон): OneCare Media; c2022. Тестирование на фертильность; [изменено 9 ноября 2021 г .; процитировано 3 июня 2022 г.]; [около 12 экранов]. Доступно по адресу: https://www.testing.com/fertility-testing/ .
- Testing.com [Интернет]. Сиэтл (Вашингтон): OneCare Media; c2022. Анализ спермы; [изменено 12 апреля 2022 г .; процитировано 3 июня 2022 г.]; [около 12 экранов]. Доступно по адресу: https://www.testing.com/tests/semen-analysis/ .
- Медицинский центр Университета Рочестера [Интернет]. Рочестер (Нью-Йорк): Медицинский центр Рочестерского университета; c2022. Энциклопедия здоровья: анализ спермы; [цитировано 3 июня 2022 г.]; [около 3 экранов]. Доступно по адресу: https://www.urmc.rochester.
 edu/encyclopedia/content.aspx?contenttypeid=167&contentid=semen_analysis
edu/encyclopedia/content.aspx?contenttypeid=167&contentid=semen_analysis - Фонд помощи урологам [Интернет]. Linthicum (MD): Фонд урологической помощи; c2022. Что такое мужское бесплодие?; [цитировано 3 июня 2022 г.]; [около 3 экранов]. Доступно по адресу: https://www.urologyhealth.org/urology-a-z/m/male-infertility .
- UW Health [Интернет]. Мэдисон (Висконсин): Управление больниц и клиник Университета Висконсина; c2022. Анализ спермы; [обновлено 22 ноября 2021 г.; процитировано 3 июня 2022 г.]; [около 4 экранов]. Доступно по ссылке: https://patient.uwhealth.org/healthwise/article/en-us/hw5612
- Yu S, Rubin M, Geevarughese S, Pino JS, Rodriguez HF, Asghar W. Новые технологии для анализа спермы в домашних условиях. Андрология. [Интернет]. Январь 2018 г. [цитируется 3 июня 2022 г.]; 6 (1): 10–19. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5745266 .
Анализ спермы — Testing.com
Краткое руководство по тестированию
Сперма представляет собой густую жидкость, которая выделяется из полового члена во время эякуляции. Сперма содержит сперму, которая несет генетический материал, необходимый для размножения.
Сперма содержит сперму, которая несет генетический материал, необходимый для размножения.
Определенные проблемы со спермой могут увеличить риск бесплодия у мужчин и у всех, кто вырабатывает сперму. Бесплодие — это когда парам трудно забеременеть или сохранить беременность. Около 10% людей, у которых вырабатывается сперма, могут быть бесплодными или испытывать трудности с зачатием партнера.
Анализ спермы представляет собой серию тестов, которые оценивают как сперму, так и сперму. Врачи могут назначить анализ спермы по нескольким причинам, в том числе для оценки фертильности или для подтверждения успеха вазэктомии.
О тесте
Цель теста
Есть несколько обстоятельств, при которых врач может назначить анализ спермы. Наиболее распространенной причиной назначения этого теста является оценка фертильности у мужчин или любого другого человека, производящего сперму.
Бесплодие описывает проблемы с беременностью или вынашиванием плода. Бесплодие может быть вызвано заболеванием или состоянием здоровья, влияющим на репродуктивный тракт одного или обоих партнеров.
Бесплодие может быть вызвано заболеванием или состоянием здоровья, влияющим на репродуктивный тракт одного или обоих партнеров.
После сбора анамнеза и физического осмотра анализ спермы обычно является первым тестом, назначаемым для выявления проблем с фертильностью у людей, вырабатывающих сперму. В зависимости от результатов этого теста врач может порекомендовать дополнительное обследование или лечение для повышения фертильности.
Еще одной целью анализа спермы является оценка результатов вазэктомии. Вазэктомия — это хирургическая процедура, направленная на предотвращение попадания сперматозоидов в сперму. Выполнение анализа спермы примерно через три месяца после вазэктомии помогает врачам убедиться, что в сперме нет сперматозоидов, а это означает, что человек больше не способен к деторождению.
Что измеряет тест?
Стандартный анализ спермы включает несколько измерений, используемых для оценки спермы и спермы.
Во время этого анализа медицинский работник начинает с измерения объема спермы , что указывает на общее количество спермы, содержащейся в образце. Они также отмечают другие факторы, такие как цвет, консистенция и химический состав спермы. Затем измеряется pH спермы для определения кислотности или щелочности образца.
Они также отмечают другие факторы, такие как цвет, консистенция и химический состав спермы. Затем измеряется pH спермы для определения кислотности или щелочности образца.
Дополнительные измерения проводятся путем исследования спермы под микроскопом. Эти измерения включают количество сперматозоидов , которое описывает общее количество сперматозоидов в образце, и концентрацию сперматозоидов , которая представляет собой измерение количества сперматозоидов, содержащихся в миллилитре спермы .
При осмотре под микроскопом медицинский работник может также измерить подвижность сперматозоидов , то есть процент подвижных сперматозоидов в образце. Прогрессивная подвижность относится к сперматозоидам, которые в основном движутся по прямой линии, тогда как непрогрессивная подвижность относится к сперматозоидам, которые не движутся по прямой линии. Морфология сперматозоидов — это еще одно измерение, которое описывает, сколько сперматозоидов в образце имеют нормальную форму.
Медицинский работник может отметить другие аномалии, наблюдаемые в сперме, в том числе признаки агглютинации , которые описывают слипание сперматозоидов. Микроскопическое исследование может также проверить наличие других типов клеток в сперме, таких как незрелые зародышевые клетки , которые представляют собой еще не полностью сформированные сперматозоиды, и лейкоциты, называемые лейкоциты.
Когда мне следует сдать анализ спермы?
Тестирование для определения способности человека к деторождению называется оценкой бесплодия. Врачи обычно определяют, когда проводить оценку бесплодия, основываясь на нескольких факторах, включая историю болезни человека, возраст и результаты медицинского осмотра.
Тестирование на бесплодие может быть рекомендовано, если пара не может забеременеть после частых незащищенных половых контактов в течение более года или более 6 месяцев, если женщина-партнер или партнер с маткой старше 35 лет. Врачи также могут порекомендовать анализ спермы парам, которые обеспокоены фертильностью и заинтересованы в тестировании.
При оценке успеха вазэктомии анализ спермы обычно проводится примерно через три месяца после операции пациента.
Поиск анализа спермы
Как пройти тестирование
Анализ спермы обычно проводится в кабинете врача или аналогичном медицинском учреждении. Пациентам предоставляется доступ в отдельную комнату с инструкциями о том, как собрать образец спермы с помощью мастурбации.
Пациенты могут получить образец дома, используя специальный презерватив, который может собирать сперму во время секса. В этом случае образец необходимо быстро доставить в медицинское учреждение, где можно будет проанализировать сперму.
Можно ли пройти тест дома?
Доступны несколько вариантов тестирования спермы в домашних условиях, включая самотестирование и тесты для самостоятельного сбора:
- Самотестирование позволяет вам как собирать, так и тестировать образец спермы в домашних условиях.
 Тесты обычно измеряют количество сперматозоидов и/или подвижность сперматозоидов и обычно не дают каких-либо других оценок спермы или сперматозоидов.
Тесты обычно измеряют количество сперматозоидов и/или подвижность сперматозоидов и обычно не дают каких-либо других оценок спермы или сперматозоидов. - Тесты для самостоятельного сбора предоставляют материалы для сбора образца спермы дома и отправки его в лабораторию для анализа. Эти тесты обеспечивают более широкий спектр измерений, чем самотестирование в домашних условиях. Тем не менее, самостоятельные тесты могут не обеспечивать такое же количество измерений, как тесты, назначенные врачом.
Сколько стоит тест?
Стоимость анализа спермы варьируется. Стоимость варьируется в зависимости от того, где проводится тест, проводятся ли другие анализы во время одного и того же визита и покрывается ли анализ спермы вашим планом медицинского страхования. По вопросам стоимости тестирования на бесплодие или анализа спермы важно проконсультироваться с врачом, вашей страховой компанией и/или медицинским учреждением, где проводится тест.
Сдача анализа спермы
Для анализа спермы необходимо сначала взять образец спермы и вернуть образец поставщику медицинских услуг, который проанализирует его под микроскопом. Могут быть рекомендованы два или более анализа спермы с образцами, собранными с интервалом в одну или более недель.
Могут быть рекомендованы два или более анализа спермы с образцами, собранными с интервалом в одну или более недель.
Перед тестом
Перед тестом ваш врач даст инструкции по сбору образца спермы. Ваш врач порекомендует воздерживаться от эякуляции заранее, обычно в течение от двух до семи дней. Обязательно внимательно следуйте инструкциям своего врача, потому что это может повлиять на точность результатов вашего теста.
Перед сбором образца вас могут попросить помочиться, вымыть руки и половой член, чтобы избежать загрязнения образца спермы бактериями с кожи.
Во время теста
Образцы спермы обычно собирают путем мастурбации в стерильный контейнер. Это можно сделать дома, но обычно это делается в уединенном месте в кабинете вашего врача или в лаборатории.
Если вы предпочитаете другой метод сбора спермы, ваш врач может предоставить специальный презерватив, который можно использовать во время полового акта для сбора спермы. Не используйте другой тип презерватива, который может содержать смазки и другие химические вещества, токсичные для сперматозоидов.
При сборе образца спермы важно собрать весь произведенный эякулят. Сообщите своему врачу, если по какой-либо причине вам не удалось собрать всю сперму в контейнер.
После анализа
После того, как вы взяли образец спермы, контейнер для сбора можно вернуть медицинскому работнику, проводящему анализ. Если для сбора образца во время полового акта использовался специальный презерватив, предоставляются инструкции по закрытию презерватива и доставке его в лабораторию.
Если вы собираете образец спермы дома и транспортируете его к врачу, важно доставить образец в лабораторию в течение 30 минут после эякуляции. Для получения наиболее точных результатов ваш образец должен быть проанализирован в течение одного или двух часов в зависимости от метода сбора.
Нет никаких рисков, связанных со сбором образца спермы, и вы можете вернуться к обычной деятельности после завершения теста.
Результаты анализа спермы
Получение результатов анализов
Результаты анализа спермы часто доступны в течение нескольких рабочих дней. Ваш врач может позвонить вам и сообщить результаты анализов или попросить вас записаться на прием, чтобы обсудить их лично. Вы также можете получить свои результаты через веб-сайт или другую безопасную онлайн-платформу.
Ваш врач может позвонить вам и сообщить результаты анализов или попросить вас записаться на прием, чтобы обсудить их лично. Вы также можете получить свои результаты через веб-сайт или другую безопасную онлайн-платформу.
Интерпретация результатов анализов
Чтобы понять фертильность, врачи учитывают результаты анализа спермы, а также историю болезни, результаты медицинского осмотра и результаты других анализов.
Каждое измерение в анализе спермы предоставляет информацию о наличии или серьезности проблем с фертильностью. Ваш анализ спермы обычно сравнивают с контрольными пределами. Эти контрольные пределы были определены в ходе научных исследований, в ходе которых анализировалась сперма пар, у которых была успешная беременность.
На основании этого исследования вероятность забеременеть ниже у людей со следующими результатами анализа спермы:
- Объем спермы: 1,5 миллилитра (мл) или меньше
- Общее количество сперматозоидов: 39 миллионов сперматозоидов на образец или менее
- Концентрация сперматозоидов: 15 миллионов сперматозоидов на мл или менее
- Подвижность сперматозоидов (общая): 40% или менее
- Морфология сперматозоидов: 4% или менее сперматозоидов имеют нормальную форму
- рН спермы: 7,2 или ниже
- Лейкоциты: Более 1 миллиона
Важно понимать, что результаты анализа спермы не могут однозначно диагностировать фертильность или бесплодие. Люди, у которых результаты ниже установленных диапазонов, могут быть фертильными, а те, у кого результаты кажутся здоровыми, могут быть бесплодными. Кроме того, референтные пределы для анализа спермы могут различаться в зависимости от географического региона и лаборатории.
Люди, у которых результаты ниже установленных диапазонов, могут быть фертильными, а те, у кого результаты кажутся здоровыми, могут быть бесплодными. Кроме того, референтные пределы для анализа спермы могут различаться в зависимости от географического региона и лаборатории.
Аномальные результаты анализа спермы могут отражать основную проблему со здоровьем, которая влияет на количество вырабатываемой спермы или ее способность достигать и оплодотворять яйцеклетку в организме партнера. На сперму могут влиять такие факторы, как возраст, образ жизни, генетика, гормональная функция и состояние здоровья, влияющее на яички и репродуктивные пути.
Когда анализ спермы используется для подтверждения результатов вазэктомии, врачи ищут отсутствие сперматозоидов в сперме. Даже после успешной вазэктомии может потребоваться не менее 20 эякуляций, чтобы удалить всю сперму из половых путей.
Для получения дополнительной информации о референтных диапазонах, используемых для интерпретации результатов анализа спермы, и о том, что они означают для результатов вашей фертильности или вазэктомии, поговорите со своим врачом или специалистом по репродукции.
Являются ли результаты теста точными?
Анализ спермы является распространенным и важным тестом, используемым для оценки фертильности. Однако на тестирование спермы и на точность результатов теста могут повлиять несколько факторов:
- Время эякуляции: Внимательно следуйте советам своего врача, определяя, как долго воздерживаться от эякуляции перед тестированием. Ожидание слишком большого или слишком малого количества дней может повлиять на результаты теста.
- Неполный сбор пробы: Если в пробе отсутствует часть произведенной вами спермы, это может привести к вводящим в заблуждение результатам. По этой причине важно собрать всю сперму, образовавшуюся во время эякуляции.
- Возврат образца занимает слишком много времени: Образцы спермы следует оценивать быстро после сбора, а слишком долгое ожидание возврата образца может изменить результаты анализа.
При рассмотрении результатов анализа спермы также важно помнить, что выработка спермы может варьироваться в зависимости от многих факторов, включая общее состояние здоровья, активность и уровень стресса. Это нормальное изменение в производстве спермы является причиной того, что несколько образцов могут быть взяты в разные дни для анализа спермы.
Это нормальное изменение в производстве спермы является причиной того, что несколько образцов могут быть взяты в разные дни для анализа спермы.
Нужны ли мне дополнительные анализы?
Врачи могут порекомендовать несколько дополнительных анализов в зависимости от причин проведения анализа спермы.
Если результаты первичного анализа спермы не соответствуют норме для пациента, проходящего обследование на бесплодие, второй анализ спермы может быть назначен через одну или две недели после первоначального анализа.
Анализ спермы обычно является одним из тестов, используемых для широкой оценки фертильности у людей, вырабатывающих сперму. Анализ спермы может показать возможные проблемы со спермой, но не может определить их причину. По этой причине могут потребоваться дополнительные тесты, чтобы понять ваше репродуктивное здоровье.
В зависимости от результатов анализа спермы врачи могут порекомендовать визуализацию и другие тесты, используемые для оценки фертильности и выявления потенциальных причин бесплодия. Эти тесты часто проверяют уровни определенных гормонов, включая:
Эти тесты часто проверяют уровни определенных гормонов, включая:
- Тестирование тестостерона
- Фолликулостимулирующий гормон (ФСГ)
- Проверка функции щитовидной железы
- Пролактин
Другие типы тестов также могут использоваться для выявления конкретных проблем со спермой или половыми путями. В некоторых случаях тестирование может выявить генетические состояния, которые могут повлиять на фертильность.
Пациентам, проходящим обследование после вазэктомии, может быть рекомендовано повторное тестирование, если в сперме все еще обнаруживаются здоровые сперматозоиды при контрольном посещении через три месяца. При обнаружении здоровой спермы через месяц или два может быть проведен дополнительный анализ спермы.
Вопросы к врачу о результатах анализов
При просмотре результатов анализа спермы ваш врач может ответить на вопросы о том, что эти результаты означают для вашего здоровья. Полезные вопросы для вашего врача могут включать:
- Каковы результаты анализа моей спермы?
- Что эти результаты означают для моей фертильности?
- Нужны ли мне дополнительные анализы?
- Могу ли я что-нибудь сделать, чтобы улучшить результаты анализа спермы и повысить свою фертильность?
Связанный контент
На этом сайте
В другом месте в Интернете
- Американское общество репродуктивной медицины: мужское бесплодие/андрология
- Центры по контролю и профилактике заболеваний: Часто задаваемые вопросы о бесплодии
- Национальный институт детского здоровья и развития человека: мужское репродуктивное здоровье
Просмотр источников
А. Д.А.М. Медицинская энциклопедия. Анализ спермы. Обновлено 15 января 2020 г. По состоянию на 31 января 2022 г. https://medlineplus.gov/ency/article/003627.htm
Д.А.М. Медицинская энциклопедия. Анализ спермы. Обновлено 15 января 2020 г. По состоянию на 31 января 2022 г. https://medlineplus.gov/ency/article/003627.htm
Американское общество репродуктивной медицины. Диагностические тесты на мужское бесплодие. Дата неизвестна. По состоянию на 31 января 2022 г. мужское бесплодие/
Американское общество репродуктивной медицины. Диагностика мужского фактора бесплодия. Обновлено в 2008 г. По состоянию на 31 января 2022 г. -для мужского фактора бесплодия
Американское общество репродуктивной медицины. Морфология сперматозоидов (форма): влияет ли это на фертильность? Обновлено в 2014 г. По состоянию на 31 января 2022 г. https://www.reproductivefacts.org/news-and-publications/patient-fact-sheets-and-booklets/documents/fact-sheets-and-info-booklets/sperm-morphology -форма-это-влияет-на-фертильность/
Anawalt BD, страница ST. Лечение мужского бесплодия (вне основ). В: Снайдер П.Дж., изд. Своевременно. Обновлено 11 ноября 2020 г. По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/treatment-of-male-infertility-beyond-the-basics
По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/treatment-of-male-infertility-beyond-the-basics
Anawalt BD, Page ST. Подход к мужчине с бесплодием. В: Снайдер П.Дж., Мацумото А.М., ред. Своевременно. Обновлено 30 ноября 2021 г. По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/approach-to-the-male-with-infertility
Центры по контролю и профилактике заболеваний. Репродуктивное здоровье: часто задаваемые вопросы о бесплодии. Обновлено 13 апреля 2021 г. По состоянию на 31 января 2022 г. https://www.cdc.gov/reproductivehealth/infertility/index.htm
Эль-Щербини А.Ф., Али Т.А., Хассан Э.А., Механи А.Б., Эльшемы Х.А. Прогностическое значение скрининга семенных антиспермальных антител у мужчин, подготовленных к ИКСИ: призыв изменить текущую точку зрения, направленную на антитела, при тестировании аутоиммунитета сперматозоидов. Тер Ад Урол . 2021;13:1756287220981488. Опубликовано 18 января 2021 г. doi: 10.1177/1756287220981488
Kuohung W, Hornstein MD. Оценка бесплодия у пар (вне основ). В: Снайдер П.Дж., Кроули В.Ф., ред. Своевременно. Обновлено 12 августа 2021 г. По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/evaluation-of-infertility-in-couples-beyond-the-basics
Оценка бесплодия у пар (вне основ). В: Снайдер П.Дж., Кроули В.Ф., ред. Своевременно. Обновлено 12 августа 2021 г. По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/evaluation-of-infertility-in-couples-beyond-the-basics
MedlinePlus: Национальная медицинская библиотека. Анализ спермы. Обновлено 15 сентября 2021 г. По состоянию на 31 января 2022 г. https://medlineplus.gov/lab-tests/semen-analysis/
Национальный институт рака. Словарь раковых терминов: Семен. Дата неизвестна. По состоянию на 31 января 2022 г. https://www.cancer.gov/publications/dictionaries/cancer-terms/def/semen
Национальный институт детского здоровья и развития человека. Как диагностируется бесплодие? Обновлено 31 января 2017 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/diagnosed
Национальный институт детского здоровья и развития человека. Бесплодие и фертильность. Обновлено 31 января 2017 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility
https://www.nichd.nih.gov/health/topics/infertility
Национальный институт детского здоровья и развития человека. Какие возрастные факторы могут быть связаны с бесплодием у женщин и мужчин? Обновлено 31 января 2017 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/causes/age
Национальный институт детского здоровья и развития человека. Каковы возможные причины мужского бесплодия? Обновлено 31 января 2017 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/causes/causes-male
Национальный институт детского здоровья и развития человека. Что мы знаем об идиопатическом или необъяснимом бесплодии у женщин и мужчин? Обновлено 31 января 2017 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/causes/unexplained
Национальный институт детского здоровья и развития человека. Какие факторы образа жизни и окружающей среды могут быть связаны с бесплодием у женщин и мужчин? Обновлено 31 января 2017 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/causes/lifestyle
По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/causes/lifestyle
Национальный институт детского здоровья и развития человека. Насколько распространено бесплодие? Обновлено 8 февраля 2018 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/infertility/conditioninfo/common
Национальный институт детского здоровья и развития человека. О мужском репродуктивном здоровье. Обновлено 18 ноября 2021 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/menshealth/conditioninfo
Национальный институт детского здоровья и развития человека. Насколько распространено мужское бесплодие и каковы его причины? Обновлено 18 ноября 2021 г. По состоянию на 31 января 2022 г. https://www.nichd.nih.gov/health/topics/menshealth/conditioninfo/infertility
Практический комитет Американского общества репродуктивной медицины. Диагностическая оценка бесплодного мужчины: мнение комитета. Fertil Steril . 2015;103(3):e18-e25. doi:10.1016/j.fertnstert.2014.12.103
Fertil Steril . 2015;103(3):e18-e25. doi:10.1016/j.fertnstert.2014.12.103
Арматура RW. Проблемы со спермой. Руководства Merck для потребителей. Обновлено в сентябре 2020 г. По состоянию на 31 января 2022 г. https://www.merckmanuals.com/en-ca/home/women-s-health-issues/infertility/problems-with-sperm
Sunder M, Leslie SW. Анализ спермы. В: StatPearls. Обновлено 30 октября 2021 г. По состоянию на 31 января 2022 г. https://www.ncbi.nlm.nih.gov/books/NBK564369/
Обновление. Обучение пациентов: Бесплодие в паре (основы). Дата неизвестна. По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/infertility-in-couples-the-basics
Viera AJ. Обучение пациентов: вазэктомия (не только основы). В: Ричи Дж. П., изд. Своевременно. Обновлено 16 февраля 2021 г. По состоянию на 31 января 2022 г. https://www.uptodate.com/contents/vasectomy-beyond-the-basics
Viera AJ. Вазэктомия. В: O’Leary MP, изд. Своевременно. Обновлено 14 мая 2021 г. По состоянию на 6 февраля 2022 г.

 На результат также влияют чрезмерные физические нагрузки, сдача анализа после работы в ночные часы и употребление алкоголя.
На результат также влияют чрезмерные физические нагрузки, сдача анализа после работы в ночные часы и употребление алкоголя.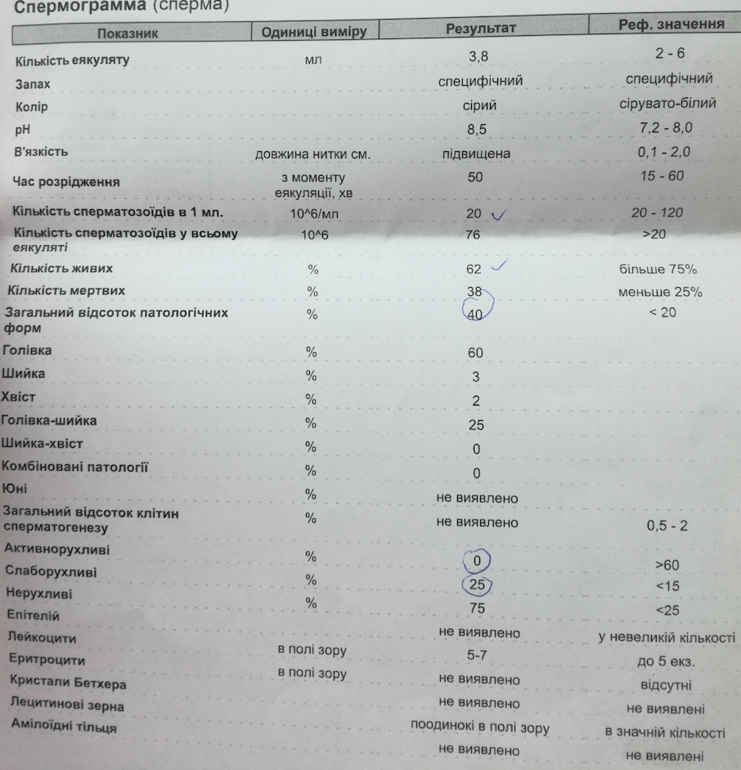
 д.
д. д.
д.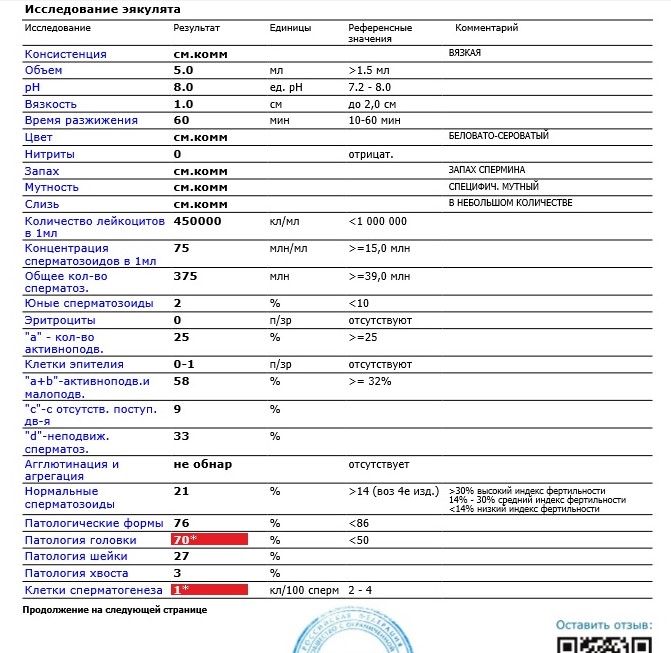 д.
д.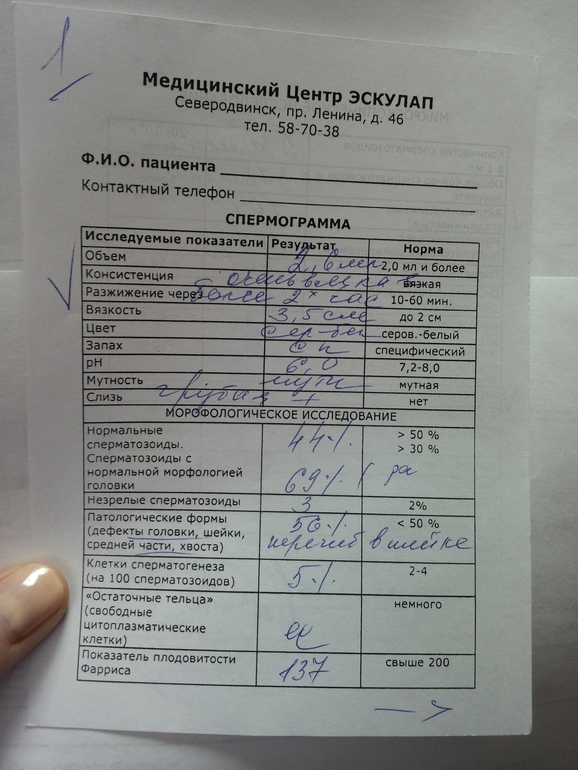
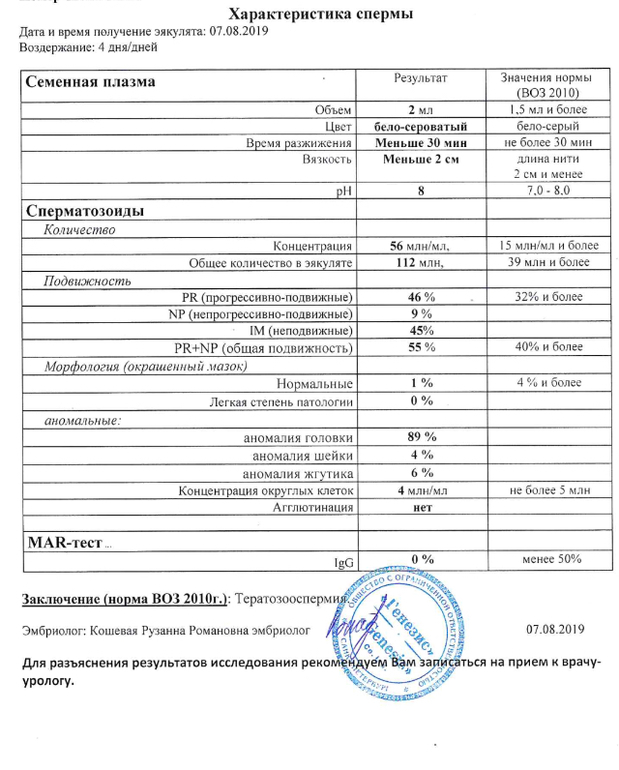
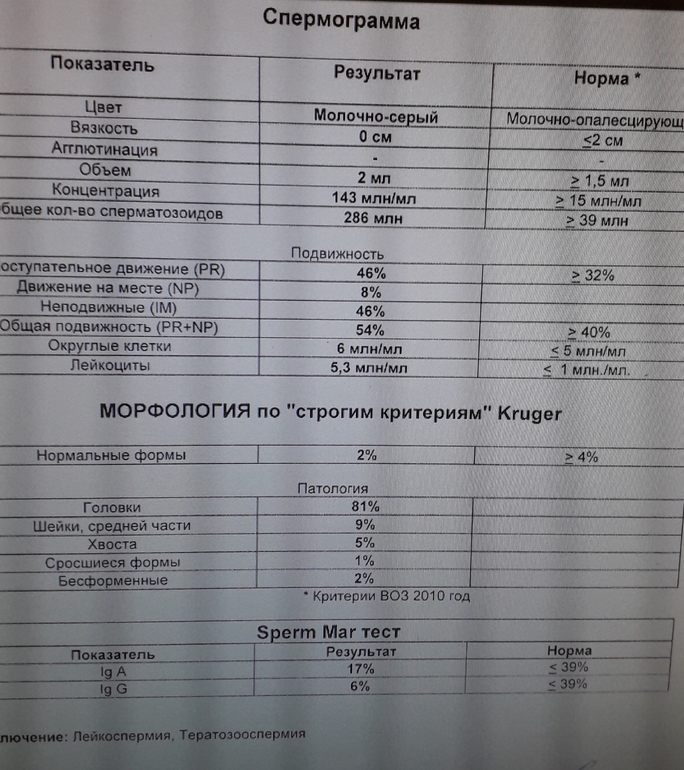
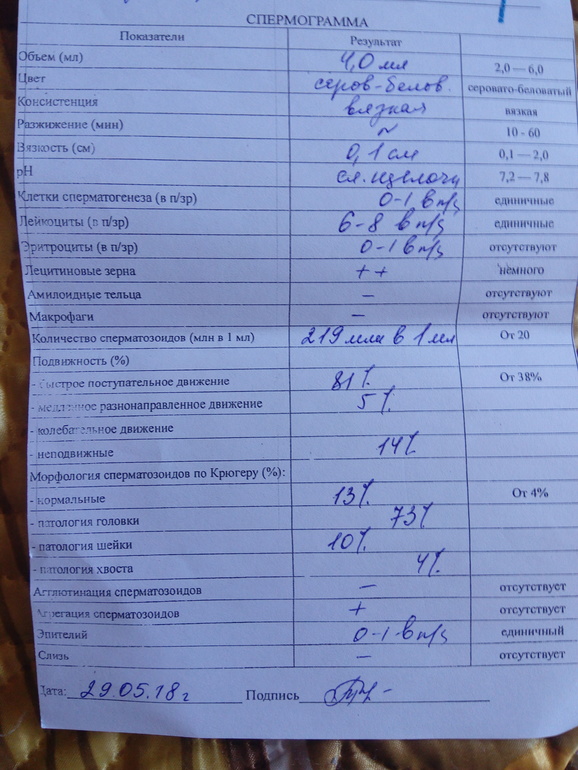

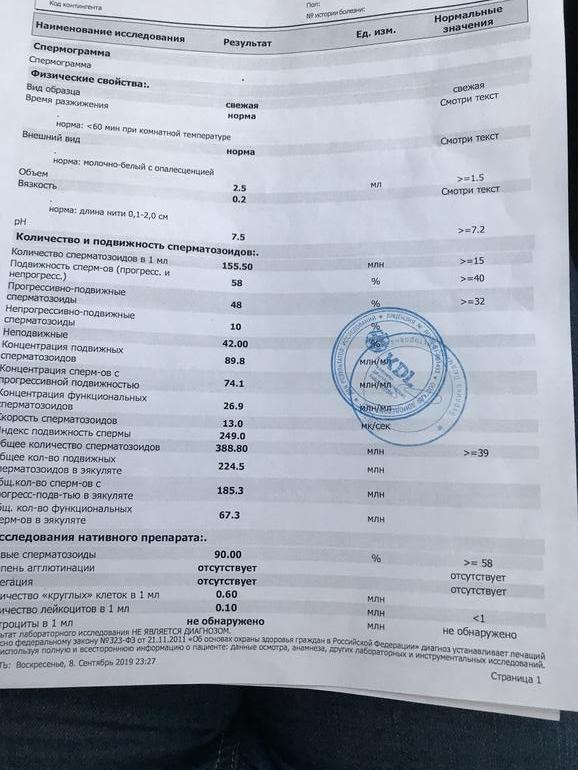 , Navarro M., Mutto A., Osycka-Salut C., Ribeiro ML., Perez-Martinez S. Evaluation of α5β1 integrin as a candidate marker for fertility in bull sperm samples. // Theriogenology — 2021 — Vol168 — NNULL — p.66-74; PMID:33862426
, Navarro M., Mutto A., Osycka-Salut C., Ribeiro ML., Perez-Martinez S. Evaluation of α5β1 integrin as a candidate marker for fertility in bull sperm samples. // Theriogenology — 2021 — Vol168 — NNULL — p.66-74; PMID:33862426 335-342; PMID:33656738
335-342; PMID:33656738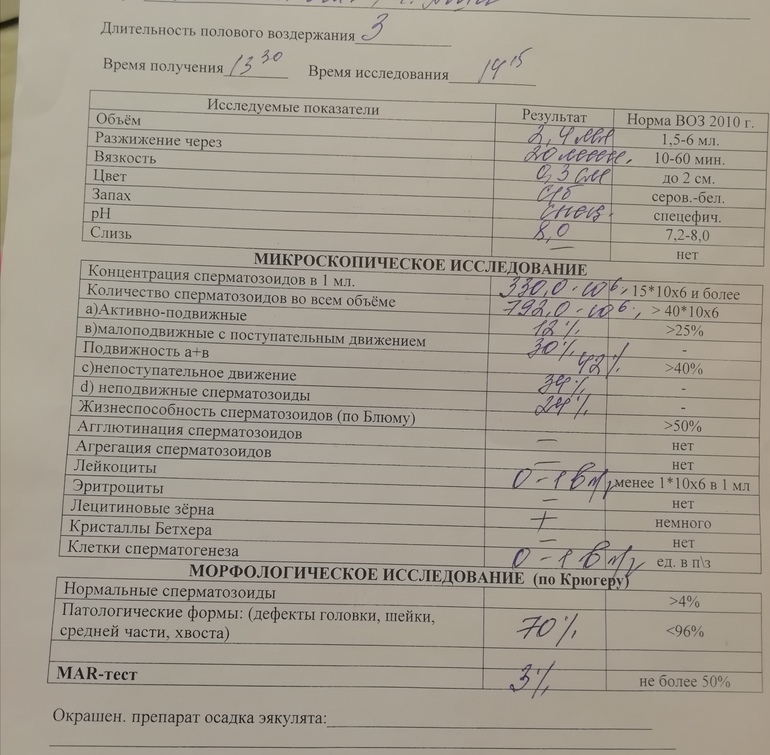 , Robin G., El Osta R., Hennebicq S., Eustache F., Marcelli F., Lejeune H. [AFU and SALF recommendations for the evaluation of male infertility]. // Prog Urol — 2021 — Vol31 — N3 — p.131-144; PMID:33309127
, Robin G., El Osta R., Hennebicq S., Eustache F., Marcelli F., Lejeune H. [AFU and SALF recommendations for the evaluation of male infertility]. // Prog Urol — 2021 — Vol31 — N3 — p.131-144; PMID:33309127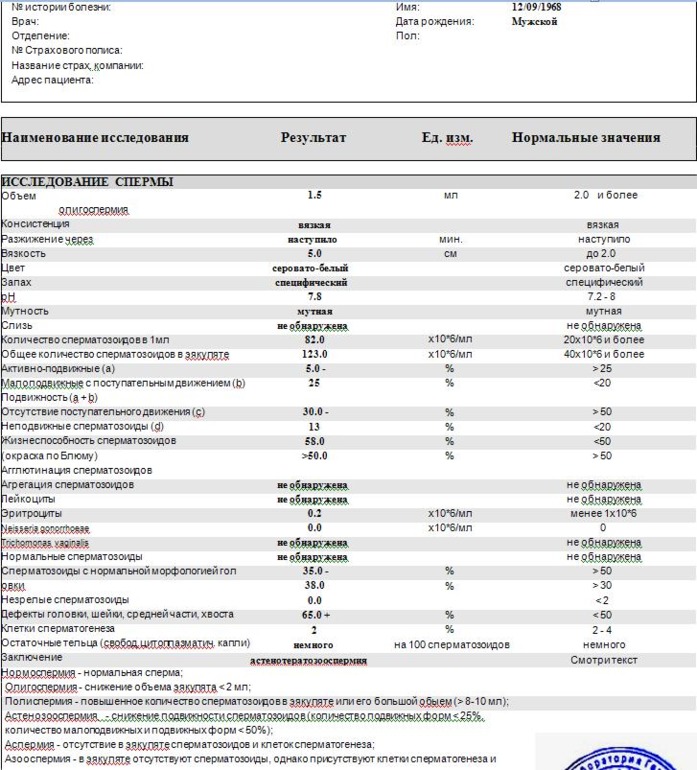 В любом количестве принятый алкоголь ухудшает качество спермы в связи с интоксикацией. Не рекомендуется принимать алкоголь (любой) за несколько дней до исследования эякулята. Впрочем, если вы принимаете алкоголь часто (ежедневно), смотри рекомендацию про курение.
В любом количестве принятый алкоголь ухудшает качество спермы в связи с интоксикацией. Не рекомендуется принимать алкоголь (любой) за несколько дней до исследования эякулята. Впрочем, если вы принимаете алкоголь часто (ежедневно), смотри рекомендацию про курение.