Таблетки от молочницы при беременности в 3 триместре: Как лечить молочницу во время беременности? Часто задаваемые вопросы по медицине и здоровью: ответы врачей
Молочница при беременности, 3 триместр: терапия. Свечи от молочницы
Третий триместр беременности является самым тяжелым и трепетным в жизни любой женщины. С одной стороны, дама с нетерпением ждет появления будущего ребенка и готовится к родам. С другой стороны, имеется значительная прибавка в весе. Силы и нервы на исходе. Ощущается болезненность спины, тяжесть в ногах и другой дискомфорт. Ко всему прочему, может возникнуть молочница. При беременности (3 триместр) лечение нужно назначать с осторожностью, так как большинство препаратов находятся под запретом.
Что представляет собой молочница?
Молочница, или кандидоз, представляет собой грибковую инфекцию, вызванную грибами, относящимися к роду Candida. Чаще всего встречается Candida albicans. Этот вид микроорганизмов относят к условно-патогенным.
Можно ли забеременеть при молочнице: особенности и…
Как понять, что организм болен молочницей? Можно ли забеременеть при молочнице? Чем это грозит…
Как правило, бактерии Кандида присутствуют в любом организме человека. Они являются частью микрофлоры ротовой полости, толстой кишки и влагалища. При сниженном иммунитете гриб Candida размножается в большом количестве и становится патогенным микроорганизмом.
Они являются частью микрофлоры ротовой полости, толстой кишки и влагалища. При сниженном иммунитете гриб Candida размножается в большом количестве и становится патогенным микроорганизмом.
Может ли быть молочница при беременности? Такой вопрос задают себе тысячи женщин, столкнувшихся с этой проблемой. Несомненно, да. Ведь у женщины понижается иммунитет, и организм неспособен в полную силу сопротивляться росту патогенных бактерий. Молочница при беременности (3 триместр) лечения требует специфического, а женщина в этот непростой период должна находиться под постоянным наблюдением врача-гинеколога.
Симптоматика заболевания
Молочница затрагивает до пяти процентов всех женщин (как беременных, так и не ожидающих ребенка). При беременности кандидоз возникает преимущественно в 3-м триместре. Часто сопровождается следующими симптомами:
Свечи Нео-Пенотран: последние отзывы, инструкция к препарату
Было бы неверно считать молочницу только женским заболеванием, поскольку она не обязательно. ..
..
- зуд во влагалище;
- наличие белей, напоминающих творожные хлопья;
- нервозность;
- бессонница;
- рези и жжение при мочеиспускании;
- боль во время полового акта;
- плохой запах, напоминающий тухлую рыбу.
Гинеколог при осмотре видит красноту и отечность половых органов, воспалительный процесс. В тяжелой ситуации могут появляться микротрещины, эрозия и расчесы в промежности.
Молочница при беременности (3 триместр) лечения требует незамедлительного. А опытному врачу достаточно одного взгляда, чтобы установить диагноз.
Причины кандидоза
Может появляться по самым разным причинам молочница при беременности (3 триместр). Лечение в этот период должен назначать и контролировать доктор. Основными факторами появления кандидоза, являются:
- снижение иммунитета;
- лишний вес;
- наличие сахарного диабета;
- присутствие хронических болезней;
- сбой в работе желудочного кишечного тракта;
- дисбактериоз;
- неправильная гигиена;
- антибиотики;
- нарушение гормонального фона.

Помимо указанных факторов, молочницу может вызвать несбалансированное питание, на фоне которого образуется дефицит важных микроэлементов и витаминов.
Осложнения при молочнице
Вызывает ряд неприятных симптомов молочница при беременности (3 триместр). Лечение начинают при первых признаках заболевания, иначе могут возникнуть осложнения в виде кандидозного вульвовагинита. Этот недуг провоцирует инфицирование плодного пузыря, преждевременное отхождение околоплодных вод и ранние роды.
Свечи Залаин: последние отзывы от молочницы
В настоящее время технологии развиваются очень быстро. На рынке предлагаются не только новые…
Кандидоз может вызвать заражение плода во время родов, когда ребенок будет проходить по родовым путям. При этой болезни воспаленные стенки влагалища делаются менее эластичными, появляется рыхлость, что увеличивает вероятность разрывов при родоразрешении. Кандидоз мешает и при кесаревом сечении. С ним швы заживают медленнее, могут гноиться.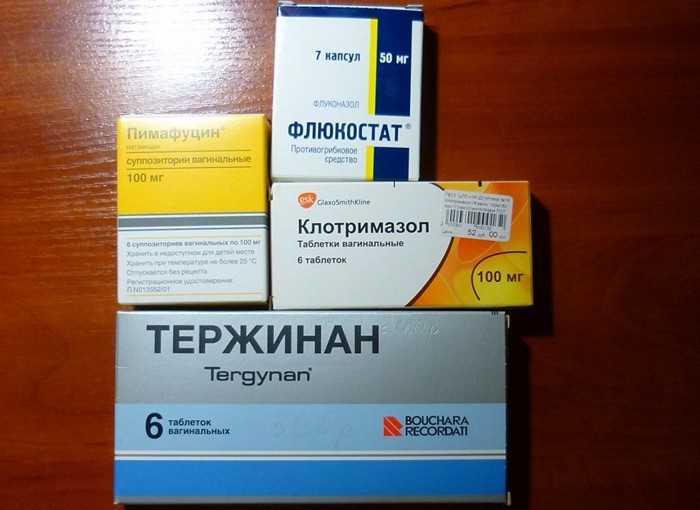 Болезнь повышает риск послеродовых кровотечений.
Болезнь повышает риск послеродовых кровотечений.
Диагностика заболевания
Прежде чем лечить молочницу при беременности (3 триместр), нужно провести диагностику. Сначала врач проводит гинекологический осмотр. Определяет клиническую картину заболевания. Выясняет, болела ли женщина молочницей раньше и как часто. Определяет сопутствующие заболевания и выявляет факторы риска.
Во время осмотра гинеколог берет мазок из влагалища на микроскопическое исследование и назначает развернутый анализ крови. При первом осмотре не используют молекулярно-биологические и культуральные способы обследования, так как считается, что Candida albicans в малом количестве присутствует даже у здоровых женщин.
Если заболевание переходит в хроническую стадию, то тогда используется культуральный метод диагностики, чтобы определить вид дрожжеподобных грибков, вызвавших кандидоз.
Разнятся по триместрам схемы лечения такого заболевания, как молочница. Третий триместр беременности позволяет использовать некоторые препараты. Хотя они могут быть запрещены в первых двух триместрах. Можно выбрать свечи от молочницы эффективные и недорогие.
Хотя они могут быть запрещены в первых двух триместрах. Можно выбрать свечи от молочницы эффективные и недорогие.
Особенности лечения молочницы на поздних сроках
Лечение кандидоза при беременности является строгой необходимостью и имеет свои особенности:
- Предпочтение отдается средствам местного применения. Это препараты в форме свечей и вагинальных таблеток.
- Таблетки антимикотического ряда употребляют лишь по назначению врача и только в третьем триместре.
- При введении свечи во влагалище некоторые женщины ощущают незначительное жжение. Это нормально и прерывать терапию не стоит.
- После курса лечения следует пройти контрольное обследование и сдать все необходимые анализы на кандидоз.
- Если в период беременности хотя бы раз возникала молочница, то непосредственно перед родами следует пройти полный курс лечения кандидоза, вне зависимости от того, присутствует молочница или нет.
При наличии молочницы обследование и лечение должен проходить и супруг беременной женщины, так как эта болезнь передается через половой акт.
Специфика общего лечения
После того как врач установил диагноз заболевания и причину, вызвавшую болезнь, следует переходить к лечению. При регулярных рецидивах кандидоз может перейти в хроническую форму, и тогда лечить его будет сложнее.
Молочница при беременности (какие свечи нужно использовать в этот период, будет написано далее) требует комплексного лечения. Используют медикаменты местного применения, пребиотики, поливитамины. В сложных запущенных случаях назначают таблетки. Врач рекомендует изменить питание и отказаться от ряда продуктов.
Какие свечи и препараты можно использовать женщине в третьем триместре, чтобы избавиться от кандидоза? В данный период перечень препаратов для лечения кандидоза расширяется. Допускается применение таких лекарств, как:
- «Пимафуцин»;
- «Тержинан»;
- «Клотримазол»;
- «Полижинакс»;
- «Клион-Д»;
- «Гино-Певарил».
Некоторые используют свечи «Залаин». Они дают 100%-й результат.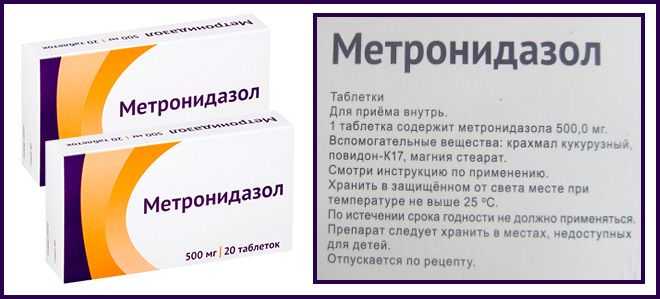 Если молочница сопровождается частыми рецидивами, то курс лечения проводят повторно. В некоторых случаях применяют свечи с интерфероном. Допускается прием «Вобэнзима». На тяжелых стадиях развития болезни наружные средства сочетают с таблетками.
Если молочница сопровождается частыми рецидивами, то курс лечения проводят повторно. В некоторых случаях применяют свечи с интерфероном. Допускается прием «Вобэнзима». На тяжелых стадиях развития болезни наружные средства сочетают с таблетками.
Обзор медикаментов наружного применения
Наиболее часто при беременности в третьем триместре используют средства, предназначенные для местного применения. Чаще всего это следующие препараты:
- «Пимафуцин». Активный компонент — натамицин. Применяется по одной свече раз в день, на ночь. Терапия длится около шести дней. В упаковке находится шесть суппозиториев. Если молочница прогрессирует, то добавляют «Пимафуцин» в таблетках.
- «Залаин». Действующее вещество — сертаконазол. Препарат выпускается в виде крема и суппозиториев. Последние вводят на ночь, однократно. Если симптомы заболевания сохранятся, то спустя семь дней вводят ещё одну свечу.
- «Кандинорм». Препарат производят в форме геля. Его вводят вагинально, один раз в сутки, перед сном.
 Процедуру выполняют на протяжении трех дней. Гель заключен в тюбики для разового использования.
Процедуру выполняют на протяжении трех дней. Гель заключен в тюбики для разового использования. - «Полижинакс». Может назначаться только со второго триместра беременности. Выпускается в форме вагинальных капсул. Применяется лекарство один раз в день. Терапия длится от 6 до 12 дней.
- «Тержинан». Препарат производится в таблетках. Их вводят во влагалище один раз в день, смочив обильно водой. Длительность — 6-20 дней.
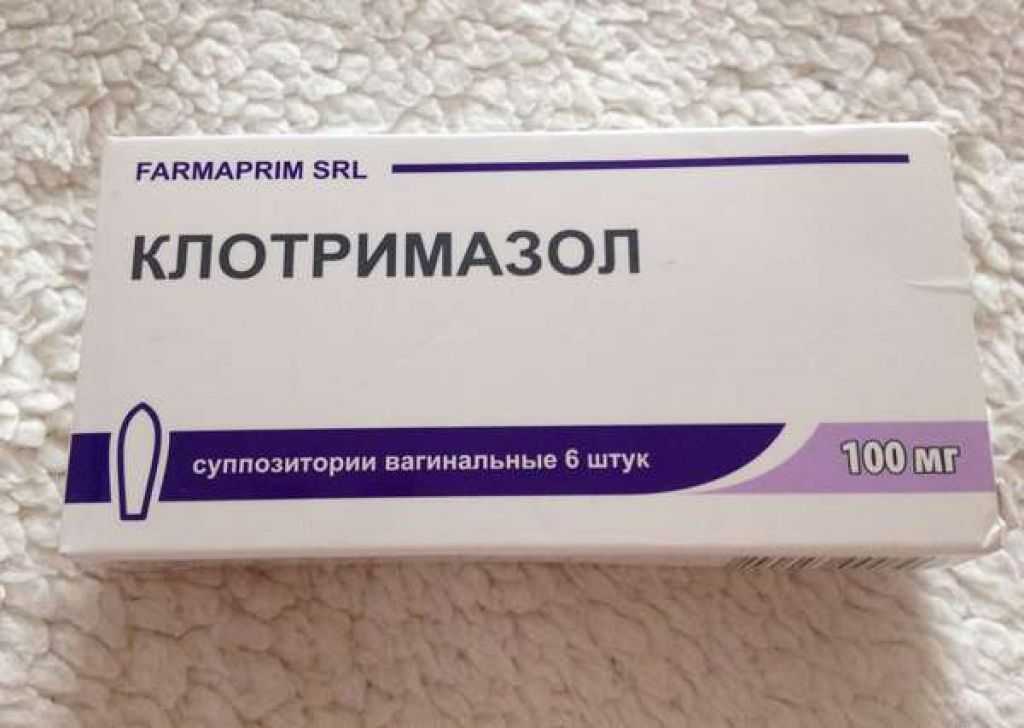
- «Клотримазол». Свечи от молочницы эффективные недорогие. Вводятся один или два раза в день. Курс длится от 3 до 6 дней.
- «Ливарол». Выпускается в форме свечей. Применяют интравагинально, один раз в сутки.
- «Гино–Певарил». Действующее вещество — эконазола нитрат. Есть дозировка 50 мг и 150 мг. В первом случае лечение длится две недели. При использовании дозы в 150 мг курс сокращается до трех дней.
В третьем триместре может назначаться бура в глицерине или тетраборат натрия 20 %. Раствор используют тогда, когда на стенках влагалища скапливается много грибка. При применении препарата тампон обильно смачивают в глицерине и вводят неглубоко во влагалище. Процедуру выполняют в течение трех дней. Это второстепенное средство, которое используется в комплексе с противогрибковыми препаратами.
При применении препарата тампон обильно смачивают в глицерине и вводят неглубоко во влагалище. Процедуру выполняют в течение трех дней. Это второстепенное средство, которое используется в комплексе с противогрибковыми препаратами.
Лечение молочницы в третьем триместре проводят под пристальным контролем врача. Если рецидивы беспокоят пациентку, то назначают дополнительное обследование.
О таблетках при молочнице
Таблетки от молочницы при беременности в третьем триместре используют крайне редко. Как правило, это самые безопасные препараты. К ним относятся следующие антибиотики:
- «Нистатин»;
- «Пимафуцин»;
- «Натамицин».
Лекарства используют при кандидозе у беременных, начиная со второго триместра. Препараты имеют широкий спектр действия и эффективны в отношении грибка Кандида. Дозировка каждого из препаратов определяется врачом в индивидуальном порядке.
Во время беременности не рекомендуется принимать таблетки «Флуканозол», «Дифлюкан», «Флюкостат» и «Микосист». Активным компонентом во всех этих препаратов является флуконазол. Это вещество приводит матку в тонус, что может привести к преждевременным родам или выкидышу. Ещё флуконазол беспрепятственно проникает сквозь плаценту и негативно влияет на плод.
Активным компонентом во всех этих препаратов является флуконазол. Это вещество приводит матку в тонус, что может привести к преждевременным родам или выкидышу. Ещё флуконазол беспрепятственно проникает сквозь плаценту и негативно влияет на плод.
«Мирамистин» при беременности от молочницы
Часто при лечении молочницы женщины используют «Мирамистин». Средство характеризуется противовоспалительным, антисептическим и регенерирующим свойствами. Препарат выпускается в форме раствора и мази.
«Мирамистин» при беременности от молочницы используют только наружно. Раствором проводят внешнее орошение. Допускается делать аппликации с раствором на пару часов во влагалище. Таким образом, лечение проводят на протяжении недели. Разрешается вместо раствора использовать мазь. Её наносят на половой орган один раз в день, на ночь.
Препарат безопасен, поэтому при беременности его используют часто. Отзывы беременных женщин отмечают, что данное лекарство позволяет вылечить молочницу за три дня и не наносит вреда ребенку.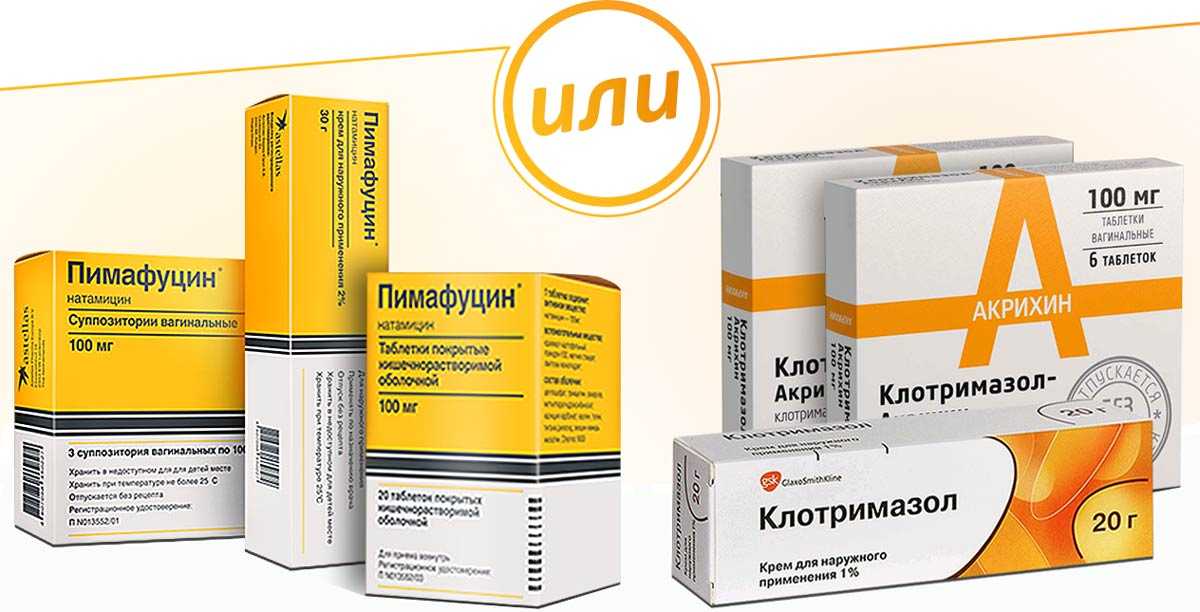
Терапия народными методами
Как вылечить молочницу при беременности, чтобы не навредить будущему малышу? Такой вопрос беспокоит большинство женщин, поэтому многие из них предпочитают народные средства.
Наиболее популярными являются следующие рецепты:
Траву шалфея или чабреца (столовая ложка) заливают кипятком (300 мл) и готовят 15 минут на водяной бане. Отваром подмываются два раза в день. Вместо травы можно использовать кору дуба. Результат от процедуры будет не хуже.
Снять отечность половых органов поможет детский крем, смешанный с несколькими каплями чайного дерева.
Эффективен против кандидоза раствор, содержащий йод, соду и воду. На литр воды берут чайную ложку йода и столовую ложку соды. Полученный раствор применяют как ванночку.
Сода при молочнице при беременности является уникальным продуктом. На один литр воды берется столовая ложка соды. Этим раствором подмываются.
Для борьбы с молочницей используют лук и чеснок.
 Их соком омывают наружные органы.
Их соком омывают наружные органы.
Народных методов лечения от молочницы множество, и все они перед применением должны согласовываться с врачом во избежание негативных последствий.
Поведение женщины во время терапии
При лечении молочницы женщина должна неукоснительно следовать всем указаниям врача. Не стоит забывать, что правильная гигиена половых органов способна предупредить возникновение молочницы и ускорить процесс выздоровления.
Во время лечения молочницы нужно помнить, что при беременности запрещено спринцеваться. Эта процедура способна убрать всю полезную микрофлору из влагалища и усугубить течение болезни.
Сода при молочнице при беременности помогает снять зуд. С ней готовят слабый содовый раствор и подмываются. Процедура создает щелочную среду, неблагоприятную для патогенных организмов.
На время терапии следует воздержаться от полового акта. Ванне предпочесть душ. Носить только хлопчатобумажное белье. От стрингов на период беременности лучше отказаться совсем, а в течение дня почаще менять прокладки.
Питание при молочнице
Во время лечения следует следить за питанием. Отказаться от сладкого, соленого и острого. Следует ввести запрет на сладкую выпечку, кондитерские изделия и газированные напитки. В рацион беременной женщины должны входить свежие фрукты и офощи, крупы, мясо и рыба.
Если не внести ограничения в питание, то даже самые сильные и эффективные препараты не помогут убрать молочницу.
Кандидоз можно считать побежденным, если он не возникает на протяжение пяти месяцев и более.
Свечи с нистатином для беременных
Содержание
- Лечение молочницы и беременность
- Фармакология Нистатина
- Показания к назначению Нистатина
- Способ применения
- Побочные явления
- Какие есть противопоказания?
- Вред нистатина при беременности
- Мнение «за»
Как до беременности, так во время нее ни одна из женщин не застрахована от такого заболевания, как молочница (в гинекологической практике – кандидоз). Если у вас обнаружили молочницу или же вы сами поняли, что белые творожистые выделения из влагалища, сопровождающиеся сильным зудом – это молочница, то в таком случае необходимо начинать лечение. Иначе есть риск того, что заболевание перейдет в хроническую его форму.
Если у вас обнаружили молочницу или же вы сами поняли, что белые творожистые выделения из влагалища, сопровождающиеся сильным зудом – это молочница, то в таком случае необходимо начинать лечение. Иначе есть риск того, что заболевание перейдет в хроническую его форму.
Молочница – это поражение влагалища грибком Кандида, который и провоцирует возникновение неприятного зуда, жжения в половых органах, а также – неприятный запах и обильные выделения.
Лечение молочницы и беременность
Во время беременности очень сложно избавиться от молочницы, потому что большинство лекарственных препаратов, уничтожающих грибок, противопоказаны к приему в этот период.
Но, как же быть беременной женщине, которой врач-гинеколог для лечения молочницы назначает свечи Нистатин? Не вредны ли они для плода, не повлияют на формирование внутренних органов будущего ребенка? И действительно ли эти свечи эффективны?
Фармакология Нистатина
Нистатин – это лекарственный препарат, который относится к антибиотикам. Форма выпуска – свечи, таблетки, мази. Назначается Нистатин в случаях, если заболевание связано с поражением организма дрожжеподобными грибками.
Форма выпуска – свечи, таблетки, мази. Назначается Нистатин в случаях, если заболевание связано с поражением организма дрожжеподобными грибками.
Лечебный эффект после приема Нистатина достигается практически сразу – с каждой пораженной клетки начинается быстрое и эффективное уничтожение грибка рода Кандида.
Знали ли вы?
Грибок Кандида (молочница) может возникнуть не только на половых органах человека, а также – в легких человека, желудочно-кишечном тракте, мочеиспускательном канале, почках.
Показания к назначению Нистатина
Нистатин назначают в случаях:
- Если пациент проходит лечение антибиотиками ряда Левомицетин и Неомицин, так как после них в 90% клинических случаев возникает молочница,
- Для стимуляции, поддержания иммунитета при истощении,
- При молочнице – поражении грибками рода Кандида.
Читайте также: Подготовка к ЭКО: прием препарата Пурегон
Способ применения
При молочнице беременной могут назначить свечи, таблетки, мазь (но, чаще всего – это свечи). Таблетки применяют ректально по 2 штуки по назначению врача – 3-4 раза в день.
Таблетки применяют ректально по 2 штуки по назначению врача – 3-4 раза в день.
В инструкции по применению указано, что для достижения максимального эффекта в лечении в сутки принимать не менее 3 суппозиториев. Мазь с нистатином применяют в случаем, если кожа пациента поражена грибками кандида.
В таком случае, нистатиновую мазь рекомендуется наносить 2 раза в сутки на протяжении 10 дней.
Свечи с нистатином применяют так же, как и суппозитории. Их вставляют ректально, по 1 штуке 3 раза в день (но, курс лечения может измениться в зависимости от назначения врача). Как правило, курс лечения занимает около 10 дней.
Побочные явления
Согласно отзывам тех, кто использовал свечи с Нистатином, побочные эффекты от их приема не возникают.
Но, все же, не стоит исключать, что пациентка (беременная) будет иметь повышенную чувствительность к этому виду антибиотиков, а это, в свою очередь, провоцирует возникновение: рвоты, поноса, тошноты, повышения температуры тела, слабости и даже лихорадочного состояния.
При возникновении вышеуказанных симптомов, необходимо в обязательном порядке сообщить об этом врачу и отменить применение лекарственных препаратов.
Какие есть противопоказания?
Не рекомендуется применять свечи с нистатином при:
- Аллергической реакции на этот вид антибиотика,
- При повышенной чувствительности,
- При заболеваниях печени,
- При нарушениях работы желудочно-кишечного тракта,
- При язве желудка.
В инструкции по применению указано, что применять препарат (свечи с нистатином) при беременности категорически противопоказано. Но, почему тогда большинство врачей их назначают, если они могут нанести вред?
Вред нистатина при беременности
Мнение о том, действительно ли вреден нистатин при беременности у современных врачей-гинекологов разошлись.
Читайте также: О заболеваниях ушей
Одни считают, что если в инструкции по применению препарата указано, что беременность – это противопоказание к применению, то значит, не стоит подвергать организм беременной женщины подобному риску. Также, если внимательно прочитать инструкцию, то в ней прописана такая фраза:
Также, если внимательно прочитать инструкцию, то в ней прописана такая фраза:
Назначение свечей с Нистатином при беременности является возможным только в том случае, если предполагаемая польза для матери намного превышает все риски для плода.
Будущая мать должна понимать, что не врач несет ответственность за здоровье малыша и беременной, а непосредственно сама пациентка. Поэтому, каждая беременная имеет полное право отказаться от приема того или иного лекарственного средства, если она переживает за здоровье своего будущего ребенка.
Нистатин – это антибиотик, который имеет свойство всасываться в плаценту, поэтому, необходимо все же прибегнуть к рекомендациям в инструкции по применению и отказаться от лечения молочницы этими свечами в период беременности.
Мнение «за»
Мнение «за» лечение свечами с нистатином молочницы при беременности основано на том, что якобы антибиотик всасывается в плаценту в незначительном количестве, значит, никакого вреда нанести не может.
Опять же, доказательств (научных подтверждений) тому, что свечи с нистатином не нанесли вреда плоду и беременной, нет. Поэтому, пациентка в любом случае, на свой страх и риск принимает решение о приеме лекарственных препаратов.
Для борьбы с кандидозом врачи-гинекологи могут порекомендовать применение мази с нистатином, местно (на кожу половых органов).
Здесь также скрывается обман, так как и в этом случае, нистатин довольно быстро всасывается в ткани и попадает в общий кровоток, а это значит, что определенное количество антибиотика проникнет в плаценту.
Вывод: если есть возможность не принимать свечи с нистатином для лечения молочницы при беременности, то лучше этого не делать и не подвергать риску здоровье плода.
Читайте также: Все об антигистаминных лекарствах
Сообщение FDA о безопасности лекарственных средств: длительное применение высоких доз Дифлюкана (флуконазола) во время беременности может быть связано с врожденными дефектами у младенцев
Заявление о безопасности
Дополнительная информация для пациентов
Дополнительная информация для медицинских работников
Сводка данных
Ссылки
Заявление о безопасности
[8-03-2011] Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) информирует общественность о том, что хронический прием высоких доз (400-800 мг/сут) противогрибкового препарата Дифлюкан (флуконазол) может быть связан с редким и отчетливым набором врожденных дефектов у младенцев, матери которых лечились противогрибковым препаратом. препарат в первом триместре беременности. Этот риск, по-видимому, не связан с однократным приемом низкой дозы флуконазола 150 мг для лечения вагинальной дрожжевой инфекции (кандидоза).
препарат в первом триместре беременности. Этот риск, по-видимому, не связан с однократным приемом низкой дозы флуконазола 150 мг для лечения вагинальной дрожжевой инфекции (кандидоза).
Факты о дифлюкане (флуконазол)
- Используется для лечения дрожжевых инфекций влагалища, рта, горла, пищевода и других органов.
- Используется для лечения менингита, вызванного определенным типом грибка.
- Используется для профилактики дрожжевых инфекций у пациентов, которые могут заразиться, потому что они проходят химиотерапию или лучевую терапию перед трансплантацией костного мозга.
- Доза флуконазола при вагинальном кандидозе составляет 150 мг однократно и ниже, чем при других показаниях.
Имеется несколько опубликованных сообщений о случаях врожденных дефектов у младенцев, чьи матери лечились высокими дозами флуконазола (400-800 мг/день) по поводу серьезных и опасных для жизни грибковых инфекций в течение большей части или всего первого триместра (см. Сводка данных). ниже). 1-4 Признаки, наблюдаемые у этих новорожденных, перечислены в таблице 1.
Сводка данных). ниже). 1-4 Признаки, наблюдаемые у этих новорожденных, перечислены в таблице 1.
На основании этой информации категория беременности для показаний к применению флуконазола (кроме вагинального кандидоза) была изменена с категории C на категорию D. Категория беременности для разовая доза флуконазола 150 мг для лечения вагинального кандидоза не изменилась и остается категории С.
Беременность категории D означает наличие положительных данных о риске для плода человека, основанных на данных о людях, но потенциальная польза от использования препарата у беременных женщин с серьезными или опасными для жизни состояниями может быть приемлемой, несмотря на связанные с ним риски.
Медицинские работники должны быть осведомлены о потенциальных рисках при длительном применении высоких доз флуконазола и консультировать пациентов, если препарат используется во время беременности или если пациентка забеременела во время приема препарата.
Дополнительная информация для пациентов
- Длительное применение высоких доз (400–800 мг/сут) флуконазола в течение первых трех месяцев беременности (первый триместр) может быть связано с редким и отчетливым набором врожденные дефекты у младенцев.

- Однократная доза флуконазола 150 мг для лечения дрожжевой инфекции влагалища во время беременности, по-видимому, не связана с врожденными дефектами.
- Пациенты должны уведомить своего лечащего врача, если они беременны или забеременели во время приема флуконазола.
- О побочных эффектах применения флуконазола следует сообщать в программу FDA MedWatch, используя информацию в поле «Свяжитесь с нами» внизу страницы.
Дополнительная информация для медицинских работников
- Категорией беременности для однократной дозы 150 мг флуконазола при вагинальном кандидозе является категория C на основании данных исследований на животных, которые показали неблагоприятное воздействие на плод. Адекватных и хорошо контролируемых исследований флуконазола у беременных женщин не проводилось. Имеющиеся данные о людях не свидетельствуют о повышенном риске врожденных аномалий после однократного приема матерью дозы 150 мг.
- Категория беременности для применения флуконазола по показаниям, отличным от вагинального кандидоза, теперь относится к категории D.
 Несколько опубликованных сообщений о случаях описывают редкую картину отчетливых врожденных аномалий у младенцев, подвергшихся внутриутробному воздействию высоких доз флуконазола матери (400–800 мг/день). в течение большей части или всего первого триместра.
Несколько опубликованных сообщений о случаях описывают редкую картину отчетливых врожденных аномалий у младенцев, подвергшихся внутриутробному воздействию высоких доз флуконазола матери (400–800 мг/день). в течение большей части или всего первого триместра. - Особенности, наблюдаемые у этих младенцев, включают брахицефалию, аномальное лицо, аномальное развитие свода черепа, расщелину неба, искривление бедренной кости, тонкие ребра и длинные кости, артрогрипоз и врожденный порок сердца. Эти эффекты аналогичны наблюдаемым в исследованиях на животных.
- Если флуконазол используется во время беременности или если пациентка забеременела во время приема флуконазола, пациентка должна быть проинформирована о потенциальном риске для плода.
- О нежелательных явлениях, связанных с флуконазолом, следует сообщать в программу FDA MedWatch, используя информацию в поле «Свяжитесь с нами» внизу этой страницы.
Сводка данных
В медицинской литературе опубликовано несколько случаев, описывающих редкие и отчетливые врожденные аномалии у младенцев, чьи матери лечились хронически высокими дозами (400-800 мг/сут) флуконазола для лечения грибковых инфекций в первый триместр беременности. 1-4 Четыре сообщения касались применения матерями высоких доз флуконазола внутривенно для лечения кокцидиоидного менингита, а одно сообщение касалось ВИЧ-позитивной матери, которая постоянно получала высокие дозы перорально флуконазола для лечения вагинального кандидоза. Все случаи, связанные с применением высоких доз флуконазола, имеют некоторые общие характеристики с аутосомно-рецессивным генетическим заболеванием, известным как синдром Антли-Бикслера. Эта комбинация врожденных аномалий редко встречается в общей популяции и аналогична аномалиям, наблюдаемым у животных после внутриутробного воздействия флуконазола.
1-4 Четыре сообщения касались применения матерями высоких доз флуконазола внутривенно для лечения кокцидиоидного менингита, а одно сообщение касалось ВИЧ-позитивной матери, которая постоянно получала высокие дозы перорально флуконазола для лечения вагинального кандидоза. Все случаи, связанные с применением высоких доз флуконазола, имеют некоторые общие характеристики с аутосомно-рецессивным генетическим заболеванием, известным как синдром Антли-Бикслера. Эта комбинация врожденных аномалий редко встречается в общей популяции и аналогична аномалиям, наблюдаемым у животных после внутриутробного воздействия флуконазола.
Хронический прием высоких доз флуконазола может быть тератогенным для человека при применении в первом триместре беременности; однако величина этого потенциального тератогенного риска для человека неизвестна. Пять сообщений об отчетливых и редких врожденных аномалиях после хронического воздействия высоких доз флуконазола внутриутробно свидетельствуют о возможном пороговом эффекте препарата для флуконазоловой эмбриопатии.
Имеющиеся в медицинской литературе данные не предполагают связи между пероральным применением низких доз флуконазола в первом триместре беременности и врожденными аномалиями. 5-11 Несколько опубликованных эпидемиологических исследований внутриутробного воздействия низких доз флуконазола (большинство пациентов получали однократную пероральную дозу 150 мг) не выявили последовательной картины аномалий среди пораженных младенцев; однако большинство этих исследований были слишком малы, чтобы точно определить повышенный риск серьезных врожденных дефектов в целом. 7, 9-11 Кроме того, ни одно из этих исследований не было достаточно крупным, чтобы точно определить повышенный риск редкого или уникального врожденного дефекта или синдрома.
Таблица 1.
| короткая, широкая головка |
| ненормальное лицо |
| аномальное развитие свода черепа |
| расщелина рта (отверстие в губе или небе) |
| искривление бедренных костей |
| тонкие ребра и длинные кости |
| мышечная слабость и деформации суставов |
| Врожденный (присутствующий при рождении) порок сердца |
Ссылки
- Лопес-Рангел Э.
 , Ван Аллен М.И. Пренатальное воздействие флуконазола: идентифицируемый дисморфический фенотип. Врожденные дефекты Res A Clin Mol Teratol . 2005;73:919-23.
, Ван Аллен М.И. Пренатальное воздействие флуконазола: идентифицируемый дисморфический фенотип. Врожденные дефекты Res A Clin Mol Teratol . 2005;73:919-23. - Персли Т.Дж., Бломквист И.К., Абрахам Дж., Андерсен Х.Ф., Бартли Дж.А. Врожденные аномалии, вызванные флуконазолом, у трех детей. Клин Заражение Дис . 1996; 22:336-40.
- Ли Б.Е., Файнберг М., Авраам Дж.Дж., Мерти А.Р. Врожденные пороки развития у младенца, рожденного женщиной, получавшей флуконазол. Pediatr Infect Dis J . 1992; 11:1062-4.
- Алек К.А., Бартли Д.Л. Синдром множественных пороков развития после применения флуконазола во время беременности: отчет о дополнительном пациенте. Am J Med Genet . 1997;72:253-6.
- Рубин П., Уилтон Л., Инман В. Флуконазол и беременность: результаты исследования по мониторингу рецептурных мероприятий. Int J Gynecol Obstet . 1992; 37 (прил.): 25-7.
- Инман В., Пирс Г., Уилтон Л. Безопасность флуконазола при лечении вагинального кандидоза.
 Мониторинговое исследование назначенных событий с особым упором на исход беременности. Евро Дж Клин Фармакол . 1994;46:115-8.
Мониторинговое исследование назначенных событий с особым упором на исход беременности. Евро Дж Клин Фармакол . 1994;46:115-8. - Мастрояково П., Маццоне Т., Ботто Л.Д., Серафини М.А., Финарди А., Карамелли Л. и др. Проспективная оценка исходов беременности после применения флуконазола в первом триместре.
- Санчес Дж. М., Моя Г. Тератогенность флуконазола. Пренат Диагн . 1998;18:862-3.
- Джик СС. Исходы беременности после воздействия флуконазола на мать. Фармакотерапия . 1999;19:221-2.
- Sorensen HT, Nielsen GL, Olesen C, Larsen H, Steffensen FH, Schønheyder HC, et al. Риск пороков развития и других исходов у детей, подвергшихся воздействию флуконазола внутриутробно. Br J Clin Pharmacol . 1999;48:234-8.
- Nørgaard M, Pedersen L, Gislum M, Erichsen R, Søgaard KK, Schønheyder HC, et al. Использование флуконазола матерями и риск врожденных пороков развития: когортное датское популяционное исследование.
 J Антимикроб Химический . 2008;62:172-6.
J Антимикроб Химический . 2008;62:172-6.
Связанная информация
- Флуконазол (продается как дифлюкан) Информация
- Подкаст FDA по безопасности лекарств для медицинских работников: длительный прием высоких доз Дифлюкана (флуконазола) во время беременности может быть связан с врожденными дефектами у младенцев
- Comunicado de Seguridad de Medicamentos de la FDA: El uso prolongado de dosis altas de Diflucan (fluconazol) durante el embarazo podrÃa estar associado con дефектос congÃnitos en infantes
Дрожжевые инфекции во время беременности: что делать
Автор: Camille Peri
В этой статье
- Что такое дрожжевые инфекции во время беременности?
- Симптомы дрожжевой инфекции во время беременности
- Причины дрожжевой инфекции во время беременности
- Лечение дрожжевой инфекции во время беременности
- Профилактика дрожжевой инфекции во время беременности:
Молочница (также известная как кандидоз) часто встречается у женщин, особенно во время беременности . Повышенный уровень эстрогена в организме беременной может нарушить нормальный баланс дрожжей и бактерий во влагалище . Это может привести к разрастанию дрожжей. Большинство дрожжевых инфекций во время беременности вызвано грибком Candida albicans. Двумя другими видами дрожжей, которые также могут вызывать их, являются Candida glabrata и Candida tropicalis.
Повышенный уровень эстрогена в организме беременной может нарушить нормальный баланс дрожжей и бактерий во влагалище . Это может привести к разрастанию дрожжей. Большинство дрожжевых инфекций во время беременности вызвано грибком Candida albicans. Двумя другими видами дрожжей, которые также могут вызывать их, являются Candida glabrata и Candida tropicalis.
Дрожжевые инфекции неприятны, но они не причинят вреда ни вам, ни вашему ребенку. И их можно безопасно лечить, обычно с помощью местного крема.
Вы можете заметить:
- Зуд
- Жжение
- Покраснение или припухлость вульвы, области вне влагалища .
- Густые, белые выделения из влагалища похожие на творог.
- Прием антибиотиков, которые могут привести к изменению баланса дрожжей и бактерий во влагалище.
- Диабет, который плохо контролируется
- Такие состояния, как ВИЧ или лекарства, такие как кортикостероиды, которые затрудняют работу вашей иммунной системы.

- Если у вашего полового партнера молочница, она может передаться вам во время вагинального секса.
Молочницу безопасно лечить безрецептурными вагинальными кремами или суппозиториями, содержащими миконазол или клотримазол.
Не принимайте пероральные таблетки флуконазола для лечения дрожжевой инфекции во время беременности. Это может вызвать врожденные дефекты.
Если вы считаете, что у вас дрожжевая инфекция, позвоните своему врачу, прежде чем использовать лекарства, отпускаемые без рецепта, для ее лечения.
- Носите хлопчатобумажное нижнее белье и колготки с хлопчатобумажной промежностью, чтобы область влагалища оставалась сухой и позволяла ей «дышать».
- Всегда вытирайтесь спереди назад после посещения туалета.
- Не спринцеваться. Это может нарушить баланс во влагалище. На поздних сроках беременности это также может привести к отхождению вод.
- Избегайте узких брюк и колготок.
- Немедленно переоденьте мокрый купальник или потейте.



 Процедуру выполняют на протяжении трех дней. Гель заключен в тюбики для разового использования.
Процедуру выполняют на протяжении трех дней. Гель заключен в тюбики для разового использования. Их соком омывают наружные органы.
Их соком омывают наружные органы.
 Несколько опубликованных сообщений о случаях описывают редкую картину отчетливых врожденных аномалий у младенцев, подвергшихся внутриутробному воздействию высоких доз флуконазола матери (400–800 мг/день). в течение большей части или всего первого триместра.
Несколько опубликованных сообщений о случаях описывают редкую картину отчетливых врожденных аномалий у младенцев, подвергшихся внутриутробному воздействию высоких доз флуконазола матери (400–800 мг/день). в течение большей части или всего первого триместра. , Ван Аллен М.И. Пренатальное воздействие флуконазола: идентифицируемый дисморфический фенотип. Врожденные дефекты Res A Clin Mol Teratol . 2005;73:919-23.
, Ван Аллен М.И. Пренатальное воздействие флуконазола: идентифицируемый дисморфический фенотип. Врожденные дефекты Res A Clin Mol Teratol . 2005;73:919-23. Мониторинговое исследование назначенных событий с особым упором на исход беременности. Евро Дж Клин Фармакол . 1994;46:115-8.
Мониторинговое исследование назначенных событий с особым упором на исход беременности. Евро Дж Клин Фармакол . 1994;46:115-8. J Антимикроб Химический . 2008;62:172-6.
J Антимикроб Химический . 2008;62:172-6.
