В пупке белый налет и неприятный запах: Запах и Белый налёт в пупке — 19 ответов хирурга на вопрос №420188
Фунгус пупка у новорожденных. Что такое Фунгус пупка у новорожденных?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фунгус пупка у новорожденных — это избыточное разрастание грануляций в пупочной ранке, которое имеет грибовидную форму. Причиной болезни является длительное заживление пупочного остатка при неправильном уходе, развитии простого или флегмонозного омфалита. Выглядит как бледно-розовое или сероватое округлое образование диаметром до 1,0 см, на ощупь плотное. Неосложненный фунгус протекает без боли и дискомфорта. Для диагностики достаточно проведения визуального осмотра. Существует 2 варианта лечения: консервативное (прижигание грануляций раствором нитрата серебра) или хирургическое удаление избыточной соединительной ткани.
МКБ-10
L92.8 P38
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение фунгуса пупка у новорожденных
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Фунгус пупка — распространенная проблема периода новорожденности, которая встречается у 1 из 500 младенцев, одинаково часто у мальчиков и девочек. Название произошло от латинского слова «fungus» (гриб), что обусловлено характерным внешним видом образования из грануляционной ткани. Само по себе заболевание не представляет опасности для здоровья новорожденных, но нетипичный кожный дефект, который иногда принимается за опухоль, вызывает беспокойство у родителей.
Фунгус пупка у новорожденных
Причины
Разрастания грануляций возникают вследствие затянувшегося процесса заживления пупочной ранки, обусловленного неправильным уходом за кожей новорожденных или воспалением пупка.
Грануляции разрастаются у новорожденных при замедленном процессе заживления ранки, что вызвано несоблюдением врачебных рекомендаций, поздним обращением к педиатру, когда омфалит стал распространенным и перешел во флегмонозную форму. Существуют исследования, подтверждающие, что фунгус пупка чаще встречается у переношенных детей либо у младенцев с врожденными патологиями и сниженной реактивностью организма.
Патогенез
В основе образования фунгуса пупка лежит физиологический процесс, который происходит при заживлении ран и язвенных дефектов. После стихания острого воспаления отек спадает, и пупочная ранка очищается от экссудата. В этот период у новорожденных начинают формироваться грануляции — молодая соединительная ткань, которая имеет зернистую поверхность и содержит большое количество капилляров.
В норме грануляции полностью заполняют рану и впоследствии заменяются рубцом, который остается внутри пупка на всю жизнь. При вялотекущем подостром воспалении или снижении регенераторных способностей кожи у новорожденных начинает формироваться избыток грануляций, содержащих лейкоциты, фибробласты и повышенное число сосудов. Образование разрастается наружу и не покрывается эпителием. Так формируется фунгус.
Симптомы
Фунгус отличается специфическими визуальными признаками, по которым родители его без труда узнают. На 2-3 неделе жизни внутри пупочной ранки у новорожденных разрастается избыточная грануляционная ткань сероватого или бледно-розового цвета, плотная по консистенции. По форме она напоминает гриб: основная часть опухолевидной массы напоминает полусферу, которая держится на тонкой ножке или имеет широкое основание. Размеры фунгуса варьируют от нескольких миллиметров до 1 см.
Разрастания не вызывают у новорожденных дискомфортных ощущений. В обычном состоянии фунгус безболезненный и никак себя не проявляет. Если образование достигает большого размера, ребенок выказывает беспокойство при пеленании или неосторожной обработке пупочной ранки. Неосложненные формы заболевания протекают без общей симптоматики, не нарушают самочувствие и представляют только эстетическую проблему.
При осложнении фунгуса микробным воспалением наблюдается покраснение и отечность кожи вокруг пупка, мацерация поверхности грануляций. Из ранки выделяется мутная жидкость с неприятным запахом. Младенец становится беспокойным и часто плачет, хуже ест, плохо набирает массу тела. При переворачивании и смене памперса новорожденный сильно кричит, поскольку прикосновения вызывают боль.
Осложнения
Грануляционная ткань очень тонкая и нежная, поэтому при постоянной травматизации (памперсом, комбинезоном) в нее попадают бактерии и начинается воспалительный процесс. Фунгус может осложниться обширным флегмонозным воспалением, которое затрагивает не только пупок, но и окружающие ткани. При отсутствии своевременного лечения болезнь переходит в некротическую форму.
Фунгус может осложниться обширным флегмонозным воспалением, которое затрагивает не только пупок, но и окружающие ткани. При отсутствии своевременного лечения болезнь переходит в некротическую форму.
Активное бактериальное воспаление тканей пупка чревато распространением патологического процесса на пупочные сосуды с возникновением флебита и артериита. При этом микроорганизмы попадают в кровеносное русло и могут разносится по всему организму. Вследствие этого у новорожденных со сниженными иммунными реакциями существует риск манифестации пупочного сепсиса.
Диагностика
Обследованием ребенка занимается врач-педиатр. Фунгус пупка имеет патогномоничные клинические проявления, поэтому для постановки диагноза достаточно результатов физикального осмотра новорожденных. Дополнительные методы показаны при осложненном течении болезни и присоединении гнойной инфекции. В таких случаях производится:
- бакпосев отделяемого из раны;
- общий анализ крови и мочи;
- УЗИ мягких тканей передней брюшной стенки.

Лечение фунгуса пупка у новорожденных
Консервативная терапия
Фунгус небольшого размера успешно лечится медикаментами. Для уничтожения избыточных грануляций врач прижигает пупочную ранку нитратом серебра. После манипуляции необходимо ежедневно обрабатывать пупок антисептическими растворами (хлоргексидин, перекись водорода). Рекомендуется смазывать ранку зеленкой, чтобы предотвратить попадание микроорганизмов и ускорить заживление.
При развитии в области фунгуса флегмонозного воспаления новорожденным проводится системная антибактериальная терапия, при сниженной иммунной реактивности возможно введение иммуноглобулинов. Для местного лечения гнойной раны используют мази с антимикробными компонентами (синтомициновая эмульсия, левомеколь), которые наносят на фунгус от 2 до 3 раз в день.
Хирургическое лечение
В современной педиатрии к оперативному вмешательству прибегают при наличии у новорожденных грануляционных разрастаний большого диаметра либо при тяжелых гнойных осложнениях.
Прогноз и профилактика
Фунгус — не опасное для жизни и здоровья заболевание, прогноз для новорожденных благоприятный. После удаления разросшихся грануляций и заживления пупка косметического дефекта не остается. Вызывают опасения осложненные формы с воспалением флегмонозного типа, при которых возможно попадание бактериальных возбудителей в кровь. Успех лечения в таком случае зависит от своевременности обращения к врачу.
Основу профилактики составляет правильный уход за пупочным остатком в периоде новорожденности: важно не допускать загрязнения ранки мочой или калом, ежедневно промывать и вытирать насухо область пупка, не закрывать его памперсом, чтобы дать доступ воздуха, ускоряя заживление. Превентивные меры включают раннее выявление и лечение омфалита на катаральной стадии, чтобы исключить риск формирования грануляций.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении фунгуса пупка у новорожденных.
Источники
- Гнойно-воспалительный заболевания пупка у новорожденных/ В.Н. Голованов, А.С. Пуликов, В.О. Кин, Н.И. Толстоногова// Вестник Хакасского государственного университета им. Н.Ф. Катанова. – 2015.
- Эволюция гнойно-воспалительный заболеваний у новорожденных детей. Автореферат диссертации/ Н.И. Телятицкий. – 2013.
- Современный взгляд на патофизиологию и лечение гнойных ран/ О.Э. Луцевич, П.И. Толстых, О.Б. Тамразова, А.С. Плешков // Хирургия. – 2011.
- Treatment of umbilical granuloma in neonates/ Bolotov Iu.N., Minaev S.V., Kachanov A.V.// Medical news of North Caucasus. – 2018.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Симптомы заболеваний желудочно-кишечного тракта | Семейная клиника А-Медия
Заболевания желудочно-кишечного тракта, длина которого у взрослого человека достигает примерно семи метров, сегодня достаточно распространены. Неприятности могут подстерегать нас во всех органах пищеварительной системы: в пищеводе, желудке, кишечнике. Чтобы не упустить момент возникновения серьезного заболевания и своевременно обратиться за медицинской помощью, необходимо различать симптомы, которые могут указывать на патологии желудочно-кишечного тракта.
Боль
Боль является одним из основных симптомов заболеваний желудочно-кишечного тракта, имеющим первостепенное диагностическое значение. В ходе обследования наш врач проанализирует локализацию и время появления болевых ощущений, а также их интенсивность, продолжительность и характер.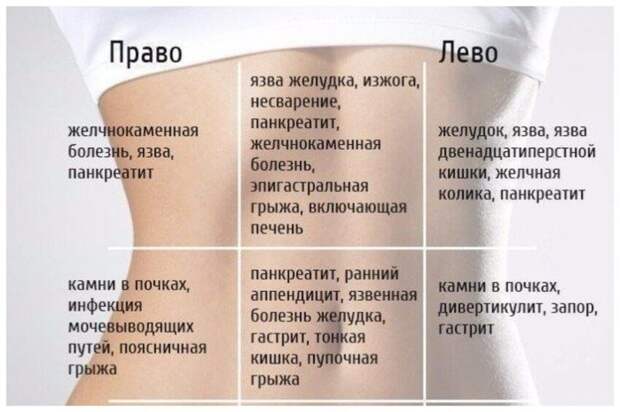 При заболеваниях желудка боли локализуются в этом органе и могут быть тупыми, приступообразными, режущими или ноющими. Болевые ощущения в желудке обычно появляются при следующих заболеваниях:
При заболеваниях желудка боли локализуются в этом органе и могут быть тупыми, приступообразными, режущими или ноющими. Болевые ощущения в желудке обычно появляются при следующих заболеваниях:
- гастрит – если острая стадия болезни характеризуется, как правило, острой, режущей болью, то в хронической форме болевые ощущения приобретают тупой характер;
- перитонит – данное патологическое состояние характеризуется внезапной резкой болью, распространяющейся на весь живот, и требует неотложной медицинской помощи;
- язвенная болезнь желудка;
- бактериальные и вирусные инфекции;
- пищевое отравление.
Желудок в нашем организме очень тесно связан с кишечником, а потому эти два органа очень редко «болеют» поодиночке. Боль в кишечнике может указывать на следующие патологические состояния:
- кишечная колика – при данном состоянии вы можете испытывать схваткообразные боли, возникающие при сокращении мускулатуры органа. Кишечные колики могут возникнуть при пищевом отравлении, энтеробиозе, колите и некоторых других патологиях;
- паразитарные заболевания кишечника;
- энтерит – воспаление тонкого кишечника;
- колит – воспаление толстого кишечника;
- аппендицит;
- дисбактериоз кишечника, при котором нарушается нормальное соотношение полезных и условно-патогенных микроорганизмов;
язва двенадцатиперстной кишки; - дуоденит – поражение слизистой оболочки двенадцатиперстной кишки;
- острая кишечная непроходимость и застой каловых масс.

Если вы чувствуете боль в животе, постарайтесь как можно скорее обратиться к врачу. При отсутствии такой возможности можно принять болеутоляющие средства, но если болевые ощущения очень интенсивные, лучше сразу вызвать скорую помощь.
Отрыжка
Когда из желудка воздух выходит в полость рта, происходит отрыжка. Обычно она возникает, если вы слишком быстро поглощаете пищу, так как при этом в желудок попадает большой объем воздуха. Признаком кишечных заболеваний обычно становится отрыжка с неприятным тухлым запахом. Подобное явление говорит о застое пищевых масс в желудке.
Если при отрыжке вы ощущаете кислый привкус, скорее всего, имеются нарушения переваривающей способности желудка, что очень часто характерно для гастрита и некоторых других патологических состояний.
Метеоризмы
Вздутие живота и повышенное газообразование (метеоризмы) также довольно часто встречаются при гастроэнтерологических заболеваниях. Часто возникновение метеоризма обуславливается употреблением в пищу продуктов с содержанием клетчатки, способствующих образованию газов. Однако подобный симптом может появиться и при ряде серьезных патологий:
Однако подобный симптом может появиться и при ряде серьезных патологий:
- недостаточность поджелудочной железы;
- дисбактериоз кишечника;
- кишечная непроходимость и т.д.
Изжога
Изжога возникает при забросе в пищевод кислого содержимого желудка. Многие люди хотя бы раз испытывали чувство жжения под ложечкой. Подобное явление говорит о нарушении кислотности в желудке. Так, часто изжога проявляется при гастрите с повышенной кислотностью желудочного сока. При язвенной болезни изжога обычно сочетается с болями в желудке, возникающими преимущественно в ночное время суток.
Тошнота и рвота
Чувство тошноты может возникать при многих заболеваниях желудочно-кишечного тракта. Часто тошнота предшествует рвоте, при которой содержимое желудка непроизвольно выбрасывается вследствие раздражения рвотного центра в продолговатом мозгу. Чаще всего данный симптом возникает при следующих патологических состояниях:
- пищевые отравления;
- язва желудка;
- опухолевые новообразования в желудке;
- заболевания поджелудочной железы и желчного пузыря и т.
 д.
д.
Как правило, в состав рвотных масс входит желудочный сок и остатки пищи. Если рвота очень сильная, то в желудок попадает некоторое количество желчи из двенадцатиперстной кишки, из-за чего вы можете ощущать горький привкус, а рвотные массы приобретут зеленоватый оттенок. Если у вас началась рвота с кровью, или же рвотные массы похожи на кофейную гущу, необходимо немедленно обратиться к врачу. Помните об опасности обильной и продолжительной рвоты, которая может привести к обезвоживанию организма, нарушению сердечной деятельности и функции почек.
Нарушения стула
К основным нарушениям стула относятся запоры и диарея, которые чаще всего встречаются при воспалительных заболеваниях желудочно-кишечного тракта, обуславливающих замедленную или наоборот ускоренную перистальтику кишечника.
Жидкий и частый стул возникает при ускоренной перистальтике и может свидетельствовать о
- пищевом отравлении,
- гастрите,
- дисбактериозе кишечника,
- нарушениях в работе поджелудочной железы,
- свищах в области желудка и кишечника.

Обратное состояние – запор – возникает при сниженной перистальтике кишечника. Запоры характерны для таких заболеваний пищеварительного тракта, как
- гастрит,
- язвенная болезнь желудка,
- гастроптоз (опущение двенадцатиперстной кишки и желудка и снижение их тонуса),
- опухоли толстого кишечника,
- хронический панкреатит и т.д.
Неприятный запах изо рта
При некоторых заболеваниях пищеварительной системы может наблюдаться специфический, довольно неприятный запах изо рта:
- при дисбактериозе кишечника и кишечной непроходимости изо рта может пахнуть калом;
- запах ацетона характерен для заболеваний поджелудочной железы;
- кислый запах является признаком язвенной болезни, гастрита или заболеваний пищевода.
Чтобы определить, имеется ли у вас неприятный запах изо рта, просто поднесите ладонь к лицу, прикрывая ей и рот и нос. Выдохните ртом и принюхайтесь. Как правило, неприятный запах при патологиях желудочно-кишечного тракта довольно выражен, поэтому определить его не составляет особого труда.
Неприятный привкус во рту
Специфический привкус во рту также может быть симптомом болезней органов пищеварения:
- горечь во рту обычно присутствует при заболеваниях кишечника и пищевода, при которых нарушается моторика этих органов и процесс прохождения пищи по желудочно-кишечному тракту;
- кислый привкус может ощущаться при гастрите и язвенной болезни с повышенной кислотностью;
- при панкреатите и нарушениях работы поджелудочной железы во рту может возникнуть привкус сладости.
При заболеваниях желудочно-кишечного тракта неприятный запах всегда сопровождается другими клиническими признаками. Если помимо неприятного привкуса у вас нет других патологических симптомов, скорее всего, речь идет о стоматологических патологиях или заболеваниях лор-органов.
Если вас беспокоят симптомы, которые явно указывают на заболевания желудочно-кишечного тракта, мы рекомендуем не тянуть и обратиться к нашему гастроэнтерологу для обследования. Помните о том, что выявленное на ранней стадии заболевание поддается лечению гораздо легче и быстрее.
Помните о том, что выявленное на ранней стадии заболевание поддается лечению гораздо легче и быстрее.
Читайте также: ФГДС (гастроскопия), Колоноскопия, колоноскопия под наркозом, подготовка к колоноскопии
Записаться на прием
Ваше имя*
Телефон
Отправляя данную форму, вы соглашаетесь с политикой в отношении обработки персональных данных.
Сообщение было отправлено!
Что нужно знать об этом необычном заболевании
Написано авторами редакционных статей WebMD
Медицинский обзор Дэна Бреннана, доктора медицинских наук, 28 апреля 2021 г.
В этой статье
- Что такое пупочный камень?
- Что вызывает камни в пупке?
- Опасны ли пупочные камни?
- Лечение и профилактика камней в пупке
Ворс на пупке — это факт жизни для всех, у кого есть «инни» или вогнутый пупок. Регулярное купание, как правило, предохраняет ваш пупок от пуха или другой грязи и копоти. В очень редких случаях грязь, масло и другой мусор могут попасть в пупок и превратиться в пупочный камень.
Узнайте больше о камнях в пупке и о том, как их предотвратить.
Что такое пупочный камень?
Пупочный камень иногда называют омфалолитом или умболитом. Это состояние, при котором такие вещества, как кожное сало или кожный жир, волосы, омертвевшие клетки кожи и грязь, могут накапливаться и образовывать твердый комок. Камень обычно темного цвета и твердый на ощупь. Они могут напоминать большую черную точку в отверстии пупка.
Некоторые конкременты пупка выступают наружу и их легко увидеть. Другие находятся глубоко внутри пупка. Вы можете не знать, что он формируется. Они развиваются в течение длительного периода времени. Могут пройти годы, прежде чем пупочный камень станет настолько большим, что его можно будет почувствовать или увидеть.
Что вызывает камни в пупке?
Ваш пупок, или пупок, представляет собой маленькое круглое пятно в нижней части живота, которое отмечает место прикрепления пуповины до вашего рождения. Пупки могут быть вогнутыми («инни») или слегка выдающимися («аути»).
Захваченный мусор. Вогнутые пупки могут задерживать мусор, такой как грязь, ворсинки с одежды или натуральные масла, попадающие на кожу. Некоторые пупки могут быть довольно глубокими. Это затрудняет их тщательную очистку. Людям с ожирением, пожилым людям или инвалидам может быть трудно очистить пупок.
Если мусор накапливается, он может начать слипаться и образовывать маленький твердый шарик. Со временем шар станет больше и может стать видимым. Некоторые пупочные камни остаются скрытыми в складках кожи.
Внешний вид. Камни пупка обычно темно-коричневого или черного цвета. Они также сухие и твердые на ощупь. Когда врачи исследуют их под микроскопом, они могут определить, состоит ли камень из омертвевшей кожи, волос, кожного сала или другого мусора, скопившегося в пупке.
Камни в пупке обычно безболезненны. Они могут выглядеть неприглядно, что может вызвать у вас желание попросить врача об их удалении.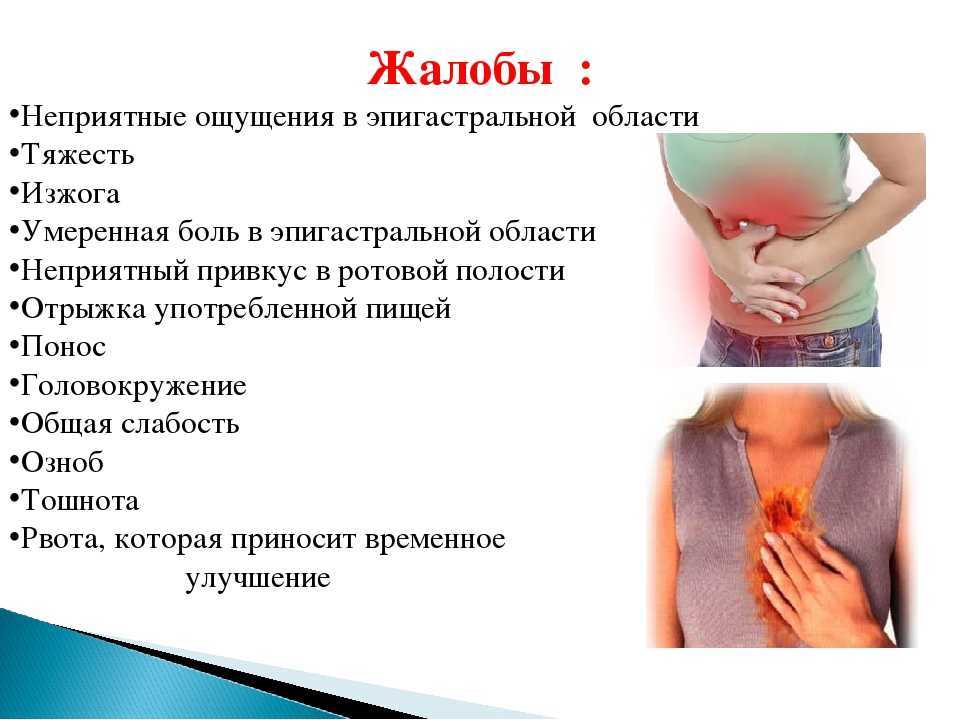 Если вы не видите его, вы можете даже не знать, что он там. Иногда камень начинает раздражать кожу внутри пупка. Это может привести к дискомфорту. Вы также можете заметить боль, выделения из пупка или неприятный запах.
Если вы не видите его, вы можете даже не знать, что он там. Иногда камень начинает раздражать кожу внутри пупка. Это может привести к дискомфорту. Вы также можете заметить боль, выделения из пупка или неприятный запах.
Опасны ли пупочные камни?
Камень пупка сам по себе не является проблемой для здоровья или симптомом основного заболевания. Это просто скопление грязи и масла в месте, которое трудно очистить. Но камень может начать раздражать кожу вокруг пупка.
Раздражение может привести к кожной инфекции внутри пупка. Это потребует медицинской помощи. Врач, лечащий кожную инфекцию, может также быть человеком, обнаружившим ваш пупочный камень.
Лечение и профилактика пупочных камней
Удаление. Единственным методом лечения пупочного камня является его удаление. Ваш врач может вытащить его с помощью таких инструментов, как щипцы. Иногда врачи используют жидкость, чтобы смягчить пупочный камень и облегчить его извлечение.
В некоторых случаях врачу может потребоваться удалить его хирургическим путем, сделав небольшой надрез на окружающей коже. Тогда камень будет легче отделяться. Если на коже есть инфекция, ваш врач также вылечит ее.
Тогда камень будет легче отделяться. Если на коже есть инфекция, ваш врач также вылечит ее.
Тестирование. Ваш врач может захотеть проверить камень после его удаления. Обычно это просто мера предосторожности, чтобы убедиться, что это действительно камень пупка, а не какой-то другой тип роста. Пупочные камни формируются годами. Они не возвращаются быстро, если вообще возвращаются.
Гигиена. Вы можете предотвратить образование камней в пупке, регулярно очищая пупок. Лица, осуществляющие уход за пожилыми людьми или людьми с ограниченными возможностями, должны знать о риске образования камней в пупке и активно следить за гигиеной своих пациентов. Регулярное использование мыла и воды является хорошим методом очистки. Если у вас особенно глубокий пупок, вы можете аккуратно очистить его ватным тампоном.
Пупочные камни встречаются довольно редко. Большинство людей никогда не разовьют его. Поговорите со своим врачом в том маловероятном случае, если у вас есть пупочный камень. Они могут помочь вам безопасно удалить его и решить любые проблемы, которые камень вызывает в вашем пупке или вокруг него. Тщательное очищение пупка предотвратит образование камней в пупке.
Они могут помочь вам безопасно удалить его и решить любые проблемы, которые камень вызывает в вашем пупке или вокруг него. Тщательное очищение пупка предотвратит образование камней в пупке.
7 Причины и лечение L Экспресс-тестирование на ЗППП
Как и подмышки и ступни, область паха может издавать неприятный запах, особенно после тренировки или долгого рабочего дня. Однако, если ваш пенис пахнет рыбой, это может указывать на неправильную гигиену или проблемы со здоровьем. В этом руководстве подробно рассматриваются причины запаха полового члена и эффективные методы лечения.
Запах пениса Рыбный? 7 Возможные причиныСмегма
Смегма – это скопление омертвевших клеток кожи и маслянистых выделений под крайней плотью у необрезанных мужчин. Он может показаться густым и сырным. Однако без регулярной чистки смегма становится рассадником бактерий. Эти бактерии производят неприятный запах и могут даже вызвать воспаление крайней плоти.
Сальные железы и кожа постоянно производят смегму, что хорошо, поскольку это естественная, полезная смазка. Однако смегма старше 24 часов подвержена росту бактерий, особенно в теплой и потной среде. Чтобы предотвратить рыбный запах, мойте область под крайней плотью не реже одного раза в день, используя мягкое мыло и теплую воду.
Когда обращаться к врачуПроконсультируйтесь с врачом, если смегма затвердевает, вызывает зуд или приводит к воспалению головки полового члена или крайней плоти.
Гонорея
Гонорея — это инфекция, передающаяся половым путем, вызываемая бактерией Neisseria gonorrhoeae . Эта инфекция передается при половом акте без презерватива и поражает влажные и теплые участки тела, включая половой член.
Симптомы гонореиСимптомы гонореи обычно развиваются в течение двух недель после заражения. Гонорейные симптомы, поражающие половой член, включают:
- Белые, желтые или светло-коричневые выделения из полового члена
- Увеличение частоты мочеиспускания
- Покраснение, боль и припухлость вокруг отверстия полового члена
- Вонючий пенис
- Боль или отек яичка
Гонорея также может вызывать зуд в паховой области.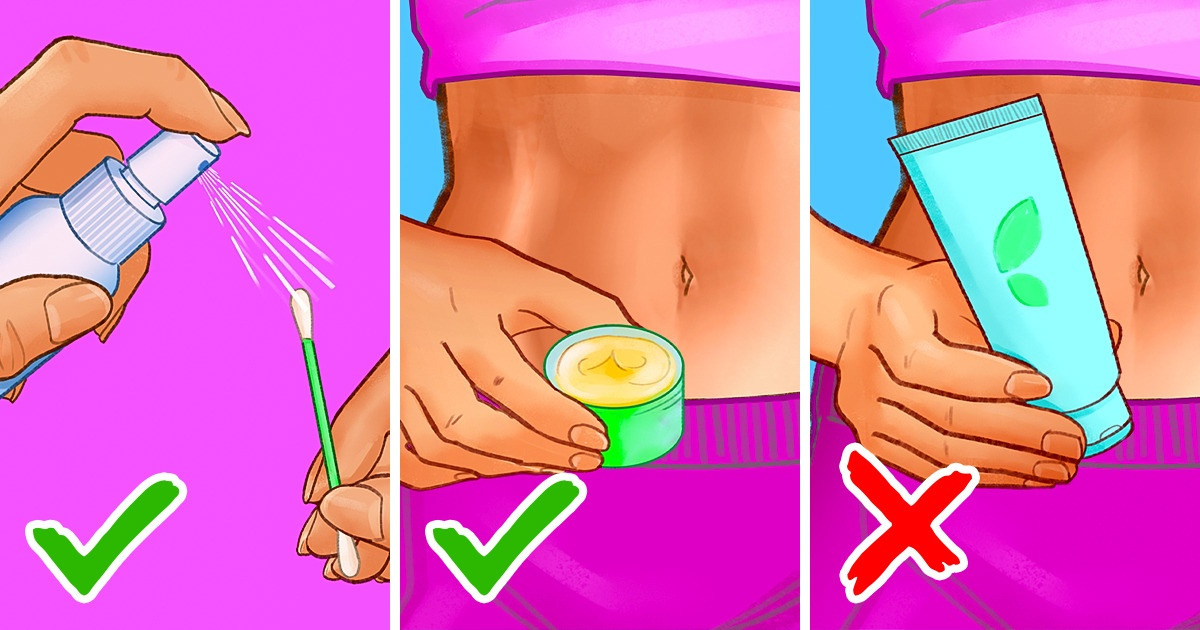 Обычно симптомы сохраняются в течение нескольких недель после лечения.
Обычно симптомы сохраняются в течение нескольких недель после лечения.
Если вы не получаете лечение от гонореи, это может привести к необратимым проблемам со здоровьем, включая эпидидимит и бесплодие. Если вы ведете активную половую жизнь, регулярное тестирование на гонорею позволит вам обратиться за ранним лечением.
Chlamydia
Chlamydia – инфекция, передающаяся половым путем, вызываемая chlamydia trachomatis . Эта инфекция распространяется при незащищенном половом контакте или при совместном использовании секс-игрушки с инфицированным человеком.
Симптомы хламидиозаВ большинстве случаев хламидиоз не вызывает никаких симптомов. Однако, если у вас хламидийная инфекция, у вас могут появиться поздние симптомы, в том числе:
- Белые или водянистые выделения из полового члена
- Боль при мочеиспускании
- Болезненные или опухшие яички
- Выделение неприятных запахов
Хламидиоз является одним из ЗППП, которые могут вызывать зуд. Если вы испытываете какие-либо из вышеперечисленных симптомов, вам необходимо немедленное лечение.
Если вы испытываете какие-либо из вышеперечисленных симптомов, вам необходимо немедленное лечение.
Если у вас был незащищенный половой акт или вы опасаетесь, что у вас может быть хламидиоз, запланируйте тестирование на ЗППП в тот же день. Ваш врач, скорее всего, вылечит хламидиоз коротким курсом антибиотиков.
Инфекция мочевыводящих путей (ИМП)
Инфекция мочевыводящих путей – это когда бактерии вызывают инфекцию и воспаление уретры или мочевого пузыря. В большинстве случаев бактериями, вызывающими инфекцию, являются кишечные палочки, которые обычно обитают в кишечнике.
Симптомы ИМПУ мужчин общие симптомы инфекции мочевыводящих путей включают:
- Рыбный запах, исходящий от головки полового члена
- Жжение или боль при мочеиспускании
- Розовая или мутная моча
Необрезанные мужчины имеют более высокий риск заражения инфекцией мочевыводящих путей.
Если у вас возникли какие-либо из вышеперечисленных симптомов, запишитесь на прием к врачу. После физического осмотра и постановки диагноза врач, скорее всего, назначит антибиотики, такие как нитрофурантоин, цефалексин или фосфомицин.
Дрожжевая инфекция
Дрожжевая инфекция полового члена — это состояние, которое в основном поражает необрезанных мужчин. Грибок Candida вызывает это состояние, и его наиболее распространенным симптомом является неприятный запах, исходящий из пораженного участка.
Другие симптомы дрожжевой инфекцииРыбный запах — не единственный симптом дрожжевой инфекции. Мужчины, страдающие дрожжевой инфекцией полового члена, также могут испытывать:
- Ощущение жжения или зуда
- Покраснение, боль и отек
- Скопление густого белого вещества вокруг головки полового члена
- Боль или раздражение при мочеиспускании
Медицинский диагноз необходим для установления наличия дрожжевой инфекции. Ваш врач, скорее всего, порекомендует лекарство, такое как Дифлюкан, для уничтожения грибка.
Ваш врач, скорее всего, порекомендует лекарство, такое как Дифлюкан, для уничтожения грибка.
Негонококковый уретрит (НГУ)
Негонококковый уретрит — это уретральная инфекция, которая не является результатом гонореи. Возможные причины НГУ включают травму уретры, инфекцию, передающуюся половым путем, или инфекцию мочевыводящих путей. В большинстве случаев NGU вызывает рыбный запах в области паха.
Другие симптомы инфекции НГУДругие симптомы уретрита включают:
- Мутные или белые выделения из полового члена
- Боль или жжение при мочеиспускании
- Раздражение или болезненность вокруг кончика полового члена
НГУ вызывает симптомы только у мужчин. У женщин уретрит обычно протекает бессимптомно.
Лечение НГУ Для определения наличия НГУ обычно требуется 10-панельный тест на ЗППП. Курс антибиотиков необходим для эффективного лечения этого состояния.
Баланит (отек крайней плоти)
Баланит — это состояние, проявляющееся отеком крайней плоти или головки полового члена. Общие причины этого баланита включают хроническое состояние кожи или инфекцию. Несмотря на то, что это воспаление не является серьезным, оно может быть болезненным.
Общие симптомы баланитаОбщие симптомы баланита включают:
- Неприятный запах пениса
- Подтяжка или отек крайней плоти
- Отек головки полового члена
- Выделения из полового члена
- Зуд пениса
- Болезненная или жгучая кожа
Поскольку головка полового члена набухает, это может вызвать боль при мочеиспускании.
Диагностика и лечение Диагностика баланита требует медицинского осмотра. Лечение включает назначение противозудных, противогрибковых или антибиотиков. Безрецептурный продукт, такой как противогрибковый крем, также может облегчить баланит.
Безрецептурный продукт, такой как противогрибковый крем, также может облегчить баланит.
Советы по гигиене полового члена
Надлежащая гигиена полового члена может предотвратить инфекции и накопление бактерий, вызывающих рыбный запах. Практические советы по гигиене, которым вы можете следовать, включают:
- Оттягивание крайней плоти назад при мочеиспускании
- Мытье полового члена под крайней плотью теплой мыльной водой
- Мягко и правильно вытирайте пенис после душа похлопывающими движениями
- Ношение свободного хлопкового белья
- Использование презервативов во время полового акта для предотвращения ИППП
- Мытье полового члена после полового акта для удаления бактерий, которые могут вызвать инфекцию
- Использование смазки на водной основе вместо слюны или продукта на масляной основе
Если вы подозреваете, что у вас инфекция, запланируйте экспресс-тест на ЗППП, чтобы начать лечение как можно раньше.



 д.
д.