Варикоцеле операция какая лучше: Виды операций при варикоцеле — выбор метода оперативного вмешательства
Описание операции варикоцеле. Урология и андрология
Устранение варикоцеле операционным путем
Что такое варикоцеле и почему его надо обязательно лечить?
Варикоцеле – это варикозное расширение вен семенного канатика, являющееся следствием затрудненного оттока венозной крови по системе внутренней яичковой и других вен, дренирующих яичко.
Рис. 1 Внешний вид варикоцеле 3 стадии.
При внешнем осмотре у больных с очень выраженным варикоцеле 3 стадии определяются мешочковидные узелки под кожей мошонки по ходу семенного канатика на той стороне, где имеется варикоцеле, чаще слева (рис. 1). Они легко прощупываются пальцами, имеют характерную мягко-элластическую консистенцию и нередко опорожняются в положении лежа.
При более ранних стадиях варикоцеле патологически расширенные вены по ходу семенного канатика хорошо видны, если семенной канатик обхватить пальцами и прижать к коже мошонки
Рис. 2 Варикозно-расширенные вены по ходу семенного канатика.
2 Варикозно-расширенные вены по ходу семенного канатика.
Повышение температуры яичка, ухудшение снабжения тканей кислородом и прочие изменения, наступающие в результате нарушения венозного оттока приводят к нарушениям функции яичка, его атрофии и часто к развитию мужского бесплодия. Так среди мужей в бесплодных парах варикоцеле встречалось с частотой 25,4%, в то время как среди плодовитых пар у 11,7% мужей. Известно, что если мужьям из бесплодных пар не делать операцию, то только 10% из них смогут обзавестись потомством. Если же им сделать операцию, то отцами смогут стать 76% из них. Варикоцеле может быть причиной недостаточной выработки тестостерона (мужского полового гормона) и раннего мужского климакса. В связи с этим в настоящее время операции варикоцеле предлагают не только молодым, но и мужчинам старшего возраста (после 45 лет).
Если я подозреваю у себя варикоцеле, что нужно сделать для подтверждения этого диагноза?
Если по внешним признакам Вы подозреваете у себя наличие варикоцеле, следует обратиться к урологу-андрологу, имеющему опыт диагностики и хирургического лечения варикоцеле. Помимо осмотра врач обязательно выполнит ультразвуковое исследование мошонки и семенного канатика на стороне варикоцеле в положении лежа и стоя.
Помимо осмотра врач обязательно выполнит ультразвуковое исследование мошонки и семенного канатика на стороне варикоцеле в положении лежа и стоя.
При этом в положении лежа диаметр вен семенного канатика будет меньше чем в положении стоя, из-за наличия патологического обратного тока крови по венам. То же самое наблюдается при напряжении пациентом мышц живота.
Как лечится варикоцеле?
Варикоцеле не проходит самостоятельно, это заболевание прогрессирует с течением времени, вызывая атрофию левого, а нередко и правого яичка. К сожалению, консервативных или нехирургических методов лечения варикоцеле не существует. Тем не менее, несколько улучшить отток венозной крови из яичка при наличии варикоцеле можно ношением тугих трусов (плавок), улучшающих венозный отток, благодаря компрессии мошонки. Избавиться от этого заболевания и предупредить его неприятные последствия можно только с помощью хирургической операции. Главной задачей всех операций по поводу варикоцеле является блокирование нарушенного патологического венозного оттока из яичка, путем перевязки и пересечения определенных вен. Вследствие блокирования патологического венозного оттока кровь начинает оттекать из яичка по ранее не активным нормальным венам. Исторически было предложено несколько операций для лечения варикоцеле. Расскажем об их особенностях, преимуществах и недостатках.
Вследствие блокирования патологического венозного оттока кровь начинает оттекать из яичка по ранее не активным нормальным венам. Исторически было предложено несколько операций для лечения варикоцеле. Расскажем об их особенностях, преимуществах и недостатках.
Какие существуют операции для лечения варикоцеле? В чем их особенности, преимущества и недостатки? Почему микрохирургическая варикоцелэктомия является лучшей из существующих операций для лечения варикоцеле?
Для того, чтобы лучше понимать и оценивать возможную эффективность тех или иных операций при варикоцеле, необходимо понимать по каким венам осуществляется венозный отток из яичка.
Рис. 3 Схематическое изображение венозного оттока из яичка.
Основным коллектором венозного оттока из яичка служит яичковая или глубокая сперматическая вена (на рис.3 Left testicular vein or internal spermatic vein). Кроме этого, венозная кровь покидает яичко по вене семявыносящего протока (Deferential vein) и кремастерной вене (Cremasterica vein), которые связаны с наружной срамной веной (External pudendal vein). Часть венозной крови оттекает из яичка и по вене губернакулюм (vena gubernaculum testis). Ранее полагали, что основная часть оттекающей от яичка крови идет по яичковой вене. В связи с этим наиболее исторически ранние операции Паломо (одновременная перевязка яичковой вены вместе с яичковой артерией) и Иваниссевича (попытка изолированной перевязки яичковой вены с сохранением артерии) было предложено выполнять из высокого доступа в левой подвздошной области на уровне гребня подвздошной кости. Такой доступ позволяет быстро локализовать, выделить, перевязать и пересечь яичковую вену вместе с артерией или без нее. Операция в среднем занимает не более 25–30 минут. Однако быстрота выполнения, пожалуй, единственное достоинство данных операций. Т. к. высокий доступ не обеспечивает возможности выделить все другие перечисленные выше коллекторы возможного патологического венозного оттока, операции Паломо и Иваниссевича имеют частоту рецидивов до 25%. Поскольку яичковая артерия имеет весьма небольшой диаметр (около 0,5–1 мм) сохранить ее бывает весьма проблематично.
Часть венозной крови оттекает из яичка и по вене губернакулюм (vena gubernaculum testis). Ранее полагали, что основная часть оттекающей от яичка крови идет по яичковой вене. В связи с этим наиболее исторически ранние операции Паломо (одновременная перевязка яичковой вены вместе с яичковой артерией) и Иваниссевича (попытка изолированной перевязки яичковой вены с сохранением артерии) было предложено выполнять из высокого доступа в левой подвздошной области на уровне гребня подвздошной кости. Такой доступ позволяет быстро локализовать, выделить, перевязать и пересечь яичковую вену вместе с артерией или без нее. Операция в среднем занимает не более 25–30 минут. Однако быстрота выполнения, пожалуй, единственное достоинство данных операций. Т. к. высокий доступ не обеспечивает возможности выделить все другие перечисленные выше коллекторы возможного патологического венозного оттока, операции Паломо и Иваниссевича имеют частоту рецидивов до 25%. Поскольку яичковая артерия имеет весьма небольшой диаметр (около 0,5–1 мм) сохранить ее бывает весьма проблематично. Повреждение яичковой артерии нередко приводит к атрофии яичка. Малозаметность часто приводит к повреждению тонких и прозрачных лимфатических сосудов во время этих операций, что может быть причиной водянки яичка с частотой до 7%. Лапароскопическая операция коррекции варикоцеле является хотя и более длительным, но и менее травматичным вмешательством. Она имеет частоту рецидивов до 15% и частоту развития водянки яичка до 10%. Относительно недавно предложенная методика эмболизации (закупорки) яичковых вен с помощью пункционного введения спиралей или каких-либо других эмболизирующих субстанций весьма не обременительна для пациента, всегда позволяет сохранить яичковую артерию, практически никогда не вызывает образование водянки яичка, однако имеет частоту рецидивов до 25%. Микрохирургическая варикоцелэктомия из субингвинального (в области наружного отверстия пахового канала) доступа позволяет с гарантией блокировать кровоток по всем возможным коллекторам, сохранить неповрежденными яичковую артерию и лимфатические сосуды (и те, и другие прекрасно видны под операционным микроскопом или другой оптикой), т.
Повреждение яичковой артерии нередко приводит к атрофии яичка. Малозаметность часто приводит к повреждению тонких и прозрачных лимфатических сосудов во время этих операций, что может быть причиной водянки яичка с частотой до 7%. Лапароскопическая операция коррекции варикоцеле является хотя и более длительным, но и менее травматичным вмешательством. Она имеет частоту рецидивов до 15% и частоту развития водянки яичка до 10%. Относительно недавно предложенная методика эмболизации (закупорки) яичковых вен с помощью пункционного введения спиралей или каких-либо других эмболизирующих субстанций весьма не обременительна для пациента, всегда позволяет сохранить яичковую артерию, практически никогда не вызывает образование водянки яичка, однако имеет частоту рецидивов до 25%. Микрохирургическая варикоцелэктомия из субингвинального (в области наружного отверстия пахового канала) доступа позволяет с гарантией блокировать кровоток по всем возможным коллекторам, сохранить неповрежденными яичковую артерию и лимфатические сосуды (и те, и другие прекрасно видны под операционным микроскопом или другой оптикой), т. е. по своим характеристикам приближается к идеальному методу лечения варикоцеле. Частота рецидивов микрохирургической варикоцелэктомии не превышает в опытных руках 0,5%. (Перевод из S.W. McCallum, S.K. Girardi and M. Goldstein, Varicocele; in Atlas of clinical Urology, Vol. 1 Impotence and Infertility/ Current Medicine Inc., 1999).
е. по своим характеристикам приближается к идеальному методу лечения варикоцеле. Частота рецидивов микрохирургической варикоцелэктомии не превышает в опытных руках 0,5%. (Перевод из S.W. McCallum, S.K. Girardi and M. Goldstein, Varicocele; in Atlas of clinical Urology, Vol. 1 Impotence and Infertility/ Current Medicine Inc., 1999).
Таким образом, микрохирургическая варикоцелэктомия по достоинству считается в настоящее время лучшим из имеющихся методов оперативного лечения варикоцеле. Она считается «золотым стандартом» в лечении варикоцеле и выполняется в лучших специализированных андрологических центрах мира.
Каковы особенности предоперационной подготовки, обезболивания и техники операции микрохирургической варикоцелэктомии?
В дополнение к стандартной предоперационной подготовке (клинический и биохимический анализы крови, общий анализ и посев мочи, анализы крови на маркеры гепатитов, СПИДа и сифилиса) часто выполняется спермограмма с тем, чтобы можно было оценить положительное влияние операции на сперматогенез. Операция выполняется в амбулаторных условиях, т. е. как только проходит действие наркоза, пациент может отправиться домой. Предпочтительным методом обезболивания является спинальная анестезия с медикаментозным сном, что обеспечивает полное отсутствие любых неприятных ощущений во время операции. Ведь малейшее шевеление пациента во время микрохирургической операции может привести к ее полному неуспеху.
Операция выполняется в амбулаторных условиях, т. е. как только проходит действие наркоза, пациент может отправиться домой. Предпочтительным методом обезболивания является спинальная анестезия с медикаментозным сном, что обеспечивает полное отсутствие любых неприятных ощущений во время операции. Ведь малейшее шевеление пациента во время микрохирургической операции может привести к ее полному неуспеху.
Мы используем методику микрохирургической варикоцелэктомии, предложенную Goldstein M., Gilbert BR, Dicker AP et al. (1992). Разрез длиной 3–4 см выполняется на уровне наружного отверстия пахового канала (рис. 4). Затем выделяется семенной канатик, который берется на держалки. Следующим этапом рассекается фасция семенного канатика, и обнажаются входящие в его состав элементы. После чего в первую очередь находится яичковая артерия, которая берется на держалку и отводится в сторону. Таким образом создается гарантия того, что она не будет повреждена.
Рис. 4 Разметка субингвинального доступа.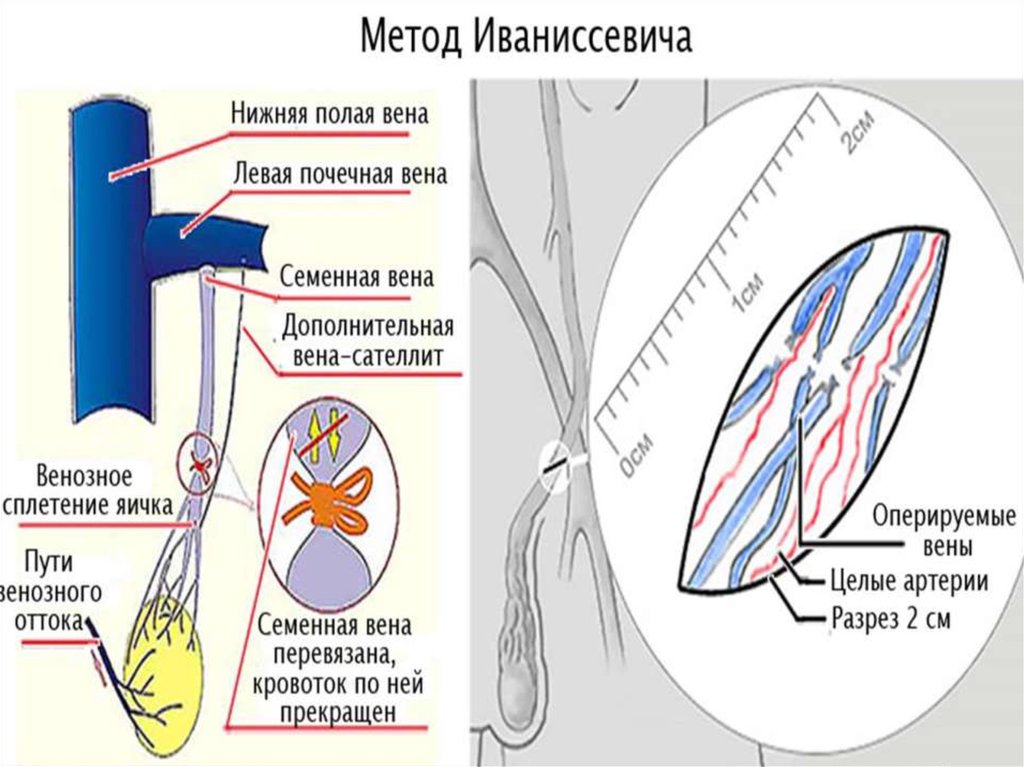
Далее под оптическим увеличением аккуратно выделяются вены семенного канатика из всех трех коллекторов, по которым осуществляется патологический венозный дренаж из яичка. Они перевязываются и пересекаются викриловыми лигатурами 5,0. Использование оптического увеличения во время перевязки вен позволяет очень чисто их выделить, оставить неповрежденными даже самые мелкие лимфатические сосуды и таким образом избежать такого послеоперационного осложнения, как водянка оболочек яичка. После завершения блокирования патологического венозного оттока на уровне семенного канатика в рану выводится яичко и выполняется перевязка и пересечение вен gubernaculum testis и веточек наружной семенной вены. Таким образом максимально полноценно блокируются все известные на сегодняшний день пути патологического венозного дренажа из яичка, что сводит риск рецидива варикоцеле к минимуму.
После завершения описанных выше манипуляций рана послойно ушивается, и семенной канатик помещается в свое нормальное положение. Кожа сшивается тонкими нитями викрила 4,0 . Обычно операция продолжается 1–1,5 часа. Через 6–7 дней после операции швы снимаются. По желанию пациента возможно и наложение внутрикожных косметических швов, которые рассасываются самостоятельно и не требуют снятия. После окончательного заживления послеоперационный рубец практически не заметен.
Кожа сшивается тонкими нитями викрила 4,0 . Обычно операция продолжается 1–1,5 часа. Через 6–7 дней после операции швы снимаются. По желанию пациента возможно и наложение внутрикожных косметических швов, которые рассасываются самостоятельно и не требуют снятия. После окончательного заживления послеоперационный рубец практически не заметен.
Рис. 5 Кожная рана ушита тонкими нитями викрил 4,0.
Каковы особенности ближайшего и отдаленного послеоперационного периода? Какие специальные рекомендации даются пациентам?
Через 2–3 часа после операции, когда проходит действие спинальной анестезии и медикаментозного сна, пациент может отправиться домой. Обычно на следующий день после операции оперировавший хирург вновь осматривает пациента, и если нет никаких отклонений, и были наложены внутрикожные косметические швы, следующий осмотр необходимо провести через 1 месяц после операции. Если были наложены обычные швы, для их снятия необходимо прийти к врачу на 6-й, 7-й дни после операции. Как правило, пациент после операции не теряет работоспособности, и если работа не связана с тяжелым физическим трудом, к ней можно приступать уже на следующий день после операции. Рекомендуется не поднимать тяжестей более 10 килограмм и не заниматься активной физкультурой и спортом в течение месяца после операции. Иногда в послеоперационном периоде назначают антибиотики для профилактики послеоперационных инфекционных осложнений. Для оптимального и быстрого заживления раны, мы рекомендуем пациентам воздержаться от употребления алкоголя и курения.
Как правило, пациент после операции не теряет работоспособности, и если работа не связана с тяжелым физическим трудом, к ней можно приступать уже на следующий день после операции. Рекомендуется не поднимать тяжестей более 10 килограмм и не заниматься активной физкультурой и спортом в течение месяца после операции. Иногда в послеоперационном периоде назначают антибиотики для профилактики послеоперационных инфекционных осложнений. Для оптимального и быстрого заживления раны, мы рекомендуем пациентам воздержаться от употребления алкоголя и курения.
Какие специальные инструкции существуют для иногородних пациентов?
Обычно мы рекомендуем прибыть на амбулаторный прием в клинику за 1, лучше 2 дня до предполагаемой операции. На прием врача следует предварительно записаться по телефону. Во время приема доктор осмотрит Вас и выяснит наличие и степень выраженности варикоцеле, а также изменения, которые это заболевание вызвало в яичке (атрофия), возможные расстройства сперматогенеза и гормональной функции яичка. Обычное предоперационное обследование и дополнительные тесты могут включать в себя анализы крови и мочи, ультразвуковые исследования. После завершения обследования пациенту назначается (подтверждается) дата операции. В клинику пациент прибывает утром в день операции. Вечером и утром перед операцией рекомендуется тщательно вымыться для уменьшения риска послеоперационных нагноений раны и побрить волосы в области паха. После полуночи накануне операции рекомендуется не есть и не пить. В клинике пациента осматривает анестезиолог, и с ним обсуждаются детали предстоящего наркоза. В центре имеются комфортные палаты и все необходимое для удовлетворения запросов пациента.
Обычное предоперационное обследование и дополнительные тесты могут включать в себя анализы крови и мочи, ультразвуковые исследования. После завершения обследования пациенту назначается (подтверждается) дата операции. В клинику пациент прибывает утром в день операции. Вечером и утром перед операцией рекомендуется тщательно вымыться для уменьшения риска послеоперационных нагноений раны и побрить волосы в области паха. После полуночи накануне операции рекомендуется не есть и не пить. В клинике пациента осматривает анестезиолог, и с ним обсуждаются детали предстоящего наркоза. В центре имеются комфортные палаты и все необходимое для удовлетворения запросов пациента.
Операция Мармара (при варикоцеле) | Сейдали Халилов
Операция Мармара (при варикоцеле)
Варикоцеле – это варикозное расширение вен гроздевидного сплетения, которое находится в семенном канатике у мужчин и обеспечивает отток венозной крови от яичка. При различных анатомических и функциональных патологиях, венозный отток от яичка нарушается, что вызывает специфические симптомы, которые заставляют пациента обратиться за помощью к урологу. На сегодняшний день золотым стандартом лечения варикоцеле является операция по Мармару. Кроме того, в определенных условиях варикоз в паху у мужчин требует только консервативных (безоперационных) методов лечения и соблюдения рекомендаций. В своей практике я придерживаюсь международных протоколов лечения урологических пациентов и использую современное оборудование, которое позволяет добиться наилучших косметических результатов и сократить срок реабилитации. Далее я расскажу – в каком возрасте лучше делать операцию варикоцеле, как заподозрить варикоцеле у себя или у ребенка, а также обо всех нюансах хирургического лечения данной патологии.
На сегодняшний день золотым стандартом лечения варикоцеле является операция по Мармару. Кроме того, в определенных условиях варикоз в паху у мужчин требует только консервативных (безоперационных) методов лечения и соблюдения рекомендаций. В своей практике я придерживаюсь международных протоколов лечения урологических пациентов и использую современное оборудование, которое позволяет добиться наилучших косметических результатов и сократить срок реабилитации. Далее я расскажу – в каком возрасте лучше делать операцию варикоцеле, как заподозрить варикоцеле у себя или у ребенка, а также обо всех нюансах хирургического лечения данной патологии.
Причины варикоцеле
Среди причин развития варикоцеле выделяют следующие 2 фактора:
- Слабость стенок венозных сосудов яичка или отсутствие/недостаточность клапанов. В большинстве случаев это врожденная особенность вен яичка, которая приводит к чрезмерному скоплению крови и расширению сосудов в лозовидном сплетении.

- Повышение давления в венозной системе органов мошонки и малого таза, в результате чего наступают анатомические изменения яичковой и левой почечной вен. Как следствие, сужается просвет вены, нарушается отток крови из яичка и сосуд расширяется.
Симптомы и клиническая картина варикоцеле
Симптоматика при варикоцеле зависит от стадии заболевания. На первой стадии, как правило, пациент не предъявляет жалоб, а расширения яичковых вен можно обнаружить во время осмотра или с помощью ультразвуковой диагностики.
На второй стадии появляется дискомфорт и незначительная боль в области мошонки, которая ослабевает в положении лежа на спине и усиливается во время физической нагрузки.
На третьей стадии болевой синдром постоянно беспокоит пациента вне зависимости от положения тела и физической активности.
На любой стадии заболевания варикоцеле может проявляться в виде изменения сперматогенеза, даже при нормальной эректильной функции.
Диагностика варикоцеле
Диагностика варикоцеле не представляет особых трудностей для опытного уролога. На начальной стадии определяются варикозно расширенные вены яичка при пальпации или осмотре в положении стоя, или при напряжении мышц брюшного пресса. В положении пациента лежа на спине вены спадаются. На второй стадии расширение вен устойчивое, легко определяется как пальпаторно, так и визуально. Яички при этом имеют нормальную консистенцию и форму. Заключительная стадия развития варикоза в паху у мужчин проявляется резким стойким расширением вен лозовидного сплетения.
При сомнительном диагнозе для дифференцировки варикоцеле с другими заболеваниями яичка (опухолями, кистами, водянкой и другими) может понадобиться УЗИ органов мошонки с доплерографией, спермограмма и MAR-тест.
“Часто бывает, что единственной жалобой пациента при варикоцеле является невозможность зачать ребенка. ”
”
Лечение варикоцеле
Из-за того, что варикоцеле приводит к нарушению сперматогенеза, лечение для пациента подбирается в индивидуальном порядке. К примеру, если пациент пожилого возраста с бессимптомным течением варикоцеле, ему будет предложено консервативное лечение.
Для мужчин, которым важна детородная функция, показана операция Мармара.
Мармара операция – это перевязка варикозно расширенных яичковых вен с целью перенаправить отток венозной крови по коллатеральным сосудам. При правильно выполненной операции рецидив варикоцеле не возникает.
Операция при варикоцеле проводится в течение одного дня, не требует специальной подготовки и длительной реабилитации пациента. Операция варикоцеле выполняется с помощью небольшого доступа в паховой области (разрез до 2 см), который затем ушивается косметическим внутрикожным швом. Стоимость операции при варикоцеле – от 19 000 грн.
Преимущества операции при варикоцеле в лучших клиниках Киева
- Лечение проводится в комфортных условиях в одной из клиник европейского класса;
- Я использую только современное оборудование для проведения точных и бескровных разрезов;
- Период реабилитации не требует выполнения особых рекомендаций, заживление раны происходит в среднем за 8 дней, снятие швов не требуется;
- После операции остаётся малозаметный след на коже, размером около 2 см, который, как правило, скрывается бельем.

“По разным данным варикоцеле встречается у 2,5 – 30 % мужчин во всем мире. Наиболее часто болезнь проявляется в возрасте от 15 до 25 лет.”
При варикоцеле операция Мармара показана большинству мужчин, которые желают сохранить детородную функцию. Если Вы обнаружили симптомы варикоцеле у себя, или у Вашего ребенка, обязательно обратитесь к урологу. Записаться на консультацию можно по телефону +38-097-731-41-81.
Стационарные операции — Оперативное лечение варикоцеле (операция Мармара) рядом с домом
Медицинский центр «Парацельс»
Запись в 1 клик
Операция Иваниссевича
это хирургическая операция, которую проводят при варикоцеле – расширении вен семенного канатика. Данное вмешательство заключается в выделении и перевязки яичковой вены, что предотвращает обратное прохождение крови в сторону мошонки. Это классическая операция, которую проводят подросткам и взрослым мужчинам.
Это классическая операция, которую проводят подросткам и взрослым мужчинам.
Описание операции
Операция Иваниссевича может проводиться как под общим наркозом, так и под местной анестезией. Разрез проводиться по ходу пахового канала длиной около 5 см. Затем хирург выполняет доступ к венозному сплетению, находит расширенную вену и перевязывает ее. Далее хирург производит пересечение вены и расширяет ее просвет. Массируя мошонку врач производит выдавливание крови из патологически расширенных вен, что облегчает процесс послеоперационного восстановления. В завершение рану обрабатывают, дренируют и ушивают. Продолжительность операции составляет около 30-40 минут.
Послеоперационный период
Продолжительность пребывания в условиях стационара составляет 10-14 дней. Сразу же после операции необходимо носить специальное утягивающее белье, которое поддерживает яички. В ранний послеоперационный период проводят антибактериальную терапию, вводят обезболивающее, выполняют обработку раны.
Научно-практический центр хирургии оснащен современным операционным оборудование, позволяющим проводить широкий спектр урологических операций. Стационар центра оборудован комфортабельными палатами, пребывание в которых проходит незаметно для пациента, но позволяет выполнить полноценную послеоперационную терапию и уход за пациентом. Врачи-хирурги центра обладают новейшими технологиями ведения операций на половой системы мужчины, а так же большим практическим опытом аналогичных вмешательств.
Запись в 1 клик
Ожидайте, загрузка может занять время
Loading…
Вы знаете к какому врачу вы хотите записаться
Вы знаете услугу, на которую хотите записаться
Выбор услуги
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Выбор специалиста
Выбрана услуга:
Выбор услуги специлиста
Повторной считается консультация одного специалиста в течение 30 дней с даты предыдущего приёма. На 31-й день от предыдущего посещения специалиста данного профиля конультация будет первичной.
Выбор адреса:
ул. Викулова, д. 33, к. 2
ул. Большакова, д. 68
Викулова, д. 33, к. 2
ул. Большакова, д. 68
Время приёма:
Password
Password
Зарегистрироваться Не можете войти? Активация аккаунта
Для получения доступа к личному кабинету введите e-mail, который был указан при регистрации, мы вышлем инструкцию по восстановлению пароля
Для получения доступа к личному кабинету введите e-mail, который был указан при регистрации, мы вышлем инструкцию по повторной активации аккаунта
Ваша заявка принята, наши специалисты ответят на ваш вопрос в ближайшее время!
Телефон
Комментарий
Уважаемые пациенты!
Многопрофильная клиника и Родильный дом «Парацельс» информирует Вас, согласно Письму Министерства Финансов Российской Федерации Федеральной налоговой службы от 25 марта 2022 года. N БС-4-11/3605, о том, что подпунктом 3 пункта 1 статьи 219 Налогового кодекса Российской Федерации предусмотрено право налогоплательщика на получение социального налогового вычета в сумме, уплаченной им в налоговом периоде за медицинские услуги, оказанные медицинскими организациями, осуществляющими медицинскую деятельность, ему, его супругу (супруге), родителям, детям (в том числе усыновленным) в возрасте до 18 лет, подопечным в возрасте до 18 лет (в соответствии с перечнем медицинских услуг, утвержденным Правительством Российской Федерации).
N БС-4-11/3605, о том, что подпунктом 3 пункта 1 статьи 219 Налогового кодекса Российской Федерации предусмотрено право налогоплательщика на получение социального налогового вычета в сумме, уплаченной им в налоговом периоде за медицинские услуги, оказанные медицинскими организациями, осуществляющими медицинскую деятельность, ему, его супругу (супруге), родителям, детям (в том числе усыновленным) в возрасте до 18 лет, подопечным в возрасте до 18 лет (в соответствии с перечнем медицинских услуг, утвержденным Правительством Российской Федерации).
Совместным приказом МНС России и Минздрава России от 25.07.2001 N 289/БГ-3-04/256 (далее — приказ от 25.07.2001) утверждена форма Справки об оплате медицинских услуг для представления в налоговые органы Российской Федерации (далее — Справка об оплате медицинских услуг).
Данная справка удостоверяет факт получения медицинской услуги и ее оплаты через кассу учреждения здравоохранения за счет средств налогоплательщика.
Таким образом, в случае представления налогоплательщиком в налоговый орган Справки об оплате медицинских услуг непредставление налогоплательщиком соответствующего договора на оказание медицинских услуг и (или) документов, подтверждающих оплату, не может являться основанием для отказа в предоставлении такого вычета.
Суммы указаны на основании данных об оплате. Поэтому чеки, договор и лицензия клиники для оформления вычета не нужны.
Образец справки прилагается.
Образец справки
Ваша заявка принята, наши специалисты свяжутся с вами в ближайшее время!
Телефон
Комментарий
Варианты лечения варикоцеле | Эмболизация или операция по поводу варикоцеле
Сегодня у мужчин, страдающих от варикоцеле, есть варианты лечения. Ранее хирургическое вмешательство было единственным способом лечения варикозного расширения вен мошонки. Последние медицинские достижения позволили мужчинам выбирать между хирургическим лечением и эмболизацией, минимально инвазивной альтернативой хирургии. Прежде чем принимать окончательное решение, важно понять преимущества и недостатки эмболизации варикоцеле по сравнению с операцией.
Ранее хирургическое вмешательство было единственным способом лечения варикозного расширения вен мошонки. Последние медицинские достижения позволили мужчинам выбирать между хирургическим лечением и эмболизацией, минимально инвазивной альтернативой хирургии. Прежде чем принимать окончательное решение, важно понять преимущества и недостатки эмболизации варикоцеле по сравнению с операцией.
Какие у меня варианты лечения?
Существует два типа лечения варикоцеле: хирургическое вмешательство и минимально инвазивная процедура, называемая эмболизацией.
Варианты хирургического вмешательства:
Существует 3 варианта хирургического лечения варикоцеле.
- Открытая хирургия — хирург делает разрез в верхней части мошонки, в паху или в нижней части живота, находит вены и перевязывает их, чтобы по ним не могла течь кровь. Открытая операция требует общей или местной анестезии. я
- Микрохирургия — сложная операция, выполняемая с использованием микроскопа.
 Хирург может легче определить точные вены. Хотя процедура более сложная, она имеет меньше осложнений и более низкую частоту рецидивов, чем открытый хирургический доступ.
Хирург может легче определить точные вены. Хотя процедура более сложная, она имеет меньше осложнений и более низкую частоту рецидивов, чем открытый хирургический доступ. - Лапароскопический — операция проводится через небольшие разрезы с использованием специальных хирургических инструментов, чтобы заглянуть внутрь тела и произвести ремонт. Лапароскопический метод имеет повышенную вероятность осложнений и требует общей анестезии.
СВЯЗАННЫЕ: Ваше руководство для понимания всего, что касается хирургии варикоцеле
Вариант минимально инвазивной эмболизации:
Эмболизация варикоцеле — это минимально инвазивная амбулаторная процедура, требующая только местной анестезии.
- Интервенционный радиолог делает небольшой надрез на коже.
- Небольшой катетер вводят через кожный разрез в вену, обычно в паху или на шее.
- Используя рентгеновское изображение в качестве руководства, катетер продвигают в брюшную полость и в варикозно расширенную вену.

- Вена намеренно закрыта с помощью небольших металлических спиралей и склерозанта, специального препарата, используемого для закрытия вен. Приток крови к поврежденным венам блокируется, позволяя здоровым венам вступить во владение, восстанавливая нормальный кровоток. II
Сравнение хирургии с эмболизацией
Существует много различий между хирургическим и минимально инвазивным методами. Читайте дальше, чтобы узнать о последствиях, преимуществах и проблемах, связанных с каждым лечением.
Анестезия и седация:
- Открытая хирургия и микрохирургическая техника — обе операции могут выполняться под общей или местной анестезией.
- Лапароскопическая хирургия — требует общей анестезии.
- Эмболизация — требуется только местная анестезия и легкая седация, если хотите.
Пребывание в больнице:
- Хирургия — нередко после хирургического восстановления требуется пребывание в больнице на ночь.
 III
III - Эмболизация — может выполняться амбулаторно. iv
Время восстановления:
- Операция — время восстановления 2-3 недели.
- Эмболизация — время восстановления 1-2 дня.
Коэффициент успеха:
- Операция — у одного из 10 мужчин возникает послеоперационный рецидив варикоцеле. Тем не менее, большинство исследований показывают, что микрохирургия предлагает наилучшее общее лечение среди хирургических вариантов. против
- Эмболизация — долгосрочный успех процедур составляет 90%.
Шрамы:
- Хирургия — останутся шрамы, так как у вас будут разрезы и швы.
- Эмболизация — не требует разреза, поэтому не остается долговременных рубцов.
Время тренировки:
- Операция — следует подождать 10–14 дней, прежде чем возобновить физическую активность.

- Е эмболизация — рекомендуется подождать до тренировки 7 — 10 дней.
Сексуальная активность:
- Операция — если вам предстоит операция, вам будет рекомендовано воздержаться от половой жизни в течение 4 недель.
- Эмболизация — Если вы выберете эмболизацию варикоцеле, вы сможете вернуться к нормальной половой жизни через 1-2 недели.
***Обратите внимание, что потребуется около 3 месяцев, чтобы обнаружить какие-либо улучшения в количестве сперматозоидов после операции или эмболизации.
СВЯЗАННЫЕ: Как долго мне нужно ждать, чтобы заняться сексом после лечения варикоцеле?
Как и при любой медицинской процедуре, существуют риски, о которых следует знать.
Хирургические риски:
- Атрофия яичка
- Инфекция
- Повреждение артерии
- Рецидив варикоцеле vi
Риски эмболизации:
- Незначительные осложнения
- Временная боль в области бока
- Пункция артерии
- Миграция эмболизирующих материалов vii
- Небольшой риск заражения
Преимущества лечения
Независимо от того, какой вариант вы выберете, эмболизацию варикоцеле или операцию, лечение варикоцеле может значительно облегчить боль и дискомфорт. Долгосрочные преимущества лечения включают возвращение яичек к нормальному размеру, увеличение количества сперматозоидов, лучшее качество спермы, лучшее качество ДНК в сперме и больше шансов забеременеть. Другие преимущества включают нормализацию уровня тестостерона. viii
Долгосрочные преимущества лечения включают возвращение яичек к нормальному размеру, увеличение количества сперматозоидов, лучшее качество спермы, лучшее качество ДНК в сперме и больше шансов забеременеть. Другие преимущества включают нормализацию уровня тестостерона. viii
Мужчины, которые раньше думали, что нет никакой надежды исправить эту проблему, уменьшить боль или создать семью, теперь имеют реальный выбор. Технологические достижения предоставили способы избежать хирургической процедуры при достижении аналогичных результатов. Если диагностировано варикоцеле, эмболизация является хорошей альтернативой для подходящего кандидата. Прежде чем принять решение, ознакомьтесь с дополнительными разделами «Что такое хирургия варикоцеле» и «Что такое эмболизация варикоцеле». Если хирургическое вмешательство было рекомендовано, вы можете поговорить со специалистом по эмболизации варикоцеле, чтобы получить второе мнение.
. заболевания-состояния/варикоцеле/основы/лечение/con-20024164
iii http://www. sirweb.org/news/newsPDF/facts/Male_Infertility-Varicoceles_fact_sheet.pdf
sirweb.org/news/newsPDF/facts/Male_Infertility-Varicoceles_fact_sheet.pdf
iv http://www.mayoclinic. org/diseases-conditions/varicocele/basics/treatment/con-20024164
v https://www.cornellurology.com/clinical-conditions/male-infertility/general-information/varicocele/
vi http://www.mayoclinic.org/diseases-conditions/varicocele/basics/treatment/con -20024164
vii http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3114590/
viii https://my.clevelandclinic.org/health/diseases_conditions/hic-варикоцеле
Варикоцеле Эмболизация | Johns Hopkins Medicine
Что такое эмболизация варикоцеле?
Эмболизация варикоцеле — вид медицинской процедуры. Он отводит кровь от расширенной вены в мошонке. Такая вена называется варикоцеле. Это может вызвать боль, бесплодие и отек. Рентгенолог использует спираль или специальные средства для блокировки (или эмболизации) вены. Это может помочь улучшить симптомы.
Мошонка — это мешок, в котором находятся яички, кровеносные сосуды и часть семенного канатика. Сперматозоиды обычно производятся в яичках. Они проходят через систему протоков семенного канатика. Оттуда сперма эякулируется через мочеиспускательный канал.
Варикоцеле — это аномальное расширение группы вен в мошонке. Эти вены похожи на варикозное расширение вен ног. Плохо функционирующие клапаны в этих венах могут вызвать отек сосудов.
Зачем мне может понадобиться эмболизация варикоцеле?
Варикоцеле обычно протекает бессимптомно. У подростков они могут вызывать замедление роста яичек. Они также могут вызывать боль и отек. А еще они могут привести к бесплодию. Вы можете получить лечение из-за ваших симптомов или из-за бесплодия.
Хирургия и эмболизация варикоцеле являются двумя основными методами лечения. Оба варианта имеют схожие показатели успеха. Но время восстановления после эмболизации обычно короче. Это потому, что он использует только крошечную иглу. Вас также не нужно усыплять для этого.
Вас также не нужно усыплять для этого.
Хирургия может быть лучшим выбором, если у вас варикоцеле, поражающее оба яичка. Поговорите со своим поставщиком медицинских услуг о выборе, который имеет для вас наибольшее значение. Эмболизация варикоцеле может быть недоступна в вашем регионе.
Каковы риски эмболизации варикоцеле?
Процедура безопасна. Некоторые очень редкие риски:
- Инфекция
- Аллергическая реакция
- Избыточное кровотечение
- Смещение спирали, иногда используемой для блокирования расширенной вены
- Боль в пояснице
- Воспаление мошонки
- Воспаление вены
- Тошнота
Также есть вероятность, что процедура не сработает. Ваше варикоцеле также может вернуться. Это может произойти, даже если первое лечение было успешным.
Ваши собственные риски могут несколько отличаться. Они могут зависеть от вашего возраста и любых других проблем со здоровьем, которые у вас могут быть. Анатомия вашего варикоцеле также может повлиять на ваш риск. Обязательно поговорите со своим лечащим врачом обо всех своих опасениях перед процедурой.
Анатомия вашего варикоцеле также может повлиять на ваш риск. Обязательно поговорите со своим лечащим врачом обо всех своих опасениях перед процедурой.
Как подготовиться к эмболизации варикоцеле?
Ваш лечащий врач расскажет вам, как подготовиться к процедуре. Обязательно сообщите ему или ей следующее:
- История болезни
- Любые прошлые проблемы с лекарственной аллергией или контрастным красителем
- Любые недавние симптомы, такие как лихорадка
- Любое лекарство, которое вы принимаете, включая безрецептурные лекарства, такие как аспирин
При необходимости следует заранее бросить курить. Это уменьшит ваши шансы на проблемы. Кроме того, не ешьте и не пейте ничего за несколько часов до процедуры. Убедитесь, что кто-то может отвезти вас домой позже.
Перед процедурой вам могут потребоваться другие анализы. Например, вам может понадобиться УЗИ мошонки. Он может предоставить более подробную информацию о вашем варикоцеле.
Что происходит во время эмболизации варикоцеле?
Ваш лечащий врач расскажет вам, чего ожидать во время эмболизации варикоцеле. Процедура может занять несколько часов. В общем, вы можете ожидать следующее:
- Скорее всего, сначала вам дадут лекарство, которое поможет вам расслабиться и уснуть.
- Ваша медицинская бригада будет внимательно следить за вашим сердечным ритмом и артериальным давлением.
- Вам сделают инъекцию обезболивающего лекарства во внутреннюю часть верхней части бедра. Вы можете почувствовать небольшой укол. Укол помешает вам чувствовать себя во время процедуры.
- Ваш лечащий врач очистит территорию. Затем он или она вставит иглу во внутреннюю часть вашего бедра, чтобы получить доступ к крупной вене. Он или она вставит катетерную трубку в эту вену. Рентгеновские снимки
- помогут вашему поставщику медицинских услуг переместить трубку в нужное место в мошонке. Он или она может ввести контрастное вещество в вену, чтобы улучшить рентгеновские снимки.
 Вы можете почувствовать некоторое тепло.
Вы можете почувствовать некоторое тепло. - Ваш лечащий врач введет в пораженную вену небольшую спираль или специальную жидкость. Это называется блокирующим агентом. Обычно он направляет кровоток в другие близлежащие вены. После этого кровь может нормально выйти из мошонки. В случае успеха варикоцеле исчезнет.
- После этого катетер будет удален. На область входа на бедро будет наложена повязка.
Что происходит после эмболизации варикоцеле?
Некоторое время после процедуры за вами будут внимательно наблюдать. В большинстве случаев вы сможете вернуться домой в тот же день. Ваш лечащий врач сообщит вам, успешно ли процедура исправила пораженные вены.
Возможно, вам придется расслабиться до конца дня. Но вы должны быть в состоянии заниматься своими обычными делами на следующий день. Если вы приняли лекарство, которое поможет вам расслабиться, вы не должны садиться за руль или принимать какие-либо важные решения в течение как минимум 24 часов. Скорее всего, вам придется подождать дольше, прежде чем выполнять более напряженные действия, такие как бег трусцой. Вам также может потребоваться воздержаться от половой жизни в течение нескольких недель.
Скорее всего, вам придется подождать дольше, прежде чем выполнять более напряженные действия, такие как бег трусцой. Вам также может потребоваться воздержаться от половой жизни в течение нескольких недель.
Сообщите своему лечащему врачу, если у вас возникнут какие-либо проблемы после процедуры. К ним относятся тепло и покраснение в месте инъекции.
После процедуры вам необходимо будет проконсультироваться с вашим лечащим врачом. Многие люди отмечают уменьшение боли вскоре после этого. Если у вас были проблемы с бесплодием, вам может понадобиться анализ спермы. Это может сказать, увеличилась ли ваша фертильность. В некоторых случаях вам может потребоваться повторная процедура или операция, если варикоцеле вернется.
Следующие шаги
Прежде чем согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Каких результатов ожидать и что они означают
- Риски и преимущества теста или процедуры
- Каковы возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что произойдет, если вы не пройдете тест или процедуру
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результаты
- Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Варикоцеле Мужское бесплодие: причины, симптомы и методы лечения
Высокоэффективное, широко доступное лечение недостаточно используется
Варикоцеле — это варикозное расширение вен яичка и мошонки, которое может вызывать боль, атрофию яичка (сморщивание) или проблемы с фертильностью. Вены содержат односторонние клапаны, которые позволяют крови течь от яичек и мошонки обратно к сердцу. Когда эти клапаны выходят из строя, кровь скапливается и расширяет вены вокруг яичка в мошонке, вызывая варикоцеле. Открытая хирургическая перевязка, выполняемая урологом, является наиболее распространенным методом лечения симптоматического варикоцеле. Эмболизация варикоцеле, нехирургическое лечение, проводимое интервенционным радиологом, столь же эффективно, как и операция, с меньшим риском, меньшей болью и меньшим временем восстановления. Пациенты, рассматривающие возможность хирургического лечения, также должны получить второе мнение интервенционного радиолога, чтобы убедиться, что они знают все варианты лечения. Вы можете попросить направление у своего врача, позвонить в рентгенологическое отделение любой больницы и запросить интервенционную радиологию или перейти по ссылке поиска врача в верхней части этой страницы, чтобы найти врача рядом с вами.
Вены содержат односторонние клапаны, которые позволяют крови течь от яичек и мошонки обратно к сердцу. Когда эти клапаны выходят из строя, кровь скапливается и расширяет вены вокруг яичка в мошонке, вызывая варикоцеле. Открытая хирургическая перевязка, выполняемая урологом, является наиболее распространенным методом лечения симптоматического варикоцеле. Эмболизация варикоцеле, нехирургическое лечение, проводимое интервенционным радиологом, столь же эффективно, как и операция, с меньшим риском, меньшей болью и меньшим временем восстановления. Пациенты, рассматривающие возможность хирургического лечения, также должны получить второе мнение интервенционного радиолога, чтобы убедиться, что они знают все варианты лечения. Вы можете попросить направление у своего врача, позвонить в рентгенологическое отделение любой больницы и запросить интервенционную радиологию или перейти по ссылке поиска врача в верхней части этой страницы, чтобы найти врача рядом с вами.
Насколько распространено варикоцеле у мужчин?
- Приблизительно 10 процентов всех мужчин имеют варикоцеле — среди бесплодных пар заболеваемость варикоцеле возрастает до 30 процентов
- Наиболее часто встречается у мужчин в возрасте 15–35 лет
- До 70-80 000 мужчин в Америке ежегодно могут проходить хирургическую коррекцию варикоцеле
Каковы симптомы варикоцеле?
- Боль: ноющая боль, когда человек стоит или сидит в течение длительного периода времени, и на пораженные вены нарастает давление.
 Как правило, болезненные варикоцеле имеют заметный размер.
Как правило, болезненные варикоцеле имеют заметный размер. - Проблемы с фертильностью: существует связь между варикоцеле и бесплодием. Заболеваемость варикоцеле увеличивается до 30 процентов у бесплодных пар. Снижение количества сперматозоидов, снижение подвижности сперматозоидов и увеличение количества деформированных сперматозоидов связаны с варикоцеле. Некоторые эксперты считают, что закупоренные и расширенные вены вокруг яичек, называемые варикоцеле, вызывают бесплодие, повышая температуру в мошонке и снижая выработку сперматозоидов.
- Атрофия яичек: уменьшение размеров яичек является еще одним признаком варикоцеле. Часто после восстановления яичка оно возвращается к нормальному размеру.
Диагноз варикоцеле
Диагноз достаточно прост при физикальном или диагностическом осмотре
- Типично для левой стороны мошонки
- Визуальный физикальный осмотр — мошонка выглядит как «мешок с червями»
- Яичко может уменьшаться в размерах/атрофироваться
- Когда варикоцеле явно не выражено, аномальный кровоток часто можно обнаружить с помощью неинвазивного визуализирующего исследования, называемого ультразвуковым исследованием цветного потока, или с помощью венограммы — рентгеновского снимка, при котором в вены вводится специальный краситель, чтобы «высветить» кровеносный сосуд.
 аномалии
аномалии
Какие существуют варианты лечения варикоцеле?
В настоящее время существует два варианта лечения мужчин с варикоцеле: катетерная эмболизация или хирургическое лигирование или другие инструменты внутри тела. Благодаря легкой внутривенной седации и местной анестезии пациенты расслабляются и не чувствуют боли в течение приблизительно двухчасовой процедуры.
Для этой процедуры интервенционный рентгенолог делает крошечный надрез на коже в паху под местной анестезией, через который в бедренную вену, непосредственно в яичковую вену, вводят тонкий катетер (напоминающий кусочек спагетти). Затем врач вводит контрастный краситель, чтобы обеспечить прямую визуализацию вен, чтобы он / она мог точно определить, где проблема и где эмболизировать или заблокировать вену. Используя катушки, баллоны или частицы, интервенционный радиолог блокирует кровоток в вене, что снижает давление на варикоцеле. При эмболизации вены кровоток перенаправляется на другие здоровые пути.



 Хирург может легче определить точные вены. Хотя процедура более сложная, она имеет меньше осложнений и более низкую частоту рецидивов, чем открытый хирургический доступ.
Хирург может легче определить точные вены. Хотя процедура более сложная, она имеет меньше осложнений и более низкую частоту рецидивов, чем открытый хирургический доступ.
 III
III 
 Вы можете почувствовать некоторое тепло.
Вы можете почувствовать некоторое тепло. Как правило, болезненные варикоцеле имеют заметный размер.
Как правило, болезненные варикоцеле имеют заметный размер. аномалии
аномалии