Выделения есть а матки нет: Кровянистые выделения, не связанные с месячными: определение и причины появления
Кровянистые выделения, не связанные с месячными: определение и причины появления
Что такое кровянистые выделения?
Кровянистые выделения — это выход небольшого количества крови из влагалища в промежутке между месячными. Для многих женщин это вполне обычное явление и, как правило, не является поводом для беспокойства. И все же полезно знать, что вызывает такие выделения и в каких случаях следует обратить на них особое внимание.
Как правило, кровянистые выделения не опасны и не требуют медицинского вмешательства. Но в некоторых случаях может понадобиться обследование или лечение.
Кровянистые выделения и месячные: различия
Заметили что-то похожее на кровянистые выделения в день, когда у вас должны начаться месячные? Возможно, это не кровянистые выделения, а начало вашего менструального кровотечения.
Иногда сложно отличить кровянистые выделения от месячных. Однако между менструальным кровотечением и кровянистыми выделениями есть некоторые различия.
Менструальная кровь бывает разного цвета: от красного до темно-коричневого. К концу менструации она может стать почти черной. Если кровотечение обильное и кровь алая (ярко-красная с оранжевым оттенком), необходимо обратиться к врачу.
Кровянистые выделения — это скудное и непродолжительное кровотечение (1–2 дня), не такое обильное, как менструация. Такое кровотечение не должно сопровождаться сильной болью или выделением сгустков. Цвет крови варьируется от светло-коричневого до розового.
Кровянистые выделения могут появиться в любой момент, менструации же цикличны.
Кровянистые выделения часто бывают в середине цикла, и тогда они, как правило, связаны с овуляцией. Однако иногда кровянистые выделения сигнализируют о каких-то других изменениях в вашем теле. Вариантом нормы могут быть и кровянистые выделения вскоре после месячных.
Кровянистые выделения — это нормально?
Кровянистые выделения — вполне распространенное явление, тем не менее у многих женщин они могут вызвать тревогу.
Однако не стоит волноваться заранее. Помните: в большинстве случаев кровянистые выделения не говорят ни о чем серьезном и не требуют обследования и лечения. Если же они вас беспокоят или сопровождаются тревожными симптомами, обратитесь за консультацией к специалисту.
Кровянистые выделения за неделю до месячных: стоит ли волноваться?
Если месячные должны начаться примерно через неделю, а вы уже заметили кровянистые выделения, не стоит переживать. Вряд ли они говорят о какой-то серьезной проблеме, так что лучше оставаться спокойной и постараться объективно оценить ситуацию.
Для начала просмотрите наш список наиболее распространенных причин появления таких выделений. Это даст вам представление о возможных диагнозах и том, нужно ли обратиться за медицинской помощью и если да, то как срочно.
Однако есть симптомы, на которые стоит обратить внимание:
- боль в нижней части живота;
- жар;
- кровянистые выделения или другие вагинальные кровотечения после менопаузы;
- кровянистые выделения, которые со временем усиливаются или появляются чаще.

Если вас беспокоит что-либо из перечисленного, как можно скорее обратитесь за профессиональной консультацией.
Возможные причины кровянистых выделений
Вы уже знаете, что кровянистые выделения — это скудные кровотечения из половых путей между месячными. Они могут проявляться по-разному у разных женщин или у одной и той же женщины в разное время. Цвет их тоже может отличаться: свежая кровь — ярко-красная, более старая — коричневая или даже черная.
Давайте узнаем, каковы наиболее распространенные причины кровянистых выделений между месячными.
- Гормональные контрацептивы. Если вы начали использовать гормональные контрацептивы (таблетки, пластыри, инъекции и т. д.), в первые 3 месяца у вас могут появляться кровянистые выделения. Врачи называют это прорывным кровотечением. Оно связано с изменениями в слизистой оболочке матки, возникающими под воздействием гормонов, которые вы принимаете. Барьерные методы контрацепции (презервативы и др.

- Инфекции, передающиеся половым путем (ИППП), например хламидиоз. Распространенность ИППП растет во всем мире, в том числе из-за того, что многие эти инфекции протекают без симптомов. Кроме кровянистых выделений, ИППП могут вызывать аномальные выделения из влагалища, боль в животе, сопровождаемую лихорадкой, боль при мочеиспускании или сексе. Если у вас есть подозрение на ИППП, вам с партнером следует немедленно пройти обследование.
- Миома или полипы матки. Это доброкачественные опухоли, которые образуются в слизистой оболочке или мышцах матки. Полипы проявляются обильными нерегулярными менструациями (разнятся по времени и интенсивности), могут приводить к трудностям с зачатием. Миома матки может давать о себе знать болью, запором, затруднением мочеиспускания.
- Синдром поликистозных яичников (СПКЯ). У женщин с СПКЯ повышены уровни мужских половых гормонов (андрогенов), что приводит к нерегулярным месячным и кровянистым выделениям между менструациями.

- Онкологические заболевания органов репродуктивной системы. Сюда относится и рак матки. Такие опухоли чаще встречаются после менопаузы, хотя могут быть диагностированы и у молодых женщин. Если вам больше 40 лет и между месячными появились кровянистые выделения, следует обратиться к врачу за консультацией.
- Перименопауза. По мере приближения менопаузы уровни гормонов в организме меняются, из-за чего слизистая оболочка матки иногда становится более толстой. А это может приводить к нерегулярным месячным, кровянистым выделениям и другим симптомам.
В большинстве случаев кровянистые выделения не повод для беспокойства и медицинское вмешательство не требуется. Но в редких случаях они могут говорить о каком-либо заболевании и требовать дополнительного обследования.
Если вас беспокоит что-либо из перечисленного выше или вы волнуетесь из-за кровянистых выделениях по любой другой причине, обязательно обратитесь к врачу.
Кровянистые выделения при приеме оральных контрацептивов
При приеме оральных контрацептивов (ОК) так называемые прорывные кровотечения между месячными — это вполне нормально.
Причины кровянистых выделений в этом случае индивидуальны и зависят от типа таблеток.
Если вы только начали принимать ОК, кровотечения между месячными могут возникать из-за того, что организм приспосабливается к измененному гормональному фону. Такие кровотечения не опасны и в норме прекращаются через несколько месяцев.
Пропуск приема 1–2 таблеток также может вызвать кровянистые выделения, что вполне нормально и не должно быть поводом для волнений. Но имейте в виду, что нарушение приема ОК может привести к незапланированной беременности.
Кровянистые выделения в период овуляции
У некоторых женщин во время овуляции могут появляться выделения розоватого оттенка или с прожилками крови. В целом это считается нормой.
Возможная причина таких кровянистых выделений — гормональные изменения. Перед овуляцией уровень эстрогенов падает, что иногда приводит к кровянистым выделениям.
Кровянистые выделения после секса
Некоторые женщины могут заметить кровянистые выделения во время или сразу после полового акта (посткоитальное кровотечение).
Возможные причины кровянистых выделений после секса:
- трение и повреждение слизистой оболочки влагалища и шейки матки во время секса, которые вызваны отсутствием смазки;
- воспаление влагалища и шейки матки;
- инфекции, передающиеся половым путем;
- эндометриоз;
- прием оральных контрацептивов и т. д.
Как правило, такое кровотечение однократное, не представляет угрозы для здоровья и не должно быть причиной для беспокойства.
Но если кровянистые выделения после секса случаются регулярно или сопровождаются болью, следует обратиться к врачу, чтобы выявить причину.
Гигиена в послеродовом периоде
Поздравляем! Вы стали мамой!
Послеродовой период — не менее важный и ответственный этап в жизни семьи, чем беременность.
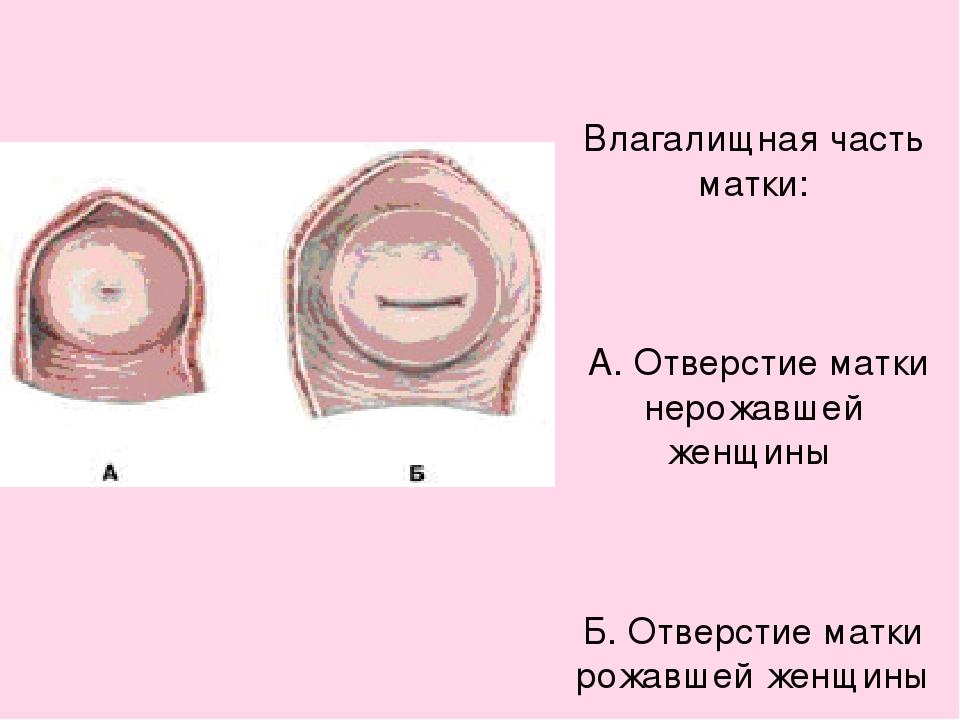
Послеродовый период, длится 6-8 недель (начинается после рождения последа и заканчивается, когда органы и системы, изменившиеся во время беременности, возвращаются к первоначальному состоянию).
В процессе заживления внутренней поверхности матки появляются послеродовые выделения — лохии, представляющие собой раневой секрет. Их характер в течение послеродового периода меняется: в первые дни лохии имеют кровяной характер; с 4-го дня их окраска меняется на красновато-коричневую; к 10-му дню они становятся светлыми, жидкими, без примеси крови, а через 3 недели выделений практически нет. Могут появиться неприятные ощущения из-за сокращения матки. Чтобы уменьшить дискомфорт, нагнитесь вперед и легкими движениями помассируйте живот. Если неприятные ощущения в области матки возникают при кормлении, попробуйте выбрать другое положение. Удобно кормить лежа на боку. Живот может побаливать и по другой причине. Это болят мышцы пресса, которые были активно задействованы во время родов, попытайтесь расслабиться или сделать легкий массаж.
У большинства некормящих женщин на 6-8-й неделе после родов наступает менструация, чаще она приходит без выхода яйцеклетки из яичника. Однако возможно наступление овуляции и беременности в течение первых месяцев после родов.

Нормальный послеродовый период характеризуется хорошим общим состоянием женщины, нормальной температурой, достаточной лактацией. Для профилактики инфекционных осложнений имеет значение строгое соблюдение санитарно-эпидемиологических требований и правил личной гигиены.
ГИГИЕНА В ПОСЛЕРОДОВОМ ПЕРИОДЕ
Важное значение имеет соблюдение строжайшей чистоты.
- Родильница должна два раза в день (утром и вечером) принимать душ, тогда же мыть молочную железу с мылом, чистить зубы.
- Особое внимание следует обращать на чистоту рук. Ногти должны быть коротко подстрижены, руки нужно чаще мыть с мылом и обязательно перед каждым кормлением ребенка (если руки загрязнены, то можно заразить ребенка, занести инфекцию на соски).
- Среди гигиенических мероприятий особое значение в послеродовом периоде имеет содержание в чистоте наружных половых органов и окружающих их кожных покровов.

- Подмываться следует теплой водой с мылом (жидким с дозатором, т.к. на кусковом микробы замечательно себя чувствуют) текучей струей, обмывать половые органы следует спереди назад (от лобка к заднему проходу) после каждого посещения туалета не менее 4-5 раз в день (в туалет нужно ходить именно с такой периодичностью, чтобы наполненный мочевой пузырь не препятствовал сокращению матки ).
Перед подмыванием нужно чисто вымыть руки. - Следите за чистотой прокладок, меняйте их через 3-4 часа вне зависимости от наполненности. Удалять прокладки следует движением спереди назад для предотвращения попадания микроорганизмов из заднего прохода во влагалище. При наличии швов на промежности мыть их следует достаточно тщательно – можно просто направить на него струю воды. После подмывания нужно высушить промежность и область швов промакивающими движениями полотенца спереди назад.
- Принимать ванну первые 6 недель после родов запрещается. Это связано с тем, что вход во влагалище еще недостаточно сомкнут и вместе с водой могут проникнуть в него болезнетворные микробы.
 Понятно, что в это время нельзя купаться в бассейне, реке, озере, море.
Понятно, что в это время нельзя купаться в бассейне, реке, озере, море. - Категорически исключается использование утягивающего белья, так как оно оказывает значительное давление на промежность, что нарушает кровообращение, препятствуя заживлению.
- При наличии швов на промежности женщине 7-14 дней (в зависимости от степени повреждения ) нельзя садиться. При этом на унитаз можно садиться уже в первые сутки после родов. Кстати, о туалете. Многие женщины боятся сильной боли и стараются пропускать дефекацию, в итоге нагрузка на мышцы промежности увеличивается и боль усиливается.
Чтобы избежать запора после родов, не употребляйте еду, оказывающую закрепляющий эффект. Если проблема запоров для вас не новость, перед каждым приемом пищи выпивайте столовую ложку растительного масла. Стул будет мягким и никак не повлияет на процесс заживления швов.
- Нательное и постельное бельё должны быть хлопчатобумажные. Нательное меняем ежедневно, постельное – не реже, чем один раз в три–пять дней.

- Особого ухода не требуют швы после кесарева сечения. После того, как снимут швы и повязку, можно принять душ. Не трите сильно мочалкой область шва. С болезненными ощущениями в области передней брюшной стенки поможет справиться послеродовый или послеоперационный бандаж, который нужно носить 4 месяца. Молодых мам часто интересует: не разойдутся ли швы, если носить ребенка на руках? Первые 2-3 месяца после операции рекомендуется поднимать тяжесть не больше веса вашего ребенка.
Случается, что на месте шва возникает покраснение, раздражение, кровянистые или гнойные выделения. Это свидетельствует о нагноении или расхождении швов. Тогда вам немедленно надо обратиться к врачу в женскую консультацию.
Половую жизнь после родов можно возобновлять спустя 6-8 недель. К этому моменту организм женщины уже полностью приходит в норму. Врач посоветует вам средства контрацепции.
Чтобы полностью восстановиться после родов, до следующей беременности должно пройти не менее двух лет.
ГРУДНОЕ ВСКАМЛИВАНИЕ
Кормление ребенка должно идти не по часам, а по требованию, в т.ч. в ночное время. В одно кормление прикладывайте ребенка к одной груди, чтобы он сосал долго и получил позднее молоко, которое содержит факторы развития мозга и интеллекта, факторы роста и иммуноглобулины. Позднее молоко идет как молозиво капельками, ребенок сосет его с перерывами. Иногда мама в этот момент думает, что ребенок балуется и отрывает его от груди. Этого делать не нужно. Пусть сам отпустит ее.
Грудное молоко является наилучшим видом пищи для грудного ребенка!
- После того как ребенок насытился, мама должна тщательно ощупать молочную железу. Если грудь мягкая и нигде нет болезненности и уплотнений, то сцеживание не нужно. При необходимости можно обмывать молочные железы теплой водой после кормления, начиная от соска и заканчивая подмышечной впадиной, и просушивать чистым полотенцем.
Очень полезны для груди после родов и воздушные ванны, которые лучше всего принимать после кормления, чтобы дать груди возможность отдохнуть, «подышать». Продолжительность такой воздушной ванны может не превышать 15—20 минут, но польза от нее огромна.
Продолжительность такой воздушной ванны может не превышать 15—20 минут, но польза от нее огромна.
- Следует ежедневно тщательно осматривать сосок, на поверхности которого не должно быть трещин и для профилактики оставить капельку молока на соске и дать ему высохнуть на открытом воздухе.
В качестве основного и единственного продукта для кормления новорожденного должно быть использовано только грудное молоко. Недопустимо применение сосок, рожков и «пустышек», так как это приводит к ослаблению сосания новорожденным и, соответственно, к неполному опорожнению молочной железы, снижению выработки пролактина.
Вас волнует вопрос – не мало ли у меня молока?
Чтобы решить этот вопрос нужно понаблюдать за ребенком, если он мочится более 6 раз в сутки значит получает достаточное количество молока. Причиной уменьшения количества молока может быть:
— редкое кормление перерыв (3 и более часов)
— если не кормите ночью
— короткие кормления или по часам
Чтобы увеличить количество молока, нужно перестроить режим кормления, кормить часто и так долго, как хочет ребенок. Стараться кормить одной грудью, чтобы ребенок высасывал позднее молоко, можно поцедить опорожненную грудь минут 10, тем самым усилится приток молока. Необходимо улучшить питание мамы или применить травяные чаи для усиления лактации.
Стараться кормить одной грудью, чтобы ребенок высасывал позднее молоко, можно поцедить опорожненную грудь минут 10, тем самым усилится приток молока. Необходимо улучшить питание мамы или применить травяные чаи для усиления лактации.
ПИТАНИЕ
Питание кормящей матери должно быть калорийным (3200 ккал), сбалансированным с должным количеством белков, жиров, углеводов, витаминов и микроэлементов. Эта диета будет с преобладанием молочнокислых, белковых продуктов, свежих фруктов и овощей. Пища должна быть богата витаминами и микроэлементами. Следует исключить из рациона питания острые, жирные, жареные, копченые блюда, консервы, колбасы, алкоголь и потенциальные аллергены для ребенка (шоколад, цитрусовые, кофе).
Питание родильницы должно быть 5—6-разовым. Следует так распределить продукты в суточном меню, чтобы те из них, которые богаты белком и значительно труднее перевариваются в желудочно-кишечном тракте (мясо, рыба, крупы), были бы использованы в течение первой половины дня, а во второй половине целесообразно отдать предпочтение молочно-растительной пище.
Состояния, требующие особого внимания
К сожалению, не всегда первый месяц после родов проходит гладко. Могут возникнуть ситуации, когда помощь врача необходима. Следите за своим самочувствием, регулярно измеряйте температуру тела, так как повышение температуры чаще всего является первым признаком осложнений послеродового периода.
Все осложнения послеродового периода можно разделить на несколько групп:
1. Осложнения со стороны матки.
Субинволюция матки – снижение скорости сокращения матки, вследствие задержки в матке послеродовых выделений. Заболевание чаще возникает на 5-7 день после родов, вследствие закрытия канала шейки матки сгустком крови или кусочком плодных оболочек, а также перегибом матки из-за расслабления связочного аппарата.
Инфицирование содержимого матки может привести к воспалительному процессу слизистой оболочки матки — эндометриту. Предрасполагающими факторами возникновения эндометрита являются тяжелые роды, нарушения отделения плаценты во время родов, перенесенные при беременности инфекции половых путей, нарушения иммунитета, аборты. Симптомами заболевания являются: повышение температуры тела, неприятный запах у лохий, ноющая боль внизу живота. При появлении подобных симптомов необходимо обратиться к врачу акушер-гинекологу по месту жительства. Для уточнения диагноза проводится ультразвуковое исследование и, при необходимости, оперативное вмешательство, во время которого удаляют содержимое из полости матки (промывание или выскабливание матки). После оперативного вмешательства обязательно назначают антибиотики.
Симптомами заболевания являются: повышение температуры тела, неприятный запах у лохий, ноющая боль внизу живота. При появлении подобных симптомов необходимо обратиться к врачу акушер-гинекологу по месту жительства. Для уточнения диагноза проводится ультразвуковое исследование и, при необходимости, оперативное вмешательство, во время которого удаляют содержимое из полости матки (промывание или выскабливание матки). После оперативного вмешательства обязательно назначают антибиотики.
2. Осложнения со стороны молочной железы.
Лактостаз – застой молока в молочной железе. При этом грудь набухает и становится болезненной, появляются очаги уплотнений, возможен кратковременный подъем температуры тела. Сам по себе лактостаз не является заболеванием, требуя лишь бережного сцеживания груди, ограничения приема жидкости и частого кормления болезненной грудью. Однако при присоединении инфекции он переходит в лактационный мастит, требующий немедленной медицинской помощи, антибиотикотерапии, а порой и оперативного вмешательства. Вопрос о возможности кормления грудью при мастите решается индивидуально, в зависимости от стадии заболевания.
Вопрос о возможности кормления грудью при мастите решается индивидуально, в зависимости от стадии заболевания.
Еще одно осложнение со стороны груди – это появление трещин на сосках. Основной причиной их появления является неправильное прикладывание ребенка к груди, когда младенец захватывает только сосок, а не всю ареолу. Такой захват очень болезненен для матери – и это главный сигнал опасности. Кормление ребенка не должно причинять боль. Хорошую консультативную и практическую помощь при лактостазах и трещинах сосков оказывают консультанты по грудному вскармливанию. Лечение трещин заключается в обработке соска ранозаживляющими препаратами.
Гипогалактия — недостаточное образование молока. Для того, чтобы увеличить количество молока маме необходимо увеличить частоту кормлений, не пропускать ночные кормления, предлагать ребенку обе груди в одно кормление, больше пить, полноценно питаться и много спать.
3. Осложнения со стороны тканей шейки матки, влагалища и кожи.
Воспаленные раны этих тканей называются послеродовые язвы. При присоединении инфекции эти раны отекают, покрываются гнойным налётом, края их болезненны. С целью лечения они обрабатываются различными антисептиками, иногда требуют хирургической обработки.
4. Осложнения со стороны венозной системы.
Геморроидальные узлы (варикозно расширенные вены прямой кишки) также служат причиной болевых ощущений. При ущемлении они увеличиваются, становятся отечными, напряженными и болезненными. Уменьшить боль помогает тщательная гигиена (душ после каждого посещения туалета), прикладывание льда к промежности. По назначению врача можно использовать некоторые медикаментозные препараты.
Тромбофлебит – заболевание вен, характеризующееся воспалением венозной стенки и тромбированием вены. После родов чаще всего возникает тромбофлебит тазовых вен. Обычно это заболевание возникает на третьей неделе после родов. По симптомам оно очень похоже на эндометрит, но требует другого лечения. Лечением осложнений со стороны венозной системы занимаются хирурги.
Лечением осложнений со стороны венозной системы занимаются хирурги.
Осложнения после родов требуют немедленного лечения, так как могут привести к генерализации процесса – послеродовому перитониту или сепсису. Поэтому, если вас что-либо смущает в вашем состоянии – обязательно обратитесь к врачу.
В женскую консультацию в первый раз надо явиться через 10 дней после выписки из родильного дома.
Желаем вам благополучно провести послеродовый период, воспользовавшись нашими советами.
Раевская Ж.Г. — зав. акушерско-физиологическим отделением УЗ «ГКРД №2»
Что вызывает кровотечение спустя годы после гистерэктомии?
Автор: Джейн СтюартПодписаться
У женщин, перенесших гистерэктомию, иногда может наблюдаться кровотечение спустя годы после операции. Почему у женщины должно быть кровотечение, если у нее была гистерэктомия, или почему у нее могут появиться кровянистые выделения спустя годы после гистерэктомии?
Почему у женщины должно быть кровотечение, если у нее была гистерэктомия, или почему у нее могут появиться кровянистые выделения спустя годы после гистерэктомии?
Причин кровотечения после гистерэктомии может быть несколько. Спустя годы, если возникает кровотечение, вам следует обратиться за диагнозом к медицинскому работнику. Некоторые причины кровотечения незначительны и распространены, но другие могут быть серьезными и требуют немедленного медицинского вмешательства.
Если спустя годы у вас была гистерэктомия и кровотечение, у вас есть понятная обеспокоенность, особенно если вы пережили рак. Не откладывайте запись на прием для оценки кровотечения после гистерэктомии.
Почему у меня будет кровотечение, если у меня будет гистерэктомия?
Если вы внезапно почувствовали яркое покраснение и сильное кровотечение, вам следует немедленно обратиться в отделение неотложной помощи. Вагинальное кровотечение у пожилых женщин всегда следует обследовать.
Постменопаузальное кровотечение после гистерэктомии встречается редко и всегда указывает на необходимость дальнейшего обследования.
Аномальные клетки, включая раковые клетки в половых путях, могут быть источником кровотечения.
Старение вызывает истончение стенок влагалища и хрупкость тканей влагалища. Кровотечение может быть вызвано доброкачественным новообразованием, например полипом.
У вас могут появиться небольшие трещины или трещины в тонкой ткани влагалища, вызывающие кровотечение. Обычно это незначительные состояния, но они могут быть болезненными или неприятными.
Рубцовая ткань во влагалище, повреждения во влагалище или снаружи на вульве также могут вызывать кровотечение. Ваш врач может назначить крем или гель с антибиотиком, чтобы облегчить дискомфорт, связанный с этими состояниями.
Кровотечение не может быть из влагалища. Он может возникать в мочевом пузыре или прямой кишке, что может быть серьезным заболеванием. Проблемы с толстой кишкой могут вызвать кровотечение, которое ошибочно принимают за вагинальное кровотечение.
Всегда обращайтесь к своему гинекологу, чтобы определить источник кровотечения и наилучшие варианты лечения.
Что вызывает коричневые выделения после гистерэктомии?
Любое изменение вагинальных симптомов, включая выделения после гистерэктомии спустя годы, заслуживает обсуждения с врачом. Если у вас была гистерэктомия, выделения могут быть результатом вагинальной атрофии или вагинальной инфекции. Вагинальная атрофия вызвана снижением выработки эстрогена и часто связана с выделениями из влагалища.
Разрыв вагинальной манжеты (рубцовая ткань, из которой была удалена матка) может быть более серьезным заболеванием, хотя это не является обычным явлением.
Любая женщина, у которой был рак или предраковое образование клеток, должна проконсультироваться с врачом по поводу выделений из влагалища или любых других аномалий, возникающих после гистерэктомии, даже если прошло несколько лет после операции.
В последнее время ведутся дискуссии о том, необходимы ли гинекологические осмотры пожилым женщинам, пережившим менопаузу и перенесшим гистерэктомию. Если у вас в анамнезе был рак, и у вас есть кровотечение, выделения из влагалища или постоянный дискомфорт, вам следует обратиться за советом к своему врачу.
Скорее всего, все будет хорошо, и все, что вам нужно, — это простой рецепт или ободряющая беседа с врачом, но, как гласит старая поговорка, «лучше перестраховаться, чем сожалеть!»
Чтобы узнать больше о наших услугах по уходу на дому, свяжитесь с нашей командой по уходу сегодня по адресу (877) 268-3277 или найти сиделку рядом с вами.
Чтобы узнать больше о наших услугах по уходу на дому, свяжитесь с нашей командой по уходу сегодня онлайн или позвоните нам по телефону (877) 268-3277.
Категории
- Женское здоровье
- Предыдущий пост
- Следующий пост
Являются ли выделения из влагалища после гистерэктомии признаком выпадения влагалища?
Гистерэктомия — это процедура, при которой матка женщины хирургическим путем удаляется из ее тела. В некоторых случаях также может потребоваться удаление шейки матки, яичников и фаллопиевых труб. И, независимо от вашей процедуры, выделения из влагалища после гистерэктомии являются обычным явлением.
Но стоит ли об этом беспокоиться? Означают ли выделения после гистерэктомии, что с физиологической точки зрения происходит что-то более серьезное? И каковы шансы, что это приведет к выпадению влагалища?
Это необходимая процедура, часто спасающая жизнь, и важно знать свои риски. Присоединяйтесь к нам сегодня, когда мы разберем этот вопрос, чтобы вы могли сделать лучший выбор, когда речь идет о вашем собственном здоровье таза.
Выделения из влагалища после гистерэктомии
Прежде чем мы начнем, мы должны прояснить один важный факт. Совершенно нормально иметь выделения из влагалища после большинства операций на влагалище и вокруг него. Это деликатная экосистема, и выделения — это способ вашего организма избавиться от примесей, которые могут вызвать инфекцию. Итак, если вы обнаружили выделения сразу после операции, ваш организм ведет себя так, как должен.
Выделения из влагалища и кровотечение, похожее на менструацию, являются нормальными в течение трех-четырех недель после операции. Во время заживления следите за чистотой области и используйте гигиенические прокладки вместо тампонов.
Во время заживления следите за чистотой области и используйте гигиенические прокладки вместо тампонов.
Учитывая все вышесказанное, выделения могут быть признаком надвигающегося пролапса, если их много, и они кажутся необычными или нездоровыми.
Когда выделения являются признаком чего-то серьезного
Когда бактерии во влагалище реагируют на инфекцию, первое, что меняется в обычных выделениях, это их запах. И это будет не тонко. Пациенты обманывают себя, думая, что их выделения стали хуже. Но инфекция заметно дурно пахнет.
Выброс может начаться выглядеть иначе, чем вы привыкли. Если ваши выделения внезапно меняются с белых или прозрачных на более болезненно-зеленые или коричневые, это возможный признак инфекции. И инфекции могут привести к пролапсу.
Наконец, обратите внимание на то, как ощущаются выделения из влагалища и на ощупь. Переход от липких выделений к маслянистым или скользким может быть признаком проблемы. Кроме того, как мы уже упоминали, если вы найдете значительно больше выделения или кровь с течением времени, это предупреждающий знак.
Важно помнить об одном: если вы думаете, что что-то не так, немедленно обратитесь к врачу. То, что может показаться небольшой проблемой, может быть ранним предупреждением, которое может сэкономить вам время, деньги и ваше здоровье в будущем. И то, что кажется другим и волнующим, может, честно говоря, оказаться ничем.
Другие предупреждающие знаки
Как мы уже упоминали, выделения из влагалища являются нормальной частью гистерэктомии, но могут быть серьезными, если их количество увеличивается. Однако, если вы испытываете это, важно отметить, что существует других симптомов, на которые следует обратить внимание. Ищите следующие симптомы как дополнительные признаки пролапса:
- Ощущение тазовой «тяжести»
- Затруднения и боль, связанные с половым актом
- Недержание мочи, подтекание мочи, запор и инфекции мочевого пузыря
- Значительная боль в пояснице после гистерэктомии
- Выступы из самого влагалища
- Ослабленная или воспаленная ткань влагалища
- Пульсирующая вагина
- Ощущение выпадения чего-то из влагалища
С другой стороны, во многих случаях пролапс протекает без каких-либо симптомов. Вот почему важно посетить своего врача, когда вы думаете, что что-то не так, потому что, не слишком пугая, это вполне может быть.
Вот почему важно посетить своего врача, когда вы думаете, что что-то не так, потому что, не слишком пугая, это вполне может быть.
Различные типы выпадения влагалища
Выпадение влагалища, также известное как выпадение тазовых органов, может принимать несколько различных форм. Они в основном очерчены в зависимости от того, где они происходят и какие окружающие органы они затрагивают.
Возникновение в передней или «передней» стенке влагалища может быть результатом удаления матки. Передний пролапс может проявляться одним из двух способов:
- Мочевой пузырь или «цистоцеле», легкое или умеренное выпадение, при котором мочевой пузырь выпадает во влагалище
- Уретра с выпадением уретральной трубки
В случаях особенно сильного пролапса вы также можете увидеть выпячивание влагалища. Крайне важно связаться с вашим лечащим врачом, чтобы узнать больше о вариантах лечения.
Пролапс задней стенки возникает, когда ткань между влагалищем и прямой кишкой растягивается или разделяется. Это может привести к:
Это может привести к:
- Выпадение ректоцеле, при котором прямая кишка опускается вниз и давит на заднюю стенку влагалища
- Выпадение прямой кишки, при котором прямая кишка частично выворачивается наизнанку и выскальзывает из заднего прохода
Апикальные пролапсы возникают в верхней части влагалища. Одной из форм такого пролапса является то, что известно как вагинальный свод.
Когда матка удаляется, это оказывает прямое воздействие на поддерживающие структуры самого влагалища. Матка фактически поддерживает влагалище и удерживает его. Как только матки нет, вагине не за что держаться внутри.
В тяжелых случаях это может даже привести к полному выворачиванию влагалища. Когда это происходит, влагалище выворачивается наизнанку и высовывается через вход во влагалище. Именно здесь обычно рекомендуется профессиональная проверка манжеты после гистерэктомии. Без него очень мало способов оценить ваши шансы на потенциальный пролапс.
Выпадение влагалища: знайте свои риски
Выпадение влагалища может быть неприятным и болезненным процессом для женщин, перенесших гистерэктомию.



 Понятно, что в это время нельзя купаться в бассейне, реке, озере, море.
Понятно, что в это время нельзя купаться в бассейне, реке, озере, море.