Косолапость это – причины, симптомы, диагностика и лечение
причины, симптомы, диагностика и лечение
Косолапость – аномалия развития костно-мышечной системы, характеризующаяся отклонением пальцев кнутри, подгибанием внутреннего края подошвы вверх и кнутри. Проявляется внешней деформацией, изменением походки, ограничением движений стопы. Возможны боли. Диагностика косолапости у детей до 3-х мес. проводится при помощи УЗИ, у детей более старшего возраста — с помощью рентгенологического исследования. Лечение осуществляется ортопедом и включает ношение ортопедической обуви, массаж, гимнастику, физиотерапию, возможно использование гипсовых повязок и специальных шин.
Общие сведения
Косолапость (эквиноварусная деформация стопы) – одна из самых распространенных аномалий развития костно-мышечной системы (33-38%). Как правило, возникает с двух сторон. У мальчиков косолапость выявляется в два раза чаще, чем у девочек.
Причины косолапости
Причины развития патологии до конца не ясны. Предполагают, что факторами риска возникновения косолапости могут быть аномалии положения плода, недостаток околоплодных вод, курение, прием алкоголя и наркотических препаратов. Вследствие неблагоприятного воздействия на плод нарушается развитие костей стопы, мышц и нервов голени. Возможна вторичная косолапость, возникающая вследствие патологии других отделов костно-мышечной системы.
Классификация
В травматологии и ортопедии выделяют следующие виды косолапости:
- Идиопатическая косолапость. Характеризуется уменьшением таранной кости, сочетающимся с патологическим расположением ее шейки, эквинусом (конской стопой), при котором пятка подтянута вверх, а стопа изогнута в сторону подошвы, нарушением расположения передней части стопы по отношению к задней, нарушением развития суставных поверхностей суставов стопы, укорочением икроножной мышцы, нарушением развития большеберцовых сосудов в передних отделах голени.
- Постуральная (позиционная) косолапость. Пяточная и таранная кости не изменены. Суставные поверхности нормально развиты и находятся в состоянии подвывиха.
- Врожденная косолапость, сочетающаяся с врожденной нейропатией и миопатией. Деформация стопы носит вторичный характер, вызывается патологией развития других отделов костно-мышечной системы (множественные искривления костей конечностей, двухсторонний врожденный вывих бедра и т.д.).
- Синдромологическая косолапость. Сочетание предыдущей формы косолапости с внескелетной патологией (амниотические перетяжки, аномалии развития почек и т.д.).
Симптомы косолапости
Наблюдается эквинус, варусная деформация (стопа подогнута, пальцы отклонены кнутри) и супинация (стопа развернута подошвой кверху и кнутри). Движения в голеностопном суставе ограничены. Из-за изменения положения стопы ребенок с косолапостью при ходьбе опирается не на всю подошву, а на наружный край стопы. Развивается своеобразная походка, при которой больной во время каждого шага перешагивает через опорную ногу.
Со временем нарушения усугубляются. Кости стопы еще больше деформируются, возникают подвывихи в суставах стопы. Кожа наружной поверхности стоп становится грубой. Не участвующие в ходьбе мышцы голеней атрофируются, нарушается работа коленных суставов. Чем позже начато лечение врожденной косолапости, тем труднее компенсировать возникшие нарушения и восстановить форму стопы.
Диагностика
Важно определить, является ли косолапость истинной (обусловленной нарушением развития костей стопы) или позиционной. При позиционной косолапости стопа пациента более подвижна, активно или пассивно выводится в нормальное положение. Эквинус слабо выражен. На тыле стопы есть поперечные складки, свидетельствующие о достаточной подвижности. Как правило, позиционная косолапость самостоятельно исчезает в течение первых недель жизни ребенка, однако, при выявлении этой формы косолапости в любом случае показана консервативная терапия.
Рентгенографические методы исследования неинформативны при обследовании детей до 3 месяцев, поскольку в этом возрасте кости состоят преимущественно из хрящевой ткани и не отображаются на рентгенограммах. Детям старше трех месяцев проводят рентгенографическое исследование в двух проекциях: переднее-задней и боковой. Рентгенограммы делаются при максимально возможном подошвенном и тыльном сгибании стопы. Для обследования детей до 3 месяцев используется УЗИ. Этот метод абсолютно безвреден, но менее информативен, поскольку позволяет увидеть лишь один из двух уровней (вид сбоку или сверху).
Лечение косолапости
Тактика лечения выбирается травматологом-ортопедом в зависимости от выраженности патологии. Лечение должно быть как можно более ранним, последовательным и постоянным. Исход лечения зависит от степени косолапости. При легкой степени косолапости в 90% случаев удается добиться исправления положения стопы без операции. Тяжелая степень косолапости исправляется консервативно всего в 10% случаев.
Консервативная терапия косолапости начинается с первых недель жизни больного, поскольку в этот период костные структуры стопы ребенка очень мягкие и стопу можно без операции перевести в правильное положение. Назначается лечебная гимнастика и массаж стоп. Применяется мягкая фиксация стоп при помощи фланелевых бинтов. После исправления формы стопы на ножку ребенка накладывают специальную шину. При более выраженной косолапости проводится поэтапное выведение стопы в правильное положение с использованием гипсовых повязок.
В последующем детям с косолапостью показано физиолечение, массаж, лечебная гимнастика, ношение ортопедической обуви. На ночь на ноги накладывают специальные полиэтиленовые шины. При неэффективности консервативной коррекции косолапости выполняется операция. Хирургическое лечение проводится по достижении ребенком возраста 1-2 лет, включает в себя пластику сухожилий, связочного аппарата и апоневрозов стопы. В послеоперационном периоде назначается ношение гипсовых повязок сроком до полугода.
www.krasotaimedicina.ru
Виды врожденной и приобретенной косолапости – причины и симптомы косолапости
Указанная деформация занимает первое место среди пороков развития костно-мышечного аппарата. Вследствие данной патологии ребенок неспособен полноценно поставить подошву на пол, что связанно с аномалиями в строении голеностопного сустава.
Тактика лечения будет определяться степенью косолапости, а также причинами, что его спровоцировали.
Виды косолапости у новорожденных, детей старше и взрослых — степени патологии
1) В зависимости от этиологии, различают два вида рассматриваемого недуга:
- Врожденный. Зачастую встречается у мальчиков и связан с дефектным строением связок, ступней, мышц и костей голени.
- Приобретенный. Под воздействием определенных факторов и обстоятельств патологические изменения происходят в течение жизни.

2) Исходя из характера патологических изменений в медицинских источниках врожденную косолапость делят на две группы:
1. Типичную
К ней относят:
- Легкую форму деформации (варусная контрактура Остен-Сакена). Дефекты в мышечной и костной тканях, связочном аппарате при данной патологии незначительные. Их достаточно легко устранить посредством терапевтических мероприятий.
- Мягкотканную форму. Наиболее распространенный вид врожденной косолапости. Для устранения указанной деформации требуется длительный курс лечения, т.к. здесь присутствуют определенные изменения со стороны кости.
- Костную форму. Помимо связок, мышц в дегенеративный процесс вовлекается таранная кость: она деформируется, смещается вперед и наружу. Корригировать дефектные изменения можно при помощи хирургического вмешательства.
2. Атипичную
Рассматриваемая форма косолапости возникает вследствие нарушений, связанных с функционированием опорно-двигательного аппарата.
К подобным нарушениям относят:
- Артрогрипоз. Недуг, при котором происходит атрофия мышечных тканей, множественные деформации суставов и конечностей.
- Дизостоз. Наследственная патология, при которой костную ткань можно выявить в нетипичных для нее местах.
- Наличие амниотических перетяжек в матке беременной женщины, что в целом никак не влияет на развитие плода. Однако подобные перетяжки могут спровоцировать косолапость новорожденного.
- Остеохондродисплазия. Характеризуется погрешностями в формировании хрящевой ткани, что влияет на структуру скелета.
- Врожденный порок голени.
В медицинской литературе косолапость классифицируют также по степени тяжести:
- Легкая степень. Имеющиеся деформации, благодаря сохранению голеностопным суставом своей подвижности, можно устранить посредством лечебной гимнастики и массажа. Для этого не обязательно обращаться за помощью к профессионалу: родители могут самостоятельно проделывать все нужные манипуляции дома.
- Средняя степень. Патологическим изменениям подвержены мышцы, связки, голеностопный сустав. Данная степень косолапости нуждается в специализированной помощи.
- Тяжелая степень. Возникает на фоне пороков в развитии компонентов опорно-двигательной системы. Голеностопный сустав в этом случае полностью обездвижен, и для лечения такой деформации требуется операция (и, возможно, не одна).
- Очень тяжелая степень. Не подается лечению, в т.ч. хирургическому и ведет к инвалидности.
Основные причины косолапости– кто в группе риска?
Существует несколько факторов, которые способны спровоцировать врожденную косолапость:
- Наследственность. Наличие рассматриваемого вида деформации стопы у ближайших родственников может стать причиной аналогичного дефекта у новорожденного.
- Механические факторы: неправильной расположение плода на последних неделях беременности; сдавливание матки; маловодие; многоплодная беременность.
- Серьезные генетические расстройства: заболевание Эдвардса, при котором происходит утраивание 18 пары хромосом.
- Погрешности в развитии плода, которые могут стать следствием нескольких явлений, связанных с состоянием беременной:
- Употребление алкогольных напитков.
- Табакокурение.
- Сильный и длительный токсикоз.
- Прием определенной группы медикаментов.
- Инфицирование организма матери на третьем триместре беременности.
- Острый дефицит витаминов в организме.
- Проживание в экологически неблагоприятных регионах.
- Работа в условиях, предусматривающих регулярный контакт с химическими веществами.
Указанная разновидность недуга зачастую дает о себе знать в раннем детстве, хотя у подростков также может развиться подобная деформация.
Причин у данного явления может быть несколько:
- Отклонения в работе центральной нервной системы, которые привели к появлению спастических параличей.
- Травмирование нижних конечностей.
- Сильное перенапряжение опорно-двигательного аппарата вследствие неадекватных нагрузок.
- Полиомиелит.
- Ожоговая травма лодыжек.
- Острые воспалительные процессы.
- Расщепление позвоночного столба.
- Патологические новообразования в голенях либо стопах.
- Аномалии в развитии костной ткани ребенка.
- Рахит.
- Некорректно подобранная обувь.
- Неправильно сросшиеся стопы или голени после перелома.
Признаки и симптомы врожденного и приобретенного косолапия
Опытный УЗИст способен продиагностировать наличие у плода рассматриваемой патологии уже на 16-й неделе беременности, во время второго скрининга.
Главными проявлениями данной деформации в этом периоде являются:
- Разворот голеней наружу. Подобное явление именуют торсией.
- Основной упор стопы осуществляется на ее наружную сторону (варус).
- Внутренняя часть стопы приподнята, наружная – опущена. Носки лодыжек «смотрят» друг на друга (эквисус).
- Подошва расположена наверху, вследствие максимального разворота стопы (аддукция). Указанная степень косолапости относится к числу наиболее тяжелых.
После рождения малыша могут иметь место дополнительные симптомы:
- Приподнятость пятки с одновременным опущением вниз носка.
- Перегибание подошвы в поперек.
- Смещение центра пятки вовнутрь.
- Ограниченная подвижность голеностопного сустава.
- Нестандартно мелкий размер стопы.
Врожденная косолапость, не компенсированная лечением, приводит к отставанию в физическом развитии, а также к появлению целого ряда комплекса у малыша, что делает его замкнутым по отношению к своим сверстникам.
Приобретенную косолапость достаточно легко распознать по следующим признакам:
- Невозможность свободно двигать голеностопным суставом.
- Ярко-выраженное отклонение большого пальца деформированной стопы вовнутрь. Подобный дефект может стать причиной формирования патологических новообразования с внутренней части стопы.
- Неправильная позиция лодыжки. Подобное явление легко можно заметить, посмотрев на следы ног ребенка на снегу либо мокром песке. Носки стоп в этом случае будут развернуты друг к другу.
- Неправильное положение колен: они «смотрят» друг на друга.
- Изменения походки малыша: «медвежий» шаг.
На момент сна, либо при пребывании в расслабленном положении, можно достаточно легко проследить указанные проявление косолапости.

Приобретенная косолапость в будущем может привести к целому ряду негативных последствий:
- Регулярное травмирование лодыжек.
- Формирование мозолей на внешней части стопы.
- Уменьшение объема мышечной ткани.
- Нарушения в работе коленных суставов.
- Патологические изменения позвоночного столба.
- Неспособность самостоятельно передвигаться. Указанное состояние является прямым показанием к оформлению инвалидности ребенка.
Полезно? Поделитесь!
www.operabelno.ru
причины появления, виды и методы лечения
Причины косолапости — это различные факторы, влияющие на развитие и прогрессирование патологии. В ортопедии, травматологии активно разрабатываются методы эффективного лечения, устранить все провокаторы недуга невозможно. Согласно статистике, косолапость относится к одним из наиболее распространенных патологий опорно-двигательного аппарата наряду с плосковальгусной стопой.

Что такое и код по МКБ-10 косолапости
Косолапость относится к врожденным ортопедическим аномалиям. Чаще наблюдается у мальчиков (в два раза). Косолапость по МКБ 10 (международной классификации болезней) получила код Q66. Недуг может быть левосторонним, правосторонним или двухсторонним. В 10% случаев сопровождается иными пороками развития, что подтверждает наследственную теорию.
Характеризуется заболевание нарушением статической, динамической функции стопы. Деформация конечности сопровождается тремя основными признаками:
- Приведение стопы внутрь.
- Поворот ступни внутрь – супинация.
- Сгибание в голеностопе – эквин.
Форма, функции стопы нарушаются по причине деформации и смещения таранной кости.
Клиническая картина различна, зависит от степени деформации. Выделяют такие симптомы:
- поперечное сгибание подошвы;
- пяточный бугор поднят кверху;
- медиальный край подошвы поднят вверх;
- вальгусная деформация на уровне коленных суставов;
- формирование натоптыша вдоль продольной оси;
- нарушение походки: ходьба мелкими шагами, размашистые движения руками, стопы переносит одну над другой, тело держится прямо, движения неуверенные;
- осанка изменяется: увеличивается лордоз, чрезмерный прогиб в пояснице;
- мышцы голени атрофируются.

Причины появления деформации и рецидивов
Косолапость, как и другие деформации стоп, может быть приобретенной и врожденной.
Существует несколько теорий возникновения патологии:
- Согласно биомеханической теории, деформацию подобного рода могут вызвать биомеханические факторы: амниотические перетяжки, давление опухоли.
- Неврогенная гласит, что причина кроется в дефектах спинного мозга и позвоночника, ведущих к снижению мышечного тонуса. Spina bifida – незаращение дуг позвонков на уровне S5-L1, натяжение спинного мозга во время роста по причине сращения с оболочками.
- Сторонники сосудистой теории предполагают, что дефект развития передней большеберцовой артерии приводит к несостоятельности мышц.
- Генетическая – появление заболевания опосредовано генетическими особенностями организма.
Среди этиологических признаков выделяют возбудителей токсоплазмоза. Нельзя утверждать, что должна существовать одна теория. Все они объясняют появление той или иной формы патологии.
Приобетается косолапость по причинам:
- аномальное развитие мышц и связок;
- как последствие плоскостопия;
- варус или вальгус голени;
- рахит;
- параличи различной этиологии;
- воспалительные процессы опорно-двигательной системы;
- травмы ног.
При патологии часто отмечаются рецидивы. Лечение занимает длительный период, требуется выдержка и постоянный контроль за ребенком. При отсутствии родительской опеки шанс рецидива велик. К основным причинам отнесят неправильно подобранную тактику лечения, незавершенность лечения, нейрогенные причины (дистония).
Виды косолапости
Удобный вариант классификации был предложен Зацепиным в 1947 году. Врач разделял косолапие на типичное и атипичное. Типичное не сопровождается другими пороками развития, является самостоятельным заболеванием. Атипичная разновидность является сопутствующей патологией в комплексе с другими симптомами.
Типичные виды:
- легкие случаи, вследствие контрактур;
- формы, опосредованные костными аномалиями;
- мягкотканые формы.
Атипичные формы:
- артрогрипозная косолапость;
- амниотические дефекты;
- косолапость с дефектом костей.

Как определить косолапие
Обнаружение косолапости происходит сразу после рождения ребенка на основании клинических проявлений. Двухсторонняя косолапость встречается чаще.
Кроме клинических признаков, у новорожденных удается обнаружить торсию, скручивание больше- и малоберцовых костей, перечный изгиб подошвы с формированием борозды Адамса, варусное искривление пальцев стоп, атрофичность мышц, вероятно уменьшение длины конечности.
Если удается вывести стопу к норме, она все равно принимает исходное положение.
Рентгенологическое исследование на начальных сроках после рождения не проводится, обладает малой информативностью. Подобного рода исследования необходимы для определения эффективности лечения.
Рентген снимки делают в нескольких проекциях, после чего определяют ряд углов, образованных костями стопы. Иногда пяточно-вальгусная односторонняя косолапость или двухсторонняя принимается за вертикальный таран. Патология не сопровождается костной или суставной деформацией.
При косолапости можно получить инвалидность в случае высокой степени тяжести заболевания.
Ребенка отправляют на обследование к педиатру, затем к узким специалистам – ортопеду, хирургу. После проведения осмотра, инструментальных исследований, окончательного подтверждения диагноза, все документы собираются, передаются главному врачу больницы. Он заверяет документы и передает на медико-социальную экспертизу. После ознакомления с имеющимися результатами, подтверждением стойкого нарушения функций организма, комиссией будет принято решение. Обычно дают инвалидность на 1 год, после чего, необходимо переоформлять инвалидный статус.
Документы на получение статуса инвалида раньше завершения лечебных мероприятий подавать нецелесообразно.
Методы лечения
Консервативное лечение — наиболее популярный метод. Основы такого лечения были заложены еще Гиппократом, сводились к мануальному исправлению искривления и фиксации в физиологическом положении.
В современном мире принято начинать лечение как можно раньше, когда ткани грудничка еще податливы внешнему воздействию. Терапию начинают с первых недель жизни малыша.
Редрессация (бескровное устранение контрактуры) предполагает плавные движения, чтобы травматичность была сведена к нулю. Пятку тянут вниз, корректируют дистальный участок стопы, поворачивают стопу наружу. Манипуляцию продолжают до появления ощутимой разницы в положении.
После накладывают гипсовую повязку-ботинок. Оставляют открытыми пальцы, чтобы можно было оценивать кровообращение, положение ноги. После 2 месячного возраста, повторные редрессации и смену гипса выполняют на каждые 5 сутки, позже – через 8 дней. Лечение проходит в домашних условиях.
Перед каждой редрессацией делают теплые ванночки для ног, массаж мышц стопы, голени. Процедуру проводят, пока ребенок сам не сможет свободно осуществлять движения. Позднее, после массажа, рекомендуются ежедневные занятия лечебной физкультурой.
Всегда есть вероятность рецидива. Следует приобретать специальную ортопедическую обувь на 4-5 лет с применением плоских стелек с супинатором, повторяющих физиологические изгибы подошвы.
Метод Броуна
Предполагает применение не гипсовых лонгет, а специальных шин Томпсона, Кендрика. Приспособления не дают стопам бездействовать, что не вызывает ослабления мышц-пронаторов, экстензоров стопы, как бывает при использовании гипсовых лонгет.
У шин имеются подвижные подошвы, специальные бортики, чтобы исправлять супинацию и аддукцию.
К консервативным методам относится комплекс упражнений, направленных на укрепление мышц передней мышечной группы голени, связок и расслабления задней мышечной группы.
После завершения лечения необходимо придерживаться мер профилактики. К ним относится занятия спортом (езда на велосипеде, фигурное катание на коньках, плавание, танцы), где нагрузка будет только укреплять ножку.
Хирургические методы могут проводиться на мягких тканях, костях или на костных структурах и мягких тканях одновременно.
Распространенной операцией является ахиллотомия. Показание для проведения — неэффективность устранения эквинуса в течение 4 месяцев консервативным методом.
Если не удается устранить супинацию, проводят операцию по изменению места прикрепления сухожилия задней большеберцовой мышцы, которая отвечает за супинацию. Сухожилие пришивают к дорсальному боку ладьевидной косточки.
В тяжелых случаях у детей 8-12 лет проводятся операции по Зацепину и Штурму. Они направлены на устранения дефектов путем манипуляции с сухожилиями, связками.
В запущенных случаях косолапости или рецидивирующих форм применяются операции на костных структурах. Такие оперативные методы актуальны, если главная причина патологии – костная деформация.
Обычно применяются:
- резекция стопы;
- экскохлеация костей предплюсны;
- коррекция надпяточной кости;
- клиновидный трехсуставной артродез.
Психосоматика деформации
Психосоматика – наука, предметом изучения которой являются взаимозависимость душевного и физического здоровья.
Косолапость может быть следствием утраты человеком своеобразной опоры, которая состоит из уверенности в себе и близких. Ступни – символ опоры и движения. Если у человека испортились отношения с людьми, которые его поддерживали, проблема отразится на состоянии его здоровья. Подобным можно объяснить рецидивы болезни.
Врожденная косолапость определяется с рождения. Ребенок может потерять опору – родителей. Если между ними происходят постоянные ссоры, грудничок не получает родительской любви, что отражается на его здоровье.
Статья проверена редакцией2stupni.ru
причины, признаки, симптомы и лечение
Косолапость у детей или взрослых – это врождённая или приобретённая патология строения суставов стоп, вследствие чего человек не может полноценно поставить подошву на поверхность. Внешне это выглядит, будто стопа вывернута во внутреннюю сторону. Данная деформация является наиболее распространённой патологией развития костно-мышечной системы. Врождённая косолапость зачастую бывает двусторонней, встречается у мальчиков в несколько раз чаще, чем у девочек.
Причины возникновения такого нарушения до конца не выяснены, но врачи уверены, что суть его заключается в нездоровом образе жизни матери в период вынашивания ребёнка или осложнённое протекание беременности. Диагностика может осуществляться несколькими способами – при помощи УЗИ или по характерным внешним признакам. Устранение такого расстройства заключается в ношении ортопедической обуви, выполнении лечебного массажа или ЛФК, физиотерапии.
Этиология
На сегодня медицине до конца не известны причины появления косолапости у детей, но существует ряд предрасполагающих факторов:
- неправильное положение в период беременности. Это обуславливается тем, что матка давит на ещё не полностью сформировавшийся скелет ребёнка, а на фоне нарушенного кровообращения у новорождённого прогрессирует данный недуг;
- приём будущей матерью в период ожидания малыша некоторых медикаментов, из-за воздействия которых появляется косолапость;
- несоответствие развития мышц и связок;
- генетическая предрасположенность. Если один из родителей в детстве страдал от такого заболевания, есть высокая доля вероятности того, что у их малыша будет аналогичный недуг.
Врождённая косолапость может стать как самостоятельным расстройством, так и возникнуть по причине системных аномалий формирования, например, при заболевании Эдвардса, во время которого происходит утраивание восемнадцатой пары хромосом.
Вторичная форма заболевания возникает как следствие повреждений центральной нервной системы во время родов. Такая патология встречается в равном соотношении у детей обоих полов.
Приобретённая косолапость у подростков или людей старшего возраста обуславливается другими факторами:
- нарушения сращения костей вследствие переломов;
- значительные ожоги области стоп и голени;
- различные заболевания костей;
- расстройства со стороны неврологии;
- возникновение опухолей;
- патологии, связанные с нарушениями роста костей.
Разновидности
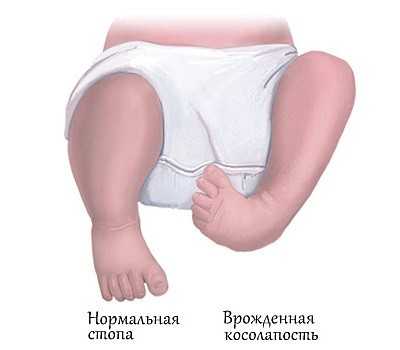
Врождённая косолапость
Существует несколько типов косолапости в зависимости от степени возможности выполнения коррекции дефекта стопы без врачебного вмешательства. Таким образом, врождённая косолапость бывает:
- лёгкой – мягкие ткани стопы новорождённого подвергаются лечению без особых трудностей;
- средней – присутствуют незначительные сопротивления тканей, обусловленные ограниченностью двигательных функций голеностопа;
- тяжёлой – значительное ограничение подвижности стопы и сустава. Устранение происходит без специализированного врачебного вмешательства;
- осложнённой – полного выздоровления не удаётся достичь. Именно по этой причине наблюдается косолапость у взрослых.
Разновидности данного заболевания по Бому:
- поздняя – симптомы косолапости выражены слабо, терапия даёт хорошие результаты;
- неврогенная – практически не поддаётся лечению, склонна к частым рецидивам;
- амниотическая – врождённое заболевание;
- дефектная – возникает на фоне дефектов скелета;
- варусная косолапость – в таком случае довольно трудно подобрать специализированную обувь, косметический эффект достигается не в полной мере;
- косолапость при генетических нарушениях.
Разделение косолапости по Зацепину:
- типичная – варусная, связочная и костная форма дефекта стопы;
- нетипичная – возникшая по причине врождённых или генетических дефектов строения скелета.
По типизации Понсети косолапость бывает:
- нелеченной – вид косолапости у детей младше восьми лет;
- корригированной – ликвидированная по методу Понсети;
- рецидивирующей – характеризующаяся развитием недуга даже после проведения лечения;
- резистентной – возникшая на фоне других заболеваний;
- атипичной.
Данной классификацией принято разделять косолапость у взрослых и детей в настоящее время.
В зависимости от степени тяжести деформации стопы, косолапость бывает:
- начальная – движения сустава в норме, хорошо поддаётся лечению;
- средней тяжести – подвижность слегка ограниченна, терапия осуществляется с трудом;
- тяжёлая – движение голеностопного сустава невозможно. Устранение проводится только при помощи хирургического вмешательства.
Симптомы
Основными признаками заболевания считаются внешние проявления деформации, такие как эквинус – характеризуется опущением наружного края стопы и приподнятостью внутреннего, ноги ребёнка развёрнуты друг к другу. Варус – при данной патологии упор будет осуществляться на внешнюю часть стопы. Торсия – т. е. сворачивание наружу костей голени. Аддукция – означает разворот стопы до такой степени, что подошва оказывается наверху. Кроме этого, наблюдаются дополнительные симптомы врождённой косолапости:
- неестественно маленький размер стопы;
- ограниченность или полное отсутствие движения голеностопного сустава;
- наличие поперечного перегиба стопы;
- приподнятое положение пятки, в то время как носок смотрит вниз;
- смещение пятки внутрь.
Приобретённая косолапость у детей проявляется в возрасте двух или трёх лет следующими признаками:
- беспричинным изменением походки;
- обнаружение родителями неправильного положения стоп. Чаще всего это можно заметить по следам на снегу или мокром песке – они будут повёрнуты друг к другу;
- деформация положения колен;
- возникновение затруднения подвижности стоп;
- отклонение большого пальца ноги во внутреннюю сторону;
- явные признаки косолапости можно заметить, когда малыш расслаблен, например, во время сна.
Без своевременного лечения симптомы заболевания будут усугубляться, а ликвидацию искривления стопы будет довольно сложно осуществить.
Осложнения
Последствиями от возникновения врождённой косолапости являются:
- задержка физического развития;
- замкнутость ребёнка и нежелание общаться со сверстниками.
Осложнениями приобретённого недуга, возникшего по большей части из-за невнимательности родителей, считаются:
- частые травмы стоп;
- загрубение кожного покрова стопы с внешней стороны;
- атрофия мышц;
- плоскостопие;
- патологии функционирования коленных суставов;
- деформации позвоночника;
- инвалидность – когда ребёнок может передвигаться только при помощи костылей.
Диагностика
Диагностика для определения врождённой косолапости осуществляются в период беременности с применением УЗИ или в первый месяц после рождения при непосредственном осмотре у специалиста. Если такая патология проявляется позже — проводят рентгенографию. Но не следует к ней прибегать для диагностирования заболевания у малышей, менее трёх месяцев.
При диагностике приобретённой косолапости у детей или взрослых проводится УЗИ или КТ. Для опытного специалиста не составит труда определить болезнь по характерным внешним признакам, а дополнительные обследования назначаются для установления причин возникновения, определения степени патологии, а также для оценки состояния здоровья малыша. При необходимости назначаются глубокие аппаратные обследования и консультации других врачей. После подтверждения заболевания и определения степени тяжести патологического процесса врач принимает решение, как исправить косолапость у ребёнка.
Лечение
Тактика устранения врождённой косолапости назначается индивидуально, основываясь на проявлении характерных симптомов, внешних признаках, возрасте малыша, наличии сопутствующих патологий. Таким образом, лёгкая форма заболевания лечится при помощи:
- курса лечебного массажа при косолапости у детей;
- бинтования при помощи мягких бинтов;
- упражнений ЛФК;
- ношения ортопедической обуви.
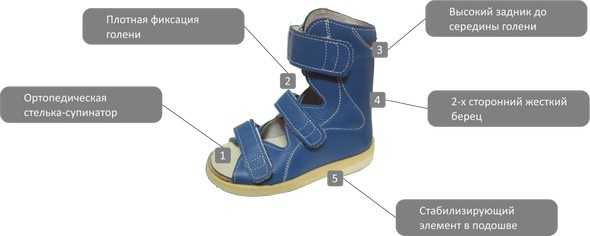
Ортопедическая обувь при косолапости
Средняя стадия предусматривает выполнение:
- ЛФК, но только в качестве подготовительного комплекса;
- корректирующих гипсовых повязок или наложение специальных шин. Это основные принципы лечения плоскостопия по методу Понсети.
Тяжёлую форму устраняют с применением хирургического вмешательства. Людям старшего возраста проводятся операции на суставах и костях. Но к врачебному вмешательству прибегают только в крайних случаях, когда массаж и гимнастика при косолапости не дали эффекта.
Для устранения осложнённого протекания врождённой косолапости применяется комплекс из всех вышеуказанных мероприятий. Абсолютно при всех типах заболевания необходимо проходить регулярное обследование у ортопеда, вплоть до полного излечения.
Терапия приобретённой косолапости включает в себя применение специальных съёмных приспособлений, которые фиксируют стопу в максимально приближенном к правильному положению. Это может быть специальная обувь или стельки. Кроме этого, применяется физиотерапия – лечение при помощи магнитного поля или электрофореза, компрессы из парафина. Для полного восстановления применяются методики ЛФК.
Профилактика
Для того чтобы у ребёнка никогда не возникло проблем с косолапостью, его родителям необходимо выполнять ряд нескольких несложных правил:
- приобрести специальный массажный коврик и давать ребёнку ходить по нему;
- самостоятельно выполнять упражнения ЛФК;
- периодически водить малыша на электрофорез;
- приучать ребёнка к занятию спортом, например, плаванию, катанию на коньках или велосипеде.
Очень важно обеспечивать полноценное питание, обогащённое витаминами, калием и кальцием. Необходимо помнить, что обувь ребёнка должна быть больше длины стопы на двенадцать миллиметров.
simptomer.ru
Косолапость медицинский термин
– (или варусными, вальгусными деформациями стопы) называют врожденное (или реже приобретенное) изменение стопы.
При косолапости пятка выворачивается вовнутрь или наружу, а сама стопа отклоняется от продольной оси бедра и голени, может принимать не физиологичное положение для ходьбы. Врожденный дефект в два-три раза чаще встречается у мальчиков, и половина случаев выявляет двустороннее поражение.
Причины Косолапости
Косолапость рассматривается как порок развития или как травматическая деформация в процессе роста конечностей.
Риск рождения ребенка, даже если в семье есть другие члены с подобным состоянием – незначительный, не более 2-5%.
Формирование косолапости происходит в сроки примерно от 8-ми до 12 недель беременности, если происходит нарушение развития мышц и связок.
Причиной такого нарушения является:
- потребление сильнодействующих средств наркотического и лекарственного происхождения (кроме того, влияние могут оказывать токсические вещества пищи или воды)
- неблагоприятная экология
- работа на вредных предприятиях
- перенесенные тяжелые инфекции в первом триместре беременности
Обнаружена связь врожденной косолапости с маловодием (ограниченный объем околоплодных вод) у беременной женщины. Также выдвигается нервно-мышечный вариант развития заболевания, при этом происходит фиброз тканей (замещение их соединительной тканью), если недоразвиты нервные волокна стопы.
Виды Косолапости
Все проявления косолапости разделяются на определенные группы по определенным признакам.
По причинам возникновения различают:
- первичную или идеопатическую форму (она возникает как самостоятельное заболевание)
- вторичную косолапость, возникающую в результате воздействия других заболеваний или пороков
По степени тяжести разделяют:
- легкие формы, легко поддающиеся коррекции без применения хирургии
- средней тяжести
- тяжелая, уродующая форма, которую исправляют длительными и многократными операциями
Симптомы Косолапости
Проявления косолапости в ее выраженной форме видно сразу, стопы ребенка неестественно выгнуты наружу или вовнутрь, стопа может быть развернута.
Легкие формы обычно выявляют врачи в роддоме или ортопеды при плановых осмотрах детей в первый год.
Обычно в дефектной стопе нарушен объем движений и добиться ее правильной установи невозможно.
Иногда отмечаются скрученность (торсии) костей в зоне голени, сочетающиеся с перегибом (инфлексией) подошвы. При осмотре ноги ребенка выглядят недоразвитыми, особенно в зоне стопы, уменьшается объем голеней.
Диагноз Косолапости
Определить косолапость можно еще в утробе матери, при проведении скриннингового ультразвукового исследования во втором и третьем триместрах беременности.
Однако, когда ставится такой диагноз, необходимо помнить, что косолапость может быть одним из проявлений некоторых патологий (дисплазии тазобедренных суставов, расщепления позвоночника).
После рождения мама может отметить проявления:
- одна или обе стопы загнуты вовнутрь, к паху
- внутренний край стопы поднят
- наружный край стопы опущен
- ткани вокруг стопы с внутреннего края короткие и напряженные
Если косолапость вовремя не начать лечить, при начале активного хождения ребенок будет опираться на наружный край стопы, что приведет к травмам ног и позвоночника. Кроме того, невозможно надевать на такие ножки обувь, это причиняет физический дискомфорт.
Лечение Косолапости
Лечение всегда длительное и комплексное, подходы в каждом конкретном случае будут зависеть от вида проблемы, возраста ребенка и степени тяжести деформации.
В лечении косолапости необходимо соблюдение некоторых принципов:
- раннее начало, в идеале с первых дней и недель жизни
- выбор самой эффективной методики, чтобы полностью исправить деформацию
- активное наблюдение и коррекция до окончания периода роста стопы в 12-15 лет
Методы лечения разделяются на консервативные (применение методов коррекции) и оперативные, с проведением одной или нескольких операций.
Основными методами безоперационной коррекции косолапости являются:
- коррекционный массаж, его назначают в легких случаях или перед процедурой гипсования
- аппликации парафина в сочетании с массажами
- гипсование с целью коррекции – при этом накладывают обычный гипс, как при переломах, фиксируя стопы в правильном положении или максимально к нему приближенном. По мере достижения результата или через определенные промежутки времени (обычно одна-две недели) повязки меняют с новой установкой стопы. Эффективность метода до 60% при раннем начале лечения
- коррекция гипсованием по методу Понцети, это особый вид гипсования с повышением эффективности лечения до 90%
- ношение туторов, специальных ортопедических конструкций, фиксирующих стопу в правильном положении. Его выполняют индивидуально по слепку ноги и крепят на ночь
- ношение шин с фиксацией стопы в нужном положении
- регулярное ношение сшитой индивидуально ортопедической обуви
При неэффективности всех консервативных мер применяют хирургическую коррекцию косолапости. Суть операции — в исправлении строения сухожилия с пересадкой его с большеберцовой передней мышцы на зону кубовидной кости. Это помогает в дальнейшем исправить положение стопы. После операции следует также консервативный этап лечения проблемы.
Осложнения и последствия Косолапости
Если лечение проходит вовремя, можно почти полностью исправить дефекты в форме и установке стопы.
Если же косолапость лечится с запозданием, применяются неправильные методы или лечения нет, происходит формирование подвывиха костей стопы. Эта патология вызывает огрубение кожи стоп, атрофию мышц голени за счет выключения их из процесса ходьбы. После этого начинают нарушаться функции коленных суставов, из-за чего нарушается нормальное хождение.
nourriture.ru
Врожденная косолапость
Врожденная косолапость
Врожденная косолапость – это врождённая артро-, мио-, десмо-, дерматогенная контрактура, состоящая из следующих компонентов: подошвенное сгибание стопы в голеностопном суставе (эквинус), опущением наружного края (супинация), приведение переднего отдела (варус) с одновременным увеличением свода (рис.1).

а) б) в)
Рис. 1. Основные компоненты деформации при врождённой косолапости.
а) эквинус, б) варус, в) супинация
Эпидемиология.
Согласно оценкам ВОЗ более 100 тысяч детей во всем мире каждый год рождаются косолапыми, что составляет 35-60 % от всех аномалий развития опорно-двигательного аппарата. Частота встречаемости косолапости приблизительно 1 случай на 1000 младенцев, родившихся живыми, и варьирует в различных национальностях. Например, до 75 случаев на 1000 младенцев, родившихся на Полинезийских островах. Отношение по полам (мужчина-женщина) 2:1. Двухсторонняя косолапость встречается в 30-50% случаев. Имеется 10% шанс рождения косолапого ребенка, если родители уже имеют ребенка с косолапостью. Около 10% детей с врожденной косолапостью имеют другие врожденные пороки развития: врожденную патологию тазобедренных суставов, кривошею, сколиоз, патологию почек.
Патологическая анатомия.
При врожденной косолапости имеется укорочение и чрезмерное натяжение задней большеберцовой, икроножной и передней большеберцовой мышцы, длинного сгибателя пальцев. В дистальной части икроножной мышцы увеличено содержание соединительной ткани, которая имеет тенденцию распространяться на ахиллово сухожилие и глубокую фасцию голени.
Связки по задней и внутренней сторонам голеностопного, подтаранного суставов и суставов предплюсны значительно укорочены, утолщены и напряжены. В тоже время, сухожилия малоберцовых мышц и мягкие ткани тыльной и наружной поверхности стопы имеют избыточную длину.

Рис. 2. Скелет стопы при врожденной косолапости
Костные изменения: ладьевидная кость смещена кнутри по отношению к головке таранной кости и прилежит к медиальной лодыжке. Шейка и головка таранной кости изогнуты кнутри и книзу. Пяточная кость ротирована вовнутрь на уровне подтаранного сустава. Кубовидная кость смещена кнутри по отношению к переднему концу пяточной кости. Первая плюсневая кость находится в положении выраженного подошвенного сгибания и формирует важный кавусный компонент деформации (Рис.3).
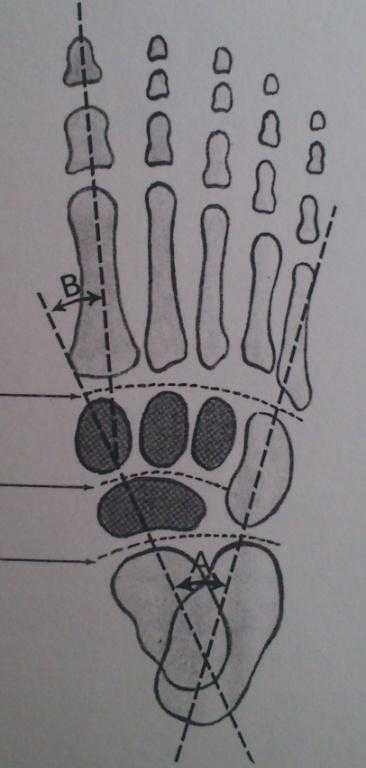
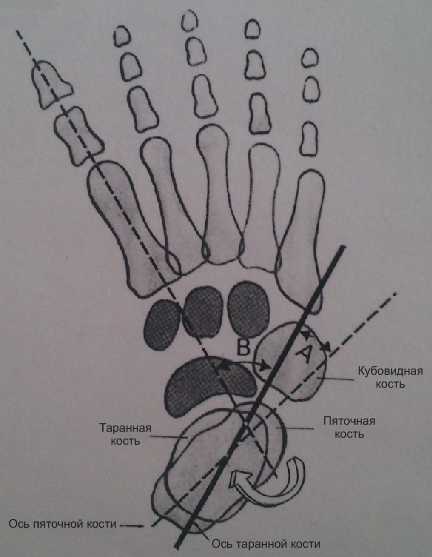
Рис. 3. Взаиморасположение костных структур стопы в норме и при врождённой косолапости
Этиология
Несмотря на то, что впервые косолапость упоминалась еще Гиппократом в 400 г. до нашей эры, до сих пор нет четкого понимания этиологии врожденной косолапости.
Гиппократ считал, что косолапость является результатом врожденного вывиха в шопаровом суставе.
Механическая теория (А. Паре, Э. Ю. Остен-Сакен) объясняет происхождение деформации стопы повышением давления стенок матки при узости ее, давлением при наличии опухолей, при многоплодной беременности, при маловодии и другими эндогенными факторами, нарушающими нормальное развитие зародыша.
Согласно нервно-мышечной теории, косолапость возникает в результате нарушения иннервации или сдавления нервных стволов, иннервирующих малоберцовые мышцы (Дюшен, Герен и др.). Близкой к нервно-мышечной теории является гипотеза Р. Р. Вредена, считавшего, что причиной косолапости является запаздывание в развитии перонеальной мышечной группы. Ряд авторов (в том числе Бессель-Хаген) связывает возникновение деформации с недоразвитием таранной кости и диспропорцией роста берцовых костей, а именно более интенсивным ростом малоберцовой. По мнению некоторых исследователей, косолапость носит наследственный характер.
В литературе описана теория задержки внутриутробного развития стопы. В норме, стопа плода на 6-8 неделе внутриутробного развития имеет много схожего с врожденной косолапостью: эквинус, супинация, аддукция, а также медиальное отклонение шейки таранной кости. В норме эквинус, супинация и аддукция с 8-ой недели претерпевают обратное развитие и к 12 – 14 неделе стопа приобретает обычную форму и строение. M. Bohm (1929) предположил, что при врожденной косолапости происходит задержка фетального развития стопы на этом этапе и таким образом формируется деформация.
Е. Ипполито, И. Понсети (1980) отметили увеличенное количество коллагеновых фибрилл и фибробластов в связках, сухожилиях и мышцах стопы и голени. Авторы развитие деформации объясняли фибробластической ретракцией мягких тканей.
Ряд исследователей придерживаются миогенной теории, согласно которой при врождённой косолапости главной причиной является аномальное расположение мышц и связок стопы.
Диагностика и клиника
В типичных случаях диагностика заболевания не представляет сложностей и диагноз устанавливается сразу же после рождения ребёнка (рис.4).
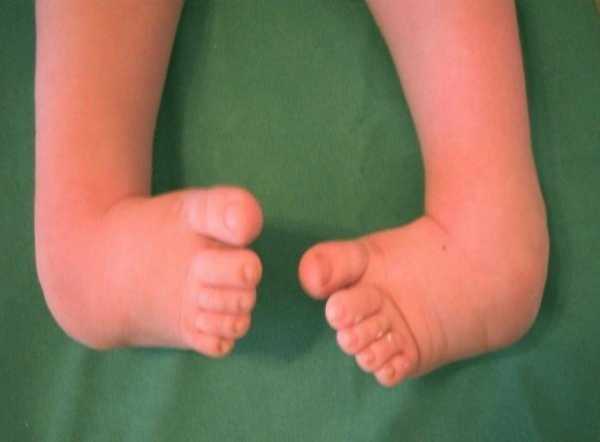
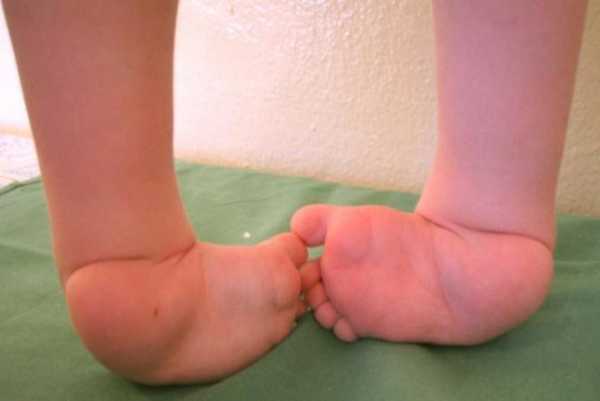
Рис.4. Врождённая двусторонняя косолапость 4 ст.
При клиническом осмотре отмечается эквинусное положение стопы, она супинирована (подошвенная поверхность повёрнута кнутри, наружный отдел стопы опущен), передний отдел приведён, увеличен свод стопы, у ряда больных имеется глубокая кожная складка по нижне-внутренней поверхности стопы – борозда Адамса. Пяточная область сформирована неправильно: имеется поперечная надпяточная борозда, пятка расположена высоко. Укорочено и напряжено ахиллово сухожилие. При одностороннем процессе хорошо заметно укорочение стопы на стороне поражения и гипотрофия мягких тканей голени. Объём активных и пассивных движений в голеностопном и подтаранном суставах ограничен. У детей грудного возраста к вышеперечисленным признакам добавляется наружная торсия костей голени, усиливается гипотрофия мягких тканей всей нижней конечности, формируется рекурвация в коленном суставе. С началом ходьбы все признаки заболевания резко усиливаются. На тыльной поверхности стопы формируются натоптыш (натоптыш — гиперкератоз кожи в сочетании с гипертрофией подлежащих слизистых сумок на тыльной и боковой поверхности стопы в области кубовидной кости, который формируется от постоянного давления на данную анатомическую область при ходьбе). Если лечение начато несвоевременно, то возникают вторичные изменения в костях, связочно-мышечном аппарате не только стопы и голени, но и вышележащих отделах костно-мышечной системы.
С 16-20-ой недели беременности возможна сонографическая диагностика врожденной косолапости. После установления диагноза проводится психологическая подготовка родителей к рождению ребенка с данной патологией.
Рентгенологическая диагностика – используется для определения степени смещения костных структур и контроля эффективности лечения.
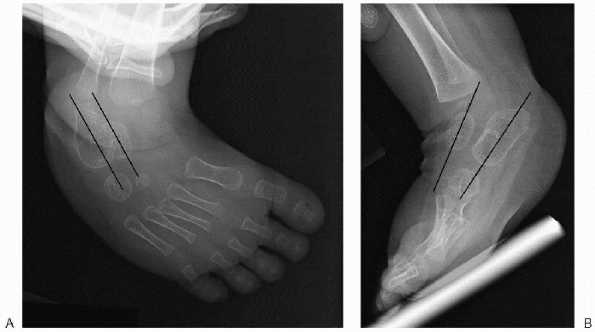
Рис.5. Параллельное расположение таранной и пяточной костей в прямой и боковой проекциях – типичный рентгенологический признак косолапости
Сложности в интерпретации полученных рентгенологических данных у детей первых месяцев жизни обусловлены неполной оссификацией таранной и пяточной кости. Поэтому у детей данного возраста оценивают не анатомическую форму костей предплюсны, а их угловые взаимоотношения (Рис. 5).
Классификация.
На сегодняшний день нет единой универсальной классификации врожденной косолапости, удовлетворяющей всем запросам современной ортопедии. За рубежом широко используются классификации Пирани и Димеглио. У нас в стране распространены классификации Бома, Зацепина, Беренштейна. Врачи, работающие по методу Понсети, используют классификацию, предложенную автором данной методики.
Димеглио (Dimeglio et al) разработал детальную систему подсчета баллов, основанную на измерение 4 параметров косолапости:
эквинус в сагиттальной плоскости
варусная девиация во фронтальной плоскости
«деротация» блока пяточная кость-передний отдел вокруг таранной кости
приведение переднего отдела стопы по отношению к заднему в горизонтальной плоскости.
Шкала системы подсчета включает четыре дополнительных балла за присутствие медиальной складки, задней складки, кавуса стопы и гипотрофию икроножной мускулатуры.
Основывая на данной системе (классификации), максимальное количество баллов может равняться 20. Соответственно количеству баллов деформация оценивается как:
Пирани с авторами разработал простую систему подсчета, основанную на шести клинических признаках деформации:
0 – нет деформации
0,5 – умеренно выраженная деформация
1 – тяжелая деформация
Шесть признаков разделены: на три, относящихся к заднему отделу стопы:
выраженность задней складки
высота стояния пятки
ригидность эквинуса
и три признака, относящихся к среднему отделу стопы:
искривление наружного контура стопы
выраженность подошвенной медиальной складки
позиция наружной части головки таранной кости
Таким образом, каждая стопа может получить от 0-3 баллов за задний отдел, 0-3 за средний отдел стопы и общее количество баллов 0-6. Исследования, проведенные Scher с соавторами, показали, что 85% стоп, получивших при оценке 5 и более баллов, требовали проведения ахиллотомии.
Классификация косолапости по Понсети:
Нелеченная: до 2-х летнего возраста
Пропущенная: нелеченная старше 2-х летнего возраста
Корригированная (вылеченная): корригированная методом Понсети
Рецидивирующая: развитие супинации и эквинуса стопы после первоначальной хорошей коррекции
Плохо поддающаяся лечению: ригидные стопы в ассоциации с различными синдромами, такими как артрогрипоз
Сложная: изначально леченная по методу, отличному от метода Понсети.
Согласно классификации Г С. Бома (1935), все виды косолапости делятся на 9 групп:
Поздняя форма косолапости. Составляет 25% и легко излечивается. У детей, страдающих такой косолапостью, пятка хорошо развита. Поперечная борозда на подошвенной поверхности стопы неглубокая, все компоненты косолапости выражены нерезко
Неврогенная форма. Напоминает косолапость полиомиелитического происхождения, трудно поддается лечению и дает частые рецидивы
Форма, при которой пятка недоразвита и резко подтянута, мышцы задней поверхности голени плотны на ощупь и имеют длинные сухожилия. Этот вид косолапости также трудно поддается лечению и вместе с неврогенной формой составляет 50% всех видов косолапости
Амниотическая форма (20%)
Дефектная форма, обусловленная врожденными дефектами скелета
Артрогрипотическая форма
Metatarsus varus
Косолапость при ахондроплазии (3%)
Леченная косолапость, весьма трудно поддающаяся коррекции
Т. С. Зацепин (1947) делит все виды косолапости на две основные группы: типичные и нетипичные.
Типичные врожденные косолапости (составляют 75%)
Варусные контрактуры, описанные Э. Ю. Остен-Сакеном (1926).
Связочные косолапости с хорошо выраженным подошвенным жировым слоем и подвижной кожей. Обе группы хорошо поддаются лечению.
Костные формы, характеризующиеся малоподвижной кожей. В этих случаях деформации нелегко устраняются
Нетипичные врожденные косолапости (25%)
Амниотические
На почве дефектов костей
На почве артрогрипоза
Согласно С.С. Беренштейну (1983) по степени тяжести различают 4 вида врожденной косолапости:
Первая степень – при ручной коррекции стопа выводится в физиологическое положение, а также возможна гиперкоррекция всех компонентов деформации.
Вторая степень – при попытке ручного исправления деформации стопа выводится только в физиологическое положение, гиперкоррекция не достигается.
Третья степень – при коррекции устраняется только супинация стопы и аддукция, эквинусная установка не корригируется,
Четвёртая степень – ни один из компонентов деформации не исправляется при одномоментной ручной коррекции.
Лечение.
Цель лечения косолапости является достигнуть опорную (plantigrade) и гибкую стопу. Опорная стопа значит, что ребенок стоит всей подошвой на поверхности, а не на наружной стороне стопы или пальцах. Гибкая значит, что стопа свободно и безболезненно движется в суставах. Методы лечения косолапости разделяются на консервативные и оперативные. Основным методом лечения врожденной косолапости остается консервативный. Большинством ортопедов признано, что именно с него следует начинать.
Консервативные методы.
Постуральные виды косолапости (связанные с неправильным внутриутробным положением стопы) лечатся мягким бинтованием нижней конечности по Финку-Эттингену.
Коррекция среднетяжелой или тяжелой степени косолапости включают в себя этапную редрессацию стопы с фиксацией тем или иным способом. Основные распространенные методики:
«Традиционный» метод – большая группа методик этапной редрессации, объединенная мною в одну по признаку того, что все они предполагают редрессацию, направленную на придание стопе «нормальной формы». Проводятся достаточно продолжительное время (пока не возникнут показания к операции), и ввиду низкой эффективности (около 50%) предусматривают в дальнейшем, начиная с 5-6 мес. возраста тот или иной вид оперативного вмешательства.
Французский метод функциональной физиотерапии. Данная техника, изобретенная французскими ортопедами, состоит из серий упражнений по растягиванию стопы и массажа. Обученный физиотерапевт проводит с ребенком первоначально до 5 процедур в неделю (по 30-60 минут) растягивая и массажируя стопу, затем бинтует стопу в положении коррекции и фиксирует специально отмоделированным пластиковым сапожком. Интенсивные упражнения проводятся в первые три месяца жизни ребенка, затем по мере коррекции деформации визиты к врачу становятся гораздо реже. Дома родители также постоянно упражняются со стопой ребенка, заканчивая упражнения бинтованием и наложением лонгеты из софт-каста. Данная методика предусматривает постоянное лечение вплоть до 2-х летнего возраста. Ортопеды, пропагандирующие данную методику, отмечают существенное снижение процента детей, требующих впоследствии оперативного вмешательства по сравнению с пациентами, лечившимися «традиционным» способом. Однако уровень рецидивов, по-видимому, остается по-прежнему высоким и требует дальнейшего исследования.
Введение ботокса (диспорта) предполагает блокаду нервно-мышечной проводимости икроножных мышц препаратами ботулотоксина, что позволяет добиться расслабления напряженного ахиллова сухожилия с целью коррекции патологического эквинуса стопы. Данная методика заслуживает внимание особенно при лечения атипичных и приобретенных видах косолапости, связанных со спастическим парезом мышц голени. Однако ввиду сложности деформации стопы при идиопатической косолапости эту методику нельзя признать патогенетическим лечением и рекомендовать для широкого применения.
Метод Понсети. Данная методика использует принцип патогенетической этапной коррекции деформации стопы с фиксацией гипсовыми повязками. Метод разработан более 40 лет назад доктором Игнасио Понсети (США) на основе многолетнего изучения патоморфологических изменений стопы при косолапости и всестороннего исследования положительных и отрицательных сторон существующих традиционных способов коррекции косолапости. В результате доктору Понсети удалось разработать и внедрить уникальную методику лечения, при которой в кратчайшие сроки от 3 недель до 2 месяцев, путем специальных этапов наложения гипсовых повязок добиться удовлетворительной коррекции в 90-95% случаев косолапости любой степени тяжести при условии раннего начатого лечения. Эффективность данного способа была доказана результатами 35-летних исследований в центре доктора Понсети (США, Айова) и подтверждена во многих клиниках мира. Лечение экономично и несложно для применения у детей. На этапах лечения возможно проведения малоинвазивных операциях на сухожилиях стопы. Ввиду высокого уровня удовлетворительных результатов, низкого процента рецидивов метод можно признать стандартом лечения косолапости и рекомендовать для широкого применения в ортопедических клиниках.
Консервативное лечение по методу Понсети начинают с первых дней и недель жизни ребенка после заживления пупочной ранки. В данном возрасте мягкие ткани ребенка более легко растяжимы и это позволяет с меньшим усилием исправлять деформацию. Назначают лечебную гимнастику 3-4 раза в день, которую комбинируют с массажем стоп и голеней. Продолжительность упражнений 3-5 минут. Используют упражнения с целью устранения неправильного положения костных структур стопы и восстановления движений в блокированных суставах. Пассивную корригирующую гимнастику проводят мягко, без грубого насилия, чтобы ребенок не чувствовал боли. После чего накладывают гипсовую повязку с фиксацией коленного и голеностопного суставов.
Суть методики заключается в поэтапном повороте стопы вокруг головки таранной кости, при этом стопа находится в положении супинации. Большинство деформированных стоп по данной методике могут быть исправлены в течение 6 недель при еженедельной смене гипсовых повязок. При устранении деформации соблюдается определённая последовательность в коррекции элементов заболевания. В дополнение консервативного лечения используют аппликации озокерита и парафина, электростимуляцию малоберцовых мышц.
После 6 недельного лечения косолапости этапными гипсовыми повязками для удержания стопы в положении гиперкоррекции используются брейсы. Брейсы состоят из ботинок с открытыми пальцами и высоким задником, прикрепленных к планке. При коррекции двусторонней косолапости ботинки занимают положение отведения до 70° и тыльного разгибания до 15-20°. Брейсы должны фиксировать стопы ребенка круглосуточно в течение 12 — 14 месяцев после снятия гипсовой повязки. После этого брейсы надеваются ребенку на 12 часов в ночное время и от 2 до 4 часов в течение дня, чтобы общее время их применения было от 14 до 16 часов в течение суток. Такой режим нахождения в брейсах сохраняется до возраста 3-4 лет. Наиболее популярными являются брейсы Markell (известны как шина Денис Браун) и брейсы John Mitchel (США). John Mitchel проектировал эти брейсы под руководством И. Понсети. Имеются брейсы и других авторов (Рис.6).

Рис.6. шина Денис Браун
Большинство пациентов, леченных по методике И. Понсети, нуждаются в проведении тенотомии ахиллова сухожилия. Эта небольшая и простая операция выполняется под местной анестезией с последующим наложением гипсовой повязки в положении тыльного разгибания и отведения стопы.
В возрасте 3-4 года при рецидиве супинации, варуса пяточной области – формируется динамическая супинационная деформация, которая корригируется пересадкой сухожилия передней большеберцовой мышцы на третью клиновидную кость.
В настоящее время в ряде клиник сохраняется тенденция раннего оперативного лечения врожденной косолапости, начиная с 4-6 месячного возраста. Хирургическая коррекция является достаточно травматичной для мягких тканей стопы, хрящевых и костных структур. Хирургическое лечение в сравнении с консервативным лечением не имеет преимуществ в отдалённом периоде по функциональным и косметическим результатам (Рис.7).
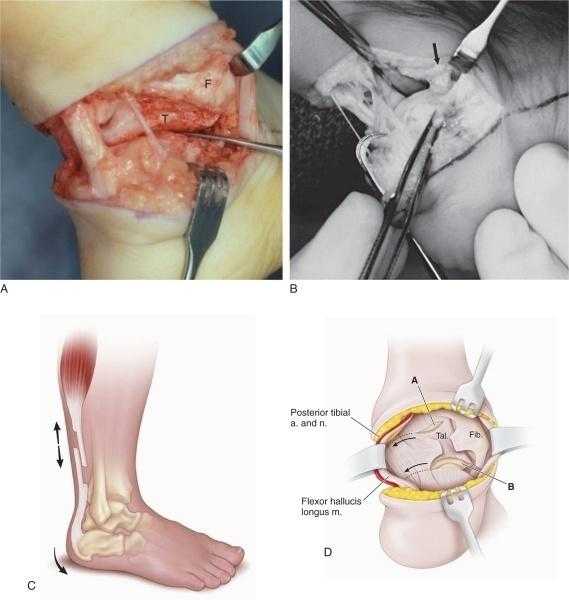
Рис.7. Оперативная коррекция деформации при врожденной косолапости
У детей грудного возраста практическое применение получили операции на сухожильно-связочном аппарате. Сущность этих операций заключается в удлинении сухожилий по внутренней и задней поверхности голеностопного сустава, рассечении связок и капсул между большеберцовой костью и костями стопы, внутрисуставных связок между таранной и пяточной костью. После этого таранная, пяточная и ладьевидная кости устанавливаются в правильное положение, которое фиксируется спицами Киршнера. В последующем стопа удерживается в правильном положении гипсовыми повязками на протяжении ряда месяцев. После снятия гипсовой повязки пациенты пользуются ортезами во время сна и ортопедической обувью на протяжении ряда лет.

Рис. 8. Коррекция врожденной косолапости аппаратом Илизарова
У детей старшего возраста для коррекции деформации используют аппарат Илизарова, а в отдельных случаях выполняют операции на скелете стопы (Рис.8).
studfiles.net
Симптомы и лечение косолапости — Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (26)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (8)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (7)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (30)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (5)
- Болезни глаза (18)
- Болезни уха (4)
- Болезни системы кровообращения (9)
- Болезни сердца (10)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (8)
- Болезни вен, сосудов и лимф. узлов (7)
- Болезни органов дыхания (33)
- Болезни полости рта и челюстей (15)
- Болезни органов пищеварения (28)
- Болезни печени (2)
- Болезни желчного пузыря (5)
- Болезни кожи (32)
- Болезни костно-мышечной системы (46)
- Болезни мочеполовой системы (13)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (27)
- Беременность и роды (5)
- Болезни плода и новорожденного (3)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (113)
- Противогрибковые (126)
- Противомикробные (145)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
medside.ru
