Кость на копчике выпирает – Почему копчик выпирает: причины, последствия, диагностика
Почему копчик выпирает: причины, последствия, диагностика
По оценкам врачей, на сегодняшний день почти половина трудоспособного населения страны имеют проблемы с позвоночником. Одним из неприятных заболеваний, связанных с опорно-двигательным аппаратом, является нарушение расположения копчика и (или) его сегментов относительно друг друга в сочетании с болевым синдромом.
Это серьезное отклонение, которое может привести к нарушению работы внутренних органов, расположенных в полости малого таза. Если у вас торчит копчик (выпирает сзади), то необходимо сразу же обратиться за помощью к врачу. Лечением заболеваний такого рода обычно занимаются врачи-ортопеды, хирурги и остеопаты.
Одним из неприятных заболеваний, связанных с опорно-двигательным аппаратом, является нарушение расположения копчика и (или) его сегментов относительно друг друга.
Анатомия копчика
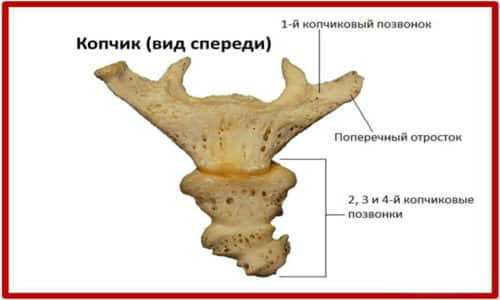
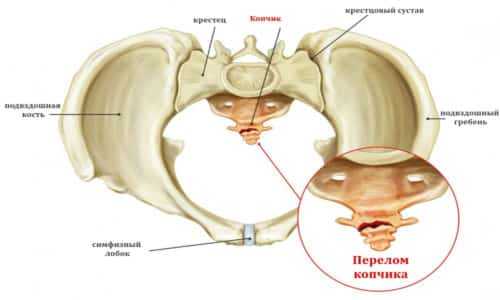
Копчик – это нижний отдел позвоночника, состоящий из 4-5 отдельных или сросшихся между собой позвонков. На фото из атласа анатомии он напоминает изогнутую пирамиду, обращенную основанием вверх. При нормальном анатомическом строении он направлен вперед и вниз и не выпирает назад.
Все позвонки (копчиковые сегменты) имеют только тела, за исключением первого, который дополнительно снабжен суставными отростками. Примыкая к крестцовым рогам, эти отростки формируют крестцово-копчиковое соединение. В норме подвижность в данном суставе практически отсутствует.
Варианты расположения
Строение копчика у разных людей может отличаться в связи с их анатомическими особенностями. Всего выделяют четыре варианта расположения:
- верхушка направлена под острым углом сзади вперед;
- верхушка загнута больше вперед, чем вниз;
- копчик расположен практически под прямым углом к полости малого таза;
- врожденный подвывих копчика.
Копчик – это нижний отдел позвоночника, состоящий из 4-5 отдельных или сросшихся между собой позвонков.
При любом из этих вариантов расположения копчиковые сегменты не выпирают назад. Однако при втором и третьем варианте, за счет образования более острого угла между копчиковыми сегментами, у человека может создаваться ощущение «выпирания назад» одного из сегментов, он как бы нащупывает это угол.
Причины выпирания копчика
Иногда может появиться небольшая шишка в области копчика. Если у вас возникла такая проблема, то необходимо как можно скорее обратиться к врачу. Ведь этот отдел позвоночника играет очень важную роль для здоровья человека, являясь частью опорно-двигательного аппарата и тем местом, куда крепятся мышцы тазового дна.
Существует несколько причин, когда в зоне копчика возникает шишка или сам копчик начинает выпирать.
О причинах появления шишки на крестце читайте здесь.
Аномальное строение может привести к болям в хвостике копчика.
Травмы
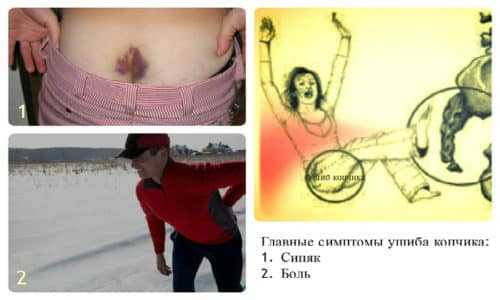
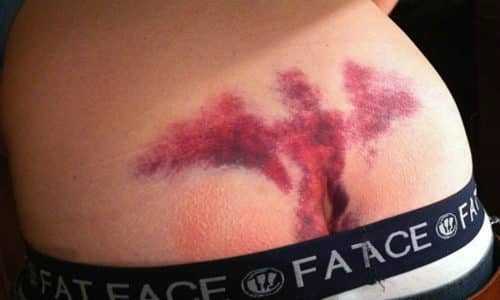
Наиболее частая причина возникновения боли – это банальная травма, например, удар ягодицами о твердую поверхность. В результате может возникнуть небольшое уплотнение, сопровождающееся гематомой и отеком.
Если гематома не проходит долгое время, то мягкие ткани могут замениться фиброзными. На месте удара формируется твердая шишка, которую можно удалить только хирургическим путем. Также твердая костная не смещаемая с кожей шишка может быть результатом разрастания костной мозоли при застарелом, нелеченном переломе копчика.
Одно из осложнений, возникающих при травме копчиковой области, – это абсцесс. Он может появиться при сильном повреждении мягких тканей или неправильной обработке раны. В таком случае следует немедленно обратиться за помощью к хирургу, чтобы он вскрыл гнойник и прочистил рану.
Наиболее частая причина возникновения боли – это банальная травма, например, удар ягодицами о твердую поверхность.
Эпидермоидная киста копчика
Шишка в копчиковой зоне может являться ничем иным, как эпидермоидной кистой копчика. Она опасна тем, что при отсутствии должного лечения может перерасти в злокачественную опухоль.
Эпидермоидная (истинная) киста – доброкачественное образование, выстланное изнутри клетками сальных желез и заполненное кожным салом. Она представляет собой довольно болезненное уплотнение, которое выпирает. Как правило, эпидермоидную кисту удаляют хирургическим путем.
Эпителиальный копчиковый ход
При неправильном развитии у новорожденных может образоваться дырка на копчике.
Эпителиальный копчиковый ход – заболевание, которое многие люди ошибочно путают с копчиковой кистой. От кисты эта аномалия отличается наличием множественных свищей и полостей, откуда выделяется гнойное содержимое. Это врожденное отклонение, при котором в межъягодичной складке образуется канал, выстланный эпителием. В норме данная патология никак не дает о себе знать. Однако при тяжелых физических нагрузках развивается уплотнение в виде шишки, которое по истечении некоторого времени сопровождается выделением гноя и болевыми ощущениями.
Заднее менингоцеле
Появление шишки в копчиковой области может быть обусловлено такой патологией, как заднее менингоцеле. Это разновидность грыжи, при которой спинномозговой канал закрыт не полностью (подробнее здесь). Происходит выпячивание мягкой оболочки спинного мозга за пределы костных тканей в крестцово-копчиковой области. Заднее менингоцеле отличается от кисты отсутствием первичных отверстий и лечится только оперативным путем.
Атерома
Достаточно часто образованием небольшой шишки в области копчика сопровождается закупорка протока сальной железы с образованием атеромы, не нагноившаяся атерома выглядит как округлое шишковидное образование в диаметре до 1,5-2 см, достаточно плотное, но смещаемое при сдвигании кожи пальцами. При нагноении оно краснеет, в центре появляется гнойная головка.
[morkovin_vg video=»fCh4MbiMECA;wgZK_5FXcgw;_ue_BXCSeaY;Guco2ZKAYUc;dN8DlaOWpJY»]
Роды
У женщин сустав отклоняется немного назад во время рождения ребенка, благодаря чему увеличивается размер родовых путей. Из-за этого может болеть копчик после родов.
Методы диагностики
Если у вас стало выпирать в копчиковой области, то своевременная диагностика поможет избежать серьезных осложнений. Для того чтобы поставить точный диагноз и назначить правильное лечение, врачом могут применяться следующие методы диагностики:
Пальпация
Это первый метод диагностики, который используется для выявления причин появления шишки. Он позволяет врачу определить характер уплотнения, наличие болевого синдрома и присутствие изменений в мягких тканях. Это же может сделать и пациент, оцените твердость образования (шишки) на ощупь – костной плотности или мягче? Оцените смещаемость этой шишки – где она расположена, непосредственно на костных структурах (не смещается ни на миллиметр) или немного двигается (значит, причина в патологии мягких тканей). Оцените наличие болезненности при надавливании на образование и около него.
Рентгенологическое обследование
Основной вид обследования, который назначается, чтобы исключить вывих или перелом копчика (свежий или застарелый со значительной костной мозолью). Рентгенография копчика выполняется в положении пациента лежа на спине и на боку (две проекции).
О вывихе и подвывихе копчика подробнее читайте здесь.
УЗИ
Если диагноз «перелом» не подтвердился, для прояснения картины заболевания используется ультразвуковое обследование крестцово-копчиковой области. УЗИ позволяет оценить состояние мягких тканей и помогает поставить один из диагнозов – киста, абсцесс, опухолевидные образования на копчике.
КТ и МРТ копчиковой зоны
Наиболее точным методом диагностики на сегодняшний день остается магнитно-резонансная и компьютерная томографии, позволяющие медикам увидеть состояние спинного мозга и нервов, мягких и костных тканей. Только эти виды обследования помогают определить наличие злокачественных опухолей, остеохондроза и дегенеративных изменений в спинномозговом отделе позвоночника.
Об МРТ копчика подробнее здесь.
Что делать, если выпирает копчик
Если копчиковая кость утратила свое нормальное положение после перелома, сильного удара, вывиха и вызывает болевые ощущения, необходима консультация врача-травматолога. Также следует обратиться к врачу в том случае, когда выпуклость образовалась без видимых на то причин.
При дорсалгии крестцово-копчикового отдела проводится диагностика: ректальная или вагинальная пальпация, рентгенологическое исследование, УЗИ, КТ или МРТ пораженной зоны. Список диагностических и лечебных мероприятий определяется врачом.
При свежих повреждениях копчик можно выправить в случае вывиха или сопоставить фрагменты костей после перелома. Пациенту показан постельный или щадящий режим. Чтобы не было больно передвигаться, назначают нестероидные противовоспалительные препараты (НПВП). По мере выздоровления в режим дня включаются обязательные физические нагрузки.
При застарелых травмах применяется консервативная тактика лечения, включающая прием анальгетиков, НПВП, венотоников, миорелаксантов. В случае отсутствия эффекта от консервативной терапии прибегают к оперативному лечению (подробнее здесь).
Последствия деформации
Несмотря на кажущуюся безобидность, выпирание копчика может грозить очень серьезными последствиями. Наиболее велик риск развития осложнений у женщин в связи с особенностями их анатомического строения. Если у мужчин копчик загнут вперед и надежно защищен ягодичными мышцами, то у женщин он расположен ближе к поверхности, что увеличивает риск возникновения травмы.
Нагноения
Нагноение опасно тем, что может перейти на окружающие мягкие ткани и вызвать серьезное воспаление. Хуже того, гной может попасть в кровь и вызвать ее заражение, что грозит пациенту летальным исходом!
Нарушения работы внутренних органов
Одно из часто встречающихся последствий, характерных для травм копчиковой зоны. Возникают проблемы с опорожнением кишечника, у женщин – боль во время полового акта.
Порой даже безобидная шишка приводит к серьезным последствиям. Если вы почувствовали малейшую боль в позвоночнике, не рискуйте своим здоровьем и не откладывайте визит к врачу!
spinazdorov.ru
📌 вопросы травматологии и советы по лечению
На данной странице собраны наиболее популярные посты и комментарии наших пользователей по теме «Выпирает копчик». Это поможет вам быстро получить ответ на вопрос, также вы можете принять участие в обсуждении.
Вчера забрала результаты скрининга 1 триместра.Подскажите, пожалуйста, кто знает по каким показателям этот анализ оценивается и что является нормой.Очень переживаю, в Врачу идти только 14.01.11г.
Сейчас получила результаты скрининга второго триместра хгч завышен. Девочки у кого такое было?
Здравствуйте, девочки! Поздравляю всех с таким прекрасным периодом! Получила результаты скрининга 1 триместра, а к врачу на прием аж 19.03. Хочется удостоверится, что все в порядке. Но читала, что МоМ должно быть от 0,6 до 2, а у меня по ХГЧ — 3,45. Но по графику вроде все хорошо. В общем запуталась совсем. Спасите, плиз, от лишних нервов, и подскажите, стоит ли волноваться? Заранее благодарна!
Девушки подскажите кто с таким сталкивался? Еще 12 июля проходила узи и скрининг.сказади что все в норме единственное что есть эхогеный фокус в сердце, но врач узист заверила что это не страшно и к рождению пройдет.Результат анализа крови пришел только сегодня и вот что там написано — «РЕЗУЛЬТАТЫ БИОХИМИЧЕСКОГО СКРИНИНГА II ТРИМЕСТРА УРОВНИ БИОХИМИЧЕСКИХ МАРКЕРОВ Альфа-фетопротеин 0,90…
Привет, всем разбирающимся!) вышли результаты скрининга. Сдавала на 12-13 неделе. До этого 2 замершие с ген аномалиями, поэтому очень переживаю. Если можно, расшифруйте пожалуйста. И ещё, какие именно хромосомные аномалии смотрит этот скрининг?
Девочки, тут беда и с Инетом и с врачами ;( мы на отдыхе… Подскажите по результатам скрининга! Указано в МОМ (показатели). Срок беременности 16 недель. Св. Эстирол 0.3 АФП 0,3 ХГЧ 2,4 Никто мне тут ответить не может, Инет тупит и дорогой((( еле вышла на бэбик…
Пришли результаты скринингаИндивидуальный рискСиндром дауна 1:213- низкий риск… но мне кажется, что не очень!!!((((Это на фоне рисков синдрома эдвардса и патау 1:30397 и 1:95933!!!!!Какие цифры были у вас??? И как сложилось в итоге???
решила сейчас поизучать результаты скрининга… и оказалось что у меня низкий ХГЧ 0,330 МоМ при сроке 13 нед 4 дня… у кого так было… теперь не засну… хорошо хоть завтра к врачу
Девочки! Обращаюсь ко всем, кто проливает слезы по поводу плохих результатов скрининга 1 триместра! Может, мой рассказ поможет вам сберечь время и нервы. Первый раз я сделала скрининг в Гемотесте на сроке 10 недель и 1 день (стоял вопрос о госпитализации в связи с угрозой, а в ЖК — заболела врач, которая делает скрининг) Результат в Гемотесте — вероятность синдрома Дауна 1:50! Очень высокий…
Получила я сегодня результаты скрининга 2 триместра. Когда сдавала в первый раз срок был 12-13 недель, Синдром Дауна был НИЗКИЙ РИСК 1:13473, была у генетика сказали очень хороший результат. Настало время 2 скрининга срок 17-18 недель, приходят мои результаты риск ДНТ — низкий, Синдрои Эдвардса — низкий 1:98027, Синдор Дауна — низкий риск НО 1:612, вроде бы все хорошо, а генетик мне говорит…
Ну вот сегодня получила я результаты скрининга первого триместра. Как всегда написано там так, что я не понимаю. Может кто-то лучше разбирается в этих врачебных фразочках?Вобщем по Синдрому Дауна написано: Результаты по анализам (или что-то в этом роде, короче по крови) – 1/259Результаты по возрастным данным: 1/10 000 Итог: Результат исследования 1/259, что является ниже порога отсечения,…
Ну вот сегодня получила я результаты скрининга первого триместра. Как всегда написано там так, что я не понимаю. Может кто-то лучше разбирается в этих врачебных фразочках?Вобщем по Синдрому Дауна написано: Результаты по анализам (или что-то в этом роде, короче по крови) – 1/259Результаты по возрастным данным: 1/10 000 Итог: Результат исследования 1/259, что является ниже порога отсечения,…
ПОлучила результаты скрининга второга триместра, к врачу на сл неделе( Как узнать все ли в порядке? АПФ -26,8Мом – 0,7ХГЧ 17724Эстриол 4,25Кто нибудь разбирается?
Сейчас узнала результаты скрининга первого триместра. Доктор сказала, что все хорошо, все остальные анализы тоже хорошие. Фуф, до 5-го января можно расслабиться))
Пришли результаты скрининга 2 триместра, сдавала ровно в 16 нед, все в норме кроме АФП, он понижен(((что это такое? кто сталкивался? к врачу ещё только в конце января, но побегу раньше(
Пришли результаты скрининга 1 триместра, кто уже делал, кто поможет расшифровать т.к. к врачу еще не скоро: хгч 26 нг/мл, возрасной риск 1:787, биохимич риск 1:10000, комбинир риск на трисомию 21 1:10000, трисомия 13/18 1:10000, РАРР-А 3,15 IU/I 1,58MoM, fb-hCG 0,50
Девочки, скажите, если что-то не так с результатами скрининга первого триместра, звонят ? Или все новости узнаешь только на приеме у гинеколога?
Девочки, дозвонилась до мед центра своего сейчас. Сказали, что придешь 10 мая (следующая явка) и все расскажем тебе, ничего там страшного нет. Я перепугалась… спрашиваю — а скрининг какой? Она сказала — скрининг хороший! Десять раз поблагодарила и попрощалась! Врач вроде улыбается. Значит все у нас хорошо же, да? 🙂 Если бы было плохо, то явку раньше назначили бы ведь? Я правильно понимаю? 🙂
`Девочки здравствуйте, сделала 1 скрининг, покозатели в норме кроме ХГЧ 2,12 мом, врач говорит что наверно угроза, но по узи и сама она смотрела меня, всё нормально. А у вас такое было? Мне уже паниковать или нет?
www.baby.ru
Выпирает кость на копчике — Все про суставы
Содержание статьи
Причины и лечение болей в крестце
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
К несчастью, не все люди наделены действительно хорошим здоровьем. Мало кто обращает внимание на боли в области крестца. Но, если они появляются, очень важно вовремя обратиться к врачу, так как эти неприятные ощущения могут быть причиной достаточно серьезных заболеваний. В медицине боли в крестце носят название сакродиния. Среди врачей бытует мнение, что это не является отдельным заболеванием, а только симптомом. Очень часто несведущие в медицине люди путают боль в копчике с крестцом. Но стоит понимать, что копчик находится чуть ниже.
Строение крестца
Если говорить о том, какое строение имеет крестец, то стоит обратить внимание на его особую клинообразную форму. Он является одной костью у взрослого человека, а у детей разделен на пять отдельных костей. Крестец имеет две части: переднюю и заднюю. Также у него есть два края по бокам, основание и вершину. Строение крестца отличается и наличием особого изогнутого канала.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Крестцовый канал проходит через всю кость к вершине от основания. У взрослого человека можно увидеть, что крестцовый канал имеет место срастания: это четыре линии, что проходят поперек кости. Также там есть четыре отверстия, через которые проходят нервы и сосуды. Именно строение крестца часто является причиной того, что он травмируется при падении.
Почему болит крестец?
Перед тем, как врач подберет для вас самый подходящий метод лечения, необходимо узнать, какая причина вызвала боли. Как правило, крестец болит в таких случаях:
- Когда имеют место различные пороки или аномалии в развитии позвоночника.
- Если у вас идет какое-либо инфекционное заболевание.
- При дисфункциях половой системы.
- В случае развития опухоли.
- При разных травмах спины.
Но чаще всего крестец болит тогда, когда человек слишком резко разогнулся или поднял чрезмерно тяжелый предмет.
Какие травмы могут вызвать боли?
Если вы точно уверены, что боль в крестце вызвана именно травмой, то стоит помнить, что неприятные ощущения могут сочетаться с отеками и спазмами в крестцово-позвоночных мышцах. Также может появляться головная боль, головокружение и тошнота. Если произошел перелом крестца, то он сопровождается достаточно сильным кровоизлиянием, может отслаиваться кожа, а боль доходит даже до паховой области.
При падении на поясничный участок спины, может произойти вывих. Тогда идет сильное повреждение суставных отростков в верхней части. Часто вывихи происходят во время родов.Лечение боли в крестце в таком случае должно назначаться в соответствии с тяжестью травмы. Как правило, назначают постельный режим до 8 недель. Чтобы обезболить, назначают различные лекарственные препараты. Если боль не проходит, то может быть применено удаление фрагмента крестца с частью копчика.Часто при травмах бывают и инфекционные заболевания, тогда боль не проходит даже в процессе отдыха.
Заболевания и боль в крестце
Крестец часто болит при наличии какой-либо болезни. Как правило, это остеохондроз позвоночного отдела. В таком случае боль будет тянущая и ноющая, иногда может быть жгучей. Она может усиливаться во время любых физических нагрузок. Иногда появляются проблемы в работу половой и мочевой системы. Даже такие редкие патологии позвоночника как люмбализация, спондилолистез, сакрализация могут вызывать боли в крестце.У женщин боли могут возникать при развитии рака матки, наружного эндометриоза, варикозного расширения вен, ретроверсии матки. В таких случаях крестец может сильнее болеть во время менструаций.
Беременность и боль в крестце
Крестец часто болит во время беременности. Это можно объяснить несколькими причинами:
- Затылок ребенка давит на таз.
- При слишком большом животе смещается центр тяжести, что заставляет женщину прогибать спину в области поясницы. Это может отзываться и в крестце.
- Если плод меняет свое положение.
У мужчин ноющие боли крестца проявляются во время хронического простатита.
Опухоли
Если у женщины начинает развиваться рак матки, то крестцовый канал начинает напрягаться и появляются сильные боли, которые могут возникать не только по бокам, но и в центре. Здесь важную роль играет строение области, которая связана с маточными связками. У мужчин также могут возникать болевые ощущения при развитии рака предстательной железы.
Как лечить боли в крестце?
Безусловно, чтобы устранить боль в этой области, необходимо сначала вылечить то заболевание, которое стало причиной неприятных ощущений. Но если не брать во внимание специальные курсы лечения, часто используют такие методы:
- Обезболивание или анестезия. Очень часто, если крестец болит слишком сильно, врач может назначить различные анальгетики. Это могут быть как лекарственные препараты, так и различные инъекции. Как правило, их вводят в сам позвоночный или крестцовый канал. Инъекции могут быть внутривенные или внутримышечные.
- Разнообразные физиотерапевтические процедуры, в том числе и УВЧ, СМТ и другие, которые помогают бороться с воспалением. Они помогают быстро снять отечность, что немного уменьшает болевые ощущения. Физиотерапия также применяется для того, чтобы восстановить правильную работу ягодичных мышц и поясницы. Стоит понимать, что процедуры всегда строго индивидуальны.
- Массаж, мануальная терапия и иглоукалывание. Эти методики позволяют значительно снизить уровень болей, благодаря улучшению кровообращения и оттока лимфы из области таза.
- Физкультура в лечебных целях. Ее рекомендуют использовать в период восстановления. Стоит помнить, что упражнения должен подобрать врач, они должны выполняться медленно и спокойно. Если вы почувствуете дискомфорт, нужно прекратить физкультуру и обратиться к лечащему врачу.
К какому врачу нужно обращаться?
Как правило, если вы почувствовали боль в области крестцовой кости, необходимо обратиться к гинекологу, неврологу, урологу, ортопеду, травматологу. Обязательно в таком случае проводится рентгенография. Помните, что лучше всего обращаться тогда, когда боль еще не сильная. Не стоит дожидаться момента, когда она станет нестерпимой.Как видите, это заболевание часто приносит достаточно неприятные ощущения и требует обязательного осмотра врача.
Если вы почувствовали хотя бы малейший дискомфорт в этой области, то стоит сразу же обратиться за помощью к профессионалу, а не ждать ухудшения своего состояния. Тем более, что крестец может болеть из-за достаточно серьезных причин. Не нужно забывать о своем здоровье, ведь каждый человек хочет быть здоровым и радоваться жизни и идеальному состоянию своего организма.
Как избавиться в домашних условиях от косточки на ногах, будет полезно знать всем женщинам, у которых она возникает. Многие хотят сохранить красоту ног, не прибегая к хирургическому вмешательству. Такой нарост выглядит неэстетично и причиняет неудобства: трудно подобрать обувь, передвижение становится болезненным. Существуют традиционные и современные способы, благодаря которым можно вернуть ступне привычный вид. Преимущественно используют лекарственные препараты, настойки, травы и массаж.
Причины появления и стадии
Косточка на ноге образуется, когда сустав большого пальца перемещается в сторону. Самая распространенная причина болезни — неравномерная нагрузка на стопу вследствие частого ношения обуви на высоких каблуках. Поэтому с данной проблемой сталкиваются прежде всего женщины.
Смещение кости в сторону также происходит по причине плоскостопия, травмы голеностопа, артроза, остеопороза и прочих болезней суставов. Реже такая проблема появляется из-за нарушения обмена веществ при диабете и сбоях в эндокринной системе, поэтому перед тем, как лечить выпирающую косточку, следует провериться у врача.
Некоторые женщины знакомятся с данным недугом во время беременности по причине возросшей нагрузки на стопу. Чаще проблема смещенной косточки возникает в возрасте от 30 до 40 лет. В 20-летнем возрасте она появляется крайне редко, и только из-за проблем в эндокринной системе.
Избавляться от выпирающей кости необходимо при первых же признаках, когда сустав отклоняется на 15°, или на 10%. В противном случае возникают серьезные проблемы. Медицина выделяет 4 стадии недуга:
- Первая стадия предусматривает небольшое выпирание косточки. Нередко на ней появляются мозоли после нескольких недель тесного соприкосновения с обувью.
- На второй стадии сустав отклоняется от 20 до 30°. Обувь становится неудобной. Слабые болевые ощущения, как правило, появляются вследствие нагрузок или после длительной ходьбы.
- Третья стадия предполагает уклон сустава на 40° от привычного положения. Ступня расширяется настолько, что привычная обувь становится непригодной к носке, необходимо покупать ботинки на 3 размера больше. Боль возникает даже при минимальной нагрузке.
- При четвертой стадии кость выпирает на 50° и больше. Болевые ощущения становятся постоянными. Иногда передвигаться невозможно. Хрящевые ткани воспаляются, а шишка отекает и приобретает синий или красный цвет. Возможно развитие артроза.
Современные способы устранения
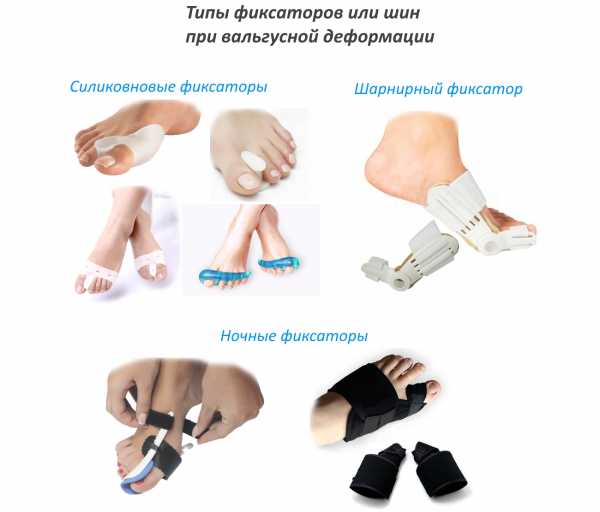
Избавиться от косточек на ногах дома без операций эффективнее всего с помощью специальных ортопедических фиксаторов, параллельно практикуют массаж. Для этого приобретают бандажи, шины и межпальцевые вкладыши. Их можно свободно купить в аптеке.
Существуют многочисленные отзывы, подтверждающую действенность данных устройств. Принцип работы элементарен: сустав возвращается на место вследствие внешнего давления.
Обычно сильнодействующие громоздкие фиксаторы применяют ночью, так как в них трудно передвигаться.
Для дневного ношения используют менее эффективные, но более удобные для передвижения подкладки между пальцами.
Еще одним эффективным способом избавления от выпирающей косточки на ноге является ортопедическая стелька. Она распределяет по стопе нагрузку, снимая ее с больного участка, делая своеобразный массаж. Важно, чтобы обувь была удобной, на ровном ходу, а изготовлена из натурального материала, что позволит коже дышать.
Ортопедические стельки зарекомендовали свою действенность на 1 и 2 стадиях болезни. В более запущенных случаях они неэффективны, поэтому, скорее всего, понадобится хирургическое вмешательство.
Избавление от проблемы с косточкой может проводиться с помощью современного магнитного пластыря. Внутренняя клейкая сторона пропитана экстрактами целебных трав. Это шафран, куркума и горчичный порошок. Принцип действия основан на том, что лечебные компоненты быстрее впитываются в сустав благодаря магнитному излучению.
Для устранения косточки необходимо 16 таких пластырей. Каждый из них должен использоваться 2 дня, после чего его меняют.
Однако у метода лечения есть противопоказания: пластырь нельзя клеить, если на коже есть раны. Его нельзя применять беременным и кормящим женщинам и людям, страдающим аллергией на имеющиеся в нем вещества.
Традиционные способы устранения
Привычные методы лечения косточек на ногах в домашних условиях по большей части подразумевают использование компрессов, настоек и подручных средств. С их помощью происходит рассасывание кальцинатов за счет натуральных компонентов. Также они способны снять болевые ощущения. Средства эффективны на начальных стадиях, когда выпирание не превышает 20°.
- Приготовить лекарство можно из домашнего куриного яйца, так как в нем достаточно полезных веществ. Его нужно положить в глубокую миску, не разбивая, залить 7% уксусом. Яйцо с уксусом оставляют в темном и холодном месте на 2 недели, за это время жидкость разъест скорлупу. Через 14 суток в миску нужно добавить 1 ст. л. топленого свиного жира и 10 г скипидара. После тщательного взбалтывания средство будет готово. Его необходимо наносить на косточку на 30 минут 1 раз в 2 дня. Спустя 15 дней можно увидеть результат.
- Лечение в домашних условиях выпирающей косточки может проводиться с помощью одуванчиков: 100 г измельченных растений необходимо смешать с йодом так, чтобы он их скрыл. Затем средство оставляют в месте, недоступном для солнечных лучей, на 4 дня. После настаивания смеси ею нужно смазывать косточку. Это делают после того, как нога будет распарена и вытерта насухо.
- Еще один способ того, как избавиться от косточки на ноге в домашних условиях, основан на применении листьев лопуха. Для этого необходимо 2 больших свежих листка растения смазать скипидаром и обмотать ими ногу. Сверху закрывают пленкой из полиэтилена, следующий слой — шерстяная ткань. Процедура осуществляется ежедневно в течение 3 месяцев. Однако такой компресс нельзя держать дольше 30 минут, иначе можно получить ожог.
- Лечить косточки на ногах можно при помощи красной глины. Взять 50 г вещества и смешать с 1 ст. теплой воды, в котором разведена 1 ч. л. морской соли. В смесь нужно добавить 5 капель скипидара. Далее глина лепится к месту, где образовалась косточка. Держать средство нужно до полного затвердения. Снять компресс можно теплой водой. Курс домашнего лечения проводится 1-2 месяца через каждые 3 дня.
- Простой народный способ избавления от косточки заключается в применении йода. Проблемное место нужно смазать камфорным маслом, а затем обработать йодом. Время от времени косточку нужно аккуратно массировать. Процедуру следует проводить ежедневно в течение 2 недель.
- Еще один простой вариант того, как убрать косточку на ноге в домашних условиях, предусматривает использование свежих картофельных очисток. Их следует положить в емкость, залить водой и прокипятить 30 минут. Когда картофельный бульон немного остынет, его сливают в таз и доливают еще теплой воды. Ноги опускают туда на 40 минут, чтобы они опустились по щиколотку.
- Лечить косточки на ногах в домашних условиях можно с помощью животной желчи. Для процедуры подойдет желчь коня, свиньи, коровы или курицы. Ими необходимо смазывать выпирающую кость и смывать спустя 20-30 минут после нанесения. Курс следует проводить полтора месяца.
- «Голодная» слюна также может помочь избавиться от косточки. Нужно сразу после пробуждения плевать на нее и делать массаж. Такой способ лучше использовать в качестве дополнительной меры, вместе с другими способами лечения.
Антон Игоревич Остапенко
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
massazh.artrit-sustav.ru
Ответы@Mail.Ru: Торчит копчик.
Хвост полезен иногда. Пусть растет.
попробуй упасть на него, должен спрятаться…
<a rel=»nofollow» href=»http://www.woman.ru/beauty/body/thread/3863381/» target=»_blank»>http://www.woman.ru/beauty/body/thread/3863381/</a> <a rel=»nofollow» href=»http://forum.nedug.ru/archive/t-10595.html» target=»_blank»>http://forum.nedug.ru/archive/t-10595.html</a> <a rel=»nofollow» href=»http://www.eva.ru/static/forums/80/2006_10/746377.htm» target=»_blank»>http://www.eva.ru/static/forums/80/2006_10/746377.htm</a>
а это точно копчик?
Редко, но обращаются пациентки с подобными жалобами. У ВСЕХ данная проблема появилась после родов и связь действительно очевидна. Делаете рентгеновские снимки крестца-копчика в 2х проекциях после подготовки ( клизма или слабительные) . И со снимками проводится (только у грамотного ортопеда! , иногда проктологи занимаются) вправление копчика. Через прямую кишку- один палец внутри, один на поверхности кожи. Естественно под внутривенным наркозом. Проблема решается. Остаётся оценить степень необходимости- если мешает, исправьте, если нет- не стоит. Поправляйтесь.
touch.otvet.mail.ru
как самостоятельно выровнять, операция по удалению кисты и опухоли копчика
Искривление копчика является серьёзным заболеванием, при котором выпирает копчиковая часть позвоночника, вызывая неприятные болевые ощущения у человека. При появлении таких симптомов следует незамедлительно обратиться к доктору.
Естественное анатомическое строение копчика предполагает, что данная часть человеческого позвоночника должна располагаться таким образом: направление верхней задней части к переду под острым углом, верхнее основание должно смотреть вниз. Около семидесяти процентов людей обладают таким строением копчиковой части. Но бывают ситуации, когда рентгенограмма демонстрирует совершенно противоположную направленность верхушки кокцигеального типа или изменённый наклонный угол (загнутый, искривлённый или удлинённый копчик).
А можно ли самостоятельно вправить копчик в случае его искривления? Что предпринять в случае, если копчик сильно выпирает? Как проводится операция по удалению кисты, а также как избавиться от нароста?
Причины возникновения дефектов копчика
В большинстве случаев подобного рода проблемы возникают из-за травм в области крестцово-копчикового отдела, которые довелось перенести человеку ранее:
- открытые и закрытые переломы;
- обычные вывихи или подвывихи;
- разрыв связок в области крестца и копчика.
В качестве причин возникновения дефектов выступают также врождённые характеристики отдельных индивидов. Согласно данным иностранных авторов, примерно тридцать процентов населения планеты обладают подобными типами анатомической структуры копчиковой части:

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
Копчик — самая нижняя часть позвоночника
- Примерно у пятнадцати процентов людей сильно загнутый вперёд копчик. При таком строении верхняя часть направлена не книзу, а, наоборот, подаётся вперед.
- Примерно у пяти процентов жителей планеты может быть прямой угол копчика, направленный во внутреннюю часть тазовой полости, между первым и вторым отделами копчика либо между вторым и третьим.
- Ещё примерно десять процентов людей обладают своеобразным копчиковым подвывихом.
Как осуществляется диагностика
Если у пациента возникает копчиковый загиб, который направлен во внутреннюю область полости небольшого таза, это может привести к проявлению симптоматики такого характера:
Рекомендуем по теме:
- В качестве основного симптома выступают болевые ощущения в районе копчика: боль может быть стреляющей либо ноющей. В случае длительного нахождения в сидячем положении, стоячем положении либо при наклоне снижается интенсивность болевых ощущений. При передвижении или нахождения в лежачем положении патологический синдром способен почти не вызывать беспокойства. Возможно проявление иррадиации, приходящейся на перинальную часть, паховую область или бедро (наиболее часто эффекту подвергается именно внутренняя поверхность).
- Проблемы с осуществлением дефекации. Это может быть возникновение запора, появление мышечной напряжённости в области дна таза.
- Резкая смена настроения, у человека появляется ощущение тревоги или депрессии.
Есть люди, у которых при копчиковом искривлении или смены его наклонного угла не возникает никаких проблем, то есть внешне можно наблюдать абсолютно нормальный вид в клиническом плане.
Вспомогательная диагностика расположения копчика осуществляется по очень простой программе:
- проведение ПРИ;
- проведение рентгенографии в области малой тазовой части либо в районе сопряжения крестца и копчика. Осуществление тестов функционального характера с применением рентгеновской процедуры в двух положениях: сидячем и стоячем.
- проведение томографии компьютерного типа в случае если кости малой тазовой части будут недостаточно визуализированы.
Подробнее ознакомиться со строением копчика можно на фото в разных его положениях, а также посмотрев видео операции.
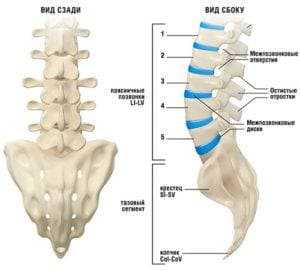
Крестцовый отдел и копчик
Как проводится лечения копчика
Лечение копчикового загиба связано полностью с состоянием человека, который обратился к врачу, а также степени выраженности синдрома боли, который он испытывает.
Новые травмы в месте соединения крестца и копчика могут потребовать активной лечебной тактики. Если копчик стал выпирать, то врачи осуществляют его вправление. После такой процедуры больному требуется постельный режим, прием в пищу НПВС (нестероидных противовоспалительных препаратов), в качестве свечей и различных инъекций, а также ЛФК/физиолечение. Терапия сопровождается употреблением слабительных препаратов и свечей ректального типа. Период нетрудоспособности обычно занимает от 2 недель до 2 месяцев. Срок зависит от разновидности травмы у пациента.
Рекомендуем по теме:
Старые травмы, которые стали причиной появления копчикового загиба, диагностируются консервативными способами на основании умеренного понижения качества жизненных аспектов пациента. Лечебная терапия подобна той, которая применяется во время кокцигодинии. В качестве базовых лекарственных средств выступают препараты противовоспалительного типа, анальгетические средства, миорелаксанты центрального действия, анестезиновые свечи и пресакральная блокада.
Как месторасположение копчика может повлиять на роды

Боль в копчике
Не самым приятным последствием некорректного расположения копчиковой части для лиц женского пола может оказаться нарушение естественного течения родов (после родов проблемы могут продолжиться). Из-за того, что верхушка копчика считается точкой возникновения выходного отверстия из тазовой полости, то резкая её направленность в переднюю область уменьшает размер кости. По этой причине родовой канал может затруднить прохождение по нему ребёнка. В связи с этим, придётся в быстром темпе проводить кесарево сечение. По этой причине каждой женщине, которая имеет травму в копчиковой и крестцовой областях, необходимо, готовясь к периоду беременности, пройти процедуру рентгенографии сразу в двух проекциях либо компьютерной томографии для того, чтобы определить месторасположение верхушки кокцигеального образца. Подобные процедуры смогут уберечь женщину от лишних трудностей как до родов, так и после.
Во время беременности методы рентгеновского типа рекомендуется заменить процедурой магнитно-резонансной томографии. Однако, в наше время рентгенография производит самую минимальную нагрузку лучевого характера на организм человека. В случае выявления симптомов, связанных с искривлением копчиковой части, рекомендуется провести кесарево сечение.
Возникновение опухоли на поверхности копчика
На данный момент существует несколько разновидностей опухоли на копчике. Проявляться опухоль на копчике может как в возрасте зрелом, так и у новорожденных детей.
Новообразования врождённого типа обычно подразделяются на:
- расщепление позвоночной части;
- появление тератомы в районе крестца и копчика;
- киста копчика.
У взрослых людей возникновение опухоли обычно связано с хордомой или костным раком. Самой распространённой разновидностью опухоли копчика является киста. В качестве симптомов кисты копчика обычно выступают:
- появление проёмов в межъягодичных складках;
- ощущение зуда, распространяющегося вдоль позвоночной области;
- появление болевых ощущений в районе копчика при нахождении в лежачем либо сидячем положении.
docsustavov.ru
Загиб копчика внутрь: симптомы, как лечить последствия (фото)?
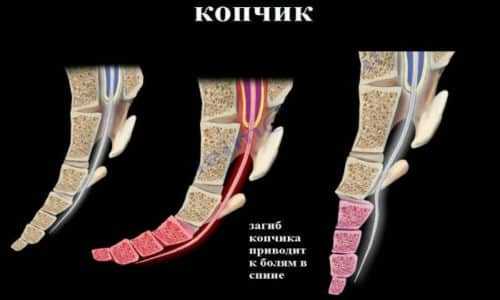
Копчик – это 3-5 позвонков, один из них с выростами, а остальные – округлые, он случит местом крепления мышц, тканей. В нормальном положении он немного загнут вперед.
В возрасте примерно 25 лет, скелет человека отвердевает. При серьезных травмах, он может смещаться вперед или в сторону, при этом он станет выпирать и болеть. Также иногда копчик загнут внутрь. Указанная патология требует немедленного лечения.
Причины загиба
Нормальное положение наблюдается примерно у 70% людей. Но в некоторых случаях на рентгенограмме выявляются изменения в угле наклона или направленности копчика. Почему это происходит?
- из-за ранее перенесенных травм: переломов, вывихов, разрывов связок;
- врожденной аномалии у человека;
- оставшиеся 30% населения имеют другое строение.
Очень часто загиб копчика внутрь появляется после рождения детей. Это из-за изменений в организме, расширения тазовых костей. Родовая деятельность часто влечет за собой смещение костей таза и изменение положения копчика.
Еще одна распространенная причина возникновения патологии – заболевания позвоночника. Деформация поясничного отдела вызывает аналогичное состояние и копчика. Этот загиб копчика фото покажет.

Симптомы загиба
При изменении местоположения кости могут наблюдаться следующие симптомы.
- Самый главный – боль в нижней части спины. Она может быть ноющей или стреляющей. Возникает при вставании после долгого сидения, если человек наклоняется вперед. В других положения тела (лежа, при ходьбе) боль обычно себя не проявляет;
- Еще один симптом искривления внутрь – затрудненный и болезненный акт дефекации, запор;
- Как ни странно, копчик влияет и на психологический аспект человека. Это проявляется в появлении чувства тревожности, мнительности, депрессии.
Характерно то, что во многих случаях загиб копчика, симптомы этого могут себя никак не проявлять. Только дополнительная диагностика поможет выявить болезнь. В частности, при пальцевом ректальном исследовании.
Также наличие патологии покажет рентгенография малого таза, компьютерная томография или магнитно-резонансная терапия.
Независимо от того, что послужило причиной искривления внутрь, болевой синдром имеет одинаковый характер. Он проявляется в сильной боли в области повреждения, усиливающейся при движениях тела.
Такие же ощущения возникают и в заднем проходе, что порой затрудняет правильную постановку диагноза и требует дополнительного обследования. В любом случае, появление болезненных ощущений, это повод для незамедлительного визита к врачу.
Лечение заболевания
Загиб копчика как лечить? Терапия начинается с определения стадии заболевания. При едва начавшемся процессе необходимо выбрать как можно активнее тактику. Пациенту вправляют кость или производят репозицию при его переломе.
После этого нужно соблюдать постельный режим до полного заживления, которое наступает обычно через один-два месяца.
Если человек обратился с застарелой травмой, то практикуют консервативное лечение, прием анальгетиков и противовоспалительных препаратов, миорелансантов и свечей.
В случае не наступления положительного эффекта от медикаментозного лечения, проводится оперативное вмешательство – кокцигэктомия или ризотомия.
Следует отметить, что применение консервативной терапии не приведет к выздоровлению пациента, но оно является своеобразным трамплином для дальнейшей операции. Необходимо прежде всего снять воспаление и болевые ощущения. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий.
Ни в коем случае нельзя принимать горячие ванны или натирать поврежденное место согревающими мазями. Можно только удалять возникшую отечность холодными компрессами. Также нельзя лежать на спине или сидеть на подушке.
Мануальная терапия
Одним из эффективных способов лечение смещения является мануальная терапия. Но не стоит торопиться и записываться на прием к непрофессионалу. Ведь при мануальном массаже специалист будет надавливать на больной орган и резко убирать руки.
Что влечет за собой немалое физическое воздействие и благоприятно воздействует на мышцы и связки, стимулируя процесс заживления. Если же мануальщик будет непрофессиональным врачом, то он может лишь навредить при производстве массажа.
При наличии перелома и смещения под углом более 90C°, консервативное лечение не окажет необходимого действия и необходимо сразу же приводить хирургическую операцию.
В настоящее время становится все больше женщин, у которых болит копчик после родов. Это происходит из-за увлечения обезболивающими средства при родовой деятельности и неправильных потугах, при которых копчик выпирает или загибается внутрь. Если вовремя не вылечить загиб копчика последствия могут наступить непредсказуемыми.
Видео по теме
sustavy-bolyat.ru
симптомы, последствия, лечение, признаки. Что делать если сломан копчик?
Копчик – часть позвоночника человека, расположенная в глубине мягких тканей, однако травмы его встречаются нередко. Далее рассмотрим, можно ли сломать копчик и что делать при подозрении на перелом копчика.
Копчик – часть позвоночника человека, расположенная в глубине мягких тканей, однако травмы его встречаются нередко.
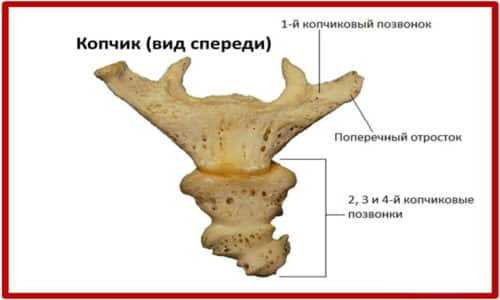
Строение копчика
Чтобы понимать сущность возникновения симптомов после травмы, необходимо представить анатомию.
Копчик, являясь рудиментарным органом, состоит из неполноценных позвонков, называемых сегментами (обычно 4-5). Между собой они достаточно хорошо соединены плотной хрящевой тканью. У взрослого человека в норме эта ткань заменяется костной примерно после 25 лет.
Между копчиком и крестцом имеется крестцово-копчиковый сустав (сочленение), укрепленный крестцово-копчиковыми связками: передней, задней поверхностной, задней глубокой и боковыми.
У взрослого человека крестцово-копчиковое сочленение может либо сохраняться в неизменном виде, либо также окостеневать. И то, и другое – вариант нормы.
Следует также отметить, что копчик является одной из точек прикрепления следующих мышц: копчиковой мышцы и мышцы, поднимающей анус. Обе они составляют глубокую часть диафрагмы тазового дна.
Таким образом, при возникновении травмы в процесс вовлекается не только костная структура, но и крестцово-копчиковые связки, испытывающие избыточное натяжение или разрыв, а также сухожилия копчиковой мышцы и мышцы, поднимающей анус. Теперь легче понимать, откуда при травмах крестцово-копчиковой области появляются те или иные симптомы.
Классификация травм
Все травмы копчика можно разделить на группы:
- Вывихи копчика характеризуются смещением в крестцово-копчиковом суставе с полным нарушением конгруэнтности (соответствия суставных поверхностей друг другу) (см. рисунок 1).
- Подвывихи – это неполное смещение в крестцово-копчиковом сочленении с частичным сохранением конгруэнтности суставных поверхностей.
- Неполный перелом костей (трещина в копчике).
- Отрыв какого-либо копчикового сегмента от другого (разрыв синхондроза) при условии, что нет полного окостенения, иначе речь идет уже о переломе.
- Отрыв первого копчикового позвонка в области крестцово-копчикового сочленения.
- Закрытые переломы копчика без смещения отломков – нарушение целостности костного сегмента (позвонка) без смещения и повреждения кожных покровов.
- Закрытые переломы со смещением отломков – нарушение целостности копчикового сегмента (позвонка) со смещением и без повреждения кожных покровов.
- Переломовывихи – сочетание вывиха в крестцово-копчиковом суставе (сочленении) и внутрисуставного перелома.
- Открытый перелом – редкая травма, обычно обусловленная авариями (например, автомобильными), с многочисленными переломами таза, с повреждением кожных покровов и внутренних органов.
Закрытые переломы копчика без смещения отломков – нарушение целостности костного сегмента (позвонка) без смещения и повреждения кожных покровов.
У детей и в молодом возрасте чаще встречаются вывихи и подвывихи, у пожилых – переломовывихи и закрытые переломы в связи с возрастным снижением плотности костной ткани.
Каким может быть перелом копчика
Переломы копчика в зависимости от причины делятся на:
- Травматические – возникшие в результате травмирующего фактора.
- Патологические – причиной является остеопороз или опухоли (подробнее здесь).
По направлению линии слома:
- Поперечные, т.е. копчиковый позвонок ломается поперек.
- Компрессионные, т.е. слом происходит под влиянием сдавления на фоне сопутствующей патологии. Обычно компресссионные переломы обусловлены остеопорозом, опухолевым и метастатическим процессом.
По срокам давности переломы копчика делят на:
- Свежие, срок давности которых не превышает 3 недель.
- Старые (застарелые) со сроком давности месяц и более.
- Несросшиеся, которые характеризуются отсутствием консолидации в средние сроки образования костной мозоли. То есть, если через месяц после травмы срастания перелома нет, его называют несросшимся.
- Ложный сустав. Формируется в месте перелома, если нет срастания в течение 2 средних сроков и более. То есть перелом, не сросшийся в течение 2-3 месяцев, формирует ложный сустав.
Смысл разделения переломов на свежие и старые заключается в том, что тактика их ведения и лечения коренным образом отличается.
После травматического повреждения в месте перелома формируется гематома, которая рассасывается где-то к концу первой недели от момента травмы. Примерно к этому же моменту (5-7-е сутки) начинается формирование первичной мягкой мозоли – соединительной ткани между отломками. Из нее далее начинается формирование костной мозоли, завершая цикл заживления перелома. В эти сроки еще возможно сопоставить отломки таким образом, чтобы не нарушалась физиология.
После травматического повреждения в месте перелома формируется гематома, которая рассасывается где-то к концу первой недели от момента травмы.
Полностью костная мозоль формируется к 30-40-му дню от момента травмы, поэтому если перелом копчика не лечился в этот период времени, то далее исправить его кривизну, смещение, загиб (как следствие неправильного сращения) можно лишь новым переломом, осуществляемым хирургическим путем.
По наличию осложнений перелома:
- Осложненный остеомиелитом, кровотечением, повреждением внутренних органов отломками (прямой кишки) и др.
- Неосложненный.
Как можно сломать копчик
Выделяют два основных механизма травмирования.
Первый – падение на ягодичную область, особенно при проскальзывании на льду, катании на коньках, танцах. Часто пострадавшими оказываются танцовщицы, балерины, фигуристы, дети, пожилые люди. Однако и другие категории населения могут получить перелом копчика таким путем. Направление силы при травме – снаружи внутрь, следовательно, смещение копчиковых сегментов и отломков также будет происходить кнутри, вглубь полости малого таза.
Второй механизм переломов копчика – роды, особенно осложненные клинически узким тазом, при наличии крупного плода и/или дискоординации родовой деятельности. Здесь направление силы – из полости малого таза кнаружи, поэтому происходит избыточное разгибание в крестцово-копчиковом сочленении.
О причинах болей в копчике после родов читайте здесь.
И в первом, и во втором случаях последствиями могут быть вывихи, подвывихи и переломы. Какое повреждение разовьется, зависит от упругости и эластичности связочного аппарата, плотности костной ткани, толщины мягких тканей.

Один из основных механизмов травмирования копчика – падение на ягодичную область, особенно при проскальзывании на льду, катании на коньках, танцах.
Как понять что сломал копчик
Симптомы перелома копчика не будут отличаться от вывихов, подвывихов или трещин. По клинической картине нельзя узнать, каким конкретно повреждением вызван болевой синдром и другая симптоматика.
- Ведущий симптом – боль в копчике. Боль при переломах (так же как и при вывихах) копчика характеризуется высокой интенсивностью в первые несколько суток с дальнейшим ее уменьшением. У пострадавшего вероятно нарушение сна, невозможность лежать на спине, сидеть, приседать, вставать из положения сидя, наклоняться вперед (подробнее здесь). При ходьбе или стоя боль менее выражена, но в острый период все же имеется. Во время дефекации боль в усиливается, в связи с чем могут развиться запоры. Связано это с напряжением мышц тазового дна, имеющих точку прикрепления к копчику. При натуживании их сокращения приводят к дополнительному движению отломков и усилению болевого синдрома.
- Отек, припухлость в области травмы – дополнительные симптомы, поэтому могут быть не всегда. Максимально выражены к концу вторых суток, затем отек постепенно уменьшается.
- Гематома – это ограниченный кровоподтек на коже крестцово-копчиковой области.
- Наличие в кале свежей крови, позывы на дефекацию – признаки повреждения прямой кишки, при внутрибрюшной травме развивается клиника острого живота.
- При открытом переломе в ране визуализируются костные отломки.
Диагностика перелома копчика
В связи с тем, что симптоматика всех повреждений в копчиковой области, за исключением ушибов, схожа, то следует общаться к врачу травматологу-ортопеду с любыми травмами в самые короткие сроки. Дифференциальную диагностику травм крестцово-копчиковой области и других заболеваний должен выполнять только медперсонал. Пациенту помимо осмотра и сбора анамнеза обязательно проводится пальцевое ректальное исследование.
Пальцевое ректальное исследование позволяет выявить патологическую подвижность (мобильность) и крепитацию (своеобразное похрустывание) отломков, болезненность в области повреждения, напряжение мышц тазового дна.
Из дополнительных методов обследования при травмах обычно выполняются:
- Рентгенография крестцово-копчиковой области (таза) в прямой и боковой проекциях. Данный метод не является золотым стандартом диагностики перелома копчика, так как визуализация сегментов затруднена из-за толщины мягких тканей, в связи с чем иногда бывает сложно определить наличие перелома.
- Компьютерная либо магнитно-резонансная томография крестцово-копчиковой области применяется при недостаточной визуализации костей, сомнительном диагнозе.
- УЗИ мягких тканей крестцово-копчиковой области и органов малого таза для исключения повреждения внутренних органов, гематом.

Свежие переломы копчика достаточно легко дифференцировать, зато старые, когда костная мозоль уже сформировалась, бывает очень сложно отличать от одного из вариантов нормальной анатомии копчика. С данной задачей лучше всего справляются КТ и МРТ.
Варианты анатомии копчика, выделяемые зарубежными авторами, подразделяются на 4 типа:
- Первый тип встречается у 70% людей, характеризуется направленностью вершины копчика каудально (вниз) и немного вперед.
- Второй тип встречается примерно у 15% людей, при этом сам копчик и его вершина направлены вперед под прямым углом.
- Третий тип (5% людей) отличается образованием резкого угла копчика вперед между первым и вторым сегментами либо вторым и третьим.
- У 10% людей имеется подвывих на уровне крестцово-копчикового сустава.
Человек, имеющий 2-4-й тип анатомии копчика, более склонен к развитию идиопатической кокцигодинии, в связи с чем у него выше риск гипердиагностики травм (переломов, вывихов). Лечение идиопатической (с невыясненной причиной) кокцигодинии точно такое же, как и посттравматической.
Лечение переломов копчика
Лечение переломов копчика, как правило, ведется по следующим направлениям:
- Сопоставление отломков (репозиция отломков).
- Иммобилизация места перелома – это обездвиживание места повреждения с целью создать благоприятные условия для образования костной мозоли.
- Адекватное обезболивание: общее и местное.
- Противовоспалительная терапия;
- Препараты кальция и витамина Д, кальцитонина у пожилых женщин в менопаузе, коррекция явлений остеопороза и остеопении.
- Физиотерапия.
Лечение переломов копчика, напрямую зависит от длительности травмы и степени ее тяжести.
- Закрытые переломы без смещения и компресссионные переломы. При таких травмах репозиция отломков не требуется, иммобилизация места перелома сложна в силу того, что копчик является точкой прикрепления мышц тазового дна, а значит, все физиологические отправления могут провоцировать движение отломков в месте повреждения. Для облегчения консолидации места перелома рекомендуют пользоваться специальными ортопедическими подушками под крестец и копчик (либо валик), назначают постельный режим в домашних условиях на 7-10 дней (у пожилых 2 недели) в положении на спине с чуть разведенными ногами (по Волковичу), для облегчения акта дефекации назначаются слабительные (все описанные меры используются для уменьшения напряжения копчиковой мышцы и мышцы, поднимающей анус). При свежем переломе пациенту назначаются НПВС-препараты («Диклофенак», «Мовалис», «Нимесил» и др.), свечи с анестезином, диклофенаком и др., препараты кальция и витамина Д, при выраженных болях проводятся новокаиновые блокады по Аминеву (либо сочетание новокаин + лидокаин для усиления анальгетического эффекта).
- Закрытый перелом со смещением и переломовывих. В данном случае необходима репозиция отломков и вправление крестцово-копчикового сустава. Манипуляция производится под местной анестезией (пресакральная блокада новокаином, лидокаином), при этом одной рукой врач фиксирует отломки через прямую кишку, а другой через мягкие ткани снаружи. Метод называется двуручным, бимануальным и требует высокой осторожности, так как острыми краями отломков возможно повреждение стенки прямой кишки и параректальной клетчатки. Иммобилизация выполняется таким же образом и на те же сроки, что и при переломе без смещения. Противовоспалительная, анальгезирующая терапия, физиолечение не отличается при данном типе травмы от вышеописанного перелома без смещения.
- Открытый перелом требует активной тактики, лечения травматического шока, обезболивания. Репозиция отломков осуществляется в открытом доступе через рану одновременно с ПХО, при необходимости дистальный отломок удаляется. В дальнейшем иммобилизация, анальгезирующая и противовоспалительная терапия ведется как при закрытом переломе.
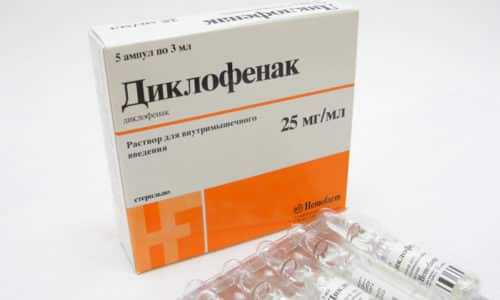
При свежем переломе пациенту назначается Диклофенак.
При обращении пациента позднее четвертых-пятых суток от момента травмы постельный режим не назначается, проводится противовоспалительная терапия, новокаиновые блокады при необходимости, физиолечение.
Лечение застарелого перелома копчика, сопровождающиеся выраженным болевым синдромом (кокцигодиния), требуют назначения препаратов НПВС, препаратов, улучшающих микроциркуляцию крови, миорелаксантов, физиотерапии, ЛФК, новокаиновых блокад и блокад с ГКС. При отсутствии эффекта от лечения в домашних условиях и выраженном болевом синдроме делают операциию по резекции копчика. Эффект от хирургического лечения расценивается как очень хороший.
Закрытый перелом копчика кодируется МКБ S32.2.0, сроки временной нетрудоспособности при переломах копчика без смещения составляют в среднем 55-80 дней, со смещением – 75-90 дней с возможностью МСЭ (согласно Рекомендациям (1)).
Ортопедические подушки при переломах копчика
Снизить нагрузку на травмированный орган в домашних условиях, снять напряжение с мышц промежности (например, в послеродовый период) помогают специальные ортопедические подушки для сидения. Их делают из различных материалов и разной формы:
- В форме кольца, отверстие в центре позволяет избежать нагрузки на копчик и промежность, а вес тела человека перераспределяется равномерно между тазом и бедрами. При посадке важно, чтобы седалищные бугры упирались в подушку, а промежность и копчиковая область оказались в центре. Такую подушку следует располагать на жесткой поверхности. Выпускаются подушки из пенополиуретана и обычной резины. Пенополиуретановые подушки имеют оптимальную плотность, способны выдерживать значительный вес на себе, долговечны в отличие от резиновых подушек, наполненных воздухом, не требуют подкачивания. Кроме того, резиновые подушки могут вызывать развитие местной реакции – покраснение, зуд, сыпь.
- В форме прямоугольника с вырезом. При посадке на такую подушку область копчика следует разместить в вырезе, при этом вес, как и в первом случае, будет перераспределяться на окружающие ткани. В состав такой подушки, как правило, входит полиуретан.
Реабилитация после перелома копчика
Упражнения ЛФК назначаются пациентам со свежими переломами уже со 2-го дня болезни, интенсивность нагрузки распределяется по периодам. 1-й период длится 3-4 дня и оканчивается, когда пострадавший может поднять ноги выше ортопедической подушки и повернуться на живот.
2-й период продолжается от конца первого периода до той поры, когда пациент сможет самостоятельно вставать, т.е. до 8-10 дней от момента травмы.
Длительность 3-го периода от конца предыдущего до 16-21-го дня от момента травмы.
Упражнения в каждом периоде отличаются по нагрузке и представлены в таблице ниже.
[table id=15 /]
Упражнения ЛФК при кокцигодиниях, застарелых травмах


Последствия и прогноз
Свежие переломы при своевременном обращении к врачу лечатся относительно быстро и с хорошей эффективностью.
При обращении к врачу в поздние сроки, по прошествии 5-7 суток от момента травмы и позже, когда костная мозоль уже начинает формироваться, лечение уже не может быть полностью эффективным. Как правило, последствия переломов могут быть двух видов:
- Неправильное срастание отломков может приводить к развитию кокцигодинии, т.е. заболевания, характеризующегося хроническими болями в области копчика, особенно при длительном сидении, попытках встать из положения сидя, приседаниях. Кокцигодиния лечится длительно и часто неэффективно в силу вовлечения в патологический процесс копчикового сплетения и связок крестцово-копчикового сустава. Иногда требуется резекция, которая также не приводит к 100-проентному результату выздоровления.
- При неправильном срастании отломков у женщин копчик может отклоняться вглубь полости малого таза практически под прямым углом. Такое положение копчика может уменьшать прямой размер выхода таза, необходимый для продвижения ребенка в процессе родов.
Прямой размер выхода таза – это расстояние, измеряемое от середины лобкового симфиза по нижнему его краю до верхушки копчика. При вычитании из полученного размера 1,5 см с учетом мягких тканей получается конечный прямой размер таза. В норме он равен 9,5 см. Таким образом, его уменьшение является фактором риска развития клинически узкого таза в родах, поэтому чаще всего роды при этой патологии производятся путем кесарева сечения.
[morkovin_vg video=»SfqHAfqslsY;2U2A2xg1mk8″]
Дополнительные источники:
- Методические рекомендации Минздравмедпрома РФ от 28.12.1995. Ориентировочные сроки временной нетрудоспособности при наиболее распространенных заболеваниях и травмах.
- Справочник по травматологии и ортопедии. А.А. Корж, Е.П. Меженина, А.Г. Печерский, В.Г. Рынденко.
- Частная патология. С.Н. Попов, Н.М. Валеев, Т.С. Гарасева.
spinazdorov.ru
