Содержимое мочевого пузыря гомогенное что это такое – Гомогенное содержимое мочевого пузыря — что это значит
Что такое гомогенное содержимое мочевого пузыря
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Утолщение стенки мочевого пузыря
При различных заболеваниях мочевыделительной системы может наблюдаться утолщение стенок мочевого пузыря. Данная патология довольно неприятна и требует незамедлительного лечения.
Как правило, определить ее можно с помощью УЗИ. На основании его результатов врач дает соответствующие рекомендации, назначает курс терапии.
Что представляет собой утолщение стенок мочевого пузыря?
Чтобы своевременно начать лечение, важно знать, каковы симптомы заболевания. Показаниями для назначения УЗИ и детального обследования являются:
- Боли внизу живота и во время мочеиспускания. Это основные симптомы цистита, мочекаменной болезни, которые иногда указывают на образование опухолей.
- Гематурия — одна из самых распространенных патологий. Моча при недуге окрашивается в красный цвет из-за попадания в нее кровяных телец. Болезнь развивается при мочекаменной болезни, когда мочевыделительные пути страдают от камней и выводимого из организма песка. Нередко гематурия возникает при травме органов мочевыделительной системы.
- Постоянное ощущение наполненного мочевого пузыря.
При сдаче анализов мочи обнаруживается повышенное содержание лейкоцитов, наличие белков и бактерий.
В некоторых случаях для постановки диагноза наряду с УЗИ требуется делать цистоскопию. При этом можно проверить и осмотреть структуру внутренней поверхности мочевого пузыря.
Благодаря подобной процедуре можно своевременно обнаружить онкологию, полипы и другие серьезные заболевания, которые на начальной стадии развития зачастую протекают бессимптомно.
Чтобы исследования дали точные результаты, специалисты рекомендуют делать УЗИ на полном мочевом пузыре. В таком случае толщина стенок будет определяться точно, утолщения будут с четкими границами, лучше видна локализация.
Причины появления утолщений стенок мочевого пузыря
Зная причины появления заболевания, можно предотвратить его развитие или остановить на раннем этапе. У мужчин симптом утолщения чаще всего связан с преграждением протоков предстательной железы. Как правило, это происходит при мочекаменной болезни.
Гидронефроз — сложное заболевание, при котором наблюдается расширение чашечки и лоханки мочевого пузыря. В данном случае рекомендуется провести тщательное обследование мочеточников и почек. Эта болезнь характеризуется прогрессирующим развитием.
При недуге наблюдаются физиологические изменения мочевого пузыря, такие как дивертикулы. Подобные выпячивания на поверхности органа вызывают застаивание мочи, что, в свою очередь, приводит к воспалительным процессам.
Хронические заболевания характеризуются неравномерным утолщением стенок мочевого пузыря. Наличие паразитов вызывает уплотнение стенок из-за отложений кальция.
Полипы в мочевом пузыре бывают размером от нескольких миллиметров до нескольких сантиметров. При их наличии моча обычно имеет вкрапления крови.
Причин возникновения утолщения стенок мочевого пузыря может быть очень много, так как все органы и системы в организме взаимосвязаны. Нарушения в одном органе вызывает сбои в работе другого. Поэтому для постановки диагноза требуется тщательное обследование и наблюдение пациента.
Как только появились первые симптомы недомогания, необходимо обращаться к специалистам, чтобы не допускать развития болезни и ее перехода в хроническую форму.
Данное заболевание наблюдается также и у детей. Самое главное, своевременно заметить симптомы, так как дети не могут сами объяснить, что именно их беспокоит. Ребенок при этом может не чувствовать дискомфорта. Здесь особенно важно своевременно поставить диагноз и определить, врожденный это порок или приобретенный.
У маленьких детей появление взвеси чаще всего не является патологией, поэтому для постановки диагноза здесь требуется более тщательное обследование, чем при подобных симптомах у взрослых.
Немаловажным является и возраст пациента, так как от этого зависит, какое количество жидкости считается нормой для заполнения мочевого пузыря.
Для назначения лечения очень важна правильная постановка диагноза. Только тогда оно будет эффективным и результативным. Так, при мочекаменной болезни важно избавиться от камней и песка. Здесь лечение зависит от размеров имеющихся вкраплений.
Воспалительные процессы, вследствие которых появилось утолщение стенок мочевого пузыря, лечатся с помощью антибактериальной терапии.
Опухоли и полипы в основном удаляются хирургическим путем. Хорошие результаты показывает антибактериальная терапия вкупе с физиопроцедурами, особенно при лечении заболеваний мочевыделительной системы у мужчин.
Все заболевания можно предотвратить, если тщательно следить за своим здоровьем. Так, стоит пересмотреть свой режим дня, изменить рацион питания, отказаться от вредных привычек. Не следует пренебрегать личной гигиеной. При возникновении воспалительных процессов нужно лечить их на начальном этапе, а не когда они перетекают в хроническую форму. Самое главное, отрегулировать обмен веществ.
ВНИМАНИЕ! Вся информация на сайте является популярно-ознакомительной и не претендует на абсолютную точность с медицинской точки зрения. Лечение обязательно должно проводиться квалифицированным врачом. Занимаясь самолечением вы можете навредить себе!
Источник: http://2pochki.com/bolezni/kak-lechit-utolshchenie-stenok-mochevogo-puzyrya
Утолщение стенок мочевого пузыря — что это такое
Встречаются такие патологии мочевыводящей системы, при которых отмечается утолщение стенки мочевого пузыря. Для оказания помощи при таком явлении необходимо точно знать его причину. Следует знать, что бывает диффузное и локальное изменение толщины стенки данного органа. Они могут иметь место при различных заболеваниях.
Для того чтобы провести дифференциальную диагностику болезней, связанных с мочевыводящими органами, врач нередко рекомендует достаточно объективную и доступную процедуру – исследование при помощи ультразвука. Это и позволяет определить изменения структуры стенки мочевого пузыря, наличие в нем образований и другие отклонения.
Диффузные изменения
Диффузные изменения могут отмечаться при наличии хронического воспалительного процесса или резкого повышения нагрузки на стенку мочевого пузыря. Если происходит по той или иной причине нарушение оттока мочи, то орган вынужден затрачивать больше усилий на выталкивание жидкости. Это приводит к увеличению мышечного слоя.
Это бывает в следующих случаях:
- Вывод мочи нарушается при мочекаменной болезни. Но при наличии мелких конкрементов или песка изменений не будет. В том случае, когда камень перекрывает ток мочи, ее накопление в мочевом пузыре создает повышенное давление, и приводит к диффузному утолщению.
- Если в узкой части в области шейки пузыря образуется опухоль, она также может прекратить нормальное выведение урины. Утолщение стенок мочевого пузыря у мужчин наблюдается при патологических процессах в простате (гиперплазия или воспаление). При этом явлении увеличенная железа оказывает давление на уретру, и затрудняет процесс мочеиспускания. Поэтому у представителей сильного пола при обнаружении изменений в стенке пузыря и нарушении его нормального опорожнения обязательной процедурой является исследование предстательной железы.
- Утолщение стенки мочевого пузыря у женщин может вызывать цистит, который бывает и у мужчин, но гораздо реже. Склонность к развитию этого воспалительного процесса у представительниц прекрасного пола обуславливают особенности анатомии – широкая и короткая уретра, близкая ее расположенность к вульве и заднепроходному отверстию.
- Нарушение оттока наблюдается при врожденном или приобретенном стенозе шейки органа. Иногда нарушения эвакуации мочи отмечается в результате сужения внутри уретры. В последнем случае причиной развития отклонения может стать катетеризация или бужирование.
- Иногда хронический уретрит, который чаще бывает у мужчин, становится причиной диффузных изменений стенки пузыря.
- Часто в основе нарушения мочеиспускания стоит наличие дивертикула. Если данное образование локализуется в области шейки, то может перекрыть ее просвет. А при больших размерах дивертикула часть мочи скапливается в нем, и выходит не сразу.
Причины локальных изменений
Нарушения структуры в стенке мочевого пузыря не всегда может быть диффузным. Ряд заболеваний приводят к очаговому процессу. Неравномерное утолщение стенок мочевого пузыря может встречаться в следующих случаях:
- Врожденные особенности строения органа.
- Травматическое повреждение.
- Опухоли, полипы или папилломы.
- Туберкулез мочевого пузыря.
- Шистосомоз.
- Резкое утолщение органа у ребенка отмечается при такой патологии, как нейрогенный мочевой пузырь. При этом отмечается нарушение регуляции процесса мочеиспускания в результате повреждения в ЦНС после родовой травмы или дефекте позвоночника.
Степень изменения стенок мочевого пузыря зависит от длительности и выраженности процесса. Приобретенные и недавно возникшие хронические патологии мочевыводящей системы приводят к умеренным изменениям. Так, умеренное утолщение стенок мочевого пузыря у детей, встречается в том случае, когда патология не относится к врожденным отклонениям.
Как помочь при утолщении стенки
При такой патологии, как утолщение стенки мочевого пузыря лечение зависит от причины этого отклонения.
Если в основе патологии лежит воспалительный процесс, то необходимо применить антибактериальную терапию. Обычно используются антибиотики широкого спектра, которые выводятся через почки. Кроме этого, следует использовать спазмолитики и НПВС при наличии выраженных дизурических явлений.
Мочекаменная болезнь лечиться в зависимости от размеров конкремента. Маленькие камни и песок выводятся при помощи специальных препаратов в совокупности с мочегонными сборами. При развитии почечной колики, следует принять теплую ванну и выпить спазмолитическое средство. В некоторых случаях врач рекомендует дистанционное или контактное дробление камней ультразвуком или лазером. Если камень больших размеров, то необходима хирургическая операция.
Опухолевые образования и врожденные патологии корректируются только оперативным путем. При онкологических проблемах запущенного характера применяется облучение и химиотерапия.
Лечение простатита проводится путем использования антибиотиков, массажа простаты, различными методами физиотерапии. В комплексной терапии заболевания применяется иммунокоррекция, которая совершенно необходима. Врач также рекомендует изменение образа жизни больного – отказ от вредных привычек, полноценное питание, занятия физкультурой или спортом.
Большинство заболеваний, которые сопровождаются утолщением стенки мочевого пузыря, можно предотвратить. Для этого следует нормализовать обмен веществ, откорректировать диету, избегать переохлаждения. Немаловажно соблюдать обычную гигиену и вовремя лечить хронические воспалительные процессы в организме.
Утолщение стенок в мочевом пузыре не является окончательным диагнозом. Поэтому при выявлении такого признака на УЗИ следует подойти к врачу для прохождения дополнительных исследований, постановки окончательного диагноза, и назначения адекватного лечения. Чем раньше будут приниматься меры при той или иной патологии, тем легче можно справиться с проблемой.
Похожие записи:
Добавить комментарий Отменить ответ
- Алексей к записи Сколько стоит почка человека
- Хайбулла к записи Сколько стоит почка человека
- Алексей к записи Сколько стоит почка человека
- Алексей к записи Сколько стоит почка человека
Все материалы предоставленные на сайте носят ознакомительный характер. Консультация с лечащим врачом обязательна!
Источник: http://nashipochki.ru/urologiya/utolshhenie-stenok-mochevogo-puzyirya.html
Что такое гомогенное содержимое мочевого пузыря
Сегодня были на повторном УЗИ: пока все остается без изменений. Расширение сохраняется.
Левая почка — топография не изменена, размеры 54х25мм. Контуры ровные, сохранены. Структуры нечетко дифференцированы.Лоханка смешанного типа расширена до 5,2мм, верхняя группа чашечек 4,4мм. Структура стенок визуализируемых фрагментов лоханки не изменена. Признаков расширения других отделов ЧЛС и мочеточников, интра- и параренальных дополнительных включений не выявляется.Паренхима гомогенная, 7мм.
Правая почка — топография не изменена, размеры 56х24мм. Физиологическая подвижность сохранена в полном объеме. Контуры органов ровные, четкие, сохранены. Визуализируемые фрагменты капсулы без особенностей. Рисунок структур хорошо дифференцирован во всех отделах. Паренхима гомогенная, толщиной 8мм. Признаков дилатации ЧЛС, мочеточника в верхней трети, а также дополнительных интра- и параренальных организованных включений не выявляется
Мочевой пузырь- обычной формы, стенки не деформированы, не утолщены, ровные по внутренней поверхности. Структура их хорошо дифференцирована. Содержимое гомогенное без признаков патологических организованных включений. Расширен дистальный отдел левого мочеточника до 3,2мм.
Заключение: УЗ-признаки пиелокаликоэктазии слева. Расширение дистального отдела левого мочеточника.
Подскажите как она может нам помочь и в чем? По поводу повторной цистографии сказала что нужно дотянуть до года ( почему мы так и не поняли). Может вы нам что-то скажете.
Напомню, раннее нам в сентябре по результатам цистографии был поставлен смешанный ПМР 4ст. с 2-х сторон.СПасибо заранее
Добрый день, уважаемый нефролог! Пишем вам опять, чтобы услышать ваше мнение.
Сегодня были на повторном УЗИ: пока все остается без изменений. Расширение сохраняется.
Левая почка — топография не изменена, размеры 54х25мм. Контуры ровные, сохранены. Структуры нечетко дифференцированы.Лоханка смешанного типа расширена до 5,2мм, верхняя группа чашечек 4,4мм. Структура стенок визуализируемых фрагментов лоханки не изменена. Признаков расширения других отделов ЧЛС и мочеточников, интра- и параренальных дополнительных включений не выявляется.Паренхима гомогенная, 7мм.
Правая почка — топография не изменена, размеры 56х24мм. Физиологическая подвижность сохранена в полном объеме. Контуры органов ровные, четкие, сохранены. Визуализируемые фрагменты капсулы без особенностей. Рисунок структур хорошо дифференцирован во всех отделах. Паренхима гомогенная, толщиной 8мм. Признаков дилатации ЧЛС, мочеточника в верхней трети, а также дополнительных интра- и параренальных организованных включений не выявляется
Мочевой пузырь- обычной формы, стенки не деформированы, не утолщены, ровные по внутренней поверхности. Структура их хорошо дифференцирована. Содержимое гомогенное без признаков патологических организованных включений. Расширен дистальный отдел левого мочеточника до 3,2мм.
Заключение: УЗ-признаки пиелокаликоэктазии слева. Расширение дистального отдела левого мочеточника.
Подскажите как она может нам помочь и в чем? По поводу повторной цистографии сказала что нужно дотянуть до года ( почему мы так и не поняли). Может вы нам что-то скажете.
Напомню, раннее нам в сентябре по результатам цистографии был поставлен смешанный ПМР 4ст. с 2-х сторон.СПасибо заранее
Очень хорошо, что анализы хорошие. Обязательно делайте физиотерапию, очень часто кроется причина именно в функции мочевого пузыря, при нормализации его функции проблемы разрешаются. В любом случае это только на пользу при вашем диагнозе. До цистографии следите по УЗИ за размерами почек, а в год обязательно сделайте контрольную цистографию; обычно контроль проводят через 6 месяцев после последней цистографии, ну у вас примерно к году и получается.
По УЗИ показатели очень даже неплохие, ничего критического не вижу.
Добрый день, уважаемый нефролог! Пишем вам опять, чтобы услышать ваше мнение.
Сегодня были на повторном УЗИ: пока все остается без изменений. Расширение сохраняется.
Левая почка — топография не изменена, размеры 54х25мм. Контуры ровные, сохранены. Структуры нечетко дифференцированы.Лоханка смешанного типа расширена до 5,2мм, верхняя группа чашечек 4,4мм. Структура стенок визуализируемых фрагментов лоханки не изменена. Признаков расширения других отделов ЧЛС и мочеточников, интра- и параренальных дополнительных включений не выявляется.Паренхима гомогенная, 7мм.
Правая почка — топография не изменена, размеры 56х24мм. Физиологическая подвижность сохранена в полном объеме. Контуры органов ровные, четкие, сохранены. Визуализируемые фрагменты капсулы без особенностей. Рисунок структур хорошо дифференцирован во всех отделах. Паренхима гомогенная, толщиной 8мм. Признаков дилатации ЧЛС, мочеточника в верхней трети, а также дополнительных интра- и параренальных организованных включений не выявляется
Мочевой пузырь- обычной формы, стенки не деформированы, не утолщены, ровные по внутренней поверхности. Структура их хорошо дифференцирована. Содержимое гомогенное без признаков патологических организованных включений. Расширен дистальный отдел левого мочеточника до 3,2мм.
Заключение: УЗ-признаки пиелокаликоэктазии слева. Расширение дистального отдела левого мочеточника.
Подскажите как она может нам помочь и в чем? По поводу повторной цистографии сказала что нужно дотянуть до года ( почему мы так и не поняли). Может вы нам что-то скажете.
Напомню, раннее нам в сентябре по результатам цистографии был поставлен смешанный ПМР 4ст. с 2-х сторон.СПасибо заранее
Очень хорошо, что анализы хорошие. Обязательно делайте физиотерапию, очень часто кроется причина именно в функции мочевого пузыря, при нормализации его функции проблемы разрешаются. В любом случае это только на пользу при вашем диагнозе. До цистографии следите по УЗИ за размерами почек, а в год обязательно сделайте контрольную цистографию; обычно контроль проводят через 6 месяцев после последней цистографии, ну у вас примерно к году и получается.
По УЗИ показатели очень даже неплохие, ничего критического не вижу.
Спасибо большое, обязательно будем искать и делать физиотерапию. Надеемся она есть в нашем городе.
Добрый день, уважаемый нефролог! Пишем вам опять, чтобы услышать ваше мнение.
Сегодня были на повторном УЗИ: пока все остается без изменений. Расширение сохраняется.
Левая почка — топография не изменена, размеры 54х25мм. Контуры ровные, сохранены. Структуры нечетко дифференцированы.Лоханка смешанного типа расширена до 5,2мм, верхняя группа чашечек 4,4мм. Структура стенок визуализируемых фрагментов лоханки не изменена. Признаков расширения других отделов ЧЛС и мочеточников, интра- и параренальных дополнительных включений не выявляется.Паренхима гомогенная, 7мм.
Правая почка — топография не изменена, размеры 56х24мм. Физиологическая подвижность сохранена в полном объеме. Контуры органов ровные, четкие, сохранены. Визуализируемые фрагменты капсулы без особенностей. Рисунок структур хорошо дифференцирован во всех отделах. Паренхима гомогенная, толщиной 8мм. Признаков дилатации ЧЛС, мочеточника в верхней трети, а также дополнительных интра- и параренальных организованных включений не выявляется
Мочевой пузырь- обычной формы, стенки не деформированы, не утолщены, ровные по внутренней поверхности. Структура их хорошо дифференцирована. Содержимое гомогенное без признаков патологических организованных включений. Расширен дистальный отдел левого мочеточника до 3,2мм.
Заключение: УЗ-признаки пиелокаликоэктазии слева. Расширение дистального отдела левого мочеточника.
Подскажите как она может нам помочь и в чем? По поводу повторной цистографии сказала что нужно дотянуть до года ( почему мы так и не поняли). Может вы нам что-то скажете.
Напомню, раннее нам в сентябре по результатам цистографии был поставлен смешанный ПМР 4ст. с 2-х сторон.СПасибо заранее
Очень хорошо, что анализы хорошие. Обязательно делайте физиотерапию, очень часто кроется причина именно в функции мочевого пузыря, при нормализации его функции проблемы разрешаются. В любом случае это только на пользу при вашем диагнозе. До цистографии следите по УЗИ за размерами почек, а в год обязательно сделайте контрольную цистографию; обычно контроль проводят через 6 месяцев после последней цистографии, ну у вас примерно к году и получается.
По УЗИ показатели очень даже неплохие, ничего критического не вижу.
Спасибо большое, обязательно будем искать и делать физиотерапию. Надеемся она есть в нашем городе.
уважаемый нефролог, добрый день!
узнали насчет физиотерапии на мочевом-физиотерапевт сказал, что для 5мес рано делать
предложил сделать электрофорез с кальцием на левую сторону-почку,мочеточник.10 дней.
как вы думаете стоит ли нам делать эту процедуру?
На счёт кальция не знаю, а вот немного повысить тонус мочевого пузыря не мешало бы: например электорофорез с прозерином на область мочевого пузыря или ДДТ по стимулирующей методике. А вам ваш лечащий доктор какую физиотерапию рекомендовал?
он нам сказал сделал физиотерапию (СМТ вроде называется).но физиотерапевт сказал что для 5мес тяжеловато будет и предложил электрофорез, но вроде он сказал что не на область мочевого пузыря, а на почку, мочеточник и возможно конечно мочевого. то есть на левую сторону.как уж они там собираются это делать пока не пойму.. и что значит с кальцием тоже. поэтому вам и написала, что вы подскажете
может физиотерапевту нужно сказать, что нужны процедуры именно на мочевой пузырь а не на почку?
она нам дала время подумать! но по телефону наш лечащий врач (она не нефролог а детский хирург) сказала что делайте электрофорез с кальцием ссылаясь на то что им виднее (физиотерапевтам)
Скорее даная процедура будет как этап профилактики развития пиелонефрита, но на тонус никакого эффекта не окажет. Сделайте электрофорез с кальцием для начала (хуже не будет), через 2 месяца что-нибуть для нормальзации тонуса мочевых путей.
Спасибо за ваше мнение, у нас есть знакомый взрослый уролог, он тоже сказал, что нужно именно СМТ -только оно приведет мочевой к сокращению,а нам нужно именно это. Я просто сомневаюсь насчет электрофореза с кальцием, чтоб хуже не стало. Может вообще его не делать тогда, а все-таки найти клинику, где нам сделают СМТ?
Скорее даная процедура будет как этап профилактики развития пиелонефрита, но на тонус никакого эффекта не окажет. Сделайте электрофорез с кальцием для начала (хуже не будет), через 2 месяца что-нибуть для нормальзации тонуса мочевых путей.
Спасибо за ваше мнение, у нас есть знакомый взрослый уролог, он тоже сказал, что нужно именно СМТ -только оно приведет мочевой к сокращению,а нам нужно именно это. Я просто сомневаюсь насчет электрофореза с кальцием, чтоб хуже не стало. Может вообще его не делать тогда, а все-таки найти клинику, где нам сделают СМТ?
Скорее даная процедура будет как этап профилактики развития пиелонефрита, но на тонус никакого эффекта не окажет. Сделайте электрофорез с кальцием для начала (хуже не будет), через 2 месяца что-нибуть для нормальзации тонуса мочевых путей.
Спасибо за ваше мнение, у нас есть знакомый взрослый уролог, он тоже сказал, что нужно именно СМТ -только оно приведет мочевой к сокращению,а нам нужно именно это. Я просто сомневаюсь насчет электрофореза с кальцием, чтоб хуже не стало. Может вообще его не делать тогда, а все-таки найти клинику, где нам сделают СМТ?
Еще раз спасибо огромное, постараемся найти.Может кто-то нам и сделает. По крайней мере позвонила нашему врачу (дет хирургу) она сказала чтоб мы тоже вроде пока не делали, раз рано, а месяцам в 8 можно будет к ним лечь поделать СМТ и как раз повторно провести цистографию ( у них сейчас ремонт). Сейчас сказала пить Элькар и вит Е. И пока ждать. Вот и думаю, не будет за 3мес никаких ухудшений. С другой стороны, прочла кучу литературы-везде пишут что рефлюкс 4 степени лечат только оперативно, и не пойму тогда чего мы ждем. Или у нас особый случай какой-то?
Источник: http://www.nefrologi.ru/forum/thread6-9.html
medicinavdome.ru
Что означает гомогенное содержимое мочевого пузыря
Что означает гомогенное содержимое мочевого пузыря
На современном этапе развития ультразвуковой техники исследование мочевого пузыря должно осуществляться лишь на приборах, работающих в реальном масштабе времени и оснащенных комплексом датчиков (линейный, конвексный, секторный, интравезикальный, ректальный или вагинальный с частотой локации 3.5-5 МГц).
Качественное исследование возможно лишь при хорошо наполненном мочевом пузыре. Для этого больному за 1.5-2 часа до исследования предлагается выпить литр теплой воды, а при необходимости для усиления мочевого эффекта дается 0.5 таблетки фурасемида. Мочевой пузырь при помощи катетера заполняется физиологическим или фурацилиновым раствором. Исследование проводится в положении больного на спине, на левом, правом боку и при необходимости стоя. Для определения наличия осадка или мелких камней больному предлагается делать резкие повороты на левый и правый бок. При этом содержимое приводится во взвешенное состояние. При исследовании через переднюю брюшную стенку обычно проводятся классические методы сканирования: поперечное, продольное и косое.
Для получения максимальной информации могут быть использованы различные варианты сканирования и положения тела больного.
На эхограмме в классическом варианте мочевой пузырь имеет овальную или грушевидную форму. На практике наблюдали различные формы: квадратную, башенную, в виде песочных часов и др., их связывают с нейрогенными расстройствами и атонией мочевого пузыря.
Форма мочевого пузыря во многом зависит от его наполнения и расположения соседних органов. У мужчин и женщин форма мочевого пузыря неодинакова, однако эти анатомические различия практического значения не имеют. Размеры и емкость пузыря зависят от степени его наполнения. При максимальном наполнении поперечный диаметр равен 9-10 см, вертикальный 10-11 см, косой 7-8 см, средняяемкость составляет 250-300 мл. Следует отметить, что существующие эхографические методы определения объема дают лишь приблизительные показатели, которые не могут быть использованы в клинической практике.
Наполненный мочевой пузырь в норме свободен от эхосигналов, его содержимое анэхогенно, имеет четкие контуры. Стенки лоцируются как эхогенные линейные отражения, их толщина полностью зависит от степени наполнения пузыря. В среднем толщина стенок 3-4 мм, особенно хорошо они выделяются на фоне большого количества асцитической жидкости. За мочевым пузырем хорошо просматривается матка у женщин и предстательная железа у мужчин. Следует отметить, что при исследовании через переднюю брюшную стенку вне зоны эхолокации остаются дно и шейка пузыря, визуализация которых осуществляется специальными интракорпоральными методами. От мочеточников визуализируется лишь интрамуральная (отрезок, расположенный в стенке пузыря) их часть в виде двух коротких (3-4 мм) эхогенных линий на обеих стенках пузыря. Лучше визуализируется при их расширении.
Повреждения
Для эхографии диагностический интерес представляет лишь тупая закрытая травма или колотая рана, когда имеется узкий канал ранения.
Колотая рана
Если ранение мочевого пузыря произошло при отсутствии мочи, то в первые часы эхография малоинформативна, особенно если кровотечение незначительное.
Через несколько часов в месте укола стенка ограниченно утолщается и эхогенность снижается (образуется местная небольшая гематома). Если произошла утечка мочи, то появляется мочевая гематома в виде анэхогенного образования, которая может распространяться на близлежащие ткани.
Разрыв мочевого пузыря
Разрывы мочевого пузыря делятся на внебрюшинные и внутрибрюшинные, полные и неполные. При внебрюшинном полном разрыве мочевого пузыря моча скапливается в околопузырной клетчатке и лоцируется как гипоэхогенная бесформенная зона. В случае присоединения инфекции через несколько дней разрыва в околопузырной клетчатке можно выявить очаги некроза, абсцессы и флегмоны. Эхографически это участки низкой эхогенности с несколько очерченными краями. Эхографическая картина эволюции этих состояний меняется в зависимости от процесса разрешения.
При внутрибрюшинном полном разрыве моча и кровь затекают в брюшную полость и лоцируются как эхонегативное скопление свободной жидкости. При разрывах с небольшим повреждением стенки, когда моча не затекает в околопузырную клетчатку или в брюшную полость, эхография малоинформативна. В этих случаях введение через катетер дезинфицирующей жидкости позволяет увидеть места разрыва и затекание мочи. Эта методика позволяет дифференцировать вне- и внутрибрюшинные разрывы. При возникновении перитонита на фоне анэхогенной жидкости лоцируются разных размеров плавающие эхогенные сигналы. Впоследствии брюшина уплотняется, становится высокоэхогенной и плохо пропускает ультразвук.
Опыт применения эхографии, особенно при закрытых повреждениях мочевого пузыря, доказывает его преимущество перед инвазивными методами исследования.
Пороки развития
Врожденное отсутствие мочевого пузыря (встречается крайне редко, дети рождаются мертвыми). При нескольких повторных эхографических исследованиях плода в течение дня в проекции анатомического расположения не удается визуализировать классическое анэхогенное жидкостное образование, характерное для мочевого пузыря
Полное удвоение
Мочевой пузырь лоцируется в виде двух обособленных анэхогенных полостей; в связи с тем, что полости принимают мочу из одного мочеточника, могут быть разной величины.
Неполное удвоение
При этом полость мочевого пузыря может быть частично разделена на две камеры.
Двухкамерный мочевой пузырь
Для этого порока характерно наличие в мочевом пузыре продольной или поперечной перегородки, они могут быть полные и неполные и лоцируются как эхогенные полоски. Эти разноплановые перегородки приводят к различным деформациям мочевого пузыря, что эхографически затрудняет определение наличия двухкамерного мочевого пузыря. И, несмотря на это, при детальном осмотре с применением катетеризации можно определить, что при наличии полной сагиттальной перегородки одна из камер мочевого пузыря не опорожняется, а в соответствующей почке отсутствует специфичность ее строения — почка маленьких размеров, с нечеткими контурами и отсутствует дифференциация между зоной паренхимы и чашечно-лоханочной системой (нефункционирующая почка). При этом иногда удается проследить отрезок значительно расширенного и деформированного мочеточника, связанный с неопорожненной камерой мочевого пузыря.
Неполная сагиттальная перегородка
Частично разделяет просвет мочевого пузыря, но при этом всегда устья мочеточников открываются в мочевом пузыре. В более поздние сроки в связи с застоем мочи эта аномалия приводит к развитию пиелонефрита, цистита (гидронефроза, гидрокаликоза).
Полная фронтальная перегородка
Косо делит мочевой пузырь на две полости, причем мочеточник впадает в одну полость, вторая — замкнутая. Эхокартина такая же, как при полной сагиттальной перегородке.
Неполная фронтальная перегородка
Выявляется в области шейки мочевого пузыря. Без соответствующей коррекции быстро развивается атония верхних мочевых путей и появляются изменения в почках. Следует отметить, что эхографисту иногда бывает очень трудно разобраться и дифференцировать локализацию перегородки, чаще всего он видит деформированный мочевой пузырь и изменения в почках и мочеточниках.
Дивертикулы
Мешковидные выпячивания стенок (довольно частая эхографическая находка).
Дивертикулы могут быть истинными (врожденными) или ложными (приобретенными), единичными или множественными, маленькими и большими, лоцируются как овальное или овально-удлиненное анэхогенное образование, если в их полости не содержатся эхогенные включения мочевого пузыря — доброкачественные или злокачественные опухоли, осадок и камни. В большинстве случаев дивертикулы обнаруживаются в заднебоковых стенках мочевого пузыря, реже — в области дна, устья мочеточников и верхушки пузыря.
Диагностика дивертикула мочеиспускательного канала осуществляется при помощи исследования вагинальным или ректальным зондом и, конечно, при помощи цистоскопии.
Истинный дивертикул
Образуется в результате выпячивания всех слоев стенки, меняет свою форму в зависимости от наполнения мочевого пузыря; встречается чаще у девочек .
Ложный дивертикул
Образуется в результате выпячивания слоя слизистой оболочки и возникает вследствие различных препятствий оттоку мочи (аденома, рак простаты, сужение мочеиспускательного канала или его закупорка камнем и др.).
Врожденные кисты
В мочевом пузыре встречаются очень редко и эхографически ничем не отличаются от таковых в других органах. Единственное, что иногда их можно спутать с небольшими истинными дивертикулами. Отличительным признаком является цельный контур по периметру при кисте и обязательно прерванный при дивертикуле.
Мегалоцист
Мочевой пузырь значительных размеров, содержит объем жидкости больше литра. Трудно отличить от декомпенсированного нейрогенного и застойного мочевого пузыря, который возникает вследствие каких-то механических причин.
Синдром застойного мочевого пузыря
Основные причины появления его нейрогенного, механического и врожденного характера. Независимо от причин, застойный мочевой пузырь проходит две стадии — компенсированную и декомпенсированную.
Компенсированная стадия — мочевой пузырь увеличен, стенки значительно неравномерно утолщены (гипертрофированы), выбухает в полость в виде множественных псевдоподий.
Декомпенсированная стадия — мочевой пузырь значительно увеличен, стенки утончены, могут содержать множество мелких дивертикул. После опорожнения лоцируется много (50-100 мл) остаточной мочи.
Нейрогенный мочевой пузырь — значительно увеличен, может иметь самые причудливые формы, стенки утончены. При опорожнении меняется только форма, но объем остается прежним.
Грыжа мочевого пузыря
Выпячивание стенки мочевого пузыря через грыжевые ворота. Встречается редко. Из всех видов чаще встречаются паховая и бедренная. Грыжа мочевого пузыря лоцируется как выпячивание деформированного жидкостного образования.
Уретероцеле
Одна из редких аномалий мочеточников, при которой происходит расширение всех слоев интрамурального отдела мочеточника; выбухает в полость мочевого пузыря с одной или двух сторон. Уретероцеле трудно дифференцировать от дивертикула или эхинококковой кисты, расположенной в устье мочеточника. Ранняя диагностика уретероцеле имеет большое значение, так как позволяет своевременно избавить больного от возможной дилатации верхних мочевых путей, развития пиелонефрита и вторичного цистита.
Поделиться «Ультразвуковое исследование мочевого пузыря»
УЗИ для всех!
УЗИ мочевого пузыря расшифровка
Для качественного УЗИ мочевого пузыря требуется хорошая подготовка, о которой можно прочитать здесь: Подготовка к УЗИ
Мочевой пузырь представляет собой полый мышечный орган, который служит резервуаром для мочи.
При хорошем наполнении мочевого пузыря на УЗИ он выглядит как анэхогенный бочонок, с четкими стенками, толщина которых не более 3 мм. Если мочевой пузырь не наполнен, то толщина стенки не более 5 мм.
При УЗИ мочевого пузыря определяют его объем, для этого врач использует или специальную формулу или специальный режим измерения в ультразвуковом сканере.
В мочевом пузыре выделяют: переднюю стенку, заднюю стенку, дно, боковые стенки, шейку, которая переходит в уретру. Также в мочевом пузыре есть область между двумя устьями мочеточников и уретрой, которая называется треугольник Льето.
Аномалии мочевого пузыря на УЗИ
Агенезия – отсутствие мочевого пузыря. Этот порок несовместим с жизнью. Поэтому обнаружить такой порок мочевого пузыря на УЗИ у взрослого человека невозможно.
Удвоение, которое бывает полное и неполное. Этот порок возникает в результате нарушения эмбриогенеза на 5-7 неделе внутриутробного развития.
При полном удвоении определяется два самостоятельных пузыря с двумя мочеточниками и 1 уретрой.
При неполном удвоении в мочевом пузыре определяется перегородка.
Дивертикул мочевого пузыря – это выпячивание стенки мочевого пузыря, связанное с нарушением внутрипузырного давления. Дивертикул мочевого пузыря является фактором риска развития в нем камней.
Уретроцеле – кистовидное расширение внутрипузырной части мочеточика, возникающее в результате врожденной слабости интрамурального отдела мочеточника.
Цистит – воспаление мочевого пузыря. При цистите УЗИ малоинформативно. Обычно клиническая картина цистита настолько характерна, что редко возникает необходимость подтверждать диагноз на УЗИ. Исключение представляют случаи геморрагического цистита, при этом выполнение УЗИ является обязательным.
При острых циститах на УЗИ иногда удается выявить утолщенную стенку, более 3 мм. Содержимое мочевого пузыря может быть неоднородным – определяться взвесь или осадок.
Полипы мочевого пузыря
Определяются на УЗИ в виде пристеночной структуры, имеют высокую эхогенность, без акустической тени, контуры полипа ровные. Клинически полип может проявляться гематурией (кровь в моче).
Рак мочевого пузыря
Раки мочевого пузыря растут из стенки мочевого пузыря, их можно сравнить с цветной капустой – контуры неровные, при ЦДК (определение кровоснабжения структуры на УЗИ) определяется обильное кровоснабжение образования, эхогенность рака обычно повышена.
Камни мочевого пузыря как и в любом другом органе определяются в виде гиперэхогенных структур с акустической тенью. Могут быть единичными или множественными. Размером от 2 мм.
О мочевом пузыре — «Тело человека»:
Гомогенное и анэхогенное содержимое желчного пузыря
Эхогенность относится к способности тканей поглощать ультразвуковые волны. Это понятие используют при описании результатов ультразвукового диагностирования. Для проведения процедуры используют специальное устройство, при помощи которого на экран выводится изображение внутренних органов. Благодаря такому методу исследования можно определить наличие патологических процессов или их отсутствие.
Типы эхогенности
Если орган имеет нормальную эхогенность, то принято говорить об изоэхогенности. Ее имеют органы половой сферы и железы. На изображении, которое выдает УЗИ, изоэхогенные образования имеют серый оттенок.
Гипоэхогенные или анэхогенные области на изображении отражаются в черном цвете. Если они и имеются, то не всегда принято говорить о патологическом процессе. Просто эти участки не отражают ультразвук. При каждом ультразвуковом диагностировании они могут изменять местоположение.
Также бывают и гиперэхогенные образования. Они, наоборот, способны отражать ультразвук. На экране они имеют белый цвет.
Если орган здоров и имеет гомогенное содержимое, то на экране он будет иметь однородный цвет. Когда на изображении проявляются белые или черные полости, то это говорит о том, что могут наблюдаться аномальные процессы.
Обследование желчного пузыря
Ультразвуковое диагностирование позволяет распознать наличие воспалительных и других процессов. Чтобы проверить желчный пузырь, необходимо в течение нескольких дней соблюдать несколько рекомендаций. Если пациент не исключит из рациона продукты, повышающие газообразование, то это что затруднит диагностику и постановку правильного диагноза.
Если желчный пузырь здоров, то он будет иметь эхообразную структуру, форма грушевидная. При этом стенки органа не визуализируются, так как наблюдается переход паренхимы печени в анэхогенный просвет желчного пузыря.
В некоторых ситуациях имеет желчный пузырь анэхогенное содержимое в виде легкого затемнения. Это говорит о том, что в задней области имеется осадок желчи.
Желчные протоки в нормальном состоянии не видны. Но если наблюдается даже небольшое их увеличение, они визуализируются, при этом принято говорить о том, что у пациента развивается холестаз и желтуха.
Наличие образований
Также в желчном пузыре могут наблюдаться и другие новообразования в виде:
- Камней. Этот вид патологии встречается чаще всего. Содержимое желчного пузыря превращается в камни. На экране анализируются как осветленные эхогенные новообразования, которые имеют разнообразный вид и размер. После себя оставляют акустическую тень. Имеют разный химический состав, в результате чего будет принято выделять холестериновые, пигментные, известковые и сложные камни. Желчных сладжей. Это вид патологии подразумевает скопление осадка желчи на дне желчного пузыря. Такие образования имеют высокую эхогенность, поэтому на изображении они выглядят как белые пятна. В некоторых ситуациях желчь имеет вязкую структуру, вследствие чего орган каждый раз может изменять форму и имеет сильную схожесть с печенью. Холестериновых полипов. Образования, которые могут достигать четырех миллиметров. При этом внутри полипа имеется гомогенная структура. Основание у образования широкое, а очертание ровное.
Также в практике встречаются и диффузные изменения содержимого в желчном пузыре. Сюда относят формирование осадка, гноя и крови.
Осадок на изображении имеет светлую структуру, над которым находится желчь. Он может образовывать небольшие слабоанэхогенные образования. Они могут перемещаться и изменять орган, благодаря чему их можно отличить от полипов холестеринового характера.
Гнойное содержимое встречается в крайних случаях. По внешнему виду напоминает осадок, но имеет отличие в виде перемещения содержимого вместе с желчью. Если процесс имеет хронический характер, то наблюдается беспорядочное расположение перегородок. Постепенно желчный пузырь заполняется различным анэхогенным содержимым, вследствие чего орган он напоминает селезенку или печень.
Если в органе располагается кровь или наблюдается кровотечение, то желчный пузырь имеет гомогенное содержимое. Когда кровь собирается в сгустки, то на изображении они выглядят как эхогенные включения, которые имеют разнообразный вид и размер. Очень важно произвести дифференциальное диагностирование, чтобы отличить кровяные сгустки от холестериновых камней и полипов.
Новообразования доброкачественной и злокачественной формы
К доброкачественным опухолевидным образованиям принято относить аденому, миому фиброму и папиллому. На изображении они будут напоминать округленные новообразования, которые обладают небольшим размером. Они не имеют акустических теней и тесно связываются со стенкой желчного пузыря.
Сразу распознать опухоли доброкачественного характера тяжело. Важно провести дифференциальное диагностирование и отличить от камней, полипов и злокачественных опухолей.
Злокачественные образования постепенно ведут к изменению формы органа. Сначала очертания желчного пузыря становятся неровными, а потом не дифференцируются вообще. Опухолевидное образование располагается на одной из стенок желчного пузыря. При изменении расположения тела образование не смещается в сторону и остается на месте.
Кто сказал, что вылечить тяжелые заболевания желчного пузыря невозможно?
- Много способов перепробовано, но ничего не помогает. И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
Источники:
http://health-medicine.info/ultrazvukovoe-issledovanie-mochevogo-puzyrya/
УЗИ мочевого пузыря расшифровка
http://lechupechen.ru/zhelchniy_puzyr/gomogennoe-i-anexogennoe-soderzhimoe-zhelchnogo-puzyrya/
Самые популярные статьи:
med-legkie.ru
В мочевом пузыре анэхогенное гомогенное содержимое
В мочевом пузыре анэхогенное гомогенное содержимое
На современном этапе развития ультразвуковой техники исследование мочевого пузыря должно осуществляться лишь на приборах, работающих в реальном масштабе времени и оснащенных комплексом датчиков (линейный, конвексный, секторный, интравезикальный, ректальный или вагинальный с частотой локации 3.5-5 МГц).
Качественное исследование возможно лишь при хорошо наполненном мочевом пузыре. Для этого больному за 1.5-2 часа до исследования предлагается выпить литр теплой воды, а при необходимости для усиления мочевого эффекта дается 0.5 таблетки фурасемида. Мочевой пузырь при помощи катетера заполняется физиологическим или фурацилиновым раствором. Исследование проводится в положении больного на спине, на левом, правом боку и при необходимости стоя. Для определения наличия осадка или мелких камней больному предлагается делать резкие повороты на левый и правый бок. При этом содержимое приводится во взвешенное состояние. При исследовании через переднюю брюшную стенку обычно проводятся классические методы сканирования: поперечное, продольное и косое.
Для получения максимальной информации могут быть использованы различные варианты сканирования и положения тела больного.
На эхограмме в классическом варианте мочевой пузырь имеет овальную или грушевидную форму. На практике наблюдали различные формы: квадратную, башенную, в виде песочных часов и др., их связывают с нейрогенными расстройствами и атонией мочевого пузыря.
Форма мочевого пузыря во многом зависит от его наполнения и расположения соседних органов. У мужчин и женщин форма мочевого пузыря неодинакова, однако эти анатомические различия практического значения не имеют. Размеры и емкость пузыря зависят от степени его наполнения. При максимальном наполнении поперечный диаметр равен 9-10 см, вертикальный 10-11 см, косой 7-8 см, средняяемкость составляет 250-300 мл. Следует отметить, что существующие эхографические методы определения объема дают лишь приблизительные показатели, которые не могут быть использованы в клинической практике.
Наполненный мочевой пузырь в норме свободен от эхосигналов, его содержимое анэхогенно, имеет четкие контуры. Стенки лоцируются как эхогенные линейные отражения, их толщина полностью зависит от степени наполнения пузыря. В среднем толщина стенок 3-4 мм, особенно хорошо они выделяются на фоне большого количества асцитической жидкости. За мочевым пузырем хорошо просматривается матка у женщин и предстательная железа у мужчин. Следует отметить, что при исследовании через переднюю брюшную стенку вне зоны эхолокации остаются дно и шейка пузыря, визуализация которых осуществляется специальными интракорпоральными методами. От мочеточников визуализируется лишь интрамуральная (отрезок, расположенный в стенке пузыря) их часть в виде двух коротких (3-4 мм) эхогенных линий на обеих стенках пузыря. Лучше визуализируется при их расширении.
Повреждения
Для эхографии диагностический интерес представляет лишь тупая закрытая травма или колотая рана, когда имеется узкий канал ранения.
Колотая рана
Если ранение мочевого пузыря произошло при отсутствии мочи, то в первые часы эхография малоинформативна, особенно если кровотечение незначительное.
Через несколько часов в месте укола стенка ограниченно утолщается и эхогенность снижается (образуется местная небольшая гематома). Если произошла утечка мочи, то появляется мочевая гематома в виде анэхогенного образования, которая может распространяться на близлежащие ткани.
Разрыв мочевого пузыря
Разрывы мочевого пузыря делятся на внебрюшинные и внутрибрюшинные, полные и неполные. При внебрюшинном полном разрыве мочевого пузыря моча скапливается в околопузырной клетчатке и лоцируется как гипоэхогенная бесформенная зона. В случае присоединения инфекции через несколько дней разрыва в околопузырной клетчатке можно выявить очаги некроза, абсцессы и флегмоны. Эхографически это участки низкой эхогенности с несколько очерченными краями. Эхографическая картина эволюции этих состояний меняется в зависимости от процесса разрешения.
При внутрибрюшинном полном разрыве моча и кровь затекают в брюшную полость и лоцируются как эхонегативное скопление свободной жидкости. При разрывах с небольшим повреждением стенки, когда моча не затекает в околопузырную клетчатку или в брюшную полость, эхография малоинформативна. В этих случаях введение через катетер дезинфицирующей жидкости позволяет увидеть места разрыва и затекание мочи. Эта методика позволяет дифференцировать вне- и внутрибрюшинные разрывы. При возникновении перитонита на фоне анэхогенной жидкости лоцируются разных размеров плавающие эхогенные сигналы. Впоследствии брюшина уплотняется, становится высокоэхогенной и плохо пропускает ультразвук.
Опыт применения эхографии, особенно при закрытых повреждениях мочевого пузыря, доказывает его преимущество перед инвазивными методами исследования.
Пороки развития
Врожденное отсутствие мочевого пузыря (встречается крайне редко, дети рождаются мертвыми). При нескольких повторных эхографических исследованиях плода в течение дня в проекции анатомического расположения не удается визуализировать классическое анэхогенное жидкостное образование, характерное для мочевого пузыря
Полное удвоение
Мочевой пузырь лоцируется в виде двух обособленных анэхогенных полостей; в связи с тем, что полости принимают мочу из одного мочеточника, могут быть разной величины.
Неполное удвоение
При этом полость мочевого пузыря может быть частично разделена на две камеры.
Двухкамерный мочевой пузырь
Для этого порока характерно наличие в мочевом пузыре продольной или поперечной перегородки, они могут быть полные и неполные и лоцируются как эхогенные полоски. Эти разноплановые перегородки приводят к различным деформациям мочевого пузыря, что эхографически затрудняет определение наличия двухкамерного мочевого пузыря. И, несмотря на это, при детальном осмотре с применением катетеризации можно определить, что при наличии полной сагиттальной перегородки одна из камер мочевого пузыря не опорожняется, а в соответствующей почке отсутствует специфичность ее строения — почка маленьких размеров, с нечеткими контурами и отсутствует дифференциация между зоной паренхимы и чашечно-лоханочной системой (нефункционирующая почка). При этом иногда удается проследить отрезок значительно расширенного и деформированного мочеточника, связанный с неопорожненной камерой мочевого пузыря.
Неполная сагиттальная перегородка
Частично разделяет просвет мочевого пузыря, но при этом всегда устья мочеточников открываются в мочевом пузыре. В более поздние сроки в связи с застоем мочи эта аномалия приводит к развитию пиелонефрита, цистита (гидронефроза, гидрокаликоза).
Полная фронтальная перегородка
Косо делит мочевой пузырь на две полости, причем мочеточник впадает в одну полость, вторая — замкнутая. Эхокартина такая же, как при полной сагиттальной перегородке.
Неполная фронтальная перегородка
Выявляется в области шейки мочевого пузыря. Без соответствующей коррекции быстро развивается атония верхних мочевых путей и появляются изменения в почках. Следует отметить, что эхографисту иногда бывает очень трудно разобраться и дифференцировать локализацию перегородки, чаще всего он видит деформированный мочевой пузырь и изменения в почках и мочеточниках.
Дивертикулы
Мешковидные выпячивания стенок (довольно частая эхографическая находка).
Дивертикулы могут быть истинными (врожденными) или ложными (приобретенными), единичными или множественными, маленькими и большими, лоцируются как овальное или овально-удлиненное анэхогенное образование, если в их полости не содержатся эхогенные включения мочевого пузыря — доброкачественные или злокачественные опухоли, осадок и камни. В большинстве случаев дивертикулы обнаруживаются в заднебоковых стенках мочевого пузыря, реже — в области дна, устья мочеточников и верхушки пузыря.
Диагностика дивертикула мочеиспускательного канала осуществляется при помощи исследования вагинальным или ректальным зондом и, конечно, при помощи цистоскопии.
Истинный дивертикул
Образуется в результате выпячивания всех слоев стенки, меняет свою форму в зависимости от наполнения мочевого пузыря; встречается чаще у девочек .
Ложный дивертикул
Образуется в результате выпячивания слоя слизистой оболочки и возникает вследствие различных препятствий оттоку мочи (аденома, рак простаты, сужение мочеиспускательного канала или его закупорка камнем и др.).
Врожденные кисты
В мочевом пузыре встречаются очень редко и эхографически ничем не отличаются от таковых в других органах. Единственное, что иногда их можно спутать с небольшими истинными дивертикулами. Отличительным признаком является цельный контур по периметру при кисте и обязательно прерванный при дивертикуле.
Мегалоцист
Мочевой пузырь значительных размеров, содержит объем жидкости больше литра. Трудно отличить от декомпенсированного нейрогенного и застойного мочевого пузыря, который возникает вследствие каких-то механических причин.
Синдром застойного мочевого пузыря
Основные причины появления его нейрогенного, механического и врожденного характера. Независимо от причин, застойный мочевой пузырь проходит две стадии — компенсированную и декомпенсированную.
Компенсированная стадия — мочевой пузырь увеличен, стенки значительно неравномерно утолщены (гипертрофированы), выбухает в полость в виде множественных псевдоподий.
Декомпенсированная стадия — мочевой пузырь значительно увеличен, стенки утончены, могут содержать множество мелких дивертикул. После опорожнения лоцируется много (50-100 мл) остаточной мочи.
Нейрогенный мочевой пузырь — значительно увеличен, может иметь самые причудливые формы, стенки утончены. При опорожнении меняется только форма, но объем остается прежним.
Грыжа мочевого пузыря
Выпячивание стенки мочевого пузыря через грыжевые ворота. Встречается редко. Из всех видов чаще встречаются паховая и бедренная. Грыжа мочевого пузыря лоцируется как выпячивание деформированного жидкостного образования.
Уретероцеле
Одна из редких аномалий мочеточников, при которой происходит расширение всех слоев интрамурального отдела мочеточника; выбухает в полость мочевого пузыря с одной или двух сторон. Уретероцеле трудно дифференцировать от дивертикула или эхинококковой кисты, расположенной в устье мочеточника. Ранняя диагностика уретероцеле имеет большое значение, так как позволяет своевременно избавить больного от возможной дилатации верхних мочевых путей, развития пиелонефрита и вторичного цистита.
Поделиться «Ультразвуковое исследование мочевого пузыря»
Гомогенное и анэхогенное содержимое желчного пузыря
Эхогенность относится к способности тканей поглощать ультразвуковые волны. Это понятие используют при описании результатов ультразвукового диагностирования. Для проведения процедуры используют специальное устройство, при помощи которого на экран выводится изображение внутренних органов. Благодаря такому методу исследования можно определить наличие патологических процессов или их отсутствие.

Типы эхогенности
Если орган имеет нормальную эхогенность, то принято говорить об изоэхогенности. Ее имеют органы половой сферы и железы. На изображении, которое выдает УЗИ, изоэхогенные образования имеют серый оттенок.
Гипоэхогенные или анэхогенные области на изображении отражаются в черном цвете. Если они и имеются, то не всегда принято говорить о патологическом процессе. Просто эти участки не отражают ультразвук. При каждом ультразвуковом диагностировании они могут изменять местоположение.
Также бывают и гиперэхогенные образования. Они, наоборот, способны отражать ультразвук. На экране они имеют белый цвет.
Если орган здоров и имеет гомогенное содержимое, то на экране он будет иметь однородный цвет. Когда на изображении проявляются белые или черные полости, то это говорит о том, что могут наблюдаться аномальные процессы.
Обследование желчного пузыря
Ультразвуковое диагностирование позволяет распознать наличие воспалительных и других процессов. Чтобы проверить желчный пузырь, необходимо в течение нескольких дней соблюдать несколько рекомендаций. Если пациент не исключит из рациона продукты, повышающие газообразование, то это что затруднит диагностику и постановку правильного диагноза.
Если желчный пузырь здоров, то он будет иметь эхообразную структуру, форма грушевидная. При этом стенки органа не визуализируются, так как наблюдается переход паренхимы печени в анэхогенный просвет желчного пузыря.
В некоторых ситуациях имеет желчный пузырь анэхогенное содержимое в виде легкого затемнения. Это говорит о том, что в задней области имеется осадок желчи.
Желчные протоки в нормальном состоянии не видны. Но если наблюдается даже небольшое их увеличение, они визуализируются, при этом принято говорить о том, что у пациента развивается холестаз и желтуха.
Наличие образований
Также в желчном пузыре могут наблюдаться и другие новообразования в виде:
- Камней. Этот вид патологии встречается чаще всего. Содержимое желчного пузыря превращается в камни. На экране анализируются как осветленные эхогенные новообразования, которые имеют разнообразный вид и размер. После себя оставляют акустическую тень. Имеют разный химический состав, в результате чего будет принято выделять холестериновые, пигментные, известковые и сложные камни. Желчных сладжей. Это вид патологии подразумевает скопление осадка желчи на дне желчного пузыря. Такие образования имеют высокую эхогенность, поэтому на изображении они выглядят как белые пятна. В некоторых ситуациях желчь имеет вязкую структуру, вследствие чего орган каждый раз может изменять форму и имеет сильную схожесть с печенью. Холестериновых полипов. Образования, которые могут достигать четырех миллиметров. При этом внутри полипа имеется гомогенная структура. Основание у образования широкое, а очертание ровное.
Также в практике встречаются и диффузные изменения содержимого в желчном пузыре. Сюда относят формирование осадка, гноя и крови.
Осадок на изображении имеет светлую структуру, над которым находится желчь. Он может образовывать небольшие слабоанэхогенные образования. Они могут перемещаться и изменять орган, благодаря чему их можно отличить от полипов холестеринового характера.
Гнойное содержимое встречается в крайних случаях. По внешнему виду напоминает осадок, но имеет отличие в виде перемещения содержимого вместе с желчью. Если процесс имеет хронический характер, то наблюдается беспорядочное расположение перегородок. Постепенно желчный пузырь заполняется различным анэхогенным содержимым, вследствие чего орган он напоминает селезенку или печень.
Если в органе располагается кровь или наблюдается кровотечение, то желчный пузырь имеет гомогенное содержимое. Когда кровь собирается в сгустки, то на изображении они выглядят как эхогенные включения, которые имеют разнообразный вид и размер. Очень важно произвести дифференциальное диагностирование, чтобы отличить кровяные сгустки от холестериновых камней и полипов.
Новообразования доброкачественной и злокачественной формы
К доброкачественным опухолевидным образованиям принято относить аденому, миому фиброму и папиллому. На изображении они будут напоминать округленные новообразования, которые обладают небольшим размером. Они не имеют акустических теней и тесно связываются со стенкой желчного пузыря.
Сразу распознать опухоли доброкачественного характера тяжело. Важно провести дифференциальное диагностирование и отличить от камней, полипов и злокачественных опухолей.
Злокачественные образования постепенно ведут к изменению формы органа. Сначала очертания желчного пузыря становятся неровными, а потом не дифференцируются вообще. Опухолевидное образование располагается на одной из стенок желчного пузыря. При изменении расположения тела образование не смещается в сторону и остается на месте.
Кто сказал, что вылечить тяжелые заболевания желчного пузыря невозможно?
- Много способов перепробовано, но ничего не помогает. И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
Анэхогенное содержимое в мочевом пузыре что это такое
Муниципальное учреждение здравоохранения Вторая городская больница ,
Заболеваемость раком мочевого пузыря во всем мире имеет реуклонную тенденцию к росту. По данным Всемирной Организации Здравоохранения на рак мочевого пузыря приходится около 3% всех злокачественных новообразований. По степени распространенности он уступает только опухолям желудка, пищевода, легких и гортани. Среди всех онкоурологических заболеваний новообразования мочевого пузыря занимают второе место по заболеваемости после рака предстательной железы. Ежегодно в мире регистрируются более 150 тыс. новых случаев. По распространенности в Европе рак мочевого пузыря занимает пятое место у мужчин и 11 у женщин из всех форм этого заболевания [1]. В 1999 г. в России впервые выявлено 11267 случаев рака мочевого пузыря, из них только 2,1% при профилактических осмотрах [2]. Из всех морфологических форм наиболее часто встречается переходно-клеточный рак, на который приходится до 90%. Менее 10% составляет аденокарцинома, плоскоклеточный рак и сквамозно-клеточная карцинома.
Установлено, что канцерогенный агент находится в моче и, что эпителий слизистой оболочки мочевого пузыря предрасположен к пролиферации. Под влиянием тех или иных видов раздражения эпителий претерпевает изменения как морфологически, так и биологически, что, в конечном счете, может привести к новообразованию [4]. Чаще оно возникает в области треугольника и шейки мочевого пузыря, которые отличаются по своему строению от остальной его части.
Среди основных этиологических факторов, ведущих к появлению новообразований мочевого пузыря, выделяют химические раздражители, главным образом анилиновые продукты, функциональные расстройства печени, вирусы, нарушенный обмен микроэлементов (меди, серебра, цинка, марганца и др.), предшествующие хронические заболевания мочевого пузыря (интерстициальный цистит, грандулярный цистит, язвы, лейкоплакию пузыря, камни, дивертикулы, и др. а также хронический цистит, вызванный паразитами, в частности, шистоматозом), курение, застой мочи, высокая активность лактатдегидрогеназы [4,5].
В самом начале заболевания клинические проявления рака мочевого пузыря скудны и во многом зависят от стадии болезни, наличия осложнений, сопутствующих заболеваний. Основными симптомами эпителиальных опухолей мочевого пузыря являются гематурия (70%) и дизурия (15-37%). При прогрессировании опухолевого процесса у больных появляются боли в надлобковой области, которые носят постоянный характер. Боли усиливаются в конце мочеиспускания. Интенсивность боли зависит от локализации и характера роста опухоли. Экзофитные новообразования могут достигать больших размеров, не вызывая болей. Эндофитный рост сопровождается постоянной, тупой болью над лоном и в полости малого таза. В случае прорастания опухолью стенки мочевого пузыря с переходом на паравезикальную клетчаткуи соседние органы могут возникать симптомы тазовой компрессии, проявляющиеся отеком нижних конечностей, мошонки, флебитом, болевым синдромом в промежности, поясничной области, половых органов.
Описание случаев ультразвуковой диагностики плоскоклеточного рака мочевого пузыря в литературе встречается крайне редко. Именно поэтому в представленном наблюдении хотим поделиться своим опытом.
Описание наблюдения
Пациент А. 1930 г.р. направлен урологом на УЗИ почек, мочевого пузыря и предстательной железы с предварительным диагнозом аденома предстательной железы, хронический пиелонефрит. Из анамнеза известно, что в течение последних 5-6 мес. Отмечал дизурию (частые позывы на мочеиспускание, сопровождающиеся жжением при мочеиспускании, поллакиурию). Позже процесс мочеиспускания стал болезненным, появились боли в надлобковой и левой поясничной областях. При осмотре: состояние удовлетворительное. Телосложение астеническое. Кожные покровы и видимые слизистые блед состояние удовлетворительное. Телосложение астеническое. Кожные покровы и видимые слизистые бледоваты. Дыхание везикулярное, хрипов нет. Тоны сердца приглушены. Пульс 82 удара в мин. удовлетворительного наполнения. АД=140/85 мм.рт.ст. Язык влажный, обложен белым налетом. Симптом Пастернацкого слабо положительный слева. В общем анализе мочи, сданном в день исследования: удельный вес 1025, цвет темно-оранжевый, моча мутная, реакция кислая, белок 1,12 г/л, лейкоциты 7-8 в п/зр. эритроциты 15-20 в п/зр. слизь, бактерии в умеренном количестве.
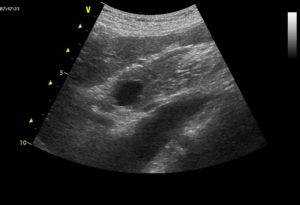
При УЗИ выявлена следующая картина: правая почка бобовидной формы, с ровным четким контуром, размерами 110х55 мм, толщина паренхимы 13 мм, лоцированы единичные расширенные чашечки до 8 мм. Левая почка овальной формы, с ровным, четким контуром, размерами 115х58 мм, толщина паренхимы 11 мм, чашечно-лоханочная система расширена, чашечки до 12 мм, лоханка 25х12 мм. Синусы обеих почек неравномерно повышенной эхогенности, кортико-медулярная дифференцировка затруднена, паренхима имеет мелкие эхопозитивные включения до 2 мм без акустической тени. После опорожнения мочевого пузыря ультразвуковая картина ЧЛС обеих почек без изменений.
Мочевой пузырь: переднее-задний размер 8 см, поперечный — 7 см, верхнее-нижний — 7 см, объем 188 см 3. стенка — 4 мм, содержимое анэхогенное. По левой боковой стенке визуализируется эхопозитивное образование неправильной формы, с неровными, бугристыми контурами, неоднородной структуры, с участками более высокой эхогенности по контуру, обращенному в полость мочевого пузыря, размерами 52х35х36 мм. Стенка мочевого пузыря ближе к устью левого мочеточника четко не дифференцируется, смазана. Остаточный объем мочевого пузыря — 102 мл. (рис. 1 а,б). Предстательная железа: овальной формы, симметричная, с ровными, нечетким контуром, повышенной эхогенности, переднее-задний размер 48 мм, поперечный-35 мм, верхнее-нижний-38 мм, структура неоднородная, с мелкими участками пониженной и повышенной эхогенности без четких контуров, с эхопозитивными участками до 3 мм без акустической тени и с незначительной акустической тенью. При УЗИ паховых лимфаузлов: справа — без особенностей; слева — лоцировано единичное гипоэхогенное образование овальной формы, с четкими контурами, однородной структуры, размерами 15х7х8 мм; забрюшинные лимфоузлы — без особенностей. Заключение: диффузные изменения паренхимы и синусов почек. Пиелоэктазия слева. Ультразвуковая картина объемного образования мочевого пузыря с признаками инфильтрации стенки. Увеличение объема остаточной мочи. Для уточнения диагноза рекомендовано проведение цистоскопии. Диффузные изменения предстательной железы. Единичный увеличенный лимфоузел паховой области слева.
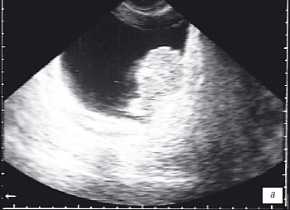
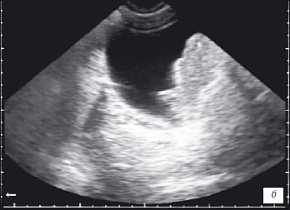
УЗИ мочевого пузыря
Показания к УЗИ мочевого пузыря
Дизурия или частое мочеиспускание. Гематурия (подождите, когда кровотечение остановится). Рецидивирующее воспаление (цистит) у взрослых; острая инфекция у детей.
Подготовка пациента к УЗИ мочевого пузыря следующая: Мочевой пузырь должен быть наполнен. Дайте пациенту 4 или 5 стаканов жидкости и проводите исследование через час после этого (не разрешайте пациенту мочиться). При необходимости можно наполнить мочевой пузырь через катетер стерильным физиологическим раствором: наполнение необходимо прекратить, когда пациент почувствует дискомфорт. По возможности избегайте катетеризации из-за риска инфицирования.
Начинайте с поперечных срезов от симфиза к области пупка. Затем переходите к продольным срезам от одной стороны живота к другой.
Обычно этого бывает достаточно, однако при такой технике сканирования трудно визуализировать боковые и переднюю стенку мочевого пузыря, поэтому может возникнуть необходимость повернуть пациента на 30-45° для получения оптимального изображения данных зон.
Наполненный мочевой пузырь визуализируется как большая анэхогенная структура, выходящая из малого таза. В начале исследования определите состояние (ровность) внутреннего контура и симметрию на поперечных срезах. Толщина стенки мочевого пузыря варьируется в зависимости от степени наполнения мочевого пузыря, однако она одинакова во всех отделах.
УЗИ мочевого пузыря неинвазивным методом осуществляют через переднюю брюшную стенку при наполненном мочевом пузыре (не менее 150 мл мочи). В норме на поперечных сканограммах его визуализируют как эхонегативное (жидкостное) образование округлой формы (на продольных сканограммах — овоидной), симметричное, с чёткими ровными контурами и однородным содержимым, свободным от внутренних эхоструктур. Дистальную (относительно датчика) стенку мочевого пузыря определить несколько легче, что связано с усилением отражённых ультразвуковых волн на его дистальной границе, связанным с содержанием жидкости в органе.
Толщина стенки неизменённого мочевого пузыря во всех его отделах одинакова и составляет около 0,3-0,5 см. Оценить изменения стенки мочевого пузыря более детально позволяют инвазивные методы эхографии — трансректальный и интравезикальный (трансуретральный). При трансректальном УЗИ (ТРУЗИ) хорошо видна лишь шейка мочевого пузыря и граничащие с ним органы малого таза. При интравезикальном эхосканировании специальными внутриполостными датчиками, проводимыми по мочеиспускательному каналу, можно более детально изучить патологические образования и структуру стенки мочевого пузыря. Кроме того, в последней можно дифференцировать слои.
Плохое опорожнение мочевого пузыря означает наличие острого воспалительного процесса, а также длительно существующей или рецидивирующей инфекции. Распространенность кальцификации не коррелирует с активностью шистосомозной инфекции, при этом кальцификация может уменьшаться на поздних стадиях заболевания. Тем не менее стенка мочевого пузыря остается утолщенной и плохо растягивается. При этом может выявляться гидронефроз.
На эхограммах опухоли мочевого пузыря представлены образованиями различных размеров, обычно вдающимися в полость органа, с неровным контуром, часто причудливой или округлой формы и неоднородной эхоструктуры.
Дифференциальную диагностику опухоли следует проводить со сгустками крови в мочевом пузыре. Как правило, опухоли свойственна гиперваскуляризация, которую позволяет обнаружить допплерография.
При остром воспалении мочевого пузыря эхография обычно не предоставляет необходимую информацию. Однако в отдельных наблюдениях, а также при хроническом цистите удаётся обнаружить утолщение стенки, неровность контура, а иногда — асимметрию пузыря.
УЗИ оказывает существенную помощь в диагностике дивертикулов и камней мочевого пузыря, а также уретероцеле.
С помощью эходопплерографии можно визуализировать выброс мочи из устьев мочеточника и провести его количественную оценку. Так. в результате полной окклюзии ВМП при цветном допплеровском картировании выброс мочи из соответствующего устья отсутствует. При нарушенном, но частично сохранённом оттоке мочи из почки во время выброса болюса мочи из соответствующего устья мочеточника определяют снижение скорости её потока и изменение спектра последнего. В норме спектр скоростей потоков мочеточниковых выбросов представлен в виде пиков, а максимальная скорость потока мочи в среднем равна 14,7 см/с.
При повреждениях мочевого пузыря УЗИ помогает обнаружить паравезикальный затёк мочи при внебрюшинном его разрыве или жидкость в брюшной полости при внутрибрюшинных поражениях. Однако окончательный диагноз может быть установлен только с помощью рентгенологических методов исследования.
Что означает появление взвеси в мочевом пузыре?
Взвесь (микроскопические частицы) в содержимом мочевого пузыря — не такая уж редкая патология. Из этих частиц впоследствии могут формироваться песок и более крупные конкременты.
Образование песка и камней в мочевом пузыре не всегда сопровождается ярко выраженными симптомами, как это бывает при мочекаменной болезни почек. Часто подобная патология обнаруживается случайно, когда проводятся лабораторные или инструментальные исследования для выявления других заболеваний. Это связано с анатомическими особенностями органа.
Виды и причины появления
Образования в мочевом пузыре — двух видов:
Первичные — это взвеси, образовавшиеся непосредственно в пузыре. Они появляются из-за превышения концентрации мочевой кислоты, что вызывает задержку оттока урины естественным образом. Высокая концентрация мочи, образующаяся в результате продолжительного застоя, приводит к появлению взвеси на стенках слизистой. Причина этого — солевые осадки (оксалаты, фосфаты, ураты), которые находятся в моче. Вторичные — частицы, которые попадают в мочевой из мочеточника. Первопричиной часто является появление песка в почках. Важно правильно провести диагностические мероприятия, чтобы выяснить, что привело к появлению песка в мочевом. От этого зависит адекватность лечения.

Какие же причины появления песка в мочевом пузыре еще известны:
- воспаление мочевыводящей системы, например, при цистите в мочевом формируется мелкодисперсная взвесь, размер частиц которой 0,005 мм; попадание инородных тел в полость органа; шистосомоз; хирургические вмешательства; утолщение стенок органа; чрезмерное потребление соли и жидкости; нарушение обменных процессов; болезни почек; обезвоживание организма.
К основным симптомам, которые возникают при появлении осадка в мочевом пузыре, относятся:
- боли при мочеиспускании; внезапные позывы в туалет; прерывистость струи при опорожнении мочевого пузыря; изменение физических свойств мочи: цвета, запаха, прозрачности; появление крови в урине.
Эти признаки не являются исключительными и встречаются при прочих заболеваниях мочеполовой системы, поэтому поставить диагноз может только специалист на основании результатов исследования.
Наличие осадка у мужчин оказывает негативное влияние на половую функцию, поскольку мочевой пузырь может давить на простату.
Если взвеси содержатся в значительном количестве, могут возникать боли, напоминающие почечную колику.
Взвесь в мочевом пузыре, обнаруженная у ребенка, не всегда является свидетельством патологии. Это может быть процесс, который не представляет никакой опасности для здоровья. Важно, чтобы у ребенка при этом не возникало никакого дискомфорта и болезненных ощущений.
Диагностика
Обследования, которые назначают пациенту для выяснения причины патологического состояния:
- общий анализ мочи и крови; УЗИ; компьютерная томография; внутривенная пиелография.
УЗИ мочевого пузыря позволяет не только выявить осадок в нем, но и определить количество взвеси и камней, если конкременты уже начали формироваться. Исследования крови и урины определяют состав образований.
УЗИ рекомендуется использовать для диагностики, поскольку этот метод позволяет выявить различные сопутствующие заболевания, оказывающие влияние на общее состояние здоровья пациента. Такая подробная оценка позволяет назначить индивидуальную схему лечения, которая будет эффективна для конкретного больного.
При помощи УЗИ можно установить причины, приведшие к патологии.
Помимо УЗИ, используются такие методы, как компьютерная томография и внутривенная пиелография.
Методы лечения
Принципы, на которых базируется терапия, — снятие воспаления, очистка больного органа и общее укрепление организма пациента.
Если осадок трансформировался в конкремент, назначают не только препараты, обладающие противовоспалительным действием, но и лекарственные средства, которые способствуют его растворению.
Во время лечения применяют следующие виды лекарственных препаратов: антибактериальные, на основе растительных компонентов, витамины, травы.
Например, для устранения воспалительного процесса в мочевом рекомендуется принимать отвары из листьев березы, ромашки, хвоща полевого, а также напитки из клюквы и брусники.
Чтобы лечение было максимально эффективным, из рациона больного требуется исключить продукты, которые раздражают слизистую и способствуют образованию солей. Также нужно отказаться от спиртных напитков.
При появлении первых признаков проблемы нельзя откладывать визит к врачу. Профилактические обследования рекомендуется проводить не реже одного раза в полгода. Это поможет избежать проблем с мочевыводящей системой, в том числе появления взвеси в мочевом пузыре.
Источники:
http://health-medicine.info/ultrazvukovoe-issledovanie-mochevogo-puzyrya/
http://lechupechen.ru/zhelchniy_puzyr/gomogennoe-i-anexogennoe-soderzhimoe-zhelchnogo-puzyrya/
http://luchshijlekar.ru/mochevoj-puzyr/anjehogennoe-soderzhimoe-v-mochevom-puzyre-chto.html
Самые популярные статьи:
med-legkie.ru
объем мочевого пузыря, ответы врачей, консультация
Я, Строганова Людмила Федоровна, проживаю в г.Балаково Саратовской области. Мне 50 лет, работаю фельдшером скорой помощи с 1985г.Обращаюсь к Вам по следующим вопросам и прошу о помощи.
Болела хроническим циститом долгие годы, учитываю характер моей работы, переохлаждения и тяжести. Справлялась до 2011 года самостоятельно, т.е. принимала уросептики, мочегонные травы.
C 2011 года заболевание стало носить постоянный характер. Обратилась к своему участковому урологу, принимала курсы антибиотиков (инъекционно и пераррально) + флуконазол. Эффект держался после антибиотиков 10-14 дней, и все начиналось заново.
Уролог настоятельно рекомендовал обратиться к гинекологу. Гинеколог дает заключение, что я гинекологически здорова. Неоднократно сдавала мазки на флору, где все время присутствовали споры грибов. Получала антигрибковую терапию + бефиформ + линекс.
Рекомендации гинеколога: лечиться у уролога, так как они не занимаются лечением мочевыводящих путей.
В анализах мочи присутствовали лейкоциты(до 60 ед), эритроциты(сначала 10-12, потом до 70).
Практически весь год я лечилась антибиотиками с интервалом 30-45 дней по назначению уролога.
В 2012 году экстренно легла в стационар. И опять получила курс антибиотиков. Была проведена урография. Через 2 недели выписана с незначительным улучшением, с диагнозом хронический пиелонефрит, нефроптоз почки справа. При этом никогда не беспокоили боли в пояснице. Заболевание продолжалось, беспокоили боли внизу живота, частые болезненные мочеиспускания с резями в конце.
Обращалась в хозрасчетную урологическую клинику на базе 3й клинической больницы города Саратов. Где было проведено КУДИ, объем мочевого пузыря составил 270мл, рекомендовано курортное лечение(грязями), естественно которое я себе позволить не могу. Состояние в течение года ухудшалось, опять все теже антибиотики, все теже посещения к гинекологу. Гинеколог пишет, что я гинекологически здорова(в заключении).
В ноябре 2013 года опять лечусь стационарно, где проведены снова курсы антибиотиков, сделана урография, проведена цистоскопия, объем мочевого пузыря составил 100мл, шейка мочевого пузыря отечна, разрыхлена, покрыта белесым налетом.
Состояние мое ухудшалось, количество мочеиспусканий достигало 60-70 раз за сутки, порциями от 10 до 50 мл. При этом беспокоили боли внизу живота, промежности, больно кашлять, чихать, долго находиться на ногах. Из-за этого не смогла работать в бригаде, вынуждена была работать комплектовщиком медицинских сумок. В анализах мочи стало преобладать больше эритроцитов(до 70), лейкоцитов(до 20), иногда проскальзывал белок(незначительные количества). После стационара я была выписана на амбулаторное лечение, где был проведен Диаскин-тест и реакция манту(в стационаре и на амбулаторном этапе неоднократно брали мочу на БК, результаты отрицательны). Тест и реакция манту показали положительный результат, хотя проблемы с реакцией манту были с детства, результат все время был положительным (я была виражным ребенком). Была консультирована с фтизиатром в детском возрасте, проблем не было, флюорография всегда в норме. После этих тестов меня направили в областной противотуберкулезный диспансер в г.Саратов, где мне провели пробу Коха. Фтизиатры не нашли у меня никаких отклонений, но учитываю болевой синдром и учащенное болезненное мочеиспускание предложили пройти тестовое лечение специфическими средствами, также были инстилляции из изониазида в мочевой пузырь. Выписана с ухудшением после моего требования(больше не могла там находиться, ввиду бесполезности пребывания), но 3х недельное лечение я прошла(тестовое).
После чего мой уролог направляет меня в консультационный диагностический центр города Саратов. Там меня направляют в областную клиническую больницу г.Саратов. Куда я ложусь в плановом порядке, где мне была проведена видео цистоскопия, биопсия, редрессация мочевого пузыря – анестеческий объем мочевого пузыря составил 650 мл. Результаты биопсии – единичные клетки переходного эпителия с реактивными изменениями. Выписана с диагнозом интерстициальный цистит, с рекомендациями повторить редрессацию в условиях г.Балаково(в январе 2014 находилась в г.Саратов – стационар )
В нашем городе мне отказались проводить редрессацию. Лечилась стационарно в апреле(в г.Балаково), проводились реверсии мочевого пузыря, объемом до 300мл(до болевого синдрома). С диагностической целью мне ввели 450 мл(еле вытерпела). В июле 2014 года мне делают повторную редрессацию (в областной клинической больнице г.Саратов), анестеческая емкость составила 550мл, опять была взята биопсия. Снова единичные клетки переходного эпителия. Выписана с диагнозом – интерстициальный цистит, после редрессации, интервал мочеиспускания в течении месяца было до 1,5-2 часов. После мочеиспускания рези сохранялись. В декабре 2014 года я опять обращаюсь в саратовский диагностическо-консультационный центр, где мне делают цистоскопию мочевого пузыря, объем 150мл, шейка мочевого пузыря разрыхлена, отечна, покрыта белым налетом.
Врач назначает мне инстилляции (с гидрокортизоном, синтомициновой эмульсией, витамином B12, анальгином) – 20 процедур. Назначают деринат инъекционно. Было улучшение, я думала, что я избавилась от своей проблемы навсегда. Через 2 недели все вернулось. Порой боли бывают просто невыносимыми, принимаю обезболивающие(кетонал 300-400мг в сутки, спазгаз – до 6 таблеток в сутки), когда совсем невыносимо делаю инстилляции с лидокаином и новокаином.
Снова обратилась к урологу(в консультационный диагностический центр города Саратов). Анализ мочи хороший, По Ничепоренко. Эритроциты – 500, лейкоциты – 500, в поле зрения. Боли сохраняются. В общественном транспорте ездить не могу, в Саратов возит муж. Кое как добираемся, превозмогая боль. Опять были рекомендованы инстилляции(выше перечисленные – 20 процедур). Было улучшение в течении 10-14 дней. И опять все начинается.
Направление на федеральный уровень мне не дают. Уролог мне пишет диагноз – хронический цистит, цисталгия.
В настоящее время продолжаю делать инстилляции, которые помогают лишь временно, и которые материально для меня очень дороги. Опять была на приеме у гинеколога(в марте), поставлен диагноз – пременопауза, с рекомендациями лечиться у уролога.
Так и хожу я по замкнутому кругу.
Подскажите куда мне обратиться, платное лечение не я потяну. Где меня могут принять бесплатно? Живу как в аду, обращалась даже к психиатру, в связи с болевыми синдромами, 4 месяца получала лечение антидепрессантами.(до Саратова), позывы сохранялись, стала меньше плакать, но позывы как были до 50-70 раз. После чего психиатр сказал что вы не мой пациент. Я не могу никуда не выехать, никуда отдохнуть.
Помогите! Что мне делать??
www.health-ua.org
Что такое гомогенное содержимое мочевого пузыря
Лечение по европейским стандартамКлиники рядом с Вашим домом
Как должна выглядеть норма УЗИ желчного пузыря?
Вопрос от 18.05., 15:35:
Здравствуйте! Вскоре мне придется сделать УЗИ желчного пузыря, а сразу же после этого попасть к гастроэнтерологу я не смогу. Но оценить, все ли в порядке, хочется сразу. Уточните, как должна выглядеть норма УЗИ желчного пузыря, и какие возможны от неё отклонения.
По результатам УЗИ желчного пузыря, как и после любого другого исследования, врач заполняет протокол, в котором он отражает все увиденные особенности строения этого органа. У каждого человека они могут частично отличаться, но существует определенный диапазон.
Если полученные данные укладываются в него, то считаются нормой. Как правило, приводят такие значения:
- Стенки должны быть ровными, однородными, без утолщений, одинаковой эхогенности с четкими краями. Их толщина составляет около 3-4 миллиметров.
- Длина желчного пузыря может варьироваться от 6 до 10 сантиметров, ширина – от 3 до 5. Форма – конусо- или грушеобразная, без перегибов и перетяжек.
- Отдельно оценивают желчевыводящие протоки. Так внутренний диаметр общего протока может составлять 6-8 миллиметров, долевых желчных протоков – 2-3 миллиметра.
- Сегментарные и субсегментарные протоки не должны просматриваться.
- Содержимое желчного пузыря должно быть однородным, без явных затемнений, уплотнений и образований.
Такая картина является нормой УЗИ желчного пузыря. В то же время, от неё могут быть многочисленные отклонения:
- Утолщение стенок может свидетельствовать о воспалении желчного пузыря.
- Повышенная эхогенность стенок желчного пузыря может быть признаком их уплотнения, что является симптомом хронического холецистита.
- Наличие областей с повышенной эхогенностью внутри желчного пузыря может показывать наличие песка и осадка. При изменении положения тела эти области будут также перемещаться.
- Камни выглядят как разрозненные образования повышенной эхогенности, которые перемещаются при смене положения тела.
- Патологией также является изменение формы желчного пузыря: наличие изгибов, перетяжек, выпячиваний стенок.
- Полипы достаточно часто образуются из слизистой желчного пузыря. Выглядят они как выросты на стенках одной с ней эхогенности. Крайне важен их размер: более сантиметра – подлежат удалению из-за вероятности перерождения в раковую опухоль. Менее – динамическому наблюдению.
Стоит отметить, что понятие «норма УЗИ желчного пузыря» достаточно условно. Поэтому толковать их должен врач-гастроэнтеролог, который вас на него направлял, опираясь также и на другие данные: результат опроса, пальпации, биохимической лабораторной диагностики.
Задайте свой вопрос
Длина вопроса должна быть не менее 250 символов!
Оформить заявку можно по телефону 8 (495) 649-23-16 Наши операторы проконсультируют Вас и направят доктора в удобное для вас время!
УЗИ органов малого таза
Здравствуйте, Наталья! Микрофоликулярные яичники (поликистозные яичники) – это проявление нарушения процесса созревания фолликула, связанного с гормональной дисфункцией. Для постановки точного диагноза следует провести тщательное обследование, включающее осмотр гинеколога-эндокринолога и исследование крови на гормональный профиль (подробности – в статье Синдром поликистозных яичников (СПКЯ) на нашем медицинском портале). Берегите здоровье!
10 декабря года
Добрый день! Не могли бы подробнее прокомментировать результаты моего УЗИ. Мне 22 года. Дело в том,что к геникологу я обратилась с проблемой ненаступления беременности в течение 2 лет. Врач направила меня на узи органов малого таза. При первом проведении узи результаты такие:
8й день цикла.
мочевой пузырь б/о.
тело матки определяется,в обычном положении,границы четкие,контуры ровные, длина 44 мм,передне-задний 31мм,42 мм.
структура миометрия не изменена.
м-эхо толщина 7,5мм,не отклонено.
шейка матки определяется,удлинена до 34 мм,структура не изменена.
цервикальный канал не расширен.
правый яичник определяется,длина 46 мм,ширина 27 мм,в яичнике жидкостное образование 23 мм.
левый яичник определяется,длина 36 мм,ширина 18 мм,зреющий фолликул 14*11мм.
потологические образования в полости малого таза не определяются.
свободная жидкость не определяется.
повторное узи на 15й день цикла.
Мочевой пузырь б/о
тело матки определяется,в обычном положении,контуры ровные,длина 44 мм,передне-задний 31мм,ширина 42 мм.
структура миометрия не изменена.
м-эхо 8,5 мм,не отклонено.
правый яичник не определяется.
левый яичник определяется,длина 43 мм,ширина 24 мм,в яичнике фолликул 23 мм.
повторное узи на 16 день цикла.
тело матки определяется.в обычном положении,границы четкие,контуры ровные,длина 44 мм,передне-задний 31 мм,ширина 42 мм.
структура миометрия не изменена.
м-эхо 9 мм.
правый яичник определяется, длина 35 мм,ширина 17 мм,фолликулы по переферии 7-8 мм.
левый яичник определяется,длина 43 мм,ширина 24 мм,жидкостное образование 23 мм.
Скажите пожалуйста,что означают данные узи,и могу ли я забеременеть при таких показаниях. Заранее спасибо.
12 декабря года
Отвечает Палыга Игорь Евгеньевич.
Врач репродуктолог, к.м.н.
Здравствуйте, Ирина! Вы все УЗД проходили у одного специалиста. Мне лично не понятно, что это за жидкостное образование 23 мм. Диагноз “фолликулярная киста” ставится при фолликуле более 24 мм. Менструальный цикл у Вас регулярный? Кровь на половые гормоны за эти 2 года Вы сдавали? Проходимость маточных труб проверяли? Зачем так часто проходить УЗД? Советую пройти контрольное УЗД после месячных, чтобы определить, исчезло жидкостное образование или нет. В остальном необходимо дообследоваться для установления причины бесплодия.
Безоперационное лечение камней в почках, мочевом пузыре.
Камни в почках и мочевом пузыре — гетерогенные структуры внутренних органов, то есть разнородные.
УЗИ (ультро-звуковое исследование) показывает гетерогенные структуры, как эхоповышенные структуры (сжатой плотности) так структуры с эхопониженной (растянутой ) плотностью.
Медицинское оборудование — ГОМОГЕНИЗАТОРЫ ВНУТРЕННИХ ОРГАНОВ, немецкая технология и оборудование, vvl GmbH, гомогенизируют структуры, делают однородные структуры органов, в том числе и больного с гиперплазией или с доброкачественной опухолью от 30 до 70 процентов.
Безоперационное лечение камней в почках, мочевом пузыре.
Когда структуры органов делаются однородными тогда и камни содержимого почек и мочевого пузыря рассасываются.
Лечебная работа проверяется по УЗИ внутренних органов и содержимого почек и мочевого пузыря до и после.
Например, камни в почках и мочевом пузыре создают гетерогенные, разнородные структуры щитовидной, поджелудочной и предстательной желез и печени.
При лечении камней в почках и мочевом пузыре рассасываются гетерогенные структуры, гомогенизируются структуры органов, которые создают камни и содержимое почек и мочевого пузыря до 60 процентов.
Сам метод запатентован в Евросоюзе, Украине и состоит в накладывании акустических и сверхслабоэлектромагнитных аппликаторов на проекции внутренних органов и сам больной орган.
В случае острого состояния аппликатор на сам орган не накладывается.
Количество сеансов от 3 до 6.
Средняя стоимость от 4 000.00 до 8 000.00 гривен.
Средняя стоимость операции по предстательной железе в клиниках и больницах Украины
от 5 000.00 до 40 000.00 гривен.
Иногородние приезжают к нам на три, четыре дня. Помогаем снять гостиницу недалеко от
медицинского центра «ГАРВАРД МЕДИКАЛ». В зависимости от ваших пожеланий от эконом до vip класса, за ваши деньги.
Адрес центра Гарвард Мэдикал: г.Одесса. ул. Ген. Петрова 9/2. 65065,
С ЖД вокзала 9,10 троллейбус, маршрутка, 210, 214 маршрутки — от 30 до 45 минут, выходить ул. Ген. Петрова угол.ул. Космонавтов – 70 м. 2 ряд домов, большие оранжевые стенды. Гарвард Мэдикал.
С Центрального автовокзала маршрутки 191, 232 — до 30 минут, выходить ул. Ген. Петрова угол.ул. Варненская – 70 м. 2 ряд домов, большие оранжевые стенды. Гарвард Мэдикал.
Лечение камней в почках, желчном и мочевом пузырях, лечение доброкачественных опухолей: аденом, кист. миом, мастопатий. поликистоза
Источники: http://www.uzi-klinika.ru/board/27, http://www.health-ua.org/mc/akusherstvo-ginekologiya-reproduktivnaya-medicina/5670/7/, http://www.harvardmedical.com.ua/bezoperacionnoe-lecenie-kamnej-v-pockah-mocevom-puzyre
Комментариев пока нет!
dolgojiteli.ru
Анэхогенное содержимое в мочевом пузыре что это такое
Вконтакте
Одноклассники
На современном этапе развития ультразвуковой техники исследование мочевого пузыря должно осуществляться лишь на приборах, работающих в реальном масштабе времени и оснащенных комплексом датчиков (линейный, конвексный, секторный, интравезикальный, ректальный или вагинальный с частотой локации 3.5-5 МГц).
Качественное исследование возможно лишь при хорошо наполненном мочевом пузыре. Для этого больному за 1.5-2 часа до исследования предлагается выпить литр теплой воды, а при необходимости для усиления мочевого эффекта дается 0.5 таблетки фурасемида. Мочевой пузырь при помощи катетера заполняется физиологическим или фурацилиновым раствором. Исследование проводится в положении больного на спине, на левом, правом боку и при необходимости стоя. Для определения наличия осадка или мелких камней больному предлагается делать резкие повороты на левый и правый бок. При этом содержимое приводится во взвешенное состояние. При исследовании через переднюю брюшную стенку обычно проводятся классические методы сканирования: поперечное, продольное и косое.
Для получения максимальной информации могут быть использованы различные варианты сканирования и положения тела больного.
На эхограмме в классическом варианте мочевой пузырь имеет овальную или грушевидную форму. На практике наблюдали различные формы: квадратную, башенную, в виде песочных часов и др., их связывают с нейрогенными расстройствами и атонией мочевого пузыря.
Форма мочевого пузыря во многом зависит от его наполнения и расположения соседних органов. У мужчин и женщин форма мочевого пузыря неодинакова, однако эти анатомические различия практического значения не имеют. Размеры и емкость пузыря зависят от степени его наполнения. При максимальном наполнении поперечный диаметр равен 9-10 см, вертикальный 10-11 см, косой 7-8 см, средняяемкость составляет 250-300 мл. Следует отметить, что существующие эхографические методы определения объема дают лишь приблизительные показатели, которые не могут быть использованы в клинической практике.
Наполненный мочевой пузырь в норме свободен от эхосигналов, его содержимое анэхогенно, имеет четкие контуры. Стенки лоцируются как эхогенные линейные отражения, их толщина полностью зависит от степени наполнения пузыря. В среднем толщина стенок 3-4 мм, особенно хорошо они выделяются на фоне большого количества асцитической жидкости. За мочевым пузырем хорошо просматривается матка у женщин и предстательная железа у мужчин. Следует отметить, что при исследовании через переднюю брюшную стенку вне зоны эхолокации остаются дно и шейка пузыря, визуализация которых осуществляется специальными интракорпоральными методами. От мочеточников визуализируется лишь интрамуральная (отрезок, расположенный в стенке пузыря) их часть в виде двух коротких (3-4 мм) эхогенных линий на обеих стенках пузыря. Лучше визуализируется при их расширении.
jktzdorov.ru
УЗИ мочевого пузыря | Компетентно о здоровье на iLive
Показания к УЗИ мочевого пузыря
- Дизурия или частое мочеиспускание.
- Гематурия (подождите, когда кровотечение остановится).
- Рецидивирующее воспаление (цистит) у взрослых; острая инфекция у детей.
Показания к УЗИ мочевого пузыря
Подготовка пациента к УЗИ мочевого пузыря следующая: Мочевой пузырь должен быть наполнен. Дайте пациенту 4 или 5 стаканов жидкости и проводите исследование через час после этого (не разрешайте пациенту мочиться). При необходимости можно наполнить мочевой пузырь через катетер стерильным физиологическим раствором: наполнение необходимо прекратить, когда пациент почувствует дискомфорт. По возможности избегайте катетеризации из-за риска инфицирования.
Подготовка к УЗИ мочевого пузыря
Начинайте с поперечных срезов от симфиза к области пупка. Затем переходите к продольным срезам от одной стороны живота к другой.
Обычно этого бывает достаточно, однако при такой технике сканирования трудно визуализировать боковые и переднюю стенку мочевого пузыря, поэтому может возникнуть необходимость повернуть пациента на 30-45° для получения оптимального изображения данных зон.
Методика проведения УЗИ мочевого пузыря
Наполненный мочевой пузырь визуализируется как большая анэхогенная структура, выходящая из малого таза. В начале исследования определите состояние (ровность) внутреннего контура и симметрию на поперечных срезах. Толщина стенки мочевого пузыря варьируется в зависимости от степени наполнения мочевого пузыря, однако она одинакова во всех отделах.
УЗИ мочевого пузыря неинвазивным методом осуществляют через переднюю брюшную стенку при наполненном мочевом пузыре (не менее 150 мл мочи). В норме на поперечных сканограммах его визуализируют как эхонегативное (жидкостное) образование округлой формы (на продольных сканограммах — овоидной), симметричное, с чёткими ровными контурами и однородным содержимым, свободным от внутренних эхоструктур. Дистальную (относительно датчика) стенку мочевого пузыря определить несколько легче, что связано с усилением отражённых ультразвуковых волн на его дистальной границе, связанным с содержанием жидкости в органе.
Толщина стенки неизменённого мочевого пузыря во всех его отделах одинакова и составляет около 0,3-0,5 см. Оценить изменения стенки мочевого пузыря более детально позволяют инвазивные методы эхографии — трансректальный и интравезикальный (трансуретральный). При трансректальном УЗИ (ТРУЗИ) хорошо видна лишь шейка мочевого пузыря и граничащие с ним органы малого таза. При интравезикальном эхосканировании специальными внутриполостными датчиками, проводимыми по мочеиспускательному каналу, можно более детально изучить патологические образования и структуру стенки мочевого пузыря. Кроме того, в последней можно дифференцировать слои.
УЗИ признаки нормального мочевого пузыря
Плохое опорожнение мочевого пузыря означает наличие острого воспалительного процесса, а также длительно существующей или рецидивирующей инфекции. Распространенность кальцификации не коррелирует с активностью шистосомозной инфекции, при этом кальцификация может уменьшаться на поздних стадиях заболевания. Тем не менее стенка мочевого пузыря остается утолщенной и плохо растягивается. При этом может выявляться гидронефроз.
На эхограммах опухоли мочевого пузыря представлены образованиями различных размеров, обычно вдающимися в полость органа, с неровным контуром, часто причудливой или округлой формы и неоднородной эхоструктуры.
Дифференциальную диагностику опухоли следует проводить со сгустками крови в мочевом пузыре. Как правило, опухоли свойственна гиперваскуляризация, которую позволяет обнаружить допплерография.
При остром воспалении мочевого пузыря эхография обычно не предоставляет необходимую информацию. Однако в отдельных наблюдениях, а также при хроническом цистите удаётся обнаружить утолщение стенки, неровность контура, а иногда — асимметрию пузыря.
УЗИ оказывает существенную помощь в диагностике дивертикулов и камней мочевого пузыря, а также уретероцеле.
С помощью эходопплерографии можно визуализировать выброс мочи из устьев мочеточника и провести его количественную оценку. Так. в результате полной окклюзии ВМП при цветном допплеровском картировании выброс мочи из соответствующего устья отсутствует. При нарушенном, но частично сохранённом оттоке мочи из почки во время выброса болюса мочи из соответствующего устья мочеточника определяют снижение скорости её потока и изменение спектра последнего. В норме спектр скоростей потоков мочеточниковых выбросов представлен в виде пиков, а максимальная скорость потока мочи в среднем равна 14,7 см/с.
При повреждениях мочевого пузыря УЗИ помогает обнаружить паравезикальный затёк мочи при внебрюшинном его разрыве или жидкость в брюшной полости при внутрибрюшинных поражениях. Однако окончательный диагноз может быть установлен только с помощью рентгенологических методов исследования.
УЗИ признаки патологии мочевого пузыря
ilive.com.ua
