Острая сосудистая недостаточность – Острая сосудистая недостаточность: симптомы, диагностика и лечение
Острая, хроническая сосудистая недостаточность — лечение
Краткая характеристика заболевания
Сосудистая недостаточность – заболевание, характеризующееся нарушением общего или местного кровообращения, появляющегося из-за недостаточности функции кровеносных сосудов, которая, в свою очередь, может быть вызвана либо уменьшением их тонуса, нарушением проходимости, либо значительным снижением объема крови, проходящей по сосудам.
Недостаточность делится на системную и региональную (местную), которые различаются тем, как происходит распространение нарушений. Кроме того, бывает острая и хроническая сосудистая недостаточность (разница в скорости течения заболевания).
Обычно чистая сосудистая недостаточность встречается очень редко и проявляется одновременно с недостаточностью сердечной мышцы. Развитию сердечно-сосудистой недостаточности способствует то, что и на мускулатуру сосудов, и на сердечную мышцу часто влияют одни и те же факторы.
Иногда патология сердца становится первичной и появляется из-за недостаточного питания мышц, а сердечно-сосудистая недостаточность (в том числе и острая сердечно-сосудистая недостаточность) – вторичной.
Причины появления
Обычно причина острой сосудистой недостаточности заключается в нарушении кровообращения в артериях и венах, появившемся по разным причинам (перенесенные черепно-мозговые и общие травмы, различные сердечные заболевания). Острая сосудистая недостаточность также возникает из-за нарушения сократительной функции миокарда, кровопотери или падения сосудистого тонуса вследствие острых отравлений, тяжелых инфекций, обширных ожогов, органических поражений нервной системы, надпочечниковой недостаточности.
Симптомы сосудистой недостаточности
Острая сосудистая недостаточность может проявиться в виде шока, обморока или коллапса. Обморок относится к наиболее легким формам недостаточности. К симптомам обморока относятся: слабость, потемнение в глазах, тошнота, быстрая потеря сознания. Пульс при этом редкий и слабый, кожные покровы бледные, давление понижено, мышцы расслаблены, судорог не наблюдаются.
При шоке и коллапсе пациент, как правило, сознания не теряет, но его реакции сильно заторможены. Больной жалуется на слабость, тахикардию, пониженное давление (80/40 мм рт. ст. и меньше), температуру ниже нормальной.
Основной симптом сосудистой недостаточности – быстрое и резкое снижение артериального давления.
При хронической сосудистой недостаточности развивается артериальная гипотензия, определяемая по низкому уровню давления. Так, систолическое давление у детей старшего возраста опускается ниже 85, у людей младше 30 лет давление бывает ниже 105/65, для лиц пожилого возраста эта цифра ниже 100/60.
Диагностика сосудистой недостаточности
В процессе осмотра пациента врач оценивает симптомы сосудистой недостаточности, определяет ее форму: обморок, шок или коллапс. В постановке диагноза уровень давления не является определяющим. Чтобы заключение было правильным, врач анализирует и изучает историю болезни, старается выяснить причины приступа.
Для оказания квалифицированной первой помощи необходимо определить, какой вид недостаточности развился у пациента: сердечный или сосудистый. Дело в том, что при этих заболеваниях неотложная помощь оказывается по-разному.
При сердечной недостаточности больному легче находиться в сидячем положении, в положении лежа состояние значительно ухудшается. В случае сосудистой недостаточности оптимальным для пациента будет положение лежа, так как именно в таком положении мозг получает лучшее кровоснабжение.
При сердечной недостаточности кожа больного имеет розоватый оттенок, при сосудистой – кожные покровы бледные, в некоторых случаях с сероватым оттенком. Сосудистую недостаточность характеризует еще и то, что венозное давление остается в пределах нормы, вены на шее при этом спавшиеся, границы сердца не смещены, не наблюдается патология застоя в легких, как это бывает при сердечной недостаточности.
После прояснения общей клинической картины и определения предварительного диагноза пациенту оказывают первую помощь, в случае необходимости – госпитализируют и проводят обследование органов кровообращения. Для этого направляют больного на аускультацию сосудов, сфигмографию, электрокардиографию или флебографию.
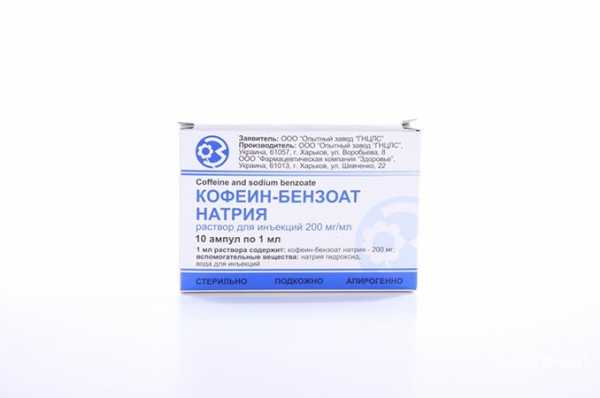
Лечение сосудистой недостаточности
При сосудистой недостаточности медицинская помощь должна оказываться незамедлительно. Независимо от формы развития заболевания, больного оставляют в положении лежа (иное положение тела может вызвать летальный исход).
Если пострадавший находится в обморочном состоянии, ослабляют одежду на его шее, похлопывают по щекам, обрызгивают лицо и грудь водой, дают понюхать нашатырный спирт, проветривают помещение.
Такие манипуляции можно проводить самостоятельно до прибытия врача. Как правило, человек быстро приходит в сознание. Врач проводит несложные диагностические исследования, вводит внутривенно или подкожно два миллилитра раствора кофеина с бензоатом натрия 10% (в случае зафиксированного пониженного давления).
При выраженной брадикардии дополнительно делают инъекцию атропина 0,1% в дозе 0,5-1 миллилитр или раствора адреналина 0,1%. Через 2-3 минуты пациент должен прийти в сознание. Если это не происходит, давление, тоны сердца и пульс не определяются, те же препараты начинают вводить внутрисердечно, дополнительно делают массаж сердца и искусственное дыхание.
Пациент госпитализируется, если обморок случился впервые либо остается невыясненной его причина или требуются дополнительные реанимационные мероприятия, давление остается намного ниже нормы. Во всех других случаях необходимости в госпитализации нет.
Больных с коллапсом или в шоковом состоянии срочно доставляют в больницу независимо от причин, вызвавших это состояние. В лечебном учреждении оказывают первую помощь, поддерживая давление и деятельность сердца. При возникшем кровотечении останавливают его, проводят прочие процедуры симптоматической терапии, показанные в конкретной ситуации.
При коллапсе кардиогенном, часто развивающемся при острой сердечно-сосудистой недостаточности, необходимо устранить тахикардию, купировать трепетание предсердий, для чего применяют изадрин или атропин, гепарин или адреналин. Чтобы восстановить и поддержать давление, вводят подкожно мезатон 1%.
Если причиной коллапса является инфекция или отравление, подкожно вводят кокарбоксилазу, кофеин, хлорид натрия, глюкозу, кислоту аскорбиновую. Хороший эффект дает стрихнин 0,1%. В случае, когда пациент остается в прежнем состоянии и не наблюдается улучшений, подкожно вводят мезатон, внутривенно – преднизолонгемисукцинат, вновь повторяют введение хлорида натрия 10%.
Профилактика заболевания
Чтобы не допустить развития хронической сосудистой недостаточности, нужно постоянно уделять внимание состоянию сосудов, стараться меньше употреблять продуктов, содержащих большое количество холестерина, регулярно обследовать сердце и систему кровоснабжения. Гипотоникам в качестве профилактики назначают поддерживающие давление препараты.
zdorovi.net
Первая помощь при острой сердечной и сосудистой недостаточности.
Острая сердечная недостаточность — одно из наиболее тяжелых нарушений кровообращения. Она может развиться в результате длительного кислородного голодания (гипоксии) в связи с кровопотерей или расстройством дыхания, травматического шока, пороков сердца (митральный стеноз), гипертонической болезни, инфаркта миокарда, отравления токсическими веществами.
При острой сердечной недостаточности сердечная мышца теряет свою сократительную способность, поэтому сердце не может перекачивать притекающую к нему кровь, резко уменьшается так называемый сердечный выброс. В результате возникает застой крови. Если преобладает недостаточность левого желудочка сердца, то кровь застаивается в основном в легких. Это проявляется одышкой, тахикардией, значительной гипоксией, ацидозом, нарушением функций других важных органов, в частности почек. При резко выраженной недостаточности левого желудочка может развиться отек легких.
Если преобладает правожелудочковая недостаточность, то кровь застаивается в большом круге кровообращения, появляются отеки, увеличивается печень, уменьшаются скорость кровотока и снабжение кислородом различных тканей и органов.
Первая помощь.
Первая помощь при острой сердечной недостаточности прежде всего должна быть направлена на усиление сократительной способности сердца.
Для этого используются такие препараты, как строфантин, коргликон, дигоксин.
- Разводят 0,5 мл строфантина (0,05% раствор) в 20 мл 40% или 5% раствора глюкозы и медленно вводят в вену.
- При острой сердечной недостаточности, связанной со стенокардией, больному следует дать под язык таблетку нитроглицерина.
- Для уменьшения застоя крови в легочных сосудах очень эффективен эуфиллин. Препарат можно применять внутривенно в виде 2,4% раствора и внутримышечно в виде 24% раствора. Внутривенно эуфиллин вводят в разведении и медленно.
- Больному следует ввести также какое-нибудь из мочегонных средств — фуросемид или новурит.
- Для уменьшения гипоксии рекомендуется дышать увлажненным кислородом.
Транспортировать больного при острой сердечной недостаточности нужно с большой осторожностью. Если артериальное давление снижено незначительно, больному следует придать возвышенное положение, а для уменьшения притока крови к сердцу положить жгуты на конечности, пережимая только венозные сосуды. Необходимо помнить, что наиболее эффективное лечение острой сердечной недостаточности может быть проведено только в больничных условиях, поэтому требуется принять все меры для быстрейшей госпитализации больного.
Острая сосудистая недостаточность.
Острая сосудистая недостаточность
развивается в результате резкого снижения тонуса сосудов. При этом емкость сосудистого русла становится больше находящейся в нем крови. Важнейшие органы, в том числе мозг, испытывают недостаток в кислороде, переносимом кровью, что приводит к нарушению и даже выключению их функции.
Обморок.
Одним из проявлений острой сосудистой недостаточности является обморок — кратковременная внезапно наступающая потеря сознания в результате резкого уменьшения притока крови к головному мозгу. Чаще всего обмороком сопровождается психическая травма или нервное потрясение. Его возникновению способствует истощение, анемия, физическая усталость, такие состояния, как беременность, гипертоническая болезнь. Иногда перед обмороком больной ощущает тошноту, нехватку воздуха, головокружение, потемнение в глазах, слабость и т. д. Проявляется обморок побледнением кожи и слизистых оболочек, иногда снижением артериального давления до 70—60 мм рт. ст. Дыхание во время обморока становится редким. Как правило, продолжительность обморока кратковременная — несколько секунд, однако иногда он может длиться минуты и больше.
Первая помощь.
Первая помощь при обмороке заключается в следующем:
- Нужно придать больному горизонтальное положение; голову опускают ниже уровня туловища, — это приводит к увеличению притока крови к мозгу и быстрому восстановлению дыхания.
- Стесняющую больного одежду следует расстегнуть.
- Для возбуждения дыхательного и сосудисто-двигательного центров можно дать больному понюхать нашатырный спирт, обтереть или опрыскать лицо холодной водой.
- Очень важно обеспечить приток свежего воздуха в помещение. В большинстве случаев при помощи этих мероприятий удается вывести больного из состояния обморока.
- В более тяжелых случаях следует ввести кордиамин, кофеин или стрихнин. До восстановления сознания и дыхания больной нетранспортабелен.
Коллапс.
Более тяжелая степень острой сосудистой недостаточности называется коллапсом. При этом состоянии нарушения сосудистого тонуса настолько велики, что приводят к резкому снижению артериального давления и деятельности сердца. Коллапс — частое осложнение заболеваний, сопровождающихся болями и интоксикацией (тифы, холера, пневмония, пищевые токсикоинфекции, острый панкреатит, перитонит). Наблюдается коллапс при тяжелом шоке, массивной кровопотере. Он может развиться во время наркоза. Очень сильное болевое раздражение также может привести к коллапсу, например, удар в область солнечного сплетения, промежность.
Больной в коллаптоидном состоянии бледен, кожа покрыта холодным потом, с синюшным оттенком. Сознание иногда затемнено. Дыхание частое, поверхностное. Пульс нитевидный, артериальное давление ниже 60 мм рт. ст. Если не принять соответствующих мер, больной может умереть.
Первая помощь.
Первая помощь при коллапсе направлена на устранение причины, вызвавшей коллапс, и на борьбу с сосудистой и сердечной недостаточностью.
- Для увеличения притока крови к мозгу больному следует приподнять ноги.
- На конечности накладывают тугие повязки, что также увеличивает приток крови к мозгу и сердцу.
- Больного необходимо экстренно транспортировать в лечебное учреждение, где в зависимости от причины, вызвавшей коллапс, будет проведено соответствующее лечение. Наиболее выражены проявления сосудистой недостаточности при шоке.
- Сердечной недостаточности при заболеваниях сердца обычно сопутствует сосудистая недостаточность. В этих случаях в комплексе с лекарственными препаратами, воздействующими на сократительную способность сердечной мышцы, используют сосудосуживающие средства: норадреналин, мезатон, эфедрин, а также преднизолон или гидрокортизон, витамины, кокарбоксилазу.
www.medglav.com
Сосудистая недостаточность — что это такое, причины, лечение, прогноз и исход
Данное состояние определяется наличием тонуса сосудов. Однако тонус сосудов находится под контролем центральной нервной системы. Сосудистая недостаточность сопровождается падением тонуса сосудов. В результате чего происходит перераспределение крови.
В свою очередь перераспределение крови приводит к обескровливанию участков сосудов. Другие участки сосудов переполняются кровью. Это состояние сопровождается падением артериального давления. В данном случае снижается приток крови к сердцу.
Осложняется данная болезнь наличием и сердечной недостаточности. Благодаря чему можно охарактеризовать болезнь как сердечно-сосудистая недостаточность. Сосудистая недостаточность может быть острой и хронической.
Что это такое?
Сосудистая недостаточность – острый или хронический процесс, который сопровождается падением тонуса сосудов. При сосудистой недостаточности имеют место следующие состояния больного:
При обмороке наблюдается острое малокровие мозга. Благодаря чему прослеживаются определенные клинические признаки. При коллапсе состояние больного наиболее тяжелое. В виду чего нарушается кровоснабжение мозга и сердца.

Шок сопровождается патологическими явлениями, в результате которых задействованы процессы, касающиеся центральной нервной системы и головного мозга. Шок подразделяется на травматический шок и гиповолемический шок. Чаще всего травматический шок является следствием острой кровопотери или ранений.
перейти наверхПричины
Какова же основная этиология сосудистой недостаточности? Как было сказано выше, причинами сосудистой недостаточности могут являться следующие состояния:
- травмы;
- ранения;
- тяжелая кровопотеря;
- психические травмы;
- тяжелые стрессовые ситуации.
Травмы способствуют нарушениям со стороны центральной нервной системы. Центральная нервная система непосредственно связана с функционированием головного мозга. Ранения также способствуют нарушениям.
Тяжелая кровопотеря изменяет состояние больного. При этом шок и обморок может быть следствием тяжелого ранения. Психические травмы способствуют также изменениям в центральной нервной системе. Если данное состояние не купировать, то возникает острая сосудистая недостаточность.
перейти наверхСимптомы
Сосудистая недостаточность сопровождается чередой симптоматических признаков. Однако следует отметить, что сосудистая недостаточность сочетается с сердечной недостаточностью. В зависимости от явлений сосудистой недостаточности различают клинику.
Например, при обмороке внезапно появляется головокружение. А также характерны следующие симптомы:
- слабость;
- кратковременная потеря сознания.
Больной имеет определенные внешние признаки. Кожа больного бледнеет, дыхание становится замедленным. Также характерно поверхностное дыхание. Артериальное давление больного пониженное, тоны сердца глухие.

Коллапс сопровождается более тяжелым состоянием. При этом резко падает артериальное давление. Однако при коллапсе сознание полностью не теряется. При внешнем осмотре больного наблюдаются запавшие глаза, зрачки становятся расширенными.
Также внешний вид больного при коллапсе отличается бледным цветом кожи и слизистых оболочек. Нередко выступает холодные и липкий пот. Дыхание становится поверхностным и учащенным.
При коллапсе тоны сердца глухие, пульс слабого наполнения и напряжения. Также снижается температура тела. Если данное состояние не купировать, то может наступить летальный исход. Требуется срочное оказание медицинской помощи.
Состояние шока сопровождается чувством страха и чувством возбуждения. Отмечается цианоз губ, ногтей. В том числе боль локализуется в груди. Отмечается холодная и влажная кожа, может сократиться мочеиспускание.
Шок сопровождается головокружением, состоянием обморока. Больной может отмечать у себя избыточное потоотделение. Наблюдается тахикардия. В ряде случаев может наблюдаться слабость.
Более подробно о заболевании вы можете прочитать на сайте: bolit.info
Данный сайт является ознакомительным!
перейти наверхДиагностика
Диагностика сосудистой недостаточности основывается на сборе анамнеза. Прежде всего, врач должен осмотреть больного. Решить вопрос о предстоявшем лечении. Однако при сосудистой недостаточности необходимо оказать срочную медицинскую помощь.
Диагностика включает объективный и субъективный осмотр. А также жалобы больного. Имеют значение клинические признаки. Целесообразно измерить пульс и артериальное давление.
Пульс при сосудистой недостаточности низкого наполнения, возможно учащение ритма. Артериальное давление нередко сниженное. Если состояние сопровождается сердечно-сосудистой недостаточностью, то диагностика может основываться на положении больного.
Больной в данном случае находится в сидячем положении. При положении лежа состояние больного ухудшается. Лучшее положение больного при данном заболевании – лежачее.
Диагностика на первом этапе сосудистой недостаточности должна быть проведена своевременно. После купирования состояний обморока, шока и коллапса целесообразно провести следующие диагностические методики:
- электрокардиография;
- аускультация сосудов;
- флебография.
Электрокардиография позволяет определить нарушения в сердечнососудистой системе. В том числе аритмию. Эхокардиограмма позволяет определить тон сердца, который обычно ослаблен.
Аускультация сосудов определяет снижение их тонуса. Что наиболее характерно для данного заболевания. Диагностика может включать консультацию специалистов. Особенно после купирования острого периода.
перейти наверхПрофилактика
Можно ли предупредить развитие сосудистой недостаточности? Конечно, можно. Для этого следует, ограничь себя от травм и ранений. Ведь именно травмы и ранения могут быть провоцирующими факторами, в результате которых происходят данные патологические изменения.
Также методы профилактики основаны на предупреждении состояния массивной кровопотери. В том числе необходимо вовремя вылечивать различные заболевания. Немаловажную роль играет образ жизни.
Здоровый образ жизни включает питание, отказ от вредных привычек. В том числе закаливание организма и повышение местного иммунитета. Сосудистая недостаточность может сочетаться с сердечной недостаточностью. В таком случае необходимо предотвратить некоторые заболевания сердца.
Болезни сердца в наши дни широко распространены. Это связано не только с неблагоприятной экологией, но и с наличием стрессов. Важную роль в профилактике сосудистой недостаточности играет купирование стрессовых ситуаций.
Для того чтобы предотвратить стресс необходимо принимать успокоительные препараты. Но только по показаниям врача. Ведь успокоительные препараты на основе трав также могут иметь ряд противопоказаний. В том числе различные аллергические реакции.
Аллергические реакции могут вызвать шоковое состояние. Например, анафилактический шок. Что в данном случае может быть провоцирующим фактором по отношению к сосудистой недостаточности.
Профилактика также заключает в себе диспансеризацию. Особенно в состоянии, когда уже имеются признаки сосудистой недостаточности. Это может быть обморок. Если не принять меры после развития обморочного состояния, то тяжелым проявлением станет коллапс.
перейти наверхЛечение
В зависимости от проявлений сосудистой недостаточности различают лечебные мероприятия. Например, при обмороке лечение может быть следующим:
- придать больному горизонтальное положение;
- расположение головы ниже ног;
- нашатырный спирт.
Если больной не пришел в сознание, то можно побрызгать холодной водой. В том числе необходимо растереть тело. Проводят искусственную вентиляцию легких.
Весьма уместно при лечении обморока медикаментозная терапия. В таком случае применяются следующие препараты:
- кофеин;
- кордиамин;
- коразол.
Данные медицинские средства вводят подкожно. Для усиленного эффекта. При состояниях коллапса больному вводят камфару, кордиамин, кофеин или коразол. Дозировка по два миллилитра подкожно.
Если состояние коллапса не купировалось, то необходимо назначить лекарства, которые подымают артериальное давление и оказывают сосудосуживающее действие. К данным препаратам относят:
- адреналин;
- эфедрин.
Можно использовать мезатон, он обладает высокой эффективностью. Мезатон вводится либо внутривенно, либо подкожно. Только под строгим врачебным контролем.
В чем же заключается медицинское лечение в состоянии шока? Первая медицинская помощь в состоянии шока основывается на следующих мероприятиях:
- успокоение пострадавшего;
- необходимо согреть больного;
- больного укладывают на спину и приподнимают ноги;
- обязательно необходимо дать теплый сладкий чай;
- контролировать состояние больного.
У взрослых
При сосудистой недостаточности у взрослых процесс наиболее тяжелый. Особенно, если сосудистая недостаточность переросла в хроническую стадию. Что в данном случае характеризуется длительным течением болезни.
Наиболее часто у взрослых встречается острая сосудистая недостаточность. В таком случае играют немаловажную роль в ее развитии провоцирующие факторы. Данными провоцирующими факторами становятся:
Инфаркт миокарда нередко диагностируется у мужчин в возрастной категории после сорока лет. А также инфаркт может наблюдаться у мужчин моложе сорока лет. Именно острая сосудистая недостаточность ведет к развитию следующих состояний у взрослых людей:
- коллапс;
- обморок;
- шок.
Немаловажную роль в развитии сосудистой недостаточности играют септический шок и кардиогенный шок. Септический шок возникает как ответ на инфекционные агенты. Наиболее тяжелым состоянием является коллапс.
Чем старше взрослый пациент, тем тяжелее проявление заболевания. У пожилых людей нередки случаи летального исхода. Это может быть связано как с шоковым состоянием, так и с состоянием коллапса. Обязательно необходимо срочно оказать медицинскую помощь!
перейти наверхУ детей
Сосудистая недостаточность у детей значительно отличается по симптоматики от взрослых людей. Это связано с явлениями судорог. Непосредственно перед началом обморочного состояния.
Если у ребенка развивается коллапс, то перед началом коллапса диагностируется посинение конечностей. Коллапс у детей характеризуется набором клинических признаков. К клиническим признакам относят:
- повышение артериального давления;
- возбуждение ребенка;
- тахикардия.
Эти признаки проявляются обычно на первом этапе. В дальнейшем у ребенка наблюдается следующая симптоматика:
- заторможенность;
- землистый цвет кожи;
- посинение ног;
- снижение артериального давления;
- уменьшение выделяемой мочи.
Среди шоковых состояний у детей чаще диагностируется гиповолемический шок. Чем меньше возраст ребенка, тем развитие симптомов происходит в короткий промежуток времени. Может развиться обезвоживание организма ребенка.
Чаще всего у детей наблюдается острая сосудистая недостаточность. Хроническая сосудистая недостаточность наблюдается в основном у взрослых людей. Это связано с различными заболеваниями.
перейти наверхПрогноз
При сосудистой недостаточности прогноз зависит от оказанной помощи. Преимущественно от ее своевременности. Своевременно оказанная помощь способна улучшить прогнозы.
Однако многое зависит и от формы сосудистой недостаточности. При острой сосудистой недостаточности прогноз благоприятнее, нежели при хроническом варианте сосудистой недостаточности. Хотя многое зависит от оказанной помощи и мероприятий после купирования данных состояний.
Прогноз наихудший, если обморочное состояние не дало предпосылку для дальнейшего лечения. Так как впоследствии развивается коллапс. При коллапсе прогноз наихудший.
перейти наверхИсход
Смертельный исход не редкость при сосудистой недостаточности. Это связано не только с состояниями шока, но и с развитием отека мозга. Отек мозг – наиболее грозный симптом.
Выздоровление наблюдается достаточно редко. Исход зависит и от этиологии сосудистой недостаточности. Если она вызвана основным заболеванием, то исход неблагоприятный.
При вовремя оказанной медицинской помощи исход может быть благоприятным. Однако в дальнейшем он зависит от лечебных мероприятий. В том числе медикаментозного характера.
перейти наверхПродолжительность жизни
Длительность жизни больного определяется лечебными мероприятиями и состоянием. Если состояние больного ухудшается, то длительность жизни сокращается. Обязательным условием лечебной терапии является соблюдение предписаний врача.
Если больной строго соблюдает предписания врача, то продолжительность жизни может увеличиваться. Если после купирования шока или коллапса состояние не улучшилось, то следует проконсультироваться с врачом. Только специалист знает лучшие методы лечения.
При сосудистой недостаточности значительно снижается уровень жизни больного. Качество жизни заметно оказывает влияние на ее продолжительность. Если соблюдается медикаментозная терапия и больной следует рекомендациям врача, то состояние улучшается!
bolit.info
причины и признаки, сестринский процесс и неотложная помощь
Содержание статьи
Причины и симптомы заболевания
Острая сердечно-сосудистая недостаточность – это внезапный недостаток кровообращения, вызванный нарушением сократительной функции сердца. Причиной заболевания являются патологические состояния: инфаркт миокарда, порок сердца, сбои в работе сердечного ритма. Существуют примеры развития болезни обособленно: на фоне физического или психологического перенапряжения. Заболевание может развиться всего за несколько часов.
Интересный факт! Основной причиной болезни у женщин является артериальная гипертония, а у мужчин – ишемическая болезнь сердца.

Причин, способствующих развитию сердечной недостаточности, очень много. К ним можно отнести заболевания, связанные с кровообращением и работой сердца. Этот ряд пополняют:
- сахарный диабет;
- аритмия;
- кардиальный синдром;
- миокардит;
- кардиомиопатия;
- гипертония.
Первые симптомы при острой сердечно-сосудистой недостаточности:
- слабость;
- резкое головокружение;
- сильная одышка;
- бледность кожи;
- упадок температуры;
- болевые ощущения в области грудной клетки и в сердце.
Острая сердечно-сосудистая недостаточность может проявляться тяжелыми клиническими синдромами: отеком легких, кардиогенным шоком и сердечной астмой, которые развиваются в течение пары часов. Без оказания надлежащей помощи и дальнейшего лечения, заболевание может закончиться смертью.
Для предотвращения приступов острой сердечно-сосудистой недостаточности необходимо регулярно проводить полное медицинское обследование, которое сможет определить заболевание на ранних этапах.
 Различают два типа острой сердечно-сосудистой недостаточности: левожелудочковая и правожелудочковая. Симптоматическая картина меняется, в зависимости от классификации заболевания.
Различают два типа острой сердечно-сосудистой недостаточности: левожелудочковая и правожелудочковая. Симптоматическая картина меняется, в зависимости от классификации заболевания.
Левожелудочковая недостаточность характеризуется гипотоническими проявлениями и застоем крови в малом кругу кровообращения, наблюдается левостороннее расширение границ сердца, учащенное сердцебиение (приступ тахикардии) и сердечно-астматический всплеск, который переходит в отек легких. Явным признаком этого заболевания, помимо основных симптомов, является выделение пенистой и кровянистой мокроты из ротовой полости.
При поражении правого сердечного желудочка появляется одышка, болезненные ощущения в печени, цианоз.
Внешние проявления
Основные проявления острой сердечно-сосудистой недостаточности – обморок, шок и коллапс.
Обморок – это внезапная потеря сознания, которая имеет небольшую продолжительность. Это вызвано нарушением поступления крови в головной мозг. Обморок длится до пары минут. Это не отдельное заболевание, а лишь признак сердечно-сосудистых болезней.
 Причинами потери сознания являются любые действия, приводящие к нарушению кровообращения и недостаточности кислорода. Закрытые душные помещения, нервное истощение или страх, длительное нахождение стоя – это основные причины, ведущие к обмороку.
Причинами потери сознания являются любые действия, приводящие к нарушению кровообращения и недостаточности кислорода. Закрытые душные помещения, нервное истощение или страх, длительное нахождение стоя – это основные причины, ведущие к обмороку.
Перед обморочным состоянием ощущается головокружение, слабость, в ушах слышатся посторонние шумы, возникает видимая пелена перед глазами, отек конечностей и тошнота. При обмороке больной падает без сознания, дыхание редкое и поверхностное, а пульс становится слабым.
Такое состояние требует экстренной помощи в следующей последовательности:
- Положить больного на ровную поверхность, немного поднять ноги.
- Обеспечить свободный доступ кислорода, избавив тело от давления одежды в районе воротниковой зоны, пояса.
- Приложить ко лбу потерявшего сознание холодный компресс.
Эти действия способствуют сужению сосудов и улучшению тока крови к головному мозгу.
Если спустя пару минут больной не очнулся – это свидетельствует об ошибочном предварительном диагнозе. В таком случае потребуется срочная помощь профильного врача.
Шок – это опасный патологический процесс, вызванный физическим или эмоциональным потрясением. Шоковое состояние подразумевает срыв работы компенсаторной реакции организма (нервная система, дыхательные пути, кровообращение, обмен веществ и другие).
Причины шокового состояния:
- ряд сердечно-сосудистых заболеваний;
- критическое обезвоживание организма;
- большая кровопотеря;
- сильная аллергическая реакция;
- сепсис.
Признаками шока являются: головокружение, слабость, поверхностное дыхание, синеватые губы и ногти, боль в грудной клетке, беспамятство, полная дезориентация, бледность, частый пульс, холодный пот.
Больному запрещено давать любое питье при явных травмах головы, ранениях брюшной полости, внутренних кровотечениях.
Шок – это состояние, которое требует незамедлительного медицинского вмешательства, включая неотложную сестринскую помощь. Она включает оказание противошоковых мер.
- Находящегося в сознании больного необходимо успокоить.
- Тело, даже в летний период, следует укутать в теплый плед или одеть на больного теплую одежду.
- Если нет травм головы, шеи или позвоночника, нужно уложить больного на спину и немного приподнять ноги.
- Напоить потерпевшего сладким чаем.
- Регулярно фиксировать показатели давления и пульса до приезда врача.

Последующие сестринские действия должны курироваться квалифицированным врачом.
Коллапс – это резкое падение сосудистого тонуса и уменьшение количества циркулирующей крови. Приступы коллапса сопровождаются понижением артериального давления и приводят к упадку всех рабочих процессов организма.
Причинами состояния коллапса являются:
- Внезапные большие потери крови, связанные с внешними ранениями или разрывом внутренних органов.
- Резкие приступы аритмии.
- Нарушения сократительной функции миокарда.
- Расширение периферических сосудов (возникает в условиях повышенной влажности и температуры при острых инфекционных заболеваниях).
- Повышенное эмоциональное состояние (часто проявляется у подростков, на фоне сильных переживаний).
Причины, которые вызвали коллапс, не влияют на основные признаки заболевания. Наблюдается внезапное ухудшение состояния. Больной жалуется на головную боль, шумы в ушах, потемнение в глазах. Основным признаком служит ноющая боль в области грудной клетки, сильная слабость и заторможенность. Также явными симптомами коллапса является побледнение, тусклый взгляд и учащенное дыхание. Если не оказать первую доврачебную помощь, больной может потерять сознание.
Сестринский процесс
| Действие | Обоснование |
|---|---|
| Положить больного на ровную и жесткую поверхность, приподняв нижние конечности с помощью подушки или стула. | Облегчается приток крови к мозгу. |
| Обеспечить полный покой. | Снижается степень кислородного голодания. |
| Подложить грелки к конечностям, тело укутать теплым одеялом. При возможности напоить больного горячим чаем. | Снижается степень кислородного голодания. |
| Освободить больного от тесной одежды. Провести ингаляцию кислорода. | Улучшается кровоснабжение мозга, повышается сосудистый тонус. |
| Измерять артериальное давление и пульс каждые 5 минут до приезда врача. | Это покажет динамику состояния больного врачу. |
В случае отключения сознания у больного, требуется провести ряд реанимационных действий, которые включают непрямой массаж сердца и провождение искусственного дыхания. При замедлении в оказании медицинской реанимационной помощи, приступ может окончиться смертью.
Последующее наблюдение у врача является обязательным. В большинстве случаев коллапс вызван тяжелыми заболеваниями. Дома сбои сердечного функционирования можно зафиксировать обычным тонометром – механическим или автоматическим. С помощью регулярной проверки показателей давления и пульса можно предотвратить ряд сердечных заболеваний и смерть.
Как только синдром купирован, больного направляют на лечение в условиях стационара. Там опытный врач-кардиолог пропишет курс лечения, который будет препятствовать рецедиву острого состояния. Если состояние пациента удалось вовремя стабилизировать, и больной идет на поправку – через некоторое время его отправляют домой. Лечение, к сожалению, на этом не заканчивается.
Кроме того, что больной должен неукоснительно выполнять рекомендации лечащего врача, касаемые режима активности и отдыха, питания и образа жизни в целом, к нему ежедневно будет приходить медсества. Ее задача — контролировать состояние пациента, ведь, даже если он пропустит появление каких-то опасных симптомов, она сможет их заметить. В обязанности медицинской сестры также входят инъекции, измерение уровня артериального давления больного, опрос.
Помощь детям
Острая сердечно-сосудистая недостаточность у детей может возникнуть вследствие инфекционно-токсических и аллергических заболеваний, острых отравлений и гипоксии – это энергетически-динамическая недостаточность. Снижение функций сердца также происходит из-за перегрузки миокарда и исчерпания компенсаторных возможностей – это гемодинамическая недостаточность. Деление заболевания на данные типы считается условным.
В терапевтических исследованиях сердечной недостаточности в детском возрасте выявлена прямая связь возникновения болезни с непосредственными поражениями сердечной мышцы (врожденный или приобретенный порок сердца, миокардит, отравление кардиотоксическими ядами).
Основными признаками недостаточности у детей является:
- цианоз;
- одышка;
- сухой хрип и кашель.
 Оказание доврачебной помощи при острой сердечно-сосудистой недостаточности у ребенка должно производится при проявлении первых симптомов. Для этого следует придерживать ребенка в полусидячем положении. Кисти рук и ноги нужно опустить в теплую воду. При возможности провести ингаляцию кислорода. Эти действия способствуют стабилизации уровня артериального давления и налаживанию поступления кислорода к головному мозгу.
Оказание доврачебной помощи при острой сердечно-сосудистой недостаточности у ребенка должно производится при проявлении первых симптомов. Для этого следует придерживать ребенка в полусидячем положении. Кисти рук и ноги нужно опустить в теплую воду. При возможности провести ингаляцию кислорода. Эти действия способствуют стабилизации уровня артериального давления и налаживанию поступления кислорода к головному мозгу.
Приступы сердечной недостаточности у детей – это показатель необходимости полного обследования. Данное заболевание лечится методом устранения причин заболевания.
Отказ от курения и алкоголя положительно повлияет на работу сердца и других органов. Правильное питание и занятия спортом укрепят сердечную мышцу. Любая профилактика сердечных заболеваний предотвращает возникновение острой сердечно-сосудистой недостаточности. Любое самолечение может вызвать негативные последствия. Прежде чем предпринимать какие-либо меры профилактики или лечебное воздействие на организм, необходимо в обязательном порядке проконсультироваться с врачом.
cardiograf.com
причины, симптомы и правила первой помощи
Острая сосудистая недостаточность — довольно тяжелое и опасное для жизни состояние, которое вызвано нарушением общего или местного кровообращения. В результате подобной патологии кровеносная система не может обеспечить ткани необходимым количеством кислорода, что сопровождается повреждением, а иногда и гибелью клеток.
Острая сосудистая недостаточность и ее причины
На самом деле причины развития подобного состояния могут быть разными. В частности, недостаточность сосудов может быть вызвана нарушением их проходимости, уменьшением количества крови или же снижением тонуса стенок сосуда. Например, острая сосудистая недостаточность нередко развивается на фоне массивной кровопотери, тяжелых черепно-мозговых или общих травм организма. К такому же результату могут привести некоторые болезни сердца. К причинам также можно отнести отравления опасными токсинами, тяжелые инфекционные заболевания, обширные ожоги, сопровождающиеся шоком, а также надпочечниковую недостаточность. Отрыв тромба также может спровоцировать недостаточность, если сгусток полностью перекрывает кровоток.
Симптомы острой сосудистой недостаточности

В современной медицине принято выделять три основных симптома. Острая сосудистая недостаточность, в зависимости от тяжести состояния пациента и причин ее развития, может сопровождаться обмороками, коллапсом и шоком:
- Обморок — кратковременная потеря сознания, развивающаяся на фоне временного недостатка крови (и кислорода) в мозгу. На самом деле это самое легкое проявление сосудистой недостаточности. Например, обморок может быть результатом резкой смены положения, сильной боли или же эмоционального стресса. В данном случае к симптомам можно также отнести головокружение, общую слабость и бледность кожи.
- Коллапс же представляет собой резкое снижение показателей артериального давления, что может быть вызвано потерей нормального тонуса сосудов. К причинам в данном случае можно отнести сильную резкую боль, прием некоторых лекарств и наркотических средств.
- Шок — довольно тяжелое состояние, которое может быть вызвано сильной травмой, потерей большого количества крови, проникновением в организм ядов, аллергенов (анафилактический шок). К причинам также можно отнести ожоги.
В любом случае головокружение, слабость, временная потеря сознании — это повод вызвать врача.
Острая сосудистая недостаточность: первая помощь

При наличии подозрений на сосудистую недостаточность необходимо срочно вызвать бригаду скорой помощи, так как всегда существует вероятность тяжелых, необратимых повреждений головного мозга. Больного необходимо уложить, приподняв ноги — это улучшит кровообращение в верхней части тела. Конечности необходимо согреть и растереть водкой. При обмороке можно дать больному понюхать нашатырный спирт — это вернет его в сознание. Рекомендуется также проветрить помещение (это даст дополнительное количество кислорода) и освободить человека от тесной одежды, мешающей ему дышать.
Помните, что только врач может поставить верный диагноз и определить тяжесть состояния больного. Лечение сосудистой недостаточности зависит от причин ее возникновения и направлено как на купирование основных симптомов и нормализацию кровообращения, так и на устранение первичной причины.
fb.ru
Острая сосудистая недостаточность
Поделись с друзьямиОстрая сосудистая недостаточность — это состояние, при котором отмечается резкое падение артериального давления. Выделяют 3 вида сосудистой недостаточности: обморок, коллапс, шок.
Обморок
Обморок это кратковременная потеря сознания, развивающийся вследствие резкого уменьшения притока крови к головному мозгу (несколько секунд или минут)
Причины: испуг, боль, вид крови, кровопотеря, нехватка воздуха, голод, беременность, интоксикация.
Предобморочный период: чувство дурноты, слабость, головокружение, потемнение в глазах, тошнота, потливость, звон в ушах, зевота (до 1-2мин)
Обморок: сознания отсутствует, бледность кожи, снижение мышечного тонуса, конечности холодные, дыхание редкое, поверхностное, пульс слабый, брадикардия, АД – нормальное или снижено, зрачки сужены (1-3-5мин, затянувшийся- до 20 мин)
Послеобморочный период: сознание возвращается, пульс, АД нормализуются, возможны слабость и головная боль (1-2мин – несколько часов). Пациенты не помнят, что сними произошло.
Тактика медицинской сестры:
|
Действия |
Обоснование |
|
Вызвать врача. |
С целью оказания квалифицированной помощи |
|
Уложить без подушки с приподнятыми ногами на 20 – 300. Голову повернуть на бок (для предупреждения аспирации рвотных масс) |
Для предупреждения гипоксии, улучшения мозгового кровообращения |
|
Обеспечить приток свежего воздуха или вынести из душного помещения, дать кислород |
Для предупреждения гипоксии |
|
Расстегнуть стесняющую одежду, похлопать по щекам, побрызгать холодной водой лицо. Дать понюхать ватку с нашатырным спиртом, растереть руками тело, конечности |
Рефлекторное воздействие на тонус сосудов. |
|
Дать настойку валерианы или боярышника, 15-25 капель, сладкий крепкий чай, кофе |
|
|
Измерить АД, контроль ЧДД, пульса |
Контроль состояния |
Подготовить инструменты и препараты:
Шприцы, иглы, кордиамин 25% — 2мл в/м, раствор кофеина 10% — 1 мл п/к.
Приготовить препараты: эуфиллин 2,4% 10мл в/в или атропин 0,1% 1мл п/к, если обморок вызван поперечной блокадой сердца
Оценка достигнутого:
1. Пациент пришел в сознание, состояние улучшилось — консультация врача.
2. Порекомендовать пациенту, избегать ситуации, в которых возникают обмороки
3. Состояние пациента внушает тревогу — вызвать неотложную помощь.
Коллапс
Коллапс — это стойкое и длительное снижение АД, вследствие острой сосудистой недостаточность.
Причины: боль, травма, массивная кровопотеря, инфаркт миокарда, инфекция, интоксикация, резкое снижение температуры, перемена положения тела (вставание), вставание после приема гипотензивных средств и др.
Ø кардиогенная форма – при инфаркте, миокардите, ТЭЛА
Ø сосудистая форма – при инфекционных заболеваниях, интоксикациях, критическом снижении температуры, пневмониях (симптомы развиваются одновременно с симптомами интоксикации)
Ø геморрагическая форма – при массивной кровопотере (симптомы развиваются через несколько часов после кровопотери)
Клиника: общее состояние тяжелое или крайне тяжелое. Сначала появляется слабость, головокружение, шум в голове. Беспокоит жажда, зябкость. Сознание сохранено, но пациенты заторможены, безучастны к окружающему. Кожные покровы бледные, влажные, губы цианотичные, акроцианоз, конечности холодные. АДс менее 80 мм рт. ст., пульс частый, нитевидный», дыхание частое, поверхностное, тоны сердца глухие, олигурия, температура тела снижена.
Тактика медицинской сестры:
|
Действия |
Обоснование |
|
Вызвать врача, при кровотечении – остановка кровотечения |
Состояние требует оказания врачебной помощи |
|
Уложить без подушки с приподнятыми ногами на 20 – 300. Голову повернуть на бок (для предупреждения аспирации рвотных масс) |
Улучшить приток крови к мозгу. |
|
Обеспечить приток свежего воздуха |
Для предупреждения гипоксии |
|
Согреть пациента, снять влажную одежду, укрыть одеялом, приложить грелки к пояснице и конечностям |
|
|
Дать увлажненный кислород |
Для предупреждения гипоксии |
|
Измерить АД |
Контроль состояния |
Подготовить инструменты и препараты:
Шприцы, иглы, жгут, одноразовые системы
кордиамин 25% 2мл в/м, раствор кофеина 10% 1 мл п/к, 1% 1мл раствора мезатона,
0, 1% 1мл раствора адреналина, 0,2% раствор норадреналина, 60-90- мг преднизолона полиглюкин, реополиглюкин, физиологический раствор .
Оценка достигнутого:
1. Состояние улучшилось
2. Состояние не улучшилось – быть готовым к СЛР
Шок
Шок — состояние, при котором отмечается резкое, прогрессивное снижение всех жизненно-важных функций организма.
Кардиогеннып шок развивается как осложнение острого инфаркта миокарда.
Клиника: у больного с острым инфарктом миокарда появляется резкая слабость, кожа
бледная влажная, «мраморная» холодная на ощупь, вены спавшиеся, кисти и стопы холодные, боль. АД низкое, систолическое около 90 мм рт. ст. и ниже. Пульс слабый, частый, «нитевидный». Дыхание поверхностное, частое, олигурия
Ø рефлекторная форма (болевой коллапс)
Ø истинный кардиогенный шок
Ø аритмический шок
Тактика медицинской сестры:
|
Действия |
Обоснование |
|
Вызвать врача |
Состояние требует оказания врачебной помощи |
|
Уложить без подушки с приподнятыми ногами на 200 |
Улучшить приток крови к мозгу. |
|
Обеспечить приток свежего воздуха, дать увлажненный кислород |
Для уменьшения гипоксии |
|
Измерить АД, подсчитать пульс |
Контроль состояния |
|
Сделать ЭКГ, подключить к кардиомонитору |
Контроль за состоянием |
Подготовить инструменты и препараты:
Шприцы, иглы, жгут, одноразовые системы, кардиомонитор, аппарат ЭКГ, дефибриллятор, мешок Амбу
0,2% раствор норадреналина, мезатон 1% 0,5мл, физ. раствор, преднизолон 60 мг, реопо-
лиглюкин, дофамин, гепарин 10000 ЕД в/в, лидокаин 100 мг, наркотические анальгетики (промедол 2% 2мл)
Оценка достигнутого:
Состояние не ухудшилось
students-library.com
Острая сердечно-сосудистая недостаточность
НЕДОСТАТОЧНОСТb ОСТРАЯ СОСУДИСТАЯ. ОБМОРОК (по международной классификации, вазодепрессорное синкопальное состояние, вазовагальное или нейрокардиогенное синкопальное состояние) — наиболее легкая форма острой сосудистой недостаточности, проявляющаяся внезапной потерей сознания из-за острой ишемии мозга. К обморочным состояниям предрасположены лица с лабильной вазомоторной системой, перенесшие тяжелое инфекционное заболевание. В ряде случаев к обморочному состоянию могут привести стрессовое воздействие, боль, вид крови, длительное стояние, нахождение в духоте. Патогенез. Ведущим патогенетическим фактором обморока является падение АД до уровня, при котором нарушается достаточная перфузия мозга. Основные патогенетические звенья при этом: 1. Уменьшение периферического сосудистого сопротивления при системной вазодилатации (ортостатическая гипотензия, психогенные обмороки). 2. Нарушение сердечной деятельности (например, полная поперечная блокада, сопровождающаяся приступами Адамса-Морганьи-Стокса). 3. Уменьшение оксигенации крови. Клиническая картина. Внезапно появляются головокружение, звон в ушах, тошнота, похолодание конечностей. Возникают резкая бледность кожных покровов, легкий цианоз губ. Пульс становится малого наполнения, снижается АД. Эта обморочная реакция (гипотимия) предшествует потере сознания и падению больного. Пульс при потере сознания может не прощупываться, АД резко снижается, дыхание становится поверхностным, рефлексы не вызываются. Потеря сознания может продолжаться до 30 с. При объективном обследовании в межприступном периоде устанавливаются (нередко) астеноневротический синдром, лабильность пульса, артериальная гипотензия. Дифференциальная диагностика проводится с истерическим и эпилептическим припадком, который может иногда протекать без судорог. Для исключения гипогликемии как причины обморока необходимо установить уровень сахара в крови. Лечение. Следует уложить больного в горизонтальное положение так, чтобы ноги находились выше головы, что позволит улучшить кровоснабжение мозга. При симптоматических формах обморочных состояний осуществляется лечение основного заболевания. Обычно обморок проходит без медикаментозного лечения, достаточно обрызгивания лица холодной водой, вдыхания паров нашатырного спирта. При затянувшемся обморочном состоянии подкожно вводится кофеин или кордиамин. КОЛЛАПС /НЕЙРОПСИХИЧЕСКИЕ И МЕТАБОЛИЧЕСКИЕ СИНКОПАЛbНЫЕ СОСТОЯНИЯ — одна из форм острой сосудистой недостаточности, наступающая в результате инфекционно-токсического или токсического повреждения вазомоторных центров, острой кровопотери, анафилактических осложнений, передозировки некоторых лекарственных средств и др. Патогенез коллапса обусловлен внезапным падением сосудистого тонуса или значительной потерей массы циркулирующей крови, что приводит к снижению артериального и венозного давления. В результате перераспределения крови в организме сосуды брюшной полости переполняются кровью, сосуды мозга, сердца и других жизненно важных областей обедняются кровоснабжением. Клиническая картина характеризуется внезапным возникновением слабости, головокружением, ознобом, похолоданием и побледнением кожных покровов, покрывающихся холодным потом. Пульс становится частым и малым, снижается артериальное и венозное давление. Тоны сердца глухие, иногда нарушается ритм сердечных сокращений. Больной безучастен к окружающему, могут появляться судороги, сознание затемнено. Объем циркулирующей крови уменьшается, развивается ацидоз, повышается показатель гематокрита. Температура тела, как правило, пониженная. Дыхание поверхностное, учащенное, но удушья обычно не наблюдается. Для диагностики при повторяющихся обмороках и коллапсах применяются ортостатическая проба, пробы с нагрузкой, суточное мониторирование АД и ЭКГ. Дифференциальная диагностика с острой сердечной недостаточностью имеет важное значение, поскольку терапевтическая тактика при этих состояних различна. Больной с острой сердечной недостаточностью находится в вынужденном положении — сидит задыхаясь, так как положение лежа еще больше усиливает одышку. При сосудистой недостаточности положение лежа улучшает кровоснабжение мозга и соответственно состояние больного. Кожные покровы при сердечной недостаточности цианотичны, при сосудистой — бледны, нередко с серым оттенком. При сосудистой недостаточности в отличие от сердечной границы сердца не смещены, венозное давление не повышено (даже падает), шейные вены спавшиеся, отсутствуют характерные для сердечной недостаточности застойные явления в легких. Прогноз зависит от основного заболевания и выраженности острой сосудистой недостаточности. Лечение должно быть неотложным. В зависимости от этиологического фактора проводится дезинтоксикационная терапия, остановка кровотечения, противовоспалительное лечение и др. Больному придается горизонтальное положение с приподнятым ножным концом постели. Внутривенно капельно вводится гемодез, полиглюкин, реополиглюкин, прессорные амины (I-2 мл 1% раствора мезатона, 1 мл 0,2% раствора норадреналина), 1-2 мл кордиамина, 1-2 мл 10% раствора кофеина, 2 мл 10% раствора сульфокамфокаина. Если эффекта нет, внутривенно вводится 60-90 мг преднизолона. В случаях развития ацидоза внутривенно необходимо до 200 мл 4-7% раствора гидрокарбоната натрия. ШОК — остро наступающая недостаточность периферического кровообращения, которая приводит к нарушению кровоснабжения жизненно важных органов. Патофизиологически шок проявляется расстройством капиллярной перфузии с недостаточным снабжением кислородом и нарушением обмена веществ клеток различных органов. Основными патогенетическими механизмами развития шока являются гиповолемия и недостаточность насосной функции сердца. Эти гиподинамические формы шока отличаются только характером давления наполнения, которое при гиповолемическом шоке (с уменьшением ОЦК) снижено, а при кардиогенном повышено из-за недостаточной насосной функции сердца. Гиповолемический шок наблюдается при потере крови вследствие кровотечения, плазмы крови (при ожогах), жидкости и электролитов (при неукротимой рвоте и поносах). Гиповолемическому шоку, как и другим его видам, свойственны адинамия, холодная, влажная, бледно-цианотичная или “мраморная” кожа, затемнение сознания. Пульс малого наполнения часто не определяется, дыхание поверхностное, учащенное, тоны сердца глухие, тахикардия, АД резко снижено. Значительно уменьшено количество выделяемой мочи. В отличие от кардиогенного шока шейные вены спадаются, что обусловлено падением венозного давления. Кардиогенный шок может возникать при различных поражениях сердца (инфаркте миокарда, митральном и аортальном пороках сердца, при операциях на сердце и др.). Наиболее часто встречается в виде тяжелого осложнения инфаркта миокарда (см. ИНФАРКТ МИОКАРДА). Анафилактический шок — одно из тяжелых и грозных проявлений острой недостаточности периферического кровообращения. Развивается в ответ на введение разрешающей дозы антигена белковой или небелковой природы. Из антигенов небелковой природы наиболее частой причиной анафилактического шока являются лекарственные препараты, в частности антибиотики, рентгеноконтрастные препараты, яды насекомых при ужалении перепончатокрылыми. Выделяющиеся при этом биологически активные вещества (гистамин, брадикинин, серотонин и др.) повреждают сосудистую стенку с образованием отека и резко снижают АД. Анафилактический шок остро протекает, особенно при парентеральном введении антигена. В течение нескольких минут возникают головокружение, тошнота, онемение языка, губ, резко выраженный зуд кожи, чувство стеснения в грудной клетке. На фоне гиперемированной кожи появляются высыпания типа крапивницы, отек Квинке, акроцианоз. Кожа покрывается холодным потом. Дыхание шумное, свистящее из-за спазма гладкой мускулатуры бронхов. АД резко падает, иногда невозможно его определить. Тоны сердца глухие, над легкими масса сухих хрипов. При развитии отека легких дыхание становится клокочущим, с кашлем выделяется пенистая мокрота розового цвета. На ЭКГ признаки перегрузки правых отделов сердца, нарушения сердечного ритма и проводимости, нередко — коронарной недостаточности. Дифференциальная диагностика лекарственного анафилактического шока проводится с другими реакциями, обусловленными побочным действием лекарственных препаратов и проявляющимися помимо кожных реакций выраженной вегетососудистой дистонией с гиперемией кожи лица, шеи, туловища, кожным зудом, кратковременным обморочным состоянием. Такие реакции могут возникать, к примеру, при внутримышечном введении раствора никотиновой кислоты. Иногда лекарственный анафилактический шок ошибочно рассматривается как острое соматическое заболевание — инфаркт миокарда, нарушение мозгового кровообращения, эмболия легочной артерии. Это обусловлено наличием 5 клинических разновидностей лекарственного анафилактического шока: типичной, гемодинамической, асфиктической, церебральной и абдоминальной. Основные критерии правильной диагностики -анамнестические данные, сочетание резкого угнетения сосудистого тонуса, дыхательной недостаточности с симптомами аллергического характера. Лечение анафилактического шока должно быть неотложным и интенсивным, проводиться на месте возникновения шокового состояния. При этом необходимо: 1. Прекратить введение лекарства, вызвавшего шок. 2. Уложить больного, голову его повернуть в сторону. 3. Ввести 1 мл 0,1% раствора адреналина в место инъекции лекарства, вызвавшего шок. Если АД через 10-15 мин не поднимается, ввести повторно еще 0,5 мл; 4. Ввести преднизолон внутримышечно из расчета 1-2 мг/кг массы тела (или 4-20 мг дексаметазона, или 100-300 мг гидрокортизона) или антигистаминные средства типа циметидина, 300 мг внутривенно. При отсутствии эффекта от обязательных противошоковых мероприятий проводится интенсивная терапия (желательно в специализированном отделении): 1. Делается венепункция (венесекция), и препараты вводятся внутривенно капельно или струйно, 1 мл 0,2% раствора норадреналина, или 1 мл 0,1% раствора адреналина,- или 1-2 мл 1% раствора мезатона в растворе глюкозы, дофамин. 5-20 мкг/кг/мин. 2. При асфиктическом варианте лекарственного анафилактического шока вначале вводится 2 мл 0,5% раствора изадрина, 1-2 мл 0,05% раствора алупента. Если есть необходимость в реанимационных мероприятиях, то осуществляется закрытый массаж сердца, искусственное дыхание по способу “рот в рот”, интубация или трахеостомия, искусственная вентиляция легких с помощью дыхательных аппаратов. В яремную или бедренную артерию вводится катетер для осуществления инфузионной терапии и введения противошоковых медикаментов. Внутривенно применяется 4% раствор гидрокарбоната натрия из расчета 2-3 мл/кг массы тела. При остановке сердца внутрисердечно вводится адреналин. При гемодинамическом варианте анафилактического шока основное внимание направляется на повышение АД и гюдцержамие его на нормальном уровне. Это достигается введением кроме прессорных аминов достаточных доз глюкокортикостероидных гормонов и плазмозамещающих жидкостей. Если отмечается церебральный вариант шока с признаками отека и набухания головного мозга, показаны диуретики, глюкоза, противосудорожные средства. При эпилептическом статусе внутривенно вводится 1-2 мл 2,5% раствора аминазина с 20 мл 40% раствора глюкозы или изотонического раствора натрия хлорида. Если необходимо, добавляются димедрол и промедол. При асфиктической форме шока с превалированием признаков бронхоспастического синдрома внутривенно вводятся бронхолитические средства (эуфиллин, сальбутамол, новодрин, алупент), кортикостероидные гормоны, диуретики. Следует отсасывать слизь из дыхательных путей электроотсосом, устранять западение языка, вводить кислород через носовой катетер. После купирования лекарственного анафилактического шока в течение недели продолжается антигистаминная и кортикостероидная терапия с постепенным уменьшением доз. Профилактика анафилактического щока требует всестороннего обследования больных перед назначением им лекарственных препаратов, детального изучения аллергологического анамнеза. Следует также учитывать, что сенсибилизированность к лекарствам сохраняется длительное время после перенесенного анафилактического шока, из-за чего запрещается больным вводить препараты, которые они не переносят. Это касается также средств анестезирующего действия, ренттеноконтрастных препаратов. Больным с отягощенным аллергологическим и фармакотерапевтическим анамнезом лекарственные препараты назначаются строго по показаниям, в случае крайней необходимости. Проведение контактных лекарственных проб этим больным (на выявление аллергии) так же опасно, как и использование медикамента, поскольку при постановке пробы может развиться анафилактический шок.
studfiles.net
