Патологическая подвижность суставов – симптомы и лечение, описание патологии (видео)
симптомы и лечение, описание патологии (видео)
Гипермобильность суставов, или их чрезмерная подвижность, вовсе не редкость, особенно в детском возрасте. Зачастую она бесследно проходит с возрастом, но в некоторых случаях отклонение может остаться и вызвать серьезные осложнения. Если врожденная патология, как правило, не вызывает беспокойства, то многие специалисты советуют оставить все как есть. Лишнее вмешательство может принести больше вреда, чем пользы. Иногда суставы приобретают необычайную подвижность, вплоть до аномальных проявлений, например, при занятиях спортом или танцами. Это происходит при регулярном растяжении связок, позволяющем конечностям изгибаться под неестественным углом. Нередко впоследствии это ведет к различным травмам — вывихам и растяжениям. Зачастую гиперподвижность суставов приводит к развитию определенных заболеваний. Они являются не самостоятельной патологией, а лишь следствием нарушений в опорно-двигательном аппарате.
Описание патологии
Синдром гипермобильности суставов — патологическое нарушение в структуре опорно-двигательного аппарата, которое характеризуется избыточной подвижностью суставных сочленений, не связанное с наличием иной ревматической патологии. Данный синдром считается наследственным и обычно у некоторых членов семьи пациента также обнаруживаются такие отклонения.
В отдельных случаях такая подвижность вызвана постоянными упражнениями на растяжение суставных связок. Это локальное отклонение от нормы. Дополнительными причинами для изменений в соединительных тканях суставов могут стать гиперпаратиреоидизм, акромегалия, беременность.
Обычно врачи сталкиваются с ограниченной, а не с избыточной подвижностью суставов. Сами пациенты редко обращаются к врачу с подобной проблемой. Во многих случаях она не доставляет человеку проблем и он сосуществует с ней с малых лет, но в определенный момент отклонение может резко осложниться. Преимущественно это происходит в подростковом возрасте.
Гипермобильность суставов у детей выявить тяжело. На первых годах жизни она имеется у каждого второго ребенка. Только после 12 лет ее наличие становится частным случаем.
Симптомы заболевания
Патология легко определяется и отражает состояние не только опорно-двигательного аппарата, но и всех соединительных тканей. Подобное состояние тканей характеризуется как гипермобильный синдром.
Гипермобильность суставов чаще проявляется в подростковом возрасте.
Признаки наличия патологии:
- Пятый палец на руке сгибается в обе стороны.
- При сгибе в лучезапястном суставе первый палец на руке также сгибается.
- Локтевые и коленные суставы переразгибаются свыше нормы.
- При наклоне вперед ладони достают до пола, коленные суставы при этом остаются неподвижными.
К дополнительным проявлениям относятся:
Миалгия и артралгия. Боли преимущественно локализуются в коленных, голеностопных и мелких суставах. Степень выраженности нередко зависит от погоды, эмоциональных перепадов, у женщин — от менструального цикла.
- Острые суставные патологии — теносиновит, синовит, бурсит и т. д. Чаще встречаются в комплексе с гипермобильным синдромом. Может развиться даже при получении минимальной травмы сустава.
- Систематические суставные вывихи. Поражаются преимущественно плечевые, пателло-фемолярные и пястно-фаланговые суставы. Увеличивается риск получения растяжения связок на голеностопном суставе.
- Развитие преждевременного остеоартроза.
- Болезненные ощущения в спине.
- Плоскостопие.
- Дорсалгия. Заболевание позвоночника, характеризующееся хроническими болями. В состоянии покоя боли исчезают, при длительном стоянии или сидении значительно усиливаются. Причиной подобных симптомов могут быть и другие заболевания позвоночника, но синдром гипермобильности суставов характеризуется именно дорсалгией.
Помимо суставных отклонений, имеются и другие отклонения в организме:
- Кожные покровы становятся чрезмерно растяжимыми, хрупкими и ранимыми. Появляются растяжки, как при беременности.
- Страдает сосудистая система. Не исключен варикоз даже в сравнительно молодом возрасте.
- Предрасположенность к различным грыжам.
- Появляются заболевания дыхательной системы.
- Патологии мочеполовой системы.
- Портятся зубы.
- Не исключены отклонения в работе нервной системы и психики.
Подобные отклонения вызваны особой причиной, которой и определяется гипермобильность суставов.
Причины гипермобильности суставов
Основой заболевания считается генетическое отклонение в структуре коллагена — особого соединительного белка. Это характеризуется его большой растяжимостью.
Многочисленные исследования подтвердили, что для нормальной работы опорно-двигательного аппарата требуется правильное взаимодействие на генном уровне. Именно поэтому патология зачастую является врожденной.
За счет чрезмерной подвижности суставы изнашиваются в разы быстрее, что приводит к постоянным травмам и растяжениям связок.
Избыток коллагена также приводит у болезненной растяжимости всех остальных тканей организма, что вызывает различные заболевания.
Лечение патологии
Патология имеет разнообразные проявления, и терапия должна подбираться с учетом индивидуальных особенностей пациента. Важно, чтобы больной понял, что проблема решаема и не грозит ему инвалидностью. Для начала даются общие рекомендации. Исходя из них, человек должен свести к минимуму чрезмерные нагрузки на суставы.
При серьезном болевом синдроме рекомендуется ношение эластичных ортезов. Помимо этого, необходимо исправлять плоскостопие, если оно имеется, поскольку оно создает болезненную нагрузку на весь опорно-двигательный аппарат. Поможет в этом ортопедическая обувь со специальными стельками.
Вполне ясно, что, если укрепить суставы не выходит, то можно усилить тонус мышц, их поддерживающих. Осуществляется это посредством гимнастических упражнений. Нагрузка не должна включать в себя динамические движения в суставных сочленениях. Все усилия должны быть статическими. Упор делается на проблемные области. Хорошо укрепят всю мышечную структуру занятия плаванием.
Медикаментозное лечение порой не имеет видимого эффекта, так как при гипермобильном синдроме воспалительных процессов в суставах зачастую не наблюдается. Этим же объясняется безрезультатное применение нестероидных средств противовоспалительного действия. При отсутствии, например, синовита использовать кортикостероидные вещества просто не имеет смысла. От болей может избавить применение различных анальгетиков, например, парацетамола, трамадола и т. д.
При дорсалгии в основу терапии ложатся методики, призванные выправить осанку. Из них стоит отметить оборудование жесткой постели, лечебную гимнастику, занятие оптимальными при патологии видами спорта (теннис, плавание и др.). Хорошо зарекомендовали себя массажные процедуры. При выраженном сколиозе назначаются миорелаксанты.
Каковы прогнозы? Обычно с возрастом заболевание проходит, поскольку преимущественно оно проявляется в детском периоде. Многое зависит от рода занятий человека. При занятиях профессиональным футболом или балетом пациенты с гипермобильностью суставов получают различные травмы гораздо чаще, чем здоровые люди. При постоянном травмировании существует риск развития определенных осложнений.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка…1posustavam.ru
Синдром гипермобильности суставов — cимптомы и лечение. Журнал Медикал
Гипермобильный синдром (ГС) – системное заболевание соединительной ткани, которое характеризуется гипермобильностью суставов (ГМС), сочетается с жалобами со стороны опорно–двигательного аппарата и/или внутренними и внешними фенотипическими признаками дисплазии соединительной ткани, при отсутствии какого-либо другого ревматического заболевания.
Симптомы синдрома гипермобильности суставов многообразны и могут имитировать другие, более распространенные заболевания суставов. В связи с недостаточным знакомством с данной патологией врачей-терапевтов, а в ряде случае даже ревматологов и ортопедов правильный диагноз часто не устанавливается. Традиционно внимание врача обращается на выявление ограничения объема движений в пораженном суставе, а не определение избыточного объема движений. Тем более что сам пациент никогда не сообщит о чрезмерной гибкости, так как он с детства с ней сосуществует и, более того, часто убежден, что это скорее плюс, чем минус. Типичны две диагностические крайности: в одном случае, в связи с отсутствием объективных признаков патологии со стороны суставов (кроме просматриваемой гипермобильности) и нормальными лабораторными показателями у молодого пациента определяют «психогенный ревматизм», в другом — больному ставят диагноз ревматоидного артрита или заболевания из группы серонегативных спондилоартритов и назначают соответствующее, отнюдь не безобидное лечение.
Конституциональная гипермобильность суставов определяется у 7-20% взрослого населения. Хотя у большинства пациентов первые жалобы приходятся на подростковый период жизни, симптомы могут появиться в любом возрасте. Поэтому определения «симптоматичная» или «асимптоматичная» ГМС достаточно условны и отражают лишь состояние индивидуума с гипермобильным синдромом в определенный период жизни.
Причины гиперподвижности суставов
Приобретенная избыточная подвижность суставов наблюдается у балетных танцоров, спортсменов и музыкантов. Длительные повторные упражнения приводят к растяжению связок и капсулы отдельных суставов. В этом случае имеет место локальная гипермобильность суставов. Хотя очевидно, что в процессе профессионального отбора (танцы, спорт) лица, изначально отличающиеся конституциональной гибкостью, имеют явное преимущество, фактор тренированности несомненно имеет место. Изменения в гибкости суставов наблюдаются также при ряде патологических и физиологических состояний: акромегалия, гиперпаратиреоидизм, беременность.
Генерализованная гипермобильность суставов является характерным признаком ряда наследственных заболеваний соединительной ткани, включающих синдром Марфана, несовершенный остеогенез, синдром Элерса–Данлоса. Это редкие заболевания. На практике врачу гораздо чаще приходится иметь дело с пациентами с изолированной гипермобильностью суставов, не связанной с тренировками и в ряде случаев сочетающейся с другими признаками слабости соединительно-тканных структур.
Почти всегда удается установить семейный характер наблюдаемого синдрома и сопутствующей патологии, что свидетельствует о генетической природе этого явления. Замечено, что гипермобильный синдром наследуется по женской линии.
Диагностика синдрома гипермобильности суставов
Среди многих предложенных способов измерения объема движений в суставах общее признание получил метод Бейтона, представляющий собой девятибалльную шкалу, оценивающую способность обследуемого выполнить пять движений (четыре парных для конечностей и одно для туловища и тазобедренных суставов). Бейтон предложил упрощенную модификацию ранее известного метода Картера и Вилкинсона.
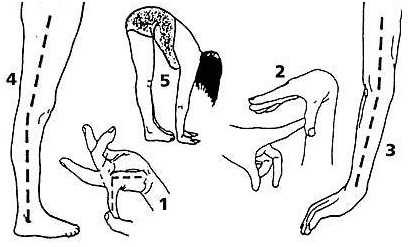
Изменение объема движений
Критерии Бэйтона
1. Пассивное разгибание мизинца кисти более 90°.
2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья.
3. Переразгибание в локтевом суставе более 10°.
4. Переразгибание в коленном суставе более 10°.
5. Передний наклон туловища с касанием ладонями пола при прямых ногах.
Это простая и занимающая мало времени скрининговая процедура и используется врачами.
На основании ряда эпидемиологических работ были определены нормы подвижности суставов для здоровых людей. Степень подвижности суставов распределяется в популяции в виде синусоидной кривой.
Обычным для европейцев является счет по Бейтону от 0 до 4. Но средняя, «нормальная» степень подвижности суставов значительно отличается в возрастных, половых и этнических группах. В частности, при обследовании здоровых лиц в Москве в возрасте 16-20 лет среди женщин более половины, а среди мужчин более четверти демонстрировали степень ГМС, превышающую 4 балла по Бейтону. Таким образом, при отсутствии жалоб со стороны опорно-двигательного аппарата избыточная подвижность суставов в сравнении со средним показателем может рассматриваться как конституциональная особенность и даже возрастная норма. В связи с этим в педиатрической практике отсутствуют общепринятые нормы подвижности суставов — этот показатель значительно меняется в период роста ребенка.
Так называемые Брайтоновские критерии синдрома доброкачественной ГМС (1998) представлены ниже. В данных критериях придается значение и внесуставным проявлениям слабости соединительно-тканных структур, что позволяет говорить о синдроме ГМС и у лиц с нормальным объемом движений в суставах (как правило, имеются в виду лица старшего возраста).
Критерии синдрома гипермобильности сустава
Для установления гипермобильности общепринятой является балльная оценка: 1 балл означает патологическое переразгибание в одном суставе на одной стороне. Максимальная величина показателя, учитывая двухстороннюю локализацию – 9 баллов (8 – за 4 первых пункта и 1 – за 5–й пункт). Показатель от 4 до 9 баллов расценивается, как состояние гипермобильности.
Большие критерии
• Счет по шкале Бейтона 4 или более (на момент осмотра или в прошлом)
• Артралгия более 3 месяцев в четырех или большем количестве суставов
Малые критерии
• Счет по шкале Бейтона 1-3 (для людей старше 50 лет)
• Артралгия менее 3 месяцев в одном–трех суставах или люмбалгия, спондилез, спондилолиз, спондилолистез
• Вывих/подвывих более чем в одном суставе или повторные в одном суставе
• Периартикулярные поражения более двух локализаций (эпикондилит, теносиновит, бурсит)
• Марфаноидность (высокий рост, худощавость, соотношение размах рук/рост > 1,03, соотношение верхний/нижний сегмент тела < 0,83, арахнодактилия)
• Аномальная кожа: тонкость, гиперрастяжимость, стрии, атрофичные рубцы
• Глазные признаки: нависающие веки или миопия или антимонголоидная складка
• Варикозные вены или грыжи либо опущение матки/прямой кишки.
Для диагноза СГМС необходимо присутствие двух больших, одного большого и двух малых или четырех малых критериев. Исключаются:синдром Марфана по отсутствию поражения хрусталиков и восходящего отдела аорты; несовершенный остеогенез по отсутствию множественных переломов костей и «голубых» склер
Симптомы синдрома гипермобильности суставов
В основе патогенеза ГС лежит наследственный дефект коллагена, сопровождающийся гиперрастяжимостью и уменьшением механической прочности соединительнотканных структур (в т.ч. связок, энтезисов, сухожилий), приводящим к подвывихам и микротравматизации суставного аппарата (в т.ч. позвоночника).
Симптоматика синдрома многообразна и включает как суставные, так и внесуставные проявления, в общих чертах отраженные в упомянутых Брайтоновских критериях синдрома ГМС.
Существенную помощь в диагностике оказывает внимательный сбор анамнеза. Характерным фактом в истории жизни пациента является его особая чувствительность к физическим нагрузкам и склонность к частым травмам (растяжения, подвывихи суставов в прошлом), что позволяет думать о несостоятельности соединительной ткани. Выявляемый методом Бейтона избыточный объем движений в суставах дополняет собственно клинические формы проявления синдрома гипермобильности суставов.
Суставные симпьтомы и потенциальные осложненеия синдрома гипермобильности суставов
Артралгия и миалгия. Дебют артралгий приходится на молодой возраст, преимущественно лиц женского пола. Ощущения могут быть тягостными, но не сопровождаются видимыми или пальпируемыми изменениями со стороны суставов или мышц. Наиболее частая локализация — коленные, голеностопные, мелкие суставы кистей. У детей описан выраженный болевой синдром в области тазобедренного сустава, отвечающий на массаж. На степень выраженности боли часто влияют эмоциональное состояние, погода, фаза менструального цикла.
Острая посттравматическая суставная или околосуставная патология, сопровождающаяся синовитом, теносиновитом или бурситом.
Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурсит, туннельные синдромы) встречаются у пациентов с СГМС чаще, чем в популяции. Возникают в ответ на необычную (непривычную) нагрузку или минимальную травму.
Хроническая моно- или полиартикулярная боль, в ряде случаев сопровождаемая умеренным синовитом, провоцируемым физической нагрузкой. Это проявление СГМС наиболее часто приводит к диагностическим ошибкам. Причиной болевого синдрома является изменение чувствительности проприорецепторов к нагрузке опорных суставов на фоне суставной гипермобильности.
Повторные вывихи и подвывихи суставов. Типичные локализации — плечевой, пателло-фемолярный, пястно-фаланговый суставы. Растяжение связок в области голеностопного сустава.
Развитие раннего (преждевременного) остеоартроза. Это может быть как истинный узелковый полиостеоартроз, так и вторичное поражение крупных суставов (коленных, тазобедренных), возникающее на фоне сопутствующих ортопедических аномалий (плоскостопие, нераспознанная дисплазия тазобедренных суставов).
Боли в спине. Торакалгии и люмбалгии распространены в популяции, особенно у женщин старше 30 лет, поэтому трудно сделать однозначный вывод о связи этих болей с гипермобильностью суставов. Однако спондилолистез достоверно связан с ГМС.
Симптоматическое продольное, поперечное или комбинированное плоскостопие и его осложнения: медиальный теносиновит в области голеностопного сустава, вальгусная деформация и вторичный артроз голеностопного сустава (продольное плоскостопие), заднетаранный бурсит, талалгия, «натоптыши», «молоткообразная» деформация пальцев, Hallux valgus (поперечное плоскостопие).
Недостаточность соединительнотканного фиксирующего аппарата позвоночника под воздействием неблагоприятных факторов (длительная нефизиологическая поза, разность в длине нижних конечностей, ношение сумки на одном плече) влечет за собой компенсаторное развитие деформаций позвоночника (сколиоз) с последующим перенапряжением мышечно–связочных структур позвоночника и появлению болевого синдрома.
Внесуставные проявления синдрома.
Данные признаки закономерны, так как основной структурный белок коллаген, первично участвующий в описываемой патологии, также присутствует в других опорных тканях (фасции, дерма, стенка сосудов).
- Избыточная растяжимость кожи, ее хрупкость и ранимость.
- Стрии, не связанные с беременностью.
- Варикозная болезнь, начинающаяся в молодые годы.
- Пролапс митрального клапана (до введения в широкую практику в 70-80-х годах эхокардиографии многие пациенты с синдромом ГМС наблюдались у ревматолога с диагнозом «ревматизм, минимальная степень активности» в связи с жалобами на боли в суставах и шумами в сердце, связанными с пролапсом клапанов).
- Грыжи различной локализации (пупочные, паховые, белой линии живота, послеоперационные).
- Опущение внутренних органов — желудка, почек, матки, прямой кишки.
Таким образом, при осмотре пациента с подозрением на гипермобильный синдром, а это каждый больной молодого и среднего возраста с невоспалительным суставным синдромом, необходимо обращать внимание на возможные дополнительные признаки системной дисплазии соединительной ткани. Знание фенотипических проявлений синдрома Марфана и несовершенного остеогенеза позволяет исключить эти наследственные заболевания. В том случае если обнаруживаются явные кожные и сосудистые признаки (гиперэластичность кожи и спонтанное образование синяков без признаков коагулопатии), правомерно говорить о синдроме Элерса–Данлоса. Открытым остается вопрос дифференциальной диагностики синдрома доброкачественной гипермобильности суставов и наиболее «мягкого», гипермобильного типа синдрома Элерса–Данлоса. С помощью Брайтоновских критериев это сделать невозможно, о чем авторы специально упоминают; в обоих случаях имеет место умеренное вовлечение кожи и сосудов. Ни для того, ни для другого синдрома не известен биохимический маркер. Вопрос остается открытым и будет, по-видимому, разрешен только с обнаружением специфического биохимического или генетического маркера для описываемых состояний.
Учитывая широкое распространение конституциональной гипермобильности суставов в популяции, особенно среди молодежи, было бы ошибочным объяснять все суставные проблемы у данной категории лиц только гипермобильностью. Наличие гипермобильного синдрома отнюдь не исключает возможности развития у них любого другого ревматического заболевания, которым они подвержены с такой же вероятностью, как и лица с нормальным объемом движений в суставах.
Таким образом, диагноз синдрома гипермобильности суставов становится обоснованным, когда исключены другие ревматические заболевания, а имеющиеся симптомы соответствуют клиническим признакам синдрома, логично дополняемым выявлением избыточной подвижности суставов и/или других маркеров генерализованного вовлечения соединительной ткани.
Осложнения гипермобильного синдрома
Острые (травматические)
1. Рецидивирующие подвывихи в голеностопном суставе.
2. Разрыв мениска.
3. Частые переломы костей.
4. Острые или рецидивирующие подвывихи плеча, надколенника,
пястно-фалангового, височно-нижнечелюстного суставов.
5. Травматические артриты.
Хронические (нетравматические)
1. Эпикондилит.
2. Тендинит.
3. Синдром ротаторной манжеты плеча.
4. Бурсит.
5. Эпизодические ювенильные артриты (синовиты) коленных суставов (без признаков системной воспалительной реакции).
6. Неспецифические артралгии.
7. Сколиоз.
8. Боль в спине.
9. Хондромаляция надколенника.
10. Остеоартроз.
11. Фибромиалгия.
12. Дисфункция височно-нижнечелюстного сустава.
13. Карпальный и тарзальный туннельный синдромы.
14. Акропарестезия.
15. Синдром грудного выхода.
16. Плоскостопие.
17. Синдром Рейно.
18. Задержка моторного развития (у детей).
19. Врожденный вывих бедра.
Лечение синдрома гипермобильности сутавов
Лечение пациента с гипермобильным синдромом зависит от конкретной ситуации. Разнообразие проявлений синдрома предполагает и дифференцированный подход к каждому отдельному пациенту. Важно понять саму причину проблем – «слабые связки», это не тяжелое заболевание и никакой инвалидностью при адекватном образе жизни не грозит. При умеренных артралгиях достаточно исключить нагрузки, вызывающие боли и дискомфорт в суставах.
Решающими в лечении выраженных болей являются немедикаментозные методы, и в первую очередь — оптимизация образа жизни. Это предполагает приведение в соответствие нагрузок и порога их переносимости данным пациентом. Необходимо свести к минимуму возможности травм, что включает профессиональную ориентацию и исключение игровых видов спорта.
При упорных болях в одном или нескольких суставах используют эластичные ортезы (наколенники и т. п.) , обеспечивающие искусственное ограничение объема движений. Очень важна своевременная коррекция выявляемого плоскостопия. Форма и жесткость стелек определяется индивидуально, от этого во многом зависит успешность лечения. Нередко удается справиться с упорными артралгиями коленных суставов единственно этим способом.
В обеспечении стабильности сустава существенную роль играют не только связки, но и окружающие сустав мышцы. Если путем упражнений повлиять на состояние связочного аппарата невозможно, то укрепление и повышение силы мышц — реальная задача. Гимнастика при синдроме гипермобильности суставов имеет особенность — она включает так называемые «изометрические» упражнения, при которых происходит значительное напряжение мышц, но объем движений в суставах минимален. В зависимости от локализации болевого синдрома рекомендуют укреплять мышцы бедер (коленные суставы), плечевого пояса, спины и т. д. Полезно плавание.
Медикаментозная терапия применима как симптоматическое лечение при артралгиях. Так как боли при синдроме гипермобильности суставов в основном имеют невоспалительную природу, то нередко можно видеть полное отсутствие эффекта от применения нестероидных противовоспалительных препаратов. В этом случае большего результата можно добиться приемом анальгетиков (парацетамол, трамадол).
Внутрисуставное введение кортикостероидов при отсутствии признаков синовита абсолютно неэффективно.
С учётом патогенетической основы несостоятельности соединительной ткани и системного характера проявлений синдрома гипермобильности суставов основным направлением лечения является коррекция нарушенного метаболизма коллагена. Это позволяет предотвращать возможные осложнения. К средствам, стимулирующим коллагенообразование, относят аскорбиновую кислоту, препараты мукополисахаридной природы (хондроитинсульфат, глюкозаминсульфат), витамины группы В (В1, В2, В3, В6) и микроэлементы (медь, цинк, магний). Последние являются кофакторами внутри- и внеклеточного созревания молекулы коллагена и других структурных элементов соединительной ткани.
Особая роль в регуляции метаболизма соединительной ткани отводится магнию. В условиях его недостатка происходит усиление деградации коллагеновых и, возможно, эластиновых волокон, а также полисахаридных нитей гиалуронана. Это обусловлено инактивацией гиалуронансинтетаз и эластаз, а также повышением активности гиалуронидаз и матричных металлопротеиназ. На клеточном уровне дефицит магния приводит также к увеличению числа дисфункциональных молекул т-РНК, замедляя, тем самым, скорость белкового синтеза. Кроме того, определенную роль в деградации соединительной ткани играют аутоиммунные реакции, обусловленные присутствием аллеля Bw35 системы HLA. Активация Т-клеточного иммунитета к компонентам соединительной ткани, содержащим рецепторы, соответствующие антигену Вw35, приводит к деградации соединительнотканного матрикса, что сопряжено с неконтролируемой потерей магния. Повышенная экспрессия этого антигена отмечена у пациентов с первичным пролапсом митрального клапана, который является фенотипическим маркером гипермобильного синдрома. В ряде исследований показана принципиальная возможность замедления процессов дегенерации соединительной ткани при лечении препаратами магния. Это достигается посредством усиления биосинтетической активности фибробластов, ответственных за нормализацию волокнистых структур соединительнотканного матрикса.
При периартикулярных поражениях (тендиниты, энтезопатии, бурситы, туннельные синдромы) тактика лечения практически не отличается от таковой у обычных пациентов. В умеренно выраженных случаях это мази с нестероидными противовоспалительными препаратами в виде аппликаций или компрессов; в более упорных — локальное введение малых доз глюкокортикостероидов, не обладающих местнодегенеративным действием (суспензия кристаллов метилпреднизолона, бетаметазона). Нужно отметить, что эффективность локальной терапии кортикостероидами в большой степени зависит от правильности постановки топического диагноза и техники выполнения самой процедуры.
Своевременная метаболическая терапия играет важную роль в лечении и профилактике потенциальных осложнений гипермобильного синдрома.
Врач терапевт Логинов Е.В.
medicalj.ru
Гипермобильность суставов или синдром слабых связок
Суставы устроены таким образом, чтобы обеспечить телу человека гибкость и подвижность, но иногда эти свойства становятся чрезмерными. И тогда врачи говорят о синдроме гиперподвижности или гипермобильности суставов.

Содержание статьи
Определение гипермобильности
Любое сочленение может обеспечивать движения только в определенном объеме. Происходит это из-за связок, которые окружают его, и выполняют роль ограничителя.
В том случае, когда связочный аппарат не справляется со своей задачей, объем движений в суставе значительно возрастает.
Например, коленные или локтевые сочленения при этом состоянии смогут не только сгибаться, но и переразгибаться в другую сторону, что невозможно при нормальной работе связок.
Причины развития гиперподвижности суставов
Существуют различные теории развития этого состояния. Большинством врачей и ученых считается, что чрезмерная мобильность сочленений связана с растяжимостью коллагена. Это вещество входит в состав связок, межклеточного вещества хрящей и повсеместно присутствует в человеческом теле.
Когда коллагеновые волокна растягиваются больше чем обычно, движения в сочленениях становятся свободнее. Такое состояние еще называют слабыми связками.
Распространенность
Синдром гипермобильности суставов достаточно распространен среди населения, частота его может достигать 15%. Не всегда он фиксируется врачами ввиду незначительных жалоб. И пациенты нечасто акцентируют на этом внимание, считая, что у них просто слабые связки.
Нередко встречается гипермобильность суставов у детей. Ее связывают с нарушением обмена веществ, недостаточным поступлением витаминов с пищей, быстрым ростом.
В молодом возрасте синдро
medotvet.com
Гипермобильность суставов | Компетентно о здоровье на iLive
Для того чтобы диагностировать такое состояние, как гипермобильность, необходимо обратиться к квалифицированному специалисту, который специализируется на лечении суставов, конечностей, мышц. Можно обратиться к участковому терапевту, который затем направит на консультацию к нужному специалисту.
Для того чтобы поставить диагноз, обычно достаточно анамнеза. Сначала врач собирает анамнез жизни, который уже может многое сказать о человеке, о его образе жизни. Из этого, на основании анализа данных, врач может сделать вывод о возможных сопутствующих патологиях, причинах такого состояния. Часто, выявив причину, врач ее устраняет, и этого достаточно для того чтобы полностью вылечить человека.
В ходе приема врач собирает также анамнез заболевания, то есть узнает, что именно беспокоит человека, получает подробное описание симптомов, узнает как давно стало беспокоить заболевание, каковы были его первые признаки, есть ли подобное состояние у родственников, родителей. Также важно выяснить, есть ли факторы, которые усиливают подвижность, или же наоборот ее уменьшают? Есть ли боль, каков ее характер, особенности проявления, степень тяжести.
Затем, при помощи классических методов исследования – пальпации, перкуссии, врач проводит осмотр – прощупывает, выслушивает возможные патологии. Также проводятся специальные диагностические тесты, которые помогают точно определить причину и степень развитости патологии. В качестве диагностических тестов применяют различные физические упражнения, которые демонстрируют гибкость суставов, их подвижность. Обычно на основании этих тестов, можно провести черту между патологическим, и естественным состоянием, выявить существующие травмы и повреждения.
Чаще всего применяют следующие тесты: просят пациента дотянуться большим пальцем до внутренней стороны предплечья. При нормальной гибкости человек не сможет выполнить это упражнение.
После этого просят коснуться мизинцем наружной части руки. Такое упражнение тоже в состоянии выполнить только человек, обладающий чрезмерной гибкостью суставов.
На третьем этапе человек встает, и пробует дотянуться руками до пола. При этом колени нельзя сгибать. И наконец, четвертым тестом отмечают состояние и положение локтей и конечностей при полном выпрямлении рук и ног. При гипермобильности локти и колени будут прогибаться в противоположную сторону.
Обычно такого исследования вполне достаточно для того чтобы поставить диагноз. Дополнительные методы могут потребоваться только в том случае, если есть подозрение на какую-либо дополнительную патологию, к примеру, воспалительный или дегенеративный процесс, нарушение соединительной или эпителиальной ткани.
[36], [37], [38], [39], [40], [41]
Анализы
В первую очередь назначают клинические анализы (стандартные). Это клинический анализ крови, мочи. Они дают примерное представление о направленности основных процессов в организме, дают возможность заподозрить патологии и разработать максимально эффективную программу дальнейшей диагностики, которая поможет выявить патологические процессы и принять необходимые меры.
Клинический анализ крови может показать наличие воспалительного процесса, вирусной или бактериальной инфекции, аллергических реакций. Наибольшее диагностическое значение имеют такие показатели, как уровень лейкоцитов, лейкоцитарная формула. При воспалительном процессе резко увеличивается СОЭ, возрастает количество лимфоцитов и общее число лейкоцитов. Наблюдается сдвиг лейкоцитарной формулы влево.
Может потребоваться и анализ мочи, поскольку моча представляет собой биологическую жидкость, в состав которой входят конечные продукты метаболизма. Негативным признаком, указывающим на развитие воспалительных процессов в организме и воспаление соединительной и эпителиальной ткани, является наличие глюкозы, или белка в моче.
Воспалительные и дегенеративные процессы могут сопровождаться лейкоцитурией. Это состояние, при котором резко увеличивается число лейкоцитов в моче.
При подозрении на воспалительный процесс бактериального происхождения, возникает потребность в проведении бактериологического исследования. Применяют стандартные методы бактериологического посева, при которых производят посев культуры, затем ее инкубируют, что дает возможность выделить возбудителя заболевания и определить его количественные и качественные характеристики. Также можно провести анализ на антибиотикочувствительность, что дает возможность подобрать оптимальное лечение и определить наиболее чувствительный антибиотик и его необходимую дозировку. Объектом исследования служит кровь, моча, воспалительный экссудат, синовиальная (суставная) жидкость.
Для того чтобы получить синовиальную жидкость, проводится пункция с дальнейшим забором биологического материала. Если есть подозрение на гиперплазию и развитие злокачественного или доброкачественного новообразования, может потребоваться проведение биопсии с забором образца ткани. Затем проводят цитоскопию, в ходе которой полученный материал окрашивают, подвергают воздействию различных биохимических маркеров, определяют особенности морфологии и цитологического строения клетки. Для проведения гистологического анализа делают посев на специальные питательные среды, предназначенные для тканевого роста. По характеру и направленности роста определяют основные характеристики опухоли, делают соответствующие выводы.
Дополнительно может потребоваться анализ на количественное и качественное содержание витаминов в крови и тканях организма. Могут потребоваться специализированные биохимические тесты, в частности, тест на содержание протеинов, белков, отдельных аминокислот, микроорганизмов в крови, их количественные, качественные характеристики, а также соотношение.
Часто при гипермобильности, оосбенно, если она сопровождается болью, дискомфортом в суставах, назначают ревмопробы. Кроме того, эти анализы желательно проходить с профилактической целью, как минимум раз в год. Они позволяют выявить многие воспалительные, дегенеративные, некротические, аутоиммунные процессы на ранних стадиях. В основном оценивают показатели С-реактивного белка, ревматоидного фактора, антистрептолизинов, серомукоидов. При этом важно определить не только их количество, но и соотношение. Также при помощи этого анализа можно контролировать процесс лечения, при необходимости вносить в него определенные коррективы.
Ревматоидный фактор – показатель острого патологического процесса в организме. У здорового человека ревматоидный фактор отсутствует. Наличие его в крови является признаком воспалительного заболевания любой этиологии и локализации. Такое часто возникает при ревматоидном артрите, гепатитах, мононуклеозе, аутоиммунных болезнях.
Антистрептолизин асло представляет собой фактор, направленный на лизис (устранение) стрептококковой инфекции. То есть его рост происходит при повышенном содержании стрептококков. Может указывать на развитие воспалительного процесса в суставной сумке, мягких тканях.
Определение уровня серомукоидов при гипермобильности может играть очень важную роль. Важность этого метода состоит в том, что он дает возможность выявить заболевание задолго до того, как оно проявится клинически, соответственно, можно принять меры по его предотвращению.
Количество серомукоидов возрастает на фоне воспаления. Это имеет важное диагностическое значение при многих патологических состояниях, вяло текущих воспалениях, которые практически не беспокоят человека и трудно выявляются клиническими методами.
С реактивный белок — один из индикаторов острого воспалительного процесса. Повышение количества этого белка в плазме говорит о развитии воспаления. Если же на фоне проводимого лечения, уровень снижается – это указывает на эффективность лечения. Необходимо учитывать, что белок показывает только острую стадию заболевания. Если заболевание перешло в хроническую форму, количество белка становится нормальным.
Если на основании имеющихся данных невозможно полностью установить причину или клиническую картину, дополнительно может назначаться иммунограмма, которая раскрывает основные показатели иммунной системы.
[42], [43], [44], [45]
Инструментальная диагностика
Применяется в том случае, если в ходе диагностического обследования у врача не удалось установить точный диагноз, а также, если у врача есть подозрение на воспаление мягких тканей, суставной сумки, на развитие других сопутствующих патологий. Чаще всего проводят рентгенологическое обследование, компьютерную и магнитно-резонансную томографию.
При помощи рентгена можно просветить кости, увидеть повреждение, травмы или патологии в костях. Особенно эффективен этот метод в том случае, если требуется визуализировать переломы костей, смещения и защемления нервов, костные шпоры, и даже артрит.
При помощи методов КТ и МРТ можно рассмотреть мягкие ткани. При этом хорошо визуализируются мышцы, связки, сухожилия, и даже хрящи и окружающие мягкие ткани.
При подозрении на нарушение обменных процессов в мышцах, а также при подозрении на повреждение нервов, применяют ЭМНГ – метод электромионейрографии. С помощью этого метода можно оценить, насколько нарушена проводимость нерва и возбудимость мышечной ткани. Оценивается по показателям проводимости нервного импульса.
ilive.com.ua
Синдром гипермобильности суставов — признаки, в чем опасность
Опасен ли синдром гипермобильности суставов? Или это благо для спортсменов, гарантирующее отличную пластику тела?
Чтобы ответить на этот простой вопрос, нужно предварительно пояснить строение нашего тела и устройство его суставов.
Абсолютно все суставы в теле человека имеют как минимум 2 сочленяющих костных конца, обернутых пластинками из хрящевой ткани. В свою очередь, каждая хрящевая пластина окружена особой капсулой сустава, которая имеет внутренние и наружные связки из плотной эластичной соединительной ткани. Капсулы, связки и мышцы вокруг сустава обуславливают определённую подвижность — амплитуду движения. У людей, не страдающих проблемами со здоровьем, амплитуда движений в суставах отличается, но всегда находится в пределах некоторых определённых колебаний, зависящих от ряда индивидуальных факторов: пола, возраста, наличия лишнего веса и прочих.
Параметры подвижности для каждого сустава способен измерить врач или специалист по лечебной и реабилитационной терапии, с помощью специального медицинского инструмента, именуемого «гониометр».
Капсула и связочный аппарат сустава состоит из соединительнотканных структур. Нормой является, если эта структура эластична и обладает упругостью. У пациентов с диагнозом синдрома повышенной подвижности суставов происходит молекулярная дистрофия белка под названием коллаген, который является частью нашей соединительной ткани. От этого уменьшается эластичность и упругость связок при работе сустава. Соединительная ткань рискует стать дряблой, а порой она даже растягивается и теряет первоначальную форму. У больных суставов чрезмерно большая амплитуда движений, возможно их переразгибание. Это заболевание передается генетически и не лечится современной медициной.
Если у обычного человека лучезапястный сустав изгибается в сторону ладони под углом, равным 60–70 градусам, то при диагнозе «синдром гипермобильности» изгиб иногда достигает 100 градусов и более.
Чем опасен синдром гипермобильности суставов?
Чрезмерная амплитуда движений в суставе грозит травмами связочного аппарата, который обеспечивает полноценную работу сустава. В результате создаются условия для развития воспалительного процесса в сухожилиях, особенно часто это грозит сухожильным влагалищам. А воспаление провоцирует такие заболевания, как тандинит, тендовагинит и бурсит. Хрящ также подвержен повреждающему воздействию, что нередко приводит к реактивному синовиту. Проявление перечисленных заболеваний часто приводит к возникновению артроза, причём даже в раннем возрасте, порой и у детей.
Эта болезнь очень серьёзна, требует сложной поддерживающей терапии и контролируемого процесса реабилитации. В противном случае человека ждет инвалидизация, в особенности если задет тазобедренный, коленный или голеностопный сустав.
(Эндопротезирование тазобедренного, коленного суставов — операция, показания, риски, выбор импланта, консультация травматолога-ортопеда. Читайте на сайте replaced.ru).
|
Иногда большая нагрузка на суставы является результатом слабого опорно-двигательного аппарата пациента, наличия у него плоскостопия или сколиоза, осложнений в работе сердечно-сосудистой системы, при которых происходит неплотное закрытие клапанов при диастоле – времени между сокращениями сердца.
Признаки повышенной гипермобильности суставов
На что нужно обратить внимание в первую очередь?
К первым признакам гипермобильности суставов относятся опухоли в области связок и сухожилий. Также если из положения стоя и не сгибая коленей, вы без труда достаёте ладонями до земли, или способны сгибать свою кисть в пясти под углом 90 градусов, то это уже один из признаков отклонения от нормы. Конечно, только если такая гибкость не вызвана специальными тренировками, направленных на растягивание мышц и сухожилий. Если в повседневной жизни у вас происходят частые растяжения связок — это тоже может быть признаком заболевания.
В этих случаях срочно необходима помощь специалиста-ортопеда. Первоочередно необходима проверка амплитуды подвижности суставов специалистом-ортопедом, причем сделать это нужно немедленно. Проигнорировав терапию, вы рискуете обзавестись серьезными осложнениями и травмами, вплоть до практически полного обездвиживания. Врач должен контролировать все ваши нагрузки. Возможно вам будет назначена специальная индивидуальная диета для похудения, которая одновременно будет полезной и для укрепления сухожилий.
Существуют поддерживающие методы, которые могут на время восстановить суставы. Они заключаются во введении в суставы особых, порой достаточно дорогостоящих, синтетических или натуральных составов. Если после этого вы не будете нагружать свои суставы, то этой поддержки хватит на несколько лет. А при активном образе жизни процедуру придется повторять регулярно, раз в год, возможно чаще.
При обнаружении повышенной подвижности суставов, уже в юном возрасте нужно определить будущую профессиональную направленность. Противопоказаны серьезные физические нагрузки, длительная пешая ходьба и вообще любое продолжительное пребывание на ногах, езда на велосипеде.
Что касается физических занятий, то большинство видов спорта нежелательны и даже вредны для больного. Необходимо заниматься плаванием, но только в качестве поддерживающей процедуры, под контролем тренера-терапевта, без сильной физической нагрузки на организм. Такой вид спорта замечательно развивает и поддерживает мускулатуру, сохраняет тонус мышечного корсета, не перегружая при этом нежные суставы.
medlibera.ru
medlibera.ru
Гипермобильность суставов у детей и взрослых: причины синдрома гиперподвижности, лечение
Синдром гипермобильности суставов (СГМС или соединительнотканная дисплазия) – это патология, при которой повышается амплитуда движений в соединении по сравнению с физиологическими показателями. Степень подвижности сочленения зависит от эластичности и способности к растяжению капсулы, сухожилий и связок. По мнению врачей, гиперподвижность передается по наследству, так как ребенок получает коллаген (основа соединительнотканного белка) с аномальной структурой. По этой причине растяжимость волокон повышается.
Гипермобильность суставов у детей и взрослых приводит к тому, что поверхность сочленения и соседние ткани быстро изнашиваются и разрываются. Медики предполагают, что именно поэтому проявляются симптомы избыточной подвижности. При частом использовании этой особенности клинические проявления патологии становятся более выраженными. Это состояние имеет доброкачественный характер, однако может спровоцировать различные осложнения.
Синдром гипермобильности суставов
Стабильная работа костно-мышечной системы зависит от того, насколько прочные кости. Кроме того, большое значение имеют связки, сухожилия, синовиальные (суставные) сумки. Плотные, гибкие, эластичные соединительнотканные структуры способны противостоять физическим нагрузкам, защищать сочленение от повреждения. Если они слабые, то повышается риск разрыва связок, сухожилий и травмирования сочленений.
Гиперподвижность суставов – это патологическое развитие соединительной ткани. Растяжимость синовиальный сумок и хрящей повышается, однако они становятся более хрупкими. В таком состоянии не рекомендуется выполнять упражнения на растяжку, так как повышается вероятность травм сухожилий и суставных капсул.
Гиперэластичность передается по наследству. Если у близких родственников наблюдается неестественная гибкость, вывихи щиколотки, то, скорее всего, ребенок унаследует эту особенность. Из-за специфики обменных процессов нарушается синтез образования биоактивных веществ, которые входят в структуру соединительных тканей или участвуют в их создании. К ним можно отнести:
- Коллаген.
- Протеогликаны.
- Гликопротеиды.
- Некоторые ферменты.
Из-за нарушения синтеза органических соединений плотность соединительнотканных структур снижается, а растяжимость увеличивается.
Справка. По медицинской статистике, у 10% пациентов наблюдается повышенная подвижность сочленений.
Как упоминалось ранее, чаще всего гипермобильность относят к врожденным патологиям, однако иногда она является отдельным заболеванием. Подвижность увеличивается на фоне заболеваний связок и суставов.
Часто даже после тщательного обследования врачи не могут выявить болезни соединительной ткани, из-за которых возникает гипермобильность суставов (ГМС). Тогда они ставят диагноз «нарушение развития тканей». В таком случае клинические проявления будут те же, а вероятность опасных осложнений низкая.
Чрезмерную подвижность сочленений, созданную искусственным путем, чаще выявляют у профессиональных спортсменов, гимнастов или акробатов. Гипермобильность пытаются развить у танцоров, она достигается за счет усиленных тренировок, которые направлены на растяжение мышц и связок. После длительных занятий тело человека становится более гибким и эластичным.
Однако даже после длительных тренировок уровень гибкости ниже, чем при ГМС. Искусственную чрезмерную подвижность сочленений тоже относят к патологии.
ГМС иногда диагностируют у беременных женщин. Тогда эластичность связок связана с гормональными изменениями. Так организм готовит лобковый симфиз (соединение двух лонных костей таза) и родовые пути к родам. После рождения ребенка гипермобильность самостоятельно исчезает.
Отличие природной гибкости от патологической
При СГМС увеличивается угол разгибания в области плечевого, локтевого, лучезапястного, коленного, тазобедренного соединения. От патологического процесса часто страдает позвоночник.
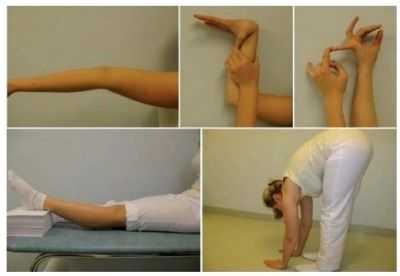
Степень гипермобильности сочленений оценивают по шкале Бейтона
Установить диагноз поможет шкала Бейтона (итоговая оценка по суставам в баллах). Во время вычисления результатов следует учитывать пол, возраст, общее состояние человека. К примеру, у будущих мам соединительная ткань более растяжимая, это вариант нормы. Молодые пациенты получают более высокую оценку по сравнению с пожилыми. У женщин эластичность выше, чем у мужчин.
Гибкость в нескольких суставах может быть физиологической, тогда как общая гиперподвижность свидетельствует о наследственных патологиях.
Чтобы установить точный диагноз, нужно учитывать симптоматику и провести генетическое исследование.
Читайте также:
Оценка тяжести ГМС
Определить степень подвижности можно по следующим параметрам:
- Флексия (пассивное сгибание) пястно-фалангового соединения мизинца в обе стороны.
- Флексия большого пальца к внутренней стороне предплечья.
- Переразгибание локтевого или коленного соединения от 10° и более.
- При наклоне туловища вперед ладони касаются пола, при этом ноги прямые.
При наличии 3 симптомов врач устанавливает диагноз «гиперподвижность суставов».
Патологическую способность к переразгибанию оценивают в баллах:
- 1 балл – аномальное переразгибание на одной стороне сочленения.
- 9 баллов – это двусторонняя локализация (8 – за 3 первых пункта, 1 – за 4 пункт).
- Значение от 3 до 9 относят к гипермобильности.
- До 2 баллов – это вариант нормы.
Справка. Чтобы точнее определить подвижность костных соединений, используют градуированную шкалу, с ее помощью оценивают движения в сочленении от 2 до 7. Но к такой методике редко прибегают.
Причины
Иногда избыточная подвижность является симптомом других болезней, но чаще всего это генетическая патология. Пациент даже не подозревает о том, что это состояние нужно корректировать или лечить.
Чаще всего гипермобильность костных соединений является генетической патологией
Иногда ГМС не передается по наследству, а приобретается плодом во время внутриутробного развития. Чаще всего это происходит до 12 недели беременности, когда осуществляется формирование жизненно важных внутренних органов. Тогда возникают признаки гипермобильности у взрослых.
Провоцирующие факторы нарушения выработки коллагена:
- Проживание будущей мамы в регионе с плохой экологией.
- Дефицит протеинов, некоторых витаминов и минералов в организме.
- Инфекционные заболевания (особенно вирусные) во время вынашивания плода.
- Частые нервные потрясения у беременной.
ГМС не возникает из-за внутренних или внешних факторов (избыточный вес, профессиональный спорт и т. д.). Этот синдром сам становится причиной заболеваний.
Важно. Из-за повышенной растяжимости связок и сухожилий быстрее изнашивается поверхность сустава и хрящевая ткань. По этой причине развиваются дегенеративные нарушения в тканях, нарушается функциональность сочленения, появляется характерная симптоматика.
Симптомы
Многие пациенты с ГМС даже без консультации врача подозревают, что с их суставами не все в порядке. Об этом свидетельствуют частые вывихи голеностопного, плечевого соединения, колена. Чтобы избежать травм, они стараются не поднимать тяжелые предметы, носят обувь на низком ходу.
Вывих у человека с гиперподвижностью часто сопровождается скоплением выпота в суставной сумке. Воспалительный процесс не развивается, так как жидкость постепенно выходит из сочленения. Но после этого появляется боль на поврежденном участке при перемене погоды, в стрессовых ситуациях, у женщин во время месячных.
СГМС сопровождается другими признаками:
- Крепитация. Этот симптом проявляется характерным хрустом или щелчком во время сгибания или разгибания сочленения. При гиперподвижности этот признак свидетельствует о том, что сухожилие неравномерно скользит по отношению к костному выступу.
- Боль в области поясничного отдела позвоночника. Так может проявляться сколиоз или спондилолистез (смещение позвонка относительно другого).
- Продольное, поперечное или комбинированное плоскостопие. Это заболевание чаще диагностируют у женщин, тогда ноги к вечеру сильно устают, и пациентка не может носить обувь с высоким каблуком.
- Поражение околосуставных тканей. У людей старше 45 лет после чрезмерных физических нагрузок или длительной ходьбы возникает тендинит (воспалительное поражение сухожилий).
Внимание. У людей старше 35 лет часто выявляют ГМС, патология сопровождается болью, осложнениями плоскостопия, частыми травмами щиколотки. Тогда необходимо срочно обратиться к врачу, так как существует вероятность артроза (дегенеративно-дистрофическое поражение хрящей и суставов), артрита (воспаление сочленений, нарушение подвижности).
Врожденную патологию можно выявить по такой симптоматике:
- Повышение эластичности, истончение кожи. Появление растяжек, шрамов, пигментация после травмирования.
- Недостаточность сердечного клапана (например, пролапс).
- Грыжи, опущение внутренних органов.
- Раннее развитие варикоза, быстрое появление гематом после незначительных травм.
- Вегетативная дисфункция по гипотоническому типу.
- Костные дефекты, переломы.
- Мышечная гипотония (пониженный тонус мышц) у детей. Такие малыши позже садятся и ходят.
- Близорукость, страбизм (косоглазие).
Офтальмологические патологии тоже могут указывать на ГМС, они связаны со слабостью соединительнотканных структур.
Особенности патологии у детей
Синдром гипермобильности суставов у детей проявляется дискомфортом в костно-мышечной системе. Как правило, ребенок жалуется на боль в патологических сочленениях, которая возникает после физической деятельности. Поэтому детям с таким диагнозом противопоказаны те виды спорта, где нужна растяжка, гибкость, бег (гимнастика, танцы, фигурное катание и т. д.).
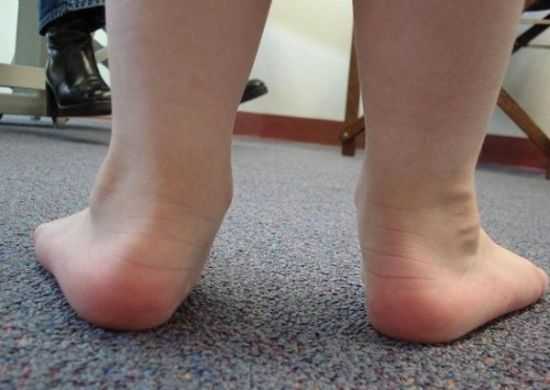
Вальгусная деформация стопы – это один из признаков гиперподвижности сочленений у детей
Справка. При ГМС чаще всего болезненные ощущения возникают в коленных суставах, однако существует вероятность поражения любых соединений и позвоночника. Обычно болевой синдром исчезает самостоятельно, но после чрезмерной нагрузки она вновь появляется. Иногда у ребенка появляется миалгия (болят мышцы) или другие неприятные симптомы, которые не имеют отношения к суставам.
На гиперподвижность указывают следующие внешние признаки:
- Выраженное плоскостопие.
- Внутренние своды стоп «заваливаются» внутрь.
- Вальгусная (Х-образная) деформация голеней.
- Искривление позвоночника, на фоне которого нарушается осанка и походка.
Если ребенок интенсивно занимается спортом, то появляется опухоль в области колена или голеностопа.
Болезни, сопровождающиеся ГМС
Избыточной подвижностью суставов могут проявляться другие патологии:
- Болезнь Марфана – это наиболее распространенное заболевание, которое сопровождается чрезмерной гибкостью. Этот синдром проявляется внешними признаками: высокий рост, худощавое телосложение, длинные и очень подвижные руки, чрезмерно гибкие суставы. Суставы рук пальцев у некоторых пациентов напоминают резиновые.
- Несовершенный десмогенез тоже относится к системным заболеваниям соединительной ткани, которые возникают вследствие нарушения образования коллагена. При этом синдроме диапазон движений в суставе чересчур широкий. Кроме того, кожа у пациента невероятно эластичная и растяжимая.
- Болезнь Лобштейна (несовершенное костеобразование). Характерная особенность данной патологии – это значительная слабость связочного аппарата. У пациента с этим недугом часто ломаются кости, он теряет слух и т. д.
Эти патологии чаще всего сопровождаются гипермобильностью сочленений.
Установление диагноза
Квалифицированный врач может определить ГМС даже после визуального осмотра. Он расспрашивает пациента о симптомах, их связи с физической нагрузкой, проводит диагностические пробы:
- Дотянуться 1 пальцем кисти до внутренней части предплечья.
- Отвести мизинец к наружной части руки.
- Наклониться, опереться ладонями о пол.
- Выпрямить локти и колени.

Чтобы выявить заболевания соединительной ткани, проводят комплексную диагностику
Справка. При гиперподвижности локти и колени после выпрямления переразгибаются в обратную сторону.
При подозрении на патологии соединительной ткани проводят следующие исследования:
- Рентген.
- Компьютерная томография.
- Биохимия крови.
При необходимости пациента направят к специалистам более узкого профиля: кардиолог, ревматолог, окулист.
Больной должен помнить, что ГМС является одним из симптомов патологий связок или суставов. Однако повреждаются все органы, в состав которых входит соединительная ткань. У пациентов с подобными заболеваниями возникает боль в сердце, расстройства зрения, слуха, головные боли, избыточная усталость, слабость мышц.
Тактика лечения
Лечение СГМС зависит от причины развития патологической подвижности сочленений, выраженности симптомов, а также интенсивности болевого синдрома.

Во время лечения гиперподвижности костных соединений применяют медикаменты, физиотерпию, ЛФК
Справка. Следует знать, что пациенты с гиперподвижными сочленениями не становятся инвалидами. Но чтобы ускорить восстановление, нужно провести грамотную терапию.
Чтобы снизить интенсивность болезненных опущений, нужно соблюдать оптимальный режим нагрузок. Если некоторые костные соединения дают сильную боль, то рекомендуется использовать специальные приспособления, которые будут фиксировать их. Для этой цели используют эластичные ортезы, наколенники, налокотники и т. д.
Если болевой синдром выраженный, то больному назначают специальные медикаменты: Дексалгин, Кетанов, Анальгин. Также для устранения боли рекомендуется применять наружные средства в форме мазей и растирок, которые содержат НПВВ (нестероидные противовоспалительные вещества).
При ГМС рекомендуется использовать физиотерапевтические методы лечения. Чаще всего гипермобильные сочленения лечат следующими способами:
- Лазерная терапия – лечение соединительной ткани лазерным излучением.
- Парафинотерпия – метод теплолечения с применением нагретого парафина.
- Грязелечение – воздействие на организм лечебными грязями и т. д.
Излишнюю подвижность устраняют с помощью ЛФК. Врач составит комплекс для каждого пациента индивидуально, чтобы повысить устойчивость и прочность пораженного сустава. Действия направлены на сгибание и разгибание сочленений и напряжение мышц. Для лечения нужно использовать статические или силовые упражнения, которые выполняются в медленном темпе. Отягощения использовать запрещено.
Важно. Человек с ГМС должен избегать видов спорта, которые связаны с дополнительной нагрузкой на суставы. Это важное условие, так как существует риск сильных болей, артрозов, артритов, синовита (воспаление суставной оболочки) и т. д.
Осложнения
Последствия гипермобильности сочленений делят на острые и хронические.
Острые осложнения ГМС:
- Растяжение связок.
- Частые травмы голеностопного соединения.
- Повреждения коленного сочленения (например, разрыв мениска).
- Частые подвывихи или вывихи плечевого сустава.
- Травмы коленной чашечки.
- Повреждение сочленений кисти.
- Артрит.
- Воспаление синовиальной оболочки.
- Переломы.
Вышеописанные патологии возникают в результате травм.
Хронические последствия гипермобильности:
- Ревматизм.
- Воспаление сухожильного влагалища.
- Воспаление суставной оболочки.
- Артрит у детей до 16 лет.
- Воспаление слизистых сумок суставов.
- Плоскостопие.
- Сколиоз и т. д.
Важно. При патологии страдают не только сочленения. Некоторые медики считают, что СГМС провоцирует синдром постуральной тахикардии (учащение сердечного ритма более чем на 30 ударов за минуту). Кроме того, из-за избыточной подвижности сочленений у пациентов возникает хроническая головная боль, а иногда психические расстройства.
ГМС, которая сопровождается патологическими изменениями всего организма, диагностируется редко. Но даже при легком течении патологии связки могу не выдержать чрезмерной нагрузки. Поэтому рекомендуется провести комплексное лечение. ЛФК – это важный компонент терапии, она поможет укрепить мускулатуру, правда, упражнения рекомендуется выполнять с применением ортезов. При соблюдении рекомендаций врача качество жизни пациента повышается.
elemte.ru
что это такое, лечение синдрома
Синдром гипермобильности суставов – это патология соединительной ткани диспластического характера, при котором суставные элементы отличаются повышенной подвижностью. При этом гипермобильность суставов не приносит пациентам никакого дискомфорта, и они не жалуются врачам на какие-либо негативные проявления, связанные с опорно-двигательным аппаратом.
Термин «синдром гипермобильности» был предложен полвека тому назад, в 1967 году, английскими врачами, которые наблюдали нарушения опорно-двигательного аппарата у людей при полном отсутствии ревматоидных признаков. Поскольку негативного влияния состояние не приносило, то название трансформировалось в доброкачественный синдром гипермобильности, а немного позже медики стали вовсю пользоваться термином гипермобильность суставов.
Доброкачественная гипермобильность суставов у детей
Как видно, в самом названии ничто не намекает на то, что гипермобильность является патологией, заболеванием или другим нарушением. Поэтому на сегодняшний день к гипермобильности у детей относятся как к особенности организма человека. Этот синдром любопытен для изучения, однако особого клинического значения гипермобильность не несет.
Долгое время гипермобильность суставов у детей вообще практически не определялась и не описывалась. Медикам было важнее выделить проблемы в движении сочленений, нежели наблюдать пациентов с абсолютно здоровыми, но слишком подвижными сочленениями. Поэтому гипермобильность воспринималась как норма, а при сдаче анализов у детей с гипермобильностью никаких отклонений не находили, например, того же ревматоидного фактора.
Гипермобильность суставов, или в народе разболтанность, может обнаруживаться и у большого количества людей с нормальными показателями здоровья. Исследования установили, что показатели гипермобильности у человека колеблются в зависимости от расы, возраста, способа выявления этого синдрома.
Чаще всего синдром встречается у ребенка женского пола, у мужского диагностируется в десять раз реже. Больше всего жительниц с разболтанностью суставов в Азии, Африке и в странах Ближнего Востока. Большинство девочек не имеют никаких проблем с гипермобильностью, они не страдают суставными болями, а, напротив, получают своеобразные бонусы от своих природных особенностей – с детства стают цирковыми гимнастками, балеринами, акробатками, участвуют там, где необходима особая гибкость.
Патологическая гипермобильность
В некоторых случаях гипермобильный синдром может быть проявлением тяжелой патологии у взрослых. Сопровождается ею синдром Марфана, несовершенный остеогенез, синдром Элерса-Данло. При доброкачественной гипермобильности, которая не связана с патологиями, эта особенность передается по наследству по аутосомно-доминантному типу.
При проявлении доброкачественной гипермобильности особенности этого состояния проявляются лишь повышенной подвижностью суставов. При патологической гипермобильности параллельно с разболтанностью суставов пациенты ощущают болезненность. Распознать гипермобильность можно при помощи обычных способов диагностики патологий опорно-двигательного аппарата, а также по методике Брейтона – ученого, который разработал свои критерии этого состояния.
По статистическим данным гипермобильность сочленений у людей, которые не страдают патологиями суставов, составляет от четырех до тринадцати процентов. В то же время наибольшая часть (66%) патологической гипермобильности обнаруживается у детей, страдающих артралгией. Это не единственная сочетанная патология. Гипермобильность может встречаться вместе с:
- болезнью Дауна;
- синдромом Ларсона;
- красной волчанкой;
- остеоартритом;
- болезнью Ульриха;
- метаболическими нарушениями;
- рецидивирующими травмами;
- ювенильным ревматоидным артритом.
СПРАВКА! Пациенты, страдающие патологической гипермобильностью суставов, страдают от хронической боли и имеют другие нервно-мышечные симптомы, которые спровоцированы дефектом соединительной ткани.
Механизм развития
Патогенез заболевания связан с нарушениями в соединительной ткани человека. Соединительная ткань – это вспомогательный орган, мало кто знает, но более пятидесяти процентов тела человека представлено именно соединительной тканью, которая отвечает за различные процессы жизнедеятельности. Соединительная ткань выполняет защитную, опорную и трофическую функции, служит наружным покровом органов и каркасом многих структурных элементов.
Есть четыре вида соединительной ткани, которые различаются по строению и выполняемым функциям. Волокнистая соединительная ткань образует собой связки, твердая образует кости, гелеобразная в организме представлена хрящевой тканью, а вот жидкая соединительная ткань – это не что иное, как кровь, спинномозговая жидкость, синовиальная жидкость, лимфа и межклеточная жидкость. Соединительная ткань охватывает практически весь организм человека.

Больных с синдромом Марфана узнать не сложно по особому худощавому типу телосложения
Вполне естественно, что проблемы с соединительной тканью повлияют на весь организм в целом. Этим обусловлено и разнообразие симптоматики, которая появляется при той или иной патологии. Наибольший удельный вес имеет твердая фиброзная ткань – нарушения в ее формировании и обуславливают проявления гипермобильности суставов.
Тяжелыми невоспалительными наследственными нарушениями соединительной ткани является синдром Марфана и Элерса-Данло, а также синдром незавершенного остеогенеза. Важную роль в проявлении тяжести патологии играет правильное распределение коллагена первого и третьего типов. Это обусловлено генетически. Есть специальный ген, отвечающий за фибриллярный коллаген – основной компонент, который присутствует практически во всех видах соединительной ткани. Есть он и в хрящах.
Коллаген третьего типа называется волокнистым склеропротеином. Это специфический белок, его выявляют в ороговевших тканях, хряще, кости, сухожилиях, хрусталике. Также волокнистый склеропротеин составляет четверть костного мозга. Он обнаруживается в коже, легком, волокнах органов кроветворения и сосудах. При синдроме фиброзно-мышечной дисплазии, синдроме Элерса-Данло, аортальной и артериальной аневризме ген, кодирующий волокнистый склеропротеин, провоцирует мутации и происходит неправильная кооперация первого и третьего типов.
Читайте также:
Диагностика
Когда повышенная подвижность только начала изучаться, для диагностики этого состояния применялись различные методики. Первые критерии были разработаны учеными Картером и Вилкинсоном, которые выделяли основные признаки гипермобильности:
- пассивное приведение первого пальца кисти в сторону предплечья;
- разгибание пальцев так, чтобы они заняли параллельное предплечью положение;
- разгибание в локтевом суставе более чем на десять градусов от нормы у обычного человека;
- разгибание в коленном суставе на тот же градус и больше;
- переразгибание стопы.
СПРАВКА! При оценке гипермобильности сустава на сегодняшний день наиболее популярной и эффективной в плане диагностики являются категории ученого Бейтона.
За основу была взята предыдущая модель, но существенно доработана вторая и пятая позиции. Итак, категории Бейтона выглядят следующим образом:
- пассивное разгибание мизинца кисти в положении более 90 градусов по отношению к кисти;
- прижатие большого пальца кисти к внутренней стороне предплечья;
- разгибание в локтевом суставе более чем на десять градусов относительно нормального положения у большинства людей;
- переразгибание колена на десять градусов и больше;
- наклон тела руками к полу с полным выпрямлением кисти и касание пола при выпрямленных ногах.
Критерии гипермобильности оцениваются в баллах, для каждого выставляется свое количество, максимально можно выставить девять баллов. Категории Бейтона некоторое время поддавались критике со стороны других медиков, разрабатывались более сложные методики диагностики, однако клинически наиболее правильной и наиболее удобной в использовании оказалась диагностическая сетка Бейтона, которой и до сегодняшнего дня пользуются врачи при оценке гипермобильности суставов.
Симптомы
Гипермобильность суставов проявляется сама по себе повышенной подвижностью, но встречаются и другие симптомы, которые подтягиваются при наличии сопутствующих заболеваний. Поэтому среди клинических проявлений синдром гипермобильности суставов чаще всего появляется:
- артралгия;
- миалгия;
- хроническая болезненность в одном или нескольких суставах;
- синовит.
Даже малейшие травмы при синдроме гипермобильности суставов провоцируют симптомы острого бурсита, теносиновита, привычного вывиха плеча, повреждения коленных суставов, привычного подвывиха височно-челюстного сустава, разрыва мениска, артрита. У пациентов можно встретить подкожные гематомы.
Возникают и хронические нетравматические патологии, среди которых чаще всего проявления ревматоидного характера тендинит, эпикондилит, патологии вращательной манжеты, бурсит, хондромаляции, нарушения, связанные со сдавлением нервных окончаний, болезненность в спине, фибромиалгия, синдром карпального канала. Возможна даже задержка физического развития, врожденный подвывих таза.
Очень часто пациенты страдают множественными вывихами и подвывихами, которые случаются за короткое время. На фоне ортопедических нарушений уже у пациентов молодого возраста появляется остеоартрит мелких и крупных суставов, постоянные боли в спине.
Лечение
При наличии у пациента патологической гипермобильности суставов непременно встают вопросы по лечению этого нарушения. Для того, чтобы снять болезненность, которая постоянно мучает пациентов, врачи назначают локальное лечение – купируют боли кремы или мази, гели с противовоспалительным эффектом. Недостатка в нестероидных противовоспалительных средствах сегодня нет, поэтому больным успешно подбирают оптимальное средство с хорошим результатом.

К терапии синдрома гипермобильности нужно приступать уже с детства
Важно проведение лечебной физкультуры – все упражнения подбираются индивидуально, они направлены на укрепление мышц, связок и сухожилий. Хороший эффект оказывает постизометрическая стабилизация, сенсорно-моторная стимуляция, лопаточные упражнения. Для пациентов важно организовать:
- психологическую поддержку;
- подобрать распорядок дня;
- режим двигательной активности;
- коррелировать питание;
- воздействовать на метаболические процессы.
Особую актуальность эти меры играют для молодых пациентов, не достигших двадцатилетнего возраста, поскольку данные мероприятия могут существенно облегчить состояние и устранить во многом степень проявления синдрома гипермобильности суставов. Ведущим способом терапии будет кинезиотерапия – такое лечение подбирается индивидуально, выполняется в максимально комфортных домашних условиях с целью укрепления мышечного корсета возле проблемных сочленений.
СОВЕТ! Пациентам рекомендованы как динамические, так и статические упражнения. Для отработки правильности движений рекомендовано начинать упражнения в ортезе для поддержки суставов. Для снятия выраженной болезненности можно использовать физиотерапевтическое лечение.
В качестве медикаментозной терапии показаны препараты, действующие на метаболические процессы в соединительной ткани. Противостоят заболеванию следующие группы препаратов:
- средства для активизации образования коллагена и поддержания окислительно-восстановительных процессов в организме – это аскорбиновая кислота, кальцитонин, витамины из группы В, дополнительные микроэлементы;
- средства для коррекции синтеза и катаболизма глюкозаминогликанов – глюкозамин, хондроитин, коллаген;
- стабилизаторы минерального обмена – альфакальцидол и другие препараты с витамином Д;
- препараты для коррекции биоэнергетического состояния – АТФ, фосфолипиды, полиненасыщенные жирные кислоты, эссенциальные аминокислоты.
Если у пациентов нет пролапса митрального клапана, то большинству из них рекомендованы обычные физические нагрузки, регулярные тренировки. Опасна ли физкультура для сердечников и гипермобильности, ответить просто – ограничения в спорте могут быть лишь при неконтролируемой тахоаритмии, расширении корня аорты, состоянии синкопе, дисфункции левого желудочка. При синдроме гипермобильности суставов беременность не противопоказана.
Если синдром гипермобильности суставов сочетается с пролапсом митрального клапана и пациенты плохо себя чувствуют, больным рекомендовано принимать бета-адреноблокаторы, необходимо отказаться от вредных привычек и пристрастия к кофе. Сердцебиение и постуральную гипотензию можно частично снять, если скорректировать потребление воды и соли, носить компрессионное белье, принимать минералокортикоиды.
Самое важное
При обнаружении пациентов с гипермобильностью суставов необходимо в первую очередь выяснить, является такая гипермобильность доброкачественной или патологической. От этого зависит дальнейшая тактика ведения таких пациентов. Больных отправляют на медико-генетическую экспертизу с целью выяснить, с какими именно патологиями сопряжен синдром гипермобильности.
После выяснения конкретных нарушений назначается лечение. Пациента важно убедить, что гиперподвижность суставов – это не инвалидность. Большинство больных с таким нарушением могут вести обычный образ жизни, но соблюдая лишь правильный режим, придерживаясь несложных рекомендаций врача. Лекарственная терапия, направленная на профилактику дальнейших ухудшений, даст возможность остановить прогрессирование патологии. Учитывая, что гипермобильность обнаруживается уже в молодом возрасте, такие пациенты должны учитывать свое состояние при планировании семьи, выборе работы и т.д.
sustavik.com
