Рак труб маточных труб – Рак маточной трубы — причины, симптомы, диагностика и лечение, прогноз
Рак маточной трубы — причины, симптомы, диагностика и лечение, прогноз
Рак маточной трубы – злокачественное опухолевое поражение фаллопиевой трубы первичного, вторичного или метастатического характера. При раке маточной трубы отмечаются боли в животе, выделение серозных или гнойных белей, увеличение объема живота вследствие асцита, нарушением общего состояния. Диагностика рака маточной трубы проводится на основе данных гинекологического осмотра, УЗИ, исследования аспирата и соскобов из полости матки. Оптимальной тактикой является комбинированное лечение – проведение пангистерэктомии с послеоперационным курсом лучевой и химиотерапии.
Общие сведения
В гинекологии рак маточной трубы встречается относительно редко, в 0,11–1,18% случаев от злокачественных новообразований женских репродуктивных органов. Обычно заболевание выявляется у пациенток после 50 лет. Опухолевый процесс чаще бывает односторонним и поражает ампулу фаллопиевой трубы. Реже рак маточной трубы бывает двусторонним.
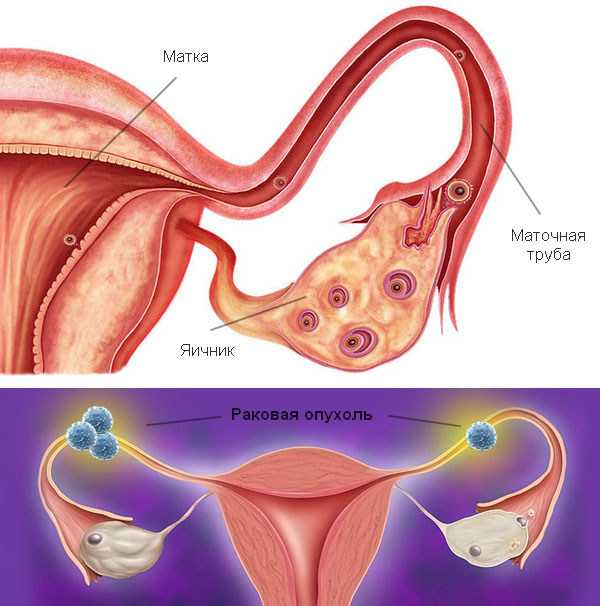
Рак маточной трубы
Причины и развитие
Четко определенного мнения по вопросу причин развития рака маточной трубы в современная гинекология пока не имеет. Среди предрасполагающих факторов выделяют неоднократно перенесенные воспаления придатков (сальпингиты, аднекситы), возраст старше 45-50 лет. В анамнезе у пациенток нередко отмечается отсутствие родов или бесплодие, связанное с аменореей или ановуляторными циклами. В последние годы рассматривается теория вирусной этиологии в развитии рака маточной трубы, в частности роль вируса герпеса II типа и вируса папилломы человека.
По мере разрастания опухоли происходит растяжение и деформация маточной трубы, которая приобретает ретортообразную, овоидную или другую неправильную форму. Опухоль, как правило, имеет вид цветной капусты с мелкобугристой, мелковорсинчатой поверхность, сероватый или розовато-белый цвет. Внутри маточной трубы развиваются кровоизлияния, некрозы, нарушение проходимости; возможен разрыв растянутых стенок трубы. Внешняя поверхность пораженной фаллопиевой трубы приобретает серо-синюшный или темно-багровый цвет, обусловленный резко выраженными дисциркуляторными нарушениями.
При запаянном ампулярном отверстии трубы развивается картина гидро-, гемато- или пиосальпинкса. В случае открытого отверстия ампулы опухолевые массы могут выступать в брюшную полость в виде отдельных опухолевых узлов или бородавчатых разрастаний. В результате перифокального воспаления при раке маточной трубы образуются спайки с сальником, маткой, кишечными петлями.
Опухолевая диссеминация при раке маточной трубы может происходить лимфогенным, гематогенным и имплантационным способом. Лимфогенный путь метастазирования наблюдается чаще, что обусловлено обильным снабжением фалопиевой трубы лимфатическими сосудами. Метастазы рака маточной трубы ранее всего обнаруживаются в паховых, поясничных и надключичных лимфоузлах. Единая сеть кровоснабжения внутренних гениталий обеспечивает вторичное поражение яичников, матки и ее связочного аппарата, влагалища. Имплантационным путем рак маточной трубы может дисеминировать по серозному покрову висцеральной и париетальной брюшины, вовлекая в генерализованный процесс сальник, кишечник, надпочечник, печень, селезенку и др. органы.
Классификация
Злокачественный процесс в фаллопиевой трубе может развиваться изначально (первичный рак маточной трубы) или являться следствием распространения рака тела матки или яичников (вторичный рак). Также встречается метастазирование в маточные трубы рака молочной железы, желудка, кишечника (метастатический рак). По гистологическим типу рак маточной трубы чаще представлен аденокарциномой (серозной, эндометриоидной, муцинозной, светлоклеточной, переходноклеточной, недифференцированной).
Для стадирования рака маточной трубы в гинекологии приняты 2 классификации — TNM и FIGO. Классификация TNM основана на определении распространенности первичной опухоли (T), вовлеченности регионарных лимфатических узлов (N) и наличия отдаленных метастазов (М).
Стадия 0 (Тis) — преинвазивный рак маточной трубы (in situ).
Стадия I (Т1) – рак не распространяется за пределы маточной трубы (труб):
- IA (T1а) – рак локализуется в одной маточной трубе; не прорастает серозную оболочку; асцит отсутствует;
- IB (T1в) — рак локализуется в обеих маточных трубах; не прорастает серозную оболочку; асцит отсутствует;
- IC (T1с) – рак ограничен одной или обеими трубами; инфильтрирует серозный покров; атипичные клетки определяются в асцитическом выпоте или смывных водах из брюшной полости
Стадия II (Т2) – рак распространяется на одну или две маточные трубы, а также органы таза:
- IIA (T2а) – распространение опухоли на матку или яичники
- IIB (T2b) — распространение опухоли на другие тазовые структуры
- IIС (T2с) – вовлечение тазовых органов с наличием атипичных клеток в асцитическом выпоте или смывных водах из брюшной полости
Стадия III (Т3) – рак поражает маточную трубу (трубы), диссеминирует по брюшине за пределы таза, метастазирует в регионарные лимфоузлы:
- IIIA (T3a) – выявляются микроскопические очаги метастазирования по брюшине вне таза
- IIIB (T3b) – очаги метастазирования по брюшине менее 2 см в максимальном измерении
- IIIС (T3с/N1) — очаги метастазирования более 2 см, метастазы в регионарные (паховые, парааортальные) лимфоузлы
Стадия IVB (M1) – имеются отдаленные метастазы рака маточной трубы, кроме метастазов по брюшине.
Симптомы рака маточной трубы
Рак маточной трубы часто проявляется уже на ранней стадии. Поскольку между фаллопиевой трубой и маткой существует анатомическое сообщение, продукты опухолевого распада и кровь попадают через полость и шейку матки во влагалище, проявляясь патологическими выделениями.
Выделения из половых путей могут носить серозный, серозно-гнойный или серозно-кровянистый характер. Нередко возникают ациклические кровотечения у пациенток репродуктивного возраста или кровянистые выделения различной интенсивности на фоне менопаузы. Проводимое в этих случаях раздельное диагностическое выскабливание не всегда позволяет выявить в соскобах опухолевые клетки, что задерживает установление диагноза.
Патогномоничным признаком рака маточной трубы служит «перемежающаяся водянка» — периодическое выделение обильных белей, совпадающее с уменьшением размеров мешотчатого образования придатков. При раке маточной трубы рано возникают боли на стороне поражения: сначала преходящего схваткообразного характера, а затем постоянные. Интоксикация, температурные реакции, слабость, асцит, метастатическое увеличение шейных и надключичных лимфоузлов, кахексия отмечаются при распространенном раке маточной трубы.
Диагностика рака маточной трубы
Проведение информативной предоперационной диагностики рака маточной трубы крайне затруднительно. Рак необходимо дифференцировать от пиосальпинкса, сальпигита, туберкулеза маточной трубы, внематочной беременности, рака тела матки и яичников. Заподозрить рак маточной трубы возможно по упорной лимфорее с примесью крови, тубарным коликам, кровотечениям.
При вагинальном гинекологическом исследовании обнаруживается одно- или двусторонняя мешотчатая опухоль, расположенная вдоль тела матки или в дугласовом пространстве. Пальпируемая труба обычно неправильной ретортообразной или овоидной формы с участками неравномерной консистенции.
Исследование выделений и соскобов цервикального канала и эндометрия, а также аспиратов из полости матки в ряде случаев позволяет выявить атипические клетки. При подозрении на рак маточной трубы проводится определение в крови опухолеассоциированного маркера СА-125, однако его повышение также наблюдается при эндометриозе и опухолях яичников.
Среди инструментальных методик при раке маточной трубы наиболее часто выполняется трансвагинальная или трансабдоминальная сонография (УЗИ), которая выявляет деформированные стенки трубы, папиллярные разрастания, опухоль кистозносолидного или солидного строения. Дополнительную для диагностики информацию можно получить при проведении УЗИ брюшной полости, обзорной рентгенографии брюшной полости, КТ малого таза, диагностической лапароскопии, лапароскопической эхографии.
Лечение рака маточной трубы
При раке маточной трубы, как правило, не ограничиваются лишь тубэктомией. Первым этапом лечения следует хирургическое удаление матки с аднексэктомией (пангистерэктомия) с удалением большого сальника (оментэктомией), биопсией подвздошных, парааортальных лимфоузлов и брюшины, взятием смывов с тазовой брюшины таза. Во время гистерэктомии проводится срочное гистологическое исследование удаленных тканей.
В дальнейшем практически во всех случаях назначается полихимиотерапия производными платины, лучевая терапия на область малого таза и парааортальную зону. Комбинированное лечение рака маточной трубы позволяет увеличить пятилетнюю выживаемость и продолжительность безрецидивного периода.
Профилактика и прогноз
Профилактика рака маточной трубы сводится к своевременному излечению воспалений придатков, регулярному онкогинекологическому скринингу, наблюдению гинеколога и онкогинеколога. Показатели выживаемости после лечения рака маточной трубы сильно варьируются в зависимости от стадии онкозаболевания. При I ст. рака маточной трубы выживаемость составляет 65-75%, II ст. — 30-50%, III ст. — 14%, IV ст. — 0%.
Прогноз улучшается при своевременном проведении комбинированной терапии. Перспективы выживаемости ухудшаются при низкодифференцированной аденокарциноме, распространении рака за пределы маточной трубы.
www.krasotaimedicina.ru
Рак маточной трубы – симптомы, прогностические данные, методы лечения
Рак фаллопиевой трубы является наиболее редкой злокачественной опухолью среди других онкологических заболеваний женских половых органов и составляет в числе последних от 0,11 до 1,18%. Заболевание иногда встречается у 17 – 19-летних девушек, иногда — у беременных, но наиболее часто выявляется в 50 – 62-летнем возрасте. Вероятность рецидива рака маточной трубы и эффективность лечения напрямую зависят от своевременной диагностика и лечения. В то же время, на дооперационных этапах диагностика злокачественного процесса осуществляется только спустя полгода – год после появления первых признаков, причем не более чем в 21% случаев.
Причины и стадии заболевания

Как правило, злокачественное новообразование развивается только в одной маточной трубе (в 87 — 97%), причем, чаще в левой. В то же время, в соответствии с данными различных авторов двусторонний процесс может достигать 30%. Основными гистологическими формами опухоли являются аденокарцинома серозная (в среднем в 70% случаев), эндометриоидная и муцинозная (10%), светлоклеточная (до 4%), переходноклеточная (до 1,5%) и недифференцированный рак (около 1%).
В последние годы появляются предположения отдельных авторов о возможности вирусной природы развития рака. Отмечается и определенная генетическая предрасположенность, связанная с мутацией генов BRCA1 и BRCA2, участвующих в защите от спонтанного повреждения ДНК и в его восстановлении. Однако большинство специалистов основной причиной считают гормональные расстройства в гипофизарно-яичниковой системе эндокринной регуляции.
К провоцирующим факторам относят:
- возраст старше 40 лет, особенно возраст постменопаузального периода;
- острые воспалительные процессы придатков матки, которые встречаются более чем у 30% больных;
- бесплодие в анамнезе, которое отмечается среди 40-70% женщин с раком фаллопиевой трубы; риск его развития при бесплодии в 5 раз превышает таковой у рожавших женщин.
Считается, что первичный рак маточной трубы развивается, преимущественно, в фимбриальном отделе (каждый 10-й случай), но значительно чаще встречается вторичная злокачественная опухоль, которая распространяется инвазивным путем с тела матки или яичника, а также метастатический рак — из раковой опухоли молочных желез или органов пищеварения (из желудка или кишечника).
С фаллопиевых труб опухоль может распространяться гематогенным (по крови), лимфогенным (наиболее частый, по сравнению с опухолью яичников, путь распространения) или имплантационным (на контактирующие поверхности) путем в парааортальные (в 33%), паховые и забрюшинные лимфатические узлы, лимфоузлы париетального и висцерального листков брюшины, надключичные лимфоузлы, в яичники, матку и маточные связки, большой сальник, печень и диафрагму. Метастазирование трубного злокачественного образования в лимфоузлы происходит чаще, по сравнению с таковым яичников.
Различают четыре стадии развития первичного рака:
- I стадия представляет собой ограничение распространения патологического процесса только фаллопиевой трубой.
- II стадия — ограничение одной или обеими маточными трубами, но с распространением на тазовую клетчатку или яичники, то есть в пределах малого таза.
- III стадия — поражение одной или обеих маточных труб, органов малого таза с метастазированием в околоаортальные, подвздошные и паховые лимфоузлы.
- IV стадия — наличие опухоли в одной или в обеих маточных трубах с распространением на органы малого таза и наличием метастазов не только в парааортальных, подвздошных и паховых, но и в отдаленных лимфатических узлах.
Клиническая картина
По сравнению с яичниками, симптомы при раке маточной трубы появляются относительно рано в виде патологических выделений. Это связано с тем, что фаллопиева труба сообщается анатомически с полостью матки и посредством цервикальнгого канала — с влагалищем. Однако более чем в 70% случаев длительное время клинические проявления отсутствуют, а возникающие признаки являются неспецифичными и многообразными. Часто рак выявляется случайно в результате ультразвукового исследования или гинекологического осмотра по какому-либо другому поводу.
Патогномоничным для данной патологии клиническим феноменом является, так называемая, «перемежающаяся водянка», которая встречается в 3-15% случаев и представляет собой периодические схваткообразные боли внизу живота, проходящие или значительно уменьшающиеся по интенсивности после появления внезапных обильных водянистых выделений из влагалища и совпадающее с уменьшением величины трубы, растянутой в виде «мешотчатого» образования. Этот симптом возникает в тех случаях, когда происходит периодическое ее опорожнение в полость матки при «запаянном» отверстии ампулярного отдела.
Несколько чаще встречается классическая триада симптомов, позволяющая предположить наличие злокачественной опухоли:
- Патологические выделения. Их объем может быть от скудных (мажущих) до обильных, вплоть до кровотечения. Вначале выделения имеют серозно-водянистый характер, затем серозно-кровянистый, реже серозно-гнойный или цвета «мясных помоев». Их наличие до установления диагноза может составлять от 6 до 12 месяцев.
- Боли в нижних отделах живота, особенно со стороны поражения. Иногда они носят схваткообразный характер — в тех случаях, когда растянутая жидкостью труба опорожняется в полость малого таза или в полость матки.
- Пальпация объемного образования диаметром около 3 см и больше слева или справа от матки при гинекологическом осмотре.
Чаще встречается не классическая триада, а отдельные симптомы в виде выделений водянистого (в 50% случаев) или кровянистого (35%) характера, болей в нижних отделах живота (47%), наличие образования диаметром от 3 см и более в области придатков матки (85%), наличие жидкости в брюшной полости (асцита) различной степени выраженности (18%), а также метастазов в паховые или/и надключичные лимфатические узлы как первого проявления заболевания (около 11%).
Кроме того, возможны такие неспецифические признаки наличия патологии, как неудовлетворительное самочувствие, быстрая утомляемость, общее недомогание и слабость, на более поздних стадиях — повышение температуры, а при распространенном опухолевом процессе основными проявлениями становятся интенсивные боли в животе, увеличенный объем живота, расстройства мочеотделения и симптоматика кишечной непроходимости. В случае вторичного рака клиническая симптоматика определяется поражением основного органа (матка, яичник и т. д.).
Диагностика заболевания
Учитывая крайне низкий процент правильной предоперационной диагностики (не больше 10%), и отсутствие высокоинформативных методов последней, в большинстве клинических учреждений применяется метод комплексного подхода, включающего клиническую симптоматику, лабораторные, инструментальные и другие методики установления диагноза.
Незначительную диагностическую ценность имеет цитологическое исследование выделений из влагалища или мазков из цервикального канала, которые бывают положительными (выявляются патологические клетки) при наличии заболевания лишь в 23% случаев. Несколько повышает точность цитологического исследования сбор отделяемого из половых путей посредством специального колпачка или тампона, вводимых на несколько часов во влагалище.
Одним из наиболее перспективных исследований в лабораторной диагностике многие специалисты считают определение содержания циркулирующего в крови онкомаркера CA-125, представляющего собой природные белки, которые секретируются в кровоток клетками опухоли. Содержание онкомаркера CA-125 в крови повышается при I и II стадиях рака у 68% женщин, при III и IV стадиях — у 95%, в среднем — у 85% женщин с рассматриваемой патологией. Незначительное увеличение показателей онкомаркера (не более 35 ЕД/мл) возможно при менструациях или эндометриозе. Этот метод является наиболее ранним и чувствительным при прогрессировании и рецидивах злокачественной опухоли.
УЗИ при раке маточной трубы является относительно информативным. Эхографическая картина обычно напоминает гидросальпинкс. Часто она позволяет определить раковое образование и некоторые его особенности, а также наличие свободной жидкости в брюшной полости. При анализе эхографических изображений выделяются три основных их типа:
- продолговатое (колбасовидное) образование, преимущественно, кистозного характера, внутри которого расположены перегородки по типу «зубчатого колеса» или небольшой плотный внутренний компонент, представляющий собой сосочковые разрастания;
- такое же образование, но плотный компонент занимает значительную часть последнего;
- сплошное плотное образование, имеющее яйцевидную или продолговатую форму.
Иногда ультразвуковая структура не соответствует ни одному из этих типов и определяется как многокамерная плотно-кистозная масса с несколько сниженной или одинаковой с остальными тканями плотностью.
Более информативным является УЗИ с цветовым допплеровским картированием (ЦДК), которое позволяет выявить патологический кровоток, свидетельствующий о злокачественности опухоли. Этот метод дает возможность диагностики патологии даже у женщин с избыточной массой тела. Ценность и достоверность метода значительно выше, если его результаты сопоставлены с результатами цитологического исследования выделений из цервикального канала.
Наиболее надежный диагностический метод, информативность которого достигает 90% — компьютерная томография (КТ), представляющая собой послойную диагностику органов брюшной полости, малого таза и забрюшинного пространства. Однако высокая стоимость и значительная лучевая нагрузка ограничивают возможность использования КТ. В качестве высокоинформативного дополнительного метода она оправдана при сомнительных результатах других методов и в сложных случаях диагностики.
При подозрении на наличие опухоли, особенно рецидивирующей, также показано проведение диагностической лапароскопии в целях определения распространенности метастазов и проведения биопсии.
Лечение рака маточной трубы

В связи с тем, что эта патология встречается редко и наблюдаемые группы пациентов достаточно малочисленные, единые стандарты тактики лечения женщин с раковым поражением фаллопиевой трубы не выработаны. Главными целями являются устранение злокачественного новообразования, а также проведение терапии по профилактике рецидивов и метастазирования.
Оперативное лечение
На первом этапе осуществляется радикальная хирургическая операция с проведением тщательного стадирования опухолевого процесса. Оптимальным объемом выполнения операции считается удаление матки вместе с придатками, резекцией большого сальника и удалением подвздошных лимфатических узлов с обеих сторон, проведением биопсии парааортальных лимфоузлов и брюшины малого таза в целях гистологического исследования, а также с забором смывов с диафрагмы и боковых каналов брюшной полости для проведения цитологического исследования. В случае невозможности удаления подвздошных лимфоузлов проводится их биопсия.
На поздней стадии заболевания, когда опухоль прорастает в соседние ткани и органы, осуществляется, так называемая, циторедуктивная операция — максимально возможное удаление опухолевой массы. Желательно, чтобы остаточный ее объем составлял менее 2 см. Это связано с тем, что чем меньше после хирургического лечения размер остаточной массы образования, тем прогноз заболевания лучше.
Кроме того, в опухолях значительного размера имеются участки с плохим кровоснабжением и значительный процент клеток, в которых деление временно отсутствует. После удаления части опухоли эти клетки становятся активными, а значит и более чувствительными к воздействию химиотерапевтических препаратов и лучевой терапии, что способствует частичному, а иногда и полному регрессу опухоли и повышает процент выживаемости.
Химиотерапия
Из-за относительно поздней выявляемости и раннего метастазирования злокачественного новообразования частота неэффективности хирургического лечения довольно высока даже при его проведении на ранних стадиях. Поэтому комбинированная химиотерапия в качестве вспомогательного лечения при раке маточной трубы необходима на любой стадии болезни.
Современные схемы лечения представляют собой комбинацию Циклофосфана с препаратами на основе платины — с Циспластином, с Доксирубицином и Циспластином, с Карбоплстином. По данным различных авторов частичный или полный опухолевый регресс при такой терапии происходит в 53-92%, а 5-летняя выживаемость составляет 51%. При резистентности опухоли к платиновым препаратам используются препараты из группы таксанов (Паклитаксел). Они также применяются в комбинации с платиновыми средствами при раке III-IV стадии. В последнем случае 5-летняя выживаемость достигает 30%.
Возможные негативные последствия химиотерапии — это подавление функции костного мозга, реакции повышенной чувствительности и невропатии периферического характера, не требующие отмены препарата, снижение общего иммунитета, снижение массы тела, диффузная алопеция, кожная сыпь, быстрая утомляемость, расстройства функции желудочно-кишечного тракта, воспалительные процессы и изъязвления на слизистых оболочках ротовой полости. Эти явления постепенно проходят после прекращения введения химиотерапевтических препаратов.
Лучевое воздействие на область малого таза и зону проекции парааортальных лимфоузлов в настоящее время применяется только как завершающий этап лечения.
Прогноз

Прогноз при раке маточной трубы определяется приблизительным процентом выживаемости в течение 5 лет. Без проведения комбинированного лечения этот общий показатель равен 35%, показатель при I стадии злокачественного процесса составляет 70%, при II и III стадиях — около 25 – 30%.
Общий показатель 5-летней выживаемости в случаях проведения комплексной терапии (оперативное лечение с химио- и лучевой терапией) при I и II стадиях составляет около 100%, без рецидивов — 80-90%, при III стадии — около 28%.
Эти показатели во многом зависят от вида и степени дифференцировки раковой опухоли, ее метастазирования и от объема хирургического вмешательства.
ginekolog-i-ya.ru
Рак маточной трубы — Болезни онкологии
Рак маточной трубы встречается относительно редко и составляет 0,3-1,4% всех злокачественных опухолей гениталий. Встречается в основном у женщин в возрасте 40-60 лет. Факторы риска этой опухоли неизвестны.Первичный рак возникает преимущественно на слизистой оболочке абдоминального отрезка или средней трети маточной трубы. Опухоль чаше односторонняя. Почти все злокачественные опухоли маточной трубы эпителиальные: папиллярные, железисто-папиллярные, папиллярно-солидные и солидные. Крайне редко встречаются саркомы.
В возникновении рака маточной трубы немаловажную роль играют воспалительные заболевания придатков матки. В последние годы отмечается возникновение рака маточной трубы у больных раком молочной железы, длительное время принимавших тамоксифен. Нельзя полностью исключить и влияние генетических факторов.
Рак маточной трубы диссеминирует так же, как рак яичника, распространяясь по брюшине. К моменту постановки диагноза у 80% больных имеются метастазы в пределах брюшной полости. Поскольку маточные трубы содержат большое количество лимфатических сосудов, через которые лимфа оттекает в поясничные и тазовые лимфатические узлы, лимфогенное метастазирование встречается наиболее часто. Метастатическое поражение лимфатических узлов может быть первым клиническим проявлением рака маточной трубы. Частота поражения поясничных лимфатических узлов составляет 30-35%, подвздошных — 5-8%, но могут поражаться паховые и реже надключичные. Рак маточной трубы имплантационно может поражать также и часть органов малого таза: матку, ее связочный аппарат, яичники, влагалище. При этом у 2/3 больных опухоль не распространяется за пределами малого таза. Быстрая генерализация опухолевого процесса начинается с момента поражения яичников. При этом наступает поражение париетальной и висцеральной брюшины, сальника, печени, диафрагмы. При метастатическом поражении плевры может возникнуть гидроторакс. Описаны случаи метастатического поражения пупка. Не исключается и гематогенный путь метастазирования.
Классификация рака маточной трубы
Классификация рака маточной трубы TNM (2003 г.)
Регионарные лимфатические узлыРегионарными лимфатическими узлами являются подчревные (запирательные), общие и наружные подвздошные, боковые крест
цовые, парааортальные и паховые.
Клиника рака маточной трубы
Классическая триада симптомов при раке маточной трубы включает обильные водянистые выделения из половых органов, боли внизу живота и объемное образование в малом тазу сбоку от матки. Однако эта триада наблюдается лишь у 15% больных. Многие больные жалуются на боль или ощущение тяжести внизу живота. Водянистые или кровянистые выделения из половых путей — наиболее частый и относительно ранний симптом опухоли. Он встречается в 50-60% случаев. При беспричинных водянистых или кровянистых выделениях из половых путей в пре- и постменопаузе необходимо исключить рак маточной трубы. Объемное образование малого таза определяется у 60% больных. На поздних стадиях возникает асцит. Иногда рак маточной трубы является случайной находкой при экстирпации матки с придатками по поводу другого заболевания.Диагностика рака маточной трубы
Заболевание до операции распознается довольно редко (1 — 1,5%). Частота установления правильного диагноза во многом зависит от типа учреждения, в которое обратилась больная. Так, в онкологических учреждениях частота установления диагноза до операции и гистологического исследования удаленной опухоли значительно выше, чем в других лечебных учреждениях. Заподозрить его можно при обнаружении у пожилых женщин в малом тазу колбасовидного образования и наличии перечисленных симптомов. Для раннего выявления рака маточной трубы рекомендуется комплексное обследование с использованием дополнительных методов: ультразвуковая и рентгеновская компьютерная или магнитно-резонансная томография, гистеросальпингография и по показаниям — лапароскопия. Вспомогательным методом диагностики может служить цитологическое исследование аспирата из полости матки. Гистологическое исследование соскоба слизистой матки позволяет исключить рак ее тела. Если при помощи дополнительных исследований не удалось исключить предполагаемый диагноз (при наличии мешотчатых образований в области придатков), показано диагностическое чревосечение. Окончательный диагноз устанавливается мри операции после гистологического исследования опухоли. При раке маточной трубы может быть повышен уровень СА 125, что встречается не у всех больных. Наибольшее значение имеет его определение в процессе лечения или динамического наблюдения за больной после лечения. Рак маточной трубы следует дифференцировать с воспалительными заболеваниями придатков матки, миомой и раком тела матки.Лечение рака маточной трубы
При I стадии на первом этапе целесообразно выполнить экстирпацию матки с придатками и удаление большого сальника, цитологическое исследование смывов из брюшной полости или асцитической жидкости при ее наличии. При поверхностной инвазии опухоли в стенку маточной трубы и отсутствии раковых клеток в смывах лечение можно ограничить только операцией. При глубокой инвазии или наличии опухолевых клеток в асцитической жидкости или в смывах из брюшной полости после операции показана комбинированная химиотерапия или внутрибрюшное введение радиоактивных препаратов (32Р или 198Аи).При II-IV стадиях рекомендуются экстирпация матки с придатками, удаление большого сальника, цитологическое исследование смывов из брюшной полости, по показаниям — выборочная тазовая или парааортальная лимфаденэктомия. При невозможности выполнения пангистерэктомии — циторедуктивная операция. В последующем целесообразно проведение комбинированной химиотерапии, возможно назначение наружного облучения малого таза до суммарной дозы 46-48 Гр.
Схемы химиотерапии аналогичны таковым, проводимым при раке яичника: сочетание препаратов платины с таксанами, циклофосфаном, антрациклинами и т.д.
Прогноз при раке маточной трубы
Прогноз определяется во многом стадией заболевания, морфологическим строением опухоли и радикальностью оперативного вмешательства. 5-летняя выживаемость составляет около 40%. При отсутствии опухолевых клеток в смывах из брюшной полости — 67%, а при их наличии — 20%. При I стадии 5-летняя выживаемость колеблется от 60 до90%, при II стадии — от20до60%, при III и IV-от7до20%.vse-zabolevaniya.ru
Рак маточной трубы — симптомы прогноз и лечение
Кодирование рака маточной трубы по МКБ 10

В гинекологической практике рак фаллопиевой трубы встречается не часто. По статистике в 0,11-1,18% случаев от злокачественных опухолей органов, отвечающих за репродуктивную функцию.
Опухолевый процесс в большинстве случаев бывает односторонним, локализуясь в ампуле маточной трубы. Изредка опухоль имеет двустороннее развитие.
Злокачественное новообразование забрюшинного пространства и брюшины в МКБ 10 кодируется символами С48, злокачественные новообразования яичников — С56, фаллопиевых труб — С57.
Классификация рака маточной трубы
Рак маточной трубы может проявляться на самой ранней стадии. Это вызвано анатомическим сообщением между шейкой матки и фаллопиевой трубой. Продукты распада опухоли током крови разносятся по всей половой системе. И только на выходе из влагалища можно заподозрить патологию благодаря нехарактерным выделениям.
По мере разрастания опухоли происходит сильное натяжение стенок капсулы фаллопиевой трубы, вызывающее необратимый процесс деформации. По цвету опухоль бывает сероватой или розовато-белесой с шероховатой, иногда ворсинчатой, поверхностью. В мелких сосудах, пронизывающих маточную трубу, увеличивающаяся опухоль провоцирует кровоизлияния, некрозы и со временем полное перекрытие просвета.
Большую угрозу для жизни женщины представляет перфорация растянутых стенок трубы. Наружная поверхность пораженной трубы становится синюшного или багрового цвета от частых кровоизлияний и нарушения трофики тканей. При выходе опухолевых клеток в брюшное пространство развиваются хаотичные узлы и бородавчатые разрастания.
Злокачественный процесс может изначально развиваться в маточной трубе, однако, есть случаи, когда рак маточной трубы вторичен. То есть, поражение распространяется от больного тела матки или яичников. Также наблюдается прорастание метастаз в маточную трубу от злокачественных опухолей молочных желез или органов пищеварительной системы.
По локализации злокачественного опухолевого процесса рак маточной трубы разделяют по степеням тяжести:
- 1 степень. Поражение наблюдается в пределах капсулы с проникновением во все слои стенок маточной трубы.
- 2 степень. Опухолевый процесс из маточной трубы переходит на соседние органы и ткани. Могут образовываться фиброзные тяжи между пораженной маточной трубой и яичником, кишечником, маткой или стенками влагалища.
- 3 степень. Опухоль переходит в стадию метастазирования. Током лимфы и крови больные клетки и продукты распада тканей опухоли разносятся по всему организму. Первыми попадают «под удар» лимфатические узлы в паховой области и рядом с аортой.
- 4 степень. Опухоль из маточной трубы дает метастазы в отдаленные органы. К примеру, в печень, легкие и позвоночник.
Гистологические исследования злокачественных опухолей маточной трубы позволяют выделить следующие виды новообразований:
- эндометриозное;
- серозное;
- муциозное;
- светлоклеточное;
- переходноклеточное;
- недифференцированное.
Причины и течение рака маточной трубы
Среди причин, провоцирующих развитие рака маточной трубы, специалисты выделяют следующие:
- ослабленный иммунитет;
- частые респираторные инфекции;
- генетическая предрасположенность;
- бесплодие;
- наличие вредных привычек;
- частая подверженность стрессовым состояниям;
- незащищенный половой акт;
- частая смена половых партнеров;
- применение внутриматочных спиралей низкого качества;
- хаотичные приемы противозачаточных средств;
- присутствие в организме вирусов герпеса и папилломы;
- травмы органов малого таза;
- неудачно проведенные инструментальные аборты;
- несоблюдение правил интимной гигиены.
Симптомы рака маточной трубы
Рак маточной трубы обычно сопровождается острым болевым синдромом. Боли возникают на стороне поражения. На первых стадиях боли имеют схваткообразный режущий характер. Затем они становятся постоянными. Также к наиболее типичным симптомам рака маточной трубы относятся:
- заметная интоксикация организма;
- общая слабость;
- потеря трудоспособности;
- скачки базальной температуры;
- асцит;
- расстройства работы кишечника;
- увеличение лимфатических узлов при метастазах;
- тошнота с последующей рвотой;
- головокружения;
- кахексия;
- нарушения сна;
- снижение массы тела;
- отсутствие аппетита;
- частые позывы к мочеиспусканию.
Заметив у себя водянистые выделения из влагалища, которым предшествовали схваткообразные боли в нижней части брюшной полости, необходимо срочно отправиться на обследование.
Методы диагностики рака маточной трубы
Диагностика рака маточной трубы проводится на основе следующих данных:
- гинекологического осмотра;
- ультразвукового исследования;
- компьютерной томографии органов малого таза;
- трансвагинальной сонографии;
- рентгенографии брюшной полости;
- магнитно-резонансной томографии;
- анализа аспирата;
- бактериологического посева на флору;
- анализа анамнеза;
- мониторинга менструального цикла;
- анализа соскобов слизистой маточной полости.
На самом деле провести информативную предоперационную диагностику рака маточной трубы не так просто. Схожесть симптомов развития злокачественного опухолевого процесса фаллопиевой трубы с такими заболеваниями женской половой системы, как сальпингит, туберкулезное поражение маточных труб, внематочной беременности, рака матки или яичников, весьма затрудняет постановку правильного диагноза.
Пациентка сама может заподозрить у себя развитие рака фаллопиевой трубы по систематическим выделениям из влагалища, в которых присутствует чрезмерное количество лимфы, кровяных фрагментов, гноя. Также могут иметь место слишком обильные кровотечения и тубарные колики.
При гинекологическом осмотре обычно обнаруживается одно- или двусторонняя опухоль в виде шарика. Она располагается вдоль тела матки. Пораженная маточная труба имеет искаженную форму с участками неравномерной консистенции.
Лабораторное исследование влагалищных выделений и фрагментов эпителиальной ткани слизистой цервикального канала и маточного эндометрия показывает наличие клеток-мутантов. Далее проводят определение в крови опухолеассоцированного маркера СА-125. Опытный специалист знает, что повышение маркера может быть свидетельством эндометриоза или опухолей яичников.
Наиболее информативной и безопасной считается инструментальная трансвагинальная диагностика. Зонд со специальным датчиком выявляет деформированные стенки маточной трубы, аномальные разрастания соединительной ткани и наличие перфораций.
Диагностическое выскабливание не всегда показывает присутствие во взятых на анализ фрагментах опухолевых клеток, что затрудняет постановку правильного диагноза.
Лечение рака маточной трубы
Лечение рака маточной трубы проводят в несколько этапов. Как правило, лечение носит комплексный характер. В первую очередь выполняется хирургическое удаление матки и большого сальника. При операции берут фрагменты подвздошных, парааортальных и брюшинных лимфатических узлов для проведения биопсии.
Далее назначается полихимиотерапия и лучевая терапия на область малого таза. При лучевой терапии происходит подавление клеток злокачественной опухоли с помощью ионизирующего излучения. Воздействие рентгеновскими лучами проводится на нижнюю часть брюшины, а иногда и на всю брюшную полость в зависимости от локализации метастазов. Химиотерапия ориентирована на уничтожение клеток-мутантов и невозможность их дальнейшего деления. В состав комбинированной химиотерапии включают препараты платины.
От размеров остаточной опухоли после удаления основной её части зависит дальнейшее течение болезни. Следует отметить, что в крупных новообразованиях присутствуют участки с нарушенной трофикой и большое количество клеток, которые не могут делиться. После операции такие группы клеток переходят к стремительному делению, что создает непредсказуемые состояния для органов женской половой системы.
Своевременная терапия папилломавирусной инфекции определяет будущее состояние органов половой системы женщины в целом. Комплексное лечение рака фаллопиевой трубы дает женщине возможность увеличить пятилетнюю выживаемость с продолжительным периодом ремиссии. При отсутствии необходимой терапии раковые клетки могут стремительно поражать яичники, матку, влагалище, цервикальный канал.
Прогнозы и профилактика рака маточной трубы
При своевременной диагностике и начале оперативного лечения рака маточной трубы прогнозы весьма положительные. Если в воспалительный процесс в маточных трубах вовлекаются соседние органы, высок риск развития рака органов, отвечающих за репродуктивную функцию женщины и пищеварение.
При первой степени рака и адекватном лечении выживаемость составляет 65-75%. При второй — 30-50%, при третьей — 10-15%, при четвертой — 0%.
Перспектива выживаемости снижается при распространении злокачественного опухолевого процесса за пределами фаллопиевой трубы.
Не стоит также исключать и осложнения при любом виде лечения рака маточной трубы. К ним стоит отнести:
- прогрессирование опухоли и выход её за пределы места первичной локализации;
- появление метастазов из инфекции, разносимой по организму током крови и лимфы;
- повторное появление опухоли на месте бывшей локализации;
- смертельный исход.
Для современных женщин крайне важна своевременная профилактика заболеваний мочеполовой системы. Опасно запускать и полностью игнорировать инфекционно-воспалительные заболевания органов малого таза. Попытки вылечить рак маточной трубы самостоятельно либо при помощи народных средств несут смертельную угрозу жизни пациентки в любом возрасте.
Молодым женщинам репродуктивного возраста необходимо найти в себе силы, чтобы отказаться от вредных привычек. Курение оказывает слишком негативное воздействие на женскую половую систему.
Важно планировать беременность в любом возрасте и тщательно подготавливаться к ней. Накануне планирования зачатия следует пройти полное обследование всех внутренних органов и избавиться от нежелательных инфекций в организме. Опасность могут представлять кариозные зубы, гнойные ангины, бронхолегочные инфекции, органические поражения органов пищеварительного тракта.
Каждой женщине вне зависимости от наличия сексуального партнера и образа жизни следует посещать гинеколога дважды в год. Пациентки, состоящие в группе риска по развитию рака маточных труб, должны проходить ежегодное ультразвуковое исследование органов малого таза.
ginekologi-msk.ru
Всё для всех — медицина
СИНОНИМЫ
Рак фаллопиевой трубы.
КОД ПО МКБ-10
C57 Злокачественное новообразование других и неуточнённых женских половых органов.
C57.0 Злокачественное новообразование фаллопиевой трубы.
ЭПИДЕМИОЛОГИЯ
РМТ наблюдают достаточно редко. По данным мировой и отечественной литературы, встречаемость РМТ составляет 0,11–1,18% среди опухолей женских половых органов. Чаще всего опухоль развивается в четвёртой, пятой и шестой декадах жизни; средний возраст больных составляет 62,5 лет. Однако опухоли можно наблюдать и у девушек в возрасте 17–19 лет.
ПРОФИЛАКТИКА
Профилактика РМТ мало изучена и сводится к своевременному лечению воспалительных процессов.
СКРИНИНГ
Скрининговых программ нет.
КЛАССИФИКАЦИЯ
Гистологическая классификация основных форм злокачественных опухолей маточной трубы:
●серозная аденокарцинома;
●эндометриоидная аденокарцинома;
●муцинозная аденокарцинома;
●светлоклеточная аденокарцинома;
●переходноклеточная аденокарцинома;
●недифференцированная аденокарцинома.
В клинической практике вышеперечисленные виды опухолей наблюдают неодинаково часто. Характерно преобладание серозной аденокарциномы (60–72% случаев). Муцинозные и эндометриоидные опухоли отмечают в 10% случаев, светлоклеточные опухоли — в 2–4%, переходноклеточные — в 0,5–1,5%, а недифференцированный рак — в 0,5–1%. Интересен тот факт, что в маточной трубе встречаются практически все морфологические формы опухолей, наблюдаемые также и в яичниках. Для определения стадии РМТ в настоящее время применяют две классификации: TNM и классификацию Международной федерации гинекологов и акушеров (FIGO).
T — первичная опухоль
●TX — недостаточно данных для оценки первичной опухоли.
●T0 — первичная опухоль не определяется.
●Тis (FIGO: 0) — преинвазивная карцинома (сarcinoma in situ).
●Т1 (FIGO: I) — опухоль ограничена маточной трубой (трубами).
♦T1a (FIGO: IA) — опухоль ограничена одной трубой без прорастания серозной оболочки, асцита нет.
♦T1b (FIGO: IB) — опухоль ограничена двумя трубами, без прорастания серозной оболочки, асцита нет.
♦T1c (FIGO: IC) — Опухоль ограничена одной или двумя трубами, прорастает серозную оболочку, опухолевые клетки в асцитической жидкости или смыве из брюшной полости.
●Т2 (FIGO: II) — опухоль вовлекает одну или обе трубы и распространяется на тазовые органы.
♦T2a (FIGO: IIA) — распространение и/или метастазы в матку и/или яичники. ♦T2b (FIGO: IIB) — распространение на другие структуры таза.
♦T2с (FIGO: IIС) — распространение на стенки таза (IIa или IIb) с наличием опухолевых клеток в асцитической жидкости или ьсмыве из брюшной полости.
●Т3(FIGO: III) — опухоль поражает одну или обе маточные трубы с имплантацией по брюшине вне таза и/или метастазами в регионарных лимфатических узлах.
♦T3a (FIGO: IIIA) — микроскопические метастазы по брюшине за пределами таза.
♦T3b (FIGO: IIIB) — макроскопические метастазы по брюшине до 2 см в наибольшем измерении.
♦T3с и/или N1 (FIGO: IIIС) — метастазы по брюшине более 2 см в наибольшем измерении и/или метастазы в регионарных лимфатических узлах. N — регионарные лимфатические узлы
●N0 — нет признаков поражения метастазами регионарных лимфатических узлов.
●N1 — метастазы в регионарные лимфатические узлы.
●NX — недостаточно данных для оценки состояния регионарных лимфатических узлов.
М — отдалённые метастазы
●М0 — нет признаков отдалённых метастазов.
●M1 — (FIGO: IVB) — отдалённые метастазы (исключая метастазы по брюшине).
●MX — недостаточно данных для определения отдалённых метастазов.
ЭТИОЛОГИЯ
Считают, что предрасполагающими факторами, способствующими возникновению РМТ, служит ОВЗПМ в анамнезе, бесплодие, возраст старше 40 лет. Воспалительные заболевания маточных труб отмечают более чем у 1/3 больных; большинство больных страдают бесплодием (40–71%). В последние годы появились сообщения, свидетельствующие о возможной вирусной этиологии РМТ.
ПАТОГЕНЕЗ
На ранних стадиях заболевания маточная труба макроскопически может быть не изменена. При запущенных стадиях она увеличивается в размерах и деформируется, приобретая колбасовидную, ретортообразную, яйцевидную и другие формы. При запаянном отверстии ампулы маточной трубы внешне характерна картина гидрогематопиосальпинкса. Поверхность опухоли обычно мелкобугристая, мелковорсинчатая, сероватобелого или розоватобелого цвета (напоминает цветную капусту). Большая часть поверхности поражённых маточных труб серосинюшного цвета, иногда темнобагрового, что наблюдают при перекруте трубы с резко выраженной дисциркуляцией. При открытом отверстии ампулы маточной трубы опухолевые массы чаще всего выступают в брюшную полость в виде опухолевых узлов или разрастаний бородавчатого вида.
ПУТИ МЕТАСТАЗИРОВАНИЯ РМТ
Выделяют три пути опухолевой диссеминации: лимфогенный, гематогенный и имплантационный. При РМТ лимфогенное метастазирование наблюдают чаще, чем при раке яичников. Маточная труба обильно снабжена лимфатическими сосудами, которые впадают в яичниковые лимфатические сосуды, заканчивающиеся в парааортальных лимфатических узлах. Возможен также внутритазовый ток лимфы с дренированием в верхние ягодичные лимфатические узлы. Существование анастомозов между лимфатическими сосудами круглой связки матки определяет развитие метастазов в паховых лимфатических узлах. Достаточно часто (до 5%) наблюдают поражение надключичных лимфатических узлов. Помимо поражения лимфатических узлов, при РМТ отмечают поражение ряда органов малого таза (прежде всего яичников, затем матки, её связочного аппарата и влагалища). С момента поражения яичников начинается генерализация опухолевого процесса с поражением париетальной и висцеральной брюшины, большого сальника, печени, диафрагмы. На данном этапе развития процесса макроскопически РМТ трудно отличить от рака яичников.
КЛИНИЧЕСКАЯ КАРТИНА
В отличие от рака яичников, в большинстве случаев характеризующегося долгим бессимптомным течением, при РМТ существует достаточное разнообразие симптомов. Наиболее частыми симптомами бывают обильные водянистые и кровянистые выделения, боли внизу живота. Однако сочетание этих трёх признаков отмечают лишь в 12,5% случаев. Кровянистые выделения из половых путей на фоне менопаузы или ациклические кровянистые выделения у женщин репродуктивного возраста отмечают в 50–60% случаев. Кровянистые выделения преимущественно обусловлены
прорастанием слизистой оболочки маточной трубы опухолью, а также распадом опухоли. В этом случае часто ошибочно ставят диагноз рака эндометрия и более чем в половине случаев производят диагностическое выскабливание матки (иногда повторно). Даже в повторно произведённых соскобах не всегда обнаруживают опухолевую ткань. Это приводит к задержке в постановке истинного диагноза. Подозрение на рак маточных труб вызывают также обильные, периодически возникающие водянистые выделения (иногда с примесью крови), совпадающие с уменьшением мешотчатой опухоли придатков матки. Этим выделениям предшествуют схваткообразные боли внизу живота. Симптом «перемежающейся водянки» маточной трубы считают патогномоничным для РМТ (наблюдают в 3–14% случаев). Метастатическое поражение лимфатических узлов (парааортальных, надключичных, шейных) может быть первым клиническим признаком РМТ. Такую клиническую картину наблюдают в 8–12,5% случаев. К объективным симптомам РМТ
относят увеличение живота в объёме вследствие скопления свободной жидкости в брюшной полости у больных с III и IV стадией заболевания или вследствие роста опухолей.
ДИАГНОСТИКА
Правильная предоперационная диагностика РМТ крайне неинформативна (всего 10%). Даже интраоперационно правильный диагноз устанавливают только в 50% случаев. Следует подчеркнуть, что ни одна деформация маточной трубы не должна быть оставлена во время операции без обследования (исследовать следует весь операционный материал). Учитывая отсутствие высокоинформативного метода диагностики, большинство клиник применяют комплексный подход, включающий целый ряд клинических, лабораторных и инструментальных методов исследования. Среди них наиболее часто выполняют УЗИ и рентгеновскую КТ, лапароскопию, определение опухолеассоциированных маркёров.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Одним из наиболее интересных и перспективных направлений в диагностике РМТ считают определение опухолевого маркёра СА 125. В среднем CA 125 повышается в 85% случаев РМТ. У больных с I–II стадией заболевания СА 125 повышается в 68% случаев, что значительно чаще, чем при раке яичников ранних стадий, а у больных с III–IV стадией — в 95% случаев. Кроме того, это достаточно ранний и чувствительный метод для определения прогрессирования и рецидивирования опухоли. Однако незначительное повышение СА 125 может наблюдаться и при эндометриозе.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
В диагностике РМТ широко применяют ультразвуковую томографию органов малого таза и брюшной полости. Чем сложнее ультразвуковое строение исследуемого образования, тем больше вероятность наличия злокачественной опухоли. При трансвагинальной сонографии стенки трубы обычно утолщены, с папиллярными разрастаниями. Маточная труба имеет колбасовидную форму, опухоль солидного или кистозносолидного строения. Диагностические возможности ультразвуковой томографии увеличились с внедрением 3Dизображения. Следует отметить, что благодаря этому исследованию появилась возможность дифференцировать трубную патологию с яичниковой.
Важную в диагностическом отношении информацию можно получить с помощью КТ брюшной полости, забрюшинного пространства, малого таза. Особенно актуально применение КТ для определения чёткой локализации, формы опухоли, взаимоотношения с окружающими тканями.
Наиболее эффективным методом диагностики РМТ считают лапароскопию. Она позволяет оценить распространённость опухолевого процесса и, главное, морфологически верифицировать диагноз у 95% больных.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальная диагностика достаточно сложна. РМТ следует дифференцировать с туберкулёзом, воспалительными процессами, трубной беременностью, злокачественными опухолями яичников, раком брюшины, метастатическим поражением придатков матки.
ЛЕЧЕНИЕ
До настоящего времени не существует единой тактики ведения больных РМТ.
ЦЕЛИ ЛЕЧЕНИЯ
●Устранение опухоли.
●Предупреждение рецидива опухоли и её метастазирования.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Необходимость проведения хирургического лечения. Лекарственная и лучевая терапия может быть проведена в амбулаторных условиях.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Первым этапом при РМТ проводят хирургическое лечение — выполнение радикальной операции, включающей экстирпацию матки с придатками, удаление большого сальника, биопсию парааортальных и подвздошных лимфатических узлов, биопсию и взятие смывов с брюшины таза, латеральных каналов и диафрагмы. При невозможности выполнения лимфаденэктомии выполняют биопсию этих узлов. Проведение хирургического вмешательства при поздних стадиях РМТ подразумевает выполнение циторедуктивной операции в оптимальном объёме (остаточная опухоль менее 2 см). Размеры остаточной опухоли после хирургического лечения существенно влияют на прогноз заболевания. Кроме того, в больших по объёму опухолевых образованиях содержатся плохо кровоснабжаемые участки, а также большое количество временно не делящихся клеток, большая часть которых после редукции опухоли переходит в активное состояние и становится более чувствительной к воздействию цитотоксических агентов. Всем больным, у которых РМТ диагностирован во время лапароскопии или лапаротомии, операцию выполняют в том же объёме, что и при раке яичников. Однако метастазы в лимфатические узлы у больных РМТ отмечают чаще, чем у больных раком яичников.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Выборочные исследования и широкое применение различных химиопрепаратов, их комбинации, а также сочетание химиотерапии с лучевой терапией не позволяют провести адекватное сравнение различных подходов лечения. Высокая частота неэффективности лечения даже при ранних стадиях подчеркивает необходимость адъювантного лечения на каждой стадии заболевания. Основой современной полихимиотерапии РМТ считают комбинации с включением производных платины. Объективный ответ на лечение достигается у 53–92% больных с запущенной стадией заболевания; средняя длительность ответа — 12,5 мес.
Широко применяют следующие платиносодержащие схемы химиотерапии: циклофосфамид с цисплатином (CP), циклофосфамид в сочетании с доксорубицином и цисплатином (CAP) и циклофосфамид с карбоплатином (CC). При проведении полихимиотерапии на основе платины пятилетняя выживаемость составляет 51%. Относительно назначения таксанов в терапии рака маточных труб в литературе мало сообщений. В основном токсичность проявляется в виде миелосупрессии, реакции гиперчувствительности и периферической невропатии — прекращения лечения не требуется. В настоящее время доказана эффективность паклитаксела в качестве химиотерапии второй линии у больных с РМТ, резистентным к препаратам платины. Частота объективных эффектов со средней продолжительностью 6 мес, составившая 25–33%, зависит от дозы препарата. Паклитаксел эффективен у больных с формами рака маточных труб III–IV стадии. Ожидаемая пятилетняя выживаемость составляет 20–30%. В настоящее время общая схема лечения заболевания и оптимальный режим химиотерапии попрежнему остаются в состоянии разработки.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Что касается лучевой терапии, то в настоящее время многие авторы соглашаются, что облучение только малого таза неэффективно с учётом высокой частоты развития внетазовых метастазов, что служит важным аргументом против такой стратегии. Некоторые авторы рекомендуют облучение всей брюшной полости, но при этом отмечают, что это может привести к серьезным осложнениям со стороны кишечника. Наиболее эффективным вариантом завершающего этапа лечения считают проведение лучевой терапии области малого таза и парааортальной зоны.
ПРОГНОЗ
На результат проводимого лечения влияет ряд параметров: стадия заболевания, степень дифференцировки опухоли, объём хирургического вмешательства, размеры остаточной опухоли. Однако даже диагностирование заболевания на I стадии не всегда определяет хороший прогноз, поскольку в каждом случае течение опухолевого процесса неоднозначно и имеет свои особенности. На ранних стадиях глубина инвазии в стенку трубы выступает важным фактором прогноза по аналогии с раком эндометрия, при котором прорастание в серозную оболочку считают неблагоприятным признаком. На более поздних стадиях заболевания течение опухолевого процесса более сходно с раком яичников. С учётом вышеперечисленных основных прогностических факторов, необходима предельно индивидуальная лечебная тактика ведения каждой больной, а также систематизация групп больных на основании независимых факторов прогноза. Тактика лечения больных с начальными стадиями рака принципиально отличается от таковой у больных с далеко зашедшими злокачественными новообразованиями. Следует отметить, что стадия заболевания как фактор прогноза играет роль лишь при тщательном хирургическом стадировании опухолевого процесса. Важное прогностическое значение имеет объём оперативного вмешательства. При оптимальном удалении опухоли пятилетняя выживаемость больных с III стадией заболевания составила 28%, при частичном удалении опухоли — 9%, после оперативного вмешательства, завершённого биопсией, — 3%. Что касается роли морфологической структуры опухоли в прогнозе заболевания, то полученные данные выживаемости больных с распространёнными формами РМТ в зависимости от морфологического строения опухоли свидетельствуют о том, что данный критерий практически не влияет на выживаемость. Степень дифференцировки опухоли считают важным прогностическим фактором, поскольку это влияет на частоту лимфогенного метастазирования. При низкодифференцированных опухолях прогноз хуже, чем при опухолях с высокой степенью дифференцировки. Однако необходимо помнить, что дифференцировка опухоли может меняться в процессе прогрессирования заболевания, проведённого лечения, а также быть различной в первичной опухоли и её метастазах. Наличие лимфоцитарной инфильтрации улучшает прогноз заболевания. Некоторые авторы рассматривают лимфоцитарную инфильтрацию опухоли как проявление иммунологического противоопухолевого эффекта.
vse-dlya-vseh.ucoz.ru
Рак придатков матки (яичников и маточных труб): причины возникновения, симптомы и признаки
Рак яичников – это злокачественное заболевание женской половой сферы, которое характеризуется развитием опухоли на одном, или обоих яичниках. Основными факторами риска развития рака яичников считаются возраст старше 55 лет, позднее наступление менопаузы, отсутствие беременностей и родов в течение жизни и др. Рак яичников длительно протекает бессимптомно, однако, может проявляться кровотечениями из влагалища, преждевременным половым созреванием у девочек и некоторыми другими симптомами. Диагностика рака яичников основана на УЗИ органов малого таза, компьютерной томографии, а также биопсии яичника (изучение участка опухоли под микроскопом). Лечение рака яичника, как правило, хирургическое и заключается в полном удалении матки и ее придатков (маточных труб и яичников). Развитие изолированного рака маточных труб наблюдается исключительно редко.
Причины развития рака яичников
В настоящее время причины развития рака яичников окончательно не выяснены. Как правило, рак яичников развивается либо у женщин за несколько лет до менопаузы, либо у женщин в менопаузе. Развитию рака яичников могут способствовать следующие факторы риска:
- Отсутствие беременностей и родов в течение всей жизни.
- Раннее наступление первых менструаций у девочек (до 12 лет).
- Позднее развитие менопаузы (наличие менструаций у женщины после 55 лет).
- Наличие у женщины либо ее близких родственниц рака матки. молочной железы. или рак толстого кишечника .
- Регулярный прием оральных контрацептивов (противозачаточных средств), а также беременность и роды снижает риск развития рака яичников.
 Какие формы рака яичников известны?
Какие формы рака яичников известны?
Злокачественные опухоли яичников (рак) могут происходить из различных тканей яичника, либо образовываться из метастазов рака молочной железы и других органов. Наиболее часто рак яичников возникает из эпителия яичников, который носит название карциномы. Реже встречаются опухоли из полового тяжа яичника – гранулёзоклеточные, тека-клеточные и некоторые другие опухоли.
Симптомы и признаки рака яичников
Как правило, на ранних этапах рак яичников протекает бессимптомно. В некоторых случаях могут отмечаться общие симптомы, характерные для злокачественного процесса: повышенная утомляемость, головные боли, боли в спине, похудение, снижение аппетита, вздутие живота и др.
Опухоли полового тяжа (гранулезоклеточная опухоль, тека-клеточная опухоль и другие) зачастую выделяют женские (либо мужские) половые гормоны. В таком случае отмечаются следующие симптомы рака яичников:
- Расстройства менструального цикла у молодых женщин: длительные обильные маточные кровотечения, большие перерывы между двумя менструациями, отсутствие менструации (аменорея) и др.
- Раннее начало менструаций у девочек (до 12 лет).
- Преждевременное половое созревание у девочек по женскому типу (увеличение размеров молочных желез, рост волос на лобке и подмышечных впадинах, появление первых менструаций и др.), либо по мужскому типу (увеличение размеров клитора, агрессивность, снижение тембра голоса и др.)
- Появление маточных кровотечений у женщин в менопаузе.
- Усиление либидо (полового влечения) и др.
В случае возникновения любого из описанных выше симптомов необходимо обратиться к врачу для дополнительного обследования. Как и в случае рака матки (см. Все о раке матки и его лечении ) любые более или менее обильные кровянистые выделения из влагалища у женщин с уже установившейся менопаузой должны с самого начала рассматриваться как симптомы рака. В случае появления таких выделений следует как можно скорее обратиться к врачу для обследования.
Диагностика рака яичников
При появлении симптомов и признаков рака яичников рекомендуется немедленно обратиться к врачу, который проведет необходимые исследования и поставит диагноз. Основными методами диагностики рака яичников являются:
- УЗИ органов малого таз а – это наиболее простой метод диагностики рака яичников, который позволяет выявить наличие в яичнике опухоли. Нередко при раке яичников обнаруживается жидкость в брюшной полости.
- Компьютерная томография (КТ) также позволяет выявить наличие опухоли яичника, а также определить, насколько далеко она распространилась.
- Определение маркеров опухоли яичников – это метод диагностики, с помощью которого в крови женщины определяют основные вещества, которые присутствуют при раке яичников (так называемых, маркеров опухоли). К таким веществам относят альфа-фетопротеин, ЛДГ, ингибин, а также опухолевый антиген СА 125. Маркеры рака яичников могут быть повышены и при других заболеваниях, а также у беременных женщин, поэтому этот метод диагностики не является решающим в постановке диагноза и учитывается лишь в сочетании с другими признаками рака яичников.
- Биопсия яичника – это наиболее достоверный метод диагностики рака яичников. Во время биопсии врач берет небольшой участок ткани яичника, который затем изучается под микроскопом. При раке яичников в участке ткани обнаруживают раковые клетки.
При обнаружении рака яичников, как правило, назначают дополнительные исследования, чтобы определить степень распространения рака и его стадию. Различают следующие стадии рака яичников:
|
Стадия рака яичников |
Что это означает? |
|
1 стадия |
Наличие ограниченной опухоли яичника (или обоих яичников). При условии своевременного лечения 5-летняя выживаемость при первой стадии рака яичников составляет 70-100% |
|
2 стадия |
Опухоль одного или обоих яичников распространилась на маточные трубы, матку, либо ткани малого таза. При условии адекватного лечения 5-летняя выживаемость при 2 стадии рака яичников составляет 50-70% |
|
3 стадия |
Опухоль одного или обоих яичников распространилась за пределы малого таза, имеются поверхностные метастазы в печени, кишечнике или сальнике. При условии правильного лечения 5-летняя выживаемость при 3 стадии рака яичников составляет 20-50% |
|
4 стадия |
Имеются глубокие метастазы в печени, легких и/или других органах. При условии лечения 5-летняя выживаемость при 4 стадии рака яичников составляет 10-20% |
Термин «5-летняя выживаемость» часто используется в онкологии для определения прогноза лечения опухоли, так как достоверно установлено, что если после лечения рака больной проживет 5 лет, то существуют все шансы на то, что он более никогда не будет болеть данным видом рака и может считаться полностью выздоровевшим.
Лечение рака яичников
Основным методом лечения рака яичников является хирургическая операция по удалению матки и ее придатков (яичников и маточных труб). Как правило, после операции женщине назначается несколько курсов химиотерапии (лекарства, которые убивают раковые клетки). В зависимости от формы рака яичников и степени распространения опухоли врач может порекомендовать и лучевую терапию.
Подробное описание методов лечения рака при помощи радиотерапии и химиотерапии представлено в статьях: Химиотерапия в лечении рака и Лучевая терапия (радиотерапия) в лечении рака.
Рак маточных труб
Рак маточных труб – это злокачественная опухоль, которая развивается из ткани маточной трубы (парный орган, расположенный по обеим сторонам от матки). Основными факторами риска развития рака маточных труб являются:
- Возраст женщины старше 50 лет.
- Отсутствие беременностей и родов в течение жизни.
- Длительно протекающие хронические сальпингиты (воспаление маточных труб).
- Туберкулез маточных труб и др.
Нередко рак маточных труб возникает вторично, при распространении на маточные трубы рака матки или яичников.
Симптомы и признаки рака маточных труб
Рак маточных труб длительно протекает бессимптомно. В некоторых случаях могут отмечаться дискомфорт в области живота, боли в спине, а также снижение аппетита, повышенная утомляемость и др.
Диагностика рака маточных труб
Рак маточных труб, как правило, выявляется во время профилактического посещения гинеколога, когда врач впервые обращает внимание на наличие уплотнения в области придатков матки. Итак, основными методами диагностики рака маточных труб являются:
- УЗИ органов малого таза позволяет обнаружить опухоль в области придатков матки, выяснить размер опухоли, а также установить степень распространения рака на окружающие ткани.
- Компьютерная томография (КТ) позволяет более точно оценить структуру, размеры и расположение опухоли.
- Диагностическая операция является наиболее достоверным методом диагностик рака маточных труб и осуществляется при обнаружении опухоли с помощью УЗИ и компьютерной томографии (КТ).
Лечение рака маточных труб
Основным методом лечения рака маточных труб является хирургическое удаление матки и ее придатков. В некоторых случаях после операции женщине назначается несколько курсов химиотерапии и лучевой терапии.
Читайте также:
therapycancer.ru
Опухоли маточных труб
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ +7 (921) 951 — 7 — 951
Доброкачественные опухоли
Доброкачественные опухоли маточных труб встречаются редко. К ним относятся папилломы, фибромы, лимфангиомы, липомы, тератомы и прочие. Лечение заключается в хирургическом иссечении трубы вместе с трубным углом матки.
Злокачественные опухоли
К злокачественным опухолям оносятся рак маточной трубы и крайне редко встречающиеся хориокарцинома, саркома, незрелая тератома.
Рак фаллопиевых труб относится к гормонозависимым опухолям. Является редким заболеванием и составляет 0,5% всех злокачественных новообразований женской половой сферы. Обнаруживается у женщин в возрасте 45-65 лет. Развивается из цилиндрического эпителия слизистой оболочки маточных труб, имеет, как правило, аденогенную гистологическую структуру.
Клиника. Больные жалуются на периодические схваткообразные боли внизу живота, после которых характерно выделение из половых путей жидких белей серозного, сукровичного или гнойного характера. При этом пальпируемое опухолевидное образование в области придатков может уменьшаться. Боли в дальнейшем приобретают постоянный характер; возможны кровянистые выделения из половых путей. В 10-15% случаев может определяться асцит.
Диагностика. До операции установить правильный диагноз крайне сложно. Диагноз может быть подтвержден с помощью ультразвукового исследования, компьютерной томографии, гистеросальпингографии, лапароскопии, а также морфологического изучения выделений из половых путей. Важное значение имеет результат цитологического анализа аспирата из полости матки. Отрицательный результат соскоба из полости матки позволяет исключить рак эндометрия.
Распространение опухоли по протяжению происходит на матку, яичники, брюшину. Характерно быстрое внутрибрюшинное имплантационное и лимфогенное метастазирование; гематогенная диссеминация имеет второстепенное значение.
Классификация. Стадии FIGO опираются на хирургическое стадирование. Классификация TNM основана на клинических и/или патогистологических (pTNM) данных.
TNM FIGO, категории стадии
Т — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли,
Т0 — первичная опухоль не определяется,
Tis 0 преинвазивная карцинома (carcinoma in situ),
Т1 I опухоль ограничена маточной трубой:
T1a IA опухоль одной трубы, без прорастания серозной оболочки, без асцита,
T1b IB опухоль ограничена обеими трубами, без прорастания серозной оболочки, без асцита,
T1c IС опухоль ограничена одной или обеими трубами с распространением в/или через серозную оболочку; либо раковые клетки обнаружены в асцитической жидкости или смыве из брюшины,
Т2 II опухоль поражает одну или обе маточные трубы с распространением на стенки таза:
Т2а IIА распространение и/или метастазы в матку и/или яичники,
T2b IIB распространение на другие тазовые структуры,
Т2с IIC распространение в тазу с наличием злокачественных клеток в асцитической жидкости или смыве из брюшной полости,
ТЗ III опухоль поражает одну или обе маточные трубы с ими/или плантатами на брюшине за пределами таза:
ТЗа IIIА микроскопически подтвержденные внутрибрюшинные метастазы за пределами таза,
ТЗb IIIВ макроскопические метастазы в брюшине за пределами таза до 2 см в наибольшем измерении,
ТЗс IIIС метастазы на брюшине более 2 см в наибольшем измерении.
N — регионарные лимфатические узлы. К регионарным лимфоузлам относятся тазовые, парааортальные и паховые.
Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов,
N0 — метастазы в регионарных лимфатических узлах не определяются,
N1 IIIС имеются метастазы в регионарных лимфатических узлах.
М — отдаленные метастазы:
Мх — недостаточно данных для определения отдаленных метастазов,
М0 — отдаленные метастазы не определяются, M1 IV имеются отдаленные метастазы (исключая внутрибрюшинные).
pTNM — патогистологическая классификация. Требования к определению категорий рТ, pN и рМ соответствуют требованиям к определению категорий Т, N и М. pN0 — гистологическое исследование тазовых лимфатических узлов обычно включает 10 и более узлов.
Лечение. Применяется экстирпация матки с придатками и оментэктомия. По показаниям выполняется селективная или тазовая, реже — тазово-парааортальная лимфаденэктомия. Большинству пациенток показана послеоперационная лучевая терапия на область малого таза (доза за фракцию 2 Гр, суммарная доза — 40 Гр) или на всю брюшную полость. В последнем случае достаточно суммарной дозы 13-16 Гр. Адъювантная полихимиотерапия осуществляется препаратами платины в сочетании с доксорубицином, паклитакселом. При высокодифференцированных опухолях уместна дополнительная терапия прогестинами.
Прогноз. Неблагоприятный прогноз связывают с распространением патологического процесса за пределы маточной трубы, наличием низкодифференцированной карциномы, отсутствием лимфоцитарной инфильтрации опухоли, анеуплоидией.
Показатели пятилетней выживаемости при раке фаллопиевой трубы I стадии составляют 60-75%, II стадии — 27-50%, III стадии — 14%, IV стадии — 0%.
www.kostyuk.ru

 Какие формы рака яичников известны?
Какие формы рака яичников известны?