Синдром бланда уайта гарленда – Синдром Бланда-Уайта-Гарланда — причины, симптомы, диагностика и лечение
Синдром Бланда-Уайта-Гарланда — причины, симптомы, диагностика и лечение
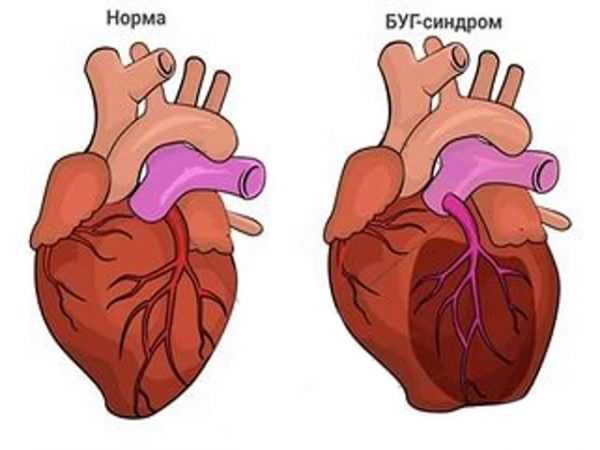
Синдром Бланда-Уайта-Гарланда – врожденная аномалия коронарного русла, характеризующаяся отхождением венечных артерий (чаще левой) от легочной артерии, вследствие чего значительный участок миокарда получает венозное кровоснабжение. Клинические проявления синдром Бланда-Уайта-Гарланда включают тахипноэ, утомляемость, удушье, бледность, потливость. Синдром Бланда-Уайта-Гарланда диагностируется с помощью данных аускультации, ЭКГ, УЗИ сердца, рентгенографии, аортографии, коронарографии, вентрикулографии, МРТ и КТ. Для коррекции синдрома Бланда-Уайта-Гарланда предложено несколько типов операций — реимплантация левой коронарной артерии в аорту, шунтирование артерии, перевязка устья левой венечной артерии и др.
Общие сведения
Синдром Бланда-Уайта-Гарланда (СБУГ, синдром BWG) – аномальное ответвление коронарных артерий, кровоснабжающих сердечную мышцу, от легочного ствола. В кардиологии синдром Бланда-Уайта-Гарланда составляет 0,5% от всех врожденных пороков сердца. Клинические признаки порока были изучены и описаны в 1933 г. американскими кардиологами E. Bland, P. White, J. Garland, в честь которых данная аномалия получила название «синдром Бланда-Уайта-Гарланда». Синдром Бланда-Уайта-Гарланда в 2 раза чаще наблюдается у девочек, чем у мальчиков.
Различают четыре анатомических варианта синдрома Бланда-Уайта-Гарланда: аномальное отхождение левой, правой, обеих или добавочной венечных артерий от ствола легочной артерии. Статистически чаще встречается неправильное ответвление левой коронарной артерии. Также принято выделять два типа синдрома, различающиеся клинической картиной: инфантильный (с плохо развитым коллатеральным кровоснабжением) и взрослый (с хорошо развитым коллатеральным кровоснабжением).
Синдром Бланда-Уайта-Гарланда обычно встречается в изолированном виде, однако может сочетаться с другими пороками: дефектом межпредсердной перегородки, дефектом межжелудочковой перегородки, тетрадой Фалло, коарктацией аорты, открытым артериальным протоком, транспозицией магистральных сосудов.
Синдром Бланда-Уайта-Гарланда
Причины синдрома Бланда-Уайта-Гарланда
Синдром Бланда-Уайта-Гарланда формируется вследствие неправильной эмбриональной закладки венечных артерий. Предложено несколько гипотез, объясняющих эмбриогенез порока:
- отхождение коронарных сосудов начинается от легочной части артериального ствола вследствие неправильного формирования аортолегочной перегородки;
- зачаток левой венечной артерии с самого начала формируется в области легочной артерии;
- отхождение коронарной артерии формируется в области аортального и легочного клапанов. В норме в дальнейшем зачатки легочной артерии регрессируют, а развиваются только два зачатка аорты. В некоторых случаях коронарный зачаток легочной артерии сохраняется и разрастается, обусловливая аномальное отхождение коронарных сосудов от легочного ствола.
Факторы риска, предрасполагающие к развитию синдрома Бланда-Уайта-Гарланда, на сегодняшний день неизвестны; четкая связь и с какими-либо генетическими нарушениями не выявлена.
Особенности коронарного кровообращения при синдроме Бланда-Уайта-Гарланда
В норме левая коронарная артерия берет начало от левого синуса Вальсальвы, а при синдроме Бланда-Уайта-Гарланда отходит от корня легочного ствола. Ее дальнейшее ветвление, как правило, остается нормальным. Особенности внутрисердечного кровообращения при синдроме Бланда-Уайта-Гарланда, прежде всего, определяются соотношением давлений в аорте и легочной артерии.
Во внутриутробном периоде давление в легочном стволе и насыщение крови кислородом сопоставимы с аортой, поэтому аномальная левая венечная артерия обеспечивает нормальный кровоток и адекватное кровоснабжение сердечной мышцы. При рождении происходит снижение давления в легочной артерии, в результате чего часть миокарда, кровоснабжаемая аномально расположенной коронарной артерией, получает недостаточный объем слабо оксигенированной крови. Снижение коронарной перфузии сопровождается тяжелой ишемией миокарда, дисфункцией и прогрессирующим повреждением участка сердечной мышцы.
Вместе с этим, постепенно формируются межкоронарные анастомозы, обусловливающие поступление крови в аномальный сосуд не только из легочной артерии, но и из правой коронарной артерии, отходящей от аорты. По мере увеличения количества межкоронарных анастомозов направление тока крови в аномальной артерии изменяется, формируется сброс из венечного русла в легочную артерию, что приводит к развитию «феномена обкрадывания», т. е. ухудшению кровоснабжения миокарда в бассейне нормально расположенной правой коронарной артерии. Это сопровождается дальнейшим ишемическим повреждением миокарда и усугублением его дисфункции.
Характер коронарной гемодинамики может существенно изменяться при наличии сопутствующих ВПС, протекающих с легочной гипертензией (ДМПП, ДМЖП и др.). Это в известной мере затрудняет прижизненную диагностику синдрома Бланда-Уайта-Гарланда.
Таким образом, в течении синдрома Бланда-Уайта-Гарланда различают 3 патофизиологические фазы. Первая фаза характеризуется адекватным кровенаполнением левой венечной артерии, обусловленным высоким давлением в легочном стволе. Вторая фаза (критическая) обусловлена падением давления в легочной артерии и развитием анастомозов между правой и левой коронарными артериями. Третья фаза наступает с развитием ретроградного тока крови из левой коронарной артерии в легочный ствол и ведет к усугублению ишемии миокарда.
При аутопсии у лиц, страдавших синдромом Бланда-Уайта-Гарланда, обнаруживается увеличенное сердце шарообразной формы, резкая дилатация левого желудочка, выраженный фиброэластоз миокарда, гипертрофия и деформация папиллярных мышц, аневризмы левого желудочка, нередко — трансмуральные или субэндокардиальные инфаркты миокарда левого желудочка.
Симптомы синдрома Бланда-Уайта-Гарланда
Клинические проявления синдрома Бланда-Уайта-Гарланда, прежде всего, зависят от его варианта. Инфантильный тип обычно заявляет о себе в возрасте 2-3 месяцев. При этом отмечаются затруднения при кормлении ребенка (так называемая стенокардия кормления): учащенное храпящее дыхание, одышка, потливость, бледность кожных покровов, цианоз губ, кашель, регургитация, рвота. Приступы также могут провоцироваться дефекацией, криком, любым физическим усилием, интеркуррентными инфекциями.
Дети вялые, быстро утомляются, медленно увеличивают массу тела. Объективно определяется расширение границ сердца, глухость сердечных тонов, тахикардия, систолический шум и ритм галопа, увеличение печени, влажные хрипы в легких. Позже присоединяются отеки подкожной клетчатки, гидроторакс, асцит. Синдрома Бланда-Уайта-Гарланда является наиболее частой причиной развития инфаркта миокарда у детей. Более 90% детей с инфантильным типом погибают в течение первого года жизни от тяжелой сердечной недостаточности, нарушений ритма и проводимости сердца.
При взрослом типе синдрома межартериальные коллатерали обеспечивают достаточное коронарное кровоснабжение и относительно благоприятное развитие заболевания. Длительное время состояние больных может сохраняться стабильным. Клинические проявления могут развиваться в возрасте 3-25 лет и даже позже, характеризуясь стенокардией напряжения и стенокардией покоя, признаками сердечной недостаточности, тяжелыми аритмиями и блокадами. Иногда первым проявлением синдрома Бланда-Уайта-Гарланда служит внезапная коронарная смерть. Редким исключением является малосимптомное течение порока и его случайное выявление при плановой электрокардиографии или коронарографии в связи с инфарктом миокарда.
Диагностика синдрома Бланда-Уайта-Гарланда
Диагностика синдрома Бланда-Уайта-Гарланда осуществляется с помощью электрокардиографии, эхокардиографии, рентгенографии грудной клетки, коронарографии, аортографии, левой вентрикулографии, зондирования полостей сердца, МРТ и МСКТ сердца.
На рентгенограммах у пациентов с синдромом Бланда-Уайта-Гарланда выявляется кардиомегалия, застой крови в легочном круге кровообращения. Характерными ЭКГ-признаками служат гипертрофия миокарда левого желудочка и его ишемическое поражение, блокада левой ножки пучка Гиса. ЭхоКГ обнаруживает систолическую дисфункцию миокарда левого желудочка с зонами гипо- и акинезии. Допплерэхокардиография нередко позволяет регистрировать турбулентный поток крови из аномальной венечной артерии в легочный ствол.
Наиболее точные сведения в отношении синдрома Бланда-Уайта-Гарланда дают аортография и селективная коронарография (КТ-коронарография, МСКТ-коронарография). При этом на ангиограммах визуализируется разветвленная правая и аномально расположенная левая коронарные артерии, ретроградный сброс контраста в легочный ствол.
В заключительной фазе развития синдрома Бланда-Уайта-Гарланда катетеризация сердца обнаруживает повышенную артериализацию крови на уровне легочного ствола, обусловленную выраженным лево-правым сбросом крови. Левая вентрикулография выявляет дилатацию полости желудочка, признаки митральной недостаточности. С помощью МРТ и МСКТ сердца определяется местоположение венечных артерий, выявляется сопутствующая патология сердца и сосудов.
Лечение синдрома Бланда-Уайта-Гарланда
Больные с синдромом Бланда-Уайта-Гарланда нуждаются в консультации кардиохирурга и тщательном обследовании с целью определения показаний и противопоказаний к оперативному лечению. Различные хирургические методы коррекции синдрома Бланда-Уайта-Гарланда направлены на обеспечение адекватного кровоснабжение миокарда в бассейне левой венечной артерии.
В случае хорошо развитого коллатерального кровообращения производится перевязка устья аномальной коронарной артерии (лигирование фистулы коронарной артерии). В этом случае всю нагрузку по кровоснабжению миокарда берет на себя нормальная правая коронарная артерия.
Другим вариантом коррекции синдрома Бланда-Уайта-Гарланда является шунтирование аномально отходящей левой коронарной артерии с помощью внутригрудных артерий (маммарокоронарное шунтирование). При синдроме Бланда-Уайта-Гарланда возможно проведение транслокации устья левой коронарной артерии в аорту, соединение левой венечной артерии и аорты с помощью тоннеля внутри легочного ствола.
Прогноз синдрома Бланда-Уайта-Гарланда
Естественное течение синдрома Бланда-Уайта-Гарланда ассоциировано с высоким риском смерти в раннем детском (инфантильный тип) или молодом возрасте (взрослый тип). Отхождение правой коронарной артерии от ствола легочной артерии встречается крайне редко, не приводит к каким-либо клинически значимым поражениям сердца и совместимо с нормальной жизнью. Случаи отхождения обеих венечных артерий от легочного ствола прогностически неблагоприятны и приводят к гибели больных в течение первых 2-х недель жизни.
Существенно улучшается прогноз при своевременном выявлении и адекватной кардиохирургической коррекции синдрома Бланда-Уайта-Гарланда.
www.krasotaimedicina.ru
Синдром Бланда-Уайта-Гарланда — причины, симптомы, диагностика и лечение
Синдром Бланда-Уайта-Гарланда (СБУГ) – это врожденная аномалия сердца, при которой формируется неправильное отхождение коронарных артерий от ствола легочной артерии. Это заболевание довольно редкое, встречается в 0,25-0,5 % случаев среди всех врожденных пороков сердца.
Особенность данной патологии заключается в том, что миокард (сердечная мышца) кровоснабжается неправильно, поскольку в легочных артериях течет венозная кровь, а для нормального питания сердца необходима артериальная. Это может привести к развитию таких серьезных осложнений, как инфаркт миокарда, сердечная недостаточность, внезапная смерть у детей до года.
Этиологические факторы
Аномальное отхождение коронарных артерий формируется в ходе эмбриогенеза, то есть это нарушение внутриутробного развития. Точную причину заболевания назвать сложно, факторы риска в настоящее время не изучены. Связь с генетическими нарушениями не доказана. Возможно, как и для всех врожденных пороков, играют роль неблагоприятные факторы, воздействующие на организм матери во время беременности, однако этот факт также не имеет доказательной базы.
Особенности гемодинамики
В клинической практике чаще встречается аномальное отхождение левой коронарной артерии. В случае неправильного формирования и левой, и правой венечных артерий происходят нарушения, несовместимые с жизнью. При аномалии только правой артерии заболевание может клинически никак не проявляться, поскольку главную функцию кровоснабжения миокарда выполняет левая венечная артерия.
Основным фактором, определяющим особенности коронарного кровообращения при СБУГ, является соотношение кровяного давления в легочной артерии и аорте. В норме коронарные артерии отходят от аорты и снабжают миокард насыщенной кислородом кровью.
СБУГ – это порок сердца, при котором кровоснабжение миокарда изменяется поэтапно следующим образом:
- В период внутриутробного развития давление и насыщение кислородом в легочной артерии примерно сопоставимо с данными показателями в аорте, поэтому сердечная мышца практически не страдает от недостатка питания.
- После рождения гемодинамика изменяется таким образом, что давление в легочном стволе падает, а кровь значительно менее насыщена кислородом. Это приводит к ухудшению питания миокарда и возникновению у ребенка клинических симптомов, обусловленных нарастающей ишемией и сердечной недостаточностью.
- Одновременно с этим постепенно в процессе развития формируются дополнительные источники кровоснабжения – коллатерали, отходящие от аорты и правой коронарной артерии, которые помогают ишемизированному участку сердца получить необходимое питание. Но по мере развития коллатералей из-за разницы давления начинает формироваться обратный ток крови по левой коронарной артерии в легочную вену. Это приводит к так называемому синдрому обкрадывания, так как участок сердца, снабжаемый правой коронарной артерией, начинает получать меньше крови. В результате усугубляется симптоматика, еще больше нарастает ишемия миокарда.
Если межкоронарные анастомозы (коллатерали) не сформировались, то ишемия миокарда быстро прогрессирует, и пациент умирает от острого инфаркта миокарда левого желудочка. Такая ситуация возникает очень редко, чаще все же формируется дополнительное коллатеральное кровоснабжение.
Клинические проявления
Симптомы проявляются в зависимости от типа заболевания. Существует два варианта синдрома Бланда-Уайта-Гарланда:
- инфантильный;
- взрослый.
При инфантильном типе порока межкоронарные анастомозы развиты слабо. Миокард находится постоянно в условиях ишемии, и заболевание проявляется в течение нескольких дней или недель после рождения. Возникают следующие симптомы:
- общая слабость;
- быстрая утомляемость и потливость даже при минимальной активности;
- кожа становится бледной;
- характерна тахикардия;
- обращает на себя внимание одышка, учащенное «хрипящее» дыхание, болезненный крик;
- может быть срыгивание, рвота.
Течение заболевания может иметь приступообразный характер с внезапным появлением у новорожденного беспокойства, учащенного дыхания, резко возникает бледность, ребенок потеет. Чаще всего это бывает связано с кормлением, как основной физической нагрузкой. При злокачественном течении приступы возникают все чаще, в итоге они могут привести к тяжелой ишемии, развитию острого инфаркта миокарда и кардиогенного шока. Это приводит к летальному исходу у детей до года в 85 % случаев.
При взрослом типе коллатеральный кровоток развит хорошо, и, несмотря на присутствие «синдрома обкрадывания», этого бывает достаточно, чтобы ребенок чувствовал себя хорошо, рос и развивался. Заболевание проявляет себя уже в более зрелом возрасте следующими симптомами:
- боли в области сердца (стенокардия) при физических нагрузках и покое;
- проявления сердечной недостаточности: слабость, отеки, одышка, аритмия;
- заболевание может манифестировать внезапной смертью при физической нагрузке из-за развития острого инфаркта и кардиогенного шока. Происходит это без предшествующих проявлений и при отсутствии каких-либо симптомов.
Методы диагностики
Обследование пациента включает следующие методы:
- Электрокардиограмму – позволяет диагностировать ишемические изменения, гипертрофию миокарда левого желудочка, вторичные блокады ножек пучка Гиса, нарушения ритма. Реже выявляются признаки рубцовых изменений. При взрослом типе ЭКГ может быть в пределах нормы.
- Рентгенографию органов грудной клетки – может выявить признаки застоя в малом круге кровообращения, увеличение сердечной тени.
- УЗИ сердца – с помощью эхокардиографии редко визуализируется аномалия коронарных артерий. Однако при правильном положении датчика она все же может выявляться. Этот метод позволяет дополнительно определить гипертрофию миокарда, систолическую дисфункцию, зоны нарушенного кинеза. Может также регистрироваться обратный ток крови из коронарной артерии в легочный ствол при допплерографическом исследовании.
- Наиболее точным методом диагностики является коронарография, которая в сочетании с мультиспиральной компьютерной томографией (МСКТ) позволяет точно визуализировать коронарные артерии и определить место их отхождения. Можно увидеть расширенную и разветвленную правую коронарную артерию, проследить распространение контрастного вещества по коллатералям и далее через левую коронарную артерию в легочную артерию.
Лечение и прогноз
Ранняя диагностика при появлении первых же симптомов позволяет провести своевременное лечение. Абсолютно всем пациентам с подтвержденным диагнозом СБУГ показано хирургическое лечение, которое должно быть выполнено в минимально короткие сроки в связи с высокой угрозой жизни пациента.
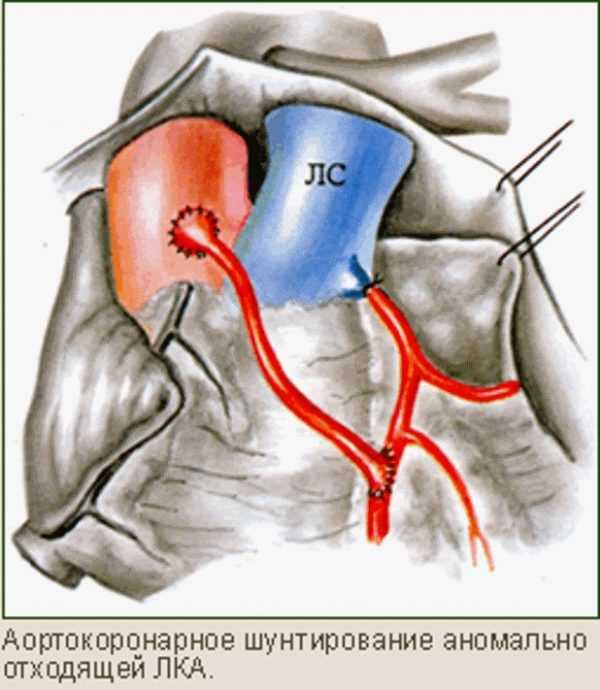
Существует несколько вариантов хирургической коррекции порока. Все они направлены на восстановление нормальной перфузии или кровоснабжения миокарда:
- Один из самых простых способов заключается в перевязке аномально отходящей артерии в месте ее соединения с легочной артерией. Такой вариант возможен только при хорошо развитом коллатеральном кровотоке. После операции кровоснабжение миокарда будет осуществляться полностью за счет правой коронарной артерии. Такая операция поможет избежать «синдрома обкрадывания».
- Другой вариант хирургической коррекции – реимплантация устья аномальной артерии в аорту. По литературным данным, этот метод применяется на практике чаще других.
- Возможен такой вариант операции, как маммарокоронарный анастомоз с левой коронарной артерией.
- Кроме того, в качестве одного из методов оперативного лечения проводится аортокоронарное шунтирование аномальной артерии.
- Еще один способ – создание тоннеля внутри легочного ствола, который соединяет аномальную артерию с аортой.
Из всех перечисленных методов в каждом индивидуальном случае выбирается наиболее эффективный и подходящий для конкретного пациента. При этом учитывается наличие сопутствующей кардиальной и внесердечной патологии, возраст пациента, его общее состояние, тяжесть течения заболевания и наличие осложнений. При своевременном кардиохирургическом лечении прогноз для пациентов с синдромом Бланда-Уайта-Гарланда существенно улучшается. Однако и после операции сохраняется достаточно высокий риск осложнений и даже летального исхода.
Синдром Бланда-Уайта-Гарланда – это редкое, но очень опасное заболевание, при котором формируется врожденное аномальное отхождение коронарных артерий. Выявить это заболевание достаточно трудно в связи с низкой информативностью общедоступных методов обследования, а основной диагностический метод – коронарография и МСКТ – назначается достаточно редко в связи с отсутствием четких показаний для назначения, дороговизной процедуры, недоступности данного исследования в некоторых больницах.
Порой заболевание протекает бессимптомно и проявляется инфарктом миокарда или внезапной смертью. Даже если не развивается инфаркт, пациент подвержен риску развития серьезных осложнений. Речь идет о сердечной недостаточности, стенокардии напряжения и покоя, которые могут привести к инвалидизации. Поэтому вопросы диагностики и лечения этого заболевания остаются актуальными, ведь вовремя поставленный диагноз и своевременное грамотно проведенное лечение могут спасти ребенку жизнь.
cardio-life.ru
Лечение синдрома Бланда-Уайта-Гарленда в Израиле
Причины заболевания
Синдром Бланда-Уайта-Гарланда формируется вследствие неправильной эмбриональной закладки венечных артерий. Предложено несколько гипотез, объясняющих эмбриогенез порока:
- отхождение коронарных сосудов начинается от легочной части артериального ствола вследствие неправильного формирования аортолегочной перегородки; зачаток левой венечной артерии с самого начала формируется в области легочной артерии;
- отхождение коронарной артерии формируется в области аортального и легочного клапанов. В норме в дальнейшем зачатки легочной артерии регрессируют, а развиваются только два зачатка аорты. В некоторых случаях коронарный зачаток легочной артерии сохраняется и разрастается, обусловливая аномальное отхождение коронарных сосудов от легочного ствола.
Факторы риска, предрасполагающие к развитию синдрома Бланда-Уайта-Гарланда, на сегодняшний день неизвестны; четкая связь и с какими-либо генетическими нарушениями не выявлена.
Рассчитать стоимость леченияСимптомы и протекание заболевания
Симптомы детской формы проявляются чаще к концу 1-го началу 2-го месяца жизни. В клинике у таких пациентов доминируют:
- Симптомы острой застойной сердечной недостаточности при отсутствии выраженной патологии клапанного аппарата и воспаления.
- Цианоз кожи, кашель, рассеянные хрипы в легких, увеличение печени.
- Беспокойство, потливость, частое поверхностное дыхание, болезненный крик. Эти симптомы объясняются приступами стенокардии, характерными для этой болезни.
- Возникновение подобных приступов провоцируются ОРЗ.
- Присоединение частых инфекций.
Лучшие государственные клиники Израиля
Лучшие частные клиники Израиля
Лечение заболевания
Больные с синдромом Бланда-Уайта-Гарланда нуждаются в консультации кардиохирурга и тщательном обследовании с целью определения показаний и противопоказаний к оперативному лечению. Различные хирургические методы коррекции синдрома Бланда-Уайта-Гарланда направлены на обеспечение адекватного кровоснабжение миокарда в бассейне левой венечной артерии.
В случае хорошо развитого коллатерального кровообращения производится перевязка устья аномальной коронарной артерии (лигирование фистулы коронарной артерии). В этом случае всю нагрузку по кровоснабжению миокарда берет на себя нормальная правая коронарная артерия.
Другим вариантом коррекции синдрома Бланда-Уайта-Гарланда является шунтирование аномально отходящей левой коронарной артерии с помощью внутригрудных артерий (маммарокоронарное шунтирование).
При синдроме Бланда-Уайта-Гарланда возможно проведение транслокации устья левой коронарной артерии в аорту, соединение левой венечной артерии и аорты с помощью тоннеля внутри легочного ствола.
Диагностика заболевания
Основными методами подтверждающими диагноз являются ЭКГ, КТ сердца и сосудов, Эхо-КГ, коронарография. На рентгенограммах у пациентов с синдромом Бланда-Уайта-Гарланда выявляется кардиомегалия, застой крови в легочном круге кровообращения.
Характерными ЭКГ-признаками служат гипертрофия миокарда левого желудочка и его ишемическое поражение, блокада левой ножки пучка Гиса.
ЭхоКГ обнаруживает систолическую дисфункцию миокарда левого желудочка с зонами гипо- и акинезии. Допплерэхокардиография нередко позволяет регистрировать турбулентный поток крови из аномальной венечной артерии в легочный ствол.
Аортография и селективная коронарография позволяют визуализировать аномально расположенную левую коронарную артерии, а также оценить развитие коллатерального кровоснабжения.
Цены
Так как патологии очень различны, методы их лечения также существенно отличаются друг от друга. Сосудистая хирургия в Израиле проводит разнообразные операции по типу, уровню сложности и т.п. которые эффективно помогают устранить проблему и спасти жизнь человеку.
В Израиле можно сделать следующие операции в зависимости от вида заболевания.
При атеросклерозе коронарных артерий и ишемической болезни сердца проводят коронарную ангиопластику совмещенную со стенированием, а также аортокоронарное шунтирование. При атеросклерозе сонных артерий проводят их стенировние.
Аневризму аорты лечат с помощью стандартного протезирования, графт-стенирования, реконструкции корня аорты, клипирования аневризмы и т.д.
Излечить аневризмы и мальформации мозговых артерий помогает эндовазальная операция (обтурация специальными спиралями).
При варикозном расширении вен эффективными методами являются лазерная коагуляция, пенная склеротерапия, стриппинг и др.
Гемангиомы лечат путем удаления, склерозирующей терапии, криохирургии или лазерной хирургии.
Цены на процедуры в сосудистой хирургии в Израиле не очень высоки, поэтому лечение в клиниках этой страны столь популярно. Стоимость будет существенно отличаться в зависимости от метода лечения, используемого оборудования и препаратов, врача, клиники и множества других факторов. Вы можете отправить запрос, чтобы узнать данные для конкретно Вашего случая. Высокий уровень профессионализма врачей и использование передовых технологий гарантирует быстрое выздоровление.
Главная цель – скорейшее выздоровление пациента и восстановление его трудоспособности. Условия лечения создаются таким образом, чтобы пациент чувствовал себя совершенно комфортно – это хорошо влияет на процесс лечения.
Ориентировочные цены отделения кардиологии и кардиохирургии
| Заболевание | Ориентировочная цена, $ |
|---|---|
| Цены на протезирование митрального клапана в Израиле | 49 200 — 55 720 |
| Цены на лечение мерцательной аритмии | 22 720 — 36 310 |
| Цены на лечение гипертрофической кардиомиопатии | 39 420 |
| Цены на лечение аневризмы грудной части аорты | 101 279 — 112 279 |
| Цены на аортокоронарное шунтирование | 48 610 |
| Цены на диагностику гипертонической болезни | 5 630 |
| Цены на лечение аневризмы брюшной аорты | 71 960 — 74 960 |
| Цены на лечение ишемической болезни сердца | 9 260 — 23 110 |
Материалы по теме
21 Авг 2018

Хирурги провели уникальную операцию пересадки сердца от живого донора, которому, в свою очередь, пересадили другое сердце. Спустя семь месяцев обе пацие…
14 Июл 2017
Как правило, люди с больным сердцем и сосудами, вынуждены придерживаться строгой диеты, исключающей практически все жиры, богатые холестерином. Однако о…
13 Июл 2017
В отделении кардиохирургии в одной из центральных больниц Израиля были проведены тестирования препарата, направленного на лечение боли после АКШ (аорто-…
12 Июл 2017
Если рассматривать статистику такого заболевания, как инсульт, то можно заметить, что им болеет все больше людей, чей возраст чуть больше тридцати. В эт…
14 Июл 2017
Все мы слышали о том, что инфаркт вызывает гибель клеток сердечной мышцы. Именно это приводит к образованию рубца. Он угрожает коронарной недостаточност…
13 Июл 2017
Уже долгое время для исследования работы сердечной мышцы, применяются различные датчики и мониторы. В основном они предназначены для выявления точного д…
13 Июл 2017
Разные мониторы и датчики часто используются в медицине. До сих пор их установка была возможна для взрослых пациентов. Они помогали правильно определить…
- 5
- 4
- 3
- 2
- 1
israel-clinics.guru
Синдром Бланда — Уайта — Гарленда — 24Radiology.ru
Синонимы:
- Артерии коронарной левой аномальной cиндром
- Бланда (Bland) — Уайта (White) — Гарленда (Гарланда) (Garland) синдром
- Anomalous origin of the left coronary artery from the pulmonary artery (ALCAPA)
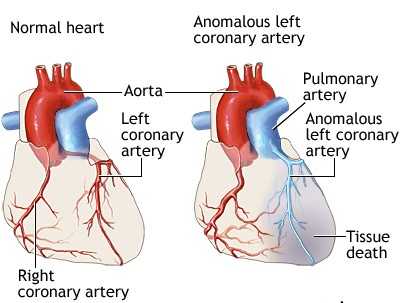
Бланда — Уайта — Гарленда синдром (Е. F. Bland, P. D. White, J. Garland, амер. ученые) — клинический симптомокомплекс, в основе которого лежит врожденное аномальное отхождение коронарных артерий сердца от легочного ствола (truncus pulmonalis). Первое упоминание об этой патологии принадлежит Бруксу (Н. Brooks, 1886). Аботт (М. Е. Abott, 1908) и А. И. Абрикосов (1911) впервые описали отхождение левой коронарной артерии от легочного ствола. В 1933 г. эта аномалия была представлена как синдром.
Различают 4 варианта этой аномалии: отхождение левой, правой, обеих и добавочной коронарных артерий от легочного ствола. В настоящее время описано свыше 200 наблюдений этой аномалии, причем в последние годы появились публикации прижизненной ее диагностики и хирургического лечения. По Кейту (Keith, 1959) аномальное отхождение левой коронарной артерии встречается в одном случае на 300 000 новорожденных; правой — в 10 раз реже [Эдварде (I. Edwards)].
Клиника
Аномалия развития сосудов сердца, при которой левая коронарная артерия отходит от легочного ствола; проявляется признаками сердечной недостаточности (цианозом, симптомами стенокардии, изменениями ЭКГ типа инфаркта миокарда) с 2-х — 3-х месячного возраста, при отсутствии сердечных шумов.
Лучевая диагностика.
Резкое увеличение размеров сердца. При ангиографии выявляется аномалия отхождения левой коронарной артерии
Ангиограмма 
Селективная коронарограмма (прямая проекция) ребенка двух месяцев с синдромом Бланда — Уайта — Гарленда. После контрастирования правой венечной артерии (1) контрастируются огибающая (2) и передняя мешшелудочковая (3) ветви левой коронарной артерии и ее ствол (4) (катетер в правой венечной артерии). Видно пристеночное контрастирование легочного ствола (5).
Ультразвуковое исследование
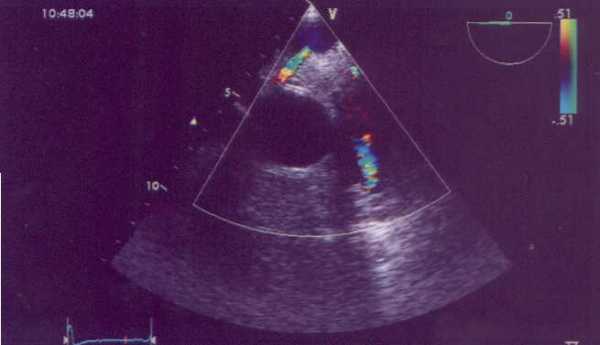
Компьютерная томография.
Источник:
- http://www.zhuravlev.info/modules.php?name=Eponyms_Web&op=article&rg=300&k=299&id=375
- http://www.ordodeus.ru/Ordo_Deus12_Blanda_Uaita_Garlenda_sindrom.html
24radiology.ru
БЛАНДА-УАЙТА-ГАРЛЕНДА СИНДРОМ — Большая Медицинская Энциклопедия
БЛАНДА—УАЙТА—ГАРЛЕНДА СИНДРОМ (E. F. Bland, P. D. White, J. Garland, амер. ученые) — клинический симптомокомплекс, в основе к-рого лежит врожденное аномальное отхождение коронарных артерий сердца от легочного ствола (truncus pulmonalis). Первое упоминание об этой патологии принадлежит Бруксу (Н. Brooks, 1886). Аботт (M. E. Abott, 1908) и А. И. Абрикосов (1911) впервые описали отхождение левой коронарной артерии от легочного ствола. В 1933 г. эта аномалия была представлена как синдром. Различают 4 варианта этой аномалии: отхождение левой, правой, обеих и добавочной коронарных артерий от легочного ствола. В наст, время описано св. 200 наблюдений этой аномалии, причем в последние годы появились публикации прижизненной ее диагностики и хирургического лечения. По Кейту (Keith, 1959) аномальное отхождение левой коронарной артерии встречается в одном случае на 300 000 новорожденных; правой — в 10 раз реже [Эдвардс (Edwards)].
Аномалия — результат неправильной эмбриональной закладки коронарных артерий в той части артериального ствола, к-рая при его делении отходит к легочному стволу.
Наибольший интерес представляет аномальное отхождение левой коронарной артерии, т. к. аномалия правой и добавочной коронарных артерий, как правило, не сопровождается выраженными клиническими проявлениями, а дети с аномальным отхождением обеих коронарных артерий нежизнеспособны.
Аномальное отхождение левой коронарной артерии от легочного ствола клинически проявляется в первые месяцы жизни ребенка. Различают три патофизиол. фазы в развитии синдрома [Райт (N. L. Wrigt), 1968]. 1-я фаза — с адекватным кровенаполнением левой коронарной артерии, обусловленным высоким давлением в легочном стволе. 2-я фаза — критическая, связанная с падением давления в легочном стволе и развитием сети анастомозов между правой коронарной артерией и ветвями левой коронарной артерии. 3-я фаза соответствует сформированным анастомозам. Благодаря развитию анастомозов между правой и левой коронарными артериями создается единый бассейн коронарного кровообращения с разными уровнями давления. Систолическое давление в правой коронарной артерии, соответствующее давлению в аорте, в несколько раз превышает давление в аномально отходящей левой коронарной артерии, что вызывает извращение кровотока в последней. Поступающая через обильные анастомозы кровь из правой коронарной артерии устремляется в ретроградном направлении по левой коронарной артерии в легочный ствол. В эту фазу развития синдром приобретает черты врожденного артерио-венозного свища со сбросом крови слева направо.
Обычно все клинические проявления возникают в период снижения давления в легочном стволе, и их выраженность зависит от адекватности развивающихся анастомозов, типа кровоснабжения сердца и темпа снижения давления в легочном стволе. После рождения ребенка с Б. —У. —Г. с. к миокарду его левого желудочка поступает венозная, мало насыщенная кислородом кровь. Хрон, гипоксия миокарда вызывает его тяжелое поражение: дистрофию, некрозы, развитие рубцовой ткани, кальцификацию, истончение стенки левого желудочка, прогрессирующее ослабление сократительной способности. Возникают миогенная дилатации сердца, застой в малом круге кровообращения, гипертрофия правого желудочка.
Клиника синдрома обусловлена недостаточностью коронарного кровоснабжения и впервые проявляется затруднением кормления ребенка, во время к-рого наблюдается приступообразное учащение дыхания, одышка, бледность кожных покровов, потливость, храпящее («стонущее») дыхание, хрипота, кашель, цианоз губ, регургитация и рвота. Приступ может закончиться кратковременным обморочным состоянием. У ребенка отмечается отставание в весе, расширение сердца, тахикардия, глухие тоны, иногда систолический шум, ритм галопа; печень увеличена; в легких влажные хрипы. В дальнейшем появляются отеки подкожной клетчатки, асцит, гидроторакс. При неблагоприятном течении приступы учащаются и обычно завершаются недостаточностью кровообращения с летальным исходом (85% случаев) на первом году жизни ребенка. Возможно наступление смерти в более позднем возрасте от внезапной нагрузки, часто без предшествующих признаков сердечной недостаточности (тип взрослых).
На ЭКГ обнаруживают признаки ишемии в области передне-боковой стенки левого желудочка, нередко инфаркт миокарда. Катетеризация сердца выявляет повышение артериализации крови на уровне легочного ствола только в заключительной фазе развития болезни, когда наблюдается выраженный сброс крови.
Б.— У.— Г. с. дифференцируют с эндомиокардиосклерозом, интерстициальной плазмоцитарной пневмонией, синдромом Кугеля — Столоффа (врожденной идиопатической гипертрофией миокарда), фиброэластозом.
Рентгенодиагностика Б. —У.—Г. с. без коронарографии чрезвычайно трудна, т. к. рентгенологические симптомы вариабельны и сходны с картиной других врожденных пороков сердца. При отхождении от легочного ствола левой коронарной артерии размеры сердца могут быть от практически нормальных до резко увеличенных. Это определяется фазой развития порока, степенью развития анастомозов между системами обеих коронарных артерий, величиной сброса крови в легочный ствол и изменениями миокарда. Основным рентгенологическим признаком аномалии служит увеличение левого желудочка и левого предсердия и в меньшей степени правого желудочка. Важным симптомом является несоразмерно усиленная пульсация правого при ослабленной пульсации левого желудочка [Логен (F. Loogen, 1967)]. В зависимости от величины сброса крови отмечается выраженное в той или иной степени выбухание дуги легочного ствола и усиление легочного рисунка.
 Селективная коронарограмма (прямая проекция) ребенка двух месяцев с синдромом Бланда — Уайта — Гарленда. После контрастирования правой венечной артерии (1) контрастируются огибающая (2) и передняя межжелудочковая (3 ) ветви левой коронарной артерии и ее ствол (4) (катетер в правой венечной артерии). Видно пристеночное контрастирование легочного ствола (5).
Селективная коронарограмма (прямая проекция) ребенка двух месяцев с синдромом Бланда — Уайта — Гарленда. После контрастирования правой венечной артерии (1) контрастируются огибающая (2) и передняя межжелудочковая (3 ) ветви левой коронарной артерии и ее ствол (4) (катетер в правой венечной артерии). Видно пристеночное контрастирование легочного ствола (5).Для точного распознавания этой аномалии необходима полуселективная или селективная коронарография отходящего от аорты сосуда. При коронарографии (см.) обычно обнаруживается мощная коронарная артерия, после контрастирования к-рой отмечается ретроградное контрастирование вначале дистальных, а затем центральных отделов другой артерии и, наконец, при достаточном сбросе крови — легочного ствола (рис.). При отхождении основных коронарных артерий от аорты и аномальном отхождении добавочной артерии от легочного ствола (чаще конусной) феномен его ретроградного контрастирования наблюдается обычно при селективной коронарографии левой артерии.
Для определения состояния миокарда и выявления нередко наблюдаемой при этой аномалии аневризмы левого желудочка следует прибегать к кардиоангиографии.
Прижизненная диагностика Б.—У.—Г. с. сделала возможным радикальное хирургическое лечение. Наиболее простой является операция перевязки левой коронарной артерии у ее аномального отхождения от легочного ствола [Фламм (М. D. Flamm), 1964]. Более радикальна операция пересадки устья аномально отходящей коронарной артерии в аорту [Кули (D. A. Cooley), 1966]. Операции в ряде случаев дают положительный эффект.
Библиография: Вишневский А. А. и Галан кин Н. К. Врожденные пороки сердца и крупных сосудов, с. 148, М., 1962; Д а ц-Э п ш т e й ii М. С. и Дорофеева Г. Д. Болевой сердечный синдром (типа Блэнд—Уайт—Гарланда) у детей, Педиатрия, № 8, с. 89, 1966; Наддачина Т. А. Порок развития— отхождение левой венечной артерии от легочной артерии, Арх. патол., т. 23, А1» 4, с. 82, 1961; Петрос я н Ю. С. и Зингерман JI. С. Коронарография, с. 132. М., 1974; В 1 a n d E. Т., W h i-te P. D. a. Garland J. Congenital anomalies of coronary arteries, report of unusual case associated with cardiac hypertrophy, Amer. Heart J., v. 8, p. 787, 1933; Flamm M. D.a.o. Anomalous origin of the left coronary artery from the pulmonary artery, Circulation, v. 38, p. 113, 1968; Loogen F., Rippert R. a. Viete n H. Angeborene Herz-und Gefassfeh-ler, Handb, med. Radiol., hrsg. v. L. Dieth-elm u. a., Bd 10, T. 4, S. 40, B., 1967, Ogden J. A. Congenital anomalies of the coronary arteries, Amer. J. Cardiol., v. 25, p. 474, 1970.
М. К. Осколкова; Ю. С. Петросян (рент.).
xn--90aw5c.xn--c1avg
Синдром Бланда-Уайта-Гарленда — Massmedika
Синдром Бланда-Уайта-Гарленда (БУГ) — врожденная аномалия сосудов сердца, составляющая 0,25 до 0,5 % всех случаев врожденных пороков сердца. Встречается с одинаковой частотой у мужчин и женщин. Учеными не установлено влияние наследственных, тератогенных факторов на ее развитие .
Классификация синдрома Бланда-Уайта-Гарленда
Выделяют детскую и взрослую формы заболевания.
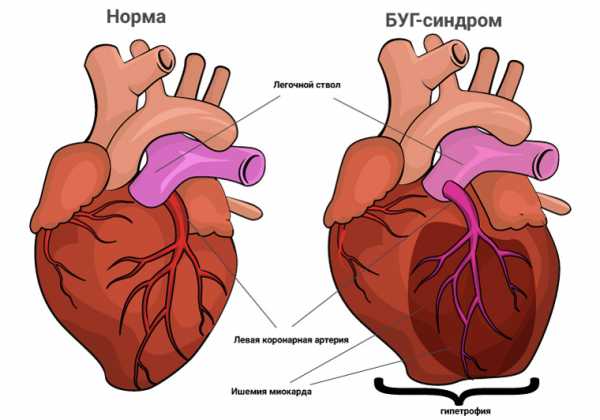
Патогенез БУГ синдрома
При этом заболевании левая коронарная артерия (ЛКА) отходит от легочной артерии(ЛА) (рис 1.). Прекращение фетального кровообращения и окончания периода физиологической легочной гипертензии (около 1 месяца) приводит к снижению кровотока в бассейне ЛКА. Левый желудочек теперь получает бедную на кислород кровь под низким давлением, что приводит к его ишемии. На первых порах ишемия наступает в период повышенной потребности в кислороде, во время крика и плача. Со временем несоответствие между потребностью миокарда и его кровоснабжением растет, что приводит к инфаркту передне-боковой стенки левого желудочка. Данный инфаркт часто затрагивает створки митрального клапана, что приводит к его недостаточности. Недостаточность митрального клапана усугубляет течение заболевания, развивается сердечная недостаточность.
Клиническая картина:
Симптомы детской формы проявляются чаще к концу 1-го началу 2-го месяца жизни. В клинике у таких пациентов доминируют:
- Симптомы острой застойной сердечной недостаточности при отсутствии выраженной патологии клапанного аппарата и воспаления.
- Цианоз кожи, кашель, рассеянные хрипы в легких, увеличение печени.
- Беспокойство, потливость, частое поверхностное дыхание, болезненный крик. Эти симптомы объясняются приступами стенокардии, характерными для этой болезни. Возникновение подобных приступов провоцируются ОРЗ.
- Присоединение частых инфекций
Для синдрома БУГ не характерно сочетание с другими пороками.
Инструментальные методы исследования при синдроме Бланда-Уайта -Гарленда.
Основными методами подтверждающими диагноз являются ЭКГ, КТ сердца и сосудов, Эхо-КГ, коронарография. На рентгенограммах у пациентов с синдромом Бланда-Уайта-Гарланда выявляется кардиомегалия, застой крови в легочном круге кровообращения.
Характерными ЭКГ-признаками служат гипертрофия миокарда левого желудочка и его ишемическое поражение, блокада левой ножки пучка Гиса.
ЭхоКГ обнаруживает систолическую дисфункцию миокарда левого желудочка с зонами гипо- и акинезии. Допплерэхокардиография нередко позволяет регистрировать турбулентный поток крови из аномальной венечной артерии в легочный ствол.
Аортография и селективная коронарография позволяют визуализировать аномально расположенную левую коронарную артерии, а также оценить развитие коллатерального кровоснабжения
Лечение
Раннее выявление и оперативное лечение критически важны для прогноза при синдроме Бланда-Уайта-Гарленда.
В случае хорошо развитого коллатерального кровообращения производится перевязка устья аномальной коронарной артерии (лигирование фистулы коронарной артерии). Всю нагрузку по кровоснабжению миокарда берет на себя нормальная правая коронарная артерия.
Другим вариантом коррекции синдрома Бланда-Уайта-Гарленда является шунтирование аномально отходящей левой коронарной артерии с помощью внутригрудных артерий (маммарокоронарное шунтирование).
Вам также понравится:
- Средиземноморская Диета Зимой или Как Подружить Свое Сердце с Едой
- Топ 5 ошибок, которые Американский Колледж Кардиологов рекомендует избегать
- Биосимиляры — не генерики. Основные отличия мира больших и малых молекул.
- Волчанка, сэр. 29 февраля — день орфанных болезней
massmedika.in.ua
Синдром Бланда-Уайта-Гарланда — причины и признаки Синдром бланда-уайта-гарланды
Синдром Бланда-Уайта-Гарланда является врожденным недугом, который способствует отхождению венечной артерии от легочной. В результате венозной кровью снабжается миокард.
Содержание статьи

Виды
Выделяют четыре типа отхождения:
- двух артерий от легочной;
- левой;
- правой;
- добавочной аорты от легочной артерии.
Существуют 2 вида данного недуга:
- инфантильный – коллатеральное кровоснабжение плохо развито;
- взрослый – коллатеральное кровоснабжение развито отлично.
Данная болезнь может сочетаться и с другими видами сердечной недостаточности: дефектами межпредсердных и желудочковых перегородок, коарктацией аорты, артериальным пороком.
Причины
Существуют несколько предположений, которые характеризуют появление аномалии у плода:
- в процессе развития плода формируется неправильная аортолегочная перегородка;
- коронарная аорта отходит на участке легочного и аортального клапана;
- левая венечная артерия развивается в легочной области.
Симптомы
Инфантильный синдром начинает активно проявляться уже с первых месяцев жизни малыша. У ребенка появляется одышка во время кормления, кожные покровы бледные, прогрессирует кашель и возникает рвота. Масса тела при данном раскладе набирается очень медленно. При течении заболевания может проявиться хрип в легких, произойти увеличение печени, проявляется систолический шум.
При взрослом синдроме заболевание дает о себе знать в возрасте трех-четырех лет. У человека проявляются в покое стенокардия, сердечная недостаточность. В некоторых случаях может наступить коронарная смерть.
При появлении первых симптомов необходимо записаться на прием к врачу-кардиологу.
Диагностика
Заболевание диагностируется при помощи ЭКГ, ЭХОКГ, УЗИ, рентгенографии, коронарографии, зондирования, а также МРТ. В легочном кругу наблюдается застой крови, который активно регистрируется при рентгенографии. Ишемическая болезнь выявляется при ЭКГ. ЭХОКГ выявляет систолический шум. Наиболее эффективный и точный диагноз удается поставить при помощи МРТ. Текущая диагностика определяет месторасположение венечных артерий.
Лечение
Консультация врача-кардиохирурга является наиболее эффективным началом лечения пациента. Если кровообращение у человека развито хорошо, то можно провести перевязку устьев. Следующий вариант коррекции – это шунтирование аномальных участков.
Профилактика
Если аномалия протекает без вмешательства врачей, это может привести к внезапной смерти младенца. В качестве профилактики синдрома будущей матери необходимо вести здоровый образ жизни и не употреблять спиртные напитки, а также некоторые медикаментозные препараты.
medbooking.com


