Баллонная дилатация слуховой трубы отзывы: Баллонная дилатация слуховой трубы ✅ цена в Москве
Баллонная дилатация слуховой трубы ✅ цена в Москве
Хроническая дисфункция слуховой евстахиевой трубы — заболевание, приводящее к снижению слуха, тугоухости, а также полной утрате способности слышать.
Известно, что данная патология проявляется не только резким ухудшением слуха. По мере ее развития могут нарушиться вентиляционные, дренажные и даже защитные функции слуховой трубы.
Проведите быструю самодиагностику среднего уха на предмет наличия следующих симптомов заболевания:
- наличие экссудата — клейкой жидкости в ухе;
- болезненные ощущения, звон или шум в ушах;
- заложенность, локальный отек;
- головокружение;
- заметное снижение слуха или его потеря.
Любая из перечисленных выше проблем подлежит квалифицированному решению, в чем вам готовы помочь специалисты центра «Чудо Доктор».
Нами практикуется передовая эндоскопическая методика терапии, известная как баллонная дилатация слуховой трубы или катетеризация.
Изначально метод получил распространение в Германии, после чего доказал свою эффективность по всему миру. Процедура направлена на лечение дисфункции слуховой трубы, возникающей в связи с травмой или развитием инфекционных заболеваний.
Показания
Баллонная дилатация слуховой трубы показана при:
- хронической тубарной дисфункции;
- рецидивирующем образовании жидкости или экссудата в среднем ухе, сопровождающемся отитом;
- повторной тимпанопластике;
- мукозном отите.
Отказ от своевременного обращения к врачу может привести к развитию осложнений. Для эффективного решения проблемы необходимо выяснить, что является причиной снижения остроты слуха. Чтобы уберечь себя от неблагоприятных последствий, просто запишитесь на консультацию в центр «Чудо Доктор». Специалист внимательно выслушает пациента, ответит на интересующие вопросы и назначит комплекс диагностических процедур.
Методика проведения баллонной дилатации слуховой трубы
Первые попытки в области баллонной катетеризации были сделаны американским рентгенологом Чарльзом Бостоном в середине 60-х годов прошлого века. Спустя пять десятилетий данная методика доведена до совершенства и находит применение во многих странах мира.
Метод направлен на лечение различных нарушений работы слухового аппарата. Отличительная черта данной техники — возможность отказаться от сложного хирургического вмешательства. В результате больному достаточно всего лишь однодневной госпитализации. В России баллонная катетеризация впервые проведена в 2015 году.
Рассмотрим порядок проведения баллонной дилатации хрящевой части слуховой трубы (катетеризации):
- специальный катетер одноразового применения раздувают физраствором, разместив в хрящевой части евстахиевой трубы;
- далее баллон необходимо раскрыть под давлением и расширить просвет в течение 2 минут.

- пациент находится под наблюдением от нескольких часов до суток, после чего может возвращаться к привычному образу жизни;
- врач устанавливает оптимальную частоту контрольных осмотров (как правило, через 5 дней / неделю / 3 месяца / полгода / год).
Дилатация — новейшая методика лечения тугоухости и потери слуха, практикуемая центром «Чудо Доктор». Наши врачи могут гарантировать отсутствие боли и мгновенный результат от ее проведения.
Мы используем баллоны-расширители для дилатации (производства Германии), которые успешно применяются во всем мире.
Преимущества центра «Чудо Доктор»
«Чудо Доктор» — клиника, в которой заняты призванные профессионалы. Предоставляя качественное лечение по доступным ценам, мы заботимся о безопасности и комфорте пациентов.
Баллонная дилатация слуховой трубы обладает рядом сильных сторон:
- Положительный эффект сразу после процедуры.

- Оснащение клиники передовым немецким оборудованием.
- Применение современной эндотрахеальной анестезии.
- Эффективность лечения, доказанная научным и практическим путем.
- Возможность полного восстановления слуха спустя 1-2 сеанса.
- Минимальная вероятность развития осложнений.
- Низкий процент травматизации.
- Долговечность результата.
- Радикальное решение проблемы.
- Лечение тугоухости у детей.
Помните — секретом успешной борьбы за здоровье является своевременное обращение к специалисту. Наши отоларингологи знают все тонкости быстрого и безболезненного восстановления слуха. При этом у нас средняя по Москве цена на катетеризацию слуховой трубы при объективно высокой квалификации врачей. Записаться на консультацию специалиста центра «Чудо Доктор» вы можете по номеру, указанному на сайте, или онлайн через форму записи.
Баллонная дилатация слуховой евстахиевой трубы — Prof.
 Dr. Teoman Dal KBB Uzmanı
Dr. Teoman Dal KBB UzmanıЧто такое евстахиевая труба, для чего она нужна?
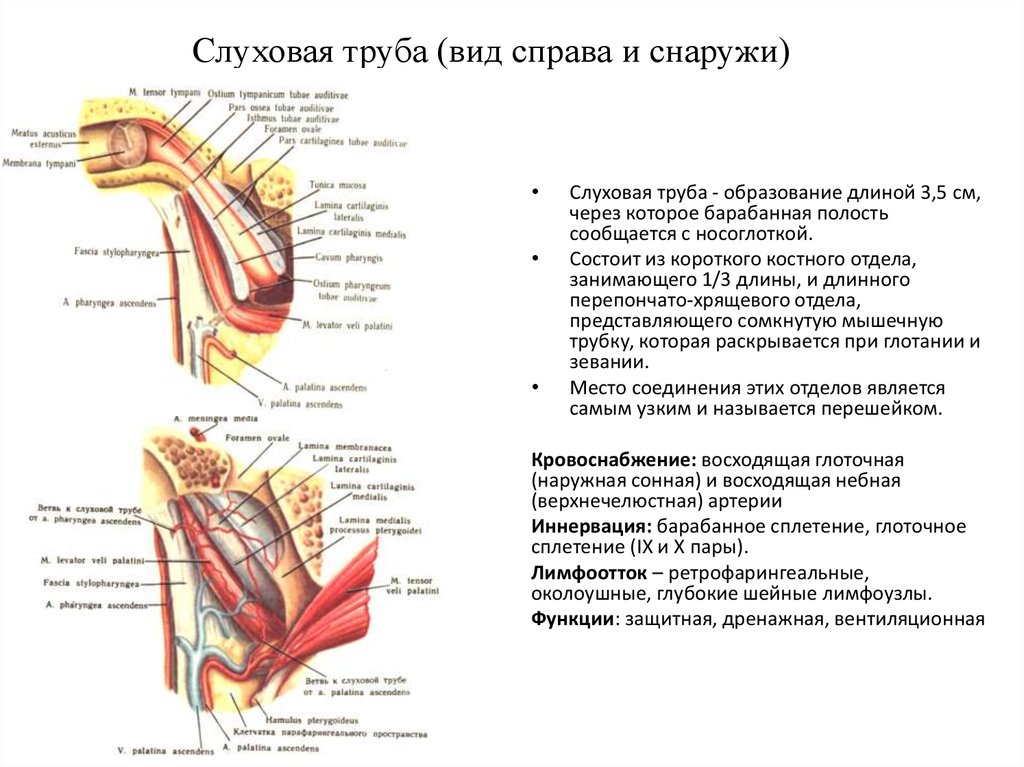
Канал под названием “Евстахиевая труба – EustachianTube” обеспечивает соединение между назофарингальной зоной (носоглотка), расположенной в самой задней части носа, с полостью среднего уха, которая находится позади барабанной перепонки и при нормальных условиях заполнена воздухом.
1/3 часть евстахиевой трубы длиной в среднем 3,5 см со стороны среднего уха состоит из кости, и 2/3 части со стороны носоглотки состоит их хряща. Канал, суженный таким образом, чтобы предотвратить проход воздуха или воды в естественном положении, обеспечивает сокращение окружающих мышц во время акта глотания, и, раскрываясь, обеспечивает проход воздуха между средним ухом и носоглоткой.
Самыми важными функциями евстахиевой трубы считается обеспечение баланса между давлением среднего уха и давлением окружающей среды, обеспечение разгрузки выделений, которые скапливаются в среднем ухе, и защита от вирусов и инфекций, поступающих в среднее ухо через носоглотку.
Почему может быть нарушена функция евстахиевой трубы?
Функциональные нарушения, проявляющиеся в виде закупорки евстахиева канала, могут возникать из-за инфекций верхних дыхательных путей, поражающих носоглотку, из-за аллергических реакций, инфекций околоносовых пазух, хирургических травм и опухолей/новообразований в зоне носоглотки, но также подобные нарушения могут появиться и без видимых причин, ввиду анатомических особенностей человека. В этом разделе не будут рассматриваться проблемы, когда канал чрезмерно расширен (Патулическая евстахиева труба), поскольку подобного рода проблемы имеют принципиальное отличие, другие причины функциональных нарушений евстахиевой трубы, при этом имеются особенные сопутствующие жалобы и методы лечения.
Что происходит во время нарушений функции евстахиевой трубы?
В результате недостаточной функции евстахиевого канала, когда давление в среднем ухе не соответствует давлению внешней среды, в среднем ухе возникает негативное давление, которое приводит сначала к чувству наполненности в ухе, к появлению звона в ушах, закупорке и снижению слуха, а в результате долговременного несоответствия давлений в среднем ухе начинает скапливаться жидкость, перепонка попадает внутрь среднего уха и прилипает к его структуре, в результате это приводит к выпячиванию внутри перепонки и затем к серьезному хроническому воспалению среднего уха.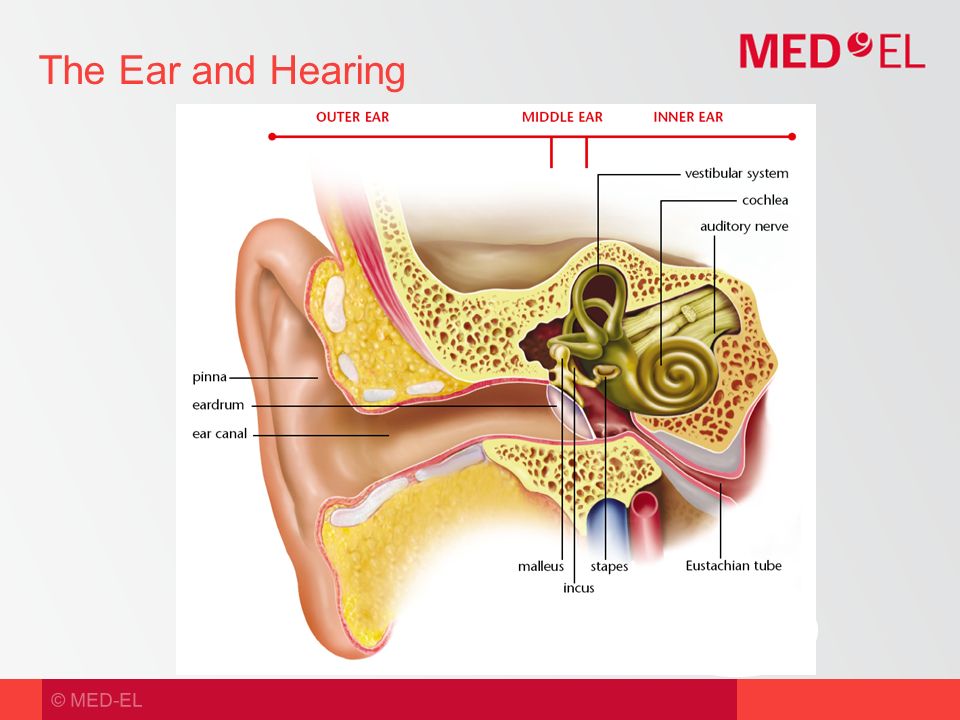
Наряду со скоплением жидкости в среднем ухе в барабанной перепонке на различных уровнях происходит отставание и прилипание, возникает серьезная и хроническая закупорка канала; у пациентов с функциональными нарушениями менее отягощенного уровня не наблюдается определенных выраженных проблем, но при инфекциях, которые приводят к отеканию и припухлости в слизистой евстахиевого канала, а также при аллергических реакциях, при погружениях в воду или при авиаперелетах, когда за короткое время происходит сильное изменение окружающего давления,у пациента могут возникнуть определенные жалобы.
Как следует лечить закупорку евстахиевой трубы?
При функциональных нарушениях евстахиевой трубы, которые образовались в короткие сроки из-за инфекций или аллергических реакций, спреи для носа и лекарства, снижающие секрецию, могут оказывать очевидную помощь, но при хронических функциональных нарушениях евстахиевой трубы большинство лекарственных препаратов не приносит успешных результатов лечения.
Несмотря на то, что на сегодняшний день было испробовано большое количество методов лечения хронической закупорки евстахиевой трубы различной степени, с которыми сталкивается 1% всего населения, не было найдено эффективного метода с низким риском осложнений, и только размещение воздушной трубки поверх барабанной перепонки для балансировки давления среднего уха у пациентов с выраженными жалобамиполучило наибольшее распространение и завоевало наибольшее доверие.При этом долговременное нахождение трубки в ушном канале поверх барабанной перепонки приводит к постоянной перфорации перепонки, кальцинизации, инфекциям и к необходимости постоянной защиты от воды, что сильно снижает качество жизни пациента.
Как выполняется расширение евстахиевой трубы при помощи шара?
Техника «Расширения евстахиевой трубы при помощи шара», которую стали применять лишь в недавнем прошлом, позволяет получить положительные результаты у пациентов с хронической закупоркой евстахиевого канала. В рамках данного метода в сопровождении эндоскопии, которая выполняется через рот по носовому каналу со стороны носоглотки и доходит до евстахиевого канала, врач выполняет натяжение при помощи специального катетера, затем он через катетер надувает шар внутри хрящевой структуры канала, в результате такого раздувания канала обеспечивается долгосрочное исправление функции.
В рамках данного метода в сопровождении эндоскопии, которая выполняется через рот по носовому каналу со стороны носоглотки и доходит до евстахиевого канала, врач выполняет натяжение при помощи специального катетера, затем он через катетер надувает шар внутри хрящевой структуры канала, в результате такого раздувания канала обеспечивается долгосрочное исправление функции.
В большинстве случаев процедура раздувания при помощи шара, которая считается совершенно безопасной для подходящих пациентов, выполняется под общим наркозом, и длится всего порядка 15-20 минут.
Кому можно выполнять расширение евстахиевой трубы?
Пациенты, которые жалуются на скопление жидкости в среднем ухе из-за серьезных хронических функциональных нарушений в евстахиевой трубе, у которых имеется провал барабанной перепонки, выпячивание, прилипание к структурам среднего уха, а также пациенты, которые испытывают проблемы во время авиапутешествий, или занятий подводными видами спорта из-за недостаточной функции евстахиевой трубы, которым не помогают обычные лекарства, и у которых скапливается жидкость в среднем ухе з-за неравного давления в среднем ухе, или у которых имеются инфекции, кровотечение или сильные боли, считаются подходящими кандидатами для «Расширения евстахиевой трубы при помощи шара».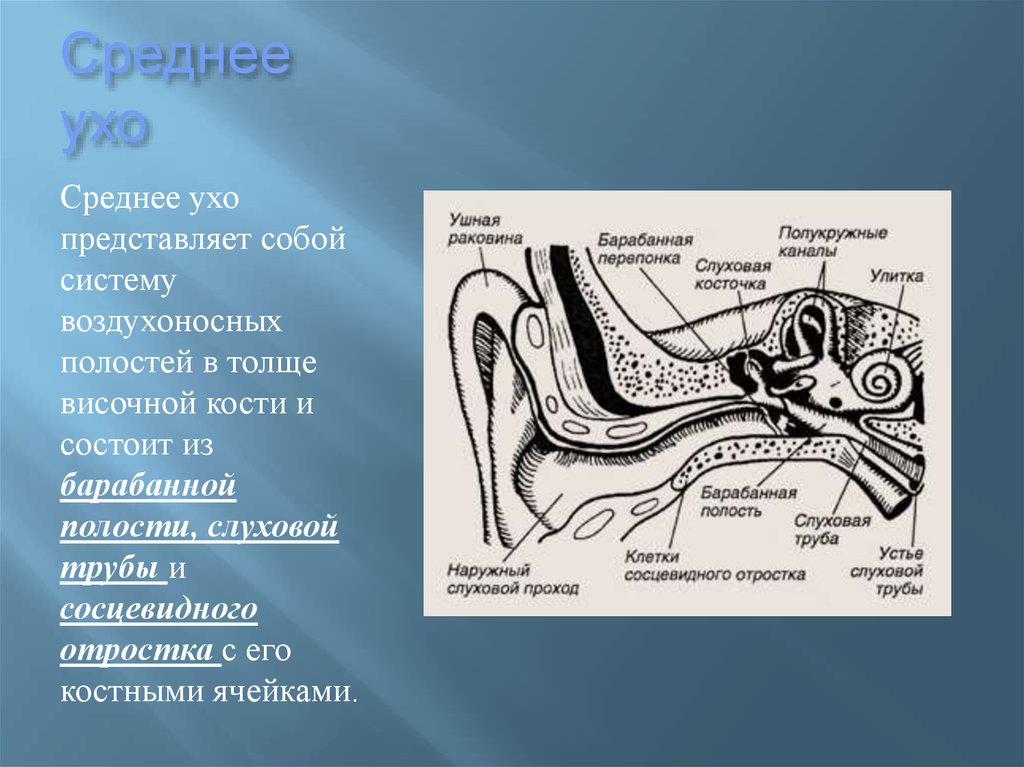
Пациенты с кратковременными жалобами особенно нуждаются в исследовании на предмет патологии, которая может оказать влияние на функции евстахиевой трубы: наличие инфекции, аллергии или опухоли; кроме того, перед тем, как начать процедуру с расширением при помощи шара следует подробно изучить зону ушной кости, околоносовых пазух, носа и носоглотки.
Эта процедура может проводиться только взрослым пациентам ввиду особенностей технического оборудования, которым пользуются врачи.
описание процедуры, показания, эффективность, последствия, отзывы
В 1964 г американский рентгенолог CharlesBostone провел первые испытания катетеризации с баллоном. Сегодня эта методика применяется во многих отраслях медицины. Она позволяет избежать сложных рискованных операций и ограничивается однодневной госпитализацией больного.
Баллонная дилатация – это специфический метод лечения, при котором производится устранение стеноза или анастомоза в полом органе при помощи растяжения стенозированного участка раздувающимся внутри сужения особым баллоном.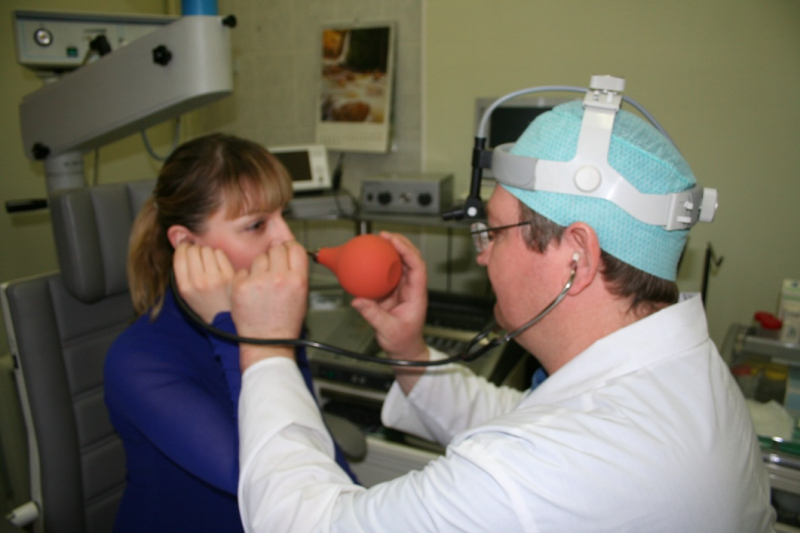 Процедура эндоскопическая и применяется хирургами при патологиях ЖКТ, трахеи и бронхов, при заболеваниях сосудов сердца, аортального клапана, ИБС, органов слуха и др.
Процедура эндоскопическая и применяется хирургами при патологиях ЖКТ, трахеи и бронхов, при заболеваниях сосудов сердца, аортального клапана, ИБС, органов слуха и др.
Применение метода при ИБС
Использование данного метода терапии в кардиологии производится при сужении артерий. Баллон находится на конце вводимого в сосуд катетера. Вся процедура продвижения баллона по сосуду контролируется на экране рентгеновского аппарата.
Чтобы избежать появления тромба в расширенном сосуде, назначают антиагреганты. Успешность метода гарантируется в 80 % случаев.
В каких случаях выполняется?
Возможно лечение сужения таким способом любой артерии. Например, при перемежающейся хромоте, ИБС, стенозе аортального клапана и др.
Противопоказания
При наличии большого количества мест сужений в запущенных случаях или при большой протяженности стенозированного участка, дилатация эффекта не дает. То же касается кальцифицированных участков сосудистой стенки. Тогда проводится операция по удалению пораженных частей сосудов и замена их протезом (трубкой из политетрафторэтилена).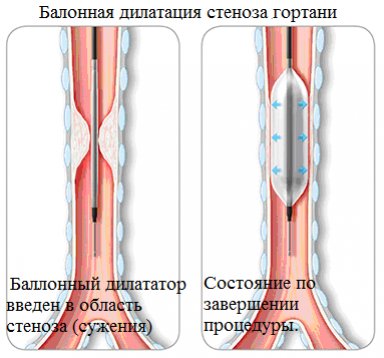
Опасна ли дилатация сосудов сердца?
Катетер вставляется в бедренную артерию. Проведение баллонной дилатации осуществляют с одновременной подготовкой к открытой операции на пораженных сосудах. Это необходимо потому, что всегда существует риск, что в момент расширения сосуда кровообращение сердца может ухудшиться, что чревато развитием инфаркта.
Осложнение этого типа возникает редко, но требует превентивных мер. Сегодня баллонная дилатация – один из эффективных методов лечения ИБС. Если возникает кровотечение из артерии, это легко устраняется.
Расширение сердечных клапанов
Имеется в виду сужение аортального клапана. Раньше при такой патологии требовалась сложная операция на сердце, сегодня же в просвет клапана вставляется баллон и под давлением он раздувается, расширяя сужение клапана. При сужении артерий таза и нижних конечностей баллонная дилатация также широко используется.
Дилатация пищевода
Эндоскопическая процедура расширения пищевода применяется при:
- стенозе;
- рубцовых стриктурах;
- формировании колец из соединительной ткани;
- ахалазиикардии;
- стриктурах пищеводных анастомозов после эзофагопластики.

Неинвазивная методика баллонной дилатации пищевода дает очень хорошие результаты. Все детали процесса визуализируются специальной камерой или методом флюороскопии.
Рубцовые стриктуры пищевода в большом количестве возникают чаще всего при ожогах различной этиологии, лучевой терапии, в результате рефлюкс-эзофагита, доброкачественных новообразованиях. Баллонная дилатация применяется при сужении меньше 9 мм. Онкология должна быть исключена. Операция всегда плановая.
Болезни желудка
Показания к процедуре:
- Доброкачественные заболевания желудка при отсутствии другого вида лечения.
- Стенозы выходных отделов желудка и ДПК из-за язвенных поражений.
- Резекции слизистой оболочки.
- Ожоговые и органические стриктуры.
- Как паллиативная мера по восстановлению проходимости при опухолях.
- Пилороспазм после операций верхних отделов ЖКТ.
Проблемы с кишечником
Дилатация рекомендуется в следующих случаях:
- Образования доброкачественного характера.

- Стриктуры после воспалений (дивертикулиты, НЯК, болезнь Крона).
- Спайки кишечника.
- При онкологии для восстановления проходимости кишечника.
Патологии билиарной системы
В этом случае процедура необходима в следующих случаях:
- Доброкачественные стриктуры протоков поджелудочной железы и желчного пузыря (врожденные или поствоспалительные при холангите, панкреатите).
- Злокачественные стриктуры (баллонная дилатация применяется перед установкой пластикового стента с целью расширения).
Органы дыхания
При патологиях легочной системы балонная дилатация будет нужна в следующих случаях:
- Доброкачественные образования трахеи и бронхов, их сужение после воспаления, после ТБ.
- Использование ИВЛ и интубации, ожогов дыхательных путей или длительное застревание в просвете бронха инородного тела.
- Сужение трахеобронхиальных анастомозов после операций.
Общие противопоказания
К запретам можно отнести следующее:
- Значительное воспаление и отек, из-за этого возникает риск травмирования тканей.

- Некорригируемые кровотечения в участках предполагаемых расширений.
- Закупорка просвета пищевода (ввести баллон невозможно).
- Онкология, для которой будет применяться радикальное лечение.
- Состояние после ИМ или инсульта.
- Гипертензия в системе портальной вены.
Подготовка к проведению дилатации
Обязательным является промывание пищевода и желудка за 6 часов до манипуляции, и за 5-6 часов исключение приема антиагрегантов. Исключается за 12 часов прием пищи, и за 6 часов до процедуры питье жидкости. Проверяется свертываемость крови, переносимость наркоза и наличие инфекции в крови. Баллонную дилатацию проводят всегда натощак.
Как выполняется процедура
Эндоскопическая баллонная дилатация требует применения эндоскопа небольшого диаметра. Он состоит из длинного катетера, на его конце баллон находится в свернутом состоянии.
Для расширения в него нагнетается специальным инструментом жидкость с созданием определенного давления. Баллон при этом растягивается до нужного диаметра.
Баллон при этом растягивается до нужного диаметра.
Раздувание производят при локализации баллона в зоне стриктуры, что увеличивает ее просвет. Время нахождения баллона – до 2-3 минут, затем он сдувается и удаляется.
Дилатацию начинают с малых размеров баллонов (10 мм) и постепенно сменяют на большие – до 20 мм. При стриктуре пищевода катетер вводится через нос, диаметр не больше 5 мм, при стенозе кишки – 8-9 мм.
Манипуляции с баллоном в пищеводе проводятся под местной анестезией, но легкая болезненность не исключается. Анестезирующее средство для локального воздействия – спрей 10%-го лидокаина. Распылитель наводится на заднюю стенку глотки, дополнительно вводят седативное средство типа «Реланиума». При введении трубки дыхание пациента не нарушается. Все проводится под контролем рентгена.
При раздувании баллона пациент может ощущать легкое сдавливание горла и грудной клетки. Баллон по ситуации могут раздувать несколько раз.
Как проводится баллонная дилатация с фиброколоноскопией? Процедура возможна только после клизмирования кишки. Техника подготовки в остальном не отличается от манипуляций на других органах.
Техника подготовки в остальном не отличается от манипуляций на других органах.
Преимущества метода для терапии патологий пищевода
Риск осложнений ничтожно мал, по статистике, наблюдается минимум случаев травматизации.
К недостаткам можно отнести необходимость повторного расширения, несколько повторяющихся манипуляций в процессе.
Баллонная дилатация пищевода отзывы имеет в основном положительные. Статистика показывает низкий процент возникновения рецидивов. Пациенты отмечают, что им удалось полностью избавиться от имеющихся недугов.
Баллон для дилатации при патологиях билиарной системы вводят эндоскопическим путем или чрескожным, чреспеченочным.
Продолжительность и периодичность лечения
После основного расширения баллонная дилатация повторяется раз в неделю до стабильного результата. Это означает, что при очередном посещении врача не должно быть нарастания стеноза более, чем на 1-2 мм.
Затем уже интервал между процедурами будет продлен до 10-14 дней, затем раз в 3 недели.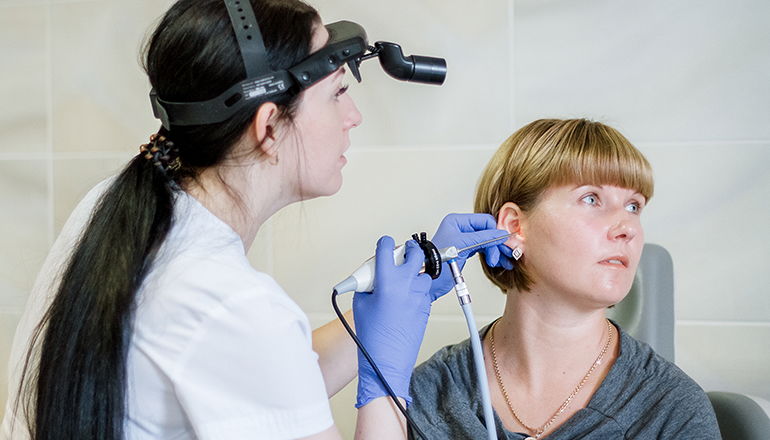 При отсутствии стенозирования – 1 раз в месяц. Поддерживающее лечение занимает, таким образом, от 3 до 6 месяцев. Наблюдение динамики проводится раз в год.
При отсутствии стенозирования – 1 раз в месяц. Поддерживающее лечение занимает, таким образом, от 3 до 6 месяцев. Наблюдение динамики проводится раз в год.
Возможные осложнения
Поскольку мануальный контроль силы от баллона к тканям невозможен, есть вероятность повреждения стенки органа с его надрывом. Поэтому и применяют расширение постепенно. Также может отмечаться подтекание крови, но оно останавливается самостоятельно.
Самое серьезное осложнение — перфорация стенки органа, при которой требуется проведение операции по ушиванию.
Реабилитационный период
Желательно наблюдение врача в первые 4 дня после процедуры для исключения любых осложнений. Ограничения:
- ничего не пить в первые 2-3 часа после дилатации;
- твердая пища разрешена только на следующий день.
Стоит срочно обратиться к врачу, если:
- каловые массы почернели и имеется примесь крови;
- дыхание и глотание затруднено;
- лихорадка и озноб;
- боли в грудине.

Результаты эндоскопии НИИ онкологии им. Н. Н. Петрова
Отзывы о баллонной дилатации со стороны врачей довольно обнадеживающие. Они успешно практикуют этот метод терапии. Ежедневно выполняемые баллонные дилатации стриктур различных органов заканчиваются успешным излечение пациента в 95 % случаев. Это более, чем хороший результат.
Слуховая труба и баллонная дилатация
Автором уникальной технологии считается немецкий профессор Мартин Кох из города Ганновер. После осуществления такой операции пациенты сразу же отмечают улучшение слуха.
Он указывает, что его методика баллонной дилатации слуховой трубы имеет доказанные положительные результаты. Давление в среднем ухе выравнивается, полностью восстанавливается вентиляция. В 85 % случаев удается устранить симптомы отита (исчезают экссудат в ухе, ощущения заложенности и шума) и улучшается слух.
В проведении повторных дилатаций необходимости не возникало. Операции проводятся в любом возрасте пациента, даже у маленьких детей.
Анатомические исследования показали, что расширяется только хрящевая часть слуховой трубы. Это абсолютно безопасно.
Результаты держатся долго: через 1 год у 95 % пациентов слух улучшается, а через 5 лет сохраняется у 75 %.
Среди осложнений баллонной дилатации слуховой трубы редко может возникать гнойный отит, подкожная эмфизема, но их лечат консервативно. Летальных исходов не зарегистрировано.
В 2015 году была впервые проведена баллонная дилатация слуховой трубы в России, в клинике при кафедре оториноларингологии ГМУ им. И. П. Павлова в Санкт-Петербурге.
Понятия о слуховой трубе
Слуховая или евстахиева труба связывает носоглотку и среднее ухо. Через нее поступает воздух в барабанную полость, поэтому давление по обе стороны перепонки становится одинаковым.
Кроме того, проведение звуковых колебаний к соответствующим рецепторам нормальное. При узком просвете все это нарушено. Дилатация показана при неэффективности консервативного лечения. Ценным свойством баллонной дилатации слуховой трубы является и то, что облегчается отток воспалительного секрета из среднего уха.
Техника проведения
Для дилатации одноразовый баллон-катетер, раздувается физраствором до Р = 10 атмосфер в хрящевой части слуховой трубы. При этом баллон достигает диаметра 3,28 мм. Для проведения катетера к глоточному устью слуховой трубы используют многоразовый инструмент со сменными наконечниками, изогнутыми под углом 30°, 45°, 70°, 90°.
Катетер вводится интраназально под углом наклона индивидуально анатомии пациента. Инструмент имеет ограничитель, что не дает катетеру попасть в костный отдел трубы.
Время экспозиции баллона — 2 минуты, а продолжительность всей операции — не больше 20 минут. Наркоз применяется эндотрахеальный. Выписка больного происходит через 2 дня. Контрольные осмотры проводят через 1, 6, 12 месяцев.
Баллонная дилатация слуховой трубы отзывы имеет в основном положительные. Больные отмечают, что манипуляция легко переносится. У 95% пациентов слух улучшался мгновенно, а эффект сохранялся больше 5 лет. Симптомы экссудативного отита уменьшались постепенно. Повторных дилатаций обычно не требуется. Осложнения не наблюдаются.
Повторных дилатаций обычно не требуется. Осложнения не наблюдаются.
Показания к процедуре:
- хроническая тубарная дисфункция;
- отсутствие вентиляции в слуховой трубе;
- часто рецидивирующий экссудативный отит с отсутствием эффекта от шунтирования;
- стадия мукоза при экссудативном отите.
Противопоказания:
- отклонения в психике;
- болезнь Дауна;
- рубцовые сужения евстахиевой трубы, стеноз костной части прохода.
При отборе кандидатов на дилатацию обязательны микроскопия уха, тимпано- и аудиометрия, эндоскопическое исследование носоглотки и КТ.
наблюдение в течение 10 лет. Приобретенная холестеатома у детей
ДИАГНОСТИКА ОТОГЕННЫХ АБСЦЕССОВ МОЗГА
DIAGNOSTIC CHALLENGES IN OTOGENIC BRAIN ABSCESSES
T.K. Lildal, J. Korsholm, T. Ovesen
Dan Med J 2014; 61: 6: 48-49 (англ. — Дания)
Отогенный абсцесс мозга (ОАМ) — довольно редкое осложнение среднего отита с очень неблагоприятным прогнозом.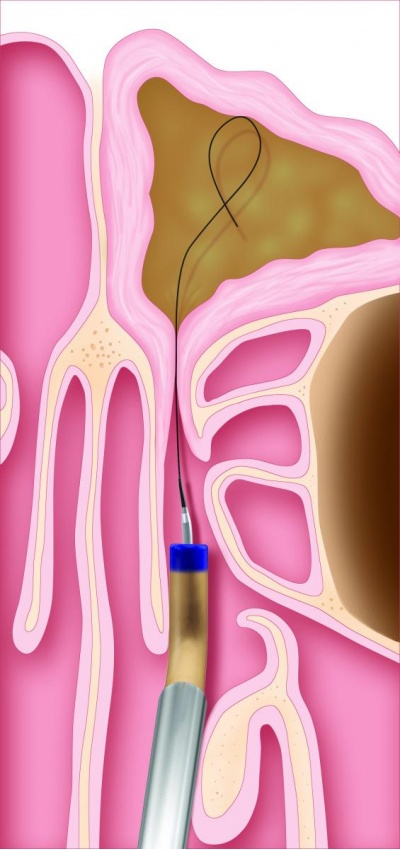 Ранняя диагностика ОАМ является залогом успешного лечения.
Ранняя диагностика ОАМ является залогом успешного лечения.
В данной статье приведены исследования, отражающие распространенность ОАМ в Дании, клинические проявления, диагностику, тактику лечения и прогноз.
Всего было проанализировано 93 истории болезни пациентов с диагнозом «абсцесс мозга» за период с 1999 по 2010 г. Изучали возраст, клинические симптомы, объективные данные, коморбидность, диагностические обследования, микробиологические исследования, лечение.
У 7 исследуемых была определена отогенная природа абсцесса мозга. Результаты показали, что распространенность ОАМ в Дании составляет 1 случай на миллион, средний возраст заболевших 43 года (возрастные границы составили от 10 лет до 81 года). У 5 пациентов развитию абсцесса предшествовал острый средний отит, у 2 — хронический отит с холестеатомой. У 4 больных в анамнезе была черепно-мозговая травма. У молодых пациентов ведущими в клинике заболевания были симптомы менингита, у лиц более старшего возраста — симптомы инсульта с очаговой симптоматикой. Ни один из пациентов не был пролечен антибиотиками до поступления в клинику. Смертельных исходов не наблюдалось, но у трех пациентов в последующем сохранялись неврологические нарушения и нейросенсорная тугоухость.
Ни один из пациентов не был пролечен антибиотиками до поступления в клинику. Смертельных исходов не наблюдалось, но у трех пациентов в последующем сохранялись неврологические нарушения и нейросенсорная тугоухость.
Авторы статьи заключают, что согласно их исследованию, манифестация ОАМ может маскироваться симптомами менингита у молодых людей и инсульта у лиц более старшего возраста. Отсутствие температурной реакции еще не опровергает присутствие ОАМ; необходимо тщательное обследование ЛОР-органов для своевременной диагностики и адекватного лечения данного заболевания.
ОДНОКРАТНАЯ ДОЗА АЗИТРОМИЦИНА ДЛЯ ЛЕЧЕНИЯ ОСТРОГО СРЕДНЕГО ОТИТА: РАЦИОНАЛЬНАЯ ФАРМАКОКИНЕТИКА И ФАРМАКОДИНАМИКА
SINGLE-DOSE AZITHROMYCIN FOR ACUTE OTITIS MEDIA:
A PHARMACOKINETIC/PHARMACODYNAMIC RATIONALE
C.D. Rothermel
Curr Ther Res Clin Exp 2003; 64: Suppl 1: 4-15 (англ. — США)
Особенности фармакокинетики (ФК) и фармакодинамики (ФД) азалида азитромицина отличают его от других антибиотиков. Фармакокинетический профиль азитромицина показывает его высокую концентрацию в тканях (по сравнению с сывороткой крови) особенно среднего уха, а также пролонгированный период полувыведения.
Фармакокинетический профиль азитромицина показывает его высокую концентрацию в тканях (по сравнению с сывороткой крови) особенно среднего уха, а также пролонгированный период полувыведения.
Эти особенности являются результатом накопления этого вещества клетками и в последующем медленного постепенного выделения его из клеток и тканей в кровяное русло.
Фармакодинамические особенности азитромицина заключаются в его бактерицидной активности в отношении ведущих патогенов респираторного тракта и пролонгированном постантибиотиковым или персистирующем эффекте. В дополнение к этому белые кровяные тельца переносят данное вещество к очагу инфекции, тем самым увеличивая локальную концентрацию его в пораженных тканях, что усиливает его эффективность in vivo. Недавние фармакокинетические исследования на мышах показали, что однократная большая доза азитромицина позволяет получить большую концентрацию его в тканях, нежели многократное дозирование. Другие исследования на экспериментальных животных, в частности при остром среднем отите, показывают лучшую эрадикацию бактерий при назначении азитромицина в однократной дозе, нежели при делении ее на 2-3 приема (2-3 дня).
Подводя итог этим предварительным доклиническим исследованиям, авторы статьи заключают, что согласно рациональной фармакокинетике и фармакодинамике целесообразным является однократное назначение азитромицина при лечении острого среднего отита. Клинические данные об эффективности и безопасности однократной дозы азитромицина при лечении острого среднего отита у детей подтверждаются дополнительными ранее опубликованными в двух статьях исследованиями авторов.
ИНТРАКРАНИАЛЬНЫЙ СУБДУРАЛЬНЫЙ АБСЦЕСС: НАБЛЮДЕНИЕ В ТЕЧЕНИЕ 10 ЛЕТ
INTRACRANIAL SUBDURAL EMPYEMA: A 10-YEAR CASE SERIES
H. French, N. Schaefer, G. Keijzers, D. Barison,
S. OlsonOchsner J 2014; 14: 2: 188-194 (англ. — Австралия)
Интракраниальный субдуральный абсцесс (эмпиема) (ИСА) — гнойная инфекция, локализующаяся между твердой и арахноидальной мозговыми оболочками. Ранняя диагностика, адекватная антимикробная терапия, хирургическое дренирование — это основа успешного лечения данной патологии и предотвращения летального исхода. Серийный анализ заболевания был проведен в Квинслэнде (Австралия), за 10-летний период.
Серийный анализ заболевания был проведен в Квинслэнде (Австралия), за 10-летний период.
Всего было проанализировано 36 историй болезни пациентов, пролеченных в нескольких стационарах. Среди всех обследованных (36 пациентов) преобладали мужчины. Наиболее частой причиной ИСА явились нейрохирургические манипуляции, на следующем месте — синусит и отит. Головная боль, температура, спутанность сознания были наиболее частой клинической триадой данной патологии и наблюдались у 19 (53%) больных. 28 (88%) пациентам из 32 была произведена краниотомия. Профилактика эпилептических припадков проводилась 25 (69%) больным, которые, несмотря на проводимое лечение, наблюдались у 8 (32%) из этих пациентов в течение всего периода госпитализации. 5 больным (14%) пришлось выполнить повторную краниотомию в связи с недостаточным дренированием интракраниальной инфекции.
Авторы статьи заключают, что измененное сознание, повышенная температура, рвота, головная боль могут указывать на ИСА. Ссылка в анамнезе на нейрохирургические операции, синусит, отит или черепно-мозговую травму свидетельствует в пользу данного заболевания. Лечебная тактика включает хирургическое дренирование и адекватную антибиотикотерапию.
Лечебная тактика включает хирургическое дренирование и адекватную антибиотикотерапию.
ПРИОБРЕТЕННАЯ ХОЛЕСТЕАТОМА У ДЕТЕЙ: КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ И ХИРУРГИЧЕСКАЯ ТАКТИКА
ACQUIRED CHOLESTEATOMA IN CHILDREN: CLINICAL FEATURES AND SURGICAL OUTCOME
Y. Morita, Y. Yamamoto, S. Oshima, K. Takahashi,
S. Takahashi
Auris Nasus Larynx 2014; (В Интернете представлена до
публикации в печати) (англ. — Япония)
Существует мнение, что холестеатома чаще рецидивирует у детей. Предполагают, что это происходит из-за недостаточной функции слуховой трубы, недоразвития клеток сосцевидного отростка и частого рецидивирования среднего отита в детском возрасте. В данной статье приводится сравнительный анализ приобретенной холестеатомы у детей и у взрослых.
За период с 1999 по 2009 г. было проанализировано 42 истории болезни детей с приобретенной холестеатомой (38 мальчиков и 4 девочки в возрасте 3-15 лет). Стадия и распространенность холестеатомы оценивалась по классификации, принятой оториноларингологическим сообществом Японии в 2010 г.
Большой разницы в стадиях развития холестеатомы у детей и взрослых установлено не было. У детей, при pars flaccida-типе холестеатомы эпидермис врастает через аттик в пещеру сосцевидного отростка и в мезотимпанум. В противоположность этому, у взрослых пациентов распространение холестеатомы в мезотимпанум — довольно редкое явление. Степень поражения стремени при данной патологии примерно одинакова у детей и взрослых, но зависит от типа холестеатомы: больше при холестеатоме типа pars tensa, нежели pars flaccida. Слух после операции у детей был лучше, чем у взрослых независимо от степени распространенности патологического процесса. Однако процент рецидивирования холестеатомы у детей значительно выше.
Таким образом, холестеатома у детей отличается большей распространенностью патологического процесса и высоким процентом рецидивирования. Для пациентов с выраженным кариозным процессом и деструкцией слуховых косточек авторы статьи рекомендуют двухэтапную операцию.
ОФТАЛЬМОЛОГИЧЕСКИЕ И НЕВРОЛОГИЧЕСКИЕ СИМПТОМЫ ОТОГЕННОГО ТРОМБОЗА ЛАТЕРАЛЬНОГО СИНУСА: ОПЫТ 15- ЛЕТНЕГО НАБЛЮДЕНИЯ
VISUAL AND NEUROLOGIC DETERIORATION IN OTOGENIC LATERAL SINUS THROMBOSIS: 15 YEAR EXPERIENCE
B. Rosdy, Z. Csákányi, K. Kollár, J. Móser, M. Mellár,
Rosdy, Z. Csákányi, K. Kollár, J. Móser, M. Mellár,
A. Kulcsár, E. Kovács, G. Várallyay, G. Katona
Int J Pediatr Otorhinolaryngol 2014; (В Интернете представлена до публикации в печати) (англ. — Венгрия)
Отогенный тромбоз латерального синуса — довольно редкое осложнение острого среднего отита. Цель данного исследования — проанализировать клинические проявления, лечебную тактику и исход данной патологии.
Было изучено 10 историй болезни детей, пролеченных за период с января 1998 г. по август 2013 г. в центральном госпитале Будапешта.
Пациенты были объединены в две группы — группу ранних и группу поздних проявлений. В группе ранних проявлений через неделю после начала острого отита у больных наблюдалось развитие сепсиса. При поступлении доминирующими были отологические симптомы. В группе поздних проявления острый средний отит был за несколько недель до поступления в госпиталь, ведущими признаками заболевания явились неврологические симптомы.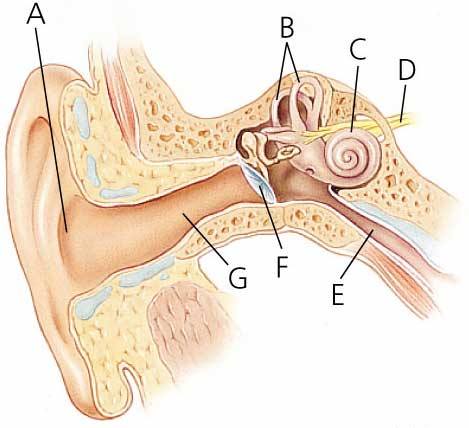 Все пациенты получали антибиотики. Восьми пациентам был назначен низкомолекулярный гепарин. Всем детям производили мастоидэктомию. После операции временно усугубились симптомы повышенного внутричерепного давления. Это проявлялось в отеке соска зрительного нерва (папиллоедема) у 6 пациентов, что у двоих вызвало зрительные нарушения. После медикаментозной терапии и серии люмбальных пункций все больные, за исключением одного, выздоровели. У этого одного пациента сохранялось одностороннее снижение зрения до 0,5 D. В течение года полная и частичная реканализация синуса наблюдалась у 5 и 2 пациентов соответственно.
Все пациенты получали антибиотики. Восьми пациентам был назначен низкомолекулярный гепарин. Всем детям производили мастоидэктомию. После операции временно усугубились симптомы повышенного внутричерепного давления. Это проявлялось в отеке соска зрительного нерва (папиллоедема) у 6 пациентов, что у двоих вызвало зрительные нарушения. После медикаментозной терапии и серии люмбальных пункций все больные, за исключением одного, выздоровели. У этого одного пациента сохранялось одностороннее снижение зрения до 0,5 D. В течение года полная и частичная реканализация синуса наблюдалась у 5 и 2 пациентов соответственно.
Авторы статьи заключают, что после мастоидэктомии у пациентов могут наблюдаться временные симптомы повышения внутричерепного давления, папиллоедема может прогрессировать. Ежедневный мониторинг остроты зрения, регулярная офтальмоскопия с неврологическим осмотром строго рекомендуется во время всего периода лечения. Частые посещения необходимы и в течение последующего года наблюдения. Когда доминантный синус вовлечен в патологический процесс, клиническая картина более тяжелая и период болезни более длительный.
Когда доминантный синус вовлечен в патологический процесс, клиническая картина более тяжелая и период болезни более длительный.
ЭФФЕКТИВНОСТЬ МАНУАЛЬНОЙ ТЕРАПИИ В ЛЕЧЕНИИ ЭКССУДАТИВНОГО ПРОЦЕССА В СРЕДНЕМ УХЕ, ОБУСЛОВЛЕННОГО ОСТРЫМ СРЕДНЕМ ОТИТОМ: ПИЛОТНОЕ ИССЛЕДОВАНИЕ
EFFECT OF OSTEOPATHIC MANIPULATIVE TREATMENT ON MIDDLE EAR EFFUSION FOLLOWING ACUTE OTITIS MEDIA IN YOUNG CHILDREN: A PILOT STUDY
K.M. Steele, J.E. Carreiro, J.H. Viola, J.A. Conte, L.C. Ridpath
J Am Osteopath Assoc 2014; 114: 6: 436-447 (англ. — США, Великобритания)
Острый средний отит является очень распространенным заболеванием детского возраста. Экссудативные стадии болезни приводят к кондуктивной тугоухости и нередко требуют хирургического вмешательства. В данной статье приводится оценка сопутствующей мануальной терапии (МТ) при лечении экссудативного отита (ЭО), развившегося на фоне острого среднего отита. Авторы статьи предполагают, что МТ может ускорить реконвалесцентный период при экссудативной среднем отите (ЭСО) у детей. Для этого сравнили продолжительность лечения при ЭСО с МТ и без нее. Пациенты были в возрасте от 6 мес до 2 лет. МТ использовалась в дополнение к стандартным принятым схемам лечения и продолжалась 3 нед. Ежедневно состояние среднего уха оценивали по результатам тимпанометрии и акустической рефлексометрии.
Для этого сравнили продолжительность лечения при ЭСО с МТ и без нее. Пациенты были в возрасте от 6 мес до 2 лет. МТ использовалась в дополнение к стандартным принятым схемам лечения и продолжалась 3 нед. Ежедневно состояние среднего уха оценивали по результатам тимпанометрии и акустической рефлексометрии.
Всего в исследование были включены 52 пациента, из которых 43 прошли полное наблюдение и 9 — частичное. Разницы по полу установлено не было. В исследование включались только пациенты с измененными тимпанограммами в начале заболевания. Всего было проанализировано 76 тимпанограмм 76 ушей (38 пролеченных по стандартной схеме и 38 — с добавлением МТ) и 61 ухо с записью акустического рефлекса (30 по стандартной схеме и 31 с добавлением МТ). Результаты оценивались статистически.
Положительные изменения на тимпанограмме были зафиксированы уже на 3-м визите пациента в группе с МТ. Положительные изменения в акустической рефлексометрии также были зафиксированы на 3-м визите в группе с МТ.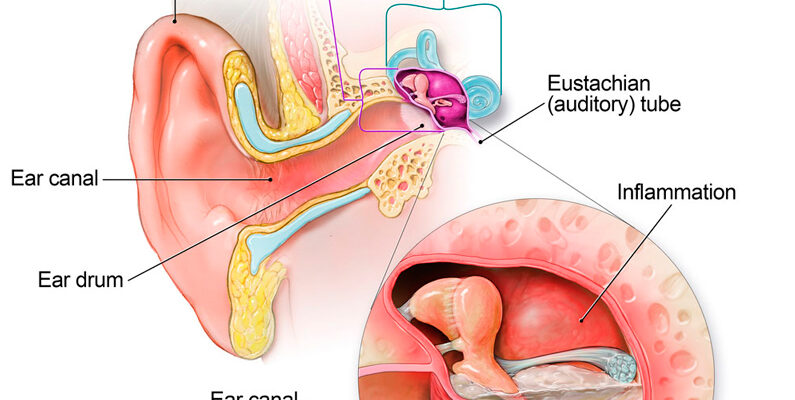 При этом не было отмечено существенной статистически значимой разницы в быстрых субъективных проявлениях заболевания. Авторы статьи заключают, что добавление к лечению МТ может ускорить процесс выздоровления при ЭСО.
При этом не было отмечено существенной статистически значимой разницы в быстрых субъективных проявлениях заболевания. Авторы статьи заключают, что добавление к лечению МТ может ускорить процесс выздоровления при ЭСО.
МНОГООБЕЩАЮЩИЕ РЕЗУЛЬТАТЫ БАЛЛОННОЙ ДИЛАТАЦИИ ЕВСТАХИЕВОЙ ТРУБЫ ПРИ ЕЕ ОБСТРУКТИВНОЙ ДИСФУНКЦИИ
PROMISING RESULTS AFTER BALLOON DILATATION OF THE EUSTACHIAN TUBE FOR OBSTRUCTIVE DYSFUNCTION
J.H. Wanscher, V. Svane-Knudsen
Dan Med J 2014; 61: 4: 48-52 (англ. — Дания)
В 2012 г. авторы впервые в Дании сообщили о результатах нового метода лечения обструктивной дисфункции слуховой трубы у взрослых — баллонной дилатации. Вначале проводилось несколько диагностических тестов: отомикроскопия, аудиометрия, тимпанометрия и тест Тойнби. Патология слуховой трубы классифицировалась по следующим степеням: I степень — выравнивание давления в среднем ухе происходит при выполнении обычной пробы Вальсальвы; II степень — при выполнении усиленной (пролонгированной) пробы Вальсальвы; III степень — для выравнивания давления в среднем ухе необходимо использование приспособления Отовент; IV степень — невозможность выравнивания давления в среднем ухе через слуховую трубу.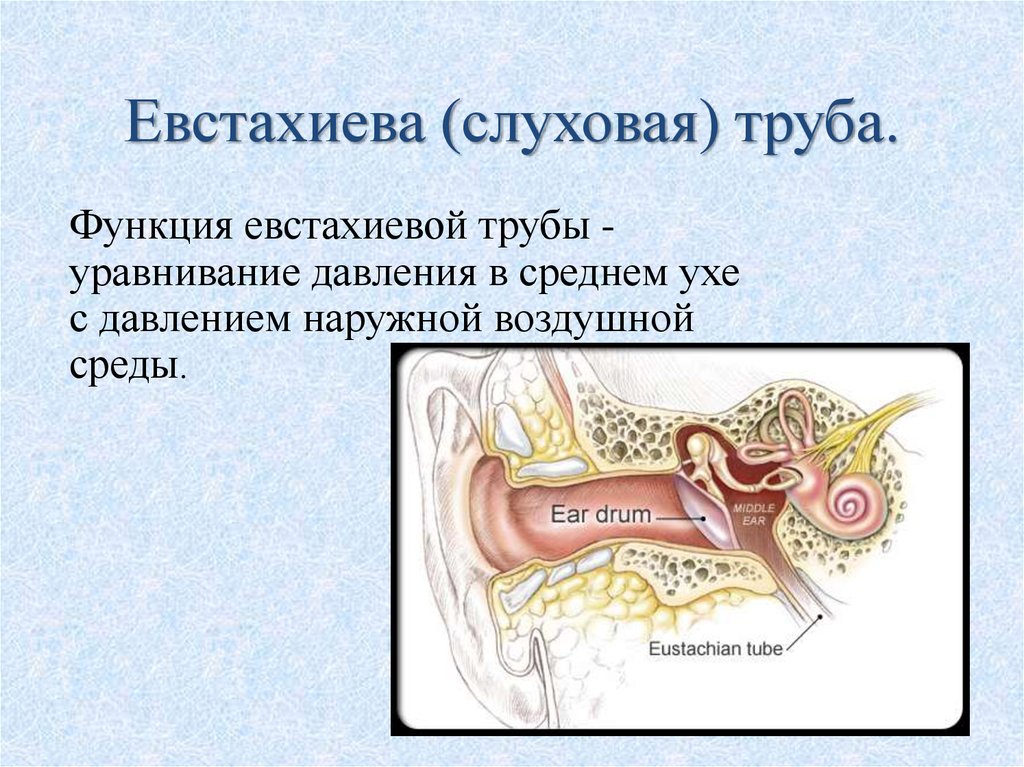 Кроме того, пациенты заполняли специальную анкету, отражающую их жалобы, анамнез, качество жизни.
Кроме того, пациенты заполняли специальную анкету, отражающую их жалобы, анамнез, качество жизни.
Было выполнено 50 манипуляций баллонной дилатации 34 пациентам, у 16 из которых были билатеральные проблемы. У 4 пациентов (6 евстахиевых труб) наблюдали периодически возникающую дисфункцию слуховой трубы, у 30 больных — хроническую. Значительное улучшение от проведения данной манипуляции было подтверждено следующими исследованиями: аудиометрией, тимпанометрией, тестом Тойнби, анкетированием. Отсутствие положительного эффекта наблюдали у пациентов с ателектазом среднего уха. У 10% больных на фоне дилатации развился острый средний отит.
Авторы статьи сообщают о положительных результатах нового метода лечения дисфункции слуховой трубы у большинства пациентов. Эти результаты подтверждаются подобными исследованиями других ученых, поэтому данный метод можно расценивать как перспективный, однако требуются дополнительные исследования.
ЯВЛЯЕТСЯ ЛИ БАЛЛОННАЯ ДИЛАТАЦИЯ СЛУХОВОЙ ТРУБЫ МИФОМ ИЛИ ДЕЙСТВИТЕЛЬНО БЕЗОПАСНЫМ И ЭФФЕКТИВНЫМ МЕТОДОМ?
BALLOON DILATION OF THE EUSTACHIAN TUBE IS INDEED A «GIZMO» UNTIL FUTURE RESEARCH PROVES SAFETY AND EFFICACY?
C. D. Bluestone
D. Bluestone
Otolaryngol Head Neck Surg 2014; (В интернете представлена до публикации в печати) (Англ. — США)
В апреле 2014 г. в одном из номером этого журнала
R.M. Rosenfeld написал, что он рекомендует дать четкое определение применяемой технологии — баллонной дилатации слуховой трубы, применяемой для лечения «клейкого уха», предусматривая 5 критериев. Подразумевалось, что баллонная дилатация, которая предполагалась для лечения дисфункции слуховой трубы, является недоказанной процедурой, некоторым «мифом». Незадолго до этой публикации Национальный институт здоровья присудил грант институту в Питсбурге для исследований этого нового метода лечения, что подтверждает несомненную эффективность данной процедуры.
ЛЕЧЕБНАЯ ТАКТИКА ПРИ ХРОНИЧЕСКОЙ ОБСТРУКЦИИ ЕВСТАХИЕВОЙ ТРУБЫ: НОВЫЕ МЕТОДЫ ЛЕЧЕНИЯ
THERAPY OF CHRONIC OBSTRUCTIVE EUSTACHIAN TUBE DYSFUNCTION: EVOLUTION OF APPLIED THERAPIES
H. Sudhoff, S. SchrÖder, U. Reineke, M. Lehmann,
Lehmann,
D. Korbmacher, J. Ebmeyer
HNO 2013; 61: 6: 477-482 (нем. — Дания)
В данной статье приводится обсуждение существующих методов лечения хронической дисфункции слуховой трубы. Наряду с катетеризацией слуховой трубы обсуждаются такие новые перспективные методики, как лазерная тубопластика и баллонная тубопластика слуховой трубы. При баллонной тубопластике слуховой трубы под контролем эндоскопа в ее носоглоточное устье вводится баллонный катетер и проводится вдоль хрящевой ее части. Затем баллон дилатируется под давлением 10 бар в течение 2 мин. До января 2013 г. этот метод был применен при лечении 351 слуховой трубы. 87% больных отметили значительное улучшение функции слуховой трубы. Авторы считают этот метод эффективным и безопасным в лечении тубарной дисфункции.
ДИЛАТАЦИЯ ЕВСТАХИЕВОЙ ТРУБЫ С ИСПОЛЬЗОВАНИЕМ БАЛЛОННОГО КАТЕТЕРА BIELEFELD: 320 НАБЛЮДЕНИЙ
EUSTACHIAN TUBE DILATION USING THE BIELEFELD BALLOON CATHETER: CLINICAL EXPERIENCE WITH 320 INTERVENTIONS
M. Tisch2, S. Maier, H. Maier
Tisch2, S. Maier, H. Maier
HNO 2013; 61: 6: 483-487 (англ. — Германия)
Баллонная дилатация — новый метод для лечения хронического нарушения вентиляционной функции слуховой трубы.
В данной статье приводится оценка этого метода у пациентов, когда другие манипуляции неэффективны. Случаи с органической обструкцией данной области исключены из исследования.
В 70% наблюдений, как сообщают авторы статьи, получены положительные результаты от лечения данным методом без рецидивирования симптомов.
БАЛЛОННАЯ ДИЛАТАЦИЯ ЕВСТАХИЕВОЙ ТРУБЫ ПРИ ЕЕ ДИСФУНКЦИИ
CLINICAL EVALUATION OF BALLOON DILATION EUSTACHIAN TUBOPLASTY IN THE EUSTACHIAN TUBE DYSFUNCTION
D. Jurkiewicz, D. Bień, K. Szczygielski, I. Kantor
Eur Arch Otorhinolaryngol Mar 2013; 270: 3: 1157-1160
(англ. — Польша)
Баллонная дилатационная тубопластика евстахиевой трубы (БЕТ) является неинвазивной новой методикой, альтернативой шунтированию барабанной перепонки. БЕТ используется в таких случаях, когда все известные манипуляции и методы восстановления давления в среднем ухе уже испробованы и неэффективны.
БЕТ используется в таких случаях, когда все известные манипуляции и методы восстановления давления в среднем ухе уже испробованы и неэффективны.
БЕТ была произведена 4 пациентам (3 мужчин и 1 женщина) после полного оториноларингологического обследования, включающего осмотр, эндоскопию полости носа, тональную аудиометрию, тимпанометрию, тесты с глотком и выравниванием давления (Тойнби, Вальсальвы). Так как данный метод новый, всем пациентам предварительно выполняли ангиографию сонных артерий. Процедуру выполняли под наркозом. Использовали специальный катетер с 600 мкм баллоном (фирмы «Spiggle» и «Theis»). Катетер вводили под контролем эндоскопа через носоглоточное устье слуховой трубы на 2 см внутрь. Затем баллон правильно размещали в устье слуховой трубы и раздували давлением 10 барр в течение 2 мин (используя физиологический раствор). Затем раствор из баллона аспирировали и катетер удаляли. Никаких осложнений (кровотечений или повреждения слизистой оболочки) во время данной манипуляции не наблюдали. Период наблюдений после манипуляции составил 6 нед. Было отмечено улучшение слуха, уменьшение костно-воздушного интервала при тональной аудиометрии, нормализация тимпанометрической кривой (с первоначального В-типа на А-тип и с первоначального С-типа на А-тип). И хотя у этих пациентов был получен стойкий положительный результат в разрешении хронической дисфункции слуховой трубы, в этом направлении необходимы дальнейшие исследования с более длительным периодом наблюдений и большим количеством больных.
Период наблюдений после манипуляции составил 6 нед. Было отмечено улучшение слуха, уменьшение костно-воздушного интервала при тональной аудиометрии, нормализация тимпанометрической кривой (с первоначального В-типа на А-тип и с первоначального С-типа на А-тип). И хотя у этих пациентов был получен стойкий положительный результат в разрешении хронической дисфункции слуховой трубы, в этом направлении необходимы дальнейшие исследования с более длительным периодом наблюдений и большим количеством больных.
Перевод проф. И.В. Иванец, П.С. Иванец
Достоинства, недостатки и полное описание баллонной дилатации слуховой трубы
Баллонная дилатация слуховой трубы — эндоскопическая операция по устранению непроходимости акустического прохода. Такая процедура — радикальный метод, посредством которого устраняется хронический экссудативный отит.
Содержание статьи
Экссудативный отит
В результате наличия в слуховой трубе отеков и рубцов снижается вентиляция внутренней полости уха, нарушаются физиологические функции. Накопление жидкости создает давление внутри, что проявляется:
Накопление жидкости создает давление внутри, что проявляется:
- шумом в ушах;
- аутофонией;
- ухудшением слуха;
- ощущением постоянной заложенности;
- воспалительными процессами;
- головными болями.
Для постановки правильно диагноза используют:
- тональную аудиометрию;
- отомикроскопию;
- рентген;
- томографию височных костей;
- тимпанометрию;
- эндоскопию.
Нередко применяются такие методы консервативного лечения:
- в барабанной перепонке проделывается небольшое отверстие для снижения давления и других симптомов;
- установка шунта в барабанную перепонку.
Вышеперечисленные методики — временное устранение симптомов, так как из уха удаляется жидкость, которая со временем вновь скапливается. Специалисты рекомендуют проводить баллонную дилатацию слуховой трубы.
Процесс проведения
Дилатация — расширение, увеличение пространства внутри полого органа.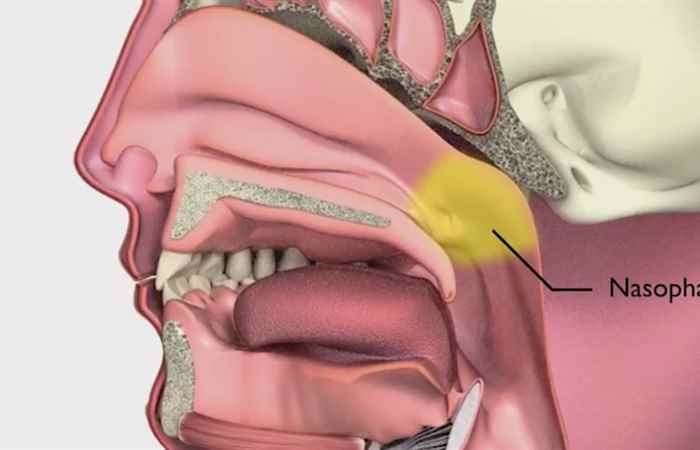 Таким способом проводят лечение сосудов или сердечных камер. Время проведения — 45 минут, выполняется под эндотрахеальной анестезией.
Таким способом проводят лечение сосудов или сердечных камер. Время проведения — 45 минут, выполняется под эндотрахеальной анестезией.
Эндоскоп с камерой вводится интраназально. В отверстие слуховой трубы под определенным углом вводят катетер с баллоном (металлический проводниковый). Емкость, наполненная физраствором (10 мл), расширяется, раздвигает стенки прохода. Баллон остается в неподвижном состоянии около двух минут. После этого его опорожняют и извлекают.
Пациент находится в медучреждении 2 дня, а повторные контрольные осмотры проводят через 1, 5, 6 и 12 месяцев после операции. Реабилитационный период не требует антибактериальной терапии. Назначаются назальные капли для нормализации дыхания и при необходимости обезболивающие препараты.
Противопоказания
Не рекомендуется методика в таких случаях:
- психические заболевания, синдром Дауна;
- аневризмы;
- врожденные мальформации;
- рубцы в устье трубы;
- сужение в костной части прохода.

Отзывы
После расширения хрящевой ткани акустического прохода с помощью баллонной дилатации 85% пациентов наблюдают практически моментальное улучшение слуха. Симптомы, сопровождающие экссудативный отит, постепенно ослабевают. Необходимости в повторном вмешательстве не возникает.
Записаться
Баллонная дилатация
Услуга оказывается в 5 клиниках – стоимость от 27 500 до 58 000 руб
Уролог 471 врач на сайте
Президент на Выставочной
Записаться
Медицинский офис ИНВИТРО в Орехово
Записаться
Психологический центр Искусство Гармонии
Записаться
Клиника красоты и здоровья IASO (ИАСО)
Записаться
Комарова Светлана Владимировна на Рабочей
Записаться
- Читайте также:
2211 07 июня 2016
Здоровье полости рта
Подготовка к осмотру врачом стоматологом-пародонтологом
22455 06 июня 2016
Здоровье полости рта
Подготовка к осмотру врачом пульмонологом
5623 29 мая 2016
Здоровье полости рта
Подготовка к полному осмотру врачом стоматологом
1243 19 июля 2017
Органы слуха
Отит: основные причины, симптомы, как лечить
1614 22 июня 2017
Органы слуха
Болит ухо: почему и что делать?
12150 02 июня 2016
Органы слуха
Подготовка к полному осмотру врачом сурдологом
13904 02 июня 2016
Органы слуха
Подготовка к полному осмотру врачом отоларингологом (ЛОРом)
3907 07 февраля 2016
Органы слуха
Баллонная дилатация слуховой трубы
1574 19 января 2016
Зрительная система
Упражнения при близорукости
1195 19 января 2016
Зрительная система
Коррекция близорукости
1166 19 января 2016
Зрительная система
Как избавиться от близорукости
6929 19 января 2016
Зрительная система
Протезирование глаза без удаления глазного яблока
1372 19 января 2016
Зрительная система
Расходящееся косоглазие
3092 19 января 2016
Зрительная система
Выбор очков от косоглазия
1614 19 января 2016
Зрительная система
Исправление косоглазия
Егорова Маргарита Юрьевна — Зам.
 главного врача ОН КЛИНИК на Таганской, руководитель договорного отдела, оториноларинголог, отзывы, запись на прием в ОН КЛИНИК
главного врача ОН КЛИНИК на Таганской, руководитель договорного отдела, оториноларинголог, отзывы, запись на прием в ОН КЛИНИКОтзыв о враче: Егорова Маргарита Юрьевна
Очень понравилось обслуживание. Врач расспросила обо всем по существу, внимательно осмотрела, вежливо и доброжелательно общалась. Рекомендации по лечению быстро помогли, спасибо!
Отзыв о враче: Егорова Маргарита Юрьевна
Спасибо огромное Егоровой М.Ю. за грамотный подход ко всем моим вопросам. Я очень доволен приемом. Очень интеллигентная женщина. Доктор с заботой провела осмотр, очень благодарен врачу!
Отзыв о враче: Егорова Маргарита Юрьевна
Уже несколько лет обращаюсь только к Маргарите Юрьевне и всем ее рекомендую. Проходила лечение у доктора, результатом довольна. Достойные назначения, правильные рекомендации, доктор всегда уделяем нужное время!
Проходила лечение у доктора, результатом довольна. Достойные назначения, правильные рекомендации, доктор всегда уделяем нужное время!
Отзыв о враче: Егорова Маргарита Юрьевна
Грамотный врач! Хорошо помогла в моей проблеме! Наконец обхожусь без капель, свободно дышу! Огромное спасибо!
Отзыв о враче: Егорова Маргарита Юрьевна
Врач компетентный. Ответила на все интересующие вопросы грамотно. Не было навязывания дополнительных услуг. Лечение мне помогло! Все отлично!
Отзыв о враче: Егорова Маргарита Юрьевна
От всей души выражаю благодарность Маргарите Юрьевне. Проходила у нее лечение, все отлично, понятно, удобно! Спасибо!
Отзыв о враче: Егорова Маргарита Юрьевна
Обращаюсь постоянно к этому специалисту: высокопрофессиональный и внимательный врач. Лечение всегда помогает, лишних препаратов и анализов не назначает.
Лечение всегда помогает, лишних препаратов и анализов не назначает.
Отзыв о враче: Егорова Маргарита Юрьевна
Не первый год обращаюсь к Маргарите Юрьевне. Очень грамотно доктор назначила подходящее лечение, иду уже на поправку! Спасибо!
Отзыв о враче: Егорова Маргарита Юрьевна
Хороший доктор, довольны лечением и результатом! Все четко объясняет, есть доверие к доктору! Очень радует, что есть доктор, к которому можно доверить свое здоровье!
Отзыв о враче: Егорова Маргарита Юрьевна
Внимательный персонал в клинике, тепло встретили, проводили до кабинета врача. Моему папе врач помогла, нашла причину и подобрала лечение.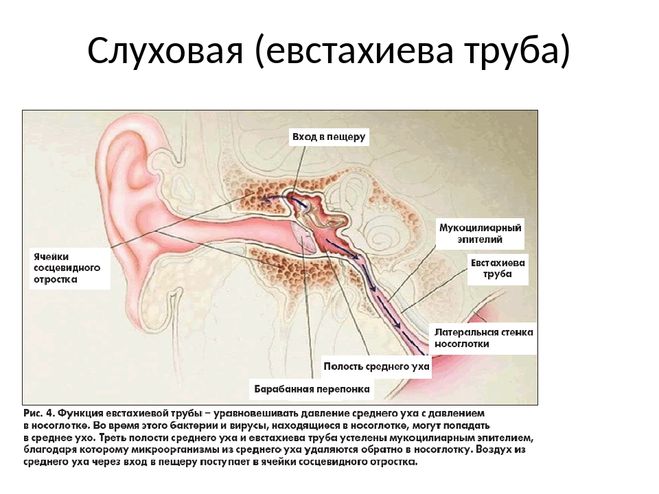 Мы остались очень довольны качеством оказанной услуги и в целом обслуживанием в клинике.
Мы остались очень довольны качеством оказанной услуги и в целом обслуживанием в клинике.
Отзыв о враче: Егорова Маргарита Юрьевна
Большое спасибо Маргарите Юрьевне! Она мне очень помогла, я оперативно вылечила под её руководством отит и синусит. Очень внимательный и деликатный врач, всё подробно объясняет. Очень приятно было приходить к ней на приёмы. Если в дальнейшем будут какие-то заболевания (надеюсь, что нет), буду обращаться только к ней. Спасибо большое!
Отзыв о враче: Егорова Маргарита Юрьевна
Врач профессионал своего дела. Дает понятные развернутые ответы на все вопросы, подробно расписывает и объясняет схему лечения и профилактики. Тактичная, доброжелательная, располагает к себе пациента.
Отзыв о враче: Егорова Маргарита Юрьевна
Отличные специалисты в клинике! Отдельное спасибо Егоровой Маргарите Юрьевне за ее профессионализм, терпение и внимательность! Уютная атмосфера и добродушие персонала заставляют меня к вам возвращаться снова и снова!
Отзыв о враче: Егорова Маргарита Юрьевна
Врач отзывчивая, она оказала мне содействие во всех организационных вопросах в клинике: в прохождении анализов, в получении необходимых справок.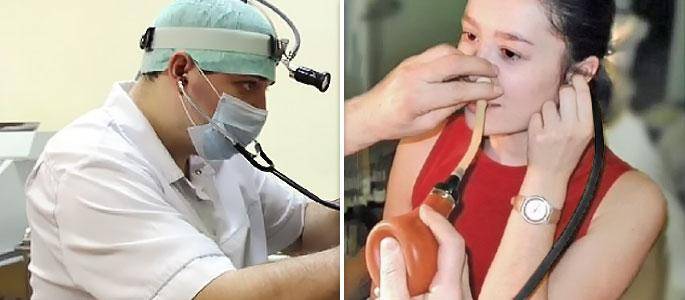 В буквальном смысле водила за руку. Я благодарна за быстрое и качественное обслуживание, внимание к моей персоне. Хочу отметить, что сама клиника очень красивая, понравились картины на всех этажах.
В буквальном смысле водила за руку. Я благодарна за быстрое и качественное обслуживание, внимание к моей персоне. Хочу отметить, что сама клиника очень красивая, понравились картины на всех этажах.
Отзыв о враче: Егорова Маргарита Юрьевна
Врач толковый, мне понравился ее подход. Без лишних назначений поставила верный диагноз и выписала эффективные препараты. На третий день лечения я уже была практически в порядке. Большое спасибо!
Отзыв о враче: Егорова Маргарита Юрьевна
Доктор просто супер профи! Настолько грамотный специалист, что в наши дни большая редкость. Внимательная, обходительная, настоящая умничка!
Отзыв о враче: Егорова Маргарита Юрьевна
Прошу озвучить мой благодарственный отзыв о работе ваших врачей: «Дорогие друзья! Мне представилась удивительная возможность высказать своё мне о работе медперсонала Клиники на ул. Воронцовская. Ваш пациент, я к счастью, без стажа! Но мне посчастливилось попасть на приёмы к чудесным врачам вашей Клиники.
Воронцовская. Ваш пациент, я к счастью, без стажа! Но мне посчастливилось попасть на приёмы к чудесным врачам вашей Клиники.
Отзыв о враче: Егорова Маргарита Юрьевна
Очень грамотный врач. Уделила мне достаточно времени. Назначила эффективное лечение, назначения помогли, в дальнейшем буду обращаться только к ней. Прием начался во время, врач ценит свое время и время пациента.
Отзыв о враче: Егорова Маргарита Юрьевна
Очень квалифицированный специалист, хожу на прием только к этому доктору. Маргарита Юрьевна внимательна к жалобам, профессионально выполняет все манипуляции, ответственно подходит к назначению лекарств. Рекомендую! Мне всегда помогает ее лечение. С уважением, Наталья
Отзыв о враче: Егорова Маргарита Юрьевна
На приеме была дважды, специалист оставила очень хорошее впечатление. Выслушала, осмотрела, дала дельные рекомендации. Я ,как только заболею, сразу начинается отит. Маргарита Юрьевна выписала хорошее лечение, за неделю я полностью вылечилась и также дала много советов, как предотвратить осложнение на ухо. Очень понравилось общение с доктором, много получила для себя полезной информации.
С уважением, Ксения
Выслушала, осмотрела, дала дельные рекомендации. Я ,как только заболею, сразу начинается отит. Маргарита Юрьевна выписала хорошее лечение, за неделю я полностью вылечилась и также дала много советов, как предотвратить осложнение на ухо. Очень понравилось общение с доктором, много получила для себя полезной информации.
С уважением, Ксения
Баллонная дилатация евстахиевой трубы: доказательный обзор серии случаев для тех, кто рассматривает возможность ее использования
Обзор
. 2013 Декабрь; 38 (6): 525-32.
doi: 10.1111/coa.12195.
Б. Дж. Миллер 1 , H A Elhassan
принадлежность
- 1 Медицинский колледж Университета Суонси, Суонси, Великобритания.
- PMID: 24188396
- DOI:
10.
 1111/коа.12195
1111/коа.12195
Обзор
B J Miller et al. Клин Отоларингол. 2013 Декабрь
. 2013 Декабрь; 38 (6): 525-32.
дои: 10.1111/coa.12195.
Авторы
Б. Дж. Миллер 1 , ХА Эльхассан
принадлежность
- 1 Медицинский колледж Университета Суонси, Суонси, Великобритания.
- PMID: 24188396
- DOI: 10.1111/coa.12195
Абстрактный
Фон: Дисфункция евстахиевой трубы распространена и связана с персистирующим заболеванием среднего уха.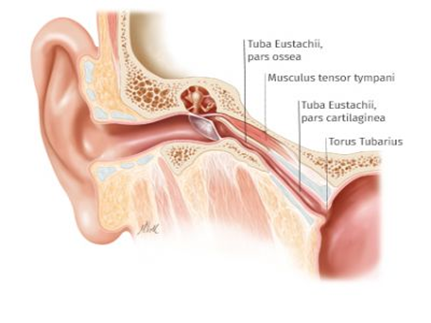 Недавние исследования предполагают перспективность баллонной дилатации евстахиевой трубы для изменения местной анатомии и физиологии, восстановления нормальной функции.
Недавние исследования предполагают перспективность баллонной дилатации евстахиевой трубы для изменения местной анатомии и физиологии, восстановления нормальной функции.
Цели: Был проведен литературный обзор результатов баллонной дилатации евстахиевой трубы с оценкой четырех критериев (тимпанометрия, данные отоскопии, Вальсальвы и субъективные симптомы). Результаты были разделены на краткосрочные (≤ 6 месяцев) и долгосрочные (> 6 месяцев). Частота и тяжесть осложнений были задокументированы. Мы также оценили стоимость, кривую обучения и необходимое обучение.
Стратегия поиска: Медлайн через PubMed проконсультировался со следующим поисковым запросом: «евстахиева труба» ИЛИ «слуховая труба» И «воздушный шар». Никаких ограничений на дату, тип или язык исследования не накладывалось. Неклинические исследования, опубликованные рефераты и очень небольшие исследования (<10 процедур) были исключены.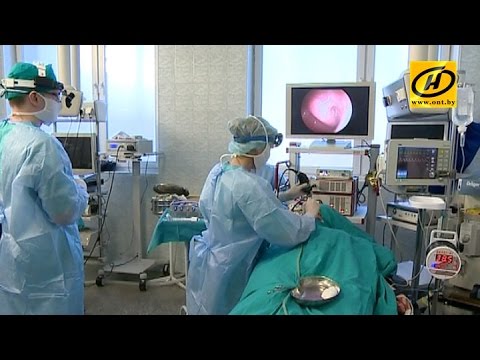
Полученные результаты: Наш поиск дал 24 результата и шесть серий случаев, пять из которых соответствовали критериям включения. Баллонная дилатация была выполнена на 375 евстахиевых трубах (235 пациентов) и в большинстве случаев продемонстрировала четкие краткосрочные (<6 месяцев) преимущества по всем зарегистрированным показателям результатов. 69 из 89 (78%) профилей тимпанограмм, зарегистрированных до операции как патологические (тип B/C/открытый), после операции разрешились в профили типа A. 40 из 46 (87%) результатов отоскопии, которые до операции считались патологическими (ретракция барабанной перепонки, перфорация или средний отит с выпотом), нормализовались после операции. Способность выполнять неизменно положительный маневр Вальсальвы улучшилась с 15 из 139.(11%) до 89 из 139 (64%) случаев после дилатации. В двух крупнейших исследованиях сообщалось о 210 и 100 процедурах и описывалось улучшение симптомов в 67% случаев через 2 месяца и 71% через 26,3 недели соответственно. Наблюдалась общая частота осложнений ≈ 3%, о серьезных нежелательных явлениях не сообщалось (0%). Стоимость и кривая обучения процедуре были сочтены приемлемыми.
Наблюдалась общая частота осложнений ≈ 3%, о серьезных нежелательных явлениях не сообщалось (0%). Стоимость и кривая обучения процедуре были сочтены приемлемыми.
Вывод: Баллонная дилатация евстахиевой трубы представляется безопасной, эффективной и доступной. Как и многие недавно внедренные методы, доказательства по-прежнему ограничены сериями неконтролируемых случаев, с разнородными методами сбора данных и отсутствием долгосрочных результатов. Тем не менее, краткосрочные данные дают многообещающие, последовательные результаты, основанные на объективных измерениях, и при избирательном использовании у пациентов, рефракционных к максимальной существующей терапии, баллонная дилатация представляет собой потенциально значительный прогресс.
© 2013 John Wiley & Sons Ltd.
Похожие статьи
Эффективность баллонной дилатации при лечении симптоматической дисфункции евстахиевой трубы: последующее исследование в течение одного года.

Xiong H, Liang M, Zhang Z, Xu Y, Ou Y, Chen S, Yang H, Zheng Y. Сюн Х. и др. Am J Отоларингол. 2016 март-апрель;37(2):99-102. doi: 10.1016/j.amjoto.2015.10.010. Epub 2015 11 ноября. Am J Отоларингол. 2016. PMID: 26954860
Баллонная дилатация хрящевой части евстахиевой трубы.
Силвола Дж., Кивекас И., По Д.С. Сильвола Дж. и др. Отоларингол Head Neck Surg. 2014 июль; 151 (1): 125-30. дои: 10.1177/0194599814529538. Epub 2014 4 апр. Отоларингол Head Neck Surg. 2014. PMID: 24705223
Баллонная дилатация евстахиевой трубы у взрослых пациентов с хронической дисфункцией расширительной трубы: ретроспективное когортное исследование.
Сатмис М.С., ван дер Торн М. Сатмис М.С. и др.
 Eur Arch Оториноларингол. 2018 февраль; 275(2):395-400. doi: 10.1007/s00405-017-4857-4. Epub 2017 29 декабря.
Eur Arch Оториноларингол. 2018.
PMID: 29285624
Eur Arch Оториноларингол. 2018 февраль; 275(2):395-400. doi: 10.1007/s00405-017-4857-4. Epub 2017 29 декабря.
Eur Arch Оториноларингол. 2018.
PMID: 29285624Лечение дисфункции евстахиевой трубы баллонной дилатацией: систематический обзор.
Huisman JML, Verdam FJ, Stegeman I, de Ru JA. Huisman JML и др. Ларингоскоп. 2018 Январь; 128 (1): 237-247. doi: 10.1002/lary.26800. Epub 2017 11 августа. Ларингоскоп. 2018. PMID: 28799657 Обзор.
Транстимпанальная баллонная дилатация евстахиевой трубы: систематический обзор.
Юфас Н., Патель Н. Юфас Н. и соавт. Ж Ларынгол Отол. 2016 май; 130(5):425-30. дои: 10.1017/S0022215116000918. Epub 2016 11 марта. Ж Ларынгол Отол. 2016. PMID: 26965576 Обзор.

Посмотреть все похожие статьи
Цитируется
Дисфункция евстахиевой трубы у детей: анатомические соображения и современные тенденции инвазивных терапевтических подходов.
Гулиумис А.К., Гкорпа М., Атанасопулос М., Атанасопулос И., Гифтопулос К. Гулиумис А.К. и соавт. Куреус. 2022 24 июля; 14 (7): e27193. doi: 10.7759/cureus.27193. электронная коллекция 2022 июль. Куреус. 2022. PMID: 36039214 Бесплатная статья ЧВК. Обзор.
Нейросенсорная тугоухость после баллонной дилатации евстахиевой трубы.
Тодт И., Оппель Ф., Зудхофф Х. Тодт I и др. Передний сург. 2021 5 марта; 8:615360. doi: 10.3389/fsurg.2021.615360. Электронная коллекция 2021. Передний сург.
 2021.
PMID: 33748180
Бесплатная статья ЧВК.
2021.
PMID: 33748180
Бесплатная статья ЧВК.Сравнительная оценка хряща евстахиевой трубы между здоровыми и больными ушами с помощью МРТ 3 Тесла.
Айдын Н., Сайлысой С., Адапынар Б., Арслантас Д. Айдын Н. и др. Пол Дж Радиол. 2020 15 октября; 85: e581-e585. doi: 10.5114/pjr.2020.99756. Электронная коллекция 2020. Пол Дж Радиол. 2020. PMID: 33204372 Бесплатная статья ЧВК.
Баллонная пластика евстахиевой трубы с помощью навигации при дилататорной дисфункции евстахиевой трубы.
Чой С.В., Ли С.Х., О С.Дж., Конг СК. Чой С.В. и соавт. Clin Exp Оториноларингол. 2020 ноябрь;13(4):389-395. doi: 10.21053/CEO.2019.01305. Эпаб 2020 12 мая. Clin Exp Оториноларингол. 2020. PMID: 32392639 Бесплатная статья ЧВК.

Баллонная дилатация евстахиевой трубы под местной анестезией: ретроспективный обзор.
Дин М. Дин М. World J Otorhinolaryngol Head Neck Surg. 2019 12 октября; 5 (3): 143-147. doi: 10.1016/j.wjorl.2019.08.001. Электронная коллекция 2019 Сентябрь. World J Otorhinolaryngol Head Neck Surg. 2019. PMID: 31750426 Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Баллонная дилатация евстахиевой трубы: систематический обзор и метаанализ результатов лечения
Метаанализ
. 2020 ноябрь;163(5):870-882.
дои: 10. 1177/0194599820924322.
Epub 2020 2 июня.
1177/0194599820924322.
Epub 2020 2 июня.
Михаэль Х Фрёлих 1 , Фонг Т Ле 1 , Шон А Нгуен 1 , Теодор Р. МакРакан 1 , Хабиб Г Ризк 1 , Тед А. Мейер 1
Принадлежности
принадлежность
- 1 Отделение отоларингологии-хирургии головы и шеи, Медицинский университет Южной Каролины, Чарльстон, Южная Каролина, США.
- PMID: 32482125
- DOI: 10.1177/0194599820924322
Мета-анализ
Michael H Froehlich et al. Отоларингол Head Neck Surg.
2020 ноябрь
Отоларингол Head Neck Surg.
2020 ноябрь
. 2020 ноябрь;163(5):870-882.
дои: 10.1177/0194599820924322. Epub 2020 2 июня.
Авторы
Михаэль Х Фрёлих 1 , Фонг Т Ле 1 , Шон А Нгуен 1 , Теодор Р. МакРакан 1 , Хабиб Г Ризк 1 , Тед А. Мейер 1
принадлежность
- 1 Отделение отоларингологии-хирургии головы и шеи, Медицинский университет Южной Каролины, Чарльстон, Южная Каролина, США.

- PMID: 32482125
- DOI: 10.1177/0194599820924322
Абстрактный
Задача: Изучить эффективность баллонной дилатации евстахиевой трубы для лечения дисфункции евстахиевой трубы.
Источники данных: PubMed, Scopus и Google Scholar.
Методы обзора: Систематический обзор баллонной дилатации евстахиевой трубы для лечения дисфункции евстахиевой трубы был проведен в соответствии с рекомендациями Предпочтительные элементы отчетности для систематических обзоров и метаанализа (PRISMA) для выявления рандомизированных контрольных испытаний, а также проспективных и ретроспективных исследований, опубликованных до 31 января 2019 г. . Мета-анализ пропорций оценивал баллы опросника дисфункции евстахиевой трубы (ETDQ7) из 7 пунктов, тимпанометрию, данные отоскопии и способность выполнять пробу Вальсальвы.
. Мета-анализ пропорций оценивал баллы опросника дисфункции евстахиевой трубы (ETDQ7) из 7 пунктов, тимпанометрию, данные отоскопии и способность выполнять пробу Вальсальвы.
Полученные результаты: Систематический обзор выявил 35 исследований. Двенадцать исследований были включены в метаанализ (448 пациентов). Средние баллы ETDQ7 снизились на 2,13 по сравнению с исходным уровнем до 6 недель (95% ДИ, от -3,02 до -1,24; P < 0,001). От исходного уровня до 6 недель у 53,0% пациентов наблюдалось улучшение тимпанограмм (9).0260 P < 0,001). В долгосрочной перспективе (3-12 месяцев) у 50,5% пациентов тимпанограммы улучшились по сравнению с исходным уровнем ( P < 0,001). Не было существенной разницы в доле улучшенных тимпанограмм через 6 недель по сравнению с долгосрочными ( P = 0,535). Нормальные отоскопические исследования на исходном уровне увеличились на 30,0% через 6 недель ( P < 0,001) и на 55,4% в долгосрочной перспективе ( P < 0,001). Доля пациентов, способных выполнить пробу Вальсальвы в долгосрочной перспективе, увеличилась на 67,8% по сравнению с исходным уровнем (9).0260 P < 0,001).
Доля пациентов, способных выполнить пробу Вальсальвы в долгосрочной перспективе, увеличилась на 67,8% по сравнению с исходным уровнем (9).0260 P < 0,001).
Вывод: Баллонная дилатация евстахиевой трубы, по-видимому, связана с улучшением субъективных и объективных показателей результатов лечения. Улучшение становится стабильным через 3–12 месяцев после дилатации. Пациентам с дисфункцией евстахиевой трубы, вероятно, будет полезна баллонная дилатация, особенно пациентам с лекарственно-резистентным заболеванием.
Ключевые слова: евстахиева труба; баллонная дилатация евстахиевой трубы; дисфункция евстахиевой трубы; метаанализ; систематический обзор.
Похожие статьи
Лечение дисфункции евстахиевой трубы баллонной дилатацией: систематический обзор.

Huisman JML, Verdam FJ, Stegeman I, de Ru JA. Huisman JML и др. Ларингоскоп. 2018 Январь; 128 (1): 237-247. doi: 10.1002/lary.26800. Epub 2017 11 августа. Ларингоскоп. 2018. PMID: 28799657 Обзор.
Баллонная дилатация дисфункции евстахиевой трубы: систематический обзор.
Хван С.И., Кок С., Уолтон Дж. Хван С.И. и др. Ж Ларынгол Отол. 2016 июль;130 Дополнение 4:S2-6. дои: 10.1017/S0022215116008252. Ж Ларынгол Отол. 2016. PMID: 27488333 Обзор.
Сравнение баллонной дилатации и лазерной пластики евстахиевой трубы у пациентов с дисфункцией евстахиевой трубы: метаанализ.
Ван Т.С., Линь К.Д., Ши Т.С., Чанг Х.К., Ван С.И., Цоу Я., Хуан Ч., Цай М.Х. Ван Т.С. и др.
 Отоларингол Head Neck Surg. 2018 Апрель; 158 (4): 617-626. дои: 10.1177/0194599817753609. Epub 2018 20 марта.
Отоларингол Head Neck Surg. 2018.
PMID: 29557245
Отоларингол Head Neck Surg. 2018 Апрель; 158 (4): 617-626. дои: 10.1177/0194599817753609. Epub 2018 20 марта.
Отоларингол Head Neck Surg. 2018.
PMID: 29557245Эффективность баллонной дилатации при лечении симптоматической дисфункции евстахиевой трубы: последующее исследование в течение одного года.
Xiong H, Liang M, Zhang Z, Xu Y, Ou Y, Chen S, Yang H, Zheng Y. Сюн Х. и др. Am J Отоларингол. 2016 март-апрель;37(2):99-102. doi: 10.1016/j.amjoto.2015.10.010. Epub 2015 11 ноября. Am J Отоларингол. 2016. PMID: 26954860
Баллонная дилатация евстахиевой трубы: доказательный обзор серии случаев для тех, кто рассматривает возможность ее использования.
Миллер Б.Дж., Эльхассан Х.А. Миллер Б.Дж. и др.
 Клин Отоларингол. 2013 Декабрь; 38 (6): 525-32. doi: 10.1111/coa.12195.
Клин Отоларингол. 2013.
PMID: 24188396
Обзор.
Клин Отоларингол. 2013 Декабрь; 38 (6): 525-32. doi: 10.1111/coa.12195.
Клин Отоларингол. 2013.
PMID: 24188396
Обзор.
Посмотреть все похожие статьи
Цитируется
Дисфункция евстахиевой трубы у детей: анатомические соображения и современные тенденции инвазивных терапевтических подходов.
Гулиумис А.К., Гкорпа М., Атанасопулос М., Атанасопулос И., Гифтопулос К. Гулиумис А.К. и соавт. Куреус. 2022 24 июля; 14 (7): e27193. doi: 10.7759/cureus.27193. Электронная коллекция 2022 июль. Куреус. 2022. PMID: 36039214 Бесплатная статья ЧВК. Обзор.
Прогностическая ценность Опросника дисфункции евстахиевой трубы-7 для выявления обструктивной дисфункции евстахиевой трубы: систематический обзор.

Андресен Н.С., Шэрон Д.Д., Ниман К.Л., Сил С.М., Уорд Б.К. Андресен Н.С. и соавт. Ларингоскоп Инвестиг Отоларингол. 2021 24 июня; 6 (4): 844-851. doi: 10.1002/lio2.606. Электронная коллекция 2021 авг. Ларингоскоп Инвестиг Отоларингол. 2021. PMID: 34401511 Бесплатная статья ЧВК. Обзор.
Типы публикаций
термины MeSH
Сообщения пациентов о результатах баллонной дилатации при дисфункции евстахиевой трубы с использованием опроса SNOT-22
1 Кафедра отоларингологии и хирургии головы и шеи, Нью-Йоркский университет, Лангон Хелс, Нью-Йорк, США
2 Отделение отоларингологии и хирургии головы и шеи, Northwell Health System, Нью-Йорк, США
Фон
Дисфункция евстахиевой трубы является распространенным заболеванием, которым страдает примерно 1% взрослого населения. Предыдущие исследования оценивали евстахиеву баллонную тубопластику с использованием тимпанометрии, способности выполнять пробу Вальсальвы и субъективное улучшение симптомов для измерения эффективности. В этом исследовании мы предлагаем использовать синусно-назальный тест исхода (SNOT-22) для измерения исходов после баллонной дилатации евстахиевой трубы, уделяя особое внимание симптомам, характерным для уха, в рамках опроса.
Предыдущие исследования оценивали евстахиеву баллонную тубопластику с использованием тимпанометрии, способности выполнять пробу Вальсальвы и субъективное улучшение симптомов для измерения эффективности. В этом исследовании мы предлагаем использовать синусно-назальный тест исхода (SNOT-22) для измерения исходов после баллонной дилатации евстахиевой трубы, уделяя особое внимание симптомам, характерным для уха, в рамках опроса.
Цель
Оценить исходы симптомов, характерных для уха, после баллонной дилатации евстахиевой трубы с использованием опросника SNOT-22.
Методы
Был проведен ретроспективный обзор карт всех пациентов, перенесших баллонную дилатацию евстахиевой трубы с февраля 2015 года по июнь 2017 года. Сравнивали среднюю разницу общих баллов, а также баллы симптомов, характерных для уха. Парные Т-тесты были проведены, чтобы оценить, было ли значительное улучшение симптомов. Оценки, характерные для уха, включали заложенность/хлопки в ушах, боль в ушах и головокружение.
Результаты
17 пациентов заполнили предоперационный и послеоперационный опросник SNOT-22. Средняя предоперационная оценка специфических для уха симптомов SNOT-22 составила 6,94. Послеоперационный балл составил 3,47 со средней разницей 3,47 (95% ДИ: 1,05–5,89; р = 0,0032). Средний дооперационный общий балл SNOT-22 составил 35, послеоперационный балл — 15,35 со средней разницей 19,65 (95% ДИ: 8,33–30,97; p = 0,0006).
Заключение
У пациентов наблюдается значительное улучшение показателей специфических для уха симптомов по шкале SNOT-22 после баллонной дилатации евстахиевой трубы.
Евстахиева труба, Баллонное расширение пазухи, Качество жизни, Заложенность уха, SNOT-22, Исходы операции, Система оценки синуса
Дисфункция евстахиевой трубы (ДЭТ) является распространенным заболеванием, поражающим примерно 1% взрослого населения [1]. Он поражает как детей, так и взрослых и может проявляться приглушенным слухом, заложенностью уха, болью, хлопками в ушах, шумом в ушах или проблемами с равновесием. Длительная дисфункция потенциально может привести к серьезным последствиям, включая потерю слуха, холестеатому и хронический гнойный средний отит [2,3]. К сожалению, ни одно лечение не показало стабильной эффективности в улучшении функции евстахиевой трубы [4]. Кроме того, исследования по фармакологическому лечению с помощью назальных стероидов, местных деконгестантов и комбинированных антигистаминных препаратов и эфедрина не продемонстрировали значительной эффективности [5]. Прямое хирургическое лечение ЭТД с использованием катетеризации евстахиевой трубы (ЭТ), дилатации бужей, стентирования и облитерации ЭТ имело ограниченный успех [6] и в основном от него отказались из соображений безопасности [7]. Некоторые небольшие когортные исследования продемонстрировали улучшение ETD после удаления воспаленной ткани с помощью лазеров и микродебридеров [8-10], хотя литература по этим процедурам противоречива [11].
Длительная дисфункция потенциально может привести к серьезным последствиям, включая потерю слуха, холестеатому и хронический гнойный средний отит [2,3]. К сожалению, ни одно лечение не показало стабильной эффективности в улучшении функции евстахиевой трубы [4]. Кроме того, исследования по фармакологическому лечению с помощью назальных стероидов, местных деконгестантов и комбинированных антигистаминных препаратов и эфедрина не продемонстрировали значительной эффективности [5]. Прямое хирургическое лечение ЭТД с использованием катетеризации евстахиевой трубы (ЭТ), дилатации бужей, стентирования и облитерации ЭТ имело ограниченный успех [6] и в основном от него отказались из соображений безопасности [7]. Некоторые небольшие когортные исследования продемонстрировали улучшение ETD после удаления воспаленной ткани с помощью лазеров и микродебридеров [8-10], хотя литература по этим процедурам противоречива [11].
Баллонная дилатация евстахиевой трубы (ETBD) является новым потенциальным решением для ETD. Большинство исследований, изучающих эффективность ETBD, имели небольшие размеры выборки и использовали тимпанометрию [12-14], способность выполнять пробу Вальсальвы [9,15,16] и субъективное улучшение симптомов в качестве показателей результата [12,17]. Результаты этих исследований были многообещающими: у значительного числа пациентов наблюдалось улучшение, а серьезных осложнений практически не было [12,18,19]. Недавно несколько исследований продемонстрировали значительные улучшения после ETBD с использованием Опросника дисфункции евстахиевой трубы-7 (ETDQ-7) [3,20,21], специфической оценки симптомов непроходимости евстахиевой трубы [22].
Большинство исследований, изучающих эффективность ETBD, имели небольшие размеры выборки и использовали тимпанометрию [12-14], способность выполнять пробу Вальсальвы [9,15,16] и субъективное улучшение симптомов в качестве показателей результата [12,17]. Результаты этих исследований были многообещающими: у значительного числа пациентов наблюдалось улучшение, а серьезных осложнений практически не было [12,18,19]. Недавно несколько исследований продемонстрировали значительные улучшения после ETBD с использованием Опросника дисфункции евстахиевой трубы-7 (ETDQ-7) [3,20,21], специфической оценки симптомов непроходимости евстахиевой трубы [22].
В этом исследовании мы предлагаем использовать синусно-назальный тест исхода (SNOT-22) для измерения результатов после баллонной дилатации евстахиевой трубы. SNOT-22 является валидированным показателем синоназальных симптомов и качества жизни [23]. Мы выбрали SNOT-22 для оценки ETDB из-за частой коморбидности ETD и синоназального заболевания [21] и включения показателей качества жизни в SNOT-22. Только в одном исследовании ранее анализировалась баллонная дилатация с использованием SNOT-22, где большинству пациентов одновременно выполнялась баллонная дилатация и эндоскопическая хирургия околоносовых пазух [21]. В настоящем исследовании с использованием SNOT-22 изучается эффективность ETBD и ее влияние на связанные симптомы и качество жизни.
Только в одном исследовании ранее анализировалась баллонная дилатация с использованием SNOT-22, где большинству пациентов одновременно выполнялась баллонная дилатация и эндоскопическая хирургия околоносовых пазух [21]. В настоящем исследовании с использованием SNOT-22 изучается эффективность ETBD и ее влияние на связанные симптомы и качество жизни.
Это исследование было одобрено Институциональным наблюдательным советом системы здравоохранения Northwell. Был проведен ретроспективный обзор ранее проспективно собранных данных. Данные собирались с февраля 2015 г. по ноябрь 2017 г. в одном учреждении для пациентов, перенесших евстахиеву баллонную дилатацию по поводу ЭТД. Хотя информация собиралась проспективно, ее первоначальная цель заключалась в улучшении клинической практики. Пациенты, не заполнившие предоперационную (pre-op) или послеоперационную (post-op) анкеты SNOT-22, были исключены. Регистрировались дооперационные и послеоперационные баллы SNOT-22, а также специфические для уха баллы SNOT-22 (боль в ухе, заложенность/хлопки в ухе, головокружение). Анализ данных проводился с использованием STATA 15. Парный t-критерий выполнялся для определения статистической значимости между дооперационными и послеоперационными показателями SNOT-22. Значение p менее 0,05 считалось статистически значимым.
Анализ данных проводился с использованием STATA 15. Парный t-критерий выполнялся для определения статистической значимости между дооперационными и послеоперационными показателями SNOT-22. Значение p менее 0,05 считалось статистически значимым.
В этой серии баллонирование евстахиевой трубы произошло во время функциональной эндоскопической хирургии околоносовых пазух. Во всех случаях перед операцией была проведена компьютерная томография придаточных пазух, чтобы оценить любые аномалии евстахиевой трубы или дополнительную патологию, которая иначе могла бы объяснить симптомы пациентов. После того, как эндоскопическая часть операции на носовых пазухах была завершена, носоглотка была визуализирована с помощью эндоскопа 0 градусов. Идентифицировали евстахиеву трубу. Система баллонной дилатации Acclarent (Acclarent, Inc; Ирвин, Калифорния; 2018 г.) использовалась для части операции ETBD. Фронтальный направитель на устройстве Acclarent использовался для доступа к отверстию евстахиевой трубы и продвигался к желтому маркеру (рис. 1). Наконечник был направлен латерально и в положении 10:00 справа и в положении 2:00 слева. Если встречалось какое-либо сопротивление или были какие-либо признаки кровотечения, баллон дальше не продвигали. После помещения в правильное положение баллон надували до давления 10 и удерживали в течение двух минут, а затем удаляли. После удаления баллона обращали внимание на прижигание любой гипертрофии аденоидов или любых синехий после предшествующей операции на аденоидах. Следует отметить, что это было использование не по прямому назначению фронтальной направляющей и проводной части устройства.
1). Наконечник был направлен латерально и в положении 10:00 справа и в положении 2:00 слева. Если встречалось какое-либо сопротивление или были какие-либо признаки кровотечения, баллон дальше не продвигали. После помещения в правильное положение баллон надували до давления 10 и удерживали в течение двух минут, а затем удаляли. После удаления баллона обращали внимание на прижигание любой гипертрофии аденоидов или любых синехий после предшествующей операции на аденоидах. Следует отметить, что это было использование не по прямому назначению фронтальной направляющей и проводной части устройства.
Рисунок 1: Предоперационные и послеоперационные оценки SNOT-22. Общий средний балл по SNOT-22 до операции составил 35, послеоперационный балл — 15,35, средняя разница — 19,65, 95 ДИ (8,33–30,97), р = 0,0006. Посмотреть рисунок 1
За период исследования евстахиеву баллонную дилатацию выполнили 33 пациентам. Из них семнадцать заполнили как предоперационные, так и послеоперационные анкеты SNOT-22. Четверо пациентов не заполнили ни предоперационную, ни послеоперационную анкету. Двенадцать пациентов заполнили только предоперационную анкету. Шестьдесят два процента пациентов были мужчинами, а средний возраст составлял 47 лет. У всех, кроме двух пациентов, наблюдалось снижение общего, а также специфического для уха симптома по шкале SNOT-22. Изменение показателей SNOT-22 колебалось от +5 до -45. Точно так же изменение оценки симптомов, характерных для уха, варьировалось от +2 до -10. Для тех, кто заполнил как дооперационный, так и послеоперационный опросники, средний дооперационный общий балл SNOT-22 составил 35, а послеоперационный балл — 15,35, со средней разницей, если 190,65 (95% ДИ: 8,33–30,97; p = 0,0006) (рис. 2). Точно так же средний показатель специфических для уха симптомов SNOT-22 до операции составил 6,94, а послеоперационный показатель — 3,47 со средней разницей 3,47 (95% ДИ: 1,05–5,89; p = 0,0032) (рис. 3). Даже когда для обзора были включены те, кто не заполнил послеоперационные анкеты, наблюдалось статистически значимое снижение показателя SNOT-22 между группами до и после операции.
Четверо пациентов не заполнили ни предоперационную, ни послеоперационную анкету. Двенадцать пациентов заполнили только предоперационную анкету. Шестьдесят два процента пациентов были мужчинами, а средний возраст составлял 47 лет. У всех, кроме двух пациентов, наблюдалось снижение общего, а также специфического для уха симптома по шкале SNOT-22. Изменение показателей SNOT-22 колебалось от +5 до -45. Точно так же изменение оценки симптомов, характерных для уха, варьировалось от +2 до -10. Для тех, кто заполнил как дооперационный, так и послеоперационный опросники, средний дооперационный общий балл SNOT-22 составил 35, а послеоперационный балл — 15,35, со средней разницей, если 190,65 (95% ДИ: 8,33–30,97; p = 0,0006) (рис. 2). Точно так же средний показатель специфических для уха симптомов SNOT-22 до операции составил 6,94, а послеоперационный показатель — 3,47 со средней разницей 3,47 (95% ДИ: 1,05–5,89; p = 0,0032) (рис. 3). Даже когда для обзора были включены те, кто не заполнил послеоперационные анкеты, наблюдалось статистически значимое снижение показателя SNOT-22 между группами до и после операции.
Рисунок 2. Средняя предоперационная оценка симптомов SNOT-22, специфичных для уха, составила 6,9.4, послеоперационный балл составил 3,47 при средней разнице 3,47 95 ДИ (1,05–5,89), р = 0,0032. Посмотреть рисунок 2
Рисунок 3: На этом рисунке показана техника, используемая для расширения евстахиевой трубы. Фронтальный направитель на устройстве Acclarent используется для доступа к отверстию евстахиевой трубы и продвигается к желтому маркеру. Посмотреть рисунок 3
Евстахиева труба (ЭТ) представляет собой сложное костно-хрящевое соединение между протимпаном и носоглоткой. ET защищает среднее ухо от источников болезней, вентилирует среднее ухо и помогает отводить выделения из среднего уха. Дисфункция евстахиевой трубы (ДЭТ) — это неспособность ЭТ адекватно выполнять эти функции. Точная функция и механизмы ЭТ и основные причины дисфункции сложны и до конца не изучены [4]. Несмотря на недавно предложенные рекомендации, в настоящее время не существует общепринятых диагностических критериев и определения ЭТД [24]. Тем не менее, он по-прежнему связан с широким использованием медицинских услуг, особенно в учреждениях первичной медико-санитарной помощи и отоларингологии, и, по оценкам, ежегодно составляет более 8 миллионов долларов расходов на здравоохранение [25]. Наше ограниченное понимание эпидемиологии ETD у взрослых затрудняет определение оптимальных вариантов лечения для этих пациентов [2].
Тем не менее, он по-прежнему связан с широким использованием медицинских услуг, особенно в учреждениях первичной медико-санитарной помощи и отоларингологии, и, по оценкам, ежегодно составляет более 8 миллионов долларов расходов на здравоохранение [25]. Наше ограниченное понимание эпидемиологии ETD у взрослых затрудняет определение оптимальных вариантов лечения для этих пациентов [2].
Баллонная дилатация евстахиевой трубы (ETBD), впервые описанная в 2010 году, представляет собой инновационный подход, предназначенный для лечения основной причины ETD. Это минимально инвазивное вмешательство направлено на расширение и открытие хрящевой части евстахиевой трубы [26]. В недавнем систематическом обзоре Luukkainen et al. предлагает многообещающие долгосрочные результаты баллонной пластики евстахиевой трубы (BET) в отношении улучшения общих субъективных симптомов, маневра Вальсальвы и отоскопических данных. Результаты с использованием тимпанометрии и тубоманометрии были менее обнадеживающими [27]. Тем не менее, относительно небольшая популяция в исследовании, короткое время наблюдения, а также значительная гетерогенность исследований в отношении показаний, продолжительности наблюдения и показателей результатов затрудняют прямое сравнение и окончательные выводы [26].
Тем не менее, относительно небольшая популяция в исследовании, короткое время наблюдения, а также значительная гетерогенность исследований в отношении показаний, продолжительности наблюдения и показателей результатов затрудняют прямое сравнение и окончательные выводы [26].
В этом исследовании пациенты сообщали о существенных симптомах, характерных для ЭТД, наряду с ринологическими жалобами во время предоперационных посещений. Поэтому во время эндоскопической хирургии околоносовых пазух для устранения этих симптомов было предложено лечение баллонной дилатацией (использование баллонного устройства Acclarent не по прямому назначению). Почти все пациенты отметили статистически значимое преимущество ETBD с точки зрения как общих, так и специфических для уха симптомов по шкале SNOT-22 соответственно. Авторы считают, что лечение сопутствующего заболевания носовых пазух может быть важным для этого типа популяции пациентов, поскольку заболевание носовых пазух может способствовать ЭТД. Наши результаты аналогичны результатам McCoul и соавт., которые также продемонстрировали значительное улучшение показателей SNOT-22 после ETBD [21].
Наши результаты аналогичны результатам McCoul и соавт., которые также продемонстрировали значительное улучшение показателей SNOT-22 после ETBD [21].
В этой серии в качестве основного критерия результата использовались баллы анкеты SNOT-22. В практике старшего автора (L.L.) стандартно предоставлять вопросник всем пациентам, которые сообщают о каких-либо симптомах потенциальной синусовой этиологии. SNOT-22 представляет собой сообщаемый пациентом показатель качества жизни при синоназальных нарушениях, характерный для конкретного заболевания. Он продемонстрировал высокую надежность, валидность и отзывчивость, и даже был переведен и повторно утвержден на нескольких языках [23]. Он также широко используется в ЛОР-клиниках и включает глобальные показатели качества жизни. В то время как новые попытки субъективной количественной оценки ETD были разработаны с использованием опросника дисфункции евстахиевой трубы из семи пунктов («ETDQ-7»), он оказался неадекватным для пациентов с непроходимостью евстахиевой трубы или пациентов с сопутствующим синоназальным заболеванием. таких как наша популяция пациентов. Кроме того, несколько исследований показали хорошую корреляцию между показателями ETDQ-7 и SNOT-22 в отношении симптомов ETD [21,28,29].]. Именно по этой причине в этом исследовании было решено рассмотреть показатели SNOT-22 для общего улучшения, а также баллы для конкретных ушей, чтобы обеспечить более целостное представление о болезненных процессах, с которыми сталкиваются эти пациенты, поскольку у большинства из них наблюдается совокупность симптомов, не только ЭТД.
таких как наша популяция пациентов. Кроме того, несколько исследований показали хорошую корреляцию между показателями ETDQ-7 и SNOT-22 в отношении симптомов ETD [21,28,29].]. Именно по этой причине в этом исследовании было решено рассмотреть показатели SNOT-22 для общего улучшения, а также баллы для конкретных ушей, чтобы обеспечить более целостное представление о болезненных процессах, с которыми сталкиваются эти пациенты, поскольку у большинства из них наблюдается совокупность симптомов, не только ЭТД.
Как и во всех ретроспективных обзорах, это исследование ограничено его дизайном. Отсутствие контрольной группы свидетельствует о необходимости дальнейших исследований по этому вопросу. Сопутствующая эндоскопическая хирургия околоносовых пазух может представлять смешанную переменную, которая объясняет послеоперационное улучшение. Кроме того, оптимальная мера успеха лечения после ETBD не определена. В предыдущих исследованиях использовались различные показатели результатов, что затрудняло сравнение наших результатов с результатами предыдущих исследований. Важно отметить, что ни у одного из наших пациентов не было сопутствующих процедур миринготомии и установки тимпаностомической трубки, которые в ретроспективе могут быть полезными в некоторых случаях. Кроме того, в этой популяции пациентов следует дифференцировать лежащую в основе ETD в результате расширенной евстахиевой трубы и функциональной заложенности/обструкции, чтобы предотвратить ненужное расширение и потенциальное ухудшение симптомов.
Важно отметить, что ни у одного из наших пациентов не было сопутствующих процедур миринготомии и установки тимпаностомической трубки, которые в ретроспективе могут быть полезными в некоторых случаях. Кроме того, в этой популяции пациентов следует дифференцировать лежащую в основе ETD в результате расширенной евстахиевой трубы и функциональной заложенности/обструкции, чтобы предотвратить ненужное расширение и потенциальное ухудшение симптомов.
В этом исследовании у пациентов наблюдалось значительное улучшение симптомов, характерных для уха, после баллонной дилатации евстахиевой трубы, что дополняет растущие доказательства потенциального улучшения качества жизни, получаемого от этой процедуры. Баллонная дилатация евстахиевой трубы предлагает потенциальную возможность лечения плохо изученного патологического процесса, который может значительно повлиять на качество жизни пациента.
Никто.
У авторов нет конфликтов интересов, которые следует раскрывать.
Это исследование не получило специального гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
У авторов нет конфликта интересов или финансирования, которые следует раскрывать. Все авторы внесли равный вклад в выполнение этого исследования.
- Браунинг Г.Г., Гейтхаус С. (1992) Распространенность заболевания среднего уха среди взрослого населения Великобритании. Clin Otolaryngol Allied Sci 17: 317-321.
- Vila PM, Thomas T, Liu C, Poe D, Shin JJ (2017) Бремя и эпидемиология дисфункции евстахиевой трубы у взрослых. Otolaryngol Head Neck Surg 156: 278-284.
- Poe D, Anand V, Dean M, Roberts WH, Stolovitzky JP, et al. (2018) Баллонная дилатация евстахиевой трубы при дилататорной дисфункции: рандомизированное контролируемое исследование. Ларингоскоп 128: 1200-1206.
- Ллевеллин А., Норман Г., Харден М., Коутсворт А., Кимберлинг Д. и др. (2014) Вмешательства при дисфункции евстахиевой трубы у взрослых: систематический обзор. Health Technol Asses 18: 1-180.
- Норман Г., Ллевеллин А., Харден М., Коутсворт А., Кимберлинг Д. и др.
 (2014)Систематический обзор ограниченной доказательной базы по лечению дисфункции евстахиевой трубы: оценка медицинских технологий. Клин Отоларингол 39: 6-21.
(2014)Систематический обзор ограниченной доказательной базы по лечению дисфункции евстахиевой трубы: оценка медицинских технологий. Клин Отоларингол 39: 6-21. - McCoul ED, Lucente FE, Anand VK (2011)Эволюция хирургии евстахиевой трубы. Ларингоскоп 121: 661-666.
- О’Коннор А. Ф., Ши Дж. Дж. (1981) Аутофония и заболоченная евстахиева труба. Ларингоскоп 91: 1427-1435.
- Джума М.Д., Джума М., Пазен Д., Седлмайер Б. (2012)Лазерная евстахиева тубопластика: оценка эффективности в барокамере. Отол Нейротол 33: 406-412.
- Ockermann T, Reineke U, Upile T, Ebmeyer J, Sudhoff HH (2010) Баллонная дилатация евстахиевой тубопластики: клиническое исследование. Ларингоскоп 120: 1411-1416.
- Poe DS, Grimmer JF, Metson R (2007)Лазерная евстахиева тубопластика: двухлетние результаты. Ларингоскоп 117: 231-237.
- Миллер Б.Дж., Джаафар М., Эльхассан Х.А. (2017)Лазерная пластика евстахиевой трубы при дисфункции евстахиевой трубы: обзор серии случаев.
 Eur Arch Otorhinolaryngol 274: 2381-2387.
Eur Arch Otorhinolaryngol 274: 2381-2387. - Gurtler N, Husner A, Flurin H (2015)Баллонная дилатация евстахиевой трубы: ранний анализ результатов. Отол Нейротол 36: 437-443.
- Catalano PJ, Jonnalagadda S, Yu VM (2012)Расширение евстахиевой трубы с помощью баллонного катетера: предварительное исследование. Отол Нейротол 33: 1549-1552.
- Юркевич Д., Бьен Д., Щигельский К., Кантор И. (2013)Клиническая оценка баллонной дилатации евстахиевой тубопластики при дисфункции евстахиевой трубы. Eur Arch Otorhinolaryngol 270: 1157-1160.
- Тиш М., Майер С., Майер Х. (2013)Расширение евстахиевой трубы с использованием баллонного катетера Билефельда: клинический опыт 320 вмешательств. HNO 61: 483-487.
- Schroder S, Reineke U, Lehmann M, Ebmeyer J, Sudhoff H (2013)Хроническая обструктивная дисфункция евстахиевой трубы у взрослых: долгосрочные результаты баллонной евстахиевой тубопластики. HNO 61: 142-151.
- Лян М., Чжэн И., Чжан З., Сюй Ю.
 , Цюй Ю. и др. (2014) Баллонное расширение евстахиевой трубы при заболеваниях, связанных с дисфункцией евстахиевой трубы. Лин Чунг Эр Би Ян Хоу То Цзин Вай Ке За Чжи 28: 1759-1761.
, Цюй Ю. и др. (2014) Баллонное расширение евстахиевой трубы при заболеваниях, связанных с дисфункцией евстахиевой трубы. Лин Чунг Эр Би Ян Хоу То Цзин Вай Ке За Чжи 28: 1759-1761. - Хванг С.Ю., Кок С., Уолтон Дж. (2016) Баллонная дилатация при дисфункции евстахиевой трубы: систематический обзор. Дж Ларингол Отол 130: S2-S6.
- Maier S, Tisch M, Maier H (2015)Баллонная дилатация евстахиевой трубы у детей с хронической обструктивной дисфункцией евстахиевой трубы. HNO 63: 686-688, 690-694, 696-697.
- Luukkainen V, Vnencak M, Aarnisalo AA, Jero J, Sinkkonen ST (2018)Удовлетворенность пациентов долгосрочными эффектами баллонной дилатации евстахиевой трубы обнадеживает. Acta Otolaryngol 138: 122-127.
- МакКоул Э.Д., Ананд В.К. (2012)Операция по расширению евстахиевой трубы баллоном. Международный форум по аллергии Rhinol 2: 191-198.
- МакКоул Э.Д., Ананд В.К., Христос П.Дж. (2012)Подтверждение клинической оценки дисфункции евстахиевой трубы: Опросник дисфункции евстахиевой трубы (ETDQ-7).
 Ларингоскоп 122: 1137-1141.
Ларингоскоп 122: 1137-1141. - Хопкинс С., Джиллетт С., Слэк Р., Лунд В.Дж., Браун Дж.П. (2009) Психометрическая достоверность синоназального теста из 22 пунктов. Клин Отоларингол 34: 447-454.
- Schilder AGM, Bhutta MG, Butler CC, Holy C, Levine LH, et al. (2015) Дисфункция евстахиевой трубы: Консенсус по определению, типам, клиническим проявлениям и диагностике. Клин Отоларингол 40: 407-411.
- McCoul ED, Weinreich HM, Mulder H, Man LX, Schulz K, et al. (2019)Использование медицинских услуг и схемы назначения при дисфункции евстахиевой трубы у взрослых. Отоларингол Head Neck Surg 160: 1071-1080.
- Huisman JML, Verdam FJ, Stegeman I, de Ru JA (2017) Лечение дисфункции евстахиевой трубы с помощью баллонной дилатации: систематический обзор. Ларингоскоп 128: 237-247.
- Luukkainen V, Kivekas I, Silvola J, Jero J, Sinkkonen ST (2018) Баллонная евстахиева тубопластика: систематический обзор долгосрочных результатов и предлагаемых показаний.
 J Int Adv Otol 14: 112-126.
J Int Adv Otol 14: 112-126. - Marino MJ, Ling LC, Yao WC, Luong A, Citardi MJ (2017)Симптомы дисфункции евстахиевой трубы у пациентов, лечившихся в клинике третичной ринологии. Международный форум по аллергии Rhinol 7: 1135-1139.
- Тангбумрунгтам Н., Патель В.С., Тамбу А., Патель З.М., Наяк Дж.В. и др. (2018) Распространенность симптомов дисфункции евстахиевой трубы у пациентов с хроническим риносинуситом. Международный форум по аллергии Rhinol 8: 620-623.
Тауфик З.М., Гордон С.А., Ротсайдс Дж.М., Оливер Дж.Р., Либераторе Л.А. (2020) Пациент сообщил о результатах баллонной дилатации дисфункции евстахиевой трубы с использованием опроса SNOT-22. J Отоларингол Ринол 6:071. doi.org/10.23937/2572-4193.1510071
Эффективность и безопасность баллонной дилатации евстахиевой трубы у детей: систематический обзор и метаанализ
ScienceDirectРегистрацияВойти
Посмотреть PDF
- Доступ через Ваше учреждение
Том 154, март 2022, 111048
https://doi. org/10.1016/J.IJPORL.2022.111048GNGE и содержимое
org/10.1016/J.IJPORL.2022.111048GNGE и содержимое
9.10014 -anpun. является распространенным заболеванием, которое может привести к среднему отиту с выпотом, потерей слуха и задержкой развития у детей. Мы стремились определить эффективность и безопасность баллонной дилатации евстахиевой трубы (БДЭТ) у детей.
Источники данных
Оригинальные исследования BDET у детей были обнаружены в PubMed, Embase, Web of Science, Cochrane, Clinicaltrials.gov и CINAHL .
Методы
Результаты эффективности включали аудиометрические данные и нежелательные явления, которые были обобщены для каждого исследования.
Результаты
Было включено семь статей с участием 408 детей со средним возрастом 9,9 лет (95% ДИ 8,8, 11,1) и средним периодом наблюдения 19,2 месяца (95% ДИ 15, 23). Тимпанограммы типа В снизились после BDET с 64,2% (95% ДИ 53,3, 73,8) до 16,1% (95% ДИ 8,5, 28,4). Воздушно-костный зазор (ABG) уменьшился после BDET в среднем с 25,3 дБ (95% ДИ 18,9, 31,6) до 10,2 дБ (95% ДИ 8,9, 11,5). Совокупная оценка нежелательных явлений после BDET составила 5,1% (95% ДИ 3,2, 8,1), большинство из которых представляли собой самокупирующиеся носовые кровотечения без сообщений о серьезных нежелательных явлениях. В трех исследованиях BDET сравнивали с введением вентиляционной трубки; анализ послеоперационной ABG показал большее снижение в группе BDET (средняя разница -6,4 дБ; 95% ДИ -9,8, -3,1; p = 0,002 ).
Совокупная оценка нежелательных явлений после BDET составила 5,1% (95% ДИ 3,2, 8,1), большинство из которых представляли собой самокупирующиеся носовые кровотечения без сообщений о серьезных нежелательных явлениях. В трех исследованиях BDET сравнивали с введением вентиляционной трубки; анализ послеоперационной ABG показал большее снижение в группе BDET (средняя разница -6,4 дБ; 95% ДИ -9,8, -3,1; p = 0,002 ).
Заключение
Несмотря на отсутствие проспективных рандомизированных контролируемых исследований, BDET ± установка тимпаностомической трубки может давать результаты, сравнимые с установкой тимпаностомической трубки при лечении среднего отита с выпотом у детей. Большинство детей, подвергающихся этой процедуре, — это дети с резистентным заболеванием. Процедура безопасна, наиболее частым осложнением является носовое кровотечение.
Согласно клиническому консенсусу, опубликованному в 2016 г., евстахиева труба (ЭТ) выполняет три основные функции: (1) выравнивание давления и вентиляция среднего уха, (2) мукоцилиарный клиренс выделений из среднего уха и, (3 ) Защита среднего уха от звуков, возбудителей и выделений из носоглотки [1]. Любое заболевание, приводящее к неспособности ET выполнять свою функцию, называется дисфункцией евстахиевой трубы (ETD). ETD имеет несколько проявлений, начиная от обструктивной ETD (OETD) до патологической ETD. OETD может вызвать патологию среднего уха, так как недостаточность вышеперечисленных функций может привести к развитию острого среднего отита или хронического среднего отита с выпотом [1].
Любое заболевание, приводящее к неспособности ET выполнять свою функцию, называется дисфункцией евстахиевой трубы (ETD). ETD имеет несколько проявлений, начиная от обструктивной ETD (OETD) до патологической ETD. OETD может вызвать патологию среднего уха, так как недостаточность вышеперечисленных функций может привести к развитию острого среднего отита или хронического среднего отита с выпотом [1].
Средний отит с выпотом определяется как наличие жидкости в среднем ухе без признаков или симптомов острой ушной инфекции, которая может возникнуть из-за OETD. OME распространен среди детей, так как 90% детей имеют OME до школьного возраста с несколькими эпизодами в год [2]. В то время как до 74% ОМЭ разрешаются спонтанно в течение 3 месяцев, частота рецидивов и хронических заболеваний высока, достигая 40% и 25% соответственно [3]. Наличие жидкости в среднем ухе может привести к дискомфорту в ухе или кондуктивной тугоухости. Эта кондуктивная тугоухость, в свою очередь, может повлиять на успеваемость в школе или привести к поведенческим проблемам [4]. Наконец, OETD может привести к ретракции барабанной перепонки с отрицательным давлением, что в тяжелых случаях приводит к холестеатоме. 9[5]. Эти методы направлены на аэрацию среднего уха до тех пор, пока ребенок не созреет и не разовьется нормальная функция евстахиевой трубы [6]. Хотя он был эффективен в улучшении слуха и уменьшении распространенности выпота в среднем ухе, улучшение длится только до тех пор, пока труба остается на месте или пока функция евстахиевой трубы не нормализуется [7]. Сообщается, что частота рецидивов ОМЭ после установки вентиляционной трубки составляет примерно 15–20% [8,9].]. Детям старшего возраста и подросткам может быть предоставлена только возможность установки дополнительных вентиляционных трубок для решения проблемы их продолжающегося OETD и хронического OME.
Наконец, OETD может привести к ретракции барабанной перепонки с отрицательным давлением, что в тяжелых случаях приводит к холестеатоме. 9[5]. Эти методы направлены на аэрацию среднего уха до тех пор, пока ребенок не созреет и не разовьется нормальная функция евстахиевой трубы [6]. Хотя он был эффективен в улучшении слуха и уменьшении распространенности выпота в среднем ухе, улучшение длится только до тех пор, пока труба остается на месте или пока функция евстахиевой трубы не нормализуется [7]. Сообщается, что частота рецидивов ОМЭ после установки вентиляционной трубки составляет примерно 15–20% [8,9].]. Детям старшего возраста и подросткам может быть предоставлена только возможность установки дополнительных вентиляционных трубок для решения проблемы их продолжающегося OETD и хронического OME.
Баллонная дилатация евстахиевой трубы (БДЭТ) была внедрена для лечения OETD у взрослых с эффективными результатами в проспективных исследованиях [10] и рандомизированных контролируемых исследованиях [11]. В недавнем консенсусном заявлении Американской академии отоларингологии — хирургии головы и шеи были обобщены доказательства BDET у взрослого населения [12]; однако доказательства использования BDET у детей официально не оценивались. Целью этого мета-анализа является оценка убедительности доказательств эффективности и безопасности BDET ± размещение тимпаностомической трубки при лечении OETD у детей и сравнение его с обычным методом только тимпаностомии.
В недавнем консенсусном заявлении Американской академии отоларингологии — хирургии головы и шеи были обобщены доказательства BDET у взрослого населения [12]; однако доказательства использования BDET у детей официально не оценивались. Целью этого мета-анализа является оценка убедительности доказательств эффективности и безопасности BDET ± размещение тимпаностомической трубки при лечении OETD у детей и сравнение его с обычным методом только тимпаностомии.
Фрагменты разделов
Всесторонний поиск литературы был проведен в соответствии с рекомендациями по предпочтительным элементам отчетности для систематических обзоров и метаанализов (PRISMA) с использованием PubMed, Embase, Web of Science, Cochrane, Clinicaltrials.gov и CINAHL [13]. Поиск включал следующие термины («слуховая труба» ИЛИ «евстахиева труба» ИЛИ «фарингобарабанная труба» ИЛИ «tuba Audiva») И («дилатация» ИЛИ «баллонная дилатация» ИЛИ «сальпингопластика» ИЛИ «дилатация» ИЛИ «баллонная дилатация» ИЛИ «тубопластика» ИЛИ «СТАВКА») Это
Блок-схема, описывающая результаты поиска по систематическому обзору, представлена на рис. 1. Поиск дал 1247 записей. После проверки по заголовкам и аннотациям мы нашли 99 статей, подходящих для полнотекстовой проверки. Для количественной оценки было включено семь исследований с участием 408 пациентов.
1. Поиск дал 1247 записей. После проверки по заголовкам и аннотациям мы нашли 99 статей, подходящих для полнотекстовой проверки. Для количественной оценки было включено семь исследований с участием 408 пациентов.
Это первый метаанализ, оценивающий эффективность BDET у детей. BDET использовался у взрослых в качестве лечения OETD с многочисленными клиническими испытаниями, доказывающими его эффективность и безопасность [11,19].], а также метаанализ, демонстрирующий роль OETD в управлении у взрослых [20]. Баллонная дилатация у детей была впервые описана Maier et al. которые показали улучшение симптомов у 80% детей, у которых предыдущая традиционная терапия оказалась неэффективной [21]. Тем не менее, имеются ограниченные данные
Несмотря на отсутствие проспективных рандомизированных контролируемых исследований, BDET ± установка тимпаностомической трубки может давать результаты, которые сопоставимы, если не превосходят только установку тимпаностомической трубки при лечении хронического среднего отита с выпотом в педиатрической популяции. . Большинство детей, подвергающихся этой процедуре, — это дети с резистентным заболеванием. Процедура была безопасной, серьезных побочных эффектов не наблюдалось, наиболее частым осложнением было носовое кровотечение. Будущее проспективное рандомизированное контролируемое исследование
. Большинство детей, подвергающихся этой процедуре, — это дети с резистентным заболеванием. Процедура была безопасной, серьезных побочных эффектов не наблюдалось, наиболее частым осложнением было носовое кровотечение. Будущее проспективное рандомизированное контролируемое исследование
Нет.
Мохамед А. Абуейша: Концепция и проектирование, сбор данных, анализ и интерпретация данных; написание оригинального проекта. Abdallah S. Attia: Сбор и интерпретация данных, написание исходного проекта. Эдвард Д. МакКоул: Концепция и дизайн, Надзор, Написание – проверка и редактирование. Джон Картер: Концепция и дизайн, Надзор, Написание – обзор и редактирование.
Отсутствие конфликта интересов.
Ссылки (35)
- R. DerSimonian et al.
Метаанализ клинических исследований
Контр. клин. Испытания
(сентябрь 1986 г.)
- H. Yaman et al.

Средний отит с выпотом: рецидив после экструзии тимпаностомической трубки
Int. Дж. Педиатр. Оториноларингол.
(март 2010 г.)
- C.N.M. Брауэр и др.
Качество жизни, связанное со здоровьем, у детей со средним отитом
Междунар. Дж. Педиатр. Оториноларингол.
(2005)
- А. Г. Шильдер и др.
Дисфункция евстахиевой трубы: консенсус по определению, типам, клиническим проявлениям и диагностике
Clin. Отоларингол.
(октябрь 2015 г.)
- M. Tos
Эпидемиология и естественное течение секреторного отита
Am. Дж. Отол .(октябрь 1984 г.)
- Р.М. Розенфельд и др.
Естественное течение нелеченого среднего отита
Ларингоскоп
(2003)
- R.M. Розенфельд и др.
Клинические рекомендации: средний отит с выпотом (Обновление)
Отоларингол.
 Хирургия головы и шеи.
Хирургия головы и шеи.(февраль 2016 г.)
- Т. Т. Юнг и др.
Панель 8: осложнения и последствия
Отоларингол. Хирургия головы и шеи.
(апрель 2013 г.)
- Г.Г. Браунинг и др.
Втулки (вентиляционные трубки) для лечения потери слуха, связанной со средним отитом с выпотом у детей
Cochrane Database Syst. Ред.
(6 октября 2010 г.)
- P. Huyett et al.
Установка второй тимпаностомической трубки у детей с рецидивирующим острым средним отитом
Ларингоскоп
(июнь 2018 г.) МакКоул и др.
Баллонная дилатация евстахиевой трубы
Int Forum Allergy Rhinol
(май-июнь 2012 г.)
- D. Poe et al.
Баллонная дилатация евстахиевой трубы при дилатационной дисфункции: рандомизированное контролируемое исследование
Ларингоскоп
(май 2018 г.
 ) Туччи и др.
) Туччи и др. Клинический консенсус: баллонная дилатация евстахиевой трубы
Отоларингол. Хирургия головы и шеи.
(июль 2019 г.)
- MJ Page и др.
Заявление PRISMA 2020: обновленное руководство по подготовке систематических обзоров
Методологический указатель для нерандомизированных исследований (MINORS): разработка и проверка нового инструмента
ANZ J. Surg.
(2003)
- М. Боренштейн и др.
(2013)
- Дж. Тойвонен и др.
Баллонная дилатация при обструктивной дисфункции евстахиевой трубы у детей
Отол. Нейротол.
(2021)
Research article
Hospital training and preparedness of parents and carers in paediatric tracheostomy care: A mixed methods study
International Journal of Pediatric Otorhinolaryngology, Volume 154, 2022, Article 111058
Within В Соединенном Королевстве большая часть педиатрической трахеостомической помощи осуществляется родителями и опекунами на дому.
 Чтобы облегчить это, различные специалисты в области здравоохранения проводят обширное стационарное обучение. Наша цель состояла в том, чтобы оценить восприятие этого процесса лицами, осуществляющими уход, и выделить области, в которых мы можем улучшить наши услуги и обучение других медицинских работников, оказывающих помощь при трахеостомии у детей.
Чтобы облегчить это, различные специалисты в области здравоохранения проводят обширное стационарное обучение. Наша цель состояла в том, чтобы оценить восприятие этого процесса лицами, осуществляющими уход, и выделить области, в которых мы можем улучшить наши услуги и обучение других медицинских работников, оказывающих помощь при трахеостомии у детей.Принят смешанный метод. На этапе I качественные данные пяти полуструктурированных интервью с лицами, осуществляющими уход за детьми с трахеостомой, были тематически проанализированы и впоследствии использованы для разработки вопросника. На этапе II пилотный вопросник был распространен по телефону, электронной или обычной почте среди всех подходящих лиц, осуществляющих уход, прошедших обучение трахеостомии в GOSH за последние три года (n = 92). Качественные и количественные данные были проанализированы с использованием тематического анализа и описательной статистики соответственно.
Было получено 35 заполненных вопросников (коэффициент ответов 38%).
 В целом участники были очень довольны проведенным обучением (средний балл 8,42 по шкале от 1 (самый низкий) до 10 (самый высокий)). Области, требующие улучшения, были определены опекуном: обучение опекунов до трахеостомии; подготовка к чрезвычайным ситуациям и осложнениям; наблюдение и обучение после выписки из больницы; расписание тренировок; эмоциональная поддержка; и поддержка со стороны местных медицинских бригад. Эти результаты привели к многочисленным последующим вмешательствам для дальнейшего улучшения программы обучения лиц, осуществляющих уход, включая обучающие видео, предоставление психологической помощи по запросу и усиление обучения в сообществе.
В целом участники были очень довольны проведенным обучением (средний балл 8,42 по шкале от 1 (самый низкий) до 10 (самый высокий)). Области, требующие улучшения, были определены опекуном: обучение опекунов до трахеостомии; подготовка к чрезвычайным ситуациям и осложнениям; наблюдение и обучение после выписки из больницы; расписание тренировок; эмоциональная поддержка; и поддержка со стороны местных медицинских бригад. Эти результаты привели к многочисленным последующим вмешательствам для дальнейшего улучшения программы обучения лиц, осуществляющих уход, включая обучающие видео, предоставление психологической помощи по запросу и усиление обучения в сообществе.Хотя оценка службы выявила высокую степень удовлетворенности участников обучением сиделок на дому в целом, углубленный анализ опыта лиц, осуществляющих уход, выявил общие темы в службе обучения трахеостомии, где дальнейшая поддержка была бы полезной. Сосредоточение внимания на потребностях в обучении, ориентированное на лиц, осуществляющих уход, а не на специалистов в области здравоохранения, позволит в будущем направить внимание на области потребностей, которые сами лица, осуществляющие уход, определяют как важные для улучшения программы обучения трахеостомии.

Исследовательская статья
Могут ли опросники сна предсказать исход аденотонзиллэктомии у детей с нарушением дыхания во сне?
Международный журнал детской оториноларингологии, том 153, 2022 г., статья 111001
Аденотонзиллярная гипертрофия является основной причиной нарушений дыхания во сне у детей (SDB), а аденотонзиллэктомия (TA) является наиболее распространенным методом лечения. Полисомнографию (ПСГ) для диагностики SDB часто трудно получить, поскольку отоларингологи обычно полагаются на анамнез и результаты обследования при рекомендации ТА. Анкеты, оценивающие качество жизни (КЖ), могут помочь отоларингологам в принятии решений.
Изучить изменения в инструментарии качества жизни после ТА для SDB у детей в возрасте от 3 до 15 лет с целью определения того, является ли Детский опросник сна (PSQ) или синдром обструктивного апноэ во сне −18 (OSA-18) лучшим предиктором исхода после ТА .
Качество жизни оценивали с помощью OSA-18, PSQ и Педиатрического опросника качества жизни™ (PedsQL™).
 Четыре группы были набраны из трех исследовательских баз данных: с SDB, рецидивирующим тонзиллитом (RT), SDB и RT или без заболевания (контроль). Дети либо получали ТА, либо находились под наблюдением. Опросники QoL проводились при наборе и через 3 месяца. Надежность ретестов оценивали с использованием графиков Бланда-Альтмана. Оценки до вмешательства были нанесены на график в зависимости от изменений в оценках с заранее установленными пороговыми значениями и пороговыми значениями, указанными изменчивостью контрольной группы.
Четыре группы были набраны из трех исследовательских баз данных: с SDB, рецидивирующим тонзиллитом (RT), SDB и RT или без заболевания (контроль). Дети либо получали ТА, либо находились под наблюдением. Опросники QoL проводились при наборе и через 3 месяца. Надежность ретестов оценивали с использованием графиков Бланда-Альтмана. Оценки до вмешательства были нанесены на график в зависимости от изменений в оценках с заранее установленными пороговыми значениями и пороговыми значениями, указанными изменчивостью контрольной группы.Было 120 детей, 25 не подвергались вмешательству и 19 были контрольной группой. Все анкеты продемонстрировали ретестовую надежность с течением времени. Используя распределение баллов в контрольной группе, мы оценили 95-й процентиль, чтобы переопределить пороговое значение для OSA-18 (снижение с 60 до 46) и PSQ (без изменений с 0,33). Более высокие предоперационные баллы предсказывали большее снижение после ТА, при этом ОАС-18 был наиболее последовательным предиктором изменения качества жизни.
 PSQ классифицировал 86,8% детей, перенесших ТА выше порогового значения 0,33; тогда как OSA-18 классифицировал на 73,7% выше порогового значения 46. Из них 71,2% и 87,5% показали улучшение после ТА соответственно. Использование 95% доверительный интервал для изменения в контрольной группе для определения «значимого» изменения в баллах, дети с баллами OSA-18> 46 имели 93% шанс значимого улучшения, тогда как баллы PSQ> 0,33 были связаны с 80% вероятностью значимого улучшения.
PSQ классифицировал 86,8% детей, перенесших ТА выше порогового значения 0,33; тогда как OSA-18 классифицировал на 73,7% выше порогового значения 46. Из них 71,2% и 87,5% показали улучшение после ТА соответственно. Использование 95% доверительный интервал для изменения в контрольной группе для определения «значимого» изменения в баллах, дети с баллами OSA-18> 46 имели 93% шанс значимого улучшения, тогда как баллы PSQ> 0,33 были связаны с 80% вероятностью значимого улучшения.OSA-18 является лучшим предиктором улучшения качества жизни, чем PSQ для TA у детей с SDB. Мы предлагаем новую пороговую оценку (>46) для OSA-18. Это может помочь отоларингологу в принятии решения при оценке ребенка с SDB.
Исследовательская статья
Вторичная хирургия неудовлетворительной ушной раковины после реконструкции ушной раковины
Международный журнал детской оториноларингологии, том 154, 2022 г., статья 111043 реконструкция ушной раковины. Однако сообщений об оперативных методах лечения случаев с неудовлетворительными результатами после реконструкции ушной раковины с использованием аутологичного реберного хряща недостаточно.
 Здесь мы обобщили случаи повторного лечения плохой морфологии уха у пациентов, перенесших реконструкцию ушной раковины в нашем отделении в течение 5 лет, и обсудили другие методы.
Здесь мы обобщили случаи повторного лечения плохой морфологии уха у пациентов, перенесших реконструкцию ушной раковины в нашем отделении в течение 5 лет, и обсудили другие методы.В период с сентября 2014 г. по сентябрь 2019 г. было пролечено 24 уха 24 пациентов с неудовлетворительной морфологией, неудовлетворительными макроскопическими характеристиками и анатомическими структурами, а также неудовлетворительными результатами локальной пластики после реконструктивных операций на ушной раковине. Пациенты были разделены на следующие три группы: 1-й тип (9 ушей) — с интактной и достаточной облысением кожи в области сосцевидного отростка за реконструированным ухом; тип 2 (7 ушей) с интактной, но недостаточной, безволосой кожей в области сосцевидного отростка за реконструированным ухом; 3-й тип (8 ушей) — безволосая кожа в области сосцевидного отростка за реконструированным ухом с нарушением целостности кожи.
Двадцать два (91,6%) пациента успешно завершили хирургическое лечение и выздоровели; у одного наблюдалось замедленное заживление раны, а у другого развились гипертрофические рубцы в месте разреза через 3 месяца после операции.
 Все пациенты наблюдались в течение 0,5–4 (в среднем 2,8) года. Макроструктура реконструированного уха после ревизии была стабильной и значительно улучшилась с точки зрения морфологии и структуры.
Все пациенты наблюдались в течение 0,5–4 (в среднем 2,8) года. Макроструктура реконструированного уха после ревизии была стабильной и значительно улучшилась с точки зрения морфологии и структуры.У пациентов с неудовлетворительными результатами после реконструкции ушной раковины подходящая техника ревизионной операции должна учитывать состояние мягких тканей реконструированного уха для получения удовлетворительных результатов.
Исследовательская статья
Клинические предикторы инвазивного грибкового риносинусита в педиатрической больнице третичного уровня
Международный журнал детской оториноларингологии, том 155, 2022 г., статья 111065 иммунодефицитом и требует агрессивного лечения. Целью данного исследования является более точное описание предикторов положительного результата биопсии у пациентов с высоким риском IFRS в педиатрической больнице.
Это было одноцентровое исследование случай-контроль с участием 36 пациентов (всего 37 биопсий) ≤ 21 года с одним из пяти онкологических/гематологических диагнозов высокого риска, которым была проведена оперативная эндоскопия по поводу клинического подозрения на IFRS.
 Позитивность по МСФО определяли гистологически. Собранная информация включала демографические данные пациентов, первичный диагноз, онкологические рецидивы, время от постановки диагноза до биопсии, клинические характеристики и результаты эндоскопии. Эти данные были использованы для создания простой прогностической системы оценки.
Позитивность по МСФО определяли гистологически. Собранная информация включала демографические данные пациентов, первичный диагноз, онкологические рецидивы, время от постановки диагноза до биопсии, клинические характеристики и результаты эндоскопии. Эти данные были использованы для создания простой прогностической системы оценки.У 17 пациентов была подтверждена биопсией IFRS (IFRS(+)) с общей частотой 2,1% в группе высокого риска. Среднее время от последнего онкологического заболевания (диагноз, рецидив или трансплантация гемопоэтических стволовых клеток) до биопсии в группе IFRS(+) составило 2,09 месяца (SD = 2,26) и 7,28 месяца в группе IFRS(-) (SD = 9,17) (р = 0,009). Клинические характеристики не различались между МСФО (+) и МСФО (-). Прикроватная эндоскопия была выполнена плохо, так как она была интерпретирована как нормальная в 42,8% МСФО (+) и 53,8% МСФО (-). Напротив, наличие любого положительного эндоскопического признака во время операции было весьма специфичным для IFRS(+) (9).
 4%) с умеренной чувствительностью (70%), а разница в частоте положительных результатов между группами была статистически значимой (p < 0,001).
4%) с умеренной чувствительностью (70%), а разница в частоте положительных результатов между группами была статистически значимой (p < 0,001).Оперативная эндоскопия с биопсией остается золотым стандартом для исключения МСФО в условиях высокого клинического подозрения. Время, прошедшее от самого последнего онкологического заболевания до клинического беспокойства по МСФО, может повлиять на вероятность заболевания, хотя это требует дальнейшего изучения. Клинические симптомы и эндоскопия у постели больного не были прогностическими и должны использоваться с осторожностью при принятии решения.
Исследовательская статья
Распространенность ларинготрахеальных повреждений у детей с хронической трахеостомией в крупном специализированном центре
Международный журнал детской оториноларингологии, том 154, 2022 г., статья 111035 трахеостомированные дети наблюдались в центре комплексного ухода за трахеостомированными пациентами.
Поперечные исследования.

Больница третичного уровня.
В период с 2011 по 2018 г. трахеостомированные дети были подвергнуты гибкой бронхоскопии и разделены на группы в зависимости от данных: ларинготрахеальное повреждение без подсвязочного стеноза; ларинготрахеальная травма с подсвязочным стенозом; и нормальные дыхательные пути. Многофакторный анализ был проведен с ковариатами основных показаний к трахеостомии, возраста, продолжительности интубации, пола и сопутствующих заболеваний.
Всего было включено 195 детей, средний возраст на момент трахеостомии составил 12 месяцев, обструкция верхних дыхательных путей была показанием к трахеостомии в 63,1%. Из 19Обследовано 5 пациентов, у 41 (21%) было повреждение гортани без подсвязочного стеноза, у 132 (67,7%) было повреждение гортани с подсвязочным стенозом и у 22 (11,3%) дыхательные пути были нормальными. В заключительном многофакторном анализе интубация в течение ≥21 дня увеличивала общий риск стеноза подсвязочного пространства (ОШ = 6,98; 95% ДИ, 1,42–34,3), что было значительно чаще среди пациентов с повреждением гортани и подсвязочного стеноза, чем среди тех, кто только с ларинготрахеальным повреждением и с нормальными дыхательными путями (ОШ = 5,82; 95% ДИ, 1,44–23,52).

В нашей выборке наиболее распространенным поражением был подсвязочный стеноз Продолжительность интубации, по-видимому, связана с возникновением ларинготрахеального повреждения у детей после трахеостомии.
Исследовательская статья
Влияет ли промежуток времени между случаями на продолжительность резидентной операции при тонзиллэктомии и аденоидэктомии?
Международный журнал детской оториноларингологии, том 154, 2022 г., статья 111045
Оценить влияние удлиненных временных интервалов между тонзиллэктомией и аденоидэктомией (ТА) на время резидентной операции и осложнения.
Ретроспективная когорта.
Высшая академическая больница.
Это ретроспективное исследование охватывает пятилетний период с 2015 по 2020 год. Временные интервалы между отдельными случаями ТА у детей, выполненными восемью резидентами-отоларингологами, были рассмотрены для оценки влияния на время операции (определяемое как удлиненное, если ≥ 30 минут, и непродолжительное, если < 30 минут).
 Интервалы, включающие процедуру, включающую либо тонзиллэктомию, либо аденоидэктомию, которая была неизолированной ТА, были исключены.
Интервалы, включающие процедуру, включающую либо тонзиллэктомию, либо аденоидэктомию, которая была неизолированной ТА, были исключены.В общей сложности было выявлено 309 изолированных ТА, при этом 67,3% процедур выполнялись менее 30 мин. Средний хирургический временной интервал между процедурами составил 5,83 ± 10,02 дня (диапазон 0,02–69,82). Большинство ТА были выполнены у пациентов в возрасте 7 лет и младше. Хирургический временной интервал между ТА не был значимым фактором в определении продолжительности операции при однофакторной логистической регрессии, ОШ 1,01 (ДИ: от 0,98 до 1,03) (р = 0,63). Возраст пациента на момент операции, степень аденоидов, размер миндалин и общее количество ТА, выполненных на сегодняшний день, были важными факторами в определении продолжительности операции как в однофакторной, так и в многофакторной модели логистической регрессии. Длительное время операции не оказало существенного влияния на повторную госпитализацию, повторную операцию или послеоперационное кровотечение.

Увеличенный временной интервал (до 3 месяцев) между плановыми ТП не влияет на продолжительность операции. Расширение нашей методологии на более сложные случаи было бы полезно при разработке программы обучения резидентов.
- Оригинальная исследовательская статья
- Открытый доступ
- Опубликовано:
- Blair Williams 1 ,
- Benjamin A. Taylor 1 ,
- Neil Clifton 2 &
- …
- Manohar Bance 1
34 тыс.
 обращений
обращений23 Цитаты
4 Альтметрика
Сведения о показателях
- CSOM:
Хронический серозный средний отит
- ET:
Евстахиева труба
- ETD:
Дисфункция евстахиевой трубы
- ТМ:
Барабанная перепонка
Браунинг Г.Г., Гейтхаус С. Распространенность заболеваний среднего уха среди взрослого населения Великобритании. Clin Otolaryngol Allied Sci. 1992;17:317–21.
Артикул КАС пабмед Google ученый
Gluth MB, McDonald DR, Weaver AL, Bauch CD, Beatty CW, Orvidas LJ. Лечение дисфункции евстахиевой трубы с помощью назального стероидного спрея: проспективное рандомизированное плацебо-контролируемое исследование.
 Arch Otolaryngol Head Neck Surg. 2011; 137:449–55.
Arch Otolaryngol Head Neck Surg. 2011; 137:449–55.Артикул пабмед Google ученый
Ллевеллин А., Норман Г., Харден М. и др. Вмешательства при дисфункции евстахиевой трубы у взрослых: систематический обзор. Оценка медицинских технологий. 2014;18(46):1–180.
Артикул пабмед Google ученый
Caffier PP, Sedlmaier B, Haupt H, Göktas O, Scherer H, Mazurek B. Влияние лазерной евстахиевой тубопластики на вентиляцию среднего уха, слух и шум в ушах при хронической дисфункции труб. Ухо Слушай. 2011;32:132–139.
ПабМед Google ученый
Метсон Р., Плетчер С.Д., По Д.С. Микродебридерная пластика евстахиевой трубы: предварительный отчет. Otolaryngol-Head Neck Surg Off J Am Acad Otolaryngol-Head Neck Surg. 2007; 136: 422–7.
Артикул Google ученый
«>Силвола Дж., Кивекас И., По Д.С. Баллонная дилатация хрящевой части евстахиевой трубы. Otolaryngol-Head Neck Surg Off J Am Acad Otolaryngol-Head Neck Surg. 2014; 151:125–30.
Артикул Google ученый
Schröder S, Lehmann M, Ebmeyer J, Upile T, Sudhoff H. Баллонная евстахиева тубопластика (BET): наш опыт 622 случаев. Клин Отоларингол. 2015. doi: 10.1111/coa.12429. [Epub перед печатью] PubMed PMID: 25867023.
Google ученый
Dalchow CV, Loewenthal M, Kappo N, Jenckel F, Loerincz BB, Knecht R. Первые результаты эндоназальной дилатации евстахиевой трубы (EET) у пациентов с хронической обструктивной дисфункцией трубы.
 Eur Arch Оториноларингол. 2015. [Epub перед печатью] PubMed.
Eur Arch Оториноларингол. 2015. [Epub перед печатью] PubMed.Каталано П.Дж., Джонналагадда С., Ю В.М. Баллонная катетерная дилатация евстахиевой трубы: предварительное исследование. Otol Neurotol Off Publ Am Otol Soc Am Neurotol Soc Eur Acad Otol Neurotol. 2012; 33:1549–52.
Артикул Google ученый
Юркевич Д., Бень Д., Щигельский К., Кантор И. Клиническая оценка баллонной дилатации Пластика евстахиевой трубы при дисфункции евстахиевой трубы. Eur Arch Oto-Rhino-Laryngol Off J Eur Fed Oto-Rhino-Laryngol Soc EUFOS Affil Ger Soc Oto-Rhino-Laryngol — Head Neck Surg. 2013; 270:1157–60.
Google ученый
Оккерманн Т., Райнеке У., Упиле Т., Эбмейер Дж., Судхофф Х.Х. Баллонная дилатация евстахиевой тубопластики: клиническое исследование. Ларингоскоп. 2010; 120:1411–6.
Артикул пабмед Google ученый
Отделение отоларингологии – хирургия головы и шеи, кафедра хирургии, Университет Далхаузи, кабинет 3184, 1276 South Park Street, Halifax, NS, B3H 2Y9, Канада
Blair Williams, Benjamin A. Taylor и Manohar Bance
9002- Blair Williams
Посмотреть публикации авторов
Вы также можете искать этого автора в PubMed Google Scholar
- Benjamin A. Taylor
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Neil Clifton
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Manohar Bance
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Первая тимпанограмма регистрирует давление в среднем ухе в покое.
- Проба Вальсальвы, а затем запишите вторую тимпанограмму.
- Испытуемый несколько раз сглатывает, затем записывают третью тимпанограмму.
- 64-рядный спиральный компьютерный томограф GE Lightspeed (многодетекторный спиральный компьютерный томограф GE LightSpeed Ultra, GE Medical Systems, Милуоки, Висконсин, США). Изображение толщиной 0,625 мм было реконструировано с использованием метода многоплоскостной реконструкции.
- Версия программного обеспечения для обработки изображений рабочей станции: GE AW4.6 (мультидетекторный спиральный компьютерный томограф GE LightSpeed Ultra, GE Medical Systems, Милуоки, Висконсин, США).

- Двухканальный диагностический аудиометр Grayson-Stadler Audio star Pro (Миннесота, США).
- Отодопуск GSI Tympstar (Миннесота, США).
- Кутлухан А., Тарлак Б., Цетин Х. и др. Антральная вентиляционная трубка сосцевидного отростка; новый метод лечения рецидивирующего среднего отита с выпотом и его отдаленные результаты. Int J Clin Exp Med 2015; 8: 5774-80. [PubMed]
- Fujita A, Honjo I, Kurata K, et al. Рефрактерный средний отит с выпотом с точки зрения дисфункции евстахиевой трубы и назального синусита. Am J Otolaryngol 1993;14:187-90. [Crossref] [PubMed]
- Аткинсон Х., Уоллис С., Коутсворт А.П. Средний отит с выпотом. Постград Мед 2015;127:381-5. [Перекрестная ссылка] [PubMed]
- Розенфельд Р.М., Шин Дж.Дж., Шварц С.Р. и др. Клиническое практическое руководство: средний отит с выпотом (обновление). Otolaryngol Head Neck Surg 2016;154:S1-S41. [Crossref] [PubMed]
- Dempster JH, Swan IR. Лечение среднего отита с выпотом у взрослых. Clin Otolaryngol Allied Sci 1988;13:197-9. [Crossref] [PubMed]
- Perera R, Glasziou PP, Heneghan CJ, et al.
 Аутоинфляция при потере слуха, связанной со средним отитом с выпотом. Cochrane Database Syst Rev 2013; CD006285 [Crossref] [PubMed]
Аутоинфляция при потере слуха, связанной со средним отитом с выпотом. Cochrane Database Syst Rev 2013; CD006285 [Crossref] [PubMed] - Хванг С.Ю., Кок С., Уолтон Дж. Баллонная дилатация при дисфункции евстахиевой трубы: систематический обзор. Дж Ларынгол Отол 2016;130:S2-S6. [Crossref] [PubMed]
- Ockermann T, Reineke U, Upile T, et al. Баллонная дилатация евстахиевой тубопластики: клиническое исследование. Ларингоскоп 2010;120:1411-6. [Crossref] [PubMed]
- Poe D, Anand V, Dean M, et al. Баллонная дилатация евстахиевой трубы при дилататорной дисфункции: рандомизированное контролируемое исследование. Ларингоскоп 2018;128:1200-6. [Перекрестная ссылка] [PubMed]
- Шредер С., Рейнеке У., Леманн М. и др. Хроническая обструктивная дисфункция евстахиевой трубы у взрослых: отдаленные результаты баллонной пластики евстахиевой трубы. ХНО 2013;61:142-51. [PubMed]
- Христов Ф., Глут М.Б. Гистопатология слизистой оболочки устья евстахиевой трубы в среднем ухе при хроническом среднем отите с выпотом: возможное понимание неудачи тубопластики.
 Энн Отол Ринол Ларингол 2018; 127: 817-22. [Crossref] [PubMed]
Энн Отол Ринол Ларингол 2018; 127: 817-22. [Crossref] [PubMed] - Schröder S, Lehmann M, Ebmeyer J, et al. Баллонная евстахиева тубопластика: ретроспективное когортное исследование. Клин Отоларингол 2015;40:629-38. [Crossref] [PubMed]
- Luukkainen V, Vnencak M, Aarnisalo AA, et al. Удовлетворенность пациентов долгосрочными эффектами баллонной дилатации евстахиевой трубы обнадеживает. Acta Otolaryngol 2018;138:122-7. [Crossref] [PubMed]
- Poe DS, Silvola J, Pyykko I. Баллонная дилатация хрящевой евстахиевой трубы. Otolaryngol Head Neck Surg 2011;144:563-9. [Crossref] [PubMed]
- Liu W, Chen M, Hao J, et al. Ближайшая и отдаленная эффективность баллонной дилатации евстахиевой тубопластики и тимпаностомических трубок у детей, больных рецидивирующим средним отитом с выпотом. Лин Чунг Эр Би Ян Хоу Тоу Цзин Вай Ке За Чжи 2020; 34: 210-4. [ПубМед]
- МакКоул Э.Д., Ананд В.К., Христос П.Дж. Валидация клинической оценки дисфункции евстахиевой трубы: опросник по дисфункции евстахиевой трубы (ETDQ-7).
 Ларингоскоп 2012;122:1137-41. [Crossref] [PubMed]
Ларингоскоп 2012;122:1137-41. [Crossref] [PubMed] - Компакт-диск Bluestone. Евстахиева труба: строение, функция, роль при среднем отите. Hamilton, BC Decker Inc., 2005.
- Kivekäs I, Chao WC, Faquin W, et al. Гистопатология баллонной дилатации евстахиевой тубопластики. Ларингоскоп 2015;125:436-41. [Перекрестная ссылка] [PubMed]
- Smith ME, Weir AE, Prior DCC, et al. Механизм баллонной евстахиевой тубопластики: биомеханическое исследование. Med Biol Eng Comput 2020; 58: 689-99. [Crossref] [PubMed]
- Poe DS, Hanna BM. Баллонная дилатация хрящевой части евстахиевой трубы: первоначальный анализ безопасности и осуществимости в модели трупа. Ам Дж. Отоларингол 2011; 32:115-23. [Crossref] [PubMed]
- Rinaldi V, Cappadona M, Gaffuri M, et al. Нерв барабанной струны, может ли он играть роль в стабилизации давления в среднем ухе? Медицинские гипотезы 2013; 80: 726-7. [Перекрестная ссылка] [PubMed]
- Yin G, Tan J, Li P. Баллонная дилатация евстахиевой трубы в сочетании с введением тимпаностомической трубки и терапией выравнивания давления в среднем ухе при рецидивирующем секреторном среднем отите.
 Ж Отол 2019;14:101-5. [Crossref] [PubMed]
Ж Отол 2019;14:101-5. [Crossref] [PubMed] - Falkenberg-Jensen B, Jablonski GE, Silvola JT, et al. КТ евстахиевой трубы с использованием фокального введения контрастного вещества: технико-экономическое обоснование на людях. Acta Radiol Open 2020; 9:20584601195 [Crossref] [PubMed]
- Llewellyn A, Norman G, Harden M, et al. Вмешательства при дисфункции евстахиевой трубы у взрослых: систематический обзор. Health Technol Asses 2014; 18:1-180. в-ви. [Перекрестная ссылка] [PubMed]
- Huisman JML, Verdam FJ, Stegeman I и др. Лечение дисфункции евстахиевой трубы баллонной дилатацией: систематический обзор. Ларингоскоп 2018;128:237-47. [Crossref] [PubMed]
- Smith ME, Scoffings DJ, Tysome JR. Визуализация евстахиевой трубы и ее функции: систематический обзор. Нейрорадиология 2016;58:543-56. [Crossref] [PubMed]
Опубликовано Elsevier B.V.
Баллонная дилатация евстахиевой трубы: анализ результатов тимпанометрии | Journal of Otolaryngology – Хирургия головы и шеи
Журнал отоларингологии — Хирургия головы и шеи том 45 , номер статьи: 13 (2016) Процитировать эту статью
Abstract
История вопроса
Дисфункция евстахиевой трубы (ETD) является распространенной медицинской проблемой, встречающейся не менее чем у 1 % взрослого населения. Пациенты, страдающие дисфункцией ЭТ, обычно предъявляют жалобы на потерю слуха или ощущение давления или заложенности уха, что может привести к ухудшению качества жизни. Со временем ЭТД может привести к кондуктивной тугоухости или образованию холеастомы. Эффективных терапевтических вариантов дисфункции ЭТ немного. Баллонная дилатация евстахиевой трубы — это новая хирургическая техника, используемая для лечения ETD.
Целью нашего исследования является объективная оценка успешности баллонной дилатации евстахиевой трубы путем сравнения предоперационного и послеоперационного давления в среднем ухе с помощью тимпанометрического тестирования.
Методы
Ретроспективный обзор карты РА был проведен у всех пациентов, перенесших баллонную дилатацию евстахиевой трубы авторами NC или MB с 2010 по 2014 год. В, тип С). Успех определялся улучшением типа тимпанограммы: с типа B или C на тип A или с типа B на тип C. До- и послеоперационные тимпанограммы дополнительно анализировались с использованием значений давления в среднем ухе. Срок наблюдения составил от 3 до 15 месяцев.
Результаты
Двадцать пять ушей (18 пациентов) были включены в исследование. В целом 36 % ушей имели улучшение типа тимпанограммы, а 32 % имели послеоперационную нормализацию тимпанограммы. Тип тимпанограммы Джергера значительно улучшился после процедуры ( p = 0,04). У пациентов также было статистически значимое улучшение измеренного давления в среднем ухе после операции ( P = 0,003).
У пациентов также было статистически значимое улучшение измеренного давления в среднем ухе после операции ( P = 0,003).
Заключение
Естественная история дисфункции евстахиевой трубы плохо изучена, и данные о современных методах лечения ограничены. Баллонная дилатация евстахиевой трубы является безопасной процедурой, которая приводит к значительному улучшению показателей тимпанограммы в течение 15 месяцев после операции. Для оптимизации эффекта этой терапии требуется дальнейшее уточнение отбора пациентов и стандартизация техники. Данные долгосрочного наблюдения прояснят стойкость эффекта.
История вопроса
Евстахиева труба (ЭТ) представляет собой канал между пространством среднего уха и носоглоткой, который открывается физиологически сложным и малоизученным образом для обеспечения вентиляции среднего уха и, таким образом, выравнивания среднего уха и давления окружающей среды. В этом отчете под «дисфункцией евстахиевой трубы» мы подразумеваем только дилататорную дисфункцию евстахиевой трубы, т. е. неспособность открывать и вентилировать среднее ухо, в отличие от заболоченной евстахиевой трубы, при которой евстахиева труба не закрывается. Дисфункция евстахиевой трубы является распространенной медицинской проблемой, встречающейся не менее чем у 1 % взрослого населения [1]. Дисфункция ЭТ может привести к ухудшению качества жизни из-за постоянного ощущения заложенности уха, боли в ушах и неспособности переносить авиаперелеты или подводное плавание. Со временем дисфункция ЭТ может привести к кондуктивной тугоухости и образованию холестеатомы.
е. неспособность открывать и вентилировать среднее ухо, в отличие от заболоченной евстахиевой трубы, при которой евстахиева труба не закрывается. Дисфункция евстахиевой трубы является распространенной медицинской проблемой, встречающейся не менее чем у 1 % взрослого населения [1]. Дисфункция ЭТ может привести к ухудшению качества жизни из-за постоянного ощущения заложенности уха, боли в ушах и неспособности переносить авиаперелеты или подводное плавание. Со временем дисфункция ЭТ может привести к кондуктивной тугоухости и образованию холестеатомы.
Пациенты, страдающие дисфункцией ЭТ, обычно предъявляют жалобы на потерю слуха или ощущение давления или заложенности уха, которые могут быть хроническими или рецидивирующими. Признаки дисфункции ЭТ могут включать серозный выпот, кондуктивную потерю слуха (при камертонном или аудиометрическом тестировании) или отрицательное давление в среднем ухе (при пневматической отоскопии или тимпанометрии). Позже могут быть обнаружены последствия этой дисфункции, такие как ретракционные карманы, перфорации, хронический дренаж или холестеатома. Основная этиология и естественное течение дисфункции ЭТ плохо изучены. Отсутствуют четкие диагностические критерии, что еще больше ограничивает нашу способность изучать болезнь и потенциальные методы лечения. Антирефлюксная терапия или назальные стероидные спреи часто используются в качестве лечения первой линии, но нет достаточных доказательств их эффективности. Рандомизированное плацебо-контролируемое исследование, изучающее влияние назального стероидного спрея на дисфункцию ЭТ, не выявило существенных различий между лечением и плацебо [2]. Точно так же недавний систематический обзор не обнаружил значительного эффекта от какого-либо вмешательства, включая наблюдение, назальные стероиды и различные хирургические методы [3].
Основная этиология и естественное течение дисфункции ЭТ плохо изучены. Отсутствуют четкие диагностические критерии, что еще больше ограничивает нашу способность изучать болезнь и потенциальные методы лечения. Антирефлюксная терапия или назальные стероидные спреи часто используются в качестве лечения первой линии, но нет достаточных доказательств их эффективности. Рандомизированное плацебо-контролируемое исследование, изучающее влияние назального стероидного спрея на дисфункцию ЭТ, не выявило существенных различий между лечением и плацебо [2]. Точно так же недавний систематический обзор не обнаружил значительного эффекта от какого-либо вмешательства, включая наблюдение, назальные стероиды и различные хирургические методы [3].
Стандартным хирургическим лечением дисфункции ЭТ является миринготомия и размещение тимпаностомической трубки в барабанной перепонке (БМ). Этот метод позволяет выравнивать давление в среднем ухе и дренировать жидкость через барабанную перепонку, эффективно минуя ЭТ. Этот подход эффективно облегчает симптомы, но не лечит дисфункцию ЭТ. Тимпаностомические трубки часто необходимо заменять несколько раз, если дисфункция ЭТ сохраняется. Это ложится бременем на систему здравоохранения и увеличивает дискомфорт и неудобства для пациентов. Тимпаностомические трубки также имеют некоторый риск перфорации барабанной перепонки с связанной с ней кондуктивной тугоухостью. Появились и другие новые хирургические методы лечения, которые сосредоточены на самой ЭТ.
Этот подход эффективно облегчает симптомы, но не лечит дисфункцию ЭТ. Тимпаностомические трубки часто необходимо заменять несколько раз, если дисфункция ЭТ сохраняется. Это ложится бременем на систему здравоохранения и увеличивает дискомфорт и неудобства для пациентов. Тимпаностомические трубки также имеют некоторый риск перфорации барабанной перепонки с связанной с ней кондуктивной тугоухостью. Появились и другие новые хирургические методы лечения, которые сосредоточены на самой ЭТ.
У некоторых пациентов имеется избыточная слизистая оболочка в области отверстия ЭТ, что препятствует ее расширению. Абляция этой ткани с помощью лазера [4] или микродебридера [5] показала многообещающие результаты в небольших исследованиях, но эти вмешательства не подходят для всех пациентов. Другие новые методы лечения были сосредоточены на хрящевой части ЭТ [6]. Особо следует отметить недавнее многообещающее нововведение — баллонную дилатацию этой части ЭТ.
Пластика евстахиевых труб с помощью баллонной дилатации включает канюлирование хрящевой части ЭТ через носоглотку с помощью баллонного катетера. Этот катетер надувают до давления в несколько атмосфер (обычно 10–12 бар) на короткое время, а затем удаляют. Хирургическая техника также варьируется в литературе. Используемые воздушные шары имеют диаметр от 3 до 7 мм и разную длину. Обычно их надувают в течение 1–2 мин. В настоящее время не существует доказательств относительно оптимального диаметра баллона, давления или продолжительности надувания.
Этот катетер надувают до давления в несколько атмосфер (обычно 10–12 бар) на короткое время, а затем удаляют. Хирургическая техника также варьируется в литературе. Используемые воздушные шары имеют диаметр от 3 до 7 мм и разную длину. Обычно их надувают в течение 1–2 мин. В настоящее время не существует доказательств относительно оптимального диаметра баллона, давления или продолжительности надувания.
Многочисленные исследования продемонстрировали безопасность этой процедуры. Систематический обзор, проведенный в 2014 г., не выявил неблагоприятных исходов у 103 пациентов, перенесших баллонную дилатацию евстахиевой трубы [3]. Хотя сообщалось о некоторых краткосрочных успехах, данных относительно долгосрочных результатов мало [7–12]. Критерии измерения хирургического успеха в разных исследованиях противоречивы, а исходы часто состоят из субъективных симптоматических впечатлений или неподтвержденных субъективных систем оценки. Первичным результатом настоящего исследования было улучшение давления в среднем ухе после дилатации ЭТ у пациентов с хронической дисфункцией ЭТ. Это было достигнуто путем сравнения до- и послеоперационных значений тимпанограммы.
Это было достигнуто путем сравнения до- и послеоперационных значений тимпанограммы.
Методы
Одобрение этого исследования было получено от нашего Совета по этике исследований Управления здравоохранения Новой Шотландии. Данные были собраны путем ретроспективного анализа карт. Были рассмотрены все пациенты, перенесшие баллонную дилатацию ЭТ авторами NC или MB с 2010 по 2014 год. Процедуры проводились в двух разных центрах, но хирургическая техника была одинаковой. Использовалась система дилатации евстахиевой трубы Belfiel® (Spiggle and Theis, Overath, Германия). Под общей анестезией устье евстахиевой трубы было идентифицировано эндоскопически и канюлировано с помощью баллона длиной 20 мм и диаметром 3 мм. Баллон надували в течение 2 мин при 10 бар, а затем удаляли. Хирург М.Б. также установил тимпаностомические трубки некоторым пациентам. Эти пациенты не были отобраны, а скорее потребовали одновременного размещения тимпаностомических трубок, поскольку это была стандартная терапия, к которой они привыкли. Другого критерия отбора пациентов, которым была установлена вентиляционная трубка, и тех, у кого ее не было, не было.
Другого критерия отбора пациентов, которым была установлена вентиляционная трубка, и тех, у кого ее не было, не было.
Пациенты были отобраны для баллонной дилатации ET, если у них была давняя дисфункция евстахиевой трубы (ETD), которую лечили несколькими наборами тимпаностомических трубок, и они были заинтересованы в поиске более долгосрочного решения. Пациентов исключали из анализа, если у них была нормальная предоперационная тимпанограмма или «открытая» послеоперационная тимпанограмма (т. е. перфорация или открытая тимпаностомическая трубка). Эти пациенты не могли быть включены в исследование, так как основным критерием исхода было улучшение тимпанограммы, которое не могло быть измерено для улучшения в этих случаях. Если тимпаностомическая трубка выдавливалась или перфорация заживала в течение периода исследования, результаты включались в анализ. Пациентов также исключали из исследования, если не выполнялась послеоперационная тимпанография.
Результаты тимпанограммы были собраны ретроспективно во время предоперационных посещений и всех посещений в течение 15 месяцев после операции. Сроки наблюдения составили 2–3 месяца, 6–9 месяцев и 12–15 месяцев после операции. В больнице отоларингологи выполнили тимпанометрию. Значения были получены с использованием тимпанометра, который выдавал кривые и значения пикового давления. Затем тимпанограммы оценивались аудиологами (вслепую) и снова лечащим хирургом (вслепую). Хотя использовались стандартные определения тимпанограмм типов A, B и C, существует возможность систематической ошибки интерпретации. Предоперационные и самые последние послеоперационные тимпанограммы были классифицированы на основе типа (тип A, тип B, тип C) и сопоставлены с использованием знакового рангового теста Уилкоксона. Успех определялся улучшением типа тимпанограммы: тип B или C до типа A или тип B до типа C.
Сроки наблюдения составили 2–3 месяца, 6–9 месяцев и 12–15 месяцев после операции. В больнице отоларингологи выполнили тимпанометрию. Значения были получены с использованием тимпанометра, который выдавал кривые и значения пикового давления. Затем тимпанограммы оценивались аудиологами (вслепую) и снова лечащим хирургом (вслепую). Хотя использовались стандартные определения тимпанограмм типов A, B и C, существует возможность систематической ошибки интерпретации. Предоперационные и самые последние послеоперационные тимпанограммы были классифицированы на основе типа (тип A, тип B, тип C) и сопоставлены с использованием знакового рангового теста Уилкоксона. Успех определялся улучшением типа тимпанограммы: тип B или C до типа A или тип B до типа C.
Анализ данных
Каждый пациент был проанализирован путем сравнения их предоперационной тимпанограммы и их самого последнего значения послеоперационной тимпанограммы. Данные были разбиты на два разных анализа. Сначала анализировали изменение тимпанограммы по типу Джергера, так как это наиболее клинически знакомый параметр. Для этого мы подсчитали, сколько тимпанограмм эволюционировало от одного типа (A, B или C) к другому типу после лечения. Данные для второго анализа были перегруппированы, чтобы лучше оценить тимпанограммы типа С, путем анализа фактического измеренного давления в среднем ухе до и после баллонной дилатации. Тимпанограммы типа С определялись как максимальные пики податливости менее -150 дПа. Отрицательные значения тимпанограммы были сгруппированы по интервалам в 100 даПа. Сначала это оценивали для всех пациентов (т. е. тех, кто получил и не получил вентиляционные трубки в совокупности). Затем мы повторили анализ только для той подгруппы, которая одновременно получала вентиляционные трубки. Это было выполнено, несмотря на небольшое количество, чтобы мы могли видеть, были ли результаты в этой группе другими по сравнению с группой без параллельных вентиляционных трубок. Тимпанограммы для этой подгруппы были предварительно сформированы после экструдирования трубок и заживления барабанной перепонки, а не в то время, когда трубки были на месте.
Для этого мы подсчитали, сколько тимпанограмм эволюционировало от одного типа (A, B или C) к другому типу после лечения. Данные для второго анализа были перегруппированы, чтобы лучше оценить тимпанограммы типа С, путем анализа фактического измеренного давления в среднем ухе до и после баллонной дилатации. Тимпанограммы типа С определялись как максимальные пики податливости менее -150 дПа. Отрицательные значения тимпанограммы были сгруппированы по интервалам в 100 даПа. Сначала это оценивали для всех пациентов (т. е. тех, кто получил и не получил вентиляционные трубки в совокупности). Затем мы повторили анализ только для той подгруппы, которая одновременно получала вентиляционные трубки. Это было выполнено, несмотря на небольшое количество, чтобы мы могли видеть, были ли результаты в этой группе другими по сравнению с группой без параллельных вентиляционных трубок. Тимпанограммы для этой подгруппы были предварительно сформированы после экструдирования трубок и заживления барабанной перепонки, а не в то время, когда трубки были на месте. Данные были непараметрическими, повторяющиеся измерения, поэтому для определения статистической значимости был выбран знаковый ранговый критерий Уилкоксона. Тимпанограммы типа B не генерируют числовое значение, поэтому наш набор данных не может быть проанализирован с помощью параметрических тестов.
Данные были непараметрическими, повторяющиеся измерения, поэтому для определения статистической значимости был выбран знаковый ранговый критерий Уилкоксона. Тимпанограммы типа B не генерируют числовое значение, поэтому наш набор данных не может быть проанализирован с помощью параметрических тестов.
Результаты
Всего было включено 25 ушей. Возраст пациентов варьировался от 18 до 68 лет, средний возраст 40,6 лет. Время наблюдения варьировалось от 3 до 15 месяцев со средним периодом наблюдения 7,1 месяца. У всех пациентов был рецидивирующий серозный средний отит или отрицательное давление и ретракция, требующие введения вентиляционной трубки. У 9 пациентов были выполнены двусторонние операции (18 ушей), у 6 пациентов ранее была установлена тимпаностомическая трубка. Предшествующая хирургия сосцевидного отростка или тимпанопластика были выполнены 4 пациентам.
Тимпанограммы предварительно формировались при каждом последующем посещении, и для анализа использовались самые последние послеоперационные тимпанограммы. Сводка результатов, полученных отдельными пациентами, обобщена в таблице 1. В целом, у 36 % пациентов улучшился тип тимпанограммы, а у 32 % их тимпанограмма нормализовалась до типа А. На рисунке 1 показаны предоперационные и послеоперационные результаты по типу тимпанограммы. . Тип значительно улучшился после процедуры ( p = 0,04). На рисунке 2 показаны результаты с отрицательными тимпанограммами (тип C), классифицированными по интервалам в 100 даПа. На рис. 2 более четко видна разница между дооперационным и послеоперационным состоянием. Опять же, улучшение было значительным ( p = 0,003). В одном центре 5 из 11 ушей имели одновременную установку тимпаностомической трубки с дилатацией ЭТ. В этой группе у 60 % произошла нормализация давления в среднем ухе. В остальных 6 из 11 ушей 67 % улучшились по типу тимпанограммы и 50 % нормализовались. Данные о сроках экструзии тимпаностомической трубки отсутствовали. На рисунке 3 показана доля аномальных тимпанограмм до операции и в нескольких послеоперационных точках наблюдения.
Сводка результатов, полученных отдельными пациентами, обобщена в таблице 1. В целом, у 36 % пациентов улучшился тип тимпанограммы, а у 32 % их тимпанограмма нормализовалась до типа А. На рисунке 1 показаны предоперационные и послеоперационные результаты по типу тимпанограммы. . Тип значительно улучшился после процедуры ( p = 0,04). На рисунке 2 показаны результаты с отрицательными тимпанограммами (тип C), классифицированными по интервалам в 100 даПа. На рис. 2 более четко видна разница между дооперационным и послеоперационным состоянием. Опять же, улучшение было значительным ( p = 0,003). В одном центре 5 из 11 ушей имели одновременную установку тимпаностомической трубки с дилатацией ЭТ. В этой группе у 60 % произошла нормализация давления в среднем ухе. В остальных 6 из 11 ушей 67 % улучшились по типу тимпанограммы и 50 % нормализовались. Данные о сроках экструзии тимпаностомической трубки отсутствовали. На рисунке 3 показана доля аномальных тимпанограмм до операции и в нескольких послеоперационных точках наблюдения. Доля аномальных тимпанограмм была самой высокой до операции и больше всего снижалась между предоперационной и 2-3-месячной контрольными точками. Во всех контрольных точках доля аномальных тимпанограмм была ниже, чем до операции. Это было получено с помощью тимпанометрического анализа во всех точках наблюдения. Самое отрицательное давление в среднем ухе до операции ( n = 18, среднее = -295 ДаПа, SD = 77,38) с наибольшим улучшением, наблюдаемым через 2-3 месяца наблюдения ( n = 15, среднее = -164 ДаПа, SD = 105,09). Давление в среднем ухе через 6–9 месяцев ( n = 9, среднее = –255, SD = 90,08) и через 12–15 месяцев ( n = 8, среднее = –213, SD 124,64) также оставалось менее отрицательным по сравнению с до предоперационного состояния.
Доля аномальных тимпанограмм была самой высокой до операции и больше всего снижалась между предоперационной и 2-3-месячной контрольными точками. Во всех контрольных точках доля аномальных тимпанограмм была ниже, чем до операции. Это было получено с помощью тимпанометрического анализа во всех точках наблюдения. Самое отрицательное давление в среднем ухе до операции ( n = 18, среднее = -295 ДаПа, SD = 77,38) с наибольшим улучшением, наблюдаемым через 2-3 месяца наблюдения ( n = 15, среднее = -164 ДаПа, SD = 105,09). Давление в среднем ухе через 6–9 месяцев ( n = 9, среднее = –255, SD = 90,08) и через 12–15 месяцев ( n = 8, среднее = –213, SD 124,64) также оставалось менее отрицательным по сравнению с до предоперационного состояния.
Полноразмерная таблица
Рис. 1Оценка типа тимпанограммы до и после операции
Полноразмерное изображение
Рис. 2
2 Сгруппированные значения тимпанограммы до и после операции кривая выживаемости доли аномальных тимпанограмм в различных точках наблюдения
Изображение в натуральную величину
Нежелательных явлений в результате баллонной дилатации ЭТ не было.
Обсуждение
Баллонная дилатация евстахиевой трубы появилась как хирургический вариант, нацеленный на хрящевую часть ЭТ. Гистопатологический анализ, проведенный после баллонной дилатации, показывает уменьшение воспаления в поверхностном эпителии и подслизистых тканях. Чистое уменьшение воспаления является гипотетическим механизмом улучшения клинической функции евстахиевой трубы после операции [5]. Недавние исследования продемонстрировали многообещающие результаты как в краткосрочной, так и в долгосрочной перспективе, но вариабельность оперативного подхода, размера выборки, последующего наблюдения за пациентами и измерения результатов затрудняют точную интерпретацию [3, 6–12]. Многие исследования сосредоточены не на тимпанометрических результатах, а на способности к вальсальве, давлении открытия или субъективных результатах. Мы считаем, что наиболее важной конечной точкой является восстановление вентиляции среднего уха, и мы использовали давление в среднем ухе в качестве суррогатной меры для этого. Наше исследование основывалось на объективных измерениях с использованием значений тимпанограммы и имело период наблюдения до 15 месяцев после операции.
Мы считаем, что наиболее важной конечной точкой является восстановление вентиляции среднего уха, и мы использовали давление в среднем ухе в качестве суррогатной меры для этого. Наше исследование основывалось на объективных измерениях с использованием значений тимпанограммы и имело период наблюдения до 15 месяцев после операции.
В целом у 36% пациентов после операции наблюдалось улучшение типа тимпанограммы (таблица 1), и это улучшение было значительным ( p = 0,04, рис. 1). Точно так же измерение тимпанограммы, классифицированное по интервалам 100 даПа, также показало статистически значимое улучшение после операции ( p = 0,003, рис. 2). Время наблюдения варьировалось от 3 до 15 месяцев со средним периодом наблюдения 7,1 месяца, и для анализа использовались самые последние послеоперационные тимпанограммы. Недавний систематический обзор баллонной дилатации евстахиевой трубы показал конверсию в тимпанограммы типа А в возрасте от 36 до 9 лет.6 % пациентов [3]. Сильвола и др. al сообщили о тимпанограммах типа А у 23 (56 %) пациентов после операции по сравнению с 1 (2 %) до операции с аналогичным периодом наблюдения [7]. Меньшая польза, обнаруженная в нашем исследовании, может быть связана с вариабельностью выбора пациентов или хирургического подхода. Сильвола и др. al сообщили об использовании баллона диаметром 7 мм, тогда как мы использовали баллон диаметром 3 мм.
al сообщили о тимпанограммах типа А у 23 (56 %) пациентов после операции по сравнению с 1 (2 %) до операции с аналогичным периодом наблюдения [7]. Меньшая польза, обнаруженная в нашем исследовании, может быть связана с вариабельностью выбора пациентов или хирургического подхода. Сильвола и др. al сообщили об использовании баллона диаметром 7 мм, тогда как мы использовали баллон диаметром 3 мм.
В других представляющих интерес исследованиях сообщается о результатах по суммирующей шкале оценки евстахиевой трубы (ETS). Эта оценка основана на субъективных симптомах и тубоманометрии для измерения успешного открытия евстахиевой трубы после операции с повышением давления в носоглотке. Более высокий балл указывает на улучшение субъективных симптомов и более низкое давление открытия тубоманометрии. Для 1076 процедур баллонной дилатации Schroder et. al обнаружили значительное улучшение у 71 % пациентов через 2 месяца после операции, у 73 % через 1 год и у 82 % через 2 года [8]. В исследовании 380 случаев Dalchow et. al также показали среднее увеличение ETS через 12 месяцев после операции [9].].
al также показали среднее увеличение ETS через 12 месяцев после операции [9].].
Мы представляем первые канадские данные о баллонной дилатации ЭТ. В нашем исследовании одновременное размещение тимпаностомических трубок во время дилатации ЭТ, по-видимому, не улучшает результаты, хотя размер выборки тех, кто получил вентиляционную трубку, был небольшим. Ни в одной литературе не описаны результаты баллонной дилатации ЭТ с одновременной миринготомией.
Ограничения нашего исследования включают относительно небольшой размер выборки, ограниченное лонгитюдное наблюдение и отсутствие контрольной группы. Из-за этих ограничений и отсутствия контрольной группы в нашем исследовании мы не можем однозначно сказать, улучшило ли наше вмешательство функцию ЭТ с течением времени по сравнению с простым наблюдением.
Использование объективных измерений результатов является сильной стороной исследования, однако мы не собирали связанные субъективные результаты. Таким образом, хотя давление в среднем ухе несколько улучшилось, мы не можем сказать, было ли это связано с облегчением симптомов или улучшением качества жизни. Это соображение было бы важно для будущих исследований.
Это соображение было бы важно для будущих исследований.
Другие будущие направления этого исследования включают влияние дополнительных вмешательств (например, введение тимпаностомической трубки), выполненных во время баллонной дилатации евстахиевой трубы, и определение наличия факторов пациента, которые коррелируют с успехом. Дальнейший анализ хирургического протокола и оборудования поможет сравнить результаты исследований и повысить предсказуемость результатов лечения пациентов. Для клиницистов важно документировать свои результаты с использованием баллонов разного диаметра, давления в баллоне и времени дилатации, чтобы можно было сравнить эти параметры и оптимизировать хирургический подход для достижения успеха.
Заключение
Дисфункция евстахиевой трубы является распространенным заболеванием, которое трудно поддается лечению. Баллонная дилатация евстахиевой трубы приводит к умеренному улучшению показателей тимпанограммы в течение 14 месяцев после операции. Для оптимизации эффекта этой терапии требуется дальнейшее уточнение отбора пациентов и стандартизация техники.
Сокращения
Ссылки
Kivekäs I, Chao WC, Faquin W, et al. Гистопатология баллонной дилатации евстахиевой тубопластики. Ларингоскоп. 2015;125(2):436–41.
Артикул пабмед Google ученый
Ссылки на скачивание
Благодарности
Нет.
Информация об авторе
Авторы и организации
Отделение отоларингологии – Хирургия головы и шеи, Отделение хирургии, Региональный госпиталь Св. Марты, Галифакс, Канада
Neil Clifton
Авторы
Автор, ответственный за переписку
Манохар Банс.
Дополнительная информация
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Вклад авторов
BW предварительно сформированный ретроспективный обзор, анализ, уточненная и отредактированная рукопись. BT выполнил написание рукописи и форматирование. NC предоставил руководство для исследования. МБ предоставил руководство для исследования, помог с рукописью. Все авторы прочитали и одобрили окончательный вариант рукописи.
Информация для авторов
BW является старшим резидентом отделения отоларингологии – хирургии головы и шеи в Университете Далхаузи, Галифакс, Новая Шотландия. BT является младшим резидентом отделения отоларингологии – хирургии головы и шеи в Университете Далхаузи, Галифакс, Новая Шотландия. NC — отоларинголог, доцент и заведующий хирургическим отделением региональной больницы Святой Марты, Антигониш, Новая Шотландия. MB — отолог/невротолог, профессор и заведующий отделением отоларингологии — хирургии головы и шеи в Университете Далхаузи, Галифакс, Новая Шотландия.
Права и разрешения
Открытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии вы должным образом указываете автора (авторов) и источник, предоставляете ссылку на лицензию Creative Commons и указываете, были ли внесены изменения. Отказ от права Creative Commons на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
Перепечатки и разрешения
Об этой статье
Влияние баллонной дилатации евстахиевой трубы в сочетании с введением люверса на структуру и функцию евстахиевой трубы у пациентов с рефрактерным средним отитом с выпотом — Li
Исходная статья
Li Li 1,2 , Яньян Мао 1,2 , На Ху 3 , Вэньцин Ян 1,2 , Яньцин Лу 1,2 , Чжаоминь Фань 1,2 9 Ван, Хайбо0009 1,2 , Yuechen Han 1,2
1 Отделение отоларингологии-хирургии головы и шеи, Шаньдунская провинциальная ЛОР-больница, Медицинский колледж Чилу, Шаньдунский университет, Цзинань, Китай; 2 Отделение отологической хирургии, ЛОР-больница провинции Шаньдун, Цзинань, Китай; 3 Отделение центра медицинской визуализации, ЛОР-больница провинции Шаньдун, Цзинань, Китай
Пожертвования: (I) Концепция и дизайн: L Li, Y Han; (II) Административная поддержка: Y Han; (III) Предоставление материалов для исследования или пациентов: Y Mao, N Hu, W Yan; (IV) Сбор и сбор данных: Y Lu, N Hu (V) Анализ и интерпретация данных: Z Fan, H Wang, Y Han; (VI) Написание рукописи: все авторы; (VII) Окончательное утверждение рукописи: все авторы.
Адрес для связи: Юечен Хан. Отделение отоларингологии-хирургии головы и шеи, Шаньдунская провинциальная ЛОР-больница, Медицинский колледж Чилу, Шаньдунский университет, Цзинань 250022, Китай. Электронная почта: [email protected].
Справочная информация: При лечении рефрактерного секреторного среднего отита с выпотом обычно выбирают долгосрочное введение шунта. В этом исследовании оценивалось влияние баллонной пластики евстахиевой трубы в сочетании с введением втулки на функцию и длину отверстия евстахиевой трубы у пациентов с рефрактерным средним отитом с выпотом.
Методы: В исследование были включены 57 пациентов с рефрактерным средним отитом с выпотом. Трехмерная реконструкция изображения компьютерной томографии с усилением иогексола применялась для оценки структурных изменений и изменений длины евстахиевой трубы как в состоянии покоя, так и в состоянии пробы Вальсальвы. Люверс был удален через 3 мес после операции и послеоперационное наблюдение осуществлялось от 3 до 12 мес. Мы проводили до- и послеоперационное наблюдение за следующим: внешним видом барабанной перепонки, порогом чистотональной аудиометрии, евстахиевой трубой, евстахиевой трубой, состоящей из семи пунктов опросника дисфункции евстахиевой трубы (ETDQ-7), количественным исследованием динамики функции евстахиевой трубы. наблюдение точки пикового давления на тимпанограмме и компьютерно-томографическое исследование евстахиевой трубы.
Мы проводили до- и послеоперационное наблюдение за следующим: внешним видом барабанной перепонки, порогом чистотональной аудиометрии, евстахиевой трубой, евстахиевой трубой, состоящей из семи пунктов опросника дисфункции евстахиевой трубы (ETDQ-7), количественным исследованием динамики функции евстахиевой трубы. наблюдение точки пикового давления на тимпанограмме и компьютерно-томографическое исследование евстахиевой трубы.
Результаты: Чистотоновая аудиометрия через 1, 3, 6, 9 и 12 месяцев после операции была значительно ниже по сравнению с дооперационным значением (все P<0,05). Не было существенной разницы между аудиометрией чистого тона через 6 и 9 месяцев после операции, также как и в отношении разрыва воздушно-костной проводимости в эти сроки. Отклонение пикового давления количественного исследования было заметно увеличено через 6 месяцев после операции по сравнению с таковым до операции (все P<0,05). Отклонение пикового давления тимпанометрии на 6 и 9месяцев после операции были выше, чем через 12 месяцев после операции (P<0,05). Оценка евстахиевой трубы через 1, 3, 6, 9 и 12 месяцев после операции была заметно выше, чем до операции (все P<0,05). Значительная разница также наблюдалась между оценкой евстахиевой трубы через 6 и 12 месяцев после операции (P<0,05). Существовала значительная разница в баллах ETDQ-7 через 6 и 12 месяцев после операции (P<0,05). Отклонение пикового давления количественного исследования и оценка евстахиевой трубы коррелировали с длиной развития евстахиевой трубы после реконструкции трехмерной компьютерной томографии (P <0,05).
Оценка евстахиевой трубы через 1, 3, 6, 9 и 12 месяцев после операции была заметно выше, чем до операции (все P<0,05). Значительная разница также наблюдалась между оценкой евстахиевой трубы через 6 и 12 месяцев после операции (P<0,05). Существовала значительная разница в баллах ETDQ-7 через 6 и 12 месяцев после операции (P<0,05). Отклонение пикового давления количественного исследования и оценка евстахиевой трубы коррелировали с длиной развития евстахиевой трубы после реконструкции трехмерной компьютерной томографии (P <0,05).
Выводы: Баллонная дилатация евстахиевой трубы в сочетании с установкой втулки является эффективным методом лечения рефрактерного среднего отита с выпотом.
Ключевые слова: Евстахиева труба; средний отит с выпотом; вставка втулки; баллонная пластика евстахиевой трубы
Поступила 27 апреля 2021 г. Принята к публикации 24 июня 2021 г.
doi: 10.21037/apm-21-1280
с историей введения люверсов несколько раз (1,2).
 OME — это заболевание, распространенность которого среди взрослых составляет около 0,6%, по сравнению с заболеваемостью около 90% детей до школы (3,4). Большинство детей с ОМЭ могут спонтанно разрешиться в течение 3 месяцев, за исключением примерно 5-10% детей с повторными эпизодами ОМЭ продолжительностью ≥1 года (4). OME может быть вызван главным образом дисфункцией евстахиевой трубы (ETD), инфекцией уха (острый средний отит), некоторыми синдромами, такими как синдром Дауна и расщелина неба, которые могут повлиять на форму лица и основания черепа, вторичными по отношению к субклинической бактериальной инфекции и частично в связи с гастроэзофагеальной рефлюксной болезнью (3). При лечении рефрактерного среднего отита с выпотом обычно выбирают долгосрочное введение иглы (4,5). Тем не менее, повторная установка вентиляционной трубки не является успешным вариантом лечения рецидивирующего OME, который трудно вылечить, даже может вызвать перфорацию барабанной перепонки, инфекцию и тимпаносклероз.
OME — это заболевание, распространенность которого среди взрослых составляет около 0,6%, по сравнению с заболеваемостью около 90% детей до школы (3,4). Большинство детей с ОМЭ могут спонтанно разрешиться в течение 3 месяцев, за исключением примерно 5-10% детей с повторными эпизодами ОМЭ продолжительностью ≥1 года (4). OME может быть вызван главным образом дисфункцией евстахиевой трубы (ETD), инфекцией уха (острый средний отит), некоторыми синдромами, такими как синдром Дауна и расщелина неба, которые могут повлиять на форму лица и основания черепа, вторичными по отношению к субклинической бактериальной инфекции и частично в связи с гастроэзофагеальной рефлюксной болезнью (3). При лечении рефрактерного среднего отита с выпотом обычно выбирают долгосрочное введение иглы (4,5). Тем не менее, повторная установка вентиляционной трубки не является успешным вариантом лечения рецидивирующего OME, который трудно вылечить, даже может вызвать перфорацию барабанной перепонки, инфекцию и тимпаносклероз. К сожалению, повторяющиеся приступы таких симптомов, как потеря слуха, заложенность уха, оталгия, шум в ушах, ощущение давления или шум в ушах серьезно влияют на качество жизни пациентов (3-6). ETD может привести к рецидивирующему или постоянному OME. Операция по установке барабанной трубки не может напрямую устранить ЭТД и может быть связана с осложнениями [такими как инфекция, перфорация и тимпаносклероз (7)]. Таким образом, новый метод баллонной дилатации евстахиевой трубы [известный как баллонная евстахиева тубопластика (БЭТ)], который является безопасным и эффективным вариантом лечения ЭТД, впервые был применен в клинической практике у пациентов в 2010 году (8). Техника BET была выполнена с лучшими послеоперационными результатами по сравнению с другими медицинскими вмешательствами, такими как установка тимпаностомических трубок и другие традиционные медицинские процедуры, включая назальные стероиды, деконгестанты или антигистаминные препараты (9).).
К сожалению, повторяющиеся приступы таких симптомов, как потеря слуха, заложенность уха, оталгия, шум в ушах, ощущение давления или шум в ушах серьезно влияют на качество жизни пациентов (3-6). ETD может привести к рецидивирующему или постоянному OME. Операция по установке барабанной трубки не может напрямую устранить ЭТД и может быть связана с осложнениями [такими как инфекция, перфорация и тимпаносклероз (7)]. Таким образом, новый метод баллонной дилатации евстахиевой трубы [известный как баллонная евстахиева тубопластика (БЭТ)], который является безопасным и эффективным вариантом лечения ЭТД, впервые был применен в клинической практике у пациентов в 2010 году (8). Техника BET была выполнена с лучшими послеоперационными результатами по сравнению с другими медицинскими вмешательствами, такими как установка тимпаностомических трубок и другие традиционные медицинские процедуры, включая назальные стероиды, деконгестанты или антигистаминные препараты (9).). BET был недавно разработан для лечения ETD. Однако Schröder et al. обнаружили, что операция BET не привела к значительному улучшению симптомов OME с эффективной частотой только 66% (10). Некоторые исследования предполагают, что сильно утолщенная слизистая оболочка среднего уха может быть одной из причин неудовлетворительного результата БЭТ у некоторых пациентов (11). Между тем, в других исследованиях сообщалось о краткосрочном облегчении симптомов и снижении эффективной скорости долгосрочного эффекта (≥3 лет) (12–14). В одном из предыдущих исследований сообщалось об эффекте баллонной дилатации евстахиевой тубопластики в сочетании с тимпаностомическими трубками у детей с рецидивирующим средним отитом с выпотом, что указывало на улучшение ETS после лечения. Тем не менее, по-прежнему отсутствует более комплексный оцененный показатель, особенно для взрослых (15). В этом исследовании мы стремились оценить влияние БЭТ в сочетании с введением втулки на функцию и структуру отверстия евстахиевой трубы. Оценка и количественная оценка функции евстахиевой трубы включала субъективные или объективные методы до и после операции.
Однако Schröder et al. обнаружили, что операция BET не привела к значительному улучшению симптомов OME с эффективной частотой только 66% (10). Некоторые исследования предполагают, что сильно утолщенная слизистая оболочка среднего уха может быть одной из причин неудовлетворительного результата БЭТ у некоторых пациентов (11). Между тем, в других исследованиях сообщалось о краткосрочном облегчении симптомов и снижении эффективной скорости долгосрочного эффекта (≥3 лет) (12–14). В одном из предыдущих исследований сообщалось об эффекте баллонной дилатации евстахиевой тубопластики в сочетании с тимпаностомическими трубками у детей с рецидивирующим средним отитом с выпотом, что указывало на улучшение ETS после лечения. Тем не менее, по-прежнему отсутствует более комплексный оцененный показатель, особенно для взрослых (15). В этом исследовании мы стремились оценить влияние БЭТ в сочетании с введением втулки на функцию и структуру отверстия евстахиевой трубы. Оценка и количественная оценка функции евстахиевой трубы включала субъективные или объективные методы до и после операции. Субъективные методы включали оценку симптомов пациента или использование семи пунктов Опросника дисфункции евстахиевой трубы (ETDQ-7). Объективные методы включали внешний вид барабанной перепонки, порог слышимости чистого тона, оценку евстахиевой трубы (ETS), количественное исследование функции евстахиевой трубы (динамическое наблюдение точки пикового давления на тимпанограмме), результаты компьютерно-томографического (КТ) исследования евстахиева труба.
Субъективные методы включали оценку симптомов пациента или использование семи пунктов Опросника дисфункции евстахиевой трубы (ETDQ-7). Объективные методы включали внешний вид барабанной перепонки, порог слышимости чистого тона, оценку евстахиевой трубы (ETS), количественное исследование функции евстахиевой трубы (динамическое наблюдение точки пикового давления на тимпанограмме), результаты компьютерно-томографического (КТ) исследования евстахиева труба.
Мы представляем следующую статью в соответствии с контрольным списком отчетов STROBE (доступен по адресу https://dx.doi.org/10.21037/apm-21-1280).
Методы
Материалы
Все процедуры, выполненные в этом обсервационном исследовании с участием людей, проводились в соответствии с Хельсинкской декларацией (пересмотренной в 2013 г.). Исследование было одобрено комитетом по этике ЛОР-больницы провинции Шаньдун (регистрационный номер совета по этике: XYK20161201), и у всех пациентов было получено информированное согласие. Мы провели это исследование, в котором приняли участие 57 взрослых пациентов с рефрактерным OME в период с 1 января 2017 г. по 1 апреля 2019 г.. Участники исследования были набраны из клиники ЛОР (ухо, горло и нос) в Шаньдунской провинциальной ЛОР-больнице, входящей в Шаньдунский университет, и включали 33 пациента мужского пола и 24 пациента женского пола. Средний возраст участников исследования составил 35,3 года (диапазон от 18 до 66 лет). Срок наблюдения составил 12 месяцев после операции.
Мы провели это исследование, в котором приняли участие 57 взрослых пациентов с рефрактерным OME в период с 1 января 2017 г. по 1 апреля 2019 г.. Участники исследования были набраны из клиники ЛОР (ухо, горло и нос) в Шаньдунской провинциальной ЛОР-больнице, входящей в Шаньдунский университет, и включали 33 пациента мужского пола и 24 пациента женского пола. Средний возраст участников исследования составил 35,3 года (диапазон от 18 до 66 лет). Срок наблюдения составил 12 месяцев после операции.
Методы исследования
Клиническая оценка включала осмотр внешнего вида барабанной перепонки с помощью отоэндоскопа, а также оценку порога слышимости чистого тона. Функцию евстахиевой трубы оценивали с помощью ETS, количественного исследования функции евстахиевой трубы (динамическое наблюдение точки пикового давления на тимпанограмме), пробы Вальсальвы, пробы Тойнби и результатов КТ-исследования евстахиевой трубы.
Использовались следующие параметры: чистотональная аудиометрия (ЧТА): 500, 1000, 2000 и 4000 Гц; Разрыв воздушной и костной проводимости (ABG): разрыв слуховых порогов между воздушной проводимостью и костной проводимостью на частотах 500, 1000, 2000 и 4000 Гц для PTA.
Количественное исследование функции евстахиевой трубы (динамическое наблюдение точки пикового давления на тимпанограмме при интактной барабанной перепонке)
При нормальной функции евстахиевой трубы точка пикового давления на второй кривой диаграммы акустической проводимости обычно отклоняется более чем на 10–15 даПа. Пиковое смещение точки давления менее 10–15 даПа или отсутствие движения указывает на ЭТД.
Модифицированный тест на надувание-дефляцию (когда барабанная перепонка повреждена)
Открытое давление (менее 250 мм вод. ст. 2 O) означает, что евстахиева труба свободна. Если евстахиева труба открывается только между 250 мм H 2 O и 360 мм H 2 O, можно предположить наличие частичной механической непроходимости. Высокое давление открытия (>360 мм вод. ст. 2 O) может указывать на полную обструкцию. Между тем, низкое давление открытия (<100 мм вод. ст. 2 O) свидетельствует о полуоткрытой евстахиевой трубе.
Высокое давление открытия (>360 мм вод. ст. 2 O) может указывать на полную обструкцию. Между тем, низкое давление открытия (<100 мм вод. ст. 2 O) свидетельствует о полуоткрытой евстахиевой трубе.
ЭТС
ETS — это инструмент, который сочетает в себе как субъективные, так и объективные элементы для оценки функции евстахиевой трубы, включая тубоманометрию (ТММ), щелкающий звук при глотании и положительную субъективную оценку Вальсальвы. ETS колеблется от 0 до 10 баллов, при этом 0 баллов означает отсутствие функции труб, а максимальное количество баллов 10 указывает на наивысшую функцию труб (8) ( Таблица 1 ). ETS ≤5 предполагает диагноз хронической ETD.
Таблица 1 Оценка евстахиевой трубы (ETS) (8)
Полная таблица
Опросник дисфункции евстахиевой трубы (ETDQ-7) из семи пунктов
ETDQ-7, достоверный и надежный показатель симптомов, использовался для количественной оценки симптомов ETD (16) ( Таблица 2 ).
Таблица 2 Опросник-7 по дисфункции евстахиевой трубы (ETDQ-7) (16)
Полная таблица
Трехмерная реконструкция усиленного иогексолом КТ-изображения использовалась для оценки структурных изменений и изменений длины евстахиевой трубы в состоянии покоя и при пробе Вальсальвы. Кроме того, отсутствие впадения внутренней сонной артерии (ВСА) в просвет евстахиевой трубы было подтверждено при компьютерной томографии височной кости.
Инструменты и оборудование
Метод тубопластики
Процедуры БЭТ проводились, как описано ранее Ockermann et al. (8). Баллонный катетер Bielefeld (Spiggle and Theis, Overath, Германия) использовали для расширения евстахиевой трубы. Баллон надували физиологическим раствором до 10 бар (1000 кПа) в течение 2 минут однократно внутри хрящевой части евстахиевой трубы.
Послеоперационное наблюдение
Послеоперационное наблюдение проводилось от 1 до 12 месяцев. Повторные визиты проводились каждые 3 мес до прекращения изменения функции евстахиевой трубы, в том числе через 4 мес после операции. Были проведены аудиометрия и тимпанометрия, а также получены баллы ETS, ETDQ-7, количественное исследование функции евстахиевой трубы (динамическое наблюдение точки пикового давления на тимпанограмме) и результаты трехмерной реконструкции КТ евстахиевой трубы с усилением йогексола. .
.
Статистический анализ
Данные были проанализированы с использованием программного обеспечения для статистического анализа SPSS24.0 (SPSS Inc., Чикаго, Иллинойс, США). Порог слышимости чистого тона, щель воздушно-костной проводимости и открытую длину евстахиевой трубы сравнивали до и после операции с помощью парного t -теста. Для оценки изменений открытой длины евстахиевой трубы после трехмерной реконструкции КТ с усилением иогексола, а также для количественного исследования функции евстахиевой трубы использовали корреляционный анализ Спирмена. Значение P менее 0,05 считалось статистически значимым.
Результаты
Пятьдесят семь пациентов подверглись БЭТ и установке втулки, в том числе 33 мужчинам и 24 женщинам. Все 57 случаев были односторонними, средний возраст 35,3 года.
Порог слышимости чистого тона через 1 сутки после операции был значительно ниже, чем до операции (P<0,05), затем оставался стабильным и несколько снизился через 9 месяцев после операции. Костно-воздушный зазор показал тот же результат. Вентиляционная трубка удалена через 3 мес после операции (функция евстахиевой трубы стабильна). Существенной разницы между порогами слышимости чистого тона на 6 и 9 не было.через месяц после операции, и тот же результат наблюдался для костно-воздушной проводимости (, рис. 1, ).
Костно-воздушный зазор показал тот же результат. Вентиляционная трубка удалена через 3 мес после операции (функция евстахиевой трубы стабильна). Существенной разницы между порогами слышимости чистого тона на 6 и 9 не было.через месяц после операции, и тот же результат наблюдался для костно-воздушной проводимости (, рис. 1, ).
Рисунок 1 Воздушно-костный зазор. *, р<0,05.
При количественном исследовании отклонение пикового давления на тимпанограмме функции евстахиевой трубы до операции было менее 10 даПа, а через 6 месяцев после операции значительно увеличилось (P<0,05), при этом отклонение превышало 15 даПа ( Рис. 2 ). Существовала значительная разница в количественных показателях отклонения пикового давления и ETS между 4 и 6 месяцами после операции. Отклонение пикового давления тимпанометрии на 6 и 9месяцев после операции были выше, чем через 12 месяцев после операции (P<0,05).
Рисунок 2 Количественное исследование отклонения пикового давления на тимпанограмме. *, р<0,05.
*, р<0,05.
Что касается субъектов, которые получили BET в сочетании с введением втулки, давление в открытом евстахиевом канале все еще было выше 360 мм вод. ст. 2 O через 1 день после операции. Это постепенно уменьшалось и достигло стабильного уровня через 3 месяца после операции, что позволяет предположить, что трубку можно удалить в это время (9).0514 Рисунок 3 ). Барабанная вентиляционная трубка была удалена через 3 месяца после операции, однако ОМЭ развился у пяти пациентов через 9 месяцев и у семи пациентов через 12 месяцев после операции. Близкое давление явно не изменилось.
Рисунок 3 Давление в открытом и закрытом евстахиевой трубе.
ETS улучшилась через 1 месяц после операции и оставалась стабильной через 3 месяца после операции. ETS через 1, 3, 6, 9 и 12 месяцев после операции был значительно выше, чем до операции (все P <0,05). Существовала заметная разница между ETS через 6 и 12 месяцев после операции (P<0,05) (9). 0514 Рисунок 4 ).
0514 Рисунок 4 ).
Рисунок 4 Изменения в ETS. ETS, оценка евстахиевой трубы.
Существовала значительная разница в баллах ETDQ-7 через 6 и 12 месяцев после операции (P<0,05) ( Рисунок 5 ). Количественное исследование отклонения пикового давления функции евстахиевой трубы и ETS коррелировали с изменением длины евстахиевой трубы в соответствии с трехмерной КТ-реконструкцией (P<0,05).
Рисунок 5 Изменения в баллах ETDQ-7. ETDQ-7, семь пунктов опросника по дисфункции евстахиевой трубы.
При последующем наблюдении через 6 месяцев общее количество пациентов с BET в сочетании с введением втулки с нормализованными тимпанограммами и с нормализованными показателями ETDQ-7 не изменилось по сравнению с таковыми через 4 месяца.
Через 12 мес наблюдения воздушно-костный промежуток увеличился у 7 пациентов (12,3%), отклонение пикового давления при количественном исследовании уменьшилось у 9 пациентов (15,8%), ETS уменьшилось у 10 пациентов (17,5%), а показатели ETDQ-7 стали ненормальными у 12 пациентов (21,1%).
Длина проявления контрастного вещества через 3 месяца после операции ( Рисунок 6 ) значительно увеличилась по сравнению с таковой до операции (P<0,01) ( Таблица 3 , Рисунок 7 ). Выявлена линейная корреляция между длиной проявки контрастного вещества и ETS, r=0,81, P<0,05.
Рис. 6 КТ (косая коронарная позиция) с иогексолом, через 3 месяца после баллонной дилатации евстахиевой трубы. Красная стрелка представляет евстахиеву трубу, усиленную контрастным веществом йогексола.
Таблица 3 Сравнение длины проявления контрастного вещества в евстахиевой трубе до и после операции (среднее ± стандартное отклонение)
Полная таблица
Рис. 7 КТ (косая коронарная позиция) с иогексолом перед баллонной дилатацией евстахиевой трубы. Красная стрелка представляет евстахиеву трубу, усиленную контрастным веществом йогексола.
Евстахиева труба представляет собой сложное костно-хрящевое соединение между протимпаном и носоглоткой. Это орган, состоящий из просвета со слизистой оболочкой, хрящей, окружающих мягких тканей, паратрубных мышц и костной опоры. Евстахиева труба делится на три части: хрящевую, соединительную и костную. Хрящевая часть открывается в носоглотку (17).
Это орган, состоящий из просвета со слизистой оболочкой, хрящей, окружающих мягких тканей, паратрубных мышц и костной опоры. Евстахиева труба делится на три части: хрящевую, соединительную и костную. Хрящевая часть открывается в носоглотку (17).
Неправильное функционирование евстахиевой трубы является распространенной причиной заболеваемости. ЭТД может привести к рецидивирующему или стойкому ОМО, потере слуха, временному отставанию в развитии речи у детей, ретракции барабанной перепонки или даже холестеатоме. Такие методы лечения, как установка тимпаностомических трубок, создают альтернативный путь вентиляции среднего уха, но не решают проблему евстахиевой трубы напрямую (7). BET направлен на улучшение вентиляционной и выравнивающей давление функции евстахиевой трубы, чтобы предотвратить, обратить вспять или остановить прогрессирование состояний ETD путем расширения медиальной хрящевой части евстахиевой трубы. Гистологическое исследование BET показало, что опосредованная баллоном компрессия необратимо поврежденной гипертрофированной слизистой оболочки, подслизистого воспалительного лимфоидного инфильтрата и фолликулярной гиперплазии может привести к замещению слоя более тонкими и здоровыми слоями (9). ). Кивекас и др. также обнаружили, что диффузные размозжения и расслоение слизистой и подслизистой оболочек восстанавливались до в значительной степени здорового реснитчатого псевдостолбчатого эпителия через 5–12 недель после операции BET (18). Вполне вероятно, что БЭТ удаляет необратимо поврежденные или воспаленные слизистые и подслизистые ткани, способствуя восстановлению с нормальной клеточной оболочкой (19). Следовательно, с возвращением нормального реснитчатого эпителия и уменьшением воспалительного инфильтрата возможно, что БЭТ может вызвать некоторые стойкие изменения в хрящевой евстахиевой трубе, которые могли бы обеспечить долгосрочное преимущество в расширении просвета и облегчить дилататорное действие напрягателя небных мышц. ТВП) мышцы (20). При поддержании правильного давления в среднем ухе информация, поступающая от хеморецепторов и барорецепторов барабанного сплетения, передается в ядра солитарного тракта, а затем нервная цепь способствует активации мышц евстахиевой трубы.
). Кивекас и др. также обнаружили, что диффузные размозжения и расслоение слизистой и подслизистой оболочек восстанавливались до в значительной степени здорового реснитчатого псевдостолбчатого эпителия через 5–12 недель после операции BET (18). Вполне вероятно, что БЭТ удаляет необратимо поврежденные или воспаленные слизистые и подслизистые ткани, способствуя восстановлению с нормальной клеточной оболочкой (19). Следовательно, с возвращением нормального реснитчатого эпителия и уменьшением воспалительного инфильтрата возможно, что БЭТ может вызвать некоторые стойкие изменения в хрящевой евстахиевой трубе, которые могли бы обеспечить долгосрочное преимущество в расширении просвета и облегчить дилататорное действие напрягателя небных мышц. ТВП) мышцы (20). При поддержании правильного давления в среднем ухе информация, поступающая от хеморецепторов и барорецепторов барабанного сплетения, передается в ядра солитарного тракта, а затем нервная цепь способствует активации мышц евстахиевой трубы. Нарушения давления в среднем ухе могут также стимулировать выработку слюны с последующим глотанием, открытием евстахиевой трубы и восстановлением баланса эндотимпанального давления (21).
Нарушения давления в среднем ухе могут также стимулировать выработку слюны с последующим глотанием, открытием евстахиевой трубы и восстановлением баланса эндотимпанального давления (21).
В нашем исследовании пациенты, получавшие BET и введение втулки, имели удовлетворительный результат с точки зрения их субъективных симптомов и объективных оценок, а также достигли хороших результатов в отношении функции и структуры евстахиевой трубы, что согласуется с выводами Yin et al. . (22). Количественное исследование отклонения пикового давления функции евстахиевой трубы значительно увеличилось после операции (P <0,05), как и ETS. После операции порог слышимости чистого тона и воздушно-костный промежуток были значительно ниже, чем до операции (P<0,05). Существенной разницы в пороге слышимости чистого тона между 3 и 6 месяцами после операции не было. Между тем, наблюдалась значительная разница в количественном исследовании отклонения пикового давления и ETS между 4 и 6 месяцами после операции. Причиной этого может быть то, что, хотя функция евстахиевой трубы постепенно восстанавливалась, в барабанной полости не было воспалительных изменений или выпота. Однако через 3 мес после операции после физического выдавливания слизистой оболочки евстахиевой трубы, подслизистой основы и периевстахиевой трубы наблюдалась воспалительная реакция и образование рубца. Функция евстахиевой трубы восстановилась только через 6 мес после операции.
Причиной этого может быть то, что, хотя функция евстахиевой трубы постепенно восстанавливалась, в барабанной полости не было воспалительных изменений или выпота. Однако через 3 мес после операции после физического выдавливания слизистой оболочки евстахиевой трубы, подслизистой основы и периевстахиевой трубы наблюдалась воспалительная реакция и образование рубца. Функция евстахиевой трубы восстановилась только через 6 мес после операции.
Учитывая, что визуализация просвета евстахиевой трубы, возможно, может дать информацию о ее проходимости и уровне обструкции, а рентгенологическая оценка евстахиевой трубы может обеспечить полезное неинвазивное решение для оценки функции евстахиевой трубы (23), мы применили йод- на основе контрастных веществ для визуализации евстахиевой трубы. Длина контрастного вещества евстахиевой трубы была значительно увеличена как до, так и после операции. Это связано с увеличением хрящевого сегмента евстахиевой трубы, повышением проходимости евстахиевой трубы, улучшением функции активного и пассивного открывания евстахиевой трубы. В то же время может быть и так, что при воспалительном состоянии среднего уха увеличивается секреция желез евстахиевой трубы. После БЭТ вегетативные нервы в слизистой оболочке и окружающих тканях евстахиевой трубы повреждаются, и, таким образом, эффект стимуляции секреции и вазодилатации ослабевает.
В то же время может быть и так, что при воспалительном состоянии среднего уха увеличивается секреция желез евстахиевой трубы. После БЭТ вегетативные нервы в слизистой оболочке и окружающих тканях евстахиевой трубы повреждаются, и, таким образом, эффект стимуляции секреции и вазодилатации ослабевает.
В нашем исследовании при 12-месячном наблюдении воздушно-костная щель увеличилась у семи пациентов (12,3%), отклонение пикового давления количественного исследования уменьшилось в девяти случаях (15,8%). ETS снизился у 10 пациентов (17,5%), а показатели ETDQ-7 стали ненормальными в 12 случаях (21,1%). Эти результаты показывают, что функция евстахиевой трубы уменьшилась, и что не у всех пациентов в конечном счете улучшается БЭТ (24-26). Из 57 пациентов/ушей ОМЭ рецидивировал после БЭТ в семи случаях. Среди этих семи случаев в одном случае были аллергический ринит и астма, что может объяснить тот факт, что операция не лечила аллергическую воспалительную реакцию в среднем ухе и евстахиевой трубе. Таким образом, лечение аллергических заболеваний, влияющих на функцию евстахиевой трубы, и устранение непроходимости имеет ключевое значение.
Таким образом, лечение аллергических заболеваний, влияющих на функцию евстахиевой трубы, и устранение непроходимости имеет ключевое значение.
В остальных шести случаях, хотя аллергические заболевания носа и дыхательных путей отсутствовали, рецидив ОМЭ после БЭТ может быть связан со следующим: недостаточной тракционной силой после формирования рубца мягких тканей вокруг евстахиевой трубы вызванные однократной операцией БЭТ, недостаточным открытием просвета, ослаблением способности к пассивному открытию и недостаточным снижением импеданса напрягателя небной мышцы. В шести случаях после комбинированного лечения наступило улучшение, к сожалению, в конечном итоге они рецидивировали. Даже после рецидива симптом был лучше, чем до комбинированного лечения. Кроме того, несмотря на то, что ОМО рецидивировало после операции, маневры Вальсавы и Тойнби были легче, чем раньше, и частично улучшилась функция евстахиевой трубы. У этих пациентов эффективными методами решения этих проблем являются, возможно, соответствующая гипербарическая дилатация, отсроченная дилатация и повторная дилатация.
После баллонной дилатации евстахиева труба была расширена, а длина евстахиевой трубы увеличилась. Баллонная дилатация может эффективно улучшить активную и пассивную функцию открытия евстахиевой трубы. Баллонная дилатация евстахиевой трубы в сочетании с введением втулки является эффективным методом лечения рефрактерного среднего отита с выпотом.
Благодарности
Финансирование: Это исследование было поддержано Национальным фондом естественных наук Китая (81970873).
Сноска
Контрольный список отчетности: Авторы заполнили контрольный список отчетности STROBE. Доступно по адресу https://dx.doi.org/10.21037/apm-21-1280
Заявление о совместном использовании данных: Доступно по адресу https://dx.doi.org/10.21037/apm-21-1280
Конфликты of Interest: Все авторы заполнили единую форму раскрытия информации ICMJE (доступна по адресу https://dx.doi.org/10.21037/apm-21-1280). У авторов нет конфликта интересов, о котором следует заявить.
Этическое заявление: Авторы несут ответственность за все аспекты работы, обеспечивая надлежащее расследование и решение вопросов, связанных с точностью или целостностью любой части работы. Все процедуры, выполненные в этом обсервационном исследовании с участием людей, соответствовали Хельсинкской декларации (пересмотренной в 2013 г.). Исследование было одобрено комитетом по этике ЛОР-больницы провинции Шаньдун (№: XYK20161201), и у всех пациентов было получено информированное согласие.
Заявление об открытом доступе: Это статья открытого доступа, распространяемая в соответствии с международной лицензией Creative Commons Attribution-NonCommercial-NoDerivs 4.0 (CC BY-NC-ND 4.0), которая разрешает некоммерческое копирование и распространение статья со строгим условием, что не вносятся никакие изменения или правки и правильно цитируется оригинальная работа (включая ссылки как на официальную публикацию через соответствующий DOI, так и на лицензию). См.: https://creativecommons.org/licenses/by-nc-nd/4.0/.
См.: https://creativecommons.org/licenses/by-nc-nd/4.0/.
Ссылки
(редактор на английском языке: A. Kassem)
Цитируйте эту статью как: Li L, Mao Y, Hu N, Yan W, Lu Y, Fan Z, Wang H, Han Y Влияние баллонной дилатации евстахиевой трубы в сочетании с введением люверса на структуру и функцию евстахиевой трубы у пациентов с рефрактерным средним отитом с выпотом.

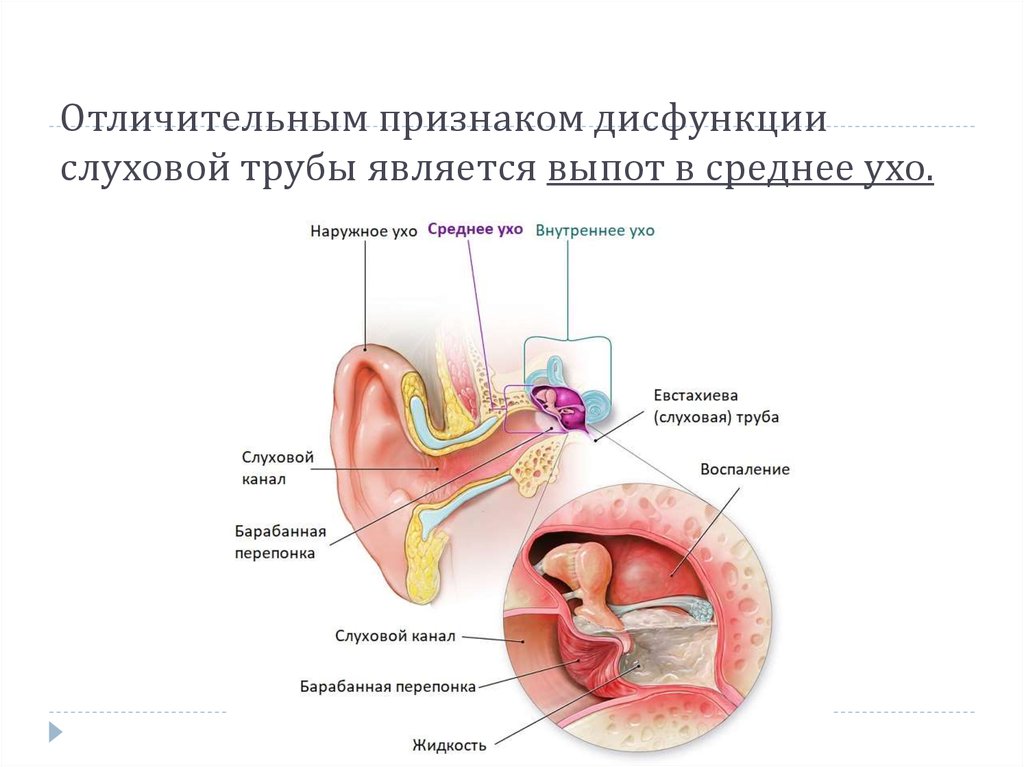


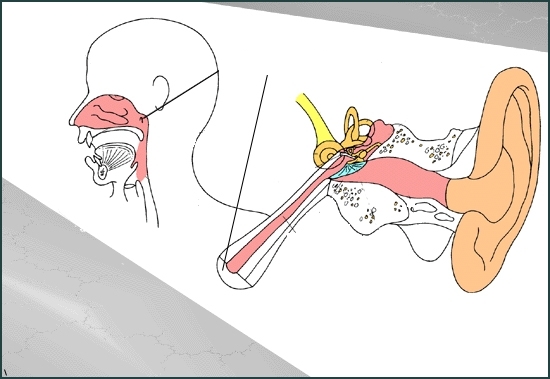
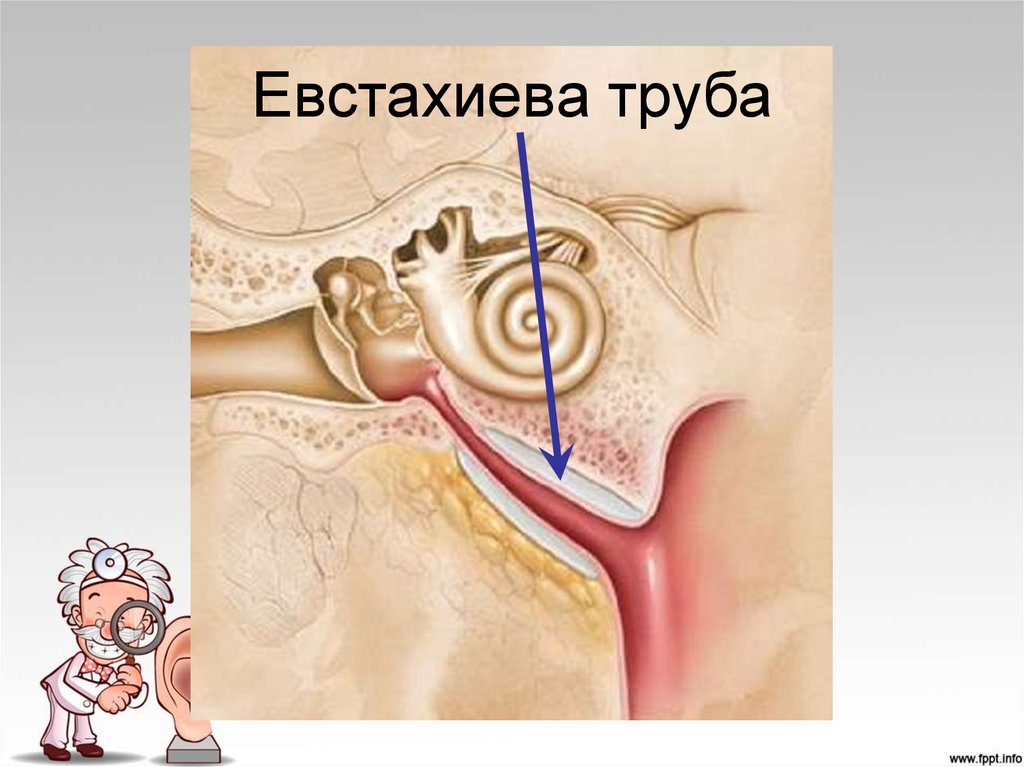 1111/коа.12195
1111/коа.12195