Боль в сердце ноющая: Боль в области сердца симптомы у женщин, мужчин
Боль в области сердца симптомы у женщин, мужчин
Ежегодная статистика наглядно свидетельствует о том, что болезни сердца стабильно удерживают лидирующие позиции в списках самых распространенных в России. Из 1000 человек такие диагнозы ставятся 26 пациентам.
Распространенность этих патологий, по мнению специалистов, вызвана преждевременным «старением» тканей сердечной мышцы. Свою роль играет и несвоевременная диагностика. Кардиологи предупреждают: игнорировать боли в области сердца опасно! Если вас беспокоят боли в области сердца, не ждите, пока ситуация усугубится, срочно обратитесь к врачу: +7 (495) 640-57-56.
Острая боль в сердце является симптомом серьезной болезни, которая может проявить себя совершенно неожиданно и привести к непоправимым последствиям для организма. Именно поэтому очень важно своевременно и регулярно проходить обследование. Сейчас у вас есть уникальная возможность пройти бесплатную консультацию специалиста и комплекс подготовительных обследований при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца:
Акция
Только до конца осени пройди бесплатную консультацию и комплекс подготовительных обследований* при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца. **
**
Спешите оставить заявку, период действия акции ограничен.
Как распознать сердечные боли?
Резкие боли в области сердца или ярко выраженный дискомфорт в загрудинной области являются проявлениями стенокардии. Однако не только сердечные боли проявляют себя таким образом, могут быть и нарушения неврологического характера, сбои в работе дыхательной и пищеварительной систем. Непрофессионалу любые боли в грудной клетке кажутся сердечной патологией, но они могут являться проявлениями остеохондроза, невралгии и даже легочных заболеваний, например, плеврита.
Как же распознать, что болит именно сердце? К сожалению, самостоятельно диагностировать сердечную патологию нельзя, это могут сделать только специалисты, используя современное диагностическое оборудование. Однако, важно знать основные симптомы болезней сердца. Если вы обнаружили у себя любой из них — срочно обратитесь к кардиологу:
- боль не прекращается в течение часа и более;
- болевые ощущения возникают даже во время ночного отдыха при полном физическом покое;
- интенсивность боли уменьшается после приема нитроглицерина;
- болезненные спазмы сопровождаются чувством удушья, головокружением, предобморочными состояниями;
- в груди начинает болеть после интенсивных физических или психологических нагрузок;
- заметно учащается сердцебиение, ощущаются сбои в работе сердца;
- кожные покровы приобретают нездоровый бледный оттенок;
- ощущается физическая слабость и недомогание, проявляется потливость.

Боли в сердце у женщин: симптоматика
Гендерные особенности проявления сердечных патологий связаны, прежде всего, с особенностями физиологии. Для проявлений болевого синдрома в области сердца у женщин характерны:
- сбои в дыхании;
- боли в брюшной полости, острый живот, тошнота, рвота;
- выраженная отечность нижних конечностей;
- учащенное мочеиспускание.
Колющие сердечные боли
Внезапно появившаяся острая колющая боль в сердце — один из наиболее ярких признаков сердечного приступа, который нередко приводит к инфаркту. Стоит срочно вызвать «скорую помощь», если боль отдает в левую руку, шею, нижнюю челюсть и спину. Однако такой же характер имеет боль при:
- перикардите или воспалении сердечной оболочки;
- кардиомиопатии;
- неврозе, локализация которого находится вблизи сердца;
- коронарном спазме, характеризующемся нарушением кровообращения сосудов сердца.

Проявления ноющей боли в сердце
Сердечные боли могут иррадиировать в суставы и области, которые трудно соотнести с сердечной мышцей. Самой распространенной считается ноющая боль в области сердца, она сопровождается затруднениями в движении, онемением левой руки, проявлениями стенокардии. Но не стоит путать такое проявление болевого синдрома с признаками невралгии и болезней позвоночника. Чтобы исключить эти причины, нужно пройти тщательное обследование.
Давящие сердечные боли
В основном, ощущения данного характера свидетельствуют о наличии стенокардии. Отдавать такая боль может и в подбородок, и в нижнюю челюсть, и в плечо. При этом наблюдается онемение левой руки от плечевого сустава до пальцев. Длительность приступа может варьироваться от одного часа до нескольких суток.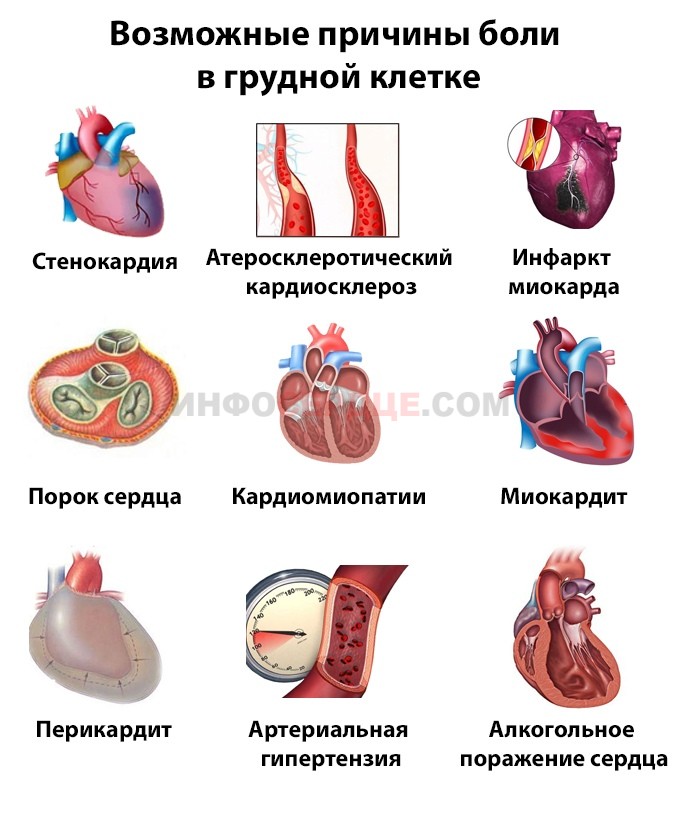 Возникает боль и в результате нагрузки, и в спокойном состоянии. Зачастую пациенты жалуются, что у них ночью болит сердце, отмечая как раз давящий характер боли.
Возникает боль и в результате нагрузки, и в спокойном состоянии. Зачастую пациенты жалуются, что у них ночью болит сердце, отмечая как раз давящий характер боли.
Однако точно диагностировать сердечный приступ можно лишь в результате обследования, так как точно также проявляются миокардит и пролапс митрального клапана, а также межреберная невралгия.
Тупая сердечная боль
Тупая боль в области сердца — это не только признак кардиологической патологии. Такой симптом может свидетельствовать о проблемах с позвоночником и легкими. Ее причинами могут стать:
- проявления порока митрального клапана;
- некоторые формы миокардита;
- симптомы нейроциркуляторной дистонии.
В отличие от других причин, у тупой сердечной боли есть одна отличительная особенность — она длительна и регулярна.
Спровоцировать приступ могут активный труд, стрессовая ситуация, переохлаждение или переедание.
Причины и последствия острой боли в сердце
Острая боль в области сердца, которую еще называют сильной или резкой — это явный признак перикардита или стенокардии. Она практически всегда является признаком предынфарктного состояния, сопровождающегося слабостью и недомоганием. Женщины при этом могут испытывать сильную тошноту и отголоски болезненности в области живота.
Эту сердечную боль нередко путают с проявлениями плеврита, так как состояние сопровождается сильным кашлем.
Ощущение жжения в грудной клетке
Ощущения жгучей боли могут стать признаком как невроза, расстройства ЖКТ, патологий пищевода, так и инфаркта. Для более точного определения стоит обратить внимание на общие симптомы, описанные выше. Жгучая боль появилась после физических, психологических нагрузок? Вероятнее всего, вы имеете дело со стенокардией.
Боль при интенсивном дыхании
Нередко глубокий вдох даже у молодого человека может вызвать острую боль в груди.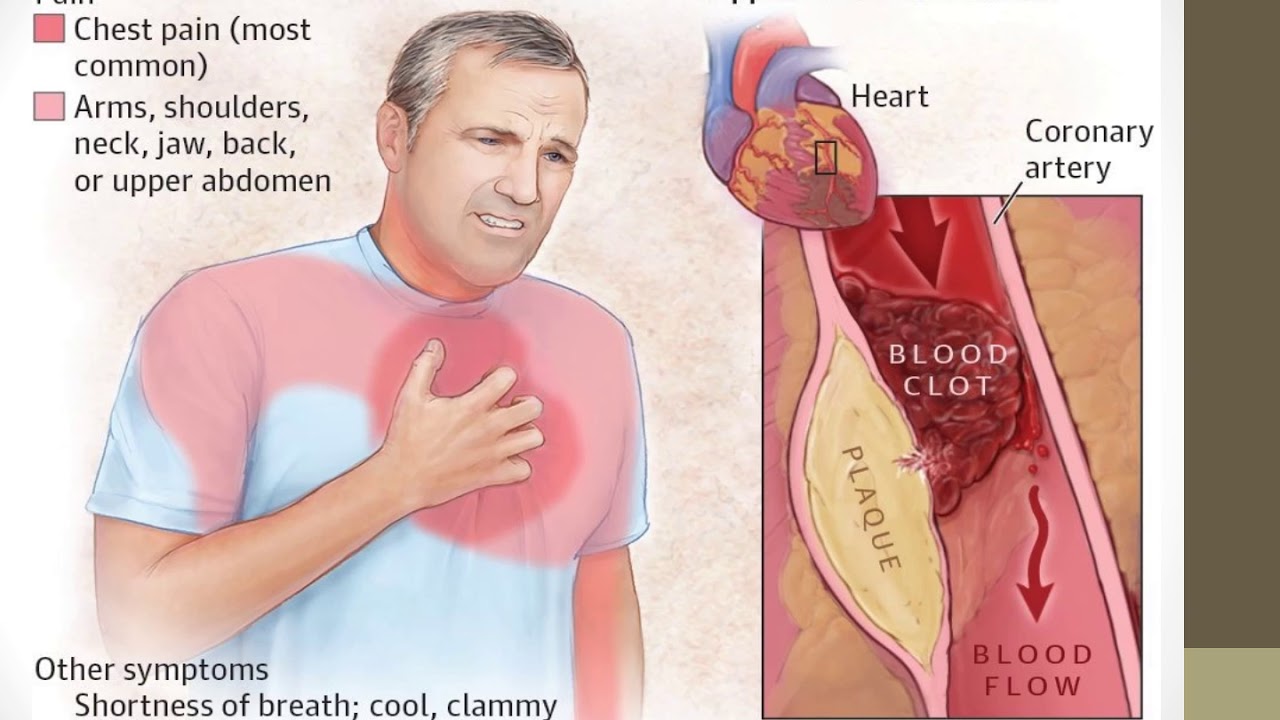 Одновременно возникает чувство распирания. Однако это не всегда свидетельствует о проблемах с сердцем. Такие боли могут спровоцировать герпетическая или межреберная невралгия, торакалгия, прекордиальный синдром, которые никак не связаны с сердечной деятельностью. Ну а если боль и нехватка воздуха в легких становятся сильнее — стоит немедленно обратиться к кардиологу.
Одновременно возникает чувство распирания. Однако это не всегда свидетельствует о проблемах с сердцем. Такие боли могут спровоцировать герпетическая или межреберная невралгия, торакалгия, прекордиальный синдром, которые никак не связаны с сердечной деятельностью. Ну а если боль и нехватка воздуха в легких становятся сильнее — стоит немедленно обратиться к кардиологу.
Если боль отдает в левую руку
Болезненное «эхо», появляющееся в левой руке после физических нагрузок и стрессов может свидетельствовать о развитии ишемической болезни сердца. Болевые приступы могут носить острый или сдавливающий характер, возникает болезненность в подмышечной впадине, учащается сердцебиение, появляются признаки гипертонии и аритмии.
Боль во время движения
Если при ходьбе болит сердце, появляется дискомфорт во время физических нагрузок — это явный признак ишемической болезни сердца. Болевой синдром практически всегда сопровождается одышкой, нарушениями и перебоями в работе сердца (ощущение, будто сердце сейчас остановится).
Боль в области сердца: причины
У сердечной боли немало причин, основные из них:
- некроз клеток миокарда или инфаркт, боль при этом может быть различного характера;
- воспалительный процесс, вызванный инфекцией, или миокардит характеризуется ноющей, давящей, тупой болью;
- ишемия и стенокардия, вызывающие ноющую, сжимающую, давящую боль;
- воспалительные процессы в сердечной сумке, определяющие характер боли, как ноющий, тупой, режущий, болевые ощущения также возникают на вдохе;
- пролапс митрального клапана с ноющей, давящей болью;
- высокое давление, дающее ощущение тяжести в груди;
- гипертрофические процессы в сердечной мышце с колющими, ноющими, тянущими, резкими проявлениями боли при нагрузках;
- миокардиодистрофия, вызывающая ноющую, острую, давящую боль.
Как помочь себе при болях в сердце?
Во время приступа боли в сердце главное — не впадать в панику и постараться успокоиться. Лучше всего принять горизонтальное положение или удобно сесть, облокотившись на опору. Стоит снять или ослабить все, что может затруднять дыхание: воротник, галстук, ремень. Обязательно нужно принять 1 таблетку нитроглицерина под язык. Через 15 минут боль должна ослабнуть. Если же нитроглицерин не помог, не медлите, срочно вызывайте «скорую помощь», возможно, у больного развился инфаркт миокарда.
Лучше всего принять горизонтальное положение или удобно сесть, облокотившись на опору. Стоит снять или ослабить все, что может затруднять дыхание: воротник, галстук, ремень. Обязательно нужно принять 1 таблетку нитроглицерина под язык. Через 15 минут боль должна ослабнуть. Если же нитроглицерин не помог, не медлите, срочно вызывайте «скорую помощь», возможно, у больного развился инфаркт миокарда.
Если боль в сердце появилась впервые, не торопитесь ставить диагноз самостоятельно, дело может быть вовсе не в проявлении сердечной патологии. Необходимо принять корвалол или валидол в дозировке 40 капель и занять максимально удобное положение, ограничив движения и расслабившись.
Обратитесь к профессионалам
В Центре патологии органов кровообращения CBCP вы сможете пройти полное аппаратное обследование. Наши специалисты поставят диагноз и назначат адекватное вашему состоянию лечение. Не стоит заниматься самолечением, это может значительно ухудшить ситуацию. Доверьтесь высококвалифицированным специалистам нашего центра. Записаться на прием можно онлайн или по телефону: +7 (495) 640-57-56.
Доверьтесь высококвалифицированным специалистам нашего центра. Записаться на прием можно онлайн или по телефону: +7 (495) 640-57-56.
Боль в сердце
Боль в сердце
Здоровое сердце – это залог хорошего самочувствия. Если утренний подъем начинается с таблетки от боли, то пора задуматься о своем здоровье. Но, что здесь важно – не всегда мы можем понять, что у нас болит. Иногда неприятные ощущения присутствуют в области желудка, печени, половых органов, спины. В лучшем случае – нужно обратиться к врачу, если же такой возможности нет, то придется искать причину сердечной боли самостоятельно.
Что такое «боль в сердце»?
Сердце находится у нас в области грудной клетки, немного выше ребер и ниже грудины. Как правило, человек говорит, что у него сердечные боли при возникновении любых дискомфортных ощущений в области грудины. Как же отличить – болит сердце или же другой орган?
Врачи-кардиологи утверждают: сердечные боли отличаются от всех остальных тем, что они отдают в лопатку (слева), в левую руку – под нею и по всей площади. Иногда больной чувствует неприятные ощущения в области нижней челюсти. Очень редко неприятные сердечные ощущения могут отдавать в правую руку.
Иногда больной чувствует неприятные ощущения в области нижней челюсти. Очень редко неприятные сердечные ощущения могут отдавать в правую руку.
Если вы на первом этапе возникновения болей человек обращается к врачу-кардиологу, то специалист задаст такие вопросы:
Когда возникают неприятные ощущения в области грудины – в состоянии покоя, после физической нагрузки, после употребления пищи, днем или утром?
Сильно болит, слабо, колет, сжимает, режет, ноет, давит?
Как долго длятся боли?
Если неприятные ощущения прекращаются, то при каких условиях? После выпитой таблетки или же через определенное время?
Причины боли в сердце
— Перечислим основные причины неприятных ощущений в области сердца:
— Ишемическая болезнь сердца;
— Перикардит;
— Механические повреждения тканей сердца;
— Злокачественные опухоли;
— Миокардиодистрофия;
— Перегрузка сердца;
— Медиастинит;
— Заболевания желудка и легких, отдающие на область сердца;
— Токсическое воздействие наркотиков, алкоголя, никотина;
— Химическое воздействие лекарств;
— Патологии кровеносных сосудов, вен, аорт.
Если сжимает в сердце
Неприятные ощущения сжимающего характера являются типичной в кардиалгии. Первое, о чем она сигнализирует, это о дефиците кислорода в организме. Такие ощущения свойственны для ишемического поражения мышцы сердца. Больной ощущает давление в области грудины, под лопаткой и в области левой руки. Провоцирующим фактором возникновения резкой боли является физическая нагрузка или длительное пребывание человека в душном помещении.
Часто давление на грудину возникает при тахикардии, аритмии, блокады сердца, фибрилляции предсердий. Во время болевого приступа человеку кажется, что это признак приближающего летального исхода.
Резкая боль в сердце
Сильные болезненные ощущения в области грудины — сигнал к экстренному оказанию первой помощи. Ниже указаны причины резкой боли в области грудины:
— Стенокардия – признак образования тромбов в кровеносных сосудах, поступающих к сердцу. Первая помощь – одна таблетка нитроглицерина под язык, через 5 минут — повторно. Если после этих действий неприятные болезненные ощущения не проходят, нужно обращаться в скорую помощь.
Если после этих действий неприятные болезненные ощущения не проходят, нужно обращаться в скорую помощь.
— Инфаркт миокарда – при этом состоянии ткани сердца не получают кислород и начинают стремительно погибать. Человек испытывает острую нехватку кислорода, он начинает задыхаться, паниковать. Ощущения при инфаркте миокарда такие: что-то резкое острое отдает в живот, имитирую приступ. Больному кажется, что его тошнит и вот-вот вырвет. Начинается неконтролируемое мочеиспускание, судороги, обморок. Первая помощь заключается в применении нейролептоанельгизии.
— Патологии пищевода и желудка – при перфорации язвы человек ощущает острые невыносимые ощущения. После нее возникает потеря сознания. Состояние больного может характеризоваться приступами частой рвоты.
— Расслоение аневризмы аорты – заболевание, свойственное пожилым людям. Провоцирующим фактором становятся оперативные вмешательства на сердце и сосудах.
Давление, тяжесть в грудине возникает после интенсивных физических нагрузок, а колющая – указывает на нейроциркуляторную дистонию (кровеносные сосуды не «успевают» вовремя сужаться и расширяться).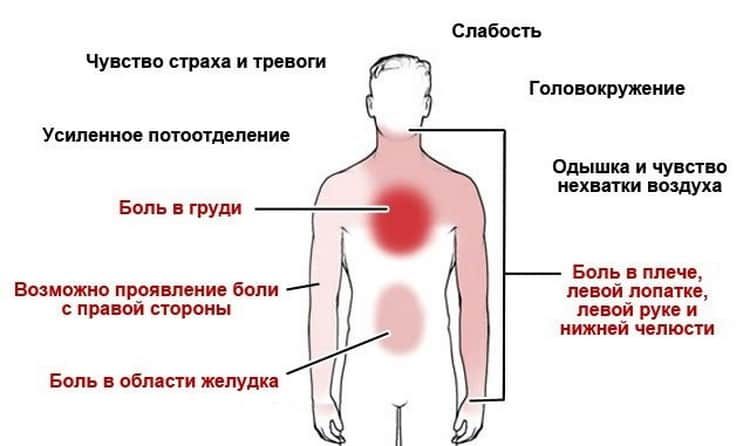
Сильная боль в области грудины возникает при приближающемся инфаркте миокарда и патологическом расслаивании аневризмы аорты. Ощущения такого характера всегда сопровождается страхом смерти и паникой.
Ноющая боль
Неприятные боли ноющего характера сигналиризуют об остром недостатке как физического, так и умственного отдыха. Такой вид боли свойственен для современного человека. Желательно уже на этом этапе обратиться к врачу-кардиологу и устранить последствия кардионевроза. Или же можете помочь себе самостоятельно – на некоторое время взять отпуск на работе и отдохнуть. Не исключены ситуации, когда человек многократно обращается за консультацией к кардиологу с жалобами на боли в сердце, а на самом деле – направляться нужно к психологу или к терапевту. Не всегда сердечные боли имеют патологическую природу, связанную с заболеваниями сердечно-сосудистой системы.
Для того, чтобы понять – сердечная у вас боль или же какая-то другая, нужно:
— Сдать общий анализ мочи и крови;
— Сделать флюорографию;
— Сделать ЭКГ с расшифровкой;
— Если необходимо, то провести процедуру ЭХО-кардиоскопии.
Такая методика действий поможет вовремя отреагировать на болезнь, если она имеется и предотвратить возможную патологию, если состояние пациента ухудшается.
450106, г.Уфа, ул. Ст. Кувыкина, 96. e-mail: [email protected]
ПЕРВАЯ ПОМОЩЬ ПРИ БОЛЯХ В СЕРДЦЕ
ЗАБОЛЕЛО СЕРДЦЕ?
- ПРИЗНАКИ ПРИСТУПА:
СИЛЬНАЯ ДАВЯЩАЯ БОЛЬ В ГРУДИ, ОТДАЕТ В ЛЕВОЕ ПЛЕЧО, ПРЕДПЛЕЧЬЕ, ШЕЮ, НИЖНЮЮ ЧЕЛЮСТЬ, ВЕРХНЮЮ ЧАСТЬ ЖИВОТА. ДЛИТСЯ БОЛЕЕ 5 МИНУТ.
- ПРИЗНАКИ ИНФАРКТА:
ОСТРАЯ КИНЖАЛЬНАЯ БОЛЬ В ГРУДИ, ОДЫШКА, СЛАБОСТЬ, ПОТЛИВОСТЬ, НЕ ПРОХОДИТ ОТ НИТРОГЛИЦЕРИНА.
ЧТО ДЕЛАТЬ?
1. ОТКРЫТЬ ФОРТОЧКИ ИЛИ ОКНО.
2. СЕСТЬ, ЛУЧШЕ В КРЕСЛО С ПОДЛОКОТНИКАМИ, ИЛИ ЛЕЧЬ В ПОСТЕЛЬ С ПРИПОДНЯТЫМ ИЗГОЛОВЬЕМ.
3. РАССТЕГНУТЬ ВОРОТНИК И РЕМЕНЬ (РАЗВЯЗАТЬ ПОЯС).
4. ПРИНЯТЬ 0,25 ГР АСПИРИНА (РАЗЖЕВАТЬ, ПРОГЛОТИТЬ) И 0,5 МГ. НИТРОГЛИЦЕРИНА (ПОЛОЖИТЬ ПОД ЯЗЫК).
НИТРОГЛИЦЕРИНА (ПОЛОЖИТЬ ПОД ЯЗЫК).
5. РАСТЕРЕТЬ ГРУДЬ ШЕРСТЯНЫМ ШАРФОМ, ВАРЕЖКОЙ ИЛИ ЛАДОНЬЮ ДО КРАСНОТЫ, ЭТО УВЕЛИЧИТ ПРИТОК КРОВИ К СЕРДЦУ.
6. ГЛУБОКО ВДОХНУТЬ И СИЛЬНО ПОКАШЛЯТЬ В ТЕЧЕНИЕ 1-2 МИНУТ. КАШЕЛЬ УСИЛИТ ДАВЛЕНИЕ НА СЕРДЦЕ, ОНО БУДЕТ РАБОТАТЬ ЛУЧШЕ.
7. ЕСЛИ БОЛЬ НЕ ПРОХОДИТ, ЧЕРЕЗ ПЯТЬ МИНУТ ВТОРОЙ РАЗ ПРИНЯТЬ НИТРОГЛИЦЕРИН И ВЫЗВАТЬ СКОРУЮ ПОМОЩЬ. ЕСЛИ ЧЕРЕЗ 10 МИНУТ ПОСЛЕ ВТОРОЙ ДОЗЫ БОЛЬ СОХРАНЯЕТСЯ, В ТРЕТИЙ РАЗ ПРИНЯТЬ НИТРОГЛИЦЕРИН.
ЧЕГО НЕ ДЕЛАТЬ?
1. ПРИКЛАДЫВАТЬ К СЕРДЦУ ХОЛОД — СОСУДЫ МОГУТ СУЗИТЬСЯ, РАЗОВЬЕТСЯ ИНФАРКТ.
2. НЕ ХОДИТЬ, НЕ ВСТАВАТЬ, НЕ КУРИТЬ, НЕ ЕСТЬ.
3. ЕСЛИ ЕСТЬ АЛЛЕРГИЯ НА АСПИРИН ИЛИ ЗАБОЛЕВАНИЯ ЖЕЛУДКА, АСПИРИН ПРИНИМАТЬ НЕЛЬЗЯ.
4. ЕСЛИ ДАВЛЕНИЕ НИЗКОЕ ИЛИ СИЛЬНО БОЛИТ ИЛИ КРУЖИТСЯ ГОЛОВА, ЕСЛИ НАРУШЕНА РЕЧЬ ИЛИ КООРДИНАЦИЯ ДВИЖЕНИЙ , НЕЛЬЗЯ ПРИНИМАТЬ НИТРОГЛИЦЕРИН.
ЧТО ДАЛЬШЕ?
— ЕСЛИ ПОСЛЕ ПРИЕМА АСПИРИНА И НИТРОГЛИЦЕРИНА БОЛИ ПОЛНОСТЬЮ ИСЧЕЗЛИ И СОСТОЯНИЕ УЛУЧШИЛОСЬ, ВЫЗВАТЬ ВРАЧА НА ДОМ, ЛЕЧИТЬСЯ У НЕГО.
— ДО ВЫЗОВА ВРАЧА НЕ ВЫБРАСЫВАТЬ УПАКОВКИТ ОТ ЛЕКАРСТВ, ПРИНЯТЫХ НАКАНУНЕ.
— ТЕМ, КТО РЯДОМ, К ПРИЕЗДУ ВРАЧА ПРИГОТОВИТЬ МЕДИЦИНСКИЕ ДОКУМЕНТЫ ПАЦИЕНТА, КОТОРЫЕ ЕСТЬ У НЕГО НА РУКАХ (ВЫПИСКИ, РЕЗУЛЬТАТЫ АНАЛИЗОВ, ЭКГ И Т.П.).
Боли в области сердца что это может быть?
Боль в области сердца является одним из самых распространенных симптомов и по частоте встречаемости может сравниться лишь с головной болью. Однако далеко не вся боль, которую мы описываем врачу как сердечную, на самом деле таковой является. К примеру, грудная клетка имеет массу нервных волокон и несколько крупных сплетений, при раздражении которых появляется боль, очень похожая на сердечную. Тем не менее, именно боли в области сердца порой становится единственной жалобой при различных заболеваниях. Причинами боли в области сердца могут быть как неотложные состояния, требующие срочного лечения, так и хронические заболевания, которые длятся годами. Причем, совсем не обязательно причиной боли в сердце являются заболевания именно этого органа. В этой связи боли в районе сердца (которые зачастую называют просто болями в груди) могут быть условно поделены на истинные боли в сердце и кардиалгии, которые являются симптомом других заболеваний.
В этой связи боли в районе сердца (которые зачастую называют просто болями в груди) могут быть условно поделены на истинные боли в сердце и кардиалгии, которые являются симптомом других заболеваний.
К первой группе можно отнести стенокардию, инфаркт миокарда, аневризму сердца, пролапс митрального клапана, и другие заболевания сердца, при которых боль имеет хоть и не острый характер, но сопровождает больных долгое время.
Ко второй группе относят заболевания и состояния, которые могут быть и не связаны с сердцем, но вызывают кардиалгии. Среди этих состояний стоит назвать остеохондроз, гормональные нарушения (тиреотоксикоз, гипотиреоидизм, климакс и т.д), особенности вегето-сосудистой нервной системы, которые иногда называют вегето-сосудистой дистонией, неврологические заболевания, в том числе неврозы, некоторые поражения опорно-двигательного аппарата и т.д.
Ишемическая болезнь сердца (ИБС)
Самой частой причиной боли в сердце является ишемическая болезнь (ИБС). В это собирательное понятие входит более тридцати заболеваний, самыми распространенными из которых являются стенокардия и инфаркт миокарда. Главным механизмом в развитии ишемической болезни сердца является недостаточность кровоснабжения миокарда. При этом в клетках сердца (кардиомиоцитах), испытывающих острую нехватку кислорода и питательных веществ, развиваются серьезные изменения. Если ишемия (резкое снижение кровоснабжения) длится более 30 минут, то эти изменения становятся необратимыми, клетки погибают, что знаменует наступление инфаркта.
В это собирательное понятие входит более тридцати заболеваний, самыми распространенными из которых являются стенокардия и инфаркт миокарда. Главным механизмом в развитии ишемической болезни сердца является недостаточность кровоснабжения миокарда. При этом в клетках сердца (кардиомиоцитах), испытывающих острую нехватку кислорода и питательных веществ, развиваются серьезные изменения. Если ишемия (резкое снижение кровоснабжения) длится более 30 минут, то эти изменения становятся необратимыми, клетки погибают, что знаменует наступление инфаркта.
Стенокардия
Боль при стенокардии, как правило, возникает в результате физической или эмоциональной нагрузки. Обычно боль при стенокардии имеет сжимающий, давящий либо жгущий характер. Часто иррадиирует (отдает) в левую руку, лопатку, плечо. Эти боли весьма тягостны для больного: недаром одной из характеристик стенокардических болей является страх смерти.
Боль при стенокардии довольно легко снимается нитроглицерином, что служит ее важным отличительным признаком.
Приступ стенокардии редко длится более 10 минут и проходит либо самостоятельно, либо после приема препаратов, которые обладают способностью расширять сосуды, кровоснабжающие сердце (наиболее известен среди них нитроглицерин).
При легких, непродолжительных приступах стенокардии, а также для уменьшения болей в сердце, вызванных неврозом, применяется также валидол.Инфаркт миокарда
Инфаркт миокарда является, по сути, результатом затянувшегося приступа стенокардии. Но если изменения в сердце при стенокардии еще обратимы, то при инфаркте происходит некроз клеток миокарда. Характеристики боли при инфаркте часто не отличаются от таковых при стенокардии. Отличаться может лишь их интенсивность. Иногда при инфаркте наблюдается боль в животе (абдоминальная форма инфаркта). В некоторых случаях инфаркт миокарда сопровождается потерей сознания, рвотой, головной болью. Как и при стенокардии, отмечается страх смерти.
К сожалению, четкая зависимость между интенсивностью боли и реальной угрозой для жизни отмечается далеко не всегда. Довольно часто инфаркт переносится на ногах, приводя к осложнениям. В отдельных случаях перенесенный инфаркт миокарда может быть случайной находкой в поликлинике, откуда на первый взгляд здорового человека увозит скорая помощь. Виной тому могут быть как индивидуальные особенности организма, так и нерациональный прием обезболивающих препаратов.
Довольно часто инфаркт переносится на ногах, приводя к осложнениям. В отдельных случаях перенесенный инфаркт миокарда может быть случайной находкой в поликлинике, откуда на первый взгляд здорового человека увозит скорая помощь. Виной тому могут быть как индивидуальные особенности организма, так и нерациональный прием обезболивающих препаратов.
В своей повседневной практике врачи специализированных отделений имеют возможность использовать для диагностики инфаркта миокарда лабораторные показатели крови. Они появляются когда разрушаются клетки сердечной мышцы. При этом лабораторные показатели растут в зависимости от увеличения зоны повреждения сердечной мышцы.
Эти анализы представляют особую важность в тех случаях, когда данные электрокардиограммы неточны, нет возможности ее повторить несколько раз, а остальные симптомы выражены нечетко.
Такими маркерами являются:
- Миоглобин ─ мышечный белок, который появляется в крови при остром инфаркте миокарда.
 Этот показатель является одним из самых первых маркеров, Его уровень повышается через 2-4 часа после развития инфаркта миокарда, и достигает максимальных значений к 12 часам после инфаркта
Этот показатель является одним из самых первых маркеров, Его уровень повышается через 2-4 часа после развития инфаркта миокарда, и достигает максимальных значений к 12 часам после инфаркта - Сердечный тропонин – «золотой стандарт» диагностики острого инфаркта миокарда – белок непосредственно мышцы сердца. Его уровень повышается через 4-6 часов после начала острого инфаркта миокарда и держится до 10 дней
- МВ-фракция креатинфософокиназы. Его уровень повышается в срок от 3 часов после острого инфаркта миокарда, быстро нарастает до конца первых суток и нормализуется к третьим суткам
То есть «трио» этих трех ферментов позволяет с очень высокой точностью определить наличие повредения сердечной мышцы при инфаркте миокарда, вовремя начать лечение и снизить риск осложнений.
Важным моментом в таком положении вещей остается низкая медицинская культура населения и недостаточное внимание к своему здоровью. Ведь любая боль требует внимания врача!
Пролапс митрального клапана
Для кардиологии пролапс митрального клапана является относительно новым диагнозом. Это связано с внедрением в практику ультразвукового исследования сердца — эхокардиографии. Пролапс представляет собой чрезмерное выгибание створок клапана под давлением крови в сердце. В норме же сомкнутые створки митрального клапана остаются практически неподвижными при смене фаз сердечного цикла. Структуры клапана состоят из соединительной ткани. И именно прочность этой ткани определяет склонность человека к данному состоянию.
Это связано с внедрением в практику ультразвукового исследования сердца — эхокардиографии. Пролапс представляет собой чрезмерное выгибание створок клапана под давлением крови в сердце. В норме же сомкнутые створки митрального клапана остаются практически неподвижными при смене фаз сердечного цикла. Структуры клапана состоят из соединительной ткани. И именно прочность этой ткани определяет склонность человека к данному состоянию.
По этой причине пролапс митрального клапана чаще наблюдается у людей с повышенной гибкостью в суставах, худощавых, с относительно тонкими костями. Иначе говоря, у людей с более эластичной соединительной тканью.
Пролапс митрального клапана часто не сопровождается нарушениями в работе сердце. Поэтому если работа сердца не нарушена, то никакого специального лечения он не требует. В случае, если пролапс митрального клапана был выявлен у подростков в период интенсивного роста, то необходимо повторить исследование для того, чтобы убедиться в том, что степень пролапса митрального клапана не изменилась, и работа сердца не нарушена.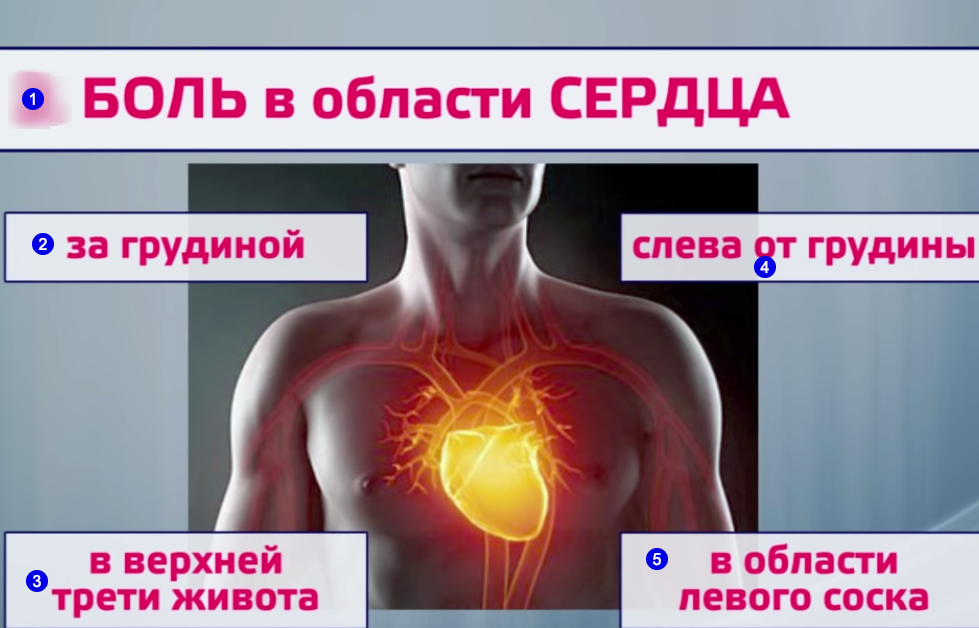
В некоторых случаях степень выраженности пролапса митрального клапана может быть значительна: через «незакрытые створки» клапана часть крови «забрасывается» назад, что влияет на гемодинамику. А это уже более серьезное состояние, требующее внимания кардиолога, и иногда, корректировки степени физической нагрузки.
При пролапсе митрального клапана больные отмечают неопределенную боль в сердце. Боль обычно умеренная, тупая, распирающая. Больные отмечают перебои в работе сердца, замирания, хотя на ЭКГ эти жалобы не подтверждаются. Довольно типичны жалобы на головную боль, колебания артериального давления, утомляемость, снижение работоспособности. Как видно из этого неполного перечня, одних жалоб врачу будет недостаточно. В постановке диагноза поможет только эхокардиография, когда в режиме реального времени врач увидит чрезмерное выпячивание клапана в полость предсердия, что и дает врачу право установить окончательный диагноз.
Внесердечные причины боли в сердце
Очень часто врачи на вопрос, «Почему беспокоит сердце?» ─ отвечают: «Виноват остеохондроз позвоночника» или «У вас вегето-сосудистая дистония, это все объясняет…»
Эти диагнозы настолько часто встречаются в карточках, что возникает подозрение: неужели действительно 80-90% людей, обратившихся к врачу, страдает этими таинственными болезнями?! И может ли боль в сердце вызывать те же причины, что и боль в нижней части спины, или головокружение с головной болью?
Остеохондроз
Остеохондроз является очень распространенным заболеванием. И, действительно, может вызывать все описанные выше состояния. Механизм возникновения нарушений при остеохондрозе состоит в раздражении нервных структур спинного мозга. Таким образом, при воздействии на эти образования на определенном уровне позвоночника возникают совершенно определенные болевые ощущения. Боль в сердце чаще всего возникает при поражении остеохондрозом шейно-грудного отдела.
И, действительно, может вызывать все описанные выше состояния. Механизм возникновения нарушений при остеохондрозе состоит в раздражении нервных структур спинного мозга. Таким образом, при воздействии на эти образования на определенном уровне позвоночника возникают совершенно определенные болевые ощущения. Боль в сердце чаще всего возникает при поражении остеохондрозом шейно-грудного отдела.
Боль в сердце при остеохондрозе не имеет четких отличительных признаков. Чаще это ноющая, тупая боль, которая может отдавать в руку, шею, грудную клетку. Сопровождаться изменением чувствительности кожи, появлением ощущения «ползающих мурашек» и т.д.
Появление боли в сердце преимущественно в вечерние часы также может свидетельствовать в пользу остеохондроза, так как позвоночник к вечеру несколько «укорачивается» под весом тела, а это способствует компрессии (сдавлению) нервов и сосудов позвоночника.
Стоит подчеркнуть, что для полноценного исключения (или подтверждения) остеохондроза как причины боли в сердце стоит выполнить обследование позвоночника (рентгенография, КТ, МРТ). Как правило, это позволяет врачу точно представить роль остеохондроза в возникновении кардиалгии.
Как правило, это позволяет врачу точно представить роль остеохондроза в возникновении кардиалгии.
Вегето-сосудистая дистония (ВСД)
Еще одной причиной боли в сердце может быть вегето-сосудистая дистония. Правда, этот диагноз даже среди врачей вызывает массу разногласий, несмотря на свою распространенность. На самом деле, следует понимать, что сосуд ─ такой же орган, как и все остальные, поэтому его работа также как и работа мышц, регулируется нервной системой. Разница лишь в том, что механизм регуляции отличается ─ на нее невозможно повлиять силой воли.
Заметить изменения в регуляции работы сосудов, которые кровоснабжают сердечную мышцу, тоже крайне сложно: о них можно судить только по косвенным признакам, тем самым, которые и приводят людей к врачу: боль, тревожность и т.д.
Боль в сердце при нарушениях, которые некоторые врачи называют вегетативной дистонией, чаще всего не имеет четкой локализации. Больные жалуются на распирающие, давящие боли в области сердца. Боль, как правило, тупая, ноющая, часто распространяется на левую руку, вызывая в ней неприятные ощущения. Часто беспокоит неполноценный сон, повышенная усталость, укачивание в транспорте.
Боль, как правило, тупая, ноющая, часто распространяется на левую руку, вызывая в ней неприятные ощущения. Часто беспокоит неполноценный сон, повышенная усталость, укачивание в транспорте.
Характерно, что зачастую таким больным помогают средства, не имеющие прямого влияния на сердечно-сосудистую систему. Это может быть горячее питье, ванна, ментол или мята. У некоторых боли облегчаются после еды или отдыха.
Иногда с болью помогает справиться помощь психотерапевта, прием успокоительных средств, «приводящих в порядок» нервную систему.
Гормональные нарушения
Гормональная (или эндокринная) система является важным звеном в регуляции работы всего организма. Ее значение ничуть не меньше, чем роль нервной системы. Именно поэтому любые нарушение в эндокринной системе могут спровоцировать и боль в сердце. Однако чаще всего кардиалгии вызывают изменения в щитовидной железе и надпочечниках.
В первую очередь стоит назвать гормоны щитовидной железы. Как избыток, так и недостаток гормонов Т3 и Т4, может провоцировать сердечные боли. Избыток этих гормонов вызывает значительное учащение и усиление сердечных сокращений, что требует повышенного кровоснабжения сердца. Именно поэтому сердце становится более чувствительным к дефициту кислорода, что может проявиться в виде типичных приступов стенокардии.
Как избыток, так и недостаток гормонов Т3 и Т4, может провоцировать сердечные боли. Избыток этих гормонов вызывает значительное учащение и усиление сердечных сокращений, что требует повышенного кровоснабжения сердца. Именно поэтому сердце становится более чувствительным к дефициту кислорода, что может проявиться в виде типичных приступов стенокардии.
При снижении синтеза гормонов щитовидной железы отмечается снижение скорости всех обменных процессов. Организм впадает в своеобразный «спящий режим», снижая потребление ресурсов. В таких условиях сердцу также грозит дефицит питательных веществ и кислорода, поскольку оно, тоже находясь «в спячке», обязано снабдить кровью все органы и ткани организма.
Выраженный эффект на сердце оказывают и гормоны надпочечников. К примеру, избыток адреналина, наблюдающийся при опухоли надпочечника (феохромацитоме), вызывает резкое усиление работы сердца, повышает давление и при отсутствии лечения приводит к неконтролируемой гипертонической болезни и ее осложнениям — стенокардии, инфаркту, инсульту.
Сердце и женские гормоны
Большую роль в организме женщины играют эстрогены. Эти гормоны защищают сердце от отрицательных воздействий, т.е. обладают доказанным кардиопротекторным свойством. Этот факт и объясняет существенную разницу в частоте заболеваний сердца у женщин в возрасте до 50 лет, чем у мужчин.
Показательно, что с наступлением климакса эта разница практически исчезает. Именно поэтому у многих женщин в менопаузе довольно часто возникают жалобы на боли в сердце. Жалобы женщины в этот период должны быть особенно внимательно рассмотрены врачом: в случае выраженных симптомов климактерических нарушений, с успехом применяется гормональная коррекция, которая позволяет устранить не только дискомфорт в сердце, но и многие жалобы, и обеспечивает более мягкие изменения гормонального фона женщины.
Боли в сердце: что еще нужно иметь в виду
Многие из нас имеют довольно большой опыт общения с людьми, безуспешно пытающихся избавиться от болей в сердце. Очень часто даже полноценное обследование не дает ожидаемых результатов. Ведь понятие нормы для лаборатории и для пациента могут порой отличаться. Ведь случается, что результаты анализов вполне хорошие, а в груди болит… Так появляется загадочный диагноз «невыясненные боли в сердце». Лечить их мало кто из специалистов берется, так как гарантировать какой-либо успех терапии невозможно!
Очень часто даже полноценное обследование не дает ожидаемых результатов. Ведь понятие нормы для лаборатории и для пациента могут порой отличаться. Ведь случается, что результаты анализов вполне хорошие, а в груди болит… Так появляется загадочный диагноз «невыясненные боли в сердце». Лечить их мало кто из специалистов берется, так как гарантировать какой-либо успех терапии невозможно!
По этой причине такие пациенты подвержены самому высокому риску попасть «на лечение» в руки умельцев альтернативной медицины и просто шарлатанов. А волнообразный характер жалоб дает уверенность в эффективности мнимого лечения. В ухудшениях же всегда можно обвинить самого больного.
В таких случаях, гораздо эффективнее обратиться на прием к психоневрологу. Поскольку боль в сердце, вызванная нарушением нервной регуляции сосудов, во многих случаях исчезает после корректировки работы нервной системы (нейроциркуляторной дистонии, более точного научного названия вегетососудистой дистонии).
С другой стороны, и сами больные редко могут похвастаться здоровым образом жизни. Именно поэтому в случаях появления болей в сердце, которым не удается найти объяснение с помощью кардиолога, более рационально начинать лечение именно с коррекции образа жизни — здоровое питание, вода, отдых, воздух, солнце, адекватная физическая активность.
Эти простые, наивные истины «из детства» у многих вызывают лишь ироническую улыбку. Нам намного проще переложить ответственность за свое здоровье на нашу «плохую» медицину.
О чем говорят боли в сердце — Медицинский центр «Панацея»
Если болезнь не определена, невозможно и лечить ее!
Когда возникает ощущение, что «с сердцем что-то не так», сразу встает извечный вопрос: что делать? Может, беспокоиться не о чем, все само пройдет? А, может, давно пора вызывать «скорую»? Попробуем разобраться.
Итак, у человека появилась боль в левой половине грудной клетки, там, где находится сердце.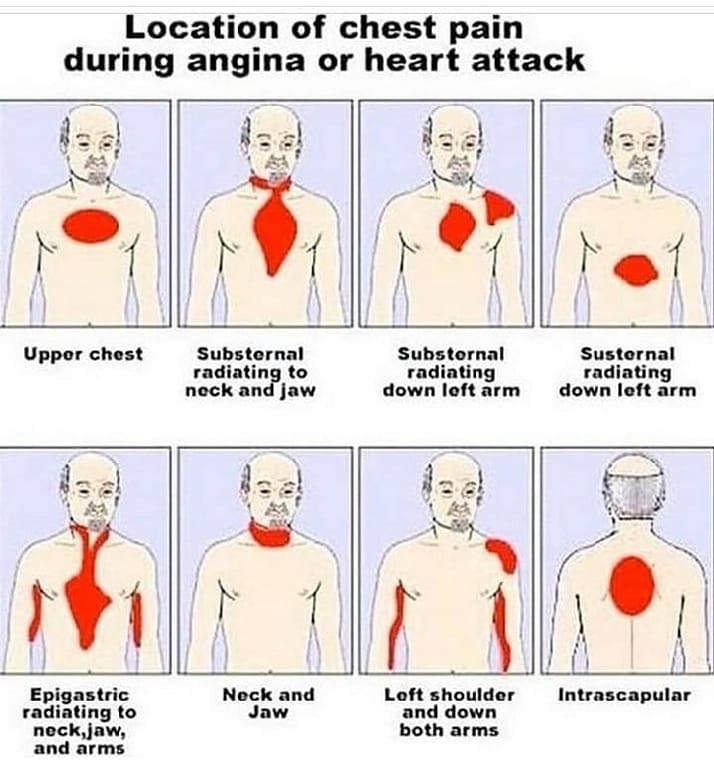 О чем это может говорить?
О чем это может говорить?
1. Боль после физической нагрузки
Если она возникает приступами и связана с физической нагрузкой; сосредоточена за грудиной (может отдавать в левую руку, шею, нижнюю челюсть, под лопатку) и ощущается как жжение, давление, сжатие – не стоит откладывать визит к кардиологу. Скорее всего мы имеем дело с проявлением стенокардии – одной из форм ишемической болезни сердца.
Как провериться? Сделать электрокардиограмму (ЭКГ) и суточное мониторирование ЭКГ по Холтеру.
2. Боль при простуде
Такую боль тоже не следует оставлять без внимания. Она может быть как реакцией на микробные токсины, так и первой ласточкой ревматизма или миокардита (воспаления сердечной мышцы).
Как провериться? Уточнить причину боли поможет кардиолог или ревматолог, который тщательно выслушает сердечные тоны, назначит общий и биохимический анализ крови, ЭКГ, УЗИ сердца и другие необходимые исследования.
3. Боль в покое
Длительная ноющая, покалывающая боль, разлитая по левой половине груди, возникающая в покое, а зачастую на фоне волнения? Это нервное. Наиболее вероятные причины – вегетативная дисфункция и депрессия.
Наиболее вероятные причины – вегетативная дисфункция и депрессия.
Как провериться? Проконсультироваться с невропатологом. Без лечения эти недуги могут нанести серьезный ущерб и здоровью, и настроению.
4. Боль при движениях
Боль в левой половине грудной клетки не всегда связана с сердцем, особенно у молодых людей.
Если при глубоком дыхании, поворотах туловища и взмахах руками появляются колющие боли в области сердца – не спешите причислять себя к «сердечникам». Причину неприятных ощущений имеет смысл поискать среди заболеваний опорно-двигательного аппарата. В первую очередь стоит исключить остеохондроз грудного отдела позвоночника, сколиоз, воспаление межреберных нервов и мышц.
Как провериться? Сходить к невропатологу или ортопеду, а справиться с болью помогут противовоспалительные препараты, остеопатия и лечебная гимнастика.
5. Боль, связанная с приемом пищи
Случается, что «сердце» начинает ныть при переедании, после приема жирной или острой пищи, или, наоборот, на голодный желудок. Такая боль возникает из-за общей иннервации сердца и органов брюшной полости, и может быть проявлением гастрита, язвенной болезни желудка, панкреатита, холецистита или вздутия кишечника.
Такая боль возникает из-за общей иннервации сердца и органов брюшной полости, и может быть проявлением гастрита, язвенной болезни желудка, панкреатита, холецистита или вздутия кишечника.
Как провериться? Распознать источник боли поможет терапевт, возможно, понадобится консультация гастроэнтеролога.
6. Боль с сыпью
Резкая боль в грудной клетке, особенно в сочетании с высыпаниями на коже по ходу межреберных промежутков, появляется при опоясывающем герпесе. Болеют им, как правило, взрослые, потому что у детей тот же вирус вызывает всем известную ветрянку.
Как провериться? Это вам к дерматологу или инфекционисту, в арсенале которых имеются противовирусные и обезболивающие средства.
Случается, что никакой боли в области сердца нет, но ощущенение, что «что-то не так» не проходит. А все потому что сердце «неправильно» стучит и ощущаются «лишние» удары сердца
Бывает, что среди нормального ритмичного биения сердца проскальзывают как бы лишние, внеочередные удары, после которых обычно следует пауза. Эти внеочередные сокращения сердца называются экстрасистолами. Они могут возникать и у совершенно здоровых людей (до 1500 в сутки). В таком случае они обычно не ощущаются человеком и не представляют опасности для здоровья. Если экстрасистол много и они причиняют дискомфорт, не теряйте времени – идите к врачу.
Эти внеочередные сокращения сердца называются экстрасистолами. Они могут возникать и у совершенно здоровых людей (до 1500 в сутки). В таком случае они обычно не ощущаются человеком и не представляют опасности для здоровья. Если экстрасистол много и они причиняют дискомфорт, не теряйте времени – идите к врачу.
Как провериться? Диагностикой и лечением таких заболеваний занимается кардиолог. Как правило, проводится суточное мониторирование ЭКГ по Холтеру для выяснения вида и количества экстрасистол. Чтобы докопаться до причины «лишних» ударов, пациентов направят на дополнительное обследование.
Публикации в СМИ
Практически любой термин на латинском языке с окончанием «ит» означает воспаление: бронхит – воспаление бронхов, тонзилит – воспаление миндалин и т.д. Миокардит – воспаление мышечной ткани сердца. Сродни с воспалением любой скелетной мышцы после растяжения или переохлаждения, что проявляется болью, нарушением функции мышцы, локальным отеком и покраснением, в сердечной мышце также возникает боль, снижение сократимости. Из-за воспаления замедляется ток импульсов по проводящей системе сердца – развивается блокада, нарушений сердечного ритма.
Из-за воспаления замедляется ток импульсов по проводящей системе сердца – развивается блокада, нарушений сердечного ритма.
Миокардит может возникнуть при любом остром или хроническом вялотекущем инфекционном заболевании. Чаще всего миокардит развивается при вирусных инфекциях. К неинфекционным факторам, вызывающим миокардит, относятся некоторые лекарственные средства, в том числе антибиотики, сульфаниламиды и др., а также вакцины и прививки. Кроме того миокардит зачастую сопутствует системным заболеваниям соединительной ткани, например, системной красной волчанке, ревматиодному артриту, васкулитам. Среди причин воспаления миокарда особое место отводят ревматизму, при котором миокардит – одно из основных и ведущих проявлений болезни наряду с эндокардитом и перикардитом – воспаление внутренней и внешней оболочки сердца соответственно.
Также выделяют идиопатический (то есть без явной известной причины) миокардит, который носит название Абрамова-Фидлера. При этом при классическом течении болезни по данным осбледования и анализов крови не выявляется инфекция, которая спровоцировала воспаление миокарда.
По течению различают острый, подострый и хронический миокардит. При хроническом течении в зависимости от частоты рецидивов функция сердца может значительно снижаться и развивается хроническая сердечная недостаточность.
Достаточно часто миокардит не сопровождается существенными симптомами болезни и распознается только при инструментальном обследовании, проведенном иногда по другому поводу. Жалобы могут ограничиваться общей слабостью, дискомфортом в груди, сердцебиением, небольшим повышением температуры тела – неспецифические жалобы, при которых далеко не все обращаются к врачу, и практически никто не приходит к кардиологу.
В типичных, клинически выраженных случаях характерны жалобы на длительные, не связанные с физической нагрузкой, боли в области сердца, слабость, повышенную утомляемость, одышку и сердцебиение даже в покое, перебои в работе сердца. Температура тела чаще субфибрильная: 37-37,90С.
Миокардит начинается на фоне острого инфекционного заболевания или вскоре после него. Усиливается недомогание и появляются указанные выше жалобы. Иногда боль в сердце носит упорный длительный характер. Температура тела нормальная или слегка повышенная Степень выраженности симптомов определяется распространенностью воспалительного процесса в миокарде – какой объем сердечной мышцы вовлечен в воспаление и начинает хуже работать – сокращаться. Из за снижения тонуса миокарда увеличиваются размеры сердца, нарушается нормальная работа клапанов, снижается сердечный выброс. Миокардит может осложниться развитием острой сердечной недостаточности – повод для экстренной госпитализации и интенсивной терапии.
Усиливается недомогание и появляются указанные выше жалобы. Иногда боль в сердце носит упорный длительный характер. Температура тела нормальная или слегка повышенная Степень выраженности симптомов определяется распространенностью воспалительного процесса в миокарде – какой объем сердечной мышцы вовлечен в воспаление и начинает хуже работать – сокращаться. Из за снижения тонуса миокарда увеличиваются размеры сердца, нарушается нормальная работа клапанов, снижается сердечный выброс. Миокардит может осложниться развитием острой сердечной недостаточности – повод для экстренной госпитализации и интенсивной терапии.
Миокардит может протекать в виде двух клинических форм: инфекционно-токсической (поражения сердца появляются в период выраженной интоксикации на фоне инфекции) и инфекционно-аллергической (инфекционный агент запускает избыточный иммунный ответ организма и собственные иммунные клетки начинают бороться и уничтожать свои же клетки в разных органах, в том числе сердца, которые по ряду признаков немного похожи на бактерии и вирусы. Поэтому иммунитет не может отличить клетки организма от вредоносных микробов. Именно поэтому инфекционно-аллергический миокардит может возникнуть и продолжаться и после окончания, вызвавшего его, инфекционного процесса.
Поэтому иммунитет не может отличить клетки организма от вредоносных микробов. Именно поэтому инфекционно-аллергический миокардит может возникнуть и продолжаться и после окончания, вызвавшего его, инфекционного процесса.
Идиопатический миокардит
Идиопатический миокардит, при котором нет четкой установленной причины развития воспаления в миокарде, отличается более тяжелым, иногда молниеносным течением с быстрым развитием большого «дряблого» сердца и сердечной недостаточности. Без своевременной помощи, чаще всего, такой миокардит летальный или требует срочной пересадки сердца, что у нас в стране к сожалению возможно далеко не всегда. В большом сердце значительно замедляется кровоток, нарушается работа клапанов, резки снижается сердечный выброс. Стенки сердца растягиваются настолько, что даже после успешного лечения изменения в миокарде могут быть необратимыми. Смертельно опасны при идиопатическом миокардите как нарушения ритма, так и формирование тромбов внутри сердца из-за его расширения и турбулентного кровотока, которые могут попадать в головной мозг и легкие, приводя к фатальным тромбоэмболическим осложнениям – инфаркты легких, инсульты и т. д.
д.
Миокардит у детей
Миокардит у ребенка, также как и у взрослого, возникает как результат инфекционного фактора. У детей в связи с несостоятельностью иммунного ответа на целый ряд бактерий и вирусов, с которыми взрослые больше «знакомы», даже нетяжелая инфекция может привести к генерализации – осложнению со стороны других органов, чаще сердца и почек. Для детского возраста характерно наличие двух видов миокардита:
1. Врожденный — в данном случае у ребенка со дня его рождения проявляется вялость, бледность, одышка, изменения на ЭКГ, низкое артериальное давление, слабый сосательный рефлекс и пр. Ребенок не набирает в весе. Затягивается желтуха из-за недостаточного кровоснабжения печени. Ситуация требует незамедлительного лечения. Чаше всего такое состояние связано или с внутриродовой инфекцией – тогда вполне эффективны антибиотики и процесс обратим. Если же врожденный миокардит связан с нарушением иммунитета и течет в рамках аутоиммунного процесса, лечение более сложное, прогноз хуже, возможны летальные исходы.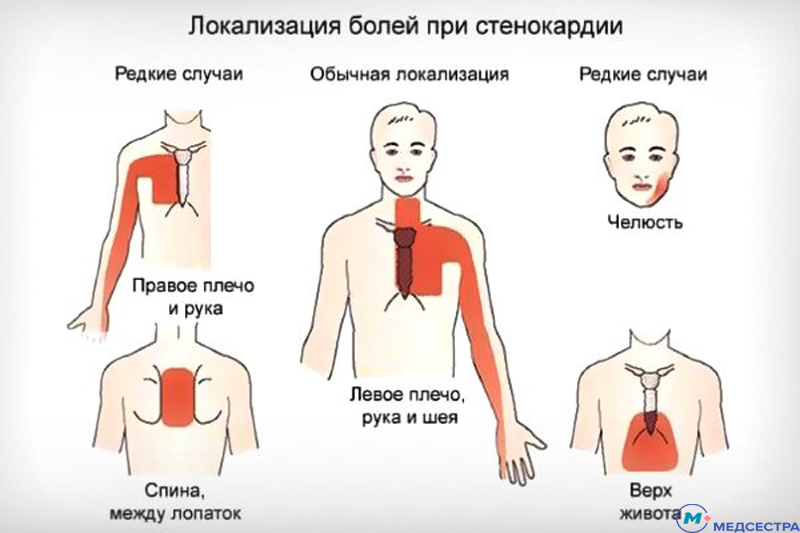
2. Приобретенный. Данный вид миокардита, как и у взрослых, подразделяется на острый, подострый и хронический, является следствием, чаще всего, ОРВИ. У ребенка снижается аппетит, возникает беспокойство днем и нарушение сна ночью, эпизоды цианоза — (посинение лица) и одышки, повышение температуры тела. В таком случае обследование и наблюдение кардиолога обязательно.
Инструментальные методы обследования
В анализе крови повышается уровень показателей воспаления – лейкоциты, СОЭ, С-реактивный белок и т.д., но, в отличие от банальной инфекции при миокардите повышается уровень ферментов в крови – МВ-КФК и тропонин. Эти ферменты в норме находятся внутри мышечных клеток именно сердца. При воспалении, которое ведет, в том числе, к нарушению целостности мембран клеток, ферменты попадают в кровь и их уровень пропорционален числу поврежденных клеток. Так происходит при воспалении или повреждении миокарда во время инфаркта.
По ЭКГ регистрируются определенные изменения, характерные именно для миокардита, хотя, зачастую, сложно отличимые от ишемических. Практически всегда при миокардите по ЭКГ выявляются нарушения сердечного ритма и проводимости.
Практически всегда при миокардите по ЭКГ выявляются нарушения сердечного ритма и проводимости.
УЗИ сердца – снижение сократимости миокарда, расширение полостей сердца, накопление жидкости вокруг сердца и другие специфические изменения.
Прогноз
При миокардите Абрамова—Фидлера, миокардите на фоне сепсиса (тяжелейшая генерализованная инфекция и поражением практически всех органов) прогноз для жизни неблагоприятный – смертность до 50-60%.
При инфекционном миокардите, при своевременном и адекватном лечении в большинстве случаев миокардит протекает малосимптомно и заканчивается полным выздоровлением. Изредка изменения ЭКГ или по данным УЗИ сердца сохранятся надолго. Чаще всего признаков перенесенного миокардита нет через 2-3 месяца после окончания болезни. Другие формы миокардита с острым и подострым течением не менее чем в 1/3 случаев завершаются полным выздоровлением, а смертность в России достигает 5-10%.
Профилактика
Профилактика заключается в предупреждении и своевременном эффективном лечении инфекционных болезней. При появлении признаков инфекции необходимо консультироваться с врачом. Разумеется насморк можно лечить и дома, но вы не сможете без врача и элементарного обследования отличить «затянувшийся» насморк и начало воспалительного процесса в сердце. Также важно долечивать инфекционные заболевания. Не прекращать раньше времени терапию, в том числе антибиотиками, даже если вас уже ничего не беспокоит.
Если у Вас был миокардит необходимо с большей тщательностью и вниманием обследоваться и лечиться по поводу любой, даже «безобидной» инфекции. Если вам планируется проведение любого хирургического вмешательства, включая удаление зуба, бородавки или папилломы на коже и т.д., обязательно пройти антибиотикопрофилактику под контролем врача.
Показания к госпитализации
В этом вопросе все предельно просто. Подозрение на острый миокардит или обострение хронического миокардита является неоспоримым показанием к госпитализации.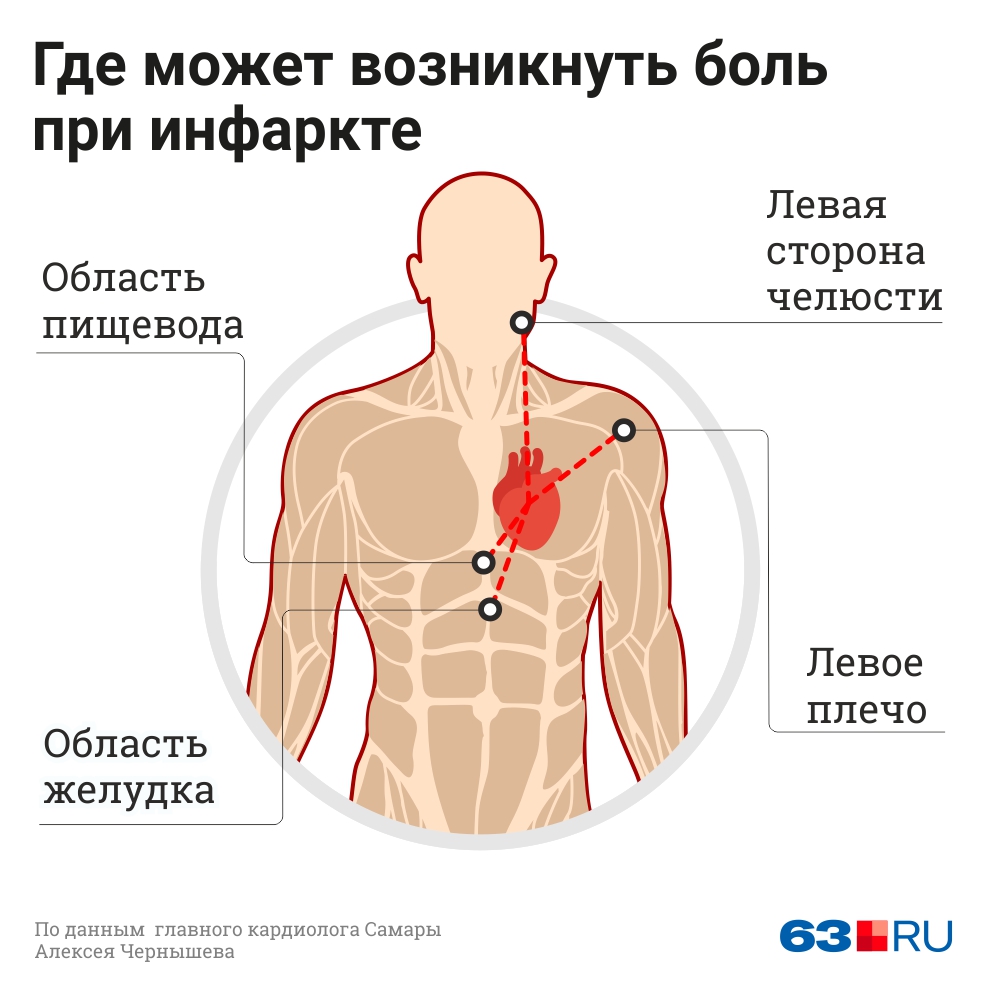 Дома миокардит не лечат, какой бы степени тяжести он не был. Тяжелейшие нарушения ритма и острая сердечная недостаточность может развиться внезапно, и вы упустите момент начала адекватного лечения.
Дома миокардит не лечат, какой бы степени тяжести он не был. Тяжелейшие нарушения ритма и острая сердечная недостаточность может развиться внезапно, и вы упустите момент начала адекватного лечения.
Лечение миокардита проводится исключительно в стационаре при динамическом наблюдении врача. Назначаются антибиотики и противовоспалительные препараты вплоть до гормональных, снижается частота пульса и назначаются, при необходимости, препараты против нарушения сердечного ритма и проводимости.
Врач кардиолог, к.м.н. Зайкина Александра
Если болит сердце после нагрузки. Советы кардиолога
Физические нагрузки укрепляют сердечную мышцу. Но в ряде случаев интенсивные упражнения приводят к боли в груди. Люди уверенно интерпретируют боль в грудной клетке как сердечную, что не всегда соответствует действительности.
Схожие симптомы дает изжога, панические атаки(ВСД), остеохондроз, артриты, заболевания легких, герпес и другие заболевания.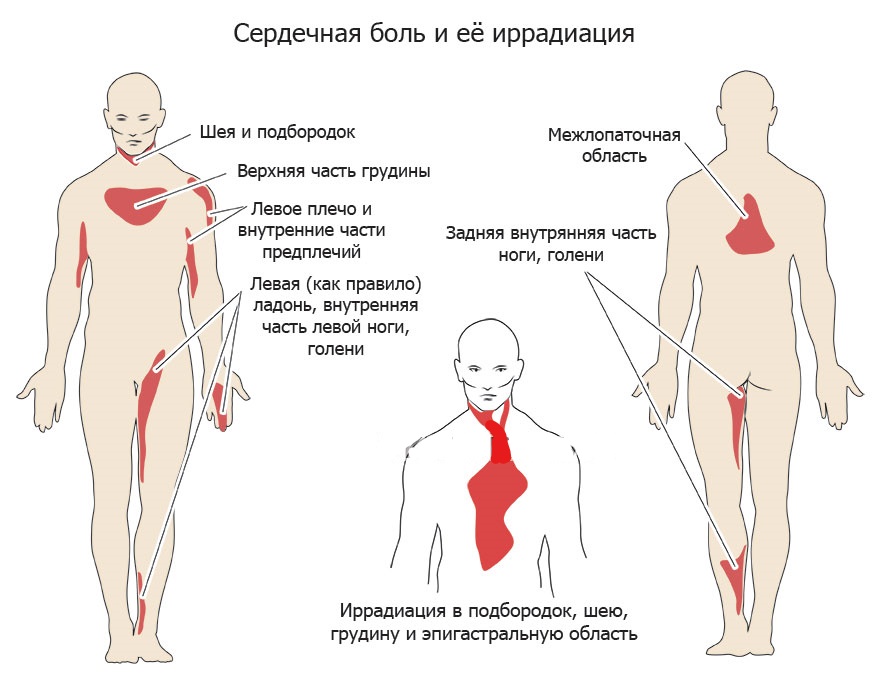 Не стоит сразу впадать в отчаяние, или напротив — игнорировать болезненное ощущение, надеясь на безобидные проблемы. Самостоятельно истинную причину не определить. Проверьтесь у кардиолога.
Не стоит сразу впадать в отчаяние, или напротив — игнорировать болезненное ощущение, надеясь на безобидные проблемы. Самостоятельно истинную причину не определить. Проверьтесь у кардиолога.
Возможные сердечные проблемы:
— аритмия;
— гипертрофия сердца;
— брадикардия;
— гипотония;
— обострение имеющихся заболеваний;
— инфаркт миокарда.
На приеме кардиолог осмотрит пациента, соберет анамнез и назначит диагностику сердца.
Рекомендация
Если во время физической активности заболело в груди, не продолжайте упражнения. Восстановите пульс, обеспечьте приток свежего воздуха. При не осложнениях в моменте — вызовите врача. Оставьте последующие физические занятия до приема у кардиолога.
Имейте ввиду факторы риска.
Будьте особенно внимательными к здоровью сердечной мышцы, если:
— ранее диагностировалась аритмия и другие заболевания/пороки сердца;
— зависимы от курения, спиртного, переедания;
— больны сахарным диабетом;
— большую части времени не двигаетесь активно.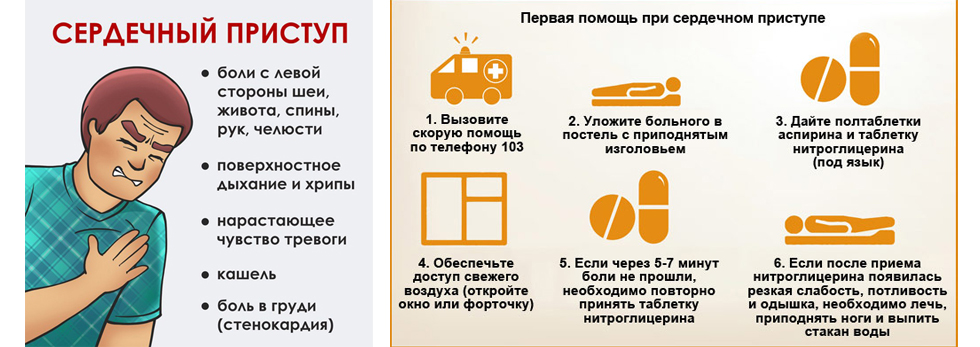
Также объективно оценивайте немодифицируемые факторы риска (мужской пол, возраст выше среднего, отягощенность семейного анамнеза сердечно-сосудистыми заболеваниями).
Есть вопросы? Напишите доктору.
Каковы симптомы сердечного приступа?
Наиболее распространенные симптомы
К наиболее распространенным предупредительным признакам сердечного приступа относятся следующие:
Боль в груди
Большинство сердечных приступов сопровождаются болью или дискомфортом в центре или слева от центра грудной клетки. Эта боль может варьироваться от легкой до сильной.
Боль может ощущаться как стеснение, распирание, сильное давление, раздавливание или сдавливание. Это также может ощущаться как изжога или расстройство желудка.
Боль в груди обычно длится более нескольких минут. Иногда он проходит и возвращается, при нагрузке ухудшается, а при отдыхе улучшается.
Иногда он проходит и возвращается, при нагрузке ухудшается, а при отдыхе улучшается.
Дискомфорт в верхней части тела
Вы также можете чувствовать боль или дискомфорт в руках, челюсти, шее, спине (особенно между плечами) или верхней части живота (выше пупка).
Иногда боль начинается в груди, а затем распространяется на другие области верхней части тела.
Одышка
У вас могут возникнуть проблемы с дыханием или ощущение запыхавшегося воздуха, когда вы находитесь в состоянии покоя или выполняете очень незначительную деятельность, которая обычно не вызывает одышку.Помимо боли в груди, одышка является одним из наиболее распространенных предупреждающих признаков сердечного приступа.
Это может быть единственный симптом, который вы испытываете, или он может возникать до или вместе с болью в груди или верхней части тела. (1,2)
Другие общие симптомы
Другие распространенные предупредительные признаки, которые могут сигнализировать о сердечном приступе, включают:
- Предобморочное состояние или внезапное головокружение
- Холодный пот или липкая кожа
- Тошнота и рвота
- Трепетание сердца или учащенное сердцебиение (особенно у женщин)
- Кашель (особенно у женщин)
- Изжога (особенно у женщин)
- Нарушения сна (особенно у женщин)
- Беспокойство (особенно у женщин)
- Крайняя усталость или истощение (может наблюдаться в течение нескольких дней) или даже за несколько недель до сердечного приступа, особенно у женщин) (1,2,3,4)
Тихие симптомы сердечного приступа
Иногда сердечный приступ не вызывает явных симптомов. Это известно как тихий сердечный приступ.
Это известно как тихий сердечный приступ.
Тем не менее, тихий сердечный приступ может быть предупредительным сигналом, даже если он кратковременный и легкий. Обычно они включают вариации классических симптомов сердечного приступа, такие как:
- Дискомфорт в груди, который длится несколько минут или появляется и исчезает
- Дискомфорт в шее, челюсти, руках, спине или животе
- Одышка
- Холодный пот
- Тошнота
- Головокружение (5)
Тихие сердечные приступы чаще встречаются у женщин, чем у мужчин.(4)
Что делать при сердечном приступе
Сердечный приступ требует неотложной медицинской помощи.
Чем быстрее вы доберетесь до больницы, тем выше ваши шансы пережить сердечный приступ и свести к минимуму повреждение сердечной мышцы.
Даже если вы не уверены, что ваши симптомы указывают на сердечный приступ, вам следует обратиться за неотложной медицинской помощью. Никогда не беспокойтесь о ложной тревоге или причинении кому-либо смущения.
Выполните следующие действия, если у вас или у кого-то из окружающих есть симптомы сердечного приступа:
Немедленно позвоните по номеру 911
Не ждите более пяти минут, прежде чем позвать на помощь.
Если вы принимаете нитроглицерин от боли в груди, которая возникает при нагрузке и проходит после отдыха, примите его немедленно.
Если боль в груди не проходит в течение пяти минут, позвоните по номеру 911.
Скорая помощь — лучший способ добраться до больницы, так как вы можете находиться под наблюдением и начать лечение по дороге.
Если вы по какой-либо причине не можете позвонить в службу 911, попросите кого-нибудь отвезти вас в больницу.
Никогда не садитесь за руль самостоятельно, если нет абсолютно другого выбора.(1,2)
Разжуйте одну таблетку аспирина, если это рекомендовано
После того, как вы позвоните по номеру 911, оператор может порекомендовать вам принять аспирин.
Аспирин может помочь замедлить или уменьшить образование тромбов и закупорку вокруг места разрыва бляшки в артерии.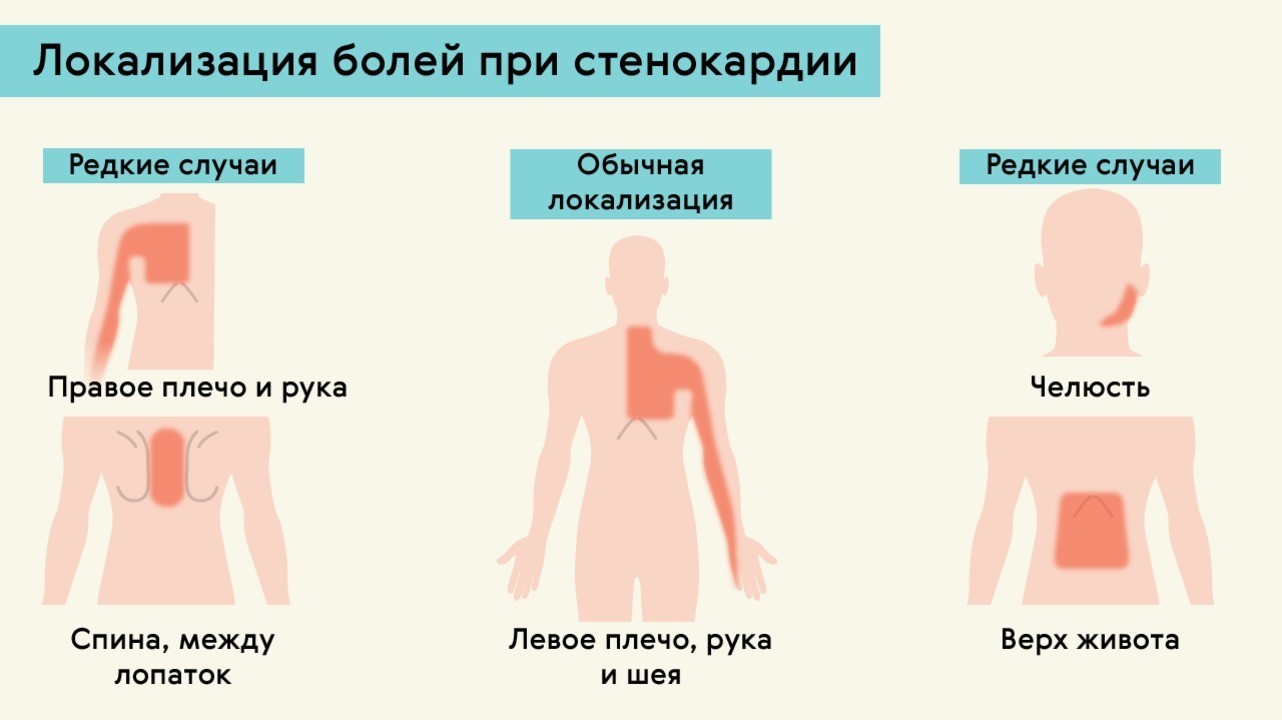 Это может ограничить повреждение вашего сердца и помочь спасти вашу жизнь.
Это может ограничить повреждение вашего сердца и помочь спасти вашу жизнь.
Но аспирин не вылечит сердечный приступ и не облегчит ваши симптомы, поэтому никогда не откладывайте вызов 911, чтобы принять аспирин.
Вам могут запретить принимать аспирин, если вы принимаете лекарство, которое может с ним взаимодействовать.(1,2)
Сядьте и сохраняйте спокойствие
Постарайтесь расслабиться и сохранять спокойствие, ожидая прибытия помощи.
Если вы дома один, откройте входную дверь и сядьте на пол возле входа.
Это поможет парамедикам легко найти вас, если вы потеряете сознание до приезда скорой помощи, и предоставит им плоскую поверхность, на которой можно будет начать сердечно-легочную реанимацию, если это необходимо.
Запишите время
Если вы можете это сделать, запишите время появления симптомов сердечного приступа и то, что вы делали, когда они появились.
Эта информация может помочь лечащим врачам, когда вы доберетесь до больницы.
Дополнительный отчет Куинна Филлипса.
Каковы наиболее распространенные причины болей в груди?
Если вы испытываете боль в груди, возможно, у вас серьезное заболевание, и вам требуется немедленная медицинская помощь. Хотя боли в груди могут быть вызваны многими факторами, всегда полезно обратиться за советом к опытному медицинскому работнику. Быстрая поездка в отделение неотложной помощи, например, в больницу скорой помощи Кливленда, может быть лучшим способом действий.CEH имеет опытный персонал и хорошо оборудованное кардиологическое отделение, которое может справиться с любой экстренной ситуацией, связанной с сердцем.
Хотя нельзя игнорировать боли в груди, эти боли могут возникать по многим причинам. Многие причины связаны с различными формами сердечных заболеваний, но некоторые из них являются результатом проблем с легкими или пищеводом. Боли в груди, связанные с этими состояниями, могут быть острыми, тупыми, ноющими, колющими и жгучими или ощущением сжатия в груди. Эти разные боли вызваны различными заболеваниями, и только оценка квалифицированным специалистом может полностью определить источник боли.
Эти разные боли вызваны различными заболеваниями, и только оценка квалифицированным специалистом может полностью определить источник боли.
Одними из самых серьезных причин болей в груди, которые нельзя игнорировать, являются проблемы, связанные с сердцем. Следующий список предназначен для общей информации и не должен использоваться для самооценки, если у вас есть боли в груди. При появлении болей в груди следует немедленно обратиться за консультацией к врачу скорой помощи.
Некоторые заболевания сердца, вызывающие боли в груди, включают:
- Сердечный приступ (инфаркт миокарда): Сердечный приступ часто характеризуется резкой « сдавливающей » болью в центре или левой половине грудной клетки.Эта боль может сопровождаться потливостью, тошнотой, одышкой или слабостью. Требуется немедленная неотложная помощь, если у человека случился сердечный приступ.
- Ишемическая болезнь сердца или ИБС: Боль при ИБС может быть вызвана снижением кровотока в результате закупорки кровеносных сосудов.
 Боль от ИБС часто называют стенокардией и сигнализирует о возможности сердечного приступа в будущем. Этот тип боли может распространяться на челюсть, спину или плечо.
Боль от ИБС часто называют стенокардией и сигнализирует о возможности сердечного приступа в будущем. Этот тип боли может распространяться на челюсть, спину или плечо. - Перикардит: Перикардит — это воспаление мешочка вокруг сердца, вызывающее острую, постоянную боль.
- Миокардит: Миокардит — это воспаление самой сердечной мышцы. Это может вызвать проблемы с дыханием, усталость, лихорадку и учащенное сердцебиение.
- Пролапс митрального клапана: Если сердечный клапан не закрывается правильно, это может привести к болям в груди, сердцебиению и головокружению.
- Расслоение коронарной артерии: Это смертельное заболевание, хотя и редкое, вызвано разрывом коронарной артерии. Это приводит к внезапной и сильной боли в спине, шее и животе.
Хотя боли в груди часто вызываются проблемами с сердцем, подобные боли могут быть вызваны и другими заболеваниями. Это может быть связано с проблемами легких, желудочно-кишечного тракта или пищевода. Проблемы с легкими могут быть причиной болей в груди, подобных тем, которые возникают при сердечных заболеваниях. Плеврит (воспаление слизистой оболочки грудной клетки), легочная эмболия (сгусток крови в легких), пневмония или легочная гипертензия (боли, похожие на стенокардию) могут вызывать боли в груди. Эти состояния сами по себе могут быть опасными и должны быть оценены вашим врачом.
Проблемы с легкими могут быть причиной болей в груди, подобных тем, которые возникают при сердечных заболеваниях. Плеврит (воспаление слизистой оболочки грудной клетки), легочная эмболия (сгусток крови в легких), пневмония или легочная гипертензия (боли, похожие на стенокардию) могут вызывать боли в груди. Эти состояния сами по себе могут быть опасными и должны быть оценены вашим врачом.
Другие причины болей в груди включают желудочно-кишечные проблемы, такие как кислотный рефлюкс, нескоординированные мышечные спазмы пищевода или пептические язвы. Даже проблемы с костями или мышцами, такие как переломы ребер или растяжения мышц, могут вызвать острую боль в груди. Количество медицинских проблем, которые могут вызвать боль в груди, обширно. Тем не менее, поскольку боли в груди могут указывать на опасные для жизни и тяжелые состояния, вам следует немедленно обратиться к врачу, если вы испытываете боль в груди любого типа.
Медицинская бригада Кливлендской больницы скорой помощи полностью готова справиться с любой проблемой, связанной с болью в груди. Наш персонал состоит из высококвалифицированной группы кардиологов, а также квалифицированных профессиональных медсестер, а наша лаборатория и диагностические службы могут провести любые необходимые кардиологические исследования. Боли в груди могут быть источником сильного беспокойства, и лучший подход, если у вас есть боли в груди, — посетить отделение неотложной помощи для тщательного обследования. Это большое облегчение узнать, что ваша боль вызвана не сердечным приступом, а другими проблемами.С другой стороны, если у вас случился сердечный приступ, также приятно знать, что вы находитесь в надежных медицинских руках ЦВЗ. Для получения информации, пожалуйста, позвоните нам по телефону 281-592-5400 (офис в Кливленде).
Наш персонал состоит из высококвалифицированной группы кардиологов, а также квалифицированных профессиональных медсестер, а наша лаборатория и диагностические службы могут провести любые необходимые кардиологические исследования. Боли в груди могут быть источником сильного беспокойства, и лучший подход, если у вас есть боли в груди, — посетить отделение неотложной помощи для тщательного обследования. Это большое облегчение узнать, что ваша боль вызвана не сердечным приступом, а другими проблемами.С другой стороны, если у вас случился сердечный приступ, также приятно знать, что вы находитесь в надежных медицинских руках ЦВЗ. Для получения информации, пожалуйста, позвоните нам по телефону 281-592-5400 (офис в Кливленде).
Стенокардия | NHLBI, NIH
Иногда трудно отличить нестабильную стенокардию от сердечного приступа. Стенокардия может быть признаком повышенного риска инсульта. Стенокардия также может спровоцировать внезапную остановку сердца. Это неотложные медицинские состояния.
Если вы считаете, что у вас или у кого-то еще есть следующие симптомы, немедленно позвоните по номеру 9-1-1.Каждая минута имеет значение.
Сердечный приступ
Признаки сердечного приступа включают легкую или сильную боль в груди или дискомфорт в центре грудной клетки или верхней части живота, которые продолжаются более нескольких минут или проходят и возвращаются. Это может ощущаться как давление, сдавливание, полнота, изжога или расстройство желудка. Также может быть боль в левой руке. У женщин также может быть боль в груди и вниз по левой руке, но у них более вероятны такие симптомы, как одышка, тошнота, рвота, необычная усталость и боль в спине, плечах или челюсти.Узнайте больше о признаках и симптомах сердечного приступа.
Ход
Если вы думаете, что у кого-то может случиться инсульт, действуйте БЫСТРО. и выполните следующий простой тест.
F—Лицо: Попросите человека улыбнуться. Одна сторона лица обвисает?
Одна сторона лица обвисает?
A—Руки: Попросите человека поднять обе руки. Одна рука смещается вниз?
S—Speech: Попросите человека повторить простую фразу. Его или ее речь невнятная или странная?
T—Время: Если вы заметите любой из этих признаков, немедленно позвоните по номеру 9-1-1 .Важно раннее лечение.
Узнайте больше о признаках и симптомах инсульта.
Внезапная остановка сердца
Спазм, вызывающий стенокардию, может вызвать аритмию. Это может привести к внезапной остановке сердца. Обморок обычно является первым признаком внезапной остановки сердца. Если вы считаете, что у кого-то может быть остановка сердца, попробуйте выполнить следующие действия.
- Если вы видите человека, потерявшего сознание, или если вы нашли человека уже без сознания, сначала убедитесь, что человек не может ответить.Человек может не двигаться, или его или ее движения могут выглядеть как припадок.

- Вы можете кричать на человека или осторожно встряхивать его, чтобы убедиться, что он не спит, но никогда не трясите младенца или маленького ребенка. Вместо этого вы можете осторожно ущипнуть ребенка, чтобы попытаться разбудить его.
- Проверьте дыхание и пульс человека. Если человек не дышит, у него нет пульса или сердцебиение нерегулярное, подготовьтесь к использованию автоматического внешнего дефибриллятора как можно скорее.
Другие распространенные причины болей в груди
У моего мужа стенокардия, и он принимает лекарства.Хотя его спрей действительно помогает, ему приходится спать в кресле, так как у него болит грудь, когда он ложится. Почему он не может лечь?
Доктор Майк Кнаптон говорит:
Это неприятная, но нередкая ситуация. Боль может быть вызвана стенокардией, которая обычно связана с ишемической болезнью сердца, когда артерии, снабжающие сердечную мышцу кровью, сужены (из-за атеромы). Если кровоток недостаточен, это может вызвать судорожную боль из-за того, что сердечная мышца не получает достаточного количества кислорода для выполнения своей работы.
Это неприятная, но нередкая ситуация
Другими распространенными причинами этих симптомов являются кислотный рефлюкс и сердечная недостаточность. Кислотный рефлюкс возникает, когда желудочная кислота просачивается в пищевод или пищевод, вызывая боль и затруднения при глотании. Это чаще всего происходит, когда ваш муж лежит и сила тяжести не работает в его пользу.
Сердечная недостаточность — это состояние, при котором сердечная мышца ослаблена, что означает, что она не качает кровь по телу так, как раньше.Когда вы ложитесь, перераспределение крови в организме вызывает ухудшение симптомов, и это обычно проявляется в виде одышки.
Поэтому ваш муж должен установить, вызвана ли боль стенокардией или какой-либо другой проблемой, так как это определит, какое лечение, вероятно, поможет ему. Я бы посоветовал ему обратиться к терапевту или кардиологу для проверки его состояния.
Мы здесь для вас с информацией и поддержкой о коронавирусе
Наш информационный бюллетень Heart Matters, выходящий раз в две недели, включает в себя последние новости о коронавирусе, когда у вас есть проблемы с сердцем, а также поддержку здорового питания, активности и вашего эмоционального благополучия.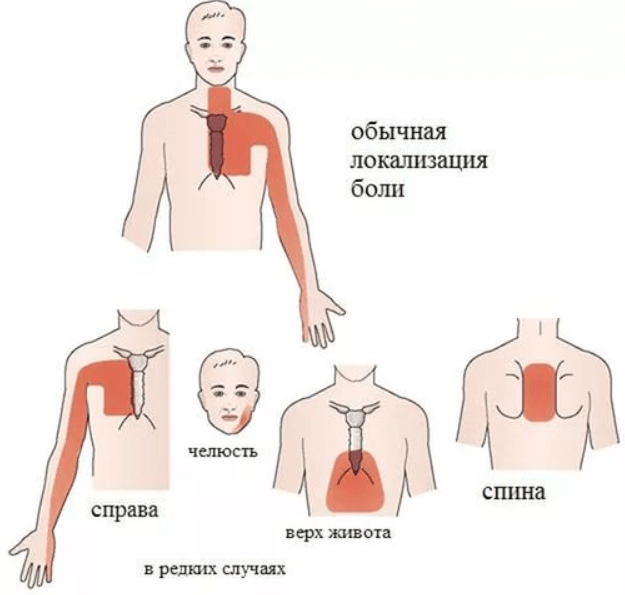
Познакомьтесь с экспертом
Д-р Майк Кнаптон является заместителем медицинского директора (профилактика и уход) в BHF, курируя стратегическую роль в оказании помощи пациентам и населению в снижении риска сердечных заболеваний. Он остается врачом общей практики и работает один день в неделю в клинике в Кембридже.
Микроваскулярная стенокардия: почему женщины не должны игнорировать боль в груди и усталость
Резкий покалывание, чувство тяжести — все мы время от времени ощущали боль в груди.Иногда это расстройство желудка или паническая атака. Но в других случаях это более серьезно.
Микроваскулярная стенокардия является особенно тревожным источником сердечной боли в грудной клетке, и ее часто неправильно диагностируют, поскольку она не проявляется в виде закупорки крупных сердечных артерий во время тестирования. Этот факт может привести к тому, что врачи упустят основную причину.
«Это настораживает, потому что проблему можно не заметить. Она не отображается на традиционной ангиограмме, что может привести к поздней диагностике, если врачи игнорируют боль в груди», — говорит Эрин Мичос, M.Д., заместитель директора по профилактической кардиологии Центра профилактики сердечно-сосудистых заболеваний им. Чиккароне.
Она не отображается на традиционной ангиограмме, что может привести к поздней диагностике, если врачи игнорируют боль в груди», — говорит Эрин Мичос, M.Д., заместитель директора по профилактической кардиологии Центра профилактики сердечно-сосудистых заболеваний им. Чиккароне.
Эта боль в груди в одной из сердечных артерий чаще встречается у женщин, чем у мужчин, говорит Михос.
Что такое микрососудистая стенокардия?
Стенокардия – это любая боль в груди, возникающая, когда сердечная мышца не получает достаточно крови для удовлетворения своих потребностей в работе, состояние, называемое ишемией.
Наиболее частым источником стенокардии является обструктивная коронарная болезнь, которая возникает при закупорке одной из сердечных артерий.Люди с этим типом стенокардии могут чувствовать боль в груди во время упражнений или напряжения, если к работающей сердечной мышце поступает недостаточно крови.
Но, по данным Американской кардиологической ассоциации, до 50 процентов женщин с симптомами стенокардии не имеют закупорки артерии. На самом деле у них может даже не быть боли в груди, хотя могут быть и другие симптомы.
На самом деле у них может даже не быть боли в груди, хотя могут быть и другие симптомы.
«Они могут чувствовать сильную одышку. Они могут чувствовать крайнюю усталость, которую отдых не улучшает. У них может быть боль при нагрузке в спине, челюсти или руке без боли в груди.У них может быть тошнота и расстройство желудка», — говорит Михос.
Этих женщин следует обследовать на микроваскулярную стенокардию. Микроваскулярная стенокардия может возникнуть, когда мельчайшие артерии сердца не в состоянии обеспечить достаточное количество богатой кислородом крови из-за спазма или клеточной дисфункции.
Диагностировать микрососудистую стенокардию может быть сложно, потому что ангиограмма — специализированный рентген сердца — не показывает обструкцию или закупорку этих крошечных артерий, а такие симптомы, как тошнота и расстройство желудка, имитируют другие заболевания.Часто ваш врач проводит стресс-тест, чтобы контролировать работу сердца во время упражнений, чтобы поставить диагноз.
Если после типичного стресс-теста диагноз неясен, можно провести расширенные тесты для оценки микрососудистых заболеваний. Это включает в себя специальный тип стресс-теста с использованием МРТ сердца или метод, выполняемый во время ангиограммы для проверки дисфункции сердечных артерий, когда не обнаруживается обычная закупорка.
Лечение микрососудистой стенокардии
Поскольку микроваскулярная стенокардия поражает крошечные артерии, хирургическое лечение, которое можно использовать на более крупных артериях, не подходит.Однако лекарства могут уменьшить симптомы и улучшить здоровье сердца. Лекарства, назначаемые при микрососудистой стенокардии, включают:
- Нитроглицерин, расширяющий и расслабляющий артерии для предотвращения спазмов
- Бета-блокаторы, замедляющие сердечный ритм
- Статины, которые могут замедлить прогрессирование жировых бляшек в артериях
- Блокаторы кальциевых каналов, помогающие расслабить кровеносные сосуды
Профилактика микрососудистой стенокардии
У женщин с микрососудистой стенокардией повышена частота инсульта, сердечного приступа и сердечной недостаточности. Хотя лечение может помочь снизить риск этих осложнений, «лучшее вмешательство — это профилактика», — говорит Михос.
Хотя лечение может помочь снизить риск этих осложнений, «лучшее вмешательство — это профилактика», — говорит Михос.
Важно знать свой риск. «Традиционные факторы риска, такие как курение и диабет, которые приводят к закупорке крупных артерий, также являются факторами риска развития микрососудистой стенокардии», — добавляет Михос. Высокое кровяное давление, высокий холестерин и высокий индекс массы тела также увеличивают риск.
Образ жизни, такой как здоровое питание и умеренные физические нагрузки, может устранить многие из этих факторов риска и снизить вероятность развития микрососудистой стенокардии.Также важно не стесняться сообщать врачу о боли в груди или других симптомах.
«Женщины с болью в груди часто игнорируют ее. Они думают, что болезнь сердца — это мужская болезнь, или что это несварение желудка или стресс. Самое главное — донести до людей, что стенокардия может возникнуть без обструктивной болезни и что это опасно», — говорит Михос.
Почему нельзя игнорировать внезапную боль в груди
Боль в груди часто сигнализирует о серьезной проблеме с сердцем. Узнайте, что могут означать различные типы болей в груди, в отделении кардиологии Национального кардиологического центра Сингапура (NHCS).
Узнайте, что могут означать различные типы болей в груди, в отделении кардиологии Национального кардиологического центра Сингапура (NHCS).
Не игнорируйте боль в груди, внезапно возникающую во время отдыха, ходьбы или физических упражнений.
Ощущение сдавливания, сжатия или давления на грудную клетку может свидетельствовать о многом — от «безобидного» стресса и несварения желудка до чего-то столь серьезного, как надвигающийся сердечный приступ или стенокардия.Стенокардия – это повторяющаяся боль в груди, которая обычно сигнализирует об ишемической болезни сердца.
«Пожалуйста, обратитесь за неотложной помощью, если боль в груди длится более 15-20 минут в состоянии покоя или если она сопровождается тошнотой, потливостью, одышкой или потерей сознания», — говорится в сообщении.
Adj Assoc Prof Aaron Wong, руководитель и старший консультант,
отделением кардиологии и заведующий
Интервенционная кардиология в
Национальный кардиологический центр Сингапура (NHCS), член
Группа SingHealth.
Иногда бывает трудно определить причину боли в груди, но у некоторых пациентов с повышенным риском необъяснимая внезапная боль в груди часто указывает на основные проблемы с сердцем, – добавляет доцент профессор Вонг.
Статья по теме: Когда боль в груди становится серьезной
Выявление различных типов боли в груди
1. Боль при стенокардии
Стенокардия – это боль в груди, возникающая из-под грудины и вызываемая снижением притока крови к сердцу из-за закупорки главные коронарные артерии.Боль при стенокардии обычно является предупреждающим признаком ишемической болезни сердца.
Симптомы стенокардии
- Боль в груди – ощущение тяжести, стеснения или сдавливающего давления под грудиной
- Продолжительность от двух до 15 минут
- Триггеры включают эмоциональный стресс, интенсивные физические нагрузки и поднятие тяжестей
Стенокардия различается по тяжести в зависимости от типа стенокардии.
Наиболее распространенная стенокардическая боль – стабильная стенокардия – длится всего несколько минут и предсказуемо возникает при физических нагрузках, таких как подъем по лестнице, или при умственном или эмоциональном стрессе.Симптомы исчезают сразу после отдыха или приема лекарств. Это не указывает на надвигающийся сердечный приступ.
Нестабильная стенокардия более серьезна, чем стабильная стенокардия, и может возникать даже в состоянии покоя. Боль в груди может длиться до 30 минут и не проходит после отдыха или приема лекарств. Это может прогрессировать до сердечного приступа, когда происходит полная закупорка коронарной артерии.
Новое начало стабильной стенокардии или увеличение частоты стабильной стенокардии, особенно при меньшей физической нагрузке, также классифицируется как нестабильная стенокардия.Нестабильная стенокардия означает внезапное прогрессирование закупорки артерии из-за разрыва сужения (разрыв бляшки), что приводит к образованию тромба (тромбоз).
Вариантная стенокардия вызывается внезапными спазмами коронарных артерий, ограничивающими приток крови к сердцу. Боли в груди сильные и возникают в состоянии покоя. Обычно это проходит спонтанно, но если спазмы не контролировать, это может привести к сердечному приступу. Лекарства могут принести немедленное облегчение.
2. Боль в груди при сердечном приступе
Боли в груди, связанные с надвигающимся сердечным приступом, более интенсивны, чем боли при стенокардии, и длятся более 15 минут. Отдых не может принести облегчения.
Другие сопутствующие симптомы и признаки:
- Потливость
- Одышка
- Рвота
- Тошнота
- Головокружение
- Учащенное или нерегулярное сердцебиение
- Боль в груди с иррадиацией в шею, руки и плечи
Статья по теме: Сердечный приступ и остановка сердца — в чем разница?
3.
 Боль в грудной клетке
Боль в грудной клеткеБоль в грудной клетке, как правило, безвредна и ощущается как острая боль или болезненность в костях, хрящах или мышцах, образующих грудную стенку.
Возможные причины включают: травмы, продолжительный кашель, напряжение грудных мышц, воспаление хрящей грудной клетки (костохондрит) и боль, вызванную желудочно-кишечным трактом (например, гастроэзофагеальный рефлюкс или язвенная болезнь).
4. Легочная эмболия
Сгусток крови в легочной артерии – состояние, называемое легочной эмболией – также может вызывать внезапные острые боли в груди.Это связано с длительной иммобилизацией ног, т.е. дальние поездки на автобусе или самолете. Сгустки образуются в венах ног и смещаются в артерии легких. Это состояние снижает приток крови к легким и, следовательно, оксигенацию крови. Боли в груди часто сопровождаются одышкой и учащенным сердцебиением. Боль усиливается при кашле или глубоком вдохе. Легочная эмболия является неотложной медицинской помощью.
5. Расслоение аорты
Это происходит из-за расщепления слоя стенки (расслоения) аорты, главной артерии в организме, и обычно связано с очень высоким кровяным давлением.Боль обычно описывается как рвущая боль в груди, иррадиирующая в спину. Расслоение может распространяться на место отхождения аорты и блокировать одну или несколько коронарных артерий, что приводит к сердечному приступу. Расслоение аорты также требует неотложной медицинской помощи.
«Боли в груди имеют множество причин. Рассматривайте любые внезапные, сильные и повторяющиеся боли в груди, которые не проходят после отдыха, как неотложную медицинскую помощь», — советует доцент профессор Вонг.
Ref: T12
Другие статьи, которые могут вас заинтересовать:
Учащенное сердцебиение: когда это серьезно?
Как вирусная инфекция может повлиять на сердце
Как пережить сердечный приступ в одиночестве
Что вызывает боль в груди, когда задеты чувства?
Когда люди испытывают боль, что на самом деле происходит внутри тела, что вызывает физическую боль в груди?
— Джош Седдиа, Мельбурн, Австралия
Роберт Эмери и Джим Коан , профессора психологии Университета Вирджинии, ответ:
термина, такие как «сердечная боль» и «выворачивание живота», — это больше, чем просто метафоры: они описывают переживание как физической, так и эмоциональной боли. Например, когда мы чувствуем сердечную боль, мы испытываем смесь эмоционального стресса и вызванных стрессом ощущений в груди — напряжения мышц, учащенного сердцебиения, ненормальной активности желудка и одышки. Фактически, эмоциональная боль затрагивает те же области мозга, что и физическая боль, что позволяет предположить, что они неразрывно связаны.
Например, когда мы чувствуем сердечную боль, мы испытываем смесь эмоционального стресса и вызванных стрессом ощущений в груди — напряжения мышц, учащенного сердцебиения, ненормальной активности желудка и одышки. Фактически, эмоциональная боль затрагивает те же области мозга, что и физическая боль, что позволяет предположить, что они неразрывно связаны.
Но как эмоции вызывают физические ощущения? Ученые не знают, но недавно исследователи боли обнаружили возможный путь от разума к телу.Согласно исследованию, проведенному в 2009 году Университетом Аризоны и Университетом Мэриленда, активность в области мозга, которая регулирует эмоциональные реакции, называемой передней поясной корой, помогает объяснить, как эмоциональное оскорбление может вызвать биологический каскад. Во время особо стрессовых ситуаций передняя поясная кора может отреагировать повышением активности блуждающего нерва — нерва, который начинается в стволе головного мозга и соединяется с шеей, грудной клеткой и животом. При чрезмерной стимуляции блуждающего нерва это может вызвать боль и тошноту.
При чрезмерной стимуляции блуждающего нерва это может вызвать боль и тошноту.
Сердечная боль — не единственный способ пересечения эмоциональной и физической боли в нашем мозгу. Недавние исследования показывают, что даже переживание эмоциональной боли от имени другого человека — то есть эмпатия — может повлиять на наше восприятие боли. И этот эффект эмпатии не ограничивается людьми. В 2006 году статья, опубликованная в журнале Science , показала, что, когда мышь наблюдает за своим товарищем по клетке в агонии, ее чувствительность к физической боли возрастает. А когда он вступает в тесный контакт с дружелюбной, невредимой мышью, его чувствительность к боли снижается.
Вскоре после этого один из нас (Коан) опубликовал функциональное МРТ-исследование на людях, которое подтвердило открытие на мышах, показав, что простые акты социальной доброты, такие как держание за руки, могут притупить реакцию мозга на угрозы физической боли и, таким образом, уменьшить переживание боли.



 Этот показатель является одним из самых первых маркеров, Его уровень повышается через 2-4 часа после развития инфаркта миокарда, и достигает максимальных значений к 12 часам после инфаркта
Этот показатель является одним из самых первых маркеров, Его уровень повышается через 2-4 часа после развития инфаркта миокарда, и достигает максимальных значений к 12 часам после инфаркта Боль от ИБС часто называют стенокардией и сигнализирует о возможности сердечного приступа в будущем. Этот тип боли может распространяться на челюсть, спину или плечо.
Боль от ИБС часто называют стенокардией и сигнализирует о возможности сердечного приступа в будущем. Этот тип боли может распространяться на челюсть, спину или плечо.