Деформация грудной клетки: Деформация грудной клетки у детей и подростков
Новости Педиатрического университета
Новости — Медицина
Деформация грудной клетки — это врожденное или приобретенное искривление грудины и прилегающих к ней ребер. Чаще всего встречается воронкообразная деформация – в народе «грудь сапожника», реже – килевидная – «голубиная» – грудь, однако возможны и другие варианты. Аномалии строения грудной клетки иногда сопряжены с нарушениями функций внутренних органов – сердца и лёгких. Кроме того, анатомический дефект бьёт по самооценке подростка.Далеко не все детские медицинские учреждения в России, где успешно выполняют большое количество ортопедических операций, обладают опытом и техническими возможностями для проведения реконструктивных вмешательств на грудной клетке. Врачи Педиатрического университета используют мультидисциплинарный подход, чтобы помочь пациентам.
|
|
– Данную проблему, как правило, вызывает генетическая патология – системная дисплазия соединительной ткани. |
По словам врача, у пациентов нередко диагностируют патологии сердечно-сосудистой системы и лёгких. В ряде случаев это следствие деформации, но более частая причина – основное заболевание, то есть системная дисплазия соединительной ткани.
|
|
– Мы всегда проводим ряд исследований, выполняем компьютерную томографию – не только чтобы посмотреть костную анатомию, но и чтобы исключить изменения в лёгких, которые требуют вмешательства торакальных хирургов, – объясняет специалист. |
Воронкообразная или килевидная грудь может быть и сугубо эстетической проблемой, но от этого она не становится менее серьёзной.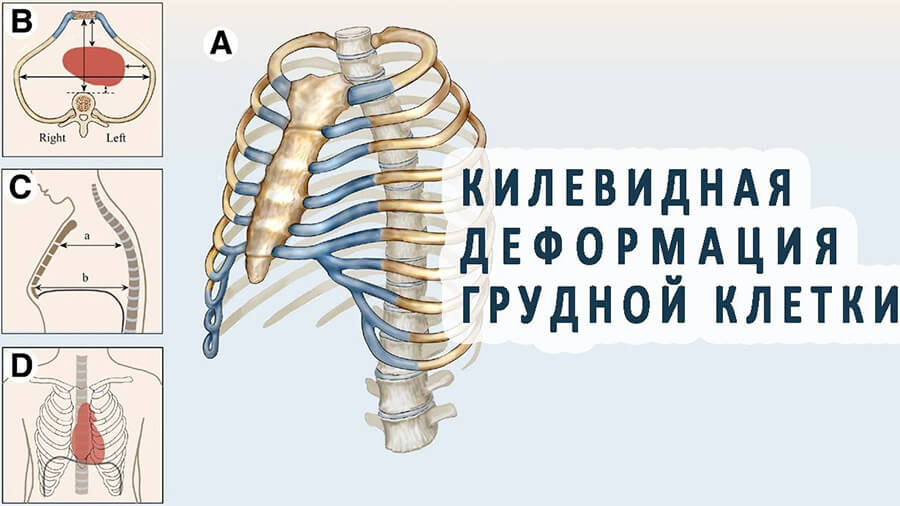 Доцент кафедры клинической психологии СПбГПМУ Мария Коргожа считает, что подростку особенно сложно принять тот факт, что он чем-то отличается от сверстников.
Доцент кафедры клинической психологии СПбГПМУ Мария Коргожа считает, что подростку особенно сложно принять тот факт, что он чем-то отличается от сверстников.
|
|
– Формирование отношения к собственному телу подчинено определенной динамике и зависит от возраста ребенка и его личностных особенностей. Принять изменения во внешнем виде – непростая задача и для взрослого человека. Подросток же сталкивается с ещё большими трудностями ввиду уязвимости самооценки, – говорит кандидат психологических наук. |
Перспективы консервативного лечения небольших деформаций грудной клетки становятся понятны только в результате консультаций, а в ряде случаев – полного обследования. Владислав Авраменко признаётся, что иногда врачи отговаривают от операции пациентов с небольшими малозаметными деформациями: риск хирургического вмешательства не должен превышать риск болезни.
|
|
– Деформация не всегда влияет на физическую активность – среди таких пациентов есть очень много спортсменов высокого уровня. Но она может наложить тяжелейший психологический отпечаток. Пациент обращается за помощью, потому что очень комплексует из-за своего внешнего вида. Мир подростков очень жесток, – считает заведующий хирургическим отделением №2. |
По мнению врачей, очень важно дать пациенту максимально полную информацию об операции, чтобы тот мог принять взвешенное решение, особенно если показания носят косметический характер.
На сегодняшний день существуют различные виды хирургической коррекции деформации грудной клетки. Врачи Педиатрического университета владеют щадящими минимально инвазивными методиками.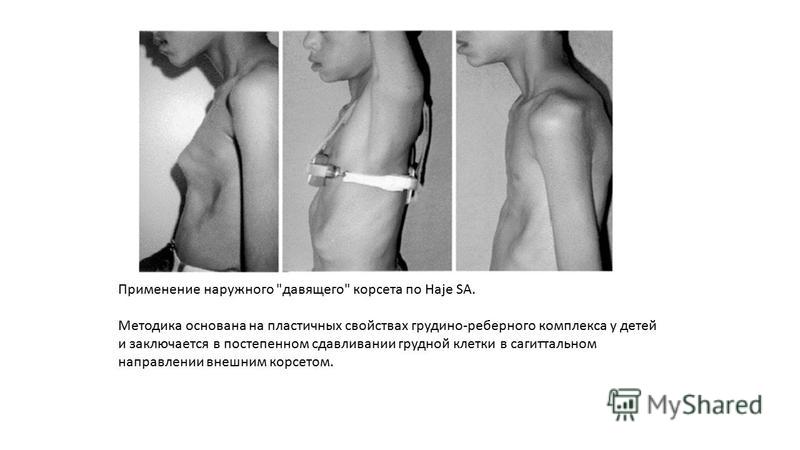
|
|
– Коллектив нашего учреждения традиционно занимается данной патологией. Некоторые методы лечения разработаны у нас на кафедре детской хирургии. Далее они совершенствовались, появлялись новые диагностические возможности, – говорит Владислав Авраменко |
Сегодня для коррекции воронкообразной грудной клетки ортопеды-травматологи обычно выполняют минимально инвазивную торакопластику. В ходе операции хирурги помещают под деформированную область одну или несколько металлических пластин определённой формы. Манипуляцию выполняют через небольшие разрезы на боковых стенках грудной клетки. Через 2-3 года пластину извлекают – остаются лишь едва заметные шрамы.
Для коррекции килевидной деформации хирурги осуществляют резекцию рёберных хрящей и грудины и выводят грудную клетку в физиологичное положение.
|
|
– Объём вмешательства большой. Грудная клетка – это работа в области сердца и лёгких, здесь требуется высокая квалификация всей бригады хирургов, анестезиологов-реаниматологов, среднего медперсонала. Пациент должен пройти необходимые обследования перед вмешательством, он требует большого внимания в послеоперационном периоде. Мы понимаем, что каждый ребёнок индивидуален и подключаем к диагностике и лечению большую команду профессионалов. Это и позволяет нам добиваться положительных результатов, – подчёркивает Владислав Авраменко. |
Попасть на приём в клинику Педиатрического университета можно обратившись в консультативно-диагностический центр СПбГПМУ по адресу: Санкт-Петербург, ул. Матросова, 22.
Телефон: 8(812)424-10-03, 337-03-03
Почта: kdc.oms@mail. ru (с пометкой ортопедия, деформации грудной клетки).
ru (с пометкой ортопедия, деформации грудной клетки).
Дата публикации: 28.09.2022
Деформации грудной клетки у детей. Что такое Деформации грудной клетки у детей?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Деформации грудной клетки у детей – врожденное или рано приобретенное искривление грудины и сочленяющихся с ней ребер. Деформации грудной клетки у детей проявляются видимым косметическим дефектом, нарушениями со стороны деятельности дыхательной и сердечно-сосудистой систем (одышкой, частыми респираторными заболеваниями, быстрой утомляемостью). Диагностика деформации грудной клетки у детей предполагает проведение торакометрии, рентгенографии (КТ, МРТ) органов грудной клетки, позвоночника, грудины, ребер; функциональных исследований (ФВД, ЭхоКГ, ЭКГ). Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
Лечение деформации грудной клетки у детей может быть консервативным (ЛФК, массаж, ношение наружного корсета) или хирургическим.
- Причины деформаций грудной клетки у детей
- Классификация деформаций грудной клетки у детей
- Симптомы деформаций грудной клетки у детей
- Диагностика
- Лечение деформаций грудной клетки у детей
- Цены на лечение
Общие сведения
Деформации грудной клетки у детей – патологическое изменение формы, объема, размеров грудной клетки, приводящее к уменьшению грудино-позвоночного расстояния и нарушению положения внутренних органов. Деформации грудной клетки встречаются у 14% населения; при этом у детей (преимущественно у мальчиков) врожденные аномалии диагностируются с частотой 0,6-2,3%. Деформации грудной клетки у детей представляют собой косметический дефект, могут вызывать функциональные проблемы со стороны дыхания и сердечной деятельности, причинять психологический дискомфорт ребенку.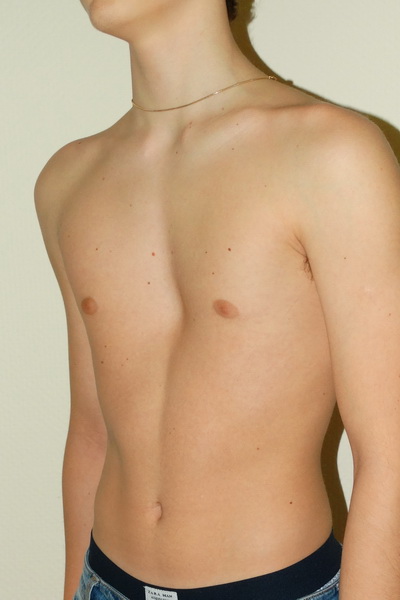 Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
Эти обстоятельства неблагоприятно сказываются на гармоничном развитии детей и их социальной адаптации. Проблема деформаций грудной клетки у детей является актуальной для торакальной хирургии, детской травматологии и ортопедии, детской кардиологии, детской психологии.
Деформации грудной клетки у детей
Причины деформаций грудной клетки у детей
По времени развития и воздействующим причинным факторам различают врожденные и приобретенные деформации грудной клетки у детей. Врожденные деформации могут быть обусловлены генетическими причинами или возникать в результате нарушения развития скелета (грудины, ребер, позвоночника, лопаток) во внутриутробном периоде.
Наследственные деформации грудной клетки в определенных семьях возникают у детей в 20-65% случаев. В настоящее время известно множество синдромов, одним из компонентов которых служат пороки грудино-реберного комплекса. Наиболее распространенным среди них является синдром Марфана, характеризующийся астеническим телосложением, арахнодактилией, воронкообразной и килевидной деформацией грудной клетки, расслаивающейся аневризмой аорты, подвывихом и вывихом хрусталиков, биохимическими изменениями обмена гликозаминогликанов и коллагена.
Причины возникновения ненаследственных (спорадических форм) пороков передней грудной стенки неизвестны. К этому могут приводить любые тератогенные факторы, действующие на развивающийся плод. Наиболее часто врожденные деформации грудной клетки у детей обусловлены неравномерным ростом грудины и реберных хрящей, патологией диафрагмы (короткие мышечные волокна могут втягивать грудину внутрь), патологией развития хрящей и соединительной ткани.
 д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.
д.), травмами и ожогами грудной клетки, эмфиземой легких. Кроме этого, деформации грудной клетки у детей может являться следствием неудовлетворительных результатов торакопластики, срединной стернотомии по поводу врожденных пороков сердца.Классификация деформаций грудной клетки у детей
По виду деформации грудной клетки у детей могут быть симметричными и асимметричными (правосторонними, левосторонними). Среди врожденных деформаций грудной клетки у детей в педиатрии чаще встречаются воронкообразная грудь (pectus excavatum) и килевидная грудь (pectus carinatum). К редким врожденным деформациям грудной клетки (около 2%) относятся синдром Поланда, расщелина грудины и др.
Воронкообразная деформация грудной клетки у детей («грудь сапожника») составляет порядка 85-90% врожденных пороков развития грудной стенки. Ее характерным признаком служит различное по форме и глубине западение грудины и передних отделов ребер, сопровождающееся уменьшением объема грудной полости, смещением и ротацией сердца, искривлением позвоночника.
Выраженность воронкообразной деформации грудной клетки у детей может носить 3 степени:
- I – вдавление грудины до 2 см; сердце не смещено;
- II – вдавление грудины 2-4 см; смещение сердца менее 3 см;
- III – вдавление грудины более 4см; смещение сердца более 3 см.
Килевидная деформация грудной клетки («голубиная», «куриная» грудь) у детей встречается реже, чем воронкообразная; при этом 3 из 4-х случаев аномалии приходятся на мальчиков. При килевидной грудной клетке ребра присоединяются к грудине под прямым углом, «выталкивая» ее вперед, увеличивая передне-задний размер грудной клетки и придавая ей форму киля.
Степени килевидной деформации грудной клетки у детей включают:
- I – выпячивание грудины до 2 см над нормальной поверхностью грудной клетки;
- II – выпячивание грудины от 2-х до 4 см.;
- III – выпячивание грудины от 4-х до 6 см.
Приобретенная деформация грудной клетки у детей подразделяется на кифосколиотическую, эмфизематозную, ладьевидную и паралитическую.
Симптомы деформаций грудной клетки у детей
Клинические проявления воронкообразной деформации грудной клетки различаются в зависимости от возраста ребенка. У грудничков вдавление грудины обычно малозаметно, однако отмечается «парадокс вдоха» — грудина и ребра западают при вдохе, при крике и плаче ребенка. У детей младшего возраста воронка становится более заметной; отмечается склонность к частым респираторным инфекциям (трахеитам, бронхитам, рецидивирующим пневмониям), быстрая утомляемость в играх со сверстниками.
Своей наибольшей выраженности воронкообразная деформация грудной клетки достигает у детей школьного возраста. При осмотре определяется уплощенная грудная клетка с приподнятыми краями ребер, опущенные надплечья, выпяченный живот, грудной кифоз, боковые искривления позвоночника. «Парадокс вдоха» заметен при глубоком дыхании. Дети с воронкообразной деформацией грудной клетки имеют пониженную массу тела, бледные кожные покровы. Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Характерны низкая физическая выносливость, одышка, потливость, тахикардия, болевые ощущения в области сердца, артериальная гипертензия. Вследствие частых бронхитов у детей нередко развивается бронхоэктатическая болезнь.
Килевидная деформация грудной клетки у детей обычно не сопровождается серьезными функциональными нарушениями, поэтому основным проявлением патологии служит косметический дефект — выпячивание грудины вперед. Степень деформации грудной клетки у детей может прогрессировать с возрастом. При изменении положения и формы сердца могут иметь место жалобы на быструю утомляемость, сердцебиение и одышку.
Дети-школьники с деформацией грудной клетки осознают свой физический недостаток, стараются скрыть его, что может привести к вторичным психическим наслоениям и потребовать помощи со стороны детского психолога.
Синдром Поланда или реберно-мышечный дефект включает комплекс пороков, среди которых отсутствие грудных мышц, брахидактилия, синдактилия, амастия или ателия, деформация ребер, отсутствие подмышечного оволосения, уменьшение подкожно-жирового слоя.
Расщелина грудины характеризуется ее частичным (в области рукоятки, тела, мечевидного отростка) или тотальным расщеплением; при этом перикард и покрывающая грудину кожа интактны.
Диагностика
Физикальное обследование ребенка педиатром позволяет выявить видимое изменение формы, размеров, симметричности грудной клетки; обнаружить функциональные шумы в сердце, тахикардию, хрипы в легких и т. д. Нередко при осмотре детей с деформацией грудной клетки выявляются различные дизэмбриогенетические стигмы: гипермобильность суставов, нистагм, готическое небо и др. Наличие объективных признаков деформации грудной клетки требует углубленного инструментального обследования детей под руководством торакального хирурга или детского травматолога-ортопеда.
Степень и характер деформации грудной клетки у детей определяется с помощью торакометрии, дающей представление о глубине и ширине грудной клетки, ее косых размерах, торакальном индексе, а также позволяющей проследить эти показатели в динамике.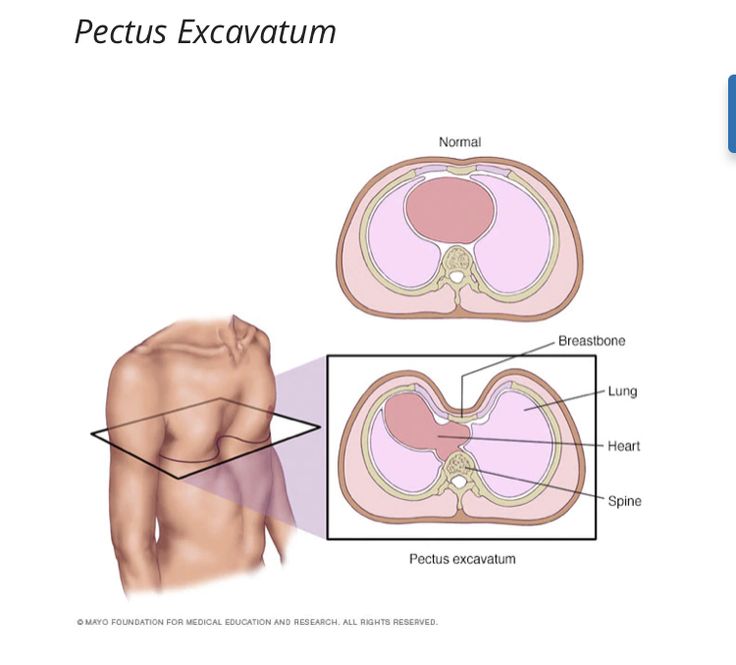 Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Более точные сведения получают после проведения рентгенографии и КТ грудной клетки, грудины, ребер, позвоночника. Эти исследования позволяют оценить костную структуру грудной клетки, изменения в легких, степень смещения органов средостения.
Для определения тяжести вторичных изменений со стороны сердечно-легочной системы проводится электрокардиография, ЭхоКГ, МРТ сердца, спирометрия, консультации детского пульмонолога и детского кардиолога.
Лечение деформаций грудной клетки у детей
Лечение килевидной деформации грудной клетки у детей начинают с консервативных мероприятий: проведения ЛФК, массажа, лечебного плавания, ношения специальных компрессионных систем и детских ортезов. Хирургическая коррекция килевидной грудной клетки показана при выраженном косметическом дефекте и прогрессировании степени деформации у детей старше 5 лет. Различные способы торакопластики предусматривают субперихондральную резекцию парастернальных частей ребер, поперечную стернотомию, перемещение мечевидного отростка и последующую фиксацию грудины в нормальном положении путем ее сшивания с надхрящницей и концами ребер.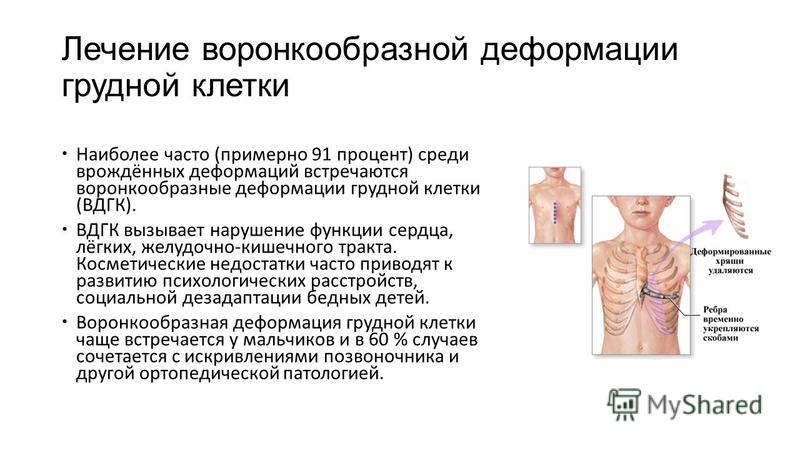
При воронкообразной грудной клетки консервативные мероприятия показаны только при I степени деформации; при II и III степени необходимо хирургическое лечение. Оптимальным периодом для хирургической коррекции воронкообразной грудной клетки считается возраст детей от 12 до 15 лет. При этом фиксация корригированного положения переднего отдела грудной клетки может осуществляться с помощью наружных швов из металлических или синтетических нитей; металлических фиксаторов; костных ауто- или аллотрансплантатов, оставленных в грудной полости, или без их использования.
Специальные методики торакопластики предложены для хирургической коррекции расщелины грудины и реберно-мышечных дефектов.
Результаты реконструкции грудной клетки у детей при ее врожденной деформации хорошие в 80-95% случаев. Рецидивы отмечаются при неадекватной фиксации грудины, чаще у детей с диспластическими синдромами.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.
 krasotaimedicina.ru/
krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Деформации грудной клетки — воронкообразная или впалая грудная клетка
Врожденные деформации грудной клетки
Существует два основных типа врожденных деформаций грудной клетки: воронкообразная грудная клетка (запавшая грудная клетка) и килевидная грудная клетка (выпуклая или «голубиная грудь»).
Некоторые пациенты рождаются с комбинацией этих двух факторов, что создает асимметричную деформацию. В то время как оба типа пациентов могут иметь боль в груди из-за деформации, пациенты excavatum обычно жалуются на одышку и раннюю усталость во время аэробных упражнений.
Воронкообразная грудная клетка (запавшая грудная клетка)
youtube.com/embed/dhfSe6q1Zwo?rel=0″>Традиционно большие разрезы делаются поперек передней части грудной клетки, чтобы обеспечить резекцию реберного хряща аномальной формы и хирургический разрез (остеотомию) грудины (грудной кости). Эта процедура позволила исправить деформацию, но привела к образованию рубцов и долговременной ригидности грудной клетки. Хирурги отделения детской хирургии используют новейшие малоинвазивные подходы для коррекции врожденных деформаций грудной клетки.
Воронкообразная грудная клетка теперь восстанавливается с использованием метода Насса, который работает как брекеты на смещенных зубах, поднимая грудину и изменяя форму грудной стенки. U-образный стержень вводят со стороны грудной клетки, используя торакоскопическую визуализацию для оптимального размещения. Балку оставляют на два года, а затем удаляют в амбулаторных условиях.
В 1999 году доктор Насс, который изобрел эту технику, выехал из своей больницы в Вирджинии, чтобы посетить детскую больницу Лос-Анджелеса. Наши детские хирурги воспользовались этим визитом и в течение последних 10 лет используют эту процедуру для коррекции воронкообразной деформации грудной клетки. С тех пор этот метод был использован почти у 100 пациентов.
Наши детские хирурги воспользовались этим визитом и в течение последних 10 лет используют эту процедуру для коррекции воронкообразной деформации грудной клетки. С тех пор этот метод был использован почти у 100 пациентов.
В идеале процедуру Насса следует проводить до достижения возраста 14 лет, пока грудная клетка не станет жесткой. После операции способность пациента дышать и выполнять упражнения часто значительно улучшается в течение нескольких месяцев.
Возможно, в будущем дефекты воронки можно будет исправить с помощью имплантируемого магнита, что позволит исправить дефекты воронки еще в более раннем возрасте. Это исследование продолжается, и первые результаты обнадеживают.
Килевидная деформация грудной клетки (грудь голубя)
Килевидная деформация грудной клетки теперь может быть исправлена с помощью наружной индивидуальной скобы. Детские хирурги в нашей больнице объединились с местной ортопедической компанией для создания компрессионного бандажа, который позволяет уменьшить выпуклые деформации грудной клетки без хирургического вмешательства. Наибольший успех достигается у пациентов в возрасте до 15 лет, в идеале до 12 лет, когда стенки грудной клетки более гибкие. Пациенты, которые носят корсет 23 часа в сутки, обычно замечают улучшения в первый месяц. Корсет постоянно корректируется до тех пор, пока грудная клетка не станет плоской, что обычно происходит через три-шесть месяцев.
Наибольший успех достигается у пациентов в возрасте до 15 лет, в идеале до 12 лет, когда стенки грудной клетки более гибкие. Пациенты, которые носят корсет 23 часа в сутки, обычно замечают улучшения в первый месяц. Корсет постоянно корректируется до тех пор, пока грудная клетка не станет плоской, что обычно происходит через три-шесть месяцев.
Деформация грудной клетки у детей: причины, симптомы и лечение
Хотя первоначальный диагноз деформации грудной клетки может показаться родителю ошеломляющим, будьте уверены. Они гораздо более распространены, чем вы думаете. Детская больница SSM Health Cardinal Glennon Children’s Hospital использует междисциплинарный подход к лечению деформаций грудной клетки. Наша группа врачей SLUCare, в которую входят кардиоторакальные хирурги, детские хирурги и ортопеды, работают рука об руку, чтобы точно составить наилучший план ухода за вашим ребенком.
Эти структурные аномалии можно разделить на два разных типа:
- Воронкообразная грудная клетка: известная как «запавшая» или «воронкообразная» грудная клетка
- Pectus carinatum: известный как «голубиная» грудь
В случае воронкообразной грудной клетки кость вашего ребенка вдавливается в грудную клетку, образуя углубление или чашеобразную структуру.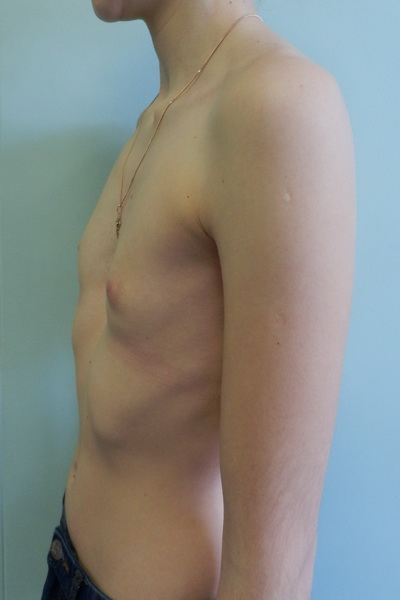 При голубиной груди кость выпирает наружу, образуя бугоркообразную структуру. Сколиоз является дополнительным риском, связанным с последним. Если у вашего ребенка диагностировали голубиную грудную клетку, мы рекомендуем вам ежегодно проходить обследование на сколиоз.
При голубиной груди кость выпирает наружу, образуя бугоркообразную структуру. Сколиоз является дополнительным риском, связанным с последним. Если у вашего ребенка диагностировали голубиную грудную клетку, мы рекомендуем вам ежегодно проходить обследование на сколиоз.
Причины деформации грудной клетки
Воронкообразная грудная клетка может быть как следствием врожденного дефекта, так и развиваться в первые месяцы жизни. Иногда легкие случаи могут пройти сами собой до того, как вашему ребенку исполнится три года. Однако в более умеренных и тяжелых случаях состояние прогрессивно ухудшается, что требует хирургического вмешательства.
Грудь голубя развивается несколько иначе. как правило, появляются гораздо позже, в подростковом возрасте.
Фактическая причина этих состояний все еще изучается, но исследуется генетический компонент. Большинство случаев не связаны с семейным анамнезом, но те, которые действительно вызывают интерес генетиков. Что мы знаем, так это то, что голубиная грудь присутствует в младенчестве, это может быть связано с преждевременным слиянием сегментов грудины, короткой широкой грудиной и врожденным пороком сердца.
Признаки и симптомы деформации грудной клетки
Признаки и симптомы деформации грудной клетки зависят от диагноза и возраста, но наиболее заметным признаком является затрудненное дыхание. С возрастом ребенок также может испытывать боль в груди и частые респираторные инфекции.
Лечение деформаций грудной клетки
В зависимости от диагноза лечение вашего ребенка может различаться. Однако в более легких случаях вмешательство не требуется.
В более тяжелых случаях может потребоваться хирургическое вмешательство.
Несмотря на то, что деформации грудной клетки распознаются в очень раннем возрасте, наилучшее время для лечения — около 10 лет и старше. Чем старше ребенок, тем лучше его костная структура выдержит изменения, которые вносят процедуры. К сожалению, если мы начнем лечение вашего ребенка слишком рано, любые сделанные изменения могут обратить вспять во время всплесков роста.
Независимо от состояния вашего ребенка, наши специалисты проводят тщательную проверку состояния его здоровья и ставят диагноз, прежде чем принимать какие-либо решения о лечении.

 Деформация – лишь одно из звеньев цепи. Ребёнка необходимо серьёзно обследовать. В Педиатрическом университете для этого есть все необходимые специалисты и оборудование, – уверен заведующий хирургическим отделением №2 клиники СПбГПМУ Владислав Авраменко.
Деформация – лишь одно из звеньев цепи. Ребёнка необходимо серьёзно обследовать. В Педиатрическом университете для этого есть все необходимые специалисты и оборудование, – уверен заведующий хирургическим отделением №2 клиники СПбГПМУ Владислав Авраменко.  krasotaimedicina.ru/
krasotaimedicina.ru/