Генерализованный тик: Генерализованные тики у детей (синдром Туретта)
Генерализованные тики у детей
Генерализованный тик (син: болезнь, или синдром. Жиль де ля Туретта, болезнь конвульсивных тиков, импульсивный тик, судорожно мимический невроз и др.) — относительно редко встречающееся заболевание нервной системы, характеризующееся наличием гиперкинезов (непроизвольных движений, в том числе тиков) и вокальных (звуковых) нарушений; при этом нередко встречаются своеобразные двигательные пароксизмы при ходьбе и эмоционально-поведенческие расстройства. Поданным отечественных и зарубежных авторов, заболевание встречается с частотой 2— 4 (а возможно и более) случая на 100 тысяч детского населения.
Краткая история вопроса
Официально началом изучения этой болезни считается 1825 г., когда французский психиатр Ж. Итар подробно описал необычные проявления заболевания у французской аристократки маркизы де Дампьер, 26 лет, у которой с детства наблюдались быстротемпные подергивания в различных частях тела, и она нечленораздельно выкрикивала звуки и слова непристойного содержания, в том числе ругательства. После замужества эти нарушения еще более усилились, и маркиза в обществе непрерывно дергалась и выкрикивала ругательства. Она покинула свет, жила в уединении, умерла в возрасте 85 лет.
После замужества эти нарушения еще более усилились, и маркиза в обществе непрерывно дергалась и выкрикивала ругательства. Она покинула свет, жила в уединении, умерла в возрасте 85 лет.
Данный случай был повторно описан и другими авторами, которые рассматривали эту болезнь как проявление хореи или особую форму клонических судорог. В последующие годы были приведены аналогичные состояния, наблюдаемые у народов Юго-Восточной Азии. В 1884 г. ученик известного французского невролога Ж. Шарко — Жиль де ля Туретт (полное имя Георг Эдмонд Альберт Брут Жиль де ля Туретт), проанализировав литературные данные и одно собственное наблюдение, сделал заключение о том, что во всех случаях речь идет об одном и том же заболевании. Через год он привел подробную характеристику 9 больных, 6 из которых обследовал лично, и выделил данный синдром в отдельную нозологическую форму. С тех пор сочетание гиперкинезов и вокальных нарушений описывается как синдром (болезнь) Жиль де ля Туретта (или просто Туретта).
Согласно литературным данным (А. Дж. Лис, 1989), подобное заболевание встречалось намного раньше. Так, в 1701 г. было описано сообщение о «лающих» девочках в местечке Блэкторн графства Оксфордшир: «Жуткое зрелище лающих девочек предстало передо мной. Каждая из них вторила другой строго по очереди, резко встряхивая при этом головою, словно приглашая остальных своим кивком,— как деревенский музыкант, играющий на свирели, — подхватывать эту не очень-то приятную мелодию. Их лица были свободны от спазматических подергиваний, за исключением движений, часто искажавших гримасой рот; пульс у них не отличался от нормального, и лишь немного ослабевал в конце. Звуки, как мне показалось, напоминали не столько лай, сколько завывания собаки, но повторялись гораздо быстрее. В промежутках между этими завываниями девочки зачастую обретали дар речи и находились в абсолютно здравом рассудке».
Нечто подобное имело место у принца Конде (Луи II Бурбон, 1621—1686), французский полководец. Он затыкал себе в рот любую попавшуюся вещь, чтобы подавить вскрикивание наподобие лая собаки в присутствии короля Франции Людовика XIV.
Он затыкал себе в рот любую попавшуюся вещь, чтобы подавить вскрикивание наподобие лая собаки в присутствии короля Франции Людовика XIV.
До 1900 г. в мировой литературе было опубликовано лишь 50 случаев генерализованного тика. Повторный интерес к этому заболеванию возник лишь к концу первой половины XX в. По имеющимся данным, до 1973 г. было описано 250 случаев болезни. В последующем опубликован ряд работ отечественных и зарубежных авторов, а в 1979 г. изданы две монографии (Г. Г. Шанько и A. Shapiro et aL), где излагаются различные аспекты данной болезни.
Следует отметить, что в Нью-Йорке создана ассоциация больных с синдромом Туретта (the Tourette’s Syndrome Associations), а в Париже общество врачей, изучающих данную паталогию.
Причины возникновения
До настоящего времени этиология генерализованного тика окончательно не установлена. Продолжает дебатироваться вопрос, в какую группу болезней его следует отнести — к органическим или психогенным. Обсуждается роль наследственности при болезни Туретта, значение эпидемического энцефалита, ревматизма, хронического тонзиллита как возможных причин данного заболевания.
В течение первых десятилетий после описания генерализованного тика эта болезнь рассматривалась как тяжелая психогенная реакция в ответ на острую или хроническую психотравмирующую конфликтную ситуацию. Некоторые авторы и в последние годы считают, что психогенные факторы играют ведущую роль в возникновении заболевания. Это положение подтверждается тем, что генерализованному тику нередко предшествуют и часто его сопровождают различные невротические расстройства, а при обследовании больных в ряде случаев не выявляются или слабо выражены признаки органического поражения головного мозга.
По нашим данным, в 12—15% случаев заболеванию предшествовали острые психотравмирующие моменты или в семье наблюдались психотравмирующие ситуации. Однако в дальнейшем течение болезни было длительным, чередовались ремиссии и обострения, возникающие как без видимых внешних причин, так и под влиянием самых разнообразных факторов.
При анализе внешних проявлений заболевания видно, что гиперкинезы иногда носят необычный, вычурный характер.
Несомненно, что психогенные нарушения играют определенную роль в клинических проявлениях генерализованного тика. Данное заболевание, по-видимому, возникает на фоне легкого врожденного или приобретенного поражения подкорковых структур головного мозга, которое длительное время может быть вполне компенсированным. Декомпенсация и начало болезни могут наступить под влиянием конфликтных ситуаций или перевозбуждения. Такую провоцирующую роль могут играть различные психогенные факторы, которые не являются безразличными для ребенка: испуг, ненависть, изоляция, сопротивление насилию, страх, незаслуженная обида и др. Особенно большую роль играют семейные факторы в виде общих для семьи или индивидуальных конфликтов: смерть одного из родителей, развод, пренебрежительное отношение к ребенку, ограничивающий стиль воспитания, соперничество между детьми в семье, трудности в школе, факторы эмоциональной депривации.
Стрессовые ситуации, усталость, возбуждение, гнев усиливают как гиперкинезы, так и вокальные нарушения, которые в легких случаях можно было бы сдержать усилием воли.
В настоящее время все меньшее количество авторов пишет о «чисто» психогенной теории генерализованного тика. Имеются указания о сочетании психогенных и органических факторов — психоорганический дуализм.
В последние годы большинство исследователей стали придавать решающее значение органическим признакам поражения нервной системы в возникновении генерализованного тика. Несомненно, что наиболее полные сведения о локализации и характере изменений головного мозга могут дать результаты патоморфоло-гических исследований. Однако до настоящего времени в литературе приведено описание лишь единичных секционных случаев болезни Жиль де ля Туретта.
Наиболее полно эти данные представлены в работе J. L. Clauss, К. Balthazar (1954). Авторы приводят детальное описание различных клинических аспектов заболевания и результатов патоморфо-логического исследования у 42-летнего больного, который при жизни страдал болезнью Туретта. Основные гистологические нарушения были обнаружены в стриатуме (отдел головного мозга, расположенный под корой; в функциональном отношении ведает непроизвольными движениями). Они характеризовались изменением соотношения мелких и крупных клеток. Количество мелких клеток было увеличенным, они имели относительно меньшую величину и оказались уплотненными. Это соответствовало гистологической картине данного отдела мозга у ребенка первого года жизни. Общая структура стриатума была везде сохранена. Авторы отрицают воспалительный характер выявленных нарушений и указывают на врожденную слабость стриарной системы. Обнаруженные изменения были настолько незначительными, что на них не обратили внимания при первом гистологическом изучении препаратов. Наряду с недостаточной зрелостью стриарной системы имели место легкие изменения мозговых оболочек и очаги хронического воспаления в стволе мозга, прежде всего в чувствительных проводящих путях.
Основные гистологические нарушения были обнаружены в стриатуме (отдел головного мозга, расположенный под корой; в функциональном отношении ведает непроизвольными движениями). Они характеризовались изменением соотношения мелких и крупных клеток. Количество мелких клеток было увеличенным, они имели относительно меньшую величину и оказались уплотненными. Это соответствовало гистологической картине данного отдела мозга у ребенка первого года жизни. Общая структура стриатума была везде сохранена. Авторы отрицают воспалительный характер выявленных нарушений и указывают на врожденную слабость стриарной системы. Обнаруженные изменения были настолько незначительными, что на них не обратили внимания при первом гистологическом изучении препаратов. Наряду с недостаточной зрелостью стриарной системы имели место легкие изменения мозговых оболочек и очаги хронического воспаления в стволе мозга, прежде всего в чувствительных проводящих путях.
Авторы большее значение придают системному равномерному сморщиванию малых клеток в стриарной системе, чем легким повреждениям восходящих чувствительных путей, проецирующихся в стриатум.
Таким образом, при генерализованном тике обнаружены дистрофические и воспалительные изменения в области ствола и подкорковых структур головного мозга.
Естественно, что единичные даже подробные морфологические исследования головного мозга не могут служить окончательным доказательством анатомического субстрата генерализованного тика. Нужны дальнейшие работы в этом направлении для выявления четкой корреляции между морфологическими изменениями и клиническими проявлениями болезни Туретта.
Роль органического поражения головного мозга при генерализованном тике подтверждается описанными ниже результатами клинических и параклинических исследований. Однако остается неясным, является ли органическая церебральная дисфункция главной причиной возникновения генерализованного тика или, что более вероятно, на этом органическом фоне под влиянием различных причин возникают гиперкинезы и вокальные расстройства.
Болезнь Туретта не относится к наследственным заболеваниям нервной системы.
Мы полагаем, что болезнь может передаваться по различному типу. В большинстве случаев можно предположить аутосомно-доминантный тип передачи с неполной пенетрантностью, реже ауто-сомно-рецессивный. Не исключена возможность и полигенного наследования. По-видимому, наследственный дефект связан с особенностями обмена биогенных аминов (генетическое нарушение ферментных систем), что предопределяет поражение глубинных образований мозга на ранних этапах его развития.
Среди возможных причин возникновения генерализованного тика некоторые авторы большое значение придавали эпидемическому энцефалиту. Как известно, в хроническом периоде данного заболевания могут наблюдаться разнообразные гиперкинезы, иногда встречаются и респираторные тики.
Имеются указания о большой частоте очагов фокальной инфекции при болезни Туретта. В ряде случаев первые признаки болезни наступают после тонзиллэктомии.
Среди обследованных нами больных частота фокальной инфекции была примерно такой же, как среди детей вообще. Мы полагаем, что очаговая инфекция не является главной или одной из главных причин возникновения генерализованного тика. В то же время она может играть определенную роль в выраженности клинических проявлений заболевания как один из провоцирующих дополнительных факторов, воздействующих на неполноценные подкорковые структуры. Также не доказана роль ревматического энцефалита как возможной причины болезни Жиль де ля Туретта. Высказывается предположение о том, что при генерализованном тике имеет место субклиническая медленная инфекция, диагностировать которую пока невозможно.
Некоторые авторы пишут о полиэтиологичности (многопричин-ности) данного заболевания, однако не приведено четких наблюдений, чтобы известные в этиологическом плане поражения головного мозга сопровождались синдромом генерализованного тика. Следовательно, болезнь Туретта продолжает во многом оставаться диагностической загадкой, однако некоторые вопросы ее возникновения уже известны или близки к разрешению.
Можно с уверенностью сказать, что генерализованный тик не относится к группе неврозов. Несомненна органическая основа болезни. Известно также, что этот органический фон возникает на ранних этапах развития головного мозга, прежде всего в дородовом периоде. Установлена определенная роль генетических факторов, которые, по-видимому, и предопределяют поражение нервной системы.
Механизмы развития
За последние годы достигнуты определенные успехи в изучении механизмов возникновения генерализованного тика, которые базируются на результатах биохимических исследований при данной форме патологии. Еще в 1966 г. Ж. Стивене и П. Блекли высказали предположение, что болезнь Жиль де ля Туретта является результатом общих расстройств, приводящих к изменению передачи нервных импульсов в деятельности головного мозга. Эти данные были конкретизированы Г. Снайдером с соавт. (1970), по мнению которых генерализованный тик обусловлен гиперактивностью дофаминергической системы головного мозга, преимущественно в области стриатум. Эта точка зрения базируется на результатах клинических, биохимических и электрофизических исследований.
Эта точка зрения базируется на результатах клинических, биохимических и электрофизических исследований.
Указанные биохимические аспекты генерализованного тика трудны для восприятия обычным читателем. Однако они необходимы для понимания сущности болезни и используемых в настоящее время методов лечения. В этой связи они излагаются очень схематично и кратко. Постараюсь пояснить некоторые данные на конкретном примере.
Очевидно, что все видели лиц пожилого возраста, которые скованы, амимичны, ходят медленными шагами и шаркающей походкой, руки их неподвижны при ходьбе, а нередко в руках отмечается мелкое дрожание. Такое состояние диагностируется как синдром паркинсонизма, или болезнь Паркинсона. В основе этого заболевания лежит недостаток образования и высвобождения дофамина. Для лечения данной болезни применяется предшественник дофамина в виде препаратов L-дофа (левона, леводопа), наком, мадопар. В случае избыточного приема этих препаратов или повышенной к ним чувствительности организма нередко у больных паркинсонизмом возникают насильственные движения в области лица и конечностей вследствие избыточного образования дофамина. Эти подергивания напоминают гиперкинезы при генерализованном тике.
Эти подергивания напоминают гиперкинезы при генерализованном тике.
Следовательно, по биохимической сущности болезнь Туретта, при которой повышена активность дофаминергической системы (избыток дофамина), является в определенной степени антагонистом синдрома паркинсонизма, при котором дофамина недостаточно. А поэтому для лечения генерализованного тика широко используется галоперидол, который угнетает функцию дофамина в подкорковых структурах головного мозга. Эти краткие данные достаточны для общей ориентации. В то же время необходимы дальнейшие исследования для решения вопроса, какие биохимические системы страдают первично и что конкретно лежит в основе этих нарушений.
Клинические проявления
Генерализованный тик характеризуется наличием следующих двух основных признаков: непроизвольных движений и артикуляционных (вокальных) нарушений. Последние проявляются внезапным выкрикиванием различных слов, в том числе бранного содержания (копролалия), слогов или звуков. В единичных случаях может наблюдаться повторение услышанных слов (эхолалия), различных действий (эхопраксия), иногда вульгарных (копропраксия), частое сплевывание в быстром темпе (пти-зеомания).
Как и локальные тики, болезнь Жиль де ля Туретта у мальчиков встречается несколько чаще, чем у девочек. Однако распределение по полу в различных возрастных группах бывает неодинаковым. Так, в младшем школьном возрасте (6—11 лет) количество мальчиков и девочек примерно одинаково, а в 7—9 лет, по нашим данным, девочки составляют большинство. В возрасте 12—16 лет мальчиков в 3—3,5 раза больше, чем девочек.
Болезнь обычно начинается в возрасте от 2,5 до 13 лет, преимущественно в 6—11 лет. Начало генерализованного тика у мальчиков нами отмечено во всех возрастных группах с некоторым преобладанием в 6—10 лет (средний возраст 8,2 года), у девочек же до 6 и после 10 лет были лишь единичные случаи болезни, а наиболее часто она наблюдалась в б—9 лет (в среднем 6,9 года). Следовательно, генерализованный тик у девочек возникает раньше, чем у мальчиков, что, возможно, обусловлено более ранним физическим (в том числе и половым) развитием детей женского пола.
Первым признаком заболевания у 70—75% больных являются двигательные нарушения, которые в большинстве случаев проявляются в виде тиков в области лица: частые моргания одним или двумя глазами, поднятие бровей, судорожное заведения глазных яблок вверх или в стороны, вращение ими по орбите; высовывание языка в быстром темпе, выворачивание губ и т. д. Несколько реже в начале болезни отмечаются явления гиперактивности. Тики на протяжении различного промежутка времени (от нескольких месяцев до 1—2 лет) остаются локализованными, затем начинают распространяться в дистальном (нижнем) направлении на другие мышечные группы. Характер тиков, локализующихся в области лица, не является стереотипным. Периодически одни непроизвольные движения сменяются другими, постепенно усложняясь в своем внешнем проявлении.
д. Несколько реже в начале болезни отмечаются явления гиперактивности. Тики на протяжении различного промежутка времени (от нескольких месяцев до 1—2 лет) остаются локализованными, затем начинают распространяться в дистальном (нижнем) направлении на другие мышечные группы. Характер тиков, локализующихся в области лица, не является стереотипным. Периодически одни непроизвольные движения сменяются другими, постепенно усложняясь в своем внешнем проявлении.
В это время, еще до возникновения вокальных расстройств в 65—70% случаев мы наблюдали у детей двигательные пароксизмы, преимущественно во время ходьбы —- подпрыгивания, общие вздрагивания, быстрые наклоны головы и туловища к переди, к зади и в стороны, сгибания, приседания, преклонение на колени, топтание на месте, выбрасывание рук в стороны, встряхивание головой, удары руками по туловищу и т.д. В ряде случаев эти двигательные пароксизмы носили сложный вычурный характер: взмахивание руками (имитация полета птицы), отведение ноги в сторону, покачивания, кратковременные застывания, подворачивание ноги и т. д. Тики у этих больных постепенно изменялись по своим внешним проявлениям, захватывая все новые мышечные группы, двигательные пароксизмы при ходьбе долгое время оставались стереотипными и могли быть имитированы ребенком. Среди обследованных нами больных указанные сложные двигательные расстройства были как первым клиническим проявлением генерализованного тика, так и возникали на фоне уже имеющихся тикоидных гиперкинезов. В последующем появились и звуковые феномены, что, несомненно, указывало на болезнь Жиль де ля Туретта. Этот довокальный период болезни продолжается от нескольких месяцев до 10 и более лет, он у мальчиков более продолжительный, чем у девочек. С прогрессированием заболевания двигательные пароксизмы при ходьбе могли как регрессировать, так и остаться прежними, нередко возникали в состоянии покоя, и в это время больные выкрикивали слоги или звуки.
д. Тики у этих больных постепенно изменялись по своим внешним проявлениям, захватывая все новые мышечные группы, двигательные пароксизмы при ходьбе долгое время оставались стереотипными и могли быть имитированы ребенком. Среди обследованных нами больных указанные сложные двигательные расстройства были как первым клиническим проявлением генерализованного тика, так и возникали на фоне уже имеющихся тикоидных гиперкинезов. В последующем появились и звуковые феномены, что, несомненно, указывало на болезнь Жиль де ля Туретта. Этот довокальный период болезни продолжается от нескольких месяцев до 10 и более лет, он у мальчиков более продолжительный, чем у девочек. С прогрессированием заболевания двигательные пароксизмы при ходьбе могли как регрессировать, так и остаться прежними, нередко возникали в состоянии покоя, и в это время больные выкрикивали слоги или звуки.
Диагностика
При наличии основных клинических проявлений генерализованного тика (гиперкинезы и вокальные расстройства) его диагностика не представляет больших трудностей. В случае же отсутствия вокального феномена диагностировать с уверенностью болезнь Туретта практически невозможно. Однако еще в довокальном периоде болезни можно высказать предположение о возможности данного заболевания. Это, по нашему мнению, можно сделать лишь в тех случаях, когда у больных с полиморфными тиками встречаются описанные выше двигательные пароксизмы, особенно во время ходьбы. Они не имеют ничего общего с эпилепсией и не встречаются при других заболеваниях. Их наличие позволяет предположить появление в последующем и вокальных нарушений, что обычно подтверждается результатами дальнейших наблюдений.
В случае же отсутствия вокального феномена диагностировать с уверенностью болезнь Туретта практически невозможно. Однако еще в довокальном периоде болезни можно высказать предположение о возможности данного заболевания. Это, по нашему мнению, можно сделать лишь в тех случаях, когда у больных с полиморфными тиками встречаются описанные выше двигательные пароксизмы, особенно во время ходьбы. Они не имеют ничего общего с эпилепсией и не встречаются при других заболеваниях. Их наличие позволяет предположить появление в последующем и вокальных нарушений, что обычно подтверждается результатами дальнейших наблюдений.
Необходимо помнить и о том, что вокальный компонент болезни носит своеобразный характер — выкрикивание слов (копролалия и некопролалическая вокализация), слогов и звуков. Последние, как указано выше, напоминают звуки животных. Довольно часто при наличии локальных тиков у детей отмечаются своеобразные покашливания. Они возникают обычно после простудных заболеваний (носят рефлекторный характер), могут быть довольно стойкими, но по своему характеру существенно отличаются от вокализации при болезни Жиль де ля Туретта. Наличие подобного кашля («тик голосовых связок») не должно рассматриваться как проявление генерализованного тика.
Наличие подобного кашля («тик голосовых связок») не должно рассматриваться как проявление генерализованного тика.
Генерализованный тик необходимо дифференцировать с малой хореей, особенно при наличии у больных хореиформных гиперкинезов и мышечной гипотонии. Однако малая хорея, как клинически четко очерченная нозологическая форма (абсолютный признак ревматизма), всегда имеет конкретное начало и поддается лечению противоревматическими средствами.
По литературным данным и результатам собственных наблюдений, почти у половины детей с болезнью Туретта на одном из этапов обследования возникало предположение о ревматическом поражении нервной системы. В большинстве случаев диагноз церебрального ревматизма можно отвергнуть как необоснованный уже в течение первых дней пребывания больного в клинике. Однако у отдельных больных исключить ревматическое поражение головного мозга довольно трудно в связи с указаниями на малую хорею в прошлом. Детальный анализ медицинской документации на предыдущих этапах обследования и лечения показал, что диагноз малой хореи в прошлом всегда был необоснованным, а противоревматическое лечение не оказывало положительного влияния на клинические проявления болезни Туретта. На протяжении 35-летнего изучения данной болезни мы не выявили ни одного несомненного случая ревматической ее этиологии.
На протяжении 35-летнего изучения данной болезни мы не выявили ни одного несомненного случая ревматической ее этиологии.
Спорным и нерешенным остается вопрос об отношении генерализованного тика к простому тику. Высказывается предположение как об их аналогии, так и о количественном и качественном различии. Наши данные указывают на принципиальные различия между простым и генерализованным тиком. Это проявляется в различном характере биохимических и электрофизиологических нарушений. К тому же гиперкинезы при генерализованном тике могут носить характер не только тиков, но и других насильственных движений. Генерализованный тик в своем развитии часто проходит через стадию простого тика, но в дальнейшем представляет собой особую нозологическую единицу. Его следует рассматривать шире, чем одну из форм непроизвольных движений.
Лечение
Для лечения генерализованного тика были использованы различные препараты и предлагались схемы комплексной терапии. В течение первой половины XX в. проводился эмпирический подбор различных препаратов, которые использовались в невропатологии и психиатрии. В частности, больным назначались противосудорожные средства (фенобарбитал, дифенин, гексамидин, тиопентал-натрий), а также амфетамин (фенамин), использовались новокаиновые блокады, ингаляции углекислого газа, психотерапия, лечение сном. Эффективность указанной терапии была минимальной.
проводился эмпирический подбор различных препаратов, которые использовались в невропатологии и психиатрии. В частности, больным назначались противосудорожные средства (фенобарбитал, дифенин, гексамидин, тиопентал-натрий), а также амфетамин (фенамин), использовались новокаиновые блокады, ингаляции углекислого газа, психотерапия, лечение сном. Эффективность указанной терапии была минимальной.
С 1950 г. после введения в клиническую практику аминазина при лечении болезни Жиль де ля Туретта начинается широкое использование психотропных средств. В 1963 г. впервые с успехом стали применять новое нейролептическое средство— производное бутирофенона галоперидол, который угнетает медиаторную функцию дофамина в подкорковых образованиях головного мозга. В течение последующих 30 лет опубликован ряд работ отечественных и зарубежных авторов об эффективности данного препарата как у взрослых, так и у детей. Однако все еще нет конкретных рекомендаций о начальной дозировке галоперидола и длительности лечения. Мы начинаем лечение генерализованного тика галоперидолом с минимальной дозы, которая постепенно повышается один раз в 5—б дней и доводится до оптимальной, но обычно не выше 4—б мг в сутки. Исчезновение или значительное уменьшение клинических проявлений генерализованного тика имело место в 64% случаев. После достижения заметного улучшения препарат дается в той же дозировке в течение 4—б месяцев, а затем суточная доза постепенно уменьшается вплоть до отмены.
Мы начинаем лечение генерализованного тика галоперидолом с минимальной дозы, которая постепенно повышается один раз в 5—б дней и доводится до оптимальной, но обычно не выше 4—б мг в сутки. Исчезновение или значительное уменьшение клинических проявлений генерализованного тика имело место в 64% случаев. После достижения заметного улучшения препарат дается в той же дозировке в течение 4—б месяцев, а затем суточная доза постепенно уменьшается вплоть до отмены.
Однако, несмотря на заметную эффективность, использование галоперидола не решило проблему лечения болезни Туретта. При его назначении в среднетерапевтической дозе часто (по нашим данным, в 60,5% случаев) наступают ранние осложнения в виде синдрома паркинсонизма, дистонических и дискинетических нарушений, психомоторного возбуждения. Они нередко возникали в течение первых суток после однократного приема препарата, что требует его отмены. Вероятность наступления осложнений в-каждом конкретном случае предсказать практически невозможно. Их выраженность не зависит от возраста больных, длительности и тяжести болезни, наличия и характера признаков органического поражения головного мозга. В этой связи многие авторы вместе с галоперидолом назначают корректоры — антипаркинсонические средства, чаще всего циклодол. Однако вряд ли целесообразно использование корректоров в каждом конкретном случае. Они лишь уменьшают выраженность осложнений, но при этом могут возникать различные соматовегетативные нарушения и даже психозы.
Их выраженность не зависит от возраста больных, длительности и тяжести болезни, наличия и характера признаков органического поражения головного мозга. В этой связи многие авторы вместе с галоперидолом назначают корректоры — антипаркинсонические средства, чаще всего циклодол. Однако вряд ли целесообразно использование корректоров в каждом конкретном случае. Они лишь уменьшают выраженность осложнений, но при этом могут возникать различные соматовегетативные нарушения и даже психозы.
Установлено, что в случае ранних экстрапирамидных осложнений через 8—10 дней после отмены галоперидола его можно назначить повторно. При этом повторные осложнения возникают редко и лечение может быть эффективным. Если же и при повторном назначении галоперидола наступают экстрапирамидные расстройства, то после отмены препарата на несколько дней можно назначить леводопу, а затем снова использовать галоперидол. Следовательно, наличие экстрапирамидных расстройств не должно быть причиной отказа от галоперидола, назначение которого при генерализованном тике является достаточно обоснованным.
При длительном приеме галоперидола (6—8 месяцев) нередко возникают поздние осложнения в виде скованности, насильственных движений тонического характера, болей в животе, ожирения, двигательного возбуждения, чувства тревоги и страха. Разработан и внедрен в практику электрофорез психотропных средств, в том числе галоперидола (В. С. Улащик, 1979—1986; С. М. Манкевич, 1981— 1984), при котором практически отсутствуют побочные явления.
Профилактика генерализованного тика не разработана, так как неизвестна сущность данной болезни. Несомненно одно — эта болезнь часто проходит стадию простых, или обычных, тиков, которые, как указывалось выше, постепенно распространяются на другие мышечные группы, носят характер сложных насильственных движений, и к ним присоединяются вокальные расстройства. На основании этих данных А. Дж. Лис делает заключение о том, что обычный тик, который он обозначает как идиопатический, по-видимому, представляет собой «редуцированную форму синдрома Жиль де ля Туретта». В этой связи профилактика генерализованного тика должна проводиться в тех случаях, когда простой (локальный) тик приобретает генерализованный характер. Возможно, таким детям еще в до-вокальном периоде болезни следовало бы назначить те средства, которые используются для лечения болезни Туретта, в том числе антидофаминергические препараты. Нами проводится работа в этом направлении, и только будущее покажет, насколько она эффективна и целесообразна.
В этой связи профилактика генерализованного тика должна проводиться в тех случаях, когда простой (локальный) тик приобретает генерализованный характер. Возможно, таким детям еще в до-вокальном периоде болезни следовало бы назначить те средства, которые используются для лечения болезни Туретта, в том числе антидофаминергические препараты. Нами проводится работа в этом направлении, и только будущее покажет, насколько она эффективна и целесообразна.
Детские тики: симптомы, причины, лечение
Вы заметили, что ребенок чаще обычного стал моргать, подергивать плечиками и подкашливать? Возможно, это проявления тиков. Почему они возникают и как правильно их лечить, расскажет главный детский невролог Минздрава Тверской области Галина Анатольевна Зуева.
Что такое тики?
Тики – это непроизвольные насильственные движения, которые возникают в тех или иных группах мышц.
Тики чаще всего встречаются у детей в возрасте от 4 до 6 лет. Это связано с дозреванием подкорковых отделов головного мозга, которое завершается чаще всего к семи-восьми годам.
Это связано с дозреванием подкорковых отделов головного мозга, которое завершается чаще всего к семи-восьми годам.
Если по каким-то причинам в организме ребенка вырабатывается чуть больше активирующих (или, наоборот, меньше тормозящих) нейронов, чем требуется, а режим двигательной и прочей нагрузки не соблюдается, тогда у него начинаются проблемы. Это может быть синдром дефицита внимания с гиперактивностью, либо нарушения сна, либо – тики.
С трех-четырех лет ваш малыш начинает очень активно расти и познавать мир. Чтобы познавательная функция была быстрая, чтобы он усваивал большое количество информации, а головной мозг созрел, ребенку нужно много активирующих нейромедиаторов. Он должен успеть везде залезть, спрыгнуть, посмотреть, заговорить, проговорить, задать кучу вопросов, понять и усвоить все услышанное. Если активирующие нейромедиаторы расходуются правильно, то ребенок развивается гармонично: он шустрый, но при этом может себя контролировать, соблюдать правила, проявить усидчивость на время занятий в детском саду. Совершенно нормально, что ваш ребенок активный, любознательный, быстрый. Когда малыш не использует эти нейромедиаторы на движение, общение, обучение (например, он целый день сидит дома, его не выпускают гулять на улицу), тогда могут возникнуть различные проблемы: синдром гиперактивности, нарушение сна, проблемы с поведением.
Совершенно нормально, что ваш ребенок активный, любознательный, быстрый. Когда малыш не использует эти нейромедиаторы на движение, общение, обучение (например, он целый день сидит дома, его не выпускают гулять на улицу), тогда могут возникнуть различные проблемы: синдром гиперактивности, нарушение сна, проблемы с поведением.
Итак, чтобы ребенок правильно развивался, он должен много бегать, лазить, разговаривать, познавать окружающий мир, испытывать различные эмоции. Это формирует пространственно-образное мышление, моторику, синхронность работы двух полушарий, развивает мозг и при этом правильно растрачивает все выработанные нейромедиаторы активности. В возрасте 3-5 лет ребенок шустрый, он быстро переключается, но при этом справляется со своими задачами: если ему надо посидеть, он будет нормально сидеть, заниматься, что-то делать. Это стандартное развитие ребенка, которое должно быть.
Виды тиков у детей
Чаще всего у детей в возрасте 3-6 лет бывают моторные тики и вокальные.
Моторные – это тики, связанные с движением: моргание, мигание, зажмуривание, передергивание носом, одергивание одежды, поведение плечами и т.д.
Вокальные – тики, связанные с дыханием. Это всевозможные подхмыкивания, подшмыгивания, покашливания, посвистывания. Кстати, частый случай в моей практике: ребенок долго покашливает, его водят по врачам, ищут причину, а на самом деле у него вокальный тик, лечить который нужно у невролога. Это необязательно окажется тик, но такое тоже встречается, и это нужно учитывать.
Достаточно часто встречаются сочетания нескольких тиков. Например, моргание, подергивание уголками носика и поведение плечами одновременно. Тики могут быть и более выраженными, когда в момент тикозного расстройства задействованы определенные группы мышц, так называемые сегментарные тики. Может иметь место сочетание моторного и вокального тика – например, моргает глазами и похмыкивает одновременно. При этом он может самостоятельно задержать проявление тика на некоторое время (до нескольких секунд) и повторить его по просьбе. Это так называемое дублирование, что является отличительной чертой тиков от других видов навязчивых движений – гиперкинезов.
При этом он может самостоятельно задержать проявление тика на некоторое время (до нескольких секунд) и повторить его по просьбе. Это так называемое дублирование, что является отличительной чертой тиков от других видов навязчивых движений – гиперкинезов.
Отдельный, самый сложный, случай генерализованных тиков – синдром Туретта, когда тикозные проявления возникают во множественных группах мышц, когда у одного и того же ребенка присутствует несколько разновидностей вокальных тиков. Они сильно выражены и доставляют ребенку большие неудобства. В этом случае обследование и лечение у невролога строго обязательны.
Тики бывают транзиторными, т.е. появились, некоторое время наблюдались у ребенка, а затем проходили. Но если тики продолжаются более года, то это уже хронические тики, поэтому обязательно требуется обследование и лечение.
Причины тиков у детей
Как мы уже говорили, это поражение подкорковых образований в головном мозге ребенка. Он может быть обусловлен особенностями развития головного мозга или быть поврежденным каким-то фактором.
Он может быть обусловлен особенностями развития головного мозга или быть поврежденным каким-то фактором.
Малоподвижный образ жизни – один из самых частых провоцирующих факторов возникновения тиков. Когда ребенок недостаточно активен, он расходует не все нейромедиаторы активности. Мышцам нужно двигаться, а они этого не получают. Как следствие, возникают тики. Ребенок обязательно должен бегать, причем лучше не по ровной асфальтовой дорожке, а по лесной тропинке, где нужно где-то подлезть под дерево, пробежать по бревну, отвернуться от корня. Все это лучше формирует нервную систему, помогает развивать пространственно-образное мышление. Нет возможности поехать в лес? В парке сойдите с ровной дорожки и гуляйте по земляной тропинке, только оденьтесь соответствующе, чтобы и вы, и ваш малыш чувствовали себя комфортно. Это одна из частых ошибок родителей: они часами гуляют в парках, ходят нарядные по дорожкам, но от этого пользы мало. Гораздо полезнее, чтобы ребенок был ближе к природе, изучал, познавал. А множество эмоций, которые он при этом получает, правильно расходуют заложенную в нем энергию. Когда ребенок сидит целый день дома с планшетом, у него эта энергия накапливается, а затем выливается в драки, непослушание и тики в том числе.
А множество эмоций, которые он при этом получает, правильно расходуют заложенную в нем энергию. Когда ребенок сидит целый день дома с планшетом, у него эта энергия накапливается, а затем выливается в драки, непослушание и тики в том числе.
Особенно подвержены тикам дети с дефицитом внимания. Из-за болезни у них и так есть сбой в формировании нейромедиаторов, а когда мы не даем им всю эту энергию полноценно расходовать, то появляются различные проблемы: головные боли, бессонница, тики.
Неблагоприятная психоэмоциональная среда – еще одна частая причина возникновения тиков у детей. Например, если ребенку очень не нравится ходить в детский сад, что вызывает в нем отрицательные эмоции и создает большой стресс, а у родителей не находится времени обговорить с ним эту ситуацию, объяснить ее, договориться. В этом случае нервозность ребенка также может получить побочный выход в виде тика.
К стрессу может привести и какая-то непростая ситуация в семье, скажем, когда родители требуют от ребенка высоких результатов по всем предметам, формируя так называемый синдром отличника.![]() Малыш боится не справиться, на нем лежит большая ответственность, в итоге возникают неврозы, тики, чаще всего вокальные. Причем они могут сохраняться надолго, проявляясь в стрессовых ситуациях.
Малыш боится не справиться, на нем лежит большая ответственность, в итоге возникают неврозы, тики, чаще всего вокальные. Причем они могут сохраняться надолго, проявляясь в стрессовых ситуациях.
Частая причина возникновения тиков – расхождение взглядов на воспитание ребенка в одной семье. Когда, например, родители относятся к нему строго, а бабушка с дедушкой, напротив, потакают всем капризам. Ребенок перестает понимать, как нужно вести себя, и это приводит к неврозу.
Все это касается обычных тиков у детей в возрасте от 4 до 6 лет. Но бывают и более трудные случаи. Если тики появляются у детей старше семи лет, то причина уже не в обычном дозревании организма, а в какой-то патологии.
Это может быть последствие перенесенных частых ангин, стрептококка, когда возникает аутоиммунный процесс, который повреждает подкорковые образования и дает сбои в виде различных тиков или гиперкинезов. Их нужно обязательно лечить.
Также причиной могут стать последствия перенесенных частых мононуклеозов, этот вирус также нередко поражает подкорковые ядра.
Есть ряд наследственных заболеваний, вызывающих тики. Они встречается редко, но тем не менее. Например, болезни, связанные с нарушением правильного расщепления меди, железа. Среди них болезнь Вильсона-Коновалова, при которой медь начинает откладываться в печени и прочих внутренних органах, в том числе в подкорковых образованиях головного мозга и приводит к различным видам гиперкинезов, тиков. Эти заболевания обязательно исключаются у детей с тиками.
Когда необходимо лечить тики у детей?
Если это единичные простые моторные тики у ребенка в возрасте от 4 до 6 лет, они редкие и не мешают малышу жить, то вероятнее всего это связано с небольшим переизбытком нейромедиаторов. Такие тики можно не лечить, они сами пройдут через год-два.
Однако если тики частые, мешают ребенку сосредотачиваться, то, конечно, это нужно обследовать и лечить.
Особое внимание обратите на тики, которые появляются у ребенка после 7-8 лет. Их обязательно нужно обследовать и выяснить причину возникновения.
Их обязательно нужно обследовать и выяснить причину возникновения.
Надо сказать, что тики хорошо лечатся. Сейчас достаточно много качественных препаратов. Здесь важно, чтобы врач грамотно подобрал нужное лекарство и дозировку. Для лечения тиков применяется особая схема приема препаратов, дозировка здесь несколько выше обычной, но не стоит из-за этого переживать – препараты хорошо переносятся и не повредят здоровью ребенка. Иногда при хронических тиках лекарства даются на весь учебный год.
Профилактика тиков у детей
Соблюдайте эти нехитрые рекомендации, и ребенок будет расти здоровым и счастливым.
Гуляйте с ребенком как можно больше. Хорошо, если он будет бегать не только по двору или ровной дорожке, но и по земляным тропинкам с какими-то небольшими препятствиями. Для этого достаточно в парке сойти с главной аллеи и отправиться изучать лужайки.
Изучайте природные явления. Слушайте звуки природы, учите ребенка различать их, познавайте вместе с ним законы окружающего мира. Все это не только разовьет мозг малыша, но и поможет ему с пользой расходовать нейромедиаторы и справляться со стрессами.
Все это не только разовьет мозг малыша, но и поможет ему с пользой расходовать нейромедиаторы и справляться со стрессами.
Играйте с ребенком в активные игры. Нормальным считается, когда малыш в возрасте от 2 до 5 лет проводит в активном движении около 10 часов в день. Скажем, он позанимался, порисовал, потом побегал во дворе, поиграл с собакой, покатался с горки, исследовал что-то, познакомился с кем-то на площадке, поговорил, потом отдохнул и снова побежал играть. Тогда нейромедиаторы будут расходоваться правильно и у ребенка не будет проблем ни со сном, ни с нервозностью, ни с поведением.
Разговаривайте с ребенком. И это очень важный пункт. То, о чем многие родители часто забывают. А тем временем именно беседы с малышом способны решить многие неврологические проблемы. Важно не просто говорить с ребенком, но и слушать то, что он говорит вам в ответ. Уже с двух лет малыш имеет полное право принимать какие-то решения, что-то выбирать – например, в какой футболке пойти на прогулку или какого цвета взять игрушку. Давайте ему возможность участвовать в жизни семьи, прислушивайтесь к его мнению. Нужно понимать, что мнение это должно быть аргументированным, то есть не просто «я хочу», а «я хочу, потому что…» Это не только поможет вам создать и сохранить доверительные отношения со своим ребенком, но также сохранит ему здоровье и избавит его от множества поведенческих проблем.
Давайте ему возможность участвовать в жизни семьи, прислушивайтесь к его мнению. Нужно понимать, что мнение это должно быть аргументированным, то есть не просто «я хочу», а «я хочу, потому что…» Это не только поможет вам создать и сохранить доверительные отношения со своим ребенком, но также сохранит ему здоровье и избавит его от множества поведенческих проблем.
Удачи Вам и Вашим детям!
Тики у детей | #08/07
Тики, или гиперкинезы, — это повторяющиеся неожиданные короткие стереотипные движения или высказывания, внешне схожие с произвольными действиями. Характерной чертой тиков является их непроизвольность, но в большинстве случаев пациент может воспроизводить или частично контролировать собственные гиперкинезы. При нормальном уровне интеллектуального развития детей заболеванию нередко сопутствуют когнитивные нарушения, двигательные стереотипии и тревожные расстройства.
Распространенность тиков достигает приблизительно 20% в популяции.
До сих пор не существует единого мнения о возникновении тиков. Решающая роль в этиологии заболевания отводится подкорковым ядрам — хвостатому ядру, бледному шару, субталамическому ядру, черной субстанции. Подкорковые структуры тесно взаимодействуют с ретикулярной формацией, таламусом, лимбической системой, полушариями мозжечка и корой лобного отдела доминантного полушария. Деятельность подкорковых структур и лобных долей регулируется нейромедиатором дофамином. Недостаточность работы дофаминергической системы приводит к нарушениям внимания, недостаточности саморегуляции и поведенческого торможения, снижению контроля двигательной активности и появлению избыточных, неконтролируемых движений.
На эффективность работы дофаминергической системы могут повлиять
нарушения внутриутробного развития вследствие гипоксии, инфекции,
родовой травмы или наследственная недостаточность обмена дофамина.
Имеются указания на аутосомно-доминантный тип наследования; вместе с
тем известно, что мальчики страдают тиками примерно в 3 раза чаще
девочек.2006/62/1.png) Возможно, речь идет о случаях неполной и зависимой от пола
пенетрации гена.
Возможно, речь идет о случаях неполной и зависимой от пола
пенетрации гена.
В большинстве случаев первому появлению у детей тиков предшествует действие внешних неблагоприятных факторов. До 64% тиков у детей провоцируются стрессовыми ситуациями — школьной дезадаптацией, дополнительными учебными занятиями, бесконтрольными просмотрами телепередач или продолжительной работой на компьютере, конфликтами в семье и разлукой с одним из родителей, госпитализацией.
Простые моторные тики могут отмечаться в отдаленном периоде перенесенной черепно-мозговой травмы. Голосовые тики — покашливания, шмыгания носом, отхаркивающие горловые звуки — нередко встречаются у детей, часто болеющих респираторными инфекциями (бронхитами, тонзиллитами, ринитами).
У большинства пациентов существует суточная и сезонная зависимость тиков — они усиливаются вечером и обостряются в осенне-зимний период.
К отдельному виду гиперкинезов следует отнести тики, возникающие в
результате непроизвольного подражания у некоторых повышенно внушаемых и
впечатлительных детей. Происходит это в процессе непосредственного
общения и при условии известного авторитета ребенка с тиками среди
сверстников. Такие тики проходят самостоятельно через некоторое время
после прекращения общения, но в некоторых случаях подобное подражание
является дебютом заболевания.
Происходит это в процессе непосредственного
общения и при условии известного авторитета ребенка с тиками среди
сверстников. Такие тики проходят самостоятельно через некоторое время
после прекращения общения, но в некоторых случаях подобное подражание
является дебютом заболевания.
Клиническая классификация тиков у детей
По этиологии
Первичные, или наследственные, включая синдром Туретта. Основной тип наследования — аутосомно-доминантный с различной степенью пенетратности, возможны спорадические случаи возникновения заболевания.
Вторичные, или органические. Факторы риска: анемия у беременных, возраст матери старше 30 лет, гипотрофия плода, недоношенность, родовая травма, перенесенные травмы головного мозга.
Криптогенные. Возникают на фоне полного здоровья у трети больных тиками.
По клиническим проявлениям
Локальный (фациальный) тик. Гиперкинезы захватывают одну
мышечную группу, в основном мимическую мускулатуру; преобладают
учащенные моргания, зажмуривания, подергивания углов рта и крыльев носа
(табл. 1). Моргание является самым устойчивым из всех локальных
тикозных расстройств. Зажмуривание отличается более выраженным
нарушением тонуса (дистонический компонент). Движения крыльев носа, как
правило, присоединяются к учащенному морганию и относятся к
неустойчивым симптомам лицевых тиков. Единичные лицевые тики
практически не мешают больным и в большинстве случаев не замечаются
самими пациентами.
Гиперкинезы захватывают одну
мышечную группу, в основном мимическую мускулатуру; преобладают
учащенные моргания, зажмуривания, подергивания углов рта и крыльев носа
(табл. 1). Моргание является самым устойчивым из всех локальных
тикозных расстройств. Зажмуривание отличается более выраженным
нарушением тонуса (дистонический компонент). Движения крыльев носа, как
правило, присоединяются к учащенному морганию и относятся к
неустойчивым симптомам лицевых тиков. Единичные лицевые тики
практически не мешают больным и в большинстве случаев не замечаются
самими пациентами.
| Таблица 1 Виды моторных тиков (В. В. Зыков) |
Распространенный тик. В гиперкинез вовлекаются несколько
мышечных групп: мимические, мышцы головы и шеи, плечевого пояса,
верхних конечностей, мышцы живота и спины.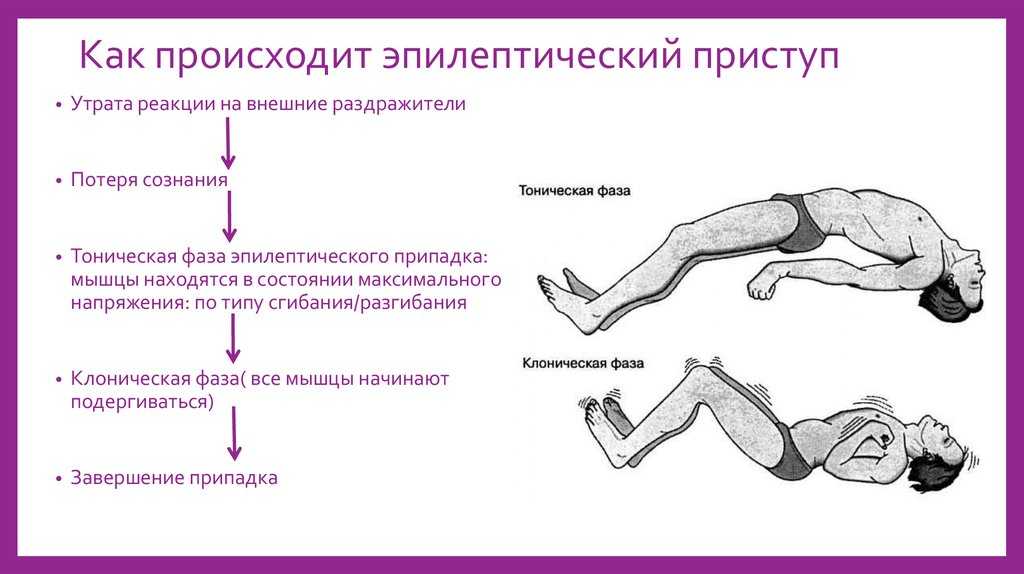 У большинства больных
распространенный тик начинается с моргания, к которому присоединяются
заведение взора, повороты и наклоны головы, подъемы плеч. В периоды
обострений тиков у школьников могут возникать проблемы при выполнении
письменных заданий.
У большинства больных
распространенный тик начинается с моргания, к которому присоединяются
заведение взора, повороты и наклоны головы, подъемы плеч. В периоды
обострений тиков у школьников могут возникать проблемы при выполнении
письменных заданий.
Вокальные тики. Различают вокальные тики простые и сложные.
Клиническая картина простых вокальных тиков представлена преимущественно низкими звуками: покашливанием, «прочисткой горла», хмыканием, шумным дыханием, шмыганием носом. Реже встречаются такие высокие звуки, как «и», «а», «у-у», «уф», «аф», «ай», визг и свист. При обострении тикозных гиперкинезов вокальные феномены могут изменяться, например покашливание переходит в хмыкание или шумное дыхание.
Сложные вокальные тики отмечаются у 6% больных синдромом Туретта и
характеризуются произнесением отдельных слов, ругательствами
(копролалией), повторением слов (эхолалией), быстрой неровной,
неразборчивой речью (палилалией). Эхолалия является непостоянным
симптомом и может встречаться в течение нескольких недель или месяцев.
Копролалия обычно представляет собой статусное состояние в виде
серийного произнесения ругательств. Нередко копролалия значительно
ограничивает социальную активность ребенка, лишая его возможности
посещать школу или общественные места. Палилалия проявляется навязчивым
повторением последнего слова в предложении.
Эхолалия является непостоянным
симптомом и может встречаться в течение нескольких недель или месяцев.
Копролалия обычно представляет собой статусное состояние в виде
серийного произнесения ругательств. Нередко копролалия значительно
ограничивает социальную активность ребенка, лишая его возможности
посещать школу или общественные места. Палилалия проявляется навязчивым
повторением последнего слова в предложении.
Генерализованный тик (синдром Туретта). Проявляется сочетанием распространенных моторных и вокальных простых и сложных тиков.
В таблице 1 представлены основные виды моторных тиков в зависимости от их распространенности и клинических проявлений.
Как видно из представленной таблицы, при усложнении клинической
картины гиперкинезов, от локального к генерализованному, тики
распространяются по направлению сверху вниз. Так, при локальном тике
насильственные движения отмечаются в мышцах лица, при распространенном
переходят на шею и руки, при генерализованном в процесс вовлекаются
туловище и ноги. Моргание встречается с одинаковой частотой при всех
видах тиков.
Моргание встречается с одинаковой частотой при всех
видах тиков.
По тяжести клинической картины
Тяжесть клинической картины оценивают по количеству гиперкинезов у ребенка в течение 20 мин наблюдения. При этом тики могут отсутствовать, быть единичными, серийными или статусными. Оценка степени тяжести используется для унификации клинической картины и определения эффективности лечения.
При единичных тиках их количество за 20 мин осмотра составляет от 2 до 9, чаще встречаются у больных локальными формами и в стадии ремиссии у больных с распространенным тиком и синдромом Туретта.
При серийных тиках за 20 мин осмотра наблюдается от 10 до 29 гиперкинезов, после которых наступают многочасовые перерывы. Подобная картина характерна при обострении заболевания, встречается при любой локализации гиперкинезов.
При тикозным статусе серийные тики следуют с частотой от 30 до 120 и более за 20 мин осмотра без перерыва в течение дня.
Аналогично моторным тикам, вокальные тики также бывают единичными, серийными и статусными, усиливаются к вечеру, после эмоциональной нагрузки и переутомления.
По течению заболевания
Согласно диагностическому и статистическому руководству по психическим расстройствам (DSM–IV), выделяют преходящие тики, хронические тики и синдром Туретта.
Преходящее, или транзиторное, течение тиков подразумевает наличие у ребенка моторных или голосовых тиков с полным исчезновением симптомов заболевания в течение 1 года. Характерно для локальных и распространенных тиков.
Хроническое тиковое нарушение характеризуется моторными
тиками продолжительностью более 1 года без вокального компонента.
Хронические вокальные тики в изолированном виде встречаются редко.
Выделяют ремиттирующий, стационарный и прогредиентный подтипы течения
хронических тиков.
При ремиттирующем течении периоды обострений сменяются полным регрессом симптомов или наличием локальных единичных тиков, возникающих на фоне интенсивных эмоциональных или интеллектуальных нагрузок. Ремиттирующий подтип является основным вариантом течения тиков. При локальных и распространенных тиках обострение длится от нескольких недель до 3 мес, ремиссии сохраняются от 2–6 мес до года, в редких случаях до 5–6 лет. На фоне медикаментозного лечения возможна полная или неполная ремиссия гиперкинезов.
Стационарный тип течения заболевания определяется наличием стойких гиперкинезов в различных группах мышц, которые сохраняются на протяжении 2–3 лет.
Прогредиентное течение характеризуется отсутствием ремиссий,
переходом локальных тиков в распространенные или генерализованные,
усложнением стереотипий и ритуалов, развитием тикозных статусов,
резистентностью к терапии. Прогредиентное течение преобладает у
мальчиков с наследственными тиками. Неблагоприятными признаками
является наличие у ребенка агрессивности, копролалии, навязчивостей.
Неблагоприятными признаками
является наличие у ребенка агрессивности, копролалии, навязчивостей.
Существует зависимость между локализацией тиков и течением заболевания. Так, для локального тика характерен транзиторно-ремиттирующий тип течения, для распространенного тика — ремиттирующе-стационарный, для синдрома Туретта — ремиттирующе-прогредиентный.
Возрастная динамика тиков
Чаще всего тики появляются у детей в возрасте от 2 до 17 лет,
средний возраст — 6–7 лет, частота встречаемости в детской популяции —
6–10%. У большинства детей (96%) тик возникает до 11 лет. Наиболее
частое проявление тика — моргание глазами. В 8–10 лет появляются
вокальные тики, которые составляют примерно треть случаев всех тиков у
детей и возникают как самостоятельно, так и на фоне моторных. Чаще
первоначальными проявлениями вокальных тиков являются шмыгания носом и
покашливания. Для заболевания характерно нарастающее течение с пиком
проявлений в 10–12 лет, затем отмечается уменьшение симптоматики. В
возрасте 18 лет приблизительно 50% пациентов самопроизвольно
освобождаются от тиков. При этом нет зависимости между тяжестью
проявления тиков в детстве и во взрослом возрасте, но в большинстве
случаев у взрослых проявления гиперкинезов менее выражены. Иногда тики
впервые возникают у взрослых, но они характеризуются более мягким
течением и обычно продолжаются не более 1 года.
В
возрасте 18 лет приблизительно 50% пациентов самопроизвольно
освобождаются от тиков. При этом нет зависимости между тяжестью
проявления тиков в детстве и во взрослом возрасте, но в большинстве
случаев у взрослых проявления гиперкинезов менее выражены. Иногда тики
впервые возникают у взрослых, но они характеризуются более мягким
течением и обычно продолжаются не более 1 года.
Прогноз для локальных тиков благоприятный в 90% случаев. В случае распространенных тиков у 50% детей отмечается полный регресс симптомов.
Синдром Туретта
Наиболее тяжелой формой гиперкинезов у детей является, без сомнения,
синдром Туретта. Частота его составляет 1 случай на 1000 детского
населения у мальчиков и 1 на 10 000 у девочек. Впервые синдром описал
Жиль де ля Туретт в 1882 г. как «болезнь множественных тиков».
Клиническая картина включает моторные и голосовые тики, дефицит
внимания и обсессивно-компульсивное расстройство. Синдром наследуется с
высокой пенетратностью по аутосомно-доминантному типу, причем у
мальчиков тики чаще сочетаются с синдромом дефицита внимания и
гиперактивностью, а у девочек — с обсессивно-компульсивным
расстройством.
Синдром наследуется с
высокой пенетратностью по аутосомно-доминантному типу, причем у
мальчиков тики чаще сочетаются с синдромом дефицита внимания и
гиперактивностью, а у девочек — с обсессивно-компульсивным
расстройством.
Общепринятыми в настоящее время являются критерии синдрома Туретта, приведенные в классификации DSM III пересмотра. Перечислим их.
- Сочетание моторных и вокальных тиков, возникающих одновременно или с различными интервалами времени.
- Повторные тики в течение дня (обычно сериями).
- Локализация, количество, частота, сложность и тяжесть тиков меняется со временем.
- Дебют заболевания до 18 лет, продолжительность более 1 года.
- Симптомы болезни не связаны с приемом психотропных препаратов или заболеванием ЦНС (хореей Гентингтона, вирусным энцефалитом, системными заболеваниями).
Клиническая картина синдрома Туретта зависит от возраста пациента. Знание основных закономерностей развития болезни помогает выбрать
правильную тактику лечения.
Знание основных закономерностей развития болезни помогает выбрать
правильную тактику лечения.
Дебют заболевания развивается в 3–7 лет. Первыми симптомами являются локальные лицевые тики и подергивания плеч. Затем гиперкинезы распространяются на верхние и нижние конечности, появляются вздрагивания и повороты головы, сгибание и разгибание кисти и пальцев, запрокидывание головы назад, сокращение мышц живота, подпрыгивания и приседания, один вид тиков сменяется другим. Вокальные тики часто присоединяются к моторным симптомам в течение нескольких лет после дебюта заболевания и усиливаются в стадии обострения. У ряда больных вокализмы являются первыми проявлениями синдрома Туретта, к которым в последующем присоединяются моторные гиперкинезы.
Генерализация тикозных гиперкинезов происходит в период
продолжительностью от нескольких месяцев до 4 лет. В возрасте 8–11 лет
у детей отмечается пик клинических проявлений симптомов
в виде серий гиперкинезов или повторных гиперкинетических статусов в
сочетании с ритуальными действиями и аутоагрессией. Тикозный статус при
синдроме Туретта характеризует тяжелое гиперкинетическое состояние. Для
серии гиперкинезов характерна смена моторных тиков вокальными с
последующим появлением ритуальных движений. Больные отмечают дискомфорт
от избыточных движений, например боль в шейном отделе позвоночника,
возникающую на фоне поворотов головы. Наиболее тяжелый гиперкинез
представляет собой запрокидывание головы — при этом пациент может
повторно ударяться затылком о стену, нередко в сочетании с
одновременными клоническими подергиваниями рук и ног и появлением
мышечных болей в конечностях. Продолжительность статусных тиков
колеблется от нескольких суток до нескольких недель. В некоторых
случаях отмечаются исключительно моторные или преимущественно вокальные
тики (копролалия). Во время статусных тиков сознание у детей полностью
сохранено, однако гиперкинезы не контролируются пациентами. Во время
обострений заболевания дети не могут посещать школу, у них затрудняется
самообслуживание.
Тикозный статус при
синдроме Туретта характеризует тяжелое гиперкинетическое состояние. Для
серии гиперкинезов характерна смена моторных тиков вокальными с
последующим появлением ритуальных движений. Больные отмечают дискомфорт
от избыточных движений, например боль в шейном отделе позвоночника,
возникающую на фоне поворотов головы. Наиболее тяжелый гиперкинез
представляет собой запрокидывание головы — при этом пациент может
повторно ударяться затылком о стену, нередко в сочетании с
одновременными клоническими подергиваниями рук и ног и появлением
мышечных болей в конечностях. Продолжительность статусных тиков
колеблется от нескольких суток до нескольких недель. В некоторых
случаях отмечаются исключительно моторные или преимущественно вокальные
тики (копролалия). Во время статусных тиков сознание у детей полностью
сохранено, однако гиперкинезы не контролируются пациентами. Во время
обострений заболевания дети не могут посещать школу, у них затрудняется
самообслуживание. Характерно ремиттирующее течение с
обострениями длительностью от 2 до 12–14 мес и неполными ремиссиями от
нескольких недель до 2–3 мес. Длительность обострений и ремиссий
находится в прямой зависимости от тяжести тиков.
Характерно ремиттирующее течение с
обострениями длительностью от 2 до 12–14 мес и неполными ремиссиями от
нескольких недель до 2–3 мес. Длительность обострений и ремиссий
находится в прямой зависимости от тяжести тиков.
У большинства больных в 12–15 лет генерализованные гиперкинезы переходят в резидуальную фазу, проявляющуюся локальными или распространенными тиками. У трети больных с синдромом Туретта без обсессивно-компульсивных расстройств в резидуальной стадии наблюдается полное прекращение тиков, что можно рассматривать как возрастзависимую инфантильную форму заболевания.
Коморбидность тиков у детей
Тики нередко возникают у детей с уже имеющимися заболеваниями со
стороны центральной нервной системы (ЦНС), такими как синдром дефицита
внимания с гиперактивностью (СДВГ), церебрастенический синдром, а также
тревожные расстройства, включающие генерализованное тревожное
расстройство, специфичные фобии и обсессивно-компульсивное
расстройство.
Примерно у 11% детей с СДВГ встречаются тики. Преимущественно это простые моторные и вокальные тики с хроническим рецидивирующим течением и благоприятным прогнозом. В отдельных случаях затруднен дифференциальный диагноз между СДВГ и синдромом Туретта, когда гиперактивность и импульсивность появляются у ребенка до развития гиперкинезов.
У детей, страдающих генерализованным тревожным расстройством или специфичными фобиями, тики могут быть спровоцированы или усилены волнениями и переживаниями, непривычной обстановкой, длительным ожиданием какого-либо события и сопутствующим нарастанием психоэмоционального напряжения.
У детей с обсессивно-компульсивными расстройствами голосовые и
моторные тики сочетаются с навязчивым повторением какого-либо движения
или занятия. По всей видимости, у детей с тревожными расстройствами
тики являются дополнительной, хотя и патологической формой
психомоторной разрядки, способом успокоения и «переработки»
накопившегося внутреннего дискомфорта.
Церебрастенический синдром в детском возрасте является следствием перенесенных черепно-мозговых травм или нейроинфекций. Появление или усиление тиков у детей с церебрастеническим синдромом нередко провоцируется внешними факторами: жарой, духотой, изменением барометрического давления. Характерно нарастание тиков при утомлении, после длительных или повторных соматических и инфекционных заболеваний, увеличении учебных нагрузок.
Приведем собственные данные. Из 52 детей, обратившихся с жалобами на тики, было 44 мальчика, 7 девочек; соотношение «мальчики : девочки» составило «6 : 1» (табл. 2).
| Таблица 2 Распределение детей с тиками по возрасту и полу |
Итак, наибольшее число обращений по поводу тиков отмечалось у
мальчиков в возрасте 5–10 лет с пиком в 7–8 лет. Клиническая картина
тиков представлена в табл. 3.
Клиническая картина
тиков представлена в табл. 3.
| Таблица 3 Виды тиков у пациентов группы |
Таким образом, чаще всего отмечались простые моторные тики с локализацией преимущественно в мышцах лица и шеи и простые вокальные тики, имитирующие физиологические действия (кашель, отхаркивание). Подпрыгивания и сложные вокальные высказывания встречались гораздо реже — только у детей с синдромом Туретта.
Временные (транзиторные) тики продолжительностью менее 1 года наблюдались чаще, чем хронические (ремиттирующие или стационарные). Синдром Туретта (хронический стационарный генерализованный тик) отмечался у 7 детей (5 мальчиков и 2 девочки) (табл. 4).
| Таблица 4 Распределение пациентов по типу лечения тиков |
Лечение
Основным принципом терапии тиков у детей является комплексный и
дифференцированный подход к лечению. До назначения медикаментозной или
иной терапии необходимо выяснить возможные причины возникновения
заболевания и обсудить с родителями способы педагогической коррекции.
Необходимо разъяснить непроизвольный характер гиперкинезов,
невозможность контроля их усилием воли и, как следствие этого,
недопустимость замечаний ребенку по поводу тиков. Нередко выраженность
тиков снижается при уменьшении требований к ребенку со стороны
родителей, отсутствии фиксации внимания на его недостатках, восприятии
его личности в целом, без вычленения «хороших» и «плохих» качеств.
Терапевтический эффект оказывают упорядочение режима, занятия спортом,
особенно на свежем воздухе. При подозрении на индуцированные тики
необходима помощь психотерапевта, поскольку подобные гиперкинезы
снимаются внушением.
До назначения медикаментозной или
иной терапии необходимо выяснить возможные причины возникновения
заболевания и обсудить с родителями способы педагогической коррекции.
Необходимо разъяснить непроизвольный характер гиперкинезов,
невозможность контроля их усилием воли и, как следствие этого,
недопустимость замечаний ребенку по поводу тиков. Нередко выраженность
тиков снижается при уменьшении требований к ребенку со стороны
родителей, отсутствии фиксации внимания на его недостатках, восприятии
его личности в целом, без вычленения «хороших» и «плохих» качеств.
Терапевтический эффект оказывают упорядочение режима, занятия спортом,
особенно на свежем воздухе. При подозрении на индуцированные тики
необходима помощь психотерапевта, поскольку подобные гиперкинезы
снимаются внушением.
При решении вопроса о назначении медикаментозного лечения необходимо
учитывать такие факторы, как этиология, возраст пациента, тяжесть и
выраженность тиков, их характер, сопутствующие заболевания. Медикаментозное лечение необходимо проводить при тяжелых, выраженных,
упорных тиках, сочетающихся с нарушениями поведения, неуспеваемостью в
школе, влияющих на самочувствие ребенка, осложняющих его адаптацию в
коллективе, ограничивающих его возможности самореализации.
Лекарственная терапия не должна назначаться, если тики беспокоят только
родителей, но не нарушают нормальную активность ребенка.
Медикаментозное лечение необходимо проводить при тяжелых, выраженных,
упорных тиках, сочетающихся с нарушениями поведения, неуспеваемостью в
школе, влияющих на самочувствие ребенка, осложняющих его адаптацию в
коллективе, ограничивающих его возможности самореализации.
Лекарственная терапия не должна назначаться, если тики беспокоят только
родителей, но не нарушают нормальную активность ребенка.
Основная группа препаратов, назначаемая при тиках, — нейролептики:
галоперидол, пимозид, флуфеназин, тиаприд, рисперидон. Их эффективность
при лечении гиперкинезов достигает 80%. Препараты обладают
анальгезирующим, притивосудорожным, антигистаминным, противорвотным,
нейролептическим, антипсихотическим, седативным действиями. К
механизмам их действия относятся блокада постсинаптических
дофаминергических рецепторов лимбической системы, гипоталамуса,
триггерной зоны рвотного рефлекса, экстрапирамидной системы, торможение
обратного захвата дофамина пресинаптической мембраной и последующего
депонирования, а также блокада адренорецепторов ретикулярной формации
головного мозга. Побочные эффекты: головная боль, сонливость, нарушения
концентрации внимания, сухость во рту, повышение аппетита, возбуждение,
беспокойство, тревога, страх. При длительном применении могут развиться
экстрапирамидные нарушения, включающие повышение мышечного тонуса,
тремор, акинезии.
Побочные эффекты: головная боль, сонливость, нарушения
концентрации внимания, сухость во рту, повышение аппетита, возбуждение,
беспокойство, тревога, страх. При длительном применении могут развиться
экстрапирамидные нарушения, включающие повышение мышечного тонуса,
тремор, акинезии.
Галоперидол: начальная доза составляет 0,5 мг на ночь, затем ее повышают на 0,5 мг в неделю до достижения терапевтического эффекта (1–3 мг/сут в 2 приема).
Пимозид (Орап) по эффективности сравним с галоперидолом, но дает меньше побочных эффектов. Начальная доза составляет 2 мг/сут в 2 приема, при необходимости дозу повышают на 2 мг в неделю, но не выше 10 мг/сут.
Флуфеназин назначается в дозе 1 мг/сут, затем дозу увеличивают на 1 мг в неделю до 2–6 мг/сут.
Рисперидон относится к группе атипичных нейролептиков. Известна
эффективность рисперидона при тике и связанных с ним нарушениях
поведения, особенно оппозиционно-вызывающего характера. Начальная доза
— 0,5–1 мг/сут с постепенным ее повышением до достижения положительной
динамики.
Начальная доза
— 0,5–1 мг/сут с постепенным ее повышением до достижения положительной
динамики.
Тиаприд (Тиапридал): детям 7–12 лет рекомендуется по 50 мг (1/2 таблетки) 1–2 раза в день.
При выборе препарата для лечения ребенка с тиками следует учитывать наиболее удобную для дозирования форму выпуска. Оптимальными для титрования и последующего лечения в детском возрасте являются капельные формы (галоперидол, рисперидон), позволяющие наиболее точно подобрать поддерживающую дозу и избежать неоправданной передозировки лекарства, что особенно актуально при проведении длительных курсов лечения. Предпочтение также отдается препаратам, обладающим относительно низким риском развития побочных эффектов (рисперидон, тиаприд).
Метоклопрамид (Реглан, Церукал) является специфическим блокатором
дофаминовых и серотониновых рецепторов триггерной зоны ствола мозга.
При синдроме Туретта у детей применяется в дозе 5–10 мг в день (1/2–1
таблетка), в 2–3 приема. Побочные действия — экстрапирамидные
расстройства, проявляющиеся при превышении дозы 0,5 мг/кг/сут.
Побочные действия — экстрапирамидные
расстройства, проявляющиеся при превышении дозы 0,5 мг/кг/сут.
Для лечения гиперкинезов в последние годы применяют препараты вальпроевой кислоты. Основной механизм действия вальпроатов заключается в усилении синтеза и высвобождении γ-аминомасляной кислоты, которая является тормозным медиатором ЦНС. Вальпроаты являются препаратами первого выбора при лечении эпилепсии, однако интерес представляет их тимолептический эффект, проявляющийся в уменьшении гиперактивности, агрессивности, раздражительности, а также положительное влияние на выраженность гиперкинезов. Терапевтическая доза, рекомендуемая для лечения гиперкинезов, значительно ниже, чем при лечении эпилепсии, и составляет 20 мг/кг/сут. Из побочных эффектов отмечены сонливость, повышение массы тела, выпадение волос.
При сочетании гиперкинезов с обсессивно-компульсивным расстройством
положительный эффект оказывают антидепрессанты — кломипрамин,
флуоксетин.
Кломипрамин (Анафранил, Кломинал, Клофранил) является трициклическим антидепрессантом, механизм действия — торможение обратного захвата норэпинефрина и серотонина. Рекомендованная доза у детей с тиками — 3 мг/кг/сут. К побочным эффектам относятся преходящие нарушения зрения, сухость во рту, тошнота, задержка мочи, головная боль, головокружение, бессонница, возбудимость, экстрапирамидные расстройства.
Флуоксетин (Прозак) — антидепрессивное средство, селективный
ингибитор обратного захвата серотонина, обладающий низкой активностью
по отношению к норэпинефриновой и дофаминергической системам головного
мозга. У детей с синдромом Туретта хорошо устраняет беспокойство,
тревогу, страх. Начальная доза в детском возрасте составляет 5 мг/сут 1
раз в день, эффективная — 10–20 мг/сут 1 раз утром. Переносимость
препарата в целом хорошая, побочные эффекты возникают относительно
редко. Среди них наиболее значимыми являются тревожность, нарушения
сна, астенический синдром, потливость, снижение массы тела. Препарат
также эффективен в комбинации с пимозидом.
Препарат
также эффективен в комбинации с пимозидом.
Литература
- Заваденко Н. Н. Гиперактивность и дефицит внимания в детском возрасте. М.: ACADEMA, 2005.
- Мэш Э., Вольф Д. Нарушение психики ребенка. СПб.: Прайм ЕВРОЗНАК; М.: ОЛМА ПРЕСС, 2003.
- Омельяненко А., Евтушенко О. С., Кутякова и др. // Международный неврологический журнал. Донецк. 2006. №3(7). С. 81-82.
- Петрухин А. С. Неврология детского возраста. М.: Медицина, 2004.
- Феничел Дж. М. Педиатрическая неврология. Основы клинической диагностики. М.: Медицина, 2004.
- L. Bradley, Schlaggar, Jonathan W. Mink. Movement // Disorders in Children Pediatrics in Review. 2003; 24(2).
Н. Ю. Суворинова, кандидат медицинских наук
РГМУ, Москва
Берут ли в армию с нервным тиком – Отвечают юристы по призыву
Особая категория заболеваний, дающих право на освобождение от срочной службы, – расстройства нервной системы и / или психики. Как раз на границе неврологических и психиатрических диагнозов лежат нервные тики.
Как раз на границе неврологических и психиатрических диагнозов лежат нервные тики.
Евгений Годов
руководитель Всероссийский призывник Новосибирск
В призывном возрасте они встречаются довольно редко, поэтому вопрос, берут ли с ними в армию, особенно интересен. Однозначно на него не ответить, так что нужно рассмотреть тему подробнее.
Не знаете что делать?
За более чем 10 лет работы мы помогали даже в самых запущенных случаях. В 95% случаев ваша ситуация стандартна и мы знаем что делать. Позвоните или оставьте заявку, чтобы проконсультироваться с юристом по призыву.
Оглавление
- Что такое нервный тик
- Разновидности нервного тика
- Синдром Туретта и туреттизм
- Что говорит о нервных тиках Расписание болезней
- Что делать призывнику с нервным тиком
Что такое нервный тик
Нервный тик – психоневрологическое расстройство, при котором наблюдают быстрые стереотипные (повторяющиеся одинаковые) непроизвольные элементарные движения – мигания, моргания, подергивания мышц. Внешне они напоминают намеренные или рефлекторные движения и относятся к группе гиперкинезов – учащенных сокращений одной или нескольких смежных мышц из-за сбоя в передаче нервного импульса.
Внешне они напоминают намеренные или рефлекторные движения и относятся к группе гиперкинезов – учащенных сокращений одной или нескольких смежных мышц из-за сбоя в передаче нервного импульса.
Характер развития гиперкинеза говорит о том, что нервные тики – в первую очередь неврологические расстройства. Хотя по Международной классификации болезней десятого пересмотра (МКБ-10) они отнесены к разделу психических расстройств, классу детских и подростковых эмоционально-поведенческих нарушений. Психические симптомы тоже есть, кроме того, нервные сбои часто возникают из-за душевных травм.
Нервные тики возникают обычно у детей, В подростковом возрасте также возможно развитие тика, а если он уже есть, его проявления могут стать сильнее и чаще на фоне повышенной гормональной активности. После окончания пубертатного периода тик, если он не прекратился ранее, чаще всего постепенно сходит на нет. Для взрослого возраста данное расстройство нехарактерно, хотя бывают исключения даже в зрелых годах. Во всяком случае, в призывном возрасте хронический тик вполне может сохраняться.
Во всяком случае, в призывном возрасте хронический тик вполне может сохраняться.
Классический простейший тик предполагает только подергивания мышц – чаще всего слишком часто моргание. Наблюдатель, не знакомый с истинной причиной, может принять такие движения за карикатурные. На деле клиническая картина часто включает вокализации (произнесение отдельных звуков, слов), в этом направление возможны психические проявления (например, копролалия). Употребление расслабляющих средств, в том числе алкоголя, снижает степень выраженности тика, как и развлечения или работа, требующая концентрации внимания. Тревоги, страхи, стрессы ухудшают течение болезни.
Мигания, зажмуривания, клацанье зубами, кусание ногтей – распространенные проявления нервного тика в детском возрастеРазновидности нервного тика
В клинической практике применяют пять классификаций по различным основаниям.
- По количеству охваченных гиперкинезом мышц различают генерализованные и локальные тики. Первые поражают несколько групп мускулов, так что движение получается сложным и напоминает намеренную моторную активность.
 Локальные тики ограничиваются одной группой мышц. Это как раз учащенное моргание.
Локальные тики ограничиваются одной группой мышц. Это как раз учащенное моргание. - По длительности течения выделяют транзиторные (временные, буквально – преходящие) и хронические (постоянные) тики. Транзиторные длятся не более года. Если синдром сохраняется дольше, он автоматически считается хроническим.
- По характеру стереотипных актов различают простые и сложные тики. Простые предполагают самые элементарные движения при малом числе задействованных мышц. Это подмигивания, сведение бровей, наморщивание лба и т. п. Сложные представляют собой стойкий комплекс из нескольких элементарных движений.
Особенно важна классификация по характеру, направлению стеореотипов. Выделяют:
- Мимические (лицевые) тики. Это гиперкинезы лицевой мускулатуры, включая глазную. Они наблюдаются чаще всего, это наиболее простой вариант стереотипа.
- Вокальные (голосовые) тики. Различают простые вокализмы (отдельные звуки) и сложные (слова, короткие выражения, как правило, негативного содержания).

- Респираторные тики. При них клиника затрагивает дыхательную мускулатуру. Наблюдают шумные вдохи и выдохи, покашливания, хрюканье, смешки и т. п.
- Оперкулярные тики. Затрагивают в первую очередь жевательные мышцы. Для них обычны щелканье зубами, чавканье, чмоканье, цоканье, шумные прихлебывания.
- Мануальные тики. Захватывают мышц рук, в первую очередь – кистей. Больной щелкает пальцами, трет ладони, двигает пальцами и кистями, сжимает кулаки.
- Фокальные тики. Это комплексные явления, затрагивающие одновременно мышцы рук и лица. А также нередко мускулатуру других частей головы, ног и туловища.
Тики, затрагивающие любые мышцы (то есть все, кроме вокальных), называют моторными (двигательными). Кроме того, в зависимости от причин и происхождения нервных тиков принято различать:
- Первичные тики. Это неврологические расстройства психогенного происхождения. Они развиваются вследствие душевных травм, психологических проблем, в том числе как своего рода компенсация нервного напряжения.
 Первичные тики более характерны для мальчиков, возникают в детстве, до начала периода полового созревания. Длятся от нескольких недель до нескольких лет и, как правило, проходят самостоятельно к началу или хотя бы окончанию пубертатного периода.
Первичные тики более характерны для мальчиков, возникают в детстве, до начала периода полового созревания. Длятся от нескольких недель до нескольких лет и, как правило, проходят самостоятельно к началу или хотя бы окончанию пубертатного периода. - Вторичные тики. Их также называют симптоматическими, потому что они являются симптомами поражений головного мозга вследствие травм, нарушения обмена веществ, инфекционных, воспалительных и иных патологических процессов. Вторичные тики развиваются при энцефалите, приеме препаратов, влияющих на работу мозга (психотропов, ноотропов), при отравлениях и т. д. Длительность их зависит от продолжительности основной болезни и восстановления после нее.
Также выделяют болевые тики. Они развиваются на фоне острой невралгии – боли в самом нерве, когда он, например, защемлен, воспален или еще как-то поврежден. После того, как боль в нерве проходит, прекращается и болевой тик. Кроме того, особая группа данного расстройства – наследственные, генетически обусловленные тики, среди которых выделяется достаточно сложное нарушение – синдром Туретта. О нем подробнее.
О нем подробнее.
Синдром Туретта и туреттизм
Данное расстройство описал французский врач, основоположник детской психиатрии Жорж Жиль де ла Туретт. Он связал отдельные проявления расстройства в общую клиническую картину. Данный синдром является самостоятельным заболеванием; в его основе – неврологические дефекты, но он имеет обширную психическую симптоматику.
Для синдрома Туретта прежде всего характерны сложные моторные тики разных групп. Также часто наблюдают простые вокализмы (звуки, звукоподражания и т. п.). Сложные вокализмы развиваются, по разным оценкам, у 10 – 60 % страдающих этим синдромом. Среди специфических и наиболее заметных внешне проявлений выделяют:
- Копролалию – немотивированное внезапное громкое произнесение слов и фраз ругательного, оскорбительного, в том числе матерного содержания. Это самый частый из редких, самый известный и, наверное, наиболее неприятный для окружающих симптом. Он чаще всего развивается в подростковом возрасте.
- Копропраксию – немотивированную демонстрацию неприличных, оскорбительных жестов, имитацию движений при половом акте и другие подобные движения.
 Этот симптом часто сменяет собой корполалию в процессе развития расстройства.
Этот симптом часто сменяет собой корполалию в процессе развития расстройства. - Палилалию – болезненное многократное повторение собственных слов или фраз, неважно, какого содержания. Речь при этом становится более быстрой, но часто менее разборчивой, менее четкой. Может сопровождать первые два проявления.
- Палипраксию – болезненное многократное повторение собственных движений любого характера. Аналогична полилалии, часто наблюдается одновременно с ней.
- Эхолалию – болезненное повторение слов окружающих. Может напоминать дурное пародирование, карикатуру, что, конечно, часто неправильно понимается окружающими и оскорбляет их. Но, к счастью, эхолалия крайне редкий симптом.
- Эхопраксию – болезненное повторение действий окружающих, копирование их походки и т. п. Аналогична эхолалии, часто сопровождает ее, встречается редко.
Синдром Туретта развивается вследствие генетической предрасположенности, на фоне душевных травм или тяжелых переживаний, сильных стрессов. Как правило, он бывает у детей и к взрослому возрасту или проходит полностью или значительно ослабевает до состояния, которое человек способен контролировать так, что нормально существовать в обществе. Тяжелое течение болезни во взрослом состоянии встречается крайне редко.
Как правило, он бывает у детей и к взрослому возрасту или проходит полностью или значительно ослабевает до состояния, которое человек способен контролировать так, что нормально существовать в обществе. Тяжелое течение болезни во взрослом состоянии встречается крайне редко.
Полного лечения от синдрома Туретта не существует, но некоторые препараты успешно снижают степень клинических проявлений. Больные синдромом при нетяжелом его протекании часто научаются контролировать его проявления, хотя это требует значительных психических и физических усилий и потому возможно на короткое время.
Отдельные проявления синдрома Туретта также могут наблюдаться при некоторых соматических (телесных) заболеваниях, затрагивающих головной мозг. Например, во время и сразу после инсульта, при энцефалите (воспаления головного мозга), черепно-мозговых травмах, нейросифилисе и других органических поражениях головного мозга. Такие проявления называются туреттизмами и НЕ образуют синдрома Туретта.
Что говорит о нервных тиках Расписание болезней
Отдельной статьи для нервных тиков в Расписании болезней нет. Но, несмотря на мнение МКБ-10, они вполне обоснованно помещены не в психические расстройства (пятая глава), а в болезни нервной системы (шестая глава). Там они рассматриваются в 23 статье вместе с практически всеми болезнями головного мозга, кроме сосудистых и воспалительных. Вводный абзац примечаний прямо указывает тики и отдельно синдром Туретта. При тиках требуется неврологическое обследование, при синдроме Туретта – неврологическое с участием врача-психиатра. Предусмотрены следующие категории годности:
Но, несмотря на мнение МКБ-10, они вполне обоснованно помещены не в психические расстройства (пятая глава), а в болезни нервной системы (шестая глава). Там они рассматриваются в 23 статье вместе с практически всеми болезнями головного мозга, кроме сосудистых и воспалительных. Вводный абзац примечаний прямо указывает тики и отдельно синдром Туретта. При тиках требуется неврологическое обследование, при синдроме Туретта – неврологическое с участием врача-психиатра. Предусмотрены следующие категории годности:
- «Б» (годен с незначительными ограничениями, подкатегория «Б4») – «при наличии объективных данных без нарушения функций». Проще говоря, когда симптомы тика минимальны и практически не мешают нормальной жизни. Очевидно, что синдром Туретта вряд ли подходит под такое описание.
- «В» (ограниченно годен) – при этих диагнозах «с незначительным нарушением функций». Проще говоря, это тики, которые уже немного мешают нормальной жизни и, вероятно, синдром Туретта на поздней стадии, когда он разрушается.
 Сюда же относят случаи «с умеренным нарушением функций». Тики в данном случае должны ощутимо мешать нормальной жизни. А синдром Туретта может быть выражен достаточно, но еще не в крайне форме (без копролалии, например).
Сюда же относят случаи «с умеренным нарушением функций». Тики в данном случае должны ощутимо мешать нормальной жизни. А синдром Туретта может быть выражен достаточно, но еще не в крайне форме (без копролалии, например). - «Д» (не годен) – при таких диагнозах «со значительным нарушением функций». Это тяжелые тики, явно затрудняющие нормальную жизнь, и синдром Туретта в крайних формах проявления, (с копролалией и другими лалиями и праксиями). На практике при таких диагнозах категория «Д» фактически исключена – в призывном возрасте тики и синдром Туррета крайне редко выражены настолько сильно.
Евгений Годов
руководитель Всероссийский призывник Новосибирск
Очень важно: в отдельных пунктах примечаний к 23 статье, описывающих правила выставления каждой категории, не упоминаются ни тики вообще, ни синдром Туретта. Это не значит, что они автоматически означают годность, тем более без ограничений. Это означает, что при таких диагнозах освидетельствование должно проходить не по четким формальным критериям, а по степени нарушения из-за них функций организма.
Именно поэтому мы расписали все варианты категорий годности по 23 статье. Такой подход менее четкий, он дает возможность военкомату оценивать состояние призывника в свою пользу. Но эта возможность работает в обе стороны: точно так же и врачи, проводящие стационарное обследование, не скованы формальными параметрами и могут учитывать все нюансы и особенности, проявляя индивидуальный подход.
Что делать призывнику с нервным тиком
Трезво и объективно оценивать свое состояние. Шансы, что нервный тик даст свободу от призыва, на самом деле совсем невелики. Все-таки это действительно преимущественно детское расстройство, к 18 годам и позднее оно практически сходит на нет. Остаточных явлений объективно не хватит на непризывную категорию. НО! Это не значит, что не стоит проходить неврологических обследований. Потому что тик может быть признаком другого, более серьезного заболевания. Это не только повысит шансы на освобождение от армии, но и даст возможность начать лечить такую патологию как можно раньше.
Если же у вас даже в физически взрослом возрасте тики или синдром Туретта по-прежнему сильно выражены, лучше заранее, до первого визита в военкомат, пройти полноценное медицинское обследование в условиях неврологического стационара. Помните, что при синдроме Туретта требуется участие врача-психиатра. Военкомат явно не будет рад освободить вас от службы по диагнозу настолько редкому, что некоторым он наверняка кажется наполовину надуманным. Так что вам понадобится акт обследования, чтобы иметь основание требовать направления для обследования дополнительного.
Конечно, даже при значительной психической симптоматике тики и даже синдром Туретта не отменяют вашей адекватности, рациональности, критического осмысления реальности, вменяемости и дееспособности. И все же самостоятельно справиться со всеми этапами бывает сложно и при более далеких от нервов расстройствах. В таких случаях не стесняйтесь обращаться к специалистам. Запишитесь к нам на бесплатную консультацию – и наш юрист объяснит вам самое главное. А в рамках договора мы поможем собрать медицинские документы и защитим ваши права в военкомате.
А в рамках договора мы поможем собрать медицинские документы и защитим ваши права в военкомате.
Варвара Ажигалова
Директор компании Всероссийский Призывник в Якутске
Задать вопрос
Синдром Жиля де ла Туретта
Синдром Туретта – это психоневрологическое заболевание, сопровождающееся множественными тиками: голосовыми (повторение фраз, слов, покашливание) и двигательными (частое моргание, подергивание плечами, щекой, руками или ногами). Такие звуки и движения происходят бесконтрольно и неожиданно, продолжаются достаточно долгое время.
Впервые описал заболевание в 1885 году Жиль де ла Туретт (Gilles de la Tourette), работавший в парижской клинике под руководством учителя Зигмунда Фрейда, врача-психиатра Жана-Мартена Шарко. Бытующие в наше время представления о нем были сформированы благодаря исследованиям экспертов в области психиатрии Артуру и Элейн Шапиро.
Причины появления
Главные «виновники», которые отвечают за синдром Жиля де ла Туретта – гены. Они точно пока не установлены, но если таковые имеются в организме, то существует риск развития данной болезни. Часто родители страдающего синдромом ребенка, отвечая на вопросы специалиста о здоровье членов семьи, с удивлением понимают, что похожие симптомы были у них или у родственников, просто тогда болезнь не была диагностирована.
Они точно пока не установлены, но если таковые имеются в организме, то существует риск развития данной болезни. Часто родители страдающего синдромом ребенка, отвечая на вопросы специалиста о здоровье членов семьи, с удивлением понимают, что похожие симптомы были у них или у родственников, просто тогда болезнь не была диагностирована.
Кроме наследственной природы, развитие синдрома может быть спровоцировано следующими факторами:
1. Будущая мать пила алкоголь, много кофе и курила во время беременности. Также возможно у нее был серьезный токсикоз, стресс.
2. Родился ребенок с малым весом, имел повреждения мозга.
3. При родах недоставало кислорода.
4. У новорожденного наличествовали аномальные результаты по шкале Апгар.
5. Стрептококковая инфекция.
Синдром Туретта: симптомы
Вокальные и моторные тики у детей, страдающих данным заболеванием, могут быть как шаблонными, так и уникальными, простыми и сложными. Они проходят приступообразно и множественно в течение дня, ежедневно или с перерывами. Голосовые и двигательные тики бывают одновременно и по отдельности, их частота, количество и сложность постоянно меняется. Они могут обостряться при стрессе, возникать в процессе сна, подавляться произвольно.
Голосовые и двигательные тики бывают одновременно и по отдельности, их частота, количество и сложность постоянно меняется. Они могут обостряться при стрессе, возникать в процессе сна, подавляться произвольно.
Голосовые тики обладают взрывчатой вокализацией, иногда звучат непристойные слова и целые фразы, что получило название «копроламия». Это может сопровождаться и соответствующими неприличными жестами, и такое явление тоже имеет свое наименование «копропраксия». Такое, к счастью, встречаются у небольшого количества больных.
Важно знать следующее:
• наличие тиков не оказывает влияние на умственное развитие ребенка и не свидетельствует о низком интеллекте;
• тики не связаны с энцефалитами, двигательными расстройствами, интоксикациями;
• ребенок быстрее справится с синдромом, если его будут поддерживать в семье, школе и в обществе;
• самые тяжелые тики не являются явным индикатором умения ребенка справляться с разными ситуациями и качеством учебы в школе.
Следует также понимать, что не все тики — признак синдрома.
Детская болезнь в жизни взрослых
Раньше синдром Жиля де ла Туретта считался странным и достаточно редким заболеванием. Страдающих им людей называли бесноватыми, ассоциировались они с выкрикиванием ругательств и нецензурных слов.
В наше время данная болезнь встречается часто, но диагностировать ее тяжело, потому что, в основном, протекает она в легкой форме. Первые симптомы появляются у детей 4-8 лет, но иногда может быть и позже. Частота тиков и их интенсивность с возрастом меняется и к 18 годам должна исчезнуть. Половина больных вступает «во взрослость» уже полностью избавившись от этого синдрома, а другой ничего не остается делать, кроме как на всей протяжении жизни как-то с ней сосуществовать. Полный синдром Туретта, то есть его тяжелая форма, бывает крайне редко.
Легкая степень данной болезни была у писателя Сэмюэля Джонсона, анализ исторических документов доказывает ее наличие у императоров Клавдия, Петра Первого, Наполеона, драматурга Мольера, композитора Моцарта.
Сейчас демонстрируют синдром Туретта известные люди, среди которых есть два знаменитейших футболиста. Скорее всего, нет такого человека, который бы не знал футболиста Дэвида Бекхэма. Он часто без повода выкрикивает бранные слова, ничего не в состоянии с этим поделать. Такая же проблема имеется и у другого футболиста – вратаря Тима Хаварда, у которого время от времени руки двигаются помимо его желания. Однако такая проблема не мешает ему поставить рекорд — у него самое большое количество «сухих» матчей в Англии.
Лечение обязательно
Родители должны понимать, что синдром Туретта – болезнь, на которую нельзя не обращать внимание. Лечения не требует только самая легкая форма заболевания. Но у большого количества больных синдром Туретта сочетается с СГДВ, агрессивностью, тревожностью. У детей могут возникнуть трудности в обучении, так как даже слабые тики их смущают и не дают сосредоточиться. Это сказывается на качестве жизни и взаимоотношениях с друзьями и одноклассниками. Именно поэтому стоит обратиться к специалисту.
Именно поэтому стоит обратиться к специалисту.
Синдром Туретта лечение предполагает следующее:
• психотерапия – поведенческая, рациональная, групповая и индивидуальная, семейная;
• тренировка сдерживания – устранение тика ему же подобным, управление им;
• прием лекарственных препаратов.
Полное излечение на данный момент невозможно. Рядом с ребенком, имеющим такое заболевание, должны находиться люди, хорошо знающие о синдроме (родители, близкие, воспитатели, учителя), которые создают ему поддерживающую обстановку в доме, детском саду, школе. Окружающие должны привыкнуть к тикам, не заострять на них внимания, и они, как правило, со временем уйдут.
Непроизвольные сокращения мимических мышц лица выделяют человека из основной массы и привлекают внимание окружающих. Нервные тики у взрослых приносят немало неприятностей своим обладателям.
Обычно это неврологическое отклонение, иначе именуемое, как тикозный гиперкинез, развивается в детстве или в начале подросткового периода. По мере становления и укрепления психики заболевание может пройти самопроизвольно и без последствий.
По мере становления и укрепления психики заболевание может пройти самопроизвольно и без последствий.
Однако в более зрелом возрасте нервные тики не так уж и безобидны. Обычно это недолеченное или пущенное на самотек заболевание, перешедшее в хроническую форму. Поэтому стоит приложить усилия, чтобы избавиться от тикозных проявлений.
Общее понятие
Нервный тик – это неконтролируемые мышечные спазмы либо повторяющиеся движения или звуки. Возникают они внезапно, непредсказуемо, и доставляют множество проблем и хлопот.
Двигательные импульсы носят стереотипный и навязчивый характер. Их невозможно контролировать, хотя со стороны может показаться, что некоторые из них производятся намеренно. Поэтому нервные тики являются причиной не только психологического, но и физического дискомфорта.
С научной точки зрения, к развитию нервных тиков приводит нарушение выработки дофамина или серотонина, которые относятся к нейромедиаторам. Они, в свою очередь, являются проводниками сигналов от органов и мышц к головному мозгу, и обратно. При недостаточной производительности этих гормонов связь прерывается, происходит сбой или же посылаются ложные импульсы. Отдельный орган, мышца либо конечность перестают подчиняться ЦНС, производя произвольные сокращения или звуки.
При недостаточной производительности этих гормонов связь прерывается, происходит сбой или же посылаются ложные импульсы. Отдельный орган, мышца либо конечность перестают подчиняться ЦНС, производя произвольные сокращения или звуки.
Тикозные гиперкинезы у взрослых могут быть:
- первичными – проявляться, как отдельное заболевание;
- вторичными – служить последствиями других расстройств;
- наследственными – это, чаще всего, тяжелые нарушения, выражающиеся в виде генерализованных тиков или синдрома Туретта.
Нервные тики у взрослых, так же как и у детей, разделяются на два вида: моторные и голосовые. Моторные (они же двигательные) производятся отдельными мышцами или их группами, вокальные, то есть голосовые – в исполнении которых задействованы звуки.
И те и другие могут быть как простыми, так и сложными. Это зависит от количества мышц, участвующих в воспроизведении тика, либо от сложности звуков (в случаях с вокальным гиперкинезом). Нервный тик, стабильно прогрессирующий и приобретающий новые формы, постепенно переходит в генерализованную форму.
Различают также локальные и распространенные тикозные гиперкинезы. В первом варианте нервный тик поражает одну группу мышц, чаще всего, мимическую. При вовлечении нескольких мышечных групп можно говорить о распространенных тиках. При этом в большинстве случаев начинаются они с локальных гиперкинезов.
Характерные симптомы заболевания
Проблема возникновения нервных тиков является довольно актуальной темой современности. Физиологическая причина развития гиперкинезов: нарушение работы отдельных участков головного мозга, сбой нейронных связей или реакция на внешний раздражитель.
Тик у взрослого человека может проявляться следующими действиями:
- подергивание брови или века;
- подмигивание;
- сморщивание лба;
- облизывание или сжатие губ;
- раздувание крыльев носа;
- высовывание языка;
- передергивание плечами;
- вздрагивание всего тела;
- поднятия рук;
- произношение отдельных звуков, слов и даже фраз;
- характерное хрюканье;
- свист;
- покашливание.

Поскольку нервный тикявляется неврологическим заболеванием, то его течение может быть сугубо индивидуальным. Симптоматика может меняться в зависимости от общего физического состояния и наличия внешних раздражителей. Длительный просмотр телевизора, а также работа или игры за компьютером негативно влияет на течение болезни.
В зависимости от тяжести клинической картины, гиперкинезы рассматривают как:
- единичные – проявляющиеся от двух до девяти раз за 20 минут или во время ремиссии;
- серийные – протекают приступообразно, за 20 минут от 10, но не более 30 тиков:
- статусные – самое тяжелое состояние, при котором за те же 20 минут происходит от 30 до 600 и более проявлений. Ими характеризуется острая стадия болезни.
Волнение, переутомление, депрессивное состояние провоцируют увеличение частоты тиков, тогда как переключение внимания, сосредоточенность на увлекательном занятии, наоборот, снижают эту тенденцию.
Причины тикозных нарушений
Обострение симптомов гиперкинеза напрямую зависит от состояния нервной системы. Раздражителями чаще всего выступают:
Раздражителями чаще всего выступают:
- ситуации;
- непонимание происходящего;
- обстоятельства, на которые невозможно никак повлиять;
- гнев, вызванный внешними раздражителями;
- заниженная самооценка, неуверенность в собственных силах.
Поскольку у взрослого человека психика уже сформирована, нарушить ее не так-то просто. Поэтому есть мнение, что причины гиперкинезов нужно искать в детском или подростковом возрасте. Именно в этот период начала вырабатываться патология, однако, либо проявления ее были слишком слабые, либо пациент намеренно не хотел ее замечать.
В отдельную группу следует выделить нервные тики, появляющиеся вследствие таких вредных привычек, как:
- ;
- курение; ;
- увлечение азартными играми.
Любая из этих привычек является зависимостью, и, рано или поздно, наступает момент, когда человек теряет контроль над ситуацией. Продолжение прежнего образа жизни становится невозможным, а перемены пугают, сопровождаются тревогой и раздражительностью, вплоть до физической боли или тошноты. Причиной нервных тиков в этом случае может стать как перевозбуждение ЦНС, так и стрессовая ситуация, вызванная резким отказом от привычки, в том числе и принудительным.
Причиной нервных тиков в этом случае может стать как перевозбуждение ЦНС, так и стрессовая ситуация, вызванная резким отказом от привычки, в том числе и принудительным.
Исповедь бывшего алкоголика: «Попробовал алкоголь еще, будучи подростком, в 14 лет. Сначала это было пиво, потом вино, затем ликер, коньяк, виски, водка и т.д. Не могу сказать, что сразу мне понравился вкус спиртных напитков. Однако в компании это выглядело круто, старшие друзья угощали, а со временем я так втянулся, что не проходило и дня, чтобы я ложился спать трезвым.
Даже вечно занятые родители стали замечать мое увлечение алкоголем. Безусловно, я старался как-то держать ситуацию под контролем, но из этого мало что получалось. Если я не пил хотя бы пару дней, окружающие меня просто старались избегать. И на это была причина. Меня преследовали вспышки гнева и неконтролируемой агрессии. Да что там говорить, я сам себя боялся, к тому же вдруг начинало дергаться левое веко и рот как будто перекашивало. Но стоило выпить пару стаканчиков водки – и все, я душа компании, а от нервного тика не оставалось и следа! Такое резкое перевоплощение не могло не пугать.
Обсудив на семейном совете данную ситуацию, мы пришли к обоюдному согласию, что без помощи специалистов никак не обойтись. На тот момент мне уже было 20 лет: учеба заброшена, ни друзей, ни работы, ни личной жизни. Терять, как говорится, нечего. Меня поместили в клинику на стационарное лечение от алкогольной зависимости. Процесс продвигался успешно, поскольку я сам искренне желал его положительного завершения.
Омрачало лишь одно обстоятельство – нервный тик, ранее возникавший в трезвом состоянии, проявлялся теперь все чаще и чаще. Мало того, наблюдалось его прогрессирование в виде непроизвольного пожимания плечами к имеющемуся подергиванию века и рта. Врач менял препараты, стараясь подобрать наиболее подходящий, но улучшение было лишь временным. Алкогольную зависимость мне удалось победить, пусть и не без посторонней помощи, а вот борьба с нервными тиками в самом разгаре…».
Особенности нервных тиков у взрослых
В зрелом возрасте нервный тик может иметь несколько причин возникновения. Обычно это:
Обычно это:
- травмы головы;
- пережитый стресс, сильный испуг или потрясение;
- побочный эффект после перенесенного инсульта;
- результат как доброкачественных, так и раковых опухолей головного мозга;
- последствия таких вирусных или инфекционных заболеваний, как менингит, тонзиллит, грипп и т.п.;
- отравления токсическими веществами, оказывающими влияние на работу центральной нервной системы.
С другой стороны, нервный тикможет быть предшественником эпилептического приступа или того же инсульта. Среди взрослого населения нервные тики различной направленности чаще наблюдаются у представителей мужского пола, хотя в детском возрасте разделение по половому признаку происходит примерно одинаково. Причины этого до конца не изучены.
Еще одна интересная особенность – во время сна гиперкинезы не проявляются. То есть, какими бы тяжелыми ни были симптомы при бодрствовании, стоит человеку заснуть, как они пропадают, но, к сожалению, после пробуждения вновь возобновляются.
Нервные тики у людей преклонных лет
Тикозные гиперкинезы могут развиваться и в пожилом возрасте. Симптомы их сходны с вышеописанными нервными тиками, только могут выглядеть несколько замедленными. Сам больной может не придавать им значения или попросту не обращать внимания, но окружающие это замечают. Некоторые списывают непривычные подергивания на возрастные изменения либо сопутствующие признаки таких недугов, как болезнь Паркинсона и т.п.
Чаще всего, это двигательные тики, постепенно переходящие в тремор. Сфокусированы они на:
- мышцах головы и лица;
- кистях рук;
- мышцах шеи, плечевого пояса.
Для правильной постановки диагноза необходимо тщательное и продолжительное обследование. К сожалению, не все пожилые пациенты соглашаются на длительные диагностические процедуры, предпочитая заниматься самолечением либо применяя какие-то народные средства.
Современные методы терапии
Человек, обнаруживший у себя нервный тик, в первую очередь должен направиться к неврологу.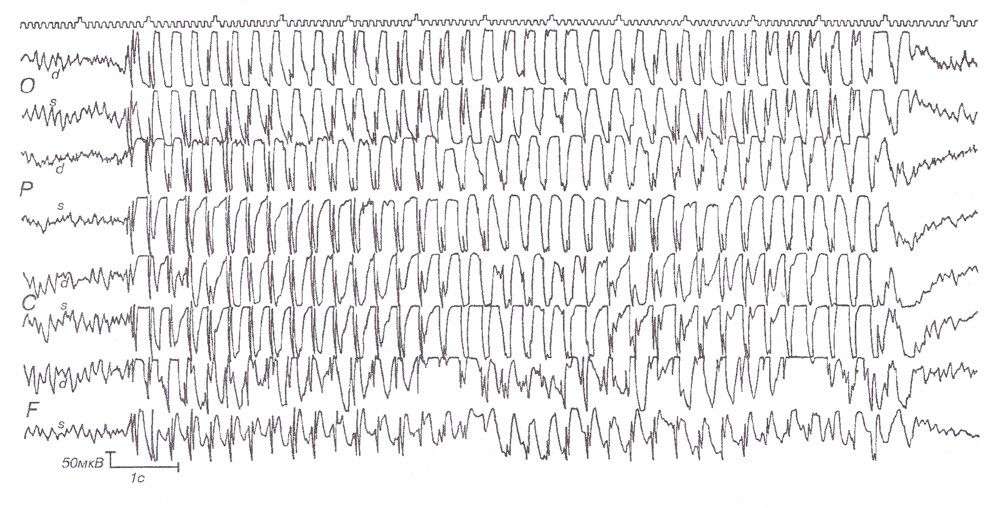 Именно этот врач производит первичный осмотр, изучает симптомы, сопоставляет их с другими соматическими проявлениями и направляет на необходимые диагностические исследования.
Именно этот врач производит первичный осмотр, изучает симптомы, сопоставляет их с другими соматическими проявлениями и направляет на необходимые диагностические исследования.
В отдельных случаях, когда заболевание может нести наследственный характер, следует обратиться к генетику. При постановке диагноза учитываются все перенесенные заболевания, полученные когда-либо травмы, в том числе и психологические.
Для того чтобы выявить причины тикозных гиперкинезов или же иных заболеваний, симптомами которых они являются, необходимо пройти следующую аппаратную диагностику:
- Развернутый биохимический анализ крови.
- Электроэнцефалография (ЭЭГ) – определяет функциональное состояние головного мозга и подтверждает либо опровергает наличие эпилептических нарушений.
- Электронейромиография – исследование, позволяющее выявить мышечные патологии.
- МРТ – дает полную, развернутую информацию о структуре головного мозга.
- Компьютерная томография сканирует мозговые и окружающие череп ткани на наличие травм, гематом, опухолей и других дегенеративных процессов.

- Ультразвуковая диагностика головы (УЗДГ) – назначается при общих нарушениях кровообращения или подозрении на возникновение гиперкинезов из-за сосудистой непроходимости.
При тяжелых формах гиперкинезов рекомендуется прохождение нейропсихологического тестирования. Этот метод позволяет выявить объемы зрительной и слуховой памяти и определить причины проблематичного запоминания информации.
Нервный тик, наблюдающийся у взрослых, однозначно требует лечения. Самыми распространенными и результативными являются следующие виды:
- медикаментозный – с использованием лекарственных препаратов, которые стимулируют восстановление нейронных импульсов между головным мозгом и неконтролируемыми частями тела;
- психотерапевтический – групповые или индивидуальные занятия, цель которых не столько избавление от тиков, сколько принятие своего состояния и адаптация в обществе.
Отдельные направления психотерапии – гипноз, релаксация, транскраниальная микрополяризация, аутогенные тренировки направлены на подавление патологических рефлексов. Медикаменты, применяемые для лечения нервных тиков у взрослых – это нейролептики и антидепрессанты.
Медикаменты, применяемые для лечения нервных тиков у взрослых – это нейролептики и антидепрессанты.
Наибольшей продуктивности позволяет добиться сочетание обоих методов лечения. Умение контролировать собственные эмоции даёт возможность снизить проявления симптомов заболевания до минимума и даже добиться продолжительной ремиссии.
Непридуманная история
Вот яркий пример использования нескольких методов лечения тиков у взрослых.
Молодая женщина, 28 лет. Узнала, что такое нервный тик, еще будучи семилетней девочкой. Проявлялось это подергиванием глаза и спонтанными спазмами мышц шеи. Добросовестные родители, заметив что-то неладное с малышкой, тут же повели ее к неврологу. Врач прописал успокоительные таблетки, соблюдение покоя и защиту от стрессовых ситуаций. Все рекомендации соблюдали, таблетки пили, но заметного результата не наблюдалось.
Спустя какое-то время девочка научилась самостоятельно контролировать ситуацию, сдерживая нервные тики. При отсутствии стойких внешних раздражителей это у нее довольно успешно получалось. На момент окончания переходного возраста симптомы уже практически не наблюдались, казалось, что заболевание прошло самопроизвольно.
При отсутствии стойких внешних раздражителей это у нее довольно успешно получалось. На момент окончания переходного возраста симптомы уже практически не наблюдались, казалось, что заболевание прошло самопроизвольно.
Однако с началом учебы в университете, на фоне волнений, смены привычной обстановки и прочих переживаний, нервный тик возобновился – правое нижнее веко опять не давало покоя. Наша героиня, теперь уже самостоятельно, решила обратиться за помощью к специалисту. Пройдя курс медикаментозного лечения, она почувствовала заметное улучшение.
Только вроде бы все наладилось, как возникли новые причины для переживаний:
- незапланированная беременность;
- скоропостижное замужество;
- ссоры с супругом;
- рождение ребенка;
- хронический недосып.
Совокупность этих факторов опять спровоцировали прогресс нервных тиков. Теперь они были сконцентрированы на задней стороне шеи: мышцы как будто сводило судорогой, а голова произвольно поворачивалась набок. Почти постоянно дергающееся веко дополняло эту печальную картину.
Почти постоянно дергающееся веко дополняло эту печальную картину.
На этот раз решили действовать более радикально. В неврологическом центре, куда обратилась пациентка, были назначены инъекции для уменьшения мышечной восприимчивости. Применять их необходимо непосредственно в проблемной зоне и с большой осторожностью. Но, видимо, доза препарата была неправильно рассчитана и шейные мышцы просто не могли удерживать голову в нужном положении. Это доставляло определенный дискомфорт. Эффект сохранялся около месяца, затем чувствительность восстановилась.
Тиков в шейном отделе больше не наблюдалось, но подергивание глаза по-прежнему периодически беспокоило. Чтобы избавиться от этих проявлений гиперкинеза, девушка захотела испробовать безмедикаментозный метод лечения. Найдя в интернете подходящий тематический форум, она узнала, что пользуется популярностью борьба с нервными тиками с помощью гипносуггестивной терапии. Ею и воспользовалась.
Несмотря на все усилия и немалую сумму, потраченную на несколько сеансов этой самой терапии, ожидаемого результата пациентка так и не дождалась. Улучшение наступило лишь после локализации всех внешних раздражителей: развод с мужем, переезд к родителям, няня для ребенка. Помог также самоконтроль и сознательное избегание стрессовых ситуаций. Рецидивов пока не наблюдалось.
Улучшение наступило лишь после локализации всех внешних раздражителей: развод с мужем, переезд к родителям, няня для ребенка. Помог также самоконтроль и сознательное избегание стрессовых ситуаций. Рецидивов пока не наблюдалось.
Синдром Туретта
Особое место среди нервных тиков у взрослых занимает синдром Туретта. Это наиболее тяжёлая форма гиперкинеза из всех возможных. Он поражает отдельные участки мозга, ведет к инвалидности и изоляции пациента от общества, может проявляться следующими симптомами или их сочетаниями:
- сокращение мышц лица и шеи;
- подергивание конечностей;
- пожимание плечами;
- беспорядочные движения, повороты головы или корпуса;
- щелканье пальцами.
К моторным тикам почти всегда присоединяются вокальные. Это может быть кашель, многократное повторение звуков или отдельных слов, непроизвольное выкрикивание ругательств.
Синдром Туретта обычно характеризуется сочетанием сложных двигательных и голосовых тиков на фоне общего нарушения психического состояния. Заболевание заметно ухудшает качество жизни своего обладателя. Человек не может посещать общественные места или, к примеру, выбрать профессию, предполагающую тесный контакт с коллективом.
Заболевание заметно ухудшает качество жизни своего обладателя. Человек не может посещать общественные места или, к примеру, выбрать профессию, предполагающую тесный контакт с коллективом.
В развитии синдрома Туретта ключевую роль играет наследственный фактор. Причем вовсе не обязательно чтобы и у родителей присутствовали такие же сложные тикозные нарушения. Достаточно того, что у кого-либо из семьи в детстве наблюдался нервный тик. Даже если он впоследствии бесследно исчез, риск тяжелых последствий у будущих поколений в виде возникновения СТ многократно возрастает.
Последствия тикозного гиперкинеза
Если заболевание невозможно вылечить полностью, нужно научиться жить с ним. Нервный тик,за исключением генерализованных форм или синдрома Туретта, никоим образом не воздействует на сознание человека, уровень мышления или интеллектуальные способности. Пациент пребывает, как говорится, в здравом уме, а гиперкинезы можно списать на особенности поведения.
Синдром дефицита внимания и гиперактивности (СДВГ) может развиваться вследствие прогрессирующих нервных тиков. Он характеризуется нарушением памяти, внимания, восприятия информации. Речь становится либо слишком быстрой и непонятной, либо замедленной. Снижается уровень социальной адаптации.
Как облегчить течение болезни
Иногда нервные тики у взрослых, вне зависимости от причины возникновения, не имеют тяжёлых проявлений, но все равно являются поводом для развития комплексов или неуверенности в себе. В этом случае поможет коррекция образа жизни. Для снятия психологической нагрузки необходимо не просто убрать раздражители, а заменить их какими-либо полезными действиями, которые будут способствовать переключению внимания.
Источником стресса, а, соответственно, и нервного тика, могут быть такие повседневные вещи, как:
- Обстановка на работе. Для многих авральная ситуация на рабочем месте является нормальным процессом.
 У кого-то это происходит, чуть ли не каждый день, у других – в периоды квартальной или годовой отчетности. Неважно, как часто это случается, главное – удерживать самообладание в любых обстоятельствах. Если сдерживать эмоции становится все сложнее, а нервные тики напоминают о себе с завидным постоянством, то это повод задуматься о смене работы или хотя бы взять небольшой отпуск.
У кого-то это происходит, чуть ли не каждый день, у других – в периоды квартальной или годовой отчетности. Неважно, как часто это случается, главное – удерживать самообладание в любых обстоятельствах. Если сдерживать эмоции становится все сложнее, а нервные тики напоминают о себе с завидным постоянством, то это повод задуматься о смене работы или хотя бы взять небольшой отпуск. - Семейные отношения. Всем известно, что в семьях, особенно молодых, не всегда бывает все гладко. Период притирки и нахождения компромиссов может длиться несколько лет. За это время можно серьезно подпортить друг другу нервную систему. Все может закончиться не только нервными тиками, но и куда более тяжелыми нарушениями. Каким может быть решение? Найти общее увлекательное занятие, научится спокойно говорить о проблеме, без взаимных упреков. Если эти действия не приносят результата и нервное напряжение не спадает, то единственный выход – несколько дней отдохнуть друг от друга.
- Ребенок. Дети – смысл нашей жизни и лучшее, что может с нами произойти.
 Но во всем есть обратная сторона. Воспитание ребенка – тяжелый труд и некоторым он оказывается не под силу. Порой детские шалости или публичные истерики могут довести до белого каления, не говоря уже о дергающемся глазе. Срываться на ребенке – последнее дело, да и свои нервные клетки нужно поберечь. Каким образом это сделать? Пересмотреть методы воспитания собственного чада, привлечь к процессу бабушек, дедушек и других неравнодушных родственников. Побольше отдыхать и стараться находить позитив в общении с детьми.
Но во всем есть обратная сторона. Воспитание ребенка – тяжелый труд и некоторым он оказывается не под силу. Порой детские шалости или публичные истерики могут довести до белого каления, не говоря уже о дергающемся глазе. Срываться на ребенке – последнее дело, да и свои нервные клетки нужно поберечь. Каким образом это сделать? Пересмотреть методы воспитания собственного чада, привлечь к процессу бабушек, дедушек и других неравнодушных родственников. Побольше отдыхать и стараться находить позитив в общении с детьми.
Для стабилизации нервного дисбаланса очень полезны занятия спортом. Физические нагрузки в разумных количествах нормализуют общее состояние и приводят в тонус не только мышцы, но и мозговую деятельность. Занятия аэробикой, бегом, езда на велосипеде – самые подходящие виды спорта для людей, страдающих нервными тиками.
Прилив энергии и жизненных сил имеет успокоительный эффект, но работает это лишь в том случае, когда занятия ведутся по специальной программе, постепенно наращивая темп. Они поначалу могут восприниматься организмом, как стрессообразующий фактор, однако это временное явление. На смену болевым ощущениям, подавленности и усталости приходит чувство лёгкости, прилив сил и уверенность в себе.
Они поначалу могут восприниматься организмом, как стрессообразующий фактор, однако это временное явление. На смену болевым ощущениям, подавленности и усталости приходит чувство лёгкости, прилив сил и уверенность в себе.
Питание играет не последнюю роль в формировании психологического портрета. Всем известно, что мы состоим из того, что едим. К сожалению, в наше время к процессу принятия пищи многие относятся не как к жизненной необходимости, а как к способу получения наслаждения. При этом предпочтение отдается вкусной, но абсолютно бесполезной еде:
- фастфуд;
- снеки;
- сладости;
- продукты, содержащие трансжиры;
- сладкие, газированные напитки.
Это не может не отражаться на психическом состоянии, поскольку все процессы нашего организма взаимосвязаны. Неправильное питание ведет к нарушениям мозговой деятельности, среди которых могут оказаться и нервные тики различной тяжести. Важно осознанно подходить к выбору продуктов, отдавая предпочтение свежим овощам и фруктам, натуральному мясу, рыбе, злакам и зелени. Чай и кофе, в состав которых входит кофеин, тоже желательно заменить соками, кисломолочными напитками, смузи или минеральной водой.
Чай и кофе, в состав которых входит кофеин, тоже желательно заменить соками, кисломолочными напитками, смузи или минеральной водой.
О вреде алкоголя и никотина известно всем. Поначалу оказывая расслабляющее действие, со временем они буквально разрушают нервную систему. Алкоголь здесь занимает лидирующую позицию. При этом последствия чаще всего необратимы.
Что такое болезнь Туретта, синдром Туретта? Tourette Syndrome
Болезнь Туретта (БТ), синдром Туретта – это заболевание головного мозга, проявляющееся разнообразными гиперкинезами и артикуляционными (вокальными) нарушениями. Синонимами являются «генерализованный тик», «синдром Жиль де ла Туретта», «болезнь де ля Туретта», «болезнь конвульсивных тиков«, «syndrome Tourette´s Жиля де ля Туретта, жиля де л аторетта». Частота БТ – от 2 до 4 случаев на 100000 детей. Чаще наблюдается у мальчиков. Сочетание указанных неврологических синдромов впервые описал J. Itard в 1825 году. А в 1884 – 1885 годах G. Gilles de la Tourette дал подробную клиническую характеристику заболевания и выделил его в отдельную нозологическую форму.
Itard в 1825 году. А в 1884 – 1885 годах G. Gilles de la Tourette дал подробную клиническую характеристику заболевания и выделил его в отдельную нозологическую форму.
Различные авторы включают Болезнь Туретта в группу то органических, то психогенных заболеваний. Большинство врачей отводят основную роль органическому поражению нервной системы. Болезнь Туретта чаще возникает на фоне легкого врожденного или приобретенного поражения подкорковых структур, которое длительное время может быть компенсированным. Последующая декомпенсация возможна под влиянием различных факторов, но чаще психических травм или стрессов. Четко отслеживается роль генетического фактора в развитии заболевания. Нами наблюдались случаи семейного заболевания, в том числе у близнецов. Гиперкинезы у родителей и близких родственников установлены в 27,08% случаев. Чаще у пациентов Сарклиник болели братья, сестры и отцы. Преобладал аутосомно-доминантный тип передачи с неполной пенетрантностью, реже – аутосомно-рецессивный, не исключается и полигенное наследование.
Наследственный дефект связан с особенностью обмена биогенных аминов (генетическое нарушение ферментных систем), что предопределяет поражение глубинных образований мозга на ранних этапах его развития.
Синдром Туретта, патогенез, механизм развития болезни Туретта
Синдром Туретта (болезнь Туретта) обусловлен гиперактивностью дофаминергических систем головного мозга. Также отмечается повышенное содержание ацетилхолина в крови и снижение активности разрушающих его ферментов, что приводит к повышению активности холинореактивных систем. Выявляется уменьшение активности моноаминооксидазы в крови и снижение экскреции с мочой адреналина и норадреналина. Повышение активности холинореактивных систем предопределяет нарушение обмена других биогенных аминов и катехоламинов.
Морфологические изменения
Морфологически при болезни Туретта выявляются нарушения в стриарной системе, характеризующиеся изменением соотношения мелких и крупных клеток. Количество мелких клеток увеличивается, они имеют относительно меньшую величину и уплотнены. Это соответствует гистологической картине данного отдела мозга у годовалого ребенка. Отмечаются небольшие изменения мозговых оболочек, очаги хронического воспаления в стволе мозга, чаще в афферентных проводящих путях.
Это соответствует гистологической картине данного отдела мозга у годовалого ребенка. Отмечаются небольшие изменения мозговых оболочек, очаги хронического воспаления в стволе мозга, чаще в афферентных проводящих путях.
Симптомы и признаки, проявляния синдрома Туретта
Какие основные симптомы синдрома Туретта? Основными клиническими проявлениями болезни Туретта являются гиперкинезы и вокальные нарушения. Гиперкинезы – это избыточные непроизвольные движения, лишенные биологической целесообразности и физиологического смысла. Также характерно повторение услышанных слов (симптом эхолалия), различных действий (эхопраксия), в том числе вульгарных (копропраксия), частое непроизвольное сплевывание (птизеомания). Может быть копролалия, синдром дефицита внимания и гиперактивности (гиперактивность), палилалия (повторение своего слова), моргание, кашель, подкашливание, нарастание позывов к тикам, тики, генерализованные тики.
Когда начинается синдром Туретта, в каком возрасте развивается болезнь Туретта?
Синдром Туретта (болезнь Туретта) обычно начинается в возрасте от 2,5 до 13 лет, преимущественно в 6 – 11 лет. У девочек Турета начинается несколько раньше (в среднем в 6 – 7 лет), чем у мальчиков (в среднем в 8 – 9 лет), хотя мальчики болеют чаще синдромом Туретта Планета полна детьми с синдромом Туретта.
Первый признак болезни Туретта — гиперкинезы
Первый признак синдрома Жиль де ля Туретта — это гиперкинезы. По данным Сарклиник, в 79,16% случаев являются гиперкинезы, проявляющиеся в виде тиков в области лица: частые моргания двумя или одним глазом, поднятие бровей, судорожное заведение глазных яблок в стороны или вверх, вращение ими по орбите, высовывание языка в быстром темпе, выворачивание губ. На протяжении различных промежутков времени (от нескольких месяцев до 2 лет) тики остаются локализованными, а затем распространяются на другие мышечные группы. Тики не являются стереотипными, одни непроизвольные движения периодически сменяются другими, постепенно усложняясь в своем внешнем проявлении.
Тики не являются стереотипными, одни непроизвольные движения периодически сменяются другими, постепенно усложняясь в своем внешнем проявлении.
Проявления болезни Туретта, клиника Туретта
Через различные сроки после появления гиперкинезов наступает выкрикивание слов, слогов или звуков. Довокальный период длится от нескольких месяцев до 10 и более лет. У мальчиков он более продолжительный.
Вокальные нарушения, копролалия, вокализация, хрюканье, шипение, свист, писк, кряхтение, мычание, возгласы при болезни Туретта
Вокальные нарушения являются обязательным компонентом болезни. В 31,25% случаев они носят характер копролалии (это импульсивное произнесение нецензурных слов) или непроизвольного выкрикивания различных слогов и звуков – некопролалические вокализации (тик голосовых связок, или вербальный тик), проявляющейся в виде хрюканья, шипения, свиста, писка, кряхтения, мычания, возгласов удивления или испуга. Нарушаются артикуляция и частота речи. Некоторые слова и звуки могут произноситься толчкообразно, с особым акцентом. Пациенты непроизвольно выкрикивают различные звуки (как бы выдыхают), несколько напоминающие звуки животных: писк мыши, кваканье лягушки, рычание тигра, крик петуха, воркование голубей, лай собаки, мяуканье кошки, мычание коровы, блеяние козы. Иногда копролалия носит скрытый характер, больной произносит нецензурное слово очень тихо или меняет его созвучным словом (неологизм).
Некоторые слова и звуки могут произноситься толчкообразно, с особым акцентом. Пациенты непроизвольно выкрикивают различные звуки (как бы выдыхают), несколько напоминающие звуки животных: писк мыши, кваканье лягушки, рычание тигра, крик петуха, воркование голубей, лай собаки, мяуканье кошки, мычание коровы, блеяние козы. Иногда копролалия носит скрытый характер, больной произносит нецензурное слово очень тихо или меняет его созвучным словом (неологизм).
Тики при болезни Туретта
Возникновение тиков в области лица и звуковых феноменов при болезни (синдроме) Туретта обусловлено общим повышением парасимпатической активности, что указывает на возможность ирритации эфферентных ядер некоторых черепных нервов, берущих начало в области ствола мозга. Это, прежде всего, касается блуждающего нерва (основной нерв парасимпатической нервной системы), двигательные волокна которого иннервируют мускулатуру глотки, мягкого неба, надгортанника и гортани, а также лицевого, языкоглоточного и глазодвигательного нервов. Вследствие ирритации ядерных образований вышеуказанных нервов наступают гиперкинезы в области лица, шеи и вокальные нарушения.
Вследствие ирритации ядерных образований вышеуказанных нервов наступают гиперкинезы в области лица, шеи и вокальные нарушения.
После присоединения речевых расстройств двигательные нарушения часто становятся очень сложными и полиморфными. Наряду с тиками встречаются миоклонии (форма гиперкинеза, характеризующаяся быстрыми /молниеносными/ подергиваниями мышечных пучков, отдельных мышц или их групп), дрожание (мелко- или среднеразмашистые ритмичные стереотипные колебательные движения различных частей тела), рефлекторные мышечные спазмы (непроизвольные длительные сокращения поперечно-полосатых или гладких мышц), напоминающие атетоз и торсионную дистонию.
По данным Сарклиник, в 27,08% случаев с самого начала возникает полная клиническая картина болезни Туретта с гиперкинезами и вокальными расстройствами или наблюдаются только звуковые феномены, в том числе и копролалия, в дальнейшем (период от нескольких месяцев до двух лет) присоединяются непроизвольные движения. И тогда возникает вопрос: «Чем опасны синдром Туретта лечение в Москве, или проводится ли лечение болезни Туретта в Москве, Саратове, России, Израиле?»
И тогда возникает вопрос: «Чем опасны синдром Туретта лечение в Москве, или проводится ли лечение болезни Туретта в Москве, Саратове, России, Израиле?»
Синдром Жиль Де Ла Туретта — пароксизмы, тики, тикоидные движения — начало болезни
Для болезни де ля Туретта характерно наличие двигательных пароксизмов, которые наступают в начале болезни и первоначально возникают при ходьбе. В большинстве случаев они носят характер кратковременных быстрых общих или локальных миоклоний: общие вздрагивания, наклоны головы и туловища в различные стороны, сгибание ног в коленях, подпрыгивания, приседание, топтание на месте, встряхивание головой, выбрасывание рук в стороны, удары руками по туловищу. Иногда пароксизмы носят сложный, вычурный характер: отведение ног в сторону, имитация полета птицы (взмахивание руками), покачивания, подворачивание ноги, кратковременное застывание. Они длительное время остаются стереотипными и могут быть имитированы ребенком. Такие пароксизмы в 37,5% случаев являются первым клиническим проявлением болезни Туретта или, чаще возникают на фоне тикоидных гиперкинезов. В последующем через определенный промежуток времени (от нескольких месяцев до нескольких лет) присоединяются и звуковые феномены (крики, выкрикивания, вокализмы), что указывает на синдром Туретта.
Такие пароксизмы в 37,5% случаев являются первым клиническим проявлением болезни Туретта или, чаще возникают на фоне тикоидных гиперкинезов. В последующем через определенный промежуток времени (от нескольких месяцев до нескольких лет) присоединяются и звуковые феномены (крики, выкрикивания, вокализмы), что указывает на синдром Туретта.
С прогрессированием синдрома Жиль де Ля Туретта двигательные пароксизмы при ходьбе могут регрессировать или оставаться прежними, и возникают в состоянии покоя. В это время больные выкрикивают слова или звуки. По данным Сарклиник, в 8,33% случаев двигательные пароксизмы наступают со звуковыми феноменами или вскоре после их возникновения.
При синдроме Жиль де Ля Туретта в большинстве случаев наблюдаются эмоциональные или поведенческие нарушения различной степени выраженности. Часто характерны переживания контрастного содержания и асоциальные поступки. Это может проявляться в виде плохих мыслей, контрастных представлений, импульсных влечений, направленных на порчу ценных предметов, нарушения порядка в школе и общественных местах, агрессию по отношению к родственникам и близким, садистских и эксгибиционистских актов. Такие контрастные побуждения внезапны и непреодолимы. Характерно стремление к немедленной их реализации, что иногда приводит к антисоциальным поступкам и агрессивному поведению. Основной аффективный фон в большинстве случаев повышен, реже снижен. Иногда наблюдаются явления самоповреждения: больные бьют себя в грудь, стучат коленом о колено, покусывают губы, что, однако, редко приводит к видимым изменениям кожи и слизистых оболочек. Часть больных испытывает непреодолимое желание проглотить подносимые ко рту предметы (ложку, вилку, нож и другие).
Такие контрастные побуждения внезапны и непреодолимы. Характерно стремление к немедленной их реализации, что иногда приводит к антисоциальным поступкам и агрессивному поведению. Основной аффективный фон в большинстве случаев повышен, реже снижен. Иногда наблюдаются явления самоповреждения: больные бьют себя в грудь, стучат коленом о колено, покусывают губы, что, однако, редко приводит к видимым изменениям кожи и слизистых оболочек. Часть больных испытывает непреодолимое желание проглотить подносимые ко рту предметы (ложку, вилку, нож и другие).
При болезни де ла Туретта редко отмечается отставание в психическом развитии. Большинство больных имеет средние умственные способности, учатся в школе на четверки и тройки, двойки. Иногда при внешнем осмотре наблюдаются аномалии различной степени выраженности (видео, форум, фильм).
Степени тяжести синдрома Туретта
Неврологи, невропатологи, психоневрологи, психиатры, рефлексотерапевты различают 4 степени выраженности основных клинических проявлений болезни Туретта.
Легкая степень
1 степень (легкая) Туретта. При этой степени внешние проявления болезни часто незаметны, пациенты довольно хорошо контролирует их в обществе. На короткий промежуток времени эти признаки болезни могут отсутствовать.
Умеренно выраженная степень
2 степень (умеренно выраженная) Туретта. Она характеризуется наличием довольно очевидных для окружающих гиперкинезов и вокальных нарушений. Сохраняется некоторая способность самоконтроля. Асимптомного периода нет.
Выраженная степень
3 степень (выраженная) Туретта. При этой степени пациенты в коллективе с трудом и кратковременно могут контролировать симптомы болезни, которые во всех случаях четко представлены.
Тяжелая степень
4 степень (тяжелая) Туретта. Характеризуется наличием резко выраженных признаков заболевания, почти не поддающихся контролю.
Крайне тяжелая степень
5 степень (крайне тяжелая) Туретта. Ярко выраженные клинические проявления с множеством моторных и вокальных тиков, наличие выраженной копролалии.
Течение синдрома Жиль Де Ля Туретта
Синдром Туретта протекает волнообразно с чередованием ремиссий и обострений, длительность которых может продолжаться от нескольких месяцев до нескольких лет. У подростков часто наступает временная декомпенсация, сменяющаяся в последующие годы временной стабилизацией состояния. У больных копролалией непроизвольные движения более стойкие, и болезнь характеризуется наличием очень редких непродолжительных ремиссий.
Синдром Туретта код по мкб 11
В Международной классификации болезней 11 пересмотра, которая действует в Росиси с 1 января 2022 года (МКБ 11) есть следующие коды:
8А05.0 Первичные тики и тиковыке расстройства
8А05.00 Синдром Туретта
8А05.01 Хронический моторный синдром
8А05.02 Хроническое звуковое расстройство
8А05.0Y Другие уточненные первичные тики или тиковые расстройства
8А05.0Z Первичные тики или тиковые расстройства, неуточненые
8А05.1 Вторичные тики
8А05. 10 Инфекционные или постинфекционные тики
10 Инфекционные или постинфекционные тики
8А05.11 Тики, связанные с нарушением развития
8А05.1Y Другие уточненные вторичные тики
8А05.1Z Вторичные тики неуточненные
8А05.Y Другие уточненные тиковые расстройства
8А05.Z Тиковые расстройства неуточненные
Лечение болезни Туретта в Саратове, России
В результате комплексного лечения синдрома болезни Туретта в Сарклиник нормализуется активность дофаминергических систем головного мозга, снижается содержание ацетилхолина в крови, восстанавливается активность ферментов, разрушающих ацетилхолин, повышается активность холинореактивных систем, восстанавливается активность моноаминооксидазы в крови, обмен биогенных аминов и катехоламинов. Отмечается исчезновение или значительное уменьшение клинических проявлений заболевания — гиперкинезов и вокальных нарушений, уходят тики .
Синдром Туретта лечение, болезнь Туретта лечение
Комплексное лечение синдрома Туретта, болезни Туретта , лечение генерализованных тиков, лечение болезни Туретта включает в себя разнообразные эффективные рефлексотерапевтические методики. Могут помочь линейно-сегментарный рефлекторный массаж, гуаша терапия, акупунктурные методики, аурикулотерапия, лазерорефлексотерапия, фармакопунктура, цуботерапия, аппаратные и неаппаратные методики. К сожалению, народные средства и народное лечение, традиционные лекарственные препараты при этом заболевании дают небольшой эффект.
Могут помочь линейно-сегментарный рефлекторный массаж, гуаша терапия, акупунктурные методики, аурикулотерапия, лазерорефлексотерапия, фармакопунктура, цуботерапия, аппаратные и неаппаратные методики. К сожалению, народные средства и народное лечение, традиционные лекарственные препараты при этом заболевании дают небольшой эффект.
Лечение болезни Туретта в Сарклиник
По результатам работы Сарклиник (Саратов, Россия) установлено, что комплексное дифференцированное лечение пациентов с болезнью де ля Туретта с широким использованием новых рефлексотерапевтических методик позволяет добиться удовлетворительных результатов даже при выраженных гиперкинезах и вокализмах. Так из 704 больных синдромом Туретта в возрасте от 3 до 47 лет с различными степенями выраженности клинических проявлений, после повторных курсов восстановительного лечения гиперкинезы и вокальные нарушения исчезли у 571 больных (81,1%).
Сарклиник знает, как лечить болезнь (синдром) Туретта!
Пациенты после основного курсового лечения синдрома (болезни) Туретта нуждаются в длительной поддерживающей терапии в течение нескольких лет. Чем раньше начато лечение, тем оно эффективнее. Сарклиник знает, как лечить болезнь Туретта и синдром Туретта ! Лечению поддаются мягкий, жесткий, неполный и полный синдром Туретта у детей и взрослых. На первой консультации врач расскажет Вам о видах лечения, о том, что такое PANDAS syndrome (Pediatric Autoimmune Neuropsychiatric Disorders Аssociated with Streptococcal infection), что делать при Туретта, как победить диагноз. На сайте sarclinic.ru Вы можете прочитать отзывы о лечении.
Чем раньше начато лечение, тем оно эффективнее. Сарклиник знает, как лечить болезнь Туретта и синдром Туретта ! Лечению поддаются мягкий, жесткий, неполный и полный синдром Туретта у детей и взрослых. На первой консультации врач расскажет Вам о видах лечения, о том, что такое PANDAS syndrome (Pediatric Autoimmune Neuropsychiatric Disorders Аssociated with Streptococcal infection), что делать при Туретта, как победить диагноз. На сайте sarclinic.ru Вы можете прочитать отзывы о лечении.
Синдром Туретта лечится ли?
Часто родителей детей и подростков спрашивают врачей: «Синдром туретта лечится ли?» И вопрос понятен. Ведь многие методы терапии и лекарственные препараты, которые они применяли или не помогают, или оказывают слабое положительное дейтсвие. Сарклиник отвечает. Синдром Туретта лечится. Да, лечится он тяжело и долго, но лечится. Самое главное, каждому пациенту подобрать имеено то лечение, которое ему поможет. После достижения положительного результата необходимо периодически делать поддерживающие курсы терапии.
Информация о лечении:
Фото: Paha_l | Dreamstime.com \ Dreamstock.ru. Люди, изображенные на фото, — модели, не страдают от описанных заболеваний и/или все совпадения исключены.
Последовательность изучения тем на неделю с 08.06.2020 по 13.06.2020
Последовательность изучения тем на кафедре Нервных болезней
на образовательном портале ЮУГМУ на неделю с 08.06.2020 по 13.06.2020
С 06.04.2020 учебные занятия проводятся с применением электронных и дистанционных технологий
Внимание! Если у группы остались непройденные занятия (всего 16), необходимо связаться со своим преподавателем
Курс | Дисциплина | Последовательность освоения лекций | Группы | Дата | Последовательность освоения практических занятий |
3 | Неврология, мед. | I поток / II поток
26.03.20 / 20.04.20 «Высшие мозговые функции» 09.04.20 /04.05.20 «Полинейропатии» 23.04.20 /18.05.20 «Миастения» 07.05.20 /01.06.20 «Комы» | 305
306
310
317
309
302
322 | 08.06.
11.06
08.06.
08.06
08.
11.06
11.06 | Наследственные болезни нервной системы: генотип, фенотип, типы наследования, классификация, методы диагностики. Болезнь Вильсона-Коновалова. Эссенциальный тремор. Генерализованный тик (синдром Туретта). Хорея Гентингтона.
Мозжечок, виды атаксий
Наследственные болезни нервной системы: генотип, фенотип, типы наследования, классификация, методы диагностики. Болезнь Вильсона-Коновалова. Эссенциальный тремор. Генерализованный тик (синдром Туретта). Хорея Гентингтона.
Анатомия и синдромы поражения 9, 10, 11, 12 черепных нервов. Бульбарный и псевдобульбарный паралич. Боковой амиотрофический склероз.
Мозжечок, виды атаксий
Мозжечок, виды атаксий
Мозжечок, виды атаксий
|
4 Неврология, медицинская генетика (ПЕДИАТРИЯ) | 14. 28.04.20 «Факоматозы (болезнь Бурневилля, Реклингаузена, Штурге – Вебера, Гиппель – Линдау, синдром Луи-Бар)» 12.05.20 «Спинальные амиотрофиии и наследственные полинейропатии. Прогрессирующие мышечные дистрофии» | 448 | 08.06 | Особенности методики исследования нервной системы новорожденного и ребенка раннего возраста. Перинатальные поражения нервной системы. Классификация поражений нервной системы у новорожденных. Диагностика. Клинические синдромы. Лечение | |
448 | 09.06 | Последствия перинатальных поражений нервной системы у детей первого года жизни. Современная классификация. Курация больных | |||
448 | 10.06 | Детский церебральный паралич. | |||
448 | 11.06 | Эпилепсия у детей. Классификация эпилепсии и эпилептических приступов. Диагностика. Противоэпилептические средства. Лечение. | |||
448 | 13.06 | Гидроцефалия. Клиника. Диагностика. Лечение. | |||
|
| . | |||
Наверх
Диагностика тиковых расстройств | CDC
New Research
Стойкие тики (включая синдром Туретта) могут затронуть около 1,4 миллиона человек в США
Тики — это внезапные подергивания, движения или звуки, которые люди повторяют. Люди, страдающие тиками, не могут остановить свое тело от подобных действий. Например, человек с моторным тиком может моргать снова и снова, а человек с вокальным тиком может невольно издавать кряхтящие звуки.
Например, человек с моторным тиком может моргать снова и снова, а человек с вокальным тиком может невольно издавать кряхтящие звуки.
Диагностическое и статистическое руководство по психическим расстройствам Американской психиатрической ассоциации, пятое издание ( DSM-5 ) 1 используется медицинскими работниками для диагностики тиковых расстройств.
Три тиковых расстройства включены в DSM-5 :
- Синдром Туретта (СТ, иногда называемый синдромом Туретта)
- Стойкие (иногда называемые хроническими) двигательные или голосовые тики
- Временное тиковое расстройство
Тиковые расстройства отличаются друг от друга типом присутствующего тика (двигательный или вокальный или их комбинация) и продолжительностью симптомов. У людей с синдромом Туретта наблюдаются как моторные , так и вокальные тики, а симптомы тика наблюдаются не менее 1 года. Люди со стойкими двигательными или вокальными тиками имеют либо моторные , либо вокальные тики, а симптомы тика наблюдаются в течение как минимум 1 года. У людей с временными тиковыми расстройствами могут быть двигательные или вокальные тики, или и то, и другое, но симптомы проявляются менее 1 года.
У людей с временными тиковыми расстройствами могут быть двигательные или вокальные тики, или и то, и другое, но симптомы проявляются менее 1 года.
Вот критерии в сокращенной форме. Обратите внимание, что они представлены только для вашей информации и не должны использоваться для самодиагностики. Если вас беспокоит какой-либо из перечисленных симптомов, вам следует проконсультироваться с квалифицированным врачом, имеющим опыт диагностики и лечения тиковых расстройств.
Синдром Туретта
Для постановки диагноза СТ у человека должно быть
- два или более моторных тика (например, моргание или пожимание плечами) и хотя бы один вокальный тик (например, мычание, прочищение горла или выкрикивание слова или фразы), хотя они не всегда могут происходить одновременно.
- страдают тиками не менее года. Тики могут возникать много раз в день (обычно приступами) почти каждый день или время от времени.
- имеют тики, которые начинаются в возрасте до 18 лет.

- имеют симптомы, не связанные с приемом лекарств или других препаратов или с наличием другого заболевания (например, судороги, болезнь Хантингтона или поствирусный энцефалит).
Стойкое (хроническое) двигательное или вокальное тиковое расстройство
Чтобы диагностировать стойкое тиковое расстройство, у человека должен быть
- один или несколько моторных тиков (например, моргание или пожимание плечами) или голосовых тиков (например, , напевая, откашлявшись или выкрикивая слово или фразу), но , а не и то, и другое.
- имеют тики, которые возникают много раз в день почти каждый день или время от времени в течение периода более года.
- имеют тики, которые начинаются в возрасте до 18 лет.
- имеют симптомы, которые не связаны с приемом лекарств или других препаратов или с заболеванием, которое может вызывать тики (например, судороги, болезнь Гентингтона или поствирусный энцефалит).
- не были диагностированы с TS.

Предварительное тиковое расстройство
Для постановки диагноза условного тикового расстройства у человека должен быть
- один или несколько моторных тиков (например, моргание или пожимание плечами) или голосовых тиков (например, мычание, откашливание или выкрикивать слово или фразу).
- присутствуют не более 12 месяцев подряд.
- имеют тики, которые начинаются в возрасте до 18 лет.
- имеют симптомы, не связанные с приемом лекарств или других препаратов, или с заболеванием, которое может вызывать тики (например, болезнь Гентингтона или поствирусный энцефалит).
- не были диагностированы СТ или стойкие двигательные или вокальные тиковые расстройства.
У некоторых детей тики могут внезапно появиться или резко ухудшиться после стрептококковой (стрептококковой) инфекции, такой как острый фарингит или скарлатина. Для получения дополнительной информации посетите информацию Национального института психического здоровья о педиатрических аутоиммунных нервно-психических расстройствах, связанных со стрептококковыми инфекциями.
Внезапное начало тикоподобного поведения
Иногда у людей наблюдается тикоподобное поведение, которое выглядит как тик, но резко отличается от поведения, обычно наблюдаемого при синдроме Туретта и других тиковых расстройствах. Люди, у которых развивается такое тикоподобное поведение, часто впервые испытывают двигательные симптомы, при этом тиков в анамнезе не сообщалось. Эти типы тикоподобного поведения чаще встречаются среди подростков и чаще встречаются у девочек, чем у мальчиков. Иногда эти тики могут возникать в группах детей. Многие эксперты считают, что эти внезапные приступы тикоподобного поведения могут возникать по разным причинам, и тикоподобное поведение может нуждаться в другом лечении по сравнению с тиковыми расстройствами, включая синдром Туретта. Обычно лучший первый шаг — это поговорить с врачом, который знаком с тиками, и пройти тщательную оценку. Узнайте больше о тикоподобном поведении.
Что делать, если у вашего ребенка диагностирован синдром Туретта
Принимая активное участие, узнавая о ТС и понимая методы лечения и способы управления симптомами, вы сможете сделать наилучший выбор для своего ребенка и своей семьи.
- Поговорите с поставщиком медицинских услуг по любым вопросам или опасениям.
- Узнайте как можно больше о ТС. Вы можете начать с чтения наших страниц по следующим темам:
- Факты
- Процедуры
- Другие проблемы и условия
- Узнайте у своего поставщика медицинских услуг о проблемах и симптомах помимо тиков. У большинства детей с СТ также было диагностировано по крайней мере одно дополнительное психическое, поведенческое или связанное с развитием заболевание, и эти состояния часто усиливают стресс и затрудняют оказание медицинской помощи. Многие дети с ТС также испытывают трудности в обучении. Очень важно получить надлежащее лечение и скоординированный уход.
- Посетите веб-сайт Американской ассоциации Туретта , чтобы найти информацию, ресурсы, информационные бюллетени, видео и многое другое. Кроме того, Ассоциация Туретта может помочь в поиске местных поставщиков медицинских услуг.
Поиск поддержки
Воспитание детей часто сопряжено с трудностями, и воспитание ребенка с таким хроническим заболеванием, как СТ, может добавить дополнительный стресс к повседневным проблемам. Если вы являетесь родителем ребенка с СТ, может быть полезно поговорить с другими родителями, у которых есть ребенок с таким же заболеванием, чтобы поделиться опасениями и информацией. Точно так же, если вы взрослый с ТС, вам может быть полезно поговорить с другими взрослыми с ТС.
Если вы являетесь родителем ребенка с СТ, может быть полезно поговорить с другими родителями, у которых есть ребенок с таким же заболеванием, чтобы поделиться опасениями и информацией. Точно так же, если вы взрослый с ТС, вам может быть полезно поговорить с другими взрослыми с ТС.
Помните, что варианты для другой семьи могут быть не лучшими для вашей семьи, поэтому важно понимать все варианты и обсуждать их со своими поставщиками медицинских услуг.
- Ваше местное отделение Tourette Association может помочь вам связаться с другими семьями посредством конференций, групп поддержки и других мероприятий.
- Программы «родитель-родитель» предоставляют информацию и эмоциональную поддержку семьям детей с особыми потребностями.
Для получения дополнительной информации
- Американская ассоциация Туретта
- Американская академия детской и подростковой психиатрии: факты для семей – тиковые расстройства
- Академия детской и подростковой психиатрии (AACAP) – практический параметр
- Американская академия неврологии – Практические рекомендации
Ссылка
- Американская психиатрическая ассоциация: Диагностическое и статистическое руководство по психическим расстройствам, 5-е издание.
 Арлингтон, Вирджиния, Американская психиатрическая ассоциация, 2013. .
Арлингтон, Вирджиния, Американская психиатрическая ассоциация, 2013. .
Прикрепление клещей и клещевые заболевания
Каково время передачи болезни Лайма?
- Передача болезни Лайма обычно начинается через 24–72 часа после прикрепления клеща.[1],[2]
- Как правило, чем дольше прикреплен клещ, тем выше вероятность передачи инфекции, если она есть.[1]
Каковы сроки передачи других клещевых болезней?
- Передача вируса Powassan может занять всего 15 минут после прикрепления.[3] Это задокументировано у мышей и может быть другим для людей.
- Передача анаплазмоза может занять менее 24 часов после прикрепления.[2] Это задокументировано у мышей и может быть другим для людей.
- Передача бабезиоза может занять менее 36 часов и увеличивается со временем прикрепления.[4] Это задокументировано у хомяков и может быть другим у людей.
- Передача Borrelia miyamotoi может произойти в течение первых 24 часов после прикрепления.
 [5] Вероятность передачи увеличивается со временем прикрепления.[5] Время передачи Borrelia miyamotoi задокументировано у мышей и может отличаться у людей.
[5] Вероятность передачи увеличивается со временем прикрепления.[5] Время передачи Borrelia miyamotoi задокументировано у мышей и может отличаться у людей. - Один клещ может переносить несколько болезней. Время передачи нескольких инфекционных агентов, переносимых одним клещом, пока неизвестно.
Смогу ли я оценить время прикрепления, если найду прикрепленную галочку?
- Обычно люди плохо оценивают время привязанности.
- Возможна передача инфекции при обнаружении набухшего клеща.
Какие заболевания могут переносить клещи, обитающие в штате Мэн?
- Олений клещ ( Ixodes scapularis ), также известный как черноногий клещ, является основным переносчиком болезни Лайма[6],[7], анаплазмоза[8], бабезиоза[4] и Borrelia miyamotoi [9] (возвратный тиф).[6] Оленьи клещи также являются переносчиками вируса Повассан [10], [7] потенциально смертельной формы энцефалита.

- американских собачьих клеща ( Dermacentor variabilis ) могут передавать пятнистую лихорадку Скалистых гор[11] и туляремию[12].[7] Известно, что клещи в штате Мэн не переносят пятнистую лихорадку Скалистых гор или туляремию.
- Клещ сурка ( Ixodes cookei ) может передавать вирус Повассан.[13],[7]
- Клещ-одиночка ( Amblyomma americanum ) может передавать Ehrlichia chaffeensis и Ehrlichia ewingii (которые вызывают у человека эрлихиоз), туляремию и STARI.[14] Клещи-одиночки перемещаются на север и не полностью обосновались в штате Мэн.
Может ли один клещ переносить несколько болезней?
- Да, клещ может переносить и передавать несколько болезней одновременно.[15]
Каковы признаки и симптомы болезней, передающихся клещами, в штате Мэн?
- Признаки и симптомы клещевого заболевания обычно включают гриппоподобные симптомы, такие как лихорадка, головная боль, озноб и боли в теле.
 [7] Гриппоподобные симптомы, особенно в летние месяцы, являются хорошим индикатором клещевого заболевания.
[7] Гриппоподобные симптомы, особенно в летние месяцы, являются хорошим индикатором клещевого заболевания. - Признаки и симптомы конкретной болезни, переносимой клещами, можно найти по адресу https://www.cdc.gov/ticks/diseases/.
Болезнь Лайма
Какие клещи могут переносить болезнь Лайма в штате Мэн?
- Болезнь Лайма распространяется через укус инфицированного черноногого клеща. Это клещ Ixodes scapularis , клещ оленя.[6]
- Хотя оленьи клещи могут переносить болезнь Лайма, не все оленьи клещи в штате Мэн инфицированы. Процент зараженных клещей может варьироваться в зависимости от географического положения.
Можно ли заразиться болезнью Лайма при употреблении в пищу оленины?
- Олени играют важную роль в жизненном цикле оленьих клещей, но олени не болеют болезнью Лайма.[16]
- Люди не могут заразиться болезнью Лайма, употребляя в пищу оленину. Однако мясо оленя всегда должно быть правильно приготовлено.
 Правильное приготовление оленины важно для предотвращения других инфекций, таких как кишечная палочка.[17]
Правильное приготовление оленины важно для предотвращения других инфекций, таких как кишечная палочка.[17] - Следует соблюдать осторожность при охоте и разделке оленей, так как клещи могут перемещаться или падать с оленей и иметь доступ к вам. Клещи также имеют доступ к вашему двору, чтобы отложить яйца во время одевания или подвешивания оленя. Вы можете принять меры предосторожности, используя обработанный перметрином брезент в своем грузовике во время перевозки оленя и под оленем, висящим во дворе.
Может ли болезнь Лайма передаваться половым путем?
- Нет никаких доказательств того, что болезнь Лайма передается половым путем.[18],[19] Это было изучено на хомяках и крысах.
- Человек не может заразиться в результате прикосновения, поцелуя или полового акта с человеком, больным болезнью Лайма.
- Имеются данные о трансплацентарной передаче спирохеты Borrelia burgdorferi .[20]
Насколько распространено число
Мигрирующая эритема (красная расширяющаяся сыпь или классическая «сыпь в виде мишени») у людей с болезнью Лайма? «Классическая» сыпь при болезни Лайма- Это происходит примерно в 70–80% случаев в масштабах всей страны.
 [21],[ 22]
[21],[ 22] - В штате Мэн о сыпи сообщают примерно в 50% случаев.[23] Это, вероятно, ниже, чем фактическое число, поскольку сообщается не обо всех высыпаниях.
- Обычно появляется через 3–30 дней после укуса клеща.[24],[25]
- На ранних стадиях сыпь при болезни Лайма может проявляться только в виде плоского красного круга (обычно два дюйма или более в поперечнике) без внешнего вида «бычьего глаза».[26]
- Сыпь обычно увеличивается, а затем исчезает. Его исчезновение не обязательно означает, что инфекция исчезла.
- Если у вас мигрирующая эритема, позвоните своему врачу, чтобы начать лечение.
Что такое ранняя локализованная болезнь Лайма?
- Развивается через несколько дней или недель после заражения.
- У вас может быть:
- Мигрирующая эритема (красная расширяющаяся сыпь или классическая сыпь типа «яблочко») [27], [28]
- Гриппоподобные симптомы с сыпью или без нее.
 Эти симптомы включают упадок сил, головную боль, лихорадку, озноб, боль в мышцах и суставах.[27]
Эти симптомы включают упадок сил, головную боль, лихорадку, озноб, боль в мышцах и суставах.[27]
- При лечении антибиотиками ранняя стадия болезни Лайма обычно проходит.
Что такое диссеминированная болезнь Лайма?
- Это когда бактерии, вызывающие болезнь Лайма, распространяются по всему телу.
- Это может произойти в течение нескольких дней или месяцев после укуса клеща.[27]
- Симптомы включают:
- Множественная мигрирующая эритема [27], [29]
- Поражение нервной системы (параличи черепных нервов, менингит, радикулит, поражение периферических нервов, энцефалопатия) [27], [29]
- Поражение сердца (кардит, блокада сердца).[27],[30]
- Вовлечение соединительной ткани (боль в мышцах, суставах или околосуставных областях и выраженный артрит) [31], [32]
- Вовлечение глаз (сообщалось о воспалении каждой части глаза).
 [32],[33]
[32],[33]
- Диссеминированная болезнь Лайма часто сопровождается «гриппоподобными» симптомами и сильной усталостью. Проблемы с суставами и мышцами часто мигрируют, и другие симптомы могут появляться и исчезать.[31]
Что такое хронический синдром Лайма или постлечебный синдром болезни Лайма (PTLDS)?
- Это когда у кого-то появляются длительные симптомы усталости, боли или боли в суставах и мышцах на момент окончания лечения. Также могут возникать гриппоподобные симптомы.[27],[34],[35]
- У некоторых людей симптомы сохраняются более 6 месяцев.[33],[34]
- Точная причина неизвестна. Большинство медицинских экспертов считают, что затянувшиеся симптомы являются результатом остаточных повреждений тканей и иммунной системы, возникших во время инфекции.[34]
Можно ли заболеть болезнью Лайма несколько раз?
- Да, вы можете заболеть болезнью Лайма несколько раз.

Что мне делать, если я подозреваю, что у меня клещевое заболевание?
- Если вы подозреваете, что у вас клещевое заболевание, позвоните своему врачу. Заболевания, передающиеся клещами, диагностируются на основании сочетания клинических симптомов и лабораторных исследований.
Ссылки
- Писман, Дж., и Долан, М.К. (2002). Защиту от передачи спирохет болезни Лайма обеспечивает быстрое удаление нимф Ixodes scapularis (Acari: Ixodidae). Журнал медицинской энтомологии, 29 (3), 509-512.
- des Vignes, F., Piesman, J., Heffernan, R., Schulze, TL, Stafford III, KC, & Fish, D. (2001). Влияние удаления клещей на передачу Borrelia burgdorferi и Ehrlichia phagocytophila нимфами Ixodes scapularis. Журнал наблюдения за заболеваниями, 183 , 773-778.
- Эбель Г.Д. и Крамер Л.Д. (2004). Краткий отчет: продолжительность прикрепления клеща, необходимая для передачи вируса Powassan оленьими клещами.
 Американский журнал тропической медицины и гигиены, 71 (3), 268-271.
Американский журнал тропической медицины и гигиены, 71 (3), 268-271. - Писман, Дж. и Спилман, А. (1980). Бабезиоз человека на острове Нантакет: распространенность Babesia microti у клещей. Американский журнал тропической медицины и гигиены, 29 (5), 742-746.
- Бройнер, Н.Э., Долан, М.К., Реплогл, А.Дж., Секстон, К., Хойгаард, А., Беглер, К.А.,… Эйзен, Л. (2017). Передача спирохет группы возвратного тифа Borrelia miyamotoi sensu lato в зависимости от продолжительности прикрепления нимф Ixodes scapularis. Клещи и клещевые заболевания, 8 (5), 677-681. doi: 10.1016/j.ttbdis.2017.03.008
- Браунштейн, Дж. С., Холфорд, Т. Р., и Фиш, Д. (2005). Влияние изменения климата на риск болезни Лайма в Северной Америке. Экоздоровье, 2 (1), 38-46. doi: 10.1007/s10393-004-0139-x
- Центры США по контролю и профилактике заболеваний. Клещевые болезни США . Получено с https://www.cdc.gov/ticks/diseases/ .
- Кабесас-Крус, А., Альберди, П., Вальдес, Дж. Дж., Вильяр, М., и де ла Фуэнте, Дж. (2017). Инфекция Anaplasma phagocytophilum нарушает пути метаболизма углеводов у клеща-переносчика Ixodes scapularis. Frontiers in Cellular and Infection Microbiology, 7 (23), 1-17. doi: 10.3389/fcimb.2017.00375
- Грэм, С.Б., Пилгард, М.А., Мэйс, С.Е., Хойгаард, А., и Эйзен, Р.Дж. (2016). Парные анализы ПЦР в реальном времени для обнаружения Borrelia miyamotoi в североамериканских Ixodes scapularis и Ixodes pacificus (Acari: Ixodidae). Клещи и клещевые заболевания, 7 (6), 1230-1235. doi: 10.1016/j.ttbdis.2016.07.009
- Андерсон, Дж. Ф., и Армстронг, П. М. (2012). Распространенность и генетическая характеристика штаммов вируса Powassan, инфицирующих Ixodes scapularis в Коннектикуте. Американский журнал тропической медицины и гигиены, 87 (4), 754-759.
- Кармайкл, младший, и Фюрст, П.А. (2010). Молекулярное обнаружение Rickettsia bellii, Rickettsia montanensis и Rickettsia rickettsii у клеща Dermacentor variabilis из природы.
 Трансмиссивные и зоонозные заболевания, 10 (2), 111–115.
Трансмиссивные и зоонозные заболевания, 10 (2), 111–115. - Риз, С.М., Петерсен, Дж.М., Шелдон, С.В., Долан, М.К., Дитрих, Г., Писман, Дж., и Эйзен, Р.Дж. (2011). Эффективность передачи Francisella tularensis взрослыми клещами американских собак (Acari: Ixodidae). Журнал медицинской энтомологии, 48 (4), 884-890.
- Мейн, А. Дж., Кэри, А. Б., и Даунс, В. Г. (1979). Вирус Powassan в Ixodes cookie и куньих в Новой Англии. Журнал болезней диких животных, 15 (4), 585-591.
- Годдард, Дж., и Варела-Стокс, А.С. (2009). Роль звездчатого клеща Amblyomma americanum (L.) в заболеваниях человека и животных. Ветеринарная паразитология, 160, 1-12. doi: 10.1016/j.vetpar.2008.10.089
- Суонсон, С.Дж., Нейцель, Д., Рид, К.Д., и Белонгия, Э.А. (2006). Коинфекции от иксодовых клещей. Clinical Microbiology Reviews, 19 (4), 708-727. doi: 10.1128/CMR.00011-06
- Магнарелли, Л.А., Андерсон, Дж.
 Ф., Апперсон, К.С., Фиш, Д., Джонсон, Р.К., и Чаппелл, В.А. (1986). Спирохеты в клещах и антитела к Borrelia burgdorferi у белохвостых оленей из Коннектикута, штатов Нью-Йорк и Северная Каролина. Журнал болезней диких животных, 22 (2), 178-188.
Ф., Апперсон, К.С., Фиш, Д., Джонсон, Р.К., и Чаппелл, В.А. (1986). Спирохеты в клещах и антитела к Borrelia burgdorferi у белохвостых оленей из Коннектикута, штатов Нью-Йорк и Северная Каролина. Журнал болезней диких животных, 22 (2), 178-188. - Рабатски-Эр Т., Дингман Д., Маркус Р., Ховард Р., Кинни А. и Мшар П. (2002). Мясо оленя как источник спорадического случая инфекции Escherichia coli 0157:H7, Коннектикут. Emerging Disease Surveillances Journal, 8 (5), 525-527.
- Вудрам, Дж. Э., и Оливер, Дж. Х. младший (1999). Изучение венерической, трансплацентарной и контактной передачи спирохеты болезни Лайма, Borrelia burgdorferi, у сирийских хомяков. Журнал паразитологии, 85 (3), 426-430.
- Муди, К.Д., и Бартольд, С.В. (1991). Относительная инфекционность Borrelia burgdorferi у крыс Льюис при различных путях заражения. Американский журнал тропической медицины и гигиены, 44 (2), 135-139.
- Макдональд, А.
 Б. (1989). Гестационный Лайм-боррелиоз. Последствия для плода. Клиники ревматических заболеваний Северной Америки, 15 (4), 657-677.
Б. (1989). Гестационный Лайм-боррелиоз. Последствия для плода. Клиники ревматических заболеваний Северной Америки, 15 (4), 657-677. - Стир, А.С., и Сиканд, В.К. (2003). Клинические проявления болезни Лайма и результаты лечения. Медицинский журнал Новой Англии, 348 , 2472-2474. дои: 10.1056/NEJM200306123482423
- Центры по контролю и профилактике заболеваний. (2016). Графики болезни Лайма: клинические проявления подтвержденных случаев болезни Лайма — США, 2001–2015 гг. Получено с https://www.cdc.gov/lyme/stats/graphs.html#tabs-69358e3ac487506b-4
- Центр штата Мэн по контролю и профилактике заболеваний. (2017). Отчет в Законодательное собрание штата Мэн: болезнь Лайма и другие болезни, переносимые клещами . Получено с https://www.maine.gov/dhhs/mecdc/infectious-disease/epi/vector-borne/lyme/documents/Lyme-Legislative-Report-2017.pdf
- Министерство здравоохранения и социальных служб США.
 (н.д.). Болезнь Лайма: что нужно знать [Брошюра]. Центры по контролю и профилактике заболеваний. Получено с https://www.cdc.gov/lyme/resources/brochure/lymediseasebrochure.pdf .
(н.д.). Болезнь Лайма: что нужно знать [Брошюра]. Центры по контролю и профилактике заболеваний. Получено с https://www.cdc.gov/lyme/resources/brochure/lymediseasebrochure.pdf . - Эспозито, С., Босис, С., Сабатини, К., Тальяферри, Л., и Принципи, Н. (2013). Инфекция Borrelia burgdorferi и болезнь Лайма у детей. Международный журнал эпиднадзора за заболеваниями, 13 (3), е153-е158.
- Смит, Р.П., Шон, Р.Т., Ран, Д.В., Сиканд, В.К., Новаковски, Дж., Паренти, Д.Л.,… Стир, А.С. (2002). Клиническая характеристика и результаты лечения ранней болезни Лайма у больных с микробиологически подтвержденной мигрирующей эритемой. Анналы внутренней медицины, 136 (6), 421-428.
- Центры по контролю и профилактике заболеваний. (2016). Признаки и симптомы невылеченной болезни Лайма. Получено с https://www.cdc.gov/lyme/signs_symptoms/index.html
- Вормсер, Г. П., Даттвайлер, Р. Дж., Шапиро, Э. Д., Гальперин, Дж.
 Дж., Стир, А. С., Клемпнер, М. С., … Надельман, Р. Б. (2006). Клиническая оценка, лечение и профилактика болезни Лайма, гранулоцитарного анаплазмоза человека и бабезиоза: рекомендации по клинической практике Американского общества наблюдения за заболеваниями. Надзор за клиническими заболеваниями, 43 (9), 1089-1134.
Дж., Стир, А. С., Клемпнер, М. С., … Надельман, Р. Б. (2006). Клиническая оценка, лечение и профилактика болезни Лайма, гранулоцитарного анаплазмоза человека и бабезиоза: рекомендации по клинической практике Американского общества наблюдения за заболеваниями. Надзор за клиническими заболеваниями, 43 (9), 1089-1134. - Кнудцен, Ф.К., Андерсен, Н.С., Дженсен, Т.Г., и Скарпхединссон, С. (2017). Характеристики и клинические исходы нейроборрелиоза Лайма в высокоэндемичных районах, 1995-2014: Ретроспективное когортное исследование в Дании. Clinical Infectious Diseases, 65 (9), 1489-1495.
- Костич Т., Момчилович С., Перишич З.Д., Апостолович С.Р., Цветкович Дж., Йованович А.,… Тасич-Оташевич С. (2017). Проявления Лайм-кардита. Международный журнал кардиологии, 232 , 24-32.
- Арвикар, С.Л., и Стир, А.С. (2015). Диагностика и лечение артрита Лайма. Инфекционные клиники Северной Америки, 29 (2), 269-280.
 doi: 10.1016/j.idc.2015.02.004
doi: 10.1016/j.idc.2015.02.004 - Стир, А.С., Коберн, Дж., и Гликштейн, Л. (2004). Возникновение болезни Лайма. Журнал клинических исследований, 113 (8), 1093-1101.
- Мора, П., и Карта, А. (2009). Глазные проявления Лайм-боррелиоза в Европе. Международный журнал медицинских наук, 6 (3), 124-125.
- Центры по контролю и профилактике заболеваний. (2017). Синдром болезни Лайма после лечения . Получено с https://www.cdc.gov/lyme/postlds/index.html .
- Aucott, J.N., Rebman, A.W., Crowder, L.A., & Kortte, K.B. (2013). Симптоматика синдрома болезни Лайма после лечения и влияние на жизнедеятельность: что-то здесь есть? Исследование качества жизни, 22 (1), 75-84.

Клещи и болезнь Лайма | Johns Hopkins Medicine
Что нужно знать о болезни Лайма
Болезнь Лайма — это инфекция, вызываемая спиралевидными бактериями Borrelia burgdorferi , которая чаще всего передается при укусе клеща.

Ежегодно в США регистрируется более 300 000 новых случаев болезни Лайма.
Симптомы болезни Лайма зависят от того, как долго инфекция присутствует в организме. Первым признаком болезни Лайма часто является расширяющаяся круглая или овальная красная сыпь типа «яблочко».
При отсутствии лечения у людей могут развиться неврологические симптомы и проблемы с сердцем, а вероятность развития артрита Лайма составляет примерно 60 процентов.
Что такое болезнь Лайма?
Болезнь Лайма – это инфекция, вызываемая бактериями Borrelia burgdorferi. Эта спиралевидная бактерия чаще всего распространяется через укусы клещей. Болезнь берет свое название от Лайма, штат Коннектикут. Именно здесь заболевание было впервые выявлено в Соединенных Штатах в 1975.
Несмотря на то, что болезнь Лайма представляет собой круглогодичную проблему, с апреля по октябрь считается сезоном клещей. Случаи болезни Лайма были зарегистрированы почти во всех штатах США и на больших территориях в Европе и Азии, но наиболее распространенными районами являются северо-восточные, верхние части Среднего Запада и северо-западные штаты.
Случаи болезни Лайма были зарегистрированы почти во всех штатах США и на больших территориях в Европе и Азии, но наиболее распространенными районами являются северо-восточные, верхние части Среднего Запада и северо-западные штаты.
Что вызывает болезнь Лайма?
Болезнь Лайма вызывается бактериями, передающимися человеку через укусы клещей. Клещи, переносящие спирохеты:
Клещ черноногого оленя (северо-восточная, средняя Атлантика и северо-центральная часть США)
Западный черноногий клещ (тихоокеанское побережье США)
Клещи предпочитают жить в лесистой местности, на низкорослых лугах и во дворах. Не все клещи переносят бактерии болезни Лайма. В зависимости от местоположения им заражено от менее 1% до более 50% клещей.
Хотя большинство укусов клещей безвредны, некоторые виды могут вызывать опасные для жизни заболевания. К клещевым заболеваниям относятся:
Кто подвержен риску болезни Лайма?
Факторы, которые могут увеличить риск заболевания болезнью Лайма, включают:
Каковы симптомы болезни Лайма?
Список возможных симптомов длинный, и симптомы могут поражать каждую часть тела. Ниже приведены наиболее распространенные симптомы болезни Лайма. Но симптомы немного отличаются для каждого человека.
Ниже приведены наиболее распространенные симптомы болезни Лайма. Но симптомы немного отличаются для каждого человека.
Основным симптомом является красная сыпь, которая:
Может появиться через несколько дней после заражения или не появиться вовсе
Может сохраняться до нескольких недель
Может быть очень маленьким или очень большим (до 12 дюймов в поперечнике) и может напоминать «яблочко»
Может имитировать такие кожные заболевания, как крапивница, экзема, солнечные ожоги, ядовитый плющ и укусы блох
Может чесаться или ощущаться жар, или может вообще не ощущаться
Может исчезнуть и вернуться через несколько недель
Через несколько дней или недель после укуса зараженного клеща у вас могут появиться гриппоподобные симптомы, такие как следующие:
Через несколько недель или месяцев после укуса могут развиться следующие симптомы:
Неврологические симптомы, включая воспаление нервной системы (менингит), слабость и паралич лицевых мышц (паралич Белла)
Проблемы с сердцем, включая воспаление сердца (миоперикардит) и нарушения сердечного ритма
Проблемы с глазами, включая воспаление (например, покраснение глаз)
Через несколько месяцев после укуса могут появиться следующие симптомы:
Воспаление суставов (артрит)
Неврологические симптомы, включая онемение конечностей, покалывание и боль, а также трудности с речью, памятью и концентрацией внимания
У некоторых людей может развиться синдром после болезни Лайма (PLDS). Состояние, также известное как хроническая болезнь Лайма, включает PLDS, но также и другие синдромы. Как правило, они характеризуются постоянной скелетно-мышечной болью и болью в периферических нервах, утомляемостью и ухудшением памяти.
Состояние, также известное как хроническая болезнь Лайма, включает PLDS, но также и другие синдромы. Как правило, они характеризуются постоянной скелетно-мышечной болью и болью в периферических нервах, утомляемостью и ухудшением памяти.
Как диагностируется болезнь Лайма?
Болезнь Лайма трудно диагностировать, поскольку симптомы непостоянны и могут имитировать другие состояния. Основным симптомом является сыпь, но она может отсутствовать в 20% случаев.
Диагностика болезни Лайма должна проводиться врачом, имеющим опыт распознавания болезни Лайма. Диагноз обычно основывается на симптомах и истории укуса клеща. Тестирование обычно проводится для подтверждения диагноза и исключения других состояний. Для этого может потребоваться кровь и другие лабораторные анализы.
Ведутся исследования по разработке и совершенствованию методов диагностики болезни Лайма.
Симптомы болезни Лайма могут быть похожи на другие заболевания или проблемы. Всегда консультируйтесь со своим лечащим врачом для постановки диагноза.
Как лечится болезнь Лайма?
Ваш лечащий врач подберет для вас наилучшее лечение на основе:
Сколько вам лет
Ваше общее состояние здоровья и здоровье в прошлом
Насколько ты болен
Насколько хорошо вы можете обращаться с конкретными лекарствами, процедурами или терапией
Ожидаемая продолжительность состояния
Ваше мнение или предпочтение
Болезнь Лайма на самой ранней стадии обычно лечат антибиотиками в течение 2–3 недель.
Лечение также будет рассматриваться на основании этих и других факторов:
Если вас укусил клещ с положительным результатом теста на бактерии, вызывающие болезнь Лайма
Если вас укусил клещ и у вас есть какие-либо из симптомов
Если вас укусил клещ и вы беременны
Если вас укусил клещ и вы живете в зоне повышенного риска
Каковы осложнения болезни Лайма?
Болезнь Лайма поражает людей по-разному. Бывают рецидивы и неполный ответ на лечение. Бывают рецидивы и неполный ответ на лечение. Осложнения нелеченого заболевания на ранней стадии включают:
Бывают рецидивы и неполный ответ на лечение. Бывают рецидивы и неполный ответ на лечение. Осложнения нелеченого заболевания на ранней стадии включают:
Некоторые из этих осложнений приводят к хроническим изнурительным состояниям.
У некоторых людей может развиться синдром после болезни Лайма (PLDS). Состояние, также известное как хроническая болезнь Лайма, включает PLDS, но также и другие синдромы. Как правило, они характеризуются постоянной скелетно-мышечной болью и болью в периферических нервах, утомляемостью и ухудшением памяти.
Можно ли предотвратить болезнь Лайма?
Люди не могут стать невосприимчивыми к болезни Лайма. Таким образом, даже если у вас была болезнь Лайма, вы можете заболеть ею снова. В настоящее время нет вакцины для предотвращения заболевания.
FDA одобрило вакцину Лайма под названием LYMErix в 1998 году. Однако вакцина не была на 100% эффективна. FDA по-прежнему рекомендовало предотвращать заболевание другими способами. В 2002 году компания, производившая LYMErix, заявила, что больше не будет предлагать вакцину.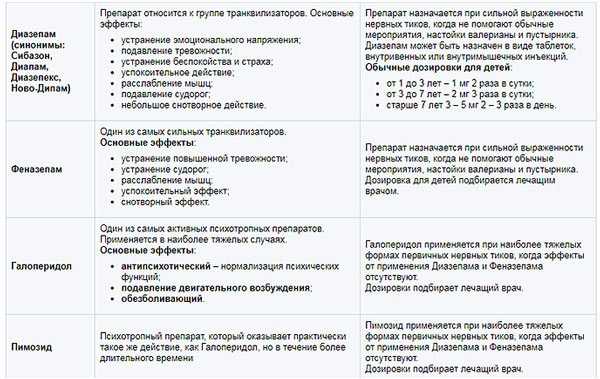
Чтобы предотвратить болезнь Лайма, следуйте этим рекомендациям.
Одежда
Оденьтесь соответствующим образом:
Одежда светлых тонов
Рубашки с длинными рукавами
Носки и закрытая обувь
Длинные брюки с заправленными в носки штанинами
Проверка на наличие клещей
Часто проверять наличие клещей на:
Все суставы: за коленями, между пальцами рук и ног и на подмышечных впадинах
Другие области, где обычно встречаются клещи: пупок, шея, линия роста волос, макушка, а также в ушах и за ушами
Области точек давления, включая места, где одежда плотно прилегает к коже
Осмотрите все остальные участки тела и осторожно проведите пальцами по коже.
Репелленты от насекомых
Рассмотрите возможность использования репеллентов. Не забывайте безопасно использовать все репелленты.
Не забывайте безопасно использовать все репелленты.
Продукты, содержащие ДЭТА, отпугивают клещей, но не убивают их. Эти продукты не на 100% эффективны в предотвращении поедания клещей вами.
Продукты, содержащие перметрин, убивают клещей. Но распылять их следует только на одежду, а не на кожу.
Другие меры
Эти другие методы также могут помочь:
Что делать, если вы нашли клеща?
Не трогайте клеща голой рукой.
Используйте пинцет, чтобы удалить клеща. Крепко возьмите клеща за рот или голову как можно ближе к коже.
Медленно и устойчиво потяните вверх, не перекручивая, пока он не отпустится. Не сжимайте клеща и не используйте вазелин, растворители, ножи или зажженные спички, чтобы убить клеща.
Сохраните галочку. Поместите его в пластиковый контейнер или пакет, чтобы при необходимости его можно было проверить на наличие болезней.

Тщательно промойте место укуса водой с мылом и нанесите на него антисептический лосьон или крем.
Позвоните своему поставщику медицинских услуг, чтобы узнать о последующем уходе и тестировании клеща на наличие бактерий болезни Лайма.
Когда мне следует позвонить своему лечащему врачу?
Если ваши симптомы ухудшаются или у вас появляются новые симптомы, сообщите об этом своему лечащему врачу.
Ведение пациентов с генерализованной скелетно-мышечной болью и подозрением на болезнь Лайма
Обзор
. 2019 март; 49(2):157-166.
doi: 10.1016/j.medmal.2019.01.008. Epub 2019 11 февраля.
С Ранк-Гарнье 1 , С Элдин 2 , Соль 1 , Д Рауль 3 , Доннет 1
902:30 Принадлежности- 1 FHU INOVPAIN, центр оценки и оценки наследственных болезней, CHU de Timone, полюс клиник нейробиологии, 13005 Марсель, Франция.

- 2 IRD, SSA, VITROME, IHU — средиземноморская инфекция, Университет Экс-Марсель, AP-HM, 13005 Марсель, Франция.
- 3 IRD, MEPHI, IHU – средиземноморская инфекция, Aix-Marseille université, AP-HM, 19-21, бульвар Жан-Мулен, 13005 Марсель, Франция. Электронный адрес: [email protected].
- PMID: 30765287
- DOI: 10.1016/ж.медмаль.2019.01.008
Обзор
S Ranque-Garnier et al. Мед Мал Инфекция. 2019март
. 2019 март; 49(2):157-166.
doi: 10. 1016/j.medmal.2019.01.008.
Epub 2019 11 февраля.
1016/j.medmal.2019.01.008.
Epub 2019 11 февраля.
Авторы
С Ранк-Гарнье 1 , С Элдин 2 , Соль 1 , Д Рауль 3 , Доннет 1
Принадлежности
- 1 FHU INOVPAIN, центр оценки и оценки наследственных болезней, CHU de Timone, полюс клиник нейробиологии, 13005 Марсель, Франция.
- 2 IRD, SSA, VITROME, IHU — средиземноморская инфекция, Университет Экс-Марсель, AP-HM, 13005 Марсель, Франция.
- 3 IRD, МИФИ, IHU – средиземноморская инфекция, Университет Экс-Марсель, AP-HM, 19-21, бульвар Жан-Мулен, 13005 Марсель, Франция.
 Электронный адрес: [email protected].
Электронный адрес: [email protected].
- PMID: 30765287
- DOI: 10.1016/ж.медмаль.2019.01.008
Абстрактный
Болезнь Лайма вызывается бактериями комплекса B. burgdorferi sensu lato и может давать полиморфные клинические проявления, которые могут поражать несколько органов, таких как кожа, центральная нервная система или суставы. В последние годы ассоциации пациентов и врачи поддерживают гипотезу о том, что эта инфекция будет проявляться в виде симптомов хронической генерализованной мышечно-скелетной боли, получившей название «хроническая болезнь Лайма». Фибромиалгия представляет собой клиническую картину, характеризующуюся хронической генерализованной мышечно-скелетной болью, которая оказывает существенное влияние на качество жизни, социальное и психологическое функционирование. Мы проанализировали существующие литературные данные о болевых синдромах, связанных с болезнью Лайма (синдром болезни Лайма после лечения) или укусами клещей (полиморфные симптомы после укуса клеща). Мы также проанализировали существующие данные по диагностике, патофизиологии и лечению фибромиалгии. Наш обзор показывает, что синдром болезни Лайма после лечения имеет характеристики, очень близкие к постинфекционной фибромиалгии. С другой стороны, пациенты, поступающие на скрининг на болезнь Лайма из-за симптомов хронической генерализованной мышечно-скелетной боли после укуса клеща, также должны пройти скрининг на фибромиалгию, чтобы обеспечить соответствующее лечение. Антибиотики здесь не рекомендуются.
Мы проанализировали существующие литературные данные о болевых синдромах, связанных с болезнью Лайма (синдром болезни Лайма после лечения) или укусами клещей (полиморфные симптомы после укуса клеща). Мы также проанализировали существующие данные по диагностике, патофизиологии и лечению фибромиалгии. Наш обзор показывает, что синдром болезни Лайма после лечения имеет характеристики, очень близкие к постинфекционной фибромиалгии. С другой стороны, пациенты, поступающие на скрининг на болезнь Лайма из-за симптомов хронической генерализованной мышечно-скелетной боли после укуса клеща, также должны пройти скрининг на фибромиалгию, чтобы обеспечить соответствующее лечение. Антибиотики здесь не рекомендуются.
Ключевые слова: боррелия; фибромиалгия; фибромиалгии; болезнь Лайма; посттерапевтический Лайм тардиф; Малади де Лайм; Синдром болезни Лайма после лечения.
Авторское право © 2019 Elsevier Masson SAS. Все права защищены.
Все права защищены.
Похожие статьи
Функциональная нейровизуализация у пациентов с соматоформными расстройствами: модель для исследования персистирующих симптомов после укусов клещей и синдрома болезни Лайма после лечения?
Гедж Э., Элдин С., Рауль Д., Азорин Дж. М., Бельзо Р. Гедж Э. и соавт. Мед Мал Инфекция. 2019 март; 49(2):150-156. doi: 10.1016/j.medmal.2019.01.002. Epub 2019 5 февраля. Мед Мал Инфекция. 2019. PMID: 30736992 Обзор.
Обзор синдрома болезни Лайма после лечения и хронической болезни Лайма для практикующего иммунолога.
Вонг К.Х., Шапиро Э.Д., Соффер Г.К. Вонг К.Х. и др. Клин Рев Аллергия Иммунол. 2022 фев; 62 (1): 264-271. дои: 10.1007/s12016-021-08906-н. Epub 2021 23 октября.
 Клин Рев Аллергия Иммунол. 2022.
PMID: 34687445
Обзор.
Клин Рев Аллергия Иммунол. 2022.
PMID: 34687445
Обзор.[Синдром после болезни Лайма].
Блаут-Юрковска Ю., Юрковски М. Блаут-Юрковска Дж. и соавт. Пол Меркур Лекарски. 2016 февраль;40(236):129-33. Пол Меркур Лекарски. 2016. PMID: 27000820 Обзор. польский.
Лечение Лайм-боррелиоза.
Гиршик Х.Дж., Морбах Х., Таппе Д. Гиршик Х.Дж. и соавт. Артрит Res Ther. 2009;11(6):258. дои: 10.1186/ar2853. Epub 2009 17 декабря. Артрит Res Ther. 2009. PMID: 20067594 Бесплатная статья ЧВК. Обзор.
Тестирование пациентов с неспецифическими симптомами на антитела к Borrelia burgdorferi sensu lato не дает полезной клинической информации об их этиологии.

Маркович М., Киваранович Д., Станек Г. Маркович М. и соавт. Клин Микробиол Инфект. 2015 дек; 21(12):1098-103. doi: 10.1016/j.cmi.2015.08.005. Epub 2015 29 августа. Клин Микробиол Инфект. 2015. PMID: 26321669
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
Болезнь Лайма и другие заболевания, переносимые клещами
Для вас и вашей семьи важно быть свободными от клещей!
Клещи могут распространять болезни. Не все клещи могут вызвать заболевание, и не все укусы вызывают у вас заболевание, но по мере того, как эти заболевания становятся все более распространенными, важно узнать, как предотвратить укус, как удалить клеща и что делать, если вы подозреваете, что у вас может быть клещ. перенесенная болезнь.
перенесенная болезнь.
Болезнь Лайма является наиболее распространенным заболеванием, распространяемым клещами в Нью-Йорке, но есть и другие серьезные заболевания, переносимые клещами. И, как и болезнь Лайма, другие болезни начнут распространяться в другие регионы штата.
Защита от и предотвращение болезней
Оленьи клещи обитают в тенистых, влажных местах на уровне земли. Они будут цепляться за высокую траву, кусты и кусты, обычно не выше 18-24 дюймов от земли. Они также живут на лужайках и в садах, особенно на опушках леса и вокруг старых каменных стен.
Попав на кожу, клещ обычно поднимается вверх, пока не достигнет защищенного участка.
В районах, зараженных клещами, лучшей защитой является избегание контакта с почвой, опавшими листьями и растительностью. Однако, если вы садитесь, путешествуете пешком, разбиваете лагерь, охотитесь, работаете или иным образом проводите время на открытом воздухе, вы все равно можете защитить себя:
- Носите светлую одежду из плотной ткани, чтобы легко обнаружить клещей.

- Носите закрытую обувь, длинные брюки и рубашку с длинными рукавами. Заправьте штанины в носки или сапоги, а рубашку в брюки.
- Часто проверяйте одежду и открытые участки кожи на наличие клещей, находясь на улице.
- Рассмотрите возможность использования репеллентов от насекомых.
- Оставайтесь на расчищенных, протоптанных тропах. Прогулка по центру троп. Избегайте густых лесов и кустарников.
- Не садитесь прямо на землю или на каменные стены.
- Держите длинные волосы завязанными сзади, особенно во время работы в саду.
- Примите ванну или душ как можно скорее после входа в помещение (желательно в течение двух часов), чтобы смыть и легче найти клещей, которые могут быть на вас.
- В конце дня проводите заключительную проверку всего тела на наличие клещей (также проверяйте детей и домашних животных) и незамедлительно удаляйте клещей.
Платье для отражения
Носите светлую одежду и заправляйте штаны в носки, а рубашку в штаны.
- Оденься, чтобы дать отпор!
Репелленты от насекомых
Если вы используете репелленты от насекомых, следуйте инструкциям на этикетке и применяйте репеллент осторожно.
- Средства от клещей и насекомых: решение об их использовании
Удаление клеща, как только вы его нашли на себе
Удаление клеща сразу же после его обнаружения снизит вероятность заражения любой болезнью, которую клещ может переносить.
- Предупреждение о болезни Лайма: как удалить клеща
Когда обращаться к врачу после укуса клеща
Если у вас появилась сыпь или гриппоподобные симптомы, немедленно обратитесь к врачу. Хотя обычно это не рекомендуется, прием антибиотиков в течение трех дней после укуса клеща может быть полезен для некоторых людей. Это относится к укусам оленьих клещей, которые произошли в районах, где распространена болезнь Лайма, и есть свидетельства того, что клещ питался более одного дня. В таких случаях вам следует обсудить возможности со своим врачом или лицензированным поставщиком медицинских услуг.
Клещи-переносчики болезней в штате Нью-Йорк
Заболевания, распространяемые клещами
Болезнь Лайма — бактериальная инфекция, вызываемая укусом инфицированного оленьего клеща.
- Цветная брошюра по клещам и болезни Лайма
- Ла-Гаррапата Ла-Энфермедад-де-Лайм
- Информационный бюллетень по болезни Лайма (клещевой боррелиоз, артрит Лайма)
Анаплазмоз и эрлихиоз — клещевые заболевания, вызываемые двумя различными бактериями, передающимися при укусе клеща. Клещ-одиночка вызывает эрлихиоз, а клещ-олень — анаплазмоз.
- Анаплазмоз и эрлихиоз
- Анаплазмоз (cdc.gov)
- Эрлихиоз (cdc.gov)
Бабезиоз — редкое заболевание, вызываемое различными видами микроскопических паразитов при укусе зараженного оленьего клеща.
- Бабезиоз
- Бабезиоз (cdc.gov)
Вирусная болезнь Повассан — редкое, но часто тяжелое заболевание, вызываемое вирусом, передающимся при укусах инфицированных клещей
- Вирус Повассан (военнопленный)
- Вирус Повассан (CDC)
Пятнистая лихорадка Скалистых гор — редкое заболевание, вызываемое укусом инфицированного американского собачьего клеща.
- Пятнистая лихорадка Скалистых гор (клещевой сыпной тиф)
- Пятнистая лихорадка Скалистых гор (cdc.gov)
Ваши домашние животные и клещевые заболевания
- Профилактика клещей у ваших домашних животных (cdc.gov)
Дополнительные ресурсы
- Рабочая группа штата Нью-Йорк по болезни Лайма и клещевым заболеваниям
- Форма заказа учебных материалов по клещевым болезням
- Клещевые болезни США
- Симптомы клещевой болезни
- Клещевые заболевания США: Справочное руководство для медицинских работников
- Информация о тиках
- Petsandparasites.org
- Tickencounter.org
- Клещевые заболевания в районе Нью-Йорка
Болезнь Лайма (клещевой боррелиоз, артрит Лайма) Информационный бюллетень
Последнее рассмотрение: июль 2017 г.
Что такое болезнь Лайма?
Болезнь Лайма представляет собой инфекцию, вызываемую бактерией Borrelia burgdorferi , и передается человеку через укусы зараженных черноногих клещей (или оленьих клещей).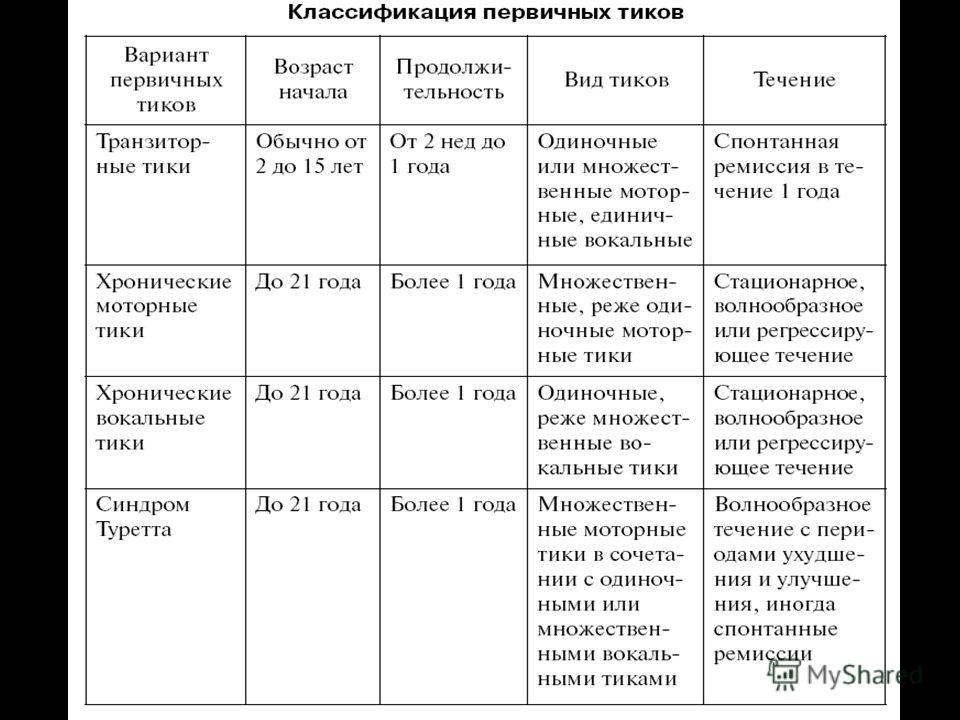 Не все оленьи клещи заражены бактериями. Болезнь Лайма может поражать людей любого возраста. Вакцины от болезни Лайма в настоящее время нет. Болезнь Лайма является наиболее распространенным клещевым заболеванием в Нью-Йорке, о котором сообщают с 19 года.86.
Не все оленьи клещи заражены бактериями. Болезнь Лайма может поражать людей любого возраста. Вакцины от болезни Лайма в настоящее время нет. Болезнь Лайма является наиболее распространенным клещевым заболеванием в Нью-Йорке, о котором сообщают с 19 года.86.
Кто болеет болезнью Лайма?
Болезнь Лайма может поражать людей любого возраста. Люди, которые проводят время на открытом воздухе, занимаясь такими видами деятельности, как походы, походы, игра в гольф, а также работая или играя в травянистой или лесистой местности, подвергаются повышенному риску заражения. Вероятность укуса оленьего клеща выше в периоды года, когда клещи наиболее активны. Клещи могут быть активны в любое время, когда температура выше 45 ° F. Молодые оленьи клещи, называемые нимфами, активны с середины мая до середины августа и размером с маковое зернышко. Взрослые клещи наиболее активны с марта по середину мая и с середины августа по ноябрь и имеют размер примерно с семена кунжута. Как нимфы, так и взрослые особи могут распространять болезнь Лайма. Зараженных оленьих клещей можно найти по всему штату Нью-Йорк.
Зараженных оленьих клещей можно найти по всему штату Нью-Йорк.
Как распространяется болезнь Лайма?
Не все оленьи клещи заражены бактериями, вызывающими болезнь Лайма. Клещи могут заразиться, если они питаются животными, такими как мыши и другие инфицированные млекопитающие. Болезнь может распространяться, когда зараженный клещ кусает человека и остается прикрепленным в течение определенного периода времени. Как правило, клещ должен быть прикреплен от 36 до 48 часов и более. Болезнь Лайма не передается от одного человека к другому. Передача бактерий от инфицированной беременной женщины ее плоду крайне редка.
Каковы признаки и симптомы болезни Лайма?
Ранние симптомы обычно появляются в течение 3–30 дней после укуса инфицированного клеща. В 60-80 процентах случаев вокруг места укуса клеща или рядом с ним появляется круглая сыпь диаметром около двух дюймов, называемая мигрирующей эритемой. Иногда появляются множественные очаги сыпи. Один или несколько из следующих симптомов обычно отмечают раннюю стадию болезни Лайма: озноб и лихорадка, головная боль, утомляемость, ригидность затылочных мышц, боль в мышцах и/или суставах и опухшие железы. Если болезнь Лайма не распознать или не лечить на ранней стадии, могут возникнуть более серьезные симптомы. По мере прогрессирования заболевания могут возникать сильная усталость, скованность и боль в шее, покалывание или онемение в руках и ногах или паралич лицевого нерва. Наиболее тяжелые симптомы болезни Лайма могут проявиться только через несколько недель, месяцев или лет после укуса клеща. Они могут включать сильные головные боли, болезненный артрит, отек суставов и проблемы с сердцем и центральной нервной системой.
Если болезнь Лайма не распознать или не лечить на ранней стадии, могут возникнуть более серьезные симптомы. По мере прогрессирования заболевания могут возникать сильная усталость, скованность и боль в шее, покалывание или онемение в руках и ногах или паралич лицевого нерва. Наиболее тяжелые симптомы болезни Лайма могут проявиться только через несколько недель, месяцев или лет после укуса клеща. Они могут включать сильные головные боли, болезненный артрит, отек суставов и проблемы с сердцем и центральной нервной системой.
Как диагностируется болезнь Лайма?
Симптомы и возможное воздействие укуса клеща могут вызвать у медицинского работника подозрение на болезнь Лайма. При подозрении для подтверждения диагноза могут быть выполнены лабораторные анализы.
Что такое лечение болезни Лайма?
Пациенты, получавшие лечение антибиотиками на ранних стадиях болезни Лайма, обычно выздоравливают быстро и полностью. Антибиотики, обычно используемые для лечения, включают доксициклин, амоксициллин или цефуроксим аксетил. Пациентам с некоторыми неврологическими или сердечными формами заболеваний может потребоваться дополнительное лечение. Важно поговорить с вашим лечащим врачом, если вы думаете, что у вас может быть болезнь Лайма. Лучшее лечение болезни Лайма — это профилактика и осведомленность.
Пациентам с некоторыми неврологическими или сердечными формами заболеваний может потребоваться дополнительное лечение. Важно поговорить с вашим лечащим врачом, если вы думаете, что у вас может быть болезнь Лайма. Лучшее лечение болезни Лайма — это профилактика и осведомленность.
Дает ли перенесенная инфекция болезни Лайма иммунитет?
Болезнь Лайма — это бактериальная инфекция. Даже при успешном лечении человек может повторно заразиться, если позже его укусит другой инфицированный клещ.
Что можно сделать для предотвращения болезни Лайма?
Лучшей профилактикой болезни Лайма является осведомленность. Как правило, клещи не могут прыгать или летать на человека. Они ждут в растительности и цепляются за животных и людей, когда те проходят мимо. Находясь в среде обитания, потенциально зараженной клещами (лесистой и травянистой), проявляйте особую осторожность, чтобы предотвратить укусы клещей, например, носите светлую одежду (для легкого обнаружения клещей) и заправляйте брюки в носки, а рубашку в брюки. Через каждые 2–3 часа пребывания на свежем воздухе проверяйте наличие клещей на одежде или коже. Стряхивайте клещей с одежды или кожи до того, как они прикрепятся к коже. Тщательную проверку поверхностей тела на наличие прикрепленных клещей следует проводить в конце дня. Если удаление прикрепившихся клещей происходит в течение 36 часов, риск клещевой инфекции минимален. Для правильного удаления клещей, пожалуйста, посмотрите видео в разделе Удаление клещей. Вакцины от болезни Лайма в настоящее время нет.
Через каждые 2–3 часа пребывания на свежем воздухе проверяйте наличие клещей на одежде или коже. Стряхивайте клещей с одежды или кожи до того, как они прикрепятся к коже. Тщательную проверку поверхностей тела на наличие прикрепленных клещей следует проводить в конце дня. Если удаление прикрепившихся клещей происходит в течение 36 часов, риск клещевой инфекции минимален. Для правильного удаления клещей, пожалуйста, посмотрите видео в разделе Удаление клещей. Вакцины от болезни Лайма в настоящее время нет.
Репелленты от насекомых могут быть эффективными при укусах клещей, которые могут распространять болезни. Если вы решили использовать репеллент, используйте только то, что и в каком количестве вам нужно в вашей ситуации. Более подробную информацию о репеллентах можно найти в Агентстве по охране окружающей среды — средства от насекомых.
Дополнительно:
- Обязательно следуйте указаниям на этикетке.
- Постарайтесь сократить использование репеллентов, надев одежду с длинными рукавами и брюки, заправленные в носки или сапоги.

- Дети должны обращаться с репеллентами только под присмотром взрослых. Взрослые должны сначала наносить репелленты на свои руки, а затем аккуратно наносить на открытые участки кожи ребенка. Избегайте нанесения непосредственно на детские руки. Вернувшись в помещение, вымойте обработанную кожу и одежду вашего ребенка водой с мылом или дайте ребенку ванну.
- Не наносите вблизи глаз, носа или рта и экономно используйте вокруг ушей.
- После возвращения в помещение промойте обработанную кожу водой с мылом.
Домашние животные могут переносить клещей в районы вашего проживания, поэтому важно проверять домашних животных на наличие клещей до того, как они войдут в дом.
Как удалить клеща?
Захватите ротовой аппарат пинцетом как можно ближе к месту прикрепления (коже). Будьте осторожны, чтобы не сдавить, не раздавить и не проколоть тело клеща, которое может содержать инфекционные жидкости. Потяните твердо и неуклонно вверх, чтобы удалить клеща.

 Локальные тики ограничиваются одной группой мышц. Это как раз учащенное моргание.
Локальные тики ограничиваются одной группой мышц. Это как раз учащенное моргание.
 Первичные тики более характерны для мальчиков, возникают в детстве, до начала периода полового созревания. Длятся от нескольких недель до нескольких лет и, как правило, проходят самостоятельно к началу или хотя бы окончанию пубертатного периода.
Первичные тики более характерны для мальчиков, возникают в детстве, до начала периода полового созревания. Длятся от нескольких недель до нескольких лет и, как правило, проходят самостоятельно к началу или хотя бы окончанию пубертатного периода. Этот симптом часто сменяет собой корполалию в процессе развития расстройства.
Этот симптом часто сменяет собой корполалию в процессе развития расстройства. Сюда же относят случаи «с умеренным нарушением функций». Тики в данном случае должны ощутимо мешать нормальной жизни. А синдром Туретта может быть выражен достаточно, но еще не в крайне форме (без копролалии, например).
Сюда же относят случаи «с умеренным нарушением функций». Тики в данном случае должны ощутимо мешать нормальной жизни. А синдром Туретта может быть выражен достаточно, но еще не в крайне форме (без копролалии, например).

/99/99_3.jpg) У кого-то это происходит, чуть ли не каждый день, у других – в периоды квартальной или годовой отчетности. Неважно, как часто это случается, главное – удерживать самообладание в любых обстоятельствах. Если сдерживать эмоции становится все сложнее, а нервные тики напоминают о себе с завидным постоянством, то это повод задуматься о смене работы или хотя бы взять небольшой отпуск.
У кого-то это происходит, чуть ли не каждый день, у других – в периоды квартальной или годовой отчетности. Неважно, как часто это случается, главное – удерживать самообладание в любых обстоятельствах. Если сдерживать эмоции становится все сложнее, а нервные тики напоминают о себе с завидным постоянством, то это повод задуматься о смене работы или хотя бы взять небольшой отпуск. Но во всем есть обратная сторона. Воспитание ребенка – тяжелый труд и некоторым он оказывается не под силу. Порой детские шалости или публичные истерики могут довести до белого каления, не говоря уже о дергающемся глазе. Срываться на ребенке – последнее дело, да и свои нервные клетки нужно поберечь. Каким образом это сделать? Пересмотреть методы воспитания собственного чада, привлечь к процессу бабушек, дедушек и других неравнодушных родственников. Побольше отдыхать и стараться находить позитив в общении с детьми.
Но во всем есть обратная сторона. Воспитание ребенка – тяжелый труд и некоторым он оказывается не под силу. Порой детские шалости или публичные истерики могут довести до белого каления, не говоря уже о дергающемся глазе. Срываться на ребенке – последнее дело, да и свои нервные клетки нужно поберечь. Каким образом это сделать? Пересмотреть методы воспитания собственного чада, привлечь к процессу бабушек, дедушек и других неравнодушных родственников. Побольше отдыхать и стараться находить позитив в общении с детьми. генетика, нейрохирургия (ЛЕЧЕБНОЕ ДЕЛО)
генетика, нейрохирургия (ЛЕЧЕБНОЕ ДЕЛО) 06
06 04.20 «Хромосомные болезни и наследственные синдромы»
04.20 «Хромосомные болезни и наследственные синдромы»  Современное представление о патогенезе. Клиника ранних и поздних форм. Лечение и абилитация
Современное представление о патогенезе. Клиника ранних и поздних форм. Лечение и абилитация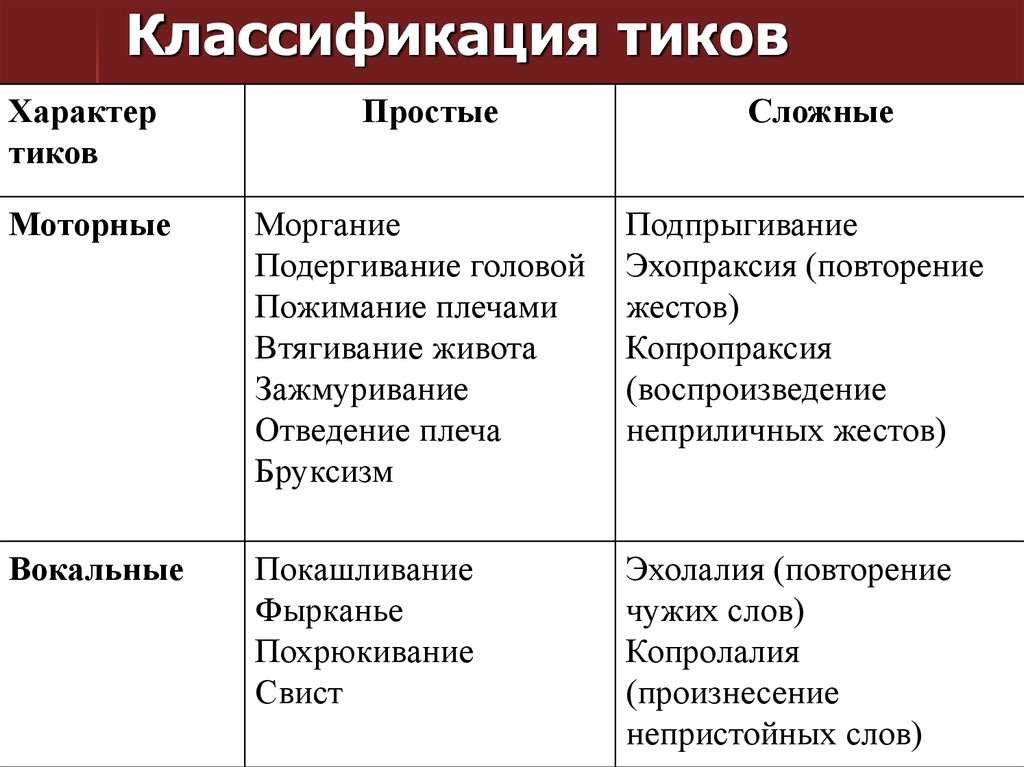

 Арлингтон, Вирджиния, Американская психиатрическая ассоциация, 2013.
Арлингтон, Вирджиния, Американская психиатрическая ассоциация, 2013. [5] Вероятность передачи увеличивается со временем прикрепления.[5] Время передачи Borrelia miyamotoi задокументировано у мышей и может отличаться у людей.
[5] Вероятность передачи увеличивается со временем прикрепления.[5] Время передачи Borrelia miyamotoi задокументировано у мышей и может отличаться у людей.
 [7] Гриппоподобные симптомы, особенно в летние месяцы, являются хорошим индикатором клещевого заболевания.
[7] Гриппоподобные симптомы, особенно в летние месяцы, являются хорошим индикатором клещевого заболевания. Правильное приготовление оленины важно для предотвращения других инфекций, таких как кишечная палочка.[17]
Правильное приготовление оленины важно для предотвращения других инфекций, таких как кишечная палочка.[17] [21],[ 22]
[21],[ 22] Эти симптомы включают упадок сил, головную боль, лихорадку, озноб, боль в мышцах и суставах.[27]
Эти симптомы включают упадок сил, головную боль, лихорадку, озноб, боль в мышцах и суставах.[27] [32],[33]
[32],[33]
 Американский журнал тропической медицины и гигиены, 71 (3), 268-271.
Американский журнал тропической медицины и гигиены, 71 (3), 268-271. Трансмиссивные и зоонозные заболевания, 10 (2), 111–115.
Трансмиссивные и зоонозные заболевания, 10 (2), 111–115. Ф., Апперсон, К.С., Фиш, Д., Джонсон, Р.К., и Чаппелл, В.А. (1986). Спирохеты в клещах и антитела к Borrelia burgdorferi у белохвостых оленей из Коннектикута, штатов Нью-Йорк и Северная Каролина. Журнал болезней диких животных, 22 (2), 178-188.
Ф., Апперсон, К.С., Фиш, Д., Джонсон, Р.К., и Чаппелл, В.А. (1986). Спирохеты в клещах и антитела к Borrelia burgdorferi у белохвостых оленей из Коннектикута, штатов Нью-Йорк и Северная Каролина. Журнал болезней диких животных, 22 (2), 178-188. Б. (1989). Гестационный Лайм-боррелиоз. Последствия для плода. Клиники ревматических заболеваний Северной Америки, 15 (4), 657-677.
Б. (1989). Гестационный Лайм-боррелиоз. Последствия для плода. Клиники ревматических заболеваний Северной Америки, 15 (4), 657-677. (н.д.). Болезнь Лайма: что нужно знать [Брошюра]. Центры по контролю и профилактике заболеваний. Получено с https://www.cdc.gov/lyme/resources/brochure/lymediseasebrochure.pdf
(н.д.). Болезнь Лайма: что нужно знать [Брошюра]. Центры по контролю и профилактике заболеваний. Получено с https://www.cdc.gov/lyme/resources/brochure/lymediseasebrochure.pdf Дж., Стир, А. С., Клемпнер, М. С., … Надельман, Р. Б. (2006). Клиническая оценка, лечение и профилактика болезни Лайма, гранулоцитарного анаплазмоза человека и бабезиоза: рекомендации по клинической практике Американского общества наблюдения за заболеваниями. Надзор за клиническими заболеваниями, 43 (9), 1089-1134.
Дж., Стир, А. С., Клемпнер, М. С., … Надельман, Р. Б. (2006). Клиническая оценка, лечение и профилактика болезни Лайма, гранулоцитарного анаплазмоза человека и бабезиоза: рекомендации по клинической практике Американского общества наблюдения за заболеваниями. Надзор за клиническими заболеваниями, 43 (9), 1089-1134. doi: 10.1016/j.idc.2015.02.004
doi: 10.1016/j.idc.2015.02.004


 Электронный адрес:
Электронный адрес:  Клин Рев Аллергия Иммунол. 2022.
PMID: 34687445
Обзор.
Клин Рев Аллергия Иммунол. 2022.
PMID: 34687445
Обзор.