Хронический синовит голеностопного сустава: Синовит голеностопного сустава — Центр доктора Бубновского
Синовит голеностопного сустава — Центр доктора Бубновского
Синовит голеностопного сустава — воспаление внутренней синовиальной оболочки, покрывающей полость сустава. Сустав голеностопа становится малоподвижен, стопу как бы «заклинивает», ходьба и любые движения доставляют дискомфорт, при опоре на ногу боль усиливается. Заболевание сопровождается выраженным отеком стопы и голени, покраснением кожи, затрудненным венозным оттоком, болью. При отсутствии или неправильном лечении синовит может перейти в хроническую форму и спровоцировать развитие артрита и артроза.
Болезнь может развиться на фоне гормональных сбоев, аутоиммунных заболеваний, аллергии, неврозов, инфекционных заболеваний, но чаще всего причиной развития синовита голеностопного сустава являются механические повреждения. Это ушибы, растяжения, разрывы связок, вывихи, перелом лодыжки, предельные спортивные нагрузки и избыточный вес.
Кроме того, боль и затруднение в движении при начинающемся синовите, включают компенсаторные двигательные механизмы.
Среди консервативных методов лечения синовита — фиксирующие повязки, обезболивающие препараты, гормональные инъекции, физиотерапия. Однако, эти методы, процедуры и манипуляции только снимают острые симптомы.
Противовоспалительные препараты и хондропротекторы только купируют болевой синдром на короткое время, но при этом не лечат заболевание и имеют ряд побочных эффектов.
Назначаемые врачами гормональные инъекции в сустав являются серьезным вмешательством, как в плане нарушения целостности оболочек суставной сумки, так и естественной работы эндокринной системы, и при неудачном введении могут привести к развитию дегенеративных изменений.
Прогревания также опасны, так как могут способствовать росту области воспаления и распространению её по соседним мышечно-связочным структурам.
Как видите, подобные традиционные методы лечения могут быть и малоэффективными, и чреваты тяжелыми последствиями. Потому люди все больше обращаются к теме альтернативной борьбы с заболеванием и все чаще приходят за консультацией в центр доктора Бубновского, где уже много лет успешно лечат заболевания суставов без лекарств и операций.
Лечение в центре Бубновского начинается с детального осмотра и сбора анамнеза. Врач-кинезитерапевт проведет миофасциальную диагностику и двигательные тесты, чтобы оценить характер заболевания, состояние мышц, связок и суставов. На основе данных будет составлен план лечения, в частности индивидуальная программа, включающая в себя оздоровительный комплекс упражнений.
Двигательный режим, нагрузки и отягощения подбираются для каждого пациента индивидуально, с учетом особенностей течения болезни, физической подготовки, самочувствия, настроения.
Занятия проходят в зале кинезитерапии на авторском тренажере Бубновского (МТБ).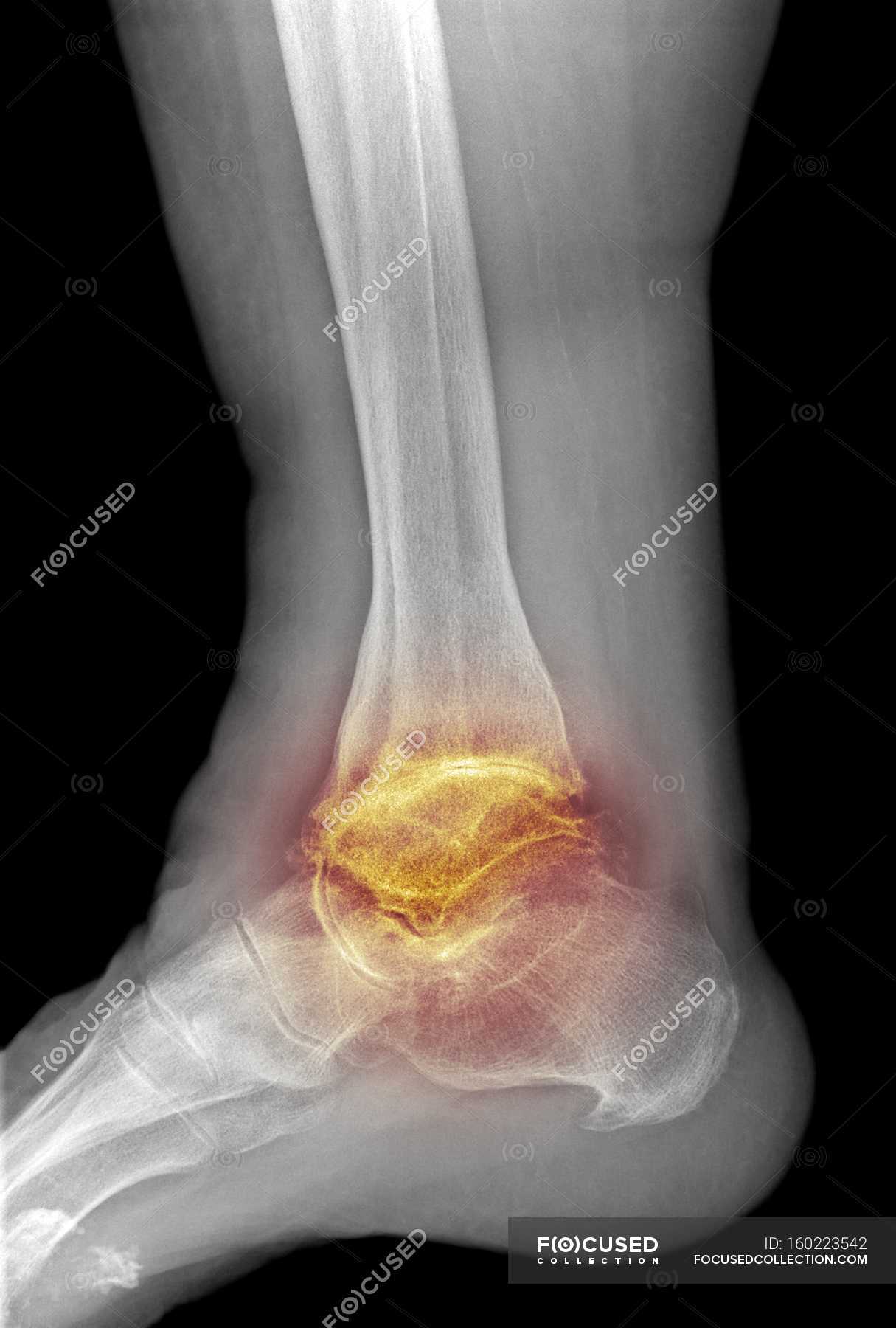 Его блочный механизм позволяет выполнять большое количеств разнообразных движений на разные группы мышц в декомпрессионном режиме, то есть без опасных нагрузок на позвоночник и суставы.
Его блочный механизм позволяет выполнять большое количеств разнообразных движений на разные группы мышц в декомпрессионном режиме, то есть без опасных нагрузок на позвоночник и суставы.
Для занятий с голеностопом на МТБ используются специальные «сандалии» и ремни, которые помогают эффективно проработать мышцы и растянуть сустав, в результате чего нормализуется кровообращение, а воспаление и отек проходят. Инструкторы центра следят за правильностью выполнения упражнений и обучают пациентов технике диафрагмального дыхания.
Благодаря кинезитерапии по методике доктора Бубновского лечение происходит за счет активации внутренних резервов организма.
Во время курса лечения дополнительно пациентам назначаются партерная суставная гимнастика и саунокриотерапия, которые после выздоровления можно продолжать выполнять самостоятельно для профилактики заболеваний суставов.
Лечение синовита важно начать вовремя, пока заболевание не перешло в хроническую форму и есть возможность его полностью вылечить.
Синовит голеностопного сустава — причины, симптомы, диагностика и лечение
Синовит голеностопного сустава – это воспаление внутренней синовиальной оболочки, сопровождающееся накоплением жидкости в суставе. Встречается редко. Может провоцироваться травмой, артрозом, артритом, аллергической реакцией, эндокринными или обменными нарушениями, а также проникновением инфекции в полость сустава. Проявляется болями, увеличением объема сустава, флюктуацией и ограничением движений. При наличии инфекции наблюдается выраженная гиперемия и признаки общей интоксикации. Диагноз выставляется на основании клинических признаков, для выявления причины синовита применяют рентгенографию, МРТ, КТ, УЗИ, исследование пунктата. Лечение обычно консервативное.
Общие сведения
Синовит голеностопного сустава – асептическое или инфекционное воспаление синовиальной оболочки, сопровождающееся накоплением жидкости в полости сустава. Возникает реже, чем синовиты других суставов, выявляется у людей всех возрастных категорий. Может быть инфекционным или асептическим, острым или хроническим. Лечение синовита голеностопного сустава в зависимости от причины его развития могут осуществлять травматологи-ортопеды, ревматологи, гематологи и другие специалисты.
Возникает реже, чем синовиты других суставов, выявляется у людей всех возрастных категорий. Может быть инфекционным или асептическим, острым или хроническим. Лечение синовита голеностопного сустава в зависимости от причины его развития могут осуществлять травматологи-ортопеды, ревматологи, гематологи и другие специалисты.
Синовит голеностопного сустава
Причины
В ортопедии и травматологии выделяют асептические и инфекционные синовиты. Асептические возникают без участия микробов и являются реакцией синовиальной оболочки на какие-либо патогенные раздражители. Инфекционные развиваются вследствие проникновения и размножения микроорганизмов в полости сустава. Причиной асептического синовита может стать травма сустава: ушиб, растяжение связок, разрыв связок и т. д. Иногда реактивное асептическое воспаление «запускается» аллергической реакцией организма.
В ряде случаев асептический синовит провоцируется постоянным раздражающим действием, оказываемым на синовиальную оболочку какой-либо частью сустава, например, утратившим свою гладкость хрящом при артрозе. Возможны асептические синовиты, возникшие под влиянием эндокринных нарушений (например, сахарного диабета), нейрогенных факторов (невритов, нейропатий), артрита, гемофилии, статической деформации сустава, а также врожденной или приобретенной слабости связочного аппарата.
Возможны асептические синовиты, возникшие под влиянием эндокринных нарушений (например, сахарного диабета), нейрогенных факторов (невритов, нейропатий), артрита, гемофилии, статической деформации сустава, а также врожденной или приобретенной слабости связочного аппарата.
Причиной развития инфекционного синовита становятся неспецифические или специфические патогенные микроорганизмы. Специфический синовит может провоцироваться туберкулезной палочкой, в наши дни такая патология встречается очень редко. В качестве возбудителя при неспецифических синовитах обычно выступают стафилококки и стрептококки, реже – другие бактерии. Инфекция проникает в сустав контактно, гематогенным (по кровеносным сосудам) или лимфогенным путем.
Контактное инфицирование возникает при ссадинах, ушибленных, резаных или колотых ранах, нагноившихся гематомах, фурункулах, абсцессах или флегмонах в области сустава или неподалеку от него. Гематогенное или лимфогенное распространение инфекции может наблюдаться при некоторых общих инфекционных заболеваниях и наличии удаленных воспалительных очагов. Предрасполагающим фактором является снижение иммунитета, истощение и ослабленное состояние организма.
Предрасполагающим фактором является снижение иммунитета, истощение и ослабленное состояние организма.
Классификация
С учетом особенностей клинического течения выделяют острые и хронические синовиты, с учетом характера выпота (воспалительной жидкости в суставе) – серозные, гнойные, геморрагические и слипчивые (серозно-фибринозные). При серозном воспалении выпот жидкий, прозрачный, с небольшим количеством клеток, при геморрагическом – тоже жидкий, но красноватый или коричневатый, при гнойном – мутный, желтовато-зеленоватый, с запахом. Для слипчивого воспаления характерно наличие малого количества жидкости, богатой фибрином.
Симптомы синовита
Больного, страдающего острым асептическим синовитом, беспокоит тяжесть и боли (часто распирающие) в области сустава. При незначительном воспалении болевой синдром выражен слабо и появляется преимущественно во время движений. При выраженном синовите пациент отмечает боль и ощущение распирания даже в покое.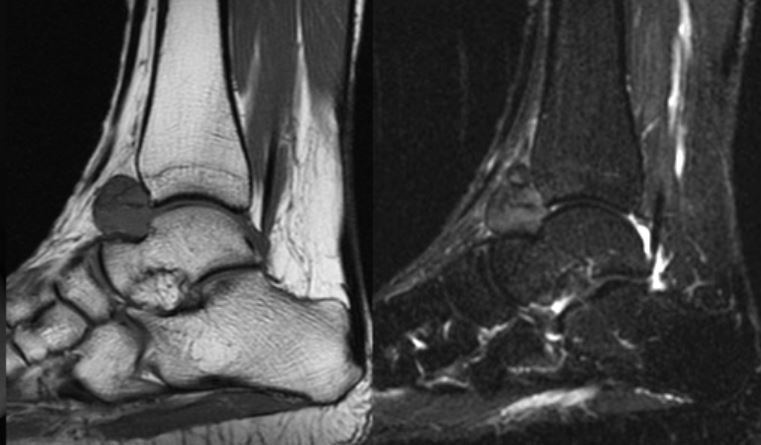 Движения ограничены. При осмотре выявляется нерезко выраженный отек мягких тканей, сглаживание контуров и увеличение размеров сустава (степень увеличения зависит от количества выпота). Возможно незначительное покраснение и повышение местной температуры. При пальпации определяется флюктуация.
Движения ограничены. При осмотре выявляется нерезко выраженный отек мягких тканей, сглаживание контуров и увеличение размеров сустава (степень увеличения зависит от количества выпота). Возможно незначительное покраснение и повышение местной температуры. При пальпации определяется флюктуация.
Течение хронического асептического синовита обычно волнообразное, периоды обострений чередуются с более или менее длительными ремиссиями. Во время ремиссии симптомы синовита отсутствуют или слабо выражены, клиническая картина определяется основным заболеванием (например, артрозом голеностопного сустава). В период обострения возникает симптоматика, напоминающая картину острого асептического синовита, однако детали могут отличаться в зависимости от формы воспаления.
Для инфекционного синовита характерно внезапное начало с появлением умеренных или резких болей и общими симптомами интоксикации: повышением температуры, слабостью, разбитостью, головной болью и т. д. Сустав отечен, увеличен в объеме, кожа над ним гиперемирована, ее температура повышена. Движения резко затруднены из-за боли, опора ограничена. Пальпация сустава резко болезненна.
д. Сустав отечен, увеличен в объеме, кожа над ним гиперемирована, ее температура повышена. Движения резко затруднены из-за боли, опора ограничена. Пальпация сустава резко болезненна.
Диагностика
Лечение синовита голеностопного сустава
Лечение комплексное, включающее в себя терапию основного заболевания. Голеностопный сустав фиксируют давящей повязкой (повязку нужно ослаблять через каждые 2-3 часа), в тяжелых случаях накладывают гипсовую лонгету. Для устранения воспаления при асептических синовитах назначают НПВС и физиотерапевтические процедуры: УВЧ, электрофорез и фонофорез. При наличии большого количества выпота осуществляют пункции. При необходимости в сустав вводят глюкокортикостероидные препараты.
При инфекционных синовитах проводят антибактериальную терапию, после определения чувствительности возбудителя в сустав вводят новокаин в смеси с антибиотиками, например, левомицетином, линкомицином или пенициллином. При хроническом воспалении голеностопного сустава назначают ингибиторы протеолиза: апротинин и т. д. Хирургические вмешательства требуются очень редко, при неэффективности консервативной терапии проводят частичное или полное удаление синовиальной оболочки.
д. Хирургические вмешательства требуются очень редко, при неэффективности консервативной терапии проводят частичное или полное удаление синовиальной оболочки.
Признаки, виды и лечение синовита лучезапястного, голеностопного, локтевого и других суставов
Причины, симптомы и лечение острого синовита коленного сустава
Синовит – это патологический процесс, характеризующийся скоплением выпота (жидкости) в полости сустава. Заболевание может поражать и крупные и мелкие суставы. Симптомы синовита голеностопного сустава будут идентичны признакам развития патологии в других суставах.
Причины синовита
- травмы, ушибы, ссадины, проникающие ранения суставов;
- аллергические реакции на любой внешний или внутренний раздражитель;
- проникновение инфекционного агента непосредственно внутрь синовиальной оболочки;
- избыточная масса тела;
- нестабильность сустава.

Отдельно врачами рассматриваются случаи, когда причиной заболевания являются другие патологии. Провоцирующими факторами могут выступать гонорея и сифилис, бурсит, подагра, гемофилия. Если заболевание носит врожденный характер, то это может стать причиной синовита тазобедренного сустава у детей.
Виды синовита
Различают острую и хроническую форму течения заболевания. Как правило, после первого проявления патологии в будущем у пациента отмечаются рецидивы – заболевание приобретает хроническое течение. Синовит может поразить любой сустав, поэтому существует следующая классификация:
- Умеренный синовит локтевого сустава. Заболевание может быть тяжелым, но подобное встречается крайне редко. Болезнь классифицируется как профзаболевание слесарей и спортсменов. Примечательно, что больные испытывают сильный дискомфорт, вплоть до интенсивной боли не только во время движения суставом, но и в условиях полного покоя.
- Синовит плечевого сустава.
 Причиной его развития чаще всего является ношение тяжестей и травмы плеча или предплечья. Из характерных симптомов можно выделить только боль, так как привычный отек появляется только при остром течении патологии. Хронический синовит плечевого сустава никогда не проявляется отеком и рецидив можно определить только по возникновению дискомфортных ощущений.
Причиной его развития чаще всего является ношение тяжестей и травмы плеча или предплечья. Из характерных симптомов можно выделить только боль, так как привычный отек появляется только при остром течении патологии. Хронический синовит плечевого сустава никогда не проявляется отеком и рецидив можно определить только по возникновению дискомфортных ощущений. - Синовит коленного сустава. Одним из признаков заболевания является нестабильность сустава. Проверить это легко – выпрямите ногу в колене в положении сидя и нажмите на коленную чашечку, которая после смещения вглубь через некоторое время встанет на место. Лечение острого синовита коленного сустава проводится исключительно в условиях стационара. Только такой подход поможет быстро восстановить функциональность сустава и избежать частых обострений.
Отдельно в диагностике заболеваний выделяют виллонодулярный и супрапателлярный синовит. Это достаточно редкие виды рассматриваемого заболевания, которые не имеют характерных симптомов и могут быть диагностированы только врачами.
Диагностика любого из видов синовита проводится с помощью комплексного обследования. Наиболее информативным методом считается МРТ, которая сразу же выявит воспалительный процесс и укажет его точную локализацию.
Как лечить синовит хронической и острой формы
Первое, что должен знать больной: пострадавший сустав должен быть полностью обездвижен. То есть курс терапии будет проходить в постельном режиме в условиях стационара. А общая терапия подразумевает комплексный подход:
- пункция сустава с лечебными целями;
- назначение специфических лекарственных препаратов;
- физиотерапия.
Хирургическое вмешательство целесообразно только в том случае, если отмечаются признаки реактивного синовита – слишком стремительного развития патологии, которое может быстро превратить пациента в инвалида.
Если же болезнь была диагностирована на ранней стадии своего развития, то лечение будет минимальным и практически в каждом случае успешным. Например, если присутствует выраженный синовит мениска, то больному откачают скопившуюся жидкость из суставной полости, наложат плотную повязку и назначат антибактериальные, обезболивающие средства.
Например, если присутствует выраженный синовит мениска, то больному откачают скопившуюся жидкость из суставной полости, наложат плотную повязку и назначат антибактериальные, обезболивающие средства.
В связи с распространением компьютеров все больше пациентов обращается с жалобами на боли в области кистей. Чаще всего в таких случаях ставится диагноз «синовит хронической формы течения». Как лечить хронический синовит лучезапястного сустава, врач будет решать в индивидуальном порядке. Ограничение подвижности верхней конечности, курс обезболивающих и противовоспалительных препаратов помогут снять обострение и добиться ремиссии.
С этим заболеванием придется всю жизнь следить за собственным здоровьем. В частности, врачи рекомендуют:
- не реже раза в год проходить курс массажа и лечебной физкультуры;
- пересмотреть рацион питания в пользу снижения калорийности;
- вести активный образ жизни;
- избегать чрезмерных физических нагрузок.

Полную информацию о том, что такое вилломодулярный синовит и как избежать частых обострений заболевания, можно получить у специалистов. Записать на прием доступна на страницах нашего сайта Добробут.ком.
Связанные услуги:
Лечебная физкультура (ЛФК)
Массаж
Хирургический центр Синовит – виды, симптомы, методы лечения
Синовит – воспалительное заболевание синовиальной оболочки сустава (выстилающей внутреннюю поверхность суставной капсулы). Как правило, воспаление ограничивается пределами оболочки и характеризуется скоплением жидкости в полости сустава.
Характер течения заболевания может быть острым и хроническим.
- Острый синовит. Острый синовит проявляется яркой симптоматикой – отечностью сустава, утолщением синовиальной оболочки (сустав становится более гладким, ровным), сильным болевым синдромом, ограничением двигательной функции.

- Хронический синовит. Симптоматика менее выражена, болевые ощущения не интенсивные, ноющие, временами стихающие, возможно частичное ограничение движений.
Причины развития синовита
Причинами развития воспаления является, как правило, травматическое воздействие на сустав – ушибы, падения, удары.
Кроме того, основой заболевания могут стать уже имеющиеся болезни – артрит, артроз, бурсит.
Дополнительным фактором развития воспаления является наличие аллергического или неврогенного заболевания.
Синовиты можно классифицировать по видам:
- Инфекционные
- Неинфекционные
- Травматические
- Аллергические
- Неврогенные
Чаще всего от синовита страдают коленный, тазобедренный, плечевой, голеностопный суставы.
Один из самых встречаемых видов синовита – травматический.
Травматический синовитВнутренние повреждения синовиальной оболочки могут вызывать любые травматические воздействия – ушибы, удары, падения.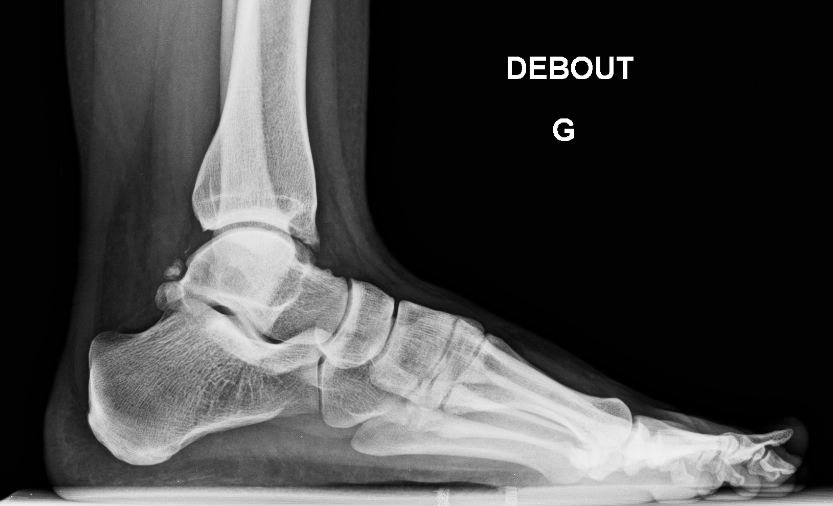 Все это приводит к появлению и, соответственно, накоплению в полости жидкости, что становится причиной увеличения сустава.
Все это приводит к появлению и, соответственно, накоплению в полости жидкости, что становится причиной увеличения сустава.
Также к травматическому синовиту приводит недостаточность связочного аппарата, дегенеративные изменения, повреждения суставного хряща.
Лечение травматического синовита направлено, в первую очередь, на устранение внутренних повреждений.
Синовит:Виды,Симптомы,Лечение | doc.ua
Виды
Синовит может носить инфекционный или неинфекционный характер. Инфекционный синовит, причины которого кроются в инфекциях, может появиться из-за проникновения в полость синовиальной оболочки крови или лимфы возбудителя, к примеру, из другого инфекционного очага воспаления в организме. Он может быть осложнением гнойно-воспалительного процесса, например, сифилиса, туберкулеза и т.д. Кроме того, он может развиваться, если в полость синовиальной оболочки проникла травма.
Неинфекционные синовиты разделяются на следующие подвиды:
- травматические, которые возникают как результат травмы связки или сустава.
 Часто встречаются у спортсменов и у больных гемофилией;
Часто встречаются у спортсменов и у больных гемофилией; - аллергический – встречается реже, может являться осложнением перенесенных инфекционных заболеваний;
- возникающий на фоне эндокринных изменений, например, у диабетиков;
- нейрогенный, который возникает в результате сильного стресса или неврологических заболеваний.
Симптомы
При синовите поражается один сустав или связка, множественный характер заболевание носит только изредка. При такой болезни, как синовит, симптомы могут быть общими для различных форм заболевания.
Общие признаки синовита для всех типов таковы:
- отеки и сглаживание контуров суставов;
- болевые ощущения при нагрузке, снижение уровня движения в пораженной зоне;
- повышение температуры тела – общей или в пораженном участке;
- слабость, плохое самочувствие.
Некоторые из указанных симптомов могут быть проявляться сильнее иных, однако при инфекционных синовитах все признаки выражены больше, чем при неинфекционных.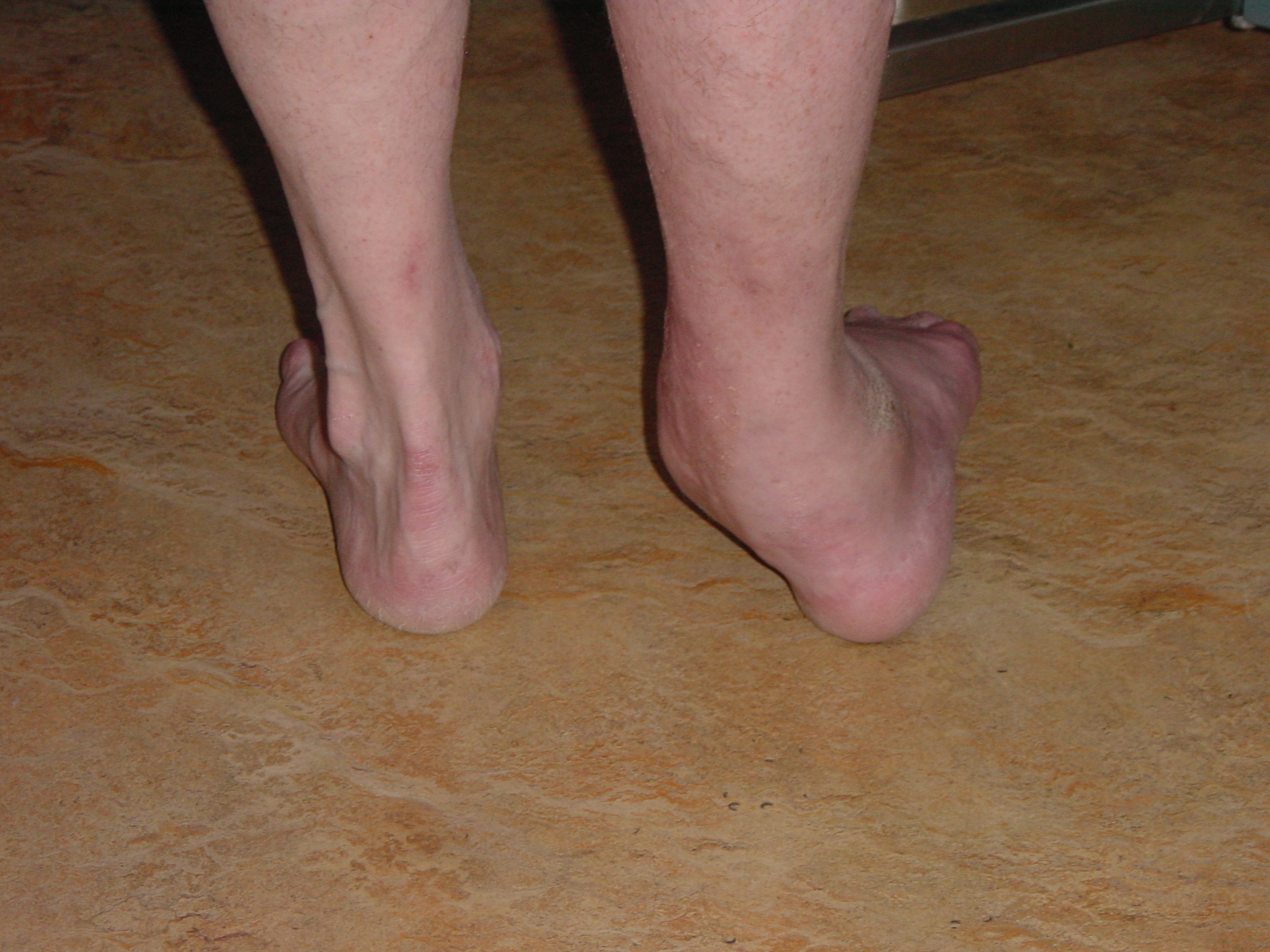
Симптомы инфекционной формы: инфекционный синовит почти всегда начинается остро, резко повышается температура тела, появляется боль и чувство распирания в суставах. Через несколько часов сустав отекает, появляются симптомы: интоксикация, головная боль, слабость, беспокойство, изредка возможна рвота.
Признаки неинфекционной формы: симптомы неинфекционных форм развиваются медленнее с существенной вариацией, которая может зависеть от причины заболевания. Первый симптом – это ощущение дискомфорта в зоне пораженного сустава и боль при нагрузке на него. Заболевание развивается на протяжении нескольких дней. Постепенно проявляется отечность, деформация сустава, нарастание боли. Если болезнь протекает легко, то симптомы могут исчезнуть сами, а после заболевание может пройти само.
Диагностика
Чтобы диагноз был подтвержден, проводится пункция, которая заключается в обезболивании сустава и прокалывании его иглой с целью забора синовиальной жидкости на диагностичекое исследования. Почти всегда такое действие дает возможность правильно определить тактику лечения и построить прогноз. Однако, специалист может назначить и другие, дополнительные методы исследования, например, УЗИ суставов, рентген сустава или же исследования крови, которые способны отличить синовит от иных заболеваний опорно-двигательного аппарата.
Почти всегда такое действие дает возможность правильно определить тактику лечения и построить прогноз. Однако, специалист может назначить и другие, дополнительные методы исследования, например, УЗИ суставов, рентген сустава или же исследования крови, которые способны отличить синовит от иных заболеваний опорно-двигательного аппарата.
Лечение
Диагностику и лечение заболевания должен проводить врач-хирург. Цель лечения – не только устранить заболевание, которое стало причиной синовита, но и не допустить, чтобы развился хронический синовит. Продолжительность лечения и его особенности определяются причинами и характером течения болезни, общим состоянием здоровья человека и точно поставленным диагнозом.
Если болезнь проходит легко, то можно туго забинтовать сустав для его обездвиживания, пока организм самостоятельно не устранит процесс воспаления. При более серьезных случаях должна быть проведена пункция, которая устраняет лишнюю жидкость, а также назначены антибиотики или противовоспалительные аппараты для введения внутрь.![]()
Смесь препаратов, которые будут вводиться внутрь сустава, должна зависеть от результата проведенного исследования суставной жидкости и анализа возможных аллергических реакций:
- при наличии бактерий определяют их чувствительность и добавляют в состав смеси антибиотики, разведенные в растворе обезболивающего;
- если бактериальный компонент выявлен не был, то используются так называемые «коктейли» против воспаления, которые включают в себя противовоспалительные препараты, обезболивающие и некоторые витамины и их комплексы. Такие смеси отличаются высокой эффективностью и сильным противовоспалительным и восстанавливающим действием.
После проведения процедур на область поражения врач назначает УВЧ или электрофорез. Если такое лечение не приносит результатов, что бывает в крайних случаях, то проводится операция, направленная на полное или частичное удаление синовиальной оболочки.
Успешность лечения, как и его длительность, прямо зависят от сроков постановки диагноза и времени начала лечения.
Если при наличии такой проблемы, как синовит, лечение было произведено грамотно и своевременно, то почти всегда наблюдается полное выздоровление и сохранение функций сустава. Сам процесс лечения болезни продолжается 4–8 дней, после него следует фаза восстановления и профилактики, которая занимает 1–2 недели.
Осложнения
При синовите возможны следующие осложнения:
- артрит;
- снижение объема движения в результате изменений поверхностей суставов или синовиальной оболочки;
- распространение процесса на другие участки связочного аппарата;
- самым серьезным и опасным осложнением является сепсис, который может нести угрозу для жизни. Сепсис представляет собой появление возбудителя в крови, который может развиться у людей со слабым иммунитетом или при долгом отсутствии лечения.
Профилактика
Суть профилактики синовита заключается в вовремя оказанном лечении воспалительных болезней, которые могут его спровоцировать. Очень важно соблюдать меры предосторожности при занятиях спортом, не допускать падения и травм, правильно питаться, чтобы укрепить связочный аппарат и предотвратить синовит суставов или связок.
Очень важно соблюдать меры предосторожности при занятиях спортом, не допускать падения и травм, правильно питаться, чтобы укрепить связочный аппарат и предотвратить синовит суставов или связок.
Поиск препаратов в аптеках можно совершить онлайн в нашем каталоге со всей информацией о медикаментах. Также, есть возможность забронировать нужные препараты.
Синовит подтаранного сустава
Предлагаем ознакомится со статьей на тему: «синовит подтаранного сустава» с детальными комментариями и методологией лечения и профилактики.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса;
Голеностопный сустав – это очень нагруженное сочленение четырех костей: большеберцовой, малоберцовой, таранной и пяточной. Стабильность их положения обеспечивается довольно прочным связочным и сухожильным аппаратом. Ахиллово сухожилие является самым крупным в анатомии нижних конечностей. Все входящие части костей окружены плотной суставной капсулой. Внутри неё находится синовиальная жидкость. Поверхности костей покрыты хрящевой тканью. Она способна при расправлении впитывать в себя синовиальную жидкость, а при сжимании – отдавать. Таким образом обеспечивается легкость скольжения костей во врем совершения движений.
Ахиллово сухожилие является самым крупным в анатомии нижних конечностей. Все входящие части костей окружены плотной суставной капсулой. Внутри неё находится синовиальная жидкость. Поверхности костей покрыты хрящевой тканью. Она способна при расправлении впитывать в себя синовиальную жидкость, а при сжимании – отдавать. Таким образом обеспечивается легкость скольжения костей во врем совершения движений.
Нет тематического видео для этой статьи.
| Видео (кликните для воспроизведения). |
Синовит голеностопного сустава – это воспаление в суставной полости. Поражаться могут как внутренние оболочки капсулы, так и сама синовиальная жидкость. Чаще всего воспаление распространяется на все слои суставной капсулы и захватывает синовиальную жидкость.
Самая распространенная причина развития патологии – инфицирование. Возможно проникновение бактериальной, вирусной и грибковой микрофлоры при нарушении целостности наружных кожных покровов, поскольку синовиальная камера располагается очень близко к эпидермису и не защищена сухожилиями и связками. Но чаще выделяется иной путь распространения инфекции – с током лимфатической жидкости или крови из очагов хронического воспаления в организме. Реактивный синовит голеностопного сустава часто сопровождает хронический пиелонефрит, гломерулонефрит, тонзиллит и т.д.
Но чаще выделяется иной путь распространения инфекции – с током лимфатической жидкости или крови из очагов хронического воспаления в организме. Реактивный синовит голеностопного сустава часто сопровождает хронический пиелонефрит, гломерулонефрит, тонзиллит и т.д.
В этой статье рассказано про симптомы и лечение синовита голеностопного сустава – вся предоставленная информация о заболевании имеет исключительно ознакомительный характер. Для проведения самостоятельной диагностики и лечения патологии она применяться не может.
Если вам необходима очная консультация ортопеда в Москве, то запишитесь на первичный бесплатный прием к доктору в нашей клинике мануальной терапии. В ходе консультации доктор проведет осмотр, поставит предварительный диагноз, даст индивидуальные рекомендации по проведению комплексной диагностики и лечения.
Все существующие причины развития синовита голеностопа можно условно разделить на инфекционные, травматические, механические, химические и токсические.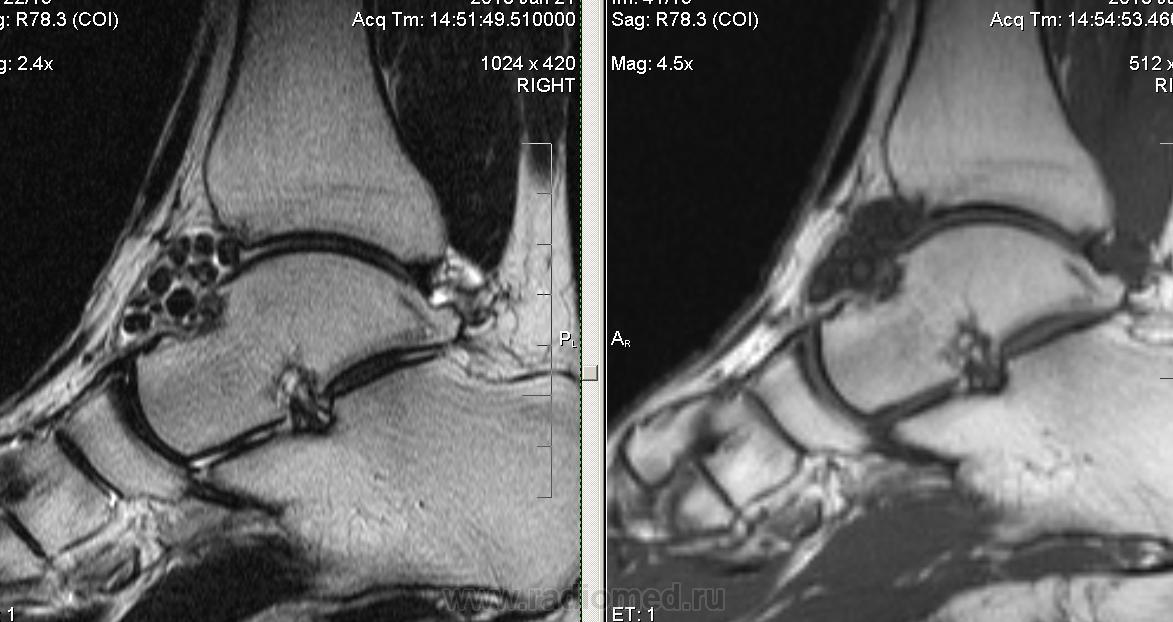 К инфекционной группе относятся такие факторы воздействия, как проникновение бактерий и вирусов через поврежденные кожные покровы или с током крови и лимфатической жидкости. для развития подобного заболевания необходимо резкое снижение иммунных защитных сил организма. Если у человека сильный иммунитет и нет проблем с застойными явлениями в области голени (отеки), то у него вряд ли царапина кожи вызовет столь серьезное заболевание.
К инфекционной группе относятся такие факторы воздействия, как проникновение бактерий и вирусов через поврежденные кожные покровы или с током крови и лимфатической жидкости. для развития подобного заболевания необходимо резкое снижение иммунных защитных сил организма. Если у человека сильный иммунитет и нет проблем с застойными явлениями в области голени (отеки), то у него вряд ли царапина кожи вызовет столь серьезное заболевание.
Травматические и механические причины развития синовита включают в себя следующие аспекты:
- вывихи и подвороты ноги;
- растяжение и разрывы связок и сухожилий;
- ушибы и удары мягких тканей;
- переломы таранной, пяточной, большеберцовой или малоберцовой кости;
- неправильная постановка стопы в виде косолапости и плоскостопия;
- давление на голеностоп неправильно подобранной обувью;
- избыточная масса тела.
Химические и токсические причины вызывают реактивные формы синовита. Это может быть воздействие алкоголя, некоторых химических веществ, побочные эффекты от приема лекарственных препаратов, отравление свинцом и другими солями тяжелых металлов.
Это может быть воздействие алкоголя, некоторых химических веществ, побочные эффекты от приема лекарственных препаратов, отравление свинцом и другими солями тяжелых металлов.
Во многих случаях синовит голеностопного сустава сопровождает следующие заболевания:
- деформирующий остеоартроз с разрушением хрящевой и костной ткани;
- деформация ахиллова сухожилия после растяжения или разрыва;
- сахарный диабет с диабетической ангиопатией и нейропатией нижних конечностей;
- варикозное расширение вен нижних конечностей с образованием трофических язв голени;
- вальгусные и варусные искривления голени и бедра.
Какими бы ни были причины развития данного воспалительного процесса, они должны быть по возможности полностью устранены до начала проведения лечения. Только в таком случае можно гарантировать получение продолжительного положительного результата. Если не вылечить все кариозные полости в зубах, то вскоре случится рецидив реактивного синовита. А если не исправить неправильную постановку стопы, то случаи заболевания станут систематическими.
А если не исправить неправильную постановку стопы, то случаи заболевания станут систематическими.
Существуют разные виды и формы синовита голеностопного сустава – классификация проводится по нескольким параметрам:
- хроническая и острая форма;
- инфекционная, гнойная или асептическая;
- травматическая, воспалительная, токсическая;
- таранный, пяточный, большеберцовый или малоберцовый;
- умеренный, средней степени тяжести и тяжелый.
Более детально рассмотрим эти разновидности далее в статье.
Острый и хронический синовит голеностопного сустава
Острый синовит голеностопного сустава – это первый эпизод проявления клинических симптомов. Длительность патологии составляет 7 – 10 дней. если в течение 14-ти дней не удается полностью купировать все проявления болезни, то устанавливается диагноз хронического синовита голеностопного сустава. Он отличается чередованием периодов ремиссии (полного отсутствия симптомов) и обострений (когда симптомы проявляются очень остро).
| Видео (кликните для воспроизведения). |
Умеренный синовит голеностопного сустава – это состояние, при котором проявления воспаления в суставной капсуле не нарушают привычного ритма жизни пациента. В большей степени такая форма присуща хроническому течению заболевания. При остром проявлении патологии чаще определяется средняя степень тяжести. Тяжёлые формы болезни могут развиваться у пожилых и ослабленных лиц. Также они диагностируются у пациентов с сахарным диабетом, варикозным расширением вен нижних конечностей, другими сосудистыми патологиями, нарушающими нормальное кровоснабжение тканей голени и пятки.
Пяточный и подтаранный синовит голеностопного сустава
Пяточная локализация встречается реже. В практике ортопеда чаще диагностируется подтаранный синовит голеностопного сустава, поскольку именно эта области характеризуется повышенным травматизмом при ходьбе, беге и занятиях активными подвижными видами спорта
Реактивный и посттравматический синовит голеностопного сустава
Посттравматический синовит голеностопного сустава часто встречается у молодых людей, ведущих активный образ жизни. Патология развивается за счет травмы внутренней оболочки суставной капсулы. при механическом воздействии на неё при вывихе, растяжении, ударе происходит внутреннее кровоизлияние в толщу оболочки. Затем для рассасывания скопившейся капиллярной крови в организме запускается реакция воспаления. Меняется химический состав крови. Это провоцирует изменение физиологических свойств суставной капсулы, в частности, она утрачивает способность регулировать состав, консистенцию и количество синовиальной жидкости.
Патология развивается за счет травмы внутренней оболочки суставной капсулы. при механическом воздействии на неё при вывихе, растяжении, ударе происходит внутреннее кровоизлияние в толщу оболочки. Затем для рассасывания скопившейся капиллярной крови в организме запускается реакция воспаления. Меняется химический состав крови. Это провоцирует изменение физиологических свойств суставной капсулы, в частности, она утрачивает способность регулировать состав, консистенцию и количество синовиальной жидкости.
Начинается увеличение объема, что провоцирует растяжение суставной капсулы. В этот момент запускается механизм вторичного компенсаторного воспаления.
Реактивный синовит голеностопного сустава развивается по аналогичному патогенному механизму. Но тут в основе первичной воспалительной реакции лежит изменение химических и физических свойств внутренней синовиальной жидкости. Она становится более вязкая и утрачивает способность насыщать собой хрящевые оболочки костей. В результате этого возникает раздражение внутренней оболочки синовиальной капсулы.
Симптомы и признаки синовита голеностопного сустава
Первые признаки синовита голеностопного сустава возникают внезапно. Они проявляются в виде:
- сильного покраснения наружных кожных покровов вокруг пораженного сочленения костей;
- краснота может распространяться до середины стопы и до половины голени;
- резкая болезненность при попытке согнуть и разогнуть стопу даже без нагрузки;
- нарастание отека мягких тканей вокруг голеностопа;
- при пальпации прощупывается воспаленная суставная капсула;
- в острой фазе болезни у пациента повышается температура тела и возникают признаки интоксикации (слабость, головокружение, боль в крупных мышцах тела).
В хронической форме течения заболевания симптомы синовита голеностопного сустава могут быть более разнообразными. В период ремиссии возможно полное благополучие и полное отсутствие любых патологических проявлений. В периоды обострений возникает тянущая тупая боль, припухлость сустава, покраснение голени. При длительном течении болезни в периоды ремиссии появляется неприятный скрип во время ходьбы. Это связано с загустеванием синовиальной жидкости или её недостаточным количеством. Что провоцирует появление подобного признака.
При длительном течении болезни в периоды ремиссии появляется неприятный скрип во время ходьбы. Это связано с загустеванием синовиальной жидкости или её недостаточным количеством. Что провоцирует появление подобного признака.
Перед тем, как лечить синовит голеностопного сустава
Очень важно перед тем, как лечить синовит голеностопного сустава, проводить тщательную дифференциальную диагностику. Подобные симптомы могут указывать на ряд других заболеваний опорно-двигательного аппарата. В частности, отечность тканей, гиперемия и болезненность присущи для деформирующего остеоартроза, разрыва связочного аппарата, растяжения, переломов, реактивного или ревматоидного артрита и ряда других патологий. Между тем, лечение при них может кардинального отличаться.
Так, при ревматоидном артрите требуется применение антибиотиков. При реактивной форме артрита требуется экстренное лечение того заболевания, которое его спровоцировало.
Диагностика начинается с проведения рентгенографического исследования. На снимке можно исключить переломы, трещины костей, их деформацию при остеоартрозе. Затем назначается ряд лабораторных анализов крови, позволяющих исключить реактивные и ревматоидные формы воспаления. Если постановка диагноза затруднена, то делается забор синовиальной жидкости. Она при синовите мутная и содержит большое количество лейкоцитов разных форм. В сложных случаях назначают МРТ, КТ и артроскопию.
На снимке можно исключить переломы, трещины костей, их деформацию при остеоартрозе. Затем назначается ряд лабораторных анализов крови, позволяющих исключить реактивные и ревматоидные формы воспаления. Если постановка диагноза затруднена, то делается забор синовиальной жидкости. Она при синовите мутная и содержит большое количество лейкоцитов разных форм. В сложных случаях назначают МРТ, КТ и артроскопию.
В острый период требуется медикаментозное лечение синовита голеностопного сустава: назначаются антибиотики и нестероидные противовоспалительные средства, обезболивающие препараты. пациенту рекомендуется соблюдать полный физический покой и исключать нагрузки на пораженный сустав.
Тугие повязки и прогревания категорически противопоказаны. Эти меры только усиливают боль и препятствуют процессам восстановления поврежденных тканей.
После стихания острых воспалительных явлений рекомендуется проводить дополнительное лечение с помощью методов мануальной терапии. Они позволяют избежать процесса образования грубой рубцовой ткани и формирования контрактуры (тугоподвижности сустава). Из методов мануальной терапии чаще всего используется массаж, остеопатия, рефлексотерапия, лечебная гимнастика, лазерное и физиотерапевтическое воздействие.
Из методов мануальной терапии чаще всего используется массаж, остеопатия, рефлексотерапия, лечебная гимнастика, лазерное и физиотерапевтическое воздействие.
Если вам необходимо лечение голеностопного сустава, вы можете записаться на первый бесплатный прием в нашу клинику мануальной терапии. У нас работает опытный ортопед с большим стажем работы. Он вас осмотрит, поставит предварительный диагноз и даст индивидуальные рекомендации по проведению обследования (в случае необходимости) и комплексного лечения.
Консультация врача бесплатно. Не знаете к какому Вам врачу, позвоните +7 (495) 505-30-40 мы подскажем.
Синовит голеностопного сустава: причины, симптомы, способы лечения
Что такое синовит голеностопного сустава, как он выражается? Это воспалительный процесс, происходящий во внутренней оболочке суставной сумки и характеризующийся скоплением жидкости в полости сустава. Синовиальная оболочка выстилает всю внутреннюю часть суставной сумки и выполняет важные функции. В первую очередь она обеспечивает защиту суставных структур от внешних повреждений, выполняет амортизационную функцию и улучшает подвижность сустава.
В первую очередь она обеспечивает защиту суставных структур от внешних повреждений, выполняет амортизационную функцию и улучшает подвижность сустава.
При воспалении, или синовите, происходит избыточное выделение внутрисуставной жидкости. Это нарушает нормальное питание суставных структур и приводит к дегенеративно-дистрофическим процессам в них. Данная патология, как правило, в одноименных суставах наблюдается только с одной стороны. Лечение болезни зависит от причины ее возникновения. Помощь оказывают различные специалисты — ортопед, ревматолог, гематолог.
Болезнь подразделяется на две формы: острую и хроническую. Для острой формы характерны сильные суставные боли и быстрое образование экссудата в суставной полости. Если же речь идет о хроническом подвиде болезни, пациент будет жаловаться на умеренные непостоянные болевые ощущения, жидкость в полости будет накапливаться медленно.
В медицинской практике синовит подразделяют на асептический и инфекционной.
Асептическое воспаление не вызвано какими-либо патогенными микроорганизмами. Оно возникает при наличии следующих патологических обстоятельств:
Оно возникает при наличии следующих патологических обстоятельств:
- травма сустава, например, ушиб или внутрисуставной перелом;
- заболевания, обусловленные гормональными нарушениями;
- гемофилия;
- аутоиммунная патология;
- врожденная или приобретенная слабость мышечного аппарата;
- артроз;
- нарушение обмена веществ.
Способствуют возникновению воспаления синовиальной оболочки следующие факторы риска: ограничение подвижности голеностопного и подтаранного суставов, слабость мышц нижних конечностей, ношение неудобной обуви, повторное растяжение связок лодыжек.
Инфекционный синовит происходит за счет патогенных микроорганизмов, которые попали в синовиальную полость. Это может произойти при проникающем ранении, когда возбудитель попадает в полость из окружающей среды. Еще микроорганизмы могут проникать внутрь суставов из очагов инфекции по кровеносным или лимфатическим сосудам.
Инфекционный синовит может быть специфическим и неспецифическим. Специфическое воспаление синовиальной оболочки возникает за счет возбудителя какого-то определенного заболевания, например, туберкулезной палочки при туберкулезном процессе любой локализации. Неспецифический синовит вызывается неспецифическими микроорганизмами, такими как пневмококки, стафилококки, стрептококки и т. д.
Специфическое воспаление синовиальной оболочки возникает за счет возбудителя какого-то определенного заболевания, например, туберкулезной палочки при туберкулезном процессе любой локализации. Неспецифический синовит вызывается неспецифическими микроорганизмами, такими как пневмококки, стафилококки, стрептококки и т. д.
Помимо этого, выделяют синовит аллергический и реактивный. В первом случае заболевание обусловлено аллергической реакцией организма. А в случае реактивного синовита патологический процесс провоцируется выработкой в организме антител в целях борьбы с инфекцией. Также болезнь может быть обусловлена воздействием вредных химических веществ.
При остром синовите обычно развивается яркая клиническая картина. В первую очередь пациента беспокоит интенсивная боль в области голеностопа, которая усиливается при незначительной физической нагрузке и пальпации. Подвижность сочленения значительно снижается. В области голеностопа постепенно формируется выраженный отек периартикулярных тканей. Постепенно появляются признаки нестабильности сустава.
Постепенно появляются признаки нестабильности сустава.
Если болезнь возникает в результате инфекционного процесса, то, как правило, присоединяются признаки интоксикации. Общее состояние пациента характеризуется выраженным недомоганием, слабостью, высокой температурой, ознобом, отсутствием аппетита.
Болевые ощущения в области голеностопа наиболее выражены по утрам, после пробуждения, также они усиливаются на фоне утомления при физических нагрузках.
Хроническая форма заболевания характеризуется волнообразной динамикой, когда обострения сменяются периодами ремиссии. В период рецидива признаки заболевания схожи с острой формой. При затихании процесса пациента беспокоят непостоянные боли ноющего характера, усиливающиеся при выраженном утомлении.
Прежде всего, нужно выявить причину возникновения воспалительного процесса, так как от этого зависит эффективность терапии заболевания.
Если жидкости в суставе накопилось незначительное количество, то лечение проводится в амбулаторных условиях. Основное заболевание, на фоне которого развился синовит, лечат соответствующие специалисты, например, гематологи, эндокринологи или ортопеды.
Основное заболевание, на фоне которого развился синовит, лечат соответствующие специалисты, например, гематологи, эндокринологи или ортопеды.
При острой форме и большом объеме жидкости в суставе лечение проводится в стационаре. Если патология сформировалась на фоне травмы сустава, то пациента необходимо лечить в отделении травматологии, при гнойных осложнениях со стороны суставов – в хирургическом и т. д.
При асептическом виде заболевания с малым количеством экссудата в суставной полости назначают тугое бинтование области голеностопа. Конечность должна находиться в возвышенном положении. Пациенту проводят УФ-облучение пораженной области, электрофорез с анестетиками или противовоспалительными лекарствами. Если же жидкости в полости сустава накопилось много, то ее удаляют посредством пункции.
Лечение острой гнойной формы подразумевает интенсивную антибактериальную терапию. В зависимости от выраженности процесса противомикробные средства могут вводиться не только внутримышечно, но и внутривенно. Также необходимо проведение инфузионной терапии для снятия интоксикации. Еще может назначаться аспирационное промывание суставной полости растворами антибиотиков и антисептиков. В тяжелых случаях выполняют вскрытие и дренирование суставной полости.
Также необходимо проведение инфузионной терапии для снятия интоксикации. Еще может назначаться аспирационное промывание суставной полости растворами антибиотиков и антисептиков. В тяжелых случаях выполняют вскрытие и дренирование суставной полости.
Терапия хронической формы направлена на лечение основного заболевания, которое поддерживает периодически обостряющийся воспалительный процесс в полости голеностопного сустава.
Схема лечения подбирается лечащим врачом в строго индивидуальном порядке. Медикаментозная терапия направлена в основном на уменьшение болевого синдрома, снятие воспалительных явлений и купирование инфекционного процесса. После окончания острого периода к лечению необходимо добавить физиотерапевтические процедуры.
Хроническая форма может сопровождаться необратимыми изменениями в синовиальной оболочке. В этом случае показано хирургическое вмешательство, при котором будет выполнено полное или частичное иссечение синовиальной оболочки, утратившей свою функциональность.
Если возникает воспаление голеностопного сустава, то в комплексном лечении могут быть достаточно эффективны методы народной медицины. Перед применением народных средств нужно проконсультироваться с лечащим врачом. Рассмотрим несколько рецептов народной медицины, наиболее часто применяемых в борьбе с данным заболеванием:
- Масло из лаврового листа. Оно обладает выраженным антисептическим действием, ускоряет восстановление функции сустава. Для приготовления лечебного снадобья необходимо 50 грамм нарезанных лавровых листьев и растительное нерафинированное масло. Листья лавра заливается маслом и настаиваются в течение недели. После этого сустав натирается лавровым маслом 4 раза в день.
- В домашних условиях можно сделать мазь из окопника и вазелина. На 150 грамм листьев окопника понадобится 200 грамм вазелина, смесь настаивается около 10 дней. Пораженное место натирается несколько раз в день. Данное средство способно снимать боли, воспаление, отечность в области сустава.
 Лечебная мазь также ускоряет заживление ран.
Лечебная мазь также ускоряет заживление ран. - Травяной отвар хорошо укрепляет иммунитет, способствует улучшению кровоснабжения суставных тканей и нормализует продукцию синовиальной жидкости. Для приготовления потребуются солодка, зверобой, чабрец и алтей. Смешать все травы в равных количествах, 20 грамм полученной смеси залить полулитром воды, кипятить на медленном огне в течение 10 минут, процедить через марлю. Употреблять отвар между приемами пищи.
Синовит голеностопного сустава – достаточно редкое заболевание, доставляющее много страданий и значительно снижающее качество жизни. При своевременном и адекватном лечении прогноз благоприятный. Воспалительный процесс прекращается, экссудат из суставной полости постепенно рассасывается, двигательная активность голеностопа нормализуется. В случае хронической формы могут возникать осложнения в виде контрактур, нарушающих функцию ходьбы. Поэтому важно при первых признаках обострения обращаться к специалисту для назначения лечения и выполнять все его рекомендации.
Синовит голеностопного сустава – воспаление внутренней синовиальной оболочки, сопровождающееся накоплением жидкости в суставе. Встречается редко. Может провоцироваться травмой, артрозом, артритом, аллергической реакцией, эндокринными или обменными нарушениями, а также проникновением инфекции в полость сустава. Проявляется болями, увеличением объема сустава, флюктуацией и ограничением движений. При наличии инфекции наблюдается выраженная гиперемия и признаки общей интоксикации. Диагноз выставляется на основании клинических признаков, для выявления причины синовита применяют рентгенографию, МРТ, КТ, УЗИ, исследование пунктата и т. д. Лечение обычно консервативное.
Синовит голеностопного сустава – асептическое или инфекционное воспаление синовиальной оболочки, сопровождающееся накоплением жидкости в полости сустава. Возникает реже, чем синовиты других суставов, выявляется у людей всех возрастных категорий. Может быть инфекционным или асептическим, острым или хроническим. Лечение синовита голеностопного сустава в зависимости от причины его развития могут осуществлять травматологи, ортопеды, ревматологи, гематологи и другие специалисты.
Лечение синовита голеностопного сустава в зависимости от причины его развития могут осуществлять травматологи, ортопеды, ревматологи, гематологи и другие специалисты.
В ортопедии и травматологии выделяют асептические и инфекционные синовиты. Асептические возникают без участия микробов и являются реакцией синовиальной оболочки на какие-либо патогенные раздражители. Инфекционные развиваются вследствие проникновения и размножения микроорганизмов в полости сустава. Причиной асептического синовита может стать травма сустава: ушиб, растяжение связок, разрыв связок и т. д. Иногда реактивное асептическое воспаление «запускается» аллергической реакцией организма.
В ряде случаев асептический синовит провоцируется постоянным раздражающим действием, оказываемым на синовиальную оболочку какой-либо частью сустава, например, утратившим свою гладкость хрящом при артрозе. Возможны асептические синовиты, возникшие под влиянием эндокринных нарушений (например, сахарного диабета), нейрогенных факторов (невритов, нейропатий), артрита, гемофилии, статической деформации сустава, а также врожденной или приобретенной слабости связочного аппарата.
Причиной развития инфекционного синовита становятся неспецифические или специфические патогенные микроорганизмы. Специфический синовит может провоцироваться туберкулезной палочкой, в наши дни такая патология встречается очень редко. В качестве возбудителя при неспецифических синовитах обычно выступают стафилококки и стрептококки, реже – другие бактерии. Инфекция проникает в сустав контактно, гематогенным (по кровеносным сосудам) или лимфогенным путем.
Контактное инфицирование возникает при ссадинах, ушибленных, резаных или колотых ранах, нагноившихся гематомах, фурункулах, абсцессах или флегмонах в области сустава или неподалеку от него. Гематогенное или лимфогенное распространение инфекции может наблюдаться при некоторых общих инфекционных заболеваниях и наличии удаленных воспалительных очагов. Предрасполагающим фактором является снижение иммунитета, истощение и ослабленное состояние организма.
С учетом особенностей клинического течения выделяют острые и хронические синовиты, с учетом характера выпота (воспалительной жидкости в суставе) – серозные, гнойные, геморрагические и слипчивые (серозно-фибринозные). При серозном воспалении выпот жидкий, прозрачный, с небольшим количеством клеток, при геморрагическом – тоже жидкий, но красноватый или коричневатый, при гнойном – мутный, желтовато-зеленоватый, с запахом. Для слипчивого воспаления характерно наличие малого количества жидкости, богатой фибрином.
При серозном воспалении выпот жидкий, прозрачный, с небольшим количеством клеток, при геморрагическом – тоже жидкий, но красноватый или коричневатый, при гнойном – мутный, желтовато-зеленоватый, с запахом. Для слипчивого воспаления характерно наличие малого количества жидкости, богатой фибрином.
Больного, страдающего острым асептическим синовитом, беспокоит тяжесть и боли (часто распирающие) в области сустава. При незначительном воспалении болевой синдром выражен слабо и появляется преимущественно во время движений. При выраженном синовите пациент отмечает боль и ощущение распирания даже в покое. Движения ограничены. При осмотре выявляется нерезко выраженный отек мягких тканей, сглаживание контуров и увеличение размеров сустава (степень увеличения зависит от количества выпота). Возможно незначительное покраснение и повышение местной температуры. При пальпации определяется флюктуация.
Течение хронического асептического синовита обычно волнообразное, периоды обострений чередуются с более или менее длительными ремиссиями. Во время ремиссии симптомы синовита отсутствуют или слабо выражены, клиническая картина определяется основным заболеванием (например, артрозом голеностопного сустава). В период обострения возникает симптоматика, напоминающая картину острого асептического синовита, однако детали могут отличаться в зависимости от формы воспаления.
Во время ремиссии симптомы синовита отсутствуют или слабо выражены, клиническая картина определяется основным заболеванием (например, артрозом голеностопного сустава). В период обострения возникает симптоматика, напоминающая картину острого асептического синовита, однако детали могут отличаться в зависимости от формы воспаления.
Для инфекционного синовита характерно внезапное начало с появлением умеренных или резких болей и общими симптомами интоксикации: повышением температуры, слабостью, разбитостью, головной болью и т. д. Сустав отечен, увеличен в объеме, кожа над ним гиперемирована, ее температура повышена. Движения резко затруднены из-за боли, опора ограничена. Пальпация сустава резко болезненна.
Для подтверждения диагноза и уточнения причины развития синовита выполняют пункцию сустава с последующим цитологическим и микроскопическим исследованием синовиальной жидкости. По показаниям пациента направляют на консультации к различным специалистам: ревматологам, фтизиатрам, эндокринологам, аллергологам.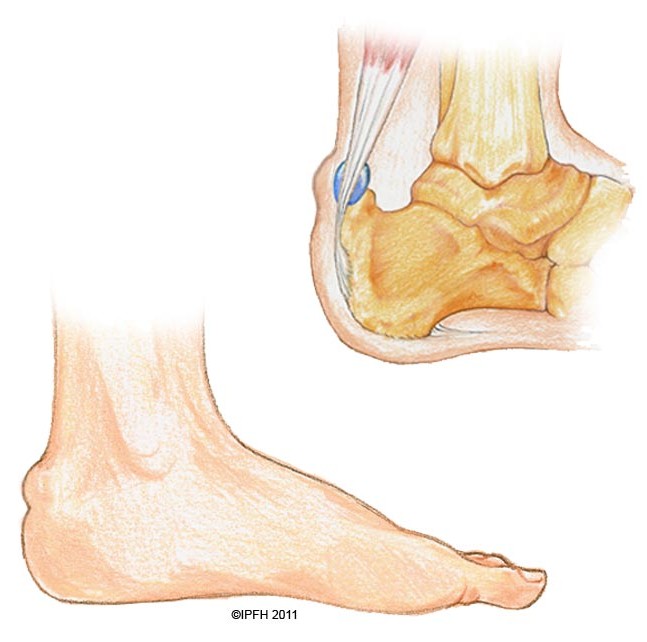 При необходимости назначают дополнительные исследования: рентгенографию голеностопного сустава, УЗИ, КТ голеностопного сустава и МРТ голеностопного сустава, аллергические пробы, исследование крови на иммуноглобулины и С-реактивный белок и т. д.
При необходимости назначают дополнительные исследования: рентгенографию голеностопного сустава, УЗИ, КТ голеностопного сустава и МРТ голеностопного сустава, аллергические пробы, исследование крови на иммуноглобулины и С-реактивный белок и т. д.
Лечение комплексное, включающее в себя терапию основного заболевания. Голеностопный сустав фиксируют давящей повязкой (повязку нужно ослаблять через каждые 2-3 часа), в тяжелых случаях накладывают гипсовую лонгету. Для устранения воспаления при асептических синовитах назначают НПВС и физиотерапевтические процедуры: УВЧ, электрофорез и фонофорез. При наличии большого количества выпота осуществляют пункции. При необходимости в сустав вводят глюкокортикостероидные препараты.
При инфекционных синовитах проводят антибактериальную терапию, после определения чувствительности возбудителя в сустав вводят новокаин в смеси с антибиотиками, например, левомицетином, линкомицином или пенициллином. При хроническом воспалении голеностопного сустава назначают ингибиторы протеолиза: апротинин и т. д. Хирургические вмешательства требуются очень редко, при неэффективности консервативной терапии проводят частичное или полное удаление синовиальной оболочки.
д. Хирургические вмешательства требуются очень редко, при неэффективности консервативной терапии проводят частичное или полное удаление синовиальной оболочки.
Синовит голеностопного сустава: лечение, отзывы, фото, причины
Синовит голеностопного сустава – это процесс воспаления синовиальной оболочки сочленения, которое характеризуется образованием выпота (биологической жидкости) внутрь голеностопа. Встречается такая патология не часто. В большинстве случаев поражается только один сустав. Если медицинская помощь предоставлена несвоевременно, то подвижность нижней конечности ухудшается. Характер выпота зависит от типа патологии.
Синовит голеностопного сустава может появляться под воздействием следующих факторов:
- Резаной открытой или закрытой травмы, вывиха, растяжения или ушиба.
- Специфической аутоиммунной реакции организма на раздражитель.
- Артрита, артроза.
- Раздражения синовиальной оболочки воздействием хрящевой ткани, претерпевшей изменения.

- Нагноения гематом.
- Хронических инфекционных очагов.
- Нарушения деятельности нервной системы или иннервации сустава.
- Эндокринных патологий.
- Попадания крови в сочленение (при гемофилии).
- Сепсиса.
- Статической деформации сустава.
- Врожденного неправильного строения сочленения.
- Слабого иммунитета.
- Слабости мышц (приобретенной или врожденной).
Как видите, синовит голеностопного сустава может возникнуть при малейшем нарушении нормального функционирования организма.
Заболевание можно классифицировать так:
1. По характеру патологического процесса:
– Асептический. В этом случае в жидкости не обнаруживается наличие болезнетворных бактерий.
– Инфекционный. Тут в выпоте присутствуют патогенные микроорганизмы, которые вызывают специфический воспалительный процесс.
– Реактивный синовит голеностопного сустава. Он является разновидностью ответа на аллергический раздражитель.
2. По характеру течения болезни:
– Острое. В этом случае синовит голеностопного сустава характеризуется ярко выраженными симптомами. Чаще всего он развивается вследствие травмы или инфекционного поражения.
– Хроническое. Тут патология появляется из-за длительного воздействия негативных факторов.
3. По характеру выпота заболевание бывает таким:
– Геморрагическим. Для него характерно наличие крови в синовиальной жидкости.
– Серозным. Выпот прозрачный, хотя в нем присутствует повышенное количество клеток.
– Гнойным. Жидкость характеризуется зеленоватым оттенком, неприятным запахом и является мутной.
– Серозно-фиброзным. В этом случае выпот обладает повышенной вязкостью за счет фиброзных волокон.
Синовит голеностопного сустава – причины его развития вы уже рассмотрели – проявляется по-разному, в зависимости от типа и формы болезни. Самыми распространенными являются такие симптомы:
- Дискомфорт во время пальпации сустава, неприятное ощущения перемещения жидкости.

- Покраснение кожи на пораженном участке, а также повышение местной температуры на нем.
- Сглаживание контуров сочленения из-за появления припухлости и отека.
- Боль в пораженном суставе, которая может усиливаться во время движения.
Если синовит голеностопного сустава (фото вы видите в статье) имеет инфекционную природу, то тут уже могут проявляться признаки общей интоксикации: озноб, повышение общей температуры, потеря аппетита, потливость и слабость.
Нужно отметить, что острая форма патологии может проявляться очень ярко. Что касается хронического течения, то оно характеризуется периодами обострения и покоя, которые сменяют друг друга.
Лечение синовита голеностопного сустава нужно начинать только после того, как будет поставлен точный диагноз. Для этого следует обязательно обратиться к врачу, который назначит такие исследования:
- Анализ крови, в котором может быть показано увеличение уровня лейкоцитов. Это даст возможность доказать наличие воспалительного процесса.

- Гистологическое исследование выпота, которое позволит определить его характер.
- Рентгенография. Она является не слишком информативной, однако даст возможность рассмотреть изменения в строении сустава. То есть, вам будет легче определить причину заболевания.
- КТ или МРТ сочленения. Эти исследования помогут рассмотреть сустав максимально подробно.
Благодаря правильной диагностике доктор сможет назначить адекватное лечение.
Если вы получили травму, или в организме есть инфекция, то у вас может развиться синовит голеностопного сустава. Лечение (отзывы о медикаментозных препаратах и народных рецептах очень хорошие) даст возможность быстро устранить патологию и избежать последствий. Однако отсутствие терапии способно спровоцировать появление осложнений:
- Со временем подвижность нижней конечности ухудшается.
- Если воспалительный процесс начинает затрагивать окружающие ткани и мышцы, то может разиться панартрит и периартрит.

- Если в выпоте присутствуют болезнетворные бактерии, то отсутствие лечения позволит развиться такой патологии, как гнойный артрит.
- Инфекционная природа заболевания провоцирует общее заражение крови – сепсис, который может стать смертельным для человека.
Отсутствие полноценной и комплексной терапии приведет к необратимой инвалидности. Особенно, если в суставе произойдут изменения.
Итак, если диагностирован синовит голеностопного сустава, лечение предусматривает осуществление таких манипуляций:
- Пункция сочленения, при помощи которой не только собирается экссудат для последующего анализа, но и вводятся антибактериальные вещества.
- Обездвиживание голеностопа при помощи тугой повязки или лонгеты. Это даст возможность обеспечить ноге полный покой. Лишние движения не только принесут боль, но и спровоцируют расширение воспалительного процесса.
- Применение противовоспалительных нестероидных препаратов: “Нимесулид”, “Диклофенак”.
 Они не только уменьшат проявления патологического процесса, но и снизят количество выделяемого экссудата.
Они не только уменьшат проявления патологического процесса, но и снизят количество выделяемого экссудата. - Использование глюкокортикостероидов, если в суставе накапливается слишком много выпота, а болевые ощущения очень сильны. В этом случае подойдет “Дексаметазон”.
- Лечение хронической формы патологии производят при помощи ингибиторов ферментов “Контрикал”.
- Применение антибиотиков при инфекционной форме: “Азитромицин”.
- Физиотерапевтические манипуляции: УВЧ, электрофорез.
- Лечебная физкультура в реабилитационном периоде.
Прохождения полного курса терапии даст возможность излечить патологию полностью.
Если медикаментозная терапия не дает ожидаемого результата, а болезнь усугубляется, врач может назначить хирургическое вмешательство. Естественно, оно должно производиться с минимальной травматизацией. Кроме того, операция – это крайняя мера.
Во время вмешательства сустав вскрывается, а его полость тщательно очищается от сгустков крови, гноя, инородных тел (если была получена осколочная травма). Кроме того, из сочленения удаляется воспаленная синовиальная оболочка, а также поврежденные хрящи.
Кроме того, из сочленения удаляется воспаленная синовиальная оболочка, а также поврежденные хрящи.
После проведения операции больной должен пройти курс реабилитационных процедур, который позволит восстановить полную функциональность сустава. Первые дни на ногу придется надевать специальный фиксатор – ортез. Далее пациенту показаны физиотерапия, массаж и лечебная гимнастика.
Если у вас обнаружен синовит голеностопного сустава, лечение народными средствами позволит добиться хорошего эффекта. Отзывы о домашнем лечении говорят о хороших результатах. Естественно, перед использованием средств нетрадиционной медицины нужно проконсультироваться с доктором. Для вас могут быть полезными такие рецепты:
- Лавровое масло. Оно помогает восстановить сустав, а также обладает антисептическим действием. Для его приготовления понадобится 50 г предварительно нарезанного сырья, которое заливается полулитром растительного масла (оно должно быть нерафинированным). Далее, средство должно неделю настояться, после чего им можно натирать пораженное место до 4-х р/д.

- Мазь из окопника. Она не только способствует скорейшему заживлению ран, но и обладает способностью снимать воспаление, обезболивающим эффектом. Мазь улучшает кровоснабжение тканей, окружающих сустав. Для приготовления средства возьмите 150 г сырья и соедините его с 200 г нутряного жира. Все ингредиенты перемешайте и поместите в стеклянную банку, в которой мазь будет настаиваться в течение 10 дней. Наносить средство на пораженное место необходимо трижды в день.
- Возьмите в равных пропорциях такие травы: валериану, зверобой, календулу, солодку, чабрец и алтей. Далее, 20 г сырья залейте 0,5 л воды и на медленном огне прокипятите в течение 7 минут. Процедите отвар и пейте его по несколько глотков между приемами пищи.
Чтобы голеностопный сустав не доставлял хлопот, а синовиальная оболочка не воспалялась, постарайтесь соблюдать такие меры профилактики:
- Предупреждайте травмирование сочленения и его переохлаждение.
- Носите только удобную обувь.

- Не нагружайте нижние конечности слишком сильно.
Вот и все особенности развития и лечения этого заболевания. Будьте здоровы!
Источники
- Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом / Татьяна Абрамова und Сергей Абрамов. – М. : Palmarium Academic Publishing, 2012. – 220 c.
- Зборовская, И. А. Ревматические заболевания в практике врача: моногр. / И. А. Зборовская. – М. : Медицинское информационное агентство, 2011. – 672 c.
- Орехова, Л. В. Артрит. Новые решения для отчаявшихся / Л. В. Орехова, А. Ю. Полянина. – М. : Этерна, 2016. – 288 c.
Автор статьи: Инна Дробыш
Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.
Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.
Вопрос от: Светлана — Клиника Здоровье 365 г. Екатеринбург
Вопрос Ревматологу
Вопрос от Светлана
Вопрос: Здравствуйте!
Мне 26 лет. С сентября этого года у меня без всяких внешних причин стали происходить периодически щелчки в коленях (не в обоих сразу, а по очереди), но это было редко, 1раз в 2 недели, преимущественно во время спуска/подъема по лестнице, и потом после щелчка колено болело некоторое время. При приседаниях раздается очень хорошо слышимый хруст. Меня это беспокоило, но особого внимания не обратила. А в ноябре выдались выходные, во время которых пришлось довольно мого ходить, и у меня заболели кости от стопы до колена, затем боль прошла через несколько дней. Я сходила на узи коленного сустава и голеностопа — на левой ноге узи не показало никаких изменений — все в номре, все отлично, а на правой ноге выявили — в полости коленного сустава незначительное количество избыточной жидкости и утолщение синовиальной оболочки, в остальном все в номре и без особенностей; правый голеностопный сустав — в полости незначительное количество выпота, синовиальная оболочка утолщена.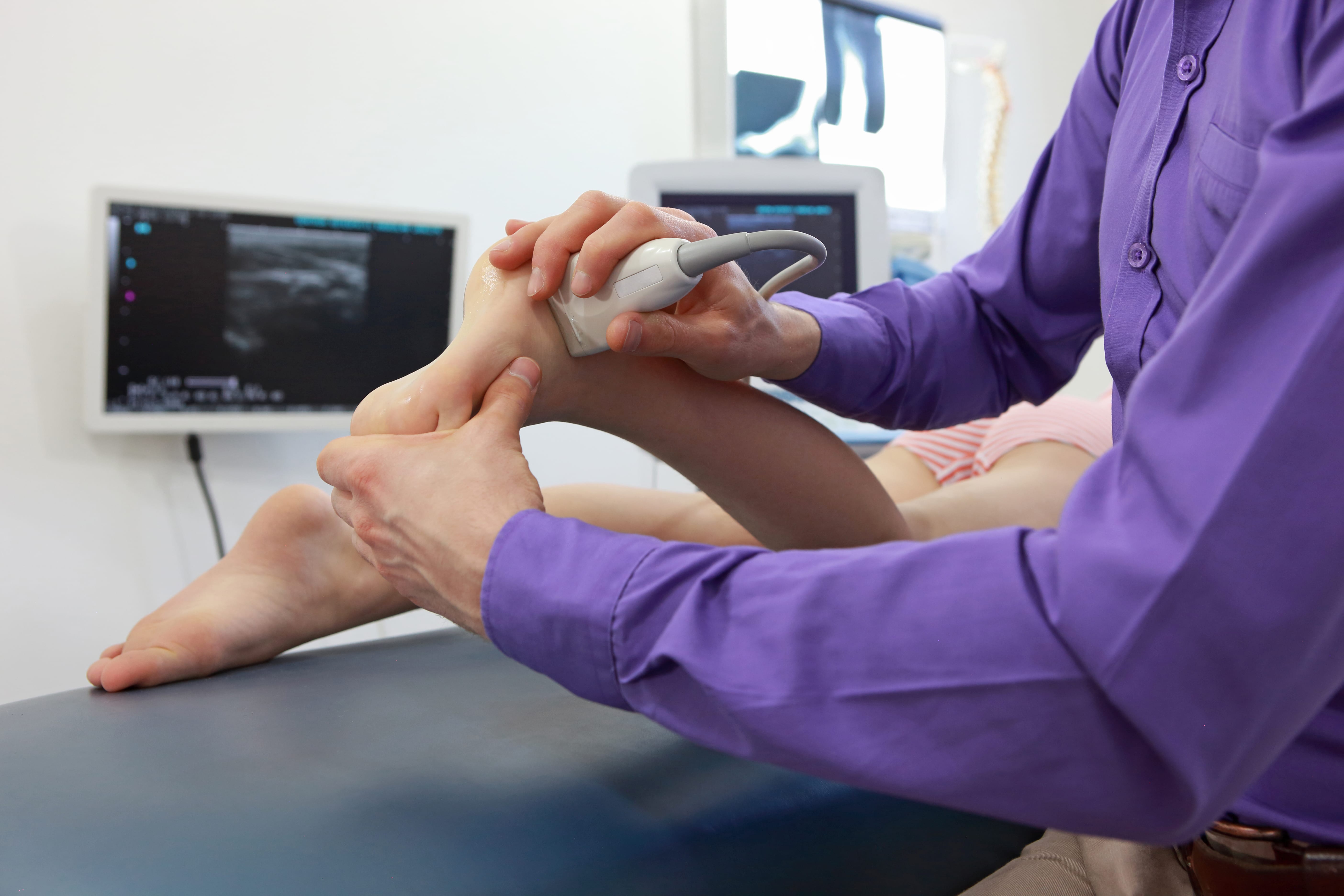 Все остальное так же без изменений. Заключение УЗИ — эхографическая картина синовита правого коленного сустава и голеностопного сустава.
Все остальное так же без изменений. Заключение УЗИ — эхографическая картина синовита правого коленного сустава и голеностопного сустава.
Но боли меня волновали и бывали чаще всего и сильней в левой ноге. Переломов у меня никогда никаких не было. Из инфекционных заболеваний недавно был уреаплазмоз в высокой степени, я его лечила, но контрольных анализов еще не делала. Больше никаких серьезных заболевай не было. Только ОРЗ, ОРВИ, один раз лет в 12 ангина без осложнений, и хронический букет болезней ЖКТ (колит, панкреатит, холицистит, гастродуоденит, дисбактериох и т.д.) с самого детства, если не с рождения; все болезни ЖКТ были введены лет в 13 в стойкую ремиссию, никогда больше они меня не беспокоили, и не было даже единичных приступов. Родилась с врожденной дисплазией ног, но мне все вылечили – упражнениями и спец.ремешками. Ревматолог, к которому я обратилась с данными УЗИ, сказала, что скорей всего у меня реактивный артрит, для подтверждения отправила на анализы крови — ОАК, антихламидии A, G, M, АСЛ-О, С-реактивный белок, СОЭ (по Вестергрену). Результаты УЗИ у нее не вызвали никаких вопросов, по ее словам такое иногда бывает, и это нормально, и никакого синовита у меня нет. Предварительное лечение прописала — ЛФК, Доросан-спрей 3 раза в день, свечи Моксалин 15мг 6 дн. Я все это сделала, колени больше не отщелкивали, но появилось ощущение увеличившейся хрупкости костей. В последний прием появились результат анализов крови — антихламидии в пределах референсных значений, отрицательны (т.е. хламидиоза у меня нет), остальные показатели (АСЛ-О, С-реакт.белок, гематокрит, гемоглобин, эритроциты, MCV, MCH, MCHC, лейкоциты, палочкоядерные нейтроф., нейтрофилы сегментояд., нейтрофилы общ.число, лимфоциты, моноциты, эозинофилы, базофилы, СОЭ по Вестергрену) в пределах референсных значений — в норме. Кроме тромбоцитов — референсные значения 150-400 тыс/мкл, а по моим анализам у меня их 138 тыс/мкл. Врач сказала, что это все таки реактивный артрит, отчего появился — ну может быть из-за плоскостопия (оно у меня тоже есть с детства), лечение — ЛФК и препарат Дона — 30 дней по 1 порошку, периодичность лечения 1 раз в полгода.
Результаты УЗИ у нее не вызвали никаких вопросов, по ее словам такое иногда бывает, и это нормально, и никакого синовита у меня нет. Предварительное лечение прописала — ЛФК, Доросан-спрей 3 раза в день, свечи Моксалин 15мг 6 дн. Я все это сделала, колени больше не отщелкивали, но появилось ощущение увеличившейся хрупкости костей. В последний прием появились результат анализов крови — антихламидии в пределах референсных значений, отрицательны (т.е. хламидиоза у меня нет), остальные показатели (АСЛ-О, С-реакт.белок, гематокрит, гемоглобин, эритроциты, MCV, MCH, MCHC, лейкоциты, палочкоядерные нейтроф., нейтрофилы сегментояд., нейтрофилы общ.число, лимфоциты, моноциты, эозинофилы, базофилы, СОЭ по Вестергрену) в пределах референсных значений — в норме. Кроме тромбоцитов — референсные значения 150-400 тыс/мкл, а по моим анализам у меня их 138 тыс/мкл. Врач сказала, что это все таки реактивный артрит, отчего появился — ну может быть из-за плоскостопия (оно у меня тоже есть с детства), лечение — ЛФК и препарат Дона — 30 дней по 1 порошку, периодичность лечения 1 раз в полгода. Доросан-спрей применять только во время возникновения сильной боли и только на коленный сустав. И все. А ночью после приема врача, у меня начала ныть левая нога — и по ощущениям, это не мышца, а кость.
Доросан-спрей применять только во время возникновения сильной боли и только на коленный сустав. И все. А ночью после приема врача, у меня начала ныть левая нога — и по ощущениям, это не мышца, а кость.
Подскажите, пожалуйста, правильно ли мне поставили диагноз, правильное ли назначили лечение? Может ли решить проблему прием только одного этого препарата Дона?
Спасибо
Ответ:
Здравствуйте, Светлана.
По Вашему описанию Вам действительно поставили правильный диагноз — реактивный (т.е. вторичный) артрит. Причиной может быть, как уреаплазмоз, который дает мощный реактивный артрит, так и плоскостопие, на фоне которого страдают все вышерасположенные суставы. Кровь на ИППП (хламидии и уреалазма и др.) не самый надежный метод диагностики. Для подтверждения диагноза необходим ПЦР соскоб на ИППП. При положительном результате показано повторное лечение (санация у гинеколога). При отрицательном результате рекомендую продолжить лечение назначенное ревматологом, добавив к нему препараты кальция, курсом 2-3 месяца 2 раза в год.
С уважением, зав. поликлиническим отделением, Рудник В.Б.
Назад
клиник ортопедической медицины и хирургии
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».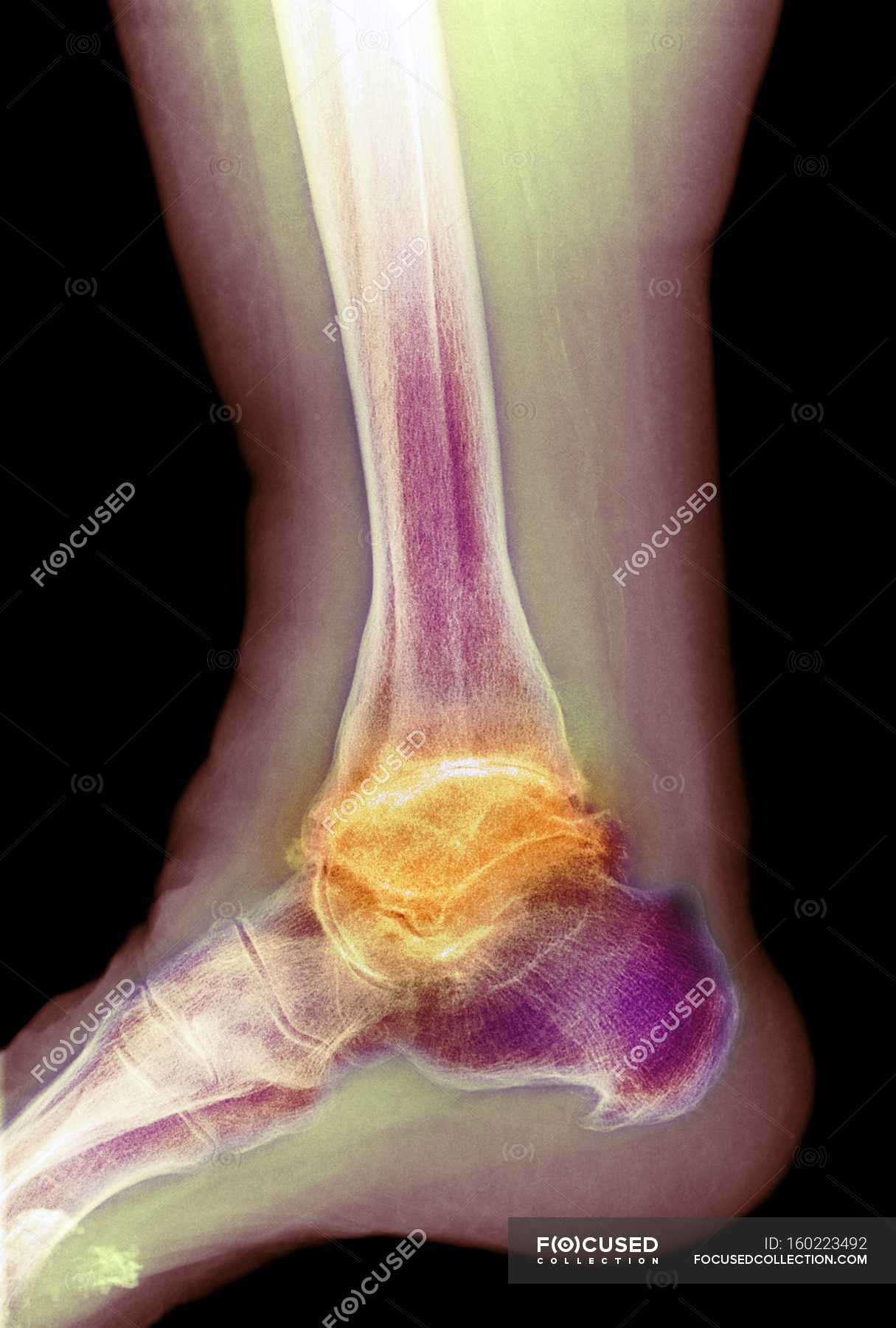 Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
. Если адрес совпадает с действующей учетной записью, на адрес __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
.клиник ортопедической медицины и хирургии
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль». Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
. Если адрес совпадает с действующей учетной записью, на адрес __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
.Синовит | Боль в суставах | Семейные специалисты по стопам и лодыжкам
В какой-то момент в нашей суматошной суетливой жизни каждый получит травму стопы и лодыжки.От профессиональных футболистов до олимпийских гимнастов и бойцов выходного дня и парней, которые посещают тренажерный зал несколько дней в неделю, чтобы оставаться в форме, каждый в какой-то момент своей жизни получит «травму». Одной из наиболее частых травм стопы и голеностопного сустава является синовит.
По сути, синовит — это медицинский термин, обозначающий воспаление синовиальной оболочки суставов. Синовиальная оболочка — это тонкий слой ткани, выстилающий суставы изнутри. Функция синовиальной оболочки или синовиальной оболочки заключается в выработке синовиальной жидкости, которая представляет собой жидкость внутри сустава, которая смазывает движения костей друг относительно друга.Его обычно путают с хрящом сустава, но имейте в виду, что синовиальная оболочка и хрящ — две совершенно незаметные структуры.
Функция синовиальной оболочки или синовиальной оболочки заключается в выработке синовиальной жидкости, которая представляет собой жидкость внутри сустава, которая смазывает движения костей друг относительно друга.Его обычно путают с хрящом сустава, но имейте в виду, что синовиальная оболочка и хрящ — две совершенно незаметные структуры.
Итак, если синовит — это воспаление синовиальной оболочки, как нам его получить? Проще говоря, злоупотребление. Когда мы ходим, бегаем или прыгаем, наши суставы двигаются, чтобы эти действия происходили. Если кто-то чрезмерно нагружает сустав, то есть использует его слишком много без адекватных периодов отдыха, как у Леди Гага, сустав и синовиальная оболочка будут раздражены.Это заставляет организм чрезмерно производить синовиальную жидкость в этом суставе. Это приведет к боли и отеку, иногда настолько сильным, что сустав будет болеть каждый раз при каждом движении. Как вы понимаете, когда возникает синовит стопы или голеностопного сустава, он может быть особенно тяжелым, поскольку мы живем на ногах.
Симптомы синовита часто начинаются с ноющей боли и / или припухлости в суставе во время и после использования.Это может не беспокоить вас в состоянии покоя или бездействия, но без надлежащего отдыха и лечения это состояние может вызывать у вас постоянную боль. Другими симптомами могут быть болезненность мышц и суставов, чрезмерная опухоль внутри сустава или развитие болезненных узелков или твердых шишек в суставе и вокруг него.
Лечение синовита:
Лечение синовита всегда должно проводиться под руководством профессионала. Специалисты компании Family Foot & Ankle Specialists из Хиллсборо, штат Нью-Джерси, часто применяют агрессивный подход к лечению синовита стопы и голеностопного сустава, поскольку это состояние может повториться без надлежащего лечения.
Лечебные центры по принципу RICE, отдых, лед, сжатие и возвышение. Отдых для воспаленного сустава является обязательным, и это может быть выполнено несколькими способами. В тяжелых случаях могут потребоваться костыли, чтобы полностью разгрузить конечность. В большинстве случаев показаны мягкая повязка для компрессии и ботинки для ходьбы. В дополнение к иммобилизации и отдыху ваш врач часто прописывает пероральные или местные нестероидные противовоспалительные препараты. Это помогает синовиальной жидкости успокоиться и не производить столько жидкости.Наконец, ваш врач может ввести в сустав кортикостероид, чтобы уменьшить боль и воспаление.
В тяжелых случаях могут потребоваться костыли, чтобы полностью разгрузить конечность. В большинстве случаев показаны мягкая повязка для компрессии и ботинки для ходьбы. В дополнение к иммобилизации и отдыху ваш врач часто прописывает пероральные или местные нестероидные противовоспалительные препараты. Это помогает синовиальной жидкости успокоиться и не производить столько жидкости.Наконец, ваш врач может ввести в сустав кортикостероид, чтобы уменьшить боль и воспаление.
Конкретное лечение, конечно, будет зависеть от основной причины синовита. Для достижения наилучших результатов я настоятельно рекомендую обратиться к специалисту по уходу за ногами, чтобы диагностировать и лечить синовит. Если вы решите лечить это состояние самостоятельно, вы можете настроить себя на отказ и хроническое разрушение сустава.
Артрит голеностопного сустава — важный ориентир в ревматологической практике | Ревматология
Абстрактные
Артрит голеностопного сустава — полезный клинический индикатор для дифференциальной диагностики ревматических заболеваний. Биомеханические особенности и различия в физиологии хряща по сравнению с коленным суставом могут обеспечить защиту голеностопного сустава от факторов, предрасполагающих к определенным артритам. Распространенность ОА голеностопного сустава невысока и обычно является вторичной по отношению к травме. Первичный ОА голеностопного сустава следует исследовать на предмет основных причин, особенно гемохроматоза. Новые проявления воспалительного моно / олигоартрита с поражением голеностопного сустава более вероятны из-за недифференцированного артрита или спондилоартрита, чем из-за РА, и подагры по сравнению с CPPD.Голеностопный сустав часто поражается бактериальными и вирусными причинами септического артрита, особенно бактериальной, чикунгунья и ВИЧ-инфекцией, но редко — туберкулезом. Припухлость задней части стопы вокруг сустава можно спутать с артритом голеностопного сустава, примером которого являются синдром Лофгрена и гипертрофическая остеоартропатия, при которых опухоль возникает из-за подкожного отека и остита соответственно, а голеностопный сустав поражается редко.
Биомеханические особенности и различия в физиологии хряща по сравнению с коленным суставом могут обеспечить защиту голеностопного сустава от факторов, предрасполагающих к определенным артритам. Распространенность ОА голеностопного сустава невысока и обычно является вторичной по отношению к травме. Первичный ОА голеностопного сустава следует исследовать на предмет основных причин, особенно гемохроматоза. Новые проявления воспалительного моно / олигоартрита с поражением голеностопного сустава более вероятны из-за недифференцированного артрита или спондилоартрита, чем из-за РА, и подагры по сравнению с CPPD.Голеностопный сустав часто поражается бактериальными и вирусными причинами септического артрита, особенно бактериальной, чикунгунья и ВИЧ-инфекцией, но редко — туберкулезом. Припухлость задней части стопы вокруг сустава можно спутать с артритом голеностопного сустава, примером которого являются синдром Лофгрена и гипертрофическая остеоартропатия, при которых опухоль возникает из-за подкожного отека и остита соответственно, а голеностопный сустав поражается редко.
Ключевые сообщения ревматологии
Первичный ОА голеностопного сустава встречается редко и требует скрининга на гемохроматоз.
Воспалительный артрит голеностопного сустава более вероятен из-за СпА, чем из-за РА.
При синдроме Лофгрена отек задней лапы возникает из-за периартикулярного отека, а не из-за артрита голеностопного сустава.
Введение
Несмотря на недавние важные достижения в лечении ревматических заболеваний, клиническая диагностика остается сложной задачей. Распознавание образов — важная часть этого процесса, охватывающая все аспекты пациента, анамнез, обследование и результаты исследований.Оценка отдельных пораженных суставов особенно важна при постановке дифференциального диагноза, например, с характерным поражением DIP и первых запястно-пястных суставов при ОА, в то время как эти суставы, как правило, сохраняются при РА.
В этой обзорной статье основное внимание уделяется голеностопному суставу при различных ревматических состояниях, при которых он по-разному поражается при одних артритах и сохраняется при других. В этом отношении голеностопный сустав является интересным и, возможно, игнорируемым указателем в процессе дифференциальной диагностики.Мы также обращаем внимание на периартикулярную имитацию артрита голеностопного сустава, поскольку задняя лапа представляет собой сложную область, требующую тщательного клинического обследования для определения причины боли и отека.
В этом отношении голеностопный сустав является интересным и, возможно, игнорируемым указателем в процессе дифференциальной диагностики.Мы также обращаем внимание на периартикулярную имитацию артрита голеностопного сустава, поскольку задняя лапа представляет собой сложную область, требующую тщательного клинического обследования для определения причины боли и отека.
Анатомия голеностопного сустава
Соображения относительно эволюции
Голеностопный сустав представляет собой сложную структуру, состоящую из диартроза между большеберцовой и таранной костями (голеностопного сустава) и межкостного синдесмоза между большеберцовой и малоберцовой костями [1]. Стабильность обеспечивается медиальной (дельтовидной) и латеральной коллатеральными связками, при этом движения происходят преимущественно в виде шарнира, обеспечивающего тыльно-подошвенное сгибание с дополнительным вращением и инверсией / эверсией [1].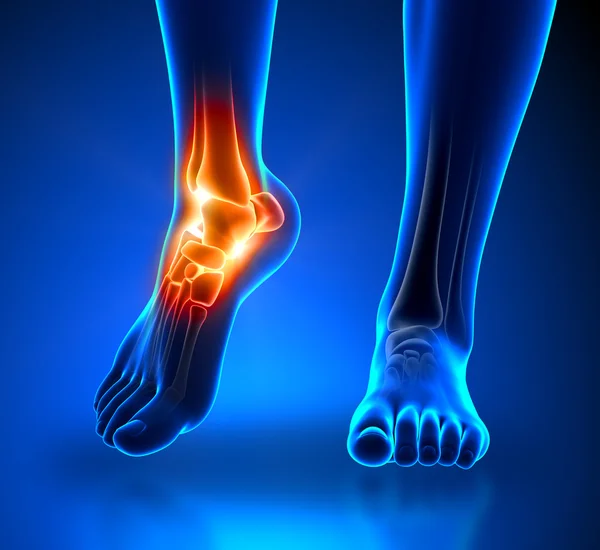 По сравнению с бедром и коленом диапазон движений голеностопного сустава при ходьбе относительно невелик, максимум 30 °, увеличиваясь до 56 ° при спуске по лестнице [1].
По сравнению с бедром и коленом диапазон движений голеностопного сустава при ходьбе относительно невелик, максимум 30 °, увеличиваясь до 56 ° при спуске по лестнице [1].
Развитие голеностопного сустава у homo sapiens произошло после коленного сустава на много тысяч лет. Образцы коленного сустава (проксимального отдела большеберцовой кости), датируемые 2 миллионами лет назад, имеют такую же морфологию, как и у человека разумного, который, как считается, возник около 300 000 лет назад. Напротив, морфология голеностопного сустава (дистального отдела большеберцовой кости) в образцах, датируемых 1.6 миллионов лет назад это примитивно по сравнению с развитой лодыжкой человека разумного [2]. Хотя это поразительное эволюционное различие, последствия с точки зрения предрасположенности к артриту не установлены.
Отличия хряща от колена
Хрящ голеностопного сустава (купола таранной кости) отличается большей плотностью и жесткостью, чем хрящ коленного сустава, из-за более высокого содержания протеогликана и сульфатированных гликозаминогликанов, более низкого содержания воды и гидравлической проницаемости [3, 4]. Различия в коэффициенте распределения подтверждают гипотезу о том, что различия в транспортных свойствах хряща голеностопного и коленного суставов могут объяснять различия в частоте ОА между этими суставами [3, 4]. Кроме того, хондроциты голеностопного сустава в восемь раз менее чувствительны, чем хондроциты коленного сустава, к ингибирующему эффекту интерлейкина-1 на синтез протеогликана и (в отличие от хондроцитов коленного сустава) устойчивы к истощающему действию фрагментов фибронектина на протеогликан, что означает меньшую восприимчивость к потере матрикса при провоспалительном процессе. состояние [4].
Различия в коэффициенте распределения подтверждают гипотезу о том, что различия в транспортных свойствах хряща голеностопного и коленного суставов могут объяснять различия в частоте ОА между этими суставами [3, 4]. Кроме того, хондроциты голеностопного сустава в восемь раз менее чувствительны, чем хондроциты коленного сустава, к ингибирующему эффекту интерлейкина-1 на синтез протеогликана и (в отличие от хондроцитов коленного сустава) устойчивы к истощающему действию фрагментов фибронектина на протеогликан, что означает меньшую восприимчивость к потере матрикса при провоспалительном процессе. состояние [4].
Артроз
Палеопатологические исследования человеческих скелетных останков из археологических раскопок, как правило, не обнаруживают доказательств остеохондроза голеностопного сустава или имеют очень низкую распространенность — <8% [5]. Современные исследования сообщают, что, хотя около 15% населения мира страдают симптоматическим ОА любого сустава, 6–10% - симптоматическим ОА коленного сустава, только 1–4,4% страдают от ОА голеностопного сустава [4, 6–8].
Голеностопный сустав отличается от бедра и колена с точки зрения этиологии ОА. Первичная этиология, т.е.е. возникающий в отсутствие травмы или неблагоприятных биомеханических факторов, составляет большинство случаев ОА тазобедренного и коленного суставов (65% и 82% соответственно) с гораздо менее частой причиной травмы, отнесенной на 8% и 12,5% соответственно [9]. Напротив, этиология ОА голеностопного сустава гораздо чаще связана с травмой, о которой сообщалось в 70% и 78% случаев в двух ортопедических сериях, по сравнению с первичной этиологией только в 7,2% и 9% [8, 9]. Таким образом, лодыжка кажется защищенной от первичного ОА, в отличие от бедра и колена.
Очень низкая распространенность первичного ОА голеностопного сустава удивительна, учитывая, что силы, передаваемые через голеностопный сустав, составляют от 5 до 13 раз больше веса тела во время таких действий, как бег, и намного больше, чем через бедро и колено [1, 10]. Защитные факторы, по сравнению с бедром или коленом, могут включать (i) относительно высокий уровень конгруэнтности, когда большая часть нагрузки прилагается к куполу таранной кости, (ii) большая несущая поверхность, (iii) узкий диапазон движений в повседневной жизни. активности и (iv) большая эластичность хряща голеностопного сустава из-за различий в плотности, жесткости, содержании воды и проницаемости [4].Неизвестно, допускала ли эволюционная задержка в развитии голеностопного сустава человека эти полезные характеристики.
активности и (iv) большая эластичность хряща голеностопного сустава из-за различий в плотности, жесткости, содержании воды и проницаемости [4].Неизвестно, допускала ли эволюционная задержка в развитии голеностопного сустава человека эти полезные характеристики.
Когда сообщается, что ОА голеностопного сустава является вторичным по отношению к предшествующему артриту, состояниями, перечисленными в серии из 390 пациентов с симптоматической конечной стадией заболевания, были РА, гемохроматоз, гемофилия, аваскулярный некроз таранной кости и постинфекционный артрит [8] . Среди пациентов с генетическим гемохроматозом (ГР) хорошо описана артропатия, напоминающая ускоренный ОА, с яркими рентгенологическими признаками [11].Артропатия голеностопного сустава была обнаружена у 32–61% пациентов с GH, посещающих центры вторичной медицинской помощи, и о ней сообщили 35% пациентов с GH, ответивших на анкету [12, 13]. Также была описана связь между первичным OA голеностопного сустава, MCP 2/3 сустава OA и меньшей мутацией H63D в гене с высоким содержанием железа HFE [14].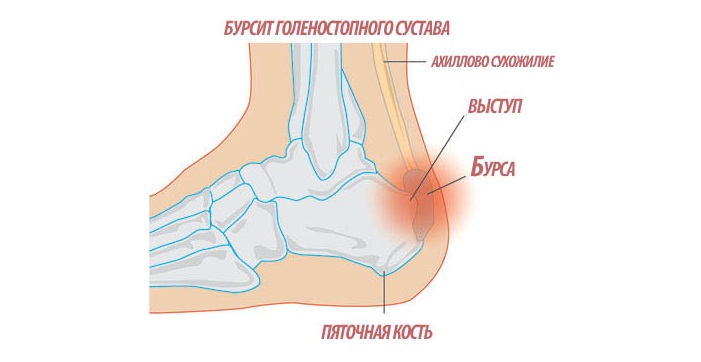 МРТ голеностопного сустава у пациентов с GH с артропатией выявляет более серьезные проявления по сравнению с парными первичными контрольными OA, со значительно более высокими баллами для поражения костного мозга / размера кисты и количества, наличия и степени потери хрящевой ткани полной толщины и остеофитов [15].Примеры изображений гемохроматозной артропатии голеностопного сустава показаны на рис. 1.
МРТ голеностопного сустава у пациентов с GH с артропатией выявляет более серьезные проявления по сравнению с парными первичными контрольными OA, со значительно более высокими баллами для поражения костного мозга / размера кисты и количества, наличия и степени потери хрящевой ткани полной толщины и остеофитов [15].Примеры изображений гемохроматозной артропатии голеностопного сустава показаны на рис. 1.
Рис. 1
Гемохроматозная артропатия голеностопного сустава
( A ) Рентгенограмма, показывающая уменьшение пространства большеберцового сустава и образование маргинального остеофита. ( B ) МРТ с подавлением жировой ткани Т2, показывающая околосуставной отек костного мозга и множественные дистальные субхондральные кисты большеберцовой кости и купола таранной кости.
Рис. 1
Гемохроматозная артропатия голеностопного сустава
( A ) Рентгенограмма на рентгеновском снимке, показывающая уменьшение пространства тиби-таранного сустава и образование маргинального остеофита. ( B ) МРТ с подавлением жировой ткани Т2, показывающая околосуставной отек костного мозга и множественные дистальные субхондральные кисты большеберцовой кости и купола таранной кости.
( B ) МРТ с подавлением жировой ткани Т2, показывающая околосуставной отек костного мозга и множественные дистальные субхондральные кисты большеберцовой кости и купола таранной кости.
Рецидивирующие гемартрозы вызывают артропатию, наблюдаемую при гемофилии, с последствием разрушения суставов. Обычно поражаются крупные суставы нижних конечностей, несущие нагрузку, что указывает на этиологическую комбинацию механических факторов, а также собственное нарушение свертывания крови, приводящее к специфическим суставным кровотечениям. При гемофилии часто поражается голеностопный сустав, а также колени и локти [16], а в одной серии — наиболее часто поражаемый сустав [17].
Воспалительный артрит
Моноартрит (кроме кристаллических и септических причин)
В норвежской серии из 347 пациентов с моноартритом длительностью <16 недель и наблюдением в течение 2 лет [18] голеностопный сустав был поражен у 16,7%, что является вторым по частоте поражением суставом после колена (49,3%). Результатом моноартрита голеностопного сустава стало разрешение, дегенеративное заболевание или подагра в 89,7% случаев, при этом в 10,3% случаев прогрессирование до хронического воспалительного ревматического заболевания, либо хронического спондилоартрита (SpA), либо недифференцированного артрита (UA), и ни одного случая развития RA или псориатического артрита не было ( ПсА).При многомерном анализе отношение шансов развития любого хронического воспалительного артрита составляло 0,5 (0,2–1,2) для голеностопного сустава и 2,0 (1,0–4,2) для запястья по сравнению со всеми другими суставами. В корейской серии из 171 пациента с моноартритом голеностопный сустав был пораженным суставом у 18,7%, третьим по частоте поражением суставом после колена (24%) и запястья (22,8%). Прогрессирующий моноартрит голеностопного сустава произошел в 20/32 случаях (62,5%), и многофакторный анализ показал моноартрит голеностопного сустава, чтобы предсказать окончательный диагноз периферического SpA, отношение шансов 3.
Результатом моноартрита голеностопного сустава стало разрешение, дегенеративное заболевание или подагра в 89,7% случаев, при этом в 10,3% случаев прогрессирование до хронического воспалительного ревматического заболевания, либо хронического спондилоартрита (SpA), либо недифференцированного артрита (UA), и ни одного случая развития RA или псориатического артрита не было ( ПсА).При многомерном анализе отношение шансов развития любого хронического воспалительного артрита составляло 0,5 (0,2–1,2) для голеностопного сустава и 2,0 (1,0–4,2) для запястья по сравнению со всеми другими суставами. В корейской серии из 171 пациента с моноартритом голеностопный сустав был пораженным суставом у 18,7%, третьим по частоте поражением суставом после колена (24%) и запястья (22,8%). Прогрессирующий моноартрит голеностопного сустава произошел в 20/32 случаях (62,5%), и многофакторный анализ показал моноартрит голеностопного сустава, чтобы предсказать окончательный диагноз периферического SpA, отношение шансов 3. 04, 1.13–8.19 [19]. В французской серии из 50 пациентов с моноартритом <1 года (за исключением септического и кристаллического артрита) голеностопный сустав был поражен в 5 случаях (10%), из которых 2 полностью выздоравливали, 2 развивались SpA и 1 развивались RA [20]. В серии из 25 случаев моноартрита голеностопного сустава в Великобритании первоначальный диагноз был UA у 48%, саркоид 24% и SpA 12%. Стойкое заболевание развилось в 8 случаях (32%), из них 3 саркоида, 2 РА, 1 СКВ, 1 SpA и I UA [21].
04, 1.13–8.19 [19]. В французской серии из 50 пациентов с моноартритом <1 года (за исключением септического и кристаллического артрита) голеностопный сустав был поражен в 5 случаях (10%), из которых 2 полностью выздоравливали, 2 развивались SpA и 1 развивались RA [20]. В серии из 25 случаев моноартрита голеностопного сустава в Великобритании первоначальный диагноз был UA у 48%, саркоид 24% и SpA 12%. Стойкое заболевание развилось в 8 случаях (32%), из них 3 саркоида, 2 РА, 1 СКВ, 1 SpA и I UA [21].
Таким образом, лодыжка в этой объединенной серии из 593 пациентов с моноартритом, как сообщается, является пораженным суставом в 10–18 случаях.7% всех случаев. Сообщается, что во многих случаях результатом является разрешение, возможно, преувеличенное, если первоначальным диагнозом был не артрит голеностопного сустава, а другая причина отека задней лапы, такая как травма сухожилия или связки. У пациентов с персистирующей артропатией диагностическим паттерном с большей вероятностью будет SpA / UA или саркоидоз.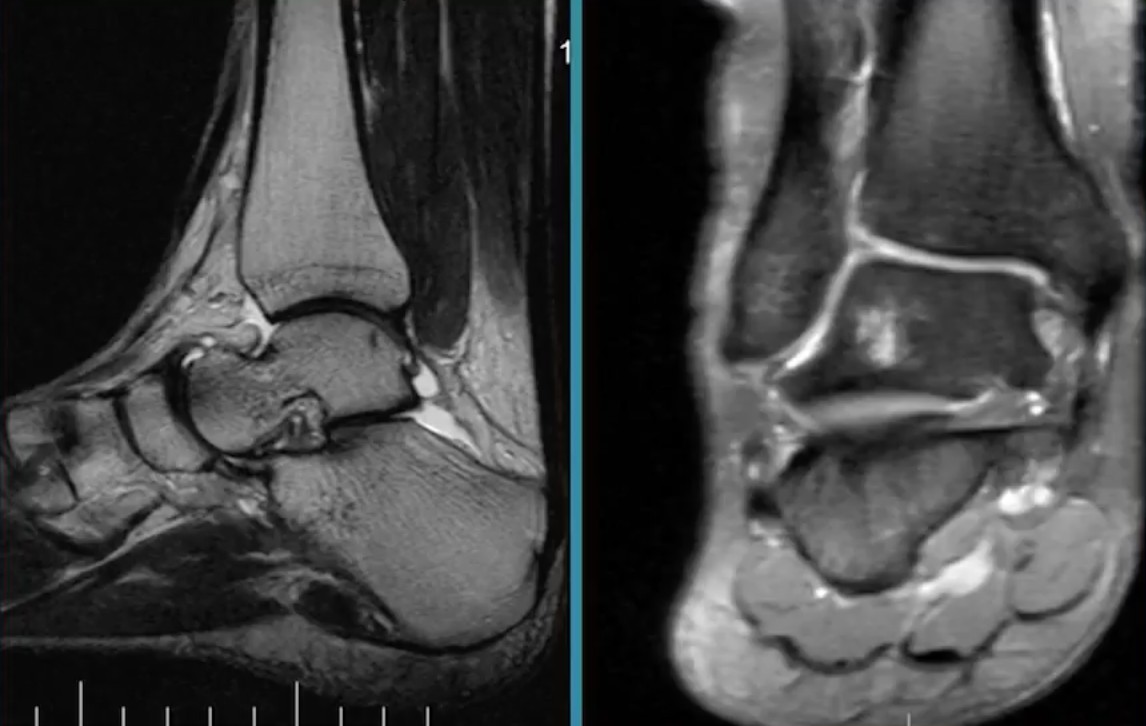 Это в отличие от RA; в исследовании 102 пациентов с ранним РА <1 года моноартрит голеностопного сустава был исходным проявлением только у 6% [22].
Это в отличие от RA; в исследовании 102 пациентов с ранним РА <1 года моноартрит голеностопного сустава был исходным проявлением только у 6% [22].
Олиго / полиартрит
В британской серии из 324 случаев раннего воспалительного олигоартрита продолжительностью <3 месяцев [21] голеностопный сустав был поражен в 78 случаях (24%).Двустороннее заболевание голеностопного сустава, независимо связанное с острым саркоидным артритом, и одностороннее поражение голеностопного сустава было связано с последующим диагнозом СпА. У пациентов с олигоартритом и отрицательным результатом на RF и ACPA поражение голеностопного сустава также было связано с диагнозом саркоид, SpA и UA. Как и в случае моноартрита, отсутствие связи с RA было подчеркнуто авторами настолько, что они сомневаются, следует ли рассматривать артрит голеностопного сустава в условиях раннего олигоартрита как отрицательную оценочную переменную для RA.В норвежской серии из 138 пациентов с олигоартритом лодыжка была поражена у 60 пациентов (43%) с окончательным диагнозом UA у 25 (42%), реактивного артрита (ReA) у 18 (30%) и саркоида у 15. (25%). Из всех пациентов с олигоартритом и окончательным диагнозом UA или ReA голеностопный сустав был поражен у 40% и 39% соответственно [23]. В серии из 100 пациентов с РеА из Косово [24] наиболее частым проявлением был олигоартрит. Голеностопный сустав был вторым наиболее часто поражаемым суставом, он затрагивался у 55% всех пациентов, чаще у мужчин (57.5% из 66 случаев), чем женщины (50% из 34 случаев). Во французском исследовании 220 пациентов с острым олиго или полиартритом длительностью <1 года было поражено 64 голеностопных сустава, не указано, являются ли они односторонними или двусторонними, что дает распространенность от 14,5% до 29% [20].
(25%). Из всех пациентов с олигоартритом и окончательным диагнозом UA или ReA голеностопный сустав был поражен у 40% и 39% соответственно [23]. В серии из 100 пациентов с РеА из Косово [24] наиболее частым проявлением был олигоартрит. Голеностопный сустав был вторым наиболее часто поражаемым суставом, он затрагивался у 55% всех пациентов, чаще у мужчин (57.5% из 66 случаев), чем женщины (50% из 34 случаев). Во французском исследовании 220 пациентов с острым олиго или полиартритом длительностью <1 года было поражено 64 голеностопных сустава, не указано, являются ли они односторонними или двусторонними, что дает распространенность от 14,5% до 29% [20].
Оценка распределения суставов при РА в двух когортах с ранним артритом из Нидерландов ( n = 947) и Индии ( n = 947) показала, что лодыжка была зафиксирована как опухшая в 5-15% случаев, незначительно в большей степени это касается случаев отрицательного результата по аутоантителам в Нидерландах [25].В большой серии из 1000 пациентов с РА из Швеции с установленным РА, медиана продолжительности 10 лет, 17% вспомнили вовлечение заднего отдела стопы / голеностопного сустава при обращении [26]. В исследовании 102 пациентов с ранним РА <1 года, одностороннее поражение голеностопного сустава было зарегистрировано у 23-25%, двустороннее - у 18% [27]. В серии раннего РА ( n = 61) и раннего ПА ( n = 33) из Великобритании и Италии с продолжительностью заболевания <12 месяцев, поражение голеностопного сустава было зарегистрировано у 40% пациентов с РА и 27% пациентов с ПсА [ 28].
В исследовании 102 пациентов с ранним РА <1 года, одностороннее поражение голеностопного сустава было зарегистрировано у 23-25%, двустороннее - у 18% [27]. В серии раннего РА ( n = 61) и раннего ПА ( n = 33) из Великобритании и Италии с продолжительностью заболевания <12 месяцев, поражение голеностопного сустава было зарегистрировано у 40% пациентов с РА и 27% пациентов с ПсА [ 28].
Таким образом, в этой серии из 462 пациентов с эпизодическим олиго или полиартритом, лодыжка поражена в 24–43% всех случаев. Как и в случае моноартрита, окончательный диагноз у пациентов с персистирующей артропатией, по-видимому, скорее будет SpA / ReA, UA или саркоидоз, чем RA или другие состояния. При РА поражение голеностопного сустава при поступлении менее распространено, в серии от 5 до 25%, за одним исключением — 40%. МРТ-изображения серо-отрицательного недифференцированного воспалительного артрита голеностопного сустава показаны на рис.2.
Рис. 2
Серо-отрицательная недифференцированная периферическая спондилоартропатия голеностопного сустава
МРТ левой голеностопного сустава с сагиттальной инверсией Short-T1 (STIR), показывающая утолщение суставной капсулы, синовит и выпот большеберцового сустава, переходящий в задний сустав перерыв.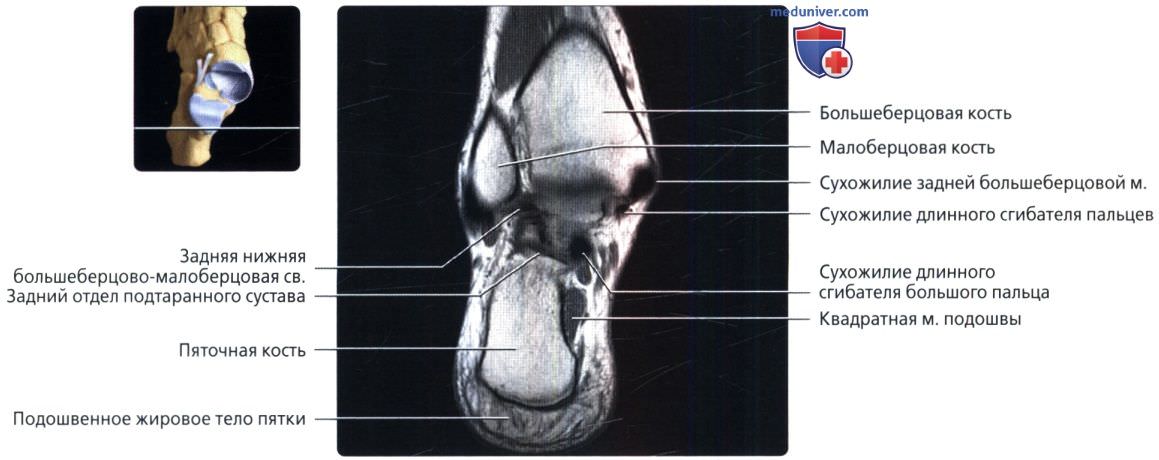
Рис. 2
Серо-отрицательная недифференцированная периферическая спондилоартропатия голеностопного сустава
МРТ левой голеностопного сустава с сагиттальной инверсией Short-T1 (STIR), показывающая утолщение суставной капсулы, синовит и выпот в задне-большеберцовый сустав. совместное углубление.
Установленные воспалительные артриты
Осевой спондилоартрит
В бразильском исследовании 147 пациентов с установленным анкилозирующим спондилитом [29] наиболее часто поражались экстрааксиальные суставы голеностопных суставов, пораженных в 39,5% случаев, за ними следовали бедра (36,1%) и колени (29,3%). Вовлечение голеностопного сустава было значительно более частым среди B27-положительных случаев (45,2% против 18,8%) и у пациентов с ювенильным против взрослых случаев АС, имевших место у 63.6% vs 35,2% случаев соответственно.
Периферический спондилоартрит с псориазом
В британском исследовании 87 пациентов с установленным ПА, данные доступны в двух временных точках (исходная средняя продолжительность заболевания 11 лет, в среднем 65 месяцев) распространенность артрита голеностопного сустава составила 10,3%, увеличиваясь за период наблюдения до 26,4% [ 30]. В отдельной британской серии из 50 пациентов с установленным ПсА со средней продолжительностью заболевания 19,5 лет, голеностопный сустав был поражен у 30–39%, немного реже у мужчин и пациентов без болезни ногтей [31].Во второй серии от того же автора с участием 77 пациентов с поздним ПА из Великобритании и Италии поражение голеностопного сустава было зарегистрировано у 38,5% [28].
В отдельной британской серии из 50 пациентов с установленным ПсА со средней продолжительностью заболевания 19,5 лет, голеностопный сустав был поражен у 30–39%, немного реже у мужчин и пациентов без болезни ногтей [31].Во второй серии от того же автора с участием 77 пациентов с поздним ПА из Великобритании и Италии поражение голеностопного сустава было зарегистрировано у 38,5% [28].
Периферический спондилоартрит с воспалительным заболеванием кишечника
В первичной когорте из 160 пациентов с ВЗК, средняя продолжительность заболевания 50 месяцев, периферический артрит был обнаружен в 17 случаях (10,6%), причем коленный и голеностопный суставы были наиболее часто пораженными суставами в 9/17, 53% [ 32]. В большой серии госпиталей Великобритании из 1459 пациентов с ВЗК, медиана наблюдения 10 лет, артропатия голеностопного сустава была зарегистрирована у 29–34% с язвенным колитом и у 42–52% с болезнью Крона на фоне слабых и полиартикулярных паттернов. соответственно [33].
соответственно [33].
Таким образом, поражение голеностопного сустава при установленном осевом и периферическом спондилоартрите является обычным явлением, от которого страдают до 63% юношеских и 10–52% взрослых случаев, хотя литература весьма скудна.
Ревматоидный артрит
Исследование, оценивающее достоверность и надежность подсчета суставов (28 против 66/68 суставов) с использованием данных 735 пациентов с установленным РА, сообщает о распространенности отека и боли в голеностопном суставе от 60% до 65% [34]. В шведском поперечном клиническом обследовании 1000 пациентов с РА со средней продолжительностью заболевания 10 лет 52% имели заболевание голеностопного сустава или задней части стопы [26].В серии поздних RA ( n = 93) из Великобритании и Италии поражение голеностопного сустава было зарегистрировано у 65% [28], а в британском исследовании Early RA Study (ERAS) с участием 1237 пациентов было обнаружено уменьшение диапазона движений в голеностопном суставе. в 37% случаев в течение периода наблюдения до 25 лет [35]. Согласно почтовому опроснику, полученному от 585 пациентов с РА в Великобритании со средней продолжительностью заболевания 12,7 года, 42,7% сообщили о боли в голеностопном суставе на той или иной стадии в течение их РА, а 30,6% сообщили о боли в голеностопном суставе за последний месяц [36]. Корейская серия из 2046 пациентов с установленным РА выявила болезненность голеностопного сустава у 21% и отек голеностопного сустава у 17% [37].
в 37% случаев в течение периода наблюдения до 25 лет [35]. Согласно почтовому опроснику, полученному от 585 пациентов с РА в Великобритании со средней продолжительностью заболевания 12,7 года, 42,7% сообщили о боли в голеностопном суставе на той или иной стадии в течение их РА, а 30,6% сообщили о боли в голеностопном суставе за последний месяц [36]. Корейская серия из 2046 пациентов с установленным РА выявила болезненность голеностопного сустава у 21% и отек голеностопного сустава у 17% [37].
Таким образом, хотя поражение голеностопного сустава в начале заболевания при РА необычно, оно чаще встречается при установленном РА, в диапазоне 37–65% с более низким сообщением из Кореи — 17–21%.
Болезни соединительной ткани
При СКВ часто встречается артралгия без признаков синовита. Напротив, типичная неэрозивная деформирующая артропатия Жакку, с большинством исследований, показывающих распространенность <5%, сосредоточена в основном на руках [38, 39]. Когда были решены проблемы со стопами, сообщалось, что артропатия стоп Жакку редко возникает без поражения рук [40]. Почтовый опрос симптомов у 131 новозеландского пациента с СКВ показал, что задняя стопа или лодыжка когда-либо были болезненными после постановки диагноза СКВ у 30% и 32% респондентов, а в последний месяц — у 19% и 13%, без независимых клинических исследований. оценка или установление связи с самой СКВ в отличие от других биомеханических факторов [41].
Когда были решены проблемы со стопами, сообщалось, что артропатия стоп Жакку редко возникает без поражения рук [40]. Почтовый опрос симптомов у 131 новозеландского пациента с СКВ показал, что задняя стопа или лодыжка когда-либо были болезненными после постановки диагноза СКВ у 30% и 32% респондентов, а в последний месяц — у 19% и 13%, без независимых клинических исследований. оценка или установление связи с самой СКВ в отличие от других биомеханических факторов [41].
При ССД артралгия встречается чаще, чем артрит; однако при синовите преобладают MCP, PIP, запястья и лодыжки.В задней части стопы следует проявлять осторожность, чтобы отличить артрит голеностопного сустава от заболевания сухожилий, поскольку тендинопатия, часто с трением трением, является характерной особенностью СС, а также могут поражаться передняя большеберцовая мышца, малоберцовые и ахилловы сухожилия [42].
Септический артрит
Бактериальная инфекция
Бактериальный сепсис потенциально может поражать любой сустав, хотя одни суставы поражаются чаще, чем другие, особенно колено, и голеностопный сустав не исключен. В голландском исследовании 186 пациентов с бактериальным септическим артритом голеностопный сустав был третьим наиболее часто поражаемым суставом, о котором сообщалось в 12% случаев, после колена (48%) и бедра (21%) [43]. Проспективное исследование 75 пациентов с бактериальным септическим артритом в Великобритании также показало, что колено (56%) и бедро (16%) являются наиболее часто поражаемыми суставами, тогда как голеностопный сустав поражается только в 1% случаев [44]. Пример рентгеновских снимков бактериального септического артрита голеностопного сустава показан на рис. 3.
В голландском исследовании 186 пациентов с бактериальным септическим артритом голеностопный сустав был третьим наиболее часто поражаемым суставом, о котором сообщалось в 12% случаев, после колена (48%) и бедра (21%) [43]. Проспективное исследование 75 пациентов с бактериальным септическим артритом в Великобритании также показало, что колено (56%) и бедро (16%) являются наиболее часто поражаемыми суставами, тогда как голеностопный сустав поражается только в 1% случаев [44]. Пример рентгеновских снимков бактериального септического артрита голеностопного сустава показан на рис. 3.
Рис.3
Септический артрит голеностопного сустава, вызванный инфекцией Staphylococcus aureus
Рентгенограмма, показывающая нечеткость кортикальных краев дистального отдела большеберцовой кости, малоберцовой кости и обеих лодыжек.
Рис. 3
Септический артрит голеностопного сустава, вызванный инфекцией Staphylococcus aureus
Рентгенограмма, показывающая нечеткость кортикальных краев дистального отдела большеберцовой кости, малоберцовой кости и обеих лодыжек.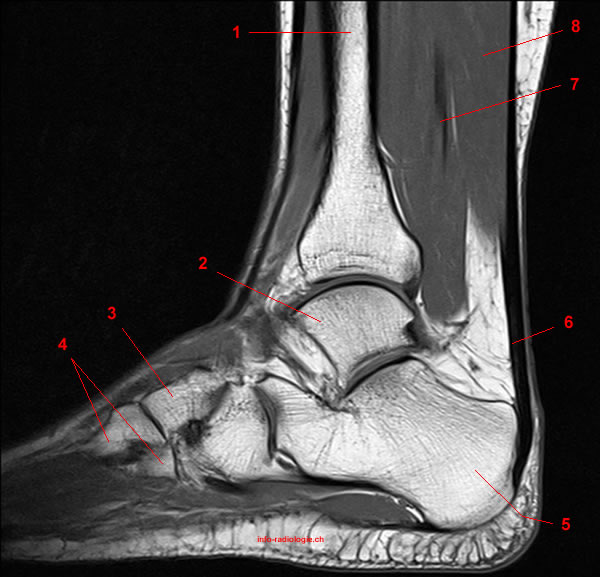
Отчет о 25 случаях полиартикулярного бактериального септического артрита и обзор 303 сообщений о случаях в литературе показали, что лодыжка поражается в 24% из 25 случаев, реже, чем колено, локоть, плечо, запястье и MCP / PIP стыки.Из литературного обзора 303 случаев полиартикулярного бактериального сепсиса, голеностопный сустав поражался в 54 случаях (18%) также реже, чем колено, локоть, плечо и запястье [45]. При гонококковой инфекции распознается острое олигоартритическое проявление, включая голеностопный сустав [46].
Вирусная инфекция
Вирусные артриты часто бывают полиартикулярными, поражают мелкие и крупные суставы, неэрозивны и преходящи [47]. Сообщается, что лодыжки поражены гепатитом B, C, чикунгунья и ВИЧ-инфекциями [47, 48].Обзор литературы по 63 пациентам с артритом, связанным с гепатитом B, сообщает о поражении голеностопного сустава в 24% случаев, что является третьим по частоте поражением суставом после проксимального межфалангового сустава (82%) и коленного сустава (30%) [49]. В проспективной колумбийской когорте из 500 подтвержденных случаев инфекции чикунгунья боль в лодыжке была зарегистрирована в 87%, что является вторым по частоте местом боли в суставах после запястья [50]. В двух сериях пациентов с инфекцией чикунгунья из Индии и Шри-Ланки, лодыжка была участком артралгии в начале заболевания у 11 пациентов.39% и 33,7% случаев соответственно [51].
В проспективной колумбийской когорте из 500 подтвержденных случаев инфекции чикунгунья боль в лодыжке была зарегистрирована в 87%, что является вторым по частоте местом боли в суставах после запястья [50]. В двух сериях пациентов с инфекцией чикунгунья из Индии и Шри-Ланки, лодыжка была участком артралгии в начале заболевания у 11 пациентов.39% и 33,7% случаев соответственно [51].
ВИЧ-ассоциированный артрит / болезненный суставной синдром может возникать на любой стадии заболевания, связанного с ВИЧ, обычно проявляясь как самоограничивающийся асимметричный олигоартрит, преимущественно поражающий колени, плечи и лодыжки [52]. Из 21 случая, зарегистрированного в одном центре, более половины поступили с олигоартритом колен и лодыжек. ВИЧ также связан с высокой распространенностью периферического СПА с преимущественным поражением нижних конечностей, включая высокую распространенность заболеваний голеностопного сустава [52–54].В серии из 27 ВИЧ-положительных пациентов, у которых обнаружен PsA, распределение суставов в начале включало колено и / или голеностопный сустав в 90% случаев в контексте псориаза с асимметричным доминантным полиартритом нижних конечностей и энтезитом [55]. В серии из 18 случаев ReA у ВИЧ-инфицированных пациентов сообщалось о поражении голеностопного сустава в 27%, после колена (41%) и запястья (29%) [54]. Те же авторы сообщают о поражении голеностопного сустава в 50% из девяти случаев ПА у ВИЧ-положительных пациентов и поражении голеностопного сустава в 20% случаев с недифференцированным Спа и ВИЧ.
В серии из 18 случаев ReA у ВИЧ-инфицированных пациентов сообщалось о поражении голеностопного сустава в 27%, после колена (41%) и запястья (29%) [54]. Те же авторы сообщают о поражении голеностопного сустава в 50% из девяти случаев ПА у ВИЧ-положительных пациентов и поражении голеностопного сустава в 20% случаев с недифференцированным Спа и ВИЧ.
Туберкулез
Туберкулез (ТБ) стопы и голеностопного сустава описывается редко, составляя 1–4% всех случаев костно-суставного ТБ [56]. Серия из 74 пациентов с туберкулезом стопы и голеностопного сустава сообщила о поражении голеностопного сустава в 13 случаях (17%) с аналогичной частотой с поражением срединного сустава и сустава Лисфранка [57].
Кристаллический артрит
Хорошо известно, что подагра имеет предрасположенность к поражению первого MTP и, возможно, любого другого сустава тела.Часто поражается голеностопный сустав: 50% из 354 пациентов с хронической подагрой сообщили о поражении голеностопного сустава / стопы (не большого пальца ноги) в исторической серии исследований в Великобритании [58]. Это подтверждается результатами исследования 164 пациентов из Великобритании, у которых голеностопный сустав считается третьим наиболее часто поражаемым суставом при острой подагре, включая 12-15% случаев, после первого MTP и средней части стопы [59] и наиболее часто. пораженный сустав, с первым MTP и колено, в серии из Западной Африки [60]. Современный обзор подтверждает, что голеностопный сустав является частым местом острого подагрического артрита [61].
Это подтверждается результатами исследования 164 пациентов из Великобритании, у которых голеностопный сустав считается третьим наиболее часто поражаемым суставом при острой подагре, включая 12-15% случаев, после первого MTP и средней части стопы [59] и наиболее часто. пораженный сустав, с первым MTP и колено, в серии из Западной Африки [60]. Современный обзор подтверждает, что голеностопный сустав является частым местом острого подагрического артрита [61].
Кальциевая пирофосфатная артропатия часто встречается в контексте ОА, независимо от того, является ли она первичной или посттравматической / воспалительной. Колено и запястье являются наиболее часто поражаемыми суставами [62], и, хотя может быть поражена лодыжка [63], это реже упоминается, что, возможно, отражает низкую распространенность ОА этого сустава.
Артропатия Шарко
Невропатическая артропатия Шарко поражает людей с периферическими невропатиями и обычно поражает стопу, о чем сообщается в 0. 1–0,9% людей с диабетом [64]. Средняя часть стопы является наиболее частым местом патологии, при этом голеностопный сустав поражается гораздо реже, сообщается о подтаранном суставе в 10% случаев по сравнению с тарзо-плюсневым суставом в 40% и ладьевидной / кубовидной в 30% [65].
1–0,9% людей с диабетом [64]. Средняя часть стопы является наиболее частым местом патологии, при этом голеностопный сустав поражается гораздо реже, сообщается о подтаранном суставе в 10% случаев по сравнению с тарзо-плюсневым суставом в 40% и ладьевидной / кубовидной в 30% [65].
Припухлость вокруг суставов
По мере того, как достижения медицины приносят все больше исследований в повседневную практику, навыки и ценность клинического обследования могут оказаться в тени диагностического процесса [66, 67]. Задняя лапа представляет собой особенно сложную анатомическую область, где бывает трудно отличить артрит голеностопного сустава от подталярного поражения, первое оценивается по пассивному сгибанию и разгибанию, а второе — по инверсии и эверсии.Многие несуставные состояния могут также вызывать отек вокруг суставов и / или уменьшение диапазона сгибания и разгибания задней лапы. Это может быть связано с периостозом, подкожным отеком, нежной жировой тканью, панникулитом, повреждением сухожилий или связок и дерматологическими состояниями, такими как целлюлит, липодерматосклероз и хронические язвы ног (arthropathica ulcerosa) [68].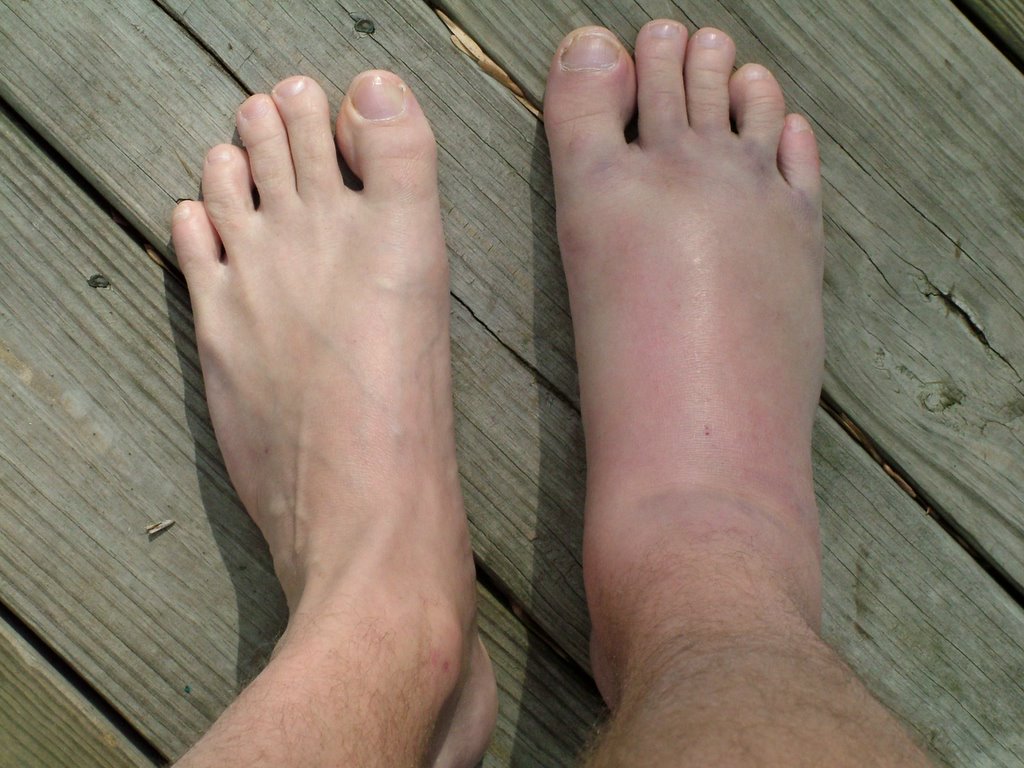 Исторические сообщения в литературе противоречат этим клиническим ограничениям. При необходимости для подтверждения наличия заболевания голеностопного сустава, в отличие от других причин отека задней лапы, можно использовать ультразвуковое исследование и другие методы визуализации, наряду с тщательным клиническим обследованием и анализом походки — навыками, которые мы рискуем потерять [64].
Исторические сообщения в литературе противоречат этим клиническим ограничениям. При необходимости для подтверждения наличия заболевания голеностопного сустава, в отличие от других причин отека задней лапы, можно использовать ультразвуковое исследование и другие методы визуализации, наряду с тщательным клиническим обследованием и анализом походки — навыками, которые мы рискуем потерять [64].
Саркоидоз
Острый саркоидный артрит возникает в контексте синдрома Лофгрена, классически характеризующегося у молодых пациентов (<40 лет) триадой узловатой эритемы, двусторонней внутригрудной лимфаденопатии и мигрирующего полиартрита, иногда с лихорадкой. Почти повсеместно сообщается о поражении голеностопного сустава при остром саркоидном артрите [69]. Однако это историческая ошибка приписывания, так как на УЗИ было продемонстрировано, что опухоль задней лапы при синдроме Лофгрена чаще возникает из-за глубокого подкожного отека (панникулит) или теносиновита без каких-либо аномалий в голеностопном суставе. Три ультразвуковых исследования продемонстрировали это в 100 случаях, при этом в большинстве случаев не было выявлено признаков артрита, вместо этого наблюдались небольшие выпоты в 25% случаев, а повышенная васкуляризация — только в 5,6–7,5% [70–72]. МРТ пяти голеностопных суставов четырех пациентов с синдромом Лофгрена подтверждает это с опухолью, расположенной в подкожно-жировой клетчатке (панникулит), и только небольшими выпотами в голеностопном суставе без синовиального утолщения [73]. Таким образом, причина опухания задней лапы при остром саркоидозе из-за синдрома Лофгрена в основном не из-за артрита голеностопного сустава, и любое поражение суставов, вероятно, будет реактивным.Пример клинических проявлений и МРТ задней лапы при синдроме Лофгрена показан на рис. 4.
Три ультразвуковых исследования продемонстрировали это в 100 случаях, при этом в большинстве случаев не было выявлено признаков артрита, вместо этого наблюдались небольшие выпоты в 25% случаев, а повышенная васкуляризация — только в 5,6–7,5% [70–72]. МРТ пяти голеностопных суставов четырех пациентов с синдромом Лофгрена подтверждает это с опухолью, расположенной в подкожно-жировой клетчатке (панникулит), и только небольшими выпотами в голеностопном суставе без синовиального утолщения [73]. Таким образом, причина опухания задней лапы при остром саркоидозе из-за синдрома Лофгрена в основном не из-за артрита голеностопного сустава, и любое поражение суставов, вероятно, будет реактивным.Пример клинических проявлений и МРТ задней лапы при синдроме Лофгрена показан на рис. 4.
Рис.4
Клинические изображения синдрома Лофгрена и восстановительные изображения с инверсией МРТ
На изображениях показаны ( A ) латеральный, ( B ) срединный и ( C ) медиальный сагиттальный срез задней стопы с обширным подкожным усилением (стрелки ) и отсутствие заболеваний голеностопного сустава.
Рис. 4
Клинические изображения синдрома Лофгрена и восстановительные изображения с инверсией МРТ
Изображения показывают ( A ) латеральный, ( B ) срединный и ( C ) медиальный сагиттальный срез задней стопы с обширным подкожным усилением ( стрелки) и отсутствие заболевания голеностопного сустава.
Хронический саркоидный артрит встречается гораздо реже, чем болезнь Лофгрена, а также обычно поражает лодыжки [69]. В литературе сообщается о смешанных острых и хронических случаях, многие из которых разрешились, что делает сомнительным отнесение артрита к голеностопному суставу, а не к периартикулярному панникулиту. Тем не менее, в одном сообщении о хроническом саркоидном артрите голеностопный сустав был вовлечен во всех четырех случаях [74], и было высказано предположение, что наличие настоящего артрита голеностопного сустава при синдроме Лофгрена является фактором риска развития хронического артрита [72]. .
Гипертрофическая легочная остеоартропатия
Гипертрофическая остеоартропатия характеризуется триадой: дискомфортом пальцами, периостальной реакцией длинных костей (периостоз) и болью или болезненностью в конечностях, иногда с невоспалительными излияниями в крупные суставы [75].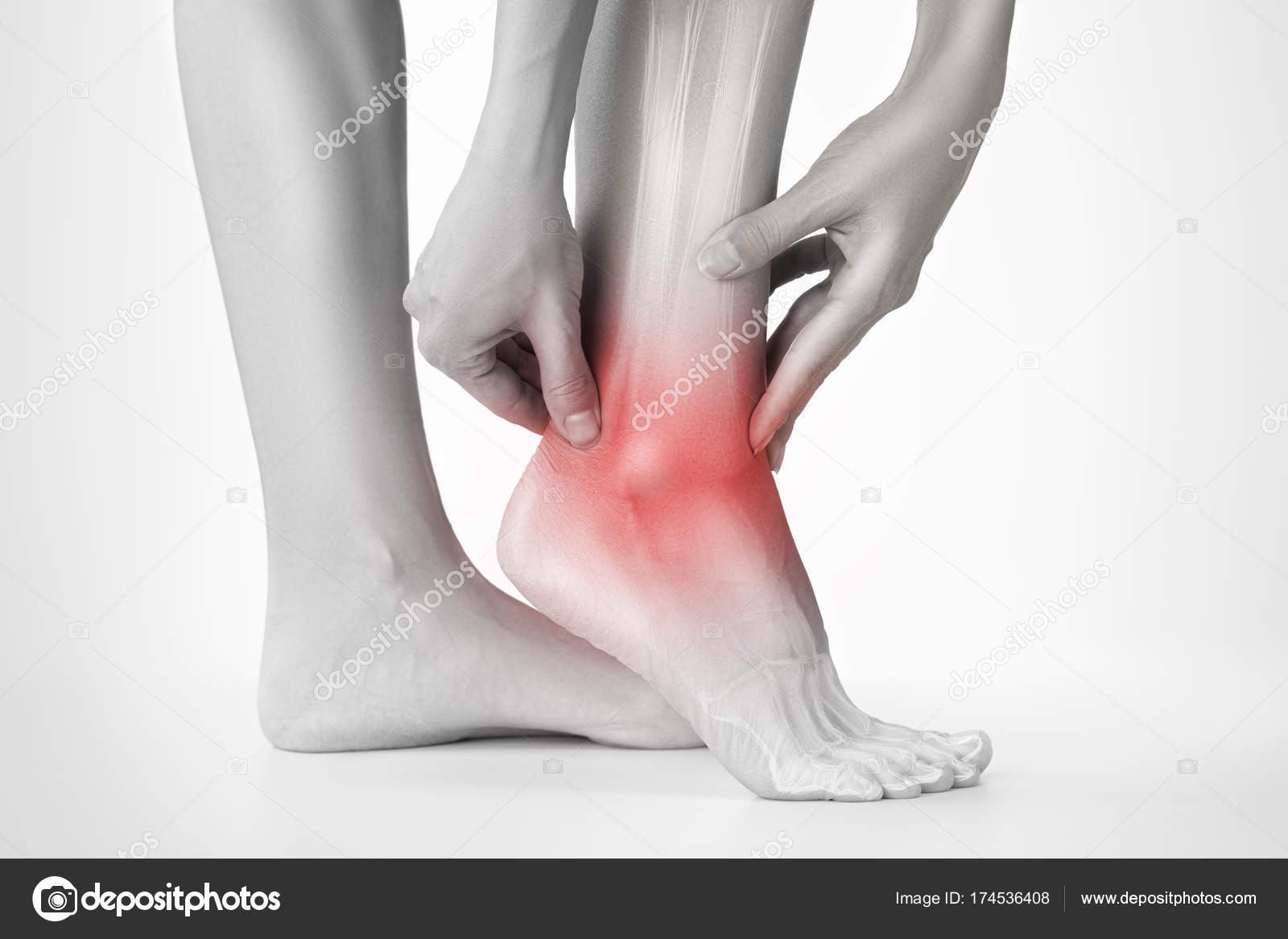 Часто поражаются дистальный отдел большеберцовой и малоберцовой костей, и радионуклидное сканирование костей является наиболее чувствительным методом визуализации для выявления этой патологии. В литературе сообщается о множественных сериях случаев, затрагивающих задние лапы, некоторые с излияниями в голеностопном суставе, имитирующими реактивные или другие воспалительные артриты [75, 76].
Часто поражаются дистальный отдел большеберцовой и малоберцовой костей, и радионуклидное сканирование костей является наиболее чувствительным методом визуализации для выявления этой патологии. В литературе сообщается о множественных сериях случаев, затрагивающих задние лапы, некоторые с излияниями в голеностопном суставе, имитирующими реактивные или другие воспалительные артриты [75, 76].
Дисфункция сухожилия задней большеберцовой мышцы
Это частая причина боли и отека в задних лапах, особенно у женщин старше 40 лет. Он может проявляться диффузным отеком задней лапы и максимальной болезненностью кзади и ниже медиальной лодыжки по ходу сухожилия [77]. Хронические случаи неизменно связаны с вальгусной деформацией заднего отдела стопы и плоскостопием, что можно легко оценить с помощью анализа походки с визуальным осмотром задней стопы сзади.
Выводы
Этот обзор выдвинул на первый план диагностические значения артропатии голеностопного сустава во всем спектре клинической ревматологической практики, показывая, что этот сустав является полезным указателем. Это интересно структурно, поскольку оно развилось намного позже коленного сустава, со значительными различиями в свойствах хряща и реакции на воспалительные цитокины. Эти свойства могут сделать лодыжку менее восприимчивой к патологическим процессам, приводящим к некоторым артропатиям; примечательно, что ОА редко развивается при отсутствии травмы и реже вовлекается в ранний РА, чем периферический СпА.
Это интересно структурно, поскольку оно развилось намного позже коленного сустава, со значительными различиями в свойствах хряща и реакции на воспалительные цитокины. Эти свойства могут сделать лодыжку менее восприимчивой к патологическим процессам, приводящим к некоторым артропатиям; примечательно, что ОА редко развивается при отсутствии травмы и реже вовлекается в ранний РА, чем периферический СпА.
Сводная информация, которую мы собрали, представлена в таблице 1 и дополнительной таблице S1, доступной по адресу Rheumatology онлайн, и мы предлагаем алгоритм, который поможет процессу диагностики (рис. 5). Как указатель, обнаружение остеоартрита голеностопного сустава требует тщательной оценки. Если травматическая причина не может быть установлена и первичный остеоартроз кажется вероятным, это следует признать редкостью и инициировать поиск других состояний, особенно гемохроматоза. Вовлечение голеностопного сустава в воспалительный артрит также является указателем.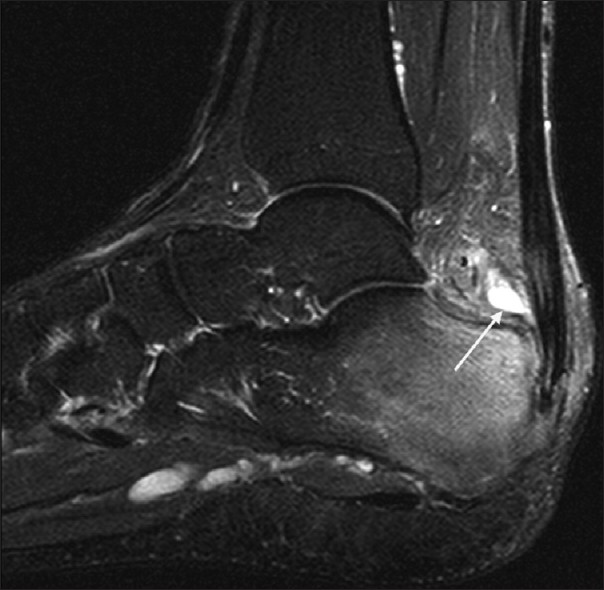 Если это моноартикулярное предлежание, то кристаллическое объяснение указывает на подагру, а не на болезнь CPPD. При септических причинах заболевание голеностопного сустава указывает на наличие бактерий, включая гонококк, но не туберкулез, и аутоиммунных артропатий, вызывающих UA или периферический SpA, а не RA или CTD в качестве окончательного диагноза. Если проявление представляет собой острый олиго или полиартрит, то, как и при моноартрите, заболевание голеностопного сустава указывает на UA или периферический SpA, а не на RA или CTD, а септические причины — на бактериальные, включая гонококковые, и вирусы, включая чикунгунью и ВИЧ.Неясно, почему при периферическом SpA более вероятно поражение голеностопного сустава на ранней стадии, чем при артропатиях РА или CTD, но это полезное клиническое наблюдение и указатель.
Если это моноартикулярное предлежание, то кристаллическое объяснение указывает на подагру, а не на болезнь CPPD. При септических причинах заболевание голеностопного сустава указывает на наличие бактерий, включая гонококк, но не туберкулез, и аутоиммунных артропатий, вызывающих UA или периферический SpA, а не RA или CTD в качестве окончательного диагноза. Если проявление представляет собой острый олиго или полиартрит, то, как и при моноартрите, заболевание голеностопного сустава указывает на UA или периферический SpA, а не на RA или CTD, а септические причины — на бактериальные, включая гонококковые, и вирусы, включая чикунгунью и ВИЧ.Неясно, почему при периферическом SpA более вероятно поражение голеностопного сустава на ранней стадии, чем при артропатиях РА или CTD, но это полезное клиническое наблюдение и указатель.
Рис. 5
Алгоритм вероятной дифференциальной диагностики при поражении голеностопного сустава при раннем и установленном артрите
Рис. 5
Алгоритм вероятной дифференциальной диагностики при поражении голеностопного сустава при раннем и установленном артрите
Таблица 1Распространенность артрита голеностопного сустава при ревматических заболеваниях в отдельных случаях серия
Состояние
.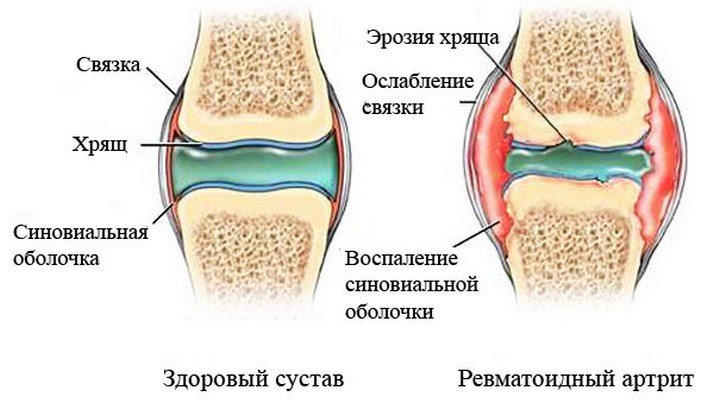 | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | ||
|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | ||
| 17% | 1000, 170 | Grondal18 903 2008 903 903 903 903 903 25% | 102, 25 | Fleming 1976 [27] | |
| 40% | 61, 24 | Helliwell 2000 [28] | |||
| Итого | 16.3% ] | ||||
| 37% | 1237, 458 | Backhouse 2011 [35] | |||
| 65% | 93, 60 | Helliwell 2000 [28% | |||
| 2046, 348 | Lee 2019 [37] | ||||
| Итого | 36% | 5129, 1864 | |||
| Ранний PSA | 27% | 33 | [ | ||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | ||
| 39% | 46, 18 | Kvien 1996 [23] | |||
| Совокупная сумма | 50% | 146, 73 | |||
| Созданная PSA | 39% | 50, 19 | Helliwell 1991 [31] | ||
| 5% | 77, 30 | Helliwell 2000 [28] | |||
| 26% | 87, 22 | McHugh 2003 [30] | |||
| Итого | 33% | 71||||
| Создание AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | ||
| Септический артрит | 18% | 303, 55 | 3 45317 9018 Dubost312% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | |||
| Итого | 14% |
Состояние
. | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | ||
|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | ||
| 17% | 1000, 170 | Grondal18 903 2008 903 903 903 903 903 25% | 102, 25 | Fleming 1976 [27] | |
| 40% | 61, 24 | Helliwell 2000 [28] | |||
| Итого | 16.3% ] | ||||
| 37% | 1237, 458 | Backhouse 2011 [35] | |||
| 65% | 93, 60 | Helliwell 2000 [28% | |||
| 2046, 348 | Lee 2019 [37] | ||||
| Итого | 36% | 5129, 1864 | |||
| Ранний PSA | 27% | 33 | [ | ||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | ||
| 39% | 46, 18 | Kvien 1996 [23] | |||
| Совокупная сумма | 50% | 146, 73 | |||
| Созданная PSA | 39% | 50, 19 | Helliwell 1991 [31] | ||
| 5% | 77, 30 | Helliwell 2000 [28] | |||
| 26% | 87, 22 | McHugh 2003 [30] | |||
| Итого | 33% | 71||||
| Создание AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | ||
| Септический артрит | 18% | 303, 55 | 3 45317 9018 Dubost312% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | |||
| Итого | 14% |
Распространенность артрита голеностопного сустава при ревматических заболеваниях в индивидуальной серии случаев
Состояние
. | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | ||
|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | ||
| 17% | 1000, 170 | Grondal18 903 2008 903 903 903 903 903 25% | 102, 25 | Fleming 1976 [27] | |
| 40% | 61, 24 | Helliwell 2000 [28] | |||
| Итого | 16.3% ] | ||||
| 37% | 1237, 458 | Backhouse 2011 [35] | |||
| 65% | 93, 60 | Helliwell 2000 [28% | |||
| 2046, 348 | Lee 2019 [37] | ||||
| Итого | 36% | 5129, 1864 | |||
| Ранний PSA | 27% | 33 | [ | ||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | ||
| 39% | 46, 18 | Kvien 1996 [23] | |||
| Совокупная сумма | 50% | 146, 73 | |||
| Созданная PSA | 39% | 50, 19 | Helliwell 1991 [31] | ||
| 5% | 77, 30 | Helliwell 2000 [28] | |||
| 26% | 87, 22 | McHugh 2003 [30] | |||
| Итого | 33% | 71||||
| Создание AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | ||
| Септический артрит | 18% | 303, 55 | 3 45317 9018 Dubost312% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | |||
| Итого | 14% |
Состояние
. | Распространенность поражения голеностопного сустава . | Количество пациентов, количество с поражением голеностопного сустава . | Автор (ссылка) . | ||
|---|---|---|---|---|---|
| Ранний RA | 15% | 1894, 284 | Bergstra 2017 [25] | ||
| 17% | 1000, 170 | Grondal18 903 2008 903 903 903 903 903 25% | 102, 25 | Fleming 1976 [27] | |
| 40% | 61, 24 | Helliwell 2000 [28] | |||
| Итого | 16.3% ] | ||||
| 37% | 1237, 458 | Backhouse 2011 [35] | |||
| 65% | 93, 60 | Helliwell 2000 [28% | |||
| 2046, 348 | Lee 2019 [37] | ||||
| Итого | 36% | 5129, 1864 | |||
| Ранний PSA | 27% | 33 | [ | ||
| Ранний ReA | 55% | 100, 55 | Лаху 2015 [24] | ||
| 39% | 46, 18 | Kvien 1996 [23] | |||
| Совокупная сумма | 50% | 146, 73 | |||
| Созданная PSA | 39% | 50, 19 | Helliwell 1991 [31] | ||
| 5% | 77, 30 | Helliwell 2000 [28] | |||
| 26% | 87, 22 | McHugh 2003 [30] | |||
| Итого | 33% | 71||||
| Создание AS | 39,5% | 147 | Сампайо-Баррос 2001 [29] | ||
| Септический артрит | 18% | 303, 55 | 3 45317 9018 Dubost312% | 186, 22 | Kaandorp 1997 [43] |
| 1% | 75, 1 | Gupta 2001 [44] | |||
| Итого | 14% |
При установленном воспалительном артрите поражение голеностопного сустава является более универсальным, с такой же распространенностью при РА, как осевой и периферический SpA, и поэтому в этом контексте наличие заболевания голеностопного сустава имеет меньшее значение для диагностического процесса.
Ограничение этой статьи состоит в том, что в литературе на удивление мало сообщений об индивидуальном распределении суставов и их распространенности при различных ревматических заболеваниях. Это не официальный систематический обзор, и некоторые опубликованные данные могли быть упущены из виду. Многие описания классических артропатий сочетают в себе области суставов (например, «стопу» или «колено и лодыжку») или сообщают об общей распространенности периферической артропатии, а не предоставляют данные на уровне отдельных суставов. Кроме того, трудности клинической оценки до внедрения УЗИ и МРТ делают вероятным, что некоторые исторические отчеты об артрите голеностопного сустава были неточными, если патология не была отличима от периартикулярных причин боли или отека.Синдром Лофгрена является примером этого: артрит голеностопного сустава закреплен в медицинской литературе как классический признак, тогда как УЗИ и МРТ показывают, что причиной отека задней лапы обычно является глубокий подкожный отек и лишь в редких случаях артрит голеностопного сустава. Пришло время переписать учебники в этом случае.
Пришло время переписать учебники в этом случае.
С появлением искусственного интеллекта и его применения в диагностической медицине было бы полезно задокументировать новые подробные отчеты об индивидуальной распространенности суставов на различных стадиях ревматических и опорно-двигательных заболеваний.Точная документация клинических признаков может предоставить важные «большие данные» для информирования компьютерных алгоритмов для поддержки диагноза и включения классификации подгруппы. Это было применено к ювенильному идиопатическому артриту, где детальная оценка каждого сустава позволила смоделировать течение и исход заболевания на основе семи представленных моделей поражения суставов [78].
Тщательная клиническая оценка, при необходимости с использованием изображений, остается центральным элементом качественной клинической практики.Потенциальным недостатком телемедицины, которая стала необходимостью в связи с пандемией COVID-19, будет упор на визуализацию и лабораторные оценки, а не на результаты обследований [67, 68]. Кроме того, включение 28 подсчетов суставов в составные баллы DAS28, Clinical Disease Activity Index (CDAI) и Simple Disease Activity Index (SDAI) при ведении РА способствует потере акцента на оценке дистального отдела нижней конечности в мировоззрении клинициста. Однако распознавание клинических паттернов имеет основополагающее значение для постановки диагноза, и наличие артрита голеностопного сустава особенно важно.Относительная защита голеностопного сустава от остеоартрита по сравнению с коленом и бедром, а также его дифференциальное участие в аутоиммунных артритах остаются интригующими и малоизученными вопросами исследований. Мы считаем, что голеностопный сустав является полезным ориентиром для дифференциальной диагностики в клинической ревматологической практике, и нас следует поощрять уделять ему особое внимание.
Кроме того, включение 28 подсчетов суставов в составные баллы DAS28, Clinical Disease Activity Index (CDAI) и Simple Disease Activity Index (SDAI) при ведении РА способствует потере акцента на оценке дистального отдела нижней конечности в мировоззрении клинициста. Однако распознавание клинических паттернов имеет основополагающее значение для постановки диагноза, и наличие артрита голеностопного сустава особенно важно.Относительная защита голеностопного сустава от остеоартрита по сравнению с коленом и бедром, а также его дифференциальное участие в аутоиммунных артритах остаются интригующими и малоизученными вопросами исследований. Мы считаем, что голеностопный сустав является полезным ориентиром для дифференциальной диагностики в клинической ревматологической практике, и нас следует поощрять уделять ему особое внимание.
Благодарности
Авторы благодарят доктора Дерека Свасти-Сали за МРТ синовита голеностопного сустава (рис. 2), д-р Вивиан Эджунду за рентгеновское изображение септического артрита (рис. 3) и д-р Брайан Бурк за МРТ-изображения синдрома Лофгрена (рис. 4).
2), д-р Вивиан Эджунду за рентгеновское изображение септического артрита (рис. 3) и д-р Брайан Бурк за МРТ-изображения синдрома Лофгрена (рис. 4).
Финансирование: Не было получено специального финансирования от каких-либо финансовых органов в государственном, коммерческом или некоммерческом секторах для выполнения работы, описанной в этой рукописи.
Заявление о раскрытии информации: Авторы заявили об отсутствии конфликта интересов.
Дополнительные данные
Дополнительные данные доступны на сайте Rheumatology онлайн.
Список литературы
1Brockett
CL
,Chapman
GJ.
Биомеханика голеностопного сустава
.Orthop Trauma
2016
;30
:232
—8
,2Frelat
MA
,Шоу
CN
,Сухдео
S
и другие.
Эволюция колена и лодыжки гоминина
.J Hum Evol
2017
;108
:147
—60
,3Treppo
S
,Кепп
H
,Quan
EC
и другие.Сравнение биомеханических и биохимических свойств хряща пар коленного и голеностопного суставов человека
.J Orthop Res
2000
;18
:739
—48
,4Коул
AA
,Kuettner
KE.
Молекулярная основа различий суставов человека
.Cell Mol Life Sci CMLS
2002
;59
:19
—26
,5Роджерс
Дж.
Палеопатология остеоартроза. В:Brandt
KD
,Доэрти
M
,Ломандер
LS.
, ред.Остеоартроз
.Оксфорд
:Oxford University Press
,1998
;62
—69
.6Кушнаган
Дж
,Dieppe
P.
Исследование 500 пациентов с остеоартрозом суставов конечностей.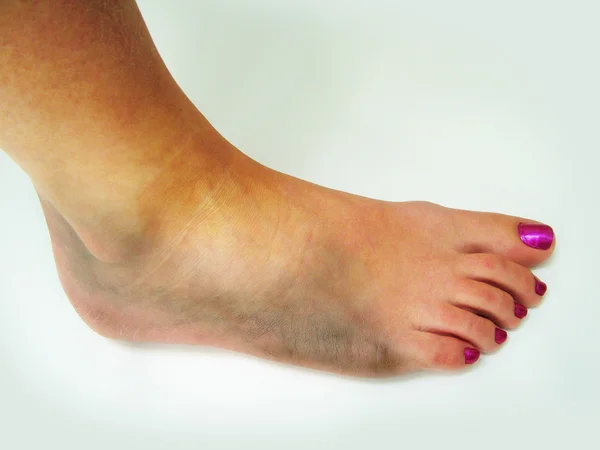 I Анализ по возрасту, полу и распределению симптоматических участков суставов
I Анализ по возрасту, полу и распределению симптоматических участков суставов
Ann Rheum Dis
1991
;50
:8
–13
,7Пейрон
JG.
Эпидемиология остеоартроза. In:Moskowitz
RW
,Хауэлл
DS
,Голдберг
VM
,Манкин
HJ
, ред.Диагностика и лечение остеоартроза
.Филадельфия, Пенсильвания
:WB Saunders
,1984
:9
—27
,8Вальдеррабано
В
,Горисбергер
М
,Рассел
I
,Дугалл
H
,Hintermann
B.
Этиология остеоартроза голеностопного сустава
.Clin Orthop Relat Res
2009
;467
:1800
—6
.9Зальцман
CL
,Саламон
ML
,Бланшар
GM
и другие. Эпидемиология артрита голеностопного сустава. Отчет о последовательной серии из 639 пациентов из специализированного ортопедического центра
Отчет о последовательной серии из 639 пациентов из специализированного ортопедического центра
Айова Ортоп Дж.
2005
;25
:44
—6
.10Риттерман
SA
,Фелларс
TA
,Digiovanni
CW.
Современные мысли об артрите голеностопного сустава
.Род-Айленд Мед J
2013
;96
:30
—3
.11Kiely
PDW.
Гемохроматозная артропатия — загадка кельтского проклятия
.J R Coll Physitors Edinb
2018
;48
:233
—8
.12Сахинбегович
E
,Даллос
Т
,Aigner
E
и другие.Бремя наследственного гемохроматоза со стороны опорно-двигательного аппарата
.Arthritis Rheum
2010
;62
:3792
—8
,13Ричардсон
A
,Prideaux
A
,Кили
PDW.
Гемохроматоз: необъяснимая MCP или артропатия голеностопного сустава требует диагностических тестов; результаты двух наблюдательных когортных исследований в Великобритании
.Scand J Rheumatol
2017
;46
:69
–74
,14Кэрролл
ГДж.
Первичный остеоартрит голеностопного сустава связан с пястно-фаланговым остеоартритом пальцев и мутацией H63D в гене HFE: доказательства гемохроматозоподобного фенотипа полиартикулярного остеоартрита
.J Clin Rheumatol
2006
;12
:109
—13
.15Элстоб
А
,Ejindu
V
,цапля
C
,Кили
PDW.
Гемохроматозная артропатия: МРТ-характеристика заднего отдела стопы; исследование случай-контроль
.Clin Rad
2018
;73
:323.e1-323
—e8
.16Мадхок
R
,Йорк
J
,Sturrock
RD.
Гемофильный артрит
.Annals Rheum Dis
1991
;50
:588
—91
,17Manco-Johnson
MJ
,Абшир
TC
,Шапиро
н.э.
и другие.Профилактика по сравнению с эпизодическим лечением для предотвращения заболеваний суставов у мальчиков с тяжелой гемофилией
.N Engl J Med
2007
;357
:535
—44
.18Норли
ES
,Бринкманн
GH
,Квиен
ТК
и другие.Совместное распределение и двухлетний исход у 347 пациентов с моноартритом продолжительностью менее 16 недель
.Arthritis Care Res
2020
;72
:705
—10
,19Jeong
H
,Ким
AY
,Юн
HJ
и другие.Клиническое течение и предикторы исходов у пациентов с моноартритом: ретроспективное исследование 171 случая
.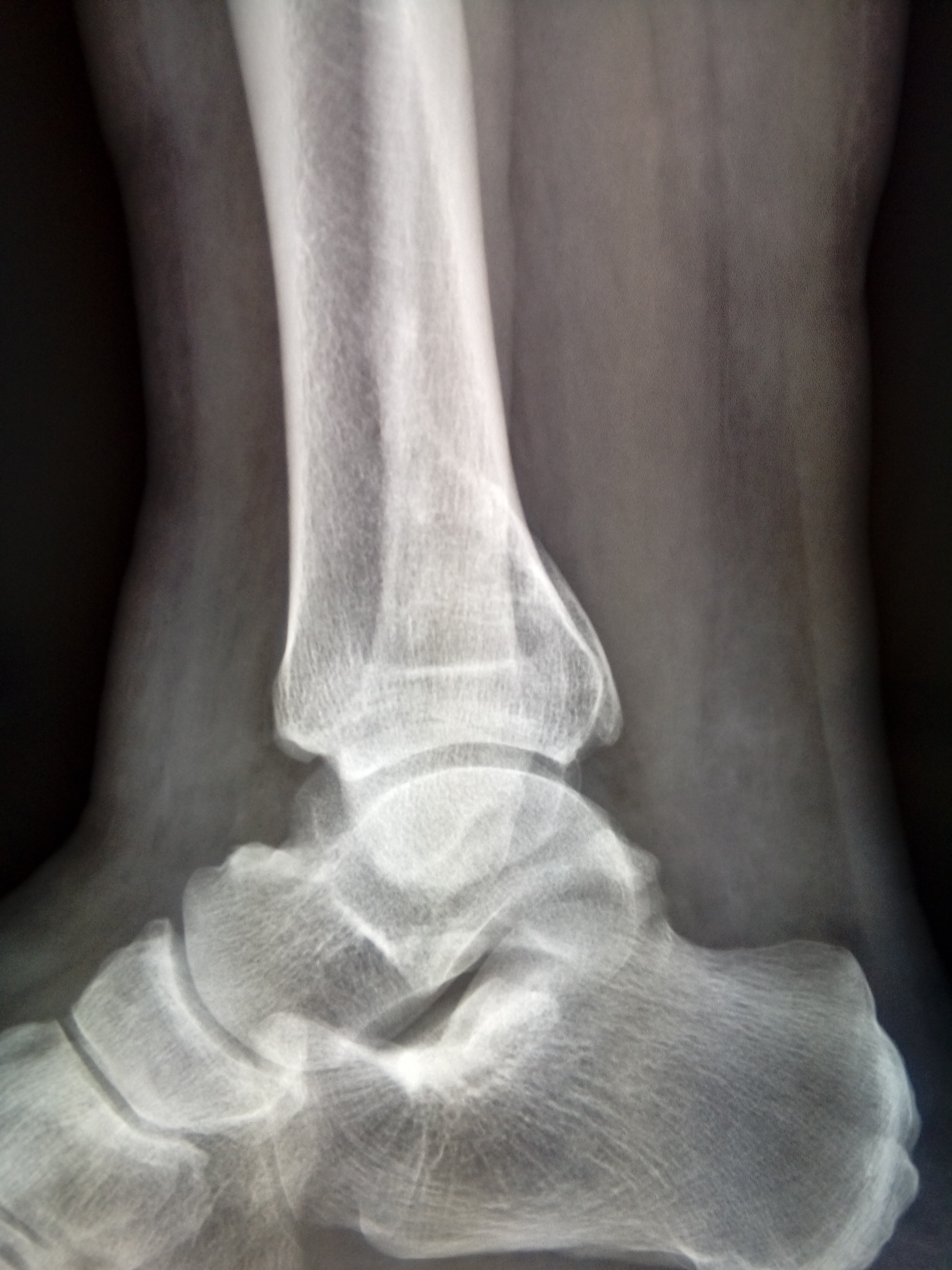
Int J Rheum Dis
2013
;17
:502
—10
,20Бинар
A
,Алассан
S
,Devauchelle-Pensec
V
и другие.Исход раннего моноартрита: повторное исследование
.J Ревматол
2007
;34
:2351
—7
.21Абхишек
А
,де Пабло
P
,Кадр
MZ
и другие.Результаты диагностики, связанные с синовитом голеностопного сустава при раннем воспалительном артрите: когортное исследование
.Clin Exp Rheumatol
2014
;32
:533
—8
.22Флеминг
A
,Корона
JM
,Корбетт
М.
Ранняя ревматоидная болезнь. I. Начало
.Ann Rheum Dis
1976
;35
:357
—60
,23Квиен
TK
,Гленнас
A
,Мелби
К.
Прогнозирование диагноза при остром и подостром олигоартрите неустановленного происхождения
.
Br J Rheumatol
1996
;35
:359
–63
.24Лаху
A
,Бачка
Т
,Исмаилиты
J
,Лаху
V
,Саити
В.
Варианты проявления реактивного артрита по пораженным суставам
.Мед Арх
2015
;69
:42
—5
,25Bergstra
SA
,Чопра
А
,Салуя
M
и другие.Оценка распределения суставов при представлении болезни у пациентов с ревматоидным артритом: большое исследование на разных континентах
.RMD Открыть
2017
;3
:e000568
.26Грондал
L
,Tengstrand
B
,Nordmark
B
,Вретенберг
P
,Старк
А.
Стопа: по-прежнему самая важная причина нетрудоспособности при ревматоидном артрите: распределение симптоматических суставов у 1000 пациентов с РА
.
Acta Orthop
2008
;79
:257
—61
,27Флеминг
A
,Бенн
RT
,Корбетт
M
,Дерево
ТН.
Ранняя ревматоидная болезнь. II. Паттерны совместного участия
.Ann Rheum Dis
1976
;35
:361
—4
,28Helliwell
PS
,Hetthen
J
,Соколл
К
и другие.Симметрия суставов при раннем и позднем ревматоидном и псориатическом артрите
.Arthritis Rheum
2000
;43
:865
—71
,29Сампайо-Баррос
PD
,Бертоло
МБ
,Kraemer
MH
,Нето
JF
,Самара
AM.
Первичный анкилозирующий спондилит: характер заболевания в бразильской популяции, состоящей из 147 пациентов
.J Ревматол
2001
;28
:560
—5
. 30
30МакХью
Нью-Джерси
,Балахришнан
C
,Джонс
SM.
Прогрессирование болезни периферических суставов при псориатическом артрите: 5-летнее проспективное исследование
.Ревматология
2003
;42
:778
—83
.31Helliwell
PS
,Marchesoni
A
,Петерс
М
,Баркер
М
,Райт
В.
Переоценка костно-суставных проявлений псориаза
.Br J Rheumatol
1991
;30
:339
—45
.32Салварани
C
,Влахониколис
ИГ
,van der Heijde
DM
и другие.Скелетно-мышечные проявления в популяционной когорте пациентов с воспалительными заболеваниями кишечника
.Сканд Дж Гастроэнтерол
2001
;36
:1307
—13
.33Орчард
TR
,Вордсворт
BP
,Джевелл
ДП.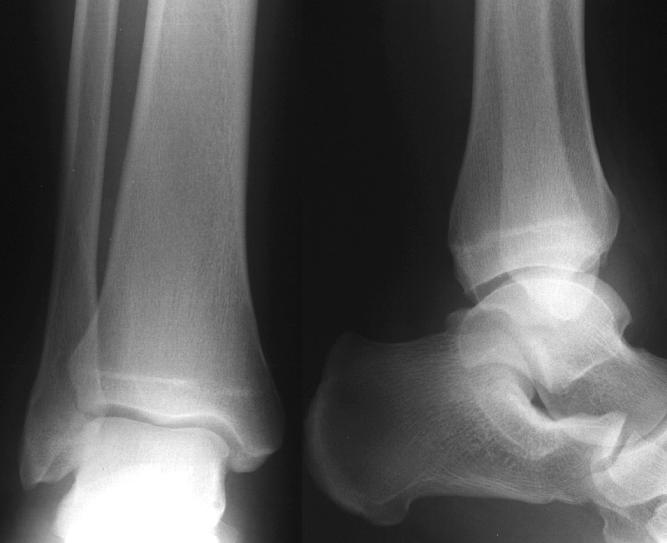
Периферические артропатии при воспалительных заболеваниях кишечника: их суставное распределение и естественное течение
.Gut
1998
;42
:387
—91
.34Смолен
СП
,Бредвелд
FC
,Эберл
G
и другие.Достоверность и надежность подсчета двадцати восьми суставов для оценки активности ревматоидного артрита
.Arthritis Rheum
1995
;38
:38
—43
,35Бэкхаус
MR
,Кинан
A-M
,Hensor
EMA
и другие.Использование консервативного и хирургического ухода за стопами в начальной когорте пациентов с ревматоидным артритом
.Ревматология
2011
;50
:1586
—95
,36Выдра
SJ
,Лукас
К
,Спрингет
К
и другие. Боль в ногах при ревматоидном артрите.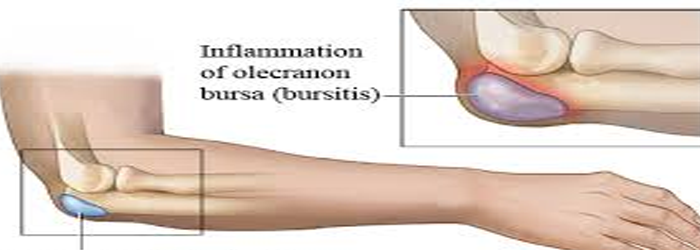 Распространенность, факторы риска и лечение: эпидемиологическое исследование
Распространенность, факторы риска и лечение: эпидемиологическое исследование
Clin Rheumatol
2010
;29
:255
—71
,37Ли
SW
,Ким
S-Y
,Чанг
Ш.
Распространенность артрита стоп и голеностопного сустава и их влияние на клинические показатели у пациентов с ревматоидным артритом: кросс-секционное исследование
.BMC Musculoskelet Disord
2019
;20
:420
.38Болл
EMA
,Bell
AL.
Волчаночный артрит — есть ли у нас клинически полезная классификация?
Ревматология
2012
;51
:771
—9
.39Ван Вугт
RM
,Дерксен
RHWM
,Катер
L
,Bijlsma
JWJ.
Деформирующая артропатия или волчанка и ревматизм кистей рук при системной красной волчанке
.Ann Rheum Dis
1998
;57
:540
—4
. 40
40Мизутани
Вт
,Quismorio
FP
Jr.Волчанка стопы: деформирующая артропатия стоп при системной красной волчанке
.J Rheumatol
1984
;11
:80
—2
.41Выдра
S
,Кумар
S
,Gow
P
и другие.Типы жалоб на стопы при системной красной волчанке: кросс-секционное исследование
.J Защита голеностопного сустава стопы
2016
;9
:10
.42Avouac
J
,Clements
PJ
,Ханна
D
,Furst
DE
,Allanore
Y.
Поражение суставов при системном склерозе
.Ревматология
2012
;51
:1347
—56
.43Kaandorp
CJE
,Dinant
HJ
,ван де Лаар
MAFJ
и другие.Заболеваемость и источник инфекции местного и протезного суставов: проспективное обследование на уровне общины
.
Ann Rheum Dis
1997
;56
:470
—5
.44Гупта
MN
,Старрок
RD
,Поле
м.
Проспективное двухлетнее исследование 75 пациентов с септическим артритом, развившимся у взрослых
.Ревматология
2001
;40
:24
—30
.45Dubost
J-J
,Fis
I
,Денис
П
и другие.Полиартикулярный септический артрит
.Медицина
1993
;72
:296
—310
.46Парк
L
,Нельсон
SB
,Turbett
SE.
Случай 29-2017: женщина 59 лет с болью и припухлостью в правой руке и лодыжке
.N Engl J Med
2017
;377
:1189
—95
.47Марки
M
,Марки
JL.
Вирусный артрит
.Clin Med
2016
;16
:129
—34
. 48
48Pathak
H
,Мохан
MC
,Равиндран
В.
Артрит чикунгунья
.Clin Med
2019
;19
:381
—5
.49Inman
R.
Ревматические проявления инфекции, вызванной вирусом гепатита В
.Semin Arthritis Rheum
1982
;11
:406
—20
.50Чанг
AY
,Encinales
L
,Porras
A
и другие.Частота хронических болей в суставах после инфицирования вирусом чикунгунья. Колумбийское когортное исследование
.Arthritis Rheum
2018
;70
:578
—84
.51Родригес-Моралес
AJ
,Кардона-Оспина
JA
,Урбано-Гарсон
SF
,Уртадо-Запата
JS.
Распространенность хронического воспалительного артрита после инфекции чикунгунья: систематический обзор и метаанализ
.
Arthritis Care Res
2016
;68
:1849
—58
.52Адизи
T
,Moots
RJ
,Hodkinson
B
,Французский
N
,Адебахо
АО.
Воспалительный артрит у ВИЧ-положительных пациентов: практическое руководство
.BMC Infect Dis
2016
;16
:100
.53Берк
S
,Хили
Дж.
Скелетно-мышечные проявления ВИЧ-инфекции
.Imaging
2002
;14
:35
—47
.54Mody
G
,Parke
F.
Суставные проявления ВИЧ-инфекции
.Лучшая практика Res Clin Rheumatol
2003
;17
:265
—87
.55Нджобву
П
,McGill
P.
Псориатический артрит и ВИЧ-инфекция в Замбии
.J Ревматол
2000
;27
:1699
—702
. 56
56Müller
F
,Zellner
M
,Füchtmeier
B.
Лечение и исход деструктивного туберкулеза таранной кости
.Хирургия голеностопного сустава стопы
2015
;21
:e45
—7
.57Dhillon
MS
,Наги
ОН.
Туберкулез стопы и голеностопного сустава
.Clin Orthop Relat Res
2002
;398
:107
—13
.58Грэхем
R
,Скотт
JT.
Клиническое обследование 354 больных подагрой
.Ann Rheum Dis
1970
;29
:461
—8
.59Родди
E
,Чжан
Вт
,Доэрти
М.
Подагра поражает суставы остеоартритом?
Ann Rheum Dis
2007
;66
:1374
–7
.60Мидзиява
М.
Подагра у пациентов ревматологического отделения больницы Ломе
.
Ревматология
1995
;34
:843
—6
.61Родди
E.
Возвращаясь к патогенезу подагры: почему подагра поражает стопу?
J Защита голеностопного сустава стопы
2011
;4
:13
.62Rosenthal
AK
,Райан
Л.М.
Болезнь отложения пирофосфата кальция
.N Engl J Med
2016
;374
:2575
—84
.63Песня
JS
,Ли
YH
,Kim
SS
,Парк
W.
Случай отложения кристаллов дигидрата пирофосфата кальция, проявившийся как острый полиартрит
.J Korean Med Sci
2002
;17
:423
—5
.65Папанас
N
,Мальтезос
E.
Патофизиология и классификация диабетической стопы Шарко
.Диабетская стопа Голеностопный сустав
2013
;4
:20872
.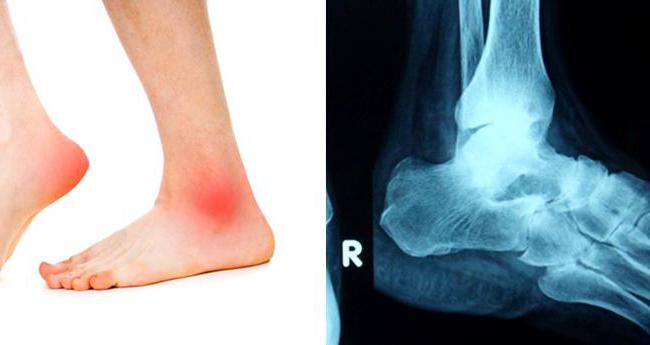 66
66Старший
A
,Чи
Дж
,Оздалга
E
,Куглер
Дж
,Verghese
A.
Дорога обратно к постели
.JAMA
2020
;323
:1672
—3
.67Ehrenstein
B
,Понграц
G
,Fleck
M
,Hartung
W.
Способность ревматологов, не прошедших предварительное обследование, диагностировать ревматоидный артрит только с помощью клинической оценки: перекрестное исследование
.Ревматология
2018
;57
:1592
—601
.68Heliwell
PS
,Cheesbrough
MJ.
Arthropathica ulcerosa: исследование снижения подвижности голеностопного сустава в сочетании с хроническим изъязвлением ног
.J Rheumatol
1994
;21
:1512
—4
0,69Sweiss
N
,Паттерсон
К
,Sawaqed
R
и другие.
Ревматологические проявления саркоидоза
.Semin Respir Crit Care Med
2010
;31
:463
—73
.70Гуссо
C
,Альберт
J-D
,Coiffier
G
и другие.Ультразвуковая характеристика поражения голеностопного сустава при синдроме Лофгрена
.Костный сустав
2018
;85
:65
—9
.71Келлнер
H
,Späthling
S
,Герцер
П.
Результаты ультразвукового исследования при синдроме Лофгрена: вызвана ли опухоль голеностопного сустава артритом, теносиновитом или периартритом?
J Rheumatol
1992
;19
:38
—41
.72Le Bras
E
,Эренштейн
B
,Fleck
M
,Hartung
W.
Оценка отека голеностопного сустава из-за синдрома Лофгрена: пилотное исследование с использованием B-режима и энергетической допплерографии
.
Arthritis Care Res
2014
;66
:318
—22
.73Anandacoomarasamy
A
,Peduto
A
,Howe
G
,Манолиос
N
,Спенсер
Д.
Магнитно-резонансная томография при синдроме Лофгрена: демонстрация периартрита
.Clin Rheumatol
2007
;26
:572
–5
.74Спилберг
I
,Зильцбах
LE
,McEwen
C.
Артрит саркоидоза
.Arthritis Rheum
1969
;12
:126
—37
,75Боззао
F
,Бернарди
S
,Dore
F
,Zandonà
L
,Fischetti
F.
Гипертрофическая остеоартропатия, имитирующая реактивный артрит: описание случая и обзор литературы
.BMC Musculoskelet Disord
2018
;19
:145
.76Армстронг
DJ
,McCausland
EMA
,Райт
Г. Д.
Д.
Гипертрофическая легочная остеоартропатия (HPOA) (синдром Пьера Мари-Бамбергера): два случая, представленных как острый воспалительный артрит.Описание и обзор литературы
.Rheumatol Int
2007
;27
:399
—402
,77Кольс-Гацулис
Дж
,Ангел
JC
,Singh
D
и другие.Дисфункция задней большеберцовой мышцы: частая и излечимая причина приобретенного плоскостопия у взрослых
.BMJ
2004
;329
:1328
—33
.78Eng
SWM
,Эшлиманн
FA
,фургон Veenendaal
M
и другие.Паттерны поражения суставов при ювенильном идиопатическом артрите и прогнозирование течения болезни: проспективное исследование с многоуровневой неотрицательной матричной факторизацией
.PLoS Med
2019
;16
:e1002750
. © Автор (ы) 2020. Опубликовано Oxford University Press от имени Британского общества ревматологов.
Опубликовано Oxford University Press от имени Британского общества ревматологов.
Боль в лодыжке — Клиника Мэйо
Ваша лодыжка представляет собой сложную сеть костей, связок, сухожилий и мышц.Достаточно сильная, чтобы выдерживать вес вашего тела и позволять двигаться, ваша лодыжка может быть подвержена травмам и боли.
Вы можете ощущать боль внутри или снаружи лодыжки или вдоль ахиллова сухожилия, которое соединяет мышцы голени с пяточной костью. Хотя легкая боль в лодыжке часто хорошо поддается лечению в домашних условиях, для ее исчезновения может потребоваться время. Вам следует обратиться к врачу в случае сильной боли в лодыжке, особенно если она возникла после травмы.
Вам следует обратиться к врачу в случае сильной боли в лодыжке, особенно если она возникла после травмы.
Получите самую свежую информацию о здоровье от экспертов клиники Мэйо.
Зарегистрируйтесь бесплатно и будьте в курсе достижений исследований, советов по здоровью и актуальных тем, касающихся здоровья, таких как COVID-19, а также опыта в области управления здоровьем.
Узнайте больше об использовании данных Mayo Clinic. Чтобы предоставить вам наиболее актуальную и полезную информацию и понять, какие
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая имеющаяся у нас информация о вас. Если вы пациент клиники Мэйо, это может
включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными
информация о здоровье, мы будем рассматривать всю эту информацию как защищенную
информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о
политика конфиденциальности. Вы можете отказаться от рассылки по электронной почте в любое время, нажав на
ссылку для отказа от подписки в электронном письме.
Если вы пациент клиники Мэйо, это может
включать защищенную медицинскую информацию. Если мы объединим эту информацию с вашими защищенными
информация о здоровье, мы будем рассматривать всю эту информацию как защищенную
информацию и будет использовать или раскрывать эту информацию только в соответствии с нашим уведомлением о
политика конфиденциальности. Вы можете отказаться от рассылки по электронной почте в любое время, нажав на
ссылку для отказа от подписки в электронном письме.
Подписаться!
Спасибо за подписку
Наш электронный информационный бюллетень Housecall будет держать вас в курсе самой последней информации о здоровье.
Извините, что-то пошло не так с вашей подпиской
Повторите попытку через пару минут
Повторить
13 марта 2021 г. Показать ссылки- Артриты и болезни, поражающие голеностопный сустав.Фонд артрита. http://www.arthritis.org/about-arthritis/where-it-hurts/ankle-pain/. Проверено 15 декабря 2015 г.
- Maughan KL. Растяжение связок лодыжки. http://www.uptodate.com/home. Проверено 15 декабря 2015 г.
- Чорли Дж. И др. Боль в лодыжке у активного ребенка или подростка с незрелым скелетом: обзор причин. http://www.uptodate.com/home. Проверено 15 декабря 2015 г.
- Дрейпер TR. Тендинопатия неахиллова лодыжки.
 http://www.uptodate.com/home. Проверено 15 декабря 2015 г.
http://www.uptodate.com/home. Проверено 15 декабря 2015 г. - Обзор заболеваний стопы и голеностопного сустава. Руководство Merck, профессиональная версия. http://www.merckmanuals.com/professional/musculoskeletal-and-connective-tissue-disorders/foot-and-ankle-disorders/overview-of-foot-and-ankle-disorders. Проверено 15 декабря 2015 г.
Продукция и услуги
- Книга: Справочник клиники Мэйо по обезболиванию
.
Токсический синовит (для родителей) — Nemours KidsHealth
Что такое токсический синовит?
Токсический синовит имеет страшное название, но это не страшное заболевание.Это временное воспаление бедра может вызвать хромоту и боль в бедре и ноге. Это может быть неприятно для ребенка и тревожить родителей, особенно когда симптомы появляются внезапно, но токсический синовит обычно проходит в течение недели или двух и не вызывает долгосрочных проблем.
Что вызывает токсический синовит?
Токсический синовит (также известный как преходящий синовит ) — частая причина боли в бедре и хромоты у детей. Врачи не знают его точную причину, но у некоторых детей оно развивается после вирусной инфекции (например, простуды или диареи).Из-за этого некоторые врачи считают, что токсический синовит вызывается веществами, вырабатываемыми иммунной системой организма для борьбы с инфекцией.
Токсический синовит может возникнуть в любом возрасте, но чаще всего встречается у детей от 3 до 8 лет. Это также чаще встречается у мальчиков.
Иногда токсический синовит можно спутать с септическим артритом или инфекционным артритом, более серьезным заболеванием, вызванным бактериальной инфекцией, которая поражает суставы и может вызвать долговременное повреждение суставов.Врачи могут исключить септический артрит или другие состояния с помощью медицинского осмотра и диагностических тестов.
Каковы признаки и симптомы токсического синовита?
Когда у детей токсический синовит, боль начинается внезапно и, как правило, только с одной стороны тела.
Другие знаки, которые следует искать:
- недавняя вирусная инфекция, такая как простуда или вирус желудка
- субфебрильная температура (до 101 ° F [38 ° C])
- хромота с вывернутыми пальцами ног наружу, с согнутым или выпрямленным коленом
- ходьба на цыпочках
- Дискомфорт в бедре после длительного периода отдыха суставом (например, сидя в машине или за столом, или смотря телевизор)
- Боль в колене или бедре без боли в бедре
- у детей младшего возраста, плачущих
- в некоторых случаях отказ от прогулки
У младенцев наиболее частыми признаками токсического синовита являются ненормальное ползание и плач, а также они могут плакать, когда их тазобедренные суставы двигаются, например, при смене подгузников.
Как диагностируется токсический синовит?
Первое, что сделает врач, — это осмотрит вашего ребенка, проверив, какие движения болезненны при движении колена, бедра и других суставов. Это подтверждает, что хромота вызвана болью в суставах.
Далее врач может назначить УЗИ тазобедренного сустава. Этот визуализирующий тест покажет, есть ли жидкость в тазобедренном суставе. Жидкость означает отек и воспаление тканей. Врач также может сделать анализы крови, чтобы узнать, насколько сильно опухоль.
Иногда по результатам анализа крови врачу сложно исключить септический артрит, поэтому из сустава может быть взята жидкость для посева (лабораторный тест для обнаружения бактерий). Врач также может провести другие анализы и рентген, чтобы найти или исключить другие потенциальные причины хромоты и боли вашего ребенка.
Как лечится токсический синовит?
Лечение токсического синовита обычно включает противовоспалительные препараты, такие как ибупрофен или напроксин. Ваш ребенок может принимать их до 4 недель, пока не пройдет воспаление.Врач также может назначить обезболивающее, например, парацетамол.
Отдых для тазобедренного сустава важен, и лучше всего, если ваш ребенок не будет переносить вес на бедро во время восстановления. Дети обычно могут снова спокойно ходить в течение дня или двух после приема противовоспалительного лекарства. Однако участие в таких занятиях, как занятия физкультурой или занятия спортом, придется подождать, пока ваш ребенок полностью не выздоровеет.
Что еще мне нужно знать?
Токсический синовит обычно проходит в течение недели или двух, но иногда может длиться до 4-5 недель.
Хотя у большинства детей он не вызывает долгосрочных последствий, у некоторых в детстве токсический синовит может развиваться несколько раз. Если у вашего ребенка в анамнезе был токсический синовит, сообщите об этом своему врачу.
Какие отдаленные осложнения растяжения связок голеностопного сустава?
Айвинс Д. Острое растяжение связок голеностопного сустава: обновленная информация. Ам Фам Врач . 2006 15 ноября. 74 (10): 1714-20. [Медлайн].
АНДЕРСОН КДЖ, ЛЕКОК ДЖФ, КЛЕЙТОН МЛ. Атлетическая травма малоберцовой коллатеральной связки голеностопного сустава. Клин Ортоп . 1962. 23: 146-61. [Медлайн].
Валовая MT, Liu HY. Роль фиксации голеностопного сустава в профилактике растяжения связок голеностопного сустава. J Orthop Sports Phys Ther . 2003 Октябрь 33 (10): 572-7. [Медлайн].
LeBlanc KE. Проблемы с голеностопом, маскирующиеся под растяжение связок. Prim Care . 2004 Декабрь 31 (4): 1055-67. [Медлайн].
de César PC, Avila EM, de Abreu MR. Сравнение магнитно-резонансной томографии с физическим обследованием синдесмотической травмы после растяжения связок бокового лодыжки. Ноги, голеностопный сустав, Int . 2011 Декабрь 32 (12): 1110-4. [Медлайн].
Bencardino J, Rosenberg ZS, Delfaut E. МРТ при спортивных травмах стопы и голеностопного сустава. Магнитно-резонансная томография Clin N Am . 1999 г., 7 (1): 131-49, ix. [Медлайн].
Osborne MD, Rizzo TD Jr. Профилактика и лечение растяжения связок голеностопного сустава у спортсменов. Спорт Мед . 2003. 33 (15): 1145-50. [Медлайн].
Даулинг С., Спунер С.Х., Лян Ю., Драйден Д.М., Фризен С., Классен Т.П. и др.Точность Оттавских правил для голеностопного сустава для исключения переломов голеностопного сустава и средней части стопы у детей: метаанализ. Академик Эмерг Мед . 2009 16 апреля (4): 277-87. [Медлайн].
Plint AC, Bulloch B, Osmond MH, Stiell I, Dunlap H, Reed M. Подтверждение Оттавских правил для лодыжек у детей с травмами лодыжки. Академик Эмерг Мед . 1999 г., 6 (10): 1005-9. [Медлайн].
DeLee Jc, Drez D Jr, ред. Ортопедическая спортивная медицина: принципы и практика .том 2. Филадельфия, Пенсильвания: У. Б. Сондерс; 1994. 1718-24.
Певица К.М., Джонс, округ Колумбия. Травмы связок голеностопного сустава и стопы. Николас Дж. А., Хершман Е.Б., ред. Нижняя конечность и позвоночник в спортивной медицине . 2-е изд. Сент-Луис, Миссури: Мосби; 1995. Vol 2: 475-97.
Виндзор RE. Травмы чрезмерной нагрузки на ногу, щиколотку и стопу. Phys Med Rehabil Clin North Am . 1994. 475-97.
Hertel J. Функциональная нестабильность после бокового растяжения связок голеностопного сустава. Спорт Мед . 2000 Май. 29 (5): 361-71. [Медлайн].
Safran MR, Benedetti RS, Bartolozzi AR 3rd, Mandelbaum BR. Боковое растяжение связок голеностопного сустава: всесторонний обзор: часть 1: этиология, патологоанатомия, гистопатогенез и диагностика. Медико-спортивные упражнения . 31 июля 1999 г. (7 доп.): S429-37. [Медлайн].
Уотерман Б.Р., Бельмонт П.Дж. младший, Кэмерон К.Л., Свобода С.Дж., Алиц С.Дж., Оуэнс Б.Д. Факторы риска синдесмотического и медиального растяжения связок голеностопного сустава: роль пола, спорта и уровня конкуренции. Am J Sports Med . 2011 Май. 39 (5): 992-8. [Медлайн].
BOSIEN WR, СКРЕПКИ OS, RUSSELL SW. Остаточная инвалидность после острого растяжения связок голеностопного сустава. Хирургия костного сустава J Am . 1955 Декабрь 37-А (6): 1237-43. [Медлайн].
Фриман MA, декан MR, Hanham IW. Этиология и профилактика функциональной нестабильности стопы. J Bone Joint Surg Br . 1965, ноябрь 47 (4): 678-85. [Медлайн].
Freeman MAR, Wyke BD.Экспериментальное исследование суставной неврологии. Хирургическая операция для костного сустава J . 1967. 49B: 185.
Mahaffey D, Hilts M, Fields KB. Травмы голеностопного сустава и стопы в спорте. Clin Fam Pract; 1999. 1 (1): 233-50.
Каннус П., Ренстрём П. Лечение острых разрывов боковых связок голеностопного сустава. Операция, кастинг или ранняя контролируемая мобилизация. Хирургия костного сустава J Am . 1991 Февраль 73 (2): 305-12. [Медлайн].
Bulathsinhala L, Hill OT, Scofield DE, Haley TF, Kardouni JR.Эпидемиология растяжения связок голеностопного сустава и риск увольнения со службы у солдат армии США. J Orthop Sports Phys Ther . 2015 июн. 45: 477-84. [Медлайн].
Бейннон Б.Д., Вацек П.М., Мерфи Д., Алоса Д., Паллер Д. Первая инверсия связки голеностопного сустава: влияние пола, уровня конкуренции и спорта на частоту травм. Am J Sports Med . 2005 Октябрь, 33 (10): 1485-91. [Медлайн].
Fernandez WG, Yard EE, Comstock RD.Эпидемиология травм нижних конечностей у спортсменов средней школы США. Академик Эмерг Мед . 2007 июля 14 (7): 641-5. [Медлайн].
McKeon PO, Маттакола CG. Вмешательства для профилактики первого и повторного растяжения связок голеностопного сустава. Clin Sports Med . 27 июля 2008 г. (3): 371-82, viii. [Медлайн].
Fong DT, Man CY, Yung PS, Cheung SY, Chan KM. Связанные со спортом травмы голеностопного сустава в отделении неотложной помощи. Травма . 2008 окт.39 (10): 1222-7. [Медлайн].
Нельсон AJ, Collins CL, Yard EE, Fields SK, Comstock RD. Травмы голеностопного сустава у спортсменов средней школы США, 2005–2006 годы. J Athl Train . 2007 июль-сен. 42 (3): 381-7. [Медлайн]. [Полный текст].
Hiller CE, Nightingale EJ, Raymond J, et al. Распространенность и влияние хронических заболеваний опорно-двигательного аппарата в обществе. Arch Phys Med Rehabil .2012 Октябрь 93 (10): 1801-7. [Медлайн].
van Rijn RM, van Os AG, Bernsen RM, Luijsterburg PA, Koes BW, Bierma-Zeinstra SM. Каково клиническое течение острого растяжения связок голеностопного сустава? Систематический обзор литературы. Ам Дж. Мед . 2008 апр. 121 (4): 324-331.e6. [Медлайн].
Verhagen RA, de Keizer G, van Dijk CN. Отдаленное наблюдение после инверсионной травмы голеностопного сустава. Хирургическая хирургия для лечения травм Arch Orthop . 1995. 114 (2): 92-6. [Медлайн].
Verhagen E, van der Beek A, Twisk J, Bouter L, Bahr R, van Mechelen W.Эффект программы тренировки доски проприоцептивного баланса для предотвращения растяжения связок голеностопного сустава: проспективное контролируемое исследование. Am J Sports Med . 2004 Сентябрь 32 (6): 1385-93. [Медлайн].
Росс С.Е., Арнольд Б.Л., Блэкберн Д.Т., Браун С.Н., Гускевич К.М. Улучшенный баланс, связанный с тренировкой координации со стохастической резонансной стимуляцией у субъектов с функциональной нестабильностью голеностопного сустава: экспериментальное испытание. J Neuroeng Rehabil . 2007 17 декабря.4:47. [Медлайн]. [Полный текст].
Росс SE. Повышенная шумом постуральная стабильность у субъектов с функциональной нестабильностью голеностопного сустава. Br J Sports Med . 2007 октября 41 (10): 656-9; Обсуждение 659. [Medline].
Hale SA, Hertel J, Olmsted-Kramer LC. Влияние 4-недельной комплексной программы реабилитации на контроль осанки и функцию нижних конечностей у лиц с хронической нестабильностью голеностопного сустава. J Orthop Sports Phys Ther .2007 июн. 37 (6): 303-11. [Медлайн].
Хопкинсон В. Дж., Сен-Пьер П., Райан Дж. Б., Уилер Дж. Х. Синдесмоз растяжения голеностопного сустава. Голеностопный сустав . 1990 июн.10 (6): 325-30. [Медлайн].
Эдвардс GS-младший, DeLee JC. Диастаз голеностопного сустава без перелома. Голеностопный сустав . 1984 май-июнь. 4 (6): 305-12. [Медлайн].
Кацнельсон А., Лин Э., Милитиано Дж. Разрывы связок вокруг большеберцового синдесмоза. Травма . 1983, ноябрь 15 (3): 170-2. [Медлайн].
Chrisman OD, Snook GA. Реконструкция разрыва боковой связки голеностопного сустава. Экспериментальное исследование и клиническая оценка семи пациентов, получавших новую модификацию процедуры Элмсли. Хирургия костного сустава J Am . 1969 июл.51 (5): 904-12. [Медлайн].
Карлссон Дж., Эрикссон Б.И., Ренстрём, Пенсильвания. Подтаранная нестабильность голеностопного сустава. Обзор. Спорт Мед . 1997 ноя.24 (5): 337-46. [Медлайн].
Brown TD, Johnston RC, Saltzman CL, Marsh JL, Buckwalter JA. Посттравматический остеоартрит: первая оценка заболеваемости, распространенности и бремени болезни. J Orthop Trauma . 2006 ноябрь-декабрь. 20 (10): 739-44. [Медлайн].
Goodier R. Не фиксируйте растяжение связок голеностопного сустава I или II степени: рекомендации. Медицинские новости Medscape. 1 июля 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/807162. Доступ: 8 июля 2013 г.
Камински Т.В., Хертель Дж., Амендола Н. и др. Заявление о позиции Национальной ассоциации спортивных тренеров: консервативное лечение и профилактика растяжения связок голеностопного сустава у спортсменов. J Athl Train. 2013; 48 (4): 528-45. [Полный текст].
Stiell IG, Greenberg GH, McKnight RD, Nair RC, McDowell I, Reardon M и др. Решающие правила использования рентгенографии при острых травмах голеностопного сустава. Уточнение и перспективная проверка. ЯМА . 1993 3 марта.269 (9): 1127-32. [Медлайн].
Bachmann LM, Kolb E, Koller MT, Steurer J, ter Riet G. Точность Оттавских правил для голеностопного сустава для исключения переломов голеностопного сустава и средней части стопы: систематический обзор. BMJ . 2003 22 февраля. 326 (7386): 417. [Медлайн]. [Полный текст].
Stiell IG, Greenberg GH, McKnight RD, Nair RC, McDowell I, Worthington JR. Исследование по разработке правил принятия клинических решений для использования рентгенографии при острых травмах голеностопного сустава. Энн Эмерг Мед .1992 21 апреля (4): 384-90. [Медлайн].
Saxena A, Luhadiya A, Ewen B, Goumas C. Магнитно-резонансная томография и случайные находки патологических особенностей боковых лодыжек с бессимптомными лодыжками. J Хирургическая операция на голеностопном суставе . 2011 июл-авг. 50 (4): 413-5. [Медлайн].
Скобы OS. Результат исследования разрывов боковых связок голеностопного сустава. Clin Orthop Relat Res . 1972. 85: 50-8. [Медлайн].
Скобы OS.Разрывы малоберцовых коллатеральных связок голеностопного сустава. Изучение результатов немедленного хирургического лечения. Хирургия костного сустава J Am . 1975, январь, 57 (1): 101-7. [Медлайн].
de Vries JS, Krips R, Sierevelt IN, Blankevoort L, van Dijk CN. Вмешательства для лечения хронической нестабильности голеностопного сустава. Кокрановская база данных Syst Rev . 2011 10 августа. CD004124. [Медлайн].
Feger MA, Herb CC, Fraser JJ, Glaviano N, Hertel J. Реабилитация под наблюдением в сравнении с домашними упражнениями при лечении острого растяжения связок голеностопного сустава: систематический обзор. Clin Sports Med . 2015 Апрель, 34: 29-46. [Медлайн].
Brison RJ, Day AG, Pelland L, Pickett W., Johnson AP, Aiken A, et al. Влияние ранней контролируемой физиотерапии на восстановление после острого растяжения связок голеностопного сустава: рандомизированное контролируемое исследование. BMJ . 2016 16 ноября. 355: i5650. [Медлайн].
Кук М.В., Марш Дж. Л., Кларк М., Накаш Р., Джарвис Р. М., Хаттон Дж. Л. и др. Лечение тяжелого растяжения связок голеностопного сустава: прагматичное рандомизированное контролируемое исследование, сравнивающее клиническую эффективность и экономическую эффективность трех типов механической поддержки голеностопного сустава с трубчатой повязкой.Испытание CAST. Оценка медицинских технологий . 2009 13 февраля (13): iii, ix-x, 1-121. [Медлайн].
Педовиц Д.И., Редди С., Парех С.Г., Хаффман Г.Р., Сеннетт Б.Дж. Профилактические фиксаторы снижают вероятность травм голеностопного сустава у студенток-волейболисток. Am J Sports Med . 2008 Февраль, 36 (2): 324-7. [Медлайн].
Меана М., Алегри Л. М., Эльвира Дж. Л., Агуадо X. Кинематика тейпирования голеностопного сустава после тренировки. Int J Sports Med .2008 29 января (1): 70-6. [Медлайн].
Андерсон Д. Л., Сандерсон Д. Д., Хенниг Е. М.. Роль внешней нежесткой фиксации голеностопного сустава в ограничении инверсии голеностопного сустава. Клин Дж Спорт Мед . 1995. 5 (1): 18-24. [Медлайн].
Ситлер М., Райан Дж., Уиллер Б., Макбрайд Дж., Арчиеро Р., Андерсон Дж. И др. Эффективность полужесткого стабилизатора голеностопного сустава для уменьшения острых травм голеностопного сустава в баскетболе. Рандомизированное клиническое исследование в Вест-Пойнте. Am J Sports Med .1994 июль-авг. 22 (4): 454-61. [Медлайн].
Surve I, Schwellnus MP, Noakes T., Lombard C. Пятикратное снижение частоты повторных растяжений голеностопного сустава у футболистов с использованием ортезов Sport-Stirrup. Am J Sports Med . 1994 сентябрь-октябрь. 22 (5): 601-6. [Медлайн].
Rovere GD, Clarke TJ, Yates CS, Burley K. Ретроспективное сравнение тейпирования и стабилизаторов голеностопного сустава для предотвращения травм голеностопного сустава. Am J Sports Med .1988 май-июнь. 16 (3): 228-33. [Медлайн].
Гаррик Дж. Г., Реква РК. Роль внешней опоры в профилактике растяжения связок голеностопного сустава. Медицинские науки и спорт . Осень 1973 года. 5 (3): 200-3. [Медлайн].
Оттавиани Р.А., Эштон-Миллер Д.А., Котари СУ, Войтыс Е.М. Высота баскетбольной обуви и максимальное мышечное сопротивление приложенным моментам выворачивания и выворота голеностопного сустава. Am J Sports Med . 1995 июл-авг. 23 (4): 418-23. [Медлайн].
Барретт Дж. Р., Танджи Дж. Л., Дрейк С., Фуллер Д., Кавасаки Р. И., Фентон Р. М..Обувь с высоким или низким берцем для предотвращения растяжения связок голеностопного сустава у баскетболистов. Проспективное рандомизированное исследование. Am J Sports Med . 1993 июль-август. 21 (4): 582-5. [Медлайн].
Дойл К. Подтяжки для лодыжки могут быть лучшими после растяжения связок: этюд. Информация о здоровье Reuters. Доступно на http://www.medscape.com/viewarticle/819684. Доступ: 16 декабря 2014 г.
Janssen KW, van Mechelen W, Verhagen EA. Брекетинг превосходит нервно-мышечную тренировку в предотвращении повторных растяжений связок голеностопного сустава, о которых сообщалось самими: рандомизированное контролируемое исследование с тремя участниками. Br J Sports Med . 2014 августа 48 (16): 1235-9. [Медлайн]. [Полный текст].
Lephart SM, Pincivero DM, Rozzi SL. Проприоцепция голеностопного и коленного суставов. Спорт Мед . 1998 25 марта (3): 149-55. [Медлайн].
Куинн К., Паркер П., де Би Р., Роу Б., Хандолл Х. Вмешательства для предотвращения травм связок голеностопного сустава. Кокрановская база данных Syst Rev . 2000. CD000018. [Медлайн].
Арнольд БЛ, Дочерти КЛ.Бодрости и реабилитация — что нового. Clin Sports Med . 2004 23 января (1): 83-95. [Медлайн].
Lohrer H, Alt W, Gollhofer A. Нервно-мышечные свойства и функциональные аспекты скрепленных лентой лодыжек. Am J Sports Med . 1999 Янв-Фев. 27 (1): 69-75. [Медлайн].
Manfroy PP, Ashton-Miller JA, Wojtys EM. Влияние упражнений, предварительного обертывания и атлетической ленты на максимальное активное и пассивное сопротивление голеностопного сустава при инверсии голеностопного сустава. Am J Sports Med . 1997 март-апрель. 25 (2): 156-63. [Медлайн].
Де Риддер Р., Виллемс Т.М., Ванрентергхем Дж., Роузен П. Влияние ленты на динамическую постуральную стабильность у субъектов с хронической нестабильностью голеностопного сустава. Int J Sports Med . 2015 Апрель, 36: 321-6. [Медлайн].
Стэнли К.Л., Уивер Дж. Э. Фармакологическое лечение боли и воспаления у спортсменов. Clin Sports Med . 1998 г., 17 (2): 375-92. [Медлайн].
Маккарти Д.Желудочно-кишечная токсичность, связанная с нестероидными противовоспалительными препаратами: определения и эпидемиология. Ам Дж. Мед . 1998 2 ноября. 105 (5A): 3S-9S. [Медлайн].
Доэрти С., Бликли С., Делахант Е., Холден С. Лечение и профилактика острого и рецидивирующего растяжения связок голеностопного сустава: обзор систематических обзоров с метаанализом. Br J Sports Med . 2017 Январь 51 (2): 113-125. [Медлайн].
Каяли С., Агус Х, Сурер Л., Тургут А.Эффективность парацетамола при лечении растяжения связок голеностопного сустава по сравнению с диклофенаком натрия. Саудовская медицина J . 2007 декабря 28 (12): 1836-9. [Медлайн].
Чжао М., Гао В., Чжан Л., Хуанг В., Чжэн С., Ван Г. и др. Точечный массаж при остром растяжении связок голеностопного сустава: рандомизированное клиническое испытание. PM R . 19 июня 2017 г. [Medline].
Safran MR, Benedetti RS, Bartolozzi AR 3rd, Mandelbaum BR. Боковое растяжение связок голеностопного сустава: всесторонний обзор: часть 1: этиология, патологоанатомия, гистопатогенез и диагностика. Медико-спортивные упражнения . 31 июля 1999 г. (7 доп.): S429-37. [Медлайн].
Richie DH Jr. Влияние ортезов стопы на пациентов с хронической нестабильностью голеностопного сустава. J Am Podiatr Med Assoc . 2007 янв-фев. 97 (1): 19-30. [Медлайн].
Braun BL. Последствия растяжения связок голеностопного сустава в общей клинике через 6–18 месяцев после медицинского осмотра. Арка Фам Мед . 1999 март-апрель. 8 (2): 143-8. [Медлайн].
Гербер Дж. П., Уильямс Г. Н., Сковилль С. Р., Арчиеро Р. А., Тейлор округ Колумбия.Стойкая инвалидность, связанная с растяжением связок голеностопного сустава: проспективное обследование спортивного населения. Ноги, голеностопный сустав, Int . 1998 19 октября (10): 653-60. [Медлайн].
Löfvenberg R, Kärrholm J, Sundelin G, Ahlgren O. Длительное время реакции у пациентов с хронической боковой нестабильностью голеностопного сустава. Am J Sports Med . 1995 июл-авг. 23 (4): 414-7. [Медлайн].
Balduini FC, Tetzlaff J. Исторические перспективы травм связок голеностопного сустава. Clin Sports Med . 1982 марта 1 (1): 3-12. [Медлайн].
Fong DT, Hong Y, Chan LK, Yung PS, Chan KM. Систематический обзор травм голеностопного сустава и растяжения связок голеностопного сустава в спорте. Спорт Мед . 2007. 37 (1): 73-94. [Медлайн].
Curtis CK, Laudner KG, McLoda TA, McCaw ST. Роль дизайна обуви в частоте растяжения связок голеностопного сустава среди университетских баскетболистов. J Athl Train . 2008 май-июнь. 43 (3): 230-3. [Медлайн]. [Полный текст].
Fong DT, Man CY, Yung PS, Cheung SY, Chan KM. Связанные со спортом травмы голеностопного сустава в отделении неотложной помощи. Травма . 2008 окт.39 (10): 1222-7. [Медлайн].
МакГин Т.А., Брукс А., Хетцель С. Влияние скрепок на шнуровке на лодыжку на уровень травм у баскетболистов средней школы. Am J Sports Med . 2011 Сентябрь 39 (9): 1840-8. [Медлайн].
Фаусекис К, Цепис Э, Вагенас Г.Внутренние факторы риска бесконтактного растяжения связок голеностопного сустава в футболе: проспективное исследование с участием 100 профессиональных игроков. Am J Sports Med . 2012 Август 40 (8): 1842-50. [Медлайн].
Lynall RC, Mauntel TC, Padua DA, Mihalik JP. Частота острых травм нижних конечностей увеличивается после сотрясения мозга у спортсменов колледжей. Медико-спортивные упражнения . 2015 г. 8 июня [Medline].
de Vasconcelos GS, Cini A, Sbruzzi G, Lima CS. Влияние проприоцептивной тренировки на частоту растяжения связок голеностопного сустава у спортсменов: систематический обзор и метаанализ. Clin Rehabil . 2018 г. 32 (12): 1581-1590. [Медлайн].
Wang Y, Gu Y, Chen J, Luo W., He W, Han Z, et al. Кинезиотейпирование превосходит другие методы тейпирования в улучшении функциональных характеристик голеностопного сустава: систематический обзор и метаанализ. Clin Rehabil . 2018, 32 ноября (11): 1472-1481. [Медлайн].

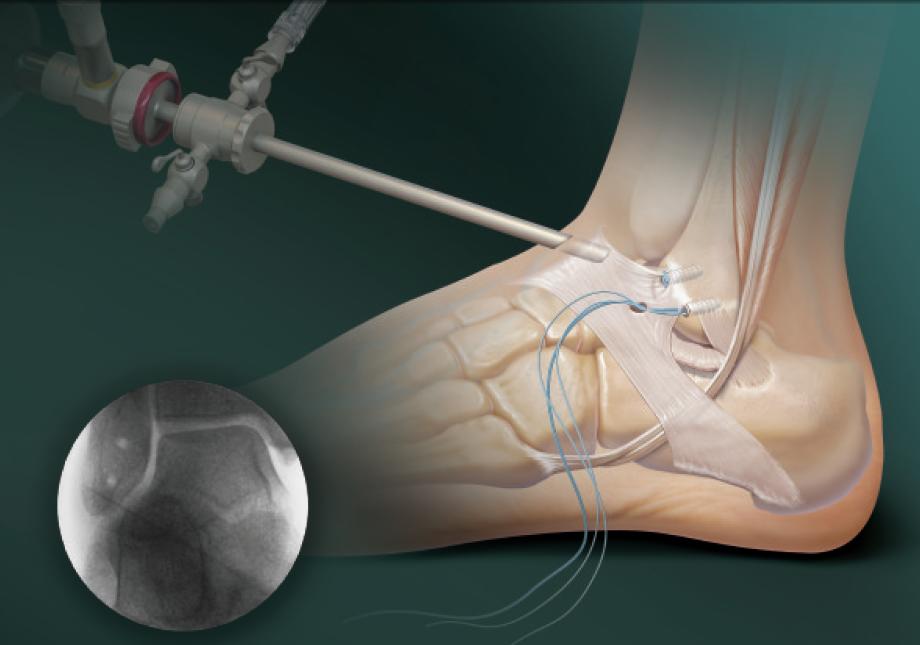 Причиной его развития чаще всего является ношение тяжестей и травмы плеча или предплечья. Из характерных симптомов можно выделить только боль, так как привычный отек появляется только при остром течении патологии. Хронический синовит плечевого сустава никогда не проявляется отеком и рецидив можно определить только по возникновению дискомфортных ощущений.
Причиной его развития чаще всего является ношение тяжестей и травмы плеча или предплечья. Из характерных симптомов можно выделить только боль, так как привычный отек появляется только при остром течении патологии. Хронический синовит плечевого сустава никогда не проявляется отеком и рецидив можно определить только по возникновению дискомфортных ощущений.
 Часто встречаются у спортсменов и у больных гемофилией;
Часто встречаются у спортсменов и у больных гемофилией; Лечебная мазь также ускоряет заживление ран.
Лечебная мазь также ускоряет заживление ран.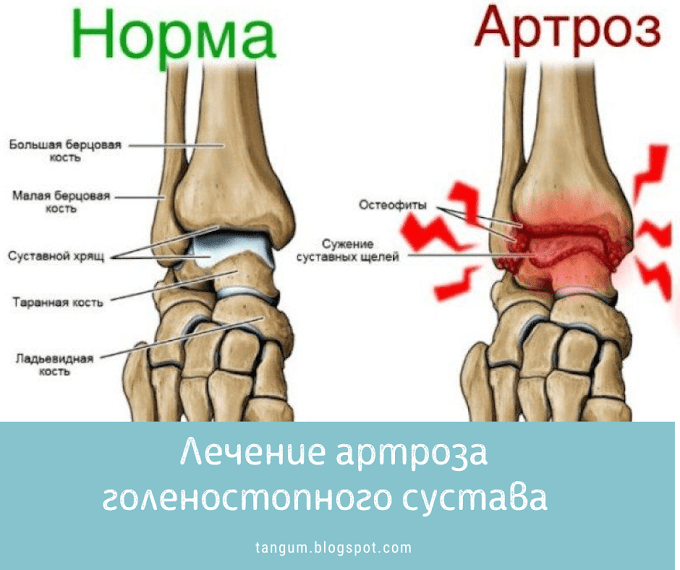



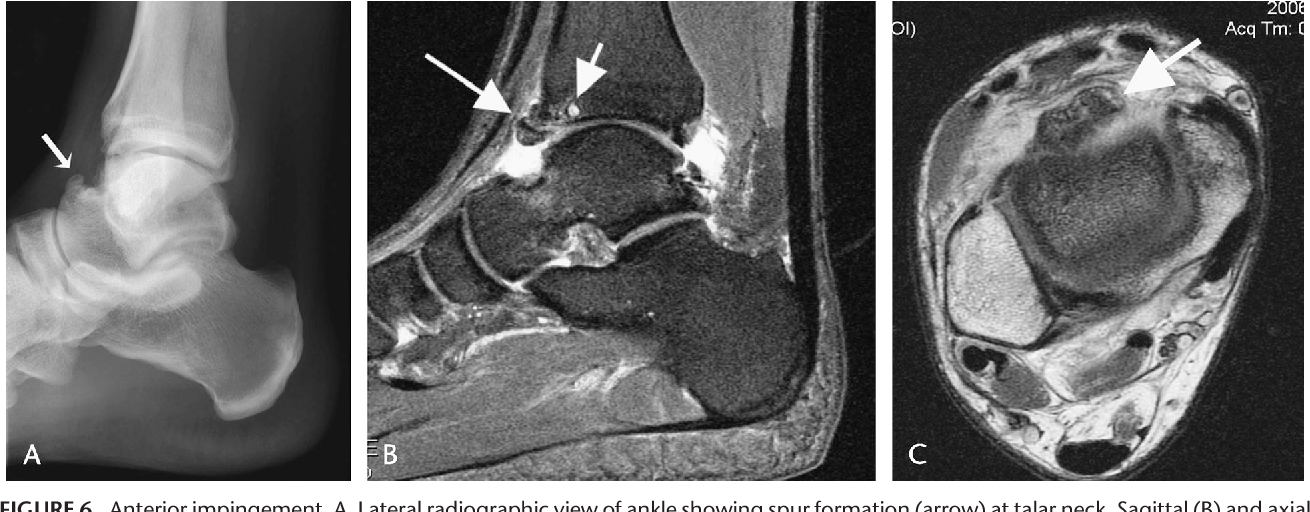 Они не только уменьшат проявления патологического процесса, но и снизят количество выделяемого экссудата.
Они не только уменьшат проявления патологического процесса, но и снизят количество выделяемого экссудата.
/GettyImages-758289101-59edea95054ad900117c1cbf.jpg)
 http://www.uptodate.com/home. Проверено 15 декабря 2015 г.
http://www.uptodate.com/home. Проверено 15 декабря 2015 г.